Детальний опис і докладні рекомендації, при лікуванні атипової пневмонії
Атиповими називають пневмонії, які входять в групу запальних захворювань, спровокованих нетиповими інфекційними збудниками, і мають нехарактерну клініку. Сам термін «атипова пневмонія» вперше був використаний в медицині в 30-х роках минулого століття. Медики того часу вживали його для позначення пневмоній, які викликають некокковие мікроорганізми.
Коли говорять про атипову пневмонію
Найчастіше атиповим пневмоній схильні люди старечого віку, люди з ослабленим імунітетом, діти молодшого віку.
прогноз
Прогноз сприятливий при сильному імунному статусі пацієнта і вчасно початому лікуванні.
У новонароджених дітей атипова пневмонія швидко ускладнюється розвитком емфіземи легенів. У цій віковій групі захворювання протікає вкрай важко і погано піддається терапії.
Результатом атипової пневмонії можуть бути:
- повне одужання;
- летальний результат;
- перехід захворювання в хронічну форму з утворенням пневмосклерозу.
Найчастіші збудники атипової пневмонії
Три найнебезпечніших і частих збудника атипової пневмонії.
- Мікоплазма (Mycoplasma pneumoniae)
- Легионелла (Legionella spp.)
- Хламідія (Chlamydophila pneumoniae)
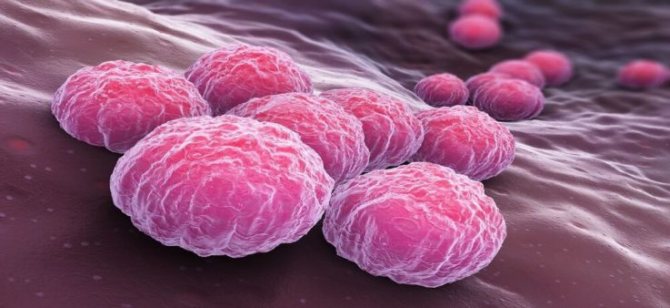
Ці бактерії, на відміну від пневмококів (звичайних збудників пневмоній), діють і за межами клітини, і всередині неї, що обумовлює цікаве клінічний перебіг захворювання.
Атипова пневмонія мікоплазменної етіології
Збудник – Mycoplasma pneumoniae. Інфекція передається між людьми, що мають тісний побутовий контакт (сім’я, дитячий колектив). Перебіг хвороби зазвичай легке, рідко зустрічаються важкі форми. На самому початку захворювання протікає подібно вірусних інфекцій (схоже з клінічним перебігом грипу).
Клінічний перебіг. Переважають загальні симптоми – нездужання, слабкість, сухість слизових, сухий кашель. Далі можливе приєднання мокротиння слизової або гнійно-слизової. При важких формах турбують біль в м’язах (частіше м’язи спини і стегон), біль в суглобах (поліартрит), висипання у вигляді многоформной еритеми (плями, папули, пухирі або їх поєднання), макулопапулёзная висип. Всі ці прояви є реакцією організму на впровадження інфекційного агента.
Атипова пневмонія хламідійної етіології
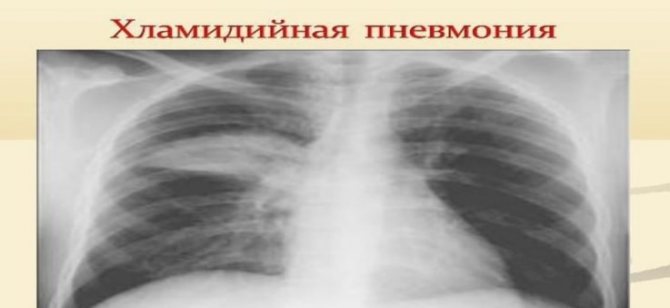
Збудник – Chlamydophila pneumoniae. Інфекція передається повітряно-крапельним шляхом. Хвороба протікає за типом гострої вірусної інфекції. Починається з високих температур (38 – 39С˚). Далі перебіг захворювання таке ж, як і у мікоплазменної пневмонії.
хвороба легіонерів
Свою назву хвороба отримала під час епідемії серед Американських легіонерів, в той же час був виділений і вивчений збудник захворювання – легионелла. Джерелами інфекції є: заражений повітря з систем кондиціонування, проточна вода із заражених кранів, використовувана для пиття.
Період інкубації (без симптомів) коливається від 2 до 10 днів. Продромом (провісниками) захворювання можна вважати симптоми, схожі на грип.
Інші атипові збудники
Вірусні пневмонії, викликані вірусами грипу, парагрипу, респіраторно-синцитіальним вірусу, а також:
- Сhlamydia рsittaci – викликає захворювання пситтакоз;
- збудник Q-лихоманки – Coiella burnetti;
- вірус Epstein-Barr;
- збудник туляремії – Francisella tularensis;
- збудник лептоспірозу – Leptospira spp.
Під час епідемії грипу зробіть щеплення. Число вірусних пневмоній в цей період різко зростає. Люди, які не пройшли вакцинацію, найбільш схильні до цього ускладнення. Проконсультуйтеся з лікарем про протипоказання.
стадії захворювання
Для атипової пневмонії, як, втім, для більшості інфекційних захворювань, характерна певна стадійність перебігу:
- Інкубаційний період. Починається від моменту зараження і триває до появи перших ознак хвороби. В середньому триває 7-10 днів.
- Продромальний період, або період передвісників. Триває 1-3 дні. Виникають неспецифічні симптоми захворювання, характерні для більшості респіраторних вірусних інфекцій (головний і м’язовий біль, першіння в горлі, незначне нездужання, сухий кашель).
- Період розпалу. З’являються характерні ознаки інфекційно-запального процесу в легенях.
- Період реконвалесценції. Активність запального процесу в легенях стихає, стан поступово повертається до норми.
Атипова пневмонія – симптоми
У більшості випадків пневмонії, викликані атиповими збудниками, протікають в легкій або середньотяжкій формі:
- початок захворювання схоже на початок ГРВІ;
- загальне нездужання;
- слабкість;
- головні болі;
- сухість слизових;
- кашель;
- ломота в м’язах і суглобах;
- явища фарингіту, ларингіту, риніту;
- ослаблення дихання;
- поодинокі хрипи;
- крепітація;
- при перкусії – притуплення звуку;
- в крові лейкоцитоз, підвищений ШОЕ.
Особливу увагу слід приділити кашлю, він відрізняється від кашлю при зазвичай протікають ГРВІ. Має пароксизмальної (нападоподібний) характер і певний тембр. Кашель може починатися в певних положеннях тіла.
Особливості мікоплазменної пневмонії
У деяких випадках дуже складно поставити правильний діагноз. Пневмонія микоплазменной етіології має стерту клінічну картину при її легкому перебігу. Постановку діагнозу ускладнюють мізерні дані при аускультації і перкусії легень.
Фізикальні зміни з’являються лише на 2 – 4 день хвороби. Аускультація виявляє ослаблення дихання і поодинокі хрипи. При перкусії зміни не виражені. При тому, що при огляді зміни не значущі, на рентгенографії вони є (знімки робляться в 2 – х проекціях!). Особливістю є відсутність змін в загальному аналізі крові, зокрема – лейкоцитарної формули.
Особливості протікання хламідійної пневмонії

Хламідійна пневмонія дуже часто має затяжний перебіг. Одночасно з лихоманкою з’являється сухий, болісний кашель. Кашель ускладнюється слизисто-гнійної мокротою. Але може бути і без продуктивного компонента. Інтоксикація організму найбільш виражена на 3-4 день від початку лихоманки, якщо захворювання почалося не з високої температури, то розпал хвороби припадає на 10-12 день.
Хворих турбують фарингіт, ларингіт, риніт. Це обумовлено особливістю слизових дихальних шляхів бути сприятливим середовищем для зростання і розмноження хламідій. У невеликої кількості пацієнтів спостерігається шийна лімфаденопатія (збільшення лімфатичних вузлів). У ряді випадків в легенях утворюється інфільтрат (запальне вогнище) і при аускультації вислуховується крепітація над ним.
Особливості симптомів при хворобі легіонерів
Початок захворювання уповільнене із загальними симптомами інтоксикації (сонливість, занепад сил, головні болі, ломота в тілі, невисока температура, кашель без мокротиння). Розпал хвороби характеризується високою температурою, появою мокротиння, іноді кашель може ускладнюватися кровохарканням. Аускультація легких дозволяє виявити хрипи вологі хрипи, дихання жорстке, бронхіальне, характерна крепітація.
Аналізи і діагностика
Для визначення клінічних проявів прихованої пневмонії і виявлення запальних змін легеневої тканини важливо проведення своєчасної рентгенографії грудної клітини.
Якщо захворювання протікає в умовах імунодефіциту, то рентгенологічні прояви можуть бути мінімальними і вимагати проведення комп’ютерної томографії.
Виявлення збудника в відбитках може проводитися з використанням мокротиння, відбитків слизових носа за допомогою флуоресцентних сироваток, виділення культур шляхом висіву на гістологічних культурах або спеціальних середовищах. При підозрі на вірусну інфекцію проводять ПЛР, культивування на фібробластах, використовують імуноферментний метод, радіоімунний і імунний блотингу.
Крім того, для діагностики корисними виявляються дослідження крові: загальний аналіз, визначення лейкоцитарної формули, активність печінкових ферментів (АЛТ і АСТ).
Діагностичні критерії атипових пневмоній
При постановці діагнозу використовується комплексний підхід, враховуються:
- симптоматика (суб’єктивні та об’єктивні ознаки);
- огляд (виявлення вологих хрипів, крепітації в легких);
- інструментальні методи досліджень (рентгенографія, КТ, МРТ);
- дослідження біологічних середовищ організму (ОАК, ОАМ);
- результати методів, спрямованих на виявлення збудника.
рентгендіагностика
На початку захворювання рентгенологічна картина буває найбільш інформативна, ніж огляд і з’ясування симптомів захворювання. МРТ і КТ дослідження використовуються набагато рідше, при скруті інтерпретації знімків, або при відсутності змін на оглядовій рентгенограмі легень.
На рентгені виявляються характерні для пневмонії зміни (затемнення, вогнищева інфільтрація, плевральнийвипіт та ін.). Знімки найчастіше розшифровує лікар-рентгенолог, а й досвідчений терапевт (педіатр, інфекціоніст) здатний без праці побачити характерні зміни.
зміни крові
При атипових пневмоніях мало що можна сказати, керуючись тільки лише дослідженнями крові. Зміни є не завжди, особливо при мікоплазменної та хламідійної етіології захворювання.
Зміни крові найчастіше дають віруси і легионелли:
- підвищення ШОЕ;
- лейкоцитоз;
- гіпонатріємія;
- гипофосфатемия.

У людей похилого або людей з ослабленим імунітетом реактивність організму знижена. В загальному аналізі крові зміни є не завжди, навіть при середньотяжкому формах хвороби.
Точна верифікація збудника
Збудники, які викликають атипові пневмонії, діють внутрішньоклітинно, тому їх виявлення і точна верифікація вимагають спеціальних методів дослідження.
| метод | тест |
|
Вирощування на поживних середовищах |
|
ІФА, РСК, РНГА |
|
ПЛР, ДНК (РНК) – зонд |
- Визначення антигену в сечі при хвороби Легіонерів.
- Радіоімунним аналіз і т.д.
Матеріалами для аналізів можуть бути змиви з бронхів, мокротиння, плевральна рідина, кров, сеча. Але все-таки найбільш достовірними методами є ІФА, РСК, ПЛР, РНГА. При проведенні таких аналізів роблять забір крові і шукають антитіла або антигени (можна сказати, що це своєрідні «сліди» в організмі, які залишила інфекція).
Особливості протікання захворювання у дітей
Атипові пневмонії у дітей нерідко протікають з погано вираженою температурною реакцією. Однак, незважаючи на нормальну або субфебрильна температура, загальний стан швидко і сильно погіршується. з’являються:
- сонливість;
- млявість і апатія;
- зниження або повна відсутність апетиту;
- задишка;
- підвищена пітливість;
- блювота;
- діарея.
Мікоплазменної пневмонія у дітей часто супроводжується збільшенням селезінки і печінки, появою на шкірних покривах полиморфной висипу.

У дітей при атипової пневмонії може з’являтися поліморфний висип на шкірі
Діти з атиповою пневмонією намагаються лежати на боці на стороні ураженої легені, оскільки такий стан зменшує біль в грудній клітці. Нерідко у них відзначаються порушення глибини і частоти дихальних рухів, виникають періодичні короткочасні апное (зупинки дихання).
У новонароджених дітей атипова пневмонія швидко ускладнюється розвитком емфіземи легенів. У цій віковій групі захворювання протікає вкрай важко і погано піддається терапії.
Лікувальна тактика при атипових пневмоніях
Після того як поставлений діагноз «атипова пневмонія» має вирішитися питання про те, де буде відбуватися лікування захворювання. Після оцінки тяжкості перебігу доктор може залишити пацієнта лікуватися вдома – в амбулаторних умовах при легких формах, але обов’язково порекомендує госпіталізацію в стаціонар при важких.
Антибактеріальна терапія призначається емпірично, до верифікації збудника. Антибіотики призначаються з урахуванням особливостей збудника (мікоплазма, хламідії, легіонелли). Препарати, якими б лікували пневмонію, викликану пневмококком, тут виявляться бездіяльними, тому що не можуть зруйнувати стінки «атипових» бактерій. Далі спостерігають за динамікою пацієнта. Якщо протягом 2-3 діб немає позитивного ефекту – приступають до вибору нового антибіотика.
Лікування потрібно призначити якомога швидше! Аналізи для визначення збудника можуть готуватися до 10-14 днів! Часу на очікування немає!
Основні групи препаратів
Для лікування атипових пневмоній використовуються наступні групи препаратів:
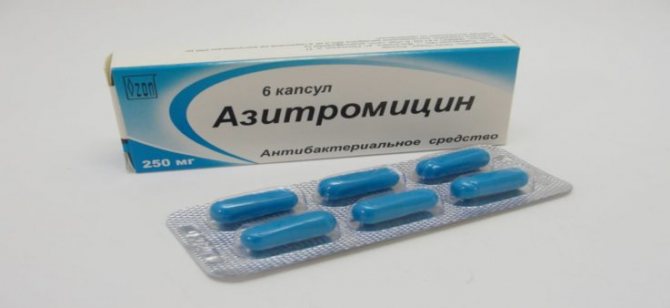
- Макроліди (азитроміцин, джозаміцин, кларитроміцин, спіраміцин, еритроміцин).
- Тетрацикліни (доксициклін).
- «Респіраторні» фторхінолони (левофлоксацин, спарфлоксацин).
- Цефалоспорини 3 – 4 покоління.
- Карбапенеми (меропенем, доріпенем).
У разі важкого перебігу пневмонії антибактеріальна терапія призначається внутрішньом’язово або внутрішньовенно, в подальшому можна перейти на прийом таблетованих форм. Так само призначаються «допоміжні» лікарські засоби, що володіють жарознижуючим, протизапальну, відхаркувальну ефектом.
Якщо при лікуванні пневмонії через 2 – 3 доби симптоми не йдуть на спад, антибіотик не діє на збудника інфекції. Лікар повинен поміняти препарат на інший. Не намагайтеся самі призначити собі препарат і обов’язково зверніться до лікаря.
Імуностимуляція і вітамінотерапія
На тлі «атипових» інфекцій відбувається пригнічення імунітету, тому належну роль потрібно віддати і препаратів, коригуючих це стан. Імуностимулятори і вітаміни не є основними препаратами в лікуванні пневмоній. Але часто застосовуються як додаткова терапія. Для допомоги організму в боротьбі з інфекцією.
Серед імуномодуляторів можна виділити синтетичні і натуральні препарати. Натуральні препарати мають менше побічних ефектів, ніж синтетичні. В аптеках величезна кількість препаратів імуностимулюючої призначення, різних торгових марок, цінової категорії. Вибір вітамінних комплексів також великий. Обов’язково проконсультуйтеся з Вашим лікуючим лікарем, що підходить саме Вам.
Показано чи физиолечение при атипових пневмоніях
Цей метод лікування сприяє швидкому одужанню, підвищенню захисних властивостей організму, зменшенню запальних реакцій, відходженню мокротиння. Використовується в підгострому періоді та при затяжному перебігу. Фізіотерапевтичне лікування не використовується як самостійний метод, слід враховувати протипоказання в кожному конкретному випадку!

- Інгаляційним шляхом можуть вводитися розчини антибіотиків, відхаркувальних препаратів.
- Електрофорез – сприяє зменшенню запалення, відновленню обміну речовин, кращому проникненню препаратів.
- ДМВ-терапія – сприяє відновленню пошкоджених клітинних мембран. Діє як «природний антиоксидант». Володіє локальним тепловим ефектом.
- Магнітолазерна терапія – сприяє відновленню клітин, очищенню крові, активації імунітету.
- Ультразвукова терапія використовується для закріплення лікувального ефекту і профілактики захворювання.
Народна медицина. Допомога чи шкода?
Звичайно ж, народними методами пневмонію не вилікувати. Антибіотики найважливіша ланка в лікуванні атипової пневмонії! Багато рослин мають корисними властивостями, які можна використовувати як доповнення до основного лікування або в профілактичних цілях.
Існує безліч народних рецептів, але не варто віддавати народній медицині першорядне значення. Надія на те, що Ви самі в домашніх умовах вилікуєте хвороба, закінчиться лише хронізації процесу і більш тривалим і складним лікуванням.
Але все-таки деякі рецепти можна взяти на замітку:
- мед з молоком;
- чай з імбиром, липою, материнкою, шавлією;
- журавлинний морс;
- малина;
- цибуля, часник;
- відвар з кореня алтея.

У період простудних захворювань і ослаблення імунітету не потрібно забувати про профілактику! Можна користуватися народними засобами, щоб не захворіти. Трави, ягоди, коріння рослин підвищать ваш імунітет.
Рекомендації до швидкого відновлення
Для успішного відновлення організму після будь-якої форми пневмонії рекомендується підтримувати оптимальний режим. Харчування має бути вітамінізованим, висококалорійним, а також щадним з механічною і хімічною точки зору. Дуже корисно тепле пиття – молоко з медом і содою, журавлинний морс, чай з малиною та інше. Якщо не спостерігаються симптоми серцевої недостатності рекомендований обсяг рідини в добу – 2,5-3 літри.
ВАЖЛИВО! Стежити за правильною роботою кишечника – запори і метеоризм вкрай небажані.
Кімната, де знаходиться хворий повинна часто провітрюватися, повітря повинне бути свіжим і чистим. Постільний режим необхідно дотримуватися весь період гарячкового стану, однак, нерухоме лежання в ліжку протипоказано.
Рекомендується періодично змінювати положення тіла, сідає і відкашлювати мокротиння. Відходить мокротиння краще збирати в ємність з щільно закривається кришкою, якщо виникає кровохаркання необхідно негайне звернення до лікаря.
Заняття ЛФК показані тільки після того, як температура знизиться до нормальних показників або зупиниться на субфебрильних відмітках.
Масаж і фізіотерапевтичні процедури входять в комплекс відновлювальних заходів. Призначати ці процедури повинен лікар, відштовхуючись від перебігу захворювання та віку пацієнта. Дозволено точковий і баночний масаж. Як фізіотерапії хворому рекомендуються грязьові, парафінові або озокеритові аплікації, голковколювання, голкорефлексотерапія, електроакупунктура та інше. Особливе вказівку: при підвищеній температурі, дихальної та серцевої недостатності голкорефлексотерапія протипоказана.
Лікування захворювання рекомендується проводити до повного лікування, ліквідації не тільки клінічних, але лабораторних, а також рентгенологічних ознак запального процесу. Після виписки зі стаціонару рекомендовано продовжити лікування в профілакторіях і санаторіях, що мають спеціалізацію в лікуванні захворювань бронхолегеневої системи.
Для лікування пневмонії найчастіше використовуються антибактеріальні препарати, які істотно порушують баланс нормальної мікрофлори в організмі. Таке явище може ускладниться проблемами з травленням і розвитком грибкових уражень. Для нормалізації балансу мікрофлори рекомендується вживати кефір і йогурти, в складі яких є живі бактерії.
Прогнози при раціональній і вчасно розпочатої терапії, як правило, сприятливі. Одужання частіше за все настає через місяць після початку захворювання.
Що стосується профілактичних заходів, вони стосуються загального санітарно-гігієнічного принципу – боротьба з запиленістю приміщення, повноцінне харчування, відмова від куріння та інше. Дуже важливо своєчасно лікувати вогнища інфекцій, що розвиваються в організмі, а також надавати адекватне терапевтичне лікування недуг, які вражають бронхолегочную систему.
можливі ускладнення
- Кровохаркання.
- Ексудативний плеврит.
- Лімфаденіт.
- Гепатоспленомегалія.
- Хронічна обструктивна хвороба.
- Бронхіальна астма.
- Дихальна недостатність.
- Вторинна ниркова недостатність.
- Порушення з боку шлунково-кишкового тракту (діарея, абдомінальний синдром).
Ускладнення розвиваються найчастіше при неправильному лікуванні або важких формах. Тому нагадую, що своєчасна і правильна терапія знизить ризик розвитку небезпечних ускладнень.
лікування
Лікування атипових пневмоній включає етіотропне і симптоматичне напрямок. Етіотропна терапія спрямована на знищення збудника захворювання. З цією метою призначають антибіотики, беручи до уваги чутливість до них патогенної мікрофлори, курсом не менше 10-14 днів. Причому антибіотикотерапія виправдана і при вірусної атипової пневмонії – з метою профілактики (або лікування) вторинної бактеріальної інфекції. Однак етіотропного лікування в даному випадку буде застосування противірусних препаратів.

Антибіотики – основний засіб лікування атипової пневмонії
Симптоматична терапія спрямована на усунення симптомів захворювання, для чого застосовуються жарознижуючі і протизапальні засоби, відхаркувальні препарати, муколітики і т. Д.
При значному погіршенні загального стану, наростання дихальної недостатності хворого переводять у відділення реанімації, де підключають до апарату штучної вентиляції легенів.
При хороше імунній відповіді пацієнт одужує. Якщо ж імунітет ослаблений, протягом атипової пневмонії катастрофічно погіршується, розвивається респіраторний дистрес-синдром. На тлі наростаючої гострої дихальної недостатності можливий летальний результат.
профілактичні заходи
Чітко сформульовані правил, щоб не захворіти на атипову пневмонію, немає. Але загальні принципи можна виділити, дотримуючись яких, Ви вбережете себе від інфекції:
- здоровий спосіб життя;
- відмова від шкідливих звичок (куріння, алкоголь);
- обмеження контакту з хворими людьми;
- засоби індивідуального захисту (маски);
- щеплення проти грипу.

Характерні види хвороби у дорослих
Атипова форма пневмонії має види.
Кожен з видів різниться особливостями, характерними збудниками і симптоматикою:
- Мікоплазменної пневмонія. Збудником захворювання є мікоплазма. Розвивається у людей віком до 45 років.
- Легионеллезная – зустрічається в 10% випадків хвороби. Різновид найбільш небезпечна для людини і має найбільшою коефіцієнт смертності.
- Хламідіозная. Основним критерієм для розвитку захворювання є сезонність. Цією різновидом можна захворіти незалежно від пори року. Вид має найлегші ознаки і перебіг хвороби.
- Ускладнення під час грипу може спровокувати пневмонію. Вона має схожі симптоми з ГРВІ, її складно виявити.
- Трапляються і більш рідкісні види захворювання, які вимагають грамотної діагностики та додаткового обстеження.
Є люди з групи ризику, які найбільшою мірою схильні до пневмонії.
Виділяють групи:
- Хронічні захворювання, вади розвитку;
- ВІЛ-інфіковані люди;
- Хронічні інфекційні захворювання;
- Злоякісні утворення.
висновки
У більшості випадків початок атипових пневмоній легко може бути поплутано з проявами звичайних простудних захворювань, що робить їх удвічі небезпечними. При неясній симптоматиці, особливо по відношенню до дітей, постарайтеся провести діагностичні заходи якомога швидше.
Оскільки частина атипових пневмоній виникає в результаті вірусного зараження, підвищена увага приділіть профілактичним заходам, особливо зміцненню імунітету – це підвищить шанси уникнути не тільки вірусного зараження, але і з успіхом протистояти безлічі інших захворювань.
профілактика
Для того, щоб виключити те, чи інше захворювання, важливо точно провести діагностику. У проведенні терапії, це найскладніший момент.
Найголовніше для того, щоб запобігти виникненню хвороби, необхідно дотримуватися не тільки режим, але і загальні правила. Перш за все не контактувати з тими, хто ймовірно наражається на ризик захворіти.
Для зміцнення загального стану організму необхідно дотримуватися основних правил гігієни і обережність в контактах.

Для тих, у кого імунітет досить міцний, інфекція не страшна. Але при перших ознаках захворювання необхідно звертатися до лікаря. Це дозволить запобігти ускладненням і розвиток інфекції.
Причини і фактори ризику
Основною причиною виникнення захворювання є інфікування патогенними організмами різної природи. Однак не у всіх випадках потрапляння інфекції всередину організму людини призводить до прогресу захворювання.
До факторів ризику, що підвищує ймовірність розвитку хвороби при інфікуванні, відносяться:
- Захворювання, що впливають на зниження імунного захисту (ВІЛ, СНІД).
- Передчасні пологи.
- Наявність хронічних захворювань дихальної системи.
- Наявність хронічних захворювань серцево-судинної системи.
- Проходження хіміотерапії.
- Використання препаратів-імунодепресантів.
- Поява злоякісних новоутворень.
- Цукровий діабет.
- Хвороби нирок і печінки.
- Інфекційні захворювання дихальної системи, що перейшли в хронічну форму.
Фактори ризику знижують захист організму, роблячи його більш уразливим для збудників атипової пневмонії та інших хвороб.
Клінічні рекомендації
Атипова форма пневмонії виявляється у 20% при наявності певного збудника. Якщо враховувати пацієнтів, які не мають певної клінічної симптоматики, то цей відсоток значно вищий.
Кожна з різновидів атипового запалення легенів має клінічні рекомендації з лікування:
- Мікоплазменної пневмонія. Відсутність характерної симптоматики викликають складності в діагностиці та призначенні терапії. Аускультативні зміни проявляються на 3 день характерним слабким диханням, вологим хрипом. Напрямки в лікуванні: використання макролідів – азитроміцин, еритроміцин, курс лікування близько 10 днів, протягом лікування проводиться симптоматична терапія.
- Хламідійна. Вид різниться за видами залежно від агентів, які є збудниками захворювання. Інфекція діє на організм запальними процесами, які знижують імунітет і мають патогенний вплив на функції і системи. Хламідійна пневмонія тягне ускладнення в роботі серцево-судинної системи. Точність діагнозу підтверджуються за допомогою додаткових обстежень та аналізів. Використовується емпірична терапія. Таке лікування діє на бактерії хламідій, на весь спектр атипових агентів. Препарати вибирають серед макролідів. При якісь зміни застосовуються доксициклін та фторхінолон. Таке лікування призначається за результатами аналізів та інших клінічних обстеженнях.
- Легионеллезная інфекція. Захворювання було виявлено в 1976 році. Воно має 2 форми протікання: хвороба, викликана легіонелли, понтіакская лихоманка. Їх відмінність полягає в симптоматиці, проявах і лікуванні. Інкубаційний період складає близько 3 днів, після якого починають проявлятися характерні симптоми. Саме захворювання починається з інтоксикації, після виникає кашель, можливо з кров’ю, різкі болі в області грудної клітки. Клінічна симптоматика легионеллезной інфекції проявляється у вигляді лихоманки, до неї можуть приєднуватися шлунково-кишкові розлади.
Для лікування пневмонії використовують антибіотики широкого спектра. Найбільш ефективні: макроліди, тетрациклін, рифампіцин.
Таке медикаментозне лікування призначається в зв’язку з наступним дією його компонентів:
- Найбільш безпечний для травної системи;
- Рідкісний прийом протягом дня;
- Значна концентрація в тканинах легенів.
Для допоміжної терапії використовується тетрациклін, доксициклін. Тривалість лікування 14 днів, якщо в зв’язку з хворобою не виникли серйозні ускладнення в організмі.
Методи розпізнання пневмонії
При проявах гострого респіраторного захворювання виникає сухий кашель, біль в області грудної клітини, лихоманка. Симптоми вимагають негайного огляду терапевта. Запалення легенів лікується стаціонарно.
Залежно від складності протікання хвороби, можливі додаткові діагностичні дослідження. Лікування комплексне, потребує повного обстеження і здачі всіх необхідних аналізів.
Не існує тестів для виявлення збудників захворювання. Важливо після відвідування небезпечних епідеміологічних районів звернутися до лікаря.
Діагностичні методи виявлення атипової пневмонії:
- Огляд лікаря, який повинен провести повне обстеження і виявити всі супутні фактори ризику. Після ретельної консультації лікар ставить попередній діагноз, який необхідно підтвердити за допомогою різних аналізів, більш детальної діагностики.
- Наступний крок – це аналізи секрету, який виділяється під час кашлю, посів.
- Розгорнутий аналіз крові, який в разі пневмонії буде показувати знижень рівень вмісту лейкоцитів в крові.
- Аналіз крові на виявлення збудника захворювання.
- Рентген грудної клітини, за допомогою знімка виявляють всі складнощі протікання хвороби.
Постійно виявляються нові збудники пневмонії, з якими складно впоратися. Мутація мікроорганізмів, що викликають захворювання, заважає знайти ефективний засіб для ефективної терапії.
Терапія лікарськими засобами починається противірусними препаратами і антимікробними засобами широкого дії.
https://feedmed.ru/bolezni/organov-dyhaniya/atipichnaya-pnevmoniya.html
Протягом лікування до такої терапії можуть приєднуватися інші лікарські засоби, що мають протизапальну дію. Проводяться додаткові процедури, які здатні привести організм в норму – терапія киснем або інфузійна терапія.
Синдром гострого респіраторного захворювання (Короновірус)
Найбільш важка форма захворювання, яка починається з симптомів ГРВІ (головний біль, слабкість, підвищення температури), а через 2-3 дні до них приєднуються сухий кашель, задишка і тахікардія.
Подальший розвиток захворювання безпосередньо залежить від стану імунітету. Якщо воно задовільний – хворий одужує, якщо імунітет ослаблений, стан пацієнта різко погіршується і розвивається дистрес-синдром з наростаючою дихальною недостатністю. Таке важкий стан пацієнта може привести до летального результату.
Діагностика нетипового прояви пневмонії
Діагностувати захворювання можна шляхом комплексного обстеження хворого на підставі вираженої клінічної картини захворювання.
На підтвердження діагнозу фахівцем призначається ряд обстежень, що включають:
- Рентгенографія легенів (в кількох проекціях);
- Бактеріологічні, імунологічні, мікробіологічні дослідження;
- Загальний аналіз крові;
- Консультація терапевта і інфекціоніста.
Досить складно проводити діагностику захворювання вірусного походження, оскільки в медицині поки не існує тестових систем, використовуваних в клінічній практиці.
SARS, або вірусна пневмонія
Запалення легенів, викликане дією коронавірусів, вважається найбільш небезпечним і складним видом захворювання. Підстав для цього – маса, але основним з них є те, що збудник відомий тільки з 2002 року і до теперішнього часу повністю не вивчений.
Вперше було зареєстровано захворювання в Китаї, воно послужило причиною епідемії, яка забрала більше 800 життів. Піддалися атаці SARS тоді близько 8 тисяч осіб, але третина з них після пневмонії повністю відновити стан здоров’я так і не змогла. У України був зареєстрований тільки один випадок, і хворого після тривалого стаціонарного лікування вдалося врятувати.

Характеризується така пневмонія легких неспецифічними симптомами вірусної інтоксикації. Головні / м’язові болі, а також озноб, лихоманка і пітливість проявляються 3-5 днів. Після цього до них приєднується задишка, сухий кашель і прогресуюча гіпоксія. У випадках сприятливого результату протягом тижня симптоматика регресує. А при тяжкому перебігу недуги хворому потрібна негайна госпіталізація, так як підвищується ризик розвитку дистрес-синдрому, гострої дихальної недостатності і токсичного шоку.
Що стосується діагностики, то на сьогоднішній день специфічного методу виявлення SARS немає. При аускультації відзначають ослаблене дихання, притуплення перкуторного звуку, крепітація, а також вологі хрипи. Зміни легеневої тканини проглядаються на рентгенівських знімках у вигляді тканинних інфільтратів, найчастіше на периферії легенів. Результати аналізу крові хворого свідчать про зниження показників тромбоцитів і лейкоцитів на тлі підвищених значень печінкових ферментів.
Так як збудника виявили зовсім недавно, конкретних даних про те, як лікувати пневмонію, поки немає. А з урахуванням того, що вірус піддається постійній мутації, пошук універсального препарату ускладнюється в кілька разів.
Рекомендована лікарська терапія грунтується на антимікробних препаратах широкого спектру дії і противірусних засобах, таких як «Рибавірин». Для запобігання розвитку запалення до специфічної терапії часто приєднують кортикостероїди, а також симптоматичні засоби. Здійснюється лікування тільки в умовах стаціонару, так як хворим може знадобитися проведення кисневої терапії, ШВЛ, інфузійної терапії.
Яке має бути харчування
Лікування пневмонії – це комплексна терапія, яка включає багато аспектів і напрямки. Харчування під час лікування – суттєвий фактор для позитивної динаміки. Щоденний раціон необхідно коригувати залежно від вікових особливостей, супутніх захворювань, загального стану.
Для пневмонії характерно зниження апетиту і відмова від їжі.
Для хворого важливим є дробове, часте харчування, невеликими порціями. Коли основні симптоми знижуються, захворювання починає відступати, апетит зростає і відновлюється.
У цей період важливо враховувати тонкощі:
- Дотримання питного режиму;
- Відмова від вуглеводів для поліпшення роботи травної системи;
- Вживання рідких супів і каш;
- У пріоритеті овочі та різні фрукти.
Під час лікування потрібно приймати відвари з лікувальних трав, які знімають симптоми і допомагають поліпшити самопочуття. Правильне, збалансоване харчування дозволить швидко впоратися зі слабкістю і нездужанням, дозволить перемогти хворобу.
До якого лікаря звернутися
При появі кашлю, болю в грудях, підвищення температури тіла і інших ознак патології легень необхідно звернутися до терапевта. Пневмонія зазвичай лікується в стаціонарі загальнотерапевтичного або пульмонологічного профілю. У важких і неясних випадках пацієнта оглядає інфекціоніст. При розвитку ускладнень показана консультація невролога, анестезіолога-реаніматолога. У стадії дозволу пневмонії допомагає в лікуванні лікар-фізіотерапевт.
Вашій увазі пропонується відеозапис інтерв’ю з професором, завідувачем 2-й кафедрою дитячих хвороб Білоруського державного медичного університету, д.м.н. Войтович Тетяною Миколаївною:
Цитомегаловірусна інфекція ЦМВІ.
Збудник – Cytomegalovirus hominis з сімейства Herpesviridae, діаметр віріона 180 нм, містить ДНК. Для вірусу характерна низька вірулентність, здатність до довічної персистенції, виражене імунодепресивну дію, що трансформують вплив на клітину при повільної реплікації. Вірус може розвиватися на культурах фібробластів людини, в результаті чого нормальні клітини перетворюються цитомегалічний (25-40 мкм). Поява в трансформованих клітинах великої внутрішньоядерної включення, відокремленого від каріолемми світлим обідком, надає їм вид “сови очі”.
Епідеміологія. Резервуар і джерело інфекції-людина. Вірус виявляється в крові, цервікальному і вагінальному секретах, в спермі, грудному молоці, слині, сечі, калі, слізної рідини. Зараження відбувається трансплацентарним шляхом (при гострій або загостренні хронічної ЦМВІ у вагітної; порушеною бар’єрної функції плаценти); контактним, фекальнооральним, аерогенним, через грудне молоко; ятрогенним (переливання крові та її компонентів, пересадка органів).
Патогенез. Проник первинно в кров, ЦМВ репродукується в лейкоцитах (лімфоцити, моноцити) або персистують в лімфоїдних органах. При розвитку імунологічної недостатності вірус розноситься з током крові в різні органи і фільтрується в рідкі середовища і екскретів. В уражених органах розвиваються специфічні зміни, що й обумовлює клініку.
Клініка. Придбана ЦМВІ частіше протікає у вигляді повільної пневмонії. Вроджена ЦМВІ завжди носить генералізованих характер. З екстралегочних поразок відзначаються енцефаліт, гепатити, сіалоаденіти; ураження очей (хоріоретиніт, катаракта, атрофія зорового нерва), нирок.
За клініко-рентгенологічними даними пневмонія при ЦМВІ мало відрізняється від хламідійних, пневмоцистної пневмонії. Основні симптоми – тахіпное, диспное, нападоподібний кашель, ознаки гіпоксії.
Рентгенологічно виявляється гіпераерація, дифузні двосторонні зміни. У початковій стадії зміни створюють каламутності фону. Далі інфільтрат стає щільніше, на його тлі видно просвітлення (повітряна бронхограмма).
Параклінічні дані. Прогресуюча анемія з ретикулоцитозом, геморагічний синдром, тромбоцитопенія, жовтяниця.
Патологічна анатомія. Морфологічна картина ЦМВІ складається з двох компонентів: цитомегалічний метаморфоза клітин і лімфогістіоцитарна інфільтрація строми органів. Чим більше виражений імунодефіцит, тим більше цитомегалічний клітин і менш виражена лімфогістіоцитарна інфільтрація. У легенях цитомегалічний трансформації піддаються переважно клітини системи альвеолярнихмакрофагів і епітелію альвеол, особливо тих, які вистилають бронхососудістие футляри, междольковие перегородки, плевральні листки. Улюбленою локалізацією ЦМК (цитомегалічний клітин) є ділянки аденоматозної перебудови легеневої тканини в ателектазу, навколо гранулюючих гнійників, кіст, вогнищ пневмосклерозу. У бронхіальному дереві ЦМК частіше локалізуються в епітелії респіраторних бронхіол, рідше – в епітелії великих бронхів, в ендотелії капілярів міжальвеолярних перегородок і власної пластинки слизової трахеї і великих бронхів. Для ЦМВІ патогномонична інфільтрація легеневого інтерстицію. Дифузні лімфогістіоцитарні інфільтрати в легенях з ознаками інтерстиціального пневмосклерозу і цитомегалічний метаморфозом епітелію альвеол і бронхіол спостерігалися у випадках хронічного активного перебігу ЦМВІ. Аналогічні зміни (ЦМК, лімфогістіоцитарна інфільтрація зі склерозированием строми) спостерігаються в слинних залозах, нирках, печінці.
Діагностика. Самий постій метод – виявлення ЦМК з опадів слини і сечі. Інші методи: культивування вірусу на культурах фібробластів, імуноферментний метод і радіоімунного, імунний блотингу менш надійні й дорого коштують. Слід пам’ятати, що антитіла до ЦМВ можуть передаватися трансплацентарно.
Специфічне лікування полягає у використанні наступних препаратів:
Аналоги нуклеозидів (вбудовуються в геном вірусу і блокують збірку вірусної ДНК). Це – ціторабін (добова доза – 100 мг / кв.м в 2 прийоми). Курс 4-10 днів.
Зовіракс (ацикловір). Цей препарат блокує вірусну ДНК, але не блокує власну ДНК. Доза для дітей до 2-х років – 2,5 мг на кг, при тяжкій інфекції вводиться в / в крапельно або 0,2 г 5 разів на день.
Як іммунозаместітельная терапії може застосовуватися високотітрованний гамма-глобулін від донорів реконвалесцентів, плацентарний гамма-глобулін у високих дозах, а також імуноглобуліни – пентаглобин, сандоглобулин.
