Діагностика, форми і лікування раку слизової оболонки порожнини рота
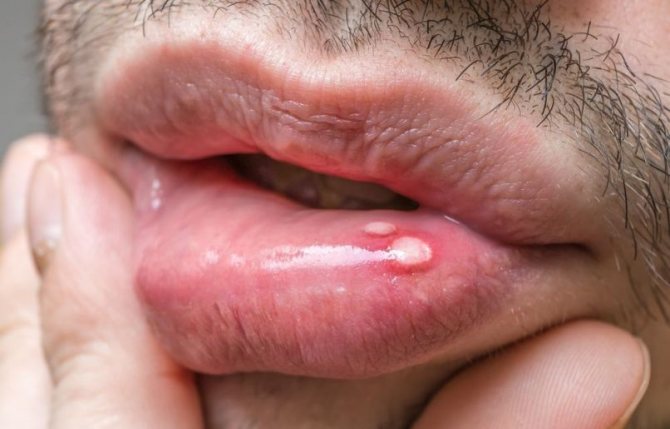
Рак порожнини рота – це виразка, яка тривалий час не загоюється і швидко збільшується в розмірах. Неоплазія також може мати вигляд щільного вузлика. У роті зазначається інтенсивне кровообіг, тут розташована група лімфатичних судин, і поширення пухлини в роті відбувається швидко. У патологічний процес часто втягується мережу кровоносних судин голови, головний мозок, дихальні шляхи, нервові закінчення, що призводить до летального результату. У половині випадків онкології рота уражається мову, що викликає неоплазії. В цьому випадку метастази в сусідні органи поширюються дуже швидко.
Форми раку слизової рота
| Форма раку слизової порожнини рота | |
| Назва | опис |
| вузлувата | На тканинах спостерігаються ущільнення з чіткими краями. Слизова або має білясті плями, або залишається незмінною. Новоутворення при вузлуватої форми раку швидко збільшуються в розмірах. |
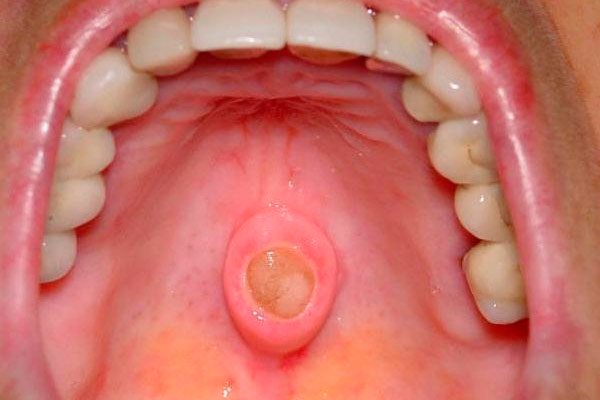
| виразкова | Новоутворення мають вигляд виразок, вони довго не гояться, ніж доставляють сильний дискомфорт хворому. Патологія при виразковій формі швидкопрогресуюча. У порівнянні з іншими видами вражає слизову набагато частіше. |
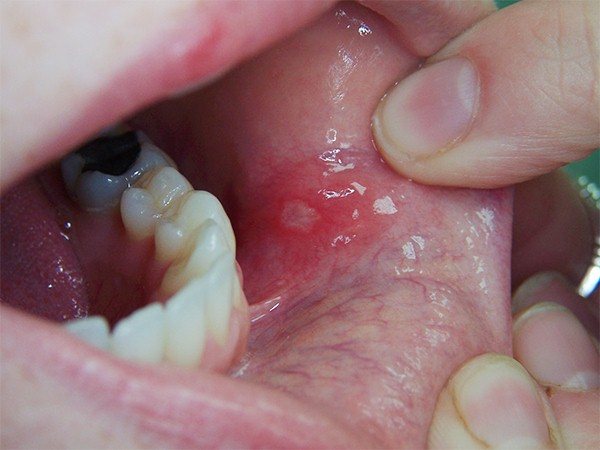
| папілярна | Новоутворення має щільну структуру. Не помітити неможливо, так як пухлина буквально провисає в ротову порожнину. Колір і структура слизової залишаються майже незмінними. |
папілярна
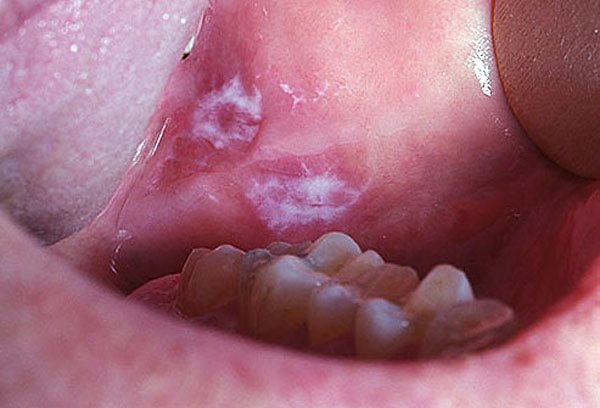
вузлувата
виразкова
Сутність і різновиди раку ротової порожнини
Термін «рак ротової порожнини» має на увазі різні злоякісні процеси в роті: з’являються на губах новоутворення епітеліального походження, онкологія слизових оболонок, патологічний процес на дні ротової порожнини, пухлини мови.
Цей тип онкології зустрічається рідко, але відзначається тенденція до зростання захворюваності. Різні види патологічного процесу в роті мають відмінні риси. Об’єднує ці захворювання то, що при відсутності своєчасного лікування вони здатні привести до смерті людини. Групи ризику по захворюванню складають літні люди, але це не означає, що історія хвороби не зустрічається у дітей. Недуга частіше проявляється у чоловіків.
Захворювання має код по МКБ-10 – С06.9 «неуточнених злоякісне новоутворення рота».
передракові стани
Сьогодні немає загального підходу до класифікації передракових станів. Деякі автори розуміють під цим терміном все захворювання, здатні спровокувати розвиток онкології.
Відомі такі провісники злоякісної пухлини в роті:
- Лейкоплакія – має вигляд білого ороговевшего плями в роті, абсолютно безболісного.
- Еритроплакія – судинні осередки в роті;
- Дисплазія – передраковий симптом.
- Папіломатоз і стоматит, що виникли після променевої терапії.
Стоматит у людини
Прихильники підходу щодо локалізації онкології вважають, що можуть зустрічатися наступні передракові стани:
- Передракові захворювання слизової оболонки рота.
- Передракові захворювання червоної облямівки губ. До цієї групи передракових станів відносяться такі хвороби, як постлучевого хейліт, кератоакантома.
- Передракові захворювання шкіри. До цієї групи належать променеві і трофічні виразки шкіри, пігментна ксеродерма, ерітроплазія Кейра, миш’яковистий і актинічний кератоз, туберкульозна вовчак, сифіліс, глибокий мікоз.
Види раку порожнини рота
Виділяються різновиди онкології рота:
- Папілярний рак ротової порожнини – онкологія, що вражає горло, розташована на небі, стінках глотки або язичку з сосочковими виростами, що звисають вниз. Лікується ця форма раку успішно, не проростає глибоко в тканини.
- Неоплазія дна порожнини рота – агресивна форма онкології порожнини рота у вигляді новоутворення. Хвороба супроводжується яскраво вираженим больовим синдромом, рясним слиновиділенням, обмеженою рухливістю мови, утрудненим ковтанням їжі. Дає метастази в шийні і підщелепні лімфатичні вузли.
- Карцинома щоки – онкологія, локалізована в області кута рота по лінії змикання зубів. Проявляється болем при розмові, ковтанні, жуванні. Причиною патології є травмування зубами слизових оболонок.
- Неоплазія неба – залозиста злоякісна пухлина на твердому небі, яка не виходить за межі слинних залоз. Виявляється як інкапсульований безболісний інфільтрат. Часто супроводжується запальними інфекціями. Зустрічається рідко.
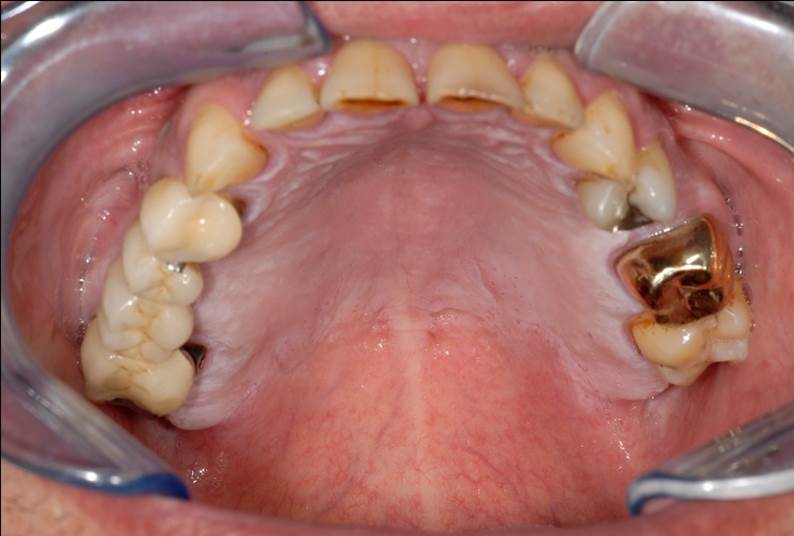
піднебінна неоплазия
- Плоскоклітинний рак – онкологія в м’яких тканинах неба, що викликає труднощі при ковтанні. Характеризується відчуттям присутності в роті чужорідного тіла, невиразною мовою.
- Ороговіваючий плоскоклітинний рак – онкологія виглядає як перлина. Це найпоширеніший рак ротової порожнини.
- Неороговевающий плоскоклітинний рак – клітини епітелію мутують в ракові, але зроговіння не відбувається.
- Рак ясна – злоякісний процес на поверхневій оболонці нижньої ясна. Провокується стоматологічними проблемами.
- Онкологія слизової оболонки альвеолярних відростків і надгортанника – злоякісна пухлина, на ранніх стадіях якої в якості супутніх захворювань відзначаються стоматит і пародонтоз. Пацієнтів турбує ниючий зубний біль, зуби розхитуються, випадають, ясна опухають. При випаданні зуба з відкрилася лунки починається кровотеча.
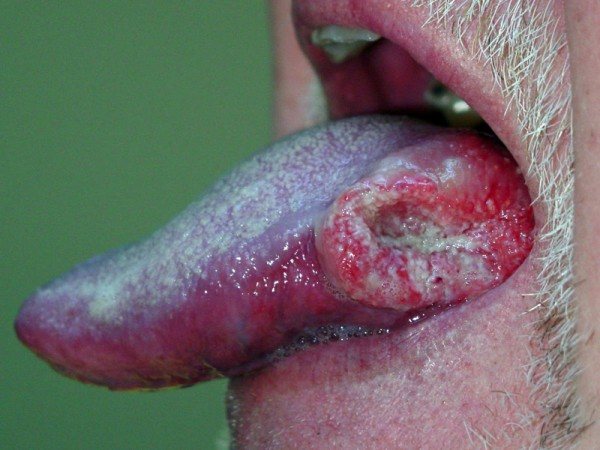
- Неоплазія мови – онкологічне новоутворення, розміщуються на його спинці, бічній частині мови, знизу або на його корені. Головні його симптоми – складності жування і ковтання.
- Низькодиференційований рак ротової порожнини – різновид злоякісного процесу з агресивним характером, який утворюється на стінках глотки або гортані. Важко знайти на ранніх стадіях.
- Рак слизової оболонки порожнини рота in situ – найрідкісніша форма пухлини в порожнині рота.
За критерієм зростання пухлини виділяються 3 види онкології ротової порожнини: виразкова, вузлувата, папілярна. При виразковій формі окремі осередки патології зростаються разом, утворюючи виразку, яка розростається. Дно виразкового освіти покриває неприємний наліт. При вузлуватої формі в порожнині рота виявляється щільний білястий вузол. Папілярна форма за зовнішнім виглядом нагадує бородавки і супроводжується набряком прилеглих тканин.
папілома рота
локалізація
Залежно від зони і характеру локалізації новоутворень розрізняють такі різновиди пухлин.
рак щік
Вогнища виявляються найчастіше частіше на лінії рота приблизно на рівні куточків. На початковому етапі розвитку нагадує виразку.
Пізніше хворий відчуває деякі обмеження при змиканні і розмиканні щелепи. Дискомфорт відзначається також при пережовуванні їжі і розмові.
Дна порожнини рота
Локація осередкової зони спостерігається на м’язах дна порожнини рота з можливим захопленням прилеглих ділянок слизової оболонки (нижня частина мови з переходом в слинні залози). Хворий відчуває сильні болі і рясне виділення слини.
мови
Пухлина локалізується на бокових поверхнях язика. Відчутний дискомфорт відзначається при розмові і пережовуванні їжі.
Зустрічається такий різновид частіше, ніж локація вогнищ на верхніх і нижніх тканинах мови з захопленням кінчика і кореня.
Рак в зоні альвеолярних відростків
Вогнища можуть утворюватися на верхній і нижній частині порожнини рота з ураженням зубів. Це викликає кровотеча ясен і болю при легкому натисканні на зубний ряд.
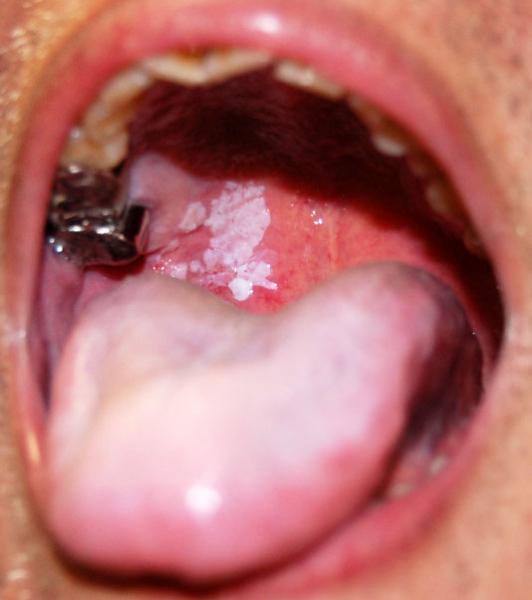
рак піднебіння
Небо складається з м’яких і твердих тканин. Залежно від того, які з них були вражені, діагностується різновид раку.
Плоскоклітинний рак утворюється на м’яких тканинах, а при локації вогнищ на твердому піднебінні ідентифікують: циліндр, аденокарциному, плоскоклітинний вид. Виникаючі болі і дискомфорт при жувальної діяльності і розмові повинні насторожити.
метастази
Ракова хвороба характеризується здатністю поширюватися в поруч розташовані шари. Напрямок метастазів визначається лімфатичними вузлами, саме до них повзуть щупальця.
Кожна різновид раку має свій вектор руху:
- при онкології щік і альвеолярних відростків нижньої щелепи метастази просуваються до піднижньощелепної вузлів;
- освіти в дистальних відділах направляються до вузлів біля яремної вени;
- при раку мови з зоною ураження кінчика або бічних сторін метастази пускаються в лімфовузли шиї, іноді захоплюють підщелепні вузли;
- при патології щупальця повзуть до внутрішніх органів, вражають також кісткову тканину.
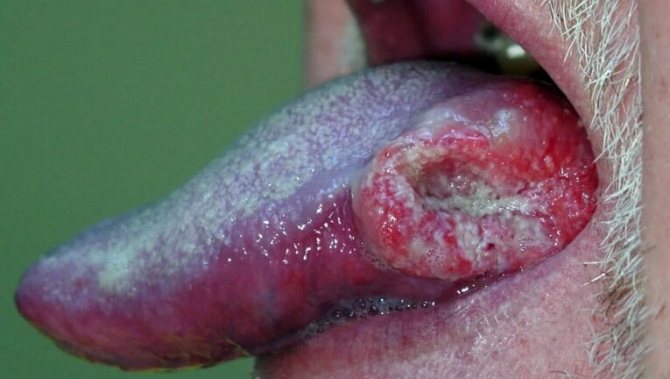
саркома мови
Саркоми цього органу є рідкісними формами злоякісних пухлин, властивими не літні, а юнацького і навіть дитячому віку.
Симптоми і клінічний перебіг
За своїм зовнішнім виглядом «саркоми» мови бувають вузлуваті, інтерстиціальні, цілком сидять в товщі мови, і грибоподібні, в значній мірі видатні над поверхнею органу.
Клінічний перебіг таких, по суті своїй різнохарактерних утворень, природно, виявляється різним і не піддається точному опису. Спостерігаються випадки з повільним доброякісним перебігом, особливо серед грибоподібних форм, але завжди можливий перехід в швидко розвиваються, покривається виразками, инфильтрирующие і метастази пухлини.
діагностика
Розпізнаванню неепітеліальних злоякісної пухлини мови має бути приділена особлива увага при всякому твердому прогресуючому инфильтрате в мові при непорушеною слизовій оболонці, особливо у молодих людей. З числа доброякісних пухлин гемангіоми лише у вигляді рідкісного винятку можуть дати привід до змішання з саркомами. Саркома кореня язика може бути прийнята за мовний зоб, який не дуже рідко спостерігається в цій галузі у молодих людей. Вирішальною в діагностиці є, звичайно, біопсія.
причини
Конкретні причини, що провокують розвиток раку слизової рота невідомі.
Але думка вчених різних країн сходиться в тому, що пусковою кнопкою стають такі чинники:
- Існують патологічні процеси, що передують злоякісним утворенням
інфікування вірусом папіломи; - пристрасть до куріння тютюну і вживання спиртних напоїв (при суміщенні шкідливих звичок ризик розвитку хвороби збільшується);
- чоловіча частина населення схильні до захворювання частіше, ніж жінки;
- лишай на слизовій;
- неповноцінне харчування, яке призводить до виникнення дефіциту мікроелементів в організмі;
- робота на шкідливому для здоров’я виробництві;
- ослаблений імунітет;
- вживання занадто гарячої їжі і напоїв.
До факторів ризику відносяться:
- шкідливі звички (зловживання алкоголем, куріння, жування і нюхання тютюну);
- наявність в порожнині рота протезних конструкцій, які періодично травмують слизову гострими краями;
- робота на підприємствах, де відзначається підвищена концентрація токсичних речовин, азбесту і ін. хімічних сполук;
- ускладнення після складних травм щелепної системи або операцій з видалення зубів.
Причини і фактори ризику
Причини розвитку злоякісних новоутворення порожнини рота можна умовно розділити на місцеві та загальні фактори підвищення ризику.
До загальних факторів відносять вік, наявність в анамнезі різних шкідливих речовин (вплив радіації і т.п.), спадкова схильність.
Місцевими факторами називають локальні фактори, що впливають на ротову порожнину. До них відносяться – жування насвая (табако- і наркосодежащіх сумішей), куріння, звичка вживати всередину обжигающе гарячі напої, хронічна травматизація слизової (уламком зуба, деформованим зубним протезом), а також наявність передракових захворювань. Окремо слід виділити фактор ризику виявлення захворювання на пізніх стадіях – відсутність щорічних оглядів стоматолога.
Саме нехтування профілактичними візитами до лікаря перешкоджає діагностиці раку на ранніх, що піддаються лікуванню, стадіях і виявлення та лікування.
передракові захворювання
Існують патологічні процеси, що передують злоякісним утворенням. Згідно з медичною класифікацією потенційну небезпеку становлять такі хвороби.
хвороба Боуена
Сучасні вчені розглядають хвороба як внутрішньоепітеліальний онкологія
Патологія була описана ще в 1912 році Боуеном і класифікована як передраковий стан.
Сучасні вчені розглядають хвороба як внутрішньоепітеліальний онкологія, але в Міжнародному гістологічному довіднику вона ідентифікується як фактор ризику.
симптоматика:
- висипання вузликово-плямистого характеру;
- локація вогнища переважно в задніх частинах порожнини рота;
- поверхню ураженої ділянки слизової оксамитова;
- з плином часу з’являється атрофія слизової рота;
- утворення ерозій на поверхні вогнища.
При діагностиці диференціюється з червоним лішаём і лейкоплакией. Захворювання протікає в супроводі з неприємними симптомами.
В якості методу лікування вибирається хірургічний спосіб. Уражені ділянки слизової і тканин видаляються повністю. При наявності великої зони ураження використовується комплексна терапія.
лейкоплакія
Однією з провокують причин є часте вплив подразників на слизову порожнини рота
Захворювання характеризується підвищеним зроговінням слизової тканин, вогнища локалізуються на внутрішній стороні щік, куточках рота, мовою.
Однією з провокують причин є часте вплив подразників на слизову порожнини рота.
Це можуть бути як шкідливі звички (тютюн, алкоголь), так і гостра або гаряча їжа.
Створити сприятливі умови для розвитку лейкоплакії може неправильна форма зубного протеза.
симптоми:
- легке печіння;
- стягування слизової, що створює дискомфорт при розмові і прийомі їжі;
- свербіж;
- утворення бляшок білого або сірого кольору (діаметр 2-4 мм).
Суть лікування полягає в усуненні дратівливих факторів, прийомі вітамінного комплексу з великим вмістом вітамінів А і Е, обробці вогнищ спеціальними розчинами або хірургічне втручання.
Схема вибирається індивідуально, залежно від форми лейкоплакії.
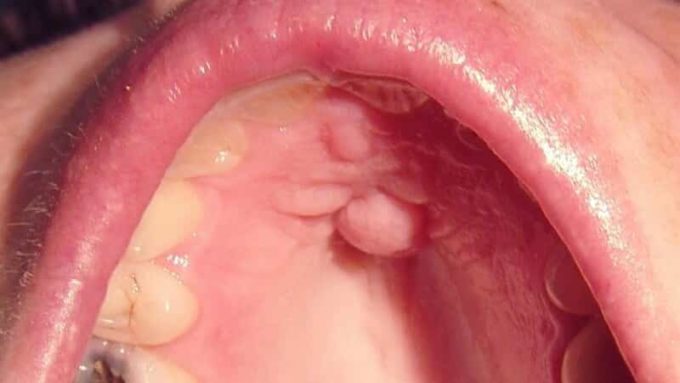
папілома
Спровокувати активне зростання папілом можуть як стресові ситуації, так і травми
Розпізнати хворобу просто по інтенсивно утворюється на слизовій рота папіломи.
Спровокувати активне зростання можуть як стресові ситуації, так і травми.
симптоми:
- утворення на слизовій рота округлих папілом на ніжці з бородавчастої, зернистою або складчастої поверхнею (розміри 0,2-2 см);
- локалізація переважно на твердому і м’якому небі, мові;
- біль, кровоточивість, погіршення фізичного стану людини не відзначається.
Лікування папілом включає хірургічне втручання для відсікання освіти від слизової, а також противірусну та імуномодулюючу терапію.
Ерозійно-виразкова форма червоного вовчака і червоного плоского позбавляючи
Перебіг захворювань відбувається в гострій формі і з доброякісною клінічною картиною
Ерозійні освіти локалізуються на слизовій оболонці рота і губах.
Перебіг захворювань відбувається в гострій формі і з доброякісною клінічною картиною.
Точні провокують чинники не виявлено, але існує думка, що виразки і ерозії з’являються в результаті сенсибілізації до різних інфекцій, а також при збоях імунної системи.
симптоми:
- появу безлічі червоних плям, які трансформуються в ерозії та виразки;
- відчуття сухості і шорсткості в роті;
- в зоні вогнищ поверхня покривається фібринозним вогнищем.
Схема лікування включає застосування протигрибкових, протизапальних, знеболюючих препаратів.
Також призначають седативні, імуностимулюючі засоби, вітаміни. При необхідності застосовують фізіотерапевтичні методи: фонофорез, електрофорез. У складних випадках вдаються до хірургічного втручання.
постлучевого стоматит
Ускладнення променевої хвороби призводить до розвитку постлучевого стоматиту
Утворюється після процедур із застосуванням іонізуючого випромінювання, що проводяться з порушеннями.
Спровокувати хворобу може необережне поводження з радіоактивними ізотопами, в результаті чого на слизовій рота утворюються опіки.
Ускладнення променевої хвороби призводить до розвитку постлучевого стоматиту.
симптоми:
- запаморочення, фізична слабкість;
- матовість особи;
- сухість в роті;
- блідість слизової;
- утворення білих плям в роті;
- розхитування зубів.
Для діагностування проблеми використовують анамнез, клінічну картину захворювання, аналіз крові.
Схема лікування включає:
- розробку спеціальної дієти;
- ретельну санацію порожнини рота;
- обробку слизової антисептичним розчином.
рак піднебіння
В цей розділ включають первинні злоякісні пухлини твердого, м’якого піднебіння і язичка.
Злоякісні пухлини твердого піднебіння в більшості своїй є результатом проростання пухлин гайморової порожнини.
А. Рак неба
клінічний перебіг
Рак неба починається у вигляді папілом, гіперкератозів і інфільтратів і приймає в більшості випадків повільне, іноді навіть дуже повільний плин, поступово розростаючись, іноді протягом декількох місяців, а іноді декількох років по великій поверхні твердого та м’якого піднебіння і язичка. При цьому пухлина іноді із’язвляется і проникає в товщу кісткового шару неба або навіть через все його шари.
діагностика
Діагноз первинного раку неба не представляє труднощів. Рідкісні випадки сарком, туберкульозних виразок або гумозних інфільтратів неба можуть бути з’ясовані з упевненістю тільки за допомогою біопсії. Просте дослідження пуговчатий зондом, введеним через рот, дозволяє виявити наявність прориву неба, характерного для злоякісних пухлин, що проростають з гайморової порожнини, або для гумозних перфораций неба. Але навіть при відсутності сумнівів біопсія обов’язкове для установки точного гістологічного діагнозу раку перед початком променевого лікування.
Б. Меланома і саркома неба
Найбільш рідкісним видом злоякісних пухлин неба є меланоми і саркоми. Ці пухлини зустрічаються дуже рідко.
Клінічний перебіг і діагностика
Меланоми виявляються хворими або несподівано у вигляді м’яких коричнево-чорних або темно-синіх кровоточивих розростань, або ж появи їх передує більш-менш довготривале існування на слизовій неба плоских відкладень пігменту у вигляді чорних або чорно-сірих смуг і плям, які, як відомо, є дуже постійними у деяких ссавців, але дуже рідкісні у людини. Патологічні відхилення обміну в області таких пігментних відкладень і лежать в основі розвитку меланом. Для подальшого прогресивного розвитку меланом найбільш характерно рясне метастазування по лимфатическому і по кров’яному току.
Діагностика самого факту наявності меланоми на слизовій неба елементарно проста зважаючи на її характерною пігментізаціі і прогресивного розростання, але необхідно з’ясувати, чи виходить пухлина з слизової неба і обмежується нею, або ж проростає в ніс, або, навпаки, виходить з гайморової порожнини і вдруге вростає в небо.
симптоми
Приводом для звернення до фахівця можуть бути наступні ознаки:
- Потовщення мови, що викликає дискомфорт при вживанні їжі і розмові – ознака для звернення до лікаря
оніміння ясен, декількох зубів; - потовщення мови, що викликає дискомфорт при вживанні їжі і розмові;
- оніміння мови;
- збільшення параметрів лімфатичних вузлів, розташованих в зоні шиї;
- набряклість на щелепи;
- різка втрата ваги;
- деформація голосу;
- больові відчуття в роті;
- випадання зубів без вагомих причин;
- поява на слизовій рота утворень, які довго не проходять навіть при використанні ранозаживляющих мазей і примочок (це можуть бути червоні і білі плями, виразки, ущільнення, нарости).
Симптоми раку ротової порожнини
Перші ознаки раку ротової порожнини виявляються рано самим хворим. До них відносяться виразки, тріщини, вузлики. Часто перші симптоми приймаються пацієнтами за початок запального процесу. Також хворі можуть пов’язувати ці болі зі стоматологічними проблемами. У хворого погіршується загальний стан: з’являється апатія, швидка стомлюваність, зниження якості виконання трудової діяльності, зниження маси тіла.
Якщо не вжито лікування, хвороба прогресує, про що свідчить поява болю, що віддає в вухо, скроню і голову. Пухлина починає метастазировать в сусідні органи і тканини.

Для неоплазии характерні супутні гнійні і гнильні інфекції, що призводять до інтоксикації організму. З’являється виразка на слизовій оболонці, йде неприємний запах гнилі з рота.
3 і 4 стадія неоплазии характеризується наявністю больових відчуттів. Біль при неоплазії має високодиференційований характер і поділяється на гостру і хронічну. Чим більше запущена онкологія, тим більша ймовірність переходу гострого болю в хронічну. Біль при раку ротової порожнини буває первинна і вторинна. Первинна біль підрозділяється на соматичну, яка виникає в тих анатомічних відділах порожнини рота, де локалізується онкологія; і вісцеральний, яка виявляється больовими відчуттями у внутрішніх органах, куди пухлина розповсюдила метастази.
Вторинні больові відчуття виникають при тривалому періоді соматичної і вісцеральної болю. Вторинна біль класифікується за характером:
- Невропатологічних біль – в мозок від ноцицептивних рецепторів надходить сигнал без видимих на те механічних причин. Таке можливо, якщо джерело, що ушкоджує тканину, вже зник або не може викликати больові відчуття, але пацієнт відчуває їх. Нервові волокна внаслідок тривалого напруження при перенесенні больових відчуттів не можуть розслабитися, що перешкоджає їх здатності передавати імпульс в нормальному режимі. Це фантомний біль.
- Психогенний біль виникає в результаті впливу вторинної реакції кори головного мозку.
При запущених випадках онкологія стає помітна зовні: деформується обличчя, що обумовлено метастазами пухлини в м’язову і кісткову тканину. Ознаки інтоксикації організму посилюються.
фази розвитку
Новоутворення навіть доброякісного походження через якийсь час перероджуються в злоякісну пухлину, яка при прогресуванні проходить три етапи розвитку:
- Початкова форма характеризується незвичними явищами для хворого у вигляді болючих відчуттів, виразок, ущільнень в порожнині рота.
- Розвинена форма хвороби – виразки набувають вигляду щілин, з’являються болі, що віддають з порожнини рота в різні частини голови. Є випадки, коли хворий на даному етапі не відчуває болю.
- Запущена форма – активна фаза онкологічного захворювання, коли вогнища поширюються швидко. Відзначається і супутня симптоматика: біль у роті, труднощі з ковтанням їжі, різке зниження маси тіла, зміна голосу.
передракові хвороби
Виникненню в порожнині рота злоякісних новоутворень часто передують розвиваються в ній патологічні процеси, так звані передракові стани.
Найбільшу небезпеку несуть такі хвороби:
- Лейкоплакія представляє собою патологічне зміна слизової оболонки рота з утворенням на ній виразок, ерозій або ороговілих ділянок.
- Хвороба Боуена вражає шкірні покриви обличчя. Зовні вона виражається в освіті однієї або декількох бляшок з чіткими контурами і серозно-кров’янистої кіркою. Згодом це захворювання трансформується в плоскоклітинний рак.
- Папіломатоз є бородавочной новоутворення коричневого кольору, що утворюються на шкірі обличчя, слизових оболонок губ, щік, піднебіння.
стадії
Онкологічне захворювання має кілька стадій розвитку.
Кожен етап характеризується певними параметрами пухлини і просторістю зони ураження:
- Онкологічне захворювання має кілька стадій розвитку
Нульова стадія – новоутворення локалізується не глибше слизового шару, розміри пухлини невеликі. - Перша – параметри пухлини досягають не більше 2-х см, рак не поширюється на інші ділянки тканин.
- Друга – новоутворення збільшується до 4-х см, пухлина прогресує, але зона ураження не досягає ще лімфовузлів.
- Третя – розмір пухлини перевищує 4 см, хвороба вражає лімфатичні вузли.
- Четверта – стадія характеризується наявністю метастазів, які пустили свої щупальця у внутрішні органи (найчастіше в легені). Поширення осередкової зони спостерігається на кісткової тканини обличчя, пазух носа.
Симптоми і ознаки
Виявити самостійно рак в домашніх умовах неможливо, але є ряд певних симптомів, прояв яких має насторожити людину.
При наступних симптомах, які можуть виявитися першими ознаками захворювання, хворий повинен обов’язково відвідати лікаря:
- довгостроково незагойні виразки;
- виражене здуття або ущільнення, яке можна визначити при пальпації або візуально;
- зниження або повна втрата чутливості;
- зміна кольору слизової. Прояви на ній плям білого або червоного кольору;
- ускладненість ковтання і пережовування;
- безпричинна біль, що віддає в скроневу частину, або відчуття стороннього тіла в гортані;
- набряклість тканин;
- порушення роботи голосових зв’язок;
- збільшення слиновиділення;
- кровоточивість.
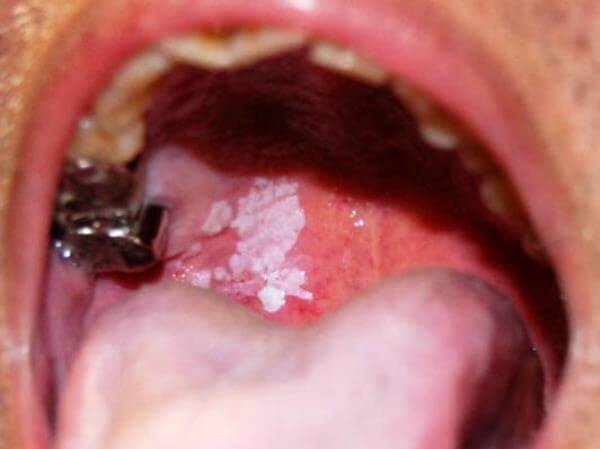
Дані симптоми не завжди є провісниками злоякісних утворень.
За їх появи можна діагностувати не одне стоматологічне захворювання, тому для точної діагностики необхідно обов’язково відвідати фахівця.
діагностика
При підозрі на ураження кісткових тканин лікар виписує направлення на рентгенографію
Діагностується рак порожнини рота за допомогою візуального огляду і методом пальпації.
При контакті з новоутворенням враховується місце локації, щільність структури, ступінь розростання.
При підозрі на ураження кісткових тканин лікар виписує направлення на рентгенографію.
Поставити діагноз допомагає диференціальна діагностика, коли сукупність симптомів зіставляють з іншими або супутніми захворюваннями.
Прояснити картину допомагають такі дослідження: УЗД, КТ, МРТ.
Остаточний діагноз ставиться після отримання результату біопсії. Дослідження проводиться лабораторним способом на вилученої частини пухлини.
Діагностика раку ротової порожнини
Самообстеження є запорукою раннього виявлення раку ротової порожнини. Однак на основі лише самообстеження відрізнити рак від інших захворювань ротової порожнини не представляється можливим – хворий не може бачити все відділи ротової порожнини. Тому рекомендується раз на півроку проходити огляд стоматолога.
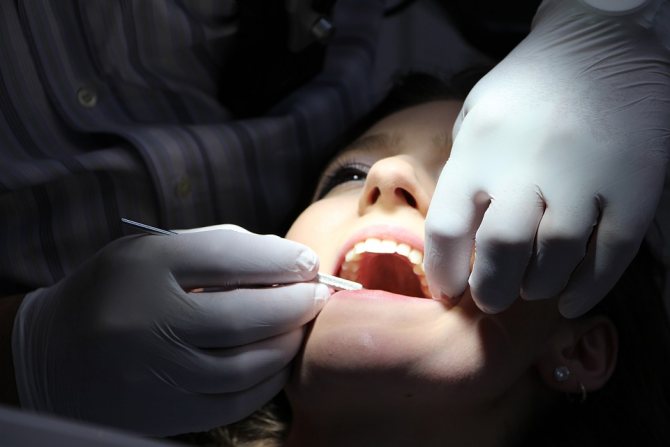
Виявити ураження онкологічного характеру в м’яких тканинах ротової порожнини вдається за допомогою УЗД. Для уточнення діагнозу і визначення різновиду раку пропонуються КТ, МРТ, рентгенографія.
За умови негайного звернення за медичною допомогою при виявленні перших ознак онкології є ймовірність одужання. На підставі скарг пацієнта вже можна припустити наявність онкології, але це припущення вимагає підтвердження спеціальними лабораторними методами:
- Біопсія.
- Рентген скелета лицьової частини черепа.
- Методи діагностики поширення метастазів – УЗД черевної порожнини і рентген грудної клітини.
лікування
У медицині практикується кілька методів лікування раку слизової рота.
При виборі способу враховуються такі чинники:
- стан здоров’я пацієнта, наявність хронічних захворювань;
- форма новоутворення;
- стадія розвитку онкології.
хірургічне лікування
Після хірургічного втручання проводяться процедури з відновлення здоров’я пацієнта і зовнішнього вигляду
Даний метод застосовується для відсікання новоутворення з метою запобігання зростанню пухлини і поширення метастазів на довколишні тканини, кістки і органи.
Після хірургічного втручання проводяться процедури з відновлення здоров’я пацієнта і зовнішнього вигляду.
Іноді хворий потребує психологічної реабілітації (в основному при ампутації органу).
Променева терапія
Популярний спосіб боротьби з онкологічною хворобою, широко використовується для лікування раку в порожнині рота. Застосовується як самостійно, так і після проведеного хірургічного втручання.
Якщо параметри пухлини невеликі раціонально використовувати променеву терапію без додаткових маніпуляцій.
При великих новоутвореннях більше підходить комплексне лікування. Процедури нейтралізують залишок ракових клітин, купируют біль, покращують можливість ковтання.
У деяких випадках пацієнту призначають брахітерапії. Цей спосіб передбачає впровадження спеціальних стрижнів безпосередньо в пухлину з метою опромінення її зсередини.
хіміотерапія
Даний метод лікування передбачає прийом спеціальних препаратів, які мають здатність зменшувати параметри пухлини.
Лікарські засоби підбираються індивідуально з урахуванням стадії захворювання і форми новоутворення. Хіміотерапію використовують в поєднанні з хірургічним методом, радіотерапією і самостійно.
Особливість впливу хімічних речовин полягає у знищенні ракових клітин і зменшення пухлини майже вдвічі. Але забезпечити повне одужання при самостійному застосуванні методу не може.
Лікування раку ротової порожнини
Необхідно звернутися за медичною допомогою при перших підозрілих симптомах, які свідчать про те, що рак почав вражати тканини:
- Якщо виразки в ротовій порожнині довгий час не загоюються, а в окремих місцях локалізації є припухлості.
- Наявність безболісних червоних або білих плям на стінках ротової порожнини.
- Больові відчуття в роті.
- Відчуття оніміння певної частини в ротовій порожнині, зниження чутливості в ній.
- Відчуття присутності стороннього тіла в роті, ускладнення при ковтанні, жуванні, порушення словопроізношенія через зміни рухливості мови.
- Кровотеча невстановленого генезу.
- Обмежена рухливість мови, губ, нижньої щелепи.
Залежно від стадії раку, може застосовуватися єдиний метод лікування (монотерапія) або комплексна терапія. Для лікування неоплазии в ротовій порожнині застосовуються операція, хіміотерапія, променева терапія, радіоактивне опромінення, паліативна терапія, брахітерапії.
Запорукою успішності будь-якого з перерахованих методів лікування неоплазии є правильне харчування під час лікування. У раціоні обов’язково повинні бути рослинні білки і білки тваринного походження. При неможливості самостійного харчування пацієнта через рот, йому встановлюють зонд або внутрішньовенно вводяться спеціальні парентеральні суміші.
радіоактивна терапія
Якщо у пацієнта початкова стадія раку, то ефективно радіоактивне опромінення або променева терапія за допомогою високоенергетичних рентгенівських променів. Цей метод лікування добре переноситься пацієнтами і практично не має побічних ефектів. Перевагою даного методу є те, що при його використанні вплив на здорові тканини мінімальне. Метод не призводить до деформації особи і не позначається на функціоналі мовного апарату. Але результативним, тільки якщо рак ранній і при лікуванні метастазів в довколишніх лімфатичних вузлах. Коли рак ротової порожнини супроводжувався метастазами в інші органи, ефективність радіотерапії знижується.
Різновидом променевої терапії є брахітерапії. Це метод, який передбачає введення радіоактивних речовин прямо в ракову пухлину. Брахітерапія застосовується, коли рак вражена губа або мову. Побічними ефектами при використанні методу є механічне пошкодження тканин ротової порожнини, а також порушення гормонального фону в результаті пошкодження щитовидної залози. Для компенсації нестачі гормонів пацієнту необхідна консультація ендокринолога.
Радіотерапія може застосовуватися на різних етапах лікування. Променева терапія на етапі підготовки до операції є самостійним методом, але використовується і в післяопераційному лікуванні в комплексі з іншими підтримують методами.
операція
На 3 і 4 стадіях онкології ефективне лікування за допомогою хірургічного втручання. Ступінь визначається просторістю патологічного процесу. В межах здорових тканин в ході операції необхідно видалити пухлину повністю, щоб рак не почав розвиватися знову. При цьому неминуче видаляється частина здорових тканин.
Поширеним місцем метастазування при неоплазії ротової порожнини є шийні лімфовузли. При їх поразці проводиться лімфодіссекція – оперативне видалення шийних лімфатичних вузлів.
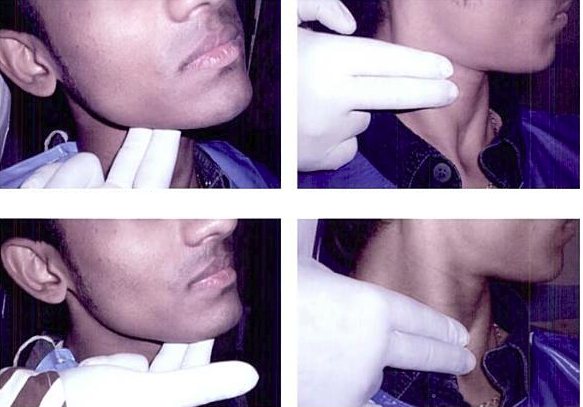
Обстеження лімфатичних вузлів
Якщо форма неоплазии важка, хірургічне втручання має бути велике, складне, що припускає видалення частини мови і кісток щелепи. Відновлення видалених частин кісток лицьового відділу черепа здійснюється за допомогою імплантації кісткової тканини з інших частин тіла. У цих випадках пацієнт знаходиться в реанімації, а потім у відділенні інтенсивної терапії.
У ряді випадків оперативного втручання при лікуванні неоплазии застосовується мікрографічних операція – вид хірургічного втручання, що передбачає видалення онкоткані пошарово. Віддалені шари пухлини аналізуються під мікроскопом в ході операції. Тканина видаляється шар за шаром до того моменту, поки з допомогою мікроскопа в ній не буде виявлено жодної онкоклітини. Цей різновид операції застосовується при лікуванні раку губ.
Статистика показує, що частими наслідками операції є косметичні дефекти, так як повне видалення пухлини пов’язане з видаленням м’язів і кісткових тканин. Компенсувати подібне негативний наслідок здатна пластична хірургія. Крім того, поширеним негативним наслідком є пошкодження нервів, яке призводить до обмеження рухливості нижньої щелепи, мови.
хіміотерапія
Хіміотерапія ефективна при будь-яких стадіях ракової пухлини в ротовій порожнині. Але цей метод дозволяє лише наполовину зменшити розмір онкології, тому він застосовується в комплексі з іншими методами. При великому ураженні хіміотерапія може бути призначена в доопераційний період, щоб хірургічне втручання було менше. Або ж її призначають пацієнтам після операції для видалення залишків ракових клітин.
Хіміотерапія, як і променева терапія, має багато побічних ефектів. Після неї часто спостерігається діарея, нудота і блювота, облисіння. Якщо під час курсу хіміотерапії хворий перенесе ГРВІ, то велика ймовірність утворення у нього імунодефіциту.
паліативна терапія
Паліативна терапія застосовується при запущеному злоякісному процесі, коли в результаті ракової інтоксикації або метастазування в інші органи пацієнта залишається жити кілька місяців. Як правило, важкі види онкології ротової порожнини відповідають 4 стадії захворювання. На цьому етапі в патологічний процес залучені багато анатомічні відділи ротової порожнини. Причому онкологія метастазувала в кровоносні судини і нервові закінчення, поширилася на найближчі і віддалені органи.
Ця стадія хвороби характеризується нестерпним болем, яка заважає хворому займатися справами, спати. Бойові відчуття наростають, коли людина рухається. Уражені ділянки ротової порожнини кровоточать. Гострий біль виникає в тих тканинах і органах, де присутні метастази.
При такому характері і стадії захворювання лікування за допомогою хіміотерапії або радіоактивного опромінення буде вже запізнілим. Хірургічне втручання не допоможе зважаючи на поразку багатьох твердих і м’яких тканин метастазами. На 4 стадії раку лікарі полегшують стан пацієнта, знімаючи больові відчуття і мінімізуючи побічні ефекти онкології.
Паліативна терапія знижує больовий синдром і зупиняє кровотечі за допомогою застосування знеболюючих опіатів. Для зняття соматичної болю використовуються знеболюючі препарати пероральної форми, такі як анальгін і його аналоги, Німесулід, парацетамол, Диклофенак. Для купірування вісцеральної болю застосовуються знеболюючі уколи.
Якщо онкологія прогресує, больові відчуття наростають, і ненаркотичні анальгетики не допомагають усунути біль, лікар призначає опіоїдні анальгетики: Кодеїн, Кеторолак, Кетопрофен, Налбуфин і Прегабалін.
При важких формах онкології ротової порожнини призначаються наркотичні препарати, купирующие біль, основна діюча речовина в яких – морфін. Також при сильних хронічних болях застосовується місцева анестезія: сьогодні користуються популярністю знеболюючі пластирі, які наклеюються поблизу ураженого онкологією органу.
прогноз
Повністю подолати хворобу можливо тільки в разі ранньої діагностики та правильного вибору методу лікування
Прогноз такий – повністю подолати хворобу можливо тільки в разі ранньої діагностики та правильного вибору методу лікування.
Результат також залежить від форми раку.
Наприклад, папілярну різновид вилікувати набагато легше. Найскладніше доводиться з виразковим новоутворенням.
Безрецидивний період (до 5 років) після курсу ізольованою терапії становить 70-85%, при розвитку новоутворення на дні порожнини рота показник нижче (46-66%).
При діагностуванні раку порожнини рота 3 стадії згідно зі статистикою відсутність рецидивів спостерігається у 15-25%.
Фази і стадії
Розвиток злоякісного утворення – це складний процес, який складається з декількох фаз і стадій.
Залежно від характеру загальної клінічної картини розрізняють наступні ступені:
- Початкова. Дана фаза характеризується появою болючих відчуттів в ротовій порожнині і неглибоких виразок і ущільнень.
- Активна. Ущільнення розростаються, набуваючи вигляду вираженою пухлини. Виразки перероджуються в глибокі рани. Біль посилюється, до неї приєднується загальна слабкість і різка втрата ваги.
- Запущена. Пухлина розростається, проникаючи в навколишні тканини і прилеглі органи, поступово їх руйнуючи.
Чи можливо лікування виразки в роті в домашніх умовах, обговоримо в черговому огляді.
У наступній статті ми розповімо про спосіб застосування винилина при стоматиті у дітей.
За адресою https://www.vash-dentist.ru/lechenie/bolezni-polosti-rta/kakovyi-prichinyi-povyishennogo-slyunootdeleniya.html поговоримо про причини і методи лікування підвищеного слиновиділення.
Грунтуючись на розмірі утворень і глибиною проникнення пухлини в тканини, розрізняють певні стадії:
- Початкову (нульову). Розвиток освіти неможливо виявити візуально. Найчастіше, рак на цій стадії, виявляють випадково, при сторонніх обстеженнях.
- Першу. На відміну від нульової, вона характеризується появою новоутворень до 2 см в діаметрі, які розташовуються на поверхні.
- Другу. На даній стадії пухлина збільшується до 4 см, зачіпаючи глибокі шари тканин.
- Третю. Відрізняється збільшенням діаметра ракових ділянок від 4 см і більше. Як правило, на цій стадії пухлина вражає лімфовузли, розташовані поблизу, може підвищуватися температура.
- Четверту. Характеризується інтенсивним розростанням пухлини і початком метастазування.
Історія хвороби
На ранніх стадіях хвороба може протікати без прояву явних ознак або має мізерну клінічну симптоматику. При зовнішньому огляді порожнини рота виявляються: тріщинки, виразки, ущільнення.
Освіти тривалий час не проходять, навіть якщо проводити обробку вогнищ ранозагоювальні засобами. Всього чверть хворих відчуває характерні симптоми: біль в порожнині рота, запальні процеси носоглотки, ясен і зубів.
З розвитком хвороби прояви стають більш вираженими, а пухлина збільшується в розмірах. Больові відчуття починають віддавати у вухо, голову, шию.
Через подразнення слизової рота продуктами розпаду ракових клітин відзначається посилення салівації, порожнину виділяє гнильний запах. Збільшення параметрів пухлини відбивається на симетрії особи. На третій стадії деформації стають помітними.
Лімфовузли, розташовані в області шиї, збільшуються, що виявляється при пульпаціі. Деякий час після поразки лімфатичних вузлів вони зберігають рухливість, в активній фазі третьої стадії відбувається їх споювання з навколишніми тканинами.
У занедбаній формі з пухлин викидаються метастази.
Прогноз і виживання
Прогноз захворювання залежить від стадії, локалізації, своєчасного надання допомоги. На ранніх стадіях за умови адекватного лікування, захворювання практично завжди вдається перемогти. Коли звернення до лікаря було своєчасним, прогноз дещо гірший, відсоток пацієнтів, які вилікувалися нижче. В оцінці прогнозу важливо наявність або відсутність віддалених метастазів. Незважаючи на величезний прогрес в онкології, віддалені метастази різко знижують 5-річну виживаність, це суттєва проблема для фахівця. Крім цього, прогноз залежить від гістологічного типу пухлини, тому що швидкість росту у різних типів пухлин може мати відчутні відмінності. Вік пацієнта, локалізація пухлини, наявність у хворого супутніх захворювань, обрана тактика лікування – всі ці фактори суттєво впливають на прогноз.
профілактичні заходи
Щоб попередити утворення злоякісної пухлини, рекомендується регулярно дотримуватися простих правил:
- Відмова від шкідливих звичок допоможе запобігти ризику захворювання на рак
Щодня проводити гігієнічні процедури порожнини рота, видаляти залишки їжі після їжі ниткою або ополіскувачем. - Систематично відвідувати стоматолога для профілактичного огляду і своєчасного лікування виявлених проблем.
- Відмовитись від шкідливих звичок.
- Обмежити час прогулянок в період, коли сонце знаходиться в зеніті. Сонячні промені у великій кількості шкідливі для здоров’я.
- Їжу і напої слід вживати в теплому вигляді, гарячі страви, як і гострі, дратують слизову, провокують утворення плям і виразок.
- Раціон харчування повинен бути багатим вітамінами і мінералами, а також клітковину. Знайти корисні речовини можна в свіжих овочах і фруктах.
Аналіз статистики раку слизової показує, що лікування хвороби з локацією вогнища в передній частині порожнини рота проходить більш успішно, ніж при наявності пухлини з заднього боку.
Профілактика неоплазии і прогноз щодо захворювання
Профілактика раку ротової порожнини включає кроки:
- Щорічно проходити медогляди у стоматолога і онколога.
- Відмовитися від шкідливих звичок, пов’язаних зі зловживанням алкоголю і нікотину.
- Знизити ступінь травмування щік зубними протезами або гострими краями зубів.
- Обмежити перебування на сонці, особливо в години полуденної спеки.
- Організувати повноцінне правильне харчування.
- При неможливості залишити роботу на шкідливому виробництві необхідно дотримуватись правил техніки безпеки і використовувати індивідуальні засоби захисту.
Прогноз по неоплазии
Хворі, які звернулися за допомогою лікарів в боротьбі з онкологією порожнини рота на ранніх стадіях, мають благополучний прогноз хвороби. Якщо недуга прогресувала до 3-4 стадії, і лікування виявилося запізнілим, одужання настає лише в половині випадків, навіть за умови, що хворий дотримується клінічні рекомендації.
У 80% пацієнтів з неоплазією мови після проходження курсу радіотерапії не відбувається рецидивів протягом 5 років. При онкології дна ротової порожнини і щік у 60% пацієнтів не спостерігається повторного розвитку злоякісних пухлин.
У випадках оперативного лікування раку сприятливість прогнозу залежить від якості проведення хірургічного втручання. Якщо в ході операції вилучені не всі ракові клітини, то з них розвинеться вторинна онкологія. При вторинних злоякісних процесах в організмі прогноз рідко сприятливий.
Як діагностується рак порожнини рота?
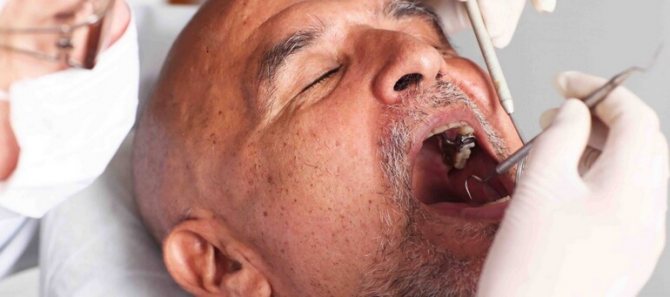
Спочатку ваш лікар або стоматолог проведе медичний огляд. Він включає в себе ретельний огляд верхньої частини і дна порожнини рота, задньої частини горла, мови і щік, а також лімфатичних вузлів на шиї. Якщо ваш лікар не може визначити причини ваших симптомів, вас можуть направити до фахівця по вухах, носі і горла.
Якщо ваш лікар виявить будь-які пухлини, новоутворення або підозрілі ураження, він виконає біопсію.
Крім того, ваш лікар може виконати один або декілька з наступних тестів:
- Рентген. Щоб побачити, поширилися чи ракові клітини на щелепу, груди або легені.
- Комп’ютерна томографія. Для виявлення будь-яких пухлин рота, горла, шиї, легенів або інших частин тіла.
- ПЕТ-сканування. Щоб визначити, чи потрапив рак в лімфатичні вузли або інші органи.
- МРТ. Щоб отримати більш точне зображення голови і шиї, і визначити ступінь або стадію раку.
- Ендоскопія. Для дослідження носових ходів, пазух, внутрішнього горла, дихального шляху і трахеї.
харчування

- Намагайтеся накладати більше на рослинну їжу: овочі, фрукти, гриби, каші.
- З м’яса вибирайте не жирну курку, і рибу.
- Їжте по 5-6 разів на день з невеликими проміжками, але маленькими порціями.
- Їжа повинна бути не гаряча і не холодна, але тепла для поліпшення вироблення шлункового соку.
- Відварюйте все, смажити не можна.
заборонено їсти
- Їжу з консервантами, барвниками та іншими канцерогенами.
- Сильно солона їжа.
- Смажену їжу.
- Солодке і борошняне.
- Алкоголь. Єдине можна 50 грам червоного сухого вина в день, за півгодини до їди.
- Консерви, ковбаси.
- Гостра їжа.
(1 оцінок, середнє: 5,00 з 5)
Як проводиться лікування?
Щоб вилікувати рак щоки і інших структур ротової порожнини, застосовуються такі методи терапії:
- Хірургічне втручання. Виконується видалення пухлини із захопленням здорової навколишнього тканини. Якщо онкоутворення поширюється на м’які тканини або кістка, усуваються м’язи і ділянки кісткової структури. Після загоєння проводиться пластична операція по анатомічній відновлення втрачених зон, вживляння імплантів кістки або зубів.
- Променева терапія. Для лікування застосовується іонізуючарадіація, яка направляється на пухлину. Це сприяє її руйнування і загибелі.
- Брахітерапія. Суть методу – вживлення радіоактивних медикаментів безпосередньо в онкоутворення, що знищує ракові клітини, але майже не зачіпає здорові.
- Хіміотерапія. Застосовуються ліки, що руйнують ДНК клітин раку, що провокує загибель новоутворення. До таких препаратів відноситься «Цисплатин», «флюороураціл», «Доцетаксел», «Паклитаксел», «Гемцитабін».
Види злоякісної пухлини
Рак піднебіння являє собою пухлину злоякісного характеру, яка вражає всі тканини склепіння порожнини рота. Дане захворювання не відноситься до частих, в основному – це відповідь на пухлини голови і шиї. Часто їм страждають чоловіки середнього віку.
При розвитку цієї недуги, людина відчуває наслідки в соціальному плані: при деформації носоглотки і щелепного апарату порушується мова, а співрозмовників відлякує неприємний запах з рота.
Від того, де розташовується пухлина, вона поділяється на:
- пухлина м’якого піднебіння (сюди ж відноситься рак піднебінного язичка – це кінцева частина м’якого піднебіння, яка розташовується в прикореневій частині мови), коли уражаються м’язова тканина і слизова;
- рак твердого піднебіння, коли страждають кістки і носоглотка.
За структурою тканини рак буває:
- Рак плоскоклітинний розвивається в ротовій порожнині, вражаючи слизову.
- Цилиндрома захоплює железистую тканину. Для неї не характерна диференціація клітин, а значить, пухлина моментально дає метастазування.
- Аденокарцинома може з’явитися на будь-якій ділянці неба, його середовище – епітелій.
- Карцинома, у якій клітини з’являються дуже швидко і не мають чіткої структури.
Клініка і своєчасна діагностика раку слизової оболонки порожнини рота
Клінічні прояви раку в порожнині рота залежать від локалізації, форми і стадії пухлинного росту.
Локалізація. Привести однозначні дані про переважному ураженні тих або інших відділів слизової оболонки порожнини рота не представляється можливим, тому що вони істотно варіюють в залежності від етнічних особливостей населення тих чи інших регіонів. Наприклад, там, де серед населення поширена звичка вживати нас, бетель, закладаючи його під язик, частіше зустрічається рак дна порожнини рота, а там, де його закладають за щоку, – рак щоки
Крім того, часто спостерігаються пухлини в зоні переходу слизової оболонки дна порожнини рота на мову одні автори трактують як рак язика, інші – як рак дна порожнини рота. Цим можна пояснити деяку відмінність наших даних про локалізації раку в порожнині рота і даних, наведених В. А. Греміловим (1976). При аналізі 547 спостережень ми встановили, що первинна локалізація раку була наступною: мова – у 237 (43,5%) хворих, дно порожнини рота – у 135 (24,6%), альвеолярна частина нижньої і верхньої щелепи – у 88 (16 %), небо – у 47 (8,7%), щока – у 40 (7,2%) хворих. У спостереженнях В. А. Гремілова питома вага раку мови сягав 55,2%, тоді як рак дна порожнини рота зустрічався рідше – у 10,9% хворих. У той же час питома вага пухлин цих двох локалізацій в сумі був таким же, як і в наших спостереженнях. Подібними виявилися дані про частоту ураження інших анатомічних відділів порожнини рота: неба, щоки і т. Д.
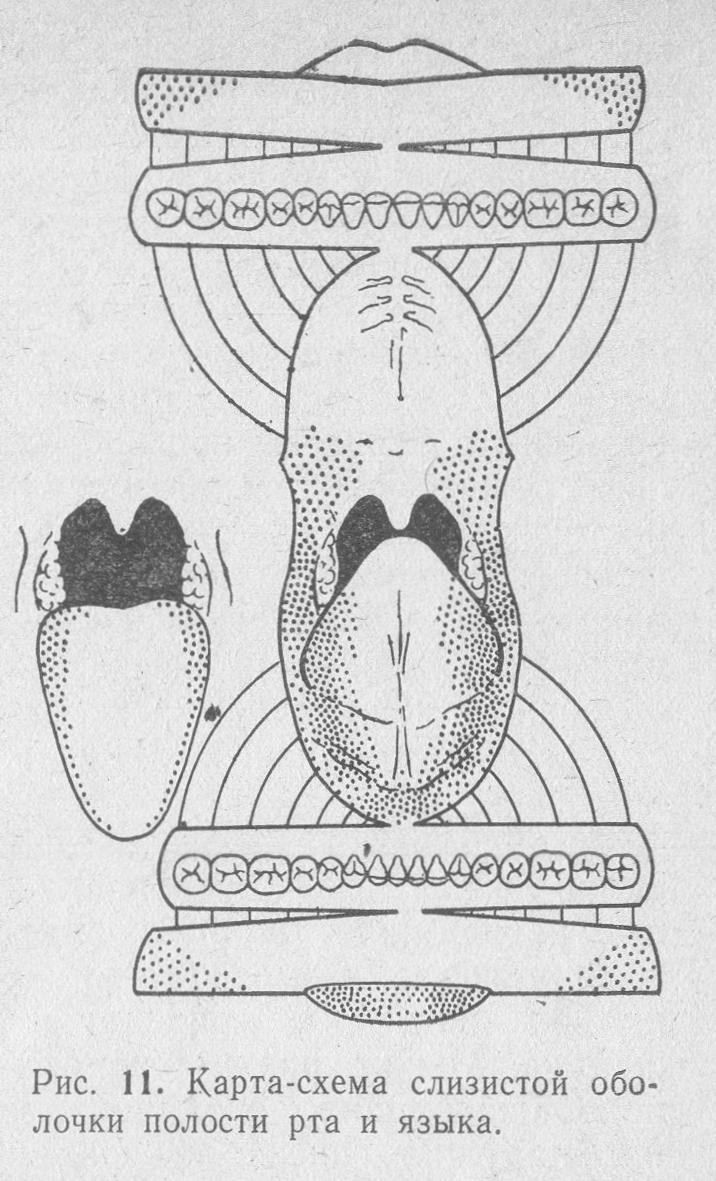
Більш детальне уявлення про переважної локалізації раку в тих чи інших відділах порожнини рота і мови дає картограма, наведена на рис. 11. Звертає на себе увагу той факт, що улюбленою локалізацією пухлин є бічний відділ мови на межі середньої і задньої третини, а також прилегла відділ дна порожнини рота. Порівняно часто (до 15% всіх пухлин) уражається задня третина язика, т. Е. Його підставу. Цю обставину слід враховувати в клінічній практиці.
Скарги хворого. Близько половини хворих з місцево обмеженими пухлинами (T1) при відповіді на питання про наявність скарг вказують лише на «наріст», ущільнення або виразки в роті. При подальшому цілеспрямованому расспросе з’ясовується, що багато хто з них відчувають відчуття печіння, пощипування, періодично у них виникають болі під час прийому їжі, особливо гарячої та гострої. Половина хворих як провідний симптом захворювання, що змусив їх звернутися до лікаря, називають біль. Больовий синдром для цієї стадії захворювання досить характерний. Інтенсивність болю помірна. Вдень вона з’являється під час розмови, прийому їжі. В інший час дня, зайняті роботою, домашніми справами, хворі, її не помічають. Зате вночі, під ранок, коли дія відволікаючих подразників зведено до мінімуму, хворі нерідко прокидаються від помірної за інтенсивністю, але постійної ниючий біль.
Анамнез. Як зазначалося вище, значна частина хворих звертаються до лікаря лише через 1,5-2 міс після появи перших ознак захворювання. Багато з них намагаються. займатися самолікуванням, використовуючи засоби народної медицини або сучасні препарати, що надходять в аптечну мережу. При расспросе вони вказують, що під впливом такого лікування спостерігалося тимчасове поліпшення, але потім знову настало погіршення. Ряд хворих відзначають, що виникненню захворювання у них передувала хронічна механічна травма слизової оболонки краєм зруйнованої коронки зуба, зубом, розташованим поза зубної дуги, протезом. Деякі хворі пов’язують початок захворювання з одноразовою травмою під час їжі, лікуванням зубів, зняттям зліпків для протезування.
Розповідаючи про те, що виразка з’явилася у них 1,5-2 міс тому, відразу ж після того, як лікар вчасно обстеження, лікування або зняття зліпків сильно натиснув, вколов інструментом або виготовив неякісний протез, вони схильні розцінювати дії лікаря як причину виникнення пухлини. Однак знання закономірностей кінетики пухлинного росту дозволяє повністю відкинути подібне звинувачення на адресу лікаря, тим більше що така помилка хворого може породити у нього підозріле ставлення до медичних працівників в цілому, сумнів в доцільності та обгрунтованості проведених діагностичних і лікувальних заходів. У зв’язку з цим в доступній і переконливій формі хворому слід пояснити, що одноразове механічний вплив 1,5-2 міс назад не могло викликати появи пухлини, воно могло лише сприяти виявленню приховано протікав до цього пухлинного процесу.
Огляд. Зазвичай хворий досить точно вказує локалізацію патологічного процесу. Проте слід взяти за правило оглядати у кожного хворого в певній послідовності всі відділи порожнини рота: переддень порожнини рота, альвеолярний відросток верхньої щелепи, альвеолярну частину нижньої щелепи, тверде і м’яке піднебіння, щоки, ретромолярній простору, область піднебінних дужок, дорсальну і нижню поверхню язика, дно порожнини рота. Огляд підстави (кореня) мови і бічних відділів дна порожнини рота доцільно проводити за допомогою зубного дзеркала.
Необхідність послідовного огляду всіх відділів порожнини рота обумовлена тим, що деякі хворі розцінюють біль в області дна порожнини рота як біль в горлі. Огляд тільки ротоглотки не виявить у них пухлини, т. Е. Призведе до грубої діагностичної помилку. Ми не раз спостерігали сумні наслідки подібних помилок: обмежившись оглядом ротоглотки і виявивши гіпертрофовану небную мигдалину, лікар пояснював появу болю тонзилітом і призначав невиправдане лікування. Зверталися до нас і хворі, у яких несвоєчасна діагностика пухлини на дорсальній поверхні підстави (кореня) мови, недоступної прямому огляду, була обумовлена тим, що лікар не справив огляд цього відділу порожнини рота за допомогою дзеркала. Таким хворим зазвичай ставили діагноз «ангіна» і призначали антібактерільную терапію, всілякі полоскання.
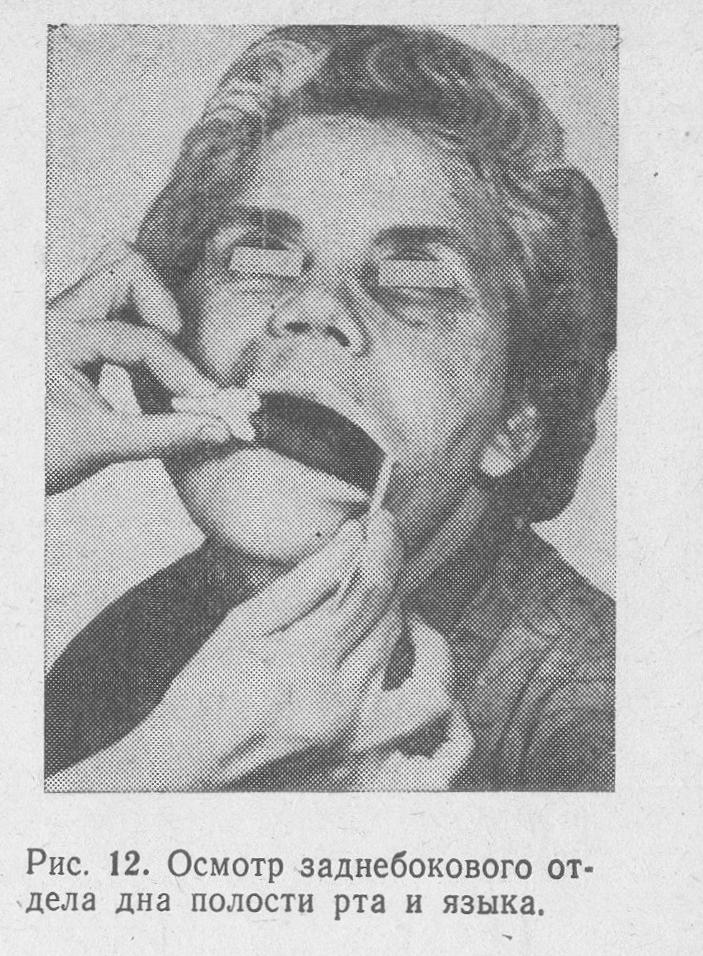
Іноді через біль хворий не може самостійно підняти і відвести мову в сторону, що ускладнює огляд задніх відділів дна порожнини рота. У подібних випадках лікар за допомогою марлевої серветки захоплює двома пальцями кінчик язика і відводить його догори і в сторону, протилежну стороні поразки (рис. 12).
Розрізняють такі найбільш часто зустрічаються форми пухлинного росту: папілярна (екзофітна), інфільтративна, виразково-інфільтративна.
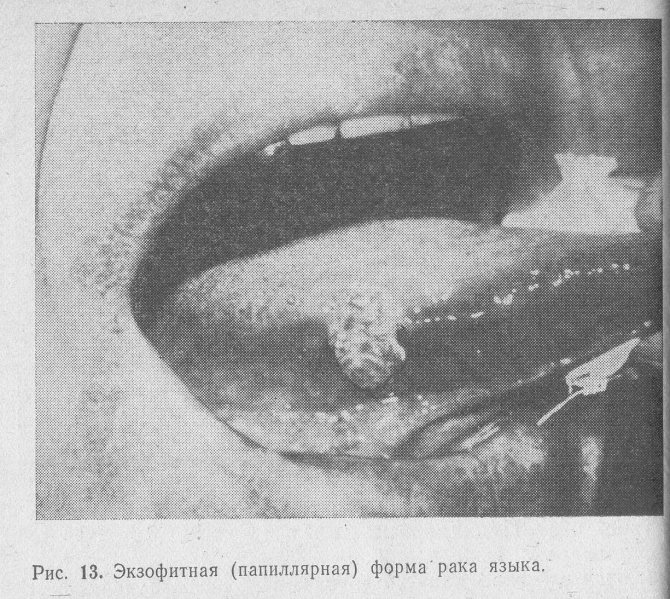
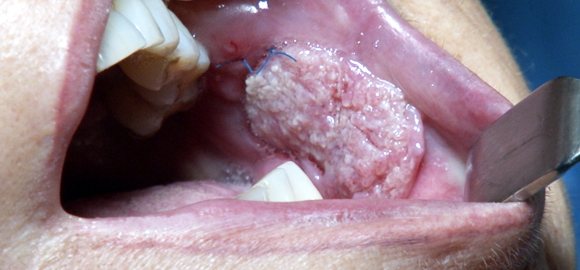
Папілярна форма раку зустрічається порівняно рідко. У наших спостереженнях вона була зареєстрована у 24,3% хворих. При цій формі пухлина має вигляд ділянки ущільнених тканин, що підноситься над навколишньою його слизовою оболонкою. Поверхня пухлини може бути горбистою, покритої лусочками ороговілого епітелію або вона представлена папілярними розростаннями рожевого кольору, що нагадують дрібну ікру риб (рис. 13). Папілярні форми раку частіше розвиваються на тлі папилломатоза, веррукозной лейкоплакии. Досягнувши певних розмірів, папілярні (екзофітні) пухлини травмуються під час прийому їжі. Виникає виразка пухлини, з’являється біль, можуть спостерігатися кровотечі (рис. 14).
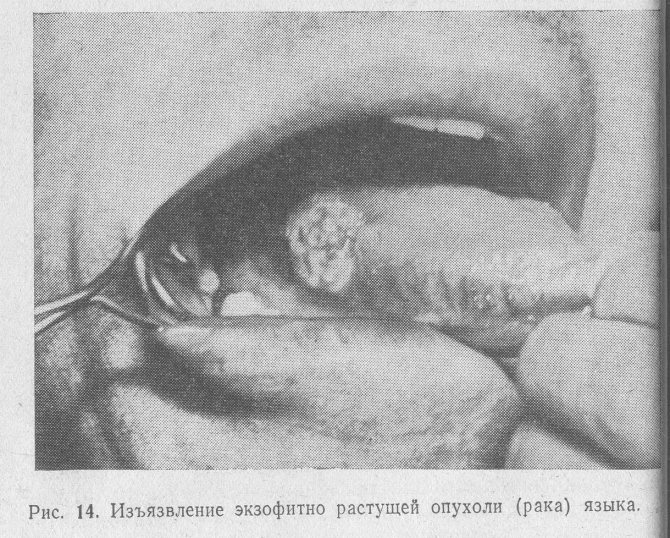
Инфильтративная форма раку зустрічається ще рідше. Ми спостерігали її у 9,6% хворих. Як свідчить наш досвід, ця форма пухлинного росту представляє найбільші труднощі для діагностики. Справа в тому, що самі хворі з подібною формою захворювання звертаються за допомогою до лікаря досить пізно, коли з’являється виражений больовий синдром, виникає обмеження рухливості мови. Пояснюється це тим, що для більшості людей поняття пухлина пов’язано з поданням про грибоподібному освіту, рідше – про виразку.
При інфільтративні форми росту діагностичні помилки часто допускають і лікарі. Малоболезненний щільний інфільтрат, гіперемія покриває його слизової оболонки, збільшені регіонарні лімфатичні вузли – все це нерідко розцінюють як прояв специфічного або неспецифічного запального процесу. Ставлять діагноз «глосит», «сіалодохіт», «паллатініт», «Слюннокаменная хвороба», «актіномі-кіз» і піддають хворих оперативного втручання (часом неодноразового), тривалого консервативного лікування, фізіотерапії. Згодом відбувається виразка пухлинних інфільтратів. При цьому у зв’язку з приєднанням інфекції посилюється біль, можуть виникати кровотечі.
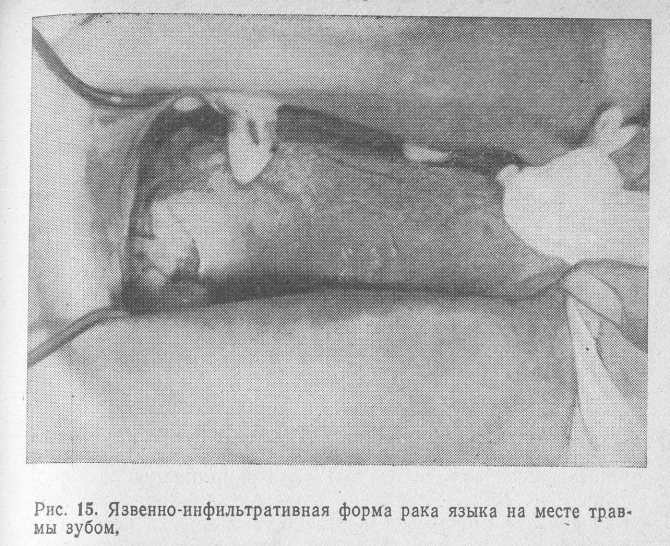
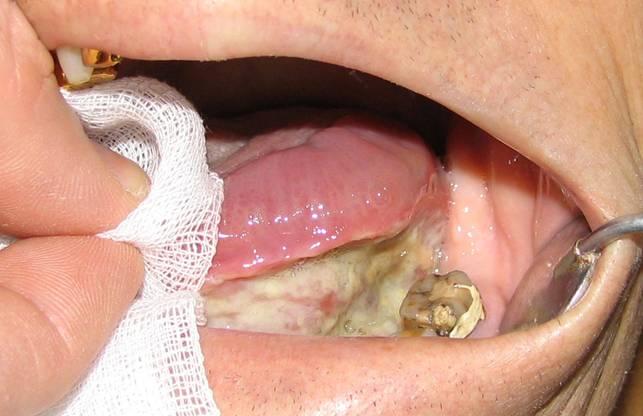
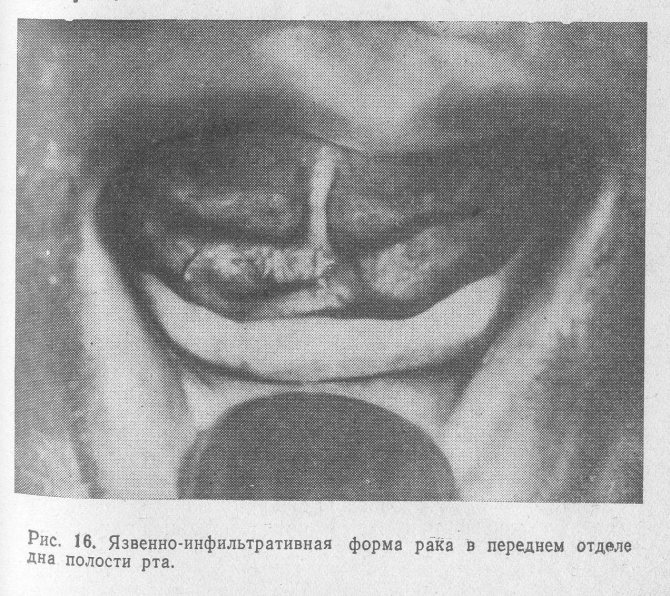
Виразково-інфільтративна форма раку зустрічається частіше за інших форм. Ми спостерігали її у 65,1% хворих. Глибина і форма ракової виразки варіюють в широких межах в залежності від локалізації процесу і стадії захворювання. На ранніх стадіях пухлинного росту виразки, розташовані в області твердого піднебіння, язика, щоки, зазвичай мають круглу форму. Краї виразки підняті у вигляді валика (рис. 15). Дно вкрите фібринозним нальотом, після видалення якого видно кратероподібне поглиблення, як би вистелене дрібнозернистої тканиною, що кровоточить при легкому дотику. В області дна порожнини рота і піднебінних дужок виразка частіше має овальну або неправильну форму (рис. 16). При локалізації виразки в задніх відділах дна порожнини рота вона має щілинну форму і нагадує за зовнішнім виглядом раковину молюска з відкритими стулками.
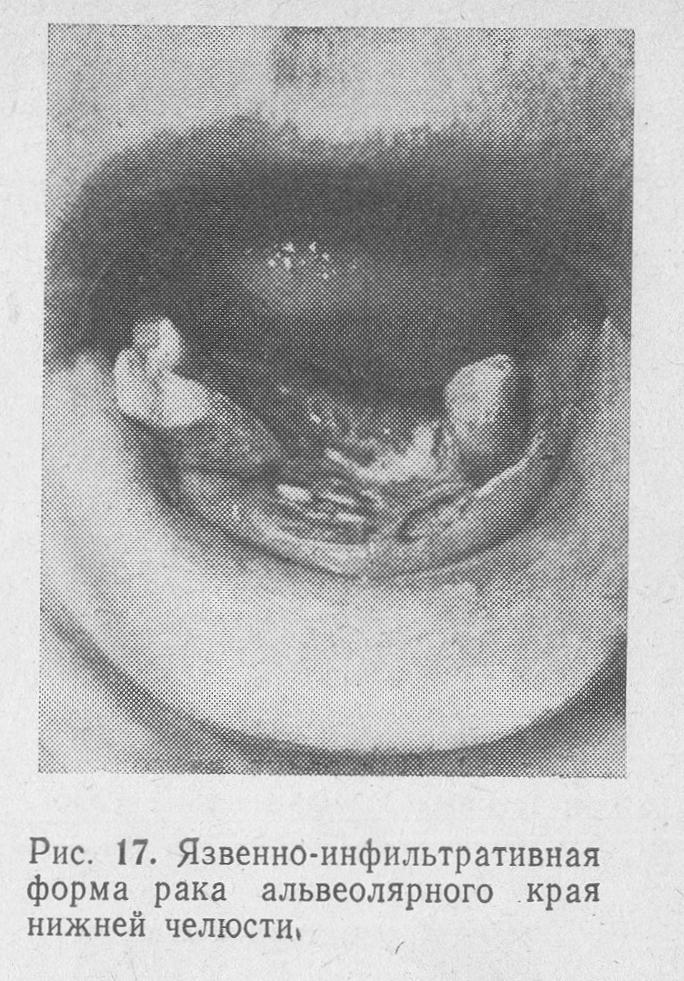
У міру подальшого зростання пухлини одночасно зі збільшенням виразки в розмірах втрачається геометрична правильність її контурів. Відбувається це за рахунок виразки прилеглої слизової оболонки у вигляді виступів в тому чи іншому напрямку. При цьому може оголюватися підлягає кісткова тканина. Якщо пухлина розташовується в області альвеолярного краю щелепи, відбувається руйнування ясна, тканин пародонту, з’являється рухливість зубів (рис. 17).
Пальпація. Пальпація є обов’язковим прийомом обстеження хворого з ураженням слизової оболонки порожнини рота, так як одним з провідних клінічних ознак при диференціальної діагностики служить наявність щільного інфільтрату в основі папілломатозних розростання, в товщі мови, тканин дна порожнини рота або навколо виразки. При пухлинах, розташованих на небі, бічних відділах мови, пальпацію проводять вказівним пальцем. Палець просувають по поверхні слизової оболонки від завідомо здорової ділянки до вогнища ураження. Іноді через біль або страху хворий так напружує м’язи мови, що неможливо промацати інфільтрат. У таких випадках можна рекомендувати наступний прийом. Лікар захоплює за допомогою серветки кінчик язика і, відводячи його вгору і в бік, стискає до появи помірного болю. При цьому відбувається перерозподіл напруги м’язів мови таким чином, що вказівним пальцем другої руки вдається промацати інфільтрат, визначити його характер, форму, поширеність.
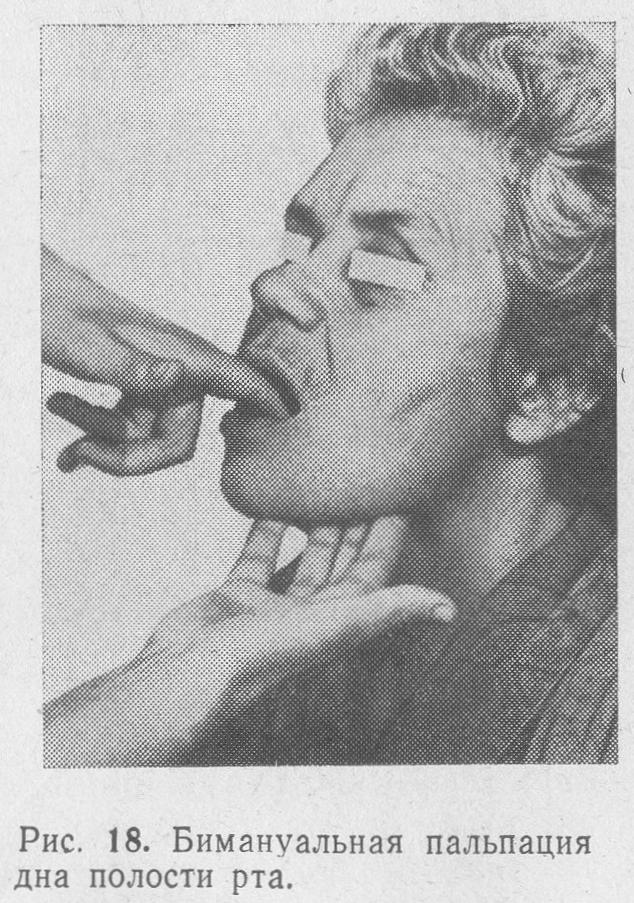
При наявності вогнища в області дна порожнини рота і щоки виробляють бімануальногодослідження: пальці однієї руки розташовують на шкірних покривах підщелепної, підборіддя і щічної області, а вказівним пальцем іншої руки досліджують відповідну область з боку порожнини рота (рис. 18). Необхідно завжди пам’ятати, що груба пальпація, насильницьке відкривання рота, підтягування мови і грубе відведення його інструментом може заподіяти хворому біль. Подібні дослідження слід проводити обережно, обмежуючи силу тиску на тканини тією межею, який дійсно необхідний для збору інформації, але не викликає появи сильного болю. Біль, заподіяна хворому, може бути причиною формування у нього негативного ставлення до лікаря, обстеження та лікування.
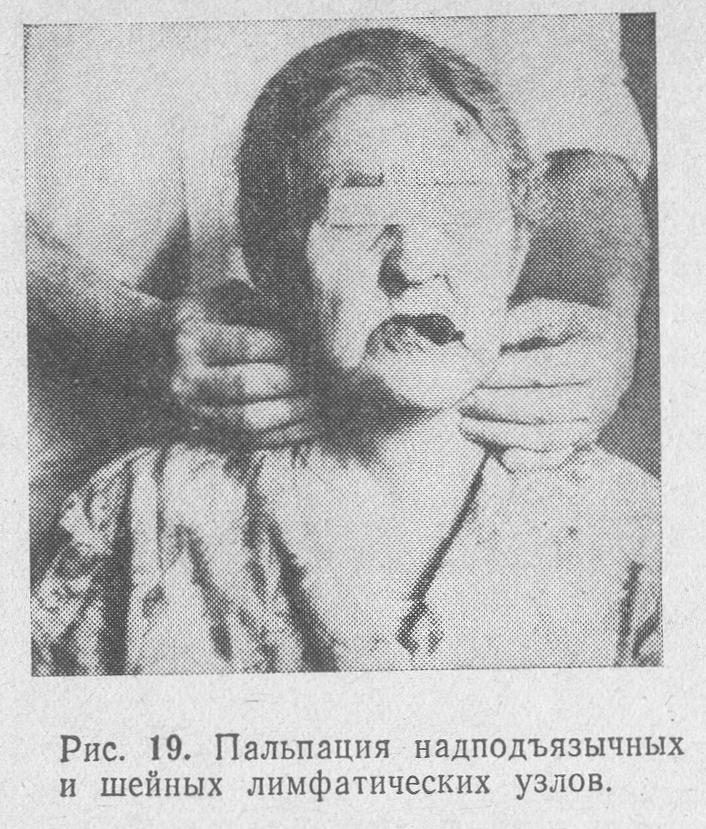
Крім пальпації вогнища ураження в роті, у хворих з підозрою на пухлину необхідно досліджувати регіонарні лімфатичні вузли. Правда, на ранніх стадіях розвитку пухлини метастази в регіонарних лімфатичних вузлах виявляються відносно рідко. Так, у жодного з хворих з первинною пухлиною слизової оболонки порожнини рота, що відповідає значенню Т1, ми не спостерігали характерних ознак ураження регіонарних лімфатичних вузлів – появи збільшених щільних рухомих безболісних лімфатичних вузлів кулястої форми. У той же час при первинної пухлини, що відповідає значенню Т2, клінічні ознаки ураження регіонарного лімфатичного апарату виявлені у 51% хворих (рис. 19, 20).

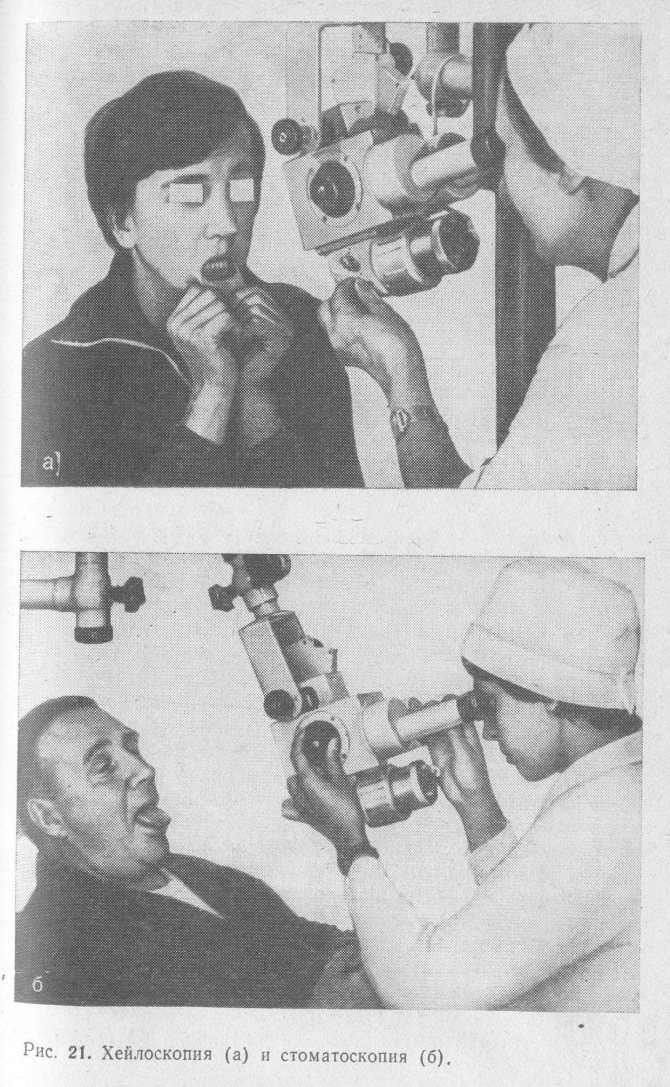
Стоматоскопії. Стоматоскопії виробляють колпоскопом КС-1 вітчизняного виробництва, що забезпечує збільшення даного об’єкту в 4; 6; 10; 15 і 25 разів, або операційним мікроскопом. Перед дослідженням хворого необхідно посадити в зручній позі на крісло з підголовником, в 20 см від досліджуваного об’єкта встановлюють стоматоскопії (операційний мікроскоп). Голові хворого надають те чи інше положення в залежності від того, який відділ слизової оболонки рота повинен бути оглянутий (рис. 21). При огляді слизової оболонки губ їх відтягують вперед і вивертають, а для огляду слизової оболонки щік і бічній поверхні язика хворого просять широко відкрити рот і повернути голову в бік. Лікар в цей час, захопивши кінчик язика пальцями, відтягує його в сторону. Для огляду дна порожнини рота, нижньої і верхньої поверхні язика хворого просять широко відкрити рот, нахилити голову злегка вниз, а мова або витягнути вперед, або підняти догори. Огляд слизової оболонки м’якого та твердого піднебіння проводять при закинутою назад голові хворого і широко відкритому роті. Пристосування для упору нижньої щелепи, фіксації мови і відведення кутів рота. Мельником (1978), полегшує проведення стоматоскопії.
Здійснивши наводку різкості, приступають до оглядової стоматоскопії при малому збільшенні. Потім виявлені патологічні осередки розглядають під великим збільшенням, видаливши попередньо з них слиз ватним тампоном. При цьому звертають увагу на колір, рельєф, блиск, судинний малюнок слизової оболонки, характер патологічного елемента (пляма, горбок, міхур, лущення, ерозія), його ставлення до навколишніх тканин. Після цього на слизову оболонку в області осередку ураження накладають на 30 з ватний тампон, змочений 4% розчином оцтової кислоти. Під впливом оцтової кислоти видаляється слиз, відбувається знебарвлення муцина, набухання епітелію, виникає спазм судин, що супроводжується зблідненням слизової оболонки. Таку реакцію розцінюють як нормальну. Зустрічається вона при запальних захворюваннях і зазвичай не має у хворих на рак слизової оболонки через неповноцінності судин в зоні пухлинного росту.
Ще більшого значення в диференціальної діагностики раку і непухлинних уражень слизової оболонки порожнини рота має так звана розширена стоматоскопії з прижиттєвим фарбуванням. Особливо інформативна проба з толуїдиновим блакитним, яку проводять у такий спосіб. Видаляють слиз 1% розчином оцтової кислоти, а потім на підозрілий щодо пухлинного росту ділянку слизової оболонки накладають на 2-3 хв ватний тампон, просочений 1% розчином толуїдинового блакитного, який особливо інтенсивно фіксується ядрами клітин, багатих ДНК і РНК, т. Е . ядрами пухлинних клітин. Після зняття тампона знову видаляють слиз і приступають до стоматоскопії. Виявлення забарвлених в темно-синій колір ділянок епітеліального покриву в зоні ураження вказує з великою вірогідністю на наявність у хворого злоякісного пухлинного росту. Правда, при трактуванні даних стоматоскопії слід мати на увазі ту обставину, що в нормі епітеліальний покрив спинки мови також забарвлюється в темно-синій колір. У той же час при інфільтративних формах раку слизова оболонка може не фарбуватися.
Аналогічної за своєю суттю є прижиттєва забарвлення епітелію гематоксилином: атипові клітини епітелію забарвлюються в темно-фіолетовий, нормальні – в блідо-фіолетовий колір. При гіперкератозі фарбування не відбувається.
При стоматоскопії широко застосовують також пробу Шиллера – обробку слизової оболонки протягом 1 хв 2% водним розчином Люголя. При цьому тканини, багаті глікогеном, набувають темно-коричневе забарвлення, а ділянки епітеліального покриву з явищами вираженого гіперкератозу фарбуються слабо. Пробу Шіллера використовують для диференціальної діагностики захворювань слизової оболонки запального і дегенеративно-дистрофічного характеру.
Позитивний результат розширеної стоматоскопії дозволяє поставити діагноз раку і направити хворого для подальшого обстеження і лікування до відповідного спеціалізована установа. З міркувань деонтології в документах, що видаються хворому на руки, не слід згадувати ні про рак, ні про злоякісної пухлини. У напрямку досить вказати на наявність у хворого новоутворення, підтвердженого даними розширеної стоматоскопії.
Цитологічне дослідження. Забір матеріалу для цитологічного дослідження при папилло-матозних, ерозивних і виразкових ураженнях слизової оболонки порожнини рота найкраще робити шляхом зіскрібка. Для цього пінцетом або стерильним ватним тампоном видаляють некротичні тканини, залишки їжі, слиз і слину, що покривають намічений для дослідження ділянку слизової оболонки порожнини рота. Проводять аплікаційну анестезію 1% розчином дикаїну або іншого анестетика. Потім беруть гостро заточений шпатель або гострий екскаватор і виробляють Поскабліваніе гострим краєм інструменту по поверхні папілломатозних розростання, в області країв виразки, ерозії. При цьому слід уникати різких, грубих рухів, щоб не викликати кровотечі, так як воно ускладнює збір матеріалу і подальше його дослідження. Слизову оболонку в місці взяття зіскрібка обробляють розчином метиленового синього або іншим антисептиком, а взятий матеріал переносять на знежирене предметне скло і рівномірно розподіляють по його поверхні. Олівцем на склі пишуть прізвище та ініціали хворого, номер історії хвороби. Крім того, заповнюють бланк направлення на цитологічне дослідження, де приводять паспортні дані, відзначають тривалість захворювання, описують його найважливіші клінічні прояви, вказують, яким способом і звідки взято матеріал для дослідження, викладають результати попередніх цитоморфологічних досліджень, якщо такі проводилися. Слід також вказати, чи проводилося раніше хворому лікування, якщо так, то яке. Цитологічне дослідження може бути проведено як термінове захід. Коли ж його виконують в плановому порядку, відповідь може бути отриманий в середньому через 48 ч.
Направляючи матеріал на цитологічне дослідження, лікар повинен чітко уявляти собі можливості цього методу дослідження. Він повинен знати, що повнота укладення цитолога багато в чому залежить від того, наскільки точно лікар визначив ділянку слизової оболонки, підозрілий на малигнизацию, наскільки правильно зробив забір матеріалу. У зв’язку з цим в тих випадках, коли це можливо, взяття матеріалу на цитологічне дослідження доцільно поєднувати з розширеною стоматоскопії, яка дозволяє точно визначити підозрілий на малигнизацию ділянку слизової оболонки і проконтролювати, узятий чи намічений матеріал на дослідження. З урахуванням можливостей цього методу дослідження клініцист повинен підійти і до оцінки результатів цітодіагностікі, які можуть бути сформульовані цитологом у вигляді наступних варіантів.
У першому варіанті відповіді точно визначають гістологічну форму процесу, наприклад плоскоклітинний зроговілий рак. Якщо такий висновок укладається в клінічну картину захворювання, то воно може служити підставою для встановлення остаточного клінічного діагнозу з усіма витікаючими з цього наслідками. Якщо ж такий висновок не відповідає, на думку лікаря, клінічній картині захворювання, то він має право ставити питання про продовження обстеження хворого з проведенням повторного цитологічного дослідження або біопсії, але краще направити хворого до спеціалізованого онкологічний заклад.
У другому варіанті відповіді дають загальну характеристику патологічного процесу і вказують його тканинну приналежність, наприклад злоякісна епітеліальна пухлина. Такого висновку стоматолога цілком достатньо для вибору тактики. Хворого слід відразу ж направити в спеціалізоване онкологічне установа з діагнозом новоутворення слизової оболонки порожнини рота такий-то локалізації, підтвердженого результатами цитологічного дослідження. Висновок цитолога на руки хворому не видають, а переправляють до відповідної установи поштою або з кур’єром.
Аналогічним чином діють і при третьому варіанті висновку за результатами цитологічного дослідження, в якому вказується тільки характер процесу, наприклад злоякісна пухлина. Природно, що для лікарів спеціалізованого, онкологічної установи такого висновку буде недостатньо для остаточного вирішення питання про вибір раціональної схеми лікування, і вони продовжать обстеження хворого для уточнення гістологічної структури пухлини.
Якщо ж у відповіді цитолога, сформульованому по другому або третьому варіанту, зроблено висновок про наявність у хворого доброякісної пухлини, тоді як клінічна картина захворювання дає більше підстав думати про злоякісної природі новоутворення, то хворого слід направити на консультацію в спеціалізований онкологічний заклад. Там висококваліфікованим фахівцем буде вирішено питання про необхідність подальшого обстеження і раціональному лікуванні.
Відповідь, сформульований по четвертому варіанту, носить описовий характер, без зазначення природи патологічного процесу. Часто в ньому повідомляють, що за наявною цитологічної картині через недостатню кількість матеріалу поставити діагноз не можна. Тактика клініциста в цьому випадку повинна бути наступною. Якщо клінічна картина захворювання дозволяє запідозрити у хворого злоякісну пухлину, то його слід невідкладно направити на консультацію в спеціалізований онкологічний заклад. У тих же випадках, коли лікар на підставі аналізу клінічної картини захворювання схильний думати, що у хворого є доброякісна пухлина або хронічне захворювання неопухолевой природи, він зобов’язаний повторити цитологічне дослідження або провести біопсію і направити матеріал на гістологічне дослідження.
Біопсія – прижиттєве взяття ділянки тканини (пухлини) для мікроскопічного дослідження. Розміри ділянки січуть тканин багато в чому визначаються розмірами і локалізацією патологічного процесу. При невеликих за розміром осередках ураження слизової оболонки виробляють тотальну, або ексцизійної, біопсію – висічення всього патологічного вогнища в межах видимих здорових тканин. У тих же випадках, коли вогнище ураження має значні розміри і поширюється в важкодоступні області або розташовується поблизу щодо великих судин, виробляють часткову біопсію – висічення лише ділянки ураження разом з прилеглими до нього здоровими тканинами.
У яких же випадках можна рекомендувати проведення біопсії в стоматологічних закладах у хворих з ураженнями слизової оболонки порожнини рота і мови? По-перше, слід взяти за правило: якщо на підставі аналізу клінічної картини захворювання висловлюється припущення про наявність злоякісної пухлини або цей діагноз не викликає сумнівів, то стоматолог не повинен виробляти біопсію. Не гаючи часу на додаткове обстеження, необхідно направляти таких хворих на консультацію в спеціалізований онкологічний заклад з діагнозом новоутворення такий-то локалізації. Біопсію доцільно проводити лише тоді, коли при аналізі клінічної картини захворювання лікар схиляється до думки, що у хворого є захворювання неопухолевого характеру. В цьому випадку біопсія має на меті отримати дані, які полегшать лікаря проведення диференціальної діагностики, з’являться підставою для проведення консервативної терапії.
До біопсії слід ставитися як до серйозного втручання, яке при недотриманні необхідних правил може спричинити за собою ряд небажаних наслідків. Хворому слід пояснити мету цього втручання, переконливо довести його необхідність. Неодмінна умова проведення біопсії – хороше знеболення. У тих випадках, коли це можливо, краще користуватися провідникові знеболенням, так як аплікаційна анестезія недостатньо ефективна, а місцева інфільтраційна анестезія порушує принципи абластики, та й введення розчину анестетика в запалені тканини часто супроводжується появою болю. Дуже важливо правильно визначити ділянку січуть тканин (мова не йде про тотальну біопсії, при якій видаляють всю ділянку патологічно змінених тканин). Найкраще брати на дослідження ділянку патологічного вогнища з прилеглими здоровими тканинами, висікаючи його у вигляді сектора. Це пов’язано з тим, що при виявленні у хворого пухлини дослідження саме цієї ділянки дозволяє виявити велику кількість мітозів, атипию клітин, инфильтрирующий зростання епітелію в прилеглі тканини, т. Е. Основні морфологічні ознаки злоякісної пухлини.
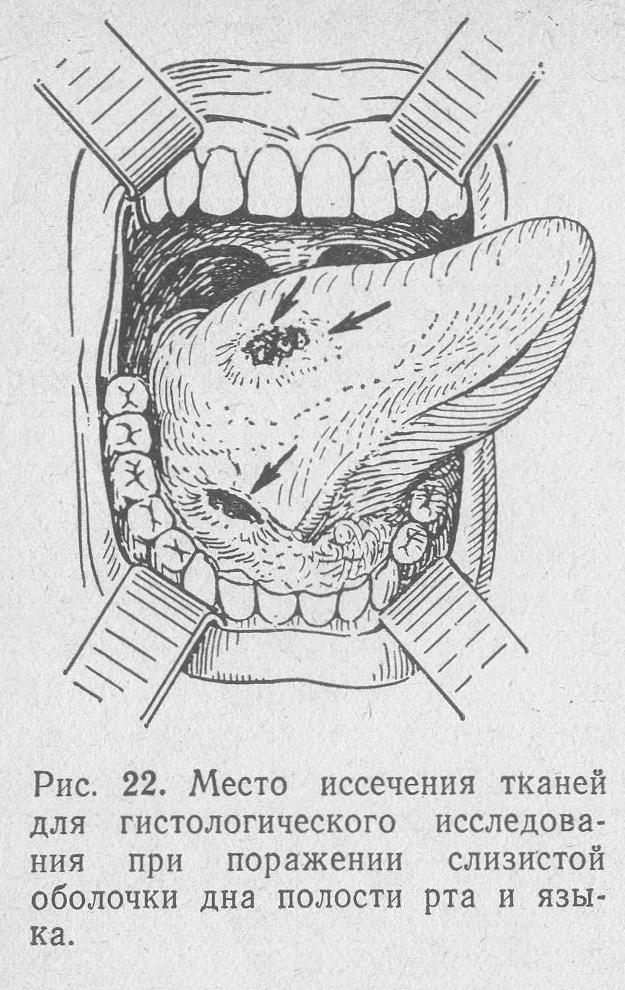
Вирішення питання про те, в якій ділянці патологічного вогнища слід сікти тканину для морфологічного дослідження, залежить від його локалізації. В цілому слід керуватися наступним принципом: краще сікти ту ділянку, який розташований далі від великих судин, щоб не викликати кровотечі (рис. 22). Крім того, під час біопсії слід по можливості уникати забору тканин з суміжних анатомічних областей, щоб не сприяти поширенню пухлини, якщо така виявиться у хворого, на сусідні анатомічні утворення. Висічення тканин виробляють гострим скальпелем або спеціальними щипцями – кусачками для біопсії.
Після тотальної біопсії рану вшивають наглухо. При часткової біопсії краще цього не робити, так як накладення швів може сприяти поширенню пухлинних клітин по ходу раневого каналу, що виникає при проведенні голки через тканини.
Кровотеча з рани після часткової біопсії зазвичай легко зупиняється тимчасової тампонадою – притисненням марлевого кульки, просоченого розчином перекису водню, гемостатической губкою. Лише в разі сильної кровотечі виробляють перев’язку судини в рані, накладають шви на краю рани. Після біопсії хворому рекомендують протягом 4-5 год не їсти і не курити, а в последущие 2-3 дня – утримуватися від прийому жорсткій і гарячій їжі, ретельно полоскати рот після їжі. Призначають дату повторної явки до лікаря.
Матеріал, взятий під час біопсії, поміщають в ємність і заливають 10% розчином формаліну або інший фіксує рідини. Ємність (скляні флакони, банки, пробірки, колби) заздалегідь або відразу обов’язково маркують, підписують прізвище та ініціали хворого, номер історії хвороби, дату проведення біопсії, установа, де її виконали. Потім заповнюють бланк направлення на гістологічне дослідження, відповідаючи на ті ж питання, що і при оформленні направлення на цитологічне дослідження.
Інтерпретацію даних гістологічного дослідження лікар проводить обов’язково з урахуванням клінічної картини захворювання. Завжди слід враховувати можливість того, що при біопсії може бути взятий, ділянку тканин, розташованих по сусідству з патологічним вогнищем, а тому що не містять морфологічних елементів, характерних для нього. Теоретично існує також можливість помилки на етапі транспортування макропрепаратів, приготування мікропрепаратів, оформлення документації, в результаті чого з патоморфологічної лабораторії може надійти помилковий висновок. У зв’язку з цим слід строго дотримуватися правила: якщо клінічна картина захворювання дозволяє запідозрити наявність злоякісної пухлини, заспокійливий (негативний) результат гістологічного дослідження не може розглядатися як остаточний. Обстеження хворого повинно бути продовжено. Краще, якщо це буде зроблено в спеціалізованому онкологічному закладі.
Класифікація
Захворювання може проявлятися в різних формах в залежності від форми розвитку. Таким чином, докторами виділені три основних типи раку:
- виразкова – проявляється у вигляді виразки, яка довго заживає і може збільшуватися в об’ємі;
- вузлувата – формуються ущільнення на різних ділянках порожнини рота, швидко прогресують, мають чіткі обриси і форму, іноді покриваються плямами білого відтінку;
- папиллярная – вирости щільного освіти, які звисають у роті і приносять значний дискомфорт хворому.
Локалізуватися пухлина може також в різних місцях. За містом медики визначили кілька форм раку:
- щоки;
- дно ротової порожнини;
- мова;
- в області альвеолярних відростків;
- піднебіння.
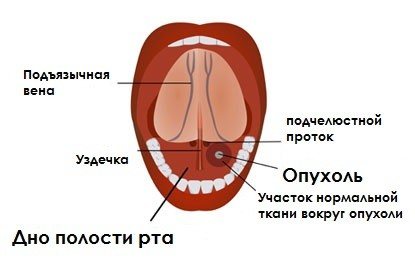
Схема розташування раку дна ротової порожнини
Розвивається недуга з різною інтенсивністю в залежності від етіологічного фактора. Однак у кожного хворого патологія формується в 5 стадій:
- нульова – новоутворення не виходить далі слизової, розміри пухлини відносно невеликі;
- перша – в обсязі пухлина не більше 2 см, розростання далі по порожнині не відбувається;
- друга – в діаметрі новоутворення досягає 4 см, прогресуючий недуга ще не вразив лімфатичні вузли;
- третя – пухлина більше чотирьох сантиметрів, пошкоджуються лімфатичні вузли;
- четверта – метастази розповсюджуються у внутрішні органи, розвивається патологічний процес в легенях, поширюється на кістки особи, носові пазухи.
Лікарі і пацієнти повинні враховувати, що якщо запустити недуга до 3 і 4 стадії, то хворому ніяка терапія не допоможе. У цей період людині призначається тільки підтримуючу терапію, яка направляється на мінімальне поліпшення здоров’я хворого.
Четверта стадія недуги характеризується появою метастазів, а вони, в свою чергу, з різною силою можуть поширюватися далі. Тому докторами виділена ще одна класифікація, яка відмінно допомагає визначити ступінь ураження метастазами:
- N1 – єдиний метастаз в лімфатичному вузлі, об’єм не більше 3 сантиметрів;
- N2 – формуються вогнища запалення в одному або декількох вузлах, розмір збільшується до 6 см;
- N3 – метастази перевищують позначку в шість сантиметрів;
- М – з’являються окремі метастази.
профілактика
Запобігти онкозахворювання простіше, ніж лікувати їх, тому необхідно дотримуватися профілактичні заходи і регулярно з’являтися на планових лікарських оглядах. Профілактика не гарантує 100% позбавлення від хвороби, але вона робить шанси захворіти мінімальними.

Основні заходи запобігання хвороби:
- гігієна порожнини рота;
- лікування захворювань ротової порожнини;
- своєчасна реакція на рани на яснах, щоках, мові і небі;
- здорове харчування, відсутність харчових добавок в раціоні;
- уникнення ультрафіолетових променів;
- відсутність шкідливих звичок.
Класифікація захворювання і їх симптоми
Розглянемо стадії розвитку раку порожнини рота і прояви захворювання на різних етапах:
- Початкова стадія характеризується такими невеликими змінами в порожнині рота, як поява хворобливих виразок, білим нальотом (виразкова), які локалізуються лише на верхньому шарі епітелію. Шкіра, застеляють ротову порожнину, в деяких місцях ущільнюється і спостерігається затвердіння тканини (вузлувата). Можливе виникнення пухлиноподібного освіти (папілярна). У медичній практиці найчастіше зустрічаються виразкові види хвороби. Розміри освіти на даній стадії не перевищує 1 см, зачіпаючи тільки слизову частина епітелію. Будь-які утворення, такі як шишки, горбки, виразки, пухирі, пухирі повинні насторожити людину і стати приводом звернутися до лікаря;
- Друга стадія раку ротової порожнини має більш яскраві симптоми хвороби. Хворого мучать сильні болі, з’являється неприємний запах з рота, пов’язаний з великою кількістю інфікованих клітин у роті, які утворюють продукти розпаду. Виникає процес салівації, обумовлений подразненням слизової оболонки. Медики поділяють даний етап захворювання на дві подстадии – 2А і 2Б. При першому виді розміри пухлини досягають двох сантиметрів і можуть проростати всередину епітелію до одного сантиметра. На даному етапі метастазів немає. При стадії 2Б можна спостерігати наявність метастаз на прилеглі ділянки;
- Третя стадія новоутворення також ділиться на два етапи. При першому, так званому 3А ступеня, пухлина може досягти трьох сантиметрів, але при цьому метастаз не має. Стадія 3Б має на увазі наявність метастаз, які мають регіональний характер;
- Четвертий запущений період раку відрізняється агресивною поведінкою злоякісної пухлини. При стадії 4А значна частина ротової порожнини вражена. Пухлина може поширитися в під’язикову область, на альвеолярний нерв, а також впроваджуватися в кістки скелета і на навколишні тканини. 4Б стадія характеризується метастазами, які досягли віддалені від пухлини органи.
причини хвороби
Вчені до цих пір не прийшли до однозначного рішення про те, через що виникають злоякісні утворення, але численні статистичні дані, а також дослідження, виділяють кілька факторів, що провокують виникнення ракових клітин в порожнині рота:
- Зловживання тютюном. Чимало говориться про шкоду куріння, в тому числі і про те, що нікотин сприяє розвитку злоякісних утворень. Ризик розвитку раку порожнини рота у курців в 6 разів більше, в порівнянні з некурящими. 90% хворих на рак порожнини рота є курцями. При зіткненні тютюну з губами (насвай, снафф), найчастіше виникає рак губи. Зловживання жувальних тютюном, тютюновими сумішами – рак щік і ясна. Причиною агресивності тютюну в такому вигляді є те, що відбувається безпосередній контакт з поверхнею шкіри у внутрішній стороні ротової порожнини, що призводить до запальних процесів, а згодом до ракових утворень. Не менш шкідливим є і пасивне куріння, так як вдихувані канцерогени також провокують ріст ракових клітин. Найчастіше передракових станом у курців є виникнення меланотіческіе плями в ротовій порожнині;
- Алкоголь. Давно відомий той факт, що алкогольні напої приносять колосальний шкоди нашому здоров’ю, особливо якщо їх споживання систематичне і безконтрольне. Спирт та інші канцерогени, що містяться в алкоголі, згубно впливають на стан ротової порожнини. За статистикою у 80 відсотків пацієнтів з цим діагнозом, в минулому був досвід вживання алкоголю у великих кількостях;
- Вплив ультрафіолетових і радіоактивних променів, а також контакт з хімічними речовинами. В силу своєї професії, деякі люди змушені перебувати тривалий час на сонці, працювати з лакофарбовими речовинами, сажею. Також деякі професії пов’язані з роботою з шкідливими токсичними речовинами, де при недотриманні засобів захисту, ризик розвитку патології порожнини рота досить високий. Третина пацієнтів з діагнозом «рак порожнини рота» пов’язують свою хворобу зі своєю професійною діяльністю. Іноді бувають випадки неправильного використання анестетиків, що призводять до доброякісних пухлин слинних залоз, іменовані сіалометаплазіей;
- Неправильне харчування. Зловживання гострої їжі, а також їжі в гарячому вигляді, призводять до подразнення і порушення цілісності епітелію рота. Лікарі завжди рекомендують вживати в їжу теплу їжу. Це корисно не тільки для ротової порожнини, але і для всіх органів шлунково-кишкового тракту. Також нестача вітаміну A в раціоні людини здатна викликати атрофічні зміни, а також спровокувати розвиток ракових клітин в порожнині рота;
- Віруси. Гігієна порожнини рота запобігає нас не тільки від псування зубів і ясен, стоматиту (запаленні порожнини рота), а й сприяє усуненню деяких вірусів та інфекцій, здатних спровокувати ріст ракових клітин. У зоні ризику знаходяться люди, у яких є папіломавірусна інфекція, оскільки дана категорія людей легко піддається виникненню різного роду ракових захворювань;
- Наявність подразників в ротовій порожнині. Часто причиною порушення цілісності поверхні епітелію, в подальшому призводить до запальних процесів і новоутворень, служать неякісно зроблені пломби, протези, зламані зуби. При таких явищах похід до стоматолога обов’язковий, благо всі ці проблеми легко усунути;
- Генетична схильність. Як відомо, рак найчастіше носить спадковий характер. Рак порожнини рота не виняток. Якщо хто-небудь в роду хворів на цю хворобу, людині необхідно бути вкрай пильним до свого здоров’я;
- Люди похилого віку хворіють на рак порожнини рота частіше, ніж люди молодші. Супутні хронічні захворювання, такі як, цукровий діабет, знижують імунітет, що може привести до ракових утворень у порожнині рота.
діагностичні заходи
Виявити недуга може стоматолог при огляді порожнини рота, але діагностуванням займається онколог.
Рак слизової оболонки порожнини рота і інших ділянок зможе визначити стоматолог або щелепно-лицьовий хірург. Потім пацієнт перебуває під наглядом онколога. Для підтвердження або заперечення метастазів в області горла виконується фаринго- і ларингоскопия. Щоб встановити діагноз, виконуються наступні методи діагностики:
- рентгенографія скелета обличчя і грудей;
- УЗД для виявлення метастазів в інших органах;
- візуальний огляд рота;
- пальпація новоутворень.
лікування хвороби
Перед лікуванням проводять діагностику, яка допомагає визначити стадію і вид раку. Основні методи лікування даного типу раку, як і будь-якого іншого онкологічного захворювання, є поєднанням хіміотерапії і радіотерапії, які при необхідності можуть бути доповнені хірургічною операцією. На ранніх стадіях добре показує себе радіотерапія, так як вона відносно нешкідлива для пацієнта, а також не приводить до формування функціональних порушень або зовнішніх дефектів.
Залежно від глибини і діаметру ураженої області буде відрізнятися ступінь хірургічного втручання, проте важкий раковий випадок може зажадати радикальних заходів – аж до видалення частини кістки і висічення навколишніх її м’язів. У подібній ситуації пацієнту потрібно вдатися до послуг пластичного хірурга.
Що стосується хіміотерапії, то при пухлини слизової рота вона хоч і дозволяє зменшити розмір освіти (аж до 50%), але повного зцілення дати не може. З цієї причини її допускається застосовувати тільки в комбінації з двома іншими методами.
терапія
Рак рота добре піддається лікуванню традиційними методами, навіть при виявленні його на пізніх стадіях. Процес терапії розробляється індивідуально, на основі даних, отриманих тільки після комплексного обстеження.
Для лікування раку використовують одну з методик або їх комплекс:
- Променеву терапію. Призначається тільки при постійному контролі щитовидної залози. Під час проведення процедури пацієнт знаходиться всередині камери, де він отримує дозу опромінення.
- Оперативне втручання. Проводиться при чіткої локалізації пухлини, без поширення на навколишні здорові тканини.
- Хіміотерапевтичний метод. Як правило, проводять після хірургічного видалення освіти, для того щоб придушити активне зростання патологічної тканини.
Наскільки ефективна?
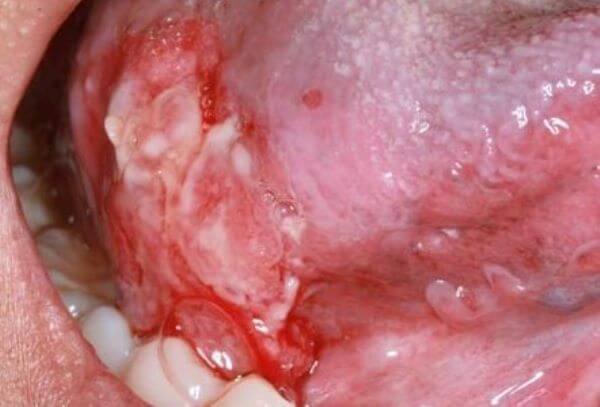
Прогноз ефективності проведеного лікування буде залежати не тільки від використаного методу, але і від стадії захворювання.
Променева методика особливо ефективна на початковій і першої стадії раку. Для отримання ефекту, найчастіше використовують дистанційну променеву терапію або її поєднання з внутриполостной.
Навіть в якості самостійного методу вона має позитивний результат: при першій стадії раку мови і щоки майже в 90% випадків, а при другій – близько 70%.
При терапії раку дна ротової порожнини, цей показник трохи нижче, і для 1 стадії становить 60%, а для 2 стадії – 43%.
З 3 стадією захворювання променева терапія справляється погано. Відсоток вилікуваних не перевищує 25.
Комбінована методика, яка включає оперативне втручання і хіміотерапію, навпаки показує високу ефективність на більш пізніх стадіях:
- Результати при терапії 3 стадії раку слизової або мови, складають 95%.
- При лікуванні раку щоки і дна рота, показник знижується до 37%.
Як відбувається лікування кандидозного стоматиту у дітей, читайте в новій публікації.
Цей матеріал присвячений питанням санації порожнини рота і формам її проведення.
Тут https://www.vash-dentist.ru/lechenie/bolezni-polosti-rta/metallicheskiy-privkus-prichinyi.html розглянемо можливі причини появи металевого присмаку в роті.
Побічні ефекти
Методики усунення ракових утворень, відносяться до агресивних, а тому мають безліч побічних дій, що завдають шкоди всьому організму.
Після проведення хіміотерапії і виникають такі побічні действи я:
- порушення стільця;
- нудота і блювота;
- облисіння;
- зниження імунного захисту організму.
Променева терапія, також викликає побічні дії:
- порушення роботи щитовидної залози;
- опік шкіри;
- погіршення еластичності голосових зв’язок, що призводить до зміни тембру голосу;
- поява болю в області носоглотки.
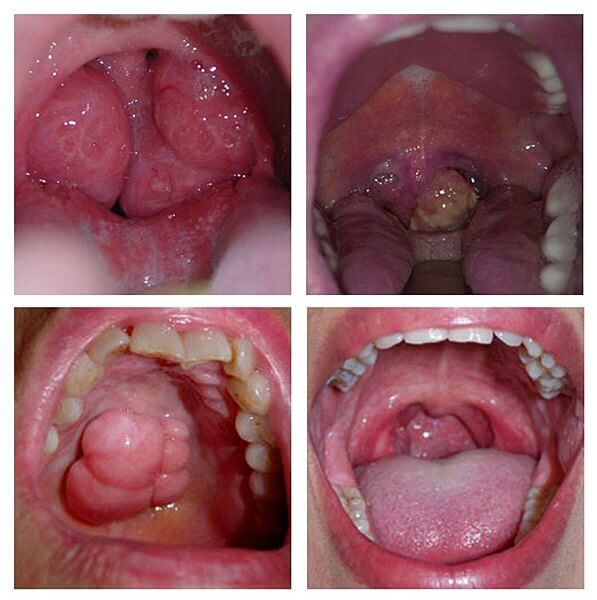
Фото: плоскоклітинний зроговілий рак порожнини рота
рак неба
Найчастіше виникає аденокарцинома, що не плоскоклітинний рак. У порівнянні з іншими пухлинами в роті буває вкрай рідко – можливо це пов’язано з анатомічним розташуванням області. Спочатку онкологічне захворювання себе ніяк не проявляє, зверху неба з’являється невелика припухлість. Пізніше починається запалення і з’являються больові відчуття.
Плоскоклітинний рак м’якого піднебіння зазвичай має більш сприятливий прогноз, так як злоякісні клітини не агресивний і високодиференційовані. Лікувати його досить просто.
Можливі причини захворювання
Такого роду пухлина розвивається на тлі кількох причин. Однак, до основних передумов можна віднести куріння та надмірне вживання алкогольних напоїв. Якщо присутні обидва ці чинника, ризик збільшується. До інших можливих причин можна віднести наявність: механічних травм слизової рота, неправильного харчування і нестачі А-вітаміну. Також рак може спровокувати часте вживання гострої або гарячої їжі або жування тютюну.
Можливими факторами ризику може стати розвиток імунодефіциту і папіломавірусної інфекції (передається статевим шляхом). Не малу роль може зіграти спадкова схильність. Рак губи може розвинутися на тлі тривалого впливу ультрафіолету. На щастя, злоякісні пухлини не заразні, і не передаються від однієї людини до іншої.
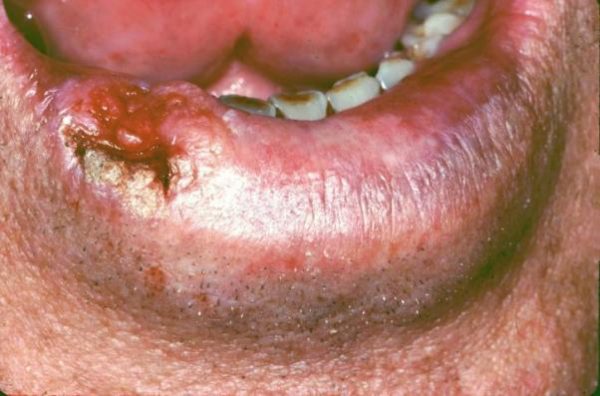
Рак нижньої губи – фото, лікування, симптоми
передракові стани
Озлокачествлению утворень в роті передують нижченаведені стану:
- Хвороба Боуена характеризується появою плями на слизовій порожнини рота, розмір якої не перевищує 5 см. Пляма гладке або оксамитове, краї нерівні. При западанні утворюється ерозія.
- Лейкоплакія. При лейкоплакії верхні шари епітелію ущільнюються і грубіють. Пов’язано це з запальними процесами на слизовій оболонці порожнини рота. Лейкоплакію поділяють на три підвиди: плоску або просту, веррукозную, також називають лейкокератоз або бородавчаста, а також ерозивно.
- Папілома є доброякісним епітеліальних освітою, що представляє собою сосочкові розростання сполучної тканини. Колір папілом світлий, розміри її досягають двох сантиметрів. Мають тонку ніжку і широку основу. Крім папіломи, до доброякісних пухлин ротової порожнини відносять кісти і ангіоми.
- Виразка проста і ерозивно спровоковані неякісними протезами або уламками зубів, які травмують слизову порожнини рота.
- Ромбоподібний глосит зазвичай носить хронічний перебіг. Мова ущільнений, хворого мучать рясне слиновиділення, болить мову. Освіта має форму ромба на спинці мови.
- Дисплазія є проміжним станом між передраком і раком. Пошкоджені клітини знаходять злоякісний характер.
