Дієта після інсульту ішемічного та геморагічного: принципи, зразкове меню на тиждень
Дієта після інсульту – одна з необхідних реабілітаційних заходів, значно скорочують час відновлення.
Інсульт – це гостра патологія, яка розвивається при порушенні кровопостачання певної ділянки мозку. Відсутність припливу крові призводить до кисневого голодування мозку, через що нейрони, розташовані в області з порушеним кровопостачанням, пошкоджуються і потім гинуть.
Залежно від причини порушення кровообігу розрізняють дві форми інсульту:
- ішемічний – виникає при виникає внаслідок звуження судин, що несуть кров до мозку, або їх обтурації (закупорки). Перекривати хід крові може тромб, що відірвався, частка жиру, бульбашки повітря, пухлинні новоутворення, рубці або холестеринові бляшки на стінках судин;
- геморагічний – виникає в разі розриву мозкової посудини і виходу крові в тканини мозку, при якому відбувається просочування і здавлення органу. Причиною мозкового крововиливу може стати аневризма або порушення цілісності судинної стінки через атеросклерозу, а також постійний тиск на стінки посудини при гіпертонічній хворобі.
Дієта в постінсультних періоді відіграє важливу роль, будучи частиною комплексного лікування
Крім основних причин, існують фактори ризику, однакові для обох форм інсульту головного мозку. До них відносяться як ті, на які не можна вплинути (спадковість, літній вік, вроджені вади серцево-судинної системи), так і чинники, пов’язані зі способом життя людини. Одним з визначальних факторів ризику є раціон.
Стіл №10 розроблений для пацієнтів, які страждають серцево-судинними захворюваннями, він включає продукти, які покращують кровообіг і зміцнюють серце і судини. Ця дієта підходить для чоловіків і для жінок.
Коротко про захворювання
Інсульт буває двох типів:
- ішемічний – викликаний тромбірованіем просвіту судини або його закупорки холестеринової бляшкою;
- геморагічний – крововилив в мозок або між його оболонками, що утворився набряк здавлює судини.
Основні етіологічні чинники:
- артеріальна гіпертензія:
- тромбоз і / або відкладення атеросклеротичних бляшок на стінках мозкових судин;
- хронічні кардіоваскулярні патології;
- ендокринні хвороби;
- ожиріння;
- гіподинамія;
- надмірне споживання спиртних напоїв, психоактивних і інших лікарських речовин, куріння.
Як годувати інсультнікам
Розглянемо загальні правила годування хворих:
- Спокійна обстановка. Під час їжі потрібно виключити такі подразники, як музика, гучний шум або працює телевізор.
- Заохочення самостійності. Якщо людина їсть сам, але повільно, то не слід намагатися самостійно погодувати швидше. Це знизить віру в одужання і утруднить постінсультну реабілітацію.
- Забезпечити спеціальним посудом. Незграбні рухи, коли інсультнікам проливає чай або обливається соком, пригнічують розвиток хворого. Поки координація не відновиться, краще користуватися дитячої кухлем-непроливайкою або пити рідину через соломинку, а замість тарілки використовувати глибоку піалу або стакан.
Ну і заздалегідь з’ясувати, що їсти після перенесеного ішемічного нападу. Це необхідно, щоб не образити хворого відмовою, коли людина просить ласощі, а родичі не знають: чи можна насіння, апельсини або горіхи.
значення дієти
Мета дієти – досягнення гипохолестеринемии, звести споживання тваринних жирів до мінімуму. Грамотно підібране харчування після інсульту сприяє:
- зменшення проникнення холестерину, виведенню надлишків з організму;
- нормалізації гемодинаміки в цефальной області;
- запобігання утворенню холестеринових бляшок;
- постачання мозку повним комплектом необхідних речовин;
- стабілізації метаболізму;
- нормальній роботі серця, ендокринних залоз та інших внутрішніх органів;
- нормалізації ваги;
- якнайшвидшої репарації;
- попередження розвитку ускладнень і повторних атак.

Догляд за хворим вдома
Харчування після інсульту в домашніх умовах має на увазі дотримання рекомендацій лікаря.
Така дієта може знизити ризик рецидиву на 30%. Тому виключена їжа:
- гостра, солона, жирна;
- копчена, смажена;
- субпродукти;
- ковбасні вироби.

Що необхідно включити в раціон:
- овочі, ягоди, зелень;
- нежирні сорти м’яса і риби;
- білкові продукти (квасоля, сочевиця, соя);
- молочні та овочеві супи.

Головний принцип – виключити прості вуглеводи, до яких відноситься цукор, хлібобулочні вироби з борошна вищого сорту; також прибираємо спеції, сіль, копченості, напівфабрикати, газовані напої, алкоголь.
Краще, якщо їжа буде подаватися в рідкому вигляді (каші, бульйони, супи) невеликими порціями.

Основні цілі дієти:
- запобігання повторного нападу;
- поліпшення (відновлення) стану;
- забезпечення головного мозку поживними речовинами.

Для досягнення максимального результату рекомендується особлива дієта, дотримуючись яку, можна поліпшити стан переніс інсульт.
Для виключення загострення (мета № 1) приберемо з меню жирне, смажене, сіль, цукор.

Для поліпшення стану (мета № 2) введемо дробове харчування і правильного питного режиму.
Для забезпечення мозку необхідними йому елементами (мета № 3) включимо в раціон вітаміни, фрукти та овочі.

В якості антиоксидантів рекомендуються водорозчинні вітаміни групи С і В.

постулати дієти
Після інсульту правильне харчування має бути:
- частим (5-6 разів на день) і дробовим (порція не перевищує 150 г);
- з енергетичних витрат не перевищує 2500 ккал на добу, при ожирінні – 1900 – 2000;
- збалансованим (дотримуватися суворого співвідношення всіх компонентів обміну речовин);
- найбільш корисним і поживним – замінювати рівні по калорійності важкі для організму продукти дієтичними;
- різноманітним, що не викликає втрату апетиту. Рекомендується «різнобарвне» меню – особливо літнім і зі слабким зором. Чим яскравіше і яскравіше від натуральних компонентів фруктів і овочів буде стіл, тим більше там вітамінів і мікроелементів;
- збагаченим: антиоксидантами, що попереджають гіпоксію нейронів;
- електролітами, які сприяють проведенню нервового імпульсу між нейроцитами;
- речовинами, що володіють ангіопротекторні властивостями.
Дієтична профілактика рецидиву
Щадне харчування поступово підводить людини до профілактичної дієті, яку буде необхідно дотримуватися протягом усього життя. Існує кілька типів годування, які підходять хворим після інсульту:
- дієтичний стіл №10 – вітчизняна розробка, призначена для осіб, які мають захворювання серцево-судинної системи;
- DASH-дієта (Dietary Approaches to Stop Hypertension) – американське лікувальне харчування. Спочатку було розроблено для профілактики, попередження розвитку гіпертензії. Сьогодні вона визнана одним з кращих режимів харчування для здорових людей, а також пацієнтів з перенесеним інсультом, інфарктом міокарда, цукровий діабет;
- гіпохолестеринову дієта – спрямована на боротьбу з підвищенням холестерину. Хороший варіант для хворих після мозкового удару, що мають високий рівень шкідливого стеролу;
- середземноморська дієта – раціон, характерний для південно-європейських країн. Не містить жорстких обмежень, але передбачає певну структуру раціону.
Ви також можете виробити свою систему годування, грунтуючись на 10 базових принципах.
Їжте часто, потроху
Один з основних постулатів здорової дієти – при нормальній вазі кількість надійшли калорій не повинне перевищувати витрата енергії. Якщо ваша вага більше норми, ви повинні витрачати більше енергії, ніж споживати. Найлегше дотримуватися цього правила, харчуючись 5-6 разів / день невеликими порціями. У вас повинно вийти 3 повноцінних прийому їжі (сніданок, обід, вечеря), 2-3 перекусу. Це допомагає контролювати голод, не переїдати.
Обмежте надходження солі
Надмірне споживання натрію сприяє затримці рідини, розвитку набряків, підвищення артеріального тиску. Всесвітня організація охорони здоров’я рекомендує вживати щодня не більше 5 г солі – основного джерела цього мінералу. Зменшити її використання можна:
- використовуючи спеції, що додають страві багатство смаку;
- відмовившись від продуктів, що містять її надлишок: чіпсів, сухариків, горішків, солоної риби, солінь, копченостей, консервів;
- вибираючи продукти зі зниженим вмістом натрію.
Зменшіть кількість джерел насичених жирів
Існує два види жирних кислот:
- Насичені – сприяють підвищенню поганого холестерину, набору ваги, утворенню атеросклеротичних бляшок. Містяться переважно в продуктах тваринного походження: червоному м’ясі, сирах, вершках, вершковому маслі, жирному сирі, салі, шкірі птиці, а також пальмовій, кокосовій олії. Вживання всіх перерахованих продуктів краще обмежити.
- Ненасичені – необхідні для нормального функціонування організму, входять до складу жирних сортів риб: скумбрія, макрель, оселедець, лосось, анчоус, кілька, тунець); рослинної їжі: різноманітні масла, горіхи, насіння, авокадо. До ненасиченим жирам відносяться омега-жирні кислоти, що знижують рівень холестерину, тригліцеридів, які сприяють ефективній роботі серця. Для покриття потреби організму омега кислотами, Американська асоціація інсульту рекомендує всім людям не менше 2 разів / тиждень їсти рибу жирних сортів.
Виключіть транс-жири
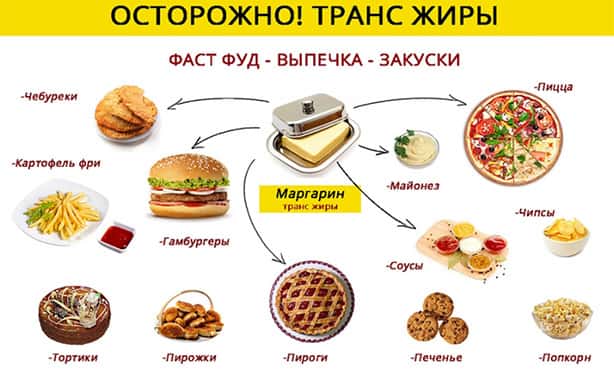
Надходження цих шкідливих ліпідів знижує рівень хорошого, підвищує концентрацію шкідливого холестерину. Транс-жири утворюються при промисловій переробці рослинних масел, завдяки чому вони довше не прогоркают, що містять їх продукти довше зберігаються. Основне джерело – їжа, приготована у фритюрі, магазинна випічка, кондитерські вироби, маргарин, крекер.
Менше простих вуглеводів, більше складних
Прості вуглеводи – це цукру. Їх надлишок забезпечує організм легкої енергією, пошкоджує судини, може спровокувати розвиток цукрового діабету 2-го типу. Вуглеводами багаті будь-які солодощі, солодкі газовані напої, сухофрукти, соки. Після інсульту рекомендується повністю відмовитися від продуктів, що містять доданий цукор, стежити за кількістю природних джерел солодкого.
Складні вуглеводи засвоюються повільно, тому з них енергія вивільняється більш рівномірно, не провокує різкого стрибка рівня глюкози. До них відноситься харчові волокна (клітковина) – важливий компонент дієтичний, що сприяє нормальному травленню, зниження тиску, профілактиці атеросклерозу. Краще джерело складних вуглеводів – зелень, овочі, цільнозернові каші, фрукти. Візьміть собі за правило – не менше 5 порцій овочів, фруктів за добу.
Слідкуйте за кількістю калію, магнію
Ризик розвитку інсульту знижується на 21% у людей, чий раціон містить достатньо калію. Досить полюбити зелень, помідори, вівсянку, гречку, цитрусові, банани, боби, курагу, родзинки. Інший елемент, необхідний для здоров’я судин – магній. Його багато в листової зелені, бобових, злакових кашах.
Не зловживайте алкоголем
Якщо ви не можете відмовитися від спиртних напоїв зовсім, лікарі радять стежити за кількістю випитого. Умовно безпечним вважається добове споживання 14 г етилового спирту для жінок, 28 г для чоловіків. При наявності серйозних захворювань печінки, нирок ця доза може бути зменшена.
Мінімум термічної обробки продуктів
Раціон більшості людей містить дуже обмежена кількість сирих продуктів. Тому організм так часто недоотримує вітамінів, які погано переносять нагрівання. Намагайтеся, щоб на вашому столі щодня були салати зі свіжих сезонних овочів, зелені. Перекушуйте несмаженими горіхами, насінням, фруктами. Всі інші продукти рекомендується варити, тушкувати, запікати, але ні в якому разі не смажити.
Урізноманітніть своє меню
Чим більш різноманітний раціон, тим більша ймовірність, що ви отримуєте всі необхідні поживні речовини. Також багатою дієти набагато легше дотримуватися.
дієта №10
Меню дієти при інсульті головного мозку складається на основі спеціального столу №10, який також показаний при кардіологічних захворюваннях. Завдання столу №10:
- вживати досить білків;
- знизити вживання солі, що провокує набряки і гіпертонію. У перші 15 – 20 днів виключити повністю, потім поступово вводити, не перевищуючи кількість 2-3 г в день;
- відмовитися від легкозасвоюваних вуглеводів (кондитерські, борошняні вироби);
- складні вуглеводи краще простих (крупи, овочі, злаки);
- тваринний жир замінити рослинним;
- обмежити продукти з великою кількістю холестерину;
- випивати до 1,5 л простий негазованої води в добу, нормалізує метаболізм, сприяє виведенню шлаків;
- перевага віддається вітамінів С, Е, групи В;
- бути парова обробка їжі або варіння (смажене виключити).

рецепти
Дієтичне харчування хворого повинно здійснюватися на підставі рекомендацій лікаря. Правильно складене меню для пацієнта після інсульту допоможе йому швидше впоратися з недугою, не допустити повторного розвитку патології. Цікаві, нескладні рецепти можна знайти в кулінарних книгах, на інтернет-сайтах. Щоб полегшити завдання під час приготування корисних, смачних страв, пропонуються готові рішення.
Курячий суп з овочами
- Час приготування: 35 хвилин.
- Кількість порцій: 6 персон.
- Калорійність страви: 180 ккал.
- Призначення: обід.
- Кухня: європейська.
- Складність: легка.
Низькокалорійний курячий суп можна приготувати в будь-який сезон. Він не вимагає багато часу, дуже смачний і корисний. Допускається застосовувати свіжі овочі, комбінувати їх склад. У зимовий період можна скористатися замороженими заготовками. Блюдо подається з зеленню, заправляється сметаною. Не варто забувати – їжу пацієнту після інсульту не солять.
Інгредієнти:
- куряче філе – 300 грам;
- вода – 2 літри;
- кольорова капуста – 200 грам;
- картопля – 2 штуки;
- часник – 2 зубчики;
- морква – 1 штука;
- перець чорний – 6 горошин;
- лавровий лист – 2 штуки;
- помідори – 3 штуки.
Спосіб приготування:
- Курку вимити, порізати на шматочки.
- Налити в каструлю воду, покласти в неї філе, перець, лавровий лист, поставити на вогонь. Після закипання зняти з бульйону піну. Проварити 10 хвилин.
- Промити і почистити овочі. Лук покришити дрібно, картопля, морква – кубиками. Опустити в суп, варити 7 хвилин.
- Капусту розібрати на суцвіття, помідори обдати окропом, очистити від шкірки, порізати. Додати в каструлю, варити близько 10 хвилин.
- Подрібнити часник, покласти в суп.
- Вимкнути вогонь, закрити кришкою, витримати 15 хвилин.

Пастила з яблук
- Час приготування: загальне – 6 годин, активна частина – 1 година.
- Кількість порцій: 10 персон.
- Калорійність страви: 290 ккал на 100 грам.
- Призначення: десерт.
- Кухня: європейська.
- Складність: середня.
Пацієнт в постинсультном стані має багато обмежень в харчуванні, особливо щодо використання солодощів. Можна приготувати йому яблучну пастилу. Страва не містить цукру, там тільки натуральні компоненти. Залізо в складі сприяє поліпшенню роботи серця, судин. Допускається застосовувати яблука кислих або солодких сортів. Існує багато варіантів приготування цього десерту. Можна скористатися одним з них.
Інгредієнти:
- яблука, бажано м’які – 2 кілограми;
- рослинне масло – 1 ст. ложка.
Спосіб приготування:
- Яблука вимити, прибрати серцевину, порізати на шматочки, шкірку можна залишити.
- В емальовану каструлю налити води, щоб вона закривала дно на 1 см. Покласти в неї яблука, поставити на повільний вогонь. Витримати, не заважаючи, до отримання кашкоподібної маси – 1-2 години. Остудити.
- Викласти вміст в сито, щоб стік зайвий сік. Масу протерти – вийде пюре ніжної консистенції.
Наступні дії з приготування пастили з яблук займуть приблизно 4 години і будуть такими:
- Розігріти духовку до температури 100 градусів. Покласти на деко пергамент, змащений олією – це допоможе швидше зняти готовий продукт. Нанести на нього яблучне пюре шаром 5 мм. Поставити в духовку, дверцята залишити відкритою.
- Після того, як пастила підсохне, це займе приблизно 2 години, перевернути її на іншу сторону, витримати такий же час.
- Готовий продукт зняти з листа, порізати шматочками або згорнути в трубочку.
Кнелі рибні з картопляним пюре
Картопляне пюре:
- Час приготування: 1 година.
- Кількість порцій: 6 персон.
- Калорійність страви: 160 ккал.
- Призначення: гарнір на обід, вечерю.
- Кухня: українська.
- Складність: легка.
Для пацієнта, який переніс інсульт, коли він знаходиться в лежачому положенні, можна їсти картопляне пюре, розведене молоком. З моменту відновлення ковтальної функції воно може стати гарніром до м’ясних і рибних страв. Пюре добре поєднується з овочевими салатами.
Інгредієнти:
- картопля – 1 кілограм;
- молоко – 1 стакан;
- вершкове масло – 70 грам;
- яйце – 1 штука.
Спосіб приготування:
- Картоплю очистити, розрізати на частини, залити водою. Варити до готовності без додавання солі. Злити воду.
- Покласти вершкове масло, за допомогою толкушки довести до однорідної маси. Додати яйце.
- Підігріти молоко до теплого стану. Поступово вливати його в картопляну масу, збиваючи міксером.

Рибні кнелі:
- Час приготування: 2 години.
- Кількість порцій: 6 персон.
- Калорійність страви: 80 ккал.
- Призначення: гаряче на обід, вечерю.
- Кухня: українська.
- Складність: легка.
Кнелі – це повітряні котлети, рекомендовані для дієтичного харчування пацієнтів, які перенесли інсульт. Вони мають ніжну консистенцію, приємний смак. Для приготування використовують нежирну рибу – камбала, хек, тріска, щука, минь. Подають кнели з тушкованими овочами, картопляним пюре, кашами.
Інгредієнти:
- філе риби – 600 грам;
- яйце – 1 штука;
- хліб – 100 грам;
- молоко – 0,5 склянки;
- цибулина – 1 штука;
- зелень – за смаком.
Спосіб приготування:
- Рибу порізати на шматочки. Пропустити її через м’ясорубку.
- Замочити хліб в молоці.
- Цибулину почистити.
- Пропустити її через м’ясорубку разом з хлібом.
- Покласти фарш в ємність, додати дрібно порізану зелень, яйце.
- Поставити на вогонь каструлю з водою, довести до кипіння.
- Набрати ложкою фарш і опустити його в окріп. Використовувати відразу всю кількість.
- Варити кнели 15 хвилин.
- Можна подати зі сметаною.
склад раціону
Що можна їсти після інсульту? Продукти, що містять такі речовини:
| Назва речовини | Дія | де міститься |
| Вітаміни В, С, D | Сприяють зменшенню вмісту гомоцистеїну, провокуючого повторний інсульт | Спаржа, пророщена пшениця, соняшник, горіхи, брокколі, шпинат, морква, кукурудза, бобові |
| Поліненасичені омега-3, омега-6 кислоти | Беруть участь в біохімічних процесах в головному мозку, поліпшують гемодинаміку. | Морська риба, морепродукти (ейкозапентаєнова і докозагексаєнова кислоти), рослинні масла (ліноленова кислота). |
| Фолієва кислота | Знижує рівень артеріального тиску, запобігає можливому рецидив. | Бобові культури, різні види капусти (крім білокачанної), спаржа, морква, кукурудза, гарбуз, селера, листові салати, сочевиця, цитрусові. |
| Мікроелементи кальцій, фосфор, калій, магній, залізо | Нормалізують метаболізм, надають зміцнює дію. | Картопля, помідори, банани, часник, цитрусові, сухофрукти, рис, вівсяна крупа, капуста, хліб з висівками, горіхи, яловичина. |
| білки | Сприяють швидкому відновленню, зміцненню організму. | Дієтичні нежирні сорти м’яса |
| антоцианідіни | Зменшують капілярну проникність | Сині і фіолетові овочі та фрукти (баклажани, сливи, темний виноград, слива, буряк, червона капуста). |
| Бета-каротин | Знижує А / Д. | Овочі та фрукти червоного і жовтого кольору – морква, червоний болгарський перець, гарбуз, абрикоси. |
| Вітамін Е | Антіокідантние властивості (виводить вільні радикали, нормалізує метаболізм). | Морська риба, соя, молочні вироби, зелень, рослинні масла. Антиоксиданти со-тримаються в капусті всіх видів, журавлині, чорниці, шпинаті, буряках. |
| складні вуглеводи | Нормалізують енергетичний обмін, знижують рівень холестерину, сприяють репарації нейронів, надають відчуття ситості. | Крупи – гречана, ячна, вівсяна, злаки, кабачки, яблука, коричневий рис. |
Раціон при великому інсульті
Необхідно розуміти, що термін «обширний інсульт» має на увазі або геморагічний варіант (менш сприятливий з довгостроковою симптоматикою) і ішемічний – це короткострокова проблема з порушенням провідності судин.
Тому поряд з медикаментозною терапією дуже важлива дієта після перенесеного інсульту. Ось кілька простих правил:
- харчуйтеся невеликими порціями (до 100 грам);
- вживайте нежирні сорти м’яса;
- купуйте знежирені молочні продукти;
- виключіть повністю алкоголь;
- замість кухонної солі використовуйте подрібнене насіння кунжуту;
- знімайте шкіру з птиці при приготуванні.

Ми бачимо, що правила не дуже важко виконати. Хворому після інсульту життєво необхідна раціональна і збалансована дієта, спрямована на:
- зниження артеріального тиску;
- «Розрідження крові»;
- профілактику підвищеного холестерину;
- підвищення еластичності стінок судин.

В даний час при існуючій різноманітності пропонованих продуктів цілком можливо скласти лікувальний раціон, здатний скорегувати і значно поліпшити стан хворого.

Згадайте мудрий вислів: «Людина є те, що він їсть».
Раціональне харчування
Звичні «шкідливі» продукти, які хворий їв раніше, після інсульту рекомендується замінити на корисні, рівні по енергетичній цінності.
замість:
- вершкового масла, сала – рослинні масла;
- цілих курячих, перепелиних яєць – білки;
- жирної баранини, свинини, телячої вирізки – нежирні сорти телятини, курятини, кролятини, індичатини, риба;
- жирних сирів – сорти з жирністю менше 10%;
- жирного молока, вершків – молокопродукти з жирністю менше 1,5%;
- печива, крекерів, чіпсів – житні сухарі;
- морозива – охолоджені соки (неконсервовані);
- соусів, майонезу, кетчупу – лимонний сік.
Для контролю ваги необхідно зважуватися кожні 14 днів.
приклад меню
Дотримуючись базові правила можна харчуватися смачно, ситно, різноманітно. Пропонуємо два варіанти денного раціону, калорійністю 1500-2000 ккал кожен.
Варіант 1
| сніданок | Варені яйця з тушкованими овочами |
|
| перекус | Яблуко, посипане корицею |
|
| обід | Салат зі шпинату |
|
| перекус | Півсклянки сезонних ягід | |
| вечеря | Рис з овочами, рибою |
|
Варіант 2
| сніданок | Вівсяна каша з бананом |
|
| перекус | середній персик | |
| обід | Салат зі скумбрією |
|
| перекус | Стакан 0-1% йогурту (без цукру) | |
| вечеря | Яловичина з гречкою, овочами |
|
Навіть на двох прикладах видно наскільки різноманітним, цікавим може бути харчування людини, яке б дієту.
Що є протипоказано
Людям, які доглядають за хворим, необхідно пам’ятати про те, що не можна їсти і пити після інсульту.
Таблиця заборонених продуктів
| Група | продукти |
| масла тваринного походження | вершкове масло, маргарин, сало, смалець, курдюк |
| жирні продукти | ковбаси, шинка, бекон, запіканки, пироги |
| молочні вироби з високим відсотком жирності | сметана, вершки, сири, йогурти, ряжанка |
| продукти, що включають холестерин, пальмоядровое, кокосова олії, транс – жири | морозиво, фаст-фуд, печиво, чіпси, яєчні жовтки |
| гострі, солоні, мариновані страви | будь-які |
| гриби | будь-які |
| солодкі вироби | торти, тістечка, джеми |
| напої | спиртне, каву, чорний чай, енергетичні напої |
| смажене | картопля-фрі, баранина, свинина, курка, риба, пиріжки, яєчня |
Недотримання цих рекомендацій може анулювати всі досягнуті результати лікування.
Заборонені після інсульту продукти
Список продуктів і страв, заборонених після інсульту:
- смажене і копчене м’ясо;
- свинина;
- шкіра птиці;
- всі види ковбас (особливо жирні);
- смажена, копчена риба;
- наваристі бульйони;
- вершки, згущене молоко;
- майонез;
- бісквіти, здоба;
- манна каша;
- смажену картоплю, чіпси;
- бобові (горох, квасоля і ін.);
- редис;
- ріпа;
- бруква;
- шпинат;
- щавель;
- виноград;
- всі види грибів;
- вершкове морозиво;
- вершкові креми;
- шоколад, помадки, іриски;
- фастфуд.
Не дозволяються міцну каву і чай, газовані напої, промисловим способом виготовлені нектари, морси. Спиртне згубно впливає на серцево-судинну систему, тому алкоголь (пиво, горілка, коньяк і інше) строго заборонений. У пізньому постинсультном періоді з дозволу лікаря допускається час від часу випивати келих натурального червоного сухого вина.
етапи годування
I. У перші дні при інсульті харчування ковтання порушене, спостерігається односторонній гемипарез або параліч. Лежачих хворих годують парентерально в лікарні. Зазвичай це поживні суміші, що містять необхідні речовини для підтримки життєдіяльності. Також можуть використовуватися протерті супи, молоко, рідкі каші. Їду необхідно довести до пюре- або кашкоподібного стану.
Схема харчування складається індивідуально з урахуванням ступеня тяжкості і супутніх захворювань. Необхідно дотримуватися сполучуваність продуктів з медикаментами, слідувати правилам прийому ліків (до, під час або після їди). При наявності цукрового діабету потрібна консультація ендокринолога й дієтолога, оскільки для додання густоти може використовуватися крохмаль, який перевищує вуглеводний баланс в організмі і провокує загострення діабету.
II. Годування через зонд здійснюється в стаціонарних умовах. Крім пацієнтів з ковтальної і дихальної дисфункцією, воно показано тим, у кого на грунті порушення мозкового кровообігу розвинулися психічні порушення. Найчастіше це депресивні прояви з частковим або повним відмовою від їжі, байдужістю до подій. Таких пацієнтів годують примусово, поки не буде позитивна динаміка.
Особливості годування лежачих пацієнтів
Якщо після виписки пацієнт самостійно тримає столові прибори, користується ними, не має проблем з ковтанням їжі, особливих складнощів з його годуванням немає. Досить вчасно приносити їжу, стежити, щоб вона з’їдає, прибирати з ліжка залишки продуктів.

Але більшості хворих на перших порах доводиться допомагати: через м’язової слабкості, їм складно їсти самостійно. Однак не поспішайте відразу приходити на допомогу. Дайте близькій людині спробувати самому з’їсти хоч трохи. Це відмінне тренування витривалості, сили, дрібної моторики рук.
Іноді на момент виписки здатність до самостійного прийому їжі не відновлюється. Примусове годування здійснюється в домашніх умовах через зонд – тонку трубочку, яку вводять в шлунок через ніс. Процедурі його установки навчають в лікарні.
Перед кожним годуванням вам необхідно підготувати:
- 1-2 склянки готової теплою їжі (температура 38-40 градусів). Це можуть бути протерті овочі, супи, каші, розбавлені водою до рідкого стану, дитяче харчування або спеціалізовані продукти, призначені для зондового годування;
- одноразові рукавички;
- шприц великого об’єму;
- 100 мл теплої кип’яченої води;
- клейонка / рушник;
- серветки;
- лоток / невеликий тазик;
- заглушка для зонда;
- медичний затискач.
Сама процедура введення поживної суміші досить проста:
- Надайте тілу пацієнта напівсидячому положенні.
- Груди покрийте клейонкою / рушником.
- Наберіть шприцом їжу.
- Пережміть стирчить кінець зонда затискачем, приєднайте до нього шприц. Утримуйте його так, щоб поршень дивився вгору.
- Зніміть затискач. Якщо їжа самостійно не стікає, допоможіть їй плавним натисканням поршня.
- Опустіть кінець зонда в лоток, від’єднайте шприц. Почекайте, поки залишки суміші стекти.
- Промийте зонд кип’яченою водою (повторіть пункти 3-5), закрийте його кінець заглушкою.
- Допоможіть хворому прийняти зручне положення.
Яку їжу готувати
Харчування через зонд
Нежирні сорти м’яса або риби двічі прокручують через м’ясорубку, потім протирають через сито. На гарнір беруть сильно розварені овочі, роблять з них пюре. Протерті м’ясо змішують з гарніром і додають бульйон, доводячи до такої консистенції, щоб їжа могла проходити через трубку.
Каші також протирають, розводять молоком або бульйоном.
самостійне харчування
Що саме і в якому вигляді корисно їсти після інсульту:
| Група | продукти |
| Хліб і хлібобулочні вироби .. | Перевага – житньому, чорному, сірому, черствому, без солі. Пшеничний, з висівками – з обмеженнями. Допускається сухе печиво – галети, сухарики. |
| супи | Овочеві – борщ, борщ, з крупою. Варять на овочевому бульйоні або воді. Рекомендовані окрошка, супи з желатином, супи – пюре. |
| М’ясо та птиця | Нежирні сорти спочатку відварюють, потім запікають. Можна приготувати на пару у вигляді котлет, биточків. |
| Риба та морепродукти | Подають у відварному, паровому, запеченому вигляді, желіровать. Вживають морську рибу. |
| гарніри | Краще овочеві, в вареному і паровому вигляді, як рагу. Можна включати салати зі свіжих овочів, заправлені рослинними оліями. З обережністю – редька, редиска, горох, зелена цибуля, шалот. Макаронні гарніри обмежені. |
| Молоко і молочні продукти | Жирність повинна бути мінімальна. Нежирну сметану дозволено вживати тільки в складі блюд. Найкраще підходять сир, кефір. |
| яйця | Чи не перевищувати 4 штук за 7 днів. Білки дозволено вживати частіше, ніж жовтки. У постострий період дозволено не більше 1-го яйця щодня у вигляді запіканок, білкових омлетів. |
| масла | У вигляді каш. Манна виключена. Можна робити запіканки, пудинги. |
| напої | Слід надавати перевагу свіжовичавлені соки, компоти, відвари, фреші, зелений чай. Дозволено пити коктейлі з нежирного молока або йогурту. |
| солодке | Можна їсти мед, соєві цукерки з желе, киселі, муси, суфле, сухофрукти |
| крупи | У вигляді каш. Манна виключена. Можна робити запіканки, пудинги. |
Фрукти після інсульту переважно вибирати без кісточок, містять калій, темного кольору.
приклади меню
Зразкове меню самостійного харчування на тиждень після інсульту:
Список дозволених продуктів
Після інсульту багато страв і продукти виявляються під забороною. Проте список продуктів, вживати які можна і навіть рекомендується, досить великий, щоб забезпечити різноманітне меню на кожен день.
Дозволені нежирні м’ясо і риба в запеченому або відвареному вигляді:
- телятина;
- курка;
- індичка;
- кролик;
- тріска;
- ходок;
- камбала.
Молочні продукти:
- сир;
- кисле молоко;
- ряжанка;
- кефір;
- сир;
- молоко.
Можна вживати варений яєчний білок.
З круп рекомендовані:
- вівсяна;
- гречана;
- пшоно;
- нешліфований рис.
Крім чорного і цільнозернового хліба допускаються сухарики, нездобне печиво.
Рекомендовані пюре, гарніри, запіканки з овочів: гарбуза, кабачків, баклажанів, помідорів, моркви, огірків, відвареного або запеченого картоплі, білокачанної, цвітної та інших видів капусти.

У щоденному раціоні обов’язково повинні бути присутніми овочі в свіжому і приготованому вигляді
Корисно додавати в страви цибулю, часник, зелень петрушки, хрін, кріп, фенхель.
Десерти, які можна включити в дієту після інсульту – фрукти, сухофрукти, джеми або варення, повидло, зефір. Також дозволені желе, пудинги, мармелад, солодощі із замінниками цукру, які зазвичай вживаються при цукровому діабеті.
З напоїв дозволені компоти, несолодкі морси, квас, киселі, свіжовичавлені фруктові та овочеві соки, трав’яні відвари, неміцний чай і чай з молоком. Іноді дозволяється випити какао.
По можливості варто повністю відмовитися від солі, проте допускається її споживання до 5 г на добу. Надлишок солі призводить до підвищеного тиску, що вкрай небезпечно після інсульту.
Перші страви:
- овочеві супи;
- борщі;
- свекольники;
- щі;
- супи з крупами.
Наступні продукти лікарі рекомендують вживати іноді, т. Е. 1-2 рази в тиждень:
- молочні супи;
- солодкі каші;
- пастила, варення, мед;
- яловичина, баранина;
- оселедець, лососева риба, тунець, макрель;
- плавлений сир;
- цілі яйця;
- вершкове масло;
- макаронні вироби;
- тушкована картопля.
Перші страви можна готувати на слабкому м’ясному, рибному бульйоні, а також на овочевому.
Останній прийом їжі повинен бути помірним і не пізніше, ніж за три години до нічного сну.
Народні засоби проти інсульту
Профілактика інсульту народними засобами – найдешевший і доступний метод. По-перше – це харчування, по-друге – прийом трав’яних настоїв, які сприяють поліпшенню травлення, щоб неперетравлені залишки не накопичувалися в крові і не змінювали її властивості.
Найбільш корисними є:
- всі сорти капусти в сирому і тушкованому вигляді;
- кисломолочні продукти – кисле молоко, сир, нежирна сметана;
- оливкова олія, яке багате поліненасиченими жирними кислотами;
- Риба та морепродукти;
- дієтичне м’ясо – особливо кролик і індичка;
- овочі – ріпа, редис, хрін, шпинат, крес-салат, зелений горошок, квасоля;
- фрукти – сушений інжир, фініки, горіхи, банани, виноград;
- продукти тваринного походження – яйця, печінку.
Варто дотримуватися роздільного харчування,
м’ясні продукти з хлібом і овочами.
Білий хліб краще повністю виключити з раціону, замінивши його цільнозерновими хлібобулочними виробами, бажано без використання дріжджів.
Основу харчування повинні складати овочеві страви в сирому, вареному і тушкованому вигляді.
Крупи слід вживати окремо від м’яса.
Воду краще пити до їжі, а не після, крім цього сумарно випивати більше 2 літрів в день.
Важливо! Солодкі страви сприяють згущення крові, особливо у людей з проблемами
підшлункової залози
, Тому потрібно намагатися вживати натуральні солодощі – мед, солодкі фрукти, коричневий неочищений цукор.
Первинна і вторинна профілактика інсульту включає вживання наступних заспокійливих трав:
- валеріана;
- глід;
- пустирник;
- меліса;
- чебрець – при паралічі окремих частин тіла;
- ялівець у вигляді відвару.
Корисні ванни з шавлією, чистотілом. Жінкам рекомендується нормалізація гормонального фону за допомогою настою манжетки, шишок хмелю, липи і ожини.
Плюси, мінуси і протипоказання
Плюси такого харчування – в тому, що обмеження незначні, а з дозволених продуктів можна скласти різноманітне меню з безліччю смачних і поживних страв. Дієта добре збалансована, її нескладно дотримуватися.
Мінуси – в перший час складно їсти їжу, яка не має звичного насиченого смаку.
Протипоказань до такої дієти немає, це лікувальне харчування, спеціально розроблене для хворих після ГПМК. Але все ж кожен випадок вимагає консультації фахівців (невролога і дієтолога).
Відео
Пропонуємо до перегляду відеоролик по темі статті.

Після інсульту вкрай важливим в відновлювальний період, крім медикаментозної терапії, зміни способу життя і відмови від куріння, є зміна харчових звичок. Хворому після удару потрібно стежити за тиском, кількістю холестерину в крові, достатнім надходженням в організм вітамінів, корисних кислот і мінералів. Правильно складена дієта допоможе швидше повернутися до нормального способу життя і зменшить ризик розвитку повторного інсульту.
Стіл № 10 при захворюванні головного мозку
Лікарі рекомендують дотримуватися столу № 10. За даними ВООЗ це кращий стіл, який сприяє не тільки відновленню після інсульту, а й запобігає рецидив.

Принципи дієти 10:
- знижується калорійність страв – це відбувається за рахунок того, що в меню вводяться вуглеводи і жири рослинного походження;
- в раціон вводиться велика кількість продуктів, багатих калієм і магнієм (що корисно для судин);
- обмежується вживання солі;
- виключаються всі продукти, що збуджують нервову систему (кава, шоколад, спеції).
Раціон хворого повинен бути багатий білками. Але як білка бажано використовувати рибу, сир, молочні продукти. М’ясо теж дозволяється, але в пісному вигляді і невеликих кількостях.
Рекомендується вводити в меню і морепродукти, вони сприяють виведенню атеросклеротичних бляшок і запобігають появі нових.
Поради щодо вибору продуктів

Внаслідок гострого порушення кровопостачання головного мозку (ОНКМ) відзначають рухову, розумову дисфункцію, що пояснюється пошкодженням ділянок головного органу ЦНС. Відбувається зниження захисних функцій: можуть мати місце повторні напади, патологічні процеси. Нам під силу правильного харчування після ішемічного / геморагічного інсульту вплинути на швидкість одужання. А ось якщо харчуватися без урахування рекомендацій, ризик можливих ускладнень зросте.
Причини порушення кровообігу
Можна виділити основні фактори, які сприяють виникненню інсульту:
- застосування оральних контрацептивів;
- освіту на стінках судин холестеринових бляшок через недостатнє травлення і вживання великої кількості жирної і солодкої їжі;
- дегенеративне зміна в стінках судин;
- куріння і вживання наркотиків;
- утворенню тромбів – кров’яних згустків в першу добу після перенесених операцій;
- повітряна емболія;
- тривале перебування в стані стресу;
- малорухливий спосіб життя;
- ендокринні порушення – діабет, клімакс;
- гіпертонічна хвороба.
У жінок інсульти часто розвиваються в молодому віці в період вагітності. Цьому сприяє підвищений кров’яний тиск, відсутність рухової активності через велику вагу. Вживання борошняної їжі при недостатній роботі органів травлення провокує відкладення жироподібних речовин на внутрішніх стінках судин з подальшою їх закупоркою.
У період вагітності при наявності небезпечних симптомів необхідно знати, як уберегтися від інсульту за допомогою підручних засобів.
Не варто нехтувати медичними препаратами, які призначає лікар, тому що користі від них може бути більше, ніж шкоди.
Якщо у вагітної жінки є проблеми з судинами, то геморагічний інсульт може назавжди зробити її інвалідом і позбавити радості материнства.
Первинна профілактика інсульту в період вагітності полягає:
- в дотриманні суворої дієти, можливо з роздільним харчуванням, якщо перевищені норми набору ваги;
- в контролі за рівнем артеріального тиску;
- в прийомі вітамінів, які сприяють зміцненню стінок судин;
- у вживанні достатньої кількості води для поліпшення травлення.
Фізичні вправи для підняття тонусу м’язів і поліпшення кровообігу в домашніх умовах допоможуть уникнути утворення тромбів. Також корисними будуть піші прогулянки на свіжому повітрі для кращої циркуляції лімфатичної рідини.
Важливо! Годинна прогулянка вранці змушує лімфу рухатися швидше в протягом 12 годин, що сприяє поліпшенню обміну речовин і виведенню токсинів з організму природним шляхом.
Технологія приготування їжі
Технологія приготування їжі заздрості від того, чи може котрий переніс удар людина самостійно жувати і ковтати їжу.
Якщо ця функція втрачена – хворого годують через зонд.
Якщо частково – їжу відварюють, перетирають, розводять бульйоном до стану рідкого супу.
Але навіть після легких інсультів, коли немає паралічу, і людина відрізняється прекрасним апетитом і хорошим настроєм, технологію приготування продуктів харчування варто змінити.
- смажена на маслі їжа – як м’ясна, так і овочева;
- приготована у фритюрі;
- запечена з використанням олії, сиру, тваринного жиру.
Важливо! У перші кілька тижнів реабілітації хворий повинен харчуватися їжею, приготованою або на пару, або відварюючи всі інгредієнти, а потім змішуючи їх.
Якщо лікар допускає наявність в меню пацієнта свіжих овочів – потрібно готувати салати без солі (огірки, помідори, трохи зелені, редиски) з рослинним маслом, нежирним йогуртом або сметаною.
Інгредієнти при цьому дрібно нарізати.
Зразкове меню на день
Дуже корисно для постінсультних хворих лляне масло, свіжі овочі, пісне м’ясо, сир і кисломолочні продукти, крупи, зелень.
Як зразкового меню на день можна запропонувати наступний набір продуктів.
Сніданок: 150 гр. нежирного сиру з дрібно порізаним яблуком; какао із знежиреним молоком; шматочок цільнозернового хліба з м’яким сиром і скибочкою помідора.
Перекус: банан.
Обід: суп-пюре з овочів; парова котлета з індички з гарніром з гречки; салат з редису і огірка з лляним або оливковою олією; компот із сухофруктів.
Полудень: кефір або ряжанка з цільнозерновими хлібцями, яблуко або апельсин.
Вечеря: тушкована сочевиця з овочами (картопля, кабачок, пастернак), приправлена зеленню – петрушкою і кропом. Салат з молодої капусти з рослинним маслом. Стакан відвару з шипшини з чайною ложкою меду.
Друга вечеря: бутерброд з цільнозернового хліба з запеченими без масла овочами (цукіні, баклажан, томат), фруктовий чай.
Потрібно дотримуватися питний режим і приймати виписані лікарем вітаміни між або вчасно прийому їжі.
Корисне відео по темі:
Варто відмовитися від:
- солоних, маринованих і квашених овочів;
- майонезу, різних соусів;
- смажених і копчених продуктів;
- жирних м’ясних і кисломолочних страв;
- ковбас, сосисок;
- жирів тваринного походження;
- ікри червоної і чорної;
- м’ясних і рибних бульйонів;
- здобної випічки, тістечок;
- кава, какао, шоколаду;
- редьки, редиски, часнику, цибулі, грибів;
- гострих спецій, гірчиці, перцю, хрону.
Категорично не рекомендується переїдати, відхилятися від дієти. Недотримання правил харчування може значно віддалити момент одужання і стати причиною розвитку повторного нападу.
Як запобігти запори в домашніх умовах
Низька рухова активність і неврологічні порушення гальмують роботу кишечника, тому потрібно скласти раціон таким чином, щоб в ньому переважали продукти з послаблюючу дію:
- свіжа кисле молоко або одноденний кефір, в них можна додавати мед, висівки, пюре з чорносливу;
- пюре зі свіжих або висушених слив, абрикос;
- соки з фруктів з м’якоттю;
- хліб житній, з висівками;
- морква і буряк у відварному вигляді, свіжі подрібнені в пюре, соки з них;
- гарбуз;
- банани;
- рослинна олія;
- висівки, подрібнене насіння льону;
- мінеральна вода Донат магній, Єсентуки 17.
Сприяють виникненню закрепів: рис, манка, хурма, чорниця, айва, кизил, а також чай, кава і какао.
загальні поняття
Деякий час людини турбують:
- підвищений тиск;
- проблеми з травленням і зайву вагу;
- мігрені або часті головні болі;
- провали в пам’яті або помутніння свідомості.
Ішемія – це припинення доступу крові до одного з ділянок мозку, і, як наслідок, гіпоксія, омертвіння тканин.
Ішемічний інсульт ще називають інфарктом мозку.
В даному випадку нейрони не виконують свої функції, але при комплексі заходів з лікування здатні відновитися, тому подальший стан людини буде залежати від того, наскільки швидко доставити його в лікарню і почати усувати наслідки ішемії і стабілізувати стан пацієнта.
Увага! Інсульт у жінок ніколи не виникає без попередніх станів.
Геморагічний інсульт – вкрай небезпечний стан, при якому навіть лікарі не можуть давати прогнози в перший час після крововиливу. При геморагічному інсульті відбувається розрив артерії, і кров виливається в тканини мозку. Період реабілітації тривалий і не завжди успішний. За статистикою, 50% хворих помирає в перший рік після інсульту. Якщо не проводити комплекс заходів в домашніх умовах по поліпшенню стану хворий, то велика ймовірність рецидиву.
Важливо! Щоб знати, як уберегтися від інсульту, необхідно знати причини, які його викликають.

Дієта після інсульту повинна відповідати наступним вимогам:
- не створювати велике навантаження на травний тракт;
- не провокувати гіпертонічний криз;
- забезпечувати організм необхідними поживними елементами;
- запобігати утворенню тромбів або атеросклеротичних бляшок.
Навіть якщо хворі можуть самостійно пережовувати їжу, продукти рекомендується подрібнювати.
Ці правила обов’язково потрібно запам’ятати родичам інсультнікам, які прагнуть нагодувати повкуснее близької людини, який переніс ішемічний напад. Але перш ніж готувати, слід уточнити у лікаря: що можна їсти після перенесеного інсульту.
