Кіста підшлункової залози: симптоми, діагностика, лікування
Кіста підшлункової залози (код за МКБ10 – K86.2) являє собою порожнину, яка оточена капсулою і заповнена рідиною. Найпоширенішою морфологічної формою кістозних уражень підшлункової залози є постнекротіческіе кісти. У Юсуповському лікарні лікарі виявляють кісти в підшлунковій залозі завдяки застосуванню сучасних інструментальних методів діагностики: ультразвукового дослідження (УЗД), ретроградної холангіопанкреатографія, магнітно-резонансної томографії (МРТ), комп’ютерної томографії (КТ). Обстеження пацієнтів проводять за допомогою новітньої діагностичної апаратури провідних світових виробників.
Кількість виявлених пацієнтів з кістозними ураженнями підшлункової залози значно зросла за останні роки. Цьому сприяє неприборканий ріст захворюваності на гострий і хронічний панкреатит, зростання числа деструктивних і ускладнених форм захворювань. Зростанню частоти постнекротіческіх кіст підшлункової залози сприяють значні успіхи впровадження ефективних методик консервативного лікування гострого і хронічного панкреатиту.
На тлі проведення інтенсивної терапії терапевтам Юсуповський лікарні все частіше вдається зупинити процес деструкції, знизити частоту гнійно-септичних ускладнень. Хірурги застосовують інноваційні методики лікування кіст підшлункової залози. Важкі випадки захворювання обговорюються на засіданні Експертної Ради з участю професорів і лікарів вищої категорії. Провідні хірурги колегіально приймають рішення про тактику пацієнтів. Розміри кіст підшлункової залози впливають на вибір методу лікування захворювання.
Причини виникнення та фактори ризику
До основних факторів, що сприяють розвитку кістозного освіти в структурі підшлункової, відносять:
- панкреатит в гострій формі вважається найбільш поширеною причиною утворення кісти: в даному випадку порожниста капсула є результатом скупчення лімфоцитів і нейтрофілів;
- механічне пошкодження органу;
- закупорка виводить протока, обумовлена пережатием місцевих судин або утворенням каменів;
- пухлинний процес, що розвивається в травній системі;
- ожиріння як наслідок хронічного порушення ліпідного обміну;
- алкогольна залежність;
- паразитарне ураження шлунково-кишкового тракту.
Найбільш уразливими перед появою кісти в підшлунковій залозі вважаються пацієнти з цукровим діабетом і жовчнокам’яної хвороби. Крім цього, ризик розвитку пухлинного процесу зростає при неякісно виконаному оперативному втручанні на органі травної системи.
Причини утворення кісти в паренхімі підшлункової залози
Найчастіше кісти виникають не як самостійне захворювання, а як наслідок патологічного запального процесу в паренхімі підшлункової залози – панкреатиту. Організм «ховає» продукти розпаду в порожнину, таким чином утворюються порожнини з рідиною.
Провокуючими факторами можуть бути:
- хронічне зловживання алкогольними напоями;
- механічні травми;
- порушення відтоку секрету підшлункової залози при жовчнокам’яній патології;
- паразитування гельмінтів в організмі;
- пухлинний ріст;
- ожиріння і цукровий діабет;
- ускладнення після оперативного втручання.

причини розвитку
Найбільш часто в якості приводу для появи кісти підшлункової виступають гострі і хронічно панкреатити. У числі менш поширених передумов можна виділити:
- травматичні ушкодження залози – це друга за частотою виявлення причина після запалення;
- закупорка жовчовивідних проток – може бути вродженою або обумовленої наявністю каменів, пухлин, великих рубців, стриктур або стенозів (стійких звужень) стінок;
- паразитарні інвазії – опісторхоз, цистицеркоз, ехінококоз.
Як мінімум три з цих груп патологій мають свої фактори ризику. Більш того, клінічні дослідження дозволяють визначити їх роль в появі кісти в процентному відношенні, і отримати наступну картину:
- споживання на регулярній основі міцного алкоголю – підвищений ризик новоутворень спостерігається у 62% людей, що мають цю шкідливу звичку;
- ожиріння, що супроводжується порушенням ліпідного обміну і підвищеним рівнем холестерину – 32%;
- цукровий діабет – 15%;
- холелітіаз – камені в жовчному міхурі або жовчних шляхах – кіста розвивається у 14% пацієнтів;
- оперативні втручання в органи травлення.
Наявність подібних станів в анамнезі в сукупності з симптомами є приводом для діагностики з метою виявлення / виключення кісти.
Підшлункова залоза ˗ це орган травної системи, основна функція якого полягає у виробленні ферментів, необхідних для розщеплення вуглеводів, а також білків і жирів. Зловживання алкоголем і неправильне харчування, основу якого складають жирні страви і копчені продукти, нерідко призводять до запалення даного органу. Несвоєчасно надані заходи або тривале ігнорування захворювання може призвести до виникнення обтяжливої фактора ˗ розвитком кісти.
Причиною формування кіст ПЖ є не тільки панкреатит і регулярне вживання алкогольних напоїв, список факторів, що провокують дану патологію, не малий:
- Травмування органу;
- панкреонекроз;
- Закупорка вивідного каналу, що найчастіше відбувається через утворення каменів, проте подібне відхилення може бути і вродженим;
- Надмірна концентрація холестерину в крові;
- Цукровий діабет (тип II);
- Моторна дисфункція органу;
- Новоутворення ПЖ;
- Паразити ˗ плоскі черви опісторхи перешкоджають відтоку панкреатичного соку, в результаті чого тканини ПЖ починають перероджуватися, утворюючи при цьому кістозні відростки;
- Зайва вага;
- Операції, перенесені на органі в недавньому часі.
Будь-яка з цих причин здатна привести до змін в роботі органу, які вкрай негативно позначаються на загальному стані здоров’я хворого, саме з цієї причини потрібно негайна медична допомога.
Підшлункова залоза має особливу будову, її умовно можна розділити на 3 частини: хвіст, тіло і головку. Найчастіше кістозні утворення формуються в області хвоста і тіла даного органу і рідше ˗ на його голівці.
В результаті впливу будь-яких негативних факторів тканини ПЖ пошкоджуються і гинуть. Згодом в паренхиматозном шарі органу ці скупчення обростають новим епітелієм, оскільки організм усуває уражені ділянки від здорової тканини підшлункової. Нашарування нормального епітелію на той, який був схильний до некрозу, неминуче призводить до формування капсули, що складається з фіброзних або сполучних клітин.
Поступово подібне утворення заповнюється рідким секретом, збільшуються і розміри відростка. Вмістом виникла порожнини може виступати як панкреатичний сік, так і запальнийексудат, некротичні елементи, кров (в разі пошкодження судин). Подібне формування стає причиною закупорки каналів панкреатичного соку, в результаті чого вільне пересування травної рідини стає вже неможливим. Саме так відбувається розвиток кісти ПЖ.
причини
Останнім часом ця патологія зустрічається все частіше. Причому, причиною її в багатьох випадках стає панкреатит. Гостра форма захворювання, що призводить до загибелі клітин паренхіми, приблизно в 15-20% випадків призводить до утворення подібної порожнини. Трапляється таке через 3-4 тижні після початку запалення, коли в тканини залози з’являється ділянку некрозу. Але в більшості випадків подібні порожнини утворюються при хронічному панкреатиті. Більше половини хворих, особливо ті, які не дотримуються рекомендації лікаря, стикаються з таким діагнозом.
Викликати утворення постнекротіческіе кісти може порушення відтоку панкреатичного соку, звуження сфінктера Одді, жовчнокам’яна хвороба. Всі ці патології призводять до загибелі клітин підшлункової залози, і в багатьох випадках на їх місці утворюється порожнина. Але викликати розвиток такого процесу можуть і інші причини:
- травми черевної порожнини;
- порушення кровопостачання залози через закупорку судин тромбом;
- розшарування артерії;
- порушення у внутрішньоутробному розвитку протоковой системи залози;
- паразитарні інфекції.
ускладнення кісти
Незважаючи на те, що кіста є різновидом доброякісних новоутворень, її показано лікувати. Якщо пацієнт ігнорує патологічний процес, капсула починає стрімко збільшуватися, що передує здавлення і зміщення сусідніх тканин.
Крім негативного впливу на прилеглі органи, запущена кіста сприяє розвитку таких ускладнень:
- внутрішній крововилив;
- розрив пошкоджених тканин;
- набряклість нижніх кінцівок як результат поразки ворітної вени;
- кишкова непрохідність;
- жовтяниця механічного типу.
Ще одне поширене ускладнення – утворення на поверхні капсули гнійного абсцесу.
Ігнорування кісти, що супроводжується ускладненнями, має важкі наслідки, одним з яких є рак підшлункової залози. Відмінною особливістю даного захворювання є стрімкий розростання метастаз злоякісної природи.
Утворену кісту не можна залишати без лікування, адже крім здавлювання нервів і навколишніх органів, це новоутворення може спровокувати такі ускладнення:
- розрив;
- освіту свища;
- кровотеча через розрив судин;
- нагноєння.
Будь-який з цих випадків загрожує зараженням крові і розвитком перитоніту, ставлячи під загрозу життя людини, а значить пацієнту з виявленою кістою необхідне адекватне лікування.
можливі ускладнення
Кожна людина, у якого було діагностовано це захворювання, повинен знати, чим небезпечна кіста в підшлунковій залозі і до чого може привести постійне відкладання її лікування. У разі несвоєчасного терапії можуть виникнути такі ускладнення:
- розрив оболонки кісти і відкриття внутрішньої кровотечі;
- нагноєння з подальшим розвитком абсцесу;
- освіту фістули;
- кістозний фіброз;
- свищі, що створюють свого роду «проходи» в черевній порожнині, за якими починають «гуляти» ферментні речовини.

Щоб переконатися в тому, що операція пройшла успішно і ризики розвитку ускладнень були знижені до мінімуму, після операції протягом півроку один раз на місяць потрібно відвідувати лікаря
Але потрібно відзначити, що якщо у людини була діагностована кіста і він відразу ж почав її лікування, дотримуючись усіх правил в харчуванні і регулярно приймаючи лікарські препарати, у нього є всі шанси уникнути виникнення таких ускладнень. І як показує багаторічна практика, це, дійсно, так.
методи лікування
Вибір пріоритетного напрямку терапії буде залежати від отриманої діагностичної картини. Консервативне лікування показано в наступних випадках:
- кіста має чіткі межі;
- новоутворення є одиничним;
- розмір порожнини невеликий – вписується в коло діаметром до 20 мм;
- відсутній значний больовий синдром і жовтяничні прояви.
Довідка! У всіх інших випадках застосовуються різні види хірургічного втручання.
Перші 7-10 днів хворому належить дотримуватися постільного режиму. А також потрібно дотримуватися таких рекомендацій:
- голодна дієта на 2-3 доби;
- обмеження в раціоні – відмова від жирного, солоного і смаженого, алкоголю і сигарет;
- прийом антибіотиків – тетрацикліну або цефалоспоринів – з метою недопущення розвитку в кістозної порожнини бактеріальної інфекції;
- терапія ферментними препаратами – допоможе організму впоратися з переварюванням жирів і вуглеводів. Показані лікарські засоби містять ліпазу і амілазу, але не жовчні кислоти;
- призначення інгібіторів протонної помпи (Омепразол, Рабепразол), покликаних зменшити біль і нормалізувати секрецію залози.
Лікування продовжують протягом 1 місяця. При відсутності результатів вибір робиться на користь оперативного втручання.
Хірургічні операції можуть проводитися за різними методиками. Оптимальний вибір повинен враховувати рівень інвазивності і характер патології (причини розвитку, розміри, стан тканин і органу в цілому).
Найбільш малоінвазійними вважаються черезшкірні маніпуляції, які мають високу ефективність при вирішенні проблеми кіст в тілі або голівці. Суть втручань полягає у введенні інструменту крізь прокол в порожнині епігастрію.
Розміри кісти диктують такі варіанти здійснення операції:
- чрескожное пункційне дренування кісти підшлункової залози – спочатку з порожнини видаляється вся рідина, потім встановлюється дренажна трубка, яку прибирають з припинення виділення ексудату. Маніпуляція показана при малих кістах (до 100 мл об’єму), що не перекривають протоки органу;
- чрескожное склерозування – схоже з попереднім, проте, в порожнину додатково вводиться спеціальний розчин. В результаті вона очищається і заростає сполучною тканиною.
Увага! Незважаючи на незначність втручання, такі операції можуть мати ускладнення у вигляді зараження крові або утворення зовнішніх свищів.
Наступними за інвазивності є лапароскопічні операції. Їх методика полягає у введенні ендоскопічних інструментів в черевну порожнину через два невеликих розрізу. Сюди відносяться:
- лапароскопічна резекція частини залози – рекомендується при наявності одиничного об’ємного утворення. Наприклад, кіста голоски розміром 50-70 мм – в такому випадку через розрізи видаляють всю уражену частину органу;
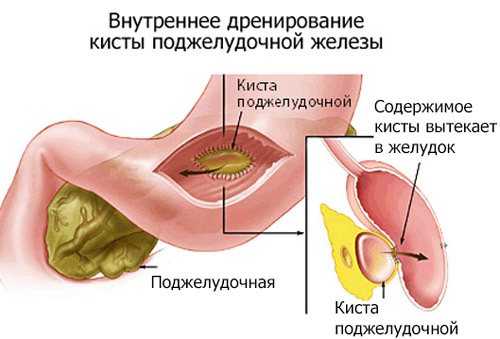
- внутрішнє дренування – полягає в розтині і пунктируванні порожнини з наступним накладенням анастомозу (повідомлення) між порожниною кісти і шлунком, тонкої або дванадцятипалої кишкою. Це складна, але ефективна і фізіологічна операція.
При ускладненому перебігу захворювання, важкому стані пацієнта або неможливості виконати інші види маніпуляцій здійснюють втручання з розтином черевної порожнини. Ці операції вимагають тривалого відновлення, зате роблять можливими будь-які дії, пов’язані з видаленням кісти на підшлунковій залозі. У цій групі виділяють такі наступні види:
- висічення – видаляється кіста і частина органу. Це єдиний вихід при злоякісних новоутвореннях;
- висічення з зовнішнім дренуванням (при наявності ускладнень) – тільки при доброякісних патологіях.
Народні засоби
Народна терапія може доповнити консервативну при наявності маленьких неускладнених кіст або тенденції до їх виникнення.
Вона не замінює медикаментів і дієти, але виключно корисна для профілактики і загального зміцнення організму (при відсутності алергічних реакцій). Тому мати сенс придбати такі трави:
- звіробій, лопух (сік), деревій, ромашка – допоможуть запобігти запальні процеси;
- оман, подорожник, алое (сік) – сприяють відновленню тканин органу;
- акація, м’ята, валеріана – мають заспокійливу і антіспазмолітіческім дією.
Також ефективні збори, наприклад:
- чистотіл, деревій і календула;
- м’ята, ромашка, сухоцвіт, подорожник, деревій, звіробій;
- м’ята і кульбаба.
Збір дозволяє отримати комплексний результат, але до ризику розвитку алергії на компоненти істотно підвищується.
Важливо! Лікування народними засобами неприпустимо в відсутності діагностики захворювання і консультації лікаря.
Кіста підшлункової залози передбачає проведення оперативного втручання. З метою купірування неприємних симптомів і запобігання рецидивам застосовують медикаментозну терапію.
консервативне
Протягом трьох днів до початку медикаментозної терапії пацієнт дотримується щадну дієту: виключає з раціону солоні і жирні страви, які надають руйнівну дію на ослаблені тканини. Лікарі рекомендують відмовитися від вживання спиртних напоїв і куріння і дотримуватися постільного режиму.
Після завершення підготовчого періоду пацієнтові прописують ліки антибактеріальної групи – Тетрациклін або Цефалоспорин. Основне завдання антибіотиків полягає в захисті капсули від бактеріального впливу, яке може спровокувати розвиток гнійного процесу.
Крім антибактеріальних препаратів, хворому призначають прийом ферментів – Креону або панкреатин – спрямованих на стабілізацію роботи травної функції. Якщо захворювання супроводжується больовими відчуттями, пацієнту необхідно приймати інгібітори – Омепразол або Омез.
хірургічне
Видалення кісти підшлункової залози виконується малоінвазивним способом, перевага якого полягає в збереженні цілісності шкірного покриву і низьку ймовірність розвитку рецидиву.
Якщо капсула утворилася на голівці або тілі залози, лікар проводить чрескожное оперування: знеболює уражену ділянку очеревини, робить прокол за допомогою пункційної голки і відкачує накопичилася в порожнині капсули рідина. Для того щоб контролювати процес оперативного втручання, доктор використовує метод УЗД.
Кістозне освіту, яке вразило зачеревні тканини підшлункової залози, усувається шляхом лапароскопії. Дана операція грунтується на формуванні на шкірному покриві декількох неглибоких надрізів, що забезпечують доступ до ураженого органу. Після розтину черевної стінки доктор в обов’язковому порядку проводить антисептичну обробку, щоб виключити ризик інфікування тканин.
народне
Лікування кісти народними засобами вважається доцільним при незначному розмірі доброякісної капсули і відсутності важких ускладнень. Щоб уникнути розвитку побічних ознак, перш ніж приймати натуральні відвари, потрібно проконсультуватися з лікарем.
Для зняття симптомів запалення показано приймати відвар з тисячелетнік. Рецепт приготування наступний: квітки календули, тисячелетнік і чистотіл змішуються в рівній пропорції, подрібнюються і заливаються 300 мл крутого окропу, після чого зілля настоюється протягом двох годин в прохолодному місці. Приймати готовий відвар показано тричі на добу в обсязі двох столових ложок.
Ще один корисний натуральний напій – відварів з листя ягід. Для його приготування потрібно подрібнити свіже листя брусниці, суниці і чорниці, додати до них кукурудзяних рилець і залити сировину 500 мл окропу. Далі зілля необхідно настояти не менше 8 годин, а після – процідити. Готовий відвар рекомендується приймати натщесерце тричі на день. Тривалість лікувального курсу не повинна перевищувати 14 діб.
лікування
Щоб постнекротіческіе кіста не дала ускладнення, необхідно починати лікувати її відразу ж після того, як вона була діагностована. Однак в цьому випадку застосування будь-яких медикаментозних засобів не дасть ніякого результату, так як такі освіти не володіють властивістю до саморассасиванію. Тому в даному випадку на допомогу приходить тільки хірургія. Операція може здійснюватися кількома способами:
- склерозированием новоутворення;
- пункційним дренированием кісти.
У першому випадку лікування кісти підшлункової залози має на увазі під собою застосування спеціального лікарського препарату – склерозанта, який вводиться безпосередньо в порожнину новоутворення, склеюючи його стінки між собою.
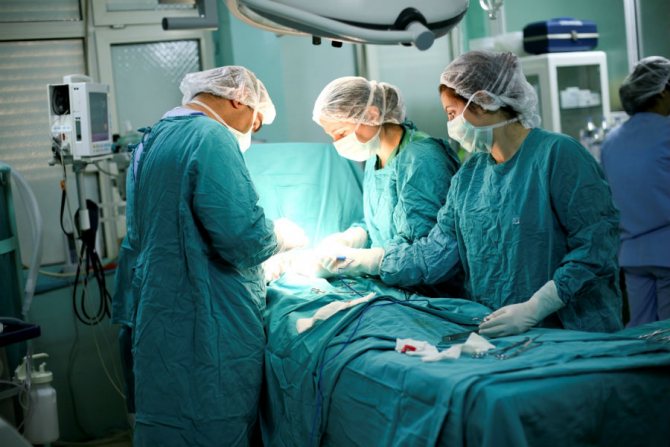
Оперативне лікування кісти підшлункової залози – радикальний метод позбавлення від недуги
У другому випадку проводиться видалення кісти, після чого встановлюється дренаж. Дренування є дуже важливим моментом, так як воно забезпечує нормальний відтік рідини з залози і перешкоджає виникненню в ній застійних явищ. Якщо кістозне освіту стало причиною деформації органу або появи в ньому ракових клітин, під час оперативного втручання можуть також проводити часткову резекцію підшлункової. Однак в цьому випадку найчастіше вдаються до лапароскопічного методу проведення операції.
Даний метод хірургічного втручання відгуки має дуже хороші і вважається найменш травматичним, так як під час нього в проекції залози роблять лише кілька проколів, через які і проводяться всі необхідні заходи, а саме проводиться відсмоктування вмісту кісти, видалення її стінок і уражених ділянок органу.
Після видалення кістозного освіти всім пацієнтам без винятку призначається консервативна терапія, яка перешкоджає виникненню післяопераційних ускладнень і прискорення процесу відновлення хворого.
Як правило, стандартна терапія в післяопераційний період включає в себе:
- прийом знеболюючих і спазмолітичних препаратів, що знімають хворобливі відчуття в підшлунковій і перешкоджають виникненню в ній спазмів;
- прийом ферментних препаратів, що сприяють нормальному травленню;
- дієтичне харчування, яке забезпечує зняття зайвого навантаження на підшлункову;
- обмеження фізичних навантажень перші 3-5 місяців після операції.
Важливо! Якщо не дотримуватися всіх цих правил в післяопераційний період, то не виключені негативні наслідки. Після проведеної операції в органі розвиваються запальні процеси, які можуть привести не тільки до її дисфункції, а й повторному формування кістозних утворень, що потребують проведення повторного хірургічного втручання.

Суворе дотримання рекомендацій лікаря дозволить уникнути багатьох проблем зі здоров’ям у післяопераційний період
Дієта при кісті підшлункової залози призначається відразу ж після операції. При цьому перші кілька днів пацієнтові взагалі забороняється що-небудь вживати в їжу. Можна тільки пити воду в невеликій кількості. Якщо стан хворого поліпшується, через 2-3 дня йому дозволяють поїсти. Тільки введення всіх продуктів харчування повинно відбуватися поступово і в дуже маленьких кількостях.
При цьому дієтичний раціон повинен дотримуватися протягом 4-7 тижнів після голодування. Він може включати в себе:
- відварне нежирне м’ясо;
- рибу, приготовлену на пару;
- крупи (з них готують супи і каші);
- овочеві супи (готувати їх на м’ясному, рибному або грибному бульйоні не можна);
- молочні та кисломолочні продукти.
Після проведеної операції пацієнтові необхідно в обов’язковому порядку виключити з раціону:
- жирну і смажену їжу;
- соління;
- копченості;
- борошняні вироби;
- кондитерські вироби;
- гострі соуси і приправи;
- газовані і алкогольні напої;
- міцний чай і каву.
Дієта в післяопераційний період відіграє важливу роль, так як якщо її не дотримуватися, це може в кілька разів знизити ефективність проведеної терапії і збільшить ризики виникнення ускладнень
Щоб прискорити процес відновлення функціональності підшлункової залози після проведеної операції, також рекомендується проводити лікування народними засобами. Однак перед цим слід обов’язково проконсультуватися з лікарем. Як правило, в цьому випадку застосовуються різні відвари і настої, приготовлені з лікувальних трав – чистотілу, деревію, смородини, календули і брусниці.
симптоматика
Кістозні утворення ПЖ з незначним розміром (до 4-5 см), не викликають дискомфорт у хворого, тому виявити їх на ранньому етапі вкрай важко. В цілому формування цих відростків відбувається не за один день, для них властиво декілька етапів розвитку:
- Первинне виникнення порожнини: якщо кіста є наслідком панкреатиту, то вона утворюється через 1-1,5 місяця після перенесеного захворювання;
- Формування капсули, стінки якої ще досить пухкі, зазвичай цей процес відбувається через 2-3 місяці;
- Після закінчення приблизно півроку починається ущільнення стінок новоутворення;
- Відділення капсули, наповненої рідиною, від прилеглих тканин і початок «самостійного життя» відростка, який має здатність переміщення з початкового ділянки локалізації.
Охарактеризувати клінічну картину при наявності кісти ПЖ як однотипну неможливо, оскільки прояви патології безпосередньо залежать від цілого ряду чинників: від параметрів відростка, його структурного типу, локалізації, а також від причини, що викликала аномальне формування. Кісти невеликого розміру зазвичай ніяк не позначаються на самопочутті хворого з тієї простої причини, що вони не здавлюють поруч розташовані органи або нервові сплетення.
Великі освіти, навпаки, дають про себе знати, і в першу чергу вони проявляються яскраво вираженим больовим синдромом. Ще одним симптомом великого кістозного відростка виступають інтервали спокою, для яких характерне лише тимчасове затихання болю після перенесеного панкреатиту гострої форми або травми органу.
Свого апогею больові відчуття досягають в період розвитку псевдокісти при гострому запаленні ПЖ або ж при перебігу хронічної форми захворювання. Больовий синдром має тенденцію до зниження, біль поступово стає тупий, а симптоматика в цілому набуває убогий характер. Іноді напади поновлюються, це пов’язано з внутрипротоковой гіпертензією.
Якщо больові відчуття виникають різко і несподівано, необхідно в невідкладному порядку звернутися за медичною допомогою, оскільки таке явище може бути свідченням розриву кісти. Крім того, при наявності підвищеної температури тіла зі збереженням інтенсивних і навіть наростаючих болів можна говорити і про інше малоприємне обставину ˗ про нагноєнні кістозного відростка.
Однак на цьому ознаки кісти ПЖ не закінчуються, фахівці виділяють ряд наступних додаткових симптомів:
- нудота;
- Блювота, після завершення якої больовий синдром зазвичай знижується;
- Нестійкі випорожнення;
- Втрата ваги;
- Механічна жовтяниця (пожовтіння не тільки шкірних покривів, але і очних склер, свербіж) ˗ найчастіше це відбувається при локалізації кістозного освіти на голівці підшлункової залози і стисненні їм сусідніх органів;
- Набряклість ніг ˗ в разі стискання ворітної вени;
- Затримка сечовипускання, яка спостерігається при порушенні відтоку сечі по сечоводу;
- Кишкова непрохідність ˗ досить рідкісне явище при наявності кісти ПЖ, однак і воно має місце бути тоді, коли патологічне утворення здавлює просвіт кишечника.
Дещо інша клінічна картина спостерігається в умовах стискання кістою сонячного сплетіння. Біль в такому випадку має пекучий і постійний характер, вона може іррадіювати в спину, і часом, щоб зменшити страждання хворого, потрібні наркотичні анальгетики. При наявності таких відчуттів фахівці рекомендують прийняти колінно-ліктьову позу: зазвичай в такому положенні самопочуття хворого значно поліпшується.
Механізм виникнення кіст в органі
Підшлункова залоза – складний орган з альвеолярної структурою паренхіми. Всі її мікропорожнини з’єднуються між собою протоками. За ним переміщається панкреатичний сік – секрет підшлункової, що містить ферменти. Якщо відтік з однієї або декількох альвеол порушується, виникає застійний процес. Через що розщеплює дії ферментів він перетікає в запалення. На його тлі порушується кровообіг, що сприяє поширенню патологічних змін по всій структурі органу.
Щоб зупинити процес, спрацьовують захисні механізми, а зона запалення обростає сполучнотканинними або фіброзними волокнами (капсуліруется). На цьому патологія не закінчується. Під час обростання щільною капсулою можуть бути зачеплені кровоносні судини. Тоді в патологічну порожнину надходить кров, ексудат.
Тиск в капсулі збільшується, вона зростає в розмірах, тисне на сусідні тканини, призводить до появи нових запалень і фіброзних тяжів. Всередині неї може початися гнійно-некротичний процес.
Так формуються кісти. Через специфічний будови підшлункової навіть сучасні медики не можуть дати цьому терміну точне визначення. Тому назва об’єднує новоутворення в будь-якої форми, типу вмісту, розмірів і природи.
особливості харчування
Дієта при кісті підшлункової залози має свої особливості:
- Білки і вуглеводи не обмежують.
- Їжу приймають маленькими порціями 5-7 разів на день.
- Під заборону потрапляє жирна їжа.
- Обмеження стосуються кислих продуктів і їжі містить клітковину.
Кіста на підшлунковій залозі має прояви, схожі з панкреатитом. У зв’язку з цим дієта призначається та ж, що і при запаленні підшлункової залози, лікування кісти консервативне або операційне тісно пов’язане з дієтичним харчуванням.
Більш докладні рекомендації включає:
- Суп на овочевому бульйоні з додаванням маленького шматочка вершкового масла або 1 ст. л. сметани.
- Протертий суп на м’ясному бульйоні з вівсянкою, рисом, манкою, вермішеллю, гречкою, морквою, картоплею, цвітною капустою, гарбузом. При бажанні можна заправити суп ложкою сметани або шматочком вершкового масла.
- Денна норма рослинного (15 г) і вершкового масла (25-30 г) додається в їжу.
- Відварна або заливна риба нежирних порід.
- Сирі протерті або запечені некислі фрукти і ягоди. Допускається компот із сухофруктів і запечені яблука.
- З напоїв рекомендують відвар плодів шипшини, розведений 1: 2 фруктово-ягідний сік, неміцний чай з лимоном або молоком.
- Зварені на воді або навпіл з молоком круп’яні каші (рисова, гречана, вівсяна або обмежено перлова і манна) пропущені через блендер.
- Відварені макарони і запіканки.
- М’ясо дієтичних сортів (яловичина, кролятина, індичатина, курятина) варять або готують на пару, вживаючи рубаним або протертим. Перед приготуванням з курки і індички знімають шкіру.
- Відварені яйця або омлет.
- Молочні та кисломолочні продукти з низьким вмістом жиру.
- Підсушений чорний і білий хліб, сухарі з білого хліба, галетное печиво.
- Запечені і відварені овочі, що не містять грубу клітковину.

Дієта при кісті підшлункової залози має на увазі заборону жирної їжі.
При діагнозі кіста на підшлунковій залозі забороняється вживати:
- Смажену, жирну і солону їжу.
- Сало, свинину, м’ясо качки і гуски, всі види субпродуктів.
- Мариновані овочі і самі маринади, копчення і ковбасні вироби.
- Кава і виноградний сік.
- Морозиво, лід, холодні і газовані напої.
- Консерви і ікру.
- Розсипчасті каші, пшеничну крупу і висівки.
- Борщ, борщ, окрошку, борщ, молочний і грибний суп, суп на рибному бульйоні.
- Бобові, білокачанну капусту, редьку, буряк, редис, болгарський перець і паприку, баклажани, ріпу, цибулю, часник, томат, шпинат, щавель.
- Виноград, малину, фініки, ананаси, інжир, авокадо, банани.
- Варення, шоколад, торти, тістечка, здобні випічку та інші кондитерські вироби.
- Свіжий хліб.
- Перець, гвоздику, ваніль, лавровий лист та інші спеції.
- Алкоголь.
- Напівфабрикати і страви фаст-фуду.
Серед загальних рекомендацій заборона на прийом гарячої та холодної їжі, так як температурний контраст подразнює органи шлунково-кишкового тракту. Їду потрібно приймати в подрібненому і протертому вигляді, щоб груба їжа не навантажувала шлунок і ослаблену підшлункову залозу.
Важливою складовою консервативного лікування вважається дробове харчування, що характеризується частими прийомами їжі. Дієта при кісті залози зовнішньої секреції грунтується на збільшенні споживання білкової їжі нерастітельного походження.
Для того щоб не піддавати інтенсивному навантаженні ослаблену травну систему, необхідно приймати їжу у вареному, запеченому або тушкованому вигляді. У тому випадку, якщо пухлинний процес передував розвитку хронічного запору, пацієнту показано вживати їжу в кашоподібну вигляді.
Негативний вплив на роботу травної функції надають жирні і смажені страви, що складаються з м’яса, бобових або грибів. Не рекомендується також вживати борошняні вироби, які уповільнюють процес переробки їжі і провокують розвиток метеоризму.
Дієта, яка використовується при лікуванні кісти
Дієта сприяє лікуванню і полегшує симптоми патологічного процесу. Харчування має бути здоровим, корисним і щадним. Їдять часто, але не великими порціями. Віддають перевагу рідким і напіврідким страв, пюре, киселів і каш. Не можна їсти смажену їжу. Термічна обробка повинна бути максимально делікатною: на пару, в духовці; продукти відварюють, тушкують.
Важливо пам’ятати! Алкоголь, жирне, пряне, гостре під суворою забороною; хлібобулочні та солодкі вироби можна їсти в обмежених кількостях. Блюда не солять!
Продукти, які не можна вживати:
- Жорстке або жирне м’ясо – свинину, баранину, дичину, гусятину;
- молочні продукти з підвищеним вміст жирів;
- яйця і молоко в чистому вигляді;
- овочі – білокачанну капусту, цибулю, часник;
- спеції;
- кава.
Продукти, які можна їсти:
- М’ясо курки, яловичину, нежирні молочні продукти;
- овочі – гарбуз, морква, кабачки, буряк, картопля;
- фрукти – запечені яблука;
- напої – киселі, компот із сухофруктів, овочеві і несолодкі фруктові соки.
Кіста хвоста підшлункової залози: як відрізнити від раку
До злоякісних утворень хвоста ПЖ відносяться далеко не всі кістозні відростки, мова йде про неопластических кістах, які стрімко збільшуються в своїх розмірах і мають схильність до метастазування. Це саркома, карцинома, аденокарцинома, а також карциносаркоми. На відміну від доброякісних пухлин і кіст, ці утворення характеризуються щільною структурою, неправильною формою і нерівною поверхнею, вони розвиваються з незрілої епітеліальної тканини, в той час як звичайні кістозні відростки беруть свій початок виключно з зрілої структури органу.
Симптоматика ракової пухлини хвоста підшлункової залози характеризується наступними особливостями:
- Сильна тупий біль, що локалізується в області ПЖ і носить постійний характер;
- Доступна пальпація новоутворення;
- Підвищення температури тіла і найчастіше до субфебрильних значень;
- Загальна інтоксикація організму;
- Механічна жовтяниця;
- Зміни сусідніх з ПЖ органів, діагностуються при рентгенологічному дослідженні: зміщення шлунка або злоякісна перебудова його слизової, розгортання дванадцятипалої кишки навколо новоутворення, зміна її обрисів, а також зміщення даного відділу кишечника назад;
- Присутність в дуоденальному вмісті злоякісних клітин.
Зрозуміти етіологію новоутворення самостійно неможливо, для цього потрібні спеціальні дослідження, які допоможуть визначитися з діагнозом.
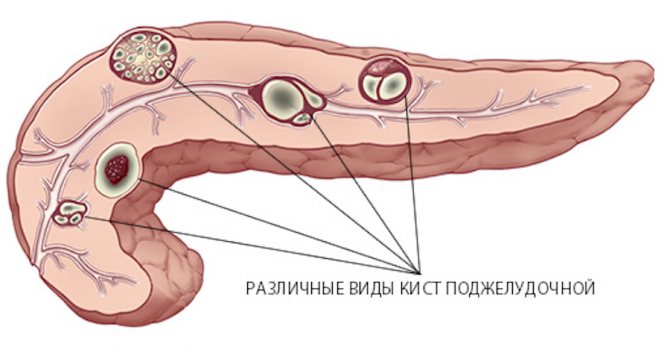
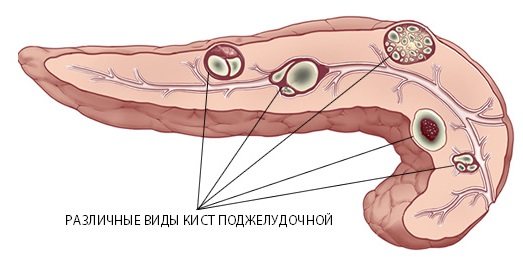
Види кіст підшлункової залози
Вроджені (дизонтогенетические) кісти підшлункової залози утворюються в результаті вад розвитку тканини органу і його протоковой системи. Придбані кісти підшлункової залози бувають наступними:
- Ретенційними – розвиваються в результаті звуження вивідних проток залози, стійкою закупорки їх просвіту новоутвореннями, камінням;
- Дегенераційні – утворюються внаслідок пошкодження тканини залози при панкреонекроз, пухлинному процесі, крововиливах;
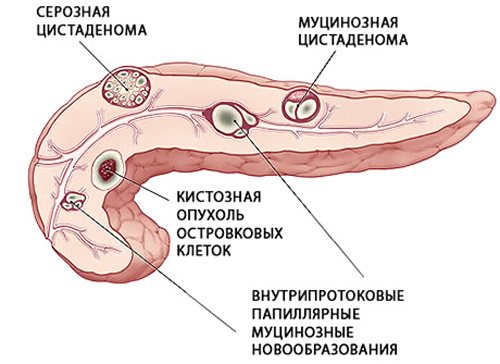
- Проліфераціонние – порожнинні новоутворення, до яких відносяться цистаденоми і цістаденокарціноми;
- Паразитарні – ехінококові, цістіцеркозние.
Залежно від причини захворювання виділяють кісти підшлункової залози алкогольної природи і країни, що розвиваються внаслідок жовчнокам’яної хвороби. Зі збільшенням кількості почастішали терористичних актів, дорожньо-транспортних пригод, природних і техногенних катастроф значення набуває утворення помилкових кіст підшлункової залози при важких абдомінальних травмах.
Залежно від локалізації кістозного освіти може бути кіста головки, тіла або хвоста підшлункової залози. Справжні кісти складають 20% кістозних утворень підшлункової залози. До істинним кістам відносять:
- Вроджені дизонтогенетические кісти залози;
- Придбані ретенційні кісти;
- Цистаденоми і цістаденокарціноми.
Відмінною особливістю істинної кісти є наявність епітеліального вистилання на внутрішній її поверхні. Справжні кісти на відміну від помилкових утворень зазвичай не досягають великих розмірів і нерідко є випадковими знахідками під час операції.
Хибна кіста спостерігається в 80% всіх кіст підшлункової залози. Вона утворюється після травми підшлункової залози або гострого деструктивного панкреатиту, які супроводжувалися осередковим некрозом тканини, руйнуванням стінок проток, крововиливами і виходом панкреатичного соку за межі залози. Стінки помилкової кісти являють собою ущільнену очеревину і фіброзну тканину, зсередини не мають епітеліальної вистилки, а представлені грануляційною тканиною. Порожнина помилкової кісти зазвичай заповнена некротичними тканинами і рідиною. Її вміст – серозний або гнійний ексудат, який містить велику домішку згустків і зміненої крові, ізлівшегося панкреатичного соку. Хибна кіста може розташовуватися в голівці, теле і хвості підшлункової залози і досягати великих розмірів. У ній виявляють 1-2літра вмісту.
Серед кістозних утворень підшлункової залози хірурги виділяють наступні основні різновиди, які відрізняються механізмами і причинами утворення, особливостями клінічної картини і морфології, необхідної в застосуванні хірургічної тактикою:
- Екстрапанкреатичної помилкові кісти виникають на грунті панкреонекрозу або травми підшлункової залози. Вони можуть займати всю сальнікове сумку, ліве і праве підребер’я, іноді розташовуються в інших відділах грудної та черевної порожнин, заочеревинному просторі;
- Інтрапанкреатіческое помилкові кісти зазвичай є ускладненням рецидивуючого осередкового панкреонекрозу. Вони мають менші розміри, частіше розташовуються в голівці підшлункової залози і нерідко сполучаються з її протоковой системою;
- Кістозні розширення панкреатичних проток за типом їх водянки найбільш часто зустрічається при алкогольному калькульозному панкреатиті;
- Ретенційні кісти частіше виходять з дистальних відділів підшлункової залози, мають тонкі стінки і не зрощені з оточуючими тканинами;
- Множинні тонкостінні кісти незміненій в інших відділах підшлункової залози.
симптоми захворювання
Найхарактернішою ознакою хвороби є біль. Вона може бути:
- нападоподібному;
- постійної;
- оперізує.

Локалізація відчуттів різниться: це можуть бути болі в районі епігастрію, правого або лівого підребер’я, у всій верхній частині живота або в області пупка. Сильні болі характерні для кісти гнітючої на сонячне і чревное сплетення живота. Хоча нерідко трапляється, коли пацієнт з великою за розміром кістою відчуває помірний біль і відчуття тиску в шлунку.
Локалізація відчуттів різниться: це можуть бути болі в районі епігастрію, правого або лівого підребер’я, у всій верхній частині живота або в області пупка.
Крім болю людина може відчувати слабкість, систематичні підйоми температури тіла, а також ознаки диспепсії: нудота, блювота і порушення стільця. Людина мимоволі худне.
Кіста головки підшлункової залози досить часто супроводжується ще й ознаками механічної жовтяниці (шкірним свербінням, зеленуватим відтінком шкіри, лихоманкою і стеатореей). Поряд з цим колір сечі стає темним, а кал помітно світлішає. Ці порушення відбуваються через те, що кіста перекриває протоки підшлункової залози і заважає нормальному відтоку секрету.
Деструктивні процеси в органі можуть супроводжуватися інфікуванням, в результаті у хворого підвищується температура тіла, починається озноб і розвивається загальна слабкість. Коли кіста підшлункової залози досягає великого розміру, будь-який поштовх, стрибок або удар може викликати її розрив. В цьому випадку міститься в ній рідина виливається в черевну порожнину і починається кровотеча.
діагностика кісти
Коли кіста локалізується на голівці залози, лікар може помітити характерне випинання передньої частини очеревини. Правда, даний симптом з’являється не у всіх, а тому пацієнтів з підозрою на кісту підшлункової залози відправляють на УЗД-діагностику. Як правило, цього методу дослідження цілком достатньо, щоб встановити наявність новоутворення і визначити його розміри. Якщо ж потрібні додаткові дослідження, застосовують КТ або МРТ. А ось рентгенографія в даному випадку не дає лікаря ніякої інформації. Аналізи крові також неінформативні і, єдине, що може насторожити спеціаліста – тривале підвищення рівня амілази в біохімічному аналізі крові.
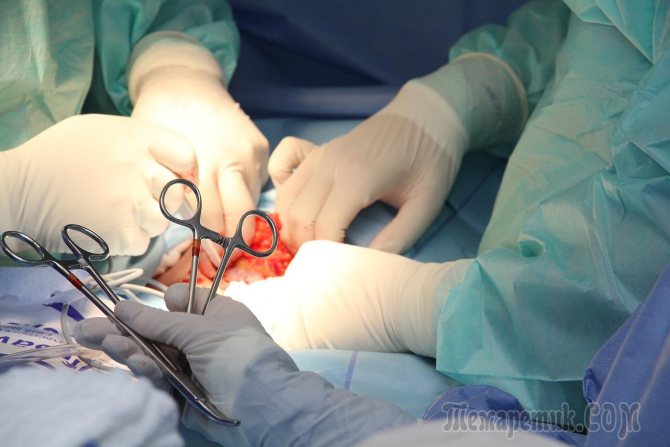
дієта
Будь-який патологічний процес, що відбувається в підшлунковій залозі, вимагає щадного дієтичного харчування, особливо коли мова йде про порожнинному освіту. Слід підготуватися до того, що дієту доведеться дотримуватися тривалий час, а при діагностуванні хронічного захворювання ˗ довічно.
Продукти, які необхідно виключити в першу чергу:
- Алкогольні напої;
- Смажена їжа;
- Копчені продукти;
- Гострі страви і приправи;
- Маринади і консервація;
- Субпродукти, сало;
- Майонез і соуси;
- Кремові кондитерські вироби;
- Свіжа випічка.
Чому слід віддати свою перевагу:
- Слизових каш: гречаної, вівсяної, рисової, манної;
- Нежирної риби;
- яйцям;
- Молочним і кисломолочним продуктам з низьким відсотком жирності;
- Овочевих супів без використання м’ясного бульйону;
- М’яса нежирних сортів (птах, кролик, яловичина).
Крім перегляду свого раціону і чіткого слідування йому, необхідно дотримуватися кількох принципів, що стосуються вживання їжі:
- Харчування має бути дробовим, але при цьому частим (кожні 3-4 години);
- Готувати потрібно тільки методом відварювання, запікання або гасіння;
- Всю їжу слід протирати і подрібнювати.

Правильне харчування допоможе прискорити відновлення після операції на підшлунковій залозі, і знизить ризик повторного розвитку захворювання.
Загальний підхід до раціону слід змінити, спираючись на такі принципи:
- споживання їжі малими порціями через кожні 3-4 години;
- перевагу домашнім свіжим страв – вареним, запеченим, тушкованим, паровим;
- відмова від надмірно гарячих страв;
- полегшення процесу перетравлення їжі за рахунок попереднього подрібнення продуктів.
Меню не повинно включати:
- жирних, смажених і солоних страв;
- грубої клітковини;
- бобових;
- гострих страв, прянощів;
- жирного м’яса і риби;
- грибів;
- алкоголю.
Точні рекомендації по дієті при кісті підшлункової залози може дати лікар, при наявності стійкого ослаблення симптомів вона може стати менш жорсткою.
прогноз
У 80% випадків прогноз при кісті підшлункової залози сприятливий. Після проведеного лікування людина може вести звичний спосіб життя, правда, щоб підтримувати своє здоров’я, йому буде потрібно постійно стежити за своїм харчуванням і раз і назавжди відмовитися від шкідливих звичок.
Несприятливий прогноз ставиться в тих випадках, коли пацієнти приходять до лікаря вже занадто пізно, тобто або кіста має великі розміри і привела до дисфункції прилеглих органів, або вона має злоякісний характер і стала причиною розвитку раку. В останньому випадку позбутися від хвороби стає дуже складно і вимагає проведення не тільки оперативного втручання, але і променевої терапії.
діагностичні заходи
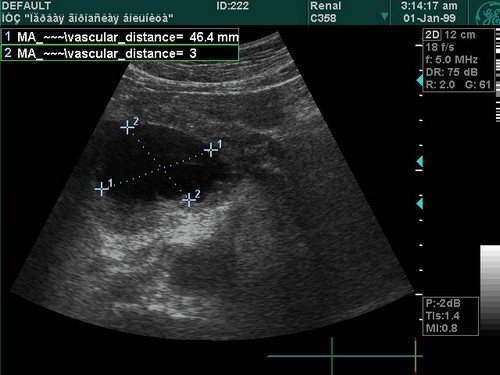
Найпростішим і доступним методом діагностики кісти підшлункової залози є ультразвукове обстеження. Під час УЗД черевної порожнини лікар звертає увагу на саму підшлункову залозу і навколишні її органи, встановлює присутність патологічної порожнини всередині або зовні органу, визначає її місце розташування, конфігурацію і розміри.
Найпростішим і доступним методом діагностики кісти підшлункової залози є ультразвукове обстеження.
Щоб відрізнити кісту ПЖ від ракової пухлини, хронічного панкреатиту або аневризми, необхідно зробити більш детальне дослідження – магніторезонансну томографію. Для виявлення запалення, виду збудника або наявності злоякісного переродження тканин проводять біопсію підшлункової залози. Через черевну стінку вводять спеціальну голку і беруть маленький зразок вмісту порожнини.
морфологічна класифікація
Медична класифікація – поділ за двома ознаками: морфологічних особливостей будови стінки і локалізації в тканинах залози.
За морфології дані освіти бувають:
- Щирими. Це вроджені освіти, порожнину яких вистелена клітинами епітелію.
- Помилковими або псевдокистами. Це придбані патологічні структури без шару епітеліальних клітин.
За локалізацією в паренхімі підшлункової залози розрізняють кісти тіла, головки і хвостовій частині.
Ціни на лікування
Середня вартість лікування порожнинних утворень підшлункової залози в столиці і області становить наступний діапазон:
- Консультація лікаря-гастроентеролога ˗ 2000- 2100 р .;
- Консультація ендоскопіст ˗ 1600 -1700 р .;
- УЗД підшлункової залози ˗ 900-1000 р .;
- МРТ органу ˗ 6000 р .;
- Аналіз крові на ферменти підшлункової залози ˗ 1000 р .;
- Аналіз сечі на ці ж показники ˗ 300 р .;
- Дистальна резекція органу ˗ 75000-76000 р .;
- Панкреатодуоденальная резекція ˗ від 127000 р .;
- Резекція головки підшлункової залози ˗ від 68000 р .;
- Ендоскопічне дренування кісти ˗ від 86000 р .;
- Цістодуоденостомія при порожнинному освіту ПЖ ˗ від 48000 р.
діагностика
Так як маленькі кісти практично ніколи не супроводжуються вираженими симптомами, а для великих характерна клініка, яка також часто виникає при розвитку інших захворювань, для постановки точного діагнозу і визначення з подальшими методами лікування, необхідно пройти повне обстеження. Як правило, воно включає в себе:
- ендоскопічне дослідження підшлункової залози, 12-палої кишки, шлунка;
- біохімічне дослідження крові;
- загальний аналіз сечі і крові;
- Магнітно-резонансна томографія;
- комп’ютерна томографія (проводиться в важких випадках, наприклад, коли у пацієнта виявляють кистофиброз).
консервативне лікування
Медикаментозне лікування кісти підшлункової залози в принципі безперспективно. Адже порожнину можна прибрати тільки хірургічним способом, але якщо кіста доброякісна і пацієнта не турбують сильні болі, можна тимчасово відмовитися від операції.
Залежно від клінічних проявів хворому призначають:
- Засоби від (Церукал, Мотилиум).
- Вітрогінні препарати (Еспумізан, Гербіон шлункові краплі, Дісфлатіл, Метеоспазміл, Панкреофлат, Симетикон).
- Спазмолітики (Но-шпа, Папаверин, Беластезин, Метеоспазміл, Ріабал, Дюспаталін).
- Знеболюючі ліки (Баралгин, Триган-Д, Ацетамінофен, Пенталгін).
- Травні ферменти дозволяють заповнити секреторну недостатність ПЖ (Креон, Фестал, Панкреатин, Мезим).
Медикаментозне лікування кісти підшлункової залози в принципі безперспективно.
Лікування кіст підшлункової залози
Виявлення кісти підшлункової залози в більшості випадків визначає показання до оперативного лікування. Вид операції залежить від наступних факторів:
- Причини кістозного освіти;
- Терміну існування кісти;
- Локалізації, розмірів, характеру її вмісту;
- Ступеня взаємозв’язку з системою проток підшлункової залози;
- Виникнення ускладнень;
- Наявності супутніх уражень органів, суміжних з підшлунковою залозою.
Який прогноз при кісті хвоста підшлункової залози? В 8-15% випадків може наступити спонтанний регрес кіст до повного їх зникнення під впливом протизапальної терапії. Таким чином, думка про можливість застосування консервативно-вичікувальної тактики в стадії наявності сформованої панкреатичної кісти в розрахунку на «самолікування» в переважній більшості випадків є помилковим. Діагностування у пацієнта, що страждає на хронічний панкреатит, сформованої кісти підшлункової залози хірурги Юсуповський лікарні вважають абсолютним показанням до оперативного лікування. Вибір оптимального строку, обсягу і виду оперативного втручання проводять колегіально.
Оперативні допомоги при кістах підшлункової залози умовно поділяють на 5 груп:
- Зовнішнє дренування кісти;
- Внутрішнє дренування кісти (накладення внутрішніх анастомозів між стінкою кісти і різними відділами шлунково-кишкового тракту);
- Наружновнутренний дренування кіст;
- Радикальні оперативні втручання (енуклеація кісти і різні за обсягом резекції підшлункової залози з кістою);
- Лапароскопічні, ендоскопічні та інші малоінвазивні пункційної-катетеризаційна дренирующие втручання, які спрямовані на зовнішнє або внутрішнє дренування кіст під контролем засобів медичної візуалізації.
Чим більше сформованої виявляється стінка кістозного освіти, тим більше можливостей виконати радикальне втручання. Найбільш сприятливі умови для оперативного лікування виникають через 5-6 місяців після початку розвитку кісти, коли повністю формується її стінка і проходить запалення. У зв’язку з цим в гострій стадії захворювання хірурги намагаються проводити повноцінне консервативне лікування, яке направлено на попередження ускладнень. Малоінвазивні втручання виконують незалежно від стадії розвитку кісти.
Аргументами на користь термінового хірургічного втручання є наступні дані:
- Наявність обгрунтованих підозр на розвиток важких ускладнень кістозного освіти;
- Прогресивне збільшення розмірів освіти, незважаючи на проведене консервативне лікування;
- Наявність переконливих ознак пухлинного характеру кістозного процесу.
Щоб пройти обстеження і лікування кісти підшлункової залози, запишіться на прийом до хірурга Юсуповський лікарні, зателефонувавши по телефону в будь-який день тижня незалежно від часу доби.
Автор
Олексій Андрійович Моїсеєв
Завідувач онкологічним відділенням, лікар-онколог, хіміотерапевт, к.м.н.
Прогноз: скільки з цим живуть
Це найбільш поширений питання, яке задають пацієнти, з діагнозом кіста ПЖ. Однак відповісти на нього однозначно неможливо, оскільки все залежить від кожного конкретного випадку. На прогноз впливає ряд факторів: розмір порожнини, її морфологічна природа, стадія, на якій кіста була виявлена, наявність або відсутність ускладнень і паралельно протікаючих захворювань, а також загальний стан хворого.
В цілому кіста підшлункової залози ˗ це досить рідкісне явище, для незначних відростків за умови відсутності ускладнюють обставин застосовується навіть медикаментозне лікування, однак великі нагноившиеся освіти піддаються тільки оперативному видаленню. Резекція чревата різними небажаними наслідками, крім того, високий ризик повторного формування порожнини.
Лікарська терапія після проведення операції, дотримання дієти і повна відмова від спиртних напоїв ˗ ті три складові, які гарантують підтримання стабільного стану і недопущення рецидиву.
Виявлення патології, як правило, відбувається у випадковому порядку. Кіста підшлункової залози на ранніх стадіях свого розвитку ніяк не турбує хворого, тому найчастіше вона визначається на занедбаному етапі, коли її діаметр вже досить великий і є пов’язані з нею ускладнення. Все це говорить про важливість щорічного медичного обстеження.
профілактика
Як відомо, завжди легше запобігти розвитку хвороби, ніж займатися її лікуванням. І кіста підшлункової залози не є винятком. Щоб попередити її виникнення, кожній людині необхідно:
- правильно харчуватися;
- займатися спортом;
- стежити за режимом дня;
- виключати переїдання на ніч;
- позбутися від шкідливих звичок;
- своєчасно лікувати захворювання травного тракту.
Слід розуміти, що кіста підшлункової залози є досить серйозною патологією, яка може привести до інвалідності або несподіваного летального результату. Тому затягувати з її лікуванням ні в якому разі не можна!
Відгуки
Дорогі читачі, нам дуже важлива ваша думка – тому ми будемо раді відкликанню про кісті підшлункової залози в коментарях, це також буде корисно іншим користувачам сайту.
Христина
У мене виявили кісту в 3 см після гострого панкреатиту, який я лікувала в лікарні. Там зняли гостру фазу і відправили додому, а через якийсь час була діагностована ця кіста. Буду проходити повторне обстеження тепер уже з питання цього утворення, сподіваюся, що все буде добре.
Наталя
Я не думала, що кіста ˗ це настільки серйозно. З нею зіткнулася не я, а мій чоловік. Постійні болі, які його мучили, змусили звернутися за допомогою до лікарів. Так ми і дізналися, що у нього кіста підшлункової. Її видалили, і приблизно рік він відчував себе прекрасно, а потім все повторилося: болі-обстеження-кіста.
Стадії формування кісти підшлункової залози
Процес формування постекротіческой кісти підшлункової залози проходить 4 стадії. На першій стадії виникнення кісти в сальникове сумці утворюється порожнина, заповнена ексудатом внаслідок перенесеного гострого панкреатиту. Ця стадія триває 1,5-2 місяці. Друга стадія – початок формування капсули. У окружності сформованій псевдокісти з’являється пухка капсула. На внутрішній поверхні зберігаються некротичні тканини з полінуклеарних інфільтрацією. Тривалість другої стадії 2-3 місяці з моменту виникнення.
На третій стадії завершується формування фіброзної капсули псевдокісти, яка міцно зрощеної з навколишніми тканинами. Інтенсивно протікає запальний процес. Він носить продуктивний характер. За рахунок фагоцитозу завершується звільнення кісти від некротичних тканин і продуктів розпаду. Тривалість цієї стадії – від 6 до 12 місяців.
Четверта стадія – відокремлення кісти. Тільки через рік починаються процеси руйнування зрощень між стінкою псевдокісти і навколишніми тканинами. Цьому сприяє постійне перистальтичні рух органів, які зрощені з нерухомою кістою, і тривала дія протеолітичних ферментів на рубцеві зрощення. Кіста стає рухомий, легко виділяється з навколишнього тканини.
діагностика патології
Перше, що необхідно зробити, при виникненні неприємних відчуттів в області підшлункової залози, ˗ відвідати лікаря-гастроентеролога. Збір анамнестичних даних, а також огляд пацієнта з пальпацією, в ході якого нерідко виявляється асиметрія в місці локалізації кісти, допомагає зробити перші висновки щодо природи захворювання.
Наступний етап ˗ лабораторні аналізи, найчастіше вони не дають конкретної або суттєвої інформації, проте даний вид дослідження обов’язковий. Підвищення ШОЕ, активності лужної фосфатази, а також рівня білірубіну, незначний лейкоцитоз ˗ все це показники, які опосередковано вказують на наявність кісти ПЖ. Однак варто враховувати, що така концентрація ферментів може бути наслідком не тільки кістозного освіти, а й пошкодження органу, викликаного панкреатитом.
Саме з цієї причини необхідно застосування інструментальних методів дослідження:
- УЗД черевної порожнини, а конкретніше ˗ підшлункової залози: з його допомогою можлива оцінка параметрів кісти, а також встановлення наявності або відсутності ускладнень, наприклад, при нагноєнні освіти ехосигнал стає нерівномірним, в разі малігнізації візуалізується неоднорідність контурів;
- МРТ або КТ ˗ здатні дати більш детальні відомості, що стосуються розмірів кіст, їх локалізації, наявності взаємозв’язку порожнин з протоками органу;
- Сцинтиграфия ˗ радіонуклідної спосіб візуалізації, який допомагає уточнити не тільки наявність кістозного освіти, а й його розташування в паренхімі ПЖ.
Зараз читають: Що таке секреція підшлункової залози: фізіологія і порушення
Існує ще один спосіб діагностики кіст ПЖ, що є, мабуть, самим високоточним, ˗ це ендоскопічна ретроградна холангіопанкреатографія. Метод полягає в послідовному виконанні ендоскопічного і рентгенологічного досліджень, в ході його здійснення через гирло Фатерова сосочка спочатку вводиться ендоскоп, а потім виконується ряд знімків. Завдяки цій методиці можливе отримання важливої інформації не тільки про будову кісти, а й про наявність її зв’язку з протоками органу, проте в процесі дослідження подібним чином дуже високий ризик інфікування, в зв’язку з чим спосіб застосовується тільки в дуже крайніх випадках.
Ще одна важлива сходинка на шляху до визначення діагнозу ˗ здійснення біопсії підозрілих тканин, необхідне для підтвердження або спростування злоякісності виявленого освіти. Найчастіше дана процедура проводиться в ході виконання комп’ютерної томографії.
хірургічні методи
Якщо консервативне лікування неефективне протягом 4-х тижнів, показано оперативне втручання. Сучасна медицина передбачає видалення кісти за допомогою малоінвазивних методик. Проте, 92% хворих змушені на час лікування перебувати в умовах стаціонару. Варіантів проведення операції налічується близько семи.
Якщо втручання здійснюється під контролем ультразвукового апарату, то це значно знижує ризик розвитку можливих ускладнень. Вони показані при розташуванні освіти в області тіла органу або в області його головки, так як саме в цих випадках дають найкращий ефект. Для виконання процедури, пацієнту роблять прокол в епігастральній ділянці, через нього вводиться пункційна голка (як варіант – аспіратор), після чого кіста видаляється.
Маніпуляції хірурга залежать від розміру освіти:
- Чрескожное пункційне дренування кісти – після виконання очищення порожнини кісти від рідини в освіту встановлюють дренаж (гумову трубку), яка забезпечує постійний відтік патологічної рідини з освіти. Дренаж не розгорнеться до повного припинення виділення ексудату. Ці маніпуляції необхідні для самостійного закриття дефекту (заростання сполучною тканиною). Така операція не виконується, якщо кіста має великий обсяг (понад 50-100 мл) або перекриває протока залози.
- Склерозування технічній освіті полягає в введенні розчину, що володіє певною хімічною активністю. Він вводиться після спорожнення кісти. Надалі відбувається природний процес розростання сполучної тканини і дефект усувається.
Якщо виконати черезшкірні маніпуляції неможливо, то слід перейти до лапароскопічного варіанту операції. Вона передбачає виконання двох розрізів не більше 2 см в довжину, через які в черевну порожнину і вводять ендоскопічні інструменти. Такі операції відрізняються великою кількістю ймовірних ускладнень, навіть незважаючи на свою малоінвазивної. До них відносяться:
- Висічення і оклюзія освіти. Виконати цю операцію неможливо, коли кіста розташовується поверхнево. Під час процедури хірург розкриває її, санує з використанням антисептичних розчинів і наглухо вшивають. Можливе використання електрокоагулятора замість голки, проте в цьому випадку буде потрібно установка дренажної трубки терміном до тижня.
- Лапароскопічна резекція, яку виконують при наявності вираженого дефекту в тканинах органу. Наприклад, якщо кіста головки залози має розмір в 50-70 мм, то потрібно видалення головки. Хоча ця операція досить травматична, ризик рецидиву мінімальний.
- Операція Фрея (видалення головки залози зі створенням панкреатоеюнального анастомозу) – це одна з модифікацій розглянутого вище хірургічного втручання. Вона необхідна при наявності сильного розширення протоки залози. Техніка виконання такого роду операції полягає в вшивання протоки залози в тонкий кишечник безпосередньо. Це дозволяє нормалізувати процес виділення ферментів і знизити до мінімуму ймовірність розвитку панкреонекрозу.
Лапаротоміческім операція є найостаннішим варіантом, до якого вдаються хірурги. Для її виконання необхідно розтин черевної порожнини. При цьому пацієнту доведеться пройти тривалий період відновлення.
Лапаротомія може бути виконана за принципом:
- Відкритої резекції;
- За принципом видалення освіти і його подальшого дренування;
- Марсупілізація кісти – така операція вперше була проведено в сімдесятих роках і на сьогоднішній день не втратила своєї актуальності. Її техніка досить оригінальна й полягає в розтині і санації кісти, після чого стінки підшивають до краю розрізу. Далі проводять пошарове ушивання всієї рани. Головним недоліком такого способу є часте утворення Свищева ходів.
Кіста підшлункової залози є патологією рідкісної і в світі зустрічається не більше ніж у 0, 006% населення (за даними професора Виноградова В. В.). Тим не менш, вона значно знижує якість життя хворого, тому так важливо її своєчасне виявлення і видалення.
У наш час сучасна медицина здатна без особливих труднощів справлятися з цим захворюванням. Єдиною умовою для забезпечення позитивного результату лікування кісти підшлункової залози є своєчасне звернення за кваліфікованою допомогою.
Які симптоми видають кісту
До значного збільшення діаметра новоутворення ніяк себе не видає. Хворий може періодично відчувати дискомфорт в лівому підребер’ї, списувати його на невралгію або м’язовий біль. Проблеми виникають, коли пухлина стає більшою – зростання кіст запускає чергове (або перше) загострення панкреатиту.
біль
Пацієнт відчуває різкі болі в лівому підребер’ї або в районі шлунка, найчастіше після їжі. Інтенсивність залежить від розмірів пухлини. Якщо ущемлені нерви сонячного сплетення, виникають різкі пекучі болі відразу під грудиною, простреливающие в спину. Якщо кіста тисне на сечовивідні органи, хворий відчуває тягнуть болі в попереку і внизу живота.
Характерна особливість – больові напади купируются анальгетическими засобами або спазмолітиками. Ліки лише тимчасово послаблюють неприємні відчуття, однак не ліквідують їх повністю. Якщо кіста не породила некроз тканин, біль через кілька днів відступає. Полегшення може тривати до місяця, після цього напади поновлюються.
диспепсія
Через порушеного дренажу підшлункової залози страждає робота всього травного тракту. Хворого турбує важкість у животі після їжі (навіть при мізерних дозах), виникає нудота. При необоротних ураженнях залози розвивається неприборкана блювота, яка не приносить полегшення (результат інтоксикації організму).
Змінюється робота кишечника. Через нестачу ферментів порушується процес перетравлення їжі, виникає метеоризм, у пацієнта з’являється сильна діарея. У калі присутні домішки неперетравленої їжі і вкраплення жиру (стеаторея).
інші ознаки
На тлі нудоти і слабкості хворий втрачає апетит, а порушення розщеплення їжі призводить до дефіциту поживних речовин і втрати ваги. Через запалення і інтоксикації піднімається температура. Показники рідко перевищують субфебрильна значення, однак при ускладненнях спостерігається лихоманка і сильна гіпертермія.
Великі кісти викликають синдром здавлювання внутрішніх органів. Додаткові симптоми залежать від сили і локалізації тиску:
- якщо здавлені нирки, порушується відтік сечі;
- при тиску на кишечник можуть бути затримки стільця і симптоми непрохідності (біль, спазми, асиметрія живота);
- вплив на печінку провокує застій жовчі і поява жовтяниці.
При тому, що промацує зони проекції підшлункової на передню черевну стінку може бути виявлена бугристость або випинання окремих ділянок залози.
Класифікація
За морфологічними ознаками кіста підшлункової ділиться на два види:
- повну довіру;
- помилкові.
Справжні кісти супроводжують людину від народження.
Помилкові або псевдокісти підшлункової залози виникають в результаті пухлин, панкреатиту, посттравматичного синдрому. Постнекротіческіе кісти на підшлунковій залозі наповнюються рідиною, не мають епітеліальної підстилки.
Характеризуючи проблемний орган, можна скористатися Атлантському класифікацією 3 ступенів тяжкості, яка визначає перебіг хвороби:
- Гостра – відсутність самостійні стінки.
- Хронічна – сформовані стінки з фіброзної або грануляційної тканини.
- Абсцес – порожнина, наповнена гнійними масами.
Класифікація псевдокист за видами пухлини:
- доброякісні (високодиференційовані);
- злоякісні (недиференційовані).
Це цікаво! Інновації в лікуванні
На Міжнародній науково-практичній конференції «Сучасна медицина: актуальні питання», що проводилася в України, НовоСкандинавіяськ, 6 липня 2019 р, були опубліковані результати вдосконаленого хірургічного методу лікування великих кіст підшлункової. Метод подвійного внутрішнього із зовнішнім дренування застосували до 11 пацієнтам з 59, з діаметром кіст більше 10 см.
При лапаротомному (відкритому) доступі через шлунок або зону лівого підребер’я (при ураженні «хвоста» залози) проводили пункцію кісти. Взятий біоматеріал відразу відправляли на біохімічний і гістологічний аналіз. Якщо природа освіти була доброякісна, розкривали стінку кісти, видаляли некротичні маси і інші щільні освіти. Далі виконували анастомоз через шлунок і за допомогою кетгуту вшивали невелику силіконову трубку, другий кінець якої виводили назовні.
За допомогою дренажу домагалися можливості промивання порожнини кісти сильними антисептиками, функціональність анастомозу контролювали за допомогою рентгеноконтрастного дослідження. Санація кісти в післяопераційному періоді приводила до прискорення її облітерації (заростання). Після контролю анастомозу і при відсутності виділень з дренажу трубку видаляли.
Метод сприяє формуванню заможного анастомозу і запобігає формуванню залишкових порожнин в підшлунковій залозі. Успішність такого лікування підтверджується скороченням періоду перебування пацієнтів в стаціонарі (до 10 днів). У всіх хворих, прооперованих таким способом, не було ускладнень після операції і не зареєстровано рецидиву кісти.
Доброякісні і злоякісні пухлини підшлункової залози
Пухлина підшлункової залози стає все більш поширеним явищем. Точної причини, яка викликає прояв новоутворень, не встановлено. Пухлина підшлункової залози доброякісного характеру не так небезпечна для людини, як злоякісна. При ній якість життя пацієнтів і частота їх виживання значно вище, ніж при виявленні раку.
Причини виникнення пухлин в підшлунковій залозі
Доведено, що вплив деяких факторів підвищує можливість зіткнення з пухлинами. це:
- кісти в залозі;
- робота, при якій на організм постійно впливають шкідливі хімічні сполуки;
- калькульознийхолецистит;
- хронічний панкреатит з порушенням виділення підшлункового ферменту;
- цироз;
- цукровий діабет;
- куріння;
- постійне вживання жирної їжі.
доброякісні пухлини
Класифікація доброякісних пухлин залежить від гістологічної природи освіти. Доброякісні діляться на:
- гемангіоми – освіти, що складаються з клітин кровоносних судин;
- фіброми – пухлини з клітин фіброзної тканини;
- невриноми – освіти з нервових тканин і їх вузлів;
- ліпоми – мають жирове походження;
- лейоміоми – освіти з тканини, яка формує гладкі м’язи;
- аденоми (цистаденома) – складаються із залозистої тканини. Аденоми – одні з найбільш часто виявляються утворень в залозі, цистаденома зустрічається рідко.
види утворень
Лікарі розділяють новоутворення в підшлунковій на справжні і несправжні. До перших відносять вроджені кісти, їх головна відмінність – в структурі капсули. Вона утворена епітеліальної тканиною. Протягом життя такі новоутворення не збільшуються в розмірах і рідко доставляють дискомфорт, можуть зникнути без будь-якого лікування.
Помилкові кісти складаються з вмісту і фіброзної капсули, формуються у відповідь на запальні зміни, можуть збільшуватися з різною швидкістю, некротизироваться, перетворюватися в абсцеси, малигнизироваться (ставати злоякісними).
За місцем розташування виділяють кісти:
- головки підшлункової залози – найчастіше викликають яскраву симптоматику, можуть провокувати кишкову непрохідність, застої жовчі;
- тіла – здатні здавлювати ободочную кишку і шлунок, зустрічаються частіше інших;
- хвоста – рідко викликають дискомфорт, так як навіть при великих розмірах не зачіпають сусідні органи.
За природою кісти диференціюють на:
- неопластические – схильні до переродження або злоякісні пухлини;
- травматичні – виникають після механічних травм;
- паразитарні – спровоковані гельмінтами або найпростішими;
- запальні – з’явилися на тлі панкреатиту.
Гострою називають кісту на самому початку її появи. Стінки капсули в цьому випадку не сформовані, простір обмежений основною тканиною підшлункової залози. Після появи стінок освіту називають підгострим або хронічним. При заповненні порожнини гноєм або некротичними масами кіста отримує назву абсцес.
Новоутворення можуть бути одиничними (чітко відмежовані і локалізовані тільки в одній частині органу), множинними (виявляються в 2 частинах залози) або дифузними (дрібні кісти по всій паренхімі).
Важлива характеристика – розмір кісти. До 5 см в діаметрі вона вважається безпечною. Великі освіти можуть порушувати кровообіг, обмежувати нерви і органи.
лікування захворювання
Тактика терапії залежить від характеристик кісти. Доброякісні новоутворення, менш 50 мм в діаметрі, що не провокують порушення травлення, контролюють за допомогою УЗД. Всі великі пухлини підлягають видаленню. Невеликі кісти з нечіткими кордонами підлягають подальшому вивченню (біопсія, ендоскопія) і термінового видалення при підтвердженні злоякісної природи.
консервативна терапія
Нещодавно виникли псевдокісти можна усунути консервативним шляхом, якщо швидко купірувати запальний процес і відновити нормальну роботу підшлункової. Розсмоктатися можуть новоутворення до 2 см в діаметрі. Для цього призначають:
- 7-10 днів постільного режиму;
- 2-3 дня голодування;
- сувору дієту;
- регулятори секреції (Омез, Пантопразол);
- спазмолітики (Но-шпа, Бускопан, Спазмомен);
- антибіотики (для запобігання поширенню інфекції);
- замісну терапію ферментами (Креон, Мезим, Пангрол, для зниження функціонального навантаження на орган).
Якщо протягом місяця кіста жевріє, медикаменти скасовують і контролюють новоутворення на випадок інтенсивного росту. При необхідності планують операцію.
хірургічне лікування
Радикальне лікування кісти необхідно в 92% випадків діагностики новоутворення. Кращими вважаються малоінвазивні методики операцій (без великих розрізів черевної стінки). Вони забезпечують хороший результат, низький ризик рецидиву захворювання і післяопераційних ускладнень.
Для усунення одиночних кіст об’ємом до 100 мл рекомендують черезшкірні техніки операцій. Проводять пункційне дренування і склерозування новоутворень. У першому випадку видаляють вміст кісти, вставляють дренаж. Після повного припинення виділення ексудату трубку витягують. Склерозування має на увазі введення в порожнину кісти хімічно активного розчину, який забезпечує очищення капсули і провокує спадання її стінок. Обидві маніпуляції призводять до фіброзного заростання кісти.
Якщо малотравматичні способи не можуть бути використані, призначають лапароскопічні втручання. При них на передній черевній стінці роблять 2-3 невеликих розрізу, через які вводять оптичне та хірургічне обладнання. Технології дозволяють провести:
- операцію Фрея – використовують в разі сильного розширення панкреатичної протоки, вичищають порожнину кісти і створюють анастомоз (вшивають стінки протоки) в 12-палої кишки;
- часткову резекцію – призначають при утвореннях понад 5 см в діаметрі всередині паренхіми, видаляють відразу частина залози, в якій зосереджена кіста;
- висічення новоутворення – застосовують для видалення поверхневих поодиноких кіст, їх розкривають, проводять санацію, наглухо вшивають тканини органу.
За допомогою лапаротомних (відкритих) операцій проводять висічення і зовнішнє дренування кіст, резекцію великих ділянок підшлункової, марсупіалізація новоутворень (підшивання країв кісти до контурів розрізу з подальшим пошаровим ушиванням рани). Такі методики пов’язані з високим ризиком інфекційних ускладнень, освітою свищів, кровотеч, розбіжностей швів. Недоліками також вважається складність відкритих маніпуляцій, їх травматичність і тривалий реабілітаційний період.
Розташування і розміри
Справжні новоутворення бувають від 2-3 до 27 мм.
Що стосується псевдокист підшлункової, то вони набагато більше (серед них зустрічаються гігантські, по 15 см, пухлини). Кількість рідини, яку вони заповнені, може доходити до 2 л.
Ці утворення можуть розташовуватися в будь-якому місці залози і зміщувати інші органи шлунково-кишкового тракту (ШКТ), давлячи на них.
Наприклад, якщо патологія локалізується поруч з сальникової сумкою (щілиною в черевній порожнині позаду шлунка), то вона відтісняє шлунок вниз, а печінка – вгору. Якщо освіта підшлункової залози поширюється в нижню частину черевної порожнини, то тонкий кишечник відсувається ще нижче, а поперечна ободова кишка піднімається вище.
ознаки
Виразність клінічних симптомів визначається розміром і місцем розташування утворень, а також протіканням процесу з ускладненнями або без них.
Поки одинична порожнину в залоза не розрослася до 40 – 50 мм, явні ознаки можуть бути відсутніми довгий час.
При більших солітарних капсулах, численних кістозних порожнинах, коли відбувається порушення функціонування органу, здавлювання судин, нервових вузлів, що виводять проток і суміжних органів, починають наростати патологічні прояви хвороби.
Зазвичай зростання освіти досить повільний, але якщо так звана спляча кіста запалюється, то при скупчення гною в капсулі, вона може почати стрімко розростатися.

Загальні симптоми кісти підшлункової залози:
- Постійний ниючий або приступообразная і більш інтенсивний біль в надчеревній і околопупочной області, яка може віддавати за грудину, під лопатку. Може посилюватися при зміні положення тіла, зазвичай не пов’язана з вживанням їжі.
- Відчуття тяжкості і розпирання під лівим ребром.
- Розлад травних функцій, знижений апетит.
- Поява дрібних фракцій жиру в калі.
- Загальна слабкість, анемія, стомлюваність, іноді підвищення температури до 37,5.
- Желтушность слизових оболонок і шкіри, склер очей, нудота, блювота, які розвиваються при стисненні кістою жовчного міхура та його проток, внаслідок чого виведення жовчі порушується.
Всі тяжкі прояви стають інтенсивними, якщо патологія розвивається в супроводі гострого запалення залози (панкреатиту). Прояву таких симптомів:
- інтенсивна і різкий біль, нерідко оперізуючого характеру (що охоплює живіт, області підребер’я і поперек);
- нудота, напади блювоти;
- підвищення температури до 38,7 – 40 градусів;
- посилення желтушности шкіри і слизових;
- пронос, втрата ваги на тлі діареї, здуття живота, газоутворення;
- кал набуває маслянистий блиск через наявність в ньому великого обсягу жиру.
Нестерпний біль, яка проявилася гостро і віддає в спину, може вказувати на гостре нагноєння кісти і розрив її капсули. При цьому спостерігається різкий підйом температури, озноб, холодний піт.
Слід мати на увазі, що присутність в підшлунковій залозі кісти часто призводить до порушення вироблення гормонів (інсуліну, соматостатину, глюкагону), а це стан виражається:
- у відчутті гострої спраги і сухості слизової рота;
- у втраті свідомості через розвиток коми на тлі різкого падіння або, навпаки, підвищення цукру в крові (гіпо- або гіперглікемічна кома);
- в полиурии – рясному виділенні сечі (до 10 – 15 літрів на добу).
Дієта при патології
При наявності кістозного освіти в ПЖ частиною лікування є правильне харчування. Призначається дієтичний стіл № 5 за Певзнером. Він виключає вживання жирного, гострого, смаженого, копченого. Їжа повинна бути теплою, подрібненої, харчуватися потрібно маленькими порціями 4-6 разів на день. Це знизить функціональне навантаження на ПЖ і дозволить уникнути пошкодження тканини з утворенням кісти або подальшого її зростання. Тривалість дієти, список заборонених продуктів, конкретне меню призначить лікар, враховуючи в клінічну сітуацію.Ограніченія в харчуванні дотримуються протягом декількох місяців, іноді їх доводиться дотримуватися все життя.
Що може спровокувати розвиток кісти
Панкреатическая кіста зустрічається як у молодих, так і у літніх людей. Вік не є фактором ризику розвитку цієї патології. Справжні кісти бувають тільки вродженими, в деяких випадках виявляється системний полікістоз, коли дитина народжується з кістозними порожнинами в декількох органах.
Псевдокиста підшлункової залози утворюється з таких причин:
- загострення хронічного панкреатиту;
- травми органу;
- порушення прохідності протоки залози;
- пухлини;
- глистяні інвазії;
- зловживання спиртними напоями;
- каміння в жовчному міхурі;
- крововилив всередині залози;
- ожиріння;
- цукровий діабет;
- операції на органах травлення;
- підвищений рівень холестерину.
У 90% випадків кісти утворюються при панкреатиті, іншими поширеними причинами є травми залози і утворення каменів в протоках. Процес утворення кістозної порожнини відбувається наступним чином:
- Первинне захворювання викликає запалення залози. У зону ураження спрямовуються захисні клітини – нейтрофіли і лімфоцити.
- Осередок запалення відділяється від здорової тканини. Усередині новоутворення починається ріст сполучної тканини.
- Захисні клітини знищують тканини всередині вогнища, в підшлунковій залозі утворюється порожнеча, яка заповнюється панкреатическим соком, ексудатом, частинками відмерлих тканин.
Іноді у хворих виявляють множинні маленькі (не більше 15 мм) кісти залози. В цьому випадку пацієнту ставлять діагноз – кістозний панкреатит. Таке захворювання більш ніж в половині випадків призводить до ускладнень.
методи виявлення
При підозрі на освіту панкреатичної кісти необхідна консультація гастроентеролога. Він допоможе виявити захворювання за характерними скаргами і анамнезу. Якщо оглянути живіт хворого, то виявляється асиметрія, зокрема, в області розташування кісти утворюються випинання. Точно визначити наявність кісти за допомогою лабораторних аналізів неможливо.
За допомогою їх визначається лише незначний лейкоцитоз і підвищення рівня ШОЕ (швидкості осідання еритроцитів), збільшення білірубіну і лужної фосфатази. Найбільш інформативними методами виявлення кісти вважається ультразвукове дослідження підшлункової залози. Воно дозволяє визначити не тільки розміри, але також виявляє непрямі ознаки розвитку ускладнень.
Якщо відбувається нагноєння кістозного вмісту, то спостерігається нерівномірність ехосигнала і неоднорідність контурів освіти. У разі виникнення діагностичних труднощів призначається проведення комп’ютерної або магнітно-резонансної томографії. Цей метод дозволяє більш детально вивчити тканини органу, визначити точне розташування кісти і з’ясувати, чи є її зв’язок із загальним жовчним протокою.
Останнє важливо для визначення тактики хірургічного лікування.
Виявлення кісти підшлункової залози здійснюється через ендоскопічну ретроградну холангіопанкреатографія. Вона також дозволяє виявити зв’язок між кістою і протоками залози. У діагностичній практиці цей метод використовується в тому випадку, коли приймається рішення про хірургічне лікування захворювання.
консервативне лікування
Терапевтична тактика визначається відповідно до такими показниками, як:
- зв’язок із загальним протокою;
- стадія розвитку захворювання;
- особливості перебігу;
- наявність і характер ускладнень.
Якщо розмір освіти не перевищує 2 см, межі чітко обмежені, кількість кіст не більше однієї, відсутній виражений больовий синдром і ускладнення, то лікування кісти підшлункової залози здійснюється лікарськими препаратами і при дотриманні дієти. Призначаються знеболюючі препарати.
Дієта передбачає обмеження в раціоні жирів і білків. Протягом 1,5 місяця після призначення лікування проводиться динамічне спостереження за станом кісти. Якщо розміри не змінюються в сторону збільшення, то пацієнту рекомендується подальше дотримання дієти і систематичний контроль за допомогою УЗД. Консервативне лікування проводиться з використанням:
Харчування при захворюваннях підшлункової залози
- знеболюючих засобів;
- заміщають лікарських препаратів;
- препаратів для нормалізації рівня цукру.
Наслідки і ускладнення кісти на підшлунковій
При несвоєчасному виявленні полостное освіту солідного розміру становить небезпеку через ускладнення, які, за статистикою, становлять 10-55% всіх випадків у вигляді:
- нагноєння;
- перфорації;
- кровотечі;
- свищів;
- перитоніту.
Якщо її вчасно не вилікувати, можливий розвиток важких наслідків:
- кіста може лопнути:
- освіту малігнізуються.
Навіть якщо кісту прибрати хірургічним шляхом, залишається ризик рецидиву.
До чого веде кіста
Все кісти підшлункової залози в тій чи іншій мірі тягнуть за собою дисфункцію органу. Невеликі освіти можуть збільшуватися. При цьому вони починають здавлювати кровоносні судини, протоки залози, провокують застої, все це незабаром перетікають в запалення. Порушується вихід травного соку, з’являються диспепсичні розлади.
У процес втягується все більше клітин органу. Здорові замінюються фіброзною тканиною і орган втрачає еластичність. Відтік соку може припинитися повністю. Порушується метаболізм (білковий, жировий, вуглеводний), з’являються дисфункції інших внутрішніх органів.
Кіста підшлункової залози – вид під мікроскопом
При утворенні фіброзних тяжів можуть травмуватися кровоносні судини, що може призвести до внутрішньою кровотечею. Реакція імунітету на тривалий і обширне запалення непередбачувана: залучені в патологію клітини можуть ставати атиповими, і кіста перетворюється в рак.
Зростання кількості мертвих клітин, гнійних мас, ексудату і кров’яних включень усередині капсули може закінчитися її розривом. Це загрожує поширенням інфекції на весь орган, великим панкреонекроз, перитонітом, зараженням крові, летальним результатом.
Подальше збільшення кіста зачіпає сусідні органи і нервові закінчення. Вона викликає неприємні відчуття, порушення травлення. Кіста підшлункової залози може істотно знизити якість життя хворого і закінчитися плачевно.
Народні способи терапії
Щоб уникнути операції, деякі цілителі і фітотерапевти рекомендують лікуватися травами. Метод може бути корисний при «свіжих» кістах невеликих розмірів. Використовувати народні рецепти краще після узгодження з лікарем і паралельно медикаментозної терапії.
Ефективність трав проти кісти підшлункової не має наукових підтверджень. Застосування тільки нетрадиційної терапії може привести до збільшення кіст в розмірах, прискоренню її дозрівання і розриву, що загрожує фатальними наслідками.
Дія рослин базується на протизапальну, секреторному і знеболюючий ефекти. У лікуванні кіст підшлункової залози рекомендують вживати витяжки з:
- ромашки;
- деревію;
- очітка;
- пижма;
- сухоцвіту;
- оману;
- алое;
- безсмертника;
- звіробою;
- подорожника;
- материнки;
- м’яти;
- фенхеля.
Більш ефективним вважається лікування зборами з перерахованих трав. Складання рецепта краще довірити досвідченому фітотерапевта. Нижче представлені найбільш популярні варіанти рослинних сумішей проти кіст підшлункової.
рецепт 1
Змішують рівні кількості календули, деревію і трави чистотілу. Чайну ложку рослинної суміші заливають склянкою окропу, залишають настоюватися під кришкою на 2 години. Після цього витяжку проціджують, поділяють на 3 рівні частини. Кожну з них випивають за 30 хвилин до прийому їжі. Курс лікування триває місяць, через тиждень перерви його повторюють або готують ліки за таким рецептом.
рецепт 2
Змішують 2 столові ложки сушених квіток календули і така ж кількість подрібнених стрілок подорожника, 1 столову ложку трави пижма. Чайну ложку збору заварюють в склянці окропу протягом півтори години. Після проціджування ділять витяжку на 3 частини, приймають за півгодини до їжі. Курс лікування місяць
У деяких джерелах рекомендують чергувати 2 збору між собою. Щоб позбутися від кіст, необхідно пройти 3 циклу терапії.
рецепт 3
Беруть брусничний, суничний, чорничний лист, а також стулки квасолі і подрібнені кукурудзяні рильця. Столову ложку суміші заварюють склянкою окропу в термосі протягом ночі. Вранці витяжку проціджують, натщесерце випивають половину склянки. Курс лікування 2 тижні, потім потрібно проконсультуватися з лікарем і при необхідності продовжити терапію.
рецепт 4
Змішують звіробій, листя м’яти, ромашку, подорожник, деревій і сушеницу. Чайну ложку збору заварюють протягом 2 годин у склянці окропу. Після проціджування приймають 3 рази на день за півгодини до їди. Настій має виражені спазмолітичні властивості і зупиняє зростання кісти.
Профілактика і прогноз
При кісті підшлункової залози прогноз розвитку захворювання багато в чому залежить від причин його викликали, своєчасності діагностики і успішності хірургічного лікування. Вже згадана патологія відрізняється високим ризиком розвитку ускладнень. Більш половині всіх випадків супроводжують такі ускладнення, як нагноєння кісти або її перфорація, утворення свищів, кровотеча у черевну порожнину, перехід захворювання в злоякісну форму.
Навіть після проведення хірургічних маніпуляцій не виключається ризик рецидиву. Але при строгому дотриманні рекомендацій лікаря і регулярному спостереженні вдається продовжити життя. Особам, у яких спостерігаються ознаки захворювання підшлункової залози, рекомендується дотримуватися ряду профілактичних правил, для запобігання утворення кісти. Вони полягають в наступному:
- здоровий спосіб життя з виключенням алкоголю і куріння;
- своєчасне лікування супутніх захворювань шлунково-кишкового тракту;
- помірне харчування без переїдання;
- контроль рівня цукру в крові;
- дотримання дієти;
- зниження ваги при ожирінні.
При діагнозі «кіста підшлункової залози» рідко вдається минути операції, оскільки подібне утворення має тенденцію до запалення. Якщо це відбувається, то захворювання загрожує життю хворого і тільки екстрена операція може врятувати його.
лікування утворень
Радикальні методи діагностики гастроентерології залишаються в пріоритеті. Для неопухолевой етіології практикуються дренирующие операції. Внутрішнє дренування кісти полягає в установці нітілового стента. До методу зовнішнього дренирующего втручання вдаються у виняткових випадках.
Метод традиційного лікування
Заспокоїти запалений вогнище можна консервативною терапією. Антацидні фармакологічні засоби нейтралізують і пов’язують соляну кислоту. Вони запобігають пухлинні утворення і попереджають роздратування.
При панкреатиті призначається інсулін, якщо організм не виробляє його в достатній кількості. Бактеріальна інфекція і нагноєння придушуються антибіотиками.
Медичні препарати: анальгетики здатні принести користь, але не завжди. У страждають панкреатитом виражена непереносимість деяких медикаментів. Крім того, при медикаментозному лікуванні не всі ліки повністю засвоюються, а травна система відчуває дисбаланс.
Коли потрібна операція?
Множинні ураження кісти медикаментозним підходом повністю не усунути. Якщо локалізація кіста маленька, можна не оперувати. Це не стосується новоутворення злоякісного характеру з видалення частини підшлункової, незалежно від розмірів.
Хірургічне втручання проводиться двома основними способами для вирішення проблем з кістами:
- резекція;
- втручання у внутрішнє дренування або зовнішнє.
Народні методи та їх застосування в лікуванні
Вікова мудрість знає, як природні дари і прості маніпуляції можуть позбавити від болю.
Корисні злакові рецепти: геркулесовая каша, настоянка з вівса. Перемелена в кавомолці гречка і залита склянкою кефіру з вечора, вранці вживається замість сніданку.
Компрес з кислого молока кладеться на хворе місце.
Трав’яні настої готуються з листя чорниці, брусниці та суниці. Збір з безсмертника і ромашки потрібні, щоб запити ліки. Для лікування організму можна використовувати багаті запаси нашої флори: м’яту, кріп, полин, ірис, корінь оману, звіробій, коріандр, топінамбур, осику, конопляні насіння.
Ознаки появи кісти
Симптоми можуть проявлятися у вигляді легкого дискомфорту або вираженого больового синдрому, це залежить від розмірів і локалізації освіти. Маленькі кісти не завдають сильних проблем, тому що не здавлюють органи, винятком є множинні освіти.
Якщо розміри пухлини значні, то пацієнт відчуває:
- Приступ панкреатиту в гострій формі. Нападоподібні болі збільшуються після прийняття їжі або алкогольних напоїв, причому прийом спазмолітиків і НПЗЗ не приносить полегшення. До цього стану може приєднуватися блювота, метеоризм, діарея. Через місяць пацієнтові стає краще до настання рецидиву.
- Черговий спалах відрізняється інтенсивністю і тривалістю.
- Озноб, може підвищується температура тіла.
- Загальну слабкість, що характеризується втомою, апатичність.
- З’являється важкість, переважно в лівому підребер’ї.
- Змінюється шкіра обличчя, набуваючи жовтий відтінок.
- Частішає сечовипускання, мучить спрага.
Ознаки можуть мати візуальне відображення. В цьому випадку під грудиною проглядається випинання стінки. Найчастіше це вказує на велике освіту, розташоване на голівці залози.
Характер симптоматики може говорити про локалізацію освіти. Якщо воно розташоване на голівці органу і передавлює жовчовивідні протоки, то пацієнта мучать позиви нудоти і блювоти, жовтушність покривів.
Коли відбувається залучення до процесу головного протока залози, спостерігається розлад травлення, діарея, виражений больовий синдром. Слабкість з підвищенням температури говорить про розвиток абсцесу через приєднання інфекції.
Симптоми і причини патології
Симптоматика спіткало захворювання проявляється болями в лівому і правому підребер’ї. Больовий синдром залежить від характеру запалення і ступеня ураження органу. Він приходить періодичними нападами. Може не припинятися, постійно нагадуючи про себе поперековими ломками, які віддаються в спині.
Відсутність апетиту, розлад травлення, втомлюваність, озноб, блювота – перші симптоми захворювання. Якщо вони проявляються тривалий час, потрібно відреагувати і почати лікування.
Особливість панкреатичної кісти в тому, що невелика порожнина діаметром до п’яти сантиметрів, не заявляє про себе здавленням найближчих органів і нервових сплетінь. У пацієнта немає приводу для занепокоєння, тому що нічого не турбує. Страждання викликаються лише великими кістами і формуванням свищів. Іноді больові відчуття притупляються, але легкий дискомфорт залишається.
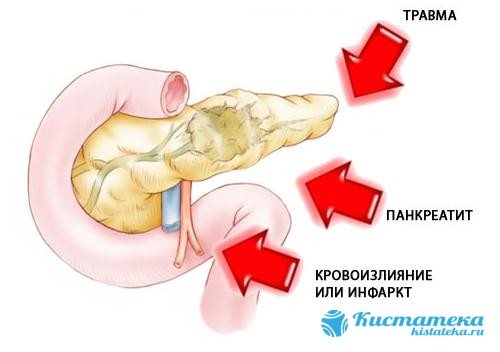
Про розрив або нагноєнні кісти свідчить подреберную нестерпна різь, висока температура, блювота.
Кіста на голівці підшлункової залози тисне на жовчовивідні протоки, кишечник або комірну вену і викликає такі наслідки:
- зовнішнє пожовтіння;
- набряки ніг;
- затримка сечовипускання;
- кишкова непрохідність.
Новоутворена кіста промацується вище пупка. Нестерпна иррадиирующая біль виникає при стисненні сонячного сплетіння. Лише сидячи на колінах і впершись ліктями в підлогу, можна зменшити внутрішні різі. Заглушають їх тільки наркотичні анальгетики.
Болісними симптомами дає знати про себе кіста хвоста на підшлунковій залозі в лівому підребер’ї. Запалення частини підшлункової залози відбуваються через шкідливих звичок: алкоголь, переїдання, жирна їжа. Неправильний спосіб життя доводить до панкреатиту, який викликає утворення кісти. Хіміотерапія, сильнодіючі ліки, травми, інфекції, гормони стають наслідком порушення внутрішнього органу. Бувають випадки невизначених збудників недуги.
Код за МКХ-10
Така патологія, як кіста ПЖ включена в «Міжнародну класифікацію хвороб», де вона розташовується в класі «Хвороби органів травлення» (шифр К00-К93) і в його розділі, іменованому як «Хвороби жовчного міхура, жовчовивідних шляхів і підшлункової залози» (К80 -К87). В рамках цієї групи є підрозділ «Інші хвороби підшлункової залози» (К86), і кіста є одним з пунктів цього переліку, її кодове позначення ˗ К86.2. Під шифром К86.3 фіксується такий тип патології, як помилкова кіста.
