Лімфаденіт. Симптоми, лікування у дітей, дорослих. Що таке гострий, хронічний, шийний, підщелепної, паховий, серозний, чим небезпечний
6 грудня 2018
Деякі захворювання можуть застати зненацька. Наприклад, про таку патології, як підщелепної лімфаденіт знають далеко не всі. Тому ті, кому потрібна допомога, ігноруючи початкові симптоми і відмовляючись від своєчасного лікування, втрачають дорогоцінний час, а згодом стикаються з важкими ускладненнями, яких легко можна було уникнути.
З якої причини можуть запалитися лімфовузли?
Щоб з вами ніколи не сталося подібного, редакція порталу UltraSmile.ru радить прочитати статтю про це захворювання і в разі чого діяти негайно.
характеристика захворювання
Картина ускладнюється, якщо в організмі виникає заразний вогнище, постійно виділяє чужі йому складові. Ці шкідливі речовини потрапляють в лімфатичні вузли, але в цьому випадку лейкоцити не здатні впоратися із завданням. Тоді в ураженій ділянці білі кров’яні клітини активізуються для знищення негативних елементів, тим самим породжують процес запалення.
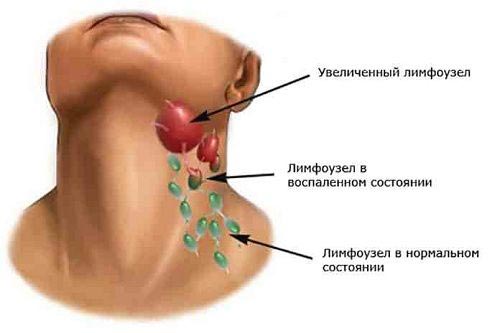
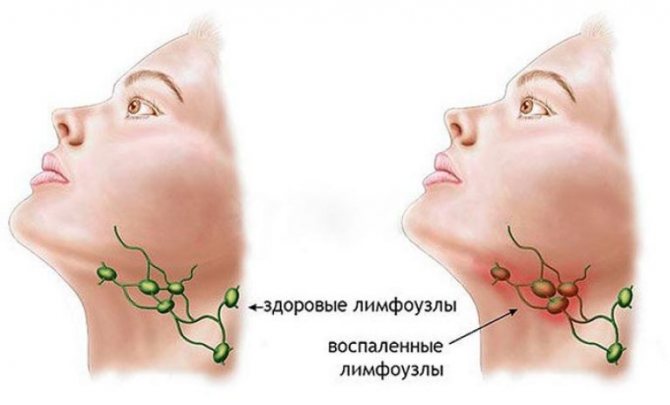
В результаті з’явилася проблеми лімфовузол стає великим і повідомляє про те, що слід негайно усувати інфекційний джерело.
Залежно від різновиду інфекції вузли запалюються в різних областях організму. Лімфаденіт з’являється від відбуваються в організмі інфекційних впливів. При появі перших ознак патології необхідно звернутися до терапевта. Лікуванням захворювання займається хірург, а саме фахівці за напрямками лимфологии і флебології.
Підщелепний лімфаденіт у дітей
Терапія подчелюстного лімфаденіту у дітей проводиться за аналогічною схемою. Примітно, що у дітей нагноєння лімфатичних вузлів трапляється рідко. Найчастіше збільшення вузлів супроводжує інші інфекційні хвороби. Основна мета лікування – усунути причину запалення. Саме лімфаденіт лікують лише в тому випадку, коли є сильний дискомфорт.
Підщелепний лімфаденіт у дітей нерідко стає хронічним. У такій ситуації важливо виявити прихований джерело інфекції і блокувати його. Частою причиною запалення лімфовузлів у дітей стає інфекційний мононуклеоз. В цьому випадку спеціальне лікування запалення не потрібно.
Дітям з лімфаденітом потрібно зміцнювати імунітет. Дитині прописують полівітаміни, проводять загартовування. Однак потрібно пам’ятати, що загартовування не можна здійснювати в період загострення.
Класифікація дитячого лімфаденіту
Медицина розрізняє специфічний і неспецифічний лімфаденіт (в залежності від причини). Захворювання може мати гострий перебіг (2 тижні), підгострий (2-4 тижні) і хронічне. Залежно від етіології поділяють одонтогенний лімфаденіт (обумовлений патологією зубощелепної системи) і Неодонтогенні.
За характером зміни лімфовузлів розрізняють серозні, некротичні і гнійні лімфаденіти. Якщо говорити про осередку ураження, бувають регіональні та генералізовані. Підщелепний лімфаденіт належить до регіональних, як і шийні, пахвові, пахові і інші.
симптоматика
Найчастіше у дітей запалюються саме підщелепні і шийні лімфовузли, рідше пахвові і пахові. Гострий неспецифічний лімфаденіт викликає збільшення лімфовузлів, вони набувають щільну і еластичну структуру. Дитина починає страждати від болю, але температура не підвищується. Шкіра над ураженими ділянками не змінюється. Хронічний лімфаденіт у дітей провокує постійне збільшення вузлів, вони обмежені в рухливості, мають щільну структуру, безболісні.
При переході від гострої стадії до гнійної симптоми набувають виражений характер. Самопочуття дитини різко погіршується, з’являються симптоми інтоксикації (озноб, підвищення температури, слабкість, головний біль, порушення сну). В області лімфовузлів з’являються болі, що тягнуть, набряклість і гіперемія.
Потрібно пам’ятати, що без лікування підщелепної лімфаденіт ускладнюється Аденофлегмона. Гнійне запалення поширюється за межі лимфоузла. Аденофлегмони, в свою чергу, ускладнюються тромбозом і сепсисом.

Лікування подчелюстного лімфаденіту у дітей
Терапія лімфаденіту залежить від стадії і типу хвороби, а також від ступеня інтоксикації. Лікар повинен лікувати запалення в лімфовузлах, а також знайти і усунути первинний осередок інфекції.
Гострий серозний або хронічний лімфаденіт вимагають консервативного підходу. Для цих цілей призначають антибіотики (макроліди, пеніциліни, цефалоспорини), десенсибілізуючі препарати. Місцевий вплив має на увазі компреси і фізіопроцедури.
Нерідко дітям при лімфаденіті призначають загальнозміцнюючі препарати (вітаміни, кальцію глюконат, імуностимулятори). Якщо терапія виявляється неефективною, або хвороба перейде в гостру стадію, слід госпіталізувати дитину і дренувати гнійний вогнище.
При некротичному лимфадените у дітей потрібно здійснити кюретаж порожнини, іноді навіть потрібне видалення лімфовузла. На період реабілітації призначають протизапальні і дезінтасікаціонние препарати. Специфічний туберкульозний лімфаденіт у дітей лікують в спеціалізованих установах.
Класифікація основних форм захворювання по етіології
Захворювання за способом потрапляння в лімфатичний апарат підрозділяють на такі категорії:
- Гематогенна. Втручання сторонніх елементів за допомогою кровоносної русла.
- Контактна. Перекидання заразних складових з близько розташованих біля вузлика органів.
- Механічна. Контрагент потрапляє в лімфовузол крізь шкірні ушкодження.
За походженням патологію поділяють на 2 види:
- Неспецифічна. Розвивається на тлі інфікування організму різними типами бактеріальних, грибкових і інфекційних бактерій. Як правило, це стрептококи і стафілококи.
- Специфічний. Виникає через зараження пацієнта особливими мікроорганізмами, що з’являються при аутоімунних недугах складної етіології (ВІЛ, СНІД, туберкульоз).
Крім цього, існують ще:
- Первинний лімфаденіт. Характеризується відсутністю початкового інфекційного джерела, і має на увазі 5% від усієї кількості захворювань. Патогенні мікроби потрапляють в лімфосистему крізь пошкоджені слизові або шкірні покриви.
- Вторинний лімфаденіт. Оцінюється як ускладнення через запалення в первісному джерелі, і поширений в 95% випадків хвороби. Він знаходиться в будь-якому місці, але частіше уражаються ЛОР-система, геніталії, молочна залоза і шкіра.
Ускладнення лімфаденіту –
Що стосується ускладнень, то лімфаденіт може ускладнитися Аденофлегмона, а остання – привести до розвитку флебіту, тромбофлебіту, сепсису. Причинами ускладнень зазвичай виступають:
- різке ослаблення імунітету на тлі вірусних та інфекційних захворювань,
- якщо у вогнищі запалення крім нормальної мікрофлори (стафілокок, стрептокок) присутні ще і анаероби, наприклад, клостридії та фузобактерии,
- помилки в постановці діагнозу,
- несвоєчасний початок лікування,
- неправильне лікування, включаючи спроби домашнього самолікування.
Профілактикою лімфаденіту є своєчасна санація порожнини рота, а також вогнищ гострої і хронічної інфекції в організмі. Сподіваємося, що наша стаття: Як лікувати лімфаденіт шиї – виявилася Вам корисною!
джерела:
1. Вища проф. освіту автора з хірургічної стоматології, 2. На основі особистого досвіду в щелепно-лицевої хірургії та хірургічної стоматології, 3. National Library of Medicine (USA), 4. The National Center for Biotechnology Information (USA), 5. «Амбулаторна хірургічна стоматологія» (Безруков В.), 6. «Дитяча хірургічна стоматологія та щелепно-лицева хірургія» (Топольницький О.).
Класифікація за тривалістю протікання
Лімфаденіт (симптоми протікають в легкій або у важкій формі) класифікують в залежності від тривалості розвитку:
- Гострий. З’являється в результаті ураження лімфатичної системи високовірулентной інфекцією. Відрізняється стрімким і яскраво помітним запальним процесом, при цьому супроводжується високою температурою, млявістю і почуттям болю в м’язових тканинах. Без своєчасної терапії гостра різновид може перетворитися в гнійну, що часто викликає сепсис і розплавлення лимфоузла. Тоді уражаються близько розташовані тканини (аденофлегмона або абсцес).
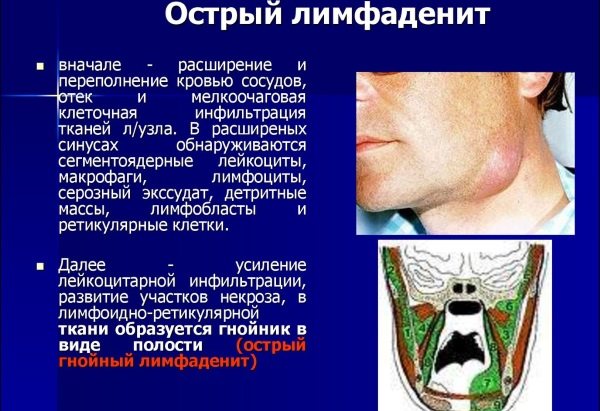
Симптоми гострого лімфаденіту. - Хронічний. Формується при наявності слабовірулентной інфекції, або виникає внаслідок не вилікуваного гострого лімфаденіту, коли запалення набуває затяжного протікання. Іноді ця форма супроводжує специфічні патології (туберкульозна або сифілітична). Може протікати без виражених ознак або зовсім не проявляти себе. Супроводжується невисокою температурою (370 С), на яку людина не звертає уваги або маленької припухлістю в зоні уражених тканин.
- Реактивний. Характеризується дуже швидким укрупненням лімфатичних вузлів.
діагностики
Для підтвердження діагнозу шийного лімфаденіту крім розпитування і клінічного огляду пацієнта застосовують лабораторні та інструментальні методи обстеження.
В першу чергу пацієнтові призначають загальноклінічний аналіз крові. Для запального процесу характерні такі зміни:
- збільшення загальної кількості лейкоцитів;
Ефективний і доступний метод дослідження – ультразвукової (УЗД). З його допомогою можна визначити:
- розміри, форму і структуру вузлів;
- чи є спаяність з прилеглими тканинами;
- присутність запального процесу;
- наявність гнійних утворень – флегмони або абсцесу.
Комп’ютерна томографія – сучасний високоточний метод дослідження. Його призначають для вивчення розмірів уражених вузлів, наявності гнійних ускладнень і ступеня їх поширення.
Вкрай рідко призначається біопсія пункції тканини лімфатичного вузла – забір зразка тканини з допомогою тонкої голки. Метою такого методу дослідження служить:
- диференціальна діагностика запалення і онкологічного захворювання;
- підозра на хронічний лімфаденіт;
- уточнення діагнозу при специфічному інфікуванні.
За характером запального процесу
За типом запального процесу хвороба класифікують так:
- Катаральний (простий). Типовий для початкового періоду хвороби. Пошкодження проникності судин в припухлість лімфовузлі веде до того, що кров витікає з капілярного русла і вбирається в лімфатичну тканину. Ще спостерігається невелике переміщення лейкоцитів в джерело запалення.
- Гіперпластичний. Відзначається на пізньому етапі розвитку недуги і передбачає гіперплазію (зростання) лімфоцитів в пошкодженому вузлі, а також інфільтрацію еозинофілами і нейтрофілами.
- Гнійний. Виникає на останньому етапі захворювання, коли утворюється гній і гнійне розкладання лімфатичного сплетення. В результаті формується абсцес або аденофлегмона. Якщо гнійник розкривають, то вузли негайно зменшуються в розмірах.
- Гранулематозний. Характеризується існуванням гранульом або групи гистиоцитов на ураженій ділянці.
- Серозний. Має на увазі інтенсивний ріст вузлів, які мають округлу конфігурацію і всередині мають рухливість. Ця форма супроводжується помірним зниженням здоров’я хворого.
- Некротичний. Відрізняється активним прогресуванням тканинного відмирання і масштабною дією.
За типом поширеності лімфоденіт поділяють на:
- одиночний – уражається лише один вузол;
- регіональний – запальний процес знаходиться в вузловий групі;
- тотальний – передбачає масштабне ураження лімфатичної системи в різних частинах тіла.
Як лікувати лімфаденіт?
Так, якщо мають місце початкові стадії лімфаденіту, то лікування досить консервативно:
- створення умов спокою для ураженої ділянки;
- фізіологічне лікування: електрофорез, ультразвукова терапія, гальванізація;
- протизапальні мазі і препарати.
У більшості випадків гиперпластический і катаральний лімфаденіт, що протікає в гострій формі, лікується консервативно. Хворому рекомендують забезпечити стан спокою для ураженої області і призначають йому антибіотикотерапію з урахуванням чутливості патогенної флори, а також вітамінотерапію і УВЧ-терапію.
При хронічному неспецифічному лімфаденіті потрібно усунення основного захворювання, що підтримує запалення в лімфовузлах. Специфічні лімфаденіти лікуються з урахуванням етіологічного агента і первинного процесу (сифілісу, гонореї, туберкульозу, актиномікозу і ін.).
Головне – це лікування основного захворювання, на тлі якого розвинулося запалення лімфатичних вузлів. Ліками, які використовуються при лікуванні лімфаденіту, є:
- Нестероїдні протизапальні препарати: Кеторолак, Німесулід;
- Антигістамінні препарати: Цетиризин;
- Антибіотики: Амоксиклав, Цефтриаксон, Кліндаміцин, Бензілленіціллін;
- Противірусні ліки: Ацикловір, Ремантадин;
- Протитуберкульозні ліки: Етамбутол, Рифампіцин, Капреоміцин;
- Протигрибкові: Флуконазол, Амфотерицин В.
операція
До хірургічного лікування вдаються при розвитку гнійних ускладнень лімфаденіту – абсцесу і аденофлегмони.
Етапи операції:
- Під місцевим або загальним знеболенням проводиться розтин гнійного вогнища, видалення гною і зруйнованих тканин.
- Визначається поширеність гнійного процесу, ступінь ураження прилеглих органів і тканин.
- В кінці операції вогнище нагноєння промивається антисептичними розчинами (наприклад, фурациліном), рана зашивається і дренується – в порожнину рани встановлюється спеціальна трубка (дренаж), через яку відбувається відтік запальний рідини і гною, а також можуть вводитися різні антисептичні розчини.
За місцем локалізації
За позиціонуванню вогнищ запалення медики визначають наступні види недуги:
- Підщелепний, розташовується під щелепою в області мигдалин.
- Лімфаденіт шийного типу, найпоширеніший. Характерний для дитячої категорії населення, а також для часто хворіючих застудою людей.
- Пахвовий.
- Околоушная форма захворювання.
- Мезентральний, в якому запалюються знаходяться в районі пупка брижових лімфовузли.
- Паховий тип типовий для людей старшого віку, не властивий дітям і підліткам.
Запалення лімфовузлів на шиї: причини
Як ми вже сказали вище – в різному віці превалюють різні причини лімфаденітів. У дітей до 5 років основну роль грають гострі респіраторні вірусні інфекції (грип, пневмонії, ангіни, отити, риніти), а також вогнища хронічної інфекції в області мигдалин, внутрішнього і середнього вуха. Рідше розвиток лімфаденіту в цьому віці пов’язане з гнійничкові ураженнями шкіри обличчя і голови, а також із запаленням слизової оболонки порожнини рота при стоматиті або в результаті травматичного її пошкодження. Розвиток лімфаденіту також може спровокувати БЦЖ-вакцина від туберкульозу.
Діагностику та лікування всіх перерахованих вище неодонтогенних лімфаденітів (тобто не пов’язаних з зубами) – частіше здійснюють педіатри та інфекціоністи. А ось що стосується віку від 6 до 12 років – тут до 70% випадків запалення лімфовузлів у дитини пов’язане вже саме з вогнищами гнійного запалення в області коренів зубів. Лімфаденіт, причиною якого є запалення зубів – називають терміном «одонтогенний». І тому першим лікарем, до якого ви повинні звернутися для того, щоб знайти джерело інфекції – повинен бути хірург-стоматолог.
Причини одонтогенного лімфаденіту у дітей і дорослих –
- гострий гнійний періодонтит (або загострення хронічного періодонтиту),
- нагноєння кісти у верхівки кореня зуба,
- утруднене прорізування зубів (в тому числі нижнього зуба мудрості),
- альвеоліт (запалення лунки видаленого зуба),
- гнійний періостит (флюс),
- остеомієліт щелеп,
- околочелюстние абсцеси і флегмони,
- одонтогенний гайморит,
- стоматит слизової оболонки порожнини рота.
Відмінності одонтогенного і неодонтогенного лімфаденіту –
Що стосується одонтогенного лімфаденіту, то найчастіше пред’являються скарги на одностороннє запалення лімфовузлів на шиї, що відповідає поднижнечелюстной групі лімфовузлів (підщелепної лімфаденіт). Якщо почати розпитувати пацієнта, то дуже часто можна виявити, що запалення лімфовузлів передувала біль в одному з зубів, або на яснах міг перед цим утворитися флюс, або один із зубів зовсім недавно лікували у стоматолога. Тобто зазвичай завжди простежується чітка зв’язок між запаленням лімфовузлів і причинним зубом (з однієї і тієї ж сторони), або із захворюванням слизової оболонки порожнини рота.
При гострому Неодонтогенні лимфадените пацієнти скаржаться на появу не одного, а зазвичай відразу декількох «кульок» в підщелепної області або верхніх відділах шиї. Причому пацієнти чітко пов’язують це з перенесеної нещодавно на ангіну, отит або ГРВІ. Особливістю неодонтогенного лімфаденіту є те, що запалення лімфовузлів йде відразу в декількох анатомічних областях, часто симетричних (до речі, це є однією з характерних ознак неодонтогенного лімфаденіту). Крім того, Неодонтогенні лімфаденіт завжди супроводжується загальним запальним процесом в організмі, пов’язаних з основним захворюванням, наприклад, отитом або ангіною.
Які лімфовузли частіше запалюються –
Причому, приблизно завжди можна визначити джерело запалення лімфовузлів, якщо знати шляхи відтоку лімфи від різних областей особи – в лімфатичні вузли певної локалізації. Найчастіше у дітей і дорослих відбувається запалення підщелепних лімфатичних вузлів, розташованих уздовж нижнього краю нижньої щелепи. У підщелепні вузли відтікає лімфа від кісткової тканини, окістя і зубів нижньої щелепи (від ікла до третього моляра), а також від мигдалин, шкіри зовнішнього носа і передніх відділів слизової оболонки порожнини носа.
Крім того, в підщелепні лімфовузли частково потрапляє лімфа і від кісткової тканини, окістя і зубів верхньої щелепи (від четвертого премоляра до третього моляра). Важливий момент – трохи глибше підщелепних лімфовузлів розташовуються заглоткові лімфатичні вузли, до яких відтікає лімфа від середнього вуха, від задніх відділів порожнини носа, і також частково від мигдалин, і від твердого та м’якого піднебіння.
Ще одна важлива група – підборіддя лімфовузли, в які відтікає лімфа від шкіри верхньої і нижньої губ, від коренів нижніх різців та іклів, від кістки і окістя подбородочного відділу нижньої щелепи. Відповідно, запалення цієї групи лімфовузлом може бути викликано, наприклад, осередком гнійного запалення у одного з нижніх передніх зубів. А ось до привушних лімфатичних вузлів відтікає лімфа від шкіри чола, вушних раковин, зовнішніх слухових проходів, щік і верхньої губи. Відповідно, запалення привушних лімфовузлів може бути спровоковано запальним процесом в цих тканинах.
Чим небезпечний лімфаденіт, можливі ускладнення і наслідки
Лімфаденіт, симптоми якого проявляються у вигляді запалення лімфосплетеній, може спровокувати ускладнення:
- Найважче – поява аденофлегмони. Тут утворюється інфільтрат без чітких меж і порівняно м’який при пальпації. При наявності такої патології у багатьох випадках показано оперативне втручання.
- Патологія, яку не лікують, провокує ураження місцевого прояви, а також системний вплив на людський організм.
- Хронічна форма захворювання сприяє подальшому розширенню інфекції. При онкологічних патологіях відповідно поширюються ракові клітини.
- При гострій формі хвороби можлива поява периаденита, абсцесів, формування венозного тромбофлебіту і руйнування стінок капілярів з подальшим кровотечею.
- Якщо гній потрапляє з трахеобронхіальних лімфатичних зв’язок в трахею або в харчовій канал, то з’являються хронічні свищі.
- Зараження крові хвороботворними речовинами.
- Порушується відтік лімфи.
У запущених випадках вирішуйтеся на хірургічне втручання
Якщо терапія не дає результату, а також в тому випадку, коли в лімфовузлах з’явився гній, потрібно вирішуватися на оперативне втручання: лікар використовує анестезію, після чого виконає зовнішній розріз в ураженій області, встановить дренаж для відтоку гнійного вмісту і призначить прийом антибіотиків.
У важких випадках може знадобитися хірургічне видалення патології
Якщо ж пацієнт навмисно відмовляється від таких заходів або зовсім уникає відвідування лікаря, то патологічний процес може ускладнитися проривом гнійного вмісту в дихальні шляхи, появою свищів в бронхах і навіть в стравоході. Також людина ризикує отримати тромбоз, флегмону, сепсис.
діагностика лімфаденіту
Діагностика захворювання включає в себе такі маніпуляції:
- загальний аналіз крові, в якому встановлюють підвищену кількість моноцитів, лейкоцитів або еозинофілів (це обумовлено причиною виникнення патології), а також високими показниками ШОЕ;
- УЗД пошкоджених вузлів (допоможе визначити число, конфігурацію, величину і структуру аналізованих органів, виявити злиті вони з близько розташованими тканинами;
- рентгенологічні методи дослідження грудної клітини (виконують, щоб діагностувати ураження глибинних груп лімфовузлів).
- комп’ютерна томографія здатна встановити різні характеристики лімфатичних з’єднань;
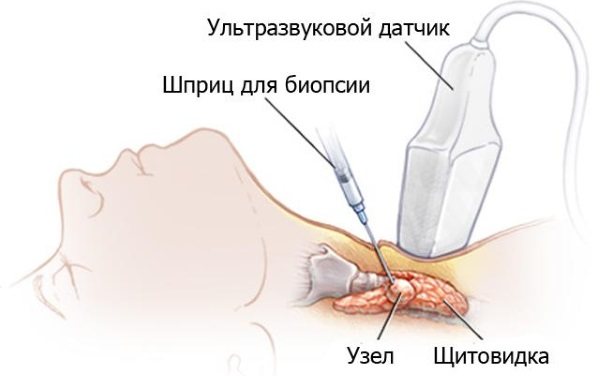
- біопсія, яку виконують в складних обставинах. Її проводять для диференціального дослідження пухлин, що з’явилися в результаті специфічної інфекції лімфоденітов і при відсутності сприятливого ефекту проведеної терапії. Втручання роблять у стерильній операційної, застосовуючи анестезію;
- в залежності від ключової патології рекомендується відвідати таких фахівців як стоматолог, хірург, ЛОР-лікар і фтизіатр.
Коментарі
До якого все-таки лікаря потрібно звертатися при лімфаденіті?
Микола (12.12.2018 о 16:26) Відповісти на коментар
Шановний Миколо! Якщо мова йде про підщелепному лимфадените, то головні причини його появи практично завжди пов’язані з наявністю стоматологічних проблем: периоститом, періодонтитом, пульпітом або карієсом. Тому перший лікар, до якого ви повинні звернутися в даному випадку, – стоматолог. Але більшість людей при виникненні патологічних змін в лімфовузлах відправляються до терапевта – це рішення також буде вірним, тому що після обстеження фахівець обов’язково відправить вас на консультацію до стоматолога. Редакція порталу UltraSmile.ru (14.12.2018 о 08:08) Відповісти на коментар
Яке лікування призначить лікар, якщо пацієнтка вагітна і чи годує грудьми? Якщо якісь спеціальні препарати? Або уникнути антибіотиків не вдасться? Може у вагітних не буває такої хвороби?
Ольга (03.02.2019 о 23:15) Відповісти на коментар
Яке лікування призначить лікар, якщо у пацієнтки підщелепної лімфаденіт, а вона вагітна або годує грудьми? Якщо якісь спеціальні препарати? Або уникнути антибіотиків не вдасться? Може у вагітних не буває такої хвороби?
Ольга (03.02.2019 о 23:17) Відповісти на коментар
Підщелепний лімфаденіт звичайно дуже напряг в один час. А чи можна проводити якусь профілактику, щоб її не було навіть при застудах, ангінах? Може бути пропивати курс якихось вітамінів?
Марина (04.02.2019 о 17:57) Відповісти на коментар
Сумніваюся, що терапевт, якщо буде підщелепної лімфаденіт, призначить: узі, аналіз крові, бакпасев, біопсія, проби. Це треба йти відразу в платну поліклініку, а то точно буде гнійнийексудат. А яка статистика захворювання?
Марина (04.02.2019 о 18:22) Відповісти на коментар
Наскільки точно звичайний стоматолог виявить підщелепної лімфаденіт? Та й взагалі чи буде він його шукати … У даного захворювання дуже багато прихованих симптомів або замаскованих.
Валентин (12.02.2019 о 12:33) Відповісти на коментар
Підщелепний лімфаденіт штука страшна, у мене одного разу була підозра. Як проводити профілактику? У лікарні навіть нічого не сказали, хоча не дай бог кому-то з цим зіткнутися.
Марія (12.02.2019 о 13:40) Відповісти на коментар
Не знаю чи правильно мені лікували підщелепної лімфаденіт, але мене навіть прочищали через це, до хірургії слава Богу не дійшло. Якщо один раз було можливо повторно захворіти?
Артем (12.02.2019 о 14:14) Відповісти на коментар
Напишіть свій коментар Скасувати відповідь
шийний лімфаденіт
Лімфаденіт (симптоми проявляються в шийній зоні) виникає через:
- початкова дисфункція діяльності ЛОР-органів або ротової порожнини;
- при мононуклеозі заразного походження, який дуже складно діагностувати, лімфовузли значно збільшуються;
- шийна різновид патології може розвинутися внаслідок таких серйозних недуг як гонорея, ВІЛ, сифіліс або туберкульоз.
Симптоми цього захворювання проявляються так:
- візуально можна помітити укрупнені лімфатичні вузлики ззаду або спереду шиї. В основному спостерігається їх відразу кілька;
- шия набуває великі форми, при мононуклеозі вона часто стає ширше, ніж голова;
- при тому, що доторкається до утворився опуклостям пацієнт відчуває больові відчуття;
- погіршується загальне самопочуття організму;
- розвивається мігрень;
- температура тіла стає високою;
- гостра форма передбачає великі нагноєння;
- у дітей порушується сон, апетит і на шиї виникає велика набряклість.
Класифікація
Існує кілька критеріїв, за якими відбувається класифікація лімфаденіту. Тривалістю хвороби визначається гостра або хронічна форма, тип інфекційного збудника ділить патологію на специфічну або неспецифічну, характер прогресування визначає класифікацію на гнійний або негнійний. Форми відрізняються наступними характеристиками:
- Неспецифічний тип виникає через проникнення в організм стрептококів, стафілококів та інших гноєтворних мікробів, що виділяють токсини і провокують процеси розпаду тканин. Лімфовузли концентрують проникли патогени і збільшуються в розмірах.
- Специфічний тип обумовлений пухлинами або такими хворобами, як СНІД, туберкульоз, токсоплазмоз, туляремія, інфекційний мононуклеоз, саркоїдоз, актиномікоз, бруцельоз.
- Гнійна форма характеризується запаленням клітковини навколо інфікованого лимфоузла, що призводить до набряків. Основною характеристикою цієї форми є те, що нагноєння і інфільтрат можуть прориватися назовні.
- Негнійний тип визначається тим, що запалення обмежується межами лімфатичного вузла.
- Катаральна форма властива першій стадії хвороби. Запалення відбувається через порушення проникності капілярів, в результаті чого кров проникає в тканину лімфовузла.
- Гіперпластичний тип з’являється на останніх стадіях хвороби. Його особливості полягають в гіперплазії (розростанні) лімфоцитів запалитися лімфовузли і сильної інфільтрації лейкоцитами.
Залежно від локалізації виникнення запальних процесів лімфаденіт буває шийні, підщелепні, пахові.
- Шийний лімфаденіт пов’язують з різними запальними і пухлинними процесами. Через область шиї повністю або частково проходить лімфа від всіх частин тіла. Гострий стрептококової фарингіт, паратонзиллит, ангіна, захворювання зубів і порожнини рота, респіраторно-вірусні інфекції можуть супроводжуватися гострим або хронічним лімфаденітом. В діагностиці значення має локалізація запалених лімфатичних вузлів. Вузли, розташовані ззаду шиї можуть змінюватися в розмірах при краснусі і токсоплазмозе, а збільшення привушних вузлів спостерігається при інфекціях кон’юнктивальної оболонки.
- Підщелепний лімфаденіт зустрічається частіше і спостерігається в більшості випадків в дитячому та підлітковому віці. Розвитком лімфаденіту ускладнюється запалення глоткових мигдалин. Підщелепні лімфатичні вузли збільшуються при стоматологічних запальних процесах в ротовій порожнині, загостреннях хронічних тонзилітів. Такий лімфаденіт проходить з лікуванням основного захворювання.
- Паховий лімфаденіт – найчастіше його причиною є запальні захворювання зовнішніх і внутрішніх статевих органів, які мають інфекційну природу. Викликати збільшення пахових лімфатичних вузлів можуть гнійні процеси нижній частині тулуба і кінцівок.
підщелепний
Підщелепна форма лімфаденіту є найпоширенішою серед усіх видів даного захворювання.
Причини його розвитку:
- хвороби горла і порожнини рота (тонзиліт, гінгівіт, періодонтит);
- наявність особливих збудників таких недуг як туберкульоз, гонорея і сифіліс;
- у дітей іноді з’являється після перенесених паротиту, скарлатини або коклюшу, а також під час прорізування зубів.
Ознаки прояви хвороби:
- больові відчуття при натисканні під одним або під обома сторонами нижньої щелепи;
- через пару днів після початку захворювання в підщелепної зоні розвивається припухлість, яка потроху збільшується і в деяких випадках опускається по шиї вниз до ключиці;
- збільшені лімфовузли перешкоджають нормальному пережовування їжі;
- іноді слизова оболонка рота з того боку, де розташовується запалення починає припухати і червоніти;
- якщо недуга не лікувати, то біль стає тягнуть-стріляє, підвищується температура тіла, а шкірний покрив набуває бордовий колір.
З’ясуйте причину появи захворювання
Лімфаденіт підщелепної – патологія, при якій запалюються нижньощелепні лімфовузли. Як відомо, лімфовузли є своєрідними природними фільтрами нашого організму, що відповідають за стійкість імунітету. Саме вони не пропускають в кровоносну систему різні патогенні мікроорганізми і захищають її. Але самі лімфовузли можуть бути схильні до атаки бактерій і в першу чергу страждають, якщо здоров’я людини стає вразливим в результаті отриманих травм або ослаблення імунітету. Захворювання може виникнути на тлі ангіни, тонзиліту, гаймориту.
У дітей запалюються лімфовузли найчастіше в періоди прорізування зубів і зміни молочного прикусу на постійний. Привести до патології може і збій в роботі імунної системи, наприклад, червоний вовчак або ревматоїдний артрит.
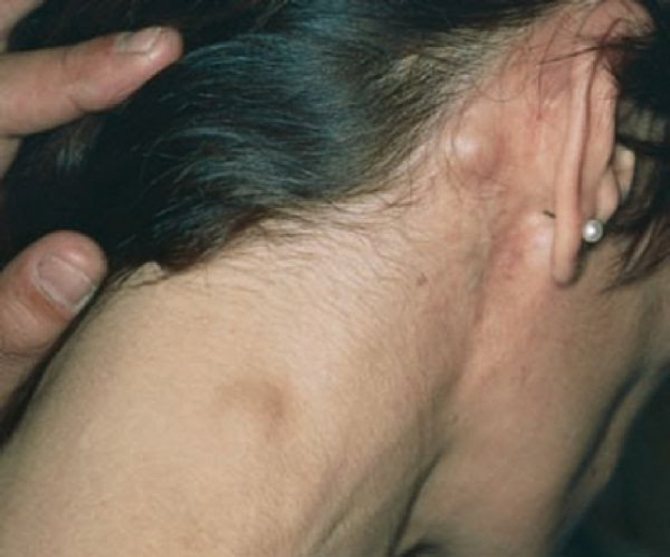
На фото показаний підщелепної лімфаденіт
Самою ж поширеною причиною, по якій лімфовузли запалюються, стає близькість джерела інфікування, переважання в мікрофлорі порожнини рота стафілокока і стрептокока, а також відсутність заходів по санації зубів і ясен, коли в роті у пацієнта виявляється застарілий карієс або пульпіт, стоматит, гінгівіт або пародонтит . Причиною появи проблеми може стати наявність запального процесу під встановленими раніше коронками, пломбами, протезними конструкціями. Тому якщо ви давно не відвідували стоматолога, то дуже велика ймовірність того, що у вас виникне лімфаденіт.
«Звичайно, лімфаденіт найчастіше виникає при несумлінному ставленні пацієнтів до стану зубів і ясен, при несвоєчасному вирішенні стоматологічних проблем. Але в деяких випадках патологія може стати свідченням куди більш серйозних проблем зі здоров’ям, зокрема, онкології », – коментує ситуацію Бєляєва О.А., стоматолог-терапевт.
В паху
Причини появи пахового лімфоденіта:
- наявності статевої інфекції;
- перша ознака таких недуг як сифіліс, гонорея та хламідіоз;
- запальні процеси шкірних поверхонь, кісток або м’язової маси нижніх кінцівок (фурункули, тромбофлебіт, виразки, інфіковані ранки);
- специфічні захворювання (скандинавська виразка, чума).
Симптоми лімфоденіта в паховій області:
- видиме ущільнення і збільшення лімфовузлів у паху;
- піднімається температура тіла;
- больові відчуття в нижній частині живота, які особливо відчуваються при русі;
- почервоніння шкірного покриву в зоні запалення;
- млявість, загальне нездужання;
- патологія буває односторонньою і двосторонньою;
- запальний процес може супроводжуватися серозними або гнійними утвореннями.
Механізм виникнення лімфаденіту
Лімфовузли – це свого роду біологічний фільтр для інфекції, яка може проникати в місця пошкодження шкіри або у внутрішні органи.
Лімфовузли фільтрують всередині себе частинки тканин, що розпалися, мікроби і їх токсини, в результаті чого виникає запальна реакція і збільшення розмірів лімфовузлів. При цьому найчастіше первинні осередки до моменту збільшення і нагноєння лімфовузлів вже можуть повністю зажити.
З одного боку – збільшення лімфовузлів і їх запалення – це спроба організму відгородитися від поширення інфекції по всьому тілу, але з іншого боку – концентрація в лімфовузлах інфекції з нездатністю організму її швидко побороти – це формування зайвого вогнища мікробів, формування гнійників і можливість поширення через них інфекції вглиб тіла.
Найчастіше при розвитку особливих інфекцій всередині лімфовузлів інфекція і запалення можуть перебувати тривалий час, часом до місяців і років.
Найчастіше вражаються лімфовузли в області голови, шиї, пахв, рідше в паху, під колінами або в області ліктів. Іноді виникає лімфаденіт глибоких внутрішньочеревних вузлів, що називається мезаденитом.
пахвова область
Лімфаденіт (симптоми локалізуються в пахвовій області) такого типу зустрічається нечасто і розвивається через:
- інфіковані пошкодження шкірних покривів на верхніх кінцівках, спині і грудині;
- карбункули і фурункули, які розташовуються в районі пахвової западини і виникають внаслідок недбалої депіляції;
- мастит гнійного характеру;
- запальні процеси в молочній залозі;
- туберкульоз і генітальні інфекції.
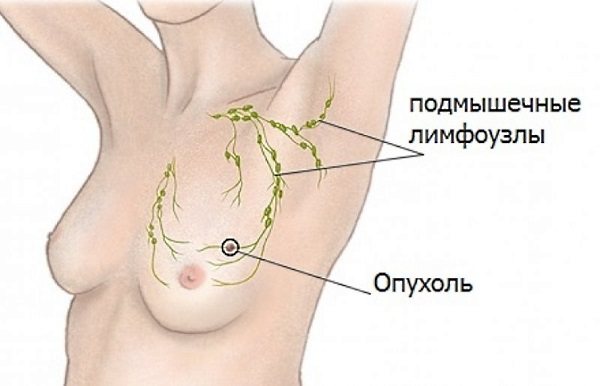
Ознаки дають про себе знати в такий спосіб:
- утворюється хворобливе ущільнення в області пахв, що заважає руці рухатися і нормально спати на боці;
- запалення стає гнійним і шкірний покрив над ним набуває червоного відтінку;
- іноді гній виходить назовні крізь тонкі ділянки шкіри в пахвовій області;
- гнійна форма пахвовій лімфаденіту може з’єднати в загальний запалення все лімфовузли, і так поширити захворювання по всьому організму людини.
причини
Лімфаденіт є вторинним станом, передує йому первинна хвороба, яка і дає початок запального процесу. Діагностувати лімфаденіт дуже важко і це потребує досконалого аналізу зібраних анамнестичних даних і проведення потрібних для постановки точного діагнозу процедур.
Так, причиною специфічного лімфаденіту може бути туберкульоз легенів, актиномікоз, иерсиниоз, сифіліс і вірус імунодефіциту людини. Якщо людина виявляє у себе збільшення лімфатичних вузлів, то йому необхідна консультація фахівця.
Діагностику лімфаденіту проводять згідно з тим, до якої хвороби схиляється лікар. Наприклад, якщо запалені лімфовузли в області шиї, нижньої щелепи або в пахвовій западині, а так само є наявність таких клінічних симптомів, як посилене потовиділення, швидка стомлюваність і спайкові процеси лімфовузлів, то це наводить на думку, що у хворого туберкульоз. Щоб підтвердити діагноз проводять рентгенограму легень, аналізують стан дихальних органів шляхом введення бронхоскопа, призначають загальний аналіз крові та сечі.
Але бувають випадки, коли виявити причини лімфаденіту досить просто. Коли збільшення лімфатичних вузлів відповідає тільки яка-небудь одна зона, тоді причина патологічного процесу в області певної ділянки лимфооттока. Наприклад, якщо є нагноєння руки, то це говорить про те, що запалилися лімфатичні вузли пахвової западини, так як в цих вузлах накопичується лімфа з даної ділянки тіла людини. Але буває, що лімфовузли, які виконують бар’єрну функцію, не дають можливість мікроорганізмам проникнути в лімфатичну систему і тоді запальний процес незначний.
Фурункульоз, карбункулез, бешиха, остеомієліт, тромбофлебіт, трофічні виразки – це незмінні супутники лімфаденіту. Збільшення лімфовузлів відбувається так само при захворюваннях лор органів (ангіна, тонзиліт, фарингіт, отит), при дитячих інфекціях (паротит, дифтерія, скарлатина) і при шкірних хворобах (піодермія, діатези різної етіології, екзема). Ці причини лімфаденіту неспецифічні, тому що захворювання викликають звичайні стрептококи і стафілококи, які завжди присутні в організмі пацієнта, але активізуються тільки після впливу на нього негативних впливів.
Чи потрібні антибіотики
При лімфаденіті антибіотичні препарати застосовують у разі мікробного інфікування. Без їх використання вилікувати повністю запалення в лімфатичних вузлах не представляється можливим. Підібрати медикамент здатний лише лікар. В основному він робить це, з огляду на первинний недуга, або оцінює результати посіву внутрішнього змісту ураження лімфовузлів.
В цьому випадку медик тонкою голкою проколює уражений орган і витягує трохи досліджуваного матеріалу. Така маніпуляція дозволяє виявити, якими мікроорганізмами викликана патологія і точно підібрати медикамент. Якщо бактеріологічний аналіз не проводять, то призначають прийом препаратів широкого спектра дії.
Ефективність лікування розглядають через 3-4 доби. Якщо поліпшення відсутні, лікарський засіб необхідно поміняти. Виконуючи лікувальний курс, слід неухильно дотримуватися встановленої лікарем дози і тривалості прийому. Цей процес може зайняти від 1 до 3 тижнів.
Терапію антибіотиками не застосовують за лимфадените, який з’явився з таких причин:
- інфекція вірусної етіології (герпес, краснуха);
- системними недугами (вовчак червона);
- дестабілізація обміну речовин.
Курс лікування антибіотичними препаратами обов’язковий при гострій формі захворювання.
Хороші результати приносить рання терапія. Щадний метод, що підходить для дітей і людей похилого віку, передбачає ступінчастий вигляд. На початкових стадіях медикамент вводять внутрішньовенно, а коли стан покращиться, то ж саме засіб приймають у вигляді таблеток.
Прийом антибіотиків при лімфаденіті може викликати такі побічні прояви, як дисфункція кишечника і грибкові хвороби. В цьому випадку в терапевтичний курс включають бактеріальні засоби та травні добавки.
В основному при запальних процесах лімфатичної системи призначають антибіотики з групи:
- пеніцилінів (Ампіцилін, Амоксицилін);
- макролідів (кларитроміцин, Сумамед);
- цафалоспорінов (Цефтриаксон, Цефазолін);
- тетрацикліну.
Антибіотики при лімфаденіті
Коли підщелепної лімфаденіт переходить в запущену стадію, побороти його можна тільки шляхом прийому антибіотиків. Однак потрібно пам’ятати, що антибіотики допомагають позбутися від інфекції, а не від запалення в лімфовузлах. Вибирати антибіотик повинен тільки лікар, який провів ретельне обстеження.
У разі запалення підщелепних лімфовузлів потрібно звертатися до досвідченого фахівця, який зможе точно встановити діагноз. Самолікування в цьому випадку абсолютно неприпустимо, адже якщо природа патології буде вірусної, грибкової або паразитарної, антибіотики не допоможуть.
Найчастіше при лімфаденіті призначають такі антибіотики:
- ампіцилін;
- флемоксин;
- Амоксиклав;
- амоксицилін;
- цефтриаксон;
- Цефтазидим.
медикаментозна терапія
Методика лікування захворювання має комплексний підхід і залежить від занедбаності і ступеня недуги.
Застосовують такі медикаменти:
- Рідина Бурова використовують при підщелепному вигляді у вигляді полоскань. Для цього 1 ч. Л. кошти потрібно розбавити в 1 ст. води.
- Німесил є нестероїдних препаратом і показаний дорослим і дітям з 12 років для зняття запалення. 1 пакетик порошку необхідно розвести в 100 мл підігрітої води і вживати після їжі 2 р. на добу.
- Преднізолон у вигляді уколів або таблеток. Звичайне дозування передбачає 5-10 мг в день. При гострих проявах слід приймати по 20-30 мг на добу. Дітям призначають за такою схемою:
| вік | Доза, мг / кг | спосіб прийому |
| 2-12 міс. | 2-3 | Внутрішньовенно, поступово протягом 3 хв. |
| 1-14 років | 1-2 |
- Амоксицилін. Звичайна порція для дорослих передбачає 500 мг 3 р. в день. Дитяча доза розраховується виходячи з маси тіла (20мг чинного компонента на 1 кг і розділити її на 3 прийоми). Тривалість курсу 5-12 днів.
- Цефтриаксон. У дитячому віці до 12 років прописують від 0,02 до 0,08 г на кожен кг ваги. А підліткам від 12 років і дорослим доза зростає до 1-2 м
- Медрол зменшує число патологічних клітин і відновлює їх. Стандартна доза становить 4-48 мг на добу, що залежить те лікарських рекомендацій. Дітям показано вживання препарату спільно з преднізолоном в співвідношенні 4 мг / 5 мг (розрахунок ведеться в залежності від прийому).
Коротко про лімфатичну систему
Лімфосістема представлена:
- селезінкою;
- лімфатичних судинах і вузлами;
- лімфою.
Є судинної мережею, виконуючи кілька найважливіших завдання, наприклад:
- знищення хвороботворних організмів і їх токсинів;
- допомога в метаболізмі.
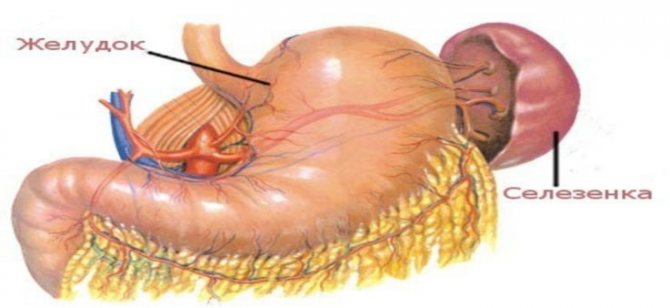
Селезінка – центр лімфосістеми, а у плода також виконує роль кровотворного відділу. Але після народження ця функція пригнічується і в ній відбувається процес диференціювання лімфоцитів – провідних оборонців системи імунітету. Саме в селезінці вони набувають свої специфічні функції. Формуються ці клітини в кістковому мозку, яких переважно розташовується в кістках таза, ребрах, грудині, хребцях. Звідти в загальний кровотік вони надходять в незрілому вигляді і остаточно розвиваються, потрапляючи в селезінку.
Лімфатичні судини формуються при поєднанні дрібніших структур – лімфатичних капілярів. Головна функція – відтік лімфатичної рідини від внутрішніх органів до лімфовузлів, які відповідають певному регіону. Судинні канали же утворюють більші структури – лімфатичні протоки і стовбури. Від них лімфа відходить в великі вени, повертаючись в загальний кровотік.
Найбільш значними вважаються:
- грудну лімфатичну протоку, що збирає лімфу від лівої половини грудей, очеревини, органів таза і ніг;
- правий лімфатичний проток – від правої верхньої кінцівки, правої частини грудей, шийного і головного ділянки;
- лівий яремні стовбур – від лівої половини шийного і головного ділянки;
- лівий підключичний стовбур – від лівої верхньої кінцівки.
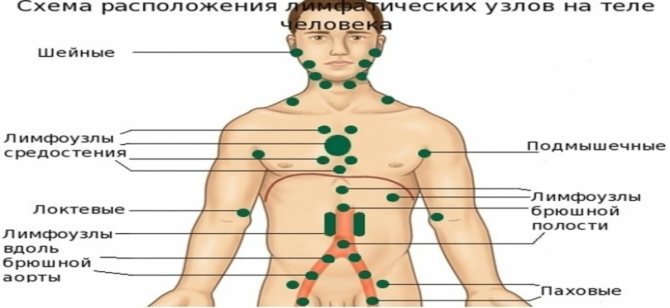
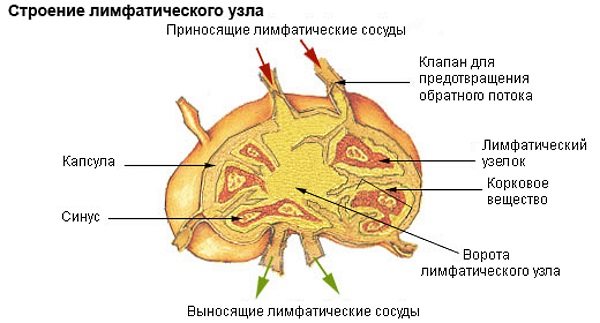
Лімфовузли виглядають як маленькі кульки від 1 – 2 мм до 2 см в діаметрі. Знаходяться вони по ходу лімфатичних судин. Поверхня вузлика затьмарюється сполучнотканинною капсулою, під якою сконцентрована величезна кількість лімфоцитів. Головне завдання – попередження генералізації аномальних процесів.
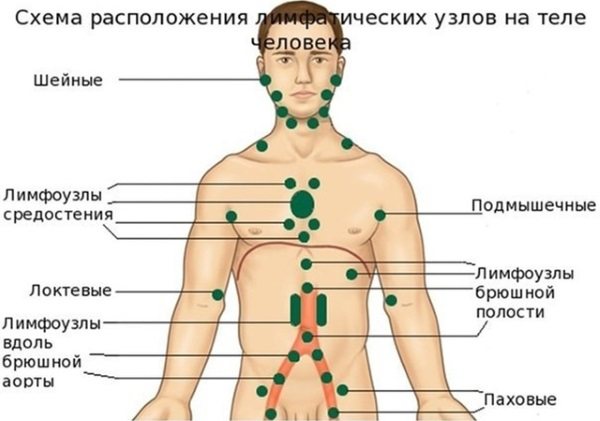
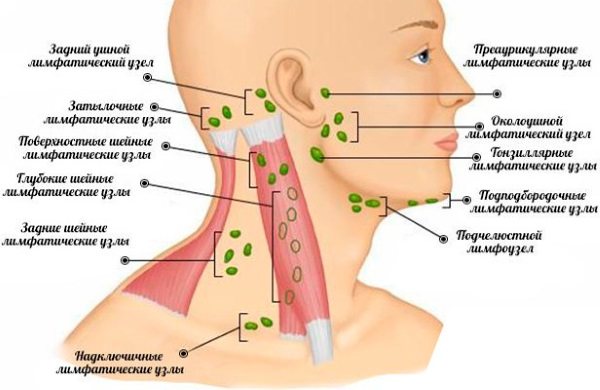
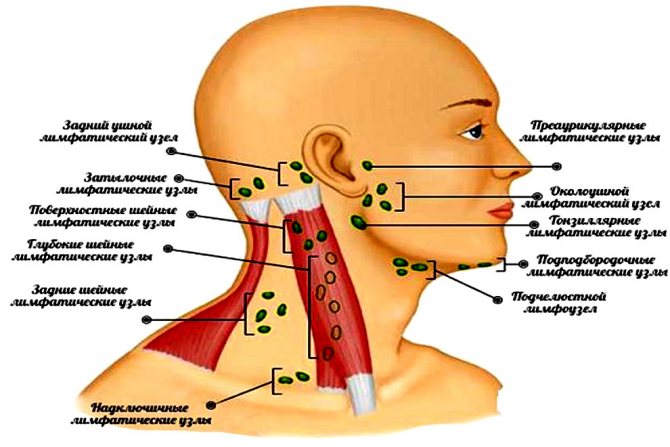
Вони є специфічним бар’єром на шляху різних інфекційних агентів і локалізуються:
- в шийній і головний зоні (підщелепні, передні шийні, потиличні);
- в руках і ногах (ліктьові, пахвові, підколінні і пахові);
- в грудях;
- в животі і очеревині (клубові, брижових і тазові).
Лімфа утворюється в багатьох тканинах організму за рахунок переміщення деякої рідкої і білкової частини (близько 10%) з кровоносних капілярів в лімфатичні. У ній також знаходяться вуглеводи, жирові речовини, різні клітинні і мікроелементи.
Лімфатична система є найважливішою складовою організму, без якої він просто не зміг би вижити, так як щодня його атакують мільйони шкідливих часток.
фізіотерапія
Симптоми лімфаденіту людина може виявити самостійно, але спочатку варто звернутися до лікаря, який може в комплексі з медикаментозним лікуванням призначити фізіотерапію:
- Опромінення ультрафіолетом. Початок процедур складається з 2 біодоз, потім вплив поступово підвищують до 6-8 біодозіровок. Курс передбачає проведення 4-5 сеансів.
- УВЧ. Метод сприяє зняттю запалення в найкоротші терміни. Тривалість дії 7-15 хв., Що обумовлено застосовуваної методологією. Чи не використовують при загальної інтоксикації.
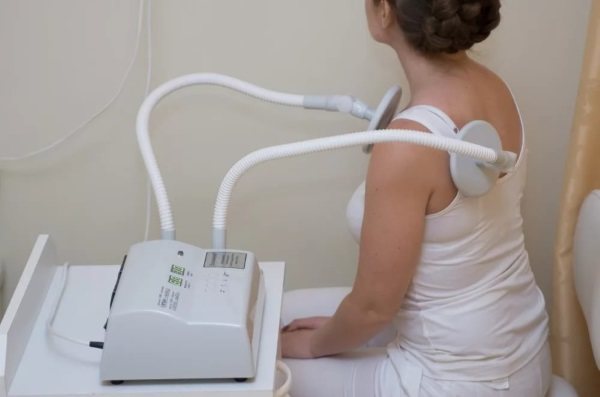
- Терапія ультразвуком. Допомагає розсмоктувати інфільтрат в імпульсному режимі і при лабільною методикою. Тривалість дії до 7 хв. Показана 1 процедура в день, слід проводити 8-10 дн.
- Лазеротерапія. Активізує кровообіг в районі впливу, позбавляє від запалення і больових відчуттів. Запускає процеси регенерації.
Прийміть всіх можливих заходів профілактики
Захистити себе і своїх дітей від такого захворювання, як лімфаденіт, нескладно. Потрібно тільки завжди уважно ставитися до стану свого здоров’я, сприяти зміцненню імунітету. Також слідкуйте за «порядком» у себе в роті: своєчасно лікуєте стоматологічні захворювання, вчасно проходите профілактичні огляди, дотримуйтесь щоденну гігієну по догляду за зубами і яснами.
Оцініть статтю:
(7 оцінок, середнє: 5,00 з 5)
профілактика
консультує фахівець
Дзагурова Еліна Русланівна
Рейтинг лікаря: 9.5 з 10 (2) Спеціалізація: Стоматолог-терапевт Стаж: 8 років
Народні методи лікування
Для лікування лімфаденіту застосовують народні методи.
Настоянка ехінацеї сприяє зняттю запалення в вузлі:
- Аптечний екстракт розвести з підігрітою водою в співвідношенні 1 до 2.
- Невеликий відрізок бинта просочити в розчині.
- Докласти змочений матеріал до ураженого місця на ніч.
- Для внутрішнього прийому 30-40 кап. настоянки розбавити в 0,5 ст. води.
- Пити 3 р. на добу до остаточного одужання.
Сосновий відвар:
- З’єднати 2 л молодих пагонів сосни з 3 л очищеної води і 1 ст. цукру.
- Склад поставити на 1,5-2 ч. На повільний вогонь.
- Отриману рідину відфільтрувати і варити ще 2 ч.
- Вживати відвар необхідно по 1 ст. л. 2 р. в день після трапези.
- Цілюще курс передбачає 1 міс., Потім 2 тижні. відпочинок і знову повторити терапію.
Суміш з лука і дьогтю:
- Неочищену цибулину запекти в духовці протягом 15-20 хв.
- Готовий овоч почистити і розімнути до однорідної кашки.
- З’єднати лушпиння масу з 1 ст. л. дьогтю.
- Теплу суміш слід прикласти до ураженій зоні на ніч.

Кореневища кульбаби:
- Невелика кількість коренів висушити і перемолоти за допомогою кавомолки.
- Отриману сировину приймати по 1 ч. Л.3 р. на добу за 30 хв. до трапези.
профілактика
Для того, щоб уникнути можливості освіти лімфаденіту, необхідно: своєчасне лікування будь-яких поранень шкіри і хронічної інфекції, дотримання запобіжних заходів для виключення отримання травм.
Підтримувати імунітет на належному рівні і своєчасно звертатися до лікаря. Що стосується харчування, то слід не вживати деякі продукти, які можуть посилити запальну реакцію. Це м’ясо жирне і грубоволокнисті (особливо баранина і свинина) гостре, солоне і копчене; молочні продукти. Сприяє одужанню продукти, багаті вітаміном С.
Рак шлунка Туберкульоз Бруцельоз у людини Геморой Тонзиліт Гепатит С: перші ознаки і схема лікування
Показання до операції
Показання до оперативного втручання при лімфаденіті:
- у важких стадіях захворювання з присутністю гнійних утворень;
- якщо консервативне лікування не принесло результату, і уражені органи лімфатичної системи залишаються великими і болючими;
- при онкології видаляють вузол, в якому виявлені метастази;
- висічення здорових лімфовузлів, які розташовані біля схильного онкологічним процесам органу;
- при запаленні групи вузлів в підщелепної зоні роблять розріз і вставляють туди трубку для виведення гною.
Будь-якій стадії лімфаденіт вважається складною патологією і при появі початкових симптомів бажано негайно звернутися до лікаря. Своєчасно розпочате лікування і усунення інфекційного джерела здатні в короткі терміни позбавитися від захворювання і не допустити появи ускладнень.
Зверніться до лікаря для діагностики
Лімфаденіт підщелепної має певні причини і характерні симптоми, але перш, ніж скласти план лікування і вказати пацієнту на необхідність заходів профілактики, лікар призначає УЗД для виявлення гнійного вмісту, аналіз крові для диференціальної діагностики. Також додатково можуть бути призначені пункція, бакпосев і біопсія, туберкулінові проби. Мета – відрізнити захворювання від:
- лейкозу,
- ВІЛ-інфекцій,
- аутоімунних патологій (червоний вовчак),
- флегмони,
- остеомієліту,
- кісти особи,
- гранулирующего періодонтиту.
Дуже важливо своєчасно звернутися до фахівця
Деякі пацієнти при виникненні лімфаденіту турбуються, що захворювання може бути передумовою до появи злоякісної ракової пухлини. Але такі переживання марні, тому що 99% відсотків всіх досліджень на цю тему не підтверджують подібних побоювань.
Часто для більш детальної діагностики і визначення ефективної тактики лікування пацієнт може бути додатково направлено до різнопрофільних фахівців: інфекціоніста, отоларинголога, стоматолога, терапевта, фтизіатра.
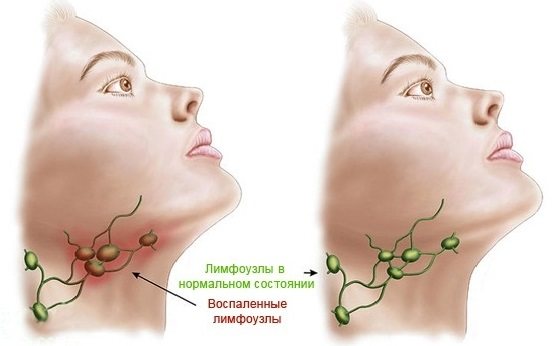
Що таке лімфовузли?
Лімфатичні вузли – своєрідні біологічні фільтри, розташовуються по всьому тілу групами від двох до десяти вузлів воєдино. Виконують захисну і фільтраційну функції, тобто не допускають патогенні речовини, бактерії, мікроорганізми до життєво важливих органів. Наприклад, від лімфовузлів на шиї залежить захист головного мозку, його кори і структури.
Лімфатичні вузли пов’язані спеціальними судинами, по яких тече лімфа. Це міжклітинна рідина, в народі її називають «сукровиця». Не має кольору, смаку, запаху і циркулює по всьому організму, створюючи своєрідний захисний бар’єр від інфекцій.
Лімфатичні вузли бувають різної форми: круглої, бобовидной, стрічкової, овальної. Це залежить від їх місця розташування, простору і ступеня їх здавлювання м’язами та іншими органами. У літніх людей лімфовузли часто зростаються, утворюючи один великий і витягнутий вузлик. Для людей старше п’ятдесяти років зрощення групи лімфовузлів вважається нормою і не вимагає медикаментозного і хірургічного лікування.
Розміри лімфатичних вузлів також різні й залежать від віку. У дорослих людей норма для вузликів досягає півтора сантиметрів. У дітей нормальним станом вважається вузлик до трьох з половиною сантиметрів. Це пов’язано з тим, що організм дитини змушений стикатися з невідомими для нього патогенами і боротися з ними.
За містом вузли ділять на периферійні і внутрішні. До першої групи відносять шийні, вушні (біля вуха, за вухами), пахвові, підколінні, ліктьові, пахові вузли. До другої – бронхопульмональні, клубові, заочеревинні, внутрішньочеревні, парааортальні і брижових (розташовуються в черевній порожнині, вище пахової зони, в легких).
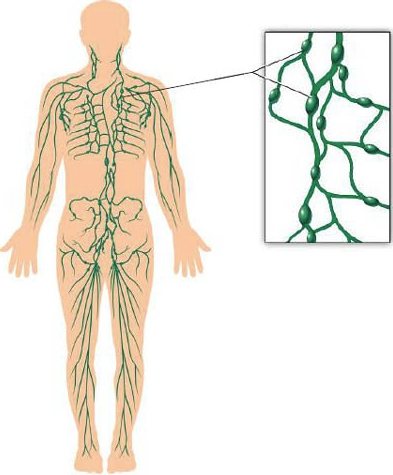
Лімфовузли в тілі людини
Роль і розташування лімфатичних вузлів
Крім крові в організмі людини циркулює і інша цікава біологічна рідина – лімфа. Вона містить величезну кількість клітин імунної системи, які забезпечують відповідну реакцію на проникнення в тіло чужорідного агента. Саме в ній циркулює велика частина бактерій і патологічних мікроорганізмів. Своєрідною фільтрує системою виступають безпосередньо лімфатичні вузли. Вони являють собою мікроскопічні утворення діаметром до декількох міліметрів, які в звичайних умовах не промацуються.
Лімфатичні вузли розташовуються по ходу найважливіших артерій і вен і постачають практично всі основні органи. Запальним процесам, крім підщелепних схильні також освіти, розташовані на шиї, в паховій, підколінної у паховій ділянці.
В організмі людини існує величезна кількість лімфатичних вузлів
До основних функцій лімфовузлів відносять:
- очищення від шкідливих домішок лімфатичної рідини;
- нормалізацію білкового і електролітного балансу;
- зв’язок між органами і тканинами.
Підщелепні лімфатичні вузли розташовуються прямо під гострим кутом щелепи. При патологічних станах вони легко промацуються під шкірою і мають округлу або ж овальну форму. Саме ці освіти є найважливішим фільтром, який захищає судини голови і шиї від проникнення мікроорганізмів.
діагностування
Досить часто яскраво виражена симптоматика лімфаденіту дозволяє фахівцеві поставити діагноз, не вдаючись до різних інструментальних методів діагностики, провівши огляд і зібравши анамнез.
В іншому випадку пацієнту призначаються лабораторні дослідження у вигляді загального аналізу крові, який дає картину рівня лейкоцитів. При цьому захворюванні він збільшується.
Паралельно може бути проведено ультразвукове дослідження, яке дозволяє переконатися в наявності гною в лімфовузлах.
Для подальшого призначення лікування фахівця можуть знадобитися і результати пункції – взяття рідини з лімфовузла для проведення бактеріологічного аналізу. Таким чином визначається вид захворювання і чутливість бактерій до певної групи антибіотиків.
Лімфаденіт як захворювання
Лімфаденіт класифікують за двома категоріями – інфекційного і неінфекційного процесу, що характеризується запальною реакцією в вузлах. У педіатрії такий діагноз вважається частим і безпечним явищем. Але, як будь-яке захворювання, при відсутності належної уваги і лікування цілком може принести непотрібні ускладнення.
Страждати лимфаденитом можуть і дорослі, хоча у них перебіг хвороби проходить зовсім по-іншому.
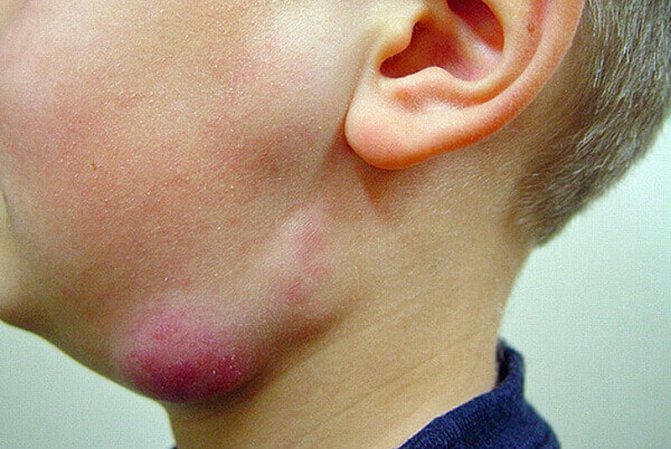
Фото: Лімфадеіт у дітей
Що це за захворювання
Однією з найбільш поширених форм лімфаденіту є запалення і збільшення підщелепних лімфовузлів. Найчастіше, такий патологічний процес в лімфовузлах пов’язаний з реакцією імунної системи на наявність інфекційної інвазії поблизу лімфатичних вузлів.
У медичній практиці виділяють три основні стадії даної патології:
- Початкова.
- Середня.
- Гнійна.
Важливо! Наявність гнійного ексудату в лімфовузлах є проявом серйозного ускладнення, для вирішення якого потрібно виключно термінове проведення оперативного втручання.
Запалення шийних лімфовузлів – це тривожний симптом, який вказує на розвиток в організмі патологічного процесу, від найменшого запалення до серйозних захворювань.
симптоматика
Самий явна ознака початку розвитку подчелюстного лімфаденіту – поява хворобливих вузлів під нижньою щелепою, які при пальпації викликають біль.
Поступово новоутворення в області шиї збільшуються, у них з’являється явне обрис. Паралельно виявляються такі симптоми:
- біль в вухах;
- підвищення температури тіла, інколи вище 38 ° С;
- почервоніння запаленої області;
- втрата апетиту;
- відчуття постійної втоми;
- порушення сну.
При відсутності терапії хворому стає складно безболісно ворушити щелепою. Ще через кілька днів запалена область збільшується в геометричній прогресії, припухлість рухається вниз, до самої ключиці.
Ділянка шкіри, на якому розвивається захворювання, набуває червоне забарвлення. Разом з тим запалення піддається і слизова ротової порожнини.
Однак найбільш складними ознаками недуги, коли допомога фахівця стає життєво необхідною, є:
- підвищення температури до 40 ° C;
- сильна (стріляє) біль;
- бордовий або синіючий відтінок шкіри.
Остання ознака свідчить про наявність гною в лімфатичних вузлах, який несе небезпеку для організму в цілому.
Нерідко пацієнти намагаються вилікувати недугу самостійно, навіть не замислюючись про причини появи проблеми.
Перші ознаки лімфаденіту
Лімфаденіт у дітей протікає більш бурхливо, ніж у дорослих і є наслідком первинного захворювання. Збільшення лімфовузлів може виявити той фахівець, до якого звернулися з основними скаргами – педіатр, отоларинголог, імунолог, стоматолог.
Першими ознаками можна вважати поразку шийних, підщелепних і завушних лімфовузлів. Однак це не завжди так – раніше за всіх реагують лімфовузли, які розташовані в області вогнища основного захворювання. Розміри лімфовузлів збільшуються вже на третю добу первинного захворювання, при обмацуванні спостерігається болючість і підвищена щільність. Загальне самопочуття дитини в перші три дні може не порушуватися.
При хронічному лімфаденіті причиною виступає хронічна інфекція, яка не була долікував до кінця. В цьому випадку лімфовузли можуть бути збільшені незначно. Їх розміри зберігаються протягом тривалого часу, через що батьки можуть сприймати це як норму. Патологію виявляє лікар при огляді та пальпації дитини.
При пахвовій формі спостерігаються такі ознаки:
- Збільшення лімфовузлів і навіть судин.
- Біль, яка віддає в плече і бічну поверхню грудної клітини. Пацієнт займає вимушене положення, лежачи на боці, відвівши руку в сторону, за рахунок чого зменшується тиск в районі лімфовузлів, що і зменшує больові відчуття.
- Зазвичай шкіра не змінює свій колір. Але при гнійної формі може стати багряно-червоного кольору, знайти набряклий, напружений вид.
- Обмежуються руху рукою з боку ураженої ділянки.
- Виявляються набряки рук на уражених ділянках.
- Порушується чутливість ураженої області руки. Можливі поколювання, оніміння, повзання мурашок і т. Д.
перейти наверх
Симптомами пахової форми є:
- Збільшення лімфовузлів до декількох сантиметрів.
- Біль, що посилюється при ходьбі, що змушує хворого менше рухатися.
- Біль в районі ураженої ділянки, а також внизу живота і стегні.
- З’являється набряк і натяг шкіри.
- Шкіра може бути нормального або рожевого відтінку, якщо не розвинувся гнійний лімфаденіт.
- Набряк ніг з боку ураженої ділянки.
- Загальний стан задовільний, поки не розвинулася гнійна форма, при якій підвищується температура, виникає слабкість, головний біль, прискорене серцебиття, болі в м’язах живота і ніг.
Симптоми лімфаденіту гострої форми розвиваються дуже яскраво. Хронічна форма протікає мляво. Збільшуються, але практично не болять лімфовузли, набрякають, лише злегка змінюють колір шкірного покриву.
перейти наверх
Лімфаденіт при вагітності
Запальні зміна лімфатичних вузлів при вагітності часто пов’язують зі зниженням активності імунної системи. У період виношування дитини жінки стають схильні до багатьох інфекційних захворювань, особливо вірусної природи. Так, наприклад, в середньому кожна вагітна жінка хворіє на гострі респіраторні захворювання, що супроводжуються шийним лімфаденітом, близько двох-трьох разів. Також у «дам в положенні» частіше діагностується кольпіт і вульвіт – запальні захворювання піхви і зовнішніх статевих органів. При даних патологіях часто виявляється запалення пахових лімфовузлів, яке дозволяється після своєчасного лікування. Найбільшу небезпеку при вагітності становить специфічний лімфаденіт, наприклад, туберкульозної природи. Протитуберкульозні засоби мають високу токсичність і вираженим негативним впливом на ріст і розвиток плода.
Найсерйознішим є формування лімфаденіту в перший триместр вагітності, так як саме на даному етапі відбувається анатомічне формування зачатків органів плода.
Клінічна картина лімфаденіту у вагітних складається з типових змін – болі і почервоніння ураженої області, обмеження в рухах, збільшення лімфатичного вузла і системних проявів – головного болю, підвищення температури тіла, загальної слабкості, розбитості, нездужання. З діагностичних методів дослідження можливе застосування процедур, які не впливають на плід:
- загального аналізу крові;
- ультразвукового дослідження;
- біопсії ураженого лімфовузла.
У лікуванні переважно призначення антибактеріальних засобів, дозволених до застосування у вагітних – Амоксициліну, Аугментину, джозаміцин. З другого триместру список антибіотиків розширюється. Можливе використання – Метронідазолу, Цефуроксиму, Цефазоліну. З жарознижувальну метою (при досягненні температури понад 38 ° C) застосовують Парацетамол або його аналоги (Еффералган, Панадол, Цефекон) в формі свічок або таблеток, з другого триместру дозволений Ібупрофен (Ібуклін, Нурофен, Ібуфен ® і ін.). Для загального зміцнення імунітету рекомендовано:

- повноцінний сон;
- дієта, багата білком, свіжими фруктами і овочами;
- перебування на свіжому повітрі;
- уникнення контакту з болеющими людьми.
При виникненні гнійних ускладнень у вигляді абсцесів і флегмон показано хірургічне лікування.
При шийної формі проявляються симптоми:
- Збільшення лімфовузлів овальної або круглої форми.
- Біль виникає при поворотах голови, розмові, вживанні їжі і ковтанні, як при астмі.
- Шкірні покриви стають червоними, припухлими, набряклими, що з’являється не тільки в районі лімфовузлів, а й за їх межами.
- При гнійної формі шкіра стає червоною, виникають прориви гною, температура досягає 40ºС, порушується сон, виникає слабкість і біль у голові.
- Обмеженість в руху шиї. Будь-які повороти і руху викликають сильний біль.
- Здавлювання шийних органів – судин, трахеї, голосових зв’язок, стравоходу, – що викликає відповідні ознаки: зміна голосу, як при ларингіті, утруднене дихання, як при трахеїті, порушення ковтання (дисфагія), як при езофагіті.
перейти наверх
Як проходить запалення вузлів?
Часта причина запалення лімфатичних вузлів – потрапляння в організм пацієнта хвороботворних бактерій.
Види запалення:
- Гнійний. Характеризується постійною і сильним пульсуючим болем. Вузли зростаються між собою і сусідніми тканинами, створюючи нечіткі контури. Запалення нерухоме і тверде, хоча можливі м’які ділянки. При пальпації виникає звук, схожий на хрускіт снігу. При даному виді запалення людина відчуває всі ознаки інтоксикації організму, що включають загальну слабкість, прискорене серцебиття, підвищення температури. Гнійний вид запалення – небезпечний, гній здатний швидко поширитися по організму.
- Негнійний. Вид запалення без гною характеризується хворобливим станом, ущільненням і рухливістю. Хворий не страждає болями, як при гнійних запаленнях.
Пухлини в лімфатичних вузлах
Види протікання хвороби:
- Гострий. Час протікання хвороби – до двох тижнів. Характеризуються швидким початком, гострим болем, жаром і температурою.
- Хронічний. Термін протікання – понад один місяць. Виникає відразу після гострої стадії. Запалення знаходиться в стані загасання, можлива ремісія. Вузол збільшений, при цьому пацієнт не відчуває дискомфорту. Лікарі вправі призначити детальний аналіз тканини і клітин, цитологічний і гістологічний, для визначення того, чи у хворого хронічної стадії лімфаденіту.
Види за різноманітністю рідин:
- Фіброзний. У рідини лимфоузла знаходиться багато білка фібрину, що відповідає за процес згортання крові.
- Серозний. У лімфатичному вузлі знаходиться маса рідини, практично прозорою, з високим вмістом білкових мас.
- Гнійний. Рідина в лімфовузлі є гнійні маси.
- Геморагічний. У лімфатичної рідини міститься надлишок крові.
Що являє собою запалення підщелепних лімфатичних вузлів
При розвитку подібного захворювання в організмі відбувається складний процес, що складається з декількох стадій. Зазвичай вони протікають досить швидко, але якщо почати лікування недуги на самому початку, можна уникнути його подальшого прогресування.
Інша назва запалення вузлів – лімфаденіт. Його використовують в медичній літературі для позначення подібного недуги.
При розвитку лімфаденіту спостерігається виражений набряк м’яких тканин
- Стадія пошкодження клітин. У цей період бактерії, віруси або паразити активно атакують лімфатичні вузли. Це призводить до загибелі клітин імунної системи і супроводжується виділенням великої кількості шкідливих речовин.
- Стадія накопиченняексудату. Під капсулою лімфатичного вузла утворюється великий обсяг запальної рідини. Він збільшується в розмірах і набуває плотноеластіческую консистенцію.
- Стадія розростання на місці запалення сполучної тканини. Постраждалі клітини заміщаються новими, які не можуть виконувати функцію фільтрації. Це збільшує ризик розвитку інфекції.
симптоми лімфаденіту
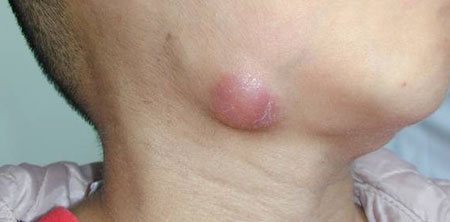
підщелепної лімфаденіт, фото
Клінічні симптоми лімфаденітів однотипні. Для початку захворювання характерно підняття температури, збільшення і ущільнення лімфатичних вузлів, їх болючість. При пальпації можна виявити, що вони не спаяні один з одним і покриває шкірою.
При прогресуванні запального процесу формується ущільнений і дуже болючий інфільтрат. Пізніше шкіра над цією ділянкою стає червоною, нерухомою, гарячої, тонкою.
Якщо лімфаденіт не переходить в гнійний процес, то через деякий час лімфатичні вузли зменшуються і набувають свою нормальну форму відповідно з ефективністю терапії основної патології.
При несприятливому перебігу запалення, воно може перейти в гнійне. При цьому температура тіла підвищується до 39 ° С. Часто порушується загальний стан. З’являється нездужання, пітливість, головний біль і втрата апетиту.
Протягом декількох днів лімфатичний вузол розплавляється і гній проривається назовні. У міру того як гнійник очиститься, інтенсивний біль при лімфаденіті проходить, регресують і інші симптоми – настає одужання. Якщо вчасно не почати лікувати захворювання, запальний процес може привести до ускладнень (дивіться нижче).
В результаті стихання гострого процесу часто розвивається хронічний лімфаденіт, при якому спостерігаються збільшені лімфатичні вузли різних розмірів з обмеженою рухливістю. Вони безболісні, але досить щільні.
Збільшені розміри можуть триматися довго, але потім вузли зменшуються через розростання сполучних тканин. Загальний стан людини при хронічному лімфаденіті не порушено, температура тіла нормальна.
Як запобігти лімфаденіт?
Мало хто на собі хоче випробувати симптоми лімфаденіту. І щоб запалення не атакувати вас, застосовуйте прості правила:
- вчасно лікуєте всі захворювання порожнини рота, для цього звертайтеся до стоматолога раз на півроку (запис он-лайн), для профілактичного огляду;
- уникайте травм, подряпин в області щелепи;
- обробляйте всі ранки антисептиками.
Студія естетичної стоматології DaVinci допоможе вилікувати лімфаденіт на будь-якій стадії. Але з ще більше радістю ми допоможемо вам попередити його.
Додати коментар
Залиште свій коментар
Як діагностується хвороба
Зазвичай лікар може поставити точний діагноз вже на підставі характерних симптомів і скарг хворого. Для виявлення причин застосовують такі методи діагностики:
- аналіз крові і урини;
- ультразвукове обстеження;
- рентгенографію;
- пункцію лімфовузла.
Іноді може застосовуватися посів матеріалу, отриманого при біопсії на живильне середовище. Якщо в ньому присутня бактеріальна інфекція, то за короткий час можна отримати колонію мікроорганізмів. У зазначеному випадку діагностика може правильно встановити вид мікроорганізму, який викликав хвороба.
Як дізнатися лімфаденіт?
Запалення спочатку розвивається безсимптомно. Але незабаром, з’являються характерні ознаки лімфаденіту:
- збільшення лімфовузлів під нижньою щелепою, болючість при торканні;
- почервоніння шкіри в місці запалення;
- набряклість;
- напади пульсуючого болю;
- безсоння;
- труднощі з ковтанням;
- жар;
- слабкість;
- підвищення рівня лейкоцитів в крові.
Безумовно, ці симптоми не з’являються за 1 день. І багато хто ігнорує поява легкого болю. Але якщо не звернутися в цей час до лікаря, картина хвороби стане очевидною буквально за 3 дні. Лімфовузли запалиться, опухнути, набряк поступово захопить всю підщелепні поверхню. Хворі стають млявими, скаржаться на втому, слабкість, високу температуру. Вони не можуть їсти, так як запалення заважає їм нормально відкрити рот, спати через біль і спека.
Якщо продовжувати ігнорувати симптоми і відкладати візит до лікаря, то запалення стане гнійним, що виразиться в посиніння набряку і посилення болю. Щоб не допустити подібного, слід звернутися до стоматолога-хірурга студії естетичної стоматології DaVinci.
Чим раніше пацієнт звернеться до стоматолога, тим легше усунути інфекцію. Але багато людей самі намагаються поставити собі діагноз і вибрати лікування, що призводить до поширення запалення і збільшенню перерахованих вище симптомів. Лікувати захворювання на запущених стадіях складніше і довше.
прогноз життя
Скільки живуть при лімфаденіті? Захворювання не вважається смертельним. Слід акцентувати увагу на усуненні причини хвороби, паралельно займаючись лікуванням лімфаденіту. Прогноз життя сприятливий при своєчасному лікуванні. Часом хвороба проходить сама по собі, особливо якщо усунути джерело зараження (тобто основну хворобу). Однак не слід на це сподіватися, щоб не розвинути хронічну форму. Можливі ускладнення, якщо не проводити лікувальні заходи:
- тромбофлебіт,
- свищ;
- рак;
- Флегмони тканин;
- Сепсис.
Різні способи лікування запального процесу в лімфатичних вузлах
Відразу ж після підтвердження діагнозу пацієнту призначається курс терапевтичних та відновлювальних процедур. При неускладненому перебігу недуги лікарі вважають за краще починати з прийому сприятливих лікарських препаратів, а також призначають потерпілому дієту. Якщо ж захворювання неухильно прогресує, необхідно розглядати питання про оперативне втручання. В період реабілітації активно використовуються фізіопроцедури, які спрямовані на зміцнення здоров’я пацієнта.
Основні цілі лікування подчелюстного лімфаденіту:
- зменшення запальної активності;
- зняття болю і набряклості;
- стимуляція діяльності імунної системи;
- запобігання розвитку гнійних ускладнень.
Зміна способу життя і спеціальна дієта
В період боротьби з запальним недугою людський організм активно витрачає енергію. Для її відновлення необхідно постійне надходження з їжею білків, жирів, вуглеводів і мінерально-вітамінних комплексів. Саме тому так важливо дотримуватися спеціальної високоенергетичної дієти. Згідно з правилами здорового харчування, вся їжа повинна бути приготовлена з мінімальною кількістю соняшникової та вершкового масла. Тому варто відварювати, запікати і тушкувати страви, відмовившись від смаженого і мучного.
Зразкове меню харчування для пацієнта з підщелепних лимфаденитом:
- Сніданок: сир з нежирною сметаною і однією ложкою цукру. На додаток до нього можна зварити яйце або зробити тост з сиром або бужениною. Як напоїв рекомендується використовувати натуральні морси, шипшина або зелений чай.
- Обід: пісний суп на основі яловичини або курки, кілька шматочків цільнозернового хліба. А також корисно буде зробити салат зі свіжої капусти або буряка.
- Вечеря: макарони твердих сортів в поєднанні з нежирної рибою або м’ясом. Можна використовувати як гарнір запечені овочі або каші.
- Перекус: йогурти без добавок, мюслі і пластівці. Необхідно додавати в раціон свіжі фрукти і ягоди, щоб відновити потреба у вітамінах.
Фотогалерея: корисна їжа

Сир багатий кальцієм і білком

Відвар шипшини – найкраще джерело вітаміну C

Овочі та фрукти містять багато клітковини, необхідної для роботи кишечника
Під час лікування лікарі рекомендують обережніше ставитися до свого здоров’я. Це допоможе не тільки швидше відновитися, але і уникнути розвитку багатьох неприємних і небезпечних ускладнень. Що заборонено робити пацієнтам, що страждають від запалення підщелепних лімфовузлів:
- Відвідувати лазні або сауни, купатися в гарячій ванні. Прогрівання може посилити утворення патологічного гнійного вмісту, що негативно позначиться на стані здоров’я пацієнта. Більшість докторів рекомендують відмовитися від будь-яких теплових процедур до повного лікування.
- Курити і зловживати спиртними напоями. Нікотин і алкоголь не тільки сповільнюють процес відновлення, але і нерідко взаємодіють з багатьма лікарськими препаратами. Поєднання етилового спирту з антибіотиками може призвести до серйозного отруєння або пошкодження печінки.
- Масажувати підщелепні область. Механічний вплив провокує порушення цілісності лімфатичного вузла і вихід бактерій в кровоносну систему організму. З цієї ж причини лікарі не рекомендують носити шарфи або будь-які інші прикраси, здавлюють шию.
Медикаментозне лікування патології
Для терапії подчелюстного лімфаденіту використовуються препарати як місцевого, так і системного дії. Перші випускаються у вигляді мазей, кремів або гелів для зовнішнього використання. Засоби другої групи впливають на весь організм в цілому, що допомагає позбутися від причини, яка спровокувала збільшення лімфатичних вузлів в підщелепної області.
Пам’ятайте, що багато препаратів мають певні протипоказання до використання. Саме тому лікарі не рекомендують займатися самолікуванням. А також не варто забувати, що дозування розраховуються не тільки виходячи з віку і статі хворого, але і на підставі наявних у нього інших хронічних захворювань.
Препарати для місцевого лікування недуги:
- Протизапальні мазі та гелі допомагають позбутися від набряклості в області нижньої щелепи, а також володіють охолоджуючим ефектом. Найчастіше застосовуються такі засоби: Диклофенак, Найз, Нурофен, Ібупрофен, Вольтарен, Фастум гель, Ортофен.
- Ангіопротектори – препарати, які зміцнюють стінки судин і покращують мікроциркуляцію крові. В даний час найпоширенішими вважаються: Троксевазин, Троксерутин, Лиотон, Индовазин, Аскорутин.
- Загоюють кошти сприяють зростанню нових клітин і прискорюють процеси відновлення м’яких тканин. Найчастіше з цією метою використовують Бепантен, Декспантенол, Д-пантенол, Пантодерм.
Фотогалерея: препарати для місцевої терапії

Бепантен – загоює засіб, який може бути використано для лікування лімфаденіту
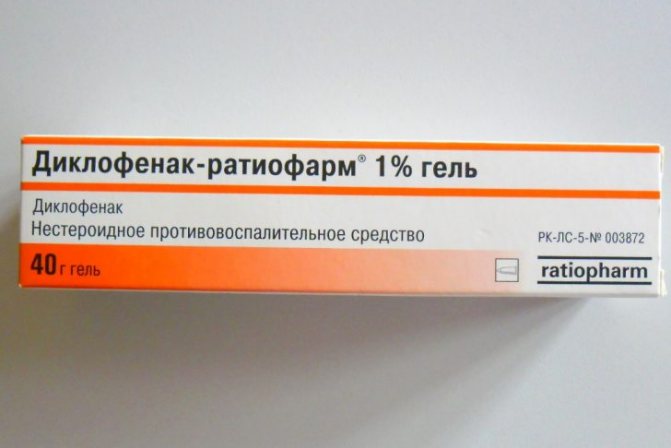
Диклофенак – протизапальний препарат, який знімає біль і запалення
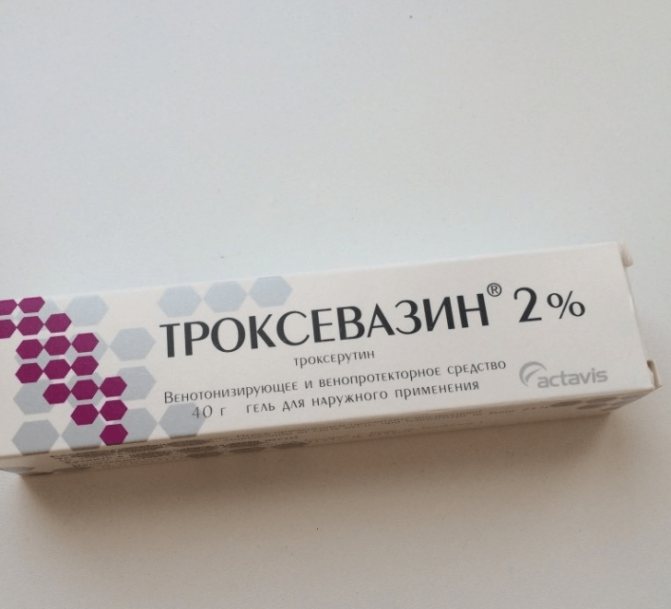
Троксевазин зміцнює стінки судин
Засоби для системного впливу на організм:
- Антибактеріальні препарати викликають загибель шкідливих мікробів і запобігають їх міграцію по тілу людини. Широко використовуються такі ліки: Амоксиклав, Цефпіром, Цефепим, Цефалексин, Цефотаксін, Цефтриаксон, Ванкомицин, Бензилпенициллин.
- Противірусні засоби допомагають боротися зі збудниками грипу, ГРВІ та інших патогенних захворювань. Найчастіше у вітчизняній практиці застосовують: Ацикловір, Фоскавір, Неовир, Арбідол, Полудан, відарабін, Реальдирон, Бонафтон.
- Якщо ж причиною запалення лімфатичних підщелепних вузлів є паразити, використовуються препарати, які сприяють їх видалення з організму. Прикладами можуть послужити: Мебендазол, Альбендазол, Перхлоретілен.
- Для боротьби з підвищеною температурою і зневодненням застосовується дезінтоксикаційна терапія. Препаратами цієї групи є ізотонічні розчини, плазма крові, колоїди і кристалоїди.
Фотогалерея: кошти для системної терапії
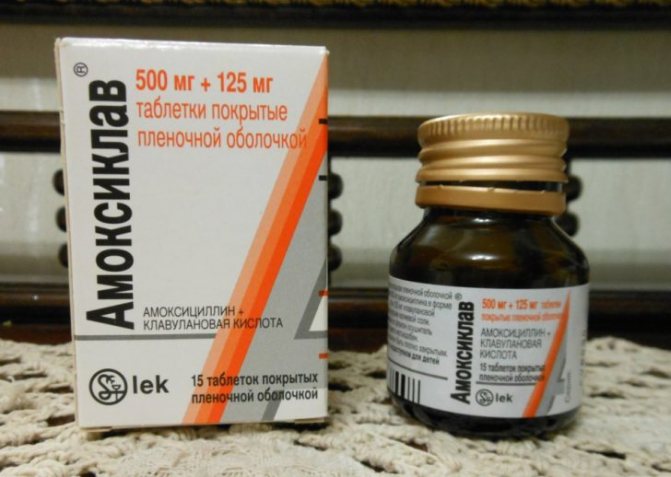
Амоксиклав – антибіотик широкого спектру дії, який вбиває багато бактерій

Ацикловір сприяє зміцненню імунітету і перешкоджає поширенню вірусів по організму

Мебендазол – препарат, який викликає загибель більшості паразитів
Таблиця: використання фізіотерапії в лікуванні запального недуги
| Назва процедури | Принцип дії | Основні ефекти |
| лазерна терапія | Застосування спрямованих на область ураження лазерних променів різної довжини | Запобігання розвитку передаються статевим шляхом, поліпшення мікроциркуляції крові в судинах |
| ультрафіолетове опромінення | Вплив на запалені лімфатичні вузли за допомогою джерела ультрафіолетового випромінювання | Зменшують набряку і болю |
| електрофорез | Введення в зону ураження лікарських препаратів з використанням струму | Більш швидка доставка медикаментів в м’які тканини |
Фотогалерея: фізіопроцедури, що допомагають при недугу

УФО сприяє загибелі хвороботворних мікробів

Електрофорез забезпечує більш швидке введення препарату в організм
Використання лазера покращує процеси загоєння
Засоби народної медицини в якості додаткового методу
Для зменшення основних симптомів захворювання допустимо використовувати різні відвари, примочки і настої. Вони допомагають впоратися з неприємними відчуттями, які супроводжують підщелепної лімфаденіт. Однак лікарі настійно радять не відмовлятися від прийому фармацевтичних препаратів, так як тільки з їх допомогою можна позбутися від причини, яка спровокувала розвиток недуги.
Народні засоби, що використовуються для боротьби з підщелепних лимфаденитом:
- Дві столові ложки ромашки заваріть в ковші з окропом. Після охолодження змочіть марлю і покладіть її на область ураження. Зверху необхідно помістити шар паперу і вати, а потім накрити все теплою хусткою. Тримати такий компрес необхідно не менше п’ятнадцяти хвилин. Вважається, що ромашка має виражену протизапальну дію, а також допомагає позбутися від болю. Рекомендується використовувати цей спосіб не рідше ніж один раз на день протягом тижня.
- Подрібніть зубчик часнику і залийте його склянкою окропу. Після охолодження випийте невеликими ковтками перед будь-яким прийомом їжі. Часник використовується для боротьби з шкідливими мікроорганізмами, так як має виражені антисептичні властивості. Його вживання також допомагає зміцнити імунітет. Необхідно пройти курс лікування з двадцяти процедур.
- Сто грам свіжої брусниці покладіть в каструлю з літром води і доведіть до кипіння. Після охолодження необхідно додати кілька крапель лимонного соку. Пити цей відвар потрібно по одній склянці перед кожним прийомом їжі. Брусниця допомагає вивести з організму шкідливі речовини і продукти життєдіяльності мікробів. Проводити очисну процедуру варто не рідше одного разу в тиждень.
Фотогалерея: природні засоби, які використовуються для терапії недуги

Ромашка швидко знімає набряклість і запалення

Часник допомагає боротися з бактеріальними збудниками

Ягоди брусниці володіють легким сечогінним ефектом
Хірургічне лікування лімфаденіту
Якщо консервативна терапія не принесла очікуваного результату протягом декількох днів, а вузол продовжує хворіти і збільшуватися в розмірах, лікарі вирішують питання про необхідність проведення операції. Показаннями до хірургічного лікування також є:
- погіршення загального самопочуття;
- температура більше 39 градусів, яка тримається близько шести днів;
- збільшення шиї;
- різка хворобливість щелепи;
- тістоподібна консистенція освіти.
Проводити операцію не рекомендується в наступних ситуаціях:
- вкрай важкий стан пацієнта (відсутність свідомості, кома);
- загострення хронічних захворювань;
- вік понад 90 років;
- алергія на наркозні препарати.
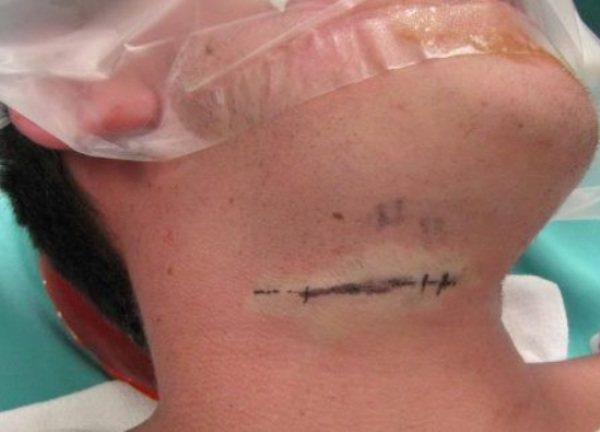
Післяопераційна рана затягується за кілька тижнів, а на її місці утворюється тонкий рубець
Коли пацієнт занурюється в медикаментозний сон, хірург послідовно проводить розсічення м’яких тканин в підщелепної області. Після розтину шкіри і жирової клітковини тупим способом роз’єднують м’язові волокна, що дозволяє отримати доступ до лімфатичному вузла. Його видаляють, а утворену порожнину промивають антисептиком і розчином антибіотика, щоб уникнути приєднання інфекції. При необхідності в область рани встановлюється тонка гумова трубка – дренаж, за яким оттекают лімфатична рідина, кров і гній. Після операції пацієнт кілька годин перебуває у відділенні реанімації та інтенсивної терапії, де за його станом спостерігає медичний персонал. При задовільному перебігу відновного процесу його переводять в хірургічну палату, де відбувається подальше лікування.
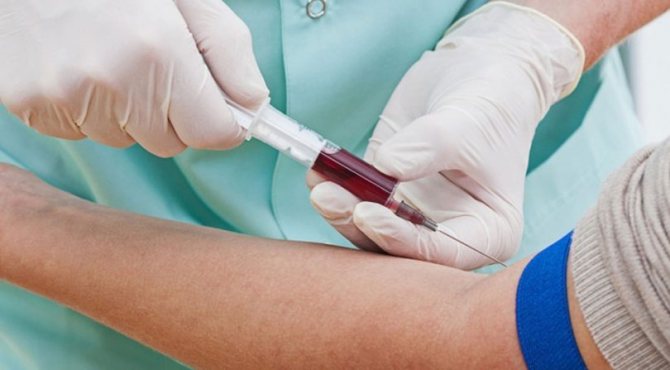
Які дослідження важливо пройти при проблемі запалення лімфатичних вузлів?
Зазвичай терапевт або педіатр при первинному огляді здійснює пальпацію, тобто промацування запалених частин на наявність ущільнень, для оцінки рухливості й еластичності. Далі лікар ставить запитання про нещодавно перенесені хвороби, про характер болю, про часовий проміжок, коли почалося запалення лімфовузлів. Обов’язковим пунктом обстеження є аналіз сечі і крові. Ці прості маніпуляції допомагають зрозуміти характер запалення, приблизні причини і лікування.
При запалених підщелепних лімфовузлах лікарі призначають аналіз крові. При недавноперенесеної роботі над зубами, наприклад, вставляння імплантів, призначається ортопантомограмма. Це процес зйомки щелеп з усіх ракурсів для виявлення гнійних скупчень і розуміння масштабності хвороби. Кров аналізують, щоб перевірити загальний стан організму і подивитися, чи потрібні антибіотики для повноцінного лікування. Частим методом боротьби з гнійними запаленнями є хірургічні втручання.
При запалених лімфатичних вузлах в області щелепи і шиї лікар підозрює недавно перенесені або хронічні інфекції простудного типу і ЛОР органів. Для виявлення правдивого діагнозу пацієнт зобов’язаний пройти титр АСЛ-О і здати кров для загального аналізу. Дані обстеження показують, почалося чи в організмі запалення системного типу і викликано воно стрептококами. При одночасних процесах запалення в області носоглотки призначаються аналізи на виявлення двох типів хламідій і антитіл до них (IgG, IgM, IgA). Хламідії цих типів призводять до порушень дихальної системи і патологій, які важко піддаються лікуванню.
При запаленнях лімфатичних вузлів на тлі недавноперенесеної хвороби пацієнт зобов’язаний пройти аналіз крові і обстеження лицьових пазух.
При запаленнях в паховій зоні, у внутрішній стороні стегна лікар призначає загальний аналіз крові. При відсутності недавніх захворювань і присутності механічних травм, отриманих від тварин, пацієнт зобов’язаний пройти аналіз на бартонеллам, щоб пройти якісне лікування. При підозрах на хворобу котячої подряпини лімфатичний вузол збільшується в розмірах до десяти сантиметрів, стає щільним і нерухомим. Пухлина не спадає протягом тридцяти днів.
При запалених лімфовузлах без будь-яких симптомів лікар направляє пройти обстеження на токсоплазмоз, тому що дана хвороба в стані протікати безсимптомно.
Якщо лімфатичні вузли запалюються близько до вогнища целюліту і при цьому спостерігається місцеве підвищення температури тіла, почервоніння ділянки шкіри, то пацієнт повинен пройти титр АСЛ-О і здати кров. Більше аналізів не призначають.
При запаленні лімфовузлів в області голови за відсутності недавно перенесених захворювань, при постійній підвищеній температурі тіла, слабкості, волокнистої структурі мови лікарі призначають аналіз на ВІЛ. Лімфатичні вузли запалені тривалий проміжок часу при ВІЛ.
При виявленні у пацієнта накопичень жиру на органах, труднощів з диханням, при косоокості та недоумство запалені вузли є ознакою рідкісних генетичних захворювань. У такому випадку людину перенаправляють в спеціалізовану клініку, де займаються лікуванням і профілактикою подібних патологій. Аналізи, які призначаються при підозрах на даний тип захворювання: активність хітотріозідази, секвенування екзонів і пріекзонних ділянок гена GBA.
Якщо запалення лімфатичних вузлів супроводжується шкірної червоною висипкою на переніссі і щоках, температурою, швидкою стомлюваністю і слабкістю, найімовірніше пацієнт хворий вовчак. Лікуванням займається ревматолог, призначає аналізи:
- С-реактивний білок.
- Антитіла антинуклеарні.
- Фактор ревматоіда.
- Антитіла, які стосуються двухфакторной ДНК.
- Комплементарні компоненти.
- Фактор антінуклеара.
- Антитіла, які стосуються нуклеарного антигену.
- Нуклеосомної антитіла.
- Кардіоліпінові антитіла.
При супроводі запалень вузликів болями в суглобах, набряками і змінами форм кінцівок лікар направляє на обстеження:
- Антитіла на кератин.
- Антитіла на виментин.
- Антитіла на антіфілаггрін.
- Антитіла на циклічний пептид.
- Мазок синовіальної рідини на наявність кристалів.
- Фактор ревматоіда.
При наявності симптомів до гострого інфекційного патогену простудного типу лікарі підозрюють мононуклеоз, який має схожу симптоматику з ГРВІ. Присутні біль в горлі, температура, виразки на шкірних покривах, збільшення селезінки і печінки на кілька розмірів. Аналізи для перевірки потрібні прості – кров плюс обов’язкова перевірка мазка на склі. Важливим є здача аналізів на антитіла вірусу Епштейн-Барра.

При запаленні лімфовузлів в області паху лікар призначає аналізи, призначені для перевірки сечовивідних каналів і геніталій. Аналіз здається на:
- хламідіоз;
- сифіліс;
- мікоплазмоз;
- уреаплазмоз;
- кандидоз;
- трихомоніаз;
- фекальні бактерії;
- гонорею;
- шанкроїд;
- інші хвороби, що передаються статевим шляхом;
- інші проблеми з геніталіями.
При запалених лімфатичних вузлах верхньої частини тулуба, супроводжуваних кашлем, болями в грудній клітці, мокротою з кров’ю, лікарі направляють на пробу Манту, рентген легенів, флюорографію, аналіз харкотиння, перевірку наявності мікроорганізмів на змивах бронхів і в крові, багато іншого.
Якщо людина, крім запалених лімфовузлів будь-якого місця розташування, скаржиться на втрату ваги, пропажу апетиту, слабкість, головний біль, стомлюваність, температуру, відраза до продуктів тваринного походження, лікар з великою ймовірністю відправить пацієнта на обстеження до онколога. Симптоматика говорить про наявність злоякісних утворень всередині організму. При цьому лікар має право призначити рентген, УЗД, КТ і МРТ для виявлення стану клітин і тканин в організмі хворого. При підтвердженні діагнозу пацієнт відправляється проходити радіо- і хіміотерапії для знищення ракових клітин. Онколог протягом процесу лікування відстежує стан пацієнта за допомогою спеціальних аналізів, техніки і обладнання.
На додаток до перерахованих вище аналізів лікар призначає пацієнтові біопсію. Це означає взяття шматочка тканини ураженої ділянки лімфатичного вузла на докладний цитологічний і гістологічний аналіз. Пункція, тобто забір проводиться тонкою порожнистої голкою, забезпеченою спеціалізованими зубчиками. Вони дозволяють взяти найбільшу кількість матеріалу для точного і якісного обстеження.
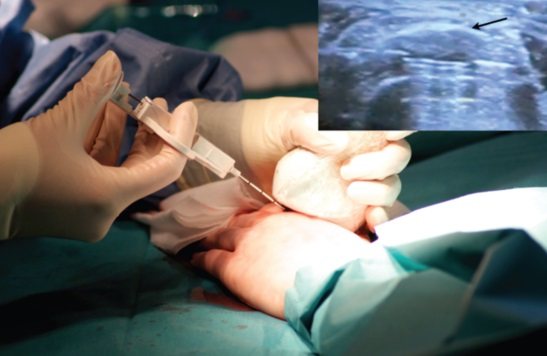
взяття біопсії
Причини лімфаденіту різної локалізації
підщелепний лімфаденіт
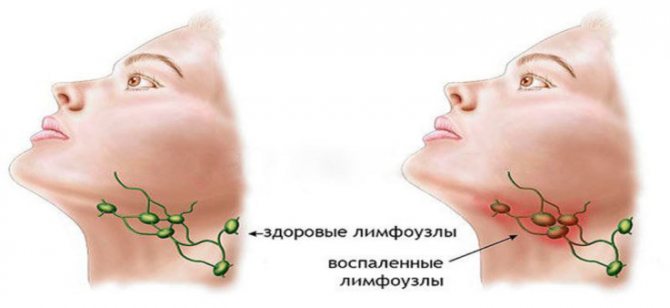
В кількості до десяти штук підщелепнілімфатичні вузлики розміщуються з двох сторін від кутів нижньої щелепи.
Лімфа відтікає від наступних органів:
- зубів і ясен;
- задньої частини мови;
- слизової оболонки піднебіння;
- щік, носової порожнини, нижніх повік, губ, підборіддя;
- під’язикової і піднижньощелепної слинної залози.
Провокують захворювання:
- садна та пошкодження обличчя при проникненні в них хвороботворної мікрофлори;
- фурункул і карбункул – гнійний запальний процес волосяного фолікула або їх групи (зазвичай викликається стафілококом);
- рожа – інфекційна патологія, спричинена бета-гемолітичним стрептококом групи А;
- імпетиго – гнойничковая патологія, часто локалізується в лицьовій зоні, кутів рота, викликана стрептококом;
- герпес – вірусна хвороба, що виявляється бульбашкової висипом на губах, щоках;
- карієс – патологічний процес інфекційної природи, що характеризується руйнуванням тканин зуба;
- гінгівіт – запальний процес, захоплюючий ясна;
- глосит або запалення язика, часто пов’язане з його пошкодженням і подальшим проникненням інфекції;
- стоматит – захворювання, що виявляється утворенням на слизовій оболонці рота хворобливих виразок;
- епідемічний паротит – вірусне ураження слинних залоз, також захоплююче підшлункову залозу і органи репродуктивної системи.
шийний лімфаденіт
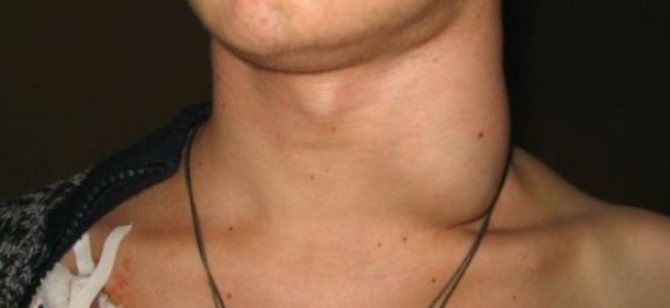
У вузлики, розташовані в шиї, тече лімфа від шийної і головної частини тулуба.
Поверхневі лімфовузли збирають лімфу від наступних органів:
- м’які тканини голови і шиї, за винятком м’язів.
глибока:
- від трахеї;
- глоткової частини;
- гортані;
- верхньої частини стравоходу;
- шийних м’язів;
- щитовидної залози;
- порожнини рота, носа і вуха.
Більш того, до цієї групи впадають лімфатичні судини підщелепної області, і при порушенні їх бар’єрної функції перераховані вище патології можуть стати причиною формування шийного лімфаденіту.
Безпосередніми причинами є:
- отит – катаральне або гнійне ураження одного або обох вух;
- фарингіт – захворювання горла, частіше вірусної етіології;
- ангіна – гостре запалення піднебінних мигдалин;
- риніт – запальний процес, що протікає в слизовій оболонці носа;
- гнійні рани області шиї або голови;
- синусити (гайморит, фронтит, етмоїдит, сфеноїдит) – запалення носових пазух;
- кір – небезпечне захворювання вірусної природи, що протікає з характерним висипом і ймовірними ускладненнями у вигляді менінгіту, пневмонії та ін .;
- краснуха – менш важка патологія з короподібного висипом, але більш легким перебігом, є небезпечною для вагітних жінок, тому що найчастіше при даній захворюванні формуються внутрішньоутробні патології плода;
- інфекційний мононуклеоз – один з поширених в даний час недуг, який викликається вірусом Епштейна-Барра та у важких випадках вражає печінку і селезінку;
- трихофития, мікроспорія – поразка грибком волосся на голові або інших областях тіла;
- інфекційний тиреоїдит – запалення щитовидки, частіше підгострого або гострого перебігу, що протікає з болем, що локалізується в області шиї;
- аденовірусна, риновирусная інфекція – викликають ряд ГРВІ, для яких характерний шийний лімфаденіт;
- грип – важка інфекційна хвороба, яка може приймати характер епідемії.
Найбільш часто лімфаденіт зачіпає саме шийну область.
пахвовий лімфаденіт
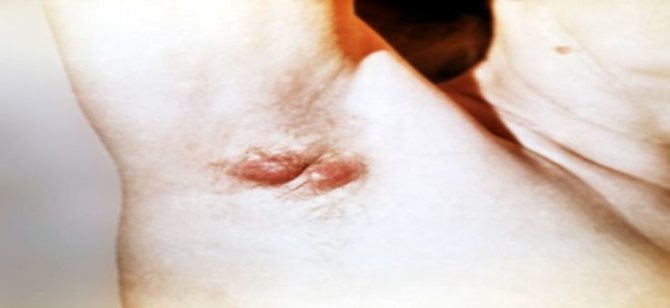
Поверхнево і глибоко розташовані лімфовузли пахвовій області збирають лімфу від наступних утворень:
- м’яких тканин, кістяних структур і дерми верхніх кінцівок;
- грудної клітки;
- верхньої частини передньої стінки живота;
- молочної залози.
Причиною запальних змін лімфовузлів цієї зони може:
- панарицій – запалення гнійного характеру м’яких тканин пальців верхніх кінцівок, здатне поширюватися на кістки, сухожилля і суглоби;
- остеомієліт кісток верхньої кінцівки – поразка всіх кісткових структур рук – окістя, компактний і губчаста речовина. Виникає найчастіше після відкритих переломів (посттравматичний остеомієліт) і в 90% випадків викликається золотистим стафілококом;
- гидраденит – гнійне захворювання апокрінових потових залоз при проникненні в них стафілокока;
- грибкові хвороби шкірного покриву – трихофітія, споротрихоз, мікроспорія;
- нагноєння саден або поріз в області верхньої частини живота, рук або грудей;
- мастит – запалення, що охоплює молочну залозу. Може спостерігатися як у жінок (особливо при годуванні груддю), так і у чоловіків;
- оперізуючий лишай – поразка, викликане Варіцелла зостер і проявляється у вигляді бульбашкових (везикулезной) висипань, часто у верхній області грудей, але може зустрічатися абсолютно на будь-якій ділянці тіла.
паховий лімфаденіт
У пахові вузлики лімфатична рідина тече від:
- тканин ніг;
- спини;
- нижньої частини живота;
- зовнішніх статевих органів;
- промежини.
Причинами їх запалення є:
- кольпіт і вульвіт – запальний процес, який стосується слизову оболонку піхви і зовнішні статеві органи жінки;
- баланит і постить – запалення головки статевого члена і його крайньої плоті, виникає переважно при недотриманні правил особистої інтимної гігієни і зазвичай зустрічається поєднання цих патологічних процесів, об’єднаних в назву баланопостит;
- гонорея – важко піддається лікуванню в даний час захворювання, що передається статевим способом і вражає статеві органи чоловіків (найчастіше) і жінок, що має характерну ознаку – витікання, особливо в ранкові години крапель гною з просвіту статевого члена або піхви (симптом «ранкової роси») ;
- сифіліс – часто зустрічається в минулому і не тільки венеричне захворювання, що виявляється тривалої стійкої запальної реакцією в лімфатичних вузлах.
мезентеріальний лімфаденіт
Причиною запалення даної групи лімфовузлів, розташованих по ходу кишкової стінки, є:
- иерсиниоз – інфекційна патологія, спричинена иерсиниями, в основному вражає шлунково-кишковий тракт, але схильна до поширення в безліч інших органів і систем;
- черевний тиф – мезаденит є одним з основних проявів патології, протікає з важкою загальною інтоксикацією організму людини і характерним висипом;
- сальмонельоз – гостре кишкове розлад, спровоковане сальмонелами і проявляється вираженою діареєю;
- дизентерія – патологія, яка викликається шигеллами різних типів, що виявляється стійким рідким стільцем до двадцяти і більше разів на добу і переважним ураженням кінцевих відділів товстого кишечника;
- туберкульоз – специфічна хвороба, провоцируемая бацилою Коха, що виражається в ураженні всіх органів і систем, крім нігтів і волосся; недуга супроводжує затяжний мезентеріальний лімфаденіт при залученні в запаленні кишечника.
Діагностика мезаденита дещо ускладнена і часто такі пацієнти потрапляють в хірургічний стаціонар з попереднім діагнозом «гострий апендицит».
Але зовсім не кожне збільшення вузликів є лімфаденітом. Існує безліч інших недуг, таких як системні ревматичні хвороби, пухлинні новоутворення, що протікають без ознак запальних змін в них.
У подібних ситуаціях коректніше використовувати термін «лімфаденопатія».
ступеня
За ступенем вираженості лімфаденіт підрозділяється на:
- гострий;
- хронічний.
Між собою вони відрізняються швидкістю розвитку хвороби і методами лікування.
Ваш стоматолог видав вам висновок з формулюванням «порожнину рота потребує санації» і ви не знаєте, що це? Ми допоможемо розібратися! А тут ми озвучимо симптоми тонзиліту і розповімо, як можна провести його лікування в домашніх умовах.
гострий
Відрізняється високою швидкістю прояву ознак і швидкістю розвитку від первинних симптомів до яскравої клінічної картини.
Спостерігається запалення одного вузла або одночасно декількох. Вони набухають, сильно збільшуються, шкіра над ними червоніє.
Часто розвивається на тлі нагноєння, коли гній збирається в вузлі і флюктуирует (переливається) в ньому. Така рухливість гною нерідко призводить до його прориву і поразки сусідніх тканин.
Лікування проводиться усуненням гною і призначенням антибіотиків.
хронічний
Розвивається при загальному інфікуванні організму.
Має тривалий інкубаційний період, при якому ознаки хвороби виражаються дуже слабо.
Спостерігається затвердіння вузлів, а вся симптоматика схожа з гострою формою.
Лікування складне і тривале. Нерідко медики проводять видалення вузла.
Що таке лімфаденіт
Лімфаденіт – запалення лімфатичних вузлів, що виникає як ускладнення різних гнійно-запальних захворювань. Виникає в результаті надходження в них з лімфою хвороботворних мікроорганізмів і їх токсинів, продуктів тканинного розпаду, найдрібніших чужорідних тіл і т. П. Викликається частіше стафило- і стрептококами, які при лімфангіті потрапляють в регіонарні лімфатичні вузли.
Локалізація здебільшого в паху і пахвою. Лімфаденіти можуть бути негнійного і гнійними. За тривалістю перебігу захворювання може бути гострим і хронічним.
Гнійно-запальний процес може вражати один або кілька сусідніх лімфовузлів. При гнійному їх розплавлення утворюється великий осередок нагноєння в м’яких тканинах, званий Аденофлегмона.
фото лімфаденіту
лікування
Лікування повинне проходити під контролем лікаря. В першу чергу терапія спрямована на усунення інфекції, що спровокувала захворювання. В основному використовуються такі препарати:
- Рідина Бурова (8% -й розчин ацетату алюмінію). Володіє в’яжучими, протизапальними і середньо вираженими антисептичними властивостями. Рідина Бурова використовується для полоскань і холодних примочок. Перед застосуванням препарат розводиться в 10-20 разів.
- Сольовий розчин. Їм рекомендується полоскати рот при хронічному тонзиліті.
- Антибіотики. Вони можуть призначатися як в таблетованій формі, так і у вигляді внутрішньом’язових ін’єкцій. Серед найбільш поширених – Цефалексин, Кліндаміцин, Амоксиклав, Линкомицин, Цефуроксим. Приймати антибіотики слід строго за приписом лікаря, не перериваючи і не продовжуючи самовільно курс.
Якщо лімфаденіт був виявлений на ранній стадії, то полоскань і антибіотиків може бути досить. У разі коли присутній гнійне запалення в одному вузлі, то необхідна нескладна операція, під час якої робиться надріз і гнійний вміст виводиться з лімфовузла через дренаж.
Але у переважної більшості хворих уражено відразу кілька лімфовузлів. У такій ситуації потрібно досить серйозне хірургічне втручання. В процесі операції лікар робить розріз в області під нижньою щелепою, куди вставляє дренажну трубку і виробляє виведення гною. Після завершення процедури рана закривається зажимами.
харчування
Ефективність терапії при підщелепному лимфадените виявляється значно вище при її поєднанні з дієтою. Лікарі рекомендують під час лікування обмежити вживання жирних продуктів, солі, а також смажених страв. Категорично слід виключити з раціону продукти фаст-фуду.
Для поліпшення результатів лікування слід додати в раціон білкові продукти, включаючи сир і рибу, а також продукти рослинного і молочного походження. Поєднання дієти і терапії дозволяє швидше впоратися із захворюванням і уникнути його повторного виникнення.
Теги лімфаденіт підщелепної щелепу
Сподобалася стаття?
терапія
Лікування подчелюстного лімфаденіту може бути як терапевтичним, так і стаціонарним, з використанням засобів оперативного втручання. В основу вибору того чи іншого виду лікування покладена природа запального процесу і наявність нагноєнь в лімфовузлах у пацієнта.
Медикаментозне лікування
Терапія подчелюстного лімфаденіту заснована на боротьбі проти збудника інфекції – тієї чи іншої бактерії або патогенної мікрофлори.
Виробляється вона з застосуванням протимікробних медичних препаратів і антибіотиків, а також противірусними засобами в разі, якщо збудником виступає вірусна інфекція.
Якщо причиною виникнення хвороби є певне захворювання, то лікар встановлює його, після чого призначає лікування.
Треба сказати, що підщелепної лімфаденіт, на відміну від лімфаденітів іншого типу, часто зустрічається і в дитячому віці, а тому терапевтичне лікування передбачає боротьбу з інфекцією горла і профілактичні заходи, націлені на зупинку загострення захворювань.
У разі, якщо підщелепної лімфаденіт розвивається на тлі краснухи, то лікування із застосуванням антибіотиків виявляється неефективним.
Лікар призначає противірусні препарати та імуномодулятори, а для поліпшення ефекту медикаментозної терапії застосовується ряд фізіотерапевтичних процедур, включаючи УВЧ, електрофорез, гальванотерапії та інші.
Якщо полегшення після медикаментозної терапії у пацієнта не настає, лікар може підозрювати туберкульозний лімфаденіт.
У разі підтвердження діагнозу лікування проводиться відповідно до схем, які використовуються для лікування туберкульозу – препаратами типу ПАСК, етамбутол, фтивазид, протионамид і їх аналогів. Курс лікування досягає півроку.
На початковій стадії лікування подчелюстного лімфаденіту значно простіше і може здійснюватися із застосуванням фізіотерапевтичних засобів, включаючи компреси і прогрівання. Допускається і використання народних методів, однак вони повинні застосовуватися пацієнтом під контролем лікаря.
Оперативне втручання
Оперативне втручання при лікуванні подчелюстного лімфаденіту здійснюється в разі розвитку гнійних явищ в лімфовузлах і прилеглих тканинах.
В такому випадку схема лікування проводиться за аналогією з іншими абсцесами – нагноєння розкривається, проводиться його очищення від скупчився гною, виконується дренування і обробка спеціальними засобами – антисептиками.
Після оперативного втручання лікар призначає хворому антибіотики, що забезпечують захист від повторного інфікування.
В домашніх умовах
Лікування подчелюстного лімфаденіту народними засобами допускається лише на початковій стадії розвитку захворювання і під контролем лікаря. Тільки в такому випадку можна говорити про скільки-небудь високої ефективності даних коштів.
До популярних методів самостійного лікування відносяться:
- Прийом чаю з кореня імбиру, який містить ряд ферментів, що мають антимікробну дію.
- Використання компресу з спиртового настою ехінацеї, який прикладається на уражені шкірні покриви в нічний час. Для приготування компресу застосовується одна столова ложка настоянки на подвійний обсяг теплої води.
Отриманим складом просочується бинт, який накладається на уражену ділянку. - Прийом вищезгаданої настоянки ехінацеї всередину (близько 30 крапель на півсклянки води). Пити її рекомендується близько трьох разів на день.
- Використання напоїв на основі чорниці та порошку з кульбаби, які також володіють протизапальними і антибактеріальними властивостями.
- Прийом бурякового соку натщесерце.
- Вживання часникового настою.
Важливо пам’ятати, що всі вищезазначені способи народної терапії потрібно поєднувати з прийомом вітаміну С.
Проте, слід пам’ятати, що ефективність цих засобів буде висока лише при звичайному ході захворювання, але не у випадку наявності нагноєння, в боротьбі з яким перераховані вище методи безсилі.
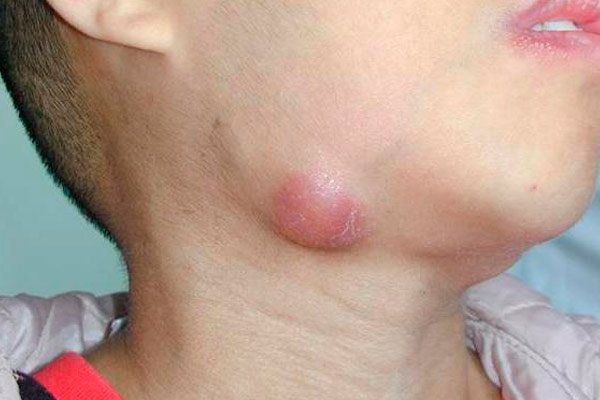
можливі ускладнення
Лімфаденіт лімфатичних вузлів під щелепою потребує обов’язкового лікування. Якщо слідувати рекомендаціям лікаря, то небезпечних ускладнень зазвичай вдається уникнути. В іншому випадку, може статися формування флегмон, абсцесів, свищів і зараження всього організму.
Терапія у дорослих зазвичай здійснюється антибіотиками. Ці препарати справляються з патогенними мікроорганізмами, котрі спровокували захворювання, завдяки чому швидко досягається одужання і спостерігається процес загоєння утворень. У запущених випадках потрібне хірургічне втручання.
Як розвивається патологічний процес
Коли в організмі є бактеріальна або вірусна інфекція, то частина її збудників проникає в лімфатичні судини і лімфовузли. Інфекція може поширитися і з кров’ю. У деяких випадках збудники захворювання виявляються в цих органах в результаті контакту з прилеглими тканинами. Нарешті, інфікування може статися в результаті поранення області тіла, де розташований лімфатичний вузол і інфікування рани.
У цій ділянці тіла антигени починають взаємодіяти з лімфоцитами, що сприяє утворенню антитіл. Так прогресує запалення. В орган надходять інші клітини, які знищують чужорідні агенти і сприяють розвитку специфічної реакції.
У хворобливому процесі беруть активну участь такі клітини.
- Лімфоцити. Вони перші з усіх клітин, які беруть на себе удар інфекції. Дані клітини здатні регулювати кількість інших видів лейкоцитів.
- Нейтрофіли. Це лейкоцити, здатні до фагоцитозу, тобто до поглинання інших патологічних мікроорганізмів. Після того, як вони поглинуть біологічно активні токсичні речовини і мікроорганізми, вони гинуть. При цьому формується гній.
- Еозинофіли забезпечують в організмі антибактеріальний захист. Клітини поглинають чужорідні ферменти і виробляють до бактерій необхідні антитіла.
- Базофіли – це основні клітини, які відповідають за розвиток алергії. Містять значну кількість речовин, які підтримують розвиток запалення.
- Моноцити сприяють очищення запального вогнища від відмерлих мас. Мають властивість фагоцитозу, поглинають бактерії значних розмірів, загиблі лімфоцити і частини тканин.
Якщо в запальний осередок проникає велика кількість лейкоцитів і при цьому активізується зростання кількості лімфоцитів, то лімфатична тканина розростається. Цей процес називається гіперплазією. Хворобливість, гіпертрофія і чутливість вогнища пояснюється виділенням значної кількості активних речовин.
профілактика лімфаденіту
Для профілактики запалення лімфовузлів рекомендується уникати інфекцій і зміцнювати імунітет.
У разі появи гнійно-запальних захворювань потрібно їх раціональне і своєчасне лікування. Будь-які травми або рани необхідно обробляти антисептичними засобами, щоб уникнути попадання інфекції в організм. Слід пам’ятати, що лімфаденіт, лікування і профілактика якого не так вже й складно, особливо на ранніх стадіях, досить неприємне захворювання, яке може перерости в хронічну форму або дати серйозні ускладнення на організм.
Обговорення на форумі
Наслідки і ускладнення
Якщо вчасно не лікувати запальний процес, дуже ймовірна активізація бактеріальної флори, яка призведе до нагноєння лімфовузла. При великому скупченні гною медикаментозне лікування може не дати бажаного результату і потрібно хірургічне втручання.
Збільшені лімфовузли, гнійний процес і набряк провокують поширення патології на сусідні тканини. Найчастішим ускладненням є тромбофлебіт – запалення венозних судин. Він, в свою чергу, погіршує перебіг захворювання, так як викликає інші проблеми – порушення кровотоку, утворення тромбів, витончення судинних стінок і підвищення їх проникності.
Ще одним ускладненням, яке небезпечно для життя пацієнта, є закупорка кровоносних судин тромбом і гноєм з осередку ураження.
© 2020 Все про здоров’я
Лимфаденит.
