Норми харчування при запаленнях підшлункової залози
Панкреатит – це захворювання підшлункової залози запального характеру, причиною якого, є порушення швидкості і кількості відтоку соку і інших ферментів, що відповідають за травлення, які, виробляє підшлункова залоза в дванадцятипалу кишку.
Дане захворювання, негативно позначається на судинній системі, може провокувати запалення і камені в жовчному міхурі і навіть стати причиною летального результату. Тому важливо, надавати належне лікування при наявності діагнозу, а так само, дотримуватися спеціальної дієти, що б хвороба не загострювалася і не прогресувала далі.
Принцип роботи підшлункової залози і симптоми панкреатиту
- амілази,
- ліпази,
- нуклеази,
- профосфоліпази,
- тріпсіногена.
Якщо один з перерахованих ферментів не виробляється, це призводить до збоїв в організмі, так як порушується засвоєння вітамінів, вуглеводів, жирів, білків і мікроелементів.
За роботу всіх органів, в тому числі і підшлункової залози, відповідає центральна нервова система. Вона регулює вироблення травних соків і ферментів. Коли з’являється запах їжі, зміст шлункового соку в шлунку збільшується, що служить сигналом до початку роботи підшлункової залози.
Заліза має здатність пристосовуватися і виробляти певні види ферментів для розщеплення надійшла їжі. Наприклад, при великому змісті вуглеводів продукується амілаза, що відповідає за переробку даного компонента. При вживанні людиною жирної їжі починається вироблення ліпази. За розщеплення білків відповідає трипсин.
Крім вироблення ферментів, підшлункова залоза відповідає за виробництво гормонів, тобто має ендокринну функцію. Якщо рівень глюкози в крові підвищився, вироблення інсуліну підвищується, а при зниженні рівня цукру робота залози направляється на виробництво глюкагону.
Найбільш поширений симптом при панкреатиті – сильний біль з лівого боку живота, в області підребер’я. Також може приєднуватися інша симптоматика:
- Поширення хворобливих відчуттів на область попереку і вище.
- Позиви до блювоти, нудота. Їх інтенсивність безпосередньо залежить від сили болю. Блювотні маси – з кислим і гірким присмаком.
- Зміна кольору шкірних покривів. Особа відразу блідне, потім набуває землистий відтінок.
- У зігнутому стані хворобливість знижується.
- Знеболюючі препарати не чинять дії.
- Висипання на шкірних покривах.
- Розлади дефекації, здуття живота.
- Задишка або почастішання серцебиття.
- Коливання АТ.
- Невеликий жар.
При появі хоча б одного з перерахованих симптомів слід відразу звернутися до лікаря.
Що виключити з раціону
Щоб виключити перехід гострого панкреатиту в хронічну стадію, необхідно скласти список харчових обмежень, уникаючи продуктів, що стимулюють активну роботу підшлункової залози, і з огляду на індивідуальну непереносимість.

Заборонені продукти при панкреатиті
З щоденного раціону необхідно повністю видалити:
- жирну м’ясну їжу, сало і деякі види риби (кефаль, сьомгу, сома, коропа, палтуса), а також ікру;
- свинячий і баранячий жир;
- житній хліб;
- м’ясні субпродукти (ковбаси, рулети, сардельки, сосиски і так далі) і копченості;
- консерви, соління, маринади;
- гострі спеції, прянощі та приправи;
- деякі види овочів (редьку, брукву, редис, цибулю і часник, а також білокачанну капусту, гриби і бобові з високим вмістом грубої клітковини);
- кислі фрукти;
- апельсин, лимон, мандарин та інші види цитрусових;
- цукати;
- згущене молоко;
- глазуровані сирки і жирну сметану;
- газовані і кавові напої;
- вироби з шоколаду, торти, тістечка, бісквіти, мармелад, карамель, льодяники та інші солодощі.

Що заборонено їсти в перший тиждень після загострення панкреатиту
Порада! Від фаст-фуду (картоплі фрі, хот-догів), чіпсів, сухариків, солоних горішків краще відмовитися назавжди, щоб уникнути загострень захворювання.
Крім того, слід обмежити вживання алкоголю (не тільки міцних напоїв, а й слабоалкогольних коктейлів). Спиртне може спровокувати спазм сфінктера Одді (клапанного пристрою, який забезпечує рух ферментів в кишечник і водночас не дає вийти перевариваемой їжі). Після прийняття «міцного» клапан може своєчасно не відкритися, і травний сік буде заблокований в протоках, що стане причиною гострого нападу і неприємних наслідків.

Список продуктів при панкреатиті
Відео: Заборонені продукти при панкреатиті
Основні рекомендації по харчуванню
Якщо діагностовано запалення підшлункової залози, основна умова лікування – розробка і дотримання дієти. Після гострого нападу патології (перші 2-3 дні) рекомендується обмежити або повністю відмовитися від прийому їжі. Голодування забезпечує спокій запаленого органу, щоб не відбувалася вироблення ферментів, які призведуть до посилення запалення і хворобливості. Можна пити лужну мінеральну воду без газу.
Повний спокій для підшлункової залози при гострому панкреатиті і при рецидиві хронічного сприяє ремісії. Саме тому правильне харчування не тільки є методом лікування, але і виступає в якості профілактичного заходу – гальмує подальше прогресування запалення.
Харчуватися при запаленні підшлункової потрібно таким чином, щоб:
- налагодити метаболізм;
- зменшити навантаження на орган;
- знизити запалення;
- не допустити дистрофічних порушень в тканинах;
- зменшити симптоматику.
Важливий режим прийому їжі – він повинен бути частим, 5-6 разів за добу. Щоб підтримати водний баланс, рекомендується випивати щодня достатню кількість чистої води (близько 2 літрів). Порції повинні бути невеликими.
симптоми захворювання
Часто симптоми проявляються після прийому нездорової їжі, алкоголю або ліків. Гострий панкреатит може починатися з нападів.
- Больовий синдром. Регулярна біль, що з’являється в області центральній частині живота. Залежно від виду і стадії захворювання може іррадіювати в підребер’ї або області таза. Носить нападоподібний характер, часто полегшення настає, коли хворий сідає.
- Нудота, блювота, запори або діарея.
- При гострому панкреатиті може підвищуватися температура тіла, при гнійних утвореннях показник піднімається до 39 або 40.
- Відсутність інтересу до їжі, втрата апетиту.
- Шкірні покриви набувають жовтяничний відтінок.
Що можна їсти при запаленні підшлункової залози
Продукти рекомендуються відварні, тушковані або приготовані на пару. Для швидкого засвоєння слід їсти їжу в рідкому або перетертої вигляді. Під час ремісії в дієту включають овочі, що містять клітковину і пектин, які нормалізують діяльність шлунково-кишкового тракту, відновлюють перистальтику. Вітаміни, що входять до складу фруктів і овочів, сприяють підвищенню імунітету і якнайшвидшому одужанню.
Харчування при запаленні підшлункової має включати:
- томати;
- морква;
- патисони;
- полуницю;
- малину;
- кисломолочні продукти (обов’язково низький відсоток жиру);
- різні крупи (цільнозернові).
Рекомендується щодня їсти салати із зеленню і рослинні олії (кунжутна, лляна).
гостра форма
Якщо підшлункова залоза запалилася вперше, що можна їсти, підкаже лікуючий лікар. Зазвичай рекомендують утримуватися від їжі кілька днів, якщо стан погіршується – голодування продовжують. Необхідні поживні речовини вводяться за допомогою спеціального зонду безпосередньо в шлунок або за допомогою крапельниці в вену.
З пиття дозволяються:
- відвар з сухих плодів шипшини;
- мінеральна вода без газу;
- чаї.
Пиття обов’язково несолодке. Допускаються цукрозамінники, які дозволить лікар.
Як готових страв:
- котлети, биточки (риба або м’ясо), приготовані в пароварці;
- супи на бульйоні з овочів;
- пудинги або суфле з овочів / фруктів.
При поліпшенні самопочуття хворого переводять на перший варіант столу №5.
хронічне запалення
При загостренні хронічного панкреатиту харчування можна трохи урізноманітнити. Але небажано перевантажувати орган, щоб не викликати рецидив.
Насправді не так і мало того, що можна їсти при запаленні підшлункової залози. У список продуктів і страв входять:
- печиво, сухарі;
- масла вершкове, соняшникова, лляна;
- супи, приготовані на овочевому відварі, можна з крупами;
- компоти і киселі;
- нежирна кісломолочка;
- яблука і груші, але тільки солодких сортів, свіжі (натерті) або запечені.
Не рекомендується смажена їжа, сіль слід скоротити (дозволено 10 г в день), цукор – до 30 м
При хорошому самопочутті меню можна урізноманітнити, але бажано при введенні нових продуктів заздалегідь порадитися з лікарем.
реактивнезапалення
При наявності реактивного панкреатиту вимоги до дієти схожа на попередні варіанти, тобто в основі стіл №5.

Основна мета лікувального харчування – суворе дотримання складеного раціону, що максимально знизить навантаження на залозу і попередить хвороби внутрішніх органів.
Розглянемо, які продукти дозволяються, якщо заліза запалилася в результаті гастриту, холециститу або дуоденіту:
- хліб грубого помелу (краще вчорашній);
- супи на курячому або овочевому бульйоні з додаванням круп, макаронів, відвареного м’яса;
- річкова риба;
- крупи (вівсянка, гречка);
- протерті овочеві страви;
- олії (оливкова, соняшникова);
- галетное печиво.
Основна мета такого харчування – мінімальний витрата енергії залози на перетравлення їжі.
Страви при панкреатиті
Приступ панкреатиту не повинен ставати перешкодою для позитивних емоцій. І якщо болі відступили, можна порадувати хворого апетитними делікатесами, приготованими строго в рамках допустимих норм і оголошеної дієти.

Корисні фрукти при панкреатиті
Для цього знадобиться кілька простих і цікавих рецептів.
- Ніжне куряче суфле (варене м’ясо птиці змішати з білком і приготувати в формі на пару. При бажанні, курку можна замінити телятиною).
- Апетитна запіканка з вермішелі (взяти по 30 г вермішелі, сиру і молока; сир розтерти з відвареною вермішеллю; ¼ яйця збити з молоком, хоч увесь змішати, за смаком додати цукор, викласти в форму і запекти).
- Полуничний десерт (змішати 1 збитий білок з цукровою пудрою і ваніліном; набирати ложкою і опускати в киплячу воду, формуючи кульки; прикрасити ними густий полуничний кисіль, розлитий по келихах).
- Зрази з філе судака (400 г рибного філе пропустити через м’ясорубку, 100 г білого батона розмочити в 0,5 ст. Молока, віджати, розтерти і додати збитий білок; все змішати в однорідну масу, злегка присолити; за допомогою ложки сформувати зрази і опустити в киплячу воду на 15-20 хвилин).

Лікувальна меню при панкреатиті
Користуючись списком дозволених і заборонених продуктів, можна поповнити скарбничку рецептів власними знахідками. Завдяки кулінарним експериментам, пацієнт зможе не тільки вгамувати апетит, але і отримати масу позитивних емоцій, що важливо для успішного результату курсу лікування.
Лікувальна дієта по Певзнером
Харчування при запаленні підшлункової залози складається з дієті №5 і має на меті вилікувати патологію. Дотримання цього раціону допомагає зменшити навантаження на залозу. Ця дієта рекомендується як для пацієнтів, які перенесли загострення хвороби, так і для продовження стадії ремісії. Нормалізує рівень цукру і холестерину, знижує вагу, покращує самопочуття.
стіл 5
Суть дієти №5 при наявності запального процесу в підшлунковій залозі – відмовитися від прийому продуктів, що сприяють утворенню в шлунку кислоти, що призводить до активного формуванню ферментів. Хворому рекомендуються страви, спрямовані на пом’якшення діяльності органів травлення, їжа повинна бути відвареної або приготовленої в пароварці, приймати її слід подрібненої або перетертої. Щоб мінімально турбувати запалений орган, будь-які з застосовуваних масел або жирів потрібно додавати в готові страви, а не використовувати під час готування.
стіл 5а
Дієта № 5а рекомендується при гострому панкреатиті, після трьох днів голодування. Кількість кілокалорій на добу знижується до 1700. Їжа повинна бути рідкою або ретельно перетертої, приймати її кожні 3 години, невеликими порціями.
Тривалість зазначеного підходу до харчування визначається лікарем, найчастіше становить 7-10 днів. Термін залежить від стану хворого.
стіл 5п
Дієтичний стіл 5п при запаленні підшлункової розширюється шляхом введення таких страв:
- парові тефтелі, котлетки з нежирного м’яса;
- риба (краще річкова). Готувати в пароварці.
Важливо стежити за калоріями. Добова норма – 1500-1800 ккал.
Тактика дієтотерапії при загостренні Тактика дієтотерапії при загостренні
Дієта при підшлунковій залозі спрямована на максимальне розвантаження ураженого органу. У разі раптового загострення патології показано очисне голодування тривалістю не менше 3-4-х діб. Припустимо споживати тільки мінералізовану воду без домішки газів, фітоотвар з плодів шипшини.
З 4-х діб дозволено їсти перетерті супи з вівсяної, рисової круп, Пюріровать відварну картоплю, пісний бульйон з курки.

Дієта при підшлунковій залозі дозволяє пюре на воді без солі
З 5-го дня вводитися мелене м’ясо з паровими, подрібненими овочами, пшеничні сухарики. На 2-му тижні хвороби дозволяється споживати перемелені теплу їжу з допустимих дієтою продуктів. Тривалість строго обмеження в харчуванні становить 1-2 тижні. Після закінчення терміну відбувається поступове введення нової їжі.
Заборони та обмеження
Вживання деяких страв може призвести до посилення симптоматики, тому так важлива дієта при запаленні підшлункової. Що не можна їсти? Необхідно виключити:
- копчені продукти;
- напівфабрикати, фастфуд;
- деякі види круп (манка, перловка, пшоно);
- молокопродукти (з високим відсотком жирності);
- кислі фрукти;
- деякі овочі (капуста, редис і редька, баклажани, часник);
- гриби.
Вживання алкоголю повністю заборонено. Протипоказаний цукор, його можна замінити медом або цукрозамінників, соки розбавляти водою. Слід уникати дуже холодних або гарячих страв, їх подають тільки теплими.
Страви і напої
Що можна їсти при хронічному панкреатиті?
В якості перших страв хворим панкреатитом рекомендуються:
- круп’яні супи
- Овочеві супи і бульйони
- Курячий суп
- Другі страви можуть подаватися у вигляді:
- відвареного м’яса
- паровий риби
- омлетів
Десерти:
- Запечені морква і буряк
- киселі
- пудинги
- фруктові пюре
- мед
напої:
- овочеві соки
- Соки з м’якоттю
- компоти
- Морси з ягід
- трав’яні чаї
- Спеціальні білкові напої
Як дотримуватися дієти
Основні вимоги:
- Упор робити на білкові продукти. Знизити споживання жирів і вуглеводів.
- Всі продукти варити або готувати на пару. Подавати подрібненими або перетертими.
- Калорійність меню – не більше 2000 кКал / добу.
- Можна додавати масла, але тільки в уже готову страву.
Правильний підхід до харчування і корисна їжа при запаленні підшлункової сприяють швидшому зняттю симптомів і прискорюють нормалізацію роботи органу. Дозволяється додавати нові продукти, але тільки після схвалення лікаря.
заборонені продукти
Дієта при підшлунковій залозі полягає в строгому обмеженні споживання в їжу жирів і простих вуглеводів.
Після діагностики панкреатиту з раціону прибирають:
- м’ясо, риба, що відрізняються великою кількістю жирних кислот;
- креветки, восьминоги;
- кефір, ряжанку, кисле молоко (перевищують жирність більше 10-15%);
- вершкове масло;
- копченості;
- алкоголь;
- лимонад з газом;
- торти, тістечка, морозиво, булочки промислового виготовлення;
- житній свіжий хліб;
- горох, квасоля, боби;
- білокачанну капусту;
- коренеплоди, що містять щавлеву кислоту, дубильні речовини (редис, перець болгарський, помідори);
- консерви з м’яса і риби;
- солоне, копчене сало;
- гриби;
- свіжовижаті соки;
- фруктово-ягідні свіжі плоди (виняток становлять яблука, груші, сливи, 1 банан);
- фаст-фуд;
- шоколад;
- какао, кави;
- гострі приправи, оцет, цукор.

обмежуються:
- Ковбаса докторська. Дозволяється по 50 гр 1-2 рази в тиждень. Перед вживанням продукт бажано відварити 10-15 хв.
- Молоко (не більше 6% жирності). У чистому вигляді краще не вживати. Допускається додавання в напої, каші.
- Соняшникова, оливкова олія по 1 ст. л.
- Вершковий жир (20 гр під час приготування їжі).
- Можна їсти тільки білок курячого яйця.
- Мармелад, вафлі, варення абрикосове – не більше 50 гр в день.
- Круп’яні супи готуватися з перловки, гречки, вівсянки, рису, перед подачею протираються.
- Дозволені ягоди, фрукти, коренеплоди піддаються термічній обробці.
- Сіль допустимо додавати для смаку їжі (7-8 гр).
Меню на тиждень для хворої підшлункової
Розглянемо приклад семиденної дієти. Щоденне меню включає перший і другий сніданок, обід, полуденок, вечеря. Можна додавати ще й друга вечеря. Найчастіше на сніданок подають білковий омлет, а сир і чай – на другий сніданок. З напоїв корисний відвар шипшини, на обід обов’язково їдять суп.
| понеділок | |
| сніданок | Нежирне м’ясо, чай з галетним печивом. |
| Другий сніданок | Вівсянка на воді або молоці. Відвар з шипшини або компот із сухофруктів |
| обід | Гречана каша, варений овоч, наприклад, кабачок або брокколі і нежирний сир |
| Полудень | Печені яблука |
| вечеря | Рагу з овочів, відварна курка. Компот. |
| вівторок | |
| сніданок | Котлети з м’яса, омлет. Чай з сухариками. |
| Другий сніданок | Сирний пудинг, кисіль. |
| обід | Відварна яловичина, шматочок житнього хліба і неміцний чай з лимоном |
| Полудень | Стакан кефіру і сухарики |
| вечеря | Риба на пару, чай |
| середа | |
| сніданок | Нежирний йогурт і зелене яблуко |
| Другий сніданок | Відварна грудинка, сухарі білі, чай зелений |
| обід | Приготована на пару нежирна риба, гречана каша і житній хліб |
| Полудень | нежирний сир |
| вечеря | Вівсяна каша на пару, салат з буряка. чай |
| четвер | |
| сніданок | Омлет з двох яєць і неміцний чай |
| Другий сніданок | Сирний пудинг, пюре з яблук. |
| обід | Приготоване на пару м’ясо і овочевий салат |
| Полудень | Компот із сухофруктів, сухарики |
| вечеря | Рисова каша, запечене яблуко і компот |
| п’ятниця | |
| сніданок | Картопляне пюре з тефтелі. Трав’яний чай. |
| Другий сніданок | Компот, сухарі або сухе несолодке печиво |
| обід | Суп овочевий, котлета парова з м’яса риби, компот |
| Полудень | желе |
| вечеря | М’ясний пудинг, приготований на пару овоч. |
| субота | |
| сніданок | Омлет з двох яєць з сиром |
| Другий сніданок | Сирники, печені яблука |
| обід | Курячий бульйон з сухариками, тефтелі |
| Полудень | Печені яблука, кисіль |
| вечеря | Нежирний сир або куряче м’ясо |
| неділя | |
| сніданок | Сирна запіканка, молоко |
| Другий сніданок | Овочевий суп, відварне м’ясо |
| обід | Перетертий овочевий суп з котлетами на пару і вермішеллю, молочний соус |
| Полудень | Чай з галетним печивом |
| вечеря | М’ясо на пару, відварений буряк, компот |
Дієта в лікуванні панкреатиту займає головне місце. Знизивши навантаження на підшлункову залозу, можна домогтися одужання при гострому запаленні і стійкої ремісії при хронічному.
Рекомендоване меню
Дієта при підшлунковій залозі призначається для зниження секреторної функції шлунково-кишкового тракту, запобігання розвитку запального процесу. Кожне загострення панкреатиту викликає заміщення функціонуючої тканини сполучною, провокуючи появу зовнішньосекреторної недостатності, що виявляється в порушенні вироблення ферментів, що беруть участь в розщепленні їжі.
Обмеження раціону покликане максимально розвантажити підшлункову залозу, відновити конституцію органу, запобігти подальшому руйнуванню тканин.
При хронічних захворюваннях
Найчастіше (після 1-го загострення) панкреатит перетворюється в хронічну патологію, переходячи в гостру форму при різкому порушенні дієтичного режиму.
Принципи харчування:
- Дозволяється вживання страв, приготованих в пароварці, методом варіння, тушкування запікання.

- Овочі і м’ясо, курку перед подачею слід подрібнювати.
- Забороняється вживання продуктів з високим вмістом щавлевої кислоти, що мають в складі грубу клітковину, дубильні мікроелементи. Небезпечно включать в меню їжу, що викликає підвищену секрецію травного соку.
- Щоденне харчування грунтується на переважанні в меню вуглеводів і білкових продуктів. Строго обмежуються жири.
- Їсти потрібно 5-6 разів на добу. У проміжках між прийомами їжі необхідно споживати рідину.
Склад добового раціону:
- білки – 120 гр (більше половини повинен складати рослинний білок);
- жири – 85 гр (не менше 35% – рослинного походження);
- вуглеводи – 380 гр;
- рідина – 1-2 л;
- харчова цінність – 2300-2900 ккал.
Дотримуватися дієтхарчування слід від 6 міс. до 2 років.
Рекомендований раціон:
| 1-й день | |
| сніданок |
|
| 2-й сніданок |
|
| обід |
|
| полуденок |
|
| вечеря |
|
| перед сном |
|
2-й день |
|
| сніданок |
|
| 2-й сніданок |
|
| обід |
|
| полуденок |
|
| вечеря |
|
| перед сном |
|
| 3-й день | |
| сніданок |
|
| 2-й сніданок |
|
| обід |
|
| полуденок |
|
| вечеря |
|
| перед сном |
|
4-й день |
|
| сніданок |
|
| 2-й сніданок |
|
| обід |
|
| полуденок |
|
| вечеря |
|
| перед сном |
|
| 5 день | |
| сніданок |
|
| 2-й сніданок |
|
| обід |
|
| полуденок |
|
| вечеря |
|
| перед сном |
|
6-й день |
|
| сніданок |
|
| 2-й сніданок |
|
| обід |
|
| полуденок |
|
| вечеря |
|
| перед сном |
|
| 7-й день | |
| сніданок |
|
| 2-й сніданок |
|
| обід |
|
| полуденок |
|
| вечеря |
|
| перед сном |
|
При гострій формі
Запальний процес в підшлунковій залозі виявляється сильними болями, нудотою і блювотою. У гострій стадії захворювання призначається голодування (2-3 дні). У разі сильного зниження ваги проводиться годування через зонд.
На час голодного періоду дозволені:
- мінералізована вода без домішки газів;
- несолодкий чайний напій;

- фітоотвар з плодів шипшини;
З 4-го дня пацієнтові можна їсти. Вживати їжу слід дрібно (не більше 100 гр за 1 прийом) 5-6 разів на добу.
Основи харчування:
- Показані тільки відварна їжа і їжа, виготовлена в пароварці.
- Каші, м’ясні, овочеві страви ретельно перетираються.
- Можна їсти тільки теплу їжу.
Добовий раціон:
- з 1-го по 3-й день – 0 ккал;
- з 4-го по 7-й – 80 гр білка, 60 гр жиру, 90 г вуглеводів. Під час лікування накладено сувору заборону на споживання простих вуглеводів, через можливу появу травного секрету.
Пропоноване харчування:
| з 1-го по 3-й день |
|
| 4-й день | |
| 7:00 |
|
| 11:00 |
|
| 14:00 |
|
| 16:00 |
|
| 19:00 |
|
| після 21:00 |
|
5-й день |
|
| 7:00 |
|
| 11:00 |
|
| 14:00 |
|
| 16:00 |
|
| 19:00 |
|
| після 21:00 |
|
| 6-й день | |
| 8:00 |
|
| 11:00 |
|
| 14:00 |
|
| 16:00 |
|
| 20:00 |
|
| після 21:00 |
|
7-й день |
|
| 8:00 |
|
| 11:00 |
|
| 14:00 |
|
| 16:00 |
|
| 19:00 |
|
| після 21:00 |
|
В стадії одужання
Після завершення стаціонарного лікування, протягом 14-18 діб необхідно дотримуватися дієти, що щадить, спрямованої на:
- оздоровлення шлунково-кишкового тракту;
- запобігання підвищеній секреції шлункового соку;
- виключення можливого загострення хвороби.
Особливості харчування:
- Переважання білкової їжі. У разі непереносимості тваринного білка застосовуються соєві продукти.

- Обов’язкова термічна, механічна обробка. Дозволені тільки відварні і парові страви. Коренеплоди, фрукти застосовуються для приготування мусів, запікаються, в обов’язковому порядку перетіраются блендером або за допомогою терки.
- Обмеження солі (6-7 гр).
- Повне виключення алкоголю, цукру, коренеплодів, багатих грубою клітковиною.
- Харчуватися необхідно 4-5 разів на добу. Їжа подається свежеприготовленной і теплою (+ 37 ° С).
- Питний режим – до 1,2 л.
Харчова енергія:
- білки – 100-110 гр;
- жири – 70-80 гр (до 20% рослинні походження);
- вуглеводи – 250-350 гр (30% прості);
- добовий раціон – 2590-2790 ккал.
Допустиме меню на 7-ми денний період:
| 1-й день | |
| 8:00 |
|
| 11:00 |
|
| 14:00 |
|
| 16:00 |
|
| 19:00 |
|
| після 21:00 |
|
2-й день |
|
| 8:00 |
|
| 11:00 |
|
| 14:00 |
|
| 16:00 |
|
| 20:00 |
|
| 21:00 |
|
| 3-й день | |
| 7:00 |
|
| 11:00 |
|
| 14:00 |
|
| 16:00 |
|
| 19:00 |
|
| після 21:00 |
|
4-й день |
|
| 7:00 |
|
| 11:00 |
|
| 14:00 |
|
| 16:00 |
|
| 19:00 |
|
| після 21:00 |
|
| 5-й день | |
| 7:00 |
|
| 11:00 |
|
| 14:00 |
|
| 16:00 |
|
| 19:00 |
|
| після 21:00 |
|
6-й день |
|
| 7:00 |
|
| 11:00 |
|
| 14:00 |
|
| 16:00 |
|
| 19:00 |
|
| 21:00 |
|
7-й день |
|
| 7:00 |
|
| 11:00 |
|
| 14:00 |
|
| 16:00 |
|
| 19:00 |
|
| після 21:00 |
|
У період загострення
Показано перебування в умовах стаціонару. Лікарська терапія супроводжується 3-х денним виключення їжі з подальшим переведенням на дієтхарчування. Голодування проводитися з метою попередження вироблення ферментів, необхідної для відновлення функцій підшлункової залози. З 4-го дня дозволяється вживання рідкої, перемеленої їжі. Показані киселі, які містять крохмаль.
Основи раціону:
- Суворе обмеження в їжі, спрямоване на відновлення роботи шлунково-кишкового тракту, зняття больових симптомів.
- Термальна і механічна обробка виготовленої їжі. Дозволені до споживання тільки теплі страви, що подаються в перемеленої вигляді, рідкі, безмолочні каші.
- Диетпитание проводитися 5-6 разів на добу.
- Показано повне виключення з раціону заборонених продуктів.
Меню на 7-ми денний термін:
| з 1-го по 3-й день |
|
4-й день |
|
| 7:00 |
|
| 11:00 |
|
| 14:00 |
|
| 16:00 |
|
| 19:00 |
|
| 5-й день | |
| 7:00 |
|
| 11:00 |
|
| 14:00 |
|
| 16:00 |
|
| 19:00 |
|
6-й день |
|
| 7:00 |
|
| 11:00 |
|
| 14:00 |
|
| 16:00 |
|
| 19:00 |
|
| 7-й день | |
| 7:00 |
|
| 11:00 |
|
| 14:00 |
|
| 16:00 |
|
| 19:00 |
|

Добове споживання:
- білки – 65 гр;
- жири – 25 гр;
- вуглеводи – 350 гр (строго обмежена кількість прості);
- вода – 1,2 л .;
- всього – 1000 ккал.
Тривалість суворої дієти 10-14 днів з поступовим розширенням щоденного раціону. По закінченню обмежень хворий переводитися стіл 5В.
У період ремісії
Харчування в період стійкої ремісії має на меті:
- попередження гострих нападів панкреатиту;
- стабілізацію роботи підшлункової залози і шлунково-кишкового тракту;
- дотримання правильного раціону.
Особливості дієтхарчування:
- Їсти слід 4-5 разів на добу.
- Їжа варитися, готуватися в пароварці, гаситися, запікається.
- Рекомендується подрібнювати їжу, але допустимо споживання їжі м’якими шматками.
- Виняток жирних, солодких, гострих продуктів.
Щоденний раціон:
- білки – 1105 гр;
- жири – 95 гр;
- вуглеводи – 350-450 гр;
- добове споживання – 2700 ккал.
7-денний раціон:
1-й день |
|
| 7:00 |
|
| 11:00 |
|
| 14:00 |
|
| 16:00 |
|
| 19:00 |
|
| після 21:00 |
|
| 2-й день | |
| 7:00 |
|
| 11:00 |
|
| 14:00 |
|
| 16:00 |
|
| 19:00 |
|
| після 21:00 |
|
3-й день |
|
| 7:00 |
|
| 11:00 |
|
| 14:00 |
|
| 16:00 |
|
| 19:00 |
|
| після 21:00 |
|
| 4-й день | |
| 7:00 |
|
| 11:00 |
|
| 14:00 |
|
| 16:00 |
|
| 19:00 |
|
| після 21:00 |
|
5-й день |
|
| 7:00 |
|
| 11:00 |
|
| 14:00 |
|
| 16:00 |
|
| 19:00 |
|
| 21:00 |
|
| 6-й день | |
| 7:00 |
|
| 11:00 |
|
| 14:00 |
|
| 16:00 |
|
| 19:00 |
|
| після 21:00 |
|
7-й день · |
|
| 7:00 |
|
| 11:00 |
|
| 14:00 |
|
| 16:00 |
|
| 19:00 |
|
| після 21:00 |
|
Запальний процес в підшлунковій залозі – неприємна патологія, яка може привести до порушення травлення і метаболічних процесів організму. Під час проведення терапії необхідне дотримання дієтхарчування, спрямованого на запобігання спазмів, розвантаження шлунково-кишкового тракту і відновлення його повноцінної роботи.
Оформлення статті: Міла Фрідан
Рецепти дієтичних страв
Основні поради, як краще використовувати продукти, що становлять дієту для хворих із запаленою залозою, наводилися вище. Їм і потрібно дотримуватися при готуванні страв. Нижче наводяться приблизні рецепти при панкреатиті з урахуванням специфічних особливостей.
суповий раціон

супчик при панкреатиті
Супчики готують на основі рідких каш, заправивши молоком і поклавши трохи масла вершкового. Оригінальним смаком володіє рисовий суп, приготований на молоці, якщо додати в нього трохи курячого пюре. Нижче дається алгоритм готування оригінального першого страви з овочів:
- кабачки подрібнюють, морквину труть;
- капусту розбирають на невеликі суцвіття;
- інгредієнти укладають в казан, заливають окропом і ставлять на вогонь;
- зваривши до розм’якшення, зліг остуджують і збивають блендером до пюреобразной консистенції; вводять в суп молока, присаливают і ще раз кип’ятять.
Подаючи суп-пюре до столу, роблять заправку з сметани (нежирної) або кладуть трохи масла вершкового.
бурякові котлетки

бурякові котлети
Такі страви готують не тільки з м’яса або риби. Дуже смачним виходить воно, якщо зробити битки з овочів:
- відварну буряк очищають;
- подрібнюють на тертці;
- додають ложку крупи манної, присаливают і дають настоятися;
- сформувавши котлети, їх обвалюють в манки.
Блюдо робиться виключно паровим, а до столу подається зі сметаною.
десерт
Легкий вітамінізований десерт готують за таким рецептом:

морквяно-яблучний десерт
- дрібно нарізану моркву припускають з водою хвилин 15;
- яблука очищають від шкірки і насіння, ріжуть і додають до коренеплоду;
- довівши до м’якості, плоди протирають до пюреобразного стану;
- долив молока, доводять до кипіння;
- поступово вводиться манка, ще пару хвилин проварюють і знімають;
- в охолоджений до 80 ° C десерт вводять спочатку жовтки, а потім білки збиті;
- укладають в ємність і допарівают.
Кожен з наведених дієтичних рецептів буде цікавий і дітям, які мають проблеми з підшлунковою.
Лікувальне голодування
Маючи проблеми з підшлунковою, необхідно періодично вводити в режим розвантажувальні дні, щоб полегшити роботу хворого органу. В стадії сильних загострень рекомендовано при панкреатиті лікувальне голодування. Це дозволяє зняти больові симптоми.
Коли немає необхідності в перетравленні їжі, система йде в «сплячий режим». Всі сили вона витрачає на те, щоб привести в норму проблемний орган і запустити процес регенерації тканин.
Спосіб голодування і тривалість визначається лікуючим лікарем. У легкій формі, що займає не більше 3-х днів, голодувати можна і в домашніх умовах, виключивши всі фізичні навантаження. Більш тривалий період за даною методикою вимагає присутності в стаціонарі – необхідний постійний контроль його стану.
Досягнувши необхідного терапевтичного ефекту, пацієнтові поступово повертається його лікувальна дієта. Спочатку з полудня дозволяється стакан води (обов’язково теплою), через годину – бульйон (овочевий), ще через годину легкий суп (можна круп’яної).
На наступний ранок пацієнт, що страждає панкреатитом, повертається до звичного меню, в першу добу ввівши в меню їжу в малих порціях. Самостійно проводити лікувальне голодування не можна це призведе до виснаження організму і спровокує розвиток виразки.
Раціон при гастриті
Медицина каже, що даний комплекс хвороб часто поширений у студентів. Щоб не спровокувати появу патологій, необхідно стежити за своїм харчуванням. Однак коли вже з’явилися такі захворювання, треба дотримуватися спеціальної дієти.
Не можна вживати в їжу свіжий хліб. Їсти можна тільки вчорашній або злегка підсушений. Супи з овочів є обов’язковою стравою. Дозволяються всілякі пюре і відварна курятина. Ці продукти нормалізують метаболізм. У гострий період перебігу хвороби необхідно відмовитися від яєць. Вони можуть спровокувати соковиділення запаленої підшлункової.
Що потрібно знати про дієту
В першу чергу з раціону виключається жирна їжа. Справа в тому, що жири можуть розщеплюватися на складові елементи єдиним ферментом нашого організму – ліпаза. Так як даний фермент виробляється виключно підшлунковою залозою, то надходження палені багатою жирами викликає навантаження в роботі даного органу. І якщо здорова підшлункова здатна впоратися із збільшеним навантаженням, то хвора це зробити не в змозі, що ще більше погіршує запалення.
У другу чергу виключається все солодке. Їжа багата глюкозою викликає підвищене вироблення інсуліну підшлунковою залозою, що також негативно позначається на її функціональному стані.
Дієта при хворобі підшлункової залози також має на увазі виключення дратівливих блюд: гострої, копченої, маринованої, смаженої, пряної їжі. Вони містять особливі речовини, які рефлекторно підвищують її роботу, що небажано при запаленні.
Для дітей

панкреатит у дітей
Захворювання підшлункової не має вікового цензу – страждають таким захворюванням і діти, хоч і зустрічається це явище в даній групі рідко. Всі наведені вище рекомендації щодо дієтичного харчування стосуються і маленьких пацієнтів. Щоб готуються для них страви при панкреатиті були апетитними, доведеться проявити фантазію.
куряче суфле
Виходить блюдо ніжним і приємним на смак, якщо приготувати його подібним способом:

куряче суфле при панкреатиті
- курку відварити (підійде і індичка);
- відокремивши філе від кісток, перетворюють його в фарш;
- роблять соус з молока, додавши трохи борошна і яєчний жовток;
- змішують фарш, соус і трохи тваринного масла;
- ретельно вимішати, вводять білки, збиті в стійку піну;
- масою наповнюють ємність, в якій і запарюють суфле.
Подібний рецепт підійде і для рибного відвареного філе (його в процесі приготування потрібно злегка підсолити).
сирний пудинг
Більшість дітей обожнює сирні страви. Пропонований пудинг – відмінна альтернатива сирників:

сирний пудинг при панкреатиті
- сир (обов’язково нежирний) протирають, використовуючи сито;
- розводять молоком в пропорції 3: 1;
- всипають ложку манки і вводять білки (попередньо збивши);
- перемішують, викладають в ємність для запікання і витримують в духовці не більше 10 хвилин.
Підбираючи при панкреатиті лікувальне харчування для маленьких пацієнтів, за основу візьміть меню для дітей 1-3 років. Воно якраз підібрано з урахуванням щадного впливу на шлунково-кишкового тракту і відповідає правилам дієтичного харчування.
Що робити до приїзду швидкої допомоги?
При несподіваному нападі панкреатиту хворому стає важко. Людина викликає швидку допомогу, не знаючи, яку таблетку слід прийняти, щоб полегшити стан. Лікарі радять подібні способи.
Прикладіть холодний компрес до хворого місця. Найчастіше іншого, гострий біль виникає під ложечкою, прикладати компрес потрібно туди. Не можна приймати їжу. Припустимо пити мінеральну воду ( «Нарзан» або «Боржомі»). Якщо з сечовиділенням немає труднощів, щодня дозволяється випивати 5-6 склянок рідини.
Після обстеження пацієнта лікарем, визначення в медичний заклад, призначається індивідуальна лікувальна дієта, згідно з потребами хворого.
Вимоги дієти 5п
- Кількість споживаних калорій становить 1800 одиниць на добу;
- Для жирів передбачена добова норма не більше 60 г, білків – 80 г, вуглеводів – 200 г, не більше 10 г солі, півтора літра рідини;
- Добова норма мікроелементів: магній – 500 мг, калій – 4 г, кальцій – 1 г, залізо – 30 мг, фосфор – 2 г, натрій – не більше 4 г;
- Вітамінний склад їжі повинен включати: вітамін В1 – 1,8-2,5 мг, вітамін А – 1,5 мг, його можна замінити бета-каротином в тому ж дозуванні, вітамін С – 100-150 мг, вітамін РР – 19 мг .
Їжа повинна легко засвоюватися, тому дієта при загостренні панкреатиту передбачає зменшення надходження вуглеводів, відмова від жирів і вживання білків тільки тваринного походження. У перший тиждень загострення слід прибрати з раціону сіль.
Для точного розподілу раціону на день, слід звернутися до таблиць рекомендованих і заборонених продуктів при панкреатиті. А також мати інформацію про склад дозволених продуктів.
про овочі
Краще готувати овочі на пару або відварювати. Дозволені картопля, морква, кабачки. Потрібно виключити редис, ріпу, щавель, часник і цибулю.
помідори
Томатний сік – продукт дуже цінний для організму.
Вживання цих овочів хворими з діагнозом панкреатит несе двоякий характер: клітковина, що міститься в помідорах, допомагає роботі підшлункової залози, виводячи непотрібний холестерин з організму.
Однак багато фахівців не рекомендують вживання томатів під час гострої стадії панкреатиту. Особливо це стосується незрілих плодів, в яких можливо зміст різних токсичних речовин.
Свіжий томатний сік з якісних і зрілих плодів – продукт дуже цінний для організму. Він стимулює роботу залози і особливо корисний у поєднанні з свіжовичавленим морквяним соком. Але цей продукт крім корисних властивостей є жовчогінним засобом. Надлишкове вироблення жовчі під час гострої стадії захворювання може погіршити ситуацію.
Тому томатний сік показаний хворим на хронічний панкреатит під час стадії ремісії.
огірки
Ці овочі складаються в більшості з води, але в той же час містять величезну кількість вітамінів і мінералів. Дієтологи не тільки схвалюють вживання огірків хворими, вони призначають спеціальну огіркову дієту для пацієнтів з хронічним панкреатитом.
У цій дієті передбачено з’їдати по кілограму огірків щоденно протягом тижня. Відбувається розвантаження організму і насичення його поживними елементами. Слід враховувати, що вибравши огіркову дієту, необхідно перевірити плоди на утримання в них нітратів, щоб уникнути отруєння.
капуста
Щодо капусти багато лікарів категоричні. Сира білокачанна капуста при хронічному панкреатиті заборонена, однак, у вареному вигляді її вживання допускається. Кольорова, пекінська капуста або брокколі також дозволені в вареному вигляді або тушкованому без масла. Що стосується квашеної капусти, вона неприпустима зовсім, так як здатна зруйнувати слизову підшлункової.
Морська капуста – незамінне джерело йоду, але вона по-своєму унікальна. Для жителів Сходу морська капуста корисна, так як їх організм пристосований до її засвоєнню. Що стосується європейців, то, на жаль, їх ферменти не здатні засвоїти всі поживні речовини морської капусти. Крім того, вживання цього морепродукту може викликати повторний напад панкреатиту.
Молочні та кисломолочні ароматизовані продукти
Продукти, що носять назву йогуртів, в більшості своїй містять багато консервантів і барвників. Ці кисломолочні продукти не принесуть ніякої користі, а навпаки, що містяться в ньому добавки зашкодять запалену слизову підшлункової. Не рекомендується також вживати глазуровані сирки, сирки з різними харчовими добавками, морозиво.
У морозиві не міститься ніяких корисних компонентів. У його складі жири, консерванти, пальмова олія, сухе молоко або вершки. Під час приготування цього всіма улюбленого десерту відбувається хімічна переробка.
Харчування при гострій стадії
Величезну роль в одужанні, крім лікарської терапії, відіграє харчування в гострому періоді і при загостренні панкреатиту. За рекомендацією лікарів, якщо дотримуватися певної дієти, то уникнете оперативного і навіть медикаментозного лікування.

При загостренні панкреатиту підшлункової залози дробове щадне харчування призначається не менше, ніж на 12 місяців. За такий тривалий термін функції органів черевної порожнини практично повністю відновлюються і організм людини звикає до корисного харчування.
Такий режим дозволяє уникнути рецидивів захворювання в подальшому.
У перший час після загострення панкреатиту пацієнту показана дієта №5, яку узгодять з лікуючим лікарем в зв’язку з індивідуальністю і переносимість деякої їжі.
Нюанси харчування:
- дробность харчування до 6 разів на добу;
- невелика кількість порції;
- часовий проміжок між трапезами 3-4 години;
- тепла їжа;
- мінімальна кількість солі в стравах;
- ні в якому разі не можна переїдати.
Якщо у дорослого загострився панкреатит, найкращим рішенням стане госпіталізація. В умовах стаціонару дієта буде дотримуватися беззаперечно з найменшими порушеннями в харчуванні.
Прийом різних лікарських препаратів, використання рецептів народної медицини, не зможуть повною мірою допомогти позбутися від такого неприємного явища, як збільшення панкреатиту. Спеціальна дієта при загостреному панкреатиті – одна зі складових комплексної терапії при цій недузі.
Щадне харчування, як правило, призначається строком на 12 місяців. Цього часу цілком достатньо для того, щоб шлунково-кишкового тракту зміг відновити свої функції і почати повноцінну роботу.
Отже, за якою ж схемою вибудовується дієта при загостренні панкреатиту підшлункової залози, про які її особливості варто було б знати? Необхідно підкреслити, дієтичний стіл при рецидивних проявах хронічного панкреатиту має багато спільного з тим, що призначається при рецидив гострої форми хвороби.
Ускладнення недуги можуть сприяти:
- Сильно гостра і жирна їжа.
- Недотримання дієтичних приписів.
- Тривалий проміжок між прийомами їжі.
- Патології ШКТ, печінки і шлунка різноманітного характеру.
Головне завдання дієти – максимальний спокій підшлунковій залозі, яке досягається зниженням секреції ферментів травлення, є причиною запальних явищ підшлункової.
Особливості переходу на дієтичне харчування при загостренні запального процесу
На загострення хронічного панкреатиту вказують наступні ознаки:
- Сильна ріжучий і несподівана біль в правому і лівому підребер’ї.
- Біль посилюється після кожного прийому їжі.
- Блювота.
- Кал має брудно-сірий колір.
- Пронос.
- Нудота.
- Висока температура тіла.
- Відсутність апетиту.
У перший час загострення хронічного панкреатиту рекомендована дієта № 5п. Однак в деяких випадках допускаються індивідуальні відхилення, але страви в меню повинні завжди мати визначену дієтологами добову калорійність, рекомендована кількість білків, вуглеводів, жирів і корисних мікроелементів. Дефіцит цих речовин може спровокувати погіршення стану пацієнта.
Дієта при панкреатиті в стадії загострення має на увазі присутність страв, які приготовані варінням або на пару. Вся їжа повинна бути рідкою або напіврідкої консистенції і з’їдатися виключно в теплому стані.
Прийом їжі повинен бути регулярним і невеликими порціями, а проміжок між її вживанням не більше 3-4 годин. Оптимальне число прийому їжі в день – 6-7 разів. Сіль у стравах повинна бути відсутнім повністю або бути присутнім в дуже малих дозах. Не можна їсти гарячу або холодну їжу.
Виключаються всі продукти, які тим чи іншим способом можуть подразнювати слизову підшлункової. Крім цього, неприпустимо присутність продуктів, що володіють підвищеною сокогонних здатністю.
Призначення вуглеводно-білкової дієти при загостренні панкреатиту є основою харчування на цьому етапі. Білки необхідні для відновлення пошкоджених клітин запаленого органу. Якщо виникли підозри на цукровий діабет, кількість вуглеводів необхідно скоротити за рахунок солодощів і простих цукрів, які швидко засвоюються.
При загостренні хронічного панкреатиту зменшують на 15-20 днів застосування солі через набряк залози.
Будь-яке блюдо вживається теплим, рідким або кашкоподібного, без спецій. Їжа приймається маленькими порціями, але часто – до 8 разів на день. Це захищає уражений орган від вироблення надмірної кількості ферментів в зв’язку з переїданням.
Список необхідних продуктів і що можна їсти зі страв на перших порах, докладно пояснить лікар.
Особливості дієтичного харчування після нападу
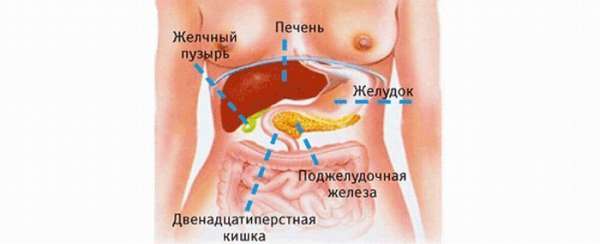
Дієта є головним способом лікування панкреатиту, тому після нападу хворий здає аналізи, щоб проконтролювати ферменти підшлункової залози, а потім, в залежності від їх стану, лікар призначає дієтичне харчування. У міру зниження ферментів дієта розширюється і вже на 3 добу дозволено приймати їжу від 4 до 6 разів на день невеликими порціями, щоб не провокувати новий напад панкреатиту і не перевантажити підшлункову залозу. На фото показано, де знаходиться підшлункова залоза:
Що ж показано після нападу?
- Варене, печене, їжа на пару. Риба повинна бути тільки нежирних сортів, наприклад, осетер, короп, товстолобик або сом.
- З м’ясних продуктів вибирайте нежирні сорти: курка, кролик, індик, яловичина. Жирне м’ясо дратує черевну порожнину, провокуючи больові відчуття.
- Пити дозволяється неміцний чай, свіжовичавлені соки, кефір. Але соки обов’язково слід розводити водою, щоб не спровокувати новий напад.
Дієтичне харчування після нападу панкреатиту має бути багате білками, які необхідні шлунку, тому лікарі рекомендують вводити в щоденний раціон такі продукти, як знежирений сир, одне куряче яйце в тиждень, твердий сир з низьким вмістом жиру, картопляне пюре, компоти, нежирне молоко, йогурти . У раціоні має бути багато зелені, свіжих овочів, фруктів, мало цукру, солі. Таке харчування дозволить хворому після нападу панкреатиту швидше увійти в звичний ритм життя.

Пияцтво, переїдання та інші причини хвороби
«Свою цистерну ви вже випили», – кажуть медики пацієнтам з діагнозом «панкреатит», категорично забороняючи найменше вживання алкоголю. Саме регулярні «сто грам» під калорійну, жирну закуску в 50% випадків стають причиною розвитку цієї недуги. Чому?
Щоб переварити алкоголь, необхідно більше ферментів. Панкреатичний сік виходить насиченим, концентрованим і може «спрацювати» раніше, не дійшовши до кишечника.
До того ж, саме по собі спиртне викликає спазм сфінктера Одді. Це своєрідний клапан, який регулює процес надходження панкреатичного соку в дванадцятипалу кишку. В такому випадку травний сік ніби потрапляє в капкан – блокується в протоках. Зростає тиск, при якому ферменти виявляються в оточуючих тканинах, починаючи їх перетравлювати. Розвивається інтоксикація організму. Страждають найрізноманітніші органи, включаючи мозок і серце.
Інші поширені причини захворювання.
- Каміння в жовчному міхурі. У 20% пацієнтів панкреатит діагностують як ускладнення після жовчнокам’яної хвороби. Камені жовчного міхура можуть перешкоджати відтоку секрету підшлункової залози.
- Ожиріння. Ще у 20% пацієнтів панкреатит супроводжує ожиріння.
- Травми. Близько 5% хворих панкреатитом – це люди, які отримали травму живота. Наприклад, сильний удар, поранення або операцію на органах, розташованих в черевній порожнині.
- Хвороби органів травлення. Панкреатит може розвинутися на тлі гастриту, виразкової хвороби, захворювань печінки. Тому так важливо завжди реагувати на найменше нездужання в животі, і звертатися за кваліфікованою допомогою.
- Неконтрольований апетит. Особливо зростає ризик розвитку панкреатиту, якщо налягати на жирне і смажене. Виходить той же принцип перевантаження органу, яку провокує і алкоголь. Так що, зміни в харчуванні важливі не тільки при лікуванні панкреатиту. Здоровий раціон – найважливіший профілактичний захід. Не випадково медики відзначають зростання що пацієнти, хворі з панкреатитом в період новорічних канікул. За традицією люди збираються на пишні застілля і не можуть зупинитися поки не спустошать «тазик» олів’є і «відро» шампанського. Ще більш небезпечні ситуації складаються в великодні дні. Після закінчення Великого посту і тривалих харчових обмежень відбувається щедре розговіння з шашликами.
Спровокувати панкреатит здатні також деякі ліки. Наприклад, гормональні препарати при тривалому прийомі. Панкреатит розвивається як ускладнення після вірусних, бактеріальних, грибкових і паразитарних інфекцій. Привести до панкреатиту може отруєння – харчове, алкогольне, хімічне. У частини пацієнтів є генетична схильність до патології травної системи і, в тому числі, до панкреатиту.
Андрій нальотів, лікар-гастроентеролог, педіатр, член Міжнародного Клубу панкреатології: «Інфекції, травми, патології жовчного міхура і печінки – найбільш часті причини панкреатиту у дітей. Для дорослих же пацієнтів на перший план виходить саме токсичний фактор: алкоголь і жирна їжа, а особливо їх поєднання. На цьому тлі виникає гострий панкреатит або загострення хронічного ».
Відео по темі Про хронічному панкреатиті розповість Олена Малишева
Характер недуги і його симптоматика
У разі гострого панкреатиту є шанси на те, що підшлункова повернеться у відносно нормальний функціональний режим. Але за умови, що пацієнт своєчасно звернувся за допомогою. А ось в хронічній формі захворювання призводить до поступового, необоротного зниження функції органу. І тоді хвороба залишається з пацієнтом назавжди: періодично бере «тайм-аут», а потім повертається рецидивами у вигляді загострення. Гострий панкреатит з часом може переходити в хронічний.
Хвороба в гострій формі
Гострим панкреатитом називають раптове і стрімко наростаючий запалення підшлункової залози. Пацієнт потребує негайної медичної допомоги. Можлива навіть госпіталізація в реанімаційне або хірургічне відділення. Самолікування неприпустимо, оскільки у 15% пацієнтів з діагнозом «гострий панкреатит» захворювання може закінчитися летальним результатом. Симптоми при цьому яскраві, їх не проігноруєш.
Що відбувається з хворим:
- біль в животі, яка локалізується трохи вище пупка, більше зліва, що оперізує;
- нудота;
- блювота, що не приносить полегшення;
- почастішання пульсу;
- слабкість;
- метеоризм (здуття живота);
- діарея;
- стілець стає жирним, їжа виходить в неперетравленому вигляді.
Ускладнення гострого панкреатиту надзвичайно небезпечні. Якщо упущено час, і розвинувся панкреонекроз, показник летальності збільшується до 70%. Ймовірно утворення кіст і нориць. Можливий перитоніт, а в подальшому – розвиток цукрового діабету. А також хронічне запалення з рубцюванням тканин.
Хвороба в хронічній формі
Хронічний панкреатит здатний залишатися за межами анамнезу пацієнта десятиліттями. Хвороба в цій формі під час ремісії (поза періодом загострення) не дає вираженої симптоматики. На перших етапах людина з таким діагнозом відчуває дискомфорт після їжі, особливо якщо дозволив собі щось шкідливе.
Можливі нудота, здуття, діарея. Але ці неприємні відчуття хворий не асоціює зі збоєм в підшлунковій залозі. І після нападу продовжує, жити як жив і є як їв. Тим часом, хвороба прогресує, а тканини підшлункової залози поступово некротизируются, відмирають. І замість функціонуючої тканини органу розростається сполучна тканина.
І тут виявляється певна клінічна симптоматика:
- біль в животі, в ряді випадків без чіткої локалізації;
- нудота, зниження апетиту;
- частий і рідкий стілець, іноді з краплями жиру;
- підвищене газоутворення;
- підвищена стомлюваність;
- бліда і суха шкіра;
- різке схуднення, хоча людина може і не дотримуватися ніяких харчових обмежень.
Хронічний панкреатит може перерости в рак підшлункової залози, один з найважчих і швидкоплинних видів онкології. І прогноз, як правило, несприятливий. Хвороба чинить опір лікуванню, навіть найсучаснішому і дорогому. Рак підшлункової став причиною відходу засновника компанії Apple Стіва Джобса, оперного співака Лучано Паваротті, актора і кінорежисера Олега Янковського.

про фрукти
Будь-які фрукти при загостренні хронічного панкреатиту не можна вживати. Тільки через два тижні після загострення захворювання можливо дозволити собі деякі дозволені фрукти. Повна відмова від фруктів можливий, але тоді необхідно заповнювати свій раціон вітамінами і клітковиною, якими вони багаті з інших продуктів. Рекомендовано вживати фрукти у вигляді свіжих і розбавлених водою соків, пюре. Також можна їсти запечені у фользі або оброблені паром фрукти. До дозволеним відносяться:
- банани
- зелені яблука
- кавуни
- ананаси
заборонені:
- манго
- алича
- Слива
- груша
- будь-які цитрусові
Не рекомендується:
- Категорично не рекомендована жирна їжа і копчені страви, також високобілкові продукти.
- Риба і м’ясо
До таких продуктів відносяться жирні сорти м’яса:
- Утятина
- Свинина
- Гусятина
Молочні продукти не дуже корисний продукт при хвороби – панкреатит.
Страви з м’яса у вигляді котлет, ковбас, тушонки і консервів викличуть новий напад і не принесуть організму хворого ніякої користі. Риба повинна бути нежирної. Чи не рекомендовані види риби:
- Осетрові (стерлядь, білуга, севрюга)
- Лососеві (сьомга, кета)
- скумбрія
- оселедець
- бульйони
Наваристі, жирні бульйони, які прийнято приносити в лікарню відразу після нападів панкреатиту – це найбільше зло для хворого. Саме м’ясні бульйони на кісточці містять велику кількість шкідливих жирів, які так згубні для запаленої підшлункової залози.
Чим харчуватися, коли загострення проходить
Коли захворювання пройшло, важливо дотримуватися правила. Необхідно за короткий проміжок часу відновити баланс речовин, втрачених людиною в силу захворювання. Розроблено чисельну міра:
- 2480 кілокалорій в день;
- 90 грамів білка (з них 40 – тварини);
- 80 грамів жирів (з них 30 – рослинні);
- 300 грамів вуглеводів (60 – легкозасвоюваних).
Багато положень залежать від віку пацієнта, особливостей протікання захворювання. Завдання вирішується лікарем.
Зрозуміло, дотримуватися дієти потрібно до виникнення гострої форми панкреатиту. Зокрема, подібне радять людям, з уже спостерігаються захворюванням шлунково-кишкового тракту або певними камінням в жовчних протоках. Панкреатит часто розвивається паралельно з подібними патологіями. Правильне харчування – крок до запобігання панкреатиту, до того ж до інших діагнозами. Здійснюється і ряд інших методик, що запобігають поява патології, але дієта – дієва результативна міра.
