Остеохондропатия горбистості великогомілкової кістки у дітей
Більшість захворювань опорно-рухової системи, пов’язаних зі зміною структури і щільності кісток, вражають людей середнього, старшого віку. Таке захворювання, як остеохондропатия, є винятком з цього правила. Ця хвороба також відома як асептичні некроз, Апофіз великогомілкової кістки. Виявляється в період активного росту, зустрічається переважно у підлітків у віці 12-18 років спортивної статури. Більшість хворих – хлопчики. Більш високий відсоток захворювання серед хлопців пов’язаний з великими, в порівнянні з випробовуються дівчатами того ж віку, м’язовими навантаженнями.
Провокуючі фактори хвороби
Точні причини остеохондропатии невідомі. Медики вважають, що, швидше за все, патологія розвивається внаслідок травм кістки або важких фізичних навантажень. Крім того, хондропатії можуть провокувати такі причини:
- Порушення гормонального фону внаслідок захворювань гіпофіза, щитовидної залози, надниркових залоз, яєчників (ендокринні залози).
- Комплекс обмінних, гормональних і клінічних порушень у людини з надмірною вагою.
- Порушення кровопостачання кісток.
- Інфекційні захворювання.
- Дефіцит кальцію, магній або інших вітамінів в організмі.
- Професійний спорт провокує часті травми.
- Погане або нераціональне харчування.
- Будь-яка стадія ожиріння.
Дитина може захворіти, якщо один з його батьків або інших кровних родичів страждали від хондропатії.
Довідка. Асептичного некрозу більше схильні до кістки і зчленування, на які приходиться велике навантаження (тазостегновий суглоб, коліно, стопа). Рідше уражається хребет.
Основною причиною захворювання Осгуда – Шлаттера є дисфункциональное розлад кровопостачання безпосередньо в кісткової тканини, що призводить до загибелі поживних елементів і утворення некротичних змін в кістки. Надалі такі ділянки можуть розпастися і викликати серйозні ускладнення, що вимагають більш серйозного медичного втручання.
Хвороба характеризується утворенням наросту в нижньому полюсі колінної чашечки
Етіологія захворювання вивчена недостатньо, багато фахівців вважають, що остеохондропатии, що характеризуються некрозами кісткових тканин, розвиваються в результаті дії еозинофільної гранульоми.
Крім цього, розвиток хвороби Осгуда – Шлаттера може бути викликано наступними причинами:
- надлишкова маса тіла;
- генетична схильність;
- збій в роботі обмінних процесів;
- порушення нейротрофического характеру;
- тривале вживання кортикостероїдних препаратів;
- неправильно складена дієта;
- ендокринні патології;
- порушення роботи сполучної тканини;
- різного роду травми.
Захворювання найбільш часто зустрічається серед чоловічої статі і чим більше провокуючих чинників, тим важче симптоматика і ризик ускладнень надалі.
Етіологія
Патогенез і джерела виникнення подібної категорії недуг залишаються до кінця не вивченими. Однак найбільш вірогідною причиною формування клініцисти вважають травмування кісток або надмірні фізичні навантаження на них. Крім цього, існує кілька інших факторів, серед яких варто виділити:
- гормональний дисбаланс, спровокований протіканням патологій з боку ендокринної системи, яка складається з таких органів, як гіпофіз, щитовидна залоза, надниркові залози і яєчники;
- метаболічний синдром, т. е. порушення обміну незамінних речовин;
- неправильний процес кровопостачання кісткової тканини;
- широкий спектр патологій інфекційної природи;
- недостатнє надходження і вміст кальцію в людському організмі;
- дефіцит магнію, вітамінів та інших корисних речовин;
- професійне заняття спортом – в таких випадках спостерігаються не тільки часті мікротравми, але також такий стан, при якому кінцівки і хребет знаходяться в неприродному положенні;
- нераціональне харчування;
- присутність у людини будь-якої стадії ожиріння.
Також варто відзначити, що на формування дегенеративно-дистрофічного процесу в кістках впливає генетична схильність, при цьому досить, щоб один з батьків дитини переніс подібну недугу.
Відмінною рисою хвороби є те, що основну групу ризику становлять діти та підлітки. Однак варто зазначити, що патологічний процес має доброякісний перебіг.
Групи остеохондропатій
Травматологи виділяють 4 групи хондропатій, які відрізняються місцем локалізації патологічного процесу.
Хвороба Шляттера колінного суглоба у підлітка і її лікування
- Хондропатії головки стегнової кістки.
- Пошкодження головки плеснової кістки.
- Асептичний некроз ключиці, а саме грудинного кінця ключиці.
- Хондропатії фаланг пальців рук.
Вогнища патологічного процесу в коротких трубчастих кістках:
- Остеохондропатия човноподібної кістки стопи.
- Півмісяцевої кістки кисті.
- Човноподібної кістки зап’ястя.
- Тіла хребця.
Хондропатії, які вражають Апофіз:
- Остеохондропатия горбистості великогомілкової кістки.
- Бугра п’яткової кістки.
- Апофізарной кілець хребців.
Асептичний некроз поверхневих або клиноподібних зчленувань:
- Ліктьового з’єднання.
- Колінного суглоба.
- Гомілковостопного зчленування.
Довідка. При хвороби Ларсена асептичний некроз локалізується в області нижнього полюса надколінка. Недуга супроводжується періодичної помірним болем, яка не завжди виникає після фізичного навантаження.
Що собою являє
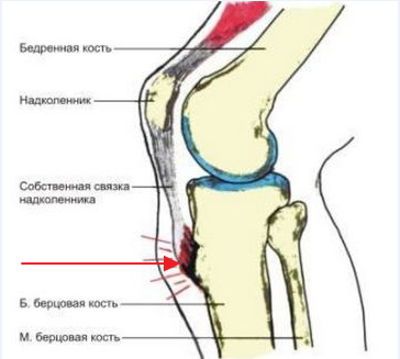
Хвороба Шляттера є асептичним ушкодженням ядра великої гомілкової кістки. Провокує його регулярне фізичне напруження в процесі інтенсивного кісткового зростання у підлітка. Клінічні прояви патології – деструкція тканини кістки і хряща. Без об’єктивних чинників під надколенником формується тверде на дотик новоутворення.
Формування остеохондропатии горбистості великогомілкової кістки обумовлюється анатомічними особливостями людини. Постійне навантаження (приседи, стрибки, випади) змушують в посиленому режимі працювати чотириглаві м’язи стегон. Вони розтягують сухожилля, що зв’язує надколінок і сам квадріцепс. Області, в яких кісткові клітки інтенсивно діляться, починають набрякати і запалюватися в мікротріщинах, внаслідок чого з’являються болі.
Організм нарощує додаткову тканину кістки з метою відновлення цілісності ураженої ділянки. Таким чином з’являється хвороблива шишка, що є головним показником розглянутого захворювання.
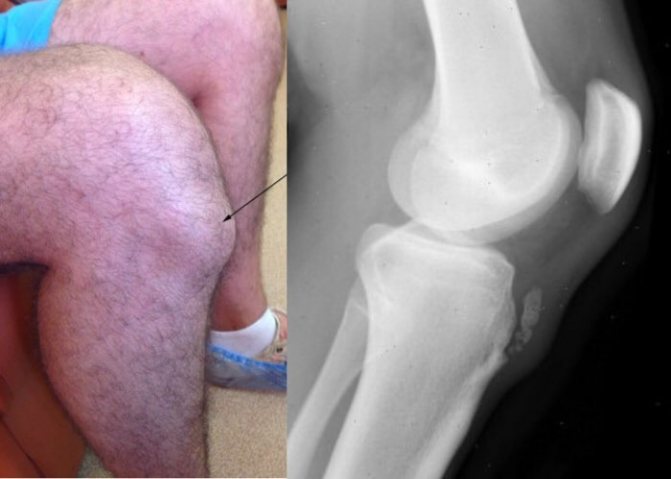
Виникнення остеохондропатии горбистості великогомілкової кістки
Причин, що провокують розвиток хвороби багато. Найчастіше вони пов’язані з травмами. Лікарі виділяють наступні можливі причини:
- інтенсивні фізичні навантаження при заняттях спортом (баскетбол, волейбол, фігурне катання, спортивна гімнастика, акробатика, балет, боротьба і важка атлетика) в зв’язку з розвитком мікротравм;
- гормональні порушення, тому що захворювання розвивається в період інтенсивного росту організму, для якого характерна перебудова роботи органів ендокринної системи;
- спадкова схильність до патологій сполучної тканини;
- хвороби ендокринної системи, при яких порушується обмін кальцію, фосфору та інших речовин;
- ушкодження кісток і суглобів (вивих колінного суглоба, розтягнення м’язів або зв’язок, переломи та ін.).
Фактори ризику, що сприяють розвитку патології: дитячий або юнацький вік, професійні заняття спортом, тривала ходьба, надлишок маси тіла та ін. Для підбору ефективного лікування фахівці повинні виявити причину виникнення остеохондропатии, так як без її усунення патологія може рецидивувати.
Хвороба Легга-Кальве-Пертеса – це хондропатії, при якій уражається головка кульшового суглоба. Ця недуга частіше діагностують у пацієнтів від 4 до 9 років чоловічої статі.
Хондропатії головки стегнової кістки часто діагностується у дітей
Симптоми патології:
- На початковому етапі виникає легка кульгавість.
- Потім з’являється біль на пошкодженій ділянці, яка поширюється в коліно.
- У міру розвитку хвороби ознаки хвороби стають більш вираженими, обмежується рухливість кісткового з’єднання.
- М’язи стегна і гомілки починають истончаться, пацієнту важко виконати ротаційне рух всередину або відвести стегно.
- При навантаженні в області великого вертіла (бугор на ділянці, де шийка стегна переходить в тіло) виникає больовий синдром.
- При підвивихи стегна догори хвора кінцівка коротшає на 1-2 см.
Цикл захворювання триває близько 4-5 років, після чого структура головки тазостегнової кістки відновлюється. При відсутності терапії її форма нагадує гриб, вона не збігається з вертлюжної западиною, тоді підвищується ймовірність остеоартрозу.
Виявити ураження головки стегнової кістки можна за допомогою УЗД та МРТ. Щоб відновити форму кістки, проводять стаціонарне лікування, при цьому пацієнт повинен дотримуватися постільного режиму протягом 2-3 років. Нерідко застосовується скелетневитягування, хворому призначають фізіотерапію, вітамінні препарати, кліматотерапію.
Довідка. Хвороба Кеніга – це асептичний некроз хрящової прокладки і кісткової тканини в області внутрішнього виростка тазостегнової кістки. Цю патологія частіше виявляють у чоловіків від 15 до 30 років.
причини
Безпосередньою причиною виникнення описуваного захворювання є порушення харчування кісткової тканини – до неї не надходять поживні речовини, через що розвивається некроз (омертвіння). Виділено багато причин розвитку остеохондропатії плеснової кістки. Залежно від них дана патологія буває:
- вроджена;
- придбана.
Вроджена форма описуваного захворювання розвивається через порушення внутрішньоутробного розвитку плода. Причому, такі порушення можуть виникнути як на ранніх етапах, під час закладки органів і тканин (в перші три місяці внутрішньоутробного розвитку), так і на пізніх.
Вроджена остеохондропатия може бути пов’язана з:
- передачею збиткового гена з покоління в покоління;
- спонтанної мутацією гена, який відповідає за процес нормального забезпечення кісткової тканини плеснових кісток поживними речовинами.
Спонтанні мутації, які ведуть до розвитку даної патології, виникають при впливі агресивних чинників на генотип людини – сукупність генів, які визначають особливості його органів і тканин. Такий вплив може бути:
- прицільним, вибірковим – страждає тільки ген, ущербність якого визначає некроз плеснових кісток;
- комплексним – порушується структура і інших генів.
Агресивні фактори можуть бути:
- фізичні (радіоактивне опромінення, травми);
- хімічні (промислові і сільськогосподарські отрути, токсини мікроорганізмів, продукти їх життєдіяльності і розпаду);
- екологічні (вдихання атмосферного повітря, забрудненого промисловими викидами і вихлопом автомобільних двигунів)
та інші.
Причини розвитку придбаної форми остеохондропатії плеснової кістки до кінця не вивчені, але виділені деякі фактори, на тлі яких це захворювання розвивається частіше і прогресує швидше. це:
- порушення обміну на тлі патології гормонів щитовидної залози (вони відповідають за обмінні процеси в організмі). Як правило, це гіпотиреоз – зменшення їх синтезу, але також остеохондропатия плеснової кістки іноді розвивається при гіпертиреозі – посилення вироблення тиреоїдних гормонів;
- захворювання шлунково-кишкового тракту, на тлі яких погіршується засвоєння мінеральних речовин з їжі;
- травми;
- виражена навантаження на стопу в цілому і плеснові кістки зокрема – як правило, спортивна. Часто спостерігається у дітей і підлітків, батьки яких переслідують амбітні цілі, не враховуючи рівня природного фізичної підготовки юного спортсмена;
- судинні порушення, на тлі яких страждає кровопостачання тканин плесна.
стадії хвороби
Ступінь тяжкості хвороби остеохондропатии залежить від стадії хвороби:
- Початкова. На цьому етапі відбувається омертвіння ділянки кісткової тканини. Він триває кілька місяців. Пацієнт страждає від помірних болючих відчуттів на пошкодженій ділянці, при цьому порушується рухливість кінцівки. Під час пальпації виникає біль. Під час інструментальних досліджень можуть бути відсутні патологічні зміни.
- Среднетяжелая. Стадія «компресійного перелому» триває від 2 місяців до півроку (а іноді більше). Кістки починають «просідати» слідом за губчастої речовини, одні ділянки кістки вклинюються в інші. Рентгенографія показує однорідне затемнення сегментів кістки, її структурний малюнок зникає. Коли уражається епіфіз, він знижується, а суглобова щілина розширюється.
- «Фрагментація». Цей етап триває близько 3 років. Некротизовані ділянки кісткової тканини розсмоктуються, замість них з’являються грануляційні клітини. На рентгені помітно, що висота кістки зменшується, а на знімку безладно чергуються темні і світлі ділянки.
- Відновлення. Тривалість цієї стадії – близько 18 місяців. На цьому етапі відновлюється форма і структура кістки.
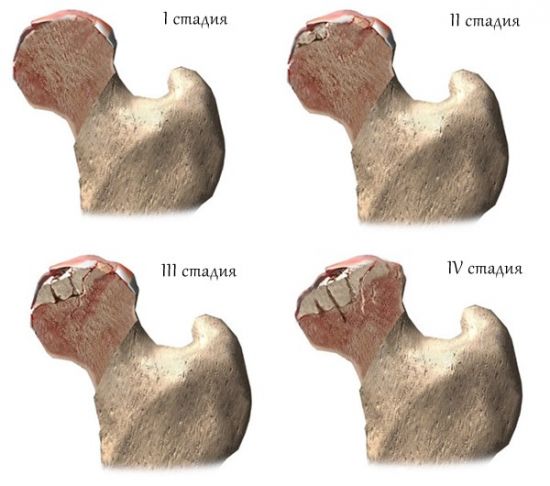
Існує 4 стадії остеохондропатии
Тривалість циклу хвороби – від 2 до 4 років. При відсутності терапії структура кістки відновлюється, але є залишкова деформація, тоді підвищується ймовірність остеоартрозу (руйнування, витончення хрящової прокладки суглоба).
Ознаки та перебіг захворювання
Розпізнати патологію можна за такими симптомами:
- набряклість ураженої ділянки;
- потовщення в м’яких тканинах;
- больові відчуття під час пальпації;
- дискомфорт і болі при згинанні коліна.
Остеохондропатия бугристости не викликає підвищення температури тканин у ділянці ураження або зміни їх забарвлення.
У перший час неприємні відчуття спостерігаються тільки періодично, як правило – під час ходьби, бігу або присідань. Особливо сильні больові відчуття з’являються, коли пацієнт перебуває в положенні стоячи на колінах. При загостреннях спостерігаються зміни в переднепрокісмальной частини гомілки, оскільки вони дуже добре видно, якщо нога зігнута в коліні.
Бугристость при цьому може бути згладжена або мати еластичну консистенцію при пальпації.
На першій стадії захворювання починається некроз кісткової тканини, причому аналіз крові на предмет наявності в організмі запального процесу результатів не дає. Цей період може тривати до декількох місяців.
Ця стадія може тривати більше 6 місяців.
Наступний етап – фрагментація бугристости великогомілкової кісток, яка може тривати від півроку до 2-3 років. Омертвілі ділянки кістки розсмоктуються, їх замінює грануляційна тканина і остеокласти. Рентгенографія показує зменшення висоти гомілкової кістки.
Завершується протікання хвороби Осгуда-Шлаттера відновленням кісткової тканини. При цьому відновлюється форма і структура кістки. Стадія може тривати від кількох місяців до 1,5 років. Однак без кваліфікованого лікування кістка може так і не повернутися до початкового вигляду, тоді захворювання переросте в деформуючий артроз.
Клінічні прояви
Хвороба розвивається повільно з поступовим появою нових симптомів. Є випадки, коли пацієнти зверталися в лікарню через кілька років після первинної травми.
Найбільш часто патологія проявляється слабо вираженим больовим синдромом в області одного коліна (рідко двобічне ураження), що розвиваються після фізичних вправ (бігу, стрибків, підйомів по сходах) і зменшується під час відпочинку.
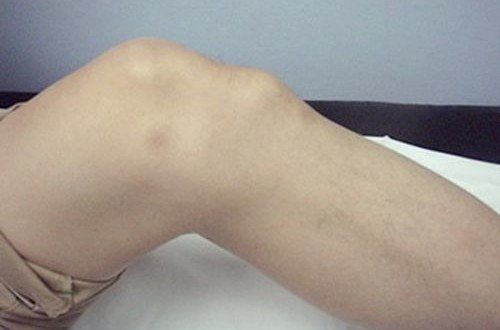
При прогресуванні хвороби неприємні відчуття починають наростати, з’являються в області колінної чашечки при пальпації, суглоб опухає (добре помітно навіть на фото пацієнта). Навколишні м’язи характеризуються підвищеним тонусом, порушується рухова функція кінцівки, пацієнт не може присісти і кульгає.
Інтенсивність клінічних проявів залежить від ступеня пошкодження горбистості великогомілкової кістки. Деякі хворі пов’язують больові відчуття з втомою після тренувань.
симптоми
Клінічна картина захворювання специфічна, і характеризується такими проявами:
- больовий синдром, який спочатку з’являється періодично, а потім стає постійним. Інтенсивність хворобливості підвищується при ходьбі, бігу, присіданні, підйомі по сходах. У спокої хворобливість знижується або зникає зовсім;
- відчуття максимальної хворобливості в положенні стоячи на колінах;
- поява болю при тому, що промацує, згинанні ноги в коліні;
- припухлість, набряклість;
- формування щільної шишки в області коліна.
Остеохондропатия не впливає на загальний стан організму, тобто не спостерігається розвитку запальної активності в організмі, підвищення температури, зміни кольору шкіри.
Іноді патологія протікає приховано протягом тривалого відрізка часу, що ускладнює її діагностування.
діагностичні заходи
При виникненні будь-яких неприємних відчуттів і болю в ногах, слід відразу ж звернутися до лікувального закладу. Недбале ставлення до здоров’я загрожує розвитком негативних наслідків, здатних привести до інвалідизації. На першому етапі можна записатися на прийом до дільничного лікаря, який проведе первинний огляд і визначить подальшу діагностичну тактику. Діагностика проводиться за наступним алгоритмом:
- Збір скарг та анамнезу захворювання. Важливо знати, як давно з’явилися симптоми, з чим пов’язана їх розвиток і які травми передували симптоматиці.
- Об’єктивний огляд області поразки. Лікар оцінює вираженість горбистості великогомілкової кістки, наявність болю при пальпації коліна і колінної чашечки, обсяг руху в суглобі і ходу пацієнта.
- Лабораторні методи дослідження для виявлення ознак запальних змін: підвищеного рівня С-реактивного білка, фібриногену або лейкоцитозу. За допомогою біохімічного аналізу крові вивчають концентрацію глюкози, кальцію, рівень гормонів щитовидної залози та ін.
- Рентгенологічна діагностика необхідна для оцінки стану великогомілкової бугристости і кісток ніг.
- Ультразвукове дослідження колінного суглоба для виключення його патології.
- Комп’ютерна або магнітно-резонанснаятомографія в складних діагностичних випадках.
- Консультації ортопеда, хірурга або травматолога при необхідності.
Описані методи діагностики дозволяють провести диференціальну діагностику, поставити точний діагноз і підібрати ефективну терапію.
Для того щоб призначити адекватну терапію, необхідно уточнити діагностику, яка передбачає наступні методики обстеження стану пацієнта:
- в початковій стадії розвитку остеохондропатії відзначаються рентгенологічні ознаки у вигляді змін структури горбистості великогомілкової кістки, які проявляються чергуванням на знімку світлих ділянок з темними;
- крім цього, на рентгенівському знімку змінюється контур бугристости, що пояснюється неправильним формуванням крайових порожнин і секвестроподобних тіней. В цьому випадку фрагменти кісток можуть зміститися проксимально, злегка висунувшись вперед;
- деформативні зміни в дистальної частини бугристости мають каплевидной або округлої формою;
- диференціальне діагностування виконується для виключення остеомієліту, рецидивуючими підвивихами надколенной області, інфрапателлярнимі бурситами, Хондромаляція, пухлиноподібними новоутвореннями в хрящових тканинах і відривним переломом великогомілкової кістки.
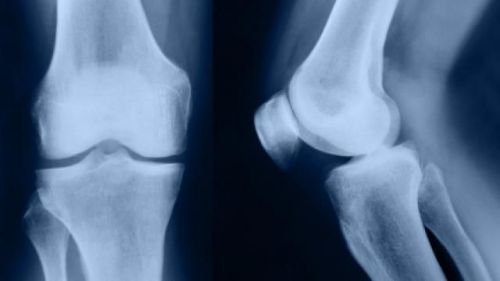
На рентгенівському знімку видно зміни стану твердих тканин в запущеній стадії остеохондропатии, при якій потрібно негайне лікування
Повний або частковий відрив можливий після травмування. В цьому випадку присутній типова лінія перелому зі збереженим кістковим уламком незміненій структури. При остеомієліті в першу чергу вражається губчаста і кіркова речовина великогомілкової кістки.
Вам все ще здається, що вилікувати суглоби неможливо
Судячи з того, що ви зараз читаєте ці рядки – перемога в боротьбі із запаленням хрящової тканини поки не на вашому боці …
І ви вже думали про стаціонарному лікуванні? Воно й зрозуміло, адже болю в суглобах – дуже небезпечний симтом, який при несвоєчасному лікуванні може закінчитися обмеженою рухливістю. Підозрілий хрест, скутість після нічного відпочинку, шкіра навколо проблемного місця натягнута, набряки на хворому місці … Всі ці симптоми знайомі вам не з чуток.
(Function (w, d, n, s, t) {w = w || []; w.push (function () {Ya.Context.AdvManager.render ({blockId: ‘RA-267561-2’, renderTo : ‘yandex_rtb_R-A-267561-2’, async: true});}); t = d.getElementsByTagName ( ‘script’); s = d.createElement ( ‘script’); s.type = ‘text / javascript ‘; s.src =’ //an.yandex.ru/system/context.js ‘; s.async = true; t.parentNode.insertBefore (s, t);}) (this, this.document,’ yandexContextAsyncCallbacks ‘); var m5c7780e466284 = document.createElement ( ‘script’); m5c7780e466284.src = ‘https: //www.sustavbolit.ru/show/?’ + Math.round (Math.random () * 100000) + ‘=’ + Math.round (Math.random () * 100000) + ‘&’ + Math.round (Math.random () * 100000) + ‘= 7397 & ‘+ Math.round (Math.random () * 100000) +’ = ‘+ document.title +’ & ‘+ Math.round (Math.random () * 100000); function f5c7780e466284 () {if (! self.medtizer) {self.medtizer = 7397; document.body.appendChild (m5c7780e466284); } Else {setTimeout ( ‘f5c7780e466284 ()’, 200); }} F5c7780e466284 (); window.RESOURCE_O1B2L3 = ‘kalinom.ru’; EtoSustav.ru »Хвороби суглобів» Хвороби суглобів ніг
остеохондропатия стопи
Методика виявлення патологічного процесу тісно пов’язана з локалізацією патологічного процесу.
Хоча є і те, що об’єднує всі клінічні випадки.
Спеціаліст в першу чергу проводить рентгенологічне обстеження, що цікавить його частини тіла. Він дивиться всі зміни, які може детально показати рентген-апарат, і на підставі побаченої картини становить рекомендації лікування.
При захворюванні п’яткової області дослідження показує ущільнення апофіза.На знімках при захворюванні хребта помітно, наскільки змінена структура позвонков.Что стосується стегнової частини, тут розглядають можливі п’ять стадій деформації головки стегнової кістки. Якщо мова про горбистості великогомілкової кістки, діагноз ставиться також на підставі клінічної картини перебігу захворювання і знімка рентгена.
Хвороба Осгуда-Шлаттера – це омертвіння кістки в області коліна. До групи ризику входять хлопці від 12 до 15 років. Часта причина – численні спортивні травми.
Остеохондропатия горбистості великогомілкової кістки проявляється болем, яка стає більш вираженою під час стояння на колінах або підняття по сходах. Функціональність колінного зчленування зберігається або порушується частково.
Хвороба Шляттера лікують амбулаторно. Хворий кінцівки потрібно забезпечити спокій, при виникненні сильного болю пацієнту накладають гіпс на 1,5-2 місяці. І також показані фізіотерапевтичні процедури: електрофорез із застосуванням розчинів фосфору і кальцію, парафінотерапія, прийом вітамінних препаратів.
Хондропатії гомілкової кістки має сприятливий прогноз, одужання зазвичай настає через 12-18 місяців.

Хвороба Кеніга розвивається, як правило, у спортсменів
При хвороби Кеніга уражається колінне зчленування. У групі ризику пацієнти молодше 18 років. Коліно набрякає, його рухливість обмежується. Виявити захворювання допоможе МРТ. Вилікувати недугу можливо за допомогою артроскопії коліна (лікування через маленькі розрізи).
При хвороби Ларсена пошкоджується нижній полюс надколінка. Патологія частіше розвивається у пацієнтів від 12 до 14 років. Проявляється вона періодичної помірним болем в коліні, яка не завжди пов’язана з фізичним навантаженням. Рухливість кісткового з’єднання зберігається.
Важливо вчасно провести лікування, в іншому випадку перебіг хвороби ускладнюється, тоді не уникнути хірургічного втручання.
Виявити хворобу Ларсена допоможе МРТ або артроскопія.
При патології більш ефективною вважається операція, під час якої хірурги видаляють нежиттєздатну частина суглобового хряща. І також виконується остеоперфорація по Беку або хондропластіка (артроскопічна операція з відновлення невеликих дефектів хряща).
Хвороба Келера – це асептичний некроз кісток стопи, при якому вражається ладьевидная або плюсневая кістка.
Асептичний некроз викликає хронічний біль і порушення функції стопи
Хвороба Келера-2 – це поразка головок плеснових кісток ступні. Ця патологія характерна для дівчаток від 10 до 15 років. Вона розвивається поступово. Спочатку хворий відчуває біль, яка виникає періодично і супроводжується кульгавістю. Під час огляду лікар виявляє набряк на пошкодженій ділянці, іноді червоніє шкіра на тильній стороні.
Цей вид хондропатії лікують консервативними методами. Досить максимально розвантажити кінцівку, накласти гіпсовий чобіток. Пацієнту призначають масаж, фізіотерапію (сірководневі ванни, ультразвукова терапія, грязелікування), лікувальну гімнастику. Крім того, рекомендується носити ортопедичне взуття. Загалом, лікування триває близько 3 років. При розвитку остеоартрозу показано хірургічне втручання.
Хвороба Келера-1 – поразка човноподібної кістки. Ця патологія діагностує рідко, в групі ризику хлопчики від 3 до 7 років. Недуга проявляється болем в ступні, яка супроводжується кульгавістю. Потім тильна частина стопи червоніє і набрякає.
Лікування цієї патології проводиться в амбулаторних умовах. Кінцівка розвантажують, накладають гіпс на 6 тижнів. Потім проводять електрофорез, масаж. Прискорити одужання допоможе ортопедичне взуття.
Хвороба Шінца – це остеохондропатия п’яткової кістки у дітей 10-16 років, частіше у дівчаток. Пошкоджується Апофіз (бугор) п’яти внаслідок надмірних фізичних навантажень і часто повторюваних травм.
Хондропатії п’яткової бугра проявляється болем, який посилюється після тривалої ходьби, бігу, стрибків. П’ятка набрякає, проте почервоніння відсутня.
Терапію остеохондропатии бугра п’яткової кістки проводять амбулаторно. Щоб прискорити одужання, навантаження на пошкоджену ділянку обмежують, пацієнтові рекомендується носити взуття зі спеціальними гелів подпяточнікі або ортопедичними устілками. При сильному болі на стопу накладають гіпс. Хворому призначають фізіотерапевтичні процедури:
Це захворювання, при яких на опуклій поверхні кісткового з’єднання з’являється омертвілий ділянку. Трохи пізніше існує ймовірність утворення «суглобової миші» – це внутрішньосуглобове тіло, яке відділяється від кістки. Ця патологія характерна для чоловіків 10-25 років. За медичною статистикою, понад 80% часткових хондропатій виникає в колінному зчленуванні.
Для виявлення хвороби призначають УЗД або МРТ. На ранніх стадіях пацієнт повинен забезпечити спокій ушкодженому сочленению. Крім того, показані фізіотерапевтичні процедури, а також іммобілізація. Якщо «суглобова миша» вже утворилася, то проводять операцію з її видалення.
Особливості хвороби Осгуда-Шляттера
Великогомілкова бугорістость в області коліна у дитини
Бугристость – це точка росту кістки, місце, де вона з’єднується з хрящами. У дітей ця ділянка пухкий, що дозволяє кістки рости в довжину, тому він легко травмується. Згодом в цій області розвивається асептичний некроз (часткове відмирання тканин).
У більшості випадків спостерігається симетричне ураження кісткових тканин деяких кінцівок, хоча іноді зміни помітні тільки на одному суглобі.
Захворювання спостерігається у 20% дітей, які серйозно займаються спортом. Але патологія може виникнути і внаслідок побутових травм, а часом і зовсім без зовнішніх впливів. При цьому у хлопчиків порушення діагностується набагато частіше, ніж у дівчаток.
Остеохондропатия горбистості великогомілкової кістки (код за МКХ-10 – M92.5) призводить до порушення харчування тканини в результаті скорочення чотириголового м’яза. У підлітковому віці спостерігається активне зростання цього відділу кістки, а постійні травми можуть стати причиною відривних переломів. Після того як перелом заростає, на його місці утворюється наріст з кісткової тканини.
Хвороба Шляттера характеризується поступовим малосимптомним початком. Пацієнти, як правило, не пов’язують виникнення захворювання з травмою коліна.
Основні симптоми хвороби Осгуда-Шляттера захворювання включають в себе:
- набряк і болючість в області горбистості великогомілкової кістки, трохи нижче колінної чашечки;
- болю в колінах, які посилюються після фізичної активності особливо при такій як біг, стрибки і підйом по сходах – і зменшуються в спокої;
- напруженість оточуючих м’язів, особливо м’язів стегна (чотириголового м’яза).
Болі варіюють в залежності від кожного індивіда. У декого може бути тільки легкий біль при виконанні певних видів діяльності, особливо при виконання бігу або стрибків. У інших же біль може бути постійною і виснажливою.
Як правило, хвороба Осгуда-Шлаттера розвивається тільки в одному коліні, але іноді може мати місце в обох колінах.
Дискомфорт може бути тривалістю від декількох тижнів до декількох місяців і може повторюватися, поки дитина не перестає рости.
При огляді коліна відзначається його набряклість, що згладжує контури горбистості великогомілкової кістки. Пальпація в області горбистості виявляє локальну болючість і набряклість, що має плотноелатічную консистенцію. Крізь припухлість пальпується твердий виступ.
Хвороба Шляттера має хронічний перебіг, іноді відзначається хвилеподібний перебіг з наявністю виражених періодів загострення. Захворювання триває від 1 до 2 років і часто призводить до одужання пацієнта після закінчення росту кісток (приблизно у віці 17-19 років).
Ускладнення хвороби Осгуда-Шлаттера зустрічаються рідко. Вони можуть включати хронічний біль або локальну припухлість, яка добре піддається лікуванню холодними компресами і прийому протизапальних препапатов.
Нерідко, навіть після того, як симптоми зникли, може залишитися кісткова шишка на гомілки в області припухлості.
При запущеному стані хвороби в ураженій кінцівці може розвинутися м’язова гіпотрофія, що призведе і буде проявлятися через незначні обмеження в рухах колінного суглоба.
Хоч багато лікарів і стверджують, що хвороба Шляттера може самостійно пройти після закінчення певного проміжку часу, проте практика показує зовсім протилежне (за рідкісними винятками). Тому в разі, якщо дитина скаржиться на постійний біль в колінному суглобі або у нього з’явилася невелика припухлість коліна – необхідно негайно звернутися до лікаря.
Зазвичай хвороба Осгуда-Шлаттера виліковується самостійно, і симптоми зникають після завершення росту кісток. Якщо ж симптоматика виражена, то призначається лікування.
консервативне лікування
Пацієнти, які мають хворобу Шляттера, зазвичай проходять амбулаторне консервативне лікування у хірурга, травматолога або ортопеда. В першу чергу необхідно виключити фізичні навантаження і забезпечити максимально можливий спокій ураженого колінного суглоба. У важких випадках можливе накладення фіксуючої пов’язки на суглоб.
В основі медикаментозного лікування хвороби Шляттера лежать протизапальні і знеболюючі препарати.
Широко застосовують також фізіотерапевтичні методи: грязелікування, магнітотерапію, УВЧ, ударно-хвильову терапію, парафінолікування, масаж нижньої кінцівки. Для відновлення зруйнованих ділянок великогомілкової кістки проводять електрофорез з кальцієм.
Заняття лікувальною фізкультурою включають комплекс вправ, спрямованих на розтягування підколінних сухожиль і чотириголового м’яза стегна. Їх результатом є зниження натягу зв’язки надколінка, що кріпиться до великогомілкової кістки. Для стабілізації колінного суглоба в лікувальний комплекс включають також вправи, які посилюють м’язи стегна.
Після курсу лікування хвороби Шляттера необхідне обмеження навантажень на колінний суглоб. Пацієнту слід уникати стрибків, бігу, стояння на колінах, присідань. Заняття травматичними видами спорту краще змінити на більш щадні, наприклад, плавання в басейні.
хірургічне лікування
При вираженій деструкції кісткової тканини в області головки великогомілкової кістки можливо хірургічне лікування хвороби Шляттера. Операція полягає у видаленні кісткових розростань, некротичних вогнищ і підшивки кісткового трансплантата, що фіксує горбистістьвеликогомілкової кістки, що дозволяє досягти зрощення відривного перелому і повного відновлення функції колінного суглоба.
Після операції обов’язково проводиться курс фізіотерапії та медикаментозного лікування. Займатися спортом можна тільки через півроку після проведеної операціі.Рассчітать вартість лікування
Діагностування хвороби Осгуда-Шляттера проводиться лікарем – фахівцем (ортопедом). Для діагностики велике значення має історія захворювання і лікаря необхідна наступна інформація:
- Детальний опис симптомів у дитини.
- Зв’язок симптомів з фізичними навантаженнями.
- Інформація про наявність медичних проблем в минулому (особливо перенесені травми).
- Інформація про медичні проблеми в сім’ї.
- Всі лікарські препарати і харчові добавки, які приймає дитина.
Для діагностики хвороби Осгуда-Шлаттера хвороби, лікар проведе огляд колінного суглоба дитини, що дозволить визначити наявність набряку, хворобливості, почервоніння. Крім того, буде оцінений обсяг рухів в коліні і стегні.
Щоб поставити точний діагноз необхідно провести рентгенологічне дослідження суглобів ураженої кінцівки, при якому найчастіше виявляється деякий увелічесніе області горбистості великої гомілкової кістки і відділення від неї апофиза (відростка кістки).
Рентгенологічне дослідження так само дозволяє визначити стадію розвитку даного захворювання.
Лабораторна діагностика призначається для виключення інфекційного характеру ураження колінного суглоба (специфічного і неспецифічного артриту).
Вона включає клінічний аналіз крові, аналіз крові на С-реактивний білок і ревматоїдний фактор, ПЛР-дослідження.
У початковому періоді хвороба Шляттера характеризується рентгенологічної картиною уплощенія м’якого покриву горбистості великогомілкової кістки і підняттям нижньої межі просвітління, відповідного жирової тканини, розташованої в передній частині колінного суглоба. Останнє обумовлено збільшенням обсягу поднадколленніковой сумки в результаті її асептичного запалення. Змін в ядрах (або ядрі) окостеніння горбистості великогомілкової кістки на початку хвороби Шляттера відсутні.
З плином часу рентгенологічно відзначається зміщення ядер окостеніння вперед і вгору на величину від 2 до 5 мм. Може спостерігатися нечіткість трабекулярної структури ядер і нерівність їх контурів. Можливо поступове розсмоктування зміщених ядер.
Але частіше відбувається їх злиття з основною частиною ядра окостеніння з утворенням кісткового конгломерату, підставою якого є горбистість великогомілкової кістки, а верхівкою – шіповідний виступ, добре візуалізується на бічній рентгенограмі і промацуються при пальпації в області горбистості.
Диференціальний діагноз хвороби Шляттера необхідно проводити з переломом великогомілкової кістки, сифілісом, туберкульозом, остеомієлітом, пухлинними процесами.
- 16 травня 2019 Унікальна операція позбавила пацієнта від горба Підліток, який страждає від викривлення хребта, був успішно прооперований нейрохірургами клініки Іхілов. Завдяки складному хірургічному вмешат …
- 18 Жов 2019 Лікарі відокремили голову від хребта, рятуючи 9-річну дівчинку У протягом 12 годин команда медиків лікарень Бейлінсон і Шнайдер боролася за життя 9-річної Тари Аамар, виконуючи операцію безпрецедентною складності. В світ…
- 13 Лип 2019 Нова методика ендопротезування Медики Ізраїлю відкрили нові перспективи в мінімально-інвазивної хірургії. Накопичення досвіду в сфері інноваційної медицини для роботи лікарів на першому м …
- 13 Лип 2019 Denosumab (Деносумаб) при лікуванні раку кісток У далекому 1818 році Купер і Траверс виявили важко переборні хвороба, і віднесли її до групи сарком – найбільш часто зустрічається в типології раку кісткові …
- 13 Лип 2017До досі всі процедури по подовженню ніг включали в себе використання апаратів Ілізарова, який фіксує кінцівку зовні. І тільки недавно в З …
- 07 травня 2019 Пересадка вирощеної в лабораторії кістки Проведено унікальна операція з пересадки, вирощеної в лабораторії кістки. Лікарі отримали можливість проводити трансплантації без ризиків відторгнення, з …
- 13 Лип 2019 Ізраїлеві люди вчені розробили абсолютно новий спосіб терапії остеопорозу Команда вчених – медиків з Єрусалимського університету в Ізраїлі зробила чергове відкриття. В наслідок ретельних досліджень остеопорозу, ними було …
- 13 Лип 2019 Дистанційне регулювання імплантатів при лікуванні сколіозу В Ізраїлі будуть введені нові стандарти спінальної хірургії. Це стане можливим завдяки інноваційним імплантатів для ендопротезування, які ре …
- 13 Лип 2017На базі дитячої ізраїльської лікарні Дана-ДВЕК (Тель-Авів) створений новий реабілітаційний центр, вирішальний різнобічні завдання в галузі дитячої та підліт …
- 13 Лип 2019 Мініатюрні кардіомонітори можна ставити і малюкам Різні монітори і датчики часто використовуються в медицині. До сих пір їх установка була можлива для дорослих пацієнтів. Вони допомагали правильно визначити …
методи лікування
Ступеня тяжкості захворювання
Лікування остеохондропатії великогомілкової бугристости (хвороби Осгуда-Шлаттера) можливо як в умовах стаціонару, так і амбулаторно. Призначається хірургом, травматологом або ортопедом. Як правило, рекомендуються такі методи терапії:
- повне обмеження фізичних навантажень;
- накладення гіпсової пов’язки або фіксує манжети;
- фізіотерапія: УВЧ або парафінотерапія.
Якщо спостерігається сильний больовий синдром, лікар призначає знеболюючі засоби.
В обов’язковому порядку призначається лікувальна фізкультура в якості реабілітації. Після того як основні симптоми захворювання будуть усунені, фахівець призначає відновлювальні процедури і санітарно-курортне лікування.
Навіть при стійкої ремісії хворому доведеться відмовитися від травмонебезпечних видів спорту.
Хвороба Осгуда-Шлаттера нерідко дає ускладнення у вигляді деформації суглобів і гіпертрофії м’язів. Це захворювання може супроводжувати пацієнта протягом усього життя. В якості профілактики остеохондропатії слід уникати травмування області верхньої частини гомілки, надмірних навантажень на ноги. При найменших симптомах і проявах больового синдрому слід негайно звернутися до фахівця і обстежитися на предмет початку хвороби.
Терапія остеохондропатии горбистості великогомілкової кістки залежить від ступеня тяжкості стану і вираженості клінічних проявів. Лікування остеохондропатії у дітей призначається при розвитку вираженого больового симптому і порушеннях функції коліна.
Лікувальні маніпуляції характеризуються комплексністю, індивідуальним підходом і включають в себе лікарську терапію, фізіотерапевтичні маніпуляції, лікувальну фізкультуру і оперативні втручання при наявності показань.
Медикаменти
Лікарські препарати, що застосовуються для лікування остеохондропатии, спрямовані на зупинку запальних змін і прискорення відновлення хрящової тканини. Для ліквідації запальної реакції використовують нестероїдні протизапальні препарати (НПЗП) для місцевого нанесення або у вигляді таблеток.
«Кеторол», «Ібупрофен», «Найз», «Диклофенак» – допомагають знизити больові прояви, зменшують припухлість в області горбистості і колінного суглоба, повертають рухову активність кінцівки. Крім НПЗЗ лікарі рекомендують до прийому хондропротектори ( «Румалон», «Структум», «артрит», «Терафлекс», «Кондронова» і ін.) І прості анальгетические кошти ( «Анальгін», «Баралгин»).
При вираженій деструкції бугристости або неефективності консервативних методів, лікарі рекомендують проводити оперативне лікування. Операції проводяться під загальним наркозом. Хірурги видаляють зруйновані фрагменти і розростання кісткової тканини, а потім підшивають кістковий трансплантат. Це дозволяє запобігти патологічний перелом кістки і рецидиви патології в майбутньому.
Лікувальна фізкультура – метод відновного лікування після операції або при порушенні функцій нижніх кінцівок. Індивідуально для кожного пацієнта підбирається план реабілітації. Заняття завжди проводяться під контролем інструктора.
Вправи спрямовані на розтяжку підколінних сухожиль і м’язів стегна, зміцнення м’язового каркаса нижніх кінцівок – згинання та розгинання ноги в колінному суглобі, підйоми під прямим кутом і ін. Головним правилом ЛФК протягом декількох місяців є поступове збільшення навантаження і повернення до нормального фізичної активності.
фізіотерапія
Фізіотерапевтичні процедури благотворно впливають на весь організм. Физиолечение допомагає прискорити обмін речовин, стимулює регенерацію уражених тканин і покращує мікроциркуляцію. Як фізіотерапії використовують: лікування за допомогою магнітних хвиль, УВЧ і СВЧ-терапію, кінезіотерапії, грязелікування, лазеротерапію, парафиновое лікування і масаж нижніх кінцівок.
ускладнення
Хвороба Шляттера нечасто провокує формування несприятливих наслідків. У певних ситуаціях в коліні залишається невелика припухлість або больові відчуття хронічного характеру. Зазвичай вони з’являються після фізичного напруження і лікується за допомогою НПЗЗ і фізіопроцедур.
Після закінчення проведеної терапії в гомілки іноді залишається кісткове новоутворення. В основному воно не впливає на функціональність кінцівки і не доставляє незручностей в побуті або в процесі тренування.
У період складного перебігу остеохондропатії в колінному суглобі новоутворення здатне викликати деформування надколінка. У пацієнта формується остеоартроз, а під час спроб встати на коліно відчувається хронічний дискомфорт. У частини хворих при таких змінах дискомфорт формується лише в процесі зміни кліматичних умов. Хвороба у дорослого зрідка нагадує про себе змінами залишкового характеру – горбками під колінної чашечкою.
У більш складних ситуаціях хвороба Шляттера веде до значної деструкції кістки, яку не можна зупинити за допомогою консервативних методів. У подібному випадку з’являється необхідність здійснення оперативного втручання, яке орієнтоване на усунення пошкодженої деструкцією області коліна. «Омертвілі» ділянки в ситуації, що склалася замінюють трансплантатами.
профілактика
Для попередження розвитку патології, лікарі виділяють наступні рекомендації:
- раціональні фізичні навантаження. Якщо у дитини є призводять до захворювання чинники, не слід віддавати його в спеціалізовані спортивні секції, які передбачають високий рівень навантаження. Слід зазначити, що фізичні вправи необхідні, але в розумних межах;
- заняття розтяжкою, плавання в басейні;
- правильне харчування – збагачення раціону вітамінами і мінералами, збільшення споживання овочів і фруктів. Виняток солодкого, мучного, жирного і смаженого;
- своєчасне лікування хронічних патологій;
- носіння зручного взуття за розміром;
- контроль над поставою дитини;
- виконання рекомендацій і порад лікаря;
- канікули в оздоровчих таборах або курортах;
- курси масажу;
- прийом вітамінів і мікроелементів.
Дотримання простих рекомендацій дозволяє не допустити розвиток остеохондропатии бугристости стегнової кістки.
Профілактичні заходи пов’язані з тією частиною тіла, яка зазнала впливу патологічного процесу.
Отже, щоб запобігти патологію необхідно:
- Завжди носити зручне і просторе взуття – при больових відчуттях в п’яті.
- Займатися лікувальною фізкультурою і зміцнювати м’язи спини при проблемах з хребтом і при цьому не обтяжувати себе надмірними навантаженнями.
- Якщо болять коліна під час тренувань, спортсменам рекомендують вшивати в форму поролонові накладки.
- Масаж і заняття плаванням показані для профілактики захворювання стегна.
симптоми
Виразність симптомів, якщо виявлена травма Шляттера, у пацієнтів різна. Спочатку у потерпілого виникають скарги на больові відчуття в області колін. В основному вони виявляються після фізичного напруження, проте також виникають і в спокійному стані. Імовірність того, що дискомфорт викликаний змінами, які характерні для захворювання Осгуда-Шляттера, підвищується коли в анамнезі пацієнта були пошкодження колінного суглоба.
З плином часу болі почнуть наростати. В суглобі утворюється викликана набряком припухлість. Хворому стане важче здійснювати звичайні рухи і вправи. Крім того, під час хвороби колінного суглоба з’являються такі ознаки:
- напруга в довколишніх м’язах (зокрема стегна);
- постійна набряклість внизу або вгорі колінного суглоба, яка з’являється в ранковий час і після фізичного навантаження;
- з’являється в період перевантаження стріляє гострий дискомфорт внизу суглоба коліна.
Незважаючи на наявність хворобливих відчуттів і набряклості, яка характерна для запалення в тканинах, загальний стан не зміниться. Шкірний покрив над суглобом не почервоніє, температурні показники будуть в межах норми.
В процесі пальпації коліна відчувається згладжена контурів великої гомілкової кістки. Суглоб матиме плотноеластіческую консистенцію, а крізь набряклі тканини прощупується тверде новоутворення (шишка).
Хвороба Осгуда-Шляттера має хронічний перебіг. У деяких випадках вона може протікати хвилями або супроводжуватися загостреннями. Тривалість патологічного процесу в основному не перевищує 2 років, а на момент закінчення кісткового зростання (приблизно до 18 років) симптоматика зникне.
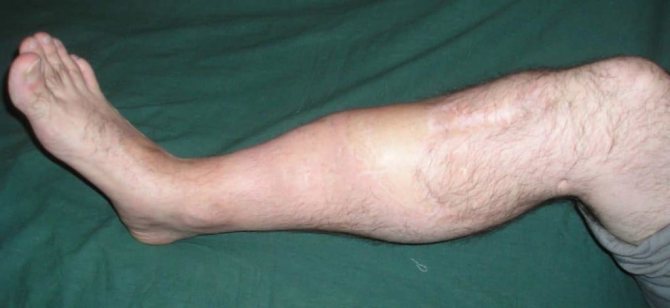
Поразка хребетного стовпа
Хвороба Шейермана-Мау – це поразка апофизов хребців. Ця патологія частіше зустрічається у хлопчиків 11-17 років. Вона супроводжується викривленням хребта в середньо- і нижнегрудном відділі. Захворювання проявляється слабкою болем, яка іноді відсутній, підвищеною стомлюваністю, зниженням тонусу спинних м’язів. Іноді батьки звертаються до лікаря лише через порушення постави, а інші ознаки відсутні.
Хвороба Шейермана-Мау часто проявляється у вигляді хронічного болю в спині
Для виявлення цього різновиду хондропатії застосовують рентген і КТ хребта. Щоб оцінити стан спинного мозку і зв’язок, призначають МРТ.
При цьому захворюванні дегенеративно-некротичних змін валиться кілька хребців, а їх деформація зберігається до кінця життя. Щоб попередити патологічні зміни, хворий під час лікування повинен дотримуватися постільного режиму. Якщо больовий синдром сильний, то хребетний стовп іммобілііруют за допомогою гіпсової ліжечка (гіпсовий відбиток задньої половини голови, шиї, тулуба). Пацієнтам проводять масаж живота, спини, також призначають ЛФК. При грамотній і своєчасній терапії пацієнт може повністю одужати.
Руйнування губчастого речовини тіла хребців нижнього грудного або верхнього поперекового відділу називають хворобою Кальве. Цю патологію частіше діагностують у хлопчиків 4-7 років. Тоді у дитини швидко втомлюється і болить спина. Під час рентгенографії виявляється, що висота хребця знижується, одночасно він розширюється.
При цьому захворюванні проводиться стаціонарне лікування. Пацієнт повинен дотримуватися постільного режиму, спину обездвиживают гіпсовим корсетом. І також показана лікувальна фізкультура. Терапія триває від 2 до 3 років. Якщо хребці продовжують деформуватися, то лікарі приймають рішення про хірургічне втручання.
При хвороби Кюммель відбувається деформація хребців внаслідок інфекційного змертвіння губчастого речовини. Цю патологію діагностують у чоловіків після травмування грудного відділу хребта. Стертий період може тривати кілька років, тільки потім з’являється хворобливість на пошкодженій ділянці.
Щоб вилікувати хворобу Кюммель, пацієнт повинен дотримуватися постільного режиму протягом місяця, носити корсет, виконувати лікувальну гімнастику.
Диференціальна діагностика
Диференціальну діагностику остеохондропатии плеснової кістки проводять:
- між її вродженої та набутої формами;
- з іншими порушеннями з боку стопи.
В останньому випадку описується захворювання диференціюють від таких захворювань і патологічних станів, як:
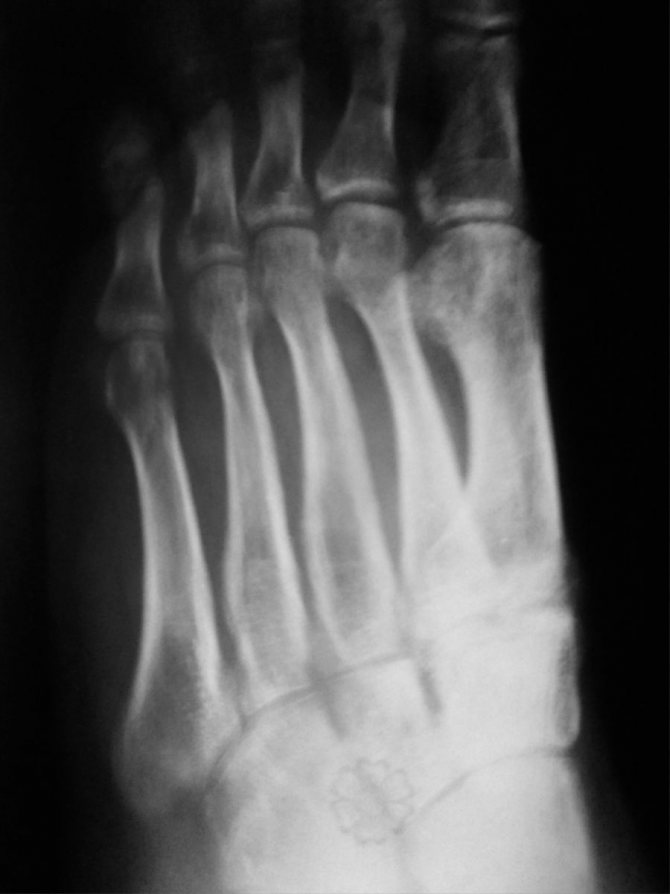
остеопороз – посилення крихкості кістки через зменшення в ній концентрації мінеральних сполук (буквально їх вимивання), від наявності яких в нормі залежить міцність кістки. Як правило, це системна патологія, яка зачіпає всі кісткові структури людського організму – в тому числі і плеснові кістки;- остеомаляція – розм’якшення кістки і підвищення її гнучкості через порушення співвідношення органічних і неорганічних сполук. Як і остеопороз, ця патологія є системним захворюванням, при якому також виникають порушення з боку плеснових кісток;
- остеосклероз – зміна структури кісткової тканини;
- кісткові пухлини – добро (рідше) і злоякісні. В останньому випадку це можуть бути не тільки первинні новоутворення, але також метастатичні пухлини – ті, які утворилися з групи клітин, занесених по кровоносній або лімфатичне русло з пухлин іншої локалізації;
- наслідки травматичних переломів.
Профілактичні заходи і прогноз
Як згадувалося раніше, точні причини розвитку хондропатій невідомі, тому специфічних профілактичних заходів не існує. Щоб знизити ймовірність патології у дитини, потрібно виконувати наступні правила:
- Уникати частих травм кісток.
- Стежити, щоб дитина була активним фізично, але в міру.
- Правильно харчуватися, контролювати вагу в межах норми.
- Відмовитися від професійного спорту і важких фізичних навантажень або використовувати коригувальний корсет або інші ортопедичні пристосування.
- Вчасно лікувати захворювання, які можуть спровокувати руйнування і некроз кісткової тканини.
- Носити ортопедичне взуття.
- Приймати вітамінно-мінеральні комплекси.
- Періодично проходити медичний огляд, особливо при генетичної схильності до остеохондропатии.
При своєчасному і грамотному лікуванні можливо відновити структуру і форму кістки. Якщо терапія почата пізніше, ніж потрібно або пацієнт не дотримувався рекомендації лікаря, то підвищується ризик остеоартрозу, хронізації процесу або інвалідизації хворого. Випадки летального результату при хондропатії не зафіксовано.
Багатьох лякає діагноз «остеохондропатия», проте приводів для паніки немає. Крім того, що хвороба Осгуда – Шляттера зустрічається досить рідко, вона проходить по мірі зростання скелетної мускулатури дитини, не залишаючи наслідків. І тільки в крайніх випадках, в результаті вторинних ускладнень, вона здатна протікати атипово.
При цьому важливо пам’ятати, що при будь-яких болях в колінному суглобі у дітей, особливо якщо вони локалізуються на одній стороні і виникають в результаті незначних травм, необхідно звернутися в лікувальну установу для отримання консультації лікаря. Єдиною умовою є дотримання всіх лікувальних рекомендацій, здоровий спосіб життя і терпіння. При своєчасно розпочатих терапевтичних заходах і правильному діагностуванні прогноз на одужання сприятливий.
прогноз

Прогноз при описуваному захворюванні більш сприятливий, ніж при інших різновидах остеохондропатій – зростаючий організм в основному досить добре справляється з даним порушенням. При медикаментозної і фізіотерапевтичної підтримки харчування кісткової тканини і метаболічні процеси в ній поліпшуються – якщо в плеснових кістках і з’являються мікровогнища некрозу, то вони ліквідуються і заміщаються здоровою тканиною.
Прогноз погіршується в запущених випадках і при масивному ураженні тканин плеснової кістки – настає інвалідизація пацієнта.
Ковтонюк Оксана Володимирівна, медичний оглядач, хірург, лікар-консультант
2, всього, сьогодні
(61 голос., Середній: 4,23 з 5)
Схожі записи
-
Травми гортані: причини, симптоми, лікування
-
Болить лопатка: що робити?
Переломи човноподібної кістки
Захворювання зустрічається в основному у хлопчиків у віці 3-10 років, іноді старше. Спостерігається як одностороннє, так і двостороннє (найчастіше) поразка човноподібної кістки. У дорослих ураження човноподібної кістки виділено в самостійну нозологічну форму асептичного некрозу, яка отримала назву синдрому (хвороби) Мюллера- Вейсса. Є відмінності в патогенезі захворювання у дітей і дорослих.
Асептичний некроз у дітей пояснюється порушенням процесу окостеніння човноподібної кістки, що знаходить підтвердження на рентгенограмах: відзначається збільшення щільності, сплющивания ядра окостеніння, яке складається з декількох фрагментів. У нормі кількість ядер окостеніння човноподібної кістки не повинно бути більше двох.
Причиною асептичного некрозу човноподібної кістки у дорослих зазвичай є травма стопи, рідше інші причини (наслідки перевантажень стопи у спортсменів, осіб фізичної праці і ін.). В цьому випадку асептичний некроз вражає не ядра окостеніння, а сформовану вже кістку. Поразка човноподібної кістки часто поєднується з плоскостопістю, деформацією стопи і пальців. Захворювання слід диференціювати від перелому кістки, ізольованого туберкульозного ураження, запального процесу.
Незалежно від причини захворювання клінічні прояви ураження асептичний некроз кістки одні і ті ж: є строго локальна болючість при натисканні в області даної кістки і при ходьбі; спостерігається кульгавість, обмеження рухів в суглобах стопи.
лікування наступне
У дітей обмежуються розвантаженням стопи і дотриманням спокою (носіння ортопедичного взуття, за свідченнями накладення гіпсового «чобітка»).
Для купірування больового синдрому застосовують теплові процедури, масаж. Відновлення структури кістки відбувається протягом 1,5-2 років. У дорослих цих заходів може бути недостатньо для одужання. У таких випадках показано виконання артродеза в Таран-човновидному суглобі.
За даними літератури, асептичний некроз головок плеснових кісток становить 0,22% від всіх ортопедичних захворювань. Це одна з найбільш частих локалізацій остеохондропатии. Зустрічається у віці 10-20 років переважно у жінок.
Клінічно визначаються припухлість і хворобливість в області уражених процесом головок плеснових кісток, руху в плюснефалангових суглобах обмежені. Рентгенологічна картина залежить від стадії процесу. Деструктивні зміни призводять до перебудови кісткової тканини, її фрагментації, уплощению і деформації головок.
У багатьох хворих клінічно та рентгенологічно процес закінчується повним одужанням. Перехід остеохондропатии в деформуючий артроз зовсім не обов’язковий, якщо виключити багаторазові травми стопи. Успішний результат має місце в тих випадках, коли первинний некроз немає ускладнюється переломом. Уникнути цього вдається не завжди.
Односторонні ураження головок плеснових кісток часто призводять до надмірного навантаження на іншу стопу, що іноді стає причиною патологічної перебудови плеснових кісток (хвороба Дейчлендера). Такі хворі дізнаються про перенесеної ними колись хвороби Келера II багато років по тому при рентгенологічному обстеженні з приводу болю в стопі, обумовлених розвитком хвороби Дейчлендера.
Лікування асептичного некрозу головок плеснових кісток консервативне: спокій кінцівки на 2-2,5 тижні, ванни, масаж, лікувальна гімнастика, фізіотерапевтичне лікування. При ходьбі рекомендується користуватися раціональної взуттям, в яку необхідно вкладати ортопедичні устілки, що забезпечують підтримку поздовжнього і поперечного склепінь.
Іноді виникає необхідність в економною резекції суглобового кінця проксимальної фаланги. Ніколи не слід резецировать головку плеснової кістки – це втрата важливої опори і початок краху поперечного зводу {Куслік М.І., I960].
Не всі автори визнають існування остеохондропатии апофиза V плеснової кістки. Захворювання ототожнюють із затримкою осифікації його, яка з кількох додаткових точок окостеніння.
Схожа рентгенологічна картина може спостерігатися при незрослими переломі бугристости, персистирующем Апофіз, додаткової кістки Везалія.
Захворювання зустрічається в дитячому і підлітковому віці при значному навантаженні на стопу. Клінічно відзначається потовщення бугристости V плеснової кістки, хворобливість її при пальпації, помірний набряк м’яких тканин. Хворі ходять накульгуючи, навантажуючи внутрішній відділ стопи. Рентгенологічна картина характеризується порушенням структури в ядрі окостеніння і фрагментованість Апофіз, появою в ньому ділянок ущільнення. В.П.Селіванов і Г.Н.
Пропонуємо ознайомитися: Перелом кисті руки – симптоми і методи лікування, термін зрощення
Ішим (1973) описали характерний для даного захворювання рентгенологічний симптом, який знайшов підтвердження в наших спостереженнях. На відміну від нормального варіанту оссификации з декількох додаткових точок окостеніння, при якому вони розташовуються в одній площині по осі плеснової кістки, фрагменти апофиза при остеохондропатії бугрстості V плеснової кістки розташовуються в двох площинах.
Хороші результати досягаються за допомогою консервативних методів лікування (розвантаження стопи на 3-4 тижні, масаж, мікрохвильова терапія, електрофорез кальцію). Больовий синдром купірується навіть при відсутності синостоза Апофіз.
Човноподібна кістка на своїй задній поверхні має увігнуту суглобову поверхню. З її допомогою відбувається з’єднання з головкою таранної кістки. На передній поверхні човноподібної кістки є клиноподібна суглобова поверхня, яка призначена для зчленування з клиноподібними кістками в кількості трьох штук.
Човноподібна кістка має опуклу верхню поверхню. Латеральна її поверхню зчленовується з кубовидної кісткою. Увігнута нижня поверхню кістки в медіальному відділі має горбистість, яку можна промацати через шкіру.
При пошуку інформації про патологіях човноподібної кістки можна наштовхнутися на статті про перелом човноподібної кістки кисті. Дійсно, кістки в предплюсне і зап’ястя мають однакову назву, що відображає особливості їх форми. Щоб пошук даних не включав матеріал про перелом човноподібної кістки зап’ястя, слід відразу звузити коло пошуку, вказуючи точну локацію цього анатомічного елемента.
Перелом човноподібної кістки стопи входить в категорію кісткових ушкоджень середньої частини ступні. Причин перелому може бути кілька, а саме:
- Пряма травма. Вона можливо, якщо упустити важку річ на область стопи. Часто в подібних ситуаціях перелом має поєднаний характер, тобто пошкоджується не ізольовано ладьевидная кістка, але також клиноподібна і кубовидная.
- Непряма травма. Таке можливо в разі надмірного, насильницького згинання ступні в підошві. Через це відбувається затискання ладьевидной кісточки між клиноподібними кістками і таранної кісткою. При цьому можливі два варіанти перелому: або відрив краю тилу ладьевидной кісточки, або відрив самої кістки за місцем її бугристости в ніжнемедіальном фрагменті.
- Дорожньо-транспортна пригода. Цей фактор провокує компресійний перелом.
- Втомні переломи. Таке пошкодження в ладьевидной кісточці, як лівої, так і правої, частіше зустрічається у тих, хто професійно займається спортом і танцями (гімнастика, балет). Також втомні переломи можуть бути спровоковані ранньої навантаженням на область стопи після терапії.
При переломах пацієнти скаржаться на те, що болить ладьевидная кісточка, об’єктивно спостерігається набряклість м’яких тканин ураженої області. Набряк може досягати гомілковостопного суглоба.
У тому випадку, коли через перелом човноподібної кістки трапився вивих її ділянки до тильної поверхні ступні, за місцем припухлості можна промацати виступ, який буде помітно випирати.
Пацієнт, який отримав перелом, не здатний повністю спиратися на уражену стопу – він може робити упор тільки на п’яткову область. Навантаження будь-якої інтенсивності на область 1,2,3 кісток плесна провокують сильний біль, що передається на ладьевидную кісточку.
Діагноз підтверджується на основі анамнезу, спектра скарг пацієнта, огляду і результатів рентгену. У найбільш складних ситуаціях повинні бути проведені такі дослідження, як комп’ютерна томографія, сцінтіографіі.
лікування переломів
Лікування перелому човноподібної кістки стопи визначено особливостями і ступенем тяжкості ушкодження. У разі закритого перелому при відсутності зміщення пацієнтові накладається циркулярна гіпсова пов’язка. При цьому обов’язково моделюється нижній звід стопи. Травматолог повинен встановити супінатор для профілактики уплощенія зводу ступні.
Якщо при переломі виникло зміщення кісткових уламків, лікування передбачає початкову репозицію. Її проводять або після внутрикостного знеболювання, або після введення наркозу. Під час репозиції нога повинна бути зігнута в коліні, ступня при цьому орієнтована горизонтально. Коректне проведення репозиції можливо за участю двох лікарів.
- характерні болі по тильній поверхні стопи, що посилюються при ходьбі;
- різка болючість при пальпації в проекції човноподібної кістки;
- часто – нічні болі;
- набряк тильної поверхні кістки по медіального (внутрішнього) краю без ознак запалення;
- при ходьбі – опора на зовнішній край стопи, кульгавість.
діагностика
Лікування інших захворювань на букву – про
| Лікування обструктивного бронхіту |
| лікування ожиріння |
| Лікування опіків гортані |
| Лікування оперізувального лишаю |
| Лікування пухлин надниркових залоз |
| Лікування пухлин трахеї |
| лікування ГРВІ |
| лікування орхіту |
| лікування остеоартрозу |
| лікування остеомієліту |
| лікування остеоми |
| лікування остеопорозу |
| лікування остеохондрозу |
| Лікування гострого живота |
| Лікування гострої кишкової недостатності |
| Лікування гострої мезентеріальні ішемії |
| Лікування гострої ниркової недостатності |
| Лікування набряку гортані |
| лікування отиту |
| Лікування висівкоподібного позбавляючи |
Інформація призначена виключно для освітніх цілей. Не займайтеся самолікуванням; з усіх питань, які стосуються визначення захворювання і способів його лікування, звертайтеся до лікаря. EUROLAB не несе відповідальності за наслідки, спричинені використанням розміщеної на порталі інформації.
Лікування остеохондропатії в домашніх умовах
Лікування остеохондропатій в більшості своїй проводиться у домашніх умовах за винятком тих випадків, коли пацієнтові показано хірургічне втручання. У той же час пацієнтові показані досить специфічні процедури (фізіотерапія, масажі, фоно- і електрофорез, масажі та інше), що вимагає відвідування їм спеціалізованих медичних установ і амбулаторне лікування в них. У домашніх умовах лікування триває носінням корегуючих корсетів, устілок, виконанням ЛФК, застосуванням ванночок і аплікацій за призначенням медика.
З якими захворюваннями може бути пов’язано
- Лікування остеохондропатії хребта направлено на купірування больового синдрому, а також на відновлення рухливості всіх областей хребта. Крім цього, фахівці виправляють пацієнтові поставу і проводять профілактику остеохондрозу. Згодом виключаються фізичні навантаження, і в деяких випадках після перенесеної хвороби людина носить корсет.
- Лікування остеохондропатії стопи може варіювати від простих обмежень (дотримання спокою, виключення фізичних навантажень) до розпорядження ортопедичних препаратів і використання спеціальних шин.
- Лікування остеохондропатії п’яткової кістки грунтується, як на клінічних, так і на рентгенологічних даних. Діагноз ставиться з ахіллобурсіта.
Найбільш часто позбутися від поразки гомілковостопного, колінного, тазостегнового або будь-якого іншого суглоба вдається за допомогою консервативних терапевтичних методик. З цього випливає, що основу лікування складають:
- накладення скелетного витягування – часто показано при остеохондропатії головки стегнової кістки;
- фізіотерапевтичні процедури, а саме кальцієвий і фосфорний електрофорез, а також парафінові аплікації та прогрівання;
- вітамінотерапія;
- виконання комплексу лікувальної фізкультури, який підбирається індивідуально для кожного пацієнта з подібним діагнозом;
- носіння спеціального гіпсового чобота – може бути застосовано при пошкодженні плеснової кістки і човноподібної кістки стопи. Після цього необхідно носіння взуття з супінатором;
- лікувальний масаж.
Що стосується хірургічного втручання, то воно показано тільки у випадках утворення «суглобової миші» – це відбувається в тих ситуаціях, коли пошкоджена область відділяється від суглобової поверхні. Рекомендацією до операції також виступають часті блокади суглоба при остеохондропатії надколінка або іншій області.
Гіпсова пов’язка на сприяє зупинці деструктивного процесу в кістки.
Консервативна терапія остеохондропатии човноподібної кістки дає позитивний результат. Вона проводиться на всіх стадіях. Хірурги обов’язково призначають іммобілізацію стопи у дітей строком на 1 місяць. Гіпсову пов’язку накладають на висоту до 1/3 гомілки, навіть якщо в анамнезі не було перелому човноподібної елемента. Основна мета – забезпечити максимальний спокій і зупинити руйнування. Перелом човноподібної кістки, ускладнений ворогуючими отломками, лікують хірургічними методами.
Відсутність ефекту від консервативних заходів, а також нестерпний больовий синдром є показанням до операції. В ході реваскулярізующей остеоперфораціі створюють додаткові канали, через які починають рости нові капіляри. Трофіка значно поліпшується і кісткова структура регенерується. Хороші результати при остеохондропатії приносить:
- фізіотерапія;
- електрофорез з нікотиновою кислотою і анальгетиками;
- ультразвук;
- дарсонвалізація;
- фонофорез;
- лазеротерапія;
- теплові процедури.
медикаментозні засоби
| Група | чиниться дію | приклад |
| НПЗП | Зменшують запалення, полегшують біль | «Нурофен» |
| «Ібупрофен» | ||
| «Найз» | ||
| хондропротектори | Відновлюють кістково-хрящову тканину | «Дона» |
| «Артрит» | ||
| «Румалон» | ||
| дезагреганти | Нормалізують кровообіг і згортання | «Дипиридамол» |
| «Пентоксифілін» | ||
| «Гепарин» | ||
| ангіопротектори | Зміцнюють судинну стінку | «Етамзилат» |
| «Дицинон» | ||
| «Солкосерил» | ||
| анальгетики | усувають біль | «Парацетамол» |
| «Калпол» | ||
| вітаміни | Активують обмінні процеси | “Фолієва кислота” |
| «Вітамін В2» | ||
| “Вітамін Е” |
Лікування остеохондропатій в більшості своїй проводиться у домашніх умовах за винятком тих випадків, коли пацієнтові показано хірургічне втручання. У той же час пацієнтові показані досить специфічні процедури (фізіотерапія, масажі, фоно- і електрофорез, масажі та інше), що вимагає відвідування їм спеціалізованих медичних установ і амбулаторне лікування в них. У домашніх умовах лікування триває носінням корегуючих корсетів, устілок, виконанням ЛФК, застосуванням ванночок і аплікацій за призначенням медика.
Застосування народних засобів в лікуванні остеохондропатій непопулярне, якщо тільки це не контрастні ванночки та аплікації з відварами трав. Будь-які подробиці слід уточнювати у свого лікуючого лікаря.
Лікування остеохондропатій в період вагітності багато в чому збігається з загальними принципами доречною в даних випадках терапії. Втім остеохондропатии більш властиві для дитячого і підліткового віку, в той же час фактор травми може статися і в репродуктивному віці жінки.
У будь-якому випадку лікування повинно бути узгоджене з фахівцями з суміжних галузей медицини (травматолог, ортопед і неодмінно гінеколог). Мета – нормалізувати якість життя вагітної жінки та забезпечити нормальне розродження, по можливості потенційно небезпечні для плода методи лікування відкладають на післяпологовий період.
Що можете зробити ви
Батькам слід більше уваги приділяти виниклої проблеми у дитини, виконувати всі рекомендації лікаря.
Спеціаліст докладно пояснить, що потрібно робити при певній формі захворювання. Батькам залишиться тільки виконати всі свідчення лікуючого фахівця.
Що робить лікар
Після огляду лікар дає ряд рекомендацій, які необхідно виконувати курсом. З плином часу лікар знову оглядає пацієнта, щоб зрозуміти динаміку в результаті терапії.
- Усунення запалення п’яткової кістки складається в приписі прийому нестероїдних медзасобів протизапальної дії при сильних больових відчуттях, фізіопроцедур, в обмеженні физнагрузок. Щоб зняти навантаження на хвору стопу, лікар рекомендує спеціальні устілки-супінатори.
- Остеохондропатій хребців усувають за допомогою спеціального масажу, занять плаванням, ЛФК, підводними заняттями. У важких ситуаціях показано оперативне втручання.
- Терапія аномального процесу в стегнової кістки може бути медикаментозної і оперативної. Пластичні операції на кістки здійснюються в залежності від тяжкості патології. Консервативна терапія патології полягає в приписі постільного режиму (дитині необхідно лежати), масажування ніг, фізіопроцедур. Також показано скелетне витягування за стегна.
- Для усунення проблем з бугристостью великогомілкової кістки показані фізіопроцедури, накладання зігріваючих компресів. Коли больові відчуття нестерпні, накладають гіпс. Буває, що лікарі проводять операцію – ліквідують ділянку бугристости. Навантаження виключаються.
Заняття ЛФК при остеохондропатії надколінка

Лікувальна фізкультура показана ще в період іммобілізації. Поки хвора кінцівка зафіксована шиною, пацієнт повинен застосовувати загально-розвиваючі вправи. Це можуть бути:
- динамічні руху (розгинальні, згинальні, обертальні) здоровою кінцівкою;
- ритмічне скорочення м’язів пошкодженої ноги;
- утримання ноги з гіпсом на вазі;
- ідеомоторні вправи – візуалізація руху в суглобі.
Приступати до вправ необхідно через кілька днів після оперативного втручання і накладення гіпсу, але тільки з дозволу лікаря. Здоровою ногою виконувати виконувати будь-які рухи – відводити в бік, піднімати, робити кругові обертання, махи, статично напружувати м’язи.
Також виконується навантаження на м’язи тулуба – піднімають плечі і голову, фіксують положення кілька секунд. Через кілька діб після операції хворому рекомендується ненадовго опускати хвору ногу з ліжка, а потім піднімати її вище тулуба. Ходіння по палаті дозволяється на милицях, без опори на прооперовану ногу.
До якого фахівця звернутися
Консервативною терапією патології займаються ортопеди і травматологи, оперативне лікування проводить хірург. При появі перших ознак хвороби Осгуда-Шлаттера можна звернутися до педіатра, терапевта. Після зовнішнього огляду, вивчення анамнезу, вислуховування скарг пацієнт буде направлений до лікарів вузької спеціалізації.
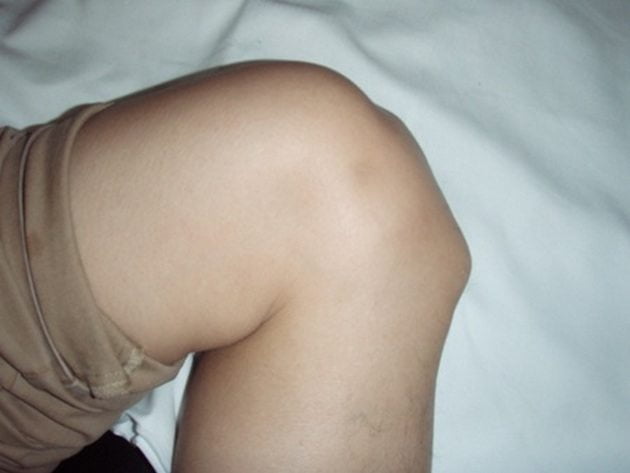
На фото зображений явно виражений горбок, який з’являється при хвороби Шлаттера
У переважній більшості випадків після завершення формування скелета (приблизно в 18 років) пацієнт одужує. Повністю відновлюються функції коліна і цілісність кісткових структур. Але при відсутності своєчасного лікарського втручання можлива виражена деформація суглоба. Остеохондропатия приймає хронічний перебіг, проявляючись болями при загостренні, іноді провокуючи розвиток остеоартрозу.
Що може спровокувати недугу?
Спровокувати тазостегнову остеохондропатій (некроз головки кістки) у дітей може ряд факторів. Головний фактор розвитку – порушення кровообігу на ділянках поруч з кісткою, яке здатне привести до омертвіння кісткових тканин. Посилити процес можуть:
- механічне травмування м’яких тканин або хрящів;
- порушення гормонального фону в пубертатний період;
- недолік кальцію і фосфору в організмі;
- мала кількість білка;
- прискорене зростання кісток, в той час як судини розвиваються повільніше;
- надмірне фізичне навантаження;
- застійні явища, спровоковані малорухливим способом життя;
- вроджені порушення опорно-рухового апарату;
- надлишок маси тіла;
- спадковість.
Захворювання тазостегнового суглоба також називають хворобою Легг-Кальве-Пертеса.
часткові хондропатії
Це захворювання, при яких на опуклій поверхні кісткового з’єднання з’являється омертвілий ділянку. Трохи пізніше існує ймовірність утворення «суглобової миші» – це внутрішньосуглобове тіло, яке відділяється від кістки. Ця патологія характерна для чоловіків 10-25 років. За медичною статистикою, понад 80% часткових хондропатій виникає в колінному зчленуванні.
Для виявлення хвороби призначають УЗД або МРТ. На ранніх стадіях пацієнт повинен забезпечити спокій ушкодженому сочленению. Крім того, показані фізіотерапевтичні процедури, а також іммобілізація. Якщо «суглобова миша» вже утворилася, то проводять операцію з її видалення.
Якими препаратами лікувати остеохондропатия?
Медикаментозна терапія в лікуванні остеохондропатій не настільки популярна як фізіотерапевтичні методи. У той же час в лікуванні ефективність демонструють димексид і новокаїн, гидрокортизоновая і гепариновая мазі. Дозування і тривалість курсу застосування цих та інших медикаментів слід уточнювати у свого лікуючого лікаря.
Лікування остеохондропатії під час вагітності
Лікування остеохондропатій в період вагітності багато в чому збігається з загальними принципами доречною в даних випадках терапії. Втім остеохондропатии більш властиві для дитячого і підліткового віку, в той же час фактор травми може статися і в репродуктивному віці жінки.
У будь-якому випадку лікування повинно бути узгоджене з фахівцями з суміжних галузей медицини (травматолог, ортопед і неодмінно гінеколог). Мета – нормалізувати якість життя вагітної жінки та забезпечити нормальне розродження, по можливості потенційно небезпечні для плода методи лікування відкладають на післяпологовий період.
Види і класифікація хондропатії
Хвороба класифікують в залежності від місця локалізації патологічного процесу:
- Остеохондропатия головки стегнової кістки проявляється ненав’язливими болями в області тазостегнового суглоба з іррадіацією в коліно. У періоди спокою больовий синдром стихає, а при будь-яких фізичних навантаженнях виникає знову. Даному захворюванню більше схильні до хлопчики підліткового віку. Основна причина виникнення патології – травматизація тазостегнового суглоба.
- Остеохондропатия човноподібної кістки стопи у дітей, також відома як хвороба Келлера. Патологічний процес локалізується в області стопи. Недуга проявляється сильними болями в місці ураження з посиленнями в нічні години. Під час ходьби проглядається характерна кульгавість. Стопи припухають, а в області пальців ніг спостерігається набряклість. Такий процес частіше виникає у представниць прекрасної статі у віці від 10 до 20 років включно.
- Остеохондропатия великогомілкової кістки у дітей (хвороба Осгуда Щлаттера) характеризується ураженням горбистості великогомілкової кістки, що в подальшому призводить до омертвіння тканин. Перший симптом – поява під колінної чашечкою болючою шишки. Хвороба частіше виникає у дітей підліткового віку, активно займаються спортивною діяльністю.
- При виявленні шишки на задній поверхні п’яти діагностується хондропатії п’яткової кістки. В ураженій області також спостерігається набряклість і запальний процес в області сухожилля. Така патологія частіше відзначається у дівчаток-підлітків.
- Остеохондропатия хребта – кіфоз прогресуючої форми, обумовлений прискоренням зростання ще незміцнілих м’язів. При такій патології відзначається деформація грудного відділу і викривлення поперекового відділу хребта. Захворювання частіше діагностується у дівчаток і хлопчиків віком від 10 до 16 років.
Інші види патологічних уражень кісток і суглобів:
- хондропатії півмісяцевої кістки;
- головки плеснової кістки;
- бугра п’яти;
- ребра;
- таранної кістки;
- грудини;
- надколінка;
- колінного суглоба;
- остеохондропатия медіального виростка стегнової кістки та інші види патологій.
Розсікаючий остеохондроз таранної кістки
Відноситься до рідкісним поразок таранної кістки. Більшість авторів пов’язують виникнення захворювання з травмою гомілковостопного суглоба. Процес локалізується в області блокутаранною кістки і носить характер асептичного запалення. При рентгенологічному дослідженні знаходять вогнище деструкції з фестончастими контурами і комірчастою структурою, відмежований від незміненої кістки зоною склерозу.
Крім того, спостерігається витончення і випинання замикаючої пластинки над вогнищем деструкції. При лабораторних дослідженнях відхилень від норми не виявляється. Захворювання може протікати по типу двостороннього ураження.
При виборі методу лікування рассекающего остеохондрозу враховують вираженість таких симптомів хвороби. У разі, якщо захворювання протікає з незначним больовим синдромом та тривалим латентним періодом, хороші результати можуть бути досягнуті консервативними методами (фізіотерапевтичні процедури, розвантаження кінцівки).
