Печінкова недостатність: опис патологічного стану, причини, симптоми, класифікація та стадії, діагностика, лікування, ускладнення
Печінка – головний фільтруючий орган, який не тільки усуває з організм шкідливі речовини, а й бере активну участь у процесі травлення. Без нього людина зможе прожити лише кілька годин, після чого вмирає від інтоксикації.
Печінкова недостатність – стан, при якому фільтруюча система не може виконувати свої функції, а концентрація токсичних речовин збільшується, заподіюючи шкоду всіх тканинах організму. Нормальна життєдіяльність і обмін речовин неможливий.
При печінковій недостатності функції органу сильно знижені або втрачені.
печінкова недостатність
- Загальний опис хвороби
- причини розвитку
- симптоми
- способи лікування
- профілактичні заходи
Переглядів: 11127
Час на читання: 14 хв.
Печінкова недостатність – це патологічний стан, синдром, який розвивається на тлі серйозного ураження печінки і характеризується втратою органом основних функцій і як наслідок загальною інтоксикацією організму.
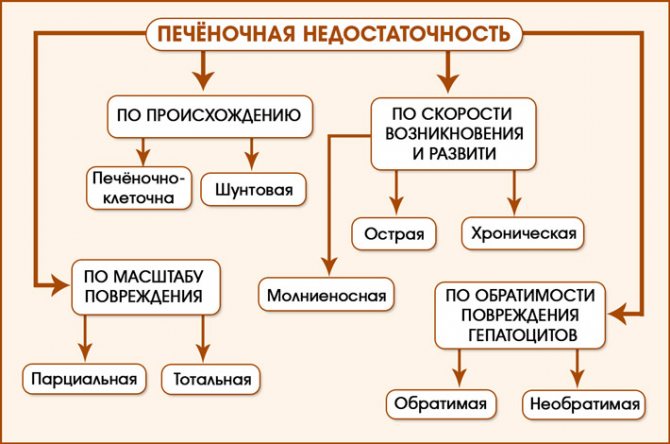
Класифікують гостру і хронічну недостатність, кожної відповідає три стадії: I – початкова (компенсована), II – виражена (декомпенсована), III – термінальна (дистрофічна). Остання стадія захворювання призводить до печінкової комі – повної відмови печінки і великому ураження головного мозку продуктами розпаду.
Хронічна печінкова недостатність може розвиватися довгі роки, а для гострої досить 48 годин. Існує навіть окреме поняття – фульмінантні (блискавичне) розвиток печінкової недостатності, при якій летальний результат становить 50-80%.
Лікування гострої форми
Отже, що таке недостатність печінки вже зрозуміло. Тепер потрібно з’ясувати, як її потрібно лікувати. Перш за все, необхідно усунути причини, що викликали патологічний стан. Будь-яка терапія проводиться в умовах стаціонару.
Лікування гострої печінково-ниркової недостатності передбачає усунення причини патологічного стану і відновлення функцій органів:
- Зупинку кровотеч. Для цього використовуються такі препарати: Вікасол, Етамзилат і ін. Нерідко потрібне оперативне втручання, за допомогою якого відновлюється цілісність пошкоджених судин.
- Зниження рівня інтоксикації. Тут проводиться дезінтоксикаційна терапія, при необхідності пацієнту промивають шлунок і кишечник. Потім пацієнт повинен дотримуватися дієти і приймати відновлюють препарати.
- Внутрішньовенне вливання інфузійних розчинів для відновлення об’єму крові.
- Усунення набряку печінки: Сорбітол.
- Вживання препаратів для відновлення функціональності печінки: Орнитин, аргінін.
- Використання гепатопротекторів: Ессенціале.
- Призначення коштів для відновлення функціональності нирок.
- Застосування вітамінів.
Також необхідний контроль за роботою органів центральної і периферичної нервової системи і її корекція при необхідності (призначають засоби для відновлення порушених функцій). Пацієнту виписують також заспокійливі засоби, препарати для поліпшення кровообігу в тканинах органів, діуретики (зменшують набряк і тиск на клітини головного мозку).
Причини печінкової недостатності
Гостра печінкова недостатність виникає в наступних випадках:
– при наявності важких вірусних захворювань: гепатитів А, В, Е, цитомегаловірусу, вірусу герпесу, Епштейна – Барра і т.д .;
– при отруєнні промисловими або рослинними отрутами і токсинами (миш’яком, фосфором, вуглекислим газом, отруйними грибами та ін.);
– при передозуванні лікарських препаратів (Тетрациклина, еффералган, Панадола, різних антибіотиків, протисудомних і знеболюючих засобів);
– при переливанні іногруппной крові;
– при зловживанні засобами народної медицини (травами – шлемник, кава, ефедра, болотна м’ята, а також біологічні добавки).
Хронічна печінкова недостатність настає:
– при прогресуючих хронічних захворюваннях печінки (злоякісних новоутвореннях, цирозі, хвороби Вільсона-Коновалова і т.д.);
– при алкогольної залежності і токсичних отруєннях;
– при аутоімунних і вірусних гепатитах, жировий гепатоз, гельмінтозі, туберкульозі, жовчнокам’яної хвороби і т.д .;
– при генетичному порушенні обміну речовин (галактоземии, глікогенозу);
Фульмінантна печінкова недостатність може бути викликана:
- вірусним і аутоімунним гепатитом;
- спадковими захворюваннями (наприклад, хворобою Вільсона-Коновалова);
- прийомом ряду лікарських препаратів;
- отруєнням токсичними речовинами різного походження (наприклад, токсинами блідої поганки).
Точне визначення фульмінантний печінкової недостатності в 30% випадків утруднено.
діагностика
Довідково. Діагностика даного захворювання часто представляє значні труднощі. При надходженні пацієнтів з гострою ПН часто відзначається яскрава специфічна симптоматика захворювання і виражені відхилення в аналізах.
Однак, при поступовому прогресуванні порушення печінкових функцій (хронічні ПН) часто
відсутні клінічні прояви захворювання (або виявляються неспецифічні симптоми: слабкість, млявість, сонливість, зниження апетиту, здуття живота, нудота і т.д.). В такому випадку, діагноз часто виставляється на підставі тільки даних лабораторних досліджень.
До лабораторних критеріїв діагностики відносяться такі показники як:
- загальний білок,
- альбуміни,
- холестерин,
- показники згортання крові,
- результати оцінки печінкового кліренсу і бромсульфаленових проб (радіонуклідні методи оцінки обсягу маси активних гепатоцитів),
- проведення ультразвукового дослідження печінки і КТ (комп’ютерна томографія).
Також проводиться оцінка загального аналізу крові, рівнів білірубіну, печінкових трансаміназ, рівнів аміаку, метоніна, тирозину, фенолу, фенілаланіну, протеінограмми, холестерину, білірубіну, ЛФ (лужна фосфатаза).
Довідково. Додатково виконується комп’ютерна гаммаграфія, за показаннями проводиться біопсія печінкових тканин.
Також важливу роль відіграє збір анамнезу, виявлення супутніх патологій, які могли спровокувати розвиток ПН або можуть обтяжувати її перебіг.
симптоми захворювання
Симптоми і перебіг захворювання залежать від характеру ураження печінки.
Гостра печінкова недостатність прогресує швидко, протягом декількох годин або днів, і при своєчасній терапії може бути оборотної.
Хронічна печінкова недостатність розвивається поступово, протягом декількох тижнів або місяців, але такі фактори, як прийом алкоголю, стравохідно-шлункова кровотеча, інтеркурентних інфекція, фізична перевтома, можуть прискорити процес, спровокувавши розвиток печінкової коми.
Основними симптомами печінкової недостатності є зниження і перекручення апетиту, відраза до тютюну у курців, нудота, слабкість, зниження працездатності, емоційні розлади і ін.
При тривалому перебігу захворювання відзначаються зміна відтінку шкіри (землисто-сірий колір, жовтушність), ознаки порушення вітамінного обміну (поганий зір в темряві), ендокринні розлади, ураження шкіри, крововиливи або кровотечі, набряки, асцит. Також виділяються різноманітні зміни в крові на біохімічному рівні.
Печінкова кома (гепатаргія) і її симптоми
Печінкова кома ділиться на 3 стадії:
- прекома;
- загрозлива кома;
- кома.
На початковій стадії відзначаються прогресуюча втрата апетиту, нудота, розвиток жовтяниці, зменшення розмірів печінки і різкі біохімічні зміни в крові.
У період загрожує коми спостерігаються розвиток нервово-психічних порушень, уповільнення мислення і погіршення пам’яті, нестійкість настрою, а також дрібний тремор (тремтіння) кінцівок. Активна терапія може бути ефективна на даному етапі захворювання, однак найчастіше важкі незворотні зміни печінки, які можуть наступити на II стадії, призводять до власне комі.
У період коми спостерігаються різка зміна фізичного та психоемоційного стану (збудження чергується зі ступором), а також порушення свідомості аж до його повної втрати. У хворих на даній стадії печінкової недостатності холонуть кінцівки, з рота і від шкіри виходить характерний солодкуватий печінковий запах, посилюються кровотечі і крововиливи.
методи діагностування
Якщо у пацієнта виявляється ряд симптомів печінкової недостатності, йому терміново необхідно звернутися до гепатолога і іншим лікарям.
- Пацієнту призначать аналізи (загальний аналіз крові, коагулограму, біохімію крові, загальний аналіз сечі і біохімію сечі), які дозволять виявити захворювання.
- Хворому необхідно зробити ультразвукове дослідження органів черевної порожнини, яке дозволить оцінити стан клітин печінки і виявити можливі пухлини. Лікарі оцінюють стан серця і призначають гепатосцінтіграфіі, що дозволяє дізнатися ступінь ураження печінки.
- Як факультативні методи призначаються також МРТ і біопсія.
Як вилікувати печінкову недостатність?
При печінковій недостатності призначається дієта із суворим обмеженням або винятком білка; на стадії прекоми забезпечується зондовое або парентеральне харчування.
Лікування печінкової недостатності включає дії щодо дезінтоксикації, поліпшенню мікроциркуляції, нормалізації електролітних порушень і кислотно-лужної рівноваги. Для цього внутрішньовенно вводять великі обсяги 5% розчину глюкози, кокарбоксилазу, панангін, вітаміни В6, B12, ліпоєвої кислоти. Для усунення аміачної інтоксикації і зв’язування утворюється в організмі аміаку призначають розчин глутамінової кислоти або орніцетіла.
Кишечник очищають за допомогою проносних і клізм; призначають короткі курси антибіотиків широкого спектра і лактулози, що пригнічують процеси гниття.
Для відновлення роботи печінкових часточок і поліпшення плинності жовчі застосовують гепатопротектори з урсодезоксихолевой кислотою, для усунення болю в правому підребер’ї – спазмолітики.
Комплексна терапія печінкової недостатності також включає гемосорбцію, плазмаферез, гемодіаліз, УФО крові.
Звертаємо вашу увагу на те, що це неповна спрощена стратегія лікування. Лікар підбирає схему терапії індивідуально, спираючись на показники здоров’я конкретного пацієнта. Ні в якому разі не намагайтеся призначити собі лікування самостійно. Це вкрай небезпечно для життя і здоров’я. Хворий з печінковою недостатністю обов’язково повинен знаходитися на стаціонарному лікуванні і під наглядом медперсоналу.
Харчування і спосіб життя
Дієта й спосіб життя при печінкової недостатності відіграє чи не найголовнішу роль у її лікуванні.
Принципи дієтотерапії при печінкової недостатності:
- необхідно отримувати підвищену кількість клітковини;
- обмеження жиру необхідно тільки при наявності симптомів холестазу;
- після поліпшення стану хворого можна відновити звичайний раціон, вводячи білкові продукти поступово (як дітям прикорм), починаючи з білка рослинного походження (гречка, злаки, бобові), потім молочні продукти і при гарній переносимості білка – м’ясо;
- малобелковая, а краще безбелковая дієта;
- добова калорійність їжі не повинна бути менше 1500 ккал;
- їжа повинна бути смачною і виглядати апетитно, так як у хворих спостерігається різке зниження апетиту;
- їсти треба часто, дрібно;
- їжа повинна містити достатню кількість легкозасвоюваних вуглеводів (мед, цукор, фрукти, овочі);
- їжа повинна містити в собі велику кількість вітамінів і мікроелементів;
- при розвитку у пацієнта печінкової енцефалопатії з порушенням акту ковтання або печінкової коми рекомендовано парентеральне харчування (введення розчинів амінокислот, вуглеводів, ліпопротеїдів, вітамінів, мікроелементів через вену).
Режим дня:
- необхідно відмовитися від прийому алкоголю та інших гепато-токсичних речовин (особливо, лікарських препаратів без консультації лікаря),
- вживати достатню кількість рідини,
- відмовитися від важких фізичних навантажень,
- висипатися, налагодити психологічний стан,
- не допускати запори, необхідно проведення очисних клізм 2 рази на добу,
- якщо дозволяє стан, більше перебувати на свіжому повітрі, уникаючи при цьому відкритих сонячних променів.
Профілактика печінкової недостатності
Найефективніші профілактичні заходи від печінкової недостатності:
- щеплення від гепатиту;
- обмеження вживання алкоголю. Особливо важливо уникати вживання алкоголю при прийомі лікарських препаратів;
- відмова від наркотиків і куріння;
- обмеження прийому лікарських препаратів, здатних привести до розвитку гострої печінкової недостатності (сечогінних, заспокійливих, протисудомних, знеболюючих);
- збалансоване та раціональне харчування (обмеження в смаженої, консервованої, солоної, копченої їжі);
- помірні фізичні навантаження;
- своєчасне лікування захворювань, що призводять до гострої печінкової недостатності: гепатиту, гастриту, панкреатиту, холециститу, злоякісних пухлин і ін., а також регулярний прийом гепатопротекторів для підтримки нормальної роботи печінки;
- регулярне медичне обстеження для своєчасної постановки діагнозу на основі біохімічних показників;
- стандартні правила при профілактиці ІПСШ (інфекцій, що передаються статевим шляхом), включаючи гепатити: використання презервативів, щоб уникнути контактів з кров’ю інших людей.
можливі ускладнення
Печінкова недостатність – це важке захворювання, яке може привести до летального результату.
- Часто при ураженнях печінки виникає перитоніт і порушення відходи жовчі. Через нестачу жовчі порушуються процеси перетравлення їжі, страждають всі органи.
- Одним із серйозних ускладнень є кровотеча, що виникає в результаті перевантаження вен стравоходу.
- Так як продукти розпаду білка накопичуються в організмі дуже швидко, починається отруєння всіх органів і тканин, в першу чергу – мозку, підвищується кислотність крові, стрімко розвивається печінкова кома.
Часом навіть пересадка печінки не допомагає пацієнтові: кровотечі, набряк мозку, порушення дихання призводять до смерті хворого.
Симптоми печінкової недостатності
Загальна характеристика
Печінкова недостатність являє собою клінічний синдром, який настає при частковій дисфункції печінки, а саме, втрати органом способеності повноцінно відновлюватися і брати участь в обміні речовин.
Роль печінки в метаболізмі колосальна – вона контролює абсолютно всі його процеси, і тому будь-яке порушення в організмі незмінно супроводжується печінковою недостатністю.
Цікаво, але класифікація цього синдрому як особливого захворювання стала можливою тільки в останні роки. Раніше, ще в середині минулого століття, печінкову недостатність помилково відносили до найпоширенішим патологічним процесам, таким як інтоксикація, серцево-судинна або легенева недостатність. Подібна діагностика була обумовлена схожістю симптомів цих захворювань і нездатністю медицини до недавнього часу виявити характерні риси печінкового синдрому.
причини
Фактори розвитку печінкової недостатності досить різноманітні. До них відносяться:
- інфекційні та паразитуючі захворювання (особливо гепатити, і Е. У рідкісних випадках до печінкової недостатності можуть привести герпес, аденовірус, жовта лихоманка і туберкульоз. Приватним прикладом паразитує захворювання є ехінокок);
- хронічні захворювання печінки (цироз) та інших органів (порушення функціональності серцево-судинної і ендокринної систем);
- інтоксикація лікарськими засобами (в першу чергу антибіотиками), алкоголем і отруйними грибами;
- закупорка жовчних проток, що викликає ряд патологічних процесів в клітинах печінки (жовчну гіпертензію і, як наслідок, порушення кровообігу і обміну кисню);
- різні травми, опіки і шокові ситуації.
Незалежно від факторів розвитку печінкової недостатності, синдром проявляється одноманітно і до того ж швидко прогресує, оскільки клітини органу украй сприйнятливі до нестачі кисню.
симптоми
Характер печінкової недостатності, головним чином, визначається двома патологічними процесами: синдромом холестазу та некрозом печінкової тканини.
У першому випадку через обструкції жовчних проток і, отже, припинення нормального виведення жовчі виникає жовтяниця. Вона є найбільш характерним і помітним проявом захворювання печінки і може носити гостру і хронічну форму. Ступінь вираженості жовтяниці може відрізнятися від яскравої пігментації до практично непомітного виду.
У другому випадку запускається більшу кількість небезпечних процесів. Печінково-клітинна недостатність призводить не тільки до лихоманки, але і до різних порушень серцево-судинної системи (зміни кровообігу, тахікардії, гіпертензії і гіпотензії) і роботи шлунково-кишкового тракту (знебарвлені стілець).
Крім цього, гострого і хронічного некрозу печінки окремо супроводжують свої захворювання і розлади. Гострий некроз викликає часткову дисфункцію легенів (набряк легенів), яка настає в зв’язку з попаданням крові в альвеоли; а також порушення роботи нирок і нервової системи (притуплення свідомості, нудота, млявість або гіперзбудливість).
Для хронічного некрозу характерна портальна гіпертензія і асцит (пропотеваніе рідини в черевну порожнину). Більш того, у хворих цих синдромом спостерігаються поверхневі, яскраво виражені венозні сплетення і судинні зірочки і анемія.
Розвиток усіх описаних симптомів в результаті призводить до абсолютного фіброзу (заміщення печінки сполучною тканиною) і цирозу.
Як видно зі сказаного, печінкова недостатність запускає велику кількість патологічних процесів. На жаль, всі ці численні зміни обумовлені особливим становищем печінки в організмі людини – її найтіснішим взаємодією з іншими органами і системами. Тому дуже важливо зберігати свою печінку здоровою!
Причини розвитку патології
Билиарная недостатність системи розвивається під впливом зовнішніх і внутрішніх негативних факторів.
Причини появи порушення роботи «головного фільтра» організму такі:
- важке вірусне ураження органу (гепатити, герпес);
- отруєння рослинними, хімічними або промисловими отрутами;
- передозування медикаментозних препаратів;
- переливання крові з невідповідною групою;
- зловживання відварами і настоями на основі трав;
- хронічні захворювання печінки;
- постійне вживання великої кількості спиртних напоїв;
- аутоімунні патології;
- порушення роботи серця;
- збій функціональності ендокринної системи;
- спадкові проблеми з обміном речовин.
Гепатити можуть приводити до важких поразок печінкових тканин.
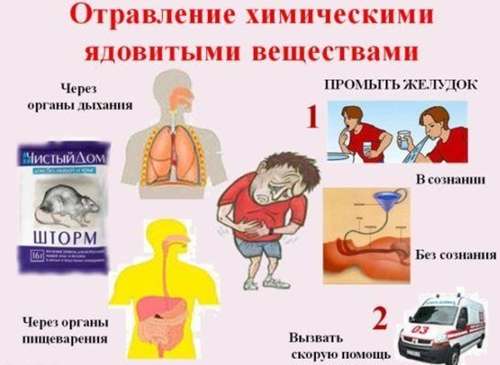
Отруєння отруйними речовинами негативно впливає на весь організм, в першу чергу на травну систему, зокрема, печінку.

Як разова передозування лікарських засобів, так і тривалий некотроліруемое самолікування – можуть призводити до руйнування печінкових клітин.

При переливанні несумісних груп крові може виникнути гемотрансфузійний шок, який може привести до необоротних наслідків і ускладнень (гострої ниркової, печінкової, серцевої недостатності та ін.).

Якими б нешкідливими народні рецепти не здавалися, але ними зловживати, підвищувати рекомендовані дози і т. П. – не можна! Хронічні печінкові недуги з плином часу можуть приводити до стійких структурних і функціональних порушень.
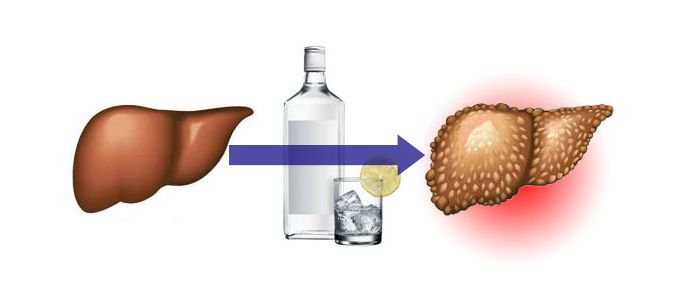
Зловживання алкоголем «вбиває» клітини печінки.

Аутоімунні захворювання призводять до пошкодження печінкових тканин.
Порушення в роботі серцево-судинної системи можуть призводити до дисфункції «головного фільтра» організму.
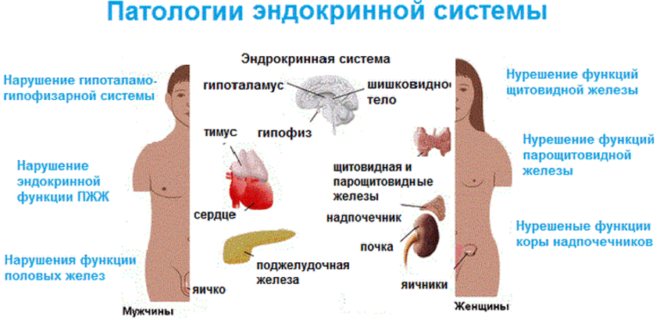
Збої в роботі ендокринної системи можуть призводити до порушень в роботі різних органів і систем.
Що може спровокувати билиарную недостатність в більшості випадків зрозуміло, також причинами можуть стати новоутворення в печінці, цироз, а також ураження органу гельмінтами. Негативним фактором також є анорексія, ожиріння, цукровий діабет, авітаміноз, застій жовчі.
Прояв печінкової недостатності
Печінкова недостатність – це комплекс симптомів, який характеризується порушенням однієї або декількох функцій печінки в результаті гострого або хронічного пошкодження її тканин.
Печінкова недостатність поділяється на гостру і хронічну, кожній із яких відповідає три стадії: I – початкова (компенсована), II – виражена (декомпенсована), III – термінальна (дистрофічна). Остання стадія захворювання призводить до печінкової коми.
Дехто види даного симптомокомплексу смертельні. Так, фульмінантна (блискавична) печінкова недостатність більш ніж в половині випадків має фатальний результат, від цього виду захворювання в світі щорічно гинуть 2 тис. Чоловік.
Гостра печінкова недостатність може виникнути як результат:
- Важких форм вірусного гепатиту;
- Отруєння різними отрутами
а) промислового походження (сполуки миш’яку, фосфору та ін.);
б) рослинного походження (неїстівні гриби);
в) іншими гепатотропними отрутами;
- отруєння ліками (екстракт чоловічої папороті, тетрациклін та ін.);
- переливання крові іншої групи;
і в ряді інших випадків.
Хронічна печінкова недостатність супроводжує багато хронічних захворювань печінки (цироз, злоякісні пухлини та ін.)
Фульмінантна печінкова недостатність може бути викликана:
- вірусним і аутоімунним гепатитом;
- спадковими захворюваннями (наприклад, хворобою Вільсона-Коновалова);
- прийомом ряду лікарських препаратів;
- отруєнням токсичними речовинами різного походження (наприклад, токсинами блідої поганки).
Точне визначення фульмінантний печінкової недостатності в 30% випадків утруднено.
опис хвороби
Отже, печінкова недостатність, здатна розвиватися стрімко або роками не давати про себе явно знати. Щорічно в світі від цього захворювання помирає приблизно 2000 пацієнтів. Порушення функціональності органу без лікування призведе до смертельного результату.
Найчастіше така проблема зустрічається у чоловіків, причому у людей похилого віку. Взагалі, печінку має дуже високі регенераційні здатності. Вона може відновитися і правильно функціонувати, навіть якщо вражена на 60 – 70%.
Це можливо за рахунок зростання і ділення гепатоцитів. Цей процес може займати від 2 – 4 тижнів до кількох місяців. Якщо цей процес порушується, і орган не може відновитися, виникає його недостатність.
Відбувається пошкодження мембран гепатоцитів, при цьому підвищується інтенсивність вироблення ферментів, які сприяють деструктивному процесу.
Прояв печінкової недостатності
Симптоми і перебіг захворювання залежать від характеру ураження печінки.
Гостра печінкова недостатність прогресує швидко, протягом декількох годин або днів, і при своєчасній терапії може бути оборотної.
Хронічна печінкова недостатність розвивається поступово, протягом декількох тижнів або місяців, але такі фактори, як прийом алкоголю, стравохідно-шлункова кровотеча, інтеркурентних інфекція, фізична перевтома, можуть прискорити процес, спровокувавши розвиток печінкової коми.
Основними симптомами печінкової недостатності є зниження і перекручення апетиту, відраза до тютюну у курців, нудота, слабкість, зниження трудоспособеності, емоційні розлади і ін.
При тривалому перебігу захворювання відзначаються зміна відтінку шкіри (землисто-сірий колір, жовтушність), ознаки порушення вітамінного обміну (поганий зір в темряві), ендокринні розлади, ураження шкіри, крововиливи або кровотечі, набряки, асцит. Також виділяються різноманітні зміни в крові на біохімічному рівні.
Класифікація патології
Якщо у людини діагностована печінково-клітинна недостатність, класифікація дозволить визначити тип хвороби і призначити правильне лікування.
Виділяються такі види патології:
- Гострий. Він розвивається стрімко. Симптоматика при цьому яскрава. При відсутності лікарської допомоги людина швидко впадає в печінкову кому. Причиною такої патології є отруєння хімікатами або біологічними отрутами, медикаментозними препаратами, втрата великої кількості крові, вживання смертельної дози алкоголю, гемотрансфузійних шок і ін. Печінка швидко уражається на 80 – 90%. Перебіг патологічного процесу є вкрай важким.
- Хронічний. Цей вид хвороби розвивається повільно внаслідок тривалого впливу негативних факторів.
Крім того, виділяється екзогенна і ендогенна печінково-ниркова недостатність. У першому випадку спровокувати стан здатне порушення кровообігу або ж надходження в організм великої кількості токсинів. Ендогенна недостатність розвивається внаслідок загибелі гепатоцитів і паренхіми органу, а також ниркових тканин. Також існує змішана форма хвороби.
Печінкова кома (гепатаргія) і її симптоми
Печінкова кома ділиться на 3 стадії:
- прекома;
- загрозлива кома;
- кома.
На початковій стадії відзначаються прогресуюча втрата апетиту, нудота, розвиток жовтяниці, зменшення розмірів печінки і різкі біохімічні зміни в крові.
У період загрожує коми спостерігаються розвиток нервово-психічних порушень, уповільнення мислення і погіршення пам’яті, нестійкість настрою, а також дрібний тремор (тремтіння) кінцівок. Активна терапія може бути ефективна на даному етапі захворювання, однак найчастіше важкі незворотні зміни печінки, які можуть наступити на II стадії, призводять до власне комі.
У період коми спостерігаються різка зміна фізичного та психоемоційного стану (збудження чергується зі ступором), а також порушення свідомості аж до його повної втрати. У хворих на даній стадії печінкової недостатності холонуть кінцівки, з рота і від шкіри виходить характерний солодкуватий печінковий запах, посилюються кровотечі і крововиливи.
стадії розвитку
Тут все залежить від форми перебігу патології:
| гостра форма | хронічна форма |
|
|
Часто до печінкової дисфункції підключається порушення роботи нирок. Печінково-ниркова недостатність вимагає негайного лікування. Важливо починати його тоді, коли функціональність органу ще можна відновити і підтримувати. На термальній стадії захворювання людини не завжди може врятувати навіть трансплантація!
Медична допомога
Лікування печінкової недостатності стаціонарно, встановлюється на основі клінічної картини і біохімічних показників.
Терапію, що складається з декількох напрямків, необхідно проводити якомога раніше. При гострої печінкової недостатності та печінковій комі вкрай важливо підтримувати життя хворого протягом критичного періоду інтенсивним лікуванням (протягом декількох днів) до настання самостійної регенерації печінки.
При хронічній печінкової недостатності провидить лікування основного захворювання і симптоматична терапія.
Пацієнти з фульмінантний печінкової недостатністю потребують трансплантації печінки.
діагностика
Якщо у людини присутні прояви синдрому гострої токсичної печінкової недостатності, його потрібно негайно доставити до медичного закладу. Щоб встановити тип патології та вибрати схему терапії.
Для цього пацієнтові проводиться діагностика, яка включає:
- Загальний і біохімічний аналіз сечі і крові (на білірубін, АСТ, АЛТ).
- УЗД печінки.
- ЕКГ.
- Електроенцефалографія. Вона необхідна для визначення ступеня порушення функціональності головного мозку.
- Біопсія печінки (при необхідності).
- МРТ.
При гострому ураженні печінки береться ряд аналізів.
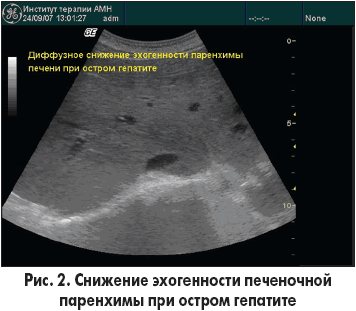
УЗД печінки покаже причину її гострої дисфункції.
МРТ фільтруючого органу проводять при необхідності з метою уточнення поставленого діагнозу.
Також лікар повинен зібрати анамнез і встановити причину розвитку патології. Біохімічні методи визначення функціональної недостатності печінки є одними з основних, так як показують всі негативні зміни за допомогою фіксації рівня тих чи інших речовин в крові.
Народні методи лікування
На допомогу офіційним методам лікування печінкової недостатності часто приходять народні методи лікування, які не зможуть вилікувати хворобу, але здатні полегшити стан хворого, уповільнити руйнівні процеси в організмі.
- Відвар з кукурудзяних рилець: Для приготування знадобиться 10 г сухого сировини, яке кладуть в каструлю і заливають окропом, ставлять на вогонь на 10 хвилин. Після потрібно дати час відвару охолонути, потім проціджують і приймають по 100 мл 2 рази на добу.
- Молочна настоянка звіробою: Потрібно взяти 1 столову ложку сухих квіток звіробою, залити 1 склянкою молока і поставити на вогонь на 15 хвилин. Потім остуджують, проціджують і приймають по ¼ склянки тричі на день перед їдою.
- Настоянка куркуми: Знадобиться 1 ложка куркуми, яку заливають 200 мл холодної води, настоюють 2 години, додають мед і приймають по півсклянки 2 рази на день.
- Суміш меду, лимона, часнику: Для приготування страви потрібно взяти по 2 частини меду і лимона і 1 частина подрібненого часнику. Всі інгредієнти потрібно подрібнити і приймати по 1 ч.л. 2 рази в день.
лікування
Лікування печінкової недостатності повинно бути негайним. Якщо хвороба діагностована в гострій формі, призначається інтенсивна терапія. Невідкладна допомога допомагає зупинити руйнівні процеси в клітинах органу, запобігти розвитку ускладнень.
В екстрених випадках єдиним виходом, щоб зберегти життя пацієнту, є пересадка печінки, коли уражений орган пацієнта повністю або частково знищений. На жаль, деякі не доживають до своєї черги по трансплантації органу. Щоб запобігти ймовірність летального результату, необхідно вчасно почати медикаментозне лікування, доповнювати його дотриманням дієти і інших клінічних рекомендацій лікаря.
медикаментозне
Лікування призначається після встановлення лікарем причини розвитку печінкової недостатності. Зазвичай терапія включає в себе застосування препаратів таких груп:
Симптоми гострої печінкової недостатності
- Антибіотики. Зазвичай призначаються антибіотики широкого спектру дії, часто лікарі рекомендують Неомицин. Препарати цієї групи пригнічують патогенну кишкову мікрофлору.
- Лактулоза. Препарати на її основі спрямовані на усунення інтоксикації організму, часто призначаються Дуфалак, Гудлак, Портолак.
- Дезінтоксикаційна терапія. Це перша міра, яка приймається для поповнення обсягу крові, нормалізації кровопостачання печінки. Зазвичай призначається розчин глюкози і натрію хлориду.
- Калій. При печінковій недостатності завжди є дефіцит цієї речовини в організмі, щоб його заповнити, призначають препарати на основі калію.
- Гепатопротектори. Основа терапії багатьох захворювань печінки. Препарати цієї групи покращують регенерацію клітин органу, сприяють виведенню токсичних речовин з організму.
Народні рецепти при лікуванні печінкової недостатності безсилі, вони можуть застосовуватися лише на додаток до медикаментозної терапії, але не в період загострення і за погодженням з лікарем.
Також можуть призначатися очисні клізми, особливо при алкогольному або харчове отруєння, яке спровокувало загострення захворювання.
дієтотерапія
Дотримання дієти – важлива частина лікування, без якої медикаментозна терапія не буде успішною. Основними принципами харчування є такі правила:
- зведіть до мінімуму кількість уживаних білків, при гострій формі захворювання може знадобитися жорстка безбелковая дієта;
- з вуглеводів краще вибирати легкозасвоювані, тобто свіжі фрукти, овочі, зелень, від трудноусвояемих, особливо круп, краще відмовитися;
- не переїдайте, харчуйтеся 4-5 разів на день невеликими порціями (при загостренні лікар може призначити голодування на 1-3 дні);
- їжте щодня в один і той же час, уникайте голодування;
- щодня пийте не менше 2 л чистої води;
- щодня вживайте продукти з великою кількістю клітковини.

Категорично заборонено вживання алкоголю, зазвичай таке призначення дається довічно, щоб запобігти загостренню
Коли стан пацієнта йде на поліпшення, лікар дозволяє поступово вводити в раціон звичні продукти, проте кількість уживаних білків обмежується довічно. Спочатку в невеликій кількості вводяться нежирні сорти м’яса, потім молочні продукти з низьким відсотком жирності.
медикаментозна терапія
Для запобігання надходженню аміаку і його з’єднань з шлунково-кишкового тракту слід використовувати не всмоктуються антибактеріальні засоби, синтетичні дисахариди і лактулозу на увазі клізм. Доза підбирається індивідуально з метою досягнення регулярного стільця – 2-3 рази на добу.
Всім хворим показано внутрішньовенне введення сольових розчинів (NaCl 0,9%) і глюкози 5% у співвідношенні 1: 1. Додавання альбуміну заборонено, так як він сприяє більш важкому перебігу мозкової інтоксикації.
При вираженому геморагічному синдромі (множинні крововиливи, часті кровотечі) показано введення свіжозамороженої плазми кожні 3 дні. Для профілактики втрат крові з боку шлунково-кишкового тракту використовуються інгібітори протонної помпи, при непереносимості – антигістамінні засоби.
Розвиток гнійних ускладнень обумовлює застосування протимікробних засобів широкого спектра дії. При недостатній перфузії тканин проводиться штучна вентиляції легенів з подачею 40% кисню. Недостатність нирок є показанням до проведення гемодіалізу.
думка експерта
Севастьянов Роман
Лікар-терапевт, лікар-гепатолог, лікар-гастроентеролог, вищої кваліфікаційної категорії. експерт сайту
Важливим моментом лучения є застосування L-орнітину, який активує ферменти, що беруть участь в утилізації аміаку і знижує вираженість інтоксикаційного синдрому.
Препарати для лікування
| Назва лікарського засобу | фармакологічна група | Механізм дії | Спосіб застосування | вартість |
| гептралу | гепатопротектор | Заповнює дефіцит адеметіотіна, який грає ключову роль в процесах детоксикації, а так же заповнює амінокислотний склад клітин печінки. | 0.8 на добу 1 раз в день. | 2000 гривень |
| ципрофлоксацин | Антибактеріальний засіб широкого спектра дії | Блокує 80S субодиницю рибосом бактеріальних клітин, тим самим запобігає розмноженню. | За 0.5 2 рази на день – 7 днів. | Близько 300 гривень |
| ванкоміцин | невсасивающійся антибіотик | Перешкоджає синтезу клітинної стінки бактерій, зв’язуючись з D-аланином. | За 1.0 2 рази на добу – 7 днів. | 200-250 гривень |
| лактулоза | синтетичний дисахарид | Сприяє зростанню сприятливої флори в кишечнику і перешкоджає розмноженню патогенної. | У вигляді клізм по 90 мл 1 раз на добу. | 150 гривень |
| омепразол | Інгібітор протонної помпи | Блокує фермент – Na-K-АТФ-азу в парієтальних клітинах слизової оболонки шлунка і знижує вироблення соляної кислоти. | За 0.02 2 рази на день – 14 днів. | 100-150 гривень |
| орнитин | Гіпоазотеміческое засіб | Відновлює активність ферментів, які беруть участь в орнітіновом циклі мочевінообразованія, в результаті зростає утилізація аміаку. | За 0,03 1 раз на добу – 14 днів. | 1300 гривень їй |
пересадка органу
Якщо пошкодження печінки значні і незворотні, то єдиним методом лікування є трансплантація органу. Критеріями для пересадки є:
- Протромбіновий час більше 100 с .;
- pH крові менше 7,3.
Будь-якого з описаних досить для виконання операції. Однак радикальне втручання може бути застосовано при одночасній наявності трьох критеріїв з числа наступних:
- вік менше 10 або більше 40 років;
- відсутність гепатиту типу А і В;
- лікарський гепатит з циротичні змінами;
- тривалість жовтяниці перед появою перших ознак ураження головного мозку більш 1 наділи;
- протромбіновий час більше 50 с .;
- сироватковий білірубін перевищує 300 мкмоль / л.
Клінічні ознаки печінковоклітинна недостатності
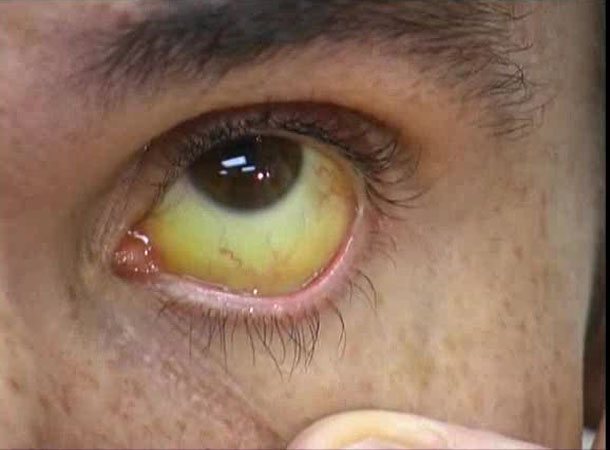
Початковий розвиток клінічної картини патологічного процесу може протікати без явно виражених характерних симптомів.
Початкова стадія прогресування хвороби характеризується появою сонливості, слабкість, навіть в разі достатнього відпочинку, легкі напади нудоти, що з’являються частіше в ранковий час і в рідкісних випадках супроводжується позивами до блювоті. Крім цього в цей період спостерігається зниження апетиту і з’являється відчуття дискомфорту в області правого підребер’я.
У міру прогресування патологічного процесу хвороба характеризується наступними характерними ознаками:
- желтушностью шкіри, слизової, склер очей;
- зниженням апетиту і появою збочень в смакових пристрастях;
- порушенням сну, появою безсоння;
- виникненням свербежу;
- формуванням судинних зірочок;
- помутнінням сечі і зменшенням її добового обсягу;
- больовими відчуттями і дискомфортом в області правого підребер’я;
- нападами блювоти, які не приносять полегшення;
- підвищенням температури тіла;
- слабкістю і наростанням нездужання;
- відхиленнями артеріального тиску в більшу або меншу сторону;
- головними болями і запамороченнями;
- зниженням маси тіла;
- виникненням печінкового запаху з рота.
Крім цього в результаті виникнення великої інтоксикації організму з’являються порушення в роботі центральної нервової системи, що характеризується появою наступного комплексу симптомів:
- Загальмованістю і проблемами з промовою.
- Порушенням координації рухів.
- Різкими перепадами настрою і дратівливістю.
- Шумом у вухах.
- Зоровими порушеннями.
- Запамороченнями.
- Станом марення і галюцинації.
На заключних стадіях прогресування хворий знаходиться в несвідомому свідомості, у пацієнта з’являються ознаки порушення у функціонуванні практично всіх систем і органів.
Такий стан пацієнта вимагає негайної медичної допомоги для попередження летального результату.
Способи лікування хвороби

Найпершою і головним завданням лікування є усунення причини виникнення печінкової недостатності. Терапію потрібно починати негайно після встановлення точного діагнозу.
Обов’язковою є госпіталізація хворого. При виявленні гострої форми патологічного процесу надання невідкладної допомоги проводиться виключно в умовах медичного стаціонару, а в разі розвитку енцефалопатії в реанімаційному відділенні.
Терапевтичні заходи спрямовані на підтримання на належному рівні стану організму і ферментних процесів забезпечують обмін речовин в ньому.
Якщо вдається купірувати причини, що спровокували появу недостатності, а також протягом 10 діб повноцінно підтримати життєзабезпечення пацієнта то настає процес регенерації гепатоцитів печінкової паренхіми і стан хворого поліпшується, що полегшує важкий стан пацієнта і підвищує ймовірність його виживання.
При виникненні критичних ситуацій і наявності хірургічних можливостей проводиться пересадка печінки.
Лікування гострої печінкової недостатності
У разі виникнення кровотеч при розвитку геморагічного синдрому може знадобитися хірургічне втручання, яке спрямоване на відновлення цілісності судинної системи.
Для попередження кровотеч використовуються зупиняють кров кошти. В якості останніх застосовуються Етамзилат, Вікасол, вітамін С, вітамін Р, фібриноген і деякі інші.
При невисокій ефективності застосування лікарських препаратів проводиться переливання препаратів крові, хворому вливається тромбоцитарная маса і інші фактори згортання крові.
Протокол проведення терапевтичних заходів передбачає використання процедур сприяють зниженню інтоксикації організму. Для цієї мети потрібне проведення наступних маніпуляцій:
- очищення кишечника;
- застосування безбілкової дієти;
- використання препаратів, що забезпечують посилення перистальтики кишечника, як таких засобів використовують Церукал, Метаклопрамід і деякі інші;
- вливання неогемадеза і реосорбілакту для детоксикації.
Проводяться процедури по відновленню об’єму циркулюючої в організмі крові.
Для відновлення функціональних можливостей печінки і регенерації клітин печінкової паренхіми застосовуються спеціалізовані фармацевтичні засоби:
- Аргінін, Орнитин, Гепа-Мерц – покращують роботу печінки.
- Вітамін Р і вітаміни групи В.
- Гепатопротектори – Ессенціале, ЛІВ-52, Есслівер і деякі інші.
- Препарати, що містять амінокислотні комплекси.
Для корекції функціонування головного мозку використовуються седативні засоби медикаменти та вдосконалені мозкового кровообігу – Актовегін і Церебролізин, а також діуретики – Лазикс і Маннит, які знижують набряклість мозку.
Терапія хронічної форми патології
Основу лікування хронічної форми печінкової недостатності складають заходи, спрямовані на усунення причин сприяють виникненню загострень патологічного процесу.
Крім цього використовується симптоматична терапія. Проводиться лікування і профілактірованіе розвитку ускладнень, викликаних прогресом патологічного процесу.
Застосування засобів народної медицини є безглуздим, оскільки такі лікарські склади не здатні купірувати патологічні процеси.
Дотримання дієтичного харчування є одним з основних способів попередження загострення недуги. Крім цього дієта сприяє прискоренню процесів відновлення гепатоцитів паренхіми печінки, що сприятливо позначається на загальному самопочутті хворого. Застосоване дієтичне харчування має бути безбілкових.
Для відновлення функціональних можливостей залози застосовуються препарати різних фармакологічних груп, основними серед яких є гепатопротектори, вітаміни, препарати калію і антибіотики.
Як гепатопротекторів використовуються Ессенціале Форте і гептралу.
Дієтичне харчування
Дуже важливо при проведенні лікування дотримуватися дієти, що підтримує нормальне функціонування печінки. Вона разом з іншими методиками терапії дозволяє повністю відновити організм, повертаючи людини до нормального життя.

При дотриманні дієти обов’язково потрібно пам’ятати, що щоденне харчування має складатися в основному з рослинних продуктів. Обов’язково потрібно виключити зі свого раціону сіль, а також знизити рівень білків і жирів. Заборонено вживати спиртні напої.
профілактичні заходи
Знизити ризик розвитку патології можна при дотриманні правил профілактики. Вони спрямовані на усунення патогенних факторів, зниження повсякденної навантаження на орган. Не менш важливо загальне зміцнення, підвищення життєвої активності. У число профілактичних заходів входять:
- Відмова від шкідливих звичок.
- Вакцинація від гепатиту.
- Виключення з раціону шкідливих продуктів і перехід на дієтичне харчування.
- Грамотний прийом медикаментів.
- Своєчасна діагностика і лікування інфекційних хвороб.
- Профілактичний прийом гепатопротекторів і ферментних таблеток.
- Виняток отруйної впливу.
Печінкова недостатність – наслідок негативного впливу на орган, що характеризується зниженням його функціональності. Патологія супроводжується вираженими проявами, в числі яких симптоми інтоксикації, нестача ферментів, обмінні і нервові розлади. Лікування проводиться шляхом медикаментозного прийому парентеральними і ентеральними способами, методом трансплантації.
портальна гіпертензія
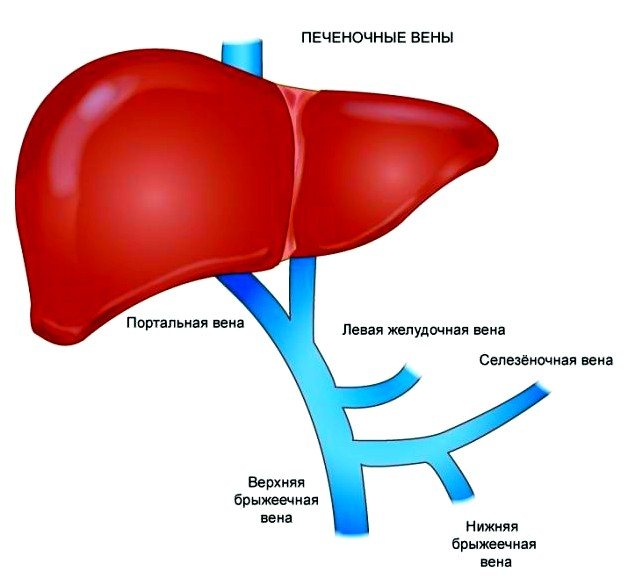
Портальна гіпертензія – підвищення тиску в системі ворітної вени, викликане порушенням кровотоку в портальних судинах, печінкових венах або нижньої порожнистої вени. У нормі тиск в ворітної вени становить 5-10 мм рт.ст. Портальна гіпертензія розвивається при його підвищенні понад 12 мм рт.ст. В даний час в залежності від причин, що викликають портальну гіпертензію, її поділяють на внутрішньопечінкову, надпечінкову і підпечінкову.
Внутрішньопечінковий гіпертензія (синусоїдальний блок) є найбільш частою і характеризується високим заклиненому венозних печінковим тиском. Основною причиною труднощів внутрипеченочного кровотоку є цироз печінки, при якому утворюються помилкові часточки внаслідок регенерації і фіброзу мають свою синусоидальную мережу, що відрізняється від нормальних печінкових часточок. Поля сполучної тканини, що розташовуються в Междольковое просторі, здавлюють розгалуження ворітної вени і розчленовують синусоидальную мережу печінки. Аналогічні процеси розвиваються при гострому алкогольному гепатиті, первинному біліарному цирозі печінки, первинному склерозуючому холангите і хронічному гепатиті.
Підпечінкова гіпертензія (Пресінусоідальная блок) обумовлена блокадою портального притоку, що розвивається при оклюзії ворітної вени або її розгалужень в результаті тромбозу або флебіту, здавлення пухлиною або збільшеними вузлами воріт печінки, аневризмою печінкової або селезінкової артерії.
Надпечінкова гіпертензія (постсінусоідальний блок) розвивається при порушенні відтоку крові по печінковим венах. Етіологічними факторами є оклюзія вен при синдромі Бадда-Кіарі, констриктивний перикардит і тромбоз нижньої порожнистої вени. В результаті різко збільшується опір всієї судинної системи печінки, що приводить до поступового розвитку гістологічної картини цирозу печінки.
Клінічна картина портальної гіпертензії характеризується тріадою синдромів: колатеральне венозний кровообіг, асцит і збільшення селезінки (спленомегалія).
Колатерального кровообігу забезпечує потік крові з ворітної вени в верхню і нижню порожнисті вени, минаючи печінку через три венозних системи: вени нижньої третини стравоходу, верхні гемороїдальні вени і вени черевної стінки. Відня в результаті збільшеного кровотоку розширюються, утворюються варикозні вузли, які можуть розриватися спонтанно або в результаті травми, приводячи до сильної кровотечі. Розширені вени стравоходу виявляють при езофагоскопії і рентгеноскопії. Кровотеча з вен стравоходу проявляється кривавою блювотою ( «кавова гуща») при попаданні крові в шлунок і баріться стільцем (мелена) – при попаданні в кишечник, і може виявитися смертельним. Кровотеча з розширених гемороїдальних вен виникає рідше і проявляється домішками червоної крові в калових масах. Розвиток колатералей в венах черевної стінки супроводжується утворенням фігури, що отримала назву «голова Медузи».
Всі хворі з шлунково-кишковою кровотечею на тлі портальної гіпертензії повинні бути госпіталізовані. Рекомендується проведення ендоскопії протягом перших годин для встановлення джерел кровотечі, переливання рідини і крові. Для зупинки тяжкої кровотечі використовують механічну балонну тампонаду за допомогою зонда Міннесота з отворами для відсмоктування вмісту стравоходу, зонда Сінетакена-Блейкмора з балоном для стравоходу і шлунка та зонда Линтона-Нахласа з великим шлунковим балоном. Але тампонада будь-яким зондом може привести до ускладнень: аспіраційної пневмонії, розриву стравоходу, асфіксії. Гостра кровотеча може бути зупинене методом ендоскопічної склеротерапії – введенням в варикозно розширені вени склерозирующих речовин. При склеротерапії можливі ускладнення: виразки і перфорація стравоходу, тромбоз ворітної вени.
Асцит – накопичення рідини в черевній порожнині внаслідок портальної гіпертензії – являє собою транссудат, що утворюється в результаті ультрафільтрації з розширених капілярів. Асцит зазвичай розвивається повільно і спочатку супроводжується метеоризмом і диспепсичні розлади. У міру накопичення асцит призводить до значного збільшення живота, появі пупкової і стегнової гриж, блідих стрий. Одночасно порушується об’єм циркулюючої плазми, активізується ренін-ангіотензин-альдостеронової системи, затримується нирками натрій, збільшуються обсяг, колоїдно-осмотичний тиск плазми і фільтрація рідини в черевну порожнину.
Для уточнення причини асциту можна використовувати лапароскопію з біопсією печінки і діагностичний парацентез, який проводять в стерильних умовах голкою діаметром до 1,5 мм. Голку під місцевою анестезією вколюють в правому нижньому кутку живота, витягують до 50 мл рідини і направляють її на цитологічне і біохімічне дослідження. Невелика кількість рідини в черевній порожнині виявляють при перкусії (поява тупого звуку в нижніх відділах живота), за допомогою УЗД і комп’ютерної томографії. При вираженому асциті приблизно у 10% хворих виявляють правобічний плевральнийвипіт. Порівняно часто в результаті здавлення асцитической рідиною нижньої порожнистої вени розвиваються набряки нижніх кінцівок і варикоцеле.
Спленомегалія – характерна ознака портальної гіпертензії. Збільшення селезінки може супроводжувати цитопения (анемія, лейкопенія, тромбоцитопенія) як прояв синдрому гиперспленизма.
Діагностика та лабораторні ознаки
Діагностика клінічних хворих при захворюваннях печінки зазвичай проводиться вже тоді, коли патологічні процеси знаходяться в серйозній стадії свого розвитку. Печінкова недостатність проявляється наступними основними ознаками.
Холестаз – розвивається внаслідок дисфункцій у відтоку жовчі або як результат закупорки каналів жовчного міхура. Симптоми такого стану – хворобливість справа в боці, нудота, дискомфорт або тяжкість в епігастрії, розлад кишечника. Яскраво вираженим ознакою розвивається недуги є жовтушність епідермального шару.
Такі ознаки обумовлені викидом білірубіну в кров’яну рідина, це видно і за результатами біохімічних аналізів кров’яної рідини.
Печінково-клітинна недостатність. Цей стан розвивається в тому випадку, якщо гепатоцити більше не в змозі виконувати звичні функції. Після ряду негативних змін відбувається поступове руйнування клітин, за рахунок чого в кров’яну рідина викидається велика кількість внутрішньоклітинних сполук. Саме за показниками рівня даних структур лікарі говорять про те, наскільки виражений патологічний процес в тканинах органу.
При печінково-клітинної недостатності зміни в органі незворотні. При некротичних ураженнях тканин і загибелі гепатоцитів, симптоматика яскраво виражена. У пацієнта з’являється гіпертермія, її показники різко стають фебрильними.
Печінка набрякла і збільшена в розмірі. Екскременти стають практично безбарвними. Змінюється режим циркуляції крові, це проявляється тахікардією, гіпертонією або різким стрибком вниз систолических і диастолических показників артеріального тиску.
Діагностика печінкової недостатності передбачає свої методики обстеження. Діагноз клітинна недостатність ставиться на підставі всіх результатів аналізів, лабораторних та інструментальних. Спочатку лікарем проводиться збір анамнестичних даних для з’ясування можливої причини патології.
Далі призначаються лабораторні аналізи: біохімічні показники нирок і печінки, визначення ступеня активності негативних змін в тканинах органу. З таким порушенням показник згортання кров’яної рідини, швидкість осідання еритроцитів також дають можливість визначити, залучені сусідні органи в патологічні процеси.
Обов’язковими інструментальними методами діагностики є: ультразвукове дослідження, комп’ютерна томографія, магнітно-резонансна томографія, електрокардіограма.
Печінкова (продукційна) гиперазотемия
Цей стан характеризується підвищенням концентрації в кров’яної рідини азотистих сполук – сечовини, креатиніну.
Печінкова гиперазотемия розвивається внаслідок погіршення мікроциркуляції крові, при тяжкій формі печінкової недостатності. Лікуванням займається лікар гепатолог після попередньо проведеної діагностики.
Недостатність синтетичної функції печінки
У печінці відбувається синтез різних високомолекулярних білкових структур. Їх основним завданням є відтік білірубіну, розщеплення гормональних речовин і компонентів медикаментозних засобів.
При порушеннях в синтезі білків виникають відповідні симптоми – асцит, набряки. Додатково порушується синтез жовчі, відбуваються негативні зміни в системі кровотворення (кров може погано згортатися).
Характерні біохімічні зміни
При дослідженні біохімічних показників виявляються такі зміни:
- підвищується кількість сечовини,
- підвищується концентрація білірубіну,
- відзначається підвищений рівень холестерину,
- зменшується швидкість осідання еритроцитів
механізм розвитку
Патофізіологія розглядає печінкову недостатність як захворювання, закономірності та динаміка розвитку якого індивідуальні. Те, наскільки стрімко порушується функціональність печінки, залежить від безлічі факторів. Однак часто розвиток захворювання відбувається в такі етапи:
- вплив токсичних чинників на оболонку гепатоцитів (оболонку печінки);
- виділення ферментів, які руйнують клітини тканини органу цілком;
- реакція імунної системи – виробляються антитіла, повністю знищують тканину печінки;
- коли уражено понад 70% тканини органу, діагностують печінкову недостатність;
- відбувається часткова, потім повна втрата функціональності печінки.
Найбільш небезпечними наслідками захворювання вважаються печінкова кома і енцефалопатія, які призводять до летального результату.
Методи проведення діагностики

У разі появи підозр на наявність порушень в роботі печінки хворому потрібна консультація у терапевта і вузькоспеціалізованих лікарів – гепатолога і гастроентеролога, а в разі настання коматозного стану необхідна допомога реаніматолога.
Алгоритм діагностики патології передбачає збір інформації про спосіб життя пацієнта та історії хвороби, визначення розміру печінки, виявленні вказаних характерних для патології симптомів, проведенні оцінки шкірних покривів і стану слизових оболонок.
Для постановки точного діагнозу призначається проведення комплексу досліджень, що включають в себе застосування лабораторних та інструментальних методів діагностики.
Лабораторні методи діагностики
Діагностика ниркової недостатності за допомогою лабораторних методів дослідження передбачає проведення комплексу аналізів.
Цей комплекс досліджень передбачає проведення загального аналізу крові і сечі, біохімічного аналізу крові, дослідження печінкових проб, аналіз калу і обстеження крові на вірусні гепатити.
При дослідженні печінкових проб у хворого виявляється підвищення кількості білірубіну, збільшується активність печінкових ферментів.
Проведення біохімічного дослідження крові виявляє відхилення в бік підвищення таких показників як:
- лужна фосфотаза;
- аміак крові;
- холестерин.
Крім цього в крові знижується вміст загальної кількості білків, сечовини, глюкози і фібриногену.
Загальний аналіз крові дозволяє виявити в організмі хворого наявність вогнищ запального процесу.
Дослідження сечі дає можливість визначити ступінь підвищення кількості уробіліну, крім цього виявлення білка в сечі може означати про виникнення порушень в процесах білкового обміну.
Знебарвлення калових мас свідчить про серйозні патологіях в роботі гепатобіліарної системи організму.
Аналіз крові на наявність маркерів до вірусних гепатитів дозволяє виявити присутність в організмі вірусної інфекції вражає печінкову паренхіму.
Інструментальні методи обстеження
Інструментальні методи дослідження припускають використання спеціальної апаратури для виявлення відхилень у функціонуванні печінки і виявленні структурних змін в печінковій паренхімі.
За допомогою інструментальної діагностики вдається оцінити стан органу, його розміри, виявити наявність додаткових новоутворень в паренхімі печінки. Також дослідження дає можливість визначити стан судинної системи залози і стан її жовчних проток.
Для обстеження печінки застосовуються УЗД, КТ, МРТ, електроенцефалографія, радіоізотопне сканування і біопсія печінки.
УЗД є найбільш часто вживаним методом проведення діагностики. Ультразвукове обстеження дозволяє виявити при наявності печінкової недостатності такі порушення:
- Зміна розміру залози – збільшення або зменшення обсягу органу.
- Зміна структури паренхіми печінки.
- Формування патологічних новоутворень.
Крім цього УЗД дає можливість визначити стан судинної системи, виявити в їх структурі звуження і розширення.
Додатково ультразвукове обстеження органів черевної порожнини дає можливість визначити стан селезінки, що необхідно при проведенні диференціальної діагностики, так як характерною особливістю печінкової недостатності є патологічне збільшення розмірів кровотворного органа.
Застосування КТ і МРТ дає можливість отримати додаткову інформацію про стан печінки. ЕЕГ визначає характерне для печінкової недостатності уповільнення і зниження амплітуди ритмів головного мозку.
Біопсія печінки проводиться тільки в крайніх випадках, коли інші методи не дозволяють отримати повної картини патології. Таке використання цього методу пов’язане з високим ступенем хворобливості процедури для пацієнта.
дієта
У харчовому раціоні обмежується вживання тваринного білка, в ідеалі – повна заміна на рослинний. Кількість вживаних протеїнів визначається тяжкістю перебігу енцефалопатії.
| прекома 1 | До 40 грамів на добу |
| прекома 2 | До 30 грамів на добу |
| кома | Менше 20 грам в день |
При поліпшенні загального стану можливе збільшення білка, поступаемого з їжею, проте не більше 70 грамів на добу.
Обсяг споживання інших компонентів повинен бути наступним:
| жири | до 80 грам в день |
| вуглеводи | не більше 350 грамів на добу |
| Загальна енергетична цінність добового раціону | до 1 500 ккал |
Вся їжа повинна подаватися в звареному вигляді – 5-6 разів на день.
| дозволено | заборонено |
Бажано включати в харчовий раціон пюре, желе, муси, киселі, варення. |
|
Приклад меню при печінкової недостатності
| сніданок | Геркулесова каша, 1 яйце некруто, 200 мл молока. |
| сніданок 2 | 150 грам нежирного свіжого сиру, 200 мл соку з яблук. |
| обід | Овочевий суп з відварною куркою, салат з тертої моркви, компот із сухофруктів. |
| Полудень | 1 будь-який запечений фрукт. |
| вечеря | Філе нежирної риби, зварене або запечене в духовці. 200 мл зеленого чаю. |
Класифікація
Запропоновано безліч варіантів систематизації патології.
| Залежно від активності перебігу |
|
| за механізмом |
|
| Залежно від тривалості перебігу (стадії) |
|
Особливість перебігу захворювання в дитячому віці
Синдром печінкової недостатності у дітей вважається дуже небезпечним захворюванням, яке часто закінчується смертю. У новонароджених дітей хвороба розвивається через недостатність вироблення ферментів.
Це патологічне порушення у малюків проявляється такими досить характерними ознаками, як малорухливість, слабкість, головний біль, нудота, пронос, порушення серцевого ритму. При відсутності термінового комплексного лікування дитина може впасти в коматозний стан. Після того як його виписують з лікарні, обов’язково потрібно дотримуватися певного дієтичного меню і вживати вітамінні комплекси.
Як проходить діагностика
На самому початку патологію дуже складно помітити і правильно діагностувати. В активній стадії для постановки діагнозу досить:
- огляду;
- виміру розмірів печінки;
- аналізів АЛТ, білірубіну.
Для складання плану лікування, а також визначення прогнозу доведеться додатково здати аналізи і пройти такі процедури:
- протеінограмму;
- біохімію крові;
- коагулограмму;
- електроенцефалографію.
Також обов’язково з’ясовується спадкова схильність.
Ускладнення гепатоцелюлярної недостатності
Розвиток ускладнень на тлі перебігу печінкової недостатності – далеко не рідкісне явище. Частіше за інших виникають:
- кровотечі (переважно в шлунково-кишковому тракті, але зустрічаються маткові, носові, з післяопераційних ран і так далі);
- гостре пошкодження нирок;
- ураження центральної нервової системи (набряк мозку, печінкова кома);
- виникнення інфекційних процесів, аж до генералізації (розвитку сепсису).
Схема лікування печінкової недостатності
- Заходи, спрямовані на лікування патологічного стану або захворювання, що стало причиною печінкової недостатності.
- Немедикаментозні терапія.
- Лікування з використанням лікарських препаратів.
- Заходи, спрямовані на попередження ускладнень печінкової недостатності.
- Вирішення питання про використання хірургічних методів лікування.
Немедикаментозні терапія
Хворі з ознаками печінкової недостатності госпіталізуються для лікування і обстеження в умовах стаціонару. При розвитку важких ускладнень пацієнти направляються у відділення інтенсивної терапії, де крім лікування отримують цілодобове спостереження (у таких хворих ведеться погодинної контроль артеріального тиску, пульсу, частоти дихання, діурезу і насичення артеріальної крові киснем).

Пацієнтам з печінковою недостатністю рекомендовано постільний режим і обмеження фізичної активності.
Харчування хворих з печеної недостатністю має ряд особливостей:
- середня кількість калорій в добовому раціоні – 1500 (причому на частку вуглеводів має припадати в середньому 300 кКал на добу);
- за умови відсутності печінкової коми дозволяється вживання білкової їжі (в розрахунку 1,0 – 1,5 грама на кілограм ваги, але не більше 70 грамів на добу);
- перевага віддається білкам рослинного походження;
- при появі ознак печінкової коми (або загрозу її розвитку) білкові продукти виключаються з раціону.
Лікарська терапія
Лікарські засоби використовуються для лікування як печінкової недостатності, так і розвилися ускладнень і основного захворювання.

| препарати | який чинить ефект |
| Лактулоза (Дюфалака), лактілол |
|
| Антибактеріальні засоби (Ципролет, Рифамицин, Неомицин, Ванкомицин, Метронідазол) |
|
| L-орнітин-L-аспартат (Гепа – мерц) |
|
| Гепасол-А, гепатамін, аміностеріл |
|
| Дезінтоксикаційну кошти (розчини Рінгера, глюкози, реополіглюкін та інші) |
|
| Ентеросорбенти (полісорб, Неосмектин, Ентеросгель) |
|
| Ацетилцистеїн (АЦЦ) |
|
| Препарати урсодезоксихолевої кислоти (Урсодез, Урсофальк) |
|
| Противірусні засоби (Тенофовір, Ламивудин) |
|
| Препарати розторопші (Гепабене, Карсил форте) |
|
| Глюкокортикостероїди (преднізолон, дексаметазон, метилпреднізолон) |
|
| Анексат, Гептралу, Ліпоєва кислота |
|
| маннитол |
|
| вітамін До |
|

У кожному конкретному випадку терапія підбирається індивідуально з урахуванням етіології та клінічної картини захворювання, а також наявності супутніх станів і хвороб.
хірургічне лікування
- Трансплантація печінки. До виконання пересадки органу вдаються у випадках блискавичної (фульминантной) печінкової недостатності, при наявності важкої печінкової енцефалопатії, цирозу печінки, розладах обмінних процесів і так далі. Оцінюється вік хворого, наявність супутніх патологій, здатність довічно дотримуватись рекомендацій лікаря по прийому лікарських препаратів і немедикаментозного лікування, психічне здоров’я пацієнта (в тому числі, залежність від прийому наркотичних речовин).
- Переливання свіжозамороженої плазми. Застосовується при кровотечах або при проведенні інвазивних втручань.
- Переливання тромбоцитарної маси. Використовується при проведенні інвазивних процедур в разі значного зниження рівня тромбоцитів (в результаті спленомегалії на тлі печінкової недостатності).
причини
Існує багато причин, за якими виникає збій в роботі печінки. Часто захворювання провокують один або декілька з таких чинників:
- вірусні гепатити;
- інфекційні захворювання, спровоковані ураженням внутрішніх органів паразитами;
- алкогольні та інші токсичні ураження печінки;
- захворювання ендокринної системи;
- туберкульоз, сифіліс та інші гострі інфекційні хвороби;
- дистрофічні зміни печінки, утворення пухлин;
- хронічні захворювання органів травної системи.
Деякі причини, здатні спровокувати захворювання, пов’язані зі способом життя людини. Самі по собі вони не можуть розвинути патологію органу, але в сукупності з іншими факторами – цілком. До них відносяться:
- шкідливі звички;
- неправильне харчування: вживання жирної, смаженої, гострої, іншої шкідливої їжі;
- відсутність режиму харчування, часті переїдання;
- голодування, дотримання монодиет;
- стреси, важкі нервові потрясіння.

За останні роки медики довели зв’язок між хронічним стресом і захворюваннями шлунково-кишкового тракту, в тому числі печінки, які можуть спровокувати печінкову недостатність
Загальні відомості
Гепатобіліарна система – важливий відділ травного тракту, що виконує безліч функцій. Її головним елементом є печінку – внешнесекреторная заліза, що відповідає за вироблення біологічно активних речовин, гормонів, ферментів.
Орган бере безпосередню участь в метаболічних процесах, здійснює чистку крові від токсинів, інфекцій. Основним складовим компонентом залози є специфічні клітини – гепатоцити. У них відбувається синтез жовчних кислот, ферментів, які в подальшому утворюють жовч, і по протоках потрапляють в міхур. Орган має складну будову і систему кровопостачання.
профілактика
Основа профілактики полягає в попередженні захворювань печінки.
Крім цього, необхідно:
- правильно харчуватися;
- відмовитися від надмірного вживання спиртних напоїв;
- виключити стреси, нервові напруги;
- не вживати наркотики;
- зміцнювати імунну систему.
Будь-яке погіршення самопочуття, навіть незначного, на перший погляд, характеру, вимагає негайного звернення за медичною допомогою. Людям, які мають в особистому анамнезі захворювання печінки, слід систематично проходити медичний огляд, що допоможе діагностувати захворювання на ранній стадії.
© 2020 Все про здоров’я
