Поняття сідлоподібної матки: що це значить і які бувають форми, як вибрати позу для зачаття і чи можна завагітніти?
Патології будови статевих органів у жінок з кожним роком виявляються все частіше. Багато з них не дозволяють стати мамою, оскільки яйцеклітина не закріплюється в матковій порожнини або ембріон зупиняється в розвитку. Однією з аномалій є сідлоподібний тип матки, часто виявляється не самостійно, а в комплексі з іншими патологіями статевої системи. Чи є у жінок з такою аномалією можливість завагітніти?
Загальні відомості
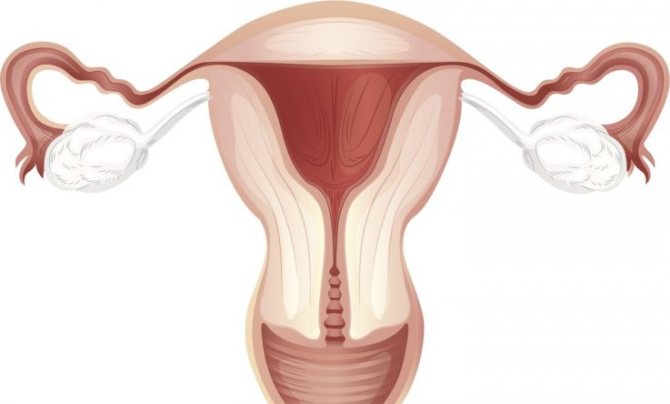
Місце розташування матки – середня частина малого тазу. Тут же розташовуються сечовий міхур, шийка матки, пряма кишка, піхва і придатки. У нормі матка має форму перевернутої груші, середня довжина досягає 4-7 см, товщина матки приблизно 5 см, а її ширина близько 4 см.
Завдяки еластичним гладкомишечним стінок матка може значно збільшуватися в розмірах. Цей процес відбувається під час вагітності, і тільки в поступово «розширюється» матці плід нормально розвивається. Саме матка «запускає» процес розродження, коли починає «виштовхувати» плід назовні.
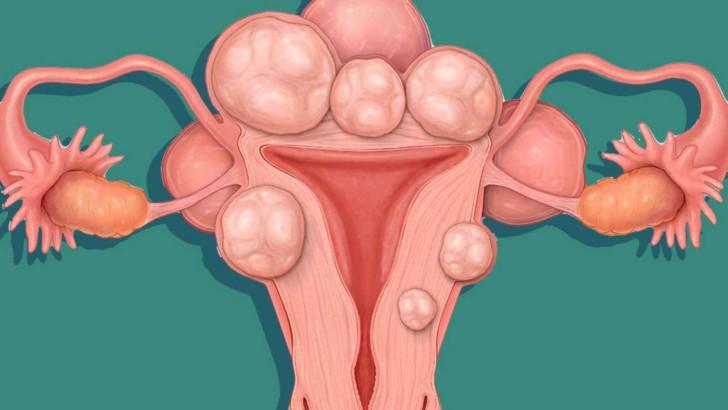
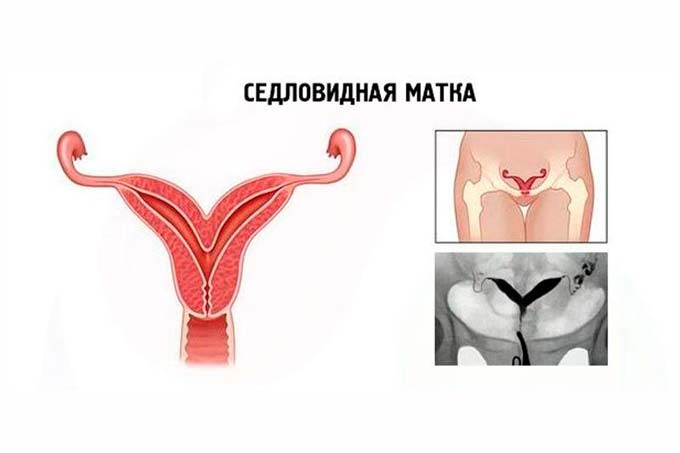
Сідлоподібна матка є підвидом дворогій. Особливість її будови – на дні органу розщеплення в формі сідла або сердечка. Між дворогій і сідлоподібної маткою існують відмінності. У першому випадку на дні формується перегородка з вертикальним поглибленням.
До настання вагітності визначити аномалію практично неможливо. Клінічні ознаки при сідлоподібної матці не виявляються. Виявити патологію можливо тільки за допомогою УЗД.
Як виглядає седловидная матка з фото
Сідлоподібна матка відрізняється від стандартної присутністю на дні увігнутого поглиблення. Це призводить до того, що орган в розрізі починає нагадувати сідло або сердечко. При вираженій аномалії її наявність здатний помітити навіть людина, що не має специфічного освіти. У нормальному стані матка повинна бути грушоподібної форми. Щоб краще розібратися, як виглядає патологія, рекомендується ознайомитися з фото. Зазвичай патологія не робить вплив на жіноче здоров’я. Однак з правила бувають винятки. Аномальне будова органу зазвичай виявляється під час проведення УЗД.
причини розвитку
Точні причини розвитку аномалії в жіночому організмі не відомі. Але встановлено, що формування статевих органів починає відбуватися в першому триместрі вагітності на 10-14 тижні. У цей період відбувається злиття проток, які в процесі виношування плоду повинні зливатися воєдино.
Успішне злиття проток призводить до утворення 2 порожнин, які розділені між собою перегородкою. Як тільки закінчується внутрішньоутробний розвиток плода, перегородка мимовільно розсмоктується. Матка же в цьому випадку знову набуває свою форму (однополостного будова).
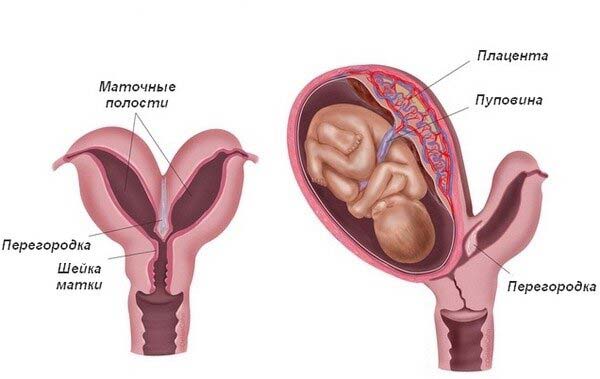
Якщо негативні фактори починають впливати на процес злиття проток, то перегородка повністю не розсмоктується, а результатом цього стає формування дворогій або сідлоподібної форми матки.
У більшості варіантів провокатором розвитку аномалії є інтоксикація жіночого організму. Це може статися, якщо жінка вживає алкоголь або наркотики, курить. Патології в розвитку можуть бути наслідком тривалого лікування сильнодіючими препаратами, або якщо жінка працює на шкідливому виробництві.
Існують і інші провокуючі фактори, наявність яких збільшує ризик розвитку аномалії:
- часті стреси і переживання;
- генетична схильність;
- неповноцінне харчування (дефіцит в організмі вагітної вітамінів і мінеральних речовин);
- невилікувані або перенесені при вагітності інфекційні процеси (краснуха, токсоплазмоз, грип, цитомегаловірус);
- патології і відхилення в роботі ендокринної системи;
- гестоз;
- пороки серця, які провокують розвиток гіпоксії плода;
- тривалий і важкий токсикоз.
причини патології
Матка сідлоподібної форми спостерігається у 23 відсотків жінок.
При цій патології спостерігається розвиток різноманітних захворювань в сечовидільної системи.
Важливо!
Досить часто вагітність при сідлоподібної матці є неможливою, тому що у жінки діагностується безпліддя.

При даній патології у деяких жінок неправильно протікає вагітність. Пологи при захворюванні протікають з ускладненнями
.
Матка сідлоподібної форми – це патологія, яка розвивається на тлі впливу різноманітних провокуючих чинників:
- Стресових станів і постійних нервових перенапруг. На тлі депресивних станів протікання вагітності може бути з ускладненнями.
- Інфекційних процесів – токсоплазмозу, кору, грипу, краснухи, сифілісу, процес виношування дитини значно ускладнюється.
- Авітамінозу. При неправильному харчуванні або вживанні вітамінів матір’ю в недостатній кількості діагностується їх нестача і у плода.
Саме тому діагностується розвиток патологічного процесу. - Шкідливих звичок при вагітності, які призводять до інтоксикації організму. Прийом спиртних напоїв, куріння або вживання наркотиків під час виношування призводить до народження дівчинки з дворогим органом.
- Токсикозу. Якщо в період вагітності часто з’являються сильно виражені ознаки токсикозу
, То це може стати причиною патології.
Аномалія органу може спостерігатися у дівчаток, які виношували жінки з вадами серця
. Якщо в ендокринній системі жінки спостерігаються порушення, то це може привести до виникнення патологій у плода жіночої статі.
Причини сідлоподібної матки у жінок є досить різноманітними. Саме тому перед вагітністю рекомендується пройти обстеження для виявлення патології.
Матка сідлоподібної форми і вагітність
Сідлоподібна форма ніяк не заважає настанню зачаття. Аномальна форма внутрішнього статевого органу не стає перешкодою для успішного проходження сперматозоїдів у порожнину матки. Імовірність настання вагітності у жінок з сідлоподібної формою матки така ж, як і з нормальною.
Але аномалія в розвитку може стати істотною проблемою для успішного виношування малюка. Сідлоподібна матка також негативно може вплинути і на процес пологів.
У жінок із зазначеною аномалією ризик виникнення ускладнень набагато вище. Можливі відхилення в процесі вагітності:
- передчасне переривання (викидень) вагітності;
- завмерла вагітність;
- поперечне передлежання плода;
- низьке розташування плаценти (або її передлежання).
Найнебезпечнішим видом ускладнення є повне передлежання плаценти. Патологія здатна спровокувати велике кровотеча. При діагностуванні патології жінці протипоказані природні пологи. У 100% випадках жінкам проводиться планове кесарів розтин.
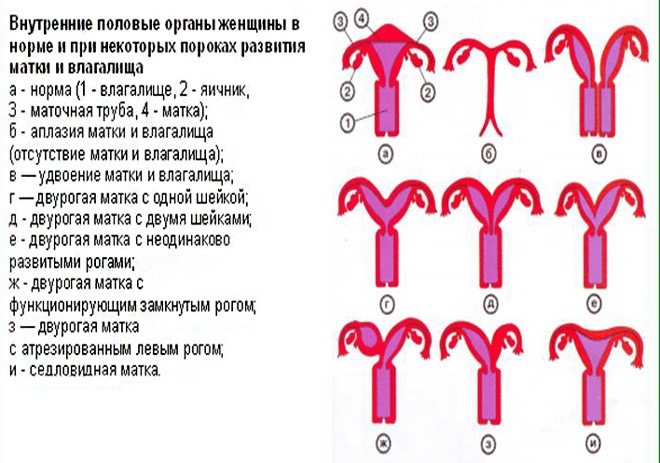
Види і форми маток
Розрізняють два основних патологічних виду матки:
- Однорога. Рідко трапляється патологія, яка характеризується наявністю тільки одного парамезонефрального протоки прі не сформованому або частково сформований другому, тобто фактично це половина матки. Результат виношування залежить від розмірів органу, але часто закінчується передчасними пологами або кесаревим розтином.
- Дворога, або рогоподібними. Орган по формі нагадує серце, оскільки розділений перегородкою на дві частини. Проблему часто виявляють на УЗД після 10 тижня вагітності, але буває і так, що пацієнтка не може зачати. Або довгоочікувана вагітність закінчується викиднем. Оскільки кожен з рогів менше норми, виникає перерозтягнення м’язів і збільшується ризик розриву матки при пологах.
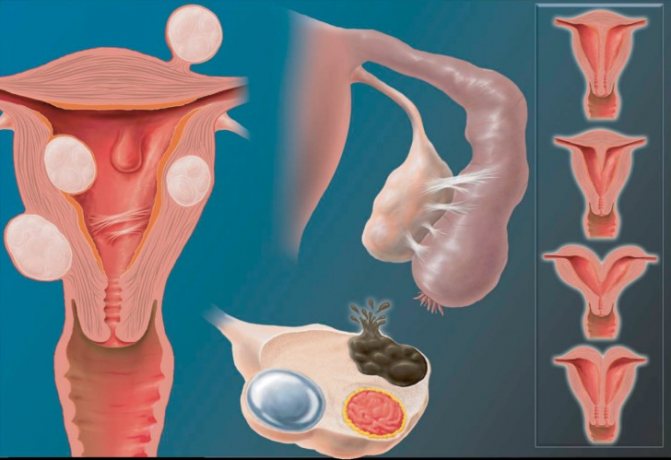
Відповідно до класифікації Адамяна, дворога матка буває декількох типів:
- Повний подвоєння. Орган ділиться на два роги, виявляються дві порожнини, що розходяться в сторони, і в кожної є окрема шийка.
- Неповне подвоєння. Дно розщеплюється на частини в повному обсязі, розміри рогів однакові.
- Сідлоподібна. Розщеплення на два окремих роги слабо виражене, орган нагадує сідло.
Сідлоподібна матка, відповідно до Міжнародної класифікації хвороб – це легка форма дворогій (рекомендуємо прочитати: як виглядає дворога матка: фото). Однак на практиці ці поняття поділяють.
Нормальна грушоподібна форма зустрічається у 22% жінок 18 – 35 років. Після одного зачаття або декількох пологів вона стає овоидной (з уплощенной областю перешийка).
Сідлоподібна матка і пологи
Немає впевненості, що при сідлоподібної формі матки пологи у жінки пройдуть нормально, тобто без ускладнень. Також неможливо точно сказати, що аномалія стане причиною ускладнених або тяжких пологів. Все залежить від організму жінки і його особливостей.
У більшості варіантів пологи у жінок з аномальною будовою матки проходять гладко і без ускладнень. Важкі пологи можуть бути спровоковані такими факторами:
- відшарування плаценти;
- слабка пологова діяльність;
- дискоординація процесу розродження.
Імовірність розвитку ускладнень в післяпологовому періоді виникає в наступних випадках:
- післяпологове маткова кровотеча (виникає через неправильне будови);
- прикріплення посліду.
особливості пологів
Форма матки у вигляді сідла не є протипоказанням до природних пологів. Оскільки яйцеклітина через особливості статевих органів закріплюється там, де змогла, а не в призначеному місці, зростає ризик тазового передлежання або розташування плода поперек матки, а також раннього відшарування плаценти.
Пологи у пацієнток з таким типом матки починаються на 36-37 тижні. Через нерівномірних інтервалів між переймами пацієнткам часто проводять кесарів розтин. Оперативне розродження також проводиться при вазі малюка більше 4 кг і наявності рубця на матці через попереднього кесаревого розтину. Ускладненням є кровотеча з-за нездатності матки до скорочення, а також щільне кріплення посліду до її стінок.
Клінічні прояви під час вагітності
До настання вагітності прояву клінічних симптомів при сідлоподібної формі матки жінки не виникає. Часто жінки дізнаються про наявність аномалії тільки при обстеженні на етапі планування зачаття або ж під час вагітності.
У рідкісних випадках патологія може стати причиною появи таких особливостей жіночого організму:
- хворобливі і дуже стрімкі менструації;
- поява «мазні» в останні дні менструації;
- гострий біль під час статевого контакту;
- відторгнення організмом внутрішньоматкової спіралі.
Якщо у молодого подружжя виникають проблеми із зачаттям дитини, то має сенс пройти повне медичне обстеження, що включає ретельну діагностику матки.
Під час вагітності діагностувати аномалію дозволяє УЗД. Часто седловидная форма ніяк «не заважає» процесу виношування дитини. Тобто жінка не відчуває патологічних симптомів, і вагітність протікає в нормі.
Але при виявленні аномалії майбутній мамі рекомендовано ретельно стежити за своїм станом. При появі ознак вагінального кровотечі слід викликати бригаду швидкої допомоги.
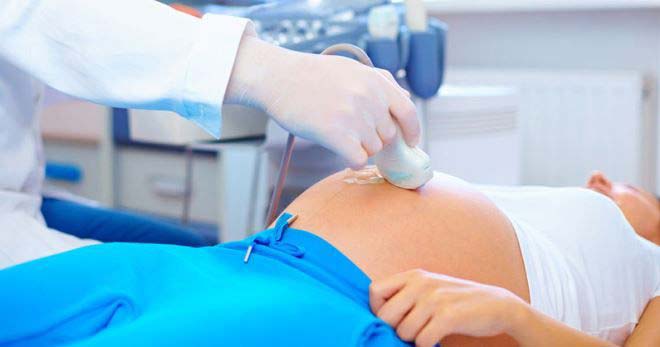
особливості лікування
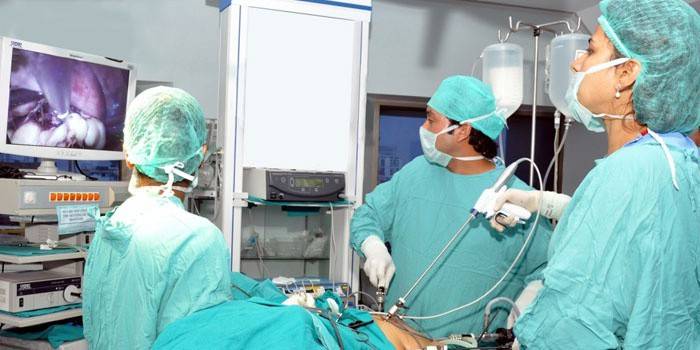
Якщо патологічний процес є яскраво вираженим і зачаття неможливе, то вирішити проблему можна хірургічним шляхом.
В даному випадку проводиться гістероскопія. Якщо операція буде проведена успішно, то це збільшить можливість зачаття дитини в кілька разів. Застосування оперативного втручання здійснюється в тому випадку, якщо протягом тривалого часу запліднення не настає або спостерігається кілька викиднів підряд.
Важливо!
Якщо можливість виносити дитину є, то після запліднення жінка знаходиться під суворим лікарським контролем.
Процес виношування дитини починають контролювати вже через кілька тижнів
після зачаття.
В даному випадку вагітної рекомендується дотримання суворого постільного режиму. Деяким пацієнткам рекомендовано проходження курсу гормонотерапії. В даному випадку роблять призначення Утрожестана або дюфастон.
При виникненні необхідності представницям слабкої статі роблять призначення спазмолітиків і токолитики – Но-шпи, Індометацину, Папаверина.
Під час вагітності рекомендується приймати препарати, за допомогою яких забезпечується нормалізація метаболічних процесів, матково-плацентарного кровообігу і коагуляції. Лікування проводиться із застосуванням Актовегіну, куранти, Троксевазин. При неефективності терапії найбільш часто рекомендується проведення кесаревого розтину
до дати ПДР.
діагностика
Сідлоподібна матка – це не захворювання, для якого характерна наявність певних симптомів. Подібна форма аномалії будови дітородного органу може зустрічатися навіть у абсолютно здорових жінок. На планових оглядах гінеколог не здатний виявити наявність аномалії, так як для визначення відхилень у будові необхідна спеціалізована апаратура.
Для діагностики відхилень будови внутрішнього статевого органу використовуються наступні види обстеження:
УЗД
Важливо, щоб апаратура була оснащена спеціальними вагінальними датчиками. В ході обстеження проводиться ультразвуковий огляд матки і маткових придатків.
УЗД буде ефективно лише в тому варіанті, якщо деформація яскраво виражена. Тобто, фахівець зміг би «побачити» на моніторі основні розміри і особливості матки (збільшення ширини дна і товщину міометрія – м’язова оболонка органу).
УЗД органів малого тазу доцільно проводити в середині менструального циклу або в другій його половині. У цей період ендометрій стає товщі, що дозволяє чіткіше побачити наявні відхилення.
гістерографія
Процедура нагадує УЗД або рентген дослідження. Єдина відмінність в тому, що перед обстеженням в порожнину матки лікар вводить речовини (розчин глюкози, фізіологічний розчин, фурацилін, Уротравіст, Урографін та ін.). Потім проводиться звичайне УЗД або рентген дослідження.
Обстеження допомагає визначити стан порожнини матки, її форму, наявність змін (чи є поглиблення на дні органу). Також за допомогою гістерографії визначають прохідність маткових труб. При сідлоподібної матці контрастну речовину «поширюється» на дні органу і набуває форму сідла або серця. За результатами обстеження лікар може судити про наявність аномалії.
Після процедури контрастну речовину з організму жінки виводиться природним шляхом (під час сечовипускання).
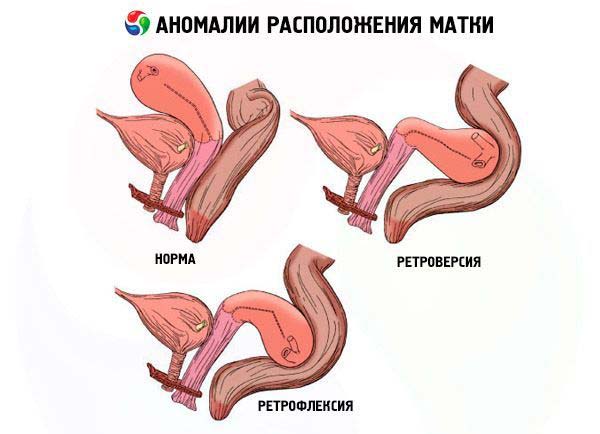
МРТ
За допомогою високоточної дослідження лікар проводить оцінку стану придатків, маткових труб, поблизу мають судинах і тканинах.
МРТ дозволяє виявляти на ранніх стадіях патології розвитку внутрішніх статевих органів, визначає наявність новоутворень доброякісного або злоякісного характеру, порушень роботи системи кровообігу.
гістероскопія
В ході дослідження використовується спеціальний апарат – гістероскоп. Апарат вводиться через цервікальний канал. Лікар оглядає стан порожнини матки, шийки і маткових труб.
Метод обстеження допомагає виявляти будь-які хворобливі стани, відхилення в будові статевих органів, а також патології.
Протипоказаннями до проведення процедури є:
- гострі і важкі захворювання печінки і серця;
- тромбофлебіт;
- запальний процес в органах малого таза;
- інфекційні процеси;
- вагітність;
- підозра на позаматкову вагітність.
діагностичні заходи
Для того щоб правильно поставити діагноз, необхідно пройти огляд у гінеколога. Доктор робить призначення додаткових методів
обстеження. Найбільш часто пацієнтки проходять ультразвукову діагностику, УЗГСС, гистеросальпингографию. Досить ефективним діагностичним методом є гістероскопія. Жінка в обов’язковому порядку повинна пройти магніторезонансну томографію.
При ультразвуковому дослідженні органів малого таза не завжди можна визначити аномалію будові органу. Якщо спостерігається значна деформація, то за допомогою поперечного сканування здійснюється визначення збільшення ширини дна матки до 68 міліметрів. В даному випадку миометрий стінки дна потовщується до 14 міліметрів.
Для визначення патології ультразвукове дослідження проводиться із застосуванням вагінального датчика в другій фазі циклу.
Це цікаво! Чи сумісні дворога матка і вагітність
Максимально інформативною є гістеросальпінгографія
. Рентгенограма дає можливість визначення двох усть фаллопієвих труб. Такі ж ознаки захворювання можна визначити під час ЯМРТ. За допомогою гістероскопії візуально обстежується порожнину органу. Якщо при патології протікає вагітність, то стан жінки контролюється допплерографией матково-плацентарного кровотоку. Також рекомендовано проведення
кардиотокографии і фонокардіографії
плода.
лікування
Сідлоподібна форма не вимагає певного лікування, якщо аномалія не супроводжується хворобливими симптомами. При наявності болю під час менструації або при дискомфорті під час статевого контакту жінці можуть бути призначені знеболюючі препарати або спазмолітики.
Якщо аномалія діагностується у жінки в період виношування плоду, то лікування повинно бути спрямоване на збереження малюка. Препаратами вплинути на розташування плода або плаценти неможливо, тому єдиним методом лікування аномалії є операція. Хірургічне втручання показано в тих випадках, коли шанси виносити малюка у жінки різко скорочуються (через аномального будови органу).
Операція може бути призначена жінкам, які не можуть завагітніти. Доведено, що після хірургічного лікування шанси виносити і народити здорову дитину у жінок збільшуються практично в 10 разів.
Хірургічне лікування проводиться 2 способами:
- гістероскопія;
- лапароскопія.
Вибір методу лікування залежить від ступеня опущення маточного дна.
Хірургічне лікування передбачає висічення (розріз) порожнини матки з подальшим його ушиванием. Мета операції -створення анатомічно правильної форми.
Проведення операції показано тільки тоді, якщо достовірно доведено (діагностичним обстеженням), що саме аномальне будова дітородного органу є першопричиною неможливості виношування дитини або неможливості зачаття.
Існує ризик передчасних пологів. Це пояснюється деформованою структурою плодовместилища. Якщо у вагітної жінки в процесі виношування розвиваються певні ускладнення (гіпоксія плода, вагінальні кровотечі), то їй лікар повинен призначити лікування.
Схема терапії підбирається індивідуально. Це залежатиме від ступеня деформації органу, а також від фізіологічного стану жінки. Препарати майбутнім породіллям підбираються дуже обережно. Обов’язково враховується термін вагітності і наявність супутніх патологій.
Для профілактики передчасних пологів і ризику розвитку ускладнень можуть бути призначені такі препарати:
- гормональні (Утрожестан);
- спазмолітики;
- токолітики;
- ліки, які нормалізують кровообіг (Актовегін).

Які пози підходять для зачаття?
Ідеальними позами для зачаття є місіонерська і колінно-ліктьовий, оскільки матка при статевому контакті розташована під потрібним кутом для тривалої затримки насіння. При сідловидну типі статевих органів для проходження сперматозоїдів в труби немає ніяких перешкод, тому для зачаття досить після коїтусу покласти під таз подушку, піднявши його.
Фахівці вважають, що пози в сексі ніяк не впливають на успішність зачаття, адже складності виникають не з утрудненням попадання сперми в маткову порожнину, а з прикріпленням яйцеклітини. Вони стверджують, що природа створила репродуктивні системи обох статей так, щоб здорова жінка могла безперешкодно завагітніти незалежно від позиції під час статевого акту. Якщо пара робить спроби протягом довгого часу, але нічого не виходить, значить, потрібно перевіряти здоров’я, а не шукати помилки в використовуваних позах.
Для збільшення шансів настання вагітності партнери можуть частіше займатися сексом – не рідше 2-3 разів на тиждень. Ще більше можливостей виникне при правильному визначенні овуляції – її можна вираховувати по циклу або використовувати аптечні тести.
Планування вагітності після операції
Після проведення хірургічного лікування процес зачаття важливо відкласти на певний термін, який встановлюється індивідуально. На стінці матки присутній рубець, і поки він не стане заможною, вагітність небажана.
Як тільки підтвердиться зачаття, жінка повинна одразу ж звернутися до гінеколога. Надалі їй важливо регулярно знаходиться під наглядом лікаря. Спеціаліст в період всієї вагітності повинен спостерігати за фізіологічним станом вагітної, призначати їй апаратні та лабораторні обстеження.
Часто на ранніх термінах у жінок, які перенесли операцію, зберігається загроза переривання вагітності. Якщо ризик викидня є, то вагітній призначається відповідна терапія (гормональні та спазмолітичні препарати). У цей період їй рекомендовано постільний режим.
Не завжди причиною безпліддя є аномальне будова статевого органу. Згідно з даними медичної статистики, тільки яскраво виражена деформація органа може стати причиною неможливості зачаття (в цьому випадку яйцеклітина не здатна прикріплятися до стінок матки). Невиражена деформація матки рідко стає причиною безпліддя. Часто, аномалія супроводжується й іншими патологіями урогенітальної системи. Саме це і є першопричиною неможливості завагітніти.
Чи можна завагітніти?
Якщо лікар говорить про аномалії матки, це шокує пацієнтку. Однак седловидная матка і вагітність – сумісні поняття. Це означає, що вагітність може наступити природним шляхом. Щоб виношування проходило без наслідків, жінка повинна знати про свою проблему і приходити на всі планові огляди. Можливі ускладнення:
- неправильне розташування плоду при пологах;
- маткова кровотеча;
- ризик викидня;
- позаматкової розташування плодового яйця;
- пологи раніше терміну;
- передлежання плаценти;
- дефіцит кисню для плода.
При загрозі викидня лікар призначає лікування, що включає прийом спазмолітиків, гормональних засобів, медикаментів, що підвищують згортання крові. Пацієнткам показаний постільний режим. Форма статевих органів не впливає на розвиток плода, якщо воно проходить без ускладнень.
Коли спостерігається виражений сідлоподібний тип матки, пацієнтка може зіткнутися не тільки зі складнощами при зачатті, а й безпліддям. Будова матки не дозволить прикріпитися жодному ембріону.
симптоми
Основна проблема в тому, що седловидная форма дітородного органу – це патологія, яка ніяк не проявляється, самопочуття жінки залишається нормальним, менструальний цикл не порушується. Жінка довгий час може і не підозрювати про хворобу. Якщо внутрішня будова матки сильно спотворено, то запідозрити це можна по відсутності зачаття при регулярному статевому житті. Але щоб переконатися, потрібно обстежитися у гінеколога.
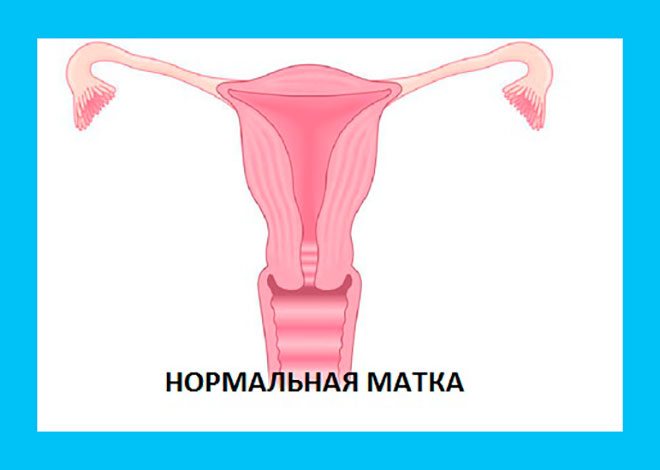
Ось так, для порівняння, виглядає нормальна матка без аномалій. Немає ні перегородок, ні арки зверху, як у сідлоподібної матки
Якщо зміни форми дна матки не настільки виражені, то вагітність цілком реальна. Але, як правило, такий стан супроводжується різними порушеннями, аж до невиношування плоду. Також можливі постійні загрози переривання, або передчасних пологів. Неправильне будова матки завжди викликає проблеми при вагітності.
Чим небезпечна патологія
Важливо розуміти, що особливу будову репродуктивного органу може призвести до ускладнень. Серед основних явищ, що представляють загрозу, прийнято виділяти такі ризики.
- Невиношування. Може спровокувати мимовільне усунення зачаття або пологи раніше покладеного терміну. Виникає через невірне прикріплення плацента і меншої товщини ендометріального шару. При цьому наголошується низький ступінь розтягування маткової області.
- Передлежання плодового яйця: з’являється внаслідок низького прикріплення плоду. Існує ймовірність підтікання та раннього відходження навколоплідних вод.
- Обмеження рухів плода, що призводить до невірного розташуванню ембріона (плід знаходиться в косому, тазовому або поперечному положенні.
- Порушення кровопостачання і кровообігу плоду.
- Факт істміко – цервікальної недостатності: проявляється у вигляді раннього розкриття шийки, відсутня можливість утримання ембріона;
- Прикріплення в рудиментарному розі.
- Раннє відшарування плодового яйця: виникає внаслідок недостатності кровообігу.
Однозначну відповідь на питання, дворога матка – погано чи це, фахівцям важко надати.
Все залежить від індивідуальних параметрів окремо взятого жіночого організму.
Що таке седловидная і дворога матка
Сідлоподібна матка відноситься до підвиду аномалій розвитку матки. Причини його походження донині залишаються невідомими.

Патологія є вродженою і формується через вплив негативних факторів на жінку під час вагітності. Формування дітородного органу у майбутньої дитини відбувається з 10 по 14 тиждень. Внаслідок фізіологічних процесів формується матково-вагінальна порожнина в кількості двох штук. Вони поділяються саггитальной перегородкою (саггитальной – значить розділяє спереду назад). До завершення гетстаціонного терміну це утворення розсмоктується, а порожнину дітородного органу стає однорідною. Для збереження сідлоподібної матки причини можуть бути наступні:
- вплив негативних чинників на організм майбутньої мами (наркоманія, алкоголізм, тютюнопаління);
- перенесені інфекційні захворювання вагітної;
- хронічні захворювання і вади у жінки, яка виношує дитину.
Основним припущенням причин розвитку патології є негативний вплив зовнішніх і внутрішніх факторів на організм вагітної жінки.
Матка сідлоподібної форми відноситься до підвиду дворогій матки. Це стан, при якому з’являється поділ порожнини дітородного органу на дві частини з утворенням неповної перегородки. Дворога матка, в свою чергу, має окрему класифікацію:
- повна (поділ починається на рівні крижово-маткових зв’язок, а два роги дивляться в протилежні сторони);
- неповна (поділ проходить тільки у верхній частині дітородного органу, а суміжні порожнини мають однакову будову і розміри);
- седловидная (в області дна є просідання, за формою нагадує сідло).
Від нормальної матки сідловидну і дворогу відрізняє тільки внутрішню будову, а розміри і положення дітородного залишаються природними. Найчастіше патологія стає перешкодою для вагітності, але це не означає, що седловидная матка є вироком.
Цікавий факт: у представників котячої породи седловидная матка є нормою. Під час виношування потомства у них можна промацати кошенят, розташованих з боків живота по типу горошин в стручку.
Допустимі відхилення від норми
Показники норми розмірів матки у кожної жінки з першою жінки виглядають по-різному. Він носить індивідуальний характер. Все залежить від величини органу. Це вважається третьою частиною від довжини матки.
Основні показники
На показники здатні впливати такі фактори:
- Порушення ендокринної системи;
- Кількість разів зачаття, вагітності і вже пройшли пологів;
- Індивідуальні показники організму жінки;
- Фази менструального циклу.
Показники під час місячних можуть коливатися від початку циклу і в кінці. Мінімальні значення можуть бути в перший день, а максимальні в останній. Нормальний стан при ультразвуковому обстеженні матки, товщина слизової оболонки залежить від циклу менструацій. На 5 або 7 день цей показник не перевищує 6 мм. Через два тижні вона збільшується від 7 до 14 мм.
розміри матки
| Група жінок | Довжина, мм | Ширина, мм | Товщина, мм |
| Жінки репродуктивного віку | 47 | 35 | 50 |
| Жінки не народжували, але були вагітні | 54 | 38 | 55 |
| Жінки після пологів | 61 | 42 | 60 |
Під час менопаузи у жінок призначається УЗД дітородного органу. Це обстеження є стандартним для діагностики патологій. Цей спосіб дає досить точну інформацію. Ультразвуковий метод вважається безпечним і жінки не відчувають неприязні до процесу.
Основні показники
Коли у жінки настає період менопаузи, то при УЗД звертають увагу на свідчення:
- Щільності дітородного органу;
- Переднезаднего розміру;
- Стан атрофії слизового шару;
- Виявлення в дітородному органі спайок.
Під час цього періоду у жінок відзначають тонкий слизовий шар. Товщина зменшується до 6 мм. Коли показник переходить даний поріг і продовжує падати, то це говорить про початок кліматичного періоду. Відхилення можуть бути на кілька міліметрів. Вплинути на показники можуть гормональні порушення та стан репродуктивної системи.
Розміри
| період | Довжина, мм | Ширина, мм | Товщина, мм |
| Перші 5 років | 56 – 58 | 30 – 32 | 41 – 42 |
| Після 5 років | 51 – 54 | 26 – 28 | 37 – 39 |
Гінеколог зазвичай оцінює відхилення від нормального розміру дітородного органу і призначає ультразвукове обстеження на перший день місячних.
Відхилення у жінок можна оформити в таблицю
| відхилення довжини | відхилення ширини | відхилення товщини | |
| Жінки дітородного віку, під час вагітності та пологів | 3 мм | 6 мм | 2 мм |
| Під час менопаузи | відхилення довжини | відхилення ширини | Відхилення переднезаднего розміру |
| До 5 років і після 5 років | У меншу і більшу сторону на 30 мм | ||
Під час обстеження за допомогою УЗД і виявлення вагітності, розмір дітородного органу буде збільшуватися. Головним показником в цей момент, вважається довжина матки.
Гінеколог стежить за її показниками, починаючи з 3 триместру. До цього періоду розміри матки перевіряють за допомогою ручного огляду або ультразвукового обстеження з використанням вагінального датчика.
Фахівець здатний визначати термін вагітності за розміром дітородного органу. Він здатний виявити відхилення за допомогою розмірів матки. Гінеколог здатний за допомогою проведення пальпації визначити, як орган буде збільшуватися далі.
Таке відбувається, коли у жінки починається 3 місяць вагітності. З кожним тижнем до попереднього розміру додається по 1 см. У момент пологів цей показник здатний доходити до 40 см.
Якщо виникає невелике відхилення від норми, то це не у всіх випадках патологія. Показники у кожної жінки індивідуальні і якщо вони досить хороші, то фахівець рекомендує проходити профілактичне обстеження раз на рік.
можливість завагітніти
Найчастіше наявність діагнозу ніяк не позначається на репродуктивний потенціал. Пацієнти можуть зацікавитися тим, як завагітніти при дворогій матці, тільки після низки невдач.
Після діагностування безпліддя пропонується оперативне втручання.
Мається на увазі проведення метропластікі або операції Томпсона, Штрассмана. Виділяють наступні способи їх здійснення:
- Гістероскопічного: використовується оптична система, яка відображає маткову порожнину, проводиться безкровне видалення перегородки, відсутній тривалий відновлювальний період.
- Лапароскопічний: здійснюється прокол у стінці черевної порожнини, відсутні больові відчуття, немає дефектів косметичного характеру, підготовчий і відновний період – від 1 до 2 днів.
Вплив на пологи
Жінки з вираженою дворогій маткою рідко дохажівать до 40 тижнів. Найчастіше пологи відбуваються раніше. При цьому дитина вважається доношеним з терміну 38 тижнів.
Аномалія може позначитися на перебігу пологів. Неправильна форма органу веде до зміни розташування м’язових пучків, тому спостерігаються порушення скоротливості тканин, дискоординація родової діяльності. Щоб уникнути ускладнень, рекомендовано госпіталізацію з 38 тижнів. У більшості випадків лікарі схиляються до кесаревого розтину.
Третій родової і післяпологовий періоди можуть супроводжуватися порушеннями скоротливості матки. Вірогідні затримка частин плаценти або плодових оболонок в порожнині. Це призводить до виникнення важких кровотеч. Порушується відтік лохій, що збільшує ризик розвитку післяпологового ендометриту. Скупчення кров’яних виділень завершується розвитком гематометри, яка вимагає оперативного лікування.
Проблеми із зачаттям?
Багатьох жінок цікавить питання: «Якщо у мене седловидная матка, значить, я не зможу зачати дитину і як завагітніти?». Хочеться відразу відповісти, що даний порок розвитку не завжди призводить до безпліддя, і у багатьох жінок вагітність настає без проблем. Труднощі із зачаттям виникають тільки у тих жінок, які мають значно виражену сідловидну матки внаслідок порушення прикріплення заплідненої яйцеклітини. У разі наявної внутрішньоматкової перегородки (крім сідлоподібної матки) вагітність, якщо і настає, то в 90% ситуацій закінчується самовільним абортом.
Якщо ж у жінки сідловидну матки виражена незначно, але вона все одно не може завагітніти, значить, слід шукати інші причини безпліддя. Слід пам’ятати, що дана аномалія матки часто поєднується з іншими пороками урогенітальної системи. Крім того, не у всіх має місце нормальний гормональний баланс організму або відсутні хронічні екстрагенітальні захворювання (див. Запалення придатків, непрохідність маткових труб, борова матка для зачаття).
вагітність
Жінок і дівчат, які планують вагітність і дізналися про свій діагноз, цікавить: що значить седловидная матка і як така форма патології може вплинути на зачаття, виношування і пологи. Якщо форма матки седловидная, то це не означає, що настання вагітності і виношування неможливо.
Зачаття при сідлоподібної аномалії матки настає самостійно, але в процесі росту плода потрібно ретельний лікарський нагляд.
При пороці розвитку матки в формі сідла можливі наступні ускладнення вагітності:
- підвищення ризику самовільного викидня;
- передчасні пологи;
- порушення нормального розташування плода, що означає поперечне, косе положення;
- слабкість пологової діяльності;
- гіпотонія матки після пологів, що означає високий ризик розвитку кровотеч та порушення інволюції;
- дискоординація родової діяльності через порушення структури водія ритму, що актуально при сутичках і потугах;
- уповільнення самостійного відділення плаценти.
Після настання вагітності жінку піддають УЗД частіше, в порівнянні з іншими пацієнтками. Це означає, що такі показники, як локалізація хоріона, кровотоки в матці, обсяг порожнини органу будуть оцінюватися 1 раз в 3 – 4 тижні, але можливо і частіше.
Фахівці відзначають наступні особливості або парадокси, що відбуваються в сідлоподібної матці після настання вагітності:
- взаємне пристосування аномального маточного тіла і плодового яйця, що сприяють нормальному прогресуванню гестації;
- латерализация ембріона, що означає переміщення хоріона на бічні стінки матки до цілісного ендометрію;
- висока міграційна здатність плаценти в сприятливі в аспекті кровопостачання місця;
- асиметрія кровотоку – це значить, що в області прикріплення ембріона спостерігається посилення кровотоку в маткових судинах, чого не відзначається в вагітної матці без аномалії.
Організм пристосовується до вагітності для успішного її завершення.
- вік первісток жінки старше 35 років;
- профілактика багатоплідної вагітності;
- наявність дисфункції яєчників;
- супутня патологія гінекологічного тракту;
- профілактика плацентации в області дна.
Лікарі пропонують пацієнткам з сідлоподібної формою матки, які планують вагітність, виконати процедуру ЕКО для профілактики ускладнень.
У екстракорпорального методу запліднення існує ряд переваг, що дозволяють підвищити шанс на успішний результат.
- У разі настання природної багатоплідної вагітності, зростає ризик плацентации на дні, що загрожує передчасним відшаруванням, кровотечами, фетоплацентарної недостатністю. Репродуктолог підсаджує 1 ембріон, що істотно знижує ризики.
- При підсадженні лікарі використовують спеціальний фіксуючий гель, який утримує ембріон в певному місці. Це означає, що ймовірність його міграції на дно знижується.
- Профілактика позаматкової вагітності. Сідлоподібна форма може супроводжуватися порушенням перистальтики труб, їх часткової непрохідністю – це підвищує ризик вагітності поза матки. У протоколі ЕКО цикл жінки модулюється, нормалізуються гормональні показники, стан маточного тіла в цілому. Це істотно знижує ймовірність ектопічной вагітності.
Метод розродження визначається характеристиками перебігу гестації, наявністю супутньої патології. Сідлоподібна форма матки не означає обов’язковий підсумок у вигляді кесаревого розтину. Жінки з пороком народжують як природним шляхом, так і оперативним способом.
Нормальна анатомія
Овоідная матка розташовується в малому тазу між прямою кишкою і сечовим міхуром. Базовими характеристиками органу вважають становище, розмір, форму. Грунтуючись на цих параметрах, можна припустити з якими проблемами доводиться стикатися жінці.
- Нормальною формою органу вважається грушоподібна. Додатковою різновидом є овоидная. Слід розібратися, що таке овоидная форма матки, в яких випадках зустрічається. У дівчат більш поширена матка у вигляді перевернутої груші. Згодом, після кількох родів область перешийка ущільнюється, набувається характерна овоидная форма. У деяких жінок овоидная матка формується після одного зачаття. Решта варіації форм є аномаліями розвитку. Деякі типи, наприклад, сідлоподібна – вважаються більш «м’якими», не заважають нормальному прикріпленню зародка і виношування. Інші, дворога – можуть викликати важкі ускладнення, особливо при приєднанні ембріона в області перегородки.
- У нормі орган знаходиться в положення anteflexio anteversio. Ці латинські терміни позначають, що овоидная матка розташовується на однаковій відстані від прямої кишки і сечового міхура – строго посередині. При цьому тіло органу загнуто наперед і утворює з шийкою тупий кут. Вигнута назад матка отримала назву retroflexio. Перегин викликає проблеми із зачаттям, тому фахівці рекомендують спеціальні вигідні для запліднення пози.
- Розміри: варіюють в залежності від кількості пологів, віку, менструального циклу. Для кожного стану відомі специфічні параметри. Стандартизований розмір освіти у жінок репродуктивного віку: висота – 7-9 см, ширина – 5-6 см, товщина – 3-4 см.
Нормальна овоидная форма і положення освіти, сформовані в процесі органогенезу плода, забезпечують максимально комфортні умови функціонування: відсутні неприємні симптоми і проблеми з зачаттям. Відхилення від загальноприйнятих параметрів призводить до зміщення суміжних органів, появі у жінок відповідних скарг.
можливі патології
Розташування органу займає нижню частину живота. Вертикальна вісь йде паралельно осі таза. Від входу в піхву висота знаходження може варіюватися, таким чином, фіксуються розміри від 8 до 12 см.
Серед частих захворювань, які змінюють розміри і форму органу знаходиться міома – доброякісна пухлина. Патологія збільшує обсяг до 20 см. Невеликі новоутворення, в більшості випадків, рекомендуються до спостереження, а великі видаляються хірургічним шляхом. Також нерідко виявляється аденоміоз – потовщення стінок, при якому ендометрій проростає в товщу м’язів. Структурні зміни спостерігаються при кістозних утвореннях, поліпи, фіброма, ерозіях, дисплазиях, раку.
Регулярний огляд у лікаря попередить появу важких захворювань, а також встановить патології на ранній стадії розвитку. Не варто нехтувати лікарськими оглядами. Своєчасне лікування дозволить уникнути важких ускладнень, безпліддя або летального результату.
Основні анатомічні варіанти. Класифікація
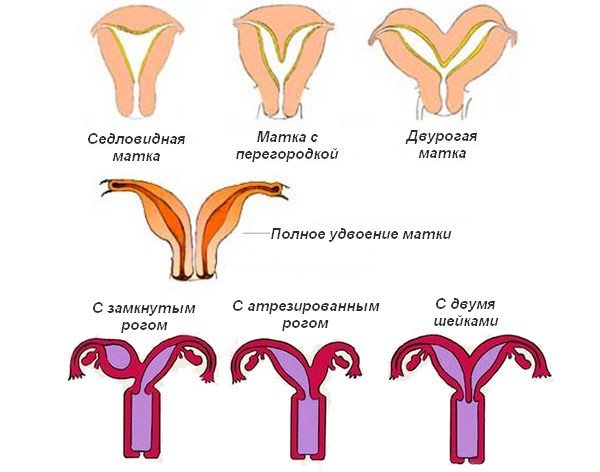
Виділяють кілька варіантів патології:
- Сідлоподібна дворога матка, її називають також дугоподібної (uterus arcuatus). Це найбільш сприятливий тип, з неяскраво вираженим дефектом будови. Дно органу посередині має заглиблення, а внутрішня порожнину практично не деформована.
- Дворога матка з частковою (неповною) внутрішньою перегородкою (uterus subseptis). Маткова порожнина при цьому розділяється на 2 половини, які повідомляються близько шийки. Довжина перегородки може бути різною. Така аномалія обумовлена неповної реабсорбцией місця злиття Мюллерова проток.
- Дворога матка з повною перегородкою (uterus septis), яка перегороджує внутрішню порожнину на 2 ізольовані половини і простягається від дна до внутрішнього зіву.
- Матка з подвоєним (розділеним) тілом і загальної шийкою (uterus bicollis unicollis). При цьому є 2 окремі маткові порожнини, що відкриваються в загальний цервікальний канал.
- Подвоєння тіла матки, що супроводжується атрофією і / або атрезією одного рогу. При цьому слід диференціювати вроджене недорозвинення частини органу і посттравматичний зрощення його просвіту. До рубцевої деформації найчастіше призводить медичний аборт при дворогій матці.
- Дворога матка з атрезією внутрішньої порожнини. Такий варіант пояснюється відсутністю злиття Мюллерова проток з одночасним заращением їх просвіту. Орган при цьому має солідну будівлю або містить невелику ізольовану порожнину в області одного рогу.
Можлива також ситуація, коли матка дворога, а шийка подвоєна (uterus bicollis bicollis). При цьому цервікальні канали можуть взаємно ізолюватися за допомогою перегородки або відкриватися у верхній третині піхви незалежно один від одного. Багато фахівців відносять такий варіант пороку розвитку ні до дворогих, а до повного подвоєння органу.
Аномалії тіла і шийки матки можуть поєднуватися з патологією будови піхви. У таких випадках діагностуються повна або неповна вагінальна перегородка або 2 ізольованих повністю сформованих піхви.
Використовують і спрощену класифікацію. Відповідно до неї, виділяють сідловидну матку, неповний і повний типи розщеплення органу.
Що саме являє собою матка?
Матка відноситься до м’язових органам. Розташовується вона в області малого тазу. У невагітних стані (в нормі) має розмір сірникової коробки. Матка – порожнистий орган, що складається з 3 основних шарів:
- периметрій (зовнішній) – покриває тіло органу, межує з очеревиною і сечовим міхуром;
- миометрий (м’язовий) – є серединним шаром. Служить для розтягування і скорочення розмірів органу, бере участь в родової діяльності при скороченнях матки (сутичках);
- ендометрій (внутрішній) – наростає заново кожен менструальний цикл. Служить місцем прикріплення ембріона, грає величезну роль у розвитку малюка. Якщо вагітність не наступає, відмирає від матки і виходить назовні з домішкою крові (місячні).
Під час особливого періоду в житті жінки – вагітність, матка здатна розтягуватися в багато-багато разів. Цей орган єдиний в організмі має таку еластичність. Погодьтеся, складно уявити м’які сірникову коробку, в який можна було б засунь новонародженої дитини. А якщо це двійня, або трійня?
За останній час число багатоплідних вагітностей різко збільшилася. Це можна пов’язати з тим, що багато пар в 21 столітті стали вдаватися до допомоги сучасних репродуктивних технологій, наприклад, екстракорпорального запліднення (ЕКЗ). Зараз народження трійні вже не нонсенс. Багатоплідність зустрічалося і раніше. Достатня кількість випадків, описаних у світовій медицині, свідчать про народження відразу чотирьох, п’яти, шести і, навіть семи живих здорових близнюків. Єдиний в світі факт народження одночасно восьми життєздатних малюків зареєстрований в США в 2009 році. Американка Наді Сулейман в результаті ЕКО відтворила на світло одночасно 6 хлопчиків і 2 дівчаток. Але абсолютний світовий рекорд, занесений в книгу Гіннеса, поставила мешканка Індії. Вона народила 11 живих дітей. Її матка під час вагітності досягла нереально великих розмірів.
способи корекції
Невиражена седловидная матка не вимагає хірургічного втручання, але вагітні повинні перебувати під постійним наглядом. Якщо ж є серйозне просідання дна, то може виникнути потреба в регулюванні форми. Також операція показана при подвоєнні тіла органу. Вона проводиться лапароскопічним або лапаротоміческім доступами. При цьому на розведених в сторони рогах роблять розріз, який дозволяє увійти в порожнину і видалити наявну перегородку. Потім краї рани зшиваються так, щоб розріз перемістився з фронтальної площини в сагиттальную. Шви накладаються з кетгуту – матеріалу, який не вимагає видалення.
Після пластики необхідно підібрати спосіб контрацепції, який захистить від зачаття на найближчі два роки. Жінкам з оперованою маткою необхідно дочекатися формування повноцінного рубця. В іншому випадку є ризик розриву органу під час виношування або пологів.
Пацієнткам з подібною аномалією потрібно уникати штучних абортів. При наявності перегородки не завжди можна якісно провести подібні маніпуляції. Є ризик, що залишаться частини плодового яйця, ендометрія, які будуть заважати нормальному скорочення органу. Тому потрібно використовувати надійну контрацепцію.
Лікування та діагностика
Досвідчений лікар може визначити дворогу патологію за скаргами пацієнтки. Ознаками стають викидні, неможливість зачаття, кровотечі і нерегулярний менструальний цикл. Далі для підтвердження діагнозу проводиться повно гінекологічне дослідження, з аналізів призначають?
- УЗД малого таза;
- гистероскопию;
- лапароскопію;
- МРТ.
Оперативне втручання при роговому поділі рекомендують тільки при декількох підряд викидні або безплідді. Головне завдання операції – відновлення маткової порожнини в єдине ціле. В оперативній хірургії, як правило, проводять екстирпацію рудиментарного роги або повного видалення перегородки, яка розділяє порожнину. Для цього є дві методики процедури:
- операція Штрассмана;
- операція Томпсона.
Перший варіант вважається стандартним, проводиться лапаротомія, розсічення дна матки поперечним розрізом і потім проводять висічення серединної перегородки. Оболонку матки в кінці процедури зшивають. Для корекції також використовують іноді гістероскопічна методику. Після оперативного корегування і відновлення єдиного простору матки жінці на 6-8 місяців встановлюють ВМС (внутрішньоматкова спіраль).
Пози для зачаття при матці неправильної форми
Що стосується оптимальної пози для зачаття при сідлоподібної матці, як лікар, відразу скажу, що немає відповідних або невідповідних поз для того, щоб завагітніти. В даний час в Інтернеті дуже поширені форуми, де активно обговорюються пози під час сексу, найбільш сприятливі при тій чи іншій гінекологічної патології. Дівчата, не спокушайтеся!
Статевий акт і пов’язане з ним задоволення спрямовані на те, щоб жінка завагітніла, в якій би позі він не відбувався (та хоч на голові) – так закладено природою. Чоловічі сперматозоїди мають виражену активність і рухливістю, довгий час не втрачають життєздатності і тому шанси завагітніти у здорової жінки набагато вище шансів «пронесло».
Якщо ж жінка не може зачати дитину, навіть дотримуючись рекомендованої пози, слід шукати проблему або в собі (а вона необов’язково буде складатися в патології, на яку грішить сама), або в чоловікові (можливо, що у нього малий відсоток активних і живих сперміїв в еякуляті, см. розшифровка спермограми).
Сідлоподібна матка не грає ніякої ролі в проникненні «живчиків» в її порожнину і потім в маткові труби, де вони зустрінуться з яйцеклітиною, щоб запліднити її. Питання в тому, чи зуміє запліднена яйцеклітина прикріпитися до слизової матки і в правильному місці? Тому, повторюся, поза при коїтус не має ніякого значення.
різновиди
Вчені проводять класифікацію дворогій матки. Цей список можна поповнити такими відхиленнями:
- дугоподібна (сідлоподібна) форма;
- загальна шийка з розділеним тілом;
- неповна перегородка (внутрішня);
- наявність повної перегородки;
- атрезія, що сталася у всій порожнини;
- атрофія, що трапилася в одному розі;
- подвоєна шийка.
Загин матки норма і патологія
Нормальної форми вважається матка, яка розташована в середині малого таза, коли вагінальний відділ розташований ззаду і донизу, а дно вперед і верх. При такому розташуванні, в частині, де знаходиться шийка, і її тіло утворюється так званий «глухий кут».
Загин матки (ретрофлексия) – це коли вона відхилена назад і в сторони. Звичайно, ж, якщо матка вкінці – це не патологія, тому при такому діагнозі пологи не протипоказані. Це всього лише індивідуальна особливість будови і форми органу по відношенню до інших внутрішніх органів.
Якщо відстежувати статистику, то такі патології, як правило, в більшій частині придбані, а не вроджені.
Можливими причинами можуть виступати:
- надмірні фізичні навантаження;
- запальні процеси;
- ендометріоз;
- запори і проблеми зі стільцем;
- пологи;
- інфекції шлунково-кишкового тракту;
- спайковий процес;
- ракові новоутворення в малому тазі;
- утримання сечі в мочевіке.
Також загин назад може бути спровокований гінекологічним захворюванням, що посилюється проявом симптоматики. Тоді з’являться: вагінальні слизові згустки, болі ниючого характеру, виділення різноманітної щільності, відтінку і консистенції.
У період місячних больові відчуття стають більш вираженими. Причиною може бути неможливість відтоку менструації або саме захворювання.
Необхідно відвідати лікаря-гінеколога, який проведе загальний огляд і відправить на ультразвукове обстеження. Наприклад, якщо статевий орган піддається пересуванню, в деяких ситуаціях фахівець може поставити її на правильне місце, то це свідчить про вроджену патологію.
Якщо матка не рухлива, швидше за все, є спайки. Через передаються статевим шляхом активний сперматозоїд не може потрапити в матку, тому й не відбувається запліднення.
Важливо пам’ятати, якщо запустити процес, то згодом може статися опущення / випадіння органу – це небезпечно і приносить багато клопоту. Тоді зажадає операція, і вірогідність зачаття падає на 50%
Також існує седловидная, яка відноситься вона до ряду дворогій матки. Така форма статевого органу і вагітність речі цілком сумісні. Матка такої форми нагадує серце.
Сама по собі седловидная матка не означає, що жінка не може мати дітей, як правило, лікування проводиться оперативним шляхом. А деякі складності із зачаттям легко подружня пара вирішить, використовуючи правильні пози для зачаття.
Сідлоподібна матка ніяк не відбивається на загальному самопочутті жінки, тому виявити її можна тільки за допомогою УЗД. Насправді спеціальної терапії не існує, як правило, рішення проблеми починається, якщо кілька разів поспіль у жінки через такої форми органу мимовільно переривалася вагітність.
Ознаки сідлоподібної матки на УЗД і інші методи діагностики
Є кілька способів діагностики або визначення цієї патології.
- Гистеросальпингография (ГСГ, метросальпінгографія, гістерографія) – рентген внутрішніх статевих органів. В матку через вузький катетер вводиться контрастна речовина. Після чого робиться знімок. Мінус даного виду дослідження – інвазивність, є неприємні відчуття, плюс невелика іонізуюче опромінення.
- Магнітно-резонансна томографія (МРТ). Дуже інформативно, але є мінус – дорого.
- УЗД. Плюси – дешево, не боляче, не вимагає наркозу і не має протипоказань. Але не кожен фахівець зможе визначити по УЗД неправильну форму матки. Мабуть, з цієї причини Виявлення аркуатних матки в порівнянні з дворогій, така низька. Спеціаліст уважно розглядає область дна матки, М-ехо в цій області, чи немає вибухне міометрія, вимірює довжину і ширину матки, при подібних пороках розвитку вони більше середнього.
Причини виникнення «сідла» в дні матки
Даний порок розвитку жіночої репродуктивної системи відноситься до вроджених, що не набутим. У 10-14 тижнів вагітності, внутрішньоутробно тобто, починається формування матки. Спочатку вона у всіх складається з двох порожнин, повністю розділяється перегородкою тобто. Ближче до кінця вагітності залишається лише одна порожнина, проте матка зберігає невелику деформацію в дні (верхньої частини). Багато дівчаток народжуються з аркуатних маткою. Але є і ті, у яких матка залишається з внутрішньоутробного періоду дворогій. Сідловидну – це найлегша аномалія розвитку.
До змісту
небезпека захворювання
Пацієнтка з дворогій маткою може жити таким же життям, як і здорові жінки. Повсякденна активність при цьому, в більшості випадків, не змінюється, а патологія не представляє небезпеки для життя.
Несприятливими вважаються атрофічні зміни в матці або атрезія просвіту, які можуть зустрічатися при певних видах патології. При атрезії виникає замкнута порожнина, всередині якої знаходиться здоровий і функціонує ендометрій. Щомісяця в ньому відбуваються циклічні зміни і відторгається внутрішній шар, що призведе до запального процесу і утворенню гною.
При сильній деформації можуть виникати схожі проблеми – вміст порожнини матки евакуюється не до кінця і застоюється, в результаті чого виникає інфікування, яке поширюється на органи черевної порожнини і навіть потрапляє в системний кровотік.
причини відхилень
Зародок дуже чутливий до будь-яких впливів. Якщо для дорослого організму втрата кількох клітин непомітна, то аналогічні пошкодження на етапі формування внутрішніх органів можуть закінчитися плачевно. Жінка, яка не планувала вагітність, на ранніх термінах не завжди знає про настання зачаття. Тому не здатна захистити ембріон від негативного впливу. Можливі наступні причини порушення онтогенезу.
- Інфекція. У першому триместрі небезпечно вплив будь-якого збудника. У тому числі віруси герпесу, папіломи людини, краснухи, а також хламідії, міко-та уреаплазми, умовно-патогенна інфекція при хронічному запаленні.
- Інтоксикація. Куріння, вживання алкоголю і ліків призводять до пошкодження ембріона і розвитку важких вроджених патологій. Токсичною дією володіють пари бензину, лакофарбової продукції, тому робота на хімічному виробництві також небезпечна для майбутньої мами.
- Гіповітаміноз. Брак вітамінів, мікроелементів, а також поживних речовин негативно позначається на формуванні зародка і його органів.
- Хвороби матері. Ендокринні патології (цукровий діабет, гіпотиреоз), важкі хвороби серця і судин здатні приводити до порушення закладки внутрішніх органів у малюка.
- Токсикоз. У ранньому терміні гестації важкий токсикоз позбавляє дитину поживних речовин і вітамінів, виводить з організму корисні мінерали з блювотними масами.
Генетичні патології також виступають імовірною причиною неправильного розвитку статевих органів. Відхилення носять спадковий характер або є одиничною мутацією у даного плода.
Аномалії інших внутрішніх органів розвиваються з тих же причин. Часто зміни носять поєднаний характер.
