Причини мітральної регургітації 1-4 ступеня, як виявити проблему і способи лікування
Значний запас міцності і витривалості, закладений в кардіальні освіти обумовлює можливість тривалої і нормальної функціональної активності.
Часом же серце може давати збої. З огляду на важливість м’язового органу, приблизно у чверті випадків вони виявляються летальними. В інших же ситуаціях потенційно смертельними.
Деякі процеси патологічного роду є вродженими, інші придбаними. Клас органічних відхилень анатомічного плану називається пороками. Це узагальнене найменування, що має масу варіантів.
Мітральна регургітація – це зворотний потік крові з лівого шлуночка в передсердя і скорочення обсягу викидається в систолу рідкої сполучної тканини. Строго кажучи, це не хвороба, а синдром і симптомокомплекс об’єктивного характеру. На рівні самопочуття пацієнт не сприймає нічого аж до пізніх (3-4) стадій.
Діагностикою або оцінкою процесу займаються фахівці з кардіології. В рамках виявлення першопричини і усунення проблеми може знадобитися допомога профільного хірурга.
Загальні відомості
механізм розвитку
Раннє визначення факторів становлення мітральної регургітації необхідно з одного боку для розуміння характеру змін і розробки теоретичної частини питання, з іншого – для пошуку шляхів усунення явища.
Щоб краще зрозуміти що відбувається, потрібно звернутися до анатомічним і фізіологічним даними.
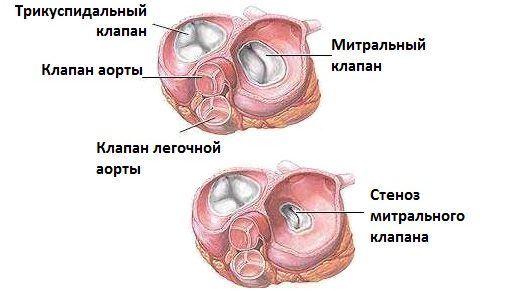
Мітральний клапан являє собою невелике, від 4 до 7 кубічних сантиметрів отвір між кардіальним структурами.
Завдяки йому кров безперешкодно надходить з передсердь у шлуночки органу, потім подібне «вікно» закривається, тиск зростає, рідка сполучна тканина викидається в магістральні артерії і далі, завдяки заданому імпульсу відправляється по всьому тілу.
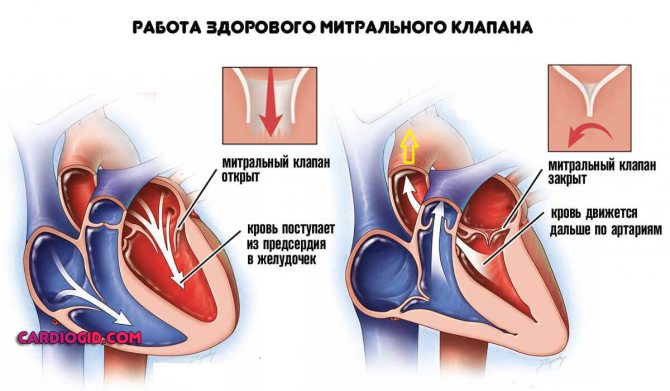
Процес руху крові строго односторонній, з передсердь в шлуночки. Рефлюксів бути в нормі не повинно.
Регургітація визначається зворотним струмом, тому кількість викидається рідини істотно знижується. Інтенсивність обміну падає.
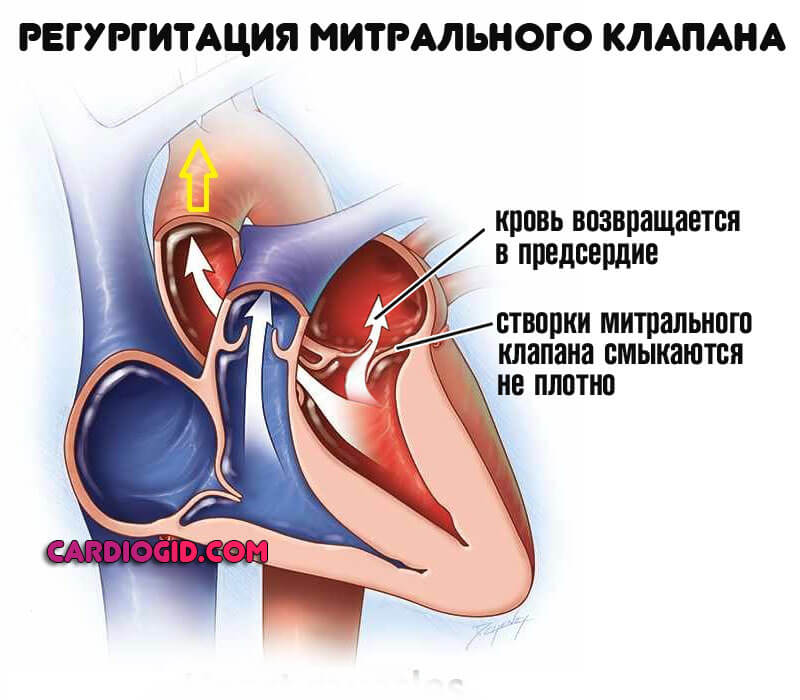
Виходячи з тяжкості явища, виділяють два варіанти:
- Гемодинамічно незначну регургитацию. Обсяг кров, що повертається назад, незначний. Тому на даному етапі проблема практично не помітна. Симптомів немає, але лікування вже потрібно, щоб запобігти патологічні зміни в подальшому.
- Дисфункціональну регургитацию. Зустрічається кілька частіше. Обумовлює порушення кровообігу в усьому організмі.
Частота розвитку регургітації – приблизно 2% на популяцію. Це друге за поширеністю відхилення. Найчастіше має придбане походження, і в 12-15% ситуацій вроджене.
патогенез
Серце – це м’язовий, порожній орган, що складається з 4 камер: 2 передсердя і 2 шлуночка. Праві відділи серця і ліві розділені перегородкою. Кров надходить в шлуночки з передсердь, а далі виштовхується по судинах: з правих відділів – в легеневу артерію і мале коло кровообігу, з лівих відділів – в аорту і велике коло кровообігу.
Структура серця включає в себе 4 клапана, які визначаю потік крові. У правій половині серця між шлуночком і передсердям розташовується трикуспідального клапан, в лівій половині – мітральний. На посудинах, що виходять з шлуночків, розташовується клапан легеневої артерії і аортальний клапан.
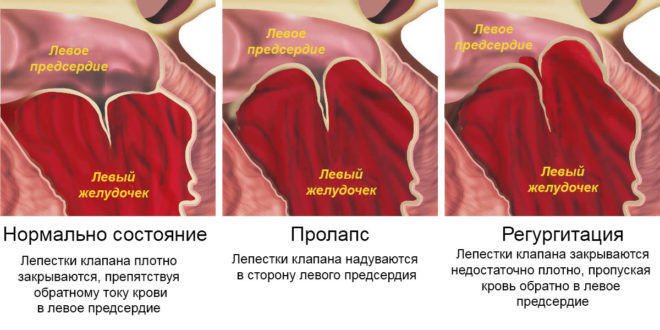
У нормі стулки клапанів регулюють напрям потоку крові, змикаються і перешкоджають зворотному плину. При зміні форми стулок, їх структури, еластичності, рухливості порушується повне закривання клапанного кільця, частина крові закидається назад, регургитирующей.
мітральна регургітація
Мітральна регургітація виникає в результаті функціональної недостатності клапана. При скороченні шлуночка частина крові зворотним струмом повертається в ліве передсердя. Одночасно туди ж надходить кров по легеневих венах. Все це призводить до переповнення передсердя і розтягування його стінок. Під час подальшого скорочення шлуночок викидає більший обсяг крові і тим самим перевантажує інші порожнини серця. Спочатку м’язовий орган реагує на перевантаження гіпертрофією, а потім атрофією і розтягуванням – дилатацией. Для компенсації втрати тиску судини змушені звужуватися, підвищуючи тим самим периферичний опір току крові. Але цей механізм лише погіршує ситуацію, т. К. Посилюється регургітація і прогресує правожелудочковаянедостатність. На початкових етапах пацієнт може не пред’являти ніяких скарг і не відчувати жодних змін у своєму організмі завдяки компенсаторного механізму, а саме – зміни конфігурації серця, його форми.
Регургітація мітрального клапана може розвинутися через відкладення кальцію і холестерину на коронарних артеріях, через порушення функцій клапанів, захворювань серця, аутоімунних процесів, змін в метаболізмі, ішемії деяких ділянок тіла. Мітральна регургітація проявляє себе по різному в залежності від ступеня. Мінімальна митральная регургітація може клінічно ніяк себе не проявляти.
Що таке митральная регургітація 1 ступеня? Діагноз встановлюється, якщо зворотна занедбаність крові в ліве передсердя поширюється на 2 см. О 2 ступеня говорять, якщо патологічний потік крові в протилежну сторону досягає майже половини лівого передсердя. Для 3 ступеня характерний закид далі половини лівого передсердя. При 4 ступеня потік зворотної крові доходить до вушка лівого передсердя і навіть може заходити в легеневу вену.
аортальна регургітація
При неспроможності клапанів аорти йде повернення частини крові під час діастоли назад в лівий шлуночок. Від цього страждає велике коло кровообігу, т. К. В нього потрапляє менший об’єм крові. Першим компенсаторним механізмом є гіпертрофія, стінки шлуночка товщають.
М’язова маса, що збільшилася в обсязі, вимагає більшого харчування і припливу кисню. Коронарні артерії не справляються з цим завданням і тканини починають голодувати, розвивається гіпоксія. Поступово м’язовий шар заміщується сполучною тканиною, яка не здатна виконувати всі функції м’язового органу. Розвивається кардіосклероз, серцева недостатність прогресує.
При розширенні кільця аорти збільшується і клапан, що, в кінцевому рахунку, веде до того, що стулки аортального клапана не можуть повністю замикатися і закривати клапан. Йде зворотна занедбаність струму крові в шлуночок, при перезаполненіі якого стінки розтягуються і в порожнину починає надходити багато крові, а в аорту – мало. Компенсаторно серце починає скорочуватися частіше, все це веде до кисневого голодування і гіпоксії, застою крові в судинах великого калібру.
Аортальна регургітація класифікується за ступенями:
- 1 ступеня: зворотний потік крові не виходить за межі вихідного тракту лівого шлуночка;
- 2 ступеня: струмінь крові доходить до передньої стулки мітрального клапана;
- 3 ступеня: струмінь досягає меж сосочкових м’язів;
- 4 ступеня: доходить до стінки лівого шлуночка.
трикуспидальная регургітація
Недостатність трикуспідального клапана найчастіше носить вторинний характер і пов’язана з патологічними змінами в лівих відділах серця. Механізм розвитку пов’язаний з підвищенням тиску в малому колі кровообігу, що створює перешкоду для достатнього викиду крові в легеневу артерію з правого шлуночка. Регургітація може розвинутися через первинної неспроможності трехстворчатого клапана. Виникає при підвищенні тиску в малому колі кровообігу.
Трикуспидальная регургітація може призвести до спустошення правих відділів серця і застою у венозній системі великого кола кровообігу. Зовні проявляється набуханням шийних вен, посинінням шкірних покривів. Може розвинутися фібриляція передсердь, збільшитися в розмірах печінка. Класифікується також за ступенями:
- Регургітація трикуспідального клапана 1 ступеня. Трикуспидальная регургітація 1 ступеня – це незначний закид крові, який ніяк себе клінічно не проявляє і не робить впливу на загальне самопочуття пацієнта.
- Регургітація трикуспідального клапана 2 ступеня характеризується занедбаністю крові на відстань 2 см або менше від самого клапана.
- Для 3 ступеня характерний закид далі 2-х см від трехстворчатого клапана.
- При 4 ступеня закид крові поширюється на більшу дистанцію.
легенева регургітація
При неповноцінному змиканні клапанів легеневого створу в період діастоли кров частково повертається в правий шлуночок. Спочатку перевантажується тільки шлуночок через надмірне надходження крові, далі навантаження збільшується і на праве передсердя. Ознаки серцевої недостатності поступово наростають, формується венозний застій.
Регургітація легеневої артерії або пульмональная регургітація спостерігається при ендокардиті, атеросклерозі, сифілісі, а може бути і вродженою. Найчастіше паралельно реєструються захворювання легеневої системи. Закид крові виникає через неповне закриття клапана в артерії малого кола кровообігу.
Пульмональная регургітація класифікується за ступенями:
- Легенева регургітація 1 ступеня. Ніяк себе клінічно не проявляє, при обстеженні виявляється невеликий зворотний закид крові. Регургітація 1 ступеня не вимагає специфічного лікування.
- Легенева регургітація 2 ступеня характеризується занедбаністю крові до 2 см від клапана.
- Для 3 ступеня характерний закид на 2 см і більше.
- При 4 ступеня спостерігається значний закид крові.
Опис трикуспідального регургітації 1 ступеня
Прирегургітації 1 ступеня, як правило, симптоми захворювання себе нічим не виявляють, і воно може бути виявлено лише випадково при проведенні електрокардіографії. У більшості випадків трикуспидальная регургітація 1 ступеня не потребує лікування і може розглядатися як варіант норми. Якщо розвиток захворювання, спровоковане ревматичними пороками, легеневою гіпертензією або іншими хворобами, необхідно проводити лікування основного захворювання, що викликало незначний дефект стулок трикуспідального клапана.
У дітей цей ступінь регургітації вважають анатомічної особливістю, яка з часом може навіть зникнути – без наявності інших серцевих патологій, вона зазвичай не впливає на розвиток і загальний стан дитини.
Класифікація
Класифікація регургітації в залежності від локалізації:
- митральная;
- аортальна;
- трікупідальная;
- легенева.
Класифікація регургітації за ступенями:
- I ступінь. Протягом декількох років захворювання може себе ніяк не проявляти. Через постійне закидання крові порожнину серця збільшується, що веде до підвищення кров’яного тиску. При аускультації можна почути шум в серці, а при проведенні УЗД серця діагностується розбіжність стулок клапана і порушення кровотоку.
- II ступінь. Обсяг повертається струму крові збільшується, спостерігається застій крові в малому колі кровообігу.
- III ступінь. Характерна виражена зворотна струмінь, потік від якої може доходити до задньої стінки передсердя. Тиск в легеневій артерії підвищується, праві відділи серця перевантажуються.
- Зміни стосуються великого кола кровообігу. Пацієнти скаржаться на виражену задишку, біль за грудиною, набряклість, порушення ритму, посиніння шкірних покривів.
Тяжкість стадії оцінюється по потужності струменя, яка повертається в порожнину серця:
- струмінь не виходить за межі передньої стулки клапана, яка з’єднує лівий шлуночок і передсердя;
- струмінь доходить до кордону клапанної стулки або переходить її;
- струмінь доходить до половини шлуночка;
- струмінь стосується верхівки.
загальні прояви
Хворі стають апатичними, продуктивність мислення падає. Можливі когнітивні порушення.
Без належного лікування, передсердя розтягується, що призводить до зростання тиску в легеневій вені, а потім артерії.
Настає хронічна серцева недостатність, супроводжується вона масою явищ. Від асциту, скупчення рідини в черевній порожнині, до збільшення печінки, генералізованої дисфункції церебральних структур.
Набряки і кровохаркання вінчають картину. Потрібно диференціальна діагностика. Зазвичай на етапі появи таких симптомів вона не представляє складнощів.
У разі виникнення хоча б однієї ознаки, потрібно звертатися до лікаря за допомогою.
Якщо має місце параліч, парез або оніміння кінцівок, одного боку тіла, проблеми із зором, слухом, мова, перекоси особи, сильні головні болі, вертиго, порушення орієнтації в просторі, непритомність, потрібно викликати швидку допомогу. Ймовірно невідкладний стан на кшталт інфаркту або інсульту.
причини
Дисфункція клапана і регургітація може розвинутися в результаті запального процесу, через травму, дегенеративних змін і структурних порушень. Вроджена неспроможність виникає в результаті вад внутрішньоутробного розвитку і може бути обумовлена спадковістю.
Причини, які можуть призвести до регургітації:
- інфекційний ендокардит;
- системне аутоімунне захворювання;
- інфекційний ендокардит;
- травма грудної клітини;
- кальциноз;
- пролапс клапана;
- інфаркт міокарда з ураженням папілярних м’язів.
Особливості регургітації у дітей
У дитячому віці досить важливо правильний розвиток і функціонування серця і кровоносної системи, але порушення, на жаль, непоодинокі. Найбільш часто вади клапанів з недостатністю і поверненням крові у дітей обумовлені вродженими аномаліями розвитку (тетрада Фалло, гіпоплазія клапана легеневої артерії, дефекти перегородок між передсердями і шлуночками і ін.).

Виражена регургітація при неправильній будові серця проявляється практично відразу після народження дитини симптомами дихальних розладів, синюшностью, правошлуночкової недостатністю. Часто значні порушення закінчуються фатально, тому кожної майбутньої мами потрібно не тільки дбати про своє здоров’я до передбачуваної вагітності, але і своєчасно відвідувати фахівця УЗ-діагностики під час виношування плоду.
симптоми
При мітральної регургітації в стадії субкомпенсації пацієнти скаржаться на відчуття прискореного серцебиття, задишку при фізичної активності, кашель, загрудінні болю давить характеру, надмірно швидку стомлюваність. У міру наростання серцевої недостатності приєднується акроціаноз, набряклість, порушення ритму, гепатомегалія (збільшення розмірів печінки).
При аортальної регургітації характерним клінічним симптомом є стенокардія, яка розвивається в результаті порушеного коронарного кровообігу. Пацієнти скаржаться на знижений кров’яний тиск, надмірно швидку стомлюваність, задишку. При прогресуванні захворювання можуть реєструватися синкопальні стани.
Трикуспидальная регургітація може проявлятися ціанозом шкірних покривів, порушенням ритму по типу миготливої аритмії, набряком, гепатомегалією, набуханням шийних вен.
При легеневій регургітації все клінічні симптоми пов’язані з гемодинамічними порушеннями у великому колі кровообігу. Пацієнти скаржаться на набряклість, задишку, акроціаноз, збільшення розмірів печінки, порушення ритму.
Як змінюється рух крові через цю хворобу?
Для того щоб відповісти на це питання, розглянемо процес кровообігу в серцевому м’язі при її правильній роботі.
При нормальному функціонуванні серця, під час скорочення систоли, передсердя заповнюються кров’ю, щоб під час діастоли перекачати її далі. Кров через клапан йде в шлуночки серця. Можна сказати, що він грає роль дверей, пропускають кров’яне русло тільки в одному напрямку.
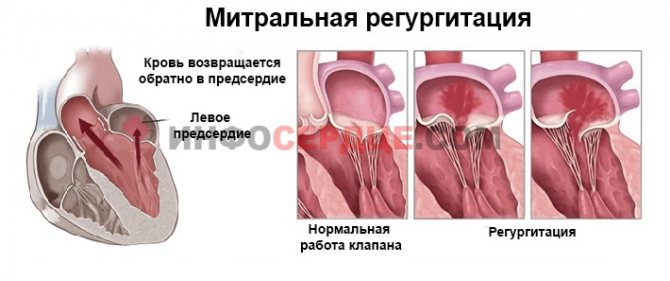
Мітральний (двостулковий) клапан анатомічно розташований між лівим шлуночком і лівим передсердям. При порушенні його функціонування, під час систоли, частина крові повертається знову в ліве передсердя через незачинене отвір.
У той же момент, в ліве передсердя вже потрапляє кров з легких, яка прийшла по легеневих венах. В результаті цього – передсердя виявляється переповненим кров’ю, що призводить до його надмірного розтягнення і перевантаження.
Лівий шлуночок, приймаючи більший обсяг крові, теж розширюється і збільшується. Всю отриману кров він прагне проштовхнути в аорту, для того щоб забезпечити киснем і живильними речовинами тканини організму.
Спочатку ці порушення гемодинаміки всередині серця будуть компенсовані за рахунок розтягування і збільшення (гіпертрофії) його порожнин, але це не може тривати завжди.
Пізніше, у міру розвитку патології, вона проявиться у вигляді певних симптомів в залежності від поточної стадії захворювання.
Аналізи і діагностика
Діагностика регургітації включає збір анамнезу, дані об’єктивного та інструментального обстеження, які дозволяють візуально оцінити структуру серця, рух крові по порожнинах і судинах.
Огляд і проведення аускультації дозволяють оцінити локалізацію, характер серцевих шумів. Для аортальної регургітації характерний діастолічний шум праворуч у другому підребер’ї, при неспроможності клапана легеневої артерії аналогічний шум вислуховується зліва від грудини. При недостатності трикуспідального клапана характерний шум вислуховується біля основи мечоподібного відростка. При мітральної регургітації відзначається систолічний шум на верхівці серця.
Основні методи обстеження:
- ЕКГ;
- УЗД серця з доплером;
- біохімічний аналіз крові;
- загальний аналіз крові;
- функціональний навантажувальні проби;
- R-графія органів грудної клітини;
- Холтерівське моніторування ЕКГ.
Лікування трикуспідального регургітації
Лікування пороку може проводитися консервативним або хірургічним методом. Оперативний метод може бути показаний вже при 2 ступеня трикуспідального регургітації, якщо вона супроводжується серцевою недостатністю або іншими патологіями. При функціональної трикуспідального регургітації лікування в першу чергу підлягає захворювання, що викликало ураження.
При медикаментозної терапії призначаються: діуретики, вазодилататори (препарати, що розслаблюють гладку мускулатуру стінок кровоносних судин), препарати калію, серцеві глікозиди. Якщо консервативне лікування виявляється неефективним, призначається оперативне втручання, яке включає в себе пластичні операції або аннулопластика і протезування. Пластичні операції, шовна і напівкружними аннулопластика виконуються при відсутності змін стулок клапана і розширенні фіброзного кільця, до якого вони прикріплені. Протезування показане при недостатності трикуспідального клапана і вкрай важких змінах його стулок, протези можуть бути біологічними або механічними. Біологічні протези, створені з аорти тварин, можуть функціонувати більше 10 років, потім старий клапан замінюється на новий.
При своєчасному лікуванні трикуспідального регургітації прогноз сприятливий. Після його проведення хворим необхідно регулярно спостерігатися у кардіолога і проходити обстеження для запобігання ускладнень.
Процедури та операції
При гостро виникла регургітації пацієнтам проводиться екстрена заміна клапана. Змінений клапан видаляється, а на його місце встановлюється штучний. У деяких випадках достатньо проведення пластики клапана. У реабілітаційному періоді пацієнтам призначають медикаменти, які підтримують нормальну серцеву діяльність: вазодилататори і ноотропи. При хронічно перебіг процесу також проводяться хірургічні втручання по заміні клапана в плановому порядку при прогресуванні негативної динаміки. При відсутності негативної симптоматики і стабільних показників ЕхоКГ призначається симптоматична терапія.
Як здійснюється лікування?
Вибір методів лікування патології буде залежати від її форми, ступеня і від супутніх захворювань.
Існують 3 тактики лікування регургітації:
- Хірургічне зміна будови клапанного отвору (різні види пластики).
- Повна заміна клапана (протезування).
- Медикаментозне консервативне лікування.
пластика клапана
Основне показання для проведення операції – це недостатність клапана з симптомами серцевої недостатності. Пластика серцевих клапанів проводиться під загальним наркозом з внутрішньовенним введенням знеболюючих засобів.
Після початку дії наркозу кардіохірург робить розріз передньої поверхні грудей і грудинной кістки. Серце на час операції підключають до апарату штучного кровообігу.
Методика корекції клапанного отвору буде залежати від виду деформації:
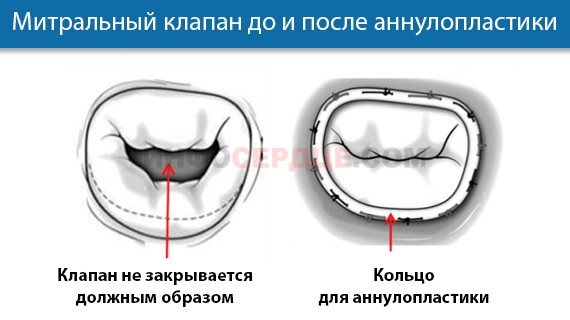
- Аннулопластика – відновлення отвори за допомогою спеціального опорного кільця.
- Шовна пластика – зшивання стулок клапана вручну; застосовується при клапанної недостатності та неповному змиканні.
- Розсічення зрощених стулок клапана (закрита або відкрита комиссуротомия).
- Папиллотомия – операція по розтину збільшених сосочкових м’язів, що перешкоджають повному змиканню стулок.
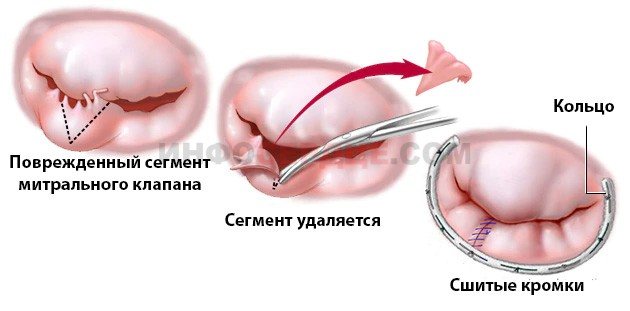
- Резекція (видалення частини) стулок клапанного отвору застосовується при прогибании стулок мітрального клапана в порожнину лівого передсердя. Частина, що залишилася клапана вшиваються і фіксується кільцем.
Протипоказання до операції:
- останні стадії хронічної серцевої недостатності;
- гіпертрофічна кардіоміопатія;
- незворотні зміни нирок і печінки;
- гострі інфекційні захворювання;
- інсульт, або інфаркт міокарда.
протезування
Показання до цієї операції – важке органічне ураження мітрального клапана.
Протезування необхідно, коли порушення функціонування клапанного отвору робить негативний вплив на гемодинаміку і стало наслідком набутого пороку серця.
Протези бувають двох видів – механічні та біологічні. Недоліком механічних клапанів є висока швидкість утворення тромбів на його стулках. Мінусом біологічного клапана є високий ризик повторного бактеріального запалення.

Протезування, як і пластика клапана, проводиться під загальним наркозом із застосуванням апарату штучного кровообігу. Після того як пацієнт міцно заснув від наркозу, лікар розсікає шкіру і грудину в поздовжньому напрямку.
Наступним етапом виконується розріз лівого передсердя і установка протеза, кільце якого фіксують швами. Після протезування виконують електрокардіостимуляції і зашивають операційну рану.
Операція, пов’язана з протезуванням клапанів заборонена при таких захворюваннях:
- Гострий інфаркт міокарда та інсульт.
- Загострення наявних хронічних захворювань.
- Інфекційні захворювання.
- Вкрай важкий ступінь серцевої недостатності при мітральному стенозі.
консервативне лікування
Мета консервативної терапії – поліпшення стану пацієнта. Це дасть можливість безпечно провести хірургічну операцію.
На підставі клінічних рекомендацій лікаря призначають такі групи препаратів:
- Нітрати, вони знижують навантаження на серце.
- Сечогінні препарати для зниження артеріального тиску і усунення набряків.
- Інгібітори АПФ позитивно впливають на стінки судин і тканин міокарда, нормалізують тиск.
- Серцеві глікозиди покращують діяльність серця при важких формах недостатності і фібриляції передсердь.
- Антикоагулянти пригнічують активність згортання крові, перешкоджають процесу утворення тромбів.
Наслідки і ускладнення
При гострій мітральної регургітації прогноз вкрай несприятливий при відсутності своєчасної хірургічної допомоги. Прогноз погіршується при приєднанні серцевої недостатності. При другому ступені захворювання 5-річна виживаність без оперативного втручання становить у чоловіків 38%, у жінок 45%. Регургітація може ускладнитися ендокардитом (неінфекційного та інфекційного генезу), порушеннями ритму, інфаркт міокарда, серцевою недостатністю.
Можливості сучасної діагностики
Медицина не стоїть на місці, а діагностика захворювань стає все більш достовірної та якісної. Застосування ультразвуку дозволило зробити значні успіхи у виявленні ряду захворювань. Доповнення ультразвукового дослідження серця (ЕхоКГ) допплерографией дає можливість оцінити характер кровотоку по судинах і порожнинах серця, рух стулок клапанів у момент скорочень міокарда, встановити ступінь регургітації і т. Д. Мабуть, ЕхоКГ – це найбільш вірогідний і інформативний метод діагностики серцевої патології в режимі реального часу і в той же час є доступним і недорогим.
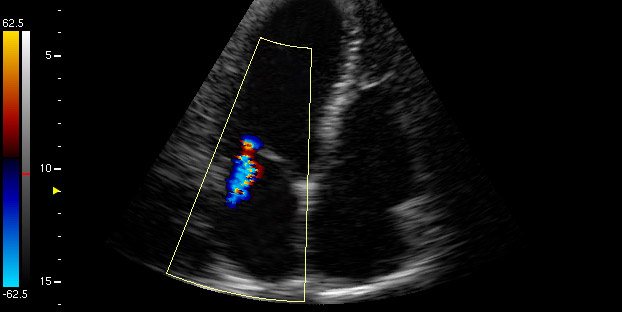
митральная регургітація на ЕхоКГ
Крім УЗД, непрямі ознаки регургітації можна виявити на ЕКГ, при ретельній аускультації серця і оцінці симптоматики.
Надзвичайно важливо виявлення порушень клапанного апарату серця з регургітацією не тільки у дорослих, але і в період внутрішньоутробного розвитку. Практика ультразвукового дослідження вагітних жінок на різних термінах дозволяє виявити наявність вад, які не викликають сумнівів уже при первинному обстеженні, а також діагностувати регургитацию, що є непрямою ознакою можливих хромосомних аномалій або формуються дефектів клапанів. Динамічне спостереження жінок групи ризику дає можливість своєчасно встановити наявність серйозної патології у плода і вирішити питання доцільності збереження вагітності.
Список джерел
- Л.А. Бокерія, О.Л. Бокерія, О.Р. Джобава оглядова стаття «Функціональна митральная регургітація при фібриляції передсердь», 2015
- Машина T.В., Голухова Е.З. Діастолічна дисфункція лівого шлуночка у хворих з фібриляцією передсердь: патогенетичні механізми та сучасні ультразвукові методи оцінки (аналітичний огляд). Креативна кардіологія. 2014
- Карпова Н.Ю., Рашид М.А., Казакова Т.В. , Шостак Н.А. Аортальна регургітація, Регулярні випуски «РМЗ» №12 від 02.06.2014
Додаткові запитання
Люди часто цікавляться цими питаннями.
Чи беруть в армію з цим діагнозом?
Пролапс мітрального клапана з регургітацією першого ступеня, не рахується обмеженням військової служби. На цій стадії стан призовника стабільне і відсутня клінічна симптоматика захворювання, тому з цим захворюванням беруть в армію.
При другій стадії призовника можуть направити лише в війська зв’язку або радіотехнічні війська. Інша ситуація виникає, якщо пролапс другого ступеня діагностується зі збільшеною регургитацией. В цьому випадку, для отримання відгуку від військової служби, необхідно щоб була підтверджена супутня серцева недостатність не нижче другого функціонального класу. Діагноз серцева недостатність повинен бути підданий ехокардіографічні дослідженням.
При третій стадії порушення в роботі кровоносної системи будуть ще більш значні. У разі діагностування подібних серйозних ускладнень в роботі серцево-судинної системи призовник визнається непридатним до військової служби.
Чи можна займатися спортом при мітральної регургітації?
У відповіді на це питання також має значення ступінь розвитку патології:
- При першого ступеня відсутні обмеження на заняття спортом.
- При другого ступеня слід враховувати можливий ризик втрати свідомості і підбирати раціональну фізичне навантаження під час вправ. Дозволяються наступні види спорту: гімнастика, плавання, помірний біг і ін.
- При третього і четвертого ступеня будь-які заняття спортом будуть заборонені, так як це небезпечно для життя людини.
Консультація лікаря-кардіолога потрібно при будь-якого ступеня захворювання, коли говорять про професійний спорт.
Якщо регургітація вище другого ступеня спостерігається на тлі пролапса мітрального клапана, то це буде абсолютним протипоказанням до посилених спортивних тренувань.
Хірургічне рішення проблеми
Починаючи з третього ступеня, при явно виражених патологічних змінах вдаються до хірургічного відновлення клапана. Робити потрібно якомога раніше, щоб не відбулися незворотні дистрофічні зміни в лівому шлуночку.
Існують наступні показань для операції:
- зворотний відтік крові становить більше 40% викиду крові серцем;
- немає позитивного ефекту при лікуванні ендокардиту інфекційного характеру;
- незворотні склеротичні зміни мітрального клапана;
- сильна дилатація правого шлуночка, дисфункція систоли;
- тромбоемболія судин (одна або безліч).
Здійснюють реконструктивні операції на стулках клапана, його кільці. Якщо неможлива така операція, то виробляють реконструкцію клапана – видалення пошкодженого і заміна його штучним.
Сучасна медицина застосовує самі високотехнологічні ксеноперікардіальние і синтетичні матеріали для протезування мітрального клапана. Існують також механічні протези, які роблять зі спеціальних сплавів металів. Біологічні протези мають на увазі використання тканин тварин.
У післяопераційний період підвищується ризик тромбоемболії, тому призначають прийом відповідних препаратів. У рідкісних випадках відбувається пошкодження протезированного клапана, тоді проводять ще одну операцію і ставлять другий синтетичний клапан на заміну.
Причини, пов’язані з ураженням аорти
Найближчий до серця ділянку аортальной дуги називають коренем аорти. Саме його будова впливає на «здоров’я клапанів» і ширину кільця-воріт з лівого шлуночка. Поразки кореня включають:
- вікові або дегенеративні зміни, що викликають дилатацію;
- кістозний некроз середнього шару аорти при синдромі Марфана;
- розшарування стінки аневризми;
- запалення (аортит) при сифілісі, псоріатичний артрит, хвороби Бехтерева, виразковий коліт;
- гигантоклеточний артеріїт;
- злоякісну гіпертензію.
Серед причин виявлено негативний вплив лікарських препаратів, що застосовуються для зниження апетиту при ожирінні.
поширеність МР
Існує кілька обґрунтованих статистичних даних, заснованих на більших дослідженнях здорових людей. Надана інформація дозволяє оцінити поширеність МР в усьому світі:
- У 8,6% клінічно здорових турецьких дітей у віці 0-18 років була визначена за допомогою ехокардіографії митральная регургітація [1 – C. Ayabakan et al .: The Doppler echocardiographic assessment of valvular regurgitation in normal children. In: Turk J Pediatr. (2003); 45, S. 102-107.].
- Серед дітей з ревматичними захворюваннями серця, які проживають в країнах, що розвиваються, мітральна регургітація є найбільш поширеним пошкодженням серця [2 – KC Bahadur et al .: Prevalence of rheumatic and congenital heart disease in schoolchildren of Kathmandu valley in Nepal. In: Indian Heart J. 2003 Nov-Dec; 55 (6), S. 615-618].
- Проспективне дослідження у Великобританії показало поширеність 1,82% у дітей і підлітків у віці 3-18 років. Жоден з хворих дітей ні молодше 7 років. Інші дослідження в США виявили поширеність 2,4% серед здорових дітей і підлітків у віці 0-14 років.
- Майже п’ята частина з 33 589 чоловік, вивчених в дослідженні Framingham, мала митральную регургитацию. Гендерних відмінностей не було: у 19% чоловіків і у 19,1% жінок ехокардіографія виявила, щонайменше, слабкість мітрального клапана.
- У 11-59% всіх пацієнтів після серцевого нападу митральная регургітація була визначена в ході декількох досліджень.
- У 89% пацієнтів старше 70 років з серцевою недостатністю (фракція викиду <40%) спостерігалася митральная регургітація, що досягає в значній мірі 20% (тяжкість III або IV)
- Після 31% операцій, виконаних на серцевому клапані в Німеччині, мітральна регургітація є другим найбільш часто керованим дефектом серця.
- Японське дослідження за участю 211 здорових добровольців у віці 6-49 років показало переважання мітральноїнедостатності в 38-45% в кожній вивченої віковій групі без будь-якої різниці між ступенем тяжкості і фізіологічним і патологічним
Як жити з мітральної недостатністю
На початковій стадії, коли немає порушень кровообігу, пацієнт може просто вести звичайний здоровий спосіб життя. Йому протипоказані сильні психоемоційні потрясіння і важка фізична праця в несприятливих умовах. Коли розвиваються перші ознаки відхилення, ми рекомендуємо:
- перехід на більш легку роботу;
- для молодих людей – навчання нової професії;
- розумова діяльність не обмежується;
- служба в армії визначається комісією, найчастіше призовника відправляють в відділення зв’язку, радіотехніки.
При набряках, збільшенні печінки, асциті, вираженої задишки і аритмії людина повинна пройти комісію, де йому можуть присвоїти інвалідність з можливістю часткового праці або повного звільнення від нього. Призовник в такому випадку вважається непридатним для несення служби.
Способи корекції і відновлення пацієнта
Види оперативних втручань:
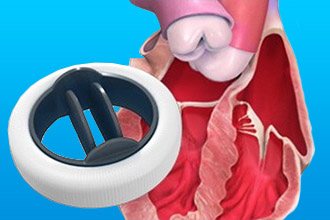
накладання кліпс і кілець (корекція форми стулок і ширини фіброзної основи клапана);- постановка протеза (повна заміна мітрального клапана).
Принципи відновлення пацієнта після операції:
- підтримка реології крові (розріджують препарати);
- запобігання утворенню тромбів (антиагреганти);
- виключення значних фізичних навантажень;
- тривале диспансерне спостереження.
Коли звертатися до лікаря і до якого
При виявленні характерних для МКТ симптомів необхідно негайно звернутися до кардіолога, щоб зупинити хворобу на ранніх стадіях. В цьому випадку можна уникнути необхідності в консультації з іншими лікарями.
Іноді є підозри на ревматоїдну етіологію виникнення хвороби. Тоді слід відвідати ревматолога для постановки діагнозу і прописування належного лікування. Якщо виникає необхідність в оперативному втручанні, лікування і подальше усунення проблеми проводить кардіохірург.
Симптоми мітральної недостатність можуть бути схожі на ознаки інших набутих вад серця. Більше про те, як вони проявляються, ми писали тут.
Чим небезпечне захворювання?
Ускладнення виникають, починаючи з третьої, рідше другій стадії патологічного процесу. Регургітація трикуспідального клапана визначає такі наслідки для здоров’я і життя:
- Гостра серцева недостатність. Порушення нормальної роботи кардіологічних структур. Характеризується тріадою ознак: зниженням кров’яного викиду, падінням локальної і генералізованої гемодинаміки, аритмической процесами. Має короткий період розвитку в гострому випадку, при прихованому перебігу тривалість формування повноцінної картини – 2-4 тижні, смерть настає в результаті зупинки роботи м’язового органу.
- Кардіогенний шок. Летальну майже в 100% випадків стан. Не має перспектив лікування. Навіть при частковому відновленні присутній гарантія повторного епізоду.
- Інфаркт. Порушення харчування міокарда, гострий некроз тканин і, як підсумок, зниження функціональної активності. Розвивається серцева недостатність з усіма наслідками.
- Інсульт. Ішемія головного мозку.
- Небезпечні форми аритмії, що тягнуть зупинку серця.
Незначна регургітація провокує фатальні ускладнення в 0.3-2% випадків, найчастіше це результат випадкового збігу обставин.
Гемодинамічно значущі форми визначають ризик летального результату в широкому діапазоні: від 10 до 70% і вище.
Основна причина смерті – НЕ регургітація, а країни, що розвиваються на її тлі органічні дефекти серця і систем.
Лікування серцевої патології
При недостатності мітрального клапана лікування повинен призначати тільки лікар-кардіолог. Не можна займатися самолікуванням і вдаватися до народних методів!
Лікування повинне бути спрямоване на усунення причини, що викликала мітральнийнедостатність, тобто на попереднє патологічного процесу захворювання.
Залежно від ступеня мітральноїнедостатності і тяжкості стан може бути проведено медикаментозне лікування, в деяких випадках необхідна хірургічна операція.
Легка і помірна ступінь вимагає прийом лікарських препаратів, дія яких спрямована на зниження частоти серцевих скорочень, судинорозширювальних препаратів (вазодилататорів). Важливо вести здоровий спосіб життя, не пити і не палити, уникати станів фізіологічного перевтоми і психологічної напруги. Показані прогулянки на свіжому повітрі.
При недостатності мітрального клапана 2 ступеня, а також при третьої призначаються довічно антикоагулянти для запобігання тромбозів судин.

симптоматика
На початковій стадії хвороби клінічних ознак немає. Виявити проблему виходить тільки під час інструментального обстеження серця. Прогноз залежить від величини отвору, через який кров повертається в ліве передсердя. У тих, кому не щастить, виникає застій в легеневих судинах, і з’являються ознаки ішемії міокарда та інших органів. Такий хворий зазвичай пред’являє такі скарги:
- нестача повітря при навантаженні, а потім і в спокої;
- серцева астма;
- стомлюваність при виконанні звичайних дій;
- кашель, який посилюється в положенні лежачи;
- поява мокроти з кров’ю;
- пастозність або набряк гомілок;
- болю з лівого боку у грудній клітці;
- почастішання пульсу, миготлива аритмія;
- осиплість голосу (в результаті здавлення гортанного нерва розширеним легеневим стовбуром або лівим передсердям);
- тяжкість в правому підребер’ї через збільшення печінки.
При огляді такого пацієнта я намагаюся відзначити наявність таких ознак мітральноїнедостатності:
- акроціаноз (посиніння кінцівок і кінчика носа, вух) на тлі загальної блідості;
- вибухне вен на шиї;
- тремтіння грудної клітини при пальпації, визначення серцевого поштовху і пульсація в епігастрії;
- при перкусії відзначається збільшення меж серцевої тупості;
- при аускультації – ослаблення першого, посилення і розщеплення другого тону, шум під час систоли.
Опис і причини виникнення патології
Даної патології в більшій мірі страждають дорослі, ніж діти. Часто мітральна недостатність супроводжується вадами кровоносних судин і стенозами (стиснення просвіту). У чистому вигляді зустрічається вкрай рідко.
Цей порок рідше вроджений і частіше набутий. Дегенеративні зміни в деяких випадках зачіпають тканини стулок і клапана і структур, що знаходяться під ним. В інших же – уражаються хорди, надмірно витягується кільце клапана.
Одними з причин гострої недостатності мітрального клапана є гострий інфаркт міокарда, сильна тупа травма серця або ендокардит інфекційного генезу. При цих захворюваннях розриваються сосочкові м’язи, хорд сухожиль, а також відриваються стулки клапана.
Інші причини розвитку мітральноїнедостатності:
- запалення суглобів;
- ВКВ;
- рестриктивная кардіоміопатія;
- деякі аутоімунні захворювання.
При всіх цих системних захворюваннях спостерігається хронічна недостатність мітрального клапана. Генетичні захворювання з хромосомними мутаціями, що супроводжуються сполучнотканинними дефектами системного характеру, ведуть до недостатності мітрального клапана.
Ішемічне порушення функції клапана зустрічається в 10% випадків постинфарктного склерозу серця. Пролапс, надриви або вкорочення мітрального клапана з подовженням хорд сухожиль і сосочкових або папілярних м’язів також призводять до мітральноїнедостатності.
Відносна мітральна недостатність клапана може виникнути без його структурних змін в результаті розширення лівого шлуночка і фіброзного кільця. Це може відбуватися при:
- дилатаційноюкардіоміопатії;
- ішемічної хвороби серця;
- пороках кардіальних аорт;
- миокардитах.
Дуже рідко недостатність мітрального клапана є наслідком кальциноза стулок клапана або гіпертрофічну міопатії.
Для вродженої мітральноїнедостатності характерна наявність таких захворювань:
- парашютовідная деформація клапана;
- розщеплення мітральних стулок;
- штучна фенестрація.
Основні клапанні причини аортальної регургітації
Причинами поразки аортальних клапанів, діаметра отвору між лівим шлуночком і початковим відділом аорти є:
- ревматичне запалення з локалізацією по лінії замикання клапанів – інфільтрація тканин на початковому етапі призводить до зморщування стулок, утворює отвір в центрі для проходження крові в систолу в порожнину лівого шлуночка;
- бактеріальний сепсис з ураженням ендокарда і дуги аорти;
- бородавчастий і виразковий ендокардит при важких формах інфекції (черевний тиф, грип, кір, скарлатина), запаленні легенів, ракової інтоксикації (міксома) – клапани повністю руйнуються;
- вроджені вади (утворення двох стулок замість трьох) із залученням аорти, великий дефект міжшлуночкової перегородки;
- специфічні аутоімунні процеси в висхідному відділі аорти при хронічному сифілісі, виразкової хвороби шлунку, ревматоїдному поліартриті;
- гіпертонічна хвороба, атеросклероз – процес ущільнення стулок з відкладенням солей кальцію, розширення кільця за рахунок дилатації аорти;
- наслідки інфаркту міокарда;
- кардіоміопатії;
- травми грудної клітки з розривом м’язів, що скорочують стулки.
До причин доводиться зараховувати ускладнення лікування захворювань серця способом катетерной радіочастотної абляції, а також випадків руйнування біологічного протеза клапана.
Види і особливості мітральних протезів
Кардіохірурги використовують три види протезів:
- Механічні, які спочатку робилися у формі кулі, трохи пізніше – у вигляді шарнірів. На них часто утворюються згустки крові, і установка може ускладнитися емболією. Пацієнту доводиться постійно приймати антиагреганти. Найсучаснішими вважаються вироби, які обробляються біологічно інтактним сплавом титану.
- Біологічні. Створюються з перикарда або інших натуральних власних тканин. Не мають властивості утворювати тромби.
- Аллографти беруться у трупа і піддаються кріоконсервації, а потім імплантують невластивому донору.

Випадок з практики: запущена мітральна недостатність
Хочу привести в приклад клінічний випадок, в якому відсутність своєчасного лікування призвело до такого діагнозу – мітральна недостатність 3 ступеня. У стаціонар надійшов пацієнт зі скаргами на сильну задишку в спокої, що посилюється при фізичному навантаженні, кашель з мокротою, в якій іноді виявляються прожилки крові, слабкість, набряки.
Вважає себе хворим багато років, часто хворів ангінами, турбували суглоби. Погіршення настало після перенесеного ГРВІ. У легких при прослуховуванні виявляються хрипи, спостерігаються ослаблення верхівкового поштовху, клацання відкриття мітрального клапана, систолічний шум. Печінка збільшена, нижній край визначається на 5 см нижче підребер’я. На ЕхоКГ – потовщення стулок клапана, кальциноз, розширення лівого передсердя, регургітація мітрального клапана III ступеня.
Пацієнту призначена операція з протезування, виконавши яку, він зможе врятуватися. Лікуйтеся вчасно!
Рекомендації при захворюванні, що не можна робити?
- Початкові профілактичні заходи в період 1 ступеня недуги.
- Профілактика захворювань, які супроводжуються пошкодженням клапанного апарату, тобто ревматизму (системний запальний недугу з серцевим пошкодженням), інфекційного ендокардиту (хвороба внутрішньої серцевої оболонки) і ін.
Коли є наявність хвороби, яка супроводжується пошкодженням клапанного апарату серця, виникнення серцевого пороку можна попередити ранній ефективною терапією:
- Загартування організму.
- Терапія вогнищ постійної інфекції:
- під час хронічного тонзиліту – операція по видалення мигдалин;
- в період карієсу (формується під впливом мікрочастинок, які руйнують зуби) – пломбуються порожнечі і т. д.
- Вторинні профілактичні заходи спрямовані на попередження розвитку пошкодження клапанного апарату і збоїв роботи серця.
- Консервативна терапія пацієнтів з даним захворюванням. Використовують медикаменти: кошти з сечогінною функцією – сприяють виведенню надлишків рідини;
- інгібітори – використовують з метою попередження недостатності;
- нітрати – сприяють розширенню судин, поліпшенню струму крові, зниження тиску в системі легеневих судин;
- кошти калію – підвищують тонус міокарда;
- глікозиди (сприяють підвищенню ЧСС, урежівают їх, використовуються під час миготливої аритмії і при серцевій недостатності).
- Попередити рецидив ревматизму можливо використовуючи: лікування антибіотиками;
- загартування;
- усунення вогнищ постійної інфекції;
- постійного спостереження фахівцями.
Цільова аудиторія розроблених клінічних рекомендацій:
- Серцево-судинна хірургія
- Ультразвукова діагностика
- рентгенологія
Таблиця П1 – Рейтингова схема для оцінки рівня переконливості рекомендацій.
| Рівень переконливості рекомендацій | опис | |
| рівень I | Процедура або лікування є корисними / ефективними, вони повинні бути виконані / призначені. | |
| рівень II | рівень IIa | Процедура або лікування з великою часткою ймовірності є корисними / ефективними, їх розумно було б виконати / призначити. |
| рівень IIb | Суперечливі докази про користь / ефективність процедури або лікування, їх виконання / призначення може бути розглянуто. | |
| рівень III | Процедура або лікування є шкідливими / неефективними, вони не повинні виконуватися / призначатися. | |
Таблиця П2 – Рейтингова схема для оцінки рівня достовірності доказів.
| Рівень достовірності доказів | опис |
| рівень А | Мета-аналізи, систематичні огляди, рандомізовані контрольовані дослідження |
| рівень В | Когортні дослідження, дослідження «випадок-контроль», дослідження з історичним контролем, ретроспективні дослідження, дослідження серії випадків. |
| рівень С | думка експертів |
Порядок поновлення клінічних рекомендацій
Клінічні рекомендації оновлюються кожні 3 роки.
форми порушення
Типізація патологічного процесу проводиться за двома підставами.
Виходячи з походження анатомічного дефекту, говорять про:
- Первинною формою. Розвивається спонтанно, на тлі власне кардіальних проблем. У тому числі аортальнийнедостатності, перенесених запальних, інфекційних станів і інших.
Характеризується більшою складністю з позиції лікування і перспектив відновлення, оскільки корекції вимагає не тільки симптоматична складова, а й набутий порок.
Також до цієї групи входять вроджені фактори, обумовлені генетичними дефектами і спонтанними деформаціями трикуспідального клапана.
- Вторинної різновиди. На тлі поточних патологій віддалених органів і систем.
Народні методи лікування
Захворювання в другій і третій стадії вимагає комплексної терапії, тому трав’яні відвари будуть корисні тільки в поєднанні з медикаментозними засобами. Лікування повинен контролювати лікар.
Для допомоги хворим з регургітацією застосовують трав’яні збори. В рівній частці беруться глід, терен і вереск. Сировина заливається окропом і витримується на водяній бані 15 хвилин.
Для поліпшення стану можна використовувати розмарин, настояний у вині. Для настоянки береться сто грам сушеного розмарину і два літри червоного вина. Суміш повинна вистояти три місяці в темному, сухому місці.
Добре знімає симптоми перенапруження нервової системи м’ятний чай, його рекомендують пити перед сном.
Діагностування регургітації серцевих клапанів
Сучасна діагностика порушень кровотоку в серці дозволяє гранично точно встановити характер патології. Технологічні методи виявляють не тільки хід, але і ступінь регургітації.
Застосовувані діагностичні методи:
- Рентгенограма грудної клітини;
- електрокардіограма;
- Ехокардіографія.
У таблиці нижче кожна з методик описана більш детально.
| вид діагностики | як проводиться | що виявляє |
| 1.Ренгенографія грудної клітини | Стандартна процедура рентгена. | Розширення тих чи інших контурів серця. Ознаки збільшення передсердь. Виявлення кальцинатов. |
| 2.Електрокардіограмма | Стандартна процедура ЕКГ | Ступінь перевантаження серцевих відділів |
| 3.Ехокардіографія | Дослідження із застосуванням ультразвуку | Причини, ступінь регургітації, достатність компенсаторних запасів, порушення кровообігу. |
Ехокардіографія виявляє характер патології навіть в стадії, коли симптоми ще не мають місце. Спеціаліст враховує площу тіла пацієнта. Найчастіше використовується варіант дослідження, відомий як дослідження Допплера. У цьому випадку використовується сканування з використанням кольору.
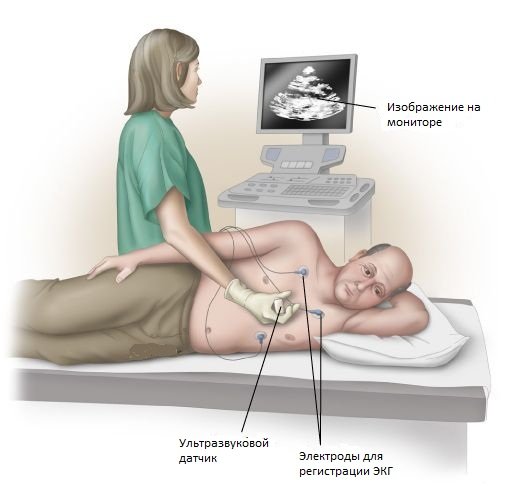
При ехокардіографії спеціальні датчики поміщаються на тіло так, щоб вони мали можливість встановити площа кров’яного потоку на досліджуваному клапані.
Якщо досліджується АК (аортальний клапан), то датчики заміряють потік в початковому її відділі, зіставляючи потім дані з шириною проходу.
Як приклад можна привести перевищення площею потоку крові більше половини діаметра кільця аорти. Такі випадки називаються важкими.
Визначення характеру регургітації буде залежати від:
- Ширини, чи площі, кров’яної струменя;
- Положення струменя;
- Рівня втрати крові одним з шлуночків;
- Обсяг крові на одне скорочення.
Сукупність перерахованих показників дозволяє виявити, наскільки важкий характер патології. Якщо ехокардіограма проясняє ситуацію, потрібна додаткова діагностика.
Зазвичай використовуються такі методи:
- серцева катетеризація;
- радіонуклідна ангіографія;
- МРТ (магнітно-резонансна томографія).
Механізм регургітації в нормі і при патології
Кардіологи виділяють незначну фізіологічну регургитацию, яка можлива в нормальних умовах. Наприклад, у 70% дорослих людей з високим ростом є неповне закриття трикуспідального клапана, про який людина не здогадується. На УЗД визначаються незначні завихрюватися потоки при повному змиканні клапанів. Це не позначається на загальному кровообігу.
Патологія виникає при запальних процесах:
- ревматизмі,
- інфекційних ендокардітах.
Освіта рубців після гострого інфаркту, на тлі кардіосклерозу в зоні, що наближається до стулок і ниткам клапана, веде до поломки необхідного механізму натягу, змінює форму стулок. Тому не відбувається їх повного змикання.
При патологічному процесі не менш значиму роль грає діаметр вихідного отвору, який має перекриватися. Значне збільшення при дилатації лівого шлуночка або гіпертрофії перешкоджає щільному з’єднанню стулок аортальних клапанів.
відділи серця
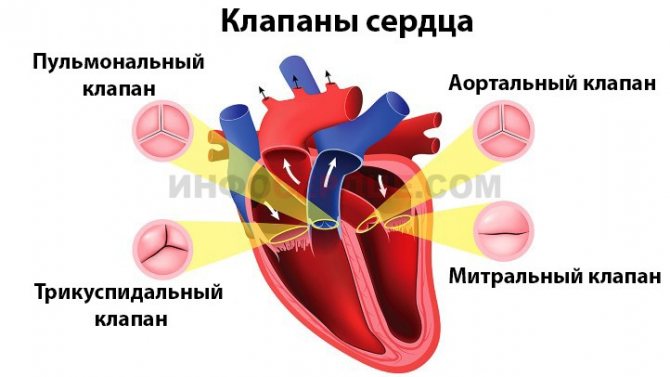
Серце складається з чотирьох відділів: два передсердя і два шлуночка. З’єднуються вони за допомогою клапанів. І так само забезпечують рух крові в правильному напрямку.
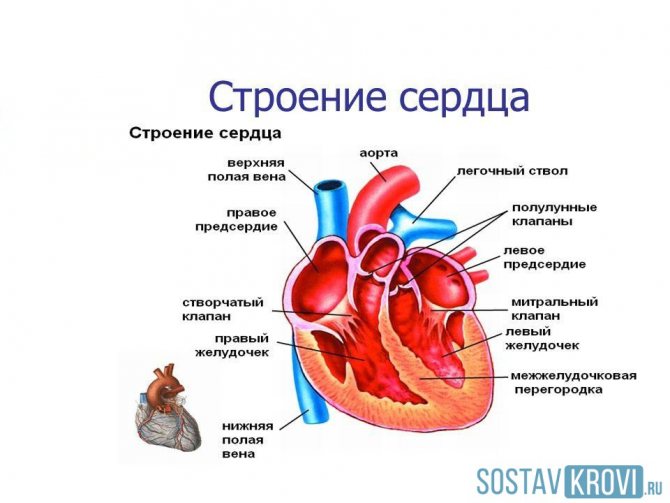
Будова серця людини
Виділяють наступні види клапанів серця:
- Мітральний клапан серця, який знаходиться в лівій частині серця між передсердям і шлуночком. Він складається з двох стулок. Саме цю ділянку піддається різним перепадів тиску найпершим, тому патології розвиваються частіше тут.
- Тристулковий клапан серця розташовується в правій частині, поєднуючи передсердя і шлуночки. Складається з трьох стулок. При ускладненнях на третій стадії страждає цю ділянку.
- Артеріальні і аортние серцеві клапани з’єднують відповідні судини з серцевим м’язом. Кожен має по 3 стулки.
У нормі, клапани закриваються дуже щільно при попаданні всередину відділу крові, але в ряді випадків їх робота може порушуватися, і кров просочується крізь них.
Буває, захворювання ні як себе не видає і відзначається випадково при плановому огляді або при лікуванні інших захворювань. Не до кінця закриваються клапани створюють деякий завихрення, наслідком чого виникає зворотний струм рідкої тканини по судині, але він на стільки незначний, що ніяк не впливає на організм в цілому. За статистикою, таке відзначають у сімдесяти відсотків здорового населення.
Першопричинами можуть бути порушення стінок відділів серця, клапанів, папілярних м’язів.
