Симптоми жовчнокам’яної хвороби, лікування без операції і дієта
Жовчнокам’яна хвороба (Стаття Трухан Д.І.)

Жовчнокам’яна хвороба (ЖКХ) – захворювання, яке характеризується утворенням каменів в жовчному міхурі і / або жовчних протоках, в результаті порушення обміну холестерину і / або білірубіну в організмі.
Статті по темі
- Жовчнокам’яна хвороба (оглядова стаття доктора В’ялова С.С.)
Автор статті:
Трухан Дмитро Іванович
- Професор кафедри внутрішніх хвороб і поліклінічної терапії ГБОУ ВПО «Омська медична академія Міністерства охорони здоров’я України»
- Доктор медичних наук
Переглядів: 34485
Час на читання: 13 хв.
Жовчнокам’яна хвороба (ЖКХ) – захворювання, яке характеризується утворенням каменів в жовчному міхурі і / або жовчних протоках, в результаті порушення обміну холестерину і / або білірубіну в організмі.
ЖКХ – одне з найбільш поширених захворювань людини і займає третє місце в структурі захворюваності після серцево-судинних захворювань і цукрового діабету. У розвинених країнах частота народження ЖКХ складає в середньому 10-15% дорослого населення. У України поширеність ЖКХ коливається в межах 3-12%. У жінок ЖКХ зустрічається в 3-4 рази частіше, ніж у чоловіків. У зв’язку з високою поширеністю ЖКХ і стійкою тенденцією до її зростання збільшується і число операцій з приводу ЖКХ. В даний час за кількістю оперативних втручань холецистектомія вийшла на друге місце в світі після апендектомії.
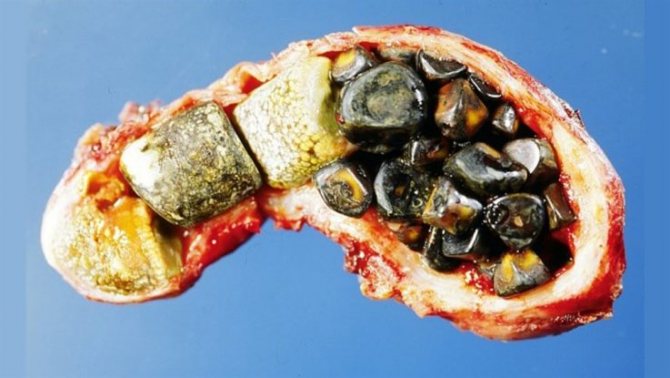
За хімічним складом розрізняють: холестеринові (чисті і змішані) і білірубінові (пігментні) коричневі і чорні. Залежно від ступеня насичення солями кальцію конкременти поділяються на дві групи: кальцифіковані (звапніння) і некальціфіцірованние (необизвествленние).
Склад каменів важливо враховувати для оцінки можливої ефективності застосування медикаментозного розчинення препаратами урсодезоксихолевої кислоти.
Класифікація ЖКХ (3-й позачерговий з’їзд Наукового товариства гастроентерологів України, 2002 р).
I стадія – початкова або предкаменной.
А. Густа неоднорідна жовч.
Б. Формування біліарного сладжа: з наявністю мікролітів, з наявністю замазкообразной жовчі, поєднання замазкообразной жовчі з мікролітами.
II стадія – формування жовчних каменів.
А. По локалізації: в жовчному міхурі, в загальному жовчному протоці, печінкових протоках.
Б. За кількістю конкрементів: одиночні, множинні.
В. По складу: холестеринові, пігментні, змішані.
Г. За клінічним перебігом:
- латентний перебіг,
- з наявністю клінічних симптомів:
- больова форма з типовими жовчними коліками,
- диспепсична форма,
- під маскою інших захворювань.
III стадія -хроническое рецидивуючого калькульозногохолециститу.
IV стадія – ускладнень.
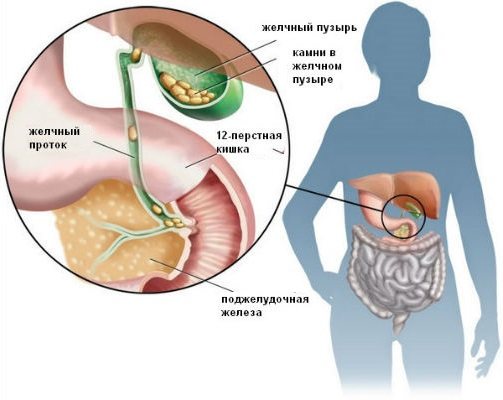
Як утворюються камені в жовчному міхурі
Освіта в ньому каменів відбувається за рахунок зміни складу і застою жовчі (дисхолия), запальних процесів, моторно-тонічних порушень жовчовиділення (дискінезія).
Розрізняють холестеринові (до 80-90% від всіх жовчних каменів), пігментні і змішані камені.
- Формуванню холестеринових каменів сприяє перенасичення жовчі холестерином, випадання його в осад, формування холестеринових кристалів. При порушеною моторики жовчного міхура, кристали не виводяться в кишечник, а залишаються і починають рости.
- Пігментні (білірубінові) камені з’являються в результаті посиленого розпаду еритроцитів при гемолітичній анемії.
- Змішані камені є комбінацією обох форм. Містять кальцій, білірубін, холестерин.
Виникають в основному при запальних захворюваннях жовчного міхура та жовчних шляхів.
Особливості жовчних каменів
Жовчні камені (конкременти) є головним проявом жовчнокам’яної хвороби. Ці утворення складаються з компонентів жовчі: до складу каменю входить білірубін, кальцій, холестерин. Величина каменів може варіюватися: вони можуть мати як розмір піщинок, так і бути великими утвореннями, по кілька сантиметрів в діаметрі. Збільшується камінь за певний час: так, з розміру піщинки за півроку камінь може вирости до 1 см. Камені мають різну форму: зустрічаються овальні, округлі камені, освіти у вигляді багатогранника і ін. Міцність конкрементів також варіюється: зустрічаються як дуже міцні камені, так і тендітні, що розсипаються від дотику. На поверхні каменів іноді спостерігаються тріщини, шипи, однак вона може бути і рівною. Найбільш часто зустрічаються камені в жовчному міхурі. Даний стан прийнято називати холелітіаз або калькулез жовчного міхура. У більш рідкісних випадках у людини проявляється холедохолітіаз, тобто камені з’являються в жовчних протоках печінки. Конкременти утворюються в жовчних шляхах як по одному, так і по кілька десятків. Іноді їх кількість обчислюється сотнями. Але навіть один камінь здатний спровокувати серйозне ускладнення захворювання. При цьому більш небезпечними вважаються дрібні камені.
Фактори ризику
Причин возікновенія жовчнокам’яної хвороби кілька:
- надлишкова секреція холестерину в жовч
- знижена секреція фосфоліпідів і жовчних кислот в жовч
- застій жовчі
- інфекція жовчних шляхів
- гемолітичні хвороби.
Більшість жовчних каменів – змішані. До їх складу входять холестерин, білірубін, жовчні кислоти, білки, глікопротеїди, різні солі, мікроелементи. Холестеринові камені містять в основному холестерин, мають круглу або овальну форму, шарувату структуру, діаметр від 4-5 до 12-15 мм, локалізуються в жовчному міхурі.
- Холестеринознижуючих пігментно-вапняні камені – множинні, мають межі, форма різна. Значно варіюють за кількістю – десятки, сотні і навіть тисячі.
- Пігментні камені – малі розміри, множинні, жорсткі, тендітні, абсолютно гомогенні, чорного кольору з металевим відтінком, розташовані як в жовчному міхурі, так і в жовчних протоках.
- Кальцієві камені складаються з різних солей кальцію, форма химерна, мають шипоподібні відростки, світло-або темно-коричневого кольору.
Основні симптоми
На ознаки хвороби впливає діаметр каменю і місце розташування в жовчному міхурі. Насторожити повинні такі симптоми:
- різкий біль у правому підребер’ї;
- проблеми зі стільцем, чергування проносів і запорів, нерегулярність;
- блювота, нудота;
- погіршення самопочуття, слабкість;
- гіпертермія;
- відрижка;
- жовтяниця;
- гіркий присмак у роті;
- печія;
- здуття живота;
- знебарвлення калових мас.
При виявленні подібної симптоматики потрібно якомога швидше звертатися до фахівця.
Симптоми жовчнокам’яної хвороби
Епідеміологія
За даними численних публікацій на протязі XX століття, особливо другої його половини, відбувалося швидке збільшення поширеності ЖКХ, переважно в промислово розвинених країнах, в тому числі в України.
Так, за даними ряду авторів, захворюваність холелітіазом в колишньому СРСР збільшувалася майже вдвічі кожні 10 років, а камені в жовчних шляхах виявлялися на розтинах у кожного десятого померлого незалежно від причини смерті. В кінці XX століття в ФРН було зареєстровано понад 5 млн, а в США понад 15 млн хворих ЖКХ, причому цим захворюванням страждало близько 10% дорослого населення. За даними медичної статистики, холелітіаз зустрічається у жінок значно частіше, ніж у чоловіків (співвідношення від 3: 1 до 8: 1), причому з віком число хворих істотно збільшується і після 70 років досягає 30% і більше в популяції.
Зростаюча хірургічна активність щодо холелітіазу, що спостерігалася протягом другої половини XX століття, призвела до того, що в багатьох країнах частота операцій на жовчних шляхах перевершила число інших абдомінальних операцій (включаючи апендектомія). Так, в США в 70-і роки щорічно проводилося більше 250 тис. Холецистектомій, в 80-е – понад 400 тис., А в 90-ті – до 500 тис.
методи лікування
Щоб вилікувати хворобу, потрібен комплексний підхід. У неускладнених випадках застосовуються медикаментозні засоби, а хворий дотримується суворої дієти. У запущених випадках використовуються радикальні методи вирішення проблеми – видалення каменів або холецистектомія. Іноді використовуються народні методи лікування.
медикаментозний
Лікування ліками має на увазі прийом препаратів, що запускають поступове розчинення каменів (конкрементів) в жовчному міхурі. Літолітіческая терапія призначається в таких випадках:
- Наявність холестеринових каменів у жовчному міхурі. Підтверджується склад конкрементів двома способами – дуоденальним зондуванням дванадцятипалої кишки або пероральної холецистографії.
- У каменів в жовчному маленькі розміри, від 5 до 15 мм. Вони не повинні заповнювати більше 50% від усього обсягу жовчного міхура.
- Жовчні протоки не повинні бути закупореними.
- Скоротливі функції органу в нормі.
Популярні препарати
В ході літолітіческая терапії застосовуються ліки на основі урсодезоксихолевой і хенодезоксихолевої кислот. У першому варіанті призначаються: Урсосану, Урсофальк, Урдокса, Урсодез. Друге засіб призначається набагато рідше. Хворий може приймати кислоти тривалий період.

Народна медицина
Існують способи розчинення каменів (конкрементів) в жовчному міхурі за допомогою народних рецептів. Перш ніж почати виводити камені домашніми методами, рекомендується проконсультуватися з лікарем. Самолікування може нанести більше шкоди, ніж користі.
настій буряка
Відвар допомагає очистити кишечник, нормалізує функції шлунково-кишкового тракту, сприяє виведенню каменів. Інгредієнти – 2 буряки і тала вода. 5 літрів питної води наливається в ємність, і ставиться в морозильну камеру. Коли замерзне, витягується і тане при кімнатній температурі. Потім буряк миється і ріжеться кільцями.

Вода переливається в миску і в неї лягають бурякові кільця. Потрібно поставити суміш на маленький вогонь і варити протягом декількох годин. Отримана суміш зберігається в холодильнику протягом трьох днів. Сік можна пити в необмежених кількостях.
Настоянка листя хрону
Півлітрова банка миється, а в неї щільно укладаються листя хрону. Коли ємність наповниться до верху, заливається горілка. Банку зберігається протягом тижня в темному і прохолодному місці. Періодично її потрібно струшувати. Через тиждень розчин проціджують. Засіб можна приймати за півгодини до їжі, 2 рази на день по столовій ложці.

Ведмежа жовч
Непогано допомагає настоянка. Для приготування використовується суміш з 500 мл горілки і 5 г жовчі. Компоненти змішуються і наполягають в темному місці. Через тиждень продукт готовий до вживання. Приймати 2 рази на добу по чайній ложці.
Процедури по дробленню каменів
Крім консервативних методів терапії, використовуються малоінвазивні і радикальні методи видалення. Залежно від більш конкретного діагнозу, стану здоров’я пацієнта і наявності супутніх хвороб, роблять лазерне видалення або проводять смугову операцію.
Хірургічне втручання
В ході проведення операції використовується лапароскопія, що дозволяє проникнути в порожнину жовчного міхура і витягти камені. При сильному загостренні, що не піддається терапії, використовується холецистектомія – видалення органу хірургічним способом.
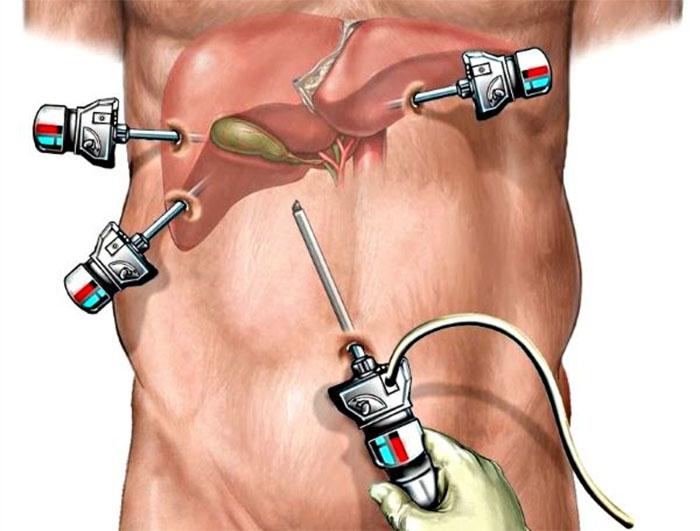
Лапароскопія зазвичай проходить успішно і призначається при частих рецидивах або наявності супутніх хвороб жовчного міхура. Після проведення процедури рекомендується дотримуватися суворої дієти протягом півроку, щоб не виник рецидив.
Дроблення каменів лазером
Лазерне видалення каменів (конкрементів) в жовчному міхурі проводиться спеціальним апаратом через проколи на тілі. Лікар направляє дію променя на камінь, а потім відбувається дроблення на дрібні частини. Мінуси операції – ризик пошкодити слизову оболонку органів, так як при дробленні у каменів з’являються гострі краї.
Ударно-хвильова терапія
Для проведення процедури використовується ультразвукове обладнання. В ході проведення роботи хвильовий вплив руйнує камені в жовчному міхурі на більш дрібні частини. Можливі ті ж ускладнення, що і при роботі лазером.
черезшкірний холелітоліз
Метод рідко використовується, так як він ставиться до інвазивних методів впливу. У жовчний міхур через шкіру вводиться катетер, в який подаються лікарські суміші, що розчиняють камені. Проводиться холелітоліз в кілька процедур і не гарантує 100% результат.
літотрипсія
Метод проводиться на спеціальному обладнанні, яке генерує ударну хвилю під дією високого тиску, що руйнує камені в жовчному міхурі на дрібні частинки. Літотрипсія проводиться в кілька сеансів і підходить пацієнтам, у яких виявлено кілька великих холестеринових каменів у жовчному міхурі.
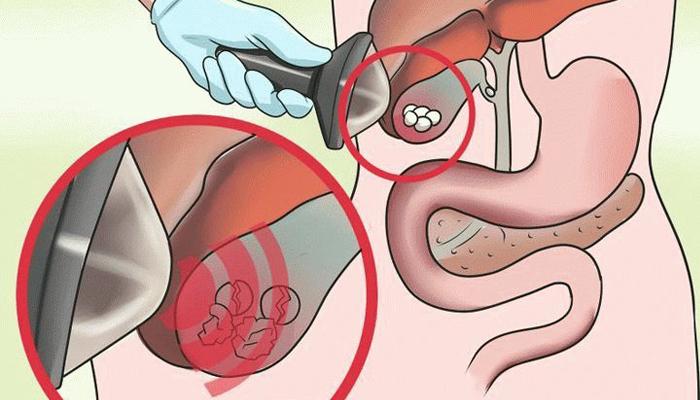
Класифікація
На підставі прийнятих сьогодні особливостей захворювання, виділяють наступну його класифікацію відповідно до актуальних для нього стадіями:
- Формування каменів – стадія, яка також визначається як латентний камненосительство. В даному випадку симптоми жовчнокам’яної хвороби відсутні, однак застосування інструментальних методів діагностування дозволяє визначити наявність в жовчному міхурі конкрементів;
- Фізико-хімічна (початкова) стадія – або, як її ще називають, докаменная стадія. Для неї характерні зміни, що відбуваються в складі жовчі. Особливих клінічних проявів на даному етапі немає, виявлення захворювання на початковій стадії можливо, для чого використовується біохімічний аналіз жовчі на особливості її складу;
- Клінічні прояви – стадія, симптоми якої вказують на розвиток гострої або хронічної форми калькульозного холециститу.
У деяких випадках також виділяють і четверту стадію, яка полягає в розвитку супутніх захворювання ускладнень.
стадії розвитку
Від самого початку виникнення захворювання до його конкретних проявів в переважній більшості випадків проходить дуже багато часу. Розглянемо головні стадії жовчнокам’яної хвороби, згідно з прийнятою медичною класифікацією:
- Початкова стадія (докаменная). На даному етапі при жовчнокам’яній хворобі в жовчі спостерігаються зміни складу, відчути які самостійно хворий не може. Простежити ці зміни лікар може на підставі результатів біохімічного аналізу жовчі.
- Стадія формування каменів. Відчути що-небудь навіть на цьому етапі захворювання людина не може, але побачити зміни внутрішніх органів може лікар під час діагностики.
- Стадія клінічних проявів. Лише на цьому етапі у хворого з’являються больові відчуття, які вказують на наявність тієї чи іншої форми захворювання (гострої або хронічної). Болі при жовчнокам’яній хворобі досить характерні і майже відразу лікар може запідозрити цю патологію.
- Стадія ускладнень.
Симптоми жовчнокам’яної хвороби
В принципі жовчокам’яна хвороба може дуже довгий час протікати без будь-яких симптомів або проявів. Це пояснюється тим, що камені на ранніх стадіях дрібні, не закупорюють жовчовивідний проток і не травмують стінки. Пацієнт може тривалий час взагалі не підозрювати про наявність у нього даної проблеми. У цих випадках зазвичай говорять про камененосійство. Коли ж власне жовчокам’яна хвороба дає про себе знати, проявлятися вона може по-різному.
Серед перших симптомів хвороби слід зазначити важкість у животі після їжі, порушення стільця (особливо після прийому жирної їжі), нудоту і помірну жовтяницю. Ці симптоми можуть з’являтися ще до виражених болів в правому підребер’ї – основного симптому жовчнокам’яної хвороби. Вони пояснюються невираженими порушеннями відтоку жовчі, через що гірше відбувається процес травлення.
Найбільш характерні для жовчнокам’яної хвороби такі симптоми і ознаки:
- Підвищення температури. Підвищення температури зазвичай говорить про гострому холециститі, який часто супроводжує жовчокам’яна хвороба. Інтенсивний запальний процес в області правого підребер’я призводить до виділення в кров активних речовин, що сприяють піднесенню температури. Затяжні болю після кольки з приєднанням лихоманки майже завжди говорять про гострому холециститі або інших ускладненнях хвороби. Періодичне підвищення температури (хвилеподібний) з підйомом вище 38 градусів може говорити про холангите. Однак в цілому лихоманка не є обов’язковим симптомом при жовчнокам’яній хворобі. Температура може залишатися нормальною навіть після сильної затяжний коліки.
- Біль у правому підребер’ї. Найбільш типовим проявом жовчнокам’яної хвороби є так звана жовчна (билиарная, печінкова) колька. Це напад гострого болю, який в більшості випадків локалізується на перетині правої реберної дуги і правого краю прямого м’яза живота. Тривалість нападу може варіювати від 10 – 15 хвилин до декількох годин. У цей час біль може бути дуже сильною, віддавати в праве плече, спину або інші області живота. Якщо напад більш триває більше 5 – 6 годин, то слід подумати про можливі ускладнення. Частота нападів може бути різною. Нерідко між першим і другим приступом проходить близько року. Однак в цілому з часом вони частішають.
- Непереносимість жирів. У людському організмі жовч відповідає за емульгацію (розчинення) жирів в кишечнику, що необхідно для їх нормального розщеплення, всмоктування і засвоєння. При жовчнокам’яній хворобі камені в області шийки або жовчовивідної протоки часто блокують шлях жовчі до кишечнику. В результаті жирна їжа не розщеплюється нормально і викликає порушення в роботі кишечника. Ці порушення можуть проявлятися діареєю (проносом), скупченням газів в кишечнику (метеоризм), невираженими болями в животі. Всі ці симптоми є неспецифічними і можуть зустрічатися при різних захворюваннях шлунково-кишкового тракту (шлунково-кишкового тракту). Непереносимість жирної їжі може зустрічатися і на стадії камененосійство, коли інші симптоми хвороби ще відсутні. У той же час, навіть великий камінь, розташований на дні жовчного міхура, може не блокувати відтік жовчі, і жирна їжа буде перетравлюватися нормально.
- Жовтяниця. Жовтяниця виникає через застій жовчі. За її поява відповідальний пігмент білірубін, який в нормі виділяється з жовчю в кишечник, а звідти виводиться з організму з каловими масами. Білірубін є природним продуктом обміну речовин. Якщо він перестає виділятися з жовчю, то відбувається його накопичення в крові. Так він розноситься по організму і накопичується в тканинах, надаючи їм характерний жовтуватий відтінок. Найчастіше у пацієнтів першими жовтіють склери очей, і лише потім – шкіра. У світлих людей даний симптом помітний краще, а у смаглявих невиражену жовтяницю може втратити навіть досвідчений лікар. Часто одночасно з появою жовтяниці у пацієнтів темніє і сеча (темно-жовтий, але не бурий колір). Це пояснюється тим, що пігмент починає виділятися з організму через нирки. Жовтяниця не є обов’язковим симптомом при калькульозному холециститі. Також вона не з’являється тільки при цьому захворюванні. Білірубін може також накопичуватися в крові при гепатитах, цирозі печінки, деяких гематологічних захворюваннях або отруєннях.
В цілому симптоматика жовчнокам’яної хвороби може бути досить-таки різноманітною. Зустрічаються різні порушення стільця, атипові болі, нудота, періодичні напади блювоти. Більшість лікарів знають про подібний різноманітності симптомів, і про всяк випадок призначають УЗД жовчного міхура для виключення жовчнокам’яної хвороби.
особливості харчування
Для більш ефективного лікування пацієнту призначається дієта № 5. При жовчнокам’яної хвороби вона вважається оптимальною. Отже, калорійність харчування при такому раціоні складає близько 2800 ккал щодня. Якщо у хворого спостерігається ожиріння, то ці показники можуть бути зменшені до 2300 ккал. Їсти потрібно не менше 5 разів на день невеликими порціями.
Пити необхідно чисту воду, причому якомога більше (від двох літрів на добу). Намагайтеся не вживати газовану воду, під забороною алкоголь. Найкраще підійде чай, соки і трав’яні відвари. Продукти при жовчнокам’яній хворобі повинні бути свіжими і безпечними. Забороняється їсти жирну, смажену, копчену, гостру їжу, шоколад, консерви, ковбаси та напівфабрикати, рибні та м’ясні бульйони. Крім того, намагайтеся не використовувати часник, перець, жир, цибулю, щавель і надмірна кількість солі під час приготування страв.
Дозволеними продуктами вважаються: хліб з висівок, овочі і фрукти, нежирні молочні продукти, пісне м’ясо і риба. Причому останні слід запікати в духовці або готувати на пару. Їжте каші і відварені яйця (не більше 1 в день). Замість соняшникової використовуйте оливкову олію. Якщо у вас настав період загострення, то продукти повинні бути перетертими.
Самостійно призначати собі дієту не можна. Намагайтеся проконсультуватися з досвідченим фахівцем в цій галузі, а також своїм лікуючим лікарем. Якщо ви не знаєте, що можна приготувати при жовчнокам’яній хворобі, рецепти, представлені в цій статті, вам дуже знадобляться.
Отже, візьміть 300 г картоплі, 25 г моркви, 19 г вершкового масла, 350 г води, 7 г зелені петрушки і 25 г цибулі ріпчастої. Всі овочі необхідно відварити. У «суп» поступово додаєте масло і петрушку. Моркву і картоплю бажано подрібнити.
Корисним і дуже смачним під час захворювання є пюре з моркви і картоплі. Всі овочі необхідно відварити і потовкти (перетерти). Далі до суміші слід додати трохи молока і трохи солі. Тепер пюре можна довести до кипіння і подавати до столу.

Вельми корисним в такій ситуації овочем є баклажан. Його можна гасити в сметанному соусі. Для приготування такої страви візьміть 230 г баклажанів, зелень, трохи вершкового масла і солі. Для соусу знадобиться 50 г води, 50 г сметани, трохи масла і муки. Баклажан готуємо в останню чергу. Соус робиться так: на розігрітій сковороді підсмажте борошно, додайте до неї масло і воду. Кип’ятити суміш слід близько 20 хвилин. В останню чергу додається сметана. Тепер почистіть і поріжте баклажан, посоліть його і залиште на кілька хвилин, щоб з нього пішла гіркота. Далі покладіть шматки на сковороду і трохи протушкувати на повільному вогні. В останню чергу до баклажанів додайте соус і залиште страву гаситися ще 5 хвилин. Смачного!
Приступ жовчнокам’яної хвороби
Під нападом жовчнокам’яної хвороби зазвичай мають на увазі жовчну кольку, яка є найбільш гострим і типовим проявом хвороби. Камненосительство не викликає яких-небудь симптомів або порушень, а невираженим порушень травлення пацієнти зазвичай значення не надають. Таким чином, хвороба протікає латентно (приховано).
Жовчна колька зазвичай з’являється раптово. Її причиною є спазм гладких м’язів, розташованих в стінках жовчного міхура. Іноді пошкоджується і слизова оболонка. Найчастіше це відбувається, якщо камінь зміщується і застряє в області шийки міхура. Тут він блокує відтік жовчі, а жовч з печінки не накопичується в міхурі, а стікає прямо в кишечник.
Таким чином, напад жовчнокам’яної хвороби зазвичай проявляється характерними болями в правому підребер’ї. Паралельно у пацієнта може виникнути нудота і блювота. Часто приступ настає після різких рухів або навантажень або після прийому великої кількості жирної їжі. Лише один раз в період загострення може спостерігатися знебарвлення стільця. Це пояснюється тим, що в кишечник не потрапляє пигментированная (пофарбована) жовч з жовчного міхура. Жовч з печінки стікає лише в невеликих кількостях і не дає інтенсивного забарвлення. Даний симптом називається Ахола. В цілому ж найбільш типовим проявом нападу жовчнокам’яної хвороби є характерні болі, які будуть описані далі.
больова форма
Цей різновид може протікати по типу жовчної кольки (75% випадків) або торпідних болів.
Перший варіант характеризується раптовими сильними періодами гострого болю в правому підребер’ї, що виникають після погрішностей в дієті (вживання жирного, смаженого). Може бути іррадіація в праву половину попереку і праву лопатку. Рефлекторно в 70% випадків реєструється блювота гіркотою без подальшого полегшення. Тривалість нападу – не більше 6 годин, якщо вище – це ознаки гострого холециститу (часті повторні напади, підвищення температури тіла, симптоматика локального перитоніту).
думка експерта
Севастьянов Роман
Лікар-терапевт, лікар-гепатолог, лікар-гастроентеролог, вищої кваліфікаційної категорії. експерт сайту
При торпидной формі больовий синдром переслідує постійно, однак болю не сильні і можуть не приносити дискомфорту хворому. Періодів спокою немає.

діагностика
Виявлення характерною для печінкової кольки симптоматики вимагає консультації фахівця. Під физикальном обстеженням, їм проводяться, мається на увазі виявлення симптомів, характерних для наявності в жовчному міхурі конкрементів (Мерфі, Ортнера, Захар’їна). Крім цього виявляється певна напруга і болючість шкіри в області м’язів черевної стінки в рамках проекції жовчного міхура. Також відзначається наявність на шкірі ксантом (жовтих плям на шкірі, утворених на тлі порушення в організмі ліпідного обміну), відзначається жовтушність шкіри та склер.
Результати здачі загального аналізу крові визначають наявність ознак, що вказують на неспецифічне запалення на стадії клінічного загострення, які зокрема полягають в помірності підвищення ШОЕ і в лейкоцитозі. При біохімічному дослідженні крові визначається гіперхолестеринемія, а також гіпербілірубінемія і підвищена активність, характерна для лужноїфосфатази.
Холецистографія, яке застосовується як методу діагностування жовчнокам’яної хвороби, визначає збільшення жовчного міхура, а також наявність в стінках вапняних включень. Крім цього добре проглядаються в цьому випадку камені з вапном, наявні всередині.
Самий інформативний метод, який також є і найпоширенішим в дослідженні нас цікавить області і на предмет захворювання зокрема, є УЗД черевної порожнини. При розгляді черевної порожнини в даному випадку забезпечується точність щодо виявлення в наявності тих чи інших ехонепроніцаемих утворень у вигляді каменів в комплексі з патологічними деформаціями, яким при захворюванні піддаються стінки міхура, а також зі змінами, актуальними в його моториці. Добре помітні при УЗД і ознаки, що вказують на холецистит.
Візуалізація жовчного міхура і проток також може бути проведена з використанням для цієї мети методик МРТ та КТ в конкретно зазначених областях. Як інформативного методу, що вказує на порушення в процесах циркуляції жовчі, може бути використана сцинтиграфія, а також ендоскопічна ретроградна холангіопанкреатографія.
особливості діагностики
Для підтвердження утворення каменів потрібно провести загальну і спеціалізовану діагностику. Огляд полягає у відвідуванні гастроентеролога, який збирає анамнез і пальпує пацієнта. При підозрі на ЖКХ хворого можуть відправити на здачу аналізів крові і сечі. Використовується УЗД, КТ, МРТ і рентген.
Ультразвукове дослідження жовчного міхура
УЗД – точний, безпечний і інформативний метод, що дозволяє розглянути вміст жовчного міхура. Огляд проводиться натщесерце, а за день до приходу в клініку хворий повинен очистити кишечник клізмою. Рекомендується протягом 2-3 діб правильно харчуватися, щоб не виникало газоутворення. Лікар без проблем побачить камені, пісок або скупчення жовчі в міхурі.
Магнітно-резонансна терапія
МРТ проводиться в тому випадку, якщо є ускладнення крім ЖКХ, а однієї картини УЗД недостатньо для укладення. Метод дозволяє розглянути детально тверді і м’які тканини.
рентгенівське дослідження
Якщо на УЗД не видно патологію, призначається рентген. Цей дослідницький метод інформативний в розгляді твердих поверхонь – кісток, суглобів і каменів.
Комп’ютерна томографія
КТ з контрастом виявляє запалення стінок жовчного міхура, наявність закупорки жовчних проток. Також перевіряється функціональність органу.
Медикаментозне лікування жовчнокам’яної хвороби
Лікування жовчнокам’яної хвороби без операції застосовують при наявності холестеринових жовчних каменів (рентгеннегатівних) розміром до 15 мм при збереженій скорочувальної здатності жовчного міхура і прохідності протоки міхура.
Протипоказання для медикаментозного розчинення жовчних каменів:
- запальні захворювання тонкого і товстого кишечника;
- ожиріння;
- вагітність;
- «Відключений» – нефункціонірующіх жовчний міхур;
- гострі запальні захворювання жовчного міхура і жовчовивідних шляхів;
- камені діаметром більше 2 см;
- хвороби печінки, цукровий діабет, виразкова хвороба шлунка та дванадцятипалої кишки, хронічний панкреатит;
- пігментні або карбонатні камені;
- рак жовчного міхура;
- множинні конкременти, що займають більше 50% обсягу жовчного міхура.
Застосовують препарати урсодезоксихолевої кислоти, дія яких спрямована на розчинення тільки холестеринових каменів, препарат приймають протягом 6 – 24 місяців. Але ймовірність рецидиву після розчинення каменів становить 50%. Дозу препарату, тривалість прийому встановлює тільки лікар – терапевт або гастроентеролог. Консервативне лікування можливе тільки під наглядом лікаря.
Ударно хвильова холелітотрепсія – лікування шляхом дроблення великих конкрементів на дрібні фрагменти за допомогою ударних хвиль, з подальшим прийомом препаратів жовчних кислот (урсодезоксихолевої кислоти). Ймовірність рецидиву складає 30%.
Жовчнокам’яна хвороба тривалий час може протікати безсимптомно або малосимптомно, що створює певні труднощі її виявлення на ранніх стадіях. Це є причиною пізньої діагностики, на стадії вже сформувалися жовчних каменів, коли застосування консервативних методів лікування обмежене, а єдиним методом лікування залишається хірургічний.
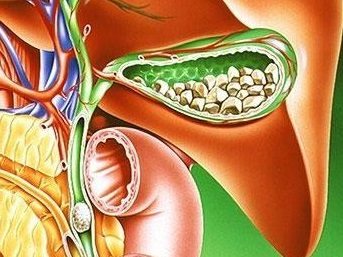
Особливості лікування патології
Тепер можна з’ясувати, як впоратися з цією проблемою за допомогою традиційних, нетрадиційних і радикальних методів. Почнемо з перших. Лікування жовчнокам’яної хвороби має носити комплексний характер. Тобто недостатньо просто усунути камені з проток і міхура. Необхідно тривалий час проводити медикаментозну терапію, дотримуватися певного режиму харчування, виконувати приписи лікарів.

Фахівцями застосовуються різні препарати при жовчнокам’яній хворобі:
- Для усунення больового синдрому використовуються внутрішньом’язові і внутрішньовенні анальгетики ( «Таламонал», розчин анальгіну). У крайніх випадках можуть застосовуватися наркотичні речовини: морфій, «Промедол».
- Для усунення спазмів в протоках треба використовувати препарати «Папаверин» або «Но-шпа», причому під шкіру. Для поліпшення циркуляції жовчі можна використовувати спеціальні препарати ( «Холензим»). Однак намагайтеся не застосовувати більш сильні ліки, так як це може призвести до гострого приступу, який закінчиться хірургічним втручанням.
- Лікування жовчнокам’яної хвороби супроводжується відходженням твердих елементів. Для цього зазвичай застосовуються теплий чай і грілки.
- Якщо патологія вже перейшла в хронічну стадію, постарайтеся періодично проходити курси лікування, призначені лікарем. Наприклад, приймаються такі препарати, як «ліобіл» і ін.
У будь-якому випадку не можна вибирати ліки самостійно, так як можна тільки нашкодити самому собі. Краще проконсультуватися з фахівцем і пройти ретельне обстеження.
Лікування народними засобами жовчнокам’яної хвороби
Наведу приклад декількох рецептів для розчинення каменів. Їх існує велика кількість.
- Зелений чай. Пити як профілактику від жовчнокам’яної хвороби, оскільки зелений чай запобігає каменеутворення.
- Листя брусниці. Листя цієї рослини дозволяють розчинити камені в жовчному міхурі. Заливаємо склянкою окропу 1 столову ложку сухого листя брусниці, наполягаємо 20-30 хвилин. Приймаємо по 2 столових ложки 4-5 разів на день.
- Іван-чай або кипрей вузьколистий. Заварити в термосі 2 столові ложки сухого листя іван-чаю, заливши окропом (0.5 л). Наполягати 30 хвилин. Пити по 100 мл чаю за годину до їди тричі на день протягом півроку. Наполягати одну і ту ж заварку можна до тих пір, поки чай має колір. Порадитися з лікарем перед вживанням, так як можна зрушити камені.
Головне в лікуванні народними засобами жовчнокам’яної хвороби – переконатися в тому, що у вас присутні холестеринові камені, які можна розчинити. Для цього необхідно пройти УЗД (камені видно) і рентген (холестеринові камені не помітні).
Після цього відвідати лікаря-фітотерапевта і підібрати найбільш ефективне поєднання трав для вашого випадку. Паралельно із застосуванням народних засобів, необхідно дотримуватися принципів раціонального харчування – іноді тільки зміна харчування дозволяє позбавиться від дрібних холестеринових каменів. Також необхідно приділити час фізичного навантаження – пішим прогулянкам, невеликий зарядці вранці – тобто, більше рухатися.
Чи можна обійтися без операції
Дуже часто для лікування недуги використовуються засоби нетрадиційної медицини. Однак не варто сподіватися на народну медицину на останніх стадіях розвитку холелітіазу. Крім того, звернутися до гастроентеролога потрібно в будь-якому випадку.
Думка фахівця щодо лікування жовчнокам’яної хвороби без операції Ви можете дізнатися з наступного відео:
трав’яні збори
Для лікування недуги допоможуть наступні рецепти на основі лікарських трав:
- Взяти квіти безсмертника піщаного, листя м’яти перцевої і плоди коріандру. Всі інгредієнти змішати і залити окропом. Настоювати протягом 2-х годин.
- Взяти в рівних частинах наступні інгредієнти: квітки ромашки, листя м’яти перцевої і листя меліси. Залити збір окропом і процідити.
- Змішати інгредієнти: траву полину (10 грам), квіти безсмертника піщаного 910 грам), корінь кульбаби (10 грам), корінь марени (40 грам). Залити компоненти окропом і процідити.
- Змішати в рівних пропорціях траву полину гіркого і траву хвоща польового. Залити суміш водою і прокип’ятити протягом 10 хвилин. Потім процідити і приймати по одній склянці щодня в ранковий і вечірній час.
- Змішати в рівних пропорціях наступні інгредієнти: квітки ромашки, квітки безсмертника піщаного, листя м’яти перцевої, корінь кульбаби і кору крушини. Залити суміш водою і кип’ятити протягом 10 хвилин. Потім процідити і приймати по одній склянці щодня вранці і перед сном.
- З’єднати наступні інгредієнти: насіння жостеру, насіння фенхелю (по одній частині), листя м’яти перцевої, квіти безсмертника піщаного і траву полину гіркого (по дві частини). Залити водою і кип’ятити протягом 25 хвилин. Процідити настій і приймати його по одній склянці щодня після пробудження і перед сном.
- Змішати наступні компоненти: квіти безсмертника піщаного, траву крушини, траву споришу, траву цикорію і траву звіробою. Залити водою і кип’ятити протягом 6 хвилин. Дати настоятися і процідити. Приймати протягом доби через годину після прийому їжі кілька разів.
Такі рецепти, приготовані на основі трав, допоможуть боротися з симптомами жовчнокам’яної хвороби. Крім того, трави сприяють розчиненню каменів і виведенню їх з жовчного міхура в кишечник.
Соки і відвари
Ефективні в лікування недуги також наступні рецепти:
- Відвар з кавунових кірок. Кавунові кірки необхідно просушити і подрібнити, потім залити водою і варити протягом 30 хвилин. Після охолодження відвар потрібно процідити і вживати кілька разів на день.
- Алтей – ефективне рослина. Для приготування відвару потрібно взяти дві столові ложки подрібненого кореня алтея і варити їх в одному літрі вина (білого сухого) протягом 5 хвилин. Після охолодження потрібно процідити і вживати до 3-х ковтків кожні кілька годин.
- Також ефективні настої з лісової брусниці та суниці. Ягоди необхідно заливати окропом і настоювати протягом 30 хвилин.
- Не менш корисний відвар з кореня шипшини. Корінь потрібно подрібнити, залити водою і кип’ятити не менше 60 хвилин.
- Також корисно при захворюванні вживати відвар з ягід шипшини, який підвищує імунітет і насичує організм вітамінами.
- Змішати наступні складові в рівних пропорціях: сік чорної редьки і мед. Випивати по столовій ложці перед кожним прийомом їжі.
Ці рецепти сприяють зміцненню імунної системи, розчиненню конкрементів, полегшують навантаження на травну систему і жовчний міхур.
Дієта при жовчнокам’яній хворобі
Потрібно обмежити або виключити з раціону жирні, висококалорійні, багаті на холестерин страви, особливо при спадкової схильності до жовчнокам’яної хвороби. Харчування має бути часте (4-6 разів на добу), невеликими порціями, що сприяє зменшенню застою жовчі в жовчному міхурі. У їжі повинна міститися достатня кількість харчової клітковиною, за рахунок овочів і фруктів. Можна додавати харчові висівки (по 15г 2-3 рази на день). Це зменшує літогенність (схильність до каменеутворення) жовчі.
Триває лікувальна дієта при жовчнокам’яній хворобі від 1 року до 2 років. Дотримання дієти – найкраща профілактика загострень жовчнокам’яної патології, і якщо не дотримуватися її, то можливий розвиток важких ускладнень.
До наслідків недотримання відносять: виникнення атеросклерозу, поява запорів, небезпечних при каменях в міхурі, підвищення навантаження на шлунково-кишкового тракту і підвищення густоти жовчі. Лікувальна дієта допоможе впоратися із зайвою вагою, поліпшить мікрофлору кишечника і захистить імунітет. В результаті у людини покращується настрій, нормалізується сон.
У важких випадках недотримання дієти призводить до виразок, гастриту, коліту. Якщо ви хочете вилікуватися від патології без операцій, то дієта – першорядне вимога.
дієта
Дуже важливо при лікуванні жовчнокам’яної хвороби дотримуватися правильного режиму харчування.
Для хворих призначається спеціально розроблена дієта №5. Призначає її лікуючий лікар.
Принципи дієтичного харчування:
- добова норма калорій не повинна перевищувати 2500;
- харчування має бути дробовим – в день має бути кілька прийомів їжі;
- порції повинні бути невеликими;
- потрібно знизити кількість уживаних жирів;
- на добу рекомендується випивати не менше 2-х літрів води;
- не можна вживати в їжу смажені, копчені страви.
Таким чином, хворі потребують їсти виключно варені, тушковані, приготовані на пару або ж запечені продукти. Кількість солі також важливо обмежити до 10 грамів на добу.
Можливо, Вам знадобиться стаття про лікування запалення жовчного міхура.
Також Ви можете почитати про лікування нирок в домашніх умовах.
Тут Ви дізнаєтеся про причини розвитку і лікуванні холециститу.
З раціону потрібно виключити продукти, які викликають перевантаження печінки та інших органів травної системи, газоутворення і вироблення жовчі.
До таких продуктів відносяться:
- гриби;
- здоба;
- алкогольні напої;
- чай та кофе;
- спеції і прянощі;
- жирне м’ясо і риба;
- ковбасні вироби;
- молочна продукція з високим вмістом жиру;
- капуста.
Допускається пити неміцний чай, розведений молоком.
Продукти, які можна вживати при дієті:
- хліб з висівок;
- нежирне м’ясо і риба;
- морепродукти;
- нежирна молочна продукція, в тому числі сир (в обмеженій кількості);
- овочі з високим вмістом пектину;
- супи;
- горіхи і насіння.
Також допускається є деякі фрукти – банани і яблука. Однак останні рекомендується вживати тільки в запеченому вигляді. З солодощів дозволяється балувати себе натуральним мармеладом. Рекомендується пити відвари, киселі, свіжозвареним компоти.
Дотримання дієтичного харчування допомагає поліпшити роботу жовчного міхура і всього організму, а також зміцнить імунітет.
операція
Хворі повинні піддаватися планової операції до першого нападу жовчної коліки або відразу після неї. Це пов’язано з тим, що великий ризик розвитку ускладнень.
Після оперативного лікування необхідно дотримуватися індивідуальний дієтичний режим (часте, дробове харчування з обмеженням або винятком індивідуально нестерпних продуктів, жирної, смаженої їжі), дотримання режиму праці та відпочинку, заняття фізкультурою. Виключити вживання алкоголю. Можливо санаторно-курортне лікування після операції, за умови стійкої ремісії.

Коли звертатися до лікаря
Якщо ви підозрюєте, що у вас трапляються напади жовчної кольки, вам необхідно зустрітися з вашим лікарем. Негайно зверніться до лікаря за порадою, якщо у вас з’явилися такі симптоми:
- жовтяниця;
- Біль в животі триває довше восьми годин;
- Висока температура і озноб;
- Біль в животі настільки сильна, що ви не можете визначити місце розташування, при якому вона б вщухла.
По темі: Що не можна їсти при жовчнокам’яній хворобі.
ускладнення
Поява каменів загрожує не тільки порушенням функцій органів, а й виникненням запальних змін в жовчному міхурі і органах, розташованих поруч. Так, з-за каменів можуть травмуватися стінки міхура, що, в свою чергу, провокує виникнення запалення. За умови, що камені проходять крізь протоки міхура з жовчю з жовчного міхура, відтік жовчі може бути утруднений. У найбільш важких випадках камені можуть заблокувати вхід і вихід з жовчного міхура, застрягши в ньому. При подібних явищах виникає застій жовчі, а це – передумова до розвитку запалення. Запальний процес може розвинутися і протягом декількох годин, і протягом декількох днів.
При таких умовах у хворого може розвинутися гострий запальний процес жовчного міхура. При цьому як ступінь ураження, так і швидкість розвитку запалення може бути різною. Так, можливий як незначний набряк стінки, так і її руйнування і, як наслідок, розрив жовчного міхура. Такі ускладнення жовчнокам’яної хвороби небезпечні для життя. Якщо запалення поширюється на органи черевної порожнини і на очеревину, то у хворого розвивається перитоніт. В результаті ускладненням даних явищ може стати інфекційно-токсичний шок і поліорганна недостатність. При цьому відбувається порушення роботи судин, нирок, серця, головного мозку. При сильному запаленні і високу токсичність мікробів, що розмножуються в ураженій стінці жовчного міхура, інфекційно-токсичний шок може проявитися відразу ж.
В даному випадку навіть реанімаційні заходи не гарантують, що хворого вдасться вивести з такого стану і уникнути летального результату.
Загальні відомості
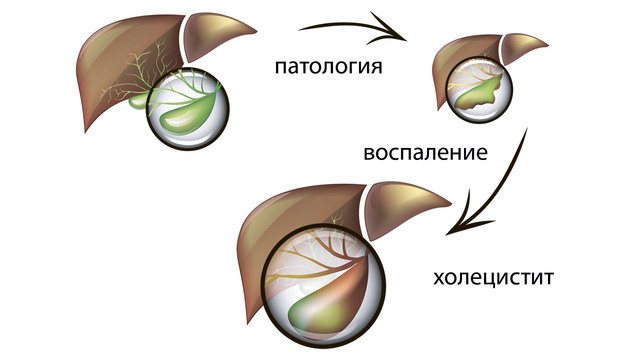
Жовчнокам’яна хвороба – це патологічний процес, при якому в жовчному міхурі і протоках утворюються камені (конкременти). Внаслідок утворення каменів в жовчному міхурі у хворого розвивається холецистит.
Для того, щоб зрозуміти природу жовчнокам’яної хвороби, необхідно, перш за все, усвідомити, як відбувається утворення і транспортування жовчі. Клітини людської печінки в добу виробляють від 500 мл до 1 літра жовчі щодоби. Жовч потрібна для переробки їжі, особливо жирів.
Жовч з печінки (з жовчних капілярів) спочатку виявляється в печінкових протоках, після чого потрапляє в дванадцятипалу кишку крізь загальний жовчний печінковий протік. Процес переходу жовчі в дванадцятипалу кишку з даного протоки проходить за допомогою м’яза, яку називають “сфінктер Одді”. Якщо дванадцятипала кишка порожня, сфінктер закривається, і надходить жовч. В даному випадку може виникнути розтягування жовчного міхура. У ньому може відбуватися накопичення жовчі, яка здатна там зберігатися тривалий час.
ЖКХ у вагітних і дітей
Період виношування дитини пов’язаний з істотними змінами рівня гормонів. При вагітності «диригентом» організму виступає прогестерон, який розслаблює гладку мускулатуру і провокує застій в жовчному міхурі. На пізніх термінах ситуація ускладнюється тиском зростаючої дитини на внутрішні органи.
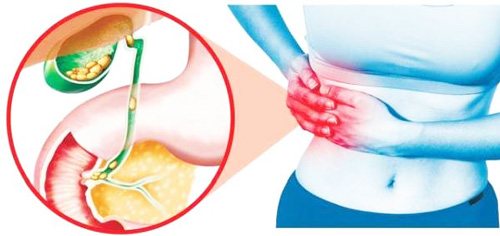
Після пологів різко підвищується рівень естрогенів. Саме жіночі гормони лікарі вважають основною причиною схильності жінок до жовчнокам’яної хвороби. Ризик розвитку патології підвищується з кожними наступними пологами. Багаторазово народжували жінки повинні періодично контролювати стан міхура за допомогою ультразвуку. Також необхідно перевірити орган на етапі планування вагітності.
Останнім часом лікарі відзначають почастішання виявлення ЖКХ серед дітей та підлітків. Конкременти знаходять навіть у діток до 3 років. Педіатри пов’язують таку динаміку зі зниженням популярності грудного вигодовування (в грудному молоці є речовини, які регулюють в’язкість жовчі у дитини) і неправильним харчуванням дітей. До 4 років дітям не роблять операції. У такому віці є можливість спонтанного самоусунення каменів. Хірургічні втручання проводять пацієнтам від 4 до 12 років за показаннями.
причини появи
Виникає захворювання з кількох причин. Найчастіше фактор, що провокує хворобу – надмірна кількість холестерину. Також симптоми і профілактика жовчнокам’яної хвороби тісно пов’язані зі зниженням функцій жовчного міхура, спрямованих на скорочення і проштовхування жовчі. Раціон харчування і початкова генетична схильність можуть провокувати формування каменів в організмі. Локальні інфекції, які пригнічують функції внутрішніх органів, здатні привести до захворювання.
Як зупинити зростання каменів
Для того щоб уповільнити або зупинити зростання каменів необхідно забезпечити повноцінний відтік жовчі і нормалізувати рівень вмісту холестерину і білірубіну. Існують медичні препарати, які впливають на склад жовчі, налагоджуючи її правильну циркуляцію, і тим самим зупиняють ріст каменів. Для здоров’я жовчного міхура необхідні і вітаміни. Правильне харчування і гімнастика значно знизять ризик збільшення каменів і скоротять кількість холестерину в крові.
дозволені продукти
- Хліб пшеничний, при гарній переносимості можна вживати житній. Хліб допускається тільки несвіжий, щоб не допускати здуття кишечника. Раціон розширюють введенням сухого бісквіта, випечних здобні виробів з м’ясом, сиром, яблуками і нежирного печива.
- Супи готують тільки на овочевих бульйонах з додаванням круп, вермішелі і овочів. Можна готувати борщі і щі, молочні і фруктові супи. Овочі для заправки супів підсмажувати не можна і протирати не обов’язково.
- На другі страви використовують нежирну яловичину, телятину, кролика, курку. Їх можна відварювати і після цього запікати, подавати шматком або рубаними.
- Дозволена нежирна риба (відварна, фарширована овочами, рибні котлети, запечена з овочами і макаронами).
- Молочні продукти тільки нежирні: кефір, йогурт, кисле молоко. Молоко, оскільки воно погано переноситься, додають тільки в блюда. Можна напівжирний сир в натуральному вигляді і в складі запіканок і ледачих вареників. Сметана використовується як приправа до страв.
- Рекомендуються яйця – переважно білкові омлети, оскільки жовтки потрібно обмежувати в раціоні або виключати взагалі, так як вони мають жовчогінну дію і можуть викликати посилення болю, крім того – мають високий вміст холестерину.
- Крупи допускаються будь-які (іноді погано переноситься кукурудзяна і пшоняна) у вигляді каш, в супи і запіканки з сиром і овочами.
- Овочі вирішуються в запеченому, відварному і тушкованому вигляді (виключаються щавель, редис, шпинат, редька, гриби, часник). Можна робити салат з дозволених овочів і додавати рослинне масло, а також вінегрети. Дозволяється вживання некислим квашеної капусти (якщо немає здуття), пюре з зеленого горошку, кабачкова ікра.
- До будь-яких м’ясних і овочевих страв можна вживати сметанні, овочеві та молочні соуси, з ними також можна запікати рибу і м’ясо.
- З прянощів допускаються кріп, петрушка.
- Фрукти і ягоди повинні бути некислими (в свіжому вигляді, компоти і киселі).
- Допускається вживання мармеладу, карамелі, зефіру, пастили, меду та варення. Цукор замінюють ксилітом (частково).
- Вершкове (25-30 г) і рослинне масло додають в страви після приготування. Кількість рослинного масла залежить від переносимості.
- Рекомендуються неміцний чай, овочеві соки, відвар пшеничних висівок, настій шипшини, мінеральна вода без газу.
Таблиця дозволених продуктів
| Білки, г | Жири, г | Вуглеводи, г | Калорії, ккал | |
Овочі та зелень |
||||
| баклажани | 1,2 | 0,1 | 4,5 | 24 |
| кабачки | 0,6 | 0,3 | 4,6 | 24 |
| капуста | 1,8 | 0,1 | 4,7 | 27 |
| капуста брокколі | 3,0 | 0,4 | 5,2 | 28 |
| морква | 1,3 | 0,1 | 6,9 | 32 |
| огірки | 0,8 | 0,1 | 2,8 | 15 |
| перець салатний | 1,3 | 0,0 | 5,3 | 27 |
| петрушка | 3,7 | 0,4 | 7,6 | 47 |
| салат айсберг | 0,9 | 0,1 | 1,8 | 14 |
| помідори | 0,6 | 0,2 | 4,2 | 20 |
| гарбуз | 1,3 | 0,3 | 7,7 | 28 |
| кріп | 2,5 | 0,5 | 6,3 | 38 |
фрукти |
||||
| банани | 1,5 | 0,2 | 21,8 | 95 |
| яблука | 0,4 | 0,4 | 9,8 | 47 |
Горіхи і сухофрукти |
||||
| родзинки | 2,9 | 0,6 | 66,0 | 264 |
| інжир сушений | 3,1 | 0,8 | 57,9 | 257 |
| курага | 5,2 | 0,3 | 51,0 | 215 |
| урюк | 5,0 | 0,4 | 50,6 | 213 |
| чорнослив | 2,3 | 0,7 | 57,5 | 231 |
Крупи і каші |
||||
| вівсяна крупа | 12,3 | 6,1 | 59,5 | 342 |
| перлова крупа | 9,3 | 1,1 | 73,7 | 320 |
| Рис | 6,7 | 0,7 | 78,9 | 344 |
Борошно та макаронні вироби |
||||
| макарони | 10,4 | 1,1 | 69,7 | 337 |
| локшина | 12,0 | 3,7 | 60,1 | 322 |
| локшина гречана | 14,7 | 0,9 | 70,5 | 348 |
Хлібобулочні вироби |
||||
| хліб пшеничний | 8,1 | 1,0 | 48,8 | 242 |
| хліб з висівками | 7,5 | 1,3 | 45,2 | 227 |
| хлібці цільнозернові | 10,1 | 2,3 | 57,1 | 295 |
Кондитерські вироби |
||||
| варення | 0,3 | 0,2 | 63,0 | 263 |
| желе | 2,7 | 0,0 | 17,9 | 79 |
| зефір | 0,8 | 0,0 | 78,5 | 304 |
| цукерки молочні | 2,7 | 4,3 | 82,3 | 364 |
| цукерки помадні | 2,2 | 4,6 | 83,6 | 369 |
| мармелад фруктово-ягідний | 0,4 | 0,0 | 76,6 | 293 |
| пастила | 0,5 | 0,0 | 80,8 | 310 |
| печиво марія | 8,7 | 8,8 | 70,9 | 400 |
Сировина і приправи |
||||
| мед | 0,8 | 0,0 | 81,5 | 329 |
| цукор | 0,0 | 0,0 | 99,7 | 398 |
Молочні продукти |
||||
| кефір 1.5% | 3,3 | 1,5 | 3,6 | 41 |
| ряжанка | 2,8 | 4,0 | 4,2 | 67 |
Сири і сир |
||||
| сир | 17,2 | 5,0 | 1,8 | 121 |
| сир 1% | 16,3 | 1,0 | 1,3 | 79 |
Мясні продукти |
||||
| яловичина | 18,9 | 19,4 | 0,0 | 187 |
| кролик | 21,0 | 8,0 | 0,0 | 156 |
Ковбасні вироби |
||||
| ковбаса варена молочна | 11,7 | 22,8 | 0,0 | 252 |
| сосиски молочні | 12,3 | 25,3 | 0,0 | 277 |
птах |
||||
| курка | 16,0 | 14,0 | 0,0 | 190 |
| індичка | 19,2 | 0,7 | 0,0 | 84 |
яйця |
||||
| яйця курячі | 12,7 | 10,9 | 0,7 | 157 |
Риба та морепродукти |
||||
| камбала | 16,5 | 1,8 | 0,0 | 83 |
| минтай | 15,9 | 0,9 | 0,0 | 72 |
| тріска | 17,7 | 0,7 | – | 78 |
| хек | 16,6 | 2,2 | 0,0 | 86 |
Масла і жири |
||||
| масло вершкове | 0,5 | 82,5 | 0,8 | 748 |
| олія оливкова | 0,0 | 99,8 | 0,0 | 898 |
| олія соняшникова | 0,0 | 99,9 | 0,0 | 899 |
напої безалкогольні |
||||
| вода | 0,0 | 0,0 | 0,0 | – |
| вода мінеральна | 0,0 | 0,0 | 0,0 | – |
| чай зелений | 0,0 | 0,0 | 0,0 | – |
Соки і компоти |
||||
| абрикосовий сік | 0,9 | 0,1 | 9,0 | 38 |
| морквяний сік | 1,1 | 0,1 | 6,4 | 28 |
| персиковий сік | 0,9 | 0,1 | 9,5 | 40 |
| сливовий сік | 0,8 | 0,0 | 9,6 | 39 |
| томатний сік | 1,1 | 0,2 | 3,8 | 21 |
| гарбузовий сік | 0,0 | 0,0 | 9,0 | 38 |
| шипшиновий сік | 0,1 | 0,0 | 17,6 | 70 |
| * Дані вказані на 100 г продукту | ||||
діагностика патології
У зв’язку з тим, що захворювання досить поширене, методи діагностики на сьогоднішній день дозволяють з великою точністю виявити наявність патології в найкоротші терміни. Найбільш ефективно застосовується метод УЗД. За допомогою ультразвукової діагностики можливо точно встановити стадію розвитку захворювання, отримати всю необхідну інформацію про стан ЖП і інших органів травлення, і на основі цих даних призначити найбільш ефективне лікування. Крім УЗД в таких випадках використовується також:
- холецистографія;
- рентген;
- МРТ.
Для того щоб мати повну картину стану організму, лікар призначає додаткові аналізи сечі, крові та деякі інші дослідження.
Меню на тиждень дієти №5 при загостренні
У разі загострення жовчнокам’яної хвороби та панкреатиті людина відчуває сильні больові напади, тому хворому рекомендується на три дні повністю відмовитися від їжі, щоб дати відпочити підшлунковій залозі і жовчному міхурі. У ці дні лікарі дозволяють тільки вживати рідину. Голодувати при таких хворобах легко, організм сам регулює відновлювальні процеси, тому людина не відчуває почуття голоду.
Після поліпшення стану органів травлення хворого жовчнокам’яної хворобою переводять на дієту №5, але з деякими обмеженнями. Слід повністю вивести з раціону м’ясо і бульйони. Через кілька днів, при поліпшенні стану, хворий знову буде вживати м’ясо, але його треба подрібнювати в блендері. Також необхідно перетирати каші. Для профілактики жовчнокам’яної хвороби рекомендується 1 день в тиждень проводити розвантажувальні дні. Їжа при дієті №5 повинна бути легкою, низькокалорійної, без хліба. Перевагу віддавайте каш, овочевих, фруктових страв.
Лікувальна дієта №5 застосовується при симптомах жовчнокам’яної хвороби, панкреатиті і холециститі. На сніданок хворим пропонуються манна, вівсяна, гречана каші з молоком, відвареним м’ясом або рибою, чай або відвар шипшини. Упродовж тижня страви чергуються. Різноманітність в дієту хворого жовчнокам’яної хворобою вносять м’ясні салати, паштети, оселедець, сирне суфле, білкові омлети. Між сніданком і обідом обов’язково присутній другий сніданок – проміжний прийом легкої їжі. Для нього підійдуть свіжі фрукти, сирний пудинг, овочевий салат, сир.

В обіднє меню хворого жовчнокам’яної хворобою включається кілька страв. На перше – овочевий суп або вегетаріанський борщ, молочний суп, пісний розсольник. На друге дієтою планується: м’ясний бефстроганов, відварене нежирне м’ясо, плов, м’ясні фрикадельки, а також гарнір – відварну картоплю або пюре, морквяні котлети, тушковані кабачки, терта варений буряк. На третє хворому жовчнокам’яну хворобу дають фруктовий компот або кисіль, полуничне желе.

Межу обідом і вечерею обов’язково присутній проміжний прийом їжі – полуденок. Зазвичай це щось легке: сухарики з цукром, галетное печиво, фрукти, чай. На вечерю згідно дієті готують овочеві котлети, яблучну шарлотку, відварну рибу, картопляне пюре, фруктовий плов, морквяно-яблучні зрази, парові курячі котлети. Якщо за 2 години перед сном хворий на жовчнокам’яну хворобу відчуває почуття голоду, він може випити склянку кефіру або кислого молока.

заборонені продукти
При жовчнокам’яній хворобі не можна їсти:
- смажені страви;
- пиріжки;
- жирне м’ясо і рибу;
- здобу;
- торти;
- гострі страви;
- шпинат;
- такі овочі, як редис, цибуля, редька, часник, ріпа;
- шоколад;
- ікру;
- кава і какао;
- алкоголь;
- субпродукти.
Страви потрібно їсти тільки в теплому вигляді, що не посипаючи їх приправами.
Якщо жовчнокам’яна хвороба загострилася
Вищевказані рекомендації харчування потрібно дотримуватися все життя. При загостренні ж ЖКХ дієта має деякі особливості, пов’язані з тим, що забитий конкрементами жовчний міхур повинен деякий час відпочити від навантажень.
Попередження! У той день, коли з’явилися біль справа під ребрами, нудота і гіркота в роті, їсти не можна. Дозволяється тільки пити солодкий чорний чай.

Вівсяна каша на воді – основне блюдо при загостренні жовчнокам’яної хвороби
З другої доби в раціон додається картопляне пюре, зварене на воді, слизова рисова каша на воді, нежирне відварене м’ясо. Таку дієту дотримуються до 10 діб, і якщо біль в правому підребер’ї куповані, то переходять на основну дієту.
післяопераційний раціон
Дієта при жовчнокам’яній хворобі після операції полягає в наступних нюансах:
- Перші 36 годин їсти не можна;
- Після цього часу можна тільки пити: чай без цукру, киселі і компоти з сухофруктів, нежирний кефір. Обсяг випитого на добу – до 1,5 літрів. За 1 раз можна випивати не більше 150 мл. Таку дієту дотримуються до 3-5 дня.
- На 3-5 добу в раціон додають картопляне пюре, вегетаріанський суп з додаванням чайної ложки вершкового масла або сметани.
- Поступово додають відварну нежирну рибу, паровий омлет без жовтка, гарбузовий і яблучний фреші без цукру, черствий білий хліб.
- Після 7-8 діб вводяться рідкі каші: пшенична, гречана, вівсяна, зварені або з перемеленої в кавомолці крупи, або вже в готовому вигляді перетерті блендером; нежирне м’ясо, нежирні кисломолочні продукти.
- Після 8 дня додаються парові котлети, фрикадельки, тефтелі. Супи вже можна варити на другому-третьому м’ясних бульйонах, в каші – додавати молоко, розведене з водою 1: 1.
- Тільки через 1,5 місяці після операції переходять на стіл №5, описаний в самому початку.
Як видно зі статті, дієтичне харчування при жовчнокам’яній хворобі грає роль, переоцінити яку вельми складно. Це і зрозуміло, адже на ряду з іншими факторами, утворення каменів тісно пов’язане з тим, які продукти ми вживаємо. Отримати додаткову інформацію про природу і механізм розвитку цієї патології можна зі статті: Чому починається жовчнокам’яна хвороба.
Жовчний міхур – орган травлення, нагадує порожнисту грушу невеликих розмірів. Розташовується він під печінкою, з якої з’єднується системою жовчних протоків. На фото нижче видно його розташування. Основна функція жовчних проток і жовчного міхура пов’язана з накопиченням і виведенням жовчі. Хвороба жовчного міхура порушує його нормальне функціонування.
Жовч – це рідина, яка виробляється в печінці. Її функція в організмі полягає в здатності активізувати пересування їжі по кишечнику і покращувати засвоєння жирів. Протягом доби в печінці людини утворюється близько двох літрів жовчі.
Різні порушення в функціонуванні травної системи викликають захворювання жовчного міхура:
- Дискінезія. Однією з найпоширеніших хвороб жовчного міхура вважається дискінезія. Її виникнення пов’язане з порушенням скорочень жовчних проток і стінок жовчного міхура. Виявляється дискінезія у вигляді періодичних болів в правій верхній половині живота. Характер болю може відрізнятися. Дискінезія – безпечне захворювання. Однак залишати її без уваги не варто, так як вона здатна викликати більш розвинутою жовчнокам’яної хвороби (ЖКХ).
- Жовчнокам’яна хвороба виникає через порушення обміну білірубіну (пігменту, що додає жовчі зеленувато-жовтий колір), жовчних кислот, холестерину і запалення в жовчному міхурі, уповільнення виділення жовчі або застою в ньому жовчі.
- Холецистит. Так називають запалення жовчного міхура. У деяких випадках виникає закупорка жовчних шляхів, яка порушує відтік жовчі і викликає запалення. Такий стан вимагає госпіталізації та оперативного втручання.
- Холестероз – відкладання холестерину в стінках міхура.
- Поліпи – доброякісні утворення. Захворювання протікає безсимптомно. Симптоми проявляються у разі перекриття виходу жовчного міхура.
- Рак. Захворювання жовчного міхура здатні спровокувати виникнення біліарного панкреатиту, запалення підшлункової залози.

Причини, які сприяють формуванню різних видів конкрементів
Виділяють холестеринові і пігментні (чорні і коричневі) камені. Вважається, що холестеринові і чорні пігментні конкременти утворюються зазвичай в жовчному міхурі, тоді як коричневі – в жовчних шляхах.
Пігментні жовчні камені виявляються переважно у людей, що мають:
- гемолітичну хворобу (стан, при якому спостерігається підвищене руйнування еритроцитів крові, при цьому утворюється велика кількість білірубіну, що входить до складу конкрементів);
- алкогольне ураження печінки (зокрема, цироз);
- В 12-дефіцитну анемію;
- муковісцидоз (вроджена хвороба, що характеризується порушенням роботи залоз і легеневої системи);
- паразитів або бактерій в жовчних протоках;
- стан після резекції клубової кишки.
Холестеринові камені виявляються частіше у пацієнтів:
- які страждають на ожиріння, цукровий діабет, первинний біліарний цироз, а також мають пошкодження спинного мозку;
- з швидкою негативною динамікою ваги на тлі вираженого зниження калорійності харчування;
- що належать до жіночої статі;
- вагітних;
- старше 40 років;
- приймають деякі лікарські препарати протягом тривалого часу (наприклад, Октреотід);
- зловживають прийомом жирної калорійної їжі.
Найбільше число «носіїв» пігментних конкрементів – народи Азії, тоді як холестеринових каменів – Латинської Америки та Північної Америки.
радикальне лікування
У більшості випадків жовчні камені видаляють разом з міхуром. Таку операцію називають холецистектомії. Хірургічне втручання показане при множинних конкрементах, які займають 33% і більше від загального обсягу органу. Холецистектомію також проводять при частих прояви печінкової коліки, хронічному запаленні міхура через наявність каменів, обтурації проток конкрементами. Допомога хірурга потрібно і в разі ускладнень (перитоніт, абсцес, контрактури проток).
відкрита операція
Лапаротомного спосіб видалення міхура використовується все рідше, з огляду на його високу травматичність і ризику післяопераційних ускладнень. Втручання проводять під загальним наркозом. Роблять розріз по нижній реберної лінії 15-30 см, пошарово розрізають тканини, проводять огляд черевної порожнини. Кліппіруют міхур і живлять його судини, а потім січуть орган. Для виведення ексудату вставляють дренажну трубку, потім у зворотному порядку пошарово вшивають тканини.
Пацієнта спостерігають в стаціонарі протягом 10-14 днів. На 4-6 день знімають дренаж, на 7-10 видаляють шви. Реабілітаційний період триває близько 2 місяців. В цей час протипоказані фізичні навантаження. У перші півроку хворому призначають сувору дієту, для відновлення роботи шлунково-кишкового тракту. Її принципи засновані на дієті Певзнера 5, проте всі страви подають в протертому вигляді.
лапароскопічна холецистектомія
Переважний метод видалення міхура, проте в деяких випадках його застосування неможливо. Лікарі мають можливість перевести лапароскопічну операцію в відкриту (якщо для цього є підстави). Втручання також проводять під загальним наркозом. У черевній порожнині роблять кілька проколів, вводять в них троакари, потім поміщають оптичне та хірургічне обладнання.
Хірургічні маніпуляції аналогічні відкритої операції. Однак зникає потреба у великій травматизації тканин під час розтину, що істотно знижує ризик ускладнень.
Закриті техніки видалення каменів
Якщо камені невеликі, а в порожнині міхура немає запалення, лікарі можуть запропонувати лазерну, ультразвукову або ударно-хвильову літотрипсії – руйнування каменів за допомогою спеціальної апаратури. На освіти впливають спеціальними хвилями, які ушкоджують їх структуру. Після дроблення хворому призначають лікарські препарати, які додатково зменшують конкременти, згладжують їх краю і активізують евакуацію. Дрібні частинки можуть пройти по протоках в кишечник, звідки виводяться разом з калом.
При використанні таких технік видалення жовчних конкрементів є ризик пошкодження і опіків слизової міхура, що загрожує гострим запаленням органу. Також є небезпека дроблення каменів на гострі частинки з наступною механічною травматизацією тканин органу. У деяких випадках дрібні конкременти застряють в протоках, частково або повністю порушуючи відтік жовчі.
профілактика ЖКХ

Залежно від того, який стан спостерігається у хворого, існує:
- Первинна профілактика формування каменів. Спрямована на попередження впливу на організм факторів ризику каменеутворення. При наявності захворювань, що провокують розвиток ЖКХ – своєчасна діагностика, лікування та спостереження лікаря.
- Профілактика загострення жовчнокам’яної хвороби. Рекомендується зниження ваги при ожирінні, достатня фізична активність, дотримання дієти.
- Профілактика повторного освіти жовчних каменів. Обов’язкове дотримання всіх лікарських призначень з прийому лікарських препаратів, зниження ваги при ожирінні.
Прогноз і профілактика
Характер результату захворювання залежить від швидкості каменеутворення, розміру каменів і стану, в якому вони знаходяться. При невеликих нерухомих утвореннях вибирають вичікувальну тактику, якщо має місце міграція каменів по біліарному тракту і їх висока чисельність, видалення органу не уникнути.

При вдалій холецистектомії якість життя хворого після операції поліпшується. При дотриманні рекомендацій лікаря небажані наслідки видалення жовчного не спостерігаються. З метою профілактики рекомендується:
- регулярно проходити обстеження у лікаря для попередження хвороби;
- особливо потрібно бути уважним до свого здоров’я людям, в роду у яких були випадки жовчнокам’яної хвороби;
- стежити за масою тіла, не поправлятися;
- своєчасно лікувати інші патології біліарного тракту.
Це стосується дискінезії жовчовивідних шляхів, запальних процесів печінки, жовчного міхура.
Спосіб життя і харчування
Провідну роль в профілактиці займає дотримання дієти. Харчування має бути збалансованим і повноцінним. Їжу потрібно приймати невеликими порціями, але часто. З меню слід виключити гостру, жирну, смажену їжу, кислі фрукти, свіжі овочі (їх відварюють, запікають). Під обмеження потрапляють сіль і цукор, заборона поширюється на алкоголь, здобу, кондитерські вироби.
Щоб жовчокам’яна хвороба не з’явилася, важливо змінити спосіб життя. Слід уникати роботи в похилому положенні, інтенсивного бігу, стрибків. Для запобігання холелитиаза потрібно займатися посильними вправами, не допускати тривалої гіподинамії, робити перерви при сидячій роботі. При появі перших ознак порушення роботи гепатобіліарної системи потрібно звернутися до лікаря. Це допоможе почати правильне лікування і не допустити погіршення здоров’я.
Профілактика народними способами

Альтернативна медицина пропонує досить широкий асортимент терапії сечокам’яної хвороби. Разом з тим, народні засоби використовуються і в профілактиці цього неприємного недуги. Але потрібно враховувати, що успіх лікування цими методами багато в чому визначається індивідуальними особливостями організму. І те, що абсолютно не підійшло одній людині, для іншого стане справжньою панацеєю. З цієї причини народні лікарі рекомендують кожен рецепт тестувати на собі самостійно. Експериментуючи з даними рецептами, з раціоном харчування, варто дотримуватися щадних способів терапії.
Вважається, що розм’якшити каміння здатний чай. Рекомендується за раз випивати по кілька склянок чаю. Якщо трапляється напад, необхідно відразу випити 10 склянок цього напою. Серед народних цілителів вважається, що відвідування лазні на регулярній основі також служить прекрасною профілактикою жовчнокам’яної хвороби.
Дуже корисно готувати періодично сік з редьки. Робиться це просто – достатньо овоч натерти, а після віджати. До отриманого соку додають і ложку меду. Приймають такий напій по половині склянки протягом цілої доби. Припустимо поступове збільшення дозувань. Сік п’ють концентрованим. Потрібно пити не менше одного стакана в добу на щоденній основі. Тривалість лікування складе не менше двох місяців.

Наступним популярним рецептом, що сприяє профілактиці жовчнокам’яної хвороби, вважається сироп з буряка. Для його приготування знадобиться зварити кілька овочів середніх розмірів. Робити це потрібно до моменту, поки відвар стане сиропом. Приймають рідина три рази на добу по чверті склянки до їди.
Що робити при нападі жовчної кольки
Жовчну кольку можна розпізнати за специфічною болю. Пацієнти описують її, як різкі колючо-ріжучі відчуття під правим ребром, що посилюються в похилому положенні і дедалі менші в положенні лежачи на правому боці з підібраними до живота ногами. Причина гострого болю – спазм міхурово мускулатури. Це може бути ознакою гострого або часткового застою жовчі, запалення слизових оболонок органу. Щоб купірувати жовчну кольку необхідно:
- перевірити температуру тіла;
- якщо показники нормальні, можна прийняти теплу ванну (якщо температура підвищена, такі заходи протипоказані);
- укласти хворого зручніше, усунути одяг, яка може тиснути на живіт;
- докласти в зону правого підребер’я холод (пакет з льодом, загорнутий у тканину) на 3-7 хвилин;
- дати 1-2 таблетки Дротаверину (бускопан, спазмомен);
- якщо біль не зникла – викликати швидку допомогу.
Відразу викликати невідкладну допомогу потрібно в тому випадку, якщо хворого нудить, з’являється блювота або сильний пронос. Такі симптоми можуть вказувати на інтоксикацію організму через що розвиваються ускладнень.
По приїзду фахівців потрібно поінформувати їх про прийом будь-яких лікарських препаратів (час, дози, назва). При необхідності спазмолітики вводять ін’єкційно (Атропін, Платифиллин, Папаверин). При нестерпного болю лікар зробить укол з наркотичним анальгетиком.
Найчастіше коліки вдається лікувати в домашніх умовах. Однак це не гарантує, що симптом не виникне знову. Щоб розпізнати і усунути причину неприємностей, необхідно звернутися до гастроентеролога і пройти комплексне обстеження. При повторюваних кольках на тлі ЖКХ показано оперативне лікування (навіть при невеликих або одиничних конкрементах).
Довгостроковий моніторинг
Після холецистектомії, приблизно у 5 – 10% хворих розвивається хронічна діарея. Це, як правило, пов’язане з жовчними солями. Частота ентерогепатичній циркуляції жовчних солей збільшується після видалення жовчного міхура, в результаті чого більшу кількість солей жовчних кислот досягає товстої кишки. У товстій кишці, солі жовчних кислот стимулюють слизову секрецію солі і води.
Постхолецистектомічний діарея, як правило, помірна і може контролюватися за допомогою епізодичного застосування препаратів від діареї, таких як лоперамід. Більш часту діарею можна лікувати за допомогою щоденного прийому смол, що зв’язують жовчні кислоти (наприклад, колестипол, холестирамін, колесевелам).
Після холецистектомії, деякі люди зазнають біль, що нагадує рецидив жовчних кольок. Термін – постхолецистектомічний синдром, іноді використовується для цього стану.
Багато пацієнтів з постхолецистектомічній синдромом, страждають від довгостроковій функціональної болю, яка помилково діагностується як болю жовчного походження. Стійкість симптомів після холецистектомії не видається дивною. Діагностичні і лікувальні зусилля повинні бути спрямовані на справжні причини.
Деякі люди з постхолецистектомічній синдромом страждають розладом моторики сфінктера Одді, званим дискінезією жовчовивідних шляхів, при якій сфінктера не вдається розслабитися, як правило після прийому їжі. Діагноз може бути встановлений в спеціалізованих центрах ендоскопічної манометр. У встановлених випадках дискінезії жовчовивідних шляхів, ендоскопічна ретроградна сфинктеротомия як правило, ефективна в полегшенні симптомів.
Ускладнення перебігу ЖКХ
При несвоєчасному лікуванні і недотриманні лікарських рекомендацій можу виникнути:
- Емпієма жовчного міхура. Розвивається при закупорці протоки міхура конкрементом, при цьому в просвіті жовчного міхура розвивається нагноительной процес.
- Гангрена жовчного міхура. Несвоєчасне лікування емпієми призводить до розвитку відмирання стінок жовчного міхура. Ускладнення зустрічається рідко, тим не менш, є дуже небезпечним для організму станом.
- Перфорація жовчного міхура. Запальні процеси в жовчному міхурі можуть призвести до порушення його цілісності в результаті розриву стінки.
- Перитоніт. Попадання вмісту жовчного міхура в черевну порожнину викликає запалення очеревини. Є вкрай небезпечним станом, здатним привести до загибелі пацієнта.
- Механічна жовтяниця. Внаслідок обтурації (закупорки) жовчовивідних шляхів відбувається застій жовчі і всмоктування її складових в кровотік. Найнебезпечнішим і токсичним є білірубін, значне його підвищення в крові призводить до порушення функцій і органічного ураження печінки, легенів, головного мозку, нирок.
Які захворювання схожі на ЖКХ клінічними проявами?
Симптоми, що зустрічаються при жовчнокам’яної хвороби, можуть бути присутніми і при інших патологічних станах, таких як:
- Виразкова хвороба дванадцятипалої кишки. Відрізняється зменшенням хворобливості при вживанні їжі або застосуванні антацидів (препаратів, що нейтралізують соляну кислоту в шлунку, наприклад, Альмагель, Маалокс) всередину. При проведенні фиброгастродуоденоскопии виявляються виразкові дефекти шлунка або дванадцятипалої кишки.
- Перфорація виразки шлунка або дванадцятипалої кишки. Стан характеризується різкою вираженою ( «кинджальним») болем, нудота і блювота зазвичай не спостерігаються. Діагноз підтверджується після проведення оглядової рентгенографії органів черевної порожнини.
- Гострий інфаркт міокарда. Біль може бути абсолютно ідентичною, як при загостренні ЖКХ. Однак виконання електрокардіографії і лабораторних тестів на наявність ферментів із загиблих при інфаркті кардіоміоцитів (серцевих м’язових клітин) достовірно підтверджують діагноз некрозу серцевого м’яза.
- Гострий панкреатит. Запалення підшлункової залози не завжди викликано ЖКХ, іноді при зловживанні алкоголем, застосуванні лікарських засобів і в інших випадках виникають некалькульозний панкреатити. Стан хворого погіршується більшою мірою, біль здавлює, що оперізує, найбільш сильна в області шлунка. У крові і сечі визначається підвищений вміст ферменту підшлункової залози, що свідчить про перебіг в ній запальний процес.
- Гостра кишкова непрохідність. Больові відчуття при цьому стані переймоподібні в околопупочной області. При проведенні оглядової рентгенографії органів черевної порожнини виявляються ознаки даного стану.
- Гострий апендицит. Хворобливість виражена менше, ніж при загостренні ЖКХ. Хворий відзначає блювоту, яка не повторюється, а також зазначає міграцію болю: спочатку в області шлунка, потім все нижче аж до правої клубової області. Виконання ультразвукового дослідження дозволяє визначити запальні захворювання в апендиксі.
- Пієлонефрит (запальний процес в нирці). Пацієнт часто відзначає почастішання сечовипускання або зменшення кількості дефекацій, болючість при цьому, а також зміна обсягу, кольору, прозорості, запаху сечі.
- Ниркова колька. Розвивається на тлі сечокам’яної хвороби. Біль часто виникає в ділянці нирок, поширюється в зовнішні статеві органи. Пацієнти відзначають затримку, забарвлення сечі в червоний, рожевий колір, а також зменшення її об’єму. Проведення УЗД нирок і сечоводів виявляє камені в цих областях.
Як формуються камені?
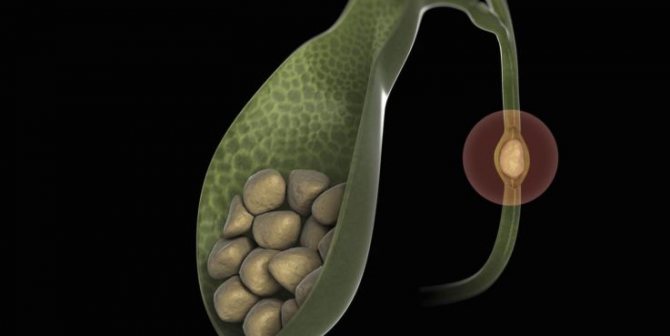
Розрізняють чотири основні стадії розвитку ЖКХ:
- Фізико-хімічна. Характеризується зміною складу жовчі, яка стає літогенної (таку жовч називають «замазкообразной», вона містить в собі кристали холестерину, солі кальцію, білірубінсодержащіе пігменти). Конкременти при дослідженні не визначаються. Клінічні прояви відсутні.
- Безсимптомний камненосительство. Під час обстеження пацієнта випадково виявляються конкременти. Скарг хворий не пред’являє.
- Клінічна. Виявляється переважно при вклинюванні каменю в шийку міхура або його попаданні в жовчні протоки. Розвивається типова клінічна картина печінкової коліки або калькульозного холециститу (запалення жовчного міхура, викликане конкрементами).
- Стадія ускладнень.
лікування
З’ясовуючи, яка профілактика жовчнокам’яної хвороби рекомендована знаходяться в групі ризику, потрібно звертати увагу на те, яким складним часом буває лікування. Таке захворювання легше попередити, ніж чим лікувати.
Необхідно дотримуватися рекомендованої лікарем дієти, потрібно дотримуватися режиму і вести активний спосіб життя. Інакше в організмі відбувається застій жовчі, що негативно впливає на його стан. Часом лікарі прописують препарати для профілактики жовчнокам’яної хвороби – вони руйнують камені. Йдеться про «хенофальк», «Урсосане». В обов’язковому порядку з раціону харчування виключають все жирне, гостре, смажене. Знадобиться відмовитися і від алкогольної продукції. Важливо стежити за вмістом холестерину в споживаної продукції. Обов’язково потрібна їжа, яка буде насичена рослинною клітковиною – наприклад, зерна, зелень, овочі.

Консервативна терапія полягає в повному голод для хворого, якщо у нього є блювота. Але якщо напади не супроводжуються блювотою, допустимо пити воду. До підребер’я прикладають лід, щоб знизити інтенсивність запального процесу.
Лікування здійснюють антибактеріальними лікарськими засобами. Обов’язково проводять дезинтоксикацию організму, виписуючи пацієнта препарати-діуретики. Необхідно усунути больовий синдром, приймаючи анальгетики.
Якщо у людини відбуваються часті напади, і традиційне лікування, і профілактика жовчнокам’яної хвороби не дають результатів, вдаються до оперативного втручання. Часом показанням для операції є деструктивне перебіг хвороби, наявність додаткових патологій.
Як правило, операцію проводять тим, у кого є гостра форма холециститу, і симптоми інакше не купіруються. Якщо хвороба протікає в агресивній формі, хірургічне втручання здійснюють в перші 48 годин з того моменту, як людина була госпіталізована.
Причини утворення каменів
Камені утворюються в результаті зміни хімічного складу жовчі. Відбувається це через низку причин:
- в результаті стрімкого збільшення маси тіла;
- при прийомі продуктів, у складі яких є холестерин;
- при інфекційному захворюванні.
У жінок провокуючим фактором можуть стати гормональні зміни під час вагітності
Позамежний рівень холестерину в крові здатний стати каталізатором хвороби. Насичена даними органічною сполукою жовч змінює свій склад і стає більш в’язкою. Такий стан жовчі називають літогенний і воно становить велику загрозу. До застою можуть привести перегини жовчного міхура, різні інфекції і патологічні утворення. У жінок провокуючим фактором можуть стати гормональні зміни під час вагітності. Порушення функціонального стану жовчовивідних шляхів можуть бути спровоковані розладом кишечника, порушенням його мікрофлори.
Жовчнокам’яна хвороба. Початкова стадія – біліарний сладж
Біліарний сладж – що це і як виглядає
Термін «біліарний сладж» з’явився в 70-і роки минулого століття і прийшов з англомовної літератури. Біліарний – від латінcкого слова biliaris, що означає жовчний, а сладж (англ. Sludge) – «суспензія, бруд, твань, муть, мул, пісок, крижана каша», оскільки немає чіткого перекладу, то користуються терміном сладж.
В даний час під біліарним сладж розуміють будь-яку неоднорідність жовчі в жовчному міхурі і протоках, яку виявляють при ультразвуковому дослідженні (УЗД). Виявлення біліарного сладжа – початкова стадія жовчнокам’яної хвороби, її предкаменной стадія.
Перші спроби виділити предкаменной стадію ЖКХ вперше були зроблені в 70-і роки минулого століття, коли вчені виділили початкову стадію ЖКХ, розуміючи під нею біохімічні зміни якості жовчі з подальшими фізико-хімічними порушеннями її структури, що приводять до формування кристалів холестерину, освіту біліарного сладжа.
Прогрес у вивченні і діагностиці початкових стадій ЖКХ стався тоді, коли в широку практику увійшло ультрасонографическое ісследоаніе (УЗД), яке дозволило створити класифікацію ЖКХ і виділити типи біліарного сладжа. В теперешній час до біліарного сладж відносять будь-яку неоднорідність жовчі, яка спостерігається при ультразвуковому дослідженні.
Основні варіанти біліарного сладжа
Ехонеоднородная жовч зі згустками
Жовч з наявністю поодиноких або множинних ділянок підвищеної ехогенності, що мають чіткі або розмиті контури, зміщаються, без акустичної тіні (нещільні згустки), частіше розташовані по задній стінці жовчного міхура.
Суспензія гіперехогенних частинок
Точкові, поодинокі або множинні, зміщується гіперехогенние освіти, що не дають акустичну тінь, які виявляються при зміні положення тіла.
замазкообразная жовч
Ехонеоднородная жовч з наявністю ділянок, що наближаються по ехогенності до паренхімі печінки, зміщаються або фіксованих до стінки жовчного міхура, видима чітким контуром, що не дає акустичну тінь.
У клінічній практиці більш ніж в 70% випадків зустрічається варіант біліарного сладжа 2 – суспензія гіперехогенних частинок, частота виявлення двох інших варіантів сладжа становить 10-12%.
Чутливість ультразвукового дослідження в діагностиці біліарного сладжа становить 55-65%, а специфічність – більше 90%.
Серед пацієнтів зі скаргами, характерними для ураження жовчовивідних шляхів і жовчного міхура біліарний сладж виявляється в 24-55% випадків.
Що являє собою жёлчевиделітельная система?
Жовч – рідина, яка виробляється гепатоцитами (печінкові клітини) для здійснення травлення. В основному бере участь у розщепленні жирів, а також активізує деякі травні ферменти для розщеплення білкових продуктів.
Жовч синтезується клітинами печінки, потім збирається по внутрішньопечінковий протоках і надходить в загальний печінковий проток, звідки потрапляє безпосередньо в жовчний міхур і накопичується в ньому. Коли в дванадцятипалої кишці з’являється їжа, жовчний міхур скорочується і жовч надходить спочатку в загальний жовчний протік, а потім і в просвіт кишки. Регулює надходження жовчі в шлунково-кишковий тракт сфінктер Одді – м’яз, що розташовується на внутрішній поверхні дванадцятипалої кишки.
Сфінктер Одді відповідає також за потрапляння ферментів підшлункової залози по панкреатическому протоку (цей проток об’єднується із загальним жовчним протокою перед впаданням в дванадцятипалої кишки, формуючи ампулу). Тому наявність конкрементів в жовчовивідних системі часто призводить до порушення відтоку панкреатичного соку, який бере участь в травних процесах, що викликає запалення підшлункової залози (панкреатит), а у важких випадках її «самопереваривание» (загибель частини тканин або всього органу).
Що таке жовч?
Жовч – це одна з біологічних рідин організму, що містить в собі велику кількість пігментів. В добу виробляється приблизно 0.5-0.6 л жовчі. За складом вона нагадує плазму крові. Основними складовими жовчі є:
- вода;
- жовчні кислоти;
- фосфоліпіди, в тому числі лецитин;
- холестерин;
- кон’югований білірубін;
- білки;
- електроліти;
- слиз;
- лікарські речовини і продукти їх обміну.
Жовч дуже важлива для нормального травлення. Основні функції її такі:
- сприяє засвоюваності жирів;
- покращує умови для дії панкреатичних ферментів, що розщеплюють жири;
- сприяє всмоктуванню холестерину і жирних кислот в кишечнику;
- впливає на підшлункову залозу, сприяючи виділенню нею травних ферментів;
- покращує моторику кишечника;
- попереджає розвиток в кишечнику процесів гниття.
Зміни в раціоні
Щоб нормалізувати обмін речовин і попередити захворювання, необхідно включати в раціон і магній. Саме він забезпечує стимулювання моторики кишечника, допомагає у виробленні жовчі, виведення холестерину. Також важливо, щоб в раціоні харчування було досить цинку. Якщо поставлений діагноз «жовчнокам’яна хвороба», профілактика рецидивів і гострих станів буде полягати і в повній відмові від кави. Адже він призводить до скорочення жовчного міхура, а це провокує закупорку протоки. З цього починається черговий напад.
