Все про легеневої гіпертензії: причини, симптоми і лікування
- методи діагностики
- симптоми захворювання
- Методи лікування і профілактика
Останнім часом велика увага стала приділятися проблемі артеріального тиску і пов’язаних з ним ускладнень. Крайню заклопотаність для лікарів представляє легенева гіпертензія (ЛГ).
Останні дані і статистика охорони здоров’я свідчать про поширення патології у пацієнтів з різними хронічними захворюваннями.
| особливості патології | |
| ступеня захворювання | 1 стадія – транзиторна, 2 – стабільна, 3 ступінь – стабільна з НК. |
| скільки живуть | Прогноз без відсутності лікування не більше 3-х років. Швидка терапія може повністю позбавити людину від патології. |
Що за патологія

Легенева гіпертензія – це стійке прогресуюче підвищення артеріального тиску в легеневій артерії, яке небезпечно для життя.
Тиск в артеріях підвищується вище середніх значень:
- Більше 25 мм рт.ст. в стані раслабленія і спокою;
- Більше 30 мм рт.ст. при активному навантаженні.
Патологія виражена наявністю прекапілярні легеневої гіпертензії, яка частіше призводить до утворення правошлуночкової серцевої недостатності.
Розрізняють 2 види ЛГ: первинна та вторинна форма. Патологію можуть діагностувати у будь-якої людини, незалежно від раси, віку, статі. Але найчастіше діагностують у жінок старше 35 років.
Таблиця: Клінічна класифікація легеневої гіпертензії
| легенева АГ | Ідіопатична (первинна). Фактори ризику: молодий вік, жіноча стать, супутні хвороби, застосування аноректіков, вживання рапсового масла успадкована форма
Викликана прийомом лікарських препаратів і токсинів Супутня з хворобами сполучної тканини, вірусом імунодефіциту людини, портальної гіпертонією, вадами серця Персистирующая легенева артеріальна гіпертензія новонароджених Легенева віно-оклюзійне захворювання |
| Легенева гіпертензія внаслідок патології лівих відділів серця | • систолічна дисфункція • дисфункція діастоли
• клапанні пороки |
| Гіпертензія з патологією дихальної системи та / або гіпоксемією | • хронічне обструктивне захворювання легень • інтерстиціальна хвороба легенів • інші патології легень зі змішаними рестриктивні і обструктивними порушеннями • синдром альвеолярної гіповентиляції • високогірна легенева гіпертензія • порушення дихання під час сну |
| Хронічна тромбоемболічна легенева гіпертензія | |
| змішані форми | • гематологічні хвороби • системні порушення • метаболічні порушення • інше |
Класифікація патологічного стану
- захворювання з ураженням лівої частини серця (наприклад, при пороках серця, дефекти клапанів, тривалої серцевої недостатності, хвороба коронарної артерії);
- захворювання з розширенням легеневої артерії і збільшенням потоку через неї (наприклад, захворювання є наслідком і ускладненням у людей з вродженими ВП – вродженими вадами серця, часто виникає при дефекті міжпередсердної перегородки – ДМПП);
- захворювання з розладами органів дихання, легеневими захворюваннями, порушеннями легеневих капілярів (розвивається при ХОЗЛ, пневмокониозе, тромбоемболії легеневої артерії – ТЕЛА, системному захворюванні сполучної тканини).
Залежно від середнього тиску в легеневій артерії класифікація легеневої гіпертензії розрізняє захворювання за ступенем на: легку, помірну і важку ступінь.
Нормативи і фази представлені в таблиці.
| Середній тиск, мм рт. ст. | Систолічний тиск, мм рт. ст. | |
| норма | ||
| Легка, 1 ступінь | 26-35 | 36-45 |
| Помірна, 2 ступінь | 36-45 | 46-60 |
| Важка, 3 ступінь | > 45 | > 60 |
Важливо! Від ступеня легеневої гіпертензії залежать прояви захворювання. Перша ступінь (легка форма) характеризується слабкими симптомами, гіпертонічна хвороба другого ступеня (помірна легенева гіпертензія) має більш виражені прояви. При третього ступеня ознаки найбільш значні, захворювання становить велику небезпеку для життя.
Хоча значення систолічного тиску не є значущими у визначенні діагнозу первинної та вторинної легеневої гіпертензії, ці значення можуть бути виявлені в ході ехокардіографії, і можуть значно допомогти діагностувати захворювання.
З точки зору етіології, розрізняються 2 стадії легеневої гіпертензії:
- первинна легенева гіпертензія;
- вторинна легенева гіпертензія.
Первинна легенева гіпертензія (ідіопатична) розвивається без відомої причини в основному у більш молодих жінок, з ураженням малих судин (типові плексиформні поразки), телеангіектазії (розширення малих судин).
Гіпертензія цього характеру має поганий прогноз (зазвичай до 3 років до правобічної серцевої недостатності).
Симптоми – домінує задишка з периферичних ціанозом, біль в грудях, втому.
Вторинна гіпертензія прямо або побічно пов’язана з іншою хворобою.
З точки зору гемодинаміки і патофізіології (роль в класифікації грає патогенез легеневої гіпертензії) різниться:
- Прекапілярні легенева гіпертензія;
- гіпертензія посткапиллярной форми;
- гіперкінетична форма гіпертензії.
Прекапілярні форма гіпертензії характеризується нормальним тиском у лівому шлуночку. Як правило, хвороба відбувається:
- при легеневих захворюваннях (ХОЗЛ, фіброз легенів, саркоїдоз, пневмоконіоз);
- хронічної тромбоемболічної хвороби (постемболіческая легенева гіпертензія);
- при первинному ураженні артерії;
- після резекції легенів;
- після гиповентиляции.
Причиною посткапиллярной гіпертензії є лівостороння хвороба серця (лівостороння серцева недостатність, мітральний стеноз, гіпертрофічна кардіоміопатія), констриктивний перикардит.
Основа гиперкинетической легеневої гіпертензії – це серцеві захворювання:
- дефекти передсердя;
- дефекти шлуночкової перегородки;
- пролапс мітрального клапану;
- високий серцевий викид (наприклад, гіпертиреоз).
У відповідності з термінами розвитку гіпертензії, вона ділиться на 2 форми:
- гостра ЛГ;
- хронічна ЛГ.
ЛГ класифікується і відповідно до МКБ-10, має міжнародний код I27.0.
прогноз
При установці діагнозу легеневої гіпертензії прогноз на повне одужання несприятливий. Термін життя пацієнтів, навіть за умови проведення лікування, обмежений. При будь-якій формі хвороби відбувається швидке або повільне наростання недостатності роботи правої половини серцевого м’яза, на тлі чого настає смерть хворого.
- Самим несприятливим перебігом відрізняється легенева гіпертензія на тлі системної склеродермії (переродження клітин органів в сполучну тканину) – пацієнти живуть не більше року.
- Прогноз при первинній формі підвищення тиску в кровоносних судинах легенів трохи краще: середній термін життя – до 3 років.
- Розвиток серцевої і легеневої недостатності при вадах розвитку серця – показання до оперативного лікування (трансплантації органів). П’ятирічний термін переживають 40-44% таких пацієнтів.
- Вкрай несприятливим фактором є швидке наростання недостатності функції правого шлуночка і її крайні форми прояву. Лікування в таких випадках не дає ефекту, хворі гинуть протягом 2 років.
- При хорошому відповіді на проведене лікарське лікування (при «м’якій» формі легеневої гіпертензії) більше 67% пацієнтів переживають п’ятирічний термін.
Фактори ризику і причини розвитку ЛГ
Причинні фактори діляться на пасивні (розвивається пасивна легенева гіпертензія) і активні. Пасивні включають такі механізми:
- збільшення тиску в лівому передсерді;
- звуження судин;
- підвищення кровотоку.
До активних факторів належить гіпоксемія, що викликає спазм артеріол.
З причин різниться первинна та вторинна форма гіпертензії. Первинна ЛГ виникає «самостійно», і причиною цього є збій малих артерій, які починають звужуватися, виникає висока місцеве артеріальний тиск. Найбільш часто зустрічається у дорослих жінок, рідше – у чоловіків, підлітків, практично не зустрічається у дітей.
Вторинна гіпертензія найчастіше виникає на основі наступних розладів:
- захворювання, що перешкоджають потоку крові по венозній системі легень (ХОЗЛ, фіброз легенів, саркоїдоз, силікоз, азбестоз і ін.);
- закупорка артерій згустками крові (тромбоемболія);
- довгострокова перевантаження правої половини серця великим потоком крові (наприклад, в разі дефекту міжпередсердної і міжшлуночкової перегородки).
Тиск в легкому може бути підвищено при розладі лівої половини серця. Якщо лівий шлуночок не здатний прокачати досить крові, вона починає накопичуватися перед лівим передсердям в легеневих артеріях, що збільшить тиск. Легенева гіпертензія часто виникає при васкулітах, пов’язаних з імунними захворюваннями кровоносних судин.
як прогресує
Одного разу з’явившись, гіпертензія неухильно прогресує, залучаючи в патологічний процес не тільки легкі, але і серце, і печінка хворого. Частково компенсувати або уповільнити цей процес може лише грамотна і своєчасна медична допомога.
Але вірний діагноз дуже складно поставити на ранній стадії, оскільки характерні для недуги задишка і зниження працездатності виражені не сильно і легко пояснюються втомою і загальним нездужанням.
За даними північноамериканського Національного Інституту Здоров’я від дебюту захворювання до моменту постановки діагнозу проходить в середньому 2 роки. А за цей час в організмі вже відбувається ряд необоротних морфологічних змін, які призводять до важкого ураження судин легенів і розвитку правошлуночкової серцевої недостатності:
- патологічний процес починається з того, що судини легких поступово звужуються в зв’язку з прогресуючим в них атеросклероз і їх зарастанием сполучною тканиною;
- в зв’язку з тим, що деякі судини частково або повністю втрачають свої функції кровепроводімості – їх функції беруть на себе інші венули і артеріоли;
- обсяг крові, який припадає на кожній посудині, зростає – кров’яний тиск у них починає підвищуватися і зростає в міру «виходу з ладу» все нових і нових легеневих судин;
- критичне підвищення кров’яного тиску в малому колі кровообігу тягне за собою хронічну перевантаження правого шлуночка серця;
- для того щоб впоратися з непомірно високим навантаженням, правий шлуночок серця гіпертрофується, тобто збільшується в об’ємі – у пацієнта з’являється так зване «легеневе серце», яке можна виявити за допомогою рентгенографії;
- поступово розвивається серцева недостатність – серце хворого перестає справлятися зі своїми функціями.
У цьому відео розповідається про те, як розвиваються симптоми захворювання у міру його прогресування:
Якщо на ранніх оборотних стадіях хвороби людини турбує тільки погіршення самопочуття при фізичному навантаженні, то в подальшому у такого пацієнта можуть розвиватися смертельно небезпечні ускладнення:
- серцева астма;
- легеневі гіпертонічний криз;
- набряки легенів;
- хронічна серцева або легенево-серцева недостатність.
Що таке персистирующая легенева гіпертензія у новонароджених і як її вчасно виявити – все розказано тут.
А про те, скільки живуть люди з пороком серця, ви можете прочитати, клікнувши сюди.
| симптоми | Особливості симптоматики при різного ступеня хвороби | |||
| перша | друга | третя | четверта | |
| задишка | при фізичному навантаженні | при помірному навантаженні і емоційних стресах з’являється задишка з зусиллям | при незначній побутової навантаженні | сильна задишка навіть у стані спокою |
| Біль в області грудей і за грудиною, які не проходять після прийому нітрогліцерину | незначна | стискає і давить | сильні болі в загрудинної області | сильні болі в області серця |
| тахікардія | 70-80 ударів в хвилину | безпосередньо пов’язана з психофізичної навантаженням | синусова тахікардія за результатами ЕКГ | синусова тахікардія і аритмія за результатами ЕКГ |
| Гіпертрофія правого шлуночка серця | немає | можна помітити на рентгенограмі незначні ознаки | добре видно на рентгенограмі | типове «легеневе серце» |
| Сухий кашель | немає | іноді, після фізичного навантаження | може бути зі слідами крові в мокроті | сильний, часто з кров’ю |
| Втома і низька працездатність | незначні | помірного ступеня | значно виражені | фізична активність практично неможлива |
| Запаморочення і непритомність | немає | іноді, пов’язані з фізичним і психоемоційної навантаженням | часто | постійно |
| ціаноз | немає | ціаноз шкіри обличчя і кінцівок | дифузний сірий ціаноз | загальний |
| Сіплость голосу | немає | немає | є | є |
| набряки | немає | практично ні | постійно на ногах, можуть бути на шиї | сильні по всьому тілу |
| Зміна форми пальців за типом «барабанних паличок» | немає | в незначній мірі | помітно | змінюється не тільки форма пальців, але і форма нігтів за типом «годинних скелець» |
| Асцит – скупчення рідини в черевній порожнині | немає | немає | немає | є |
| Проблеми з травленням | немає | немає | немає | виражені диспепсичні явища |
Незважаючи на те, що виявити легеневу гіпертензію на ранніх стадіях дуже складно, уникнути цього грізного захворювання все-таки можна.
При найменших скаргах на нехарактерну задишку, швидку стомлюваність і інші симптоми серцево-легеневих захворювань – отримати грамотну консультацію у пульмонолога або кардіолога.
Прояви захворювання, класи ЛГ
Лікарі розрізняють кілька типів легеневої гіпертензії:
- легенева артеріальна гіпертензія (ЛАГ);
- ЛГ при захворюванні клапанів, м’язів лівого серця;
- ЛГ при захворюваннях легенів;
- хронічна тромбоемболічна легенева гіпертензія.
Основні ознаки легеневої гіпертензії:
- задишка (респіраторна недостатність) – найчастіше зустрічається і проявляється в основному при напрузі, але також під час або після прийому їжі, в більш важких випадках задишка проявляється навіть у стані спокою;
- біль в грудній клітці – деякі пацієнти вказують її, як незначне поколювання, інші – тупу або гострий біль, яка часто супроводжується серцебиттям (біль в грудях присутній у ⅓ пацієнтів, але цей симптом може бути ознакою інших серцево-судинних хвороб);
- запаморочення – з’являється при підйомі з ліжка або стільця, у деяких пацієнтів запаморочення виникає тільки в положенні сидячи;
- непритомність – якщо мозок не отримує достатньої кількості кисню для повноцінної діяльності, людина впадає в тимчасове несвідомий стан; непритомність може статися при тривалому стоянні, коли кров застоюється у венах;
- хронічна втома;
- набряки щиколоток і ніг – дуже поширений симптом гіпертензії, що сигналізує про серцевої недостатності;
- сухий кашель;
- синюшний колір шкіри, особливо, на пальцях і губах – це такий стан, який сигналізує про низький вміст кисню в крові.
Для пізніх етапів, тривалого високого тиску при легеневій гіпертензії також характерні такі ознаки:
- людина не може виконувати самі повсякденні завдання, які виконуються в нормальному стані;
- пацієнта має симптоми хвороби навіть у стані спокою;
- пацієнт під час посилення хвороби має тенденцію знаходитися в ліжку.
клінічна картина
Так як симптоми можуть розвиватися дуже повільно, пацієнти можуть не звертатися до лікаря протягом багатьох років. Загальні симптоми – задишка, підвищена стомлюваність, непродуктивний кашель, стенокардія, непритомність, периферичні набряки (на ногах) і рідко кровохаркання.
Легенева венозна гіпертензія зазвичай проявляється задишкою в лежачому стані або уві сні (ортопное або пароксизмальна нічна задишка), а при легеневій артеріальній гіпертензії (ЛАГ), як правило, такого немає.
Докладний сімейний анамнез встановлюється для визначення можливої спадковості ЛГ
Важливо враховувати прийняття наркотиків, наприклад кокаїну, метамфетаміну, і алкоголю, що призводить до цирозу печінки, а також куріння, що приводить до емфіземи. Фізикальне обстеження проводиться для виявлення характерних ознак ЛГ: гучний звук закриття легеневого клапана, розтягнення яремних вен, набряки ніг, асцит, гепато-югулярной рефлюкс, нігті за типом годинних стекол і ін.
діагностика
При діагностиці гіпертензії лікарі користуються різними методами скринінгу. Їх мета:
- підтвердити або виключити наявність захворювання;
- визначити вплив факторів, що сприяють розвитку хвороби;
- визначення, оцінка діяльності серця і легенів.
Спочатку, лікуючий лікар складає історію хвороби: запитує про ознаки захворювання легенів, інших захворюваннях, прийнятих ліках, про хвороби родичів. Потім проводиться докладне обстеження.
Допомога в діагностиці надають такі дослідницькі методи:
- електрокардіографія (ЕКГ) – оцінює серцевий навантаження при гіпертензії;
- аналіз крові – визначає, наскільки добре кров окислюється, допомагає виявити деякі фактори, які можуть сприяти розвитку захворювання;
- рентгенологія, УЗД – рентгенограма визначає серцевий темп, пульсову частоту, на рентгенівському знімку видно стан легеневих артерій;
- легенева сцинтиграфія – показує постачання легких кров’ю;
- комп’ютерна томографія (КТ) – забезпечує уточнення зображення, отриманого кардіологами при рентгенологічному дослідженні, ультразвукової діагностики серця і легенів;
- ехокардіографія – один з найбільш важливих методів; на УЗД серця виявляється наявність, оцінюється тяжкість гіпертензії;
- спірометрія – оцінює повітряний потік в легких;
- катетеризація серця – використовується для точного вимірювання артеріального тиску і кровотоку в легенях.
Як лікувати у дорослих
Якщо у хворого рівень гемоглобіну перевищує 170 г / л, випирають шийні вени – проводять кровопускання. Позитивні результати дають інгаляції киснем, які необхідно робити курсами.
Зменшити прогресування захворювання можна за допомогою оперативного втручання. Використовують метод шунтування – створюють штучне овальне віконце міжпередсердями, через що висока легенева гіпертензія знижується. Це дозволяє продовжити життя хворому, прогнози перебігу захворювання значно поліпшуються.
Використовують також трансплантацію органу – для усунення патології досить пересадити 1 легке. Але після 5 років у багатьох хворих починається відторгнення.
Важливо! На пізніх стадіях захворювання можлива пересадка серця і легенів. Проводити подібну операцію спочатку розвитку патології недоцільно.
терапевтичні методи
Пропедевтика ЛГ на сьогоднішній день недостатньо велика, триває виявлення причин розвитку захворювання. На підставі визначення типу гіпертензії (з причин) грунтується група і дозування використовуваних ліків. Дія препаратів спрямована на наступні результати:
- розширення кровоносних судин;
- зменшення згортання крові;
- зменшення кількості рідини в організмі за рахунок збільшення сечовипускання;
- поліпшення оксигенації крові.
Найбільш ефективний терапевтичний метод – довгострокове вдихання кисню (14-15 годин / день).
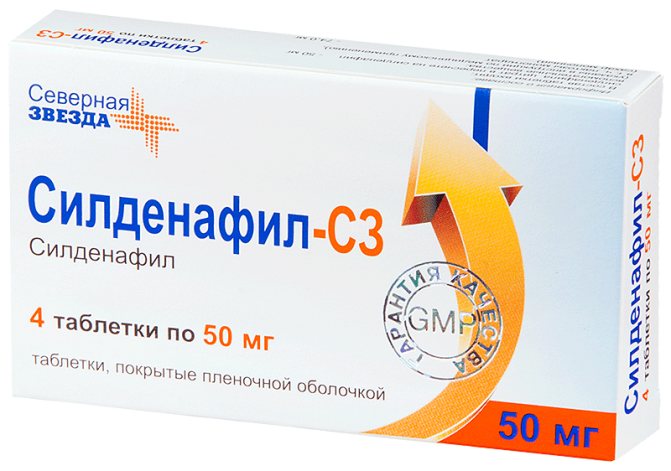
Лікування первинної гіпертензії – дуже складне. Використовуються деякі сполуки, що призводять до розширення легеневих судин, отже, зменшують тиск в легеневій судинному руслі. Одне із зазначених сполук – «Силденафіл» – при легеневій гіпертензії є препаратом 1-й лінії.
Важливо! Препарат «Силденафіл» показав сильний вплив на кровоносні судини в пенісі, через що в його інструкції по застосуванню зазначено позитивний вплив на потенцію. Ліки з «силденафілу» стали популярними препаратами для еректильної підтримки (наприклад, «Віагра»).
Серцева недостатність, зазвичай присутня при ЛГ, лікується симптоматично. Остаточне рішення в певних ситуаціях – трансплантація легень.
При вторинної формі хвороби необхідно лікування основного захворювання. Якщо терапія успішна, гіпертензії пом’якшується.
Високі дози блокаторів кальцієвих каналів ( «Ніфедипін», «Дилтиазем», «Амлодипін») і нітрати рекомендуються тільки в тому випадку збереження вазореактівності.
Методи лікування легеневої гіпертензії
Лікування пацієнтів з легеневою артеріальною гіпертензією полягає в усуненні симптомів і припинення розвитку патологічних процесів. З цією метою використовуються різні методи терапії.
загальні рекомендації
Наявність легеневої гіпертензії передбачає корекції способу життя пацієнтів. До подібних заходів слід віднести:
- виконання щоденних вправ ЛФК, що сприяють поліпшенню тонусу кровоносних судин, але що не вимагають підвищеної дихальної активності;
- уникнути надмірних фізичних навантажень;
- профілактика інфекційно-запальних захворювань дихальної системи (бронхіт, пневмонія), а при їх виникненні своєчасне лікування;
- профілактика анемії, яка полягає в прийомі спеціальних лікарських препаратів (Сорбифер);
- відмова від гормональних методів контрацепції;
- відмова від куріння і надмірного вживання алкогольних напоїв.
медикаментозна терапія
- Судинорозширювальні препарати (наприклад: Ніфедипін, Карділопін). Широко застосовується при лікуванні ЛГ. Вони знижують тонус судинних стінок, сприяючи їх розслабленню і зниження загального тиску в венах і артеріях. В результаті цього збільшується діаметр судин і поліпшується кровообіг.
- Простагландини (наприклад: Трепростініл). Лікарські засоби, що сприяють зняттю судинного спазму. Прийом простагландинів є профілактикою утворення тромбів. Ефективні при всіх типах ЛГ.
- Серцеві глікозиди (Дигоксин, Строфантин, Коргликон). При їх прийомі знижується спазм судин, збільшується приплив крові до серцевого м’яза, підвищується толерантність судинної системи до зовнішніх несприятливих факторів. При легеневій гіпертензії використовуються в цілях профілактики і лікування уражень серця.
- Антикоагулянти (Аспірин, Еліквіс). Попереджають розвиток тромбозу, а також розчиняють вже наявні кров’яні згустки.
- Діуретики (фуросемід). Сечогінні препарати забезпечують відтік зайвої рідини з організму, що знижує об’єм циркулюючої крові. Це мінімізує навантаження на серцево-судинну систему і сприяє зниженню тиску в великому і малому колі кровообігу.
- Антагоністи рецепторів ендотеліну (Бозентан, Траклір). Патологічний процес в судинах у пацієнтів з легеневою артеріальною гіпертензією обумовлений розростанням внутрішньої вистилає поверхні судин – ендотелію. Прийом ліків цієї групи значно уповільнює розвиток захворювання.
Додатково застосовуються:
- Киснева терапія. Використовується, в першу чергу, у пацієнтів з дихальною недостатністю і наявністю вад серця. В результаті проведення процедури відбувається насичення крові киснем, що забезпечує нормальне живлення тканин організму.
- Оксид азоту. Вдихання оксиду азоту позитивно впливає на судини легенів. Поліпшується кровообіг, знижується опір їх стінок. Усувається задишка і болі, а також збільшується толерантність до фізичних навантажень.
Використання народних засобів терапії
Одночасно з медикаментами можна пом’якшити симптоми захворювання народними засобами. Іноді вони надають подібне вплив на стан здоров’я, як і сучасні ліки. Народні засоби включають:
- екстракт женьшеню;
- екстракт барбарису;
- екстракт листя гінкго білоба.
При їх використанні в якості монотерапії навряд чи можна вилікувати важке захворювання, але природні засоби на протязі століть довели свою ефективність за умови застосування в збалансованих пропорціях. Тому доцільно використовувати їх як підтримують терапевтичні методи при захворюванні.
інвалідність
Чи дають інвалідність при легеневій гіпертензії? Так, для її отримання потрібно пройти спеціальну комісію. З документів необхідно надати:
- рентгенографію грудної клітини;
- спірографію;
- результати кислотно-лужного стану крові і гази крові;
- ехокардіографію.
Яка група інвалідності може бути призначена при легеневій гіпертензії? При сильно прогресуючому основному захворюванні, яке викликає обмеження здатності і неможливість хворого обслуговувати себе самостійно, нездатність пересуватися визначається інвалідність I ступеня.
Якщо при терапії спостерігаються нестійкі або незначні поліпшення, хворий має обмеження в самостійному обслуговуванні і переміщенні – призначається II група інвалідності. Іноді хворому рекомендують працювати на дому або в спеціально створених умовах.
При визначенні III групи інвалідності людина може займатися легкою фізичною працею навіть у виробничих умовах, розумової роботою з помірними психічними і емоційними навантаженнями.
Код захворювання первинної легеневої гіпертензії в міжнародній класифікації хвороб (МКБ 10) – 127. Вторинна – 128.8.
Легенева гіпертензія – серйозне захворювання, для якого характерна висока смертність. Уникнути хвороби можна шляхом відмови від шкідливих звичок і своєчасних консультацій у лікарів навіть при незначному погіршенні стану здоров’я.
Хірургічні терапевтичні методи при ЛГ
При неефективності класичної терапії приймається рішення про хірургічне лікування легеневої гіпертонії. Воно включає застосування таких методів:
- легенева ендартеректомія;
- септостомія передсердя;
- трансплантація легень.
легенева ендартеректомія
Мета процедури – видалення організованих згустків крові з легеневої артерії з частиною її стінки.
Ця унікальна і складна операція – єдиний варіант лікування хронічної гіпертензії в зв’язку з рецидивом легеневої емболії, здатний привести до повного виліковування пацієнта. До введення в практику цього методу, більшість пацієнтів з цією формою захворювання вмирали протягом декількох років.
Ключова частина операції проводиться в глибокій гіпотермії пацієнта з повною зупинкою кровообігу.
Септостомія передсердя
Проведення септостоміі на рівні передсердя направлено на поліпшення показників правобічної серцевої недостатності у пацієнтів з гіпертензією. Цей факт випливає зі статті, опублікованій групою польських вчених в квітневому випуску професійного журналу «Chest». Передсердна септостомія використовується в якості тимчасового лікування під час очікування трансплантації або у пацієнтів, у яких трансплантація не береться до уваги, але все терапевтичні методи не показали ефективності при захворюванні.
трансплантація легенів
Трансплантація легенів – складна операція, в ході якої відбувається зміщення одного (обох) легких або комплексу «легкі-серце» від донора до реципієнта. Це – останній лікувальний варіант термінальних стадій захворювання.
Види трансплантації легенів:
- одностороння трансплантація, як правило, проводиться при ЛГ в супроводі ХОЗЛ, фіброзних захворювань, емфіземи, облітеруючого бронхіоліту;
- двостороння трансплантація – рекомендована при присутності муковісцидозу, бронхоектази, гистиоцитоза;
- трансплантація комплексу «легкі-серце» – проводиться при присутності серцево-судинних захворювань, первинної паренхіматозної хвороби, пов’язаної з пошкодженням міокарда або неоперабельного захворювання клапана.
Важливо! Під час операції пацієнт підключений до екстракорпоральної циркуляції крові.
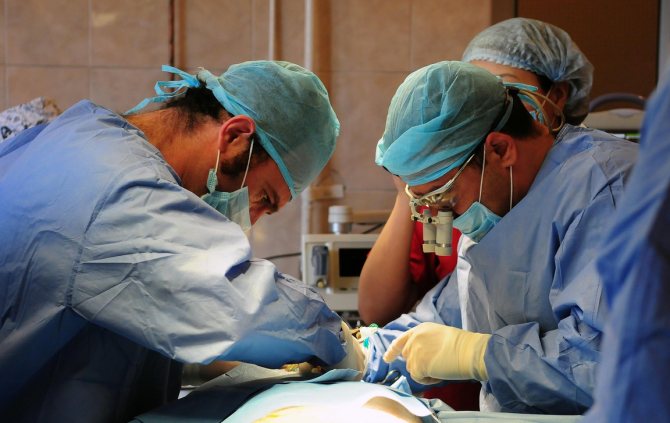
ускладнення процедури
Ранні ускладнення включають кровотеча, реперфузійний набряк, інфекцію, присутню в донорському органі (виникає приблизно у 80% пацієнтів), пневмоторакс, серцеву аритмію.
Серйозне пізніше ускладнення – відторгнення трансплантата. Гостре відторгнення зазвичай відбувається протягом 1 року після операції. Хронічне відторгнення проявляється у вигляді обструктивного бронхіту.
Всі пацієнти після трансплантації мають імунодефіцит, тому вони уразливі для інфекцій.
Після трансплантації донорського органу з цим органом живуть: протягом року – 70-80% пацієнтів, протягом 5 років – 50-55%.
Основні форми ЛГ
- Первинна, ідіопатична легенева гіпертензія (від грецького idios і pathos – «своєрідна хвороба»): фіксується окремим діагнозом, на відміну від поєднаної з іншими хворобами вторинної ЛГ. Варіанти первинної ЛГ: сімейна ЛГ і спадкова схильність судин до розширення і кровоточивості (геморагічні телеангіектазії). Причина – генетичні мутації, частота 6 – 10% від усіх випадків ЛГ.
- Вторинна ЛГ: виявляється як ускладнення основного захворювання.
Системні хвороби сполучної тканини – склеродермія, ревматоїдний артрит, системний червоний вовчак.
Вроджені вади серця (зі скиданням крові зліва направо) у новонароджених, що зустрічаються в 1% випадків. Після коректує кровотік операції, виживаність такої категорії пацієнтів більш висока, ніж у дітей з іншими формами ЛГ.
Пізні стадії порушення функції печінки, легенево – печінкові судинні патології в 20% дають ускладнення у вигляді ЛГ.
ВІЛ – інфекція: ЛГ діагностується в 0,5% випадків, виживаність протягом трьох років падає до 21% в порівнянні з першим роком – 58%.
Інтоксикація: амфетаміни, кокаїн. Ризик підвищується в три десятка разів, якщо ці речовини використовувалися більше трьох місяців поспіль.
Хвороби крові: при деяких видах анемії в 20 – 40% діагностують ЛГ, що підвищує смертність серед пацієнтів.
Хронічне обструктивне захворювання легень (ХОЗЛ), причина – тривале вдихання частинок вугілля, азбесту, сланцю і токсичних газів. Часто зустрічається як професійна хвороба серед шахтарів, робітників шкідливих виробництв.
Синдром нічного апное: часткова зупинка дихання уві сні. Небезпечна, виявлена у 15% дорослих. Наслідком можуть стати ЛГ, інсульт, аритмії, артеріальна гіпертензія.
Хронічний тромбоз: відзначений в 60% після опитування пацієнтів з легеневою гіпертензією.
Ураження серця, лівої його половини: придбані пороки, коронарна хвороба, гіпертонія. Близько 30% пов’язане з легеневою гіпертензією.
підтримуючу терапію
Діуретики полегшують симптоми перевантаження при серцевій недостатності. Довгострокова домашня киснева терапія повинна тривати як мінімум 15 годин в день (показання для пацієнтів з синдромом Ейзенменгера суперечливі, зазвичай, процедура при цьому захворюванні не рекомендується).
Хронічна антікоагулятівная терапія ( «Варфарин») показана, перш за все, пацієнтам з ідіопатичною спадковою хворобою для зниження ризику тромбозу катетера. Коефіцієнт INR (international normalisation ratio) повинен складати близько 2.
Після усунення основних гострих симптомів легеневого захворювання рекомендується дотримання здорового способу життя (відповідна дієта, повноцінний відпочинок), запобігання впливу чинників ризику, санаторне оздоровлення (наприклад, лікування в соляних шахтах).
Патологія при вагітності
Важливо! Легенева гіпертензія діагностується у жінок дітородного віку практично в 2 рази частіше, ніж у чоловіків.
Причиною розвитку захворювання під час вагітності може послужити порок серця, генетична схильність до гіпертензії.
Перші ознаки захворювання у вагітних:
- поява задишки навіть в стані спокою;
- кашель непродуктивного походження;
- слабкість і стомлюваність;
- часті хвороби органів дихання.

У другому і третьому триместрі з’являються больові відчуття в районі серця і грудини, вологі хрипи в легенях, набряклість. При відсутності необхідної терапії можливе самовільне переривання вагітності.
Жінкам, які мають патології легеневих судин, рекомендують уникати вагітності. При перериванні виношування ризик смертельного результату становить 7%. Якщо жінка не бажає переривати вагітність, то весь час до появи малюка їй доведеться провести в стаціонарі. У лікарні буде проведена оксигенотерапія, профілактика утворення тромбів.
Відсоток смертності серед породіль дуже високий (досягає 40%) незалежно від проведеної під час вагітності терапії. Більшість летальних випадків припадає безпосередньо під час пологів або ж в перший тиждень після пологів.
Як знизити ризик ускладнень – рекомендації
Необхідна умова успішного лікування – зміна способу життя і дієтичних звичок:
- попросіть лікаря докладно пояснити симптоми гіпертензії, негайно зв’яжіться з ними при їх погіршенні;
- стежте за вагою тіла, негайно зверніться до лікаря, якщо він збільшиться більш ніж на 1,5 кг;
- частіше відпочивайте, не перенапружуйтеся;
- Не підіймайте ви вантажі вагою понад 5 кг, в іншому випадку кров’яний тиск може збільшитися;
- соліть їжу відповідно до інструкцій лікаря;
- щорічно проводите вакцинацію проти грипу;
- не паліть;
- не вживайте алкоголь;
- Не приймайте ніяких ліків без схвалення лікарем;
- для жінок надзвичайно небезпечна вагітність – проконсультуйтеся з лікарем про відповідному методі контрацепції.
Опис хвороби, її причини
Гіпертензія легеневої артерії формується на тлі інших хвороб, у яких можуть бути абсолютно різні причини виникнення. Розвивається гіпертензія в зв’язку з розростанням внутрішнього шару легеневих судин. При цьому відбувається звуження їх просвіту і збої в кровопостачанні легких.
Хвороба ця досить рідкісна, але, як це не сумно, більшість випадків закінчується летальним результатом.
До основних захворювань, які призводять до розвитку це патології, відносяться:
- хронічний бронхіт;
- фіброз тканини легенів;
- вроджені вади серця;
- бронхоектаз;
- гіпертонія, кардіоміопатія, тахікардія, ішемія;
- тромбози судин в легенях;
- альвеолярна гіпоксія;
- підвищений рівень еритроцитів;
- спазми судин.
Існує також ряд факторів, які сприяють виникненню легеневої гіпертензії:
- хвороби щитовидної залози;
- інтоксикація організму отруйними речовинами;
- тривалий прийом антидепресантів або препаратів, що пригнічують апетит;
- вживання наркотичних речовин, прийнятих інтраназальним шляхом (вдихання через ніс);
- ВІЛ-інфекції;
- онкологічні захворювання кровоносної системи;
- цироз печінки;
- генетична схильність.
Легенева гіпертензія може сформуватися в результаті тривалого здавлення судин легенів. Такий стан може виникнути при травмах грудної клітки, надмірній вазі і при пухлинах.
Профілактика і прогноз захворювання
Прогноз ЛГ без лікування несприятливий. Медиан виживання при ідіопатичною формі захворювання становить 2,8 року. Медиан виживання при захворюванні з системною склеродермією складає близько 12 місяців. Аналогічний прогноз має захворювання, пов’язане з ВІЛ-інфекцією. Навпаки, кращий прогноз, ніж при ідіопатичною формі ЛГ, спостерігається у пацієнтів із захворюванням, пов’язаним з вродженим пороком серця.
Профілактика ЛГ пов’язана зі своєчасною діагностикою та лікуванням захворювань, здатних привести до розвитку гіпертензії.
ускладнення
ЛГ може привести до ускладнень, таким як:
- Аритмія. Це зростаючий клінічний симптом. У більшої частини хворих відзначалася поява тріпотіння і фібриляції передсердя. Аритмії можуть мати несприятливий прогноз, але при своєчасному лікуванні його можна змінити.
- Кровохаркання. Зустрічається рідко, але здатне привести до летального результату. Важкість стану може варіюватися від легкого ступеня до передсмертного стану. Кровохаркання може стати протипоказанням до застосування антикоагулянтів.
- Механічні ускладнення. Так само як розширення просвіту легеневих артерій, аневризма ЛА і порушення цілісності їх стінок. Симптоматика буде відрізнятися в залежності від тяжкості захворювання: від болю в грудній клітці, задишки, закінчуючи локальним набряком легкого або навіть смертю.
Центральний венозний тиск (ЦВД)
це тиск крові в правому передсерді; показник відображає преднагрузку правого серця (шлуночка). Її величина залежить від об’єму крові, що надходить в праве серце (чим більше повернення крові в серце, тим вище ЦВД), і насосної функції правого серця. ЦВД насамперед відображає здатність правого шлуночка перекачувати весь обсяг що надходить в нього крові, тому воно є об’єктивним критерієм насосної функції правого серця.
При правошлуночковоюнедостатності ЦВД підвищується. Показник ЦВД використовують також для оцінки об’єму циркулюючої крові. При цьому необхідно враховувати здатність венозної системи активно зменшувати свою ємність під впливом факторів, що регулюють тонус венозних судин.
В умовах розвитку гіповолемічний станів їх компенсаторний спазм може приховувати зменшення ОЦК і відповідно зниження ЦВД. Відомо, що швидке зменшення ОЦК на 10%, як правило, не супроводжується падінням ЦВД. ЦВД вимірюють в правому серці за допомогою катетера, забезпеченого манометром.
При горизонтальному положенні тіла нормальний рівень ЦВТ знаходиться в межах 40-120 мм вод. ст. В умовах розвитку екстремальних станів організму рівень ЦВТ зазвичай безперервно контролюється, тому що ЦВД має виняткову цінність в диференціальної діагностики шокових станів, інфарктів міокарда, серцевої недостатності, виражених крововтрат і т.п.
Фракція викиду (ФВ)
Цей показник характеризує ступінь ефективності роботи серця під час систоли. В основному прийнято вимірювати ФВ лівого шлуночка – основного компонента серцевого насоса. ФВ висловлюють у вигляді відсотка УО від обсягу крові в шлуночку при максимальному його наповненні під час діастоли. Наприклад, якщо в лівому шлуночку знаходилося 100 мл, а під час систоли в аорту надійшло 60 мл крові, то ФВ дорівнює 60%.
Як правило, ФВ обчислюють за формулою:
ФВ = (КДО – КСО) / КДО х 100 (%),
де КДО – кінцевий діастолічний об’єм, КСО – кінцевий систолічний об’єм.
Поряд з розрахунком ФВ використовують апаратні методи її визначення: ехокардіографію, рентгеноконтрастних або ізотопну вентрикулографію.
Нормальне значення ФВ лівого шлуночка одно 55-75%. З віком є тенденція до зниження даного показника. Прийнято вважати, що величина ФВ нижче 45-50% свідчить про недостатність насосної функції серця.
Показник ФВ при різних серцево-судинних захворюваннях не тільки діагностично, а й прогностично значущий. Однак він має певні обмеження, тому що залежить від скоротливості міокарда і від інших чинників (перед-, після навантаження, частоти і ритмічності серцевих скорочень).
патогенез
Для первинної ЛГ характерні гладком’язових гіпертрофія, вариабельная вазоконстрикция, ремоделирование стінки судини. До вазоконстрикції призводить підвищення активності тромбоксану і ендотеліну 1, а також зниження активності оксиду азоту та простацикліну. Збільшене легеневий судинний тиск має причиною судинну обструкцію. Воно впливає на пошкодження ендотелію.
Як наслідок, активізується коагуляція на поверхні інтими, яка може погіршити артеріальну гіпертензію. Також цьому сприяє тромботическая коагулопатия, яка є наслідком збільшення вмісту інгібітору активатора плазмогена типу 1 і фібрінопептіда А і зниження активності тканинного активатора плазмогена. Осередкову коагуляцію на поверхні ендотелію потрібно відрізняти від хронічної тромбоемболічної легеневою артеріальною гіпертензією, яка спровокована організованими легеневими тромбоемболії.
В результаті у більшості хворих первинна легенева гіпертензія стає провокуючим фактором правошлуночкової гіпертрофії з дилатацією і правошлуночкової недостатності.
механізм розвитку
Перед підвищенням тиску в артерії поступово зменшується прохідність дрібних судин – артеріол і капілярів. Спочатку в них потовщується внутрішній (ендотеліальний) шар. У важких випадках запальний процес призводить до його руйнування, хронічного тромбування, закупорці.
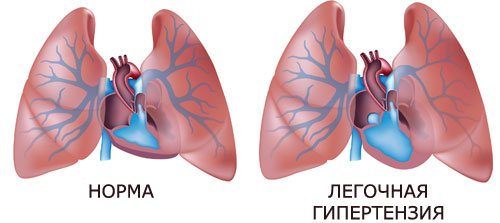
Через перешкоди руху крові в гілках легеневої артерії наростає внутрішньосудинне тиск. Пульмональная гіпертензія створює високе навантаження на правий шлуночок, йому стає важко перекачувати кров в легені. Гіпертрофія міокарда і недостатність кровообігу виникають дуже швидко, тому що цей відділ серця набагато слабкіше, ніж лівий.
Правожелудочковаянедостатність в міру погіршення стану гемодинаміки набуває ознак декомпенсированной форми з формуванням легеневого серця.
Симптоми в залежності від ступеня
Дізнатися про легеневої гіпертензії на ранній стадії велика удача, так як в більшості ситуацій немає ніяких явних симптомів. Однак якщо уважніше придивитися і прислухатися до себе, то можна виявити деякі ознаки помірної гіпертензії.
Основний симптоми це знижені фізичні можливості, коли людина відчувається постійно загальну слабкість, явних причин для якої немає. Нерідко при проходженні обстеження виявляється розглянутий недуга різних стадій. Розглянемо, які у легеневої гіпертензії бувають ступеня, якими симптомами вони відрізняються, чим загрожують і якого лікування вимагають.
- Перша ступінь (I) виражається прискореним пульсом, наявність фізичних навантажень сприймається відносно легко, інших симптомів не спостерігається, що ускладнює діагностування.
- На другого ступеня (II) пацієнт вже явно відчуває занепад сил, страждає від задишки, запаморочення і болю в грудях.
- У хворого з третин ступенем (III) комфортний стан буває лише під час бездіяльності, будь-яка фізична навантаження викликає загострення симптомів задишки, втоми і т.д.
- Четверта ступінь (IV) вважається найважчою. Легеневу гіпертензію даної стадії супроводжує хронічна втома, яка спостерігається навіть після нічного пробудження, всі ознаки присутні навіть в спокої, може отхаркиваться кров, трапляється непритомність, набухають шийні вени. При будь-якому навантаженні вся симптоматика різко загострюється, супроводжуючись синюшностью шкіри і ймовірним набряком легенів. Людина, по суті, перетворюється на інваліда, якому важко дається навіть елементарне обслуговування себе.
Легенева гіпертензія 1 ступеня відрізняється лише частим серцебиттям, досвідчений лікар здатний її виявити на ЕКГ і відправити на додаткову перевірку судин легенів. 2 ступінь легеневої гіпертензії відрізняється більш явними симптомами, ігнорувати які не можна і важливо не відкладаючи звернутися до кардіолога або терапевта.
Дуже важливо виявити порушення на якомога більш ранньому етапі. Зробити це складно, але, в кінцевому підсумку, від цього залежить прогноз життя, і скільки взагалі буде жити хворий.
Причини 1 ступеня
Для появи недуги існує багато провокуючих чинників, серед них часто зустрічаються захворювання. Патологію можуть викликати причини, які не пов’язані зі здоров’ям. До них відноситься:
- проживання на Крайній Півночі, в гірській місцевості;
- алергічні реакції на продукти харчування, запахи квітів, парфумів, хімії;
- вживання лікарських препаратів;
- використання засобів народної медицини.
- Стеноз – що це таке, причини виникнення, симптоми, локалізація, діагностика, лікування та профілактика
- Гідроцефалія у дитини: лікування та наслідки
- Гіпертензійного синдром – причини виникнення, ознаки, прояви, види, методи діагностики і терапія
Серед захворювань, що провокують підвищення кров’яного тиску в артеріях парного дихального органу:
- загальна гіпоксія, діафрагмальна грижа у новонароджених;
- аутоімунне пошкодження оболонок дихальних долейтканей;
- порушення будови хребта, грудної клітки;
- гостра серцева недостатність;
- васкуліт в області артерій легенів;
- тромбоемболія;
- пневмоніт;
- порок серця;
- фіброз легені;
- бронхоектази;
- саркоїдоз;
- туберкульоз;
- емфізема;
- пневмосклероз;
- мітральний стеноз.

діагностичні заходи
Для визначення легеневої гіпертензії потрібно пройти повне обстеження в медичному закладі. Проходження діагностики включає наступні методи дослідження:
- Вивчення лікарем анамнезу пацієнта і сімейної історії хвороби для встановлення можливих причин розвитку патології.
- Огляд і опитування пацієнта, при яких йому слід повідомити лікаря про особливості прояву симптомів, про самопочуття і наявності супутніх хронічних захворювань.
- ЕКГ, що дозволяє виявити наявність відхилень в роботі і структурі правого шлуночка, проаналізувати його активність.
- Рентген грудного відділу, по знімку якого можливо визначити збільшення розмірів серцевого м’яза і її відділів.
- ЕхоКГ, що дозволяє дізнатися швидкість кровотоку в області грудної клітини, а також можливі відхилення в серцевому м’язі.
- УЗД серця, під час якого можна оцінити і проаналізувати стан структури серцевого м’яза, її розміри і зразкову тиск легеневої артерії.
- Катетеризація легеневої артерії, необхідна для уточнення артеріального тиску в ній.
- Здача аналізів крові (загального і біохімічного) для визначення її складу і порівняння зі спеціальним кодом, відхилення від якого говорять про наявність збою в роботі організму.
- Ангіопульмонографія, під час якої є можливість оцінити стан судин легенів.
- КТ, за результатами якої можна визначити розміри легеневої артерії і наявність супутніх хвороб і патологій серцевого м’яза і легенів.
- Тест на визначення витривалості і переносимості фізичного навантаження, що сприяє діагностуванню та уточненню стадії розвитку ЛГ.
Також для виключення захворювань з аналогічними симптомами може бути проведена диференційна діагностика із застосуванням:
- коагулограми для визначення згортання крові (виняток тромбозу);
- УЗД органів черевної порожнини (виняток захворювань шлунково-кишкового тракту);
- функціональних тестів печінки (виняток цирозу і гепатиту);
- аналізу на ВІЛ.
Тільки повноцінне обстеження дозволяє встановити точне захворювання і визначити його стадію для призначення подальшого лікування.
Ознаки прогресування хвороби
З плином часу захворювання прогресує, легенева гіпертензія посилюється і викликає такі симптоми:
- При кашлі відбувається виділення мокротиння з домішками крові, що вказує на набряклість в легких.
- З’являються напади стенокардії, що супроводжуються хворобливістю в грудині, безпричинним відчуттям страху, сильної пітливістю. Такі симптоми свідчать про розвиток ішемії міокарда.
- Розвивається аритмія миготливого типу.
- Пацієнт відчуває хворобливість в правому підребер’ї. Такий стан виникає через те, що розвивається ряд патологій системи кровообігу.
- Нижні кінцівки сильно набрякають.
- Розвивається асцит (в черевній порожнині накопичується значна кількість рідини).
На термінальній стадії патології в артеріолах формуються тромби, що може привести до наростаючого задухи, інфаркту.
Захворюваність (на 100 000 чоловік)
| чоловіки | жінки | |||||||||||||
| Вік, років | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + |
| Кількість хворих | 0 | 0 | 0.5 | 0.5 | 0.5 | 0 | 0 | 0 | 0 | 0.5 | 0.5 | 0.5 | 0 | 0 |
Що таке ДЗЛА?
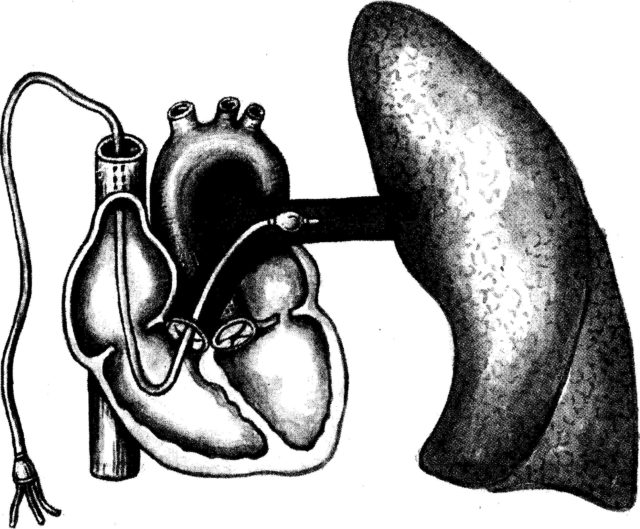
Вимірюють дані показники за допомогою катетера з роздуваються балоном
Тиск заклинювання легеневої артерії (ДЗЛА) – важливий параметр, за допомогою нього визначається гідростатичний тиск в судинах, що, в свою чергу, показує, наскільки ймовірним є появи набряку легенів.
Замір ДЗЛА відбувається за допомогою катетера з балончиком, спрямованого в посудину легкого (правого або лівого). Коли кінець катетера досягає однієї з малих гілок артерії (балон роздувають), він тимчасово перекриває потік крові до неї. Застійний стовпчик крові, що утворюється між кінцем катетера і частинами капілярної системи, продовжує дію катетера, а показники тиску, які фіксуються через катетер, повністю відображають тиск в правому або лівому передсерді.
ДЗЛА використовують також для виміру преднагрузки шлуночків і діастолічного тиску лівого шлуночка.
операція
У разі неефективності описаних методів усунути загрозливу життя патологію можна шляхом хірургічного втручання, проведеного трьома способами:
- Передсердна септостомія. Передбачає створення невеликого отвору між передсердями. В результаті тиск в передсерді, легеневих артеріях знижується до норми.
- Тромбендартеректомія. Передбачає видалення кров’яних згустків з судин.
- Трансплантація легенів (легенів і серця). Основні показання до проведення такої процедури – гіпертрофічні зміни в м’язах серця, недостатність діяльності серцевих клапанів.

© 2020 Все про здоров’я
