Які бувають види вальгусной деформації стопи – основні симптоми і методи лікування
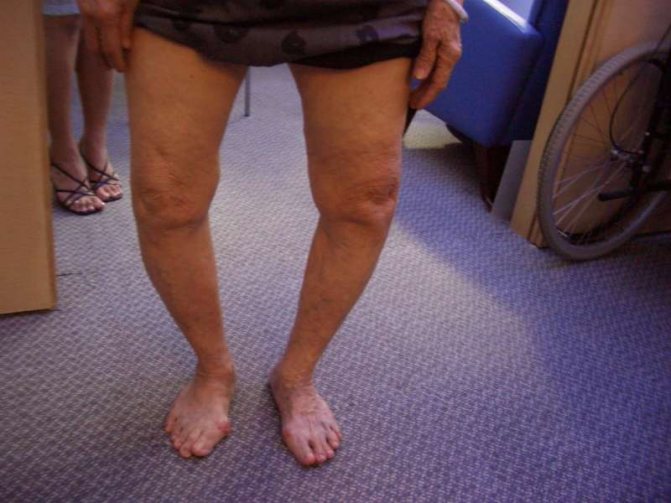
Вальгусна деформація стоп розвивається поступово: спочатку пацієнт скаржиться на те, що болять ноги при тривалому ходінні, особливо на підборах, починає запалюватися суглоб великого пальця, де з часом утворюється шишка, потім дуже важко стає підібрати взуття, викривляється великий палець і передній відділ стопи. На підошві наростає ущільнення – натоптиші або мозолі, другий палець піднімається до верху і знаходить форму молотка, він зігнутий і не розгинається. Порушується кровопостачання суглоба, що супроводжується сильними болями при ходінні, згодом загрожує інвалідністю.
Вальгусна деформація стопи має велике поширення серед жінок після 40, а також серед немовлят в період з 9 місяців до 1,5 років, коли формується звичка ходьби. Патологія представляє собою внутрішнє і зовнішнє зміна кістковій тканині ступні, викликане негативним зовнішнім впливом, що супроводжується хворобливими відчуттями, виявленням «шишечки» біля великого пальця ноги і його викривлення. Утворюється від неправильного навантаження на внутрішню частину стопи, за рахунок чого її зовнішня частина і мізинець трохи підняті.
Занедбаний стан хвороби має вкрай негативні наслідки: ріжучі болі, надмірне навантаження на хребет, його викривлення, поява артриту і артрозу, клишоногість, бурсит. Необхідно правильне своєчасне лікування, а також використання індивідуально підібраних ортопедичного взуття.
Що таке вальгусна деформація?
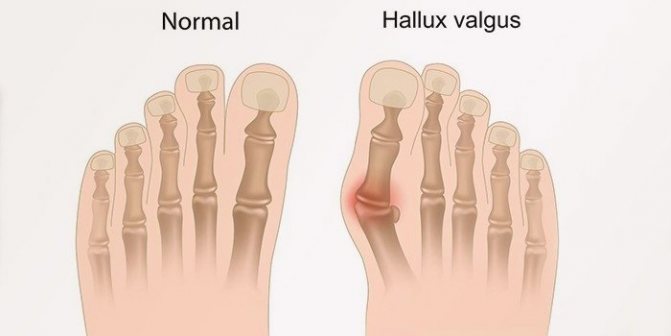
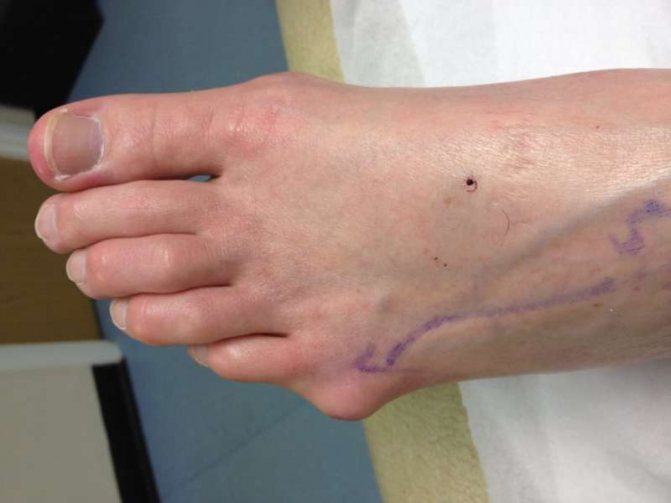
При ній перший (великий) палець на стопі відхиляється поступово назовні, деформуються і інші пальці.
Найхарактернішою особливістю хвороби є розвиток екзофіта (кістково-хрящового наросту), стопа збільшується в поперечному розмірі, загинаючи всередину.
Діагноз ставиться тоді, коли змінюється відразу кілька показників:
- Найхарактернішою особливістю хвороби є розвиток екзофіта
IMTА. Кут утворений осями 2-х кісток плесна (маються на увазі 2-а і 1-а). Він повинен бути не більше 9 градусів. - DMAA. Є кутом нахилу по відношенню до осі кістки плесна (1-ої) дистальної поверхні суглоба. Чи не повинен бути більше, ніж 100 градусів.
- HVIA. Є кутом між осями фаланг нігтьових і осями основних великого пальця на нозі.
- HVA. Так називається кут відхилення великого пальця по відношенню до кістки плесна (мається на увазі 1-ша). Такий кут в ідеалі менше, ніж 15 градусів.
Ці кути визначаються за допомогою рентгена суглобів.
За цими показниками можна визначити і стадію деформації стопи:
- Якщо HVA менше 15 градусів, а IMTA менше 9, а плюснефаланговийсуглоб пальця конгруентна (узгоджений і пропорційний) – це норма.
- Якщо HVA 15-20 градусів, а IMTA 9-11 і суглоб конгруентна, це легка форма вальгусной деформації стопи.
- При середній формі 1-ий показник від 20 до 40 градусів, 2-ий – 11-18, суглоб дісконгруентен.
- При важкій формі 1-ий показник більше 40 градусів, 2-ий – більше 18, суглоб дісконгруентен.
За МКБ-10 недуга має код М20.1.
Існує кілька проблем, які схожі на цю деформацію.
Це плоскостопість і варусна деформація стопи:
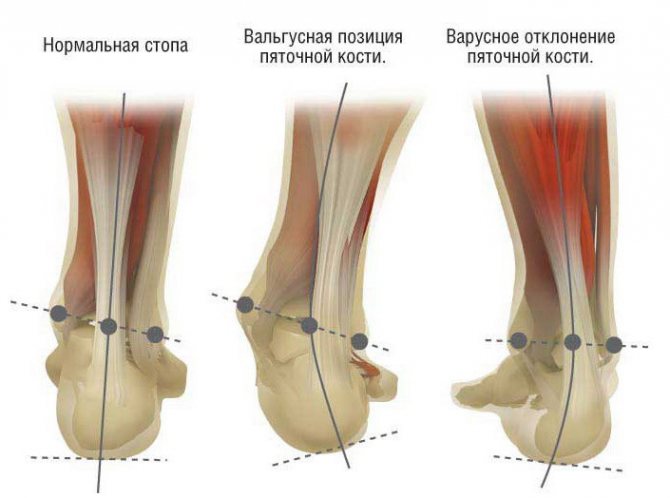
- Від плоскостопості відрізняється тим, що при плоскій стопі є відхилення до зовнішньої сторони п’яти. При ході хворий спирається на внутрішні частини ступні. Плоскостопість – одна з причин розвитку вальгусной деформації стоп.
- При деформації варусной викривляються склепіння стоп і їх осі. Ступня дивиться всередину, навантаження йде в основному на зовнішню її частину. Від клишоногості це явище відрізняється тим, що клишоногість – явище вроджене, а викривлення варусне – придбане.
Вальгусна деформація стопи
Комплексне лікування захворювання
Терапія захворювання комплексна. Пацієнт повинен бути готовий до того, що на виправлення склепінь і осі стопи піде багато часу і зусиль. На ранніх стадіях захворювання лікування включає гімнастику, масаж і проходження фізіотерапевтичних процедур, спрямованих на зміцнення м’язового корсету нижніх кінцівок. Для усунення хворобливих ознак і купірування ускладнень призначаються медичні препарати.
Увага! Якщо консервативні методи лікування не дають позитивного результату або постановка діагнозу була пізньої, захворювання прогресує і в консервативних методиках немає доцільності, вдаються до хірургічному втручанню
Медикаменти
Вилікувати таку деформацію лікарськими засобами неможливо. Медикаменти відносяться до симптоматичної терапії. Якщо у пацієнта під час ходьби виникає біль, призначаються знеболюючі препарати. При застійних процесах крові і високі ризики розвитку варикозного розширення вен призначаються антикоагулянти, що перешкоджають утворенню та накопиченню в судинах кров’яних згустків.
фізіотерапія
Перевага в фізіотерапевтичних процедурах віддається плавання, під час якого виявляється навантаження на всі групи м’язів.
масаж
Масаж ефективний в лікуванні дітей, коли м’язовий корсет ще тільки формується. Техніка масажу визначається лікарем індивідуально, залежно від ступеня тяжкості клінічного випадку і стадії розвиток хвороби. Масаж спрямований на зміцнення м’язів ніг. Перші сеанси повинен проводити тільки лікар-ортопед, надалі масаж у немовляти можуть проводити батьки. Масажні вправи:
- в лежачому положенні на животі ногу зігнути в колінному суглобі, зігнути стопу, зафіксувавши гомілку;
- притиснути гомілку до горизонтальної поверхні, ногу в коліні тримати прямий, виконувати почергове згинання та розгинання стопи;
- обхопити голеностоп, акуратно нагнути його до зовнішній стороні стопи;
- робити обертання голеностопом за годинниковою стрілкою і в зворотному напрямку.
У дорослих пацієнтів з добре розвиненим м’язовим корсетом ніг виправити дане деформування неможливо. Така процедура допоможе тільки знизити тонус м’язів, усунути біль і нормалізувати кровообіг.
httpv:
ЛФК
Лікувальна фізкультура зменшує кут викривлення стопи, сприяє нормалізації м’язового тонусу, а при регулярному проведенні ЛФК можна повністю позбутися від патології кістково-м’язової системи. Вправи підбирає тільки лікар індивідуально для кожного пацієнта. Поширені вправи, виконувані в положенні сидячи:
- почергове згинання та розгинання стоп;
- обертання ступнями спочатку за годинниковою, потім проти годинникової стрілки;
- розмістити таз між п’ятами, завмерти в даній позі на 20 секунд.
Кількість підходів для кожної вправи – від 20 до 30 разів.
Положення стоячи:
- присідати з опорою (наприклад, тримаючись за стілець) без відриву п’ять від підлоги;
- притулитися спиною до стіни, тіло повільно опускати в положення навпочіпки.
Добре зміцнює м’язовий корсет ніг профілактична ходьба на місці протягом декількох хвилин.
httpv:
Щоб досягти позитивного результату, комплекс вправ необхідно виконувати раз в 2 дня.
Причини, механізм
При деформації стопи порушується біомеханіка суглоба і відбувається зміщення кістки плеснової, що призводить до викривлення ступні
Чи винна в вальгусной деформації слабкість сполучних тканин ніг.
При деформації стопи порушується біомеханіка суглоба і відбувається зміщення кістки плеснової, що призводить до викривлення ступні.
Великий палець дивитися всередину вже не може і відхиляється назовні.
Далі хворого чекає запальні процеси там, де спостерігається виступ кісточки, бурсит і зміни кісткових тканин в області 1-ої плеснової кістки (її головки).
Все це призводить до зношування суглоба, артритів і артрозу. Все це ускладнюється розвитком натоптишів і мозолів.
причини:
- неправильна взуття (високий каблук, і його відсутність, коротка або маленька взуття, вузький носок);
- плоскостопість;
- гіпермобільність суглобів стопи;
- коротка литковий м’яз;
- генетика і спадковість;
- остеопороз;
- умови роботи (захворювання схильні ті, хто довго змушені стояти);
- порушення в роботі ендокринної системи;
- зайва вага.
ускладнення
Чим може загрожувати недостатня увага установці, формі, здоров’ю стоп?
- Серйозними захворюваннями кісток і суглобів. При деформації стопи неминуче зміщення суглобових механізмів, і не тільки в ній самій. Вальгус і варус стопи через постійне неправильного розподілу навантаження тіла може спровокувати зсув голеностопа, колінного і тазостегнового суглоба. Підсумок – артрози і артрити.
- Стійким порушенням постави. Хребет змушений компенсувати неправильну установку ступень.
- Зміною ходи.
- Регулярними болями в ногах, спині, попереку, набряками ступень вечорами.
- Запущені форми викривлень можуть привести кульгавості і навіть інвалідності (неможливості нормальної установки стопи під градусом до гомілки 90 градусів).
- Косметологічні дефекти: натоптиші, мозолі аж до відкритих ран. При раздвижении плеснових кісток взуття стає тісною, може деформуватися ніготь. Недолік уваги даними проблемам призведе до грибкових заражень, вторинних інфекцій (запалення в зоні рани, зірваної мозолі аж до абсцесу).
Практично будь-яка деформація в різному ступені провокує зміни зводу стопи – він ущільнюється або, навпаки, вигинається, викликаючи дискомфорт при ходьбі, знижуючи фізичний ресурс людини.
У кого розвивається хвороба?
Вальгусной деформації стопи піддаються всі, незалежно від віку і навіть положення в суспільстві. Найчастіше проблема виникає у жінок і справа не тільки в носінні не самою зручному взутті, але і в тому, що у жінок сполучні тканини стоп слабкіше.
Якщо подібна деформація виявлена у новонародженого, то це недуга вроджений. Діагностують її на самому початку життя, а причина криється в порушеннях розташування і форми кісток стопи, які розвинулися всередині утроби.
Це обумовлено хромосомними порушеннями та хворобами у мами. Винним може бути і недолік в організмі макро- і мікроелементів та вітамінів.
У малюків придбана деформація стопи вперше дає знати про себе місяцях до 10 або році, коли малюк тільки намагається почати ходити.
Найчастіше вона є у дітей з м’язовою гіпотонією або просто ослаблених через недоношеності, частих хвороб, особливо рахіту. Винними буває полінейропатії, ДЦП, миодистрофия, поліомієліт.
У дошкільнят спровокувати деформацію здатна і травма стопи або перебування в гіпсі більше, ніж кілька тижнів. Серед інших причин – зайва вага, дисплазія, вроджений вивих стегна.
Провокує проблему і занадто м’яка взуття, погано фіксує дитячу ніжку. Іноді захворювання розвивається і якщо дитина занадто рано встав на ніжки.
При цьому ортопедичному захворюванні у дитини плоским стає склепіння стопи, а її зв’язки стають слабкими, що призводить до їх розтягування. Суглоб голеностопа обов’язково зміщується всередину, а п’яти з пальцями – назовні.
Хворобу можна помітити, коли малюк ходить: він ступає в основному на внутрішній край ступень. Сама стопа приймає форму літери Х. Малюк скаржиться на болі в ногах, втомлюється швидше, ніж його однолітки. Часто з’являються судоми і набряки стопи.
Взуття у хворої дитини стоптується здебільшого з внутрішніх сторін підошви. Недуга призводить не тільки до плоскостопості або сколіозу, але і до вкорочення ноги, зміни форми тазових кісток, артрозу.
У підлітків деформація стоп цього типу зустрічається нерідко у дівчаток, з юного віку носять каблуки. Серед решти причин розвитку недуги в підлітковому віці можна відзначити зайву вагу і порушення гормонального фону.
Ще одна причина – занадто швидке зростання в підлітковому віці. Стопа теж зростає швидко і нерідко не справляється з постійно змінюється навантаженням. При захворюванні найбільш виражений такий симптом, як труднощі при згинанні і розгинанні ноги.
У цьому віці лікування буде найефективнішим і є можливість зробити ноги здоровими на все життя.
Серед дорослих вальгусной деформації стопи найбільше схильні жінки. Ще одна група ризику – представники «стоячих» професій: перукарі, продавці.
Захворювання призводить до погіршення кровообігу в стопі, порушення іннервації її переднього відділу і остеоартрозу. Якщо не лікувати це захворювання, чи є ризик стати інвалідом в літньому віці.
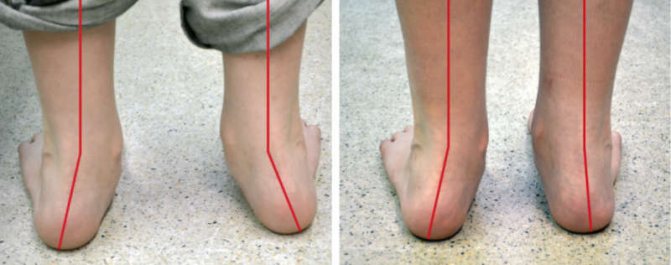
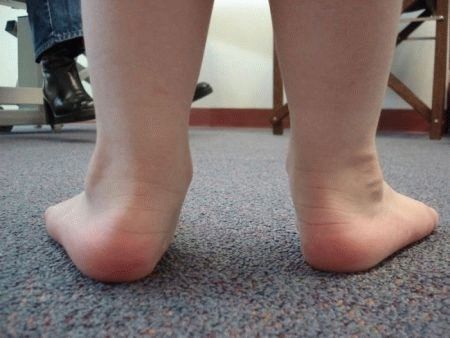
Вальгусна деформація стоп – вид ззаду
Характерні симптоми і методи лікування
Коли зовнішні ознаки деформації чітко помітні, запідозрити патологію нескладно. Особливо це стосується дітей перших років життя – вони постійно проходять огляди вузьких фахівців, а батьки пильно стежать за постановкою маленьких ніжок. Складніше виглядає ситуація діагностики викривлень стопи у дорослих і дітей старшої вікової групи. Тут побачити дефект можна не відразу, тоді як виправляти його необхідно якомога раніше.

Коли варто запідозрити деформацію і вдатися до дієвих методів лікування стоп?
- Найхарактернішою ознакою відхилення від норми установки ступень є нерівномірний стаптиваніе взуття. Уважно огляньте домашні тапочки або туфлі, в яких ходите кожен день ви / ваша дитина. Якщо син чи донька помітно стоптав (а) устілку у взутті з внутрішньої сторони, це вказує на Х-образну установку стоп.
- Саме зі ступень треба починати шукати причину вечірніх болів в колінах, спині, області тазу.
- Постійний біль в нозі може вказувати на односторонню деформацію ступні.
- Набрякання гомілки або переднього відділу стопи може свідчити про нинішньому плоскостопості.
- Порушення ходи у дорослого – один з частих ознак деформації.
Перевірити стопи слід при появі перших ознак дискомфорту при ходьбі, швидкої стомлюваності від піших прогулянок, болях по всій довжині кінцівки. Якщо звична взуття стала викликати неприємні відчуття, – обов’язково перевірте постановку і форму стопи.
Лікуванням деформованих стоп займається ортопед (у дітей – ортопед і педіатр). Воно може бути як консервативним, так і хірургічним. Останнє застосовується вкрай рідко, в основному для дорослих і дітей середньої / старшої вікової групи, як крайній захід.
види
Існують такі різновиди вальгусной деформації стопи:
- Статична деформація поєднується з плоскостопістю і виникає як наслідок викривлення хребта. Лікування потрібно починати з лікування спини.
- Причиною структурної вальгусной деформації стопи є вроджена аномалія розвитку ніг.
- Причиною паралітичного виду є енцефаліт або поліомієліт.
- Рахитическая розвивається як наслідок нестачі вітаміну D та інших речовин. Можлива і як наслідок порушення мінерального обміну.
- Травматична виникає після розривів зв’язок або перелому.
- Спастическая деформація ж розвивається через м’язових спазмів.
- При компенсаторною коротшають сухожилля і змінюється форма суглоба голеностопа.
- Гіперкоррекціонная розвивається після неправильної терапії клишоногості.
- При еквіно-плано-вальгусной деформації стопи порушується хода, підошва сильно викривляється всередину, а після довгого стояння людина відчуває сильний біль. Це захворювання розвивається як наслідок ДЦП і нерідко зустрічається у малюків.
- При установці стопи плоско-вальгусна у неї відсутні поперечний і порожнистий склепіння.
- П’яткової-Вальгусний вид деформації розвивається через неправильне розташування стопи безпосередньо у мами в утробі. Передня частина ступні відведена сильно, а п’ята візуально зливається з гомілкою.
Нормальне положення кісток і вальгусна деформація стопи
Варусні або вальгусні стопи, що таке і що робити.
Що таке варусна установка стоп?
Що таке варусна установка стоп? Нам цей діагноз (разом з ПЕП, тонусом, і якимось спазмом стегон) поставили в 3 міс., Сказавши терміново лікуватися і робити масаж у знайомого лікаря масажиста. Масаж ми зробили, правда, тільки один курс, потім поїхали
Ну це не важливо. Наш дільничний педіатр сказала, що все дурниця, моя шкільна подруга-педіатр, яка закінчила мед в минулому році теж сказала, що нічого не бачить
Але дитя пішло, і злегка клишоногий. Це якось пов’язано? Правда, мама моя каже, що і я, і сестра моя клишоногість набагато сильніше, і все само пройшло.
Загалом, робити якісь дії, або поки немає?
Так, дитя жваве, задоволене, щасливе, бігає чудово.
Re: Що таке варусна установка стоп?
Ps: однак, я представила себе у вашій ситуації. Так, перестраховщіца! Але масаж б точно зробила – щоб і самій спати спокійно.
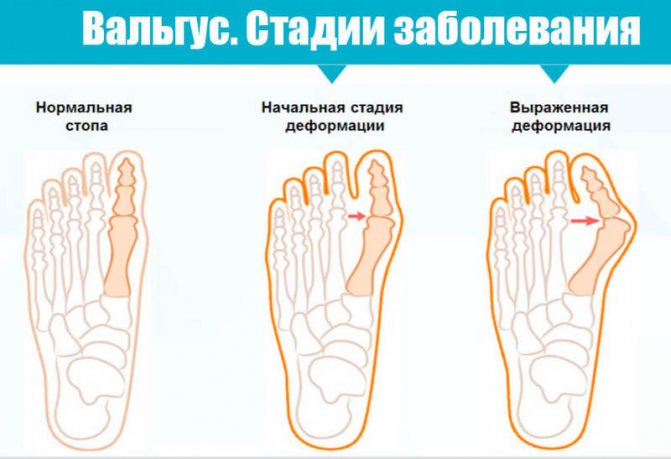
Симптоми на різних стадіях
Хвороба розвивається повільно, але перманентно, тому на різних стадіях вальгусной деформації стопи симптоми будуть відрізнятися.
На ранній стадії спостерігаються:
- хворобливі відчуття при носінні деяких видів взуття (з довгим носком або вузької взуття);
- почервоніння шкіри в області випирають кісточок.
При 2-ий стадії спостерігаються:
- запальні процеси в суглобах;
- болю;
- набряки;
- нарости стають більш помітними.
При 3-ої стадії:
- болю стають виснажливими та різкими;
- на стопі з’являються мозолі або ороговілі шкіра;
- відбувається деформація всіх пальців і суглобів стопи.
При запущеній стали з’являються ускладнення:
- бурсити;
- артрити;
- артрози.
Ступеня деформації і наслідки
Плоскодеформірованная по Вальгусний типу стопа має різні ступені вираженості. Виділяють наступні стадії захворювання:
- 1 – немає деформації стопи;
- 2А – незначні деформації, п’яткова кістка не покривається тканинами протягом менше 30%;
- 2Б – м’які деформації, недолік підлоги перевищує 30%;
- 3 – встановлена стійка аномалія;
- 4 – виражена деформація ступні і гомілки.
Характерна для вальгусной деформації симптоматика:
- поява «кісточки» на 1 пальці;
- молоткообразних викривлення 2-5 пальців;
- поява і прогресування болю в суглобах ступень;
- труднощі в підборі взуття;
- в запущених випадках значно порушується ходьба.
Без своєчасного виправлення вальгусной деформації можливий розвиток стійкого больового синдрому. Особливо при патології обох ніг. У запущених випадках можуть розвинутися ускладнення з боку внутрішніх органів. Якщо хворобу не лікувати, наслідком стане інвалідизація, втрата можливості ходити.
Різні види деформації
Вальгусна деформація зачіпає різні частини ноги:
- Найчастіше вона розвивається в області великого пальця і оточуючих його суглобів. Це захворювання називається Hallus valgus. Основна ознака – яскраво виражений наріст (та сама кісточка). Перший палець зміщується і зміщує в сторону інші пальці ноги. Лікування призначає ортопед, а найнадійнішим способом позбавлення від наросту є операція.
- Деформація мізинця має назви деформація Тейлора або ж стопа кравця. При захворюванні розширюється поперечний звід стопи, але запалення і нарости спостерігаються в області мізинця: 5-а плюсневая кістка відхиляється назовні, а мізинець – всередину. 5-ий плюснефаланговийсуглоб часто запалюється. При такому явищі теж можливі мозолі і набряки на ногах. Деформація буває структурна, посттравматичний або ж функціональна. Лікування може бути і хірургічним, і консервативним, спрямованим на зняття болів і запалень.
- Вальгусна деформація гомілок. При такому захворюванні відхиляються в сторони гомілкові кістки. Середина гомілок зміщується всередину, а ноги набувають форму літери Х. Ноги перерозгинати в колінах. Стопа деформується поступово, разом з цим розвивається плоскостопість. П’ятка зміщується назовні, а стопа завалюється всередину. Буває вродженим або набутим після захворювань суглобів або кісток або ендокринних недуг. Лікування тривале і трудомістке. Тут потрібна і ортопедичне взуття, і гімнастика і масаж, і ортопедичні шини. Під хірургічним лікуванням мається на увазі остеотомія – розсічення кістки.
- Вальгусна деформація колінних суглобів. При захворюванні відхиляється вісь ноги, коліна стиснуті щільно, а відстань між кісточками становить приблизно 5 сантиметрів. Це захворювання розвивається через слабкість зв’язок та м’язів і підвищеного навантаження на них. Дитина втомлюється швидко і не може гуляти і грати в рухливі ігри довгий час, часто скаржиться на болі в ногах. Наслідками деформації можуть бути плоскостопість і сколіоз (якщо деформований тільки 1 колінний суглоб). Лікування теж включає в себе шинирование, гімнастику, спеціальне взуття та хірургічне втручання з наступним застосуванням апарату Ілізарова.
- Зустрічається і вальгусна деформація шийки стегна, при якій збільшується шеечно-діафізарний кут. Викликати захворювання може дисплазія. Зазвичай поєднується з деформаціями гомілок і стоп. Вимагає комплексного лікування та операції.
Деформація колінного суглоба
деформація Тейлора
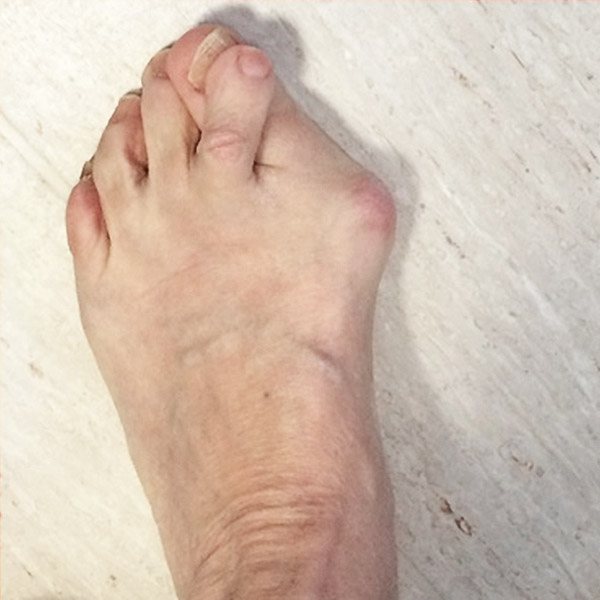
Hallus valgus
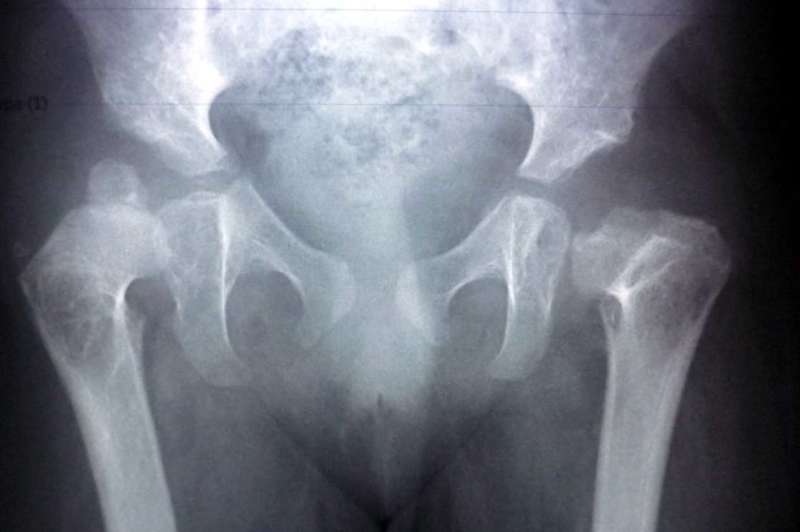
Деформація шийки стегна
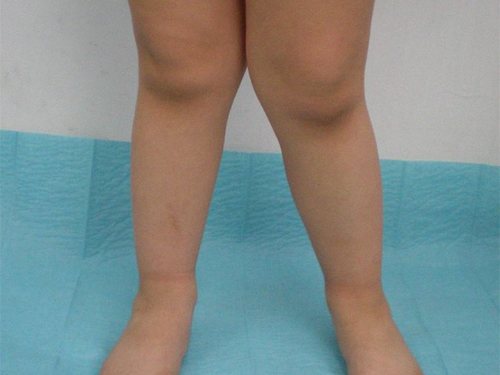
Вальгусна деформація гомілок
Причини виникнення
Деформована стопа може стати наведеної або відведеної (відхилення досередини і назовні в горизонтальній площині відповідно) через спадковості, життєвих обставин, перенесених хвороб. За природою походження дефект ділять на вроджений і набутий. Співвідношення причин його виникнення, згідно з останніми діагностичним даними ортопедії, приблизно 20 до 80. Тобто випадки набутої патології зустрічаються частіше.
Причиною вроджених аномалій можуть стати:
- перенесені травми під час вагітності;
- генетичний фактор;
- неправильне положення плода;
- хвороби при виношуванні дитини.

Поширені причини набутого дефекту у дітей:
- рання постановка на ніжки (навантаження розподіляється нерівномірно через недостатньо зміцнів м’язового корсету, надмірної ваги);
- вітамінне голодування (нестача вітаміну Д, який може стати базою для розвитку рахіту);
- відставання в розвитку кістково-м’язової структури (плоскостопість або косолапие у малюків);
- травми;
- надлишок ваги;
- хвороби костей і суглобів.
Деформацію стоп не можна назвати дитячою хворобою. Вона може розвинутися і у дорослого під впливом умов життя і роботи, як наслідок перенесеної травми, неврологічних захворювань, після тривалої іммобілізації (знаходження ноги в гіпсі).
У дорослого стопи можуть деформуватися під впливом:
- роботи, якщо вона сидяча або вимагає тривалого стояння, ходіння;
- неправильного вибору взуття (тісні туфлі, великий каблук сприяють штучного збільшення просвіту зводу – підйому тильної сторони стоп),
- на тлі несвоєчасного або недбалого лікування травм і переломів кісток ступень може розвинутися еквіноварусная деформація стоп (так звана кінська стопа, коли створюється враження, що людина ходить на носочках через вираженого підошовного згинання);
- ожиріння нерідко призводить до того, що людина починає частіше спиратися на внутрішній край стопи – розвивається плоскостопість, часто в поєднанні з вальгус;
- неврологічні захворювання, хвороби кісток, пошкодження і розтягування м’язів призводять до ослаблення підтримки стопи – деформується поздовжній або поперечний звід.
Шкідливі звички, надмірна або недостатня навантаження на ноги, відмова від фізичної активності (вимушений при переломах або в зв’язку з сидячою роботою), дефіцит вітамінів і недостатнє харчування – все це знижує міцність м’язів, які підтримують стопові склепіння, і сухожиль, що закріплюють кістки. Такі умови можуть призвести до деформацій розвитку стопи у дітей і дефектів у дорослих.
Ортопедичне практика показує, що найчастіше деформація пов’язана зі зв’язками і м’язами стопи, рідше – з неправильною формою кісток (вродженою чи набутою після травми, перелому, відкладеного лікування дитячих хвороб).
діагностика
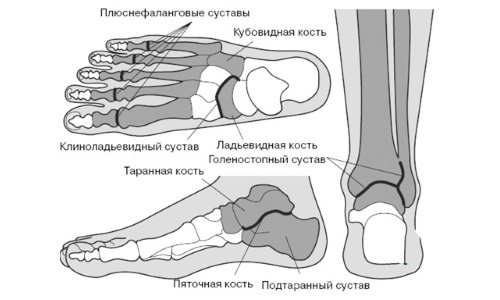
Основними діагностичними методами для визначення вальгусной деформації стопи є:
- Клінічний огляд. Ортопед оцінить рівень відхилення пальців і п’яти, наскільки згладжені склепіння стоп і наскільки вона зміщена всередину, плюс наявність набряків.
- Рентгенограма. Виконується стоячи і відразу в 2-х проекціях. Дозволяє точно оцінити всі кути між суглобами.
- УЗД.
- Плантографія. Допоможе визначити, наскільки велика нагрузка на стопу і стадію плоскостопості.
- Комп’ютерний аналіз. Інакше комп’ютерне дослідження стопи називається подометрія і дозволяє визначити тиск на стопи.
Про захворювання
Вальгусной в медицині називається така деформація стоп, при якій вони знаходяться в хрестоподібно положенні по відношенню один до одного, нагадують латинську Х. Найчастіше, помітною патологія стає, коли дитина намагається наступати на ніжки і робити перші кроки – патологія виражається в тому, що при ходьбі спирається малюк на внутрішню частину стопи.
Кроки такому малюкові даються надзвичайно важко – він швидко втомлюється, іноді відчуває біль, самі кроки хиткі і невпевнені. Ортопеди описують цей стан з точки зору процесів, що відбуваються в стопах – пальчики і п’ятки розгорнуті назовні, середня частина стопи кілька опущена. Якщо ніжки випрямити і притиснути один до одного в колінної області, відстань між кісточками гомілок буде більше 3-4 сантиметрів. Якщо при цьому буде істотно знижена висота зводу стопи, то ортопеди будуть говорити вже про те, що у дитини плосковальгусной стопи. Вальгусное плоскостопість вважається самим часто зустрічається діагнозом в дитячої ортопедії.
Таке викривлення стоп, буває двох видів: вроджене і фізіологічне (придбане). У першому випадку – ніжки викривляються ще в період внутрішньоутробного розвитку плода під впливом деяких факторів, про які медицина знає ще не так багато. Вроджені патології стопи зазвичай бувають досить важкими, і розгледіти їх можливо в перші 2-3 місяці самостійного життя дитини.
Придбана деформація часто пов’язана з помилками в розвитку і функціонуванні опорно-рухової системи, зв’язкового апарату, сухожиль. Саме такі порушення стають очевидними ближче до однорічного віку. У групі ризику – крихти з ослабленими м’язами, недоношені діти, які страждають на рахіт, які перенесли часті і важкі вірусні інфекції в перший рік життя. Ніжки ризикують викривити у діток, які страждають ожирінням, так як навантаження на нижні кінцівки при зайвій вазі дуже значна.
Іноді батьки самі винні у виникненні патології. Так, дуже рання постановка малюка на ноги цілком може «запустити» механізм деформації стоп, а недостатнє навантаження на стопу, ходіння виключно по рівній підлозі можуть стати причиною придбаного плоскостопості або плосковальгусной стопи.

Плоскостопість лякає батьків нітрохи не менше. Однак Комаровський радить не панікувати, адже з народження абсолютно всі діти мають плоскі стопи, це особливість немовлят. Звід стопи буде формуватися поступово, у міру зростання, навантажень на ніжки, і тут все в руках батьків, за винятком вроджених плоских стоп, які можна виправити тільки хірургічним шляхом.

Лікування у дітей і дорослих
Якщо деформація не дуже запущена, використовується консервативне лікування.
Лікувальна фізкультура
Найкраще займатися нею в лікарні, але можна і вдома. Вона зміцнює стопу і допомагає правильно розподіляти навантаження на стопу, плюс покращує кровообіг і не дозволяє розвиватися набряків. Комплекс рекомендує ортопед, а можна займатися по відео.
Ось самі ефективні вправи:
- Вправа велосипед ефективний для преса і стегон, але допоможе і стопах
Велосипед. Він ефективний для преса і стегон, але допоможе і стопах. Коли ви рухаєте ногу від себе, ступню витягайте вперед, коли на себе – ступню тягніть на себе. - Сидячи на підлозі. Виконуємо спираючись ззаду об підлогу руками. За 8 разів згинаємо і розгинає в голеностоп ноги, широко розводити пальці на ногах і повертати їх в і.п. Ефективно стискання і разжимание пальців на ногах по 6 раз.
- На стільці. Стопи пересуваємо тільки за допомогою пальців вперед і назад. Можна затискати олівець 1-им і 2-м пальцями і малювати ними на ватмані те, що душа забажає.
- Витягуємо прямі ноги на стільці можна на стільці і тягнемо до упору голеностоп на себе. Згинаємо його і 1-ий палець максимально. Після стопи витягуємо від себе і пальці згинаємо максимально вперед. Для дітей будуть ефективні підйоми на шкарпетки, ходьба на внутрішній стороні стопи.
Лікувальна гімнастика може проводитися за допомогою нехитрих тренажерів:
- шиповані м’ячики;
- гумові кульки з колючками;
- хитні платформи (професійне обладнання, але воно відмінно зміцнює всі суглоби);
- гімнастичні доріжки у вигляді мотузкових драбин;
- тригранні дошки;
- бігові доріжки.
Буде корисно ходити по будь-ребристої поверхні, піску, камінцях (негострим) і просто по вузькій доріжці.
Дітям буде корисний самокат і велосипед, адже вони зміцнюють м’язи і суглоби стопи.
Плавання теж здатне зміцнити м’язи стопи і покращує кровообіг в ній.
ортопедичні пристосування
Тут застосовуються різні пристосування, але підбирають їх тільки з ортопедом:
- Ортопедичне взуття. У такому взутті повинен бути жорсткий і високий Берець, і спеціальний каблук, довший з внутрішньої сторони. Ще у неї повинно бути велике розкриття, що дозволяє носити її з іншими пристроями (коректорами і фіксаторами). Ціна залежить від виробників і починається з 300 р, а закінчується 6000 і більше.
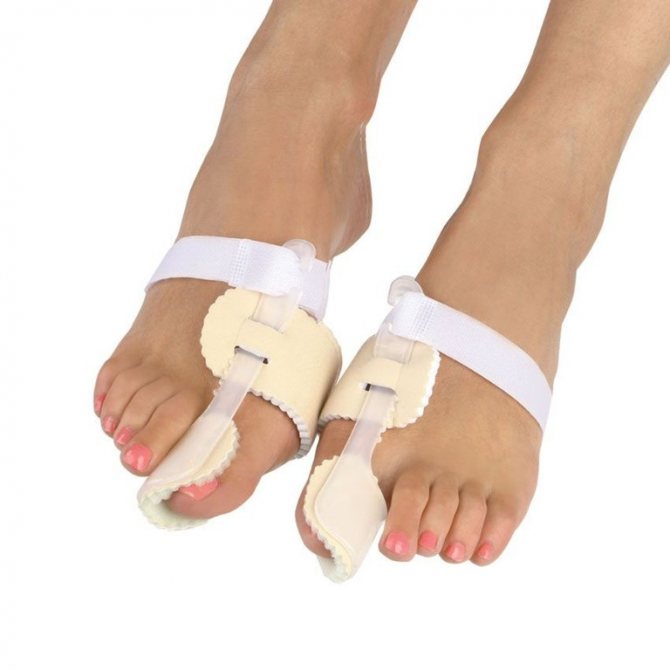
- Накладки. Можуть іменуватися в продажу коректорами. Накладки заважають розвиватися деформації, знижують натирання і тиск, не дають утворюватися хибним суглобовим положенням. Робляться з силікону. Ціна від 250 р.
- Шини. Іноді вони дозволяють уникнути операції, але при запущених стадіях вони не рекомендуються. Вони щільно фіксують суглоби і дозволяють йому перебувати постійно в спокійному стані, розслаблюють м’язи і попереджають набряки. Все це дозволяє суглобу прийняти здорову і правильну форму. Ціна – від 400 р і до 7000 і більше.
- Бандажі. Застосовуються при Hallus valgus, дійстві схоже з шинами, але вони м’якше. Ціна від 200 р і до 4000 і більше.
- Супінатори. Так інакше називають ортопедичні устілки. Це механічні підпори, коригувальні розподіл навантаження на стопи і фіксують суглоби. При вальгусной деформації можуть застосовуватися супінатори поперечні, поперечно-поздовжні і каркасні. Ціна – від 500 р.
- Міжпальцевих перегородки. Вони можуть називатися прокладками, валиками або сепараторами. Полегшують стан і попереджають деформацію, але вилікувати кардинально не зможуть. Нормалізують ходу. Можуть бути з фіксаторами, робляться з гелю або силікону. Ціна – від 160 р.
- Ортези та Тутори. Така продукція потрібна при вальгусной деформації гомілки або колін. Їх завдання – жорстка фіксація ноги. Ціна від 5000 р. Лікувальними ортезами в продажу можуть називатися і устілки, про яких ви вже знаєте.
- Масажні килимки. Вони виконують ті ж функції, що і будь-які нерівні поверхні, по яким рекомендовано ходити при захворюванні. Покращують кровообіг, попереджають набряки, знімають болі. Ціна від 200 р.
бандаж

масажний килимок
накладки
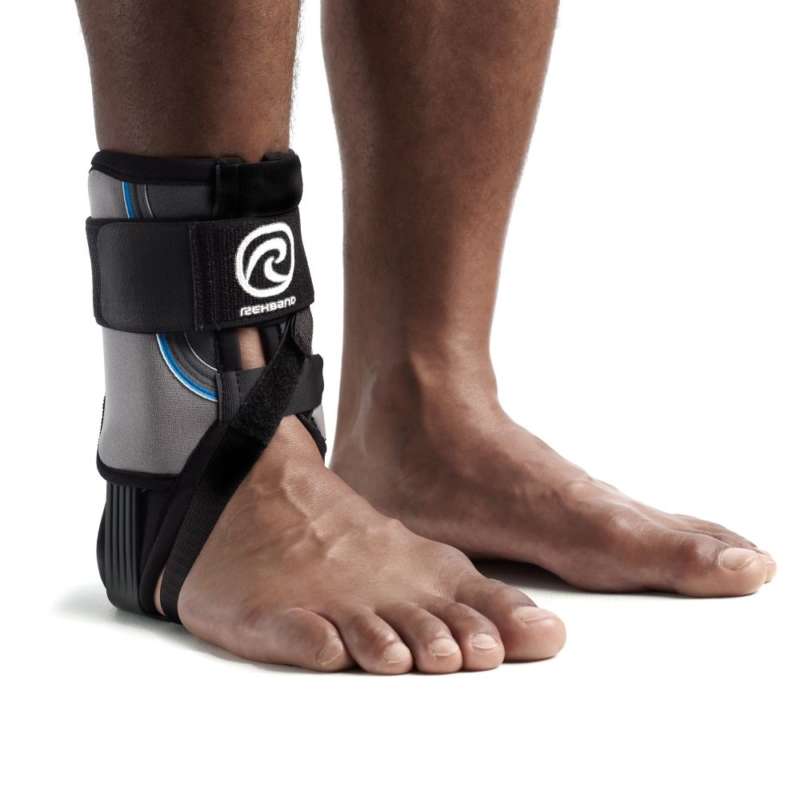
Ортез

Ортопедичне взуття
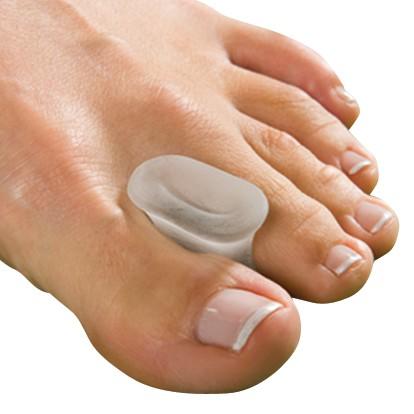
перегородки
Шини
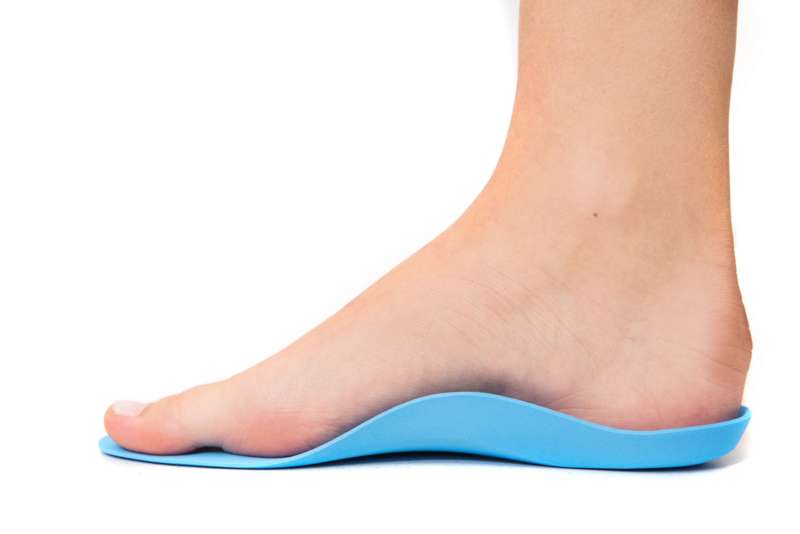
супінатор
фізіотерапія
Її завдання – Зняти больовий симптом, попередити застійні процеси в стопи, поліпшити кровообіг і зняти запалення з набряками:
- Електрофорез здійснюється з препаратами кальцію, хондроїтину з глюкозаміном, протизапальними засобами і анальгетиками
Діадинамотерапія. Це лікування електричними струмами (частота 50-100 Гц.). Знімає болю має міостімулірующій ефект, покращує живлення суглобів. При лікуванні суглобів застосовуються роздвоєні електроди. Протипоказана при високій температурі, гіпертонії, астмі, епілепсії, радикуліті та неврит, травмах. - Електростимуляція. Вплив імпульсними струмами з різними показниками дозволяє натренувати і зміцнити найглибші м’язи. За рахунок цього і відбувається зміцнення стопи. Здійснюється за допомогою накладання електродів на шкіру. Тривалість – не більш 2/3 години, курс – до 30 процедур. Протипоказання ті ж, що і при діадинамотерапії плюс пошкодження шкіри.
- Електрофорез. При цьому захворюванні електрофорез здійснюється з препаратами кальцію, хондроїтину з глюкозаміном, протизапальними засобами і анальгетиками. Протипоказань немає, але потрібно правильно підібрати ліки.
- Магнітотерапія. Стимулює всі клітини і прискорює метаболічні процеси в суглобі, використовується як допоміжний засіб. Електромагнітне поле стимулює нерви і м’язи.
- Грязьові аплікації. Знімають запалення, набряки і біль. Бруду можуть бути сапропелевими, гідротермальних і торф’яними, вулканічні і сопочні. Наносяться на стопи у вигляді «шкарпеток» і покриваються тканиною. Протипоказані при травмах шкіри і діабеті.
- Озокерит. Зігріває і живить суглоби, зупиняє запалення. Використовується у вигляді ванночок або «чобітків».
- Парафінові аплікації. На хворі ноги накладається парафін. Під нього можуть завдати протизапальну мазь. Позбавляють від запалень і болю, покращують кровопостачання. Протипоказання ті ж, що при лікуванні брудом і озокеритом.
- Ванни для ніг. Розслаблюють м’язи стопи, позбавляють від болю і запальних процесів. Найбільш застосовні для ванн сіль і бруду.
- Акупунктура. Допоможе усунути деякі причини розвитку деформації стоп, якщо вона викликана яким-небудь захворюванням нервової системи або ендокринної: потрібно тільки правильно впливати на правильні точки.
масаж
Масаж теж покращує кровообіг в стопі і суглобах і допомагає правильно розподіляти навантаження на них.
Важливо! Масаж не повинен завдавати дитині біль. Найкраще поєднувати його з гімнастикою (згинати й розгинати стопи при процедурі) і завершувати лікувальною фізкультурою.

Масаж покращує кровообіг в стопі і суглобах і допомагає правильно розподіляти навантаження на них
Кінезіотейпірованіе
Процедура накладання спеціальних стрічок на хворі ділянки застосовується для лікування м’язів і зв’язок. Стрічки забезпечують правильну роботу м’язів і зміцнюють їх, покращують лімфоток і кровотік.
Кінезіотейпірованіе стабілізує суглоби і моделюють правильний рух стопи, зупиняє запальні процеси і прибирає набряки.
Протипоказано при хворобах шкіри, нирок і серцево-судинної системи, тромбозах і діабеті.
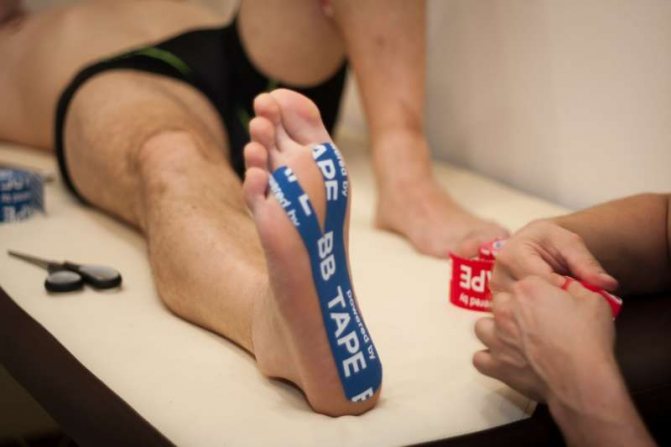
Кінезіотейпірованіе стабілізує суглоби і моделюють правильний рух стопи, зупиняє запальні процеси і прибирає набряки
лікування медикаментозне
Ліки не допоможуть позбутися від вальгусной деформації стоп, але вони потрібні для зняття болю і для зміцнення м’язів і суглобів. Їх використовують у вигляді уколів або всередину.
Серед знеболюючих популярні стероїди:
- Дипроспан. Знімає сильні болі і запалення. Ціна близько 3000 р.
- Кеналог. Знімає запалення. Діюча речовина – триамцинолон. Ціна від 1000 р.
- Гідрокортизон. Діюча речовина – ацетат гідрокортизону. Застосовується і зовнішньо. Знімає запалення і набряки. Ціна від 160 р.
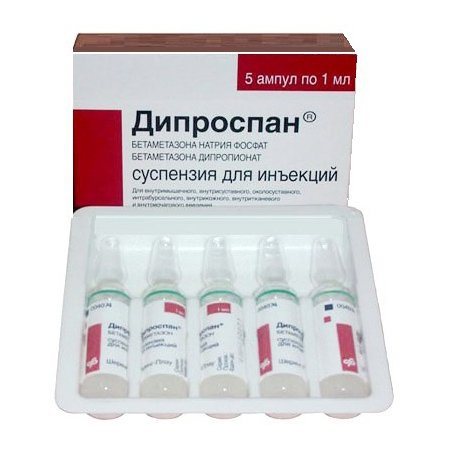
дипроспан

гидрокартизон

кеналог
Для зміцнення суглобів застосовуються уколи хондроїтину і глюкозаміну. Ціна від 778 р за 10 ампул. Допомагає боротися з артрозами і артритами.
лікування лазером
Операція здійснюється за допомогою дуже високої температури і кісткова тканина випаровується з ноги
Зазвичай застосовується при Hallus valgus. Лазерний промінь здійснює шліфування виступає кістки суглоба і порівнює її з бічними поверхнями стоп.
Операція здійснюється за допомогою дуже високої температури і кісткова тканина випаровується з ноги.
Шкіру при операції надрізають і розтягують в сторони, що дозволяє накласти малопомітний шов.
Крім шліфування лазером, здійснюється і більш складна остеотомія з видаленням фаланги пальця, екзостектомія (у плеснової кістки січуть головка) і резекційна артропластика.
Ціна операції – 35-40 тис. Р. (Для 1 стопи).
Переваг у лікування «кісточки» лазером багато. Це і безкровність, і відсутність болю, і швидке відновлення. Мінус в тому, що екзофіт може з’явитися знову, як і після звичайних операцій.
Операційна корекція
При занадто запущеної деформації стоп і розрослася екзофіте операція – єдиний дієвий методом. Для лікування деформації сьогодні застосовується близько сотні видів операцій.
Найефективнішими є:
- Відновлення починається на 2-ий день, коли прооперованого дозволяють рухати пальцями
хірургічне видалення наросту (мінус в тому, що він може вирости знову); - урівноваження навколосуглобових м’язів;
- операція по реконструкції деформованої кістки;
- фіксація суглоба – атродез;
- операція з відновлення зв’язок і їх правильного розташування;
- імплантація суглоба або сухожилля;
- операція по видаленню головок плеснових кісток – екзостектомія;
- операція зі зміни кута між кістками і видалення фаланги або плесна – остеотомія. Буває шевронною, проксимальної та дистальної;
- десятки інших операцій.
Відновлення починається на 2-ий день, коли прооперованого дозволяють рухати пальцями. Через 1,5 тижні можна починати ходити, але наступати на прооперований ділянка не можна.
Давати навантаження на ногу цілком можна через 4-5 тижнів. Через 6 місяців можна носити підбори і почати займатися спортом.
При реабілітації рекомендується проходити ударно-хвильову терапію, яка покращує в тканинах кровообіг і зменшує набряк. Будуть корисні і описані вище методи фізіотерапії.
Народні способи лікування
Не найкращий метод корекції вальгусной деформації стоп і позбавлення від кісточки. Але можна і спробувати.
Популярні компреси.
Для них використовуються йод, капустяний лист, риба (річкова), аспірин, скипидар, сніг, касторове масло:
- Капустяний лист можна прикладати до ураженого суглоба, замотувати шарфом і лягати спати.
- Скипидар спочатку втирається в шкіру, після утеплюємо ногу і йдемо в ліжко.
- Ванночки з йодом. На літр води потрібна чайна ложка йоду. парити ноги 1/3 години і добре розтерти.
Але практика показує, що народне лікування вальгусного викривлення стоп неефективно і може нашкодити.
Дієта при вальгусной деформації
Змінити свої звички в харчуванні доведеться. Дієта допоможе полегшити життя з хворими ногами.
Щоб не провокувати запальні процеси доведеться відмовитися від таких продуктів:
- солінь (і знизити споживання солі);
- копченостей;
- жирних бульйонів;
- смаженого м’яса;
- бобових;
- солодкого.
Дітям необхідний вітамін D, щоб не розвинувся рахіт. У будь-якому віці потрібен Аскорбіну (знімає запалення), вітаміни Е і А, кальцій, глюкозамін з хондроїтином (риба і холодці зі холодцю).
Лікування варусной деформації стопи
Лікування варусной деформації стоп – це дуже тривалий і складний процес, який займає дуже багато сил і часу
Важливо, якомога швидше поставити діагноз і почати лікування ще на самих ранніх етапах розвитку варусной деформації. Рання діагностика дає більше шансів на швидке одужання
Постановкою діагнозу, визначенням причини варусной деформації стопи і призначенням лікування може займатися тільки досвідчений лікар-ортопед.
При перших симптомах варусной деформації стоп негайно зверніться в наш Центр травматології та ортопедії клінічної лікарні № 85 Федерального медико-біологічного агенції України для негайного медичного втручання. Самолікування і народна медицина при лікуванні варусной деформації стоп суворо забороняється, так як вона може лише зменшити біль на деякий час, а сама деформація буде розвиватися далі.
- Лікарі Д.Волобуев і П.Жадан ісследуютрентгенограмми при варуснуйдеформаціі стопи
- Консультаціяпаціента при варуснойдеформаціі стопи
Лікарі нашого центру ортопедії підбирають цілий комплекс медичних заходів, який підбирається індивідуально, грунтуючись на особливостях організму пацієнта.
Комплексне лікування включає в себе:
- Лікувальні фізичні вправи, які спрямовані на корекцію форми стопи і на зміцнення м’язів ніг;
- Фізіотерапевтичні процедури;
- Застосування ортопедичних приладдя (коректори, супінатори);
- Використання ортопедичних устілок і супінаторів;
- Комплексний масаж стоп і ніг, що включає в себе масаж поперекової і сіднично-крижової області.
При неефективному консервативному лікуванні лікарі вдаються до хірургічного втручання. У нашому центрі ортопедії все хірургічні операції проводяться на найвищому рівні з використанням сучасного обладнання для корекції суглобів. Післяопераційний період після проведених операцій нашими висококваліфікованими лікарями становить усього лише кілька днів.
Після оперативного втручання всім пацієнтам призначають спеціальний курс масажу, який спрямований на закріплення медичного ефекту. При перших симптомах варусной деформації стоп негайно зверніться в наш Центр травматології та ортопедії клінічної лікарні № 85 Федерального медико-біологічного агентства України. Адже іноді достатньо просто попередити розвиток недуги, ніж тривалий час його лікувати.
Профілактика розвитку варусной деформації стоп включає в себе такі заходи:
- Профілактичні огляди у ортопеда;
- Використання правильно підібраного взуття;
- Зміцнення організму (правильне харчування, дотримання режиму дня, фізичні вправи);
- Для профілактики дітей необхідно стежити за правильним положенням стоп при ходьбі.
Питання користувачів про варусной деформації стопи
Доктор! У нас дочки рік, пішли проходити плановий огляд лікарів. Ортопед запитав чи є скарги, я сказала що дочка почала ходити трохи раніше 11 місяців і помітила що при ходьбі дочка ніби кульгає, і ліва нога вивертається в коліні на ружу. Нам в пологовому будинку ставили дисплазія, по узі підтвердилося, робили гімнастику як показав ортопед, хоча він сказав що все у нас добре. У три місяці по УЗД показало що все добре і ортопед це підтвердив. Зараз подивившись нас сказав що є помірна варусна деформація гомілок. Сказав зробити рентген, але рентген чомусь тільки на тазостегнові суглоби. У мене питання, чи можна так без рентгена поставити такий діагноз?
Відповідь лікаря: Центр травматології та ортопедії КБ№85 ФМБА на займається лікуванням дітей.
Масаж в домашніх умовах
Батькам буде корисно пройти майстер-клас з масажу, якщо у дитини є деформація стопи.
Послідовність виконання:
- Масаж стоп починається з розробки всього тіла. Спину масажуємо подушечками пальців: розтираємо, погладжуємо, «пиляємо», виконуємо гребенеподібне руху, розминаємо.
- Поперек і крижі розтираємо і розминаємо від хребта в сторони.
- Сідниці погладжуємо і розтираємо тильною стороною перших фаланг пальців, поплескувати.
- Стегна і гомілки енергійно погладжувати, розтираються і приминаються.
- Самі стопи погладжуємо по плюсно тильною поверхнею пальців у напрямку до гомілковостопним суглобам, розтираємо граблеобразно.
- М’язи навколо щиколотки погладжуємо і розтираємо, внутрішній край стопи розтираємо інтенсивно.
- Розминаємо і дбайливо стискаємо кожен палець стопи.
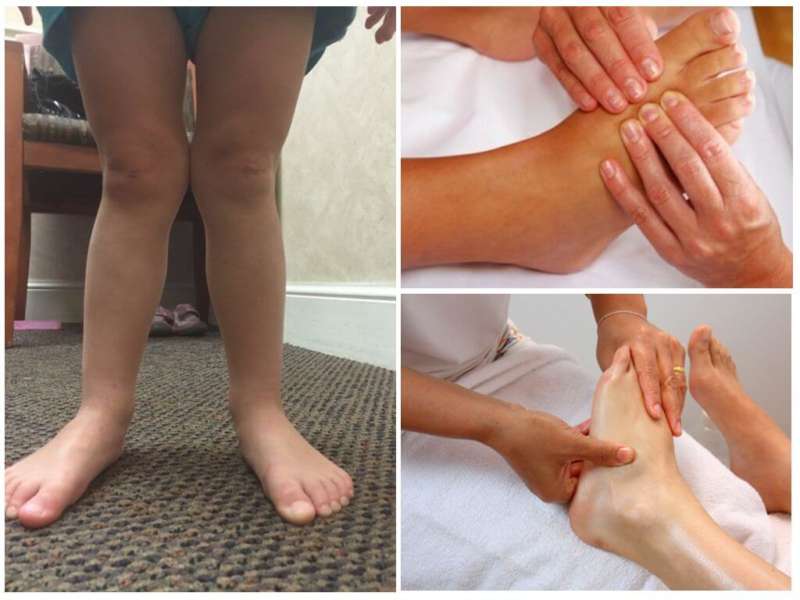
Батькам буде корисно пройти майстер-клас з масажу, якщо у дитини є деформація стопи
Способи лікування і їх ефективність
Вальгусна деформація у дітей має пару способів лікування. Їх ефективність повністю залежить від стадії розвитку патології. Загальна спрямованість оздоровчих процедур призначена на вирівнювання стоп в стан норми.
Найефективніші методи станом на сьогоднішній день:
- комплексні терапевтичні процедури
- операція.
Плоско-вальгусна стопа лікується терапевтичним способом, завдяки:
- електрофорез;
- магнітної терапії;
- електростимуляції м’язів стоп і гомілок.
Всі перераховані вище методики виробляються виключно в лікарняних центрах за допомогою спеціалізованого обладнання.
Масаж призначається в обов’язковому порядку і при будь-якій стадії розвитку хвороби, за винятком 4-й. Даний захід проводиться тільки після проведення операції, під час реабілітаційного періоду. Масажуються не тільки стопи, але і на спині, поперековому відділі, сідничної області, суглобах і м’язах ніг. Цю процедуру повинен проводити виключно кваліфікований масажист.
- Перш за все, дитину потрібно укласти на животик, краще всього на столі або ліжку, щоб не звисали ніжки малюка. Під гомілки кладеться м’який валик типу подушечки.
- Першочергово проводиться масаж спини. Її погладжують, починаючи від плічок і закінчуючи зоною попереку. Поступово погладжування стають легкими розтираннями пучками пальців. Завершити масаж на спинному ділянці коштує не раптово, а в порядку спадання, закінчивши поглаживаниями.
- Район попереку і крижів масажувати аналогічним чином.
- Сідниці погладжують хрест-навхрест. Погладжування і розтирання чергуються. Закінчувати процедуру потрібно поглаживаниями.
- Потім погладжують ніжки, стегна, розминають м’язи задньої поверхні, поплескування і погладжування.
- Стопи масажуються за таким принципом: погладити, розтерти, розім’яти, струснути, погладити.
У відео показано, як саме потрібно масажувати стопи і інші частини тіла малюка з вальгусной деформацією нижньої частини ніжок.
Дана патологія не така страшна, як її описують, якщо вчасно помітити симптоми хвороби і звернутися до лікарів за кваліфікованою допомогою.
httpv:
Стаття написана за матеріалами сайтів: www.komarovskiy.net, www.o-krohe.ru, valgusnogi.ru, kakbyk.ru, sustavsovet.ru.
Часто задавані питання
Чи беруть з вальгусной деформацією стоп в армію?
Ці дві проблеми несумісні, адже при вальгусной деформації неможливо носити армійську взуття. Якщо у вас початкова стадія і викривлення несильно, ви придатні обмежено.
Чи можна при цій хворобі ходити босоніж?
Навіть потрібно і корисно.
Що робити з сильними набряками після операції?
Вони зазвичай проходять самі по собі, але не дуже скоро (за півроку). Доведеться міняти взуття на більш простору, іноді приймати сечогінні і носити компресійний трикотаж. Іноді допомагає масаж у хорошого майстра. Можна класти ноги на стілець.
Скільки коштує операція?
Це дуже індивідуально, але за квотою або направленням лікаря можна пережити її безкоштовно.
Чи можна займатися спортом?
Такі заняття, як дайвінг або плавання вільним стилем допоможе зміцнити стопу. Серед заборонених видів теніс, ковзанярський спорт, хокей, стрибки, бадмінтон, степ-аеробіка, гирьовий спорт та підняття штанги.
До корисних відносяться біг, східні єдиноборства, кінний спорт, лижі.
ступеня патології
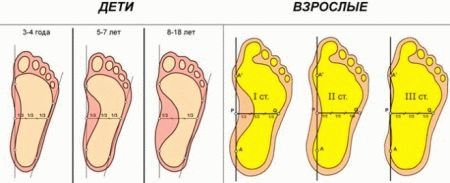
Розрізняють чотири основних ступеня вальгусного недуги по вираженості дефекту і тяжкості перебігу:
- Перша ступінь. Кут відхилення від норми не перевищує 15 градусів. Патологія добре піддається коригування консервативними способами.
- Друга ступінь. Кут відхилення – не більше 20 градусів. Такий стан теж успішно лікується вправами, масажем і фізіотерапією.
- Третя ступінь. Кут відхилення – не більше 30 градусів. Патологія насилу піддається корекції, лікування тривале, але при належному терпінні і наполегливості з боку батьків і лікарів, прогноз дуже сприятливий.
- Четверта ступінь. Кут відхилення від нормальних значень – більше 30 градусів. При неефективності консервативного лікування призначають хірургічну операцію.
Плоскостопість теж має кілька ступенів, які аналогічним чином класифікуються по градусу відхилення зводу стопи від норми. Як і у випадку з вальгусной деформацією, перша і друга ступені звичайного плоскостопості лікуються досить просто і досить швидко. З третьої і четвертої буде складніше.
Дійте!
Якщо вам не дають спокою болю в ногах, пов’язані з вальгусной деформацією стоп, потрібно вжити таких заходів:
- До хворий стопі прикладаємо лід.
- Міняємо взуття на більш м’яку і з широким носком. Високі підбори і балетки ховаємо в комору.
- Записувалися на прийом до ортопеда.
- Йдемо в магазин за спеціалізованої взуттям, ортопедичними устілками або супинаторами, шинами або іншими пристосуваннями, прописаними ортопедом.
- Освоюємо масаж і займаємося ЛФК.
- Виконуємо всі прописані процедури.
Консервативні методи терапії:
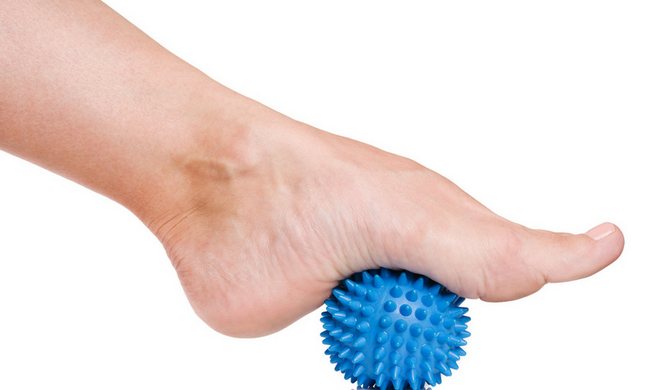
- гімнастика (вправи повинен підбирати лікар за результатами діагностики та з урахуванням індивідуальних особливостей здоров’я, стану, фізики пацієнта);
- лікувальний масаж попереку, гомілок, ступнів;
- фізіотерапія (лікування грязьовими ваннами, парафінові ванночки, електростимуляція);
- дуже велику роль відіграють грамотно підібрані індивідуальні ортопедичні вироби (устілки, взуття, вкладиші, фіксатори пальців);
- у маленьких діток (до перших кроків) найбільш ефективним способом лікування є редріссірующіе пов’язки (фіксація ступень в правильному положенні).
Попередити дефект завжди простіше, ніж його вилікувати. Чим раніше ви освоїте методи профілактики, тим вище шанси уникнути деформації. Профілактика для дітей: своєчасна постановка на ноги (не раніше 7-8 місяці життя), регулярне відвідування ортопеда, використання якісного взуття, домашній масаж, ходьба босоніж, водні процедури.
Відгуки
Юля, мама: «Вальгусное викривлення ніжок моєму синові лікували комплексно. У нас була спеціальна взуття та шини на ніжки, я регулярно робила синові масаж, гімнастику для ніжок, компреси з парафіном і озокеритом. Зараз ніжки рівні, плоскостопості немає, і ходить він так само, як і інші діти. А бігає навіть швидше ».
Настя: «Я зважилася на лазерне позбавлення від мучавших мене кісточок. Так, це було не боляче і швидко, але через пару років я помітила, що кісточки намітилися знову. Веду боротьбу за допомогою гімнастики і нічних шин. Начебто процес загальмувався ».
Валера: «Кісточки на ногах були у моїх батьків і сильно вони з ними мучилися. Я зі зрілого віку веду профілактику: ходжу з супинаторами і силіконовими вкладками. Напевно, профілактика в моєму випадку – єдиний вихід ».
Лікування деформації коліна
Масаж до 4-х років для запобігання розвитку деформації ніг
Як стверджує знаменитий доктор Комаровський, лікування патології суглобів вимагає докладання зусиль і терпіння насамперед від батьків. Треба постійно стежити за дитиною, щоб він довго не стояв на широко розведених ногах, уникати ігор стоячи, тривалих пішохідних прогулянок
Важливо, щоб дитина ходила в ортопедичного взуття. Моделі взуття вибирає ортопед
Використовуються устілки, пошиті за зліпком з ноги дитини. Їх можна купити одні на розмір ноги, але постійно перекладати їх з вуличного взуття в кімнатну. Для цього буде потрібно постійно купувати кімнатну взуття із закритими шкарпетками. Для нічного сну рекомендується надягати на ніжки шини, здатні фіксувати суглоби в правильному положенні.
Потрібне постійне фізіотерапевтичне лікування, гімнастика. Перш за все, це регулярний масаж ніг, 20-денними курсами з 2-хмесячного перервою
Для масажу важливо, щоб дитині не було боляче, тільки розігрівають і розтягують руху, що повертають стопу і коліно в потрібне положення. Ефективним вважається грязьове або парафінове обгортання, що теж проводиться курсами, бажано безпосередньо перед проведенням масажу
У перервах між зігріваючим процедурами важливо проводити комплекс лікувальної фізкультури, де вправи включають саме згинання та розгинання ніг в колінах, в гомілковостопних суглобах, обертання ногами. Добре допомагають велотренажер і вправа з катанням м’яча ногами
У комплекс вправ включаються ходьба на носочках, на внутрішній і зовнішній стороні стоп, присідання з підтримкою біля верстата.
Фізіотерапевтичне лікування проводиться на тлі прийому медикаментозних препаратів. Їх завдання – усунути хворобливі відчуття, розширити обсяг рухів. Знеболюючі препарати тільки знімають біль, але не лікують основне захворювання. Застосовуються нестероїдні засоби: Індометацин, Кетопрофен, Диклофенак, Пироксикам і інші. Однак тривалий прийом цих препаратів дає побічні ефекти, погано впливають на функції кишечника та шлунка, серця і судин. Тому препарати проводяться курсами з великими перервами, а основний упор робиться все ж на фізіотерапевтичне лікування.
Корисне відео:
httpv:
масаж
Масаж є основним методом лікування в комплексній терапії. Він допомагає розслабити кістково – м’язову систему, поліпшити кровообіг і трофіку м’язового апарату підошви. Ноги дитини масажують в наступній послідовності:
- безпосередньо перед початком масажу погладжують ноги;
- також легкими погладжуваннями обробляють стегна і коліна;
- розминають м’язи задньої поверхні з поверхневим тиском;
- розтирають м’язи;
- проводять поплескування ніжок дитини долонькою;
- проводять завершальне погладжування.
Загальний масаж також починається з погладжувань, які збільшують потік крові до кінцівок малюка. Рухи проводять від п’яти до підколінної ямки. При масажі упор роблять на розслаблення м’язів, розтирання малюкові робити не треба. Якщо на деяких ділянках необхідно зробити кілька енергійних розтирань, то вони повинні бути одночасно легкими і енергійними. Розминання проводять подушечками пальців. Основний упор робиться на погладжування і поштовхи.
Причини і фактори ризику деформації стоп
Види деформацій залежать від причини, яка викликала патологію.
Деякі захворювання:
- Дегенеративний артроз призводить до утворення шпор, остеофитов. Хворобливі мозолі з’являються під фалангою першого пальця. Утворюються потворні нарости у вигляді шишок.
- Шпори структури вражає тендиніт ахіллового сухожилля. У представниць прекрасної статі, які постійно ходять на високих підборах, дуже часто розвивається деформація стопи. Уражаються тканини суглоба п’яти, виникають різкі больові відчуття.
- Стопа при цій патології ущільнюється, склепіння значно знижуються. Втрачаються ресорні функції кінцівки.
- Пороки розвитку плода. Варіантів вродженої аномалії безліч. Дистальний сегмент кінцівки з народження не виконує свої функції внаслідок патології внутрішньоутробного розвитку.
Механічне пошкодження цілісності тканин склепіння:
- Ніхто не застрахований від травм нижніх кінцівок. Переломи кісток в основному переважають у списку відкритих пошкоджень стопи. Нерідко у дітей в результаті падіння страждають кінцівки.
- Невдале падіння з висоти, важкі навантаження, здавлювання кінцівки, прямий удар, що впав важкий предмет, притиснення колесом – провокуючі фактори виникнення механічної травми і деформації ураженої стопи. Поширена травма у спортсменів – ушкодження пальців ніг.
симптоми
Провідним симптомом плосковальгусной постановки стоп (ПВДС) є больовий синдром, що виникає після ходьби або стояння, особливо в разі носіння незручного взуття. Найчастіше пацієнти скаржаться на напруженість і болючість в литкових м’язах, зміна ходи.
Візуально вальгус проявляється неприродним положенням ступні, коли людина перебуває у вертикальному положенні. На землю спирається не зовнішня, а вся внутрішня поверхня стопи. Крім того, спостерігається патологічне тильне згинання переднього відділу у напрямку до заднього.
Трохи нижче щиколотки, на внутрішній стороні гомілки, виникає випинання через зсув головки таранної кістки. Іноді знизу від цього виступу виникає ще один – ріг човноподібної кістки. Викривляється поздовжня вісь ступні, п’ята зміщується назовні і спирається на землю внутрішньою частиною.
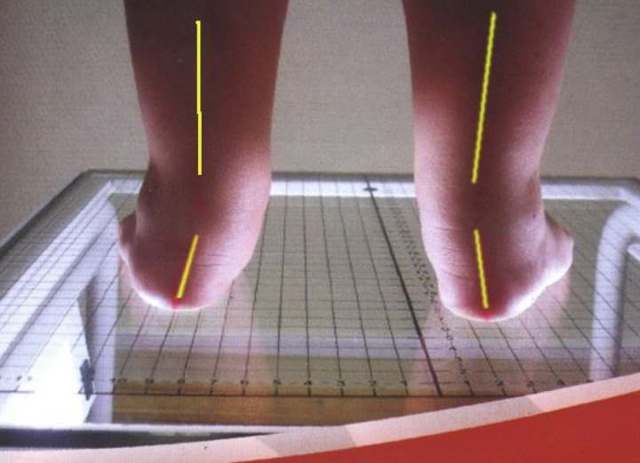
Якщо звести ноги разом, буде помітно, що п’яти стоять на значній відстані один від одного – від 4 см і більше. Вертикальна вісь, яка починається від середини гомілки, закінчується в стороні від п’яти, хоча в нормі повинна збігатися з внутрішнім її краєм.
При тому, що промацує внутрішньої частини стопи від підошви до гомілковостопного суглоба відчувається хворобливість, яка нерідко відзначається і позаду гомілки над п’ятою. Іноді тригерні (больові) точки присутні в литкових м’язах, що обумовлено підвищенням навантаження і постійною напругою внаслідок порушення статики.
Виникнувши в дитячому віці, патологія може супроводжувати людину все життя, якщо її не лікувати. У переважній більшості випадків пацієнти звертаються до лікарів лише за умови вираженої симптоматики, коли порушується функція кінцівок.
Потрібно відзначити, що вальгус може нагадати про себе в будь-якому віці. У підлітків і молоді при цьому не тільки починають боліти ноги, а й прогресує викривлення. Люди середнього та похилого віку скаржаться в основному тільки на болі, сама деформація практично не посилюється.
Больові відчуття у пацієнтів старшого віку обумовлені високими фізичними навантаженнями на ноги (ходьба, стояння) і змінами метаболізму на тлі вагітності, клімаксу. До загострення може також призводити тривала обездвиженность внаслідок важкої хвороби.
Класифікація патології
Залежно від форми викривлення стопи, патологія буває трьох видів:
- поперечна;
- поздовжня;
- комбінована.
Поздовжня установка ступні – це опущення поздовжнього зводу стопи. Якщо при цьому спостерігається порушення ходи; біль під час ходьби і при пальпації, а деформаційні зміни спостерігаються навіть візуально, то можна говорити про поздовжньої деформації ступні.
Поперечна деформація характеризується специфічним видом стопи – вона виглядає візуально розпластаною. У той же час сухожилля пальців неприродно натягнуті, а викривлення має молотообразний вид. Пацієнти скаржаться на біль при ходінні і порушенняходи.
Комбінована установка стопи поєднує в собі ознаки як поперечної, так і поздовжньої аномалії і називається поперечно – поздовжнє плоскостопість. Незважаючи на це, біль і різні незручності відсутні.
Деформації класифікуються наступним чином:
- спастичні – виникають після м’язових спазмів;
- рахитические – розвиваються в результаті D-гіповітамінозу;
- структурні – аномальне розташування таранної кістки;
- паралітичні – наслідок поліомієліту;
- гіперкоррекціонние – з’являються як результат невдалої корекції клишоногості;
- статистичні – при розвитку сколіозу та порушення постави;
- компенсаторні – дефект розвитку ахіллове сухожилля, у якому кістки зсуваються всередину;
- травматичні – розвиваються в результаті пошкоджень, ударів, вивихів і переломів;
Спеціальний масаж стоп
На початкових стадіях розвитку допустимо лікувати патологію за допомогою проведення дбайливого масажу. Він допомагає зміцнити м’язи, знімає перевтому в ногах, знижує больові відчуття, відновлює кровообіг в тканинах. Проведення процедури краще довірити професійного масажиста, особливо якщо масаж роблять дитині. Це гарантує ефективність лікування.
При вродженої плосковальгусной стопі лікування починають, коли малюкові виповниться півтора місяці. Оптимальний час початку процедури – через годину після прийому їжі. Це необхідно, щоб маніпуляції масажиста не викликали блювоту, запаморочення або нудоту. При легкому ступені вальгусной деформації знадобиться відвідати поліклініку не менше 12 сеансів, при важкій формі захворювання – від 20 і більше. Тривалість масажу становить 10-20 хвилин. Мінімальна кількість курсів на рік – 3-4.
Особливості мануальної терапії
При плосковальгусной порушеннях бажано робити не тільки масаж стоп, але і задньої частини стегон, гомілок, попереково-крижового відділу спини. Використовують такі ж прийоми, як і при звичайному сеансі – погладжування, поштовхи, розтирання, натискання, вижимання. Для посилення ефекту можна використовувати спеціальні валики, килимки, ролики. Єдине протипоказання до проведення маніпуляцій – варикозне розширення вен, яке зустрічається переважно у дорослих.
При плосковальгусной типі плоскостопості масаж потрібно проводити дуже дбайливо, щоб не доставляти пацієнтові неприємних відчуттів:
- Для зручності проведення процедури пацієнта кладуть на живіт – так, щоб ноги звисали з краю поверхні. Під гомілки підкладають пружний валик або маленьку подушку. Шкіру змащують маслом або жирним кремом.
- Починається сеанс з розминки спини. Щоб розслабити спину, фахівець погладжує хребет, боки, пахвові западини. На завершення розтирають спину пальцями.
- Особливу увагу приділяють попереково-крижовому відділу. Там знаходяться нервові закінчення, які посилають імпульси на м’язи нижніх кінцівок. У різних напрямках виконуються погладжування хребта, починають витягувати шкіру вгору-вниз.
- За крижової частиною спини масажують сідниці і стегна. Їх розминають, стискають, масажують пальцями, завершуючи етап погладжуванням.
- Після обробляється задня частина стегон, підколінні сухожилля, гомілки. Починають маніпуляції з легкого погладжування.
- На завершення проводять повний масаж ступень, приділяючи особливу увагу п’ятах, великих пальцях.

Плоско-вальгусного плоскостопості у дітей: ефективні методи лікування плоскостопості

Вальгусное плоскостопість у дітей. Що це таке? Все наше життя складається з щоденних динамічних навантажень (біг, прогулянка в лісі, похід в магазин. Стрибки і багато іншого) Це настільки звична справа, що ми часом не усвідомлюємо, як важливо дбайливо ставитися до всього, що пов’язано з нашим здоров’ям.
У процесі руху людина підключає десятки м’язів, суглобів і зв’язок, що працюють строго в певній послідовності. І максимальне навантаження приймає на себе стопа.
Плоско-вальгусна деформація стопи (вальгусное плоскостопість) – це зниження (відсутність) медіального поздовжнього склепіння. Більше 40% здорових дітей з нормальною вагою у віці 4-5 років страждають деформацією стопи.
Загальні відомості
У зоні ризику діти з синдромом Дауна, ДЦП, цукровий діабет, маловагі і страждають надмірною вагою діти, а також діти з дисплазією ТБС (тазостегнові суглоби), що мають рахіт і ті, які носять неправильно підібране взуття без підтримки голеностопа. Стрибки і біг теж підвищують ризик виникнення плоскостопості.
Вперше з ним можна зіткнутися на першому році життя малюка, оскільки саме в цей час він вчиться ходити самостійно. Причини виникнення, методи лікування, діагностики та профілактики плоскостопості у дітей дошкільного віку розглянемо в даній статті.
У дитини з плоско-вальгусна стопою йде відхилення до зовнішньої сторони, тому дану патологію ще називають Х-подібною деформацією.
Щоб вчасно виявити хворобу, необхідно планово звертатися до ортопеда. На прийомі лікар уважно вивчить відбитки маленьких ніжок і може виявити розширення стопи в середині, що говорить про плоскостопості.
| Важливо знати! |
| Самостійно ставити діагноз дитині тільки по відбитку ноги ні в якому разі не можна, тим більше якщо йому ще немає п’яти років. У перших двох років життя дитина фізіологічно має плоску стопу, тому в цьому віці неправильно вважати це патологією. |
Причини виникнення
Вальгусное плоскостопість може бути вродженим і набутим. У першому випадку воно виникає ще в перинатальному періоді і пов’язане з різними генетичними аномаліями. У більшості випадків таку деформацію видно відразу після того, як тільки дитина з’явилася на світ, а в два-три місяці діагноз зазвичай вже підтверджується ортопедами на плановому прийомі.
До причин придбаної плоскостопості в дитячому віці відносять наступне:
- Травми, отримані в дитинстві (переломи щиколоток, кісток, розриви зв’язок, сухожиль);
- Раннє становлення на повну стопу;
- Незбалансоване харчування, дефіцит вітаміну D3 у дитини (до двох-трьох років дитина повинна приймати вітамін D3 на постійній основі);
- Недостатня фізична активність дитини (якщо відсутня належна навантаження на м’язи, вони слабшають);
- Носіння неправильного взуття (доношування за старшими дітьми)
Симптоми дитячого плоскостопості
Запідозрити наявність хвороби у дитини дуже важко, так як діти на це часто не скаржаться. Але з метою профілактики батьки повинні показувати малюка фахівцям, водити на планові огляди три рази до року, а потім раз на рік. Обов’язково потрібно стежити за тим, на що скаржиться ваша дитина.
Малюка може турбувати втома в ногах (після бігу, прогулянки або стрибків). Варто задуматися, якщо каблук взуття на внутрішній стороні стопи ісстірается більше. Може виникати біль в області голеностопа, спини, тазу, з’являється неправильна постава.
У разі кульгавості це також серйозний привід звернутися до фахівця.
Існує три види дитячого плоскостопості:
- Плоскостопість 1 ступеня. Форма стопи залишається колишньою, але після впливу на стопу з’являється набряк.
- Плоскостопість 2 ступеня. Відзначається сильна біль в спині, в області тазу, голеностопа, порушується хода, постава;
- Плоскостопість 3 ступеня. Найважча ступінь плоскостопості у дітей.
У дітей старше півтора років неправильна постановка стопи може спровокувати підвищену стомлюваність, набряки нижніх кінцівок, біль в ногах у процесі руху, неможливість стрибати і бігати.
Визначити який ступінь плоскостопості конкретно у вашої дитини може лікар-ортопед шляхом вимірювання кута відхилення вертикальної осі від норми і висотою склепіння стопи. (Чим нижче висота і чим більше кут відхилення, тим важче форма захворювання).
Особливості у дітей різних років життя
В процесі того, як росте і розвивається дитина, в його організмі постійно відбуваються фізіологічні зміни. Інтенсивність навантажень змінюється і це позначається на діагностиці та лікуванні плоскостопості.
- У дитини 1 2 роки плоскостопість – це норма, так як все ще в процесі формування. У міру того як малюк почне самостійно пересуватися, почне встановлюватися правильна форма стопи.
- Дитяча плоскостопість в 3-4 роки пов’язано з тим, що поглиблення сформованого зводу заповнене жировою тканиною. З цієї причини в ранньому віці дуже важко діагностувати вальгусное плоскостопість.
- У 5 років навантаження на стопу значно збільшується. Допомогти впоратися можуть лікувальна гімнастика і ванночки для ніг. Плоскостопість у дітей шкільного віку можна виявити з більшою часткою ймовірності. З’являються скарги на втому в кінцівках і характерні болі.
- Дитяча плоскостопість 6 і 7 років набагато простіше лікувати, тому краще діагностувати вже в цьому віці.
- У 10 років стопа дитини максимально нагадує дорослу.
Як визначити плоскостопість у дитячому віці
Діагностувати плоскостопість нескладно, досить пройти певний тест. Використовується газета або будь-яка інша папір і ємність з водою. Дитину просять занурити ноги в воду, а потім наступити на газету, щоб отримати слід. У нормі внутрішня частина стопи повинна залишатися сухою. Але тест не відображає зміну ступні під час руху.
Тест «Джека» (перевірка склепінні): якщо зігнути великий палець і розтягнути підошву, то звід арки збільшиться в нормі.
Під час медичного обстеження застосовується рентгенограма для визначення вродженої деформації.
Як лікувати плоскостопість у дітей
Якщо фахівець діагностував у дитини вальгусное плоскостопість на ранній стадії, лікування можливе консервативними методами, а також ліками.
| Важливо знати! |
| Знеболюючі засоби, стероїди не усунуть причину самого захворювання, а тільки приховають симптоми. А руйнівний вплив на інші органи і системи не припиниться. |
Основні методи лікування без оперативного втручання
До неоперативним методам лікування вальгусного плоскостопості у дітей відносять:
- масаж;
- Лікувальна фізкультура;
- Лікувальні ванночки для ніг;
- Носіння ортопедичного взуття;
- фізіотерапія;
- Прийом вітамінів.

Велику роль відіграє масаж і виконання спеціальних лікувальних вправ. Важливо усвідомлено підходити до процесу лікування і розуміти, що швидкого результату бути не може. Тільки якщо це не оперативне втручання. Масаж дитині при плоскостопості необхідно виконувати щоденно два рази в день, а після нього займатися лікувальною гімнастикою.
Серед неоперативних методів лікування є одним з найбільш ефективних, тому що тонізує м’язи стопи, які беруть безпосередню участь у формуванні склепінь. Перед тим як почати заняття необхідно розігріти суглоби, розім’яти м’язи ступень.
Потім переходити до вправ:
- обертання стопою,
- перекочування кульок,
- згинання та розгинання пальців,
- ходіння на п’ятах і шкарпетках і багато іншого.
Лікувальної гімнастики можна навчитися у фахівця-інструктора в кабінеті ЛФК в будь-якій поліклініці.
Успішним методом лікування може бути мануальна терапія. Досвідчений лікар за допомогою спеціальних технік зніме больовий синдром, поверне рухливість стопи і знизить на неї навантаження.
При будь-якого ступеня захворювання малюкові будуть корисні розслаблюючі лікувальні ванночки для ніг. Необхідно підготувати дві ванночки (з холодною і гарячою водою).
Для початку ніжки малюка розпарюють в гарячій воді протягом п’яти хвилин, потім занурюють в холодну. Можна використовувати морську сіль, соду, відвар шавлії або ромашки і т.п. Процедуру повторюють 3-5 разів, потім робиться масаж ніг.
Також корисно енергійне натирання жорстким рушником області голеностопа і стегон.
У боротьбі з плоскостопістю відмінно допомагають спеціальні ортопедичні килимки для дітей, що імітують ходьбу по викривленій поверхні. Правильно підібрати ортопедичний килимок зможе лікар-ортопед.
Спеціальне ортопедичне взуття, націлена на правильну постановку стопи, призначається малюкам з 2-3 ступенем патології, а також після оперативного втручання.
Підбирати таке взуття також повинен тільки лікар-ортопед, ні в якому разі не намагайтеся зробити це самостійно, так ви тільки можете нашкодити своїй дитині.
Це їх завдання надати обґрунтований висновок, в якому будуть вказані параметри патології, кут відхилення від вертикальної осі в постановці стопи, а також дасть параметри висоти склепіння стопи саме у вашої дитини. Якщо потрібне взуття не вдається знайти, необхідно її замовити в спеціалізованих магазинах за індивідуальними мірками.
Ортопедичне взуття при плоскостопості повинна надійно фіксувати в правильному положенні ніжки малюка.
Для цього підбирається взуття з високим і твердим задником, щільною боковинку, супинаторами і спеціальними ортопедичними устілками. Варто ортопедичне взуття недешево, з цієї причини батьки відмовляються від її покупки.
Не варто цього робити, тому що в сукупності з іншими способами лікування це безсумнівно принесе позитивний результат.
Фізіотерапія (ударно-хвильова терапія) – це вплив на стопу звуком до 16 Гц. Як наслідок поліпшується кровообіг, розбиваються кристали солей, зв’язки зміцнюються. Будинки ці процедури провести неможливо, тому доведеться відвідувати поліклініку за місцем проживання або приватну клініку.
Іноді фахівці відзначають ефективність таких методів лікування:
- голкорефлексотерапія
- парафінотерапія
- гірудотерапія
- грязьові аплікації
- електрофорез.
Вище були перераховані рекомендації з лікування вальгусного плоскостопості у дітей в домашніх умовах. Як показує досвід, успіх в лікуванні дитячого плоскостопості визначається зацікавленістю батьків. Чим раніше батьки звернуться до фахівця, тим менше наслідків буде у дитини від цього захворювання.
оперативне лікування
Якщо консервативні методи лікування не змогли допомогти (наприклад, замість поліпшення у вашого малюка намітилося погіршення), то проводять оперативне втручання. До нього відносяться:
- впровадження титанових імплантів;
- відсікання сухожилля м’яза 1 пальця;
- різні методи протезування
Близько місяця після операції малюк знаходиться в гіпсі, потім йому підбирають спеціальну ортопедичне взуття з урахуванням досягнутих оперативним методом результатів. Через 1-1,5 року імплант витягається, а правильна постановка стопи після цього зберігається.
Дошкільнятам операцію намагаються не робити, адже ніжка у дитини досить швидко зростає. Якщо ж після всіх обстежень прийнято рішення про оперативне втручання, то не варто з цим сильно затягувати.
| Важливо знати! |
| Важливо встигнути зробити операцію до повноліття дитини. Далі пластичність кісток зменшується і повноцінно виправити патологію навіть у дуже грамотного хірурга буде практично неможливо. |
Після оперативного втручання довгий час дитина буде проходити лікування, нагадує консервативну терапію, описану вище. У сукупності всі ці методи лікування допоможуть в буквальному сенсі слова встати на ноги. А головне – встати правильно!
Профілактика плоскостопості у дітей дошкільного віку

Необхідно займатися на щоденній основі 1-2 рази в день не менше 15-20 хвилин протягом, як мінімум, року. Краще починати заняття якомога раніше, щоб уникнути серйозних наслідків. Чи не змушуйте насильно дитину робити вправи – все повинно виконуватися в ігровій формі.
На додаток дитині лікар призначає меню, багате різними вітамінами (В, С, Е, D, РР) і мікроелементами (кальцій, магній і т.д.). З раціону малюка виключають фаст-фуд, копчені, гострі та мариновані продукти. Жирне м’ясо (яловичина, свинина) замінюється дієтичним (птах, кролик), консерви відвареної і печеною рибою. Включають більше фруктів і свіжих овочів.
На регулярній основі варто відвідувати лікаря-ортопеда, щоб контролювати ситуацію з професійної точки зору.
висновок
Найчастіше батьки звинувачують себе в появі вальгусного плоскостопості у дитини, вважають, що вибирали свого малюка неправильну взуття, яка і послужила причиною виникнення патології. Лікар-педіатр Євген Комаровський впевнений, що деформація стопи жодною мірою не залежить від обраної взуття. Оскільки з точки зору фізіології взуття не є настільки необхідною людині.
В останні десятиліття все частіше зустрічаються діти з плоско-вальгусним плоскостопістю. Пов’язано це з появою ортопедичного взуття та використанням її не за призначенням, малорухливим способом життя, нестачею вітамінів і ін. Комплексний підхід до лікування, регулярне відвідування фахівців і щоденна гімнастика допоможуть уникнути цього захворювання.
Джерело: https://artritsystavov.ru/kosolapost/lechenie-ploskostopia-valgusnoj-deformacii-stopy-u-detej.html
Лікування плоскостопості і вальгусной деформації в санаторії
У України існують санаторії, в яких організовано лікування плоскостопості і вальгусной деформації у дітей.
Оздоровниця «Великий Тараскуль» пропонує комплекс заходів фізіотерапії для лікування вальгуса у дітей:
- Грязелікування, лікувальна гімнастика, масаж стоп.
- Сольові фізіопроцедури, водолікування.
- Оздоровчі розважальні заходи.
- Основна мета – зміцнити м’язовий звід ступні, знизити ступінь розвитку плоскостопості, попередити ускладнення і інвалідизацію.
В ортопедо-травматологічному санаторії «Юність» (Північна Осетія), м Владикавказ лікують будь-які дефекти постави у дітей (сколіоз, плоско-вальгусна стопа, плоскостопість, дисплазія кульшового суглоба) із застосуванням спеціальних методик: масаж, ортопедичні укладки, ЛФК, контрастні ванни , електростимуляція м’язів гомілок.
форми
Вальгусное плоскостопість може бути двох форм: вроджена і набута. Вроджена деформація діагностується лікарями вже протягом першого місяця життя. Дане порушення формується в період внутрішньоутробного розвитку. Досить часто це відбувається через генетичної схильності.
Вроджена плоско вальгусна деформація може протікати в дуже важких формах. Наприклад, це стопа-качалка і вертикальний таран. Стопа-качалка, найчастіше, розвивається у малюків з синдромом Едвардса. Вертикальний таран – це складне ураження стопи, так як для його лікування потрібні хірургічні операції. Найчастіше це операції на сухожиллях у вигляді їх пересадки, подовження, або ж коригування човноподібної кістки і т.д. Але іноді обходяться тільки гіпсування.
При придбаної формі деформації будова стопи змінюється під впливом різних факторів. Зазвичай це відбувається через слабке і ще не досконалого сухожильно-зв’язкового апарату і т.д.
діагностика захворювання
При появі перших неприємних симптомів або підозр на плосковальгусной порушення, необхідно відразу ж звернутися до лікаря-ортопеда. Він проведе візуальний огляд пацієнта, визначить, чи є зовнішні ознаки порушення. Для підтвердження або спростування діагнозу призначить обстеження:
- Рентгенографію – дослідження, проведене для оцінки стану дистального ряду предплюсневие частини підошви і суглобів. На знімку можна побачити дегенеративні зміни, виявити розвиток захворювання, визначити, чи стала причиною травма кінцівки. Метод не вимагає додаткової підготовки пацієнта. Потрібно зняти взуття, одяг і прикраси. Рентгенографія не проводиться, якщо подібна процедура була проведена менше трьох місяців тому. Небажано робити знімок під час вагітності.
- Комп’ютерну Плантографія – сучасний скринінг-метод, призначений для збору кількісних параметрів і якісної оцінки стану склепіння. Діагностика допомагає визначити наявність і ступінь плоскостопості, оцінити висоту склепінь. Для цього босого пацієнта ставлять на скляну платформу, за допомогою веб-камери, розміщеної під кутом 120 градусів, роблять знімок підошви. При проведенні процедури комп’ютер аналізує і розраховує параметри пацієнта, кут нахилу вертикального зводу.
- Комп’ютерну подометрію – спосіб діагностики навантаження, що надається тілом на гомілку і подошвенную частина ноги. Діагностику проводять в реальному часі за допомогою спеціальної платформи. Пацієнт босікомстановітся на сканер, на екрані комп’ютера з’являються зображення ноги з різнокольоровими точками, що вказують підвищену або недостатню навантаження. Подометрія використовується виключно для підтвердження діагнозу.

Профілактика вальгусной стопи у дитини
Формуванням правильного зводу починають займатися з самого першого дня народження дитини, роблячи м’який масаж. Уберегти від вродженої патології допомагає правильна поведінка вагітної жінки. Майбутня мати повинна повноцінно харчуватися, зменшити навантаження на ноги, особливо на 7-8 місяці вагітності, відмовитися від прийому неперевірених лікарських засобів.
Плосковальгусной стопи у дорослих лікувати дуже складно, тому важливо приділити особливу увагу профілактиці захворювання з раннього віку. Дотримуйтеся наступних правил:
- Робіть щоденний огляд ніг дитини на предмет пошкоджень, почервоніння, мозолів. Звертайте увагу на ходу, поставу малюка.
- Відвідуйте лікаря ортопеда мінімум два рази на рік, починаючи з першого року життя новонародженого.
- Намагайтеся купувати тільки якісне взуття, з щільними задником, закритим, але не вузьким носом. Для профілактики можна придбати спеціальні ортопедичні устілки.
- Забезпечте малюка на першому році життя достатньою кількістю вітаміну Д. Його можна отримати з доступних продуктів харчування або при прийомі сонячних ванн.
- Відмінно зміцнюють опорно-руховий апарат, підтримують тонус м’язів – фізичні навантаження. Приділіть 15 хвилин вранці на зарядку або запишіться на плавання, фітнес, аеробіку.
- Влітку намагайтеся більше ходити босоніж, віддаючи перевагу грунт з піском, дрібним гравієм, галькою.
- Два рази на рік відвідуйте масажиста, по можливості проходите фізіотерапевтичні процедури.
- Плосковальгусной стопи будуть не страшні малюкові, якщо вдома є рельєфний килимок, ортопедичні м’ячики або ролики.
- При вже поставлений діагноз потрібно регулярно проходити огляд у ортопеда, займатися гімнастикою, зробити 3-4 сеансу масажу.

Ступеня і класифікація
Оскільки вальгусное плоскостопість розвивається в силу різних причин, існує класифікація, згідно з якою воно може бути:
S-подібний сколіоз 1 ступеня
- статичним – через порушення постави внаслідок деформацій хребта;
- структурним – через вроджену вертикального положення таранної кістки і неприродно зігнутої підошовної частини;
- спастическим – виникають на тлі короткочасних спазмів малогомілкової м’язів гомілки;
- травматичним – обумовленим переломами кісток, розтягуванням або розривом зв’язок стоп, а також виникають як компенсаторної реакції при серйозному травмуванні верхніх відділів кінцівок. Наприклад, після переломів кісток гомілок, стегон, пошкодження менісків колінних суглобів;
- рахітичним. Спостерігається у дітей молодшого віку, що мають розлад костеобразования і недостатню мінералізацію кісток (рахіт);
- компенсаторним. Розвивається при вроджених особливостях будови голеностопа: короткому ахіллове сухожилля, нахилі великогомілкової кістки всередину і скошеному положенні гомілковостопного зчленування;
- корекційним. Формується в результаті неправильного лікування клишоногості;
- паралітичним. Виникає як ускладнення після перенесеного поліомієліту або енцефаліту (запалення головного мозку).
Викривлення осі кінцівок буває різним за ступенем тяжкості і класифікується з урахуванням декількох показників, а саме:
- висоти і кута зводу;
- кута нахилу п’яти;
- зміщення заднього відділу стопи всередину;
- зміщення переднього відділу назовні.
Легка ступінь вальгусной стопи характеризується зниженням висоти склепіння до 1,5-2 см, кут висоти склепіння при цьому наближається до 140 °, а кут нахилу кістки п’яти становить не менше 15 °. Величина зміщення заднього відділу дорівнює 10 °, відведення переднього відділу коливається від 8 до 10 °.
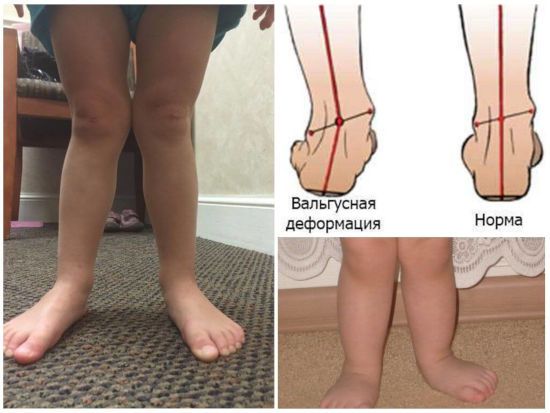
При вальгус стоп вертикальна вісь кінцівки є ламаною лінією, вершина якої знаходиться в області гомілковостопного суглоба.
Деформація має другу, середню ступінь, якщо поздовжній звід знижується до 10 мм, а кут його висоти збільшується до 150-160 °. Кут відхилення п’яти – до 10 °, вальгусное прихильність заднього і відведення переднього відділу стопи – до 15 °.
Третя ступінь кривизни ніг є найбільш важкою і супроводжується, як правило, вираженими болями. Скорегувати її консервативними методами вже неможливо. Установка стоп в даному випадку практично абсолютно плоска: висота склепіння – не більше 5 мм, кут висоти склепіння становить не менше 160 ° або дорівнює 180 °, кут нахилу п’яти може зовсім відсутніми або не перевищує 5 °. Вальгусное положення заднього відділу, так само як і відведення переднього, досягає 20 ° і більше.
Стопи є основою всього тіла, їх можна порівняти з фундаментом великого будинку. Якщо цей фундамент перекошений або його конфігурація не відповідає несучим навантаженням, будівля буде ненадійним. Вальгусное плоскостопість тягне за собою Х-подібне викривлення колінних і гомілковостопних суглобів, а також зміщення тазових кісток і хребців.
Зсув вісі хребетного стовпа і нижніх кінцівок призводить, в свою чергу, до перевантаження м’язового каркаса. Через безуспішних спроб м’язів утримати тіло в правильному положенні з’являються болі, і передчасно розвивається артроз суглобів і остеохондроз хребта.
Лікувально-фізкультурний комплекс
Спеціальні фізичні вправи призначає лікар-ортопед або ревматолог, підбираючи тип фізкультури для кожного пацієнта індивідуально. Активні заняття при плосковальгусной стопі у дітей допомагають зміцнити гомілковостопні і підошовні суглоби, формують склепіння. Дорослим тривалі навантаження допомагають:
- посилити кровообіг;
- зняти запалення;
- знизити болючі відчуття.
Лікувально-фізкультурний комплекс буде особливо ефективний при другого і третього ступеня патології. Займатися спортом треба безперервно протягом усього курсу лікування, а іноді гімнастику продовжують і після закінчення терапії. Виконувати вправи можна вдома, з підручними засобами, або придбавши в магазині спеціальні ортопедичні приналежності для гімнастики: масажні килимки, м’ячики з шипами, пластикові палички. Приклади вправ:
- ходьба по вузькій доріжці (перевернутої лаві), «ялинкою», з тригранної дошці, мотузці;
- катання м’яча з колючками;
- передача гумового «їжачка» один одному.
- Як підібрати ортопедичні устілки
- Суглоби стопи: лікування та особливості захворювань ніг
- Індивідуальні ортопедичні устілки для взуття
Вправи для Вальгусний стоп у дітей
Гімнастичні вправи можна виконувати під музику або без неї, в розслаблюючій затишній обстановці. При плосковальгусной деформації ніг заняття проводять щодня, повторюють кожну вправу по 3-4 рази. Що допоможе дитині:
- Ходіння по вузькій смузі. Її можна накреслити самостійно або зробити з щільної тканини. Виходити за межі лінії не можна.
- Ходіння по килимку з рифленою поверхнею.
- Витягування носка на себе з поворотом усередину. Вправа необхідно виконувати сидячи на жорсткому стільці.
- Ходіння по кімнаті на внутрішній стороні підошви.
- Загарбання дрібних предметів з підлоги пальцями ноги – спеціальних паличок, олівців, м’ячиків. Для ускладнення вправи можна тримати предмети пальцями кілька секунд.
- Присідання на місці без відриву ніжок від статі. Якщо вправа виконує малюк, щоб запобігти падінню, підтримуйте його за спину.
- Підйом на повний зріст з положення «сидячи по-турецьки». Сісти потрібно так, щоб ноги були зігнуті в колінах, а подошвинаходілісь хрест-навхрест.
- Послідовний або одночасний підйом на шкарпетки, з подальшим перекочування на повну ногу.
Як проявляється вальгус
З’ясувавши, що ж таке вальгус, розберемося, якими симптомами супроводжується його розвиток.
Основним проявом даного стану є виростає кісточка біля основи великого пальця на нозі. Спочатку вона ледь помітна і не доставляє незручностей. З перебігом захворювання проявляються інші симптоми.

Вальгусна деформація великого пальця стопи (hallux valgus)
- Випинання кісточки на бічній поверхні стопи стає дедалі помітнішою.
- З’являється біль, набряклість, почервоніння навколо шишки.
- Відбувається valgus (відхилення) першого пальця від його нормального положення в сторону, зменшується його рухова активність.
- Виникають мозолі.
- Присутні некомфортні відчуття під час руху.
Як лікує остеопат?
Фахівці підходять до проблеми більш глобально і проводять лікування не тільки деформованої стопи, але і всього суглоба в цілому. Адже буває, що патологія у дітей розвивається на тлі родової травми або дисфункції хребта, кісток таза.
Лікар пов’язує патологію зі слабкістю м’язів, великим навантаженням на ноги, порушенням іннервації у малюка, початківця в 1 рік робити перші кроки.
Завдання остеопата:
- усунути застарілі структурні порушення;
- впливати на справжні причини розвитку патології і відновити правильне положення стопи;
- домогтися ефекту за рахунок сприятливих технік, спрямованих на нормалізацію кровотоку, лімфотоку в тканинах і малому тазі;
- зняти напругу в м’язах і відкоригувати порушення в хребті у дітей.
Особливості лікування плосковальгусной стоп в дорослому віці
Викривлення дитячих ніжок добре піддається терапевтичному впливу, а ось вилікувати плосковальгусной стопи у дорослих повністю вдається не завжди. Справа в тому, що з часом кісткова тканина і суглоби стають більш жорсткими, твердими, характеризуються відсутністю еластичності, що значно ускладнює процес. Консервативне лікування дорослих направлено на:
- усунення неприємних симптомів;
- підвищення м’язового тонусу;
- зміцнення зв’язок.
Якщо ж плосковальгусной стопи перейшли в четверту стадію розвитку, вдаються до хірургічного втручання. Пошкоджені зв’язки замінюють штучними імплантатами, що сприяє нормалізації висоти склепіння. Іноді використовують метод остеотомії – хірургічної реконструкції кісток. Після операції повне відновлення функціональності настає через 3-4 місяці.
Коли діагноз «плосковальгусной стопи» супроводжується випинанням кісточки біля основи великого пальця, лікар може порекомендувати носіння спеціальних фіксаторів на палець. Широко використовується вальгусная шарнірна шина. Щоб обмежити рух ноги всередині взуття, використовують гелеві прокладки. Маніпуляції будуть ефективні при першого та другого ступеня розвитку патології. Для корекції зводу дорослим рекомендується купити ортопедичне взуття або устілки.
профілактика захворювання
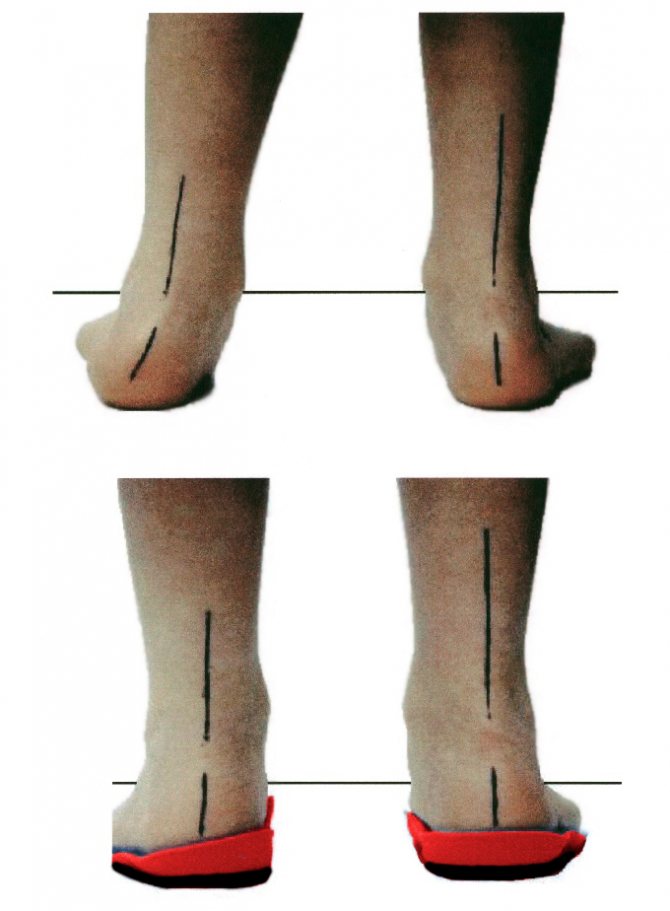
Медики наголошують: вальгусні порушення установки стопи часто передаються у спадок. Тому батькам, які самі в дитинстві лікувалися або зараз страждають через дефект, слід приділяти профілактиці своїх дітей якомога більшу увагу. Найпростіші способи попередження деформації:
- грамотний вибір взуття (існують спеціальні профілактичні дитячі устілки, їх можна вкласти в взуття, яка вам подобається);
- регулярний масаж (починаючи з 3-4 місяців дитини мама, отримавши кілька уроків дитячого масажиста, може робити його сама, це ще й зміцнить зв’язок між нею і її крихіткою);
- загартовування (ванна, ранкові протирання, душ);
- якомога більше переміщень босоніж.
Побільше ходіть пішки всією сім’єю (в ліс, парк, на річку), правильно харчуйтеся, намагайтеся збільшити період лактації хоча б до 8-12 місяців життя малюка. Для профілактики деформації у дорослих важливо:
- стежити за вагою;
- грамотно підбирати взуття (з віком корисно використовувати ортопедичні устілки, підібрані індивідуально під будову стоп);
- більше рухатися.
При наявності ознак хвороб сухожиль, зв’язок, м’язів, суглобів для профілактики викривлення стоп важливо своєчасно лікувати основне захворювання. Можна підтримувати здоров’я ступень устілками і гімнастикою, але при прогресуючому гонартрозе (коліна) або коксартрозе (тазостегновий суглоб) ризик все одно збережеться.
лікування
Лікування – комплексне, адже навряд чи можна досягти бажаних результатів, якщо проводити лише окремі заходи. Батьки повинні бути морально готові до того, що на виправлення деформованої стопи підуть довгі місяці. Вкрай важливо переглянути спосіб життя і слідувати в чіткості всім розпорядженням хірурга, ортопеда.
При постановки діагнозу, ймовірно, доведеться замовити дитині ортопедичне взуття для повсякденного носіння в примусовому порядку.
Методи впливу різноманітні:
- масаж;
- ЛФК, спеціальні вправи;
- носіння ортопедичних устілок, взуття;
- хірургія в запущених випадках.
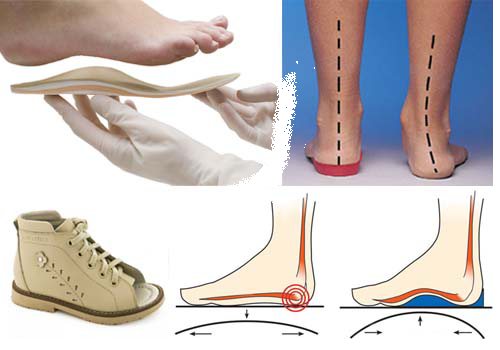
Взуття та устілки при вальгусной стопі
Важливо почати лікування вчасно, інакше виправити викривлення в повному обсязі у підростаючих дітей навряд чи буде можливо. Особливо при сильному відхиленні вертикальної осі стопи від норми.
У важких випадках при надмірно великому куті відхилення і низькій висоті зводу стопи (3-4 ступінь плоско вальгусной деформації) потрібне хірургічне втручання. Якщо порушення у дітей – незначні, то проводиться корекція консервативними методами.
Вправи і лікувальна фізкультура
Багатьма лікарями доведена ефективність вправ. Комплекс підбирається лікарями (ортопед, реабілітолог) з урахуванням особливостей і віку дітей, ступеня тяжкості патології. Вправи прості з можливістю проведення в комфортній домашній обстановці.
Рекомендується проводити в ігровій формі, коли у дітей цілком гарний настрій. Можна водити дитину на художню гімнастику.
Комплекс вправ:
- Ходьба по черзі на внутрішній і на зовнішній стороні стопи.
- Перекочування ступнями качалки, малювання великими пальцями на аркуші паперу.
- Захоплення пальчиками ніг маленьких предметів.
- Ходьба по камінню, сходах, тобто за різними виступам.
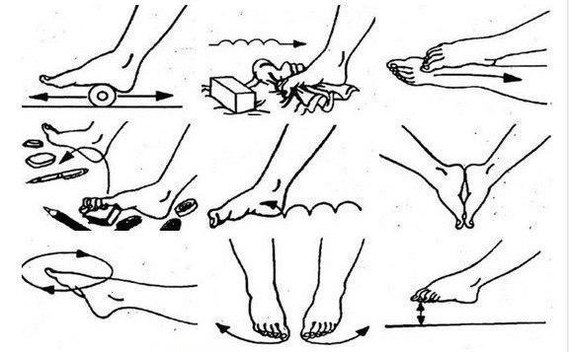
Варіанти вправ для дітей старшого віку:
- Стати по стійці смирно. Піднімати шкарпетки вгору, злегка підвертаючи їх всередину.
- Проводити носком ноги по одній гомілки з обхватом легкими рухами. Повторити з іншою ногою.
- Сісти, злегка зігнути ноги в колінах. Піднімати п’яти від підлоги в синхронному порядку, потім – почергово.
- Захоплювати пальцями ніг невеликий предмет (що лежить на підлозі), наприклад олівець, м’ячик.
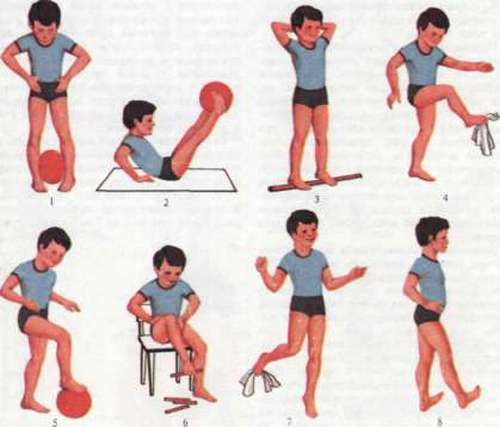
Додатково важливо робити дітям масаж, інтенсивно натискаючи на стопи і гомілки. Мета вправ – виправляти поступово викривлення і закріплювати результати, фіксую стопи в правильному анатомічному розташуванні.
Важливо не просто усувати дефекти у дітей, а й надати рухам відчуття повноти, свободи дії при ходьбі. Важливі етапи в лікуванні: фізіопроцедури, ЛФК, масаж для нормалізації кровообігу. Можна використовувати вправи з йоги.
физиолечение
До складу комплексу фізіопроцедур входить:
- електрофорез для стимуляції м’язів;
- амплипульс;
- магнітотерапія.
Физиолечение – відмінне доповнення до основних методиками з метою надання комплексного впливу на плоско вальгусную стопу.
масаж
Успіх одужання дітей багато в чому залежить від професійних умілих рук масажиста. Зазвичай прийоми – класичні, тому навчившись, можуть здійснювати батьки самостійно, наприклад, з метою економії коштів.
Особливість масажу – зміцнення м’язів і зв’язок, нормалізація кровопостачання в нижніх кінцівках:
- погладжування, розминання ступень;
- вібраційний вплив на масажні зони;
- постукування по ногах зі зміною на легкі погладжування;
- масування пальчиків, п’ят, плеснових ділянок, голеностопа з проведенням кругових рухів навколо колінного суглоба, сідниць, нижньої частини спини (попереково-крижовий відділ), стегнової частини (передня, задня).
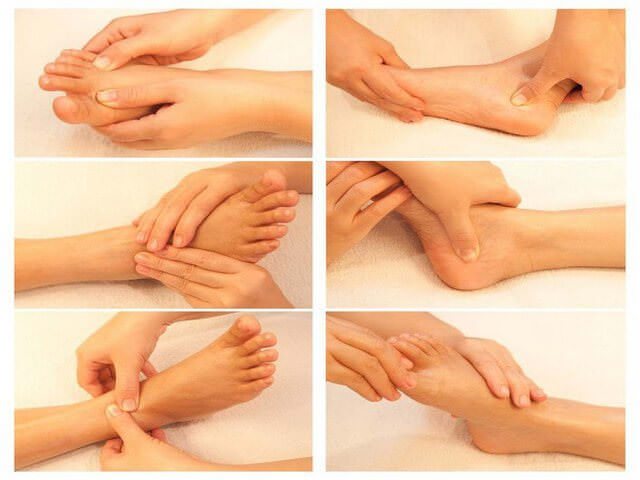
Курс проведення масажу – 10-14 днів. Через 2-3 тижні перерви можна повторити. На завершення сеансів рекомендується робити дітям ванночки для ніг, підливаючи холодну воду в теплу. Далі – розтирати масажними рухами ступні, стегна і гомілки.
Масажні пристосування:
- Проводити масаж з разминанием стоп корисно “стоячи” або на спеціальному масажному килимку або ортопедичному аппликаторе з жорсткого матеріалу з наявністю жорсткого рельєфу (масажних голок).
- Завдяки рельєфній поверхні килимка масажується подошвенная поверхню стопи.
- Дітям до 3 років рекомендується висота опуклості на масажному килимку – до 20 мм, старше 3 років – до 30 мм. Для підбору підходящого килимка варто спочатку порадитися з лікарем-ортопедом.
фіксуючі пристосування
При плоско-вальгусной терапії лікарські препарати дітям призначаються в рідкісних випадках. Зазвичай це – знеболюючі, спазмолітики, якщо сильно турбують болі в нижніх кінцівках.
При лікуванні застосовуються коригувальні гіпсові пов’язки для фіксації ноги в правильному положенні. Для повернення плоско-вальгусна стопи в своє фізіологічне русло дітям показано носіння ортопедичного взуття та устілок.
Також корисно поєднувати носіння фіксуючих пристроїв з простими вправами:
- встати на килимок, переступав з ноги на ногу, переносячи вагу;
- стояти на одній нозі, інший – ковзати по килимку;
- руки покласти на пояс, проводити ротацію тулуба в одну – в іншу сторону, спираючись на килимку і переминаючись з ноги на ногу;
- піднятися на носочки, опускатися на п’яти.

При вальгусной деформації колінних суглобів використовується такий засіб корекції як тутора. Це такий собі чобіт, що фіксує ногу дитини від стопи і до стегна, носиться вночі.
операція
Хірургія показана дітям, якщо інші методи впливу не призводять до радикальних змін в кращу сторону. Заходи спрямовані на пластику плеснових кісточок, зміцнення сухожиль.
Ефективні методи:
- артродез підтаранного суглоба;
- вживлення імпланта між п’яткової і таранної кісточками, здатного розвести кістки і привести до правильному розташуванню стопи;
- метод Грайс з установкою спеціальної вставки, що перешкоджає прогину стопи всередину;
- метод Доббса з накладенням гіпсу на стопу і подальшою фіксацією спицею. Необхідно провести до 6 сеансів з перервою в 1 тиждень.
Після операції дитині накладається гіпс на 3-4 тижні, далі показано постійне носіння ортопедичного взуття, зробленої за мірками стопи. Зняття імплантату відбувається через 1-1,5 року, коли буде явно помітна збереження правильного положення ноги.
У дітей дошкільного віку інтенсивно росте скелет, тому операція дітям до 8 років не проводиться. Але до 17 років важливо встигнути прооперувати при поставленому діагнозі – плоско вальгусная стопа. Даний вік – пластичний. Далі ймовірність виправлення патології в повному обсязі стане набагато менше.
Кінезіотейпірованіе
Суть методу кінезіотейпірованіе складається в накладенні еластичних стрічок на періартікулярний частини стопи, фіксації липкої стрічки до поверхні шкіри за рахунок клейової основи:
- Завдяки цьому методу відбувається перерозподіл навантаження на ряд м’язів.
- Тейпірованіе призначається при плоскостопості (поперечне, поздовжнє), плоскому вальгус (придбаний, вроджений, динамічний, статичний).
- Це відмінна корекція горизонтального зводу при плоско-вальгусна деформації стопи. Головне, знати правильні способи накладення тейпа, наклеювання на стопу в ширину (довжину).
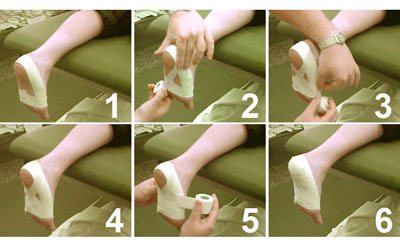
Схема тейпірованіе стопи
Самоклейка стрічка-пластир на перший погляд здасться марним засобом, хоча довела високий відсоток ефективності при лікуванні. Плюс – зручність носіння, відсутність намокання пов’язки навіть після купання дитини, можливість тривалого носіння під одягом, незалежно від стилю.
фізіотерапевтичні процедури
Безопераційне лікування вальгусного викривлення направлено на формування правильного зводу, зміцнення м’язів, зв’язкового апарату. З цими завданнями справляються фізіотерапевтичні процедури. Крім того, вони допомагають зняти больовий синдром, набряклість, покращують кровообіг. При варусной патології ортопеди рекомендують:
- електрофорез;
- магнітну терапію;
- парафінотерапія;
- голковколювання;
- робити грязьові аплікації;
- записатися на лікувальне плавання.
Хірургічне втручання
До оперативного втручання лікарі вдаються тільки в крайніх випадках, коли консервативні заходи лікування не принесли істотних результатів. В обов’язковому порядку операція призначається всім пацієнтам, кому діагностовано плосковальгусной стопи четвертого ступеня. Використовують різні методи оперативного втручання:
- Операція Грайс – хірургічна маніпуляція, під час проведення якої плосковальгусной стопи фіксуються за допомогою позасуглобових артродеза, не даючи прогинатися всередину.
- Методика Доббса – операція, заснована на перкутанной фіксації ноги спицею Кіршнера з подальшим гіпсування. По суті, це метод мануального впливу. Лікар проводить 5-6 сеансів (по одному в тиждень), здійснюючи пошарове накладення гіпсу.
- Використання різних мягкотканних і артродезірующіх конструкцій, що імплантуються в тканини підошви або суглоби.
види порушень
Всі патологічні стійкі зміни форми ступень поділяються на дві групи:
- Вроджені – розвиваються у внутрішньоутробному періоді, нерідко передаються у спадок. Їх основними причинами є пороки розвитку плоду, амніотичні перетяжки, патологічний перебіг вагітності. Зустрічаються приблизно в 5-7% випадків, практично не піддаються медичній корекції;
- Прибулі – формуються протягом життя під дією зовнішніх (неправильний спосіб життя, травми) і внутрішніх (різні захворювання) несприятливих факторів. Зазвичай добре піддаються профілактиці і лікуванню на ранніх стадіях.
Залежно від типу і локалізації ураження виділяють кілька видів деформацій стопи. Розглянемо симптоми деяких з них.
плоскостопість
Одна з найбільш поширених патологій проявляється уплощением поздовжнього, поперечного або одночасно обох склепінь стопи. Основними симптомами захворювання є:
- Видимі деформації (при поздовжньому плоскостопості ступня подовжується, при поперечному – ширшає, з’являється «кісточка»);
- Біль, дискомфорт і втому після тривалого стояння, бігу або ходьби;
- Нерівномірний стаптиваніе взуття;
- Поява мозолів, натоптишів, врослих нігтів, ніяк не піддаються лікуванню.
косолапие
Найпоширеніша вроджена деформація стопи характеризується наступними проявами:
- Відхилення ступні всередину щодо поздовжньої осі гомілки;
- Зменшення розміру п’яти;
- Обмеження рухливості гомілковостопного суглоба.
У дітей значно змінюється хода, у важких випадках підошва вивертається вгору, і самостійне пересування стає неможливим. Крім вродженої або спадкової, існує і набута патологія (3-5% випадків), що розвивається після травм, опіків, неправильного зрощення кісток.
Вальгусна постановка стопи
Деформація характеризується стійким розворотом великого пальця ноги всередину, що не тільки є серйозним косметичним дефектом, але і завдає значну біль при ходьбі. На ранніх стадіях ознаки патології практично відсутні, пацієнти відзначають почервоніння та ущільнення шкіри з бічної поверхні першого пальця, набряклість і дискомфорт. У міру розвитку захворювання симптоми наростають, зміни стають більш помітними.
Основною причиною порушення є слабкість сполучної тканини. У більшості випадків провокує розвиток деформації тривале носіння незручного взуття, в тому числі на високих підборах, тому вальгусная стопа найчастіше діагностується у жінок.
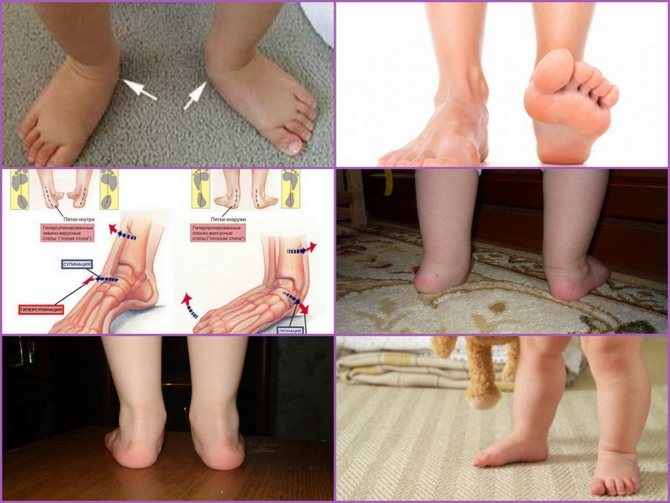
Зовнішній вигляд вальгусной деформації
Варусна постановка стопи
Захворювання зазвичай формується в перші роки життя під дією зовнішніх несприятливих чинників. Симптоми розвиваються повільно, фото деформації стопи нагадує положення ніг при Косолапов. Ступня поступово вивертається назовні, що можна визначити по швидкому стиранню зовнішньої сторони підошви взуття.
У важких випадках порушується будова передніх відділів ступні, малюк починає ходити на носочках. Рухи дитини стають незграбними, він часто спотикається, падає.
порожня стопа
Така деформація ступні є станом, протилежним плоскостопості, і характеризується надмірним збільшенням висоти арочного склепіння стопи. Порушення часто розвивається в результаті різних травм, захворювань м’язової і нервової системи.
Патологія супроводжується швидкою стомлюваністю, появою мозолів, деформацією пальців. У важких випадках пацієнти не можуть підібрати відповідне взуття, відчувають постійний біль в ногах.
кінська стопа
Патологія розвивається внаслідок порушення ригідності м’яких тканин і за своїми симптомами нагадує частковий параліч м’язів. Стопа вигинається, носок спрямовується вниз, коротшає литковий м’яз, в результаті чого пацієнт не може встати на всю поверхню підошви. Площа опори поступово зменшується, що значно ускладнює ходьбу.
Основними причинами деформації є інфекційні та запальні процеси в м’яких тканинах гомілки, травми, тривале обмеження рухливості нижніх кінцівок. Іноді до розвитку порушення призводять аномалії будови ахіллового сухожилля або деякі важкі неврологічні захворювання.
молоткообразние пальці
При розвитку захворювання пальці ніг (найчастіше другий і третій) вивертаються, згинаються і поступово набувають форму молотків. Така деформація кісток стопи найчастіше супроводжує поздовжнє плоскостопість, в результаті якого відбувається подовження ступні, і точки опори при ходьбі і стоянні зміщуються до її передньої частини. До додаткових провокуючих чинників відноситься носіння тісного взуття, деякі захворювання суглобів і кісткової тканини, цукровий діабет.
Крім зовнішніх змін, пацієнтів турбує біль в ногах, що посилюється при спробі встати на носочки. Через постійне тертя на фалангах деформованих пальців формуються мозолі і навіть виразки.
Всі перераховані порушення можуть зустрічатися в чистому вигляді або в поєднанні один з одним. Нерідко симптоми захворювань супроводжуються артритом, артрозом, підошовним бурситом, п’яткової шпорою. Комбіновані патології важче піддаються лікуванню і частіше супроводжуються ускладненнями.
Важливо!
При відсутності своєчасного лікування всі деформації призводять до незворотних змін будови кісток і суглобів, важких порушень ходи, викривлення хребта, часто стають причиною інвалідності.
порожня стопа
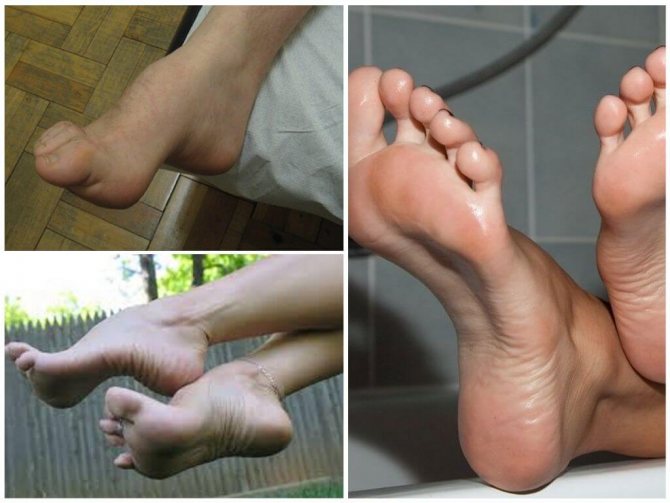
На фото представлений зовнішній вигляд порожнистої стопи і молоткообразних пальців. В етіології цього виду деформації дистального відділу ноги лежить перенесені поліомієліт, мієлодисплазія, сирингомієлія, ДЦП спастичної форми. Захворювання супроводжується формуванням високого поздовжнього і поперечного склепінь, внутрішнім поворотом задньої частини ступні і зовнішнім передній.
Як розвивається вальгус
Розвиток хвороби характеризується все більшим проміжком між плесновими кістками. Деформація великого пальця на нозі викликається зсувом першого плюсневого суглоба в сторону. Зовні valgus виглядає як поворот пальця в бік прилеглих суглобів, а зовні збільшується шишка. Вона заважає носити взуття, яка здавлює наріст, що супроводжується запаленням в суглобі плесна.
Відчуваючи регулярне здавлювання, змінюються і кісткові тканини навколо головки кісточки: вони набрякають, болять, чуйно реагують на дотики.
Ненормальне розміщення кісточок пальця призводить до раннього стирання суглобів, пошкодження хрящевидной тканини, збільшення в розмірах кісткової субстанції. Постійне зростання кісточки великого пальця ноги викликає все більшу її травмування та посилення недуги.
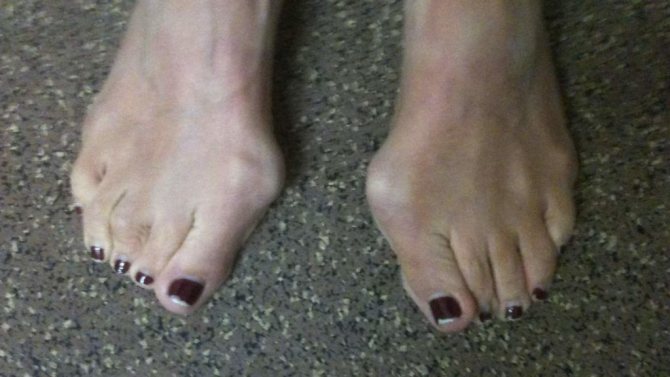
Вправи для стоп при вальгусной деформації
Лікувальна фізкультура
Гімнастичні вправи з метою лікування плоскостопості проводять на лікувальному килимку, який повинен мати нерівну (рельєфну) поверхню. Проводячи вправи на такому килимку, одночасно відбувається механічний масаж ступень. Вправи підходять для дітей двох – трирічного віку.
Вправи на килимку:
- переступання з однієї ноги на іншу, перенесення маси тіла;
- стоячи на одній нозі, інший проводити ковзаючі рухи по килимку;
- поклавши руки на пояс, робити кругові рухи тулубом то в одну, то в інший бік;
- одну ногу поставити попереду інший, потім робити підйом на шкарпетки і опускання на п’яти;
- однією ногою спертися на п’яту, а інший на носок, одночасно зробити перекат ступень від носка до п’яти;
- ходьба на килимку з опорою на зовнішній край ступні.
хірургічне лікування
До оперативного виправлення фіксованих (стійких) деформацій стопи вдаються на пізніх стадіях і в складних випадках викривлення, коли вишерассмотренние методи не приносять результату. Є багато хірургічних методик:
- При клишоногості операція проводиться, починаючи з дворічного віку дитини, і полягає в пластиці апоневрозов, зв’язок і сухожиль.
- При вальгусной і варусной деформації вдаються до остеотомії, резекції плеснової кістки, заміни суглоба на імплант або іншим методам.
- Для корекції плоскостопості і порожнистої стопи виконують пересадку сухожиль, розсічення фасції підошви або часткову резекцію кісток.
Реабілітація після хірургічного втручання передбачає носіння гіпсової пов’язки або інших фіксуючих засобів. Після їх зняття (через 3-6 місяців після операції) прискорити відновлення допомагають масаж, вправи ЛФК, фізіопроцедури.
Плосковальгусной стопи у дітей за типами деформації
Масаж є основним методом лікування в комплексній терапії. Він допомагає розслабити кістково – м’язову систему, поліпшити кровообіг і трофіку м’язового апарату підошви. Ноги дитини масажують в наступній послідовності:
- безпосередньо перед початком масажу погладжують ноги;
- також легкими погладжуваннями обробляють стегна і коліна;
- розминають м’язи задньої поверхні з поверхневим тиском;
- розтирають м’язи;
- проводять поплескування ніжок дитини долонькою;
- проводять завершальне погладжування.
Загальний масаж також починається з погладжувань, які збільшують потік крові до кінцівок малюка. Рухи проводять від п’ятки до підколінної ямки. При масажі упор роблять на розслаблення м’язів, розтирання малюкові робити не треба. Якщо на деяких ділянках необхідно зробити кілька енергійних розтирань, то вони повинні бути одночасно легкими та енергійними. Розминання проводять подушечками пальців. Основний упор робиться на погладжування і поштовхи.
У всіх новонароджених спостерігається анатомічне плоскостопість, так як м’язи, зв’язки і сухожилля постійно розслаблені. Коли дитина починає вставати і пробує ходити, зв’язковий апарат зміцнюється, і формується правильний звід стопи. Якщо цього не відбувається, ортопеди кажуть про розвиток функціонального плоскостопості.
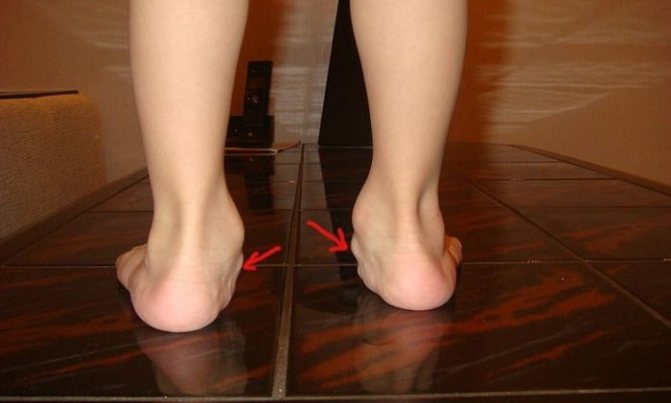
Причини розвитку плоскостопості у дітей раннього віку:
- Наслідки нестачі кальцію та інших мікроелементів під час вагітності. Жінці необхідно дотримуватися всіх рекомендацій лікаря, дотримуватися здорового способу життя і правильно харчуватися.
- Генетичний фактор. Патологія може передаватися у спадок, тому якщо плоскостопість присутній у батьків, слід приділити належну увагу профілактиці деформації стопи у дитини.
- Перенесений рахіт. Одна з причин патологічного формування стопи – нестача вітаміну Д. Кістки розм’якшуються, відбувається викривлення опорно-рухового апарату, склепіння стопи ущільнюється.

Деякі батьки пишаються, що їхній малюк рано починає ходити, але всьому свій час – і в піврічному віці заохочувати спроби спиратися на ніжки не варто
- Рання постановка на ніжки. Хоча малюкові може подобатися спиратися на ніжки, не варто дозволяти йому це робити раніше 7-8 місяців.
- Неправильно підібране взуття – занадто вільна або здавлює ногу, на плоскій підошві. Не варто купувати взуття для дитини «на виріст» (запас допускається максимум на один розмір), так як стопа буде перебувати у вільному положенні. Ходьба босоніж по плоскій поверхні (будинку по підлозі).
- Спровокувати плосковальгусной установку стоп можуть такі захворювання: ДЦП, поліомієліт, ожиріння, вроджений вивих стегна. Різні травми стопи, тривале перебування в гіпсі.
Для даного типу деформації характерно прояв як загальних, так і локальних симптомів. Першими ознаками захворювання служать швидка стомлюваність при ходьбі, болі в ногах, ломота в спині. У міру прогресування захворювання з’являється видима деформація суглобів і ніг. До ознак вальгусного плоскостопості відносяться:
- випинання кісточки в бік біля великого пальця;
- ниючі болі в ступні;
- набряклість кінцівок, великих суглобів – колінного, гомілковостопного, тазостегнового;
- почервоніння шкіри на місці випинання кісточки;
- появі мозолів, натоптишів;
- порушення іннервації м’язів нижніх кінцівок;
- перетин вказівного і великого пальця хрест-навхрест;
- спазми литкових м’язів;
- асиметричне розташування пальців.
У дітей
Плосковальгусной деформація дитячих стоп на початковій стадії може проявлятися сутулістю, схрещуванням ступень під час ходьби. Щоб полегшити пересування, діти можуть почати човгати ногами. Зовні плосковальгусной деформація проявляється у вигляді Х-образного вигину гомілки, при цьому коліна неможливо звести разом. Малюкові важко пересуватися, він швидко втомлюється, менш активний в порівнянні з однолітками.
У дорослих
Плосковальгусной деформація стоп у дорослих проявляються болем в кінцівках, поступовим збільшенням довжини і ширини підошви. Інші ознаки:
- Звична взуття стає незручною, тисне, приносить дискомфорт.
- Поступово починає проявлятися основний симптом захворювання – вигин великого пальця назовні, з утворенням біля основи кісточки.
- Вказівний може знаходити на великий палець, а інші приймають форму молоточків.
- Дорослі часто скаржаться на печіння в нижніх кінцівках, хрускіт в колінах, ломоту в попереку.
На початкових стадіях розвитку допустимо лікувати патологію за допомогою проведення дбайливого масажу. Він допомагає зміцнити м’язи, знімає перевтому в ногах, знижує больові відчуття, відновлює кровообіг в тканинах. Проведення процедури краще довірити професійного масажиста, особливо якщо масаж роблять дитині. Це гарантує ефективність лікування.

При вродженої плосковальгусной стопі лікування починають, коли малюкові виповниться півтора місяці. Оптимальний час початку процедури – через годину після прийому їжі. Це необхідно, щоб маніпуляції масажиста не викликали блювоту, запаморочення або нудоту. При легкому ступені вальгусной деформації знадобиться відвідати поліклініку не менше 12 сеансів, при важкій формі захворювання – від 20 і більше. Тривалість масажу становить 10-20 хвилин. Мінімальна кількість курсів на рік – 3-4.
При плосковальгусной порушеннях бажано робити не тільки масаж стоп, але і задньої частини стегон, гомілок, попереково-крижового відділу спини. Використовують такі ж прийоми, як і при звичайному сеансі – погладжування, поштовхи, розтирання, натискання, вижимання. Для посилення ефекту можна використовувати спеціальні валики, килимки, ролики. Єдине протипоказання до проведення маніпуляцій – варикозне розширення вен, яке зустрічається переважно у дорослих.
При плосковальгусной типі плоскостопості масаж потрібно проводити дуже дбайливо, щоб не доставляти пацієнтові неприємних відчуттів:
- Для зручності проведення процедури пацієнта кладуть на живіт – так, щоб ноги звисали з краю поверхні. Під гомілки підкладають пружний валик або маленьку подушку. Шкіру змащують маслом або жирним кремом.
- Починається сеанс з розминки спини. Щоб розслабити спину, фахівець погладжує хребет, боки, пахвові западини. На завершення розтирають спину пальцями.
- Особливу увагу приділяють попереково-крижовому відділу. Там знаходяться нервові закінчення, які посилають імпульси на м’язи нижніх кінцівок. У різних напрямках виконуються погладжування хребта, починають витягувати шкіру вгору-вниз.
- За крижової частиною спини масажують сідниці і стегна. Їх розминають, стискають, масажують пальцями, завершуючи етап погладжуванням.
- Після обробляється задня частина стегон, підколінні сухожилля, гомілки. Починають маніпуляції з легкого погладжування.
- На завершення проводять повний масаж ступень, приділяючи особливу увагу п’ятах, великих пальцях.
Щоб закріпити результат необхідно придбати спеціальне ортопедичне взуття. Її устілки повинні бути правильної анатомічної форми, задники і боковини жорсткі, була підтримка ноги спереду. Бажано купувати взуття зі зручним супінатором, жінки повинні віддати перевагу туфлям на невисокому каблуці – до 6 см. Небажано купувати взування на прямий підошві, з відкритою п’ятою.
Щоб взуття підходила по всіх параметрах, купувати її краще в спеціалізованих взуттєвих магазинах або виготовляти на замовлення. При виборі останнього варіанта треба запитати у виробника питання про необхідність надання зліпків. Якщо вони необхідні, зверніться до ортопеда і зробіть тривимірний полунагруженний відбиток ноги з використанням формувальної піни. Зліпки виготовляють окремо для правої і лівої ноги.
При покупці готової ортопедичного взуття для дітей, бажано дотримуватися порад від доктора Комаровського:
- Черевички потрібно брати за розміром. Вони не повинні бути занадто маленькими або великими, щоб дитина відчувала себе у взутті комфортно.
- Купувати такий предмет гардероба з планами на майбутнє не має сенсу, так як геометрія ніг змінюється в міру зростання ноги.
- Хороша ортопедичне взуття шиється з натуральних матеріалів, щоб шкіра «дихала».
- У дитячого взуття неприпустимо наявності відкритих, гострих або вузьких шкарпеток, каблуків.
користь носіння
Ортопедичне взуття і устілки не тільки допомагають лікувати плосковальгусной стопи, але і запобігають появі патології. Користь від носіння такого взуття незаперечна:
- значно знижується навантаження на опорно-руховий апарату;
- формується правильний звід;
- усувається подальше пошкодження м’язів і суглобів;
- формується правильна хода і постава;
- м’язи розвиваються правильно.
Формуванням правильного зводу починають займатися з самого першого дня народження дитини, роблячи м’який масаж. Уберегти від вродженої патології допомагає правильна поведінка вагітної жінки. Майбутня мати повинна повноцінно харчуватися, зменшити навантаження на ноги, особливо на 7-8 місяці вагітності, відмовитися від прийому неперевірених лікарських засобів.
Плосковальгусной стопи у дорослих лікувати дуже складно, тому важливо приділити особливу увагу профілактиці захворювання з раннього віку. Дотримуйтеся наступних правил:
- Робіть щоденний огляд ніг дитини на предмет пошкоджень, почервоніння, мозолів. Звертайте увагу на ходу, поставу малюка.
- Відвідуйте лікаря ортопеда мінімум два рази на рік, починаючи із першого року життя новонародженого.
- Намагайтеся купувати тільки якісне взуття, з щільними задником, закритим, але не вузьким носом. Для профілактики можна придбати спеціальні ортопедичні устілки.
- Забезпечте малюка на першому році життя достатньою кількістю вітаміну Д. Його можна отримати з доступних продуктів харчування або при прийомі сонячних ванн.
- Відмінно зміцнюють опорно-руховий апарат, підтримують тонус м’язів – фізичні навантаження. Приділіть 15 хвилин вранці на зарядку або запишіться на плавання, фітнес, аеробіку.
- Влітку намагайтеся більше ходити босоніж, віддаючи перевагу грунт з піском, дрібним гравієм, галькою.
- Два рази на рік відвідуйте масажиста, по можливості проходите фізіотерапевтичні процедури.
- Плосковальгусной стопи будуть не страшні малюкові, якщо вдома є рельєфний килимок, ортопедичні м’ячики або ролики.
- При вже поставлений діагноз потрібно регулярно проходити огляд у ортопеда, займатися гімнастикою, зробити 3-4 сеансу масажу.
профілактика
Не допустити розвиток патології у дітей означає, не нехтувати простими заходами профілактики:
- проводити загартування з малих років;
- привчати до занять гімнастикою і спортом, спрямованим на зміцнення зв’язок і м’язів, частіше гуляти з дітьми;
- робити масаж стоп немовлятам до 1 року з метою профілактики, відповідально підходити до вибору зручного взуття;
- дотримуватися режиму годувань, забезпечити повноцінним харчуванням;
- нормалізувати сон, оснастити раціон вітаміном Д, щоб уникнути розвитку рахіту;
- своєчасно звертатися до хірурга, дитячого масажиста, ортопеда, педіатра при підозрі на викривлення (деформацію) стопи;
- не намагатися раніше 7-8 місяців ставити дітей на ноги.
Завжди легше проводити профілактику даного захворювання, ніж довго і складно лікувати. Важливо розуміти, що миттєвих результатів при плоско-вальгусна ступні не досягти, але лікувати патологію необхідно, інакше дегенеративні процеси в кісткових структурах можуть привести до інвалідності.
Класифікація
Крім природи походження (вроджений / істинний, набутий), Вальгусний дефект класифікують за ознаками, причин розвитку і ступенями прогресу. Так, коли патологія призводить до помітного зменшення висоти поздовжнього склепіння, це плоско-вальгусна деформація обох стоп. Такий дефект діагностують більш ніж в 50% випадків вальгусного відхилення.
За причинно-наслідковому ознакою хвороба ділять на вісім типів.
- Посттравматическая деформація. Розвивається на тлі ушкоджень, надривів і розривів зв’язок, розтягнення сухожиль, переломів кісток.
- Плосковальгусной патологічні стопи частіше розвиваються через структурних деформацій (вроджених). Порушення в цьому випадку частіше обумовлені неправильним розташуванням кісток.
- Статичний дефект – ускладнення ранньої постановки дитини на ніжки, порушеною постави, деформацій хребта.
- Рахітіческіе вальгусні стопи – наслідок перенесеного (або недолікованого) рахіту.
- Патологія може розвинутися на фоні зниженої активності або порушень в роботі кори головного мозку. У цьому випадку говорять про порушення нервової системи, а вальгусное порушення називається спастичним.
- Компенсаторна деформація – реакція дитячого тіла на вроджені / придбані дефекти системи локомоции (руху) – різна довжина ніг, скошені гомілки.
- Часто дефект стопи розвивається через помилки при лікуванні інших її хвороб: починається плоскостопості або клишоногості (компенсаційна деформація).
- Якщо звід вальгусной стопи знаходиться під кутом після перенесених хвороб, які викликають частковий параліч (енцефаліт, поліомієліт), це паралітичний дефект.
Стадій прогресу вальгусной постановки ступень всього чотири. Відрізняються вони за величиною кута відхилення стопи від норми. Від цього залежить прогноз лікування. На першій – другій стадії (відхилення до 15 градусів, якщо це перша ступінь деформації, і до 20 градусів, якщо друга) прогноз найсприятливіший.
На третього ступеня вальгусной деформації, коли кут знаходиться в діапазоні від 20+ до 30 градусів, консервативне лікування ще дає результати. Терапія повинна бути комплексною, регулярної, тривалою. Тільки це визначає хороший прогноз. Терміни лікування – від півроку.
Четверта стадія вальгусной деформації діагностується при відхиленні більш ніж на 30 градусів. Це лікується, але вимагає значно більших зусиль і часу. Дітям середньої і старшої вікової групи для виправлення установки стоп лікар може рекомендувати хірургічне втручання.
молоткообразние пальці
На фото зображена деформація 2 пальця лівої ступні. Подібне викривлення найчастіше виникає як наслідок вальгусной деформації великого пальця. Схильні до цієї патології 2-4 пальці. Відзначається розгинання в плюснефаланговом суглобі і розгинання в з’єднаннях між фалангами. Сухожилля постійно натягнуті і напружені.
Захворювання супроводжується постійним болем, омозоліваніем виступає поверхні. Стає важко підібрати взуття, ходьба приносить дискомфорт.
Важливо!
Для позбавлення від проблеми використовують місцеву терапію мазями, носінням ортопедичних прокладок і ортезів. Але ці заходи не дають особливого ефекту, тому оперативне лікування залишається єдиним методом позбавлення від деформації. Після хірургічного втручання на кінцівку накладається гіпс на 6 тижнів.
Види оперативного втручання
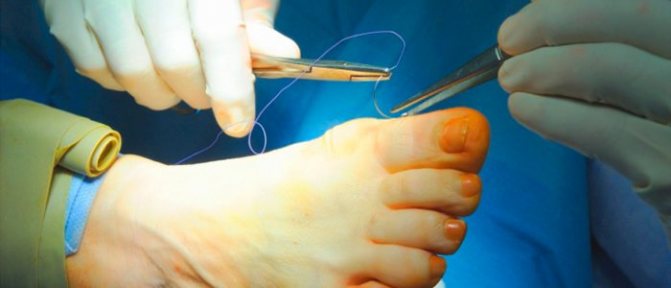
Хірургічне лікування може бути декількох видів:
- Малоінвазивне – вся операція проводиться через прокол без використання спеціальних фіксаторів, ефективна при легкого та середнього ступеня тяжкості.
- Операція-реконструкція – рекомендується при важких ступенях вальгусной деформації. Використовуються спеціальні кріплення для відновлення анатомічного положення.
- Артродез – застосовується при артрозних зміни, з встановленням повної нерухомості зчленування. Це допомагає усунути біль при ходьбі і деформації.
В ході лікування лікар відновлює правильне положення суглоба, видаляє кісткові нарости, а також фіксує нерухомо деформований ділянку.
Ще одним різновидом при халюс вальгус, є, так звана, операція Скарф. В ході операції з кістки великого пальця ноги видаляється ділянку у вигляді клина, потім краю зіставляються.
Пропонуємо ознайомитися: Операції на хребті при сколіозі 3 і 4 ступеня: показання до операції
малоінвазивне лікування
Дитяча ртопедіческая взуття для плосковальгусной стопи
Щоб закріпити результат необхідно придбати спеціальне ортопедичне взуття. Її устілки повинні бути правильної анатомічної форми, задники і боковини жорсткі, була підтримка ноги спереду. Бажано купувати взуття зі зручним супінатором, жінки повинні віддати перевагу туфлям на невисокому каблуці – до 6 см. Небажано купувати взування на прямий підошві, з відкритою п’ятою.
Щоб взуття підходила за всіма параметрами, купувати її краще в спеціалізованих взуттєвих магазинах або виготовляти на замовлення. При виборі останнього варіанта треба запитати у виробника питання про необхідність надання зліпків. Якщо вони необхідні, зверніться до ортопеда і зробіть тривимірний полунагруженний відбиток ноги з використанням формувальної піни. Зліпки виготовляють окремо для правої і лівої ноги.
При покупці готової ортопедичного взуття для дітей, бажано дотримуватися порад від доктора Комаровського:
- Черевички потрібно брати за розміром. Вони не повинні бути занадто маленькими або великими, щоб дитина відчувала себе у взутті комфортно.
- Купувати такий предмет гардероба з планами на майбутнє не має сенсу, так як геометрія ніг змінюється в міру зростання ноги.
- Хороша ортопедичне взуття шиється з натуральних матеріалів, щоб шкіра «дихала».
- У дитячого взуття неприпустимо наявності відкритих, гострих або вузьких шкарпеток, каблуків.

користь носіння
Ортопедичне взуття і устілки не тільки допомагають лікувати плосковальгусной стопи, але і запобігають появі патології. Користь від носіння такого взуття незаперечна:
- значно знижується навантаження на опорно-руховий апарату;
- формується правильний звід;
- усувається подальше пошкодження м’язів і суглобів;
- формується правильна хода і постава;
- м’язи розвиваються правильно.
Як проходить операція
У разі малоінвазивного втручання всі маніпуляції проводяться під контролем рентгена. Завдання хірурга: через два проколу видалити кістковий наріст, і відновлювати необхідну вісь п’ясткових суглобів. Основним мінусом є можливість повернення патології.
Результати після операції шишки на великих пальцях ніг
При реконструктивної операції застосовують спиці (при запущених станах), гвинти, пластини (скоби). Вони допомагають утримувати від деформації, а також зберегти правильне положення кісток після остеотомії.
- В основному оперують під місцевим знеболенням в ліквор спинномозкового каналу, але роблять і наркоз. Бесіда з анестезіологом обов’язкове.
- Тривалість: від 30 хвилин до 1 години.
Показання щодо операції.
- Болить суглоб в області великого пальця.
- Запальні.
- Сильні деформації кісток і стопи в цілому.
Протипоказання
Незважаючи на важливість такого лікування, існують захворювання при яких проведення операції суворо забороняється, до них відносяться:
- діабетична стопа;
- патології периферичних артерій;
- системні захворювання серцево-судинної системи;
- наявність гнійних запальних процесів.
Артрозних зміни в суглобах не є протипоказанням, проте лікування проводиться з урахуванням відновного періоду і можливості виникнення ускладнень – бурсит пальця стопи.
Подивіться коротке відео.
клишоногість
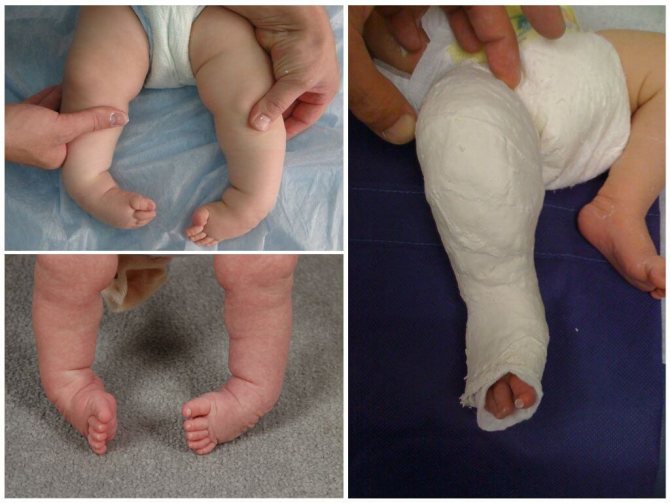
Вроджена деформація стопи, що характеризується її відхиленням від поздовжньої осі щодо гомілки. Зустрічається дана патологія у 10 новонароджених їх 1000, при чому хлопчики страждають від цього частіше. Є дані про спадкової схильності до клишоногості.
На замітку!
Дефект клишоногості виникає на етапі ембріонального розвитку і обумовлений порушенням процесів формування кісткових і м’якотканинних структур. За однією з наукових теорій до недосконалості розвитку приєднується і вплив зовнішніх факторів на дистальний відділ кінцівок плода.
Залежно від відхилення стопи виділяють наступні види клишоногості:
- еквіноварусная – відхилення п’яти вниз і всередину;
- варусная – внутрішня ротація ступні;
- вальгусная – зовнішній поворот п’яти.
Виділяють легку, середню і важку ступінь клишоногості. При легкому ступені руху в гомілковостопному суглобі при пасивному розгинанні здійснюються в повному обсязі. При середньо-клишоногості руху в суглобі обмежені, виведення в фізіологічне положення здійснюється з працею. Для важкого перебігу деформації характерна відсутність рухів в гомілковостопному суглобі і неможливість розправлення стопи через стійких кісткових деформацій.
Лікування клишоногості починається з періоду новонародженості. На початковому етапі консервативної терапії використовують гіпсування, фізіотерапію і лікувальну фізкультуру. Використовується методика раннього функціонального лікування. Для цього на стопи накладають фіксують Тутори з поливика, а при накладенні циркулярної гіпсової пов’язки від стегна, з тильного боку залишають клиновидний зазор, в який поміщаються спеціальні підкладки.
практичні поради
Як показує статистика, щороку в ході профілактичних оглядів школярів виявляється близько 40% дітей з тим або іншим ступенем плоскостопості. Більшість з них – дівчатка. Така поширеність пов’язана з тим, що ранні стадії вальгуса часто залишаються непоміченими.
Профілактика плоскостопості дуже багато важить в шкільні роки, коли дитина інтенсивно росте. Вирішальним є період від 3 до 7 років: саме в цей час необхідно стежити, щоб взуття добре фіксувала ногу і відповідала розміру. Не варто купувати дорогу ортопедичне взуття, якщо діагноз ще не поставлений або лікар не давав такої рекомендації. У деяких випадках додаткова підтримка стоп може дати зворотний результат.
Дорослим людям, які мають схильність до плоскостопості або його легку ступінь, не слід перевантажувати передній відділ стопи. Потрібно обмежити носіння туфель на підборах, при ходьбі не розводити носки в сторони, в разі тривалих статичних навантажень користуватися ортопедичними устілками-вкладишами. Будьте здорові!
ступеня ураження
Є 4 основних стадії плоско вальгусной деформації стопи. На початковій стадії викривлення не перевищує 150. Таке порушення є у багатьох дітей, але воно дуже легко і швидко коригується, за умови, що батьки вчасно помітили проблему.
При другій стадії викривлення стопи вже доходить до 200. Дана ступінь ураження вже вимагає більш тривалого лікування, але воно дає позитивний результат.
На третій стадії впливати на плоско вальгусні стопи у дітей потрібно комплексно, і лікування при цьому буде тривалим. П’ятка на цьому етапі відхиляється на 300. А четверту стадію діагностують у випадках, коли викривлення стає більше ніж 300. Таку деформацію можуть виправити тільки кваліфіковані фахівці за допомогою хірургічної операції.
Що таке вальгусное плоскостопість і як вилікувати це захворювання у дітей?
Плосковальгусной деформація стопи – такий діагноз найчастіше можна зустріти в картці малюків перших років життя. Подібну патологію, пов’язану з порушенням стоп у дитини відзначають з моменту перших кроків.
Саме в цей час можна діагностувати відхилення, оскільки стає зрозуміло, наскільки правильно дитина встала на ноги. Вальгусна деформація – це явище, яке може бути діагностовано не тільки фахівцями, але і батьками. Тому звертайте увагу на те, як дитина ступає на ногу.
