«Смертельний квартет» при метаболічному синдромі, а також 10 причин цього стану
Метаболічний синдром – клініко-лабораторний комплекс симптомів, що виникає при порушенні обміну речовин. Патологія заснована на несприйнятливості або резистентності клітин і тканин до інсуліну. Коли втрачається чутливість до гормону, що відповідає за засвоєння глюкози, всі процеси в організмі починають протікати аномально. У хворих порушується обмін ліпідів, пуринів, вуглеводів. У крові рівень глюкози підвищується, а в клітинах виникає її дефіцит.
В кінці 20 століття вчені з Америки об’єднали різні метаболічні зміни в організмі людини в один синдром. Професор Ривен, узагальнивши результати досліджень інших авторів і свої власні спостереження, назвав патологію «синдромом Х». Він довів, що інсулінорезистентність, вісцеральні ожиріння, гіпертонія і ішемія міокарда – ознаки одного патологічного стану.
Основною причиною синдрому є спадковість. Чималу роль в розвитку недуги відіграє неправильний спосіб життя, стреси і гормональний дисбаланс. У гіподінамічних осіб, що вважають за краще жирну і високоуглеводную їжу, ризик розвитку патології дуже високий. Калорійні продукти, особистий транспорт і сидяча робота – екзогенні причини порушення обміну речовин у більшої частини населення розвинених країн. В даний час метаболічний синдром за поширеністю порівнюють з епідемією або навіть пандемією. Хвороба вражає найчастіше чоловіків 35-65 років. Це пов’язано з особливостями гормонального фону чоловічого організму. У жінок захворювання розвивається після настання клімактеричного періоду, коли припиняється вироблення естрогену. Серед дітей та молоді реєструються поодинокі випадки патології, але останнім часом відзначається зростання захворюваності в даній віковій категорії.
У осіб з синдромом з’являються ознаки відразу декількох мультифакторних захворювань: цукрового діабету, ожиріння, гіпертонії і ішемії серця. Ключовою ланкою їх розвитку є інсулінорезистентність. У хворих жир накопичується в області живота, часто підвищується тонус кровоносних судин, виникає задишка, швидка стомлюваність, головний біль, кардіалгія, постійне відчуття голоду. У крові виявляють гіперхолестеринемію і гіперінсулінемію. Погіршується засвоєння глюкози м’язами.
Діагностика синдрому грунтується на даних, отриманих в ході загального огляду хворого ендокринологом. Важливе значення мають показники індексу маси тіла, окружності талії, ліпідного спектра та глюкози крові. Серед інструментальних методів найбільш інформативними є: УЗД серця і вимірювання артеріального тиску. Метаболічний синдром погано піддається терапії. Лікування полягає в дотриманні спеціальної дієти, що дозволяє нормалізувати масу тіла, а також в застосуванні лікарських препаратів, що відновлюють порушений обмін. При відсутності своєчасної та адекватної терапії розвиваються небезпечні для життя ускладнення: атеросклероз, інсульт, інфаркт, імпотенція, безпліддя, жировий гепатоз, подагра.
Метаболічний синдром – актуальна медична проблема, обумовлена нездоровим способом життя більшої частини населення. Щоб уникнути важких ускладнень патології, необхідно правильно харчуватися, нормалізувати масу тіла, займатися спортом, відмовитися від спиртних напоїв і куріння. В даний час хвороба повністю не лікується, але більшість змін, що відбуваються в організмі хворого, оборотні. Грамотна терапія і здоровий спосіб життя допоможуть домогтися стійкої стабілізації загального стану.
Що таке метаболічний синдром?
Він є однією з найсерйозніших проблем для сучасної медицини і пов’язаний, перш за все, з веденням більшістю сучасних людей нездорового способу життя.
Під цим поняттям мається на увазі дотримання:
- раціонального харчування;
- регулярної і відповідає віку фізичної активності;
- нормальної маси тіла;
- утримання від тютюнопаління та вживання алкогольної продукції.
Синдром Х вражає в основному представників сильної статі, а жінкам дана патологія загрожує тільки в мено- і постменопаузальний періоди. Після 50 років ризик виникнення захворювання зростає в 5 – 6 разів.
На думку фахівців. за наступні 25 років захворюваність метаболічним синдромом підвищиться на 40 – 50%.
Вже на сьогоднішній день кількість молодих людей і підлітків з синдромом Raven в загальнонаціональних масштабах налічує понад 2 мільйони.
лікувальний процес
Лікування синдрому направлено на активацію обміну жирів і вуглеводів, зменшення ваги хворого, усунення симптомів діабету та боротьбу з артеріальною гіпертензією. Для лікування патології розроблені і застосовуються спеціальні клінічні рекомендації, виконання яких є обов’язковою вимогою для отримання позитивного результату.
Дієтотерапія має дуже важливе значення в лікування патології. У осіб, які перемогли ожиріння, швидше нормалізуються показники тиску і цукру в крові, симптоми хвороби стають менш вираженими, знижується ризик розвитку серйозних ускладнень.

Принципи правильного харчування:
- Виключення з раціону простих вуглеводів – здоби, кондитерських виробів, цукерок, газованих напоїв, а також фаст-фуду, консервів, копченостей, ковбасних виробів;
- Обмеження солоних страв, макаронних виробів, рису і манки, винограду, бананів;
- Вживання свіжих овочів і фруктів, зелені, круп’яних виробів, нежирного м’яса і риби, морепродуктів, кисломолочних продуктів без цукру;
- Дробове харчування 5-6 разів на день малими порціями через кожні три години без переїдання і голодування;
- Дозволені напої – несолодкі морси і компоти, трав’яні чаї без цукру, мінеральна вода;
- Збагачення раціону вітамінами, мікроелементами, харчовими волокнами.
Хворі з синдромом повинні дотримуватися низкоуглеводную дієту довічно. Різке обмеження калорій дає хороші результати в боротьбі із зайвою вагою, але не всі витримують подібний режим. У хворих виникає слабкість, безсилля, поганий настрій. Часто трапляються зриви і напади обжерливості. Саме тому основою раціону повинні стати тваринні білки. Недостатнє надходження в організм вуглеводів – головного джерела енергії, призводить до витрати накопичених жирових відкладень, що сприяє ефективному схудненню. У важких випадках при відсутності ефекту від консервативного лікування ожиріння проводять операцію – шлункове або біліопанкреатіческой шунтування.
Фізична активність показана хворим, у яких відсутні захворювання опорно-рухового апарату. Максимально корисний біг, їзда на велосипеді, плавання, ходьба, танці, аеробіка, силові тренування. Особам, які мають обмеження за станом здоров’я, достатньо виконувати щодня ранкову зарядку і здійснювати піші прогулянки на свіжому повітрі.

Медикаментозна терапія – призначення препаратів різних фармакологічних груп:
- Препарати для боротьби з гіперглікемією – «Метформін», «Сиофор», «Глюкофаж»;
- Гіполіпідемічні препарати для корекції дисліпідемії – «Розувастатин», «Фенофибрат»;
- Гіпотензивні засоби для нормалізації артеріального тиску – «Моксонидин», «Капотен», «Перінева»;
- Медикаменти, що пригнічують процес засвоєння жирів – «Ксенікал», «Орсотен»;
- Ліки, що зменшують апетит – «Флуоксетин».
Фармакологічні препарати підбирають індивідуально кожному хворому з урахуванням загального стану організму, стадії патології, етіологічного фактора і результатів аналізу крові. Перед тим, як почати лікування ліками, необхідно випробувати всі немедикаментозні методи – дієту, спорт, здоровий спосіб життя. Іноді цього буває достатньо, щоб впоратися з метаболічним синдромом початковій і среднетяжелой ступеня.
Фізіотерапевтичні процедури підсилюють ефективність дієти і ліків. Зазвичай хворим призначають масаж, барокамеру, миостимуляцию, кріотерапію, грязелікування, гірудотерапію.
Засоби народної медицини в боротьбі з метаболічним синдромом не надто ефективні. Застосовують сечогінні, потогінні, жовчогінні збори, а також фітозасоби, що прискорюють метаболізм. Найбільш популярні настої і відвари кореня цикорію, кукурудзяних рилець, кореневищ кульбаби, насіння огуречника.
Причини розвитку захворювання
В основі метаболічного синдрому лежить нечутливість рецепторів периферичних тканин (в основному м’язової і нервової) до впливу інсуліну, іншими словами, інсулінорезистентність. Даний гормон необхідний для «відкривання дверей» в клітку для проникнення головного енергетичного джерела – глюкози. Причинами такого стану є:

- генетична схильність. Ген, відповідальний за виникнення метаболічного синдрому локалізується в 19-й хромосомі. Мутації цієї зони можуть призводити до зменшення числа рецепторів, що зв’язують інсулін; виробленні підшлунковою залозою аномальної молекули інсуліни; нечутливості рецепторів до гормону; до вироблення імунною системою специфічних антитіл, які блокують дані рецептори. Існує одна з теорій, в якій мовиться, що зниження чутливості до інсуліну є результатом еволюції і допомагає переживати організму стан голоду. Але в сучасних умовах через достатку їжі це призводить тільки до ожиріння і розвитку метаболічного синдрому;
- споживання великої кількості вуглеводів і жирів. Є одним з важливих факторів розвитку патології. Їх надлишок відкладається в жирових клітинах (адипоцитах) та інших тканинах. Це веде до посилення інсулінорезистентності і, крім того, жирні кислоти здатні викликати зміни в клітинах організму, які тільки погіршують метаболічні порушення;
- малорухливий спосіб життя. Він призводить до значного зниження швидкості обмінних процесів;
- стреси. Тривалі психічні перенапруги ведуть до пошкодження нервової регуляції тканин і органів, через що секреція інсуліну може знижуватися;
- тривало існуюча артеріальна гіпертонія. Характеризується порушенням периферичного кровообігу і зміною чутливості тканини до інсуліну;
- прийом медикаментозних препаратів, що зменшують всмоктування глюкози (антагоністів інсуліну) – тиреоїдних гормонів (Еутірокс, Льовотіроксин), кортикостероїдів (преднізолон, дексаметазон), пероральних контрацептивів (Рігевідон, Три Регол, Медіана, Ліндинет), глюкагону;
- передозування інсуліну при терапії цукрового діабету. Веде до «звикання» рецепторів і зростання резистентності;
- ожиріння. Жирова тканина є гормонально активним утворенням і виділяє речовини, що знижують чутливість тканин до дії інсуліну;
- вікові зміни у представників сильної статі. Вони ведуть до зниження продукції головного чоловічого гормону – тестостерону, який бере активну участь в обміні речовин;
- апное уві сні. Короткочасна відсутність дихальних рухів уві сні веде до посиленого вироблення гормону – соматотропіну, який посилює інсулінорезистентність.

Метаболічний синдром в більшості випадків виявляється на увазі взаємодії відразу декількох перерахованих вище причин.
Клінічні рекомендації з лікування

Отже, як же лікувати метаболічний синдром? Даємо чіткий протокол:
-
- Знижуємо жирову масу на 10-15%, по 2-3 кг на тиждень, якщо стан задовільний. Якщо потенційні ризики від ожиріння вище, ніж від різкого схуднення, то лікарі, як правило, прописують спеціальні ліки: Інгібітори всмоктування жиру – впливають на розщеплення і всмоктування жиру шляхом зниження активності травних ферментів (орлістат, Ксенікал).
- Препарати, що впливають на центральну нервову систему і пригнічують апетит. Потрібні для того, що змоделювати правильне харчова поведінка на тлі зменшення потреби в їжі за рахунок зниженого апетиту (антидепресанти).
Ні в якому разі не призначаємо самі собі подібні препарати. Особливо уникайте препаратів, аноректіков, які блокують засвоєння вуглеводів, тому що вони ще більше знижують чутливість тканин до інсуліну (наприклад, Рідкісні).
Якщо стан задовільний, прописується низкоуглеводная дієта з 10-20% дефіцитом калорій, яка включає в себе всі необхідні групи продуктів.
Ми склали меню на тиждень для тих, кому за 50 – придивіться, можливо, воно буде оптимальним саме для вас.
- Фізичні навантаження. Уже відомо, що при діабеті помірні фізичні навантаження корисні, так як рух м’язів призводить до збільшеного поглинання цукру м’язовими клітинами – і завдяки цьому рівень цукру в крові знижується. Також тренування корисні для зниження маси тіла і тренування судин. Рекомендується починати з ЛФК та нескладних вправ по 20-30 хвилин 4 рази на тиждень. Ви таеж повинні додати в своє життя більше активності: скандинавську ходьбу, плавання, довгі прогулянки, зарядку.
Ні в якому разі перевтомлюйтеся: тренування не повинні бути виснажливими, інакше це погано позначиться на імунітеті. Починайте з мінімального навантаження і поступово збільшуйте тривалість та інтенсивність занять.
Якщо в сечі виявиться білок або тиск буде підніматися сильно, то відмовтеся від тренувань
Пам’ятайте, що чим більше в вашому тілі м’язів і менше жиру, тим вище чутливість тканин до інсуліну. Тому якщо ви позбудетеся від зайвої ваги, то прояви метаболічного синдрому будуть мінімальні.
- Препарати для боротьби з підвищеним тиском. Одним правильним харчуванням ви не відкоригуєте проблеми з тиском, так що необхідні препарати, які будуть розширювати судини, знижувати тиск, полегшувати роботу серця, зменшуючи потребу серцевого м’яза в кисні і одночасно покращуючи її живлення.
- Нормалізація цукру крові. Знову ж таки, одним харчуванням і тренуваннями ви не виправите діабет, так що цілком ймовірно, що якийсь час доведеться приймати ліки, які підвищать чутливість тканин до інсуліну і покращувати потрапляння глюкози в кров, без стимуляції виробництва інсуліну.
- Виняток ризику тромбозу. При поганих результатах коагулограми, лікарі призначають добавки, здатні поліпшити ваші показники.
- Підтримка серця. Для оцінки патологій серця і судин лікарі використовують Фрамінгемского шкалу ризику. Коли ризик розвитку серцево-судинних захворювань більше 5%, лікар рекомендує щоденні дози певних препаратів для усунення проблеми.
«Смертельний квартет» при метаболічному синдромі
До складу синдрому Х входять відразу чотири захворювання, які несуть пряму загрозу для життя людини.
- Цукровий діабет – особливо небезпечна патологія, що характеризується підвищенням рівнем глюкози в крові і вираженим порушенням обміну речовин. Часто вражає судини, нерви, нирки, сітківку ока, а також є причиною коматозних станів і ампутацій кінцівок.
- Артеріальна гіпертензія. Стійке підвищення цифр артеріального тиску є причиною розвитку гострого порушення мозкового кровообігу (інсульту) і інфаркту міокарда.
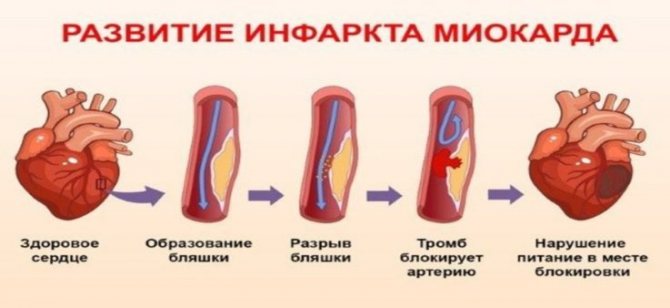
- Ішемічна хвороба серця. Характеризується відкладенням в стінках судин атеросклеротичних бляшок, які здатні відриватися і провокувати розвиток смертельно небезпечних станів, наприклад, тромбоемболії легеневої артерії і мезентеріальних тромбозу (при попаданні в судини кишечника).
- Абдомінальне ожиріння. Ускладнює перебіг метаболічного синдрому, постійно зусилля інсулінорезистентність.
Поєднання таких серйозних захворювань часто призводить до ранньої смерті або інвалідизації пацієнта.
патогенез
Інсулін є гормон, що виконує ряд життєво важливих функцій, серед яких основна – засвоєння глюкози клітинами організму. Він зв’язується з рецепторами, розташованими на клітинній стінці, і забезпечує проникнення вуглеводу всередину клітини з позаклітинного простору. Коли рецептори втрачають чутливість до інсуліну, відбувається одночасне накопичення в крові глюкози і самого гормону. Таким чином, інсулінорезистентність лежить в основі патології, яка може бути викликана низкою причин.
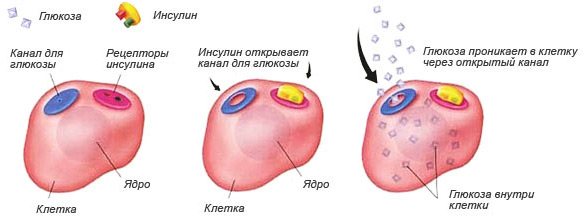
Дія інсуліну в нормі. При інсулінорезистентності клітина не реагує на наявність гормону і канал для глюкози не відкривається. Інсулін і цукор залишаються в крові
При вживанні великої кількості простих вуглеводів збільшується концентрація глюкози в крові. Її стає більше, ніж потрібно організму. Витрачається глюкоза м’язами під час активної роботи. Якщо людина веде малорухливий спосіб життя і при цьому їсть високоуглеводную їжу, глюкоза накопичується в крові, а клітини обмежують надходження її всередину. Підшлункова залоза компенсаторно прискорює вироблення інсуліну. Коли кількість гормону в крові досягне критичних цифр, рецептори клітин перестануть його сприймати. Так формується резистентність до інсуліну. Гиперинсулинемия в свою чергу стимулює ожиріння і дислипидемию, яка патологічно впливає на судини.
Групу ризику по метаболічного синдрому складають особи:
- У яких часто підвищується тиск,
- Ті, хто має надлишок ваги або страждають ожирінням,
- Які ведуть малорухливий спосіб життя,
- Зловживають жирною і вуглеводною їжею,
- Пристрасть до шкідливих звичок,
- Які страждають на цукровий діабет другого типу, ІХС, судинними захворюваннями,
- Ті, хто має родичів з ожирінням, діабетом, серцевою патологією.
Схематично патоморфологічні особливості синдрому можна змалювати таку картину:
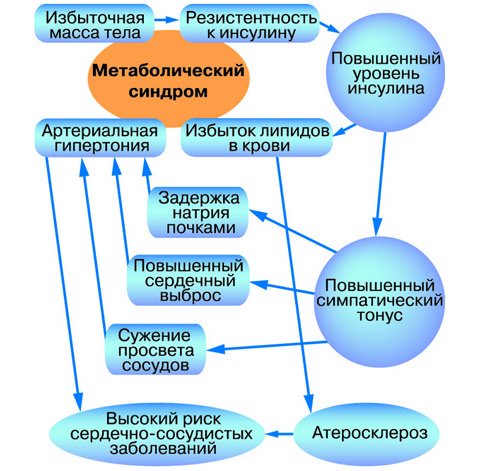
- Гіподинамія і нераціональне харчування,
- Зниження чутливості рецепторів, що взаємодіють з інсуліном,
- Підвищення рівня гормону в крові,
- гиперинсулинемия,
- дислипидемия,
- гіперхолестеринемія,
- ожиріння,
- гіпертензія,
- Серцево-судинна дисфункція,
- гіперглікемія,
- Освіта вільних радикалів при розпаді білків,
- Пошкодження клітин організму.
Ступеня розвитку патології, що відображають її патогенез:
- Початкова – дисглікемію, збереження нормальної функції підшлункової залози, відсутність діабету і хвороб серця;
- Среднетяжелая – поступовий розвиток толерантності до глюкози, дисфункція підшлункової залози, гіперглікемія;
- Важка – наявність цукрового діабету, виражена патологія підшлункової залози.
Як проявляється метаболічний синдром?
Механізм розвитку даної патології полягає в наступному:
- нераціональне харчування і низька фізична активність веде до проблеми чутливості спеціальних рецепторів, які взаємодіють з інсуліном;
- у відповідь підшлункова залоза продукує більшу кількість гормону, щоб задовольнити потребу тканин у глюкозі;
- в крові розвивається надлишок інсуліну, що веде до ожиріння, розладу всіх видів обміну речовин, росту жорсткості судин, формується артеріальна гіпертензія;
- через 10 – 15 років після виникнення метаболічного синдрому формується і поступово прогресує атеросклероз, що супроводжується відкладенням холестеринових бляшок в стінках різних судин.
суб’єктивні відчуття
Метаболічний синдром у жінок і чоловіків має схожі прояви і включає в себе:

- напади агресії, занепад настрою, дратівливість через порушення надходження глюкози в клітини головного мозку;
- сильна стомлюваність через відсутність у тканин джерела енергії;
- вибірковість в їжі, постійне бажання солодкого, овочі і м’яса апетиту не викликають;
- напади почастішання серцебиття, що провокуються надмірною кількістю інсуліну, що призводять згодом до виснаження м’язової оболонки серця;
- головний біль, обумовлена звуженням судин мозку і спазмом капілярів при скачках артеріального тиску;
- сухість у роті і спрага, що виникає з огляду на те, що при концентрації глюкози в крові вище 10 ммоль / л (нирковий поріг), вона починає виділятися нирками, через що кількість сечовипускань значно збільшується;
- печуть, пекучі болі за грудиною при формуванні ішемічної хвороби серця;
- схильність до закрепів, так як інсулін погіршує секрецію травних соків і уповільнює моторику кишечника;
- підвищення пітливості в нічні години є результатом стимуляції симпатичної нервової системи інсуліном.

Метаболічний синдром не проявляється вираженими больовими відчуттями, через що він часто ігнорується пацієнтами, а це помітно погіршує прогноз для життя пацієнта.
зовнішні прояви
Зовні метаболічний синдром у чоловіків і жінок проявляється:
- збільшенням підшкірно-жирової клітковини в області верхнього плечового пояса і живота. Окружність талії у представниць слабкої статі збільшується понад 80 см, у чоловіків більше 94 см;
- появою червоних дрібних плям розмірами, що не перевищують кілька міліметрів. Вони можуть формуватися при некоректній роботі підшлункової залози або при порушеннях ліпідного обміну.
Що це таке простою мовою
Ми розуміємо, що «метаболічно синдром» навіть звучить страшно, здається, що мова йде про якийсь непоправної поломки обміну речовин. Ми постараємося пояснити цей термін зрозумілою мовою, щоб не було плутанини.
Метаболічний синдром (синдром Х, синдром Reaven, синдром резистентності до інсуліну) – це не окрема конкретна хвороба, це сукупність порушень роботи обміну речовин. Тобто організм страждає одночасно від декількох хвороб, які серйозно підривають його здоров’я.
Діагноз «метаболічний синдром» не має коду по МКБ-10. Виділено окремо його складові: наприклад, гіпертонічна хвороба (I10), цукровий діабет (E10-E14), ІБТ (I20-I25) і ожиріння (Ε66.9). У діагнозі може бути подвійна кодування (I10 і Ε66.9); в залежності від переважання того чи іншого код ставиться на перше місце. У діагностичних висновках описуються всі симптоми.
Патофізіологія синдрому починається, як правило, або з ожиріння, або з резистентності до інсуліну.
Найважливішими захворюваннями, що входять в так званий смертельний квартет метаболічного синдрому, є:
-
- Гіпертонія. Це синдром підвищення тиску: систолічного ≥ 140 мм рт. ст. і / або діастолічного ≥ 90 мм рт. Чим небезпечна гіпертонія: вся справа в тому, що при підвищеному тиску кров рухається від серця по судинах після кожного скорочення з величезною силою, під дуже великим тиском.
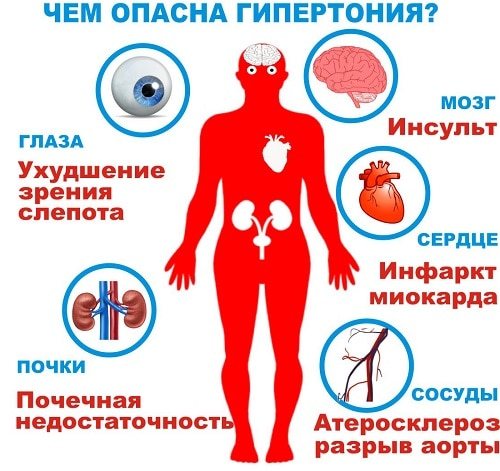
Однак порушення функції регулювання кров’яного тиску не єдине, чим небезпечне підвищений тиск. При систематичному його підвищенні може трапиться інфаркт, збільшення серця і, в кінцевому підсумку, серцева недостатність.
У кровоносних судинах можуть з’явитися розширення або аневризми, які стають уразливими, і в них часто розвивається закупорка. В результаті підвищеного тиску в кровоносних судинах є ризик крововиливу в мозок і розвитку інсульту.
Та й самопочуття при гіпертонії вкрай псується: головні болі, безсоння, порушення зору, підвищене потовиділення, сильні набряки, дратівливість, кров носом, серцеві болі і дискомфорт – все це супутники підвищеного тиску.

Статистика даної хвороби також не вселяє радості: гіпертонія відноситься до найпоширеніших захворювань. близько 5% від загального населення планети схильні до даного недугу, тобто кожен 3 доросла людина в світі відчув на собі симптоми підвищеного тиску.
У України патологія виявлена у 41% дорослих пацієнтів, однак гіпертонія молодшає. Середня тривалість життя у чоловіків з діагнозом гіпертонія становить 62 роки, у жінок – 73 роки.
- Ішемічна хвороба серця. ІХС – це хронічне захворювання, яке розвивається при недостатньому надходженні кисню до міокарда. Основною причиною (більш ніж в 90% випадків) недостатнього надходження кисню є утворення атеросклеротичних бляшок в просвіті коронарних артерій, артерій кровопостачають серцевий м’яз (міокард).
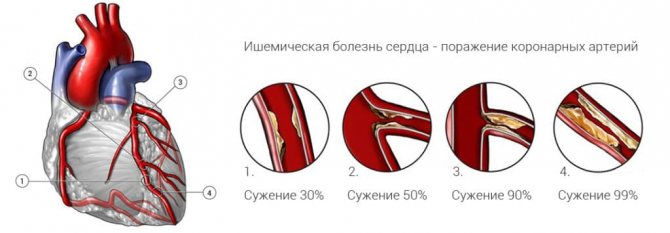
За статистикою ВООЗ серцево-судинні захворювання – це найчастіша причина смерті в світі, близько 31%! У України ситуація ще сумніша: показник смертності від цієї причини доходить до 57,1%, з яких на ІХС доводиться 28,9%.
Частота ІХС різко збільшується з віком: у жінок з 0,1-1% у віці 45-54 років до 10-15% у віці 65-74 років, а у чоловіків з 2-5% у віці 45-54 років до 10 -20% у віці 65-74 років.
На розвиток ІХС впливають на об’єктивні фактори (ті, які ми не в силах змінити – вік понад 65 років, генетична схильність, підлогу (чоловіки в будь-якому віці і жінки після клімаксу) етнічна приналежність) і суб’єктивні (такі як куріння, гіпертонія, підвищений холестерин і порушення балансу між умовно «поганим» і «хорошим» липопротеинами, діабет і ожиріння).
Самопочуття при ішемії: з’являється задишка, людина відчуває слабкість і порушення в роботі серця, нерідко з’являється «загрудинная» біль, пов’язаний з фізичним навантаженням або стресовими ситуаціями.
- Цукровий діабет другого типу. Т.зв. придбаний діабет – захворювання, при якому відбувається постійне підвищення рівня глюкози в крові, яке розвивається як результат порушення взаємодії інсуліну з клітинами тканин. ЦД 2 типу проявляється при інсулінорезистентності (відсутності реакції організму на інсулін). Виходить дивна ситуація: інсулін виробляє, але при цьому він «не працює» – не вступає у взаємодію з клітинами тіла і не прискорює поглинання з крові глюкози.

Діабет другого типу, як правило, розвивається у людей старше 40 років і майже завжди зустрічається у повних людей.
Чим небезпечний: в 80% (!!!) випадків розвивається ішемічна хвороба серця та інші захворювання, пов’язані з закупоркою просвіту судин атеросклеротичними бляшками. Крім того, цукровий діабет типу 2 в важких формах сприяє розвитку хвороб нирок, зниження гостроти зору, погіршення репаративної здатності шкіри.
Фактори ризику по цукровому діабету 2-го типу: надмірне кількість рафінованих вуглеводів в їжі (солодощі, шоколад, цукерки, вафлі, випічка та інше) і дуже низький вміст рослинної їжі в свіжому вигляді (овочів, фруктів, злаків, надмірна вага тіла , особливо по вісцеральному типу, спадковість (СД у 1 або ближнього родича), малорухливий спосіб життя, гіпертензія.
Вас повинні насторожувати такі симптоми: молочниця, проблеми з зубами і яснами, постійна спрага і сухість у роті, часте і рясне сечовипускання, свербіж і поява червоних плям на шкірі, слабкість: як м’язова, так і загальна, рани погано гояться, набір ваги.
- Абдомінальної-вісцеральні ожиріння. Це означає, що надлишковий жир концентрується на животі і верхньої частини торса. При цьому небезпечним вважається окружність талії більше 102 см у чоловіків і більше 88 см у жінок.

Вісцеральний, внутрішній жир, що обволікає органи, найнебезпечніший його вид і його збільшення в організмі – це дуже погано. Він викликає:
ожиріння серця (коли жир обволікає серцеву сумку, в слідстві чого порушується коректна серцева діяльність),
- ожиріння печінки (або жировий гепатоз, неалкогольна жирова хвороба печінки, яка призводить до порушення жовчоутворення і детоксикації шкідливих речовин в організмі,
- ожиріння нирок (коли шар жиру стає настільки великим, що через його тиску на мочеток відбувається застій сечі і ка наслідок оного, – утворення каменів, інфекційних і запальних процесів в сечостатевій системі),
- ожиріння підшлункової залози – призводить до порушення роботи в травній системі.
- Гіпертонія. Це синдром підвищення тиску: систолічного ≥ 140 мм рт. ст. і / або діастолічного ≥ 90 мм рт. Чим небезпечна гіпертонія: вся справа в тому, що при підвищеному тиску кров рухається від серця по судинах після кожного скорочення з величезною силою, під дуже великим тиском.
Ожиріння реально небезпечно для вашого здоров’я, тому не пускайте справу на самоплив – на жаль, ви можете поплатитися дорого за це! Ви повинні розуміти, що жирова тканина – це в своєму роді ендокринний орган, який виділяє гормони, які продукують запальні процеси і підвищують рівень фібрину в крові, що збільшує ризик тромбоутворення.
Чим небезпечний тромбоз (прижиттєве формування всередині кровоносних судин згортків крові (тромбів), що перешкоджають вільному потоку крові по кровоносній системі), думаємо, ви знаєте: смерть від тромбу настає протягом декількох хвилин.
Також частими супутниками метаболічного синдрому є: подагра (на тлі підвищення концентрації сечової кислоти в крові відбувається формування твердих кристалів, які накопичуються в суглобах), полікістоз яєчників (жіноче ендокринне захворювання, при якому яєчники збільшуються в розмірах, заповнюються маленькими бульбашками з рідиною і починають продукувати велика кількість чоловічих статевих гормонів) еректильна дисфункція (імпотенція у чоловіків).
причини

Виходячи з вищеописаних хвороб, ми можемо виділити основні причини розвитку метаболічного синдрому. Готуйтеся, список буде довгим:
-
- Спадковість. На жаль, у деяких людей існує генетична схильність до різного роду захворювань: до ІХС, гіпертензії і навіть діабету. При мутації гена, що відповідає за розвиток синдрому резистентності до інсуліну може статися кілька сценаріїв, які за підсумком приведуть до діабету:
-
- клітини не дістає рецепторів, з якими повинен зв’язуватися інсулін,
рецептори самі можуть бути не чутливі до інсуліну,
-
- імунна система може виробляти антитіла, що блокують роботу рецепторів,
- підшлункова виробляє інсулін аномального характеру.
- Спадковість. На жаль, у деяких людей існує генетична схильність до різного роду захворювань: до ІХС, гіпертензії і навіть діабету. При мутації гена, що відповідає за розвиток синдрому резистентності до інсуліну може статися кілька сценаріїв, які за підсумком приведуть до діабету:
Не потрібно думати, що при наявності подібних проблем ви приречені! Так, лікування не буде, але сучасна медицина вміє за допомогою різних препаратів підтримувати рівень життя на високому рівні, головне, звернутися до лікаря і отримати кваліфіковану допомогу!
- Систематичне переїдання. Воно небезпечно тим, що призведе до ожиріння, яке, як ми вже писали, є один з китів більшості хвороб нашого організму. Хронічне надлишкове харчування також є причиною накопичення вісцерального жиру.
- Неправильна нутріентная кошик. При надмірному споживанні рафінованих вуглеводів при недостатньому кол-ве білків в раціоні можна спровокувати інсулінорезистентність. Однак пам’ятайте: діабет не може розвинутися виключно на тлі регулярного поїдання великої кількості солодкої їжі. Поїдання великої кількості вуглеводів – це скоріше каталізатор розвитку цукрового діабету 2 типу при наявності інших факторів: якщо близькі родичі хворіють на діабет, якщо людина має тенціі до набору ваги, при цьому мало рухається і не займається спортом, якщо у нього в анамнезі є хронічні захворювання підшлункової залози, синдром полікістозних яєчників.
- Мала рухова активність. Цю проблему ми часто обговорювали в контексті схуднення, однак для вашого здоров’я фізична активність має ключове значення! При чому мова йде не тільки про тренування, але і про тренувальної, повсякденної активності. В нашій статьте Лікарі довели, що сидячий спосіб життя шкодить сильніше, ніж куріння і діабет ми дуже детально описали цю проблему, наполегливо радимо вам її вивчити!
- Важкі, хронічні стреси. Психосоматику ніхто не відміняв, хоча часто в неї не вірять і даремно. Стресові навантаження тривалого характеру на вашу психіку при вашому особистому негативному до них ставлення викликають цілком конкретними фізичні недуги: вони негативно впливають на процес нервової регуляції органів і тканин, в результаті цього відбувається гормональний збій.
У таких ситуація може порушуватися вироблення гормонів, а також чутливість клітин на них: наприклад, інсуліну або ТТГ.
- Вік. На жаль, мудрість, посивілий, приходить не одна, а з парочкою друзів. як правило, після 50 років вилазять різні болячки. Це легко пояснюється порушенням гормонального фону, як у чоловіків, так і жінок. Детальніше про це поговоримо нижче.
Загальні критерії по ВООЗ і симптоми
Які симптоми синдрому Х у жінок і чоловіків?
- горезвісне абдомінальне ожиріння. Фігура починається нагадувати яблуко: жир накопичується в області живота. До речі, хочемо нагадати, що ожиріння збільшує ризик розвитку раку на 40%. За останніми даними, надлишкова маса тіла стає непрямим винуватців в 13 видах раку: товстої і прямої кишки, молочної залози, матки, яєчників, нирок, підшлункової та щитовидної залоз, шлунка, печінки, жовчовивідних шляхів, стравоходу і кісткового мозку, а також множинної мієломи і менінгіоми.
В ході 10 річного дослідження, яке тривало з 2005 по 2014 рік, були вивчені медичні показники більше 630 000 чоловік і з’ясувалося, що небезпечно скупчення жиру саме навколо талії.
Само по собі ожиріння не є фактором ризику, на рак впливають метаболічні порушення, які виникають у людей із зайвою вагою. З 54089 чоловік, які брали участь в дослідженні, ожиріння без додаткових метаболічних порушень виявили тільки у 1,2% учасників. Саме тому сподіватися на “здорову” повноту не варто. Повнота не може бути «здоровою» просто за визначенням.
Ожиріння веде до гормональних збоїв і проблем з обміном речовин. Воно підвищує рівень естрогену і інсуліну, зростання запальних процесів, що, у свою чергу, впливає на процеси ділення клітин.
- Сильна пітливість, постійна спраги і сухість у роті, червоні плями на тілі.
- Постійна втома і часта зміна настрою. Через проблеми з цукром крові або після нападів високого тиску люди часто відчувають себе вичавленим як лимон. З’являється апатія, що супроводжується сльозливість і відчуттям якийсь безвиході.
- Головні болі аж до мігрені – виникають через гіпертонію, проблем з цукром (особливо якщо з’являються на тлі навіть короткочасного голодування) або через звуження судин бляшками.
- Часте серцебиття, несподіване хвилювання або роздратування, що проходять раптово.
Особливості
Статистика невтішна і стає все гірше: згідно з прогнозами медиків, в найближчі 25 років кількість страждаючих МС виросте приблизно на 50%. Тільки вдумайтеся – це шалені цифри!
У розвинених країнах, де більшість населення веде малорухливий спосіб життя, 10-25% людей старше 30 років страждають від даних порушень. У старшій віковій групі показники зростають до 40%.
У жінок
Як правило, метаболічно синдром розвивається у жінок під час і після настання менопаузи. Причина в тому, що в даний період у жінок вироблення тестерона в надниркових не змінюється, а ось виробництво естрогенів в яєчниках знижується.
Саме тому найчастіше у 60% дам від 50 до 60 збільшується маса тіла в межах 2 – 5 кг, при цьому вага відкладається за чоловічим типом. Справа в тому, що умовне підвищення рівня тестостерону але тлі зниження естрогену у жінок викликає накопичення жирової тканини в області живота.
Дисбаланс статевих гормонів безпосередньо впливає на обмін ліпідів, збільшуючи вміст в крові «поганого» холестерину (ліпопротеїдів низької щільності) і зменшуючи кін (ліпопротеїдів високої щільності).
В нашій приголомшливою статті про атеросклероз ми вже обговорювали, що найважливіше в плані здоров’я співвідношення цих двох видів холестерину, а не їх кількість.
Крім того, дефіцит естрогенів – один з незалежних факторів підвищення артеріального тиску у жінок.
Все перераховане свідчить про важливу роль гормонального фону жінки в формуванні у неї ознак МС. Вчені сформулювали концепцію «менопаузального метаболічного синдрому», акцентують увагу на високий ризик цього захворювання у жінок старше 45 років.
У чоловіків
У чоловіків метаболічний синдром також пов’язаний з віком. Чим старше чоловік, тим нижче рівень вироблення чоловічого гормону – тестостерону, і вище ризик розвитку ожиріння, гіпертонічної хвороби та інсулінорезистентності.
У чоловіків також станься зміна в співвідношенні гормонів: з віком, особливо при наявності зайвої ваги і ожиріння, тестерона стає менше, а ось жіночих статевих гормонів – більше. Виходить замкнуте коло, в ході якого чоловік набирає більше жиру, а чим його більше, тим нижче рівень тестостерону.
При це сам по собі зрушення гормонального балансу в жіночу сторону сприяє ще більшій повноті. Якщо вага чоловіки більше норми на 30%, то вироблення тестерона пригнічується на користь виробництву жіночих статевих гормонів.
Саме тому чоловік починає відзначати зниження працездатності, слабкість, пітливість, поганий настрій, вечорами його долає сонливість і лінь, що часто призводить до конфліктів в сім’ї.
У дітей

На жаль, зараз МС «помолодшав» і вже за останні 20 років кількість хворих серед дітей і підлітків збільшилася до 6,5%.
Абсолютна більшість дітей, які страждають даними синдромом, мають спадкову обтяженість по ожиріння, цукрового діабету 2-го типу та артеріальної гіпертензії. У кожного 3 дитини родичі страждали захворюваннями підшлункової залози, органів шлунково-кишкового тракту.
Крім того, у 80% хворіли дітей і підлітків був підвищений тиск, у 50% – порушення вуглеводного обміну: підвищення рівня глюкози натще (4%), порушення толерантності до глюкози (40%), СД 2-го типу (2%).
Також у 50% хворих були зміни ліпідного спектра крові: підвищення рівня тригліцеридів (45%), зниження рівня ЛПВЩ (47%). У більшості обстежених дітей виявлено підвищення рівня сечової кислоти (84%).
Більш того, в нашій країні діабет другого типу помітно помолодшав, сьогодні він діагностується у пацієнтів від 12 до 16 років.
Підходи до діагностики захворювання
При наявності симптомів захворювання можна звернутися до лікаря-терапевта, ендокринолога.
В даний час для постановки діагнозу використовують такі види досліджень:

- вимір окружності талії для виявлення ознак ожиріння;
- вимірювання артеріального тиску, характерне підвищення цифр понад 140/90 мм ртутного стовпа;
- визначення тригліцеридів (вище 1,7 ммоль / л);
- ліпопротеїдів низької щільності (більше 3,0 ммоль / л);
- ліпопротеїдів високої щільності (менше 1,2 ммоль / л);
- глюкози (вище 6,1 ммоль / л);
- глікозильованого гемоглобіну (понад 6,5%);
- базальної секреції інсуліну (вище 18 мкЕД / мл);
- визначення інсулінорезистентності за показником HOMA-IR (більш 2,27) – значення тощакового інсуліну помножене на величину глюкози і поділене на 22,5;
- обчислення індексу Caro (менше 0,33), також свідчить про інсулінорезистентності – співвідношення значень інсуліну натще до глюкози крові.
На жаль, в більшості випадків причину ожиріння встановити не вдається, але робити це необхідно, так як від результатів залежить подальша тактика лікування.
Фізична активність – ключ до успіху в боротьбі з хворобою
Якщо людина не звикла до фізичної активності, раптово починати інтенсивні вправи може бути небезпечно. Особливо важливо звернутися до лікаря за порадою, якщо є історія хвороби серця, кісток, суглобів або інші медичні проблеми.
Вправи по 30 хвилин в день
В цілому, дорослі люди повинні щодня виконувати не менше 30 хвилин помірно інтенсивних вправ. Форми помірно інтенсивних вправ включають швидку прогулянку, легку пробіжку, їзду на велосипеді і плавання.
Оскільки метаболічний синдром пов’язаний з проблемами з серцем, важливо обговорити з лікарем найкращі способи підтримки активності.
Варто спробувати почати з 10-хвилинних періодів вправ. Якщо людина не звикла до вправ, розумно почати з коротких, легких занять. Наприклад, прогулятися по вулиці під час обідньої перерви або після обіду. Можна розставити короткі періоди вправ протягом дня і займатися спортом поступово.
Підвищення активності звичайних справ
Не потрібно пробігати кілометр або отримувати членство в тренажерному залі, щоб підвищити рівень своєї активності. Просто потрібно намагатися менше сидіти, ходити пішки, а не водити машину, і шукати інші можливості для активного пересування. Наприклад, можна забути про ліфти і підніматися тільки по сходах.
Якщо доводиться довго сидіти на роботі, повинен бути перерва кожні півгодини, щоб активно рухатися. Ще однією чудовою альтернативою машинам є поїздка на велосипеді. А під час дозвілля можна освоювати ролики і скейт, взимку – лижі і сноуборд.
спалювання калорій
У день людина повинна використовувати більше калорій, ніж він споживає. Для того щоб відстежувати дані показники, потрібно не тільки вести журнал або використовувати додаток, а й застосовувати спеціальний фітнес-трекер. Він реєструє кількість витраченої енергії за весь день. Ведення здорової дієти і збільшення фізичної активності допомагають досягти цієї мети.
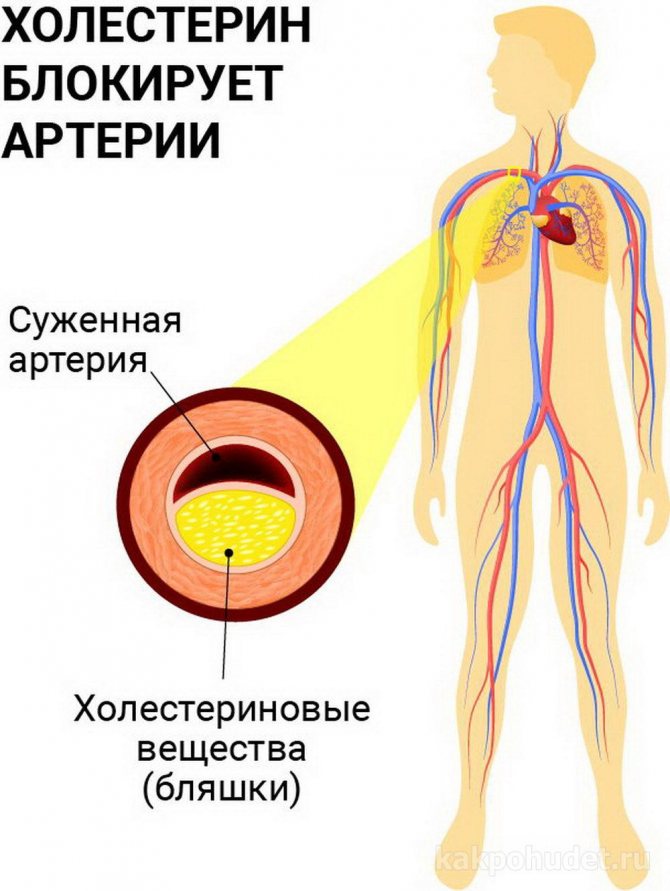
Як уникнути метаболічного синдрому?
Основою профілактики синдрому Х є:

- контроль своєї ваги;
- раціональне харчування, що включає достатню кількість білка, овочів, фруктів і ягід;
- регулярна фізична активність;
- масаж верхніх і нижніх кінцівок (стимулює поліпшення кровообігу);
- гірудотерапія – сприяє перешкоди тромбоутворення, яке дуже характерно для метаболічного синдрому;
- контроль рівня холестерину, ліпопротеїдів низької і дуже низької щільності після 40 років;
- своєчасне лікування при виникненні перших симптомів захворювання.
профілактика
Заходи, що попереджають розвиток метаболічного синдрому:
- Правильне харчування,
- Повноцінна фізична активність,
- Відмова від шкідливих звичок,
- Боротьба з гіподинамією,
- Виняток нервового перенапруження, стресів, емоційного виснаження,
- Прийом ліків, призначених лікарем,
- Регулярний контроль артеріального тиску і періодичний контроль рівня холестерину,
- Контроль ваги і параметрів тіла,
- Диспансеризація з постійним наглядом ендокринолога і періодична здача аналізів на гормони.
Прогноз патології при своєчасному і правильно підібраному лікуванні в більшості випадків сприятливий. Пізніше діагностування і відсутність адекватної терапії – причини серйозних і небезпечних для життя ускладнень. У хворих швидко розвивається стійка дисфункція серця і нирок.
Ожиріння, стенокардія і гіпертонія – причини передчасної смерті мільйонів людей. Ці патології виникають на тлі метаболічного синдрому. В даний час більшість жителів планети мають надлишкову вагу або страждають ожирінням. Необхідно пам’ятати, що більше 50% людей гинуть від коронарної недостатності, пов’язаної з обмінними порушеннями.
Малюнок: захворювання-слідства метаболічного синдрому
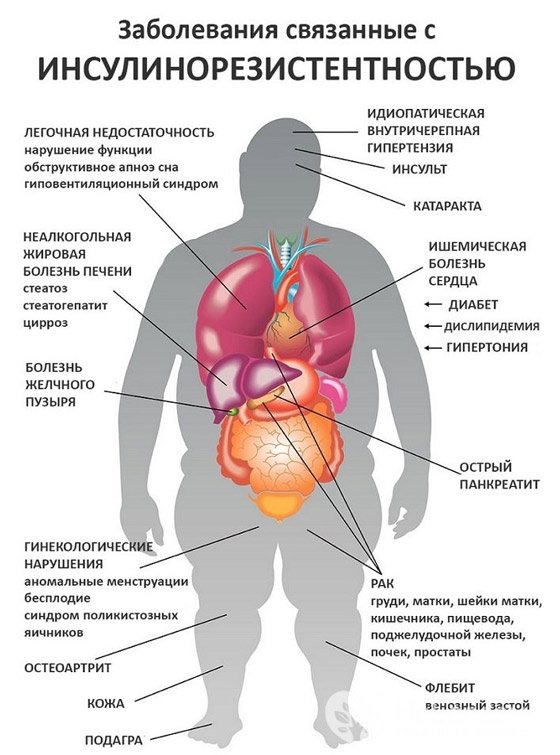
Чим небезпечний метаболічний синдром?
Найбільш грізними ускладненнями є:
- інсульт;
- раптова серцева смерть – найбільш грізне стан, що закінчуються практично в 100% випадків летальним результатом;
- інфаркт міокарда;
- ураження нирок, судин і нервів, особливо лицьового, верхніх і нижніх кінцівок;
- фатальні порушення серцевого ритму, наприклад, фібриляція шлуночків і інші;
- розвиток серцевої недостатності;
- відшарування сітківки;
- гангрена нижніх кінцівок;
- тромбоемболія легеневих гілок легеневих артерій.
Додаткові зміни рівня і стилю життя
Контроль рівня стресу
Стрес може сприяти надмірної ваги, високого кров’яного тиску, викликати серцевий напад і збільшити ризик інших ускладнень метаболічного синдрому. Потрібно робити все можливе, щоб помічати, коли з’являється стрес, і швидко купірувати його за допомогою техніки релаксації. Тільки так можна тримати його під постійним контролем.
Коли з’являється стрес, потрібно вдихати глибоко через ніс, рахуючи до 4, налаштуватися тільки на позитивні думки або представити себе в заспокійливої обстановці. Далі повільно видихати через рот, рахуючи до 8, і візуалізувати, як напруга залишає тіло. Дихальні вправи повинні тривати не менше хвилини, або поки людина не відчуєте себе більш розслабленим. У багатьох випадках на допомогу прийдуть близькі люди, друзі та колеги, які допоможуть впоратися зі стресовими ситуаціями. Ще один вихід – звернутися до психолога. Багато також радять зайнятися активним видом спорту в тренажерному залі, так як через викид адреналіну можна позбутися зайвої напруженості і предстрессовом стану. І, врешті-решт, якщо ситуація на піку, рекомендується взяти кілька днів відпустки за свій рахунок, щоб привести в порядок свої нерви.
Йога допоможе впоратися з метаболічним синдромом
Вона не тільки допомагає розвинути усвідомленість стресу і зменшити ймовірність таких ситуацій. Деякі дослідження також припускають, що йога може поліпшити маркери метаболічного синдрому.
Відмова від алкогольних напоїв
Надлишок алкоголю може посилити метаболічний синдром різними способами, тому при необхідності потрібно не просто скоротити споживання, а позбутися його.
Відмова від куріння
Забути про запаленою сигарети, вейпе і електронних кальянів просто необхідно. Куріння шкідливе для загального здоров’я і збільшує ризик діабету, хвороб серця, артерій, гіпертонії та інших проблем, пов’язаних з метаболічним синдромом. При необхідності можна використовувати засіб для припинення куріння, але заздалегідь слід порадитися зі своїм лікарем, так як багато хто має ряд побічних ефектів.
Потрібно скласти список причин, щоб кинути, наприклад, здоров’я, дружина або чоловік, друзі і сім’я. Курити не можна навіть по 1-2 сигарети, так як це не порятунок від шкідливої звички, а самообман.
Слід заздалегідь зрозуміти, що завжди будуть з’являтися симптоми синдрому відміни. Вони починаються кашлем і виділенням жовтої мокротиння з бронхів і легкими, і закінчуються тремором, нудотою, запамороченням, розладами шлунка та іншими проблемами, які швидко проходять. Потрібно, щоб поруч завжди знаходився близька людина, яка підтримає і допоможе впоратися з настільки непростим періодом.
З якими захворюваннями схожі прояви метаболічного синдрому?
Ідентична симптоматика проявляється при таких патологіях, як хвороба і синдром Іценко-Кушинга, що вражають наднирники. Зовнішній вигляд пацієнтів настільки ідентичний, що без додаткових досліджень розрізнити захворювання неможливо.
Для диференціальної діагностики використовуються:
- комп’ютерна томографія, що дозволяє визначити пухлина гіпофіза (при хворобі Іценко-Кушинга) або наднирників (при синдромі). Найбільш часто виявляються аденоми, аденокарциноми, феохромоцитоми, кортикостерома;
- визначення рівня гормонів – кортизолу, пролактину, альдостерону;
- при підозрі на феохромоцитому виявляють підвищений рівень ваніліл-мигдальної кислоти в сечі відразу після гіпертонічного кризу.
Самостійно займатися лікуванням і діагностикою метаболічного синдрому категорично не можна, в цьому випадку можна принести організму незворотної шкоди.
діагностичні критерії
Діагностика метаболічного синдрому викликає певні труднощі у фахівців. Це пов’язано з відсутністю специфічної симптоматики, що дозволяє припустити наявність конкретної хвороби. Вона включає загальний огляд хворого ендокринологом, збір анамнестичних даних, додаткові консультації дієтолога, кардіолога, гінеколога, андролога. Лікарі з’ясовують, чи є у хворого генетична схильність до ожиріння, як протягом життя у нього змінювалася маса тіла, яке у нього зазвичай артеріальний тиск, страждає він хворобами серця і судин, в яких умовах живе.
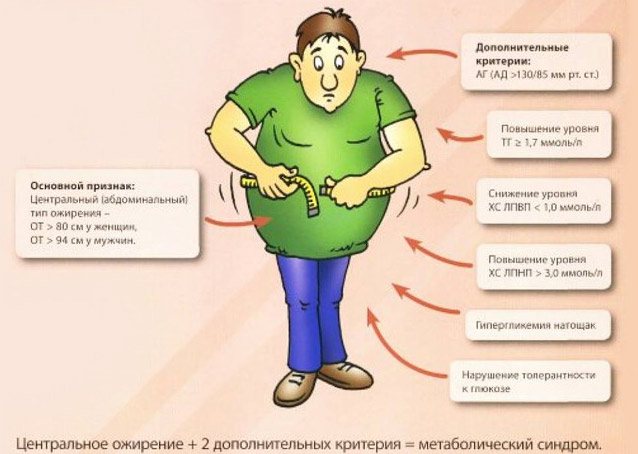
діагностичні критерії метаболічного синдрому
Під час огляду фахівці звертають увагу на наявність на шкірі стрий і червоних плям. Потім визначають антропометричні дані пацієнта з метою виявлення вісцерального ожиріння. Для цього заміряють окружність талії. За показниками зростання і ваги обчислюють індекс маси тіла.
Лабораторна діагностика патології – визначення в крові рівня:
- холестерину,
- ЛПНЩ,
- тригліцеридів,
- глюкози,
- інсуліну.
Концентрація цих речовин значно перевищує норму. У сечі виявляють білок – ознака діабетичної нефропатії.
Інструментальні методи дослідження мають допоміжне значення. Хворим вимірюють артеріальний тиск кілька разів на добу, записують електрокардіограму, виконують УЗД серця і нирок, ультрасонографию, рентгенографію, КТ та МРТ залоз внутрішньої секреції.
симптоми
Зазвичай ніяких безпосередніх фізичних симптомів немає. Медичні проблеми, пов’язані з метаболічним синдромом, розвиваються з часом, і звідти вже можна поставити діагноз. Це зазвичай відбувається, коли у людини є принаймні три з п’яти симптомів, перерахованих нижче:
- Центральне, висцеральное брюшное ожиріння, зокрема, чоловік має розмір талії, що перевищує 101,6 дюйма, а жінка більш 88,9 дюйма.
- Рівень глюкози в крові натще 100 мг / дл або вище.
- Артеріальний тиск 130/85 мм рт.ст. або вище.
- Рівень тригліцеридів в крові 150 мг / дл або вище.
- Рівень холестерину ЛПВЩ становить 40 мг / дл або менш для чоловіків і 50 мг / дл або менш для жінок.
Відгуки
Я завжди був схильний до повноти і не зраджував їй великого значення. Звичайно, в молодості я намагався щось з цим робити, дієти, тренажери, але істотного ефекту ніколи не досягав. За життя мені це ніяк не заважало. Нещодавно почав помічати, що став набагато гірше почуватися, та й інтимне життя стала давати збої. Спочатку для чогось звернувся в державну клініку за місцем проживання, враження жахливі – черги і хамство. Тоді став шукати в інтернеті фахівців і потрапив на прийом в клініку Лама до Осику Євгену Олексійовичу. Я відразу звернувся до уролога, оскільки мене хвилювала моє особисте життя. Після обстеження лікар переконав мене, що крім медикаментозного впливу для корекції гормонів і тиску, мені необхідно зайнятися собою, інакше мене чекають серйозні наслідки. Євген Олексійович здався мені справжнім професіоналів, тому я знову повернувся до фізичних навантажень, став дотримуватися дієти і кинув курити. Крім того, брав призначених гормони. Яке ж було моє здивування і радість, коли через півроку у мене не тільки пішли турбували мене чоловічі проблеми, а й змінився зовнішній вигляд і загальне самопочуття. Та й дружина зовсім тепер по-іншому на мене дивиться. Рекомендую всім чоловікам не запускати себе і якщо потрібно звертатися до лікаря Осику.
Михайло (Київ, 2013 рік)
Як виникає зв’язок ожиріння і порушення ерекції?
Каскад судинних порушень, який відбувається в організмі при метаболічному синдромі пов’язаний зі зниженням чутливості інсуліну в м’язових, печінкових клітинах і в вісцеральної жирової тканини. В результаті це призводить до підвищення артеріального тиску, ішемічної хвороби серця і еректильної дисфункції.
В організмі утворюється «порочне коло» взаємозв’язку низького тестостерону і ожиріння: вісцеральні ожиріння та інсулінорезистентність призводять до низького тестостерону. А зниження рівня тестостерону веде до збільшення маси жирової тканини і зниження маси м’язової тканини, що призводить до ожиріння.
Наскільки пов’язані між собою ожиріння і безплідність?
Дослідження показують, що в США і інших західних країнах, де існує висока поширеність ожиріння, кількість сперматозоїдів у чоловіків продовжує знижуватися на 1,5% в рік. Причому, ці порушення не відзначені в тих регіонах, де ожиріння зустрічається рідше.
Крім того, накопичення надлишкової жирової тканини на лобку і верхньої третини стегон у чоловіка призводить до підвищення температури в мошонці і тягне за собою серйозні порушення в структурі сперматозоїдів.
Фактори ризику
При патогенезі метаболічного синдрому особливу роль відіграють такі чинники, що впливають на його розвиток:
- погана спадковість
У ряді сучасних досліджень стало зрозуміло, що інсулінорезістеность «друкується» на генному рівні, коли відбувається мутація на 19 хромосомі. Таким чином стало відомо більше 50 мутацій гена до інсуліновим рецепторам.
Якщо у батьків в анамнезі був виявлений цукровий діабет 2 типу, то діти автоматично потрапляють в зону підвищеного ризику. Імовірність розвитку даного захворювання підвищується, якщо будуть виявлені й інші симптоми, властиві ендокринних захворювань.
- надлишкова маса тіла при неправильному харчуванні
Якщо людина споживає велику кількість жирів тваринного походження (любить смажену на грилі курку, свинину, їсть багато сала, обожнює смажену бекон і т.д.), то він автоматично отримує, по-перше, велика кількість жирних кислот, а по-друге, набагато більше калорій. Для порівняння: в 1 грамі жиру 9 ккал, а в 1 гр білків або вуглеводів всього по 4 ккал. Таким чином, його кров перенасичується жирами, що викликає дісліпідеію.
- малорухливий спосіб життя
Гіподинамія характерна зниженням фізичної активності, при якій відбувається повільна атрофія м’язового скелета при уповільненому липолизе (розщепленні жирів на жирні кислоти під дією ліпази – водорозчинного ферменту, який розщеплює жирні кислоти на молекулярному рівні). В результаті, людина починає «обростати» жировим скафандром, який пластами відкладається не тільки під шаром шкіри, але і покриває жировою оболонкою більшу частину внутрішніх органів, ускладнюючи природні обмінні процеси.
- артеріальна гіпертонія
- шкідливі звички
- вік (старше 40 років) при зайвій вазі
- полікислот яєчників
- проблеми з ерекцією
- проблеми з сечовипусканням
- постменопаузі у жінок
- преддиабет
- цукровий діабет 2 типу
- серцево-судинні захворювання
Якщо у людини виявляються кілька або всі вищеописані чинники, то ризик розвитку МС досить високий.
Основні причини
Інсулін в організмі виконує різні функції. Але його головна задача – зв’язатися з рецепторами, розташованими в оболонці кожної клітини. Після цього починається транспортування глюкози з міжклітинної простору всередину клітини.
Іншими словами, інсулін допомагає глюкозі проникнути в клітину. Якщо рецептори з якої-небудь причини не реагують на інсулін, глюкоза починає накопичуватися в крові. В основі розвитку метаболічного синдрому лежить нечутливість до інсуліну, тобто інсулінорезистентність. Це явище може бути викликано різними причинами.
лікування
Терапія повинна починатися з усунення причин її викликали. Для цього коректують раціон і режим харчування, знижуючи кількість споживаних вуглеводів і жирів. Хворі регулюють режим неспання і відпочинку, прагнуть уникати стресів, займаються спортом, завдяки чому зростає енергетичний обмін і організм приходить в тонус. Перераховані заходи допомагають усунути порушення обміну речовин, що не ускладнені генетичним або іншими факторами.
При занедбаності проблеми, без лікарської допомоги не обійтися. Якщо патологія вже відбилася на роботі органів, хворому потрібно пройти курс лікування, що включає прийом:
- гормональних препаратів (при дисбалансі гормонів);
- тіроідних ліків (при порушенні роботи щитовидної залози);
- інсуліну (при діабеті).

препарати
Знижений або підвищений метаболізм передбачає комплексне лікування, здійснюване під контролем лікаря. Препарати, що допомагають корекції метаболізму, діляться на такі категорії:
- Гормони. Кошти на основі біостімуліторов, які нормалізують метаболізм. Призначаються виключно після проведення діагностики.
- Вітамінні комплекси. Препарати, що містять активні сполуки, які беруть участь у всіх життєво важливих процесах, включаючи ферментацію, накопичення енергії, вироблення потрібних речовин, розвиток тканин, пр. Вітаміни приймаються регулярно по призначеної лікарем схемою і дозуванні.
- Ферменти. Засоби, які нейтралізують в’язку консистенцію гіалуронової кислоти.
- Ліки, які контролюють гемостаз. Антромбіотікі, стимулятори еритропоезу, гемостатики, пр.
- Амінокислоти (гліцин, метіонін). Засоби, які компенсують дефіцит даних речовин в організмі, покращуючи стан енергетичних ресурсів, налагоджуючи гіпотоламно-гіпофізно діяльність, пр.
- Біостимулятори. Покращують стан нервової системи, активізують захисні властивості організму, усувають гіпоксію. Дані препарати уповільнюють або прискорюють метаболізм, приводячи його в норму, мають репаративну ефектом.
Після обстеження пацієнта і визначення причин патології лікарі призначають прийом певних медикаментів. Як правило, прописуються кілька найдієвіших препаратів, наприклад:
- Рідкісні. Цей препарат підходить хворим, у яких збої обмінних процесів привели до обжерливості і постійного голоду. Вхідні в Рідкісні компоненти дають відчуття ситості і допомагають сповільнити засвоєння їжі, налагоджуючи травлення. Внаслідок цього людина вживає нормальний для нього обсяг їжі і поступово позбавляється від зайвих кілограмів, набраних під час хвороби.
- L-тироксин. Ліки має схожу дію з гормоном щитовидної залози і призначається при патологіях, викликаних її дисфункцією. Після прийому препарату робота залози налагоджується, метаболізм приходить в норму.
- Глюкофаж. Медикамент нормалізує функціонування підшлункової залози, попереджаючи викид в кров надмірної кількості інсуліну, що часто спостерігається при неправильному метаболізмі.
дієта
Відхилення в обміні речовин передбачає обов’язкове дотримання дієти. Дорослим лікар призначає харчування №8 по Певзнером. Харчування при зайвій вазі й ожирінні підходить практично всім людям з порушеним метаболізмом. Принцип складання меню полягає не в скороченні калорій, а спрямований на відновлення функції систем і органів. Ключова ознака ефективності дієти при порушенні обміну речовин – це стан відчуття легкого голоду.
Добова калорійність пропонованого раціону становить 2000 кКал, при цьому вага нормалізується поступово і без шкоди здоров’ю. Основні правила дієти:
- хліб можна лише з борошна грубого помелу, не більш 150 г за добу;
- щодня слід їсти овочі (мінімум 200 г), за винятком картоплі, буряка, моркви;
- меню хворого включає рідкі супи на пісному бульйоні, але двічі в тиждень дозволені перші страви з шматочками нежирного м’яса або фрикадельками;
- відмовитися необхідно від гострої, солоної, маринованої їжі;
- дозволено їсти макаронні вироби з твердих сортів пшениці 2 рази за тиждень (порція не більш 150 г);
- пісне м’ясо повинно бути в раціоні щодня, не менше, ніж по 150 г (можна замінювати рибою);
- допускаються яйця, але не більше 1 за день;
- масло дозволено виключно рослинне;
- чай і слабка кава п’ють без цукру;
- обов’язково споживання фруктів, за винятком бананів і винограду;
- дозволені нежирні молочні продукти;
- під забороною випічка, солодощі;
- обов’язково випивати 1,5-2,5 літра води за добу;
- заборонені тваринні жири, рис, бобові, алкоголь, магазинні соуси, копченості, манка, ковбаси.

Народні засоби
При наявності проблем з метаболізмом, обов’язково потрібно звернутися до фахівця, інакше є ризик погіршити свій стан. У доповненні до призначеного лікування дозволяється застосовувати народні методи терапії. Ефективними вважаються наступні з них:
- Настій з листя волоського горіха. Чотири чайні ложки сухого листя заливають 400 мл окропу, настоюють годину. Відвар приймають по ½ ст. 4 рази за добу перед їдою.
- Чай з хвоща польового. 1 ч. Л. трави заварюють склянкою окропу і настоюють 15 хвилин. Чай п’ють 3 рази на день по ¼ ст.
- Часникова настоянка. 350 г продукту натирають на терці, після нижню частину маси (де більше соку) заливають 200 мл спирту і ставлять в прохолодному темному місці на 10 днів. Після рідина відціджують і п’ють щодня: спочатку 2 краплі, але з кожним днем збільшуючи дозування ще на 2 краплі. Тривалість курсу – 11 діб.
Медикаменти
Іноді зміна способу життя недостатньо для контролю факторів ризику метаболічного синдрому. Наприклад, вам можуть знадобитися препарати статини для контролю або зниження рівня холестерину. Знижуючи рівень холестерину в крові, ви можете зменшити ймовірність серцевого нападу або інсульту. Лікарі зазвичай призначають статини для людей, у яких:
- діабет
- Хвороба серця або раніше перенесений інсульт
- Високий рівень холестерину ЛПНЩ
Лікарі можуть обговорити початок лікування статинами з тими, у кого підвищений ризик розвитку серцевих захворювань або інсульту. Ваш лікар також може призначити інші препарати для:
- зниження шансів серцевих нападів і виникнення смерті
- зниження тиску крові.
- Запобігання згустків в крові, які можуть призвести до серцевого нападу або інсульту.
- зниження навантаження на серце і зменшення симптомів ішемічної хвороби серця.
Приймайте всі ліки регулярно, як наказує ваш лікар. Не змінюйте кількість ваших ліків і не плутайте дозування. Вам слід продовжувати дотримуватися здорового способу життя, навіть якщо ви приймаєте ліки для лікування ваших факторів ризику метаболічного синдрому.
Ризик серцевих захворювань

Метаболічний синдром збільшує ризик розвитку ішемічної хвороби серця. Інші фактори ризику, крім метаболічного синдрому, також підвищують ризик серцевих захворювань. Наприклад, високий рівень холестерину ЛПНЩ ( «поганий») і куріння є основними факторами ризику серцевих захворювань.
Навіть якщо у вас немає метаболічного синдрому, ви повинні дізнатися про своє короткостроковому ризик серцевих захворювань. Національна освітня програма з холестерину (NCEP) ділить короткостроковий ризик серцевих захворювань на чотири категорії. Ваша категорія ризику залежить від того, які і скільки факторів ризику у вас є. · Високий ризик: ви знаходитеся в цій категорії, якщо у вас вже є серцеві захворювання або діабет. · Помірно високий ризик: ви знаходитеся в цій категорії, якщо у вас є два або більше факторів ризику. · Помірний ризик: ви знаходитеся в цій категорії, якщо у вас є два або більше факторів ризику. · Менший ризик: ви знаходитеся в цій категорії, якщо у вас є нульовою або один фактор ризику. Метаболічний синдром збільшить ризик розвитку ішемічної хвороби серця з плином часу.
принципи лікування
До кожного пацієнта необхідний індивідуальний підхід. Лікування метаболічного синдрому у жінок призначається залежно від показників крові, ступеня ожиріння та наявності супутніх захворювань. Основними його завданнями має стати зниження маси тіла, підвищення чутливості клітин до інсуліну, нормалізація обмінних процесів і артеріального тиску, корекція гормонального фону і поліпшення роботи серцево-судинної системи.
Найчастіше для лікування застосовуються такі методи:
- спеціальна дієта при метаболічному синдромі у жінок є обов’язковим і найефективнішим способом зниження ваги і нормалізації обмінних процесів;
- пацієнту також рекомендується змінити спосіб життя, підвищивши фізичну активність;
- для корекції порушень в роботі внутрішніх органів застосовуються різні лікарські препарати;
- жінкам з цією патологією дуже важлива психологічна підтримка і збереження позитивного настрою.
Додатково пацієнт може застосовувати й інші методи. За допомогою рецептів народної медицини нормалізується обмін речовин, знижується маса тіла, поліпшується кровообіг. Ефективно в санаторії лікувати метаболічний синдром у жінок. Принципи физиолечения, що застосовуються там, покращують вуглеводний і ліпідний обмін, заспокоюють нервову систему, нормалізують артеріальний тиск. Найефективніше для цих цілей бальнеотерапія, масаж, прийом мінеральних вод, електролікування.

наслідки
При відсутності комплексного і своєчасного лікування порушення метаболізму може спровокувати розвиток таких захворювань:
- алиментарная дистрофія;
- амілоїдоз;
- анемія;
- атеросклероз;
- хвороба Гірке;
- гепатоз;
- гіперглікемія;
- гіпоглікемія;
- квашіокор;
- нервове виснаження;
- ожиріння;
- подагра;
- статева дисфункція;
- рахіт;
- цукровий діабет;
- тетанія.
Деякі з них не піддаються лікуванню, тому рекомендується якомога швидше відновити обмін речовин, щоб уникнути таких незворотних наслідків.
Симптоми – від тиші до ускладнень
Метаболічний синдром – це тиха хвороба, в тому сенсі, що не існує симптомів, які можуть чітко вказувати на розвиток хвороби. Досить часто можна почути про пацієнта з метаболічним синдромом, що він навіть не знав про існування такої хвороби.
Єдиний спосіб дізнатися, чи страждаєте Ви від метаболічного синдрому – проходити часті медичні перевірки, щоб виміряти артеріальний тиск і провести аналіз крові на холестерин ЛПНЩ і ЛПВЩ, глюкозу, тригліцериди і сечову кислоту.
Корисний також аналіз сечі, тому що мікроальбумінурія (наявність альбуміну в сечі) є першим тривожним сигналом ниркової недостатності.
Виражені симптоми з’являться тільки тоді, коли розвинуться ускладнення. Наприклад, коли гіперглікемія переросте в повномасштабну цукровий діабет, поліурію (частий діурез), полідипсія (дуже часта потреба випити води), затуманений зір.
Фактори ризику, які можуть погіршити станЯк легко зрозуміти, ці захворювання погіршують якість життя тих, хто страждає від метаболічного синдрому, і підвищують смертність. Дослідження, проведені фінськими вченими, показали, що пацієнти з метаболічним синдромом мають в 3 рази більший ризик померти протягом 10 років, в порівнянні зі здоровими людьми. Ризики для здоров’я будуть більше в міру збільшення числа серцево-судинних факторів ризику:
|
Що таке метаболізм
Обмін речовин – це комплекс хімічних реакцій, які протікають в клітинах і міжклітинної рідини організму. Завдяки постійно діючого метаболізму підтримується життя людини. Обмін речовин дозволяє організму розвиватися, розмножуватися, зберігати всі свої функції і адекватно реагувати на вплив зовнішнього середовища. У цьому складному хімічному процесі беруть участь білки, жири, вуглеводи і багато інших елементів, кожен з яких відіграє особливу роль в обміні речовин. Метаболізм здійснюється за такими етапами:
- поживні компоненти потрапляють в організм людини;
- вони всмоктуються з травної системи, ферментують, розщеплюються на більш дрібні складові і проникають в кровоносну систему;
- речовини транспортуються, засвоюються різними органами і системами, виділяють енергію;
- продукти розпаду, які організм не засвоїв, видаляються через легені, кишечник, видільну систему.
Порушення обміну речовин
Дана патологія зміни в одній зі стадій метаболізму – в анаболізмі або катаболизме. Останній являє собою окислення або диференціацію складних елементів до стану простих органічних молекул, здатних брати участь в анаболізмі – синтезировании, для якого характерна енерговитратність. Неправильний обмін речовин характеризується дуже повільним або прискореним темпом метаболізму.
Низька швидкість метаболізму на увазі, що обмінні процеси протікають повільно: за певний час спалюється менше калорій, ніж потрібно, при цьому трансформація поживних речовин в енергію теж уповільнена. Так, у людини розвиваються проблеми із зайвою вагою, оскільки не всі споживані калорії встигають згоріти, натомість відкладаючись у вигляді жирових складок на тілі.
Прискорений метаболізм теж є розладом, при якому людина вживає практично будь-які продукти, але не здатний набрати оптимальний для себе вагу. Корисні елементи і вітаміни, які надходять в тіло разом з їжею, не засвоюються. Як результат, формується дефіцит важливих ферментів, при якому сповільнюється робота ключових процесів організму. Людина з швидким обміном речовин часто погано себе почуває, оскільки його імунітет ослаблений. Це знижує опірність організму до сезонних захворювань.

Клінічні ознаки
Компоненти МС:
- наростання жирових відкладень навколо внутрішніх органів;
- зменшення реакції тканин на інсулін, погіршення засвоєння ними глюкози;
- підвищення рівня інсуліну в крові.
В результаті порушується обмін вуглеводів, жирів, сечової кислоти і підвищується артеріальний тиск.
Головна ознака МС у жінок – збільшення окружності талії більше 80 см.
Додаткові ознаки:
- артеріальна гіпертонія;
- збільшення вмісту в крові тригліцеридів;
- зниження рівня «хорошого» холестерину;
- підвищення кількості «поганого» холестерину;
- наростання рівня цукру в крові;
- порушення толерантності до глюкози.
МС діагностується при наявності головного і будь-яких двох додаткових ознак.
МС розвивається поступово. У пацієнток з вираженим захворюванням його можна запідозрити ще при огляді. Жир у них розподілений по андроидное типу. Найінтенсивніші відкладення відзначаються в області живота і плечового пояса. При виявленні такого типу ожиріння призначаються додаткові діагностичні дослідження.
Обстеження і діагностика жінок на метаболічний синдром:
Краще визначити захворювання раніше, а не тоді, коли отримали серцевий напад, інсульт або розвиток артеріосклерозу.
- Встановлюються спадкові захворювання – діабет, гіпертонія або порушення обміну ліпідів.
- Чи були серцеві напади, чи була втрата зору.
- Вимірюється кров’яний тиск, вимірюють окружність талії, вага.
- Призначають аналіз крові на цукор, холестерин.
- Дізнаються рівень сечової кислоти в крові.
- Аналіз сечі, в тому числі на наявність білка.
- Ферменти печінки АЛТ і АСТ – дадуть картину ожиріння печінки.
Якщо є підозри на діабет, проводиться тест на толерантність до глюкози:
- Спочатку вимірюють цукор натщесерце – якщо цифри підвищені, хворому дають випити розчин цукру певної концентрації або глюкозу.
- Через дві години знову вимірюють рівень глюкози.
- Діагноз – діабет ставлять при цифрах – 11,1 ммоль / літр або 200 мг / дц.
Призначення електрокардіографії (ЕКГ) і ультразвукове дослідження (УЗД), лікар може визначити, чи присутній вже пошкодження серця і інших органів.
У разі сильно забитих кровоносних судин, що живлять серцевий м’яз, або після перенесеного серцевого нападу, ЕКГ покаже типові зміни.
У свою чергу, ультразвукова технологія дозволяє легко виявляти порушення в скороченнях серцевого м’яза.
захворювання
У медицині порушення обміну речовин значиться під кодом МКБ-10 (Е70-Е90). А це означає, що дане явище – серйозне захворювання, що вимагає повноцінного лікування. Причому воно настільки багатогранно і масштабно, що охоплює більше 50 окремих синдромів і патологій. Здебільшого, це спадкові порушення, хоча і придбані теж є. Найбільш поширені представлені в списку нижче.
АЛЕ (порушення обміну) ароматичних амінокислот:
- алкаптонурія;
- альбінізм;
- гіпертірозінемія;
- гіперфенілаланінемія;
- охроноз;
- тирозинемия;
- тирозиноз;
- фенілкетонурія.
АЛЕ жирних кислот і амінокислот з розгалуженою ланцюгом:
- адренолейкодистрофія;
- ацидемія;
- гіпервалінемія;
- гіперлейцін-ізолейцінемія;
- дефіцит ACADs і м’язової карнітінпальмітілтрансферази;
- лейциноз.
Інші АЛЕ амінокислот:
- аргінінемія;
- аргініносукцінаацідурія;
- хвороба Хартнапа;
- гідроксілізінемія;
- гіпераммонемія;
- гіпергідроксіпролінемія;
- гіперлізінемія;
- гіперпролінемії;
- глютарікацідурія;
- гомоцистинурія;
- метіонінемія;
- недостатність сульфітоксідази;
- некетоновой гіпергліцінемію;
- непереносимість лактози;
- орнітінемія;
- надлишок цистину;
- саркозінемія;
- синдроми Лоу і Фанконі;
- цістатіонінурія;
- цистиноз;
- цистинурия;
- цітруллінемія.

АЛЕ вуглеводів:
- галактоземія;
- глюкозурія;
- недостатність галактокінази, сахарози, фосфоенолпіруваткарбоксікінази, пірувату, фосфорілази печінки;
- оксалатного нефропатія;
- оксалурия;
- пентозурія;
- серцевий глікогеноз;
- фруктозурия.
АЛЕ сфинголипидов і ліпідів:
- гангліозідози;
- хвороби Куфса, Фабрі, Баттена, Сендхоффа, Вома, Гаучера, Тея-Сакса, Більшовского-янського, Краббе;
- лейкодистрофия;
- синдром Фабера;
- церебротендінозний холестероз.
АЛЕ глюкозаміногліканів:
- мукополісахарідоз;
- синдроми Гунтера, Гурлера-Шейе.
АЛЕ гликопротеинов:
- аспартілглюкозамінурія;
- маннозідоз;
- Муколіпідоз;
- дефіцит α-L-фукозідази.
АЛЕ ліпопротеїдів:
- гіпергліцерідемія;
- гіперліпідемія;
- гіперліпопортеінемія;
- гіперхіломікронемія;
- гіперхолестеринемія.
АЛЕ пуринів і піримідинів:
- гіперурикемія;
- ксантинурія;
- проблеми з синтезом сечової кислоти.
АЛЕ білірубіну і порфірину:
- акаталазія;
- синдром Жильберта;
- ерітропоетіческая порфірія.
АЛЕ мінералів:
- хвороби Менкеса, Вільсона;
- гемохроматоз;
- гіперкальціємія;
- гіперкальціурія;
- гіпермагніємія;
- гіпофосфатазія;
- гипофосфатемия;
- ентеропатіческій акродерматит.
амілоїдоз:
- нефропатія;
- поліневропатія;
- середземноморська лихоманка.
Зменшення рідини в організмі:
- гіповолемія;
- дефіцит позаклітинної рідини;
- недостатність плазми;
- зневоднення.
Порушення кислотно-лужного балансу:
- алкалоз;
- ацидоз;
- гиперволемия;
- гіперглікемія;
- гіперкаліємія;
- гипернатриемия;
- гиперосмолярность;
- гіпоінсулінемія;
- гіпокаліємія;
- гіпонатріємія;
- гіпоосмолярність;
- гіпопаратіроідізм;
- гіпопітуїтаризм;
- гіпотіроідізма;
- паратіреопрівная тетания.
Метаболізм – складна, розгалужена система, яка не може повноцінно функціонувати при найменшому пошкодженні хоча б одного зі своїх елементів. Як тільки спостерігається нестача або надлишок всіх цих білірубіну, амілаз, ліпопротеїдів, пуринів, діагностується одне з даних захворювань. І подібний сигнал свідчить лише про одне: про порушення обміну речовин.
Чому виникає захворювання
Його вже вважають неінфекційної епідемією нашого століття. Недуга дійсно дуже поширений. Уже зараз кількість страждаючих від нього людей досягає в розвинених індустріальних країнах не менше 23 відсотків. Показник весь час зростає, причому дуже швидко. Майже третина хворих становлять діти та підлітки. Друга велика група – це чоловіки. Жінки страждають менше, в основному після клімаксу. В основі проблеми, за словами фахівців, лежить несприйнятливість клітин до інсуліну. Така властивість є первинним. Коли речовина накопичується в крові, і починають розвиватися небезпечні симптоми.
Медики впевнені, що причина криється в способі життя сучасної людини. Зараз люди живуть набагато легше, ніж лише кілька століть тому. Вони мало рухаються і більше їдять, переживають значні стреси, не мають чіткого режиму дня. Все це в сукупності призводить до обмінних розладів. Якщо говорити про конкретні фактори, що викликають проблему метаболічного синдрому, то варто відзначити:
- Вроджена інсулінорезистентність, при яких периферичні тканини мають знижену реакцію на фермент. Найчастіше це спадкова схильність, тобто генетична особливість людини. При її наявності часто розвивається ожиріння.
- Переїдання, а також вживання їжі, що включає велику кількість жирів. Зокрема, це фастфуд. Любителі швидких калорійних перекусів дуже ризикують.
- Гипогонадизм (у чоловіків). Це недостатній синтез статевих гормонів, зокрема, тестостерону. Їх дефіцит призводить до різних проблем в тому числі і до безпліддя.
- Гіподинамія. Через малу фізичної рухливості в організмі накопичуються невикористані калорії. Вісцеральний жир стимулює обмінні порушення.
- Тривалі стресові ситуації або ж незначні розлади, які часто повторюються.
Через перерахованих вище моментів порушується засвоєння інсуліну. Рецептори, які повинні реагувати на нього, втрачають свою чутливість. Згодом вони і зовсім блокуються. Глюкоза перестає розщеплюватися, в плазмі крові її стає все більше і більше. Через деякий час вона перетворюється в жирові відкладення. Збільшується гормон лептин. Через це в головному мозку починає погано працювати відділ, відповідальний за насичення. В результаті цього апетит збільшується, хворий починає багато є. Це посилює проблему.
Ситуація, коли організм відчуває помилковий недолік інсуліну, провокує розвиток його істинної недостатності. Патологічні процеси призводять до збільшення кількості «поганого» холестерину. Він провокує атеросклероз судин, збільшення і скачки артеріального тиску, дає навантаження на серце. Тестостерон починає вироблятися занадто мало. Він замінюється жіночим гормоном естрогеном, який провокує підвищення апетиту. Це, в свою чергу, провокує споживання великих порцій, а отже, і збільшення ваги. Виходить замкнуте коло, вибратися з якого складно. Якщо пустити ситуацію на самоплив, можна постраждати від серйозних ускладнень. Може розвинутися діабет або ниркова недостатність, що потребують кардинального медичного втручання. Також нерідкі серцеві патології та інсульти.

способи лікування
Боротьба з причинами і наслідками порушення обміну речовин – справа відповідальна і складна. Вроджені метаболічні хвороби вимагають постійного меднаблюдение і регулярної терапії.
Захворювання придбані зазвичай можна зупинити на ранніх етапах їх розвитку при своєчасному зверненні за допомогою. Багато хвороб без лікування перетікають в дуже проблемні форми.
Проте, і без лікарів жертвам метаболічних порушень є, чим зайнятися. Основна увага необхідно приділяти режиму харчування і раціону. Слід знизити і постійно моніторити кількість споживаних вуглеводів і тваринних жирів. Дробове харчування – можливість зменшити обсяг їжі, яка надходить за раз. Цей маневр відгукується зменшенням шлунка і поступовим зниженням апетиту.
Не менш важливо привести в порядок режим сну.
Величезне значення має стан нервової системи. Слід уникати стресових ситуацій і вчитися адекватно реагувати на ті, які все-таки відбуваються.
Без регулярних фізичних навантажень добитися того, іншого і третього майже неможливо – фізкультура повинна стати частиною життя.
Але базові і очевидні моменти ні в якому разі не повинні зупиняти вас на шляху до фахівця – лікар підкаже, як лікувати порушення обміну речовин в організмі. Питання в тому, до кого бігти?
тактика лікування
Комплекс лікувальних заходів при метаболічному синдромі об’єднує в собі немедикаментозні, лікарські і фізіотерапевтичні методики.
немедикаментозне лікування

Харчування з переважанням в раціоні свіжих овочів і фруктів – важливий компонент лікування метаболічного синдрому.
Воно здійснюється в 3 напрямках.
- Боротьба з гіподинамією – щоденні, мінімум півгодинні фізичні навантаження. Оптимальні варіанти – плавання, ходьба, їзда на велосипеді, волейбол, в зимовий час – прогулянки на лижах.
- Дієта – ідеально, якщо харчові рекомендації будуть дані фахівцем-дієтологом після розрахунку їм показника основного обміну пацієнта; якщо такої можливості немає, слід дотримуватися основних правил харчування: часте (5-6 разів на день) дробове (маленькими порціями) харчування;
- не голодувати;
- виключити з раціону вуглеводи, жирні, висококалорійні продукти;
- обмежити споживання кухонної солі до 5 г на добу (відмовитися від солоність і копченостей, що не досолювати їжу додатково – досить тієї солі, яка природно входить до складу продуктів);
- в харчуванні зробити акцент на продукти рослинного походження – фрукти, овочі, зелень – вживати їх в кількості не менше 400 г на добу;
- також у вільному кількості дозволені зернові, особливо каші;
- що стосується способів приготування їжі, кращі варіння, запікання, парові страви.
- Психологічна допомога (можливі як індивідуальні, так і групові заняття з психологом із застосуванням всіх можливих психологічних методик).
Перші 2 пункту в комплексі забезпечать хворий поступове зниження ваги. Важливо знати, що різке схуднення не піде їй на користь, а, навпаки, може погіршити перебіг захворювання. Оптимальним при метаболічному синдромі вважається схуднення на 1.5-2.5 кг на місяць.
Медикаментозне лікування
Цей вид терапії включає в себе прийом одного або декількох лікарських препаратів в залежності від особливостей клінічної картини захворювання конкретної пацієнтки. Можуть бути використані такі препарати:
- інгібітори липаз (препарати, які активізують обмін речовин і пригнічують процеси всмоктування ліпідів стінкою кишечнику – застосовуються для лікування ожиріння; одним з найбільш відомих лікарських засобів даної групи є орлістат (Ксенікал));
- бігуаніди (метформін), глітазони (розиглітазон) – кошти, що підвищують чутливість клітин організму до інсуліну – при інсулінорезистентності;
- інгібітори АПФ (лізиноприл, раміприл, моексиприл та інші), Сартана (валсартан, лозартан), бета-блокатори (карведилол, бісопролол), антагоністи кальцію (амлодипін), діуретики (спіронолактон, торасемід) та інші гіпотензивні препарати – призначаються при стійкому підвищенні артеріального тиску;
- статини (ловастатин, аторвастатин) і фібрати (фенофібрат) – застосовуються з метою нормалізації жирового складу крові при підвищеному рівні холестерину в ній або іншого роду дисбалансі.
Для лікування синдрому обструктивного сонного апное може бути використана СРАР (або СІПАП)-терапія. Це спеціальний пристрій з маскою, яку хворий надягає на обличчя на період сну. Апарат подає постійний потік повітря в дихальні шляхи, що перешкоджає їх спаданню і покращує постачання органів і тканин киснем.
