Піодермія у дітей і дорослих: фото, лікування, симптоми
Шкіра людини – це, свого роду, його візитна картка. Крім того, що цей орган найбільший, він ще й самий захисний, так як перешкоджає проникненню інфекцій всередину.
Станом шкіри легко визначити наявність певних проблем в організмі. Харчування, спосіб життя, екологія та багато іншого відображаються на нашій шкірі, так як саме вона відокремлює нас, немов бар’єр, від впливу подразників навколишнього середовища. Людина, немов в скафандрі, яким служить саме шкіра, обережен від попадання в організм хвороботворних бактерій і вірусів, від впливу ультрафіолету, що виходить від сонця.
До того ж шкіра водонепроникна, завдяки ліпідів – жировим молекулам. Вона бере участь в процесах терморегуляції, обміну речовин і підтримки нормального балансу води в організмі, створює тактильні відчуття і забезпечує синтез вітаміну D.
З дитинства нас привчають часто мити руки, стежити за загальною гігієною тіла. Виробничі і торговельні індустрії постійно розвиваються в сфері миломоющей продукції, тому що її використання було і залишається актуальним.
Всім нам необхідно ретельно стежити за станом шкіри, так як шкірні захворювання складають значний блок в медичних енциклопедіях. Сьогодні мова піде про один з них, назва якого – піодермія.
Загальні відомості
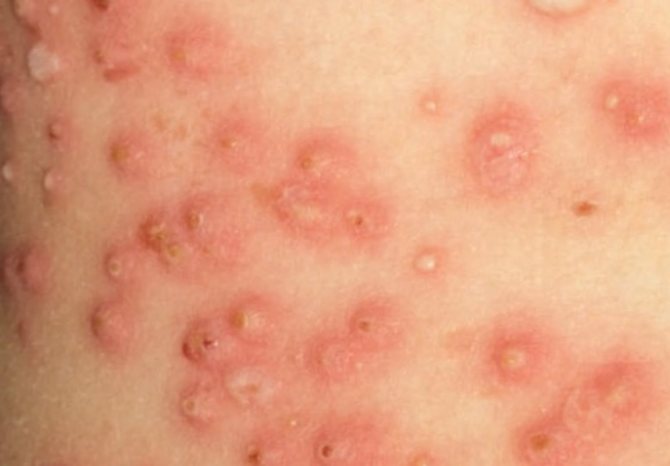
У переважної частини хворих піодермії часто рецидивують або приймають хронічний перебіг, вимагають тривалого і запеклого лікування. код піодермії по МКБ -10: L08.0 – Піодермія. Дерматит: гнійний, септичний, гноєтворні. Об’єктивними ознаками пиодермий є різні морфологічні елементи на шкірі, а клінічний перебіг обряджає розвиваються патологічні процеси в ній.
Бактеріальні інфекції шкіри (стафілококова / стрептококова) надзвичайно поширені, а їх перебіг може варіювати від легкого до загрозливих для життя інфекцій. Питома вага піодермії серед дерматологічних патологій у дорослих варіює в межах 17-45%. У країнах з високим економічним розвитком виявляються майже у 32% хворих на інфекційні захворювання. Пиодермит частіше зустрічається у працівників, зайнятих в шахтної, гірничорудної, метало / деревообробної промисловості, у працівників транспорту і механізаторів сільського господарства. У країнах з жарким вологим кліматом гнійничкові захворювання шкіри за рівнем захворюваності поступаються лише микозам. Зустрічається у всіх вікових групах, однак у дітей захворюваність піодермією значно вище, ніж у дорослих, а питома вага захворюваності становить 25-50% від числа всіх дерматозів.
Піодермія у дорослих зустрічається частіше у віковій групі 45-60 років, а за статевою ознакою переважають чоловіки, у яких піодермії діагностується 65-72% всіх випадків. Однак, оцінити точно їх поширеність, як в цілому, так і серед окремих груп населення надзвичайно складно через широке різноманіття клінічних проявів і швидкого в більшості випадків дозволу висипань (протягом 7-10 днів). Інфекції шкіри розрізняються за багатьма параметрами: збудника (мікробні асоціації), клінічного прояву, терапії і прогнозу.
Багатьох цікавить питання заразна чи ні піодермія? Так, це високо контагіозне захворювання, легко передається від хворої до здорової людини, а в скупчених приміщеннях (дитячих колективах) деякі з видів піодермії можуть приймати характер обмежених епідемій. Механізм передачі – прямий контактний (безпосередній контакт пошкодженої шкіри з шкірою хворої людини) і непрямий контактний (контактно-побутовий через предмети особистої гігієни, іграшки, побутові предмети). Значну небезпеку становлять і безсимптомні носії стрептококів групи А. Основним фактором у поширенні деяких видів піодермії від носія / інфікованої особи є близькість здорової людини-на-віч, який виділяє мікроорганізми.
Код за МКХ-10
Медична наука дає не тільки конкретне визначення піодермії як хвороби шкіри, що протікає з її нагноєнням, але і відносить її до групи дерматологічних патологій – інфекційних уражень епідермісу і підшкірної клітковини.
У хвороби є свій код – L08.0.
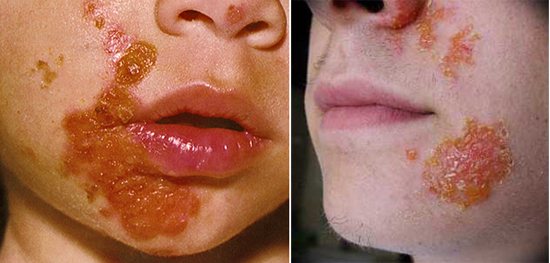
Піодермія: фото у дитини і дорослого на обличчі
А ось, гангренозна піодермія має окрему градацію (L88) і причини її виникнення до кінця не з’ясовані наукою. Така патологія раптово виникає на тлі хвороб травної системи і має інший механізм розвитку – при ній в шкірних покривах активізуються лейкоцити, які починають помилково руйнувати здорові тканини. Інфікування епідермісу бактеріями відбувається вже пізніше і є вторинним.
Гангренозна піодермія практично не піддається лікуванню антибіотиками і має характерну клінічну картину. Спочатку на шкірі утворюються пустули з кров’яним вмістом або щільні вузлики, що локалізуються на ногах і сідницях (іноді в області живота і верхніх кінцівок, на обличчі і шиї). Як тільки ці освіти мимовільно розкриваються, на їх місці залишаються глибокі виразки округлої форми з рваними краями.
Виразки мають специфічне забарвлення – від темно-червоної до багряної або лілового, на їхньому дні виявляється гній і некротичні маси.
Одним з характерних ознак цієї піодермії є поява на поверхні розкритих пустул повторних виразок дрібніших розмірів. Після загоєння виразок на шкірі залишаються грубі рубці і темна пігментація. Піодермія такого типу може супроводжуватися розвитком афтозного стоматиту, симптомами інтоксикації, лихоманкою.
патогенез
Пиодермит розвивається при впровадженні в шкіру інфекційних гноєтворних агентів. Вхідними воротами найчастіше є мікротравми шкіри. Бактерії після проникнення в тканини зв’язуються з молекулами фібронектину на поверхні клітин тіла і після завершення процесу адгезії починають швидко і активно розмножуватися, виділяючи фактори агресії в навколишнє середовище, що забезпечують їх захист від імунної системи людини. Організм людини реагує на проникнення інфекційного фактора посиленим виділенням цитокінів, підвищенням кількості нейтрофілів, активацією системи комплементу. При цьому, глибина патологічного процесу визначається станом гуморального / клітинного імунітету. В основі хронізації гострого лежить зниження фагоцитарної активності нейтрофілів, показників субпопуляцій T-лімфоцитів, зменшення вироблення імуноглобулінів А і G.
Однак, крім наявності збудників і достатнього рівня їх вірулентності для розвитку захворювання необхідний ряд екзогенних / ендогенних умов, що сприяють зниженню бар’єрної функції шкіри і захисних сил організму в цілому, і в кінцевому підсумку, розвитку піодермій. Таким чином, до доданком інфекційного процесу відносяться: збудник і величина інфікувати дози, вірулентність збудника, зниження бар’єрної функції шкіри, пригнічення імунітету. До екзогенних факторів відносять: забруднення шкіри, зміна складу шкірного сала і рівня його бактерицидности, порушення кислотного бар’єру (рН) шкірних покривів (у бік лужності), підвищене потовиділення, переохолодження / перегрівання, порушення цілісності шкірних покривів (мікротравми, мацерація).
До ендогенних факторів відносяться неповноцінне харчування (голодування), гіповітаміноз, ендокринопатії (цукровий діабет), зміни гормонального фону, хронічні інтоксикації, наявність в організмі вогнищ стафілококової / стрептококової інфекції, функціональні порушення нервової системи, важкі соматичні захворювання.
Що це за хвороба?
Піодермія – це дерматологічне захворювання, яке характеризується появою специфічних висипань і розвитком процесів нагноєння на шкірних покривах.
Причиною її розвитку зазвичай є стафілококова і стрептококова інфекції, іноді – синьогнійна паличка.

Патогенні коки мешкають на поверхні епідермісу і у здорової людини, але в невеликих кількостях. Тому розвиток піодермії можливо лише в тих випадках, коли бактерії починають посилено розмножуватися.
Зростання хвороботворних мікроорганізмів можуть спровокувати такі фактори:
- стійкість організму до дії антибіотиків, які часто застосовувалися при лікуванні попередніх захворювань;
- обмінні порушення в організмі;
- спадкова схильність до шкірних патологій;
- зниження імунітету;
- наявність хронічних захворювань;
- недотримання гігієни тіла і житла;
- порушення РН-балансу шкіри;
- тривале лікування гормональними засобами;
- постійна макротравматізація шкіри (розчісування, укуси комах та ін.);
- наявність супутніх шкірних хвороб (дерматитів, демодекозу, екземи тощо);
- надмірна пітливість або порушення роботи сальних залоз (підвищена жирність шкіри).
До цього захворювання особливо схильні діти і підлітки (37%). Частіше хворіють особи чоловічої статі старше 20-ти років, у жінок воно зустрічається рідше.
Класифікація
В основі кваліфікації пиодермий лежать кілька чинників (етіологія збудника, глибина ураження шкіри, клінічні особливості), відповідно до яких виділяють наступні форми.
стафилодермии:
- Поверхневі (сикоз, фолікуліт, остиофолликулит, епідемічна пухирчатка новонароджених, хвороба Ріттера, везикулопустулез, синдром стафилококкового токсичного шоку і синдром стафілококової обпаленої шкіри).
- Глибокі (гідраденіт, фурункул / фурункульоз, абсцес, карбункул, псевдофурункульоз).
стрептодермії:
- Поверхневі (бешиха, імпетиго стрептококової, пароніхія, стрептодермія інтертригінозна, стрептодермія папуло-ерозивно, гостра дифузна стрептодермія, синдром стрептококового токсичного шоку).
- Глибокі (ектіма вульгарна, целюліт).
Стрептостафілодермія: імпетиго поверхневе вульгарне, гангренозна піодермія, хронічна виразкова піодермія, шанкриформная піодермія).
Також розрізняють первинну (розвивається при незміненій шкірі) і вторинну пиодермию (у вигляді ускладнення різних шкірних захворювань – корости, атопічного дерматиту, грибкових уражень шкіри ін.).
види
Класифікація піодермій побудована на механізмі або причини їх виникнення, особливості перебігу хвороби, глибиною ураження шкірних покривів:
- Коли в запальний процес втягується волосяний фолікул, можливий розвиток таких патологій як: сикоз, остиофолликулит, глибокий фолікуліт, освіту карбункула або фурункульозу.
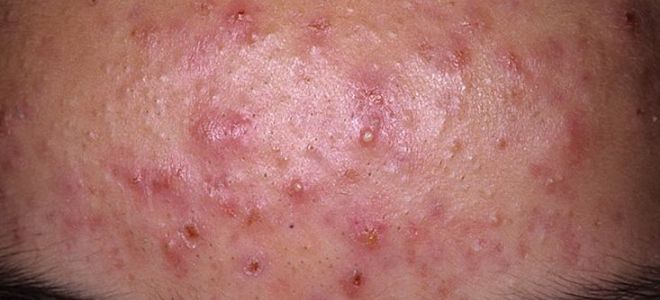
- При пошкодженні сальних залоз виникають: вульгарна висип, вугрі, гідраденіт.
- У випадках зараження патогенними коками лікарі ставлять діагнози: буллезного, щелевидная або стрептококового імпетиго, интертригинозной або гострої дифузної стрептодермії, простого білого лишаю.
- При змішаних інфекціях розвиваються: вульгарна форма імпетиго, виразкові піодермії.
причини
Збудниками пиодермий частіше грампозитивні факультативно-анаеробні та аеробні бактерії – стафілококи і стрептококи (β-гемолітичний стрептокок, S. haemolyticus, Staphylococcusaureus, S. Еpidermidis), які в процесі життєдіяльності здатні виробляти ферменти, токсини та інші біологічно активні речовини. В якості етіологічного агента пиодермий можуть виступати інші мікроорганізми – синьогнійна паличка, вульгарний протей, пневмококи, кишкова паличка і ін. Або асоціації таких мікроорганізмів зі стрептококами / стафілококами.
Розвитку піодермітів сприяють:
- Мікротравми, тріщини і розчухи.
- Сухість шкіри.
- Імунодефіцитні стани.
- Активні контакти шкірного покриву з дратівливими / знежирюючими речовинами (миючі / засоби синтетичні засоби).
- Недостатня особиста гігієна.
- Несприятливі умови праці.
Стафілококи викликають переважно гнійно-ексудативну запальну реакцію з формуванням пустули. Уражаються головним чином придатки шкіри (потові / сальні залози, волосяні фолікули). Стрептококи викликають переважно серозно-ексудативну запальну реакцію з формуванням фликтени (поверхневого в’ялого міхура) і патологічний процес зачіпає епідерміс, не проникаючи в придатки шкіри.
Причини виникнення захворювання
Стафілококи і деякі стрептококи мешкають на шкірі і слизових здорових людей, але під впливом провокуючих зовнішніх і внутрішніх факторів бактерії починають активно розмножуватися.
Причини розвитку:
- піодерміти проникають в організм через садна, расчеси і порізи;
- недотримання гігієнічних норм;
- підвищеної потовиділення, зниження кислотності поту;
- переохолодження чи перегрівання, ослаблення імунітету;
- неврологічні, ендокринні патології, хронічні інфекційні захворювання, аутоімунні хвороби, злоякісні новоутворення;
- підвищена чутливість до гноєтворним мікробам;
- генетична схильність;
- сильне психоемоційний перевтома, виснаження, авітаміноз;
- часте використання скрабів, пілінгів, інших знежирювальних засобів.

Причиною розвитку піодерміта є ослаблений імунітет
Первинна пиодермия вражає здоровий зовнішній покрив, вторинна – ускладнення дерматологічних патологій, які супроводжуються сверблячкою.
Важливо!
Гнійничкові захворювання шкіри нерідко виникає після травм і оперативних втручань – в таких ситуаціях збільшується рівень гормонів надниркових залоз, які тимчасово знижують захисні функції організму.
симптоми піодермії
Симптоми піодермії визначаються конкретної нозологічної формою захворювання і тяжкістю перебігу. Нижче приведена клініка тільки найбільш часто зустрічаються видів пиодермий.
стафілококова піодермія
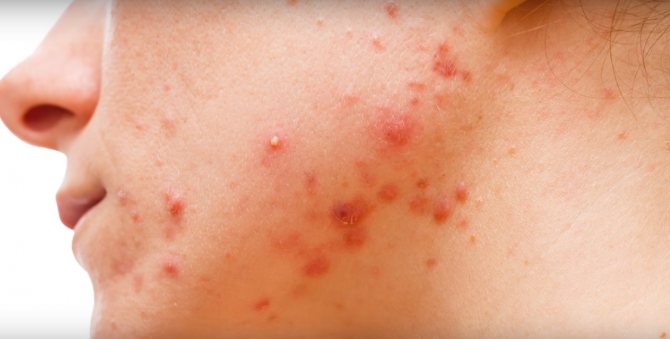
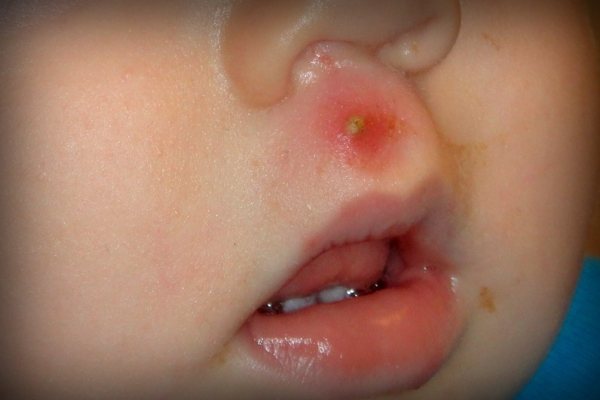
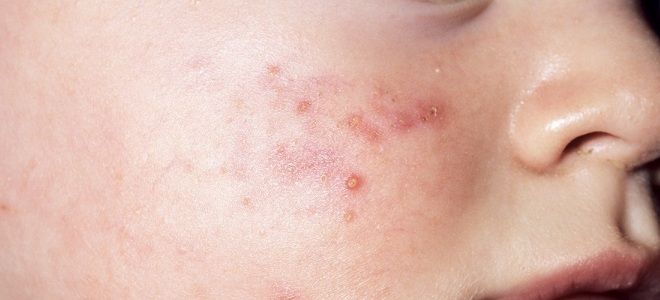
Остіофоллікуліт. Характерно поява на шкірі гострої пустули жовтувато-білого кольору пронизану волосом, розмір якої аналогічний розміром шпилькової головки. Формується в результаті розвитку запального процесу в гирлі волосяного фолікула. Улюблена локалізація – на обличчі в області вусів і бороди, на грудях і кінцівках в місцях наявності волосяного покриву. Пустула вже на 3-4 добу підсихає з утворенням кірки жовтувато-блідого кольору, після відпадання якої залишається блідо-рожева пляма.
Фолікуліт. Являє собою гнійне запалення волосяного фолікула. Характеризується появою яскраво-червоного кольору обмеженого запального інфільтрату в формі вузлика, який при пальпації болючий. На 2-3 день утворюється пустула з вмістом жовтувато-зеленого кольору, в центрі якої визначається гирлі фолікула. На 5-7 добу пустула зсихається з формуванням скоринки. Після дозволу фолликулитов рубці на шкірі не утворюються.
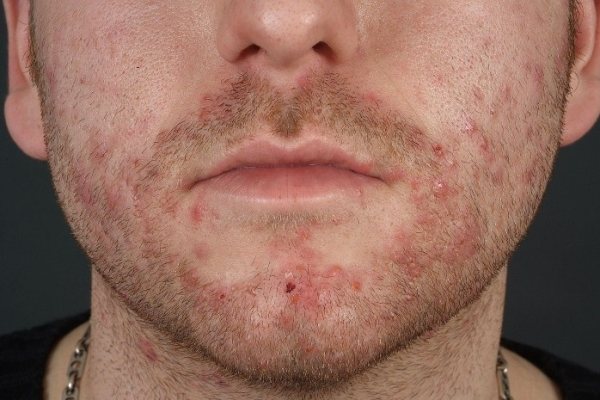
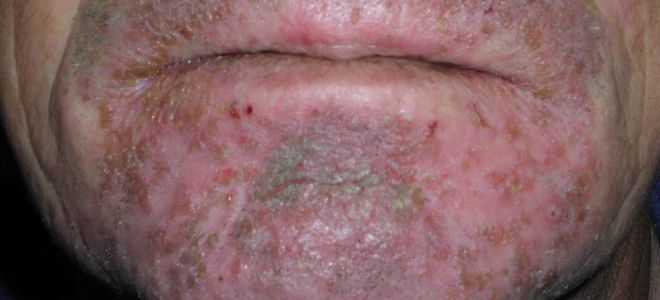
Сикоз вульгарний – хронічне запалення фолікулів в зоні росту щетинистих волосся (вуса, борода, пахвові ямки, брови, лобок) з періодичними рецидивами. Характеризується появою на шкірі вогнищ синюшно-бурого кольору і з вираженою інфільтрацією, на яких утворюються ерозії, пустули або серозно-гнійні кірки.
Везикулопустулез – гнійний запальний процес усть потових залоз, появі якого передує пітниця. Найчастіше зустрічається у новонароджених дітей. Починається з появи пітниці у формі червоних множинних точкових плям і поступовим заміщенням їх бульбашками з вмістом молочно-білого забарвлення. Локалізуються переважно на тулубі, волосистій частині голови і в складках шкіри.
Епідемічна пухирчатка новонароджених – високо контагіозне гнійне ураження поверхні шкіри, що виявляється на 3-5 добу після народження у вигляді фликтен (дисемінованих «млявих» бульбашок) розміром від 0,3 до 3 см з мутним вмістом, розташованих на неінфільтрірованной шкірі.
У міру їх розтину бульбашок відзначаються вологі ерозії з лопнули покришками з відшарованому епідермісу. Висипання локалізуються в області нижньої частини живота, пупка, аногенітальний області, в природних складках, а при великому ураженні – на кінцівках, спині, грудях, рідше – на підошвах / долонях. Корки не утворюються. Тривалість періоду висипань варіює від декількох днів до 3 тижнів. Протікає з підвищенням температури тіла.
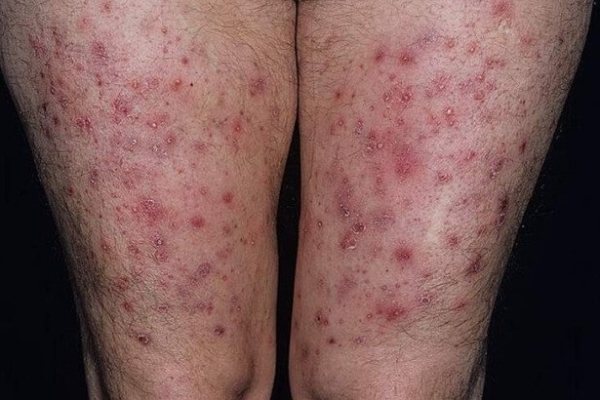
Фурункул / Фурункулез – гнійно-некротичний запальний процес волосяного фолікула і прилеглої підшкірно-жирової клітковини. Протікає з утворенням пустули конусоподібної форми з формуванням некротичного стрижня, набряку, зони запалення і вираженої хворобливості навколо вогнища при пальпації шкіри. Після відділення некротичного стрижня відбувається формування виразки. Для фурункулеза характерно поява на обмежених ділянках шкіри множинних фурункулів, рідше захворювання має дисемінований характер.
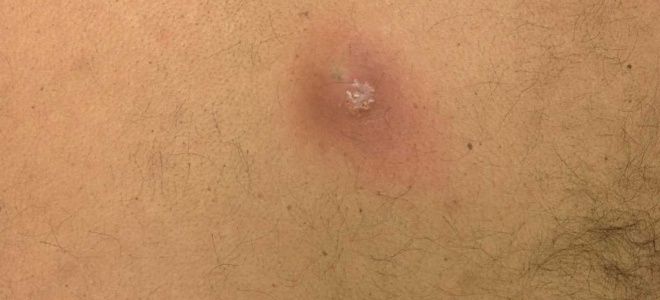
Карбункул – являє собою конгломерат фурункулів, які об’єднані загальним інфільтратом. Візуально – щільний темно-червоного / багряного кольору вузол, нечітко відмежований від навколишньої тканини діаметром 5-10 см, на поверхні якого розташовані кілька пустул, на місці яких після розтину формується некроз підлеглих тканин з формуванням великої глибокої виразки.
Абсцес шкіри – гнійне відмежоване запалення підшкірної клітковини / дерми, рідше в м’язовій тканині, що супроводжується некрозом. Спочатку з’являється болючий вузол з подальшим утворенням порожнини, заповненої гноєм і характерною флюктуацією.
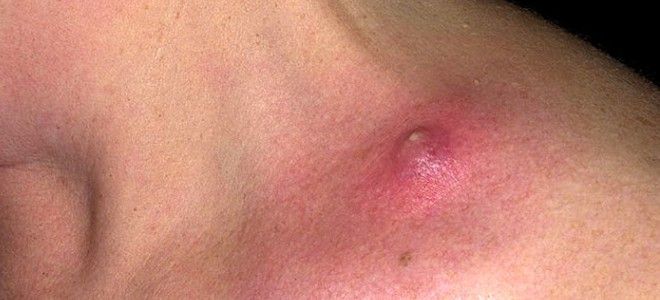
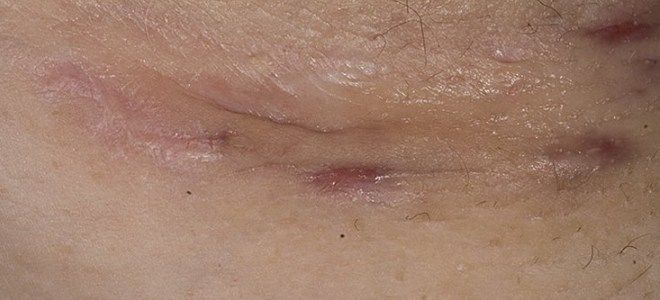
Гидраденит – запалення гнійного характеру апокрінових залоз. Найбільш частою локалізацією є пахвова область, навколо статевих органів, сосків, пупка і заднього проходу. Характеризується утворенням у шкірі невеликих інфільтратів, які поступово збільшуються в розмірах і згуртовуються з навколишніми тканинами і між собою, утворюючи суцільний синюшно-багряного кольору інфільтрат, болючий при пальпації. Через кілька діб з’являється флуктуація, потім вузли розкриваються з формуванням фістул і гнійних виділень. Має хронічне, часто рецидивуючий перебіг.
Синдром стафілококового токсичного шоку – характеризується раптовим почервонінням шкіри і слизових оболонок, підвищенням температури тіла, артеріальною гіпотонією, симптоматикою поліорганної недостатності. Основними факторами ризику є інфекції хірургічних ран, травми шкіри, використання тампонів під час менструації, виразки, післяпологові інфекції, опіки.
Характеризується появою плямистої мелкоточечной висипу по всій поверхні шкірного покриву. З’являється щільний набряк, який особливо виражений на кистях, стопах, обличчі з подальшим лущенням і частковим слущиванием епідермісу на поверхні підошов і долонь. Страждає загальний стан у вигляді головного болю, болю в м’язах, м’язової слабкості, задишки, судом, блювоти, діареї.
стрептодермії
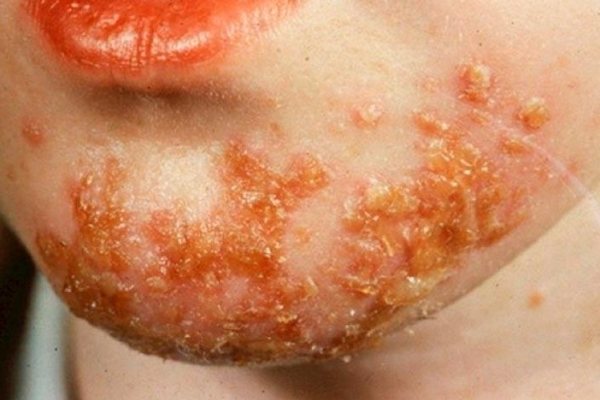
Імпетиго стрептококової – характерно для дітей різних вікових груп. Переважна локалізація – шкіра обличчя (на щоці, область навколо рота / носа). Виявляється освітою фликтен з серозно-гнійним вмістом, які після розтину бульбашок утворюють на шкірі ерозії. При цьому, гнійний вміст бульбашок зсихається з утворенням отпадающих через 3-4 доби жовтуватих кірок. Рубцов не утворюється.
Бульозні імпетиго -локалізуется на шкірі нижніх кінцівок і тилу кистей. Характеризується міхурово висипаннями, оточеними рожевим віночком з серозно-гнійним вмістом, які після утворюють ерозії, покриті листоподібними тонкими корочками.
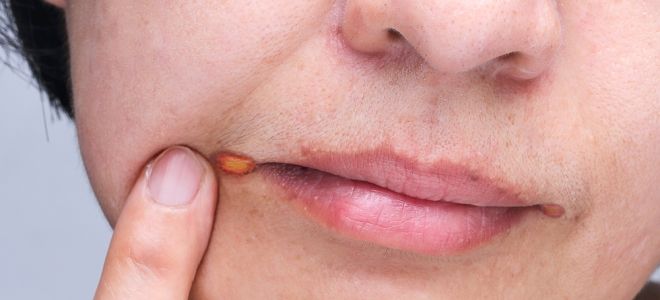
Імпетиго стрептококової (заїди) – характеризується наявністю фликтен в кутах рота / підставі крил носа, швидко розкриваються з формуванням ерозій і неглибоких щілиновидних тріщин з мацерацією епідермісу.
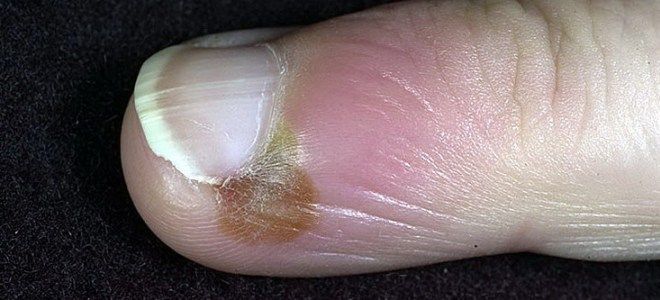
Пароніхія (поверхневий панарицій) – локалізується навколо нігтьової пластинки і являє собою фліктени на запаленому підставі.
Папуло-ерозивно стрептодермія – характерне захворювання для дітей грудного віку з локалізацією на шкірі внутрішньої поверхні стегон, сідниць, в області мошонки і промежини. Характеризується появою синюшно-червоного кольору щільних папул, оточених запальним віночком, на місці яких утворюються швидко розкриваються фліктени, з утворенням кірочок / ерозій.
Інтертригінозний стрептодермія – локалізується на поверхнях великих дотичних складок: пахвових, пахових, сідничної / шийної областей. Характеризується появою швидко розкриваються фликтен з утворенням ерозій з різкими межами і піококковая відсівами на периферії. Часто зустрічається у дітей з цукровим діабетом, підвищеною пітливістю, надмірною масою тіла.
Рожа – гостре запалення шкіри. Переважна локалізація у дорослих осіб – верхні кінцівки, гомілки, тулуб (у місці операційних ран), особа, а у дітей – голова, шия, щоки, періорбітальна область, кінцівки. Хворіють частіше діти до 3 років і люди похилого віку. Запалення проявляється еритемою різних розмірів з чіткими кордонами і піднятими краями, неправильних обрисів. Осередок запалення гарячий на дотик, блискучий, набряклий, болючий при пальпації. Рідше на поверхні вогнища утворюються підшкірні абсцеси, бульбашки, некроз.
Целюліт – інфекційне запалення дерми шкіри і підшкірно-жирової клітковини. Найбільш часто страждають особи з нирковою недостатністю, цукровим діабетом, цирозом печінки, онкологічною патологією. Розвивається як на видимо здорової шкірі, так і в місцях її пошкодження. Частіше локалізується на шкірі обличчя / нижніх кінцівок. Запальний вогнище інфільтрованою, з нечіткими контурами яскраво-червоного кольору, набряклий, гарячий і при пальпації болючий. В межах запального вогнища можуть відзначатися геморагії, везикули, бульбашки, абсцес. Відзначається загальне нездужання, підвищення температури тіла і може ускладнитися потовщенням епідермісу, розвитком фіброзу дерми і лімфонабряках.
Ектіма (виразкова стрептодермія) – являє собою глибоке ураження шкіри і підшкірної тканини частіше нижніх кінцівок з розвитком виявів на обмеженій ділянці. Починається з формування гнійної фликтени, яка через декілька днів модифікується в кірку, під якою розташована глибока виразка з набряклими дном, покритим гнійно-слизових некротическим нальотом, і запаленими м’якими краями. Виразка рубцюється через 2-4 тижнів.
стрептостафілодерміі
Імпетиго стрептостафілококковой – проявляється фліктени, які розташовуються на еритематозному тлі. Потім вміст фликтен зсихається з утворенням пухких корок жовтого кольору. Висипання дисеміновані, до процесу залучаються великі ділянки шкіри. Характерний зростання елементів по периферії. Тривалість існування елемента імпетиго становить в середньому 7 днів.
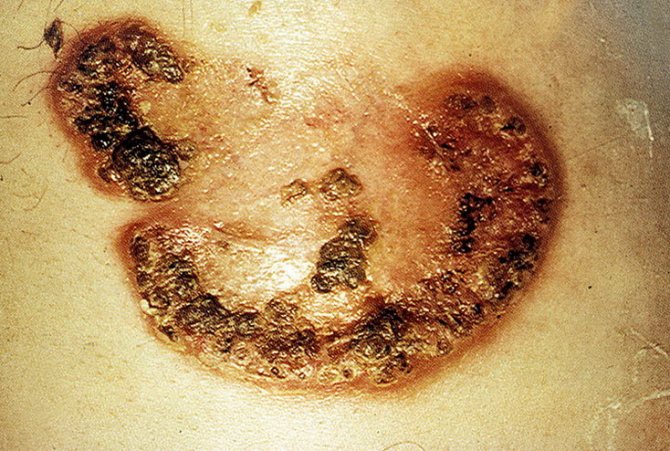
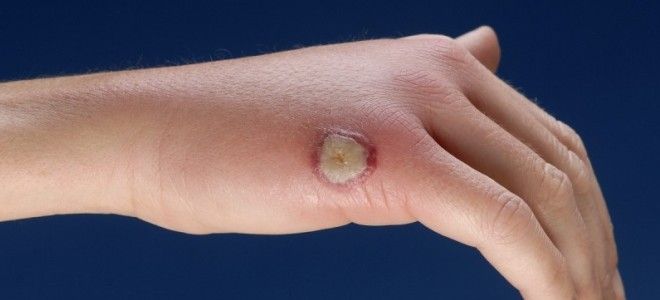
гангренозна піодермія
У абсолютної більшості пацієнтів гангренозна піодермія первинно починається з пустули, що нагадує фурункул (бульозна форма). З плином часу навколо пустули швидко розширюється зона гіперемії, випереджаючи значно по швидкості зростання центрального запального вогнища. У центральній зоні в міру прогресування вогнищ ураження починається дегенерація елементів дерми / епідермісу з формуванням некрозу і утворення виразкового дефекту, які швидко покриваються корками. Краї виразкових дефектів мають специфічний синьо-фіолетового відтінку. При пальпації вогнища – хворобливість. Рідше патологічний процес поширюється на підшкірну жирову клітковину, сухожилля і м’язи. Вегетативна форма протікає відносно легко у вигляді одиночних поверхневих бляшок з подальшим виявленнями і утворенням кірок на своїй поверхні.
Нижче наведені фото деяких видів пиодермий.
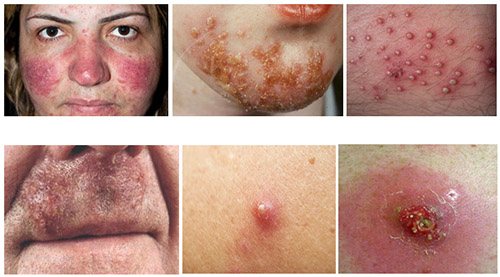
Бешиха, імпетиго стрептококової, остиофолликулит, сикоз вульгарний, фурункул, карбункул
лікування
Терапію піодермії доцільно почати з дослідження на визначення типу збудника та чутливість пацієнтів до антибіотиків, а також з’ясування заразна ця форма хвороби.
Відповідно до цього підбираються препарати для антимікробної лікування і призначається схема їх прийому:
- курс антибактеріальної терапії може становити до двох тижнів. Добре зарекомендували себе такі антибіотики як: Тетрациклін, Рифампіцин, Метациклин і інші.
- для зміцнення судин шкіри використовують Ангіопротектори: Трентал, Актовегін, НІКОТИНАТ натрію.
- з метою посилення процесів регенерації лікування піодермії у дорослих проводиться в супроводі вітамінотерапії, прийому мікроелементів та імуномодулюючих препаратів.
- хронічні глибокі форми цієї патології вимагають застосування гормональних і цитостатичних засобів (Преднізолону, Метотрексату).
- в деяких випадках призначають лікування вакцинами (стафілококової лікувальної, стафілококової бесклеточной).
При цукровому діабеті лікування піодермії засноване на суворому дотриманні дієтичних рекомендацій, раціональному відпочинку та уникнення стресових ситуацій.
Місцева обробка патологічних утворень включає: видалення кірок і обробку антисептичними препаратами, застосування витягають линиментов і мазей, накладення стерильних пов’язок.
У дорослих
Особливості протікання захворювання у людей зрілих полягають в змозі їх імунної системи. Зазвичай саме її ослаблення сприяє розвитку піодермії у дорослих.

З поверхневих форм у них найчастіше діагностується фурункули, карбункули і різні види імпетиго.
Глибокі види захворювання розвиваються на тлі серйозних поразок ЦНС, внутрішніх органів і гормональної системи. Тому у молодих і зрілих людей можуть розвинутися: виразкові і гангренозние піодермії, що підриває фолікуліт Гофмана, атрофічний дерматит нижніх кінцівок.
У дітей
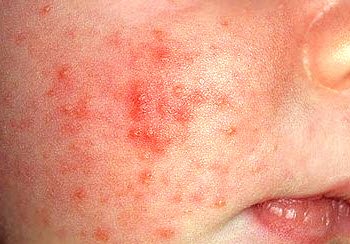
Так як у немовлят і малюків в ранньому дитинстві багато систем тільки формуються і удосконалюються, навіть прості піодермії протікають у них складніше. Поверхневі її види зазвичай спостерігаються в області пупкового кільця, в складках шкіри, на обличчі і кінцівках.
Найчастіше у дітей симптоми піодермії пов’язані з підвищенням температури тіла, нервовою збудливістю і занепокоєнням, збільшенням лімфовузлів.
Для успішної терапії хвороби необхідно визначити збудника і вчасно виявити форму хвороби. У дитячому віці зазвичай діагностують:
- періпоріт, пов’язаний з надмірним потінням малюка, на його шкірі висипають невеликі гнійники в області тіла, обличчя та голови, вони лопаються і утворюють кірочки, мокнуть і сверблять;
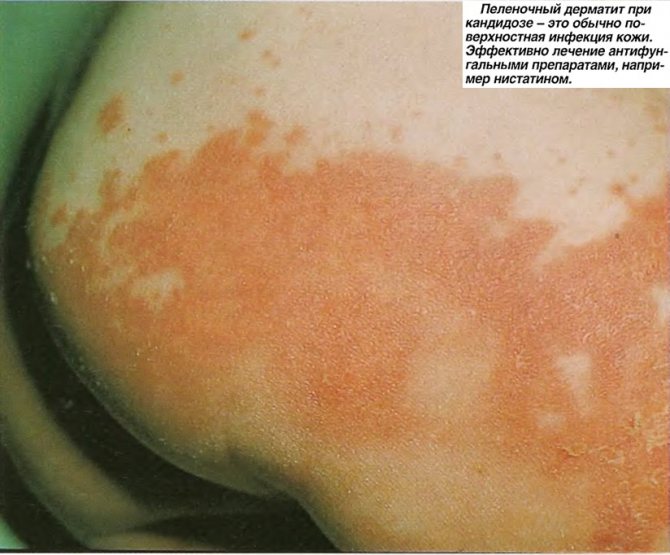
- пелюшковий дерматит, характеризується вираженим почервонінням, пастозністю і утворенням фурункулів в зоні промежини або сідниць, без лікування ці освіти виразкуються;
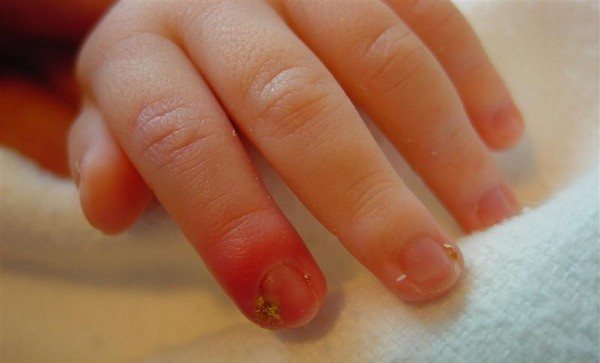
- панарицій, утворюється біля запаленої нігтьової пластини і являє собою невеликі осередки з нагноєнням.
У дитячому віці на подібні процеси слід звернути пильну увагу і відразу ж звернутися до лікаря, своєчасне лікування допоможе уникнути ускладнень (абсцесів, флегмон і інфікування інших органів і систем).
Аналізи і діагностика
Переважна більшість пиодермий діагностується на основі клінічної симптоматики при фізикальному обстеженні пацієнта. Поверхневі форми піодермії зазвичай проведення мікробіологічного дослідження не вимагають. При хронізації процесу, що протікає з частими рецидивами, необхідно використання лабораторних методів:
- мікробіологічного (посів на середовища гнійного / серозного відокремлюваного; з визначенням чутливості патогенної мікрофлори до антибіотиків);
- біохімічних методів (визначення в крові / сечі рівня цукру);
- імунологічних методів (імунограма).
При глибоких хронічних формах піодермії (абсцес і ін.) Проводиться біопсія з наступним гістологічним дослідженням біоптату.
діагностика
Діагностика піодермії, як правило, полягає в наступних тестах:
- Починається постановка діагнозу з первинного огляду та збору анамнезу, на якому лікар намагається виявити причини і умови виникнення захворювання.
- ОАМ (загальний аналіз сечі);
- ОАК (загальний аналіз крові);
- Біохімічний аналіз крові;
- Імунологічні тести крові;
- Виявлення антитіл до вірусів: гепатиту В і ВІЛ;
- Виявлення чутливості до антибіотиків, шляхом посіву на флору;
- При необхідності – рентгенографія грудної клітки;
- При необхідності – КТ і МРТ;
- У випадках максимального ускладнення – гістологія уражених ділянок шкіри;
- Також можуть бути призначені консультації у фахівців:
- терапевта;
- інфекціоніста;
- Імунолога.

лікар імунолог
Після постановки діагнозу – піодермія, далі проводять диференціальну діагностику. Наведемо її, щодо кожного виду окремо:
- Фолікуліт. Його диференціюють з вуграми звичайними, з рожевими вуграми, якщо мова йде про ВІЛ-позитивних пацієнтів, то – з еозинофільним фолікулітом. Також даний вид піодермії протиставляють лікарської токсидермії, яка може виникати при прийомі кортикостероїдів, а також препаратів брому і літію. Якщо процес фолікуліту протікає в зонах пахв, то диференціація його проходить з гідраденітом. Також фолікуліт диференціюють з вросшими волоссям, крім цього даний вид піодермії потрібно відрізняти від червоного плоского лишаю.
- Сикоз. Діфдіагноз сикоза проводиться, шляхом зіставлення його з хворобою, симптоми якої дуже схожі з даним видом піодермії: це трихофітія, що має інфільтративно-нагноительной характер. При ній, внаслідок запалення, що має гострий перебіг, теж, як і при сикозі, збільшуються і болять лімфовузли.
- Фурункули, фурункульоз. Диференціація відбувається з такими відгалуженнями піодермії, як карбункули і гідраденіт.
- Угри звичайні. Діфдіагноз ставлять, відокремлюючи їх від розацеа (а конкретно, її пустулезной стадії) і від пустулезного угревидное сифилида.
- Епідемічна пухирчатка немовлят. Проводиться з вродженим бульозні епідермолізом. Його можна визначити відразу ж після появи дитини на світ, тому що на шкірі немовляти, навіть якщо вона травмована мінімально, з’являються бульбашки. Також по даному виду проводять дифдиагноз з пузирчаткой сифилитической, що вражає низ ступень і долоньки, бульбашки її мають структуру щільного вмісту, а в її основі накопичується інфільтрація, загальне самопочуття пацієнта при цьому не проявляє явних порушень. Пухирчасті субстанції виділяють бліду трепонем; проводяться специфічні серореакции на сифіліс при цьому позитивні.
- Карбункул. Слід диференціювати його з фурункульоз або фурункулом з одним некротическим стрижнем. Крім того, карбункул протиставляють абсцесу.
- Гидраденит. Диференціація відбувається з лімфаденітом, так як при ньому в глубокоподкожной клітковині пальпуються збільшені лімфовузли. Гидраденит також слід розрізняти з коллікватівним туберкульозом, при якому запальні процеси в лімфовузлах не мають гострого перебігу, а при розтині з них виділяється гній.
- Шанкриформная піодермія. Її протиставляють шанкру жорсткої структури.
- Імпетиго. Діфдіагноз проводять з пузирчаткой і екземою. Також необхідно виявити відмінності з кандидозної проявами, які можуть бути на складках шкіри або на валиках нігтів.
- Ектіма. Даний вид піодермії диференціюють з фурункулом, відмінністю виступає відсутність некротичного стрижня. Також ектіма звичайна протиставляється ектіми сифилитической, що не супроводжується запальними процесами гострого характеру. Дослідження серологічних реакцій на сифіліс і бліду трепонем при цьому мають позитивне значення.
- Суха стрептодермія. Дифдіагностика виконується з грибковими ураженнями шкіри, для цього проводяться тести, де виявляється наявність або відсутність патогенних грибів.
- Хронічна виразково-вегетуючих піодермія. Діфдіагноз ставиться, виходячи з протиставлення їй вегетирующей пухирчатки, йодо і бромодерми.
лікування піодермії
Лікування у дорослих піодермії залежить від форми захворювання і особливостей макроорганізму. У більшості випадків лікування піодермій проводиться амбулаторно. Показаннями до госпіталізації є:
- захворювання, зумовлені дією токсин-продукуються штамів стрептокока / стафілокока;
- висипання, що охоплюють значну частину тіла, що протікають з вираженими порушенням загального стану.
Лікування комплексне, що включає раціональний догляд за шкірою в осередку ураження і поза ним, дотримання дієти, системну і зовнішню терапію, дієту і фізіотерапевтичні процедури. Режим пацієнта з піодермією передбачає обов’язкове обмеження контакту хворого з водою, а при поширеному процесі – заборона на водні процедури. Пацієнту рекомендується не голити, а підстригати волосся в пиодермических осередках.
Зовнішня терапія – проводиться до повного усунення клінічних проявів захворювання. У зовнішньої терапії в широко використовуються традиційні антисептичні препарати -розчину анілінових барвників (Метиленовий синій, Діамантова зелень, Фукорцин, Калію перманганат, Еозин, фарба Кастеллани, розчин Перекиси водню, ПВПйод, Хлоргексидин, аплікації ІХТІОЛ на область висипань протягом 7-14 днів.
Широке застосування знаходять сучасні моноантібіотіческіе / полікомпонентні препарати для зовнішнього місцевого застосування (мазь / крем Гентамицина сульфат, фузідовая кислота, Лінкоміцину гідрохлорид, Мупіроцин, Ерітроміциновая мазь, Сульфатіазол срібла, Неомицин + Бацитрацин цинк і ін.). Застосування топічних антибактеріальних препаратів для лікування піодермії дозволяє істотно знизити кількість побічних ускладнень системної антибіотикотерапії і забезпечити швидке відновлення епідермального бар’єру шкіри і її імунологічного статусу.
Однак місцеве призначення антибіотиків часто супроводжується селективним тиском на збудників і сприяє зростанню стійкості патогенних мікроорганізмів. Для попередження такого негативного явища необхідно дотримуватися важливого принципу: антибіотик, який використовується місцево, не повинен мати форму для системної терапії. Оптимально, коли препарат належить до класу, системне використання якого зовсім не передбачено. Прикладом таких препаратів є Бацитрацин і Неомицин, які не використовуються системно, що робить ці препарати практично ідеальними для місцевого лікування та профілактики піодермій в дитячій і дорослій практиці.
фото
остіофоллікуліт
стафилодермия
фолікуліт
фурункул
вульгарний сикоз
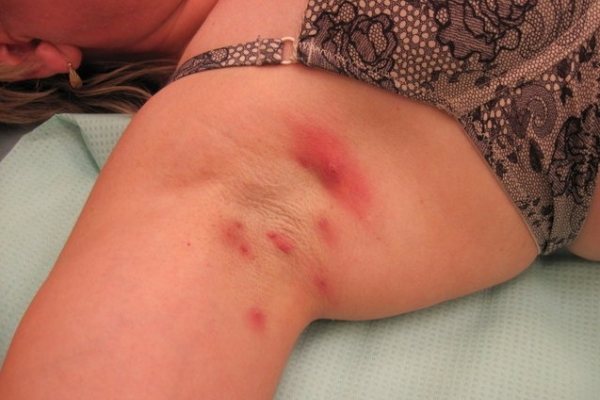
Гидраденит
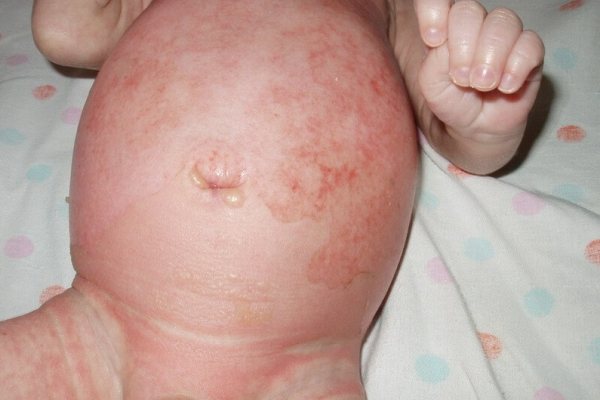
пухирчатка новонароджених
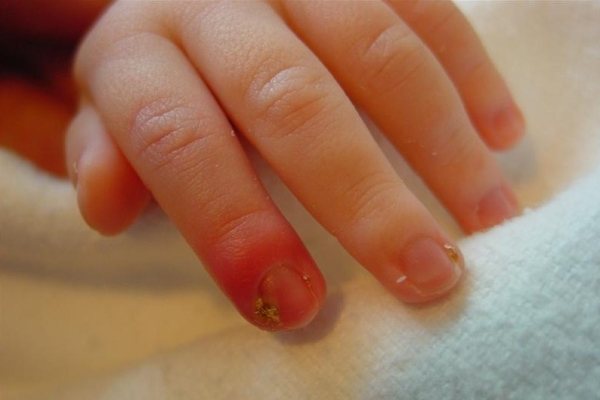
Турніоль
Піодермія у дітей
Значно частіше у грудних дітей зустрічаються симптоми стафилодермии, а у дітей молодшого / старшого дитячого віку переважають стрептодермії. Найбільшу небезпеку становить стафилодермия у дітей першого року життя і новонароджених, оскільки вони мають підвищену чутливість до стафілококу і схильність до швидше генералізації інфекції з високим ризиком розвитку сепсису. Також розвитку симптомів піодермії у дітей сприяє недосконалість захисних механізмів, які не забезпечують повноцінний імунна відповідь.
Також розвитку піодермії сприяють анатомо-фізіологічні особливості шкіри новонароджених дітей, що має пухкий і тонкий роговий шар, лужне середовище на поверхні шкіри і специфічне розташування проток потових залоз. До супутніх умов, що сприяють появі пиодермий у новонароджених (особливо часто зустрічається піодермія у дитини на щоці) відносяться нераціональний догляд за дитиною: тривале перебування малюка у вологих пелюшках, часте перегрівання, недотримання гігієнічних норм. Ситуація ускладнюється широким поширенням здорових носіїв стафілокока серед осіб, що мають тісний контакт з дитиною (персонал лікарень / пологових будинків) і є перманентним джерелом інфікування новонароджених / грудних дітей. Поширенню пиодермий сприяє і зростання чисельності штамів, які є стійкими до антибіотиків.
Чи можна, ніж лікувати і як лікувати пиодермию у дітей в домашніх умовах? Безумовно, неускладнені форми піодермій у дітей можна лікувати амбулаторно в домашніх умовах, проте, необхідна обов’язкова попередня консультація у дитячого дерматолога. Лікування піодермії у дітей принципово не відрізняється від дорослих, проте лікування дітей необхідно приводити з урахуванням віку, стану імунітету і харчування.
Класифікація піодермії
Піодермія (pyodermia) – гнійне ураження різних шарів шкіри, волосяних фолікул, сальних і потових залоз. Основні збудники – патогенні коки, рідше – інші бактерії, віруси і грибки. Патологічний процес протікає в гострій або хронічній формі, може бути поверхневим або глибоким, охоплювати незначні або великі ділянки. Код за МКХ-10 – L08.
Види шкірного захворювання:
- стафилодермия – інфекції, викликані стафілококами;
- стрептодермія – дерматологічні стрептококові патології;
- стрептостафилодермия – змішані інфекції.
Це одна з найбільш поширених дерматологічних патологій, її діагностують переважно у дітей у віці 3-4 роки.
Піодермія – заразна хвороба, передається при контакті з хворою людиною або побутовим шляхом.
дієта
Дієта при шкірних захворюваннях
- Ефективність: лікувальний ефект через місяць
- Терміни: три місяці і більше
- Вартість продуктів: 1400-1500 гривень в тиждень
Дієта при шкірних захворюваннях, особливо при тривало і мляво поточних інфекційно-запальних процесах, є обов’язковим компонентом комплексної терапії. Раціон харчування повинен бути повноцінним з підвищеним вмістом вітамінів і мікроелементів.
При будь-яких видах пиодермий в період загострення різко обмежуються або повністю виключаються з раціону харчування гострі, копчені, солоні, консервовані та смажені продукти і високо екстрактивні бульйони (грибні, м’ясні, рибні). З раціону харчування дітей виключаються курячі яйця і молоко. Забороняється вживання всіх видів алкоголю (включаючи слабоалкогольні напої і пиво). Рекомендовані розвантажувальні дні і лікувальне голодування (короткочасне).
При піодерміях необхідно істотно обмежити в раціоні харчування прості вуглеводи (кондитерські вироби, цукор, варення, мед, випічка), замінивши їх продуктами, що містять складні вуглеводи (висівки, крупи, фрукти, овочі, цільнозерновий хліб). Цукор рекомендується замінити сорбітом / ксилітом, які покращують смакові якості продуктів, але надають липотропное дію, нормалізують мікрофлору кишечника і не підвищують рівень інсуліну в крові.
Кількість жирів в раціоні харчування не обмежується, але важливо знизити кількість тваринних жирів і збільшити споживання рослинних жирів (нерафінованої олії), багатих на вітаміни А і Е, які сприяють загоєння шкіри, послаблюють алергічні прояви і збільшують опірність організму. З урахуванням сказаного пацієнтам з піодермія може бути рекомендована «дієта при шкірних захворюваннях».
будова шкіри
Шкірна тканина дорослої людини здатна оновлюватися кожні тридцять днів і досягає в обсязі двох квадратних метрів, причому, обсяги її можуть бути від самих тонких, як на століттях, до самих товстих – як на п’ятах, а маса цього органу складає приблизно шість відсотків від загальної маси тіла.
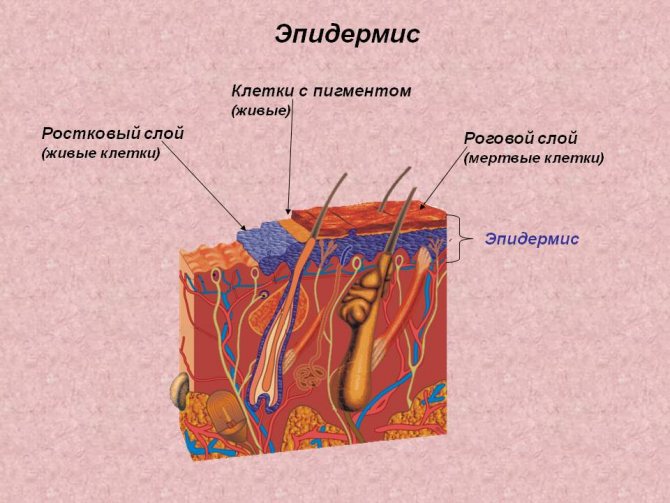
Розглянемо, з чого ж складається шкіра. Три головних пласта, які складають шкіру людини, діляться ще і на шари:
Епідерміс. Поверхневий шар шкіри, в утворенні якого головну роль відіграє білок кератин. Він також розшаровується на п’ять частин:
- Рогова частина – сама верхня, її складають ороговілі, не здатні до подальшого розвитку клітини епітелію;
- Блискуча – містить елеідін (спеціальну речовину, надалі утворює кератин – натуральний компонент волоса, його основний елемент, саме кератин відповідає за те, який волосся буде у людини: в’юнкий або прямий);
- Зерниста частина – складена з декількох шарів клітин, що мають циліндричну форму;
- Шипувата – досягає шести рядів клітин, що мають гарну многокутну форму, називаються кератиноцитами;
- Базальна частина – це заключний шар, складений всього лише з однієї лінії клітин-кератиноцитів.
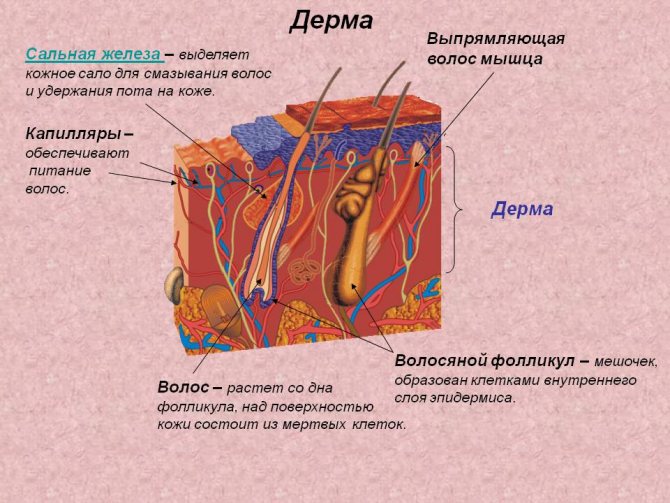
Дерма. Внутрішній і найголовніший шар шкіри, основну частину якого створює фібропластов, що синтезує важливі речовини, що запобігають старінню шкіри – це колаген, еластин і гіалуронова кислота.
Дерма теж розшаровується. Але, в порівнянні з попереднім шаром, у цього набагато менше шарів:
- Сосочковий – грає найголовнішу роль в харчуванні епідермісу, це верхній шар дерми, має тонку структуру, його сосочки прилягають в епідерміс, вдаючись до нього;
- Сітчастий – це шар, який має товсту структуру, так як в ньому розташовуються: кровоносні і лімфатичні судини, сальні і потові залози, нервові рецептори, коріння нігтів, канал, корінь і цибулина волосини, а також піднімає його м’яз.
Гіподерма. Ця частина складена з підшкірної жирової клітковини, оберігає тіло від переохолодження або нагрівання, а також забезпечує шкірі потрібні їй живильні елементи, такі, наприклад, як вітаміни А, Е, F, К.
Різні відгалуження піодермії вражають різні підшкірні шари. Наприклад, фолікуліт або сикоз вражають зовнішні шари шкіри, а ось фурункули і карбункули грунтуються в більш глибоких шарах. Про класифікацію і розташуванні видів піодермії поговоримо трохи пізніше, а поки з’ясуємо етіологію цього захворювання.
профілактика
Первинна профілактика піодермій зводиться до дотримання правил особистої гігієни, своєчасної і ретельної антисептичної обробки ранових поверхонь, мікротравм, тріщин, лікування загальних захворювань, на тлі яких існує ризик розвитку гнійничкових захворювань шкіри (хвороби травного тракту, цукровий діабет, ін.) Вторинна профілактика включає регулярні медичні огляди, проведення протирецидивної терапії при необхідності (загальні УФ-опромінення, догляд за санація фокальної інфекції).
Як лікувати новонароджених і немовлят
Особливо уразливими перед піодермією є малюки-немовлята. Шкіра дітей дуже тонка і легко руйнується під дією патогенних бактерій.
Поширитися інфекція у крихти може стрімко, тому навіть незначні висипання не повинні залишитися без лікарського уваги.
При лікуванні новонароджених в цілому застосовується така ж схема, як і при лікуванні дорослих.
Педіатр призначає санацію ураженої зони, обробку антисептиками, в разі потреби – препарати для зниження сверблячки і температури.
Проводиться посів патогенної флори для визначення необхідного антибіотика.
Особливу увагу приділяють питного режиму малюка, а також контролю температури.
Важливо стежити за тим, щоб новонароджений не розчісувала виразки. Також необхідно строго обмежити спілкування з іншими дітьми.
Наслідки і ускладнення
У випадках неускладнених пиодермий з неглибокими ураженнями шкіри шкірний покрив повністю відновлюється після одужання; у випадках затяжного / хронічного перебігу пиодермий, коли в патологічний процес залучаються глибокі шари шкірного покриву після одужання залишаються пігментні плями і рубці. При відсутності своєчасної та адекватної терапії високий ризик прогресування захворювання і збільшення тяжкості його перебігу з можливістю розвитку лимфангита, лімфаденіту, менінгіту. У дітей молодшого віку після стрептодермии можливі ускладнення у вигляді ангіни, скарлатини і гломерулонефриту.
ускладнення
Найпоширенішим ускладненням піодермії є алергічні реакції. Так як в лікуванні піодермії застосовується введення різних імунних препаратів – вакцини, стафилококкового анатоксину і ін., То нерідко після місцевого лікування первинних піодермій, таких як фурункули, імпетиго, гідраденіт, виникають піоаллергіди, тобто алергічні реакції у вигляді висипу.
Ця висип може носити ліхеноїдний, еритематозний, екзематозний, пустульозний або поліморфний характер. З’являється вона, як правило, раптово, і може супроводжуватися високою температурою, головним болем і загальним нездужанням.
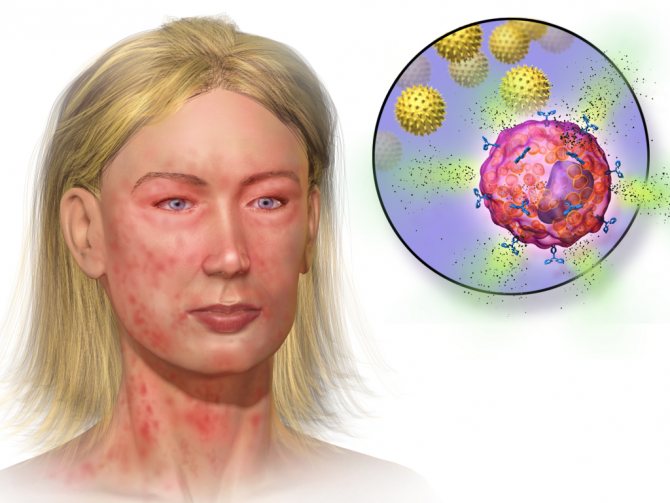
Специфічні алергічні реакції шкіри при існуванні піоаллергідов мають різко позитивний результат. Але примітно те, що з крові піококкам НЕ висіваються і в піоаллергідах їх фактично неможливо виявити.
З імунобіологічної точки зору, піоаллергіди виступають антиподом піемідов або піеміческіх дерматозів. Це висипу, які з’являються гематогенним шляхом при сепсисі (стафілококової або стрептококової).
Піеміди показують наявність важкого процесу піококковая течії, проявляючись у вигляді поліморфних висипань – плям, пухирців, вузлів, пустул, плоских інфільтратів і ін.
Список джерел
- Масюкова С.А., Гладько В.В., Устинов М.В. та ін. Бактеріальні інфекції шкіри і їх значення в клінічній практиці дерматолога. Consilium Medicum. 2004; 6 (3): 180-5 c.
- Дерматовенерологія. Національне керівництво. (Під ред. Ю.К. Скрипкіна, Ю.С. Бутова, О.Л. Іванова) М: ГЕОТАР-Медіа, 2011. – 1024 с.
- Белькова, Ю. А. Піодермії в амбулаторній практиці / Ю. А. Белькова // клинич-ська мікробіологія і антимікробна хіміотерапія. 2005. Т. 7. № 3. С. 255 – 270.
- Кириченко І.М. Сучасні підходи до терапії інфекційних захворювань шкіри. Cons. Med. 2006; 8 (1): 8-10.
- Нові можливості місцевої терапії гнійничкових захворювань шкіри / Нуруллін Р.М., Абдрахманов Р.М., Халіуллін Р.Р .// Казанський медичний журнал – 2012 – Т.93, №2.
Відгуки
Марина, 47 років, Твер. Один раз мені доводилося вирізати фурункул. Знаходився він на самому цікавому місці. Хоча був і невеликих розмірів, операцію довелося робити під загальним наркозом. Відчуття не найприємніші. Обробляли фукорцином і мазали якимось гелем. Уже й не пригадаю.
Стас, 19 років, Кам’янець-Подільський. Краще не хворіти стрептодермією. По-перше, це неприємно. По-друге, потрібно весь час перебувати вдома. По-третє, тепер на обличчі залишилися плями. Як їх прибирати?
Єгор, 32 років, Ростов-на-Дону. Чіріі під пахвою не проходили місяць. Уже кілька антибіотиків пропили, а результат тільки тимчасовий. Тільки через півроку поставили діагноз. Виявилося, що був прихований діабет. Після низьковуглеводній дієти пішло загоєння швидше.
Піодермія заразна чи ні?
Високо заразним типом піодермії вважається епідемічна пухирчатка новонароджених, що викликається золотистими стафілококами і рожа (стрептококової запалення).
Хворий з гнійничкові ураженнями шкіри може служити джерелом даних бактерій. У більшості випадків, зараження дитини відбувається від матері, яка має активний гнійний запальний процес (фурункул, гідраденіт і т.д.). Рідше, інфікування може відбуватися від здорового носія стафілококів.
Більшість пиодермий викликається сапрофітними мікроорганізмами і не є заразними. Тобто, при наявності супутніх факторів ризику (стреси, ендокринні патології, травми, зниження імунітету і т.д.) запалення шкіри може розвиватися через умовно патогенних мікроорганізмів, постійно обсеменяющіх шкіру.
Незважаючи на те, що ті ж золотисті стафілококи можуть виявлятися у більшості людей і не супроводжуватися розвитком запального процесу, при наявності факторів ризику вони можуть стати причиною важкої піодермії.
Народна медицина проти піодермії
Якщо захворювання протікає без ускладнень, то можна скористатися рецептами народних лікарів. Вони допоможуть усунути свербіж шкіри, призупинити розмноження патогенної мікрофлори. Довели свою ефективність в терапії такі рецепти:
- Взяти 20 г листя чистотілу і залити 100 мл рослинного масла. Настояти кілька днів і використовувати для обробки уражених ділянок три рази на добу протягом 3 тижнів.

- 2 ложки насіння кропу залити окропом в кількості 0,5 літрів. Після настоювання обробляти шкіру до 5 разів на день.
- З сирої картоплі віджати сік, просочити їм серветку і прикладати до запаленої шкірі на 2 години.
- Добре допомагає зміцнити організм, підвищити його несприйнятливість до інфекцій відвар з коріння і листя кульбаби. Для його приготування необхідно 2 ложки сировини залити склянкою води і кип’ятити на слабкому вогні 10 хвилин, потім залишити на кілька годин для настоювання. Пити засіб рекомендується до їжі по 100 мл.
Попередження поширення інфекції
- Категорично заборонено мити пошкоджену шкіру.
- Перед лікуванням волосся, розташовані в осередку ураження слід обстригти, але голити.
- Здорова шкіра навколо вогнищ ураження обробляється 1 – 2% спиртовим розчином саліцилової кислоти або водним розчином калію перманганату.
- Нігті на руках повинні бути коротко зрізати, а перед проведенням лікувальних процедур обробляються 2% розчином йоду.
- Заборонено видавлювати пустули.
- Заборонено застосування компресів.
Клінічні прояви піодермії
З огляду на те, як багато існує форм розвитку гнійних запалень дерми, до піодермії відносять досить великі групи патологій шкіри:
- Поверхневі піодермії:
- фолікуліти (остиофолликулит, сикоз звичайний);
- пухирчатка новонароджених;
- висип вугровий;
- імпетиго;
- панарицій поверхневий;
- заїди стафілококові;
- суха стрептодермія;
- Глибокі форми захворювання:
- ектіма звичайна;
- стрептококовий целюліт – бешиха;
- фурункульоз;
- карбункул;
- глибокий фолікуліт;
- гидраденит;
- шанкриформная піодермія;
- виразкова піодермія.
Як бачите, гнійничкові захворювання шкіри можуть мати абсолютно різні види і пов’язано це, в першу чергу, з тим, яким чином і в яке місце нашого тіла проник патогенний мікроорганізм.
Об’єднують ці хвороби такі загальні риси:
- типовий збудник;
- наявність активного запального процесу;
- ураження дерми або її придатків;
- принципи лікування.
Для гострих форм піодермії характерний раптовий початок і швидке поширення, якщо вчасно не було вжито заходів. Хронічні піодермії виникають періодично, мають на тілі улюблені місця (наприклад шрами від опіків, де імунний захист значно знижена або відсутня) і виконують роль індикатора розладів імунної системи.
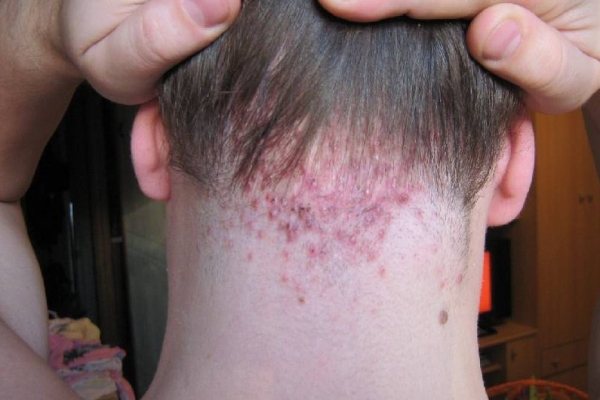
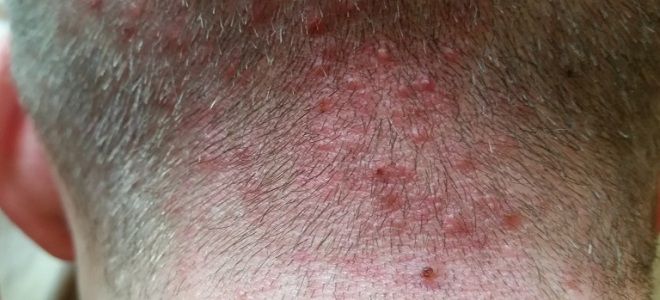
Піодермія шкіри голови: яка буває
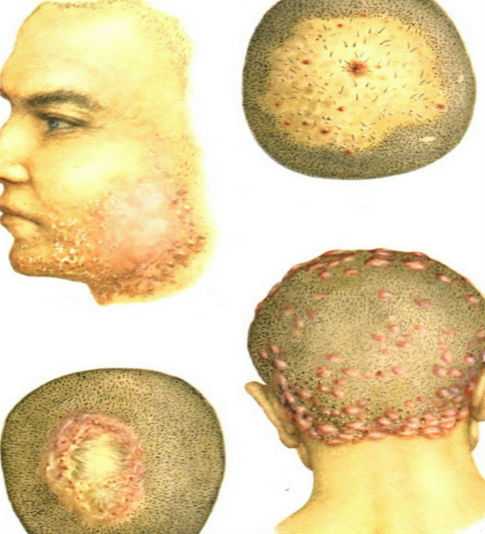
Хвороба виникає через проникнення мікробної флори всередину волосяного фолікула з наступним його нагноеніем.Чаще винуватцем піодермії шкіри голови виступає стафілокок, який переважно воліє жити якраз біля кореня волоса.
Завдяки йому можуть з’явитися симптоми наступних гнійних хвороб:
- Це гнійне запалення волосяного мішечка. Залежно від такого, наскільки глибоко і активно проник мікроб всередину розрізняють:
- поверхневий – процес зачіпає гирлі фолікула, проходить самостійно протягом декількох днів, не залишає слідів;
- істинний фолікуліт – відбувається нагноєння фолікула, після дозрівання вміст пляшечки виливається назовні, а на місці запалення утворюється невеликий шрам, лущення.
- глибокий фолікуліт – запалення спрямовано вглиб, може призводити до утворення фурункула або карбункула. Деякі форми такого запалення (наприклад, хвороба Гофмана) супроводжуються незворотнім руйнуванням паросткового шару цибулини, що веде до рубцювання шкіри та облисіння.
- Сикоз – це різновид фолікуліту, але його особливістю є те, що запалюються цибулини щетинистих волосся. Так, улюбленим місцем освіти сикоза найчастіше бувають вуса і борода, рідше можна його зустріти на лобку. Протікає хвороба аналогічно фолікулітом.
- Фурункул. Глибока поразка волосяного фолікула, що супроводжується не просто нагноєнням, а формуванням некротичних мас. Внаслідок чого утворюється щільний гнійний стрижень, а після очищення рани завжди залишається округлий рубець. Фурункул зріє, прямуючи назовні і здатний до самовскритію. При виверженні гнійного вмісту відбувається обсіменіння здорових ділянок шкіри, що призводить до появи нових вогнищ інфекції в більшій кількості – фурункульоз.
- Карбункул розвивається аналогічно фурункули, але, на відміну від останнього, ніколи не розкривається самостійно, процеси спрямовані вглиб шкіри. Запалення здатне охоплювати і прилеглі області, при цьому формуються додаткові «кишені» в рамках однієї ділянки запалення. Карбункул і фурункул – це різновиди пиодермий, які лікуються хірургічним шляхом. Вони можуть виникати не тільки на волосистій частині голови, але і в будь-якому місці тіла, де є волосяні цибулини, виняток становлять лише нігті, підошви стоп і долоні.
Різні форми піодермії можуть розвиватися на ділянках шкіри голови, позбавлених волосся, наприклад, після опіку цій галузі, на зажівшей рані. Часто пиодермия супроводжує жирної себореї: мікробам тепло і комфортно розмножуватися під щільною сальної скоринкою.
Симптоми, що дозволяють запідозрити пиодермию на голові:
- Сухість і випадання волосся;
- Погіршення зовнішнього вигляду зачіски;
- Втрата блиску;
- Відчуття недостатньої очищення волосся, засаленість;
- сверблячка;
- Поява кірочок жовтого кольору, пластів відшарувалася шкіри, частинок лупи.
- Хворобливе запалення біля основи волосини.
- Дрібні везикули на шкірі голови.
- Біль при розчісуванні.
- Виділення гною при натисканні на певну область;
- Поява ділянок, позбавлених волосся.
Піодермія шкіри голови вимагає обов’язкового огляду лікарем-трихологом і проведення Дифдіагностика з грибковими захворюваннями (наприклад, тим, хто стриже лішаём). Без лікування така патологія може призводити до незворотної формі рубцевої алопеції.
Що собою являє така патологія
Піодермія – медична назва, що об’єднує дерматологічні патології, з характерним виникненням нагноений, запально-виразкових шкірних змін, що відбуваються з причини впровадження в дерму гноєтворних (піогенними) організмів – пиококков. Піококкам – термін, який би стафілококи і стрептококи.
Хвороба діагностується у 30% пацієнтів з різними видами дерматозів. Серед усіх типів шкірних патологій у малолітніх пацієнтів становить 35 – 60%. Розвивається незалежно від віку і статі, включаючи немовлят і людей похилого віку.
Піодермія може бути первинною, тобто, виникнути, як поразку здорової шкіри, і вторинної, коли пиодермия стає або одним з ознак внутрішнього захворювання, або виступає як його ускладнення.
Чи можна заразитися піодермією? Багато видів мають високу ступінь контагіозності (заразність) при контакті, передаючись від хворого або носія. Іноді, при концентрації бактерій в повітрі при чханні, кашлі людини з гнійними вогнищами в носоглотці, піококкам можуть потрапити в здоровий організм повітряно-крапельним шляхом.
Що таке піодермія, розповість відео нижче:
Чому виникає захворювання
Гноєродниє мікроорганізми оточують нас всюди – в кімнатній пилу, на одязі, білизні, у вуличному повітрі. Вони можуть потрапляти на поверхню шкіри людини і деякий час перебувати на ній. Однак вони рідко розмножуються на поверхні шкіри і поступово зникають. Їх витісняють мікроби, які постійно мешкають на шкірному покриві – пропіонібактеріі, коринебактерії, епідермальний стафілокок, кишкова паличка, протей та інші. Таким чином, стрептококи і стафілококи належать до транзиторної (тимчасової) мікрофлорі, що потрапляє на шкіру з повітря.
Причина виникнення піодермій пов’язана з додатковим наявністю зовнішніх або внутрішніх чинників, що створюють сприятливі умови для розвитку гноєтворних мікробів. Перерахуємо їх:
Фактори, що погіршують протимікробну вплив шкірних виділень:
- забруднення, найбільш небезпечні в цьому відношенні машинні масла, нафтопродукти, велика пил;
- надлишковий нагрів або охолодження частини тіла;
- патологія кровотоку – акроціаноз, ознобленіе, варикозна хвороба.
Впливу, які пошкоджують шкірний покрив і утворюють «вхідні ворота» для мікробів:
- мікроскопічні травми (садно, подряпини, потертості);
- тривала дія води на епідерміс (пітливість, робота в воді);
- нестача вітамінів А і С.
Фактори, що погіршують імунну відповідь організму, в тому числі і місцеву резистентність:
- вогнище інфекції (тонзиліт, синусит, холецистит, карієс);
- переохолодження чи перегрівання всього організму;
- ендокринні хвороби, перш за все цукровий діабет;
- голодування;
- зниження рівня гемоглобіну в крові – анемія;
- харчові отруєння та кишкові інфекції;
- фізичне і нервове перевтома;
- нестача вітамінів А, В, С, Е;
- прийом глюкокортикоїдів або імунодепресантів.
Фактори, які пригнічують діяльність нормальної шкірної мікрофлори: надмірно часте миття рук, особливо антибактеріальними засобами з триклозаном.
Піодермії діляться на стафилодермии, стрептодермії і атипові форми. Стафилодермии викликає золотистий стафілокок, рідше епідермальний або сапрофітні стафілокок. Причина стрептодермії – бета-гемолітичний стрептокок групи А. Атипові форми викликані різними мікроорганізмами.
діагностика піодермії
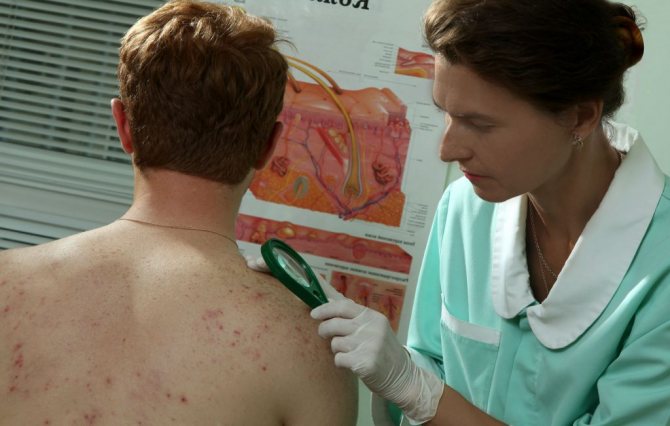
Піодермія в будь-якому її прояві вимагає звернення до лікаря. Вона не тільки загрожує системними ускладненнями пов’язаними з ураженням мікробами внутрішніх органів, а й за певних умов може бути загрозою для оточуючих. Для того, щоб встановити діагноз і підібрати відповідну
ситуації схему лікування необхідні наступні медичні заходи:
- Візуальний огляд за допомогою дерматоскопи.
- Докладний анамнез захворювання: важливі всі симптоми, які супроводжують хворобу.
- Анамнез життя: інформація про хронічні недуги, що передували початку процесу інфекційних захворюваннях, відомості про наявність алергічних реакцій, лікарської непереносимості, встановлених спадкових патологіях, характеристика побутових умов.
- Дослідження за допомогою лампи Вуда з метою диференціації з тріхо- і микроспорией;
- Зішкріб лусочок шкіри.
- Бактеріальний посів гнійного вмісту на живильне середовище. У ряді випадків цей метод не завжди є інформативним, так як аналіз виконується протягом 10 днів (стільки часу потрібно щоб підросли мікроорганізми з рани), а лікування необхідно починати відразу і призначаються антибіотики широкого спектру дії. На той час, коли аналіз буде готовий, зазвичай вдається позбутися від піодермії, особливо, якщо вона протікає в легкій поверхневій формі. Дослідження виконується для підстраховки, адже не виключений варіант зараження особливо стійкими видами бактерій, лікування яких вимагає застосування вузько антибіотиків.
- Аналізи крові – загальний і біохімія переважно показані при хронічних і глибоких видах піодермії.
- Визначення рівня цукру в крові проводиться також при частих рецидивах хвороби, особливо при глибоких гнійних запаленнях.
Пиодермию не варто намагатися перемогти вдома підручними засобами. Необгрунтоване і неправильне застосування різних антибактеріальних препаратів може не тільки не дати позитивного ефекту, а й привести до появи форм збудника стійкого до більшості відомих ліків.
ускладнення захворювання
Пускати на самоплив або займатися самолікуванням піодермії небезпечно, так як патологія може призвести до серйозних наслідків. Серед ускладнень можуть бути наступні:
- Сепсис.
- Алергічна реакція з набряком Квінке.
- Гангрена.
- Поразка інфекцією кісткової системи і внутрішніх систем органів.
- Лимфангит.
- Запалення сітківки ока.
- Тромбоз судин в головному мозку.
- Запалення мозкових оболонок.
- Медіастиніт гнійної форми.
Піодермії, викликані стрептококами
Захворювання, які були викликані проникненням під шкіру стрептококів, називаються стрептодермією. До таких відносяться:
- імпетиго;
- інтертригінозна стрептодермія;
- хронічна дифузна стрептодермія;
- ектіма.
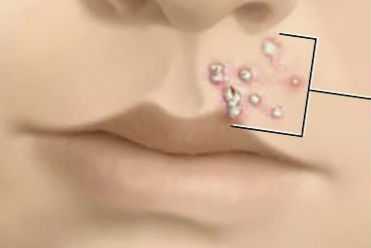
Імпетиго – це запальний процес, який виникає внаслідок попадання в організм інфекції. Це захворювання характеризується виникненням на шкірі множинних фликтен.
Як виглядає імпетиго
Фліктена – поверхневі бульбашки, невеликих розмірів з млявою покришкою і каламутним вмістом.
Пузирики з рідиною (фліктени) можуть зливатися, через час вони прісихают, утворюються жовті шорсткі кірки. Саме захворювання ускладнюється постійним сверблячкою в місцях виникнення почервоніння і висипу, що ускладнює процес загоєння. Після повного загоєння на шкірі залишаються білі плями, які важко загоряють. Переважно імпетиго утворюється на руках, шиї, голові.
Інтертригінозний стрептодермія або попрілості – це ураження шкіри, які спостерігаються у людей з великою масою тіла під складками шкіри. Спочатку утворюються мікроранки, в які потрапляє інфекція, через деякий час пошкодження збільшується від центру до периферії, утворюючи хвилясті краї ран.
стрептодермія
Хронічна стрептодермія, як правило, утворюється на гомілках. Спочатку виникає почервоніння, яке ускладнюється фліктени. У утворилися бульбашках накопичується гній. При розриві бульбашок виділяється гнійна рідина з кров’ю. Наявність крові пояснюється близьким розташуванням судин до поверхні. Таке явище характерне для людей з варикозним розширенням вен. Хронічна стрептодермія має велике вогнище запального процесу, а також важко подається лікуванню через що трапляються часті рецидиви.
Ектіма – це патологічний процес, який супроводжується відмиранням шкіри до дерми. Характеризується утворенням запалення, далі – міхура і пізніше – корки. Після розтину кірки можна виявити значну виразку, яка погано затягується.
Також варто відзначити, що піодермія може бути виявлена у дитини. Такий вигляд не загрожує дорослому, але може спровокувати незворотні наслідки для дітей, як правило, новонароджених і молодшого віку (до 5 років).
Крім того, фахівці виділяють специфічні піодермії – патології, які носять, як правило, хронічний характер. Вони можуть бути викликані аутоімунними процесами або ж несвоєчасним лікуванням одного з видів захворювання, які були перераховані вище.
На наступних фотографіях ви можете побачити ще приклади того, як виглядає піорерміі у дорослих і дітей:
приклад піодермії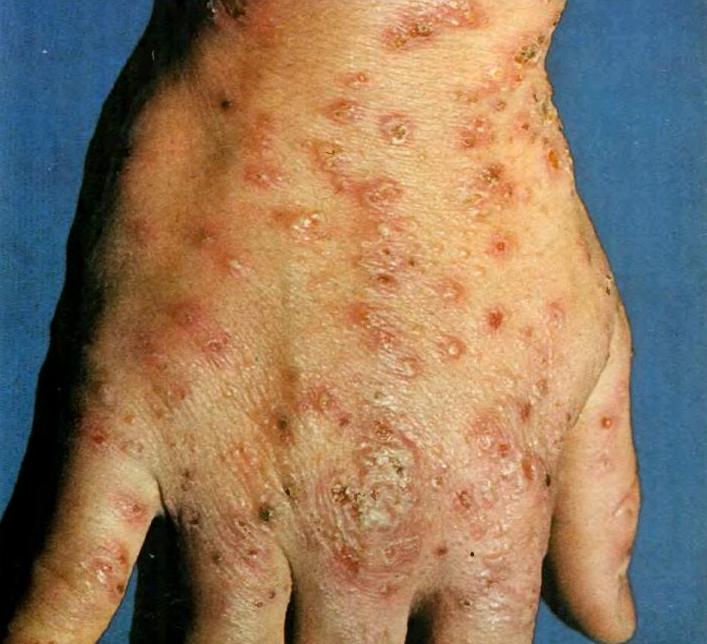
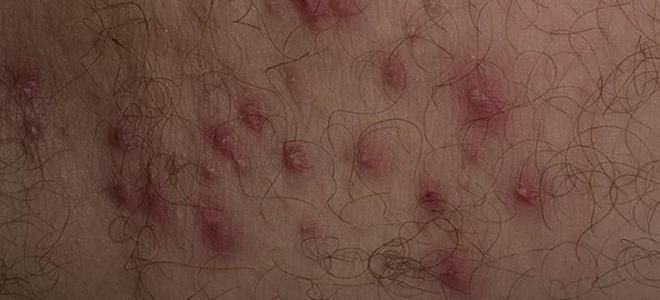
Причини розвитку хвороби
На шкірі людини постійно присутні різного роду мікробні агенти, при нормальному стані здоров’я вони не представляють особливої загрози для людини: їх розпізнають імунні клітини і стримують від проникнення всередину – це умовно-патогенні мікроорганізми.
Пошкодження епідермісу, порушення його природних функцій служать хорошим приводом для того, щоб мікроби розмножилися і змогли атакувати вразливу область. Лейкоцити в процесі боротьби з ними гинуть самі, так формуються гнійні маси в зоні ураження.
Також реакцію з боку шкіри викликає активна життєдіяльність патогенів: мікроби виділяють ендо- та екзотоксини, які можуть надавати на організм людини вкрай негативну дію.
Найбільш агресивним і небезпечним збудником піодермії є золотистий стафілокок. Він досить швидко виробляє резистентність у відповідь на лікарську терапію, складно піддається лікуванню, любить бути присутнім на шкірі як хронічного вогнища інфекції і завжди прагне захопити не тільки епідермальний шар, але і проникнути всередину тіла.
У таких випадках можливо гнійне ураження внутрішніх органів і навіть сепсис (системне ураження всього організму мікробами, яке може закінчитися летально).
Щоб розвинулася хвороба, досить збігу таких обставин:
- джерело зараження мікробами з високим ступенем вірулентності;
- порушення цілісності шкіри з будь-якої причини;
- недостатня робота імунної системи.
Найчастіше піодермія розвивається у дітей молодшого віку, так як їх шкіра менш стійка перед інфекціями, схильна до запалень і попрілостей.
У дорослих хвороба шкіри піодермія може виникати з таких причин:
- рани (в тому числі і мікротравми) подряпини, опіки, укуси тварин і комах.
- нестача вітамінів В, С, D, що знижує активність імунної захисту;
- після перенесених бактеріальних недуг: тонзиліт, гайморит, пневмонія.
- зараження стійкими штамами внутрішньолікарняних коків при тривалому лікуванні в умовах стаціонару;
- ускладнення шкірних хвороб, що супроводжуються сверблячкою: кропив’янка, екзема, короста, педикульоз.
- при хронічних, виснажують нервову систему стресах;
- внаслідок порушення функції ендокринної системи: піодермія нерідко супроводжує цукровий діабет;
- аутоімунні хвороби з шкірної симптоматикою: псоріаз, склеродермія, алергічний васкуліт, пемфігоіда.
- при спадковому типі шкіри, схильної до несподівано бурхливим реакціям на життєдіяльність мікробів.
Головним у розвитку хвороби є імунна нестійкість до мікроорганізмів на фоні їх високої активності. Детальніше про те, наскільки заразно це захворювання шкіри ми розповімо вам в статті «Піодермія: як передається».
симптоматика захворювання
Клінічні прояви цієї хвороби шкіри незалежно від типу піодермії мають вигляд:
- невеликих гнійничкових утворень, які локалізуються по краю росту брів, волосся, вій;
- тонкостінних бульбашок з каламутним наповненням (фліктени) і запаленням навколо утворилися гнійників;
- на місці підсохлих бульбашок через 3 дня виникають гнійно-серозні скоринки, які з часом самостійно відпадають;
- у важких випадках на місці висохлих гнійників можуть з’являтися виразкові утворення.
профілактика піодермій
- Профілактика поширення інфекції в дитячих установах (дотримання санітарного протиепідемічного режиму, виявлення та ізоляція хворих, виявлення і лікування бактеріоносіїв і хворих з гнійничкові захворювання та ін).
- Правильна обробка мікротравм (обробка пошкоджень шкірних покривів розчинами анілінових барвників, спиртовим розчином йоду, застосування плівкоутворювального аерозолю Ліфузоль).
- Виявлення та лікування захворювань, що роблять негативний вплив на бактерицидну функцію шкіри.
Детально про лікування стафілококової інфекції читай в статті
ПОСИЛАННЯ ПО ТЕМІ
Статті розділу «Піодермія»
- Прояви і лікування стрептодермії і стафілококової піодермії
Саме популярне
- Все про грибку стопи: симптоми і ефективне лікування сучасними препаратами
- Грибок шкіри голови: як розпізнати і лікувати
- Симптоми і лікування грибка нігтів на руках (оніхомікозу)
- Користь і шкода кишкової палички
- Як лікувати дисбактеріоз і відновити мікрофлору
Статті розділу «Піодермія»
- Симптоми і лікування гидраденита
Про мікроби і хворобах 2019
постановка діагнозу
Тільки ретельна діагностика стафілококової піодермії дозволить виявити характер збудника і призначити адекватну терапію. Вона включає наступні аналізи і дослідження:
- Загальний аналіз крові і сечі.
- Визначення чутливості збудника до антибактеріальних препаратів. Для цього беруть для дослідження гнійний вміст пустул.
- Обстеження на сифіліс.
- Якщо є необхідність, потрібно консультація ендокринолога і невролога.
- Гормональні дослідження на виявлення цукрового діабету.
Для уточнення діагнозу важливо провести диференційну діагностику, щоб відрізнити фурункульоз від гидраденита і карбункула. Фолікуліт можна переплутати з плоским позбавляємо або висипом вугрів.
Хронічну пиодермию необхідно диференціювати від бромодерми, а сикоз – від трихофітії, але ця патологія проявляється з більш вираженими симптомами.
Чим лікувати пиодермию
Перш ніж приступити до терапії, необхідна діагностика. При візуальному огляді лікар встановлює форму піодермії. Для визначення збудника застосовується мікроскопічний метод дослідження гнійного вмісту. Якщо патологія носить вторинний характер, може знадобитися обстеження внутрішніх органів.
Встановивши вид піодермії, лікар призначає лікування. Воно передбачає:
- Прийом антибіотиків, спрямованих на знищення збудників (пеніцилін, тетрациклін, цефалоспорин). У важких випадках можуть знадобитися глюкокортикостероїдні препарати (Гідрокортизон, Метипред).
- Застосування мазей з антибактеріальною дією – Саліцилово-цинкова паста, Левомеколь, Тетрациклінова мазь. Також треба обробляти ділянки навколо гнійників 2 рази на добу саліциловим спиртом. Ці заходи допоможуть не допустити поширення інфекції.
- Викорінення хвороби, яка спровокувала розвиток піодермії. В даному випадку вона є лише ознакою, тому при відсутності лікування основного захворювання можливий рецидив шкірної патології після усунення її симптомів.
- Промивання уражених ділянок фурациліну, Діодоксіном, таніном, якщо хвороба супроводжується виразками. Засоби застосовують після видалення струпів. Це дозволяє уникнути зараження.
- Усунення чинників, які несприятливо впливають на шкіру і викликають запалення епідермісу.
- Призначення дієти, яка передбачає обмежене вживання простих вуглеводів, білкової їжі, рослинної клітковини, кисломолочних продуктів.
- Відмова від миття запалених ділянок, якщо цього вимагає ситуація. Незаражені ділянки потрібно мити обережно, щоб не поширити інфекцію. У деяких випадках можливий повну заборону ванни або душу.
Загальні ознаки стафилодермии
- Хворіють переважно чоловіки.
- Уражається груба шкіра.
- Завжди уражається волосяний фолікул.
- Первинний морфологічний елемент – фолікулярна пустула.
- Цей стафілококовий процес йде вглиб, так як факультативний анаетоб.
- Малоконтагіозни.
- Інфільтративно-нагноительной процес.
Стафілококи, втілившись в організм виділяють лейкоцідін (пошкоджуючи судинну стінку), завдяки чому лейкоцити за допомогою хемотаксису знаходять і наближаються до стафілококів, утворюючи навколо них лейкоцитарний вал. Крім того, завдяки виділяється стафілококами коагулазу, утворюється вал коагульованої плазми.
рекомендації Комаровського
Часто молоді батьки не вважають появу на шкірі дитини невеликих прищиків серйозною проблемою і намагаються впоратися з ними самостійно за допомогою домашніх засобів. Відомий педіатр Євген Комаровський настійно рекомендує не відкладати візит до лікаря і не нехтувати прийомом антибіотиків і інших лікарських препаратів, щоб не запустити захворювання.
Велика увага доктор Комаровський приділяє дотриманню особистої гігієни і дає такі поради:
- в перші 2-3 дні після утворення на шкірі гнійників уникати водних процедур, щоб не рознести інфекцію;
- виділити хворому малюкові індивідуальний посуд, рушник, гребінець та інші предмети особистого користування;
- регулярно кварцевать дитячу кімнату;
- прибрати м’які іграшки, а пластмасові частіше мити;
- кожні два дні міняти постіль, які найкраще кип’ятити.
Для обробки уражених ділянок Комаровський рекомендує використовувати анілінові барвники діамантовий зелений (зеленку) і метиленовий синій (синьку), які знищують стафілококи і стрептококи і підсушують шкіру, прискорюючи загоєння.
Зовнішнє лікування захворювання
Нарівні з внутрішнім прийомом антибіотиків кожного пацієнта призначається зовнішнє використання лікарських засобів. Ефективними є:
- Для придушення розмноження грампозитивнихмікроорганізмів можна обробляти шкірні ділянки «Діамантової зеленню».
- Саліцилова мазь з антибактеріальним ефектом. Після нанесення верхній шар епідермісу розм’якшується, знижується запальний процес.
- Розчин перманганату калію здатний нейтралізувати вплив деяких токсичних речовин, які виділяють хвороботворні бактерії.
- Гель або розчин хлоргексидину чудово пригнічує активність гноєтворних бактерій, які активно розмножуються при стафілококової піодермії. Препарат не втрачає свою активність в крові людини і в гнійних ранах.
- Крем для зовнішнього застосування «Триамцинолон». Знижує інтенсивність запального процесу і має протиалергічну дію.
- «Фукорцин». Цим засобом можна обробляти уражені ділянки шкіри для зниження інтенсивності інфекційного процесу і блокування активності грибків.
Тривалість терапії визначається лікарем. Якщо після нанесення зовнішній засіб симптоматика не зменшується, а з’являються ознаки алергічної реакції, то необхідно повідомити лікаря і підібрати інше ліки.
Піодермія – причини
Головним чинником, що провокує описувану проблему, є кокові мікроби. Збудник піодермії – або стафілокок, або стрептокок. Іноді зустрічаються змішані інфекції, що виникають на тлі ураження обома групами бактерій.
Найпоширеніші причини гнійних запалень:
- дрібні травми, порізи, подряпини шкіри (навколоранева піодермії);
- недотримання базових норм особистої гігієни;
- переохолодження чи перегрівання;
- сильне забруднення епідермісу.

До ускладненим і хронічним піодерміям можуть привести:
- аутоімунні хвороби;
- індивідуальна чутливість до гнійних інфекцій;
- порушення роботи внутрішніх органів;
- розлади обміну речовин;
- захворювання центральної нервової системи;
- гормональні патології;
- ураження системи кровотворення;
- тривалий прийом кортикостероїдних препаратів;
- виснаження організму, включаючи гіповітаміноз;
- хронічна себорея.
стафілококова піодермія
Гнійничкові ураження, викликані даної групою бактерій, можуть бути поверхневими і глибокими.
У першому випадку шкірне захворювання піодермія зустрічається в наступних варіантах:
- остиофолликулит;
- поверхневий фолікуліт;
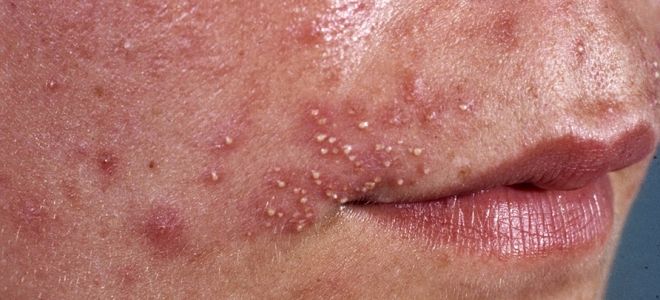
- везикулопустулез;
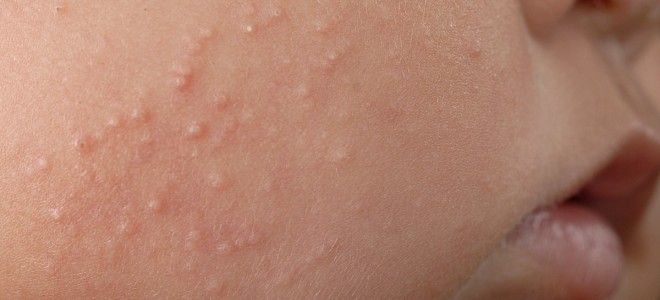
- вульгарний сикоз.
Глибока стафілококова піодермія:
- фурункул;
- карбункул;
- гидраденит;
- глибокий фолікуліт;
- вугри (вульгарні, флегмонозні, акне);
- псевдофурункульоз Фингера.
стрептококова піодермія
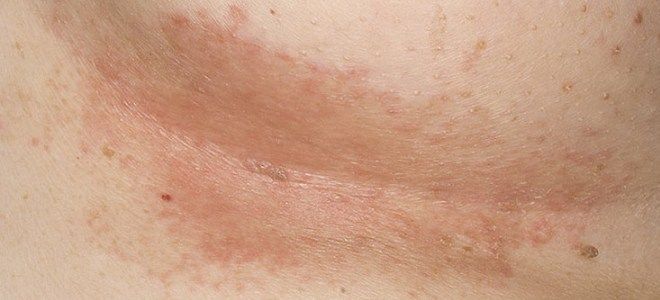
Запальні процеси, що провокуються представленими мікробами, переважно поверхневі. Піодермія шкіри на тлі зараження стрептококами ще називається імпетиго і фліктени.
Поверхневі форми:
- інтертригінозна стрептодермія;
- заєда;
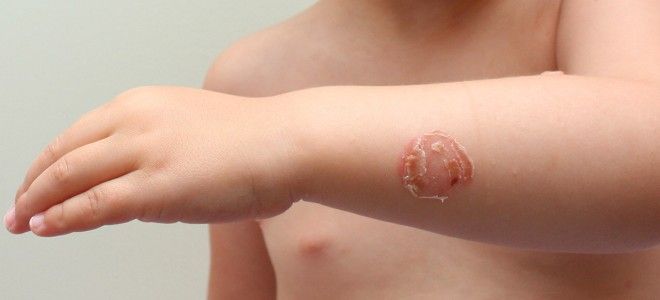
- буллезное стрептококової імпетиго;
- поверхнева пароніхія;
- простий лишай;
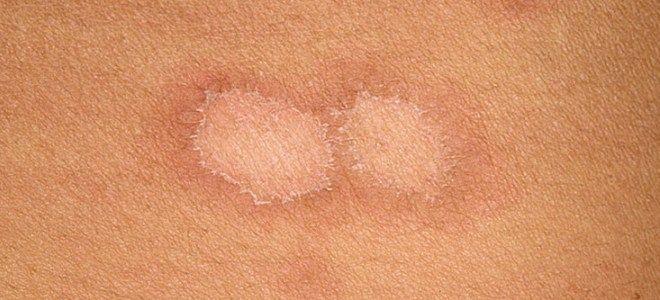
- сіфілоподобное папульозні імпетиго;
- хронічна поверхнева дифузна стрептодермія.
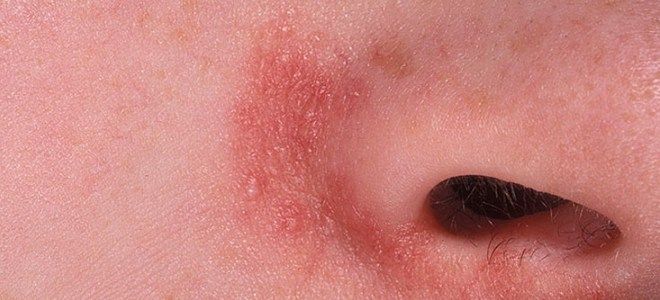
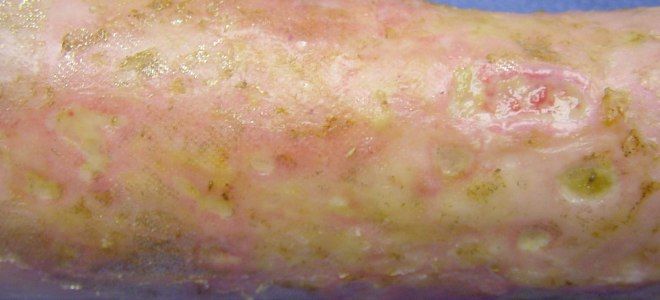
Глибокі види патології:
- рупія;
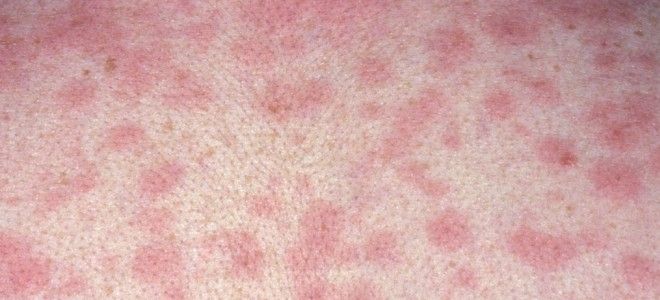
- ектіма.
класичне лікування
Стафілококова піодермія обов’язково лікується з використанням антибактеріальних ліків. Найчастіше їх доводиться наносити на шкірні ділянки зовнішньо, але при ускладненому перебігу хвороби лікар призначає прийом антибіотиків всередину.
Якщо хвороба протікає в гострій формі, то препарати приймають протягом тижня. При переході патології в хронічну форму антибактеріальна терапія триває не менше 15 днів. Фахівці вважають за краще використовувати в лікуванні препарати широкого спектра дії.
Серед найбільш популярних і ефективних ліків можна назвати наступні:
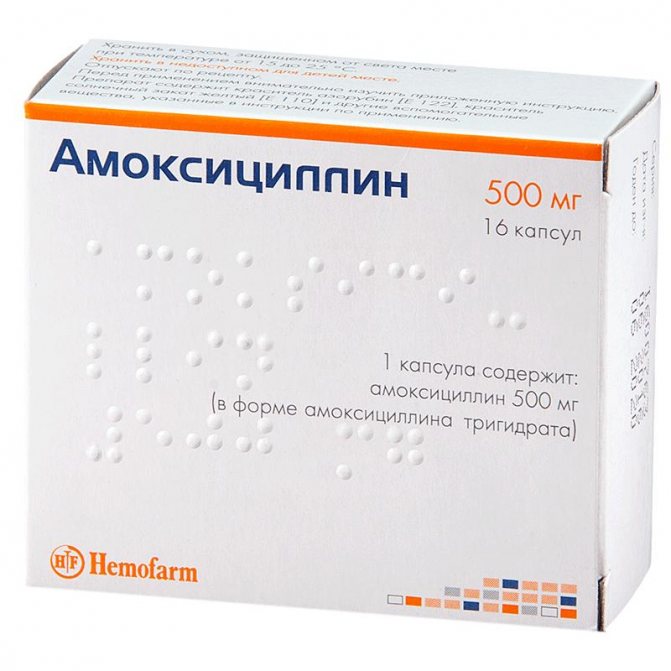
- Таблетки «Амоксицилін 500», інструкція із застосування містить інформацію про ефективність препарату проти кокова інфекцій.
- «Ампіокс». Ліки добре бореться з інфекцією, завдяки руйнуванню клітинної стінки бактерій.
- «Цефотаксін», «Цефазолін» допоможуть впоратися з інфекцією змішаного типу.
- Для боротьби із захворюванням призначають і препарати тетрациклінового ряду. Серед них таблетки «Доксициклін». Інструкція по застосуванню містить повну інформацію про механізм дії препарату. Діюча речовина блокує синтез білкових молекул в бактеріальної клітці, викликаючи її загибель.
- Аналогічно діють макроліди: «Кларитроміцин».
- Можуть допомогти в боротьбі з інфекцією аміноглікозиди: «Гентамицин», «Амікацин».
Лікування стафілококової піодермії препаратами повинне проводитися тільки під контролем лікаря.
Профілактика стафилодермии і стрептодермії у новонароджених
персонал
. Недопущення до роботи осіб з хронічними вогнищами інфекції, гнійничкові та гострі респіраторні захворювання. Бактеріологічне обстеження перед оформленням на захворюваннями, бактеріологічне обстеження перед оформленням на роботу і змиви з рук і з століття на стафілокок 1 раз на місяць, щоденна зміна халата, душ перед роботою постійне носіння маски під час роботи зі зміною їх кожні 3 ч. І ін.
матерів
рання ізоляція хворих матерів в відділення післяпологових захворювань, пологи інфікованих містах в спеціалізованому пологовому будинку, годування дітей в масці, обробка молочної залози перед годувань.
дітей
– циклічне заповнення палат дітьми, народженими в найближчі 1 – 2 дні, рання ізоляція інфікованих дітей в відділення новонароджених соматичної клініки. Велике значення в профілактиці стафілококової інфекції в пологовому будинку має також вплив на потенційні шляхи поширення інфекції (обробка антисептиками рук персоналу перед контактом з дитиною – Рока, розчин №4 та ін., Ультрафіолетове опромінення палат як новонароджених, так і материнських 3-4 рази на день, систематична вологе прибирання палат новонароджених та їхніх матерів, регулярне провітрювання палат, пеленального столика після огляду кожної дитини 0,5% розчином хлораміну, правильна дезінфекція та автоклавирование б елья і ін. З огляду на те, що інфікування шкіри дитини може статися при проходженні по родових шляхах.
Лікування бактеріальних захворювань шкіри
Лікування бактеріальних захворювань шкіри новонароджених залежить від виду захворювання, його перебігу, наявності ускладнень, ендемічною обстановки по стафілококової інфекції в пологовому будинку. Хворі негайно виводяться з фізіологічного відділення. Везикулопустулез зазвичай протікає легко. Для лікування в основному використовують місцеву терапію – притирання шкіри 2% спиртовим розчином стрептоциду, змазування місць ураження спиртовими розчинами зеленки (1%). Якщо у дитини діагностовано пемфигус, то одночасно потрібно назву антибіотиків (напівсинтетичні пеніциліни), стимулюючої терапії, фізіотерапії (місцево ультрафіолетові промені). Місцеві гнійні вогнища розкривають і широко дренують, а при невротичної флегмоне виробляють множинні розрізи.
прогноз
Прогноз в більшості випадків сприятливий, але при наявності сепсису, остеомієліту завжди важкий прогноз при ексфоліативний дерматит частіше несприятливий.
гангренозна піодермія
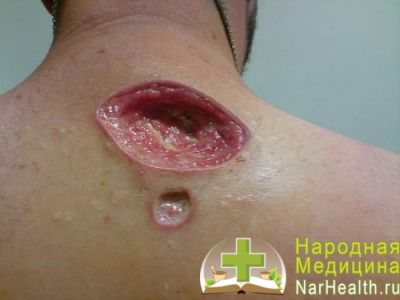
Гангренозна піодермія є рідкісною формою і викликана несвоєчасним лікуванням
Гангренозна піодермія є рідкісним захворюванням, що виявляється появою на шкірі болючого інфільтрату і пустули, яка лопається з утворенням поступово збільшується виразки з гнійним дном і контуром синьо-чорного кольору. Виразка зазвичай болюча і заживає з утворенням рубців.
Точні причини виникнення гангренозний піодермії не відомі. Вважається, що до гангренозний піодермії схильні пацієнти з запальними хворобами кишечника (хворобою Крона і виразковий коліт), артритом і лімфопроліферативні захворювання (лімфомою, лейкозом). Крім того, ризик виникнення гангренозний піодермії підвищують укуси комах і травми шкіри при взятті біопсії.
Пік захворюваності припадає на вік від 20 до 50 років, частіше страждають жінки.
Иммуностимулирующая і комбінована терапія
У лікування піодермії особливе місце займають комбіновані препарати, які мають антибактеріальну та протизапальну активність. Добре зарекомендували себе такі засоби:
- «Лорінден С» – протизапальний крем для зовнішньої обробки з вираженою протиалергічною активністю. Препарат пригнічує ріст стафілококів і стрептококів. Засіб наносять на шкіру і покривають пов’язкою, яку міняють кілька разів на день;
- «Фуцікорт» – крем, який наносять на уражену шкіру двічі на день. Препарат має протинабрякову і антибактеріальну дію. Зменшує прояви запального процесу, пригнічує активність гноєтворних бактерій. Використовується протягом 2 тижнів;
- мазь «Гиоксизон» – пригнічує кокові інфекції, знімає запалення, ліквідує алергічні реакції і свербіж шкіри.
Паралельно проводять потужну імуностимулюючу терапію. З цією метою використовують спеціальні вакцини, що сприяють утворенню специфічних імунних клітин. Також хворому показаний прийом вітамінів групи B і аскорбінова кислота.
Иммунокоррекция доцільна при хронічній піодермії з періодом ремісії коротше 3 місяці. Частота прийому імунокоректорів визначається показниками імунограми.
Добре зарекомендували себе в лікуванні піодермії иммунокорригирующие препарати: «Ликопид», «Тимоптин», «Тактивин». Посилити ефективність класичної терапії дозволить опромінення гелій-неоновим лазером. Процедури проводять протягом 2 тижнів щодня.
Якщо гнійно-запальний процес супроводжується некрозом, проводять хірургічне лікування. Воно доцільно при ускладненою піодермії – фурункульозі і гидрадените. Гнійник розкривають, прибирають вміст, порожнину дренують. Після хірургічного лікування проводять курс із застосуванням антибіотиків.
проведення імунотерапії
Імунотерапія при лікуванні піодермій передбачає проведення імунізації, для якої потрібні специфічні препарати (вакцина проти стафілококів, глобулін проти стафілокока, суха протівостафілококковий і т.д.).
Иммунокоррекция проводиться після антибіотикотерапії та досягнення ремісій менше 3 місяців. Її виконують тільки після проведення імунограми. Перед тим як лікувати пиодермию, необхідно визначити її на чутливість до Іммунопрепарат. Тільки після проведення повної діагностики призначаються імунні препарати.
Види і симптоми стрептодермії
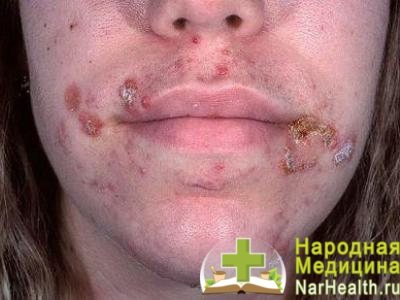
Симптоми піодермії викликаної стрептококовой інфекцією
- Стрептококової імпетиго – цей вид піодермії часто зустрічається у дітей і жінок і характеризується появою на обличчі фликтен – гнійних пухирців, оточених облямівкою гіперемії і не пов’язаних з волосяними фолікулами. Згодом ці бульбашки можуть розкриватися з утворенням гнійних кірок.
- Бульозні імпетиго – захворювання вражає дорослих і характеризується появою на стопах, гомілках і кистях булл – бульбашок, заповнених серозним вмістом (іноді воно може бути з домішкою крові) і оточених зоною запалення.
- Вульгарна ектіма – розвивається ураження глибоких шарів шкіри. Характерно поява на гомілки великого міхура (фліктени), заповненого гноєм і оточеного зоною запалення. Після розтину гнійного міхура на його місці утворюється глибока виразка, гояться з утворенням рубця.
нозологічні форми
Остеофоллікуліт
(Імпетиго Бокхарда) – гнійне запалення гирла (воронки) волосяного фолікула.
фолікуліт
– гнійне запалення всього фолікула з внутр. і зовнішнім піхвою (зустрічається на шиї, животі, тилу кисті). З’являються фолікулярні пустули (# За 1998 г.: з шпилькову головку, в центрі волосся. З’являються в місці ворота сорочки, пояса. Волосяного покриву), які потім через 3-5 днів розкриваються, далі утворюється корочка, поясок гіперемії.
фурункул –
гнійно-некротичні запалення фолікула і оточуючих його тканин. Має три стадії розвитку:
- Стадія дозрівання, в якій спостерігається щільний вузол, болючий при пальпації (2-3 для).
- Стадія дозволу, в якій відбувається відторгнення гнійно-некротичного стрижня.
- Стадія загоєння, в якій відбувається утворення втягнутого рубця або епітелізація.
Якщо фурункул виникне в області носового протоки, то будуть спостерігатися сильні смикають болю. Дуже небезпечні фурункули в області носогубного трикутника, так як тут проходить передня лицьова вена, по ходу якої процес може пошириться в порожнину черепа, в результаті чого виникає менінгіт і можливий летальний результат. При хронізації процесу може виникнути фурункульоз
, Який характеризується тим, що фурункули протікають мляво, виникають знову через деякий проміжок часу. Але при ньому фурункули з’являються строго в певних ділянках тіла, наприклад, спочатку фурункули з’являться на сідницях, через деякий час з’являться на обличчі (при цьому на сідницях зникнуть) і потім, таким же чином, на інших ділянках тіла. Якщо фурункули з’являються одночасно на декількох ділянках тіла, то це будуть множинні фурункули.
карбункул
– конгломерат фурункулів, що мають загальну підставу (загальний інфільтрат). Найчастіше хворіють люди, з порушеним вуглеводним обміном, особливо з цукровим діабетом.
Гидраденит
– гнійне запалення апокрінових потових залоз (зазвичай в пахвових западинах). Утворюються вузли, поступово випинаються як сосок, з часом розкриваються. Відмінність від фурункулів – немає волоска в центрі.
Стафілококовий сикоз –
хронічний запальний процес волосяних фолікулів в області бороди і вусів (частіше зустрічається у чоловіків зі зниженою функцією потових залоз, себореї, вугрів). Шкіра ущільнюється, синюшна. щільна, фолікули розкриваються. Шкіра покривається гнійними корками.
Ячмінь
– запалення фолікула вії і мішечка слізної залози (може протікати роками, періодично зникаючи).
Нефоллікулярние стафилодермии у дітей
– запалення потових апокрінових залоз, яке носить нефоллікулярние характер. види:
- Везикулопустулез.
- Псевдофурункульоз Фішера.
- Епідемічна пухирчатка новонароджених.
- Ексфоліативнийдерматит Ріттера.
Запалення екрінних потових залоз
– це везікопустулез.
псевдофурункульоз
– те саме, тільки глибше ураження.
особливості пиодермий
- Наявність хронічних вогнищ запалення сприяє сенсибілізації організму хворого, а розвинувся аутоімунний відповідь обтяжує перебіг піодермії.
- Масивне бактеріоносійство (часто стафілококів), наявність важких супутніх захворювань негативно впливають на реактивність організму.
- Велике значення в розвитку піодермій має стан роботи лейкоцитів і фагоцитів. При хронічній піодермії має місце незавершений характер фагоцитозу.
- Тривала бактеріальна інтоксикація призводить до зменшення кількості Т-лімфоцитів, що послаблює Т-клітинний імунітет.
- Зниження активності роботи щитовидної залози призводить до уповільнення регенераційних процесів, що сприяє переходу захворювань в хронічну форму.
- Підвищення кількості глюкози в крові сприяє подовженню періоду одужання та придбання піодермія хронічного перебігу.
