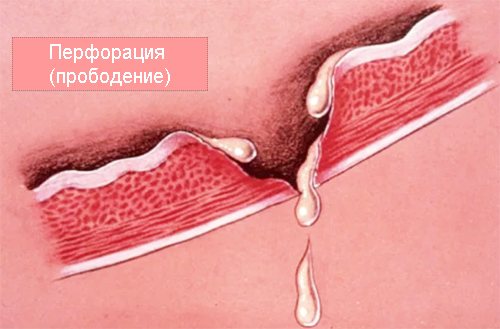
Проривна виразка шлунка і ДПК: причини, симптоми, класифікація
Проривна виразка і перфоративная виразка – це синоніми одного і того ж поняття в медицині. Прободная (перфоративная) виразка шлунка і дванадцятипалої кишки не є якимось окремим видом виразкового захворювання. Так називається небезпечне ускладнення, яке характеризується утворенням наскрізного отвору в місці локалізації виразки, через яке харчові маси з шлунка або 12-палої кишки випливають в черевну порожнину.
При прориві дуже важливо негайно звернутися за медичною допомогою. Витікання шлунково-дуоденального вмісту в черевну порожнину викликає запалення внутрішніх органів і тканин (перитоніт).
Це явище дуже небезпечно своїми наслідками, високою швидкістю їх розвитку. Тому хворим з даної групи ризику важливо знати ознаки і симптоми прориву виразок.
У даній статті розглянуті причини, симптоми, класифікація проривної виразок шлунка і дванадцятипалої кишки. Про діагностиці та лікуванні при проривної виразках, а також, про харчування після операції проривної виразки, відповідно, описано в наступних статтях:
- «Діагностика проривної виразки шлунка і дванадцятипалої кишки»;
- «Лікування проривної виразки шлунка і дванадцятипалої кишки: операція, метод Тейлора, післяопераційна терапія, ускладнення»;
- «Харчування після операції проривної виразки: дозволені і заборонені продукти, правила харчування, приклади меню».
Причини і фактори ризику
- спадкову схильність;
- захворювання шлунково-кишкового тракту (гастрит, панкреатит та ін.);
- систематичні порушення харчового режиму (нерегулярне, незбалансоване харчування, зловживання їжею, дратівливою слизову оболонку травного тракту);
- зниження імунітету;
- зловживання алкоголем;
- куріння;
- надмірне фізичне і психо-емоційне напруження протягом тривалого часу;
- тривалий вплив ряду медикаментозних препаратів (наприклад, глюкокортикостероїдів, нестероїдних протизапальних засобів і т. д.).
Рідше проривна виразка виникає як ускладнення важких гострих станів – хімічних опіків травного тракту, отруєнь отруйними речовинами, інсульту, інфаркту та ін.
Проривна виразка є жизнеугрожающим станом, приблизно в 8% випадків завершується летальним результатом навіть за умови своєчасної діагностики та вчасно проведеного хірургічного лікування.
Причини виникнення хвороби
У більшості випадків причиною перфорації стає ускладнення хронічної або гострої виразки. Тобто, прорив (перфорація) виникає при доведенні хронічної виразки до такого стану, коли будуть роз’їдені всі шари стінки органа наскрізь. Або доведення до аналогічного стану гострої виразки.
Часто причиною доведення хвороби до критичного стану відбувається через самого хворого, його недостатньо серйозного ставлення до лікування. Зневага до рекомендацій лікаря: дієті, режиму харчування, шкідливих звичок. Це, наприклад, коли хворий продовжує вживати алкоголь, навіть після виявлення виразкового освіти.
Не малу роль відіграють сезонні загострення. Так, загострення виразкових хвороб навесні і восени, відповідно, призводять і до збільшення випадків прориву виразок в ці періоди.
До 20% випадків причиною прориву виразки стає безсимптомний розвиток хвороби або без явних симптомів. При такому перебігу хвороби виразка може виявитися вже за фактом прориву.
Спровокувати прорив можуть такі негативні фактори:
- Посилення агресії на виразкові утворення з боку шлункового соку (збільшення кислотності).
- Раптове підвищення внутрішньоутробного тиску.
- Недотримання дієти: вживання шкідливої їжі і напоїв.
- Вживання алкоголю, куріння.
- Ущербний режим харчування.
- Хімічне отруєння.
- Нестероїдні протизапальні препарати (аспірин, ібупрофен, кетонал і ін.), Деякі хіміотерапевтичні препарати, кортикостероїди, антикоагулянти.
- Сильний емоційний стрес.
- Загострення основного захворювання.
- Спадкова схильність до хвороби.
- Інфікування бактерією Хелікобактер пілорі.
- Переїдання при наявності виразки.
- Активні фізичні навантаження в період загострення виразкової хвороби. А також, значні фізичні навантаження відразу після прийому їжі.
Руйнівний вплив може бути як прямим – безпосереднє фізичний або хімічний вплив їжі, напоїв і інших речовин на слизову шлунково-кишкового тракту. Так і непрямим, коли до ослаблення захисту стінок шлунка і 12-палої кишки призводять порушення вироблення гормонів і інших речовин в організмі.
Є чинники, які поєднують одночасно кілька шкідливих впливів. Це, наприклад, куріння. Прямий збиток слизової наноситься при попаданні слини з розчиненими в ній шкідливими речовинами диму і часткового потрапляння самого диму в шлунок. І шкідливий вплив елементів диму потрапили в організм через легені в кров.
Ці ж негативні чинники є початковими причинами виникнення дефектів слизових оболонок шлунково-кишкового тракту. Детально про це описано в статті «Від чого виникає виразка шлунка: основні причини і провокуючі фактори«. Описані в ній різні негативні фактори, також можуть спровокувати прорив вже існуючих виразок.
форми захворювання
Залежно від етіології:
- перфорація гострої виразки;
- перфорація хронічної виразки;
- перфорація злоякісної пухлини в підлогою органі;
- перфорація при порушенні місцевого кровообігу;
- перфорація при паразитарних інвазіях.
Залежно від локалізації виділяють проривні виразки:
- стравоходу;
- шлунка;
- дванадцятипалої кишки;
- тонкого кишечника;
- товстого кишечника;
- поєднані.
Проривної виразку шлунка, в свою чергу, поділяють на перфорацію малої або великої кривизни шлунка, передньої або задньої стінки шлунка, в тілі шлунка або в кардіальному, препілоріческом, пилорическом, антральному відділі. Проривна виразка дванадцятипалої кишки може бути бульбарной або постбульбарной.
По клінічній картині:
- типова – прорив в черевну порожнину;
- атипова (прикрита, т. е. перфорація прикривається будь-яким органом) – прорив відбувається в великий чи малий сальник, сальникову сумку, заочеревинному клітковину, межспаечную порожнину.
Прорив виразки може супроводжуватися кровотечею в шлунково-кишковий тракт або в порожнину очеревини.
Невідкладна допомога

Скласти анамнез і встановити точний діагноз під силу тільки фахівцеві, тому невідкладна допомога при пробиття виразкову хворобу шлунка полягає в екстреної доставки хворого в стаціонар. Чим раніше це зробити, тим більше шансів впоратися з хворобою. До лікарського огляду не можна хворому приймати наркотичні анальгетики, інакше при пробиття виразкову хворобу шлунка симптоми будуть розмиті, що може дезорієнтувати лікаря і перешкоджати лікувальному процесу. Невідкладна допомога включає інфузійну терапію, кисневу інгаляцію, введення вазопресорів.
стадії захворювання
У клінічній картині захворювання виділяють наступні стадії:
- Хімічний перитоніт (абдомінальний шок, первинний шок).
- Бактеріальний перитоніт (серозно-фіброзний перитоніт і системна реакція, період уявного благополуччя).
- Розлитої гнійний перитоніт (важкий абдомінальний сепсис).
З метою профілактики утворення проривної виразки показані своєчасна діагностика і лікування виразкової хвороби шлунка та дванадцятипалої кишки.
Клінічні симптоми
Шлункова перфорація зазвичай має дуже швидкий початок. Запальна реакція відгукується раптової дуже сильним болем, порівнянної з колючим ударом леза ножа в живіт. Больові відчуття зазвичай локалізуються в середній частині живота між ребер. У деяких ситуаціях, коли отвір сформовано в нижній або задній частині шлунка, біль може з’явитися в спині, в поперекової області, в нижній частині грудної клітини або внизу живота. Це пов’язано з тим, що кисле шлунковий вміст протікає у вільний простір черевної порожнини в цих напрямках. Деякі перфорації виникають при одночасному пошкодженні кровоносної судини, що додатково ускладнює перебіг захворювання через супроводжує втрати великої кількості крові. Стан хворого дуже швидко погіршується:
- знижується артеріальний тиск;
- прискорюється частота серцевих скорочень;
- дихання стає швидким;
- біль посилюється при глибокому вдиху;
- підвищується потовиділення.
Через скарги пацієнт зазвичай знаходиться в положенні лежачи або напівсидячи, з піднятими і звуженими колінами. Живіт стає жорстким, м’язи тіла напружені і без листя. Перистальтика кишечника припиняється, і у пацієнта відсутня стілець. Кожен кашель або чхання збільшує страждання людини. Коли хвороба починає прогресувати болю зачіпають всю черевну поверхню і посилюються. В результаті наростання клінічних розладів пацієнт може знепритомніти. У деяких випадках гострі симптоми перфорації шлунка спочатку обмежені, а стан людини тимчасово стабілізується. Це відбувається, коли товста слизова оболонка очеревини прилипає до області перфорації і не допускає поширення вмісту шлунка. Однак ця умова все ще вимагає хірургічного втручання, оскільки вміст в черевному резервуарі може стати інфекційним і перетворитися в абсцес черевної порожнини.

Неправильне харчування забезпечує запалення шлунка
Симптоми проривної виразки
Проривна виразка проявляє себе раптового гострого і сильною, так званої кинджальним болем в епігастрії. Біль іррадіює в ліву частину живота, надключичную область, лопатку і ліве плече. Для проривної виразки дванадцятипалої кишки характерна локалізація болю в правому підребер’ї, потім розповсюджується на весь живіт. При перфорації виразки шлунка перитоніт розвивається швидше, оскільки додатковим агресивним чинником вмісту, ізлівшегося в черевну порожнину, виступає шлунковий сік. Інтенсивна біль змушує пацієнта прийняти вимушене положення – лежачи на боці з підібраними ногами (поза ембріона). Відзначаються блідість шкірних покривів, холодний піт, зниження артеріального тиску, прискорене поверхневе дихання (тахіпное), загострюються риси обличчя. М’язи передньої черевної стінки напружені (цей симптом зазвичай відсутня у осіб, які перебувають у стані алкогольного сп’яніння, у ослаблених пацієнтів і у страждаючих ожирінням), м’яка пальпація посилює больові відчуття. Живіт в процесі дихання не бере участь. У черевній порожнині виявляється вільний газ, що визначається при простукуванні (перкусії) нижнього краю реберних дуг.
Проривна виразка проявляє себе гострою і сильним болем в епігастрії
У стадію бактеріального перитоніту процес переходить приблизно через 6 годин від початку больового нападу. Інтенсивність симптомів проривної виразки в цей період зменшується, однак наростають ознаки інтоксикації. Тиск знижується ще більше, відзначається тахікардія, може піднятися температура тіла. Ознаки присутності вільного газу в черевній порожнині стають більш явними.
Якщо не надано медичну допомогу, приблизно через 12 годин після прориву виразки починається стадія важкого абдомінального сепсису. Загальний стан при цьому різко погіршується, стають яскраво вираженими ознаки інтоксикації. У хворого спостерігається сильна блювота, яка веде до зневоднення організму, сухість шкірних покривів, підйом температури тіла спочатку до фебрильних значень, потім її зниження, знижений кров’яний тиск, наростання тахікардії, збільшення живота, оліго- або анурія. Пацієнт стає млявим, апатичним, контакту доступний обмежено, пізніше настає коматозний стан.
При прориві виразки в голівку підшлункової залози відзначається сильне кишкова кровотеча і блювота кров’ю. Атипове прорив виразки в товщу великого чи малого сальника супроводжується помірним болем в животі без чіткої локалізації, м’язову напругу при цьому виражено не так різко, як при типовій формі патології.
Етіологія хвороби
Фактором ризику розвитку перфорації є наявність виразкової хвороби, хелікобактерної верифицированной інфекції. Найбільш рідкісні причини виникнення цього ускладнення:
- атеросклероз;
- недостатність циркуляції крові;
- збій у функціонуванні внутрішньої секреції;
- ішемія внутрішніх органів, розлад дихання.
Спостерігається три стадії. Тривалість початкової стадії становить до шести годин від початку нападу. На цьому етапі відбувається проникнення кислоти в очеревину, що провокує хімічне ураження черевної області. Симптоматика – різка інтенсивний біль в області живота.
Тривалість другої фази дорівнює шести-дванадцяти годин. Для неї характерно надмірне продукування ексудату, він розбавляє соляну кислоту, що зменшує інтенсивність хворобливих відчуттів.
Для третьої стадії притаманне розвиток перитоніту гнійного, абсцес. Виникає через дванадцять годин після перфорації.
діагностика
Діагностика проривної виразки ґрунтується на даних, отриманих при об’єктивному огляді, зборі скарг та анамнезу, а також в результаті інструментально-лабораторного обстеження, до якого включаються:
- рентгенографія (визначається наявність вільного газу в черевній порожнині);
- ультразвукове дослідження черевної порожнини;
- електрокардіографія;
- загальний і біохімічний аналіз крові;
- діагностична лапароскопія.
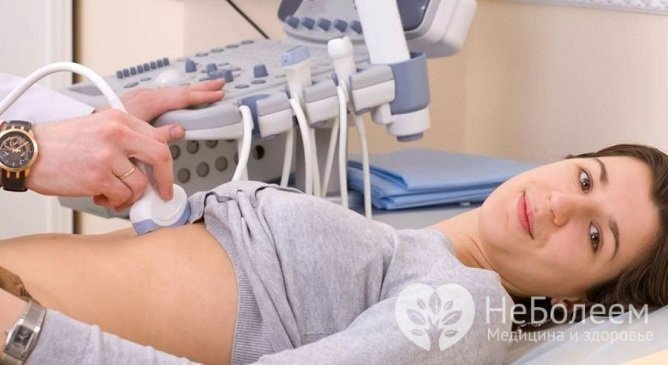
УЗД шлунка – один з методів діагностики проривної виразки
Необхідна диференціальна діагностика з проривом пухлини шлунка, абдомінальної формою інфаркту міокарда, флегмоной шлунка, гострим панкреатитом, гострим апендицитом, гострим порушенням мезентериального кровообігу, розривом аневризми черевної аорти, плевритом і ін. Точна диференціальна діагностика може бути проведена тільки в перші години після пенетрації виразки. В подальшому клінічна картина захворювання згладжується, тому що переважними стають ознаки перитоніту.
Проривної виразкою ускладнюється приблизно 15% всіх випадків виразкової хвороби.
діагностичні методи
При підозрі на прорив хворому пропонують провести консультацію досвідченого хірурга, гастроентеролога, виконати обов’язкову інструментальне дослідження. Завдання лікарів – відшукати гази, а також рідину в черевній порожнині. Що стосується рентгена, його роблять у вертикальному і бічному положенні. З її допомогою можна легко виявити газ, розташований над печінкою. Корисність дослідження становить 80%.
Щоб діагностика була точною, потрібно застосувати комп’ютерну томографію. Її інформативність дорівнює 98%. Вона визначить потовщення дуоденальних і шлункових зв’язок. При УЗД черевної порожнини лікар здатний побачити рідина, газ, гіпертрофований ділянку в стінці шлунка. Дослідження ультразвукове дозволяє виявити прикриту перфорацію.
Завдяки езофагогастродуоденоскопіі є можливість визначити діагноз прориву у 9 пацієнтів з 10. ЕГДС візуалізує подвійне прорив, кровотеча, малигнизацию. З’являється шанс встановити відповідну тактику для хірургічної операції.
За допомогою лапароскопії діагностичної можна виявити випіт, газ. Дослідження підходить для всіх хворих, у яких є висновки сумнівного характеру на основі проведених досліджень: КТ, УЗД, ЕГДС, рентгенографія. Вона диференціюється з панкреатитом, апендицитом гострим, аневризмом аорти черевної і холециститом, інфарктом.
Лікування проривної виразки
При проривної виразки показано екстрене оперативне втручання. Консервативне лікування проривної виразки неефективно і загрожує розвитком численних ускладнень, аж до летального результату. Консервативна терапія проводиться при неможливості негайного проведення операції і полягає в звільненні кишечника від вмісту, антибактеріальної терапії, інфузійної терапії (підтримання життєво-важливих функцій організму і профілактика подальшого інфікування).
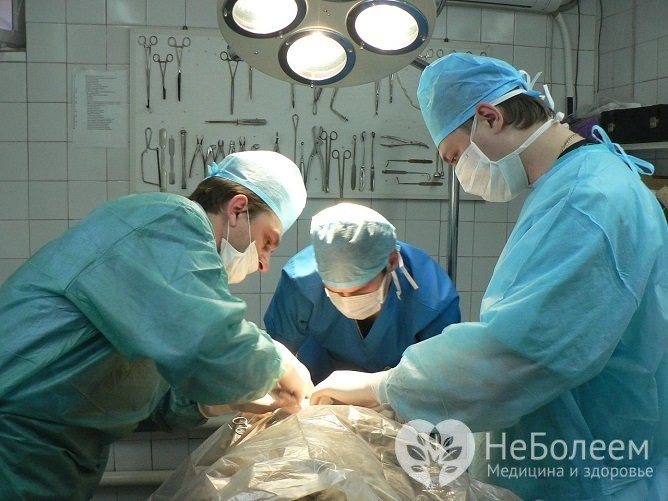
При проривної виразки показано екстрене хірургічне втручання
В ході дооперационной підготовки хворого проводять евакуацію вмісту шлунка, катетеризацію сечового міхура, нормалізацію кров’яного тиску. Тактика хірургічного лікування залежить від локалізації проривної виразки, форми і стадії захворювання. За свідченнями застосовуються такі методи оперативного втручання:
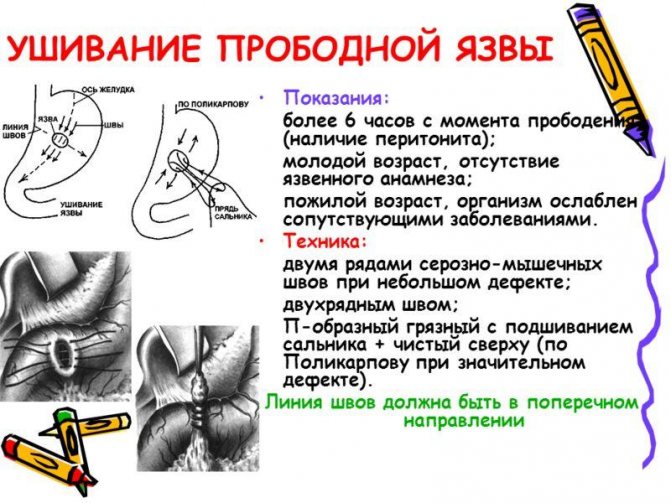
- ушивання прориву відкритим або лапароскопічним способом;
- резекція шлунка;
- ваготомія з видаленням проривної виразки і пилоропластикой;
- пілороантрумектомія зі стовбурової ваготомії;
- ушивання прориву в поєднанні з селективної проксимальної ваготомії.
лікування
При перфорації виразки шлунка для збереження життя хворого необхідно негайно ліквідувати основне захворювання. Невідкладна допомога здійснюється консервативним методом або за допомогою хірургічного втручання. Велике значення приділяється правильному харчуванню, рекомендованого при цьому захворюванні.
консервативне лікування
Терапія виконується, коли є протипоказання для проведення операції або відмову від неї самого пацієнта. Медикаментозне лікування може бути призначено лише за умови, якщо з моменту прориву не минуло 12 годин. Вік хворого не повинен перевищувати сімдесяти років. Основу терапії складають антибіотики, спазмолітики, препарати, що знижують секреторну функцію. За допомогою спеціального зонда шлунок звільняють від вмісту, на живіт кладуть міхур з льодом. Антибактеріальна терапія триває 7 днів.
Оперативне втручання
Хірургічний метод є основним. При цьому виконується кілька різновидів операцій – ушивання проривної виразки, висічення виразки, резекція шлунка.
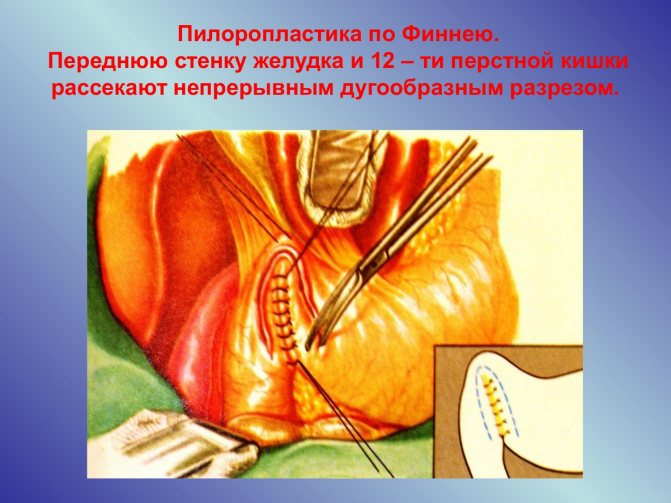
Молодим пацієнтам, у яких відсутній тривалий анамнез виразки, літнім людям, тим, хто знаходиться в важкому стані, а також якщо з моменту прориву пройшло не більше 6 годин, застосовують метод ушивання проривної виразки. Операція проводиться під загальним наркозом. Після висічення виразки м’язову і серозну оболонку зшивають в поздовжньому напрямку. Потім проводиться візуальний контроль черевної порожнини, встановлюються тимчасові дренажі. Якщо стаціонар має технічні можливості, при пробиття виразкову хворобу шлунка операцію виконують з використанням лапароскопічного обладнання.
Резекція шлунка призначається:
- При тривалому анамнезі виразки.
- Коли відсутні результати після проведення медикаментозної терапії
- При прориві відразу декількох виразок.
- Підозра на онкологію.
- Коли не піддається ушивання проривної виразка застарілої форми через рубцевих утворень.
При операції, виконуваної під загальним наркозом, віддаляється дві третини шлунка. Хвороба, як правило, вимагає термінового хірургічного втручання, яке проводиться зазвичай екстрено, коли даних про кислотності, інших показниках роботи шлунка недостатньо. Тому рішення про проведення операції ушиванием проривної виразки або методом резекції приймається лікарем в ході операції.
Коли на передній стінці шлунка виявлена локалізація новоутворення без вираженого запального процесу, застосовується висічення за допомогою ендоскопії та лапароскопії. При цьому крім видалення виразки шлунка лікування включає перев’язку блукаючого нерва.
можливі ускладнення
Важливо, щоб при пробиття виразкову хворобу шлунка невідкладна допомога була надана вчасно. Інакше можливі серйозні ускладнення. Зволікання у вживанні заходів по лікуванню проривної виразки або запізніла діагностика становлять небезпеку для здоров’я і життя пацієнта. При проривної виразки шлунка операцію відкладати не можна. Ускладнення можуть виникнути незалежно від того, яким чином виконувалася операція – ушиванием проривної виразки або методом резекції шлунка.
Найбільш часті наслідки:
- Пошкодження швів, в результаті чого вміст шлунка проникає в черевну порожнину.
- Освіта локальних абсцесів.
- Положення лежачи, яке хворому доводиться тривалий час приймати, призводить до послаблення захисних сил організму, в результаті чого великий ризик розвитку бронхопневмонії.
Найчастіше ускладнення виникають у пацієнтів похилого віку і тих, хто має ослаблену імунну систему.
Після операції з приводу прориву виразки шлунка пацієнту рекомендується проявити максимум турботи про своє здоров’я – більше гуляти на свіжому повітрі, відпочивати, уникати емоційних і фізичних перевантажень, дотримуватися правил здорового харчування.
дієта

Правильне харчування займає особливо важливе місце в післяопераційний період. Відразу після операції пацієнтові рекомендується сувора дієта. Перші 2 дні їжу приймати не можна, дозволяється пити потроху воду. Потім хворому пропонують протерті супи, каші на воді, киселі. Через 10 днів після проведення операції додають в раціон м’ясо нежирних сортів, рибу, тушковані овочі, омлети, знежирені кисломолочні продукти.
Заборонені продукти протягом декількох перших місяців після операції:
- Шоколад.
- Газовані напої, алкоголь.
- Занадто гарячі, а також гострі, солоні страви.
- Здоба.
- Часник, редиска, цибуля.
- Чіпси, фаст-фуди.
- Цитрусові.
Людям, які перенесли ушивання перфоративної виразки або інші види оперативного втручання, подібної дієти необхідно дотримуватися все подальше життя.
Можливі ускладнення і наслідки
При несвоєчасному зверненні за медичною допомогою можуть розвинутися важкі гнійні ускладнення проривної виразки, в тому числі генералізований сепсис. Подібні стани несуть загрозу життю.
Післяопераційними ускладненнями проривної виразки можуть стати:
- бронхопневмонія;
- перитоніт;
- неспроможність швів з повторним виходом кишкового вмісту в порожнину очеревини;
- шлунково-кишкові кровотечі;
- порушення евакуаторної функції шлунка.
Більше за інших схильні до ризику розвитку післяопераційних ускладнень проривної виразки пацієнти з імунодефіцитом і особи похилого віку.
Диференціальна діагностика
Багато симптоми, які виникають при перфорації шлунка, характерні і для інших захворювань і станів, які входять в групу патологій гострого живота. Диференціальну (відмінну) діагностику перфорації шлунка слід проводити з такими патологіями, як:
- гострий апендицит;
- гострий холецистит;
- гострий панкреатит;
- панкреонекроз;
- печінкова колька;
- ниркова колька;
- деструкція (розпад) злоякісної пухлини;
- травма живота;
- закупорка брижових судин кишечника.
Також прорив шлунка слід в ряді випадків відрізняти від хвороб не тільки травної, і інших систем – найчастіше це:
- розрив аневризми (випинання) черевного відділу аорти;
- інфаркт міокарда;
- нижнедолевая пневмонія або запалення легенів з іншою локалізацією, ускладнене пневмотораксом (проривом повітря в плевральну порожнину) або плевритом (запаленням плевральних листків).
прогноз
Проривна виразка є жизнеугрожающим станом, приблизно в 8% випадків завершується летальним результатом навіть за умови своєчасної діагностики та вчасно проведеного хірургічного лікування. Рецидиви при цьому відзначаються менш ніж в 2% випадків. При проведенні хірургічного втручання через 12 годин від моменту дебюту захворювання і пізніше післяопераційна летальність збільшується до 20-40%. Лікування проривної виразки на стадії розлитого перитоніту часто є запізнілим і не має позитивного ефекту.
Лікування перфорованої виразки
Для лікування уражень такого роду застосовується виключно оперативний шлях лікування. Початковим етапом є перша допомога хворому з:
- висновком вмісту шлунка;
- відновленням показників серцево-судинної діяльності.
Після стабілізації стану хворого обирається шлях подальшого лікування. Для цього аналізуються:
- час, який минув з моменту прориву;
- клінічні характеристики виразки;
- обсяг ураження і ступінь вираженості перитоніту;
- індивідуальні характеристики пацієнта – стать, вік, загальний стан;
- супутні захворювання, їх тяжкість;
- особливості клініки і рівень підготовки персоналу, технічне оснащення стаціонару.
Залежно від перебігу хвороби можуть бути обрані наступні типи хірургічного втручання:
- спрямовані на максимальне збереження органу (зшивання стінок ураженого органу);
- радикальні методи лікувального втручання – повне видалення або висічення його ураженої частини.
Максимальне збереження органу і зшивання стінок ураженого органу проводиться при:
- великому перитоніті;
- важких супутніх патологіях і високому віці хворого;
- при відсутності даних про перенесеної виразкової хвороби у хворого.
Хірург при проведенні операції січуть уражені тканини і краю виразки і з’єднує стінки органу двома рядами швів. Після відновлення цілісності органу встановлюються тимчасові дренажі. В подальшому призначається лікування відповідно до типу виразки.
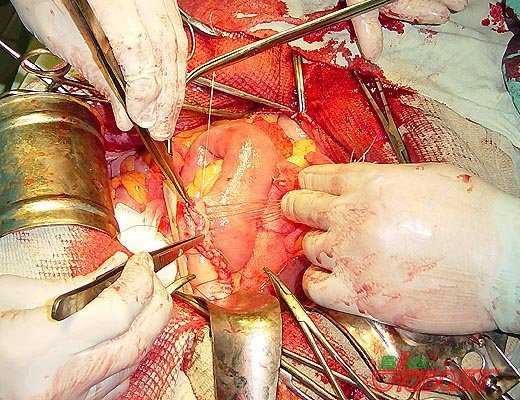
Якщо лікар вважає, що цілісність органу забезпечити неможливо, то проводиться термінова резекція (видалення більшої частини) органу. Це рішення хірурга повинно мати важливі обгрунтування – після резекції людина стає інвалідом.
Показаннями для такого рішення лікаря є:
- виразки хронічного перебігу і великих діаметрів;
- підозри на злоякісні новоутворення;
- молодий або середній вік хворого;
- відсутність критичних патологій;
- формування гнійного перитоніту після 6 – 12 годин з моменту захворювання.
Відсутність адекватної медичної допомоги призводить до смерті хворого в короткі терміни після розвитку хвороби. Медикаментозна терапія після операції включає застосування антибіотиків і знеболюючих засобів.
діагностика захворювання
Її проводять хірурги і гастроентерологи за допомогою:
- Комп’ютерної томографії, МРТ, рентгенографії. Дані методи дозволяють визначити наявність в очеревині вільної рідини і газу як ознак перитоніту.
- УЗДГ черевної порожнини. Дане дослідження проводиться, якщо немає можливості провести КТ.
- ФГДС. В даному випадку хворий ковтає зонд з камерою, що дозволяє побачити місце прориву, а значить, розробити правильну тактику оперативного втручання;
- Діагностичної лапароскопії. Дослідження призначається, якщо попередні методи діагностики дали сумнівні результати.
Детальніше про перфоративного виразці
Проривна виразка шлунка не вважається самостійним захворюванням. Воно виникає на тлі вже наявної виразкової хвороби (гострого або хронічного характеру) шлунка і 12-ти палої кишки. Коли виразкову хворобу не лікують, соляна кислота здатна роз’їсти слизову органу до появи наскрізного отвору.
Цей небезпечний дефект здатний з’являтися в кишечнику, в шлунку, на стравохідних стінках. Але найчастіше перфорація проявляється в нижній частині шлунка або в цибулині 12-ти палої кишки. Діаметр перфорованого отвори здатний досягати 10 см.
Перфоративная виразка шлунка і дванадцятипалої кишки зустрічається майже у 10% пацієнтів, що мають в історії хвороби виразку шлунка.
Через те, що інфекція в черевній порожнині поширюється стрімко, смертність при перфоративного виразках дуже висока.
Якщо надана невідкладна медична допомога, показник смертності більше 18%. Коли з початку діагностування до проведення хірургічної операції проходить більше 12 годин, смертність сягає 70%.
Перфоративная виразка шлунка зустрічається у різних категорій населення, в тому числі у дітей, але чоловіки схильні до неї в кілька разів більше, ніж жінки. Найчастіше це захворювання діагностується у чоловіків 20-50 років.
Аналіз історій хвороби говорить про те, що майже 70% проривної виразок до перфорації ніякими клінічними проявами не означає, тобто є «німими».
механізм розвитку
Перфорація шлунка виникає внаслідок:
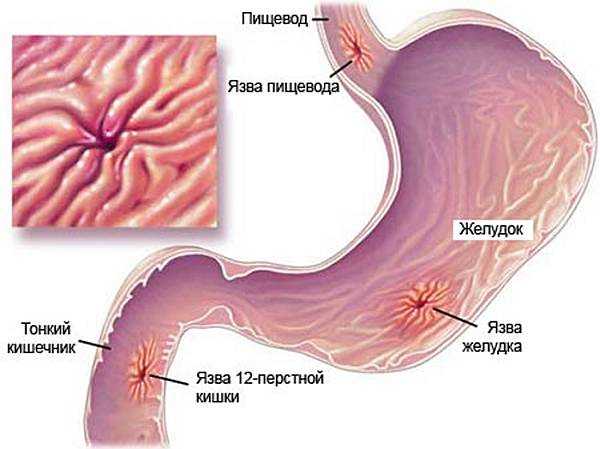
виразки стінки під впливом тих чи інших факторів;- розриву в області стоншування, викликаного підвищенням тиску всередині шлунка.
Попадання вмісту шлунка в черевну порожнину призводить до перитоніту, що протікає в кілька послідовних фаз:
- хімічний перитоніт – виникає в результаті дії агресивного шлункового соку на навколишні тканини;
- бактеріальний перитоніт, супроводжуваний системним запальним відповіддю; на даному етапі відбувається активація імунної системи;
- гнійний перитоніт розлитого характеру – за своєю суттю є фазою важкого септичного ураження, коли захисні сили організму більше не в змозі придушувати і відмежовувати інфекцію.
Прогноз і профілактика перфорації шлунка
Прогноз при цьому захворюванні несприятливий, так як воно несе загрозу життю хворого. Особливо низька ймовірність одужання при розвитку розлитого перитоніту. Благополучний результат залежить від віку хворого (чим молодша пацієнт, тим вище ймовірність повного одужання) і термінів початку надання медичної допомоги. Якщо лікування починається на стадії перитоніту, то це різко знижує відсоток повністю видужують.
Профілактика прориву шлунка – лікування захворювань, що підвищують ризик розвитку перфорації: виразки шлунка, гострих виразок, що виникають при вживанні лікарських препаратів. При хронічних захворюваннях шлунково-кишкового тракту важливо уникати вживання алкоголю, гострої і грубої їжі, переїдання.
післяопераційне лікування
Після хірургічних маніпуляцій важливо проведення реабілітаційних заходів, спрямованих на відновлення перистальтики, загоєння рубців, запобігання ускладнень:
- при необхідності шлунок періодично дренируют для відновлення перистальтики;
- обов’язково призначають антибіотики широкого спектру дії, в тому числі проти H.pylori (Сумамед, Азитрокс, Юнідокс солютаб, Вільпрафен, Клацид);
- зменшення секреції шлунка (Омез, Паріет, пантопразол, Разо, Санпраз);
- введення інфузій;
- спазмолітики (Но-шпа, Папаверин);
- дотримання дієти.
Комплекс заходів залежить від віку пацієнта, важкості перитоніту, характеру дефекту виразки.
Після операції дві доби заборонено приймати їжі, тільки воду. На другий день дозволено пити неміцний чай. На третій день вводиться легке, протерті харчування з провареними або тушкованими овочами, нежирні бульйони. Заборонено приймати гостру, смажену, гарячу, жирну їжу, консерви, прянощі, копченості, макарони, випічку, продукти з високою кислотністю. Їжу в гомогенізований вигляді рекомендують вживати від трьох місяців до року, в залежності від стану пацієнта. Харчуватися необхідно маленькими порціями, 5-6 разів на добу. Їжу готують на пару або відварюють. Призначенням дієти займається лікар виходячи зі стану пацієнта.
В період реабілітації після операції слід уникати фізичних навантажень, щоб не розійшлися шви і ситуації прориву не повторилася.
Правильне харчування є запорукою швидкого рубцювання швів, швидкого одужання і виключення рецидивів в майбутньому.
патогенез
До 90% перфораций відкриваються в вільну черевну порожнину. На частку прикритих доводиться до 8%. До атипових відносяться 0,5%. При розвитку виразкового дефекту в слизовій шлунка на глибину до м’язового шару формується фибриноидное омертвіння тканин з подальшим рубцюванням. Тромбози судин викликають порушення тканинного харчування, неспроможності рубця, яке може привести до прориву. Формується отвір овальної, округлої форми діаметром до полусантіметра з рівними гладкими краями.
Біль через роздратування нервів, численних нервових закінчень очеревини веде до централізації кровотоку, депонування крові в черевній порожнині, порушення мікроциркуляції і шоку з поліорганної недостатністю. Далі шлунковий вміст, ізлівшееся між листками очеревини, викликає гнійне запалення, яке може вести до інфекційно-токсичних ускладнень і вже інфекційно-токсичного шоку, смерті. В 2-10% випадків пенетрації виразки супроводжує гастродуоденальної кровотеча. Така поєднана патологія призводить до летального результату від 36 до 70% оперованих хворих.
Для формування прикриття перфоративного отвори необхідно кілька умов: його малий діаметр, незначне заповнення шлунка, близькість сальника, печінки, жовчного міхура, які можуть зіграти роль штучної стінки. При атипової перфорації (кардіального відділу, задньої стінки) вміст шлунка виливається в заочеревинного простору або патологічні кишені. Тому запалення очеревини обмежена.
Дієта при патології
Дієта після проведення оперативного втручання при перфоративного виразці заснована на обмеженні споживання простих вуглеводів, рідини, солі. На другу добу після операції дозволено вживати негазовану мінеральну воду, слабкий чай і фруктовий кисіль з незначною кількістю цукру.
Через 10 днів після виконання операції в меню включають картопляне пюре, морква, варений гарбуз. Всі страви повинні бути подрібненими, що не гострими, що не солоними, що не жирними. Хліб дозволяється додавати в раціон лише через місяць.
В цілому після виконання операції клінічні рекомендації складаються в дотриманні особливої дієти на період від 3 місяців до півроку.
Після переходу на звичайний раціон рекомендується дотримуватися правил здорового харчування, корисно вживати натуральні продукти, такі, як свіжі овочі і фрукти, молочну продукцію, дієтичне м’ясо. Куріння і вживання алкоголю категорично неприпустимо.
Відео по темі:
Код по МКБ 10
Щодо основної класифікації МКБ 10 виразкова хвороба має кілька кодувань, базової з яких є «До 25». Різновиди форм класифікуються додаванням до цього значення додаткової цифри, що означає певне ускладнення або тип перфорації:
• К25.0 – гостра різновид недуги з супутнім кровотечею;
• К25.1 – гострий тип виразки з наявність перфорації;
• К25.2 – сукупність перших 2-х форм: перфорація гострої форми, доповнена кровотечею;
• К25.3 – звичний плин недуги без ускладнень;
• К25.4 – неуточнена форма з додатковим кровотечею;
• К25.5 – аналогічний тип, але з перфорацією;
• К25.6 – невстановлена форма з різноманітними ускладненнями;
• К25.7 – хронічний перебіг виразки без кровотеч і перфорації;
• К25.8 – невстановлений тип з відсутніми кровотечами і перфорацією.
Причини перфорації виразки
Внутрішня поверхня шлунка пошкоджується соляною кислотою. Зараження бактерією Helicobacter pylori відсутність лікування гастриту, дуоденіту і виразки виступають провокуючими факторами. У лікарській практиці зустрічають прорив стінок стравоходу і кишечника.
Основними провокуючими факторами є:
- тривалі стресові ситуації;
- зловживання лікарськими засобами, які пошкоджують слизову шлунка (ацетилсаліцилова кислота, парацетамол, ібупрофен, індометацин, диклофенак, антибіотики);
- спадкова схильність;
- травми;
- надмірні фізичні навантаження;
- голодування;
- судинні патології;
- пухлина;
- тромбоз;
- інфаркт;
- інсульт;
- великі опіки;
- хронічні патології шлунково-кишкового тракту;
- інвазії паразитами;
- харчування фастфудом, снеками, жирною їжею;
- хронічний алкоголізм;
- куріння.
Детальніше про ускладнення
Ускладнення виразкової хвороби проривом спостерігається у 5-10% хворих, а серед хворих з ускладненою виразкою – в 20-25% випадків. Перфорація гастродуоденальних виразок в більшості випадків виникає в результаті прогресування хронічного деструктивно-запального процесу в виразці. Рідко спостерігаються гостро протікають виразки, коли деструктивний процес в них настільки виражений, що вони незабаром перфорируют.
Сприяти прободению можуть механічні фактори, що ведуть до підвищення внутрішньочеревного тиску (різке фізичне напруження, підняття тяжкості, травма живота); прийом грубої їжі і алкоголю, що викликають рясну секрецію з підвищеною перетравлює здатністю шлункового соку; нервово-психічні травми і ін.
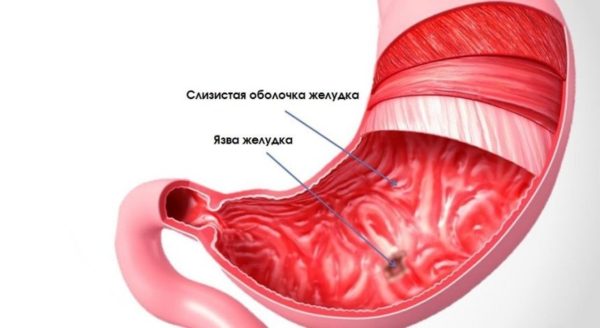
Перфорація виразок частіше відзначається восени і навесні, що пов’язують із загостренням виразкової хвороби в ці періоди, авитаминозами, впливом кліматичних та інших факторів. Прорив виразки у чоловіків зустрічається набагато частіше, ніж у жінок (10: 1). Більшість хворих з пробиття виразкою припадає на вік 20-40 років. У молодому віці переважає перфорація виразок дванадцятипалої кишки, в середньому і літньому віці – виразок шлункової локалізації. Перфорируют в більшості випадків хронічні каллезной виразки (80-85%).
Перфоративное отвір завжди розташовується в центрі виразки. Зазвичай воно круглої або овальної форми, з рівними, гладкими краями, як би вибите пробійником і частіше невелика (0,3-0,5 см в діаметрі). У 90-95% хворих перфоративні виразки виникають на передній стінці шлунка або дванадцятипалої кишки і тільки у 5-10% на задній. Прориву виразок дванадцятипалої кишки спостерігаються в 60-70%, а виразок шлунка в 30-40% випадків.
В останньому вони локалізуються в пілоричному і препілоріческом відділах, в середній і нижній третині малої кривизни, рідше – в субкардіальному і кардіальним відділах. Найчастіше проривні виразки бувають одиночними, але можуть бути і подвійними, на передній і задній стінці шлунка (так звані «дзеркальні», або <цілуються>). Виливається в черевну порожнину шлунково-дуоденальний вміст при прориві виразки викликає розлитої перитоніт.
У перші 6 годин, в зв’язку з бактерицидною дією шлункового соку, запальний процес має характер небактериального, хімічного запалення. Потім розвивається бактеріальний перитоніт, викликаний стафілококами, стрептококами, кишковою паличкою та ін. Відповідно випіт в черевній порожнині буває серозним, потім серозно-фібринозним і гнійним. На серозної поверхні навколо проривної отвори відзначаються гіперемія, набряклість тканин, фібринозні накладення. При гострій або хронічній простий виразці краю її м’які, при каллезной – щільні, хрящової консистенції.
У більшості хворих прорив виразок шлунка і дванадцятипалої кишки починається раптово, супроводжується резчайшімі болями в животі і клінічною картиною, характерною для найгострішої форми перитоніту. Болі бувають настільки сильними, що хворі порівнюють їх з <ударом кинджала>. Вони носять постійний характер, локалізуються на початку епігастральній ділянці або в правому підребер’ї, а потім порівняно швидко поширюються по всьому животу, частіше по правому боковому каналу.
У 30-40% хворих болі іррадіюють в плече, лопатку або надключичную область: справа – при перфорації пілородуоденальних виразок, зліва – виразок шлунка. Напруга передньої черевної стінки – другий постійний симптом проривної виразки. При цьому у більшості хворих відзначається дископодібне напруга м’язів живота. Воно може охоплювати весь живіт, рідше – верхній відділ його або верхній відділ і праву половину. Тільки в рідкісних випадках у хворих похилого віку напруга м’язів може бути не різко вираженим.
У 80-90% хворих до прориву виразки є кишковий виразковий анамнез або невизначені шлункові скарги, на тлі яких і настає прорив. Воно може наступити і в період ремісії серед повного благополуччя. У 10-15% хворих зустрічаються <безанамнезние> або <німі>, перфоративні виразки, коли прорив є як би першим симптомом виразкової хвороби.
Перфорації піддаються як гострі виразки, так і хронічні. Перфорація виразки виникає в період загострення виразкової хвороби, але може наступати у людей, які не мали раніше симптомів виразкової хвороби. Небезпека відкритою перфорації виразки пов’язана із закінченням в черевну порожнину вмісту дванадцятипалої кишки або шлунка, яке діє на очеревину як фізичний і хімічний подразник і може бути джерелом інфікування. Перфорація виразки швидко веде до розвитку перитоніту.
Лікування після операції, препарати
Помічено наступна особливість: при максимальній активності в цьому періоді, швидкість одужання досягає дуже швидких результатів.
Після виходу з наркозу пацієнт може рухати ногами в різні сторони, підніматися з пастелі дозволяється на 2-3 добу реабілітації. Велику увагу слід приділяти дихальним вправами і невеликим за потужністю фізичних навантажень. Подібна відновна терапія стає потужним обмежуючим фактором для післяопераційних ускладнень.
Перебувати на амбулаторному лікуванні через відсутність ускладнення необхідно 2 тижні. Іноді цей час незначно скорочується. Для пацієнтів призначаються кілька препаратів, розроблених спеціально для післяопераційного періоду відновлення:
- Ранітидин і таблетки Вікалін.
- Інноваційний засіб Омепразол і звичний багатьом Альмагель.
- Фосфалюген або Ребапразол.
Кожні ліки є потужним антибактеріальним препаратом, який підтримує захист організму від рецидиву хвороби.
Особливу увагу в післяопераційному періоді приділяється дієтичному харчуванню. Спеціальний раціон дозволяє мінімізувати руйнівну дію кислоти на відновлену стінку шлунка.
Післяопераційна терапія будується на наступних базових етапах:
- Систематичне або фактичне виконання процедури дренажу шлунка покращує перистальтику органу, може виконуватися кілька днів.
- Проведення антибактеріальної терапії, заснованої на усунення бактерії хелікобактер.
- Секреторна функція органу може штучно придушуватися медикаментами.
- У важких випадках пацієнтам вводяться спеціальні склади в кров’яне русло – інфузійна терапія.
- Може призначатися раніше дієтичне харчування для якнайшвидшого відновлення.
Якщо в післяопераційному періоді вдається обмежити можливі ускладнення, то подальше лікування будується на виконанні суворої дієти.
Прогноз перфоративної виразки
Прогноз при даному захворюванні залежить від різних факторів. Ризик смертельного результату сильно зростає у пацієнтів після 65 років при наявності важкої патології, великих перфоратівних отворах, тривалому анамнезі проривної виразки до проведення операції.
Відсутність хірургічного втручання веде до смертельного результату в переважній більшості випадків протягом найближчого тижня після перфорації. При хірургічному лікуванні – смертельні випадки спостерігаються в 5-8% від різних ускладнень.
Панель: фактори ризику, що призводять до перфорації виразки
Нестероїдні протизапальні препарати (включаючи аспірин)
Інгібітори синтезу простагландинів призводять до збільшення продукції шлункового соку і зниженої секреції слизу.
куріння
Куріння пригнічує секрецію бікарбонатів. Нікотин стимулює секрецію кислоти. Вірогідно пов’язане з перфорацією виразки у людей у віці до 75 років
Helicobacter pylori
Найбільш поширений в когортах молодих людей (як правило, <40 років) з перфорацією ЯДПК в країнах з низьким і середнім рівнями доходу. Різна вірулентність штамів може мати значення в генезі.
Маргінальна виразка після баріатричних хірургії
Ймовірно, пов’язана з ішемією анастомозу.
голодування
Повідомляється про перфорації виразок під час Рамадану. Голодування призводить до збільшення виробництва кислоти при порожньому шлунку.
Вживання крека, кокаїну і метамфетаміну
Може привести до інтенсивної вазоконстрикції з подальшою ішемією. Може також викликати утворення тромбів і некроз слизової оболонки.
Синдром Золлінгера-Еллісона (гастринома)
рідко; ризик утворення рецидивних і множинних виразок. Збільшення секреції гастрину викликає підвищену секрецію і стійкість соляної кислоти в шлунку і дванадцятипалої кишці, з виразкою і потенційної перфорацією шлунково-кишкової стінки.
стресові виразки
Виникають у хворих в критичному стані (опіки, травми і т.д.) у відділенні інтенсивної терапії; найбільш часто ускладнюються кровотечею, але іноді перфорируют. Складність в діагностуванні у пацієнтів, які перебувають під дією седативних препаратів або на ШВЛ.
стероїди
Впливає на запальний каскад, в тому числі і на синтез простагландинів. Можуть притупляти ознаки перитоніту, формуючи стертість картини і ускладнюючи постановку діагнозу.
Кухонна сіль
Підвищене споживання збільшує кислотність середовища шлунка.
Прогностичні фактори та прогнозування результату
По жодному з чинників неможливо легко ідентифікувати пацієнтів з високим ризиком несприятливого результату, проте похилий вік, наявність супутніх захворювань, а також затримка перед операцією на діагностичному етапі були послідовно пов’язані з підвищеним ризиком смерті. Очевидно, що виявлення коррігіруемих факторів ризику для потенційного покращення результату представляє великий інтерес. У систематичному огляді, що охоплює більше 50 досліджень з 37 передопераційної прогностичними факторами і включає в цілому 29 782 пацієнтів, кілька факторів ризику були незмінно пов’язані зі смертністю (рисунок 3). Тільки дві третини досліджень представили оцінки, скориговані на основі даних про фактори, що погіршують перебіг хвороби. Крім того, визначення і критерії поділу (наприклад, критерій віку для визначення групи «літніх» хворих, рівень креатиніну як критерій діагнозу гострої ниркової недостатності, і кров’яного тиску як критерію шоку) були співставні для всіх дослідженнях. Таким чином, лікарі спробували об’єднати фактори ризику, щоб передбачити результат захворювання.
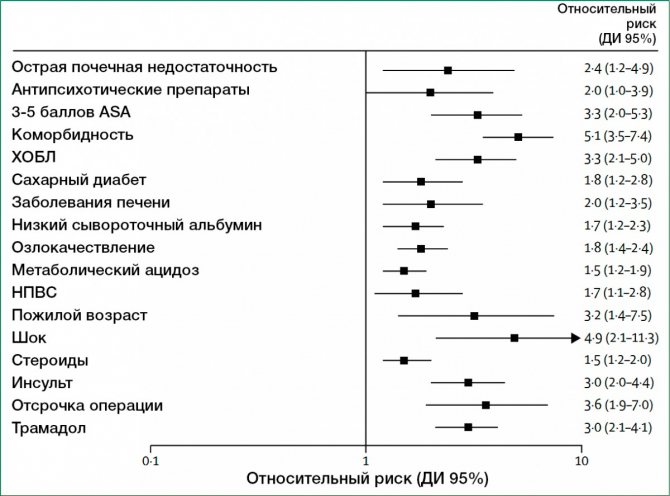
Ріс.3.Предопераціонние прогностичні фактори, несприятливі за ризиком смертності при перфоративної виразкової хвороби
Несприятливі по смертності передопераційні прогностичні фактори. Дані взяті у Моллера і ін. ASA – шкала оцінки ризику Американського товариства анестезіологів.
Правила клінічного прогнозування
Правила складання ідеального клінічного прогнозу повинні бути прості у використанні, надійні, мати високу узагальненість і бути підтверджені належним чином як всередині конкретного дослідження, так і за його межами. Проте, правила прогнозування результату при перфорації виразки, які оцінюються до сих пір, ще не були класифіковані як ідеальні.
Труднощі у визначенні уніфікованого набору факторів, ймовірно, пов’язані з їх кількістю і із загальною складністю захворювання. Деякі розглянуті чинники є фіксованими (наприклад, вік і стать пацієнта), тоді як інші коригуються (наприклад, час на лікування та реанімаційні заходи). Крім того, з урахуванням географічних відмінностей за віком, статтю, а також моделей дебютірованія хвороби, універсальна, відтворена і дієва система підрахунку ризиків може бути важко развіваемость. Найбільш широко використовуваною болезнеспеціфічной шкалою для прогнозування у пацієнтів з перфоративного виразкою є шкала Бої, яка заснована на наявності серйозних медичних захворювань, передопераційного шоку і перфорації виразки більш, ніж за 24 годин до операції. Проте, її позитивна прогностична цінність 94%, повідомляє в ранніх дослідженнях, що не була відтворена в подальших дослідженнях. Були запропоновані й інші правила прогнозування конкретно для перфорації виразки. Проте, жодна з цих систем оцінки не була підтверджена в зовнішніх когортах, що ускладнює їх узагальненість. Крім того, у пацієнтів з перфорованої виразкою застосовувалися кілька різних загальнохірургічних систем оцінки і шкал ОРИТ. Знову ж таки, результати рівномірно не підтвердилися з плином часу і в різних когортах, що передбачає низьку зовнішню валідність цих систем в даному випадку. Очевидно, що необхідні відповідні пристрої та дослідження для аналізу і порівняння даних по регіонах для виявлення пацієнтів з високим ступенем ризику, а також сприяти досягненню прогресу в області наукових досліджень і експериментальних розробок.
Стратегії ведення пацієнтів
Лікування хворих з перфоративного виразкою повинно включати ранню діагностику і швидкий початок реанімаційних заходів. Повідомляється про асоційованої з даним захворюванням високою короткостроковій смертності (10-30%), а захворюваність і ускладнення відбуваються серед 50-60% пацієнтів. Це означає, що для поліпшення результатів необхідний ретельний і структурований терапевтичний підхід. Існує кілька доступних стратегій і опцій (таблиця 1), проте при плануванні їх застосування слід враховувати стан хворого.
передопераційна підготовка
Сепсис часто присутній у пацієнтів з перфоративного виразкою, причому припустити його можна лише у 30-35% пацієнтів, що мають сепсис після прибуття в операційний зал, і є провідною причиною смерті, складаючи 40-50% смертельних випадків. Протягом 30 днів після операції, більш ніж у 25% пацієнтів розвивається септичний шок, що тягне за собою смерть в 50-60% випадків. Відповідно, детальний збір анамнезу та заходи, спрямовані на запобігання, виявлення і лікування сепсису у пацієнтів з перфоративного виразкою, можуть привести до зниження смертності та захворюваності. Ця мета може бути досягнута шляхом систематичної оцінки наявності ознак сепсису і лікування хворих відповідно до принципів Кампанії Виживання при сепсис (Surviving Sepsis Campaign), що включають інфузійну терапію, бакпосева збудників, емпіричну терапію антибіотиками широкого спектра дії, а також систему управління ресурсами. Багатопрофільний передопераційний підхід, заснований на таких принципах, був оцінений в нерандомізованих клінічних випробуваннях у пацієнтів з ускладненою перфорацією, виразковою хворобою, зі статистично значущим доведеним зниженням смертності (кількість тих, кого необхідно лікувати, на десять пацієнтів).
консервативне лікування
У хворих з далеко не всіма або локалізованими симптомами, які перебувають в хорошому клінічному стані, вибір на користь оперативного втручання може бути навмисно відкладений на користь періоду спостереження. Рішення відмовитися від виконання операції відразу ж, для початкової спроби виконання первинної консервативної стратегії, не ново і вперше було пропагувати понад півстоліття тому. У ряді послідовних вибірок, більш ніж у половини всіх пацієнтів з перфорацією виразки сталася її спонтанна облітерація, і такі хворі пройшли успішне консервативне лікування. Стратегія повинна включати внутрішньовенне введення антибіотиків, заборона на прийом їжі природним шляхом або через назогастральний зонд, антисекреторні та антацидні препарати (інгібітори протонної помпи), а також візуалізація за допомогою водорозчинного контрасту для підтвердження перфорації.
Єдине РСІ, коли-небудь проводився в цій області (ще до введення в практику інгібіторів протонної помпи) показало успіх консервативної стратегії у більшості пацієнтів, але при цьому високий відсоток неспроможності у пацієнтів похилого віку (у віці> 70 років). Проте, при виборі консервативного методу лікування необхідно враховувати, що смертність від ускладнень виразки збільшується з кожною годиною затримки перед операцією.
хірургічне лікування
Відстрочка хірургічного втручання була фактором, послідовно пов’язаних зі смертельними наслідками. Лапаротомія з закриттям перфорації за рахунок використання переривчастих швів з підшиванням або без сальниковой ніжки для закриття дефекту була основним підходом протягом декількох десятиліть.
Лапароскопічне відновлення перфоративного виразок використовується все частіше, досягаючи останнім часом частоти народження в 30-45% випадків. Тим не менше, використання лапароскопії по всьому світу варіюється. У недавньому дослідженні США повідомили, що менше 3% пацієнтів з перфорацією виразки були оперовані за допомогою лапароскопії. Два недавніх систематичних огляду, включали три клінічних РСІ, не показали жодної різниці в смертності або будь-яких клінічно значущих післяопераційних ускладненнях між відкритою і лапароскопічної хірургією.
Огляд літератури, яка описує зібрані серії випадків, показав невелику перевагу лапароскопії щодо зниження післяопераційних болів і тривалості перебування в стаціонарі (а в деяких випадках – навіть зниження смертності), але результати цих звітів можуть бути зміщені в бік відбору молодих пацієнтів, сприятливих оцінок ризику (I – II за шкалою Американського товариства анестезіологів), малих перфораційних отворів (<10 мм), а також коротких тимчасових періодів з моменту початку захворювання до операції. В даний час немає ніяких доказів, що дозволяють припустити, що лапароскопічна операція краще, ніж відкрита, але в той же час немає даних про те, що лапароскопія шкідлива у хворих з сепсисом або поширеним перитонітом. Однак, так як ніякої різниці в смертності між цими техніками показано не було, до тих пір, поки не отримані надійні докази переваги однієї техніки над іншою, при її виборі слід керуватися досвідом хірургів, які проводять операцію і оцінкою стану пацієнта. Іноді перфорація може бути занадто великий (тобто> 2 см) або запалені тканини – занадто пухкими, щоб забезпечити безпечне загоєння шва первинним натягом. Крім того, якщо перша спроба закриття дефекту виявилася невдалою, друга може також бути непрацездатною. У цих умовах резекція може виявитися більш безпечним варіантом. Слід зазначити, що великі виразки шлунка або їх постійні перфорації повинні викликати підозру виникнення злоякісної пухлини, яке можна зустріти майже у 30% пацієнтів в цій ситуації. Хірургічна стратегія у таких хворих може потім включати в себе резекцію (дистальну гастректомію для виразкової хвороби шлунка або формальні резекції шлунка при підозрі на злоякісну пухлину), часткову резекцію шлунка з відвідної гастроеюностоміі (якщо дефекти розташовані в пілоричному відділі) або розміщення Т-образного дренажу, якщо дефект знаходиться в дванадцятипалій кишці. В Японії деякі дослідники повідомляють про більш високій частці (до 60%) пацієнтів з перфорацією виразки, до яких була застосована резекція шлунка, а не накладення первинного шва, що, можливо, засноване на традиціях і набагато вищою частоті шлункових неоплазий в Японії, ніж в Північній Америці і Європі.
Таблиця 1: Узагальнений погляд на ведення хворих з ВХ
| Коментарі | підстава | |
| Догоспітальна, первинна допомога | ||
| Визначення симптомів, високий індекс настороженості | Відсутність перитоніту у третини пацієнтів. Відсутність ознак виразкової хвороби в анамнезі раніше майже у половини пацієнтів. Зверніть увагу, що симптоми можуть відрізнятися або бути слабко виражені у літніх пацієнтів, осіб, які страждають на ожиріння, людей з ослабленим імунітетом і дітей | Дослідження-спостереження |
| Моніторинг життєвих функцій | Виявлення ранніх ознак синдрому системної запальної відповіді (ССВР) або сепсису шляхом вимірювання артеріального тиску, ЧСС, ЧДД і температури | Surviving Sepsis Campaign (див. Текст) |
| Якнайшвидше звернення за допомогою | Швидке зв’язування з відділенням невідкладної допомоги або лікарнею. Щогодини відстрочки збільшує ризик смерті пацієнта | Дослідження-спостереження |
| Відділення швидкої допомоги | ||
| діагностика | Виключно клінічна при наявності генералізованногоперітоніта. В іншому випадку, КТ => рентгенографія => УЗД. Визначення ліпази сироватки крові для виключення диференціального діагнозу панкреатиту | Дослідження-спостереження |
| підготовка | Стабілізувати відповідно до директив лікування сепсису, але мати на увазі мінімізацію відстрочки операції | Surviving Sepsis Campaign |
| Скринінгове обстеження на сепсис | Дані, що дозволяють зробити висновок про діагноз сепсису | Surviving Sepsis Campaign |
| Раннє проведення інтенсивної терапії | Призначення інфузійної терапії, моніторинг життєвих функцій | Surviving Sepsis Campaign |
| Раннє призначення антибіотиків | Посів крові (x2); антибіотики широкого спектру дії для внутрішньовенного введення | Surviving Sepsis Campaign |
| Прийняття рішень | ||
| Показання до операції | згода пацієнта | Здоровий глузд |
| консервативне ведення | Використовується, якщо: дуже обмежені симптоми / дефект; непридатність хворого до операції (наприклад, оцінка ризику 5 за шкалою Американського товариства анестезіологів); або ж небажання пацієнта. Оцінюють ризики і придатність послеопераціоннойінтенсівной терапії; діаліз; підтримка ШВЛ | Одне РСІ по консервативному лікуванню; серії випадків; дані спостереження з високим ризиком розбіжності |
| Оперативне втручання | Відкрите або лапароскопічне (з готовністю до конверсії) (** альтернативи ендоскопії) | 3 РСІ, які не показали відмінностей в результатах; експериментальні і спорадичні дані |
| паліативна допомога | Якщо пацієнт знаходиться в термінальній стадії захворювання | Оптимальна підтримуюча терапія; думки експертів, ніяких специфічних даних; спостереження |
| передопераційна підготовка | ||
| Посів культур і біопсія | Мазки перитонеальній рідині, з наявністю тканинної біопсії або без неї | Surviving Sepsis Campaign |
| скорочена лапаротомія | Якщо пацієнт у важкому шоці | серії випадків |
| интраабдоминальной дренування | Немає даних в підтримку рутинного використання | спостереження |
| постопераційні ведення | ||
| прискорене відновлення | Швидке відновлення можливо, якщо дефект невеликий; дача їжі за бажанням пацієнта, раннє видалення дренажів, рання виписка | Одне невелике РСІ з високим ризиком розбіжності даних |
| ерадикація бактерії | Езомепразол 20 мг два рази на день, або омепразол 20 мг два рази на день; амоксицилін 1 г два рази на день; кларитроміцин 500 мг два рази на день | РСІ і мета-аналізи |
| Спостереження (після виписки з госпіталю) | Збільшення відстроченої смертності, можливо, через загальних факторів ризику, таких, як куріння і супутні захворювання | Деякі дослідження-спостереження |
| контрольна ендоскопія | Виключає озлокачествление виразки шлунка, якщо не виконувалося передопераційної біопсії, або якщо місце розташування дефекту не визначене (дуже малоймовірно озлокачественніе виразки ДПК) | Думки експертів, дослідження-спостереження |
* У цій колонці пропонуються посилання, а не вичерпний список. ** Див. таблицю 2, експериментальний характер
Нові лікувальні стратегії для закриття перфорацій
В останні роки часто використовують нові методи, зокрема, ендоскопічні. Деякі підходи являють собою альтернативу, щось середнє між консервативним і оперативним лікуванням, наприклад, ендоскопічне накладення затискачів або стентування, але засновані лише на невеликій серії спостережуваних випадків (таблиця 2). Інші нововведення, такі як використання биоразлагаемого матеріалу для покриття ділянки виразки або мезенхімальних стовбурових клітин для поліпшення загоєння ран, оцінені лише експериментально і ще не перевірені в клінічних випробуваннях.
причини
- Виразкова хвороба дванадцятипалої кишки. Перфорація виразки – одне з грізних ускладнень захворювання. Найчастіше зустрічається у чоловіків у віці 30-40 років.
- Пухлини. Виразка і розпад новоутворень кишечника призводить до прориву в зоні ураження.
- Неспецифічний виразковий коліт – хронічне захворювання, при якому в товстій кишці утворюються множинні виразки. Перфорація кишечника можлива при загостренні патології і токсичному розширенні кишки (мегаколон).
- Хвороба Крона – важке аутоімунне ураження всіх відділів кишечника. У стінках кишки розвивається гранульоматозне запалення, виразки.
- Дивертикулит – запалення дивертикулів – килоподібну випинань ободової кишки. Порушення структури, витончення стінки сприяє перфорації.
- Кишкова непрохідність. У пізній стадії захворювання розвивається некроз кишки, можливий її розрив.
- Сторонні тіла. Кістки з гострими краями, голки, цвяхи при русі по травному тракту можуть пошкодити його стінки. При випадковому проковтуванні стороннього тіла зверніться за медичною допомогою.
- Травми живота – ножові і вогнепальні поранення, закриті ушкодження.
- Ятрогенні причини – перфорація під час діагностичних і лікувальних маніпуляцій: ректоскопии, колоноскопії. Ускладнення виникає при виражених змінах стінки органу, видаленні поліпів.
ускладнення
Третя стадія захворювання чревата гнійним сепсисом. В такому випадку виникає серйозна загроза для життя людини. У більшості випадків це закінчується летальним результатом через сильний інфікування організму зараженою кров’ю.
Навіть якщо операція проведена своєчасно, є ймовірність виникнення ускладнень. В післяопераційному періоді можуть виникнути такі порушення:
- перитоніт;
- бронхопневмонія;
- повторна перфорація в результаті розриву швів;
- внутрішня кровотеча;
- функціональні порушення шлунка.
До групи ризику ускладнень після проривної виразки потрапляють пацієнти похилого віку з ослабленим імунітетом і хронічними захворюваннями.
Способи лікування – медикаментозний, хірургічний, з використанням засобів народної медицини
Консервативне лікування проривної виразки шлунка не зможе вирішити проблему повністю. Медикаменти, методи народної медицини – це кошти, які допомагають усунути неприємні прояви проблеми, а її першоджерело залишається чинним. Прорив виразки шлунка – це процес, який тягне за собою ряд негативних наслідків, позбавлятися від нього необхідно дієвими методами.
Важливо! Як лікувати виразку шлунка дванадцятипалої кишки? Читайте тут.
Використання медикаментів
Лікувати проривної виразку препаратами, пацієнти вважають за краще частіше, ніж піддаватися хірургічному втручанню. Наявність виразки передбачає використання хворим наступних груп препаратів:
- протизапальні засоби;
- знеболюючі;
- позбавляють від впливу токсичних елементів;
- сприяють загоєнню ран.

Полегшити стан людини зможуть постійні внутрішньовенні ін’єкції, препарати Фестал, Мезим, сильні антибіотики, ліки для нормалізації серцевої діяльності.
Лікування методами народної медицини
Щоб полегшити симптоми, прояви проривної виразки шлунка, хворому, як доповнення медикаментозних засобів, варто використовувати засоби народної медицини. Саме народними засобами людина може вирішити проблему симптоматики сприятливо, але усунути хвороба повністю в такий спосіб хворий не зможе.
Важливо! Дізнатися більше про лікування виразки шлунка народними засобами, можна на нашому сайті.
Розчин кам’яного масла, як шлях полегшення симптомів хвороби
Для поліпшення стану хворого, який вважав за краще лікування без операції, добре підійде розчин кам’яного масла. Готувати його варто в такий спосіб:
- 5 грамів порошкоподібної кошти розчинити в 7 літрах води;
- перемішати інгредієнти, до отримання однорідності;
- помістити в холодильник.
Приймати розчин всередину слід тричі на день. Прийом проводиться за півгодини до прийому їжі, за один раз хворий повинен вжити столову ложку кошти.

Зверніть увагу! Перед використанням засобу, хворому варто порадитися зі своїм лікарем. Людина повинна дізнатися, чи немає у нього протипоказань до застосування саме цього компонента.
Настій з насіння льону
Обволікаючою, заспокійливим, загоює дією, мають насіння льону. Використовувати їх для лікування цього типу виразкової хвороби повністю безпечно. Для приготування дієвого засобу береться 1 частина льону і 30 частин води. Компоненти необхідно прокип’ятити, залишити на кілька годин для настоювання. Засіб необхідно процідити, приймати щодня по 3 рази, за один прийом необхідно випивати 50 мл лікарського настою.
Мед і молоко
При виразці шлунка вживати мед в чистому вигляді заборонено, але якщо з’єднати невелика його кількість з молоком, людина відчує полегшення. На склянку молока додається чайна ложка меду. Суміш необхідно випити теплої.

Важливо! Яку дієту слід дотримуватися при виразці шлунка, дізнайтеся тут.
Лікування шляхом хірургічного втручання
Пацієнтам, які страждають пробиття виразкою шлунка в 99% з 100% показана операція, хоча майже половина відмовляється усувати проблему таким шляхом. Пацієнтів, які вирішили пройти цей шлях, чекає тривалий реабілітаційний період, дієта після операції проривної виразки шлунка буде суворою. Втручання проводиться таким чином:
- повне викачування вмісту шлунка;
- ушивання проривної виразки;
- при необхідності, висічення запалених тканин.
Додаткове лікування після операції займе кілька тижнів. Це час пацієнт повинен провести в лікарняній палаті.
Важливо! Про лікування виразки шлунка в домашніх умовах, можна дізнатися тут.
Проривна виразка – це найсерйозніша прояв запальної хвороби шлунка – головного травного органу. Боротися з нею необхідно довго, це складний процес, що вимагає від людини організованості, витримки. Якщо запустити виразку до критичного стану, в одній з її стінок виникає дірка, через яку виливається весь вміст шлунка. Для людини такий стан є шоковим. Якщо проблема не вирішується своєчасно, вона вбиває людину зсередини. При її виникненні відразу необхідно звертатися до лікаря, починаючи продуктивний курс лікування. Перемогти виразку можуть тільки організованість, наполегливість пацієнта.
симптоматика
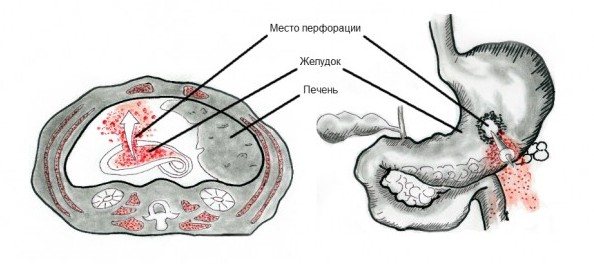
Симптоматика цього ускладнення залежить від періоду захворювання. Оскільки існує три стадії прояви виразкового ускладнення, то клінічна картина у кожної зі стадій має свої характерні симптоми.
Для шокового періоду характерні:
- сильні, гострі і різкі болі;
- болю віддають в область спини і лопаток;
- нудота і блювота;
- сильно напружені м’язи преса;
- блідість шкірних покривів;
- непритомність.
Періоду поліпшення стану властиві такі ознаки:
- зниження сильних і гострих болів;
- поліпшення самопочуття;
- зникнення блідості особи.
Під час періоду перитоніту, спостерігаються такі симптоми:
- різке погіршення самопочуття;
- поява сильних і безперервних болів;
- підвищується температура тіла;
- особа і губи набувають синій колір;
- частішає пульс;
- з’являється сухість в ротовій порожнині і сильна спрага.
Класифікація
Клініцисти виділяють три форми цього ускладнення:
- перфорація у вільну черевну порожнину (є найпоширенішою формою);
- прикрита перфорація виразки шлунка;
- атипова перфорація (відбувається в дуже рідкісних випадках).
Деякі лікарі виділяють три періоди прояви проривної виразки:
- період шоку. На цій стадії найлегше діагностувати захворювання і провести термінову операцію;
- період поліпшення. У цей період дуже важко діагностувати захворювання. Зазвичай, поліпшення стану триває близько 6 годин;
- період розвитку перитоніту. Найскладніша стадія розвитку недуги, вимагає термінової операції.
профілактика
Для того щоб у людей не виникло проблем з пробиття виразкою шлунка необхідно дотримуватися кількох правил профілактики:
- вести здоровий спосіб життя;
- дотримуватися рекомендацій щодо харчування і строго дотримуватися дієтичне меню;
- використовувати медикаменти тільки після призначення лікаря, з дотриманням встановленої дозування;
- своєчасно лікувати виразкову хворобу, яка може привести до формування подібного недуги;
- регулярно, приблизно два рази на рік, проходити профілактичні огляди у гастроентеролога.
Однозначно визначити прогноз захворювання неможливо, оскільки він залежить від декількох факторів, таких як – ступінь, на якій було діагностовано розлад, вікова категорія пацієнта, обсягу перфорованого отвори і наявність супутніх недуг. Навіть проведення хірургічного втручання не може гарантувати успішний результат.
причини патології
Перфорація в стінках органів травлення виникає як ускладнення виразки. Її викликає підвищену кількість кислоти, яка виробляється шлунком для перетравлення їжі.
Вважається, що головна причина виникнення виразкових хвороб – присутність в організмі бактерії хелікобактер пілорі, для активації якої необхідні провокуючі фактори:
- тривале вживання антибактеріальних засобів, сильно впливають на мікрофлору травного тракту;
- збої в імунній системі організму;
- нервові розлади;
- куріння;
- хронічний алкоголізм;
- неправильне харчування, велика кількість в раціоні жирної, дуже гарячої або холодної їжі, негативно діє на слизову. Також негативно діє на організм тривале голодування або вживання великої обсягу їжі, що розтягує стінки шлунка;
- спадкова схильність до таких хвороб;
- травми живота, сильні фізичні навантаження.
До більш рідкісних причин освіти перфоративної виразки відносять атеросклероз, порушення роботи залоз внутрішньої секреції, недостатність кровообігу.
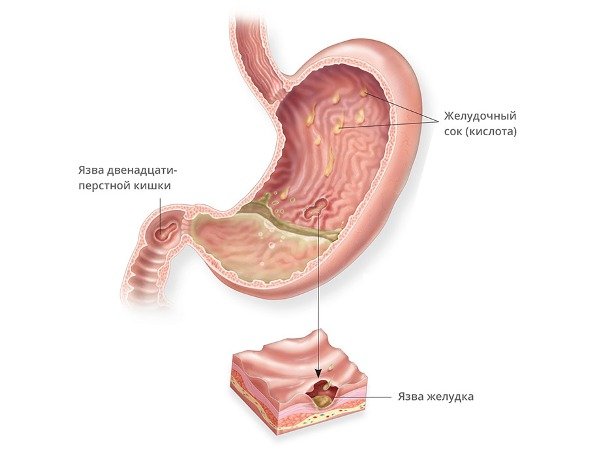
Чому утворюється наскрізний отвір
Деякі люди довго страждають від виразкової хвороби і так і не стикаються з проривом шлунка. Інша частина пацієнтів стають жертвами «німий» виразки – прорив трапляється раптово і їм не передують ознаки гастриту або хронічної виразки. Це пояснюється взаємозв’язком між призводять до патології факторами і її конкретними провокаторами.
Так, факторами ризику вважається гастрит і виразкова хвороба, носійство хелікобактерної інфекції, серйозні патології судин та дихальної системи, при яких порушується клітинне дихання у всьому організмі, а також куріння, порушення режиму праці та відпочинку. Провокаторами проривної виразки вважаються всі фактори, здатні викликати або посилити запальні зміни або дисбаланс між захисними і агресивними механізмами. До таких відносять:
- регулярне порушення правил раціонального харчування (шкідливі продукти, голодування);
- зловживання алкоголем (через прямого подразнення слизової шлунка);
- переїдання (надмірний тиск на стінки може спровокувати перфорацію);
- зловживання спеціями і продуктами з екстрактивними речовинами (підвищують концентрацію шлункового соку і поглиблюють запалення);
- інтенсивні фізичні навантаження (частіше раптові, що призводять до підвищення внутрішньочеревного тиску);
- сильне психоемоційне потрясіння або затяжний стрес;
- прийом лікарських препаратів з дратівливими властивостями (НПЗЗ, гормони, антикоагулянти, деякі антибіотики).
Нерідко виразка стає наслідком панкреатиту, патологій жовчного міхура. Це пояснюється зв’язком всіх органів шлунково-кишкового тракту між собою і можливістю тривалого перебігу запального процесу паралельно основній патології. Хронічна виразка може бути «упущена» увагою медиків при відмові хворого від повноцінного обстеження.