Як повернути дихання, або 3 методу лікування абсцесу легкого
Абсцес легені – неспецифічний запальний недугу дихальної системи, в результаті прогресування якого в легкому формується порожнина з тонкими стінками, всередині якої міститься гнійнийексудат. Дане захворювання частіше починає розвиватися в разі, якщо було проведено неповноцінне лікування пневмонії – на ділянці легкого спостерігається розплавлення з подальшою некротізаціей тканини.
- Етіологія
- форми
- симптоматика
- гостра форма
- хронічна форма
- діагностика
- лікування
- ускладнення
Рідше тонкостінна порожнину формується після перекриття невеликого бронха емболом. Як результат, в цю ділянку перестає надходити кисень, він спадає, і в нього легко проникають інфекційні агенти. На тлі всього цього починає формуватися абсцес. У більш рідкісних клінічних ситуаціях порожнину з гноєм формується в результаті занесення в легеневі тканини інфекції гематогенним шляхом (з вогнища запалення, який вже є в організмі людини).
Чому виникає абсцес легені
Виділимо найчастіші причини і механізми, які з більшою ймовірністю призведуть до абсцесу легені.
Абсцеси легенів, що виникли після пневмоній
У цьому випадку поява абсцесів пов’язано зі зниженням імунітету після хвороби, наявністю мікроорганізмів в легкому, зниженням вентиляції легеневої тканини, погіршенням мікроциркуляції крові в органі. На перше місце можна поставити абсцеси після пневмоній, викликаних стафілококом.
У період високої захворюваності грипом та пневмоніями збільшується відсоток хворих, які страждають абсцесами легенів. Якщо Ви перенесли такий вид пневмонії і після хвороби залишилися легеневі симптоми, зверніться до лікаря для виключення патології.
Низька опірність організму
Обумовлена різними імунодефіцитними станами, хронічними захворюваннями, затяжним перебігом бактеріальних і вірусних хвороб.
аспірація
Попадання стороннього вмісту в легені, наприклад, шлункового. Часте явище у людей, які страждають на алкоголізм, ослаблених хворих в несвідомому стані, людей мають проблеми з механізмом ковтання (наприклад, нейрогенні порушення). Блювотні маси потрапляють в легені, що служить прекрасними умовами для розмноження і життєдіяльності бактерій. Дуже часто цей вид освіти абсцесів легких супроводжує бронхоектатична хвороба і рак легені.
Абсцеси, що виникли після травми грудної клітки
Не дуже часте ускладнення після травм, але все-таки воно має місце. Травми грудної клітини сприяють погіршенню кровопостачання легенів, застійних процесів, порушення дихання. Важкі травми впливають на загальний стан організму (ослаблення захисних сил). У сукупності все це може привести до абсцесу легені.
Що таке абсцес легені
Після потрапляння збудника в повітроносні шляхи може початися процес запалення тканини і відмирання клітин на певних ділянках органу (абсцес легенів). Шкідлива бактерія часто переноситься в бронхи з інших органів або систем організму (основне вогнище створюють пародонтоз, тонзиліт, гінгівіт). Іноді причиною утворення некротичних порожнин може стати сепсис. Особливості перебігу:
- Період формування = безпосередньо залежить від причини і імунітету організму. В середньому він триває від 3 днів до 3 тижнів.
- Наступний етап – розтин порожнини з гноєм і відтік мокроти через бронхи.
У цього захворювання є кілька варіантів перебігу, тому потрібно ретельно стежити за станом здоров’я під час лікування і змінами симптоматики:
- при легкому перебігу клінічні ознаки хвороби виражені слабо, немає різких перепадів температури або сильного кашлю (сприятливий перебіг);
- при середньотяжкому перебігу захворювання симптоми виражені помірно;
- при тяжкому перебігу всі симптоми виражені різко, можлива поява ускладнень недуги.

Сприятливі фактори
Вони такі:
- алкоголізм;
- наркоманія;
- тютюнопаління;
- робота на шкідливих виробництвах;
- недостатність харчування;
- гіповітаміноз;
- прийом імунодепресантів, гормонів;
- цукровий діабет;
- захворювання щитовидної залози;
- хронічні захворювання інших органів;
- хронічні неспецифічні легеневі захворювання.

профілактика
Профілактика полягає в попередженні потрапляння мікроорганізмів в легеневу тканину і зміцненні імунітету. Які неспецифічні профілактичні заходи проводяться:
- Відновлення дренажної функції бронхів при пневмонії, бронхіті та інших захворюваннях дихальної системи.
- Компенсація хронічних захворювань, які знижують загальний і місцевий імунітет.
- Раннє звернення до лікаря при появі симптомів хвороби.
- Санація вогнищ інфекції (хронічний тонзиліт, риніт, синусит).
Найчастіші збудники абсцесу легкого
- Стафілококи.
- Неспороутворюючих анаероби.
- Анаеробні коки.
- Патогенні види клостридій.
- Грамнегативнібактерії.
- Гриби, найпростіші (в окремих випадках).
Для чого потрібно знати збудників хвороби? Будь-антибактеріальний препарат має свій спектр дії. Тобто на один вид бактерій він може діяти, а на інший немає. Після того, як лікаря стане відомий вид збудника, він може поміняти антибіотик на інший більш дієвий. В цьому і полягає суть підбору препарату, вибирають той, який з найбільшою ймовірністю знищить інфекцію.
Перебіг хвороби
Розвиток абсцесу легкого завжди супроводжується високою температурою. Лихоманка приєднується то до передував гарячкового періоду запалення легкого, то з’являється самостійно, якщо абсцес розвинувся внаслідок якої-небудь іншої причини.
Звичайно існують і інші явища інфекції:
- кількість лейкоцитів збільшується до 30-50 тис .;
- серцева діяльність частішає;
- селезінка збільшується;
- в залежності від коливань температури спостерігається підвищена пітливість.
Суб’єктивні розлади бувають спочатку незначні. При збільшенні абсцесу або при розвитку одночасно декількох невеликих абсцесів з’являються задишка і ціаноз. Кашель буває тільки в тому випадку, коли одночасно уражається і слизова оболонка бронхів, або ж коли вміст абсцесу розкривається в бронх.
При поверхневому положенні абсцесу в легкому, незабаром з’являється плеврит. Він в свою чергу викликає тяжкі для хворого явища, особливо кашель і біль. При розтині абсцесу в дихальні шляхи хворої відхаркує характерну мокроту.
Іноді абсцеси, розташовані поблизу плеври. Вони можуть розкритися в плевральну порожнину, привести до склеювання обох листків плеври, викликати випинання міжреберних проміжків і потім розкритися назовні. Інші, навпаки, не мають схильності до збільшення або до розтину.
Після розтину легеневого абсцесу, самостійного або штучного, загоєння зазвичай відбувається таким чином, що зруйнована тканину легкого виділяється назовні і потім, особливо у дітей, утворюється рубець, який в підсумку настільки зменшується, що майже зовсім втрачається в здорової легеневої тканини.
У дорослих порожнину хоча і трохи зменшується, але залишається і потім вистилається з боку приводить бронха слизовою оболонкою. При менш сприятливого перебігу, наприклад, якщо після виділення зруйнованої тканини ще подекуди залишаються збудники нагноєння, легеневий абсцес може утворитися повторно. В інших випадках розвивається згодом емпієма або гнійний пневмоторакс.
Роль імунодефіцитних станів
Імунодефіцитні стани можуть бути первинні і вторинні. Первинні – це ті захворювання, з якими народилася людина (спадкові, генетичні). Вторинні – захворювання, придбані в дитячому або дорослому віці. Або вторинний імунодефіцит може супроводжувати основне захворювання. Деякі приклади таких станів і захворювань: виснаження організму, туберкульоз, гепатити, ВІЛ – інфекція, гельмінтози, великі опіки, часті переливання крові, цукровий діабет, хвороби щитовидної залози, злоякісні новоутворення, аутоімунні захворювання і т.д.
Роль таких захворювань дуже велика в виникненні абсцесів легких. Значне зниження імунітету супроводжує ці захворювання на всьому протязі. Адекватне лікування, дотримання певних правил – ось, що не дасть різних ускладнень приєднатися до вже наявних хвороб.
При значному зниженні імунітету організм практично не здатний справлятися з інфекцією. Як говорилося раніше абсцес – обмежений процес, тобто наш організм своїми силами будує оболонку, через яку мікроорганізми далі не пройдуть. При станах пригнобленого імунітету «сил» на таку оболонку немає. Тому часто розвивається гангрена легкого -інфекція, без будь-якого обмеження (може заповнювати все легеневе простір).
Причини гною в легенях
Поява гною в тканинах і подальше розкладання легких частіше пов’язане з позбавленням ділянок органу повітря. Чинників для такого процесу багато. Абсцес ділянки легкого може розвинутися внаслідок потрапляння в органи дихання шкідливих мікроорганізмів (бронхогенний спосіб). Якщо в інших органах тіла є осередки інфекції, вона може досягти дихальної системи через гематогенний шлях зараження (з кровотоком). Часто абсцес легенів може початися внаслідок перенесеної травми або закупорки органів дихання сторонніми предметами.
Імовірність розвитку дуже висока у людей, що мають шкідливі звички і недоліковані захворювання (група ризику):
- алкоголізм, куріння, прийом наркотичних речовин;
- новоутворення;
- цукровий діабет;
- синусит, отит;
- пародонтоз;
- порушення роботи шлунково-кишкового тракту в результаті проведення операцій (грудна і черевна порожнина);
- імунодефіцит;
- епілепсія.
У дітей
Гостра або хронічна форма абсцесів легень у дітей зустрічається набагато рідше, ніж у дорослих. Найчастіше вони виникають внаслідок попадання збудника бактеріальної або грибкової етіології в організм дитини. Клінічна картина і причини появи гнійних запалень у маленького пацієнта практично нічим не відрізняється від етіології недуги у дорослих. У дітей до загальних симптомів часто приєднується блювота або пронос. Гнійні освіти часто не зливаються в гнійник, відбувається ураження тканини невеликими вогнищами (плямами).

Як класифікуються легеневі абсцеси
По тому, як інфекція потрапила в легені:
- бронхогенний тип;
- гематогенний тип;
- травматичний тип
- лімфогенний тип.
За формою, в якій протікає захворювання:
- гострий абсцес;
- хронічний абсцес;
- обмежена гангрена;
- поширена гангрена.
гострий
Гострий абсцес легені зазвичай супроводжується яскравими клінічними проявами. Утворенню гнійника передує гнійне розплавлення легеневої тканини, а вже потім організація процесу. У гної і запаленої тканини легені знаходиться величезна кількість гноєтворних мікроорганізмів. Абсцес може спонтанно зажити але, швидше за все, прийме хронічний перебіг.
хронічний
Хронічний абсцес легені з’являється в результаті переходу з гострої форми. Клінічний перебіг у цієї форми мляве, що не виражене. Такий вид абсцесу може послужити джерелом інфекції в організмі.
При легеневих абсцесах інфекція може поширюватися по кровоносних і лімфатичних судинах в інші органи (печінка, селезінка, нирки). Це означає, що процес набув системного характеру, і імунітет зовсім не бореться з інфекцією. Явище, коли інфекційний процес поширюється по всьому організму, називається сепсис.
Етіологія
Абсцес легені – це інфекційний процес. Його розвитку сприяють патогенні бактерії або грибки. Зазвичай захворювання прогресує внаслідок патологічної активності пневмококів, золотистого стафілокока, синьогнійної палички, стрептококів, грибів. Мікроорганізми проникають в легеневі тканини через бронхи або ж з потоком крові з вогнищ запалення.
Найчастіше абсцес легені розвивається:
- у вигляді ускладнення раніше перенесеної пневмонії;
- при попаданні в повітроносні шляхи вмісту шлунка;
- через перекриття бронха емболом;
- через сепсису. Це важкий недуг інфекційної природи, який характеризується виникненням вогнищ гнійного запалення в життєво важливих органах людського тіла.
Фактори ризику:
- куріння;
- грип;
- вживання алкогольних напоїв у великій кількості;
- переохолодження;
- зниження реактивності організму.
Симптоми, які дозволяють запідозрити абсцес легені
періоди захворювання
Умовно хвороба ділиться на три періоди, симптоми в ці періоди можуть бути різні.
- Перший період триває приблизно 2 тижні. В цей час організм намагається всіма силами боротися з інфекцією, підвищена реакція організму, звідси і настільки яскраві клінічні прояви: лихоманка, зниження ваги, болі в грудній клітці і т.д.
- Другий період. Абсцес проривається і його вміст (гній) виходить назовні по бронхах разом з мокротою. Кількість мокротиння в цей період збільшується (200 мл і більше), мокрота має неприємний запах і зеленувато-коричневого кольору.
- Третій період. Зникнення симптомів, які були раніше. Поліпшення самопочуття. Одужання.
Розподіл на періоди умовно! Це не означає, що хвороба пройде сама собою. У лікуванні використовується комплексна терапія в поєднанні з хірургічними методами. Чим довше Ви будете сподіватися на самолікування, тим ширший буде хірургічне втручання!
скарги пацієнта
Вони такі:
- висока температура (38 – 39 ˚С);
- озноб;
- занепад сил, швидка стомлюваність;
- поганий апетит;
- зниження ваги;
- кашель;
- мокрота у великій кількості;
- неприємний запах мокротиння;
- болю в грудній клітці;
- прискорене серцебиття;
- підвищення артеріального тиску.

Що бачить доктор
При огляді лікар може виявити такі симптоми: обмежена рухливість грудної клітини, притуплення легеневого звуку при перкусії, шум тертя плеври, бронхіальне дихання, вологі хрипи – при аускультації. Звичайно, пацієнту такі незрозумілі симптоми мало про що говорять, але для лікаря вони важливі, вони повинні навести на думку саме про цю патологію. Тому не чиніть опір огляду і не квапте лікаря, ведіть себе тихо і спокійно, не забудьте розповісти про всі скарги, які у Вас є.
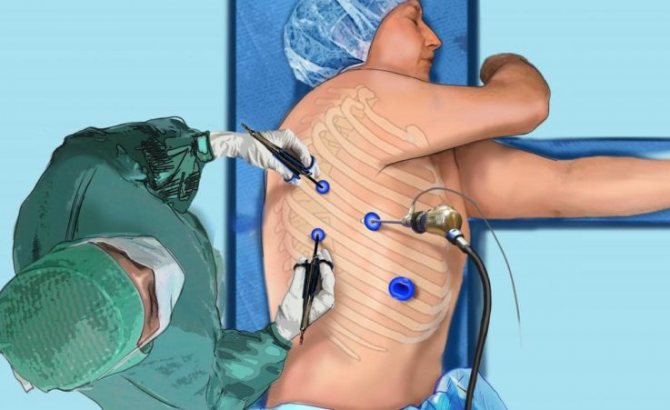
Методи хірургічного лікування
Хірургічне лікування абсцесу легкого здійснюється декількома методами:
- Шляхом дренування абсцесу (торакоцентез, торакотомія і пневмотомія).
- За допомогою резекції легені.
Воно спрямоване на швидке і максимально повне видалення гною і відмерлих ділянок тканини легені.
Діагностика абсцесу легкого
Найдоступнішим і широко використовуваним методом є оглядова рентгенографія органів грудної клітини. В першу чергу буде призначатися саме цей метод дослідження. Так само першочерговими є загальний аналіз крові та сечі. Після отримання результатів лікар вибирає тактику – призначення додаткових досліджень і аналізів, рішення про госпіталізацію пацієнта, план лікування.
Лабораторні методи діагностики
- ОАК (збільшення білих кров’яних тілець – лейкоцитів, зсув лейкоцитарної формули вліво – ознака запалення в організмі, прискорення ШОЕ).
- Біохімічний аналіз крові (загальний білок знижується, підвищується фібриноген).
- ОАМ (білок в сечі).
- Мікроскопічний аналіз харкотиння (лейкоцити, еритроцити, бактерії, еластичні волокна, краплі жиру, кристали холестерину).
- Бактеріологічний посів крові, мокротиння (виявлення збудника інфекції).
В даний час з’явилася величезна кількість приватних лабораторій, де можна самостійно здати аналізи. І все-таки не намагайтеся їх розшифрувати самі або за допомогою друзів і родичів, завжди існує безліч нюансів, які можуть привести Вас в оману і як наслідок – до неправильного діагнозу.
Інструментальні методи діагностики
- Рентгенографія органів грудної клітини, робиться в двох проекціях (округла тінь з горизонтальним рівнем рідини – абсцес).
- КТ.
- МРТ.
- Фібробронхоскопія.
- Бронхографія.
При найменшій підозрі на деструктивний процес в легкому (абсцес, гангрена) лікар зобов’язаний відправити на рентгенографію грудної клітини!
Диференціальна діагностика абсцесу легкого
Буває і таке, що навіть досвідчений лікар не може поставити правильний діагноз. Це пояснюється подібною симптоматикою і схожими результатами інструментальних досліджень. З чим же можна переплутати абсцес легені?
- Ракова пухлина. При цьому захворюванні важливо враховувати вік (старше 40 – 50 років), анамнез (куріння, алкоголізм, робота на шкідливих виробництвах). Призначаються точніші методи досліджень (КТ, МРТ, біопсія з гістологією тканини, проводиться цитологічний аналіз, при якому виявляються ракові клітини).
- Туберкульоз легенів. Анамнез (де працює, працював в минулому, контакт з хворими на туберкульоз, знаходження в місцях обмеження свободи, низькі соціально-побутові умови, імунодефіцитні стани – ВІЛ інфекція). Додатково призначають КТ, МРТ, ІФА (наявність в крові антитіл до туберкульозної палички). Аналіз мокротиння (виявлення збудника). Діаскін – тест (більш точний, ніж проба Манту).
- Ехінококоз – паразитарне захворювання. Перебіг захворювання до прориву кісти не така виражене, як при абсцесі (немає лихоманки, порушення харчування і т.д.). Мокрота є солонувату рідина з домішкою крові, в ній можуть знаходитися частинки оболонок. Для постановки діагнозу використовують: МРТ, КТ, рентгенографію, виявлення в мокротинні сколексов, внутрішньошкірна реакція Каццоні.
Якщо лікар проводить диференційний діагноз з ехінококоз, важливо згадати з якими тваринами Ви могли контактувати. Це можуть бути мисливські собаки або сільськогосподарські тварини. Також зараження може відбутися при вживанні води, збір трав, ягід, забруднених яйцями гельмінтів.
Класифікація
Абсцес ділянки легкого може вважатися первинним (якщо недуга виник внаслідок ураження паренхіми) і вторинним (якщо запальний процес почався в результаті іншої хвороби). Розрізняють різні види недуги в залежності від типу збудника та способу зараження. Крім того, в класифікації захворювання в залежності від локалізації розрізняють центральний (розташований ближче до середини органу) і периферичний (розміщений у країв легкого) абсцеси. При цьому гнійники:
- можуть бути одиничними або множинними;
- розташовуватися в одному або в обох парних дихальних органах.
- Напади кашлю у дитини і дорослого
- Що лікує торакальний хірург – основні види операцій і методи діагностики хвороб легенів
- Причини крові в мокроті при відхаркуванні – діагностика і лікування у дітей та дорослих
Лікування абсцесу легкого
Лікування абсцесу легкого має починатися негайно! Абсцес, який не лікують, може перейти в наступну страшнішу стадію – гангрену! Гангрена дуже швидко поширюється по всій легеневої тканини і прогноз вже буде не такий втішний. Здавалося б, звичайний абсцес, а може закінчитися втратою всього або частини легкого! З таким серйозним захворюванням Ви повинні довіряти тільки свого лікаря, тільки він знає як правильно і без зайвих втрат зупинити гнійний процес.
чому стаціонар
Захворювання лікується в спеціалізованих пульмонологічних відділеннях або в відділенні торакальної хірургії. Не можна лікувати абсцес легенів в домашніх умовах! Чому?
- Весь перелік препаратів, які Вам призначать, повинні прийматися в певний час і в певних дозах, з постійною корекцією і можливою заміною.
- Знаходження в умовах ізоляції (зайві контакти в даний період протипоказані)!
- У профільних відділеннях є система подачі зволоженого кисню, що при даній патології так необхідно.
- У лікарні дотримується дієта з урахуванням захворювання і загального стану хворого (механічно і хімічно щадна дієта).
- Знаходження під постійним наглядом. Іноді можуть розвиватися ускладнення, перебуваючи вдома, Ви навряд чи зможете у себе їх запідозрити і вжити подальших правильні дії.
Люди, які страждають легеневими захворюваннями, повинні переважно в період хвороби вживати білкову їжу, так як разом з мокротою відбувається втрата білка організмом!
Хірургічні підходи до лікування
Коли, за яких умов і які види хірургічного лікування показані?
- Дренування порожнини абсцесу – малоінвазивний метод. Через грудну клітку входять в порожнину абсцесу і встановлюють «дренаж» (трубку), по ньому і буде здійснюватися відтік гнійного вмісту. Через дренаж порожнину абсцесу промивають антисептичними препаратами. Дренаж видаляють при припиненні гнійних виділень, нормалізації температури.
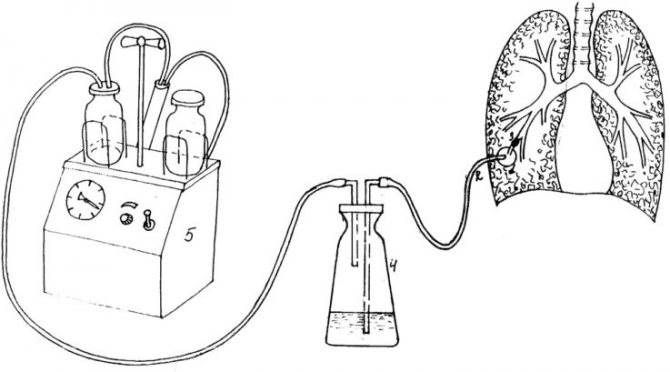
Умови, при яких призначається процедура:
– абсцес не спорожняються через бронх,
– абсцес великих розмірів (більше 5 см);
- Пункційні метод – проводять пункцію голкою через грудну клітку, спорожнюють абсцес, промивають антисептиками. Процедуру виконують щодня до того моменту, поки вміст абсцесу не стане серозним (без гною).
- Дренування за допомогою фібробронхоскоп. Процедуру проводять під рентген-контролем. Вводять апарат через головний бронх і рухаються у напрямку до абсцесу, потім абсцес проколюють, по дренуючого бронху починає виділятися гній, порожнину абсцесу промивають антисептиками кілька разів. Процедуру можна повторити через 1 – 2 дні.
- Торакоабсцессостомія – розтин порожнини абсцесу. Робиться розріз в проекції легеневого абсцесу, резецируется (видаляється) частина ребра, промивають абсцес антисептиком і встановлюють стому для введення мазей і розчинів, всі пошкоджені тканини вшиваються спеціальними голками, які не травмують легеневу тканину. Такий вид операції показаний ослабленим хворим, що не перенесуть більш широке втручання.
- Резекція легені. Серйозне втручання. Можуть віддалятися частки легені або легке повністю. У гострий період таку операцію намагаються не проводити через високу смертність і ускладнень. Проводять торакоабсцессостомію.
Показання до резекції (видалення) легкого: кровотечі, множинні абсцеси не піддаються консервативним методам, що швидко розвивається гангрена з неефективним лікуванням до 10 днів.
Основні групи лікарських препаратів, що застосовуються при лікуванні абсцесу легкого
При неускладненому перебігу і своєчасному зверненні пацієнта до лікаря існує можливість консервативного лікування. Але варто сказати, що лікування так само має проводитися в стаціонарі і під наглядом лікаря. Проводиться комплексна терапія з використанням різних груп препаратів.
Для повного та коректного лікування необхідно встановити причину захворювання! Починати потрібно завжди з неї, це має величезне значення для одужання і для подальшої профілактики.
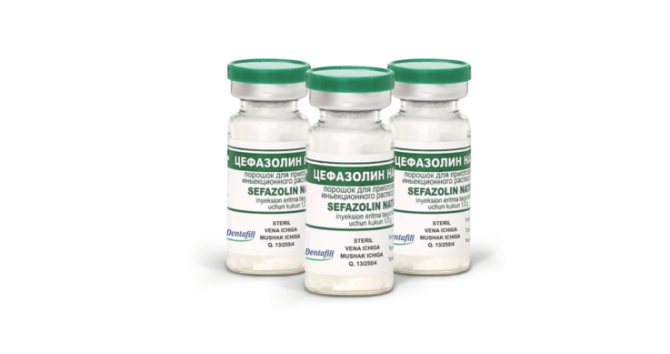
антибактеріальна терапія
Основні групи антибактеріальних препаратів, які використовують для лікування абсцесів легень:
- цефалоспорини 2, 3, 4 поколінь (Клафорам, Цефазолін, цефтазидин);
- напівсинтетичні пеніциліни (Амоксиклав / клавулоновою кислота, Ванкомицин);
- аміноглікозиди (амікацин);
- фторхінолони (Ципрофлоксацин);
- карбопенеми (Тиенам).
Призначення препаратів найчастіше починається з внутрішньовенного введення, так ліки досягає найбільшої концентрації в крові. При згасанні симптомів можна перевести на внутрішньом’язове введення.
При тривалому прийомі антибактеріальних препаратів в додаток може бути призначена протигрибкова терапія (Ністатин, Флюконазол). Антибіотики не мають вибіркову дію, тому вбивають як шкідливі мікроорганізми, так і корисні, які не дають грибам розмножуватися в нашому організмі.
Додаткові препарати і методи лікування
- Для відновлення прохідності дихальних шляхів: дихальна гімнастика, ЛФК, муколітики (АЦЦ, Бромгексин, Амброксол), бронходилататори (Сальбутамол, Беротек, Еуфілін), протеолітичні ферменти (Трипсин, хімотрипсин, рибонуклеаза), санаційна бронхоскопія, народні засоби (чай з чебрецем, відвар з термопсису).
- Інфузійна терапія для корекції загального стану: білкові розчини з додаванням глюкози, вітаміни груп В, С, Гемодез, Контрикал, гепарин, альбумін, еритроцитарна маса.
- Імунокорекція: Тимоген, Иммунал.
- Симптоматично: оксигенотерапія, Анальгін, Димедрол, Фенобарбітал, Панангин і ін.
симптоматика
Симптоматика абсцесу безпосередньо залежить від того, яка форма патології (гостра або хронічна) розвинулася у людини. Варто відзначити, що якщо на периферії органу формується невелика патологічна порожнина з гнійним ексудатом, то характерних симптомів патології може і не спостерігатися, що значно ускладнює діагностику. Це призводить до хронізації запального процесу.
гостра форма
Дане захворювання має дві клінічні стадії перебігу:
- період формування тонкостінної порожнини з гноєм;
- період розкриття.
В період формування абсцесу спостерігається наступна симптоматика:
- відзначаються симптоми сильної інтоксикації;
- висока температура;
- втрата апетиту;
- задишка;
- головний біль;
- стан хворого стрімко погіршується;
- кашель;
- болі різної інтенсивності в грудині.
Тяжкість перебігу патології залежить від кількості і розмірів сформованих абсцесів, від типу збудника, який став причиною їх формування. Зазначений період триває до 10 днів. Але варто відзначити той факт, що його перебіг може бути як стрімким – до 2-3 днів, так і уповільненим – до 2-3 тижнів.
Після цього настає період розкриття гнійника. Він прориває свою оболонку, і гній починає виділятися назовні через повітроносні шляхи. У цей час стан хворого сильно погіршується. Основний симптом, який вказує на даний процес, вологий і раптовий кашель, під час якого відбувається виділення великої кількості гнійного мокротиння. Клініцисти характеризують цей стан, як «відхаркування мокротиння повним ротом». Обсяг її може досягати одного літра.
Як тільки гнійник прорве, стан хворого поступово починає поліпшуватися. Симптоми інтоксикації зменшуються, нормалізується температура, відновлюється апетит. Але варто зазначити, що задишка, слабкість і біль в грудині зберігаються. Тривалість протікання недуги безпосередньо залежить від стану дренажу, а також від правильно підібраного терапії.
хронічна форма
Про розвиток даної форми недуги варто говорити, якщо гострий процес триває більше двох місяців. Також прогресуванню патології сприяють великі розміри гнійного освіти, його локалізація в нижній частині органу, а також погане відходження мокроти. Крім цього, варто виділяти також такі причини:
- зниження реактивності організму;
- хронічні патології;
- неправильне лікування гострого абсцесу легень.
Основні симптоми даної форми недуги:
- задишка;
- кашель, під час якого відбувається виділення мокротиння зі смердючим запахом;
- період погіршення стану змінюється періодом його стабілізації;
- слабкість;
- виснаження;
- підвищена пітливість.
Ускладнення абсцесу легкого
Іноді захворювання супроводжують ускладнення. Звичайно ж, найчастіше вони з’являються у пацієнтів, які не виконують режим, намагаються лікуватися вдома, ослаблених хворих, при неправильній тактиці лікування (наприклад: неправильно підібраний антибіотик, формування стійкості інфекції до препарату).
часті
- Перехід гострого в хронічний абсцес.
- Перехід процесу на протилежну сторону.
- Емпієма плеври і піопневмоторакс.
- Кровохаркання.
рідкісні
- Тромбози легеневих вен і артерій.
- Формування дифузних пневмоній.
- Сепсис.
- Формування абсцесів в інших органах (печінка, нирки, селезінка, оболонки і тканину головного мозку).
Це далеко не всі ускладнення легеневих абсцесів. Вони істотно погіршують загальний стан хворого, приносять величезний дискомфорт. Доставляють суттєві проблеми в процесі лікування.
форми
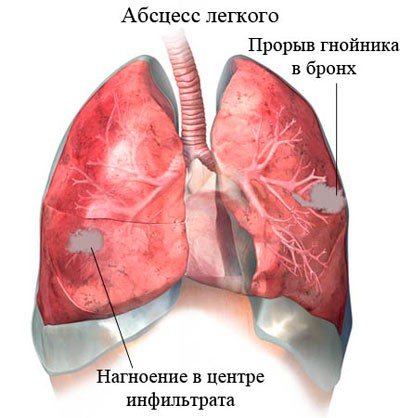
абсцес легені
В медицині використовують кілька класифікацій абсцесу легені, які ґрунтуються на причинах виникнення патологічного процесу, його розташуванні в органі, тривалості і характер перебігу.
Від розташування:
- центральний абсцес легені;
- периферичний. В цьому випадку вогнище запалення розташовується ближче до периферії легені.
Від причин, що спровокували прогресування недуги:
- первинний. У цьому випадку основною причиною формування патологічного вогнища є травма грудини;
- вторинний.
Від тривалості перебігу патологічного процесу:
- гострий абсцес легені. Тривалість прогресування патологічного процесу складає не більше 6 тижнів. Як правило, після цього настає період одужання;
- хронічний абсцес легені. Тривалість захворювання складає більше 6 тижнів. Для цієї недуги характерним є чергування періодів загострення і ремісії.
Від характеру перебігу недуги:
- легке перебіг. Характерні симптоми абсцесу легкого (задишка, кашель) виражені не яскраво;
- середньотяжкий. Симптоми виражені помірно;
- важке. Симптоми недуги різко виражені, також можливий розвиток небезпечних ускладнень.
Який прогноз для пацієнта при діагнозі абсцес легені
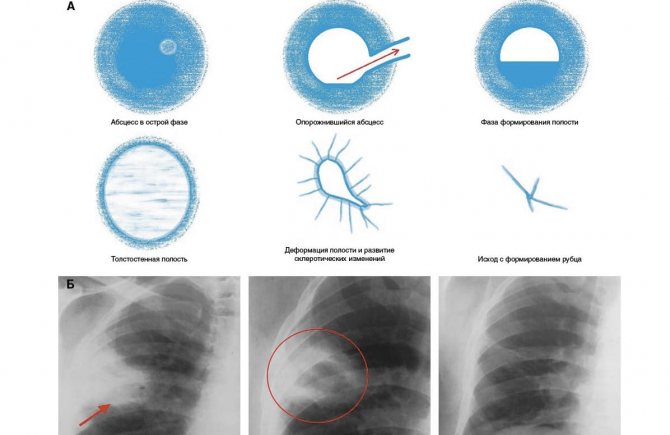
У 1/3 хворих настає повне одужання. Майже у половини зникають всі симптоми захворювання, але залишаються зміни на рентгенограмах, такий вид одужання називають клінічним. У невеликої кількості пацієнтів (менше 5%) спостерігається поліпшення, деякі симптоми і зміни на рентгенограмі зберігаються, в цьому випадку абсцес переходить в хронічну форму.
Смертельні результати при даній патології трапляються, але в невеликій кількості, як правило, це запущені випадки або особи з важким імунодефіцитом. При гангрени легкого смертність дуже висока – до 50% випадків.
Захворюваність (на 100 000 чоловік)
| чоловіки | жінки | |||||||||||||
| Вік, років | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + |
| Кількість хворих | 0 | 0 | 0 | 70 | 70 | 73 | 78 | 0 | 0 | 0 | 63 | 63 | 65 | 70 |
ускладнення
Які виділяють ускладнення абсцесу легенів?
- Нестача кисню;
- Перехід в хронічну стадію;
- Прорив гнійника, скупчення повітря і гною;
- Гнійне запалення оболонки легенів;
- Перехід гнійного запалення на здорові ділянки;
- Кровотеча всередині легких;
- Деформація бронхіального дерева з утворенням в ньому гнійного запалення;
- Проникнення інфекції в кров з поширенням по всіх органах.
Профілактикою абсцесу легенів може стати своєчасне і правильне лікування дихальної системи, відмова від алкоголю і куріння, а також відсутність переохолодження.
перейти наверх
Причини і механізм розвитку
Причиною абсцесу, як правило, стають аеробні та анаеробні мікроорганізми.
Абсцес легені – захворювання інфекційної природи. Стати причиною його формування можуть такі інфекційні агенти:
- аеробні (для життєдіяльності яких необхідний повітря) бактерії: стафілококи, стрептококи, клебсиелла, синьогнійна паличка;
- анаеробні (живуть і розмножуються в безповітряному просторі) бактерії: фузобактерии, пептострептококки, бактероїди, превотелла та інші;
- мікобактерії;
- патогенні грибки (аспергілли, збудники бластомікозу, криптококкоза, гістоплазмозу та інші);
- паразити (амеба, ехінокок та інші).
Фактори ризику
Вірогідність захворіти абсцесом легких частіше в осіб з важкою супутньою патологією:
- на цукровий діабет;
- недостатністю кровообігу;
- бронхоектатичної хворобою, бронхогенним раком, ХОЗЛ та іншими хворобами бронхолегеневої системи;
- хронічний алкоголізм, дисфагією, паралічем гортанного нерва і іншими захворюваннями, що сприяють аспірації;
- імунодефіцитами, пов’язаними з важкими хворобами або з прийомом препаратів-імуносупресорів.
шляхи інфікування
Інфекція в область майбутнього абсцесу може потрапити 4 шляхами: аспіраційних, або бронхолегеневої, гематогенно-емболіческім, лімфогенним, травматичним.
Бронхолегеневий (аспіраційний) механізм інфікування
Реалізується він шляхом аспірації (вдихання) людиною інфікованих частинок з порожнини рота або глотки. Нерідко це відбувається при алкогольному сп’янінні або в несвідомому стані хворого, а також на етапі виходу його з наркозу. Інфікованим матеріалом в таких випадках виявляються блювотні маси, слина, їжа або навіть зубний камінь. Бактерії (як аеробні, так і анаеробні), проникаючи в тканину легенів, викликають її запалення і набряк, що тягне за собою звуження або повну закупорку просвіту бронха. Дистальнее (далі) місця закупорки розвивається ателектаз, легенева тканина також запалюється.
Можлива обтурація просвіту бронха стороннім тілом, новоутворенням або рубцевої тканиною. Механізм формування абсцесу при цьому той же. Різниця полягає у відповіді на терапію – відновлення прохідності бронха призводить до швидкому одужанню хворого.
Такі абсцеси виявляються, як правило, в задніх сегментах правої легені.
Гематогенно-емболіческій шлях інфікування
Майже в 10% випадків абсцес легені розвивається внаслідок попадання в тканини органу інфекції з віддалено розташованих вогнищ з потоком крові. Первинним джерелом в таких випадках стають остеомієліт, септикопиемия, тромбофлебіт і так далі.
Дрібні кровоносні судини легкого закупорюються тромбами, розвивається інфаркт легені, тканини в ураженій області некротизируются (відмирають) і піддаються розплавляються.
Такі абсцеси зазвичай множинні, розташовуються в нижніх відділах легких.
Лімфогенний шлях інфікування
Інфекція при цьому потрапляє в тканини легені з віддалених вогнищ з струмом лімфи. Первинними захворюваннями зазвичай стають тонзиліт, медіастиніт і інші.
Виникають лімфогенні абсцеси рідко.
Травматичний шлях інфікування
Виникають такі абсцеси також досить рідко. Причиною їх стають відкриті (проникаючі поранення) або закриті травми грудної клітини.
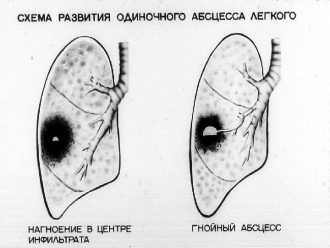
Що відбувається в легкому приабсцесі
У легеневої тканини розвивається запальний процес, пізніше в напрямку від центру до периферії формуються ділянки некрозу, в яких активно розмножується інфекційний агент. Ферменти, що виділяються бактеріями, розплавляють уражені, що втратили життєздатність тканини – формується порожнина, відмежована від здорових тканин капсулою, заповнена гнійними масами.
Поблизу порожнини знаходяться бронхи. Рано чи пізно бактерії руйнують стінку одного з них – гній і тканинної детрит (зруйнована тканину легкого) потрапляють в бронхіальне дерево і виходять у вигляді мокротиння з кашлем хворого.
Поодинокі абсцеси після прориву в бронх швидко звільняються від гнійно-некротичних мас. На місці абсцесу формується рубець або вузька вистелена епітелієм порожнину.
Іноді абсцеси навіть після прориву в бронх звільняються від вмісту повільно. Капсула порожнини при цьому заміщається рубцевої тканиною, що перешкоджає подальшому загоєнню – так утворюється хронічний абсцес легені.
діагностика плевриту
Основним методом визначення плевриту в гнійної формі є рентгенологічне дослідження. На знімку грудної клітки реально виявити затемнення області на легких. Про гнійному вмісті може свідчити розташування рідини в плевральних сумках з похилим верхнім рівнем.
Щоб підібрати ефективний курс лікування, з легких роблять забір випоту. Цей метод діагностики називають пункцией. Вивчення рідини дозволяє підібрати препарат для лікування, який буде діяти саме на збудника, що викликав появу гною і розмноження бактерій.
Як діагностувати захворювання
При перших ознаках такого захворювання, як абсцес легені, діагностика проводиться в повному обсязі, необхідно здати всі аналізи: кров, сечу. В аналізі крові лікар побачить виражений лейкоцитоз, підвищення допустимого рівня ШОЕ, токсичну зернистість нейтрофілів. Анализируемая кров поліпшується до початку другого етапу абсцесу. Коли хвороба переходить до хронічної форми, помітно знижується рівень гемоглобіну в крові. Змінюється біохімія крові: кількість серомукоида, гаптоглобіну, фібрину зростає, а кількість альбуміну в крові падає.
Аналіз сечі покаже, як змінюються показники альбумінурія і мікрогематурія.
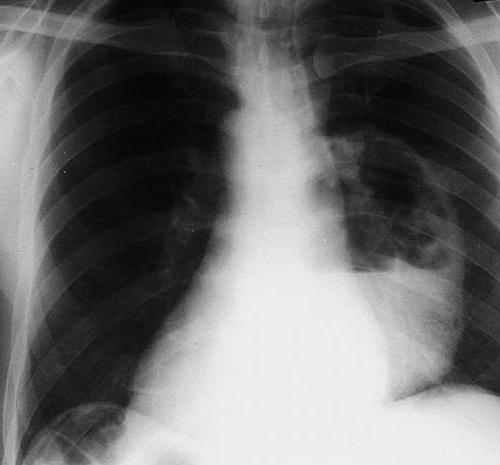
Чим складніше перебіг захворювання, тим вище вони ростуть.
Для правильної постановки діагнозу обов’язково проводять аналіз відокремлюваної мокроти. Її перевіряють на наявність жирних кислот, атипових клітин, еластичних волокон, а також на наявність туберкульозних бактерій.
Збудник захворювання виявляється за допомогою бактеріоскопії мокротиння. Потім виявляється чутливість і реакція на антибіотики.
Найвірніший і швидкий спосіб постановки даного діагнозу – проведення рентгеноскопії легень. При скруті діагностики виконують МРТ легень, КТ легенів, бронхоскопію і інші процедури, визначені лікарем. При підозрі на плеврит обов’язкове пункція плеври.
Можливі наслідки
Якщо залишити патологію без уваги, то на завершальному етапі її розвитку вона може перерости в абсцес легені. Це небезпечний стан, який деколи приводить навіть до летального результату. Ще одним небезпечним ускладненням може стати прорив гнійного кишені. Подібний факт не виключає розвиток запалення легенів, поява кіст і гангрени.
При проривах гною у хворого підвищується температура, з’являється сильний кашель і частішає пульс. Через те що гній починає наповнювати легені, розвивається дихальна недостатність і гіпоксія.
У занедбаній стадії плеврит призводить до збільшення ураженої боку, якщо він односторонній. Наслідками нелеченого плевриту, при такому сценарії розвитку захворювання, стає розширення міжреберних простору, інтоксикацію та зупинку дихання.
Патогенез і етіологія захворювання
Якщо підтверджується хронічний абсцес легені, історія хвороби пацієнта починається ще задовго до нього. Хронічні абсцеси виникають через тих же збудників, які провокують гострі нагноєння в легенях. До них можна зарахувати стафілокок з переважанням штамів, що мають стійкість до більшості антибіотиків, найсучасніших в тому числі. Є також подібні, в плані стійкості до медичного впливу, мікроорганізми зі значною роллю в етіології хронічних абсцесів легких. Це такі грамнегативні палички, як протея, ешерихій, псевдомонад та ін. Мікологічне дослідження, що має чітку спрямованість, виявляє у більшої частки хворих наявність збудників глибоких мікозів, які виділяються з мокротиння. Причому тільки виявивши серологічні маркери активної грибкової інфекції, виходить довести їх етіологічнезначення. Дані умови роблять етіотропну терапію хронічних абсцесів нелегким завданням.
Перехід від гострої форми легеневого абсцесу до хронічної обумовлений такими основними факторами:
- в легкому знаходиться або занадто велика деструкція (більше 5 см), або їх занадто багато;
- процес дренування порожнини деструкції був неефективний або пройшов неадекватно, в зв’язку з чим в навколишньому паренхімі розвинулася сполучна тканина, а також сформувалася фіброзна капсула, яка згодом буде перешкоджати зменшення розмірів порожнини;
- в порожнині абсцесу є секвестри, які загороджують гирла дренуючих бронхів, а також постійно підтримують нагноєння всередині порожнини і запалення навколо неї;
- консервативне лікування гострого абсцесу легкого спровокувало утворення сухої залишкової порожнини, а також її епітелізацію з усть дренуючих легких;
- неспецифічний характер резистентності організму і скомпрометований імунітет;
- в уражених абсцесом сегментах легких утворилися плевральні зрощення, через що не відбувається ранній спад і облітерація порожнини.
Через хронічну гіпоксії і гнійної інтоксикації, через дефіцит негазообменних легеневих функцій і через збій в роботі ендокринної, нервової та інших регуляційних систем організму тривалого хронічного гнійного процесу супроводжують різноманітні порушення:
- компенсаторні і резервні можливості кровообігу знижуються;
- спостерігається легенева гіпертензія;
- мікроциркуляція в органах і тканинах порушується;
- купується вторинний імунодефіцит;
- відбуваються зміни в енергетичному і білковому обміні.
симптоми захворювання
На жаль, специфічні симптоми, що дають привід запідозрити безпосередньо розглянуту патологію, з’являються вже при запущеному стані, а спочатку прояви нагадують звичайну застуду:
- Підвищення температури тіла;
- озноб;
- Ломота в суглобах;
- Слабкість без фізичних навантажень;
- Сонливість і втома навіть при дотриманні режиму праці та відпочинку.
Поклавши руку на серце – мало хто з такими симптомами піде до лікаря. Тому захворювання прогресує, даючи про себе знати вже більш тривожними «дзвіночками»:

- Задишка навіть в стані спокою;
- Неможливість зробити глибокий вдих;
- Істотне зниження артеріального тиску на тлі почастішання пульсу;
- Блідість, а згодом – і ціаноз шкіри;
- Виділення мокротиння з гноєм.
Доводити себе до стану, при якому лікар і без додаткових обстежень поставить діагноз, не варто. Уважне ставлення до власного здоров’я дозволить уникнути серйозних ускладнень.
причини хвороби
Насправді, плеврит легких не розглядається як самостійна патологія. Зазвичай така хвороба починає свій розвиток як результат інших патологій, прогресуючих в організмі
. Всі причини гнійного плевриту можна розділити на інфекційні та неінфекційні. Спровокувати скупчення гною в легенях здатні причини інфекційного характеру:
Серед патологій, які можуть стати причиною нагноєння плеври, виділяють хронічні хвороби легенів і кишечника, а також алкоголізм і цукровий діабет.
Неінфекційні причини виникнення гнійного плевриту легких включають в себе:
- новоутворення злоякісного характеру, що вражають зовнішню оболонку легенів;
- руйнування сполучної тканини.
З урахуванням етіології різниться і механізм розвитку такої форми плевриту. Спровокувати гнійний плеврит легких можуть такі захворювання, як гострий панкреатит, васкуліт і пухлини
.
При запаленні може накопичуватися незначна кількість рідини, яка поступово вбирається в легеневу оболонку і починається формування фібринового шару.
дієта
До лікування абсцесу, як і до будь-якої складної патології слід підходити комплексно. Антибіотики, масажі, народні методи – далеко не повний список заходів, щоб посилити їх і закріпити результат лікування, необхідно вдатися до дієтотерапії.
Запальний процес в організмі, тим більше гнійний завжди послаблює його, знижуються опірність організму, погіршується робота імунітету, людина слабшає і буквально тане на очах, знижується індекс маси тіла, погіршується зовнішній вигляд і загальне самопочуття. Відповідно, для подолання цих неприємностей потрібно вибирати раціон, який дозволить хворому заповнити втрату енергії, яка йде на відновний процес.
Перш за все, необхідно заповнити втрату білка, доповнити стіл морепродуктами, м’ясом, можливо, соєвими складовими. Щоб поліпшите його засвоювання – потрібні вітаміни, особливо вітаміни групи В, С, А і Е (цитрусові, томати, яблука, кисломолочні продукти, свіжі овочі, зелень). На столі хворого щодня повинні бути присутніми продукти харчування багаті кальцієм від 1,5 г (сир, кефір, сири від 1,5 г), магнієм (горіхи, висівки, шоколад) і фосфором (бобові, крупи).
Увага! Дотримання дієти є важливою складовою схеми лікування.
Пацієнт повинен отримувати їжу, калорійністю не менше 3000 ккал. Але досягати таких значних енергетичних показників дозволяють білки (до 150 г), а ось жири слід значно обмежити (до 70 г) або виключити взагалі, адже вони створюють додаткове навантаження на шлунково-кишкового тракту і змушують ослаблений організм витрачати енергію на їх переробку. Кількість вуглеводів становить близько 400 г, але зловживати ними також не варто. Адже разом з припливом сил вони призводять до підвищення рівня глюкози і, як наслідок, розмноженню патогенних мікроорганізмів, що уповільнює одужання.
Для деяких хворих не зайвим є скорочення споживаної рідини до 1,4 л на добу (це питання вирішується індивідуально). Під забороною знаходяться копченості та сіль, вони затримують рідину і негативно впливають на відходження мокроти. Ще одне табу – алкогольні напої, він провокує збільшення кількості мокротиння і гною, уповільнює одужання і навіть призводить до розвитку пневмонії.
Особливу користь в раціон пацієнта вносять дріжджі, які допомагаю заповнити дефіцит білка, фолієвої кислоти, заліза. Їх приймають до їжі в якості добавки або окремого елемента.

Порада! Готуйте дріжджі розтопивши їх в мікрохвильовій печі або на водяній бані 45-60 хвилин, додавши трохи води.
Раціон при лікуванні абсцесу (приклади)
- Хліб (пшеничний, житній) – 300 г
- Цукор – 20 г
- Дріжджі – 100 г
Сніданок: сирна запіканка з овочами або фруктами – 100 г, молочна каша – 150, масло вершкове – 10 г.
Другий сніданок: зрази з зеленню – 100 г.
Обід: по 100 г борщу, тушкованого м’яса, овочів – 75 г, кисіль з ягід – 200 г.
Вечеря: картопля, м’ясо відварне – 100 г.
Перед сном: Кисле молоко / Кефір + цукор 200/10 р
Пам’ятайте! Якщо абсцес розвивається у дітей або вагітних жінок – для його лікування застосовують максимально щадні методи, відкладаючи операції або призначення антибіотиків. Дуже важливу роль в терапії для цих груп грає дієта.
лікування
Для лікування застосовуються бронхолітики, відхаркувальні засоби, інгаляції, антибіотики в збільшених дозах. Показано висококалорійне харчування, білки, додатковий прийом вітамінів. Позитивний ефект спостерігається при використанні Левамізолу, Т-активіну, антистафілококових плазма і гаммаглобулинов, гемосорбції, плазмаферезу. При неефективності таких заходів через кілька місяців проводиться хірургічне лікування.
При оперативному втручанні виробляють санацію порожнини абсцесу. Можливе проведення черезшкірної пункції. Також як спосіб оперативного лікування може бути проведена бронхоскопіческая санація абсцесу.
Ускладнення при захворюванні
Абсцес легені загрожує різними ускладненнями. Нерідко він призводить до:
- емфіземи;
- абсцесу другого легкого;
- хронічного запалення легенів;
- розриву порожнини абсцесу, наслідки якого можуть поширитися на серцеву сумку;
- піопневмотораксу – залучення в процес тканини плеври з утворенням гною;
- гнійним метастази в головний мозок, печінка;
- бронхоектазів (розширення і деформації бронхів);
- амілоїдоз внутрішніх органів (відкладенню в тканинах патологічного амилоидного комплексу, що викликає порушення функцій)
методи діагностики
Для виявлення гнійного плевриту призначається проведення комплексу заходів, за результатами яких робиться певний висновок. Серед обов’язкових діагностичних процедур можна виділити:
- вивчення скарг хворого;
- збір анамнезу патології;
- загальний огляд пацієнта;
- лабораторні аналізи.
Серед додаткових методів обстеження обов’язково призначають наступні:
- рентгенограма грудної клітини виконується в різних проекціях
; - рентгеноскопія показана при осумкованнимі скупченні гною;
- УЗД плевральної порожнини.
Крім цього, для підтвердження гнійної природи захворювання проводиться бактеріологічне вивчення мокротиння і рідини з плеври, паркан яких здійснюється методом пункції. Завдяки такій процедурі вдається визначити тип захворювання і призначити ефективне лікування.
Найбільш інформативним методом виявлення гнійного плевриту є рентгенографія легенів
. З її допомогою вдається виявити осередок локалізації патологічного процесу, ступінь колапсу легкого і обсяг скупчився ексудату. За показниками проведеної рентгенографії лікар приймає рішення про необхідність проведення екстреного хірургічного втручання, визначає точку для виконання пункції і дренування.
Лікування некрозу тканини легені
Лікар визначає ступінь тяжкості некрозу тканини легені, після чого призначає лікування. Воно йде в двох напрямках: консервативне і хірургічне.
Консервативне лікування полягає в:
- Бронхофіброскопія – процедурі по оцінці стану бронхів і для активного усунення скопилася мокротиння.
- Прийомі антибіотиків після проведення антибіотикограми.
- Загальнозміцнюючу терапії для підтримки і відновлення здоров’я.
- Імунотерапії, яка призначається після проведення діагностики імунологічних порушень. Активно застосовуються стафілококовий анатоксин і аутовакцина.
- Призначення анаболічних стероїдів.
- Переливанні крові з метою посилення захисних функцій.
Хворого лікують в стаціонарному режимі, щоб постійно спостерігати його стан. У разі неефективності консервативних методів призначається хірургічне втручання. Тут застосовується розтин гнійника в легкому і його дренування. Іншими видами оперативного втручання є:
- Лобектомія, яка проводиться в період ремісії. Це видалення ураженого сегмента. Після операції призначається антибактеріальна терапія.
- Пневмонектомія – радикальне видалення всієї легені, що призначається вкрай рідко.
перейти наверх
причини патології
Лікарі виділяють інфекційну природу захворювання. Однак для більш широкого розуміння процесу слід розглянути всі причини патології:
- Слідство запалення легенів.
- Слідство аспіраційної пневмонії після попадання в альвеоли або бронхи твердих або рідких частинок. Також може спостерігатися після хірургічного втручання, в результаті якого в тканину потрапила кров або гній.
- Порушення прохідності бронхів.
- Крупозне запалення легкого, яке розвивається в результаті запально-алергічної реакції.
- Попадання в організм інфекції, яка розвиває запальний процес.
- В результаті проникнення патогенного збудника, який спочатку провокує трахеобронхит, а потім поширюється низхідним шляхом до грипозної бронхопневмонії.
- Низький загальний імунітет.
Права легеня в 60% страждає більше, ніж ліве. Абсцес легень відзначається у двосторонній формі частіше у чоловіків працездатного віку, що пов’язано з їхнім способом життя і видами діяльності.
перейти наверх
патогенез захворювання
Абсцес легені виникає в безповітряному ділянці тканини, що може бути викликано різними факторами. У більшості випадків спостерігається поєднання абсцесу легкого і пневмонії. Також гнійно-некротичні порожнини з’являються через попадання в легке стороннього тіла з інфекцією – дрібного осколка каріозного зуба, блювотних мас.
Чужорідні тіла закупорюють дрібні розгалуження бронхів, і перекривають в цьому місці приплив повітря. Така ділянка називається ателектатіческімі або безповітряним, тут і утворюється гнійник.
Абсцес в легеневої тканини може з’явитися при бронхоектатичної хвороби, провокуючими факторами також служать літній і похилий вік, виснаження і ослаблений імунітет.
Патогенез абсцесу легкого в гнійної порожнини відбувається наступним чином:
- в легеневої тканини утворюється обмежену ділянку з запальним інфільтратом;
- гнійник розплавляє тканини від центру до країв, утворюючи порожнину;
- відбувається вистилання порожнини грануляційною тканиною, а інфільтрація навколо неї пропадає;
- далі спостерігається облітерація порожнини і утворюється ділянка пневмосклерозу – при гострому перебігу;
- але якщо порожнинні стінки утворені фіброзної тканиною, то нагноєння може існувати тривалий час, і абсцес легені приймає хронічний характер.
До групи ризику входять не тільки особи з запальними захворюваннями порожнини рота, дихальних або інших органів, а й люди з таким проблемами:
- цукровий діабет, коли ймовірність розвитку гнійного запалення підвищена в рази;
- хронічний алкоголізм, при якому є ризик потрапляння в бронхи блювотних мас;
- бронхоектатична хвороба – можлива аспірація мокротою, що містить інфекцію.
симптоми
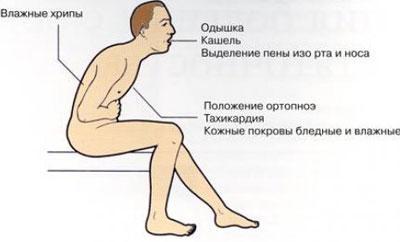
Розрізняють симптоми абсцесу легкого до прориву гнійника в бронх і після прориву. У першому випадку симптомами абсцесу легкого є:
- важкий загальний стан хворого, внаслідок скупчення гнійної мокроти в одній ділянці легені;
- Сильний нездужання і слабкість, пітливість, втрата апетиту;
- утруднене дихання, сухий кашель, висока температура тіла;
- при аускультації чути сухі хрипи і ослаблене дихання;
- при перкусії – звук укорочений над областю абсцесу;
- може виникнути потовщення фаланг на пальцях рук;
- при дослідженні крові помітно збільшення кількості лейкоцитів і ШОЕ,
- при рентгенологічному дослідженні виявляється округла тінь.
У другому періоді захворювання, коли гнійник проривається в бронх, симптоми абсцесу легкого більш характерні:
- виділяється багато мокроти (до 1 літра);
- знижується температура тіла і значно поліпшується самопочуття;
- поліпшується апетит, зменшується пітливість;
- хворому стає легше дихати;
- кілька днів відходить рясна мокрота часто з кашлем;
- при аускультації можна почути вологі хрипи;
- перкуторно виявляється тимпанічнийперкуторний звук;
- при рентгенологічних дослідженнях помітна округла порожнину, і можна визначити рівень залишилася мокротиння.
При абсцес легені вид мокротиння дуже характерний: вона двошаровий, з рідким верхнім шаром і густим нижнім шаром зеленуватого кольору.
особливості діагностики
Щоб призначити правильне лікування, лікарі спочатку повинні диференціювати абсцес легені від інших хвороб дихальних органів. Симптоми багато в чому схожі на бронхопневмонію. Слід відрізняти дані хвороби. Особливостями діагностики є заходи, які застосовуються для визначення точного діагнозу:
- Аускуляція і перкусія, при яких визначається шум дихання. Досвідчений лікар відразу може визначити патологію.
- Рентген грудини. На рентгенограмі можна побачити абсцес легені, який виглядає як обмежена рідиною (гноєм) округла тінь.
- Рентгенографія в трьох проекціях призначається, якщо хворого не турбують симптоми абсцесу легкого, хоча він проглядається. Це пояснюється тим, що порожнина, заповнена гноєм, утворена з щільної фіброзно-сполучної тканини, яка формувалася тривалий час.
- Спостереження гнійної мокроти, яка проявляється після розтину абсцесу.
- КТ для уточнення характеру хвороби.
У міру діагностики виключаються інші хвороби легеневої системи: бронхоектази, кавернознийтуберкульоз, хронічна абсцедуюча пневмонія.
перейти наверх
Тривалість життя
Абсцес легенів є виліковною хворобою, якщо приступити до усунення всіх причин захворювання вчасно і правильно. Одужання зазвичай настає через 6-8 тижнів.
Прогноз життя може бути радісним, якщо постійно проходити лікування у лікаря. Скільки живуть? Є пацієнти, які живуть багато років, якщо постійно проходять лікування, роблять профілактику хвороби і виконують дихальну гімнастику.
Якщо ж хворобу не лікувати, тоді можливий летальний результат. Все залежить від того, як буде розвиватися хвороба і чи відбудеться прорив гною в легеневу порожнину.
Поразка здорових ділянок органу призводить до кисневого голодування. Всі ці ознаки не сприяють здоровому існуванню. Летальні результати складають 5-10% з усіх хворих. У 20% абсцес хронізується.
Прогноз і профілактика
При сприятливому перебігу хвороби одужання наступає через 1.5-2 місяці з моменту її початку.
У кожного 5-го хворого гострий абсцес трансформується в хронічний.
5-10% абсцесів легкого завершуються, на жаль, летальним результатом.
Специфічні профілактичні заходи відсутні. Щоб запобігти розвитку цього захворювання, слід:
- своєчасно лікувати гострі бронхіти, пневмонії, важкі соматичні захворювання, які пригнічують імунітет;
- стежити за станом вогнищ хронічної інфекції, в разі розвитку загострення – не ігнорувати, а усувати їх;
- не допускати аспірації дихальних шляхів чим-небудь;
- лікувати алкоголізм, якщо такий є;
- відмовитися від куріння;
- уникати переохолоджень.
