Фіброміалгія. Що це таке, як лікувати, симптоми, причини. Народні засоби, препарати, який лікар лікує
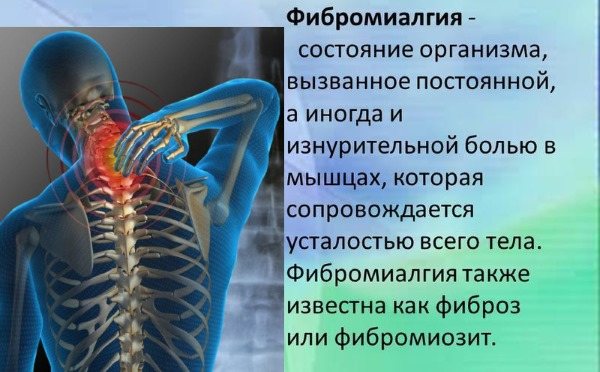
Виражене нездужання в м’язово-скелетному з’єднанні, втома, скутість – це прояв фибромиалгии.
Фіброміалгія представляє запальний процес, який не порушує цілісність органів в цілому, однак симптоми її прояву не дають отримувати повноцінне задоволення від життя. Особливо часто вражає фибромиалгия людей з проблемами психіки.
Що таке фибромиалгия
При фибромиалгии відсутні будь-які пошкодження, їх не можна виявити сучасними діагностичними способами.
Больовий синдром симетрично розташовується в організмі. До основною ознакою захворювання приєднуються другорядні симптоми, як наслідок основного розлади.
Вони такі:
- депресії;
- неспокійний сон;
- проблеми з шлунково-кишкової системою;
- підвищена чутливість до дратівливим факторам (холоду, спеки та високої вологості).
симптоми
Серед найбільш поширених симптомів фибромиалгии, які можуть підстерігати хворого – біль. Вона має локалізацію в одній або декількох зонах, при цьому біль бере свій початок з м’язової тканини, а потім перетікає в область шиї, плечей, попутно захоплюючи все інше, зустріло і не уражене на своєму шляху.
Як правило, біль не зачіпає суглобовий частина, проте коли стає сприйнятливою до будь-якого дотику. Біль може бути як ниючогохарактеру, так і викликати відчуття печіння.
Больовий ознака при розвитку фіброміоагіі призводить до розвитку різних патологій, які можна класифікувати за такими параметрами як:
- Розповсюджується біль, що тягне больову чутливість.
- Скутість і жорсткість може проявлятися і в суглобової тканини.
- Підвищена стомлюваність, викликана постійними больовими відчуттями.
- Погіршення якості сну. Цей симптом дуже тривожний, так як організм, який в достатній мірі не відновлює свої сили, піддається великому ризику підхопити інші хвороби, а вони, звичайно – погіршувати клінічний стан.
- Порушення з боку психіки, пригніченість, апатія.
- Головні болі і синдром роздратованого кишечника.
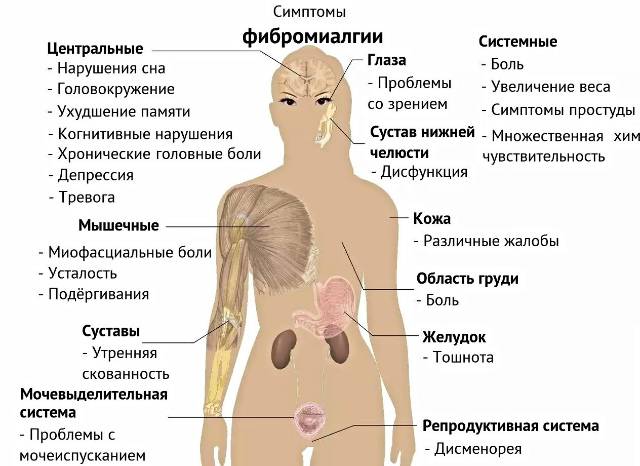
При цьому слід звернути увагу також і на інші симптоми:
- Почуття тривоги і депресії.
- Хворобливість менструацій (у жінок).
- Печіння і оніміння кінцівок.
- Зміна терморегуляції, може спостерігатися підвищена температура.
До якого лікаря звернутися
При наявності скарг на незрозумілі больові відчуття в м’язах, суглобах, сухожиллях спочатку необхідно звернутися до лікаря терапевта або сімейного лікаря.
Спеціаліст загальної медичної практики, провівши збір первинних даних і огляд, зможе направити пацієнта до одного з вузьких фахівців:
- Ревматолог займається вивченням і терапією проблем, пов’язаних з суглобами, скелетно-м’язової системи.
- Невропатолог лікує болі, пов’язані з нервовою системою, хребтом. До сфери його діяльності відносяться проблеми з головою, спиною, м’язами.
- Ортопед спеціалізується на проблемах опорно-рухової системи.
- Психолог, психотерапевт з’ясовує зв’язки між фізичним і психологічним станом хворого.
опис хвороби
Фіброміалгія пов’язана з хронічними больовими відчуттями, причини виникнення такого стану – гіпервозбужденіе чутливих нейронів задніх рогів в області спинного мозку. Зміна може бути спровоковано периферійними імпульсами, що виникають через травму, патології або через нейрометаболіческіх зрушень в період гормонального збою, інфекційних уражень або дистресу.
Провідну роль в патогенезі захворювання відводять серотоніну, норадренергической і нейротрансмітерні систем. Доведено, що у пацієнтів з діагнозом «фибромиалгия» значно знижений рівень вмісту серотоніну, L-триптофану, норадреналіну. Падіння рівня цього гормону негативно позначається на настрої – підвищується тривожність, хвилювання, виникає депресивний стан.
Медикаментозне лікування допомагає впоратися з основними ознаками розладу, якщо дотримуються лікарські приписи: дозування, час прийому препаратів. Терапія може прописуватися курсами.
Класифікація
При огляді пацієнта за допомогою пальпації може виявитися фибромиалгия точки, найчастіше страждають 11 з 18 точок. Больові відчуття носять двосторонній характер:
- в потилиці, місце прикріплення – субокціпітальное м’язи;
- в передній-нижньої області – фибромиалгия шиї – це 5-а і 7-а точки в місці поперечних зв’язок;
- в надостной області, в районі лопатки ості;
- у другому ребрі;
- фибромиалгия паравертебральних м’язів;
- в області сідниць, у верхньому зовнішньому квадраті;
- в коліні, в частині мигдалевого жирового валика.
Існує велика кількість різновидів цього патологічного стану:
- Ревматична фибромиалгия вражає м’язовий апарат і сухожилля, спостерігається жорсткість м’яких тканин: зв’язок, сухожиль і фасцій. У пацієнта знижується фізична сила, відзначається ригідність, парестезії, м’язові судоми. Основна відмінність від ревматизму – відсутність запального процесу.
- Ідіопатична фибромиалгия є первинною формою хвороби і не пов’язана з наслідками, що виникли в процесі прогресування ревматоїдного артриту або системними відхиленнями. Причини появи первинної форми достовірно не встановлені. Імовірно розлад може з’являтися в осіб з генетичною схильністю при перевантаженні нервової системи.
- Фіброміалгія молочної залози – це одна з основних точок хвороби, через що її часто плутають з фіброзно-кістозною мастопатією, яка найчастіше спостерігається у жінок після 30-40 років. До болів в області грудей підключається і інші ознаки: головний біль, дискомфорт в м’язах.
- Фіброміалгія психосоматика: при зниженні психічних навантажень основні ознаки патології знижуються. До них відноситься: втома, скутість тіла, безсоння, відчуття страху, тривоги, песимістичний настрій. Прихована форма депресії може виражатися підвищеним серцебиттям, проблемами з шлунково-кишкового тракту. Поведінка пацієнта зовні схоже на спонтанну допомогу, яка носить назву «злісне смирення». Почуття нещирі, і всі вчинки виходять з позиції «треба», «повинен», «правильно чи ні».
- Аутоіммунна фибромиалгия може бути пов’язана зі стресами, коли в організмі порушується вироблення і синтез корисних речовин, що провокує виникнення хворобливих відчуттів в м’язах, тканинах і сухожиллях. Нервові перевантаження негативно позначаються на імунній відповіді організму по відношенню до вірусів. Ослаблений організм здатний підхопити вірус – герпес, стрептокок, цитомегаловірус.
Фіброміалгія спини і інших точок є серйозним хронічним захворюванням, що призводить до психологічних відхилень у розвитку людини, що негативно позначається на його соціалізації і працездатності. При появі перших ознак розладу потрібно пройти весь комплекс обстеження.
Причини і механізм розвитку захворювання
Фіброміалгія – це таке захворювання, яке не має доведених і встановлених причин на сьогоднішній день. Раніше фахівці відносили недуга до психологічних розладів через наявність тривожності, порушень сну і до запальних реакцій.
Однак навіть самі ультрасучасні методи діагностики не знаходять запальних вогнищ. Психічні фактори вчені відносять до наслідків фибромиалгии, а не до її причин.
Існує ряд гіпотез розвитку захворювання:
- патології в судинній системі;
- спадковий фактор (найчастіше в сім’ях спостерігаються непоодинокі випадки хвороби);
- результат стресів (їх роль доведена в запуску симптомів);
- прискорення обмінних процесів серотоніну (у деяких пацієнтів спостерігалася позитивна динаміка на терапію нормалізації цих процесів);
- нестача гормону соматотропіну (недостатньо підтверджена гіпотеза);
- психологічні аспекти;
- травми на фізичному рівні (у деяких пацієнтів привели до розвитку фибромиалгии);
- отруєння ртуттю (доведено отруйну вплив на мозок парів ртуті);
- відповідь імунітету на кишкові мікроорганізми (недостатньо підтверджена гіпотеза);
- розлади стадії глибокого сну (патологічні зміни мозкових хвиль в складі з низькою концентрацією гормону соматотропіну).
Розвивається фибромиалгия переважно у жіночої статі (в 80-90% випадків). Проблема носить комплексний характер, більш складний, ніж просто болю в м’язах. Різновид симптомів без наявності патологій в морфологічних, біохімічних процесах вказує на соматоформні розлади (психологічні проблеми), виникнення яких пацієнт не контролює.
Патології в судинах ведуть до розладів харчування м’язових волокон і нервової системи, тим самим пояснюються причини порушень в психічній сфері.
причини фибромиалгии
Розвиток причин фибромиалгии розглядається постійно, широко поширені симптоми фибромиалгии зачіпають не тільки скелет, а весь організм в цілому. На сьогодні немає чітких причин і факторів, які здатні спричинити розвитку фибромиалгии. Є гіпотеза, що захворювання можуть спровокувати віруси, наприклад герпес.
Однак відомо, що можливими причинами розвитку стають:
- Стресові ситуації. Перш за все, стреси сильно відбиваються на стані організму.
- Перевтома.
- Травматизму.
- Емоційні потрясіння.
Вивчення розвитку симптомів фибромиалгии, її розвитку і перебігу хвороби розглядалися вченими протягом багатьох років.
Такий аналіз дозволив прийти до висновку, що розвиток має витоки від:
- Гормонального балансу і хімічних складових в мозку.
- Зниження рівня серотоніну.
- Зниження рівня гормон IGF-1.
Відхилення при фибромиалгии призводять в остаточному підсумку до того, що організм людини по-іншому ставиться до поняття біль і по-різному реагує на неї. Дисбаланс в такому напрямку також негативно позначається на стані всього організму.
симптоми фибромиалгии
У пацієнтів спостерігаються різні ознаки хвороби. Основним симптомом є скелетно-м’язовий симетричний больовий синдром.
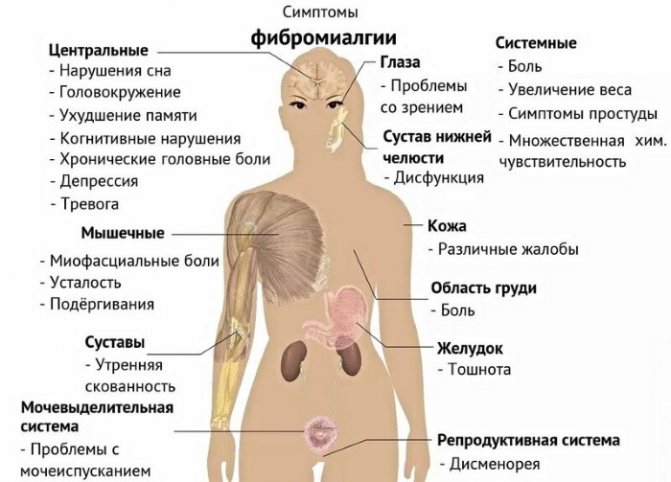
До найбільш поширених іншими ознаками відносять:
- неспокійний сон, в момент прокидання залишається відчуття втоми;
- вранці з’являється відчуття скутості в суглобах і м’язах;
- хронічна перевтома;
- залежність від погодних умов;
- поява припухлості на тілі;
- головні болі;
- підняття температури без причини;
- німіють і поколює різні частини тіла;
- можуть спостерігатися судоми, спазми різної тривалості;
- негайна неможливість сконцентруватися, утримати увагу;
- у важких випадках спостерігаються непостійні порушення в координації рухів (у хворих не виходить сидіти, ходити або стояти);
- часте запаморочення;
- проблеми з сечовипусканням;
- дискомфортний відчуття в роті.
Депресивні стани не завжди залишаються симптомами фибромиалгии. Порушення в психічній сфері (непостійні настрої) найчастіше служать супутніми ознаками хвороби. У багатьох пацієнтів вони відсутні.
Дієта при фибромиалгии
Лікування в домашніх умовах проходить на спеціальному тлі, який забезпечує раціон, що виключає:
- Рослини з сімейства пасльонових, загострюють ознаки фибромиалгии. Мова йде про баклажанах, перці, томатах і картоплі.
- Прості вуглеводи (цукор).
- Молоко і його похідні незалежно від рівня жиру, що погіршують динаміку патологічного стану.
- Кофеїн.
- Глутамат натрію, аспартам.
Список індивідуальний. Він визначається шляхом усунення одного продукту і наглядом за змінами в стані. Записуючи ці дані в щоденник, можна з’ясувати які з них працюють проти конкретного пацієнта.
Точки тригери або больові точки
Больові точки або тригери – це місця на тілі: м’які тканини, м’язові волокна, сухожилля, при натисканні на які відчувається больовий синдром. Для діагностики хвороби проводиться пальпірованіе м’язових ущільнень в районі м’язово-скелетного апарату.
При цьому виділяється 9 пар тригерів:
- Область потилиці – в районі потиличних м’язів.
- У нижній частині шиї – спереду на рівні 5-7 хребців.
- Трапецієподібні м’язи – середня частина верхньої межі.
- Надостні м’язи – над віссю лопатки з боку хребта.
- Друге ребро в області другого кістково-хрящового суглоба.
- Латеральний надмищелок плечової кістки – в 2 см від надвиростків.
- Сідничні м’язи – зовні у верхній частині сідничного квадрата.
- Великий крутив – ззаду від вертлужного горбка.
- Коліно – внутрішня сторона колінного суглоба
Загальні відомості
Фіброміалгія відноситься до досить невивченим захворювань, що супроводжується симетричними дифузними або генералізованими м’язово-скелетними болями хронічного характеру, підвищеною стомлюваністю, безсонням, депресією і іншими порушеннями, які доставляють дискомфорт і можуть переслідувати хворого все життя.
У зв’язку з постійним больовим синдромом у всьому тілі, викликаним фибромиалгией можуть розвиватися фобії, порушується сон, з’являються прояви спастичності і скутості, синдром подразненого кишечника і хронічної втоми. При цьому не діагностується запальний процес або пошкодження внутрішніх органів, а патологія виявляється методом виключення.
Що таке фибромиалгия?
Фіброміалгія досить рідкісне захворювання, яке зустрічається всього у 2-6% населення, частіше – у осіб жіночої статі (приблизно в 5 разів). Вікова група – 25-60 років. Захворювання зазвичай не загрожує життю людини, але істотно знижує її якість. Схильні до патології можуть бути будь-які тканини в будь-якій області – які завгодно м’язи, сухожилля і зв’язки, починаючи з шиї, плечей, грудної клітини, ребер, і закінчуючи попереково-крижовий відділом, хребтом і стегнами. У жінок больовий синдром має більш поширений характер, так у чоловіка фибромиалгия може полягати в болю в плечі. Код fibromyalgia по МКБ-10: М79.7.
Як генералізовану тендоміопатію, фіброміалгию або по-іншому фіброміозіт виявляють завдяки знаходженню 11 з 18 больових пальпаторно точок на тілі відповідно до карти при фізикальному обстеженні. Раніше патологію розглядали як клінічний синдром «фибромиалгия», вона була описана в минулому столітті Ч.Ф. Гувером і названа синдромом дифузних м’язових болів – фіброзіти. Більше вивчити фіброміозіт вдалося за останній 15 років завдяки клінічним, біохімічним і нейрофізіологічним дослідженням.
діагностика
Діагностика захворювання проводиться шляхом виключення подібних захворювань, які можна підтвердити клінічно. При постановці діагнозу «фибромиалгия» фахівці спочатку виключають ревматичні розлади, мігрені, артрит.
Діагностування може включати етапи:
- пальпірованіе тригерних точок;
- визначення рівня глюкози в крові;
- тести на показники роботи щитовидної залози;
- дослідження на антиядерні антитіла;
- аналізи на ревматоїдні показники;
- визначення концентрації лактогенного гормону і кальцію;
- тест на наявність запальних реакцій (ШОЕ).

При постановці діагнозу фибромиалгии застосовуються такі правила:
- больові відчуття і скутість протягом трьох місяців і більше;
- відсутність інших хвороб з подібними симптомами.
- больова чутливість в м’язах мінімум в 12 з 18 тригерів на тілі, яка визначається шляхом пальпірованіе.
- проблеми зі сном;
- психологічне і функціональний розлад в анамнезі.
патогенез
Так як справжня причина розвитку фибромиалгии досі невідома, вчені висловлюють різні теорії патогенезу. До можливих механізмів, що викликають цю патологію відносять:
- порушення фаз глибокого сну – так як депресія і занепокоєння швидше необов’язковий результат, що визначаються патології мозкових хвиль в фазах глибокого сну призводять просто до зниження гормонів – соматотропінів, що схоже з симптомами у людей, позбавлених сну, в результаті ризик розвитку фибромиалгии у таких осіб вище в 5 разів;
- мультифакторні явища, етіологія несе більш приховані соматоформні ознаки розладу;
- комплексні периферичні і центральні механізми розвитку, що виявляють підвищену кількість нервових закінчень чутливості – терморегуляції, перерозподілу крові, які розташовуються в області долонь, ступень і інших місцях атріовентрикулярних анастомозів, судин макроциркуляційних русла.
Таким чином, якщо в патологічний процес залучені атріовентрикулярна анастомози всіх органів, то саме вони викликають патологічні зміни судин, що порушують нормальну циркуляцію кровотоку і викликають м’язові болі, слабкість і підвищену стомлюваність. А так як вони залучені в процеси харчування не тільки м’язових структур, а й мозку це призводить до порушень сну і зниження когнітивних функцій.
Медикаментозне лікування
Фіброміалгія – це таке захворювання, причини якого невідомі.
Сучасна медицина при терапії недуги в першу чергу вирішує питання зняття симптомів і їх наслідків:
- хворобливих відчуттів;
- проблем зі сном;
- психічних розладів;
- м’язових дисфункцій.
антидепресанти
Використовується ряд препаратів антидепресантів для зняття психічних розладів і проблем зі сном.
Препарати і спосіб їх застосування зведені в таблицю:
| Назва засоби | Спосіб застосування | дозування |
| Параксетін | 1 раз на добу | Від ¼ табл. До 1 табл. (5-20 мг) |
| сертралін | 1 раз на добу | 50-200 мг (починаючи з 1 табл., Поступово збільшувати дозу до 2 табл.) |
| флуоксетин | 1 раз на добу | 20-40 мг (починаючи з 1 табл., Поступово збільшувати дозу до 2 табл.) |
| венлафаксин | 1 раз на добу | 75-150 мг (1-2 табл.) |
| амітриптилін | 1 раз на добу | 10-25 мг (починаючи з ½ табл.) |
| имипрамин | 1 раз на добу | 10-25 мг (починаючи з ½ табл.) |
| дулоксетин | 1-2 рази на добу | 1 табл. (60 мг), збільшуючи дозу до 120 мг |
антиконвульсанти
Протиепілептичні препарати володіють тією ж ефективністю при лікуванні фибромиалгии, що і антидепресанти.
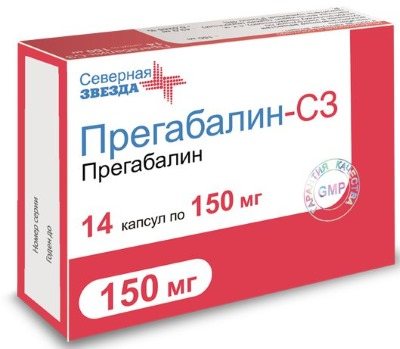
В ряд таких засобів можна віднести речовини, занесені в таблицю:
| Назва засоби | Спосіб застосування | дозування |
| прегабалін | 2-3 рази на добу | Початкова доза 75 мг, поступово збільшується до 300-600 мг |
| габапентин | І день – 1 раз, ІІ день – 2 рази, ІІІ день – 3 рази | 300 мг в 1 капсулі |
| Нейралгін | І день – 1 раз, ІІ день – 2 рази, ІІІ день – 3 рази | 300 мг в 1 капсулі |
| Грімодін | І день – 1 раз, ІІ день – 2 рази, ІІІ день – 3 рази | 300 мг в 1 капсулі |
наркотичні анальгетики
До анальгезирующим болезаспокійливих засобів, що застосовуються при лікуванні фибромиалгии, відносять препарати парацетамолу та Трамадолу, які можна комбінувати.
Таблиця препаратів:
| Назва засоби | Спосіб застосування | дозування |
| трамадол | 1 раз в день | За 20 крапель (50 мг), поступово подвоюється доза |
| Тралгіт | 1 раз на добу | 200 мг в 1 таблетці |
| Залдиар | 1 раз на добу | 1-2 таблетки |
| парацетамол | 1 раз на добу | 500 мг в 1 таблетці |
бензодіазепіни
Ефективність ліків даного ряду при терапії фибромиалгии не доведена. Отримані результати тестів суперечливі.
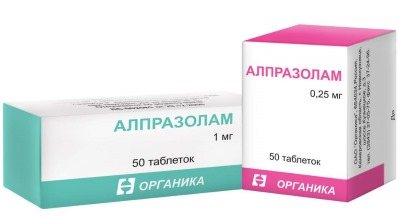
Назва препаратів і їх способи застосування можна звести в таблицю:
| Назва засоби | Спосіб застосування | дозування |
| Алпразолам | 1 раз на добу | 0,5-3 мг перед сном |
| клоназепам | 1 раз на добу | 0,5-2 мг через кожні 3 дні збільшується доза в 2 рази |
| діазепам | 1 раз на добу | 5-15 мг з поступовим збільшенням дози |
місцеві анестетики
Як болезаспокійливих засобів можна застосовувати зовнішньо або у вигляді внутрішньом’язових ін’єкцій Лідокаїн 1 раз в день з розрахунку 5-7 мг на кг ваги. Дослідження показали позитивний ефект від терапії.
Найбільш широко застосовуються місцеві анестетики занесені в таблицю:
| Назва засоби | Спосіб застосування | дозування |
| лідокаїн | 1 раз на добу | 50 мл |
| ультракаїн | 1 раз на добу | 10 мл |
| новокаїн | 2-3 рази на день | 1-15 мл |
| Анастезін | 2-3 рази на день | 0,5 г |
Особливості
За МКБ фибромиалгия має код M79.7. Вона також називається фіброзіти або фіброміозітом. Хвороба давно виявлена медициною, але тривалий час її відносили до психічних порушень, прирівнюючи до іпохондрії і психогенного ревматизму. Її визначення було введено тільки в 1970-х роках, а діагностичні критерії представили через 20 років. Доказ того, що фибромиалгия не відноситься до ревматичних патологій, тому що не супроводжується запальними процесами всередині організму хворого, були отримані на початку 21-го століття. Тоді захворювання остаточно було перенесено в категорію неврологічних.
Фіброміалгія зустрічається приблизно у 4% населення Землі.
Фіброміалгія, що поєднується з сильними болючими проявами, пов’язана з центральною сенсибилизацией нервових тканин. Це виражається у вигляді підвищеного збудження нейронів, розташованих усередині задніх рогів спинного мозку. Подібні явища можуть бути викликані хворобливими імпульсами при різних патологічних процесах або травмах, а також нейрометаболіческімі зрушеннями на тлі деяких несприятливих факторів.

Важливий вплив на розвиток фибромиалгии надають серотонінергіческімі і норадренергические нейромедіатори. У пацієнтів з таким захворюванням завжди виявляється знижений рівень серотоніну, L-триптофану та норадреналіну в крові, також виявляється нестача 5-гідроксііндола в спинномозковій рідині, що відповідає як раз за вироблення гормону щастя. Цим же пояснюється схильність хворих до депресивного стану і негативного сприйняття навколишнього середовища.
Лікувальна фізкультура і вправи
Фіброміалгія – це таке захворювання, при якому корисні фізичні вправи, аеробіка (навантаження, що збільшують серцевий ритм до заданих меж за певний час) помірного типу. Енергійні фізичні навантаження не підходять.
Серед видів вправ можна вибрати:
- спортивну ходьбу;
- плавання;
- катання на велосипеді.

Для пацієнтів в поганій фізичній формі початковий комплекс вправ повинен тривати протягом 35 хв., Поступово збільшуючись до 1 ч.
Починати тренування рекомендується з розігріву м’язів, потім можна підібрати комплекс вправ:
- рухи плечима по колу;
- нахили вперед, назад;
- встати на одну ногу, підтягуючи іншу зі згином в коліні до сідниць;
- нахиляючись в бік, діставати рукою протилежне плече;
- зробити однією ногою крок вперед і зігнути в коліні, інша при цьому повинна залишатися прямій, нахилятися вперед.
Найбільш ефективні заняття після полудня або ближче до вечора, але не перед сном.
Симптоми і перші ознаки
Щоб з’ясувати наявність захворювання, необхідно знати властиву цьому симптоматику, адже не завжди біль в м’язах є свідченням недуги. До основних симптомами прояви захворювання відносяться:
- хворобливість в м’язах і сухожиллях;
- скутість рук і ніг;
- швидка стомлюваність.
Починається розвиток захворювання з поступовості больових відчуттів. Причому поступовість може бути як затяжний, так і активної, т. Е. Людина може в 25 років відчути перші симптоми, а потім наступний ознака проявиться через певну кількість років. На провокування такої недуги впливають перепади психологічного настрою.
Больові відчуття в м’язах, що супроводжуються симптомами втоми, нерухомості, надлишкової фізичної діяльності, є першими показниками активізації захворювання. При наданні впливу за допомогою прикладання теплих предметів до місця активізації больових ознак такі болі проходять або зменшуються. У ранкові години різко активізується біль, а потім вщухає до вечора. Вранці виникає відчуття скутості голови, нерідко пацієнт може скаржитися на прояв больових ознак в області литкових м’язів (такий біль носить судомний характер). Починає з’являтися відчуття набрякання пальців рук і ніг, але насправді фізично опухлість не спостерігається.
Найбільш частий симптом, на який скаржаться пацієнти, які не є болем в м’язових волокнах, а це повсюдна стомлюваність. Навіть прокидаючись після ночі, пацієнти скаржаться на більшу стомлення організму, ніж перед сном.
Характерною особливістю недуги також є активізація больових відчуттів після того, як місце нездужання, так звана критичної точка, буде обмацана. Ці точки знаходяться в наступних місцях на тілі людини:
- області 4,5 і 6 шийних хребців;
- на трапецієподібних м’язах: лівої і правої (область м’язового черевця);
- верхня частина сідничних м’язів;
- колінні суглоби;
- кісткові точки;
- в області лопатки;
- ліктьові суглоби.
Це основні точки активізації і репродукування захворювання, де людина може відчути больові симптоми. Нерідко недуга крім больових відчуттів обумовлюється загостренням психічних і соматичних порушень, що призводять до різкої дезадаптації пацієнта.
Хворі також часто скаржаться на поганий сон, який практично відсутній. Людина знаходиться в стані спокою під час сну, але постійна напруга м’язів і психічний розлад не дозволяють організму розслабитися і отримати повноцінний відпочинок. На додаток до всього пацієнт скаржиться на постійні болі в голові, серед яких як мігреневі, так і від високого тиску. Розпираючий біль в області суглобів кистей рук і колін.
Якщо були помічені наступні симптоми:
- головний біль та запаморочення;
- сухість і печіння в роті;
- менструація з больовими відчуттями;
- мігрені;
- колючі болі в руках і ногах;
- постійні позиви в туалет для сечовипускання;
- скарги на порушення функціонування кишечника.
Слід обов’язково звернутися в стаціонар для виявлення точного діагнозу і проведення лікувальних маніпуляцій.
физиолечение
Комплекс фізіотерапевтичних процедур призначає лікар фізіотерапевт індивідуально для кожного пацієнта. Комплекс підбирається таким чином, щоб хворий навчився справлятися з хворобливими відчуттями і іншими ознаками хвороби самостійно.
В заходу фізіотерапевтичних процедур, що призначаються при фибромиалгии, входять наступні:
- глибокий масаж;
- гідротерапія (застосування теплої і холодної води у вигляді ванн, компресів);
- водна аеробіка;
- ультразвукове вплив;
- застосування струму на м’язах (електрофорез).
Для досягнення кращого терапевтичного ефекту деякі процедури рекомендується виконувати в домашніх умовах.
Наприклад, холодні примочки прибирають опухлість, звужуючи кровоносні судини. Теплі компреси збільшують потік крові, сприяють виведенню шкідливих речовин з організму. Гідротерапія дозволяється до використання перед або після проведення фізичних навантажень, вона допомагає знизити біль.
лікування медикаментами
Для повноцінного сну і усунення болю призначають:
- Негормональні протизапальні препарати. Приймаються місцево, так як тривалий їх пероральний прийом подразнює слизову травного каналу. Біль стихає при одноразових або системних вливаннях Лідокаїну (від 5 до 7 мг / кг ваги).
- З знеболюючих: Ібупрофен, Ацетамінофен. Залежність може наступити після тривалого прийому наркотичних анальгетиків, таких як Трамадол. Він знижує біль, покращує самопочуття пацієнта, але пов’язаний з серйозним побічною дією.
- З м’язовим тонусом справляється миорелаксант Баклофен.
- Для усунення тривожності призначаються препарати з групи атипових і трициклічнихантидепресантів (Амитриптилин), а також Дулоксетин, Флуоксетин для моментального підвищення рівня нейромедіаторів. Курс лікування триває 1,5 місяця.
- Протиепілептичні склади (антиконвульсанти), такі як Прегабалін (Лірика), що володіє широким терапевтичним діапазоном, знімає нейролептические болі різної природи. Спеціально розроблений і офіційно затверджений для лікування фибромиалгии. Дозування, що залежить від симптомокомплексу, підбирається лікарем. При непереносимості призначається Габапентин – засіб, що знімає м’язово-скелетні біль, але володіє довгим переліком побічних ефектів.
- Бензодіазепіни та інші транквілізатори впливають на повільний сон, тому доцільність їх застосування останнім часом ставиться під сумнів.
- Вітаміни C і E як антиоксиданти.
З не лікарських методів:
- – знімає м’язову напругу, тривожність, стресові стани.
- Мануальна терапія – зменшує інтенсивність болю в м’язах і збільшує рухливість суглобів.
- Рефлексотерапія – впливає на швидкість кровотоку і регуляцію рівня нейромедіаторів, що відповідають за хворобливість.
- Вплив холодом – зменшує біль, нормалізує роботу нервів, мікроциркуляцію крові в м’язовій тканині, знімає спазми, відновлює сон.
- Локальне вплив лазерного опромінення. Метод показав високу ефективність в поєднанні з прийомом антидепресантів і нестероїдних протизапальних засобів.
- Лікувальна фізкультура – покращує стан мускулатури, підвищує настрій, нормалізує функціональність центральної нервової системи. При регулярних навантаженнях вдається запобігти атрофічні зміни в м’язовій тканині, поліпшити сон і самопочуття, зняти втому і біль. Комплекс вправ підбирається індивідуально для кожного пацієнта. На початковому етапі процес контролюється лікарем-реабілітологом, згодом виконується в домашніх умовах. Почати можна з водної аеробіки, вправ на розтяжку, прогулянок на свіжому повітрі.
- Медитація – забезпечує глибоке дихання і допомагає в контролі за симптомами фибромиалгии.
Німецькі дослідники заявили про ефективність акупунктури. А лікарі з Волгограда розробили свій метод, що включає в подібні сеанси ще й локальна дія НПЗЗ, а також диметилсульфоксида. При цьому число болючих точок скоротилося і всі клінічні ознаки, включаючи розлади психіки теж отримали позитивну динаміку.
Стійке полегшення стану пацієнта досягається при використанні ефективних методів зворотного Біосвязь і когнітивної поведінкової терапії. Заняття проводяться з метою навчити пацієнтів жити незалежно від болю.
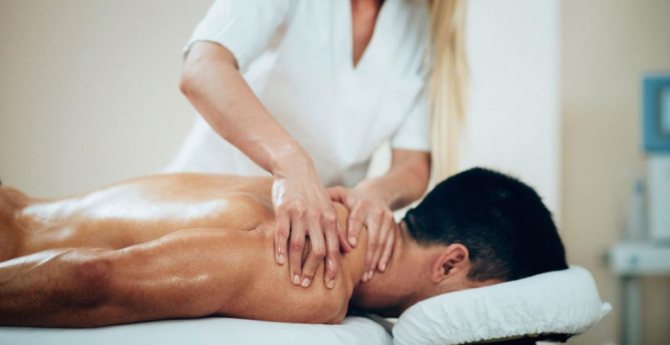
масаж
Таке захворювання як фибромиалгия, вимагає індивідуального підходу. Хоча пацієнтам показані масажі, дуже важливо підібрати їх вид, так як від дотику до тіла відчувається біль.
Існує ряд методик, показаних при даному захворюванні:
- масажування сполучної тканини (фасциальной);
- дренажно-лімфатична техніка;
- по Шиацу;
- техніка миофасциального релізу.

Найефективнішим видом визнана комбінація міофасціального релізу з масажування сполучної тканини. Згідно зі спостереженнями фахівців за невеликий проміжок часу дана методика прибирає больові відчуття на тривалий період (до 6 місяців) у пацієнтів.
Техніка проводиться з використанням довгих мануальних тракцій з комбінуванням легких і довгих розтягування для зняття адгезії сполучних тканин. Маніпуляції проводяться в місці надмірного вмісту колагену (на дотик такі тканини більш тверді).
Класифікація
Існує різноманіття форм фибромиалгии, так як вона має мінливу локалізацію і симптоматику без об’єктивних ознак запалення. Але в цілому до неї відносять різні прояви функціонально-м’язового ревматизму, міалгію, синдром фіброзіти, «жорстких лопаток» і навіть простріли і болі внизу спини.
Розрізняють: первинний ідіопатичний фіброміозіт і вторинний – виник в результаті ускладнення ревматоїдного артриту, системного червоного вовчака або іншого захворювання сполучної тканини.
Народні методи лікування фибромиалгии: загальнозміцнюючі засоби
На додаток до основного лікування можна застосовувати доступні народні способи терапії.
Для зміцнення імунітету підійдуть такі рецепти:
- У літній сезон необхідно з’їдати по одній склянці на день свіжих ягід суниці.
- Допомогти тілу адаптуватися до будь-яких погодних умов зможе женьшень. При лікуванні фибромиалгии ця рослина сприяє підняттю імунітету, нормалізує обмінні процеси в організмі, виводить токсини. Женьшенева настоянка – простий і ефективний метод лікування: 10 крапель настоянки розводять в 0,5 ст. води. Випивають ліки 1 раз в день. Поступово дозування збільшується до 30 крапель в день.
- Відвар з шипшини готується наступним чином: 2 ст. л. плодів заливають 0,5 л води. Варять суміш на невеликому вогні приблизно 30 хв. Вживають відвар по 1 ст. двічі на добу.
- У сезон дозрівання абрикос необхідно з’їдати по 2-3 плоди в день в свіжому вигляді. Далі вживається той же кількість, але вже кураги (в сушеному вигляді).
- Для зміцнення імунітету, підняття енергетичного балансу в організмі і зниження больових відчуттів приймається настоянка китайського лимонника: 100 г рослини заливають 0,5 л спирту (70%); Залишають масу настоятися протягом 14 днів, потім проціджують. Приймають настойку вранці по 5 крапель. Згодом дозування піднімають до 10 крапель.
Додаткова терапія
Підвищити результативність лікування вийде за допомогою додаткових методів терапії. Застосовувати їх можна тільки після консультації з лікарем. Деякі можуть виявитися несумісними з індивідуальними особливостями хворого або призначеними проти фибромиалгии ліками.
Ефективні методи терапії:
- психотерапія – під час спеціальних занять психотерапевт допоможе хворому виробити правильний погляд на життя, позбутися від негативу і знизити рівень тривожності;
- лікувальна фізкультура – помірні фізичні навантаження знижують хворобливі відчуття, пригнічують багато симптомів, сприяють нормалізації стану на тривалий період;
- масаж – знімає скутість, яка виявляється при фибромиалгии вранці, а також покращує кровообіг в м’язах, що позитивно позначається на самопочутті та якості сну;
- акупунктура – голковколювання допомагає нівелювати багато симптомів хвороби, поліпшити психічний стан, а також скоротити кількість ділянок на тілі, де проявляється больовий синдром;
- кріотерапія – використання рідкого азоту дозволяє охолодити уражені ділянки тіла, результатом стають придушення м’язових спазмів, стимуляція кровообігу і позбавлення від більшості симптомів;
- аДніпрапія – ефективним для лікування буде застосування бджолиної отрути, пилку, воску або маточного молока, які призводять до відновлення м’язових тканин і зняттю симптоматики.
Разом з цими способами можна використовувати БОС-терапію, водолікування або гипнотерапию. Найчастіше лікар вибирає тільки один або два методи, щоб помірно доповнити основний спосіб лікування і не нашкодити організму.
Очищення організму
В комплексне лікування фибромиалгии повинні входити очищають організм кошти. Деякі вчені вважають, що больові відчуття викликаються інтоксикацією м’язів відходами життєдіяльності живих організмів.
Для очищення організму можна використовувати такі рецепти:
- Вівсяний відвар випивається по 0,5 ст. за 3-4 прийоми на добу. Для приготування відвару береться: 1 л води заливають 1 ст. вівса. Готують суміш на вогні 40 хв.

Якщо у вас Фіброміалгія, допоможе відвар з вівсянки. - Відвар з порошку коренів лопуха і кульбаби: Беруть по 1 ч. Л. порошку двох рослин і заливають 0,5 л води. Кип’ятять суміш близько 15 хв. і відстоюють. Приймають відвар по 2 рази в день по 1 ст.
- Приготування цитрусового коктейлю: Віджимають сік будь-яких цитрусових в кількості 300 м Розводять фреш водою до обсягу в 1 л. Випивають протягом дня.
- Висівки можна вживати в сухому вигляді по 2 ст. л. перед прийняттям їжі. Курс очищення становить 30 днів.
причини розвитку
Вчені всього світу довгий час вели дослідження, які спрямовані на виявлення причини виникнення захворювання. До основних етіологічним факторам больового синдрому відносяться:
- спадковість;
- вірусні інфекції (ВІЛ, вірус Епштейна-Барра (інфекційний мононуклеоз), кліщовий бореліоз, герпетична інфекція);
- негативний психоемоційний стан, надмірна настороженість, фіксація на власних больових відчуттях;
- стреси;
- збій в ендокринній системі (гормональні порушення, типу гіпотиреозу);
- удари, переломи, опіки з сильним больовим синдромом;
- прийом деяких лікарських препаратів або планова вакцинація можуть сформувати неприємні відчуття і негативно позначитися на нейромедиаторах;
- ураження периферичної нервової системи (компресія, неврити, діабетична невропатія і ін.).
Заспокійливі збори для поліпшення сну
Фіброміалгія – це таке захворювання, природа якого бере свій початок від нервового напруження. Для прискорення процесів лікування, пацієнту необхідно перебувати в психологічному рівновазі. Народна медицина в такому випадку включає в раціон харчування фіточаї.
Траву пустирника використовують:
- У вигляді чаю, заварюючи.
- У формі настойки – по 30 крапель перед сном.
Чай з мелісою і валеріаною:
- Беруть по 1 ч. Л. трави меліси і валеріани заливають 400 мг окропу.
- Варять складу протягом 15 хв. і відстоюють.
- Вживають чай після вечері.
Допомогти заснути може мед в кількості 1 ч. Л., З’їденої на ніч.
Настоянка з півонії:
- Порошок з рослини півонії в кількості 20 г заливають 100 г горілки.
- Наполягають складу протягом 14 днів.
- Перед вживанням настоянку розводять у воді, 40-50 крапель.
Відвар з шишок хмелю:
- 1 ст. сировини заливають 1 ст. води.
- Варять масу протягом 15 хв., Потім наполягають 2 ч.
- Вживають засіб перед їжею, по 50 мг.
Історія
Незважаючи на те, що сучасний термін з’явився в медичній літературі порівняно недавно, стан було відомо, принаймні, з початку ХХ століття.
Патологія, названа тоді «фіброзит», розглядалася як наслідок «психогенного ревматизму» або напруги. Концепція, яка розглядається в даний час, вперше була розроблена в середині 70-х років минулого століття.
Тоді ж було встановлено, що у пацієнтів з’являються точки з гіперчутливістю і розвиваються порушення сну.
знеболюючі склади
Народна медицина пропонує рецепти болезаспокійливих засобів:
- Настоянка водяного перцю: 1 ст. л. рослини заливають 0,5 л окропу. Нагрівають масу на водяній бані протягом 15 хв. Охолоджують і зціджують. Вживають засіб по 0,5 ст. 3-4 рази на добу до їди.

- Настоянка чорної блекоти: 1 ст. л. листя рослини заливають 100 мл горілки. Відстоюють складу протягом тижня, періодично помішуючи, проціджують. Вживають настоянку по 2 краплі, розведених в 1 ст. л. води.
- Настоянка з анемони вильчатого має болезаспокійливу дію: Подрібнюють 1 ч. Л. листя рослини. Заливають сировину 0,5 л окропу. Наполягають склад на водяній бані 15 хв. Засіб охолоджують і проціджують. Випивають настойку по 1/3 ст. 3-4 рази на день до їди.
- Відвар з листя суниці: 1 ст. л. сировини заливають 1 ст. киплячої води. Зігрівають на водяній бані протягом 15 хв. Охолоджують і проціджують. Застосовують відвар по ½ ст. 3-4 рази на добу за 15 хв. до прийому їжі.
Фіброміалгія: нові можливості терапії
Данилов А.Б.
Фіброміалгія є хронічний больовий синдром, дуже важко піддається лікуванню. Цей стан характеризується дифузною болем тривалістю понад 3 місяців в різних ділянках тіла і наявністю болю в? 11 з 18 болючих точок (рис. 1) [1-3]. Крім того, при фибромиалгии спостерігається ригідність, підвищена стомлюваність, сон, що не приносить відчуття відпочинку, депресія, тривожність і когнітивні порушення. Фіброміалгія частіше зустрічається у жінок (9: 1). Як і при інших хронічних больових синдромах, патофізіологія фибромиалгии складається з порушень процесів сприйняття периферичної та центральної нервової системи (ЦНС), а також з порушень систем реагування на стрес, вегетативної нервової системи та гіпоталамо-гіпофізарно-надниркової системи [1]. В даний час для лікування фибромиалгии застосовуються медикаментозні методики, лікувальна фізкультура, фізіопроцедури, аутогенне терапія та інші методи лікування [4]. За останні 10 років досягнуто певного успіх в лікуванні фибромиалгии: вдається досягти купірування деяких симптомів і функціональних порушень, поліпшити якість життя пацієнтів.
Немедикаментозні види лікування
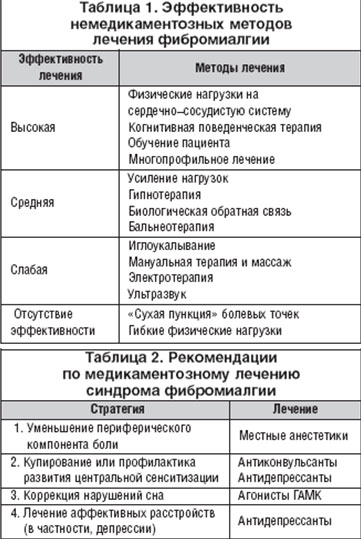
Достатньою ефективністю в лікуванні фибромиалгии мають два методи немедикаментозного лікування – когнітивно-поведінкова терапія і фізкультура. На тлі проведення обох методів лікування відзначається стійке поліпшення симптомів фибромиалгии (> 1 року). Когнітивна поведінкова терапія є досить перспективним напрямком в лікуванні фибромиалгии, однак сьогодні відчувається явний недолік в кваліфікованих фахівцях з даного виду лікування. Методика голковколювання не показала помітного клінічного поліпшення в порівнянні з плацебо в лікуванні хворих фіброміалгію. Деякі види лікування, такі як масаж, ультразвук і мінеральні ванни, короткочасно покращували симптоми фибромиалгии в порівнянні з плацебо (табл. 1) [1-4].
Медикаментозне лікування фибромиалгии. антидепресанти
Одним з ефективних методів лікування больового синдрому при фибромиалгии є застосування низьких доз трициклічних антидепресантів (ТЦА). Зокрема, амітриптилін здатний купірувати інтенсивність болю, зміцнювати сон і знижувати стомлюваність хворих на фіброміалгію [4].
Препарати з групи СИОЗС, такі як флуоксетин, сертралін, циталопрам і пароксетин, вивчалися в ході ряду рандомізованих, плацебо-контрольованих досліджень. В цілому, як і при ряді інших хронічних больових станів (у ногах біль), показана їх низька ефективність при фибромиалгии [4]. Інгібітори зворотного захоплення серотоніну і норадреналіну (ІОЗСН) більш ефективні, ніж тільки селективні серотонинергические або норадренергические препарати. Ці препарати, як і ТЦА, інгібують зворотне захоплення і серотоніну, і норадреналіну, проте на відміну від ТЦА практично не впливають на інші рецептори. Така вибірковість призводить до зниження побічних ефектів і кращу переносимість препаратів. Дані по препарату венлафаксин свідчать про його успішне застосування для лікування нейропатичного болю і фибромиалгии [5]. Ще два препарати з групи ІОЗСН, дулоксетин і мілнаціпран, вивчалися в ході рандомізованих контрольованих досліджень (РКД) за участю пацієнтів з фіброміалгію.
Дулоксетин схвалений FDA (Food and Drug Administration – Агентство з контролю якості медикаментів і продуктів харчування в США) в якості засобу з групи ІОЗСН для лікування великого депресивного розладу і больового синдрому на тлі діабетичної нейропатії і фибромиалгии. В ході РСІ за участю 207 пацієнтів з фіброміалгію учасники отримували або дулоксетин 60 мг два рази на добу протягом 12 тижнів, або плацебо [6]. У порівнянні з плацебо в групі дулоксетину зазначалося більш виражене зниження загального бала за шкалою тяжкості фибромиалгии (FIQ) [7] і за анкетою оцінці болю, але бал болю за шкалою FIQ практично не відрізнявся. В іншому 12-тижневому дослідженні було досягнуто 30% -е зниження болю у 54% хворих на фіброміалгію з групи дулоксетину в порівнянні з 33% з групи плацебо [8]. В ході аналізу об’єднаних результатів досліджень дулоксетину при фибромиалгии з’ясувалося, що дулоксетин показав свою перевагу за всіма показниками ефективності. Найбільш частими небажаними явищами були наступні: нудота (29,3%), головний біль (20,0%), сухість у роті (18,2%), інсомнія (14,5%), підвищена стомлюваність (13,5%) , запор (14,5%), діарея (11,6%) і запаморочення (11,0%).
Мілнаціпран, який широко використовується в якості антидепресанту, також схвалений FDA для лікування фибромиалгии. В ході 12-тижневого РСІ 125 пацієнтів з фіброміалгію отримували або мілнаціпран один або два рази на добу (в дозах до 200 мг / добу), або плацебо [9]. Всього у 37% пацієнтів з фіброміалгію вдалося досягти 50% -го зниження болю на тлі двократного режиму прийому, у 22% – на фоні одноразового прийому і у 14% – в групі плацебо. Проте, статистичну перевагу перед плацебо показав тільки мілнаціпран за схемою два рази на добу. Повідомлялося лише про незначні побічні ефекти. В ході 27-тижневого дослідження милнаципрана у 888 пацієнтів з фіброміалгію у 56% інтенсивність болю зменшилась не менш ніж на 30%, тоді як в групі плацебо таких випадків було 40% [10]. Побічні ефекти зазвичай були легкими, і найчастіше зустрічалася нудота і головний біль.
Незважаючи на те, що багато хронічних больові синдроми, включаючи фіброміалгию, супроводжуються депресіями, деякі дослідження показали, що аналгетичну активність антидепресантів не залежить від їх впливу на емоційний статус хворих [6-10]. Недавній мета-аналіз результатів 18 РСІ підтвердив те, що антидепресанти можуть знизити інтенсивність болю при фибромиалгии, зменшити депресію, стомлюваність, відновити сон і підвищити якість життя [11].
антиконвульсанти
Прегабалін. Прегабалін був схвалений для лікування нейропатичного болю в якості додаткового засобу для лікування парціальних судомних нападів у дорослих, генералізованого тривожного розладу і став першим препаратом, затвердженим FDA для лікування фибромиалгии. Прегабалін зв’язується зі? 2-м? ділянкою потенціалзалежні кальцієвих каналів у центральній нервовій системі без впливу на активність ГАМК-рецепторів. Його активність обмежена нейронами і не впливає на судинні кальцієві канали. Зменшення припливу кальцію всередину нейронів знижує вивільнення субстанції P, глутамату і норадреналіну, які регулюють аналгезирующее, протисудомну і анксіолітичну дію.
В ході великого РСІ за участю 528 пацієнтів з фіброміалгію, прегабалін показав значне зниження бала за шкалою болю, підвищував якість сну, знижував стомлюваність і поліпшував загальне самопочуття [12]. Учасники дослідження отримували плацебо або одну з доз прегабаліну (150, 300 або 450 мг / добу) протягом 8 тижнів. У всіх учасників груп активного препарату спостерігалося поліпшення протягом 2 тижнів, яке зберігалося аж до закінчення дослідження. Лікування прегабаліном призводило до середнього, але статистично значущого зниження болю в залежності від дози препарату, поліпшення сну і зниження стомлюваності. Небажані явища зустрічалися досить часто, але були легкими і короткочасними: запаморочення (49%), сонливість (28%), сухість у роті (13%), периферичні набряки (11%) і збільшення ваги (7%).
В подальшому 6-місячному плацебо-контрольованому дослідженні брали участь 566 пацієнтів з фіброміалгію, які завершили 6-тижневе відкрите дослідження і відповіли на лікування (респондери) [13]. Проводилась монотерапія прегабаліном 300, 450 або 600 мг / день (два рази на добу). Брало участь 95 центрів в США. Головна мета цього дослідження полягала в оцінці тривалості ефекту терапії прегабаліном в порівнянні з плацебо при лікуванні больового синдрому при фибромиалгии у пацієнтів, які відповіли на прегабалін. Крім того, оцінювалася ефективність прегабаліну в порівнянні з плацебо по знеболюючого ефекту, загальному самопочуттю пацієнтів, лікування розладів сну, стомлюваності і безпеки. В результаті показано, що відповідна реакція на лікування прегабаліном є протяжної в часі. Час до зниження терапевтичної відповіді у отримували плацебо значно коротше, ніж у брали прегабалін. У дозах 300, 450 і 600 мг / сут. прегабалін показав перевагу над плацебо за часом до втрати відповіді на лікування. Прегабалін при тривалій терапії приводив до більш пізнього погіршення таких параметрів, як порушення сну, втому і загальне самопочуття пацієнта.
У двох інших великих РСІ, де лікування тривало 13-14 тижнів, показано, що монотерапія прегабаліном була ефективна для зменшення інтенсивності болю при фибромиалгии в дозах 300, 450, і 600 мг / сут. [14,15]. Ефект наступав швидко і зберігався при продовженні лікування. Крім того, терапія прегабаліном приводила до значного і стабільного поліпшення показників самооцінки стану пацієнта за всіма дозам в обох дослідженнях, значного зменшення тяжкості фибромиалгии при прийомі 450 і 600 мг / сут. в одному з досліджень. Відзначено також поліпшення якісних і кількісних характеристик сну.
Нарешті, ефективність прегабаліну в лікуванні фибромиалгии оцінювалася в ході мета-аналізу ре-зультатів 6 РСІ, в яких взяло участь понад 2 тис. Пацієнтів з фіброміалгію [16,17]. Цей аналіз показав, що прегабалін викликав помірне зниження болю при фибромиалгии, поліпшував сон і підвищував якість життя, але не впливав на тяжкість депресивного настрою. Крім того, у пацієнтів з фіброміалгію, які отримували прегабалін, відзначалося зниження стомлюваності і тривожності. Габапентин. Габапентин, фармакологічні властивості якого схожі з прегабаліном, застосовували в ході 12-тижневого РСІ за участю 150 пацієнтів з фіброміалгію [18]. У групі габапентину відзначалося достовірне зниження середнього балу інтенсивності болю в порівнянні з групою плацебо. Крім того, габапентин значно поліпшував бал за шкалою тяжкості фибромиалгии (FIQ), шкалою самостійної оцінки пацієнтом свого стану (PGIC) і за шкалою оцінки якості сну. У порівнянні з плацебо габапентин приводив до значного підвищення частоти виникнення седативного ефекту, нудоти і запаморочення. В цілому результати цього дослідження говорять про те, що, по-видимому, габапентин володіє аналогічною ефективністю щодо фибромиалгии, що і прегабалін.
міорелаксанти
Друга група препаратів після ТЦА, які часто використовуються в дослідженнях фибромиалгии – міорелаксанти, зокрема ціклобензапрін. Мета-аналіз результатів досліджень застосування Ціклобензапрін для купірування болю при фибромиалгии показав, що препарат має дію, подібну до амітріптіліну [19]. Навіть такі низькі дози, як 1-4 мг на ніч, проявили аналгезирующей активність при фибромиалгии. В даний час лікарі використовують в своїй практиці деякі міорелаксанти, незважаючи на відсутність результатів відповідних клінічних досліджень. Іншим часто використовуваним препаратом для лікування болю при фибромиалгии є тизанидин. Цей препарат зареєстрований FDA як міорелаксант для купірування спастичності при розсіяному склерозі і порушеннях мозкового кровообігу. Він належить до групи агоністів? 2-адренергічних рецепторів. Лікування тизанідином (4-24 мг / добу) призводить до зниження концентрації нейроамінов і субстанції Р в цереброспинальной рідини, що було показано в ході дослідження пацієнтів з фіброміалгію [20].
трамадол
Трамадол – анальгетик центральної дії, який зв’язується з? -Опіоіднимі рецепторами і пригнічує зворотне захоплення норадреналіну і серотоніну.Комбінація ацетамінофен з трамадолом в співвідношенні 8: 1 показала синергізм обох препаратів в умовах доклінічних моделей болю. В ході 13-тижневого мультицентрового РСІ трамадол / парацетамол в дозах 37,5 мг / 325 мг купований біль при фибромиалгии більш ефективно, ніж плацебо [21]. Всі небажані явища, зареєстровані в ході цього дослідження (транзиторні і несерйозні побічні ефекти) представляли собою добре відомі ускладнення трамадолу: запаморочення / вертиго, нудота, блювота, запор, сонливість, головний біль і слабкість.
бензодіазепіни
Ефективність бензодіазепінів в лікуванні фибромиалгии до кінця не вивчена. Багато досліджень дали суперечливі результати. Наприклад, бензодіазепіни, включаючи алпразолам (0,5-3,0 мг перед сном), не показали переваги перед плацебо для лікування болю при фибромиалгии, але клоназепам, досить ефективно стримував больовий синдром скронево-нижньощелепного суглоба, який часто спостерігається при фибромиалгии [22 , 23]. Крім того, цей препарат досить ефективно стримував синдром неспокійних ніг (СБН), який є частою причиною неспокійного і переривчастого сну у пацієнтів з фіброміалгію.
місцеві анестетики
Системне застосування лідокаїну також використовувалося для лікування пацієнтів з фіброміалгію: одноразові і курсові інфузії лідокаїну в дозах 5-7 мг / кг приводили до досить помітного зниження болю у пацієнтів з фіброміалгію [24]. В ході недавнього РСІ за участю пацієнтів з фіброміалгію проводили ін’єкції лідокаїну 50 мг в больову точку в області трапецієподібного м’яза. В результаті було відзначено не тільки локальне зниження болю в місці ін’єкції, а й загальний аналгезирующий ефект [25]. Доказове дослідження не тільки показало важливу роль периферичних тканин у розвитку гипералгезии при фибромиалгии, а й довело можливість клінічного застосування локальних ін’єкцій анестетиків для купірування болю при фибромиалгии.
перспективи
фармакотерапії фибромиалгии Антагоністи рецепторів N-метил-D-аспартату (NMDA). Для лікування болю при фибромиалгии використовували кілька антагоністів рецепторів NMDA – кетамін і декстрометорфан. В ході РСІ за участю 11 пацієнтів з фіброміалгію кетамін (0,3 мг / кг маси тіла) або плацебо (ізотонічний розчин) вводили одноразово внутрішньовенно протягом 10 хвилин [26]. В кінці цього дослідження спостерігалося значне зниження інтенсивності болю на тлі кетаміну в порівнянні з плацебо. Проте майже у всіх пацієнтів з фіброміалгію відзначалися побічні дії препарату: відчуття нереальності, запаморочення і зміна слуху, які проходили через 15 хвилин після ін’єкції. В ході подвійного сліпого плацебо-контрольованого перехресного дослідження пацієнтів з фіброміалгію на фоні одноразового прийому всередину декстрометорфану в дозах 60 і 90 мг спостерігалося значно більше виражене зменшення центральної сенситизации в порівнянні з плацебо [27]. Проте в ході досліджень впливу декстрометорфану на біль при фибромиалгии не виявлено.
Натрію оксибутират. Порушення сну, включаючи скорочення «повільної» фази сну (IV стадія), є одним з важливих клінічних проявів фибромиалгии. Тому, такі порушення можна розглядати в якості мішені терапевтичного впливу. Натрію оксибутират подовжує IV фазу сну. Було проведено 1-місячне РСІ із застосуванням натрію оксибутират (6,0 мг перед сном) за участю 24 пацієнтів з фіброміалгію [28] яким виконувалася полісомнографія і проводили оцінку болю по чутливих точках. На тлі прийому спостерігалося значне поліпшення параметрів полісомнографії, зниження болю і стомлюваності, а також зменшення хворобливості в чутливих точках в порівнянні з плацебо. Це дослідження показало, що натрію оксибутират досить ефективно купірує біль при фибромиалгии і знижує стомлюваність пацієнтів за рахунок нормалізації фази «повільного» сну і збільшення амплітуди?-Хвиль. Побічні реакції натрію оксибутират були типовими: запаморочення, головний біль, нудота, біль, сонливість. Результати великого мультицентрового РСІ із застосуванням натрію оксибутират для лікування фибромиалгии тривалістю 8 тижнів показали значне поліпшення основних параметрів (інтенсивність болю, важкість фибромиалгии (FIQ) на тлі лікування [29]. Таким чином, всі ці результати підкреслюють важливу роль відновлення сну у пацієнтів з фіброміалгію і дають новий напрямок для майбутніх досліджень.
Набілон. На сьогоднішній день для клінічного застосування FDA схвалило тільки два препарати з групи каннабіоідов: набілон і дронабінол. Дронабінол містить тетра-гідроканнабінол (ТГК) – основне психоактивну речовину марихуани (cannabis). Набілон являє собою синтетичний аналог ТГК. Показаннями до застосування цих препаратів є нудота на тлі хіміотерапії, анорексія і втрата ваги при СНІДі. Нещодавно в ході 4-тижневого РСІ хворих на фіброміалгію була показана роль набілона, як ефективного та добре переноситься кошти для купірування болю при фибромиалгии і лікування тривожності [30]. Проте для визначення ступеня ризику виникнення залежності і довгострокової ефективності цієї групи препаратів необхідно проводити додаткові дослідження.
Модафініл і армодафініл. Підвищена стомлюваність – один з найбільш виражених симптомів фибромиалгии, який стоїть на другому місці після болю. Ретроспективне дослідження модафініла (неамфетаміновий аналептик) дало багатообіцяючі результати його застосування в лікуванні підвищеної стомлюваності при фибромиалгии [31]. У дослідженні взяли участь 98 пацієнтів з фіброміалгію, які брали модафинил в дозах 200 або 400 мг / сут. В середньому дві третини пацієнтів з фіброміалгію показали 50% -е зниження рівня стомлюваності. Одна третина повідомила про відсутність будь-яких змін на тлі прийому модафініла.
Налтрексон. Фармакологічно препарат є «чистим» антагоністом опіатних рецепторів. Крім цього, він пригнічує активність мікроглії в ЦНС. Регуляція функції мікроглії може знизити синтез збудливих і нейротоксичні медіаторів. Ефективність налтрексона в малій дозі (4,5 мг / сут.) На перебіг фибромиалгии вивчалася в ході сліпого плацебо-контрольованого перехресного дослідження пацієнтів з фіброміалгію [32]. Було показано, що мала доза налтрексону знижує інтенсивність симптомів фибромиалгии на 30% ефективніше плацебо. Крім того, на тлі лікування відзначалося підвищення порога механічної і термічної больової чутливості. Побічні дії (включаючи инсомнию і яскраві сни) були легкими і минущими.
Інші препарати. Тропісетрон, антагоніст рецепторів 5-HT3-серотоніну, і оксітріптан, проміжний метаболіт L-триптофану, показали свою перевагу перед плацебо в ході декількох РСІ болю при фибромиалгии [33]. Нові підходи лікування фибромиалгии включають в себе дослідження агоністів рецепторів допаміну – ропінірол, праміпексол і ротіготін. Механізм дії цих препаратів полягає в зв’язуванні з ауторецептор допаміну і постсинаптическими рецепторами D2 і D3, в результаті чого зменшується вивільнення і метаболізм допаміну. Однак невдачі останніх трьох досліджень застосування агоністів рецепторів допаміну для купірування болю при фибромиалгии поставили під сумнів питання про застосування цих препаратів для лікування фибромиалгии в майбутньому [34-36].
Наступні медикаменти, які використовувалися для лікування болю при фибромиалгии, не показали переваг в порівнянні з плацебо: НПЗП – ібупрофен (2400 мг / сут. Протягом 3 тижнів) [37] і напроксен (1000 мг / сут. Протягом 6 тижнів) [ 38], преднізолон (15 мг / сут. протягом 2 тижнів) [39] і снодійні засоби [40,41]. Деякі снодійні, зокрема, зопіклон і золпідем, покращували сон і знижували стомлюваність пацієнтів з фіброміалгію. Проте на противагу ТЦА снодійні практично не впливали на інтенсивність болю при фибромиалгии [40,41].
висновок
На закінчення слід зазначити, що єдиним препаратом, зареєстрованим в України для лікування саме фибромиалгии, є прегабалін. Разом з тим на сьогоднішній день існують чотири основних напрямки в лікуванні фибромиалгии (табл. 2): 1) зменшення вираженості периферичного компонента болю, зокрема, болі в м’язах; 2) поліпшення або профілактика центральної сенситизации; 3) нормалізація порушень сну і 4) лікування супутньої патології (зокрема, депресії) [42]. Перший підхід більшою мірою спрямований на купірування гострого болю при фибромиалгии і включає в себе застосування фізіотерапії, міорелаксантів, м’язові ін’єкції і анальгетики. Центральна сенситизация успішно купірується когнітивно-поведінкової терапією, корекцією сну, антидепресантами, антагоністами рецепторів NMDA і антиконвульсантами. Порушення сну коригуються зниженням стресового впливу, аеробними фізичними навантаженнями і агоністами ГАМК. Медикаментозна і поведінкова терапія вторинного больового афекту (тривожність, злість, депресія і страх) є одними з найбільш перспективних лікувальних стратегій при фибромиалгии. Хоча будь-які комбінації цих підходів можуть бути дуже корисними для пацієнтів з фіброміалгію, але тільки порівняльні дослідження можуть дати достовірні дані про ефективність того чи іншого методу лікування. Однак, як і у випадку з іншими хронічними синдромами, визначення ступеня ризику і профілактика грають важливу роль в лікуванні фибромиалгии.
література
1. Mease P. Fibromyalgia syndrome: review of clinical presentation, pathogenesis, outcome measures, and treatment. J Rheumatol 2005; 32 Suppl. 75: 6-21 2. Goldenberg DL, Burckhardt C, Crofford L. Management of fibromyalgia syndrome. JAMA 2004; 292 (19): 2388-95 3. Wolfe F, Smythe HA, Yunus MB, et al. The American College of Rheumatology 1990 criteria for the classification of fibromyalgia: report of the Multicenter Criteria Committee. Arthritis Rheum 1990; 33 (2): 160-72 4. Jones KD, Adams D, Winters-Stone K, et al. A comprehensive review of 46 exercise treatment studies in fibromyalgia (1988-2005). Health Qual Life Outcomes 2006; 4: 67-73 5. Zijlstra TR, Barendregt PJ, van de Laar MA. Venlafaxine in fibromyalgia: results of a randomized, placebocontrolled, double-blind trial [abstract]. Arthritis Rheum 2002; 46: S105 6. Arnold LM, Rosen A, Pritchett YL, et al. A randomized, double-blind, placebo-controlled trial of duloxetine in the treatment of women with fibromyalgia with or without major depressive disorder. Pain 2005; 119 (1-3): 5-15 7. Bennett R. The Fibromyalgia Impact Questionnaire (FIQ): a review of its development, current version, operating characteristics and uses. Clin Exp Rheumatol 2005; 23 (5): S154-62 8. Choy EHS, Mease PJ, Kajdasz DK, et al. Safety and tolerability of duloxetine in the treatment of patients with fibromyalgia: pooled analysis of data from five clinical trials. Clin Rheumatol 2009 року; 28 (9): 1035-44 9. Vitton O, Gendreau M, Gendreau J, et al. A double-blind placebo-controlled trial of milnacipran in the treatment of fibromyalgia. Hum Psychopharmacol 2004; 19 Suppl. 1: S27-35 10. Mease PJ, ClauwDJ, Gendreau RM, et al. The efficacy and safety of milnacipran for treatment of fibromyalgia: a randomized, double-blind, placebo-controlled trial. J Rheumatol 2009 року; 36 (2): 398-409 11. Hauser W, Bernardy K, Uceyler N, et al. Treatment of fibromyalgia syndrome with antidepressants: a metaanalysis. JAMA 2009 року; 301 (2): 198-209 12. Crofford LJ, Rowbotham MC, Mease PJ, et al. Pregabalin for the treatment of fibromyalgia syndrome: results of a randomized, double-blind, placebo-controlled trial. Arthritis Rheum 2005; 52 (4): 1264-73 13. Crofford LJ, Mease PJ, Simpson SL, et al. Fibromyalgia relapse evaluation and efficacy for durability of meaningful relief (FREEDOM): a 6-months, double-blind, placebo-controlled trial with pregabalin. Pain 2008; 136: 419-31 14. Arnold LM, Russell IJ, Diri EW, et al. A 14-week, randomized, double-blinded, placebo-controlled monotherapy trial of pregabalin in patients with fibromyalgia. J Pain. 2008; 9: 792-805. 15. Mease PJ, Russell IJ, Arnold LM, et al. A randomized, double-blind, placebo-controlled, phase III trial of pregabalin in the treatment of patients with fibromyalgia. J Rheumatol. 2008; 35: 502-514. 16. Hauser W, Bernardy K, Uceyler N, et al. Treatment of fibromyalgia syndrome with gabapentin and pregabalin: a meta-analysis of randomized controlled trials. Pain 2009 року; 145 (1-2): 69-81 17. Straube S, Derry S, Moore R, McQuay H. Pregabalin in fibromyalgia: meta-analysis of efficacy and safety from company clinical trial reports. Rheumatology 2010 року; 49: 706-715 18. Arnold LM, Goldenberg DL, Stanford SB, et al. Gabapentin in the treatment of fibromyalgia: a randomized, double-blind, placebo-controlled, multicenter trial. Arthritis Rheum 2007; 56 (4): 1336-44 19. Tofferi JK, Jackson JL, O’Malley PG. Treatment of fibromyalgia with cyclobenzaprine: a meta-analysis. Arthritis Rheum 2004; 51 (1): 9-13 20. Xaio Y, Michalek JE, Russell IJ. Effects of tizanidine on cerebrospinal fluid substance P in patients with fibromyalgia. In: Saper JR, editor. Alpha-2 adrenergic agonists: evidence and experience examined. Worcester, UK: The Royal Society of Medicine Press, The Trinity Press, 2002: Додати 23-8 21. Bennett RM, Kamin M, Karim R, et al. Tramadol and acetaminophen combination tablets in the treatment of fibromyalgia pain: a double-blind, randomized, placebocontrolled study. Am J Med 2003; 114 (7): 537-45 22. Russell IJ, Fletcher EM, Michalek JE, et al. Treatment of primary fibrositis / fibromyalgia syndrome with ibuprofen and alprazolam: a double-blind, placebo-controlled study. Arthritis Rheum 1991; 34 (5): 552-6 23. Fishbain DA, Cutler RB, Rosomoff HL, et al. Clonazepam open clinical treatment trial for myofascial syndrome associated chronic pain. Pain Med 2000; 1 (4): 332-9 24. Bennett MI, Tai YM. Intravenous lignocaine in the management of primary fibromyalgia syndrome. Int J Clin Pharmacol Res 1995; 15 (3): 115-9 25. Staud R, Nagel S, Robinson ME, et al. Enhanced central pain processing of fibromyalgia patients is maintained by muscle afferent input: a randomized, double-blind, placebo controlled trial. Pain 2009 року; 145: 96-104 26. Sorensen J, Bengtsson A, Backman E, et al. Pain analysis in patients with fibromyalgia. Effects of intravenous morphine, lidocaine, and ketamine. Scand J Rheumatol 1995; 24 (6): 360-5 27. Staud R, Vierck CJ, Robinson ME, et al. Effects of the NDMA receptor antagonist dextromethorphan on temporal summation of pain are similar in fibromyalgia patients and normal controls. J Pain 2005; 6 (5): 323-32 28. Russell IJ, Perkins AT, Michalek JE. Sodium oxybate relieves pain and improves function in fibromyalgia syndrome: a randomized, double-blind, placebo-controlled, multicenter clinical trial. Arthritis Rheum 2009 року; 60 (1): 299-309 29. Scharf MB, Baumann M, Berkowitz DV. The effects of sodium oxybate on clinical symptoms and sleep patterns in patients with fibromyalgia. J Rheumatol 2003; 30 (5): 1070-4 30. Skrabek RQ, Galimova L, EthansK, et al. Nabilone for the treatment of pain in fibromyalgia. J Pain 2008; 9 (2): 164-73 31. Schwartz TL, Rayancha S, Rashid A, et al. Modafinil treatment for fatigue associated with fibromyalgia. J Clin Rheumatol 2007; 13 (1): 52 32. Younger JW, Zautra AJ, Cummins ET. Low-dose naltrexone reduces the primary symptoms of fibromyalgia. PlosOne 2009 року; 4 (4): e5180 33. Caruso I, Sarzi-Puttini P, Cazzola M, et al. Double-blind study of 5-hydroxytryptophan versus placebo in the treatment of primary fibromyalgia syndrome. J Int Med Res 1990; 18 (3): 201-9 34. Wood PB. Central role of dopamine in fibromyalgia. Pract Pain Manage 2007; 7 (8): 12-8 35. Holman AJ. Ropinirole, open preliminary observations of a dopamine agonist for refractory fibromyalgia. J Clin Rheumatol 2003; 9 (4): 277-9 36. Holman AJ, Myers RR. A randomized, double-blind, placebo-controlled trial of pramipexole, a dopamine agonist, in patients with fibromyalgia receiving concomitant medications. Arthritis Rheum 2005; 52 (8): 2495-505 37. Yunus MB, Masi AT, Aldag JC. Short term effects of ibuprofen in primary fibromyalgia syndrome: a double blind, placebo controlled trial. J Rheumatol 1989; 16 (4): 527-32 38. Goldenberg DL, Felson DT, Dinerman H. A randomized, controlled trial of amitriptyline and naproxen in the treatment of patients with fibromyalgia. Arthritis Rheum 1986; 29 (11): 1371-7 39. Clark S, Tindall E, Bennett RM. A double blind crossover trial of prednisone versus placebo in the treatment of fibrositis. J Rheumatol 1985; 12 (5): 980-3 40. Gronblad M, Nykanen J, Konttinen Y, et al. Effect of zopiclone on sleep quality, morning stiffness, widespread tenderness and pain and general discomfort in primary fibromyalgia patients: a double-blind randomized trial. Clin Rheumatol 1993; 12 (2): 186-91 41. Moldofsky H, Lue FA, Mously C, et al. The effect of zolpidem in patients with fibromyalgia: a dose ranging, double blind, placebo controlled, modified crossover study. J Rheumatol 1996; 23 (3): 529-33 42. Staud R. Pharmacological Treatment of Fibromyalgia Syndrome, Drugs 2010 року; 70 (1): 1-14
Джерело РМЗ тому 18, № 16
Компреси і натирання
Народна медицина пропонує рецепти для придушення больових відчуттів, які використовуються у вигляді компресів і натирань.
З хвоща польового готується мазь:
- 0,5 ст. л. листя сухої сировини змішують з 1 ст. л. вершкового масла.
- Втирають засіб на хворі місця по 2-3 рази на добу.
- Вкривають плівкою і зігрівають.
Зігрівання парафіном:
- Парафін топлять на водяній бані.
- Рідка речовина наносять на хворі місця.
- Уривають плівкою, зігрівають протягом 30 хв.
Суміш зі скипидаром:
- Змішують по 1 ст. л. скипидар з яблучним оцтом.
- Вливають в суміш яйце.
- Використовують засіб у вигляді компресів по 2 рази в день.
Компрес з капустяного листя:
- Овочеві листя розминають до появи соку.
- Прикладають на хворі місця.
- Загортають з плівкою і зігрівають.

Розтирання ефірними маслами:
- Змішують 2 краплі олії ромашки і 10 крапель розмарину.
- Суміш втирають в хворі місця по 2 рази в день.
лікування фибромиалгии
Боротися з фіброміалгію можливо тільки після точного встановлення діагнозу. Це займає багато часу, так як хворі відвідують різних лікарів. Про місцезнаходження тригерних точок знають невропатологи.
Основний акцент в терапії ставиться на усунення больового синдрому та поліпшення сну.
Доктору важливо пояснити хворому, що хвороба не несе загрози здоров’ю та життю пацієнта. Які методи терапії використовують:
- тепла ванна вранці і ввечері;
- уникнути стресів;
- помірні фізичні навантаження;
- повноцінний відпочинок.
Треба працювати над своїм психічним станом, підтримувати в собі інтерес до життя, душевний спокій. Корисна когнітивно-поведінкова психотерапія. Лікування фибромиалгии проводиться неврологом або ревматологом.

Медикаментозне лікування
Для відновлення нормальної роботи нервової системи у пацієнтів з фіброміалгію використовують антидепресанти і протиепілептичні препарати:
- амітриптилін;
- тіанептін;
- венлафаксин;
- Дулоксетин.
Крім антидепресантів необхідний прийом таких препаратів:
- знеболюючі;
- міорелаксанти;
- нестероїдні протизапальні;
- транквілізатори;
- протисудомні;
- центральні та місцеві анестетики.
Щоб зменшити прояви депресії необхідно приймати медикаменти підвищують серотонін, зокрема Прозак. Основні цілі медикаментозного лікування:
- ліквідація больового синдрому;
- профілактика підвищеної чутливості;
- поліпшення сну;
- лікування депресії.
Крім медикаментозного лікування, застосовують народні методи і фізіотерапевтичні процедури.

Лікувальна фізкультура і вправи
Люди, які щодня відчувають біль в м’язах, рідко замислюються про те, що саме фізичні вправи допоможуть впоратися з фіброміалгію. Раніше вважалося, що тренування будуть тільки загострювати симптоми хвороби, але недавні дослідження показали, що фізична активність необхідна для хворих. Їх користь:
- поліпшення нейрохимического балансу в організмі;
- сприяє виробленню ендорфінів;
- заспокійливий ефект;
- поліпшення емоційного стану пацієнта;
- зняття тривоги і депресії;
- підвищення рівня серотоніну, який покращує настрій людини.
Гімнастика не тільки сприятлива для психоемоційної сфери людини, вправи також впливають на організм в цілому:
- втрата зайвої ваги;
- зміцнення м’язів і суглобів;
- поліпшення сну.
Краще починає працювати серцево-судинна система, органи насичуються киснем. Які вправи і види спорту підходять для боротьби з фіброміалгію:
- розтяжка;
- ходьба;
- плавання;
- велосипедний спорт.
Зміцнити м’язи допоможуть силові вправи. Але тренування краще проводити з інструктором, щоб не перенапружити і не нашкодити здоров’ю. Інтенсивність і сила збільшується поступово.
фізіотерапія
Як лікувати фіброміалгию за допомогою фізіотерапевтичних процедур? Сеанси допомагають контролювати симптоми, зняти біль і напругу. Зазвичай фізіотерапевт розробляє курс індивідуально. Які методи використовують:
- фонофорез;
- кріотерапія;
- інфрачервоні промені;
- електрична стимуляція нервів;
- ультразвук.
Кращий ефект дає гідротерапія. Її ефект:
- поліпшення відновлення організму;
- стимуляція кровообігу;
- насичення киснем;
- зменшення болю.
Взагалі теплі ванни рекомендується приймати в домашньому умовах, бажано два рази в день. І хоча фізіотерапевтичні процедури зменшують біль і покращують тонус м’язів, ефект їх короткостроковий. Для одужання необхідно повністю змінити спосіб життя.
масаж
Зменшити постійні болі при фибромиалгии допоможе масажист. Але навіть для професіонала лікування такого захворювання є складним, адже у пацієнта посилена чутливість і присутня велика кількість больових точок. Неправильний вибір техніки може призвести до загострення симптомів і погіршення стану хворого. Який може бути масаж:
- шиацу;
- лімфодренажний масаж;
- міофасціальний реліз.
Шведський масаж при фибромиалгии краще не використовувати. Численні дослідження показали, що найкращі результати дає МФР-терапія. Досить одного 90-хвилинного сеансу в тиждень. ефект:
- зменшення болю;
- поліпшення сну;
- зниження тривожності.
Важливо, щоб масаж проводить професіонал, тому що не досвідчений масажист тільки погіршить ситуацію.
Народні засоби
Після консультації з лікарем при лікуванні фибромиалгии можна використовувати рецепти народної медицини:
- Одна столова ложка меду в день допоможе наситити організм хворого корисними речовинами, зміцнює імунітет і покращує настрій.
- Трав’яні чаї сприятливо впливають на внутрішні системи організму, відбувається очищення від токсинів. Особливо корисний звіробій. Вибір трав потрібно попередньо узгоджувати з лікарем.
- Міцний сон. Слід привчити себе лягати і вставати в один і той же час. Хороший сон значно поліпшить самопочуття.
Так як провокує фіброміалгию переважно стрес, хворому бажано ознайомитися з прийомами релаксації, допоможе йога, медитація, дихальні вправи. Також використовують різні компреси, настойки і трав’яні відвари. Хороший ефект дають такі трави, як лимонник китайський і левзея. Для розтирання м’язів використовують ефірні масла. І ще кілька порад:
- бажано зменшити використання гаджетів і перегляд телевізора;
- вранці рекомендують приймати контрастний душ;
- треба щодня гуляти, особливо в сонячні дні;
- зняти біль допоможуть компреси з яблучним оцтом і календулою аптечної;
- стимулювати кровообіг допоможе кора верби.
Важливо максимально уникати стресів. Іноді для цього потрібно кардинально змінити спосіб життя.

Дієта при фибромиалгии
При цьому захворюванні слід знайти такий режим харчування, щоб не переїдати. Деякі продукти можуть загострити симптоми, але певна дієта здатна істотно поліпшити стан хворого. Яких продуктів слід уникати:
- цукор і його замінники;
- кофеїн;
- фаст-фуд;
- алкоголь;
- продукти з харчовими добавками;
- білий хліб;
- кондитерські вироби;
- чай;
- шоколад;
- газовані напої.
Не можна стверджувати, що виключення вищезазначених продуктів з раціону гарантує хороший результат. Але стан організму суттєво покращиться. І ще кілька правил дієти:
- рекомендується вживати багато фруктів і овочів;
- корисні необроблені зерна;
- бажано обмежити вживання м’яса, особливо жирних сортів;
- потрібно пити багато чистої води;
- корисний кокос і кокосове масло.
Їсти потрібно повільно, ретельно пережовуючи їжу. Важливо, щоб дієта розроблялася індивідуально.

Перша допомога при загостренні
Загострення фибромиалгии можуть з’являтися через наявність вірусних або бактеріальних інфекцій, сильного пережитого стресу.
Алгоритмом дії в такому випадку виступає:
- Похід на прийом до лікаря.
- Повернення до комплексної лікарської терапії, попередньо призначеної.
- Виконання лікувальної гімнастики.
- Похід на прийом до психолога, психотерапевта для пошуку відповідних способів зняття психологічних навантажень і аутотренінгу.
- Проведення курсових фізіотерапевтичних заходів.
- Забезпечення досить міцного і якісного сну.
- Після раннього пробудження потрібно день відпочинку.
- Введення активного, але в той же час розміреного способу життя.
причини
Поширена фибромиалгия більшою мірою серед дорослих жінок. У чоловіків вона зустрічається в сім разів рідше і часто виявляється не відразу, що пов’язано з істотними статевими відмінностями. У деяких випадках її виявляють у дітей і підлітків. Хвороба може вражати абсолютно здорових людей без наявності очевидних причин. З провокуючих чинників був доведений тільки один – спадковість. Ті, чиї родичі страждали від такого ж захворювання, стикаються з ним в 8 разів частіше. Передбачається, що привести до виникнення фибромиалгии можуть також інші причини, пов’язані з хворобами і способом життя людини.
Можливі провокуючі фактори:
- больовий синдром, пов’язаний з пошкодженням, компресією, запаленням або дисметаболічна ураженням нервів;
- вплив герпесу, бореліозу, мононуклеозу, лихоманки Ку чи інших інфекційних захворювань;
- постійна оцінка світу крізь негатив, негативне ставлення до всього навколо, часті прояви тривоги або надмірної обережності;
- фізичні травми, що викликали сильний болючий синдром, який супроводжується тривалим стресом;
- гормональний дисбаланс, найчастіше виступає причиною хвороби у жінок, найбільш небезпечним вважається гіпотиреоз;
- довгостроковий прийом медичних препаратів, які сприяють зниженню рівня нейромедіаторів.
Встановити точну причину розвитку хвороби найчастіше не вдається. Але при її виявленні слід приділити увагу відповідному лікуванню, щоб підвищити ефективність загальної терапії та мінімізувати всі ризики.

особливості харчування
На сьогоднішній день невідома дієта або спосіб харчування, який допоміг би хворим людям. Вчені змогли вибрати ряд продуктів харчування, які чинять негативний вплив на страждаючу людину.
Їх зміст бажано скоротити в своєму раціоні:
- Аспартам або замінник цукру (газовані напої, солодощі).
- Нітрати, що містяться в шинці, ковбасах, в беконі.
- Глутамин натрію, вміщається в багатьох заморожених продуктах.
- Цукор, фруктоза, прості вуглеводи.
- Кофеїн, який можна знайти в каві, чаї, шоколаді, солодких напоях.
- Глютен.
- Дріжджі.
- Рід пасльонових: картопля, помідори, солодкий перець, баклажани.
- Молочні продукти.

За спостереженнями деяких вчених для хворих фіброміалгію корисна дієта, що містить:
- невелика кількість насичених жирів;
- велика кількість свіжих фруктів і овочів;
- продукти, збагачені корисними жирами Омега-3 (риб’ячий жир, горіхи, яйця, насіння льону);
- м’ясо нежирної птиці.
профілактика
За допомогою профілактичних заходів можна мінімізувати ризик розвитку фибромиалгии, якщо має місце спадкова схильність.

Профілактичні заходи:
- нормалізація раціону – слід уникати їжі, що пройшла високий ступінь переробки, відмовитися від штучних підсолоджувачів і алкоголю, а також підвищити кількість уживаних фруктів і овочів;
- відновлення сну – потрібно спати не менше 7-8 годин, лягаючи не пізніше 12 годин ночі, при цьому важливо створити максимально відповідну для сну обстановку, виключивши негативний вплив на його якість;
- підвищення фізичної активності – регулярна ходьба або легкий біг повинні стати невід’ємною частиною життя, при цьому потрібно скоротити сидіння або лежання до мінімуму; хорошим варіантом також стануть заняття аеробікою, йогою або плаванням;
- мінімізація стресу – важливо постаратися мінімізувати кількість стресу у своєму житті, сприймаючи менш чутливо неприємні ситуації на роботі і вдома.
Також важливо стежити за своїм здоров’ям. Якщо виникають проблеми, потрібно відразу звертатися до лікаря і приступати до відповідного лікування. Це особливо актуально для хвороб, пов’язаних з кишечником.
Пройти лікування фибромиалгии в домашніх умовах не так важко. Досить дотримуватися рекомендацій лікаря, приймати всі призначені їм ліки. Якщо це доповнити іншими методами терапії, то результативність стане ще вище. Незважаючи на хронічний характер хвороби, впоратися з симптоматикою все ж вдасться. Тому дуже важливо займатися собою і своїм лікуванням, а не опускати руки.
Наслідки і прогноз
Фіброміалгія відноситься до патологій, які проявляються в хронічній формі з перемінним плином.
Симптоматика хвороби супроводжує пацієнта всю його життя, трансформується під впливом:
- погодних умов;
- наявності стресів;
- неправильного харчування і способу життя;
- наслідків захворювання.
З віком (в старості) наступають стійкі статодинамические розлади, що не проходять з часом. Загальний прогноз перебігу хвороби несприятливий: якщо не відбувається зміна способу життя, то поліпшення не спостерігаються. У деяких пацієнтів, які змінили свій спосіб життя на здоровий, спостерігалася тимчасова позитивна динаміка.
Комплекс симптомів фибромиалгии, – це такий стан, до якого варто активно протистояти, навчитися виробляти позитивне мислення, усувати стреси, ввести помірні фізичні навантаження і правильний спосіб життя. За останні 10-15 років уявлення про хвороби значно змінилися, даруючи надію людям, що страждають захворюванням.
Оформлення статті: Лозинський Олег
Ускладнення і прогноз
У фибромиалгии як довічного діагнозу за умови кваліфікованої терапії прогноз сприятливий. У дитячому віці хвороба відступає швидше. Без лікування вона обмежує активність пацієнта, знижує якість життя, хоча не розвивається і не позначається на роботі внутрішніх органів.
При важких формах фибромиалгии не вдається уникнути істотних емоційних втрат. Кожен третій з таким діагнозом стає непрацездатним. Інші більш важкі розлади чекають тих, хто для зниження болю зловживає снодійними, наркотичними речовинами, алкоголем. Кому-то допомагає форум доктора Мясникова, де можна поділитися наболілим, ознайомитися з відгуками на різні медикаменти і просто знайти підтримку.
Коротка історична довідка
Стан, характерне для цього захворювання, описано в науковій літературі ще понад століття тому. Тоді щодо нього застосували термін «фіброзит», однак у другій половині XX століття від даного терміну відмовилися (оскільки він говорить про запальний процес, який у пацієнтів виявлено не було), замінивши його на тепер уже знайомий нам – «фибромиалгия».
Вивченням даного питання активно займалися вчені Сміт (Smythe) і Молдовський (Moldofsky). Саме вони виявили підвищену локальну чутливість – встановили ті самі «больові точки», властиві фибромиалгии, а також супутні її типових симптомів розладу сну.
Через кілька років, в 1990 році, Американською колегією ревматологів були розроблені діагностичні критерії, що дозволяють з високою ймовірністю говорити про наявність чи відсутність у пацієнта фибромиалгии – це був, можна сказати, прорив у діагностиці. Критерії широко використовуються ревматологами і по сьогоднішній день.
СИНДРОМ Фибромиалгии: КЛІНІКА, ДІАГНОСТИКА, ЛІКУВАННЯ
The paper gives detailed information on the fibromyalgia syndrome: clinical manifestations, diagnosis and treatment. Fibromyalgia (FM) is a common disorder characterized dy pain, aching, stiffness of trunk and extremities, and presence of trigger points. More common in woven that men. Н.В. Чичасова – Кафедра ревматології ММА ім. І.М. Сеченова, Київ NV Chichasova – Department of Rheumatology, IMSechenov Moscow Medical Academy
З
Індра фибромиалгии (СФ) – внесуставной захворювання, що характеризується дифузними болями, стомлюваністю скелетної мускулатури і зниженням рівня больового порогу при пальпації в характерних місцях, які охоплюють як “болючі точки”. Хоча СФ, описуваний в літературі також під назвами генералізована тендоміопатія, фіброзит, є відносно новою хворобою для ревматологів більшості країн, цей симптомокомплекс, що позначається як м’язовий ревматизм, згадувався в європейській літературі ще в XVII ст. Відсутність ознак запального процесу в м’язах при морфологічному дослідженні виключало використання терміна “фіброзит”, тому в останнє десятиліття в літературі вкоренилося назва даної патології як фіброміалгіческіе синдром. Особлива увага до СФ в останні 15 років зумовлено його великою поширеністю, зараз – це одне з найбільш частих захворювань амбулаторної практики, що займає 2 – 3-е місце серед всіх причин звернення до ревматолога. У вітчизняній практиці цей діагноз майже не ставиться, так як СФ досі мало відомий лікарям. Діагностичні критерії Американської ревматологічний асоціації (АРА) 1990 р вперше визначили цей синдром в якості самостійного захворювання, яке може зустрічатися як ізольовано, так і на тлі інших захворювань, що протікають з ураженням м’язів (ендокринна патологія, ревматологічні захворювання і т. П.).
Діагностичні критерії СФ (АРА, 1990).
1. Анамнез генералізованої болю: Визначення: дифузна біль в лівій або правій половині тіла, вище або нижче талії, або аксіальна біль (в шиї, в області передньої грудної стінки, в спині). Тривалість больового синдрому більш ніж 3 міс. Наявність інший клінічної патології не виключає діагноз СФ. 2. Біль в 11 з 18 точок при пальпації (див. Рис. 1). Пальцеве тиск повинен відповідати 4 кг, позитивною відповіддю вважається тільки виникнення болю, а не чутливість: білатерально в області потилиці у субокципитальной м’язи; білатерально в області шиї на рівні С5 – С7; білатерально посередині верхньої межі трапецевидной м’язи; білатерально над лопаткою у медіального краю m. supraspinatus; білатерально у кістково-хондрального зчленування 2-го ребра; білатерально в верхньому зовнішньому квадраті сідниць; білатерально ззаду від трохантера; білатерально проксимальніше колінного суглоба (в середині жирової прокладки) СФ зустрічається переважно у жінок у віці 30 – 50 років, співвідношення жінок і чоловіків дорівнює 5 – 10: 1. Як правило, синдром розвивається серед осіб інтелектуальної праці. Описано розвиток СФ в літньому і в дитячому віці. У дітей (94% складають дівчатка) СФ виникає зазвичай в пубертатному періоді, відзначені лише поодинокі випадки СФ у віці молодше 13 років. Початок захворювання, як правило, поступове з повільним наростанням больового синдрому протягом багатьох років, так що перше звернення хворих СФ до лікаря відбувається через 8 – 10 років від дебюту захворювання. СФ може розвинутися без видимих причин, але переважно його початок можна пов’язати з перенесеними фізичними або психічними стресами, зміною клімату. Таблиця. Диференціальний діагноз при СФ
| прояви | нозологічні форми | Ознаки, що виключають СФ |
| Болі в суглобах, відчуття скутість припухлості в суглобах, ранкова | Ревматоїдний артрит, серонегативні спонділлоартропатіі | Клінічні ознаки артриту, прискорення ШОЕ, виявлення ревматоїдного фактора |
| Болі в м’язах | запальні міопатії | Підвищений рівень м’язових ензимів (КФК, міоглобін, трансамінази) |
| Болі в м’язах, чутливість до холоду | Гіпотиреоз, тиреоїдит | Зниження функції щитовидної залози, виявлення аутоантитіл до тканини щитовидної залози |
| Болі в спині, скутість | хвороба Бехтерева | Рентгенологічні ознаки сакроилеита, спонділлопатіі, HLA-В 27 |
| Болі в попереку і кінцівках | остеохондроз хребта | Рентгенологічні ознаки і клініка корінцевого синдрому |
| М’язово-суглобовий синдром, сухий синдром, синдром Рейно | Дифузні хвороби сполучної тканини | Об’єктивні клініко-лабораторні дані |
| Болі в м’язах, суглобах стомлюваність, зниження працездатності | Вірусна інфекція, паранеопластический синдром | Об’єктивні клініко-лабораторні та інструментальні дані |
Етіологічні чинники СФ невідомі. Є припущення про зв’язок його з хронічною активною вірусною інфекцією, викликаної вірусом Епштейн – Барра, однак документованих підтверджень цієї гіпотези в літературі поки не існує. Вельми цікавий факт, що серед хворих з ВІЛ-інфекцією СФ виявляється в 11% випадків і найчастіше серед людей з достовірно більшим періодом інфікованості і мали в минулому епізоди депресії. У попередніх повідомленнях наголошується можливий зв’язок розвитку СФ з вірусом герпесу типу 6, паравіруса В19, а також бореліоз Лайма. Найбільш частими симптомами СФ є генералізований біль і втому скелетної мускулатури, скутість, поганий сон. Болі в м’язах найбільш часто локалізуються в області шиї і плечей, спини, попереку, дещо рідше – в кінцівках, ділянці передньої грудної стінки. Скутість відзначають 70% хворих зазвичай в ранкові та вечірні години, тривалість її може коливатися від 1 до 24 год (в середньому близько 10 год). На відміну від ревматоїдного артриту скутість при СФ не корелює з тяжкістю симптоматики (виразністю больового синдрому). Стан загальної втоми при відсутності явних причин вельми властиво хворим і може посилюватися при поганому сні, який відзначається у 60- 80% хворих. Дослідження з використанням спектрального аналізу фаз сну при ЕЕГ показали, що у хворих СФ під час NREM-фази сну виявляється альфа-ритм, т. Е. Має місце “невосстановітельний сон”, поява якого збігається з посиленням болю в м’язах. Відсутність почуття відпочинку після сну відзначають до 100% хворих СФ. Специфічним для З є виявлення можественних болючих точок в певних анатомічних місцях (див. Малюнок), з яких обрані для діагностичних критеріїв 18 локалізацій (по 9 на правій і лівій стороні), що зустрічаються з найбільшою частотою. У клінічній практиці ці точки визначають пальпаторно, сила тиску не повинна перевищувати 4 кг (зазвичай тиск з такою силою призводить до побілінню кінчика нігтьової фаланги), або за допомогою приладу долоріметра, що дозволяє давати дозоване навантаження в області болючих точок. Застосування даного приладу об’ектівізірует і диференціює діагноз. Контрольовані дослідження показали, що хворі СФ більш чутливі прессуре долоріметром, ніж здорові люди або хворі на ревматоїдний артрит. Як правило, у хворих СФ біль виникає при тиску в області болючих точок з силою менше 2 кг (іноді і 200 – 300 г), а в контрольній групі – 6 – 8 кг. Хворобливі точки зазвичай виявляються симетрично на обох половинах тіла, їх число може змінюватися в залежності від зовнішніх факторів. Провокують посилення генералізованої хворобливості і зниження больового порогу в області специфічних точок холодна, сира погода, зимову пору року, ранкові години, емоційні стреси. До заспокійливим факторам, навпаки, відноситься тепла, суха погода, літо, відпочинок, місцеве застосування тепла. Приблизно 1/3 частина хворих зазначає суб’єктивні відчуття припухлості в області суглобів і оніміння кінцівок, які не підтверджуються при об’єктивному дослідженні. У 20% хворих можна виявити “фібротичними вузлики” в околокрестцовой області, у верхній частині сідниць, нерідко болючі, хоча гістологічно вони являють собою фіброзно-жирову тканину без ознак запалення. Більше половини хворих СФ мають різні так звані функціональні порушення, при яких тяжкість скарг не відповідає органічних уражень і перебіг хвороби залежить від психосоціальної обстановки. Вони часто мають тенденцію до хронізації, погано контролюються лікувальними заходами.
Найбільш часто зустрічаються при СФ функціональні порушення
• серцево-судинна система:
гиперкинетический синдром, кардіалгії, порушення серцевого ритму (синусова тахікардія, пароксизмальна тахікардія та тахіаритмія, екстрасистолія), гіпотонія, лабільність гіпертонія, синкопальні стани, синдром Рейно; •
шлунково-кишковий тракт:
синдром подразненого шлунка (без’язвенная диспепсія), синдром подразненої товстої кишки; •
система дихання:
неврозность дихальний синдром (синдром гіпервентиляції); •
урогенитальная система:
роздратований сечовий міхур (дизурія), дісменоррея; •
функціональна головний біль
(Мігрень); •
порушення сну;
Значно частіше в порівнянні зі здоровими особами у хворих СФ спостерігаються вегетативні та функціональні симптоми: • холодні руки і / або ноги; • сухість у роті і очах ( “сухий синдром” з позитивним тестом Ширмера); • гіпергідроз (зазвичай рук), підвищена пітливість; • дермографизм; • ортостатические порушення. Зазвичай у хворих СФ виявляють не менше 3 функціональних або вегетативних розладів. Часте виявлення при СФ різних психологічних розладів призвело до існування думки про СФ як варіанті психосоматичних порушень або одному із проявів соматизированной депресії, так як саме депресивні стани найчастіше реєструвалися у хворих СФ при використанні тесту ММРI (найбільш поширений опитувальник, що виявляє психологічні порушення, такі як істерія, депресія, тривога та ін.). Поряд з депресією в групі хворих СФ (у порівнянні з хворими на ревматоїдний артрит і зі здоровими особами) виявляють збільшення частоти тривожних розладів і іпохондрії. Однак в перші місяці хвороби у хворих СФ не вдається виявити психологічних розладів, а при давності хвороби більше 2 років вони мають місце у 2/3 хворих. У сім’ях хворих СФ вище частота великих афективних розладів.
Психологічний статус при СФ
• основні психологічні порушення: депресія, іпохондрія, тривога; • до моменту звернення до лікаря 30 – 60% хворих мають психологічні розлади (при ревматоїдному артриті – 7%); • при давності хвороби СФ менше 2 років психологічні розлади практично не виявляються. До сих пір однозначного погляду на депресію як на причину або наслідок СФ не існує. Цікавий факт, що при СФ є обернено пропорційна зв’язок між концентрацією в плазмі крові триптофану і вагою м’язових болів, що підтримує гіпотезу про роль недостатності серотоніну, що виникає внаслідок дефекту амінокислотного гомеостазу, в розвитку СФ. Механізми розвитку алгіческіх синдрому при СФ можуть бути різноманітні, тим більше, що патологічних змін в м’язах і зв’язках при світловій мікроскопії не виявлено. Найбільш часто обговорюються наступні механізми розвитку болю. Механізми розвитку болю при СФ:
• ноціцепторная біль – підвищення чутливості больових рецепторів у відповідь на ендогенні алгические агенти; • нейрогенне запалення, пов’язане із звільненням нейропептидів з периферичних закінчень первинних чутливих нейронів (субстанції Р, нейрокініна А і т.д.); • нейропатіческая біль, що виникає при тунельних синдромах; • реактивна біль у відповідь на дисфункцію рухової системи і гіпертонус м’язів; • центральний механізм болю як результат зниження інгібіторного контролю сінальних нейронів; • психосоматическая біль як біль, що виникає при емоційної депресії чи соціальному стресі. При лабораторних дослідженнях запальних, біохімічних, імунологічних, гормональних параметрів при СФ не знаходять будь-яких відхилень від норми. Таким чином, діагноз СФ на даному етапі є діагнозом клінічним. Велике значення для діагностики СФ має анамнез: зв’язок дебюту захворювання і далі його загострень зі стресом, повільний початок, відсутність тривалих ремісій (безболісні проміжки при СФ в 85% випадків не більше 6 тижнів). Проте диференційний діагноз включає в себе досить велике коло патологічних станів.
Диференціальний діагноз СФ
• запальні захворювання суглобів і м’язів (ревматоїдний артрит, серонегативні спонділлоартропатіі, поліміозит); • дифузні захворювання сполучної тканини; • ендокринні захворювання (гіпотиреоз, тиреоїдит, діабетична полінейропатія); • дегенеративні захворювання хребта; • метаболічні міопатії (дефекти ензимів, зміна рівня сироваткового К, недостатність вітаміну D і т. П.); • вірусні захворювання; • паранеопластический синдром; • медикаментозні міопатії (кортикостероїди, анестетики, клофібрат, алопуринол, хлорохін, Д-пеніциламін, вінкристин, L-триптофан, амінокапронова кислота та ін.). Виявлення об’єктивних клінічних, лабораторних або інструментальних даних, характерних для захворювань, в симптомокомплекс яких входить міалгіческій синдром, або анамнестичні дані про можливості розвитку ятрогенної міопатії виключають діагноз СФ (див. Таблицю).
лікування СФ
Лікування СФ – досить важке завдання. Багаторічна, нерідко стерта клінічна картина, відсутність епідеміологічних досліджень, недостатня поінформованість лікарів про дане синдромі призводять до ходіння пацієнтів від лікаря до лікаря. Коментарі типу “У Вас нічого немає”, “Ви іпохондрик”, “Ви сімуліруете”, “Це істерія” добре відомі хворим СФ. Лікування цих хворих необхідно починати з встановлення діагнозу і роз’яснення їх стану. По можливості коригують провокуючі фактори, дають рекомендації по режиму і поведінки. Прийом вранці теплої ванни, зняття додаткових навантажень, організація відпочинку вже можуть дати хворим полегшення. Терапія СФ при невідомості етіопатогенетичних факторів носить симптоматичний характер, спрямована проти провідних симптомів: біль, втома, порушення сну і психологічні порушення. фізіотерапевтичні заходи
, На жаль, дають короткочасний ефект, в досить високому відсотку випадків (до 40%) можуть супроводжуватися небажаними реакціями (тахікардія, гіпертензія або гіпотонія, екстрасистолія, запаморочення). Мета фізіотерапії при СФ: 1. Зменшення болю (ванни, масаж, вімотон, інфрачервоні промені, кріотерапія). 2. Зниження м’язового тонусу (високочастотні, середньочастотні і низькочастотні електрохвилі, ванни, масаж, вімотон). 3. Розслаблення сполучної тканини (УЗД). 4. Гіперемізація м’язів (інфрачервоні промені). 5. Поліпшення функції м’язів (неофарадіческіе порогові хвилі, ізометрична тренування, вімотон). Ефективність теплових процедур відзначена у 30 – 40% хворих, масажу – у 20%, сонячних ванн – у 12% і ЛФК – у 9% хворих (при СФ більш ефективні групові, ніж індивідуальні заняття ЛФК). Позитивний ефект тільки у 1/3 хворих триває більше 1 міс, зазвичай він зберігається протягом 1 – 4 тижнів (у 30% пацієнтів) або протягом декількох днів і навіть годин (у 37% пацієнтів). Мануальна терапія, як правило, викликає при СФ посилення больового синдрому, акупунктура ефективна вкрай рідко. Фармакотерапія СФ спрямована в першу чергу на купірування болю.
Анальгетики, що застосовуються при СФ:
• центральної дії (трамадол); • периферичної дії (протизапальні засоби, парацетомол); • допоміжні анальгетические кошти (антидепресанти, нейролептики, міорелаксанти). Призначення негормональних і гормональних протизапальних препаратів, а також місцева анестезія больових точок практично не дає ефекту, може спостерігатися лише короткочасне зменшення болю в перші 2 – 3 дні лікування. Обмежено і число препаратів, що призначаються для поліпшення сну. Чи не показані седативно-снодійні засоби, оскільки вони мають тенденцію до зменшення III і IV стадій сну. Аналгезуючий ефект антидепресантів відомий з моменту їх використання в клінічній практиці, пізніше вони стали застосовуватися для лікування всіх видів хронічного болю. Їх аналгетичний ефект реалізується через: 1) додаток IV фази сну; 2) дію на метаболізм серотоніну, що приводить до збільшення продукції ендорфінів; 3) впливу на больові пептиди; 4) впливу на синтез кінінів і простагландинів. З урахуванням частого виявлення у хворих СФ депресивних станів антидепресанти пройшли широку апробацію при цьому захворюванні. Відзначено, що починати терапію бажано з низьких доз трициклічних (амітриптилін 10 – 25 мг на добу) або тетрациклічних (лудіоміл 25 – 50 мг на добу) антидепресантів, поступово підвищуючи добову дозу до 50 і 75 мг відповідно, що переноситься великим числом хворих. Бажано починати цю терапію в стаціонарних умовах з внутрішньовенних введень в поєднанні з нейролептиками (галоперидолу або тизерцина) в ініціальних низьких дозах. Клінічний ефект проявляється зменшенням болю, числа хворобливих точок, поліпшенням якості сну, але зберігається лише під час лікування.
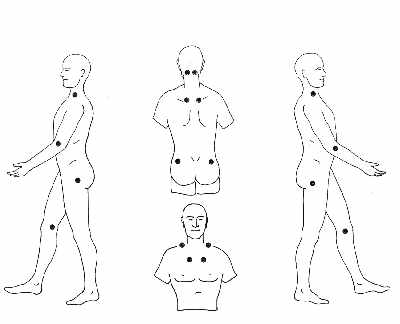
Рис. 1. Хворобливі точки, найбільш специфічні при СФ
Застосування Ціклобензапрін, що має не тільки міорелаксуючу, а й легке антидепресивну дію, в добових дозах 10 – 30 мг призводить до зменшення дифузних болів, числа хворобливих точок, поліпшенню сну, зменшення скутості, втоми, тривоги. Виразні анальгетические властивості при СФ продемонстрував і тизанидин, який призначається по 6 – 12 – 16 мг на добу. Наше випробування трамадолу при СФ показало його ефективність більш ніж у 60% хворих. Цікаво відзначити, що зменшення болю більшість хворих СФ відзначають через 3 – 5 діб після початку прийому трамадолу у добовій дозі 100 мг, що змушує припускати, що аналгетичний ефект препарату при СФ реалізується не через центральні механізми (при цьому знеболення відбувається через 15 – 30 хв ), а через впливу трамадолу на серотонінові рецептори. До місяця безперервної терапії достовірно знижуються не тільки рівні болю і скутості, але і поліпшується сон, психологічний стан хворих, збільшується працездатність. При відсутності клінічного ефекту від прийому препарату в дозі 100 мг на добу дозу трамадола збільшують по 50 мг 1 раз в 1 – 2 тижнів до 200 – 300 мг на добу, що дозволяє домогтися ефекту у ряду хворих. Тривала терапія (4 – 6 міс) призводить до зменшення вираженості вегетативних і функціональних розладів, відновленню нормального рівня больового порогу в області болючих точок (у 15 – 20% хворих). Після скасування трамадолу клінічний ефект у більшості випадків зберігається 1 – 6 міс, після чого спостерігається повільне наростання проявів СФ. Переносимість препарату при СФ хороша. Слід зазначити, що більшість фармакотерапевтичних заходів ефективно у хворих СФ приблизно в 50% випадків, дає тимчасове поліпшення, вкрай рідко відзначаються медикаментозно обумовлені ремісії захворювання. Мабуть, необхідне об’єднання зусиль фахівців різних областей (терапевтів, невропатологів, ортопедів, психологів і психіатрів) для розуміння цього захворювання і розробки програм лікування.
література:
1. А.М. Вейн. “Вегетативні розлади”. Київ, 1997. 2. Н.В. Чичасова. “Первинна фибромиалгия: клінічні прояви, діагностика і лікування”. Тер. архів, 1994; 11: 89-93. 3. Н.В. Чичасова, Е.Л. Насонов, Е.В. Иголкина. “Синдром фибромиалгии в різних вікових групах”. Дитяча ревматологія, 1996; 1: 26-9. 4. Bengtsson A, Henriksson KG, Larsson J. Muscle biopsy in primary fibromyalgia. Scand. J Rheumatology 1986; 15: 1-6. 5. Muller W. Generalisierte Tendjmiopathie (Fibromialgie, Steinkopff Verlag Darmstadt, 1990. 6. Wolf F, Smithe HA, Yunus MB, et al. The American College of Rheumatology 1990 criteria for the classification of fibromyalgia and analogues. Arthritis and Rheumatism 1990; 33: 160-72. 7. Yunus MB, Ahies TA, Aldag JC, Masi A. Clinical features in primary fibromyalgia: Relationship with psychologic status. Arthritis and Rheumatism 1991; 34: 15-21.
ВИ помирають від фибромиалгии?
Цікаво, чи може фибромиалгия бути фактором ранньої смерті, абсолютно законно, оскільки ми говоримо про синдром, який є не тільки болючим, але і хронічним і призводить до інвалідності, який часто вимагає тривалого фармакологічного лікування. Страждальці відчувають такі агресивні симптоми, які проходять через ті періоди життя, коли навіть вставання з ліжка стає проблематичним, ми не говоримо про виконання повсякденних справ, включаючи робочі обов’язки.
Отже, давайте повернемося до вихідного питання: чи можемо ми померти від фибромиалгии?
Це смертельна хвороба? Відповідь, на щастя, не викликає непорозумінь. Синдром фибромиалгии не є смертельним захворюванням. Це не завдає такої шкоди нашому тілу, прискорюючи процес смерті. У побоювання багатьох людей, зокрема, як ми вже бачили, молоді жінки, що в дійсності симптоми від фибромиалгии ознаки рано серйозних системних ревматичних захворювань, таких як системний червоний вовчак або ревматоїдний артрит. Є багато відмінностей між цими захворюваннями і фіброміалгію. Вовчак, артрит, васкуліт і т.д. це ревматизм з аутоімунним походженням, тобто хронічні і прогресуючі запальні синдроми, викликані ненормальною реакцією імунної системи на здорові тканини організму.
Ці патології носять системний характер, що означає, що хоча симптоми можна дуже добре і протягом тривалого часу тримати під контролем при прийомі імуномодулюючих або біологічних препаратів в поєднанні (по крайней мере, в періоди гострої запальної фази) з добовими дозами кортизону, Внутрішнє запалення може поширюватися на життєво важливі органи, такі як легені, нирки, серце.
Це не відноситься до фибромиалгии, хоча больові симптоми можуть накладатися один на одного. Це тому, що насправді цей синдром не включає в себе внутрішнє запалення і не пошкоджує життєво важливі органи. Отже, питання: ви вмираєте від фибромиалгии? – ми можемо відповісти негативно. Не існує прямого зв’язку між діагнозом фибромиалгии і ранньою смертю. Але якість життя різко знижується як через симптомів, що призводять до інвалідності, так і часто через те, що пацієнтові важко знайти правильний діагноз і, отже, відповідне лікування.
Основні методи лікування
Оскільки достовірних даних про причини, що викликають синдром фибромиалгии немає, то лікарі в ході лікування всі свої зусилля направляють на купірування симптомів і усунення наслідків захворювання. Будується терапія за індивідуальним принципом. Перш за все, враховується ступінь вираженості больових відчуттів і стану тригерних точок на тілі пацієнта.
Лікування включає в себе кілька терапевтичних напрямків:
- Прийом медикаментів дозволяє усунути больові відчуття і скутість м’язів, зменшити дратівливість, нормалізувати сон і позбутися від проявів депресії, якщо вона присутня. До вибору лікарських засобів необхідно підходити вкрай обережно, оскільки успіх лікування багато в чому залежить від того, наскільки вдасться усунути розлади сну. А багато хто з препаратів здатні викликати безсоння.
- Серед немедикаментозних методів лікування синдрому найбільш дієвими є когнітивно-поведінкова психотерапія і лікувальна фізкультура. Поєднання тільки цих двох методів дозволяє досягти стійкого результату. Корисними при фибромиалгии будуть масаж, киснева терапія, гіпноз і аутогенних тренування, йога, медитації і т.д. Дотримання режиму сну і відпочинку також є необхідною умовою для одужання.
- При фибромиалгии можна використовувати і нетрадиційні методи лікування. Деякі фахівці стверджують, що зменшити больові відчуття можна за допомогою голковколювання. Аналогічних результатів допоможе досягти кріотерапія і сира вегетаріанська дієта. Існує також метод лікування синдрому популярними таблетками від кашлю – гвайфенезином. Але в цьому випадку пацієнт повинен повністю виключити вживання чаю, продуктів, що містять масла рослинного походження і екстракти, ментол, біофлавоноїди. Не можна користуватися косметичними засобами, до складу яких включені саліцилати, саліцилова кислота, дісальцід і камфора. Список заборонених до застосування і використання речовин досить великий, але багато дослідників скептично ставляться до даного методу.
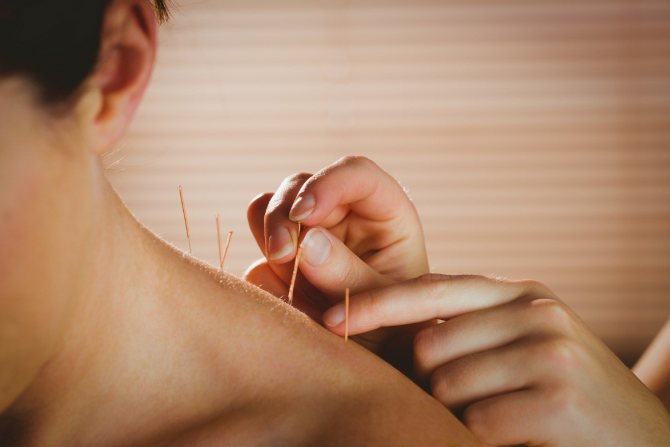
Повністю позбавитися від проявів синдрому фибромиалгии не вийде. При регулярному підтримує лікуванні вдається досягти позитивних результатів, але вони не утримуються більше одного року.
В ході роботи з пацієнтом лікар підтримує в ньому бажання активно чинити опір симптомів хвороби, розвиває позитивне мислення. Хворому буде рекомендовано проживання в сухому теплому кліматі і повна відсутність стресових ситуацій.
Як проявляється синдром фибромиалгии?
Вперше пацієнти звертаються за допомогою найчастіше у віці 30 – 50 років, при цьому тривалість болю неясного генезу становить 6 – 8 років.
Захворювання включає в себе велику гаму симптомів. Найголовнішим є поширений больовий синдром. Пацієнта супроводжують ниючі болі в спині, шиї, плечовому поясі, скутість в м’язах і суглобах вранці, відчуття припухлості суглобів (хоча об’єктивно суглоби інтактні). Іноді хворі не можуть точно локалізувати джерело неприємних відчуттів і приходять з досить дивною скаргою на «біль у всьому тілі».

Посилення болю відбувається при зміні погодних умов, зміни клімату, надмірному психоемоційному напруженні, незвичних фізичних навантаженнях. Зменшення больових відчуттів спостерігається після масажу, при неінтенсивних заняттях спортом, нетривалого відпочинку, під впливом теплових процедур.
Поряд з больовим синдромом спостерігаються такі симптоми:
- головний біль напруги (дифузний головний біль стискає характеру, що не має органічної природи);
- порушення сну (безсоння вночі, сонливість удень);
- постійне відчуття втоми;
- емоційна лабільність (агресія, плаксивість, апатія, дратівливість);
- депресія;
- гіпервентіляціонний синдром;
- панічні атаки;
- вегетативні кризи (найчастіше симпатоадреналової спрямованості);
- синдром роздратованого кишечника;
- інтелектуально-мнестичні розлади – зниження пам’яті і концентрації уваги;
- парестезії в кінцівках – відчуття поколювання, повзання мурашок;
- «Синдром неспокійних ніг» – непереборне відчуття рухати ногами, проявляється при відході до сну;
- вегеталгіі – болі в серці, животі, що виникають без об’єктивних причин;
- іноді спостерігається порушення сечовипускання у вигляді імперативних позивів.

Часто появі симптомів передують провокуючі фактори: психоемоційний перенапруження, перевтома, травми.
Не варто займатися самодіагностикою, так як ви можете пропустити істотні об’єктивні ознаки більш серйозної патології. При появі подібних симптомів зверніться до невролога.
Чим лікувати фіброміалгию?
Як правило, лікування фибромиалгии проводиться в домашніх умовах. Для цієї мети можуть призначатися консервативні методики або кошти народного лікування.
Лікування медикаментами включає в себе антидепресанти і антиконвульсанти. Для усунення больових відчуттів можуть бути виписані препарати нестероїдних протизапальних засобів, які не рекомендується приймати перорально тривалий час, оскільки вони негативно впливають на органи шлунково-кишкового тракту. Бажано використовувати кошти місцевого впливу – мазі та гелі. У важких випадках можна вводить дану групу засобів ін’єкційно.
Медикаментозне лікування
Як лікувати фіброміалгию повинен пояснити грамотний фахівець, але найчастіше призначаються:
- Меліпрамін, Флуоксетин – антидепресанти;
- НПЗП;
- Баклофен, Дантролен – міорелаксани;
- Прегабалін – анальгетик;
- Трамадол – психотропний опіумний анальгетик;
- Орфенадрін – структурний миорелаксант;
- Флупіртін – ненаркотичний анальгетик;
- вітаміни Е і С.
Іншими методами лікування можуть бути:
- голковколювання;
- електротерапія;
- масаж;
- бальнеотерапія;
- релаксація для глибокого розслаблення;
- психотерапія;
- аутотренінг;
- лікувальна гімнастика.
Треба сказати, що фізичні вправи при цьому недугу повинні ґрунтуватися не тільки на розтягуванні суглобів і м’язів, але і на розслабленні. Тому краще всього в цьому плані підходить йога.

Терапія народними засобами
Лікування народними засобами повинно бути направлено на:
- очищення організму – висівки, коріння кульбаби, лопух;
- зменшення стресу – лікарські трави, які мають заспокійливий ефект;
- зміцнення імунітету – женьшень, шипшина, китайський лимонник;
- нормалізацію сну – собача кропива, півонія, мед, меліса;
- купірування болю – польовий хвощ, капустяне листя, червоний перець.

обстеження
Діагноз фибромиалгии ставлять, якщо клінічна картина не може бути пояснена наявністю інших захворювань. При хронічному больовому синдромі обходимо виключити наступні стани:
- паранеопластический синдром і наявність метастазів при злоякісних пухлинах;
- хронічну інтоксикацію;
- наслідки інфекційного захворювання;
- аутоімунні хвороби;
- ревматическую поліміагію;
- інвазію деякими паразитами, які на личинкової стадії можуть вражати м’які тканини;
- гіпотиреоз, адже недостатність функції щитовидної залози може імітувати фіброміалгию;
- ряд неврологічних захворювань з ураженням різних структур нервової системи.
Обсяг додаткових лабораторних та інструментальних діагностичних досліджень визначається лікарем і залежить від загальної клінічної картини. Зазвичай призначаються загальний аналіз крові, визначення біохімічних показників, рівня ревматичних факторів і гормонального фону, електроміографія, імунограма, візуалізаційні методи (рентгенографія, МРТ, КТ). Фіброміалгія не приводить до появи будь-яких змін при цих обстеженнях, так що такий діагностичний пошук призначений для виключення інших захворювань.
діагностування

діагностика фибромиалгии
На жаль, в наші дні немає спеціального обладнання, аналізів та інших дослідницьких пристосувань, за якими можна було б відстежити наявність захворювання в організмі і на 100% поставити точний діагноз. У медичному закладі призначається дослідження для того, щоб виключити розвиток інших захворювань. Діагноз встановлюється лікарем шляхом ведення тривалої історії недуги і на підставі відомостей, отриманих за допомогою фізикального обстеження.
Найчастіше хороший фахівець поставить точний діагноз шляхом обмацування тригерних точок. На підставі больових ознак і датується діагноз пацієнту. Таким чином ставиться близько 80% діагнозів з фіброміалгію.
Важливо! Фіброміалгія нездатна привести до порушення цілісності тканин і їх запалення, тому на підставі цього також уточнюється діагноз захворювання.
Симптоми виникнення фибромиалгии схожі також з такими захворюваннями: нестача вітаміну Д, гіпотиреоз, гіперкальціємія, поліміозит і онкологічні хвороби.
Знаючи, що аналіз крові не покаже ознак наявності недуги, все одно необхідно її здати, щоб мати загальну картину диференціальної діагностики. Найбільш ефективним способом визначення діагнозу є специфічна схема визначення по больових точках. Зазвичай на такі точки додається зусилля в 3-4 кг, і на підставі наявності больових ознак підтверджується діагноз.
Завдяки диференціальної діагностики можливе визначення широкого спектру захворювань. Діагностика хворого обумовлюється, перш за все, термінами прояву симптоматики, а також анамнезом і обстеженнями. Дифузні ознаки болю, швидше за все, свідчать про наявність фибромиалгии, особливо якщо додатково до всього є загальне нездужання організму, ознаки слабкості, погіршенням сну і виявлення больових точок. У даній ситуації буде необхідно обстежитися, але якщо ж прояв ознак недуги спостерігається протягом короткого періоду, то буде потрібно ретельне обстеження в стаціонарі.
Зміна способу життя
Безумовно, якщо людина страждає від фибромиалгии, йому необхідно звернутися до фахівців. Однак слід розуміти, що «чарівної таблетки» від хвороби не існує. Успішність лікування багато в чому залежить від наполегливості та послідовності пацієнта. Тільки пекуче бажання відновити своє здоров’я в поєднанні з активною життєвою позицією дозволяє сподіватися на сприятливий прогноз.
психологічну рівновагу
У всіх пацієнтів, які страждають від фибромиалгии, відзначаються порушення сну. Тому в першу чергу необхідно ретельно проаналізувати свій режим: оцінити тривалість, якість нічного відпочинку, час укладання в ліжко, навколишнє оточення і т.д. Можливо, доведеться внести деякі зміни: створити затемнення, забезпечити тишу, відмовитися від тихої години вдень.
Неприпустимо перевантажувати організм фізично або морально. Надмірні навантаження зведуть нанівець досягнуті результати лікування, оскільки хронічна втома послаблює організм і може привести до депресивного стану. А депресія є яка збільшує фактором – симптоми загострюються.
дієта
Коригування раціону харчування
Повноцінний раціон, скоригований з урахуванням специфіки захворювання, здатний в рази поліпшити стан хворого. Американські ревматологи розробили список рекомендацій щодо харчування:
- Збільшити частку продуктів, що містять магній (шпинат, квасоля, гречка, гарбуз, пророщена пшениця, пшоно, фініки, чорнослив, родзинки). Цей мікроелемент, особливо в поєднанні з кальцієм, стабілізує роботу м’язів і нервової системи.
- Вживати тільки цільнозерновий хліб з борошна грубого помелу. Він позитивно впливає на травлення і допомагає позбутися від токсинів. Дріжджова випічка під забороною.
- Відмовитися від солодкого. У перший місяць цукор виключається повністю, потім допускається додавати невелику кількість в деякі страви. Цукрозамінники використовувати теж не можна.
- Скоротити прийом тваринного білка до 2 разів на тиждень. Така міра направлена на вивільнення енергоресурсів.
- Мінімізувати вживання продуктів, що містять штучні добавки. Синтетичні барвники і підсилювачі смаку загострюють чутливість больових рецепторів.
- Виключити газовані і кофеинсодержащие напої, замінюючи їх зеленим чаєм. Проведені дослідження показали, що навіть один тиждень без кави здатна значно підвищити рівень активності.
- Молоко і молочні продукти обов’язково повинні бути присутніми в раціоні. Але їх кількість обмежується 300 г на добу.
- Обмежити вживання пасльонових овочів (до цього сімейства відноситься томати, картопля, перець, баклажани) і цитрусових фруктів.
- Забути про сою і соєвих продуктах. Практично всі вони зазнали генної модифікації.
Обов’язково включати в раціон продукти, що мають в своєму складі омега-кислоти (волоські горіхи, морська риба, лляне масло). Це виключно корисно для хворих фіброміалгію.
Фізична активність
Спорт при фибромиалгии
Стійкий больовий синдром заважає повноцінно займатися спортивними заняттями. Під час виконання вправ біль може бути особливо інтенсивною. Однак здаватися не можна. Відмова від фізичних навантажень ще більше погіршить стан організму. Однак і фанатичні заняття не принесуть користі.
Медики рекомендують:
- Перед початком занять порадитися з лікарем.
- Збільшувати навантаження поступово. Для наочності можна скласти план тренувань і чітко слідувати йому.
- Вибирати щадні різновиди фізичної активності: піші прогулянки, плавання, загальнозміцнююча фізкультура і т. Д.
- Додатково до фізичних вправ варто додати, що гартують. Загартований організм легко підлаштовується під мінливі умови зовнішнього середовища, що позитивно позначається на загальному самопочутті.
Немедикаментозні терапія
Хронічний больовий синдром при фибромиалгии найчастіше недостатньо добре піддається тільки медикаментозної терапії. Тому доцільним буде включення в схему лікування і інших методів: когнітивної психотерапії, фізіотерапії і акупунктури, аутогенного тренування, ЛФК, кріотерапії з локальним охолодженням шкіри за допомогою рідкого азоту.
До альтернативних методів лікування відносять фітотерапію, елементи хіропрактікі і акупунктури, використання БАД і гомеопатії. Всі ці способи в деяких випадках здатні полегшити стан пацієнта, але краще їх використовувати як доповнення до рекомендованої лікарем схеми лікування.
ФАРМАКОЛОГІЧНА ТЕРАПІЯ
Фіброміалгія не лікує, це перше, що потрібно враховувати при лікуванні. Роз’яснивши це, тим не менш, можна впоратися з болем і відсунути в сторону найбільш інвалідизуючих симптоми навіть за допомогою відповідної фармакологічної терапії, яка включає або може включати:
- нестероїдні протизапальні препарати (парацетамол, ацетилсаліцилова кислота або ібупрофен) в низьких дозах для застосування при необхідності;
- антидепресанти, селективні інгібітори зворотного захоплення серотоніну (СІЗЗС) і міорелаксанти, які призначаються в низьких дозах, корисні для поліпшення якості сну і стимулювання розслабляючого впливу на м’язи;
- знеболюючі препарати проти хронічного болю повільного вивільнення (тапентадол).
Взагалі кажучи, було показано, що активні інгредієнти, які впливають безпосередньо на центральну нервову систему, більш ефективні, ніж звичайні безрецептурні анальгетики. На відміну від інших ревматичних захворювань, FM годі було лікувати кортизоном, тому що це не запальний синдром.
АКУПУНКТУРА ПРАЦЮЄ?
L ‘голковколювання – древній метод лікування є частиною традиційної китайської медицини – це перший серед “альтернативних” методів лікування (лікарського засобу), рекомендовані для пацієнтів з синдромом фибромиалгии. Насправді є деякі помітні аналогії. Ми бачили, як біль поширюється по тілу, слідуючи карті 18 ніжних точок, які є тими ж самими, які голки голкотерапевта йдуть, щоб стимулювати, щоб “розблокувати” потоки енергії і привести в рівновагу органи і апарати, пов’язані з цим. області. Цей метод, як стало відомо з кількох експериментальних досліджень, проведених західними медичними дослідниками, змінює виробництво різних нейротрансмітерів як на рівні мозку, так і на рівні хребта.
І це, ймовірно, причина, по якій багато пацієнтів, які страждають від ФМ протягом 2 років після постановки діагнозу, покладаються на голковколювання і отримують великі переваги в тих випадках, коли лікарська терапія виявилася невдалою. Поліпшення, не пов’язане з побічними ефектами, яке досить незначно.
Етіологія
Ще не так давно вчені були впевнені, що дана недуга тісно пов’язаний із запальними процесами, але зараз ця думка спростовано, так як у людей з артритом очевидного синдрому фибромиалгии не спостерігається. Треба сказати, що в деяких випадках захворювання може викликатися дисбалансом гормонів нервової системи і медіаторів. Таке явище призводить до виникнення періодичних болів, які можуть мігрувати по всьому тілу людини. Таке явище спостерігається за умови низького рівня соматотропного гормону і завищеного рівня нейротрансмітерів.

визначення фибромиалгии
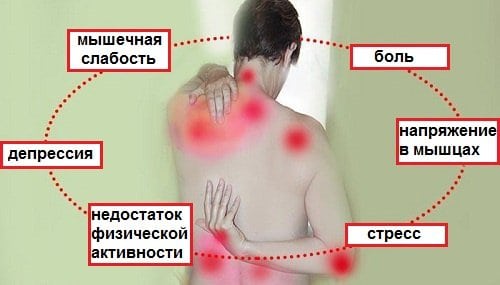
Фіброміалгія – це найнебезпечніша патологія, що характеризується ураженням м’яких м’язових тканин, що виявляється суб’єктивними відчуттями хворого у вигляді розлитої м’язового болю і присутністю її в конкретних тригерних точках.
Хвороба, в основному, вражає осіб у віковій категорії від 25 до 45 років, понад 4-х відсотків людей по всій земній кулі страждають фіброміалгію.
Якими симптомами проявляється фибромиалгия?
У хворих на фіброміалгію, причина якої досі не встановлена, в анамнезі відзначають присутність важких фізичних і психологічних травм, можливе приєднання інфекційного захворювання.
Пацієнт може неусвідомлено робити повільні рухи очними яблуками під час сну, що неминуче призводить до відчуття слабкості, розбитості вранці, частих пробуджень по серед ночі.
Клінічна картина захворювання така, що велика різноманітність скарг і суб’єктивних відчуттів хворого доповнюється майже повною відсутністю будь-яких об’єктивних ознак фибромиалгии.
Однак головним симптомом фибромиалгии все ж є кістково-м’язовий біль, що набуває різні відтінки виразності, яскраві або навпаки більш зголошення.
Найчастіше больові відчуття локалізуються в зоні хребта, шиї або голови, приймає на себе страждання також ліва і права половини тіла.
Винести остаточний вердикт про те, що у пацієнта – саме фибромиалгия можна, якщо найсильніші за своїми прояви болю супроводжуються такою симптоматикою, як:
- швидкою стомлюваністю як на фізичному, так і на психоемоційному рівні;
- відсутністю сну (безсоння) або ж сон настільки переривчастий, що супроводжується відсутністю почуття відновлення;
- «Біганням мурашок по всьому тілу»;
- патологічними симптомами у вигляді синдрому роздратованої кишки, первинної дисменореї або подразнення сечового міхура;
- запамороченням, головними болями, подібними за своїми проявами з мігренню;
- зміною настрою без видимої на те причини, хворий може стати більш дратівливим, агресивним, які втратили контроль над собою і своїми справами;
- тривожно-маніакальними станами і депресією, яка може тривати дуже довго;
- найсильнішим почуттям скутості (особливо в ранкові години відразу після пробудження) і набряком в нижніх кінцівках, який доповнюється відчуттям легкого поколювання в них;
- темпоромандібулярнимі порушеннями щелепних м’язів і особи, поганою пам’яттю, порушенням концентрації уваги на потрібному;
- хворобливістю в області живота, яка особливо яскраво відчувається під час пальпації.
ВІД «уявних» ХВОРОБИ ДО хронічних виснажуючих СИНДРОМУ

Фіброміалгія має суперечливу історію: вона, ймовірно, існувала протягом тисячоліть, але для наукового світу вона дійсно «дуже молода», оскільки ВООЗ класифікувала її як хвороба з симптомами і автономними характеристиками тільки в 1992 році, в так званій Копенгагенської декларації. Чому ця затримка? Причина пов’язана зі специфікою синдрому, який «не видно». ФМ, по суті, в основному “відчуває”. Пацієнт страждає, але його тіло, мабуть, не має слідів, тому що його хвороба не викликає запалення, не пошкоджує кістки, сухожилля, м’язи або інші тканини і системи, не призводить до необоротного переходу в нерухомість або смерть. Це, перш за все, хронічний больовий синдром. Це не означає, що він довго не вивчався і не аналізувався саме через свою «дивацтва».
Першим, хто повідомив про цікавих «м’язових мозолях» (ймовірно, невеликих набряках), зареєстрованих в якості симптомів форми «хронічного суглобового ревматизму», був німецький лікар Роберт Фрідріх Фрорьеп в 1842 році. Згодом, в 1904 році, англійський лікар – Вільям Річард Гоуерс – говорив про «фіброзиті», термін, який пізніше було скасовано, тому що було відмічено, що ніжність м’яких тканин не була пов’язана із запаленням. У 1981 році, нарешті, «загадкова» хвороба набула свою назву «фибромиалгия». Але, як ми бачили, шлях до повного визнання його «статусу» був ще довгим.
На сьогоднішній день в Італії почався процес включення FM в LEA. (Необхідний рівень допомоги), як хронічне / рідкісне захворювання. Дорога, навіть в цьому випадку, здається довгою, але деякі регіони – наприклад, автономний район Сардинії – вже затвердили спеціальні правила для визнання прав людей, які страждають фіброміалгію, щоб забезпечити належний догляд.
Поділитися посиланням:
- Натисніть, щоб поділитися на Twitter (Відкривається в новому вікні)
- Натисніть тут, щоб поділитися контентом на Facebook. (Відкривається в новому вікні)
- Натисніть, щоб поділитися в Telegram (Відкривається в новому вікні)
Причини виникнення
Порушення функціонування центральної нервової системи, викликають фіброміалгию, найчастіше з’являються у людей, що мають до них генетичну схильність. Якщо таке захворювання спостерігалося у найближчих родичів людини, ймовірність розвитку у нього фибромиалгии буде високою.

Але є додаткові фактори, що провокують виникнення такого стану:
- Стресові ситуації. Особливо негативно впливають на здоров’я людини постійно повторювані стресові стани. Але дати поштовх до розвитку захворювання може і одна сильна психологічна травма.
- Периферичні больові синдроми. Вони виникають при пошкодженні периферичної нервової системи. До таких пошкоджень відносяться невропатії, невралгії, плексопатии. Наприклад, запустити розвиток фибромиалгии у дорослих може ревматоїдний артрит.
- Інфекції. Деякі вірусні (парвовирус, вірус Епштейна-Барр, гепатит С, герпес) і бактеріальні (кліщовий бореліоз, Ку-лихоманка) захворювання здатні спровокувати фіброміозіт.
- Сильні фізичні травми. Наприклад, травмування систем і органів людини в результаті дорожньо-транспортної пригоди.
- Психічне перенапруження. Тривала психологічне навантаження руйнівно діє на організм. Негативно впливають фобії, недовірливість.
- Гормональний дисбаланс. Різкі зміни гормонального фону здатні викликати таке захворювання, як фіброміозіт. Тому переважна кількість захворілих (80-90%) – це жінки, які перебувають у репродуктивному віці.
- Імунні порушення.
- Причиною розвитку фибромиалгии також можуть бути лікарські препарати і вакцини.
АЛЬТЕРНАТИВНІ МЕТОДИ ЛІКУВАННЯ ВІД БОЛЮ

Лікування ФМ має обов’язково ґрунтуватися на цілісному підході, тому що хвороба настільки виснажлива через хронічного болю, яку вона викликає, вимагаючи глобального «каліброваного» втручання для людини. Тут, в залежності від тяжкості симптомів і їх характеристик, які можуть сильно відрізнятися від суб’єкта до суб’єкта, будуть протестовані наступні види лікування:
- Масаж. Професійні маніпуляції з м’язами і м’якими тканинами здатні полегшити біль і розслабити тіло, а також знизити рівень тривоги і боротися з депресією.
- Фізіотерапія. За допомогою відповідних вправ на позу і розтяжку протиставляються больові симптоми, і тіло зміцнюється за рахунок поліпшення як еластичності м’язів, так і скелета, який балансує. Фізіотерапія в воді особливо корисна.
- Йога та Тай Чі. Це стародавні практики, засновані на повільних рухах тіла і вправах, в поєднанні з техніками розслаблення, дихання і медитації. Навіть в цьому випадку багато пацієнтів отримують величезні вигоди як з чисто фізичної, так і з психічної і психологічної точок зору.
У повсякденному житті можна полегшити біль і поправитися, дотримуючись певних правил поведінки, які перетворюються в розпорядок дня, в тому числі:
- Складіть список з декількох щоденних зобов’язань і дотримуйтесь його, уникаючи надмірних накопичень і стресу
- Займатися фізичними вправами щодня, навіть солодким, як приємна півгодинна прогулянка. Залежно від вашого стану здоров’я ви можете поступово збільшувати свою фізичну активність
- Надайте регулярний ритм своєю щоденною зобов’язаннями, щоб не прикладати занадто багато зусиль один раз
- Лікування гігієни сну і, при необхідності, прийом м’яких седативних засобів (наприклад, на основі валеріани)
- Дотримуйтесь збалансовану і здорову дієту, уникаючи переїдання на окремих прийомах їжі
- Навчіться делегувати і просити підтримки у сім’ї, друзів і колег, звертатися в асоціації пацієнтів з фіброміалгію і, в кінцевому підсумку, вступати в групи самодопомоги
- Дотримуйтесь інструкцій вашого лікаря і робіть реабілітаційні вправи
- Постарайтеся, наскільки це можливо, зберігати позитивний настрій і приділяти час тому, щоб подбати про ваші захоплення.
- Проведіть якомога більше часу на природі
Які ж існують критерії для постановки правильного діагнозу?
Існує спеціальної опитувальник, який складається з 6 питань. При позитивній відповіді не більшість з них, пацієнта піддають більш ретельному дослідженню на фіброміалгию.
Основними критеріями для постановки діагнозу є наступні:
- дифузна біль;
- тривалість больових відчуттів більш 3 місяців;
- фибромиалгия точки – наявність точок, при натисканні на які хворобливість посилюється;
- підвищена стомлюваність;
- скутою в суглобах;
- відсутність активної життєвої позиції та прагнення;
- складності у виконанні побутових завдань;
- гіперестезія;
- безсоння;
- погіршення уваги і пам’яті.

Фактори ризику
Можливі фактори ризику розвитку фибромиалгии включають в себе:
- гендерний чинник (зазвичай хворіють жінки)
- генетична схильність
- менопауза (зниження рівня естрогену)
- слабка фізична підготовка
- операції в анамнезі
- пошкодження головного або спинного мозку (аварії, захворювання, емоційні стреси).
Таким чином, немає єдиної теорії як виникнення фибромиалгии, так і провокують цей стан причин.
Незалежно від причини, постійні болі, хворобливі точки, безсоння призводять до збільшення почуття втоми і зниження енергії, що в свою чергу, з часом починає позначатися і на працездатності. Тому, як тільки лікар ставить такий можливий діагноз необхідно починати лікування, що дозволить швидше нівелювати симптоматику і поліпшити якість життя.
Лікування традиційними засобами
До якого лікаря звертатися для лікування захворювання? На фибромиалгии і болю спеціалізуються ревматологи і неврологи. Ревматологи лікують захворювання суглобів, м’язів і кісток. Неврологи займаються захворюваннями нервової системи, спини, м’язів, головним болем. Коли розвивається фибромиалгия, симптоми можуть проявлятися у вигляді болю в м’язах спини, в суглобах або в вигляді потиличних болів. Залежно від виявляються симптомів можна звернутися до ревматолога або невролога. Якщо є сумніви, краще звернутися до терапевта. Він обстежує хворого і направить до ревматолога або невролога.
Лікування фибромиалгии включає в себе комплекс заходів.
В першу чергу лікар призначить корекцію способу життя, дасть рекомендації щодо оптимального режиму сну і неспання, режиму рухової активності, дієти. Дослідження довели пряму залежність поліпшення стану хворого від нормалізації його сну. Гігієна сну полягає в створенні комфортних умов – це зручна постіль, добре провітрена кімната з ізоляцією від світла і шуму, відсутність подразників (телефон, будильник). За годину до відходу до сну хворому рекомендується тепла ванна і читання. Для нормалізації сну лікар може призначити снодійні препарати.

Харчування хворих повинно бути збалансованим, багатим на вітаміни і мінерали. Важливе значення мають два мінерали – кальцій і магній. Продукти, багаті на ці мінерали, мають бути в щоденному меню в надлишку. Ще одним важливим компонентом є яблучна кислота.
Для медикаментозного лікування фіброміозіта показані антидепресанти. Ці препарати знижують больовий синдром, зменшують депресію, підвищують якість сну і знімають втому. Лікар також може призначити антиконвульсанти. Антиконвульсанти – це препарати протисудомної дії. Вони також здатні значно поліпшити стан хворого фіброміалгію.
Хворим фибромиалгией призначають нестероїдні протизапальні засоби для купірування больового синдрому і зняття запалення.
Якщо лікування виявляється неефективним, застосовують гормональні лікарські препарати і активатори фосфорілаз.
