Медикаментозне лікування холециститу: список препаратів
Холецистит – досить поширена патологія жовчного міхура, яка діагностується приблизно у 20% дорослого населення. Запалення жовчного міхура може провокуватися порушеним кровообігом в стінках органу, застоєм і інфікуванням жовчі. Для ефективної терапії захворювання необхідна грамотна діагностика і виключення всіх факторів, що впливають на розвиток патології. Лікування холециститу медикаментами допомагає ліквідувати прояви хвороби і полегшити стан пацієнта.
Лікарська терапія при холециститі
Антибіотики, що застосовуються при лікуванні
При діагностованому запаленні жовчного міхура призначається антибактеріальна терапія. Вибір антибіотика залежить від його здатності проникати в жовч і накопичуватися в ній. А тривалість терапії визначає початковий стан пацієнта і динаміка на тлі терапії.
Для лікування холециститу застосовуються антибіотики широкого спектру дії в комплексі з вітамінними засобами і препаратами для відновлення мікрофлори.
Вибір антибіотика також визначає тяжкість захворювання. При легкому або помірному тяжкості призначаються препарати з з групи цефалоспоринів. А в разі важкого запалення, а так само у літніх і ослаблених пацієнтів, призначається комбінація антибіотиків широкого спектру дії з протимікробними препаратами.
Найпопулярнішими торговими назвами антибіотиків різних груп, які використовуються для лікування холециститу, є:
- Зоперцин, Ауротаз, Тазар, Ревотаз;
- Ампісід, Уназин, Сульбацін;
- Аугментин, Амоксиклав, Флемоклав;
- Аріс, Мерограм, Ронем;
- Цефантрал, Цефограм, Ауроцеф, Сульцеф, Супракс, Цефікс;
- еритроміцин;
- левоміцетин;
- Ампіокс.
Випускаються всі вищеназвані ліки в таблетованій або ін’єкційної формах, добову дозу в кожному конкретному випадку визначає лікуючий лікар. Дозування багато в чому залежить від ступеня тяжкості інфекційного процесу і супутніх патологій або виниклих ускладнень.
знеболюючі препарати
Використовувати знеболюючі ліки без попереднього огляду лікаря не рекомендується, оскільки це може змастити клінічну картину хвороби і не дозволяє точно діагностувати форму і стадію захворювання. Такий стан речей може призводити до неефективного лікування, занедбаності захворювання, що загрожує здоров’ю хворого. Спазмолітики при холециститі показані для усунення спазму гладкої мускулатури жовчного міхура і проток.

Подібні препарати випускаються у формі таблеток, свічок і розчинів для ін’єкцій. Найпоширенішими знеболюючими при холециститі лікарі називають такі засоби:
- Папаверин – засіб для зняття спазму гладкої мускулатури;
- Но-шпу – високоякісний спазмолітик миотропного впливу;
- Дротаверин – міотропний спазмолітик, аналог Но-шпи, засіб з високою абсорбцією, негативно впливає на нирки, печінку, протипоказаний при глаукомі, аденомі простати, гіпотензії;
- Платифиллин – добре засвоюваний в організмі блокатор м-холінорецепторів.
Наведені спазмолітичні засоби можуть використовуватися пацієнтами тільки за рекомендацією лікаря з урахуванням переносимості при супутніх захворюваннях.
жовчогінні засоби
Жовчогінні препарати при холециститі поділяються на 2 групи засобів – холеретики, що стимулюють процес вироблення жовчі, і холекинетики, відповідальні за стимуляцію желчевиведеніе. Призначаються жовчогінні препарати, тільки якщо в ході обстеження пацієнта було виявлено зниження жовчовидільної функції печінки або зниження моторики жовчних шляхів.
Якщо в жовчовивідних шляхах присутні великі конкременти, використання жовчогінні засобів здатне спровокувати обтурацию жовчних проток каменями і викликати клініку гострого холециститу.
Використовуються жовчогінні ліки в тому випадку, якщо пацієнту необхідно відновити скоротливу здатність жовчного міхура, очистити протоки від застою жовчі. Кращими жовчогінні є рослинні і синтетичні ліки, які застосовують в комплексі з антибактеріальною терапією.
До найпопулярніших жовчогінну препаратів, які призначаються при холециститі, відносяться:
- Аллохол – рослинний засіб для поліпшення функції печінки, що перешкоджає виникненню каменів у жовчних шляхах, що покращує роботу всього шлунково-кишкового тракту, усуває запори, метеоризм і не рекомендований при виразці шлунка і дистрофії печінки.
- Оксафенамід – таблетований препарат для посилення освіти і виділення жовчі, зняття спазмів, що не рекомендований при дистрофії печінки.
- Препарати урсодезоксихолевої кислоти – виявляють жовчогінну та гепатопротекторну дію, широко застосовуються в гастроентерології, в тому числі для лікування жирового гепатозу, дискінезії жовчо-вивідних шляхів.
протизапальні засоби
Препарати з групи нестероїдних протизапальних засобів при холециститі використовуються як частина комплексного лікування при необхідності забезпечення тривалого знеболюючого і протизапального впливу, а також як жарознижуючий ліки. Перевагами використання нестероїдних протизапальних препаратів в одночасному лікуванні холециститу є повна безпека при короткочасному застосуванні (симптоматично) і доступні форми випуску ліків (таблетки, ін’єкції). До найбільш популярним нестероїдних протизапальних препаратів, що застосовуються при холециститі, лікарі відносять: Диклофенак, Пироксикам, Целекоксиб, Ібупрофен, Рофекоксиб.
протигрибкові препарати

Протигрибкові препарати призначаються в комплексі з антибіотиками літнім пацієнтам або хворим з ослабленим імунітетом. Тривалість їх прийому в середньому становить два тижні.
Найбільш ефективним засобом даної лікарської групи є препарат Нистатин. Він швидко пригнічує активність грибків.
Фізіотерапія при холециститі
Фізіотерапевтичні методики використовуються для лікування холециститу в стадії ремісії. Найефективнішими фізіотерапевтичними методиками в даному випадку фахівці називають УВЧ-терапію, грязелікування, терапію мінеральними водами, диатермию та інші. При ремісії патології пацієнтам часто рекомендують санаторно-курортне лікування в Єсентуках, Боржомі.
Терапія може бути тривалою і обов’язково повинна контролюватися медичним персоналом.
Мінеральні води
Мінеральна вода є частиною комплексного лікування холециститу, тому її використання повинно повністю контролюватися лікарем. Пиття мінеральних вод з джерел забезпечує оптимальну концентрацію сольового складу, проте в міських умовах можна застосовувати і бутильовану воду, тарований в скло і продається в аптеках.
За допомогою мінеральної води стає можливим стимулювати процеси жовчоутворення і желчеоттока в людському організмі. Таким чином, ліквідується жовчний застій, а разом з ним виходить і патогенна мікрофлора з організму.
При холециститі мінеральні води використовуються, в залежності від типу розлади тонусу жовчного міхура:
- при гіпотонії жовчовивідних шляхів показаний прийом лужної мінеральної води з високою концентрацією солей;
- при гіпертонії – концентрація солей в мінеральній воді повинна бути мінімальною;
- гипотонус жовчного міхура передбачає комплексну терапію, в складі якої буде дієта і використання мінеральних вод.
Подібна терапія збільшує плинність жовчі, тим самим знижуючи в крові рівні білірубіну і холестерину.

Для ефективного лікування рекомендується промивання жовчного міхура мінеральною водою напередодні терапевтичних процедур, а потім це необхідно повторювати регулярно раз на тиждень за 1,5 години до їди, коли жовч виділяється в жовчний, і ще раз за 30 хвилин перед їжею. Це сприяє виведенню жовчі в кишечник, де вона зможе взяти участь в травному процесі.
При лікуванні мінеральна вода приймається всередину в теплому або гарячому вигляді – 30-50 градусів. Гріти воду можна тільки на водяній бані, а пити її холодної категорично заборонено, оскільки в такому випадку вона здатна викликати спазм жовчовивідних шляхів і сильну болючість. Гаряча мінеральна вода знижує інтенсивність больових відчуттів.
Кількість використовуваної за один прийом води не повинно перевищувати 200-250 мілілітрів. Іноді на перших етапах лікування лікарі рекомендують приймати всього по 100 мілілітрів такої води. Обсяг використовуваної для лікування холециститу мінеральної води можна розрахувати в кожному конкретному випадку захворювання, якщо враховувати, що для пацієнта необхідно використовувати 4 мілілітра мінералки на кожен кілограм його ваги. Пити лікувальну воду потрібно 3 рази на добу, повільно, маленькими ковтками. Термін лікування зазвичай становить 1 місяць. Протипоказаннями до лікування мінеральними водами служать хвороби шлунково-кишкового тракту, постінсультні або постінфарктний стан.
Також мінеральні води можуть використовуватися в комплексній терапії холециститу і в якості сировини для амбулаторних процедур, наприклад, для дуоденального дренажу.
У випадку з холециститом введення мінеральної води за допомогою зонда в дванадцятипалу кишку може допомогти процесу викиду жовчі в область кишечника, а при тривалій терапії – очистити і оздоровити печінку, усунути сліди слизу і жовчі, припинити запальний процес.
Крім перерахованих вище методик використання, при лікуванні холециститу пацієнтам показаний і прийом сірководневих ванн, які позитивно впливають на нервову системи, покращують метаболізм кожного органу, знижують запалення при холециститі, знеболюють і налагоджують функціональність жовчовивідної системи організму.
Тому мінеральні води є досить ефективним засобом лікування холециститу, яке при грамотному використанні допоможе попередити запалення в жовчному міхурі, знизить концентрацію жовчі, виведе її і нормалізує функціональність шлунково-кишкового тракту.
Гімнастика при холециститі

Малорухливий спосіб життя і відсутність адекватної фізичної активності сприяє процесу застою жовчі в жовчному міхурі. Спеціальна гімнастика допоможе позбутися від проявів холециститу, активізує процеси кровообігу в очеревині, стимулює желчеоттока і покращує кишкову перистальтику. Всі вправи, спрямовані на активізацію жовчного міхура, необхідно виконувати вранці, коли порожній шлунок, а в кишечнику немає жовчі.
В комплексну лікувальну гімнастику входять дихальні вправи, розвиваючі діафрагмальне дихання, ефективне для всіх органів в черевній порожнині і зміцненню м’язів діафрагми. Дані вправи призначені для забезпечення навантаження на прес, деякі з них повинні виконуватися в положенні на правому боці або на животі. Заняття подібної гімнастикою можна проводити на гімнастичному м’ячі, лежачи на животі на якому можна погойдуватися і посилювати процеси кровообігу в печінці і жовчному міхурі. Також серед вправ для лікування холециститу можна знайти повороти і нахили тулуба, що активізують жовчний міхур і стимулюючі жовчогінні процеси.
сульфаніламіди
При холециститі жовчного міхура лікування проводиться і за допомогою сульфаніламідів. Це препарати, які надають протимікробну дію. Використовуються в тому випадку, якщо пацієнт не переносить антибіотики.
Ці препарати допомагають позбутися від нападу гострого або хронічного захворювання, особливо якщо воно супроводжується запальним процесом в кишковому тракті.
До групи даних лікарських засобів входять:
- Сульфапиридазин. Надає антимікробну дію. Це хороший препарат для усунення запалення. Швидко всмоктується в кишечник. Тривалість терапії становить 7 днів, беруть одну таблетку на добу.
- Сульфален. Володіє тривалим бактеріостатичну впливом. Не можна використовувати при наявності алергічної реакції на активні речовини кошти, в період виношування дитини.
Прийняте засіб краще впливає при поєднанні з антибіотиками.
Хірургічне втручання
Показанням до оперативного лікування є неефективність консервативної терапії, коли жовчний колька виникає кожен раз при найменших погрішності в питаннях дотримання суворої дієти. У даній ситуації лікарські засоби здатні полегшити стан лише на короткий час, потім симптоматика поновлюється. Пацієнта необхідно направити до хірурга для розгляду можливості хірургічного видалення жовчного міхура.
Операція з видалення жовчного носить назву холецистектомії. Проводиться при гострому калькульозному холециститі, холедохолитиазе і при ускладнених формах холециститу. При закупорці жовчних шляхів конкрементом у пацієнта присутні клінічні прояви механічної жовтяниці, його дошкуляють часті напади жовчної кольки. У випадках планової холецистектомії, коли немає ускладнень і немає факторів ризику, проводять операцію ендоскопічним шляхом – крізь маленькі розрізи в область черевної порожнини вводять 3 трубочки для освітлення і маніпуляцій. Мала травматичність операції дозволяє відновитися пацієнтові повністю за 2 тижні і вже через дві доби після втручання відправитися додому.
При складних випадках і наявності загострень хірурги проводять класичну операцію з видалення жовчного міхура, з доступом до міхура через розріз під правим підребер’ям.
При важкому ускладненому перебігу захворювання, коли є ризики розвитку гангрени, жовчного міхура, перфорації міхура і перитоніту, лікарі можуть проводити операцію шляхом лапаротомного доступу, через передню стінку живота пацієнта, для кращої візуалізації можливих ускладнень і їх усунення. Однак дані операції в сучасних умовах проводяться досить рідко. Після холецистектомії пацієнт повинен повторно обстежитися у гастроентеролога (іноді терапевта), а також пройти реабілітаційне відновлення та подальшу підтримуючу терапію. Дієтотерапія при холециститі є обов’язковим компонентом лікування і до, і після проведення оперативного втручання.
Розчинення каменів в жовчному міхурі
Медикаментозне розчинення застосовується тільки при відсутності у хворого зайвої ваги, невеликому розмірі конкрементів і зміст в них великої кількості холестерину. Холестеринові камені, віком не більше 2-3 років, добре піддаються розчиненню за допомогою лікарських препаратів.
У цьому випадку використовують кошти на основі урсодезоксихолевої кислоти (Урсофальк або Урсосану). Приймати їх доведеться не менше 2-3 років поспіль, але це має сенс тільки при невеликих розмірах конкрементів.
Методи народної медицини

Народні методи лікування холециститу дуже різноманітні і ефективні, якщо використовувати їх комплексно з медикаментами і під лікарським контролем. Численні рецепти відварів з трав, ягід, насіння допомагають усунути больовий симптом при патології, мають жовчогінну характером, допомагають позбутися від джерела інфекції в організмі.
Однією з популярних народних методик лікування бескаменного холециститу є проведення процедури тюбажа по Демьянову, з ксилітом, сорбітолу, сульфатом магнію або лужними мінеральними водами. Ця методика застосовується при холециститі з гипомоторной функцією жовчовивідних шляхів.
Але дана процедура повинна строго регламентуватися лікуючим лікарем і контролюватися ним же.
Рецепти з трав
Трави широко використовуються в лікуванні холециститу як самостійно, так і в доповненні до основної терапії. Основною метою фітотерапії є її жовчогінну дію, в деяких випадках спазмолітичну і протизапальну.
Виведення жовчі і прискорення її вироблення в організмі є ключовими факторами у відновленні нормальної функції жовчного міхура. Важливо тільки пам’ятати, що за аналогією з лікарськими препаратами, жовчогінні трави також можуть надавати холеретичну або холекінетичну вплив. До жовчогінну травам-Холеретики відносять різні сорти берези і м’яти. А домогтися холекинетического впливу можна за допомогою пижма, кукурудзяних рилець, золототисячника, барбарису, оксамиту амурського.
Для отримання комплексного жовчогінний впливу на організм фахівці рекомендують використовувати наступний настій. Для нього в рівних частинах беруться такі трави, як репешок звичайний, квіти ромашки аптечної, листя лопуха, перцева м’ята, череда, кукурудзяні рильця, грицики і трава споришу, змішуються, і 4 ложки цих трав заливають 1 літром холодної води. Потім суміш кип’ятиться на вогні 2-3 хвилини, настоюється годину, проціджують. Приймати настій слід по 1/3 склянки 3 рази на добу за 30 хвилин перед їжею.

Відмінним спазмолітичну і протизапальну впливом при холециститі володіє ромашка. На її основі готується безліч настоїв і відварів, заспокійливих біль, що знімають спазми. Найефективніший рецепт ромашкового чаю при холециститі полягає в проварювання столової ложки сухої ромашки в половині літра чистої води протягом 15 хвилин. Потім чай настоюється 2-3 години і п’ється по третині склянки тричі на добу після їди.
приготування соків
Соки при холециститі здатні надавати різні позитивні впливи на організм пацієнта, оскільки багато хто з них провокують процеси розсмоктування каменів і поліпів, попереджають загострення захворювання, усувають важку симптоматику.
Так, сік з буряка здатний очистити травну систему і сприяти дробленню каменів в жовчному міхурі. Приймати щодня по 100 мілілітрів бурякового соку необхідно 2 рази на добу, в такому випадку процеси розвитку патології будуть припинені, а існуючі ознаки поступово зійдуть нанівець. Якщо ж кожен день випивати по 125 мілілітрів соку з кульбаби, то загострень хронічного холециститу можна буде уникнути на довгий час. Також сік з кульбаби дуже ефективний в комплексі з крес-салатом при гострому прояві нападузахворювання, оскільки він знімає запалення і усуває спазм.
інші засоби
У народних рецептах для лікування холециститу присутні різні компоненти. Найбільш ефективними є куркума, прополіс, овес, лимон і рослинні масла.
Куркума застосовується при холециститі в якості альтернативи протизапальних і антибактеріальних засобів.
Також для лікування даної патології можуть стати в нагоді і її жовчогінні властивості. Щоб приготувати ліки з куркуми при холециститі, використовується її корінь, перетертий в порошок, і змішується з медом. Отриману суміш катають в маленькі кульки і приймають по 1 столовій ложці таких куль тричі на добу. Залишки кошти важливо правильно зберігати. Куркума не терпить потоку повітря, тому зберігають її в скляній щільно закритій тарі, розташованої в темному місці. Протипоказанням до лікування куркумою є вагітність і гепатит.
Для налагодження процесу жовчоутворення і желчеоттока здавна застосовувався прополіс. Його спиртова настоянка, для якої береться 10 грамів прополісу і 100 мілілітрів медичного спирту (70% фортеці), після двотижневої витримки здатна повністю відновити в організмі процеси желчеобмена. Пити таку настоянку необхідно з молоком в пропорції 20 крапель на 100 мілілітрів молока. З обережністю слід застосовувати прополіс для осіб, які мають алергію на продукти бджільництва.

Вівсяна крупа, яку використовують у вигляді настоянки, дуже добре допомагає боротися з проявами холециститу. Для настоянки 200 грамів вівсянки заливають літром кип’яченого молока або простої води і використовують таку настоянку тричі на день по 1 склянці. Також корисна і звичайна вівсяна каша, яка відмінно впишеться в дієту при холециститі.
При лікуванні холециститу не рекомендується вживати жирну їжу, в тому числі всілякі масла. Однак деякі рослинні масла, додані в холодну їжу, сприяють стабілізації рівня холестерину. Такими властивостями володіє масло обліпихи, яке при холециститі допоможе регенерувати тканини. Використовувати масло обліпихи можна 1 раз на добу по 50 мілілітрів і тільки під час ремісії захворювання.
Незважаючи на те, що кисле при холециститі їсти забороняється, лимони можуть надавати на захворювання позитивний ефект. По-перше, цитрус можна використовувати в складі для тюбажа, перемішуючи сік лимона з водою, по-друге, з фрукта можна приготувати ліки, яке вживається всередину. Для приготування лимонного засоби проти холециститу береться 4 великих лимона і 1 кілограм свіжого рідкого меду, лимони очищаються, подрібнюються і змішуються з медом. Кушая таку солодкість 2 рази в день по столовій ложці, можна уникнути рецидивів запалення.
При використанні народних коштів в лікуванні холециститу важливо пам’ятати, що всі вони гарні тільки в разі хронічного захворювання. При гострому калькульозному холециститі застосовувати народні рецепти категорично забороняється.
Завдання лікувальних заходів
Основним завданням лікування є не тільки зняття симптомів, але і розчинення каменів (при їх наявності), купірування запалення. При загостренні хронічного холециститу, людина страждає від сильних болів, тому лікарі часто призначають спазмолітики, анальгетики.
Крім того, необхідно приймати ферменти (Мотилиум, Мезим) і антациди (Алмагель, Гастал), що сприяють нормалізації травлення і зняття запалення. Така симптоматична терапія вимагає тривалого часу і одночасного дотримання дієти.
Дізнайтеся з відео рада з хронічного холециститу:
Особливості лікування різних форм холециститу
гостра форма
Гострий холецистит відноситься до розряду гострих, невідкладних хірургічних станів в черевній порожнині, при якому термінова і кваліфікована медична допомога просто необхідна. Лікування гострого холециститу проводиться виключно в рамках хірургічного стаціонару, домашнє лікування в даному випадку неприпустимо, тому що може привести до фатальних наслідків.
Дуже часто при гострому холециститі пацієнтам необхідна екстрена операція з видалення жовчного міхура.
Однак, сучасний підхід до терапії та дотримання режиму харчування і способу життя в комплексі з додатковими діагностичними процедурами в більшості випадків попереджають розвиток гострої форми холециститу. Тактика лікування ж вибирається відповідно до форми захворювання. Так, простий катаральний холецистит лікується набагато простіше консервативними методиками, на відміну від деструктивних форм захворювання.

В першу чергу при гострому некалькульозні холециститі, а такжн при загостренні загостренні хронічного, рекомендується терапія, спрямована на усунення запальних проявів стінок жовчного міхура, а також купірувати больові відчуття і зняти інтоксикацію. З цією метою хворому рекомендують жорстку дієту, при якій в перші дві доби пацієнт повинен повністю голодувати, а в подальшому харчуватися виключно напіврідкими стравами. У період голодування людина може лише пити теплу воду або відвар з шипшини. Серед дозволених напіврідких страв надалі повинні превалювати фруктові пюре, киселі, протерті супи, рис або вівсянка, нежирне подрібнене м’ясо і сухарі.
Також для усунення симптоматики гострого холециститу прописується комплекс медикаментозних засобів. Серед них обов’язково повинні бути антибіотики широкого спектру дії, що знімають запалення, спазмолітики і холинолитики, що поліпшують желчеоттока, порушується через спазмування сфінктера Одді, і нормалізують тиск в протоках. Якщо у пацієнта дуже виражена хворобливість, йому застосовують анальгетики ненаркотического типу.
Серед інших заходів з лікування гострого холециститу прийнято використовувати лужні мінеральні води для прийому всередину, жовчогінні та протизапальні трав’яні відвари, а також внутрішньовенне введення ліків, що допомагають усунути симптоматику захворювання.
Весь час перебування в стаціонарі стан пацієнта суворо контролюється. За відсутності покращання від терапевтичного лікування фахівці приймають рішення про хірургічне втручання.
Найпоширенішим хірургічним методом видалення жовчного міхура сьогодні є холецистектомія. В її ході часто роблять і іншу маніпуляцію – холангиографию, яка має на увазі під собою ревізію жовчовивідних проток. При неможливості проведення холецистектомії через похилий вік пацієнта або супутніх захворювань хірурги можуть проводити іншу операцію – холецістостомію. Її суть полягає в тому, що в жовчний міхур вводиться дренажна трубочка, крізь яку назовні можуть виходити надлишки жовчі з організму. Дана методика допомагає усунути запальний процес в області жовчного міхура.
Сучасна лапароскопічна методика лікування холециститу не припускав під собою розтин порожнини жовчного міхура, а проводиться шляхом вчинення маленьких надрізів по 5 міліметрів в довжину. Спеціальне обладнання при цьому здійснює діагностичну пункцію, при якій відбувається аспірація інфікованого наповнення органу, промивка жовчного міхура розчинами антисептиків і антибіотиків.
хронічна форма
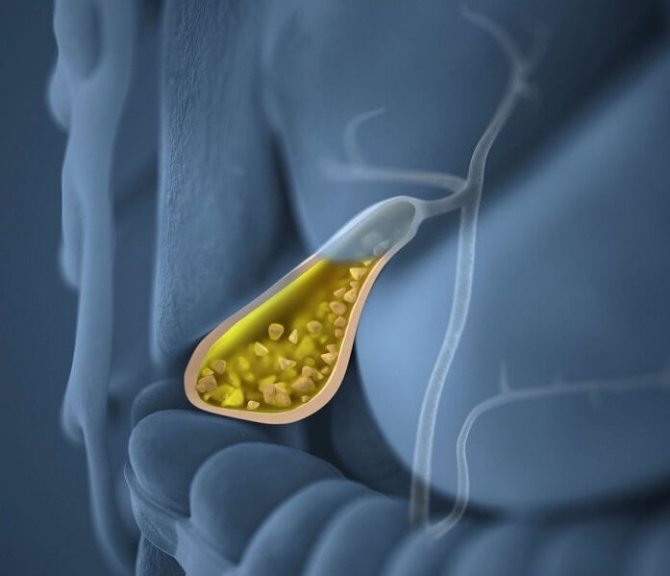
Лікування хронічного холециститу зазвичай проводиться в кілька етапів. Спочатку фахівці купируют диспепсичні порушення і болючість у пацієнта, усувають наслідки запалення в області жовчного міхура. Потім вибирається підходяща терапевтична тактика, що перешкоджає виникненню ускладнень і рецидивів хвороби. В кінці фахівці проводять ретельну діагностику пацієнта з метою виявлення поліпшень від застосовуваної терапії.
Медикаментозне лікування хронічного холециститу включає в себе застосування антибіотиків, які призначаються індивідуально, залежно від характеру загострення, засобів для купірування болю, ліків, які зменшать інтоксикаційний синдром і жовчогінних препаратів.
Якщо хронічний холецистит дуже часто рецидивує і в жовчовивідних шляхах утворюються конкременти, фахівці приймають рішення про операцію. Це допоможе попередити перфорацію жовчно-міхурово стінок, не допустити абсцесу або некрозу. Якщо ж конкременти не несуть загрози розвитку вищеназваних ускладнень, то їх видаляють окремо в ході планових операцій.
При ремісії хронічного холециститу рекомендується застосовувати фізіотерапію і лікувальну фізкультуру для поліпшення процесів обміну в м’язах жовчовивідної системи, позитивно впливають на кровообіг, зниження запального процесу і нервової регуляції органу.
Найпопулярнішими фізіотерапевтичними методиками при хронічному холециститі є грязьові аплікації і електрофорез, індуктотермія, ультразвукова і мікрохвильова терапія.
Лікування холециститу у дітей
Лікувати холецистит у дитини найчастіше доводиться будинку, якщо тільки це не гострий калькульозний, флегмонозний або гангренозний форми захворювання, при яких показана екстрена операція. Хірургія гострого холециститу у дітей необхідна при запально-деструктивних змінах на стінках жовчного міхура. При незапущених формах гострого холециститу дітям намагаються жовчний міхур не видаляти, обмежуючись проведенням холецістостоміі або мікрохолецістостоміі.
При руйнуванні стінок органу жовчний міхур дітям видаляють повністю, не зачіпаючи протоки.
Консервативне лікування дитячого холециститу засноване на застосуванні антибактеріальних засобів для усунення інфекції, ліків для зняття запалення і нормалізації рухливості жовчного міхура з протоками.

Зазвичай терапія заснована на таких пунктах, як:
- дотримання постільного режиму (необхідно лише при високій температурі тіла, оскільки в інших випадках не варто паралізувати організм, провокуючи застій жовчі);
- застосування в гострому періоді дієти «Стіл №5», а в подальшому – щадного раціону;
- лікарське лікування (застосування антибіотиків широкого спектру дії, спазмолітиків, в разі порушення травлення – ферментів і коензимів);
- фітотерапевтичні методики.
Найбільш важливим пунктом при лікуванні дитячого холециститу є дотримання дієтичного харчування, згідно з рекомендаціями лікувальної дієти №5.
Навіть після одужання дітям не можна їсти заборонені при холециститі продукти, щоб не спровокувати рецидив. Також не рекомендується годувати дітей насильно, перегодовувати.
Для профілактики холециститу у дітей потрібно кілька разів на рік здавати аналізи на наявність лямблій і глистів і своєчасно лікувати будь-які інфекції в організмі.
Симптоми і ознаки
Варто відразу сказати, що холецистит може проявляти себе абсолютно різними, і на перших погляд, зовсім не придатними симптомами, тому його буває досить важко діагностувати, на відміну від жовчнокам’яної хвороби.
Найчастіше дане захворювання проявляється наступними симптомами:
- Почастішання серцевого ритму і розвиток хворобливості в області серця (як визначити, що болить жовчний міхур – читайте тут).
- Болі в суглобах.
- Запаморочення.
- Часті головні болі.
- Слабкість.
- Емоційна нестабільність.
- Підвищена пітливість.
- Порушення сну.
- Зміна в клінічних аналізах крові.
- Часта нудота і блювота, особливо після прийому їжі.
- Відрижка.
- Печія.
- Порушення стільця.
- Діарея.
- Схильність до закрепів.
- Погіршення перетравлення їжі.
Важливо! При виникненні вищеописаної симптоматики людині рекомендується якомога швидше звернутися до лікаря і провести діагностику, адже своєчасно виявлений холецистит лікуватися швидше і простіше.
При підозрі на холецистит лікар відправляє пацієнта здати аналізи і зробити УЗД жовчного міхура, щоб виключити інші захворювання.
Лікування у жінок
Особливості при вагітності
Терапія холециститу при вагітності вибирається з участю спостерігає жінку гінеколога, оскільки дане лікування повинно об’єднати в собі як високу ефективність, так і повну безпеку для розвитку дитини.

Лікування холециститу у вагітних в основі не відрізняється від загальноприйнятих заходів, але з урахуванням допустимих при вагітності лікарських препаратів.
Терапія при годуванні груддю
Досить поширеним є виникнення болю правого підребер’я у новоспечених мам. Холецистит здатний виникати при порушенні обмінних процесів, викликаному пологами. Якщо у жінки до вагітності діагностували конкременти в жовчному міхурі або протоках, то холецистит після пологів досить імовірний. В даному випадку найчастіше використовується консервативна терапія, проте у жінки логічно виникає питання про безпеку грудного вигодовування її дитини.
Сучасні лікарі не бачать гострої необхідності припиняти лактацію при лікуванні холециститу в післяпологовому періоді. По-перше, не завжди для цього необхідне застосування антибіотиків, оскільки частіше холецистит в такому випадку проявляється в хронічному перебігу. Але навіть якщо антибіотикотерапія вкрай потрібна, лікарі сьогодні можуть запропонувати своїм пацієнткам кілька різновидів ефективних препаратів, які ніяк не вплинуть на дитину і не будуть проникати в грудне молоко. Головним терапевтичним засобом лікування холециститу при лактації буде сувора дієтотерапія. Заборонені та дозволені продукти при цьому повинні вибрати гастроентеролог спільно з гінекологом, щоб забезпечити і відновлення жовчного міхура пацієнтки, і нормальну якість грудного молока.
діагностика

Виникнення подібних симптомів вимагає термінового звернення до лікаря, щоб уточнити діагноз. Пальпація допоможе визначити локалізацію болю і її характер.
Холецистит може бути наслідком паразитарної інвазії, що вимагає здачі аналізу на гельмінти. Загальне дослідження крові покаже неспецифічні ознаки запалення, такі як підвищення рівня лейкоцитів, висока ШОЕ. Біохімія виявить підвищений рівень АСТ і АЛТ, фосфатази.
Після цього, лікар повинен призначити УЗД, дуоденальне зондування, холецистографія. За допомогою УЗД можна визначити товщину стінок міхура, наявність каменів.
Дуоденальне зондування дозволяє не тільки визначити порушення моторики органу, а й взяти аналіз жовчі. При її дослідженні можна з’ясувати причину інфекції, провести аналіз на чутливість до антибіотиків.
Побачити форму, моторику і розмір жовчного міхура допоможе холецистографія, а артериография дозволяє виявити товщину стінок і розростання судин.
Як надати першу допомогу
В першу чергу, при нападі гострого холециститу пацієнту слід викликати швидку допомогу, а до її приїзду, хворого необхідно укласти на правий бік і забезпечити йому спокій.
При наданні першої допомоги ні в якому разі не можна нічим годувати хворого, гріти йому живіт, пробувати промивати шлунок або кишечник, давати якісь ліки. Будь-яке з вищеназваних дій здатне змінити клінічну картину хвороби, що утруднить постановку діагнозу і завадить призначити ефективне лікування. Після того, як пацієнта доставляють в лікарню, лікарі насамперед його уважно оглядають, пропонують варіанти зняття хворобливості шляхом спазмолитических ін’єкцій, проводять дезінтоксикаційну процедури і запобігають можливість розвитку процесу застою жовчі. Тільки після надання першої невідкладної допомоги фахівці можуть приступити до розробки алгоритму ефективної терапії хворого, призначенням діагностичних маніпуляцій. Якщо перша допомога хворому не була надана або була надана неправильно, є ризик розвитку серйозних ускладнень.
спазмолітики
Спазмолітичні препарати допомагають позбутися від нападів спастичного болю. Форма випуску – таблетки, краплі, супозиторії. Усувають хворобливі відчуття, якими нерідко супроводжується жовчнокам’яна хвороба, за допомогою впливу на гладку мускулатуру. У багатьох відгуках зустрічається ефективність наступних медикаментів:
- Дротаверин або но-шпа. Діє швидко, повністю позбавляє від болю. Не використовується в дитячому віці, якщо є важкі патології нирок і печінки, при глаукомі, гіпертонічному захворюванні, при гіперплазії тканин передміхурової залози.
- Платіфілін. Швидко всмоктується і починає діяти. Перед використанням важлива консультація лікаря.
Перераховані препарати не дозволяється використовувати при наявності колітів, туберкульозу, хвороби Крона, схильності до розвитку алергічної реакції на активні речовини.
Тривалість лікування і повне одужання
Кращі матеріали місяці
- Чому не можна самостійно сідати на дієту
- 21 рада, як не купити несвіжий продукт
- Як зберегти свіжість овочів і фруктів: прості виверти
- Чим перебити тягу до солодкого: 7 несподіваних продуктів
- Вчені заявили, що молодість можна продовжити
При виключенні факторів, які провокують появу хронічного холециститу, можна запобігти жовчнокам’яну хворобу. Для цього важливо постійно дотримуватися принципів правильного харчування, використовувати які призначаються лікарем фармакологічні препарати і фітотерапевтичні засоби, своєчасно отримувати належне санаторно-курортне лікування, проводити регулярну санацію хронічних інфекційних вогнищ в організмі.
Дані дії допоможуть уникнути рецидивів гострого холециститу і загострень хронічного, проте не можуть гарантувати того, що захворювання більше ніколи себе не проявить, навіть незважаючи на тривалу відсутність якоїсь симптоматики. У питанні лікування холециститів важлива не швидкість, а регулярні дії лікаря і пацієнта, спрямовані на пролонгована збереження здоров’я жовчного міхура і жовчних проток. Тому про тривалість лікування можна судити тільки в кожному конкретному випадку хвороби.
Що стосується питання про повне вилікування холециститу, тут важливо розуміти, що при даному захворюванні виникають незворотні зміни стінок жовчного міхура, тому консервативні методики не можуть забезпечити цілковите одужання. Однак при використанні комплексної терапії захворювання стабільна ремісія може існувати дуже довго, що й пояснює необхідність чіткого дотримання всіх рекомендацій лікаря навіть після припинення медикаментозного лікування.
дієта
Людям з хронічним холециститом доведеться довічно дотримуватися суворої дієти. Їм показаний дієтичний стіл №5, що має на увазі часте і дробове харчування, а в основі раціону повинні бути крупи і овочі.
З меню повністю виключається все жирне, солоне, гостре і копчене, а їжу варять або готують на пару. Доведеться повністю відмовитися від міцного чаю і кави, випічки, солодощів, ковбас. Основний упор роблять на овочі, фрукти, каші, нежирні кисломолочні продукти.

антибіотики
Призначають як при калькульозному, так і при некалькулезном холециститі. Дія: блокують процес розмноження бактерій. Приймати антибіотики потрібно не менше 7 днів, іноді – до 10 днів. Повторно прийом антибіотиків бажано вживати лише через певний проміжок часу.
Між курсовими прийомами обов’язково потрібна перерва, так як при застосуванні антибіотиків гинуть як хвороботворні, так і потрібні для мікрофлори кишечника мікроорганізми. В результаті може розвинутися дисбактеріоз.
Для правильного призначення антибіотика хворому необхідно пройти дуоденальне зондування. Отриману при цьому обстеженні жовч досліджують. У лабораторії проводять аналіз на тип збудника холециститу і визначення його сприйнятливості до антибактеріальних препаратів. Зазвичай прописують антибіотики пеніцилінового, цефалоспоринового і ерітроміціновая ряду, а також макроліди.
Найчастіше лікарі, виявивши симптоми холециститу у дорослого пацієнта, призначають для лікування ліки і препарати з наступними характеристиками:
- мало побічних ефектів;
- максимальне накопичення в жовчному міхурі;
- володіє низьким гепатотоксическим дією;
- діє на більшість патогенних мікроорганізмів.
Разом з антибіотиками необхідно приймати препарати, дія яких полягає у відновленні мікрофлори кишечника: Біфідумбактерин, Лактіале, Лінекс, Лактовіт.
Особливості застосування деяких антибактеріальних засобів:
- Ампіцилін: таблетки і розчин для ін’єкцій. Входить в групу пеніцилінових антибіотиків. Дозволено дітям і вагітним, так як має мало протипоказань і побічних ефектів.
- Оксациллин. Входить в групу пеніцилінових антибіотиків. Має схожу дію з Ампіциліном. В аптеках продається як Ампіокс (комбінований препарат, до якого поряд з оксациллину входить і Ампіцилін).
- Рифампіцин: капсули. Напівсинтетичне ліки. Активно по відношенню до більшості патогенних бактерій. Не можна застосовувати при захворюванні жовтухою, холециститом на тлі гепатиту, під час виношування дитини, дітям молодше 6 років.
- Лінкоміцин: таблетки і розчин для ін’єкцій. Показаний до застосування відносно грампозитивних бактерій.
- Еритроміцин. З групи макролідів. Показаний до застосування відносно грампозитивних мікроорганізмів. Можна призначати дітям і вагітним (за показаннями).
причини розвитку
Генезис (розвиток) хронічної клініки захворювання обумовлений впливом патогенних мікроорганізмів (палочкообразной штамів кишечника, кокова представників та іншої флори), іноді, реакції запалення провокують анаероби, мікози, різні різновиди віріонів гепатиту або глистяні інвазії.
Не виключено вплив токсинів та алергічних реакцій.
Впровадження в організм патогенів відбувається – за допомогою просування з лімфою і кров’ю або ентерогенную на тлі інфекційно-запальних патологій в легеневих тканинах, придатках, апендиксі і шлунково-кишкового тракту (при дисбактеріозі, коліті, панкреатиті і т. Д.).
Одну з основних, що превалюють версій причинного фактора розвитку хронічної клініки холециститу лікарі пов’язують з застійними процесами жовчного секрету в жовчно-міхурово органі і його системі відтоків, спровоковані:
- наявністю жовчних каменів, що перешкоджають відтоку;
- вродженими або набутими патологіями (здавлювання і перегини проток);
- дискинезиями ЖП і ЖВП (жовчовивідні шляхи);
- дисфункциями в рухової активності (зниження тонусу) ЖВП, внаслідок впливу емоційних стресів, вегетативних і ендокринних розладів або патологічних рефлексів ураженої системи травлення;
- вагітністю та вісцероптоз (порушенням анатомічного розташування внутрішніх органів – опущення);
- зниженою фізичною активністю;
- нерегулярним харчуванням;
- біліарної-панкреатическим рефлюксом (зворотним занедбаністю секрету підшлункової залози в систему жовчних проток. Його протеолітичні особливості руйнівно діють на слизову структуру ЖП і його проток).
Швидке загострення захворювання, що приводить до «спалахів» реакції запалення в жовчовивідної системі, розвивається, м’яко кажучи, при обжерливості, особливо якщо страви в раціоні жирні і гострі, при зловживанні алкоголем і наявності патологічних запалень в інших системах організму.
Хвороба здатна розвиватися не тільки як наслідок хронізації гострого процесу, а й у вигляді самостійного прояви, якщо історія хвороби «рясніє» наявністю ЖКХ (жовчнокам’яної хвороби), хронічної клініки панкреатиту, і гастриту, патологій травного тракту, як наслідок ожиріння.
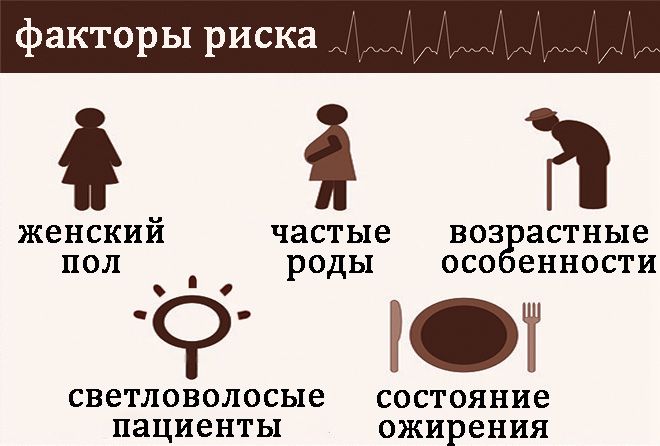
За кордоном фактором ризику хронізації холециститу вважають наявність п’яти F – female, forty, fertile, fat, fair (жіноча стать, вікові особливості, часті пологи, стан ожиріння, світловолосі пацієнти).
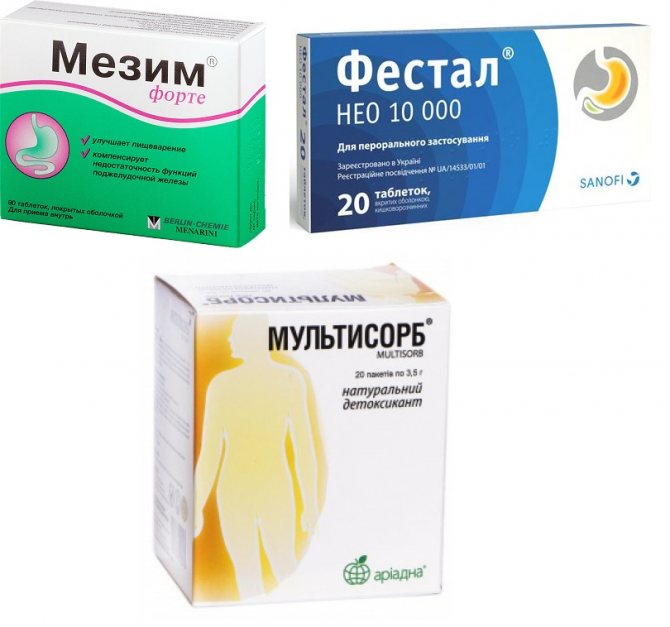
Ферменти і ентеросорбенти
Ферменти при холециститі необхідно приймати для поліпшення травлення. Крім цього, вони призначаються при панкреатиті, який дуже часто супроводжує холецистит. Лікарі зазвичай рекомендують:
- Мезим.
- Панкреатин.
- Фестал.
Швидкому виведенню токсинів з організму допомагають ентеросорбенти.
- Мультісорб необхідно приймати 3 рази в день, запиваючи при цьому великою кількістю води.
- Столову ложку препарату Ентеросгель перед прийомом треба розвести невеликою кількістю води і випити: засіб треба приймати 3 рази в день.
- Лактофільтрум і Екстралакт приймають 3 рази на день по 2 таблетки.
Основи класифікації захворювання
Перш ніж ми обговоримо, що пити при холециститі, щоб швидко зняти біль і дискомфорт, розберемося, які існують види запалення жовчного міхура. Адже клінічна форма захворювання багато в чому впливає на підбір тактики терапії.
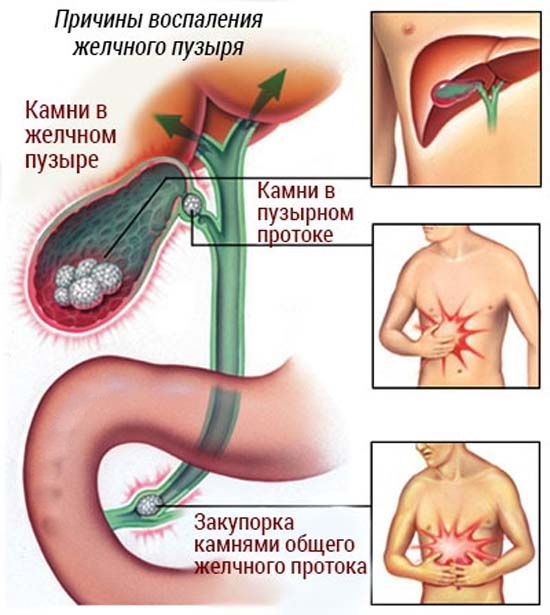
Основні причини патології
Холецистит ділять на дві великі групи:
- гострий: катаральний – з залученням до патологічного процесу слизової (поверхневої) оболонки органу;
- флегмонозний – з розлитим гнійним запаленням;
- гангренозний – з некротичним ураженням стінки ЖП.
- хронічний.
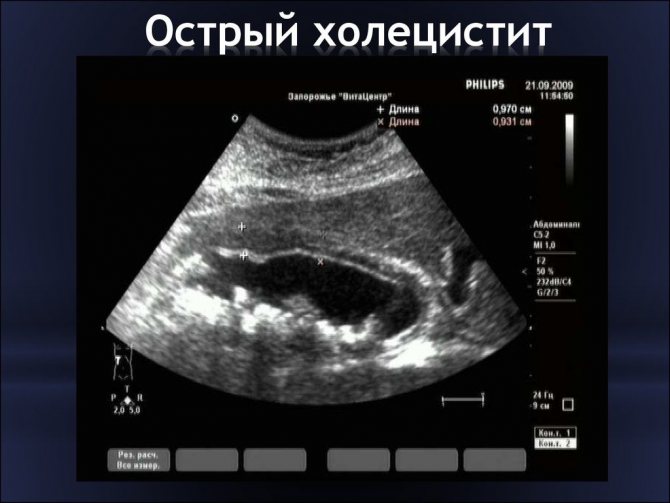
З гострим холециститом краще не жартувати
Важливо! Терапією гострого холециститу займається лікар-хірург в умовах стаціонару. Більшості пацієнтів показана операція – холецистектомія. Лікувати флегмонозну і тим більше гангренозну форму запалення будинку заборонено!
І все ж, переважна частина хворих стикається саме з хронічним холециститом (ХХ). Отже, що таке холецистит і чим він небезпечний?
Більш ніж у 60% пацієнтів ХХ викликаний інфекційними агентами – кишковою паличкою, стрептококами, сальмонелами і ін.
В результаті шкідливої дії на стінку ЖП розвивається уповільнений запальний процес. Згодом стінки органу товщають, стають малорухомими, а на слизовій оболонці з’являються виразки і рубці. Це в свою чергу провокує подальші порушення відтоку жовчі і формування каменів.
Зверніть увагу! Загострення ХХ практичні завжди виникає після погрішності в дієті – вживання жирної смаженої їжі. Також напад можуть спровокувати переохолодження, зниження імунітету, тряска, інтенсивні фізичні навантаження.
антипаразитарна терапія
Якщо встановлено, що до погіршення стану здоров’я привели паразити, лікар призначає антигельмінтні засоби. У подібних ситуаціях позитивний результат відзначається, якщо вдається вивести паразитів.
Будь-які препарати цього класу призначаються тільки після проведення діагностики та визначення типу паразитів. Дозування визначається в індивідуальному порядку з урахуванням збудника і скарг пацієнта. Для успішної підтримки рекомендуються жовчогінні засоби, мінеральні води, що гарантують ефективну очистку організму.
антигрибкові
Якщо лікар призначає антибактеріальні засоби, пацієнтам додатково показано застосовувати в профілактичних цілях протигрибкові засоби. Особливо важливо таке лікування для пацієнтів з ослабленою імунною системою і людям похилого віку.
Найпопулярнішими ліками даної групи є ністатин. Він добре всмоктується, протипоказань до прийому дуже мало.
Багато пацієнтів цікавляться, чи можна вилікувати захворювання назавжди. Фахівці стверджують, що хронічна форма повністю не виліковується, тільки переходить в стадію ремісії. Гострий приступ можна усунути повністю при правильній, своєчасної терапії. Щоб запобігти проблемам з жовчовивідними шляхами, слід правильно харчуватися і вести здоровий спосіб життя.
Лікувальна фізкультура (ЛФК)
Заняття спеціальною гімнастикою призводять до поліпшення загального тонусу організму людини, підсилюють кровопостачання печінки та ЖМ, що благотворно позначається на їх роботі. Особливу увагу слід приділяти зміцненню м’язів живота, адже саме вони підтримують всі органи очеревини, в тому числі і жовчний міхур, захищаючи їх від механічних впливів і зміщення. Фізичне навантаження слід нарощувати поступово, прислухаючись до свого організму. Забороняється займатися фізичною культурою при появі болю в правому підребер’ї.

Позитивно впливають на здоров’я і дозовані піші прогулянки на свіжому повітрі тривалістю до 1 години. Для посилення лікувального ефекту ЛФК рекомендується поєднувати з водними процедурами (контрастним душем, обтираннями). Це підвищує резистентні (захисні) функції організму, що допомагає йому боротися з інфекційним запаленням ЖМ.
активізація печінки
До найважливішим завданням при лікуванні холециститу відносять активізацію печінки, так як цей орган запобігає застою жовчі. Лікарі зазвичай призначають в цих цілях Фламін, Холагогум.
Для захисту печінки від негативних факторів, а, отже, для поліпшення стану органу, рекомендуються гепатопротектори. Класичне призначення Ессенціале форте.
Для поліпшення відтоку жовчі і її розрідження бажаний прийом рослинних препаратів.
Найчастіше призначається Гепабене, дія якого грунтується на двох активних речовинах: Рутка, розторопша. Препарат допомагає, навіть якщо в жовчі присутній пісок.
Класичне засіб – Аллохол. Сприятливий вплив відзначається не тільки для жовчного міхура, а й для печінки. Комплексне вплив гарантує досягнення бажаних результатів.
Іноді потрібно прийом трав’яних зборів для поліпшення функцій печінки.
