Бронхоскопія легких: види, алгоритм, показання, підготовка і розшифровка результатів
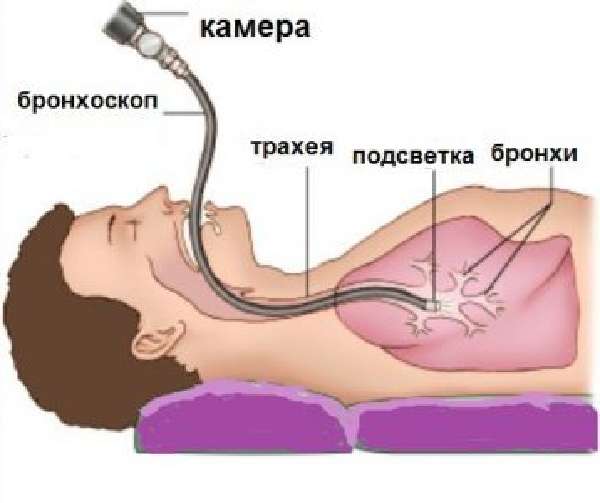
Трахеобронхоскопія (повна назва процедури) – сучасний лікувально-діагностичний метод візуалізації внутрішніх поверхонь трахеї і бронхів.
Обстеження виконується спеціальним оптичним приладом – фібробронхоскопії. По суті своїй це багатофункціональний ендоскоп, який складається з гнучкого кабелю з джерелом світла і відео / фотокамерою на кінці і ручкою управління з додатковим маніпулятором.
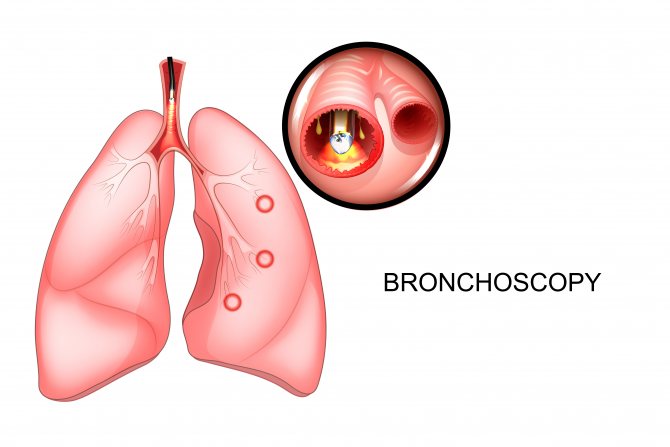
Що таке бронхоскопія легких
Метод полягає у введенні в бронхи через горло під анестезією особливого приладу – бронхоскопа. Сучасна бронхоскопіческая апаратура дозволяє поставити діагноз із практично 100% -вою точністю.
Ціна даного обстеження в України варіює в широких межах (від 2000 до 30000 р.) І залежить від міста і клініки.
Бронхоскопія відкриває широкі можливості для діагностики та лікування патологій бронхо-легеневої системи різного ґенезу:
- рецидивні бронхіти;
- хронічні пневмонії;
- туберкульоз;
- онкологічні захворювання легенів.
Особливості бронхоскопії у дітей
Для проведення бронхоскопії у дітей існує безліч свідчень, але під час проведення потрібно інший підхід, ніж для дорослих. Дитині до 10 років роблять процедуру з жорстким бронхоскопом під наркозом. Старшим дітям бажано проходити дослідження в хорошому діагностичному центрі зі сприятливою атмосферою. Після процедури обов’язково призначаються антибіотики, а під час бронхоскопії лікар повинен підготувати необхідні інструменти для вентиляції легенів, так як у малюків частіше виникають набряки і бронхоспазми.
Найбільш часте показання для дитячого інвазивного дослідження легких – потрапляння дрібного предмета або їжі в бронхи. Сторонні тіла без металевих деталей не виявляються рентгеном, тому бронхоскопія є важливим діагностичним методом, що дозволяє виявити місце розташування сторонніх предметів і видалити їх. Симптоматика при попаданні в дихальні шляхи нагадує пневмонію. Якщо не забезпечити прохідність в бронхах, можуть виникнути такі ускладнення, як удушення, нагноєння бронха, припинення дихання закупореним легким, повітря в плевральній порожнині.
Показання до проведення бронхоскопії: туберкульоз легенів (дослідження проводиться для біопсії, діагностики, зупинки кровотечі), порок розвитку бронхів і як наслідок – ателектаз легкого, неясне походження захворювань легенів, мусковіцідоз, легеневий абсцес.
Провідні клініки в Ізраїлі

Ассута
Ізраїль, Тель-Авів

Іхілов
Ізраїль, Тель-Авів

Хадасса
Ізраїль, Єрусалим
бронхоскоп
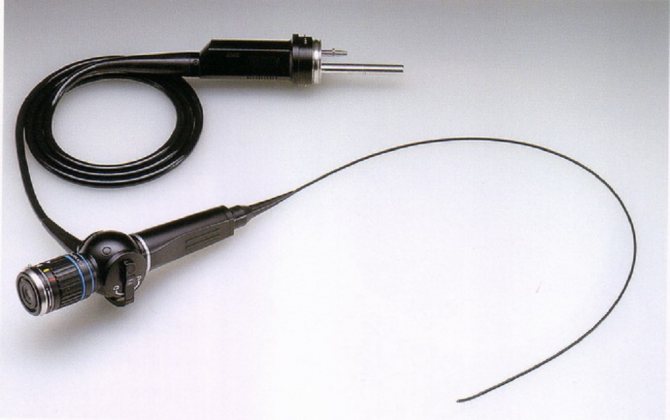
Сучасний бронхоскоп являє собою трубку, оснащену:
- фотоапаратом або відеокамерою – останню застосовують, коли призначається відеобронхоскопа, що дозволяє переглянути на екрані результат дослідження;
- освітлювальною апаратурою (лампою і кабелем);
- рукояткою управління;
- інструментами для видалення сторонніх предметів і для хірургічних маніпуляцій.
Зображення внутрішньої слизової оболонки бронхів і легенів, отримане за допомогою бронхоскоп, показується на моніторі. Є можливість у багато разів збільшити фото. Відеозапис і фотографії можна зберегти, бо вони можуть стати в нагоді в майбутньому для порівняння з новими результатами і оцінки ефективності проведеної терапії.
Загальні відомості
Перш за все, слід розібратися в тому, що таке бронхоскопія. Якщо сказати коротко, то бронхоскопія легких – це інструментальний огляд слизових оболонок трахеї і бронхів за допомогою бронхоскопа.
Вперше до такого методу вдалися в далекому 1897 році. Маніпуляція відрізнялася хворобливістю і серйозно травмувала пацієнта. Ранні бронхоскоп були далекі від досконалості. Перший жорсткий, але вже більш безпечний для хворого прилад був розроблений тільки в 50 роках ХХ століття, а з гнучким бронхоскопом медики познайомилися тільки в 1968 році.
Сучасні апарати оснащені світлодіодними лампами і мають можливість виводити на екран фото і відео. Основна робоча трубка вводиться через гортань в дихальні шляхи.
Існує дві групи сучасних приладів:
- Фібробронхоскоп (гнучкий) – відмінно підходить для діагностики нижніх відділів трахеї і бронхів, куди не може проникати жорсткий прилад. Бронхоскопія ФБС може використовуватися навіть в педіатрії. Така модель бронхоскопа менш травматична і не вимагає застосування анестезії.
- Жорсткий бронхоскоп – активно застосовується в лікувальних цілях, які неможливо здійснити гнучким приладом. Наприклад, розширити просвіт бронхів, видалити сторонні предмети. Крім того, через нього вводять гнучкий бронхоскоп для дослідження більш тонких бронхів.
Кожна група має свої сильні сторони і специфічні сфери застосування.
У дитячій практиці найчастіше до бронхоскопії вдаються для вилучення чужорідних предметів з дихальних шляхів
Жорстка бронхоскопія і бронхофіброскопія: в чому відмінності
Трубка бронхоскоп може бути як жорсткою, так і гнучкою. Жорсткий прилад ідеально підійде для бронхоскопії в таких ситуаціях:
- нестійкість психіки пацієнта;
- наявність в дихальних шляхах рубцевих або пухлинних розростань, що створюють перешкоду для гнучкої трубки;
- необхідність швидкої реанімації (наприклад, порятунок потонулого).
Гнучкі апарати називаються бронхофіброскопія. Вони використовуються для огляду найдальших і вузьких відгалужень бронхів, а також для усунення дрібних сторонніх тіл. Бронхофіброскопія можуть застосовуватися як самостійно, так і в якості гнучкого телескопа разом з приладами, обладнаними «жорсткої оптикою». Такий прилад, з огляду на його малого діаметра, можна використовувати для лікування бронхо-легеневих захворювань у дітей.
Процедура, яка проводиться за допомогою гнучкого бронхоскоп, називається бронхофіброскопія, або фіброскопія бронхів.
Вона дозволяє більш детально, аж до найдрібніших подробиць, вивчити внутрішній стан нижніх гілок бронхів. Курс лікування бронхофіброскопія може проводитися амбулаторно, без приміщення хворого в стаціонар.
Роль бронхофіброскопія в санації бронхів
Дуже важливу роль в лікуванні бронхо-легеневих гнійних хвороб відіграє санаційна бронхофіброскопія. Вона полягає в промиванні бронхіального дерева дезинфікуючим розчином. Під час аспірації ( «відсмоктування») патологічного вмісту бронхів, проведеного через ніс, хворий може самостійно відкашлювати і спльовувати мокротиння, в результаті чого рідкий секрет повністю видаляється з нижніх відділів дихальної системи.
Бронхофіброскопія – це те, чим можна замінити внутрібронхіального вливання з допомогою носового катетера або гортанного шприца (бронхозалівкі), що виконуються з метою санації бронхів. На відміну від бронхозалівок, бронхофіброскопія дозволяє не тільки вводити глибоко в бронхи лікарські розчини, а й виконувати ретельне очищення бронхіального дерева від гною і слизу.
підготовчі заходи
Підготовка до бронхоскопії – відповідальний процес, що вимагає уваги з боку як лікаря, так і пацієнта. Для мінімізації ризику розвитку ускладнень і небажаних наслідків процедури хворий проходить комплекс допоміжних заходів, спрямованих на поліпшення стану дихальних шляхів перед введенням стороннього пристрою.
Алгоритм підготовки до бронхоскопії:
- Проведення допоміжних діагностичних заходів – рентгенівське обстеження органів грудної клітини, ЕКГ, загальний і біохімічний аналіз крові, оцінка згортання;
- Збір анамнезу для встановлення наявності вторинних патологічних станів (хвороби серця, ендокринних залоз) для своєчасної компенсації відповідних порушень;
- Відмова від прийому їжі за 12 годин до проведення бронхоскопії. Причина – запобігання ризику закидання частинок їжі в дихальні шляхи пацієнта;
- Безпосередньо в день обстеження пацієнту не рекомендується вживати воду до процедури. Причина – запобігання аспірації (потрапляння рідини в бронхи);
- Безпосередньо перед дослідженням проводиться премедикація ( «заспокійливий укол»). Мета – розслаблення пацієнта і бронхів із зменшенням стресового компонента. Підготувати пацієнта допоможуть седативні засоби, міорелаксанти;
- Застосування місцевої або загальної анестезії. Бронхоскопія під наркозом проводиться після додаткового підключення пацієнта до апарату штучної вентиляції легенів.

Важливо! Бронхоскопія здійснюється в умовах стаціонару. Хворим додатково рекомендується взяти з собою на процедуру рушник для збору слини. Деякі пацієнти важко переносять обстеження, що може викликати слабкість, позиви до блювоти, запаморочення.
Переваги бронхофіброскопія перед жорстким дослідженням
При патологічних змінах глибоких і вузьких відділів бронхіального дерева виправдане застосування саме бронхофіброскопія, тому що:
- гнучкі прилади дозволяють досліджувати дихальні органи на значно більшу глибину, ніж бронхоскоп жорсткої збірки.
- за допомогою гнучкого бронхофіброскопія можна виробляти контрольовану оком прицільну біопсію сегментів бронхів, недоступних для жорсткої трубки.
- цілеспрямоване введення катетера або біопсійної щипців в гирлі дрібного бронха набагато легше здійснювати за допомогою гнучкого і тонкого інструменту.
- зводиться до мінімуму ризик випадкового травмування стінок бронхів.
- для цієї процедури не потрібен загальний наркоз – досить місцевої анестезії, що мінімізує побічні ефекти.
Техніка проведення маніпуляції
Як роблять бронхоскопію легенів? У перекладі з латинської broncho (бронх), skopia (дивлюся), але в медицині прийнято називати цю процедуру інструментальним методом дослідження, здійснюється інструментом, бронхоскоп, вони бувають гнуться, негнучкі. Від цього залежить вид бронхоскопії.
Види бронхоскопії:
- Жорстка бронхоскопія. Проводять під загальним наркозом, негнучким бронхоскопом, такі маніпуляції призначені для зупинки легеневої кровотечі, видалення сторонніх тіл. Оскільки набагато легше працювати лікарям коли пацієнт перебуває під загальним наркозом.
- М’яка бронхоскопія. Проводиться гнеться бронхоскопом, який нагадує шлунковий зонд, з метою діагностування. Але наркоз вводять місцево, і пацієнт залишається в свідомості. Вид бронхоскопії менш небезпечний, в порівнянні з жорстким.
Підготовка до бронхоскопії проста. Увечері, напередодні процедури, забороняється вживати їжу після 19.00, дозволяється тільки вода, чай, сік, але в невеликих кількостях. Якщо людина стурбована і не знаходить місця, дозволяється прийняти седативні препарати.
Лікарі зобов’язані зробити пробу з анестетиком, який будуть вводити перед процедурою, щоб уникнути алергічної реакції.
Перед процедурою, пацієнти запитують: «Як я буду дихати». Перед процедурою зрошують ротову порожнину і гортань анестетиком (пробу роблять до цього), він призведе до гальмування блювотного рефлексу, можна спокійно сидіти і чекати закінчення процедури.
Після закінчення процедури, не можна їсти 2 години, але потім в найближчу добу, вживається тільки прохолодна їжа і напої.
Для чого потрібна бронхоскопія легких
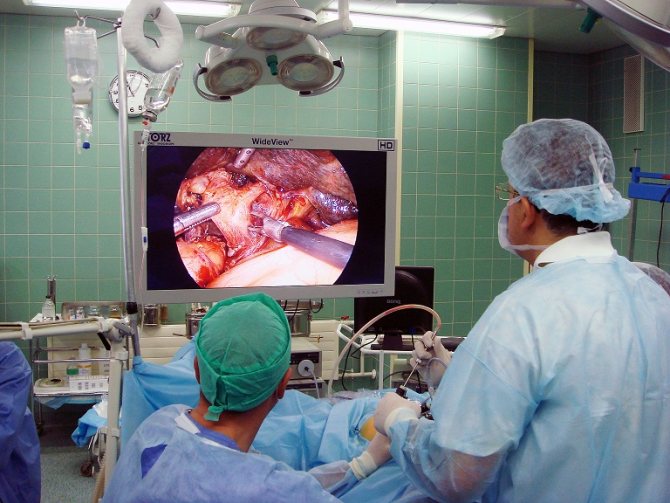
Бронхоскопія легких приходить на допомогу при проведенні лікувально-діагностичних маніпуляцій. Своєчасно і якісно проведене діагностичне дослідження, грамотна розшифровка його результатів дозволяють не тільки оцінити стан бронхо-легеневої системи, але і провести терапевтичні процедури в бронхіальному дереві, які неможливо виконати будь-яким іншим способом.
Найчастіше дане обстеження проводиться при підозрі на наявність в дихальних шляхах онкологічного процесу і для вилучення чужорідних предметів.
Такий внутрішній огляд (ендоскопія бронхів) буде також доцільний в наступних випадках:
- безперервний кашель;
- кровохаркання;
- кровотеча невідомої етіології;
- необхідність оцінки результатів проведеного лікування;
- огляд новоутворення і визначення швидкості його зростання;
- опік бронхів гарячою парою або хімічною речовиною.
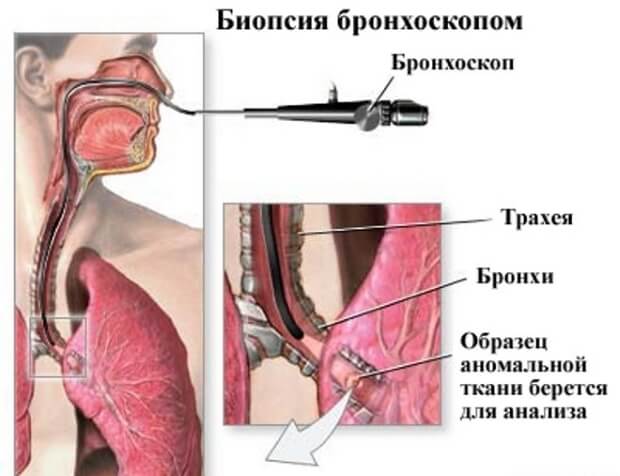
Бронхоскопія легких дозволяє виконати деякі лікувально-діагностичні маніпуляції:
- біопсія (взяття шматочка ураженої тканини для мікроскопічного дослідження);
- паркан проби мокротиння для визначення збудника захворювання і чутливості його до медикаментів;
- видалення з бронхів патологічного відокремлюваного (мокротиння, гною, крові);
- установка спеціальних розпірок для розширення аномально вузького просвіту бронхів;
- зупинка легеневої кровотечі;
- введення лікарських засобів в осередок запалення;
- дренування абсцесу (відсмоктування з нього гною і рідини) і подальше введення в його порожнину антибіотиків;
- введення контрастної речовини для проведення інших обстежень.
види бронхоскопії
Залежно від мети проведення, бронхоскопія буває діагностичної та лікувальної:
- Діагностична бронхоскопія передбачає огляд дихальних шляхів і взяття матеріалу для подальшого дослідження (біопсія, промивні води бронхів). Її призначають для діагностики вад розвитку дихальної системи, запальних та інфекційних захворювань, виявлення новоутворень, виявлення причин кровохаркання.
- Лікувальна бронхоскопія, крім огляду дихальних шляхів, передбачає проведення лікувальних маніпуляцій, наприклад, витяг чужорідних тіл, зупинку кровотечі, видалення мокротиння, новоутворень і різного роду обтурації. Крім того, з її допомогою можливо прицільне введення лікарських препаратів в бронхіальне дерево і санація дихальних шляхів (видалення в’язкого мокротиння, гною та ін).
показання
Бронхоскопія легких призначається і проводиться лікарем-пульмонологом, який, з огляду на вік і передбачуваний діагноз хворого, приймає рішення про глибину обстеження і необхідності повторних процедур. Цей же лікар розшифровує результати, і, якщо потрібно, призначає лікування.
Показання до бронхоскопії у дорослих:
- тривалі, рецидивні запальні процеси в легенях і бронхах.
- сторонній предмет в дихальних шляхах.
- затемнені ділянки в легенях на рентгенівському знімку.
- підозра на злоякісну пухлину.
- бронхіальна астма (виявлення її причини).
- гнійні абсцеси в легенях і бронхах.
- кровохаркання або кровотеча з дихальних шляхів.
- постійна задишка з невідомої причини.
- ненормальне звуження просвіту бронхів, що утрудняє дихання.
- контроль результатів проведеного лікування.
Протипоказання
В основному протипоказання до проведення бронхоскопії пов’язані із загальним важким станом пацієнта. Як правило, в цих випадках процедуру відкладають. Абсолютними протипоказаннями до бронхоскопії є:
- Важка аритмія, яка не піддається корекції.
- Неможливість проведення адекватної оксигенації під час бронхоскопії.
- Наявність гострої дихальної недостатності з гіперкапнією, за винятком випадків, коли пацієнт знаходиться на ШВЛ (проведена інтубація).
- З особливою обережністю бронхоскопію проводять пацієнтам з синдромом порожнистої вени, з легеневою гіпертензією, з важкими коагулопатіями і уремією. У таких хворих є підвищений ризик розвитку сильних кровотеч і пневмотораксу (спадання легені), але при правильній техніці проведення, процедура є безпечною.

Як роблять бронхоскопію
Бронхоскопія легких проводиться під загальним або місцевим наркозом. Виконує її лікар-пульмонолог в спеціально обладнаному кабінеті для ендоскопічних процедур, в стерильних умовах. Скільки триває процедура – залежить від мети її виконання, але зазвичай тривалість всіх маніпуляцій не перевищує 35 – 45 хвилин.
Хочете дізнатися вартість лікування раку за кордоном?
* Отримавши дані про захворювання пацієнта, представник клініки зможе розрахувати точну ціну на лікування.
Бронхоскопія легких виконується в положенні хворого лежачи або напівсидячи. Для вільного проходження бронхоскоп по дихальних шляхах пацієнта підшкірно або аерозольним методом вводять бронхорасширяющее засіб (Сальбутамол, Атропіну сульфат, еуфілін).
Бронхоскоп, в залежності від призначення процедури, вводять через рот або через ніс. Просування апарату за голосову щілину здійснюється під час глибокого вдиху пацієнта. Плавними обертальними рухами лікар обережно вводить трубку в трахею, а потім і в один з бронхів, по ходу оглядаючи ці органи. При введенні бронхоскопа пацієнт може вільно дихати, так як трубка приладу має значно менший діаметр, ніж просвіт дихальних шляхів.
Під час просування апарату в бронхи хворого просять дихати часто і неглибоко. Таке дихання запобігає можливим блювотні позиви. Щоб уникнути випадкового пошкодження дихальних шляхів при проведенні процедури не можна рухати головою або грудною кліткою. Так як дослідження виконується із застосуванням анестезії, болю людина не відчуває. Пацієнтом може відчуватися лише невеликий тиск в грудній клітці.
Після закінчення огляду або проведення терапевтичних заходів трубку також обертовими рухами акуратно витягують. Пацієнт повинен кілька годин полежати в стаціонарі для спостереження за ним медичних працівників.
Підготовка до бронхоскопії
Перед проведенням ФБС пацієнти проходять додаткові обстеження. Підготовка до бронхоскопії складається з процедур:
- рентген легенів – на знімку відображаються території легеневих тканин, що вимагають пильної уваги при процедурі;
- електрокардіографія – методика визначає алгоритм появи ускладнень від серцево-судинного апарату;
- дослідження крові;
- коагулограма – вивчається здатність згортання крові;
- вимірювання об’єму газів в крові – кисню, вуглекислого газу та азоту;
- вимір кількості сечовини в крові.
Основні вимоги і правила для підготовчих заходів до бронхографії:
- При попередньому розмові розповісти лікареві доктору про наявність алергічних рефлексів на прийом лікувальних речовин, патологічних хворобах, зокрема серцева недостатність, цукровий діабет, і про що вживаються медикаментах (антидепресанти, гормони або антикоагулянти). Доктор повідомить про заборонених лікарських речовинах.
- Вживання транквілізаторів (Еленіум або Седуксен) знижує прояв тривожності в ніч перед дослідженням. Припустимо поєднання препаратів зі снодійними (Люмінал), що дозволить людині повністю розслабитися до процедури.
- Крайнє вживання їжі допустимо за 8 годин до бронхоскопії. Це дозволить очистити від залишкових продуктів повітропровід.
- Забороняється палити в призначений день проведення процедури.
- З ранку рекомендується почистити кишечник. Для очищення допомагають клізма і гліцеринові свічки.
- Важливо повністю очистити сечовий міхур до терапії.
- Залежно від ситуації пацієнтові вводяться седативні препарати для зниження тривожних відчуттів.
Для бронхоскопії хворому знадобиться рушник. Після процедури у фтизіатричних хворих спостерігається короткочасне кровохаркання. При бронхіальній астмі потрібно інгалятор.
У пацієнтів з хворобами серця і судин прописані особливі протипоказання. Заборонено проведення процедури з такими типами серцевих проблем:
- збій ритму серця;
- збільшення діастолічного кров’яного тиску вище 110 мм рт. ст .;
- інфаркт міокарда;
- аневризма аорти.
В інших ситуаціях хворі проходять спеціальні підготовчі заходи. До підготовки приступають за 14 днів до безпосередньої бронхоскопії. Підготовчий період націлений на компенсування порушених систем і складається з етапів:
- стабілізація ритму серця, досягається норма показника – Ритмонорм і Небілет;
- вживання бета-блокаторів, що підживлюють серцевий м’яз – карведігамма і Целіпролол;
- зниження артеріального тиску – Анаприлин, Моноприл і Енап;
- вживання заспокійливих препаратів і транквілізаторів – Феназепаму і мебікар;
- вживання гепарину і Аспірину в якості профілактичного заходу формування тромбів.
Відзначається висока ймовірність появи ускладнених процесів після бронхоскопії. Поширені наслідки – кровотеча і виникнення інфекційних вогнищ. Важливо вчасно виявити симптоматику і пройти ряд обстежень.
Ознаки розвитку ускладнення:
- тривалий кровохаркання;
- хворобливі відчуття в грудній клітці;
- атипова хрипота;
- нудота і блювота
- підвищується температура;
- озноб.
Проведення аналізів та обстежень
Для виключення можливих протипоказань і як визначення підходящої схеми до методів виконання бронхоскопії до терапії пацієнт проходить низку необхідних досліджень. Для підготовки призначаються такі перевірочні заходи:
саркома легенів
- Рентгенографія легенів – для створення знімків легких через грудну область входить група рентгенівських променів, що складаються в зображення і відображаються на плівці. Кісткова система поглинає випромінювання, через що знімок відображає кісткову структуру білого відтінку, а повітряні простори фарбуються в чорний колір. М’які матеріали на рентгенівському зображенні вказані сірим відтінком. Покладаючись на знімки, доктор вивчає і переглядає місце розташування вогнищевих порушень і надалі під час бронхоскопії вивчає виявлену область.
- Кардіограма – дослідження націлене на отримання графічного зображення функціонування серцево-судинного апарата. Спеціальні електроди надягають на грудну клітку і кінцівки людини. Прилади прораховують ритм серця і відображають інформацію на монітор комп’ютера. Потім отриману інформацію складають в кардіограму. Для отримання максимальної інформації за 2-3 години до проведення дослідження хворому заборонено вживати їжу. Кардіограма дозволяє доктору визначити існування ймовірності негативних побічних реакцій для серцевої функції.
- Аналіз крові – відкинути ймовірність присутності вогнищ інфікування та інших патологій, які є перешкодами до бронхоскопії, допоможуть дослідження крові. Біохімічний аналіз вимагає забір крові з вени, загальний аналізує також венозну кров і з пальця. Для достовірності результатів аналіз проводиться натщесерце. Забороняється їсти за 8 годин до терапії. За добу рекомендовано позбутися від алкогольної продукції і жирних страв.
- Коагулограма – дослідження проводять з венозної крові, потім лікар перевіряє кров на згортання. Процедуру прописують для виключення вірогідності появи кровотеч в період і після терапії. Відповідно до прийнятих правил пацієнтові заборонено вживати продукцію з підвищеним рівнем рідини і спиртовмісні напої за 8 годин до проходження обстеження.
За фактом отримання аналізів по пройденим попередніми дослідженнями людина вирушає до лікаря, який проводить бронхоскопію. Перед бронхоскопией потрібно попередня лікарська консультація, де хворий знайомиться зі списком необхідних дій. Пацієнт до скоєння дій ставить доктора до відома про прийнятих лікарських медикаментах, про наявність алергічних реакцій на хімічні речовини і про переносимості наркозу. Інформація дозволяє доктору вибрати і скласти відповідну для людини методику здійснення процедури. Терміни обробки аналізів розрізняються.
Якість, результати і ефективність лікування залежать від емоційного стану та психологічної готовності хворого до дослідження. У період здійснення терапії людина повинна повністю розслабитися і заспокоїтися. Інакше виникнуть труднощі з застосуванням бронхоскоп та виконанням приладом необхідних впливів. Важливо повноцінно ознайомитися з нюансами процедури. Для складання повноцінного уявлення про провідності бронхоскопических маніпуляцій рекомендується задати виникли і турбують питання лікуючого лікаря під час попереднього спілкування. Лікар розповість про тривалості терапії, характер виникаючих відчуттів до і після процедури і типі обраного наркозу.
Крім медичної консультації можна самостійними способами підготуватися і стабілізувати власний емоційний рівень до майбутніх дій. Для заспокоєння лікарі радять поміркувати про позитивні сторони бронхоскопії. Процедура прискорює реабілітацію та одужання незалежно від обраної завдання (мети лікування) – діагностична бронхоскопія легких або лікувальна. Важливо зрозуміти відсутність больових рецепторів в слизових тканинах бронхів. Тому що викликається дискомфорт при терапії обумовлюється психологічної причиною, а не фізичної. За день заборонений перегляд фільмів або передач, що виражають негативні емоції. При можливості обмежують вплив домашніх, побутових і професійних факторів стресів.

Побічні ефекти і відчуття після процедури
Хоча бронхоскопія легких – не найприємніша процедура, зазвичай вона не викликає у пацієнта ніяких ускладнень. Після цього дослідження у людини може бути відчуття стороннього тіла в горлі, захриплість і закладеність носа, які проходять до кінця дня.
В день процедури не рекомендується:
- приймати тверду їжу;
- курити;
- вживати спиртні напої;
- водити машину.
Однак не можна не брати до уваги можливість ускладнень в процесі процедури або після неї:
- спазм бронхів;
- набряк гортані;
- травма бронхіальних стінок;
- кровотеча;
- алергічна реакція на що вводяться медикаменти;
- запалення легенів.
Потрібно негайно звернутися до лікаря, якщо після бронхоскопії ви виявите у себе хоча б один із зазначених нижче симптомів:
- біль у грудях;
- відчуття нестачі повітря;
- кровохаркання;
- підвищення температури тіла;
- нудота і блювота;
- хрипи, чутні самим хворим і оточуючими.
Як самого інформативного, сучасного і щодо безпечного методу діагностики захворювань нижніх дихальних шляхів повинна використовуватися саме бронхоскопія, що дає можливість з високою точністю поставити правильний діагноз і призначити відповідне лікування. Або, навпаки, спростувати підозри про наявність важкої патології, тим самим уникнувши фатальною лікарської помилки і зберігши хворому здоров’я, а іноді і життя.
Температура після бронхоскопії і інші можливі ускладнення
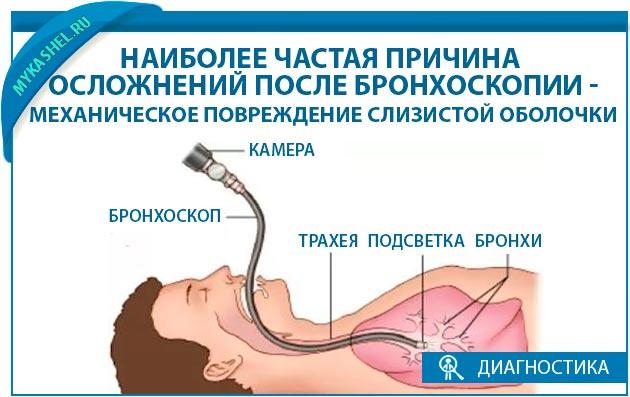
Бронхоскопія – інвазивна процедура, яка пов’язана з певним ризиком розвитку ускладнень з боку дихальних шляхів. Найбільш частою причиною виникнення небажаних наслідків залишається механічне пошкодження слизової оболонки.
Можливі ускладнення:
- Відчуття оніміння в області глотки, яке пов’язане з впливом анестезії;
- Дискомфорт при ковтанні. Іноді у пацієнтів болить горло, що обумовлено пошкодженням м’яких тканин;
- Підвищення температури тіла. Причина – додаткове приєднання вторинної мікрофлори, що веде до виникнення локального запалення;
- Нудота, блювота, як побічна реакція на використовувані медикаменти;
- Кров в бронхах при бронхоскопії, обумовлена пошкодженням дрібних судин в структурі дихальних шляхів або перфорацією. Для стабілізації стану хворого потрібно перевірити пульс і артеріальний тиск. При наростанні гіпотензії (зниження артеріального тиску) на тлі тахікардії (прискорення ЧСС) потрібне введення відповідних медикаментів. Проведення бронхоскопії легких при раку пов’язане з більш високим ризиком розвитку кровохаркання.
Важливо! Якість підготовки лікаря безпосередньо впливає на результат і самопочуття пацієнта після відповідної процедури. Якщо негативна симптоматика посилиться, тоді хворого залишають на деякий час в стаціонарі (до 24 годин) для динамічного спостереження з подальшим підбором адекватної терапії.
Технічна сторона
Бронхоскопія – складна маніпуляція, її можна проводити тільки в спеціально обладнаному для цього кабінеті з дотриманням умов асептики і антисептики, як в операційній. Лікар, який проводить дослідження, повинен мати високу кваліфікацію, щоб не допустити пошкодження бронхів під час маніпуляції. Алгоритм виконання бронхоскопії:
- Премедикація.
Пацієнту вводяться атропін, еуфілін і сальбутамол – у вигляді аеролозей або підшкірних ін’єкцій. Вони розширюють бронхи і сприяють підтримці постійної ширини їх просвіту. При необхідності вводяться заспокійливі препарати (призначаються за кілька годин до початку маніпуляції).
- Анестезія.
Залежно від виду бронхоскопії і особливостей психіки пацієнта використовується або місцева анестезія, або загальна. Загальний наркоз призначають дітям, пацієнтам з нестійкою психікою і непереносимістю препаратів для місцевої анестезії. Вона використовується і при бронхоскопії за допомогою жорсткого бронхоскопа. Для місцевої анестезії використовується розчин лідокаїну у вигляді спрею, яким по черзі збризкують порожнину носа, носоглотку, гортань, трахею і бронхи у міру просування бронхоскопа. Побічні ефекти анестезії – відчуття закладеності носа, утруднення ковтання, осиплість голосу, оніміння неба і мови. Місцева анестезія пригнічує кашльовий і блювотний рефлекси, які можуть порушити проведення бронхоскопії. Місцеву анестезію призначають в тому разі, якщо використовується м’який бронхоскоп, пацієнт в стані перенести процедуру без загальної анестезії або, навпаки, не зможе перенести загальний наркоз (похилий вік, важкі захворювання серцево-судинної системи).
- Проведення маніпуляції.
Після премедикації і введення анестезії можна приступити до ендоскопічного дослідження бронхів. Пацієнт повинен сидіти або лежати на спині, ендоскоп вводиться через ніздрю при загальній анестезії або вираженому блювотний рефлекс або через рот, якщо цього немає ніяких перешкод. Трубки ендоскопа досить тонкі, тому вони не перешкоджають диханню. Під час маніпуляції лікар бачить зображення на моніторі.
Бронхоскопія дозволяє обстежити гортань, голосову щілину, трахею, бронхи великого і середнього діаметру.
Недоступними залишаються дрібні бронхи, бронхіоли і альвеоли. При необхідності через бронхоскоп можна ввести інструменти для ендоскопічних операцій і провести видалення сторонніх тіл, пухлини, взяти біопсію, зупинити кровотечу, розширити просвіт бронхів.
- Післяопераційний період.
Бажано залишатися в стаціонарі під наглядом медичного персоналу протягом 2 годин після проведення бронхоскопії.

Якщо підготовка пацієнта була проведена правильно, то після бронхоскопії не спостерігається ніяких негативних ефектів, післяопераційний період протікає без ускладнень і на наступний день пацієнт вже готовий повернутися до свого звичайного життя.
Показання до проведення
Існує цілий ряд причин, за якими лікар призначає своїм хворим проходження бронхоскопії. Дослідження призначається з тією метою, щоб у хворого виявити різні види захворювань дихальної системи або виключити припущення. Дослідження призначається з такими цілями:
- виявити наявність онкології дихальних шляхів;
- визначити причини розвитку патологій в органах дихальної системи;
- діагностувати місце локалізації новоутворень;
- визначити причину розвитку частих захворювань пневмонією;
- виявити причини легеневих кровотеч;
- провести лікування онкологічних недуг;
- підготувати пацієнта до майбутньої операції по втручанню в органи дихання.
Бронхоскопія – це сучасний метод дослідження дихальних шляхів, за допомогою якого вдається своєчасно діагностувати, спростовувати, лікувати і вивчати дихальну систему людини.
різновиди процедури
Бронхоскопи бувають двох видів: гнучкі і жорсткі.
- Гнучкий (фібробронхоскоп) застосовується для діагностики дихальних шляхів; візуалізації слизової бронхів і при видаленні дрібних сторонніх тіл. Гнучкий бронхоскоп менше травмує слизову, так як має невеликий діаметр, використовується при обстеженні дітей.
- Жорсткий, або ригідний, застосовується для розширення просвіту бронхів, видалення сторонніх тіл, які перекривають дихальні шляхи. Використовується при реанімації потопаючих, хворих на муковісцидоз (з його допомогою видаляють рідину з легенів); відновлювати прохідність дихальних шляхів (при наявності рубців або пухлин); при боротьбі з кровотечею; промивання бронхів і введення лікарських розчинів.
можливі ускладнення
Якщо халатно пацієнт поставиться до процесу підготовки до процедури, може спостерігатися виникнення ускладнень.Якщо лікар заздалегідь виявить, що пацієнт не готовий до бронхоскопії, він перенесе процедуру на інший день. Якщо ж це стане відомо тільки в ході дослідження, то хворий ризикує тим, що результат діагностики буде не зовсім точними і буде потрібно повторний огляд дихальних органів.
Ризик розвитку ускладнень є завжди, навіть за умови правильної і ретельної підготовки. Звернутися до лікарні слід при виникненні таких симптомів:
- блювота і нудота;
- відчуття ускладнення подиху;
- підвищення температури;
- наявність хрипів під час дихального процесу;
- виділення крові під час кашлю.
Ці симптоми можуть свідчити про розвиток таких патологічних станів, як бронхоспазм, пневмоторакс або алергічна реакція.
Історія бронхоскопії
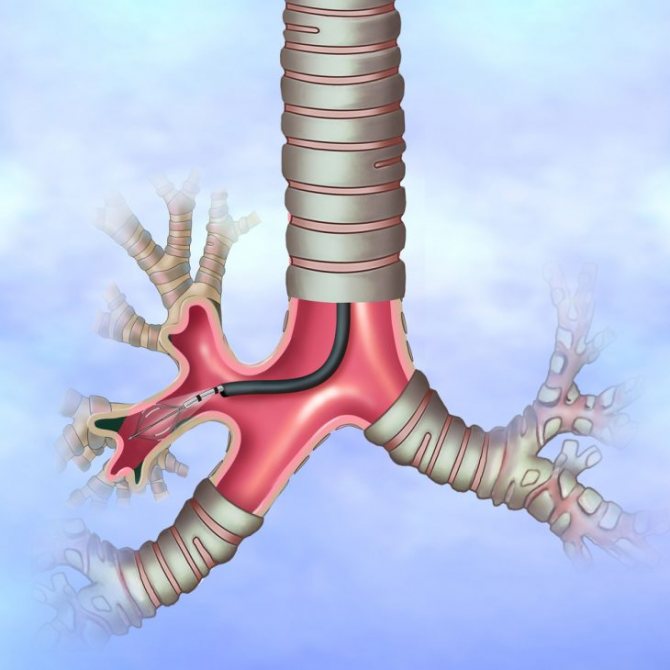
Лікар вводить бронхоскоп в дихальні шляхи і завдяки оптичній системі на кінці трубки має можливість оцінити їх стан зсередини.
Вперше подібне дослідження було проведено в кінці XIX століття. Його метою було видалення з трахеобронхіального дерева стороннього тіла. А оскільки і прилад, і техніка проведення маніпуляції була недосконалою, щоб зменшити біль, знизити ризик травм і ускладнень, пацієнтові вводили кокаїн.
Лише через більш ніж півстоліття, в 1956 році, був винайдений безпечний для обстежуваних прилад – ригідний бронхоскоп. А ще через 12 років, в 1968 році, виникла гнучка модифікація цього апарата. Надалі техніка дослідження удосконалювалася, і сьогодні лікар має можливість спостерігати на екрані монітора багаторазово збільшене зображення слизової дихальних шляхів, а пацієнт під час процедури може перебувати у свідомості і практично не відчувати при цьому дискомфорту.
Загальні рекомендації лікаря після процедури
- Їсти можна тільки після закінчення дії анестезуючого препарату;
- Часто спльовувати накопичилася слину;
- Відмова від куріння мінімум на добу;
- Перед їжею зробити ковток води для визначення неприємних відчуттів;
- Обмежити водіння транспортного засобу протягом дня;
- Протипоказаний алкоголь 24 години;
- Холодні і гарячі страви скасувати на добу;
- Небажано кашляти;
- Приймати ліки по призначеннях лікаря;
- Виключити фізичні навантаження;
- Протягом декількох днів можуть турбувати осиплість голосу, першіння в горлі;
- При виникненні сильних больових відчуттів і рясного кровохаркання звернутися до лікаря!
Що таке віртуальна бронхоскопія
Віртуальна бронхоскопія – це різновид рентгенівського дослідження, варіант комп’ютерної томографії, результат якої за допомогою спеціальної програми перетворюється в тривимірну картину трахеобронхіального дерева. Безсумнівний плюс цього методу дослідження – його неінвазивний (ризик травмування слизової, розвитку кровотеч при цьому відсутня). Однак він в силу багатьох причин не може замінити класичну бронхоскопію: є виключно діагностичним і застосовується лише в певних клінічних ситуаціях (зокрема, з метою діагностики новоутворень бронхів і контролю темпів і характеру їх зростання). Лікувальні маніпуляції віртуальна бронхоскопія проводити, звичайно, не дозволяє.
Що відчуває пацієнт після бронхоскопії
Дослідження органів дихання за допомогою бронхоскоп – це хоча і безпечний метод, але досить не приємний. По закінченню дослідження для пацієнта властиво розвиток наступних відчуттів:
- оніміння глотки;
- закладеність носа;
- труднощі при ковтанні;
- відчуття стороннього тіла всередині організму;
- кашель з виділенням кровоносних прожилок.
Всі ці негативні симптоми проходять в перший же день після завершення бронхоскопії. Щоб уникнути розвитку серйозних ускладнень, пацієнтові після гастроскопії забороняється деякий час їсти, курити, пити і приймати медикаменти. Все це тільки погіршить ситуацію, тому уточніть у лікаря, коли можна повернутися до нормального способу життя. Якщо після закінчення дослідження неприємні відчуття тривають більше двох діб, то слід негайно сповістити про це лікаря, який проводив бронхоскопію.
Можливі ускладнення і результати
За умови правильної підготовки і дотримання норм процедури, бронхоскопія не викликає ніяких побічних явищ. Зазвичай обстеження супроводжується онімінням, закладенням носа. У рідкісних випадках введення ендоскопа, біопсія можуть спровокувати алергічну реакцію, кровотеча, зараження патогенними мікроорганізмами.
За допомогою інструментальної діагностики можна виявити:
- рак легенів;
- туберкульоз;
- пневмонію;
- хрящову тканину в просвіті дихання;
- аномальне збільшення лімфатичних вузлів;
- набряки, запальний процес.
Нерідко лікарі рекомендують бронхоскопію для підготовки до хірургічного лікування, підтвердження діагнозу, отриманого в результаті рентгеноскопії, інших видів обстежень.
Анестезія при проведенні бронхоскопії
При проведенні бронхоскопії під загальним наркозом анестезіолог оглядає пацієнта напередодні процедури і може призначати премедикацію. Її роблять перед проведенням операції. Основна мета премедикації спрямована на придушення кашльового і блювотного рефлексу. Для цього вводять атропін. Спосіб введення і дозування визначає фахівець! Припустимо введення протиалергічних і седативних препаратів.
Анестезія спрямована на зменшення больових відчуттів хворого, запобігання зупинки життєво важливих рефлексів, хороше розслаблення м’язів, адекватну вентиляцію легенів і газообмін. Вона є обов’язковою при проведенні як планової, і екстреної операції. Лікуючий лікар, спільно з анестезіологом, визначає вид анестезії перед операцією з урахуванням обсягу майбутнього втручання, тяжкості стану, віку і психологічного настрою хворого.
Це може бути місцева анестезія або загальний наркоз. Місцево використовують лідокаїн 2-5% у вигляді спрею або розчину. Його вводять перед процедурою і під час її проведення шляхом зрошення слизової носоглотки, трахеї, бронхів.
Відразу після введення у пацієнта може виникнути поступово наростаюче почуття теплого клубка в горлі, відчуття розпирання, онімілості горла і мови. Це є нормальним явищем.
Види загального наркозу при проведенні лікувальної бронхоскопії:
- Внутрішньовенний.
- Масковий.
Масковий наркоз частіше застосовують у дітей молодшого віку. Використовують закис азоту з фторотаном. Після 3 років допустимо застосовувати внутрішньовенний наркоз у поєднанні з масочний. Вид анестезії у дитини визначає лікар-анестезіолог. Побажання батьків не враховуються.
Дорослій категорії населення загальний наркоз показаний при емоційної нестабільності. Препарати і дозування, які використовують при внутрішньовенному наркозі, підбирає анестезіолог з урахуванням віку, маси тіла, деяких об’єктивних і лабораторних показників.
У виборі цього виду анестезії після проведення бронхоскопії пацієнта можна переводити в палату після повного відновлення дихальних рефлексів і пробудження. До цього моменту хворий повинен перебувати в реанімаційному відділенні під ретельним контролем фахівців.
Протипоказання до дослідження
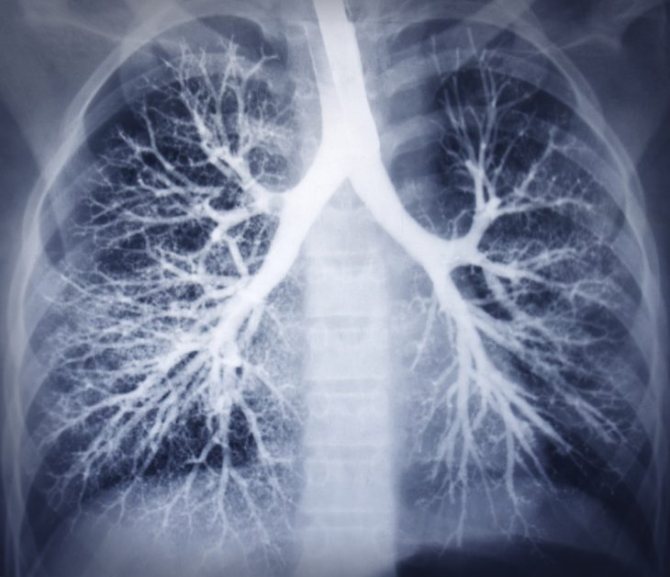
Бронхоскопія. Здорові легені.
Проводити бронхоскопію не рекомендується, якщо у пацієнта діагностовано наступні захворювання:
- стеноз (звуження просвіту) верхніх дихальних шляхів II-III ступеня;
- бронхіальна астма в стадії загострення;
- важка дихальна недостатність;
- інсульт або інфаркт міокарда, перенесені хворим протягом останніх 6 місяців;
- аневризма (мешочкообразное розширення) аорти;
- важкі аритмії;
- важка гіпертонічна хвороба;
- патологія системи згортання крові;
- індивідуальна гіперчутливість до препаратів-анестетиків;
- захворювання нервово-психічної сфери, зокрема, епілепсія, важкі ЧМТ, шизофренія та інші.
Проведення бронхоскопії при будь-якому з перерахованих вище станів супроводжується високим ризиком розвитку ускладнень і збільшення стану хворого аж до його смерті.
Також слід відстрочити цю маніпуляцію в період ГРВІ, в першій фазі менструального циклу, в третьому триместрі вагітності.
Варто відзначити, що в кожному конкретному випадку навіть при наявності протипоказань лікар визначає індивідуально, проводити бронхоскопію чи ні. Якщо ситуація екстрена і без цієї процедури пацієнт може загинути, лікар, ймовірно, проведе її, однак буде насторожений щодо можливих ускладнень і вживе заходів, щоб їм запобігти.
КОЛИ БЕЗ бронхоскопії НЕ ОБІЙТИСЯ
Не слід зволікати, якщо доктор призначає пройти обстеження дитини бронхоскопом. Це може стати необхідним в наступних випадках:
- Попадання чужорідного тіла в дихальні шляхи, або підозра на цей факт. Малюки часто засовують в ніс або рот дрібні деталі конструкторів, гудзики, скріпки, монети, болтики, намистини, інші крихітні предмети. Дуже небезпечні предмети, що можуть упиватися в слизову і перешкоджати відходження їх разом з кашлем. Дуже небезпечними є колосся – вони легко проникають всередину бронхів, а зворотного виходу їм не дають наявні на них вусики. Діти часто кладуть в рот предмети підсвідомо з метою вивчення, але це становить небезпеку, тому що при вдиху предмет ризикує потрапити в дихальні шляхи. Це може статися навіть з частинками їжі. Якщо дитина бігає і грається з «набитим ротом», висока ймовірність вдавитися. Чужорідне тіло необхідно видаляти, інакше може статися закупорка бронхів, виникнути гнійний процес, в результаті ефекту клапана, що створюється стороннім предметом, може статися розрив легені.
- Частина легкого не бере участі в процесі дихання. Бронхоскопія у дітей показує, в результаті чого відбувається цей процес – має місце запальне захворювання, або виявляється порок розвитку бронхів.
- Діагноз туберкульозу бронхів дітям ставиться тільки при бронхоскопіческом дослідженні. При цій процедурі отримують мокроту для проведення мікробіологічного вивчення. При аналізі під мікроскопом виявляють збудника туберкульозу. Одночасно можна зробити тести на препарати, до яких чутливий даний збудник, щоб призначить точний курс лікування. При туберкульозі виникають вогнища кровотечі, а за допомогою бронхоскоп це явище можна купірувати.
- При муковісцидозі бронхоскопія дітям проводиться з метою розрідження мокроти, змивання загустіли залишків слизу, які заважають диханню, перекриваючи просвіт бронхіальних труб.
проведення процедури
Для початку медики застосовують місцеві анестезуючі засоби. Наносяться вони за допомогою розпилення на слизову оболонку носової порожнини і ротоглотки. Анестезія не тільки допоможе максимально знизити больові відчуття, але і допоможе придушити кашель. Коли препарати починають діяти, у пацієнта відбувається оніміння горла і мови, з’являється відчуття теплого клубка в горлі. Подібний ефект викликає анестезія, що проводиться стоматологами.
Потім фахівець вирішує, в якому становищі краще проводити процедуру: лежачи на кушетці або сидячи на стільці. Після чого через носову порожнину ендоскоп вводиться в респіраторні шляхи, іноді прилад вводиться через рот. Процедура проходить безболісно. Оскільки просвіт бронхів значно більше, ніж діаметр бронхоскоп, під час процедури не спостерігається дискомфорту при диханні.
Далі лікар проводить необхідні маніпуляції: огляд стану бронхів, взяття тканини для подальшого дослідження, здійснює відсмоктування вмісту бронхів (якщо в цьому є необхідність).
Після дослідження у пацієнта можуть виникати незначні больові відчуття в гортані. Це тимчасовий ефект, для боротьби з яким медики призначають спеціальні пастилки і рідини для полоскання горла. Через застосування анестетиків слизова оболонка глотки втрачає чутливість, що призводить до утруднення ковтання. Усі рефлекси відновлюються через декілька годин після процедури, тому доводиться деякий час утримуватися від прийому їжі і рідини.
Для якнайшвидшого виведення з бронхів контрастної речовини призначаються дихальні вправи або постуральний дренаж. Пацієнт при цьому приймає потрібне положення, що сприяє очищенню бронхіального дерева.
