Дієта при жовчнокам’яній хворобі (камені в жовчному міхурі)
Жовчнокам’яна хвороба (ЖКХ) – досить поширене захворювання шлунково-кишкового тракту. Характеризується утворенням каменів в жовчному міхурі або протоках. Згідно зі статистикою, у жінок жовчнокам’яна хвороба зустрічається в кілька разів частіше, ніж у чоловіків.
Жовч, яка виробляється в печінці, накопичується в жовчному міхурі, потім по жовчних шляхах надходить у кишечник, беручи участь в перетравленні їжі. При порушенні балансу компонентів жовчі в рідини формуються тверді пластівці, які, ущільнюючи, перетворюються в камені. Камінь, потрапляючи в протоки, закупорює отвір, стаючи причиною гострого нападу.
На появу каменів частіше впливають фактори:
- Недотримання режиму харчування, надмірне переїдання або голодування.
- Малорухливий спосіб життя, сидяча робота.
- Порушення метаболізму, що приводить до появи надмірної ваги.
- Вагітність.
- Хвороби жовчного міхура, печінки, інших органів системи травлення.
- Цукровий діабет.
Лікування потрібно розпочати негайно, запобігаючи погіршення стану пацієнта, що приводить до ускладнень, аж до летального результату.
Загальні правила
Холестеринові і чорні пігментні формуються частіше в міхурі, а коричневі – в протоках. Причиною їх утворення є надлишкова насиченість жовчі осадом. У жовчному міхурі постійно відбувається процесі згущення жовчі, і вона стає більш насиченою холестерином.
Освіта каменів – процес динамічний і випадання кристалів чергується з їх розчиненням, правда частковим. В утвореному камені постійно збільшується кількість важко розчинної холестерину, і він збільшується в розмірах. У рік зростання каменів варіює від 1 до 4 мм, нові утворюються лише у 14% хворих.
У виникненні холестерину холелитиаза грає роль сімейна схильність, дефекти синтезу солюбілізатор, географічне місце проживання, ожиріння, цироз печінки, вагітність, цукровий діабет, стаз жовчі в міхурі, дисліпопротеїнемія (підвищений рівень холестерину в крові). Певне місце займає неправильне харчування: надлишок в раціоні вуглеводів і білків тваринного походження, недолік рослинних волокон і рослинних білків.
На початкових етапах захворювання на УЗД протягом декількох років може виявлятися перенасичена холестерином густа жовч (біліарний сладж) – це період порушень її фізико-хімічних властивостей. Клінічні прояви хвороби відсутні і цей час найбільш сприятливо для консервативного лікування (зниження литогенности жовчі і нормалізація жовчовиділення).
Якщо зміни хімічного складу жовчі усуваються, а приєднується запалення слизової і гіпомоторна дисфункція міхура починається формування мікролітів до 5 мм. Цей період також протікає без клінічних проявів. Ефективним є консервативне лікування (хенотерапія).
Потім мікроліти злипаються з утворенням макролітами розміром більше 5 мм. Ускладнюється запалення і порушення моторики жовчного міхура. Вже з’являються деякі неспецифічні симптоми: ниючі болі, гіркота в роті, тяжкість в правому підребер’ї, що виникають при погрішності в дієті, схильність до метеоризму, часті проноси і запори. При нападі різкі, нестерпні болі виникають раптово, іррадіює в праву руку і лопатку, супроводжуються нудотою, блювотою, яка не приносить полегшення. Провокує напад прийом алкоголю і прийом жирної їжі, тряска, їзда, психоемоційне напруження або носіння тяжкості.
Хворим при виявленні макролітами пропонується літотрипсія (роздроблення при наявності одиничних і нечисленних каменів) або контактна розчинення конкрементів (контактний літоліз). При цьому методі розчиняє речовина вводиться в міхур або протоки. Розчиняються тільки холестеринові камені будь-якого розміру. Для процедури використовують ефір метілтретбутіл при наявності каменів у міхурі та ефір пропіонат – в жовчних протоках.
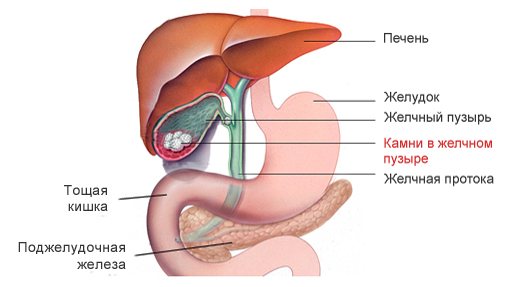
Каміння в жовчному міхурі
Як уже зазначалося, вживання їжі з великим вмістом холестерину, жирів і рафінованих вуглеводів, безладний режим і незбалансоване харчування впливають на процес утворення каменів. При симптомах жовчнокам’яної хвороби лікування дієтою є необхідним на всіх стадіях захворювання. Як зазначалося вище, на ранніх стадіях біліарного сладжа можна повністю налагодити склад жовчі і запобігти утворенню каменів. На стадії мікролітів харчуванням і застосуванням препаратів можна змінити склад жовчі і розчинити їх, а при утворилися каменях – стабілізувати їх зростання і попереджати загострення (жовчні коліки).
Давайте розберемося, яка дієта при жовчнокам’яній хворобі може призначатися? Базовою дієтою є Стіл №5 і його різновиди в залежності від стадії захворювання. Зрозуміло, при жовчнокам’яній хворобі не можна вживати продукти, що містять холестерин і рекомендується збагачення раціону рослинною клітковиною. Холестеринові камені зустрічаються у осіб, які страждають переїданням, що зловживають тваринними жирами, жирними сортами м’яса, яйцями і ікрою. Виключається також гостра і жирна їжа, жовтки яєць і при поганій переносимості обмежуються рослинні масла, які володіють вираженою жовчогінною дією і можуть спровокувати приступ ЖКХ жовчного міхура.
Лікування дієтою при каменях в жовчному міхурі передбачає:
- Обмеження жирів до 80 г (75% тварин, рослинних – 25%).
- Збільшення харчових волокон (за рахунок овочів і фруктів).
- Збільшення вмісту продуктів з солями магнію.
- Для усунення застою жовчі прийом їжі до 6 разів на день.
- Не рекомендується вживати алкогольні напої (навіть в «малих» кількостях).
- Не можна допускати збільшення ваги. При супутньому ожирінні енергоцінність дієти потрібно знизити, обмежуючи кількість жирів (70 г) і вуглеводів (250-300 г). Зниження ваги сприятливо позначається на перебігу жовчнокам’яної хвороби.
- Литогенность жовчі усувається тривалим застосуванням хенодеоксихолева кислоти і урсодеоксихолевої кислоти (не менше 6 місяців).
На першій стадії захворювання немає заборонених продуктів, але необхідно дотримуватися режиму харчування, оскільки прийом їжі в певний час стимулює секрецію жовчі і моторну функцію міхура.
Поза загостренням необхідно помірне щадіння жовчного міхура і печінки, нормалізація функції жовчовиділення і рівня холестерину, що забезпечує раціон базового Столу №5. Це фізіологічно повноцінне харчування, в якому передбачений дробовий прийом їжі, що сприяє регулярному відтоку жовчі. Калорійність харчування становить 2400-2600 ккал (білки – 80 г, жири – 80 г, вуглеводи – 400 г).
Обмежено вживання солі (10 г), жирів (особливо тугоплавких), рідина в межах 1,5-2 л. Страви готують відварними, на пару і вже дозволено запікання без скоринки. Овочі для страв не пасерують і перетирають тільки овочі, багаті клітковиною, а також жилаве м’ясо. Необхідний чіткий режим і прийом їжі 5-6 разів на день.
Оскільки необхідно помірно стимулювати жовчовиділення і запобігати появі каменів, то раціон передбачає:
- Велика кількість клітковини (за рахунок вживання овочів і фруктів), що особливо необхідно при наявності закрепів. Додатково в раціон вводяться висівки.
- Салати і вінегрети, заправлені нерафінованою олією (їх потрібно міняти, особливу цінність має оливкову олію).
- Будь-які овочі, ягоди і фрукти.
- Вживання кисломолочних продуктів і рослинної їжі для досягнення лужної реакції жовчі. В цьому плані невигідно відрізняються круп’яні вироби і борошняні вироби, які ощелачивают жовч, в зв’язку з цим дані продукти слід обмежити, особливо якщо є надлишкова вага.
- Слід віддати перевагу гречаній, пшоняної, вівсяної і ячної круп і зерновому хлібу, які, крім усього іншого, забезпечують організм магнієм.
- Введення достатньої кількості білка (нежирна риба, м’ясо, сир, білок курячий) і рослинних масел, які підсилюють вироблення ендогенних жовчних кислот. Дозволяються страви з яєчних білків, обмеження стосується жовтків – при вираженій гіперхолестеринемії можна тільки 0,5 жовтка в страви щодня.
- Вживання продуктів, багатих вітаміном А (молоко, вершки, сир, сметана, вершкове масло).
- Дотримання достатнього питного режиму (до 2-х літрів в день), що попереджує застій жовчі, а також принципів регулярного і дрібного харчування.
З раціону виключаються:
- продукти з ефірними маслами (часник, цитрусові);
- високо екстрактивні страви (всі бульйони, капустяний відвар);
- овочі з високим вмістом щавлевої кислоти (щавель, шпинат);
- здобне, пісочне і листкове тісто;
- жирне м’ясо і субпродукти, що містять холестерин (печінка, нирки, мізки), все смажені страви;
- алкоголь;
- обмежуються легкозасвоювані вуглеводи (цукор, варення, кондитерські вироби, мед, цукерки).
Магнієва дієта при жовчнокам’яній хворобі (особливо показана, якщо є запори, а також дискінезія з недостатнім випорожненням міхура) побудована на основі Столу №5, але додатково збагачена продуктами, що містять магній: висівковий хліб і хліб з борошна грубого помелу, вироби з мелених висівок, гречана і пшоняна крупи, відвар з висівок, овочі і фрукти, в тому числі сухофрукти).
Всі ці продукти стимулюють жовчовиділення, посилюють рухову функцію жовчного міхура і кишечника, що в результаті сприяє виведенню холестерину, з якого при застої жовчі утворюються камені в жовчному міхурі. Однак магнієва дієта не призначається при наявності гастриту, ентероколіту із заворушеннями і проносами, а також в період загострення.
Дієта при жовчнокам’яній хворобі в період загострення
При загостренні ЖКХ в перший день з метою максимального щадіння шлунково-кишкового тракту проводять повне голодування. У цей день можна пити неміцний чай, розбавлені соки, відвари шипшини. На 2-3 добу призначається протизапальний варіант – Дієта №5В, що виключає будь-які механічні та хімічні подразники. Вона рекомендується на короткий термін до 5 днів.
У ній обмежуються вуглеводи до 200 г (за рахунок простих – цукор, джеми, мед, варення), знижується вміст білка (до 80 г), а також кількість жиру. Їжа готується без солі і тільки протерта: у вигляді суфле, пюре і слизових супів. Важливо дотримуватися дробность харчування (не менше 5 разів) і приймати пишу малими порціями. Калорійність на рівні 1 600 ккал, передбачається вживання рідини (2-2,5 л / добу).
У раціон вводяться тільки:
- легка протерта їжа на воді і без масла;
- слизові супи (на основі вівсяної, рисової і манної крупи);
- рідкі протерті каші (вівсяна і рисова) з додаванням молока;
- желе, овочеві соки, компоти з протертими фруктами;
- поступово вводять протерте варене м’ясо (трохи), нежирний сир, варену рибу;
- пшеничний хліб або сухарі.
Після цього лікувальне харчування розширюється і на восьму добу хворих переводять на Дієту 5А, а потім і на базовий Стіл №5.
При ЖКХ до патологічного процесу залучаються гастродуоденальная система, підшлункова залоза і кишечник. Панкреатит частіше спостерігається у жінок 50-60 років з ожирінням і гіперліпідемією. При жовчнокам’яній хворобі і панкреатиті застосовується різновид Столу №5 – Стіл № 5п. Для нього характерне ще більше обмеження жирів і вуглеводів, які стимулюють функцію підшлункової залози. Також обмежуються екстрактивні речовини (відвар капусти, м’ясні і рибні бульйони) і груба клітковина овочів. При ожирінні рекомендується зниження калорійності раціону за рахунок значного обмеження вуглеводів. Всі страви готуються в відварному або паровому вигляді і подрібнюються.
При калькульозному холециститі, що має тенденцію до частих загострень, рекомендують оперативне лікування. У післяопераційний відновлювальний період дуже важливо харчування хворого. Через 12 годин після операції дозволяється пити воду без газу невеликими ковтками (до 500 мл в день). На другу добу в раціон вводять нежирний кефір, несолодкий чай, кисіль – порціями не більше 0,5 склянки з періодичністю в 3 години.
На 3-4 день дозволяється вже прийом їжі і харчування організовується до 8 разів на день, порціями по 150 г: картопляне пюре (полужидкое), протерті супи, омлет з яєчних білків, перетерта відварна риба, фруктове желе. З рідин можна пити розбавлені соки (яблучний, гарбузовий) і чай з цукром. На п’ятий день вводять галетное печиво і підсушений пшеничний хліб. Через тиждень додають перетерті каші (гречану, вівсяну), відварене прокручене м’ясо, сир, кефір, йогурт і овочеве пюре. Після цього хворий може перекладатися на Стіл № 5А, дещо пізніше – на Стіл №5.
Після операції, як наслідки її, можливі ураження жовчних шляхів: холангіт і холедохолітіаз – утворення каменів в загальному жовчному протоці, який проявляється колікоподібні болями, жовтяницею, лихоманкою і ознобом. Якщо холедохолітіаз не усувається терміновому порядку, то приєднується висхідний холангіт.
З урахуванням переважання основного або супутнього захворювання призначаються Столи №5А або №5В. Виключені продукти, багаті на холестерин, грубою клітковиною, ефірними маслами, що викликають бродіння, джерела екстрактивних речовин. Їжу готують тільки протерту. М’ясні страви тільки рубаними або протертими, а відварна риба допускається шматком. Обмежують кількість овочевих страв і дозволяють їх тільки у вигляді відварених пюре. Фрукти у вигляді киселів, компотів з протертими ягодами і фруктами, а яблука тільки запечені.
Після холецистектомії при наявності дуоденита і панкреатиту призначають щадну Дієту № 5Щ. Її застосовують до 3 тижнів до стихання болів і диспепсичних розладів. Далі призначають базовий стіл №5.
Якщо після холецистектомії виникають явища застою жовчі, рекомендують Стіл № 5 Л / Ж – ліпотропно-жирової. Він сприяє посиленню жовчовиділення, надає липотропное дію. Це фізіологічно повноцінна дієта, але обмежено вміст простих вуглеводів і підвищений вміст жирів (в рівній пропорції тваринні та рослинні). Крім парових страв вводяться і запечені, а для стимулювання жовчовиділення – не гострі і несолоним закуски. Дозволяються вживання макаронів і розсипчастих каш, запечених овочів і свіжих фруктів. Їжа не подрібнюється. Виключається жарка. Харчування невеликими порціями.
Раціон при загостренні захворювання
У період загострення жовчнокам’яної хвороби або холециститу потрібно дотримуватися дієти, що щадить:
- Є 3-4 рази на день.
- На піку хвороби вживати тільки легку, протерту їжу: овочеве і фруктове пюре, парові котлети. Через кілька днів можна додати варені рибу та м’ясо.
- Дозволені нежирний кефір, сир, натуральний йогурт.
- Заборонені вершки, масло, морозиво та інші жирні молочні продукти. Також не можна їсти гостру, жирну, смажену їжу, копченості, овочі з високою концентрацією ефірів (часник, цибуля, редиска). Солодощі та випічку теж потрібно скоротити до мінімуму, а краще зовсім відмовитися.
- Не менш 2 л рідини в день: крім кип’яченої води можна пити лужну мінералку, слабкий чай, відвар шипшини, свіжовичавлені соки.
дозволені продукти
- Хліб пшеничний, при гарній переносимості можна вживати житній. Хліб допускається тільки несвіжий, щоб не допускати здуття кишечника. Раціон розширюють введенням сухого бісквіта, випечних здобні виробів з м’ясом, сиром, яблуками і нежирного печива.
- Супи готують тільки на овочевих бульйонах з додаванням круп, вермішелі і овочів. Можна готувати борщі і щі, молочні і фруктові супи. Овочі для заправки супів підсмажувати не можна і протирати не обов’язково.
- На другі страви використовують нежирну яловичину, телятину, кролика, курку. Їх можна відварювати і після цього запікати, подавати шматком або рубаними.
- Дозволена нежирна риба (відварна, фарширована овочами, рибні котлети, запечена з овочами і макаронами).
- Молочні продукти тільки нежирні: кефір, йогурт, кисле молоко. Молоко, оскільки воно погано переноситься, додають тільки в блюда. Можна напівжирний сир в натуральному вигляді і в складі запіканок і ледачих вареників. Сметана використовується як приправа до страв.
- Рекомендуються яйця – переважно білкові омлети, оскільки жовтки потрібно обмежувати в раціоні або виключати взагалі, так як вони мають жовчогінну дію і можуть викликати посилення болю, крім того – мають високий вміст холестерину.
- Крупи допускаються будь-які (іноді погано переноситься кукурудзяна і пшоняна) у вигляді каш, в супи і запіканки з сиром і овочами.
- Овочі вирішуються в запеченому, відварному і тушкованому вигляді (виключаються щавель, редис, шпинат, редька, гриби, часник). Можна робити салат з дозволених овочів і додавати рослинне масло, а також вінегрети. Дозволяється вживання некислим квашеної капусти (якщо немає здуття), пюре з зеленого горошку, кабачкова ікра.
- До будь-яких м’ясних і овочевих страв можна вживати сметанні, овочеві та молочні соуси, з ними також можна запікати рибу і м’ясо.
- З прянощів допускаються кріп, петрушка.
- Фрукти і ягоди повинні бути некислими (в свіжому вигляді, компоти і киселі).
- Допускається вживання мармеладу, карамелі, зефіру, пастили, меду та варення. Цукор замінюють ксилітом (частково).
- Вершкове (25-30 г) і рослинне масло додають в страви після приготування. Кількість рослинного масла залежить від переносимості.
- Рекомендуються неміцний чай, овочеві соки, відвар пшеничних висівок, настій шипшини, мінеральна вода без газу.
Таблиця дозволених продуктів
| Білки, г | Жири, г | Вуглеводи, г | Калорії, ккал | |
Овочі та зелень |
||||
| баклажани | 1,2 | 0,1 | 4,5 | 24 |
| кабачки | 0,6 | 0,3 | 4,6 | 24 |
| капуста | 1,8 | 0,1 | 4,7 | 27 |
| капуста брокколі | 3,0 | 0,4 | 5,2 | 28 |
| морква | 1,3 | 0,1 | 6,9 | 32 |
| огірки | 0,8 | 0,1 | 2,8 | 15 |
| перець салатний | 1,3 | 0,0 | 5,3 | 27 |
| петрушка | 3,7 | 0,4 | 7,6 | 47 |
| салат айсберг | 0,9 | 0,1 | 1,8 | 14 |
| помідори | 0,6 | 0,2 | 4,2 | 20 |
| гарбуз | 1,3 | 0,3 | 7,7 | 28 |
| кріп | 2,5 | 0,5 | 6,3 | 38 |
фрукти |
||||
| банани | 1,5 | 0,2 | 21,8 | 95 |
| яблука | 0,4 | 0,4 | 9,8 | 47 |
Горіхи і сухофрукти |
||||
| родзинки | 2,9 | 0,6 | 66,0 | 264 |
| інжир сушений | 3,1 | 0,8 | 57,9 | 257 |
| курага | 5,2 | 0,3 | 51,0 | 215 |
| урюк | 5,0 | 0,4 | 50,6 | 213 |
| чорнослив | 2,3 | 0,7 | 57,5 | 231 |
Крупи і каші |
||||
| вівсяна крупа | 12,3 | 6,1 | 59,5 | 342 |
| перлова крупа | 9,3 | 1,1 | 73,7 | 320 |
| Рис | 6,7 | 0,7 | 78,9 | 344 |
Борошно та макаронні вироби |
||||
| макарони | 10,4 | 1,1 | 69,7 | 337 |
| локшина | 12,0 | 3,7 | 60,1 | 322 |
| локшина гречана | 14,7 | 0,9 | 70,5 | 348 |
Хлібобулочні вироби |
||||
| хліб пшеничний | 8,1 | 1,0 | 48,8 | 242 |
| хліб з висівками | 7,5 | 1,3 | 45,2 | 227 |
| хлібці цільнозернові | 10,1 | 2,3 | 57,1 | 295 |
Кондитерські вироби |
||||
| варення | 0,3 | 0,2 | 63,0 | 263 |
| желе | 2,7 | 0,0 | 17,9 | 79 |
| зефір | 0,8 | 0,0 | 78,5 | 304 |
| цукерки молочні | 2,7 | 4,3 | 82,3 | 364 |
| цукерки помадні | 2,2 | 4,6 | 83,6 | 369 |
| мармелад фруктово-ягідний | 0,4 | 0,0 | 76,6 | 293 |
| пастила | 0,5 | 0,0 | 80,8 | 310 |
| печиво марія | 8,7 | 8,8 | 70,9 | 400 |
Сировина і приправи |
||||
| мед | 0,8 | 0,0 | 81,5 | 329 |
| цукор | 0,0 | 0,0 | 99,7 | 398 |
Молочні продукти |
||||
| кефір 1.5% | 3,3 | 1,5 | 3,6 | 41 |
| ряжанка | 2,8 | 4,0 | 4,2 | 67 |
Сири і сир |
||||
| сир | 17,2 | 5,0 | 1,8 | 121 |
| сир 1% | 16,3 | 1,0 | 1,3 | 79 |
Мясні продукти |
||||
| яловичина | 18,9 | 19,4 | 0,0 | 187 |
| кролик | 21,0 | 8,0 | 0,0 | 156 |
Ковбасні вироби |
||||
| ковбаса варена молочна | 11,7 | 22,8 | 0,0 | 252 |
| сосиски молочні | 12,3 | 25,3 | 0,0 | 277 |
птах |
||||
| курка | 16,0 | 14,0 | 0,0 | 190 |
| індичка | 19,2 | 0,7 | 0,0 | 84 |
яйця |
||||
| яйця курячі | 12,7 | 10,9 | 0,7 | 157 |
Риба та морепродукти |
||||
| камбала | 16,5 | 1,8 | 0,0 | 83 |
| минтай | 15,9 | 0,9 | 0,0 | 72 |
| тріска | 17,7 | 0,7 | – | 78 |
| хек | 16,6 | 2,2 | 0,0 | 86 |
Масла і жири |
||||
| масло вершкове | 0,5 | 82,5 | 0,8 | 748 |
| олія оливкова | 0,0 | 99,8 | 0,0 | 898 |
| олія соняшникова | 0,0 | 99,9 | 0,0 | 899 |
напої безалкогольні |
||||
| вода | 0,0 | 0,0 | 0,0 | – |
| вода мінеральна | 0,0 | 0,0 | 0,0 | – |
| чай зелений | 0,0 | 0,0 | 0,0 | – |
Соки і компоти |
||||
| абрикосовий сік | 0,9 | 0,1 | 9,0 | 38 |
| морквяний сік | 1,1 | 0,1 | 6,4 | 28 |
| персиковий сік | 0,9 | 0,1 | 9,5 | 40 |
| сливовий сік | 0,8 | 0,0 | 9,6 | 39 |
| томатний сік | 1,1 | 0,2 | 3,8 | 21 |
| гарбузовий сік | 0,0 | 0,0 | 9,0 | 38 |
| шипшиновий сік | 0,1 | 0,0 | 17,6 | 70 |
| * Дані вказані на 100 г продукту | ||||
Які продукти можна їсти
Меню повинно включати продукти, багаті пектинами і ліпотропіков. Перші борються із запаленням, упорядковують мікрофлору кишечника, сприяють виведенню токсинів.
Ліпотропіки (спалювачі жиру) активізують розщеплення ліпідів, розріджують жовч, запобігають утворенню холестеринових бляшок в судинах.
Продукти, до складу яких входить магній, також включаються в раціон. Цей елемент має протизапальну, антисептичну дію, нормалізує кишкову моторику.
У списку продуктів, які рекомендують їсти дієтологи:
- густі каші з гречки, вівсянки, рису, манки на воді або молоці;
- м’ясо і птицю: курку, яловичину, телятину, кролятину;
- нежирну рибу;
- овочеві і молочні супи;
- паровий омлет;
- овочі, багаті пектинами (морква, буряк, гарбуз) і крохмалем (картопля, паприка, кабачок);
- нежирний сир;
- вершкове масло в обмежених кількостях;
- кисломолочні продукти з низьким відсотком жирності – вони зрушують PH жовчі в лужний бік, запобігаючи утворенню каменів;
- горіхи, насіння гарбуза і соняшнику;
- пшеничні висівки, житній хліб;
- печиво галетное;
- трохи солодких фруктів – банани, запечені яблука, гранати;
- напої: компот із сухофруктів, шипшини, свіжі соки, розведені водою, кисіль, а також неміцний чай і лужна мінеральна вода ( «Боржомі», «Єсентуки»);
- іноді допустимі солодощі: мармелад, желе, пастила, різні муси, сухофрукти.

У народній медицині вважається, що корисно пити настої полину, споришу, чистотілу, буркуну – вони розчиняють камені. Їх застосування потрібно узгодити з лікарем, щоб уникнути нападу хвороби. Більш м’яко діють свіжовичавлені морквяні, бурякові соки, смузі з огірка, шпинату і інших овочів.
Повністю або частково обмежені продукти
- Виключається з раціону жирне м’ясо і риба, м’ясо гусака і качки, копченості, ікра, солона риба, ковбаси, консерви.
- Не можна вживати високо екстрактивні страви (бульйони), щавель, шпинат, продукти, що містять ефірні масла (редис, редька, часник, цибуля). Всі ці продукти стимулюють секрецію підшлункової залози і шлунка.
- Субпродукти з високим вмістом холестерину (печінку, нирки, мізки).
- Виключаються кулінарні жири та сало (свиняче, яловиче і бараняче).
- Яйця круто і смажені, жирне молоко і вершки.
- Свіжий хліб, тістечка, смажені пиріжки, торти, листкове тісто, здоба.
- Бобові та овочі з грубою клітковиною (редис, ріпа, редька), а при поганій переносимості обмежується або виключається білокачанна капуста в свіжому вигляді.
- Гострі приправи: хрін, гірчиця, перець, кетчуп, майонез.
- З напоїв не допускаються чорна кава, шоколад, какао.
- З солодощів – шоколад і шоколадні цукерки.
Таблиця заборонених продуктів
| Білки, г | Жири, г | Вуглеводи, г | Калорії, ккал | |
Овочі та зелень |
||||
| овочі консервовані | 1,5 | 0,2 | 5,5 | 30 |
| бруква | 1,2 | 0,1 | 7,7 | 37 |
| горох | 6,0 | 0,0 | 9,0 | 60 |
| цибуля ріпчаста | 1,4 | 0,0 | 10,4 | 41 |
| нут | 19,0 | 6,0 | 61,0 | 364 |
| редис | 1,2 | 0,1 | 3,4 | 19 |
| редька біла | 1,4 | 0,0 | 4,1 | 21 |
| квасоля | 7,8 | 0,5 | 21,5 | 123 |
| хрін | 3,2 | 0,4 | 10,5 | 56 |
| шпинат | 2,9 | 0,3 | 2,0 | 22 |
| щавель | 1,5 | 0,3 | 2,9 | 19 |
ягоди |
||||
| виноград | 0,6 | 0,2 | 16,8 | 65 |
гриби |
||||
| гриби | 3,5 | 2,0 | 2,5 | 30 |
| гриби мариновані | 2,2 | 0,4 | 0,0 | 20 |
Горіхи і сухофрукти |
||||
| горіхи | 15,0 | 40,0 | 20,0 | 500 |
| мигдаль | 18,6 | 57,7 | 16,2 | 645 |
снеки |
||||
| чіпси картопляні | 5,5 | 30,0 | 53,0 | 520 |
Борошно та макаронні вироби |
||||
| вареники | 7,6 | 2,3 | 18,7 | 155 |
| пельмені | 11,9 | 12,4 | 29,0 | 275 |
Хлібобулочні вироби |
||||
| булочки здобні | 7,9 | 9,4 | 55,5 | 339 |
| житній хліб | 6,6 | 1,2 | 34,2 | 165 |
Кондитерські вироби |
||||
| крем кондитерський | 0,2 | 26,0 | 16,5 | 300 |
| тісто пісочне | 6,5 | 21,6 | 49,9 | 403 |
морозиво |
||||
| морозиво | 3,7 | 6,9 | 22,1 | 189 |
шоколад |
||||
| шоколад | 5,4 | 35,3 | 56,5 | 544 |
Сировина і приправи |
||||
| гірчиця | 5,7 | 6,4 | 22,0 | 162 |
| майонез | 2,4 | 67,0 | 3,9 | 627 |
Молочні продукти |
||||
| молоко 4.5% | 3,1 | 4,5 | 4,7 | 72 |
| вершки 35% (жирні) | 2,5 | 35,0 | 3,0 | 337 |
| вершки збиті | 3,2 | 22,2 | 12,5 | 257 |
Мясні продукти |
||||
| свинина жирна | 11,4 | 49,3 | 0,0 | 489 |
| сало | 2,4 | 89,0 | 0,0 | 797 |
| бекон | 23,0 | 45,0 | 0,0 | 500 |
Ковбасні вироби |
||||
| ковбаса с / копчена | 9,9 | 63,2 | 0,3 | 608 |
птах |
||||
| курка копчена | 27,5 | 8,2 | 0,0 | 184 |
| качка | 16,5 | 61,2 | 0,0 | 346 |
| качка копчена | 19,0 | 28,4 | 0,0 | 337 |
| гусак | 16,1 | 33,3 | 0,0 | 364 |
Риба та морепродукти |
||||
| риба копчена | 26,8 | 9,9 | 0,0 | 196 |
| ікра чорна | 28,0 | 9,7 | 0,0 | 203 |
| ікра лососева зерниста | 32,0 | 15,0 | 0,0 | 263 |
| лосось | 19,8 | 6,3 | 0,0 | 142 |
| рибні консерви | 17,5 | 2,0 | 0,0 | 88 |
| сьомга | 21,6 | 6,0 | – | 140 |
| форель | 19,2 | 2,1 | – | 97 |
Масла і жири |
||||
| жир тваринний | 0,0 | 99,7 | 0,0 | 897 |
| жир кулінарний | 0,0 | 99,7 | 0,0 | 897 |
напої алкогольні |
||||
| вино червоне сухе | 0,2 | 0,0 | 0,3 | 68 |
| горілка | 0,0 | 0,0 | 0,1 | 235 |
| пиво | 0,3 | 0,0 | 4,6 | 42 |
напої безалкогольні |
||||
| вода содова | 0,0 | 0,0 | 0,0 | – |
| кола | 0,0 | 0,0 | 10,4 | 42 |
| кава розчинна сухий | 15,0 | 3,5 | 0,0 | 94 |
| спрайт | 0,1 | 0,0 | 7,0 | 29 |
| * Дані вказані на 100 г продукту | ||||
Основні правила харчування
Дієта при жовчнокам’яній патології заснована на коригуванні продуктів:
- Зменшується кількість вуглеводів і жирів тваринного походження.
- Виключаються трансгенні жири – соуси, кетчуп, майонез, маргарин, напівфабрикати, рафінована олія і сухі концентрати.
- Під час загострення не вживають жирні сорти м’яса, рибу, сало, жовтки, бульйони на жиру.
- У великій кількості повинна надходити рослинна їжа, багата клітковиною. Завдяки вершковому маслу, в якому знаходиться лецитин, компоненти холестерину не пов’язує між собою.
Організм необхідно наповнювати різними мінералами і солями, що розчиняють холестерин. Це робиться за допомогою мінеральних лужних вод. Краще використовувати води четвертого класу, максимально збагачені іонами. Найбільш популярною вважаються «Боржомі» і «Єсентуки». Мінеральні води рекомендується випивати натщесерце або за годину до прийому їжі. Рідина п’ється великим ковтками, не менше 150 мл за один раз. Попередньо мінералку підігрівають до 45 градусів. Щоб не було негативного ефекту від газів, їх попередньо випускають із пляшки.
Приблизний добовий склад дієти за поживністю:
- білки – 100 грам;
- жири – до 70 грам;
- вуглеводи – 400 грам.
Сіль максимально обмежується (не більше 10 грамів на добу), а харчування розподіляють на кілька порцій в день. Дробний режим дозволить знизити навантаження з жовчного міхура. Загальна кількість чистої рідини без супу або бульйону має становити не менше 2000 мл в день
При дотриманні правильної дієти функціональність жовчного міхура значно поліпшується. Відбувається регулярний і рівномірний відтік жовчі. Дробові, але поживні порції добре впливають на всі органи травного тракту.
дозволені продукти
Є багато продуктів, які можна вживати:
- овочі фрукти;
- вершки, сметана, вершкове масло;
- ягоди (тільки після теплової обробки);
- хлібні вироби з висівками, житнім борошном;
- черстві хлібобулочні вироби, галетное печиво, крекери, підсушене печиво;
- вівсяна, гречана, рисова (рідка), манна крупи, зварені на воді;
- макарони;
- кроляче м’ясо, телятина, куряче філе, молода баранина;
- сосиски з додаванням молока (дитячі);
- риба нежирна;
- різні морепродукти з підвищеним вмістом йоду;
- горіхи, насіння;
- чай з додаванням молока;
- компот, настій шипшини, соки, розбавлені водою;
- овочеві, молочні супи без м’ясного бульйону;
- буряк, гарбуз, картопля, морква, цвітна капуста, солодкий перець, кабачки і огірки;
- солодкі яблука (запечені), банани, гранат;
- желейні солодощі;
- мармелад, пастила, зефір, кисіль, пудинг;
- молочнокислі продукти;
- білок, приготований на пару;
- будь-які види негострих сирів.
заборонені продукти
Пацієнтам з жовчнокам’яної патологією необхідно повністю виключити деякі продукти. У категорію потрапляють вироби сприяють підвищеною секреторною активності з вмістом ефірних масел або тугоплавких жирів. Не можна споживати вироби, що містять азотисті речовини, щавлеву кислоту і екстрактивні компоненти. Після переробки вони перетворюються в дрібні піщинки, які в наслідку стає конкрементами.
Заборонено вживати їжу, що сприяє підвищеного газоутворення і гнильним процесам в кишечнику. Прості вуглеводи максимально знижують.
До них відносяться:
- свіжі хлібобулочні вироби, здоба, смажене тісто;
- сири, що містять перець і сіль;
- жирний сир, ряжанка;
- відвареної жовток, смажена яєчня;
- сало, кулінарний жир;
- бульйони, приготовані з жирного м’яса;
- будь-які страви з грибів;
- м’ясна окрошка;
- білокачанна капуста;
- шпинат, щавель;
- ревінь, ріпчаста цибуля;
- редька, редиска;
- жирна риба, субпродукти;
- консерви з м’яса, копченості;
- різні ковбасні вироби;
- ікра;
- їжа швидкого приготування;
- суші;
- пряні трави, спеції;
- креми, шоколад;
- морозиво;
- ягоди і фрукти в сирому вигляді;
- кава;
- будь-яке жирне м’ясо.
Меню (Режим харчування)
При ЖКХ жовчного міхура поза загостренням рекомендований Стіл №5. Дієта досить різноманітна, оскільки дозволені практично всі продукти і розширені можливості їх кулінарної обробки. (Додатково дозволено запікання).
Чергуючи різноманітні білкові, овочеві і круп’яні страви, а також різні способи їх приготування, можна скласти меню за своїми уподобаннями та харчування не буде одноманітним. Різні соуси також додадуть смак «прісним» дієтичних страв. На ніч рекомендовані кисломолочні напої. Нижче наводиться приблизний меню дієти при жовчнокам’яній хворобі в період ремісії.
понеділок
| сніданок |
|
| Другий сніданок |
|
| обід |
|
| Полудень |
|
| вечеря |
|
| На ніч |
|
вівторок
| сніданок |
|
| Другий сніданок |
|
| обід |
|
| Полудень |
|
| вечеря |
|
| На ніч |
|
середа
| сніданок |
|
| Другий сніданок |
|
| обід |
|
| Полудень |
|
| вечеря |
|
| На ніч |
|
четвер
| сніданок |
|
| Другий сніданок |
|
| обід |
|
| Полудень |
|
| вечеря |
|
| На ніч |
|
п’ятниця
| сніданок |
|
| Другий сніданок |
|
| обід |
|
| Полудень |
|
| вечеря |
|
| На ніч |
|
субота
| сніданок |
|
| Другий сніданок |
|
| обід |
|
| Полудень |
|
| вечеря |
|
| На ніч |
|
Неділя
| сніданок |
|
| Другий сніданок |
|
| обід |
|
| Полудень |
|
| вечеря |
|
| На ніч |
|
В період загострення або після операції призначається щадна Дієта №5 Щ. У ній знижена калорійність, значно обмежені жири і виключено рослинне масло. Харчування також 6-ти разове. Всі страви протерті (відварені або парові). Дозволяється вживання 200 г пшеничного хліба і 30 г цукру. Порції зменшуються в половину, м’ясні і рибні страви по 100 г.
Харчування при жовчнокам’яній хворобі
При жовчнокам’яної хвороби показана дієтотерапія, що дозволяє позбавити пацієнта від оперативного втручання. Дієту узгоджують з лікарем, уточнюючи список дозволеного і забороненого на різних етапах захворювання. Прийом їжі бажано проводити систематично, за часом. Чітке дотримання режиму сприяє своєчасному виходу з жовчного міхура жовчі.
Харчуватися потрібно часто, не менше 5 разів на добу. Подібна поведінка сприяє кращій засвоюваності продуктів, запобігає труднощі в моториці кишечника, наприклад, запори. Не рекомендується наїдатися безпосередньо перед сном.
Щоб слизова шлунка не дратувалася, які не стимулювалося надмірне желчеобразование, їжа показана теплою. Оптимальною вважається температура 25 – 60 градусів.
У період загострення продукти краще варити або запікати, уникаючи утворення скоринки. Категорично заборонені смажені продукти, окислені жири і канцерогенні речовини, які утворюються при зазначеному способі приготування, спровокують новий напад хвороби.
У процесі приготування продукти належить подрібнювати або перетирати, тоді для перетравлення не буде потрібно багато жовчі. Їжа ретельно пережовувати.
рецепти
Перші страви
У період загострення і після видалення каменів готують протерті супи або супи пюре.
Слизовий вівсяний суп
Склад продуктів: вівсяна крупа, вода.
Вівсяну крупу добре розварити в невеликій кількості води, процідити НЕ протираючи крупу. Відвар довести до кипіння і трохи посолити. Готову страву має однорідну консистенцію вершків і не містить частинок продуктів.
Суп-пюре з цвітної капусти з вівсяними пластівцями і грінками
Склад продуктів: капуста цвітна, картопля, вівсяні пластівці, молоко, вершкове масло.
Відварити картоплю і цвітну капусту, протерти через сито з відваром, а кілька маленьких суцвіть можна залишити цілими. Вівсяні пластівці також зварити, протерти, з’єднати з протертими овочами і посолити. Заправити молоком, ввести вершкове масло. Подавати з грінками.
У період ремісії готують нежирні вегетаріанські супи з крупами або нашаткованими овочами і холодні супи. Запечені страви, які можна заправляти молочним або сметанним соусом. Останній готують на одній сметані або з додаванням овочевого або круп’яного відвару. Суху білу пасеровку з борошна розводять овочевим бульйоном, додають сметану і проварюють при помішуванні (5 хв).
Холодний литовський борщ
Склад продуктів: кефір, вода, буряк, свіжі огірки, зелень, яйце, сметана.
Нежирний кефір розводять холодною водою (2: 1). Очищений буряк (варену) і свіжі огірки натирають на терці або нарізають соломкою. Додають зелена цибуля і заливають сумішшю кефіру з водою. Приправляють половинкою вареного яйця, зеленню петрушки і сметаною.
Суп з кабачками
Склад продуктів: кабачки, цибуля, картопля, помідори, морква, вершкове масло, сметана.
Овочі: морква, цибуля ріпчаста нарізати і протушкувати в воді з вершковим маслом. В овочевий бульйон опустити картоплю, а через 15 хв додати припущені коріння, нарізані кабачки, помідор, посолити. При подачі посипати рубаною зеленню. При бажанні подати зі сметаною.
суп перловий
Склад продуктів: картопля, крупа, морква, цибуля, вершкове масло, сметана.
Перлову крупу зварити до напівготовності. Морква, цибулю нарізати і припустити в воді з вершковим маслом. Крупу з’єднати з корінням, влити овочевий бульйон, додати картоплю, посолити. До столу подати з зеленню петрушки і сметаною.
Другі страви
Запіканка з курки і кабачків
Склад продуктів: м’ясо курки, масло вершкове, молоко, борошно, цукіні, яєчний білок, сіль.
Відварене м’ясо курки дрібно порізати або пропустити через м’ясорубку, додати частину молочного соусу (готується з борошна і молока) і збитий білок. Фарш перемішати з тертими сирими кабачками, посолити, викласти в форму, а зверху залити молочним соусом, посипати натертим сиром. Запекти в духовці.
Філе судака, запечене з овочами
Склад продуктів: філе судака або тріски, картопля, помідори, цибуля, кабачки, рослинне масло, сметана.
Філе риби відварюють до напівготовності, бульйон не використовують. Картоплю відварити до напівготовності. Нарізати картоплю, кабачки, цибулю і помідори. Рибу укладають у форму, поруч поміщають гарнір, солять, збризкують маслом, заливають сметанним соусом і запікають.
Хек з овочами
Склад продуктів: хек, цибулю, кабачок або патисон, морква, зелений горошок, масло рослинне.
Овочі довільно нарізати, моркву можна натерти. У форму для запікання викласти підготовлені овочі, зверху – відварене до напівготовності філе хека. Посолити, полити рослинним маслом і сметаною, запекти в духовці без утворення скоринки.
Яловичина в сметанно-яблучному соусі
Склад продуктів: яловичина, сметана, борошно, олію, яблуко, сіль.
Відварене м’ясо нарізають шматочками, кладуть у сотейник, заливають сметанним соусом, в який додають терте сире яблуко. Кип’ятять 10-15 хв під закритою кришкою. Подавати можна з картопляним пюре або будь-якими тушкованими овочами.
Що їсти після видалення каменів
При виявленні каменів в жовчному міхурі їх видаляють хірургічним шляхом, навіть якщо освіти не доставляють дискомфорту. В даний час проводяться малоінвазивні операції:
- лапароскопічна – через невеликі проколи на животі;
- ультразвукова літотрипсія – дроблення каменів через зонд.
Після видалення конкрементів великий ризик рецидиву. Щоб камені знов не з’явилися, потрібно дотримуватися харчові рекомендації:
- Перший день – «голодна дієта» – пацієнту нічого не можна їсти і пити. Йому дозволяють тільки полоскати рот і змочують губи трав’яними настоями.
- На другий день можна випити кисіль, слабкий чай або знежирений кефір, поїсти овочевий бульйон. Обсяг випитої рідини доводять до 1,5 л в день.
- Через 4-5 днів після операції дозволяється ввести овочеве пюре, рідку кашу, суп і рибу або м’ясо у відвареному вигляді.

Щадний режим дотримується протягом двох тижнів, після чого раціон поступово розширюють.
Дієта після видалення каменів у жовчному міхурі включає кілька базових правил:
- Готувати тільки зі свіжих продуктів і піддавати їх ретельній термічній обробці.
- Їсти потрібно невеликими порціями до 5 разів на день.
- Вживати їжу в теплому вигляді.
- Пити до 2 л води в день, додаючи відвар шипшини, компоти з кураги та інших сухофруктів.
- Вранці і ввечері можна приймати в їжу кисломолочні продукти.
- Меню повинно складатися з дозволених продуктів, але при цьому відрізнятися різноманітністю.
Протягом трьох місяців після видалення каменів їжа повинна бути легкою для засвоєння – рідка або протерта. Обов’язково потрібно їсти каші, парні овочі і м’ясо, рибу. Недолік жирів можна компенсувати рослинними оліями. Також лікар може призначити вітамінно-мінеральний комплекс в якості харчової добавки.
Дієту доведеться дотримуватися всіх час, не повертаючись до старих звичок. Якщо харчові рекомендації ігнорувати, виникає високий ризик повторного утворення каменів.

Плюси і мінуси
| плюси | мінуси |
|
|
Обмеження при рецидиві
Сувора заборона під час дієти накладається, якщо камені в жовчному міхурі почали рух або самопочуття пацієнта набагато погіршився. Протягом перших 24 годин після ознак загострення необхідно припинити харчування. Допускається лише чай, відвари лікарських трав, негазована вода і настій шипшини. Тільки за допомогою голодного періоду можна припинити навантаження на жовчний міхур.

Порада! На другий день при каменях в жовчному міхурі включите в раціон пюре з вареної картоплі або кабачків, а також додайте рисову або вівсяну кашу на воді і варену курятину.
Як тільки зникне больовий синдром, а самопочуття пацієнта покращиться, можна переходити на класичний стіл №5.
Коментарі дієтологів
При безсимптомній формі ЖКХ прийнята як тактика очікування і рекомендована тривала дієта зі зниженням тваринних жирів і чинників, що провокують загострення. Дієта збалансована за вмістом білків і рослинних жирів, не містить холестерину, а це підвищує холатохолестеріновий коефіцієнт і значно зменшує літогенність жовчі (здатність до каменеутворення).
Особливо це важливо в початковій стадія захворювання, коли додатково знижується ще і скорочувальна здатність міхура. Підвищення литогенности жовчі пов’язане з порушенням співвідношення холестерину, фосфоліпідів і жовчних кислот. При надлишку холестерину жовч осідає у вигляді кристалів. Що входять до складу рослинних масел ПНЖК нормалізують обмін холестерину і скоротливу функцію ЖМ, сприяють відновленню клітинних мембран.
Обмеження борошняних і круп’яних страв, особливо при супутньому ожирінні, є профілактикою зсуву рН жовчі в кислу сторону, і знижує ризик каменеутворення.
Раціон передбачає обмеження продуктів з пуринами (сечова кислота у великій кількості міститься в печінці тварин, пекарських дріжджах, копченої кільці, сардини, тунці, сушених білих грибах). Обов’язкове дотримання частого і дрібного харчування для попередження застою жовчі і поліпшення функції міхура.
Чи не кисла квашена капуста
Необхідно обов’язково ввести продукти, які покращують відтік жовчі – висівки, фрукти, овочі, ягоди. Овочевий склад дієти досить різноманітний: практично всі овочі, дозволена теж не кисла квашена капуста. Однак при виборі овочів потрібно орієнтуватися на свою переносимість. Важливо, що фрукти і ягоди вирішуються в будь-якому вигляді. Висівки запарюють і додають по 1-1,5 ст. л. тричі на день. Корисні також цільні крупи, сухофрукти. З метою зниження рівня холестерину корисні (кукурудзяна, соняшникова оливкова олія), що містять поліненасичені жирні кислоти, вітамін Е і фосфоліпіди.
Потрібно пам’ятати, що дане лікувальне харчування – це спосіб попередження загострення. Лікування полягає в зниженні литогенности жовчі (застосовується препарат Резалют Про, що зменшує рівень холестерину в крові і насиченість їм жовчі) і препарати жовчних кислот урсодезоксіхоліевой і хенодезоксихолевої. Однак застосування останньої, незважаючи на ефективність щодо розчинення жовчних каменів, втратило клінічне значення через гепатотоксичності. Урсодезоксіхоліевая кислота гальмує всмоктування холестерину в кишечнику, збільшує вагу жовчних кислот в жовчі, зменшує перенасичення її холестерином і розчиняє камені – викликає перехід холестерину з каміння в жовч. Крім того, вона зменшує частоту і вираженість нападів кольки.
Процес розчинення каменів досить тривалий, тому препарат призначається від півроку до 2-х років, а потім проводяться профілактичні курси. Це те, що стосується холестеринових каменів. Пігментні камені – це утворення білірубіну з кальцієм – нерозчинні преципітати билирубината кальцію. Чорні щільні пігментні конкременти виявляються в 70% випадків. Коричневі пігментні камені є м’якими, але виявляються вкрай рідко, переважно у внутрішньопечінкових ходах.
Звідси випливає, що очищення народними засобами неефективно. При всій повазі до народної мудрості, можна з упевненістю стверджувати, що вилікуватися від ЖКХ, використовуючи народні методи, неможливо. Спроби самолікування і очищення від каменів в домашніх умовах посилюють проблему.
Беручи трави, велика кількість рослинної олії, сік лимона і іншого, що володіє жовчогінною дією, можна спровокувати міграцію каменів і жовчну кольку. Потрапивши в загальний жовчний протік, зрощення закупорює його просвіт, викликаючи механічну жовтяницю, що вимагає оперативного лікування. Однак, прийом лікарських трав може зменшити запальний процес в стінці міхура і зменшити вираженість болю.
Те ж стосується і голодування. Короткочасне голодування (1 доба) призначають при загостренні захворювання з лікувальною метою. Тривале голодування протипоказане при жовчнокам’яній хворобі, так як воно призводить до застою жовчі і ще більше провокує каменеутворення.
Дозволені і заборонені продукти за групами
Як було зазначено вище, будь-який жир – категорично заборонений. Винятки становлять лише вершкове масло, не рафіновані рослинні жири і природні речовини з пісних джерел білка. Незалежно від стадії і складності хвороби, пацієнт повинен забути про існування алкоголю, газованих солодких напоїв і фаст-фуду.

Молочні продукти
Жирне молоко, сметану та інші продукти дієта при каменях в жовчному міхурі повністю виключає. Можна їсти сир, йогурти, кефір, ряжанку до 5% жирністю, пити молоко до 2,5%.
Важливо! Заборонено включати в раціон не пастеризовані молочні продукти і жирні сільські вершки, сметану.
Не можна зловживати сирами жирністю вище 10%. Солоні і гострі сири незалежно від жирності потрапляють під заборону.
жири
При дотриманні дієти від каменів необхідно строго контролювати кількість що надходять жирів. Їх додають до овочевих салатів по 1 ст. л .: оливкова, кукурудзяна, соєва, соняшникова олія.
Заборонено вживання продуктів з додаванням пальмового масла, сухого молока. Ці продукти стимулюють утворення конкрементів.
Рибні та м’ясні страви
Дієта №5 передбачає обов’язкове включення в раціон тваринних білків. Вони позитивно впливають на жовчний міхур:
- нежирна молода баранина;
- грудка курки;
- кролик;
- індичка;
- яловичина при відсутності алергії.
У невеликих кількостях можна їсти 1-2 рази в тиждень домашні сосиски і шинку. Особливо цінними є такі джерела білка, як морська і річкова риба: окунь, щука, тріска. Масова частка жиру в рибі не повинна перевищувати 5%.
Сувора заборона накладена на субпродукти тваринного походження при каменях в жовчному міхурі: мозок, печінка, шлунки. Не можна їсти жирну рибу типу оселедця і скумбрії, ікру. З інших м’ясних продуктів під заборону потрапляють: качка, паштети, сало, копченості та будь-які консерви. Яйця допустимі 2-3 рази в тиждень по 1 штуці, або по 2-3 білка без жовтків.
Овочі та фрукти
При дотриманні дієти від жовчнокам’яної хвороби пацієнт повинен складати раціон так, щоб мінімум 1/3 займали овочі та фрукти. Їсти можна практично все, крім гострих овочів: цибулі, редиски та часнику. У них міститься дуже багато ефірних масел.

Важливо! Під забороною будь-які мариновані і консервовані овочі, гриби, шпинат, щавель і бобові.
Серед фруктів і ягід доведеться сильно обмежити споживання яблук, сливи і винограду. Не слід включати в раціон журавлину, цитруси. Дуже корисні при каменях в жовчному міхурі сезонні кавуни – вони проганяють жовч. Є дині і кавуни необхідно на полуденок по 2-3 часточки.
крупи
Скласти повноцінне харчування при каменях в жовчному міхурі неможливо, якщо не включати в нього крупи. Пацієнтам рекомендовані:
- гречка;
- вівсянка;
- полувязкіе рисова каша;
- кукурудзяна крупа в невеликих кількостях;
- макарони з твердих сортів пшениці.
Від всього іншого необхідно відмовитися. Бобові при камнх в жовчному міхурі не рекомендовані.
Десерти
Найкраще на дієті від каменів у жовчному готувати домашні солодощі самостійно, а цукор, по можливості, замінювати сорбітом. Трохи можна натурального меду.
Порада! Кращі десерти – це желе, муси і сирні запіканки, домашній мармелад і пастила.

Чи не рекомендовані для лікування жовчного міхура будь магазинні солодощі, в тому числі шоколад і морозиво.
Відгуки та результати
Правильне харчування при жовчнокам’яній хворобі дозволяє знизити ризик утворення нових каменів і загострень. Чітке дотримання його дозволяє хворим добре себе почувати: відсутні болі і важкість у правому підребер’ї, нудота і здуття кишечника, нормалізується стілець. Хворі відзначають, що дієта легко переноситься, однак при постійному її дотриманні набридає. Передбачені дієтою обмеження позитивно позначаються на стані здоров’я – знижується рівень холестерину і сечової кислоти, нормалізується вага.
- «… При несильному загостренні жовчнокам’яної хвороби я вже знаю, що робити і обходжуся без стаціонару. Відразу голод на 12 годин, а потім розвантаження: парові страви, протерті каші та супи, прокручене м’ясо і розчавлена варена рибка. Так харчуюся близько місяця, а потім відразу переходжу на п’ятий стіл, його теж досконально вивчила. Якби я постійно так харчувалася, думаю, що загострень не було б, і відчувала б себе добре. Так останнє загострення було після з’їденої копченої риби і смаженого жірновато м’яса. Я не проти так харчуватися постійно, але сім’я мене не підтримує і доводиться окремо готувати їм і собі »;
- «… Після видалення жовчного так харчуюся постійно. Звикла, харчування повноцінне, майже всі продукти можна, крім жирних і смажених, так що все нормально. Самопочуття хороше, та ще й схудла. Правда, іноді бувають відходження від дієти і виключення з правил, але потім знову строго дотримую. Можу сказати, що в лікувальному харчуванні є сенс, тільки труднощі з харчуванням на роботі (на 2-3 прийоми їжі потрібно брати з собою) »;
- «… Страждаю холециститом давно, а нещодавно виявили камені в міхурі і протоках. Думала обійдуся малотравматичної операцією, але при каменях в печінці її не виконують. Перенесла порожнинну операцію, в результаті якої видалили міхур і промили камені в протоках. Тепер справа за мною – потрібно стежити за харчуванням, щоб вони не утворювалися знову. Перші 2 місяці була на протертою дієті, а зараз вже харчуюся нормально, виключивши всі жирне, смажене і копчене. Харчування здорове і корисне, стала готувати все в пароварці ».
Деякі питання з дієтичного харчування
Спробуємо відповісти на питання, що часто ставляться з приводу дотримання дієти.
- Що дозволено їсти, якщо жовчнокам’яна хвороба ускладнена хронічним панкреатитом? Рецепти при жовчнокам’яній хворобі і панкреатиті аналогічні, оскільки обидва захворювання пов’язані з порушенням діяльності травної системи.
- Чи дозволено вживати прянощі? Поліпшити смак дієтичних страв допоможе куркума – пряність, що володіє рядом корисних лікувальних властивостей. Додавання порошку куркуми в блюда при ЖКХ сприяє виведенню токсинів з печінки, підвищує функціональність органу. Показано вживання куркуми за інших хворобах системи травлення, зокрема, при каменях в підшлунковій залозі.
- Яка мінеральна вода підходить при діагнозі ЖКХ? Дієта при каменях в жовчному міхурі передбачає пиття великої кількості рідини – не менше двох літрів в день. Дієтологи рекомендують вживати лікувальну мінеральну воду, наприклад, Боржомі, Сваляву, Поляну Квасову, Лужанська.
- У пацієнта діагноз – цукровий діабет. Показана хворому магнієва дієта? Дієти дотримуватись допустимо, замість цукру в якості підсолоджувача використовуйте дозволений при захворюванні мед.
- Харчування при жовчнокам’яній хворобі передбачає вживання імбиру? Імбир – заборонений продукт, проявляє здатність активізувати рух каменів.
- Міцний алкоголь не можна, а пиво дозволено? Міцні та слабоалкогольні напої призводять до загострення захворювання, викликають кольки в жовчному міхурі і сприяють збільшенню кількості жовчі.
- Що дозволено в їжу при загостренні ЖКХ? Дієта при загостренні жовчнокам’яної хвороби заснована на використанні перерахованих продуктів, але в перші дні краще утриматися від прийому їжі, обмежившись рідинами.
Дієта при захворюваннях жовчного міхура вважається важливою складовою в процесі лікування. Режим потрібно дотримуватися в гострі періоди і коли стан хворого стабілізується, не викликаючи побоювання. Спеціально розроблений збалансований раціон допомагає роботі печінки і жовчного міхура, призводить до норми вміст холестерину, покращує роботу травної системи. Вітаміни та мінеральні компоненти підвищують імунітет і допомагають вирішити проблему зайвої ваги. Пам’ятайте, при порушенні режиму харчування і відмову від дієти хвороба здатна різко загостритися.
Як складати меню після видалення жовчного міхура
Якщо торкатися конкретний список дозволених продуктів, то в раціоні повинна бути білкова їжа, але нежирна – вона не перевантажує організм. Зокрема, використовуються курка, індичка і яловичина, але тільки шматки без шкіри і жив, які потрібно відварювати. Після при бажанні їх можна запекти.
Рибу беруть з нежирних сортів – судак, тріска, теж варять або пропарюють.
З круп бажано використовувати тільки вівсяну, рисову і гречану, при цьому рис переважно білий – у нешліфованих видів занадто груба оболонка. Разом з кашами варто вживати висівки – 15 г на добу.
Обов’язково вживайте овочі, але свіжі або печені – ніякої квашеної капусти, солоних огірків і маринованих помідорів. Із зелені тільки кріп з петрушкою, фрукти не кислі.
Вирішаться і молочні продукти, включаючи кисломолочні, але з низьким відсотком жирності: в основному це кефір, молоко і сир. На сири, сметану, вершки краще не налягати.
Яйця вживають не повністю – тільки білок, жовток не варто їсти частіше 2-х разів на тиждень.
Серед однозначно заборонених продуктів знаходяться гриби, бобова група, часник і цибулю, щавель, гірчиця, хрін, кондитерські вироби, міцну каву, какао і його похідні, а також здоба, жирне м’ясо / риба (бульйони на них теж заборонені).
Прийом рідини при ЖКХ: що допускається?
Ми вже приблизно зрозуміли, що можна застосувати в харчовому раціоні, а що виключити з їжі, тепер головне питання – що можна приймати у вигляді рідини? Основними напоями при ЖКХ повинні стати:
- компотики,
- киселі,
- чаї з домішками фруктів,
- обов’язково розбавлені соки з фруктів, а також овочів, перш за все сік з моркви і буряка (рекомендується прийом бурякового соку через 3 години після його отримання), відвар шипшини.
Також правильним підходом буде прийом негазованої мінеральної води приблизно за 25-35 хвилин до їжі. Нешкідливим буде листової зелений чай, звичайно неміцний.
Що стосується прийому кави, то розчинна кава потрібно відразу відставити убік, таку ж дію має йти й відносно напоїв з цукром, оскільки вони обидва роблять несприятливий вплив на чутливу оболонку шлунка. Якщо крім хронічного холециститу є ще й гастрит і / або панкреатит, то від напоїв цикорію, кава і навіть какао слід повністю відмовитися. Якщо людина не може повністю відмовитися, тоді, принаймні, потрібно різко зменшити їх концентрацію, розбавляючи молоком й пити не на голодний шлунок.
Звичайно ж неприпустимим є прийом холодних напоїв, а також алкоголю, від якого при ЖКХ треба категорично відмовитися. Як виняток, наприклад, з нагоди свята, допускається до 50 грамів сухого вина, але це в разі відсутності гострої стадії захворювання і синдрому болю, якість алкоголю повинно бути високої якості.
Суть і базові принципи
Дієта при наявності ЖКХ жовчного міхура була розроблена вченими, лікарями-гастроентеролога з підбором тих продуктів харчування, які мінімізують навантаження на роботу жовчного міхура, а також сприяють поліпшенню біохімічного складу жовчі.
У разі необхідності та залежно від індивідуальних особливостей організму хворого, стадії жовчнокам’яна хвороби, раціон дієтичного харчування може змінюватися, а в меню включаються інші продукти, позитивно впливають на роботу жовчного міхура.
Виділяють такі основні принципи і суть дієти при ЖКХ жовчного міхура:

| базові принципи | Суть дієтичного харчування |
| Вживання в їжу тільки натуральних продуктів | Жовчокам’яна хвороба може розвиватися протягом тривалого періоду часу. На початковій стадії розвитку захворювання змінюється біохімічний склад жовчі з утворенням пластівців. Потім вони стають все більш щільніше і формують тверді конкременти у вигляді каменів. Щоб запобігти або зупинити прогрес патологічного процесу, рекомендується вживати в їжу тільки натуральні продукти харчування без штучних добавок, які навантажують роботу жовчного міхура і всіх органів шлунково-кишкового тракту, сприяючи виробленню неякісної жовчі. |
| Застосування рослинних жирів | Хворим, які зіткнулися з жовчнокам’яна хворобою необхідно вживати в їжу достатню кількість жирів, але 90% з їх складу, повинні мати рослинне походження. Вони більш щадяще впливають на жовчний міхур, його слизову оболонку, а також процес вироблення жовчі. Як заправок для приготування овочевих салатів може використовуватися лляне, соняшникова, оливкова олія. Незважаючи на дієтичні властивості цих компонентів, їх вживання також має бути дозованим і розміреним. Занадто часте і рясне використання рослинних масел також може спровокувати запалення стінок жовчного міхура і початок руху конкрементів. У післяопераційний період жири повністю виключаються з раціону на період не менше 10 діб. |
| Поліпшення якісного складу жовчі | Це перший етап на шляху комплексного лікування ЖКХ. Зміна біохімічного та якісного складу жовчі дозволяє запобігти подальшому утворення пластівців і каменів. Знижується ризик розвитку запального процесу, поліпшується апетит і травлення функція шлунково-кишкового тракту. Даного ефекту вдається домогтися за рахунок збалансованого харчування і застосування дієтичного столу № 5, який показаний пацієнтам з ознаками жовчнокам’яна хвороби. |
| Запобігання спазму жовчного міхура і руху конкрементів | Хворі з ЖКХ постійно знаходяться в особливій групі ризику розвитку гострого запалення стінок слизової оболонки міхура, початку руху каменів, закупорки жовчовивідних проток, а також виникнення кольок. Щоб не допустити подібних реакцій і станів організму, з раціону дієтичного харчування виключаються не тільки страви, що містять жири тваринного походження, але велика частина сортів м’яса. Пацієнти з хронічною формою захворювання і початковою стадією утворення каменів, зміною біохімічного складу жовчі, можуть вживати м’ясо, але тільки пісних сортів. Загострення ЖКХ і післяопераційний період повністю виключає білкову навантаження на жовчний міхур. |
| Збалансований раціон харчування | Незважаючи на те, що в процесі лікування жовчнокам’яна хвороби необхідно дотримуватися правил дієтичного харчування, раціон пацієнта повинен включати в себе достатню кількість вітамінів, мінералів, вуглеводів, жирів (рослинного походження) і протеїнів. Щоб забезпечити хворому збалансований раціон, який не погіршує роботу запаленого жовчного міхура, підбираються нейтральні продукти, які добре засвоюються ШКТ, а для їх перетравлення не потрібно великої кількості жовчі. |
| Позбавлення від шкідливих звичок | Для стабілізації роботи шлунково-кишкового тракту, а також відновлення нормального функціонування жовчного міхура, потрібно повністю відмовитися від вживання спиртних напоїв, тютюнопаління та наркотичних засобів. Найбільшої шкоди і небезпеку несуть в собі спиртні напої. Алкоголь, створює додаткове навантаження на тканини печінки, призводить до порушення синтезу жовчі, змінює її якісний і кількісний склад. В результаті цього процесу відбувається загострення хронічного захворювання, наростає запалення, з’являються ознаки больового синдрому, починається спазм стінок органу і рух конкрементів. |
Всі базові принципи, які перераховані в таблиці вище, повинні дотримуватися в обов’язковому порядку. Їх необхідно дотримуватися для того, щоб був досягнутий позитивний лікувальний ефект протягом комплексного курсу терапії.
Можливі наслідки порушень дієти при хворобі ЖП
При правильному підході до дотримання раціону при калькульозному запаленні ЖМ або жовчних каменях нормалізується жовчний склад і протоковая провідність, що може допомогти уникнути додаткових лікарських втручань. Особи, які дотримуються здорового харчування, відзначають зменшення дискомфорту в правому підребер’ї, усунення симптомів жовчного застою і відсутність яскраво виражених загострень жовчної коліки. Доктора при цьому відзначають обмеження темпів прогресування хвороби і тенденцію до ремісії захворювання. Нормалізуються рівні холестерину, поліпшується функціонування шлунково-кишкової системи. Крім того, у пацієнтів покращується якість сну, підвищуються захисні сили організму і імунітет.
При недотриманні правильного харчування будуть виникати загострення жовчної хвороби, які проявляються жовчної колькою. При закупорювання жовчних ходів буде розвиватися набряклість паренхіми органу, можливий розвиток в подальшому цирозу і перитоніту. У осіб жіночої статі при жовчних каменях можуть загострюватися гінекологічні проблеми. Більш того, при початку руху жовчного каменя, він може застрявати в просвіті жовчного ходу, що призведе до непрохідності проток. Всі ці ситуації вимагають термінового втручання хірургів в стаціонарі. Для запобігання вказаних ускладнень слід правильно харчуватися і дотримуватися всіх розпоряджень лікаря.
Які страви заборонені?

Існує такий перелік заборонених продуктів при жовчнокам’яній хворобі:
- Субпродукти, до яких відносять нирки, серце і легені тварин;
- Здоба, випічка і свіжий пшеничний хліб;
- Жирні риба і м’ясо;
- Консервована продукція;
- Наваристі грибні, м’ясні і рибні бульйони;
- Жирна кисломолочна продукція, молоко, сметана;
- Кислі фрукти;
- Перлова крупа;
- Нут, квасоля, соя, горох;
- морозиво;
- Продукти на основі какао;
- Халва, кондитерські вироби;
- Фастфуд;
- Зелена цибуля, щавель, часник, редис;
- прянощі;
- Газовані напої;
- Міцна кава і чай.
Дієта при ЖКХ або хронічному калькульозному холециститі – спосіб життя, який пацієнт повинен дотримуватися протягом усього життя.
Жовчнокам’яна хвороба: симптоми, лікування і дієта в період загострення
Жовчнокам’яна хвороба (ЖКХ) характеризується утворенням різних за структурою та розміром каменів (конкрементів), які локалізуються в жовчному міхурі і жовчних протоках. Розвиток і прогресування хвороби визначається неправильним харчуванням, малорухливим способом життя і генетикою.
Позбутися від каменів без хірургічного втручання непросто і це займає чимало часу. Однак спеціальна дієта допомагає усунути негативні прояви хвороби і значно поліпшити стан організму хворого.
симптоми захворювання
Наслідки порушеного харчування
Дотримання дієти або її порушення є усвідомленим вибором кожного пацієнта. Що може очікувати пацієнта при грубому порушенні рекомендацій по харчуванню:
- печінкова колька;
- каменеутворення в жовчних протоках;
- гострий панкреатит (можливий перехід в хронічний);
- механічна жовтяниця (при закупорці жовчної протоки каменем);
- нагноєння жовчного міхура;
- освіту околопузирного абсцесу;
- гангрена або перфорація жовчного міхура з розвитком розлитого перитоніту.
Більшість ускладнень при холециститі і жовчнокам’яній хворобі може мати несприятливий результат навіть при швидкому наданні висококваліфікованої медичної допомоги. При цьому кожне з ускладнень вимагає хірургічного втручання з подальшим тривалим реабілітаційним періодом.
Дієта при каменях в жовчному міхурі
Харчування при жовчнокам’яній хворобі повинно бути повноцінним і різноманітним. Дієта грунтується на відмові від певних продуктів. У меню повинні бути присутніми тільки дозволена їжа. Це допоможе уникнути рецидиву патології і збільшить ефективність проведеної терапії.
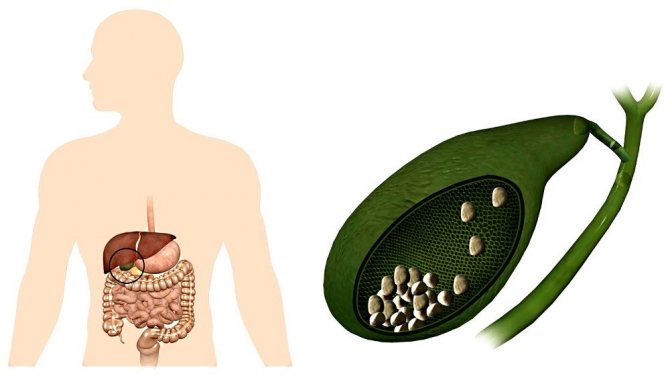
заборонені продукти
З раціону рекомендується прибрати такі продукти:
- Супи, приготовані на основі концентрованих м’ясних і рибних бульйонів, з меню також прибирають грибні супи;
- Овочі, в складі яких присутні ефірні масла;
- Водоплавну птицю, жирну свинину і яловичину, а також баранину;
- Рибу лососевих порід, а також будь-яку жирну рибу;
- Копченості, ковбаси, сосиски;
- Маринади, соління, консерви;
- Лівер, в складі якого є велика кількість холестерину, в їх число входить печінку, нирки і мізки;
- Тугоплавкі жири та сало;
- Будь-яку випічку;
- Шоколад і глазуровану карамель;
- Жовток курячого яйця;
- Молоко і продукти з нього з високою масовою часткою жирності;
- Свіжоприготовлений хліб;
- Бобові культури;
- Овочі, багаті клітковиною, а також свіжу білокачанну капусту;
- Хрін, кетчуп, гірчиця, майонез та інші соуси, особливо гострі;
- Міцний чай, кава без молока і цукру, какао;
- Газовані напої, магазинні соки, компоти і морси;
- Алкоголь.

дозволені продукти
У меню повинні бути присутніми такі продукти:
- Супи, приготовані на друге м’ясних чи рибних бульйонах. Дозволяється в якості засипки використовувати крупи і макаронні вироби з твердих сортів пшениці. Не можна в суп пересмажувати овочі;
- Хліб, який був приготований напередодні. Можна їсти свіжоприготовані вироби, то тільки посушити шматочки в тостері або духовці. У раціон також можна включати сухе печиво і здобні пиріжки з різними начинками;
- Червоне м’ясо – телятина, яловичина. Чи не водоплавна птиця, кролик, нежирна свинина;
- Риба тріскових порід. Зокрема, це хек, тріска, пікша і будь-яка інша нежирна риба;
- Молоко і продукти з нього з низькою масовою часткою жирності. В обов’язковому порядку включають в раціон сир без добавок або в якості пудингу або запіканки;
- Білки курячих яєць. З таких продуктів можна готувати паровий омлет або десерти;
- Крупи. З них готують каші, а також використовують як засипки для супів;
- Овочі. Такі продукти вживають в сирому, запеченому, тушкованому і відварному вигляді, а також у вигляді салатів, заправлених рослинним маслом або нежирної сметаною;
- Зелень. Дозволяється включати в меню кріп і петрушку;
- Зефір, мармелад, пастила, варення джем;
- Неконцентровані домашні компоти, соки і морси. Неміцний чай, відвар на основі шипшини. Настої на основі лікарських рослин можна вживати тільки з дозволу лікаря, оскільки багато хто з них протипоказані при патологіях жовчного міхура;
- Рослинні масла і вершкове масло. Добова норма останнього – 40 гр.

Фруктова складова харчування при жовчних каменях
Перш за все, слід виключити фрукти і ягоди, що володіють підвищеною кислотністю, відповідно до цього з раціону випадають апельсини та інші фрукти з сімейства цитрусів, яблуко і зливу з кислинкою, а також манго і алича.
Одним з найбільш частих питань людей, які страждають ЖКХ, є можливість вживання ягід винограду і бананів. Слід виділити дозволені фрукти:
- ягоди полуниці,
- яблука (але солодкі),
- банани,
- баштанні (кавун і диня),
- дієтичне авокадо.
При ЖКХ у пацієнта є запальні захворювання інших органів (підшлункової залози і шлунка), тому виноград, а також квас, хліб по типу «Бородінського», капуста (які є газотвірними) – здатні викликати процеси бродіння і підтримувати запальні процеси.
Також важливо враховувати індивідуальну переносимість і непереносимість харчових продуктів. Якщо людина відзначає, що після вживання того чи іншого продукту він відчуває якісь незручності в травленні – на це варто звернути увагу і скорегувати раціон так, щоб в подальшому таке не повторювалося (зменшити обсяги спожитої їжі; виключити або зменшити кількість продукту, що викликає сумніви і т . Д.).
Необхідність дотримання дієти
Нераціональне харчування – одна з ключових причин каменеутворення. Жовчнокам’яна хвороба (ЖКХ) супроводжується відкладенням конкрементів у жовчовивідних каналах і міхурі. Вони на 90% складаються з холестеролу (холестерину) і з’являються через збільшення в’язкості жовчі. Найчастіше діагностуються у людей, які зловживають м’ясом, тваринним жиром.
Дієта при жовчнокам’яній хворобі націлена на розщеплення холестеролу. Вона попереджає каменеутворення і ускладнення у вигляді калькульозногохолециститу, механічної жовтяниці і кишкових кольок. До позитивних ефектів дієти відносять:
- усунення запорів;
- посилення перистальтики шлунка;
- зменшення інтоксикації;
- розрідження жовчі;
- підтримання мікрофлори в товстому кишечнику.
Люди з жовчнокам’яну хворобу повинні дотримуватися дієти протягом усього життя. Ігнорування правил раціонального харчування загрожує небезпечними ускладненнями, збільшенням каменів і попаданням їх у жовчовидільну протоки.

Незбалансоване харчування – ключова причина захворювань жовчного. Тому всім без винятку пацієнтам з жовчно-кам’яну хворобу рекомендований стіл №5 – лікувальна система харчування з обмеженою кількістю ліпідів.
холестерин
Холестерин відіграє важливу роль у розвитку хвороби жовчного міхура. Жовч в осіб з надмірною вагою дуже насичена холестерином. Він викликає зростання каменів і інші захворювання. Пропонуємо вам варіант дієти, що знижує холестерин при захворюваннях жовчного міхура:
- Не їжте жирну або смажену їжу і червоне м’ясо. Замініть заправки для салатів, такі як майонез, на оцет з оливковою олією.
- Не вживайте багато їжі перед сном.
- Виключіть газовані напої, так як вони можуть спровокувати рух каменю і привести до больових симптомів.
- Повільна, послідовна втрата ваги є ключем до здорового тіла.
Як харчуватися при холециститі і панкреатиті?
Харчування при жовчнокам’яній хворобі і панкреатиті обов’язково включає в себе:
- клітковину;
- аскорбінову кислоту;
- вітамін А;
- вітамін B9;
- вітамін PP.
Продукти з клітковиною
Вона сприяє виведенню з організму шлаків і токсинів. Також завдяки активності клітковини знижується концентрація шкідливих жирів. Це призводить до оздоровлення печінки і підшлункової. На тлі прискорення обмінних процесів знижується маса тіла.
Добова норма клітковини – 25-35 грам.
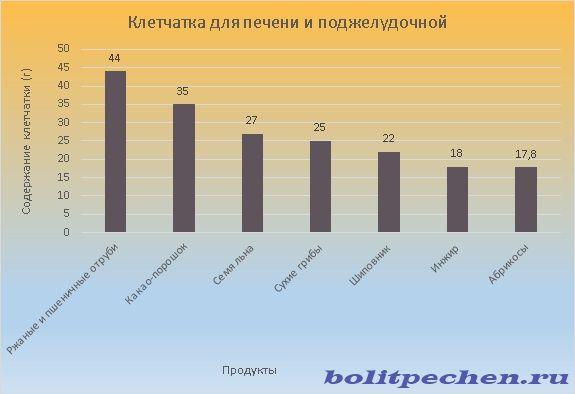
Найбільше клітковини міститься в житніх і пшеничних висівках
Під час загострення панкреатиту потреба в клітковині знижується.
Продукти з аскорбіновою кислотою
Є найпотужнішим антиоксидантом і кофактором для кількох важливих реакцій. Також називається вітаміном C. Добова потреба варіюється від 95 до 110 мг. Особам, які зловживають тютюновою продукцією, потрібно на 35 мг більше.
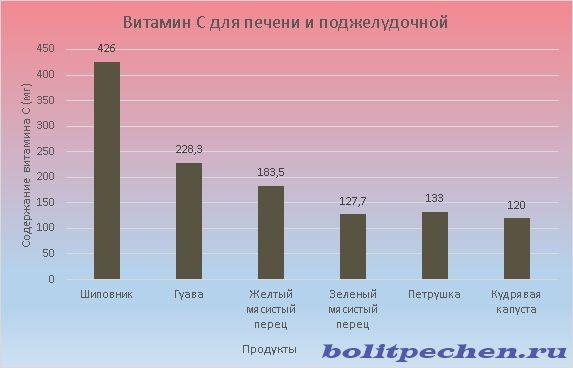
Найкориснішим продуктом є шипшина
Аскорбінова кислота сприяє кращому засвоєнню міститься в печінці заліза. Рекомендовано наступне поєднання: артишок + червоний перець, шпинат + солодка полуниця.
Продукти з вітаміном А
Це жиророзчинний вітамін, потужний антиоксидант. Добре поєднується з вітамінами C і Е, сприяючи тим самим захисту організму від окислення. Добова потреба в цьому вітаміні варіюється від 350 до 950 мкг.
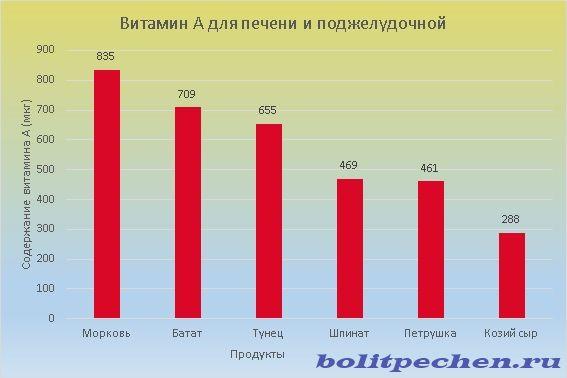
Найбільше вітаміну А знаходиться в моркві
Зверніть увагу! Продукти з вітаміном А бажано поєднувати з «корисними» жирами.
Шпинат добре поєднується з авокадо, морква – з салат-латук.
Продукти з вітаміном B9
Цей вітамін сприяє нормалізації працездатності травної системи, благотворно впливає на жировий обмін в печінці. Також B9 сприяє прискоренню обміну холестерину. Добова потреба в цьому вітаміні становить 1000 мкг.
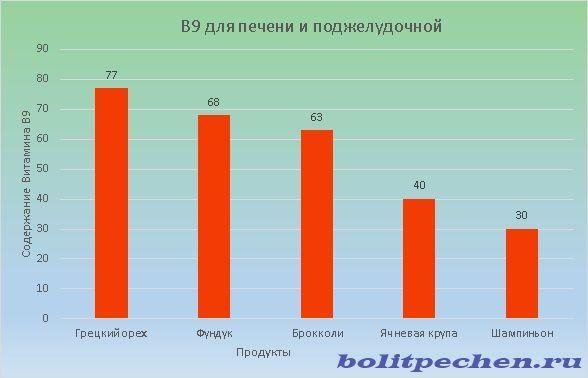
Найкориснішим продуктом для печінки і підшлункової є волоський горіх
Сприятливий вплив на організм посилюється на тлі поєднання цього вітаміну з B12.
Продукти з вітаміном PP
Також називається нікотиновою кислотою. Сприяє виділенню енергії з жирів і вуглеводів для білкового обміну. Входить до складу ферментів, які забезпечують клітинне дихання.
Нормалізує функціонування шлунка і підшлункової. Добова потреба становить 16-28 мг у чоловіків і 14-20 мг у жінок.
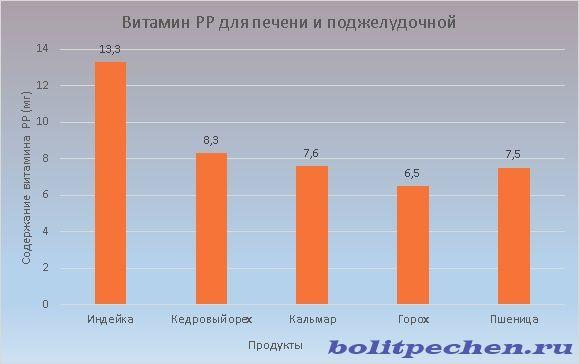
Найбільше вітаміну PP міститься в індичці
Переваги і недоліки дієти
Дієта при ЖКХ має такі переваги:
- У меню присутні продукти, які організм корисними речовинами;
- Завдяки низькому вмісту жирів відбувається втрата зайвих кілограмів;
- Легко переноситься фізично і морально;
- Позбавляє організм від так званого шкідливого холестерину;
- Позитивно впливає на стан жовчного міхура;
- Перешкоджає виникнення загострення;
- Покращує діяльність шлунково-кишкового тракту.

Недоліки такої системи харчування:
- Одноманітне меню;
- Щоб був результат, дієти доведеться дотримуватися протягом тривалого часу.
Рецепти смачненького при ЖКХ
Запіканка з гарбуза з сиром

Основні інгредієнти:
- півкілограма гарбуза,
- сир – 500 грамів,
- цукор і родзинки – по одній склянці,
- масло вершкове – 4 столові ложки.
- Порізати гарбуз у вигляді тонких слайсів, попередньо очистивши від шкірки.
- Нарізку покласти в форму для запікання, додати півсклянки води і запікати протягом 20 хвилин при температурі 200 ° С.
- Змішати протертий сир з маслом і доданими до них 3/4 склянки цукру, а також родзинки.
- Дістати гарбуз з духовки, покласти на неї зверху заготовлену масу з сиру, присипати чвертю склянки цукру і запекти в протягом десяти хвилин. На стіл подавати в гарячому вигляді. Смачного!
Особливості харчування під час рецидиву

Дієта при загостренні жовчнокам’яної хвороби має свої особливості. Протягом першої доби після появи хворобливих відчуттів слід повністю виключити прийом їжі, дозволяється лише пити чай, настої з лікарської сировини, відвар шипшини або воду. Голодування під час загострення розвантажує жовчний міхур, який забитий конкрементами, усунути неприємні симптоми.
На другу добу дозволений такий список продуктів:
- Картопляне або кабачкової пюре;
- Безмолочні слизові каші (рис, вівсянка);
- Відварене м’ясо курки, індички, кролика.
Тривалість дієти визначається самопочуттям пацієнта. Переходити на дієтичне харчування, згідно з столу №5, можна після купірування больового синдрому.
Що таке магнієва дієта
Магнієва дієта – програма харчування, що передбачає споживання їжі, багатої на магній. Ці продукти підвищують тонус гладком’язових мускулатури жовчовивідних проток і шлунка. Дієта рекомендована при хворобах шлунково-кишкового тракту, калькульозному холециститі, гастродуоденіті і каменях в жовчному.
Ключова мета дієти – зменшення холестеролу в крові, посилення моторики шлунка. У програму харчування вводяться:
- гречана крупа;
- мигдаль;
- пшеничні висівки;
- кешью;
- біла квасоля;
- відвар шипшини;
- грецькі горіхи;
Спеціальної системи харчування дотримуються 1-2 місяці. Якщо хвороба відступає, переходять на базовий стіл №5.
Харчування хворого після видалення жовчного міхура
Незважаючи на те, що сучасній медицині відомо безліч засобів для лікування хвороб жовчного міхура, іноді вони виявляються малоефективними, і тоді пацієнту призначається холецистектомія.
Холецистектомія – операція з видалення жовчного міхура, основними показаннями до якої є холецистити, поліпи, жовчокам’яна хвороба, вроджені та набуті деформації хворого органу.
І хоча така операція в медичній практиці вважається порівняно простий і безпечної, післяопераційний період вимагає особливої уваги як з боку лікаря, так і з боку самого пацієнта.
Як після лапароскопії, так і після лапаротомії пацієнтам призначається спеціальна дієта, яка спрямована на те, щоб в максимально короткі терміни відновити жовчовивідні функції і обмін речовин в організмі.

Дотримання дієти після видалення хворого органу – ось головна умова швидкого одужання
У першу добу після операції пацієнтам забороняється їсти і пити, дозволено тільки змочувати губи водою або трав’яними відварами. Тільки на другу добу пацієнтам без жовчного міхура дозволяється пити воду або несолодкий відвар шипшини.
На третю добу після холецистектомії (в разі відсутності ускладнень) раціон хворого істотно розширюється. Пацієнту можна їсти картопляне пюре, протерті овочеві супи, відварну рибу нежирних сортів, а також пити неміцний чай, гарбузовий або яблучний сік.
У перший тиждень після операції харчування хворого повинно бути дробовим (не менше 8 разів на добу), при цьому вага порції не повинен бути більше 200 м
Навіть після виписки з лікарні протягом першого місяця пацієнтам необхідно дотримуватися щадну дієту, головним принципом якої є дробове харчування (5-6 разів на добу) маленькими порціями. Лікувальна дієта в даному випадку повинна включати в себе відварні страви або їжу, приготовлену на пару.
В меню хворого з видаленим жовчним міхуром можуть бути:
- нежирні сорти м’яса і риби, приготовані на пару або шляхом варіння;
- парові котлети, тефтелі або фрикадельки;
- овочеве або картопляне пюре з додаванням рослинного або вершкового масла;
- парові омлети;
- каші з вівсяної, пшеничної або гречаної крупи, приготовані на воді або молоці, розведеному з водою в пропорції 1: 1;
- овочеві і молочні супи;
- овочі, приготовані на пару;
- неміцний чай, фруктовий кисіль, відвар шипшини.
Через місяць після видалення жовчного міхура можна перейти на загальну дієту і включити в раціон більше різноманітні продукти (салати, заправлені олією, яйця, молоко, тушковані блюда, яловичину). Однак пацієнтам, у яких немає жовчного міхура, строго заборонено вживання алкоголю, смажених, гострих і копчених страв, маринованих і консервованих продуктів, тістечок і тортів з кремом.
Харчування хворого після холецистектомії призначається лікарем
У разі виникнення розлади, а також при болях в животі в післяопераційний період варто відмовитися від м’ясних страв і молочної їжі і звернутися до лікаря.
Відповідаючи на питання про те, скільки триває відновлювальний період після видалення жовчного міхура, лікарі відзначають, що тривалість реабілітаційного періоду залежить від складності операції і дотримання пацієнтами встановленого режиму і дієти. Однак як доводить практика, вже через 4-6 місяців після холецистектомії люди, які правильно харчувалися і дотримувалися дієти, можуть повернутися до звичного способу життя і харчуватися практично без обмежень.
Наслідки недотримання дієти при захворюваннях жовчного міхура Недотримання дієти при жовчнокам’яній ураженні, а також при інших захворюваннях головного резервуара жовчі може загрожувати людині різними неприємностями. І мова йде не тільки про погіршення загального самопочуття і виникненні болів в жовчному міхурі, а й про розвиток таких небезпечних захворювань і ускладнень:
- панкреатит;
- околопузирний абсцес;
- жовтяниця;
- гангрена жовчного міхура;
- водянка жовчного міхура;
- перитоніт;
- утворення каменів.
Всі перераховані захворювання важко піддаються лікуванню і в більшості випадків закінчуються холецістектоміей.
Дієта при захворюваннях жовчного міхура має ключове значення для пацієнтів, які страждають холециститом, жовчнокам’яну хворобу або пережили холецистектомію. Правильно підібрана, збалансована і корисна, така дієта дозволить уникнути численних ускладнень, прискорити процес одужання, відновити роботу органів травної системи і підтримувати їхнє здоров’я довгі роки.
особливості дієти
При складанні дієти беруть до уваги:
- фаза запалення жовчного;
- вага і вік;
- регулярність стільця;
- фонові хвороби і т.д.
Хімічний склад лікувальної системи харчування повинен бути фізіологічним, тобто відповідати віку, рівня фізичної активності, підлозі пацієнта.

При хворобах шлунково-кишкового тракту їжу приймають часто. Якщо запалення загострюється, з меню повністю виводять копчену, здобну їжу.
При загостренні ЖКХ
Дієта при жовчнокам’яній хворобі в період загострення передбачає відмову від смажених страв. Для поліпшення самопочуття слід:
- виключити м’ясні страви на 10 діб;
- подрібнювати овочі в блендері;
- вживати тільки варені або печені овочі;
- раз в 7 днів робити питної день;
- взяти за основу раціону супи, знежирену кісломолочку, овочі.
Така дієта після нападу жовчнокам’яної хвороби дотримується 2 тижні. Після стабілізації стану здоров’я переходять на стіл №5.
При запаленні жовчного міхура
Грамотно складена дієта запобігає загусання жовчі. При рецидиві хвороби бажано:
- відмовитися від їжі на 1-2 доби;
- вживати до 2 л Нарзану, Боржомі або інший мінеральної води в день;
- через дві доби ввести в меню перетерті овочі та фрукти;
- приймати їжу кожні 2 години.
При некалькулезном холециститі потрібно вживати слизові супи з вівсяних пластівців, каші з рисом. Після стихання симптомів хвороби меню розширюють, вводячи в нього сир, яловичину, рибу, сухарики.
Після видалення каменів
Дієта після дроблення конкрементів націлена на стимуляцію желчеотведенія. В меню вводять хімічно нейтральні продукти, які не дратують шлунково-кишкового тракту, але покращують відтік жовчі.

Після лапароскопії дієти дотримуються 6-10 місяців. Відмова від раціональної системи харчування небезпечний ускладненнями.
Принципи харчування:
- енергетична цінність добового раціону – 1800-2000 ккал;
- співвідношення протеїнів, ліпідів і вуглеводів – 1: 1: 4;
- оптимальний режим теплової обробки – варіння;
- обсяг однієї порції – не більше розміру кулака;
- температура вживаної їжі – до 50 ° С.
Протягом тижня після операції їжу приймають перетертої. Тільки з п’ятого дня дозволяється вживати м’ясні страви.
Після видалення жовчного міхура з каменями
Холецистектомія – серйозна операція, яка впливає на функції шлунково-кишкового тракту. Протягом місяця хворі повинні дотримуватися дієти з урахуванням таких правил:
- Напередодні холецистектомії не їдять. Можна випити до 0.5 л води.
- На наступний день після холецистектомії дозволяється вживати перетерті овочеві супи. З пиття можна ромашковий відвар або кефір.
- Через 5 діб вживають дієтичні котлети, м’ясні рулети, куряче суфле, рибу.
Через тиждень в дієту вводять легкі продукти – каші, супи-пюре, варені овочі.
Дієта при хронічному холециститі
Без загострення холецистит в жовчному міхурі буває в хронічній формі, при цьому необхідно також дотримуватися дієти, яка передбачає зниження подразнень і перевантаження травної системи, жовчного міхура і печінки. Пацієнту слід контролювати рівень холестерину, щоб не допустити згущення жовчі і початку каменеутворення.
Дробове харчування при калькульозному холециститі має бути з обмеженням порції до 250-300г, калорійність раціону на добу обмежується до 2,5 тис. Ккал, з яких жирів повинно бути 80г, така ж кількість білків, 400 г вуглеводів. Сіль повинна бути не більше 10 г у добу, чистої води потрібно пити не менше 2 літрів. Приготування повинно бути також здебільшого на пару, але можна запікати в духовці до стану скоринки. Овочі повинні бути перетертими і насиченими клітковиною, можна вживати жорстке м’ясо.
Дозволені продукти при хронічному запаленні в жовчному міхурі
Важливо знати!
У 78% людей мають захворювання жовчного міхура страждають від проблем з печінкою! Лікарі настійно рекомендують пацієнтам із захворюваннями жовчного міхура проходити чистку печінки хоча б раз на півроку. Читати далі.
Хронічний холецистит без гострої стадії запалення в жовчному міхурі лікується дієтою, яка знижує подразнюють слизові оболонки органів продуктів. Можна їсти таку їжу:
- вінегрет і овочевий салат з додаванням масел (нерафінована, холодного віджиму);
- ягоди, фрукти і різні овочі;
- при наявності закрепів допоможе впровадження нових овочевих салатів;
- яйця в кількість одного на добу. Жовтки активно стимулюють відтік жовчі. Якщо вранці з’являється гіркота в роті, необхідно робити страви тільки з білків.
Заборонені продукти при хронічному запаленні в жовчному міхурі
- Цитрусові і часник, інші продукти, у складі яких є ефірні масла;
- відвар капусти, бульйони;
- щавель або шпинат, містять кислоту щавлеву;
- листкове тісто, здобна випічка;
- субпродукти, жирні шматки м’яса. В нирках, мізках і печінки міститься багато холестерину;
- спиртне будь-якої міцності;
- мед, цукор, цукерки і варення. Молоко з високою жирністю, сметана і вершки, ряжанка.
Рецепт рисової каші
Щоб приготувати рисову кашу, заправлену вершковим маслом і яблуками, необхідно дотримуватися наступну рецептуру.
склад
У складі цієї страви повинні знаходитися наступні інгредієнти:
- 150 г рисової крупи;

- 1 ч. Л. оливкового масла;
- 1 ч. Л цукру;
- 500 мл води;
1 яблуко з зеленим кольором шкірки (в складі таких фруктів міститься підвищена кількість двовалентного заліза і мінімум речовин, що надають жовчогінний ефект).
Після збору необхідної кількості інгредієнтів можна приступати до процесу приготування дієтичного страви
Покроковий процес приготування
Щоб приготувати смачну і корисну страву, яке відрізняється дієтичними властивостями при ЖКХ, необхідно виконувати наступні дії:
- Взяти вказану кількість рисової крупи, залити її невеликою кількістю води і промити від пилу і засмічених частинок, а потім злити брудну воду.
- Пересипати промиту крупу в каструлю.
- Залити рис вказаною кількістю рідини.
- Далі закрити каструлю кришкою і включити плиту.
Варити рисову кашу необхідно на слабкому вогні протягом 30 хв. Потім каструля знімається з плити і відставляється в сторону для охолодження. У цей час необхідно зробити дрібну нарізку яблука.
Коли вона закінчена, фрукт і цукор додаються до складу гарячої каші, яка потім ретельно перемішується. Каструля закривається кришкою, а блюдо залишають на 30 хв. для того, щоб під впливом гарячої пари яблуко дійшло до потрібної кондиції.
Що можна додати
До складу зазначеного блюда ще можна додати 50 г родзинок або чорносливу. Ці сухофрукти не зроблять негативного впливу на роботу жовчного міхура і не спровокують загострення або рух конкрементів, але дозволять збагатити блюдо великою кількістю поживних речовин. Після того, як рисова каша охолола (через 20 хв.) До її складу додають 1 ч. Л. оливкового масла.
Як подавати страву на стіл
Із загальної каструлі з рисовою кашею, заправленою яблуками і оливковою олією, необхідно відсипати собі порцію вагою 150 г. Вживається блюдо в теплому вигляді.
