До яких наслідків і ускладнень може привести бронхоектатична хвороба, розповість практикуючий лікар-терапевт
Якщо, обстеження показало, що в легенях розвинулися бронхоектази. Значить, доведеться лікування бронхоектатичної хвороби легенів. Справа не з простих, але хіба це проблема, якщо любиш життя? Без лікування бронхоектази розвиваються, переростають в ускладнення: емфізема, атрофічний фарингіт, може розвинутися бронхіальна астма.
Друзі, привіт! З вами Світлана Морозова. А вам знайоме це гризучі почуття, коли не знаєш, що з тобою, і підозрюєш все на світі? У кожному іноді прокидається герой книги «Троє в човні, не рахуючи собаки» – пам’ятаєте, коли він в бібліотеці взяв довідник хвороб і виявив у себе все до однієї, крім пологової гарячки? Так ось, поговоримо про таке захворювання, як бронхоектатична хвороба. Вона зустрічається не так часто, і дізнатися її вдається не відразу. А ми візьмемо, і розберемо! Вперед!
Друзі, читайте статтю далі, в ній буде багато цікавого! А той, хто хоче: відновити своє здоров’я, прибрати хронічні хвороби, почати правильно живити себе і багато іншого, починаючи вже з сьогоднішнього дня, пройдіть на цю сторінку і отримаєте БЕЗКОШТОВНІ відео-уроки з яких ви дізнаєтеся:
- Причина безпліддя сучасних, подружніх пар.
- Як годувати дитину?
- Як шматок м’яса стає нашою плоттю?
- Чому тобі необхідний білок?
- Причини виникнення ракових клітин.
- Чому необхідний холестерин?
- Причини виникнення склерозу.
- Чи існує ідеальний білок для людини?
- Чи припустимо вегетаріанство?
Чому виникає захворювання?
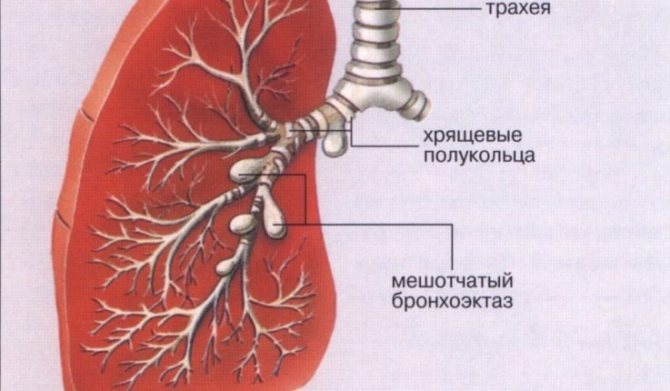
Основна причина набутих бронхоектазів – це захворювання легенів, при якому відбувається порушення цілісності і витончення бронхіальної стінки. Вторинні зміни бронхів спостерігаються при:
- довгостроковопротікають, нелікованих пневмоніях, бронхітах;
- туберкульозі легень;
- злоякісних пухлинах середостіння і легенів;
- пневмосклерозі (заміщення нормальної тканини легенів сполучної в результаті перебігу різних захворювань);
- пневмоконіозах (хвороби, що характеризуються патологічними змінами легеневої тканини у відповідь на тривале вдихання виробничого пилу);
- саркоїдозі (хронічне захворювання з залученням легенів, при якому в тканинах формуються запальні вузлики);
- аутоімунних захворюваннях з ураженням легеневої тканини (наприклад, системний червоний вовчак);
- сторонніх тілах в бронхо-пульмональной системі.
Чи можна вилікувати хворобу?
Бронхоектаз – це хронічне прогресуюче захворювання, при якому якість життя хворих залежить від поширеності ураження легень, ступеня порушення легеневої функції, тяжкості і частоти загострень. Ізлічіть цю хворобу не можна. Але ми в змозі вплинути на швидкість погіршення хвороби. Багато в чому швидкість прогресування визначається характером хронічної бронхіальної інфекції.
Таким чином, сповільнити прогресування хвороби і поліпшити якість життя хворого можна при ранній діагностиці, встановлення і лікуванні їх причини, адекватному лікуванні хронічної бронхіальної інфекції, профілактиці загострень і регулярному лікарському спостереженні за хворим.
Чи існують програми спостереження пацієнтів з бронхоектазами? Так, вони існують. Контрольні огляди лікаря повинні плануватися кожні 1 – 6 місяців залежно від тяжкості захворювання. Навіть при стабільному стані хворого (в фазу ремісії) слід проводити загальний аналіз мокротиння і бактеріологічне дослідження мокротиння для оцінки активності запалення в бронхах. При огляді лікар повинен оцінити тяжкість задишки, наявність або відсутність кровохаркання, загальні симптоми запалення (слабкість, пітливість, зниження ваги, температура), прослухати легені і при важкому порушенні легеневої функції провести навантажувальний тест (тест з 6-хвилинною ходьбою).
Щорічне обстеження хворого з бронхоектазами має включати спірометрії з бронхолітіком для оцінки швидкості зниження легеневої функції, клінічний аналіз крові з С-реактивним білком (СРБ) і імуноглобуліном (Ig) A для оцінки загальної запальної реакції організму.
При кожному відвідуванні лікаря бажано вимірювати сатурацию (насичення крові киснем) за допомогою пульсоксиметра. При зниженні сатурації нижче 93% рекомендується виконати повне дослідження газового складу артеріальної крові для вирішення питання про призначення кисневої терапії.
Хворим з високим ризиком прогресування захворювання рекомендується повторювати КТ легенів в плановому порядку 1 раз в 2 роки. Крім цього, щорічно, а також при підозрі на важкі або жізнеугрожающіе ускладнення (пневмонія, пневмоторакс) виконують рентгенографію легенів.
Які форми бронхоектатичної хвороби прийнято виділяти?
Класифікація за ступенем тяжкості перебігу захворювання
- Легка. Загострення турбують 1 – 2 рази в рік, поліпшення стану спостерігається при амбулаторному лікуванні. Поза загостренням пацієнт скарг не пред’являє.
- Середня. Загострення виникають до 5 разів за рік, в цей період хворий відзначає значне погіршення самопочуття: турбує частий кашель з надмірним виділенням гнійної мокроти. На час загострення пацієнт зазвичай є непрацездатним. Після проведення лікування тривало спостерігається кашель, зазвичай вологий.
- Важка. Характеризується виникненням загострень частіше 5 разів на рік. Під час погіршення перебігу бронхоектатичної хвороби кашель інтенсивний, дуже частий, постійно відділяється величезна кількість гнійної мокроти з кров’яними прожилками. При загостренні хворий госпіталізується, так як часто виникає легенева кровотеча і дихальна недостатність.
Класифікація за формою деформації бронхів
- Циліндричні. Являє собою рівномірний розширення бронхіального просвіту.
- Мішечкуваті. Округлі порожнисті освіти, які часто мають значні обсяги.
- Чёткообразние. Відрізняються наявністю на одному бронху декількох округлих порожнин, розташованих одна за одною.
- Веретеноподібні. Характеризуються поступовим зменшенням порожнини бронхоектазу аж до відповідності діаметру незміненого бронха.
- Змішані. Зустрічаються при наявності у хворого декількох різних форм бронхоектазів.
Бронхоектатична хвороба може вражати одну легеню або обидва. Також перебіг захворювання передбачає наявність фазою загострення (погіршення стану з появою або посиленням клінічних проявів) і ремісії (відсутність або зменшення симптомів).
визначаємо ознаки
Не завжди бронхоектатична хвороба ставиться відразу. Вся справа в маскуванні, якщо можна так висловитися. Спочатку вона схожа на застуду, потім – на пневмонію, і весь час скидається на бронхіт. Тому картину прояснює тільки повна діагностика, включаючи рентген, бронхоскопію, бронхографию, визначення дихальної функції (пікфлоуметрія, спірометрія).
Основні симптоми такі:
- Кашель. Дуже вологий, частий. Мокротиння дуже багато, вона характерного гнійного кольору, з неприємним запахом. Особливо улюблена пора доби – ранок. Люди встають з повним ротом ексудату. Ось вже коли ранок починається не з кави.
- Якщо зачіпаються кровоносні судини, то в мокроті з’являється кров. Це можуть бути як цілком безневинні прожилки, так і кровохаркання, і аж до легеневої кровотечі.
- Анемія є тут майже у всіх. Виявляється типово: блідість, слабкість, схуднення. Діти відстають у фізичному розвитку, статеве дозрівання пізніше починається.
- У період загострень піднімається температура, кашель посилюється, мокротиння теж стає більше. Всі ознаки бронхолегеневої інфекції та інтоксикації.
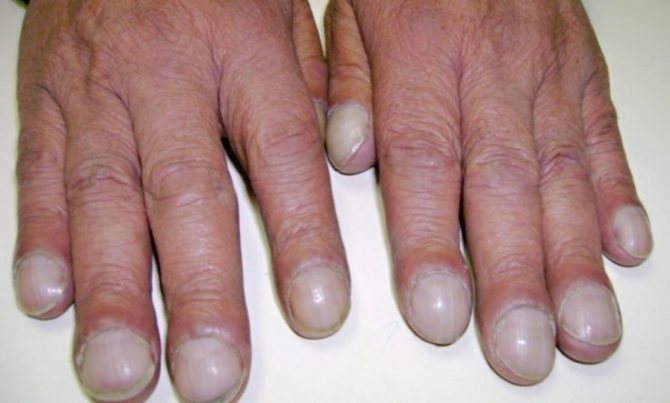
- Недостатність дихання особливо яскраво проявляється у дітей: задишка, ціаноз (синюшність), грудна клітка змінюється. Часто досить на руки поглянути. При дихальної недостатності нігтьові фаланги пальців роздуваються, стають схожі на «барабанні палички». А нігті порівнюються з «вартовими скельцями» – плоскі, круглі.
Клінічні прояви захворювання

- Кашель. Найголовніший і поширений симптом. Характеризується вираженою інтенсивністю в ранкові години, після сну. Протягом дня зазвичай поверхневий, нападоподібний. Під час кашлю виділяється мокрота, кількість її значно збільшується з перебігом захворювання, а також під час загострення.
- Кровохаркание. На початку захворювання може бути у чверті хворих, тоді як при тривалому перебігу зустрічається більш ніж у половини пацієнтів. Іноді виникає важке легенева кровотеча.
- Задишка. Зазвичай виявляється при тривалому наявності захворювання за відсутності лікування, а також при приєднанні ускладнень. Турбує хворих переважно під час виконання фізичних навантажень.
- Болі в грудній клітці. Виникають при залученні в патологічний процес плеври.
- Підвищення температури тіла. Зустрічається як незначне збільшення, так і виражена гіпертермія. Свідчить про загострення хвороби або ускладненнях.
- Загальна слабкість. Проявляє себе під час загострень і прогресування захворювання. Поєднується зі зниженим апетитом, пітливістю в нічний час.
- Ціаноз. Синюшна забарвлення зазвичай рівномірно розподілена по всьому тілу, носить попелястий відтінок, кінцівки при цьому теплі на дотик. Симптом виникає при зниженні концентрації кисню в тканинах організму.
- Пальці рук – у вигляді «барабанних паличок», нігті – подібно до «годинниковим склу». Виявляються у хворих, які тривалий час страждають бронхоектатичної хворобою.
- Зниження маси тіла. Провокується відсутністю апетиту і важким перебігом захворювання.
Гімнастика для дихання
Тут є пара нюансів. По-перше, дихати треба особливим чином, поштовхами, т. Е. Імітуючи кашель, з довгими видих. По-друге, під час вправ іноді потрібно постукувати по тому місцю де, як встановлено, є скупчення мокротиння. Не бити в груди, а легенько бив. Такі маніпуляції потрібні знову ж для полегшення мокротиння. І в період загострення гімнастику краще не робити.

Отже, основні позиції, всюди лежачи:
- ІП: на спині. Ноги повинні бути трохи підняті, можна підкласти валик / подушку або покласти ноги на підлокітник дивана. Одна рука лежить на животі, інша – на грудях. Дихаємо животом, спокійно, видих намагаємося розтягувати. За допомогою рук стежимо, щоб дихання було саме брюшное.
- ІП: на спині, руки вздовж тулуба. На вдих розводимо руки в сторони, на видих притягуємо руками коліна до грудей.
- ІП: як в попередньому. На вдих піднімаємо руки за голову, на видих піднімаємо пряму ногу і з той же час опускаємо руки.
- ІП: таке ж. З вдихом розводимо руки в сторони, намагаючись прогнутися в спині. На видих максимально схрестити прямі руки перед собою, трохи здавлюючи грудну клітку.
- ІП: на боці. Руку у статі витягнути уздовж тіла, вільну руку прибрати за голову. На вдих піднімаємо її вгору, на видих опускаємо до грудей, намагаючись натиснути на грудну клітку.
- ІП: таке ж. Вільну руку піднімаємо на вдиху вгору, на видиху одночасно підтягуємо коліно до грудей і опускаємо руку, допомагаючи коліну.
- ІП: на животі. На вдих відводимо руку за спину, тягнемося за нею верхньою частиною тулуба. На видих повертаємося в ВП.

Вправи все засновані на подібних рухах. Підняти, підтягнути, натиснути, дихати повільно і з посиленим видихом. Можна робити будь-які аналогічні рухи, які прийдуть на розум. Головне, щоб поза була природною. Чи не «дотягнутися лівою п’ятою до правого вуха».
Ускладнення перебігу захворювання
Внаслідок тривалого перебігу захворювання і відсутності адекватного лікування можуть розвинутися серйозні патологічні стани:
- Профузное легенева кровотеча. Грізне жізнеугрожающих стан, що виникає в результаті пошкодження судин легенів. При незначному виділенні крові медична допомога звичайно не потрібно, так як кровотеча швидко припиняється самостійно.
- Амілоїдоз. Хронічна патологія, при якій відбувається порушення нормального білкового обміну, при цьому в різних тканинах накопичується видозмінений білок-амілоїд. При бронхоектатичній хворобі частіше уражаються нирки, при цьому порушується їх функція і з плином часу розвивається ниркова недостатність.
- Емпієма плеври. Характеризується скупченням гною в плевральній порожнині.
- Пневмонія.
- Абсцес легені. Являє собою отграниченную від здорових тканин порожнину, яка містить гній.
- Хронічне легеневе серце. Проявляється збільшенням і розтягуванням правих передсердя і шлуночка серця через тривале підвищення тиску в легеневому колі кровообігу, яке спостерігається при хворобах легенів.
Загальний опис
Бронхоектатична хвороба – це хронічне захворювання бронхолегеневої системи, що супроводжується множинним патологічним розширенням бронхів – бронхоектазами, в слизовій оболонці яких розвивається хронічний запальний процес, для якого характерно тривалий, рецидивуючий і прогресуючий перебіг з гнійними ускладненнями.
Це захворювання зустрічається і діагностується, як правило, у віці від 5 до 25 років, але не виключено його розвиток у осіб зрілого та похилого віку.
За статистикою на одну хвору жінку припадає три хворіють чоловіки.
Бронхоектатична хвороба поширена повсюдно (в середньому 15 на 1000 жителів). Найчастіше зустрічається у осіб з шкідливими звичками. Кілька вище ступінь захворюваності в областях з поганою екологією.
Бронхоектази розвиваються внаслідок різних причин. Вони можуть бути обумовлені генетичною детерминацией неповноцінності стінки бронхів, несприятливими впливам на легені плоду в період внутрішньоутробного розвитку. В постнатальний період починається вплив на бронхи різних респіраторних інфекцій, туберкульозу, рубцевого звуження бронхів, впливу сторонніх тіл, здавлення збільшеними лімфатичними вузлами, внаслідок чого страждає кровопостачання ділянок легкого, а також порушується їх вентиляція. Звертає на себе увагу вік хворих. Найчастіше захворювання маніфестується в дитячому віці, коли дитина починає часто хворіти на запалення легенів, різними простудними захворюваннями. Спочатку кашель при цих інфекціях супроводжується відділенням мокротиння світлого кольору, а в процесі подальших загострень – сірого або зеленуватого кольору. В якості супутньої патології найчастіше відзначається хронічний тонзиліт, синусит. При масивних бронхоектазах у хворих часто товщають кінцеві фаланги на пальцях кистей і стоп, що є проявом гіпоксії.
обстеження пацієнта
Під час звернення хворого за медичною допомогою лікар розпитує його про скарги, обставини, за яких відбулося погіршення стану здоров’я, а також проводить огляд. Доктор звертає увагу на стан пальців і нігтів рук, форму грудної клітки, визначає наявність хрипів в легенях. У разі підозри на розвиток у пацієнта бронхоектатичної хвороби лікар зазвичай становить план дообстеження, до якого входять:
- Загальний аналіз крові. При погіршенні перебігу хвороби виявляються: підвищення числа лейкоцитів, збільшення ШОЕ. Для тривалого перебігу захворювання характерно розвиток анемії.
- Біохімічний аналіз крові. Під час загострення збільшується вміст острофазних білків. При розвитку ниркових ускладнень реєструється підвищення сечовини і креатиніну.
- Загальний аналіз сечі. Зміни виявляються тільки при нирковій патології: з’являється білок і циліндри.
- Аналіз мокротиння. Звертають на себе увагу велика кількість лейкоцитів, еритроцитів, еластичних волокон. Якщо мокротиння відстояти, можна отримати двох – або тришарове вміст.
- Посів мокроти. Визначається збудник, а також його чутливість до антибактеріальних препаратів.
- Мікроскопічне дослідження мазка мокротиння. Виконується для виключення туберкульозу, для якого характерна наявність мікобактерій.
- Оглядова рентгенографія органів грудної клітини. Дозволяє побачити вогнища ураження в легеневої тканини.
- Комп’ютерна томографія. Більш інформативний метод діагностики.
- Бронхографія. При введенні рентгенконтрасних речовини в легені і виконання потім знімка виявляються вогнища ураження, чітко проглядаються бронхоектази.
- Фібробронхоскопія. При введенні апарату в трахею і бронхи лікар зазначає запальні зміни їх слизової оболонки, а також наявність гною в їх просвіті. Самі бронхоектази не візуалізується, так як інструмент до них не дістає.
- Спірометрія. На самому початку захворювання патологічних змін зазвичай не буває, при розвитку хвороби відзначається прогресування бронхобструктівного синдрому.
- Електрокардіографія. При тяжкому перебігу захворювання, а також при його тривалому перебігу можна виявити ознаки хронічного легеневого серця.
Легенева реабілітація при бронхоектазах
У нашому пульмонологічному відділенні розроблена «Програма легеневої реабілітації для пацієнтів з бронхоектазами».
Курс комплексної терапії дозволяє замінити бронхоскопіческіе санації у пацієнтів з бронхоектактіческой хворобою.
- мокрота стає легко откашливаемой, відкашлювання відбувається природним шляхом, проводитися заливка в найдрібніші бронхи лікарські препарати, включаючи антимікробні засоби.
- введення препаратів всередину бронха і видалення мокротиння не носить інвазивний і травматичний характер.
- за рахунок позитивного ефекту від дренажних технік і спеціальних вправ, що входять в курс, поліпшується лімфодренаж бронхів, їх кровопостачання. Як наслідок посилюються захисні властивості слизової пошкоджених бронхів і навколишнього легеневої тканини.
- відсутні ризики властиві бронхоскопії: ризик кровотечі, пошкодження і алергічної реакції на анестезію.
Бронхоектатична хвороба: медикаментозне лікування
Медикаментозна терапія передбачає призначення антибіотиків згідно чутливості до них виділеного при посіві мокротиння збудника. Найчастіше використовуються напівсинтетичні пеніциліни (Амоксиклав, Карбеніцилін), цефалоспорини (Цефтазидим, Цефтриаксон), лінкозаміни (Линкомицин), аміноглікозиди (Тобраміцин), фторхінолони (Ципрофлоксацин), карбапенеми (іміпенем).
При вираженому больовому синдромі застосовують анальгетики та нестероїдні протизапальні препарати (Ібупрофен, Мелоксикам, Парацетамол). Ці лікарські засоби також здатні знижувати підвищену температуру тіла.
Для поліпшення дихальної функції і збільшення виділення мокроти призначають бронхолітики (Сальбутамол). Часто використовуються глюкокортікоди (Пульмикорт), особливо в комбінації з бронхолітичними препаратами (Серетид).
Для розрідження в’язкого гнійного мокротиння і полегшення її відділення при кашлі рекомендується прийом ліків, що володіють муколітичних дією (Ацетилцистеин, Амброксол).
Іноді антибіотики, бронхолітики та глюкокортикоїди призначаються для введення безпосередньо в бронхіальне дерево, для цього використовується небулайзер.
діагностика
Бронхоектази виявляються при комп’ютерній томографії (КТ) легких високого дозволу. Звичайна рентгенографія і тим більше флюорографія недостатньо чутливі для діагностики цього захворювання. За даними КТ легенів іноді можна встановити і причину – при вроджених вадах розвитку легень, трахеобронхомегаліі, емфіземи, туберкульозі та ін.
Як правило, для встановлення причини потрібні додаткові дослідження, спектр яких може бути досить широкий визначається лікарем при бесіді з хворим (зборі скарг та анамнезу), а також за результатами КТ легенів. Так, при підозрі на генетичні захворювання проводять генетичний аналіз, при підозрі на грибкове ураження легень виконують імунологічні дослідження (визначення антитіл до грибів) і спеціальні посіви мокротиння на грибкову флору.
Які ще дослідження застосовуються при діагностиці?
Обов’язковими дослідженнями у хворих з бронхоектазами є бактеріологічний аналіз мокроти і дослідження функції дихання (спірографія, ФЗД або бодіплетізмографія).
Бактеріологічний аналіз мокротиння (посів мокротиння)
Бронхоектази створюють ідеальні умови для колонізації різних мікроорганізмів – постійної присутності бактерій на поверхні слизової оболонки бронхів в бронхоектазах. Тривала колонізація бактерій може викликати запалення навіть при відсутності інших провокуючих чинників (переохолодження, ГРВІ тощо). Це запалення проявляється частими або постійними бронхітами з лихоманкою, слабкістю, пітливістю, втратою ваги.
Якщо бактерії не видалені або не можуть бути видалені з бронхіального дерева, запалення стає хронічним з постійною продукцією гнійної мокроти і пошкодженням легенів. Саме тому важливо регулярно проводити бактеріологічне дослідження мокротиння, щоб контролювати склад і кількість мікроорганізмів, присутніх в бронхах.
Дослідження функції зовнішнього дихання (ФЗД)
При хронічному запаленні просвіт бронхів звужується за рахунок набряку слизової оболонки бронхів, скупчення слизу в просвіті бронхів, іноді може розвиватися бронхоспазм (скорочення м’язів бронхіальної стінки).
Всі ці процеси звужують просвіт бронхів і можуть ставати причиною задишки. Для діагностики цих станів використовують різні методи дослідження функції зовнішнього дихання. Найбільш простим і доступним методом є спірометрія, але нерідко потрібні і більш складні методи дослідження – вимір легеневих обсягів (бодіплетізмографія) і оцінка дифузійної здатності легень (здатності пропускати кисень з вдихуваного повітря в кров). Результати цих досліджень важливі для призначення лікування хворому з бронхоектазами.
Хірургічне лікування захворювання
Оперативні втручання проводяться переважно при ураженні одиничних бронхів. У ряді випадків це призводить до повного одужання. Під час хірургічної операції видаляється залучена в патологічний процес частина легкого (сегмент, частка). У кожному індивідуальному випадку вирішується питання про можливість призначення хірургічного лікування. Стану, при яких подібні втручання не проводять:
- наявність в обох легень великої кількості бронхоектазів;
- загострення хвороби;
- ниркова недостатність на тлі розвиненого амілоїдозу нирок;
- хронічне легеневе серце.
При виникненні гнійного плевриту, абсцесів хворому виконують пункцію і дренування (видалення гною при використанні тампонів, гумових трубок). Якщо розвиваються множинні поширені ускладнення, вдаються до великих хірургічних втручань з видаленням ураженої легеневої тканини.
патогенез
У розвитку хвороби виділяють фактори:
- порушення прохідності бронхів (здавлення їх прикореневими лімфовузлами, закупорка слизовою пробкою, обструкція), внаслідок чого порушується відходження секрету;
- відбувається застій вмісту бронхів, в ньому розмножуються мікроорганізми, розвивається запалення;
- виникає обтураційний ателектаз – зморщування ділянки легкого, до якого веде змінений бронх.
Чим ще можна допомогти пацієнтові?
Найчастіше в комплекс заходів по боротьбі з бронхоектатичної хворобою входять також:
- санаторно-курортне лікування (застосовується поза загостренням захворювання);
- фізіотерапія (електрофорез, гальванізація і так далі);
- дихальна гімнастика;
- лікувальна фізкультура;
- масаж і постуральний дренаж (зміна положень тіла з метою поліпшення виділення мокротиння).

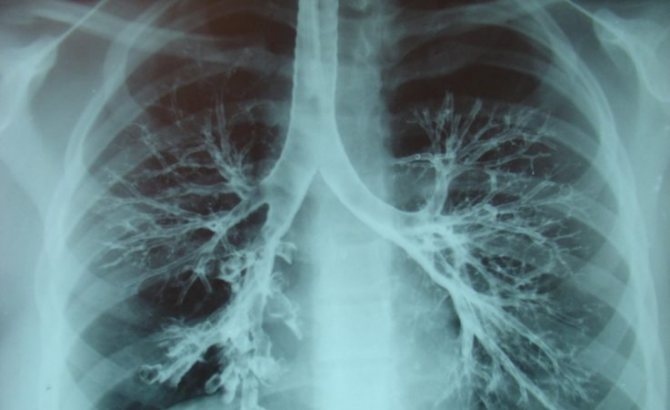
симптоми бронхоектази
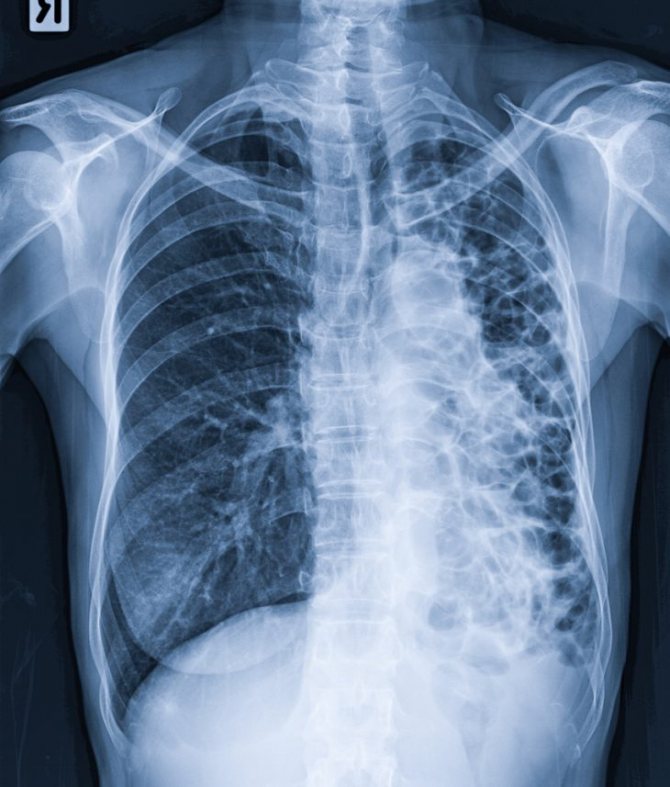
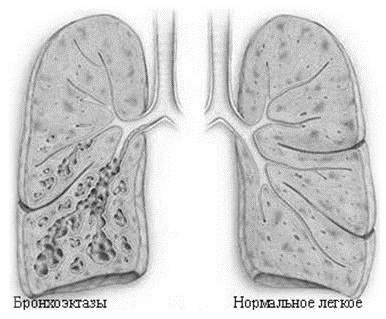
На фото легені при бронхоектазах
Симптоматика не залежить від того, вроджений це або придбаний дефект. Основну роль відіграє поширеність ураження, ступінь дилатації бронха, наявність пневмосклерозу, ателектазу. Невеликі бронхоектази можуть тривалий час існувати без клінічних симптомів.
Основною ознакою хвороби є кашель з гнійними виділеннями. Загострення виникає на тлі простуди або вірусного захворювання. При легких формах температура залишається субфебрильною, при важкому перебігу розвивається лихоманка. Симптоми то загострюються, то згасають, хвороба носить рецидивуючий характер.
Мокротиння при бронхоектазів виділяється багато – від 20 мл до півлітра, вона виходить «повним ротом». Посилюється її відходження вранці або при наданні «правильного» положення тіла – на хворому боці з опущеною вниз головою. При стоянні мокротиння розділяється на 2 шари: верхній – опалесцентний, містить домішка слини, нижній – гнійний.
При хронічній формі хвороби мокрота набуває смердючий аромат, пацієнти також скаржаться на гнильний запах у роті.
Супутні симптоми хвороби:
- задишка, супутня фізичному навантаженні;
- ціаноз носогубного трикутника – при наявності легенево-серцевої недостатності;
- анемія;
- землистий колір обличчя;
- схуднення, недолік зросту і ваги;
- болю в грудині – якщо в процес втягнута плевра.
Зміни нігтів у вигляді «годинних стекол» в даний час зустрічаються рідко і лише у важких випадках. При «сухий» формі хвороби гнійних виділень може не бути, захворювання діагностують при появі кровохаркання.
Профілактичні заходи щодо попередження виникнення захворювання
Не розроблено специфічних способів, які допомогли б захистити людину від розвитку у нього бронхоектатичної хвороби. Єдине, на чому акцентують увагу лікарі – своєчасне лікування будь-якого бронхо-легеневого захворювання, а також дотримання здорового способу життя (достатній сон, уникнення стресів, щадне загартовування, раціональне харчування, відмова від шкідливих звичок, достатня фізична активність, вакцинація в покладений термін). Лікарі також настійно рекомендують лікувати будь-які хронічні вогнища інфекції (синусити, отити, карієс, тонзиліти).

Причини і фактори ризику
Повною мірою етіологічні чинники захворювання не встановлені. Найбільш значущими причинами розвитку бронхоектатичної хвороби прийнято вважати такі:
- генетично обумовлені особливості будови бронхіального дерева (неповноцінність стінки, недорозвинення гладкої мускулатури, сполучнотканинного компоненту бронхів, неспроможність системи бронхопульмональной захисту);
- незворотні зміни структури слизової оболонки бронхів, що виникли на тлі перенесених в дитячому віці інфекційних респіраторних захворювань (як бактеріальної, так і вірусної природи);
- куріння, зловживання алкоголем матері під час вагітності і перенесені в цей період вірусні захворювання;
- вроджені аномалії будови бронхіального дерева (близько 6% випадків).
Заходи профілактики бронхоектактіческой хвороби включають своєчасне лікування респіраторних захворювань, відмова від куріння, своєчасні вакцинації.
Фактори ризику:
- несприятливі кліматичні умови в зоні проживання;
- неблагополучна екологічна обстановка;
- професійні шкідливості (виробничий контакт з токсичними і агресивними летючими речовинами, пилом, взвесями, туманами);
- куріння, зловживання алкоголем;
- хронічні захворювання бронхолегеневої зони;
- важка фізична робота.
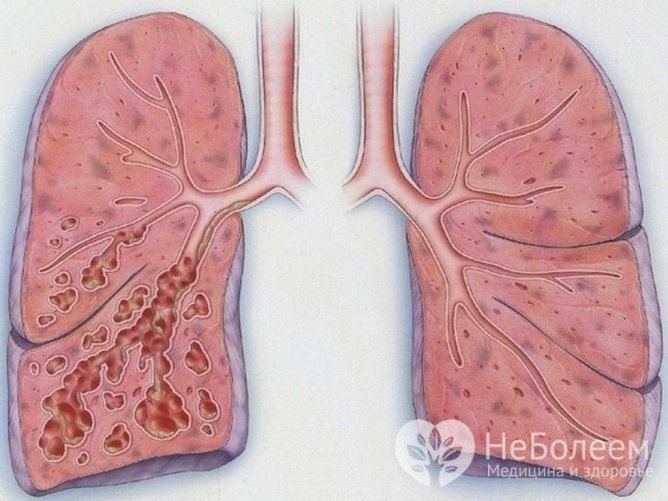
Структурні зміни в легенях при бронхоектактіческой хвороби
В результаті впливу причинних факторів (при наявності обтяжуючих факторів ризику) відбуваються структурні і функціональні зміни бронхіального дерева. Порушується бронхіальна прохідність, що веде до затримки адекватної евакуації секрету; в бронхах розвиваються запальні зміни, які при прогресуванні здатні привести до дегенерації хрящових пластинок, гладкої м’язової тканини, склерозированию бронхіальної стінки. Порушення відкашлювання, застій і інфікування секрету в розширених бронхах спричиняють появу характерних ознак захворювання.
Народна медицина в боротьбі з недугою
Народні методи лікування бронхоектазів рекомендується використовувати в комплексі з традиційною медициною і застосовувати, тільки порадившись з лікарем. Вони полегшують стан пацієнта і збільшують період ремісії.
Цілителі з народу при лікуванні даної патології застосовують відвари з різних трав. До основних лікувальних властивостях запарених трав’янистих настоянок відносяться: відхаркувальний, протизапальну, що зігріває.
Найпоширеніші і дієві рецепти:
- Коріння живокосту залити на всю ніч окропом. Краще це робити в термосі.
- Фіалку, листя подорожника, мати-й-мачуху, корінь солодки – всі ці лікарські рослинні інгредієнти в рівних пропорціях заливають окропом. Залишають на 30 хвилин.
- Сушений збір з кореня алтея і трави чебрецю в кількості 1 столової ложки заливають склянкою окропу. Настояти 15 хвилин.
- Відвар кропиви, пастушої сумки і деревію використовують при кашлі з кров’ю.
- Для відділення мокроти добре допомагає сік з чорної редьки з натуральним медом.
Запарені трав’янисті настої слід приймати 3 рази в день по 100 грам. При цьому лікувальний питво обов’язково має бути теплим.
результат
Смертельний результат спостерігається у важких випадках хвороби. Особливо при розвитку дихальної недостатності. У групі ризику люди похилого віку.
У дітей хвороба може закінчитися розвитком ще важчою симптоматики бронхоектатичної хвороби. Потрібно надання термінової медичної допомоги. Результатом може стати смерть
Однак смертельний результат спостерігається не завжди. Так як призначене вчасно лікування полегшує стан хворого. При цьому не важливо, дитина це чи дорослий чоловік.
перейти наверх
причини бронхоектазу
Встановити причини бронхоектазів досить проблематично. Спровокувати захворювання можуть:
- Окремі порушення, що носять спадковий характер (наприклад, кістозний фіброз або цилиарная дискінезія);
- Випадково потрапили в дихальні шляхи при вдиху сторонні предмети і місцева травма, викликана цим процесом;
- Шлункова кислота, яка потрапляє в дихальні шляхи при відрижці;
- Вдихувані токсичні речовини;
- Травмування дихальних шляхів при зараженні гострими легеневими інфекціями (наприклад, туберкульоз, пневмонію або на кір).
Різні типи деформації бронхів
Відомо кілька основних принципів класифікації, центральними аспектами при класифікації бронхоектазів є:
- Стадія захворювання;
- Ступінь пошкодження бронхів;
- Локалізація і поширеність патологічного стану;
- Етіологія бронхоектазів;
- Ступінь тяжкості.
Виділяють 4 основні форми дефекту бронхів:
- Веретеноподібний тип є найлегшим, виникають нетипові розширення, при яких діаметр бронхоектазів поетапно зменшується і переходить в здоровий бронх. У утворилися порожнинах не утворюються гнійні відкладення, тому дихальний процес не може.
- Циліндричний тип з’являється під час склерозу стінок бронхів, бронхіальний просвіт збільшується. Форми в більшості дають про себе знати як слідства інших захворювань. Циліндричний тип бронхоектазів не пов’язаний з виникненням великої кількості гнійних мас, тому людина знаходиться не в тяжкому стані.
- Мішечкуватий тип формується з відокремлених кулястих або овальних потовщень з однієї зі сторін бронха. «Мішечки» виглядають як випинання бронхіальної стінки. Хвороба спостерігається при вродженої деформації і недорозвитку тканини легенів. Виявляється велика кількість гнійних мас, тому перебіг хвороби складне.
- Четкообразние тип – якщо по протяжності одного з бронхів розташовується кілька округлих або овальної форми порожнин. Назва походить внаслідок того, що така картина нагадує намистини або чотки. Може бути значна кількість гною, що провокує важкий стан хворого.
Крім центральних форм може зустрічатися і змішаний тип, який поєднує наявність декількох різновидів бронхоектазів одночасно.
Змішаний тип проявляється як вторинний субстрат після хвороб – туберкульоз, пневмосклероз, абсцес легені, хронічна пневмонія.
При наявності такого процесу стан людини залежить безпосередньо від поширення, кількості, діаметру бронхоектазів, але спостерігається негативний результат.
прогноз
Бронхоектатична хвороба має різні прогнози. Але найчастіше прогноз несприятливий. Це пов’язано з важким перебігом хвороби.
Зазвичай при даному захворюванні рідко спостерігається легкий перебіг хвороби. Тому прогнози найгірші. Хоча бувають і винятки.
При вродженої патології прогноз буде залежати від стану хворого. Чим гірше стан хворого, тим не сприятливіші прогноз. Наявність гнійних вогнищ в осередку ураження призводить до поганих прогнозів.
перейти наверх
Тривалість життя
Відомо, що при даному захворюванні тривалість життя або скорочується, або збільшується. Збільшується тривалість життя при оперативному втручанні. Але не завжди!
Бувають ускладнення і після проведеної операції. Тому необхідно призначати операцію тільки за даними аналізів і інших досліджень. Вроджена патологія є показанням для операції.
Придбана патологія вимагає коригування за допомогою медикаментозних засобів. Але медикаментозні засоби не завжди дають належного ефекту. Тому тривалість життя буде залежати не тільки від лікувального процесу, а й від лікарських показань!
Діагноз поставлений. Що далі?
Це ще не вирок. Головне – діяти. Якщо не лікувати – прогноз поганий, процес може дійти до обширної легеневої кровотечі, додаткових важких інфекцій, інвалідності і навіть смерті. Однозначно, ти серйозно ускладнити і вкоротити своє життя.
Класичні методи спрямовані на дві мети:
- зупинку гнійно-запального процесу;
- очистку легких від стороннього вмісту.
Схема лікування така:
- Тобі прописують антибіотики. Всі вони дуже сильні, і без призначення фахівця їх не слід застосовувати.
- Видаляють гній. Це робиться за допомогою бронхоскопічного дренажу. Процедура здається страшною, але боятися нема чого. Досвідчений лікар проводить її дуже акуратно. Трубка, яка вводиться через ніс або рот, в діаметрі набагато тонше проходу, тому дихання не перекриє. Перед введенням бронхоскоп тобі неодмінно дадуть допоміжні препарати, які полегшать процедуру.
- Для того, щоб мокрота добре відходила, потрібні відхаркувальні засоби, як таблетки, так і трав’яні збори, і інгаляції. Хороший результат дає спеціальна дихальна гімнастика і електрофорез.
- Якщо є можливість хірургічного видалення ураженої частини, проводиться операція. Її не роблять дітям молодше семи років, і рідко – після сорока п’яти, коли розвиваються важкі ускладнення. Але в більшості випадків – це єдиний спосіб позбутися від хвороби повністю.
Етіологія
На сьогоднішній день в медицині немає точної інформації про збудників цієї хвороби. Відомо лише, що різні бактерії можуть викликати загострення хвороби. Але лікарі сходяться на думці в тому, що може служити сприятливим грунтом для цього захворювання. Вони виділяють наступні етіологічні фактори:
- генетична схильність;
- вроджені аномалії в розвитку або будові легких;
- перенесені в ранньому віці різні інфекції дихальних шляхів.
Придбані причини хвороби зустрічаються в кілька разів частіше вроджених. Хвороба найчастіше виявляється у дітей, тому що вони можуть захворіти на запалення легенів або важко перенести захворювання на грип, з множинними ускладненнями.
Патогенез хвороби такий, що спочатку проявляється сильний кашель, а всередині організму починає розвиватися процес збільшення бронхів. Все це тягне за собою зміну структури і щільності стінок органу і підвищення тиску всередині нього. Трансформація стінок бере свій початок від запальних процесів у слизовій оболонці і закінчується тим, що порушується будова м’язів, які з’єднують їх з органом. Зростання внутрібронхіального тиску обумовлений стисненням бронхів зовні, наприклад, збільшеними в розмірах лімфатичними вузлами, або можливим впливом зсередини стороннього тіла. Через всіх цих патологічних процесів легені не очищаються в достатній мірі, і це служить сприятливим фактором для виникнення інфекції.
Як виглядають бронхи і легені під мікроскопом
При мікроскопічному дослідженні зрізів в стінці бронха з бронхоектазами виявляють хронічне запалення з периваскулярні склерозом – розростанням сполучної тканини навколо судин. Навколо бронхів визначається лімфоїдна тканина – вона оточує їх, немов муфта, особливо такий процес виражений у дітей. Самі стінки бронхів потовщені (місцями стоншена), слизова – в складках, з характерними нерівностями.
В розширеннях бронхів миготливийепітелій втрачає вії і перероджується в багаторядний або багатошаровий плоский, який через відсутність війок не в змозі «виштовхувати» бронхіальний секрет.
методи терапії
Чим і як лікувати бронхоектази, може визначати тільки лікуючий лікар-пульмонолог. Самолікування при такій патології неприпустимо. У більшості випадків обходяться консервативною терапією, яка проводиться амбулаторно або стаціонарно (при гострому перебігу).
медикаментозні
Медикаментозні терапевтичні методи – основні при лікуванні бронхоектатичної патології і дієві на будь-якій стадії захворювання. Зазвичай лікар призначає медичні засоби наступного дії:
- антибіотики, якщо присутня інфекція;
- муколітики для розрідження мокроти;
- відхаркувальні препарати;
- бронхолітики для поліпшення дихання;
- імуномодулятори;
- антибактеріальні препарати;
- вітамінні комплекси.
кислородотерапия
Широко застосовуються і досить ефективним методом в лікуванні бронхоектазів є киснева терапія. Процедура проводиться за допомогою спеціальних масок, які містять кисневий концентрат. Пацієнт вдихає повітря, насичене киснем, що зменшує задишку і полегшує дихання. Процедура кислородотерапии триває 10-15 годин на добу.
Зараз використовується більш спрощений і зручний спосіб із застосуванням назальних канюль (кисневих трубок). Пацієнт може говорити, харчуватися і значно легше переносить процедуру. Кислородотерапия помітно покращує якість життя хворого і позитивно впливає на хід одужання.
фізіотерапія
Лікування бронхоектазів завжди проводиться в комплексі. Поряд з медикаментозними методами і киснева використовують фізіотерапевтичні процедури, щоб позбавити бронхи пацієнта від шкідливої мокротиння:
- позиційний дренаж – коли мокрота краще відходить в певному положенні тіла пацієнта;
- вібрацонний масаж, метою якого також є звільнення дихальних шляхів від слизу;
- інгаляції;
- електрофорез з використанням хлориду кальцію;
- вентиляція легенів.
ЛФК
Щоб прочищати бронхіальні шляху від небажаних скупчень мокротиння, пацієнтові призначають лікувально-фізкультурний комплекс. Це дихальна гімнастика. Спеціально розроблені вправи робляться в положенні лежачи на спині з піднятими ногами, лежачи на животі і лежачи на здоровому боці. Всілякі рухи тулубом і руками повинні виконуватися зі спокійним диханням, не напружуючись і не поспішаючи. Головне правило: вдих – через ніс, видих (довгий і повний) – через рот. Мокрота таким чином відходить краще.
оперативне лікування
Якщо консервативна терапія не дає позитивних результатів, переходять до хірургічних методів. В ході операції відсікають одну легеню або його частину. У разі двостороннього ураження органу, проводять 2 операції з перервою в 2-3 місяці. При запущених патологічних процесах роблять пересадку донорських легенів.
Лікарські засоби
Медикаментозні препарати є обов’язковою частиною лікування бронхоектатичної хвороби легенів. Їх застосування дозволяє очистити бронхи від мокротиння, знищити шкідливі збудники, поліпшити роботу дихальної системи, усунути запальний процес, знизити температуру тіла і очистити організм від токсинів. При бронхоектатичній хворобі застосовуються наступні групи препаратів:
- Антибіотики – Ципрофлоксацин, Азитроміцин, Левофлоксацин. Є частиною антибактеріальної терапії, знищують патогенну мікрофлору, пригнічують ріст збудників.
- Протизапальні препарати – Аспірин, Ібупрофен, Парацетамол. Знімають запалення, знижують температуру тіла.
- Муколітичні препарати – Амброксол, Бромгексин, Ацетилцистеїн. Розріджують мокротиння, полегшують її виведення.
- Селективні β2-адреноміметики – Беродуал, Сальбутамол, Тербуталін. Розширюють дихальні шляхи, знімають спазм, сприяють откашливанию.
Перед тим, як лікувати бронхоектатична хвороба антибіотиками, потрібно визначити збудник і його чутливість до вибраного препарату. Деякі вищеназвані медикаментозні засоби протипоказані при ускладненому захворюванні легенів та інших патологіях, тому самолікування ними строго заборонено.
профілактика патології
Для захисту себе і своїх близьких від серйозного захворювання необхідно дотримуватися профілактичні заходи:
- Загартовуватися, займатися спортом, більше перебувати на свіжому повітрі, вести здоровий спосіб життя.
- Намагатися менше хворіти застудами та інфекційними запаленнями.
- Вчасно лікувати все респіраторні хвороби верхніх і нижніх дихальних шляхів.
- Звертатися до лікарів, а не займатися самолікуванням.
- Вакцинуватися від кашлюку, кору, грипу, пневмокока (це знижує ризик розвитку патології.
- При бронхіальній астмі необхідно лікуватися грамотно під наглядом фахівця.
- Не палити самому і не дозволяти робити це комусь поруч з Вами.
Постійний кашель – симптом, що насторожує, на який не можна махнути рукою. Слід якомога швидше звернутися до лікаря. Бронхоектатична патологія поширена не широко, однак загрожує важкими ускладненнями. Своєчасний діагноз і професійне лікування допоможуть уникнути небажаних наслідків хвороби та смерті.
Дослідження мокротиння.
– загальний аналіз мокротиння: мокрота гнійна, при відстоюванні 2-х або 3-х шарова, многонейтрофілов, еластичних волокон, можуть зустрічатися еритроцити
– посів мокротиння або Балжі на флору і чутливість до антибіотиків
Чтать також: Наслідки після наркотику сіль
4.Рентгенографіческое дослідження грудної клітини в двох проекціях.
Характерно зменшення обсягу ураженої частини легені, зміщення середостіння в бік ураження, високе стояння діафрагми, посилення, деформація, пористість легеневого малюнка, іноді інтенсивне затемнення різко зменшеною частки.
5.
рентгенотомографія
,
Комп’ютерна томографія
– більш інформативні в порівнянні з рентгенографією
6. Бронхографія –
циліндричні або мішечкуваті розширення бронхів IV-VI порядку, їх зближення, деформація, відсутність контрастування дистальніше розташованих гілок.
7. Фібробронхоскопія
(Можливо з біопсією) – ознаки гнійного бронхіту, уточнення джерела кровотечі
У літніх
Бронхоектатична хвороба у людей похилого віку спостерігається рідко. Але бувають випадки розвитку захворювання серед людей похилого віку? З чим же це пов’язано? Дане питання не є з’ясованим. Однак існують припущення.
Дані припущення включають вроджений характер. Але зазвичай люди з вродженою патологією при даному захворюванні доживають до похилого віку тільки в разі легкого перебігу хвороби. Але важкий перебіг хвороби може привести у літніх людей до ускладнень:
- недостатність дихання;
- збільшення в розмірах серця.
Також формується певна симптоматика даного захворювання у людей похилого віку. Симптоми бронхоектатичної хвороби у літніх людей такі:
- лихоманка;
- продуктивний кашель гнійного характеру;
- зниження реактивності організму.
Ускладненням хвороби у літніх людей є розвиток недостатності дихання. Це самий грізний підсумок бронхоектатичної хвороби. Хвороба може закінчитися у літніх людей летальним результатом.
перейти наверх
