Гіперхолестеринемія: симптоми і причини, типи порушення, методи лікування і наслідки
Гіперхолестеринемія (гіперліпідемія, гіперліпопротеїнемія, дисліпідемія) – це патологічний стан, при якому спостерігається аномальне підвищення рівня холестерину в крові. Гіперхолестеринемія є одним з основних факторів ризику розвитку атеросклерозу і серцево-судинної патології. При цьому ризик зростає пропорційно підвищенню концентрації в крові пацієнта ліпопротеїнів низької щільності.
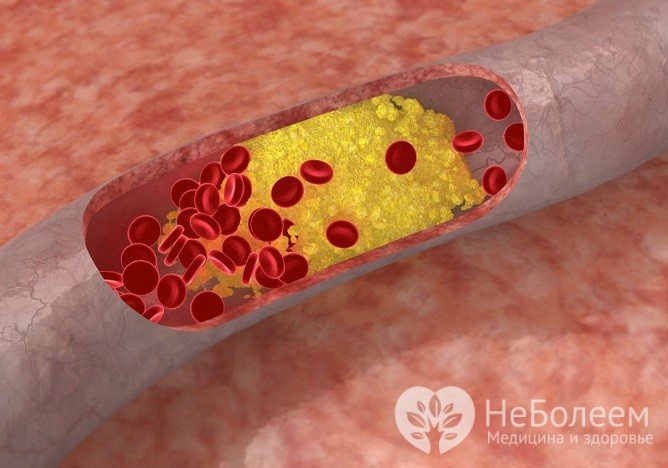
Джерело: static.vix.com
Холестерин – це органічна сполука, яка міститься в клітинних мембранах всіх живих організмів, крім без’ядерних. Холестерин не розчиняється у воді, проте розчинний в органічних розчинниках і жирах. Приблизно 80% холестерину продукується самим організмом людини, решті надходить в організм з їжею. З’єднання необхідно для вироблення залозами стероїдних гормонів, синтезу вітаміну D, а також забезпечує міцність клітинних мембран і регулює їх проникність.
До атерогенним, т. Е. Сприяє утворенню холестерину, порушень ліпідного обміну відносяться підвищення в крові рівня загального холестерину, тригліцеридів, ліпопротеїнів низької щільності та зниження рівня ліпопротеїнів високої щільності.
механізм розвитку
обтяжена спадковість
Деякі форми гіперхолестеринемії мають генетичну зумовленість. Тобто виникають і утворюються в результаті спонтанних мутацій, передачі безпосередньо аномального матеріалу.
У цьому випадку має місце не просто схильність до гіперхолестеринемії, а повноцінний процес з перших же днів життя.
Від батьків і старших поколінь до дітей переходить особливість метаболізму (обміну речовин). Що і стає основою подальшого розвитку і прогресування порушень розглянутого плану.
Сімейна гіперхолестеринемія не коригуються ніякими заходами, якщо говорити про радикальну допомоги. Але можна впоратися з наслідками, згладити їх, не допустити становлення грізних ускладнень.
придбання розлади
Зустрічається цей тип порушення набагато частіше. Як правило, у дорослих пацієнтів. У переважній більшості випадків виною всьому виявляється ендокринна дисфункція. В основному це цукровий діабет, розлади роботи щитовидної залози і надниркових залоз.
Можливо спонтанне прояв на тлі надлишкової маси тіла. Але що тут причина, а що наслідок з ходу розібрати непросто. Можливі обидва варіанти. Присутні й інші діагнози, що провокують розглянуту патологію (див. Причини).
Це основа розвитку. Суть порушення полягає в підвищенні концентрації циркулюючого холестерину. У нормі, якщо брати узагальнений показник, він повинен знаходитися в межах рівня 5.2. Плюс-мінус з урахуванням віку, стану здоров’я, статі.
Збільшення кількості жирів призводить до закріплення частинок речовини на внутрішній стінці великих судин, артерій. У міру прогресування цього стану, кількість ліпідів на які живлять структурах стає настільки велике, що призводить до механічної непрохідності.
Холестерин зв’язується з білками, формує так звану бляшку. Як правило, вони відкладаються на стінках артерій кінцівок, головного мозку, серця.
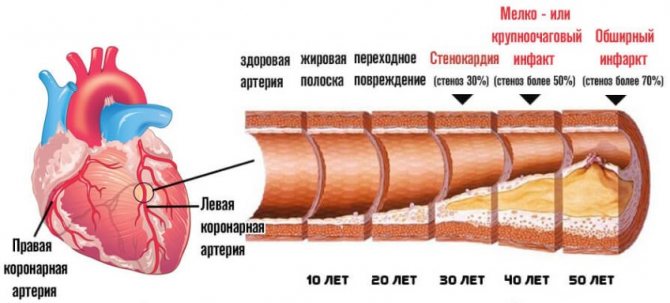
Без терапії ці процеси закінчують плачевно. Як мінімум важкою інвалідністю. Необхідна допомога ендокринолога.
Гіперхолестеринемія: основні поняття
Причини розвитку хвороби можуть ховатися в генах. Така форма захворювання класифікується як первинна гіперхолестеринемія, або СГ (сімейна гіпохолестеринемія). Отримуючи від матері, батька або обох батьків дефектний ген, який відповідає за процеси синтезу холестерину, дитина може мати дану хворобу. У дітей СГ практично не діагностується, так як проблема стає помітною лише в більш зрілому віці, коли симптоми стають більш помітними.
Загальноприйнятою вважається класифікація за Фредриксоном, хоча специфіка різних порушень ліпідних процесів з неї буде зрозуміла лише фахівцю.
Вторинна форма розвивається при наявності певних факторів, які є каталізаторами хвороби. Крім причин і умов, комбінація яких, швидше за все, призведе до виникнення проблеми, існує також і певні фактори ризику.
За МКБ 10 – загальноприйнятою медичною класифікацією захворювань – чиста гіперхолестеринемія має код E78.0, і відноситься до дисфункциям ендокринної системи та метаболізму.
Класифікація хвороби заснована на причинах її розвитку, але специфічних особливостей протікання або зовнішніх проявів її форми не мають:
- Первинна форма до кінця не вивчена, як немає і стовідсотково надійного засобу її попередження. Гомозиготна сімейна гіперхолестеринемія розвивається коли аномальні гени – у обох батьків. Гетерозиготна спадкова гіперхолестеринемія (коли ген у одного з батьків) зустрічається у 90% хворих, в той час як гомозиготна СГ – один випадок на мільйон.
- Вторинна (розвивається в зв’язку з хворобами і порушеннями обмінних процесів);
- Аліментарна завжди пов’язана зі способом життя певної людини, і розвивається через нездорових харчових звичок.

Коли проявляється гіперхолестеринемія?
У більшості випадків гиперхолестеринемию провокують:
- діабет;
- Хвороби печінки;
- гіпотиреоз;
- Нефротичний синдром (НС);
- Систематичний прийом деяких лікарських препаратів.
До факторів ризику відносяться:
- Генетичний (СГ);
- Артеріальна гіпертензія;
- Надлишкова маса тіла, яка частіше і буває від харчових пристрастей і порушення процесів обміну;
- гіподинамія;
- Постійні стреси;
- Хворі харчові звички, надмірне вживання продуктів, що сприяють підвищенню холестерину, наприклад, смажених на салі яєць;
- Постійне вживання алкоголю, де не сам алкоголь призводить до відкладення бляшок, оскільки ліпідів не містить, а “закусь”, яку він вимагає.
У разі, коли кілька вищеперелічених умов збіглися, до свого здоров’я потрібно ставитися особливо уважно, і по можливості усунути існуючі проблеми.
Класифікація
Основний спосіб підрозділу порушення розроблений ще в середині минулого століття. Використовується типізація за Фредриксоном.
Цей метод ґрунтується на такому критерії, як вид речовини, що провокує гиперхолестеринемию.
Відповідно, називають 6 видів розлади.
Тип 1
Підвищується концентрація хіломікронів. Це невеликі частинки, які досить добре закріплюються на стінках судин. Проте, утворення бляшок такі практично ніколи не провокують.
Здебільшого, названа різновид процесу має спадкове походження. Тому повноцінне лікування полягає в придушенні подальшої дисфункції, радикальним чином на етіологію не вдасться впливати.
В основному використовуються препарати-статини. Для виведення надлишку жирів. Зустрічальність діагнозу вкрай мала.
Тип 2а
Зростає концентрація ліпопротеїнів низької щільності. У просторіччі це з’єднання називають «поганий» холестерин. Згідно з дослідженнями, цей різновид порушення також має генетично обумовлену природу. Спадковий фактор відіграє ключову роль.
Методи терапії приблизно ті ж. Використовується нікотинова кислота, препарати-статини.
Тип 2b
Небезпечна форма. Характеризується комплексністю. Ростуть тригліцериди, ліпопротеїни низької і дуже низької щільності.
Необхідні системні заходи корекції. Без лікування можливий розвиток бляшок. Однак, незважаючи на це, порушення протікає мляво, повільно. Є час на опрацювання стратегії терапії.
Тип 3
Вивчений недостатньо добре. При цьому розвиток розлади характеризується спадковою етіологією. Характерно підвищення ліпопротеїнів проміжної щільності.
Специфічною рисою є відсутність будь-яких симптомів протягом дуже довгого часу.
Увага:
Застосування статинів тут неефективно. Перевагу віддають фібратами.
Тип 4
Визначається зростанням концентрації ліпопротеїнів дуже низької щільності. Один з основних видів за частотою розвитку холестеринових бляшок на стінках судин.
Становлення атеросклерозу стрімке, несе велику небезпеку для життя. Необхідно лікування. Використовується нікотинова кислота. У меншій мірі статини, оскільки їх ефективність в такому випадку недостатня.
Тип 5
Комбінована, небезпечна форма. Має одночасно риси декількох розладів: підвищуються ліпопротеїни дуже низької щільності та хиломікрони.
Патологічний процес має спадкове походження, як і безліч описаних раніше. Терапія повинна починатися якомога швидше. Часу на відновлення не так багато.
Чистий гіперхолестеринемія (код за МКХ-10 e78.0), це коли зростає концентрація тільки холестерину, тобто ліпопротеїнів низької щільності (тип 2а), зустрічається рідко. Зазвичай розвиваються комбіновані форми розлади.
Є й інші способи поділити порушення.
За походженням:
- Первинний процес. Сімейна форма гіперхолестеринемії. Передається безпосередньо від батьків до дітей. Супроводжується розладами з початку життя. Виявити їх досить важко, оскільки симптоматика проявляється пізніше.
- Вторинна форма. Набагато більш поширена. Обумовлена іншими діагнозами: від цукрового діабету до процесів з боку печінки.
Існують і більш дробові класифікації, що стосуються походження. Всі вони використовуються лікарями-ендокринологами для точного опису суті процесу.
Код по МКБ-10
У міжнародній класифікації хвороб 10-го перегляду різні типи гіперхолестеринемії віднесені до групи Е78. В окрему підгрупу Е 78.0 виділена чиста гіперхолестеринемія, що включає 5 типів патологій:
- гіперліпідемія (А група);
- гіпер-β-липопротеинемия;
- гіперліпопротеїнемія з ЛПНЩ;
- сімейна гіперхолестеринемія;
- гіперліпопротеїнемія Фредриксона, тип ІІа.
У МКБ-10 гіперхолестеринемія як окреме захворювання також включена в групу 78.2
симптоми
Клінічної картини власне гіперхолестеринемії не існує. Хоча розлад і має код з міжнародного класифікатора, проявляється воно побічно.
Основний наслідок, яке виникає на тлі перебігу підвищених ліпідів – це атеросклероз. Його типовий симптоматичний комплекс включає в себе наступні моменти:
- Головні болі. Зустрічаються практично завжди, якщо в порушення залучений мозок. Інтенсивність різниться: від незначного слабкого, ледве помітного дискомфорту до нестерпного синдрому.
Локалізація відчуттів також неоднакова. Як правило, вона розлита, охоплює весь череп. Спонтанне позбавлення від проблеми можливо, застосування препаратів-анальгетиків має сенс. У міру прогресування основного розлади посилюється і клініка.
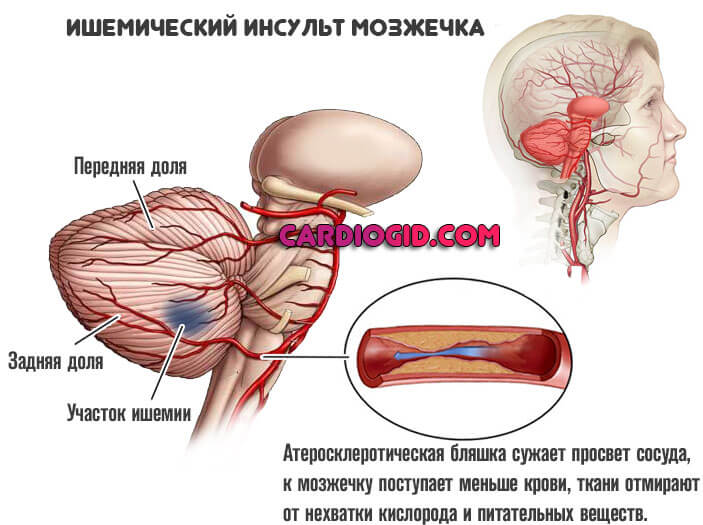
- Неврологічні осередкові аномалії. Чергова група проявів, що виникають унаслідок порушення харчування церебральних структур. Конкретні ознаки залежать від того, яка частка головного мозку отримує недостатньо кисню і корисних сполук.
Можливі найрізноманітніші симптоми: від проблем з промовою, з органами почуттів, до відхилень швидкості і якості мислення, пам’яті, когнітивних і мнестичних функцій. На ранніх стадіях прояви ледь помітні, прогресують паралельно з розвитком гіперхолестеринемії.
- Слабкість, сонливість. Астенічний стан обумовлено тим же недостатнім кровопостачанням мозку. Відновлення передбачає термінове усунення бляшок, корекцію характеру церебрального кровотоку.
Інтенсивність симптому може бути вкрай велика. Аж до неможливості виконувати повсякденні обов’язки, працювати, вчитися.
- Порушення настрою. Супроводжуються різними відхиленнями. У тому числі можливі такі розлади, як агресивність, підвищена дратівливість. Що цікаво, ці прояви присутні навіть у спокійних людей, для яких нетипово подібну поведінку.
- Депресивні стани. Зустрічаються часто. Ознаки патологічного процесу супроводжують пацієнта протягом усього часу, поки присутній атеросклероз. Ефективність антидепресантів невелика, оскільки розлад має органічну природу. Рівень нейромедіаторів, серотоніну і дофаміну не відновлюється спонтанно.
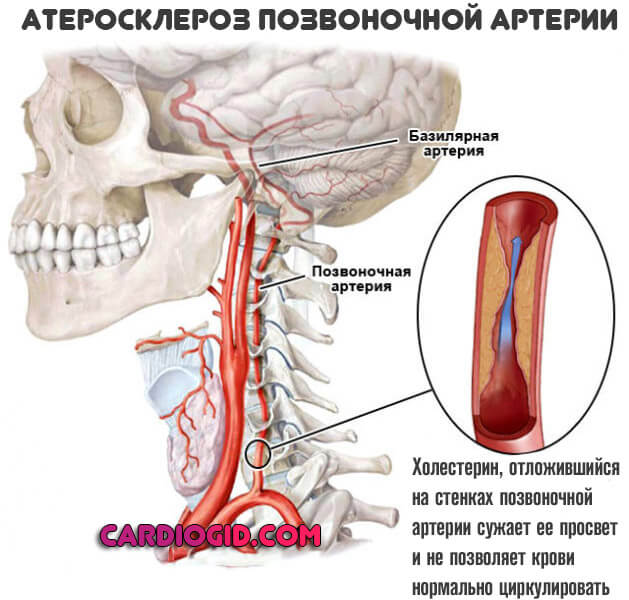
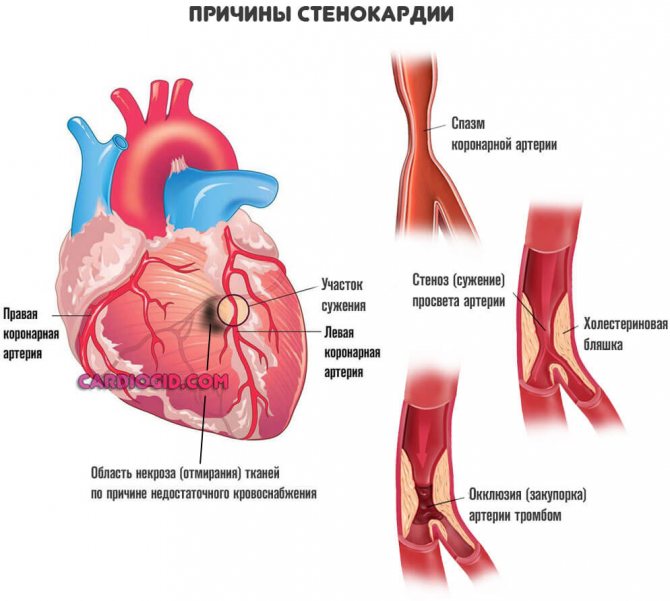
- Болі в області грудей. Дискомфорт виникає раптово. Має давить або пекучий характер, що прямо вказує на ішемічне походження (недостатнє харчування). Об’єктивно розлад проявляється як стенокардія. Частота епізодів залежить від ступеня закупорки коронарних артерій. Необхідно термінове лікування, оскільки без корекції не минути інфаркту.
- Тахікардія. Збільшення частоти скорочень понад 100 ударів в хвилину. Пряма ознака порушень в роботі кардіологічних структур. Нерідко вказує на прогресуючу ІХС.
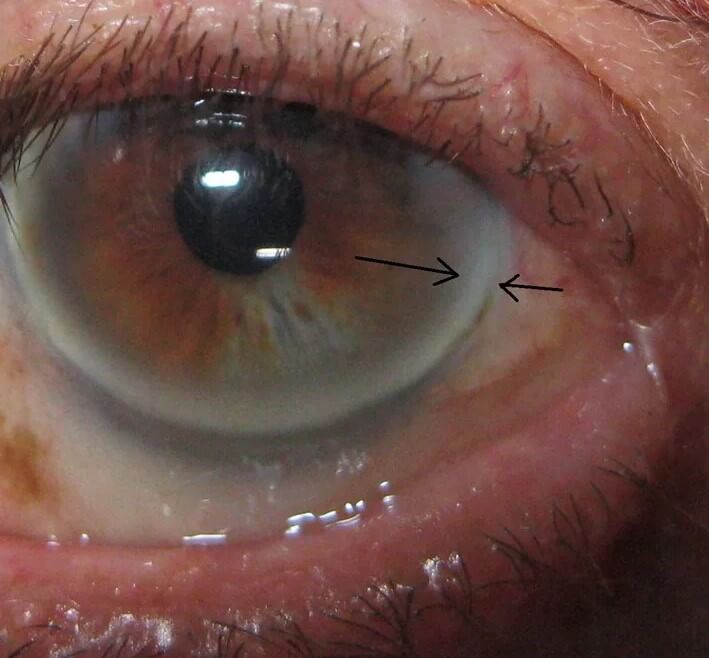
- Специфічні візуальні прояви. Сюди можна віднести так звану ліпоїдному дугу – це невелике кільце білуватого відтінку навколо райдужної оболонки ока. Виявляється у пацієнтів з гіперхолестеринемією в будь-якому віці.
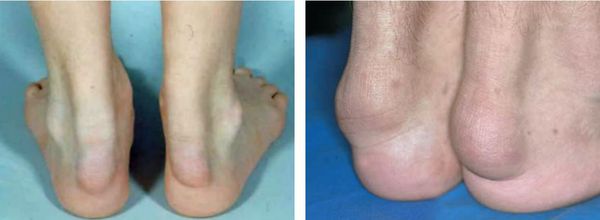
Ксантоми. В області суглобів, сухожиль, особливо ахіллове утворюються вузли, потовщення. Вони добре помітні візуально або при пальпації (якщо мають малий розмір).
- Задишка, непереносимість фізичного навантаження. Зниження толерантності обумовлено проблемами в роботі серця.
Симптоматика порушення неспецифічна, тому з ходу виявити суть не так просто. Потрібно повноцінна діагностика під контролем ендокринолога.
ознаки
Гіперхолестеринемія – це лабораторний показник, який визначається в ході біохімічного дослідження крові.
У пацієнтів з гіперхолестеринемією нерідко виникають ксантоми – шкірні новоутворення з змінених клітин, що представляють собою ущільнені вузлики, всередині яких містяться ліпідні включення. Ксантоми супроводжують всім формам гіперхолестеринемії, будучи одним із проявів порушення ліпідного обміну. Їх розвиток не супроводжуються якими-небудь суб’єктивними відчуттями, крім того, вони схильні до мимовільного регресу.
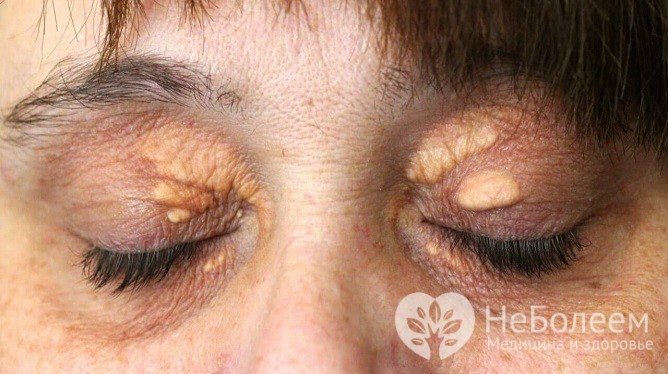
Джерело: estet-portal.com
Ксантоми поділяються на кілька видів:
- вулканічні – дрібні папули жовтого кольору, що локалізуються переважно на стегнах і сідницях;
- туберозного – мають вигляд великих бляшок або пухлин, які, як правило, розташовуються в області сідниць, колін, ліктів, на тильній поверхні пальців, обличчі, волосистій частині голови. Новоутворення можуть мати фіолетовий або бурий відтінок, червону або ціанотичний облямівку;
- сухожильні – локалізуються переважно в області сухожиль розгиначів пальців і ахіллове сухожилля;
- плоскі – найчастіше виявляються в складках шкіри, особливо на долонях;
- ксантелазми – плоскі ксантоми століття, які представляють собою підняті над шкірою бляшки жовтого кольору. Найчастіше виявляються у жінок, не схильні до спонтанного дозволу.
Ще одним проявом гіперхолестеринемії є відкладення холестерину по периферії рогівки ока (липоидная дуга рогівки), які мають вигляд обідка білого або сірувато-білого кольору. Липоидная дуга рогівки частіше спостерігається у людей, що палять і є практично незворотною. Її наявність свідчить про підвищений ризик розвитку ішемічної хвороби серця.
При гомозиготною формі сімейної гіперхолестеринемії спостерігається значне підвищення рівня холестерину в крові, що проявляється формуванням ксантом і ліпоїдному дуги рогівки вже в дитячому віці. В пубертатному періоді у таких пацієнтів нерідко відбувається атероматозні поразку гирла аорти і стеноз коронарних артерій серця з розвитком клінічних проявів ішемічної хвороби серця. В цьому випадку не виключена гостра коронарна недостатність, яка може стати причиною летального результату.
Гетерозиготна форма сімейної гіперхолестеринемії, як правило, залишається непоміченою тривалий час, проявляючись серцево-судинною недостатністю вже в дорослому віці. При цьому у жінок перші ознаки патології розвиваються в середньому на 10 років раніше, ніж у чоловіків.
Гіперхолестеринемія може призводити до розвитку атеросклерозу. У свою чергу, це стає причиною пошкодження судин, які можуть мати різні прояви.
Підвищення рівня холестерину в крові провокує розвиток атеросклерозу, який, в свою чергу, проявляється судинною патологією (переважно атеросклеротичними ураженнями кровоносних судин нижніх кінцівок, але можливо також пошкодження мозкових, коронарних судин і т. Д.).
причини
В основному розлад провокується наступними факторами:
- Цукровий діабет. Хронічне захворювання. Для нього характерне зниження вироблення інсуліну або чутливості до такого. Звідси порушення обміну речовин. Ключовий спосіб корекції – дієта. Також контроль рівня цукру, а сама гіперхолестеринемія лікується симптоматично.
- Недостатнє вироблення гормонів щитовидної залози. Гіпотиреоз.
- Застосування деяких лікарських засобів. Про можливості зростання рівня холестерину потрібно дізнаватися в анотації до конкретного препарату.
- Патології з боку печінки. Від гепатиту до цирозу.
- Неправильне харчування. Виступає ключовим фактором ризику. Але в якості основного моменту не розглядається, оскільки здоровий організм цілком здатний скорегувати змін самостійно.
- Обтяжена спадковість. Як вже було з’ясовано, існують генетично обумовлені форми патологічного процесу.
- Серед факторів ризику можна назвати такі моменти, як надлишкова маса тіла, неправильне харчування високим вмістом тваринного жиру, артеріальна гіпертензія, недолік фізичної активності.
Причини можуть розглядатися і в комплексі. Нерідко природа проблеми складається з цілої групи чинників.
Причини і основні чинники ризику
Гіперхолестеринемія не є самостійним захворюванням, а значить вона виступає як ознака відхилення. Його розглядають як патологічний синдром. Проте міжнародна класифікація хвороб привласнює їй код Е78.0 і відносить до групи патологій, пов’язаних з ліпопротеїдних обміном. Іноді її називають чиста гіперхолестеринемія.
Гіперхолестеринемія передує розвитку захворювань судин, які зачіпають функціонування і харчування серця, головний мозок, нижні і верхні кінцівки, а також інші внутрішні органи. Порушення жирового обміну свідчить про розвиток атеросклерозу, який, в свою чергу, викликає розвиток інших більш серйозних порушень.
Причини гіперхолестеринемії різні і викликаються наступними провокуючими факторами:
- генетична схильність;
- гіпертонічна хвороба, що характеризується високим індексом артеріального тиску;
- недостатність функції щитовидної залози;
- цукровий діабет;
- захворювання печінки, викликані порушенням відтоку жовчі;
- тривалий прийом певних препаратів (сечогінні, бета-адреноблокатори, імунодепресанти).
У деяких випадках виключно генетичні аномалії є причиною розвитку порушень обміну холестерину. Від батьків успадковується дефектний ген. Згідно зі статистикою, спадкова форма подібного захворювання властива майже 0,2% населення. Тип гіперхолестеринемії, обумовлений генетичним фактором, називається первинною.
Прийом певних лікарських препаратів, а також захворювання внутрішніх органів, як причини підвищення рівня холестерину в крові, об’єднуються в групу причин, що викликають вторинну гиперхолестеринемию. Крім того, розглянута патологія може бути транзиторною і постійною.
У першому випадку завищені показники холестерину в крові викликані вживанням великої кількості жирів тваринного походження. Транзиторну форму гіперхолестеринемії називають переходить тому, що вона з’являється на наступний день після зловживання жирною їжею.
Постійна форма виявляється при систематичному вживанні багатої тваринними ліпідами їжі. Деякі категорії людей схильні до виникнення порушень жирового обміну. Зокрема, в фактори ризику включені:
- приналежність до чоловічої статі;
- вік старше 45 років;
- наявність надмірної ваги;
- похибки в харчуванні з переважанням жирних продуктів;
- малорухливий спосіб життя;
- часті стреси.

Надмірно жирна їжа є причиною розвитку вторинної гіперхолестеринемії
діагностика
Обстеження проводиться під контролем ендокринолога. Необхідно провести ряд заходів:
- Усне опитування пацієнтів на предмет скарг. Важливо виявити всі симптоми. Клінічна картина підказує суть розлади.
- Збір анамнезу. Використовується в якості запобіжного виявлення етіології порушення. Вивчається сімейна історія, перенесені раніше хвороби, поточні в даний момент відхилення. Має сенс оцінити спосіб життя, характер харчування, шкідливі звички.
- Загальний аналіз крові. Використовується для виявлення найбільш грубих форм гіперхолестеринемії.
- Біохімічне дослідження.
- Також ліпідограмма. Застосовується активно, як базового заходи.
- Деякі динячі може надати візуальна оцінка тканин. Пальпуються сухожилля рук, суглоби, також оглядаються повіки, рогівка ока. Прояви подібного плану зустрічаються не завжди, тому гарантій отримання інформації немає.
У міру необхідності проводиться оцінка стану внутрішніх органів. УЗД, рентген, ангіографія.
Що з себе являє сімейна гіперхолестеринемія?
Це захворювання, яке передається спадковим шляхом. Воно пов’язане з порушенням регуляції жирового обміну. У крові хворої людини підвищується холестерин, при чому перші симптоми з’являються в більшості випадків до настання підліткового віку. До 30 років у хворого формується стійка форма атеросклерозу з усіма витікаючими наслідками: серцевою недостатністю, гіпертонією і загрозою інфаркту або інсульту.
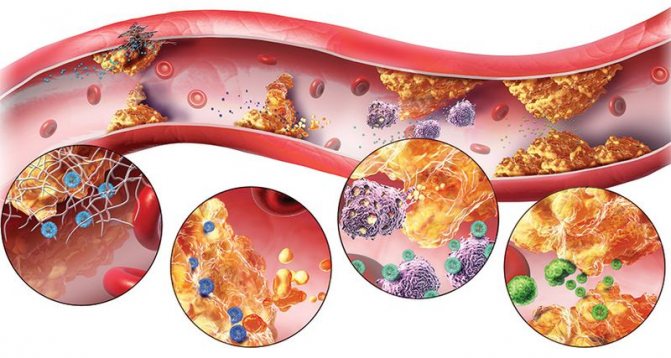
Утворення холестеринових бляшок.
Лікується захворювання важко, так як пошкоджені глибинні механізми регуляції жирового обміну. Але сучасна медицина використовує новітні технології очищення крові, вони дозволяють врятувати життя багатьом пацієнтам і уникнути ранньої смерті від інфаркту міокарда.
лікування
Терапія медикаментозна. Застосовуються препарати декількох типів:
- Статини. Основа фармацевтичного впливу. Здатні розчиняти бляшки і виводити ліпіди з організму. Основні найменування: Аторвастатин, Аторис.
- Нікотинова кислота. Торговельне найменування Ендурацін. Ефективно корегує деякі типи патологічного процесу. Важко переноситься пацієнтами, провокує часті алергічні реакції. Застосовується в системі з названими вище засобами, з обережністю.
- Фібрати. Специфічні медикаменти, значно підвищують рівень ліпопротеїнів високої щільності (ЛПВЩ). Дієві не завжди. Основні найменування – Гемфиброзил, Кло- і Ціпрофібрат. При тривалому застосуванні у великих дозах провокують порушення зору.
- Смоли. Найменування – Холестирамин і аналоги. Пов’язують жовчні кислоти і деактивує їх. В результаті порушується і засвоєння ліпідів, що призводить до їх швидкого виведення.
- Інгібітори абсорбції холестерину. Ці медикаменти знижують активність подібного класу жирів. Але сьогодні існує тільки один використаний найменування – Езітіміб. Лікарі призначають його з обережністю.
Паралельно можливе використання препаратів для усунення основного захворювання. Наприклад, гепатопротекторів при порушеннях роботи печінки, ліків від гіпертонії та інших, в залежності від первинного захворювання.
Ефективність впливу залежить від стадії і форми процесу. Застосування препаратів – ключовий захід.
Прогноз і профілактика
Прогноз щодо гіперхолестеринемії багато в чому залежить від ряду факторів:
- Рівня вмісту в організмі проатерогенних і антиатерогенних жироподібних речовин (перші – викликають атеросклероз, а другі – перешкоджає цьому процесу).
- Ступеня прогресування атеросклеротичних змін.
- Місця розташування атеросклеротичних утворень в посудині. Атеросклероз аорти має більш сприятливий перебіг, в той час як атеросклероз власних артерій серця має менш сприятливий прогноз.
Усунення чинників ризику підвищення рівня холестерину, а також своєчасне і повне лікування здатні істотно продовжити життя пацієнта не порушуючи її якості. Фахівці виділяють заходи первинної та вторинної профілактики гіперхолестеринемії. Первинна профілактика передбачає вживання заходів ще до появи патології.
Вона передбачає вплив на змінювані фактори ризику, зокрема:
- позбавлення від зайвої ваги;
- дотримання дієти;
- відмова від сигарет і алкоголю;
- посильну фізичну активність;
- нормалізацію артеріального тиску;
- стабілізацію рівня цукру в крові;
- обмеження емоційних потрясінь.
Заходи по вторинній профілактиці стосуються людей, у яких вже діагностовано гіперхолестеринемія. Вони спрямовані на запобігання прогресування патологічного процесу і розвиток ускладнень.
дієта
Правильне харчування незалежно від типу розладу грає одну з основних ролей. Основу раціону складають вітамінізовані компоненти, білок.
| рекомендуються | Чого не варто їсти |
|
Кількість солі треба обмежити до 3-6 грамів на добу. |
Дієта при гіперхолестеринемії передбачає постійну зміну раціону, це не тимчасовий захід. Допомогти в справі терапії здатний фахівець з харчування.
Особливості харчування при гіперхолестеринемії
Дієта при гіперхолестеринемії покликана надавати антисклеротичну дію, виводячи зайвий холестерин з організму за допомогою певного набору продуктів.
Загальні правила харчування спрямовані на нормалізацію обміну речовин і освоєння здорових харчових звичок.
Принципи харчування при гіперхолестеринемії:
- Зниження кількості жирів в повсякденному раціоні.
- Часткове або повне виключення високохолестериновій продуктів.
- Обмеження споживання всіх насичених жирних кислот.
- Збільшення частки поліненасичених жирних кислот в щоденному раціоні.
- Споживання великої кількості повільних (складних) вуглеводів і рослинної клітковини.
- Обмеження кількості солі – не більше 3-4 грамів на день.
- Заміна тваринних жирів рослинними.
Живильні речовини, мікроелементи і вітаміни повинні складати основу раціону, щоб знизити холестерин в крові. Але цей процес досить довгий, і дієтичної схеми доведеться дотримуватися не один місяць. Фахівці з харчування і лікарі наполягають на різноманітності продуктів і страв, щоб організм міг функціонувати в нормальному режимі.
Що однозначно виключити?
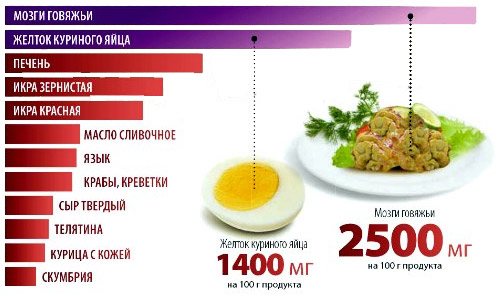
продукти з найбільшим вмістом холестерину (фото: “ABC”)
З чого формувати дієту?
Серед корисних продуктів можна окремо поставити рибу, оскільки навіть самі жирні її сорти принесуть лише користь, але прийом риб’ячого жиру варто починати лише після консультації у лікаря.
М’ясо для готування краще вибирати пісне, в іншому випадку з шматка варто зрізати жировий прошарок. Філе і вирізка вважаються найбільш придатними частинами для лікувального харчування. Ковбаси, сосиски і подібні продукти слід повністю виключити з меню.
Практично всі молочні продукти їсти не рекомендують, дозволеним є лише невелика кількість знежиреного молока.
Продукти, що знижують холестерин в крові, в деяких випадках можуть стати причиною появи зайвої ваги. Типовим прикладом є горіхи, які хоч і вважаються корисними в боротьбі з бляшки холестеринів, все-таки надмірно калорійні. Зелений чай також допоможе очистити судини, але не призведе до збільшення маси тіла.
Не варто зловживати алкоголем при дієті, так як навіть помірна гіперхолестеринемія (показник холестерину в крові не більше 6,5 ммоль / л або 300 мг / дл) вимагає дотримання схеми лікувального харчування, чому дуже перешкоджає алкоголь. Вважається, що за день кількість спирту не повинно перевищувати 20 мл. При хворобах серця і кровоносної системи алкоголь варто виключити як такої.
Висівки та груба борошно в дієтичної схемою повністю заміщають борошно вищого гатунку, і цим правилом варто керуватися при виборі хлібопродуктів. Здобні булки, печиво та інші солодощі їсти не рекомендують, так як в основі більшості рецептів – високохолестериновій продукти.
Крупи і каші – основоположний компонент раціону; лікарі та дієтологи допускають приготування каш із знежиреним молоком.
Овочева і фруктова клітковина є третім стовпом раціону, так як речовина нормалізує діяльність шлунково-кишкового тракту, містить велику кількість мікроелементів і сприяє очищенню судин шляхом виведення холестерину.
Всі форми і типи гіперхолестеринемії, перераховані вище, не мають особливостей дієтичних схем. Асортимент страв і продуктовий набір лікувальних дієт також ідентичний, як і способи кулінарної обробки продуктів.
Готувати краще на пару, а також варити, тушкувати або запікати будь-які продукти. При проблемах з вагою лікарі рекомендують стежити і за глікемічним індексом страв.
Можливі наслідки
Серед ускладнень:
- Інфаркт. Гостре порушення коронарного кровотоку, харчування серця. Супроводжується відмиранням тканин.
- Інсульт. Ідентичний за характером процес. Він типовий некроз нервових волокон в головному мозку.
- Судинна деменція.
- Ниркова дисфункція.
- Порушення роботи печінки.
- Постійний астенічний синдром.
Порушення балансу ліпідів, швидкості і характеру їх депонування, запасання, циркуляції в кровоносній руслі визначають цілу масу захворювань. Потенційно небезпечних для життя і в основному кількості випадків «німих», ніяк себе не проявляють до того моменту, поки не стануть загрозливими. До таких, наприклад, відноситься атеросклероз.
Гіперхолестеринемія супроводжується вираженими порушеннями з боку кардіальних структур, головного мозку, хоча і не відразу.
Зміни вимагають обов’язкового медичного втручання. Без допомоги лікарів шансів на спонтанне відновлення немає. Дієта, застосування препаратів без призначення не практикуються.
ускладнення
Найбільш часто високі значення ОХ і ЛПНЩ призводять до появи атеросклеротичного захворювання.
Для цієї патології характерні зміни, які відбуваються в стінках судин. Як наслідок – розвиток серцево-судинних хвороб: ішемія міокарда або мозкових судин, атеросклероз магістральних артерій.
Також гіперхолестеринемія може викликати ускладнення у вигляді:
- Інфаркту міокарда;
- Ішемічного інсульту;
- Геморагічного інсульту;
- Закупорки магістральних судин;
- Гострого коронарного синдрому.
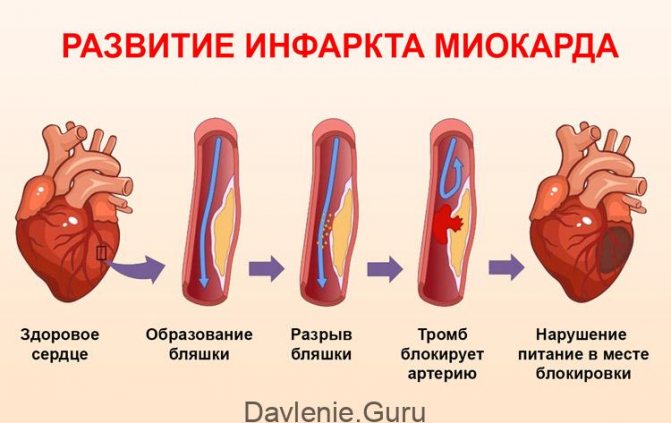
Не менш небезпечним ускладненням є закупорка судин нижніх кінцівок і гілок черевної аорти.
Групи ризику
Частина населення більше за інших схильна до розвитку гіперхолестеринемії. До факторів ризику відносяться:
- Підлога. У жінок після менопаузи рівень «поганих» ліпопротеїдів зростає.
- Вік. Чоловіки старше 45 і жінки старше 55 в групі ризику.
- Сімейний анамнез. Гіперхолестеринемія частіше розвивається у людей, чиї батьки / брати, сестри страждали від проявів серцевих захворювань до 55 років (чоловіки) або до 65 років (жінки).
- Ожиріння. Індекс маси більше 30.
- Обхват талії. Імовірність розвитку гіперхолестеринемії вище у чоловіків з обхватом талії більше 102 см, а також жінок з об’ємом понад 89 см.
- Куріння. Компоненти тютюнового диму здатні пошкоджувати стінки судин, роблячи їх прекрасною платформою для прикріплення атеросклеротичних бляшок. Куріння впливає на кін, «хороших» ліпопротеїнів: підвищує рівень перше, знижує друге.
- Діабет. Високий цукор крові сприяє зростанню ЛПНЩ, зменшення концентрацію ЛПВЩ. Також він може пошкоджувати внутрішню оболонку артерій.
медикаментозна терапія

Статини. Мета використання статинів:
Зниження рівня внутрішньоклітинного холестерину, уповільнення його синтезу печінкою;
Зниження рівня ризику ураження здорових судин;
Підвищення тривалості життя;
Зменшення ризику ускладнень атеросклерозу.
Мінус використання статинів – з плином часу препарати вражають клітини печінки і м’язів, потрібен постійний контроль біохімії крові. Протипоказані хворим з патологіями печінки.
Езетеміб і аналоги.
Перешкоджає засвоєнню «поганого» холестерину в шлунково-кишковому тракті, хоча цей ефект виражений незначно. У нормі лише 20% надходить з продуктами харчування, решта синтезується в печінці.
Секвестранти холіевих кислот.
Виводять холестерин, що надходить в організм у складі жирних кислот. Побічні ефекти – уповільнення швидкості протікання процесів травлення, вплив на смакові рецептори.
Фібрати.
Знижують рівень тригліцеридів, підвищують концентрацію високоплотних ліпопротеїдів.
Омега-3 поліненасичені жирні кислоти.
Стимулювання діяльності серця, регуляція рівня тригліцеридів в крові. Містяться в рибі жирних сортів, яку можна ввести в раціон при відсутності проблем із зайвою вагою.
Очищення крові.
Використовують при важких випадках патології, мета процедури – регулювання складу і властивостей крові.
Корекція структури ДНК.
Напрямок розробляється, планується його застосування при терапії первинної спадкової гіперхолестеринемії.
Народні засоби.
При генні мутації рецепти народної медицини не допоможуть, можлива легка корекція рівня холестерину при придбаної формі захворювання.
Автор статті: Шутов Максим Євгенович | Лікар-гематолог
Освіта: У 2013 році закінчено Курський державний медичний університет і отриманий диплом «Лікувальна справа». Через 2 роки закінчена ординатура за спеціальністю «Онкологія». У 2019 пройдена аспірантура в Національному медико-хірургічному центрі імені М. І. Пирогова.
Народні засоби
Лікування гіперхолестеринемії передбачає комплексний підхід. Допомогти у вирішенні проблем з холестерином здатні засоби народної медицини, доступні і безпечні.
При гіперхолестеринемії хороший ефект дають:
- Шипшина. 20 г сушених подрібнених ягід залити склянкою окропу. Варити 15 хвилин, профільтрувати. Пити двічі в день по півсклянки;
- Безсмертник. 10 г подрібнених квіток залити склянкою води. Варити 30 хвилин. Пити натщесерце по десертній ложці три рази в день. Курс – місяць. Зробивши 10-денну перерву, лікування можна продовжити;
- Вахта трилистий. Посипати подрібненим листям приготовлену їжу як приправа; Розторопша. Розтерти насіння в борошно. Приймати по чайній ложечці під час їжі;
- Часник. 350 г подрібненого часнику залити склянкою спирту. Поставити на добу в темне місце, профільтрувати. Пити 2-3 рази на день: 20 крапель на склянку молока;
- Грейпфрут. Очистивши, дрібно нарізати, додати терту моркву, дві чайні ложечки меду, два подрібнених волоських горіха і півсклянки кефіру (знежиреного). Гарненько розмішати, пити раз в день.

профілактичні заходи
Попередити збільшення холестерину в крові можна, дотримуючись найпростіші рекомендації. Профілактика гіперхолестеринемії досить проста.
Серед її основних заходів:
- Корекція харчування.
- Відмова від шкідливих звичок – куріння, вживання спиртного.
- Рухова активність.
- Виконання порад лікаря.
Зміна способу життя відповідно до цими простими правилами стане запорукою запобігання високих показників холестерину, а також не допустить розвитку важких захворювань.
Спосіб життя
Відсутність фізичної активності сприяє погіршенню стану хворого. Обов’язково узгодьте з лікарем допустимий для вас рівень навантаження і займайтеся спортом не менше 30-40 хвилин в день. Хороший кровотік сприяє посиленому живленню тканин, розчиняє холестеринові бляшки і перешкоджає розвитку ішемії.
Окрему увагу приділяйте повноцінному сну. Він повинен займати не менше 8 годин на день. Але більше орієнтуйтеся на свій стан. Ви повинні відчувати себе відпочив – це найважливіше.
медикаментозні препарати
З
реді медикаментів використовуються препарати наступних груп:
- секвестранти жовчних кислот ( «Колестирамін», «Колестипол»);
- фібрати ( «Фенофибрат», «Ліпанор»);
- статини ( «Аторвастатин», «Розувастатин»).
Перші дві групи дозволені до застосування у дітей. Статини в дитячому віці призначаються рідко через імовірність розвитку побічних ефектів. У дорослих на сьогоднішній день «Розувастатин» є самим часто призначається препаратом. Він добре переноситься і відрізняється високою ефективністю.
Чи існують які-небудь процедури для цього стану?
Так само, як з негенетичної станом холестерину, сімейна хвороба також лікується медикаментами і змінами в раціоні. Іноді потрібне поєднання обох підходів, щоб впоратися з цим станом і знизити рівень холестерину. Коли лікар встановить діагноз, він або вона, як правило, запропонує вам вправлятися, є більш здорову їжу за кілька місяців до того, як йому призначать адекватне лікування. Робота з сімейною хворобою зазвичай зводиться до наступного:
- Зміна манери існування – якщо у вас діагностована сімейна гіперхолестеринемія, лікар може запропонувати сувору дієту, яка включає тільки 30% калорій, що поступають з жирів. Лікар, можливо, запропонує вам: Не вмикайте такі масла як пальмова і кокосова в свій раціон.
- Використовуйте знежирені молочні продовольства замість жирних продуктів
- Зменшіть вживання м’ясного харчування, такого як свинина, курочка, Баранинці та говядинки.
- Видаліть яєчні жовтки
- Усвідомте важливість дієти і фізіологічних уроків в процесі зменшення ступеня холестеролу.
- Медикаментозна терапія – як уже згадувалося вище, лікар запропонує змінити спосіб життя за кілька місяців до призначення адекватного препарату для цього стану. Найбільш поширеними лікарськими засобами для зниження холестерину ЛПНГ є Statins eg. Симвастатин (Зогор), розувастатин (Крестор) і ін.
Не будьте фармацевтом і не шукайте ліків, що відпускаються без рецепта, щоб знизити рівень холестерину. Лікар може виписати вам найбільш відповідні ліки, стан і стан здоров’я. Деякі ліки можуть легко пошкодити вам і викликати багато інших медичних ускладнень.
До якого лікаря звертатися
При появі хворобливої симптоматики доросла людина спочатку повинен звернутися до терапевта. Якщо ж ознаки захворювання виникли у дитини, то потрібно відвідати педіатра. Надалі лікар направляє хворого на здачу загальних аналізів.
Якщо ж діагноз підтверджується, то терапевт / педіатр дає направлення на прийом до лікаря-генетика і кардіолога, які, в свою чергу, додатково обстежують пацієнта.
Другий, як правило, протягом усього життя повинен вести контроль над станом серцево-судинної системи і рівнем холестерину в крові хворого.

Народні методи зниження холестерину
Хоч рішення про те, яку програму лікування вибрати, залишається за лікарем, але все-таки багато людей не нехтують народними методами лікування. В такому випадку терапію швидше можна назвати малоуспішною, але має право на існування.
Знизити концентрацію холестерину в крові можна за допомогою відварів з лікарських трав. Рекомендацій безліч. Ефективно використовувати для цих цілей корінь кульбаби, колізію, шипшина, люцерну, корінь солодки, плоди софори японської, квіти липи і ін.
холестерину в крові також допоможуть знизити:
- Червоне вино,
- шоколад,
- часник,

- Овес.
Профілактика розвитку хвороби проста: нормалізація ваги, ведення активного способу життя, своєчасне лікування захворювань, які можуть викликати підвищення рівня холестерину.
Звідки береться зайвий холестерин?
Холестерин – це речовина схоже на жир, переважна більшість якого синтезує сам організм і тільки близько 20% надходить з їжі. Він потрібен для утворення вітаміну D, створення речовин, що сприяють перетравленню їжі і формування гормонів.
При наявності гіперхолестеринемії організм не в змозі переробити весь обсяг жирів. Таке часто буває на тлі ожиріння, коли людина їсть багато жирної їжі і така їжа регулярна в раціоні.

Також надлишок холестерину може спостерігатися при таких захворюваннях і порушеннях функцій організму:
- хвороби печінки;
- гіпотиреоз (нестабільне функціонування щитовидної залози);
- тривалий прийом медикаментів (прогестини, стероїди, діуретики);
- нервова напруга і стреси;
- зміни в гормональному фоні;
- нефротичний синдром.
У початковій стадії симптоми повністю відсутні, стаючи більш помітними в процесі прогресування порушення. Пізніше це виливається в симптоми, властиві гіпертонії або атеросклерозу, останній найчастіше трапляється саме при даному захворюванні.
