Інфаркт міокарда: симптоми, причини, діагностика, лікування

Інфарктом міокарда називається осередок некрозу серцевого м’яза, що розвивається на тлі гостро виниклого порушення кровообігу в коронарних артеріях. Якщо в цілому говорити про поразки міокарда, інфаркт – найбільш часта патологія. Даний стан є прямим показанням до госпіталізації хворого в профільне відділення, оскільки без надання кваліфікованої медичної допомоги воно може привести до летального результату.
З огляду на небезпеку патології, краще її попередити, ніж лікувати. Саме тому при підозрі на ішемічну хворобу серця (ІХС) та інші порушення в роботі серця важливо негайно звернутися за допомогою до фахівця, щоб не допустити формування такого захворювання, як інфаркт міокарда.
Інфаркт міокарда: симптоми

Головний симптом інфаркту міокарда – гострий біль в грудній клітці, яка зазвичай проявляється під час сильних фізичних навантажень або емоційних розладів. Небезпека в тому, що дуже багато людей не пов’язують цей біль саме з серцем, оскільки вона відчувається трохи нижче, і, як наслідок, думають, що це тимчасове невинне явище, яке пройде само.
У болю при інфаркті міокарда є характерні особливості, про які важливо знати:
- Біль гостра, що стискає, що здавлює, пекуча, несподівано виникає в області грудей в лівій частині тіла
- Триває більше 5 хвилин
- Не минає після прийому нітрогліцерину
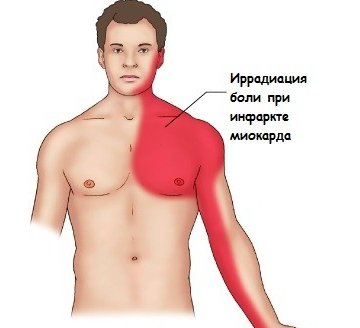
- Наростаючи, віддає в область шиї, лівої руку і щелепу
Крім характерною болю, інфаркт міокарда проявляється і іншими симптомами:
- Підвищене потовиділення, піт липкий і холодний
- Загальна слабкість – ви практично не можете рухатися
- шкіра блідне
- запаморочення
- Нудота і навіть блювання (через зниження тиску)
- Рідко на гострій стадії інфаркту проявляються симптоми кардіогенного шоку: губи синіють, кінцівки біліють, пульс не простежується
Тактика ведення хворих
Принципи лікування інфаркту міокарда полягають в наступних моментах:
- Проведення щоденних оглядів з оцінкою стану. Перевіряється тиск, колір шкіри, наявність набряків, стан вен шиї, частота пульсу, дихання. Проводиться аускультація легенів.
- Якщо є виражена серцева недостатність, береться під контроль вага і діурез. Кількість рідини, випите за добу, обмежується.
- Проводиться повторне ЕКГ.
- Якщо протягом хвороби не ускладнений, через 5-7 днів перебування в стаціонарі роблять навантажувальну пробу. Проводять оцінку її результатів.
- При надходженні і при виписці проводять ЕхоКГ для відстеження динаміки стану.
При інфаркті міокарда звернення до лікаря обов’язково
- При щоденних оглядах оцінюється загальний стан хворого, його скарги, колір шкірних покривів, АТ, наявність набряків, стан вен шиї, частота пульсу і дихання. Уважно проводиться аускультація легенів і серця.
- У пацієнтів з ознаками серцевої недостатності бажано контролювати масу тіла і діурез, суворо обмежуючи споживання рідини.
- Повторне зняття ЕКГ.
- У першу добу після ІМ в крові визначається зміст ліпідів.
- У разі неускладненого перебігу ІМ для виявлення ішемії міокарда роблять навантажувальну пробу через 5-7 днів. Якщо хворий не здатний витримати фізичне навантаження, робляться добутаміновой фармакологічні проби з ЕхоКГ, сцинтиграфія міокарда або чрезпищеводная стимуляція серця.
- Бажано зробити ЕхоКГ, як на добу надходження, так і перед випискою зі стаціонару, щоб оцінити скоротливу функцію ЛШ і динаміку ремоделювання його порожнини після ІМ.
Показання до коронарної ангіографії (КАГ):
- Великий ІМ (фракція викиду до 40%).
- Постінфарктна стенокардія.
- Фібриляція шлуночків і рецидивна ЗТ.
- Важка серцева недостатність.
- Ознаки ішемії міокарда, виявлення добовим ЕКГ-моніторування або навантажувальних пробах.
Останнім часом починає переважати концепція безумовного показання КАГ для всіх перенесли ІМ хворих.
Як протікає інфаркт міокарда?
Перебіг інфаркту міокарда включає 5 періодів:
- Продромальний період.
Його тривалість варіюється від декількох годин до 30 діб. Головна особливість полягає в тому, що спостерігається повторюється больовий синдром і електрична нестабільність міокарда, яка проявляється тахікардією. - найгостріший період
становить від 30 хвилин до 2 годин, тобто від появи різкої ішемії міокарда до освіти ознак відмирання ділянки серцевого м’яза. Найчастіше – в 70-80% випадків – проявляється у вигляді ангінозного нападу – характерною болю в грудях. Больовий синдром часто провокує почуття страху, збудження, неспокій, а так само різні вегетативні порушення, серед яких зазвичай зустрічається підвищене потовиділення. - Гострий період.
Формується вогнище некрозу (відмирає ділянку серцевого м’яза). Виникає так званий резорбційно-некротичний синдром, який зумовлений загальною реакцією організму на всмоктування некротичних клітин в кров. Цей синдром супроводжується порушеннями в роботі серцево-судинної системи. Якщо інфаркт міокарда протікає без ускладнень, гострий період зазвичай триває близько 7-10 днів. - Підгострий період.
У підгострому періоді інфаркту міокарда поступово утворюється рубець на місці некрозу. Тривалість підгострого періоду варіюється в широких межах і в основному залежить від обсягу вогнища некрозу, стану навколишнього міокарда, незайманого некротическим процесом, наявності або відсутності супутніх захворювань і ускладнень інфаркту міокарда. Зазвичай тривалість підгострого періоду коливається від 4 до 6 тижнів. - Постінфарктний період.
У постінфарктний період рубець, ущільнюючи, остаточно формується. Паралельно запускається ряд компенсаторних механізмів, які допомагають організму адаптуватися до нового стану.
стадії
Розвиток інфаркту міокарда зазвичай стрімке і його неможливо передбачити. Проте фахівці виділяють ряд стадій, які проходить захворювання:
- Пошкодження. В даний період відбувається безпосереднє порушення кровообігу в серцевому м’язі. Тривалість стадії може становити від однієї години до декількох днів.
- Гостра. Тривалість другої стадії становить 14-21 день. В даний період відзначається початок некрозу частини пошкоджених волокон. Решта, навпаки, відновлюються.
- Подострая. Тривалість даного періоду варіюється від декількох місяців до року. У цей період відбувається остаточне завершення процесів, що почалися в гостру стадію, з подальшим зменшенням зони ішемії.
- Рубцювання. Дана стадія може тривати протягом усього життя хворого. Некротізірованих ділянки заміщуються сполучною тканиною. Також в даний період з метою компенсації функції міокарда, відбувається гіпертрофія нормально функціонуючої тканини.
Стадії при інфаркті міокарда грають дуже велику роль в його діагностиці, оскільки саме від них залежать зміни на електрокардіограмі.
Інфаркт міокарда: нетипові форми
Найгостріший період інфаркту міокарда може набувати нетипові форми, про які важливо знати, щоб не сплутати з іншими захворюваннями і вчасно вжити необхідних заходів:
- астматична форма
Виникає брак повітря і задишка, часто провокує паніку, яка в свою чергу погіршує ситуацію в цілому. Неможливо вдихнути на повні груди. Під час вдиху трапляється клекіт, оскільки в альвеолах накопичується надлишкова рідина. - гастралгическая форма
Зустрічається рідко. Виявляється болями в животі, іноді гикавкою, відрижкою, блювотою, і в цьому – головна небезпека: діагностувати інфаркт швидко при такого болю складно навіть в клініці, так як симптоми схожі на ознаки гострого апендициту або отруєння. - цереброваскулярна форма
Виявляються як інсульт або у вигляді глибокої непритомності, на тлі чого трапляються парези, паралічі, розвивається мозкова недостатність і інші патологічні зміни. - арітміческая форма
Арітміческая форма проявляється порушеннями серцевого ритму, але головна небезпека в тому, що формуються атріовентрикулярна блокади, в результаті яких знижується частота серцевих скорочень.
Зверніть увагу!
Біль в грудях – основний симптом інфаркту міокарда. Але є безліч таких, які ви можете взяти за ознаки інших захворювань або просто нездужання.
Будьте особливо пильні, якщо у вас вже діагностована ІХС: при перших серйозних симптомах негайно викликайте швидку.
Якщо у вас є навіть незначний дискомфорт в області серця, не займайтеся марним самолікуванням і не закривайте на це очі, сподіваючись, що це пройде. Якщо проблеми справді є, самі собою вони вже не пройдуть і будуть тільки посилюватися.
Намагаючись вирішити проблему самостійно, ви втрачаєте дорогоцінний час даремно і ризикуєте спровокувати ряд життєво небезпечних ускладнень. Тільки фахівці можуть точно діагностувати причину дискомфорту або болю і провести професійне лікування, яке дійсно допоможе вам.
Запишіться на прийом до нашого кардіолога прямо зараз.
прогноз
Від того, як швидко буде зроблена операція після виявлення проблеми безпосередньо залежить її ефективність. Коли інфаркт вже настав через втручання можуть виникнути такі проблеми:
- з’являється ймовірність повторення нападу;
- підвищується ризик розвитку аневризма;
- є ймовірність повторного інсульту;
- ушкодження сусідніх з серцем органів.
У пацієнта, пізно доставленого в лікарню, починають відмирати клітини серця і в більшості випадків для нього все закінчується летальним результатом.
Згідно зі статистичними даними до 35% хворих, що надійшли з інфарктом міокарда, не виживають. У 20% випадків загибель настає раптово. При відсутності госпіталізації гинуть близько 20% і 15% при госпіталізації, причому велика ймовірність загибелі саме в перші півтори години, якщо не встигнути допомогти хворому в цей проміжок часу.
Знаючи всі можливі наслідки інфаркту міокарда частина людей, яка перебуває в зоні ризику, задумається про перегляд своїх життєвих пріоритетів і способі життя, що, можливо, в майбутньому врятує їх від інвалідності або передчасного летального результату.
Дотримання вказаних вище правил розглядаються не тільки як для профілактики інфаркту міокарда, але і можливість уникнути інших серйозних захворювань.
Причини інфаркту міокарда
Інфаркт міокарда як і раніше найчастіше зустрічається серед літніх людей, а також у тих, хто веде малоактивний спосіб життя і страждає ожирінням. Хоча це небезпечне захворювання в останні роки в нашій країні стрімко «молодіє»: інфаркт міокарда трапляється навіть у молодих чоловіків і жінок, яким ще немає і 30.
Важливо відмітити:
здоровий спосіб життя і заняття спортом – не гарантія 100% захисту від інфаркту міокарда.
Ось основні фактори ризику, які можуть призвести до розвитку інфаркту міокарда:
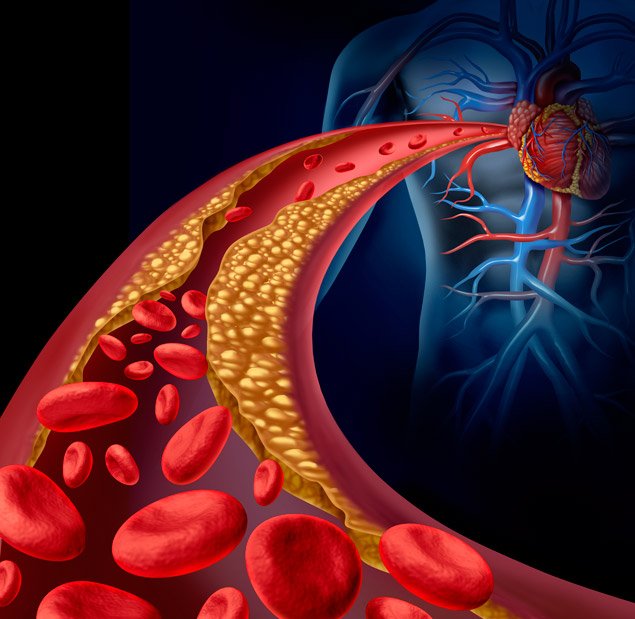
- Високий рівень холестерину
Холестерин – головна причина утворення бляшок на стінках артерій, через які утворюються тромби, які перекривають просвіт судин. - Гіпертонічна хвороба
Інфаркт міокарда – одне з основних наслідків цієї патології. - Цукровий діабет
Підвищений рівень цукру в крові призводить до погіршення циркуляції крові в дрібних судинах з подальшим розвитком порушенням обміну речовин в тканинах, в тому числі і в міокарді. - Шкідливі звички
Зверніть увагу – це не тільки алкоголь і куріння, але і наркотичні речовини, а також токсичні препарати. - Низька фізична активність
Ваші м’язи повинні скорочуватися. Це дуже важливо. Якщо ви не любите спорт, намагайтеся проходити в день не менше 2 кілометрів. - часті переїдання
Краще їсти 3-4 рази на добу, але потроху, ніж 1-2 рази, але щільно. - Серйозний емоційний стрес
Стреси і переживання згубно позначаються на тканинах серцевого м’яза.
Зверніть увагу:
якщо ви хочете знизити ризик розвитку інфаркту міокарда до мінімуму, виключіть всі шкідливі фактори, займіться спортом і не нервуйте через дрібниці.
профілактика
З огляду на причини інфаркту міокарда, можна легко зрозуміти, що при дотриманні профілактичних заходів, ризик розвитку захворювання сильно знижується. З метою профілактики, необхідно дотримуватися таких правил:
- Контролювати свою масу тіла. Головна мета – не допустити ожиріння, оскільки даний фактор є визначальним при формуванні атеросклерозу – одного з основних причин виникнення інфаркту міокарда.
- Дотримання дієти. Зниження споживаних солей, а також зменшення надходження жирів з їжею дозволяє не тільки знизити ризик ожиріння, а й нормалізувати артеріальний тиск.
- Ведення активного способу життя. Адекватні фізичні навантаження сприяють нормалізації обмінних процесів, зниження маси тіла, а також загальному зміцненню організму. У разі якщо в анамнезі є інфаркт або інші серцево-судинні патології, про обсяг навантажень слід проконсультуватися з лікарем.
- Відмова від шкідливих звичок.
- Контроль холестерину.
- Контроль тиску.
- Вимірювання рівня цукру.
- Проведення профілактичних оглядів у фахівця.
Таким чином, з огляду на етіологію інфаркту міокарда, можна з упевненістю говорити про те, що профілактика відіграє велику роль. При дотриманні вищевказаних рекомендацій ризик розвитку захворювання, знижується в рази.
Інфаркт міокарда: наслідки
Наслідки інфаркту міокарда бувають ранніми і пізніми.
Ранні ускладнення (протягом 10 днів після інфаркту):
- Аритмії – найпоширеніше ускладнення. Найбільше небезпечні шлуночковатахікардія (коли за ритм починають відповідати шлуночки серця) і фібриляція шлуночків (коли стінки шлуночків безладно скорочуються)
- Артеріальна гіпертонія, яка виникає через більшої потреби серця в кисні і напруги в стінці лівого шлуночка, в результаті чого зона інфаркту збільшується і розтягується
- Механічні патології (наприклад, розрив міжшлуночкової перегородки або аневризма серця) – як правило, формуються за перший тиждень після інфаркту міокарда і дуже часто призводять до смерті, якщо вчасно не зробити операцію
- Серцева тампонада – коли, потрапляючи в порожнину перикарда, кров здавлює серце
- кардіогенний шок
- Порушення серцевої провідності
- Тромбоз артерій мозку і кінцівок
- асептичний перикардит
Пізні ускладнення (через 10 діб з дня інфаркту міокарда):
- Ослаблення скорочувальної здатності серця, пропорційне розмірам інфаркту (хронічна серцева недостатність) – зустрічається у третини пацієнтів.
- Постійно повторювані болі – навіть після того, як тромб розчинений або вилучений
- Синдром Дресслера – через утворення антитіл виникає комплекс симптомів, серед яких запалення серцевої сумки, плеври, а також запальні процеси в самих легких
- постінфарктна стенокардія
- Хронічне випинання (аневризма) міокарда лівого шлуночка
- Різні порушення ритму серця, які зазвичай прогресують
Як правило, до ускладнень призводять великий і трансмуральний інфаркти. І будь-який з них може виявитися смертельним.
ускладнення
Ускладнення при даному захворюванні можна розділити на три основні групи, які можна побачити в таблиці.
| ВИД ОСЛОЖНЕНИЯ | ЕЛЕКТРИЧНІ | РОЗЛАДИ КРОВООБІГУ | РЕАКТИВНІ |
| Основні прояви | Аритмії, блокади провідності нервового імпульсу. | Порушення насосної функції серця, травми серця, електромеханічна дисоціація. | Перикардити, тромбоемболічні стани, стенокардія, синдром Дресслера (поєднане ускладнення, що виявляється ураженням суглобів, легенів, запаленням перикарда і плеври). |
Згідно часу виникнення, виділяють пізні і ранні ускладнення. До пізніх відносяться наступні:
- Синдром Дресслера.
- Ендокардит.
- Хронічна серцева недостатність.
- Розлади іннервації.
Крім класичних ускладнень можливе виникнення виразкової хвороби шлунка та інших гострих патологій шлунково-кишкового тракту, порушення психічної діяльності та інші.
Діагностика інфаркту міокарда

У діагностику інфаркту міокарда входить:
- клінічна картина
- Лабораторні дослідження
- інструментальна діагностика
клінічна картина
Часто досвідченішого фахівця досить загальної клінічної картини, щоб діагностувати інфаркт міокарда. Гострий біль в грудях, при якій людина інстинктивно хапається за серце, неможливість вдихнути, нудота, блювота, синюшність губ і кінчиків пальців, який виступає піт, неможливість говорити – цих ознак достатньо, щоб запідозрити інфаркт міокарда і негайно приступити до надання необхідної допомоги.
Лабораторні дослідження
Аналіз крові допомагає виявити пошкодження клітин серцевого м’яза і тим самим підтвердити діагноз.
Особливо характерним показником некрозу серцевого м’яза є підвищений рівень тропоніну. Якщо інфаркт стався, тест на тропоніни покаже це навіть раніше, ніж ЕКГ.
інструментальні методи
- електрокардіографія
У різні періоди захворювання ЕКГ показує специфічні патологічні зміни, характерні для інфаркту міокарда, а також різні порушення ритму і провідності. - ехокардіографія
УЗД серця показує уражені ділянки міокарда, дозволяє виявити розширення шлуночків, побачити аневризму, оцінити ступінь порушення скоротливості і інші показники роботи серця. - Рентгенографія грудної порожнини
Допомагає діагностувати набряк легенів, пневмонію та інші ускладнення інфаркту міокарда. - коронароангіографія
Допомагає виявити уражені артерії. Призначається, коли необхідно зрозуміти, чи потрібна операція.
Які препарати призначають хворим
Хворим, у яких стався інфаркт, відразу дають кілька таблеток, а потім призначають багато препаратів для тривалого прийому. Ліки повинні виконувати такі завдання:
- Покращувати самопочуття пацієнта
- Знижувати ризик ускладнень, покращувати прогноз.
Крім перерахованих вище, ніяких інших свідчень для призначення ліків після інфаркту не існує. Як правило, одні ліки покращують самопочуття, а інші – прогноз. Наприклад, нітрати швидко купируют напади стенокардії і знімають біль. Статини покращують довгостроковий прогноз, але не самопочуття.
Коензим Q10, L-карнітин та магній-В6 – це добавки, які додають бадьорості і одночасно знижують ризик ускладнень. Тому що однією з причин інфаркту міокарда та його ускладнень є дефіцит поживних речовин, потрібних для роботи серця. Добавки заповнюють цей дефіцит. Приймайте їх на додаток до ліків. Узгодьте це з лікарем.
Одні препарати використовують в гострий період, інші призначені для тривалого прийому після перенесеного інфаркту.
| нітрати | Ці ліки розслаблюють кровоносні судини, покращуючи постачання кров’ю серця, і таким чином знімають напади болю в грудях (стенокардії). Найпопулярніший засіб – нітрогліцерин. Краще приймати його під язик. Можливий побічний ефект – сильне зниження артеріального тиску. Нітрати не сумісні з інгібіторами фосфодіестерази-5 (Віагра, Сіаліс, Левітра). |
| аспірин | Аспірин в дозуванні 160-325 мг треба ухвалити негайно при підозрі на інфаркт, причому таблетки слід розжувати. Надалі щоденний прийом цих ліків в невеликій дозі 80-160 мг гальмує формування тромбів і таким чином зменшує ризик повторного інфаркту приблизно на 25%. Читайте докладніше статтю «Аспірин для профілактики тромбозу, інфаркту та інсульту”. |
Читайте про ліки, що містять аспірин:
- Кардіомагніл
- тромбо АСС
- аспірин Кардіо
- Ацекардол
| Клопідрогела (Плавикс) | Засіб, гальмує формування тромбів, більш потужне, ніж аспірин. Часто клопідрогела і аспірин призначають одночасно. Після перенесеного інфаркту лікар, швидше за все, порадить аспірин приймати довічно, а клопідрогела – протягом 6-12 місяців. Беручи це засіб, потрібно регулярно здавати аналізи, які контролюють згортання крові. |
| статини | Статини зменшують ризик повторного інфаркту на 25-45%. Вони іноді викликають побічні ефекти, погіршують самопочуття, але їх все одно потрібно приймати. Тому що ці препарати продовжують життя на кілька років. Ніякі інші ліки не можуть дати такого ж ефекту. Статини знижують ризик повторного інфаркту навіть у хворих, у яких «поганий» холестерин в крові не вище норми. |
Читайте докладно про статини:
- Норма холестерину в крові
- Статини: список препаратів
- Побічні ефекти статинів
- Статини: FAQ. Відповіді на запитання
| Бета-блокатори | Бета-блокатори послаблюють дію адреналіну і інших гормонів, «розганяють» серце. Завдяки цьому, зменшується пульс, знижується артеріальний тиск і об’єм крові, який прокачує серце. Зменшується споживання кисню серцевим м’язом. Знижується ризик повторного інфаркту та аритмії. Напади стенокардії трапляються рідше. Бета-блокатори не можна застосовувати, якщо у хворого низький пульс, гіпотонія або серцева недостатність. |
Докладні статті про бета-блокатори:
- Бісопролол (Конкор)
- Небіволол (Небілет)
- метопрололу сукцинат
- карведилол
| інгібітори АПФ | Ці ліки знижують артеріальний тиск, зменшують навантаження на серце і таким чином, покращують прогноз після перенесеного інфаркту. На відміну від бета-блокаторів, їх призначають при серцевій недостатності, щоб уповільнити її розвиток. Інгібітори АПФ можуть викликати неприємний сухий кашель. У таких випадках їх замінюють на блокатори рецепторів ангіотензину-II – препарати, які коштують дорожче, але кашель практично не викликають. |
Статини зменшують ймовірність повторного інфаркту навіть для хворих, у яких «поганий» холестерин не вище норми. Насправді, їх лікувальну дію взагалі не залежить від показників холестерину в крові. Важливо, що ці препарати послаблюють хронічне запалення в судинах, гальмують розвиток атеросклерозу і підтримують атеросклеротичні бляшки стабільними.
Бета-блокатори бувають сучасні і застарілі. Детальніше читайте тут. Старі препарати погіршують обмін речовин і частіше викликають побічні ефекти, в т. Ч. Ослаблення чоловічої потенції. Переконайтеся, що вам призначили сучасний бета-блокатор. Якщо у вас погіршилася потенція – ліки в цьому не винне. Справжня причина – артерії, що живлять кров’ю пеніс, вражені атеросклерозом.
Щоденний прийом коензиму Q10 в дозуванні 2 мг на 1 кг маси тіла нейтралізує побічні ефекти не тільки статинів, але і бета-блокаторів. Ви з високою ймовірністю відчуєте себе бадьоріше. Але обіцяти, що це засіб поліпшить потенцію, – було б шарлатанством.

- Коензим Q10 фірми Now Foods – з екстрактом глоду
- Японський коензим Q10, розфасований Doctors ‘Best – краще співвідношення ціна / якість
- Коензим Q10 фірми Healthy Origins – японський продукт, кращу якість
Як замовити коензим Q10 з США на iHerb – або PDF. Інструкція українською мовою.
Вартість ліків, які призначають після перенесеного інфаркту, є важливим фактором для багатьох пацієнтів. Часто хочеться замінити оригінальний препарат на недорогий аналог. Робіть це тільки після того, як порадите з лікарем. Він спостерігає багато хворих і бачить, чи добре діють аналоги в порівнянні з оригінальними ліками. Якщо фінанси дозволяють, то краще навіть не замислюватися про заміну оригінальних препаратів на аналоги.
Лікування інфаркту міокарда
Головна мета лікування інфаркту міокарда – максимально швидко відновити кровообіг в ураженій ділянці серцевого м’яза.
Зверніть увагу!
Смертність від інфаркту міокарда велика. Дослідження показали: смертність від інфаркту міокарда безпосередньо залежить від його тяжкості, часу госпіталізації і початку лікування. Однак якщо вжити необхідних заходів вчасно, 70-80% людей вдається врятувати.
Недарма в кардіології є поняття «золотий час», яке означає період початку лікування, в який у хворого є максимально високий шанс залишитися в живих.
Чому важливий фактор часу?
Процес відмирання тканин розвивається катастрофічно швидко. Незворотні зміни в серцевому м’язі з’являються вже через 30-40 хвилин, а через 3-6 годин гинуть всі клітини міокарда в зоні ішемії.
Таким чином, термінова діагностика інфаркту і правильно своєчасне лікування – головна умова для збереження життєздатності міокарда і порятунку життя хворого.
Медикаментозне лікування
Важливо не тільки відновити кровообіг по ураженій коронарної артерії. Є ряд інших завдань, які життєво необхідно вирішити при медикаментозному лікуванні інфаркту міокарда: обмежити розмір інфаркту, знизити потребу міокарда в кисні, зняти біль, відновити нормальний серцевий ритм, а також в цілому на протязі всього лікування підтримувати в нормі параметри життєдіяльності: артеріальний тиск, дихання, пульсу, роботи нирок.
Препарати для лікування і реабілітації людини, який переніс інфаркт міокарда, підбираються строго індивідуально і застосовуються в різних комбінаціях в залежності від складності кожного конкретного випадку.
хірургічне лікування
Найефективнішим способом відновити прохідність коронарної артерії і кровотік до ураженої ділянки міокарда є хірургічні втручання – ангіопластика коронарної артерії і аортокоронарне шунтування.
Ангіопластика коронарної артерії
Лікар вводить катетер з невеликим балоном на кінці через шкіру в артерію, контролюючи його рух і положення рентгенівським апаратом. Коли досягнуто звужену ділянку коронарної артерії, лікар надуває балон, розширюючи посудину.
Під час операції лікар може провести стентування судин серця – встановити каркас всередині, який запобіжить повторне звуження.
Після операції катетер витягується, а на місце введення накладається пов’язка, що давить.
Аортокоронарне шунтування
Лікар бере ділянку вени (як правило, підшкірної вени ноги) і підшиває до аорти. Другий кінець підшиває до гілки коронарної артерії нижче місця звуження. Таким чином, створюється кровотік в обхід закупореній ділянки коронарної артерії, в результаті чого збільшується кількість крові, що надходить до серця.
Важливо знати:
перші 24 години після інфаркту – найкритичніші. Успіх подальшого лікування інфаркту міокарда залежить від ступеня ураження серцевого м’яза, застосованих заходів, наявності або відсутності супутніх захворювань, віку і ряду інших чинників.
Примітно, що при успішному результаті немає ніякої потреби в строгому постільному режимі більше доби. Навпаки, надмірно довгий постільний режим може погіршити постінфарктний стан.
Детально про реабілітацію після інфаркту міокарда читайте нижче.
Можливі ускладнення, їх профілактика і лікування
Ускладнення інфаркту міокарда можуть розвинутися відразу або проявитися пізніше, ставши хронічною проблемою. Всі розуміють, що небезпечним ускладненням є повторний інфаркт. На жаль, список можливих неприємностей не вичерпується ім.
Ускладнення інфаркту, в порядку убування частоти:
- повторний інфаркт міокарда;
- серцева недостатність;
- розрив серця;
- аритмія;
- перикардит;
- кардіогенний шок.
Серцева недостатність – часте ускладнення. Реабілітація після інфаркту спрямована в першу чергу на те, щоб запобігти її. Перикардит – це запалення зовнішньої оболонки серця. Найчастіше воно викликається інфекцією або має аутоімунні причини. Кардіогенний шок – значне падіння обсягу крові, які перекачує серце. Це ускладнення призводить до неадекватного кровопостачання всіх органів і тканин, перш за все – життєво важливих органів.
Екстрене і довгострокове лікування ускладнень інфаркту – це завдання фахівців. Від хворого потрібно щодня приймати всі ліки, які йому призначать, регулярно здавати аналізи і проходити обстеження. Також добавки, про які розказано вище, корисні для запобігання ускладнень. Прийом коензиму Q10 знизить ризик розвитку серцевої недостатності, а таблеток магнію – аритмії. L-карнітин доповнює дію коензиму Q10. В американських і українських кардіологічних журналах вже опубліковано чимало статей, які доводять ефективність добавок, на додаток до ліків.
Реабілітація після інфаркту міокарда
Період реабілітації після інфаркту міокарда залежить від ступеня тяжкості, можливих ускладнень, віку та ряду інших різних факторів.
Чим раніше почати відновлення, тим краще. Головні цілі реабілітації після інфаркту міокарда – попередити розвиток ускладнень, мобілізувати організм в цілому, відновити емоційний стан, адже це захворювання – серйозний стрес для психіки.
У той же час всі реабілітаційні заходи при цьому захворюванні необхідно виконувати тільки за призначенням і під контролем лікаря.

Крім лікарських препаратів в реабілітацію після інфаркту міокарда зазвичай входить:
- масаж
- психотерапія
- Спеціальні фізичні вправи
- фізіотерапія
Зверніть увагу:
повноцінна реабілітація після інфаркту міокарда значно підвищує шанси на успішне відновлення здоров’я і швидке повернення до повноцінного життя.
Перша допомога
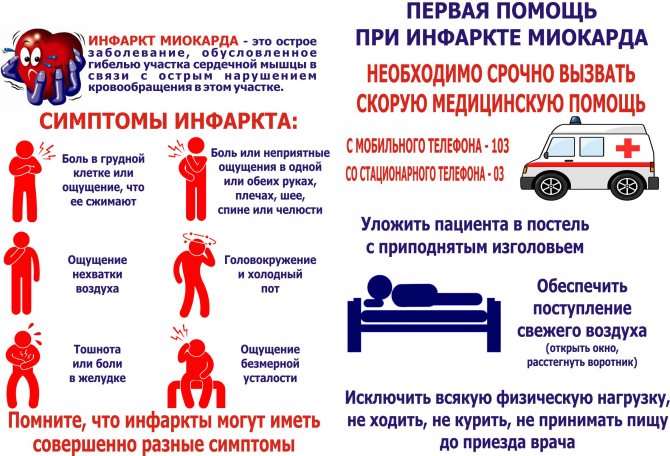
Розуміючи, що це таке – поява інфаркту міокарда, важливо усвідомлювати, що велику роль відіграє надання першої допомоги. Так, при підозрі на даний стан важливо виконати наступні заходи:
- Викликати швидку.
- Спробувати заспокоїти хворого.
- Забезпечити вільний доступ повітря (позбутися від одягу, що стискує, відкрити кватирки).
- Укласти хворого в ліжко таким чином, щоб верхня половина тулуба розташовувалася вище нижньої.
- Дати таблетку нітрогліцерину.
- При втраті свідомості приступити до виконання серцево-легеневої реанімації (СЛР).
Важливо розуміти, що хвороба, яка називається інфарктом міокарда, є загрозливим життя станом. І саме від правильності надання першої допомоги, а також швидкості початку лікарських заходів залежить розвиток ускладнень і навіть життя хворого.
Як попередити інфаркт міокарда?
Інфаркт міокарда – захворювання, від якого ніхто не застрахований. Але якщо не курити, не зловживати алкоголем, стежити за вагою, займатися спортом і правильно харчуватися, ризик розвитку інфаркту знизиться.
Слідкуйте за своїм здоров’ям. А найголовніше – якщо відчуваєте хоч якийсь дискомфорт в області серця, негайно зверніться до нашого кардіолога. Тільки досвідчений фахівець може досконально розібратися в проблемі і точно сказати, чи все з вашому серцем в порядку.
Зробіть вибір на користь професійної медицини!
Класифікація
Інфаркти класифікують згідно з такими ознаками:
- Розмір поразки.
- Глибина ураження.
- Зміни на кардіограмі (ЕКГ).
- Локалізація.
- Наявність ускладнень.
- Больовий синдром.
Також класифікація інфаркту міокарда може грунтуватися на стадіях, яких виділяють чотири: пошкодження, гостра, підгостра, рубцювання.
Залежно від розмірів ураженої ділянки – дрібно- і великовогнищевий інфаркт. Більш сприятливо поразку меншого ділянки, оскільки при цьому не спостерігаються такі ускладнення, як розрив серця або аневризма. Варто відзначити, що згідно з проведеними дослідженнями, для більш ніж 30% людей, які перенесли дрібновогнищевий інфаркт, властива трансформація вогнища в великовогнищевий.
Щодо порушень на ЕКГ також відзначають два види захворювання, в залежності від того, є патологічний зубець Q чи ні. У першому випадку, замість зубця, може утворюватися комплекс QS. У другому випадку – спостерігається формування негативного зубця Т.
Якщо враховувати, наскільки глибоко розташоване поразки, виділяють наступні види захворювання:
- Субепікардіальний. Ділянка ураження прилягає до епікарда.
- Субендокардіальний. Ділянка ураження прилягає до ендокардит.
- Інтрамуральний. Ділянка некротизованої тканини розташовується всередині м’язи.
- Трансмуральний. В даному випадку м’язова стінка уражається на всю свою товщину.
Залежно від наслідків, виділяють неускладнений і ускладнений види. Ще один важливий момент, від якого залежить тип інфаркту – локалізація болю. Існує типовий больовий синдром, що локалізується в області серця або за грудиною. Крім цього, відзначають атипові форми. У цьому випадку біль може віддавати (віддавати) в лопатку, нижню щелепу, шийний відділ хребта, живіт.
Лікарі в наших клініках
КМН
Тартаковський Лев Борисович
завідувач відділенням кардіології та заступник головного лікаря по клініко-експертній роботі клініки на Ленінському, лікар функціональної діагностики, кардіолог, аритмолога, кандидат медичних наук
Клініка на Арбаті Клініка на Ленінському
Відгуки Відео
КМН
Васютіна Катерина Іванівна
кардіолог, лікар функціональної діагностики, аритмолога, кандидат медичних наук, лікар вищої категорії
Клініка на Арбаті Клініка на Ленінському
Відгуки
Ковальова Анжеліка Олександрівна
кардіолог, лікар функціональної діагностики, аритмолога, лікар ультразвукової діагностики, лікар вищої категорії
Клініка на Арбаті Клініка на Бабушкінської
Колесова Марина Борисівна
кардіолог, аритмолога, лікар функціональної діагностики, лікар вищої категорії
Клініка на Бабушкінської
КМН
Соколова Світлана Олегівна
кардіолог, лікар функціональної діагностики, аритмолога, кандидат медичних наук
Клініка на Арбаті
ЛІКАРІ
Догляд за хворим в домашніх умовах
Захворювання вважається небезпечним для життя, тому повноцінне лікування пацієнт повинен отримати в умовах стаціонарного відділення, де під наглядом лікарів він зможе приймати необхідні лікарські препарати, пройти оперативне втручання.
| гострий період | Він характеризується двотижневої тривалістю, коли серцевий м’яз починає поступово відновлюватися, але вона ще не здатна взяти на себе повноцінне навантаження. У цей час людина повинна перебувати в повному спокої, під наглядом лікарів і дотримуватися постільного режиму. Людині протипоказані найменші фізичні навантаження, тому він не в змозі навіть самостійно перевернутися в ліжку. Протягом гострого періоду:
|
| Проблеми з кишечником |
|
| Постільний режим і його складності |
|
| Якщо хворий – літня людина |
|
Інфаркт міокарда при цукровому діабеті протікає важче і висока ймовірність важких ускладнень.
Симптоми інфаркту м’яза стегна вказані в цій публікації.
Чи дозволяється ходити в лазню після інфаркту і чим це може бути небезпечно – відповіді тут.
Реабілітація: важливий етап на шляху до одужання
Крім лікарської терапії – введенняантикоагулянтів, наркотичних анальгетиків для знеболювання, блокаторів та інших засобів для нормалізації серцевого ритму і т. Д. – важливе значення мають режимні заходи.
Для мінімізації ризику ускладнень, реабілітація при інфаркті міокарда включає:
- руховий режим
Обмеження вибираються відповідно до стадії некрозу. Так, в перші дні хворому показаний суворий постільний режим (спорожнення сечового міхура в качку або через катетер). Сидіти на ліжку дозволяється на 2-3 день. Проходження одного сходового прольоту без задишки, слабкості і серцебиття – добра ознака, що вказує на можливість виписки хворого додому.
Через 1-1,5 місяця пацієнтові дозволяється ходити зі швидкістю 80 кроків за хвилину. Фізичне навантаження не повинна перевищувати верхній поріг частоти скорочень серця: 220 мінус вік пацієнта. Підйом вантажів і силові вправи категорично протипоказані! Сприятливо впливає на серце плавання, танці (по 30 хв не більше 3 разів на тиждень) і їзда на велосипеді.
- дієта
Хоча жири з їжі не впливають на рівень холестерину, обмеження жирів обумовлено зменшенням навантаження на організм для їх перетравлення. Також слід відмовитися від смажених і гострих страв, м’ясних напівфабрикатів, ковбасних виробів, печінки та інших субпродуктів, вершкового масла, жирної сметани і сиру.
Меню складається з нежирних молочних продуктів, овочів, фруктів, риби і птиці (попередньо видаляти жировий прошарок і шкіру). Обов’язково обмежити споживання солі.
- Корекція способу життя
Насамперед слід відмовитися від куріння – Неусунення згубна звичка збільшує ризик повторного інфаркту в 2 рази. Повна відмова від алкоголю також може зберегти життя і уникнути важких рецидивів хвороби. Келих вина в якості відмінного засобу для відновлення судин можна замінити більш корисними рецептами, наприклад, сумішшю меду і лимона.
Важливо! У медицині існує поняття «феномен ожиріння»: зайва вага підвищує ризик інфаркту, проте в подальшому люди з ожирінням швидше відновлюються і мають кращий прогноз.
Обов’язково слід стежити за своєю вагою, контролювати тиск, рівень цукру і холестерину в крові. У програму реабілітації нерідко входить ацетилсаліцилова кислота (Тромбо АСС, Кардіомагніл) для попередження тромбоутворення і статини, що регулюють рівень холестерину.
Важливо! Важливу роль відіграє достатнє надходження в організм мікроелемента магнію. Вчені з’ясували, що нестача магнію нерідко призводить до ішемії серця, в тому числі і інфаркту. Для профілактики захворювань серця виписують препарати Магне-В6, Магнеліс В6, Магнікум і БАДи з мікроелементом.
Погодні
Через високу смертність прогноз при інфаркті міокарда спочатку несприятливий. Найбільші шанси на виживання мають люди з дрібновогнищевим некрозом серцевого м’яза і правошлуночкової інфарктом. Такі хворі в 80% випадків, за умови дотримання всіх рекомендацій по реабілітації, повертаються до звичного темпу фізичної активності. Однак навіть у них високий ризик повторного інфаркту.
Складно прогнозувати довге життя при великому ураженні серця, трансмуральном інфаркті і ранню появу ускладнень через високого ризику смерті в перші дні від початку некрозу. Ті, що пережили такий напад найчастіше страждають від серцевої недостатності, оформляють інвалідність, постійно приймають серцеві препарати і спостерігаються у кардіолога.
Мітки:
перша допомога серце
література
- Сиркін А.Л. Добровольський А.В. Гострий коронарний синдром без підйому сегмента ST на ЕКГ, 2011
- Діагностика та лікування хворих на гострий інфаркт міокарда з підйомом сегмента ST електрокардіограми, 2013
- American Heart Association. How to Help Prevent Heart Disease At Any Age, 2015
- Рекомендації ВООЗ. Профілактика інфаркту, інсульту, 2015
- Мішина І.Є., Довгалюк Ю.В., Чистякова Ю.В., Архипова С.Л. Медична реабілітація хворих, що перенесли гострий інфаркт міокарда 2017
- Gilles Montalescot, Jean Dallongeville, Eric Van Belle, Stephanie Rouanet, Cathrine Baulac, Alexia Degrandsart, Eric Vicaut. STEMI and NSTEMI: are they so different? 1 year outcomes in acute myocardial infarction as defined by the ESC / ACC definition (the OPERA registry), 2007
Ірина Костильова
Вища медична освіта. Кіровська державна медична академія (КГМА). Дільничний терапевт. Детальніше про автора
Всі статті автора
Народна медицина
Лікування інфаркту не проводиться в домашніх умовах, перераховані нижче методики і рецепти можна використовувати як додаткові при терапії в стаціонарі, причому тільки після консультації з лікарем.
бруньки берези
Використовувати можна нирки, листя, сік. Що стосується конкретно нирок, є кілька рецептів:
- 1 ч. Л. бруньок залити 1 ст. окропу, настояти протягом 2 годин, процідити. Приймати по 1 ст. л. 4 рази на день.
- 2 ч. Л. бруньок залити 0,5 л горілки, настояти 10 днів. Приймати 3 рази за день по 20 крапель.
Це засіб вважається ефективним при будь-якій фазі розвитку захворювання. Допомагає нормалізувати кровообіг, відновити ЧСС. Рекомендації по використанню:
- 2% розчин засобу, купити його можна в аптеці.
- Курс починається з 13 крапель, дозу планомірно довести до 1 ч.л за прийом.
- Пити до їди за 1 годину.
- Тривалість одного курсу 10 днів. Після нього потрібна перерва на 2 тижні. Всього потрібно пройти 5 курсів по 10 днів.
часник
Його використовують для реабілітаційного лікування. Застосовувати слід його не в чистому вигляді, а з медом і лимоном. Рецепт приготування зілля:
- Подрібнити зубчики з 2 головок часнику.
- Пропустити 5 лимонів через м’ясорубку.
- Перемішати інгредієнти, додати 1 ст. л меду і ще раз добре перемішати.
- Щільно закрити кришкою і настояти 7 днів.
- Приймати по 4 ложки суміші в день.

Набирає популярності лікування інфаркту вівсом, а якщо точніше, цей натуральний продукт використовують на етапі відновлення після інфаркту міокарда. Овес здатний зміцнити серцевий м’яз. З нього готують відвар за таким рецептом:
- 1 ст. вівса.
- 4 ст. води.
- Закип’ятити і настояти до охолодження.
- Процідити і приймати по 0,5 ст. протягом доби столовим ложками.
Види інфаркту в залежності від локалізації
МКБ-10 має цілий клас під назвою «Гострий інфаркт міокарда». Така категорія не включає перенесеного варіанту хвороби, а також ускладнень, пов’язаних з утворенням вогнища некрозу. Окремо вказуються підкласи трансмуральної форми недуги, сформовані відповідно до омертвіння клітин певної серцевої стінки.
На основі місця розташування ураження серцевого м’яза виділяють наступні найбільш поширені типи інфаркту міокарда:
- септальний (зачіпає перегородку між шлуночками);
- базальний (страждають гірські райони задньої стінки серця);
- некроз лівого шлуночка (зустрічається частіше за інших);
- некроз правого шлуночка (на практиці спостерігається рідше).
Існує безліч типів некротичного ураження міокарда (передньої стінки, діафрагмальної стінки, нижньої стінки та інше), а також деякі змішані варіанти, наприклад: переднебоковая і ніжнезадняя форма недуги. Більш чітко встановити локалізацію допоможе ЕКГ і ультразвукова діагностика серця.
Причини найважчою хвороби серця
Живлення серцевого м’яза (міокарда) здійснюється за допомогою розгалуженої мережі коронарних (вінцевих) судин.
Як будь-які інші судини організму, вінцеві артерії схильні до різних патологій – спазмування, тромбозу, перекриття просвіту поступово збільшується атеросклеротичної бляшкою.
При різкому зниженні рівня надходження крові в міокард уздовж будь-яких причин, виникає картина ішемії (недокрів’я), яка проявляється стенокардитического приступом – різкою загрудинной болем. Відновлення кровотоку веде до нормалізації ситуації та зникнення нападу.
Якщо ішемія триває понад двадцять хвилин, виникають незворотні зміни в міокарді аж до його омертвіння на певній ділянці – розвивається інфаркт серця.
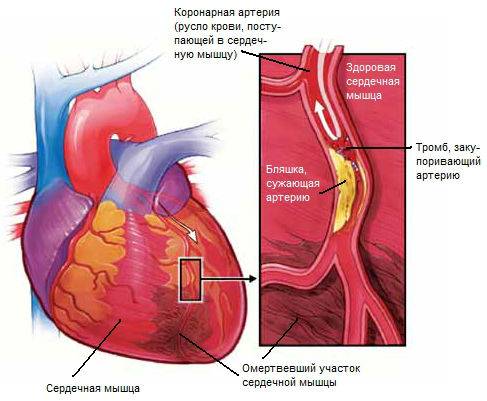
Атеросклероз коронарних судин – одна з причин інфаркту
5 типів за класифікацією Всесвітньої кардіологічної федерації
Це основний вид класифікації, яка використовується в кардіології. Розроблено групою вчених Всесвітньої кардіологічної федерації. В основі лежить комплексне поділ з причин, симптомів, патогенезу. Всього виділено 5 видів:
- Спонтанний. Пов’язаний з первинним порушенням коронарного кровообігу, пошкодження живлячої судини, значне звуження просвіту в коронарних артеріях.
- Вторинний. Причиною стає коронарний спазм або тромбоемболія. Також частими причинами вторинних інфарктів є аритмія, підвищений артеріальний тиск.
- Тип 3 – це раптова коронарна смерть. Виникає при одночасному порушенні провідності системи серця і гострої ішемії.
- Тип 4 має два різновиди: 4а, яка пов’язана з ускладненнями черезшкірного коронарного втручання і 4б, пов’язане з тромбозом стента.
- Проблеми при аортокоронарне шунтування. Виникають як безпосередньо на операції, так і у вигляді пізніх ускладнень.
Останні 2 типу мають ятрогенної походження, оскільки спровоковані дією лікарів.
Хірургічне втручання
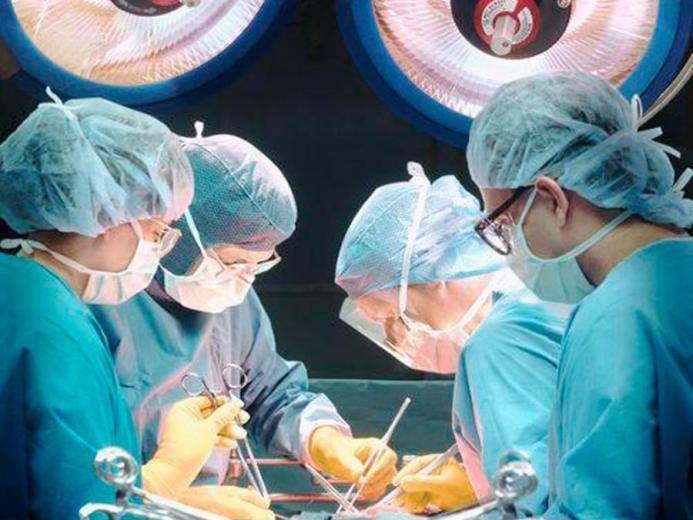
При важких формах інфаркту, відсутності протипоказань і достатнє оснащення лікувального закладу пацієнтові можуть проводитися такі спрямовані на відновлення кровообігу в зоні інфаркту малоінвазивні хірургічні втручання як балонна ангіопластика, аортокоронарне або маммарокоронарного шунтування.
При повній закупорці кровоносних судин і неможливості установки стента і при ураженні клапанів серця хворому може проводитися відкрита операція (з розкриттям грудної клітки). У таких випадках під час втручання проводять заміну клапанів на штучні і після цього вводять стент.
як уберегтися
- Майте лікаря, до якого можна звернутися за порадою в будь-який час дня і ночі.
- Ведіть здоровий спосіб життя: правильно поєднуйте навантаження і відпочинок.
- Виберіть оптимальний вид фізичної активності. Головне в навантаженнях – їх регулярність. Краще вибирати види навантажень, які ви зможете виконувати все життя.
- Після 40 років не можна об’їдатися.
- Живіть радісно: постійна напруга травмує і зношує судини. Навчіться отримувати задоволення від життя – і це продовжить її.
Інфаркт або інсульт? Чим вони відрізняються і як їм запобігти Детальніше
види
Інфаркт міокарда розділяється на форми згідно клінічної картини. Якщо спостерігаються характерні для хвороби ознаки, тоді говорять про типової форми інфаркту. В іншому випадку відзначають атиповий перебіг захворювання.
Типова форма ІМ
Ангинозная біль – характерний симптом для цієї клінічної форми ІМ.Характеризується великою інтенсивністю, розташовується за грудиною. Біль нерідко поширюється нервовими волокнами в інші частини тіла – лопатку, горло, живіт, руку. Біль швидко не проходить. Її тривалість може становити від 15 хвилин до години і більше. На тлі сильного болю хворі часто відчувають страх смерті, буває липкий піт.
Великовогнищевий інфаркт міокарда в 30% випадків супроводжується серцевою недостатністю, тому виникає задишка і непродуктивний кашель.
Передувати розвитку інфаркту міокарда може гіпертонічний криз, фізичне або емоційне перенапруження, сильне стомлення. Додатково хворий може відзначати перебої в роботі серце, що буде вказувати на фібриляцію передсердь / шлуночків або екстрасистолію.
Атипові форми ІМ
Діагностика інфаркту буде утруднена, якщо клінічні симптоми проявилися на тлі атипової форми. Розрізняють такі можливі прояви:
- Абдомінальний синдром – патологічні прояви більше стосуються шлунково-кишкового тракту. Відповідно біль локалізується в верхній частині живота, додатково хворих турбує гикавка, важкість у животі, здуття, може виникати нудота і блювота. Подібні симптоми найчастіше наштовхують на думку про гострий панкреатит.
- Астматичний синдром – сильно виражена задишка поступово наростає, тому на перший погляд розвивається бронхіальна астма, а не ІМ.
- Церебральний синдром – в симптоматиці переважають розлади центральної нервової системи за типом запаморочення, порушення сприйняття та ін.
- Аритмический синдром – сильно виражено порушення ритму серця за типом пароксизму.
- Колаптоїдний синдром – у хворого різко знижується артеріальний тиск, виникає запаморочення, виступає холодний піт, може відзначатися потемніння в очах.
У деяких випадках хворі відзначають локалізацію больових відчуттів в горлі, руках, хребті, нижньої щелепи, тоді говорять про периферичної формі ІМ. Також може розвиватися безбольова ішемія, коли замість болю спостерігається виражена слабкість (подібне більше характерно для хворих на цукровий діабет). В окремих випадках у одного хворого виникають прояви декількох атипових форм, тоді діагностують комбіновану форму ІМ.
локалізація
Локалізація ураженої області дуже широка і охоплює практично весь орган. За цією ознакою є такі види ІМ:
- передній – локалізується строго на передній стінці органу;
- переднеперегородочного – крім передньої стінки захоплює і частину перегородки;
- септальний або перегородковий – розташований в товщині міжшлуночкової перегородки;
- в області верхівки серця;
- передневерхушечний – розташований на верхівці серця з захопленням передньої стінки;
- передньо – розташований на передній стінки і переходить на ліву;
- переднебазальний – верхня частина передньої стінки неподалік від передсердя;
- бічний розташований в лівій стінці;
- задній – на середині задньої стінки;
- заднебоковой;
- заднебазальний.
Також є інфаркт лівого і правого шлуночків, окремо міжшлуночкової перегородки.
При діагностики точне місце розташування некрозу вказувати не обов’язково. Досить позначити приблизну область поразки.
Причини розвитку та фактори ризику
Гострий інфаркт міокарда (ГІМ) обумовлений, перш за все, атеросклерозом. Більшість випадків ГІМ походить від руйнування атеросклеротичної бляшки, яка раніше була гемодинамічно незначною (не перешкоджала кровотоку), але вразливою для розриву. Вразлива бляшка характеризується великим ліпідним пулом, безліччю запальних клітинами і тонкої фіброзної кришкою.
Підвищений ризик ГІМ створюється також завдяки їхній фіксованою коронарної обструкції (ІХС) з-за підвищених потреб міокарда в кисні і харчуванні в результаті фізичного навантаження, емоційного стресу або фізіологічного стресу (наприклад, від зневоднення, крововтрати, гіпотонії, інфекція, тиреотоксикоз або операція).
Основним тригером коронарного тромбозу стає розрив бляшки, викликаний розчиненням фіброзної кришки, причому саме розчинення є результат вивільнення металлопротеиназ (коллагеназ) з активованих запальних клітин.
Ця подія супроводжується активацією і агрегацією тромбоцитів, активацією шляху коагуляції і вазоконстрикцией. Процес завершується коронарним внутріпросветним тромбозом і різного ступеня закупоркою судин. Може статися дистальная емболізація.
Іноді ознаки інфаркту міокарда можуть проявитися і без існуючої ІХС на тлі емоційного і фізичного напруження – синдром Такоцубо. Причини розвитку цього синдрому не зовсім зрозумілі, але імовірно він пов’язаний з викидом Катехіновий гормонів стресу і / або високою чутливістю до цих гормонів.
Фактори ризику ГІМ включають:
- цукровий діабет;
- чоловіча стать;
- похилий вік;
- сімейний анамнез;
- гіпертонічну хворобу;
- дислипидемию.
Перша допомога при інфаркті, алгоритм дій
Для зниження смертельного ризику важливе значення має правильне надання долікарської допомоги. Перша допомога при інфаркті міокарда – прийняті медичним співтовариством заходи:
- Хворого слід посадити або укласти з напівлежачи: голова повинна бути піднята, ноги в кращому випадку зігнуті. Хворому з низьким тиском, щоб уникнути непритомності укладають в ліжко або на підлогу без подушок з піднятими догори ногами. Якщо у пацієнта виражена задишка, його саджають, а ноги опускають на підлогу.
- Розстебнути у хворого тісний одяг (краватка, ремінь, верхні гудзики на одязі), відкрити вікна для доступу свіжого повітря.
- Швидко дати хворому половину або цілу таблетку (250-300 мг) Аспірину. Таблетку обов’язково розжувати! Дати під язик Нітрогліцерин. Є варіанти препарату в спреях (Нітроспрінт, Нітромінт, Нитро-Мік) – даються по 1-2 дозі. Якщо раніше хворому виписані антиаритмічні засоби (метапрололом, Атенолол), слід дати 1 таб. (Теж розжувати!) Незалежно від прийому за приписом лікаря.
- Якщо біль не вщухає протягом 3 хв., Виклик швидкої допомоги. До її приїзду рекомендується давати Нітрогліцерин з інтервалом в 5 хв. не більше 3 разів. Бажано виміряти а / д. Нітрогліцерин знижує тиск, тому при низьких показниках можна допускати непритомність.
- При зупинці серця – хворий втратив свідомість, дихання припинилося – негайно проводиться непрямий масаж серця (хворий укладається на підлогу або іншу тверду поверхню) і триває до приїзду лікаря. Техніка виконання: натиснення складеними одна на одну долонями на область серця 2 рази в сек. до прогинання грудної клітини на 3 см. Другий варіант: три натискання на грудну клітку, один видих в рот або ніс пацієнта.
Важливо! Перша година від настання інфаркту називається «золотим». Надання кваліфікованої медичної допомоги в цей час може врятувати життя пацієнтові. Тому не варто піддаватися на вмовляння хворого типу «скоро все пройде», а викликати в терміновому порядку кардіологічну бригаду.
Що робити при інфаркті міокарда безглуздо і іноді небезпечно:
- Ні в якому разі не можна прикладати грілку до грудей.
- Не можна замінювати Нітрогліцерин валідол. Останній діє рефлекторно і не покращує кровопостачання міокарда.
- Краплі валеріани, Валокордину і корвалолу також не є альтернативою нітрогліцерину. Їх прийом доцільний лише для заспокоєння хворого.
Атипові типи хвороби
Крім вищевказаних, розрізняють і інші форми цієї хвороби – атипові. Розвиваються вони при наявності хронічних захворювань і шкідливих звичок, через атеросклерозу.
Атипові форми істотно ускладнюють діагностику.
Існують гастралгическая, астматичні, безсимптомна і багато інших варіації інфарктів. Більш докладно про атипових формах інфаркту міокарда ми розповідали в іншій статті.
