Особливості перебігу та лікування бронхіальної астми у дітей різного віку
Бронхіальна астма у дітей – це хронічне захворювання дихальних шляхів, пов’язане з гіперреактивністю бронхів, тобто підвищеної їх чутливістю до подразників. Захворювання широко поширене: згідно з даними статистики на нього страждає приблизно 7% дітей. Хвороба може маніфестувати в будь-якому віці і у дітей будь-якої статі, але частіше виникає у хлопчиків від 2 до 10 років.
Бронхіальна астма – поширене хронічне захворювання серед дітей
Основною клінічною ознакою бронхіальної астми у дитини є періодично виникаючі напади утрудненого дихання або задухи, викликані поширеною оборотною обструкцією бронхів, пов’язаної з бронхоспазмом, гіперсекрецією слизу і набряком слизової оболонки.
В останні роки частота захворюваності бронхіальною астмою дітей зростає повсюдно, але особливо в економічно розвинених країнах. Фахівці пояснюють це тим, що з кожним роком використовується все більше штучних матеріалів, засобів побутової хімії, продуктів харчування промислового виробництва, що містять велику кількість алергенів. Слід мати на увазі, що захворювання нерідко залишається недіагностованим, так як може маскуватися під інші патології органів дихання і, перш за все, під загострення хронічних обструктивних захворювань легень (ХОЗЛ).
Бронхіальна астма у дитини
Бронхіальна астма у дітей протікає з чергуванням стану загострення і ремісії. Причому періодичність і тривалість кожного з періодів пов’язана з індивідуальними особливостями дитячого організму.
Астма не є заразним захворюванням. Якщо у дитини з’явився кашель і свистяче дихання після контакту з хворим зі схожими симптомами – це не астма. Швидше за все, це бронхообструкція, викликана інфекційним захворюванням бронхів.
Для того щоб дитині поставити діагноз «бронхіальна астма», необхідно провести ряд аналізів і обстежень. Незважаючи на те що ця хвороба не робить дитину інвалідом, вона вимагає дотримання ряду обмежень.
Вони пов’язані з харчуванням, способом життя і умовами проживання. Головне завдання батьків – забезпечити дитині такі умови, при яких напади задухи траплятимуться якомога рідше.
Форми прояви захворювання
Якщо бронхіальна астма почалася в дитячому віці, вона найчастіше супроводжує людину все життя. Однак бувають випадки, коли в період статевого дозрівання, клінічна картина недуги слабшає і сходить нанівець. Але при цьому не можна забувати, що підвищена реактивність бронхів продовжує зберігатися, тому вважати, що захворювання відступило не можна. Як тільки будуть виникати провокуючі фактори, симптоми недуги будуть проявлятися знову.
Незважаючи на те, що вилікувати бронхіальну астму назавжди неможливо, лікувати і попередити захворювання у дитини можна. Крім того, важливо навчитися вчасно купірувати загострення астми, і в цьому випадку людина цілком може жити повним життям – вчитися, працювати, займатися спортом.
Розрізняють такі форми недуги:
- алергічна або атопічна форма – розвивається під впливом алергенів;
- неатопічної форма – провокують стреси, фізичні навантаження або холодне повітря;
- змішана – в цьому випадку поєднуються дві попередні форми;
- астматичний статус – стан, яке може загрожувати життю, оскільки супроводжується обструктивними явищами в дрібних бронхах.
ВАЖЛИВО! У дитячому віці астматичні напади особливо небезпечні і важкі, так як загрозливі для життя стан може розвинутися за дуже короткі терміни.
Це обумовлено тим, що в ранньому дитячому віці діаметр бронхів істотно менше, ніж у дорослих, тому набряк викликає їх стійке звуження. Крім того, у дорослих обструктивні процеси в бронхах в основному пов’язані не набряком, а з бронхоспазмом, що істотно полегшує ситуацію.
Класифікація захворювання
Існує кілька класифікацій бронхіальної астми у дітей.
У першому випадку астму класифікують, виходячи з першопричини захворювання. У цьому випадку виділяють наступні форми хвороби:
- БА алергічного типу. Пов’язана з алергічними реакціями на той чи інший подразник. Виявляється кашлем, іноді супроводжується нежиттю. При цьому виділення з носа прозорі. Пацієнт може чхати і скаржитися на закладеність носа. Найчастіше з’являється через таких алергенів, як шерсть тварини, пил, пилок, і інших видів екзогенних подразників.
- БА, не пов’язана з алергією. Виникає через контакт з речовинами небілкової природи. Найчастіше це ліки, хімічні речовини. До БА цього типу також відносять патології, пов’язані з психоемоційними потрясіннями, викликані фізичними навантаженнями, що виникли через порушення роботи ендокринної системи і через ураження хвороботворними мікроорганізмами.
- БА змішаного типу. В цьому випадку астматичні симптоми можуть бути як реакцією на алерген, так і на вплив інших факторів.
Зазвичай при діагностуванні бронхіальної астми у дітей визначають ступінь тяжкості хвороби. У цьому випадку виділяють:
- Легкий ступінь. На цій стадії напади захворювання трапляються рідко. Вони досить швидко і легко купіруються. У нічний час хвороба майже ніколи не турбує дитину. Фізичні навантаження дозволені і легко переносяться. Коли настає стан ремісії, ознаки хвороби повністю відсутня.
- Среднетяжелая ступінь. В цьому випадку прояви бронхіальної астми у дитини більш виражені. Напади турбують приблизно один раз в сім днів. Для їх усунення обов’язковий прийом бронхолітиків. Частішають нічні напади. Фізична активність обмежена. Без лікарської терапії навіть в стадії ремісії спостерігаються порушення дихальної функції.
- Важка ступінь захворювання. Загострення астми відбуваються дуже часто. Напади повторюються кілька разів на тиждень і можуть носити важкий і затяжний характер. Потрібно щоденний прийом кортикостероїдних препаратів. Щоночі спостерігаються астматичні прояви. Сон порушується. Фізичні навантаження переносяться з працею. Періодів ремісії немає.
Якщо напад астми не вдається купірувати кілька годин, такий стан називається астматичним статусом. В цьому випадку потрібно негайна госпіталізація.
Застосування негормональной терапії
До такого виду терапії відноситься кілька груп препаратів.
| Група препаратів | Назва препаратів | ефективність |
| Стабілізатори мембран огрядних кліток | «Тайлед», «Інта», «Кетотифен», «Кромоген», «Тайледмінт». | Подовжують проміжки між нападами кашлю і задухи |
| антигістамінні препарати | «Супрастин», «Тавегіл», «Димедрол», «Діазолін», «Цетрин». | Профілактика стану задухи |
| антагоністи рецепторів | «Аколат», «Сингуляр». | Дозволяють уникнути підвищення дози гормонів, ефективні в разі фізичного зусилля. |
| Гормональна базисна терапія | «Бекотид», «Симбикорт», «Серетид». | Призначається при частих загостреннях захворювання, запобігає розвитку астматичного статусу. |
Причини патології і фактори ризику

Етіологія бронхіальної астми у дітей досить добре вивчена. Виділено основні причини та фактори ризику.
Бронхіальна астма у дитини може виникнути через генетичну схильність, а також під впливом зовнішніх факторів. Встановлено, що більшість дітей, яким поставлений діагноз »бронхіальна астма», мають родичів з такими захворюваннями, як:
- поліноз;
- атопічний дерматит;
- харчова алергія;
- інші види патологій, пов’язаних з алергією.
Захворювання проявляється не у всіх дітей з обтяженою спадковістю. Однак існують певні чинники, що збільшують ймовірність розвитку БА. До них відносяться:
- важка вагітність;
- затяжні і ускладнені пологи;
- передчасні пологи, коли дитина народжується недоношеною;
- погана екологія.
Крім цього, ще однією важливою причиною бронхіальної астми у дітей є вплив різноманітних подразників.
До них відносяться:
- пил;
- слина, шерсть, пух, виділення тварин і птахів;
- побутова хімія;
- алергени, що містяться в їжі;
- збудники інфекційних захворювань;
- ліки;
- парфумерія та т. д.
У перші роки життя дитини алергени потрапляють в організм в основному з їжею. У більш дорослих дітей додаються інші подразники. Наприклад, може виникнути алергія на пил або пилок.
Спровокувати спазм бронхів може і мікрокліщів, що мешкає в домашнього пилу. Також слід остерігатися реакції на пір’я птахів і різноманітну цвіль. Однак навіть якщо з квартири видалити всі джерела алергенів, вони будуть зберігатися в квартирі ще протягом тривалого часу.
Дуже серйозним чинником, здатним викликати бронхіальну астму у дитини, є куріння. Тютюновий дим – сильний алерген. У дітей батьків, які палять в десятки разів зростає ризик захворювання.
Також збільшують ризик розвитку хвороби респіраторні захворювання різної природи. Обструктивні бронхіти, повіряти раз по раз, здатні спровокувати астму.
Перегрів і переохолодження також згубно впливають на стан організму.
Сильне емоційне потрясіння у дитини – переляк, стрес, скандали в сім’ї – є фактором ризику розвитку бронхіальної астми.
Важливо згадати і аспіринову астму. Прийом ацетилсаліцилової кислоти (не дивлячись на те що ліки саме по собі не є алергеном) може викликати напад задухи у дитини.
Різноманітні захворювання шлунково-кишкового тракту можуть погіршити перебіг астми. Наприклад, гастроезофагеальний рефлюкс провокує нічні напади.
Про захворювання
Хронічне запалення дихальних шляхів характеризується звуженням бронхіальних просвітів. Через це відбуваються бронхоспазми, які провокують утворення підвищеної кількості слизу. Це перешкоджає нормальному надходженню повітряних мас, відбувається затримка дихання. Таке порушення в організмі носить назву бронхоспазм.
Класифікація астми:
- Атопічна або аллергенная: викликається попаданням в організм алергенів. Найбільш популярні з них: пил, їжа, пилок, шерсть тварин, косметичні віддушки і т. Д.
- Неатопічної або неалергенного: починає розвиток під дією інфекційних збудників. Рідкісна астматична форма.
Ступеня тяжкості патології:
- легка;
- середня;
- важка.
Тяжкість захворювання визначається кількістю нападів, їх тривалістю і силою впливу на організм. Виходячи з цих даних підбирається певний лікування. Воно повинно бути направлено на купірування патології. Також слід підібрати спільно з педіатром профілактичні заходи для зменшення кількості нападів.
Примітно, що діти, які хворіють на астму вже з народження містять ген астматиків. Часто спостерігається спадкова передача цього захворювання. Сильний вплив на перебіг хвороби надає довкілля в якій росте малюк.
Симптоми бронхіальної астми у дітей різного віку
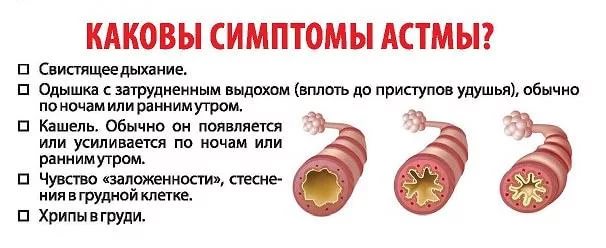
Виходячи із загальної симптоматики, в перебігу бронхіальної астми виділяють три основні періоди:
- Ремісія.
Симптоми бронхіальної астми в цьому періоді у дітей або повністю відсутні, або слабо виражені. Однак якщо астма почалася в дуже ранньому віці або протікає дуже важко, можливо відставання в розвитку через брак кисню при нападах в періоди загострень.
У цьому випадку дитина може бути дуже плаксивим і емоційно нестабільним, навіть коли його нічого не турбує. Ремісія буває повною, неповною і фармакологічної.
При повній ремісії симптоми відсутні повністю, дитина відчуває себе здоровим. Неповна характеризується обмеженням фізичної активності та незначними проявами.
Фармакологічна настає при постійному медикаментозному лікуванні.
- Загострення.
Характеризується повторюваними нападами бронхіальної астми у дитини різного ступеня тяжкості і тривалості. Саме в цей період проводиться діагностика і встановлюється ступінь тяжкості хвороби.
- Приступ.
У цьому стані виявляються такі симптоми бронхіальної астми у дітей, як кашель, стан задухи, ускладненість вдиху і видиху. Напад у дітей найчастіше починається в нічний час або ввечері, і його випереджають специфічні прояви.
Основним симптомом, за яким можна припустити бронхіальну астму у дитини, є саме почався напад.
На ранніх стадіях у дітей спостерігаються так звані предпріступние симптоми бронхіальної астми, що тривають до трьох діб. До них відносять:
- плаксивість;
- дратівливість;
- порушення апетиту;
- проблеми зі сном;
- незначні прозорі виділення з носа;
- сухий кашель, який з часом стає вологим;
- головний біль.
За всім цим слід сам напад. Для нього характерні:
- сухий кашель, який зменшується при прийнятті вертикального положення;
- утруднене дихання зі свистом;
- страх;
- збільшення частоти серцевих скорочень;
- блідість шкіри, ціаноз.
На початку захворювання напад припиняється сам через деякий час. Однак не варто цього чекати, необхідно дати дитині бронхолітики. Брак кисню згубна для дитячого організму. Після закінчення нападу кашель стає вологим, дитина починає откашливаться.
Слід враховувати, що існують характерні особливості протікання бронхіальної астми у дітей раннього та більш старшого віку:
- У немовлят. У цьому віці астма важко діагностується, так як вона протікає по-іншому, ніж у дітей інших вікових груп. У дитини з’являються прозорі виділення з носа. При огляді лікар може відзначити набряк мигдалин і хрипи в області над легкими. У дитини порушується сон, він стає більш дратівливим. Можливо порушення стільця. Вдихи стають частими і короткими. При видиху чути свист.
- Вік дитини від року до 6 років. Перші ознаки розвитку астми у дітей в цьому віці стають більш вираженими і легко діагностуються. До них відносять: порушення сну, періодичний кашель, часто з’являється уві сні. Після фізичного навантаження дитина може скаржитися на тяжкість у грудях.
- Шкільний вік. Найчастіше можна спостерігати кашель у нічний час або після фізкультури. Дитина намагається уникати активних ігор. При кашлі спостерігається характерна поза: упор на руки в сидячому положенні.
- У підлітків. Найчастіше до цього віку хвороба вже проявилася, і діагноз встановлений. Дуже часто в цей період настає тривала ремісія, і здається, що хвороба пройшла. Однак це не так. Підвищена чутливість бронхів зберігається, і хвороба чекає свого часу. Дуже часто буває, що вже в дорослому віці забуті симптоми повертаються.
симптоматика
У медицині виділяють три періоди розвитку бронхіальної астми:
- Ремісія. У даній стадії дитина відчуває себе майже здоровим; у нього відсутня кашель, свистяче дихання і інші характерні симптоми. Якщо бронхіальна астма проявилася в перші роки життя малюка або має важкий перебіг, тоді через не повноцінного насичення мозком кисню дитина стає плаксивою, емоційно лабільним, нерідко відстає в психічному розвитку.
Ремісія буває:
- Повної: захворювання ніяк не проявляється;
- Неповної: важко виконувати будь-які дії, дитині рідко хочеться грати;
- Фармакологічної: домогтися відступу недуги можна тільки застосуванням сучасних медичних препаратів.
- Загострення. Це короткочасні інтервали, під час яких виникають напади задухи. За характером прояву і тривалості цих інтервалів проводиться діагностика ступенів важкості захворювання.
- Приступ бронхіальної астми – стан, коли виражений основний симптом астми – утруднення видиху + свистяче дихання. Найчастіше цей статус проявляється ввечері або вночі; у дітей такий статус часто передують специфічні предпріступние ознаки – передастма.

Можливі наслідки і ускладнення

Напади бронхіальної астми, постійно повторювані у дітей, можуть викликати різноманітні ускладнення.
Вони підрозділяються на 2 типи:
- Ускладнення, пов’язані з порушенням роботи дихальної системи. Найчастіше це емфізема легенів, ателектаз, пневмоторакс або дихальна недостатність.
- Ускладнення, пов’язані з порушенням роботи серця. У цьому випадку можливе підвищення тиску крові в його правих відділах (пов’язаних з подачею крові в легені), а також серцева недостатність або набряк тканин.
Диспансеризація дитини і диспансерне спостереження
Здійснюється диспансеризація дитини в тому випадку, якщо хвороба знаходиться на пізній стадії. Недуга може викликати серйозні побоювання.

Фахівці в такому випадку контролюють лікування, спостерігають за станом малюка двадцять чотири години на добу. У цьому випадку застосовуються набагато сильніші ліки.
Тривалість диспансерного спостереження може варіюватися від двох до чотирьох тижнів. Напади удушення можуть виникати по кілька разів на день. Допомога лікаря буває необхідна.
На ранніх стадіях бронхіальної астми диспансеризація не застосовується.
діагностика

Діагностика бронхіальної астми проводиться у дітей з урахуванням як спадкових факторів, так і алергологічного анамнезу. До лікаря-пульмонолога слід звернутися, якщо виявлено хоча б одна ознака бронхіальної астми.
Консультація лікаря необхідна, якщо у дітей:
- Кожна застуда супроводжується сухим кашлем і свистячим диханням. При цьому ставиться діагноз «бронхообструктивнийсиндром».
- Сухий кашель і хрипи мають сезонний характер і з’являються в період активного цвітіння рослин.
- Коли на фізичні навантаження, прийом лікарських засобів і на прояв сильних емоцій організм відповідає кашлем і утрудненням дихання.
Основний вид обстеження, яке проводять для діагностики бронхіальної астми у дитини, – це пікфлоуметрія. З її допомогою оцінюють максимальну швидкість видиху для визначення стану бронхів.
Це обстеження призначають, коли дитині виповнюється не менше 5 років. Раніше малюкові складно пояснити, що від нього вимагається. Вимірювання проводять в стаціонарі і вдома.
При цьому важливо вести графік розпорядку дня, а також записувати всі прийняті ліки і їжу. Це дозволить виявити фактори, що впливають на розвиток нападу.
Крім цього, під час обстеження проводять:
- тести з бронхолітиками і фізичним навантаженням (велоергометрія);
- рентгенографію легенів;
- рентгенографію інших органів грудної клітини.
Також велике діагностичне значення мають і лабораторні дослідження:
- клінічний аналіз крові;
- клінічний аналіз сечі;
- загальний аналіз мокротиння;
- визначення IgE;
- дослідження газового складу крові.
Не менш важливими при діагностиці астми є шкірні проби на алергени.
Обстеження дозволяє виключити інші захворювання, пов’язані з обструкцією бронхів.
перші ознаки
Розпізнати у дитини захворювання допомагають наступні ознаки:
- При диханні чується свист;
- кашель;
- Відсутність ефекту протикашльових препаратів;
- слабкість;
- Утруднене дихання.
У деяких випадках хвороба супроводжується нежиттю, високою температурою. Дитина стає менш рухливим.
При найменшій активності у нього виникає кашель і напади задухи. Можлива поява запаморочення.
Починається хвороба з кашлю.

Спочатку дані напади можна прийняти за застуду, але препарати можуть виявитися неефективними.
З розвитком захворювання кашель стає все більш глибоким, з’являються проблеми з диханням.
лікування

Багато батьків задаються питанням, як же правильно лікувати бронхіальну астму у дітей.
Для цього використовується медикаментозна терапія, спрямована на зниження кількості нападів, і немедикаментозні методи, що дозволяють зменшити прояви хвороби і продовжити період ремісії.
В першу чергу важливо зрозуміти, що повністю вилікувати бронхіальну астму неможливо. Існує ряд заходів, спрямованих на купірування симптомів і запобігання загострень.
Для вибору оптимального підходу слід звернутися до лікаря, який докладно розповість, як лікувати патологію і як правильно організувати життя дитини, щоб домогтися стану ремісії.
Екстрена допомога при нападі бронхіальної астми

Батьки повинні чітко знати, як у дитини проявляються перші ознаки нападу. При діагнозі «бронхіальна астма» у дітей потрібно розуміти, що перша невідкладна допомога є життєво необхідною.
В першу чергу потрібно уважно оглянути дитину, також слід проаналізувати його подих:
- в нормі частота дихання не перевищує 20 вдихів за хвилину;
- м’язи плечей не повинні бути задіяні в процесі дихання;
- перед нападом можна відзначити розширення ніздрів;
- слід насторожитися, якщо дихання хрипке;
- під час нападу бронхіальної астми починається сухий кашель;
- якщо шкіра зблідла, а навколо губ придбала синюшний відтінок – у дитини почався приступ.
Для полегшення стану дитини потрібно його посадити на стілець. Важливо забезпечити приплив свіжого повітря. Навіть якщо напад несильний, рекомендується все-таки викликати швидку допомогу.
В очікуванні лікаря дитини слід заспокоїти.
Якщо поруч є ліки, напад добре допомагає купірувати інгалятор з бронхорасширяющих засобами – сальбутамолом, іпратропію бромідом.
Слід уникати препаратів нападу бронхіальної астми у дітей важливо сувора дозування бронхолитического препарату. Передозування може призвести до астматичні статусу. А це небезпечно для життя дитини.
базисна терапія

Лікування бронхіальної астми у дітей і підлітків включає кілька напрямків:
- гормональна терапія;
- негормональна терапія;
- додаткові лікарські засоби.
До негормональной терапії можна віднести наступні види препаратів:
- Стабілізатори мембран огрядних кліток. Їх дія спрямована на зменшення набряку слизової. Однак ефект накопичувальний. Іноді потрібно приймати ліки не менше кількох місяців. Купірувати напад препарати цієї групи не можуть, зате ефективні для підтримки стану ремісії.
- Антигістамінні препарати. Вони запобігають розвитку алергічної реакції. Курс лікування триває не менше одного місяця.
- Антагоністи лейкотрієнових рецепторів. До їх складу входить діюча речовина зафирлукаст або монтелукаст. Найбільш ефективні при аспириновой астмі або в разі нападу, викликаного фізичним навантаженням.
Гормональну базисну терапію при бронхіальній астмі призначають при часто повторюваних нападах, коли у дітей можливий розвиток астматичного статусу, незважаючи на призначене негормональний лікування.
Це ефективні препарати протизапальної дії, але при тривалому використанні викликають звикання. Через деякий час може знадобитися збільшення дозування. Також можливий розвиток грибкового стоматиту.
Немедикаментозні методи лікування бронхіальної астми
Крім прийому ліків, для лікування бронхіальної астми у дитини використовують і інші методи. Хороші результати дають:
- фізіотерапія;
- лікувальна фізкультура;
- масаж;
- голкорефлексотерапія;
- дихальна гімнастика;
- загартовування.
Також лікарі-педіатри відзначають високу ефективність алерген-специфічної імунотерапії. Але у неї є вікове обмеження.
Дитина повинна бути не молодше 5 років. Суть методу в тому, що дитині-астматики вводять мікродозу алергену, що провокує напад астми. Поступово збільшуючи дозу, організм «привчають» до алергену. Курс триває не менше трьох місяців.
Також дитини, що страждає на астму, необхідно забезпечити дієтичним харчуванням. Потрібно скоротити вживання вуглеводів і виключити з раціону продукти-алергени.
ускладнення
Крім погіршення стану дитини, при аналізованому захворюванні відбувається вразливість внутрішніх органів, що створює сприятливі умови для розвитку патологій. До найнебезпечнішим ускладнень відноситься астматичний статус – респіраторний патологічний процес, при якому відбувається загострення астми, задушливі напади не припиняються, мокрота не виходить і при відсутності невідкладної допомоги медиків і госпіталізації в клініку, дитина може померти. Серед інших наслідків астми виділяють захворювання:
- мозку;
- серцево-судинної системи;
- метаболізму;
- нервової системи;
- шлунково-кишкові.
прогноз
Прогнози при бронхіальній астмі у дітей даються лікарем. Згідно зі статистикою, в 30% випадків вона проходить після настання періоду статевого дозрівання.
В інших випадках пацієнт хворіє все життя. Комусь потрібно довічна медикаментозна терапія, хтось обходиться профілактичними засобами. Але завжди існує ризик, що стадія ремісії припиниться, і почнеться період загострення.
При тяжкому перебігу БА у дитини розвивається гормональна залежність, яка може привести до інвалідизації. Однак при своєчасному лікуванні прогноз сприятливий.
способи лікування
Основні напрямки терапії дитячої астми:
- визначення факторів, що провокують загострення, і їх усунення;
- терапія медикаментозними засобами;
- відновна терапія (немедикаментозних).
медикаментозне
Основні групи лікарських засобів, які використовуються в терапії бронхіальної астми:
- бронхорасширяющие медичні препарати або бронхолітики пролонгованої дії (Теофілін, Епінефрин, Сальбутамол і ін.);
- курс прийому глюкокортикостероїдних (гормональних) препаратів у вигляді таблеток або уколів (Фліксотид, Альвеско);
- антибактеріальні ліки (Офлоксацин, Цефалексин і ін.);
- кошти, які стабілізують мембрани клітин (Интал, Кетотифен);
- антигістамінні ліки (Еріус, Зодак) – тривалим курсом.
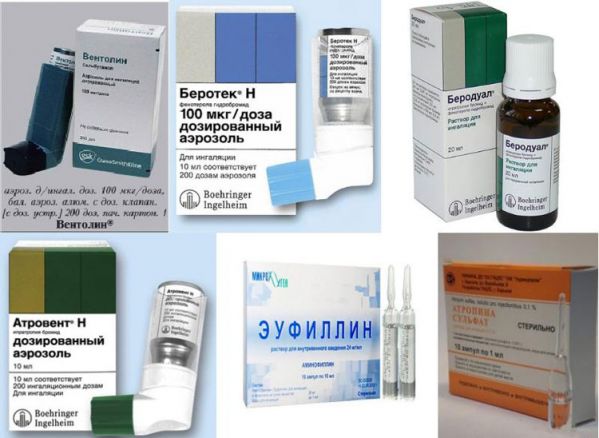
Курс і дозування медичних препаратів залежать від тяжкості перебігу хвороби. Підбір терапії робить лікуючий лікар, враховуючи індивідуальні особливості пацієнта.
Основний спосіб зняття нападів – використання інгаляторів з бронхолітиками короткої дії (Вентолін, Сальбутамол, Беротек і ін.).
немедикаментозне
Одне з головних правил при терапії астми у дітей – виявлення і усунення алергенів, що дратують дихальні шляхи і призводять до нападів. З цією метою призначають дієту (при харчовій формі хвороби) і організовують побут, при необхідності рекомендують зміну місця проживання і виключення з квартири домашніх вихованців.
У період між нападами пацієнтам з астмою слід проходити курси фізіотерапії, масажу грудної клітки, водолікування, регулярно займатися дихальною гімнастикою, застосовувати рефлексотерапію і перебування в приміщеннях з природними корисними речовинами (соляних шахтах і ін.).
Для зниження дії алергенів застосовується специфічна імунотерапія, яка полягає в їх введенні в малих дозах під контролем лікаря. Організм поступово звикає до подразника, внаслідок чого реакція на нього знижується. За дослідженнями вчених, алерген-терапія показує позитивний ефект у 75% хворих.
народними засобами
В якості допоміжної терапії допускаються використання гомеопатії і лікування травами. У фітотерапії використовують трав’яні відвари і настоянки з кропиви, багна, календули, мати-й-мачухи, кореня солодки, оману.
Фахівці рекомендують використовувати народні засоби тільки в період ремісії і проводити терапію під наглядом лікаря.
Народні рецепти для лікування астми:
- Чай з брусниці готується зі свіжих або сушених ягід. Після прийому напою треба лягти і сховатися теплою ковдрою.
- Настій з висушеного листя мати-й-мачухи (4 ч.л. на склянку окропу) робиться протягом 1 години, після фільтрації напій треба пити по 50 мл 2-3 рази на добу. Застосовується при хронічних формах бронхіту, ларингіту і астми.
- Для розрідження мокроти застосовують суміш з соку лимона і хрону (робиться з натертої кашки), її потрібно настояти 24 години і помістити в холодильник. Приймати по ½ ч.л. до сніданку або вечері.
- Настоянка звіробою (антигістамінний засіб) готується з 1 ст.л. подрібненої трави і 300 мл окропу, настоювати потрібно 1 годину, пити по 40 крапель 3-4 рази на добу перед їдою.
Застосовуються народні засоби і для зняття нападу (при відсутності під рукою інгалятора). Розчин, що допомагає прибрати спазми, складається з 200 мл води, 2 ч.л. харчової соди і 2 крапель йоду. Воду треба прокип’ятити і трохи остудити, додати в неї йод і соду. Дати дитині подихати парою над ємністю з розчином.
Зняти бронхоспазм можна за допомогою дихальної гімнастики. Для її виконання треба посадити хворого на стілець і змусити розслабитися. Потім потрібно робити глибокий вдих і видих, намагаючись нормалізувати процедуру видихання.
Профілактика бронхіальної астми у дітей
Профілактичні заходи дуже важливі для підтримки задовільного стану у дитини, що страждає на бронхіальну астму. Важливо підвищувати імунітет, не допускаючи розвитку інфекційних захворювань.
З будинку, де проживає хворий дитина, слід прибрати всі предмети, які викликають алергічну реакцію. Важливо намагатися підтримувати спокійну обстановку в сім’ї, оберігаючи дитину від зайвого стресу.
Правильна профілактика здатна продовжити стан ремісії у хворого, що є дуже важливим.
Чи можна вилікувати хворобу повністю
Повністю вилікувати бронхіальну астму не вийде. Вона залишає слід навіть на ранніх стадіях.
При зниженні імунітету, зовнішніх або внутрішніх подразників хвороба буде переходити в стадію загострення. Якщо підтримувати здоров’я на належному рівні, нападів ядухи виникати не буде.

Однак підвищені фізичні навантаження під забороною, не рекомендується переохолоджуватися. Фахівці радять часто показуватися в лікарні, відстежувати здоров’я дихальної системи.
Лабораторна та інструментальна діагностика

пікфлоуметрія
Одним з фундаментальних досліджень є спірометрія. У дітей, які досягли п’ятирічного віку проводиться оцінка зовнішнього дихання. Саме спирометрия дає можливість оцінити ступінь виниклої обструкції, можливість її оборотності і тяжкість перебігу самого захворювання.
Але варто враховувати, що стан дитини має оцінюватися саме в момент його безпосереднього огляду. При оцінюванні показників обсягу форсованого видиху за першу секунду і життєвої ємності легень варто відштовхуватися від показників, раніше отриманих в ході популяційних досліджень.
Виходячи з вищесказаного, під час спірометрії оцінюють:
- Обсяг форсованого видиху;
- Функціональну життєву ємність легенів;
- Співвідношення цих двох показників;
- Оборотність бронхіальної обструкції оцінюється за рахунок ОФВ при введенні сальбутамолу.
Пікфлоуметрія – важливий діагностичний метод, який дозволяє контролювати динаміку лікування бронхіальної астми. Сучасні моделі пікфлуометрія відрізняються своєю дешевизною, портативністю і можливістю використання для діагностики самих маленьких пацієнтів. Їх головною перевагою є можливість проведення дослідження в домашніх умовах для визначення динаміки лікування.
При проведення піклоуметріі важливо оцінити такі параметри:
- Добову варіабельність пікової швидкості видиху, яка визначається як різниця між максимальним і мінімальним значеннями протягом дня, що виражаються в процентах і усереднені за 1-2 тижні;
- Мінімальне значення пікової швидкості видиху за один тиждень. Дослідження повинно проводитися вранці до прийому бронхолітиків.
Визначення наявності гіперреактивності дихальних шляхів
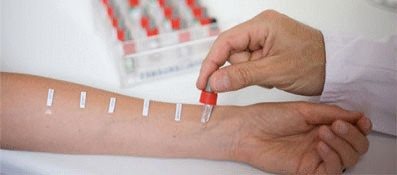
Тест на алергени
У пацієнтів, які виявляли скарги на виникненні симптомів, характерних для бронхіальної астми, може стати в нагоді проведення досліджень, що характеризують реакцію дихальних шляхів на фізичне навантаження. Цей вид діагностики підходить для хворих з нормальними показниками функцій легких.
У деяких осіб дитячого віку прояви бронхіальної астми можуть бути спровоковані надмірним фізичним навантаженням. Саме цим пацієнтам необхідно проводити тест на витримку навантаження. Використання даної методики спільно з іншими методами дозволяє точно визначити наявне захворювання. Для визначення бронхіальної гіперреактивності можна використовувати тестування за допомогою метахоліну або гістаміну. У практиці їх використовують досить рідко і лише у дітей підліткового віку.
Алергологічна діагностика є базовою для виявлення бронхіальної астми. Вона включає в себе збір даних анамнезу, проведення нашкірному тестування і виявлення кількісного вмісту IgE в організмі пацієнта. Проведення шкірного тесту з використанням алергенів дозволяє визначити рівень специфічного імуноглобуліну Е в сироватці крові і виявити алергічний характер захворювання, якщо він має місце бути.

Також цей метод дає можливість встановити причинно-значущі збудники, після чого рекомендується детально відстежувати всі фактори навколишнього середовища, які впливають на самопочуття пацієнта. Алергологічна діагностика – основний компонент, який впливає на подальше складання плану лікування.
Для виявлення запальних реакцій використовують визначення маркерів за допомогою дослідження мокротиння і визначення оксидів азоту і вуглецю. Саме ці дослідження мають найбільшу інформативністю і доступністю.
Головне – пам’ятати, що своєчасне проведення досліджень допоможе виявити бронхіальну астму на її початкових стадіях, адже багато мам задаються питанням про те, як лучить бронхіальну астму занадто пізно. Саме цей фактор робить належне вплив на ефективність призначеної терапії. Так у осіб, які вчасно звернулися до лікаря, напади бронхіальної астми можуть спостерігатися вкрай рідко через стійкості до більшості тригерів, а пацієнти, що затягують з лікуванням, можуть страждати від безперервних нападів ядухи. Саме тому при виникненні перших ознак задухи і безпричинної задишки необхідно проходити повне медичне обстеження і слідувати подальшим вказівкам лікаря.
Причини виникнення
Діти найчастіше хворіють атопічний формою бронхіальної астми. Її причина – алергічна реакція, яка веде до звуження просвіту бронхів. Атопічна астма виникає при контакті з інгаляційними алергенами, такими як:
- Домашній пил;
- Шерсть і лупа тварин;
- Пилок рослин;
- Спори цвілі;
- Харчові алергени.
Випадки інфекційно-алергічної астми, зазвичай виникає на тлі хронічних інфекцій дихальних шляхів (наприклад, хронічного бронхіту), у дітей фіксуються набагато рідше, ніж у дорослих.
Природа бронхіальної астми до кінця не вивчена. Проте, лікарі виділяють кілька факторів, що підвищують ризик розвитку астми:
- Спадкова схильність. Доведено, що ризик виникнення бронхіальної астми в 2,6 рази вище у дітей, матері яких страждають на дану патологію, в 2,5 рази вище – при хворобі батька і в 6,6 рази – якщо хворіють обоє батьків.
- Атопічний дерматит (діатез) в ранньому дитинстві, а також інші алергічні захворювання. Згодом вони можуть перейти в астму.
- Куріння матері під час вагітності підвищує ризик дитини захворіти на астму на 25%. Аналогічний прогноз і в тому випадку, коли дорослі курять поруч з малям вже після його народження. При цьому тяжкість астми прямо залежить від числа щодня споживаних сигарет. У таких дітей перші напади утрудненого дихання нерідко розвиваються вже на другому-третьому місяці життя.
- Несприятлива екологічна обстановка, наприклад, проживання поруч з великими підприємствами або серед запиленого повітря.
- Часті застуди з ускладненнями на бронхи. За результатами одного з медичних досліджень, у 25% дітей з виявленою обструкцією бронхів, викликаної вірусами, згодом розвинулася бронхіальна астма.
Оцінка результатів лікування

Лікувати астму успішно означає домогтися контролю над нею. Оцінюються наступні ознаки:
- Зменшення частоти нападів до показника менше 2 разів на тиждень.
- Напади і пробудження вночі припиняються.
- У дитини відновлюється фізична активність.
- Необхідність в застосуванні препаратів знижується.
- Поліпшуються результати функціональних проб (пікфлоуметрія, спірометрія).
На підставі цих показників алерголог зменшує дозування лікарських препаратів базової терапії, може скасувати системні препарати. Астма у дітей вимагає постійного планового відвідування лікаря з метою корекції терапії, проведення інструментальних обстежень та оцінки змін.
загострення
Випадки загострення часто виникають у дітей під час ГРЗ. Патогенез – посилення запалення в дихальних шляхах. Якщо етіологія – пилок рослин, то атопічна астма загострюється під час їх цвітіння. Класифікація загострень враховує багато факторів. Симптоми загострення:
- проблеми з годуванням через задишки;
- дитина менш активний, вважає за краще сидіти або лежати;
- при важкому загостренні говорить тільки окремими словами;
- малюк збуджений;
- свистячі хрипи стають голосніше, дихання часте і поверхневе.
Діагностика у дорослих
Труднощі діагностики астми в осіб похилого віку пов’язана з тим, що на даний час життя людина набуває різні хронічні захворювання, які мають схожі симптоми з астмою бронхіальної.
Тому, при постановці діагнозу у дорослих при підозрі на астму, збирається якомога детальніший анамнез. досліджується:
- кров;
- мокрота;
- кал.
Проводиться рентген, ЕКГ, шкірні проби.
методи діагностики
Тільки при комплексному дослідженні організму вдається виявити бронхіальну астму. Дане захворювання має схожі симптоми з захворюваннями серця, захворюваннями легенів. Метою діагностики і є визначення причин утворення астми і виключення інших захворювань.
Лабораторні дослідження
Проводяться, щоб отримати відповідь – астма у людини чи ні? Проводяться такі дослідження, як:
- Біохімічний аналіз крові;
- Загальний аналіз крові;
- Загальний аналіз харкотиння, наявність тонких і витягнутих кристалів Шарко-Лейдена, утворених з ферменту еозинофілів свідчить про наявність астми;
- Аналіз калу, дозволить виявити наявність паразитів, провокують астму.
Довідка! Кристали Шарко-Лейдена в мокроті хворого на астму бронхіальну зазвичай виявляються в періодах між нападами, а не піку нападу. Якщо, дані кристали не виявляються в мокроті, то це не говорить про те, що їх немає. Вони можуть проявитися, якщо мокротиння помістити на 25-29 годин в закриту посуд.
метод спірометрії
Даний метод заснований на порівнянні цифрових показників роботи легенів. За основу береться загальноприйняті свідчення, коли легкі здорові. Відхилення від загальноприйнятих показань говорить про наявність астми бронхіальної. Дослідження проводяться спеціальними апаратами, які фіксують роботу легенів:
- При повному вдиху;
- При повному видиху;
- Швидкості видиху;
- Силі видиху.
шкірні проби
Спостереження за специфічною реакцією шкіри, після введення через неї алергену.
пряма методика
Алерген вводиться, як з пошкодженням шкіри, так і без її пошкодження.
Спосіб введення може бути:
- крапельним;
- аплікаційними;
- скаріфікаціонних;
- Пробій уколом;
- холодових;
- Тепловим.
непряма методика
Цей метод розроблений німецьким бактериологом і алергологом Прауснитц-Кюстнера (1876-1963) в 1921 році. Даний метод він випробував на собі.
В цьому випадку:
- Сироватка хворого, в якій містяться антитіла, вводиться всередину шкіри здоровій людині.
- В даний місце вводиться алерген, до якого чутливий пацієнт.
- В даному місці спостерігається відтворена негайна алергічна реакція, обумовлена присутністю в сироватці пацієнта алергічних антитіл.
Дані маніпуляції проводяться в тому випадку, коли використання прямого методу небажана, зважаючи на небезпеку прояви підвищеної чутливості до пеніциліну, а діагностику проводити потрібно.
Важливо! Сироватка крові, яка використовується в реакції, повинна бути стерильна, перевірена на реакцію Вассермана. Використання сироватки хворих, які перехворіли раніше малярією і гепатитом – заборонено, так як в цьому випадку є ризик утворення сироваткового гепатиту.
рентгенодіагностика
Різновидами цього методу є проведення рентгеноскопії і рентгенографії внутрішніх частин грудної клітки.
Найбільш детальне дослідження обох легень і визначення працездатності людини використовується більш точні методики:
- Рентгенокімографія.
- Електрокімографія.
- Ретгенокінематографія.
Дані методики дозволяють визначити:
- Ступінь тяжкості астматичного захворювання.
- Чи є ускладнення.
- Чи немає супутніх захворювань.
Потрібно знати! Застосування рентгенологічного дослідження для визначення астми бронхіальної, не дозволяє визначити хворобу на початковому етапі захворювання, між нападами астми. Якщо ж, перебіг хвороби важкий, то на першому її етапі, застосування рентгенодіагностики дозволяє визначити патологічні зміни в легенях.
тромбоцитопенічна тест
Діагностика полягає в підрахунках тромбоцитів – до і після – введення алергенів.
Перші ознаки астми, за якими лікар може діагностувати хворобу
Перші ознаки астми у дитини повинні побачити батьки. А фахівець може запідозрити бронхіальну астму, якщо є такий симптоматика:
- У дитини регулярно виникають хрипи (щомісяця).
- Дитина кашляє на прогулянці, під час ігор, у нього з’являються хрипи.
- Кашель частіше виникає вночі.
- Хрипи повторюються в будь-який сезон.
Хвороба характеризується легкої, середньої та важкої формами. Фахівець призначить необхідне лікування, виходячи з клінічної картини захворювання і ступеня його тяжкості.
методи діагностування
Вислухавши батьків і з’ясувавши клінічну картину, лікар вдасться до певних методів діагностики, щоб діагноз був поставлений абсолютно точно.
До таких методів належать:
- Вистукування і прослуховування.
- Призначення шкірних алергопроби для визначення подразника.
- Рентгенографія.
- Спірометрія для визначення ємності легень, об’єму і швидкості видиху. Дослідження проводиться для дітей після шести років.
- Аналіз крові на імуноглобулін Е, кількість якого завжди підвищений при наявності алергії у дітей.
симптоми
Головні симптоми – це задуха і відчуття браку повітря. У дітей іноді єдині ознаки – часті простудні захворювання дихальної системи і кашель протягом тривалого часу, особливо по ночах. Часті ГРВІ, що протікають без температури повинні насторожити батьків. Атопічна астма розвивається при контакті з тригером.
Інші характерні симптоми:
- утруднене дихання, особливо видих;
- сухі свистячі хрипи, чутні на відстані;
- дитина запізнюється в зростанні або розвитку від однолітків;
- синюшність шкіри.
Як зняти напад
Приступ розвивається найчастіше вночі або в передранкові години. Важливу роль відіграє психосоматика: напад розвивається при стресі. Патогенез (якщо астма атопічна) заснований на тому, що пилові кліщі мешкають в матраці і вночі відбувається тісний контакт з алергеном.
Розвиваються такі симптоми:
- задуха;
- дитина переляканий, збуджений;
- видихає з працею;
- чутні свистячі хрипи;
- шкіра його синіє.
Приступ знімається за допомогою призначеного лікарем інгалятора. Якщо напад не купірувати, розвинуться ускладнення.
патогенез
Патогенез складається з стадій, які протікають послідовно:
- Сенсибілізація – перша зустріч з алергеном. Клітини імунної системи виробляють імуноглобулін Е у відповідь на проникнення алергену. Він осідає на огрядних клітках, які знаходяться в бронхах. Імунні клітини дихальної системи запам’ятовують алерген і готові з ним боротися.
- Патохімічна. Розвивається при повторному контакті з алергеном. Він зв’язується з імуноглобуліном на поверхні огрядних клітин. Останні у відповідь на вплив виділяють медіатори запалення, які взаємодіють з клітинами бронхіальної стінки.
- Патофизиологическая. Медіатори запалення викликають клітинну відповідь. Розвивається бронхоспазм, набряк стінки бронха і продукція в’язкого мокротиння. Просвітбронха сильно зменшується і повітря проходить по ньому з працею. Розвивається напад. Клініка заснована на змінах в бронхах.
NewsMedical.ru
Бронхіальна астма у дітей в даний час відноситься до поширених алергічних захворювань. За результатами досліджень виявлено, що близько 4 – 8% населення мають бронхіальну астму в різних формах. Серед дітей відсоток бронхіальної астми становить близько 6%.

Бронхіальна астма у дітей – хронічне алергічне запалення бронхів, яке супроводжується підвищеною активністю бронхів і характеризується періодичними нападами утрудненого дихання або задухи, що обумовлено бронхоспазмом, підвищеною секрецією в’язкого слизу і набряком стінки бронхів.
Бронхіальна астма у дітей, частіше за все, оборотний процес, але при тривалому перебігу і / або при неправильному або недостатньому лікуванні, прогноз захворювання погіршується, і саме захворювання істотно знижує якість життя дитини. Тому так важлива діагностика на ранніх етапах і своєчасне лікування.
Бронхіальна астма незалежно від її тяжкості перебігу – хронічне захворювання і алергічний компонент є тим фактором, який значною мірою призводить до рецидивів і хронічного перебігу бронхіальної астми. Запалені тканини бронхів більш чутливі не тільки до алергенів, а й до зовнішніх дратівливим факторам, особливо до вірусної інфекції, а це істотно підвищує можливість розвитку бронхоспазму.
Бронхіальна астма у дітей
Бронхіальна астма у дітей в основному проявляється у вигляді атопічний форми, тобто у вигляді алергічних проявів (більше 90%). Існування неаллергической форми бронхіальної астми залишається досі головним питанням в наукових суперечках.

З практичної точки зору найчастіше використовують класифікацію бронхіальної астми за ступенем тяжкості захворювання, що дозволяє визначити стратегію лікування.
Виділяють 4 ступеня тяжкості хвороби в залежності від частоти нападів
- легка середня среднетяжелая важка
Для визначення ступеня тяжкості захворювання враховують частоту, тяжкість і тривалість перебігу нападів ядухи, ефективність медикаментозних схем лікування, а також дані огляду, дані інструментальних і лабораторних методів обстеження.

Сприятливі фактори, які можуть призвести до виникнення бронхіальної астми у дитини:
- спадкова схильність (більш виражена при алергічній формі) генетичні фактори патологія вагітності і вік батьків (недоношена плід, ГРВІ та алергічні хвороби під час вагітності, більш старший вік батьків) раннє штучне вигодовування хвороби шлунково-кишкового тракту лікарська, харчова алергія ГРВІ частіше 2 – 3 раз на рік пасивне куріння
Алергенами можуть бути самі різні речовини:
- шерсть тварин квартирна пил пилок рослин будь-яка їжа сильні запахи кліщі інфекційні алергени – віруси, бактерії, гриби фізичні та термічні алергени – коливання температури і вологості повітря, атмосферного тиску
Симптоми бронхіальної астми у дітей
Бронхіальна астма у дітей з’являється не відразу і має кілька етапів розвитку. Спочатку, на тлі вроджених і / або придбаних порушень в органах і системах відбувається зниження місцевого і загального імунітету, ендокринні порушення і ряд інших змін, які призводять до хронічного запалення дихальних шляхів і підвищеної активності бронхів і вивільненню медіаторів запалення.

Медіатори запалення токсично впливають на навколишні тканини, призводять до спазму гладких м’язів, підвищення проникності епітелію, набряку та виділенню густої в’язкої мокроти. На цьому етапі часто виникають такі захворювання як гострий і хронічний бронхіт, гостра і хронічна пневмонія зі схильністю до бронхоспазму з явищами алергії.
Цей етап називають станом передастмою, і це не саме захворювання, а лише ознака загрози виникнення бронхіальної астми у дитини.
У період передастмою можуть бути такі симптоми бронхіальної астми у дітей:
- Нападоподібний кашель: посилюється від різних запахів, при коливаннях температури і вологості вдихуваного повітря вночі або вранці після вставання з ліжка кашель після фізичного навантаження або нервового напруження мізерна в’язка мокрота після кашлю задишка з утрудненим видихом, що супроводжується хрипами в грудній клітці, які чути на відстані вазомоторний риніт кропив’янка, набряк Квінке мігрені підвищена кількість еозинофілів в крові і в мокроті
Слід сказати, що ці симптоми бронхіальної астми у дітей, при належному лікуванні, досить легко піддаються зворотному розвитку. При недостатньому ж лікуванні або його повної відсутності виникає ймовірність появи клініки бронхіальної астми.
Бронхіальна астма починається з моменту розвитку нападу ядухи. Однак перед самим нападом є період провісників. Він починається незадовго до розвитку самого нападу і проявляється такими ознаками:
- сильні водянисті виділення з носа чхання свербіння очей і шкіри нападоподібний кашель задишка з утрудненим видихом головний біль втому підвищену кількість сечовипускань зміни настрою – дратівливість, депресія, похмурі передчуття
Після періоду провісників настає період розпалу або задухи. Він має наступну симптоматику:
- відчуття нестачі повітря здавлення в грудях виражена задишка з утрудненим видихом вдих короткий, видих довгий і утруднений гучні свистячі, дзижчать хрипи, які чути не тільки дитині, але і на відстані кашель з трудноотделяемой в’язкою, густою мокротою вимушене положення – спираючись на лікті, нахилившись вперед мова практично неможлива особа стає синюшним, покривається холодним потом, крила носа при вдиху роздуваються грудна клітка роздувається до стану максимального вдиху, в диханні беруть участь не толь-ко м жреберние м’язи, але і м’язи плечового пояса, живота, спини набряклі шийні вени
Після того, як під час кашлю почне відходити харкотиння, дихання стає більш легким.
З цього моменту починається третій період бронхіальної астми – період зворотного розвитку. Цей період має різну тривалість, іноді до декількох діб. Після закінчення нападу бронхіальної астми, дитина відчуває втому, хоче спати, може попросити попити або поїсти.
Діагностика бронхіальної астми у дітей
Діагностика бронхіальної астми у дітей є складним і багатоетапним процесом, вона складається з опитування та огляду дитини, даних алергологічного анамнезу, рентгенологічних, імунологічних, біохімічних і спеціальних бронхолегеневих і функціональних досліджень.
До загальноклінічні методів відносять:
1. загальний аналіз крові – анемія, еозинофілія 2. клінічний аналіз сечі – немає ніяких змін 3. біохімічний аналіз крові – збільшення кількості загального білка 4. аналіз харкотиння – виявлення спіралей Куршмана, кристалів Шарко-Лейдена, великої кількості еозинофілів і нейтрофілів 5. рентгенографія грудної клітки – на ранніх етапах змін може не бути. На пізніх – підвищується «прозорість» легких, вони стають більш повітряними специфічних змін немає, але її проводять для виключення серцевої астми 6. Дані методи дослідження проводяться обов’язково всім дітям, які прямують до алерголога або пульмонолога з підозрою на бронхіальну астму.
Існують також спеціальні методи діагностики бронхіальної астми:
- алергічні або провокаційні проби – скаріфікаціонние, внутрішньошкірні і уколочной тести. При цьому, в організм по черзі вводять алергени, і стежать за появою реак-ції на шкірі і виявляють, таким чином, що провокує алерген навантажувальні тести – дитині дають вдихнути кілька разів холодне повітря, і позитивним даний тест буде вважатися при появі у дитини ознак бронхіальної астми пікфлоуметрія – вимір пікової швидкості видиху (ПСВ), максимальної швидкості потоку повітря, яку може створити дитина при сильному видиху спирометрия – вимірюють об’єм повітря, який проходить через легені при сильному видиху за першу секунду (ОФВ1), а також вимірюють ЖЕЛ – обсяг повітря, який потрапляє в легені на глибокому вдиху після глибокого видиху – при бронхіальній астмі показники зменшуються бронхоскопія – дослідження бронхів за допомогою бронхоскопа – при істинної бронхіальній астмі виявляється суцільне звуження просвіту пробне лікування – попередньо дають бронхорасширяющие кошти (сальбутамол, беротек), а потім проводять вищеописані тести. Ознака бронхіальної астми – збільшення ОФВ1 обсягу повітря, який проходить через легені при сильному видиху за першу секунду, – більш ніж на 12% і ПСВ – максимальної швидкості повітряного потоку при форсованому видиху – на 15%.
Профілактика бронхіальної астми у дітей
Профілактику бронхіальної астми у дітей потрібно проводити, починаючи з самого раннього віку, особливо тим дітям, у сім’ях яких є випадки захворювання на бронхіальну астму, іншими алергічними захворюваннями.

Необхідна своєчасна санація вогнищ хронічної інфекції, хронічних захворювань верхніх і нижніх дихальних шляхів, загартовування організму, дотримання режиму харчування.
Профілактика розвитку бронхіальної астми у дітей становить цілий комплекс заходів, які спрямовані на попередження виникнення захворювання, загострення хвороби, а також зменшення розвитку ускладнень при вже наявної бронхіальній астмі.
Існує первинна, вторинна і третинна профілактика бронхіальної астми.
Первинна профілактика складається з:
- збереження природного вигодовування дитини як мінімум до 4-6 місяців життя виняток вдихання дитиною тютюнового диму і шкідливих речовин правильне і раціональне харчування здоровий спосіб життя загартовування своєчасне лікування респіраторних інфекцій підтримання чистоти приміщень, часте провітрювання і вологе прибирання в квартирі
Заходи вторинної профілактики спрямовані на запобігання розвитку ускладнень хвороби, нападів ядухи у тих дітей, які хворіли на бронхіальну астму перш або хворіють зараз:
- боротьба з хронічною інфекцією в верхніх і нижніх дихальних шляхах запобігання контакту з алергеном зниження вологості в приміщенні для запобігання появи вогнищ цвілі повне виключення з застосування лікарських препаратів, які в минулому викликали приступ задухи або будь-які інші алергічні реакції підвищення імунітету самомасаж дихальна гімнастика голковколювання

Третинна профілактика астми спрямована на зменшення тяжкості перебігу і попередження рецидивів захворювання у дітей, які вже хворіють на бронхіальну астму:
- регулярне вологе прибирання відсутність в житлових приміщеннях, в яких буває дитина килимів, м’яких меблів, книг, кімнатних рослин, тварин прання білизни тільки за допомогою гіпоалергенних засобів (спеціальні пральні порошки, господарське мило) антиалергенні постільні речі виключення всіх продуктів, які можуть викликати алергію
Всі перераховані вище заходи є ефективними і часто достатніми для значного поліпшення стану дитини, аж до повного лікування від бронхіальної астми
Увага! Інформація на сайті не повинна бути використана в якості керівництва по самолікування, всі запропоновані ліки та методи лікування, описані в статтях, можуть застосовуватися тільки після консультації з лікарем!
Санаторно-курортне лікування на ПБК
Лікування в цьому місці є одним з найефективніших. Сприяє зміцненню організму теплий клімат, чисте повітря, наповнений корисними речовинами.
Процедури в санаторіях спрямовані не тільки на підвищення імунітету людини, але також на попередження загострення захворювань, в тому числі і бронхіальної астми.

Санаторії оснащені новітніми приладами, які підвищують ефективність лікувальних процедур. Завдяки їм дихальна система відновлюється, зникають кашель, задуха.
У дитини підвищується імунітет. Організм отримує здатність протистояти зовнішніх подразників.
Відгуки
Наталя, 35 років: «Дитина відпочивав в санаторії на ПБК. Часті напади кашлю, низький імунітет змушували мене постійно переживати за здоров’я сина.
В санаторії є спеціальні програми для дітей, які роблять перебування не тільки корисним, але і приємним. Для дітей проводяться заходи, є дитяче меню, що дуже радує.
Син знаходиться в санаторії два тижні. Він відвідував процедури, які були спрямовані на зміцнення імунітету та лікування дихальної системи.
Минуло кілька місяців після відпочинку в санаторії. Напади кашлю трапляються вкрай рідко, він легко переносить застуди.
Свисту в легенях не спостерігається. Я дуже рада, що лікування в санаторії йому допомогло ».
Дарина, 27 років: «Дочка часто застуджується, після чого проявляє себе бронхіальна астма. Боляче спостерігати за нападами кашлю, які у неї виникають. Вирішила відправити її в санаторій.
Теплий клімат, чисте повітря сприятливо впливали. Процедури в санаторії посилили позитивний ефект. Через кілька місяців здоров’я дівчинки як і раніше відмінне.
Вона не застуджується, у неї високий імунітет. Бронхіальна астма не дає про себе знати, кашель буває дуже рідко, напади задухи зникли.
Я дуже рада, що самопочуття дочки покращився ».
Як розпізнати астматичний напад і що робити, щоб допомогти дитині?
Батьки пацієнта, що хворіє на астму, завжди повинні бути готові до того, що у малюка може статися астматичний напад. Їм слід вивчити всі можливі прояви при загостренні для того, щоб їх розпізнати і вчасно допомогти своєму чаду. Від цього залежить подальший стан здоров’я малюка. До числа можливих ознак астматичного нападу відносяться такі симптоми:
- Збільшення частоти вдихів. У нормі дитина робить 20 вдихів за хвилину, під час кризу цей показник значно збільшується.
- Брак повітря. Дитина починає задихатися через спазм бронхіальних м’язів.
- Розширення ніздрів. У однорічних дітей це прояв може свідчити про наближення загостренні.
- Поява хрипів і свисту. У малюка прослуховуються як хрипи, так і свист на видиху.
- Синюшність покривів. Шкіра в області рота і носа у деяких дітей набуває синюшного відтінку.
- Зміна пози. Під час астматичного кризу дитині стає важко дихати, тому він починає змінювати своє положення для того, щоб полегшити свої страждання. Притискання голови до грудної клітки, спирання на лікоть або підняття голови догори свідчить про початок задухи.
Для початку потрібно викликати швидку і заспокоїти малюка, оскільки напади викликають у дітей сильний стрес. Якщо дорослий знає, який алерген спровокував напад, то він повинен терміново припинити з ним контакт, тобто вивести хворого з приміщення або відкрити вікна.
Перша долікарська допомога включає також інгаляцію за допомогою спеціального препарату для астматиків. Якщо малюк маленький, батьки повинні завжди носити з собою інгалятор з бронхорасширяющим лікарським засобом (Вентолін або Сальбутамол). Старшим дітям, які ходять в садочок або школу, препарат потрібно класти в рюкзак або сумку. Вихователька або класний керівник має бути поінформована про хвороби і в разі необхідності зобов’язана надати відповідну допомогу.
методи лікування
При гострому протіканні хвороби застосовується препарат адреналін і його похідні – ефедрин та еуфілін. Використання в інгаляціях ізадріна, новодрін, еуспірана, алупента, астмопент, також допомагає при такому перебігу хвороби. При більш сильних задушливих нападах застосовуються ін’єкції даних препаратів. При астматичному стані викликається невідкладна допомога.

При будь-яких станах прояви нападу необхідно застосовувати препарати, що сприяють виведенню з організму мокротиння. Застосування транквілізаторів сприяє протисудомну і усуває тривогу ефекту.
Позитивний ефект досягається при фізіотерапевтичному лікуванні:
- УВЧ-терапії;
- індуктотермії;
- Мікрохвильової терапії;
- Ультразвукової терапії;
- Ерітемотерапіі.
Комплексне лікування цього захворювання включає в себе лікувальну фізкультуру, відвідування спеціалізованого санаторію, виконання рекомендацій лікаря-дієтолога. Хірургічне втручання є крайнім заходом і застосовується з огляду на неефективного консервативного лікування.
Діагноз – астма! Це – не вирок! Не потрібно падати духом! Внутрішній настрій – велика сила, яка допоможе подолати всі негаразди. Адже не дарма в Біблії говориться, що найбільшим гріхом є відчай. Необхідно, навпаки, налаштуватися на хороший лад і радіти кожному дню, коли вас зустрічає Сонце! Ключ до здоров’я лежить у кожного в кишені, тільки ось, від кожного завісіт- коли він цей ключ дістане з кишені і скористається ним.
профілактика
Одним з основних принципів лікування бронхіальної астми у дітей є поліпшення загального стану здоров’я і попередження нападів.
Особливо важлива профілактика астми у дітей в тих випадках, коли у дитини є генетична схильність до цього захворювання: хто-небудь з найближчих родичів страждає яким-небудь видом алергії або бронхіальною астмою.
Профілактичні заходи включають в себе:
- Грудне вигодовування малюка. Якщо це неможливо, слід вибирати для штучного вигодовування тільки ті суміші, які рекомендував педіатр.
- Введення прикорму в правильні терміни і виключення з раціону дитини продуктів, що володіють вираженими алергенними властивостями (горіхи, мед, цитрусові, шоколад).
- Своєчасне лікування захворювань верхніх дихальних шляхів.
З перших днів життя немовляти звести до мінімуму контакт з побутовими алергенами:
- Видалити з дому килими і важкі щільні штори, уникати придбання м’яких меблів.
- Використовувати ковдри і подушки з гіпоалергенними наповнювачами.
- Відмовитися від утримання домашніх тварин, птахів, акваріумних рибок, що харчуються сухим кормом.
- Користуватися гіпоалергенними препаратами побутової хімії або використовувати в якості засобів для чищення харчову соду, а замість прального порошку – стружку дитячого мила.
- Часто провітрювати квартиру в безвітряну погоду, щоб разом з вітром в приміщення не потрапила пилок рослин або шерсть тварин.
- Проводити щоденне вологе прибирання без будь-яких миючих засобів.
- Дуже важливо стежити за психологічною обстановкою в сім’ї. За статистикою, діти, які проживають в сім’ях з неблагополучною емоційною атмосферою, вдвічі частіше страждають на бронхіальну астму.
Інкубаційний період туберкульозу у дорослих
Інфільтративний туберкульоз легень заразний чи ні дізнайтеся в цій статті.
Як лікувати бронхіальну астму у дорослих //drlor.online/zabolevaniya/gortani-glotki-bronxov/astma/lechenie-u-vzroslyx.html
Привчайте з ранніх років дитини до загартовування. Дана процедура стимулює правильний розвиток імунної системи, виробляє підвищену опірність до вірусних захворювань і знижує ймовірність розвитку бронхіальної астми.
У дитини-астматика завжди повинен бути при собі дозований аерозольний або порошковий інгалятор з бронхорасширяющим препаратом, адже напад може виникнути раптово.
Обов’язково попередьте про недугу вихователів у дитячому садку і педагогів в школі. Напади астми можуть виникати на тлі стресу і емоційних переживань.
Якщо дитина-астматик підхопив грип, ГРВІ, страждає синуситом або бронхітом, ні в якому разі не можна лікувати самостійно ці захворювання. Вести такого хворого може тільки лікар, так як при астмі потрібно з обережністю підходити до вибору ліків, в тому числі жарознижуючих і антибіотиків.
Дитині, яка страждає на астму, необхідно забезпечити дієтичне харчування з обмеженням вуглеводів (кондитерських виробів, цукру, випічки, солодощів). Рекомендується виключити з дитячого раціону алергенні продукти: мед, цитрусові, полуницю, шоколад, малину, яйця, рибу, консерви, морепродукти. Батькам лікар радить вести харчовий щоденник, де фіксуються всі з’їдені дитиною протягом дня продукти. Зіставляючи отримане харчування і прояв нападів, можна виявити харчові алергени.
Бронхіальна астма, яка виникла в дитинстві (навіть важка її форма з частими нападами), може в підлітковому віці повністю зникнути. Самолікування настає тільки в 30-50% випадків. Своєчасно діагностована астма у дитини, чітке виконання всіх лікувальних і профілактичних заходів – запорука успіху в лікуванні даного захворювання.
Трохи про бронхах
Бронхи відносять до нижніх дихальних шляхах, де йде газообмін між легкими і кровоносною системою. Це хрящові відгалуження, що йдуть від трахеї, саме вони відповідають за рівномірний розподіл повітря за обсягом легенів і надходження кисню в кров. Стінки бронхів сформовані внутрішньої (слизової), середньої і зовнішньої оболонками. На слизової розташовані закінчення нервів, тканини і капіляри лімфи, залози, що відповідають за вироблення необхідної слизу. Складається ця оболонка з декількох видів клітин.
| види клітин | Основні функції |
| келихоподібних | Вироблення слизу, що захищає бронхи від пилу, вірусів, мікробів |
| війчаті | Видалення відпрацьованої, зайвої слизу |
| проміжні | Перехідна форма між першими двома типами клітин |
| базальні | Формування миготливого, келихоподібних виду клітин |
| клітини Клара | Захист епітелію бронхіол. Кількість збільшується, якщо відмирають келихоподібних клітини |
| клітини Кульчицького | Вироблення речовин, подібних гормонів, синтез фосфоліпідів |
| імунні клітини | Захист від мікроорганізмів, вірусів, антигенів, що надходять з повітрям |
| М-клітини | Виявлення мікробних клітин, подача сигналу імунітету на вироблення антитіл |
Середня оболонка складається з фіброзних, хрящових, м’язових тканин. Щільність хряща, товщина волокна залежать від розміру бронха. Сполучні тканини пухкої структури складають зовнішню оболонку.
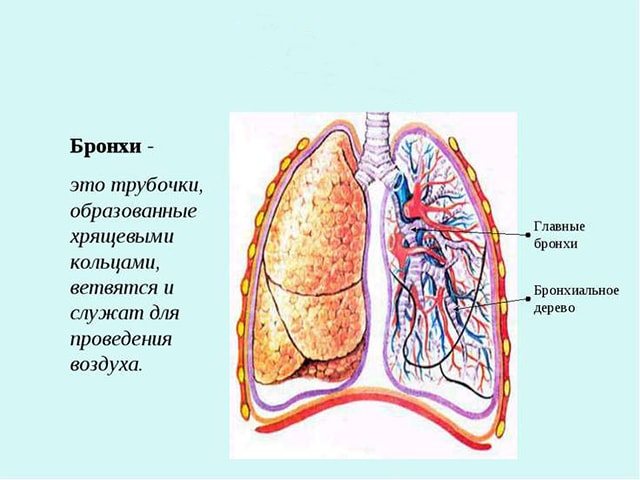
Бронхи у дітей активно формуються в перший рік життя, а також при статевому дозріванні. Після народження дитини клітини тільки починають формуватися, що ускладнює вихід слизу, дозволяючи інфекції вражати дихальні шляхи. Хрящі у дітей віком до 1 року дуже м’які і гнучкі, м’язи слабо розвинені, кашльовий рефлекс з цієї причини утруднений і дрібні канали бронхів забиваються слизом.
Що таке бронхіальна астма та її симптоми
Бронхіальною астмою називається захворювання, що характеризуються гіперчутливістю системи органів дихання до різного роду алергенів.
При вдиханні алергену м’язові тканини навколо легких стискаються, утворюючи бронхоспазм. При частому скорочення даний вид м’язів запалюється, починає виділяти слиз, отруюючи їй організм.
Хвороба, як правило, починають діагностувати у дітей від року. Захворювання в 50 відсотках випадках проявляє себе у віці до 5 років. У багатьох дітей хвороба набуває явні ознаки до шкільного віку.
Основною відмінністю бронхіальної астми від звичайної алергії є те, що вона супроводжується нападами.
Коли в організм дитини-астматика проникає алерген, відбувається бронхоспазм і доступ повітря в легені стає скрутним.
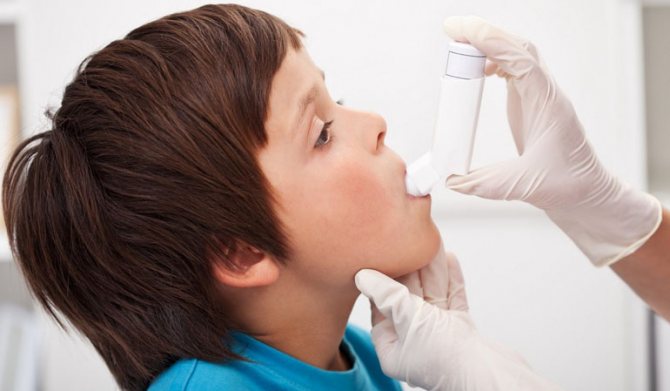
Дані напади потрібно запобігати, інакше є ризик виникнення анафілактичного шоку.
Перш за все, малюка варто помістити в горизонтальне положення, погладжувати по спині і умовити дихати дуже повільно.
Якщо є інгалятор, призначений для застосування лікарем, можна скористатися ним, так як він знімає спазм.
Іноді дітям складно буває відразу поставити правильний діагноз, тому дуже часто їх лікують від обструктивного бронхіту.
Профілактика астми в домашніх умовах
Головний ворог бронхіальної астми – хороший імунітет. І все способи профілактики цього захворювання спрямовані, перш за все, на підвищення опірності імунної системи дитини і поліпшення його здоров’я
. Основні дії батьків, спрямовані на профілактику недуги і зниження інтенсивності симптомів астми у дитини:
- Найкращий захист в перший рік життя дитини – це грудне вигодовування. Якщо ж воно з яких-небудь причин неможливо, вибирати харчування варто тільки порадившись з педіатром.
- Якщо сім’ї є алергіки, з особливою обережністю потрібно вводити в якості прикорму для дитини продукти з високим індексом алергенність.

Не варто заводити домашніх тварин, якщо у дитини проявляється схильність до алергії.- У квартирі потрібно уникати скупчень пилу (в килимах, важких портьєрах і шторах, на статуетках, книгах і полицях).
- Провітрювання та вологе прибирання – обов’язкові для профілактики астми.
- По можливості потрібно використовувати вдома гипоаллергенную косметику і побутову хімію.
- Потрібно гартувати дитини, частіше бувати на свіжому повітрі поза містом.
Дотримання цих заходів допоможе знизити ймовірність захворювання у дитини, але не усуне його на 100%. Якщо ж малюк почав кашляти, і є підозра на астму, обов’язково потрібно проконсультуватися з лікарем, адже тільки фахівець зможе діагностувати астму, виявити її симптоми у дітей і напевно розпізнати, як вона починається.
Перша допомога
Дитину в першу чергу треба заспокоїти. Психосоматика грає важливу роль в розвитку нападу.
- Зняти одяг, що стискує, відкрити вікно для надходження свіжого повітря в приміщення (уникати холодного).
- Дати дитині інгалятор або небулайзер, можна доповнити таблеткою еуфіліну.
- Бажано зробити теплу ванночку для рук і ніг.
Якщо ці заходи не знімають напад протягом півгодини, викликати швидку допомогу. Подальше очікування може привести до зупинки дихання!
