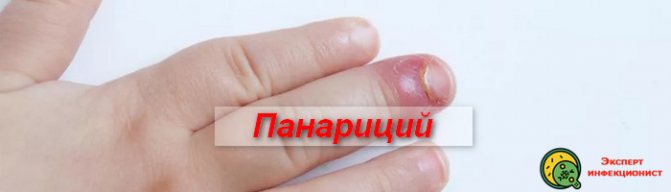
Панариций підшкірний: фото, причини і симптоми, методи лікування
Панариций на пальці руки є однією з найбільш складних і часто зустрічаються гнійних патологій кисті. На частку панаріциев припадає близько сорока відсотків від усіх гнійно-запальних патологій верхніх кінцівок.
Основною причиною розвитку панаріциев є побутові (понад шістдесят відсотків всіх випадків) і промислові травми.
Слід зазначити, що панарицій пальця на руці або нозі супроводжується тривалим лікуванням (від двох тижнів при підшкірних формах, до місяця – при кістковому панариції). За рахунок анатомічних особливостей будови кисті, гнійні інфекції з одного пальця швидко поширюються (через сухожильні піхви) на всю кисть, тому при відсутності своєчасного лікування, захворювання швидко прогресує і супроводжується розвитком важких ускладнень.
Код панарицій МКБ10 – L03.0 (флегмони пальців кистей і стоп).
Гнійне запалення пальця
Обрізати епоніхій не рекомендується. Якщо це робити, він починає рости сильніше і стає більш грубим. Схожий механізм можна спостерігати при утворенні шрамів.
У тому випадку, якщо з якихось причин епоніхій пошкоджується, відкриваються ворота для інфекції. Найчастіше це відбувається під час манікюру. Крім цього, може спостерігатися під час ігор у дітей. У тканини проникають гноєтворні мікроби. Наприклад: стафілокок або стрептокок. Іноді діагностується і змішана мікрофлора.
У більшості випадків локалізація підшкірного панарицію відбувається на долонній поверхні. Проте набряк більш помітний з тильного боку пальця.
Під шкірою долонь знаходяться дуже щільні сухожильні тяжі. Вони переплітаються з пучками сполучної тканини і створюють осередки. За своєю будовою вони нагадують бджолині стільники. Кожна клітинка заповнена жиром. Така будова сприяє тому, що запальний процес поширюється не по площині, а йде вглиб. Це створює небезпеку для сухожиль, суглобів і кісток.
Запальний випіт, через перераховані вище умов, знаходиться під сильним тиском. Це провокує появу гострої, пульсуючого болю. Скупчення ексудату порушує кровообіг. Відбувається здавлювання судин, яке може привести до некрозу тканин.
патогенез
Гострий панарицій відноситься до класичних хірургічним інфекцій, і етапи його розвитку відповідають стадіях звичайного гнійного запалення. Проникнення і подальше розмноження мікробного агента запускає реакцію прилеглих тканин з порушенням мікроциркуляції, набряком і міграцією до вогнища клітин імунної системи. Деякі з них намагаються фагоцитировать мікроорганізми і чужорідні частинки, інші відповідають за викид різноманітних медіаторів запалення. Скупчення ексудату і маси загиблих мікробних і імунних клітин за умови збереження активності бактерій сприяє переходу катарального запалення в гнійне. Панариций на пальці ноги розвивається за таким же механізмом.
При цьому патологічний процес на долонній поверхні поширюється переважно вглиб, що пояснюється анатомічними особливостями будови підшкірної клітковини пальців. Це ж обумовлює вираженість больового синдрому при панарицій такої локалізації. Шкіра в цій області фіксована за допомогою безлічі сполучнотканинних перегородок, що розділяють підшкірну клітковину на окремі секції. Тому-то спочатку запалення при панариції локальне.
Подальше гнійне розплавлення сполучнотканинних тяжів або перехід інфекційного процесу на сухожилля, їх піхви, кістки і суглоби супроводжується швидким горизонтальним поширенням гнійного запалення. Це загрожує не тільки переходом панариция у флегмону кисті, а й розвитком загального септичного стану. Таке можливо при низькій імунної реактивності, пізньому зверненні до лікаря, відмову від пропонованого лікування або його самовільної корекції.
Фактори, що збільшують ризик розвитку панариция
Підшкірний панарицій пальця здатний розвинутися тільки за умови проникнення інфекції в м’які тканини. Найчастіше винуватцем патології виступає стафілокок. Крім цього, стати причиною розвитку захворювання може кишкова, грамположительная і грам паличка; анаеробна неклострідіальная мікрофлора; протей; гнильна інфекція і стрептокок.
Медики кажуть, що підшкірний панарицій пальця на руці спостерігається найчастіше у дітей. А також у людей у віці від 20 до 50 років. За статистикою, 30% пацієнтів хворіють внаслідок незначних травм, які вони отримують на виробництві. У більшості випадків інфекція локалізується на вказівному, середньому і безіменному пальці правої руки.
Розвитку інфекції сприяють наступні чинники:
- Цукровий діабет.

- Звичка гризти нігті або прикушуйте кінчики пальців.
- Миття рук з використанням хімікатів або деяких видів мила.
- Імунодефіцитні стани.
- Зловживання косметичними процедурами, які можуть травмувати ніготь або шкіру пальця. Наприклад: манікюр чи педикюр.
- Авітаміноз. Підшкірний панарицій пальця нерідко розвивається у людей, які змушені приймати лікарські препарати з вітаміном А або його похідними. Такі медикаменти можуть негативно впливати на імунітет.
- Хіміотерапія.
- Червоний вовчак, псоріаз. А також інші хронічні шкірні захворювання.
- Прийом імунодепресантів.
- Переохолодження.
- Часте вплив вібрації.
- Судинні захворювання кінцівок.
- Впровадження стороннього тіла. Наприклад, маленький камінчик або тріски.
- Мікоз стопи або нігтя.
- Гіпергідроз.
- Опік.
- Врісший ніготь.
Причини розвитку панаріциев
Причиною виникнення запального процесу в тканинах пальця є патогенні мікроорганізми. Як правило, до виникнення панарицію призводить потрапляння в рану:
- золотистих стафілококів,
- бета-гемолітичних стрептококів,
- ентерококів,
- кишкової палички,
- синьогнійної палички,
- грибків і т.д.
Довідково. У деяких випадках, панарицій може викликатися мікробними асоціаціями (комбінація аеробних і анаеробних мікроорганізмів).
Факторами, що сприяють розвитку запального процесу в тканинах пальця, є:
- порушення цілісності шкірних покривів (подряпини, садна, обрізний манікюр, звичка гризти, віддирати задирки і т.д.); часта травматизація пальців;
- грибкові ураження нігтів;
- наявність супутніх дерматозів з високим ризиком приєднання бактеріальної або грибкової флори;
- псоріатичний ураження нігтьових пластин;
- екзема, що супроводжується ураженням нігтів;
- наявність задирок;
- наявність цукрового діабету (панарицій на нозі часто виникає у пацієнтів з декопенсованими формами цукрового діабету);
- наявність оклюзійних уражень артерій, порушення мікроциркуляції, тромбофлебіту і т.д .;
- лікування імунодепресантами або / і глюкокортикостероїдами;
- похилий вік пацієнта;
- наявність імунодефіцитних станів;
- авітамінози, виснаження, гіпопротеїнемія;
- наявність синдрому Рейно;
- постійний контакт з хімікатами;
- вплив низьких або високих температур;
- робота або проживання в умовах підвищеної вологості;
- вплив вібрації (професійні шкідливості) і т.д.
Класифікація
Підшкірний панарицій (код за МКХ 10 L03.0) медики віднесли до приватної форми целюліту. Залежно від місця розташування запалення і характеру ураження, розрізняють кілька видів патології:
- Шкірна. Це найлегша, поверхнева форма. Гнійник локалізується в товщі шкіри. За зовнішнім виглядом нагадує пухир. Іноді можна розглянути порожнину з гноєм жовтого кольору і домішками крові. Навколо вогнища спостерігається гіперемія.
- Підшкірний панарицій. Саме ця форма зустрічається найчастіше. Як правило, запалення зосереджується на нігтьової фаланги. Згодом може поширюватися і на інші. Палець припухлий. Може відзначатися некроз і гнійне розплавлення клітковини. Рухливість пальця обмежена. Біль різка і пульсуюча. Можливе підвищення температури тіла. У тому випадку, якщо консервативне лікування не дає результатів, потрібно розтин підшкірного панарицію. Його необхідно терміново проводити після першої безсонної ночі пацієнта. Правильно визначити точку найбільших патологічних змін тканини допомагає пальпація.
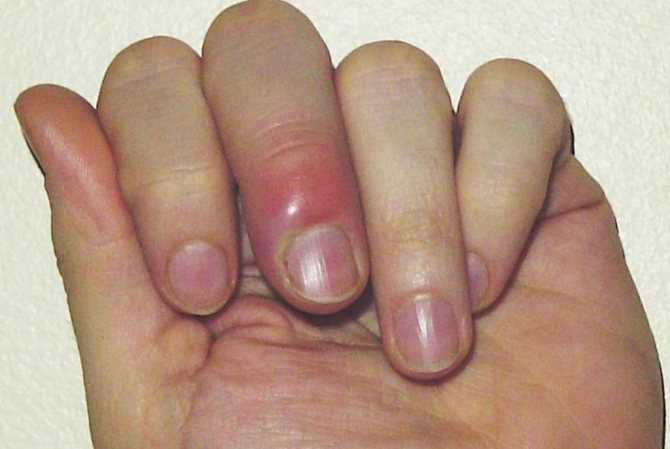
- Пароніхій. Запалення нігтьового валика. Це захворювання можуть провокувати задирки. Валик стає болючим, червоніє і припухає.
- Подногтевой панарицій. Причиною розвитку може стати скалка, колота рана або гематома. Нерідко він є результатом розвитку паронихия. Валик припухає. При натисканні на нього може виділятися гній.
- Кістковий. Розрізняють первинний, який розвивається внаслідок колотих ран. За умови, що пошкоджується окістя. Вторинний виникає як ускладнення підшкірного. При цій патології температура тіла хворого може підвищиться до 40 градусів. Відзначається озноб і сильний головний біль. Деструктивні зміни в фалангах можуть бути виявлені на рентгенограмі на 10 день хвороби. У тому випадку, якщо протягом 48 годин консервативне лікування не дає результату, потрібне хірургічне втручання.
- Суглобовий. Розвивається веретеноподібний набряк, гіперемія і біль у пальці. Спочатку інфекція вражає м’які тканини. Поступово вона зачіпає хрящі і поверхні міжфалангових суглобів. Руйнування зв’язок може провокувати появу хрускоту і патологічної рухливості.
- Сухожильний. Вважається найбільш небезпечною формою. Причиною розвитку цієї патології може стати підшкірний панарицій. А також занесення інфекції через прокол. Гнійне запалення вражає сухожилля і їх сполучні оболонки. Потрібне негайне втручання досвідченого хірурга.
Всі перераховані види діагностують як окремо, так і в комбінації. Найчастіше хворих вражає підшкірна форма. Якщо пацієнт ігнорує проблему, патологія починає прогресувати. В цьому випадку вона несе реальну загрозу здоров’ю і навіть життю.
Панариций – симптоми
Симптоми захворювання залежать від збудника, типу панариция і глибини ураження тканин пальця.
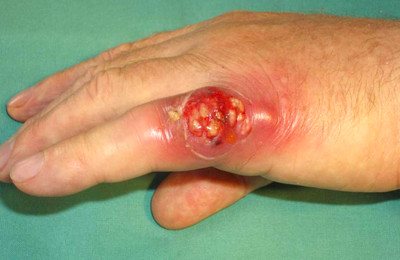
Основними проявами панариция є поява:
- набряклості тканин пальця на тильній поверхні кисті;
- запальної гіперемії (почервоніння);
- порушення функцій кисті;
- больових відчуттів (інтенсивність больового синдрому залежить від глибини гнійного процесу).
При глибоких формах панарицію (кісткові, суглобові, кістково-суглобові і т.д.) відзначаються підвищення температури тіла, загальна слабкість, нездужання і симптоми загальної інтоксикації.
Увага. При стафілококових панарицій гнійне запалення рідко носить генералізований характер. Обмеження запалення обумовлюється впливом ферменту коагулазу. Однак, такі панариции супроводжуються швидким прогресуванням деструктивних процесів в тканинах пальця і розвитком некротичного вогнища.
Стрептококові панариции характеризуються сильним набряком кисті і швидким появою симптомів загальної інтоксикації.
Панариції, викликані анаеробної флорою, можуть проявлятися крепітацією тканин, сильної набряком і появою синюшного або багряного відтінку шкіри. Також можуть розвиватися некротичні процеси в тканинах.
Стадії запального процесу
Основні симптоми панариция також залежать від стадії запального процесу (серозно-инфильтративной або гнійно-некротичної).
Серозно-інфільтративна стадія запалення характеризується появою:
- помірного больового синдрому, що посилюється при опусканні ураженої кінцівки вниз;
- на тильній стороні кисті гіперемії;
- поширеного набряку пальця і кисті;
- порушень згинання та розгинання ураженого пальця.
Довідково. Загальний стан у пацієнтів в серозно-інфільтративну стадію задовільний, температура може підвищуватися до 37-37.5 градусів.
При переході захворювання в гнійно-некротичних стадію (як правило, через два-три дні від початку захворювання) відзначається поява:
- різко вираженого больового синдрому ( «синдром першої безсонної ночі», обумовлений найсильнішими пульсуючими або смикали болями в ураженому пальці);
- вимушеного положення кисті (рука піднята вгору);
- ділянки побледнения в центрі вогнища запальної гіперемії;
- лімфангітов, лімфаденітів, розширення вен кисті;
- лихоманки, симптомів загальної інтоксикації;
- збільшення ШОЕ, лейкоцитозу і нейтрофилеза в аналізі крові.
шкірні панариции
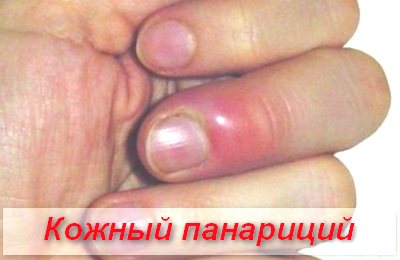
Шкірні панариции вважаються найбільш сприятливими і легко протікають формами захворювання. Однак, за відсутності своєчасного лікування запалення може прогресувати, проводячи до поширення гнійного процесу в глибину.
Дана форма панарицію виникає на тильній стороні пальців. За рахунок скупчення гною під епідермісом, відбувається утворення гнійно-кров’янистого міхура, розташованого на набряковому і гиперемированном підставі.
Довідково. Больовий синдром виражений слабо. Збільшення гнійного міхура в розмірах свідчить про прогресування захворювання і поширенні інфекції.
підшкірні панариции
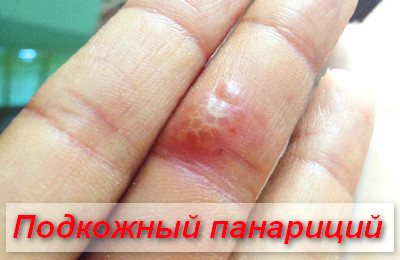
Даний тип панариция виникає на долонних поверхнях пальців. За рахунок щільності шкіри, запальний процес не може швидко вийти назовні і часто поширюється вглиб тканин, вражаючи сухожилля, кістка і т.д.
Основним проявом підшкірного запалення є сильний больовий синдром, запальна гіперемія, припухлість пальця, поява флуктуації при пальпації, а також сглаженности міжфалангової шкірної складки.
пароніхії
При околоногтевих панарицій уражаються навколонігтьові валики. При цьому наголошується сильна набряклість околоногтевого валика (він піднімається над поверхнею нігтя і охоплює його як підкова), його почервоніння і хворобливість.
піднігтьові панариции
Найчастіше даний тип запалення розвивається після потрапляння під ніготь скалки або травми нігтьової пластини.
Захворювання супроводжується розвитком гнійного запального процесу під нігтем і проявляється появою сильного пульсуючого болю, набряком, деформацією нігтьової пластини, зміною кольору нігтя (через ніготь просвічується гнійний вміст), почервонінням околоногтевого валика і т.д.
При тяжкому перебігу можливо відшарування нігтьової пластини.
кісткові панариции

Дана форма захворювання може бути первинною (при попаданні інфекції в кісткову тканину), як правило, це характерно при відкритих переломах. А також вторинної, зумовленої поширенням гнійного запалення вглиб тканин.
стадії
Підшкірний панарицій пальця на руці має три стадії розвитку. Точно визначити її може тільки лікар. Від цього залежить тактика лікування, яку він вибере. Перша стадія нерідко протікає безсимптомно. Інфекція проникає в м’які тканини і починає розмножуватися. Єдине, що може відчути хворий, це свербіж в місці проникнення бактеріальної флори.
У другій стадії, в ураженій тканині починають накопичуватися клітинні елементи з домішкою лімфи і крові. У складі запального інфільтрату знаходяться лімфоцити, гістіоцити, еритроцити. А також лімфоїдні і плазматичні клітини. Тканини набрякають. Пацієнт відчуває сильний біль.
У третій стадії відбувається абсцедування. Спостерігається розплавлення запалених тканин. Утворюється порожнина, в якій накопичується гній.
Консервативна терапія ефективна в першій і другій стадії. Під контролем лікаря лікування можна здійснювати і в домашніх умовах. Але в тому випадку, якщо утворився абсцес, буде потрібно хірургічне втручання. У третій стадії консервативне лікування вже неефективне.
Причини утворення панариция на пальці
Патогенні бактерії, що відносяться до стрептококів і стафілококів, викликають панарицій, причини їх проникнення всередину епітеліальних тканин різні:
- поверхневі ушкодження (подряпини, садна, тріщини);
- задирки або не видалені вчасно занози;
- глибокі пошкодження епітелію (колоті рани від голок, колючок рослин);
- ушкодження епідермісу або дерми за допомогою впливу кислотних або лужних хімікатів, переохолодження, надмірного зволоження;
- низький рівень гігієни рук та ніг.
Фактори розвитку панариция можуть бути різними, але всі вони приводять до одного результату: у верхніх шарах дерми, в суглобової або сухожильной тканини з’являється відкрите вогнище інфекції, бактерії швидко розмножуються, харчуючись клітинами і руйнуючи їх. Продукти їх життєдіяльності токсичні, тому з’являється сильне запалення в ділянці ураження.
При поверхневих формах панарицію з’являються гнійні пустули, а в разі закритих – помітно збільшується розмір цієї області, вона ущільнюється, а «відходи» бактерій починають отруювати довколишні тканини, але небезпечніше за все їх потрапляння в кровотік.
симптоми
Перша стадія панариция зазвичай протікає безсимптомно. Надалі ознаки патології починають поступово проявлятися і посилюватися. До основних симптомів цього захворювання відносяться:
- Гіперемія і набряк.
- Нездужання.
- Субфебрильна температура.
- Почуття розпирання в пальці.
- Хворобливість при пальпації в місці запалення. Найчастіше неприємні відчуття посилюються в нічний час. Пульсуючий біль майже завжди супроводжує підшкірний панарицій. Лікування в цьому випадку потрібно негайно.
- Локальне підвищення температури.
- Зниження рухової функції фаланги.
- Збільшення лімфатичних вузлів.
- Головний біль.
- У важких випадках спостерігається сильна інтоксикація. Хворий може страждати від запаморочення і нудоти.
наслідки
Несвоєчасне і неадекватне лікування глибоких форм хвороби підвищує ймовірність розвитку ускладнених процесів:
- дифузного поширення гнійного запалення в тканинні елементи (флегмони);
- тотального ураження всіх щільних і м’яких структур фаланги (пандактіліт) і суглобовий зрощення;
- при попаданні гноєтворних мікроорганізмів в кров, розвивається сепсис;
- розвиток судинних некрозів;
- гнійних процесів, що руйнують кісткову тканину (остеомієліт).
Дивитися фото
[Згорнути]
можливі ускладнення
Лікування підшкірного панарицію пальця затягувати не можна. Воно повинно проводитися негайно під контролем лікаря. Якщо пацієнт ігнорує перші симптоми патології і затягує з лікуванням, хвороба швидко прогресує. Консервативна терапія вже не здатна допомогти в третій стадії.
Панариций – це не невинне захворювання, як думають багато людей. Воно здатне спровокувати розвиток наступних ускладнень:
- Запалення лімфатичних судин і вузлів.
- Сепсис.
- Запальне ураження м’язів.
- Тромбоз судин. А також запалення стінок вен.
- Остеомієліт.
- Гангрену пальця.
Гній здатний поширитися на кисть і навіть передпліччя. Такий стан несе вже реальну загрозу для життя хворого. У цьому випадку може знадобитися ампутація пальця.
Симптоми панариция на пальці
Симптоматика залежить від різновиду патології. Шкірна проявляється у вигляді сильного почервоніння на шкірі, в місці поранення з’являється щільна пустула з мутним вмістом, хворий відчуває дискомфорт при залученні цієї ділянки руки або ноги.
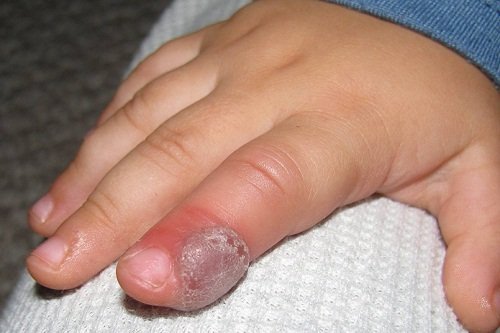
Підшкірний панарицій пальця або внутрішньої сторони долоні характеризується набряк, ущільненням тканин, гіперемією, болем при натисканні.
При нігтьової формі у хворого напухає валик навколо нігтя, там з’являється одна або декілька щільних пустул з гноєм, якість пластини псується, вона розм’якшується, починає розшаровуватися і ламатися. Подногтевой панарицій дізнаються по легкому підвищення температури тіла, набряку пальця, почервоніння фаланги, болі при натисканні на ніготь, структура пластинки сильно псуватися, вона поступово руйнується.
Кістковий панарицій, а також сухожильних і суглобовий вже складніше відрізнити один від одного, так як їх супроводжують загальні симптоми: підвищена температура тіла, лихоманка, сильний набряк і почервоніння в ураженій області, зниження або повне припинення рухової активності ділянки, больові відчуття.
хірургічне лікування
Гнійні хірурги часто стикаються в своїй практиці з такою проблемою, як підшкірний панарицій. Операція призначається в разі, якщо захворювання перейшло в третю стадію. Найчастіше хірург призначає операцію відразу після першої безсонної ночі пацієнта через сильного болю.
Процедура виконується під загальним знеболенням або під провідникової анестезією. Виконувати її повинен тільки досвідчений лікар. В іншому випадку повністю купірувати больовий синдром не вдасться. Це може негативно позначитися на успіху операції. Пацієнти, які раніше проходили через подібну процедуру, добре пам’ятають відчуття болю. Вони з жахом чекають повторення цих відчуттів. Нерідко вони навіть відмовляються від операції. Тому першочерговим завданням лікаря є повне знеболювання ураженої ділянки.
Після того як анестезія почала діяти, лікар приступає до хірургічного лікування підшкірного панарицію. Розрізи повинні виконуватися безпосередньо над центром гнійно-некротичного вогнища. Порожнина промивають. Для цього використовується «Димексид», «Хлоргексидин» або «фуросімід». Для відтоку гною встановлюють дренаж. Його виготовляють з маленького шматочка медичної гумки.
Багато сучасні хірурги відмовляються від використання дренажу. Під час операції вони вирізають веретенообразную смужку підшкірно-жирової клітковини в межах здорової тканини. Така відкрита, кратерообразная рана заживає набагато швидше і не провокує розвиток ускладнень. Чого не можна сказати про бічні розрізи, яким необхідно дренування. По завершенні операції накладається пов’язка з «Левомеколь» або іншим обраним хірургом препаратом.
Під час реабілітації лікуючий лікар призначає прийом антибіотиків. Пов’язку слід міняти щодня. У перші дні використовуються мазі, що сприяють витягуванню гною. Надалі застосовуються антибактеріальні засоби.
В період реабілітації можуть бути призначені фізіопроцедури:
- Електрофорез.
- УВЧ.
- УФО.
лікування панариция
Лікування панариция маззю
Лікування панариция маззю використовують при неглибоких формах патології, коли активні речовини препарату можуть «дістати» до вогнища інфекції, в список ліків входять:
- Мазь Вишневецького. Виявляє легку бактерицидну дію, сприяє «витягуванню» гною з глибоких тканин назовні.
- Іхтиолова мазь. Володіє знезаражувальним дією, пригнічує активність стафілококів і стрептококів, покращує кровообіг.
- Левомеколевая мазь. Левомеколь при панариції на поверхні шкіри або нігтьового валика дозволяє швидше вбити інфекцію і затягнути ранки, що залишилися від фурункулів.
- Гиоксизон. Мазь на основі кортикостероїдів, пригнічує активність патогенних бактерій і грибків, ефективна при неглибоких великих ураженнях.
- Диоксидин. Мазь для лікування підшкірного панарицію і більш поверхневих форм захворювання, усуває флегмони м’яких тканин, прискорює розсмоктування фурункулів з гноєм.
- Фурацилин. Фураціліновая мазь від панариция має високу ефективність, так як діє на велику кількість грампозитивних патогенних бактерій, проникає досить глибоко, тому здатна боротися з остеомієлітом, міозит і флегмоной.
- Димексид. Має протизапальну дію.
- Хлоргексидин. У вигляді мазі використовує як додаткова терапія, яка допомагає швидше справлятися з патогенними мікроорганізмами.
Аугментин та інші антибіотики при панариції пальця використовуються при глибокій локалізації вогнища інфекції, необхідно підбиратися кошти з широким спектром дії. Згаданий препарат використовується часто, він підходить навіть маленьким дітям, випускається в різних формах і дозуванні.
Відновлюватися долоню, стопу або палець після панариция будуть близько 2-5 тижнів, так як після терапії, що усуває вогнище інфекції, в тканинах залишаються токсичні продукти метаболізму патогенів, мертві клітини, запалені ділянки лімфатичної системи, пошкоджені м’які тканини.
розтин панариция
Складність процедури залежить від глибини, різновиди та масштабності ураження. Найчастіше розтин панариция проводять під місцевою анестезією, але якщо лікар має справу із запущеною кісткової, суглобової, подногтевой або сухожильной формою, то можуть зробити загальний наркоз.
Під час втручання хірург розсікає шкіру над вогнищем запалення, видаляє гнійний вміст, якщо потрібно – частково вирізає тканини, після цього хворому ставлять рукавички дренаж, роблять стерильну пов’язку.
Іноді ні зовнішнє, ні оперативне лікування пальця на нозі або руці не дає результату, тканини виявляються занадто пошкоджені, особливо якщо діагностували сухожильний, кістковий панарицій. У таких випадках необхідно проводити часткову або повну ампутацію пальця.
аптечні препарати
Консервативна терапія буде ефективна на перших стадіях розвитку патології, якщо хворий вчасно звернувся до лікаря. Швидше за все, оперативне втручання не знадобиться. Доктор підтвердить діагноз і дасть детальні інструкції про те, як лікувати підшкірний панарицій за допомогою лікарських засобів.
Найкраще в боротьбі з патологією себе зарекомендували такі препарати:
- «Азитроміцин». Тривалість лікування становить три дні. Один раз на добу хворий повинен приймати по таблетці, що містить 500 мг діючої речовини. При необхідності доза може бути збільшена лікарем.
- «Сумалек». Хворий повинен приймати по 0,5 г діючої речовини один раз в день. Тривалість лікування визначається лікарем.
- «Зіромін». Препарат дозволяє вилікувати панарицій за три – п’ять днів. Рекомендована доза становить 500 мг один раз на добу.
- Іхтиолова мазь. Це народний засіб в боротьбі з панарицием. Препарат сприяє виходу гною. Мазь використовують для пов’язок, які слід міняти не рідше трьох разів на день.
- «Димексид». Перед застосуванням препарат розводять водою у співвідношенні 1: 4. Марлю просочують рідиною і використовують для компресу. Тривалість процедури становить 40 хвилин.
- «Левомеколь». Мазь застосовується для компресу. Препарат сприяє очищенню тканин від гною. Крім цього, знищує патогенну флору. «Левомеколь» використовується для компресу, який накладається двічі в день.
- Мазь Вишневського. Це одне з найбільш ефективних засобів, здатних вилікувати підшкірний панарицій. Фото, зроблені пацієнтами, підтверджують, що набряклість і гіперемія зменшуються вже через кілька годин після початку лікування. Це відбувається завдяки швидкому блокування запалення. Мазь сприяє розкриттю гнійника і очищенню рани. Її застосовують двічі на день для компресів.

- Тетрациклінова мазь. Це антибактеріальний засіб добре знімає біль, гіперемію і запалення. Мазь застосовується двічі на добу, протягом десяти днів. Її тонким шаром наносять на місце запалення. Для того щоб посилити ефективність, тетрациклінової мазь можна чергувати з цинкової.
- «Дермасепт» (гель). Стерильну марлеву серветку просочують лікарським засобом і наносять на місце запалення. Дермасепт гель можна застосовувати чотири рази день.
- Синтоміцинова мазь. Препарат використовується для пов’язки, яку накладають на ніч. Кількість мазі, для однієї процедури, не повинно перевищувати розмір горошини. Лікування з використанням цього препарату не повинно тривати довше двох тижнів.
діагностика
Діагностика панариция спрямована на виключення інших інфекційно-запальних захворювань кисті (або стопи), на уточнення характеру і глибини ураження пальців. Обстеження пацієнта включає:
- Огляд. Лікар оцінює зовнішні зміни ураженої області, виявляє ознаки інтоксикації, перевіряє стан регіонарних (пахвових) лімфатичних вузлів. Для місцевого огляду використовується гудзиковий зонд, який дозволяє визначити зону найбільшої болючості і при необхідності глибину гнійної рани.
- Взяття мазків при наявності виділень або відкритої рани. Дозволяє провести бактеріологічне дослідження з визначенням виду збудника і його чутливості до основних антибактеріальних засобів. Правда, результат такого аналізу може бути отриманий не раніше 5-7 дня, що обумовлено необхідністю очікувати зростання мікроорганізмів на різних середовищах в інкубаторі.
- Рентгенографія оглядова, прицільна, в 2 проекціях. Проводиться при підозрі на суглобову і кісткову форму. Але слід враховувати, що остеомієліт кінцевої фаланги в більшості випадків верифицируется рентгенологічно тільки на 2-3 тижні захворювання, тоді як дрібні крошкообразную кісткові секвестри визначаються вже з перших днів.
- Діафоноскопія – просвічування тканин ураженого пальця. Осередок запалення видно як затемнення, що дозволяє визначити його приблизні розміри і форму.
- Загальноклінічний аналіз крові для визначення вираженості загальної запальної реакції за допомогою оцінки рівня ШОЕ, лейкоцитозу і характеру зсуву лейкоцитарної формули.
План обстеження також нерідко включає аналізи для виявлення певних і обтяжуючих перебіг захворювання факторів. Сюди входять визначення рівня глюкози в крові (для виключення діабету) і виключення сифілісу.
Клінічна картина панариция вимагає диференціальної діагностики з онихомикозами (особливо при ураженні пальців стоп), бешихове запалення, фурункулами, карбункулами. А іноді лікареві доводиться виключати особливу патологію, так званий шанкр-панарицій. Це рідкісна форма первинного сифілісу, коли вхідними воротами для блідої трепонеми стають мікропошкодження епідермісу пальців рук. Таке можливо у медпрацівників, за родом діяльності контактують з потенційно зараженими біологічними рідинами і тканинами. У групі ризику знаходяться патологоанатоми, які проводять спинальні пункції неврологи і анестезіологи-реаніматологи, задіяний в инфузиях середній медичний персонал і деякі інші.
народні способи
Багато рецептів народної медицини дозволяють безболісно усунути підшкірний панарицій. Лікування в домашніх умовах має здійснюватися за згодою і під контролем лікаря. Це дозволить уникнути розвитку небажаних ефектів.
До найбільш ефективним рецептами відносяться такі:
- Вісім – десять зубчиків часнику пропустити через прес. Отриману кашку залити склянкою гарячої води, температура якої становить 80 градусів. Рідина повинна настоюватися протягом семи хвилин. Вражений палець опускають в розчин на кілька секунд. Маніпуляцію повторюють до тих пір, поки рідина не охолоне. Також можна застосовувати ванночки з крихтою господарського мила, содою, мідним купоросом, сіллю і чистотілом. Процедуру слід повторювати тричі на день.
- Сік або м’якоть листя алое використовується для компресів.
- Олія рицинова підігрівають на водяній бані до температури 40 градусів. Марлеву серветку просочують теплим засобом і прикладають до місця запалення. Закривають целофаном і утеплюють. Компрес залишають на дві години.
- Чверть лушпиння головки і чотири зубчики часнику пропускають через м’ясорубку. Отриману кашку використовують для компресів.
- Сто грам сирого буряка подрібнюють на дрібній тертці. Додають 50 г жирної сметани. Отриману суміш прикладають до ураженого місця і закривають пов’язкою.
Як прибрати гній з під пальця розчином Димексиду
Димексид – це розчин, який складається з речовини під назвою диметилсульфоксид, за рахунок чого має місцеву знеболюючу, знезаражувальним і протизапальну дію. Особливість препарат в тому, що він легко проникає через шкірні покриви і може впливати безпосередньо на вогнище панариция.
Для терапії гнійного скупчення використовують не чистий розчин, а розведений водою в пропорції 1 до 4, в іншому випадку існує ризик хімічного опіку. Необхідно скласти марлю в 8 шарів і змочити її в отриманої рідини, після чого прикласти у вигляді компресу до ураженої ділянки, накривши зверху поліетиленом і добре примотавши. Такий компрес рекомендується залишити на 40 хвилин.
профілактика
Більшість людей починає цінувати своє здоров’я тільки після того як захворіє. Жінкам складно уявити, що така буденна процедура, як манікюр, може стати причиною розвитку гангрени та втрати пальця. На щастя, такі випадки досить рідкісні. Проте необхідно серйозно ставитися до збереження свого здоров’я.
Профілактика завжди краще лікування. Підшкірний панарицій пальця на руці належить до тих патологій, які досить легко попередити. Для цього досить дотримуватися наступних правил:
- Завжди ретельно мити руки з милом.
- Обробляти перекисом або хлоргексидином будь-які, навіть самі незначні пошкодження шкіри. Закривати ранки бактерицидним пластиром.
- Використовувати індивідуальні інструменти для манікюру або відвідувати тільки перевіреного майстра.

- При роботі з землею завжди надягати гумові рукавички, що мають текстильну підкладку.
- Стежити за станом кутикули і не допускати появи задирок.
прогноз
Поверхневий панарицій – захворювання, з досить сприятливим прогнозом. Можливо повне вилікування пацієнта без формування спотворюють дефектів кінцівок і грубих деформуючих рубців. Навколонігтьові і піднігтьові форми зазвичай не приводять до тотального необоротної зміни росткової зони нігтя, так що зовнішній вигляд кінцевої фаланги з часом відновлюється. А можливі нерівності відростаючих нігтьової пластини не вимагають хірургічної корекції і не порушують функціонування пальця.
Для людей деяких професій критичним може стати зміна поверхневої чутливості подушечки пальця після перенесеного панарицію цій галузі і оперативного втручання. Така проблема, наприклад, актуальна для друкарок, швачок, декораторів. Саме тому розтин панариция кінцевої фаланги намагаються виробляти шляхом окаймляющего дугообразного розрізу, що знижує травматичність операції.
Прогноз при глибоких формах залежить від обсягу ураження, своєчасності лікування і відповіді організму на терапію. При виражених тендовагінітах і артритах можлива інвалідизація пацієнта внаслідок розвитку кістково-суглобових контрактур, якщо уражається провідна рука. Знижується працездатність і при видаленні фаланги або всього пальця. Але не варто забувати, що операції такого обсягу проводяться по життєзберігаючий показаннями, дозволяючи впоратися з генералізацією інфекції і запобігти летальному результату.
профілактика панариция
Виділяють ряд превентивних заходів, які допомагають уникнути появи панариция.
До них відносять:
- регулярне дотримання гігіє рук;

- правильний підбір Догляду коштів, які не пересушують шкіру;
- зрушення, а не вирізання кутикули і перед проведенням манікюру в салоні, цікавитися щодо методів обробки приладів;
- відучити дітей гризти нігті, не відкушувати задирки;
- обробка ранок і саден антисептиками – Кутасепт, Біосепт, Антисептол;
- користування пом’якшуючими і зволожуючими кремами;
- застосування гумових рукавичок при прибиранні або взаємодії з землею.
Якщо на руці є подряпини або інші пошкодження, не можна працювати з м’ясом і землею. Своєчасно виявлене захворювання можна швидко усунути без наслідків. Бажано при першому виявленні почервоніння, болю на пальці звертатися до медиків.
Спосіб застосування та дози
Для постановки діагнозу лікар повинен встановити клінічну картину захворювання, для чого проводиться опитування і огляд пацієнта.
Також використовуються інші методи діагностики:
- Обов’язково призначається загальний аналіз крові, щоб виявити ознаки запалення.
- Для виявлення виду збудника інфекції необхідно бактеріологічне дослідження мазків з рани або виділень з вогнища запалення. Оскільки результати аналізу будуть відомі не раніше, ніж через 5 днів, то хворому призначають антибіотики широкого спектру дії. Потім, коли буде уточнено видовий склад мікроорганізмів, медикаментозна терапія коригується.
- Якщо лікар підозрює кістковий або суглобової панарицій, хворому проводять рентгенографію.
- Також при необхідності використовують діафаноскопію – тканини просвічують за допомогою потужного точкового джерела світла. Осередок ураження виглядає як темна пляма.
Хвороба слід диференціювати від шанкр-панарицій – форми первинного сифілісу. Ця особлива патологія може вражати деяких медпрацівників, чия професійна діяльність вимагає контакту з зараженими тканинами і біологічними рідинами.
Панариций – це гнійне запалення тканин пальця кисті, рідше стопи. У більшості випадків уражаються I, II, III пальці. Згідно зі статистикою панарицием частіше хворіють люди у віці двадцяти-п’ятдесяти років, що пов’язано, перш за все, з активною трудовою діяльністю.
Так, приблизно 75% випадків захворювання викликані виробничою травмою та лише 10% – побутової, на 15% припадають інші причини. Варто відзначити, що панарицій нерідко виникає і в ранньому дитячому віці.
Воно й не дивно, адже діти дуже допитливі, активні і нерідко отримують мікротравми шкіри
Що це таке?
Панариций – це гостре гнійне запалення, яке локалізується в м’яких тканинах пальців рук або ніг, яке виникає на пальцях з боку долонь. При виникненні запалень з тильної сторони пальців до даного виду патології відноситься виключно запальні освіти в області нігтьової пластини.
Класифікація
Існує дві групи хвороби – це серозна і гнійна. Залежно від місця інфікування і виду уражених тканин розрізняють такі форми даної патології:
- Шкірна форма. Починає розвиток на пальці, зі зворотного боку кисті. Під шкірою, в нинішньому міхурі, накопичується гнійний ексудат. Іноді вміст має кров’янисті домішки. Шкіра в області міхура сильно червоніє, майже не болить, може відчуватися невелике печіння. Якщо бульбашка почала збільшуватися, значить хвороба ускладнюється;
- Околоногтевую форма (пароніхій). Запалюється валик близько нігтя. У переважній більшості випадків виник пароніхій – це результат неакуратно зробленого манікюру. Нагноєння починається біля кореня нігтьової пластини, в області нігтьового валика. Причина частіше одна – дрібні порізи і мікротравми валика;
- Кісткова форма. При цій формі страждає кісткова тканина на пальцях, якщо в неї потрапляє інфекція (наприклад, при відкритому вигляді переломів);
- Подногтевой панарицій. При цій формі хвороби запалення починається в м’яких тканинах під пластиною нігтя. Часто подногтевой панарицій – це наслідок необережного уколу, або випадковою занози в палець, під ніготь.
- Суглобово-кісткове форма. Крім суглоба порушується ще й кістка, а сухожилля зберігаються;
- Суглобова форма. Уражається міжфаланговий суглоб (гнійний артрит). Головна особливість цього типу хвороби – веретеноподібні пальці, якими важко і боляче ворушити;
- Сухожильная форма. Це ускладнений тип хвороби, що приводить до нерухомості кисті. При цьому пальцем стає неможливо рухати через його пухлини і сильного болю.
Правильно ідентифікувати форму панарицій пальця на руці, фото зможе найкращим способом. Діти і дорослі 25 – 55 років більше схильні до даної патології. Улюбленим місцем локалізації гнійних утворень є пальці правої кисті від першого до третього.
Найчастіше панарицій виникає від проникнення в м’які тканини долонній поверхні пальця гноєтворних мікробів (як правило, стафілококів, рідше стрептококів, іноді відзначається змішана патогенна мікрофлора).
Проникнення здійснюється через дрібні ранки, уколи, садна, подряпини, задирки, занози, які часто залишаються навіть непоміченими, і яким не надається належного значення.
Дуже часто панарицій виникає у дітей, цьому сприяє часто зневажливе ставлення дитини до правил елементарної гігієни, активність, в ході якої діти постійно чіпають руками різні предмети, пошкоджуючи руки і інфікуючи їх, а також, ніжна шкіра дитини, яка не має таких бар’єрних властивостей, як шкіра дорослої людини.
У запущених випадках запальний процес захоплює всі тканини пальця, виникає пандактіліт (від грец. Πᾶς «весь» і δάκτυλος «палець»). Це найважче гнійне ураження пальця кисті.
Включає ураження шкіри, підшкірної клітковини, сухожильних структур, кістки та (або) суглоба. У ряді випадків це захворювання може закінчитися ампутацією.
На долонній поверхні пальця шкіра з’єднана з долонею апоневрозів щільними сухожильними тяжами. Від глибоких шарів шкіри пальців в глибину йдуть міцні еластичні волокна, які з поздовжніми пучками сполучної тканини утворюють осередки на зразок бджолиних сот.
Ці осередки наповнені жировими грудочками. Внаслідок цього, запальний процес на пальці не може поширюватися по площині, а швидко прямує по ходу сполучнотканинних тяжів вглиб, вражаючи глибокі тканини і переходячи на сухожилля, кістки і суглоби.
Через ці ж умов запальний випіт знаходиться під значним тиском, що викликає сильний біль. Крім того, скупчення ексудату в замкнутих порожнинах між сполучнотканинними перемичками призводить до порушення кровообігу за рахунок здавлювання живлять судин і розвитку некрозів тканин.
Панариций в будь-якому його вигляді найчастіше стартує гостро:
- Шкіра в місці запалення лисніє.
- Місцева температура в місці абсцесу може підвищитися.
- При поврехностном панариции на шкірі видно гнійники.
- Шкірні покриви фаланги пальців червоніють, набрякають, опухають.
- Хворий відчуває біль, сіпання і пульсування в місці локалізації запалення.
- Рухи пальця значно обмежуються, він іноді стає нечутливим.
- Може підвищитися температура тіла хворого, він може відчути загальну слабкість, озноб, головний біль і ломоту в тілі.
При глибокому панариции больовий синдром має тенденцію наростати. Якщо в першу добу біль ще можна терпіти, на другі вона стає нестерпною, до неї (у міру поглиблення абсцесу) приєднується почуття розпирання. Хворий не може спати і втрачає працездатність
Діагностика панариция, як правило, не складна. При поверхневих видах лікаря досить зовнішнього огляду пальця хворого. Якщо ж є підозри на гнійний процес більш глибоко, роблять рентген. У запаленні також говорять результати клінічного аналізу крові.
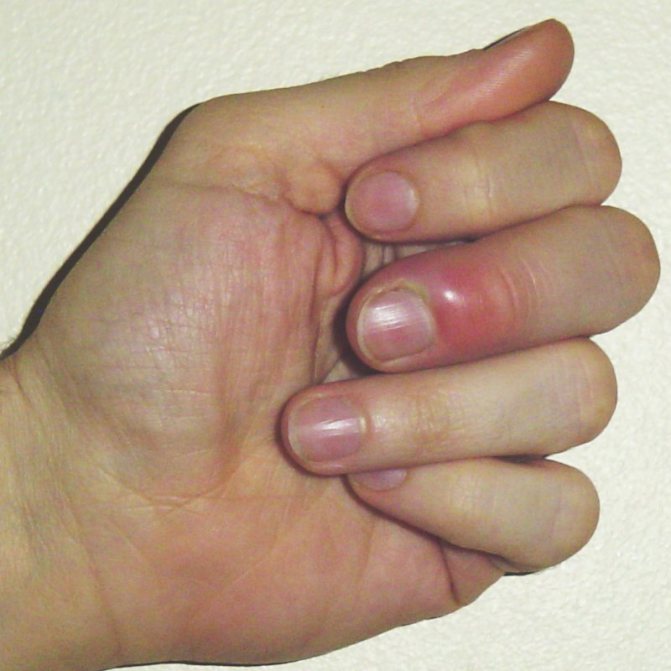
Протягом декількох перших днів виник в поверхневій формі панарицій на пальці піддається консервативному лікуванню в домашніх умовах.
При цьому можуть бути використані мазі з антисептиками та антибіотиками, а також народні засоби. Слід враховувати, що кожен втрачений для лікування день зменшує шанси на швидке позбавлення від гнійного процесу.
При цьому зростає ймовірність необхідності хірургічного втручання.
Ефективні медикаментозні препарати:
- Фурацилин – використовують для гарячих ванн, парити запалений палець потрібно не менше півгодини;
- Димексид – розводять у співвідношенні 1: 4 з водою, роблять компреси;
- Левоміколь – наносять на розпарену шкіру, засіб знищує бактерії, прискорює процес затягування ранки;
- Лінкоміцин – краще антибактеріальний засіб для лікування панарицію у вигляді мазі, розчину для уколу або капсул для прийому всередину;
- Тетрациклінова мазь – ефективно допомагає тільки на початкових стадіях панариция, можна змішувати в рівних пропорціях з цинкової пастою;
- мазь Вишневського – перевірений роками лікарський засіб із специфічним запахом, хороший антисептик.
Якщо така терапія не приносить результату, у пацієнта піднімається температура, з’явився нарив – необхідно робити операцію. Її проводять під місцевою анестезією, лікар робить невеликий надріз, видаляє мертві тканини, іноді повністю ніготь. При підшкірній і більш глибокої локалізації в розріз вставляють дренаж, обов’язково проводять лікування антибіотиками – Цефтриаксон, Цефтазидим, Аугементін.
Загальна тривалість лікування – не більше 7 днів.
Антибіотики при панариції пальця
Якщо є підозри на панарицій, краще відразу звернутися до лікаря.
ВАЖЛИВО: У перші пару днів зі старту гнійного процесу є можливість вилікувати його консервативними методами – мазями з антисептиками та антибіотиками, антибіотиками перорально, фізіопроцедурами. З кожним наступним днем ці шанси падають, виникає необхідність в операції
Побачивши гній під шкірою пальця або нарив, деякі люди самі «призначають» собі антибіотики. Це дуже неправильно.
- По-перше, антибактеріальні ліки – сильні препарати з масою протипоказань і побічних ефектів
- По-друге, в більшості випадків панарицій провокується стафілококом, який до більшості антибіотиків просто не чутливий
Мазь з антибіотиком Левомеколь.
Антибіотики при гнійному запаленні тканин пальця призначає лікар. В ідеалі, необхідний посів з метою виявлення інфекційного агента. Але часто на нього немає часу. Тому:
- При перших ознаках поверхневого панарицію призначають Левомеколь – антибактеріальний мазь для зовнішнього застосування
- Пізніше і при більш важких випадках захворювання антибіотики приймають перорально або колють внутрішньом’язово
При панариції антибіотики також призначаються всередину.
Зазвичай, це препарати широкого спектра дії:
- цефтриаксон
- ципрофлоксацин
- левофлоксацин
- Амоксиклав
- джозаміцин
розвиток патології
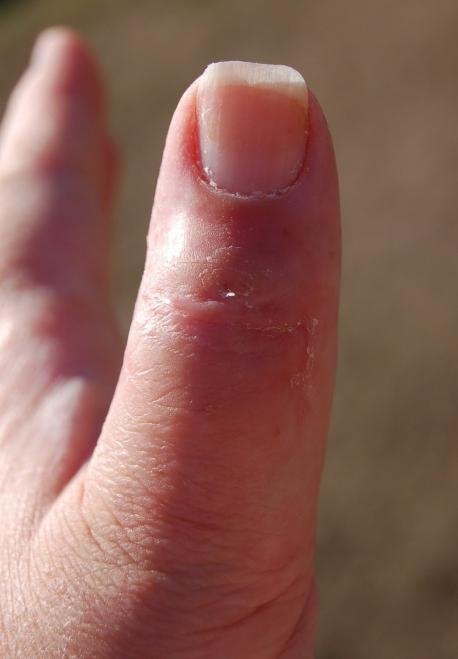
Кістковий панарицій великого пальця кисті – це класична інфекційно-запальна патологія. Дуже рідко вона може мати асептичний характер (тобто, розвиватися без участі мікроорганізмів), в максимальному більшості випадків головна роль все ж відводиться інфікування.
Мікроорганізми, здатні викликати нагноєння, потрапляють в кісткові тканини великого пальця контактним або гематогенним (через судини) шляхом. Практично відразу розвиваються такі процеси – окістя (тонка сполучнотканинна плівка, що покриває кістку) і мозкову речовину запалюються, а в самій кістки формуються секвестри – осередки змертвіння.
Описувана патологія досить швидко розвивається через місцевих анатомічних особливостей:
- обсяг тканин пальця маленький, тому дуже швидко охоплюється запаленням;
- судини, що живлять окістя, дуже делікатні, місцевий кровообіг досить швидко страждає, окістя не отримує необхідної порції харчування. А так як вона сама служить джерелом харчування для поверхневих шарів кістки – вони також починають голодувати, що веде до більш швидкому розвитку деструктивного процесу.
Кістковий панарицій в основному вражає дистальну (кінцеву) фалангу великого пальця кисті. Виділено його різновиди, які впливають на тактику лікування описуваної патології:
- крайової (або поздовжній) секвестр;
- секвестр зі збереженням підстави фаланги;
- повна секвестрація фаланги.
При крайовому (поздовжньому) секвестр спостерігається наступне:
- кістка руйнується в якомусь певному місці (локально);
- окістя уражається незначно, спостерігаються окремі осередки її гнійного розплавлення;
- рухливість великого пальця зберігається, можуть спостерігатися її невеликі порушення, але в цілому палець залишається дієздатним.
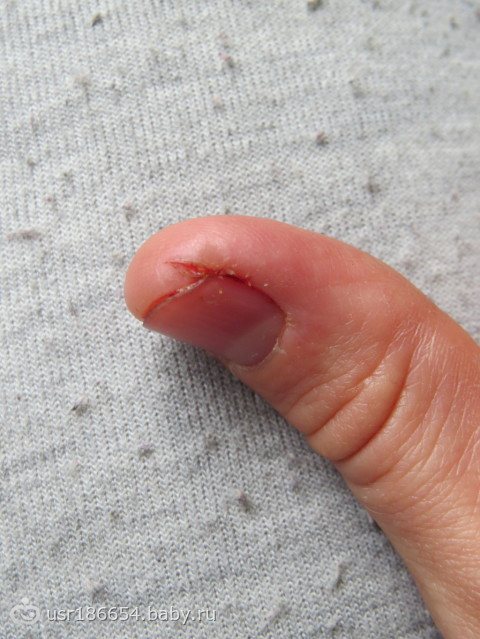
Крайовий секвестр є найлегшою формою кісткового панарицію великого пальця кисті – при своєчасному лікуванні можливе повне відновлення кістки без будь-яких віддалених наслідків. Але якщо в патологічний процес втягується міжфаланговий суглоб, то при запущеному стані може розвинутися анкілоз (повне знерухомлення суглоба).
При утворенні секвестру зі збереженням підстави фаланги гній роз’їдає кістку вище підстави. Так як кровопостачання окремих частин фаланги є незалежним, це сприяє швидкому відновленню кістки, але за умови, що окістя збережена завдяки своєчасному лікарському втручанню. Такий секвестр (вогнище омертвілої і вигніть тканини) може бути різного розміру, саме від його величини залежить тактика хірурга – збереження або ампутація фаланги.
При повній секвестрации фаланги кістка змінюється повністю – вона буквально оточена гноєм. Небезпека полягає в тому, що патологічний процес дуже швидко поширюється на сухожильну піхву (своєрідну «муфту», яка його оточує). Окістя прогниває повністю. У ній можуть залишатися якісь неомертвевшіе ділянки, але їх недостатньо, щоб окістя відновилася повністю. Така форма кісткового панарицію великого пальця кисті вимагає ампутації.
діагностика панариция
Встановити діагноз можуть травматолог, ортопед і інфекціоніст. Після огляду та збору даних анамнезу лікар призначить:
- клінічний аналіз сечі;
- клінічний аналіз крові;
- бактеріологічний посів з ураженої ділянки:
- рентгенографія.
Щоб уточнити форму і локалізацію запалення, лікар акуратно пропальпірует хворе місце пуговчатий зондом.
Оскільки суглобової панарицій виявити складніше – може виникнути необхідність зробити порівняльні рентгенограми однойменного пальця на правій і лівій руках. За результатами обстеження лікар прийме рішення як лікувати панарицій.
Лікування пароніхія і панариция
При появі почервоніння шкіри навколо нігтя слід 3-4 рази в день по 15 хвилин робити ванночки, що складаються на 50% з гарячої води і рідкого антибактеріального мила.
Якщо на тлі почервонілий шкіри з’являються видимі скупчення гною, потрібно звернутися до лікаря. Також консультація хірурга знадобиться, якщо відбувається поширення набряку і почервоніння шкіри з області околоногтевих валиків на область подушечки пальця.
При формуванні будь-якого абсцесу необхідно його розтин і дренування. Іноді виникає необхідність повного видалення нігтьової пластинки. Після дренування абсцесів хворому також слід протягом 48 годин робити гарячі ванни.
антибіотики
Якщо почервоніння шкіри не виходить за межі околоногтевих валиків, то необхідності в антибактеріальних препаратах немає. Однак, при появі сильного набряку м’яких тканин у пацієнта, що страждає на цукровий діабет, захворювання периферичних судин або імунодефіцитом, знадобиться короткий курс антибіотиків.
Антибактеріальні засоби при паронихии призначають хворим з хронічними захворюваннями або в тих випадках, коли набряк і почервоніння поширюються на подушечку пальця.
Найчастіше причиною стає бактерія стафілокок. Цей мікроорганізм не чутливий до звичайного пеніциліну. Тому для лікування застосовують захищені пеніциліни або цефалоспорини першого покоління.
У більшості випадків пароніхій можна лікувати в домашніх умовах. Госпіталізація буває необхідна при поширенні інфекції на глибокі клетчаточние простору руки, сухожилля, кістки. Хронічний пароніхій лікують протигрибковими препаратами місцевої дії або для прийому всередину.
Панариций у дитини
Більшість травм діти отримують на вулиці, де превалює агресивна патогенна флора. Шкіра дитини ніжна і тонка, легко травмується, а імунна система не завжди справляється з хвороботворними мікроорганізмами.
Якщо у дитини з’явилося нагноєння необхідно терміново проконсультуватися з дитячим лікарем. На ранніх стадіях, при появі перших симптомів можна обмежитися консервативним лікуванням. Але з огляду на те, що захворювання прогресує дуже швидко, самолікування може обернутися серйозними ускладненнями і втраченим часом. Якщо панарицій досягне кісткової тканини, загрожує ампутація пальця.
Можливо, дитячий хірург дозволить застосування народних засобів, як доповнення до основного методу лікування і під постійним наглядом.
Димексид при панариції
Димексид – це засіб, який при панариції:
- бореться з інфекцією
- знімає запалення
- сприяє загоєнню рани
Застосовують його у вигляді компресу.

Димексид при панариції використовують для компресів.
РЕЦЕПТ: компрес з димексидом при нариві на пальці
- З моменту появи перших симптомів панариция процедуру необхідно проводити тричі на день
- Перед накладенням компресу хворий палець потрібно розпарити в содової ванночці (як її готувати – нижче)
- 1 ст. ложку димексиду слід розвести в 4 ст. ложках кип’яченої води
- Просочити в розчині складену вчетверо марлю і накласти її на запалене місце
- Носити компрес 15 хвилин
Причина
Ви можете побачити в статті на фото панарицій на пальці. Лікування такої хвороби має бути дуже відповідальним. Але чому вона виникає?
Причина початку запального процесу тут – інфекція, яка може проникнути в м’які тканини фаланг пальців через мікротравми, подряпини, виразки, садна, расчеси, укуси комах, чужорідні тіла (зокрема, занози). В даному випадку запалення викликається попаданням бактерій самих різних видів. За статистикою, найчастіше причиною виступають різні штами золотистого стафілокока (близько 58% випадків), стрептококи (близько 12% випадків), змішана мікрофлора (всі інші випадки).
Треба сказати, що гноеродная мікрофлора поширена повсюдно. Причиною інфекційного процесу в підшкірній клітковині вона може стати лише за наявності таких причин:
- Пошкодження і зниження резистентності шкіри.
- Імунодефіцит, ослаблення захисних сил організму.
- Ендокринні порушення. Зокрема, цукровий діабет.
- Гормональні дисфункції в організмі.
Компреси і примочки
- Гарячі компреси з молодого листя волоського горіха. Одну частину листя заварити в двох частинах окропу. Відвар настояти і використовувати протягом доби у вигляді гарячих компресів.
- Сочевник весняний. Траву в свіжому вигляді розтерти до стану кашки, прикласти до запаленої ділянки на 20-25 хвилин до висихання трави.
- Пасту, зроблену з листя цикорію можна застосовувати як компрес на 12 годин.
- Кетамін підігріти на водяній бані, змочити марлеву серветку і прикласти на запалену область, прикрити целофаном і утеплити. Тримати до 2 годин.
- Вичавити сік каланхое, і протирати хворий палець кожен день. На всю ніч прикласти до хворого місця розрізаний лист.
- лист алое звільнити від колючок, розрізати навпіл поздовжньо і прикласти до запаленої ділянки на ніч. Днем змочувати палець соком алое.
- Зробити відвар ромашки, кори дуба і використовувати отриманий розчин як компрес.
- Болотний аїр почистити і подрібнити. Коріння аїру і вода 1: 3 – приготувати відвар і використовувати як примочки і компреси.
- Потерти на тертці буряк і вичавити сік. Використовувати як примочки, компреси.
- Змішати кашку з натертого лука і часнику, використовувати у вигляді компресу.
- Взяти в рівних пропорціях: лист капусти, мед і стружку господарського мила. Прикласти до ураженого місця на ніч, зверху прикрити поліетиленом і утеплити.
- М’якоть житнього хліба змочити водою до консистенції коржі, прикладати до ураженого місця.
стадії захворювання
Початкова стадія захворювання носить назву серозно-інфільтративна. Через 2-3 дні після початку ураження вона переходить в гнійно-некротичних стадію.
Для серозно-инфильтративной стадії характерні:
- помірний біль;
- загострення неприємних відчуттів, коли кисть опущена вниз;
- почервоніння тильного боку кисті;
- набряк пальців і кисті;
- уражений палець насилу згинається;
- температура тіла коливається в межах 37-37,5 градусів;
- задовільне самопочуття.
Коли захворювання переходить в гнійно-некротичних стадію, симптоми виражені яскраво:
- пульсуючі або смикають болю в ураженому пальці;
- пацієнт змушений тримати кисть піднятою вгору;
- в центрі почервонілих ділянок шкіри проглядаються більш бліді плями;
- вени кисті розширені;
- лихоманка, загальна інтоксикація;
- в аналізі крові високий показник ШОЕ, підвищений число лейкоцитів.
Зверніть увагу
Гній з’являється в пальці на третій день. Він проявляє себе пульсуючими болями і температурою.
- При шкірному панариції проводять висічення епідермального міхура по ходу здорової шкіри і обробляють рану перекисом і зеленкою. Це можна робити і вдома, але все інструменти повинні бути стерильно чистими. Процедура не викликає больових відчуттів, тому знеболюючі не будуть потрібні. До того ж після видалення і виведення гною, хворий відчуває полегшення. Однак якщо захворювання призвело до утворення свища, значить, є і підшкірний панарицій. В цьому випадку необхідно йти в лікарню для оперативного лікування, щоб гній не вразив цей кістки і суглоби.
- При околоногтевую захворюванні піднімають шкірний валик у нігтя, щоб розкрити нарив. Якщо гній знаходиться глибоко під нігтем, то відшарування пластину видаляють і прочищають.
- При підшкірному вигляді виробляють 2 бічних розрізу. Через них проводять дренаж для відведення гною і промивання рани при перев’язках.
Антибактеріальна терапія передбачає прийому препаратів протягом тижня.
Що таке панарицій? Причини його виникнення?
Панариций – це гострий гнійний патологічний процес, що виникає внаслідок пошкодження тканин пальців рук і, рідше пальців ніг або дії патогенного мікроорганізму.
Найчастіше захворювання схильні діти. Дитина торкається руками з ще ніжною шкірою до безлічі предметів, часто травмується, гризе нігті. Недотримання правил гігієни, і фізична активність сприяють пошкодженню рук і їх інфікування.
Шкіра пальців пов’язана з сухожильной платівкою долоні еластичними волокнами у вигляді осередків. Вони наповнені жировою тканиною, і запальний процес розтікається не по площині, а вглиб, зачіпаючи сухожилля, суглоби, кістки.
Причини, що призводять до панарицію:
Всякі пошкодження шкірних покривів – садна, уколи, подряпини, рани, занози, неакуратно зрізані задирки – служать вхідними воротами для проникнення інфекції.
Причинами можуть послужити:
- захворювання: врослий ніготь, цукровий діабет, грибок стопи;
- вплив хімічних речовин;
- переохолодження або опік;
- забруднення шкірних покривів.
Внаслідок цих причин на певних ділянках порушується кровообіг, погіршується харчування тканин, знижується місцевий імунітет.
У травмовані долонно-поверхневі тканини пальців проникають стафило- або стрептококи, кишкова паличка або інші мікроорганізми (в окремих випадках мікрофлора буває змішаної), викликаючи гнійне запалення.
пароніхій
Пароніхій – це найбільш часто зустрічається інфекція руки, яка починається як запалення підшкірної клітковини, але може швидко перейти в абсцес. У жінок це захворювання проявляється в три рази частіше, ніж у чоловіків. До його розвитку схильні хворі на ВІЛ-інфекцію та люди, тривалий час приймають глюкокортикоїди.
Деякі хвороби порушують нігтьову пластинку, околоногтевой валик, кутикули і провокують розвиток паронихия. До них відносять:
- псоріаз,
- побічна дія ретиноидов,
- засоби для лікування ВІЛ-інфекції.
Існує два типи паронихия:
- Гострий – хворобливий стан супроводжується утворенням гною викликаного стафілококом.
- Хронічний – його причиною стає грибкова інфекція.
гострий пароніхій
Гострий пароніхій зазвичай розвивається в результаті невеликої травми, яка відокремлює околоногтевой валик від нігтя. До таких пошкоджень відносять:
- задирки,
- порізи при стрижці нігтів,
- манікюр,
- нарощування нігтів.
Для гострого паронихия характерні наступні симптоми:
- набряк і почервоніння кінчика пальця,
- скупчення гною під шкірою,
- запалення шкірної складки в основі нігтя.
Область запалення і скупчення гною можуть поширюватися на протилежний нігтьової валик через ділянку шкіри на підставі нігтьової пластинки. Пароніхій може переходити в панарицій. При прогресуванні інфекції може призвести до пошкодження глибоко розташованих структур, сухожиль, кісток і суглоби.
хронічний пароніхій
Причиною хронічного паронихия є грибкова інфекція. Якщо це захворювання тривалий час не піддається лікуванню, то він може бути проявом будь-якого новоутворення.
Ця хвороба розвивається у людей, які працюють у вологому середовищі, контактують зі слабкими лугами або кислотами. До такої категорії відносять:
- прибиральниць,
- посудомийок,
- барменів,
- флористів,
- пекарів,
- професійних плавців.
Хронічний пароніхій проявляється:
- набряком, почервонінням і хворобливістю околоногтевих валиків без ознак рідкого гною,
- потовщенням і зміною кольору нігтьової пластинки, появою на ній виражених поперечних борозен,
- відділенням від нігтьової пластинки кутикули і валиків, що може привертати до інфікування.
ускладнення панариция
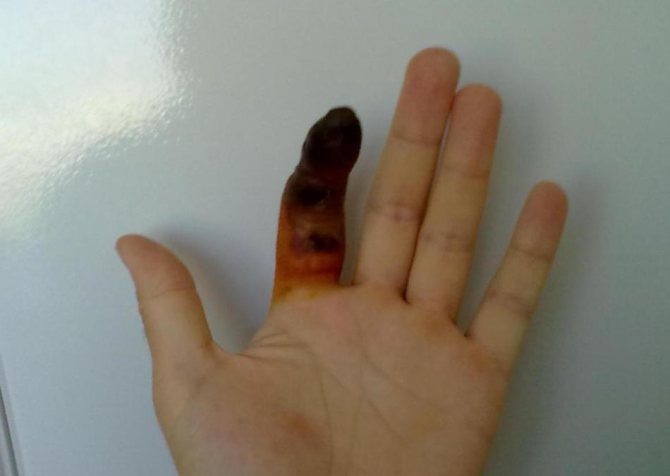
Пандактиліт – можливе ускладнення абсцесу на пальці.
Якщо гнійне запалення м’яких тканин і кістково-зв’язкового апарату пальця не лікувати:
- воно буде поширюватися на кровоносні судини і лімфатичні вузли (лімфоденіт)
- виникне некроз зв’язок і сухожиль, функціональність пальця буде загублені
- можливий розвиток остеомієліту (руйнування кісткової тканини)
- виникне пандактіліт, при якому в гнійний процес виявляються втягнутими всі тканини пальця (при пандактіліт на консервативне лікування надії практично немає, часто стає необхідним ампутувати палець)
- проникнувши в кров, інфекція пошириться по організму, розвинеться сепсис
Якщо і застосовувати народні засоби, то які?
- Сольова ванна: розчинити в літрі води 100 г солі, опустити палець на 30 хвилин.
- Компреси: ріпчаста цибуля запікають до м’якості, розрізають навпіл, прикладають до ураженого пальця, загортають і тримають 4 години.
- Компрес: з листя алое знімається шкірка, м’якоть прикладається до пальця і тримається до 6 годин. Можна робити цю процедуру на ніч.
- В аптеці можна купити спеціальні мазі, які допомагають до появи гною і після його розтину.
Дієта в лікуванні даного захворювання не має важливого значення. Можна лише зробити упор на поглинання великої кількості вітамінів через таблетки і продукти харчування, щоб зміцнити імунітет.
перейти наверх
Як виникає панарицій
Щоб запустити патологічний процес, досить крихітної рани на пальці – наприклад, від уколу або занози.
Невеликі рани швидко затягуються, але інфекція залишається всередині і продовжує розмножуватися. При цьому організм людини розпізнає небезпеку і приступає до вироблення фагоцитів (лейкоцитів). Будова сполучної тканини кистей рук специфічно – вона утворює вертикальні фасциальні перегородки. Вони йдуть від окістя до шкіри, розділяючи на вертикальні осередки. Таким чином інфекція утримується від проникнення на інші ділянки, але виникають ідеальні умови для виникнення абсцесу.
Коли в таких перегородках виникає набряк і збільшується тиск в тканинах – з’являється виснажлива біль. Якщо панарицій не лікують – інфекція проривається в сусідні осередки, поширюючись на суглоби і сухожилля.
Вартість лікарських препаратів
У таблиці представлені всі описані для лікування панарицію пальця руки препарати з їх вартістю.
| препарат | зображення | Ціна в | Ціна в Україні |
| ампіцилін | 60-150 гривень | 24-61 гривня | |
| еритроміцин | 70-150 гривень | 26-61 гривня | |
| іхтіол | 120 гривень | 49 гривень | |
| Мазь Вишневського | 50 гривень | 15 гривень | |
| синтоміцинова мазь | 50 гривень | 15 гривень | |
| Біосепт | 490 гривень | 200 гривень | |
| Антисепт | 600 гривень | 246 гривень | |
| Левомеколь | 150 гривень | 61 гривня | |
| Ілозон | 500 гривень | 205 гривень |
Увага! Дані ціни є лише ознайомчими і можуть не співпадати з тими, що вказані у вашій аптечної мережі.
Мазь при нариві пальці біля нігтя
Мазі використовуються широко для лікування нариву на пальці.
- З метою вбити хвороботворні мікроорганізми і, відповідно, зняти набряк і запалення, застосовують Левомеколь, мазь Вишневського, іхтіолова мазь
- Для зменшення болю і прискорення процесу одужання може бути призначена мазь Диклофенак
- Якщо є грибок, прописують мазі типу Ламізилу
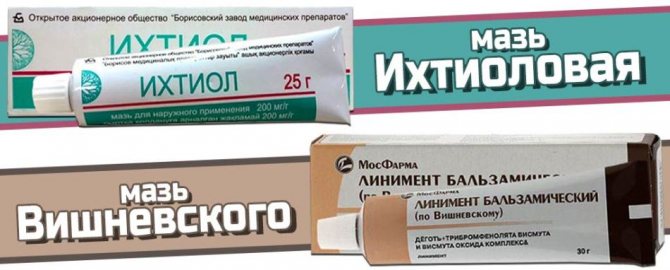
Засоби від нариву на пальці – Іхтіолова мазь і мазь Вишневського.
види панариция
Медики класифікують абсцес фаланги пальця за двома основними критеріями:
- Характеру патологічного відокремлюваного. Згідно з цією класифікацією, панарицій може бути серозним (набряклим) або гнійним)
- Характеру порушеної гнійним процесом тканин. Ця класифікація складна і багатоступенева
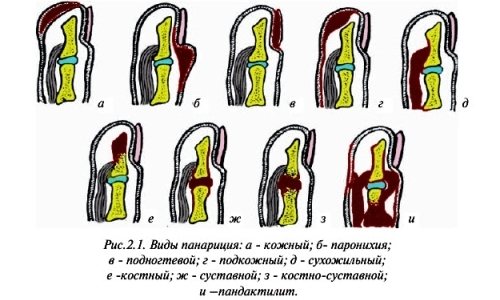
Види панариция.
Так, виділяють:
- Панариций поверхневий – шкірний і околоногтевой. При шкірному абсцессе на шкірі пальця з’являються бульбашки з гноєм, який накопичується під епідерміальний шаром. Синонімом околоногтевого панариция є пароніхій, при якому гноїться околоногтевой валик
- Панариций глибокий – подногтевой, підшкірний, кістковий, суглобовий, сухожильний, змішаний (в гнійний процес залучені кілька тканин, наприклад, зв’язки і сухожилля). Дані види захворювання можуть бути первинними і вторинними. Вони протікають важче, вимагаю серйозного, часом хірургічного лікування, без нього тягнуть серйозні наслідки аж до інвалідизації (при сухожильному абсцесі) і навіть летального результату
традиційне лікування

На початкових стадіях можна обійтися без хірургічного втручання. Якщо не запускати захворювання, то видалення гнійних мас може і не знадобитися. Як лікувати панарицій? Комплексний набір консервативних методів виглядає наступним чином.
- Трохи теплі ванночки з марганцівкою. Розчин повинен бути не надто насиченим і мати світло-рожевий колір. Тримати уражену руку в ванні потрібно не менше 5 хвилин. Повторювати процедуру щодня.
- Виконання компресів з лікувальними мазями, які рекомендують носити цілий день. Як лікарські засоби можна використовувати «Левоміколь», «іхтіоловую» або мазь «Вишневського», тобто будь-яких заходів, які знімають запалення і витягують гній.
- Залежно від причини захворювання лікар може прийняти рішення про прийом внутрішнього курсу антибіотиків або протигрибкових препаратів. Ні в якому разі не приймайте нічого самостійно, без призначення лікаря!
При своєчасній діагностиці та своєчасному лікуванні ускладнень практично не виникає, а хірургічне видалення гною не потрібно.
Що таке подногтевой панарицій
Панариції мають не тільки піднігтьове форму. При проникненні інфекції (як правило, золотистого стафілокока або стрептокока) через тріщини на шкірі, невеликі рани, садна або задирки може розвинутися шкірний, підшкірний, околоногтевой (пароніхія), нігтьової, кістковий, кістково-суглобової, або сухожильний панарицій – в залежності від місця , де запалення локалізуються. Гостре запалення нігтьового ложа, яке супроводжується хворобливими відчуттями і піднігтьове нагноєнням, називають піднігтьове панарицием.
Корисне відео про панарицій у дітей і вагітних
Список джерел:
- Ботів В.М., Синицин К.Д. Лікування гнійних захворювань пальців і кисті з застосуванням біологічної пломби з ензимами. // В кн .: Матеріали 23-й Науково-практичній конференції лікарів округу. Тез. доп. – Куйбишев, 1981. – С. 170-171.
- Воробйов В.В. Порівняльна оцінка сучасних методів лікування кісткового панарицію. // Автореф. дис. канд. мед. наук. Ленінград, 1983.-26 с.
- Крікуновская Л.А., Березіков В.А. Дефекти лікування гнійних захворювань кисті і пальців на різних етапах медичної допомоги. // Хірургія. 1983. – № 6. – С. 84-86.
- Попов В.А., Воробйов В.В. Порівняльна оцінка відкритого і закритого способів ведення рани після оперативного лікування кісткового панарицію. // В кн .: Матеріали науково-практичної конференції лікарів. – Владивосток. 1980. – С. 59-62.
Немає схожих статей.
