Панкреатит: симптоми, лікування і дієта при панкреатиті
Панкреатит – це назва цілої групи хвороб і симптомів, при яких відбувається запальний процес підшлункової залози. Якщо виявляється такий процес, то ферменти, які продукують підшлунковою залозою, не потрапляють в дванадцятипалу кишку. Отже, вони починають активно діяти вже в підшлунковій залозі, поступово руйнуючи її.
Таким чином, відбувається так званий процес самопереваріванія. Така патологія чревата подальшим ураженням інших органів, адже при поступовому руйнуванні підшлункової залози відбувається виділення токсинів і ферментів. У свою чергу, вони можуть виявитися в кровотоці і пошкодити інші органи. Тому гострий панкреатит необхідно лікувати відразу ж після встановлення діагнозу. При такому стані лікування проводять в основному в стаціонарі.
Що це таке?
Виявляється у вигляді больового синдрому у верхній ділянці живота, в правому або лівому підребер’ї, що носить оперізуючий характер. Причому болю не знімаються анальгезирующими препаратами. При ультразвуковому огляді спостерігається зміна форми підшлункової залози, неправильність контуру краю, а також присутність кістозних утворень.
Гострий панкреатит протікає важко, аж до летального результату.
Список джерел
- Маев В.І., Казюлін А.Н., Кучерявий Ю.А. Хронічний панкреатит. М .: Київ, 2005;
- Губергриц Н.Б., Христич Т.Н. Клінічна панкреатологія. Донецьк: ТОВ «Лебідь», 2000;
- Короткий посібник з гастроентерології / під. ред. Ивашкина В.Т., Комарова Ф.І., Рапопорта С.І. М .: М-Вести, 2001;
- Маев І.В., Кучерявий Ю.А. Хвороби підшлункової залози. М.: ГЕОТАР-Медіа 2009 року;
- Лисенко М.В., Дев’ятов А.С., Урсова С.В. Гострий панкреатит: диференційована лікувально-діагностична тактика. – М .: Літтерра 2010.
причини
Первинний панкреатит розвивається на тлі ураження тканин самої підшлункової залози. Серед основних причин деструктивних процесів варто відзначити:
- зловживання спиртовмісних напоями і куріння;
- ушкодження підшлункової залози, що виникли через травми живота, оперативних втручань і деяких діагностичних процедур, наприклад, ендоскопії (ретроградної панкреатохолангиографии і ендоскопічної папиллосфинктеротомии);
- тривалий прийом лікарських препаратів, агресивно впливають на підшлункову залозу;
- спадкова схильність до захворювань органів шлунково-кишкового тракту і патології розвитку підшлункової залози;
- неправильне харчування з рясним споживанням жирної і гострої їжі, особливо, як то кажуть, на голодний шлунок.
Первинний панкреатит може розвинутися в будь-якому віці. Своєчасний початок його лікування дозволить призупинити або уповільнити деструктивні процеси в клітинах підшлункової залози, відновити втрачені функції і уникнути ускладнень.
Вторинним панкреатитом називається запальне захворювання підшлункової залози, що розвинулося на тлі хвороб прилеглих органів травної системи. Основними причинами його розвитку є:
- жовчнокам’яна хвороба, яка є одним з головних факторів, що сприяють розвитку панкреатиту;
- інфекційні захворювання, вірусні гепатити;
- спадкові хвороби, наприклад, муковісцидоз чи хвороба Крона;
- глистяні інвазії в жовчовивідних шляхах.
Визначити причину розвитку панкреатиту вдається далеко не завжди. Але успішність лікування в основному залежить від усунення факторів, що сприяють виникненню хвороби.
Оскільки дорослі найчастіше ставлять під загрозу своє здоров’я, вживаючи алкоголь, вони входять в основну групу ризику розвитку панкреатиту. Статистичні дані за віком пацієнтів в різних країнах відрізняються. Пояснюється це в першу чергу показниками частоти вживання алкогольних напоїв населенням. Також ймовірність розвитку захворювання залежить від особливостей харчування і багатьох інших факторів, в тому числі і статі.
Причини виникнення
Основні причини гострого панкреатиту:
- Генетична схильність.
- Алкоголізмом і зловживанням алкоголем (70% випадків).
- Жовчокам’яна хвороба.
- Аутоімунні проблеми (коли імунна система атакує власні клітини)
- Паразити, такі як аскариди, теж можуть викликати закупорку підшлункової залози.
- Закупорка протоки підшлункової залози або загальної жовчної протоки наприклад жовчним каменем.
- Пошкодження проток і підшлункової залози під час операції.
- Ускладнення муковісцидозу.
- Хвороба Кавасакі.
- Синдром Рейє.
- Гемолітична уремічний синдром.
- Гиперпаратиреоз.
- Високий вміст в крові жирів – тригліцеридів (гіпертригліцеридемія).
- Порушення кровообігу підшлункової залози.
- Травма підшлункової залози в результаті нещасного випадку.
- Вірусні інфекції, в тому числі епідемічний паротит, мікоплазма, пневмонія, і кампілобактерії, гепатит С.
- Захворювання дванадцятипалої, тонкої і товстої кишок, що супроводжуються запором, такі як виразкова хвороба, ентерит, коліт, ентероколіт, дивертикули.
- Використання деяких ліків (особливо естрогени, кортикостероїди, тіазидні діуретики, і азатіоприн).
Хронічний панкреатит часто розвивається у людей, які у віці 30 – 40 років і найчастіше викликаний зловживанням алкоголем протягом багатьох років, причому чоловіки переважають над жінками. Повтор епізодів гострого панкреатиту може привести до хронічного панкреатиту. У деяких випадках генетика може бути фактором його розвитку. У 10-15 випадках хронічного панкреатиту причина не відома.
Інші фактори, які також пов’язані з хронічним панкреатитом:
- Аутоімунні проблеми;
- Використання естрогенів, кортикостероїдів, тіазиднихдіуретиків, і азатіоприну;
- Закупорка протоки підшлункової залози або загальної жовчної протоки;
- Гіперкальціємія – високий рівень кальцію в крові;
- Гіперліпідемія або гіпертригліцеридемія – високий рівень жирів у крові;
- Порушення обміну речовин, особливо жирів, пов’язане з переїданням;
- Ускладнення муковісцидозу, найпоширенішого спадкового розлади, коли що секрети, які виділяються різними органами, мають занадто високу в’язкість і густоту.
Через хронічне запалення відбувається утворення рубців на підшлунковій залозі, орган стає не в змозі виробляти потрібну кількість травних ферментів. В результаті організм може бути не в змозі переварити жир і інших важливі компоненти їжі. Пошкодження частини підшлункової залози, що виробляє інсулін, може привести до діабету.
Анатомія підшлункової залози
Підшлункова розташувалася в заочеревинному просторі. Незважаючи на свою назву, анатомічно вона знаходиться позаду тіла шлунка, а задньої своєю поверхнею примикає до XII грудного і I, II поперекових хребців. На передню черевну стінку він проектується в власне надчревную область.
Заліза міцно зафіксована на своєму місці: спереду органами черевної порожнини, ззаду хребетним стовпом і різними зв’язками, що йдуть до неї від сусідніх утворень. Все це захищає її від травматичних ушкоджень: розриви і поранення даного органу вкрай рідкісні.
З різних сторін до залози примикають дванадцятипала кишка, черевна аорта і її великі непарні гілки, воротная вена, шлунок, печінку, жовчний міхур і його протоки, селезінка. Через такого тісного розташування органів щодо один одного патологічний процес може вільно поширюватися з підшлункової залози на всі ці органи і навпаки.
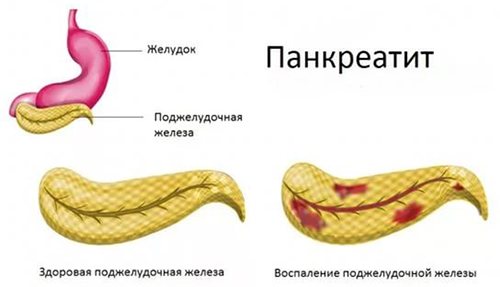
Як розвивається панкреатит?
У протоках підшлункової залози поступово підвищується тиск, і ферменти, вступаючи в тканину залози, стимулюють процес її руйнування. Якщо панкреатит переходить в більш важку форму (в даному випадку мова йде про панкреонекроз), то для патологічного процесу характерно омертвіння значної частини тканини підшлункової залози. Якщо при розвитку такого процесу не проводиться адекватне лікування, то некроз може пізніше зачепити також жирову клітковину, яка оточує підшлункову залозу, торкнутися ряд інших органів, які розташовуються в заочеревинному просторі. При попаданні активних ферментів підшлункової залози в черевну порожнину у хворого розвивається панкреатогенний асептичний перитоніт. При такому стані відсутність лікування призводить до летального результату.
симптоми панкреатиту
Основними симптомами панкреатиту у дорослих є – сильні болі і ознаки інтоксикації організму. Однак, слід розрізняти симптоми гострого панкреатиту і хронічної форми даного захворювання, основна відмінність яких полягає в болях і перебігу.
Розглянемо їх більш детально.
Симптоми гострого панкреатиту
Гострий панкреатит представляє собою гостро протікає запалення підшлункової, в основі якого -гібель клітин залози внаслідок самопереваріванія повернулися назад ферментами панкреатичного соку. Згодом може приєднатися гнійна інфекція.
До загальних симптомів гострого панкреатиту відносяться:
- біль оперізуючого характеру, з локалізацією в області правого або лівого підребер’я. Больові симптоми інтенсивні і не усуваються медикаментами навіть при своєчасному початку лікування при першому нападі. Больовий синдром настільки виражений, що може провокувати наступ больового шоку, втрату свідомості, служити причиною летального результату. Тривалість нападу може складати від однієї години до декількох діб;
- повна відсутність апетиту, нудота, напади блювоти, які не сприяють поліпшенню самопочуття. У блювотних масах спостерігається вміст шлунка з включеннями жовчі;
- гіпертермія тіла (понад 38 ° С), почастішання пульсу (понад 90 уд. / хв.), дихання, зниження артеріального тиску (менше 90 мм / рт.ст.);
- печія, напади гикавки, відрижка, сухість в ротовій порожнині;
- поява білого або жовтуватого нальоту на мові;
- напруга черевної стінки;
- здуття живота в області верхніх відділів очеревини, що обумовлено порушеннями функцій травних систем;
- напади діареї, запору, включення в калі у вигляді неперетравлених залишків їжі;
- зміна кольору шкірних покривів: блідість, синюшність, жовтий відтінок шкіри і склер як наслідок розвитку механічної жовтяниці при реактивному гострому панкреатиті склерозуючою форми, спровоковане жовчнокам’яну хворобу або викликає здавлення жовчних проток внаслідок збільшення і набряку підшлункової залози;
- зміна артеріального тиску – підвищення або зниження його показників;
- загальне значне погіршення самопочуття, стрімка втрата маси тіла, напади пітливості.
При гострому панкреатиті, активізуючись безпосередньо в підшлунковій залозі, ферменти травного соку вражають її клітини. Так, дія ферменту ліпази, що розщеплює жири, призводить до жирової дистрофії тканин. Трипсин, що сприяє переварюванню білків, провокує різні хімічні реакції, викликаючи набряк тканин підшлункової залози і некроз (відмирання) кліток.
На першій стадії деструкції некроз асептичний, локальний, але без термінового лікування він охоплює прилеглі органи, що приєднуються інфекції викликають формування нових вогнищ запалення, гнійних ускладнень.
Симптоми хронічного панкреатиту
Больові напади при загостреннях хронічного панкреатиту локалізуються та ж, що й за гострому панкреатиті, і, в залежності від особливостей захворювання, відчуваються в області правого або лівого підребер’я, біль переходячий в спину, носить оперізуючий характер, може поширюватися на область лопатки, грудини в залежності від місця запального процесу і стадії захворювання. Провокувати загострення хронічного панкреатиту можуть прийом алкоголю, вживання жирної, гострої їжі.
Біль при загостреннях захворювання виникає на тлі розвитку запального процесу, що впливає на нервові закінчення підшлункової залози, а також при набряку і збільшення органу, що залучає нервові закінчення в оточуючих тканинах. Хворобливість може виникати після порушення дієти, тривати від декількох хвилин до декількох діб. Зниження больового синдрому відзначається при нахилах вниз, присідання навпочіпки.
Крім виражених больових відчуттів загострення хронічного панкреатиту також супроводжується наступними симптомами:
- здуттям живота, відрижкою, діареєю, нудотою, блювотою внаслідок порушення роботи травної системи через ферментної недостатності;
- зниженням маси тіла, погіршення загального самопочуття. Також спостерігаються сухість шкіри, ламкість нігтьових пластин, анемічного, симптоми авітамінозу, підвищена стомлюваність і т. П. Як наслідок порушень обміну білка, вуглеводів, жирів, а також хронічної інтоксикації організму продуктами розпаду неперетравленої їжі;
- підвищене газоутворення, порушення стільця, хронічна діарея, тривалі запори через недостатнє перетравлення їжі, активізації і розмноженні бактерій, що негативно впливають на мікрофлору кишечника.
Клінічна картина вираженого загострення хронічного панкреатиту схожа з гострою формою. При раптовому загостренні захворювання також може розвиватися некроз тканин підшлункової залози, що викликає гострі больові напади і вимагає термінового лікарського втручання і госпіталізації пацієнта.
об’єктивні симптоми
У панкреатиту є свої об’єктивні симптоми:
- Симптом Мюссе-Георгіївського – позитивний френікус – симптом зліва.
- Симптом Губергрица-Скульского – пальпаціяболюча по лінії, що з’єднує головку і хвіст.
- Симптом Гротта – зліва від пупка в проекції підшлункової залози визначаються гіпотрофіческіе зміни підшкірно-жирової клітковини.
- Симптом Дежардена – визначається болючість при пальпації в панкретіческой точці Дежардена (проекція головки підшлункової залози), що розташовується на 4-6 см від пупка по лінії, що з’єднує праву пахву з пупком.
- Симптом Тужиліна – при огляді на шкірі пацієнта з хронічним панкреатитом можна побачити геморагічні висипання у вигляді крапельок багряного кольору розміром до 1-4 мм. Це точкові ангіоми, що виникають при протеолизе – деструктивному впливі на капіляри ферментів підшлункової залози, які викинулися в кров при загостренні процесу.
- Симптом Мейо-Робсона – болючість визначається в точці Мейо-Робсона, проекції хвоста підшлункової залози, на межі середньої і зовнішньої третини відрізка лінії, проведеної через пупок, ліву реберно дугу і пахвову область зліва. При цьому болючість може визначатися в зоні Мейо-Робсона, лівому реберно-хребетному куті.
- Симптом Шоффара – виявляють болючість в зоні Шоффара (проекції головки підшлункової залози), що знаходиться на 5-6 см вище пупка з правого боку між бісектрисою пупкового кута і серединною лінією тіла.
- Симптом Кача – симптом панкреатиту, при якому пальпаціяболюча в проекції поперечних відростків правих Т1Х-ТХ1 і лівих TVIII-TIX грудних хребців.
- Симптом Воскресенського – в проекції підшлункової залози не визначається пульсація черевної аорти.
Наслідки і ускладнення
При гострому панкреатиті спостерігаються такі ускладнення:
- поява виразок на слизових оболонках шлунка.
- токсична пневмонія і набряк легенів.
- гнійний панкреатит і парапанкреатит.
- абсцес черевної порожнини.
- сепсис.
- кісти внаслідок закупорки проток.
- панкреонекроз, що є наслідком проникнення в кров продуктів розпаду тканин і великої кількості ферментів.
- шок, як наслідок больового синдрому та інтоксикації.
- ферментативний розлитий перитоніт – наслідок викиду ферментів в черевну порожнину.
- гостра ниркова або печінкова недостатність на тлі інтоксикації.
- розвиток механічної жовтяниці внаслідок здавлювання проток.
- аррозівние кровотечі – виникають при роз’їдання судин.
При хронічному панкреатиті мають місце такі ускладнення:
- реактивний гепатит;
- холестаз з жовтяницею або без неї;
- гнійний холангіт;
- кісти і псевдокісти в залізистої тканини органу;
- рак підшлункової залози;
- цукровий діабет, внаслідок порушення вироблення інсуліну;
- синдром Меллорі-Вейс;
- ерозивно-виразкові ураження слизової травного каналу;
- хронічна анемія;
- портальна гіпертензія;
- летальний результат.
клінічне обстеження
Провести діагностику хронічного панкреатиту нелегко, тому що візуальні дослідження і аналізи крові цього захворювання не дуже специфічні. Аналізи крові використовуються для оцінки рівня ферментів підшлункової залози, рівня цукру в крові і функціонування печінки, і нирок.
Стілець також може бути перевірений на наявність ферментів і жиру. Візуальні дослідження підшлункової залози проводяться за допомогою комп’ютерної томографії, рентгенографії, магнітно-резонансної холангіопанкреатографії і трансабдоминального ультразвукового дослідження (УЗД).
діагностика
Діагностикою панкреатиту займаються лікарі-гастроентерологи. Хворого оглядають, вислуховують його скарги, вивчають анамнез. В ході первинного прийому обов’язково вимірюють артеріальний тиск. При запаленні підшлункової залози воно часто буває знижений, а серцебиття, навпаки, частішає.
Щоб підтвердити діагноз хворому призначають такі аналізи і процедури:
- УЗД підшлункової залози є досить інформативним методом в плані виявлення захворювання. З його допомогою вдасться візуалізувати сам орган, стан його паренхіми, розміри залози. Паралельно проводять обстеження інших органів травної системи (жовчного міхура, печінки, селезінки), що дозволяє виявити причину розвитку панкреатиту.
- Якщо ще потребує детального обстеження, то пацієнта направляють на КТ або МРТ. Як правило, таку складну діагностику призначають хворим з ускладненим панкреатитом.
- Здача загального аналізу крові. При панкреатиті виявляються всі ознаки запальної реакції: прискорюється ШОЕ, підвищується рівень лейкоцитів.
- Здача крові на біохімічний аналіз. При цьому буде виявлено підвищення панкреатичних ферментів, таких як ліпаза і амілаза. Часто спостерігається гіперглікемія та гіпокальціємія.
- Здача сечі на визначення в ній активності амілази.
- Ендоскопічну ретроградну холангіопанкреатографія (ЕРХПГ) призначають при біліарнозавісімого панкреатиті. При цьому в головний жовчний протік вводять зонд, через який подають контрастну речовину. Потім виконують знімок на рентгенологічному обладнанні. Дана методика дозволяє оцінити прохідність найдрібніших протоків, виявити в них конкременти, а також інші перешкоди: стриктури, перегини, спайки.
Іноді симптоми панкреатиту нагадують симптоми інших захворювань органів черевної порожнини. Тому важливо проводити диференційну діагностику з такими порушеннями, як:
- апендицит і холецистит в фазі загострення.
- прорив кишечника або шлунка на тлі виразкового процесу.
- непрохідність кишечника.
- внутрішня кровотеча.
- абдомінальна ішемічна хвороба.
В цілому, діагностика панкреатиту утруднена, часто лікар може припустити запалення підшлункової залози у пацієнта ще на етапі опитування та огляду.
Стадії і ступеня
Визначити область поразки запальним процесом допоможе лікар гастроентеролог. Спеціаліст врахує скарги пацієнтки і результати огляду. Важливо визначити ступінь і стадію розвитку панкреатиту, щоб підібрати максимально ефективне лікування.
Хвороба проходить наступні етапи:
| Назва | опис |
| 1 стадія | Патологія триває 5-7 днів. Клітини підшлункової залози набрякають. В області черевної порожнини розвивається запальний процес. Продукти розпаду всмоктуються організмом. Без своєчасної терапії патологічні процеси прогресують, уражається головний мозок, серце, легені і високий ризик летального результату. |
| 2 стадія | Реактивний період триває тиждень. На 2 стадії утворюється згусток панкреатичного інфільтрату. Супроводжуючими симптомами є лихоманка, шлункова виразка і жовтяниця. |
| 3 стадія | З’являються гнійні ускладнення, на тлі яких виникає кровотеча і сепсис (зараження крові, що приводить до летального результату). |
| 4 стадія | Період відновлення, в більшості випадків триває 3 тижні. Патологічні осередки інфільтрату розсмоктуються. Хвороба перетікає в хронічну форму. |
Симптоми панкреатиту у жінок залежать від стадії патологічних процесів, ступеня їх поширення та області ураження підшлункової залози. Не можна ігнорувати перші ознаки захворювання, оскільки прогресуюче запалення може привести до летального результату.
Перша допомога при нападі гострого панкреатиту
Поява перших симптомів гострого панкреатиту – привід для невідкладного виклику швидкої допомоги. До приїзду фахівців необхідно дотримуватися певні рекомендації:
- ні в якому разі не можна приймати їжу і навіть пити, оскільки це може спровокувати додаткову вироблення ферментів клітинами підшлункової залози і призвести до ще більшого ураження органу;
- необхідно прийняти горизонтальне положення і постаратися розслабити напружені м’язи живота (якщо напад супроводжується нестримною блювотою, краще лягти на бік);
- на живіт необхідно накласти холод, використовуючи для цього грілку або пляшку із замороженою водою, загорнуту в рушник (це дозволить уповільнити розвиток гострого запального процесу).
При нападі гострого панкреатиту багато людей, не витримуючи болю, намагаються вгамувати її за допомогою таблеток та ін’єкційних медикаментів. Але такі заходи малоефективні і можуть змастити клінічну картину захворювання, інформативну для лікаря, який буде проводити огляд. Таким чином, основа першої допомоги пацієнтам з нападами гострого панкреатиту полягає в дотриманні трьох правил: холоду, голоду і повного спокою. Лікування панкреатиту, що протікає в гострій формі, має проводитися тільки в умовах стаціонару під суворим наглядом лікаря.
діагностика панкреатиту
Діагностувати це захворювання, як правило, нескладно, так як його симптоми практично завжди яскраво виражені. Але все ж лікар для призначення адекватного лікування повинен обов’язково визначити форму захворювання. Для цього доцільно проведення лапароскопії – методу, що дозволяє оглянути за допомогою спеціального інструменту черевну порожнину зсередини.
При підозрі на гострий панкреатит проводяться деякі лабораторні аналізи. Це загальне дослідження крові, аналіз сечі, біохімічні дослідження. Аналогічні аналізи проводяться при підозрі на хронічний панкреатит. Однак біохімічні дослідження важливо проводити в період загострення захворювання. Проводиться також спеціальне дослідження калу.
Чим лікувати панкреатит
Підбір препаратів для лікування панкреатиту у дорослих проводиться виходячи зі ступеня, форми, етіології і супутніх захворювань пацієнта. Терапія гострої форми проводиться тільки в стаціонарних умовах.
При гострому панкреатиті, як правило, призначається таке лікування:
- Анальгетики, спазмолітики, холінолітики – для полегшення больового синдрому. При нестерпного болю можуть призначатися наркотичні засоби.
- Цитостатики – для зменшення запального процесу.
- Блокатори вироблення ферментів і секрету – для попередження некротизации тканин.
- Антибіотики – при наявності інфекції.
- Електролітні і амінокислотні розчини – для зниження рівня інтоксикації.
Для лікування хронічної форми в домашніх умовах застосовуються такі засоби:
- При больовому синдромі призначаються анальгезирующие препарати.
- Для придушення секреції використовуються інгібітори протонної помпи.
- Препарати ферментів.
- Протизапальні препарати.
- Хірургічне втручання.
- Дієта.
Іноді несвоєчасне надання медичної допомоги може коштувати людині життя. Першу допомогу, яку можна надати людині з нападом панкреатиту, симптоми якого очевидні, полягає в прикладанні холоду на живіт, прийомі спазмолитика – На-шпа, Папаверин, а також відмова від прийому будь-якої їжі і постільний режим до приїзду швидкої допомоги.
загострення
Хронічний панкреатит може загострюватися за двома найбільш поширених причин:
- прийом великих доз алкоголю;
- порушення функції жовчовивідних шляхів.
Існує також маса причин, які мають менше значення, але істотно підвищують частоту виникнення загострень хронічного панкреатиту:
- регулярний прийом малих доз алкоголю;
- схильність до переїдання;
- куріння;
- зайва вага;
- вживання хворого кількості жиру;
- прийом медикаментозних препаратів;
- інфекційні захворювання;
- часті стреси.
У більшості випадків ознаки загострення хронічного панкреатиту проявляються у вигляді постійної, гострої та сильної болі, відчувається під ребрами, відбиваючись в спину.
- Часто біль атипова, маскується під інші захворювання, буває максимально виражена у верхній частині спини, розмивається по животу.
- Іноді біль віддає в грудну клітку, в бік, відчуваючи в глибині організму, що характерно для загострення панкреатиту.
Характерні ознаки загострення хронічного панкреатиту:
- Сильний біль, яка може бути тупий або різкої в черевній порожнині без чіткої локалізації, яка посилює після прийому їжі і віддає в спину.
- Часта діарея з домішкою жирових частинок в екскрементах.
- Почуття гіркоти в ротовій порожнині.
- Блювота з вкрапленнями жовчі, важко подає усунення ліками.
- Сильна нудота.
- Втрата апетиту.
- Білий наліт на язиці.
Всі вищевказані ознаки можуть проявлятися як цілим букетом, так і поодинці. Якщо людина страждає від сильно вираженою різкого болю, то може спостерігатися диспепсичний синдром, при якому самопочуття хворого стрімко погіршується.
Медикаментозне лікування
Ліки при панкреатиті призначаються лікарем індивідуально, на підставі діагностики даного захворювання. Це пов’язано з широким спектром факторів і патогенезу панкреатиту, а то й враховувати які, мінімізують шанс на повне одужання.
Зняття болю (спазмолітики)
Для зняття больових відчуттів при панкреатиті, лікар зазвичай призначає:
- Спазмолітики: «Дротаверин», «Дюспаталін», «максиган», «Но-шпа», «Спазмалгон», «Спарекс», «фенікаберан».
- М-холінолітики: «Атропін», «Гастоцепін», «Метапін», «хлороз».
При стійкому больовому синдромі, призначаються Н2-блокатори: «Ранитидин», «Фамотидин»
антіферментная терапія
Антіферментная терапія спрямована на зупинку процесів, що руйнують підшлункову залозу.
Антисекреторні препарати спрямовані на блокування таких ферментів, як – трипсин, тразилол, гордокс, контрикал, пантрипин та інших, а також гальмування протеїнового синтезу в залозі, що сприяє зменшенню болів, набряків, мікроциркуляторних розладів та інших ознак запалення підшлункової залози.
Серед антисекреторних препаратів можна виділити: цитостатики ( «Рибонуклеаза», «Фторафур», «5-фторурацил»), «Гордокс», «Контрикал», «Пантріпін». «Тразилол», «Епсіло-амінокапронова кислота» (Е-AKK), «Амідопірин», а також блокатори протонної помпи ( «Нексиум», «Омез», «Омепразол», «РАБЕЛОК»).
Слід зазначити, що інгібітори (блокатори) протонної помпи сприяють зниженню рівня соляної кислоти в органах шлунково-кишкового тракту, що також допомагає зняти больові відчуття при панкреатиті. При набряку панкреатиту, разом з антисекреторними препаратами призначається «Аспаркам». Для придушення вироблення підшлунковою залозою гормонів, в стаціонарних умовах можуть призначити – «Октреотід».
Нормалізація кислотно-лужного балансу (рН)
При панкреатиті, в органах травлення змінюється кислотно-лужний баланс – в кислу сторону. Тому, при даному захворюванні ПЖЖ, а також разом з прийомом блокаторів гістаміну і деяких груп спазмолітиків (холінолітиків), призначаються препарати, що знижують кислотність в шлунку і інших органах травлення.
Препарати, що нормалізують кислотно-лужний баланс (рН) в шлунково-кишковому тракті: «Алмагель», «Гастал», «Маалокс», «Фамотидин», «Фосфалюгель», «Циметидин».
Прийом панкреатичних ферментів
Щоб знизити навантаження на запалену підшлункову залозу, а також, якщо помічена її секреторна недостатність, призначається прийом панкреатичних ферментів. Ці препарати є комплекс тих же самих ферментів, які виробляє ПЖЖ для перетравлення і засвоєння їжі, вони також допомагають розщепленню білків, жирів і вуглеводів. Таким чином, діяльність залози при надходженні в організм їжі мінімальна.
З препаратів з панкреатическими ферментами можна виділити: «Фестал», панкреатин ( «біоза», «Вігератін», «Гастенорм», «Креон», «Мезим», «Панкреатин», «Пензітал», «Ерміталь»).
Дані групи препаратів краще приймати після прийому їжі і запивати лужними мінеральними водами. Додатковий прийом панкреатичних ферментів також знімає такі симптоми, як – нудота, здуття живота, розлад шлунку, стрімка втрата ваги.
вітамінотерапія
При лікуванні хронічного панкреатиту призначається додатковий прийом вітамінів – А, Е, С, D, К і вітаміни групи В.
Крім того, призначається прийом – ліпоєвої кислоти, кокарбоксилази.
Коли необхідно звернутися до лікаря
Симптоми панкреатиту у жінок вимагають не тільки консультації терапевта або гастроентеролога, а й повного медичного обстеження. Важливо відразу звернутися за допомогою, при появі перших порушень в роботі підшлункової залози.
З огляду на стан пацієнтки, може знадобитися додаткова консультація дієтолога для складання правильного раціону. Визначити, наскільки серйозна ситуація, також допоможе хірург. Не варто займатися самостійним лікуванням, оскільки можна погіршити стан здоров’я.
Дієта при хронічному панкреатиті
Це найважчий для виконання принцип лікування панкреатиту, оскільки дієта виключає всі смачні продукти, які люблять все – шашлики, шоколад, солодощі, гриби, гострі, смажені страви, фаст-фуд. Всі продукти аж до фруктів і овочів слід подрібнювати, тільки варити, запікати. Харчування має бути частим і невеликими порціями, тобто їсти слід кожні 3 години, при цьому бажано не змішувати за один прийом їжі різні види білка, жирів або вуглеводів.
Складаючи меню при панкреатиті хронічної форми, необхідно враховувати наступні рекомендації:
- щоденний раціон необхідно ділити на п’ять прийомів їжі, і при цьому порції повинні бути невеликими, щоб травній системі було простіше справлятися з вступникам об’ємом продуктів;
- їжа повинна бути теплою, оскільки харчування при панкреатиті виключає вживання гарячих або холодних страв;
- жирні, гострі і жирні страви, копченості, ковбаси, приправи і спеції необхідно максимально обмежити в своєму раціоні, оскільки вони можуть спровокувати загострення хронічного панкреатиту;
- обмеження або повного виключення також підлягають продукти з високим вмістом грубої клітковини, наприклад, капусту і бобові;
- не можна включати в меню при панкреатиті кави, шоколад, випічку з кремом, алкоголь, газовані напої та інші продукти, здатні спровокувати загострення;
- рекомендовано вживання м’якої їжі, відварених перетертих овочів і фруктів, подрібнених супів;
- добова норма споживаного жиру не повинна перевищувати позначку в 60 г, при цьому допустима норма білків становить 60-120 г, а вуглеводів – 300-400 г.
Крім того, пацієнту може призначатися додатковий прийом вітамінів для підтримки організму і функцій травної системи. Харчування при хронічному панкреатиті має включати:
- злегка підсушений пшеничний хліб, приготовлений з борошна першого або другого сорту;
- подрібнені овочеві супи;
- відварений рис, гречку, вермішель або вівсянку;
- нежирне м’ясо і рибу, приготовані за допомогою варіння або на пару;
- відварені або запечені овочі;
- молочні продукти з низьким процентним вмістом жиру;
- вершкове масло і соняшникова олія в мінімальних кількостях;
- неміцний чай і лужну воду;
- фрукти і ягоди з низьким рівнем кислотності і ін.
При загостреннях хронічного панкреатиту в перші один-два дня пацієнтам показаний голод і вживання лужної мінеральної води невеликими ковтками приблизно кожні дві години. Після цього, в залежності від стану пацієнта, можна складати раціон з використанням простих рецептів при панкреатиті, готуючи овочеве пюре або протерту кашу.
Важливо не тільки правильно скоригувати харчування при хронічному панкреатиті, але і виключити фактори, здатні спровокувати загострення. Так, категорично заборонено вживати алкогольні напої, палити, пити каву, їсти шоколад і т.д.
дієта
Якщо загострення хронічного панкреатиту досить серйозно і супроводжується вираженим болем, наполегливої блювотою, значними змінами лабораторних проб, то хворим потрібен голод. Його тривалість залежить від конкретного клінічного випадку, але частіше складає від 1 до 3 діб. Іноді в «голодну» фазу допускається питво відвару шипшини, лужних мінеральних вод, неміцного чаю.
Потім призначається особлива низькокалорійна дієта (до 2200 ккал) з нормальною квотою білка. Вона призначена для того, щоб максимального щадити підшлункову залозу та інші травні органи.
Особливостями цієї дієти при панкреатиті є:
- заборона на жирні продукти (баранина, свинина, вершки, сало та ін.) і алкоголь;
- дробность вживання їжі (до 6 разів);
- обмеження солі;
- страви подаються виключно в теплому вигляді;
- подрібнення або протирання використовуваних продуктів;
- широке застосування слизових круп’яних супів, овочевих супів-пюре з доданим відвареним м’ясом, суфле, білкових омлетів, рибних і м’ясних кнелей, парових котлет, биточків, печених яблук, овочевих пюре, желе, мусів, підсушеного білого хліба, знежиреного сиру, киселів;
- виключення всіх продуктів з високим вмістом екстрактивних речовин або ефірних масел (рибні, м’ясні бульйони, какао, кави та ін.), свіжих ягід, овочів, зелені, фруктів, плодів, кислих соків, газованих напоїв, маринадів.
За умови клінічного і лабораторного поліпшення харчування розширюють, збільшуючи його калорійність та кількість білків, потрібних для якнайшвидшого відновлення. Хоча набір допустимих продуктів дуже схожий з вже згаданої дієтою, але перелік страв в меню збільшується (дозволяється запікання). Якщо панкреатит супроводжується розвитком діабету, то в заборонений продуктовий список додають білі каші, картопля, мед, солодощі, випічку.
Народні засоби
Лікування панкреатиту здійснюється медикаментами і можливо спільне застосування народних методів. Усунення причини больових відчуттів за допомогою дієти є основним способом у відновленні нормального функціонування залози.
Лікар призначає основну терапію і дає докладні роз’яснення з приводу народних рецептів. Вибір – чим лікувати панкреатит і як правильно використовувати засоби народної медицини, полягає і в профілактиці рецидивів захворювання.
Чим зняти запалення підшлункової залози:
- Настоянка з лука, горіха і манжети. Даний засіб сприяє нормалізації роботи підшлункової залози і вироблення інсуліну. Для приготування необхідно спочатку зробити 3 види настойки: покладіть в три різні ємності, окремо – 100 г ріпчастої цибулі, 100 г подрібненого листя волоського горіха і 60 г трави манжетки. Кожне з рослин залийте 600 мл горілки. Залиште всі 3 настою в темне місце на 7 днів, для настоювання. Після чого, процідіть 3 настоянки і зробіть з них одну настоянку в такій пропорції – 150 мл лушпиння, 60 мл горіхової і 40 мл манжетки. Приготований настій потрібно приймати 2 рази на добу, по 1 ст. ложці, за 20 хвилин до ранкового прийому їжі і ввечері, перед сном.
- Льон. Увечері, засипте в термос 3 ст. ложки лляного насіння і залийте їх 1 л окропу, закрийте і поставте на ніч для настоювання. Вранці, збовтайте вміст термоса, процідіть його і приймайте по 100 мл 3 рази на день, за 30 хвилин до прийому їжі. Курс лікування – 2 місяці.
- Кульбаба. 50 г подрібнених коренів кульбаби залийте 300 мл окропу, накрийте засіб і залиште на 2 години для настоювання і охолодження. Процідіть настій і приймайте по 100 мл перед їжею, 3 рази в день.
- Сік з капусти, моркви та салату. Капуста при панкреатиті, вірніше її сік, особливо в поєднанні з морквяним соком і соком з листя салату, можна застосовувати не тільки для лікування панкреатиту в домашніх умовах, але і при цукровому діабеті і відновлення нормальної діяльності підшлункової залози. Для приготування лікувального соку при панкреатиті, потрібно пропустити через соковижималку в рівних кількостях – брюссельську капусту, моркву і листя салату. Приготований фреш потрібно пити вранці, за 20 хвилин до їди. При цьому необхідно обов’язково дотримуватися низкоуглеводную дієти і періодично чистити кишечник. Курс лікування – 1 місяць, після чого робиться двох тижневу перерву і місячне питво соку повторюють.
- Трав’яний збір 1. Змішайте в рівних пропорціях наступні рослини – звіробій, пустирник і м’яту перцеву. 2 ст. ложки суміші залийте 500 мл окропу і залиште на 45 хвилин для настоювання і охолодження. Процідіть засіб і приймайте по ¾ склянки перед їдою, 3 рази в день.
- Трав’яний збір 2. Змішайте в рівних пропорціях наступні рослини – календулу, кукурудзяні рильця, м’яту перцеву, ромашку польову, і якщо кислотність знижена – подорожник. 4 ч. Ложки цього збору залийте 800 мл окропу, після чого поставте засіб на водяну баню, хвилин на 15 і відставте засіб для охолодження і настоювання, хвилин на 50. Далі настій проціджують і приймають по ¼ склянки, розведеного в ¾ склянках теплої води, 3 рази на день, за 15 хвилин до прийому їжі. Зберігати настій потрібно в холодильнику, але не більше 5 днів.
При комбінації трав’яних відварів позитивний ефект посилюється. Заварюють трави звичайним способом, зазначеним на упаковці і п’ють починаючи з невеликих доз натщесерце. Спостерігаючи за станом організму, вживання народних рецептів до 100-150 мл в день.
Стадії розвитку хронічної форми
| стадія панкреатиту | |
| Легка | Дорослих в цей час починають мучити перші симптоми хвороби. Тривалість стадії може становити кілька років. У деяких випадках захворювання дуже швидко прогресує. Кількість загострень 1-2 рази на рік. |
| Середня | Стадія розвитку постійної клінічної симптоматики. У хворих з’являються ознаки ендокринної та екзокринної недостатності. Люди дуже мало їдять, скаржаться на біль в жівоте.Наблюдается 3-4 загострення на рік. Вони більш тривалі, ніж при легкому перебігу панкреатиту. У хворих людей зменшується маса тіла. Помірно знижується зовнішньосекреторної функція підшлункової залози, спостерігається панкреатическая гиперферментемия. |
| важка | Регулярні і тривалі напади (більше 5 разів протягом року) з інтенсивними неприязними відчуттями і яскраво вираженими симптомами. Вага істотно знижується до виснаження, ознакою якого є діарея. Іноді можуть додатися несприятливі наслідки – цукровий діабет, стеноз 12-палої кишки. |
Як усувати біль при хронічному панкреатиті
При дотриманні дієти біль набагато рідше дає про себе знати, але варто трохи відійти від неї, дозволити собі жирного або смаженого і все – потрібні знеболюючі.
- При інтенсивному болю лікарем можуть бути призначені спазмолітики – Но-шпа, Дротаверин, які зменшують запалення в підшлунковій залозі і відповідно знижують біль.
- Також лікар може призначити мебеверін (Дюспаталін, Спарекс) – спазмолітик, миотропного дії, усуває спазми шлунково-кишкового тракту.
- Можна на короткий курс призначити антисекреторні (омепразол) і діуретичні засоби (діакарб по таблетці на три дні під прикриттям аспаркама при набряку).
- Також застосовують Октреотід, лікарський препарат, що пригнічує вироблення гормонів залозою, оскільки вони стимулюють її і тим самим викликають біль. Ці ліки призначають тільки в стаціонарах.
При тривалому протіканні хронічного панкреатиту відбувається заміщення нормальних тканин цього органу, втрати нормальної її функції, тому з’являється цукровий діабет і порушується травлення. Щоб дати відпочинок для підшлункової залози і знизити больові відчуття у хворих, необхідний прийом додаткових панкреатичних ферментів:
- Фестал – його слід пити 3 р / день по 1 таблетці під час їди, зазвичай його поєднують з гістаміновими блокаторами для зменшення кислотності в шлунку – фамотидин, циметидин.
- Панкреатин (Ерміталь, Креон, Пензітал, Панзинорм, Пангрол, Мікразім, Мезим, біоза, Гастенорм, Ензістал) – це ферменти підшлункової залози, що приймаються також 3 р / день по 2 табл. під час прийому їжі, бажано запивати лужною мінеральною водою. Вони допомагають розщеплювати жири, вуглеводи, білки.
- Говорячи про ферментах, треба пам’ятати про їх активності, 10 000 ОД за ліпазою (таблетка мезим-форте) тричі на день – стандартна потреба при замісної терапії. Оригінальний мезим має не дуже приємний запах, якщо запаху немає – це підробка (товчений крейда).
можливі ускладнення
Хронічний панкреатит викликає поступове пошкодження підшлункової залози. На ранніх стадіях виникають періодичні гострі епізоди, що викликають сильний біль.
Згодом пошкоджена тканина підшлункової залози перетворюється в заповнені рідиною камери, так звані помилкові кісти (псевдокісти). Псевдокісти збирають сік підшлункової залози і укладають в зернисту або волокнисту тканину, в результаті відбуваються запалення, внутрішні кровотечі.
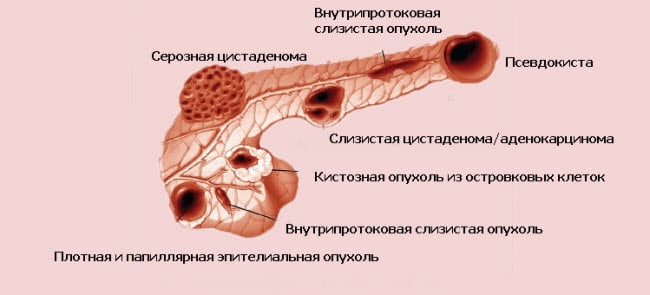
Крім того, в підшлунковій залозі і прилеглих тканинах може відбуватися велика кальцифікація (відкладень солей кальцію). В системі проток утворюються перетяжки, а згодом, камені підшлункової залози. Вони перешкоджають секреції і викликають накопичення травних соків.
При захворюванні вражається ендокринна функція підшлункової, порушується вироблення інсуліну. Якщо пошкодження в підшлунковій залозі запущені сильно, це призводить до значного розладу шлунка з втратою ваги і анорексії, виникає цукровий діабет. Як пізнього ускладнення може виникнути рак підшлункової залози.
Ін. Проте страшні ускладнення під час захворювання:
- бактеріальна інфекція мертвих тканин через зараження крові (сепсис);
- серцево-судинний (гемодинамічний, циркуляторний) шок;
- порушення згортання крові (так звана коагулопатія споживання);
- стійке збільшення вмісту глюкози в крові;
- серцево-судинна, дихальна і ниркова недостатність;
- у алкоголіків, симптоми алкогольної абстиненції (істеричний страх і невроз нав’язливих станів) під час курсу терапії.
профілактика
Здоровий спосіб життя після перенесеного нападу – це те правильне рішення, завдяки якому добре самопочуття вдасться зберегти на довгі роки. Необхідно підтримувати хорошу фізичну форму і харчуватися часто і потроху. Після зими, коли організм особливо потребує вітамінів, потрібно їсти побільше натуральних продуктів, овочів, приймати вітамінні комплекси.
Куріння і вживання спиртного наносять удар організму людини на всіх рівнях, в тому числі сприяють розвитку патологічних процесів в підшлунковій залозі. Якщо не вдається виключити алкоголь зовсім, то необхідно зменшити його дози і знизити частоту вживання.
Панкреатит може протікати безсимптомно, а коли симптоми все ж виявляться, повернути підшлунковій залозі колишнє повноцінне стан вже буде неможливо. Легше запобігти патологію, уникаючи різного роду надмірностей, ніж потім намагатися врятувати орган за допомогою медицини.
Загальні відомості
Панкреатит – це назва цілої групи хвороб і симптомів, при яких відбувається запальний процес підшлункової залози. Якщо виявляється такий процес, то ферменти, які продукують підшлунковою залозою, не потрапляють в дванадцятипалу кишку. Отже, вони починають активно діяти вже в підшлунковій залозі, поступово руйнуючи її. Таким чином, відбувається так званий процес самопереваріванія. Така патологія чревата подальшим ураженням інших органів, адже при поступовому руйнуванні підшлункової залози відбувається виділення токсинів і ферментів. У свою чергу, вони можуть виявитися в кровотоці і пошкодити інші органи. Тому гострий панкреатит необхідно лікувати відразу ж після встановлення діагнозу. При такому стані лікування проводять в основному в стаціонарі.
У жінок панкреатит діагностується частіше, ніж у чоловіків. Також панкреатиту більш схильні до сите та літні люди.
Терапевтичні заходи, спрямовані на боротьбу з хронічним панкреатитом
Панкреатит у уповільненому процесі має наступну схему лікування. Хворому призначаються полівітамінні комплекси, посилені вітамінами А, В і Е, препарати з жовчогінні властивості, ферменти.
Виявлена секреторна недостатність підшлункової залози лікується замісною терапією, яка застосовується в стадії затихання гострого етапу панкреатиту. Доктором прописуються лікарські препарати, що містять ферменти, зокрема, це препарати
- фестала,
- панзинорма,
- дігестал,
- мезим Форте,
- панкреатину,
- креону та інших.
Важливо пояснити лікаря свої симптоми панкреатиту, щоб він призначив відповідну діагностику.
Відгуки
Дорогі читачі, нам дуже важлива ваша думка – тому ми будемо раді відкликанню про панкреатиті у жінок в коментарях, це також буде корисно іншим користувачам сайту.

Сюзанна
У період вагітності часто турбували нудота і блювота. Думала, що це симптоми токсикозу. Порадилася з гінекологом, він призначив УЗД черевної порожнини. З’ясувалося, що підшлункова залоза запалена. Захворювання виявилося на ранній стадії, що дозволило зберегти плід. Змінювала раціон, брала відвар ромашки. Поступово неприємна симптоматика зникла, пологи пройшли нормально, дитина народилася здоровою.
Карина
Вболіваю хронічним панкреатитом вже кілька років. Рецидиви бувають, але нечасто, особливо навесні і восени. У період загострення приймаю лікарські засоби, прописані лікарем, переходжу на сувору дієту. Дуже корисний відвар шипшини, прийом цілющого напою дозволяє прискорити настання ремісії, нормалізувати травлення.
ускладнення патології
Приступ панкреатиту на тлі його хронічного розвитку найбільш небезпечний з точки зору несприятливих наслідків. Ускладнення найчастіше трапляються в гостру фазу, коли запальні, інфільтративні і дистрофічні зміни протікають інтенсивно, підвищується ризик проникнення в орган інфекції. Хронічний панкреатит небезпечний:
- утворенням абсцесів, свищів, флегмони;
- появою псевдо-, а також справжніх кіст;
- розвитком перитоніту;
- цукрового діабету;
- частковим або повним відмиранням залози (панкреонекроз);
- запаленням клітковини навколо підшлункової;
- поліорганної недостатністю (серцевої, ниркової, печінкової);
- синдромом дисемінованого внутрішньосудинного згортання.
Пізні ускладнення включають кахексию (виснаження організму), авітамінози, порушення обміну мінеральних речовин, портальну гіпертензію, гепатит, варикоз стравохідних вен і підвищений ризик внутрішньої кровотечі на цьому тлі, а також рак панкреас.
Ознаки загострення панкреатиту
Приступ панкреатиту завжди починається з виникнення гострого болю з локалізацією в лівому підребер’ї. Больовий синдром посилюється при відсутності медикаментозної терапії. Біль може придбати блукаючий характер і пошириться на область спини, попереку, зону лопаток. До больовий симптоматиці поступово приєднуються інші ознаки загострення запального процесу.
Ознаки розвитку загострення патології:
- характерна біль після вживання заборонених продуктів харчування (жирна, смажена, солона їжа, алкоголь та ін.);
- больові відчуття зменшуються, якщо пацієнт приймає позу ембріона або нахиляє тулуб вперед;
- біль виникає після прийому ферментних препаратів (такі медикаменти підсилюють запальний процес і ферментну активність підшлункової залози).
Дієта як складова частина терапії
Ефективне лікування хронічного панкреатиту неможливо без організації дієтичного харчування. Дієта з урахуванням регулярного дотримання дозволяє призупинити дегенеративні процеси і знизити ймовірність рецидивів. Раціон харчування змінюється, виходячи із стадій хвороби. У перші 48-72 години від моменту загострення їжа під забороною, хворому призначають парентеральне харчування у вигляді крапельниць з розчином глюкози. Для придушення спраги дозволено вживати 1% содовий розчин. Раціон збагачують вітамінними напоями на 4-у добу, до вживання дозволені солодкі фруктові соки, відвар з ягід шипшини, морс з журавлини. Через 5 днів хворий може їсти їжу з рослинною і молочним білком. На 6-7 день вводять вуглеводні продукти і жири (в обмеженому обсязі). Весь добовий раціон розбивають на 7-8 невеликих порцій. Їжа подається в теплому (60-65 ° C) і ретельно протертому вигляді.
Раціон хворих з хронічним запаленням підшлункової може включати:
- нежирні супи на вторинному бульйоні з овочами, крупами і макаронами, дозволені солодкі молочні супи;
- другі страви у вигляді парових м’ясних і рибних котлет, зраз, тефтелькою, омлетів з курячих яєць;
- злакову їжу в вигляді каш, черствого білого хліба, сухариків;
- молочні продукти – вершкове масло (не більше 20 г на добу), пастеризоване молоко з рідиною 1,5-2,5%, ряжанка, нежирний сир;
- овочі і фрукти в свіжому і минулому термічну обробку вигляді – морква, яблука, гарбуз, буряк;
- напої – слабкий чай з додаванням молока, кисіль, компот;
- спеціалізовані суміші з підвищеним вмістом білка і вітамінів.
Важливо уникати переїдання – оптимально споживати до 2,5 кг їжі, включаючи рідину, за добу. Дотримуючись рекомендації по дієтичному харчуванню, можна значно підвищити позитивний ефект від комплексної терапії.
Класифікація
Спроби класифікувати панкреатит робили сотні лікарів. В результаті до сих пір немає єдиної думки про те, яка ж класифікація вірна. Існують десятки варіантів, ось деякі з них.
| За стадії захворювання: | Морфологічні варіанти: | За формою перебігу: |
| Стадія загострення. | Обструктивний. | Набряклий. |
| Стадія ремісії. | Кальцифікуючий. | Жирової панкреонекроз. |
| Запальний (паренхіматозний). | Геморагічний панкреонекроз. | |
| Фіброзно-індуративний. | Гнійний (інфікований панкреонекроз). |
терапія
Лікування хронічного панкреатиту організовується в залежності від тяжкості запалення. Легкі форми підлягають лікуванню в амбулаторному режимі під постійним контролем гастроентеролога і терапевта. Лікування в стадіоні поділяють на консервативне та хірургічне. Провідні цілі терапії:
- ліквідація негативних факторів (спиртне, соматичні хвороби);
- купірування больового синдрому;
- усунення ферментативної недостатності;
- відновлення тканин залози і парінхеми;
- лікування інших дисфункцій ШКТ.
Головна мета медикаментозної терапії направлена на зниження або повну ліквідацію прогресування хронічного панкреатиту, включаючи боротьбу з ускладненнями. Виходячи з типу запалення, загального стану хворого, лікарська терапія може включати:
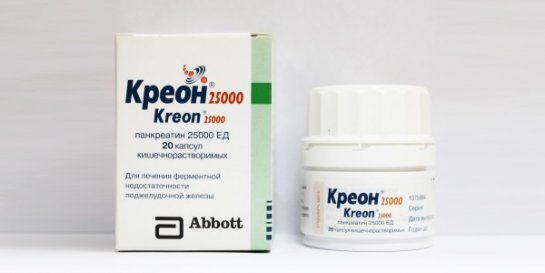
- ферменти на основі панкреатину (Пангрол, Мікразім, Фестал, Креон) – прийом панкреатину необхідний для нормалізації секреторних функцій підшлункової залози; курсової прийом препаратів допомагає зменшити біль, поліпшити засвоєння поживних речовин, налагодити стілець, купірувати диспепсический синдром;
- знеболюючі препарати і спазмолітики завдяки здатності знижувати тонус і напруга м’язів незамінні при будь-яких стадіях хвороби; швидкий і тривалий ефект роблять препарати на основі дротаверину і папаверину; при неефективності спазмолітиків призначають анальгетики і НПЗЗ – німесулід, Найз, Вольтарен, Мелоксикам;
- наркотичні анальгетики – при рецидиві хронічного панкреатиту і нападах нетерпимою болю (Трамадол, Седальгін-нео);
- засоби для боротьби з інтоксикацією – Рінгер, Гемодез-Н, фізрозчин для внутрішньовенного вливання;
- інгібітори протонної помпи і Н 2 антагоністи (Омез, Пантопразол) – при зниженій кислотності в травному тракті;
- вітамінотерапія (ізопреноїди А, Е, D) і середньоланцюгові тригліцериди – в цілях коригування дефіциту поживних речовин.
Для лікування ускладнених форм хронічного запалення підшлункової (гнійні абсцеси, кісти, флегмона) показано оперативне втручання. У число незаперечних показань до операції входять ускладнення, небезпечні для життя пацієнта – закупорка проток і некроз залози, склеротичні процеси, стеноз сфінктера Одді, критичний стан хворого при неефективності консервативного лікування.
Види хірургічних операцій при хронічному перебігу панкреатиту:
- сфинктеротомия показана при обтурації або стисненні сфінктера Одді;
- висічення конкрементів в протоках органу;
- розтин патологічних вогнищ (кістозних порожнин, абсцесів з гнійним ексудатом) з подальшим дренуванням і санацією;
- панкректомія – видалення уражених ділянок або всієї підшлункової залози повністю;
- висічення жовчного міхура при наявності ускладнень від центрального жовчовивідної протоки;
- вірсунгодуоденостомія – техніка відтворення додаткових каналів для відтоку жовчі з метою зняття навантаження з проток підшлункової.
Користь соків при панкреатиті
Часто використовуються соки в терапії.
- Сік картоплі.
Вживати сік свеженатертого картоплі для лікування слід тільки свіжим, так як свої цінні властивості він зберігає лише 10 хвилин після віджимання. Тим, у кого кислотність в шлунку вище норми, його пити не рекомендується. Для посилення терапевтичного впливу сік картоплі вживають з кефіром, а якщо він викликає неприємні відчуття, то в нього додають трохи меду.
- Сік з коренеплоду буряку.
Виробляти терапію соком з коренеплодів буряка варто обмежено, не перевищуючи норму – 0,5 склянки на добу, розмежувавши цей захід чистою водою у співвідношенні 1: 1 на кілька раз.
- Овочевий фреш.
Для цього рецепта потрібен блендер. З коренеплоду буряку, однією морквини, пучка петрушки і пучка кропу, великих капустяного листя (4-5 штук) зробити сокову суміш. Цей зелено-овочевий фреш знімає больові напади і налагоджує функцію підшлункової залози. Альтернативою цим рецептом може виступати схожий мікс з овочів лише з різницею в інгредієнтах: це брюссельська капуста, морква, зеленого салату листя, зелена стручкова квасоля. Таке поєднання овочів допомагає кращій роботі залози.
- Сік граната.
Cвежевижатий сік гранатових зерен, розведений частиною води, потрібно пити щодня в продовженні одного-двох місяців по 0,5 склянки до початку трапези тричі на день.
- Сік з калинових ягід.
Свіжі плоди калини попередньо потрібно потовкти в ступці. Пізніше плоди (ст.л.) розбавити водою (300 мл). У сік ввести чайну ложку меду і ліки готові до вживання. Такий медово-ягідний напій вживають курсами від одного до двох місяців з десятиденними перервами.
Народна медицина
Підшлункова залоза – дуже примхливий орган. Перед використанням народних засобів необхідно перевірити, чи не зашкодять їх інгредієнти органу. Консультація лікаря необхідна.
Деякі рецепти народної медицини:
- Зерна вівса перемолоти в порошок. Столову ложку кошти залити склянкою води, гріти без кипіння 0,5 години. Приймають по 1/3 склянки перед їдою протягом тижня.
- Золотий вус. Два листа рослини порізати і залити ½ літра води. Прогрівають 20 хвилин, настоювати 7-8 годин. Приймати по 2 столові ложки до їжі.
Використання спиртових настоянок не рекомендоване. З обережністю ставитися до лікування сирими овочами та фруктами.
Тактика дій під час нападу
Під час нападу ХП потрібна госпіталізація, тому потрібно викликати швидку допомогу.
До її приїзду:
- укласти хворого в ліжко;
- прикласти до епігастральній ділянці холод на 15-20 хвилин, через пару годин можна повторити;
- виключити прийом їжі, напоїв, крім води;
- якщо приїзд лікарів затримується, дати таблетку Но-шпи, Дротаверину, баралгіну або Ібупрофену.
Не можна приймати спиртовмісні настоянки, які часто рекомендують методи народної медицини. Не можна прикладати тепло або поміщати хворого в гарячу ванну.
Біль зменшується, якщо нахилитися вперед або сісти навпочіпки. Правильна тактика допоможе дочекатися лікарської допомоги. Якщо напад не важкий, і хворий знає, як себе вести при загостренні, можна викликати лікаря додому.
При неможливості звернення до лікаря потрібно пам’ятати, що голод буде потрібно терпіти протягом 3-х днів. Надалі слід готувати клейкі каші (наприклад, з вівсянки).
Відео від експерта:
Як лікувати?
Лікування ХП включає лікарську терапію, хірургічні методи, фізіотерапевтичні процедури і дієту. Всі ці способи доповнюють один одного. У стадії загострення застосовуються ті ж кошти, що при гострій формі захворювання.
лікування загострення
Найбільш складним часто буває купірування больового синдрому, для цього доводиться застосовувати в деяких випадках наркотичні препарати.
Призначаються засоби при загостренні:
- анальгетики – анальгін, Папаверин, наркотичні (Трімеперідін, Промедол, Трамадол);
- нестероїдні протизапальні засоби – Диклофенак, Парацетамол;
- спазмолітики – Дротаверин, Платифиллин, Баралгин;
- інфузійні розчини для попередження зневоднення та відновлення втрат, вводять білкові і колоїдні склади для забезпечення швидкого виведення токсинів;
- антисекреторні засоби допомагають знизити вироблення ферментів – Сандостатин, Омепразол, Гордокс, М-холіноблокатори – Атропін;
- для зняття диспепсичних порушень – Церукал, Домперидон;
- антибіотики – Метронідазол, Азитроміцин;
- інгібітор ферментів – Контрикал.
Також можуть призначатися жовчогінні, вітаміни. Якщо стан стабілізувати не вдається, клінічні рекомендації наказують застосування глюкокортикоїдів (преднізолон).
Терапія при ремісії
У відсутності загострень головним способом лікування є дієта. Дотримання раціону дозволяє запобігти погіршенню стану і уповільнити регрес тканин. Показана фізіотерапія та санаторно-курортне лікування з використанням мінеральних вод.
Стандарти лікування припускають при ферментної недостатності прийом панкреатин, Фесталу або інших синтетичних ферментів. Призначаються комплекси полівітамінів. При значній втраті ваги вводяться амінокислоти, жирові емульсії.
Диспансерні огляди проводять двічі на рік з призначенням підтримуючої терапії. Необхідний регулярний контроль цукру, щоб вчасно визначити розвиток цукрового діабету.
хірургічні методи
Операції використовують в рідкісних випадках при розвиненому некрозі тканин і гнійних інфекціях.
Застосовують наступні види втручань:
- видалення каменів з проток;
- при гнійних процесах – висічення пошкоджених ділянок;
- операції на жовчному міхурі – видалення каменів і міхура;
- резекція ПЖ.
Також при ХП проводять пластику жовчних проток, судин, часткову резекцію шлунка.
способи лікування
На відміну від гострої форми, при хронічному перебігу хвороби хірургічний метод лікування не застосовують. Запущене захворювання піддається тривалій комплексного лікування.
Ефективність і бажаний результат можна отримати, поєднавши одночасно кілька напрямків лікування:
- Дієта. Виняток жирної, гострої їжі, відмова від алкоголю.
- Медикаментозне лікування. Включає замісну терапію ферментами, знеболюючі препарати, препарати, що пригнічують вироблення шлункового соку.
- Лікування супутніх захворювань. Тільки вилікувавши запальні процеси знаходяться поруч органів, очистивши організм від каменів, піску, шлаків лікування основного захворювання принесе долгожетот ефект.
- Фізіотерапія, гімнастика. Индуктотермия, магнітна терапія актуальна паралельно з медикаментозним лікуванням.
Після прийому препаратів і призначених процедур рекомендована легка дихальна гімнастика, нескладні вправи.
Заключним етапом ставати імуномодулюючі препарати, вітамінні комплекси.
Лікування панкреатиту у жінок
Терапія панкреатиту у жінок має на увазі комплексний підхід. Патогенетичне лікування, купірування симптомів запального процесу і усунення шкідливого агента має бути доповнене дотриманням спеціальної дієти. Порушення будь-якого з етапів терапії здатне уповільнити тенденцію до одужання і підвищити ризик ускладнень.
Оперативне втручання
Необхідність оперативного втручання виникає при наявності ускладнень панкреатиту. Хірургічні методи можуть мати на увазі витяг або дроблення конкрементів, розтин гнійних утворень або видалення пухлин. Найпоширенішими видами операцій є лапароскопія і лапаротомія. У першому випадку хірургічне втручання здійснюється через невеликі розрізи, у другому – через широкий розріз черевної стінки.
Рішення про застосування конкретного виду процедури приймає лікар (на підставі наявних свідчень і ускладнень запального процесу).
лікувальна дієта
Дієтичне харчування при гострому і хронічному панкреатиті відрізняється. У першому випадку не можна вживати їжу протягом трьох днів після купірування нападу (лікувальне голодування). Харчування відновлюється поступово з мінімальних порцій. Подальші рекомендації для різних форм патології ідентичні.
Тривалість дієти залежить від ступеня прогресування запального процесу. При ускладненнях дотримуватися принципів дієтичного харчування рекомендується протягом усього життя.
Особливості лікувальної дієти:
- за основу дієтичного харчування беруться принципи Дієти №5;
- вживання жирних, смажених, солоних, гострих страв і заборонених продуктів харчування може спровокувати загострення патології;
- для приготування страв необхідно використовувати методи запікання, тушкування, варіння або парової обробки;
- до дозволеним продуктів відносяться яєчні білки, нежирні сорти м’яса, молочні продукти з низьким відсотком жирності, запечені яблука і груші, компот із сухофруктів, зелений і трав’яний чай, овочеві пюре;
- з раціону виключаються консерви, ковбасні вироби, напівфабрикати, фаст-фуд, кислі соки, ягоди і фрукти, банани, редис, щавель, шпинат, цибулю і часник;
- спровокувати приступ захворювання можуть алкоголь, каву або міцний чай;
- шоколад, солодку випічку, тістечка з жирним кремом з меню повинні бути виключені.

медикаментозна терапія
Використання медикаментів є основним методом лікування панкреатиту. Невід’ємною складовою частиною даного виду терапії є дотримання дієти. Список препаратів залежить від індивідуальної клінічної картини стану здоров’я пацієнтки. Самолікування при запальному процесі має бути виключено. Неправильно підібрані лікарські засоби не тільки не прискорять тенденцію до одужання, але спровокують прогресування патології.
Препарати для лікування запального процесу:
- інгібітори протеаз для зниження активності підшлункової залози (контрикал, гордокс);
- знеболюючі засоби (Спазмолгон, Но-шпа, анальгін, Баралгин);
- препарати на основі ферментів і жовчних кислот для поліпшення процесу перетравлення їжі (Аллохол, Панкреатин, Панзинорм, Креон);
- проносні засоби при наявності регулярних запорів (Дюфалакт, Слабілен, Гуталакс, сенаде);
- нудоти медикаменти (Церукал);
- полівітамінні комплекси для поліпшення апетиту (Дуовит, Супрадин, Компливит);
- препарати проти діареї (Імодіум, Лоперамід).
Симптоми і методи лікування
Відмінною особливістю загострення хронічного панкреатиту є больовий синдром з неясною локалізацією. Визначити напад можна по наявності додаткової симптоматики. Запалення підшлункової залози супроводжується рядом відхилень з боку загального стану організму, процесу спорожнення кишечника і перетравлення їжі.
Якщо загострення відбулося на тлі порушення режиму харчування, то наслідком буде печія (при інших провокують факторах даний симптом може бути відсутнім).
Інші симптоми:

присмак жовчі в роті;- нестримне блювання;
- регулярна нудота;
- відсутність апетиту;
- жовтушність склер;
- сухість в роті;
- діарея;
- частинки неперетравленої їжі в калі;
- зниження артеріального тиску;
- підвищення температури тіла;
- озноб і загальна слабкість організму.
Медичні показання
Симптоми загострення панкреатиту включають в себе ряд відхилень в роботі внутрішніх систем організму. Основними факторами, що вказують на прогресування запального процесу, є тупий біль різної локалізації та діарея (в калових масах присутні частки неперетравленої їжі). Доповнюється клінічна картина додатковими симптомами, характерними для панкреатиту.
Інші медичні показання:
- прогресуюча втрата ваги;
- постійна відсутність апетиту;
- відчуття гіркоти у роті;
- наліт на мові;
- виражена диспепсія;
- регулярна блювота з жовчю.
методи діагностики
Діагностикою загострення панкреатиту займається гастроентеролог. На першому етапі обстеження лікар збирає анамнез. Пацієнту обов’язково призначаються загальні та біохімічні аналізи (кров, сеча, калові маси). Обов’язково проводиться копрограмма (в калі повинні бути присутніми частки неперетравленої їжі).
Інструментальні методи діагностики залежать від індивідуальних особливостей організму пацієнта і ступеня вираженості больових симптомів.
Інші методи діагностики:
- гастроскопия;
- рентгенографія;
- УЗД;
- КТ або МРТ;
- ЛУНДТ-тест;
- тест на рівень панкреатину;
- аналіз на кальцій і ліпіди;
- визначення рівня глюкози в крові.
Призначення домашньої терапії
Домашня терапія загострення панкреатиту включає в себе дотримання ряду рекомендацій. У перші дні після нападу слід виключити прийом їжі, пацієнту забезпечується спокій, будь-які фізичні навантаження неприпустимі. Купірування больового синдрому в більшості випадків відбувається в умовах стаціонару. Після виписки хворого складається індивідуальний курс терапії.
Домашнє лікування включає в себе:
- дотримання дієти (Дієта 5п);
- курсової прийом призначених медикаментів;
- виключення шкідливих звичок;
- доповнення основної терапії народними засобами.

Терапія в умовах стаціонару
Стаціонарне лікування має на увазі проведення спеціальних процедур по відновленню працездатності травної системи, призначення медикаментів, забезпечення дієтичного харчування і купірування нападу.
Госпіталізація є обов’язковою мірою при наявності у пацієнта ускладнень або супутніх захворювань.
Методи лікування в умовах стаціонару:
- заповнення водного балансу і корисних речовин в організмі (внутрішньовенне введення спеціальних розчинів);
- призначення препаратів для забезпечення функціонального спокою підшлункової залозі (блокатори різних рецепторів, ферментні засоби, антациди та ін.);
- попередження ускладнень з допомогою антибіотиків (цефалоспорини, пеніциліни);
- фізіотерапевтичні процедури (електрофорез, синусоїдальний модульований струм).
З яких причин виникає патологія?
Найбільш імовірним фактором появи панкреатиту є алкогольна залежність. Вживання великої кількості міцного алкоголю призводить до розвитку спазму сфінктера залози, в результаті чого ферменти скупчуються, залоза починає самопереваривание.
Також до причин відносять:
- наявність жовчнокам’яної хвороби;
- розвиток патологій інших внутрішніх органів травлення;
- тютюнопаління;
- неправильне харчування, переважання в раціоні жирної, гострої або солодкої їжі;
- отруєння організму;
- травми підшлункової залози в результаті механічної дії;
- вірусні ураження;
- хірургічні втручання;
- стресові ситуації і депресії;
- період вагітності.
Як впливає панкреатит на вагітність
Ризик появи панкреатиту в період вагітності значно підвищується. Небезпечний для здоров’я майбутньої мами гострий панкреатит, який може розвиватися блискавично і мати стрімке прогресування. Больовий синдром у вагітних не виражений, симптоматика змазана. Більш виражені симптоми ураження нервової системи.
При діагностуванні захворювання у жінки на першому триместрі в більшості випадків рекомендується переривання вагітності. Коли захворювання виявляється в період вагітності понад 35 тижнів, проводиться штучне прискорення розродження.
Хронічний панкреатит у вагітних виявляється досить важко, оскільки клінічна картина невиражена, а блювотні позиви і нудоту часто списують на токсикоз.
Лікування в домашніх умовах
Лікування панкреатиту в домашніх умовах дозволяється організувати тільки при наявності хронічної форми хвороби. Гостру форму недуги необхідно лікувати в стаціонарних умовах під строгим контролем фахівців.
Важливу роль в лікувальній терапії, організованою будинку, грає коригування раціону і складання щоденного меню згідно з вказівками лікаря й дієтолога. При панкреатиті пацієнтці призначають дієтичний стіл номер 5 за Певзнером.
Якщо спостерігається загострення хронічної форми панкреатиту, необхідно дотримуватися голодної дієти. При необхідності продовжити термін лікувального голодування необхідно включити парентеральне харчування (в лікарні) з введенням розчинів електроліту, амінокислот і білків.
З раціону слід виключити продукти, що містять тугоплавкі жири, особливо маргарин, продукти, збагачені кальцієм (сир, сир), консерви, гострі, смажені і кислі страви. Корисно вживання рослинних жирів і вершкового масла (не більше 0,25 г за день) в обмеженій кількості.
Харчування має бути дробовим, приймати їжу потрібно в одні і ті ж години, невеликими порціями (максимум 260 г). Дозволяється вживання запечених, відварних страв. Більш корисні слизові каші, супи – пюре, натуральні желе, киселі з солодкими фруктами. Можна використовувати вчорашній хліб або домашні сухарики. Корисні свіжі соки з солодких фруктів і овочів в розбавленому водою вигляді.
У період загострення хронічного панкреатиту за згодою лікаря дозволяється застосування комплексної терапії, куди входить медикаментозне лікування.
приймають:
- Знеболюючі препарати, анальгетики, які допомагають лікувати біль. Для зняття спазму і нейтралізації больового синдрому використовують Баралгин, Але – шпу, Дексалгин, спазмолгон, Спазган, Анальгін.
- Нейролітікі. Вводять з метою посилення ефекту анальгетиків. Часто використовують Дроперидол, Фентаніл.
- Ферментні препарати. Лікарські засоби компенсують нестачу ферментів (ліпаза і трипсину), що не впливаючи на рівень концентрації жовчних кислот. Ефективні Панзинорм Форте в таблетках, Креон, Пангрол, Аллохол, Панзинорм.
- Препарати Соматостатін і Октреотід. Призначаються при наявності нападів, що супроводжуються небезпечними ознаками.
- Препарати антисекреторного дії, що сприяють зменшенню вироблення шлункового соку. Використовують антациди на основі сполук алюмінію.
- Напівсинтетичний пеніцилін і цефалоспорини. Призначають при ймовірності вторинного інфікування.
- Протиблювотні препарати. Дана група лікарських засобів надає блокаду антіперестальтіческого дії, тобто нормалізує просування їжі по шлунково-кишкового тракту і попереджає розвиток рефлюксу. Призначають Церукал, Метоклопрамид.
- Проносні. Препарати цієї групи нормалізують перистальтичні руху шлунково-кишкового тракту і процес всмоктування (краплі, супозиторії, таблетки). Використовують Нормазе, Дюфалакт, сенаде, Гуталакс, Гутасіл, Гутлак.
- Протидіарейні кошти. Дія препаратів спрямована на збільшення процесу всмоктування шляхом дифузії або просто осмосу. Частіше за інших використовуються Лоперамід, Лопедіум, Діара, Имодиум.
- Препарати, що нормалізують водно – електролітичний баланс, а також кошти для зниження набряку органу (Фуросемід).
- Засоби для дезінтоксикації організму. З цією метою використовуються розчини на основі реополіглюкіну, гемодезу, альбуміну, глюкози.
- Полівітаміни, засоби для поліпшення апетиту. Призначають вітамінні комплекси з метою зміцнення організму і підвищення імунітету, компенсації браку важливих елементів при строгій дієті. Призначають Дуовит, Мультитабс, Супрадин.
- Заспокійливі засоби, якщо загострення викликане стресом або нервовим перенапруженням.
При лікуванні панкреатиту будинку застосовують рецепти народної медицини. Дозволяється прийом відварів і настоянок з цілющих трав, які сприяють зниженню запального процесу, нормалізації ферментативної функції підшлункової залози.

- На склянку окропу додають 15 г кукурудзяних рилець. Наполягають одну годину, приймають по 1/4 склянки. Курс – 2 місяці.
- Перцева м’ята, сухоцвіт болотна, звіробій звичайний, коріандр, корінь оману і насіння кропу змішують в рівних пропорціях. 1 ст. л. збору заливають 250 мл окропу.
- Прополіс подрібнюють і розчиняють в 70% спиртовому розчині, настоюють 10 днів для повного розчинення речовини. Зберігають у темному тарі в прохолодному, захищеному від світла місці. Приймають настій протягом 2 тижнів, 2 рази на день. На 200 мл теплої води додають 30 крапель розчину.
- Потрібно взяти 2 ст. л. висушених плодів шипшини і 200 мл окропу. Шипшина заливають окропом і витримують 30 хвилин. Отриманий напій приймають по 3 рази на день, по 50 мл за півгодини до їди.
Зараз читають: Фото і норма калу при панкреатиті у дорослих і дітей
Дієта і правильне харчування
Основним правилом лікування, реабілітації є дотримання дієти. Є заборонені і дозволені продукти при панкреатиті.
Їжа повинна бути правильно оброблена, щоб не втратити властивостей. Обмеження в харчуванні має бути збалансовано.
До шкідливих, заборонених продуктів належать:
- Всі борошняні продукти;
- Міцні супи з м’ясом, овочами, рибою;
- М’ясо жирних сортів, копченості;
- Жирна риба, консерви, пресерви;
- Яйця в будь-якому вигляді, допускається обмежена кількість всмятку;
- Фрукти, ягоди;
- солодощі;
- Овочі, що містять клітковину;
- Перлова, ячмінна, кукурудзяна крупа;
- Соуси, приправи;
- Шоколад, кава, газовані напої.
Приготовлені страви повинні містити максимальну кількість білків, а вживання вуглеводів звести до мінімуму. Обмежити споживання солі, пити якомога більше мінеральної води без газу.
https://feedmed.ru/bolezni/sistemy-pishhevarenija/hronicheskij-pankreatit.html
Дозволені страви:
- Супи, бульйони з дозволених круп слизової консистенції;
- Риба, м’ясо нежирних сортів;
- Молоко, тільки не в чистому вигляді;
- Знежирений сир;
- Парові пудинги;
- Дозволені овочі у вигляді пюре;
- Печені яблука;
- Чай, відвар шипшини.
Після завершення комплексного лікування і поліпшення стану дієту дотримуйтесь протягом кількох наступних місяців. Після поліпшення стану здоров’я нехтувати правильним харчуванням не варто.
А від шкідливих звичок відмовтеся назавжди.
Хронічне запалення підшлункової
Підшлункова залоза – важливий орган травної системи. Вона виконує ендокринну і екзокринну функції. У залозі виробляються важливі ферменти і гормони (трипсин, ліпаза, амілаза, хімотрипсин, інсулін, глюкагон). Хронічним панкреатитом називається переважно інфекційне захворювання запального характеру, результатом якого є секреторна недостатність органу внаслідок фіброзу (склерозу).
Дана патологія у більшості людей розвивається на тлі гострого запального процесу. Для хронічного панкреатиту у дорослих і дітей характерний хвилеподібний перебіг. Загострення захворювання змінюється стиханием симптомів. В останні роки ознаки хронічного панкреатиту виникають у населення все частіше. Основними причинами є неправильне харчування, вживання неякісного алкоголю і куріння.
У жінок захворювання діагностується частіше.
Пов’язано це з тим, що у них дана патологія розвивається на тлі холециститу. Хворіють жінки у віці 50-60 років. Симптоми хронічного панкреатиту нерідко з’являються у підлітків. У них основною причиною запалення залози є муковісцидоз. Відомі такі види хронічного панкреатиту у жінок і чоловіків:
- первинний;
- вторинний;
- псевдотуморозний;
- больовий;
- латентний;
- поєднаний;
- гіпосекреторний;
- гіперсекреторний;
- обтураційний;
- дуктулярная.
Захворювання протікає в легкій, середній або тяжкій формі. Залежно від етіології розрізняють аліментарний, алкогольний, токсичний, біліарний, холестатичний та інші форми запалення. Панкреатит буває обструктивним, кальцифікуючий, фіброзно-склеротичних і інфільтративно-фіброзним.
етіологічні чинники
Хронічне запалення обумовлено декількома факторами. Основними причинами є:
- похибки в харчуванні;
- алкоголізм;
- куріння;
- жовчнокам’яна хвороба;
- гастроентерит;
- виразкова хвороба шлунка і 12-палої кишки;
- вроджені аномалії розвитку органу;
- генетичні порушення;
- застій венозної крові;
- паротит;
- туберкульозна інфекція;
- захворювання печінки;
- вплив токсичних речовин;
- обтяжена спадковість;
- муковісцидоз;
- системні захворювання;
- васкуліт;
- травми;
- отруєння;
- ентеровірусні інфекції;
- метаболічні порушення;
- цитомегаловірусна інфекція;
- опісторхоз.
Досвідченим лікарям відома не тільки класифікація хронічного панкреатиту, але і чому він розвивається. У чоловіків найбільш частою причиною є тривале вживання спирту в кількості більше 20-80 г щодня. Запалення розвивається не відразу, а через 8-12 років. У жінок панкреатит часто розвивається на тлі патології жовчного міхура.
Дана причина виявляється в 30-35% випадків захворювання. Обумовлено це тим, що протоки залози і міхура з’єднуються і при наявності каменів порушується виведення соку. Причини панкреатиту у чоловіків і жінок включають запалення, звуження або пухлина сфінктера Одді. У молодих людей запалення залози можливо на тлі виразки. Причина – пенетрація.
Хронічне запалення підшлункової залози – результат нераціонального харчування. Факторами ризику є пристрасть до жирної і гострої їжі, переїдання, великі інтервали і вживання смаженої їжі. Панкреатит хронічний буває первинним (вродженим).
В даному випадку причиною запалення стає порушення прохідності протоки.
Ураження підшлункової залози нерідко відбувається внаслідок впливу токсичних речовин. Це можуть бути ліки (цитостатики, естрогени, діуретики), хімікати (пестициди). Набряк і запалення тканин залози можливі при судинної патології. Це спостерігається при системному васкуліті, серцевої і печінкової недостатності.
Механізм розвитку панкреатиту
Патогенез захворювання відомий не кожному. В основі розвитку запалення лежать наступні патологічні процеси:
- утруднення відтоку панкреатичного соку;
- перетравлення залози ферментами;
- склероз тканин;
- порушення кровопостачання;
- набряк.
При хронічному панкреатиті клініка виникає на тлі порушення вироблення ферментів. Вони починають перетравлювати залозу зсередини. Розвиваються набряк тканин і запалення. При відсутності лікування можливе нагноєння. Згодом розростається сполучна тканина. Кількість залоз зменшується. Це призводить до секреторною недостатності і порушення процесу травлення.
Панкреатичний сік разом з жовчю потрапляє в просвіт 12-палої кишки. Там відбувається руйнування поживних речовин (білків, жирів і вуглеводів). При хронічному панкреатиті цей процес порушується, в результаті чого виникає диспепсія у вигляді болю, здуття, порушення стільця, нудоти, блювоти і відсутності апетиту.
Важлива інформація: Як приймати Креон при панкреатиті і загостренні
Клінічні прояви панкреатиту
Потрібно знати не тільки патогенез і причини хронічного панкреатиту, але і його симптоми. При запаленні підшлункової залози можливі наступні ознаки:
- біль;
- нудота;
- блювота;
- здуття;
- діарея;
- відрижка.
Захворювання характеризується повільним прогресуючим перебігом. На ранніх стадіях скарги можуть бути відсутніми. Приступ панкреатиту проявляється болем. Вона виникає внаслідок ураження нервових закінчень, набряку і порушення відтоку панкреатичного соку. Біль при хронічному панкреатиті має такі особливості:
- тупа, що давить або пекучий;
- може віддавати в спину і серце;
- локалізується в епігастральній зоні, лівому підребер’ї або є оперізує;
- виникає після прийому їжі або алкоголю;
- стихає при голодуванні і в положенні напівсидячи.
Больовий напад провокується жирною їжею. Під час ремісії даний симптом відсутній. Можливе відчуття тяжкості. При хронічному панкреатиті симптоми включають диспепсію. Вона обумовлена порушенням перетравлення їжі внаслідок недостатнього надходження ферментів.
Метеоризм – результат підвищеного освіти газів в шлунку і тонкій кишці. Приступ хронічного панкреатиту проявляється блювотою. Вона буває повторної і виснажливої. Після блювоти хворим не стає краще. Спочатку в блювотних масах присутня їжа. Потім виділяється жовч. Хворі скаржаться на гіркий присмак у роті.
Приступ хронічного панкреатиту характеризується порушенням стільця. Це пов’язано з неповним засвоєнням їжі в тонкій кишці. Вона надходить в товстий кишечник, де сприяє активізації мікробів. Стілець хворих стає кашкоподібного. Нерідко рідкий стілець змінюється запором. Для хронічного панкреатиту характерна стеаторея. Кал стає жирним і блискучим.
До диспепсії відноситься відрижка. Вона гірка або повітряна. Непрямі ознаки захворювання включають зниження апетиту. У деяких хворих з’являється відраза до м’ясних страв. До симптомів зовнішньосекреторної недостатності залози відноситься зниження ваги. Якщо не вилікувати хронічний панкреатит назавжди, то можливий розвиток гіповітамінозу. Він проявляється тьмяністю волосся, їх ламкістю, сухістю шкіри і зміною нігтів.
Можливі ускладнення захворювання
Лікарі повинні знати не тільки патогенез розвитку хронічного панкреатиту, але і чим він небезпечний. При неправильному лікуванні або запізнілої діагностики можливий розвиток ускладнень. Якщо напад загострення залишається без уваги, то можуть розвинутися:
- цукровий діабет;
- кахексія;
- енцефалопатія;
- гіповітаміноз;
- гепатит;
- холецистит;
- портальна гіпертензія;
- гнійне запалення очеревини;
- флегмона;
- абсцеси;
- помилкові кісти;
- лівобічний плеврит;
- ателектаз легені;
- жовтяниця;
- запалення клітковини навколо підшлункової залози;
- спленомегалія;
- інфаркт селезінки;
- холангіт;
- ниркова недостатність;
- синдром дисемінованого внутрішньосудинного згортання;
- кровотеча;
- варикозне розширення вен стравоходу.
Якщо лікування хронічного панкреатиту довгий час не проводиться, то це підвищує ризик розвитку злоякісної патології. Грозним ускладненням захворювання є розвиток вторинного цукрового діабету. У підшлунковій залозі виробляється гормон інсулін, який відповідає за утилізацію глюкози. При панкреатиті його вироблення ускладнюється, що призводить до гіперглікемії.
У таких людей спостерігаються спрага, сухість шкіри і поліурія.
Збільшується обсяг виділеної сечі. Можливо зневоднення. Чим небезпечний хронічний панкреатит, відомо не кожному. Можливі негативні наслідки захворювання включають нагноєння тканин. Виникають флегмона і абсцес. Останній утворюється повільно. На наявність абсцесу вказують такі симптоми, як лихоманка, озноб, тахікардія, виражений біль, напруження м’язів живота, нудота і блювота.
У разі поширення інфекції в процес залучаються інші органи (легені, серце). Розвиваються плеврит, пневмонія і перикардит. Якщо панкреатит повністю не вилікувати, то підвищується тиск в жовчних протоках. Це призводить до розвитку біліарної гіпертензії. Грозним ускладненням є енцефалопатія. При ній уражається головний мозок. З’являються скарги неврологічного характеру.
Чим характеризується патологія?
Панкреатит є досить небезпечною і серйозною патологією. Під впливом несприятливих факторів в підшлунковій залозі починається процес запалення, в результаті чого порушується процес вироблення ферментів, а також ускладнюється їх рух в кишечник. Це призводить до того, що залоза починає самопереваривание. Панкреатит небезпечний для всього організму.
При його розвитку починається вироблення токсинів, які вражають інші внутрішні органи.
Кількість випадків розвитку даної патології збільшилася в рази за останні десятиліття. Панкреатит супроводжується характерними симптомами і вимагає тривалого лікування.
Обережно, панкреатит! Відео:
прояви патології
Хронічний панкреатит розвивається поетапно. Його стадії лікарі пов’язують з певними часовими проміжками:
- Початкова стадія. Охоплює період від маніфестації захворювання, займає близько 5 років, характеризується запальними змінами в структурі залози, може протікати латентно (приховано).
- Основна. Пов’язана з розгортанням повноцінної клінічної картини з фазами загострення і ремісії, випадає на період розвитку дистрофічних і деструктивних процесів, триває до 10 років.
- Стихання запалення. Настає через 7-15 років після початку хвороби, характеризується уповільненням дегенеративних процесів (якщо пацієнт адаптується до життя з панкреатитом) або розвитком ускладнень у вигляді новоутворень (при безперервному впливі несприятливих факторів).
Клінічна картина залежить від стадії і фази патології, обсягом і інтенсивності запалення, наявності вогнищ некрозу. Симптоматика хронічного панкреатиту включає больовий синдром, диспепсичні розлади і загальні зміни в стані людини. Явні ознаки реєструються в фазу загострення патології.
неспецифічні прояви
Загальні симптоми хронічного панкреатиту включають інтоксикацію. Вона спровокована попаданням ферментів в системний кровотік, приєднанням інфекції або паралельним ураженням інших внутрішніх органів. Неспецифічні симптоми панкреатиту включають:
- слабкість, млявість, апатичний настрій, швидку стомлюваність, зниження працездатності, порушення концентрації уваги;
- субфебрильна температура на початку запальних змін, підвищення показників до 39-40 ° С при некротичних процесах або гнійних;
- червоні «краплі» в районі живота (плями, які не зникають при натисканні);
- землисто-сірий відтінок шкіри (через скупчення в організмі токсинів).
Порушення переробки поживних речовин ведуть до авітамінозу (проявляється сухістю шкіри, ламкістю волосся, волосся, нігтів), анемії (блідість, задишка), аліментарний виснаження (істотні втрати у вазі, слабкість м’язів). Пацієнти, у яких хронічний панкреатит поєднується з патологіями жовчного, може виникнути жовтяниця (проявляється иктеричностью склер, слизових оболонок, шкіри, дратівливістю, нервозністю, розладами сну).
Якщо фіброзні або гнійно-некротичні зміни поширюються на острівці Лангерганса, розвивається цукровий діабет, оскільки в даній ділянці підшлункової виробляється інсулін. Тоді симптоми хронічного панкреатиту доповнюються полиурией (виділенням великої кількості сечі), сильною спрагою, зневоднених (в’ялість шкіри, сухість слизових, западання очей), зниженням артеріального тиску.
Больовий синдром
Неприємні відчуття в животі часто виступають першим проявом хронічного запалення підшлункової. Якщо запальні зміни панкреас уповільнені, болі ниючі, колючі, помірної інтенсивності. Вони виникають переважно після прийому їжі, посилюються на тлі вживання спиртного, жирних і пряних страв. Локалізуються у верхній частині живота (епігастральній ділянці), носять оперізувальний характер (стискають тіло по всьому колу, немов тугий ремінь або обруч).
Гостра фаза панкреатиту поєднується з інтенсивними, часом нестерпними для пацієнта болями. Особа людини набуває страдницький вигляд, шкіра блідне, з’являється холодна піт. Неприємні відчуття постійні або переймоподібні. У момент посилення болю пацієнт приймає вимушену позу (частіше лежачи з підібраними ногами). Дискомфорт здатний віддавати в ліву лопатку, поперек, припупкову область.
Характерною особливістю хронічного панкреатиту вважається мала ефективність знеболюючих і спазмолітичних засобів. Для ослаблення симптому в умовах стаціонару можуть застосовуватися наркотичні анальгетики.
диспепсія
Запалення підшлункової, а також нестача ферментів несприятливо позначаються на процесах травлення і метаболізму. Про швидке загострення може свідчити участь печія (настає через 30-60 хвилин після трапези), відрижка повітрям, кислий або гіркий присмак у роті, тяжкість (навіть якщо з’їв людина дуже мало). При загостренні диспепсичні розлади виражені яскраво і включають:
- нудоту (з’являється одночасно з болем і тяжкістю, провокує зниження апетиту або повна відмова від їжі або рідин);
- блювоту (виникає перед різким посиленням болю або на піку неприємних відчуттів, не приносить полегшення, в масах визначається жовч);
- порушення травлення (через 1-2 години після їжі у людини роздуває живіт, виникає галаслива і смердюча флатуленція, що крутять позиви в туалет);
- розлади стільця (частіше в бік проносу, в фекаліях виявляються неперетравлені частинки їжі, домішки жиру).
Симптоми диспепсії супроводжують хронічний панкреатит практично постійно. У період ремісії вони менше виражені. У фазу загострення збої травлення доповнюють хворобливі відчуття і знижують якість життя пацієнта.
Етіологія і особливості класифікації
Підшлункова залоза – великий орган в шлунково-кишковому тракті, який продукує до 700 мл панкреатичного секрету за добу. Адекватність секреторною здатності безпосередньо залежить від способу життя і раціону харчування. У разі частих погрішностей в харчуванні (жирна їжа у великому обсязі, прийом спиртного) і дії інших негативних чинників діяльність залози з вироблення травних ферментів сповільнюється. Тривале зниження секреторної функції провокує застій панкреатичного соку з його передчасною активізацією безпосередньо в тканинах підшлункової. В результаті виникає збій в процесі травлення, розвивається гострий панкреатит. При відсутності лікування і тривалості патологічного процесу понад 6 місяців гостра форма переходить в хронічне запалення.
Характерна особливість хронічного запалення пов’язана з незворотними дегенеративними процесами в парінхематозном шарі залози. Парінхема зморщується, місцями перероджуючись в ділянки з фіброзних клітин. На хронизацию панкреатиту максимально достовірно вказує розвиток стриктури проток підшлункової і поява каменів у протоках або тілі залози.
У гастроентерологічній практиці заслуговує на увагу наступна класифікація недуги:
- за механізмом розвитку – первинний (від алкогольної інтоксикації, інші токсичні панкреатити), вторинний (біліарний);
- за особливостями клінічних проявів – больовий панкреатит постійного і рецидивуючого характеру; псевдотуморозний (поєднує ознаки запального і онкологічного процесів одночасно); латентний (без яскравих проявів, зі змащеній симптоматикою); поєднаний (помірне прояв декількох симптомів патології);
- за особливостями морфологічних перетворень в тканинах підшлункової – хронічний панкреатит з кальцифікуючий, обструктивним, інфільтративно-фіброзним і фіброзно-склеротичних течією;
- за типом функціональних розладів в діяльності підшлункової залози – хронічний панкреатит по гіпоферментному і гіперферментному типу; обтураційний, дуктулярная типи.
Панкреатит розвивається поступово, проходячи кілька етапів:
- початковий – триває від 1 до 5 років від моменту початку запальних змін в підшлунковій;
- етап розвитку основної клінічної картини – триває від 5 до 10 років, в цьому періоді підшлункова залоза зазнає дистрофічні і дегенеративні зміни;
- стихання вираженого запального процесу – розвивається через 7-15 років від початку хвороби; стихання виникає в 2-х варіантах: у вигляді адаптації хворого до недуги, або появи серйозних ускладнень у вигляді кіст і новоутворень.
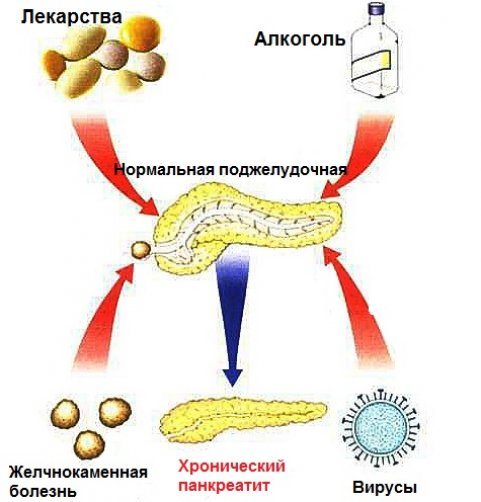
хірургічне лікування
Операція проводиться строго за показаннями. Найчастіше це є життєзберігаючих заходом.
У плановому порядку оперуються вторинні pancreatitis, які виникли на тлі захворювань біліарної системи. В цьому випадку лікується основне захворювання: холецистит або жовчнокам’яну хворобу. Після відновного періоду симптоми зникають, а захворювання переходить в стійку ремісію. Операції, що проводяться при хронічному біліарнозавісімого панкреатиті:
- Холецистектомія (лапароскопічним або лапаротомного доступом).
- Малоінвазивні втручання з приводу лікування і видалення конкрементів жовчного міхура. В умовах відсутності оптичної техніки або при каменях великих розмірів дане оперативне втручання проводиться відкритим лапаротомного доступом.
Екстрене оперативне втручання проводиться при великому панкреонекроз, або при виникненні ускладнень. В цьому випадку показання до операції такі:
- Тотальний або субтотальний панкреонекроз.
- Підтверджене даними КТ або МРТ наявність кіст, абсцесів, псевдокист в тканини органу.
- Наявність повідомлень (свищів) підшлункової залози з сусідніми органами або з зовнішнім середовищем.
- Підтверджений даними КТ, МРТ і біопсією тканин рак підшлункової залози.
Після проведеного лікування пацієнту призначається довічна замісна ферментна терапія (Панкреатин і його аналоги), а також інсулінотерапія.
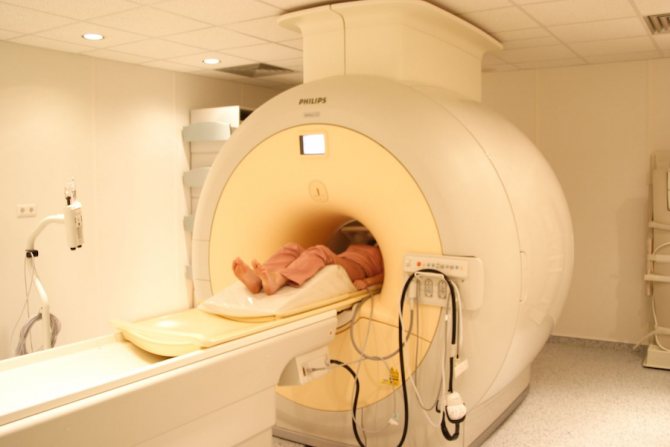
підсумки
- загострення панкреатиту може розвиватися в прихованій формі або у вигляді раптового нападу;
- при загостренні патології пацієнту повинна бути надана кваліфікована медична допомога;
- в період нападу виключається вживання їжі (лікувальне голодування протягом двох або трьох днів);
- при наявності ускладнень больовий синдром може зберігатися протягом двох тижнів;
- харчування після купірування нападу відновлюється поступово;
- основою для складання меню є принципи Дієти 5п.
Прогноз і профілактика
Прогноз при хронічному запаленні підшлункової залежить від того, як людина ставиться до здоров’я – чи дотримується дієти, правильно харчується, уникає шкідливих звичок і стресових ситуацій. Якщо лікарські рекомендації дотримані, харчування організовується в рамках дієти, прийом алкоголю і нікотину виключений – патологія протікає легко, ремісії тривалі, а прогноз на виживання сприятливий. У протилежних ситуаціях протягом недуги прогресує, наростає дистрофія залози, розвиваються тяжкі наслідки. Тривалість життя скорочується.
Профілактика хронічного панкреатиту зводиться до дотримання елементарних правил:
- відмова (або зведення до мінімуму) від спиртного, тютюнопаління;
- правильне харчування з обмеженням в тваринних жирах і вуглеводної їжі;
- дотримання режиму харчування і розпорядку дня;
- адекватний питний режим;
- достатнє надходження вітамінів в організм з урахуванням вікових особливостей, статі та характеру трудової діяльності.
Важливу роль в профілактиці хронічного панкреатиту займають медичні профогляди. Щорічне обстеження дозволяє своєчасно виявити ознаки неблагополуччя в шлунково-кишковому тракті, включаючи підшлункову залозу. Особи з підтвердженим хронічним панкреатитом зобов’язані суворо дотримуватися приписів гастроентеролога, не менше 2-х разів за рік проходити комплексне обстеження. Прогнози на одужання з довічною ремісією підвищуються при організації санаторно-курортного лікування.
