Постміокардіческій кардіосклероз: легше попередити, ніж вилікувати
Інфаркт міокарда є одним з найважчих серцево-судинних захворювань. Нерідко ускладнюється різними патологіями, в тому числі постінфарктний кардіосклероз. Ця хвороба вважається досить важкою і вимагає відповідного лікування.
Постінфарктний кардіосклероз (ПІКС) – серцево-судинне захворювання, при якому міокардіоцити заміщуються сполучною тканиною. Найчастіше цьому сприяє некроз клітин, що виникає при довгостроково протікає ішемії серцевого м’яза. Внаслідок цього діяльність серця порушується, можуть розвиватися різні форми аритмії.
Захворювання включено до Міжнародної класифікації хвороб (МКБ-10), де розміщено під кодом I25.1 і назвою “Атеросклеротическое серцеве захворювання. Коронарні артерії: атерома, атеросклероз, хвороба, склероз “.
Для обстеження хворих з підозрою на постінфарктний кардіосклероз використовують різні методи обстеження (електрокардіографію, УЗД серця, рентген ОГК). Після установки точного діагнозу обов’язково призначається лікування, оскільки без цього загрожує розвиток серцевої недостатності.
Відео Що таке кардіосклероз?
Загальні відомості. Кардіосклероз – що це таке і як лікувати
Кардіосклероз не є самостійним захворюванням, тому що формується внаслідок інших патологій. Правильніше буде вважати кардіосклероз ускладненням, яке серйозно порушує роботу серця.
Захворювання носить хронічний характер і не має гострих симптомів. Кардіосклероз провокується великою кількістю причин і факторів, тому визначити його поширеність досить складно. Основні ознаки захворювання зустрічаються у більшості кардіологічних пацієнтів. Діагностований кардіосклероз завжди погіршує прогноз пацієнта, тому що заміщення м’язових волокон сполучною тканиною є незворотнім процесом.
У чому небезпека
Практично у половини хворих кардіосклероз не супроводжується жодними специфічними проявами і не загрожує життю людини. Погіршення ситуації спостерігається:
- Коли відбувається поширення дифузного процесу на великі ділянки органу, і стінки серцевого м’яза стають більш тонкими. Через це міокард не може нормально скорочуватися, розвивається недостатність функцій серця, стінки і порожнини розтягують і орган збільшується в розмірах.
- Якщо вогнищевий кардіосклероз характеризується появою слабкого рубця. Ця ділянка може випинатися і розриватися. Цю проблему називають аневризмою.
- Якщо рубець з’явився там, де проходить електричний сигнал, що забезпечує скорочення передсердь і шлуночків. Це викликає різні порушення ритму.
патогенез
В основі розвитку кардіосклерозу лежить 3 механізму:
- Дистрофічні зміни. Формуються в результаті порушення трофіки і харчування міокарда через розвиненого серцево-судинного захворювання (кардіоміопатія, атеросклероз, хронічна ішемія або миокардиодистрофия). На місці минулих змін розвивається дифузний кардіосклероз.
- Некротичні процеси. Розвиваються після інфарктів, травм і пошкоджень, що сталися під час оперативного втручання на серці. На тлі омертвілої серцевого м’яза розвивається вогнищевий кардіосклероз.
- Запалення міокарда. Процес запускається в результаті розвитку інфекційного міокардиту, ревматизму і призводить до формування дифузного або вогнищевого кардіосклерозу.
розвиток
Міокардитом в кардіології називають запалення серцевого м’яза. Кардіосклероз – патологічні ураження м’язової тканини серця, заміщення її сполучною рубцевої тканиною. Таким чином, постміокардіческій кардіосклероз – це кардіосклероз, який розвинувся в результаті міокардиту. Синонимичное, більш коротку назву цієї хвороби міокардіосклероз.
За міжнародною класифікацією хвороб він не відноситься до групи атеросклеротичних захворювань серця, а входить в рубрику «Поразки серця при інших хворобах».
Класифікація
Кардіосклероз класифікують за причинами, які будуть перераховані і описані нижче у відповідному розділі, за інтенсивністю процесу і по локалізації. Залежно від класифікації змінюється перебіг хвороби, уражаються різні функції серця.
За інтенсивністю і локалізацією виділяють:
- вогнищевий кардіосклероз;
- дифузний кардіосклероз (тотальний);
- з ураженням клапанного апарату серця.
вогнищевий кардіосклероз
Осередкове ураження серцевого м’яза спостерігається після перенесеного інфаркту міокарда. Рідше вогнищевий кардіосклероз формується після локалізованого міокардиту. Характерно чітке обмеження осередку ураження у вигляді рубцевої тканини, яку оточують здорові кардіоміоцити, здатні повноцінно виконувати всі свої функції.
Фактори, що впливають на тяжкість захворювання:
- Глибина ураження. Визначається типом перенесеного інфаркту міокарда. При поверхневому ураженні пошкоджуються тільки зовнішні шари стінки, і після формування рубця під ним залишається повноцінно функціонуючий м’язовий шар. При трансмуральном ураженні некроз вражає всю товщу м’яза. Рубець формується від перикарда і до порожнини камери серця. Цей варіант вважається найбільш небезпечним, тому що при ньому високий ризик розвитку такого грізного ускладнення, як аневризма серця.
- Розміри вогнища. Чим більше площа ураження міокарда, тим виражено симптоматика і гірше прогноз для пацієнта. Виділяють дрібновогнищевий і великовогнищевий кардіосклероз. Поодинокі дрібні включення рубцевої тканини можуть не давати абсолютно ніяких симптомів і не впливати на роботу серця і самопочуття пацієнта. Великовогнищевий кардіосклероз загрожує для пацієнта наслідками і ускладненнями.
- Локалізація вогнища. Залежно від розташування вогнища визначають небезпечні і безпечні. Розташування невеликої ділянки сполучної тканини в міжшлуночкової перегородки або в стінці передсердя вважається безпечним. Такі рубці не впливають на основну роботу серця. Поразка лівого шлуночка, який виконують основну насосну функцію, вважається небезпечним. Кількість вогнищ. Іноді діагностується відразу кілька невеликих вогнищ рубцевої тканини. В даному випадку ризик ускладнень прямо пропорційний їх числа.
- Стан провідної системи. Сполучна тканина не тільки не має потрібної еластичністю, в порівнянні з м’язовими клітинами, а й нездатна проводити імпульси з потрібною швидкістю. Якщо рубцева тканина торкнулася провідну систему серця, то це загрожує розвитком аритмій і різних блокад. Навіть якщо в процесі скорочення відстає всього одна стінка камери серця, знижується фракція викиду – основний показник скорочувальної здатності серця.
З описаного вище випливає, що присутність навіть невеликих вогнищ кардіосклерозу може привести до негативних наслідків. Потрібно своєчасна і грамотна діагностика ушкоджень міокарда для підбору відповідної тактики лікування.
дифузний кардіосклероз
Сполучна тканина накопичується в серцевому м’язі повсюдно і рівномірно, що ускладнює виділення певних осередків ураження. Дифузний кардіосклероз найчастіше зустрічається після токсичних, алергічних та інфекційних міокардитів, а також при ішемічній хворобі серця.
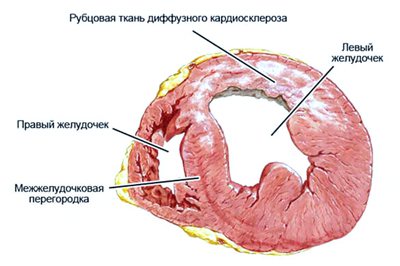
дифузний кардіосклероз
Характерно чергування нормальних м’язових волокон і сполучної тканини, що не дає серцевому м’язі повноцінно скорочуватися і виконувати свою функцію. Стінки серця втрачають свою еластичність, погано розслабляються після скорочення і погано розтягуються при наповненні кров’ю. Такі порушення часто відносять до рестриктивной (здавлює) кардіоміопатії.
Кардіосклероз з ураженням клапанного апарату
Вкрай рідко склероз вражає клапанний апарат серця. Клапани залучаються до процесу при ревматологічних і системних захворюваннях.
Види ураження клапанів:
- Клапаннанедостатність. Характерно неповне закриття і змикання стулок, що ускладнює викид крові в потрібному напрямку. Через неповноцінно функціонує клапан кров повертається назад, що знижує обсяг перекачується крові і веде до розвитку серцевої недостатності. При кардіосклерозі клапаннанедостатність формується через деформацію стулок клапана.
- Стеноз клапана. Через розростання сполучної тканини просвіт клапана звужується. Кров не надходить в достатньому обсязі через звужений отвір. Тиск в порожнині серця підвищується, що веде до серйозних структурних змін. Спостерігається потовщення міокарда (гіпертрофія), як компенсаторна реакція організму.
При кардіосклерозі клапанний апарат серця уражається тільки при дифузному процесі, який залучає ендокардит.
види
Існують різні варіанти кардіосклерозу, відмінності між якими обумовлені поширенням рубцевого процесу.
дифузний процес
Такий діагноз ставлять, коли перероджуються великі відділи серця і чітко визначити межі поразки неможливо. На початку розвитку патології зміни мають сітчастою структурою. При цьому між осередками рубців розташовуються м’язові клітини. Вони можуть нормально скорочуватися.
Поступово площа рубців збільшується через руйнування здорових м’язів. Але повністю пошкоджена ділянка не заміщується.
осередкове протягом
Цю проблему виявляють при наявності в серці невеликого чітко обмеженого ділянки сполучної тканини. При цьому на органі просто утворюється шрам, як, якщо порізати палець. У його складі тільки сполучні тканини, а м’язові клітини відсутні.
Ця ділянка тільки з’єднує здорові м’язові клітини і не володіє іншими функціями.
причини
Перехід кардіоміоцитів в сполучну тканину відбувається через запального процесу. В даному випадку формування сполучнотканинних волокон є свого роду захисним механізмом.
Залежно від причин виділяють кілька груп:
- атеросклеротична форма;
- постінфарктний кардіосклероз;
- Міокардитичний форма;
- інші причини.
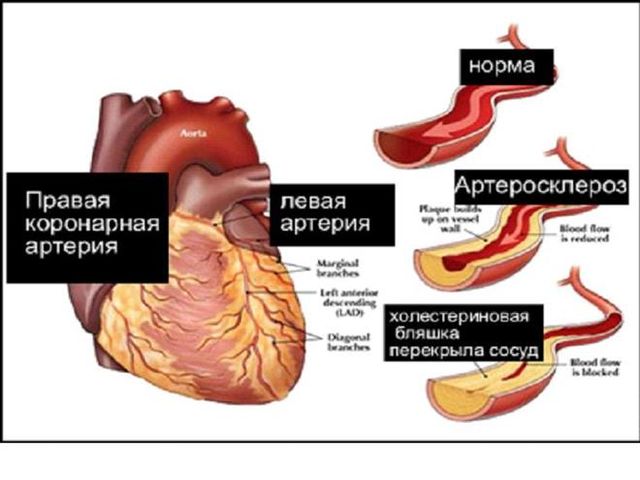
Атеросклеротичнийкардіосклероз
Включає в себе захворювання, які ведуть до кардіосклерозу за допомогою довгостроково протікає ішемії, ІХС. Атеросклеротичнийкардіосклероз не класифікують в окремій категорії по МКБ-10.
Ішемічна хвороба серця розвивається в результаті атеросклерозу коронарних артерій. При звуженні просвіту судини міокард перестає нормально які живлять. Звуження відбувається через відкладення холестерину і формування атеросклеротичної бляшки, або через наявність м’язового містка над коронарним посудиною.
При тривалій ішемії між кардиомиоцитами починає розростатися сполучна тканина і формується кардіосклероз. Важливо розуміти, що це досить тривалий процес і найчастіше захворювання протікає безсимптомно. Перші ознаки починають з’являтися тільки тоді, коли значна частина серцевого м’яза заповнюється сполучною тканиною. Причина смерті – в швидкому прогресуванні захворювання і розвитку ускладнень.
Міокардитичний форма (Постміокардіческій кардіосклероз)
Механізм розвитку міокардитичного кардіосклерозу зовсім інший. Осередок формується на місці колишнього запалення після перенесеного міокардиту. Для даного виду кардіосклерозу характерні:
- молодий вік;
- алергічні та інфекційні захворювання в анамнезі;
- наявність вогнищ хронічної інфекції.
Код постміокардіческого кардіосклерозу по МКБ-10: I51.4.
Захворювання розвивається через проліферативних і ексудативних процесів в стромі міокарда, через деструктивних змін в самих міоцитах. При міокардиті виділяється величезна кількість речовин, які надають шкідливу дію на мембрани м’язових клітин. Деяка частина з них піддається руйнуванню. Після одужання організм як захисна реакція підсилює вироблення і обсяг сполучної тканини. Міокардичний кардіосклероз розвивається набагато швидше, ніж атеросклеротический. Міокардичний варіант характеризується ураженням осіб молодого віку.
постінфарктний кардіосклероз
Формується в місці загибелі кардіоміцитів після гострого інфаркту міокарда. При припиненні доступу крові по коронарної артерії до серцевого м’яза розвивається некроз відповідної ділянки. Ділянка може бути різної локалізації в залежності від того яка судина виявився закупореним. Залежно від калібру судини змінюється і розмір ураженої ділянки. Як компенсаторною реакції організм починає посилене вироблення сполучної тканини на місці ураження. Код постінфарктного кардіосклерозу по МКБ-10 – I25.2.
Прогноз виживання після перенесеного інфаркту залежить від багатьох факторів. Причина смерті після інфаркту криється в ускладненнях захворювання і відсутності адекватної терапії. Постінфарктний синдром це аутоімунна реакція, яка ускладнює інфаркт міокарда і проявляється симптомами запалення перикарда, легких і плеври.
Синдромі посттравматичного це запальне аутоімунне захворювання перикарда, яке розвивається після хірургічної операції на відкритому серці.
інші причини
Крім вищеописаних зустрічаються й інші причини, більш рідкісні.
- Радіаційне опромінення. Під впливом радіаційного опромінення зміни відбувається в самих різних органах і тканинах. Після опромінення серцевого м’яза відбуваються незворотні зміни і повна перебудова в кардіоміоцитах на молекулярному рівні. Поступово починається формуватися сполучна тканина, її розростання і формування кардіосклерозу. Патологія може розвиватися блискавично швидко (протягом декількох місяців після сильного опромінення) або уповільнено (через кілька років після опромінення невисокої дозою радіації).
- Саркоїдоз серця. Системне захворювання, яке здатне вражати різні органи і тканини. При серцевої формі в міокарді утворюються запальні гранульоми. При грамотній терапії дані освіти зникають, але на їх місці можуть сформуватися осередки рубцевої тканини. Таким чином, формується вогнищевий кардіосклероз.
- Гемохроматоз. Дане захворювання характеризується відкладенням заліза в тканинах серця. Поступово токсичний ефект наростає, розвивається запальний процес, який завершується розростанням сполучної тканини. При гемохроматозі кардіосклероз вражає всю товщу міокарда. У більш важких випадках пошкоджується і ендокардит.
- Ідіопатичний кардіосклероз. У це поняття включає кардіосклероз, який розвинувся без видимих на те причин. Передбачається, що в його основі лежать невідомі поки механізми. Розглядається ймовірність впливу спадкових факторів, які провокують посилений ріст сполучної тканини на певному етапі життя пацієнта.
- Склеродермия. Ураження серцевого м’яза при склеродермії є одним з найнебезпечніших ускладнень захворювання. Сполучна тканина починає розростатися з капілярів, якими так багата серцевий м’яз. Поступово розміри серця збільшуються на тлі постійного потовщення стінок. Традиційні ознаки руйнування кардіоміоцитів і наявності запального процесу не реєструються.
Існує безліч механізмів і причин запуску розростання сполучної тканини в міокарді. Достовірно встановити справжню причину захворювання досить складно. Однак, виявлення першопричини патології просто необхідно для призначення правильного лікування.
прогностичні оцінки
Прогнози різняться, залежать від поширеності ураження. Також позначається форма процесу.
Так, атеросклеротичний кардіосклероз причиною смерті виявляється в 3-6% на ранній стадії, в 17-30% на пізній. Це відносно легка різновид.
Відхилення на тлі інфаркту, запалення мають найгірший результат. У цифрах – летальність 40-50% в перспективі декількох років, ризик може бути більше. За умови лікування шанси на виживання збільшуються.
Оцінка прогнозу проводиться фахівцем, але не відразу. Потрібно спостереження. Роль грає як протягом процесу, так і відгук на проведену терапію.
Симптоми кардіосклерозу серця
На перших етапах захворювання кардіосклероз може проходити практично безсимптомно. Поступове розростання сполучної тканини негативно впливає на еластичність м’язових тканин, скорочувальна сила міокарда знижується, порожнини розтягуються, пошкоджується провідна система серця. Практично безсимптомно може протікати вогнищевий кардіосклероз після перенесеного інфаркту, якщо ділянка ушкодження був невеликий за площею і розташовувався поверхнево. Головні симптоми на початкових етапах пов’язані не з кардіосклерозом, а з основним захворюванням, яке провокує розростання сполучної тканини.
Основні симптоми кардіосклерозу:
- задишка;
- аритмія;
- прискорене серцебиття;
- сухий кашель;
- надмірно швидка стомлюваність;
- запаморочення;
- набряклість кінцівок, тіла.
задишка
Задишка – одне з головних проявів серцевої недостатності, яка супроводжує кардіосклероз. Вона проявляє себе не відразу, а через роки після початку розростання сполучної тканини. Швидше за все задишка наростає після перенесеного міокардиту або інфаркту міокарда, коли швидкість прогресування кардіосклерозу максимальна.
Задишка при кардіосклерозі
Задишка проявляється у вигляді порушення дихання. У пацієнта утруднений нормальний вдих і видих. У деяких випадках задишку супроводжують болі за грудиною, кашель і відчуття прискореного і неритмічне серцебиття. Механізм появи задишки досить простий: при кардіосклерозі порушується насосна функція серця. При зниженій еластичності камери серця не можуть приймати в себе всю кров, яка надходить до них, тому розвивається застій рідини в малому колі кровообігу. Спостерігається уповільнення газообміну і, як наслідок, порушення дихальної функції.
Задишка найчастіше проявляється під час фізичної активності, при стресах і в положенні лежачи. Усунути головний симптом кардіосклерозу повністю неможливо, тому що характерні зміни в міокарді незворотні. У міру прогресування захворювання задишка починає турбувати пацієнтів і в стані спокою.
кашель
Кашель виникає внаслідок застою в малому колі кровообігу. Стінки бронхіального дерева набрякають, наповнюються рідиною і товщають, дратуючи кашлеві рецептори. При кардіосклерозі застій виражений слабо, тому скупчення води в альвеолах спостерігається досить рідко. Сухий кашель виникає з тих же причин, що і задишка. При правильному лікуванні можна практично повністю позбутися від сухого, надсадного і непродуктивного кашлю. Кашель при кардіосклерозі часто називаються «сердечним».
Аритмії і прискорене серцебиття
Порушення ритму реєструються в тих випадках, коли сполучна тканина пошкоджує провідну систему серця. Шляхи проведення, за якими в нормі проводяться рівномірні ритми, пошкоджуються. Спостерігається загальмування скорочення певних ділянок міокарда, що негативно впливає на кровотік в цілому. Іноді скорочення відбувається ще до того, як камери наповнилися кров’ю. Все це веде до того, що необхідний обсяг крові не потрапляє в наступний відділ. При нерівномірному скорочення м’язових тканин спостерігається посилене змішування крові в порожнинах серця, що значно підвищує ризик тромбоутворення.
Найчастіше у пацієнтів з кардіосклерозом реєструються:
- тахікардія;
- брадикардія;
- екстрасистолічна аритмія;
- фібриляція передсердь.
Аритмії проявляються при вираженому кардіосклерозі. При невеликих ділянках кардіосклерозу або при помірному дифузному розростанні сполучної тканини провідні волокна системи не будуть зачіпатися. Аритмії погіршують прогноз життя пацієнта, що страждає кардіосклерозом, тому що значно підвищують ризик розвитку серйозних ускладнень.
При прискореному серцебитті пацієнт відчуває биття свого серця на рівні шиї або в області живота. При уважному огляді можна звернути увагу на видиму пульсацію біля нижньої точки грудини (область мечоподібного відростка).
Швидка втомлюваність
При порушенні насосної функції, серце втрачає здатність викидати достатній обсяг крові при кожному скороченні, спостерігається нестабільність кров’яного тиску. Пацієнти скаржаться на швидку стомлюваність не тільки при фізичному, а й при розумовому навантаженні. При виконанні фізичних вправ, ходьбі м’язи не справляються з навантаженнями через недостатнє надходження кисню. При розумової діяльності негативним фактором виступає кисневе голодування головного мозку, що веде до зниження концентрації, уваги і погіршення пам’яті.
набряки
Набряклість проявляється на пізніх стадіях при вираженому кардіосклерозі. Набряки формуються через застій у великому колі кровообігу, при неповноцінною роботі правого шлуночка. Саме в цей відділ серця надходить венозна кров і застоюється при неможливості камери серця перекачати потрібний обсяг крові.
В першу чергу набряклість з’являється в тих областях, де уповільнене кровообіг і знижений артеріальний тиск. Під дією сили тяжіння набряки формуються найчастіше іменного в нижніх кінцівках. Спочатку спостерігається розширення і набухання вен на ногах, потім рідина виходить із судинного русла і починає накопичуватися в м’яких тканинах, формуючи набряки. Спочатку набряки спостерігаються тільки в ранкові години, адже за рахунок механічних рухів кровотік прискорюється і набряки йдуть. На більш пізніх стадіях, при прогресуванні серцевої недостатності, набряки спостерігаються протягом всього дня і ввечері.
запаморочення
На більш пізніх стадіях реєструються не тільки легкі запаморочення, а й епізодичні непритомність, які є наслідком кисневого голодування головного мозку. Непритомність трапляються через різке падіння кров’яного тиску або серйозних порушень серцевого ритму. Центральна нервова система не виходить достатньої кількості поживних речовин. Непритомність в цьому випадку є захисною реакцією – організм економить енергію, щоб функціонувати на тому обсязі кисню, яке здатне забезпечувати хворе серце.
Симптоми при різних формах патології
Для мелкоочаговой форми миокардиосклероза характерні
- відчуття нестачі повітря, посилюється в положенні лежачи;
- задишка при навантаженнях;
- тахікардія – прискорене серцебиття;
- гомілок ніг (невеликі набряки);
- головні болі і запаморочення.
Дифузне ураження при постміокардіческом кардіосклероз – небезпечний вид серцевої патології. У міру поширення процесу в міокарді наростають і симптоми:
- виникає задишка в спокої і напади задухи ночами – розвивається в запущених випадках серцева астма;
- частіше відчуваються перебої в роботі серця;
- серцебиття супроводжуються болем;
- біль і важкість виникає в правому підребер’ї;
- погіршення стану ще більше відбувається до вечора;
- з’являється нічний кашель, що супроводжується ознобом і пітливістю.
Аналізи і діагностика
На початкових етапах захворювання діагностика кардіосклерозу викликає певні труднощі. Більшість діагностичних методик обстеження не дозволяють вловити дрібні скупчення сполучної тканини серед здорових кардіоміоцитів. До того ж, пацієнти не пред’являють будь-яких специфічних скарг. Саме тому кардіосклероз діагностується найчастіше вже на пізніх стадіях, коли приєднується серцева недостатність і інші ускладнення захворювання.
Цілеспрямоване і своєчасне обстеження проходять тільки пацієнти, які перенесли міокардит або інфаркт міокарда. У даній категорії пацієнтів склерозування міокарда є передбачуваним і очікуваним наслідком.
Основні методи діагностики:
- об’єктивний огляд лікарем;
- ЕКГ;
- ЕхоКГ;
- рентгенографія органів грудної клітини;
- сцинтиграфія;
- МРТ або КТ;
- специфічні лабораторні аналізи.
об’єктивний огляд
Є першим кроком на шляху до діагностики. Обстеження проводить терапевт або лікар-кардіолог при спілкуванні з пацієнтом. При огляді неможливо діагностувати сам кардіосклероз, але можна запідозрити захворювання при наявності ознак серцевої недостатності. Лікар оглядає пацієнта, проводить пальпацію, аускультацію, збір анамнезу та перкусію.
електрокардіографія
Дозволяє оцінити біоелектричну активність серця. Характерні зміни на ЕКГ при кардіосклерозі:
- знижений вольтаж зубців комплексу QRS (показник порушення скоротливості шлуночків);
- зниження зубця «T» або його негативна полярність;
- зниження сегмента ST нижче ізолінії;
- порушення ритму;
- блокади.
ЕКГ повинен оцінювати досвідчений лікар-кардіолог, який зможе за характером змін електричних імпульсів встановити локалізацію вогнища, форму кардіосклерозу і діагностувати ускладнення.
ЕхоКГ
Є найбільш інформативним методом в оцінці роботи серця. УЗД серця це безболісна і неінвазивна процедура, яка дозволяє визначити морфологічний стан серцевого м’яза, оцінити її насосну функцію, скоротність і т.д.
Характерні зміни у пацієнтів з кардіосклерозом:
- порушення провідності;
- порушення скорочувальної здатності;
- витончення стінки серця в області склерозу;
- вогнище фіброзу або склерозу, його розташування;
- порушення в роботі клапанного апарату серця.
рентгенографія
Рентгенографія нездатна чітко відобразити всі зміни в серці при кардіосклерозі, тому є необов’язковим методом діагностики. Найчастіше R-графія застосовується для постановки попереднього діагнозу з метою подальшого дообстеження. Метод є безболісним, проте протипоказаний вагітним через невеликої дози радіації. Знімки роблять у двох проекціях, щоб оцінити серце з двох сторін. На пізніх стадіях кардіосклерозу серце помітно збільшено. Досвідчений лікар здатний навіть розгледіти великі аневризми на рентгенівських знімках.
Комп’ютерна томографія і магнітно-резонансна томографія
Являють собою високоточні методи дослідження структур серця. Діагностична значимість КТ і МРТ рівнозначна, незважаючи на різні принципи отримання зображення. Знімки дозволяють побачити навіть невеликі вогнища поширення сполучної тканини в міокарді (найчастіше після інфаркту). Діагностика утруднена при дифузному процесі ураження серцевого м’яза, тому що зміни в щільності міокарда однорідні. Труднощі в обстеженні серця методами КТ і МРТ зумовлена тим, що серце знаходиться в постійному русі, що не дає отримати чітку картинку.
сцинтиграфия
Інструментальний метод обстеження, заснований на введенні в кровотік спеціальної речовини, яка мітить певні типи клітин. Мішенню для речовини, що вводиться при кардіосклерозі є здорові клітини-кардіоміоцити. Контраст не накопичується в пошкоджених клітинах, або накопичується в меншій кількості. Після введення речовини роблять знімки серця, на яких видно як розподіляється контраст в серцевому м’язі.
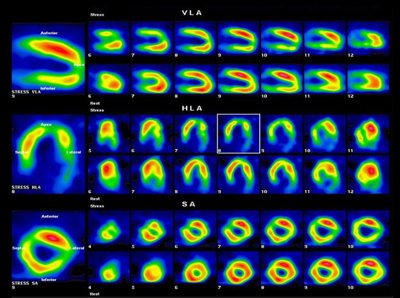
сцинтиграфія міокарда
В здоровому міокарді вводиться речовина накопичується рівномірно. Дуже добре видно ділянки ушкодження при очаговом кардіосклероз – в них не буде накопичення контрасту. Обстеження є інформативним і практично безпечним (виняток – алергічні відповіді на контрастну речовину). Недоліком сцинтиграфії є низька поширеність методу через дорожнечу обладнання.
Лабораторні методи дослідження
У ОАМ і ОАК будь-яких специфічних змін зазвичай не спостерігається. Лабораторні методи обстеження дозволяють знайти причину розвитку кардіосклерозу. Наприклад, при атеросклерозі у пацієнта буде підвищено холестерин, при міокардиті в ОАК будуть ознаки запального процесу. Дані, отримані при лабораторному обстеженні хворого, дозволяють лише запідозрити захворювання за непрямими ознаками. Медикаментозну терапію не можна починати, не оцінивши роботу ниркової і печінкової систем, для чого і проводиться біохімічний аналіз крові, ОАК, ОАМ.
клінічний випадок
До мене на прийом прийшов чоловік 49 років зі скаргами на слабкість, підвищену стомлюваність, утруднення дихання, часті напади запаморочення. Вчора ввечері знепритомнів, що і послужило причиною відвідування лікаря. При опитуванні з’ясувалося, що півроку назад після простудного захворювання у пацієнта з’явилися болі в грудній клітці, яким хворий не надав особливого значення. При аускультації було відзначено слабке, нерегулярне серцебиття з частотою 42 удари на хвилину. На ЕКГ виявлена повна атріовентрикулярна блокада, частота скорочень шлуночків – 35-47 в хвилину.
Відлуння-КГ показало потовщення стінок міокарда, зони гипокинеза (зниженою скоротливості) і малу фракцію викиду (45%). Мною був запідозрений постміокардіческій кардіосклероз. На лікарському консиліумі було прийнято рішення про проведення ендоміокардіальної біопсії. На отриманому гістологічному препараті були виявлені фіброз міокарда і дегенеративні зміни клітин.
Остаточний діагноз звучав так: «Міокардит неуточнений. Ускладнення: ХСН II ФК по NYHA, повна АВ-блокада ». Пацієнту були призначені препарати для лікування серцевої недостатності і виконана імплантація постійного електрокардіостимулятора. Після операції хворий відчуває себе задовільно, запаморочення і задишка більше не турбують.
Лікування міокардіодистрофії народними засобами
Нетрадиційна медицина може застосовуватися тільки як доповнення до основної терапії за погодженням з лікуючим лікарем. Народна медицина рекомендується відвари і настоянки на травах. Хороші результати дає відвар кмину і глоду.
Нижче наведені прості народні засоби для боротьби з кардіосклерозом.
- Суміш зі сметани, меду і свіжого білка. Збийте 2 свіжих курячих білка з 1 чайною ложкою бджолиного меду і 2 чайними ложками сметани. Отриману масу потрібно приймати натщесерце.
- Цілюще збір. Залийте 300 мл окропу суху сировину (по 1 ч. Ложці глоду, деревію, омели білої, барвінок). Дайте настоятися 1 годину. Приймати потрібно маленькими порціями протягом дня.
- Корінь оману. 300 г сухої сировини залийте 500 мл горілки і витримують в темному місці протягом тижня. Відфільтрований відвар потрібно приймати тричі на день по 30 мл.
- Лимон і хвоя. Очистіть лимон від шкірки і розділіть навпіл. Половинку лимона залийте хвойним відваром. Дайте настоятися. Приймати потрібно протягом тижня, після чого зробити двотижневу перерву і повторити курс.
- Сік цибулі та мед. При захворюваннях міокарда корисно вживання цибулевого соку упереміш з медом. Суміш потрібно зберігати в холодильнику.
тактика лікування
В даний час не розроблена досить ефективна методика лікування кардіосклерозу. Перетворити сполучну тканину назад в кардіоміоцити за допомогою якихось лікарських препаратів неможливо. Тому терапія цієї недуги зазвичай спрямована на усунення симптомів і запобігання ускладнень.
У лікуванні застосовуються хірургічні та консервативні методи. До перших відносяться:
- Трансплантація серця. Вважається єдиним ефективним варіантом лікування. Показаннями для даної операції є: зниження серцевого викиду до 20% і менше від норми, відсутність важких хвороб внутрішніх органів, мала ефективність медикаментозного лікування.
- Шунтування коронарних судин. Застосовується при прогресуючому звуженні судин.
- Імплантація кардіостимуляторів. Дану операцію здійснюють при кардіосклерозі, що супроводжується важкими формами аритмії.
Якщо недуга призвів до утворення аневризми серця, можуть призначити операцію по її усуненню. В процесі хірургічного втручання проводиться видалення ураженої ділянки, або його зміцнення. Такі дії допомагають запобігти розриву слабкою серцевого м’яза.

Для лікування застосовуються препарати, дія яких спрямована на усунення симптомів серцевої недостатності:
- Бета-блокатори: Метопролол, Бісопролол, Карведилол;
- Інгібітори ангіотензинперетворюючого ферменту: Еналаприл, Каптоприл, Лізиноприл;
- Діуретики: Бутеманід, Фуросемид;
- Серцеві глікозиди – наприклад, Дигоксин;
- Антагоністи альдостерону – Спіронолактон.
Дані препарати модифікують роботу серця, забезпечуючи регуляцію навантаження. В якості профілактики тромбоутворення можуть застосовуватися препарати для розрідження крові.
профілактика
Профілактика розвитку кардіосклерозу полягає у своєчасній терапії основного захворювання-тригера, яке провокує розростання сполучної тканини.
Існують основні правила, дотримання яких дозволяє сповільнити прогресування кардіосклерозу і уникнути розвитку ускладнень:
- Повна відмова від куріння. При вживанні тютюну спостерігається спазм коронарних судин, що посилює гіпоксію міокарда;
- Обмеження фізичних навантажень. Неприпустимі ривки, різкі підйоми тягарів, фізичні перевантаження. Вітаються помірні кардионагрузки, які дозволяє тримати м’язи в тонусі, але не перевантажують серце;
- Постійне спостереження у лікаря-кардіолога. Регулярне відвідування лікаря навіть без погіршення самопочуття кожні 3 місяці дозволить вчасно діагностувати ускладнення та своєчасно провести корекцію схеми лікування;
- Своєчасне лікування гормональних розладів і гострих інфекційних захворювань. Цей захід дозволить уникнути негативного впливу супутньої патології на роботу серця;
- Уникати стресу.
Ігнорування цих простих правил може привести до розвитку ускладнень, незважаючи на прийом запропонованих лікарських засобів.
Лікування та його методи
Необхідність в госпіталізації залежить від тяжкості стану хворого. У більшості випадків достатньо амбулаторного лікування. Застосування противірусних, антибактеріальних, протигрибкових препаратів безглуздо, так як на момент формування кардіосклерозу збудник уже покинув організм.
Перший етап лікування полягає в обмеженні фізичних навантажень. Професійні заняття спортом суворо протипоказані. Дозволені аеробні вправи і лікувальна фізкультура. Своїм пацієнтам я пояснюю, що вони повинні дотримуватися дієти з низьким вмістом солі, вживаючи її не більше 2-3 грамів на добу. Це потрібно для попередження застою рідини в організмі.
Основу лікування становить медикаментозна терапія. Для уповільнення прогресування серцевої недостатності я застосовую ліки наступних фармакологічних груп – інгібітори АПФ ( «Периндоприл», «Рамиприл»), бета-адреноблокатори ( «Бісопролол», «небівалол») і антагоністи мінералокортикоїдних рецепторів ( «Спіронолактон»). При виражених застійних явищах я призначаю сечогінні препарати – петльові діуретики ( «Фуросемід», «Торасемід»).
Методи лікування аритмій визначаються їх типом, ступенем тяжкості і супроводжується симптоматикою. При мерехтінні і тріпотіння передсердь в порожнинах серця утворюються тромби, які можуть мігрувати і закупорити судину будь-якого органу, наприклад головного мозку, тим самим викликавши ішемічний інсульт. Тому для попередження тромбоутворення я використовую антикоагулянти ( «Варфарин», «дабігатран», «апіксабан», «Ксарелто»).
Якщо аритмії супроводжуються такими симптомами, як запаморочення і переднепритомні стану, варто розглянути варіант прийому лікарських засобів, що нормалізують серцевий ри, «Пропафенон», «Соталол». При резистентності до медикаментозної терапії виконується оперативне втручання – радіочастотна абляція. При важких атріовентрикулярних блокадах показана установка електрокардіостимулятора.
при вагітності
При діагностуванні деяких небезпечних станів вагітність ставиться під сумнів:
- міокардит в гострій фазі;
- важка коронарна патологія;
- серцева недостатність IIA;
- кардіосклероз, який ускладнився аритмією.
У таких випадках для збереження дитини потрібно пройти комплекс терапевтичних заходів, які позитивно впливають на перебіг вагітності. Перше, що необхідно зробити, це санація вогнищ інфекції (фарингіт, ангіна, карієс). З цією метою призначаються антибіотики. Додатково призначають бета-блокатори, метаболічні препарати і глюкокортикоїди. Під особливим наглядом перебувають вагітні з міокардичний кардиосклерозом, тому що у даній категорії пацієнтів високий ризик розвитку ускладнень з боку серцево-судинної системи і нирок.
Діагностика захворювання серця
Постановкою діагнозу патології і лікуванням займається кардіолог, який при потребі підключає інших фахівців, включаючи кардіохірургів.
Під час діагностичних заходів враховуються хвороби, які були раніше, незалежно від того, вилікувані вони чи ні. До таких хвороб відноситься:
- миготлива аритмія;
- акроціаноз;
- ревматизм;
- інфаркт міокарда;
- перенесений в минулому, міокардит;
- ІХС;
- задишка;
- атеросклероз.
При необхідності отримання більш точних результатів – варто застосовувати ЕКГ. А також при дослідженнях часто застосовується МРТ тканин серця.
Іноді під час діагностичних робіт з’являється труднощі в диференціюванні форм кардіосклерозу. Це відбувається, коли треба визначити різницю між атеросклеротичним і миокардитическим захворюванням.
Якщо це атеросклеротична форма хвороби, то це можна довести за допомогою ІХС. А також визначити різницю між атеросклеротичним і міокардичний захворюванням можна за допомогою фармакологічних і велоергометріческіх проб. У молодшому віці допомагають провести диференціацію зміни в результатах ЕКГ.
При кардіосклерозі нормальні клітини серцевого м’яза (кардіоміоцити) руйнуються і на їх місці утворюється сполучна тканина. Волокна цієї тканини не мають здатність виконувати ті ж функції, що і кардіоміоцити. Вони не скорочуються, внаслідок чого серцевий м’яз частково втрачає свою працездатність.
Основним фактором походження даної патології є хронічні патології серцево-судинної системи, в результаті яких кардіоміоцити втрачають свій захист і починають руйнуватися.
Кардіосклероз вважається вкрай важкою недугою, який може привести до поразок головного органу, а в складних випадках – навіть до смерті від гострої недостатності або інших ускладнень.
Дієта при кардіосклерозі
Дієта при атеросклерозі судин
- Ефективність: лікувальний ефект через 2 місяці
- Терміни: немає даних
- Вартість продуктів: 1700-1800 грн. в тиждень
Дієта при серцевій недостатності
- Ефективність: лікувальний ефект через 20 днів
- Терміни: постійно
- Вартість продуктів: 1700-1800 грн. в тиждень
Дієта при аритмії серця
- Ефективність: лікувальний ефект через 30 днів
- Терміни: постійно
- Вартість продуктів: 1700-1800 грн. в тиждень
Дієта при ішемічній хворобі серця
- Ефективність: лікувальний ефект через 30 днів
- Терміни: постійно
- Вартість продуктів: 1700-1800 грн. в тиждень
Дієта після інфаркту
- Ефективність: лікувальний ефект через 2-6 місяців
- Терміни: 2-12 місяців
- Вартість продуктів: 1800-1900 грн. в тиждень
Важливе значення має дотримання дієти при кардіосклерозі. Суть дієтичного харчування полягає в зниженні рівня холестерину в крові. Корекція ліпідного профілю крові дозволяє попередити розвиток атеросклерозу в коронарних судинах. Додатково необхідно обмежити споживання солі (до 5 г на добу, а у важких випадках – до 3 г). Без солі дієта дозволяє зменшити обсяг циркулюючої крові, знизивши навантаження на серце.
Заборонені продукти харчування при кардіосклерозі:
- тваринні жири (вершкове масло, жирне м’ясо);
- копченості, соління;
- шоколад;
- каву і міцний чай;
- борошняні вироби;
- алкогольсодержащие напої, енергетики.
Акцент в харчуванні потрібно зробити на вживання нежирного відвареного м’яса, різних круп, свіжих фруктів і овочів. Перевагу краще віддавати їжі, багатої калієм. Дія серцевих глікозидів проявляється краще, при достатньому вмісті калію в організмі.
Корисно вживати родзинки, банани, сухофрукти. Необхідно стежити за сумарною добовою калорійністю (1800-2600 ккал). Грамотно складене меню дозволить покрити всі потреби організму в умовах обмеженої фізичної активності. Калорійність може змінюватися на 20-30% тільки якщо пацієнт страждає на ожиріння або кахексією (виснаженням). Неправильне харчування погіршує прогноз для пацієнта. Кваліфікований дієтолог і лікуючий лікар допоможуть скласти конкретне меню для пацієнта.
атеросклеротична форма
У атеросклеротическую форму входять хвороби, які призводять до виникнення такої хвороби, як кардіосклероз, через прояв тривалої ішемії, у вигляді нестачі кисню.
Якщо з певних причин до м’язів органу (серця) не надійшла норма кисню, то відбувається відмирання певної площі м’язової системи. Так виникає сполучна тканина в ураженій області (в місці двох кардіоміоцитів). Це своєрідний початок появи склерозу.
Головна причина появи ішемічної хвороби – це патологічний процес в середині коронарних судин, коли з’являється зменшення їх просвіту (ефективного діаметра). Це пов’язано з накопиченням холестеринових відкладень в шарах судин і подальший їх прорив.
Звуження коронарних судин і причини виникнення процесу:
- під час тривалих стресових ситуацій, так як робота надниркових залоз змінюється;
- ширина судин залежить від генів, які передаються по спорідненості;
- під час хронічної гіпертонії, яка проявляється своїм високим тиском (артеріальним);
- при ожирінні, коли серце навантажується набагато більше, ніж при звичайних умовах;
- при порушеному жировому обміні і підвищений рівень холестерину;
- при інтенсивному або довгостроковому курінні, так як нікотин, здатний викликати тимчасові спазми судин в серце.
Кардіосклероз і його атеросклеротическое прояв здатне розвиватися не різко, а більш плавно. Якщо процес розглядати більш детально, то з’являється наростання сполучної тканини між м’язами серця, які відповідають за роботу лівого шлуночка. Саме ліва м’яз страждає першої при кисневому голодуванні під час розвитку кардіосклерозу.
Вже згадана патологія розвивається непомітно і здатна довго про себе не давати знати, особливо в тому випадку якщо неправильно харчуватися і вести неправильний спосіб життя. Її симптоматика проявляється в тому випадку, коли м’яз серця практично засівають сполучними утвореннями.
Щоб розвинувся атеросклероз, потрібно чимало часу. Варто зауважити, що ознаки кардіосклерозу частіше проявляються у людей, яким за 40.
Наслідки і ускладнення
Важливо розуміти, що кардіосклероз – це незворотний процес, який в будь-якому випадку погіршує роботу серця і підвищує ризик розвитку різних ускладнень. Навіть при усуненні причин, що погіршують перебіг захворювання, наявність в товщі серцевого м’яза сполучної тканини може призвести до несприятливих наслідків. Всі ускладнення коригуються медикаментозно, або лікуються хірургічно.
Найпоширеніші наслідки і ускладнення:
- формування ХСН;
- розвиток аневризми серця;
- розвитку аритмій;
- придбання вад серця;
- розвиток тромбоемболії;
- діагностування синдрому хронічної втоми.
Профілактичні методи, прогноз
Шанси на повноцінну життєдіяльність і працездатність залежать від ступеня вираженості і характеру перебігу хвороби. Якщо кардіосклероз протікає не виражено, робота серця не порушена і ускладнення відсутні, тоді його протягом сприятливо. В іншому випадку розвиваються небезпечні для життя наслідки, які можуть стати причиною загибелі хворого.
В якості профілактики необхідно своєчасно діагностувати кардіосклероз і якомога швидше приступити до лікування. Під час терапії важливо дотримуватися всі поради і рекомендації лікаря, позбутися шкідливих звичок, налагодити харчування, не займатися самолікуванням. Ці правила профілактики допоможуть людині зберегти здоров’я і життя і попередити небезпечні ускладнення.
Прогноз при кардіосклерозі
Оцінка прогнозу проводиться після ретельного обстеження пацієнта. Якщо у хворого відсутні виражені скарги, а захворювання піддається лікарської терапії, то прогноз вважається сприятливим. Найчастіше позитивну динаміку спостерігають при мелкоочаговом кардіосклероз.
У пацієнтів з великовогнищевим поразкою, так само як і з дифузним розростанням сполучної тканини, прогноз вважається несприятливим. Після трансмурального інфаркту в зоні ураження формується аневризма, яке тягне за собою дуже важкі ускладнення і наслідки. Часто після великовогнищевий інфарктів розвиваються аритмії, які також вважаються прогностично несприятливими. Прогноз виживання при постінфарктний кардіосклероз залежить від області поразки, схеми лікування, супутньої патології, віку, наявності ускладнень.
Чому проявляється хвороба?
Причини появи кардіосклерозу, бувають різними. Розвиток захворювання відбувається самостійно досить рідко. В основному все розвивається, як ускладнення від наслідків інших хвороб.
Для появи сполучних прошарків в області міокарда, потрібно всього невеликий запальний процес в серце. А також цьому сприяє відмирання клітинної тканини органу. Накопичення волокон сполучної тканини відбувається за рахунок активації захисних функцій організму на який виявляють патологічний процес запалення.
Інші причини виникнення кардіосклерозу поділяються на певні групи, які складаються з атеросклеротичної, міокардичний форми, постінфарктного кардіосклерозу та інших.
Кардіосклероз здатний розвиватися і по-іншому. Причин буває багато, над їх виникненням і наслідками працюють багато лікарів і фахівці.
Рідкісні причини, за якими розвивається кардіосклероз:
- наявність склеродермії;
- прояв ідіопатичного кардіосклерозу;
- виникнення гемохроматоза;
- поява саркоидоза серця;
- наявність раціонального опромінення.
Склеродермия
Для встановлення точної причини появи кардіосклерозу, буде потрібно провести багато досліджень і діагностичні заходи. Ця інформація допоможе при лікуванні хвороби в майбутньому.
Багато фахівців стверджують, що сам кардіосклероз вилікувати неможливо, так як тканина, яка виникла у вигляді прошарку, вже не здатна заміщатися нормальними кардиомиоцитами. Якщо ліквідувати першопричину, то прогрес захворювання уповільнити можна в кілька разів. І в найближчому майбутньому пацієнт буде відчувати себе добре, не маючи проблем з серцем.
Прояви хвороби і їх вираженість залежить від головних патологічних процесів, які викликали хворобу. Захворювання здатне виникнути на тлі:
- перенесених венеричних захворювань;
- розриву аневризми лівого шлуночка серця;
- фібриляції шлуночків;
- набряку легенів.
Симптоми кардіосклерозу визначають залежно від ураження міокарда. Він буває вогнищевим або дифузним. А також прояв хвороби залежить від наявності рубців з сполучної тканини і розмірів їх локації. Якщо сполучна тканина утворилася недалеко від провідної системи, то відбуваються порушення у вигляді аритмії.
Дифузний кардіосклероз здатний вести себе приховано і при нормальних умовах його ніяк неможливо визначити. Зробити подібну перевірку можна лише за допомогою спеціального обладнання.
Є певні сигнали, які говорять про те:
- виникнення набряку стоп, особливо у вечірній час;
- поява почуття недостатності повітря при прийнятті горизонтального положення;
- поява швидкої стомлюваності;
- поява запаморочень;
- виникнення задишки під час значних навантажень, які переносилися раніше без проблем;
- серцебиття постійно чути як при навантаженнях, так і в стані спокою.

задишка
При появі тривожних сигналів, звернутися до фахівців за допомогою потрібно обов’язково. Якщо відбувається прогрес розростання сполучних тканин, який триває не один рік, з’являється формування вираженого дифузного кардіосклерозу.
Кардіосклероз проявляється наступними симптомами:
- поява виражених нападів задишки, навіть при незначному навантаженні або просто в стані спокою;
- виникнення епізодів, пов’язаних з астмою;
- виникнення нападів нічних задухи;
- помітна поява порушення ритму (у вигляді миготливої аритмії або шлуночкової екстрасистолії, блокади);
- у вигляді набряків кінцівок в області стоп;
- набряки в ділянці нирок, а також в районі живота;
- біль в області печінки (під правим нижнім ребром).
Якщо відбувається трансмуральний (великий) інфаркт, то у пацієнтів може формуватися хвороба більшого масштабу. Виходячи з клінічної картини, цей тип проявляється у вигляді порушення ритму, стенокардических нападів і у вигляді іншої серцевої недостатності.
Список джерел
- Шопін А.Н. Прогнозування повторного інфаркту міокарда у хворих з постінфарктним кардіосклерозом / О.М. Шопін, Я.Б. Ховаева, Е.Н. Бурдіна, Б.В. та ін. // Практична медицина, 2011
- Самородскій І.В. Серцево-судинна захворюваність і фактори ризику серцево-судинних подій в / І.В. Самородскій // Кардиоваскулярная терапія і профілактика, 2005. № 3
- Токарєва Е.А., Хатунцева Ю.А., Макєєва А.В. Етіологія, патогенез І ДИНАМІКА ЗАХВОРЮВАНОСТІ КАРДІОСКЛЕРОЗОМ у Воронезькій області // Міжнародний студентський науковий вісник. – 2016
Кардинальне хірургічне лікування
Під час кардинального хірургічного лікування хвороби відбувається трансплантація органу. Тільки використання повної заміни органу здатне усунути симптоми, відновивши ефективне постачання організму киснем.
Інший більш ефективної методики лікування кардіосклерозу на сьогодні практично не існує. Якщо більш детально розглянути цей вислів, то мова йде про склерозуванні пошкодженої м’язової частини органу, після того як стався інфаркт або важкий міокард.

Якщо форма легша, то ризик під час пересадки серця є невиправданим. Симптоми намагаються знизити за допомогою лікарських препаратів. Сьогодні як хірургічний, так і медикаментозний спосіб лікування використовується в різних країнах, яким методом скористатися – залежить від стану здоров’я і стадії патології.
Коли виконується пересадка серця:
- Оперативне втручання – це крайній спосіб лікування кардіосклерозу. Використовується тільки виключно в тій ситуації, коли ніяке медикаментозне лікування не в силах допомогти.
- Оперативне втручання проводиться в разі відсутності патологічних симптомів в нирках, печінці або в тканинах легенів. Супутні хвороби погіршують ймовірність успішного результату.
- Пересадку зробити краще в більш молодому віці, ніж у літньому. Організм, молодше 60 років, переносить оперативне втручання набагато легше.
- При зниженні викиду серця на 20%, в порівнянні з нормою. Якщо зниження відбувається і далі, то летальний результат неминучий.
пересадка серця
За допомогою паліативної-хірургічного лікування можна усунути ускладнення без усунення симптомів самого вогнища хвороби. Цей спосіб використовується виключно для того, щоб підвищити якість життєдіяльності людини.
Під час паліативної-хірургічного лікування відбувається наступне:
- Шунтуються коронарні судини. Цей спосіб використовується, якщо патологія викликана тим, що звузилися коронарні судини. Суть операції – розширити просвіт сузівшегося судини, відновивши нормальне постачання м’язів серця киснем. У такий спосіб добиваються того, що не відбувається відмирання кардіоміоцитів і подальшої освіти прошарку.
- Боротьба з проявом аневризми серця (найнебезпечнішим ускладненням). Суть операції в тому, що видаляються випинання слабких ділянок з подальшим його зміцненням.
- Інсталяція кардіостимуляторів. Ці пристрої використовуються для настройки ритму серця. Їх імплантують під шкіру при важкій формі хвороби. Відбувається генерація сильного імпульсу з придушення природних біоелектричних розрядів в синусовомувузлі.
Розглянуті способи можуть знизити ризик появи аритмії або повної зупинки серця. Залежно від симптомів застосовується самий практичний спосіб.
Зміни в серцевому м’язі
Поки розширення серця помірне, скарг у хворого немає. При вираженій втрати сили міокарда виникають симптоми ХСН:
- Задишка инспираторного характеру (утруднений вдих).
- У важких випадках виникає задишка – хворий вимушено сидить, упираючись руками в ліжко, для зменшення задишки.
- Слабкість і постійна підвищена стомлюваність, млявість.
- Набряки – вони починаються зі стоп ніг, далі поступово піднімаються вище. Завжди симетричні. Доходячи до рівня пояса, можуть поєднуватися з асцитом.
- Збільшення пульсу і зниження тиску – серце не може «викачати» потрібний обсяг і прискорює свою роботу.
Додаткові медичні заходи
Допомога медикаментозної терапії надає комплексну дію на організм: спеціальна дієта, обмеження навантажень. Аритмію компенсують розробленими для цього ліками.
При брадикардії додатково встановлюють імплантат, який через електричні імпульси контролює серцеві скорочення. При аневризмі зазвичай роблять операцію. Найбільш складний випадок – це ситуація, коли потрібна пересадка серця.
В останні роки чимало коштів вкладається в медичні дослідження в цій області, що дозволяє сподіватися, що вдасться винайти метод регресії при патології з поверненням хворим якості життя. Передбачається, що вдасться знайти метод усунення патології пересадкою стовбурових клітин, але теорія ще недостатньо глибоко опрацьована.
прояви
Якщо патологія протікає в легкій формі, то організм намагається сам усунути проблему без будь-якого дискомфорту. Але, коли склеротичні зміни переходять на більш серйозну стадію, хворий відчуває ряд неприємних симптомів:
- Спочатку порушується ритм скорочень і процес проходження електричних імпульсів. З поширенням патологічного процесу прояви починають посилюватися.
- Виникає відчуття браку повітря, яке посилюється під час надмірної фізичної активності.
- Постійно турбує слабкість, втома настає швидше.
- Посилюється потовиділення.
- У грудній клітці зліва з’являються хворобливі відчуття.
- Розвиваються різні форми порушень ритму на кшталт миготливої аритмії і екстрасистолії.
- Прискорюється або знижується частота скорочень серця.
- Знижуються показники тиску крові в артеріях.
- Під час прослуховування лікар може помітити присутність систолічного шуму.
- Задишка супроводжується нападами кашлю. Цей симптом найбільш характерний для нічного часу доби.
- Набрякають кінцівки, і накопичується рідина в порожнині живота.
- Холонуть руки і ноги.
- Шкірний покрив блідне.
- Хворі часто втрачають свідомість.
Також читають: В чому небезпека атеросклеротичного кардіосклерозу
Ці ознаки характерні для багатьох серцевих патологій. Тому слід звернутися до лікаря, щоб вчасно відрізнити міокардіосклероз від інших проблем. Особливо увагу слід приділяти своєму здоров’ю після інфекцій, вірусів. Обстежитися потрібно, щоб виключити пошкодження серця. Для цього виконують електрокардіографію.
медикаментозний підхід
Від ступеня хронічної серцевої недостатності залежить вибір методики лікування такої хвороби, як кардіосклероз, за допомогою медикаментів. Призначенням ліків займається виключно кардіолог, після проведення ряду досліджень.
Варто знати, що багато препаратів при лікуванні хвороби серця мають багато побічних ефектів. А також погано поєднуватися з іншими лікарськими засобами.
Як висновок можна стверджувати, що самостійне лікування не дає ніякого позитивного результату, а тільки погіршить ситуацію.
Рада фахівця
Завжди розповідаю пацієнтам про високий ризик повторення судинної катастрофи, щоб створити мотивацію для корекції способу життя. Важливим критерієм є доведення індексу маси тіла і окружності живота до нормативних показників – 18,5-24.9 кг / м2 і 80 см відповідно. Турбота про своє здоров’я – гарантія довгого і щасливого життя!
медикаментозна терапія
Лікування постінфарктного кардіосклерозу при наявності або прогресуванні ознак ішемії міокарда передбачає призначення нітратів. Їх використання виправдане, як на постійній основі, так і під час нападів. Рекомендовані нітросредства тривалої дії ( «Нітролонг», «ізосорбідадінітрата») і симптоматичні (при болях за грудиною). Для купірування нападу показані «Нітроспрей» і звичайний «Нітрогліцерин».
Наявність артеріальної гіпертензії є показанням до антигіпертензивної терапії, що включає в себе мінімум 2 групи препаратів з основних:
- ІАПФ і ААР ( “Еналаприл», «Валсартан», «Каптоприл»). Діють на рівні-ангіотензин-альдостеронової системи, швидко і довго знижують артеріальний тиск, запобігають ремоделирование міокарда.
- Діуретики – знижують тиск за рахунок виведення рідини з організму, показані при набряках. Використовуються зазвичай тіазидові ( «Індапамід») і петльові ( «Фуросемід», «Торасемід»).
- Бета-блокатори ( «Бісопролол», «Атенолол», «Метопролол», «небівалол», «Карведилол») – знижують загальний периферичний опір судинного русла, зменшують ЧСС і послаблюють силу скорочень серцевого м’яза, сприяючи розслабленню і відпочинку міокарда. Є засобом профілактики тахиаритмий.
- Антагоністи кальцію – розслаблюють м’язову стінку артерій, мають слабко виражені діуретичним ефектом. Найчастіше призначаються кошти дігідроперідінового ряду ( «Ніфедепін», «Коринфар», «Лацидипін»).
Для зменшення вираженості кисневого голодування і підвищення функціональних можливостей органів використовуються антигіпоксантів. Єдиним засобом з доведеним ефектом є «Предуктал». Мої пацієнти вже на 3-5 день помічають поліпшення розумових і асоціативних процесів, активізацію пам’яті, підвищення настрою. У неврології відмінно себе зарекомендував «Мексидол».
Атеросклероз, що протікає в постінфарктний період, повинен стати приводом до призначення статинів ( «Розувастатин»). Рідше застосовуються фібрати і блокатори всмоктування холестерину в кишечнику ( «Езетрол»).
При вираженій серцевій недостатності використовуються глікозиди. Медикаменти даної фармакологічної групи підвищують активність міоцитів, незначно знижують частоту скорочень.
Глікозиди змушують серце працювати на шкоду власному станом. На деякий час серцева недостатність стабілізується, а потім міокард виснажується остаточно, порушення кровообігу наростає і може наступити загибель від кардіогенного шоку. Отже, подібні медикаменти застосовуються у виняткових випадках, або в дуже малих дозах.
Всім хворим проводиться профілактика тромбоемболічних ускладнень. Використовуються антикоагулянти ( «Гепарин», «Ксарелто»).
хірургічна корекція
При тяжких порушеннях ритму, коли порожній м’язовий орган не здатний самостійно впоратися з навантаженням, встановлюється електростимулятор або імплантованого. Вони активуються при екстрасистолії, зупинці серця, тахіаритмія і швидко нормалізують роботу міокарда.
Формування аневризми – показання до резекції стоншена ділянки. Операція вимагає широкого доступу і тривалих маніпуляцій. Зазвичай не проводиться у осіб похилого віку.
Особливості
Коли серцевий м’яз уражається запаленням, ставлять діагноз міокардит. Кардіосклерозом називають патологію, при якій відбувається заміщення нормальної м’язової тканини і вона заміщується сполучною.
Більш коротко цю хворобу виділяють, як міокардіосклероз. Цю хворобу не відносять до атеросклеротичних уражень, а виділяють як ураження серця в результаті інших хвороб.
симптоматика
На початку формування патології відзначають:
- аритмію;
- зниження тиску;
- низьку серцеву провідність;
- серцеві шуми.
Симптоми стають відчутніше згодом, коли обсяг уражених тканин зростає, особливо якщо відбувається дифузне зміна міокарда. Постміокардіческій кардіосклероз проявляється себе низку побічних ефектів, що погіршують якість життя потерпілого:
- задишка;
- регулярне відчуття, немов би повітря не вистачає;
- слабкість;
- стомлюваність;
- болю в серці;
- кашель;
- набряклість ніг, рук, в області живота;
- бліда шкіра;
- відчуття, що передують непритомності;
- кінцівки постійно відчуваються холодними.
При розвитку патології також будуть проявлятися:
- аритмії;
- брадикардія;
- тахікардія;
- систолічний шуми.
прогноз
Якщо кардіосклероз є наслідком природних вікових змін в коронарних судинах, то протягом такого захворювання, як правило, сприятливий. Якщо формування сполучнотканинних ділянок обумовлено перенесеним інфарктом міокарда, то кардіосклероз такого типу в більшості випадків супроводжується порушенням серцевого ритму і розвитком недостатності. Грамотно складена фармакологічна терапія в більш ніж 80% випадків дозволяє повністю або частково усунути симптоми захворювання, а також поліпшити якість і тривалість життя пацієнтів.
можливі фактори
Як будь-яке захворювання, яке носить придбаний характер, так і кардіосклероз, набутий з часом, формується в результаті впливу сприяючих факторів.

Це може бути:
- Гіпертонічна хвороба. Дане патологічний стан супроводжується підвищенням показників артеріального тиску до високих цифр і прискоренням течії крові, що в свою чергу ускладнює функціонування серця і стає причиною появи холестеринових бляшок і закупорки судин. Серцевий м’яз отримує недостатньо кисню, спостерігається формування гіпоксії.
- Розлад обмінних процесів (особливо жирового). Дане патологічний стан, як і попереднє, супроводжується появою відкладень холестерину і гіпоксією серцевого м’яза.
- Шкідливі звички (особливо куріння) призводять до звуження просвіту судин і зменшенню кількості кисню, який надходить до серця.
- Зайва вага. Дане патологічний стан призводить до подвійної навантаженні на серце, адже воно має переганяти більший обсяг крові. В результаті серцевий м’яз, так би мовити, зношується і старіє.
- Тривала дія стресових ситуацій. Перенапруження нервової системи супроводжується виробництвом залозами надмірної кількості гормонів, дія яких спрямовується на придушення даного стану. Саме вони стають причиною втрати судинами еластичності і порушення обмінних процесів. Все це стає причиною гіпоксії серця і формування кардіосклерозу.
- Радіаційне опромінення, призводить до деформації або відмирання клітин міокарда і заміщенню їх тканиною з’єднувального характеру.
- Малорухливий спосіб життя.
- Застосування надмірної кількості гострих і жирних страв.
- Перевантаження фізичного характеру, які присутні на протязі тривалого періоду часу.
Досить часто кардіосклероз розвивається ще й як наслідок таких хвороб і патологічних процесів:
- Інфаркт міокарда і атеросклеротичні зміни судин серця.
- Саркоїдоз. Характеризується формуванням в серцевому м’язі різного характеру новоутворень.
- Гемогроматоз. Дане патологічний стан супроводжується накопиченням в міокарді надмірної кількості мікроелементів з переважанням заліза, що призводить до відмирання м’язових волокон і їх заміни на сполучну тканину.
- Склеродермия.
Необхідно зауважити, що причиною кардіосклерозу можуть бути алергії, процеси інфекційного генезу, а в деяких випадках ще й спадковість.
Як уникнути раптової смерті від постинфарктного синдрому?
Близько пацієнта повинні бути готові до його раптову смерть у зв’язку з зупинкою серця через що розвивається асистолії. Причиною летального результату може послужити загострення постинфарктного синдрому і розвиток кардіогенного шоку. Людина, якого спіткало це захворювання, змушений вкрай уважно стежити за своїм здоров’ям.
Щоб убезпечити себе від згубних наслідків серцевої недостатності, потрібно регулярно проводити клінічні дослідження свого організму, зокрема, вимірювати артеріальний тиск, частоту пульсу.
З чого починати?
Перше, з чого зазвичай починають лікування захворювання, – це виявлення причин, що призвели до патології. У деяких випадках це спровоковано інфекцією, тоді призначають антибіотики або противірусне лікування, орієнтуючись на специфіку збудника.
При системних збоях вживають заходів по боротьбі з головним захворюванням, що спровокував ускладнення на серце.
У деяких випадках головна причина – алергія. Тут зусилля лікарів концентруються на виявленні алергену і усунення його.
Додатково обов’язково призначають препарати, що дозволяють нормалізувати і стимулювати роботу серця.
діагностичні заходи
Методи діагностики:
- ЕКГ – зміни на електрокардіограмі неспецифічні. Вони покажуть рубцеві зміни і аритмію, але етіологію процесів виявити не вдасться.
- ЕКГ серця по Холтеру – це добовий моніторинг. Він дозволяє зафіксувати епізодичні порушення ритму. Це більш інформативна методика.
- ЕХО-КГ – дозволяє оцінити ступінь розширення камер серця, визначити локалізацію ділянок склерозу, ослаблення скоротливості і наявність аневризми. Дослідження дозволяє визначити гіпертрофію міокарда, порушення роботи клапанів.
- Рентгенографія грудної клітки – може визначити розширення меж серця і застій в легенях.
- Сцинтиграфія міокарда – це радіонуклідної спосіб дослідження, який дозволяє повністю оглянути м’яз, виявити величину поразок. Суть методу в тому, що здорові тканини можуть захоплювати певні радіонукліди з різним ступенем інтенсивності і накопичувати їх, що відбивається на приладі. У ділянках фіброзу захоплення не відбувається.
- Загальний аналіз крові – може вказати на деякі захворювання, які спричинили даного стану.
- МРТ – дозволяє оцінити поширеність процесу.
ЕКГ-ознаки постінфарктного кардіосклерозу
ЕКГ – найпростіший метод діагностики постінфарктного кардіосклерозу. Він дозволяє уточнити:
- наявність і розташування рубцевих змін на стінках серця;
- поширеність ураження;
- супутні ішемічні зміни;
- порушення ритму і провідності;
- ознаки аневризми.
Основний ЕКГ-ознака перенесеного інфаркту – глибокий (патологічний) зубець Q. Його локалізація відображає розташування рубця:
- у відведеннях II, III, aVF – нижня стінка;
- у відведеннях V2 – V3 – міжшлуночкової перегородки;
- в V4 – верхівка лівого шлуночка;
- у відведеннях V5 – V6 – бокова стінка.
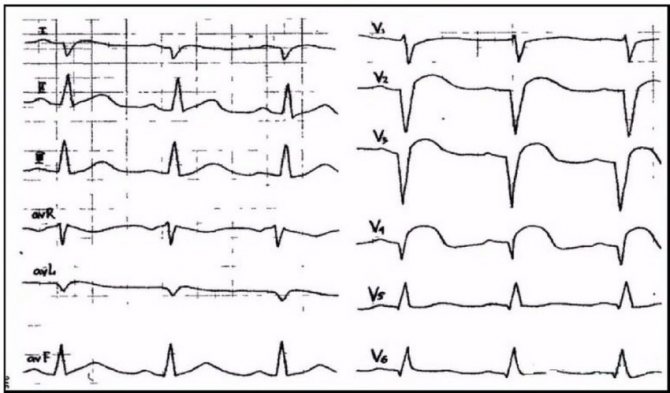
Постінфарктний кардіосклероз, хронічна аневризма передньої стінки лівого шлуночка
Сегмент ST при формуванні кардіосклерозу повертається на ізоліній. Виняток становить аневризма лівого шлуночка, для якої характерна картина «застиглої» гострій стадії інфаркту міокарда з підйомом сегмента ST.
Зубець Т може бути плавним або позитивним. Це дає можливість відрізнити кардіосклероз від підгострій стадії інфаркту, коли зубець Т негативний.
У деяких випадках з часом патологічний зубець Q зникає, і тоді ЕКГ-ознаки постінфарктного кардіосклерозу перестають проявлятися. ЕКГ стає нормальною. Це пов’язано з компенсаторним збільшенням серцевого м’яза, чия електрична активність «перекриває» відсутність сигналу із зони рубця.
Постінфарктний кардіосклероз не завжди відбивається в ЕКГ-ув’язненні. Це може бути пов’язано з такими причинами:
- низький вольтаж комплексів і порушення внутрішньошлуночкової провідності, «маскують» ознаки рубця нижньої стінки;
- недооцінка недостатнього наростання амплітуди r в правих грудних відведеннях;
- малий розмір рубця.
В інших випадках діагноз постінфарктного кардіосклерозу помилково ставлять тільки на підставі однієї ЕКГ, і пацієнт вважає, що переніс це важке захворювання, якого насправді не було. Діагноз перенесеного інфаркту повинен бути підкріплений змінами на ЕхоКГ.
Труднощі зазвичай виникають при змінах в відведеннях II, III, aVF. Буває, що в них знижена амплітуда зубців, і розпізнати патологічний Q важко. Тому багато лікарів «перестраховуються» і трактують ознаки гіпертрофії лівого шлуночка або неспецифічні зміни як рубці. Для більш точної діагностики застосовується реєстрація ЕКГ у відведеннях по Небу, а також в додаткових V7 – V9.
Запис ЕКГ на вдиху, яка багато років була основним методом диференціальної діагностики патологічного зубця Q у відведенні III, зараз не вважається настільки інформативною.
Зазвичай на вдиху серце змінює положення в грудній клітці. При цьому форма III відведення стає такою ж, як у відведенні aVF при звичайній запису. Досвідчений функціоналіст найчастіше здатний відрізнити ознаки горизонтальній осі серця (наприклад, при ожирінні або гіпертрофії лівого шлуночка) від рубців нижньої стінки без запису ЕКГ на вдиху.
На що розраховувати?
Найчастіше питання людей, у яких був діагностований постміокардіческій кардіосклероз: «Чи беруть в армію?» Тут все залежить від форми хвороби і ступеня її розвитку. Легка форма не буде перешкодою до служби, в той час як складні випадки стають причиною призначення інвалідності. Звичайно, в цьому випадку служити в армії неможливо.
Інвалідність призначають, якщо в результаті патології людина стає непридатний до роботи. Практика показує, що випадки летального результату при патології досить часті. Багато з них пов’язані з розвитком ускладнень: інсульту, інфаркту.
© 2020 Все про здоров’я
Постмиокардический кардиосклероз: легче предупредить, чем вылечить
