Пролапс мітрального клапана 1 ступеня: причини, симптоми і чи завжди потрібне лікування
Пролапс мітрального клапана (його випинання або неповне закриття) – це патологічний стан, при якому відбувається порушення функцій розташованого між шлуночком і передсердям клапана. Пролапс мітрального клапана, симптоми якого можуть бути відсутні в будь-якому варіанті приблизно в 20-40% випадків з переважно випадковим виявленням цієї патології, характеризується досить сприятливими прогнозами в своїй більшості, що, однак, не виключає можливості розвитку у деяких пацієнтів низки дуже важких ускладнень .
- опис захворювання
- причини
- Первинний пролапс мітрального клапана
- Вторинний пролапс мітрального клапана
- ускладнення
- діагностика
- лікування
Що таке пролапс мітрального клапана?
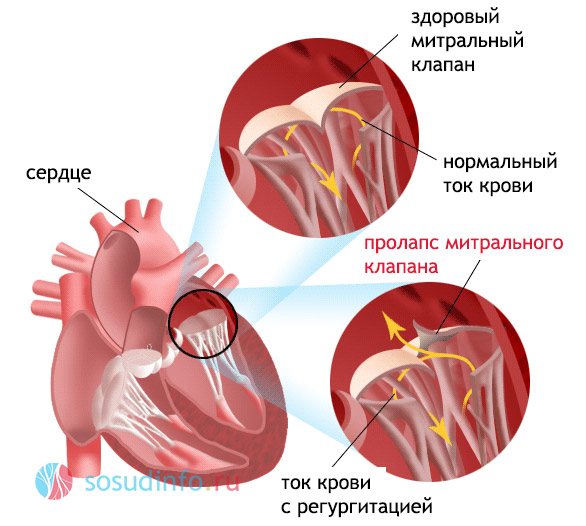
При нормальної серцевої діяльності в момент виникнення систоли передсердя повністю звільняються від крові, і мітральний клапан закриває вхід в передсердя, зворотного відтоку крові не відбувається. Пролапс не дає можливості провисшая, розтягнутим стулок повністю зімкнуться. Тому в гирлі аорти під час серцевого викиду потрапляє не вся кров. Частина її повертається назад в порожнину лівого передсердя.
Процес ретроградного потоку крові отримав назву регургітації. Пролапс, що супроводжується прогином менше 3 мм, розвивається без регургітації.
Що це таке?
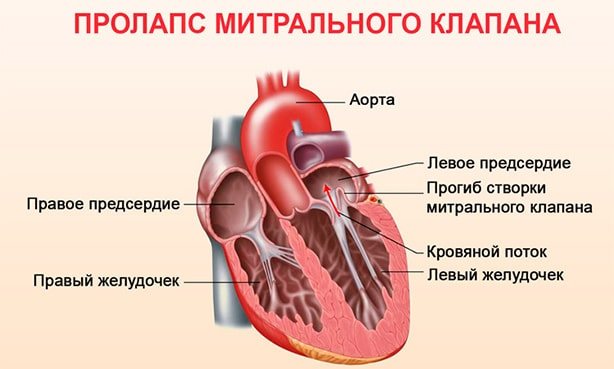
Пролапс лівого клапана, або пролапс мітрального клапана, або пролапс двостулкового клапана (ПМК) – захворювання, що супроводжується порушенням функції клапана, розташованого між лівим передсердям і шлуночком.
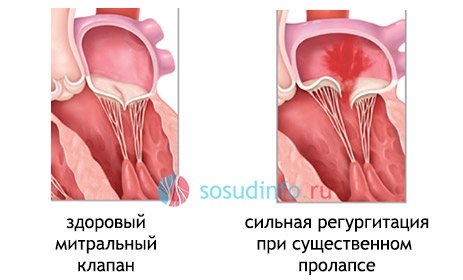
У нормі коли скорочується передсердя, клапан відкритий і кров надходить у шлуночок. Потім клапан закривається і відбувається скорочення шлуночка, кров викидається в аорту. При деякій патології сполучної тканини або зміни серцевого м’яза відбувається порушення будови мітрального клапана, що веде до «прогинання» його стулок в порожнину лівого передсердя під час скорочення лівого шлуночка, частина крові надходить назад в передсердя. За величиною зворотного потоку судять про вираженість даної патології.
Вважається, що найчастіше це відхилення спостерігається у молодих людей, проте дані Фремінгеймского дослідження показали, що немає достовірної різниці у розповсюдженості цього захворювання в залежності від статі і в різних вікових групах. У разі невеликого повернення крові (регургітації), клінічно ніяк не відчувається і не потребує лікування. У рідкісних випадках величина зворотного потоку крові велика і потрібна корекція пороку, аж до хірургічного втручання.
анатомія
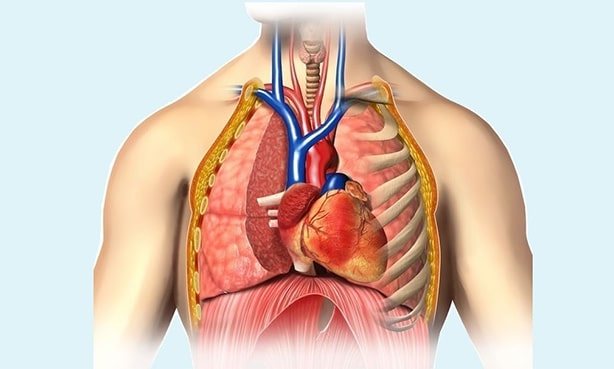
Серце можна представити у вигляді своєрідного насоса, який змушує циркулювати кров по судинах всього організму. Такий рух рідини стає можливим за рахунок підтримки на належному рівні тиску в порожнині серця і роботи м’язового апарату органу. Серце людини складається з чотирьох порожнин, які іменуються камерами (два шлуночка і два передсердя). Камери обмежені один від одного спеціальними «дверцятами», або клапанами, кожен з яких складається з двох або трьох стулок. Завдяки такому анатомічною будовою основного мотора людського організму, відбувається постачання кожної клітини людського тіла киснем і живильними речовинами.
У серці присутній чотири клапана:
- Мітральний. Він розділяє порожнину лівого передсердя і шлуночка і складається з двох стулок – передній і задній. Пролапс передньої стулки клапана зустрічається значно частіше, ніж задньої. До кожної із стулок кріпляться спеціальні нитки, іменовані хордами. Вони забезпечують контакт клапана з м’язовими волокнами, які носять назву сосочкових або папілярних м’язів. Для повноцінної роботи цього анатомічного освіти, необхідна спільна злагоджена робота всіх складових. Під час серцевого скорочення – систоли – порожнину м’язового серцевого шлуночка зменшується, а відповідно тиск в ньому підвищується. При цьому включаються в роботу сосочкові м’язи, які закривають вихід крові назад в ліве передсердя, звідки вона вилилася з малого кола кровообігу, збагатившись киснем, і, відповідно, кров надходить в аорту і далі, по артеріальних судинах, доставляється до всіх органів і тканин.
- Трикуспідального (тристулковий) клапан. Він складається з трьох стулок. Розташовується між правим передсердям і шлуночком.
- Аортальний клапан. Як вже описувалося вище, він розташовується між лівим шлуночком і аортою і не дозволяє крові повернутися в лівий шлуночок. У період систоли він відкривається, випускаючи артеріальну кров в аорту під великим тиском, а під час діастоли – закритий, що запобігає зворотний потік крові до серця.
- Клапан легеневої артерії. Він знаходиться між правим шлуночком і легеневою артерією. Аналогічно аортальному клапану, він не дозволяє крові повернутися в серце (правий шлуночок) в період діастоли.
У нормі роботу серця можна представити таким чином. У легких кров збагачується киснем і потрапляє в серце, а точніше в ліве його передсердя (має тонкі м’язові стінки, і є лише «резервуаром»). З лівого передсердя вона виливається в лівий шлуночок (представлений «потужної м’язом», здатної виштовхнути весь надійшов обсяг крові), звідки в період систоли розноситься через аорту до всіх органів великого кола кровообігу (печінки, мозку, кінцівок і іншим). Передавши клітинам кисень, кров забирає вуглекислий газ і повертається в серце, на цей раз в праве передсердя. З його порожнини рідина потрапляє в правий шлуночок і під час систоли виганяється в легеневу артерію, а потім в легені (мале коло кровообігу). Цикл повторюється.
Що таке пролапс і чим він небезпечний? Цей стан неповноцінну роботу клапанного апарату, при якому під час м’язового скорочення, шляхи відтоку крові закриваються не повністю, і, отже, частина крові під час систоли повертається назад в відділи серця. Так при пролапсі мітрального клапана, рідина під час систоли частково потрапляє в аорту, а частково з шлуночка виштовхується назад в передсердя. Це повернення крові називають регургитацией. Зазвичай при патології мітрального клапана, зміни виражені незначно, тому такий стан часто розглядають як варіант норми.
Класифікація ПМК
Від того, наскільки сильна регургітація (ступінь заповнення лівого шлуночка залишкової кров’ю) розрізняють:
1 ступінь
Мінімальний прогин обох стулок становить 3 мм, максимальний – 6 мм. Зворотний кровотік незначний. Він не призводить до патологічних змін кровообігу. І не викликає пов’язаних з цим неприємних симптомів. Вважається, що стан хворого при ПМК 1 ступеня знаходиться в межах норми. Виявляється ця патологія випадково. Медикаментозного лікування не потрібно. Але пацієнтові рекомендовано періодичне відвідування кардіолога. Спорт і фізкультура – не протипоказане. Добре зміцнює серцевий м’яз біг, спортивна ходьба, плавання, лижний і ковзанярський види спорту. Корисні фігурне катання і аеробіка. Допуск до занять цими видами спорту на професійному рівні видається лікуючим лікарем-кардіологом. Але існують і обмеження. Категорично забороняються:
- Важкоатлетичні види спорту, пов’язані з динамічним або статичним підняттям тяжкості;
- Заняття на силових тренажерах.
2 ступінь
Максимальний прогин стулок – 9 мм. Він супроводжується клінічними проявами. Потрібно симптоматичне медикаментозне лікування. Заняття спортом і фізкультурою дозволяються, але тільки після консультації з кардіологом, який підбере оптимальне навантаження.
3 ступінь
3-й ступінь пролапсу діагностується при прогибании стулок більш ніж на 9 мм. При цьому виявляються серйозні зміни в будові серця. Порожнина лівого передсердя розширюється, шлуночкові стінки товщають, спостерігаються аномальні зміни в роботі кровеносно-судинної системи. Вони призводять до наступних ускладнень:
- Недостатності МК;
- Розвитку порушень серцевого ритму.
При 3-го ступеня потрібне хірургічне втручання: ушивання стулок клапана або протезування МК. Рекомендуються спеціальні гімнастичні вправи, які підбирає лікар лікувальної фізкультури.
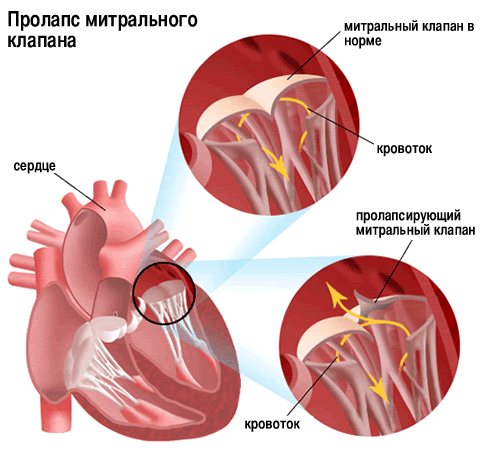
За часом виникнення пролапс ділиться на ранній і пізній. У ряді європейських країн, в тому числі і в України, в класифікації захворювання присутні:
- Первинний
(Ідіопатичний або ізольований) пролапс МК спадкового, природженого і набутого генезу, який може супроводжуватися миксоматозной дегенерацією різного ступеня; - вторинний
, Представлений недиференційованої дисплазією сполучної тканини і виникає в результаті спадкової патології (хвороба Елерса-Данло, хвороба Марфана) або інших серцевих захворювань (ускладнення ревматизму, перикардити, гіпертрофічна кардіоміопатія, дефект міжпередсердної перегородки).
Класифікація
Пролапс мітрального клапана може бути:
- Первинним. Пов’язаний зі слабкістю сполучної тканини, яка виникає при вроджених захворюваннях сполучної тканини і часто передається генетичним шляхом. При даній формі патології стулки мітрального клапана розтягуються, а утримують стулки хорди подовжуються. В результаті цих порушень при закритті клапана стулки випинаються і не можуть щільно зімкнутися. Природжений пролапс в більшості випадків на роботу серця не впливає, але часто поєднується з вегетосудинною дистонією – причиною появи симптомів, які пацієнти пов’язують з патологією серця (періодично виникаючі за грудиною функціональні болю, порушення ритму серця).
- Вторинним (придбаним). Розвивається при різних серцевих захворюваннях, що викликають порушення структури стулок клапана або хорд. У багатьох випадках пролапс провокується ревматичних ураженням серця (запальне захворювання сполучної тканини інфекційно-алергічного характеру), недиференційованої дисплазією сполучної тканини, хворобами Елерса-Данло і Марфана (генетичні захворювання) і ін. При вторинної формі пролапсу мітрального клапана спостерігаються проходять після прийому нітрогліцерину болю, перебої в роботі серця, задишка після фізичного навантаження і інші симптоми. При розриві серцевих хорд в результаті травми грудної клітини потрібна екстрена медична допомога (розрив супроводжується кашлем, під час якого відділяється піниста рожева мокрота).
Первинний пролапс в залежності від наявності / відсутності шумів при аускультації підрозділяється на:
- «Німу» форму, при якій симптоматика відсутня або мізерна, типові для пролапса шуми і «кліки» не вислуховуються. Виявляється тільки за допомогою ехокардіографії.
- Аускультативно форму, яка при вислуховуванні проявляється характерними аускультативно і фонокардіографічне «кліками» і шумами.
Залежно від вираженості прогинання стулок виділяють пролапс мітрального клапана:
- I ступеня – стулки прогинаються на 3-6 мм;
- II ступеня – спостерігається прогин до 9 мм;
- III ступеня – стулки прогинаються більш ніж на 9 мм.
Наявність регургітації і ступінь її вираженості враховується окремо:
- I ступінь – регургітація виражена незначно;
- II ступінь – спостерігається помірно виражена регургітація;
- III ступінь – присутній виражена регургітація;
- IV ступінь – регургітація виражена у важкій формі.
симптоми ПМК
Перша і друга ступені ПМК найчастіше протікають безсимптомно і захворювання виявляється випадково, коли людина проходить обов’язковий медичний огляд. При 3-го ступеня відзначаються такі симптоми пролапсу мітрального клапана:
- З’являється слабкість, нездужання, тривалий час тримається субфебрильна температура (37-37,5 ° С);
- Відзначається посилення потовиділення;
- Вранці та в нічний час болить голова;
- Виникає відчуття, що нічим дихати і людина інстинктивно намагається увібрати в себе, як можна більше повітря, роблячи глибокий вдих;
- З’являються болі в серце, не знімаються серцевимиглікозидами;
- Розвивається стійка аритмія;
При аускультації чітко прослуховуються шуми в серці (среднесістоліческіе клацання, викликані великим натягом хорд, які перед цим були сильно розслаблені). Їх ще називають синдромом хлопающего клапана.

При проведенні УЗД серця з доплером можливе виявлення зворотного потоку крові (регургітації). ПМК не має характерних ЕКГ-ознак.
Відео: ПМК на УЗД
діагностування
Виявлення ПМК часто відбувається випадково, причому в будь-якому віці, чому, як уже виділялося раніше, супроводжує проведення процедури УЗД серця. Даний метод є найефективнішим при діагностиці пролапсе мітрального клапана, тому як за рахунок його застосування визначається можливість виділення конкретної ступеня пролапсу в поєднанні з об’ємом регургітації, супутнім патології.
- Пролапс мітрального клапана 1 ступеня визначає актуальність для пацієнта варіанти його прояви в такому варіанті, при якому вибухне стулок має незначний характер (в межах до 5 міліметрів).
- Пролапс мітрального клапана 2 ступеня визначає актуальність вибухне стулок в межах не більше 9 міліметрів.
- Пролапс мітрального клапана 3 ступеня вказує на вибухне стулок від 10 міліметрів і більше.
Слід зазначити, що в зазначеному варіанті поділу патології на ступеня не враховується ступінь регургітації, за рахунок чого зараз ці ступеня не є підставою до подальшого визначення прогнозу для пацієнта і, відповідно, до призначення лікування. Таким чином, ступеня недостатності мітрального клапана визначаються на підставі регургітації, що і відображається в найбільшій мірі при проведенні УЗД.
В якості додаткових заходів діагностування для визначення особливостей роботи серця може бути призначена процедура ЕКГ, а також холтер-ЕКГ. За рахунок ЕКГ є можливість вивчення змін, актуальних для роботи серця на підставі впливу, що чиниться за рахунок пролапсу мітрального клапана, в той час як холтер-ЕКГ дозволяє провести реєстрацію актуальних для роботи серця даних в рамках періоду о 24 годині. Переважним чином вроджена форма пролапсу чи не порушує роботи серця, відповідно, необхідності в додаткових заходах діагностування особливої необхідності немає зважаючи практичної відсутності виявлення в них тих чи інших відхилень.
Етіологія
Вважається, що в формуванні ПМК визначальну роль відіграють дві причини:
- Вроджені (первинні) патології, що передаються шляхом успадкування аномальної структури волокон, що складають основу клапанних стулок. При цьому хорди, що з’єднують їх з міокардом, поступово подовжуються. Стулки набувають м’якість і легко розтягуються, що і сприяє їх прогинання. Перебіг і прогноз вродженого ПМК – сприятливі. Він рідко викликає ускладнення. Випадків розвитку серцевої недостатності відмічено не було. Тому його не вважають захворюванням, а просто відносять до анатомічних особливостей.
- Набутий (вторинний) пролапс серця. Він викликається рядом причин, в основі яких лежить запально-дегенеративний процес сполучної тканини. До таких процесів можна віднести ревматизм, супроводжуваний пошкодженням стулок мітрального клапана з розвитком в них запалення і деформації.
суть патології
Пролапс мітрального клапана (ПМК) – це ураження серцевого м’яза різного генезу або патологія сполучнотканинних утворень серця. Призводить до зміни структури, форми стулок мітрального клапана (в момент систоли вони прогинаються в порожнину лівого передсердя, даючи можливість частині крові потрапити назад).
Така патологія в кардіологічній практиці виявляється у 15% дітей до п’ятнадцятирічного віку. При цьому серцеві аномалії дають ПМК в 40% випадків, ревматизм – більше, ніж у половини обстежених дітей. Спадкова схильність гарантує патології в 100% випадків. Пролапс мітрального клапана є основним симптомом декількох вроджених синдромів: Елерса-Данлоса, Марфана, контрактурной арахнодактіліі, недосконалого остеогенезу, еластичної псевдоксантоми.
Дорослі страждають ПМК в 10%. Захворювання носить гендерний відтінок: хворіють частіше жінки після 40 років.
терапія ПМК
Лікування пролапса мітрального клапана залежить від ступеня регургітації, причин викликають патологію і виникаючих ускладнень, однак про в більшості випадків пацієнти обходяться без усякого лікування. Таким хворим потрібно пояснити суть захворювання, заспокоїти і при необхідності призначити седативні препарати.
Важливе значення має нормалізація режиму праці та відпочинку, достатній сон, відсутність стресів і нервових потрясінь. Незважаючи на те, що важкі фізичні навантаження їм протипоказані, проведення помірних гімнастичних вправ, піших прогулянок, навпаки, рекомендується.
З медикаментозних препаратів хворим ПМК призначають:
- При тахікардії (прискореному серцебитті) можливе застосування бета-блокаторів (Пропранолол, Атенолол та ін.);
- Якщо ПМК супроводжується клінічними проявами вегетативно-судинної дистонії використовують магнийсодержащие препарати (Магне-В6), адаптагени (Елеутерокок, Женьшень і ін.);
- Обов’язковий прийом вітамінів групи В, РР (Неуробекс Нео);
- ПМК 3 і 4 ступеня можуть зажадати хірургічного лікування (ушивання стулок або протезування клапана).
лікування
Нерідко лікування пролапса мітрального клапана не є для пацієнтів необхідним. Його важливість розглядається в ситуаціях, при яких істотно порушується серцевий ритм, а також з’являються болі в серці. Актуальність виражених форм невротичних розладів у поєднанні з ПМК може зажадати використання транквілізаторів, окремо розглядаються методи миорелаксации і аутотренінгу.
Акцент робиться і на необхідності зміни способу життя (коригування часу режиму праці / відпочинку, виключення перевтоми і перевантажень (емоційних, фізичних), а також інтоксикацій в рамках виробництва і побутових умов). Рекомендуються бальнеологічні й кліматичні курорти, масаж, голкорефлексотерапія та водні процедури. Астенічні розлади визначають необхідність в призначенні полівітамінів. Синдром гіпервентиляції може усуватися за рахунок спеціальної дихальної гімнастики. Також необхідно систематичне відвідування лікаря через можливого прогресування з віком ПМК і розвитку на його тлі важких форм ускладнень.
В рамках визначення заходів медикаментозної терапії орієнтуються на лікування ВСД, психотерапію, попередження розвитку у хворого нейродістрофіі міокарда і на профілактику антибактеріального масштабу для недопущення розвитку ускладнення у вигляді інфекційного ендокардиту. Наростання змін в роботі серця, а також виражене прогинання стулок визначає необхідність в хірургічному втручанні.
При появі симптоматики, яка може вказувати на пролапс мітрального клапана, необхідно звернутися до кардіолога, також може знадобитися консультація і лікування у ревматолога.
ПМК у вагітних
ПМК набагато частіше розвивається у жіночої половини населення. Це – одна з найбільш поширених патологій серця, що виявляються при обов’язковому обстеженні вагітних (ЕхоКГ, УЗД серця), оскільки багато жінок, маючи ПМК 1-2 ступеня, могли і не знати про існуючу у них аномалії. Пролапс мітрального клапана при вагітності може зменшуватися, що пов’язано зі збільшеним серцевим викидом і зниженим периферичним опором судин. При вагітності в більшості випадків пролапс протікає сприятливо, однак у вагітних частіше виникають порушення ритму серця (пароксизмальна тахікардія, шлуночкова екстрасистолія). ПМК в період виношування частіше супроводжується гестозом, що загрожує гіпоксією плода з затримкою його росту. Іноді вагітність закінчується передчасними пологами або можлива слабкість родової діяльності. У цьому випадку показано кесарів розтин.

Медикаментозне лікування ПМК у вагітних проводиться тільки у виняткових випадках при середнього або важкого ступеня перебігу з високою ймовірністю виникнення аритмії і порушення гемодинаміки. Він супроводжується чотирма великими синдромами.
Вегетативно-судинної дисфункції:
- Болі в грудях в області серця;
- Гіпервентиляція, центральний симптом якої виражається в гострій нестачі повітря;
- Порушення серцевого ритму;
- Почуття ознобу або посилення потовиділення через зниження терморегуляції;
- Розлади шлунково-кишкового тракту (шлунково-кишкового тракту).
Синдромом судинних порушень:
- Часті головні болі; набряки;
- Зниження температури в кінцівках (крижані руки і ноги);
- Мурашки.
геморагічним:
- Поява синців при найменшому натисканні,
- Часті носові або ясеневі кровотечі.
Психопатологічним синдромом:
- Почуття тривоги і страху,
- Часта зміна настрою.
В цьому випадку вагітна жінка входить в групу ризику. Вона повинна мати місце, отримувати лікування і народжувати в спеціалізованих перинатальних центрах.
Майбутня мама з діагнозом ПМК 1-го ступеня може народжувати природним способом в звичайних умовах. Однак їй необхідно дотримуватися наступних рекомендацій:
- Вона повинна уникати тривалого перебування на спеці або в холоді, в задушливих приміщеннях з підвищеною вологістю, там, де є джерела іонізуючого випромінювання.
- Їй протипоказано занадто довго сидіти. Це призводить до застою крові в малому тазі.
- Відпочивати (читати книги, слухати музику або дивитися телевізор) краще напівлежачи.
Жінка, у якої виявлено пролапс мітрального клапана з регургітацією, весь період вагітності повинна спостерігатися у кардіолога, щоб країни, що розвиваються ускладнення були розпізнані вчасно і своєчасно вжиті заходи щодо їх усунення.
симптоми
Клінічні прояви пролапсу мітрального клапана залежать від ступеня дисплазії сполучної тканини серця, наявності вегетососудістих, неврологічних порушень. До ознак захворювання, на які слід звернути увагу вже у новонароджених, можна віднести:
- астенічний тип статури;
- дисплазію кульшових суглобів;
- пупкові, пахові грижі;
- гипотрофию;
- здатність суглобів гнутися на всі боки, в тому числі, невластиві їм анатомічно;
- варикоцеле;
- деформація грудної клітини.
Пізніше ПМК виявляється плоскостопістю, міопію, косоокістю, нефроптоз, неправильною поставою, частими ГРВІ або ГРЗ, ангінами. У підлітків з ПМК пов’язують вегетосудинну дистонію.
Основними клінічними симптомами пролапсу мітрального клапана у дорослих вважають:
Вегето-кардіальний синдром: болі за грудиною при емоційному чи фізичному перенапруженні, переохолодженні, що нагадують стенокардію. Іноді болю в серці носять спонтанний характер, купіруються нітратами (до 98% всіх випадків).
- Аритмія, тахікардія (до 80% випадків), пов’язані з хвилюванням, випитим міцним чаєм, кавою, підняттям тяжкості. Вони не становлять загрозу життю.
- Синдром гіпервентиляції в результаті порушення регуляції дихання. Головний біль, часто мігренозного типу (більше половини випадків).
- Панічні атаки неепілептичної природи, виникають спонтанно, не мають точної причини.
- Депресії.
- Астенія.
- Синкопа (короткочасна втрата свідомості) з м’язовою атонією.
- Порушена терморегуляція.
- Задишка, що не корелюється із серцевою недостатністю.
Аускультативно при ПМК визначаються:
- ізольовані клацання в області лівого шлуночка в момент середньої або пізньої систоли (одиничні або множинні);
- пізньосистолічне, глосістоліческіе шуми через велику різницю тиску в передсерді і шлуночку;
- комбінація клацань і шумів.
При інструментальному і лабораторному обстеженні пролапс мітрального клапана дає:
- безсимптомний подовження інтервалу QT на ЕКГ – маркер розвитку аритмії, що загрожує життю;
- високу екскрецію катехоламінів (пік – днем, зниження – вночі).
Ускладнення при пролапсі МК
Більшість ускладнень пролапса мітрального клапана розвиваються з віком. Несприятливий прогноз при розвитку багатьох з них дається в основному людей похилого віку. До найбільш серйозних, що ставили під загрозу для життя пацієнта ускладнень відносяться наступні:
- Різного роду аритмії, викликані дисфункцією вегетативно-судинної системи, посиленням активності кардіоміоцитів, надмірної натягнутість папілярних м’язів, порушенням антріовентрікулярной провідності імпульсу.
- Недостатність МК, викликана ретроградним (в зворотному напрямку) струмом крові.
- Інфекційний ендокардит. Це ускладнення небезпечно тим, що може викликати розрив хорд, що з’єднують МК зі стінками шлуночка або відрив частини клапана, а також різні види емболій (мікробна, тромбоемболія, емболія фрагментом клапана).
- Ускладнення неврологічного характеру, пов’язані з емболіями церебральних судин (інфаркт мозку).
діагностика
Діагностика пролапса мітрального клапана підпорядкована стандартним алгоритмом обстеження серцевого хворого:
- збір анамнезу, фізикальних огляд з навантажувальних пробах (присідання, затримка дихання, ходьба на місці);
- ОАК, ОАМ, біохімія – скринінг загального стану пацієнта.
- ЕКГ, ЕхоКГ – виявляють аритмію, наявність регургітації, визначають ступінь ПМК;
- Холтер;
- рентгенографія – визначає мітральнийнедостатність по регургітації;
- фонокардіографія – підтверджує аускультативно виявлені шуми;
- доплерографія.
Іноді може знадобитися консультація вузьких фахівців. У дітей ПМК може вислуховуватися як третій тон, але діагностичного значення це не має. Виявлений у дитини пролапс мітрального клапана може з віком зникає самостійно.
Пролапс в дитячому віці
У дитячому віці пролапс МК зустрічається набагато частіше, ніж у дорослих. Про це свідчать статистичні дані, засновані на результатах проведених досліджень. При цьому наголошується, що в підлітковому віці ПМК в два рази частіше діагностується у дівчаток. Скарги дітей носять однотипний характер. В основному це гостра нестача повітря, тяжкість в серце і болю в грудях.
Найбільш часто діагностується пролапс передньої стулки 1-го ступеня. Він був виявлений у 86% обстежених дітей. Захворювання 2-го ступеня зустрічається всього у 11,5%. ПМК III і IV з регургітацією ступеня мають дуже рідкісне поширення, не більше ніж у 1 дитини з 100.
Симптоми ПМК виявляються у дітей по-різному. Одні практично не відчувають аномальної роботи серця. У інших вона виявляється досить сильно.
- Так біль в грудях відчувають майже 30% дітей підліткового віку, у яких виявлено ПСМК (пролапс стулок мітрального клапана). Її викликають різні причини, серед яких найбільш поширеним є такі: занадто сильно натягнуті хорди;
- емоційний стрес або фізичне перенапруження, що приводить до тахікардії;
- кисневе голодування.
- У стількох же дітей виникає прискорене серцебиття.
- Часто підлітки, які проводять багато часу за комп’ютером, віддаючи перевагу розумову діяльність фізичних навантажень, схильні до швидкої стомлюваності. У них нерідко виникає задишка на заняттях фізкультурою або при виконанні фізичної роботи.
- У дітей з діагнозом ПМК в багатьох випадках виявляються симптоми нейропсихологического характеру. Вони схильні до частої зміни настрою, агресивності, нервових зривів. При емоційних стресах у них можливі короткочасні непритомність.
Кардіолог під час огляду пацієнта використовує різні діагностичні тести, за допомогою яких виявляється найбільш точна картина ПМК. Діагноз встановлюється при виявленні під час аускультації шумів: голосистолічний, ізольованого пізньосистолічний або в поєднанні з клацанням, ізольованих кліків (клацань).

Потім захворювання діагностується ехокардіографії. Вона дає можливість визначити функціональні відхилення міокарда, структуру стулок МК і їх пролабирование. Визначальними ознаками ПМК по ЕхоКГ є наступні:
- Стулки МК збільшені на 5 і більше мм.
- Лівий шлуночок і передсердя збільшені.
- При скороченні шлуночка стулки МК прогинаються в камеру передсердя.
- Мітральної кільце розширене.
- Хорди подовжені.
До додаткових ознак належать:
- Аневризма перегородки між передсердями;
- Корінь аорти розширено.
На рентгенівському знімку видно, що:
- Малюнок легких не змінений;
- Вибухне дуги артерії легкого – помірне;
- Міокард виглядає, як «висячий» серце зі зменшеними розмірами.
ЕКГ в більшості випадків не показує будь-яких змін серцевої діяльності, пов’язаних з ПМК.
Пролапс серцевого клапана в дитячому віці нерідко розвивається на тлі нестачі іонів магнію. Магнієвий дефіцит порушує процес вироблення колагену фібробластами. Поряд зі зниженням вмісту магнію в крові і тканинах, відзначається підвищення в них бета-ендорфіну і порушення електролітного балансу. Відзначено, що діти з діагнозом ПМК мають недостатню вагу (невідповідний росту). У багатьох з них виявляється міопатія, плоскостопість, сколіоз, слабкий розвиток м’язової тканини, поганий апетит.
Лікувати ПМК з високим ступенем регургітації у дітей і підлітків рекомендується з урахуванням їх вікової групи, статі і спадковості. Виходячи з того, наскільки виражені клінічні прояви захворювання, вибирається методика лікування, призначаються лікарські препарати.
Але основний упор робиться на зміну умов життя дитини. Необхідно скоригувати їх розумове навантаження. Вона обов’язково повинна чергуватися з фізичної. Діти повинні відвідувати кабінет лікувальної фізкультури, де кваліфікований фахівець підбере оптимальний комплекс вправ, з урахуванням індивідуальних особливостей перебігу захворювання. Рекомендуються заняття плаванням.
При метаболічних змінах серцевого м’яза дитині можуть бути призначені фізіотерапевтичні процедури:
- Гальванізація рефлекторно-сегментної зони, з внутрішньом’язовим введенням тіотриазоліну мінімум за дві години до початку процедури.
- Електрофорез з кальцієм при ваготоніческіх розладах.
- Електрофорез з бромом при дисфункціях симпатикотонічних.
- Дарсонвалізація.
З лікарських препаратів використовуються наступні:
- Циннаризин – для підвищення мікроциркуляції крові. Курс лікування від 2-х до 3-х тижнів.
- Кардіометаболіти (АТФ, Рибоксин).
- Бета-андреноблокатори – при ПМК, що супроводжується синусовою тахікардією. Дозування строго індивідуальна.
- Антиаритмічні препарати при стійких аритміях, які супроводжують ПМК 3-го ступеня.
- Вітамінно-мінеральні комплекси.
Використовуються також препарати фітотерапії: відвар хвоща польового (він містить кремній), екстракт женьшеню та інші засоби з седативним (заспокійливим) дією.
Всі діти з МПК мають бути на диспансерному обліку у кардіолога і регулярно (не рідше двох разів на рік) проходити обстеження, спрямоване на своєчасне виявлення всіх змін гемодинаміки. Залежно від ступеня ПМК визначається можливість занять спортом. При пролапсі 2-го ступеня деяким дітям потрібен переклад в фізкультурну групу зі зниженим навантаженням.
У чому небезпека ПМК
ПМК 1 ступеня практично безсимптомний, не впливаючи на загальний стан людини, не вимагає ніякої коригування. Але від 5 до 10% пацієнтів стикаються з ризиком ускладнень, які проявляються при прогресуванні захворювання, загострення соматичних патологій, з віком. Найбільш небезпечні такі:
- Гостра недостатність мітрального клапана, яка, як правило, пов’язана з травмою грудної клітини, розривом хорд: у пацієнта діагностують гостру серцеву недостатність, набряк легенів, зупинку дихання. Хронічний варіант мітральноїнедостатності – м’який: слабкість, стомлюваність, задишка.
- Інфекційний ендокардит різного генезу проявляється підвищеним тромбоутворення в судинах мозку, внутрішніх органів, магістральних судинах з порушенням функції лівого шлуночка. Чи загрожує інсультом, інфарктом, зупинкою серця, ТЕЛА.
- Пролапс передньої стулки найчастіше провокує напад стенокардії: порушення скорочувальної здатності міокарда збільшує навантаження на ліву половину серця, веде до її гіпертрофії, гіпоксії головного мозку, всіх внутрішніх органів, тканин.
- Фібриляція серця, ПМК з застоєм в легенях, мітральна недостатність можуть призвести до летального результату (на ЕКГ визначається подовження інтервалу QT).
Рекомендації по заняттю спортом
При пролапсі існує ряд обмежень для занять спортом на професійному рівні за участю в відповідальних змаганнях. Ознайомитися з ними можна в спеціальному документі, розробленому Всеукраїнським товариством кардіологів. Він називається «Рекомендації щодо допуску спортсменів з порушеннями СС системи до тренувально-змагального процесу». Основним протипоказанням для посилених тренувань спортсменів та участі їх в змаганнях є пролапс, ускладнений:
- Аритмією, зареєстрованої холтерівське моніторингом (добова ЕКГ);
- Рецидивами шлуночкової і надшлуночкової тахікардії;
- Регургітацією вище 2-го ступеня, зареєстрованої на ЕхоКГ;
- Великим зниженням викиду крові – до 50% і нижче (виявляється на ЕхоКГ).
Всім людям з пролапсом мітрального і трикуспідального клапанів протипоказані заняття наступними видами спорту:
- При яких необхідно виконувати толчкообразние руху – штовхання ядра, метання диска або списа, різні види боротьби, стрибки і т.п .;
- Важкоатлетичні, пов’язані з підняттям тяжкості (гирьовий та ін.).
Відео: думка фітнес-тренера про ПМК
література
- А.І. Абдрахманова, І.В. Абдульянов. Пролапс мітрального клапана в практиці лікаря. // Казанська державна медична академія, 2019.
- Кужель Д.А., Матюшин Г.В., Савченко Е.А. Діагностика та лікування пролапса мітрального клапана // Раціональна Фармакотерапія в кардіології, 2010 року.
- Амеліна Т.М., Тащук В.К., Турубарова-Леунова Н.А. Актуальні аспекти пролапсу мітрального клапана у спортсменів // Вчені записки Університету імені П.Ф. Лесгафта, 2013.
- Дземешкевіч С.Л., Стівенсон Л.У. Хвороби мітрального клапана. Функція, діагностика, лікування. – М .: ГЕОТАР Медицина, 2000..
- Мовшович Б.Л., Лисиця Д.М. Ведення пацієнтів з пролапсом мітрального клапана в поліклініці // Лікуючий лікар, №5, 2001..
Людмила Жаворонкова
Вища медична освіта. 30 років робочого стажу в практичній медицині. Детальніше про автора
Всі статті автора
Пролапс в призовному віці
У багатьох молодих людей призовного віку з діагнозом пролапс мітрального або трикуспідального клапана виникає питання: «Чи беруть з таким діагнозом в армію?» Відповідь на це питання неоднозначний.
При ПМК 1-ої і 2-го ступеня без регургітації (або з регургітацією 0-I-II ступеня), які не викликають порушення серцевої діяльності призовник вважається придатним до служби в армії. Так як пролапс цього виду відноситься до анатомічних особливостей будови серця.
Виходячи з вимог «Розкладу хвороб» (стаття 42), призовник визнається непридатним до проходження військової служби в наступних випадках:
- У нього повинен бути поставлений діагноз: «Первинний пролапс МК 3-го ступеня. Серцева недостатність I-II функціонального класу ».
- Підтвердження діагнозу ехокардіографічні дослідженням, холтерівське моніторингом. Вони повинні зареєструвати наступні показники: швидкість укорочення волокон міокарда під час циркуляції крові знижена;
- над аортальним і мітральним клапанами виникають потоки регургітації;
- передсердя і шлуночки мають збільшені розміри, як під час систоли, так і діастоли;
- викид крові під час скорочення шлуночка значно знижений.
- Показник переносимості фізичного навантаження за результатами велоергометрії повинен бути низьким.
Але тут є один нюанс. Стан під назвою «Серцева недостатність» класифікується 4-ма функціональними класами. З них тільки три можуть дати звільнення від військової служби.
- I Ф.К. – призовник вважається придатним до служби в РА, але з невеликими обмеженнями. У цьому випадку на рішення військово-призовної комісії можуть вплинути супроводжуючі захворювання симптоми, що викликають непереносимість фізичних навантажень.
- При II Ф.К. призовнику присвоюється категорія придатності «В». Це означає, що він придатний до служби в армії тільки у воєнний час або при виникненні надзвичайних ситуацій.
- І тільки III і IV Ф.К. дають повне і беззастережне списання з військової служби.
Прогноз для життя
Прогноз для життя сприятливий. Ускладнення розвиваються рідко, а якість життя пацієнта не страждає. Проте, пацієнту протипоказані заняття деякими виду спорту (стрибки, карате), а також професії, що викликають перевантаження серцево-судинної системи (водолази, льотчики).
Щодо служби в армії можна сказати, що згідно з наказами, придатність до військової служби вирішується індивідуально для кожного пацієнта на військово – лікарської комісії. Так, якщо у юнака пролапс мітрального клапана без регургітації або з регургітацією 1 ступеня, то пацієнт придатний до служби. Якщо є регургітація 2 ступеня, то пацієнт придатний умовно (в мирний час його не планують). При наявності регургітації 3 ступеня, порушеннях ритму або серцевої недостатності функціонального класу 11 і вище служба в армії протипоказана.
Таким чином, найчастіше пацієнт з пролапсом мітрального клапана зі сприятливим перебігом і при відсутності ускладнень, може служити в армії.
Основні причини задишки Ревматизм суглобів Ендокардит Перикардит Аритмія серця Міокардит серця
Пролапс мітральний, трикуспідального, аортальний і здоров’я людини
Серцеві клапани – це заслінки, які регулюють рух крові по серцевим камерам, яких у серця чотири. Два клапана розташовані між шлуночками і кровоносними судинами (легенева артерія і аорта) і два інших перебувають на шляху течії крові з передсердь у шлуночки: зліва – мітральний, праворуч – трікуспідальний. Мітральний клапан складається з передньої і задньої стулок. Патологія може розвиватися на будь-який з них. Іноді це відбувається відразу на обох. Слабкість сполучної тканини не дозволяє утримувати їх в зімкнутому стані. Під тиском крові вони починають вигинатися всередину камери лівого передсердя. При цьому частина керівного потоку починає рухатися в зворотному напрямку. Ретроградний (зворотний) струм може здійснюватися при патології навіть однієї стулки.
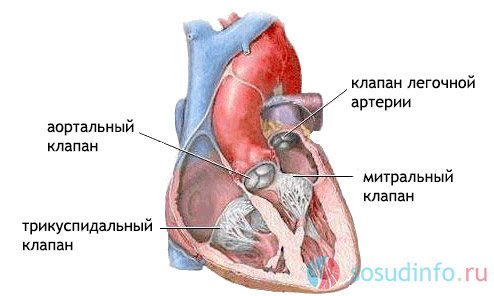
клапани серця
Розвиток ПМК може супроводжувати пролапс трикуспідального клапана (тристулкового), розташованого між правим шлуночком і передсердям. Він захищає праве передсердя від поворотного надходження венозної крові в його камеру. Етіологія, патогенез, діагностування та лікування ПТК аналогічні пролапсу МК. Патологія, при якій виникає пролапс відразу двох клапанів, вважається комбінованим пороком серця.
Пролапс МК невеликий і помірного ступеня виявляється досить часто і у абсолютно здорових людей. Він не є небезпечним для здоров’я, якщо при цьому виявлено регургітація 0-I-II ступеня. Первинний пролапс 1-ої і 2-го ступеня без регургітації відноситься до малих аномалій розвитку серця (МАРС). При його виявленні панікувати не варто, так як на відміну від інших патологій прогресування ПМК і регургітації не відбувається.
Причиною для занепокоєння є набутий чи вроджений ПМК з регургітацією III і IV ступеня. Він відноситься до тяжких вад серця, що вимагає хірургічного лікування, так як при його розвитку за рахунок збільшення обсягу залишкової крові розтягується камера ЛП, збільшується товщина стінки шлуночка. Це призводить до значних перевантажень в роботі серця, що стає причиною серцевої недостатності і ряду інших ускладнень.
До рідкісним серцевим патологій відносяться пролапс аортального клапана і клапана легеневої артерії. Вони також зазвичай не мають виражених симптомів. Лікування спрямоване на усунення причин, що викликають ці аномалії, і профілактику розвитку ускладнень.
***
Якщо вам поставили діагноз пролапс мітрального або будь-якого іншого серцевого клапана, не треба вдаватися в паніку. У більшості випадків ця аномалія не вносить серйозних змін в серцеву діяльність. А значить, можна продовжувати звичний спосіб життя. Хіба, що тільки раз і назавжди відмовитися від шкідливих звичок, які вкорочують життя навіть абсолютно здоровій людині.
причини розвитку
Пролапс мітрального клапана – це несамостійна хвороба. Він є синдромом, який зустрічається при численних захворюваннях. Залежно від етіології виділяють вторинний ПМК – виникає внаслідок інших патологій, і первинний – він же вроджений, або ідіопатичний.
Досить часто у дітей і підлітків виявляють саме ідіопатичний ПМК. Він з’являється внаслідок вродженої дисплазії сполучної тканини. В результаті цього захворювання можуть розвиватися і інші порушення в будові клапанного апарату, наприклад:
- подовження або вкорочення серцевих хорд;
- неправильне кріплення хорд до стулок клапана;
- присутність додаткових хорд;
В результаті структурних змін сполучної тканини виникають дегенеративні процеси в стулках клапана, і вони стають більш податливим. Через це клапан не може витримати тиск, що створюється лівим шлуночком, і прогинається в сторону лівого передсердя. Дисплазія сполучної тканини може виникати з різних причин, які діють на дитину в утробі матері, серед них виділяють такі:
- Гострі респіраторні вірусні інфекції при вагітності.
- Наявність професійних шкідливих у жінки.
- Гестози.
- Вплив екологічних факторів на матір під час вагітності.
- Надмірне стресовий вплив на організм вагітної жінки.
Приблизно в 20% випадків вроджений ПМК передається по материнській лінії. Крім того, пролапс мітрального клапана зустрічається при інших спадкових захворюваннях, таких як:
- Синдром Морфана.
- Арахнодактилія.
- Еластична псевдоксантома.
- Недосконалий остеогенез.
- Синдром Елерса-Данлоса.
Вторинний ПМК (або придбаний) може виникати в результаті деяких захворювань. Найбільш часто до цього патологічного стану призводять:
- Ішемічна хвороба серця.
- Ревматизм.
- Гіпертиреоз.
- Травми грудної клітини.
- Гіпертрофічна кардіоміопатія.
- Системна червона вовчанка.
- Міокардіодистрофія.
- Міокардит.
Пролабування в даному випадку виникає внаслідок ураження стулок клапана, папілярних м’язів, хорд або порушення в роботі і структурі міокарда. Також важливу роль в механізмі розвитку ПМК грають порушення в роботі вегетативної нервової системи, дефіцит мікро- і макроелементів (особливо саме Магнію) і патологія обміну речовин.
Ще однією причиною вторинного пролапсу є стеноз аортального клапана. В результаті цього придбаного пороку відбувається звуження отвір аортального клапана, і кров не може повноцінно пройти через нього. Це створює надлишковий тиск в лівому шлуночку, яке в свою чергу тисне на двостулковий клапан. Якщо є факт тривалого існування надлишкового тиску, то стулки мітрального клапана починають прогинатися в бік лівого передсердя, і виникає пролапс.
Стан здоров’я при патології аортального клапана
І стеноз, і недостатність – ненормальні стани, що протікають з певною симптоматикою і несуть загрозу здоров’ю.
Ще одне часте захворювання мітрального клапана – пролапс, яке деякі медики зовсім не вважають патологією, а інші бачать в ньому приховану загрозу.
Ще однією особливістю змін клапана цього відділу є убогість симптоматики при перебігу хвороби і незначний вплив на процес кровообігу в цілому. Тому зміни в клапанах легеневої артерії здатні протікати безсимптомно. Якщо патологія виявлена в підлітковому віці і було проведено хірургічне лікування, то спосіб життя і її тривалість нічим не відрізняються від таких у здорових людей.
- Клапани серця – вразливе місце, вони стають мішенню при інфекційних захворюваннях і патологіях сполучної тканини.
- Будь-які зміни в будові і функціях клапанів несуть приховану загрозу для життя. Це лише справа часу: чим довше пацієнт перебуває без лікування, тим гірше прогноз.
- Найбільш сприятливим щодо прогнозу є ПМК, але і він вимагає постійного спостереження і терапії.
- На сьогоднішній день захворювання клапанів успішно лікується. Застосовуються складні оперативні техніки на серце, як у новонароджених, так і у дорослих людей. Успішно проводяться операції по заміні клапанів, причому такі операції можуть бути проведені навіть в похилому віці.
- Йдуть розробки зі створення штучних клапанів (з біоматеріалу, одержаного від тварин), максимально безпечних і довговічних з захисними компонентами проти кальциноза.
Робота клапанів полягає в регулюванні потоку крові, що проходить через серце людини. Якщо порушується ритм відкривання і закривання клапанного апарату, серцеві клапани закриваються або відкриваються не повністю, це може викликати безліч серйозних захворювань. Відзначено, що найбільш часто патологій схильні мітральний і аортальний клапани.
Пороки серця найчастіше зустрічаються у людей старше шістдесяти років. Крім того, захворювання серцевих клапанів можуть стати ускладненнями на тлі деяких інфекційних захворювань. Діти також схильні до захворювань клапанного апарату. Як правило, це вроджені пороки.
Найпоширенішими захворюваннями є серцева недостатність і стеноз. При недостатності клапан нещільно закривається, і частина крові повертається назад. Стенозом називають звуження клапана, тобто клапан відкривається в повному обсязі. При цій патології серце відчуває постійну перевантаження, так як для проштовхування крові потрібно більше зусиль.
патогенез
Стулки мітрального клапана є тришаровими сполучнотканинними утвореннями, які прикріплені до фіброзно-м’язового кільця і складаються з:
- фіброзного шару (складається з щільного колагену і безперервно триває в сухожильні хорди);
- спонгиозного шару (складається з незначної кількості колагенових волокон і великої кількості протеогліканів, еластину і сполучнотканинних клітин (формує передні краю стулки));
- фіброеластіческого шару.
У нормі стулки мітрального клапана є тонкими, податливими структурами, які вільно рухаються під впливом протікає через отвір мітрального клапана крові в період діастоли або під впливом скорочення кільця мітрального клапана і папілярних м’язів в період систоли.
Під час діастоли розкривається лівий передсердно-шлуночковий клапан і перекривається конус аорти (запобігає вкидання крові в аорту), а в період систоли стулки мітрального клапана змикаються по потовщеною частини стулок атріовентрикулярних клапанів.
Існують індивідуальні особливості будови мітрального клапана, які пов’язані з різноманітністю будови щирого серця і є варіантами норми (для вузьких і довгих сердець характерна проста конструкція мітрального клапана, а для коротких і широких – складна).
При простій конструкції фіброзне кільце тонке, з малою окружністю (6-9 см), є 2-3 стулки невеликих розмірів і 2-3 папілярні м’язи, від яких до стулок відходять до 10 сухожильних хорд. Хорди майже не розгалужуються і прикріплюються переважно до країв стулок.
Для складної конструкції характерна велика довжина кола фіброзного кільця (близько 15 см), 4 – 5 стулок і від 4 до 6 многоглавия папілярних м’язів. Сухожильні хорди (від 20 до 30) розгалужуються на безліч ниток, які кріпляться до краю і тілу стулок, а також до фіброзного кільця.
Критерії постановки діагнозу
Щоб поставити точний діагноз, я користуюся спеціально розробленими критеріями:
- Головними.
- Додатковими.
- Неспецифічними.
До перших відносяться:
- пізньосистолічний клацання / клік, пізньосистолічний шум на верхівці серця при аускультації. Іноді, щоб краще вислухати шум, я вдаюся до деяких хитрощів: прошу хворого зробити 10 присідань або лягти на лівий бік;
- зміщення стулок в момент систоли шлуночків, пролабирование (прогинання) стулок більше 3 мм.
Додаткові критерії:
- невротичні розлади;
- наявність ПМК у найближчих родичів (батька, матері, бабусь, дідусів, рідних братів або сестер);
- зовнішній вигляд хворого – високий зріст, худорлявої статури, довгі руки і ноги, неправильний прикус, деформації грудної клітки та хребта.
До неспецифічним критеріїв належать:
- скарги пацієнта – болі в області серця, утруднення дихання, прискорене серцебиття, панічні атаки;
- зміни на плівці ЕКГ – негативний зубець Т у відведеннях II, III, aVF, часті екстрасистоли і уповільнення внутрішньошлуночкової провідності.
Наявність 2 головних критеріїв або одного головного і 2 додаткових дозволяють достовірно поставити діагноз пролапса мітрального клапана. Крім того, дані критерії допомагають провести диференціальну діагностику, т. Е. Відрізнити ПМК від набутих вад серця.
діагностика ПМК
Припустити порушення в клапанної системі може лікар під час профілактичного огляду або спираючись на скарги пацієнта. На прийомі під час аускультації терапевт чує так звані шуми. Вони виникають при зворотному закиданні крові в шлуночок.
У деяких випадках шуми не є ознакою патології, але вимагають проведення додаткових обстежень.
Лікар призначить:
- УЗД серця – проста і не інвазивна процедура. Дозволяє визначити ступеня провисання клапана і регургітації. При значній дисплазії тканин може розвинутися порок, пошкодження правого серцевого клапана.
- Рентген – для визначення лінійних розмірів серця.
- ЕКГ і добовий моніторинг серцевої діяльності – для визначення стійких змін в ритмі скорочень.
- Велоергометрія – при пролапсі II і III ступеня для виявлення реакції на підвищені фізичні навантаження.
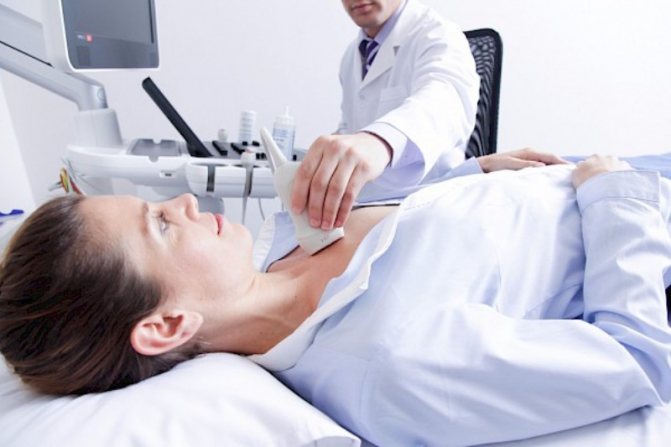
Виявити ступінь ПМК допомагає УЗД серця
При постановці діагнозу показані консультації з невропатологом і ревматологів. В ході обстеження слід виключити вади серця, запальні захворювання ендокарда і перикарда, патології бактеріальної природи.
терапія
Найчастіше при пролапсі немає необхідності в спеціальному лікуванні, так як значних відхилень в роботі серця немає. У цьому випадку хворий повинен регулярно відвідувати кардіолога, а також:
- робити раз або два на рік УЗД;
- стежити за гігієною ротової порожнини і запобігати стоматологічні захворювання;
- не курити і уникати кофеїну і спиртовмісних напоїв;
- встановити нормальний режим фізичної активності.
В індивідуальному порядку визначають, чи є необхідність в медикаментах. Зазвичай практикують призначення вітамінів, препаратів магнію, кардіопротекторів і адреноблокаторів.
При виражених порушеннях психоемоційного стану вдаються до допомоги психотерапевта. У важких випадках не обійтися без нейролептиків і транквілізаторів.
Небезпека і ускладнення
Якщо патології не виявити вчасно і не лікувати – неминучі ускладнення у вигляді прогресування серцевої недостатності і легеневої гіпертензії.
В такому випадку головною небезпекою є неминучий летальний результат внаслідок симптомів тромбоемболії легеневої артерії, гострої серцевої недостатності або набряку легенів.
Адекватне лікування здатне значно зменшити ризик всіх цих ускладнень і знизити ймовірність трагічного розвитку подій на 90-95%.
У рідкісних випадках виникають такі післяопераційні ускладнення:
- інфекційний ендокардит – 1-4%;
- тромбоемболія – 1%;
- рестеноз або повторне звуження після проведеної хірургічної корекції – у 20% хворих протягом 10 років після операції.
Операція по заміні клапана
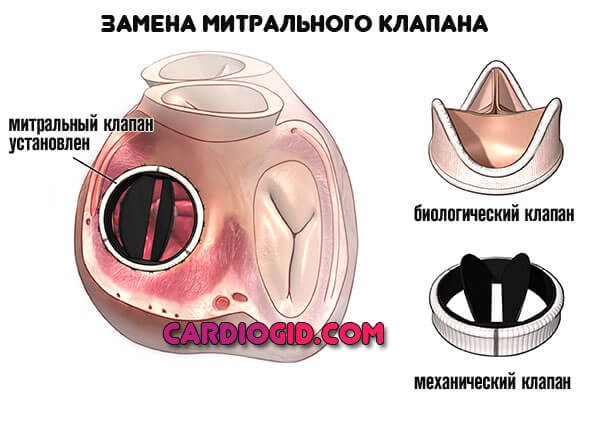
Повна заміна серцевих заслінок призначається в тому випадку, коли процедура відновлення неможлива. Найбільш часто повна заміна виконується при збої в роботі аортальних клапанів.
Під час подібного хірургічного втручання проводиться повна заміна пошкодженого органу. В ході подібного процесу відбувається зміна заслінки, яка пришивається до рідного кільцю. Для цього застосовуються біосумісні матеріали з тканинами організму, для того щоб не відбулося їх відторгнення.
Після повної заміни внутрішніх заслінок всім пацієнтам призначається обов’язкове приймання таблеток, які здатні разжижить кров. Серед таких лікарських препаратів можна перерахувати Кумадіна, Мареван або Варфарин. Вони допоможуть значно скоротити утворення великих згустків крові і затримати їх згортання.
Біологічні виготовляються з біопротезной тканини на основі внутрішніх органів корів або свиней. Рідше може бути використаний людський донорський матеріал. Для полегшення їх установки застосовується кілька штучних компонентів, які допоможуть якісно розмістити і прикріпити вживлюваний орган.
Біологічні протези працюють досить довго, не викликаючи збоїв в серцевому ритмі. Тривалість їх роботи може досягати 15-20 років, при цьому у пацієнтів немає необхідності в щоденному прийомі антикоагулянтів.
Чому виникає?
Пролапс мітрального клапана частіше буває вродженим. Але можуть бути й інші причини його виникнення.
природжений пролапс
Розвивається при ослабленій від народження сполучної тканини, з якої клапан серця складається. У цьому випадку швидше розтягуються стулки і подовжуються хорди, їх утримують. В результаті стулки мітрального клапана провисають і нещільно закриваються. Пролапс може розвинутися при таких генетичних захворюваннях, як хвороба Елерса-Данлоса і синдром Марфана.
У разі вродженого пролапса зазвичай немає симптомів. Вважати, що він небезпечний для здоров’я можна, тому лікування не призначають. Таке явище, скоріше, розцінюється як особливість організму, а не як патологія.
набутий пролапс
Розвиток даної аномалії на тлі інших хвороб спостерігається досить рідко. До пролапсу мітрального клапана наводять такі захворювання, при яких порушується структура клапанного апарату:
- Ревматична лихоманка, або ревматизм. Розвиток пролапсу пов’язано із запаленням сполучної тканини. В основному спостерігається у дітей, як правило, після перенесеної ангіни або скарлатини з подальшим ускладненням у вигляді гострої ревматичної лихоманки. З’являються набряки, почервоніння і болю в області великих суглобів, ранкова скутість.
- Інфаркт міокарда і ІХС – причини розвитку пролапсу у літніх людей. Виникнення його обумовлено поганим кровопостачанням сосочкових м’язів і розривом хорд, що утримують стулки і регулюючих їх роботу. Зазвичай пацієнти звертаються до лікаря зі скаргами на задишку, стомлюваність, болі в серці.
- Вроджені вади серця.
- Гіпертрофічна і дилатаційна кардіоміопатія.
- Дегенеративні та запальні захворювання міокарда і ендокарда.
- Дегідратація (зневоднення).
- Легенева гіпертензія.
- Ендокринні патології, наприклад гіпертиреоз.
- Травми грудної клітини. При цьому можливий розрив хорд, що і призводить до пролапсу. В даному випадку потрібно обов’язкове лікування, інакше прогноз може бути поганим.
Фізичні навантаження і спорт
ретельно дотримуватися
порожнини рота: чистити зуби двічі на день, користуватися зубною ниткою, а також 2 рази на рік відвідувати
. Ці заходи дозволять знизити ризик розвитку одного із серйозних ускладнень пролапса мітрального клапана – інфекційного ендокардиту.
2. Уникати або обмежити вживання алкоголю, кави, куріння, так як ці речовини підвищують ризик порушення ритму роботи серця (аритмії серця).
Практично всім людям з вродженим пролапсом мітрального клапана дозволяються помірні фізичні навантаження, що зустрічаються в повсякденному житті. Питання про допуск дитини з пролапсом мітрального клапана до занять фізкультурою повинно вирішуватися з лікуючим лікарем, який оцінить стан здоров’я дитини і ризик розвитку ускладнень. Як правило, при не ускладненому пролапсе мітрального клапана заняття фізкультурою (
) Дозволені і навіть корисні.
Допуск людей з вродженим пролапсом мітрального клапана до занять професійним спортом вирішується індивідуально.
При пролапсі мітрального клапана немає чітких рекомендацій, за якими визначають, дозволений даний вид спорту для хворого чи ні. Але небезпечні і травматичні для серця є.
При цьому важливо пам’ятати, що при третього ступеня пролапсу категорично протипоказані спортивні заняття. Існують певні обмеження і для перших двох:
- Біг. Якщо хвороба в першого ступеня, то бігати можна. Дозволити це при другій можуть тільки тоді, коли діагностичні дослідження підтвердили компенсацію кровообігу.
- Плавання. Для звичайного плавання обмеження відсутні, але від синхронного слід відмовитися. Це пов’язано з тим, що якщо хворий буде тривалий час перебувати під водою, він може втратити свідомість.
- Тренування в спортзалі. При пролапсі не можна виконувати вправи з підняттям тяжкості. Також слід відмовитися від стрибків. Перевагу бажано віддавати кардионагрузки.
- Танці. Під час танцю людина рухається в швидкому ритмі. Якщо діагностовано перша ступінь пролапсу, то ці захоплення не потрібно залишати. Але перевагу радять віддавати видам, при яких не виконують підтримку партнера, так як це може стати причиною порушення струму крові в головному мозку і серці.
- Бокс. Під час таких видів спорту може раптово статися удар в грудну клітку, через що стулки відірвуться. Тому бокс знаходиться під забороною навіть в тому випадку, коли пролабирование має першу ступінь.
Вид навантажень підбирають в індивідуальному порядку. Перед тренуваннями слід обговорити всі нюанси з лікарем.
методи лікування
Пролабування як передній, так і зажней стулки мітрального клапана усувається хірургічно. Консервативний шлях неефективний.
Однак застосування медикаментів показано на етапі планування операції і після втручання для підтримки стану кардіальних структур в працездатному стані.
Основний метод лікування – протезування мітрального клапана. Пластика не має великого сенсу і дає найгірший прогноз і при ідентичною і навіть більшої складності втручання.
При цьому немає сенсу відразу лягати під ніж. Та й не один лікар не призначить радикальної терапії з першого погляду на людину. На ранній стадії процес може спонтанно загальмуватися. Операція показана при стабільному прогресуванні протягом 3-6 місяців.
Які медикаменти використовуються:
- Кардіопротектори. Для поліпшення обмінних процесів в серцевому м’язі. Мілдронат підійде.
- Антиаритмічні в міру необхідності. Аміодарон. Але в мінімальному дозуванні, коротким курсом.
- Препарати для зниження артеріального тиску. Інгібітори АПФ, бета-блокатори, засоби центральної дії, антагоністи кальцію. З великою обережністю і строго за показаннями.
В обов’язковому порядку показано зміна способу життя. Ніяких стресів, куріння, спиртного, мінімум фізичної активності.
Новий раціон також потрібно, але сувору дієту призначати і дотримуватися не обов’язково. По можливості слід звертатися до профільного фахівця з харчування. Самостійно рекомендується дотримуватися лікувального столу №10.
Причини захворювання і ознаки
Від моменту виявлення пролапса центрального клапана серця залежать причини захворювання. Так, розрізняють:
- Первинний. Їм називають вроджений пролапс, що виникає в результаті генетичного відхилення в будові тканини. Клапани стулки складаються з цієї сполучної тканини. Таке відхилення носить назву миксоматозной дегенерації;
- Вторинний. Їм називають придбаний пролапс. Так, наприклад, пролапс мітрального клапана серця цілком може виникнути в результаті пошкодження грудної клітини. Крім цього розвиток відхилення цілком може бути пов’язано і з раніше перенесеним інфарктом міокарда, а також ревматизмом. В цьому випадку сухожильні хорди можуть розірватися або запалитися, що викликає пролапс.
Варто відзначити, що пролапс правого клапана серця, аортального та легеневого в основі своїй ніяк не проявляються і виявити їх важко. Найчастіше їх виявлення відбувається випадково, коли проводиться обстеження на наявність інших захворювань. Природжений пролапс незначно порушує кров’яну циркуляцію, що свідчить про відсутність лікування.
Статистика
Мітральний стеноз – це часто діагностується придбаний порок мітрального серцевого клапана:
- захворювання виявляється приблизно у 90% всіх пацієнтів з набутими вадами серця;
- 1 людина з 50-80 тисяч страждає на цю недугу;
- в 40% випадків це ізольована патологія, в інших – вона поєднується з іншими анатомічними дефектами будови серця;
- ризик клінічного прояву захворювання збільшується з віком: самий «небезпечний» вік – 40-60 років;
- жінки схильні до цього захворювання більше ніж чоловіки: серед пацієнтів з даними пороком 75% осіб слабкої статі.
Які можуть виникати ускладнення?
Ускладнення при даному захворюванні виникають рідко і найчастіше пов’язані з виразністю ступеня регургітації. Вона найбільш поширена у людей з високим артеріальним тиском. Пацієнти з важким ступенем регургітації потребують оперативної корекції дефекту клапана.
При великому обсязі знову повернутої крові в ліве передсердя відбувається застій крові і рідини в легенях, що провокує задишку і може стати причиною пропотівання рідини і формування гидроторакса (накопичення рідини в плевральних (легеневих) порожнинах).
Згодом постійний нефізіологічна потік крові по порожнинах викликає порушення освіти і проходження електричного збудження по м’язовим стінок серця. Виникають аритмії. Також постійна регургітація може травмувати структури клапанів, що полегшує осідання бактерій на пошкоджені тканини серця, провокуючи розвиток інфекційного ендокардиту.
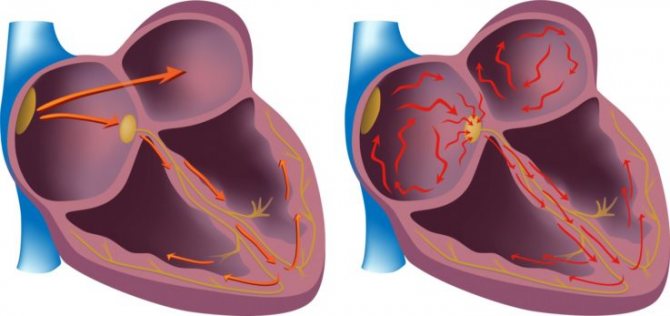
Аритмія – це стан, при якому відбувається порушення частоти, ритмічності і провідності по відділах серця. У цих ситуація серце б’ється занадто повільно, занадто швидко або нерегулярно, при цьому серце не здатне забезпечувати тканини організму необхідною об’ємом крові. Недолік крові може пошкодити мозок, серце та інші органи. Найбільш серйозним виглядом аритмії при ПМК є фібриляція передсердь. Під час фібриляції частота скорочення передсердь може досягати 300 і більше ударів на хвилину, в той час як шлуночки, захищені від настільки частої стимуляції спеціальними механізмами, скорочуються нерегулярно. Частота скорочення шлуночків може варіювати від 40 до 200 ударів за хвилину.
Найчастішим ускладненням у пацієнтів з фібриляцією та тріпотінням передсердь єтромбоемболічні стану, що значно підвищує ризик інсульту.
Пошкоджені стулки мітрального клапана можуть бути атаковані бактеріями при їх попаданні в кровотік. Якщо це відбувається, то такий стан називається інфекційний ендокардит. Симптоми ІЕ – лихоманка, озноб, біль у тілі і головний біль. ІЕ рідкісне захворювання, але від цього воно не стає менш серйозним. Тому всім пацієнтам з ПМК необхідно ретельно санувати вогнища інфекції.
Клініка хвороби клапана
Клінічна картина залежить від стадії і ступеня звуження двостулкового клапана. При звуженні до 3-4 кв.см скарги відсутні тривалий час, при критичному стенозі (менше 1 кв.см) скарги присутні завжди.
Для зовнішнього вигляду хворого мітральнимстенозом характерно:
- Вимушене положення – сидячи з упором на долоні.
- «Мітральна метелик» на обличчі.
- Гучні важке дихання.
- Виражена слабкість.

Внаслідок легеневої гіпертензії пацієнти скаржаться на задишку, яка поступово стає постійною. Зниження серцевого викиду призводить до кардиалгии (болі в серці не стенокардіческогохарактеру). Як правило, болі локалізовані на верхівці, супроводжуються відчуттям перебоїв, завмирання або нерівномірного серцебиття.
У положенні лежачи стан пацієнтів погіршується. Характерний симптом «нічного апное» – раптового задухи під час сну. Хворі сплять на високому узголів’я, страждають безсонням.
У стадії декомпенсації (правошлуночкової дилатації) розвиваються кардіогенний набряки. Набряки наростають до вечора, локалізовані в нижніх кінцівках і мають висхідний характер. У правому підребер’ї з’являються болі, що тягнуть через розтягнення капсули печінки, яка виступає з-під краю реберної дуги. У черевній порожнині накопичується рідина (асцит), розширюються підшкірні вени живота (симптом «голови медузи»).
При дилатації правого шлуночка розвиваються видима пульсація в зоні реберного кута (серцевий поштовх), кровохаркання і набряк легенів.
аускультативно ознаки
При прослуховуванні серця виявляють комплекс специфічних симптомів, що становлять аускультативна картину при мітральному стенозі:
- Тон відкриття двостулкового клапана вислуховується перед першим тоном, при мітральному стенозі обумовлений розщепленням 2 тони на два компонента.
- Плескають перший тон.
- У другій точці аускультації – акцентований другий тон.
- На верхівці серця – діастолічний шум, який посилюється після тестової фізичного навантаження при наявності стенозу мітрального клапана.
- Можуть вислуховуватися екстрасистоли, тахікардія.
Три вислуховуються тони утворюють специфічний симптом, що виявляється тільки при даному захворюванні – «ритм перепела». При розвиненому набряку легенів вислуховують вологі хрипи в нижніх відділах легеневих полів.
Аускультація при стенозі мітрального клапана здатна показати порушення при їх зародження.
Більше про аускультативной картині стенозу мітрального клапана в цьому відео:
опис гемодинаміки
Хвороба відноситься до пороків з збагаченням легеневого кровообігу. Звуження клапанного отвору викликає підвищення тиску спочатку в лівому передсерді, потім – в легеневих венах. Передсердя збільшується і розширюється, його скорочувальна здатність падає.
Розвивається легенева гіпертензія, яка викликає скорочення м’язових клітин капілярів легких. У відповідь на спазм мікросудин підвищується тиск в системі легеневого стовбура і правом (венозній) шлуночку. Правий шлуночок розширюється і поступово ділатірующее. У великому колі кровообігу розвивається венозний застій.
Гіпоксія, викликана нестачею артеріальної крові, спочатку проявляється у вигляді акроцианоза. В подальшому ціаноз стає універсальним (зачіпає всі шкірні покриви і слизові оболонки).
У цьому відео розповідається про гемодинаміці, яка характерна для стенозу мітрального клапана:
Поради фахівця: лікування ПМК при дисплазії сполучної тканини
У людей, які страждають спадковими порушеннями сполучної тканини, є дефіцит магнію. Цей мікроелемент сприяє утворенню колагенових волокон, а отже, і зміцненню сполучної тканини. Тому таким хворим я рекомендую включити в раціон харчування продукти, багаті магнієм: вівсяну кашу, банани, горіхи, гречку та інші. Також варто додатково приймати біодобавки: «Магне B6», «Магнерот». Щоб поліпшити засвоєння магнію, можна додати аскорбінову кислоту.
Основні патології і методи їх діагностики
Основні причини набутих вад МК: ревматичне і атеросклеротичнеураження, вікові і дегенеративні зміни, наслідки інфекційного запального ендокардиту на тлі сепсису. Ці захворювання призводять до звуження і порушення функціонування атріовентрикулярного отвору, розвитку недостатності або стенозу. Складні комбіновані пороки частіше проявляються як наслідок важкого перебігу ревматичного хвороби.
Часті захворювання мітрального клапана
Пролапс МК – (випинання або провисання) стулок в порожнину передсердя під час систоли скорочення. Дефект частіше зустрічається у новонароджених дітей, пік її виявлення доводиться на вік 5-15 років.
Може бути первинним (невизначеного походження) або вторинним – результатом запального процесу або травми грудини, частіше у спортсменів. Дисплазія сполучної тканини свідчить про спадкове генетичне захворювання.
Для порушення характерно:
- Регургітація двостулкового мітрального клапана порушує кровообіг, що проявляється розвитком легеневої гіпертензії (підвищення тиску в судинах легенів) і зниженим показниками на периферичних артеріях.
- Клінічна симптоматика залежить від ступеня пролапсу і причини дефекту.
- На початкових стадіях стан може мінімально погіршуватися, частіше при заняттях спортом.
- Про прогресуванні регургітації свідчить наростаюча слабкість і запаморочення, головний біль, втрата свідомості. Нерідко турбує задишка, утруднене дихання при найменшій навантаженні, відчуття браку повітря.
- Високий ризик розвитку аритмії і зупинки серця.
Недостатність мітрального клапана – характеризується неповним змиканням стулок або їх пролабированием (провисання в порожнину), за рахунок чого ліве атріовентрикулярному отвір під час систоли в повному обсязі перекривається, і кров закидається в передсердя.
Характеристика патології:
- Це вроджений або набутий клапанний порок.
- Дефект змикання обумовлює ураження стулок, власних сполучнотканинних хорд або папілярних м’язів, розтягнення фіброзного кільця.
- Рідко зустрічається ізольований аномальний МК, частіше комбінований порок.
- Часті причини: відрив або розрив внаслідок травми або інфаркту, результат запального захворювання ревматичного або аутоімунної природи.
- До недостатності може привести пролапс.
- Фатальна недостатність розвивається при регургітації більш 55-90% крові в фазу скорочення.
- При пороці виникає правожелудочковаянедостатність зі збільшенням в обсязі і розширенням порожнини серця.
- Клініка з’являється при обмеженні кровотоку більш ніж на 40%.
- Пацієнтів турбує кашель з задишкою і кровохарканням, серцебиття, періодичні кардіальні болю.
- Часте небезпечне ускладнення – миготлива аритмія.
Стеноз мітрального клапана: при подібної патології площа і діаметр лівого атріовентрикулярного отвору зменшується і звужується, що обмежує потік крові через МК і далі в аорту. Це набутий порок, в 45% випадків поєднується з такими клапанними вадами: мітральної недостатністю, ураженням аортального або правого (трикуспидального) клапана.
Основні характеристики стенозу:
- Ревматична природа освіти. Після перших ознак запального захворювання у віці 18-25 років протягом 10-25 років розвивається стеноз.
- Клапанний дефект може бути обумовлений інфекційний ендокардит і сепсисом, наслідком опійної наркоманії, ускладненням важкого перебігу сифілісу чи атеросклерозу.
- У рідкісних випадках розвивається після операції на клапані, при пухлини серця, прогресуючому кальцинозі елементів МК.
- Клінічна симптоматика протікає при зменшенні площі і діаметра отвору на 50% відповідно до класифікації, що значно порушує гемодинаміку.
- Компенсаторно для вирівнювання кровообігу збільшується обсяг і м’язові стінки лівого передсердя, розвивається гіпертрофія.
- Підвищується тиск у лівих верхніх відділах серця, що проявляється легеневою гіпертензією.
- Призводить до зниження скоротливості лівих нижніх відділів серця, розвивається шлуночкова дилатація з порушенням кровотоку по великому колу.
- Високий ризик розвитку аритмії, серцевої недостатності з набряком легенів.
- Клінічно проявляється вираженою слабкістю, задишкою з кашлем, про погіршення стану свідчить поява мокроти з прожилками крові.
- Характерно почервоніння щік і носа, синюшність пальців і нігтів. Набряк підшкірно-жирової клітковини живота, гомілок і стоп.
За допомогою яких методів діагностики можна визначити хворобу
Для виявлення патологічних змін мітрального клапана проводять:
- Електрокардіографію – дозволяє визначити гіпертрофію лівих відділів серця, передсердя або шлуночка.
- Ехокардіографію – патологічні шуми свідчать на користь стенозу або пролапсу з недостатністю.
- Рентгенографію грудної клітини для виявлення збільшеного розміру серця.
- УЗД серця з доплерографією магістральних судин – оцінює кровотік, його спрямованість, стабільність гемодинаміки; дозволяє оцінити роботу клапанів, ступінь змикання і відкриття МК, пролапсу, пролабирования або регургітації.
Огляд та опитування хворого
Лікар-терапевт або кардіолог запитує про скарги пацієнта, коли вперше погіршився стан, з’явилися характерні для кожного порушення симптоми.
Огляд включає:
- аускультацію (вислуховування) фонендоскопом клапанів серця, що дозволяє припустити наявність пороку або дефекту;
- визначення меж серця;
- підрахунок пульсу, частоти серцевих скорочень, вимір артеріального тиску;
- дослідження шкірних покривів, оцінку наявності набряків, збільшення вен на шиї.
Інструментальні методи діагностики
- Зондування серця. Після введення катетера через посудину на стегні або плечі і його просування до потрібних відділів, оцінюють внутрисердечное тиск, оглядають стан клапанів, перегородок. Це ефективна инвазивная методика в умовах операційної кардіостаціонара.
- Вентрикулографія. На відміну від зондування, після доступу катетера вводять контрастну для рентгена речовина. Таким чином вдається виявити клапанні дефекти, зміни передсердь або шлуночків.
Діагностика пролапсу клапанів серця
При появі симптомів пролапсу клапанів серця вам слід звернутися до лікаря-
або кардіолога, який зробить обстеження, послухає серце і при необхідності призначить додаткові методи
або консультацію інших фахівців (
Основними методами діагностики пролапса мітрального клапана є: 1. УЗД серця (ехокардіографія, Ехо-КГ) і допплер-ехокардіографія – дозволяють визначити ступінь пролапсу мітрального клапана, а також наявність і ступінь недостатності мітрального клапана, яка проявляється регургітацією (попаданням крові з шлуночка в передсердя).
2.Електрокардіографія (ЕКГ) дозволяє виявити деякі розлади в роботі серця, які побічно можуть вказувати на пролапс мітрального клапана: порушення ритму серця (аритмія), поява великої кількості позачергових скорочень серця (екстрасистол) і ін.
3.Холтеровская ЕКГ (холтер) – це метод обстеження, який дозволяє лікарю проконтролювати роботу серця протягом доби. Для цього лікар встановить електроди на шкіру передньої поверхні грудної клітки, інформація від яких буде записуватися на портативний приймач. Добу, протягом яких буде проводитися холтер, вам слід вести звичайний здоровий спосіб життя.
У більшості випадків про наявність пролапсу дізнаються випадково. Проблему виявляють в процесі аускультації, електрокардіограми, ультразвукового дослідження. Щоб підтвердити підозри:
- Виконують УЗД з доплерографією для визначення ступеня і обсягу регургітації.
- Призначають добове моніторування по Холтеру для виявлення порушень ритму, екстрасистол, слабкості синусового вузла та інших відхилень.
Після цього підбирають варіант лікування.
Пролапс мітрального клапана 2 ступеня діагностує кардіолог, який слухає скарги, задає уточнюючі питання і при підозрі на патологію дає направлення на додаткові діагностичні заходи:
- ехографія;
- електрокардіографія;
- Ультразвукове обстеження серця.
Якщо пролапс мітрального клапана 2 ступеня турбує незначно або симптоматика відсутня, спеціальне лікування не вимагається, необхідно тільки відкоригувати режим дня, частіше гуляти на свіжому повітрі, більше рухатися і харчуватися так, щоб отримувати з їжею потрібну кількість вітамінів і мінералів.
Пролапс мітрального клапана 2 ступеня можна контролювати, займаючись спортом: вправи зміцнюють серце і уповільнюють прогресування захворювання. Але перед початком слід проконсультуватися у кардіолога, щоб він дав рекомендації і повідомив, які вправи виконувати не слід.
Лікується ця хвороба серця в тих випадках, коли симптоми виражені інтенсивно.
Терапія направлена на блокування болю і супутнього дискомфорту, відновлення нормального ритму і усунення патологічних змін в психічному стані.
Основними методами діагностики захворювання є:
- УЗД серця – основна процедура, при якій виявляється більшість випадків пролапсу. За допомогою ультразвукової діагностики можна діагностувати навіть пролапс першої стадії, при якому відсутні явні ознаки і симптоматика. Методом УЗД можна виявити вираженість пролабування клапана і визначити стадію захворювання.
- Рентген – метод, при якому обстежуються розміри серця.
- ЕКГ – дослідження, при якому вимірюється серцевий ритм і його можливі порушення: поява синусової, ектопічної тахікардії і тріпотіння передсердь.
Часом, для більш точної постановки діагнозу, потрібно збільшити частоту серцебиття. У такому випадку лікар може попросити пацієнта виконати кілька нескладних фізичних вправ.
Також УЗД покаже який ступінь пролапсу присутній у хворого.
Лікування спрямоване на зменшення симптомів, так як медикаментозне втручання не викликає зворотного перебігу захворювання, а хірургічний метод, що включає в себе імплантацію протеза і пластику стулок, не використовується при відсутності небезпеки серйозних ускладнень.
При пролапсі мітрального клапана 2 ступеня з регургітацією, транзиторних ішемічних атаках, фібриляції передсердь особам молодше 65-ти років призначають аспірин, старше цього віку і особам, які пережили інсульт на тлі мітральної регургітації, показана антикоагулянтна терапія.
Стеноз клапана аорти
Стан пацієнтів залежить від ступеня стенозу. Чим менше стає отвір, тим більше симптомів турбують хворого: задишка, біль у серці, неможливість виконувати фізичні навантаження, далі приєднується кровохаркання, хвороби легенів і бронхів (серцева астма) за рахунок розвивається застою крові в легеневих судинах. Розвивається хронічна серцева недостатність.
У дітей стеноз проявляється задишкою, слабкістю, прискореним диханням, відзначаються часті захворювання легенів. Кровохаркання для них не характерно.
Захворювання тече повільно, десятиліттями. Нерідко люди звикають до таких симптомів, як задишка і швидка стомлюваність, і не вживають ніяких заходів. Однак мітральний стеноз – стан, який може мати важкі ускладнення. До таких відносяться аритмії, тромбоутворення (наприклад, кулястий тромб в передсерді) і тромбоемболія.
Тяжкість захворювання залежить від того, наскільки широко простір між клапанами. При невеликому отворі, патологія може залишитися непоміченою, так як протікає безсимптомно. Чим ширше отвір, тим більше виражена клінічна симптоматика. Довгі роки мітральна недостатність може протікати безсимптомно, поки не досягне пізній стадії розвитку.
Варто занепокоїтися, якщо раптом почала з’являтися задишка, болі в правій половині грудної клітини, а ночами стало важко дихати, і з’явився кашель з кровохарканням – все це симптоми прогресування пороку.
При даній патології можливий розвиток таких же грізних ускладнень, що і при мітральному стенозі (аритмії, тромбоемболії), але рідше. Є висока ймовірність формування бактеріального ендокардиту на змінених стулках клапанів, при цьому запалення ще більше ускладнює перебіг пороку. У міру прогресування захворювання розвивається серцева недостатність. Саме з цієї причини і вмирають люди, які не отримали лікування при недостатності мітрального клапана.
помітити це можна по руху багатьох артерій, такий симптом отримав назву «танець артерій». Пульсація в області сонних артерій може супроводжуватися ритмічним погойдуванням голови – симптом Мюссе. Симптом «пульсуючого людини визначається в разі наявності пульсації у багатьох поверхневих артеріях тіла.
Захворювання протікає повільно, багато років пацієнт може не знати про те, що з його серцем проблеми. Прогноз при цьому пороці відносно сприятливий. Вчасно проведена операція на клапанах істотно продовжує життя і мінімізує розвиток ускладнень. Навіть при відсутності лікування, пацієнти зі встановленою важким ступенем недостатності аортального клапана здатні жити з таким діагнозом 5-10 років.
Звуження отвори між лівим шлуночком і аортою називається аортальним стенозом. Аортальний стеноз при невеликому ступені звуження може не доставляти неприємних симптомів. Чим більше ступінь звуження, тим яскравіше симптоматика. Пацієнт відчуває слабкість, у нього відзначається задишка, можуть бути непритомність, набряки, характерні напади стенокардії.
Такий стан вимагає оперативного втручання з встановленням прохідності на місці звуження. Якщо людина не лікувався, то тривалість життя складає всього 5 років. Заміна клапана на штучний і профілактична терапія збільшують ці терміни в рази.
Це рідкісний, придбаний порок серця, що вражає ліву частину органу. В результаті дефекту клапана може розвинутися аритмія, порушення електричної провідності або ендокардит інфекційний.
Стеноз клапана виникає як результат звуження отвору аорти, яке закриває клапан.
Відтік крові в зворотному напрямку призводить до порушення гемодинаміки.
Далі кровотік надходить в легені для насичення киснем, а звідти спрямовується в ліве передсердя через клапан аорти. Серцевий мітральний клапан з’єднує ліві камери і стримує між ними кровотік, дозволяючи крові накопичитися. Після надходження крові в лівий шлуночок і накопичення її в потрібній кількості кров виштовхується в аорту через аортальний клапан. З аорти оновлена кров продовжує свій рух по судинах, збагачуючи киснем організм.
Існує таке поняття, як «відносна недостатність». Така патологія виникає, якщо будова клапана залишилося незмінним, але функція його порушилася, тобто кров має зворотний відтік. Це відбувається через порушення здатності серця скорочуватися, розширення порожнини серцевої камери та інше. Серцева недостатність також утворюється в якості ускладнення при інфаркті міокарда, кардіосклероз, пухлини серцевого м’яза.
Відсутність кваліфікованого лікування недостатності і стенозу може привести до недостатності кровотоку, дистрофії внутрішніх органів, артеріальної гіпертензії.
симптоматика
Щоб дати відповідь на питання: «Чи беруть в армію при пролапсі мітрального клапана 1 ступеня?», Необхідно якомога детальніше розібратися в симптомах, властивих для аномалії на цьому ступені розвитку.
У більшості випадків люди живуть з пролапсом мітрального клапана, навіть не підозрюючи про це. Це пов’язано з тим, що захворювання протікає практично без прояву будь-яких симптомів.
ПОДРОБИЦІ: Варикозне розширення вен лікування в домашніх умовах
Але при підвищенні фізичних навантажень або при частих емоційних стресах, велика ймовірність прояву таких ознак хвороби:
- сильні болі в голові;
- запаморочення і непритомність;
- задишка;
- підвищення температури тіла;
- збій в частоті скорочення серця.
При безсимптомному перебігу хвороби, людина може вести досить активний спосіб життя, але з деякими обмеженнями фізичних навантажень і морального перенапруги.
Як відомо, служба в армії – це досить нелегка робота, яка пов’язана зі значними навантаженнями і перенапруженням.
Не можна дати однозначну відповідь чи можна поставити в один ряд такі поняття, як «пролапс мітрального клапана 1 ступеня» і «армія». Одна людина, з такого роду патологією може служити в армії, інший – ні.
Прийняти рішення можна тільки після проведення ретельного індивідуального обстеження. Одним з найбільш важливих факторів, який може виявитися вирішальним у розв’язанні можливості служби в лавах збройних сил країни – це ступінь наповнення порожнини лівого шлуночка при регургітації.
Крім цього, в обов’язковому порядку проводиться моніторинг частоти скорочення серця при різному ступені навантаження на організм. Тільки після отримання результатів усіх обстежень фахівці можуть прийняти остаточне рішення. Одноосібно армійський лікар не може брати на себе прийняття такого рішення.
У той же час при прийнятті позитивного рішення про можливість несення служби в армії з діагнозом ПМК 1 ступеня, армійський лікар перший несе відповідальність за здоров’я такого службовця.
Слід тільки дотримуватися рекомендацій фахівця і уважно ставитися до свого здоров’я.
Аускультативний симптом виявляється при прослуховуванні стетоскопом серця, полягає у феномені середнього систолічного клацання та пізнього систолічного шуму. Тут можливі варіації навіть у одного і того ж пацієнта, обумовлені різним положенням тіла під час прослуховування.
Певна частина пацієнтів не відчуває ніяких ознак хвороби. У цьому випадку її випадково виявляють на УЗД.
При природженому пролапсі хворі страждають від дискомфорту в серці, який спостерігається в періоди емоційної напруги. При цьому в грудях коле і ниє, турбує задишка, паморочиться голова. В такому стані людина може перебувати протягом декількох днів або годин.
Також у пацієнтів розвивається вегето-судинна дистонія, через що:
- часто болить живіт і голова;
- періодично підвищується температура до 37 градусів;
- з’являється відчуття клубка в горлі;
- частішає сечовипускання;
- відчувається втома, важко переносяться фізичні навантаження;
- здоров’я погіршується в залежності від метеоумов.
Симптоми пролапса мітрального клапана, що виник при різних захворюваннях, залежать від основної причини:
- Якщо патологія пов’язана з інфекційними процесами, то хворий страждає від запалення ендокарда, що супроводжується поганою переносимістю навантажень, слабкістю, задишкою, перебоями в роботі серця.
- При пролапсі після інфаркту пацієнти страждають від сильних болів в грудях, задишки, кашлю, частого серцебиття.
- В результаті травми можуть розриватися хорди, що регулюють стулки клапана. У цьому випадку хворий страждає від задишки і кашлю, у нього може виділятися рожева мокрота.
Природжений пролапс трикуспідального (
) Клапана, аортального клапана або клапана легеневого стовбура, як правило, не виявляється ніякими симптомами, і виявляються випадково при обстеженні з іншого приводу. У зв’язку з тим, що при вродженому пролапсе циркуляція крові, зазвичай, порушується незначно, ніякого лікування з цього приводу не потрібно.
Пролапс мітрального клапана зустрічається частіше, ніж пролапс інших клапанів серця, тому ми розглянемо його більш докладно.
ускладнення
Аномалії подібного роду вважаються доброякісними і можуть не відбитися на звичному способі життя людини. Однак ризик розвитку ускладнень є, він значно зростає при вираженому ущільненні стулок і значною мірою регургітації в пріклапанной області. Від цих показників залежить тривалість життя пацієнтів. Хворі, які мають пролапс мітрального клапана з регургітацією легкого ступеня і без дегенерації стулок, належать до групи невисокого ризику зі сприятливим прогнозом. В іншому випадку можливі серйозні ускладнення, пов’язані з поступовою дилатацией лівих відділів серця, порушенням їх функції і розвитком хронічної серцевої недостатності.
Всі пацієнти з ПМК повинні періодично проходити контрольні обстеження (1 раз в 3 роки при безсимптомному перебігу, щорічно при наявності гемодинамічних порушень), щоб вчасно отримати лікування пролапсу і не допустити розвитку ускладнень.
наприклад:
- порушення серцевого ритму аж до фібриляції шлуночків;
- ендокардиту інфекційної етіології;
- порушення серцевої провідності;
- емболії великих артерій;
- формування стенозу лівого клапанного отвору через кальцифікації стулок;
- розвитку хронічної клапанної недостатності.
Наслідком швидкого прогресування регургітації у окремих хворих може з’явитися розрив сухожильних ниток (хорд) і гостра мітральна недостатність. Чим небезпечний пролапс мітрального клапана в кожному індивідуальному випадку – відповісти на це питання можна тільки після повного обстеження хворого.
ПМК першого ступеня у дітей
Іноді лікар здатний помітити прояви пролапсу мітрального клапана вже на прийомі. Зазвичай власникам пороку притаманні худоба, не за віком високий зріст, подовжені руки, ноги, пальці, дуже рухливі суглоби, зміни в хребетному стовпі і в структурах грудної клітини.
Повна діагностика включає:
- огляд фахівця. Пролапс мітрального клапана іноді супроводжується ледь чутним шумом, який доктор спостерігає за вислуховуванні серця (пояснюється напругою хорд при Пролабування клапана під час закриття);
- ехокардіографія. Найчастіше ПМК виявляється несподівано саме під час проведення цього обстеження. Метод дозволяє визначити ступінь пролапсу і його дію на кровотік;
- УЗД. Оцінює присутність пролапсу клапана і ступінь його прогинання, а доплерографія допоможе проаналізувати рівень регургітації;
- ЕКГ і її моніторування. Призначають для виявлення серцевих аритмій;
- рентгенографія. Показана для визначення недостатності серця;
- навантажувальні проби.
Зазвичай для визначення ПМК 1 ступеня вистачає огляду і ехокардіографії. Однак перед тим, як вилікувати спровокувало пролапс захворювання, фахівці вважають за краще отримати максимум інструментально отриманих даних.
Важливо! Якщо дитині поставлений діагноз «пролапспередней стулки мітрального клапана 1 ступеня», необхідно обдумано планувати його фізичну і розумову діяльність.
Якщо діагноз ПМК підтверджений, лікарі починають терапію з коригування режиму дня, оптимізуючи час активності і відпочинку пацієнта. При розробці схеми лікування враховуються індивідуальні характеристики особистості хворого і його нервової системи.
Навіть при досить вираженому прогині стулки щільно закриваються, а обсяг крові з лівого шлуночка в повному обсязі надходить в аорту (відсутній зворотний кровотік в ліве передсердя).
При пролапсі двостулкового клапана і 2 ступеня регургітації на УЗД (доплер серця) фіксуються більш виражені ознаки мітральної недостатності. Струмінь крові, повертаючись крізь неповністю закритий клапан, сягає середини камери передсердя.
Недостатність в малому колі кровообігу призводить до підвищення навантаження на праву половину серця. Поступово посилюються вже наявні симптоми і з’являються важкі ознаки недостатності великого кола: набряки, підвищення тиску, синюшність шкіри, непереборна слабкість, мерехтіння передсердь і збільшення печінки. Такі хворі зазвичай отримують 1 групу інвалідності.
Пролапс мітрального клапана небезпечний для життя саме при 3 ступеня регургітації: можливий розвиток пароксизмальної тахікардії, набряку легенів, ендокардиту та інших важких ускладнень, аж до раптової смерті.
Хворі з пролапсом двостулкового клапана частіше за інших хворіють на простудні захворювання, нерідко у них діагностується хронічний тонзиліт.
- На вроджену диспластичних патологію сполучної тканини в дитячому віці вказують диспластические зміни тазостегнових суглобів, плоскостопість, абдомінальні грижі.
Як лікувати пролапс мітрального клапана 1 ступеня – цим питанням задається кожен пацієнт з даною патологією. При безсимптомному перебігу, відсутності ознак мітральноїнедостатності і порушення кровообігу специфічного лікування не потрібно.
Заходи повинні бути спрямовані на оптимізацію життєвого ритму і фізичної активності для зниження тонусу парасимпатичної нервової системи. Призначаються седативні лікарські препарати. Потрібно відмова від шкідливих звичок, кава.
За свідченнями призначаються препарати з групи β-адреноблокаторів в мінімальних дозах для контролю частоти ритму серцевих скорочень. Доцільно курсове застосування метаболічних препаратів (Рибоксин, Панангин). При наявності ознак тромбоемболічнихускладнень потрібно призначення антикоагулянтів і дезагрегантов.
Рекомендується проведення санаторно-курортного лікування для загального зміцнення організму.
У кардіології має місце відмінність думок, які стосуються симптомів. Тим більше, що скарги пацієнтів дуже неспецифічні.
Перші ознаки ПСМК (пролапсу стулок мітрального клапана) проявляються тільки після початку регургітації.
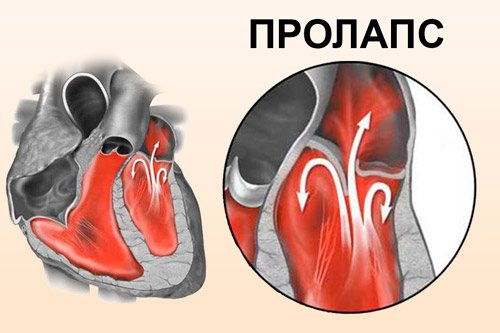
Підозра на такий діагноз, як пролабирование мітрального клапана (так по-іншому можна розшифрувати абревіатуру «ПМК») падає вже після того, як кардіолог вперше вислуховує скарги пацієнта.
Головна ознака – це шум в серці, який можна почути за допомогою стетоскопа. Але, якщо потрібно встановити пролапс, потрібне проведення більш точних дослідницьких методів.
Відлуння кардиография – це найбільш точна методика, яка дозволяє судити про те, як саме функціонують клапани. Якщо ехопрізнакі недостатні для точної діагностики, тоді може призначатися або УЗД, яке додаткове дослідження Допплера.
А ось ЕКГ буде носити допоміжний характер, так як процедура не відображає зміни, що відбуваються в клапані.
УЗД може допомогти встановити провисання хорди.
Чи небезпечні пролапс?
Як уже зазначалося, небезпека первинного пролапсу визначається ступенем регургітації. При невеликих ступенях пролабирования (I або II) і відсутності серйозних порушень ритму пролапс нешкідливий. Якщо ж ступінь регургітації висока (III або IV), великі зворотні потоки крові в передсерді призводять до суттєвого зменшення ефективності кровопостачання всіх органів (гипоперфузия), а також до розтягування передсердь, що загрожує серйозними порушеннями ри ритму серця знаходяться саме в передсердях.
лікування плолапса
Більшість людей з ПМК не потребують лікування, тому що вони не мають симптомів. Навіть люди, які мають будь-які скарги, можуть обійтися без лікування. Виразність симптомів не завжди пов’язана з виразністю регургітації і поразкою клапана. Але якщо лікування потрібно, воно поділяється на медикаментозне, хірургічне та комбіноване.
Цілями лікування ПМК є:
- корекція нерівномірного потоку крові через мітральний клапан;
- профілактика інфекційного ураження клапанів серця (інфекційного ендокардиту), аритмії та інших ускладнень;
- зменшення симптомів.
Медикаментозне лікування
Для зменшення симптомів серцебиття застосовуються препарати, названі бета-блокаторами – препарати, що впливають на рецептори симпатичної нервової системи, що уповільнюють частоту серцевих скорочень і знижують артеріальний тиск.
Також призначаються препарати для корекції ускладнень, викликаних ПМК:
- Кроверазжижающие терапія для зменшення ризику утворення кров’яних тромбів при фібриляції передсердь.
- Дигоксин – для уражень серцебиття.
- Діуретики (сечогінні препарати) – для видалення надлишку солей і рідини з крові і легенів.
- Антиаритмічні препарати (Пропафенон, Кордарон) – для відновлення нормального серцевого ритму.
- Вазодилататори – для розширення кровоносних судин і зменшення навантаження на серце.
Хірургічне лікування ПМК
Оперативне втручання виконується тільки при вираженому порушенні кровотоку через уражену клапан. Головним завданням операції є покращення симптомів і зменшення ризику розвитку серцевої недостатності. Дуже важливо вибрати момент для виконання хірургічного втручання. Якщо воно буде виконано дуже рано, то користь від операції буде нівелюватися ризиком виконання хірургічного втручання. Якщо із запізненням, то ураження серця може стати незворотним.

Зазвичай серцево-судинні хірурги виконують операції по відновленню або заміні мітрального клапана за допомогою доступу через грудну клітку. В останні роки хірургія прагне до мінімізації розрізу, щоб знизити травматичність операції.
Виконання пластики клапана краще заміни, завдяки меншій пошкодження серця, низького ризику інфікування і відсутності необхідності довічного прийому кроверазжижающие препаратів. Якщо ж пластика неможлива, необхідно проведення заміни мітрального клапана. В даний час використовуються механічні і біологічні протези. Механічні клапани зроблені з штучних матеріалів і можуть працювати дуже тривалий час. Пацієнти, яким було встановлено такий клас протезів, потребують регулярного прийомі спеціалізованих препаратів, що зберігають рідкий стан крові все життя.
Біологічні клапани створюють на основі тканин свині, корови або людини. Багато пацієнтів з біологічними клапанами не потребують тривалої кроверазжижающие терапії. Але, на жаль, термін служби таких клапанів обмежений і становить близько 10 років.
Необхідно пам’ятати, що після всіх видів оперативного лікування клапанних хвороб серця необхідно уникати можливого попадання бактерій в кров і ретельно санувати всі вогнища інфекції. З цієї причини радять профілактичний прийом антибіотиків при виконанні операцій і лікуванні зубів.
В останні роки розвивається методика транскатетерного оперативного лікування клапанів, що дозволяє уникати операцій на відкритому серці. Даний вид втручань кращий для пацієнтів з важким ступенем мітральної регургітації, яким буде складно перенести традиційну операцію.
Етіологія і фактори ризику
Причинами недуги в більшості випадків стають:
- ревматичні захворювання (ревматизм, системний червоний вовчак, склеродермія) – 80-90% випадків;
- атеросклероз – 6%;
- інфекційні захворювання (ангіна, сифіліс та інші венеричні захворювання, сепсис, кліщів хвороби) – 6%;
- інфекційний ендокардит;
- травми серцевого м’яза;
- кальциноз клапана неревматической природи;
- пухлини серця.
Таким чином, можна помітити, що існує ревматичний і неревматичний мітральний стеноз клапана серця.
Факторами ризику є частота і тяжкість перенесених інфекційних захворювань, неадекватність лікування аутоімунних та інших хвороб-провокаторів, генетична схильність (патологія передається по материнській лінії в 25% випадків).
різновиди
Залежно від вираженості симптомів пролапсу виділяють:
- Першу ступінь. Пролапс мітрального клапана 1 ступеня в самій легкій формі. При цьому спостерігається пролабирование не більше, ніж на шість міліметрів.
- Другий ступінь. При ній пролабирование збільшується до дев’яти міліметрів.
- Третю ступінь. У даній ситуації відбувається провисання стулок на сантиметр і більше.
Також враховують регургитацию. Вона буває різних видів в залежності від того, як далеко кров повертається в передсердя. Цю тонкість потрібно знати лікарю. Хворому достатньо з’ясувати, має вона значення чи ні.
захворювання клапанів
Найчастіше серцеві клапани починають хворіти тоді, коли вік людини перевалює за 60-70 років. У подібному віці збільшується знос організму, в результаті чого буде ускладнюватися робота серцевого апарату. Але пороки серця можуть виникати і в результаті інфекційних хвороб, що вражають серцево-судинну систему. При цьому поширення інфекційних бактерій відбувається досить стрімко і займає від 2 до 5 днів.
Серцевий м’яз людини має 4 порожнини, в які входять 2 передсердя і 2 шлуночка. Саме в них потрапляє кров з вен, а звідти вона розподіляється по артеріях організму. Клапани серця знаходяться в місці з’єднання передсердя з шлуночками. Їх будова допомагає підтримувати напрям кров’яного потоку.
У клапана серця є характерні риси, що визначають зміни його роботи, які поділяються на 2 основні групи. У першому випадку клапанний апарат серця закривається не повністю, що призводить до повернення кров’яної маси (регургітації). До другої групи порушень відноситься неповне відкриття клапанів (стеноз). Це в значній мірі ускладнює протягом кров’яної рідини, що сильно навантажує серце і викликає його передчасну втому.
Клапанні пороки – це досить поширене захворювання. Вони складають 25-30% від усіх недуг серцево-судинної системи. При цьому найчастіше виникає порок мітрального і аортального клапана. Подібні діагнози можуть бути встановлені і у дітей, оскільки можуть мати вірусну природу походження. До інфекційних хвороб, погіршує роботу серцевого м’яза, можна віднести ендокардит, міокардит та кардиомиопатию.
Найбільш часто лікарями встановлюється діагноз пролапсу мітрального клапана, при якому робота серця буде супроводжуватися сторонніми шумами або клацанням. Відбувається подібне порушення через те, що в момент шлуночкового скорочення його отвір щільно не закривається. Це викликає прогин порожнини передсердя, що призводить до відтоку крові в зворотному напрямку.
Пролапс буває первинним і вторинним. Первинний є вродженим захворюванням, яке розвивається через генетичного дефекту сполучних тканин. Вторинний пролапс може виникнути внаслідок механічного пошкодження грудної клітини, інфаркту міокарда або ревматизму.
сильна втома; набряк ніг і голеностопов; больові відчуття і задишка при ходьбі і підйомі важких предметів; запаморочення, що супроводжуються непритомністю.
При прояві подібної симптоматики слід негайно звернутися за консультацією до кваліфікованого фахівця. Він допоможе зрозуміти, чому не працює клапанний апарат серця, і виробить необхідний курс лікування. Спочатку пацієнтам призначаються консервативні методи лікування. Вони спрямовані на зняття больових відчуттів, коригування серцевого ритму і запобігання можливих ускладнень. Подібні методи призначаються і після перенесених операцій серцево-судинної системи, вони допомагають запобігти виникненню рецидивів.
Для визначення більш ефективного методу лікування лікарем повинні бути враховані тяжкість перебігу хвороби, вік пацієнта і все індивідуальні протипоказання. Пацієнтам призначаються лікарські препарати, які будуть підвищувати інтенсивність роботи серцевого м’яза, при цьому повинно відбуватися поліпшення її функціональності. У тому випадку, коли лікарські методи лікування не допомагають, тоді призначається операційне втручання.
Захворювання клапанного апарату серця є фізичними захворюваннями, тому для повного відновлення роботи серця може бути призначено операційне втручання. Найчастіше в ході таких операцій виконується заміна пошкоджених клапанів.
Перед операцією призначається діагностичне обстеження пацієнтів, яке допоможе визначити пошкоджені клапани і виявити тяжкість перебігу хвороби. Крім того, при подібних опитуваннях лікарями повинна бути отримана інформація про будову серця і прихованих захворюваннях організму.
Щоб підвищити ефективність операційного втручання, подібну процедуру суміщають з проведенням одночасного шунтування, з лікуванням аортовой аневризми або фібриляції передсердь.
В даний час існує два основних види хірургічного втручання для лікування серцево-судинного апарата. Перший вид – щадний. Він передбачає відновлення пошкоджених клапанів. Другий вид операції більш складний: під час її проведення проводиться повна заміна пошкодженого органу.
Якщо кардіологами призначається операційне відновлення, то в цьому випадку використання окремих частин не передбачено. Найкраще подібного відновлення піддається мітральний клапан. Іноді відновлювальні операції допомагають налагодити роботу тристулкового і аортальной системи.
Під час відновного хірургічного втручання знижується ступінь можливого інфікування організму, оскільки не буде відбуватися відторгнення чужорідних матеріалів. Крім того, пацієнтам не потрібно буде приймати протягом подальшого життя антикоагулянтів, які допомагають розріджувати кров.
Пролапс мітрального клапану
Однією з причин клапанної недостатності є наявність вродженого дефекту, наприклад пролапс або розщеплення клапана. Ревматизм, системний склероз, аортоартериит, системний червоний вовчак та інші запальні захворювання сполучної тканини можуть провокувати розвиток клапанних дефектів. Причиною виникнення можуть стати бактеріальні або вірусні захворювання, зокрема інфекційний ендокардит і міокардит.
Спровокувати клапанну недостатність може травма, внаслідок якої спостерігається вивертання або розрив стулки або пошкодження м’язів і хорд, що регулюють відкриття та закриття клапанів. Привести до розвитку недостатності аортального клапана може стати артеріальна гіпертонія за рахунок розширення кореня аорти.
Швидка втомлюваність і задишка
На початкових етапах захворювання пацієнти можуть зовсім не пред’являти скарг. Цей період носить назву стадії компенсації. Надалі скарги пацієнтів залежать від тяжкості захворювання і від того, ізольованим чи є клапанний порок серця або поєднаним. При появі скарг настає стадія декомпенсації процесу, яка з часом може призвести до відмови серця.
При помірній мітральноїнедостатності пацієнта турбують швидка стомлюваність і задишка. У більш серйозних випадках може виникнути убоге кровохаркання внаслідок набряку легенів. За рахунок прогресуючого збільшення лівого передсердя відбувається здавлення нерва, що іннервує гортань, що клінічно проявляється охриплостью голосу.
При недостатності аортального клапана початковими симптомами є задишка, прискорене серцебиття і біль за грудиною. Артеріальна гіпотонія і набряк легенів можуть виникнути при важкому перебігу аортальнийнедостатності. При відсутності своєчасного хірургічного втручання високий ризик летального результату.
Еходопплерокардіографія
Першою сходинкою діагностичного пошуку при підозрі на наявність придбаного пороку серця лікар вдається до физикальной діагностиці, яка представляє собою в першу чергу огляд пацієнта і аускультацію серця. Аускультативно вислуховуються змінені тони серця і шуми. Другий ступінь діагностики – методи дослідження, що включають в себе електрокардіографію (ЕКГ), рентген органів грудної клітини та ехокардіографію (ЕхоКГ).
ЕКГ візуалізує ознаки збільшення лівих камер серця. Рентгенограма дозволяє побачити зміни розмірів і форми серця, а так само патологічні процеси в легенях. За допомогою ЕхоКГ можна побачити зменшення розмірів отвору і зміни стулок клапана, так само ЕхоКГ дозволяє визначити причину недостатності, її ступінь, наявність ускладнень і компенсаторні можливості організму.
Третім ступенем діагностики є інвазивні методи дослідження, а саме катетеризація серця з подальшими вентрикулографией і коронографа.
Протезування мітрального клапана
При відсутності симптомів і виставленні легкого або помірного ступеня мітральноїнедостатності лікарські препарати не призначають. Медикаментозна підтримка інгібіторами АПФ призначається при виставленні діагнозу мітральноїнедостатності важкого ступеня з безсимптомним перебігом. Наявність симптомів навіть при помірній мітральноїнедостатності є показанням до хірургічного втручання.
При недостатності мітрального клапана існує два види оперативних втручань, а саме пластика клапана і його протезування. Якщо клапан не був схильний до кальцифікації і залишився рухомим, то в цьому випадку операцією вибору є його пластика. При досить вираженому потовщенні клапана переважно його протезування.
Протезування аортального клапана через розріз в стінці аорти
Не потребує спеціалізованого лікування діагностована бессимптомная аортальна недостатність легкого ступеня, проте, настійно рекомендується обмеження фізичного навантаження і щорічне відвідування кардіолога. Показанням до призначення консервативної терапії є аортальна недостатність помірного ступеня при відсутності симптомів, в разі відвідувати кардіолога коштує не рідше ніж раз на півроку.
При недостатності клапана аорти тяжкого ступеня і відсутності симптомів недостатності призначається постійна медикаментозна терапія, огляд кардіологом кожні півроку, проведення ЕхоКГ один-два рази на рік. Показаннями до хірургічного лікування є тяжкий ступінь аортальної недостатності при наявності клініки і розвитку лівошлуночкової серцевої недостатності.
І на завершення важливо пам’ятати, що успіх одужання найчастіше залежить від вашого емоційного стану.
Один з клапанів серця не закривається повністю? Порушення викликається певними причинами і називається недостатністю клапана.
Механічні і алотрансплантату
Алотрансплантату – це жива донорська тканина, яка пересідає хворій людині після раптової смерті донора. Такі операції відповідають методиці Росса, що дозволяє не тільки легко провести операцію, але й перенести подальший відновний період.
Приживлення тканин проходить досить швидко, причому випадків відторгнення донорського органу не відбувається. Більшість пацієнтів, прооперованих за методикою Росса, швидко відновлюється, при цьому їм не потрібно постійно спостерігатися у лікарів і приймати підтримуючі ліки.
Механічні заслінки готуються зі штучних елементів. Матеріал, з якого вони виготовляються, досить добре приживається в організмі людини. Для цього найкраще підходить медичний сплав з вуглецевими частинами. Подібна конструкція є досить надійною і може безвідмовно пропрацювати 10-12 років.
Найпоширенішою механічною конструкцією є двостулковий клапан, який виготовляється з металевого кільця і вуглецевих стулок. Верхня частина такого клапана покривається поліестерової тканиною. Мінусом подібної механічної заслінки є те, що під час її роботи будуть спостерігатися механічні клацання. Крім того, пацієнтам рекомендується регулярний прийом лікарських препаратів.
Відновлювальний період після хірургічного втручання складає від 60 до 90 днів. Через 8-10 місяців людина вже може їздити за кермом, не турбуючись про втрату свідомості. В ході відновного періоду пацієнтам протипоказано куріння і прийом алкоголю. Харчування має бути дієтичним, воно виключає важко засвоювані продукти і вимагає зниженого рівня вживання холестерину.
Клапана серця не закривається до кінця? Існує кілька причин, чому клапан серця не закривається до кінця. Найчастіше, визначення причини допомагає визначити і призначити найбільш ефективний курс лікування.
недостатність клапана
Серце є порожнистим м’язовим органом, що забезпечують збагачення киснем органів і тканин за рахунок циркуляції крові по організму. Воно має чотири камери: два передсердя і два шлуночка. Поділяють передсердя і шлуночки атріовентрикулярна клапани: мітральний зліва і трікуспідальний справа.
Судини, які відходять від серця, так само відділені клапанами: аортальним і клапаном легеневого стовбура. Відкриваючись в одну сторону, клапани серця регулюють напрям потоку крові, запобігаючи зворотний закид крові. У разі зміни структури клапанів, вони не можуть розкритися або закритися до кінця.
У першому випадку кров надходить в недостатній кількості, в другому – частина крові при скороченні потрапляє не в виносять судини, а назад в передсердя або шлуночки, що через деякий час призводить до прогресуючої серцевої недостатності. Серцева недостатність характеризується розвитком слабкості серцевого м’яза, яка, в кінцевому рахунку, не може впоратися зі своєю функцією – збагаченням організму кров’ю.
Профілактика і прогноз
Всім відомо, що найкраще лікування – запобігання патології. А для цього потрібно задуматися про свій спосіб життя:
- обмежити, а краще виключити вживання тютюну і алкоголю;
- створити умови для повноцінного сну;
- відмовитися від жирних, солоних продуктів, віддаючи перевагу овочам і фруктам;
- відводити чимало часу занять фізкультурою (уникаючи перевтоми);
- уникати інфекційний захворювань;
- захистити себе від стресових ситуацій.
Профілактику можна проводити тільки при вторинному пороці, при цьому необхідно своєчасне лікування вогнищ, в яких локалізується хронічна інфекція, а також боротьба з гіперхолестеринемією.
При первинному зміні клапана і безсимптомному перебігу захворювання прогноз сприятливий і можна вести нормальний спосіб життя. Також не протипоказане виношувати дитину і самостійно народжувати.
При цьому варто щорічно виконувати УЗД серця, щоб вчасно виявити можливі зміни.
Часті питання лікарю
Пацієнти, які відвідують кардіолога і вперше почули діагноз, зазвичай задають багато питань. Частина з них виглядає приблизно так:
Які причини гіпердіагностики пролапсу мітрального клапана?
1.
Винесення діагнозу виключно за результатом Ехо КГ без підтвердження клінічним обстеженням – аускультацией серця.
2. Порушення методики проведення Ехо КГ.
3. Патологія інших структур мітрального клапана (хорд, трабекул лівого шлуночка).
4. Серцеві шуми іншої етіології, що симулюють аускультативні ефекти ПМК.
Чи повинна обмежуватися фізичне навантаження при пролапсі мітрального клапана?
Пацієнти з ПМК і мітральної регургітацією, незалежно від ступеня вираженості, якщо у них синусовий серцевий ритм, нормальні розміри передсердь, шлуночків і відсутня гіпертензія легеневої артерії, не потребують обмеження фізичної активності.
Чи є обмеження для заняття спортом при пролапсі мітрального клапана?
Якщо у пацієнта з виявленим ПМК і регургітацією другий і вище ступеня, є фенотипічні ознаки синдрому сполучнотканинної дисплазії, то це підстава для заборони занять спортом.
Рекомендуємо прочитати про мітральному пороку серця. Ви дізнаєтеся про види пороків клапанів серця, причини формування мітрального пороку, гемодинамічних порушеннях при мітральної стенозі і мітральної недостатності. А тут докладніше про атеросклероз аорти та клапанів.
Яка клінічна картина пролапсу?
Зазвичай пролапс клапана (неважких ступенів) протікає безсимптомно. Можливо поєднання пролапсу клапанів з клінічними проявами вегето-судинної дистонії (болями в лівій половині клітини, легкими порушення ритму (тахікардія і екстрасистолією), стрибками артеріального тиску, панічними атаками). Причини вегето-судинної дистонії (діагнозу, без якого легко обходяться європейські та американські кардіологи) дуже тісно пов’язані з причиною пролапсов (і синтез колагену, і нормальні процеси в нервовій системі порушуються при дефіциті магнію в організмі).
 |
 |
 |
Небезпека ускладнень і смертельного результату при патології
клапана є вродженим, часто передається у спадок і обумовлений генетичним дефектом будови сполучної тканини, з якої складаються стулки клапана і сухожильні хорди. Таке порушення будови сполучної тканини називають миксоматозной дегенерацією.
2. Вторинний (придбаний) пролапс клапана серця з’являється в результаті травм грудної клітки, ревматизму, інфаркту міокарда та інших причин. У цьому випадку причиною провисання стулок клапана серця в порожнину передсердь є запалення або розрив сухожильних хорд.
Симптоми пролапса часто не виявляються, якщо стан характеризується відсутністю або незначною регургітацією. Якщо ступінь названого явища досягає значення 2 або вище, то виникають такі прояви:
- Непритомність.
- Запаморочення.
- Загальна слабкість.
- Хворобливі відчуття в області грудей.
- Задишка.
- Пацієнту не вистачає кисню.
- Чергування частого і рідкісного серцебиття.
- Головні болі.
- Неможливо зробити повний вдих.
Хворобливі відчуття мають тупий і ниючий характер, але вони бувають короткочасними. Поява болю не залежить від фізичного навантаження. У пацієнтів, що мають регургитацию 2 ступеня, переважають больові відчуття м’язового типу, а не серцевого. Розвиток нервових патологій призводить до панічних атак, задишки і швидкій зміні настрою. Запаморочення може призводити до втрати свідомості.
Пролапс мітрального клапана 2 ступеня буває придбаного і природженого типу. Патологія може існувати ізольовано від інших хвороб серця або поєднуватися з ними. Причини появи аномалії вродженого характеру досі не встановлені. Фахівці припускають, що це пов’язано зі слабкістю сполучної тканини, яка утворює апарат клапана.
У більшості випадків люди, які мають пролапс, володіють високим ростом і худорляву статуру. У них є довгі кінцівки.
Стан не відноситься до захворювань, має сприятливий розвиток і не проявляє себе якими-небудь ознаками. Лікування в цій ситуації не потрібно.
Інша ситуація з придбаної формою. Вона може розвиватися при гострої ревматичної лихоманці, інфаркті міокарда, червоний вовчак системного типу і при ішемічній хворобі серця. До причин появи пролапсу відносять і травми грудної клітини. Часто патологія спостерігається при гіпертиреозі і природженому типі ламкості кісток.
Така патологія анатомії серця, як ПМК полягає в тому, що одна або більше половинок мітрального клапана в момент систоли лівого шлуночка прогинаються.
Ступеня вираженості патології визначаються за двома ключовими критеріями:
- За рівнем інтенсивності регургітації (зворотного руху крові);
- За рівнем прогину клапанних стулок.
Мітральна регургітація – що це таке? Це патологія, при якій кров рухається в зворотному напрямку через збої у функціонуванні мітрального клапана.
I ст. Стулки провисають на 3-6 мм. Слабо виражена МР, серце функціонує без значних змін. Інтенсивність симптомів при 1 ступеня ПМК незначна, ризики для здоров’я і життя відсутні, потреби в терапевтичному лікуванні немає.
В якості профілактики слід відкоригувати режим дня і регулярно займатися спортом.
II ст. Стулки прогинаються на 6-9 мм, помірна систолічна регургітація: кров досягає центральної зони передсердя. Симптоматика виражена незначно.
Показано проведення лікувальних процедур, що усувають симптоми.
III ст. Клапанний прогин перевищує 9 мм, що в поєднанні з регургітацією, при якій кров досягає протилежній частині передсердя, призводить до розвитку виражених порушень у функціонуванні серця.
При третього ступеня ПМК показана операція на мітральному клапані: або імплантується протез, який виконує функції клапана, або проводиться хірургічна корекція стулок.
Рівень регургітації не завжди поєднується зі ступенем прогину стулок. Якщо регургітація виражена, симптоматика проявляється інтенсивно навіть при помірному прогині клапана.
Більшість людей, яким діагностували пролапс, здорові люди. Навіть при вираженій регургітації, виявленої ехокардіографії ускладнень може не бути, однак при механічних або інфекційних пошкодженнях клапана регургітація може прогресувати до такої міри, що без хірургічного втручання буде не обійтися.
Смертність становить 1,9 на 10000 хворих на рік – без суттєвої мітральноїнедостатності. З нею пов’язують тромбоемболічний інсульт.
Незважаючи на те, що пролапс мітрального клапана 2 ступеня проявляється слабо, больові відчуття при ньому виражені неінтенсивно або відсутні, але слід знати, чим небезпечна відсутність контролю.
Чи не контролювати і не лікувати ПМК небезпечно: з часом це може призвести до розвитку серйозних порушень роботи серця, в числі яких серцева недостатність, різні види аритмій. Підвищується ризик інфаркту.
Пролапс мітрального клапана – це проблема, яка трапляється частіше у людей молодих. Вік 15-30 років найбільш типовий для діагностики даної проблеми. Причини патології остаточно неясні. У більшості випадків ПМК зустрічається у людей з патологіями сполучної тканини, наприклад, з дисплазією. Одним з її ознак може бути підвищена гнучкість.
Наприклад, якщо людина з легкістю відгинає великий палець на руці в зворотну сторону і дістає їм до передпліччя, то велика ймовірність присутності однієї з патологій сполучної тканини і ПМК.
- Ішемічна хвороба серця;
- міокардит;
- Різні іди кардіоміопатії;
- Інфаркт міокарда;
- Відкладення кальцію на мітральному кільці.
Внаслідок хворобливих процесів порушується кровопостачання структур серця, відбувається запалення його тканин, загибель клітин з заміщенням їх сполучною тканиною, ущільнення тканин самого клапана і оточуючих його структур.
Все це призводить до змін тканин клапана, пошкодження контролюючих його м’язів, в результаті чого клапан перестає повністю закриватися, тобто з’являється пролапс його стулок.
Вибухне стулок клапана частіше виявляють у дитячому віці. Але нерідкі випадки розвитку захворювання у дорослих. Зазвичай від цього страждають представниці прекрасної статі після 35 років.
Причини розвитку проблеми точно не встановлені. Вченим вдалося виявити, що виникненню порушення сприяють патології сполучної тканини.
Залежно від виду захворювання може виникати в результаті впливу різних чинників:
- Вроджені форми зустрічаються в тому випадку, коли у дитини з’явилася міксоматозна дегенерація, яка є зачіпають сполучну тканину патологічним процесом. Також порушення пов’язане з впливом токсичних речовин на серце плоду при внутрішньоутробному розвитку.
- Придбані форми зустрічаються в результаті ревматизму, ішемічних порушень, ендокардиту, травм в області грудної клітини.
Причини виникнення
У дітей пролапс мітрального клапана – звичайна знахідка в 7 – 15 років. У дорослих його встановлюють рідше, пік виявлення патології в 35 – 40-річному віці. Ця аномалія може бути виявлена у підлітків в наступних ситуаціях:
а) випадково під час медоглядів і медкомісії;
б) цілеспрямоване обстеження при наявності характерних серцевих звукових феноменів;
в) дослідження в зв’язку з пропонованими скаргами на болі серця, порушення ритму, непритомність;
г) діагностичні заходи при серцево-судинних хворобах.
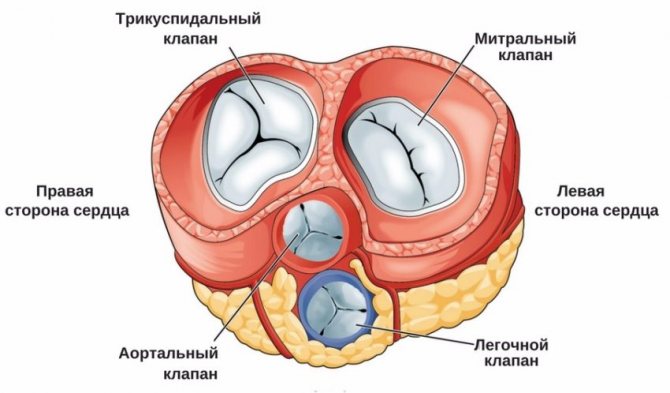
Клапани здорового серця
Стулка або лопать клапанів серця має складну будову. Її основа – шар сполучної тканини, покритий з обох сторін гладкою мускулатурою і ендотелієм. Робота стулок забезпечується папілярними м’язами і їх хордами. Таким чином, ПМК може бути патологією і сполучної, і м’язової тканин.
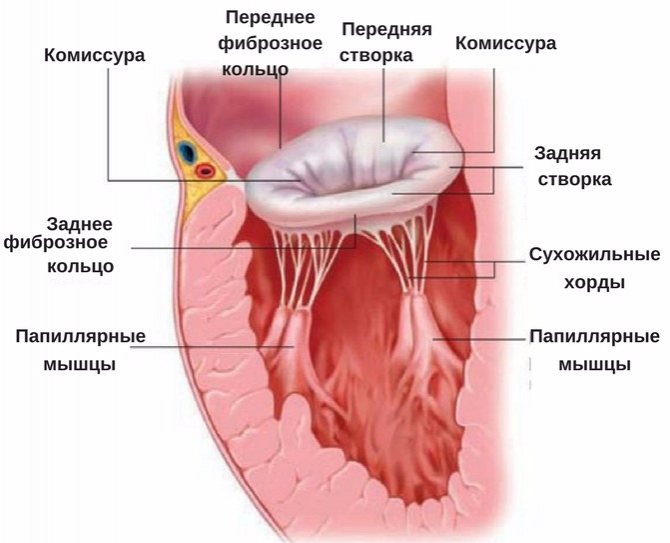
Будова мітрального клапана в нормі
Схильність до пролапсу мітрального клапана пов’язують з синдромом сполучнотканинної дисплазії, спадковим порушенням синтезу певного типу колагену. Поряд зі специфічними змінами, властивими природженим хвороб, відбувається набухання (міксоматозна проліферація) середнього шару стулок клапана. В результаті вони стають надлишковими і нещільно змикаються.
Запальні процеси, спровоковані інфекцією і аутоімунними реакціями, викликають фіброеластіческое переродження ендотелію нижньої поверхні клапанних стулок. Ішемічні ураження і ускладнення інфаркту міокарда чреваті дисфункцією папілярних м’язів. Травматичні впливу на грудну клітку можуть пошкодити хорди. Всі ці метаморфози – провісники пролапсу.
Будучи наслідком сполучнотканинної дисплазії, пролапс мітрального клапана може мати ряд характерних фенотипічних ознак:
- зовнішні: дефекти будови грудної клітки, стоп, хребта і колін, астеническая конституція, гіпермобільність суглобів, викривлення носової перегородки, проблеми із зором і інші;
- з боку центральної нервової системи та внутрішніх органів: вегетосудинна дистонія, енурез, дефекти мови, опущення органів, тромбоцитопатії, дефекти сечовидільної системи, аномалії розвитку статевих органів, спонтанні пневмоторакси і т.д .;
- в серці: додаткові провідні шляхи, що порушують електровозбудімость міокарда і аномальні варіанти коронарного кровопостачання з загрозою локальної ішемії.
Рекомендуємо прочитати про вроджені вади Фалло. Ви дізнаєтеся про причини їх розвитку, механізми порушення кровообігу при вадах Фалло, класифікації, симптоми, діагностику та лікування. А тут докладніше про те, як проводиться і що показує допплерівська ехокардіографія.
