Що таке флегмона і чим вона небезпечна? Все про захворювання, діагностики та методи лікування
Флегмона є небезпечним, гострим запальним захворюванням, що вимагає негайного хірургічного та антибактеріального лікування. При зниженні імунітету і занесенні мікроорганізмів в місця пошкодження шкіри і слизових, вони проникають всередину організму і починають активно розвиватися у внутрішньоклітинному просторі. Організм, реагуючи на збудник, створює усередині тіла людини скупчення гною. Гнійні маси потрібно обов’язково вивести назовні, і для цієї мети проводиться хірургічне розтин запалення.
Флегмона – що це таке
Процеси протікають стрімко – розпочавшись з почервоніння і болючою припухлості на шкірних покривах, флегмона поводиться, як агресивний загарбник, збільшує зону ураження.
Від флегмони можуть постраждати і особа (повіку, щелепу, щока), і тулуб, і кінцівки людини.
Характер захворювання може бути ідіопатичним (самостійним, які не мають прив’язки до якихось інших захворювань) або являти собою ускладнення після гнійно-запальної хвороби (наприклад, сепсису або карбункулезе).
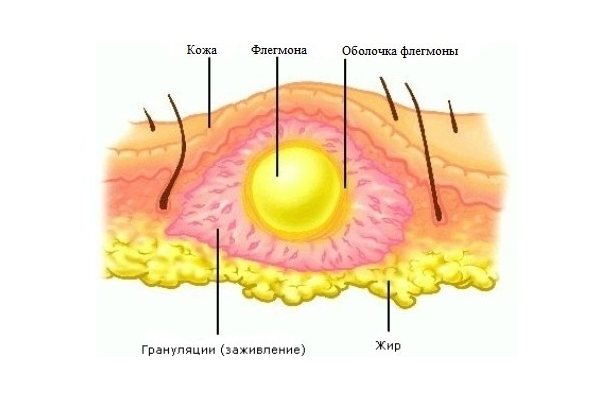
Процеси починаються з зовнішніх шарів епідермісу, потім переходять на підшкірну тканину.
Якщо гнійне запалення клітковини відбувається в безпосередній близькості від будь-якого органу, фахівці визначають проблему за допомогою слова «пара», що в перекладі з грецького означає «близько, біля» – наприклад, «парапроктит» (запалення в районі прямої кишки), « паранефрит »(біля нирок), параоссальной флегмона (під трапецієподібної і ромбовидної м’язами).
В якості узагальнюючого терміна використовується назва «параорганная флегмона».
Хвороба «без кордонів» не має до того ж і вікових обмежень – від неї можуть страждати новонароджені діти і люди похилого віку.
Лікування флегмони – препарати і методи
Схема лікування флегмони включає:
- Хірургічне розтин для відтоку гною і зниження ризику інтоксикації;
- Антимікробну терапію;
- Дезинтоксикацию – рясне пиття, а в важких випадках введення розчину уротропіну і хлористого кальцію внутрішньовенно;
- Імунотерапію.
Оперативне лікування флегмони
При флегмоні операція – перша та необхідна лікувальний захід при флегмоні – це розтин і дренування ураженого вогнища.
Його проводять під загальним знеболенням, розсікаючи поверхневі і глибокі тканини. Після відтоку гнійного вмісту порожнину промивається і дренується з допомогою трубок.
Потім на рану накладається пов’язка з антимікробної маззю (Левомеколь, Левосин) або гіпертонічним розчином. На ранніх етапах після операції для обробки місця розтину не використовують мазі на жировій або вазеліновій основі (тетрациклінову, Вишневського, синтомициновую і т. Д.), Оскільки вони перешкоджають нормальному відтоку рідини з рани. Для обробки поверхні рани також застосовують Сульйодопирон, Диоксидин, Мірамістин.
При флегмоні відновлення після операції займає не більше місяця.
Якщо є проблеми з роботою імунної системи, то крім антибіотикотерапії на цьому етапі показані препарати імуноглобуліну. Цей білок сприяє склеюванню і осадження патогенів, які потім виводяться з організму з сечею.
- На початковому етапі флегмони, коли інфільтрат ще не сформувався, операцію не призначають.
У таких випадках показані фізіопроцедури – теплі компреси, солюкс, УВЧ-терапія, пов’язки з ртутної маззю по Дубровину (останні два методу поєднувати не можна).
Препарати і антибіотики
У лікуванні абсцесів і флегмон обов’язкові антибіотики. Це невід’ємний додаток оперативного втручання.
У перші дні призначають антимікробні засоби широкого спектру дії, а після визначення конкретного збудника схему коректують. Наприклад, при пневмококової природі флегмони використовують макроліди, бета-лактами або лінкозаміди.
Курс антибіотикотерапії триває від 5 до 10 днів, точну тривалість визначає лікар.
Якщо антибактеріальний препарат скасувати занадто рано, то з’являється ризик повторного запалення, а тривале вживання загрожує розвитком дисбактеріозу і негативного впливу на внутрішні органи.
- Анаеробна форма флегмони після розтину лікується за допомогою протигангренозних сироваток, що вводяться підшкірно або внутрішньом’язово.
ферментні засоби
Для більш швидкого відторгнення омертвілих тканин флегмони застосовують некролитическим препарати:
- ферментні мазі (Ируксол);
- протеолітичні ферменти (хімопсін, Трипсин).
Вони лизируют (розчиняють) некротичні тканини, підвищують ефективність антибіотиків, відновлюють нормальний кровообіг на ураженій ділянці, покращують клітинний метаболізм.
очищення крові
Якщо флегмона протікає у важкій формі з вираженою інтоксикацією всього організму, показано екстракорпоральне очищення крові:
- плазмаферез – забір крові або її частини, очищення та введення назад в кровоносне русло;
- гемосорбция – поза організмом кров пропускають через очищаючі сорбенти і повертають назад;
- лимфосорбция – процедура очищення лімфи, аналогічна гемосорбції.
можливі ускладнення
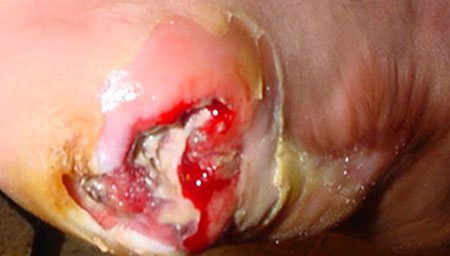
Ускладнення флегмони ноги фото
Поширення гнійного процесу може стати причиною таких ускладнень флегмони:
- лімфаденіт, лімфангіт;
- Бешиха;
- перикардит;
- сепсис;
- тромбофлебіт і, як наслідок, тромбоемболія легеневої артерії і летальний результат;
- гнійно-запальне ураження суглобових тканин;
- плеврит;
- остеомієліт;
- тендовагініт.
Також існує небезпека розвитку серцевої, печінкової, ниркової недостатності. Якщо гнійне запалення зачіпає артеріальні стінки, з’являється ризик сильної кровотечі і геморагічного шоку.
прогноз
Якщо виявлення і лікування захворювання проведені своєчасно, то прогноз флегмони сприятливий.
Зворотна картина виникає при відсутності терапії або пізньому її початку, при швидко розвиваються гнійних процесах в тканинах між внутрішніми органами. У цьому випадку розвивається сепсис або інші ускладнення.
Успішним результатом вважається мимовільний прорив гною, однак відбувається це в рідкісних випадках.
Причини виникнення і збудники
Найпоширеніший збудник захворювання – золотистий стафілокок.
Крім нього в цій якості можуть виступати:
- ентеробактерії;
- облігатні анаероби (стрептококи), здатні діяти за відсутності кисню;
- синьогнійна і (рідше) кишкова палички.
Причинами утворення флегмони є активність і достатня, щоб дати поштовх до початку захворювання, кількість шкідливих мікроорганізмів, які «окупують» м’які тканини організму.
Необхідні також супутні фактори:
- проблеми з імунною захищеністю людини;
- стан його системи кровообігу;
- наявність в організмі алергізації;
- здатність мікроорганізмів до вірулентності (зараження тканин);
- стійкість мікробів до лікарських препаратів.
Часом загадкою, навіть для фахівців, залишається причина освіти флегмони там, де немає ні слідів травм, ні операційних розрізів.
Головним провокуючим фактором у цьому випадку стає загальний стан здоров’я пацієнта – небезпека загрожує людям, які приймають багато ліків, що згубно впливають на імунну систему.
Проблеми виникають також при цукровому діабеті і у ВІЛ-інфікованих.
В організм збудник захворювання проникає і поширюється в ньому різними способами:
- через пошкодження на шкірі і слизових в результаті травм;
- з джерела інфікування – через кров;
- в результаті прориву абсцесу;
- після введення підшкірно будь-яких хімічних речовин (наприклад, скипидару, для лікування шкірних захворювань);
- як наслідок введення лікарських препаратів (Постін’єкційних флегмона).
Що це таке
Флегмона це запальний процес, який протікає всередині підшкірно-жирової клітковини і клітинних просторів. Зовні визначається як щільне утворення, всередині якого знаходиться гнійний вміст. Флегмона провокується мікроорганізмом, який часто потрапляє під шкіру при наявності зовнішніх пошкоджень. Подряпини, садна, забиті місця несуть ризик проникнення інфекції всередину. Надалі організм починає боротися з збудником, намагаючись не допустити поширення його по всьому організму. У місці локалізації мікроорганізму починається запальний процес і формується гнійний вміст. У занедбаній формі флегмона поширюється на внутрішні органи, кістки і м’язи, і може бути дуже небезпечна для життя.
Код за МКХ-10
У міжнародному класифікаторі захворювань (МКБ-10) флегмона значиться під кодом L03.
Потім слід більш детальна класифікація:
- якщо вражені пальці руки або стопа – L03.0;
- кінцівки (інші їх відділи) – L03.1;
- щелепно-лицьова область – L03.2;
- тулуб – L03.3.
Під кодами L03.8 і L03.9 значаться, відповідно, флегмона інших, крім перерахованих, локалізацій і флегмона неуточнені.
Причини виникнення захворювання, його симптоми, методи лікування та профілактики, а також фото стрептодермії у дітей шукайте в цьому матеріалі.
Інструкція по застосуванню крему і мазі Белогент представлені в даній статті.
Симптоми і лікування вірусу Коксакі у дітей розглянуті тут: https://udermatologa.com/vir/simptomy-lechenie-foto-virusa-koksaki-u-detey-i-vzroslyh/
лікування
Лікування флегмони (на кисті, Фурньє, на обличчі) грунтується на таких принципах:
- розтин флегмони, щоб забезпечити нормальний відтік гною і зменшити симптоми інтоксикації;
- антибіотикотерапія для знищення патогенних мікроорганізмів;
- дезінтоксикаційна терапія;
- імунотерапія.
Особливо важливо якомога швидше провести лікування хвороби Фурньє, бо зволікання або неправильно підібрана тактика лікування може стати причиною прогресування гангрени. Лікування будь-якого виду флегмони проводиться тільки в умовах стаціонару і під контролем кваліфікованих хірургів.
Симптоми і локалізація хвороби
Не маючи чітких меж, флегмона виявляє себе змінами шкірної поверхні в місці запалення – вона стає червоною, блискучою, лискучою.
Відчувається болючість не тільки при дотику, але і в результаті рухів, які робить людина, наприклад, при повороті тулуба.
Неприємні відчуття посилюються в міру розвитку захворювання. Крім того, візуально розширюється і зона почервоніння (згодом червоний колір змінюється на жовтий).
Без надання медичної допомоги стан пацієнта стає гірше, з’являються головний біль, слабкість, задишка, порушується нормальний сон при загальній сонливості протягом дня.
Температура тіла піднімається до 40 ° C і вище. Людину мучать озноб, спрага. Проблемою стає сечовипускання. У зоні ураження збільшуються лімфатичні вузли. Тиск підскакує, а серцеві ритми – збиваються.
Локалізація флегмони може бути найрізноманітнішою.
лицьова
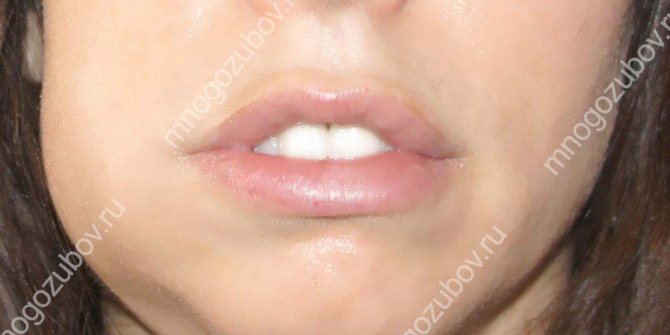
У цю зону включені скронева область, підскронева ямка (через яку проходять важливі нерви і судини), щелепи, околоушно-жувальна область (в тому числі і жувальні м’язи), подглазничная зона (обмежена краєм очниці, бічною стінкою носа і верхньою щелепою). У категорію лицьових включені також щечная і вилична флегмона.
Коли уражена нижня щелепа, з’являється неприємний запах з рота, набряклість, опухає мову. Виникає відчуття, ніби болить шия, зуб або ясна (в стоматології нерідкі випадки, коли пацієнт звертається за допомогою «не за адресою»).
Захворювання отримало назву «одонтогенная флегмона щелепно-лицевої ділянки» (ЩЛД).
Людині з таким діагнозом стає складно говорити і ковтати, оскільки набряк охоплює окологлоточное простір.
Можуть виникати проблеми з диханням. Піднімається температура. Особа стає асиметричним. Лікування не терпить зволікань, оскільки велика ймовірність втрати зубів, тромбозу лицьових вен, асфіксії.
Захворюванню бувають також схильні до дно порожнини рота, гортань, горло. Причому інфекція може поширюватися з одного «об’єкта» на інший практично безперешкодно через велику кількість судин, слинних залоз, різних межмишечних щілин.
Флегмона століття, очниці, слізного мішка
Якщо симптоми захворювання з’явилися на одному столітті, хвороба швидко поширюється і на друге віко, а також на око цілком. Пацієнт відчуває сильний головний біль.
Якщо в зону ураження потрапив слізний мішок (що зустрічається досить рідко), опухла область стає настільки болючою, що людина не може відкрити повіки.
Дуже небезпечно, коли флегмоной вражена очниця (її також називають «орбіта очі») – порожнина, в якій знаходяться очне яблуко і його придатки.
Зволікання з лікуванням може привести до пошкодження зорового нерва і втрати зору. Не виключається небезпека поширення інфекції на головний мозок.
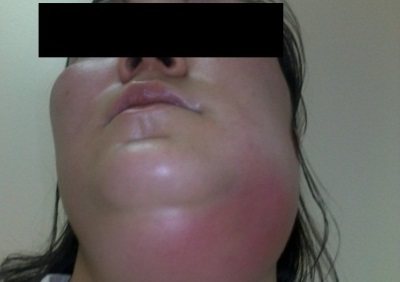
шиї
Поштовхом до розвитку захворювання можуть послужити запалення глотки (у формі ларингіту або фарингіту) або запущений карієс.
Подбородочная і подчелюстная область виявляються в зоні запалення. Людина відчуває загальну слабкість, у нього піднімається температура, болить голова. Як ускладнення може початися гнійний менінгіт.
У домашніх умовах це захворювання не лікують, звичайно пацієнтові потрібна допомога лікаря-хірурга.
кистьова
Інфекція спочатку зосереджується в центрі долоні, на великому пальці або зап’ясті. Потім поширюється на всю кисть – інші частини долоні і решта пальців.
Людина відчуває біль, якій передує неприємне поколювання.
Якщо запаленням охоплені міжпальцевих зони, така флегмона отримала назву «комісуральними», пальці при цій формі захворювання практично позбавлені рухливості, оскільки кожен рух дуже болісно.
Особливо важкою вважається у-образна форма локалізації, коли поразка зачіпає такий важливий допоміжний апарат м’язів, як ліктьову і променеву синовіальні сумки долонь.
субпекторальное
Запалення охоплює області під грудними м’язами – малої і великої.
Субпекторальное флегмона може почати розвиватися через гнійника під пахвою, після сильного удару грудної клітини, через наявні в цій частині тіла фурункулів, ран, якщо інфікована молочна залоза (в результаті маститу). Про фурункулах на грудях, а також на інших інтимних місцях ми розповідали тут.
Кінцівок і стегна
Безпосередньою причиною для початку гнійного запалення стають рани, опіки, укуси, від яких постраждали руки (наприклад, передпліччя) або ноги, а також ряд захворювань (наприклад, панарицій або гнійний артрит).
«Провідником» для поширення гнійної інфекції служать міжм’язова тканину, околососудістого простір.
Симптоми захворювання розвиваються стрімко. Якщо в зоні ураження опинилися стегна або нижня кінцівка, пацієнту стає складно пересуватися. Ноги немов опухають, збільшуються лімфатичні вузли.
сечова
Від цього виду захворювання страждають стегна, мошонка, промежину, сідниці. Виникає сечова (сідничний) флегмона через пошкодження сечового міхура.
Її симптоми – набряк, кров’янисті сечі (або її відсутність), болі в нижній частині живота. Перебіг захворювання важкий, іноді хвороба завершується летальним результатом.
Мошонки (хвороба Фурньє)
Ця локалізація мікробів – одна з найбільш небезпечних. До традиційних для захворювання симптомів (високій температурі, ознобу, тахікардії) додаються сильні болі, що охоплюють мошонку і статевий член.
Шкіру мошонки покривають бурі плями і бульбашки з гнійним вмістом. Флегмона Фурньє вимагає оперативного лікування.
Фахівці використовують ще один спосіб класифікації захворювання за місцем його локалізації.
Згідно з ним флегмона може бути:
- підшкірна – захворювання розвивається в шарі жирової клітковини, безпосередньо під шкірою;
- подфасціальной – в сполучних оболонках, що покривають різні органи, нервові волокна, судини;
- заочеревинна – в черевній порожнині;
- міжм’язова;
- приниркова;
- околопрямокишечной.
Актуальність проблеми
На сьогоднішній день актуальними є питання трансформації етіологічних факторів розвитку флегмон (поява стійких бактеріальних агентів), відхилення клінічної картини від стандартного перебігу захворювання, велика кількість важко протікають випадків, збільшення термінів стаціонарного лікування і часта інвалідизація після радикальних хірургічних втручань.
Незважаючи на численні винаходи фармакологічних підприємств в сфері протизапальної та антибіотикотерапії, до сих пір не представляється можливим в 100% випадків домогтися успішної профілактики гнійно-запальних захворювань, в тому числі флегмон.
Класифікація (види, форми, стадії)
Класифікація передбачає відмінність захворювань по глибині впливу на здорові тканини, за ступенем тяжкості, що протікають і варіантів наслідків.
За часом появи
Захворювання вважають первинним, якщо воно почало розвиватися після проникнення в тканини патогенних мікроорганізмів, або вторинним, якщо запалення «перекинулося» з сусідніх, вже уражених ділянок.
За часом розвитку
Розрізняють 2 види флегмони. Це гостра флегмона, при якій стан пацієнта стрімко погіршується, і хронічна (іноді її називають «дерев’яниста»), для якої типовим є млявий перебіг хвороби.
Другий варіант передбачає тривалий, до декількох місяців, процес, протягом якого ділянки шкіри в місці ураження стають синюшними, а флегмона перетворюється в абсцес, який не викликає больового синдрому.
За глибиною ураження
У цьому випадку також можливі два варіанти. Поверхнева форма флегмони означає інфікування підшкірної клітковини, не впливає на м’язову тканину.
Глибока поширює свій негативний вплив і на м’язи, і на міжм’язової простір, і на навколишнє різні внутрішні органи жирову клітковину.
За характером поширення
Флегмона може бути відмежовані, в разі якщо гнійник – локальний, або прогресуючої – при значному ураженні тканини.
Якщо в першому випадку гнійник розкривають, а пошкоджену ділянку дренируют, то в другому потрібна серйозна хірургічна обробка, глибокий розріз з видаленням гною і видаленням некротичних змін в тканинах.
По механізму виникнення
У цій категорії розрізняють самостійні форми, коли хвороба розвивається не на тлі і не внаслідок якихось патологій, а самостійно (якщо, наприклад, інфіковані тільки кисть, стопа, гомілка або стегно).
Механізм розвитку флегмони може бути також «запущений» після хірургічного втручання (якщо травмований грижової мішок або черевна стінка).
За формою впливу
Їх кілька: серозна (вона вважається первинної), гнійна, гнильна, некротична, анаеробна.
При серозної формі нападу патогенних мікроорганізмів піддається жирова клітковина. Вона стає студенистой, просочується каламутній рідиною. Межі між хворим і здоровим ділянками бувають трудноразлічимимі.
За серозної слідують більш небезпечні фази. Гнійна передбачає перетворення пошкоджених тканин в гнійну масу зеленуватого, жовтого або білого кольору.
Можуть утворюватися виразки і свищі. Ця форма захворювання зачіпає кістки, сухожилля, суглоби.
При гнильної формі захворювання пацієнт відчуває сильну інтоксикацію. Уражені тканини набувають темні забарвлення – коричневу і зелену. Спостерігається їх розпад – вони стають пухкими, кашоподібними.
Некротична форма характеризується формуванням некрозно вогнищ. Коли організм їх відторгає, утворюється ранова поверхня, може з’явитися абсцес, який самостійно розкриється.
Анаеробна форма – найважча з усіх перерахованих. У тканин – варений вид, без будь-яких почервоніння, а всередині може утворюватися газова складова, про що свідчить легкий хрускіт, що з’являється при натисканні на запалену поверхню.
клінічна картина
Симптоматика флегмон майже завжди вкрай яскраво виражена.
Загальні симптоми: локально в місці утворення вогнища спостерігається гіперемія (почервоніння), підвищення місцевої температури тіла, набряк різного ступеня, хворобливість, що підсилюється при пальпації. Регіонарні лімфатичні вузли збільшені, щільні і хворобливі при натисканні.
При тому, що промацує шкіри над ураженим ділянкою виявляється симптом флуктуації – наявність рідини під шкірою. При локалізації флегмони на кінцівках, спині, шиї можна спостерігати сильне зниження обсягу рухів, в тому числі при пасивному згинанні-розгинанні в суглобах.
Загальний стан може бути різним. Часто спостерігається підвищення температури тіла (до 39 – 40 ℃), слабкість, тремор кінцівок, озноб, відчуття жару, підвищення артеріального тиску, збільшення частоти пульсу, задишка, головний біль. Така клінічна картина формується при локалізації гнійного вогнища на кінцівках, шиї, голові, спині, тобто, видимих неозброєним оком областях тіла.
Окремим випадком є, наприклад, флегмона (гангрена) Фурньє – це стрімко прогресуюча флегмона мошонки з утворенням гнійно-некротичного ексудату, найчастіше, посттравматичний або на тлі декомпенсації ендокринних захворювань (цукровий діабет). Захворювання небезпечне розвитком некрозу мошонки і яєчок, шкіри та підшкірної клітковини передньої черевної стінки, розвитком найсильнішої інтоксикації та сепсису.
Більш скрутна діагностика флегмон в черевній порожнині, заочеревинному просторі, порожнини грудної клітки, малому тазі. Для верифікації діагнозу необхідно обов’язково використовувати додаткові методи дослідження (графічні та інвазивні). Про них піде мова далі.
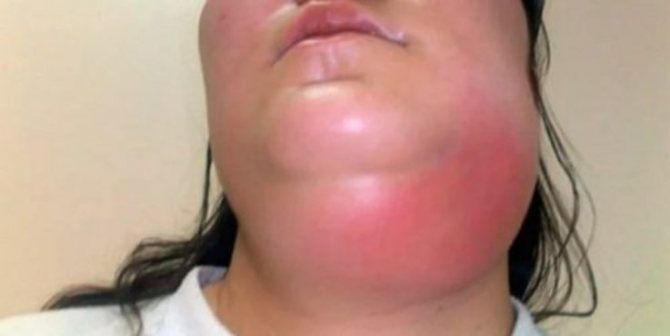
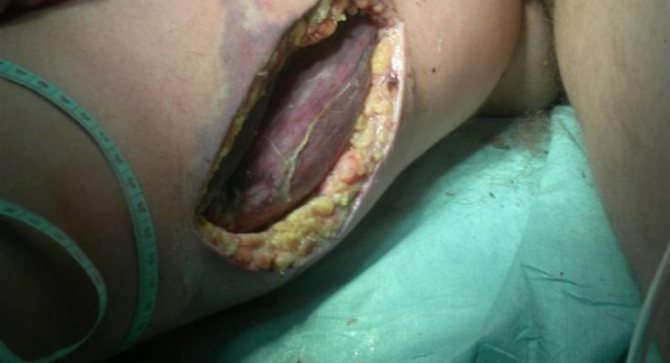
Як виглядає флегмона (фото)
Чим небезпечна флегмона?
Описується стан вимагає коректної терапії та кваліфікованої медичної допомоги. Флегмона м’яких тканин може спровокувати серйозні ускладнення:
- лимфангит;
- тромбофлебіт;
- гнійний артрит;
- сепсис;
- Бешиха;
- лімфаденіт;
- гнійний менінгіт;
- остеомієліт;
- плеврит;
- тендовагініт;
- гнійний артеріїт з масивною кровотечею;
- медиастинит;
- летальний результат.
діагностика
Важливу роль в постановці діагнозу відіграють суб’єктивні відчуття пацієнта. Чим точніше вони будуть сформульовані, тим простіше лікаря орієнтуватися в локалізації захворювання і ступеня його тяжкості, зрозуміти його патогенез (механізм зародження і розвитку хвороби).
До «об’єктивним» методам діагностики відносяться:
- контроль температури тіла;
- УЗД ділянок, де можливо поширення захворювання;
- МРТ;
- рентгенограми;
- аналізи (сечі, крові, виділень з місць запалень);
- пункції (якщо вогнище інфікування знаходиться глибоко в тканинах).
симптоми
Основні форми флегмони відрізняються гострим перебігом процесу з сильною інтоксикацією (внутрішнім отруєнням), підвищенням температури до 39-40 градусів. Різка слабкість, озноб і головний біль, загальний важкий стан хворого часто супроводжують злоякісний процес.
В області формування флегмони характерна почервоніння, набряклість, внутрішній біль і свербіж, збільшення кінцівки в об’ємі. Регіональні лімфовузли збільшені. В галузі освіти підвищена загальна температура, відсутні чіткі межі запалення. На наступному етапі всередині області запалення виникає гнійний вміст, яке вимагає виходу назовні. У разі самовільного виходу можливе утворення свища. Якщо цього не відбувається, запалення продовжує поширюватися на сусідні тканини. Вони також запалюються, руйнуються і збільшують обсяг гнійного вмісту.
Загальний стан хворого характеризується:
- гострим і швидким перебігом процесу;
- швидке погіршення стану;
- висока температура тіла (39-40 градусів);
- почуття хворобливості, нариву, почервоніння, набряку в запаленій ділянці;
- озноб;
- слабкість;
- запаморочення;
- зниження тиску;
- частий і слабкий пульс;
- загальна інтоксикація (відчуття отруєння);
- жовтушність шкіри;
- синюшність кінцівок.
Флегмону відрізняють від абсцесу і фурункула за ознакою відсутності у неї чітких меж. Вона розвивається в будь-якій частині організму, де присутня жирова клітковина.
Відмінності від абсцесу і інших захворювань
У різних гнійних запалень можуть бути схожі прояви, але для успішного лікування діагноз повинен бути абсолютно точним.
Якщо порівнювати абсцес і флегмону, то в першому випадку, вогнище запалення укладений в капсулу, ізольований від здорових тканин. У флегмони подібного немає.
Відрізнити одне захворювання від іншого найскладніше на початковій стадії, коли капсула ще остаточно не сформувалася, і кордони інфікування розмиті, як при флегмоні.
У процесі розвитку хвороби, при переповненні капсули гноєм, може статися її розрив, що призведе до перетворення абсцесу в флегмону.
Якщо захворюванням вражені повіки, флегмона на ранніх стадіях практично не відрізняється від ячменю. Однак в першому випадку відчуття набагато болючіше, ніж у другому, крім того є симптоми інтоксикації організму.
З флегмоной іноді плутають захворювання ніг «гемостатический дерматит», але у нього інша природа і причина – недостатня циркуляція крові в нижніх кінцівках.
Складно буває відрізнити флегмону від бешихи. Для обох діагнозів характерні сильна пульсуючий біль, щільний інфільтрат, зміни кольору шкіри. Детальніше про причини, симптоми і лікування бешихи ноги дізнаєтеся звідси.
Розібратися в складних випадках іноді можливо тільки за допомогою лабораторних досліджень.
ускладнення
- Венозний тромбоз – закупорка великих вен через масивного запалення і попадання в кровотік мертвих клітин. Найбільш небезпечний тромбоз шийних вен.
- Серцева аритмія – порушення регулярного ритму серця, внаслідок інтоксикації організму токсинами. Дана патологія важко піддається лікуванню і часто призводить до летального результату.
- Гнійний медіастиніт – вторинне гнійно-запальне захворювання середостіння (комплексу органів, судин і нервів), що розташовується в грудній порожнині між країнами легких.
- Абсцес головного мозку – формування віддаленого гнійного вогнища в головному мозку, оточеного сполучнотканинноїоболонкою. Може викликати різні загальні та вогнищеві неврологічні симптоми. Без лікування схильний до розриву оболонки і розвитку смертельного результату.
- Остеомієліт – гостре гнійне захворювання кістки і кісткового мозку. Розвиваєтьсявдруге під місцем утворилася флегмони. Найбільш часто формується при анаеробної інфекції.
- Сепсис – генералізована інфекція. Проникнення значної кількості бактерій в кров призводить до розвитку запалення більшості тканин організму.
- Септикопіємія – наслідок сепсису, утворення гнійних «відсіву», абсцесів у віддалених від флегмони ділянках тіла (абсцес печінки, легенів, селезінки, мозку і т.д.)
- Септичний шок – порушення гемоперфузія (припливу артеріальної крові і відтоку венозної) до найбільш важливим органним системам – серце, мозок, нирки, легені. Характеризується значним зниженням рівня артеріального тиску, збільшенням числа серцевих скорочень, гіпо-гіпертермією, порушенням свідомості, поліорганної недостатністю. Летальність більше 90% – 95%.
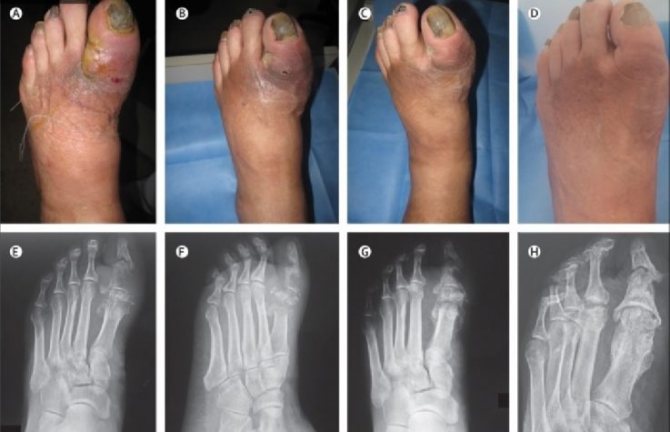
методи лікування
Лікар призначає лікування в залежності від ступеня тяжкості пацієнта, і проводиться воно, як правило, в стаціонарі, навіть медикаментозне.
антибіотики
Ці ліки необхідні для зупинки процесів гноеобразованія в організмі. Їх призначають пацієнтові у вигляді таблеток або уколів.
Проти флегмони ефективні:
- еритроміцин;
- гентомицина;
- Цефуроксим.
Терапія триває від 3 до 5 днів. Якщо результати невтішні (набряк зберігається, температура як і раніше висока, біль не відпускає), значить, процес утворення гною зупинити не вдалося і потрібно хірургічне втручання.
З інших лікарських препаратів використовуються представники групи пеніцилінів: Трипсин, Террілітін, Ируксол.
Мазі, компреси
Ці кошти можуть дати результат на початковій стадії захворювання.
Компреси роблять спиртові, з маззю Вишневського або з травами (один з можливих варіантів – відвар материнки з насінням льону).
Бажано компреси ставити на ніч, а вдень проводити фізіопроцедури. Корисний також електрофорез з використанням муміє.
розтин
Хірургічна операція при флегмоні дуже ефективна, особливо на запущених стадіях і при великих ураженнях.
Видалення гною необхідно, щоб не постраждали внутрішні органи, до яких інфекція підбирається небезпечно близько – легке, шлунок, нирки, кишечник.
Загальні відомості про захворювання
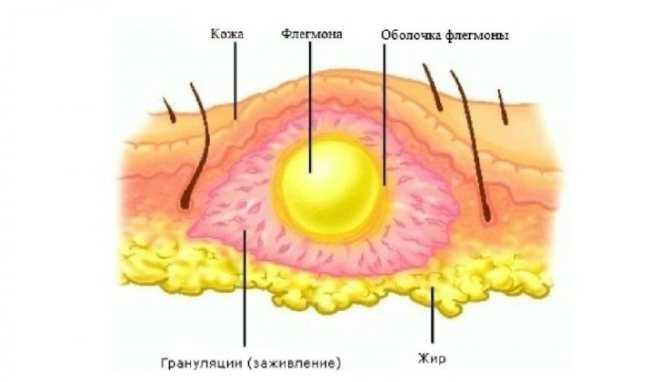
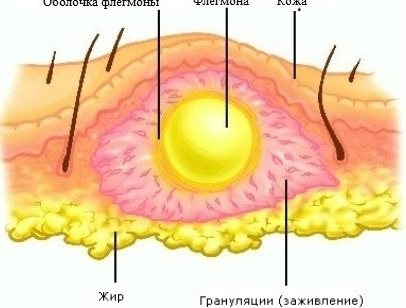
Флегмона – це розлите гостре гнійне запалення жирової клітковини. На відміну від локалізованих видів гнійного запалення (фурункул, карбункул, гідраденіт, абсцес і ін.), Флегмона не має обмежувальної сполучнотканинною капсули, тому схильна до поширення за короткий проміжок часу.
Флегмона – найбільш жізнеугрожающих гнійно-запальне захворювання жирової клітковини. Вона становить небезпеку не тільки втрати функціональних тканин (шкіри, м’язів, сухожиль, нервів і судин), але і генералізації інфекційного процесу, тому рішення про хірургічне лікування повинно бути прийнято в найкоротші терміни.
Етіологія
Причинним фактором розвитку флегмон завжди є бактеріальна інфекція:
- золотистий стафілокок (більше 90% випадків);
- стрептококи;
- протей;
- синьогнійна паличка;
- анаеробні клостридії (найбільш важка форма захворювання).
патогенез
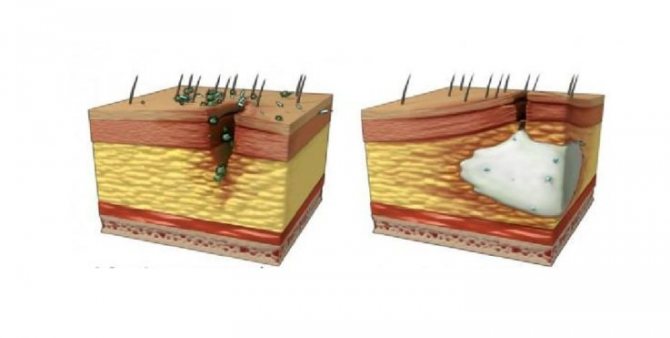
Бактеріальний агент може потрапляти в жирову клітковину декількома основними шляхами: первинне через пошкоджену шкіру (при пораненнях), вдруге, як ускладнення фурункула, гидраденита, трофічних виразок при діабеті, а також гематогенним і лімфогенним шляхом (з віддалених джерел інфекції).
При попаданні значної кількості бактеріальних клітин в жирову клітковину імунна система не справляється з їх знищенням. Часто буває, що флегмони розвиваються у ослаблених основним захворюванням людей, наприклад, при туберкульозі, ВІЛ, цирозі печінки, декомпенсації цукрового діабету і так далі. У таких випадках швидкість розвитку захворювання в рази вище, через відсутність адекватної імунної відповіді.
Бактерії синтезують екзо і ендотоксини (в залежності від виду). Ці речовини вкрай несприятливо впливають на клітинну мембрану і внутрішні органели. Клітини організму швидко гинуть, тим самим продукуючи ще більше «живильного середовища» для інфекційних агентів.
Загибель клітин призводить до утворення потужного вогнища запалення, бактерії розмножуються і поширюються по анатомічним клетчаточним просторів разом із загиблими тканинами і лейкоцитами (гноєм). Гнійне запалення розвивається при ураженні клітковини стафілококами, стрептококами, синьогнійної палички. При проникненні під шкіру кишкової палички або протея розвивається гнильне запалення (його відмінність в швидкому протеолизе живих тканин бактеріями, освіті вкрай неприємно пахнуть газів).
Найбільш небезпечне потрапляння анаеробів в клітковину, ці клостридії викликають блискавичне поширення флегмони, з проникненням в глибокі шари (аж до кістки), вкрай виражений інтоксикаційний синдром. Анаеробна інфекція часто є причиною втрати великих ділянок тканин, кінцівок, внутрішніх органів.
Класифікація
Флегмони поділяються на кілька основних груп:
1. За збудника:
- стафілококова;
- стрептококова;
- синьогнійна;
- анаеробна (клостридіальна) і т.д.
2. За клінічним перебігом:
- блискавична (анаеробна);
- гостра (найбільш часта);
- хронічна (рідкісний варіант, може виникати при уповільненому парапроктите і т.п.).
3. За характером ексудату:
- серозна (білкова рідина, утворюється на початковій стадії флегмони і майже завжди переходить в гнійну форму);
- гнійна, гнійно-некротична;
- гнильна;
- анаеробна (газова).
4. За локалізацією:
- підшкірна;
- подслизистая;
- подфасціальной;
- міжм’язова;
- параартікулярних;
- парахондральная;
- заочеревинна;
- приниркова;
- окремі випадки (флегмона кисті, флегмона стопи, флегмона шиї, флегмона Фурньє і т.д).
5. За наявністю ускладнень:
- неускладненій;
- ускладнена сепсисом, септичним шоком, гангреною органу або кінцівки і т.д.
Як лікувати недугу у новонароджених дітей і старше
У новонароджених флегмона може з’являтися на 5-8-ий день життя і розвивається особливо важко. Захворюванню часто передують попрілості на тілі або мастит. Збудником, як правило, є золотистий стафілокок.
Лікують маленьких дітей хірургічним шляхом: вводять в організм дренаж, щоб забезпечити відтік ексудату, очистити від гною рану. В обробці використовують антисептичні розчини.
Старшим дітям дають загальнозміцнюючі і імуномодулюючі ліки, при необхідності – антибіотики, жарознижуючі і знеболюючі. Використовують методики плазмаферезу, гемодіалізу, опромінення крові лазером.
При своєчасному початку лікування його прогноз – сприятливий. Повне відновлення настає через 3-4 тижні.
причини
Виникнення флегмони часто спровоковано загальним ослабленням імунної системи організму і недостатньою обробкою пошкоджень шкіри. Основними збудниками є мікроорганізми:
- стафілокок;
- стрептокок;
- пневмокок;
- синьогнійна паличка;
- кишкова паличка;
- протей та інші.
Найчастіше збудником флегмони є золотистий стафілокок. Швидка вироблення стійкості цього мікроорганізму до лікарських засобів, хороша виживання при несприятливих умовах, робить його надзвичайно небезпечним для людини збудником.
Всі ці збудники в нормі можуть оточувати людини в звичайній сфері проживання в невеликій кількості. При хорошому стані імунітету організм здатний побороти невелика кількість патогенних мікроорганізмів.
При наявності хронічної інфекції (карієс, хронічні тонзиліти, синусити, гайморити), імунітет може бути перевантажений через постійну боротьби з інфекцією всередині організму і погано впоратися з новим збудником, який проникає через пошкодження шкіри. Якщо є захворювання, що знижує імунітет (туберкульоз, цукровий діабет, ВІЛ-інфекція та інші), варто звертати пильнішу увагу на гігієнічну обробку шкіри при її пошкодженнях.
Таким чином, причиною флегмони є проникнення збудника через пошкодження шкіри, при цьому важливим фактором буде стан імунітету.
Часте самостійне застосування антибіотиків може стати причиною того, що патогенні мікроорганізми набувають стійкості до цих препаратів. При наступних запаленнях звичний антибіотик може не подіяти, і доведеться шукати рідкісні препарати, з якими збудник ще не знайомий. Це може стати причиною більш тривалого і складного лікування.
Відновлення та реабілітація
Після того, як хворому зроблена операція, настає період відновлення: пацієнтові призначають антибіотики, мазі для очищення шкіри (троксевазіновой, з екстрактом шипшини, з маслом обліпихи). Вживаються заходи щодо зміцнення імунітету пацієнта.
При сильних пошкодженнях проводиться дермопластіка (пересадка шкіри).
Важливим фактором, що допомагає реабілітації хворого, є дотримання режиму. Видужуючий більшу частину часу повинен проводити в ліжку, причому ті частини тіла, які були інфіковані і піддалися оперативному втручанню, повинні знаходитися трохи вище за інших.
Після видалення анаеробної флегмони хворому призначають уколи противогангренозной сироватки. Роботу серцевого м’яза допомагають відновити препарати, що містять кофеїн і адонілен.
Якщо вас цікавить, чому з’являється захворювання, які його основні симптоми і як лікувати хмиз вим’я у чоловіків і жінок, прочитайте нашу публікацію.
Препарати-глюкокортикоїди – що це таке? Опис і призначення коштів знайдете в даній статті.
збудники
Флегмона кисті, стегна або іншій частині тіла розвивається через впровадження в тканини патогенних мікроорганізмів. Саме тому клініцисти поділяють флегмони на два основних види:
- розвиток яких провокують абсолютно патогенні мікроорганізми;
- викликані умовно-патогенними мікроорганізмами, які в нормі завжди присутні на слизових і шкірному покриві людини.
Основними збудниками цієї недуги є:
- пневмококи;
- стафілококи;
- анаероби неспорообразующие;
- стрептококи;
- кишкова паличка;
- протей.
Після розтину флегмони
Операція проводиться під епідуральної анестезією. Такий вид знеболювання дозволяє не тільки добре забезпечити анестезію, але і проводити в подальшому перев’язки і етапні некректомії.
Під час операції обов’язково проводиться моніторинг артеріального тиску та ЕКГ. Нерідко для внутрішньовенних інфузій ми встановлюємо центральний підключичний венозний катетер.
Після обробки операційного поля хірург проводить розріз в місці найбільшої флуктуації (зибленія), де зазвичай спостерігається максимальне скупчення гною. Після розтину і випорожнення гнійної порожнини вона промивається антисептичними розчинами. До цього обов’язково береться посів гною на мікрофлору.
Після очищення оглядаються навколишні тканини. Всі ділянки з сумнівною життєздатністю повинні завжди виводити, якщо є розкриті міжкісткові суглоби, то такі пальці необхідно видаляти.
При поширенні інфекції уздовж сухожилля необхідно провести додатковий розріз вище по сухожиль, поза ним гнійного ураження. Після цього сухожилля перетинається і його вражений кінець витягується через рану на стопі.
Під час операції по розкриттю флегмони хірурги керуються принципом – не залишати нічого сумнівного. Рана на стопі заживе, якщо інфекція буде зупинена, а кровоток відновлений.
Після операції процес лікування тільки починається. Пацієнту проводиться активна антибактеріальна терапія з урахуванням висіяної мікробної флори, проводяться заходи по відновленню кровотоку (ангіопластика і стентування).
Процес остаточного одужання досить довгий. Нерідко пацієнт виписується на амбулаторне лікування, а потім госпіталізується знову, для виконання реконструктивно-пластичних операцій.
Флегмона – лікування
При будь-яких формах розглянутого запального процесу показана госпіталізація і постільний режим. Початкові стадії підлягають консервативної терапії. Вона передбачає накладання жовтої ртутної мазі на вогнище ураження (пов’язка по Дубровину) і фізіопроцедури:
- грілки;
- солюкс;
- теплові компреси;
- ультрависокочастотна терапія.
Прогресування хвороби передбачає хірургічне видалення флегмони під загальною анестезією. Лікар робить розтин запаленого ділянки широким розрізом, захоплюючи не тільки шкіру, але і глибокі м’які тканини. Гній вимивається, утворену порожнину дезінфікують і дренують. Рана закривається пов’язкою, просоченої гіпертонічної рідиною або водорозчинними місцевими мазями з антибіотиками в складі. Після повного очищення тканин накладаються компреси з заживляющими препаратами. Паралельно використовуються системні протимікробні засоби:
- ванкоміцин;
- еритроміцин;
- амоксицилін;
- левофлоксацин;
- ріфаксімін;
- цефтриаксон;
- азитроміцин;
- Хімотрипсин і інші антибіотики, до яких чутливі збудники запалення.
Види і місця локалізації флегмони
З урахуванням класифікації флегмони по анатомічної локалізації можна особливо виділити такі види патології:
- Серозна – початкова форма флегмонозного запалення. Для неї характерне утворення запального ексудату, а також інтенсивне залучення лейкоцитів у патологічне вогнище. На цій стадії з’являється пальпуємий інфільтрат, так як клітковина просочена мутною студенистой рідиною. Немає чітко вираженої межі між здоровими і запаленими тканинами. При відсутності вчасно призначеного лікування спостерігається швидкий перехід в гнійну або гнилу форму. Розвиток тієї чи іншої форми пов’язано з причинними мікроорганізмами, які потрапили під вхідні ворота
- Гнильна – викликається анаеробними мікроорганізмами, які виділяють певні неприємні запахи в процесі своєї життєдіяльності. Уражені тканини мають коричневий або зелений колір, розпадаються у вигляді драглистої маси і видають смердючий запах. Це створює умови для швидкого проникнення токсичних речовин в системний кровотік з розвитком важкої інтоксикації, що призводить до недостатності багатьох органів.
- Гнійна – патогенні мікроорганізми і виділяються з фагоцитів ферменти призводять до перетравлювання тканин і їх некрозу, а також гнійного секрету. Останній являє собою загиблі лейкоцити і бактерії, тому має жовтувато-зелений колір. Клінічно цій формі відповідає поява порожнин, ерозій і виразок, які покриті гнійним нальотом. При різкому зниженні імунних сил людини флегмонозний процес поширюється на м’язи і кістки з подальшим їх руйнуванням. Основний діагностична ознака на цій стадії – відсутність кровоточивості м’язів при легкому поскабливании.
- Анаеробна. В цьому випадку по морфологічної характеристиці процес носить серозний характер, проте з місць некрозу виділяються газові бульбашки. Через їх наявності в тканинах з’являється характерна ознака – легка крепітація. Гіперемія шкіри виражена незначно, а м’язи мають «варений» вигляд.
- Некротична. Для неї характерна поява відмерлих ділянок, які чітко відмежовуються від здорових тканин. Кордон між ними – це лейкоцитарний вал, з якого в подальшому формується грануляційний бар’єр, при цьому некротизовані ділянки можуть плавитися або відторгатися. Таке відмежування призводить до формування абсцесів, схильних до самостійного розкриття.
Область виникнення флегмони може бути різна. Однак, як показує практика, найбільш часто цього різновиду гнійного ураження жирової клітковини (флегмони) схильні наступні частини тіла:
- груди;
- стегна;
- сідниці;
- спина (особливо її нижня частина);
- іноді – особа і область шиї.
Так само в залежності від місця локалізації флегмона підрозділяється на наступні різновиди:
- Подфасціальной.
- Підшкірна, яка прогресує безпосередньо в шарі підшкірної жирової клітковини.
- Міжм’язову, яка зазвичай супроводжується поточними або прогресуючими запальними процесами в м’язовому шарі.
- Приниркова, що супроводжується або викликана захворюваннями нирок – саме так проникає в дану область хвороботворна мікрофлора.
- Заочеревинна (флегмона заочеревинного простору), виявляти шляхом проведення спільного обстеження черевної порожнини при частих скаргах хворого на болючість в області живота.
- Околопрямокишечной, розташована близько прямої кишки і походження її обумовлено проникненням хвороботворних мікроорганізмів через стінки прямої кишки. Найбільш поширеною причиною флегмони в цьому випадку стають довгостроково поточні запори і нестабільність роботи кишечника.
Оскільки основною причиною появи флегмони слід вважати проникнення хвороботворних мікроорганізмів в тканини жирової клітковини розриви і тріщини шкіри, цим місцям при будь-яких механічних пошкодженнях вимагає приділяти особливу увагу.
імуномодуляція
Після того як осередок запалення гнійної флегмони ноги був усунутий, пацієнту показано проведення иммуномодуляции, спрямованої на зміцнення захисного бар’єру організму. Пацієнту необхідно пам’ятати, що після вилікуваний флегмони зберігається ймовірність повторного зараження. Це зумовлено підвищеною чутливістю організму до збудників. Відновлювальна терапія передбачає відмову від шкідливих звичок, перехід на спеціальну дієту, прийом імуномодулюючих медикаментів, проведення оздоровчих процедур.
Які види захворювання існують
Флегмона класифікується за кількома ознаками.
за локалізацією
- поверхнева: переважають місцеві симптоми – біль, набряклість, підвищення температури до 39˚С, озноб,
- глибока: більш виражена загальна симптоматика – різко підвищується температура до 42˚С, порушується ритм серця, падає артеріальний тиск, виникають труднощі з диханням і мочевиведенія.
За стадіями розвитку
- гостра: температура підвищується різко, виражена набряклість і гіперемія м’яких тканин,
- хронічна: інфекційне вогнище ущільнений, для нього характерна синюшність, біль при натисканні,
За типом ексудату (скопилася рідини)
- серозний,
- гнійний,
- некротичний.
«Мені одного разу довелося пережити флегмону після видалення зуба мудрості. Було дуже боляче і страшно … Добре, що вчасно звернулася, лікар сказав, що некрозу не було. Тепер, якщо що – відразу біжу до стоматолога. Не хочеться, щоб це повторилося ».
Ірина, 28 років
Види антисептичних розчинів для зовнішнього застосування на дому і в стаціонарі
- Група галоідов. Сюди відносяться водна і спиртова настойка йоду, калію йодид, розчин Люголя. Застосовуються для обробки і промивання порожнини ран. Надають припікаючу дію. Препаратами йоду шви обробляють не більше 1 рази на добу.
- Солі важких металів. В даний час широко застосовують пов’язки і мазі з додаванням нітрату срібла, а також 0,1-0,2% розчин нітрату срібла для зовнішньої обробки післяопераційних ран. У концентрації 5% даний розчин надає припікаючу дію, тому застосовується тільки при вираженому запаленні і мокнути рани.
- Спирти. Етиловий спирт в розчинах з концентрацією 40% використовується вкрай рідко. На сухий, невоспалённий шов використовувати його не рекомендується. Застосовується переважно для обробки ран, які перебувають у фазі активного запалення.
- Барвники. До цієї групи належить найбільш широко застосовуваний розчин – діамантовий зелений, більш відомий як зеленка. Для зовнішнього застосування використовується водний або спиртовий 1-2% розчин. Його використовують як на слизових оболонках, так і на шкірі. Обробку рани проводять щодня, не менше 2 разів на день.
- Кислоти. Тут найбільш часто застосовується слабкий розчин борної кислоти (2-4%). Борна кислота – хороший антисептик, який застосовується у вигляді розчинів, мазей, порошків, присипок. Місцеве лікування борною кислотою може бути застосовано і на слизових оболонках, і на шкірі. Обробку післяопераційних ран проводять не менше 2 разів на день: вранці і ввечері.
- Окислювачі. Також широко застосовуються в медичній практиці. Найбільш відомі з цієї групи препарати – перманганат калію і перекис водню.
Перекис водню – активний окислювач, застосовуваний для обробки і лікування гнійних ран. Його частіше використовують в стаціонарі для відділення гнійного вмісту і повного очищення поверхні рани.
Перманганат калію має прижигающие властивості. У слабкої концентрації підходить для промивання швів в порожнині рота, в більш високих концентраціях – для обробки післяопераційних ран. Його використовують для обробки не більше 1 рази в день.
- Детергенти. 0,1-0,2% водний розчин хлоргексидину – один з препаратів цієї групи. Його застосовують зовнішньо для обробки і промивання післяопераційних швів, не менше 2-3 разів на добу.
- Антибіотики. Для боротьби з бактеріальною інфекцією розроблені мазі з додаванням антибіотиків і гігроскопічних засобів. Їх застосовують для накладення пов’язок на гнійні післяопераційні рани. Вдома застосовують тільки в разі нагноєння швів. Прикладом таких мазей служить мазь «Левомеколь», мазь Вишневського.
ускладнення флегмони
При несвоєчасному лікуванні можливі такі загальні ускладнення, як сепсис (надходження мікроорганізмів в кров і поширення інфекції по всьому організму), тромбофлебіт (гнійне запалення вен з формуванням тромбів і мікроабсцесів), гнійний артеріїт (руйнування стінки артерії мікроорганізмами з розвитком масивних кровотеч, які дуже важко зупинити), вторинні гнійні затекло при поширенні процесу.
Залежно від розташування флегмони також виділяють і специфічні ускладнення, наприклад, гнійний менінгіт (запалення мозкових оболонок) при флегмоні очниці, або медиастинит (запалення органів середостіння) при флегмоні шиї.
профілактика
Зменшити ризик розвитку флегмони допоможе зміцнення імунітету, правильне і своєчасне лікування запальних і гнійних процесів в організмі. Дуже важливо налагодити хороший обмін речовин і позбавитися від всіх хронічних бактеріальних вогнищ.
Для профілактики флегмони стегна і гомілки необхідно уникати пошкоджень шкірного покриву ніг, особливо в тих районах, де є великий ризик зараження (ліс, річка, море, місця мешкання тварин). Якщо раптом ви травмували ногу, терміново видаліть сторонні предмети, які могли потрапити в рану. Після цього хвору область обробіть антисептиком (спирт, горілка, зеленка, йод), заклейте пластиром або закрийте стерильним бинтом (тканиною).
До профілактики можна також віднести швидке звернення до хірурга або травматолога. Діагноз, поставлений вчасно, дозволить уникнути серйозного запалення тканини і вилікувати флегмону терапевтичними методами. Дотримуйтесь цих нескладних заходів профілактики і знижуйте ризик розвитку захворювання до мінімуму.
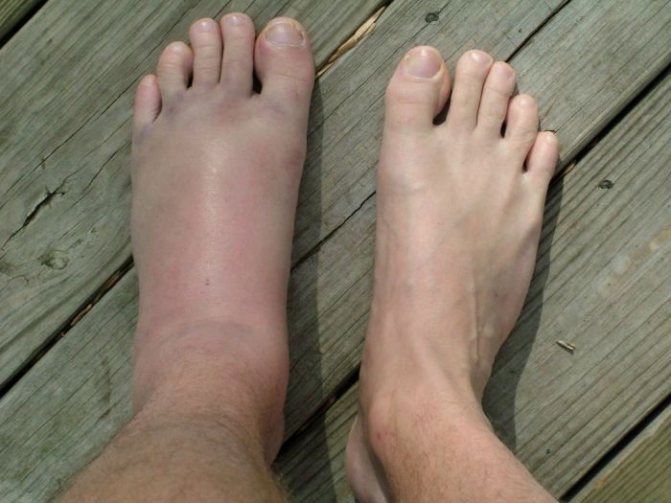
симптоми захворювання
Головний симптом, на який звертають увагу пацієнти – сильний біль у кінцівці і відчуття розпирання зсередини. Вони посилюються під час ходьби і натисканні.
Крім того хворий страждає від:
- набрякання стопи, при цьому її звід згладжується, що особливо помітно в порівнянні з другою ногою;
- підвищення температури в місці ураження;
- почервоніння шкіри, в деяких місцях (біля пальців) з’являється синюшного відтінку;
- виникнення флуктуації як наслідки скупчування гною;
- запалення лімфовузлів під колінами і в паху;
- загальної слабкості і апатії;
- сильного потовиділення і спраги.
Флуктуація виявляється при спробі стиснути ступню, при цьому з’являється відчуття, що під рукою знаходиться рідина, яка переміщається.
Це обумовлено відсутністю у флегмони капсули, в результаті чого гній накопичується в тканинах. Єдиним його обмежувачем служать фасцілярние футляри.
При формуванні хронічної форми захворювання симптоматика може майже повністю бути відсутнім. А замість флуктуації на стопі виявляється інфільтрат з твердої дерев’янистої консистенцією. Шкіра над флегмоною стає синюшного (див. Фото).
симптоматичні прояви
У більшості випадків розвиток цього освіти має гострий початок. Температура тіла різко підвищується до відміток 39-41 ° C. Крім того, стрімко наростають ознаки загальної інтоксикації. Хворі скаржаться на:
- сильну спрагу;
- озноб;
- головний біль;
- різку слабкість.
Шкіра над ураженою поверхнею набуває червонуватого відтінку і набрякає. Якщо має місце флегмона стопи, кінцівку сильно збільшується в розмірах. На дотик пошкоджена область стає більш гарячою, ніж навколишні здорові ділянки. Шкіра починає блищати. Чіткі межі поширення флегмони визначити не можна.
Гнійний вміст може розплавляти глибші тканини, таким чином, значно розширюється освіту. Коли розвивається глибока флегмона, симптоми починають проявлятися в більш гострій формі. До того ж нерідко розплавляються шкірні покриви над освітою, що супроводжується виходом великої кількості гнійного вмісту. У хворих може з’явитися задишка, зниження пульсу і артеріального тиску, зменшення сечовиділення, головний біль і жовтушність шкірних покривів.
діагностичні заходи

Якщо виникла підозра на наявність флегмони стегна, то фахівець проводить огляд цієї ділянки нижньої кінцівки, бере на аналіз кров, а також гній, який виділяється з рани. Перше дослідження дозволить виявити запалення в тканинах пацієнта, а друге – визначити тип хвороботворного мікроорганізму, що викликав захворювання.
Незважаючи на те, що флегмона – інфекційна хвороба, вона не є заразною. Зазвичай вона розвивається під шкірою, і шар епідермісу не дає їй вийти назовні і поширитися. Це відрізняє її від схожого захворювання – імпетиго, яке локалізується на поверхні шкіри і сильно заразно.
Які можуть бути ускладнення
Патологія представляє собою вкрай небезпечне явище, адже якщо вчасно не розпочати лікування, вона може привести до інфікування всього організму. Серед можливих наслідків такого недбалого ставлення до свого здоров’я експерти виділяють наступні ускладнення:
- сепсис,
- медиастинит,
- менінгіт,
- флебіт судин крові,
- асфіксія та ін.
Тривале ігнорування проблеми може привести до інвалідності або навіть летального результату. Саме тому так важливо якомога швидше звернутися до лікаря при виявленні перших характерних симптомів. Систематичне відвідування стоматолога з метою профілактики (не рідше 2-х разів на рік) допоможе вчасно попередити негативні наслідки.
хірургічне дренування
При флегмоні гнильного типу показано хірургічне дренування запалення. Для цього проводяться розрізи, через які видаляють гній. Після того як осередок запалення був видалений, пацієнтові призначають відновну терапію, що включає прийом антибіотиків і використання бактерицидних пов’язок.
Терапію поверхневого запалення при флегмоні правої ноги або лівої, що знаходиться на початковому етапі розвитку, можна проводити за допомогою внутрішньом’язового введення сильнодіючих антибіотиків ( «Гентамицин», «Ампіокс», натрієва сіль пеніциліну). Припустимо, прийом антибіотиків широкого спектру перорально, наприклад «Бісептолу», «Сульфадиметоксин», «Ампіциліну».
Причини флегмони стопи
Безпосередня причина розвитку флегмони стопи – це патогенні мікроорганізми, які можуть проникнути в її тканини наступними шляхами:
- через пошкодження шкірних покривів стопи. Рідше інфекція може потрапити в тканини через пошкоджену нігтьову пластину;
- з потоком крові або лімфи з уже наявних вогнищ інфекції в організмі;
- контактним шляхом – з порвали обмежених гнійників стопи.
З потоком крові інфекційний агент поширюється в основному з хронічних вогнищ інфекції. Це можуть бути:
- карієс – інфекційне руйнування твердих тканин зуба;
- тонзиліт – запалення піднебінних мигдалин і піднебінних дужок;
- рідше – хронічна флегмона іншої локалізації.
Контактним шляхом інфекція «надходить» в тканини стопи з гострих гнійно-інфекційних вогнищ при їх прориві – це:
- абсцес – обмежений гнійник м’яких тканин;
- фурункул – гнійно-запальне ураження волосяного мішечка;
- карбункул – гнійний запальний процес, в який втягнуті декількох волосяних мішечків, сальні залози, навколишнє підшкірна жирова клітковина;
- піодермія – поверхневе гнійничкові ураження шкіри.
Також флегмонозное поразка може розвинутися при попаданні хімічних речовин в тканини стопи – але таких випадків описано трохи.
Флегмону стопи може викликати інфекція:
- неспецифічна – частіше;
- специфічна – рідше.
У першому випадку найчастіше висіваються:
- стафілококи (найбільш часто – золотистий);
- стрептококи;
- кишкова паличка;
- протей
і деякі інші.
Зверніть увагу
Флегмона стопи може розвинутися на тлі анаеробної інфекції – збудників, яким для розвитку потрібно середовищі без кисню. Це більш важка форма захворювання, хоча розвивається вона рідше.
Анаероби, що провокують розвиток флегмони кисті можуть бути:
- неспорообразующие – до них відносяться пептострептококки, пептококки;
- спороутворюючі – найчастіше клостридії. Спороутворюючі анаероби часто виявляються при описуваної патології: в грунті, з яким може контактувати стопа з пошкодженою шкірою, їх знаходиться велика кількість, ризик потрапляння в тканини високий.
Крім гострої, виділяють хронічну форму флегмони стопи – найчастіше її виникнення провокують ті збудники, які призводять до розвитку флегмони кисті – це дифтерийная і паратифозна паличка, а також пневмококи.
Рідше розвиток флегмони стопи починається під впливом специфічного інфекційного агента. До такого відносяться:
- мікобактерії туберкульозу;
- бліда трепонема
і деякі інші.
Багато людей травмують шкіру стоп (натирають взуттям, ранять при ходінні босоніж і так далі), але не у всіх розвивається флегмона. З’ясовано, що дане захворювання частіше виникає на тлі ряду сприяючих факторів – це:
ендокринні хвороби. Класикою прикладу є цукровий діабет (збій обміну вуглеводних сполук через брак інсуліну). Флегмона стопи у пацієнтів з діабетичної ангіопатій (ураженням артерій стопи) виникає при найменшому пошкодженні шкіри стопи, прогресує дуже швидко, характеризується важким перебігом і швидким розвитком ускладнень;- погіршення загального і місцевого імунітету;
- судинні захворювання, що супроводжуються порушенням мікроциркуляції (кровотоку на рівні тканин);
- виснаження організму – після неповноцінного харчування або голодування, важких операцій і травм, на тлі затяжних хронічних хвороб (особливо пухлин злоякісної природи) і так далі.
діагностичні процедури
Для постановки діагнозу лікаря необхідно зібрати анамнез, оглянути пацієнта і призначити діагностичні процедури.
Основні висновки робляться при огляді та пальпації ураженої ділянки, проте для підтвердження діагнозу призначається:
- Аналіз крові, якщо в ньому підвищений рівень ШОЕ – це підтверджує наявність запального процесу.
- Аналіз вмісту флегмони, для нього з освіти шприцом береться пункція, вміст якої потім досліджується. Якщо в шприці знаходиться густа жовтувата рідина, це свідчить про наявність гною.
- Дослідження отриманої рідини для виявлення збудника і призначення відповідних лікарських засобів.
Після точного встановлення діагнозу призначається терапія за допомогою лікарських препаратів або оперативного втручання.
флегмона шиї
Абсцеси і флегмони шиї відносяться до розряду захворювань, протягом яких непередбачувано, а наслідки можуть бути самими важкими і навіть небезпечними для життя пацієнта. У більшості випадків джерелом хвороботворної інфекції при флегмоні шиї є запальні процеси в порожнині рота і глотки – фарингіти, ларингіти, хронічний карієс зубів і тому подібні захворювання.
Поверхневі абсцеси і флегмони шиї найчастіше виникають над глибокої шийної фасцією і тому вони не становлять особливої небезпеки, так як є легкодоступними для оперативного розкриття. Більшість флегмон шиї локалізуються в області підборіддя і підщелепної областях. Клінічна картина при даному типі флегмони наступна: загальна температура підвищується до 39 градусів Цельсія, хворий відчуває сильні головні болі, загальну слабкість і нездужання.
Лабораторний аналіз крові свідчить про підвищений вміст лейкоцитів. У разі відсутності своєчасного лікування флегмона прогресує, і запалення поширюється на великі вени лицьової області, також існує ризик виникнення гнійного менінгіту.
флегмона особи
Це досить важкий підвид захворювання, що виникає переважно в скроневій області, близько щелепи і під жувальними м’язами. При флегмоні особи у пацієнта спостерігається сильна тахікардія і підвищення температури тіла до 40 градусів, тканини обличчя сильно набрякають, відбувається порушення жувальної і ковтальної функції.
Пацієнти з підозрою на флегмону особи повинні бути негайно госпіталізовані в спеціалізований медичний заклад (стоматологічне хірургічне відділення). При відсутності лікування флегмони особи прогнози – завжди вкрай несприятливі.
Особливості клінічного перебігу
- Флегмона шиї.
Особливо небезпечна надгрудинной флегмона, яка часто ускладнюється медіастинітом (запаленням середостіння). Зазвичай такі флегмони є наслідком гнійного тиреоїдиту або шийного лімфаденіту. Відзначаються зміни голосу (набряк зв’язок) і, внаслідок стискання трахеї, утруднене дихання. Варіантом флегмони шиї є «дерев’яниста» флегмона Реклю. Для неї характерні виникнення безболісного, щільного інфільтрату тканин шиї. - флегмона кисті
частіше протікає без абсцедування. Для неї характерний виражений набряк тильної сторони кисті, де гній не виявляється. Крім цього, спостерігається збільшення кисті в обсязі, пальці трохи зігнуті, а їх руху різко болючі (особливо розгинання). Хворі носять руку на косинці або утримують її таким чином, щоб кисть була вище ліктьового суглоба. При пальпації болюча вся кисть. Переважна кількість випадків флегмони кисті пов’язано з травмою (інфіковані садна і рани). - флегмона стопи
теж протікає без абсцедування. Для неї характерний виражений набряк тильної сторони стопи, де гній не виявляється. Для флегмон стопи характерні сильні і ранні болі, внаслідок швидкого наростання набряку (сила тяжіння). Іноді через біль хворі не можуть відвідати лікаря і знаходяться в ліжку, утримуючи стопу в піднесеному становищі.
симптоматика
Перебіг хвороби залежить від природи її патогенного збудника. Наприклад, при зараженні гнильним стафілококом або синьогнійної палички розвивається гнильний тип флегмони. При зараженні облігатними анаеробами патологія розвивається дуже агресивно, симптоми з’являються стрімко. Вірулентність слабо виражена при ураженні ослабленими штамами патогена, що сприяє хронічного перебігу флегмони, при якому симптоматика практично не проявляється. Проте всі види патології мають загальні клінічні ознаки, за якими захворювання може бути діагностовано.

При флегмоні ноги завжди можна спостерігати запалення. Це самий явна ознака наявності захворювання. Уражена область набуває припухлість, є легке почервоніння через гною, що скупчився під шкірним покривом. Пальпація цієї ділянки виявляється болючою, а його температура підвищена.
Ще один симптом флегмони ноги – набряклість. На тлі інтоксикації тканин, розташованих поблизу вогнища зараження, спостерігається велика набряклість кінцівки.
Постільний режим
Пацієнту в період лікування показаний постільний режим, слід забезпечити спокій пошкодженої кінцівки. Область запалення необхідно прогрівати за допомогою грілки. Симптоматична терапія допускає прийом препаратів, що знімають біль. Даний вид терапії повинен бути в обов’язковому порядку погоджений з компетентним фахівцем, так як тільки лікар може точно визначити ступінь запалення тканин. При самостійному лікуванні не виключено велике ураження тканин в результаті поширення патологічного захворювання на тканини, розташовані поблизу вогнища запалення.
передопераційна підготовка
Операція з приводу флегмони стопи проводиться за екстреними показаннями, так як процес поширення інфекції може бути дуже стрімким.
З метою передопераційної діагностики та підготовки проводяться такі заходи:
- УЗД артерій і вен нижніх кінцівок
- Рентгенографія кісток стопи
- ЕКГ, огляд терапевта
- Загальний аналіз крові і сечі
- Біохімічний аналіз крові (сечовина, креатинін, загальний білок)
- Катетеризація сечового міхура
- Установка епідурального катетера для знеболювання
Після виконання всіх цих обстежень пацієнт подається в операційну.
Що робити, якщо шов мокне
Початок мокнутия – перша ознака серозного запалення. Ексудативна рідина прозора або жовтувата. Супроводжується мокнутіє запаленням поверхні рани: формується рубець червоного кольору, гарячий на дотик, болючий при пальпації.
Запалення – це ускладнення післяопераційного відновного періоду, тому необхідно якомога швидше повідомити про це лікаря і звернутися за медичною допомогою. У якості першої допомоги застосовують підсушують кошти: саліцилова мазь, розчин борної кислоти, примочки з відваром кори дуба, мазі і розчини на основі нітрату срібла.
Відділення густий, жовтої або зеленуватою рідини з порожнини рани говорить про приєднання гнійної інфекції – серйозне ускладнення післяопераційного періоду. Лікувальні заходи повинні бути початі невідкладно, як можна раніше.
Гнійне запалення протікає з яскравою клінічною картиною. Крім виділень з рани, хворого турбують слабкість, лихоманка. Температура піднімається до 39-40С. Ранова поверхня яскраво-червоного кольору, гаряча на дотик, різко болюча при пальпації. Шкіра навколо шва лисніє і напружена.
При появі подібних симптомів на дому, пацієнт повинен негайно звернутися до приймального покою стаціонару або до хірурга в поліклініку за місцем проживання. У якості першої допомоги використовують промивання швів розчином перекису водню, пов’язки з Левомеколь або маззю Вишневського. Припікання перманганатом калію або зеленкою робити не рекомендується, так як це утруднить роботу лікаря при обробці швів.
загальне погіршення
Також пацієнт відзначає загальне погіршення самопочуття. Поширення патології і руйнування тканин супроводжується інфільтрацією прилеглих областей. Загальний стан інфікованого погіршується, виникає сильний жар. При відсутності належного лікування настає важкий ступінь інтоксикації організму.
Важливо відзначити, що під флегмону може маскуватися таке захворювання, як гемостатичний дерматит, яка не є інфекційним. Воно виникає при погіршенні кровопостачання в області поразки.
флегмона кисті
Виникає в глибоких підшкірних районах кисті. Як правило, запалення виникає в результаті попадання гнійної інфекції крізь подряпини, ранки і порізи. Існують наступні підвиди флегмони кисті: на серединній долонній області, на узвишші великого пальця і флегмона у вигляді запонки. Флегмона кисті може утворитися на будь-якому місці кистьового простору з подальшим поширенням на тильну сторону руки. Хворий відчуває сильний пульсуючий біль, тканина кисті значно набрякає.
Загальні дані

Флегмона стопи є «популярною» патологією, з якою дуже часто стикаються в гнійної хірургії. Часта травматизація м’яких тканин цього сегмента нижньої кінцівки, а також особливості будови приводять до досить швидкому формуванню гнійного процесу і поширенню гною з первинного ділянки по всіх тканинах стопи. Також дану патологію відносять до числа тих, з якими в клініку дуже часто надходять в запущених випадках.
Флегмона стопи діагностується в будь-якому віці – від дитячого до похилого. Пік захворюваності припадає на працездатний вік (35-45 років), так як інфікування тканин стопи, яке веде до утворення гною, в основному пов’язано з дрібними пораненнями, отриманими на виробництві. З цієї ж причини чоловіча частина населення хворіє частіше, ніж жіноча. Захворюваність серед жінок висока за рахунок травматизації стоп незручним взуттям (натертості, дрібні ранки) і виконання педикюру у приватних осіб, які не дуже скрупульозно дотримуються в роботі санітарно-гігієнічних норм.
Як діагностують проблему
Діагностувати патологію може лікар-стоматолог в ході візуального огляду та збору анамнезу. Як правило, досить видимих ознак проблеми і скарг пацієнта, щоб поставити діагноз і призначити лікування. Додаткові діагностичні заходи можуть знадобитися для визначення точних масштабів ураження та локалізації вогнища запалення. УЗД і комп’ютерну томографію призначають в тих ситуаціях, коли флегмона сформувалася глибоко в товщі м’яких тканин.
На фото зображено виконання томографії
Що таке флегмона і її особливості
Провокуючим фактором розвитку є наявність шкірних ушкоджень. Наявні дефекти епідермісу дозволяють патогенної або умовно-патогенної мікрофлори проникнути вглиб дерми до її сітчастого шару. У товщині шкірного покриву відбувається активне зростання і розмноження бактерій. Продукти їх життєдіяльності (ендо- та екзотоксини) надають цитопатичної дії на клітини шкіри, внаслідок формується ексудат.
Хвороба є інфекційною патологією, схильної до поширення запального процесу по кровоносних, лімфатичними шляхами і м’язово-фасциальні просторів.
Для патології характерні три основні риси:
- небезпека для життя;
- поширеність на гомілку;
- ускладнення остеомієлітом.
Виділяють варіанти розподілу гною по стопі:
- Дистально (віддалено від місця інфільтрації) – в даному напрямку інфекція вражає всі існуючі фасциальні простору підошовної частини і іноді переходить на фаланги пальців. Гнійнийексудат в даному випадку проходить по комісуральними отворів і по каналам м’язів, розташованих між пальців.
- Проксимально (до верху від місця інфільтрації) – в цьому напрямку нагноєння виникає виключно в передньому кістково-фіброзному піхву гомілки. Інфільтрат розташовується в п’ятковому і кісточкова каналах з’єднуючись з глибоким фасціальним простором.
Важливою особливістю даної патології є широта ураження кінцівки в медіальній, серединної і латеральної орієнтаціях. Медиально (всередину) Іхор (продукт розпаду тканин) розподіляється уздовж сухожилля, що відповідає за згинання великого пальця, до медіального Фасціальний простору. Серединно інфекція рухається у напрямку всіх прилеглих областей стопи. Латерально (назовні) запальний випіт направляється по сухожиль згиначів пальців до латерального фасциального простору.
У патологічний процес можуть залучатися м’язи, кістки або суглоби.
Можливі ускладнення та профілактика
Близькість лімфатичної і кровоносної системи до тазостегнової області робить їх найбільш уразливими. Ускладнення, які можуть розвинутися на тлі флегмони:
- тромбофлебіт;
- лимфангит;
- лімфаденіт;
- Бешиха;
- сепсис.
До рідкісних і небезпечних наслідків відносять гнійний артеріїт, гнійний артрит, остеомієліт, гнійний плеврит.
Головна профілактична міра проти флегмони – знезараження пошкоджених ділянок. Будь-яка відкрита рана або садно може стати осередком інфекції. Щоб цього не сталося, слід стежити за її чистотою, своєчасно міняти пов’язки і використовувати антисептики до повного загоєння.
