Що таке парапроктит і як його визначити – можливі наслідки і профілактика
Парапроктит – це запалення клітковини, яка оточує пряму кишку і задній прохід. Захворювання досить поширене. З усіх хірургічних патологій парапроктитах займають від 0,5 до 4%. Згідно зі статистикою, захворювання зустрічається у віковій категорії від 20 до 60 років. Чоловіки страждають на цю недугу частіше, ніж жінки. Код за МКХ 10: К61 Абсцес області заднього проходу і прямої кишки.
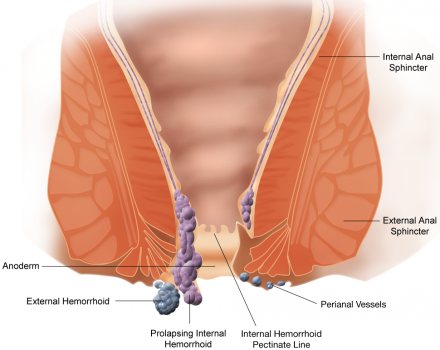
парапроктит
Класифікація
Перша класифікація заснована на етіології виникнення даної патології:
- Звичайний гострий парапроктит, що виникає внаслідок запорів і подальшого приєднання інфекції;
- Гостра форма анаеробного парапроктита діагностується в разі приєднання анаеробної інфекції;
- Специфічна форма гострого парапроктиту;
- Гострий парапроктит травматичної природи. Виникає в результаті хімічного або механічного пошкодження тканин.
В основу наступної класифікації покладена локалізація утворюються свищів або інфільтратів:
- Підшкірний гострий парапроктит. Гнійний інфільтрат локалізується під шкірою в області анального отвору.
- Ішіоректальние гострий парапроктит. Зустрічається в 38-40% випадків.
- Ретроректальний гострий парапроктит отримав назву абсцесу і зустрічається у 1,5, рідше 2% пацієнтів, які звернулися.
- Підслизовий гострий парапроктит. Запальний процес локалізований безпосередньо під слизовим шаром прямої кишки.
- Пельвіоректальние гострий парапроктит. Осередок ураження локалізована в жировій клітковині, розташованої над діафрагмою таза.
- Некротичний парапроктит.
Існує класифікація хронічного парапроктиту, заснована на анатомічних особливостях утворилися в результаті патологічного процесу свищів:
- Повний свищ. Сформоване освіту, має як один, так і кілька різних ходів, які зливаються в один із загальним отвором на поверхні шкірних покривів.
- Неповний свищ. Відсутня отвір свища на поверхні шкірних покривів. Хід відкривається на слизову оболонку кишечника.
- Зовнішній свищ. Осередок має вихід на поверхню шкірного покриву.
- Внутрішній свищ. Обидва виходи відкриваються в тазову порожнину або простір кишечника.
Наступна класифікація заснована на напрямку отвори свища:
- бічний;
- передній;
- Задній.
Залежно від характеру розташування отвори свища щодо анального сфінктера виділяють кілька різних типів парапроктита:
- Інтрасфінктерние, тобто свищ локалізована до сфінктера з боку кишечника і діагностується в 30-35% випадків. Характеризується наявністю вогнища запалення без розгалужень Свищева ходів.
- Екстрасфінктерний. Отвір свища перебувати за межами сфінктера з зовнішнього боку.
- Транссфінктерний. Лікарі знаходять волокна свища безпосередньо в області сфінктера. Характерною особливістю стає наявність декількох гнійних ходів, ускладнюють лікування. Поступово відбувається рубцювання гнійних кишень і утворення нових Свищева ходів.
Класифікація запального процесу
Парапроктит і його класифікація за видами представлені на фотографії:
- по етіологічним факторам: вроджені та набуті (посттравматичний, запальний, симптоматичний);
- щодо первинної локалізації процесу: підслизовий Парапроктит, підшкірний, ішіоректальние, тазово-ректальний.
- по розміщенню зовнішніх і внутрішніх отворів: шкірний, ректальний.
- за характером інфекції: вульгарний, специфічний, анаеробний ,;
- за клінічним перебігом: гострий і хронічний.
Причини розвитку хвороби
Головні винуватці парапроктита – анаеробні бактерії: кишкова паличка, нерідко в співдружності зі стафілококами і стрептококами.
Інфекція потрапляє в клітковину, що оточує пряму кишку, через що відкриваються всередину анального каналу протоки залоз (морганіевих крипти) або через мікропошкодження слизової прямої кишки.
Не виключений і гематогенний / лімфогенний шлях поширення інфекції. Збудник з хронічних вогнищ інфекції (карієс, гайморит, хронічний тонзиліт) з потоком крові або лімфи досягає анальної зони і розмножується в околопрямокишечной клітковині.
Фактори, що провокують розвиток парапроктиту:
- геморой,
- неспецифічний виразковий коліт,
- анальні і ректальні тріщини,
- хвороба Крона,
- запори,
- знижений імунітет,
- атеросклероз ректальних судин,
- гінекологічні хвороби у жінок і простатит у чоловіків,
- цукровий діабет,
- оперативне втручання на прямій кишці.
Чому виникає Парапроктит
Причиною парапроктиту виступає змішана флора, серед якої 90% складають стафілококи, стрептококи в комбінації з кишковою паличкою і в 1-2% випадків запальний процес викликає специфічна флора (гонококи, бліда спірохета, туберкульозна паличка). Збудники потрапляють з просвіту кишечника в крипти і анальні залози через травмування прямої кишки твердими шматочками калових мас, сторонніми предметами або при наявності супутніх проктологічних захворювань на кшталт анальних Тріщин і Геморою. Набагато рідше зараження відбувається через кров і лімфу в результаті перенесених простудних або гнійних захворювань.
симптоми
Клінічна картина парапроктита (див. Фото) істотно варіює залежно від розташування гнійного вогнища. На початку захворювання відзначається короткий період з нездужанням, слабкістю і головним болем. Відзначається підвищення температури вище 37,5 ° С з ознобом.
При підшкірному парапроктиті, коли гнійник розташовується близько анального отвору під шкірою, симптоми найбільш яскраві: хвороблива пухлина в області заднього проходу, з почервонінням шкіри над нею. Болі поступово наростають, набуваючи інтенсивний пульсуючий характер, заважаючи спати, сидіти, дефекація стає вкрай болючою, над пухлиною з’являється розм’якшення. Ця форма парапроктиту зустрічається найбільш часто.
Підслизовий абсцес розташовується під слизовою оболонкою прямої кишки. Симптоми при цьому виді розташування аналогічні подкожному парапроктіту, проте больовий синдром і шкірні зміни менш виражені.
При ішіоректальние абсцессе гнійний вогнище розташовується над м’язом, що піднімає задній прохід. Через більш глибокого розташування гнійника місцеві симптоми більш невизначені: тупі пульсуючі болі в малому тазу і прямій кишці, що посилюються при дефекації. Зміни з боку шкіри у вигляді почервоніння, набряку, припухлості виникають пізніше на 5-6 день від появи болів. Загальне самопочуття важке: температура може підвищуватися до 38 ° С, виражена інтоксикація.
Найбільш важкий перебіг пельвіоректальние абсцес. Це рідкісна форма гострого парапроктиту, коли гнійний вогнище розташовується вище м’язів, що утворюють тазове дно, від черевної порожнини його відділяє тонкий шар очеревини. На початку захворювання переважають виражена лихоманка, озноб, болі в суглобах. Місцеві симптоми: біль у тазі і внизу живота. Через 10-12 днів болі посилюються, з’являється затримка стільця і сечі.
В окрему групу виділяють некротичний парапроктит. Ця форма парапроктиту відрізняється швидким распротраненіе інфекції, супроводжується великими некрозами м’яких тканин і вимагає їх видалення, після чого залишаються великі дефекти шкіри, що вимагають шкірної пластики.
Хронічний парапроктит проявляється гнійними свищами. Устя Свищева ходів можуть розташовуватися близько анального отвору прямої кишки або на віддаленні від нього на сідницях. Біль зазвичай не виражена. З гирла свища часто виділяється гній з домішкою фекалій. В ході розвитку хронічного парапроктиту отвір свища може закриватися, настає затримка гною, розвиток абсцесів, з’являються нові дефекти тканин, прорив гною і випускає течу свою в пряму кишку і назовні, некротізація і інші зміни тканин, в значній мірі ускладнюють свищі. Таким чином, виникають складні Свищева системи з розгалуженнями норицевого ходу, порожнинними депо і безліччю отворів.
Способи лікування гострого парапроктиту
Проктології відзначають, що ніякими лікарськими засобами та фізіотерапевтичними методами допомогти пацієнтові з гострим парапроктитом неможливо. На жаль, хворі рідко звертаються з підшкірної або підслизової формою хвороби, вважаючи за краще лікуватися народними способами, тому що застосовуються медикаментозні препарати здатні лише затримати поширення гнійника на невеликий термін.
консервативні методи
Про ефективність консервативного лікування в медичній літературі інформації немає. Міркувати про користь ліків на ранній стадії зручно тільки теоретично. Гострий парапроктит дуже швидко переходить в гнійне розплавлення тканин, утворює порожнини, розкриваються в кишку або в промежину, тому роль медикаментів зводиться до використання в передопераційної підготовки, реабілітаційному періоді. Ослабленому організму необхідно допомогти винести оперативне втручання, боротися з інфекцією.
При простому парапроктите на передопераційне лікування може використовуватися 2-3 дня:
- призначаються антибіотики широкого спектру дії внутрішньом’язово і внутрішньовенно;
- порушення сечовипускання усувають введенням манітолу або сорбітол;
- пацієнтам з цукровим діабетом необхідна корекція дозування цукрознижувальних засобів, переклад на підшкірне введення інсуліну;
- для профілактики токсичного ураження печінки застосовують гепатопротектори (Ессенціале, Парволекс), препарати з антиоксидантними властивостями (Унітіол, аскорбінова кислота, ерісод);
- щоб знизити інтоксикацію, вводиться рідина, білкові препарати;
- для виведення з кишечника гною призначають сорбенти (полісорб, Лигносорб).
Ессенціале Н допомагає захистити печінку від токсичного впливу продуктів розпаду препаратів, які використовуються для лікування парапроктиту.
При анаеробному парапроктиті на підготовку до операції відводиться не більше години. Часу вистачає на постановку клізм (2-3) з розчином фурациліну для очищення кишечника, премедикацию перед наркозом. Сідниці, промежину і задній прохід потрібно обмити розчином 2% хлораміну до і після сбривания місцевого волосяного покриву.
В післяопераційному періоді пацієнтів лікують як в разі операції з приводу геморою. Але використовують більш сильні антибактеріальні препарати для введення в зонд, додають внутрішньовенно на 2-3 дні Пентаглобін для стимуляції вторинного імунодефіциту. Деякі проктологи рекомендують сульфаніламідні препарати в таблетках і Метилурацил в свічках. Для внутрішнього використання підходять сильнодіючі протизапальні ректальні супозиторії (Ультрапрокт, Реліф Ультра), що містять кортикостероїди. Препарати не призначаються при вагітності.
Тампони з маззю Вишневського змінюють через 2 дні. Особлива увага приділяється догляду після дефекації. Перед випорожненням слід заклеювати пов’язку пластиром. Після стільця хворий самостійно повинен обмити промежину розчином хлораміну, закрити серветкою і попрямувати у перев’язувальний. У спеціалізованому відділенні забезпечується можливість змінити пов’язку в будь-який час доби.
Мазь Вишневського активно застосовується в післяопераційному періоді для полегшення неприємних відчуттів і прискорення регенерації тканин.
Після розтину анаеробного парапроктита проводять лікування методом оксигенації в камері (мікроорганізми гинуть від впливу кисню). Застосовується протівогангренозная сироватка.
Як гострий парапроктит переходить в хронічний?
При гострому парапроктиті, у міру розплавлення тканин і збільшення розмірів гнійника, стан хворого поступово погіршується. Потім гнійник проривається – утворюється свищ, і гній виходить назовні. Стан пацієнта поліпшується, симптоми стихають. Іноді після цього відбувається одужання. В інших випадках свищ залишається – в нього постійно заноситься кал і гази, завдяки чому запальний процес підтримується.
Причини переходу гострого парапроктиту в хронічний:
- відсутність адекватного лікування;
- звернення пацієнта до лікаря вже після того, як гнійник розкрився;
- помилки лікарів, недостатньо ефективне лікування.
види парапроктита
Як у будь-якого захворювання, у парапроктита існують кілька критеріїв класифікації. Розрізняють види парапроктиту за швидкістю розвитку, розташуванню гнійників і свищів, ступеня пошкодження волокон сфінктера.
Характер перебігу захворювання
По швидкості розвитку симптомів розрізняють гострий і хронічний парапроктит. При першому зверненні виявляють гострий парапроктит. Якщо лікування гострого запалення було неефективним, хвороба переходить в хронічний парапроктит.
Хронічна стадія протікає тривало, з періодами загострення і стихання ознак під впливом лікування. Небезпека хронічного парапроктиту – формування Свищева ходів з прямої кишки в інші органи.

Класифікація гострих парапроктитів:
- по причині – звичайний, травматичний, анаеробний, специфічний;
- по знаходженню гнійників – ішіоректальние, підслизовий, підшкірний, пельвіоректальние, ретроректальний.
Хронічні види захворювання розрізняють:
- за будовою – повні, неповні, зовнішні і внутрішні;
- по виходу внутрішнього отвору свища – передні, бічні, задні;
- по тяжкості розвитку процесу – прості, складні.
Виявляються форми захворювання різними клінічними ознаками, виникають по різноманітним причинам.
По розташуванню запального процесу
За місцем розташування гнійника розрізняють наступні типи гострого запалення:
- підшкірний або параректальної вид зустрічається в половині випадків захворювання. Зовні видно набряк промежини, деформація анального проходу. Утруднена дефекація, сечовипускання;
- підслизовий вид патології, коли гнійник прощупується, як хворобливе щільне освіту і може мимоволі раптово прорватися;
- ішіоректальние парапроктит або сідничного-ректальний визначається в області сідниці, промежини, заднього проходу;
- пельвіоректальние парапроктит або тазово-кишковий вважається найважчою формою захворювання в зв’язку з утрудненою ранньою діагностикою запалення в малому тазу. Реєструють у 7% хворих;
- ретроректальний парапроктит – рідкісна форма захворювання, що реєструється в 1-1,5% випадків. Характеризується різким вибухне заднього проходу, добре помітним при обстеженні.
Визначити стадію розвитку захворювання може лікар проктолог на прийомі після огляду, здачі аналізів, апаратного дослідження.
можливі ускладнення
Парапроктит – досить небезпечне захворювання, так як протікає з обов’язковим формуванням гнійного абсцесу. Лікарі виділяють кілька можливих ускладнень розглянутого захворювання:
- гнійне розплавлення шарів кишкової стінки;
- вихід калових мас в параректальної клітковину;
- прорив гною в заочеревинного простору;
- перитоніт.
Найчастіше перераховані ускладнення закінчуються розвитком сепсису – попаданням інфекції в кров’яне русло, що реально загрожує летальним результатом для пацієнта.
І навіть якщо вже сформований гнійний абсцес, але його прорив здійснився в самостійному режимі, то його вміст потрапляє на область промежини, заднього проходу. Хворому здається, що весь гній вийшов – тим більше, що і самопочуття різко поліпшується. А насправді за відсутності грамотної очищення абсцесу, установки дренажу висока ймовірність утворення повторного гнійного абсцесу або свища.
До ускладнень хронічного парапроктиту відносять:
- деформація області анального каналу;
- деформація прямої кишки;
- зміни рубцового характеру на тканинах;
- неповне змикання анального проходу;
- патологічне рубцювання стінок анального проходу;
- підтікання кишкового вмісту.
Важливо: якщо свищ існує досить довго, то його клітини тканини можуть переродитися в злоякісні. Лікарі кажуть, що 5 років регулярних рецидивів і прогресування парапроктітного свища досить для діагностики раку.
ускладнення парапроктита
Якщо гострий парапроктит вчасно не вилікувати, гній може прорватися через шкіру – в цьому випадку формується свищ і розвивається хронічний парапроктит. Але частіше гній починає поширюватися по навколишніх тканин, формуючи великі флегмони (осередки гнійного розплавлення тканин). В особливо важких випадках він може прорватися в очеревину, викликавши перитоніт, або спровокувати сепсис (зараження крові).
При тривалому багаторічному хронічному парапроктиті можливо заміщення м’язових волокон рубцевої сполучної тканиною (пектеноз), що порушує нормальні функції прямої кишки: при оформленому стільці важко спорожнити кишечник, а рідкий кал не тримається.
діагностика
Діагностика підшкірного парапроктиту досить проста – через виражених симптомів захворювання. Проводиться в цьому випадку тільки палацовий огляд, причому палець в пряму кишку вводять обережно і ведуть їм по стінці, протилежної тій, на якій локалізувався гнійник. Діагноз в цьому випадку ставлять на основі скарг пацієнта, зовнішнього і пальцевого огляду. Інші методи дослідження парапроктита, в т.ч. інструментальні не застосовуються через підвищену хворобливості в області ануса.
Для визначення ішіоректального парапроктіта часто також обходяться тільки пальцевим оглядом, при якому зазвичай виявляється ущільнення на рівні або вище аноректальної лінії і посилення болю при дослідженні толчкообразного характеру з боку промежини. Інструментальні методи діагностування застосовують в крайніх випадках.
Так само досліджують і парапроктит, що утворився під слизової прямої кишки.
Гнійник, що виникає при тазо-ректальної формі захворювання, розпізнати можна тільки при пальцевому дослідженні, але з огляду на тяжкість і глибину розташування запалення, в деяких випадках використовують ультрасонографию (УЗД) або ректороманоскопию (обстеження за допомогою спеціального пристрою, який вводять в задній прохід).
Як відрізнити Парапроктит від Геморою
Перш за все, звертайте увагу на своє загальне самопочуття: при геморої НЕ буде високої температури і нездужання.
Ущільнення в області ануса при геморої представлено гемороїдальними вузлами, і буде з’являтися після фізичного навантаження, напруження, чхання, кашлю. Геморой починається протягом декількох місяців. У той час, коли запальний інфільтрат парапроктитах формується до кінця першого тижня захворювання, болить і пульсує.
Зверніть увагу, що парапроктитах виникають в 15% випадків у людей, які страждають Гемороєм! І якщо інфільтрат став різко болючим, температура високою, а звичні засоби від Геморою начебто УЛЬТРАПРОКТ перестали допомагати – негайно вирушайте до лікаря за консультацією!
лікування парапроктиту
Парапроктит вимагає хірургічного лікування. Відразу після встановлення діагнозу гострого парапроктиту необхідно провести операцію по розкриттю і дренування гнійного вогнища. Оскільки розслаблення м’язів і якісне знеболювання є важливими факторами, необхідна повна анестезія операційної зони. Операцію проводять в даний час під перидуральной або сакральної анестезією, в деяких випадках (при ураженні черевної порожнини) дають загальний наркоз. Місцеву анестезію при розтині параректальних абсцесів не виробляють.
Під час операції знаходять і розкривають скупчення гною, відкачують вміст, після чого знаходять крипту, що є джерелом інфекції, і січуть її разом з гнійним ходом. Після повного видалення вогнища інфекції і якісного дренування порожнини абсцесу можна розраховувати на одужання. Найбільш складним завданням є розкриття гнійника, розташованого в порожнині малого тазу.
При хронічному парапроктиті сформувався свищ необхідно сікти. Однак оперування з приводу видалення свища в період активного гнійного запалення неможливо. Спочатку роблять розтин наявних абсцесів, проводять ретельне дренування, тільки після цього можна видаляти свищ. У разі наявних в каналі інфільтрованих областей, в якості передопераційної підготовки призначають курс протизапальної та антибактеріальної терапії, нерідко поєднується з методами фізіотерапевтичного впливу. Оперативне втручання для видалення норицевого ходу бажано провести якомога швидше, оскільки рецидив запалення і нагноєння може статися досить швидко.
У деяких випадках (старечий вік, ослаблений організм, важкі декомпенсовані захворювання органів і систем) операція стає неможливою. Однак в таких випадках бажано консервативними методами зробити лікування патологій, поліпшити стан пацієнта і тоді зробити операцію. У деяких випадках, коли при тривалій ремісії відбувається змикання Свищева ходів, операцію відкладають, оскільки стає проблематично чітке визначення підлягає видаленню каналу. Оперувати доцільно, коли є добре візуалізується орієнтир – відкритий свищевой хід.
Як виявити парапроктит
Діагностика парапроктита складається з комплексу послідовних заходів. Методика обстеження при гострому і хронічному процесі відрізняється. Гострий парапроктит супроводжується сильним запаленням і пульсуючою, нестерпним болем. Тому лікар проводить зовнішній огляд, вимірює температуру.
Пальцеве дослідження і аноскопія будуть занадто хворобливими. Аналіз крові покаже високу швидкість осідання еритроцитів і підвищення лейкоцитів – головних індикаторів запалення.
Хронічний вид захворювання піддається пальцевому і інструментального дослідження. Проктолог пальцем обстежує анальний канал. Виявивши свищевой просвіт, його зондують. При високому положенні свища роблять фістулографія – дослідження норицевого ходу рентгеном.
При всіх типах запалення використовують ультрасонографию, рентгенографію, ректороманоскопию, аноскопію. Необхідно правильно діагностувати парапроктит, відрізнити його від інших захворювань органів малого таза.
Післяопераційний період у домашніх умовах
Основу успішного одужання становить правильне харчування в післяопераційний період. Вона повинна включати в себе:
- У перші 3 дні після операції дієта повинна бути низькокалорійною, бесшлаковой. Пацієнтам дозволено вживати каші на воді (рисову, манну), парові котлети, млинці.
- Потім раціон можна розширити за допомогою додавання варених овочів, печених яблук, кисломолочних продуктів.
- Повністю забороняються гострі, солоні, жирні продукти, алкоголь. Слід відмовитися від сирих овочів, бобових, капусти, випічки і газованих напоїв.
- Повністю виключаються кава, чай, шоколад.
При проходженні післяопераційного періоду без ускладнень, звичайно ж, пацієнт може йти додому, при цьому перев’язки він може проводити самостійно. Для цього необхідно:
- обробити рану перекисом водню;
- промивати її антисептиком (фурациліном, диоксидином);
- накласти стерильну серветку з антибактеріальною маззю (використовувати можна, наприклад, «Левомеколь»).
Крім того, після кожного акту дефекації необхідно проводити туалет післяопераційної рани, гігієнічні процедури. Добре було б проводити сидячі ванночки з відварами трав (календули, кульбаби, обліпихи), а також замінювати перевізний матеріал. Після кожного стільця необхідний ретельний туалет промежини, бажані сидячі ванночки і нова перев’язка. Неодмінно треба оповістити свого лікуючого лікаря при затримці стільця, щоб проводити очисні мікроклізми.
Радять використовувати гігієнічні прокладки в перші дні, оскільки гнійневідокремлюване і місцеві лікувальні засоби можуть бруднити нижню білизну.
Якщо немає неможливості проводити адекватний туалет рани і догляд, варто звернутися в поліклініку (в хірургічний кабінет), де кваліфіковані фахівці зможуть надати необхідну допомогу.
У домашніх умовах доведеться продовжити прийом наступних видів медикаментозних засобів:
- антибактеріальні препарати;
- протизапальні засоби;
- знеболюючі медикаменти.
Зазвичай заживає парапроктит після операції протягом 3-4 тижнів.
Як лікують парапроктит
Лікування парапроктиту в більшості випадків хірургічне. Підходи до хірургічного втручання при гострому і хронічному захворюванні розрізняються.
Лікування гострого парапроктиту
У фазі гострого процесу необхідна екстрена хірургічна допомога. Встановивши локалізацію гнійників, приймають рішення по їх розкриттю і очищенню. Операція проводиться під загальним наркозом або знеболюючий засіб вводять в спинномозковий канал. Перша допомога при парапроктиті полягає в усуненні вогнища інфекції.
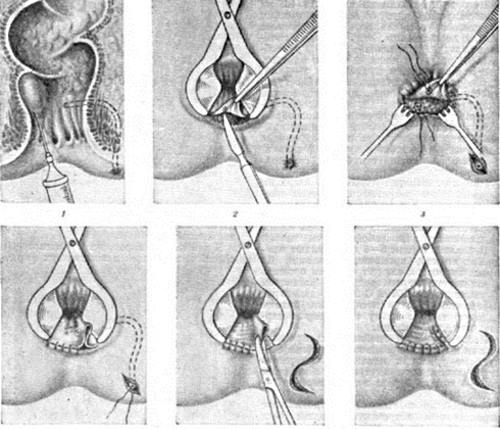
Хірург добирається до абсцесу. Розсікає його капсулу напівмісячним розрізом. Гнійний вміст видаляється желобоватий зондом. Очищену порожнину промивають антисептиком і залишають дренаж для відведення ексудату.
Наступний крок – знаходження первинного вогнища, крипти, з якої пішло запалення. Крипту і гнійний проток видаляють, обробляють антисептиком, дренують. Обрізають навислі над раною клапті шкіри та слизової. Формують трикутну рану, з вершиною, спрямованої всередину кишечника.
Подальше спостереження направлено на попередження нового нагноєння. Якісним видаленням гнійників можна назавжди вилікувати парапроктит.
Лікування хронічної стадії захворювання
У лікуванні хронічного парапроктиту існує ряд особливостей. Пацієнта готують до операції: призначають антибіотики, проводять обробку запалених і набрякла тканин лазером для зняття гострого симптому.
Безпосередньо під час операції спочатку усувають знайдені абсцеси. Їх розкривають, промивають, дренують. Потім приступають до видалення Свищева ходів. Від якості висічення гнійників залежить ефективність лікування парапроктиту.
Іноді між розкриттям, дренуванням абсцесу і закриттям внутрішнього дефекту кишкової стінки проходить тиждень. Це називається двоступенева операція. Весь час хворий перебуває в стаціонарі під наглядом лікарів.
У виняткових випадках – при ослабленому старечому організмі, ускладненому перебігу захворювання, ураження інших органів, допускається лікувати парапроктит консервативним способом. Хворому призначають масовану антибактеріальну терапію, що складається з антибіотиків, фізіотерапії. Коли стан хворого стабілізується, приступають до розтину абсцесів.
післяопераційний період
Після операції зберігається постільний режим на 1-2 доби. Не можна приймати їжу протягом 24 годин, пити можна через 6 годин. Їжа в перші 2-3 дні тільки рідка – бульйони, киселі, відвари. Потрібно максимально щадити прооперований кишечник. Через 3 дні хворому дозволені протерті супи і каші на воді, слабкий чай, відвар ромашки і шипшини.
Догляд за післяопераційною раною здійснює медичний персонал. Щодня шов обробляють антисептиком – марганцівкою, 3% перекисом, хлоргексидином. Потім накладають пов’язки з антибактеріальної і ранозагоювальної маззю – Левомеколь, Левосин, Левометіл.
Також хворому роблять уколи антибіотиків внутрішньом’язово. При сильних болях призначають анестетики і анальгетики. Лікар після поліпшення стану прооперованого прописує курс фізіотерапії для прискорення загоєння швів.
Протягом 3-х тижнів з рани йдуть кров’янисті виділення. Це нормальний процес регенерації, відновлення тканин. Важливо після виписки з лікарні продовжити догляд за швом – промивати антисептиком, обробляти маззю.
Занепокоєння повинно викликати сильну кровотечу з рани. В цьому випадку терміново дзвонять на станцію швидкої допомоги. Також має насторожити підвищення температури, раптове почервоніння, набухання шва, різка хворобливість внизу живота. Операції з видалення гнійників при парапроктиті дуже складні, у них високий ризик післяопераційних ускладнень і рецидивів захворювання.
дієта
Спеціально дієти при парапроктиті немає. Але, для швидкого відновлення необхідно дотримуватися режиму харчування, який складається з наступних рекомендацій:
- Намагатися приймати їжу по режиму, не менше 4-5 разів на день, приблизно через однаковий час.
- Необхідно хоча б 1 раз в день приймати гарячу їжу (в обід): суп, бульйон.
- Вечеря краще зробити легким, обмежити ввечері м’ясні продукти, велика кількість вуглеводів.
- Краще, щоб всі продукти були нежирними: м’ясо нежирних сортів, куряча грудка, індичка, нежирна риба.
- Готувати краще на пару, а також відварювати або запікати, але обмежити вживання їжі, смаженої на рослинному або вершковому маслі і інших жирах.
- Супи і бульйони повинні бути неміцним, вторинними, а краще варити супи на овочевих бульйонах. Якщо хочеться зробити м’ясний або рибний суп, то ці продукти відварюються окремо і додаються в готову страву.
- Пити достатню кількість води: не менше 1,5 л на добу.
Що можна їсти при парапроктиті?
- квашена капуста;
- морква в будь-якому вигляді;
- томати, огірки, редиска;
- ріпчаста і зелена цибуля, шпинат;
- варений буряк;
- плоди дерев і чагарників;
- молокопродукти;
- маложирні пропарені м’ясні та рибні страви;
- чорний хліб;
- легкі супи;
- зернові крупи (крім рису);
- фруктово-ягідні і трав’яні відвари;
- настої з чорносливу, брусниці і шипшини.
Заборонені продукти:
- рис і манка;
- міцно заварений чай, кава, какао;
- шоколад;
- борошняні вироби, в т. ч. і макарони;
- вівсяні пластівці;
- гостре, копчене, кисле, жирне;
- хліб з білої муки;
- жирна їжа;
- їжа швидкого приготування;
- спиртне.
Чим небезпечний гострий парапроктит: ускладнення
Гострі парапроктіти входять в невідкладну хірургію. Лікар не має права відкладати операцію до ранку або на кілька годин. Це вважається грубою помилкою в тактиці. Бурхливий гнійний процес в околопрямокишечной клітковині викликає некроз прилеглих тканин. Зона поширюється з кожною годиною. Розплавлення стінки кишечника викликає каловий перитоніт, сепсис з високою летальністю.
Щоб своєчасно надати допомогу і провести діагностику, проктологи навчають хірургів загального профілю, тому операція може бути виконана в будь-якому хірургічному стаціонарі. Відмови, надії на народні способи лікування, затримка кваліфікованого втручання призводять до непрощенним ускладнень, різко збільшують стан пацієнтів.
Список літератури
- Воробйов Г.І., Коплатадзе А.М., Болквадзе Е.Е. Вибір методу хірургічного лікування хворих зі складними формами гострого рецидивуючого парапроктиту. Актуальні питання колопроктологии. 1 з’їзд колопроктологів України. Самара, 2003 Стор. 45-46.
- Чаришкін А.Л., Дементьєв І.М. Результати лікування хворих на гострий парапроктитом. Фундаментальні дослідження. 2013 р № 2, 7. Стор. 428-431.
- Лаврешін П.М. Комплексний підхід до лікування гострого парапроктиту. Актуальні проблеми колопроктології. V Всеукраїнська конференція з міжнародною участю. Ростов-на-Дону, 2001 г. Стор. 44.
- Камаева Д.К., Коплатадзе А.М., Кім С.Д., Болквадзе Е.Е., Єгоркін М.А., Кузнєцов Н.Ю. Лікування хворих на гострий парапроктитом методом латексної лігатури. Хірургія. Журнал ім. Н.І. Пирогова, 2000 № 10. Стор. 31-34.
профілактика
Основне завдання після одужання – не допустити рецидиву парапроктита. Профілактика полягає в наступних заходах:
- усунення запорів;
- дієта, що забезпечує встановлення регулярного легкого стільця;
- підтримання оптимальної ваги;
- позбавлення від геморою і анальних тріщин;
- ретельна гігієна, підмивання прохолодною водою після кожної дефекації;
- знищення хронічних вогнищ інфекції в організмі;
- лікування основних захворювань (цукрового діабету, атеросклерозу, хвороб шлунково-кишкового тракту і т.д.)
Операційні методи лікування
Хірургічне втручання – ефективний спосіб лікування, що допомагає позбутися від парапроктита. При цьому хірург розкриває гнійне запалення, проводить дренування ділянки, усуває вогнище інфекції. Таку процедуру можна проводити під місцевою анестезією, тому в основному використовується загальний наркоз або епідуральний знеболювання (ліки вводять в епідуральний відділ хребта). Якщо після операції не відбувається деформація стінок, і свищ не виникає – пацієнт повністю одужує.
Сам по собі свищ (фістула) виникає під час хронічної форми парапроктиту. Тому лікування проводиться, коли у хворого настає період ремісії і хворобливі відчуття його не турбують. Однак тривалий реміссіонной період хронічної форми може перешкодити провести операцію – свищевой хід може «затягнутися». Після лікування хворому необхідно дотримуватися профілактичні заходи.
Прогноз при парапроктиті
Сприятливий прогноз при лікуванні гострого парапроктиту цілком можливий. Однак для цього потрібно своєчасні діагностика та лікування. Тому вкрай важливо, щоб хворий звернувся до лікаря відразу ж після виявлення перших симптомів захворювання. В іншому випадку, якщо захворювання не лікувати протягом тривалого часу, можуть виникнути важкі ускладнення для здоров’я пацієнта. Зокрема, ігнорування симптомів патології може привести до формування свищів і перетікання захворювання в гостру форму.
Після хірургічного втручання, в ході якого були посічені свищі, настає повне одужання хворого. Однак варто зазначити, що висічення свищів, розташованих досить високо, може виявитися проблематичним. У деяких випадках Свищева ходи стають причиною поширення гнійного запалення в важкодоступні зони малого таза, що в результаті стає причиною часткового видалення інфекції і, як наслідок, рецидиву захворювання. Якщо під час операції абсцес був тільки розкритий без видалення його зв’язку з просвітом кишки, повне одужання малоймовірно.
Пов’язано це з тим, що у хворого утворюється свищ прямої кишки, після чого через деякий час відбувається рецидив захворювання.
Свищ прямої кишки Рак прямої кишки Проктит Геморой Виразковий коліт кишечника З’явилася шишка в задньому проході – що це може бути?
Що таке парапроктит
Парапроктит – запальна форма захворювання прямої кишки і тканин, що прилягають до ректальної області. Параректальної клітковини – сполучна, жирова, м’язова тканина, що оточує пряму кишку всередині тіла. Захворювання супроводжується скупченням запального ексудату в одній або декількох гнійних порожнинах. Тому хвороба іноді називається параректальної абсцес.
Локалізується процес в просторі між внутрішнім і зовнішнім сфінктером, вражаючи тканини близько прямої кишки. Згодом утворюються неприродні ходи – свищі прямої кишки, що з’єднують ректальну область з іншими органами тазової порожнини або відкриваються на шкіру.
Найчастіше виявляють захворювання у людей працездатного віку 20-60 років, серед яких в півтора рази більше чоловіків. Поки не вдалося встановити залежність хвороби від професії, характеру, умов роботи.
Симптоми і діагностика
Підшкірний парапроктит характеризується яскравою клінічною картиною, що включає в себе такі симптоми:
- Значне підвищення температури тіла, погіршення самопочуття, пов’язане з даними станом.
- У перші дні розвитку недуги пацієнт скаржиться на гострий біль в зоні анального отвору. Хворобливі відчуття наростають під час процедури спорожнення кишечника.
- Шкіра поблизу анального отвору набрякає, ущільнюється. Змінюється колір шкірних покривів (почервоніння). Спостерігається сильний біль, навіть при незначному механічному впливі.
При постановці діагнозу лікар оцінює клінічну картину (сукупність симптомів), стан пацієнта, наявність негативних факторів.
Використовуються такі діагностичні методи:
- Дослідження області прямої кишки методом пальпації. В результаті даного заходу визначається наявність хворобливого гнійника, встановлюється місце його локалізації.
- Фістулографія дозволяє виявити розміри гнійника, його стан. При підшкірному парапроктиті даний метод не вважається обов’язковим, використовується лише в деяких випадках.
- УЗД дозволяє точно встановити місце розташування гнійника, розміри гнійної порожнини.
Пацієнту додатково буде потрібно здати ряд лабораторних аналізів, зокрема, аналіз крові для визначення рівня ШОЕ (підвищення швидкості осідання еритроцитів вказує на наявність в організмі запального процесу), а також бактеріологічний посів для визначення мікроорганізму – збудника захворювання.
Якими можуть бути наслідки парапроктита
Якщо не здійснювати своєчасне лікування парапроктиту, то він може викликати згубні наслідки. Часто таке захворювання призводить до:
- розплавлення гноєм стінки піхви або прямої кишки;
- виникненню запальних процесів на тазової клітковині;
- розвитку перитоніту в заочеревинному просторі;
- локалізації гною на сечівнику.
Наслідки парапроктита пов’язують з постійними запаленнями, які викликають звуження і видозміну ануса, а так само формування його недостатності.
Якщо своєчасно почати терапію, то таке захворювання не призведе до ускладнень. Якщо у людини проявляються описані симптоми, лікування потрібно відразу ж вивчити і довірити терапію досвідченому проктолога.
Лікування і харчування після операції при парапроктиті у дітей з фото до і після
На початкових стадіях парапроктит лікується антибактеріальними препаратами, протизапальними і місцевими антисептичними засобами. Щоб зупинити процес нагноєння вогнища запалення і попередити перехід гострої форми хвороби в хронічну, фахівці призначають іхтіоловую мазь, мазь Вишневського, ректальні свічки протизапального і знезаражуючого дії.
При лікуванні запального процесу у дітей за доцільне також є застосування теплих сидячих ванн з використанням розчину марганцевокислого калію або іншого дезинфікуючого засобу за призначенням фахівця. Температура рідини у ванні повинна бути 39-40 градусів. Якщо дитина ще не може самостійно сидіти, малюків купають в слабких розчинах дезінфікуючих засобів 2-3 рази протягом дня і обов’язково ввечері перед сном.
Дуже важливими є профілактичні дії при парапроктиті, спрямовані на попередження проникнення інфекції в свищевой хід. Такі заходи полягають у своєчасному видаленні калу з області анального отвору і змісту цього місця в чистоті. Хороший ефект надає легкий масаж очеревини, який спрямований на нормалізацію стільця і попередження запорів. Часто фахівці призначають проносні засоби легкої дії, що сприяють своєчасному спорожнення дитячого кишечника від калових мас.
лікування
Методи лікування парапроктиту не відрізняються різноманітністю. Точніше існує всього лише один спосіб лікування – хірургічний. З його допомогою ефективно виліковується клінічні прояви хронічного і гострого гнійного парапроктиту.
Важливо! Операція служить єдиним порятунком і порятунком хворого в боротьбі з гострим і хронічним парапроктитом.
Операція робиться під загальним наркозом. Причому проводиться хірургічне лікування негайно, як тільки поставлять точний діагноз. Гострий парапроктит лікується так:
- хірургічним шляхом розкривається абсцес;
- порожнину гнійника дренируется;
- перекриваються можливі шляхи проникнення інфекції в тканину клітковини.
Тільки після проведення вищеперелічених заходів можливо лікування у пацієнта гострої форми парапроктиту.
Хронічна форма недуги лікується консервативно, якщо є загострення запалення. Це робиться для того, щоб усунути абсцес. Пацієнт отримує антибіотики і фізіотерапію. Далі проводиться операція з метою видалення свища.
Операція не робиться під час стійкого загасання запального процесу. Тому що в цьому випадку виявити свищ серед оточуючих нього тканин дуже складно.
Операція найчастіше проводиться в кілька етапів, оскільки розтин абсцесу, видалення вмісту гнійника і установка дренажу не можуть служити 100% гарантією лікування. Видаляються наслідок недуги, але не його причина. Тому через тиждень проводиться другий етап операції: видаляються хворі пазухи і залози.
У рідкісних випадках обидва етапи хірургічного лікування проводяться одномоментно. Для проведення такої операції потрібно точно знати, де знаходиться абсцес, а також тканину навколо вогнища запалення не повинна бути інфікована.
Якщо гнійник знаходиться глибоко, сфінктер розрізається, що збільшує ймовірність псування закриває пристрої ануса. Внаслідок чого може виникнути післяопераційне ускладнення – нетримання калу.
Для лікування хронічної форми парапроктиту застосовуються такі способи хірургічного втручання:
- Видалення свища є найбільш ефективним методом. Але високий ризик появи сфинктерной недостатності, післяопераційні рани заживають повільно, часто виникають ускладнення.
- Видалення свища з постановкою «латки» з тканини кишки на місці видалення. Операція досить ефективна і робиться зазвичай, якщо свищевой канал широкий. З ускладнень часто спостерігаються порушення функціонування сфінктера.
- На ранніх стадіях хвороби найбільш ефективним є спосіб введення герметизирующего тампона з тканини кишечника тварин. Неполадки в роботі сфінктера не виникають.
Яка операція буде найбільш ефективною для кожного конкретного пацієнта, вирішує лікар-проктолог після детального аналізу всіх симптомів парапроктита.
Після проведення хірургічного лікування парапроктиту обов’язково призначається курс антибіотиків, робляться перев’язки з використанням антисептичних препаратів. Повне відновлення пацієнта відбувається через п’ять тижнів. В цей час хворий обов’язково повинен виконувати рекомендації лікаря.
На даному відео розповідається про лікування парапроктиту
Визначення та етіопатогенез
Під парапроктитом розуміють гострий запальний процес, що локалізується в околопрямокишечной жировій клітковині. Найчастіше він поширюється з області анальних крипт і залоз. Раніше вважалося, що частіше хворіють чоловіки, але в даний час показники вирівнюються. Більшість з них дорослі, проте бувають випадки і в дитячому віці, в тому числі пов’язані з вродженими вадами розвитку.
Гнійний парапроктит розвивається в ході життєдіяльності зазвичай змішаної мікрофлори при зниженні імунореактивності організму. Для встановлення збудника потрібно бактеріологічне дослідження виділень.
Основну масу випадків провокує кишкова паличка (E. coli) поряд зі стафілококами, Грам (+/-) агенти або ж монопредставітелямі найпростіших, грибів.
Проявами парапроктита, викликаного анаеробної інфекцією, часто є специфічні симптоми, які можуть бути відсутніми при банальній формі (наприклад, газова флегмона клітковини таза). Не виключається також туберкульозне походження парапроктита, що буває, правда, в дуже рідкісних випадках.
збудники
Найбільш часто зустрічаються збудники представлені в наступній таблиці:
| аероби | анаероби | специфічні збудники |
|
|
|
Цікаво, що в минулому одним з найбільш частих збудників парапроктита була бліда трепонема (викликає сифіліс). Однак з розвитком антибіотикотерапії зараз практично неможливо зустріти хворого на останніх стадіях захворювання, коли виникають подібні ускладнення.
механізм проникнення
Інфекційні агенти здатні проникати в параректальної клітковину наступними шляхами:
- Анальні залози, крипти прямої кишки;
- Пошкоджена слизова оболонка прямої кишки (наприклад, при травмі, геморої або втручаннях на цій області);
- Поранення органів таза і заднього проходу;
- При поширенні нагноєння при запальних захворюваннях поруч розташованих органів і систем – простатит, уретрит, аднексит;
- Занесення патогенних збудників лімфо або гематогенно;
- Через ускладнення періанальних постін’єкційні абсцесів.
Вхідними воротами для інфекції найчастіше є крипти прямої кишки, куди відкриваються протоки анальних залоз.
Класифікація параректальних абсцесів
За активністю запалення:
- Гострий параректальної абсцес – має гострий початок, яскраво виражені симптоми.
- Інфільтративний – є інфільтрація навколишніх тканин.
- Хронічний – утворюються свищі, які необхідно сікти оперативним шляхом.
За локалізацією вогнища запалення:
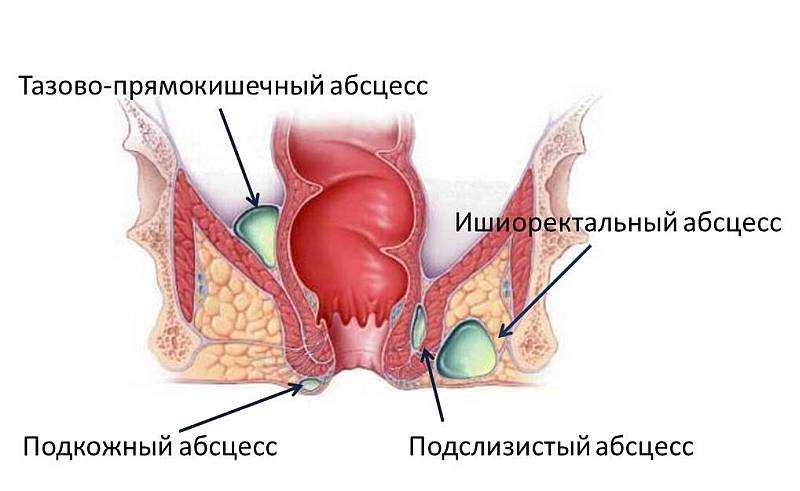
- підшкірний абсцес
- підслизовий абсцес
- ішіоректальние абсцес
- Тазово-ректальний абсцес
За локалізацією внутрішнього отвору свища:
- заднє розташування
- переднє розташування
- бічне розташування
За глибиною ураження тканин запальним процесом:
- глибокий абсцес
- поверхневий абсцес
причини
Причиною парапроктиту служить інфекція (кишкова паличка, стафілококи, стрептококи), що потрапляють в клітинне простір з прямої кишки. Будь-які ранки, побутові травми і мікротравми, операція на слизовій – вхідні ворота для подібних інфекцій.
Стафілококи і стрептококи проникають у клітинне простір не тільки через тріщини на слизовій прямої кишки. Існує внутрішній шлях: карієс, синусит або будь-яке інше осередок уповільненої (хронічної) інфекції. З потоком крові і лімфи збудники з епіцентру запалення переносяться в інші органи і тканини.
Збудники можуть вражати будь-який з клітинних просторів, оточуючих кишечник:
- тазово-прямокишечную область;
- клубово-прямокишечную клітковину;
- позаду-прямокишечную зону;
- підслизовий шар прямої кишки;
- підшкірну жирову прошарок.
У важких випадках запалення може охоплювати відразу кілька зон.
Фактори, що призводять до розвитку парапроктиту:
- ослаблення імунітету;
- виснаження, тривале голодування;
- алкоголізм;
- важкі, часті інфекції;
- хронічні інфекції;
- ураження дрібних судин при цукровому діабеті;
- атеросклероз;
- порушення функцій кишечника: проноси, запори;
- геморой;
- тріщини заднього проходу;
- хронічний запальний процес в органах малого таза: простатит (запалення передміхурової залози);
- цистит (запалення сечового міхура);
- уретрит (запалення сечовипускального каналу), сальпінгоофорит (запалення придатків матки);
- неспецифічний виразковий коліт;
- хвороба Крона.
діагностичні заходи
Якщо у людини з’явився гнійний парапроктит, йому потрібно звернутися до проктолога і пройти ретельний огляд. Лікар запише скарги пацієнта і проведе огляд. При візуальному огляді виявляється гіперемія, припухлість ураженої ділянки. Під час пальцевого огляду виявляється щільний і дуже болючий інфільтрат, запалений і ущільнений підслизовий шар. Після обстеження лікар призначить спеціальні аналізи і лабораторні дослідження. До них відносяться:
Для більш детального обстеження призначається БАК-посів.
- загальні аналізи сечі і крові;
- біохімія крові;
- бактеріологічний посів на живильне середовище;
- УЗД;
- фістулографіческая методика обстеження.
Чим лікувати захворювання – свічки і антибіотики
Антибіотики (метронідазол, амікацин, гентаміцин і ін.) Не є обов’язковою частиною лікування – частіше призначаються антибактеріальні засоби. Є випадки, коли їх необхідно використовувати:
- Момент після операції, коли проведено остаточний аналіз стану хворого.
- Після висічення свища при хронічній формі хвороби.
- Коли у хворого залишається підвищена температура тіла.
Підтримуюча терапія за допомогою свічок (антибактеріальних, загоюють, з антибіотиками) застосовується в лікуванні, коли:
- Хворий проходить післяопераційний період, для профілактики.
- Для полегшення симптомів, якщо не представляється можливим проведення операції.
- Під час лікування хронічного гнійного парапроктиту у дітей, яким не виповнився рік.
- Наявність геморою, тріщин (свічки допоможуть загоєнню мікро-ран).
Фактори ризику розвитку парапроктиту
Основними причинами появи і розвитку парапроктиту є:
- зниження імунітету;
- різні хронічні захворювання;
- виснаження;
- інфекції травного тракту;
- розлади стільця, а також такі проктологічні захворювання, як папиллит, криптит, геморой, анальна тріщина, проктит.
Проте, провідне місце в етіології захворювання все ж відводиться проникненню інфекції в параректальної клітковину. Основними шляхами проникнення такої інфекції є: анальні залози, слизова оболонка кишки, уражені запаленням сусідні органи, лімфогенні і гематогенні шляху.
Деякі дослідники також вважають, що парапротктіт є одним з ускладнень хвороби Крона і неспецифічного виразкового коліту. Крім того, поширення гнійного запалення по прямій кишці спостерігається при таких хворобах, як туберкульоз хребта, остеомієліт кісток таза, хворобах уретри і передміхурової залози.
Шляхи розвитку запалення околопрямокишечной клітковини
Розвиток парапроктиту відбувається в результаті проникнення в околопрямокішечную клітковину різних різновидів грибків і мікроорганізмів. Переважно інфікування провокується за рахунок впливу декількох видів збудників, однак основою для нього, перш за все, виступають мікроби, чиє розмноження відбувається в умовах абсолютної відсутності кисню. Даним видом мікробів є анаероби, які за своєю суттю є найбільш агресивними з існуючих. Анаероби здатні в найкоротші терміни викликати ураження клітковини і безпосередньо прямої кишки настільки сильні, що це може бути пов’язане з повним їх омертвінням.
Попадання даних мікроорганізмів в розглянуту середу, яка, по суті, повністю обмежена від впливів зовнішнього світу, можливо двома способами:
- Гематогенний (тобто, з потоком крові). Місцеві запальні процеси, що відбуваються в прямій кишці (у вигляді тромбозу гемороїдальних вузлів, інфікування анальної тріщини, нагноєння анальних залоз) пов’язані з інтенсивним розмноженням бактерій, які проникають безпосередньо в судини. Вже після цього, разом з потоком крові, відбувається їх потрапляння в околопрямокішечную клітковину. У дуже рідкісних випадках, проте, не без виключення цієї можливості, навіть інфекційний процес віддаленого типу (карієс, тонзиліт та ін.) Може викликати парапроктит, як, власне, і інфікування іншого типу органів.
- Контактний. Слизова ШКТ має залозами, що виділяють спеціальний секрет в просвіт кишечника і шлунка, секрет цей служить для перетравлення їжі. Таких залоз не позбавлена і сама пряма кишка. За винятком незначного обсягу травних ферментів (тому як перетравлювати більше нічого), секрет цей містить в собі слиз, яка згодом сприяє легкості проходження вздовж кишки калових мас і подальшої дефекації. У деяких випадках відбувається запалення цих залоз, через що вони закупорюються, і згодом нагнаиваются. Розрив нагноившейся залози призводить до потрапляння в околопрямокішечную клітковину інфекції, що і сприяє виникненню парапроктита.
Крім цього, в деяких ситуаціях можливим стає проникнення інфекції в клітковину в результаті травм і поранень, в тому числі і при різних хірургічних маніпуляціях.
Симптоми парапроктита у дорослих
Клінічні прояви гострого та хронічного парапроктиту відрізняються досить сильно, тому дуже важливо знати їх початкові симптоми, щоб вчасно звернутися до фахівця.
Загальні симптоми:
- підвищення температури,
- слабкість,
- м’язові болі, відсутність апетиту.
Специфічні ознаки парапроктиту:
- різкі болі пульсуючого / дергающего характеру в області прямої кишки, що поширюються при
- дефекації на всю область малого тазу;
- хворобливе сечовипускання;
- розлад шлунку і хворобливі позиви до спорожнення кишечника;
- при поверхневому розташуванні гнійного вогнища – набряк і почервоніння шкіри з можливим розкриттям і закінченням гною.
Симптоми гострого парапроктиту
Розвиток захворювання супроводжується типовими симптомами запального процесу:
- температурою, яка може досягати 39 градусів;
- ознаками інтоксикації організму – слабкістю, ознобом, головним болем, відсутністю апетиту;
- порушеннями сечовипускання і дефекації (хворобливість, затримка);
- болями в області запалення (низ живота, малий таз).
У деяких хворих можливий раптовий мимовільне поліпшення самопочуття, раптом зменшуються болі, температура тіла нормалізується. При цьому з прямої кишки, а у жінок іноді з піхви, з’являються рясні гнійні кров’янисті виділення. Така картина характерна для прориву гнійника в результаті розплавлення стінки кишки (або піхви у жінок).
Ознаки хронічної форми
Хронічний парапроктит має всі симптоми, властиві для гострої форми захворювання, але в менш вираженій формі.
Цей вид недуги виникає в результаті неправильно підібраного лікування або якщо хворий пізно звернувся до фахівця. Головними відмітними ознаками є:
- поява свища на шкірі сідниць і в області ануса;
- сильний біль при дефекації;
- виділення калу і залишків гною з свища;
- поява сверблячки і роздратування в місці прориву абсцесу.
Якщо свищ при хронічному парапроктиті має відмінну дренацію (мається абсолютно вільний вихід для гнійного вмісту), то такий прояв захворювання практично не турбує хворого. Відзначається больовий синдром тільки при неповному внутрішньому свище, причому, біль стає більш інтенсивною під час акту дефекації, а відразу після спорожнення кишечника стан хворого приходить в норму.
В цілому симптоми будуть залежати від місця локалізації парапроктиту. У таблиці нижче, ми більш детально розглянемо, кожен з видів.
| парапроктит | симптоми |
| підшкірний | Для підшкірного парапроктиту характерні наступні симптоми:
|
| Ректоректальний |
|
| ішіоректальние | Специфічними ознаками ішіоректального парапроктіта є:
|
| підслизовий | Підслизовий парапроктит характеризується такими ж симптомами, як і підшкірний, але тільки не в яскраво виражених шкірних проявах. |
| пельвіоректальние |
|
Найнебезпечнішим для пацієнта є некротичний парапроктит. Для подібного виду характерна миттєва інтоксикація, сильна біль, що охоплює всю промежину. При цьому спостерігається:
- низький тиск,
- збільшення частоти серцевих скорочень і синюшність шкірних покривів.
- М’яка тканина відмирає.
Процес не супроводжується почервонінням і появою гною, замість нього зазначається некроз і сильне газоутворення – гниття з виділенням «болотного» газу.
Некротичний парапроктит розвивається внаслідок ураження гнильними мікробами, клостридії, фузобактеріямі, анаеробними мікроорганізмами.
Як виглядає підшкірний, ішіоректальние, гострий гнійний та інші форми парапроктиту
За характером перебігу парапроктит може бути гострим, хронічним, ускладненим або неускладненим.
Гострий парапроктит протікає у вигляді гнійного запалення з яскраво вираженими симптомами. У околопрямокишечной клітковині утворюються абсцеси – гнійники. Запальний процес жирової клітковини навколо прямої кишки може мати деякі різновиди. Залежно від розташування запального вогнища відносно прямої кишки в проктології виділяють такі форми парапроктиту:
Підшкірний (параанальних). Підшкірний парапроктит – різновид гострої форми запального процесу, місцем локалізації якого є підшкірно-жирова клітковина, розташована недалеко від анального отвору прямої кишки. Саме така форма цього проктологічного захворювання зустрічається найчастіше. Підшкірний парапроктит має найбільш виражену клінічну картину і добре піддається лікуванню.
Підслизовий. Це найлегша форма запального процесу, який розвивається в підслизовому шарі прямої кишки над зубчасті лінією. Запалення не має яскраво вираженої симптоматики, спочатку може нагадувати собою звичайну застуду, тому хворі найчастіше звертаються за допомогою до фахівців не відразу, можуть бути причиною виникнення серйозних ускладнень.
Ішіоректальние. Запальний процес виникає в просторі, обмеженому м’язами тазового дна, кістками і шкірою сідниць. Ішіоректальние парапроктит вважається відносно легкою формою проктологічного захворювання, за поширеністю займає друге місце після підшкірного парапроктиту.
Сідничного-ректальний. У запальний процес залучаються глибокі шари клітковини сіднично-ректальних западин. З самого початку захворювання протікає досить гостро, з вираженою інтоксикацією, високою температурою і стрімко наростаючим погіршенням самопочуття хворого.
Пельвіоректальние, або тазово-ректальний. Цей різновид запального процесу локалізується в тазово-прямокишковому фасциальном просторі, яке розташовується між м’язом, що піднімає задній прохід, і очеревиною тазового дна.
Ретроректальний (позадіпрямокішечний). Ця форма захворювання зустрічається вкрай рідко. Гострий гнійний парапроктит цієї форми розвивається в ретроректальном просторі вище м’язи, що піднімає задній прохід. Спочатку розвитку запальний процес характеризується практично безсимптомним перебігом.
В особливо важких і запущених випадках запалення може охопити одночасно кілька зон, розташованих поблизу кишечника.
Хронічний парапроктит: симптоми
Хронічний парапроктит стає наслідком недолікованої гострої форми захворювання, а тому основні її симптоми нерідко повторюються в цьому випадку. Виразність їх, тим часом, не настільки інтенсивна в проявах, ніж при гострій формі. Як правило, для хронічного парапроктиту характерним є утворення параректальної свища, прояви якого полягають у виділенні гною або сукровиця в область промежини. З огляду на сталості виділень шкіра в цій області дратується, з’являється свербіж.
При хорошому дренуванні (тобто, при вільному для гною виході), параректальної свищ, як правило, пацієнтів не турбує ні хворобливістю проявів, ні характерним дискомфортом. Виникнення больового синдрому в більшій мірі характерно для внутрішнього неповного свища. Посилення болю в цьому випадку виникає при дефекації, після неї, відповідно, відзначається її затихання. Дана особливість пов’язана з поліпшеним дренированием, що виникають за рахунок розтягування анального клапана в процесі дефекації.
Прояви симптоматики параректальної свища характеризуються власної хвилеподібністю, тобто, загостренням, що чергується з затиханням. Відбувається це через закупорки харчового просвіту і утворенням гнійного абсцесу, слідом за розкриттям якого хворий відчуває полегшення. Слід зауважити, що самостійно свищі незагойні, а течія в них гнійний процесів триває. У тому випадку, якщо в гнійному виділеннях визначаються домішки крові, слід в терміновому порядку провести дослідження, яке дозволить визначити можливу актуальність злоякісного утворення.
Народні засоби лікування
Лікування парапроктиту в домашніх умовах застосовують досить часто у вигляді комплексної терапії. При виникненні недуги рекомендується використовувати перевірені ефективні засоби:
- Ванночки з морської солі. У п’яти літрах води розвести 2 ст. ложки солі. З отримати розчин приймати прохолодні ванночки (сидячи).
- Настій з подорожника, деревію і кореня алтея. Взяти по 100 г подорожника і алтея, деревію – 80 г, все змішати. Залити суміш 600 мл гарячої води, настояти ніч. Вранці готовий розчин профільтрувати і приймати 4 рази на день по 150 мл.
- Відвар з горобини. Залити 2 ч. Ложки плодів горобини 400 мл гарячої води, настояти протягом години. При бажанні можна додати цукор. Приймати 3 рази на день до їди.
парапроктит
Парапроктит або параректальної абсцес – гостре або хронічне запалення параректальної клітковини. На його частку припадає близько 30% всіх захворювань, процес вражає приблизно 0,5% населення. Чоловіки страждають в 2 рази частіше за жінок, хворіють у віці 30-50 років. Парапроктит виникає в результаті попадання в параректальної клітковину мікрофлори (стафілокок, грамнегативні і грампозитивні палички). При звичайному парапроктите найчастіше виявляють полімікробні флору. Запалення за участю анаеробів супроводжується особливо важкими симптомами парапроктита – газової флегмоною клітковини таза, гнильним парапроктитом, анаеробним сепсисом.
Причини підшкірного парапроктиту
Основна причина утворення гнійних утворень в параректальної області – шкідливі мікроорганізми, які інфікують пряму кишку. Найчастіше це анаеробні бактерії, ентерококи, стафілококи і кишкова паличка. Вони проникають в підшкірні шари, що призводить до вираженого запального процесу. Такі мікроорганізми здатні інфікувати будь клітинне простір, що знаходиться недалеко біля прямої кишки, а в окремих випадках – кілька різних областей одночасно.
Чим небезпечний підшкірний парапроктит? Основні збудники гострого підшкірного парапроктиту здатні проникати в підшкірні шари через ранки і гнійники, крипти Морганьї і анальні синуси. При цьому вони можуть інфікувати практично будь-клетчаточное простір, розміщене поблизу прямої кишки: підслизовий шар, жировий прошарок, тазову область і т.д.
Існують фактори, наявність яких сприяє виникненню патології. До них відносяться:
- наявність тріщин і ранок близько ануса;
- розлади травної системи, що викликають діарею і запори;
- геморой;
- статевий акт, який наразі триває ректальним шляхом;
- цукровий діабет;
- ослаблений імунітет.
симптоматика захворювання
Симптоми парапроктита іноді можна переплутати з багатьма іншими захворюваннями. Людина відчуває загальну інтоксикацію організму, яка проявляється у вигляді:
- слабкості;
- головного болю;
- зниження апетиту;
- підвищеної температури тіла (до 39 ° С);
- ознобу;
- розлади стільця (закрепів або проносів).
Ознаки парапроктита можна розпізнати і по хворобливого сечовипускання, неприємних відчуттів в області живота і в малому тазу. Ця недуга проявляється у вигляді сильних болів в анус і прямій кишці.
Іноді у пацієнтів спостерігається почервоніння епідермісу в анальної області, набряклість і ущільнення тканин. Під час доторку до цієї зони буде відчуватися біль. Тому людині досить часто важко сидіти на дивані або табуретці.
Якщо не лікувати хворобу, то стан пацієнта буде погіршуватися.
На цьому етапі може з’являтися велика кількість гнійних кров’яних виділень. Це відбувається через те, що розплавляється стінка кишки.
Симптоми і лікування хронічного парапроктиту трохи відрізняються від звичайної форми недуги. Пацієнтів часто турбують гнійно-сукровичні виділення з свища. Хворобливих відчуттів найчастіше немає, але шкіра сильно дратується і це викликає дискомфорт.
Часто жінки або чоловіки не розуміють, що з ними відбувається, і звертаються до пластичних хірургів або гінекологам. Але в першу чергу слід йти до проктолога, щоб він провів ретельну діагностику і визначив захворювання.
Народна медицина
Парапроктит за допомогою рецептів народної медицини вилікувати не можна. Якщо бути точніше, то можна значно полегшити стан хворого, позбавити його від неприємних симптомів, але рецидиви і ускладнення при лікуванні парапроктиту народними засобами неминуче. Тому відвідування лікаря, уточнення діагнозу та отримання направлення на хірургічне лікування обов’язково.
Що полегшить стан хворого парапроктитом:

Розчин / відвар деревної золи. Необхідно взяти близько 70 г деревної золи (це приблизно дві жмені жіночими руками), залити 7 літрами води і поставити на вогонь – час варіння з моменту закипання не повинно перевищувати 30 хвилин. Потім отримане засіб проціджують і остуджують до температури, яку б витримувала шкіра. За допомогою відвару золи проводять сидячі ванночки – наливають в посуд (ванна / тазик / корито) приготоване засіб і опускаються болючим місцем. Час проведення процедури – 25 хвилин. Тривалість курсу такого лікування – 3-5 днів. Деякі стверджують, що вже через 3 дні щоденної процедури з відваром деревного попелу парапроктит повністю зникає – офіційна медицина такого висновку не дає.- Календула. Необхідно взяти столову ложку квіток календули і залити склянкою окропу. Настояти ліки протягом 2 годин, потім процідити і ввести в пряму кишку у вигляді мікроклізми. Природно, перед процедурою кишечник потрібно очистити.
- Трав’яний збір. Необхідно взяти в рівних пропорціях ромашку аптечну, шавлія і деревій, змішати і всипати в склянку окропу 2 столові ложки отриманої суміші. Настоювати 2 години, потім – процідити і використовувати для мікроклізм.
