Що таке тромбоцитопенія: причини і симптоми, лікування і наслідки
Тромбоцитопенія – це зменшення концентрації формених клітин крові (тромбоцитів) в результаті стороннього захворювання або ж як підсумок власне збою в їх виробленні.
Захворювання зустрічається порівняно рідко. Страждає близько 100 осіб на кожен мільйон населення, є інформація про більшій частоті.
Летальність без лікування різна, але завжди висока, основною причиною смерті стають масивні кровотечі, які обумовлені недостатньою згортанням.
Фактори-провокатори множинні, завдання виявлення етіології порушення – одна з найскладніших зважаючи на величезну числа можливих провокуючих чинників.
Лікування проводиться в стаціонарі, вимагає чимало сил і суворого дотримання рекомендацій фахівця. Від якості терапії і дисциплінованості хворого залежить прогноз.
Поява і формування тромбоцитів
Тромбоцити в крові
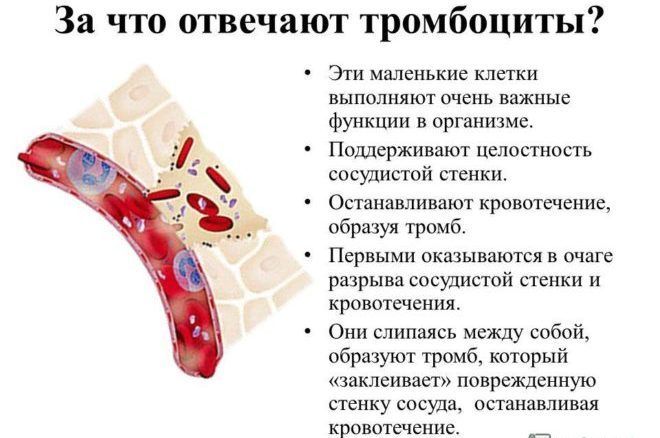
Основні завдання тромбоцитів
Компонент крові виконує дві функції в людському організмі:
- Припинення кровотечі, гемостаз. У момент ушкодження структури артерії або кровоносної судини моментально відбувається викид тромбоцитів. Потім виробляється серотонін – речовина, яка спазмує судини. Відростки тромбоцитів, з’єднуючись із стінкою пошкодженогосудини, утворюють перешкоду, що гальмує кровотеча. Протягом декількох хвилин крововилив припиняється.
- Постачання судин поживними речовинами. Руйнуючись, активовані тромбоцити сприяють фактору росту, який живить стінки пошкодженого судини або артерії. Описане дію допомагає прискорити процес відновлення.
Тромбоцити – життєво необхідні клітини крові, без яких зупинка кровотеч і загоєння ран неможливі.
Для чого необхідні тромбоцити людині?
Тромбоцити – це надзвичайно важливі клітини крові. Вони виконують багато функцій, до яких відносять:
- активну участь в процесі зупинки кровотечі. Якщо відбувається пошкодження будь-якого судини в крові, тромбоцити активуються моментально. Вони провокують виділення серотоніну. Дана речовина викликає спазм судин. Також на поверхні тромбоцита з’являється велика кількість відростків. З їх допомогою вони здатні з’єднатися з пошкодженим посудиною і один з одним. В результаті спостерігається утворення пробки, яка зупиняє кровотечу. Даний процес в залежності від тяжкості руйнування стінок посудини може зайняти від 2 до 4 хвилин;
- харчування судин. Після пошкодження їх стінок тромбоцити виділяють специфічні речовини, які сприяють активному відновленню тканин.
руйнівні процеси
У звичних умовах тромбоцити залишаються в периферичної крові після восьми днів, здійснюючи стандартні функції. Після закінчення зазначеного періоду змінюється їх будова і структурування. В результаті мікроелементи поглинаються, руйнуються селезінкою – внутрішнім органом, який бере участь у виключенні з кровообігу елементів крові зі зміненою структурою.
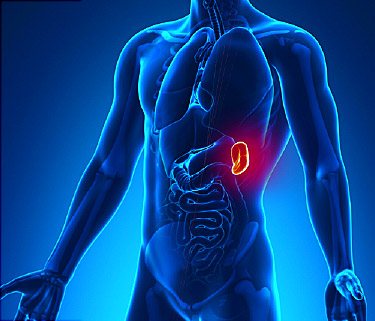
Селезінка в тілі людини
Підвищена деструкція (руйнування) тромбоцитів
Руйнування тромбоцитів – найпоширеніша причина в розвитку тромбоцитопенії. Коли з’являється підвищена потреба в червоних кров’яних пластинках, кістковий мозок починає працювати в посиленому режимі. Згодом розвивається гіперплазія тканини і збільшується число мегакаріоцитів. Але якщо тромбоцити руйнуються швидше, ніж встигають надходити в кровоносне русло нові елементи (тобто компенсаторні механізми не справляються зі своїм завданням), виникає тромбоцитопенія. Клінічно тромбоцитопенії, що виникли в результаті підвищеної деструкції тромбоцитів, по патогенезу поділяють на дві групи: імунологічні та неиммунологические.
Причини виникнення тромбоцитопенії
Порушення фізичних процесів призводять до того, що кількість тромбоцитів в крові різко зменшується. Це стає причиною кровотеч, збоїв циркуляції кровообігу. Від принципу дії і системи розподілу тромбоцитопенія буває:
- Спадковою.
- Продуктивною.
- Руйнівною.
- Вид споживання.
- Розподільчої.
- Вид розведення.
Далі в статті докладно розказано про кожен вид.
спадкова патологія
Недолік тромбоцитів в крові здатний передаватися у спадок. У цьому випадку людина з народження виявляє аномалію крові. Наприклад:
- Спадкова патологія Мея-Хеггліна. Аутосомно-рецесивний тип захворювання. При наявності хвороби у одного з батьків ймовірність зараження дитини 50%. Спостерігається порушений процес ділення тромбоцитів, що містяться в червоній кісткової рідини, внаслідок чого знижується концентрація клітин значних розмірів. До того ж відбувається лейкоцитоз, порушене функціонування лейкоцитів в периферичний тип крові.
- Хвороба Віскотта-Олдріча, транзиторна патологія. Характеризується утворенням занадто маленьких тромбоцитів. Унаслідок неправильної структури їх розпад в селезінці збільшується, а тривалість життя скорочується до двох-трьох годин. Хвороба супроводжується запальними процесами на шкірі, зниженням імунітету. Тому додатково відбувається зараження інфекціями і вірусами. Захворювання зустрічається тільки серед хлопчиків шкільного та дошкільного віку.
- Патологія Бернара-Сульє. Зустрічається у дитини тільки в разі хвороби обох батьків одночасно. Виявляється дефектний синдром в ранньому дитинстві. Відбувається утворення гігантських, але не функціонують тромбоцитів. Вони не кріпляться до пошкодженої стінці артерії, масово руйнуючись в селезінці.
- Амегакариоцитарна тромбоцитопенія. Аутосомно хвороба, проявляється в дитинстві. Відбувається процес деформації в гені, що виробляє чутливу реакцію до появи і формування мегакариоцитов. Внаслідок цього порушується вироблення тромбоцитів кістковим мозком.
- TAR-синдром. Рідкісна вроджена патологія, що виявляється при народженні. Супроводжується відсутністю променевих кісток, дефіцитом тромбоцитів. Ген, завдяки якому ростуть і розвиваються мегакаріоцити, мутує. В результаті кількість даних клітин скорочується і призводить до недостатнього змісту тромбоцитів в крові.
Генетичні мутації виявляються в ранньому дитинстві і дитинство. Виявити патологію і поставити діагноз може лікар, який спеціалізується в зазначеному напрямку, після уважного обстеження.
Продуктивний вид захворювання
Цей вид патології відрізняється порушенням процесу формування тромбоцитів у кістковому мозку. Дефект крові спостерігається при захворюваннях описаного характеру:
- Апластична анемія. Процес, що відбувається в червоному кістковому мозку, пригнічує кровотворення, сприяє зниженню концентрації всіх кров’яних клітин. Причини тромбоцитопенії бувають різними: прийом медикаментозних препаратів, забруднення навколишнього середовища, підвищення рівня радіації і при ВІЛ-інфекції.
- Мієлодиспластичний патологія, справжня поліцитемія. Комплекс пухлинних новоутворень, які порушують кровотік червоних кісткових тканин. Відбувається стрімке розмноження кров’яних клітин, але порушується процес дозрівання. Це призводить до підвищеної концентрації клітин, нездатних виконувати покладені на них функції в організмі.
Дозрівання клітин крові
- Мегалобластна анемія. Розвивається при недостатньому вмісті в організмі фолієвої кислоти. Відбувається порушення в функціонуванні клітин ДНК, які відповідають за зберігання генетичних інформаційних даних, а також за розвиток і формування клітин крові. Під удар потрапляють в першу чергу кровоносна система і слизові оболонки людини.
- Гостра форма лейкозу. Являє собою пухлинні утворення кровоносної системи, що викликають процеси деформації стовбурових клітин кісткового мозку. Супроводжується надмірно стрімким розподілом даних клітин, нездатних до виконання стандартних функцій. Згодом пухлинні клітини заполоняють червоний кістковий мозок, усуваючи з нього кровотворні, життєво необхідні мікроорганізми.
- Миелофиброз. У процесі даного захворювання утворюються фіброзні тканини і мутирование стовбурових клітин організму людини. Специфічна тканину з часом заповнює собою весь простір, витісняючи життєво необхідні мікроелементи. Патологія розвивається також в інших внутрішніх органах, сприяючи їх збільшення.
- Злоякісні новоутворення. Завершальна стадія онкології відрізняється розповсюдженням метастазів по організму і внутрішнім процесам. Це також впливає на порушення вироблення кровотворних клітин, спричиняє дефіцит тромбоцитів і інших мікроорганізмів.
- Підвищена чутливість до дії медикаментозних препаратів. Деякі організми мають особливість – надмірну чутливість до медикаментозним препаратів. Дія деяких лікарських засобів робить негативний вплив на кістковий мозок, блокуючи утворення і формування тромбоцитів.
- Радіоактивне випромінювання. При лікуванні онкології променева терапія робить негативний вплив на функції кісткового мозку, уповільнюючи освіту тромбоцитів. Можливий процес утворення пухлин кровотворної системи.
- Надмірне вживання алкоголю. Етанол, що міститься в спиртних напоях, в непомірних кількостях призводить до деформуючим процесам в кісткових тканинах. У складі крові зменшується кількість корисних компонентів і клітин. Руйнівний процес спостерігається при систематичному і регулярному вживанні алкогольних речовин. В останньому випадку в організмі і мозку відбуваються незворотні процеси, ускладнення.

Перераховані вище причини виникнення впливають на розвиток продуктивної аномалії, коли компонент крові порушується на етапі формування. Дані випадки патологічних процесів досліджуються клінічно.
руйнівна тромбоцитопенія
В даному виді патологій хвороба спостерігається в процесі руйнування тромбоцитів у внутрішніх органах людини. Наприклад, можливі види:
- Аутоіммунна тромбоцитопенія. Кількість тромбоцитів в крові зменшується, при цьому наслідки для інших клітин організму мінімальні. Точна причина виникнення патології невідома. Вважається, що дефект носить вроджений, генетичний характер. Імовірно, захворювання можуть викликати: переохолодження організму, вірусні інфекції і бактерії, а також дія медикаментозних лікарських препаратів. Також патологія може розвинутися після щеплення, зробленого з метою профілактики вірусного захворювання. При попаданні антигену на поверхню тромбоцита він руйнується. Це призводить до раптових крововиливів.
- Тромбоцитопенія немовлят. Виявляється і виникає в разі, коли тромбоцити у новонароджених мають індивідуальні антигени, яких не міститься в організмі жінки.
- Посттрансфузійні, постцітостатіческая патологія. Виявляється після проведеної процедури переливання крові, може характеризуватися розпад і руйнування тромбоцитів в крові. Кров’яна маса чужої людини не відразу сприймається організмом. До неї виробляються антитіла, знижується концентрація тромбоцитів на найближчі десять днів після проведення процедури.
- Зниження тромбоцитів через прийом медикаментів. Вибрані лікарські препарати сприяють виробленню антитіл. Це призводить до розпаду тромбоцитів в складі крові. Розвивається ЕДТА-залежна тромбоцитопенія, ізольована патологія.
До виникнення патології призводять часом медикаментозні препарати, вірусні захворювання, переливання крові, генетична схильність. Виявити захворювання і встановити правильний діагноз і клінічні рекомендації зможе досвідчений лікар.

тромбоцитопенія споживання
При даному виді патології тромбоцити приходять в активність, перебуваючи в судинному руслі. Це сприяє згортання кров’яного потоку. Важкий дефект крові розвивається в результаті високої вироблення клітин, при цьому виснажуються можливості кісткового мозку. До захворювання призводять подібні явища:
- ДВС-синдром, або есенціальна патологія. Виникає при пошкодженні внутрішніх органів і їх тканин, з подальшою згортанням крові, виснаженням функцій організму. Тромбоцити стрімко активуються у великій кількості з органу або тканини, які виявилися пошкоджені. Дана дія утворює тромби, що перегороджують кровотік до судин, артерій, внутрішнім органам організму. Це явище активує протизгортаючої реакцію, яка спрямована на те, щоб відновити звичний плин. На цьому тлі кров поступово втрачає свою функцію до згортання, що призводить до рясних зовнішнім і внутрішнім кровотеч. При лікуванні відбувається спленектомія – видалення селезінки, що утворилися пухлин. Зазначена патологія стає причиною раптової смерті людини.
- Тромботична пурпура ТТП. Вид захворювання виникає при недостатньому вмісті згортає компонента в складі крові. Це пояснюється високою концентрацією простацикліну – речовини, яка перешкоджає згортання, утворення тромбів, закупорки вен і артерій. Тромбоцити при цьому руйнуються.
- Гепарин индуцированная тромбоцитопенія. Виявляється в результаті застосування гепарину – медикаментозного препарату для розрідження крові, що запобігає тромби в кровоносних артеріях. Супроводжується некрозом на шкірному покриві, можлива ідіопатична кропив’янка. Спостерігається тахікардія, біль у грудній клітці, лихоманка.
Причиною розвитку патології стають алергічні реакції на зовнішні чинники, а також на дію лікарських препаратів. Зниження імунітету, процес переливання крові знижують кількість клітин в крові. Часто тромбоцитопенія, еритроцитопенія і лейкопенія мають вроджену форму, виявляються в дитинстві і ранньому дитинстві. Онкологічні захворювання, поширені метастази, нестача вітамінів в організмі – все це сприяє розвитку патології.
Класифікація
Підрозділ тромбоцитопенії проводиться по групі підстав. Багато загальноприйняті критерії мало, про що скажуть середньостатистичній людині. Вони важливі швидше для лікарів і теоретиків від медицини.
По формі
Виходячи з моменту маніфестації патології, її перебігу можна виділити такі форми:
- Гостра тромбоцитопенія. Характеризується різким спонтанним початком (у буквальному сенсі, вчора не було нічого, сьогодні вже проблеми), тривалим існуванням з повною клінічною картиною. Несе велику небезпеку для здоров’я і життя пацієнта. Тривалість захворювання складає близько півроку, рідко більше.
- Хронічна форма. Супроводжується поступовим початком, млявими симптомами, які, однак, зберігаються протягом понад 6 місяців і серйозно ускладнюють життя хворому. Менш небезпечним цей варіант хвороби не вважається. Досить невеликої травми, щоб розвинулося кровотеча. Далі ризики залежать від локалізації пошкодження.
Хронічна форма цілком може перейти в гостру зараз або потім. З цієї причини рекомендується своєчасно проходити лікування розлади.
Розраховувати на стабільне протягом не варто, завжди є ймовірність посилення хвороби. А оскільки тромбоцитопенія як така вкрай нестабільна і агресивна, трапитися перехід в гостру форму може практично в лічені дні.
за стадіями
Другий спосіб класифікувати патологію – оцінити тяжкість симптомів і змін. Тоді можна говорити про стадіювання порушення. Виділяють 3 етапи хвороби:
- 1 стадія. Як таких відхилень поки немає. Кровотечі відсутні, що створює відчуття помилкового благополуччя. Однак патологічний процес уже взяв початок. Зміни можна виявити випадково, за результатами загального аналізу крові. Важливо не пропустити момент і уважно оцінити отримані результати дослідження.
- 2 стадія. Характеризується незначними кровотечами при мінімальному фізичному впливі. Поки все обмежується гематомами, великими синцями на тілі. По ходу прогресування розміри таких уражених областей стають все більше.
- 3 стадія. Супроводжується спонтанними кровотечами, вже без будь-якого впливу. Потрібно термінове лікування, тому як без терапії шансів на виживання немає. Навіть проводяться спеціальні заходи не гарантують успіху, ймовірність успішного результату близько 15-20% або нижче. Запускати хворобу до такого вкрай небезпечно.
За етіології (походженням)
Найчастіше лікарям вдається знайти конкретного винуватця, що обумовлює порушення кровотворення або розподілу тромбоцитів. Виявляється складна система ланцюгового впливу, один діагноз викликає до життя іншої.
Трохи рідше виявити конкретний патологічний процес не вдається. Залишається боротися з симптомами, радикальним чином допомогти не виходить. Це ідіопатична форма.
Важливий спосіб класифікації заснований на патогенетичному механізмі недостатньою згортання.
Виділяють групу видів:
- Убогий синтез формених клітин. Тромбоцитів виробляється занадто мало, що і стає проблемою. З цим різновидом хвороби фахівці зустрічаються особливо часто. Відрізняється складністю в лікуванні.
- Порушення розподілу. У цьому випадку має місце збій в регулюванні кількості клітин, необхідного для відновлення після отриманого ушкодження.
- Тромбоцитопенія споживання. Організм використовує надмірний обсяг структур для локалізації порушення анатомічної цілісності тканин. Вироблення нових займає пристойний час, звідси проблеми зі згортанням.
- Тромбоцитопенія розведення. З нею зустрічаються пацієнти, які перенесли переливання крові. Концентрація формених клітин падає ненадовго. Поступово організм приходить в норму.
- Деструктивна форма. Тромбоцити руйнуються в результаті певних реакцій або власної неповноцінності.
Всі класифікації використовуються для опису суті хвороби.
симптоматика хвороби
Клінічна картина захворювання проявляється при зниженні тромбоцитів до 50000 в мкл крові. Норма для дорослої людини – 150000 на мікролітр. Тромбоцитопенія різних форм проявляється в організмі наступним чином:
- Поява підшкірних гематом і крововиливів при невеликому ударі або тиску на поверхню тіла.
- Висип на тілі у вигляді жовтих, синіх, червоних плям.
- Синці на очному яблуці.
- Кровотечі внутрішніх органів. В окремих випадках відбувається кров’яний вилив в головний мозок.
- Сильні головні болі неясного генезу.
- Кровотечі з носа, підвищена чутливість ясен.
- Збільшена в розмірах селезінка.
- Тривалий менструальний цикл у жінок, виділення крові між циклами.
- Які відкриваються кровотечі на місці перенесених хірургічних операцій.
Всі симптоми тромбоцитопенії зводяться до того, що кров втрачає здатність до згортання, а стінки судин набувають підвищену проникність. Кров не згортається через порушеного ферменту, який відповідає за з’єднання клітини з пошкодженої стінкою судини або артерії. Судини втрачають звичну проникність через те, що порушені живлять їх канали, залежні від тромбоцитів. Негативний вплив робить знижений показник серотоніну в організмі. Ознаки патології в окремих випадках виглядають ідентичними іншим захворюванням, порушень в організмі. Встановлювати діагноз і лікувати хворобу, складати клінічний протокол повинен лікар після проведених процедур і аналізів.
Імунні тромбоцитопенії, викликані прийомом лікарських препаратів
Перелік препаратів, які можуть спровокувати появу тромбоцитопенії, досить довгий. Основні групи таких ліків:
- антибіотики (Ампіцилін, Пеніцилін, Рифампіцин, Гентамицин, Цефалексин);
- сульфаніламіди (Бісептол);
- нестероїдні протизапальні препарати;
- діуретики (фуросемід, хлортіазід);
- седативні засоби;
- протидіабетичні препарати (Толбутамід, Хлорпропамід);
- наркотики і наркотичні знеболюючі (героїн, морфін);
- антигістамінні (Циметидин);
- деякі ліки, які належать до інших груп – Ранитидин, гепарин, хінідин, Метилдопа, Дигитоксин, солі золота.
стадії захворювання
Яскравість, очевидність симптомів патології залежить від зниження тромбоцитів в організмі. Розроблено класифікацію за ступенем тяжкості. При початковій стадії помітні періодичні носові кровотечі, тривалі і рясні місячні у жінок, синці при невеликих ударах, ушкодженнях шкіри. Початкову стадію хвороби частіше виявляють випадково, під час комплексного обстеження або діагностування іншого, супутнього захворювання.

При другій, середнього ступеня розвитку патології спостерігаються крихітні крововиливи по всьому тілу у вигляді крапок. Даний процес спостерігається на тілі, внутрішніх органах, в ротовій порожнині людини. При важкій, запущеної стадії відбуваються рясні виливу крові у внутрішні органи і тканини головного мозку. При хвороби доктором призначається лікарська терапія.
Лікування народними засобами
Народна медицина робить позитивний вплив в боротьбі з тромбоцитопенією:
- Заварити на 200 мл окропу чайну ложку лікарської вербени. Закрити відвар кришкою. Щодня потрібно приймати свіжий відвар невеликими ковтками. Курс лікування триває 30 днів. Значне поліпшення настає тільки після повного курсу, інакше результату годі й чекати.
- Навесні можна зібрати кропиву, столову ложку залити окропом, наполягати хвилин 15. Після цього ємність потрібно закрити і залишити. Коли засіб охолоне, його потрібно приймати 4 рази по 2 столові ложки перед їжею. Курс – 1 місяць.
- Не тільки для лікування, але і в цілях профілактики активно використовується масло кунжуту. Купити його можна в аптеці або в звичайному продуктовому магазині. Приймати засіб потрібно 3 рази в суті по чайній ложці до їди. Метод допоможе хворому повністю побороти хворобу.
- Алое – універсальний засіб, для лікування хвороби потрібні витримані в холоді 10 днів листя. Суміш готується з соку і меду в співвідношенні 1: 2, курс місяць.
- Вбити хвороботворні бактерії може ріпчасту цибулю і часник. По всьому будинку слід розставити ємності з подрібненими фітонцидами, а також активно додавати їх в страви.
- Шипшина і смородину можна застосовувати у формі чаю або варення. Завдяки наявності вітаміну С, вони захищають організм і зміцнюють імунітет.
- Буде потрібно 50 г деревію, який потрібно залити кухлем окропу. Настоювати годину, а потім процідити. Вживати 20 мл щодня тривалістю в 1 місяць.
- Взяти звичайну буряк, натерти і посипати цукром або фруктозою. Вранці відцідити сік і приймати його на порожній шлунок. Незважаючи на смак бурякового соку, результат відмінний.
- Крім кунжутного масла можна вживати кунжутний порошок. Всередину приймати по столовій ложці порошку перед їжею.
- Можна приготувати настоянку з софори японської. Для цього буде потрібно 70% спирт, і бутони рослин в пропорції 1: 5. Суміш настоюватися близько 2-х тижнів. Приймати по 20-30 крапель перед їжею. Дітям зменшить дозу в 2-3 рази. Потовщення судинних стінок буде проходити швидше при прийомі настойки в комплексі з аскорбіновою кислотою.
Перераховані вище методи сприяють поліпшенню згортання крові. У комплексі з нетрадиційною медициною слід приймати вітамінні комплекси, попередньо проконсультувавшись з лікарем.
Первинна стадія захворювання
Аутоіммунна пурпура – патологія, в процесі якої руйнуються кров’яні пластинки під впливом аутоантитіл. Для легкої форми хвороби характерна головний біль, спостерігаються скачки артеріального тиску, нездужання. У той же час зміст тромбоцитів в кістковому мозку знаходиться в нормі або підвищений. Причина, по якій розвивається захворювання, до кінця не відома. При гострому протіканні процес патології не займає довше шести місяців.
Захворювання у дітей
Аутоіммунна первинна пурпура виникає у дітей віком до шести років. Патологічний процес спостерігається після перенесеної раніше вірусної хвороби. В окремих випадках розвивається гетероіммунние патологія після того, як була зроблена вакцинація від вірусів. Захворювання має однакову статистику серед хлопчиків і дівчаток. Але в період дорослішання і статевого формування дівчинки хворіють в два рази частіше.
Патологічний процес виникає раптово, безпрецедентно і протікає бурхливо. Симптоми хвороби у дітей:
- Висипання на тілі різних кольорів: жовтих, червоних, синіх, зелених.
- Плями на шкірі приймають асиметричні форми.
- Висипання з’являються несподівано. Найчастіше це відбувається після пробудження від нічного сну.
Перебіг захворювання супроводжується кровотечами з ясен, носа. У дівчаток в період статевого дозрівання спостерігаються маткові виділення. Сечовипускання супроводжуються кров’ю. Поразка головного мозку трапляється вкрай рідко. Про крововилив в мозок сигналізує висип в ротовій порожнині, на слизових оболонках, надмірна чутливість ясен, почервоніння очного яблука.
При протіканні даної патології у дітей спостерігається збільшена до великих розмірів селезінка. При цьому температура тіла залишається помірною. Тривалість протікання захворювання – від шести тижнів до шести місяців. Після курсу терапії в 80% випадках досягається стійка викликана ремісія. У окремих дітей аутоиммунная патологія набуває хронічної форми. Сприяють даному прогнозом чинники, перераховані нижче:
- Схильність до кровотеч, що сигналізує за півроку до спалаху захворювання.
- Безпрецедентне виникнення хвороби.
- Присутність у дитини інфекційних вогнищ, хронічної форми.
- Лімфоцитарні патологічні реакції в кістковій тканині.
- Синці та підшкірні гематоми, що не проходять в процесі терапевтичного лікування.
- Гостра пурпура у дівчаток, які досягли віку статевого дозрівання.
У дітей при хронічній патологічній формі спостерігаються несподівані ремісії. В цілому захворювання протікає за одним сценарієм у дорослих і дітей.
Імунна тромбоцитопенічна пурпура
Імунна тромбоцитопенія або тромбоцитопенічна пурпура (хвороба Верльгофа) являє собою часто зустрічається захворювання крові імунної природи. В основі патогенезу цієї тромбоцитопенії наступні причини виникнення: швидке руйнування кров’яних пластинок, завдяки фіксації на їх стінках іммунглобулінового білка. За характером перебігу виділяють гострі, рецидивуючі та хронічні форми захворювання. Патології схильні і дорослі і діти.
Гостра форма більше характерна для дітей і часто виникає на тлі перенесених сезонних вірусних інфекцій. Проміжок між перенесеною інфекцією і розвитком пурпура, як правило, становить два тижні. Середня ж тривалість хвороби становить близько 2 місяців, але не більше підлозі року. Чим небезпечна тромбоцитопенія новонароджених? Хоча гостра форма має більш сприятливий перебіг і результат, смертельні випадки, в відсутності адекватного лікування не є винятком.
Хронічною формою такої патології як імунна тромбоцитопенія, хворіють переважно дорослі пацієнти. Жінки страждають в два рази частіше ніж чоловіки. Захворювання триває 10 років і більше. Періоди загострення чергуються з періодами ремісії. Як правило між періодами загострення кровоточивість зникає і нормалізується кількість тромбоцитів.
Рецидивуючі форми спостерігаються і у дорослих, і у дітей. При цьому в наявності не тільки повторні рецидиви, що викликають погіршення стану, а й довгі стійкі, іноді спонтанні ремісії. Нормалізація рівня тромбоцитів проходить за 6 місяців. Утримання нормальних цифр змісту тромбоцитів може тривати протягом декількох років.
Клінічні прояви
Найпоширенішою скаргою, з якою звертаються хворі з діагнозом імунна тромбоцитопенія ступеня тяжкості будь-, це кровоточивість. Точкові крововиливи шкіри найчастіше нижніх кінцівок (так як капілярний тиск там набагато вище). Спостерігається контактна кровоточивість судин слизових оболонок. Частими клінічними ознаками тромбоцитопенії можуть стати рясні носові кровотечі. Місячні у жінок набувають затяжного і масивний характер.
У дітей типовим може бути раптова поява синдрому кровоточивості на мікроциркуляторному рівні. Варто відзначити, що іншої патології у даної дитини може і не бути. Найчастіше це відбувається як результат провокації після вакцинації або перенесеної інфекції. Надмірне перебування на сонці також може викликати початок хвороби і посилити прояв недуги.
Рідкісним симптомом тромбоцитопенії з тяжкими наслідками, може стати виражене кровотеча з судин шлунково-кишкового тракту. Важливим симптомом у хворих пурпурой є хронічна анемія. З’являється вона через постійні мікрокровотечею з судин на протязі тривалого часу. Відповідно до клінічної картини приєднуються такі прояви хронічної анемії як запаморочення, помірна слабкість, тахікардія.
діагностика
При огляді хворого тромбоцитопенической пурпурой, незалежно від її походження, в першу чергу звертають на себе увагу точкові крововиливи на шкірі. Шкірні покриви можуть бути блідими, але все залежить від рівня вираженості анемії. Точкові крововиливи можуть зливатися, утворюючи екхімози, це потрібно враховувати, щоб діагностика була більш точною. Локалізація даних патологічних змін найчастіше це шкіра ніг, тулуба, обличчя (дивитися відео).
Характерними для діагнозу «імунна тромбоцитопенія» буде наявність крововиливів в місцях ін’єкцій, на слизових рота, носа, геніталій. Висип, як симптом тромбоцитопенії, характерна для багатьох її форм і ступенів тяжкості, активність процесу може викликати підвищення температури тіла. Огляд обов’язково повинен включати в себе методи дослідження ротової порожнини, з метою виявлення кровоточивості ясен і, характерних для пурпура, фіолетові пухирі на слизовій щік і мови. У комплексі консультацій суміжними спеціалістами, бажано провести огляд хворого окулістом. У деяких хворих виявляють збільшення лімфатичних вузлів.
Лабораторна діагностика
Комплекс досліджень для підтвердження діагнозу аутоімунної або ж ідіопатичною тромбоцитопенічна пурпура, починають з загального аналізу крові, незалежно від стадії та виду процесу. Рівень тромбоцитів в периферичної крові буде 150х109 в одному літрі і нижче. Швидкість осідання еритроцитів (ШОЕ) також зміниться в бік збільшення. Найпростішим тестом на тромбоцитопенію (діагностика), який можна провести навіть в амбулаторних умовах, є тест на тривалість кровотечі. Методика його виконання полягає в наступному: на плече накладають манжетку від тонометра і роздмухують її для фіксації.
Пошкодження завдають на середньої третини передпліччя. Як правило це буде скаріфікаціонних надріз. У нормі, час за яке повинно припиниться кровотеча становить 90 секунд. Тривалість кровотечі при тромбоцитопеніях значно збільшується. Показовим може стати результат пункції кісткового мозку.
Показник кількості тромбоцитів, потрібно визначати разом з виконанням клінічного аналізу крові. Це дозволить виключити вторинну тромбоцитопенію. Кількість лейкоцитів рідко піддається зміні, а ось рівень гемоглобіну та еритроцитів дуже часто відповідає залізодефіцитної анемії. Окремим комплексом лабораторних досліджень стають методи імунологічного дослідження тромбоцитів. Вивчення кісткового мозку при тромбоцитопенії, частіше за все не визначає патологічних змін.
лікування
Деякі види тромбоцитопенії тісно пов’язані з прийомом певних ліків. А також безпосередньо залежать від наявності деяких інфекційних процесів в організмі (транзиторні тромбоцитопенія). Першочерговим завданням лікаря буде усунення або максимальне зниження загального ступеня впливу цих факторів, для того щоб швидше вилікувати пацієнта. Харчування при тромбоцитопенії і дієта з вживанням бурякового соку і кропиви, не має вираженої лікувальної спрямованості, але має бути фізіологічним і повноцінним. Основні методи специфічного лікування імунологічної тромбоцитопенії:
- глюкокортикоїди;
- імунодепресанти;
- внутрішньовенне введення імуноглобулінів G;
- антилімфоцитарну глобулін;
- імунокоректори;
- вітаміни;
- спленектомія (видалення селезінки);
- антибіотики.
При виборі тактики обстеження і терапії враховують вік і в загальному стан пацієнта. Основним показанням до початку активного специфічного лікування імунної тромбоцитопенії є геморагічний синдром. А зовсім не без зниження рівня тромбоцитів. Приймати ліки і проводити обстеження краще в умовах стаціонару, під цілодобовим активним наглядом.
Починають лікування з преднізолону в дозі 1 мг на кг маси тіла. Ефект від лікування з’являється через 5-7 днів. Основним критерієм ефективності лікування ставати ослаблення кровоточивості і збільшення кількості тромбоцитів. При відсутності ефекту від лікування доза преднізолону може бути збільшена в 1,5 або навіть в 3 рази. При досягненні позитивного ефекту преднізолон продовжують приймати і скасовують поступово, повільно день за днем знижуючи дозу. Так що відповідь на питання лікуються чи тромбоцитопенії – очевидний.
Побічні ефекти тривалого лікування глюкокортикоїдами, зокрема преднізолоном відомі. До них відносять:
- ожиріння;
- цукровий діабет;
- виразкова хвороба;
- артеріальна гіпертензія;
- надниркових залоз;
- остеопороз;
- гіпокалійеміі;
- психози і багато інших захворювань.
Інші види терапії
В якості альтернативи кортикостероидам, особливо при лікуванні дітей, використовують великі дози високоочищеного імуноглобуліну G. Лікування триває 5 днів. Другий лінією лікування є хірургічна тактика по відношенню до селезінці при тромбоцитопенії. Цю операцію виробляє за наступними показниками:
- низька ефективність раніше проведеного лікування гормонами і імунодепресантами;
- обмеження тривалого застосування глюкокортикоїдів у хворих з цукровим діабетом, виразковою хворобою, артеріальною гіпертензією та іншою патологією судин, остеопорозом;
- в якості профілактики майбутніх проблем у житті, у жінок, для забезпечення нормальних пологів при тромбоцитопенії
Спленектомія проводиться в умовах хірургічного стаціонару. Більшість планових операцій з видалення селезінки проходять без істотних ускладнень. Результатом хірургічного лікування стає стійкий позитивний ефект у 90% дітей. І 60-70% дорослих чоловіків і жінок, з вихідної важкої тромбоцитопенией.
Таким чином відповідь на питання що це таке тромбоцитопенії є різнорідне захворювання, яке відрізняється як клінічним перебігом, так і прогнозом. У дітей воно починається більш гостро і протікає відносно легко. У випадку ж із дорослими пацієнтами і у підлітків, ситуація складніша і історія їхнього життя може не раз бути затьмарена цією недугою. Методичний і грамотний підхід дозволяє підібрати індивідуальні та ефективні методи лікування патології, яка називається тромбоцитопенія, однак не варто приймати поспішних рішень, та й додаткові обстеження не будуть зайвими.
Початкова тромбоцитопенія у дорослих
Хронічна форма ідіопатичної пурпура утворюється переважно у жінок від двадцяти до сорока років. Дана патологія – неуточнені тромбоцитопенія. Жіноче населення хворіє в два рази частіше чоловічого. Патологія має повільний процес перебігу. Зовнішній подразник визначити не виходить. У деяких окремих випадках спостерігається зв’язок з тонзилітом хронічної форми, контактом з речовинами, що мають хімічну основу.
Тривалий період патологія приймає субклиническую форму перебігу, виявляється несподівано під час обстеження іншого захворювання. Потім повільно формується геморагічний процес, виражений появою гематом на тілі, що відрізняються формою і відтінком. Спостерігається виділення крові при кашлі, блювоті, сечовипусканні, при діареї. Гематоми виникають найчастіше на животі, руках і ногах, в точці недавніх ін’єкційних проколювання. Синці на обличчі, кон’юнктиві, губах, слизовій тканини сигналізують про розвиток серйозної патології.
У період завершальній, стадії відбувається анемія, кровотеча в очі і головний мозок. Попереджати про це явище можуть виникають кров’яні водянки в ротовій порожнині, на слизових тканинах. Несподіване відступ хвороби у дорослих відбувається у вигляді виключення з правил. Патологія вимагає спостереження лікаря, яким призначається терапевтичне лікування тромбоцитопенії.
Тромбоцитопенія під час вагітності
Патологія гестационная при вагітності зустрічається рідко. За статистикою, 7% жінок стикаються з захворюванням в третьому триместрі виношування плоду. Форма хвороби не виражена, тому видимих клінічних проявів і симптомів не спостерігається. Захворювання протікає без геморагічного синдрому. Процес виникнення патології в даному випадку не досліджений до кінця. Аутоіммунна тромбоцитопенія у вагітних небезпечна тим, що антитіла можуть проникати в організм ненародженої дитини, руйнуючи в ньому тромбоцити.
Це призводить до розвитку патологій у новонароджених, відкриття кровотеч. Але частіше захворювання виявляє сприятливий прогноз для жінки і для малюка. Небезпечний результат відбувається при раптовому спалаху стрибка артеріального тиску, що виникає в період пізнього токсикозу. Відбувається різке зниження тромбоцитів і збільшується ризик кровотечі, розвивається трансіммунная патологія у дитини. У цей період необхідно стаціонарне спостереження лікаря, може знадобитися екстрена допомога.

Освіта недостатньої кількості тромбоцитів
Тромбоцитопенії, що виникають в результаті слабкого синтезу тромбоцитів, ділять на три групи:
- дефіцит мегакариоцитов (при гіпоплазії мегакариоцитарного відростка);
- малоефективний тромбоцитопоез, при якому клітини-попередники утворюються в достатній кількості, але освіту тромбоцита з мегакаріоцитів майже не відбувається;
- переродження (метаплазія) мегакариоцитарного відростка.
Розвиток гіпоплазії кісткового мозку з подальшою тромбоцитопенией буває при таких патологіях:
- вроджена мегакаріоцітарном гіпоплазія в результаті важких спадкових патологій – апластичної анемії Фанконі (конституційною панцитопении) і амегакариоцитарна тромбоцитопенії;
- придбана ізольована амегакариоцитарна тромбоцитопенічна пурпура;
- прийом цитостатиків (мієлосупресивних препаратів), які роблять безпосередній вплив на червоний кістковий мозок, пригнічуючи його функції;
- променева хвороба;
- прийом Левоміцетину (за умови, що у пацієнта спостерігається ідіосинкразія – підвищена чутливість до цього препарату);
- застосування деяких інших ліків (тіазиднихдіуретиків, інтерферону, естрогенів);
- зловживання алкогольними напоями (алкоголь пригнічує мегакаріоцітарний відросток);
- віруси паротиту, гепатитів А, В, С і ВІЛ викликають тромбоцитопенію продукції;
- іноді при вакцинації живою ослабленою вакциною проти кору можливий розвиток транзиторної тромбоцитопенії;
- сепсис – генералізована запальна реакція, викликана грибковими або бактеріальними інфекціями;
- слабо виражену тромбоцитопенію може викликати стан гіпоксії.
Збої в процесах виробництва тромбоцитів виникають в наступних випадках:
- вроджений дефіцит тромбопоетину – речовини, яка стимулює синтез тромбоцитів;
- розвиток мегалобластної анемії внаслідок нестачі вітаміну В12 і фолієвої кислоти;
- залізодефіцитна анемія (в результаті нестачі заліза знижується вироблення тромбоцитів і не засвоюється вітамін В12);
- інфекції вірусної етіології;
- хронічний алкоголізм;
- вроджені патології, де спостерігається поєднання тромбоцитопенії і тромбоцитопатії (аутосомно-домінантна аномалія Мей-Хеггліна, синдроми Бернарда-Сульє, Віскота-Олдріча і ін.).
Переродження мегакариоцитарного відростка зустрічається при таких патологіях:
- онкологічні захворювання на останніх стадіях, коли розвиваються метастази, що проникають в відсталий мозок;
- злоякісні захворювання крові (лімфоми, генералізована плазмоцитома або хвороба Рустицкого-Калера, лейкози);
- миелофиброз (заміщення фіброзною тканиною);
- саркоїдоз (заміщення специфічними гранульомами).
діагностування захворювання
Дослідженням хвороб крові займається гематологія – медична наука. Для виявлення необхідно здати аналіз крові для лабораторного дослідження, щоб побачити кількість містяться в ній клітин і компонентів. Після цього проводиться комплексна діагностика організму з метою виключити повторне утворення тромбоцитопенії. Патологія може виявитися помилкова, тому її слід досліджувати скрупульозно. Причинні хвороби, яким супроводить скорочення концентрації тромбоцитів, мають виражені симптоми, тому досвідченого лікаря не складе великих зусиль, щоб визначити їх. Це скорочення тромбоцитів при цирозі печінки, лейкозі, злоякісних пухлинах та інших хворобах.
В окремих випадках задовольняються ретельним збором анамнезу. Але частіше проводиться комплексний аналіз, береться пункція кісткової тканини, імунологічна проба для подальшого скрупульозного дослідження в лабораторних умовах. Перш ніж діагностувати аутоіммунну тромбоцитопенічна пурпура, ґрунтуються на таких критеріях:
- Зниження концентрації тромбоцитів при відсутності інших патологій в ході дослідження аналізу крові.
- Відсутність клінічних патологій крові у близьких родичів.
- Наявність мегакариоцитов в кістковому мозку понад допустиму норму.
- Відсутність діагностування додаткових, супутніх захворювань.
- Виявлення антитіл, що мають антитромбоцитарні властивості.
- Результативність терапії кортикостероїдного типу.
Діагноз повинен встановлювати лікар, який спеціалізується в даному напрямку, на підставі проведених обстежень.

Аналізи, які призначає лікар
При кожному виді тромбоцитопенії призначається клінічний аналіз крові для клінічного обстеження і підрахунку змісту її компонентів, а також морфологічний аналіз тромбоцитів. Обстежується рівень згортання крові. Ці дії визначають ступінь захворювання і подальший хід лікування, додаткових обстежень. Якщо в результаті проведених аналізів відсутні характерні симптоми, то проводять пункцію кісткового мозку, щоб дослідити характер стовбурових клітин і наявність антитіл, спостерігається агрегація тромбоцитів.
Після встановлення точного діагнозу тромбоцитопенії першої стадії проводиться УЗД черевної порожнини з метою обстежити стан і здоров’я внутрішніх органів. Також робиться рентгенографія, біопсія і томографія для виключення серйозних поразок організму. Якщо в результаті проведених обстежень була виявлена вторинна форма хвороби, то алгоритм подальших дій Завіт від того, яке захворювання діагностується причинним. Призначаються додаткові аналізи та обстеження організму з метою виявити патологію.
Так, підозрюючи онкологічне захворювання крові, спостерігається знижена концентрація тромбоцитів, слабкість м’язів, швидка стомлюваність. Помітно ущільнення і збільшення в розмірах лімфатичних вузлів, утворення гнійних ран, часті простудні захворювання. Лікар призначає зробити аналіз пункції кісткового мозку, а також лімфовузлів. Пункція піддається детальному мікроскопічному дослідженню з метою виявити тип і стадію розвитку онкології, поширеність метастазів в організмі.
Для підтвердження діагнозу онкології призначаються додаткові обстеження внутрішніх органів, щоб виключити поширеність метастазів. Робиться УЗД черевної порожнини, рентгенографія, томографія, біопсія та інші методи. В окремих випадках здаються аналізи на виявлення ВІЛ та СНІД інфекцій. Спосіб обстеження пацієнта призначає лікуючий лікар, грунтуючись на симптомах хвороби, загальний стан хворого, його віку та статі.

діагностика
Обстеженням хворих займаються фахівці з гематології. Звертатися до лікаря потрібно якомога швидше.
Серед методик обстеження:
- Усне опитування. Важливо зафіксувати всі скарги на здоров’я. Симптоми тромбоцитопенії неспецифічні, однак доктор має можливість звузити коло проблем. Виокремити найбільш імовірні діагнози і по одному виключити їх, діставшись до істини.
- Збір анамнезу. Чим, коли людина хворіла, шкідливі звички, спосіб життя та інші важливі моменти. В рамках виявлення першопричини.
- Аналіз крові загальний. Грає найбільшу роль, як і коагулограма.
- У складних випадках потрібно дослідження кісткового мозку – трепанобиопсия.
- УЗД селезінки дозволяє виявити органічні зміни в тканинах.
- Рентген грудної клітини. В рамках виключення туберкульозу.
- Біохімічне дослідження крові. Потрібно як спосіб діагностики несептичною запальних процесів.
- Імунологічні тести.
Велика роль відводиться якості інтерпретації. У цьому ключова складність діагностики.
Методи лікування тромбоцитопенії
Спосіб лікування пацієнта визначає лікар, грунтуючись на стадії патології, домінуючого, причинного захворювання, а також враховується вік і самопочуття хворого. Всі методи терапії переслідують наступні цілі:
- Запобігти смертельний результат.
- Знизити ймовірність інвалідності.
- Зміцнити фізичне стан хворого.
- Поліпшити якість життєдіяльності пацієнта після курсу лікування.
При початковій стадії хвороби ємного терапевтичного курсу не проводиться. Лікар обмежується спеціальними рекомендаціями, які потрібно дотримуватися пацієнту для стійкого задовільного самопочуття. Докладаються зусилля, щоб не допустити несподіваного відкриття кровотечі.
Якщо знижена концентрація тромбоцитів обумовлена прийомом медикаментів, лікар прописує інший препарат або змінює схему прийому ліків. В окремих випадках призначається спеціально розроблений препарат для згортання крові. При аутоімунної патології, коли імунна система блокує тромбоцити, призначаються медикаментозні засоби, що пригнічують дані реакції організму. Хворому вводять внутрішньовенно імуноглобулін – розчин сироватки крові для нормалізації тромбоцитів. Часто нормалізувати стан пацієнта допомагає плазмаферез. Прописують також Дексаметазон для зміцнення імунітету і нормалізації функцій крові.
Лікування важкої стадії захворювання
Для поліпшення фізичного стану пацієнта з важкою формою патології застосовуються зазначені методи:
- Медикаментозні препарати. При необхідності лікар призначає стероїди, що уповільнюють розпад тромбоцитів. Також використовуються імуноглобуліни для нормалізації реакції імунітету.
- Переливання крові або кровозамінників. Застосовується при рясних крововтратах з метою заповнити обсяг рідини в організмі.
- Спленектомія. Хірургічне видалення селезінки. Застосовується в тому випадку, коли медикаментозне лікування виявилося безрезультатним.

Метод лікування встановлюється лікарем. Самолікування може призвести до ускладнень. Небезпека хвороби часом необоротна.
Чим небезпечна тромбоцитопенія
Це офіційне захворювання має свій код МКБ-10, а завдання лікарів – запобігти масовому руйнування і склеювання тромбоцитів. Важливо розуміти, чим небезпечна тромбоцитопенія, щоб не ігнорувати суворі лікарські рекомендації. Потенційною загрозою для здоров’я стають маткові кровотечі, геморагічний інсульт, крововилив в легені, органи шлунково-кишкового тракту і інші важливі системи організму. Щоб уникнути таких серйозних ускладнень, потрібно:
- контролювати добовий раціон і прийом медикаментів;
- своєчасно лікувати грип і застуду;
- виключити з повсякденного життя все шкідливі звички.
профілактика захворювання
Можливість застосування профілактичних заходів залежить від причини виникнення патології. Неможливо уникнути спадкової хвороби або вікових змін. Наступні рекомендації допоможуть уникнути тромбоцитопенії і поліпшити фізичний стан при хворобі:
- Алкоголь перешкоджає формуванню тромбоцитів, тому вживання спиртних напоїв потрібно звести до мінімуму.
- Уникати контакту з токсичними, хімічними і радіаційними речовинами.
- Не приймати медикаментозні препарати, які приводили до зниження концентрації тромбоцитів. Також краще не пити ліки, можуть збільшувати ризик кровотечі.
- Зробити щеплення від вірусів, здатних привести до розвитку патології.
Дотримання перерахованих вище рад знизить ризик захворювання, полегшить симптоми і запобігти рецидиву у вилікувалися.
профілактичні заходи
Якщо у людини присутній тромбоцитопенія, то він повинен притримувати наступних правил:
- вести активний і здоровий спосіб життя;
- уникати травматичності;
- обмежити вживання алкоголю і сигарет, що сприяє уповільненню тромбоцитів;
- приймати ліки тільки при призначенні лікаря;
- обмежити прийом протизапальних нестероїдних медикаментів, так як вони розріджують кров;
- самолікування і несвоєчасне звернення до лікаря тільки погіршить ситуацію.
Тромбоцитопенія – небезпечна хвороба, при якій згортання крові сповільнюється, що провокує зовнішнє і внутрішнє кровотеча, а згодом летальний результат.
Пропонуємо Вашій увазі відео з народними рецептами для лікування тромбоцитопенії в домашніх умовах:
Харчування при тромбоцитопенії
Розроблена спеціальна дієта для хворих з порушеною структурою крові. Рекомендується вживати в їжу продукти, які роблять благотворний вплив на будову кровотоку, формування кров’яних клітин і компонентів. Слід виключити з денного раціону тваринні жири, а харчуватися переважно свіжими фруктами, ягодами і овочами. Вони містять вітаміни, мінерали, корисні мікроелементи. Продукти повинні бути дієтичними, але в той же час поживними. Для приготування страв можна використовувати рослинні масла.
Можна готувати курячі бульйони, каші, макарони твердих сортів. Рекомендується вибирати цільнозерновий хліб з житнього борошна. Також в меню включаються рибні страви, що містять фосфор і кальцій, і м’ясо птиці, що минув необхідну термічну обробку. Харчування вибудовується збалансованим, з великим вмістом білків і вітаміну В. Правильний спосіб життя, помірні фізичні навантаження, грамотний вибір їжі допоможуть досягти стійкої ремісії при захворюванні, зміцнити здоров’я.
Основні положення
- Імунна система руйнує циркулюючі тромбоцити і в той же час атакує мегакаріоцити кісткового мозку, тим самим знижуючи виробництво тромбоцитів.
- Інші причини ізольованою тромбоцитопенії (наприклад, ліки, алкоголь, лімфопроліферативні розлади, аутоімунні захворювання, вірусні інфекції) повинні бути виключені.
- У дітей зазвичай виникають спонтанні ремісії; у дорослих спонтанна ремісія може наступити протягом першого року, після року вона малоймовірна.
- Кортикостероїди (а іноді ВВІГ або внутрішньовенний анти-D імуноглобулін) є першою лінією лікування кровотечі або тяжкої тромбоцитопенії.
- Проведення спленектомії ефективно, але її призначають пацієнтам, у яких медикаментозна терапія неефективна, або тим, у яких хвороба зберігається після 12 місяців терапії.
- Переливання тромбоцитів застосовується тільки при наявності небезпечного для життя кровотечі.
можливі ускладнення
Найбільш грізними ускладненнями тромбоцитопенії є:
- Крововилив в сітківку ока. Є одним з найбільш небезпечних проявів тромбоцитопенії і характеризується просочуванням сітківки ока кров’ю, що вийшла з пошкоджених капілярів. Першою ознакою крововиливу в сітківку є погіршення гостроти зору, після чого може з’являтися відчуття плями в оці. Даний стан вимагає термінової кваліфікованої медичної допомоги, так як може привести до повної і безповоротної втрати зору.
- Крововилив у мозок. Є відносно рідкісним, але найбільш грізним проявом тромбоцитопенії. Може виникати спонтанно або при травмах голови. Виникненню даного стану передують, як правило, інші симптоми захворювання (крововиливи в слизову оболонку рота і в шкіру обличчя, носові кровотечі). Прояви залежать від місця крововиливу і обсягу крові, що вилила. Прогноз несприятливий – приблизно чверть випадків закінчується смертельним результатом.
- Постгеморагічна анемія. Найчастіше розвивається при рясних кровотечах в шлунково-кишковій системі. Діагностувати їх відразу не завжди вдається, а через підвищеної ламкості капілярів і знижену кількість тромбоцитів кровотечі можуть тривати протягом декількох годин і часто рецидивують (повторюються). Клінічно анемія проявляється блідістю шкірних покривів, загальною слабкістю, запамороченням, а при втраті більше 2 літрів крові може настати смерть.
Що таке есенціальна тромбоцитемія. Причини есенціального тромбоцитоза
Сучасна медицина відносить есенціальний тромбоцитоз до МІЄЛОПРОЛІФЕРАТИВНІ розладів. Захворювання, що входять в дану категорію, об’єднані одним загальним якістю – при кожному з них якийсь тип клітин крові перевищує фізіологічні показники норми. Медики розглядають есенціальний тромбоцитоз як форму хронічної лейкемії, однак прогноз при даному захворюванні в цілому є сприятливим, часто хворі не потребують лікування або вимагають мінімального лікування поряд зі спостереженням у лікаря.
ступеня тяжкості
Тромбоцитопенія може бути і самостійною патологією, і служити ознакою якого-небудь захворювання. У будь-якому випадку лікаря необхідна інформація щодо змісту кров’яних пластинок в рідкої сполучної тканини. На підставі цих даних він може судити про ступінь тяжкості недуги.
Тромбоцитопенія може бути:
- Помірною.
- Різкою.
- Вираженою.
Відповідно, в першому випадку концентрація пластинок зменшується незначно, в останньому – до критичних значень.
Зниження тромбоцитів, пов’язане з імунітетом
До імунної тромбоцитопенії відносяться такі форми як:
- Ізоімунна або аллоіммунние – може бути неонатальної або виникати при переливанні крові, несумісної з групової приналежності;
- Гаптенового або гетероіммунние (гаптен – частина антигену), що виникає в результаті попадання в організм чужорідного антигену (віруси, лікарські засоби);
- Аутоіммунна тромбоцитопенія найбільш поширена і часто зустрічається. Зрив в імунній системі, природа якого, як правило, не встановлена, призводить до того, що імунна система перестає впізнавати своє рідне здоровий тромбоцит і приймає його за “чужака”, який в свою чергу реагує виробленням антитіл на себе самого.
Аутоіммунна тромбоцитопенічна пурпура (АІТП) – найбільш часто зустрічається форма імунної тромбоцитопенії. Нею найчастіше хворіють молоді жінки (20-30 років).
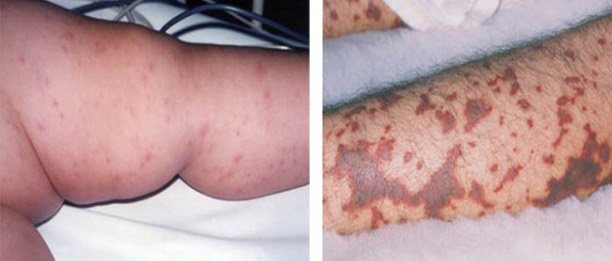
Геморагічний діатез при АІТП
Падіння рівня тромбоцитів, яке супроводжує інше захворювання і входить в його симптомокомплекс, називається вторинною тромбоцитопенией. В якості симптоматичної, тромбоцитопенія спостерігається при різних патологіях:
- Коллагенозах (системний червоний вовчак (ВКВ), склеродермія, дерматоміозит);
- Гострих і хронічних лейкозах (мієломна хвороба, макроглобулінемія Вальденстрема);
- Хронічних гепатитах і захворюваннях нирок.
Однак АІТП, яку називають есенціальною або ідіопатичною тромбоцитопенією (хвороба Верльгофа), зустрічається значно частіше як самостійне ізольоване захворювання.
Ідіопатичною цю форму називають внаслідок того, що причина її виникнення залишається нез’ясованою. При цій патології тромбоцити живуть не 7 днів в середньому, а 2-3-4 години, при тому, що кістковий мозок спочатку продовжує нормально виробляти всі клітини. Однак постійний дефіцит кров’яних тілець змушує організм все-таки реагувати і збільшувати продукцію тромбоцитів в кілька разів, що негативно позначається на дозріванні мегакариоцитов.
У вагітних есенціальна тромбоцитопенія має досить сприятливий перебіг, проте підвищення частоти викиднів все-таки спостерігається. Лікування тромбоцитопенії в подібному випадку здійснюється шляхом введення преднізолону за 5-7 днів до пологів. Питання допомоги породіллі вирішується в індивідуальному порядку, однак частіше вдаються до операції (кесарів розтин).
Лікувальна дія кортикостероїдів використовують не обов’язково при вагітності, їх застосовують і в інших випадках. Крім того, помічений позитивний ефект від внутрішньовенного введення імуноглобуліну, який знижує швидкість фагоцитозу. Правда, при повторюваних рецидивах захворювання, перевагу віддають часто спленектомії (видалення селезінки).
дієта
Раціон людини, що має тромбоцитопенія, повинен бути збалансованим. Не існує строгих рекомендацій щодо дієти, але важливо виключити з меню продукти харчування, які є сильними алергенами.
Для поліпшення згортання крові додатково можна пити відвари з лікарських трав. Для цієї мети підходять такі рослини: ромашка, м’ята перцева, грицики, кропива. Відвари можуть бути як одно-, так і багатокомпонентними. На тлі їх прийому поліпшується згортання крові, а також зменшується проникність судин.
Перед вживанням відварів рекомендується проконсультуватися з лікарем і виключити наявність алергії на ту чи іншу рослину.
Лікар обов’язково повинен брати участь в лікуванні!
Викладаючи цей матеріал, я неодноразово повторювався, що лікування тромбоцитопеній повинно проводитися за обов’язкової участі лікаря. Хоча б тому вже, що для того, щоб успішно лікуватися треба правильно розібратися в причинах, що викликали тромбоцитопенію.
Саме тому називаючи медикаменти, використовувані в лікуванні, я уникав вказівки дозувань. У кожному конкретному випадку лікар підбере саме для хворого відповідну дозу. Немає і бути не може уніфікованих доз. Схеми завжди таять в собі небезпеку. Небезпека спрощенське підходу до лікування хворої людини.
Знаєте, чим відрізняються лікарі від фельдшерів (хай вибачать мене фельдшера!). Або вірніше, ніж повинні вони відрізнятися один від одного. Тим лише, що лікар (я маю на увазі тільки справжніх лікарів, здатних мислити, аналізувати, узагальнювати, співчувати, читати книги, які спонукають думати) на біохімічному, біофізичної, клітинному та іншому рівні аналізує причини виникнення того чи іншого захворювання, щоразу намагаючись влізти в саму суть стану хворої людини (обов’язково враховуючи і психологічний стан). Фельдшеру це не дозволяє зробити не його небажання чи нелюбов до хворих, а просто відсутність глибоких знань, дати які здатний лише медичний ВУЗ. За умови, якщо навчався в ньому людина хотіла отримати ці знання, а не тільки диплом, що дозволяє назватися лікарем.
Є відомий напучування Герберта Спенсера. У ньому йдеться: «Є принцип, що ставить перепону перед будь-якої інформацією; його приводять як доказ проти будь-якого аргументу, і він не може не приректи людину на вічне невігластво. Це принцип презирства ще до вивчення ». Так ось, лише тоді фельдшер вище лікаря, якщо останній дотримується цього принципу – принципу презирства ще до вивчення. Та й не лікар він тоді, а просто людина, що має диплом лікаря. Це не одне і те ж.

Загальні відомості
Тромбоцити складаються з невеликих клітинних цитоплазм, позбавлених ядерного підстави. Вони є найменшими кров’яними частинками і утворюються шляхом відділення фрагментів від материнської клітини, яка розташовується в кістковому мозку. Життєвий цикл тромбоцитів становить від 8 до 12 днів і закінчується в селезінці, де застарілі фрагменти поглинаються клітинами тканин, а їх місце в кровотоці замінюють нові кров’яні пластинки.
Тромбоцити мають безліч необхідних організму функцій:
- З огляду на здатності тромбоцитів до ліквідації чужорідних елементів, при запальних процесах вони допомагають організму справитися з проблемою.
- Зовнішня поверхня кров’яних пластинок складається зі специфічних молекул, здатних визначати пошкоджені місця на судинах. Таким чином, тромбоцит закриває собою травмовану ділянку капіляра, виступаючи в ролі заплатки. Коли змінюється процес формування кров’яних пластинок, в руслі кровотоку виникають дрібні, але численні кроізліянія.
- Головна ж функція тромбоцитів відводиться здатності до швидкої зупинки кровотечі – червоні пластини утворюють тромбоцитарную пробку, сприяють стискуванні судин і своїми діями активують роботу системи згортання крові, завдяки якій відбувається дозрівання білкового згустку.
При яскраво вираженій тромбоцитопенії життя людини знаходиться в небезпеці через неможливість зупинки кровотечі.
Механізми розвитку тромбоцитопенії можуть бути наступні
- Кістковий мозок не виробляє тромбоцитів в достатній кількості.
- Кістковий мозок виробляє достатню кількість тромбоцитів, але організм самостійно їх знищує (аутоімунні процеси) або активно їх використовує (кровотечі).
- Селезінка (орган-кладовище клітин крові) у великій кількості знищує тромбоцити.
- Вищевказані фактори комбінуються, що також може привести до низькій кількості тромбоцитів.
Тромбоцитопенія може бути фізіологічної, якщо спостерігається незначне зниження тромбоцитів на тлі менструації у жінок, порушеного харчування та ін.
Інвазивні процедури і спленектомія
У ряді випадків для того, щоб нормалізувати рівень кров’яних пластинок, використовують плазмаферез. Суть методу полягає в наступному: пацієнтові встановлюється катетер з трубкою, за допомогою якого здійснюється забір необхідної кількості біоматеріалу. Далі одноразовий контейнер з кров’ю поміщається в центрифугу, де відбувається поділ плазми і формених елементів без порушення цілісності клітин. При цьому з рідкої сполучної тканини видаляються антитіла до власних платівок. Після завершення даного процесу очищену кров повертають в русло, а відокремлену плазму заміщають свіжозамороженої.
Плазмаферез – процедура, широко використовувана для лікування тромбоцитопенії і у дітей. Причини захворювання можуть бути досить серйозними, але з його допомогою в більшості випадків вдається домогтися позитивної динаміки. Найбільш часто метод використовується одночасно з прийомом глюкокортикоїдів.
Ще один спосіб – трансфузія донорської тромбоцитарної маси. До даного методу звертаються тільки при наявності життєвих показань. При цьому бажано, щоб тромбоцити були взяті у найближчих родичів пацієнта.
При неефективності медикаментозних засобів і інвазивних процедур і дітям, і дорослим показана спленектомія. Це операція, що передбачає видалення селезінки.
Показаннями до її проведення також є:
- Тривалий перебіг захворювання (більше 12 місяців), наявність більше 2 епізодів загострення після проведеного курсу гормонального лікування.
- Неможливість прийому глюкокортикостероїдів (протипоказання, серйозні побічні дії).
- Після завершення курсу гормональної терапії виникають рецидиви патології.
- Тромбоцитопенія важкої стадії, коли у пацієнта спостерігаються яскраво виражений геморагічний синдром і різного роду крововиливу (в тому числі і в головний мозок).
Після проведення спленектомії процес руйнування кров’яних пластинок істотно сповільнюється, збільшується тривалість їх життєвого циклу. Закономірним результатом є підвищення рівня тромбоцитів в рідкої сполучної тканини. Таким чином, операція з видалення селезінки може врятувати пацієнтів, що поступили в стаціонар з кровотечами, що становлять загрозу для їхнього життя. У критичній ситуації спленектомія також може бути проведена під час вагітності.
Які клінічні прояви зниження тромбоцитів?
Однією з важливих характеристик тромбоцитів є період їх напіввиведення, який становить 5-8 днів. Для підтримки постійного рівня кров’яних тілець кістковий мозок щодня повинен відшкодовувати 10-13% тромбоцитарної маси, що забезпечується нормальним функціонуванням гемопоетичних стовбурових клітин. Однак в окремих випадках кількість тромбоцитів може знижуватися не тільки нижче допустимих меж, але і доходити до критичних цифр, викликаючи спонтанні кровотечі (10-20 тисяч в мкл).
Норма вмісту тромбоцитів до крові для здорової людини: 150-320 * 10⁹ тромбоцитів / літр. При концентрації тромбоцитів менше 50 * 10⁹ ставиться діагноз тромбоцитопенія. До концентрації 20 * 10⁹ допустимо амбулаторне лікування. При більш низьких показниках необхідна госпіталізація.
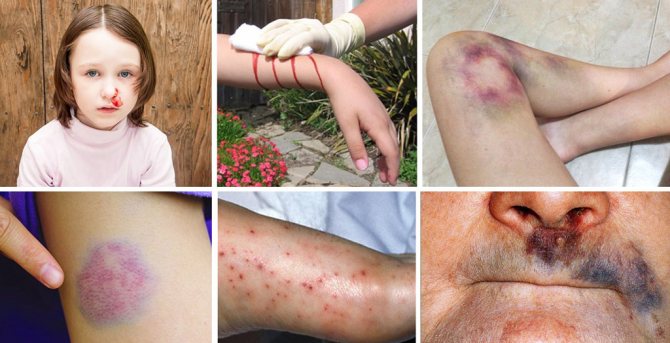
Симптоми тромбоцитопенії складно не помітити, тому поява:
- Крововиливів в шкіру і слизові оболонки (петехії, екхімози), що виникають спонтанно (переважно в нічний час) або після мікротравм, де незначна пошкодження може викликати значне крововилив;
- Кровоточивості ясен;
- Мено і метрорагія;
- Носових (в окремих випадках – вушних) і шлункових-кишкових кровотеч, які швидко призводять до анемії є характерними ознаками тромбоцитарних порушень.
Ви можете допомогти лікарю в лікуванні себе або своїх рідних і близьких.
Якщо, звичайно, лікар здатний іти на співпрацю з Вами (а він повинен це робити), якщо він сповнений щирого бажання допомогти Вам, а не нічим невмотивованого снобізму.
Переконаний, знаю, що в нашій країні величезна кількість вдумливих лікарів, впевнено, вміло застосовують і аДніпрапію, і траволікування, і скальпель, і … Одним словом, все, що є в арсеналі медицини, у тисячолітній скарбниці лікарських знань. Накопичення лікарських знань почалося задовго до Авіценни і Гіппократа.
І тоді, і зараз, і надалі слово лікаря означало, значить і буде означати дуже багато. Якщо, звичайно, це добре, з душі рветься слово. Якщо лікар не буде здатний сказати хворій людині чи родичу тяжкохворого: «А що Ви хочете? Це захворювання невиліковне »і, повернувшись, спокійно піти. Ну, а якщо, раптом, Вам не дуже пощастило і Ви не зустріли такого лікаря, то намагайтеся допомогти собі самі.
Люди, що потрапили в аварію корабля, здатні врятувати собі життя, не чекаючи або не дочекавшись допомоги від рятувальних служб. Таким прикладів безліч.
Що робити, якщо рівень тромбоцитів низький
У всіх пацієнтів з аномальними кровотечами і синцями проводить аналіз рівня тромбоцитів і загальний аналіз крові.
Часто, при відсутності симптомів, тромбоцитопенія виявляють випадково, виконуючи аналізи крові з інших причин. Оскільки, як ми бачили, тромбоцитопенія може бути наслідком великої кількості захворювань, необхідний точний діагноз, що важливо для подальшого правильного лікування.
Як відбувається діагностика тромбоцитопенії
Деякі симптоми можуть допомогти визначити причину тромбоцитопенії, наприклад, підвищена температура вказує на інфекційну етіологію, збільшення розмірів селезінки – на тромбоцитопению через спленомегалії; наявність сечовини і креатиніну в сечі вказує на зниження функції нирок, але в будь-якому випадку для правильної діагностики, на додаток до вищезгаданого аналізу крові, часто потрібні додаткові обстеження, такі як:
- Повний аналіз крові. Зокрема, загальний аналіз крові з оцінкою рівнів лейкоцитів, еритроцитів і тромбоцитів; визначення: MCV (обсяг еритроцитів 9), MCH (середній вміст гемоглобіну), MCHC (середня концентрація гемоглобіну в еритроцитах), RDW (однорідність обсягу еритроцитів).
- Біопсія кісткового мозку / обстеження аспирата кісткового мозку. Здійснюється забір зразка кісткового мозку з гребеня клубової кістки за допомогою тонкої голки і шприца. Частина отриманого зразка використовується для вивчення під мікроскопом з метою визначення стану клітин. На решті частини зразка можуть здійснюватися дослідження для виявлення вірусних інфекцій, тест хромосом, і т.д.
- УЗД селезінки.
- Вкрай важливе значення для правильного діагнозу надає вивченні історії хвороби пацієнта або історії хвороб сім’ї.
лікування тромбоцитопенії
Краще і остаточне лікування хвороби полягає у виявленні її причини. З урахуванням великої кількості захворювань, які можуть стати причиною, список всіх можливих методів лікування немислимим. З препаратів зазвичай використовують кортизон і імунодепресанти. Якщо не вдається остаточно викорінити патологію, яка визначає низькі тромбоцити, то просто тримають її під контролем і контролюють симптоми.
При рясних кровотечах можливе введення концентрату тромбоцитів.
У випадках, коли аналіз крові показує рівень тромбоцитів менш 10.000 клітин на мілілітр крові, необхідно негайне переливання.
У разі спленомегалії може знадобитися хірургічна спленектомія, тобто видалення органу.
Симптоми: кровотечі, крововиливи і інше

Тромбоцитопенія діагностується в тому випадку, якщо кількість тромбоцитів менше, ніж 150 млрд на літр крові. При цьому симптоми з’являються лише при зменшенні кількості цих формених елементів до 50 млрд на літр. А важкі стани спостерігаються при рівні 30 млрд. І менше на літр. Оскільки тромбоцити відповідають за перекриття ран і допомагають підтримувати стінки судин в здоровому стані, їх дефіцит виражається кровотечами різної тяжкості.
На початковому етапі насторожити повинні такі прояви:
- Освіта підшкірних синців – петехії, пурпура, екхімози і інше.
- Швидке утворення синців, які довго не сходять.
- Часте носова кровотеча.
- Тривалі і рясні менструації.
- Кровоточивість ясен.
- Неможливість зупинити кровьіз рани на протязі більше 4 хвилин.
Пізніше можуть виникати серйозні внутрішні кровотечі, які можна діагностувати за непрямими ознаками. Наприклад, кров виявляється в сечі, калі, блювотних масах, в откашливаемой слизу.
У людини з такими порушеннями помітні такі симптоми крововтрати:
- Млявість.
- Підвищена стомлюваність.
- Блідість.
- Зниження артеріального тиску.
- Частий ниткоподібний пульс.
Альтернативна медицина
Народні засоби є лише допоміжними методами лікування. Саме тому їх можна застосовувати тільки після схвалення лікуючого лікаря.
До альтернативних засобів, які використовуються при захворюванні, відносяться:
- Настоянка часнику на спирту. Для приготування подрібнюють кілька головок і заливають склянкою горілки. Наполягати рекомендується не менше 30 діб в місці, куди не потрапляють прямі сонячні промені. П’ють по половині чайної ложки двічі на день.
- Відвар з чорничних ягід, кореневищ аїру, звіробою, насіння мордовника, чистотілу. Продукти, взяті в однакових пропорціях, кип’ятять у воді протягом десяти хвилин. Пити рекомендується тричі на день.
- Настій чорничних ягід, кореня Репешко і лопуха, софори. Інгредієнти слід взяти в рівних пропорціях. Їх заливають окропом і настоюють до охолодження. Вживати по третині склянки тричі на добу. Тривалість лікування – два місяці.
Симптоми [ред | правити код]
Мимовільне поява синців на кінцівках і на тілі, помітне збільшення часу зупинки кровотеч. Почастішання носових кровотеч і поява кровотеч з слизових рота. Результати клінічного аналізу крові показують від 0 до 50⋅10 9 тромбоцитів / л при нормі 150-320⋅10 9. Титр на антитіла до тромбоцитів може показувати перевищення в рази від норми 200. Кордон госпіталізації за різними джерелами нижче 20⋅10 9 / л. Від 20 до 50 допустимо амбулаторне лікування. Окремі джерела вважають безпечною кордон 30. Загальний стан, як правило, не викликає у хворого особливих негативних відчуттів і є оманливим, тому що загрожує внутрішніми кровотечами будь-яких органів, а також крововиливом в мозок. Категорично протипоказані будь-які фізичні навантаження і необхідне обмеження будь-якій життєвій активності взагалі.
Тромбоцитопенія і вагітність
У більшості випадків низький рівень тромбоцитів проявляється на III триместрі і в цілому не представляє загрозу матері або дитині. При своєчасному виявленні захворювання лікар може призначити лікування, яке може складатися з медичних препаратів, згущується кров. Також буде потрібно дотримання спеціальної дієти, що складається з овочів і ягід з підвищеним складом вітаміну C.
Лікарем можуть бути виписані і засоби для зміцнення судин. Не існує протипоказання до проведення пологів в період неускладненого зниження кількості тромбоцитів. У більшості випадків захворювання може бути також видужав без необхідності до звернення за будь-якими додатковими засобами і ліками, оскільки ризик для плоду в даний період хвороби і при дотриманні вказівок лікаря є мінімальним і при підтвердженні зростання числа тромбоцитів до кінця вагітності жінка може народжувати самостійно.
Тактика терапії кортикостероїдними гормонами
Механізм дії гормонів полягає в руйнуванні зв’язків в комплексі «Антитело + тромбоцит» і вивільненні клітин тромбоцитів. Одночасно знижується процес їх знищення в селезінці.
Відразу після підтвердження діагнозу призначають препарати з групи преднізолону, дозування розраховується за вагою пацієнта (зазвичай від 1 до 1,5 мг на кг). Через 2 тижні загальну дозу знижують поступово. Тривалість курсу при різних формах – до чотирьох місяців.
Лікування важких стадій починають з ударних великих доз гормонів в перші 3 дні. Препарати вводяться внутрішньовенно крапельно. Потім підбирається підтримуюча терапевтична доза.
У терапії хворих старше 45 років застосовують гонадотропний гормон гіпофіза – Даназол, хоча механізм його дії до кінця не з’ясований.
