Симптоми, наслідки та лікування панкреатиту у чоловіків
Нормальне функціонування підшлункової залози забезпечує нормальну роботу травної системи, а також забезпечує організм необхідною кількістю гормону інсуліну. Порушення у виробленні інсуліну можуть призвести до збоїв обмінних реакцій у всіх тканинах організму, а також можуть послужити причиною різкого підвищення концентрації глюкози в крові, що призведе до розвитку цукрового діабету.
Зверніть увагу! Запалення підшлункової залози може привести до поступового відмирання м’яких тканин даного органу – некрозу. Також запальний процес може супроводжуватися нашаруванням бактеріальних інфекцій, утворенням кіст, а також запаленням брюшинной області.
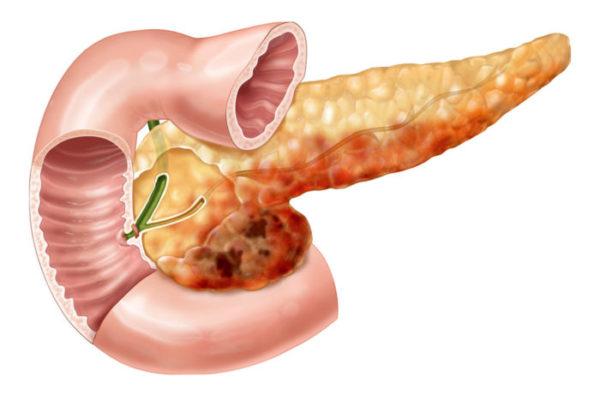
Симптоми хвороби підшлункової залози у чоловіків
Причини появи панкреатиту
До зовнішніх факторів, що провокує панкреатит, відносяться:

- Нераціональне харчування. Вживання жирної, солоної, гострої їжі, маринованих, копчених і смажених продуктів стають причиною запалення підшлункової залози. Негативно впливає на орган гаряча, холодна і груба їжа, яка викликає активність екзокринної зони залози. При зайвої виробленні панкреатичного соку і порушення його транспортування ферменти, призначені для розщеплення харчової грудки, починають перетравлювати саму залозу. Відбувається руйнування тканин ПЖ, в результаті чого розвиваються запалення і некротичні зміни в органі.
- Зловживання алкоголем. Етиноль – речовина, що міститься у всіх спиртних напоях, руйнівно впливає на структури печінки та підшлункової залози, порушуючи їх функції. Майже у всіх чоловіків, які страждають на хронічний алкоголізм, діагностується хронічний панкреатит.
- Тютюнопаління. Це шкідлива звичка стає причиною збою кровопостачання тканин ПЖ, а також активізації секреції панкреатичного соку, що призводить до запалення органу.
- Підвищена нервово – емоційна реакція організму, стреси. В результаті частих стресів і підвищеної нервозності пошкоджуються судини, що живлять підшлункову залозу.
- Безконтрольний прийом медикаментів. Тривале використання сечогінних, гормональних засобів, антибіотиків може стати причиною розвитку панкреатиту.
- Пошкодження ПЖ. Трамірованіе залози може фіксуватися після операції.
- Екологічно несприятлива обстановка, робота, що вимагає контакт з гепатотропними, панкреатропнимі отрутами.
До внутрішніх факторів розвитку панкреатиту у чоловіків значаться:
- Патології жкт. Панкреатит досить часто проявляється на тлі жовчнокам’яної захворювань, коли реєструється закупорка проток. Панкреатичний сік не надходить в ДПК, розвиваються застійні, а після і запальні процеси в ПЖ. Панкреатит може розвиватися паралельно з холециститом, гепатитом, дуоденітом, гастритом. Іноді запалення підшлункової поєднується з новоутворенням гепато – біліарної системи.
- Хвороби ендокринної системи, зокрема щитовидної залози;
- Ожиріння будь-якого генезу;
- Бактеріальні, вірусні, грибкові інфекції, гельмінтні інвазії;
- Вроджені дефекти будови ПЖ або інших органів шлунково-кишкового тракту, судин, спадкова схильність;
- Алергічні реакції, що призводять до запалення заліза.
Панкреатит може розвиватися під впливом декількох факторів одночасно.
Форми панкреатиту і їх характеристика
Види панкреатиту:
- Хронічна – характеризується запаленням підшлункової залози, при якому відбувається порушення її екзокринної і ендокринної функцій. Запальний процес призводить до порушення кровопостачання клітин органу і обмінних процесів в них. Це є причиною поступового заміщення клітин залози сполучною тканиною, відбувається перебудова органу і він втрачає свою функціональну активність. Для хронічної форми панкреатиту характерні періоди загострення і ремісії.
- Гостра – характеризується найсильнішим запаленням підшлункової залози, значним збільшенням органу в розмірах, виникненням найсильнішої набряклості, розпадом і некрозом клітин залози. Внаслідок цього виникає ризик потрапляння в черевну порожнину інфекції через вогнища розпаду органу. Підшлунковою залозою повністю припиняється вироблення гормонів і ферментів, що відіграють найважливішу роль в травленні.
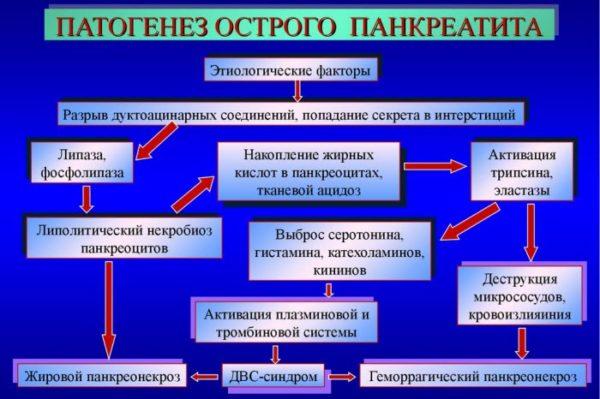
Патогенез гострого панкреатиту
Зверніть увагу! Гостра форма панкреатиту може супроводжуватися утворенням виразок і кровотеч у органах шлунково-кишкового тракту.
Різновиди гострого панкреатиту
| вид | характеристика |
| Набряклий (інтерсцітіальний) | Характеризується набряком часточок залози, а також інтерстиціального простору. Деструктивні зміни при цьому відсутні |
| геморагічний | Характеризується стрімко просуваються руйнівними процесами паренхіми залози, а також її кровоносних судин власними ферментами. Внаслідок цього виникає некроз, токсемия, перитоніт і крововиливи |
| гнійний | Характеризується виникненням мікро- і макроабсцессов в паренхімі підшлункової залози. Внаслідок цього можуть виникати псевдокісти – порожнини, заповнені некрозно тканиною, а також гнійним вмістом |
| панкреонекроз | Характеризується частковим або повним відмиранням підшлункової залози, внаслідок перетравлення органу ферментами, які виділяються в ньому ж. Часто ставати причиною розвитку ниркової, дихальної та судинної недостатності, що в 30% випадків призводить до летального результату |
| холецистопанкреатит | Характеризується одночасним запаленням підшлункової залози і жовчного міхура. Може супроводжуватися запаленням печінки, при якому в органі відбуваються некротичні, а також дистрофічні зміни |
Відео – Симптоми запалення підшлункової залози
Симптоми панкреатиту підшлункової залози
Гостре прояв панкреатиту підшлункової залози у чоловіків в більшості випадків реєструється після порушення раціону харчування або вживання алкоголю. Виразність симптомів залежить від тяжкості перебігу хвороби, від ступеня ураження тканин залози і загального стану хворого. Симптоми панкреатиту при гострому перебігу з’являються несподівано. Хворий скаржиться на:
- Больові відчуття в зоні пупка або трохи вище, які іррідіруют під ребра і спину;
- Нудоту і часту блювоту. Після блювоти полегшення не настає, болі посилюються;
- Тахікардію на тлі нормального артеріального тиску;
- Підвищене газоутворення і діарею;
- Зміна структури калових мас. Кал набуває кашоподібний вид, містить незасвоєним частки прийнятої їжі;
- Посилення болю при вживанні їжі, особливо якщо їжа жирна або гостра;
- Блювотні позиви після прийому їжі.
Поступово симптоми стають більш вираженими, больові відчуття і блювота посилюються, підвищується температура, на шкірних покривах з’являється жовтушність, слизові також жовтіють. В результаті порушення обміну вуглеводів і через високого відсотка цукру в крові з’являється відчуття сухості в роті, постійно мучить спрага.
Зараз читають: Чи можна їсти курячий і грибний бульйон при панкреатиті підшлункової залози
Терапія гострої фази панкреатиту проводиться в стаціонарних умовах під постійним контролем лікарів.
Хронічна форма панкреатиту розвивається повільно в результаті погіршення функціональності підшлункової залози. Характерними симптомами для цієї стадії є підвищене газоутворення, утруднений акт дефекації, поява тяжкості і розпирання після їжі. Іноді з’являється біль вище пупка, біль може переходити в ділянку ребер, потім больові відчуття можуть іррідіровать навколо нижньої частини живота.
Хронічний тип панкреатиту виявляється також появою діареї через 20 хвилин після їди. Калові маси при цьому мають світлий колір, пінисті і рідкі, хворий спостерігає бурчання в животі.
Після спорожнення болю затихають, але не проходять. Часта діарея стає хронічною, в калових масах фіксуються білі жирові краплі, які насилу змиваються з унітазу. Хворий починає втрачати вагу, мову пересихає, погіршується нічний зір, болі спостерігаються і в кістках. Хронічний тип захворювання також провокує розвиток цукрового діабету. Є ймовірність механічного желтушности, при збільшенні розміру головки залози.
До загальних ознак панкреатиту відносяться больовий симптом, диспепсія, ознаки інтоксикації, зміна кольору, структури калових мас і показників біохімічного аналізу крові. У хворих з панкреатитом підвищені амілаза, діастаза, лужна фосфатаза і інші панкреатичні ферменти.
Аналіз на амілазу у чоловіків
Хорошим маркером для постановки діагнозу є амілаза панкреатична, яка служить травним ферментом і допомагає засвоювати вуглеводи і перетравлювати їжу.
Для виявлення кількості амілази проводять аналіз крові, для якого треба підготуватися: за добу до здачі крові треба відмовитися від прийому жирної, смаженої їжі та алкоголю. Аналіз здається на голодний шлунок, прийом їжі повинен бути за 6-8 годин до цього, також забороняється палити.
Норма амілази в крові у чоловіків – 0 – 53 од. / Л. У дорослих (чоловіків і жінок) віком від 18 років ця норма – однакова, для дітей і підлітків – інші значення.
Також можуть допомогти в постановці діагнозу УЗД органу, рентген, загальний аналіз крові та сечі.
Симптоми панкреатиту у чоловіків при алкоголізмі
Алкогольний панкреатит є надзвичайно важкою різновидом панкреатичної патології, яка характеризується прогресуючою фазою патогенезу із запальним процесом. Процес ускладнюється під впливом шкідливих токсинів, що містяться в спиртних напоях.
Гострий алкогольний панкреатит з інтенсивним поширенням запального процесу в ПЖ і некротірованіем тканин проявляється різкою болючою симптоматикою. спостерігаються:

- Сильні болі оперізуючого характеру у великій епігастральній зоні, які можуть доповнюватися відчуттям печіння;
- Інтенсивні больові відчуття після їжі, особливо після гострої і жирної, а також після вживання алкоголю;
- Нудота, рясне відходження блювотних мас, після чого не настає полегшення;
- Поява діареї, в результаті чого з організму виводиться велика частина вступників з їжею корисних елементів, вітамінів. Це призводить до порушення метаболізму і функціонування всіх орган – систем.
- Зниження ваги в результаті порушення функціональності органів травного тракту, зниження всмоктування і інтенсивності засвоєння корисних речовин з прийнятою їжі. У хворого формується страх, він не хоче їсти, щоб не з’явилися болі, нудота і блювота, що призводить до зниження ваги.
- Дратівливість, відчуття слабкості і втрата інтересу до життя;
- Розвиток метеоризму, здуття живота;
- Почуття хворобливості при проведенні пальпації в період обстеження органів травної системи;
- Смердючий запах калових мас.
Чому виникає панкреатит?
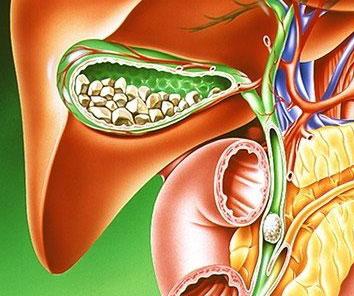
Камені в жовчному міхурі, як одна з причин панкреатиту
Основна причина розвитку хвороби у чоловіків – вживання алкоголю, негативно впливає на підшлункову залозу, також на печінку шлунок, головний мозок.
Виникнення і розвиток хвороби можливо при:
- жовчнокам’яної хвороби, яка також часто розвивається в результаті зловживання спиртними напоями;
- генетичної схильності;
- ускладненнях після проведеної операції;
- травмах живота;
- алергії у хворого;
- наявності вірусних, інфекційних, грибкових захворювань;
- вживанні деяких ліків.
діагностика захворювання
Для підтвердження початкового діагнозу фахівець після особистого огляду хворого і знайомства з історією захворювання призначає ряд лабораторних та інструментальних досліджень:
- Загальний і біохімічний аналіз крові. Обстеження дозволяє виявити зміни в підшлунковій залозі в результаті запального процесу, підвищення активності ферментів і відсоток глюкози, що вказують на ступінь пошкодження тканини заліза;
- Аналіз сечі на діастазу;
- Узі, кт, мрт;
- Тест ліпази. Приділяє можливість проводити діагностику дихальної активності;
- Тест активності еластази панкреатичної 1 в калі;
- Копограмма. Дозволяє визначити відсоток незасвоєної їжі, наявність в калових масах з’єднувального волокна, жиру, клітковини, крохмальних зерен. За допомогою обстеження встановлюють ступінь тяжкості хвороби;
- Ендоскопічну ретроградну панкреатохолангіографію.
Мета інструментальних досліджень – виявлення структурних змін, кіст, свищів, кальцинатів, фіксування збільшення розмірів заліза, залучення в запальний процес очеревини.
При підозрі на наявність специфічного інфекційного або іншого процесу, що призводить до розвитку панкреатиту, проводять додаткові профільні обстеження з метою виявлення інфекції, діагностуються також хвороби органів шлунково-кишкового тракту, проводяться обстеження для виключення онкологічних процесів.
Клінічні прояви панкреатиту
Дане захворювання висловлює себе неоднаково:
- в больовий формі, і її можна розглядати як класичну:
- зазвичай біль з’являється над шлунком і віддається ззаду в спину;
- рідше зустрічається оперізуючий больовий синдром;
- хворобливі відчуття в правому, або в лівому підребер’ї. Локалізація болю залежить від того, яка частина підшлункової вражена запальним процесом.
Найчастіше, напад болю провокується випитим спиртним, рясної жирної і гострої їжею. І щоб купірувати цей напад, доводиться вдаватися до сильних, і навіть наркомістких знеболюючим. Рецидивуючий хронічний панкреатит нагадує своїми проявами гострий, але часто без особливої болю.
Латентна форма характеризується відсутністю болю. В цьому і укладена її підступність. Адже почуття болю – це сигнал про неполадки в тому чи іншому органі. Тому що поки болю немає, люди продовжують вести звичний спосіб життя, не звертаючи уваги на інші симптоми, або заїдаючи їх таблетками. Але в латентній формі хвороба проявляє себе рідко.
Хворі часто скаржаться на нудоту, небажання є, що провокуються мимовільними скороченнями м’язових тканин дванадцятипалої кишки, або запальними процесами її слизової. Спостерігається відрижка, блювота. Порушується функція кишечника.
Способи лікування панкреатиту
Спосіб лікування панкреатиту вибирається на основі обстежень. Аргументами для визначення лікувальної тактики служать ступінь ураження підшлункової залози, форма захворювання і тяжкість його перебігу. При хронічному панкреатиті призначається спеціальна дієта, проводиться медикаментозне лікування. Лікування гострої форми недуги організовується в стаціонарних умовах, із застосуванням лікарських препаратів, дієти, при необхідності операційного втручання. При гострому вигляді захворювання призначається лікувальне голодування терміном 3 дні. Після купірування нападу, коли стан стабілізується, поступово в раціон починають вводити продукти і страви, дозволені дієтою, в невеликих порціях.
Медикаментозне лікування має на увазі застосування:
- Препаратів для зменшення спазмів і болів. Призначають но-шпу, папверін, анальгін;
- Антісекретантов. Дія медикаментів направлено на зниження активності ферментів і процесу травлення. Застосовуються сандостатин, омепразол, фамотидин;
- Внутрішньовенних вливань соєвих і білкових розчинів з метою нормалізації обміну речовин;
- Антибіотиків широкого спектру дії. Призначається дана група препаратів для попередження розвитку інфекційних ускладнень. Призначають цефалоспорини, пеніциліни;
- Сорбентів і піногасники. Застосовуються для усунення метеоризму і здуття живота. Призначають активоване вугілля, атоксил, Еспумізан.
Зараз читають: Ягоди при панкреатиті – дозволені, заборонені і рецепти смачних страв
При хронічному панкреатиті призначають спазмолітики дюспаталин, метеспазміл. У курс терапії включають ферментні препарати з вмістом панкреатину, амілази, ліпази для поліпшення травлення і заміщення ферментативної функції ПЖ. Використовують креон, панкреатин.
Рекомендується використання лужної мінеральної води без газу (боржомі, Єсентуки).
Хірургічне лікування показано при розвитку небезпечних ускладнень, як абсцеси, масштабні зони некрозу, кісти великих розмірів, велика кількість патологічної рідини в самому органі та оточуючих тканинах, а також при наявності конкрементів у жовчних протоках і в протоці підшлункової залози.
Хірургічне втручання проводиться в двох варіантах:
- Лапаротомія. Проводять розріз на черевній стінці і в поперековій ділянці для отримання доступу до підшлунковій залозі.
- Малоінвазивні способи, до яких відносяться лапароскопія, пункційної-дренирующие втручання. Виконуються через проколи в черевній стінці пацієнта.
Лапаротомію проводять в разі виявлення гнійних ускладнень панкреатонекроза: абсцесів, інфікованих кісти і псевдокісти, при поширеному інфікованому панкреатонекрозе, флегмони заочеревинної клітковини, перитоніті.
До великим втручанням вдаються при негативній динаміці після проведення лікування малоінвазійними і консервативними способами.
Лапароскопія і пункція з подальшим дренажем застосовуються для видалення випоту при асептичних видах патології або при утриманні інфікованих рідинних утворень. Також малоінвазивні методи можуть застосовуватися в якості підготовчого етапу до лапаротомії.
Небезпечними ускладненнями постоперационного періоду є поліорганна недостатність, панкреатогенний шок, септичний шок.
лікування
медикаментозне
Діагностувати хронічний панкреатит може кожен гастроентеролог
Купірування больового нападу. Медикаментозне лікування в стадії загострення направлено на купірування больового синдрому із застосуванням знеболюючих – анальгетиків, баралгіну та інших. Рідше, в разі, якщо звичайні знеболюючі не допомагають, застосовують важку артилерію – наркосодержащие кошти.
Зниження активності залози
У шлунку синтезуються холецістокін і секретин – стимулятори підшлункової залози, що змушують включатися її в роботу. Хворий орган в цей момент починає працювати в напруженому режимі, завдаючи пацієнтові додаткову біль. І щоб примусово змусити підшлункову уповільнити своє функціонування, в лікувальний комплекс включені блокатори (Ланзопразол і Омепразол). Також, з метою зниження секреції (як ендокринної, так і екзокринної), вводиться сомастатін. Якщо виявляються побічні ефекти, дозу препарату зменшують.
Лікування народними засобами
Полегшити стан, зняти спазми і болі допомагають рецепти народної медицини. Лікувати панкреатит повністю тільки відварами і настоянками з цілющих трав неможливо. Поєднання комплексної терапії з народними методами забезпечить хороший результат. Всі способи нетрадиційної медицини слід застосовувати після консультації з лікарем.

Настій кореня кульбаби
Потрібно 50 г подрібненого кореня рослини залити 300 мл окропу, настоюють суміш дві години. Приймати настоянку слід після фільтрування, по 50 мл тричі на день.
Відвар з березових бруньок
На 250 мл води беруть 10 г сировини, заварюють 30 хвилин. Приймати потрібно 4 рази на день по 60-70 мл.
відвар ромашки
У 200 мл окропу додають чайну ложку квіток ромашки аптечної. Заварюють протягом 15 хвилин. Приймати потрібно виключно в теплому вигляді, маленькими ковтками. Добова норма – не більше 700 мл.
насіння розторопші
Насіння розторопші потрібно перетерти в порошок. Отриманий склад слід приймати по 2 ч. Л. 3 рази в день за 30 хвилин до їди. Тривалість використання – 45-60 днів.
настій кмину
1 ст. л. насіння рослини заливають 250 мл окропу і настоюють 2 години. Після фільтрують і приймають по 1/3 склянки тричі на день перед їжею.
квас Болотова
Квас Болотова готується на основі чистотілу. Напій має цілющі властивості, допомагає відновити роботу шлунково-кишкового тракту, лікувати гастрити, виразкові захворювання і запалення підшлункової залози, заспокоювати слизову оболонку органів травного тракту, виводити з організму токсини і шлаки.
Готовий напій має яблучний аромат, приємний специфічний смак з гірчинкою.
Для приготування квасу потрібно взяти 3 л води, в якій розчиняють 1 чайну ложку сметани з жирністю не вище 15% і 1 стакан цукру. Отриманий склад потрібно вилити в чисту 3-літрову банку. Потім потрібно взяти 0,5 склянки трави чистотілу в свіжому або сухому стані і помістити в марлевий мішечок, після топити його на дні банки з використанням грузика (вантажем може послужити звичайна чайна ложка).
Шийка банки потрібно зав’язати марлею в три шари. Кожен день потрібно вміст банки перемішувати і видаляти цвіль, утворену на поверхні рідини. В основному на 5-ий день формується осад. Слід обережно переливати квас в іншу тару. Осад потрібно вилити, а обсяг води заповнити до колишнього рівня.
На 15-ий день квас може пінитися, так і повинно бути. Потрібно відлити 1 л напою із загального складу для вживання. Кількість вистачить на 3 дні. Відлитий квас слід зберігати в холодильнику.
У 3-літрову банку на місце відлитого напою додають таку ж кількість води (або сироватки). Через три дні квас знову готовий. Відливати – доливати дозволяється 4 рази.
Починати прийом радиться з однієї столової ложки тричі на день за півгодини до їди. Якщо після такої дози неприємні відчуття не з’являються, кількість квасу за день збільшують до 100 мл. Курс – 14 днів, потім для закріплення результату потрібно приймати ще 30 днів.
Зараз читають: Чи можна їсти яйця при панкреатиті підшлункової залози – сирі, перепелині і відгуки
Протипоказаннями для прийому квасу на основі чистотілу є гострий лейкоз і цукровий діабет.
можливості УЗД
Ультразвукове дослідження знайшло широке застосування в практичній охороні здоров’я. Воно особливо значимо можливістю перевірки підшлункової залози без будь-яких аналізів при глибокому розташуванні органу.
Складність УЗД обумовлена індивідуальними особливостями розташування і розмірів залози, наявністю газів в кишечнику. Тому у 10% обстежуваних не вдається визначити орган. Особливо це стосується пацієнтів із зайвою вагою. Метод в 80% підтверджує наявність і локалізацію пухлини, майже в 100% діагностує кісти, якщо вони за розмірами перевищують 15 мм.
Ускладнення при захворюванні
Ускладнення панкреатиту небезпечні для життя і можуть привести до летального результату. На ранній фазі гострого панкреатиту можливо прояв:
- Шокового стану, коли пекло різко падає і фіксується відмова життєво важливих органів;
- Гострою печінкової і ниркової недостатності;
- Виразки слизової органів шлунково-кишкового тракту, шлунково-кишкових кровотеч в результаті інтоксикації;
- Тромбозу судин внутрішніх органів, що призводить до некротірованію їх окремих ділянок;
- Психозу в результаті інтоксикації. Спостерігається при алкогольному панкреатиті у хворих, реєструються галюцинації і рухове збудження.
На пізніх фазах, коли до запального процесу приєднується інфекція (не раніше 2 тижнів), є ризик появи:
- Гнійних процесів, зокрема абсцесів, флегмони, розплавлення жирової клітковини, що оточує ПЖ, перитоніту;
- сепсису;
- Кіст і нориць;
- Поразки легких і оточуючих плевральних листків;
- Механічної жовтяниці в результаті збільшення розмірів головки підшлункової залози.
Яким буває панкреатит?
Захворювання протікає в гострій або хронічній формі. Хронічна форма, як правило, спостерігається у чоловіків, які не лікували недуга на ранній стадії його розвитку, які запустили запалення, яке перейшло в хронічну стадію. Захворювання схильне до частих рецидивів, загострень. У гострій формі частіше, в хронічній формі – рідше. Напади хвороби можуть бути досить тривалими, до півроку і більше. При такому інтервалі між нападами панкреатит можна вважати рецидивуючим, при перевищенні інтервалу – хронічним.
При наявності окремих ділянок запалення (точками) панкреатит вважається набряклим. При поширенні запалення на більш великі площі – середнім, або великовогнищевим.
Панкреатит у чоловіків і його наслідки
Панкреатит – важке захворювання, наслідки якого людина буде відчувати навіть після настання стійкої ремісії протягом усього життя.
У чоловіків панкреатит може викликати зміни, як в підшлунковій залозі, так і в роботі всього організму (уражається серце, органи дихання і нервова система). Зниження якості життя при панкреатиті в першу чергу стосується роботи травного тракту. Ферментна недостатність (ліпази, амілази, протеази) провокує часті діареї або запори. Ці проблеми можуть привести до ерозії кишечника.
При хронічному панкреатиті підшлункова змінюється в розмірах. Орган може ущільнюватися, змінювати форму і тиснути на сусідні органи, 12 – палої кишки. Внаслідок хворий відчуває постійне відчуття тяжкості в лівому підребер’ї, а непрохідність ДПК і жовчних проток є показанням для оперативного втручання.
Найнебезпечнішим наслідком панкреатиту є розвиток некрозу і злоякісне переродження клітин. У більшості випадків на тлі хронічних запалень кіст, розвивається аденокарцинома. Виходом із ситуації вважається операція, при якій зачіпаються і органи, розташовані по сусідству. Однак 5-річна виживаність фіксується тільки у 45% пацієнтів.
Аналіз крові клінічний
Виявляється відхилення (у бік збільшення) в ШОЕ:
у жінок – вище 20,
у чоловіків – понад 10 мм / год.
Також відзначається незначний лейкоцитоз, тому що зростання рівня лейкоцитів (вище 9 г / л). Такі показники доводять наявність в організмі запалення.
Якщо є деструкція і приєднується інфекція (особливо якщо гнійного типу), лейкоцитарна формула зсувається вліво, тобто росте кількість сегменто- і паличкоядерних лейкоцитів.
Коли визначається гематокрит (співвідношення обсягу плазми і вмісту еритроцитів), його значення буде зростати при яка виникла зневодненні.
У чоловіків показники будуть більш 54, у жінок – більше 47%.
Виявляється зростання еритроцитів. Якщо є панкреатит геморагічного типу, особливо пізні його стадії, рівень гемоглобіну, а також еритроцитів знижується, це провокує анемію.
Концентрація глюкози, навпаки, зростає і досягає позначки вище 5,5 ммоль / л.
Дієта при панкреатиті
Лікування панкреатиту організовується з умовою дотримання суворої дієти. Спеціально складена система харчування має певні принципи:
- Часті прийоми їжі порціями що не перевищують 250 г;
- Вживання рослинного жиру в невеликих кількостях;
- Виключення з раціону солодкого, якщо порушений вуглеводний обмін.
Їжа повинна бути приготовлена на пару, дозволяється використання тушкованих, запечених страв. Їсти потрібно теплу їжу, але не гарячу або холодну. Повністю слід виключити з меню жирні м’ясні бульйони, м’ясо і рибу з вмістом великої кількості жиру, алкоголь, житній хліб, каву і міцний чай, тверді сири, кислі соки, спеції, какао і шоколад, газовані напої.
У раціоні повинні переважати молочні продукти, яйця, нежирне дієтичне м’ясо, овочі і фрукти у вареному вигляді.
Корисно вживання слизових каш на молоці, розбавленому водою, супів-пюре. Відмінне вплив на імунітет надає відвар шипшини. Напій дозволяє заповнити нестачу вітамінів, прискорити регенераційні процеси підшлункової залози. Корисні також домашнє желе, киселі, компоти з солодких сортів фрукт і ягід, муси, домашній йогурт без додавання цукру.
Панкреатит – захворювання, яке вимагає постійного контролю і дотримання дієти протягом усього життя. Відмова від шкідливих звичок і виконання вказівок спеціалістів допоможуть зберегти тривалий період ремісії і попередити небезпечні для життя ускладнення.
Які дослідження входять в схему діагностики?
При виявленні під час розпитування та огляду підозрілих на захворювання підшлункової залози ознак лікар призначає повне обстеження підшлункової залози. Для цього використовуються:
- аналіз крові на біохімічні тести;
- біохімічне дослідження сечі, що виявляє рівень діастази;
- аналіз калу на Копрологія для виявлення неперетравлених харчових залишків, жирів (стеатореи);
- УЗД допомагає у виявленні розмірів, форми, пухлин і кіст;
- діагностичні тести дають інформацію про порушені функціональних здібностях органу;
- в якості додаткових джерел в пошуку непрямих ознак використовують рентгенівське дослідження, магнітно-резонансна (МРТ) і комп’ютерна томографії підшлункової залози, сусідніх органів;
- біопсія тканини.
Відгуки
Дорогі читачі, нам дуже важлива ваша думка – тому ми будемо раді відкликанню про панкреатиті у чоловіків в коментарях, це також буде корисно іншим користувачам сайту.

Роман
Проблеми з підшлунковою залозою з’явилися в результаті занедбаності запалення жовчного міхура. Болі і спазми різко знизили якість життя, не міг працювати. Звернувся до лікаря, пройшов обстеження, призначили стаціонарне лікування. Курс терапії досить полегшив стан. Харчувався згідно строгій дієті, їв каші, розтерті супи, допомагав ромашковий відвар, після нього шлунок заспокоювався і спазми зникали.
Марк
Панкреатит проявився різкою симптоматикою, болю, підвищена температура, нудота і безперервні блювотні позиви змусили викликати швидку допомогу. Перевели в стаціонар, де і поставили діагноз – гострий панкреатит. На перші три дні не їв нічого, після стали давати рідкі каші та супи. Поступово раціон розширився. Самопочуття після купірування нападу хороше, проте, як зрозумів панкреатит – захворювання на все життя і доведеться дотримуватися дієти і вказівки лікаря постійно.
Діагностичний опитування і огляд
При першій зустрічі з хворим лікар цікавиться скаргами і проводить загальний огляд пацієнта. В ході бесіди доктор дізнається характеристики больових відчуттів, характер диспепсії, частоту і інтенсивність клінічної симптоматики. Найбільшу діагностичну цінність при діагностиці захворювань залози мають такі симптоми:
- Болі у верхній частині живота, переважно в епігастральній і підреберній областях. Болі часто носять оперізувальний характер, виникають після прийому рясної жирної їжі. Тяжкість і біль в животі не проходить довгий час.
- Больові відчуття іррадіюють в ліву лопатку, поперек, що змушує людину приймати вимушене положення для полегшення стану.
- Характерний симптом захворювання підшлункової залози – блювота і нудота після прийому жирної їжі. У блювотних масах може бути присутнім жовч. Блювота не приносить полегшення больового симптому.
- При захворюваннях залози через недостатнє перетравлення жирів і ліпідів виникає стеаторея – частий рідкий або кашкоподібний стілець жовтого кольору з домішкою жирів. Стеаторея – патогномонічний симптом при діагностиці панкреатиту, пухлини і раку органу
- Хворих періодично турбують здуття живота, лихоманка, симптоми інтоксикації, жовтяничне фарбування шкірних покривів, що також вказує на захворювання підшлункової.
Важлива інформація! Через ферментної недостатності деякі пацієнти відзначають невмотивоване зниження маси тіла, що також може говорити на користь патології залози. При появі цього симптому необхідно тут же звернутися до лікаря, так як в переважній більшості випадків зниження маси тіла – ознака розвитку ракової пухлини в організмі.
Зовнішнім оглядом виявляють жовтяницю, сухість шкірних покривів. При пальпації в зонах проекції підшлункової залози виявляється болючість, проте повністю обстежити і пропальпировать орган не вдається через його глибокого розташування.
Що дає біопсія тканин?
Метод біопсії означає забір зразка тканини підшлункової залози для проведення гістологічного дослідження. Це нечастая процедура. Проводиться в крайньому випадку з метою виключення раку, в диференціальної діагностики.
Може бути самостійним дослідженням або входить в процес хірургічного втручання. Для проведення необхідне спеціальне обладнання, голки. Інструмент має вигляд пістолета з ножовим закінченням для розсічення тканин.
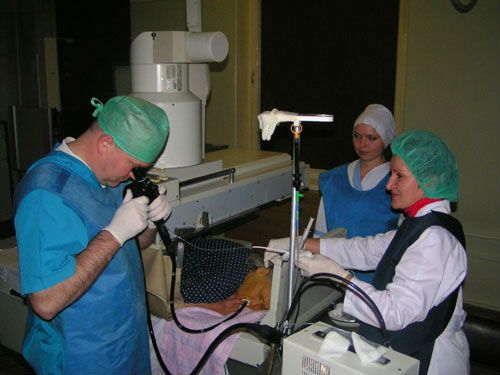
Біопсію проводять під контролем комп’ютерної томографії при місцевій анестезії, при малому розмірі передбачуваної пухлини потрапити в неї складно
Лапароскопічним методом під наркозом лікар вводить тонкий ендоскоп в черевну порожнину, оглядає її на предмет метастазів, розмірів інфільтрату при запаленні, випоту в очеревину. Спеціальними щипцями береться зразок тканини. Під час операції забір матеріалу з головки залози можливий голкою крізь дванадцятипалу кишку.
Подальше гістологічне дослідження дозволяє підтвердити або відкинути припущення про злоякісному ураженні, показує ступінь запальної реакції, заміни функціонуючої тканини рубцями. Щоб обстежити такий складний орган, як підшлункова залоза недостатньо одного методу. Лікарю необхідні результати комплексного дослідження, власного огляду і аналізу скарг.
Прояви зовнішньосекреторноїнедостатності
Одним з клінічних проявів такої недостатності є погана переносимість жирних страв. Після їх вживання у людей з ураженням цього органу нерідко відзначається частий і специфічний стілець, який має кашкоподібну консистенцію і зі слідами жиру. Такий симптом називають панкреатичної стеатореей.
Частота стільця часто становить від 3 до 6 разів на день.
Також в цю групу клінічних ознак можна віднести наступні симптоми:
- загальну слабкість;
- зниження апетиту;
- схуднення.

Як бачите, симптоми при хворобах даної залози можуть бути різними і багато хто з них неспецифічні. Тому для постановки правильного діагнозу і встановлення справжньої причини розладу потрібне проведення додаткової діагностики захворювання підшлункової залози.
Лікувальна підтримуюча дієта
Дієта при запаленні ПЖ виключає жирну, гостру і смажену їжу, яка приносить шкоду хворому органу. З м’ясних продуктів слід віддати перевагу індичку, телятину або курятину, а також рибу нежирних сортів. Небажані яєчні жовтки. Слід прибрати з раціону свіже молоко, при цьому нежирні кисломолочні продукти корисно вживати при панкреатиті.
Дозволено приймати в їжу більшість овочів і фруктів, за винятком кислих, які можуть принести шкоду ПЖ. Іноді можна їсти солодкі печені яблука. При панкреатиті слід знизити споживання швидких вуглеводів, і збільшити вміст повільних. Корисні вуглеводи містяться в крупах, макаронах твердих сортів, хліб грубого помелу. Круп’яні страви (каші та супи) при панкреатиті можуть бути приготовані з вівсянки, гречки, пшона і рису.
Дієта передбачає вживання їжі теплою температури, а також правильний режим харчування. Крім того, слід повністю відмовитися від куріння і вживання алкоголю. Дотримання хворим всіх лікарських приписів дозволить знизити больовий синдром і інші ознаки захворювання.
Загальні відомості
Як вже було сказано, підшлункова залоза займається продукуванням ферментів, без яких процес перетравлення їжі стає неможливим. Але не тільки синтез ферментів є головною функцією цього органу. Він також забезпечує вироблення гормонів, які є відповідальними за здійснення обмінних процесів в організмі. Серед цих гормонів знаходяться:
- інсулін,
- соматостатин,
- глюкагон.
Кожен з цих гормонів виконує свої функції. Так, наприклад, інсулін забезпечує нормальне засвоєння глюкози, розщеплюючи її на прості елементи і транспортуючи їх в клітини організму. А глюкагон діє інакше. Він, навпаки, сприяє збільшенню рівня цукру в крові, але не того, що потрапляє в організм через їжу, а того, що виробляє печінка, таким чином створюючи свого роду баланс і забезпечуючи організм енергією в екстремальних ситуаціях.
А ось соматостатин є гормон, який контролює синтез інсуліну і глюкагону. Якщо вони будуть вироблятися в дуже великих кількостях, про нормальне протікання обмінних процесів і мови бути не може. Більш того, саме соматостатин забезпечує захист від пухлин і раку. Коли його рівень в організмі знижується, ризики розвитку онкологічних захворювань зростають у декілька разів.
З огляду на те, що підшлункова залоза сприяє не тільки нормальному травленню, а й протіканню інших, не менш важливих, процесів в організмі, необхідно регулярно перевіряти її роботу. Бо якщо її функціональність порушиться, відновити її після буде проблематично, тому що клітини підшлункової не володіють властивістю до самовідновлення. Якщо вони гинуть, то це назавжди. І чим більше клітин підшлункової залози загине, тим гірше вона буде працювати.
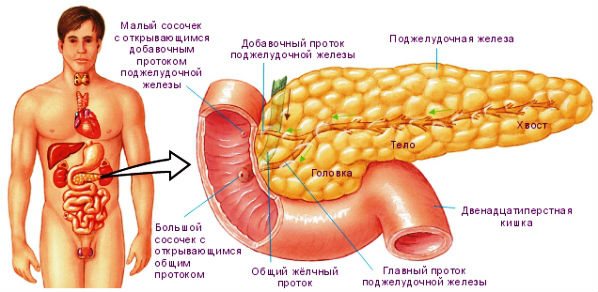
Будова підшлункової залози
Помилка багатьох людей полягає в тому, що вони перевіряють функціональність своєї підшлункової тільки тоді, коли вже з’являються неприємні симптоми – гострі болі в підребер’ї, нудота, блювота і т.д. Як правило, в ці моменти робота органу вже порушена і відновити її стає дуже складно.
Лікувальна підтримуюча дієта
Якщо хворий переніс гострий панкреатит, для якнайшвидшого відновлення організму йому необхідно дотримуватися особливий режим харчування. Спеціальна дієта допоможе звести до мінімуму виникнення нападів і при хронічній формі захворювання.
З раціону виключаються всі продукти, які змушують підшлункову залозу працювати дуже інтенсивно. Це жирне м’ясо: свинина, баранина, качка, гусак, всі види сала, ковбасна продукція, жирна риба, будь-які смажені на маслі страви, навіть якщо це. Чи не підходять для вживання бульйони, зварені на жирному м’ясі.
У той же час організм повинен отримувати достатню кількість білка. Білок можна отримувати з нежирних сортів м’яса або птиці, варених морепродуктів. На обід слід готувати перші страви – супи на овочевому бульйоні. Супи повинні бути без засмажкою, в них додають овочі і тонку вермішель. Курячі яйця можна вживати як омлетів на пару, причому на 2 білка має припадати всього один жовток.
Харчування при захворюванні підшлункової залози легко зробити смачним і різноманітним. Дозволені наступні овочі: кабачки, картопля, морква, гарбуз, невелика кількість зеленого горошку і кольорової капусти.
Можна готувати молочні каші з гречаної, вівсяної, манної крупи. Молоко розводять з водою в пропорції 2: 1. Допускається кисломолочна продукція з низьким вмістом жиру: сир, кисле молоко, кефір.
Також можна вживати масло, як вершкове, так і рослинне. Організму потрібні і тварини, і рослинні жири. Максимально допустима норма вершкового масла – 30 грам в день, рослинного – до 20 грам.
З напоїв рекомендовані слабо заварений чорний чай, несолодкі компоти з сухофруктів, фруктові соки, розведені водою, кисіль, мінеральна вода без газу.
При строгому дотриманні дієти запальний процес в підшлунковій залозі поступово заспокоюється, больовий синдром відступає, зменшується ймовірність розвитку ускладнень.
Терапію гострого панкреатиту починають з 2-3 днів голоду. Це посприяє зменшенню виробництва травних ферментів і скоротити проявленість запалення. Протягом 2-3 днів рекомендовано пити до 1,5 л теплої мінеральної води.
Що заборонено їсти:
- Жирна, гостра, смажена їжа.
- Газовані напої.
- Маринади, соління.
- Приправи.
- Ковбаси, сало, сардельки, сосиски.
- Напівфабрикати.
- Солодощі та випічка.
- Жири тваринного походження.
- Кава, какао.
- Спиртні напої.
Що можна їсти:
- Перетерті супи.
- М’ясо і риба нежирних сортів.
- Овочеві гарніри.
- Яблука печені (не кислий).
- Компоти, киселі.
- Неміцний зелений чай, желе, мус.
- Мінеральна вода негазована.
Профілактичні заходи будуються на наступних радах:
- Повна відмова від прийняття алкоголю.
- Відмова від куріння.
- Збалансоване харчування.
- Не вживати жирну і гостру їжу.
- Дотримуватися раціону дієти.
- Харчуватися дрібно.
- Здоровий спосіб життя.
Не потрібно допускати переїдання, їсти на ходу. Потрібно слідувати поміркованості в їжі, їсти невеликими порціями. При найменших збоях в діяльності залози потрібно виправляти раціон харчування і обмежувати прийом жирів і вуглеводів.
хід процедури
Весь процес обстеження включає візуальну оцінку форми залози, встановлення її розміру, визначення просторового розташування в черевній порожнині, спостереження за особливостями структури і будовою проток. При проведенні УЗД лікар пропонує розташуватися пацієнтові горизонтально на спеціальній кушетці. На область залози наносять гелевидний речовина, і починають рух датчика по шкірі. Результати зображення відразу видно на екрані. Їх можна фіксувати за допомогою фотознімків.
Які патології виявляють?
При проведенні УЗД визначають наявність пухлини, кісти, ліпоматозу, запалення, присутність в тканинах залози солей кальцію.
профілактика
Варто пам’ятати, що хронічні хвороби простіше попередити, ніж жити з ними. Попередити розвиток панкреатиту допоможуть елементарні заходи, головна з яких – здоровий спосіб життя.
Відмова від спиртного і правильне харчування самі по собі практично зводять нанівець весь ризик, звичайно ж, якщо немає інших факторів, що спричиняють за собою ураження підшлункової залози. Також важливо своєчасне лікування інших захворювань шлунково-кишкового тракту і щеплення від інфекцій, здатних запустити аутоімунний процес.
Починати профілактику панкреатиту рекомендують з відмови від куріння.
Те ж стосується і алкоголю, який негативно впливає на обмінні процеси, призводить до порушення травлення, перешкоджає надходженню кисню в життєво важливі органи. Небезпечні для підшлункової і надмірні фізичні навантаження, тому від деяких видів спорту доведеться відмовитися.
Класифікація
Так само, як і багато інших хвороб, панкреатит може бути гострим і хронічним, крім того, виділяється реактивна форма – це панкреатит, що розвивається внаслідок захворювань інших органів травної системи. У свою чергу кожна з цих форм може бути легкою, середньої і важкої.
Кордон між гострою та хронічною формами досить розмита. При загостреннях рідше ніж раз на півроку панкреатит прийнято вважати хронічним, якщо ж вони виникають частіше – він вважається гострим рецидивуючим.
Як перевірити підшлункову залозу на рак – сучасні методи дослідження
Такий серйозний діагноз, як злоякісна пухлина підшлункової залози, можна поставити лише з урахуванням повного комплексу діагностичних процедур. До таких належать лабораторні та інструментальні методи дослідження, а також клінічні методи, які передбачають зовнішній огляд хворого і вивчення його анамнезу: отримання інформації про клінічній картині, про наявність або відсутність хронічних або паралельно протікаючих захворювань, про наявні шкідливі звички тощо.
Завдяки науковим розробкам, в даний час ми маємо безліч пристроїв, що дозволяють з точністю діагностувати ту чи іншу патологію, отримувати важливу інформацію, що стосується не тільки розмірів, але і стану органів в цілому.
До сучасних діагностичних методик відноситься:
- УЗД;
- КТ і МРТ;
- Ангіографія і холангіографія.
Розглянемо способи встановлення діагнозу більш докладно.
Клінічні методи
Перше відвідування лікаря починається з бесіди, в ході якої доктор отримує цінну інформацію про наявну клінічній картині. До уваги приймаються скарги пацієнта: характер і місце локалізації болю, наявність або відсутність диспепсичних проявів, їх інтенсивність і частота. Оскільки специфічною ознакою збою ПЖ виступає саме больовий синдром, особливе значення приділяється відомостями про це симптом.
Найчастіше дані відчуття характеризуються такими особливостями:
- Виникнення у верхній зоні живота, при цьому помилково вважати, що ознакою порушеною роботи ПЖ виступає біль обов’язково в лівому підребер’ї – якщо вражена головка органу або його тіло, то дискомфорт може спостерігатися як з правого боку, так і в серединній області;
- Іноді больові відчуття носять оперізувальний і иррадирует характер: вони можуть віддавати в спину, поперек, за грудину або зовсім в ліву руку;
- Больовий синдром має різну тривалість і ступінь вираженості;
- Набирають силу або з’являються після вживання жирної і смаженої їжі, гострих страв, кислих і копчених продуктів, алкоголю.
Крім цього, у пацієнта, що має проблеми з ПЖ, відзначаються і інші симптоми:
- Нудота, а також блювота, яка приносить незначне полегшення або ж не покращує стан хворого зовсім; нерідко в блювотних масах присутні домішки жовчі;
- Діарея, що супроводжується кашкоподібним стільцем, які мають смердючий запах і блискучу жирну поверхню (так звана стеаторея);
- Здуття живота і метеоризм;
- Пожовтіння і сухість шкірних покривів, а також супутній цього явища свербіж;
- Загальне нездужання: слабкість, швидка стомлюваність.
Розвиток ферментної недостатності часто тягне за собою швидку втрату ваги, яка відзначається у хворого. Цей симптом повинен особливо насторожити, оскільки невмотивована втрата ваги може бути ознакою куди більш серйозних патологій, наприклад, злоякісної пухлини ПЖ.
лабораторні методи
Наступний етап – здійснення лабораторних аналізів, результати яких також внесуть свою лепту в визначення природи патологічного процесу.
Пацієнту рекомендують здати не тільки загальний і біохімічний аналізи крові, але також сечу і копрограму.
- Загальний аналіз крові: на рак ПЖ вказує прискорення ШОЕ і підвищення лейкоцитозу, при цьому показники еритроцитів, тромбоцитів і гемоглобіну, навпаки, знижуються.
- Біохімічний аналіз сечі, в якому фахівців цікавить зміст діастази: в тому випадку, якщо її рівень значно вищий, можна припустити про те, що в ПЖ, дійсно, відбуваються якісь порушення.
- Копрограма: присутність в калових масах неперетравленої їжі і жирів може бути ознакою не тільки запального процесу ПЖ, а й злоякісної пухлини цього органу. Крім того, проводиться оцінка фекальної еластази-1: зниження рівня даного показника красномовно вказує на екскреторну недостатність підшлункової.
- Функціональні проби. Найбільш інформативними тут є онкомаркери: при злоякісному процесі ПЖ спостерігається підвищення СА 50, СА 19-9, СА 242 і деяких інших показників. В окремих випадках пацієнту можуть бути призначені спеціальні тести, спрямовані на визначення екскреторної дисфункції ПШ: бентіраміновий тест, тест Лунда, тест з метіоніном або ефіром мехолілом, панкреатолауріновая проба та ін. Додаткові відомості може надати глюкозотолерантний тест, який дозволяє отримати інформацію про інкреторну порушеннях, тобто про дисфункції виробництва інсуліну ендокринних відділом ПЖ.
Біохімічний аналіз крові
Особливу увагу при підозрі на злоякісну пухлину ПЖ приділяється біохімічним аналізом крові. Виділяють ряд показників, які при будь-якому запальному процесі підшлункової залози мають властивість підвищуватися.
До таких належать:
- Кількість амілази (норма до 50 Од / л);
- Зміст інших ферментів, зокрема ліпази і еластази (до 5 мг / л);
- білірубін;
- АсАТ і АлАТ (до 40 і 45 Од / л);
- Лужна фосфотаза (до 145 Од / л);
- ГамаГТП.
Крім того, на рак цього органу може вказувати поява С-реактивного білка або порушення співвідношення білкових фракцій. Свідченням почався фіброзу ПЖ виступає підвищення концентрації глюкози, тому на даний компонент лаборанти також звертають увагу (в нормі вміст глюкози в крові не перевищує 3,3-5,5 ммоль / л).
інструментальні методи
Завершальним етапом в верифікації недуги є інструментальні методи. Завдяки їм фахівці отримують можливість оцінити параметри і стан структури ПЖ, виявити камені або кісти, набряки або некротичні вогнища, фіброз або звуження проток. Крім того, будь-яка з методик дозволяє визначити наявність або відсутність однієї з серйозних патологій – злоякісної пухлини.
Пацієнту може призначатися як один спосіб діагностики, так і кілька. До переліку таких входить:
- Ультразвукове дослідження – найбільш поширена і в той же час безболісна процедура, за допомогою якої вивчається розмір, структура, контури органу, стан його проток, визначається наявність в ньому рідини, каменів, кіст, рубців і пухлин (більше 2 см);
- Оглядова рентгенографія черевної порожнини – ефективна при необхідності уточнити присутність каменів в рамках ПЖ;
- Комп’ютерна томографія – найбільш інформативний спосіб, що дозволяє візуалізувати атрофічні процеси, що відбуваються в органі, наявність в ньому псевдокист, злоякісних утворень, а також ускладнень хронічного панкреатиту;
- Магнітно-резонансна томографія – абсолютно безболісна діагностична процедура, в ході якої оцінюються розміри органу і його проток, стан клітинних структур ПЖ і жовчного міхура;
- Контрастна дуоденографія – спосіб, який поєднує в собі і рентген, і прийом контрастної речовини (Барре), в даному випадку дозволяє оцінити стан органу, сполученого з підшлунковою залозою;
- Фіброзофагогастродуоденоскопія – додаткова методика, необхідна для вивчення області впадання панкреатичного протоки в дванадцятипалу кишку;
- ЕРХПГ, або ендоскопічна ретроградна холангіопанкреатографія, досить болюча і небезпечна процедура, застосовувана в найнеобхідніших випадках; її суть полягає у введенні ендоскопа в дванадцятипалу кишку, після якого відбувається його прикріплення до гирла великої дуоденальногососочка і подальша подача контрастної речовини, необхідного для отримання інформативних знімків;
- Біопсія – забір зразка тканини з місць уражень для подальшого її вивчення (дозволяє визначити тип пухлини, відрізнити доброякісна пухлина від злоякісного, виявити запальний процес, атрофію клітинних структур або наявність фіброзу).
Зараз читають: Різновиди дієт при захворюваннях підшлункової залози
інші методи
Також є чимало й інших способів дослідження підшлункової залози. Серед них можна виділити наступні:
- фіброезогастродуоденоскопію – ендоскопічне дослідження, яке дозволяє візуально оцінити місце впадання протоки залози в 12-ти палої кишки;
- діагностика з виконанням ендоскопічної ретроградної холангіопанкреатографія являє собою комбінацію рентгенологічного дослідження з введенням контрастної речовини з ендоскопічним;
- діагностична лапароскопія підшлункової залози може виконуватися як самостійний вид дослідження, а також входити в проведене хірургічне лікування.
Автор: Марина Нагорна, спеціально для сайту Zhkt.ru
Узі підшлункової залози підготовка до процедури
УЗД підшлункової залози дає можливість в різних проекціях побачити тканини залози і проаналізувати її стан. При діагностиці патологій залози саме УЗД є найбільш затребуваним, безпечним і достовірним методом. Його можна використовувати не тільки для виявлення захворювань, але і для спостереження за ходом призначеного лікування.
Етапи підготовки до обстеження
Так як процеси активного газоутворення можуть спотворювати дані результатів УЗД, то за два дні до проведення процедури необхідно повністю видалити з раціону:
- молоко;
- рибні консерви;
- дріжджову випічку;
- салати з квасолі і гороху;
- страви з капусти;
- газовані напої;
- жирні соуси.
діагностичні заходи
Виявити панкреатит у чоловіків на ранніх стадіях розвитку хвороби дуже складно. Симптоматика занадто слабко виражена, виявляється нерегулярно, і часто виникають симптоми чоловік може пояснити масою інших причин, не замислюючись про можливість наявності проблем зі здоров’ям підшлункової залози. Тому, як правило, до лікаря звернення до лікаря відбувається лише тоді, коли симптоми панкреатиту виявляються регулярно, доставляють сильний дискомфорт і присутній практично не стихає хворобливість в області розташування залози.
Ознаки та симптоми хронічного панкреатиту
При зверненні до фахівця першої діагностичної мірою є пальпація. Спеціаліст обмацує і здійснює легкі натискання в лівій частині тіла, під кутом між ребрами і хребетним стовпом. При панкреатиті чоловік буде відчувати біль при пальпації. Лікар здійснює натискання під пупком, на відстані 2 см від останнього. Пацієнт також буде відчувати хворобливість. Спеціаліст в обов’язковому порядку повинен оглянути мову пацієнта – на поверхні язика при панкреатиті присутній наліт білястого кольору, а також спостерігається атрофія смакових рецепторів.
Які існують методи лікування захворювань підшлункової залози?
Симптоми запалення підшлункової залози у чоловіків вимагають негайного звернення до лікаря. Напад гострого панкреатиту може бути настільки сильним, що виникне небезпека для життя пацієнта.
При повторюваних болях в животі найкраще звернутися до лікуючого терапевта або гастроентеролога.
Панкреатит і його лікування варто довірити тільки перевіреного фахівця, займатися самолікуванням категорично не рекомендується. Після всіх аналізів і обстежень лікар вибере найбільш підходящий метод лікування.
Якщо панкреатит носить хронічний характер, лікування буде консервативним. Перше, що порекомендує лікар – це суворе дотримання дієти. Щоб швидше позбавити пацієнта від болю, призначають знеболюючі препарати і препарати-спазмолітики. Ці медикаменти значно покращуючи якість життя пацієнта.
Також в комплексну схему лікування входить ферментна терапія. Лікар пропише засоби, які допоможуть підшлунковій залозі правильно функціонувати і перетравлювати їжу. Такі таблетки можна приймати тільки за рекомендацією лікаря, і тільки при хронічній формі захворювання. У разі гострого нападу вони можуть завдати шкоди.
Якщо хворий потрапив до стаціонару з приступом гострого панкреатиту, тактика лікарів буде наступною:
- Спочатку необхідно стабілізувати його стан. З цією метою на 1-2 дні може бути призначено лікувальне голодування.
- На живіт в області підшлункової можуть накласти холодний вантаж, наприклад, мішечок з льодом. Це необхідно для зниження активності вироблення ферментів.
- Також щоб знизити рівень ферментів в крові призначають крапельниці. При необхідності пацієнту можуть прописати антибіотики.

Якщо все консервативні методи лікування виявляються неефективними, і стан пацієнта продовжує погіршуватися, постає питання про видалення підшлункової залози. Цю операцію називають панкреатектомія. Це основний метод хірургічного лікування підшлункової залози.
Іноді в ході операції виявляється необхідність видалити також селезінку, жовчний міхур, або верхню частину шлунка. Багато що залежить від стану цих внутрішніх органів. Лікар повинен оцінити їх здатність нормально функціонувати.
При оперативному втручанні існує певний ризик розвитку ускладнень. У пацієнтів з надлишковою масою тіла, які страждають серцево-судинних захворюваннями, він трохи вище, ніж у інших.
Процес відновлення після операції займе не менше 6-8 тижнів. Пацієнт повинен перебувати в стаціонарі під наглядом медиків не менше 7-10 днів. При реабілітації величезне значення матиме дотримання спеціальної дієти.
Захворювання підшлункової залози вимагають ретельного медичного спостереження, тому навіть при відносно хорошому самопочутті потрібно регулярно обстежуватися у лікаря, і здавати кров на ферменти.
Сучасна медицина має у своєму розпорядженні перевіреними способами лікування захворювань підшлункової залози:
- Медикаментозне лікування.
- Хірургічне втручання.
Шляхи лікування визначаються фахівцем після проведення ряду обстежень. Такі захворювання, як панкреатит, цукровий діабет лікуються лікарськими препаратами. Для лікування раку, кісти, абсцесу використовують оперативне втручання.
- Першочерговим завданням хворого є дотримання дієти.
- У перший день, коли відбувається загострення не можна приймати їжу, а можна тільки пити слабо заварений чай, мінеральну воду. Це призводить до зменшення запального процесу і тільки після цього в раціон вводиться рідка, наполовину густа їжа.
- Але на всьому шляху лікування не можна вживати гостру, солону їжу, алкоголь, варто також відмовитися від куріння.
- Больовий синдром знімають за допомогою холоду, а також прийняття медикаментозних препаратів, які в обов’язковому порядку призначаються лікуючим лікарем.
Також не варто забувати і про народні способи лікування. У цих випадках використовується свіжовіджатий сік з картоплі, лимони, часник, петрушка, золотий вус, лікарська ромашка, трав’яні збори.
Пропонуємо ознайомитися: Лікування і дієта жировий гепатоз печінки
Але ніколи не варто забувати про те, що самолікування призводить до більш плачевних наслідків і загострення хвороби. Тому будь-яке лікування має проводитися за участю спеціаліста.
Про те якими ліками зняти запалення підшлункової залози читайте тут.
причини захворювання
Найголовніша причина появи захворювання – зловживання алкоголем. Його надмірні дози негативно позначаються на нормальній роботі багатьох внутрішніх органів, в тому числі і на підшлунковій залозі. Але існує ще безліч причин, внаслідок яких може розвинутися панкреатит:
- жовчнокам’яна хвороба;
- попередні інфекційні та інші захворювання;
- ускладнення внаслідок хірургічного втручання;
- прийом препаратів з побічними ефектами, що впливають на шлунково-кишковий тракт;
- спадковість;
- сильна алергія.
Тобто на тлі інших захворювань починає розвиватися панкреатит у вигляді ускладнення. Тому всі хвороби потрібно лікувати своєчасно.
Для виявлення панкреатиту доктор проводить детальне опитування пацієнта. На цьому етапі виключається можливість вродженого захворювання. Після чого хворий повинен пройти такі дослідження:
- Загальний аналіз сечі і крові. Потрібно для виявлення запальних процесів в організмі.
- УЗД очеревини. Визначає, чи є камені в жовчному міхурі і загальний стан внутрішніх органів.
- Комп’ютерна томографія. Допоможе виявити уражені ділянки підшлункової залози.
На основі результатів проведених заходів лікар – фахівець встановлює діагноз і призначає певне лікування.
Чим небезпечний панкреатит? Даний недуга може привести до неприємних наслідків. Якщо з ним не боротися, то можуть розвиватися такі захворювання:
- інфекційні освіти в підшлунковій залозі;
- гнійні запалення жовчних проток;
- виразка шлунку;
- цукровий діабет;
- пухлину в підшлунковій залозі;
- свищі і кісти;
- нервово-психічні розлади.
Ігнорування симптомів захворювання може призвести до нових небезпечними хворобами. Тому дуже важливо вчасно виявити і почати лікувати панкреатит.
Не завжди підшлункова залоза працює повноцінно, виникають ситуації, коли ферменти починають активізуватися раніше ніж треба, в самій підшлунковій, а не в дванадцятипалій кишці, де весь процес повинен відбуватися при правильній роботі органів.
Тканина залози може порушитися, що внаслідок може привести до її перетравлювання або омертвіння. Ці порушення призводять до запальних процесів в ній – захворювання панкреатит.
Найбільш схильні до цього захворювання чоловіча частина населення. Симптоми його серйозні і небезпечні.
Неувага до свого здоров’я, порушення режиму харчування, згубні звички роблять чоловіків уразливими до появи панкреатиту, а багато хто ігнорує больові відчуття.
На розвиток хвороби можуть вплинути інші захворювання або інфекції:
- цукровий діабет;
- захворювання дванадцятипалої кишки;
- інфекційні захворювання.
причини:
- Різні травми.
- Отруєння.
- Переїдання.
- наявність шкідливих звичок.
Якщо зупинити увагу на чоловічому здоров’ї, то першопричиною, через яку з’являється панкреатит, буває зловживання алкоголем. Регулярне вживання напоїв і особливо пива негативно позначається на стані підшлункової залози, печінки. Крім цього, провокувати появу панкреатиту можуть такі захворювання:
- мочекам’яна хвороба;
- каміння в жовчному міхурі;
- спадкові, генетичні чинники;
- травми черевної порожнини;
- передозування лікарських засобів при лікуванні інших захворювань;
- вірусні, грибкові, інфекційні хвороби;
- алергічні реакції на деякі продуті;
- неповноцінний режим харчування, велика кількість жирної, смаженої, копченої, солоної їжі;
- стреси.
Більшість з цих провокуючих чинників виникають на тлі зловживання алкоголем. Але чоловіки часто не хочуть це усвідомлювати і продовжують вести нездоровий спосіб життя, віддаючи перевагу вечірнім посиденьок з келихом пива.
Як вже було зазначено вище, заліза у чоловіків схильна до хронічній формі захворювання. Тому яскраво виражених симптомів може не спостерігатися. Ну, нудить трохи, навіть можуть блювота і діарея присутнім, з ким не буває?
Щоб виключити такий розвиток, необхідно знати симптоми. це:
- спазми, біль в районі шлунку;
- запалений живіт;
- тяжкість під ребром;
- нудота;
- блювота;
- діарея;
- запаморочення;
- тремор в кінцівках;
- жовтизна шкірних покривів, білків очей;
- висипання на тілі;
- втрата апетиту;
- висока температура.
Якщо болі відсутні, то розпізнати недужих стан поджелудочного органу допоможе диспепсія. Це все проблеми шлунково-кишкового тракту, описані вище. Причому, якщо присутній біль, то в положенні лежачи вона посилюється, якщо людина сідає і трохи нагинається вперед – біль затихає. Це вже характерна ознака захворювання підшлункової залози.
Блювота при панкреатиті може тривати нескінченно. Навіть пара ковтків води провокує новий напад. У блювотних масах відзначається неперетравлені їжа, трохи пізніше з’являється жовч. Якщо при цьому помічені домішки крові, це вже говорить про необхідність екстреної медичної допомоги.
Лікувати хворобу необхідно. Причому, чим раніше, тим легше і продуктивніше лікування без відсутності важкої патології. Але звертатися до гастроентерологів чоловіки не люблять. Захворювання лікують в стаціонарному хірургічному відділенні.
- Вживання спиртних напоїв – найзначніший з усіх факторів ризику. Зазвичай в цьому випадку хвороба дає знати про себе між 30 і 40 роками,
- Жовчнокам’яна хвороба стоїть на другому місці. Закупорка жовчної протоки каменем або в’язким сладж блокує вихід секрету підшлункової залози, що тягне за собою процес аутолізу. Таким же чином привести до панкреатиту може гельмінтоз,
- Аутоімунні хвороби,
- Травми підшлункової залози і органів черевної порожнини, вроджені дефекти панкреатичних проток, спайкові процеси та інші ускладнення порожнинних операцій,
- Спадкова схильність і ендокринні захворювання, неправильне харчування,
- Прийом гормональних ліків, таких, як естрогени і деякі антибіотики.
Приблизно в 10-15 відсотках випадків причина залишається нез’ясованою.
Важливо відзначити, що гострий панкреатит частіше виникає у чоловіків, ніж у жінок. Більше половини випадків викликані зловживанням алкогольними напоями, а серед осіб чоловічої статі хронічних алкоголіків значно більше.
Крім того, жінки в середньому уважніше ставляться до свого раціону і уникають смажених і жирних продуктів, які також можуть зробити згубний вплив на підшлункову залозу.
Пропонуємо ознайомитися: Панкреатит у дорослих – симптоми, лікування і дієта
Як розпізнати недугу, симптоми?
Більш виразні ознаки запалення залози в гострій формі. У хронічній же формі хвороби вони незначні, змащені. Саме чоловіки страждають в основному хронічною формою захворювання в результаті частого вживання алкоголю. У жінок в більшості випадків виявляється гостра форма недуги.
Найбільш характерні ознаки запалення – спазми, болі вгорі живота, під шлунком. При гострому перебігу захворювання болю ріжучі, поки не зміниться поза. У хронічній стадії хвороби болі ниючі тривалі, але не сильні.
Неприємні симптоми запалення у вигляді ріжучої болі, задишки, виділення липкого поту, почастішання серцебиття зазвичай проявляються через півгодини після прийому їжі: кислому, гострої, смаженої. Болі можуть бути постійними або нападоподібний, нерідко симптоми даного захворювання залози – це маска розвитку, прояви інфаркту, патологічних змін в шлунку. Лежачи на спині біль посилюється, в положенні сидячи, з нахилом вперед хворобливість зменшується.
Підвищене газоутворення при панкреатиті
Можливо:
- підвищення температури до високих показників, часто гарячковий стан;
- підвищення метеоризму;
- нудота блювота;
- висипання на тілі;
- запаморочення, тремор;
- проноси або запори;
- відсутність апетиту, погана засвоюваність їжі, що приймається, в результаті цього з’являється зниження ваги, слабкість в організмі;
- поява жовтизни на шкірі.
Аналізи при панкреатиті
Звичайно, ознаки запалення схожі з деякими іншими захворюваннями і на їх підставі точний діагноз не поставиш. До того ж панкреатит може бути вродженим, а це потрібно проводити, по крайней мере, сімейний анамнез.
При зверненні до лікаря буде призначене складання:
- загального аналізу крові, також на біохімію;
- аналізу сечі на встановлення рівня амілази;
- проходження ендоскопії жовчного міхура, проток для оцінки стану внутрішніх органів;
- УЗД черевної порожнини для виявлення каменів у протоках, жовчному міхурі;
- комп’ютерної томографії для визначення ступеня ураження підшлункової залози, наявність каменів у протоках;
- холангіопанкреатографію для отримання знімків підшлункової в розрізі.
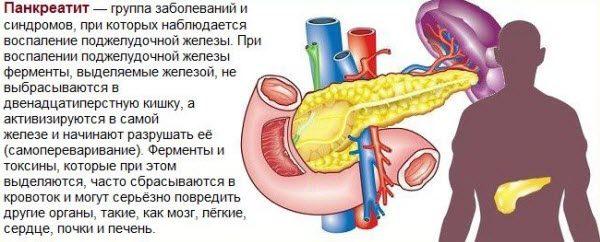
Хронічний панкреатит симптоми і лікування, дієта
Симптоми захворювання поліморфні і нагадують прояви інших хронічних захворювань травної системи. Найбільш поширені симптоми – біль вгорі живота і диспепсичні прояви.
На відміну від нестерпних оперізують болів при гострому панкреатиті, тут больові відчуття можуть варіюватися. Наприклад, крім болю в епігастрії, іррадіації її в хребет, куприк, поперек, можуть спостерігатися болі, схожі на прояви серцевого нападу. Вона поширюється від серця на верхню кінцівку, шию, лопатку, викликаючи напад стенокардії. Іноді, больові відчуття спускаються від органу по ходу низхідній кишки, віддаючи в пах, яєчко і голівку пеніса.
Больові відчуття супроводжуються і зміною шкірної чутливості. Причому їх області можуть мігрувати, збільшуватися при появі сильного болю.
Велике значення в симптомокомплекс захворювання грають явища диспепсії. Вони не є характерними тільки для панкреатиту, але в поєднанні з іншими симптомами можуть стати ознакою для постановки точного діагнозу. Так, наприклад, псевдо діабетична тріада:
- відчуття неприборканого голоду;
- спрага;
- втрата ваги і перекручення смаку.
Іноді відзначається рясне виділення слини. Прогресування захворювання відбивається на травної функції – порушення акту дефекації, погане перетравлення їжі, збільшення обсягу калових мас.
Причому консистенція, зовнішній вигляд і запах калу своєрідний. Він сіруватого кольору, з жирним блиском і кашецеобразная консистенції. Запах смердючий. У калі відзначається велика кількість жиру (стеаторея) і неперетравлених волокон м’язової тканини.
Пізніх стадіях розвитку патологічного процесу характерно, як правило, порушення вуглеводного обміну, яке проявляється гіперглікемією і глікозурії.
Лабораторні та апаратні дослідження аналогічні тим, що проводяться при гострому панкреатиті. Відмінність становлять спеціальні тести, що проводяться для дослідження порушення травлення, обумовленого недостатністю ферментативної функції.
Симптоми для проведення діагностики
Підшлункова залоза – це орган, який відповідає за дві головні функції: виробництво деяких гормонів (інсуліну, глюкагону, соматостатину і ін.), А також вироблення травних ферментів. Завдяки останнім їжа, поступаемая в організм, має можливість перетравитися. При природному функціонуванні продукують ферменти, з’єднуючись з печінкової жовчю, проникають в дванадцятипалу кишку, і безпосередньо в ній починають процес здійснення своєї діяльності. Будь-яке порушення призводить до тривалої затримки панкреатичного соку всередині органу, в результаті цього застою ферменти активізуються в самій залозі і просто починають розщеплювати її. Відбувається самопереваривание органу, яке і стає причиною появи характерного ряду симптомів.
У медицині подібне прийнято називати панкреатитом. Однак це не єдина хвороба, яка може торкнутися підшлункову залозу. Слід розуміти, що запалення ПЖ, заявивши про себе одного разу, вже не виліковується, а лише періодично переходить в хронічну форму. Тривалий перебіг захворювання, особливо при відсутності належного лікування або на фоні недотримання дієти, може спровокувати ряд ускладнень, зокрема, некроз (відмирання уражених тканин органу), кісту або навіть злоякісну пухлину.
Визначити, що саме турбує хворого, тільки лише в результаті бесіди з ним або проведення пальпації болючої зони неможливо. Однак за деякими ознаками, властивим будь-якої патології даного органу, можна зрозуміти, що людину турбує саме підшлункова залоза.
Фахівці виділяють ряд симптомів, які красномовно вказують на порушення діяльності ПЖ.
- Больовий синдром. Найчастіше болі локалізуються в зоні лівого підребер’я (особливо, коли ураження піддався хвіст органу), проте, якщо осередки пошкодження розташовуються в тілі або голівці підшлункової залози, то неприємні відчуття можуть виникати в епігастральній ділянці або зовсім з правого боку. Якщо говорити конкретно про панкреатиті, варто відзначити, що нерідко це захворювання плутають з кардіологічними хворобами, оскільки болю дуже часто проявляють себе за грудиною. Іноді вони иррадирует в спину і носять оперізувальний характер. Подібний симптом укупі з різкими і гострими больовими відчуттями свідчить про гострий характер тієї чи іншої патології. У той час як тупі і тягнуть болі часто супроводжують запалення підшлункової, яке встигло придбати хронічну форму.
- Диспепсичні прояви, до яких відноситься:
- Діарея: стілець набуває напіврідку кашкоподібну консистенцію, в ньому наголошується наявність жиру, що пов’язано з недостатнім переварюванням жирної їжі;
- Нудота і блювання – два нерозривно пов’язаних симптому: нудота виступає попередником блювоти, після якої хворий відчуває незначне полегшення; в найбільш важких випадках блювота може носити неприборканий характер, що при відсутності належних заходів може призвести до зневоднення організму;
- Метеоризм – посилене газоутворення в кишечнику, що супроводжується дискомфортом в животі і його здуття;
- Поява неприємного запаху або специфічного присмаку в ротовій порожнині.
- Симптоми зовнішньосекреторноїнедостатності, про які докладніше ми поговоримо трохи нижче.
Все про панкреатиті: класифікація хронічного запалення підшлункової
Сучасна медицина пропонує різні форми класифікації хронічного панкреатиту:
- рецидивний;
- первинний:
- алкогольний;
- медикаментозний;
- на тлі порушення обмінних процесів;
- ідіопатичний;
- вторинний:
- холангіогенний, що викликає різні патологічні зміни в органах травлення і обумовлений перекриттям жовчної протоки конкрементом;
- посттравматичний та ін.
Подібна класифікація, хоч і враховує максимальну кількість форм патології, є умовною. Так як в початковій стадії захворювання вони відображають не форми патологічного процесу, а скоріше фази, з можливим переходом хвороби з однієї в іншу.
