Васкуліт: що це, симптоми в залежності від локалізації запалення, причини, лікування і наслідки
Порушення кровообігу в тканинах і органах вважається однією з ключових причин смерті людей будь-якого віку, а також винуватцем важких випадків інвалідності у пацієнтів працездатних категорій.
Відхилення не завжди пов’язані зі спонтанними причинами начебто ендокринних хвороб або тромбозу. Можливі проблеми власне в самій посудині.
Хвороба васкуліт – це узагальнене найменування групи патологічних процесів, суть яких полягає в запаленні внутрішньої вистилки які живлять структур.
Уражаються як артерії, так і вени, капіляри, судини різних калібрів незалежно від виду і локалізації. Можливі системні варіанти захворювання, коли в розлад втягується групи порожнистих структур, це особливо небезпечно.
Єдиної думки щодо походження патологічного процесу в медичному середовищі поки немає.
Передбачається, що основна причина в інфекційному ураженні, гиперсенсибилизации організму, коли тіло стає чутливим до найменших коливань внутрішнього або зовнішнього становища і збій імунної системи, яка починає помилково атакувати власні тканини.
Лікування термінове, в стаціонарі. Тому як ускладнення дуже важкі.
Загальні відомості
Захворювання зустрічається у всіх вікових групах у дорослих осіб, але пік захворюваності припадає на дитячий вік (3-8 і 7-11 років), в середньому складаючи 13-18 випадків / 100 тис. Населення. Діти до 3 років хворіють рідко, що очевидно пов’язано з низькою імунологічної реактивності і ще не відбулася сенсибилизацией їх організму. Більш висока захворюваність дітей шкільного віку зумовлена підвищенням рівня сенсибілізації в цьому віковому періоді і інтенсивністю протікання алергічних реакцій. У міру дорослішання захворюваність знижується, а після 60 років зустрічається вкрай рідко. У структурі захворюваності переважає чоловіча стать (2: 1). У зимовий і весняний періоди захворюваність вище, що пояснюється зниження реактивності організму в цей період, підвищеною захворюваністю на ГРВІ та інтенсивними контактами в дитячих організованих колективах.
Специфікою захворювання є різноманіття клінічних проявів (висипання на шкірі, болі в животі, суглобовий синдром, ураження нирок і ін.), Що найчастіше в дебюті захворювання призводить до звернення до лікарів різної спеціалізації (дільничний педіатр, дерматолог, нефролог, хірург, невролог), несвоєчасної постановці діагнозу і до відстрочення адекватного лікування, сприяючи тим самим розвитку ускладнень і погіршення прогнозу.
Відмінність симптомів у дітей і дорослих
Геморагічний васкуліт на ранній стадії розвитку у маленьких пацієнтів вражає частіше травні органи і суглоби. Висипання на шкірі в 50% випадків відсутні, в порівнянні з дорослими людьми (30%). Фото ранній стадії патології дозволити виявити порушення і звернутися в короткі терміни до лікаря.
Нирки у дітей при васкуліті страждають рідко, хвороба протікає в легкій формі. Функції уражених органів після одужання відновлюються за короткий період часу. Патологічні процеси менш негативно впливають також на роботу дитячого серця, чого не можна сказати про дорослої людини.
Своєчасна діагностика допомагає почати лікування на ранній стадії розвитку геморагічного васкуліту, тим самим збільшити шанси на сприятливий прогноз і не допустити переходу хвороби в хронічну форму.
патогенез
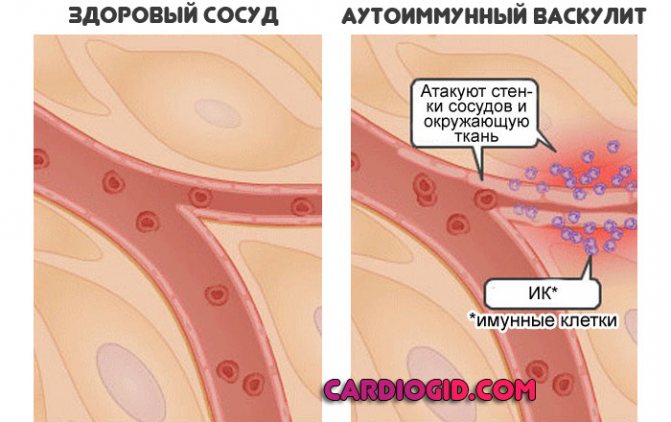
В основі механізму розвитку геморагічного васкуліту (ГВ) лежить генералізована иммунокомплексное некротизуючу ураження кровоносних судин мікроциркуляторного русла шкіри і внутрішніх органів з формуванням / відкладенням в судинній стінці гранулярних IgA-депозитів (комплекси антиген-антитіло) і активацією системи комплементу. Як наслідок утворюється білковий мембраноатакующего комплекс, який лежить в основі осмотичного лизис ендотеліальних клітин.
Також, при активації системи комплементу активно вивільняються хемотаксичні фактори. впливають на поліморфноядерні лейкоцити, які в свою чергу виділяють лізосомальні ферменти, що збільшують ушкодження стінки судин. В результаті пошкодження структури ендотелію судин відбувається оголення колагенових волокон, що сприяє адгезії тромбоцитів до поверхні ендотелію і запуску механізму згортання крові. Надалі в судинах утворюються фібринові депозити, погіршується реологія крові, посилюється агрегація еритроцитів, тромбоцитів, розвивається внутрішньосудинне дисеміноване згортання крові.
На тлі підвищення проникності судин і розвитку тромбозів з подальшим виснаженням антикоагулянтної (антитромбіну-III) ланки і тромбоцитопенії споживання, відбуваються розриви кровоносних судин мікроциркуляторного русла шкіри і внутрішніх органів, які призводять до розвитку клінічної симптоматики геморагічного синдрому. Патогенез геморагічного васкуліту схематично представлений на малюнку нижче.

Патогенез геморагічного васкуліту
механізм становлення
В основі розвитку патологічного процесу знаходяться два ключових моменти.
У яких поєднаннях вони зустрічаються в кожному конкретному випадку сказати важко, однак необхідно це з’ясувати. Від подібної інформації залежить підхід до терапії та діагностиці.
аутоімунний
Перший зустрічається порівняно рідко, по крайней мере, в чистому, ізольованому вигляді.
Суть полягає в підвищенні чутливості організму до сторонніх подразників, аж до впливу незначної кількості алергену, токсину бактерій.
Імунітет приймає клітини ендотелію, внутрішнього вистилання судини, за небезпечні речовини і ініціює вироблення антитіл, які руйнують тканини.
Можливо початок процесу без критичного фактора, спонтанне. З точки зору лікування цей механізм розвитку васкуліту складний, потрібно застосування імунодепресантів і групи підтримують, протизапальних препаратів.
інфекційний
Відіграє велику роль. В основному він обумовлює вторинні форми васкуліту. Причому вогнище завжди знаходиться поза судиною.
Це може бути хворе горло, туберкульоз, локалізований в легких або видільної системі, перенесений сифіліс без лікування, венеричні інфекції, інші численні варіанти.
Будь-яке вогнище розглядається як потенційне джерело ураження.
змішані форми
Згідно профільним дослідженням, саме вони в переважній більшості випадків і зустрічаються.
Відбувається це за складною схемою: на початковій стадії інфекційні агенти, тим триваліше існуючі в організмі проникають до структур судин, але не активізуються. Тому симптомів васкуліту немає.
Однак саме вони, продукти їх життєдіяльності викликають імунну відповідь. У певний момент захисні сили дають збій і працюють не так, як слід було б.
Васкуліт далі розвивається по деструктивному сценарієм: виникає запалення судинної стінки.
Страждають як великі структури, так і більш дрібні артеріоли, вени, капіляри. Не завжди разом. Можливі ізольовані форми, коли залучається один посудину або його фрагмент.
В результаті запалення і набряку відбувається звуження просвіту, діаметра порожнистої структури, кровотік слабшає. Починається гостра ішемія тканин, які живляться від ураженої судини. Вірогідні фатальні підсумки.
При своєчасному лікуванні є шанси звести все ускладнення нанівець, але в більшій частині випадків залишається слід від перенесеного захворювання. У вигляді фібрінових тяжів – спайок в посудині або ж рубцювання стінок, нарощуванні сполучної тканини, яка виступає природним механічною перешкодою.
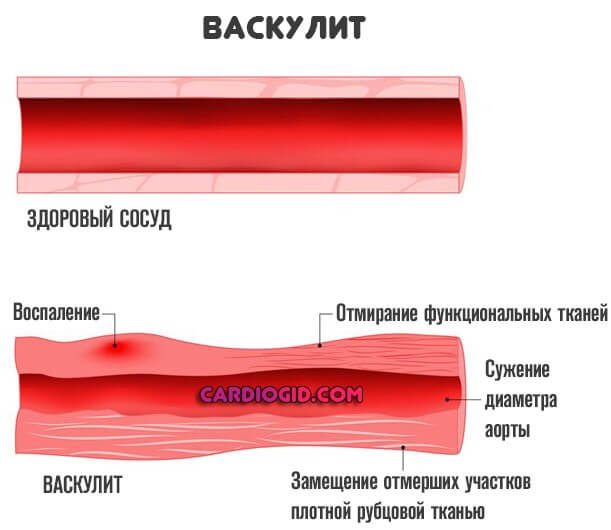
В обох випадках мова йде про порушення кровообігу, хронічному. Тому створюється високий ризик інвалідності або смерті, залежить від того, яка судина вражений.
Класифікація
Єдина загальноприйнята класифікація ГВ відсутня. Найбільш часто використовується клінічна класифікація захворювання, в основу якої покладено той чи інший клінічний синдром. Відповідно виділяють шкірну, суглобовий, ниркову, абдоминальную і змішану форми.
За ступенем тяжкості виділяють:
- легку: висипання нерясні загальний стан задовільний, можливі артралгії;
- среднетяжелую: рясні висипання, загальний стан середньої тяжкості, артрит, артралгія, мікрогематурія, періодичні болі в животі, незначна протеїнурія;
- важку: висипання рясні зливні, важкий загальний стан, ангіоневротичний набряк, макрогематурія, наполегливі болі в животі, нефротичний синдром, шлунково-кишкова кровотеча, гостра ниркова недостатність.
За характером перебігу: гостру форму (1-2 міс.), Затяжну (до 6 місяців), хронічну з частими рецидивами.
Васкуліти з переважним пошкодженням середніх судин
До цього типу відносять вузликовий поліартеріїт. Він має класичну і шкірну різновиди. Класичний варіант – некротизирующая патологія артерій середнього розміру, що не супроводжується гломерулонефрит. Захворювання супроводжується м’язовими і суглобовими болями, вражає шкіру, периферичні нерви, органи травлення, викликає орхіт і застійну серцеву недостатність. Нирки теж страждають, але внаслідок ураження артерій середнього розміру виникає ниркова гіпертензія і ниркова недостатність, але не гломерулонефрит.
Шкірні поразки:
- пурпура;
- ливедо;
- виразкові дефекти;
- підшкірні вузлики;
- в рідкісних випадках – гангрена шкіри на кінчиках пальців.
У 5-7% випадків вузликовий поліартеріїт пов’язаний з вірусним гепатитом В.
Шкірна форма вузликового поліартерііта зустрічається в 10% випадків цього захворювання, і характеризується тільки поразкою зовнішнього покриву тіла. Це найпоширеніша форма хвороби у дітей, тоді вона нерідко супроводжується лихоманкою, болем в м’язах і суглобах. У 20% пацієнтів розвивається мононеврит нижніх кінцівок.
Шкірні ураження представлені хворобливими вузликами, рідше спостерігається сітчасте ливедо і гангрена нігтьових фаланг. Ця форма патології нерідко пов’язана зі стафілококової інфекцією, ВІЛ, парвовирусом, гепатитом В. Захворювання може спонтанно припинитися або перейти в хронічну рецидивуючу форму.
Причини геморагічного васкуліту
Причини геморагічного васкуліту у дорослих до теперішнього часу остаточно не з’ясовані, проте, в більшості випадків, ГВ має інфекційно-алергічну природу. Серед провідних факторів, що сприяють розвитку захворювання, виділяють:
- Інфекційний фактор. Статистичні дані свідчать, що в 60-80% випадків ГВ передує інфекція верхніх дихальних шляхів. При цьому, спектр інфекційних агентів досить широкий: иерсинии, стрептококи, мікоплазми, легіонелли, віруси гепатиту, респіраторно-синцитіальних вірус, аденовіруси, Епштейна-Барра, цитомегаловірус та інші.
- Наявність вогнищ хронічної інфекції (тонзиліт, карієс, аденоїдит, синусит та ін.).
- Прийом лікарських речовин (сульфаніламідних препаратів, пеніциліну, ампіциліну, еритроміцину, антиаритмічних та інших лікарських препаратів).
- Прийом потенційно алергенних продуктів (шоколаду, яєць, цитрусових, молочних продуктів, риби, полуниці, суниці та ін.).
- Вакцинація / введення сироватки.
- Укуси комах.
- Надлишкова інсоляція / переохолодження.
Також є дані про генетичну схильність до ГВ, яка обумовлена дефіцитом комплементу С7, а також наявністю антигенів А1, А2, А10, С3HLA Bw35, B8. Таким чином, в умовах сенсибілізації організму будь етіологічно значимий фактор з перерахованих вище може мати вирішальне значення в розвитку геморагічного васкуліту. Однак в значній кількості випадків причини капіляротоксикозу з’ясувати не представляється можливим.
терапія
Лікування васкуліту передбачає застосування консервативної або оперативної методики. До першої вдаються частіше.
Бажано госпіталізувати людину в лікарню, для ретельного всебічного лікування. Чим інтенсивніше симптоматика васкуліту, тим активніше проводиться терапія.
Серед призначаються медикаментів:
- Протизапальні нестероидного походження. Купируют процес викиду особливих речовин-медіаторів, знімають біль, набряклість. Діють комплексно, але для тривалого прийому категорично не підходять. Вірогідні небезпечні побічні ефекти. Кеторолак, Найз, Ібупрофен та інші.
- Глюкокортикоїдних препаратів. Мають більш потужну протизапальну потенціалом, використовуються в високих дозах при ураженні великих судин (наприклад аорти). Системно впливають на весь організм, але також не застосовуються тривалий час. Вірогідні небезпечні побічні явища. Дексаметазон, преднізолон.
- Антикоагулянти. Розріджують кров. Аспірин, Гепарин.
- Сорбенти. Пов’язують шкідливі токсичні речовини і сприяють їх природному виведенню. Підійдуть Тіоверол та інші.
- Цитостатики. У крайніх випадках, якщо має місце аутоімунний васкуліт. Для усунення гострого стану.
Оперативне лікування потрібно в обмеженій кількості ситуацій. В основному на тлі тотального рубцювання великої судини, утворення великої кількості фібринових тяжів (спайок).
Тоді проводиться їх висічення або протезування ураженої ділянки. При цьому в залежності від причини захворювання потрібно ще й систематичне медикаментозне лікування.
Симптоми геморагічного васкуліту
Клінічні симптоми хвороби Шенлейна-Геноха представлені чотирма типовими клінічними синдромами: шкірним, суглобовим, абдомінальним і нирковим. Кількість органних проявів захворювання варіює найчастіше в межах від 1 до 2 від всіх класичних клінічних синдромів, які можуть розвиватися в різних комбінаціях і в будь-якій послідовності на протязі всього періоду захворювання. У рідкісних випадках, можуть зустрічатися і поразки інших органів: легенів, центральної нервової системи, серця.
Початку ГВ часто передує продромальний період тривалістю від 4 до 12 днів. У більшості за 1-4 тижні пацієнт переносить захворювання, частіше – ангіну, ГРВІ, загострення хронічного захворювання або має місце в анамнезі алергічне вплив (прийом медикаментів, щеплення, загострення алергічного захворювання). Клінічні симптоми цього періоду не специфічні і часто проявляються загальним нездужанням, підвищенням температури, головним болем, зниженням апетиту.
Початок ГВ може бути розвиватися поволі, коли перші симптоми пурпура виникають поступово на тлі гарного самопочуття хворого і повного здоров’я і загальний стан хворих суттєво не порушує. Такий варіант початку захворювання характерний для ізольованого ураження шкіри. Однак в ряді випадків захворювання починається гостро.
Геморагічна пурпура може початися з будь-якого синдрому, але частіше дебют хвороби проявляється шкірним геморагічним синдромом, до якого поступово приєднуються поразки інших систем і органів.
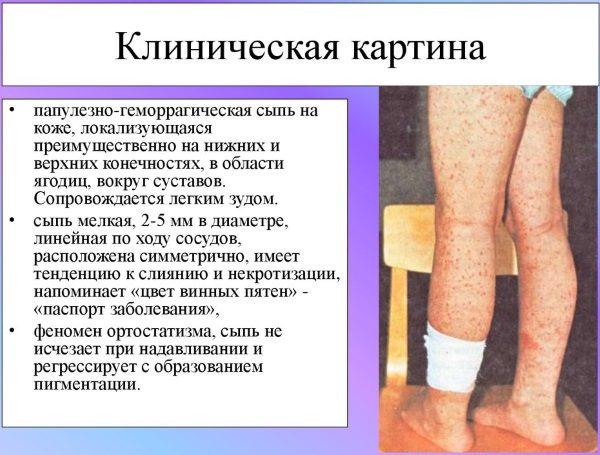
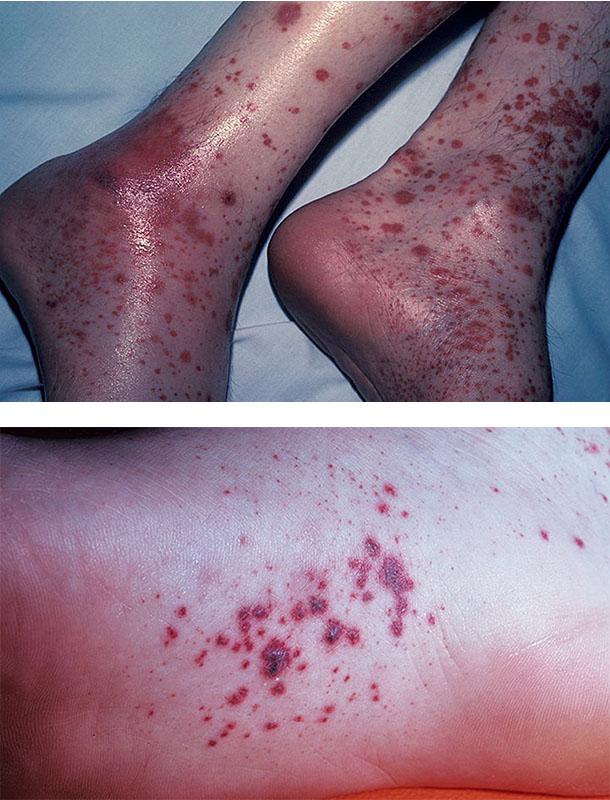
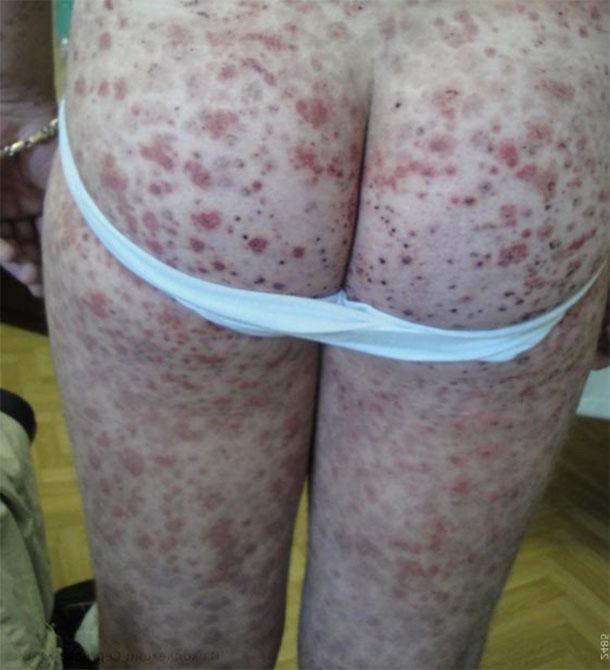
Шкірний синдром (форма). Поразка шкіри відзначається у всіх хворих ГВ і є обов’язковим і найважливішим критерієм діагностики. Типова локалізація висипань на шкірі: нижні кінцівки – переважно гомілки і стопи. Рідше висип поширюється на стегна, тулуб, сідниці, верхні кінцівки і вкрай рідко на обличчя. Геморагічний висип в більшості випадків представлена пурпурой, петехіями або поліморфної висипом, рідше – уртикарний, еритематозно-макулярної елементами або бульозної-некротичної формою. Нижче на фото геморагічного васкуліту у дорослих представлені різні форми шкірного синдрому.
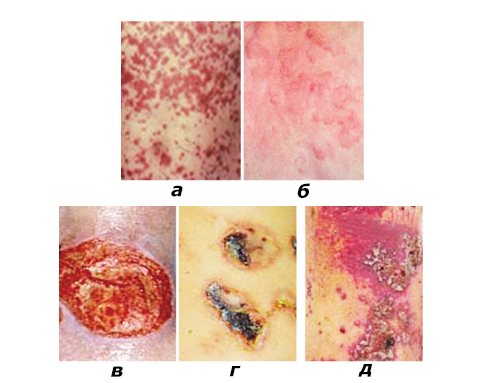
Форми шкірного синдрому ГВ: а) геморагічна, б) уртикарная; в) папуло-виразкова; г) некротичних-виразкова; д) поліморфний
Шкірний геморагічний синдром має ряд специфічних особливостей. Висип – симетрична, має мелкопятністий / петехіальний характер, при цьому розміри елементів висипу складають 2-5 мм, виступає над поверхнею шкіри, не зникає при натисканні, схильна до рецидиву і злиття, має виражену строкатість елементів висипу за рахунок сусідства новостворених зі старими, які знаходяться на різних стадіях зворотного розвитку, локалізується переважну на розгинальних поверхнях кінцівок навколо суглобів. Досить часто дебют захворювання супроводжується різними варіантами алергічної висипки – кропив’янкою (алергічний васкуліт).
У ранній період ГВ елементи висипу мають червонуватий колір, проте в процесі еволюції швидко набувають характерного синюшно-червоний колір, потім бліднуть і протягом 3-5 днів, у міру зворотного розвитку, набувають жовтувато-коричневий відтінок. У важких випадках при високій активності патологічного процесу частина шкірних елементів піддається некрозу, що обумовлено мікротромбозів і ішемією тканини. Для кожного синдрому ГВ характерний хвилеподібний перебіг, частіше відзначається 2-5 епізодів. При цьому, знову з’являються висипання можуть бути викликані похибками в харчуванні, прийомом лікарських препаратів, порушенням постільного режиму. У ряді випадків висип супроводжується свербінням шкіри, а у 30-35% пацієнтів спостерігається гемосидероз (залишкова тривала пігментація), супроводжувана лущенням.
Частою формою прояву шкірного синдрому можуть бути ангіоневротичний набряк, що локалізуються на кистях, стопах особі. У хлопчиків зустрічається набряк мошонки. Тканини в місцях ураження мають синюшного забарвлення, пастозна.
Суглобова форма (синдром). Залучення в патологічний процес суглобів по частоті є другим після шкірного синдрому. Досить часто зустрічається разом з шкірним синдромом або проявляється через кілька годин / днів після нього (шкірно-суглобова форма). Великі труднощі в постановці діагнозу ГВ представляють випадки, при яких суглобовий синдром з’являється первинно, протікає по типу мігруючих поліартралгій / артритів і передує шкірних проявів. В основі його розвитку – порушення проникності судин, що сприяє розвитку набряків шкіри / підшкірно-жирової клітковини в області середніх / великих суглобів, переважно променезап’ясткових і гомілковостопних, рідше спостерігаються крововиливи. Дрібні суглоби кисті, стопи в патологічний процес практично не залучаються.
Клінічні зміни в суглобах виявляються локальної гіперемією, збільшенням обсягу, больовим синдромом і хворобливістю при пальпації, обмеженням рухів, підвищенням місцевої температури. Рідше, розвиваються больові контрактури. Клінічна симптоматика з розвивається на тлі підвищення температури тіла до фебрильних цифр і зберігається протягом 2-5 днів, після чого безслідно зникає, не залишаючи жодних деформацій. Часто суглобовий синдром протікає на тлі ангіоневротичногонабряку.
Абдомінальний синдром. Зустрічається у 50-60% пацієнтів і у третини з них передує кожному синдрому, що істотно ускладнює діагностику і є частою причиною оперативного втручання. Основний клінічний ознака – сильні, що виникають раптово переймоподібні болі в животі, без вираженої локалізації. Характер болю аналогічний кишковим колік, частіше в області пупка, рідше – в епігастральній / правої клубової області, часто імітуючи характерну картину виразки шлунка, апендициту, панкреатиту і навіть гострої кишкової непрохідності. Болі часто надзвичайно інтенсивні, через що хворі займають вимушене положення в ліжку, метушаться і кричать. Больовий синдром викликається численними крововиливами в стінку кишечника, геморагіями в брижі, геморагічним просочуванням слизової оболонки і кишкової стінки, що може привести до утворення ділянок некрозу і кровотеч. На піку болю можливі хибні позиви з частим стільцем, блювота з домішкою крові і поява в калі свіжої крові.
При об’єктивному обстеженні – болючість при пальпації живота, здуття, однак, ознаки подразнення очеревини як правило, відсутні. Тривалість абдомінального синдрому варіює від декількох нападів на протязі 2-3 днів до 8-10 «хвиль» в перебігу декількох місяців. Синдром непостійний, а симптоматика нестійка. Часто рецидив больового синдрому в животі поєднується з черговою хвилею шкірних проявів.
На тлі болів в животі у пацієнтів може спостерігатися блідість шкіри, змарніле обличчя, суха мова, запалі очі, лихоманка. При рясних кровотечах високий ризик розвитку гострої постгеморагічної анемії і колапсу. Грізними ускладненнями можуть бути непрохідність кишечника, обумовлена закриттям його просвіту гематомою, перфорація кишечника, перитоніт. Розвиток абдомінального синдрому значно загострює процес і посилює його перебіг, вимагаючи проведення інтенсивної терапії.
Нирковий синдром. Розвивається орієнтовно у 30-50% хворих. Цей синдром ГВ завжди розвивається тільки після появи геморагічного висипу, однак приєднуватися до симптомокомплексу може в різні часові періоди хвороби. Найбільш часто нирковий синдром розвивається на 1-2 місцях захворювання. Існує 2 клінічних варіанти ураження нирок:
- Транзиторний сечовий синдром у вигляді мікро / макрогематурии або гематурії з помірною протеїнурією в поєднанні з іншими проявами хвороби і з хвилеподібним перебігом.
- Нефрит Шенлейна – Геноха: протікає частіше з гематурической формою, рідше з формою прогресуючого гломерулонефриту і переходом в 25-50% випадків в хронічний гломерулонефрит, що різко погіршує прогноз у зв’язку з наявністю артеріальної гіпертензії / нефротичного синдрому і підвищує ризик розвитку хронічної ниркової недостатності. Тому необхідний ретельний контроль на всьому протязі захворювання за складом сечі і функцією нирок.
Виразність клінічних проявів багато в чому залежить від активності патологічного процесу, відповідно до чого виділяють кілька ступенів тяжкості перебігу ГВ:
- Легка ступінь: шкірні висипання нерясні, загальний стан задовільний, температура тіла субфебрильна / нормальна, ознаки ураження органів / систем відсутні, ШОЕ-до 20 мм / год.
- Середній ступінь тяжкості: шкірний синдром чітко виражений, загальний стан середньої тяжкості, інтоксикаційний (слабкість, головний біль, міалгії) і суглобової синдроми виражені, лихоманка (гіпертермія понад 38 ° С), абдомінальний / нирковий синдроми виражені помірно. У крові – підвищення ШОЕ до 40 мм / год, підвищення еозинофілів, лейкоцитів, нейтрофілів, диспротеїнемія, гіпоальбумінемія.
- Важка ступінь: загальний стан важкий, симптоми інтоксикації сильно виражені (слабкість, висока температура, міалгії. Головний біль). Виражені практично всі основні синдроми – шкірний, суглобовий, нирковий, абдомінальний (біль в животі приступообразні, блювота з домішкою крові), може бути ураження периферичної нервової системи і ЦНС. У крові анемія, виражений лейкоцитоз, нейтрофільоз, ШОЕ більше 40 мм / год.
Пурпура Шенлейна-Геноха може протікати і з залученням до патологічного процесу інших систем (серцево-судинної, шлунково-кишкового тракту, ЦНС) і органів (печінка, легені), однак такі варіанти захворювання зустрічається значно рідше.
Васкуліти з переважним пошкодженням дрібних судин
Шкірний лейкоцитокластичний ангиит
Це діагноз, який ставить шляхом виключення інших причин патології, що супроводжується запаленням виключно судин шкіри. Початок хвороби часто пов’язано з гострим інфекційним захворюванням або вживанням нового для хворого лікарського препарату.
Типова ознака – обмежений вогнище ураження, який самостійно проходить через кілька тижнів або місяців. У 10% розвивається хронічна або рецидивуюча форма хвороби. Пошкодження виглядає як пурпура, папули, везикули, кропив’янка, розташовується на ділянках шкіри, що піддаються тертю.
Алергічний (уртикарний) васкуліт
Ця форма виникає у 10% хворих з хронічною кропив’янкою. Відмінності патології від кропив’янки:
- ураження зберігається більше доби;
- в клініці переважали не свербіж, а печіння шкіри;
- наявність в місці ураження пурпура і потемніння (гіперпігментації) шкіри.
Більшість випадків уртикарний варіанту виникає з невідомої причини, але інша частина з них викликана синдромом Шегрена, вовчак, сироваткової хвороби, гепатитом С або злоякісну пухлину. Також має значення тривала дія шкідливих фізичних факторів – сонячного випромінювання або холодного повітря.
Уртикарний варіант ділиться на 2 форми: з нормальним і низьким вмістом комплементу. Комплемент – це система сироваткових білків, що бере участь в реакціях імунітету. Форма з низьким вмістом комплементу зустрічається рідко. Вона супроводжується розвитком артриту, шлунково-кишкового тракту, обструктивної хвороби легень.
Уртикарная форма ангіїт
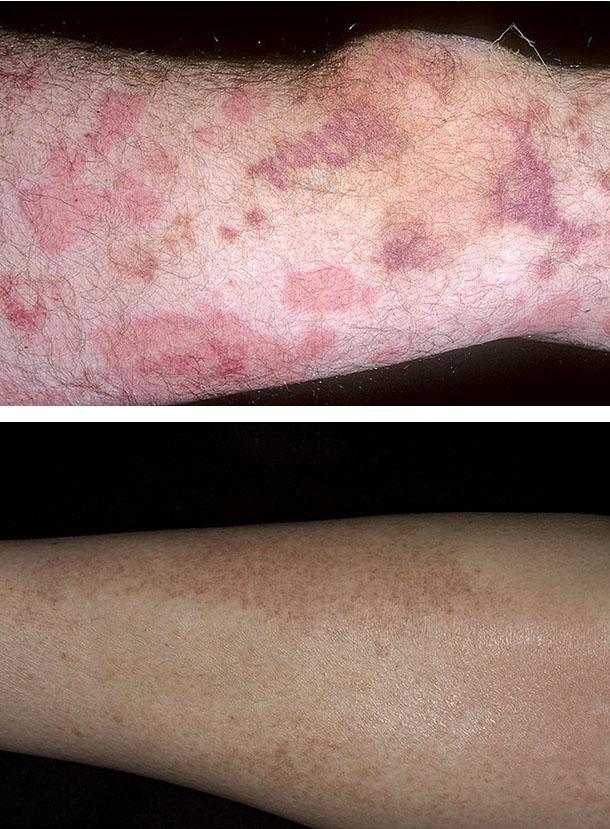
Пурпура Шенлейна-Геноха
Захворювання (його синонім – геморагічний васкуліт) частіше формується в дитинстві, нерідко у хлопчиків 4-8 років. Воно супроводжується появою пурпури, помітною на дотик, на ногах і сідницях, одночасно з артритом (шкірно-суглобова форма геморагічного васкуліту), нефритом, нападоподібним болем в черевній порожнині. Хвороба часто виникає гостро після інфекцій носоглотки. Гістологічно в тканинах при цьому виявляються імунні комплекси, що містять IgA, всередині і навколо найдрібніших судин.
Пурпура Шенлейна-Геноха
У більшості хворих захворювання протікає сприятливо, однак у 20% пацієнтів формується ураження нирок (шкірно-вісцеральна форма геморагічного васкуліту); це частіше трапляється при виникненні патології в дорослому віці.
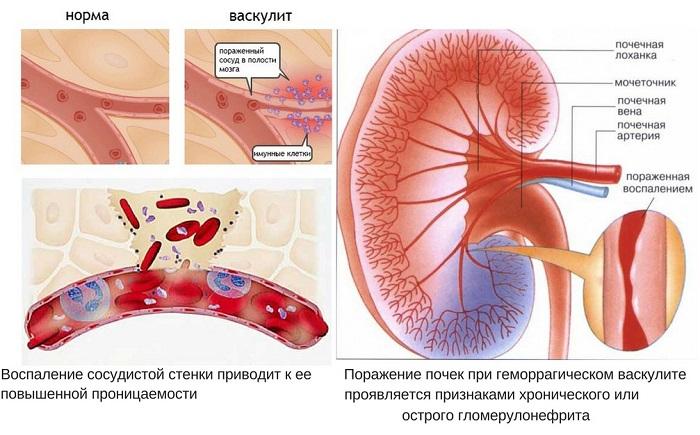
Ураження судин і нирок при геморагічному васкуліті
Аналізи і діагностика
Діагноз ГВ ставиться на виявленні специфічних клінічних синдромів, перш за все, наявність в момент огляду / в анамнезі шкірних геморагічних двосторонніх висипань і встановленні зв’язку початку ГВ з інфекційними захворюваннями, алергічним анамнезом, зміною раціону харчування. Специфічних лабораторних тести відсутні. Лабораторні дослідження:
- ОАК – тромбоцитоз і неспецифічні зміни, загальні для будь-якого запального процесу, прискорена ШОЕ, лейкоцитоз.
- ОАМ -гематурія / протеїнурія.
- Біохімічний аналіз крові – кров на СРБ, печінкові проби, креатинін, сечовина.
- Коагулограма – наголошується гиперкоагуляция, супроводжувана зниження активності антитромбіну III і плазміну, зниження хлоридів.
- Іммунограмма – збільшення в сироватці крові концентрації IgA.
- Аналіз калу на приховану кров (при шлунково – кишковій кровотечі позитивний).
У підтвердженні клінічного діагнозу провідну роль відіграє біопсія шкіри проведенням імуногістохімічного дослідження, що дозволяє виявити фіксацію IgA-містять імунних комплексів в судинній стінці. При необхідності призначаються УЗД нирок і органів черевної порожнини, ЕКГ.
Диференціальна діагностика необхідна з васкулитами при аутоімунних захворюваннях (ревматоїдному артриті, хвороби Крона, системний червоний вовчак, виразковий коліт), васкулитами інфекційної етіології інфекціях (гепатит В і С, інфекційний підгострий ендокардит, туберкульоз), при лікарської алергії і злоякісних новоутвореннях.
Що це таке?
Васкуліт – це патологічний стан організму, при якому запалюються стінки кровоносних судин різного калібру: капіляри, венули, артерії, вени, артеріоли. Вони можуть розташовуватися в дермі, на кордоні з гіподермою або в будь-який інший порожнини тіла. Хвороба васкуліт не є одним захворюванням, це група патологій, які об’єднані за єдиним ознакою.
Медики виділяють кілька видів недуги, що відрізняються місцем локалізації, важкістю перебігу процесу, етіологією:
- Первинний. Починається як незалежна захворювання з власними симптомами.
- Вторинний. Розвивається при наявності інших патологій (пухлини, інвазія). Може виникнути як реакція на інфекцію.
- Системний. Хвороба протікає по-різному. Характеризується ураженням судин із запаленням судинної стінки, може супроводжуватися некрозом.
дієта
гіпоалергенна дієта
- Ефективність: лікувальний ефект через 21-40 днів
- Терміни: постійно
- Вартість продуктів: 1300-1400 грн. в тиждень
Дієта Стіл №1
- Ефективність: лікувальний ефект через 3 тижні
- Терміни: 2 місяці і більше
- Вартість продуктів: 1500 – 1600 грн. в тиждень
Дієта 7 стіл
- Ефективність: лікувальний ефект через тиждень
- Терміни: 1 місяць і більше
- Вартість продуктів: 1200-1300 гривень в тиждень
Призначається гіпоалергенна дієта, яка передбачає виключення з раціону харчування облігатних алергенів: молоко, риба, цитрусові, шоколад, какао, овочі / фрукти помаранчевого і червоного кольору, а також, екстрактивні речовини. При абдомінальному синдромі показаний модифікований Стіл №1 за Певзнером до повного його купірування. При нефриті – дієтичний Стіл №7 з поступовим переходом на гіпохлорідная дієту.
Васкуліти з ураженням дрібних і середніх судин шкіри
кріоглобулінемічний васкуліт
Кріоглобуліни – білки, обложені при впливі холоду. Вони діляться на 3 підвиди. 1-й тип складається з антитіл IgM, вони викликають закупорку судин і супроводжуються посинінням кінцівок або феноменом Рейно. 2-й і 3-й типи складаються з антитіл, спрямованих проти IgG. Кріоглобулінемічний васкуліт розвивається приблизно у 15% пацієнтів з наявністю цих білків в крові. Як вважають, це пов’язано з їх осадженням і активацією їх руйнування за допомогою системи комплементу.
До 75% випадків пов’язано з вірусним гепатитом С. Рідше причиною стають аутоімунні і лімфопроліферативні процеси.
Шкірні прояви – пурпура, рідше феномен Рейно, синці, шкірні вузлики. Системні ознаки – артралгії, нефрит і периферична нейропатія. Вона супроводжується порушенням чутливості і болями в кінцівках.
кріоглобулінемічний васкуліт
профілактика
До основних заходів профілактики ГВ в його рецидивів відносяться:
- Адекватне лікування гострих інфекційних захворювань верхніх дихальних шляхів і своєчасна санація інфекційних хронічних вогнищ ЛОР органів.
- Виняток / мінімізація контактів з алергенами (при обтяжений алергічний анамнезі) і контроль прийому лікарських препаратів.
- Запобігання переохолоджень організму.
- Зміцнення імунітету (загартовування, раціональне харчування).
- Диспансерне спостереження за людьми, які перехворіли особами протягом 2 років.
Клінічні рекомендації з профілактики рецидиву
Попередити геморагічний васкуліт можна, якщо пам’ятати корисні поради лікарів. Важливо своєчасно лікувати будь-які інфекційні захворювання. Зміцнювати також імунітет, загартовувати організм, правильно харчуватися, захищатися від негативного впливу різних алергенів. Лікарські препарати строго приймати за призначенням лікаря, відмовитися від самолікування.
Помірно займатися фізичними навантаженнями. Геморагічний васкуліт являє собою серйозне захворювання, яке схильне самостійно виліковуватися (фото ранній стадії допоможе ідентифікувати патологічні процеси).

Але в складній ситуації без медичної допомоги не обійтися. Ускладнення частіше виникають на тлі ураження центральної нервової системи або в результаті внутрішньомозкового кровообігу. Важливо звернутися до терапевта при появі перших ознак захворювання, щоб своєчасно почати лікування.
Оформлення статті: Лозинський Олег
Наслідки і ускладнення
До основних ускладнень ГВ відносяться: кишкова непрохідність, панкреатит, перфорації, перитоніт, постгеморрагическая анемія, тромбози / інфаркти в органах, неврити, церебральні розлади. Летальний результат розвивається переважно в результаті абдомінальних ускладнень (перфорація кишечника, перитоніт), розвитку хронічної ниркової недостатності, крововиливів в органи (головний мозок).
лікування
Точна і своєчасна діагностика на 50% визначає ефективність лікування васкулітів будь-якої форми і види. Важливе значення має усунення первинних уражень органів і супутніх захворювань.
При лікуванні патології з вираженою симптоматикою необхідний комплексний підхід. Тільки комплексна терапія дозволить швидко зняти неприємні симптоми хвороби, поліпшити стан хворого і уникнути важких ускладнень.
Будь-які види лікування васкуліту повинні бути узгоджені з лікарем і проводитися тільки після комплексної діагностики і постановки діагнозу.
Медикаментозне лікування
Проводиться з метою:
- усунення патологічних реакцій з боку імунної системи, які лежать в основі захворювання;
- продовження періодів стійкої ремісії;
- терапії рецидивів патології;
- попередження появи другорядних недуг і ускладнень.
Лікування медикаментами передбачає призначення і прийом таких препаратів:
- Глюкокортикоїди. Особлива група препаратів з розряду гормональних, які володіють вираженою дією: протиалергічну, протизапальну, антистресовим, иммунорегулирующим і деякими іншими. Прийом препаратів має високі показники терапевтичної ефективності і забезпечує більш тривалі і стійкі періоди ремісії. Найбільш популярні і часто використовувані при васкулітах глюкокортикоїди – Гидрокортизон, Преднізолон.
- Цитостатики. Лікарські засоби, що уповільнюють процеси росту і поділу всіх клітин в організмі, в тому числі і пухлинних. Прийом медикаментів даної серії особливо ефективний при васкулітах, що супроводжуються ураженнями нирок. При системних васкулітах одночасний прийом глюкокортикоїдів і цитостатиків забезпечує максимально швидке зняття симптомів патології і поліпшення стану. Середній курс прийому цитостатиків при васкуліті – від 3 до 12 місяців. Поширені цітостатітікі, рекомендовані до прийому при васкулітах – Доксорубіцин, Метотрексат, Циклофосфамід і ін.
- Моноклональні антитіла. Особливий вид антитіл, що виробляються імунною системою організму. Препарати з цього розряду показані хворим, які, з огляду на тих чи інших причин, не можуть проходити терапію цитостатиками. Лікарські засоби цієї серії мають свої протипоказання для застосування. Основне з них – вірусний гепатит В. Найбільш популярні серед лікарів для призначення моноклональні антитіла – Ритуксимаб.

- Іммуносупрессанти. Препарати, які використовуються в складі комплексної терапії разом з глюкокортикоїдами, і забезпечують гнітючий вплив на імунну систему. Азатіоприн, Лефлуномід – найбільш популярні препарати даної серії.
- Імуноглобуліни людини. Лікарські засоби, що мають найбільшу ефективність при важких інфекційних ураженнях нирок та інших органів, геморагічному альвеоліті.
- Протиінфекційні кошти. Використовуються в разі розвитку васкуліту на тлі захворювань і патологій інфекційної природи бактеріального походження. Вірусні ураження лікуються противірусними медикаментами – Інтерферон, Ламивудин. Вірусні гепатити лікуються засобами за типом вірусу гепатиту.
- Протівоінтаксікаціонная терапія. Головна мета її проведення – висновок з організму токсинів. Для зв’язування використовуються популярні препарати-абсорбенти – Атоксіл, Ентеросгель.
- НПЗЗ. Застосовуються в разі тромбофлебіту при вузлових формах васкуліту, стійких запальних процесах, великих некротичних вогнищах. Ібупрофен, Індометацин, Ацетилсаліцилова кислота – найбільш затребувані і часто призначаються нестероїдні протизапальні лікарські препарати з високими показниками ефективності.
- Антикоагулянти. Показані для прийому хворим, які мають схильність до тромбозу. Препарати цієї категорії попереджають появу тромбів в кровоносних судинах, покращують процеси кровообігу, нормалізує потік крові в кров’яному руслі. Ефективні при васкулітах коагулянти – Гепарин та Варфарин.
- Антигістаміни. Протиалергічні засоби призначаються при появі алергічних реакцій – харчової або медикаментозної алергії. Тавегіл, Кларитин, Діазолін – відносно недорогі, але досить ефективні антигістамінні лікарські препарати.
За певними показниками при васкуліті можуть використовуватися інгібітори АПФ і вазодилататори.
Досить часто при васкулітах з ураженням шкірних покривів використовуються кошти місцевого дії – крему, мазі, гелі з протизапальною і знеболюючим ефектом. Вони наносяться безпосередньо на уражені ділянки шкіри. Основна мета їх застосування – зменшити вираженість запального процесу, а також зняти інтенсивні болі.
У хворих з ділянками некрозу на шкірі, а також виразками, показані регулярні перев’язки із застосуванням антисептичних препаратів місцевої дії, а також мазей, що прискорюють процеси епітелізації.
Немедикаментозні терапія
Включає в себе сучасні методи екстракорпоральної гемокоррекціі – спеціальних процедур по очищенню крові від речовин, що викликають виникнення і розвиток васкулітів.
Основні види немедикаментозного лікування:
- Гемокоррекция. Передбачає очистку крові хворого за допомогою спеціального сорбенту. Венозним катетером проводиться відбір крові. Після – кров пропускається через спеціальний апарат, який вводить в неї абсорбуючий компонент. Потім кров знову повертається у кров’яне русло. При цьому сорбент робить свою справу – очищає кров і її компоненти, покращує кровообіг і живлення тканин.
- Іммуносорбція. Процедура, під час якої кров хворого пропускається через апарат, заповнений імуносорбент. Саме ця речовина зв’язує антитіла, що виробляються імунною системою, які провокують пошкодження судин.
- Плазмаферез. Особливий метод очищення плазми крові за допомогою спеціальної центрифуги. Проведення процедури сприятливо позначається на стані судин, зменшує запалення, а також попереджає ризик розвитку ниркової недостатності, в цілому покращує працездатність нирок.
дієта
Головний принцип дієти при васкуліті – виключити з раціону продукти, які можуть викликати або посилювати прояви алергії. З цією метою з раціону хворого виключаються наступні продукти:
- молоко і яйця;
- морепродукти;
- полуниця і суниця;
- манго, банани, цитрусові;
- деякі овочі – болгарський перець, морква, помідори;
- консерви;
- шоколад;
- здобна випічка;
- продукти, на які у хворого є індивідуальна непереносимість.
Якщо васкуліт супроводжується ураженнями нирок, лікар може порекомендувати дієту №7. Хворим з тяжкими порушеннями в роботі органів шлунково-кишкового тракту показаний стіл №4.
профілактичні заходи
Необхідні не тільки для попередження виникнення патології, а також для прискорення процесу одужання, зниження ризику розвитку ускладнень, а також продовження періодів стійкої ремісії.
Основні профілактичні заходи:
- мінімізація стресів;
- раціональне і правильне харчування з виключенням з раціону шкідливих продуктів;
- підтримання маси тіла в межах норми;
- відмова від будь-якого самолікування – прийому медикаментів без призначення лікаря;
- своєчасне лікування виникли захворювань, щоб уникнути переходу недуг в хронічну форму;
- ведення активного способу життя;
- відмови від шкідливих звичок – алкоголю, куріння і т.п .;
- вживання в їжу великої кількості продуктів, багатих на вітаміни, мінерали, мікро- і макроелементами.
У дітей лікування васкулітів проводиться за тією ж схемою і тими ж препаратами, що і у дорослих. Після одужання або досягнення стійкої ремісії дитина ставиться на диспансерний облік до лікаря-ревматолога і в подальшому проходить планові огляди у спеціаліста не менше 3-6 разів на рік.
прогноз
Прогноз в цілому сприятливий і в 75% випадків пацієнти одужують в терміни 1-2 роки після захворювання. У низки пацієнтів при хронічному рецидивуючому перебігу захворювання може тривати невизначено тривалий час з періодичними рецидивами одним (шкірним) або декількома синдромами. Частота рецидивів протягом усього періоду може варіювати від одного до щомісячних, набуваючи з часом характер моносіндромного: переважно у вигляді шкірної пурпури або шкірно-суглобової форми, рідше – хронічного нефриту в вигляді гематурической форми зі збереженням функції нирок протягом тривалого періоду.
Прогноз менш несприятливий при розвитку нефриту, особливо при хронізації процесу з проявами гломерулонефриту і переходом в хронічну ниркову недостатність. При блискавичної пурпурі прогноз несприятливий.
зовнішні прояви
Симптоми шкірного васкуліту переважно визначаються тим, судини якого діаметру залучені в процес. При залученні дрібних судин на поверхні шкіри спостерігається пурпура. Рідше формується папульозний висип, кропив’янка, бульбашки, мелкоточечние петехии, еритема.
При запаленні судин середнього розміру спостерігаються такі шкірні ознаки:
- сітчасте ливедо;
- виразково-некротична форма патології;
- підшкірні вузли;
- некроз нігтьових фаланг пальців.
Список джерел
- Лискіна Г. А. Системні васкуліти. В кн .: Дитяча ревматологія. Керівництво для лікарів / За ред. А. А. Баранова, Л. К. Баженовой. М .: Медицина, 2002. С. 221-270.
- Кулага В. В., Романенко І. М., Афонін С. Л. Алергічні хвороби кровоносних судин шкіри. Луганськ: «Еталон-2», 2006. 168 с.
- Практичний посібник з дитячих хвороб, під загальною редакцією проф. Коколіной В.Ф. і проф. А.Г.Румянцева, том IV. Гематологія / онкологія дитячого віку (під редакцією Румянцева А.Г. і Е.В. Самочатовой). Медпрактіка- М. Київ 2004р. Зінов’єва Г.А., Фролкова Є.В. Геморагічний васкуліт. Клініка і лікування // ріс. педіатр, журн. – 1998. -N12. С.24-26.
- Кривошеєв О.Г., Гуляєв CB, Семенових А.Г. Сучасні принципи лікування пурпури Шенлейна-Геноха // Лікар. 2007. №4. -С.54-55.
Схожі захворювання
Диференціальна діагностика шкірного ангіїт проводиться з судинними захворюваннями, дерматози та деякими іншими станами.
Судинні захворювання:
- лімфоцитарні ангіїт (висівковий лишай, ознобленіе);
- васкулопатия;
- ліведоподобний варіант;
- інші хвороби з оклюзією (порушенням прохідності) судин (гомоцистеїнемії, ДВС-синдром, тромбоцитемія, кріофібриногенемія);
- емболіческіе стану (атеросклероз периферичних артерій, міксома лівого передсердя, синдром Снеддона);
- пурпура (актініческого, медикаментозно-асоційована, викликана патологією тромбоцитів або коагулопатіями).
З групи дерматозів потрібно перш за все диференціальна діагностика з типовими проявами вовчака.
Нарешті, патологію слід диференціювати з шкірної лімфомою (грибоподібним мікозом), амілоїдозом та травматичними ушкодженнями.
Нейроваскуліт
Захворювання може розвиватися під впливом холоду або на нервовому грунті. Характеризується нейроваскуліт ішемією кінцівок і спазмами судин головного мозку. Патологія відноситься до категорії хронічних, тому при перших симптомах слід обов’язково звертатися до судинного хірурга. Ознаки первинного нейроваскуліта:
- потьмарення і сплутаність свідомості;
- дезориентированность;
- хронічна енцефалопатія;
- головний біль;
- нейропатія черепних нервів;
- інсульт.

лікувальна тактика
Терапія залежить від тяжкості перебігу і форми захворювання. Базове лікування спрямоване, згідно з клінічними рекомендаціями, на зміцнення стінок судин, відновлення нормальної мікроциркуляції, попередження тромбозів, пригнічення аутоімунного запалення в тканинах. Симптоматичні засоби усувають клінічні прояви хвороби: болі, набряки, високий артеріальний тиск, ознаки інтоксикації організму.
У гострий період прописують постільний режим, дієтичне харчування, емоційний спокій. Пацієнта госпіталізують в стаціонар для постійного лікарського нагляду і контрольного діагностичного обстеження. Тривалість терапії в разі гострої і підгострій формі становить 2 місяці, рецидивуючої – 6 місяців, хронічної – до 12 місяців.
Перелік препаратів для будь-якої форми
Базисна терапія спрямована на усунення порушень в мікроциркуляторному руслі. Призначають дезагреганти, які перешкоджають формуванню тромбів (Курантил, Пентоксифілін, Трентал). Для попередження підвищеної згортання крові застосовують активатори фібринолізу (Нікотинову кислоту). З метою поліпшення перфузії в тканинах рекомендують антикоагулянти (Гепарин, Фраксипарин).Інтоксикацію зменшують за допомогою трансфузійної терапії. Внутрішньовенно крапельно вводять Реоглюман, Реополиглюкин, фізіологічний розчин.
При ураженні шкіри
З метою усунення аутоімунного запалення в капілярах шкіри призначають глюкокортикоїди (преднізолон, метилпреднізолон). При неефективності або протипоказаннях до стероїдних гормонів в лікування включають цитостатики (Азатіопрін, Циклофосфан) в мінімально ефективних дозах. Для зниження запальної реакції шкіри і нормалізації роботи імунітету застосовують Сульфасалазин або Колхицин.
При запаленні суглобів
Запалення, набряклість і болючість зчленувань усувають призначенням НПЗЗ (Ортофен, Диклофенак, Моваліс). При неефективності нестероїдних засобів і інтенсивному больовому синдромі застосовують глюкокортикоїди. Рідко в терапію включають цитостатики. Протягом гострої фази васкуліту рекомендують спокій в уражених суглобах. Для місцевого лікування рекомендують мазі з НПЗЗ (Диклак гель, Вольтарен емульгель, Бутадион).
При абдомінальній формі
Для відновлення роботи шлунково-кишкового тракту призначають травні ферменти (Фестал, Панзинорм, Мезим). Підвищене газоутворення в кишечнику усувають прийомом ентеросорбентів (Ентеросгель, полісорб, Смекта). Ці лікарські речовини зв’язують токсини в кишечнику, виводять їх з організму, що покращує загальний стан. З метою зменшення больового синдрому застосовують спазмолітики (Но-шпа, еуфілін). Поява анемії внаслідок кровотеч вимагає призначення препаратів заліза.
При розвитку хірургічних ускладнень проводять екстрене оперативне втручання. Рекомендують переливання донорської крові, плазмозамінних рідин, Реополіглюкіну.
При ураженні нирок
Призначають високі дози глюкокортикоїдів і / або цитостатиків. Проводять переливання свіжозамороженої плазми і дезінтоксикаційних розчинів (гемодез, фізіологічний розчин). З метою зниження артеріального тиску рекомендують інгібітори АПФ (Еналаприл, Капотен, Лізиноприл) і антагоністів ангіотензину 2 (Амлодипін, Лозартан, Валсартан).
Розвиток гострої або хронічної ниркової недостатності вимагає проведення гемосорбції (очищення крові від токсинів). У разі тяжкого порушення функції органу пацієнта переводять на гемодіаліз. Трансплантація донорської нирок – єдиний шанс на повноцінне життя.
Методика діагностики васкуліту
Виявити патологію судин з конкретною хворобою допоможе уважний огляд лікаря і терпіння пацієнта в процесі обстеження. Далеко не відразу пацієнти потрапляють до ревматолога, і це ускладнює пошук.
Іноді хвороба входить в стадію ремісії і створюється ілюзія одужання. На цьому обстеження припиняється, а процес прогресує.
Можливий діагноз треба підтвердити лабораторними, морфологічними та інструментальними методами. І тільки потім призначати агресивну терапію.
Лабораторні дослідження покажуть наявність специфічного запалення. Роблять розгорнутий аналіз крові, аналіз сечі, С-реактивний білок.
Серологічне дослідження істотно допомагає в постановці конкретного діагнозу.
- У спеціалізованих лабораторіях беруть кров на антінейтрофільние цитоплазматические антитіла. Це допомагає виявити гранулематоз Вегенера, синдром Чарга-Стросса, мікроскопічний поліангіїт;
- Ревматоїдний фактор – для виключення ревматичного захворювання;
- Кріоглобуліни – при первинному антифосфоліпідним синдромі, синдромі Гудпасчера. Дивляться маркери гепатитів та ВІЛ, цитомегаловірусу, вірусу Епштейна-Бара.
інструментальні методи
- Вісцелярна ангіографія;
- Ультразвукова доплерографія;
- R-графія легенів, аортография;
- Комп’ютерна та магнітно-резонансна томографія допомагає визначитися з локалізацією процесу.
Для остаточної постановки діагнозу потрібна біопсія. Тільки вона дозволяє детально розглянути ознаки васкуліту, вказати тип і активність запалення. Вона також важлива для контролю в процесі лікування.
Причини і провокуючі фактори
Основна причина появи васкуліту – наявність в крові імунних комплексів. Вони являють собою «грудку» з антигенів і антитіл. В здоровому організмі їх кількість контролює фагоцитарная система. Але при надлишку чужорідних речовин (антигенів) їх стає занадто багато і вона не встигає їх виводити. Це призводить до їх осідання на внутрішній стінці судин з подальшим запаленням цього місця.
Головним провокуючим фактором алергічної пурпури є хвороби горла, легенів: ГРЗ, ГРВІ, ангіна та інші.
Інший групою провокуючих чинників є алергічна реакція на продукти, медикаменти, щеплення, укуси комах, побутову хімію.
Лікування в залежності від форми
Терапія в основному консервативна. Застосовуються препарати з активною дією, кількох груп. Конкретні найменування і типи залежать від різновиду геморагічного васкуліту.
Всі без винятку ситуації вимагають призначення таких лікарських засобів:
- Антиагреганти. Гепарин, аспірінсодержащіе найменування (Тромбо-Ас як варіант), Пентоксифілін. Для відновлення реологічних властивостей крові. Її плинності.
- Також можливе застосування більш важких препаратів, на кшталт нікотинової кислоти, фібринолітиків (Урокіназа). Залежить від випадку.
- Глюкокорікоіди. Преднізолон, дексаметазон. Для купірування запального процесу і зниження інтенсивності імунної відповіді.
- Колоїдні розчини (реополіглюкін) для нормалізації стану крові.
- При порушенні анатомічної цілісності структур очеревини показана оперативна корекція.
- Алкалоїди (Колхицин і аналоги). Для усунення висипань.
- Специфічні медикаменти для терапії аутоімунних запальних процесів (наприклад, Сульфасалазин).
Суглобова різновид в основному вимагає застосування ідентичних медикаментів, як при дермальном типі.
Для купірування больового синдрому показані кошти на кшталт Диклофенак, Німесуліду (НПЗП). У розумних кількостях, не перевищуючи дозування.
- Глюкокортикоїди у високій концентрації. Дексаметазон в якості основного.
- Цитостатики. Щоб знизити інтенсивність імунної відповіді. Конкретне найменування підбирається лікарем.
- Гепарин, антиагреганти.
- Протигіпертонічні кошти. Інгібітори АПФ та інші. За свідченнями.
Увага:
У важких випадках потрібна операція, аж до пересадки нирки.
Лікування геморагічного васкуліту – завдання непросте і вимагає ретельного визначення форми патологічного процесу, постійної корекції з урахуванням змін самопочуття хворого.
алергічний
Патологія виникає, як прояв алергії. До розвитку алергічного васкуліту припускають різні обставини: інфекції, регулярний прийом медикаментів, робота з продукцією хімічної промисловості. Судинні стінки запалюються внаслідок реакції імунної системи на вплив токсично-інфекційних факторів. Діагностика алергічної форми хвороби – це комплексний підхід інструментального (плазмофарез) і лабораторного обстеження з урахуванням клінічної картини і анамнезу.
Чим лікувати васкуліт: список препаратів
Вибір тих чи інших препаратів для лікування васкуліту у дорослих може виконуватися тільки лікарем, що враховує дані обстеження пацієнта, тяжкість і вид захворювання. При легкій формі прийом препаратів призначається на 2-3 місяці, при середньотяжкій – приблизно на 6 місяців, а при тяжкій – до року. Якщо васкуліт є рецидивуючим, то хворому терапія проводиться курсами по 4-6 місяців.
Для лікування васкулітів можуть використовуватися такі препарати:
- нестероїдні протизапальні (Ортофен, Пироксикам і ін.) – усувають запальні реакції, суглобові болі, набряки і висип;
- антиагреганти (Аспірин, Курантил і ін.) – розріджують кров і перешкоджають формуванню тромбів;
- антикоагулянти (Гепарин та ін.) – уповільнюють згортання крові і попереджають тромбоутворення;
- ентеросорбенти (нутріклінз, Тіоверол і ін.) – пов’язують в просвіті кишечника токсини і біоактивні речовини, які утворюються під час хвороби;
- глюкокортикостероїди (преднізолон та ін.) – мають протизапальну дію при тяжкому перебігу васкуліту, пригнічують вироблення антитіл;
- цитостатики (Азатіопрін, Циклофосфамід і ін.) – призначаються при неефективності глюкокортикоїдів і швидкому прогресуванні васкуліту, пригнічують вироблення антитіл;
- антигістамінні засоби (супрастин, тавегіл і ін.) – призначаються тільки дітям на початкових стадіях васкуліту при наявності лікарської або харчової алергії.
Також проводиться симптоматична терапія для усунення проявів захворювання і полегшення стану хворого.
При важких аутоімунних реакціях в організмі хворого можуть застосовувати:
- Гемофорез. При цій процедурі береться невелика кількість крові хворого, пропускається через спеціальні фільтри на апараті, очищаючись від токсинів, і повертається назад в кровоносне русло пацієнта.
- Плазмофорез. Дія плазмофореза схоже з гемофорезом, тільки очищення піддаються не елементи крові, а плазма.
Але незважаючи на важкі прояви хвороби, життя пацієнта рідко наражається на небезпеку і прогноз при своєчасному лікуванні в більшості випадків сприятливий. Але лікувальний процес займає тривалий час і від того, наскільки точно пацієнт буде слідувати лікарських рекомендацій, залежить його здоров’я.
Васкуліт на ногах
Запальний процес вен нижніх кінцівок протікає неоднозначно, оскільки в патологічний процес залучені кілька тканин і органів. Що таке васкуліт судин на ногах? Це аутоімунне захворювання стінок вен, яке зовні виглядає дуже неестетично. Васкуліт на ногах має підшкірні крововиливи, характеризується запаленням і подальшим руйнуванням судинних стінок. Процеси з часом призводять до загибелі тканин. Дана патологія нерідко виникає у жінок і дівчаток-підлітків. Хвороба проявляється такими симптомами:
- висип або свербіж шкіри на ураженій ділянці;
- суглобові / м’язові болі;
- кров’яні пухирі;
- геморагічні плями.
Періваскуліт
Коли артеріальна стінка руйнується повністю, відбувається її розрив і подальше крововилив в сусідні тканини. Періваскуліт – це поразка і запалення зовнішнього шару судини і сполучної тканини, яке нерідко призводить до некрозу, гангрени. Захворювання може локалізуватися в різних місцях. Більш поширений вузликовий поліартеріїт, який вражає артерії дрібних і середніх розмірів: головного мозку, печінки, ниркові, вінцеві і брижових судини.
- Причини крові в мокроті при відхаркуванні – діагностика і лікування у дітей та дорослих
- Легенева гіпертензія 1 ступеня – що це за захворювання, симптоми, діагностика та лікування
- Аскорутин – інструкція із застосування. Від чого допомагають таблетки Аскорутин дітям і дорослим, відгуки і ціна
Ревмоваскуліт
Дана форма патології частіше розвивається у чоловіків. Класичними ознаками ревмоваскуліта є: ураження легень, перикардит, склерит, мононеврит, периферична гангрена. Ревматоїдний васкуліт підрозділяється на три клініко-гістологічних типу:
- Некротизуючий артеріїт. Залучаються середні і дрібні артерії, що призводить до ураження периферичних нервів і вісцеральних органів.
- Запалення капілярів, артеріол, артерій, венул. Характерні виразки на шкірі і пальпована пурпура.
- Руховий артеріїт. У пацієнтів з цим типом патології спостерігається проліферація інтими судин, тромбоз, ураження нігтьових фаланг.
Діагностичні критерії [ред | правити код]
Існують визнані міжнародним співтовариством ревматологів класифікаційні критерії геморагічного васкуліту, які протягом багатьох років (з 1990 р) успішно використовуються в діагностиці [10].
Їх чотири, кожному дається чітке визначення.
- пальпована пурпура
. Злегка піднімаються геморагічні шкірні зміни, не пов’язані з тромбоцитопенією. - Вік менше 20 років
. Вік початку хвороби менше 20 років. - Болі в животі
. Дифузні болі в животі, що посилюються після прийому їжі. або ішемія кишечника (може бути кишкова кровотеча). - Виявлення гранулоцитів при біопсії
. Гістологічні зміни, що виявляють гранулоцити в стінці артеріол і венул.
Наявність у хворого 2-х і більше будь-яких критеріїв дозволяє поставити діагноз із чутливістю 87,1% і специфічністю 87,7%.
Запропоновано і інші системи класифікаційних і диференційно-діагностичних критеріїв [11] [12].
Системні васкуліти (код за МКХ-10: D69.0, D89.1)
Група захворювань, що характеризується системним ураженням судин з запальною реакцією судинної стінки. Клінічні прояви системних васкулітів надзвичайно різноманітні, проте є загальні риси: запальний характер змін шкіри, поліморфізм висипу, в області екзантеми виражена схильність до набряклості, крововиливів, некрозу, симетричність ураження, переважна локалізація на нижніх кінцівках, в першу чергу в області гомілок.
До завдань лазерної терапії входить потенцирование ефектів фармакологічної терапії, модуляція протизапального, протинабряклого, імуномодулюючої ефекту в зонах ураження, відновлення микроциркуляторной і магістральної гемодинаміки, поліпшення гемореології, оптимізація співвідношення іантизсідальної систем крові, ліквідація загальної енергетичної заборгованості організму.
У план лікувальних заходів входить пряме опромінення уражених ділянок шкіри, переважно з використанням джерел червоного спектрального діапазону, опромінення крові за методами ВЛОК або НЛОК, вплив на периферичний нерв, що іннервує зону ураження, опромінення епігастральній зони і попереково-крижового сплетення в проекції L2 – S1.
Режими опромінення лікувальних зон при лікуванні васкулітів
некротизуючий
Під цією формою патології мається на увазі некроз шкіри, який розвивається на великих ділянках. Некротизуючий васкуліт – це не одне захворювання, а ціла група хвороб зі схожим механізмом дії. Хоча недуга не легкий, прогноз при своєчасному лікуванні умовно сприятливий, оскільки дозволяє подовжити ремісію і знизити частоту рецидиву. Основні симптоми некротизирующего васкуліту:
- поколювання, оніміння, біль в різних частинах тіла;
- м’язові скорочення;
- незагойні рани (виразки);
- порушення мови;
- труднощі ковтання;
- сині пальці ніг, рук;
- почервоніння шкіри;
- кров в калі і сечі.