Васкуліти – що це таке, як розрізняють і лікують всі форми захворювань?
Васкуліт – що ж це таке? Це група захворювань, що супроводжуються запаленням і наступним некрозом (омертвіння) судинної стінки.
Дана група патологій призводить до істотного погіршення кровообігу в тканинах, що оточують судину. Різні форми цих недуг мають як характерні, так і загальні симптоми (лихоманка, втрата ваги, неісчезающая при натисканні висип, суглобові болі). При відсутності лікування первинний осередок може поширюватися і викликати ураження інших тканин або органів. Згодом хвороба здатна приводити до інвалідності і навіть настання смерті.
За даними статистики, васкулитами однаково часто хворіють як чоловіки, так і жінки, а найбільш часто вони виявляються у дітей і людей похилого віку. З кожним роком кількість таких пацієнтів ревматолога збільшується, і фахівці вважають, що таке зростання захворюваності пов’язаний з безконтрольним прийомом імунних стимуляторів і погіршенням екології.
Загальні відомості
До сих пір вчені проводять дослідження, намагаючись точніше визначити, васкуліт – що це за хвороба, і які причини призводять до її розвитку. Точно про причини, що провокують захворювання, до сих пір не відомо. Передбачається, що недуга розвивається внаслідок впливу зовнішніх факторів в поєднанні з генетичною схильністю. Також є дані про те, що захворювання можуть викликати вірус гепатиту або золотистий стафілокок. Код за МКХ-10 – I77.6.
діагностика
Проводиться ревматологом, рідше іншими фахівцями. Може знадобитися допомога судинного хірурга, через брак такого – доктора загального профілю (у звичайній поліклініці ймовірність знайти просто хірурга набагато вище).
Заходи стандартні:
- Усне опитування хворого, збір анамнезу. Візуальна оцінка тканин. Цих даних при належної кваліфікації досить для постановки первинного зразкового діагнозу.
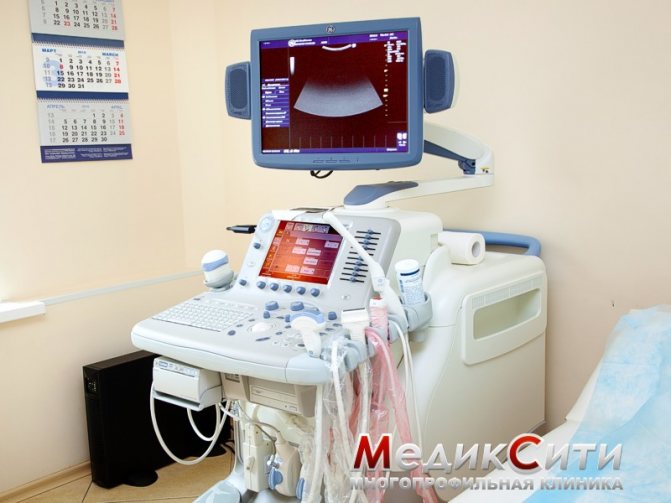
- Ультразвукове дослідження (УЗД) судин. В області локалізації порушення. Золотий стандарт діагностики.
- Ангіографія для визначення анатомічних особливостей живлять структур.
- Аналіз крові загальний (підвищується рівень ШОЕ, при інфекційних процесах присутній лейкоцитоз), біохімія (високий СРБ).
У міру необхідності проводиться МРТ.
патогенез
До сих пір ведеться робота над вивченням етіології системного васкуліту. Зокрема, існує думка про ймовірної ролі бактеріальної або вірусної інфекції в його розвитку. Патогенез захворювання комплексний, включає цілий ряд імунних механізмів. Передбачається, що в розвитку системного васкуліту відіграють роль такі фактори:
- Освіта в організмі аутоантитіл до антинейтрофільних цитоплазматическим антитіл, в процесі якого відбувається активація і адгезія нейтрофілів до ендотеліальних клітин, що веде до їх пошкодження.
- Освіта аутоантитіл до антигенів судинних стінок.
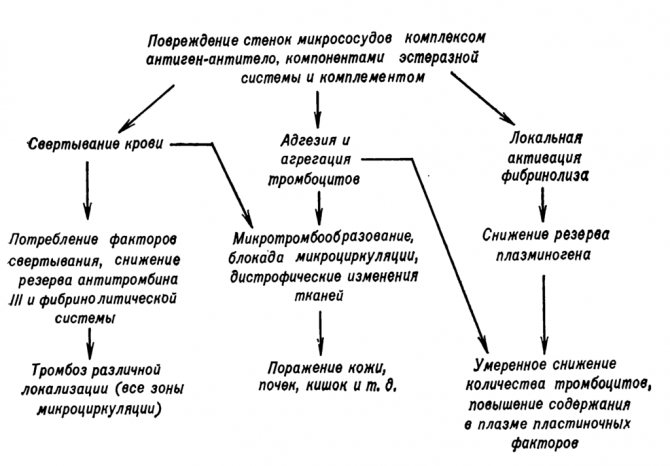
- Формування патогенних іммунокомплексов і їх депозіція в стінку судин. Які впливає на поліморфноядерні лейкоцити після активації комплементу. У свою чергу, вони продукують лізосомальніферменти, які пошкоджують судинну стінку. Її проникність збільшується. При імунному запаленні судини часто проявляється тромбоз.
- Реакції імунної системи, пов’язані з дією Т-лімфоцитів. Цей механізм є визначальним у розвитку гранулематоза Вегенера. Внаслідок взаємодії з антитілом сенсибілізовані Т-лімфоцити продукують лімфокіни, які пригнічують міграцію макрофагів. Далі вони концентрують їх там, де скупчуються антигени. Макрофаги активуються і продукують лізосомальніферменти, що веде до пошкодження судинних стінок. Ці механізми призводять до прояву гранульоми.
- Безпосередній вплив різноманітних інфекційних агентів на стінку судин.
- Вазоспастичні і коагуляційні порушення.
- Ефекти, що виникають внаслідок вивільнення запальних медіаторів і цитокінів.
- Процеси взаємодії лейкоцитів і ендотеліальних клітин, внаслідок чого вивільняється велика кількість переформованих і знову синтезованих адгезивних молекул.
- Поява антитіл до фосфоліпідів. Такі антитіла виявляють у хворих системним васкулітом. Відзначається їх перехресна реакція з ендотеліальними білками, що призводить до збільшення коагулирующих властивостей крові.
характеристика захворювання
Васкуліт – це запалення кровоносних судин, що викликає різні симптоми ураження шкіри, а в деяких випадках – і внутрішніх органів. Стінки артерій просочуються імунними клітинами – нейтрофільними лейкоцитами, піддаються некрозу (відмирання). При цьому підвищується проникність судинної стінки, навколо неї виникають крововиливи.
Патологічний процес нерідко пов’язаний з осадженням на внутрішній поверхні артерій циркулюючих імунних комплексів, що складаються з чужорідних речовин, що потрапили в організм (антигенів) і захисних антитіл. Такі імунні комплекси, осідаючи на ендотелію судини, призводять до його пошкодження і запалення. Цей механізм розвитку характеризує найбільш часту форму патології – алергічний шкірний васкуліт.
Захворювання може мати різну ступінь тяжкості – від незначного пошкодження шкірних судин до залучення артерій у всіх внутрішніх органах з порушенням їх функції. Тому основне значення в лікуванні пацієнтів має оцінка системних проявів хвороби.
Класифікація
Перш за все, васкуліти підрозділяють на первинні і вторинні.
- Первинні ураження являють собою самостійний процес, при якому запалюються судини. Їх причина невідома.
- Вторинні – це ураження, які розвиваються як ускладнення протікають інфекційних або онкологічних хвороб. Причиною таких хвороб також може бути застосування ліків, вплив токсинів, інфекційні агенти.
васкуліт фото
У свою чергу, первинний васкуліт з урахуванням розмірів запалених судин підрозділяється на такі групи:
- Запальний процес дрібних судин: гранулематоз Вегенера, геморагічний васкуліт (пурпура Шенлейна-Геноха), кріоглобулінемічний васкуліт, мікроскопічний поліангіїт, гіпокомплементарний уртикарний васкуліт, синдром Чарга-Стросса, васкуліт гіперчутливості.
- Запальний процес середніх судин: хвороба Кавасакі, вузликовий періартеріїт.
- Запальний процес великих судин: гигантоклеточний артеріїт, хвороба Такаясу.
- Запалення судин різних розмірів: хвороба Бехчета, васкуліт при синдромі Когана.
- Запалення при системних хворобах: вовчаковий, саркоїдозні, ревматоїдний васкуліт.
- Васкуліт окремих органів: первинний ангиит ЦНС, шкірний артеріїт, ізольований аортріт, шкірний лейкоціткластний ангиит, інші.
Також виділяють ізольований шкірний васкуліт. Він може бути проявом таких хвороб:
- геморагічний васкуліт Шенлейна-Геноха;
- гіперчутливий алергічний васкуліт;
- вузлуватий васкуліт;
- вузлувата еритема;
- вузликовий періартеріїт.
Залежно від того, яким є калібр уражених судин, де саме вони локалізуються і яким є тип ураження, в наявності певна клінічна картина.
Вторинна форма васкуліту може бути наступною:
- асоційований з сифілісом;
- з вірусом гепатиту B;
- з вірусом гепатиту C;
- з онкологічними захворюваннями;
- іммуннокомплексних, асоційовані з лікарськими препаратами;
- ANCA-васкуліти, асоційовані з лікарськими препаратами;
- інші.
Оскільки системні васкуліти визначають імунні механізми, то, в залежності від типу иммунопатологического процесу, системні первинні васкуліти підрозділяють на такі групи:
- Ті, які пов’язані з імунними комплексами: вовчаковий і ревматоїдний васкуліт, хвороба Бехчета, геморагічний васкуліт, кріоглобулінемічний васкуліт.
- Ті, які пов’язані з органоспецифическими антитілами: хвороба Кавасакі.
- Ті, які пов’язані з антінейрофільнимі цитоплазматическими антитілами: мікроскопічний поліартеріїт, гранулематоз Вегенера, класичний вузликовий поліартеріїт, синдром Чарга-Стросса.
профілактика васкуліту
Так як точних причин розвитку васкуліту не виявлено для більшості форм (наприклад, шкірний васкуліт), то здійснювати їх профілактику складно.
Можна лише скористатися загальними рекомендаціями, що збільшують шанс на підтримку здоров’я в нормі:
- своєчасна санація вогнищ інфекції;
- обмеження перебування на сонці;
- виключення контакту з алергенами;
- уникнення стресів;
- виключення переохолоджень;
- нормальна фізична активність;
- раціональне харчування;
- відмова від шкідливих звичок.
причини
До сих пір причини розвитку цього захворювання вивчені недостатньо. Причини прояви первинної форми хвороби визначають лише може бути. Він може розвиватися внаслідок вірусних і хронічних інфекцій, алергії, хронічних аутоімунних захворювань, прийому певних ліків і контакту з хімікатами. Як фактори, що провокують цю хворобу, називають переохолодження, опіки, випромінювання, травми, спадковий фактор. Однак названі явища – це не причини хвороби, а її пускові чинники.
причини розвитку
Первинний васкуліт розглядається фахівцями як самостійна нозологічна форма. Точні причини виникнення даного захворювання до теперішнього часу залишаються неясними.
Вторинні ураження судинних стінок розвиваються на тлі найрізноманітніших патологій. Можливі причини вторинних васкулітів:
- інфекції (як гострі, так і хронічні);
- індивідуальна реакція організму на введення вакцин (сироваток);
- контакт з хімічними речовинами або біологічними отрутами;
- генетичний фактор (спадкова схильність);
- термічний фактор (перегрів або переохолодження організму);
- опіки шкіри (в т. ч. на тлі тривалої інсоляції);
- травми різного генезу і локалізації.
Важливо: васкуліти нерідко розвиваються у осіб, які перенесли вірусний гепатит.
Кожен із зазначених факторів, а також поєднання двох і більше з них, здатний змінити антигенну структуру власних тканин організму, в даному випадку – стінок судин. Імунна система починає сприймати їх як чужорідні, і активує вироблення антитіл, додатково ушкоджують кровоносні судини. Таким чином запускається аутоиммунная реакція, при якому в тканинах-мішенях розвиваються запально-дегенеративні процеси.
симптоми васкуліту
Загальні клінічні симптоми для васкулитов всіх різновидів – це хвилеподібна лихоманка, при якій температура тіла підвищується в період спалахів ураження судин. Відзначаються також шкірно-геморагічний і м’язово-суглобовий синдром. У патологічний процес може залучатися і периферична нервова система. Це призводить до розвитку поліневритів. Відзначається також виснаження і багатогранні вісцеральні ураження.
У спеціалізованій літературі для визначення ознак ураження судин при цьому захворюванні іноді використовують термін «васкулопатия».
В цілому симптоми системного васкуліту в залежності від різновиду можуть бути різноманітними і зачіпають різні системи і органи. Можливі такі прояви:
- Шкіра – з’являються висипання, виразки, синіють пальці, можуть утворюватися виразки в області геніталій, можлива гангрена.
- Легкі – проявляються задишка, кашель, кровохаркання кров’ю, можливі епізоди задухи.
- Нервова система – головний біль, запаморочення, судоми, порушення чутливості і рухової функції, інсульти.
- Слизові оболонки – поява висипань і виразок.
- Нирки – збільшення показників артеріального тиску, набряки.
- Травна система – діарея, болі в животі, кров в стільці.
- Опорно-руховий апарат – припухлість і болі в суглобах, болючість м’язів.
- Зір – болі і різь в очах, погіршення зору, почервоніння очей.
- Серце і судини – порушення роботи серця, болі за грудиною, скачки артеріального тиску.
- ЛОР-органів – погіршення нюху і слуху, виділення з вух і носа, осиплий голос, носові кровотечі.
геморагічний васкуліт
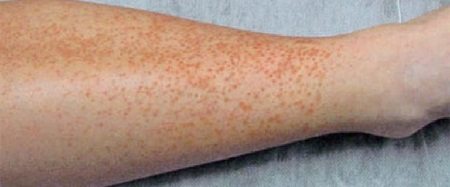
Фото васкуліту на ногах
Ця форма в основному протікає доброякісно. Як правило, відбувається ремісія або одужання через кілька тижнів. Однак гемороїдальних васкуліт може ускладнюватися ураженням кишечника або нирок. Найчастіше при такій формі захворювання розвивається ураження шкірних покривів. Людину вражає геморагічна висипка – пальпована пурпура, яку слабо видно, але можна визначити на дотик. На самому початку хвороби проявляється васкуліт на ногах – висип локалізується в дистальних відділах нижніх кінцівок, а потім переходить на стегна, сідниці.
Також при цій формі хвороби відзначається суглобовий синдром. Найчастіше вражаються великі суглоби ніг. Мігруючі болі в суглобах відзначаються в той час, коли з’являються висипання на шкірі. У частини хворих може відзначатися абдомінальний синдром, при якому відбувається ураження шлунково-кишкового тракту. В такому випадку відзначаються болі в животі, нудота, блювота, болі в животі, шлунково-кишкові кровотечі. Можливий також нирковий синдром.
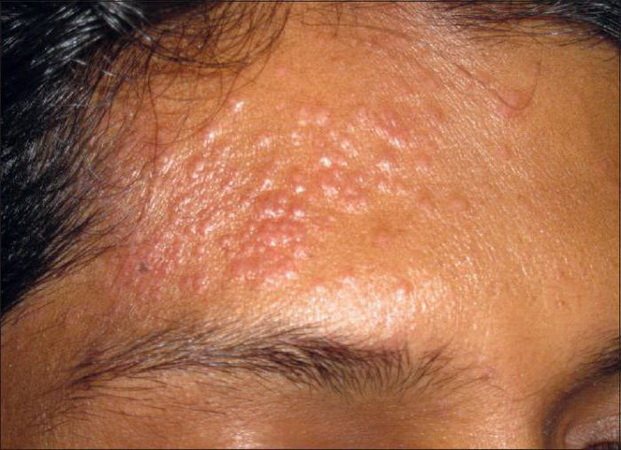
шкірний
При цьому різновиді хвороби уражаються малі або середні судини дерми. Однак судини внутрішніх органів при цьому не зачіпаються. Симптоми цього різновиду хвороби схожі з ознаками ряду захворювань шкіри. Зокрема, відзначаються капілярні виливу, пошкодження капілярів, вузлики, кропив’янка. Якщо ця форма супроводжує системні хвороби, пацієнта також турбує біль в суглобах, підвищення температури тіла.
алергічний васкуліт
Фото симптомів алергічного васкуліту
При такій формі у хворого виявляються еритематозні і геморагічні плями, висипання, вузлики. Ймовірний інфаркт шкіри, коли в місцях висипань утворюється чорна кірка. У місцях висипань проявляється пекучий біль або свербіж. Відзначаються крововиливи під нігтями на пальцях ніг, болять м’язи і суглоби. Характерні ознаки хвороби можна розглянути на фото алергічного васкуліту.
Найчастіше при такій формі васкуліту з’являється висип на стегнах, стопах, гомілки. Якщо недуга набуває генералізовану форму, можуть турбувати висипання на тулубі і передпліччях.
До цієї групи відносять гостру і хронічну вузлувату еритему, индуративного еритему Базена, скроневий ангиит, хвороба Бехчета.
Найбільш важливі симптоми хвороби Бехчета – це рецидивуючий стоматит, виразки на статевих органах. Синдром Бехчета також вражає слизову оболонку очей, шкіру. Характерні симптоми цього різновиду хвороби – утворення виразок і ерозій.
Фото хвороби Бехчета
У хворих з гострою вузлуватої еритемою з’являються вузли великого розміру, а колір шкіри під ними змінюється від червоного до зеленого.
системний васкуліт
Говорячи про те, системний васкуліт – що це за хвороба, слід зазначити, що ця форма недуги розвивається в разі порушення імунних механізмів у людей з різноманітними системними захворюваннями з ураженнями сполучної тканини.
При розвитку гранулематоза Вегенера захворювання проявляється наступними симптомами: розвиваються руйнівні зміни дихальних шляхів, стінок судин і нирок; з’являються точкову гранульоми на слизових рота, носа, бронхів; розвивається гломерулонефрит. Хвороба призводить до тяжких ускладнень – страждають внутрішні органи, нервова система, органи зору, шкіра.
Аутоімунний васкуліт при ревматизмі поширюється на організм в цілому. Його прояви залежать від стадії розвитку. Аутоімунний вид хвороби вражає шкірні покриви, судини внутрішніх органів і мозку. Зростає ймовірність внутрішньої кровотечі.
кріоглобулінемічний васкуліт
Це різновид системної форми хвороби, для якої характерна поява в клітинах крові білків криоглобулинов. Вони відкладаються на стінках судин і поступово їх руйнують. Характерна ознака цієї хвороби, що має прогресуючу форму – ураження периферичних нервів і поступова втрата чутливості. Якщо не почати лікування вчасно, це захворювання може спровокувати руховий параліч і втрату мови.
уртикарний васкуліт
Фото уртикарний васкуліт
Цей вид хвороби – одна з різновидів алергічної форми, при якій розвивається хронічне запалення поверхневих судин шкіри. На самому початку таким хворим часто ставлять діагноз «хронічна кропив’янка». Хвороба протікає хвилеподібно. У людини з’являються геморагічні вузлики, пухирі, плями на шкірі. Він часто відчуває печіння в тих місцях, які були вражені. Підвищується температура, турбує біль у попереку, суглобах, м’язах, животі, головний біль. Підвищується температура, розвивається гломерулонефрит.
вузликовий періартеріїт
Розвивається в основному в осіб чоловічої статі. Турбують болі в м’язах, знижується вага, піднімається температура. Іноді різко проявляються нудота і блювота, сильна хворобливість в животі. Хвороба може привести до інсультів та психічних порушень.
Хвороба Такаясу (неспецифічний аортоартеріїт)
Артеріїт Такаясу – це прогресуючий гранулематозний запальний процес аорти і її головних гілок. Неспецифічний аортоартеріїт (хвороба Такаясу) в основному вражає жінок в молодому віці. Близько половини пацієнтів, у яких розвивається артеріїт, страждають від первинних соматичних симптомів. У них розвивається лихоманка, безсоння, стомлюваність, втрата ваги, біль в суглобах. Часто неспецифічний аортоартеріїт призводить до розвитку анемії і підвищення ШОЕ.
Ще приблизно у половини хворих попередні соматичні симптоми не розвиваються, і відзначаються лише пізні зміни судинної системи. У процесі розвитку хвороби на її пізніх стадіях зважаючи на слабкість стінок судин можуть розвиватися локалізовані аневризми. Хвороба також провокує розвиток феномена Рейно. Тому важливо, щоб лікування було розпочато якомога раніше, і при цьому чітко дотримувався протокол лікування пацієнтів з хворобою Такаясу.
гранулематоз Вегенера
При цій формі проявляється біль в навколоносових пазухах, виразки на слизовій носа, відзначається виразково-некротичний риніт. Може статися руйнування носової перегородки, що веде до сідлоподібної деформації носа. Також висока ймовірність інших серйозних порушень: швидко розвивається ниркова недостатність, відзначається задишка, кашель з кров’ю.
Синдром Черджа-Стросса
Це захворювання також називається еозинофільний гранулематоз з ангіопатія. У процесі його розвитку уражаються судини, внаслідок чого погіршується процес постачання кров’ю життєво важливих органів. Найпоширеніший симптом васкуліту Чарга-Стросса – астма. Однак крім неї проявляються й інші симптоми: лихоманка, висип, кровотеча в ШКТ, біль стоп і кистей. Іноді симптоми проявляються неяскраво, в інших випадках розвиваються важкі ознаки, небезпечні для життя.
Поліморфний дермальний ангіїт
Ангіїт шкіри фото
Це ангиит, при якому розвивається хронічний рецидивний дерматоз внаслідок неспецифічного запального процесу в стінках судин шкіри. В процесі розвитку захворювання переважно уражається шкіра гомілок. Але висипання можуть з’являтися і в інших місцях. Іноді їх появи передують загальні симптоми – підвищена температура, слабкість, головний біль. Висипання не сходять по кілька місяців. Після одужання існує ризик рецидиву. Виділяють багато різновидів цього захворювання в залежності від особливостей висипу.
Ливедо-ангиит
В основному розвивається у жінок в період статевого дозрівання. Спочатку з’являються стійкі ливедо-синюшні плями на ногах. Рідше вони з’являються в інших місцях. Плями можуть мати різні розміри і обриси. При охолодженні вираженість посилюється. Згодом на місцях плям можуть розвиватися невеликі виразки, некрози, крововиливи. Хворих турбує мерзлякуватість, болі в ногах, болючість в виразках.
церебральний васкуліт
Важке захворювання, для якого характерно розвиток запального процесу стінок судин головного мозку. Церебральний вид цього захворювання може спровокувати крововиливи, некроз тканин. У процесі розвитку хвороби хворого може турбувати сильний головний біль. Можливий епілептичний пароксизм, вогнищевий неврологічний дефіцит. У процесі розвитку хвороби ймовірно прояв одного з комплексів симптомів:
- многоочаговое прояви, що нагадують клініку розсіяного склерозу;
- гостра енцефалопатія з психічними розладами;
- симптоми, характерні для об’ємного утворення мозку.
мікроскопічний васкуліт
Ця форма в основному вражає дрібні судини. Зустрічається рідко, може початися як легенево-нирковий синдром, до якого приєднується швидко прогресуючий гломерулонефрит і альвеолярні геморагії. На самому початку захворювання розвиваються загальні прояви: лихоманка, міалгії, артралгії, зниження ваги. Інші симптоми залежать від того, які органи і системи уражаються. Найчастіше відбувається ураження нирок, рідше – шкіри, дихальної системи, шлунково-кишкового тракту.
Гигантоклеточний темпоральний артеріїт
Хвороба вражає людей похилого віку. Її симптомами є слабкість, хвилеподібна лихоманка, нездужання, сильні пульсуючі головні болі, припухлості в скронях.
перші ознаки
Незалежно від форми і виду, більшість васкулитов (див. Фото) протікають зі схожою симптоматикою. Найбільш характерні симптоми патології:
- погіршення апетиту з наступною втратою ваги;
- зниження температури тіла;
- поява на шкірі неестетичних висипань;
- постійно переслідує біль у суглобах;
- блідість шкірних покривів;
- швидка стомлюваність, слабкість, нездужання;
- часті синусити;
- регулярні загострення захворювань серця і судин;
- нудота і блювота;
- порушення чутливості – від мінімальної до яскраво-вираженою;
- міалгії і артралгії.
Клінічні прояви недуги можуть змінюватися в залежності від виду васкуліту і місця його локалізації. При цьому основним симптомом патології, в будь-якому випадку, залишається порушення нормального кровообігу в органах і системах організму.
Аналізи і діагностика
В процесі діагностики проводяться наступні дослідження:
- Аналізи крові і сечі – їх проводять багаторазово. В процесі таких досліджень у хворих васкулітом часто визначається прискорення ШОЕ, підвищення фібриногену, збільшення показників С-реактивного білка. Може визначатися лейкоцитоз. Аналізи крові і сечі допомагають визначити ураження нирок.
- Дослідження імунограми. В процесі імунологічного дослідження при деяких формах васкуліту визначаються антінейтрофільние цитоплазматические антитіла (АНЦА). Це значно спрощує постановку діагнозу.
- Алергологічне тестування.
- Інструментальні методи дослідження – УЗД, рентгенографія, ехокардіографія та ін.
- Біопсія ураженого органу або тканини для проведення імуногістохімічного та гістологічного дослідження. Таке дослідження допомагає підтвердити діагноз.
Але найбільш важливе значення в процесі діагностики має все-таки визначення АНЦА в сироватці крові методом непрямої імунофлуоресценції або шляхом імуноферментного аналізу.
Комплекс досліджень, які призначає лікар, залежить від клінічної картини, скарг хворого.
Нерідко лікарі стикаються з труднощами на етапі ранньої діагностики, так як симптоми хвороби часто виражені неяскраво, а також є схожими з ознаками інших захворювань. Тому диференціальна діагностика часто викликає певні складнощі. Наприклад, при геморагічному васкуліті іноді проявляється абдомінальний синдром, який може бути сприйнятий як захворювання шлунково-кишкового тракту, що вимагає хірургічного втручання.
Щоб правильно встановити діагноз, практикується наступний алгоритм:
- Визначення клінічних ознак васкуліту. При ураженні судин розвивається шкірний синдром, синдром трофічних розладів, ішемічний синдром; відзначається залучення слизових оболонок, артеріальна гіпертонія, залучення вен і органні зміни.
- Визначення лабораторних і клінічних ознак хвороби. Оцінюється наявність загальних симптомів, лабораторних показників.
- Розмежування первинного та вторинного характеру хвороби.
- Інструментальне дослідження судин. Щоб підтвердити ураження судин, проводять доплерографію, ангіографію, біомікроскопію, ангиосканирование, капіляроскопію і оцінюють наявність характерних ознак ураження.
- Виявлення специфічних маркерів ураження стінки судин, лабораторна діагностика васкуліту.
- Морфологічне дослідження матеріалу, забір якого був здійснений шляхом біопсії. Для цього застосовують гістохімічні іімуноморфологічні методи.
- Визначення основних патогенетичних ланок пошкодження судин. На цьому етапі визначається тип захворювання (васкуліти, що асоціюються з імунними комплексами; асоціюються з АНЦА; органоспецифическими АТ; клітинно-опосередковані васкуліти з утворенням гранульом).
- Визначення ймовірної етіології захворювання. У більшості випадків етіологія первинних васкулітів невідома, але не виключається вплив деяких вірусів і бактерій. Виявляються иммуногенетические маркери.
- Уточнення форми васкуліту із застосуванням класифікаційних критеріїв.
ускладнення
Погіршення кровопостачання тканин навколо уражених судин призводить до важких поразок внутрішніх органів. Без своєчасного і грамотного лікування наслідки васкуліту можуть привести до важкої інвалідності.
- Перфорація шлунка або кишечника – розрив стінки кишечника і вихід його вмісту в черевну порожнину. Є найбільш частим ускладненням абдомінальної форми геморагічного васкуліту. При ураженні судин стінка органів шлунково-кишкового тракту не отримує належного харчування, атрофується і стоншується. Розрив може відбутися в результаті спазму або розтягування харчовим грудкою. Небезпечним для життя ускладненням цього стану є перитоніт – запалення листків очеревини.
- Хронічна ниркова недостатність – порушення всіх функцій нирок. Пошкодження тканини нирок, викликане порушенням кровообігу. Нестача кисню і поживних речовин призводить до масової загибелі клітин нирки.
- Кровотечі внутрішніх органів – відійшли крові в просвіт внутрішніх органів або інші природні порожнини. Причина внутрішньої кровотечі – розрив стінки великих судин або руйнування інфільтратів, пов’язане з некрозом. Для васкуліту характерні різні види кровотеч: легеневе, кишкова, маткова у жінок, крововилив в яєчко у чоловіків.
- Кишкова непрохідність у хворих васкулітом часто пов’язана з инвагинацией кишечника. При цьому стані одна частина входить в просвіт іншого, закупорюючи її і порушуючи просування харчових мас.
- Геморагічний інсульт – внутрішньомозковий крововилив, пов’язане з розривом стінки судини.
- Поразка серця. Порушення харчування призводить до виснаження м’язових волокон серця. Вони витягуються і деформується. При повній відсутності харчування відбувається загибель клітин. Найбільш часті ускладнення з боку серця: інфаркт міокарда – загибель ділянки серцевого м’яза; розрив аневризми (випинання стінки) аорти; формування вад серця у зв’язку з пошкодженням клапанів – стеноз і недостатність мітрального і аортального клапанів.
Лікування народними засобами
Якщо відвідати будь-якої тематичний форум, можна довідатися про багатьох способах лікування васкуліту народними методами. Але все ж завжди важливо пам’ятати про те, що такі способи лікування є тільки допоміжними в процесі основної терапії. Перед їх застосуванням краще порадитися з лікарем про доцільність таких дій.
- При необхідності лікування поверхневих васкулітів використовують рослинні препарати, які позитивно впливають на проникність стінок судин і виробляють протизапальний ефект. Такою дією володіють: софора японська, гречка, горець водяний і пташиний, хвощ польовий, кропива глуха.
- Показано і застосування відварів і настоїв з трав, які виробляють загальне стимулюючу дію: зерна і солома вівса, деревій, листя горобини і чорної смородини, плоди шипшини.
- Знизити набряклість при глибоких формах васкулітів допоможуть: череда, кропива пекуча, перстач прямостоячий.
- З метою стимуляції функції кори надниркових залоз, що актуально при важких формах васкулітів, рекомендується лікування препаратами і відварами, що містять женьшень, чорну бузину, елеутерокок. Часто хворим призначають спиртові настої женьшеню і елеутерококу.
- Рекомендується також пити зелений чай, який зміцнює стінки судин і знижує їх проникність, а також позитивно впливає на обмінні процеси в організмі. Його потрібно пити щодня, чергуючи з іншими трав’яними чаями.
Можна застосовувати такі трав’яні збори:
- Збір перший. Спориш, кропива дводомна, софора толстоплодная – по 4 частини, деревій – 3 частини, бузина чорна – 1 частина. Настій готують, заливши 5 г суміші 1 склянкою окропу. Пити двічі в день по півсклянки.
- Збір другий. Бузина чорна, хвощ польовий – по 3 частини, м’ята перцева – 2 частини. Настій готують, заливши 5 г суміші 1 склянкою окропу. Пити настій теплим, по півсклянки 4 рази на день. Цей настій також використовують для примочок. Аплікації накладають на уражені місця і тримають 15 хвилин. Таку процедуру можна проводити кілька разів на день.
- Збір третій. Його використовують як загальнозміцнюючий і забезпечує організм вітаміном К. Для його приготування в рівних пропорціях змішують звіробій, подорожник, медунку, ягоди чорної смородини і шипшини. 10 г засобу потрібно залити 1 ст. води і проварити кілька хвилин. Пити 2 рази в день по півсклянки.
Засоби для зовнішнього застосування:
- Компреси з смоли сосни. Їх прикладають при шкірної формі до уражених місць. Щоб приготувати засіб, 200 г смоли потрібно розтопити і додати до нього 40 г нерафінованої олії, 50 г бджолиного воску. Все перемішати, а коли суміш охолоне, прикладати її до місць ураження, не знімаючи протягом доби.
- Бруньки берези і жир нутрії. Для приготування кошти потрібно взяти 1 ст. перетертих сухих або свіжих березових бруньок і змішати їх з 500 г жиру нутрії. Засіб залишити в посуді з глини на тиждень, кожен день витримуючи його на повільному вогні в духовці по 3 години. Розкласти по банках і використовувати кожен день в якості мазі.
Васкуліт – лікування
Запалення судин часто вимагає комплексної та тривалої терапії з огляду на те, що більшість форм васкуліту носять хронічний прогресуючий характер. Лікування призначається строго індивідуально, з урахуванням основного захворювання (для вторинних процесів), ступеня поширення патологічного вогнища, залучення внутрішніх органів і тканин. Основними цілями терапії є зниження вироблення агресивних антитіл, ліквідація їх впливу на судини, придушення запалення.
Васкуліти – клінічні рекомендації
Васкуліт – аутоімунне захворювання, яке може лікуватися амбулаторно, але в деяких випадках вимагає госпіталізації:
- при середньо-і важкої формі;
- в період дебюту або загострення;
- при вагітності пацієнтки;
- в дитячому віці;
- при геморагічної формі.
Всім хворим слід дотримуватися таких рекомендацій:
- Постільний режим в гострий період, коли є висипання.
- Уникнення стресів.
- Відмова від перебування під відкритим сонцем.
- Суворе узгодження прийому будь-яких медикаментів з лікарем.
- Відмова від куріння.
- Підтримка нормальної маси тіла.
Васкуліт – лікування, препарати
У боротьбі з такими патологіями, як васкуліти, потрібно враховувати, що це таке лікування, яке вимагає максимальної строгості виконання всіх лікарських приписів. Важлива роль відводиться медикаментозної терапії, яка призначається строком від 2-3 місяців до року і більше.
Системний ангиит може лікуватися із застосуванням таких груп препаратів:
- імунодепресанти (Азатіопрін, Циклофосфамід);
- кортикостероїди (преднізолон);
- нестероїдні протизапальні засоби (Ортофен, Пироксикам);
- антиагреганти (Аспірин, Курантил);
- ентеросорбенти (нутріклінз, Тіоверол);
- антигістамінні (супрастин, тавегіл).
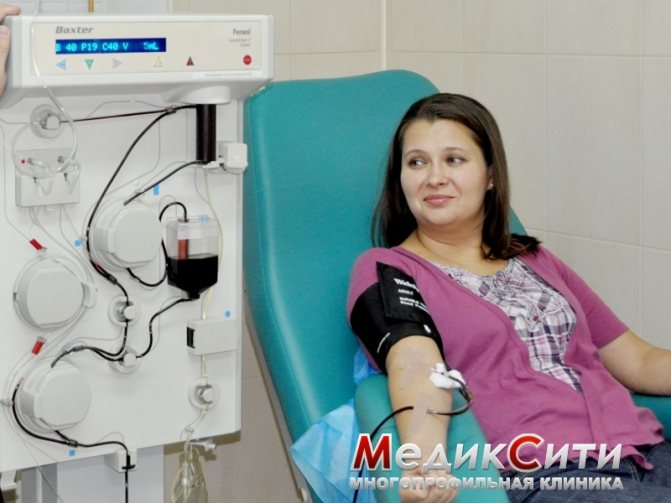
З немедикаментозних методик основне місце займають методи екстракорпоральної гемокоррекціі, спрямовані на очищення крові від речовин, що викликають захворювання:
- гемосорбция;
- іммуносорбція
- плазмаферез.
Лікування васкуліту народними засобами
При такій серйозній хворобі, як васкуліт, лікування будь-якими засобами з недоведеною ефективністю може бути не тільки марним, а й небезпечним (навіть в разі найлегших форм, як алергічний васкуліт).
Прийом народних ліків може послабити дію призначених традиційних засобів або викликати несподівані реакції організму, що посилюють перебіг хвороби. Тому краще не витрачати час на ненаукові методики.
Дієта при васкуліті
Харчування пацієнтів повинно виключати вживання продуктів, які можуть викликати індивідуальні алергічні реакції (особливо при алергічних формах, таких, як уртикарний васкуліт).
Крім того, всім хворим рекомендується відмовитися від алкоголю, обмежити вживання:
- солі;
- тугоплавких тваринних жирів;
- швидких вуглеводів.
Корисними продуктами є:
- нежирні кисломолочні страви;
- сухофрукти;
- печінку;
- риба.
Васкуліт у дітей
Фото геморагічного васкуліту у дітей
Діти хворіють на цю недугу досить рідко. Але у всіх різновидів васкуліту є характерні особливості протікання саме в дитячому віці.
Геморагічний васкуліт у дітей може виникнути на тлі інфекційних захворювань – грипу, ГРВІ, скарлатини, вітрянки. Можуть впливати і інші провокуючі фактори – переохолодження, травми, алергія та ін.
Захворювання призводить до того, що у малюків з’являється багато червоних крововиливів на слизових у роті, на губах. Ці крововиливи трохи підносяться над слизової. Іноді вони кровоточать. На тілі з’являється папульозно-геморагічний висип. Вона утворюється на кінцівках, ногах, торсі, сідницях.
Виявляються й інші симптоми, зокрема, суглобовий синдром. Болі в суглобах з’являються одночасно з шкірними проявами або трохи пізніше. Біль зникає через кілька днів, але при появі нової висипки вона виникає знову. Також у дітей часто проявляється абдомінальний синдром, основним проявом якого є сильні болі в животі. Це може ускладнити діагностику, так як болі схожі з симптомами апендициту, кишкової непрохідності та ін.
Ураження легень при геморагічної формі хвороби у дітей з’являється рідше, проте в такому випадку існує ризик стрімкого легеневої кровотечі. При різних формах хвороби у дітей може з’являтися кров у сечі.
Лікування васкуліту проводять обов’язково в умовах стаціонару. Як правило, призначають гепарин, судинні препарати, сорбенти, антиагреганти. У деяких випадках показано лікування преднізолоном. При бурхливому перебігу хвороби призначають плазмаферез.
В процесі лікування дуже важливе дотримання суворої дієти. Якщо хвороба відступила, протягом 5 років за дитиною ведуть лікарський нагляд. Адже існує небезпека рецидивів.
Як і чим лікувати васкуліт?
Лікування васкуліту проводиться в залежності від супутнього захворювання і уражених органів. Первинний алергічний васкуліт часто проходить самостійно, не вимагаючи спеціального лікування. Коли ж хвороба вражає органи, важливі для життя (мозок, серце, легені, нирки), хворому необхідна інтенсивна і агресивна терапія.
Якщо васкуліт має важкий перебіг, то людину госпіталізують. При хвороби середнього ступеня тяжкості людина може отримувати терапію на дому. Обов’язково поміщають в стаціонар хворих з гострим приступом васкуліту, вагітних жінок і дітей. Також в лікарні проводять лікування геморагічного васкуліту. Коли хвороба загострюється, пацієнту потрібно дотримуватися постільного режиму. Це дозволяє швидше впоратися з симптомами васкуліту і стабілізувати кровообіг.
Для лікування васкуліту застосовують кортикостероїди, хіміотерапію в мінімальних дозах. Метою лікування є не тільки відновлення функцій уражених органів, але в першу чергу придушення аномальної реакції імунної системи, яка руйнує кровоносні судини і порушує нормальне кровопостачання тканин.
Медикаментозне лікування
Лікарські препарати повинен призначати лікар. Терапія визначається загальним станом здоров’я людини. Якщо хвороба має легкий перебіг, то лікувальний курс триває 2-3 місяці. Іноді терапія може розтягуватися до 6 місяців і навіть до року. Курси повторюють при рецидивах патології.
Препарати, які призначають пацієнтам з васкулітом:
- НПЗЗ (Пироксикам, Ортофен та ін.). Вони дозволяють зняти запалення, зменшити біль в суглобах, зробити набряки і висипання менш інтенсивними.
- Антиагреганти (Курантил, Аспірин). Ці препарати спрямовані на розрідження крові. Їх призначають для того, щоб у хворого в судинах не сформувалися тромби.
- Антикоагулянти (Гепарин). Препарати перешкоджають процесу формування тромбів, так як впливають на систему згортання крові.
- Ентеросорбенти (Тіоверол, нутріклінз). Ці препарати зв’язують в кишечнику шкідливі речовини і сприяють їх виведенню назовні. Подібне лікування спрямоване на зменшення інтоксикації організму.
- Глюкокортикостероїдні препарати (преднізолон). Лікарські засоби призначають при важкому перебігу васкуліту. Вони швидко знімають запалення, так як пригнічують активність імунної системи.
- Цитостатики (Азатіопрін, Циклофосфамід). Якщо прийом препарату не дозволили досягти лікувального ефекту і васкуліт продовжує прогресувати, пацієнтові вводять цитостатики. Це важкі препарати, які пригнічують вироблення антитіл. Їх використовують для лікування онкологічних хворих.
- Антигістамінні препарати. Це може бути супрастин, тавегіл та ін. Ці лікарські засоби призначають дітям, якщо васкуліт у їх тільки почав розвиватися. Вони дозволяють впоратися з лікарської і харчовою алергією.
немедикаментозне лікування
Справитися з симптомами хвороби дозволяють процедури очищення крові.
Це так звані методики гравітаційної хірургії крові:
- Іммуносорбція. Ця процедура спрямована на очищення венозної крові. Її пропускають через спеціальну апаратуру, в якій знаходиться імуносорбент.
- Гемосорбция. Кров пропускають через прилад, який містить спеціальний сорбент. Він сприяє її очищенню від імунних комплексів, антитіл і антигенів.
- Плазмаферез. Кров пропускають через прилад, який чистить її або заміщає плазмою.
дієта
гіпоалергенна дієта
- Ефективність: лікувальний ефект через 21-40 днів
- Терміни: постійно
- Вартість продуктів: 1300-1400 грн. в тиждень
У період хвороби важливо виключити з раціону всі продукти, які можуть провокувати алергічні прояви. Необхідно повністю прибрати з раціону шоколад, какао, яйця, цитрусові. При нирковій недостатності не можна їсти занадто солону їжу, а також продукти, що містять багато калію. Слід повністю виключити алкоголь, не їсти занадто холодних і занадто гарячих страв.
Важливо дотримуватися наступних рекомендацій:
- Є маленькими порціями і не менше 6 разів на день.
- Ввести в раціон продукти, що містять вітаміни С, В, К і A.
- Кількість солі в день не повинна перевищувати 8 м
- Важливо є багато кисломолочних продуктів, щоб відновлювати запаси кальцію в організмі.
- У меню повинні бути овочеві супи, варені овочі, каші з молоком і звичайні, рослинні масла, солодкі фрукти, відварне м’ясо і риба, сухарі з білого хліба.
- Пити потрібно зелений чай, трав’яні відвари, киселі і компоти.
- У міру одужання дієту коректують.
АНЦА-асоційовані васкуліти
Антинейтрофільні цитоплазматические антитіла (АНЦА) спрямовані проти власних імунних клітин і виявляються при багатьох захворюваннях. Вони часто пов’язані з трьома шкірними формами:
- гранулематозом Вегенера;
- синдромом Чардж-Стросса;
- мікроскопічним поліангііта.
Виявлення АНЦА допомагає діагностувати дані захворювання. Ці антитіла беруть участь в розвитку хвороби і мають важливе значення в прогнозуванні рецидиву патології. АНЦА-асоційовані стани можуть вплинути на будь-яку систему органів, всі вони мають хронічний перебіг з частими рецидивами.
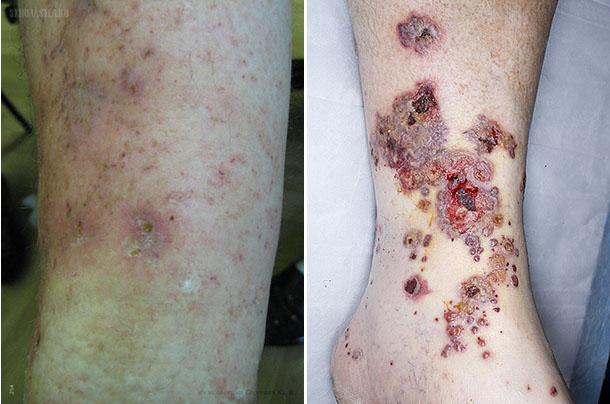
Виразково-некротичний ангиит
Наслідки і ускладнення
Якщо хворобу не лікувати вчасно, можуть виникнути такі ускладнення:
- печінкова і ниркова недостатність;
- абсцеси черевної порожнини;
- легеневі кровотечі;
- інвагінація кишечника;
- полінейропатія.
Якщо в процесі розвитку хвороби частина кровоносної судини витягується і розширюється, зростає ризик появи аневризми.
Якщо в ході запального процесу судини звужуються, кровопостачання окремих органів і тканин може припинитися, що збільшує ймовірність некрозу.
діагностика васкуліту
Чим раніше проведено обстеження, встановлено діагноз і розпочато лікування, тим більше шансів уникнути поразки життєво важливих органів і порушення їх функцій.
При необхідності призначаються консультації судинного хірурга, терапевта, офтальмолога, невролога, отоларинголога і ін.
Діагноз ставиться на підставі ряду даних:
- фізикальне обстеження;
- лабораторні тести.
Аналізи при васкуліті (див. Також ревматологічне обстеження)
Необхідно скласти наступні аналізи:
- загальний аналіз крові (зазвичай спостерігається збільшення ШОЕ);
- біохімічний аналіз крові (білкові фракції і ін.);
- імунологічні проби (гамма-глобулін, С-реактивний білок, ревматоїдний фактор, АНЦА і ін.);
- кров на HBsAg при підозрі на вірусний гепатит.
Крім того можуть застосовуватися такі інструментальні методи, як:
- ультразвуковадоплерографія;
- рентгенографія;
- ангіографія (дослідження судин за допомогою рентгенконтрастних речовин);
- Комп’ютерна томографія.
 |
 |
 |
Список джерел
- Дунаєва Н.В., Нікітіна О.Е., Стуков Б.В., Карєв В.Є., Мазінг А.В., Лернер М.Ю., Лапін С.В., Тотолян А. криоглобулинемическом васкуліт, асоційований з хронічним гепатитом в: клінічні спостереження і огляд літератури.
- Насонов Е.Л., Баранов А.А., Шилкина Н.П. Геморагічний васкуліт (хвороба Шёнлейна-Геноха) // Васкуліти і васкулопатії. – Ярославль: Верхня Волга, 1999. – 616 с.
- Довідник практичного лікаря. Під. ред. Воробйова А. І. «Медицина», 1981.
- Шостак Н.А., Клименко А.А. Системні васкуліти: нове в класифікації, діагностиці та лікуванні. Клініцист. 2015; 9 (2): 8-12
- Шилкина Н.П., Дряженкова І.В. Системні васкуліти і атеросклероз. Тер. Арх. 2007; 3: 84-92.
Васкуліти при хворобах сполучної тканини
Патологія може виникнути у пацієнтів з різними аутоімунними захворюваннями, включаючи ревматоїдний артрит, системний червоний вовчак, синдром Шегрена. Ревматоїдний варіант розвивається у 5-15% хворих на ревматоїдний артрит, як правило, до кінцевої стадії захворювання і при високому вмісті (титрі) ревматоїдного фактора.
Уражається шкіра і периферичні нерви. Виникає добре виражена пурпура, а також інфаркти і омертвіння м’яких тканин на кінчиках пальців.
Поразка судин при вовчаку може вплинути на будь-який орган, і зазвичай проявляється при загостренні захворювання. Захворювання супроводжується крововиливами, сітчастим ливедо, омертвением шкіри і поверхневими виразками на ній.
Патологія при синдромі Шегрена спостерігається у 9-32% хворих, вражає шкіру і центральну нервову систему. Важкі системні ураження корелюють з наявністю у таких хворих криоглобулинемии.
Характерні прояви патології
Цей вид васкуліту характеризується появою мономорфной висипу, що представляє собою пухирі дуже щільної консистенції. Елементи висипу зберігаються на шкірі відносно довгий період часу (в порівнянні з кропив’янкою): від 1 до 3-4 діб. Численні пухирі формують хворобливі плями (уртикарии) на шкірі.
Діаметр уртикарий рідко перевищує такий при кропивниці (гігантські плями більше 10 см не типові). Сверблячка не характерний для судинної патології і є відмінною рисою аллергодерматоза. Після розтину пухирів висип має вигляд пурпура (ознака вказує на екстравазацію еритроцитів і пошкодження судин малого калібру).
Симптоми цього хронічного захворювання з’являються зазвичай після контакту з алергеном (що типово для нормокомплементарного варіанти), однак припинення контакту не призводить до негайного зменшення вираженості запального процесу. Найбільш часто уртикарний васкуліт зустрічається у жінок молодого і середнього віку (30-50 років), проте описані випадки патології у дітей і чоловіків.
Пацієнти відзначають симптоми, викликані не тільки безпосередньо висипом (печіння, біль), але і загальні прояви захворювання, а також ознаки порушення функції внутрішніх органів. Васкуліт супроводжується підвищенням температури тіла (що не типово для кропив’янки), болем у животі, суглобовими і м’язовими болями, симптомами залучення в патологічний прочісування легких і нирок, очей, периферичних нервів, лімфатичних вузлів. Можливе збільшення в розмірах печінки та селезінки (гепатоспленомегалія).
Пухирі формуються на будь-яких ділянках шкірного покриву, найбільш часто в областях, що піддаються здавлення. Якщо лікування захворювання не проводиться, симптоми прогресують.
Поступове дозвіл елементів висипу призводить до появи залишкових явищ: підшкірних синців зеленувато-жовтуватого кольору, областей гіперпігментацій (кропив’янка, навпаки, дозволяється безслідно).
Можливі поза шкірні симптоми патології:
- з боку нирок: гломерулонефрит (пошкодження структури ниркових судинних клубочків), нефротичний синдром;
- з боку травної системи: нудота, блювання, діарея, біль в животі;
- з боку органів дихальної системи: порушення дихання (диспное), набряк гортані, відкладення гемосидерину в легких, емфізема легенів (патологічне підвищення легкості легеневої тканини), поява випоту в плевральній порожнині;
- з боку очей: запалення кон’юнктиви, іридоцикліт, увеїт, запалення судин, що супроводжує зоровий нерв, запалення судин сітківки, повна втрата зору;
- з боку органів центральної нервової системи і периферичних нервів: головні болі, нейропатії, підвищення тиску;
- з боку серцево-судинної системи: порушення серцевого ритму, ураження серцевих клапанів, розвиток інфаркту міокарда та
- серцевої недостатності, поява випоту в околосердечной сумці;
- з боку опорно-рухового апарату: суглобові болі, артрит.
Симптоми шкірного васкуліту переважно визначаються тим, судини якого діаметру залучені в процес. При залученні дрібних судин на поверхні шкіри спостерігається пурпура. Рідше формується папульозний висип, кропив’янка, бульбашки, мелкоточечние петехии, еритема.
При запаленні судин середнього розміру спостерігаються такі шкірні ознаки:
- сітчасте ливедо;
- виразково-некротична форма патології;
- підшкірні вузли;
- некроз нігтьових фаланг пальців.
Чинники, що викликають розвиток уртикарной форми васкуліту
Спровокувати уртикарний васкуліт можуть наступні причини:
- прийом певної групи медичних препаратів;
- наявність харчової або інший інший алергії;
- інфекції.
Виділяють дві форми уртикарной форми патології:
- первинна;
- вторинна.
Порада! Первинний уртикарний васкуліт є самостійним захворюванням, але вторинна форма – завжди симптом вже наявної патології.
Додаткові дослідження для діагностики уртикарний васкуліт
При проведенні діагностики уртикарний васкуліт хворому призначають аналізи крові і сечі, може виникнути необхідність імунологічного обстеження.
При вивченні результатів клінічного аналізу крові у хворих уртикарний васкуліт в 75% випадків відзначають прискорення швидкості осадження еритроцитів. При цьому залежно значення ШОЕ від тяжкості захворювання не відзначається.
Виявлення в аналізі сечі ознак гематурії і протеїнурії свідчить про залучення в процес нирок.
Оскільки уртикарний васкуліт може бути наслідком якогось системного захворювання, хворому слід призначити обстеження для виявлення першопричини.
Причини появи уртикарії
Важливо розуміти, що сама по собі висип – не хвороба, а шкірний індикатор стану внутрішніх органів. Говорячи іншими словами, в організмі відбувається патологічний процес, про який сповіщає висип на тілі.
У числі основних причин можна виділити:
- хронічної інфекції;
- порушення кровообігу;
- проходження курсу лікування антибіотиками, протизапальними і препаратами стероїдної групи;
- харчова, контактна і / або респіраторна алергія;
- цукровий діабет;
- гіпертонія;
- порушення роботи органів шлунково-кишкового тракту;
- мононуклеоз.
За симптоматиці уртикарний висип ділять на 2 групи – первинна і вторинна.
При первинній на шкірі хворого з’являються невеликі папули, що зачіпають тільки верхній шар епідермісу. Причина – алергія на продукти харчування, синтетику, хімію тощо. Це епізодична висип, яка може з’явитися лише один раз і більше ніколи не повториться.
Вторинний васкуліт протікає набагато важче, в основному відзначається на тлі бактеріального ураження організму золотистим стафілококом і стрептококами, при гепатиті і мононуклеозі. Небезпека для хворого полягає в глибокому ураженні тканин і органів.
методи лікування
Якщо ви хворієте хронічну кропив’янку, необхідно уникати повтору хвороби і здійснювати профілактичні заходи. Позбутися від захворювання повністю неможливо, головне, прибрати дискомфортні ознаки. Народна медицина має широким вибором засобів для лікування кропив’янки. Важливо не починати його самостійно, обговорити всі з доктором.
Рецепти нетрадиційної медицини:
- Примочки з відвару ромашок. Це засіб прибирає свербіж і надає протизапальний ефект. Вам потрібно купити в аптеці ромашку і залити 2 столові ложки окропом.
- Відвар з бузини та листя кропиви варто додати в ванну перед купанням. Свербіж і висип повинні зникнути.
- На ділянки шкіри, уражені висипом, можна намазати кашку з зубчиків часнику.
- Картопляний крохмаль також допомагає усунути свербіж і печіння.
Дані кошти нескладно зробити самому. Вони допоможуть вам прибрати симптоми уртикарії і поліпшити стан здоров’я. Перед тим як застосовувати домашні засоби для боротьби з цією хворобою, потрібно порадитися з вашим лікарем.
Курс лікування багато в чому залежить від причин появи хвороби і ступеня її тяжкості. У будь-якому випадку, при даній патології не проводиться хірургічне втручання, тому основний спосіб лікування – це медикаментозна терапія. Коли ж хвороба має первинну форму і діагностована на ранній стадії, досить провести плазмаферез – процедуру очищення крові від алергену. В рамках комплексної терапії можна застосувати і деякі народні засоби.
Симптоми і ознаки церебрального васкуліту головного мозку (васкуліт ЦНС)
Симптоми в більшості випадків відображають наявність мультифокальної церебральної ішемії. Найбільш часті прояви: дифузний головний біль, психічні розлади, порушення зору, епілептичні припадки, гемісіндрома і ознаки ураження стовбура мозку. Спостерігаються також множинні мононевропатии і поліневропатії, пов’язані з ураженням vasa nervorum.
Неврологічні симптоми і явища:
- сенсомоторні дефіцити
- головні болі (особливо при скроневій артериите Хортона)
- психіатричні відхилення (когнітивні порушення, зміна особистості, афективні або психотичні розлади)
- мієліт
- невропатії
- енцефаліт
- міалгії при міозитах
- лихоманка, нічний піт, втрата ваги, адинамія
- при ураженні шкіри: пурпура, некрози, виразки, кропив’янка, симптоматика феномена Рейно
- при ураженні дихальних шляхів: синусит, виразки слизової оболонки, кровохаркання, астматичні симптоми
- при ураженні серця і судин: стенокардія, симптоми внаслідок періміокардіта, тромбози, стенози, аневризми і емболіческіе інфаркти
- при ураженні шлунково-кишкового тракту: болі в животі за типом колік, стілець з домішкою крові
- при ураженні сечостатевого тракту: олігурія, поліурія, набряки, гематурія
- при ураженні рухового апарату: набряки суглобів, міалгії, артралгії, ревматоїдні скарги
Профілактика і прогноз
Деякі види шкірного васкуліту проходять самі по собі через деякий час, інші вимагають тривалого лікування. Для пацієнтів з хронічними формами категорично забороняється скасовувати лікарську терапію, в іншому випадку розвивається загострення симптоматики. При своєчасній діагностиці і початку лікування лікарі дають позитивний прогноз.
Фахівці дають загальні рекомендації щодо профілактики шкірних васкулітів:
- мінімізація стресів і нервових напружень;
- уникнути сильного переохолодження або перегріву;
- своєчасне лікування існуючих інфекційних захворювань;
- дотримання правильного харчування (виключення потенційних алергенів);
- відмова від куріння і алкоголю;
- вести в міру активний спосіб життя, контролювати свою вагу;
- приймати вітамінно-мінеральні комплекси для зміцнення імунітету.
Дотримуючись цих нескладних правил можна не тільки уникнути цього неприємного захворювання, а й докорити процес одужання під час його лікування.
Шкірний васкуліт – одне з різновидів системних захворювань, при якому спостерігається сильний запальний процес в кровоносних судинах. Хвороби піддаються як дрібні, так і великі судини, а також внутрішні органи (в запущених випадках). При своєчасній діагностиці призначається ефектне лікування, яке дозволяє назавжди позбутися від васкуліту. Самолікування підвищує шанси на перехід хвороби в хронічну форму і розвиток важких ускладнень.
Уртикарний (вузликовий) васкуліт
Уртикарний васкуліт – це запалення стінок дрібних судин і капілярів шкіри, яке проявляється повторюють висипаннями на шкірних покривах. Висип є папули (вузлики) або пухирі. Захворювання практично завжди має алергічну основу. Тому при виявленні у пацієнта уртикарний васкуліт необхідно провести ретельне обстеження хворого.
Зовні уртикарний васкуліт дуже нагадує прояв кропив’янки, тільки пухирі при цьому захворюванні тримаються набагато довше (1-4 діб). Уртикарний васкуліт діагностують, найчастіше, у жінок у віці 30-50 років, однак, це захворювання зустрічається і у чоловіків.
Причини виникнення
До факторів, які провокують появу проблеми, фахівці відносять алергічну реакцію організму. Цей вид захворювання відрізняється від просто алергії тим, що після усунення з контакту алергену шкірні висипання проходять не відразу, а через деякий час. Перебіг хвороби може стати хронічним.
- Найголовнішим симптомом є шкірний висип. Вона виникає після того, як з’явилися до цього моменту пухирі лопнуть. Висип схожа на кропив’янку, але фахівці знають, як їх розрізнити. Висипання мають такі характеристики: пухирі на дотик визначаються як щільні освіти,
- коли висипання проходять, на їх місці залишаються сліди: пігментні плями,
- крововиливи під шкірою жовтого, зеленого, синього кольору.
- У місцях висипання біль і відчуття печіння.
- Поразки інших органів: запалення нирок,
- порушення в роботі органів травлення,
- суглобові болі.
- Відзначаються такі зміни загального стану: підвищення температури,
- внутрішньочерепний тиск може відхилятися від норми.
особливості хвороби
Проблема позначає себе появою на шкірної поверхні характерних пухирів або вузликів. Механізм, який запускає їх утворення – порушення судинного характеру.
На внутрішніх стінках капілярів і дрібних судин виникає запальний процес. Захворювання підвищує їх проникність.
- Найчастіше патології піддаються пацієнти жіночої статі в другій половині життя. У чоловіків теж буває уртикарний васкуліт.
- У дитячому віці захворювання є рідкісним. Відрізняється важким перебігом та ускладненнями.
Уртикарний васкуліт: сучасний підхід до діагностики та лікування
Уртикарний васкуліт / ангиит (УВ) – захворювання шкіри, що характеризується появою пухирів з гістологічними особливостями лейкоцитокластичний васкуліту, що зберігаються понад 24 год і часто дозволяються зі збереженням залишкових явищ [1]. Точна поширеність захворювання в України і в світі невідома [2]. Серед хворих на хронічну кропив’янку частота народження УВ становить 5-20% [3-6]. Патогенез захворювання опосередкований формуванням і відкладенням імунних комплексів в стінках судин, активацією системи комплементу і дегрануляції тучних клітин через дії анафілотоксинів С3а і С5а. Зустрічається нормокомплементарная і гіпокомплементарная форми УВ, а також рідкісний синдром гіпокомплементарного УВ, який розцінюється як варіант системного червоного вовчака [2, 7]. У пацієнтів з гіпокомплементемією захворювання зазвичай протікає важче [8]. Всі форми УВ, особливо гіпокомплементарние, можуть супроводжуватися системними симптомами (наприклад, ангіоотек, болем у животі, суглобах і грудей, увеитом, феноменом Рейно, симптомами, що виникають в результаті ураження легенів і нирок, і ін.) [7, 9].
Клінічні прояви
До класичних проявів УВ відносяться пухирі (рис. 1), які супроводжуються палінням, болем, напругою і, рідше, сверблячкою і зберігаються понад 24 год (як правило, 3-5 днів, що можна підтвердити, обвівши висипання ручкою або маркером і подальшим спостереженням ). Ангіоотек (відповідає залученню глибоких судин шкіри) виникає приблизно у 42% пацієнтів [10], частіше – у хворих синдромом гіпокомплементарного УВ [11]. Гігантські уртикарии (> 10 см) з’являються рідше, ніж при кропивниці.
Висипання локалізуються на будь-яких областях тіла, але частіше на схильних до здавлення ділянках шкіри. Дозволяючись, вони залишають після себе залишкову гиперпигментацию, яка краще визначається за допомогою диаскопии або дерматоскопія.
До системних симптомів відносяться лихоманка, нездужання і біль у м’язах. Можливе залучення певних органів: лімфовузлів, печінки, селезінки, нирок, шлунково-кишкового і дихального трактів, очей, центральної нервової системи, периферичних нервів і серця (табл.).
Поразка суглобів при УВ зустрічається частіше, ніж поразка інших органів; з’являється у половини пацієнтів з УВ [10] переважно у вигляді мігруючої і скороминущої периферичної артралгії в області будь-яких суглобів, у 50% пацієнтів з синдромом гіпокомлементарного УВ [15] – у вигляді вираженого артриту, який не характерний для нормокомплементарного УВ. Залучення нирок зазвичай проявляється у вигляді протеїнурії і мікроскопічної гематурії, визначається як гломерулонефрит і інтерстиціальнийнефрит, виникає у 20-30% пацієнтів з гіпокомплементемією [10]. Хронічна обструктивна хвороба легень та бронхіальна астма виникають у 17-20% пацієнтів з синдромом гіпокомплементарного УВ і у 5% – з нормокомплементарним УВ [10]. До можливих шлунково-кишкових симптомів відносяться нудота, абдомінальний біль, блювота і діарея, які спостерігаються у 17-30% пацієнтів з УВ [15]. Офтальмологічні ускладнення бувають у 10% пацієнтів з УВ і у 30% пацієнтів з синдромом гіпокомплементарного УВ. Як правило, це кон’юнктивіт, епісклерит, ірит або увеїт [16].
діагностика
Обстеження пацієнтів з УВ складається з збору анамнезу, фізикального огляду, лабораторних досліджень і додаткових консультацій фахівців при необхідності (ревматолога, нефролога, пульмонолога, кардіолога, офтальмолога і невролога). Важливо виявити системні симптоми. Для цього, наприклад, при підозрі на ураження дихального тракту, проводять рентгенографію грудної клітини, функціональні легеневі тести і / або бронхоальвеолярний лаваж.
Лабораторні дослідження можуть включати вимір рівня антинуклеарних антитіл, компонентів комплементу і криоглобулинов в крові, а також загальний аналіз крові і визначення функції нирок. ШОЕ часто підвищена, але не служить специфічним показником і не пов’язана з тяжкістю УВ або наявністю системного залучення. Гіпокомплементемія, як вже було сказано раніше, – важливий маркер системного захворювання і високу ймовірність ускладнень.
Для оптимального підтвердження УВ на основі вимірювання в сироватці рівня компонентів комплементу потрібно визначення рівня C1q, C3, C4 і CH50 2 або 3 рази протягом декількох місяців спостереження [17]. Виявлення анти-C1q може допомогти в діагностичному пошуку і підтвердження діагнозу гіпокомплементарного УВ.
Кріоглобулінемія – це найбільш відомий і вивчений синдром у деяких пацієнтів з гепатитом С і УВ [18]. Кріоглобуліни відносяться до імуноглобулінів, Преципітуючих при температурі нижче 37 ° C, і обумовлюють розвиток системного васкуліту, що характеризується відкладенням імунних комплексів в кровоносних судинах малого і середнього розміру [18]. Ці білки виявляються у 50% HCV-інфікованих, хоча симптоми, пов’язані з кріоглобулінеміей, визначаються менш ніж у 15% пацієнтів [19] і включають УВ, а також периферичну нейропатію [20]. Лікування спрямоване на лежачу в основі захворювання HCV-інфекцію.
У більшості випадків УВ причина захворювання не визначається. Нормокомплементарний УВ у багатьох пацієнтів виступає як ідіопатичне захворювання, у решти – пов’язаний з моноклональній гаммапатіей, неоплазією і чутливістю до ультрафіолетового опромінення або холоду [17].
При зборі анамнезу необхідно уточнити тривалість збереження окремих елементів, присутність хворобливості або печіння в області висипу (свербіж при УВ зустрічається рідше, ніж при хронічній кропив’янці), наявність залишкових явищ (наприклад, гіперпігментації) і супутніх симптомів. Для диференціальної діагностики та підтвердження діагнозу може знадобитися біопсія шкіри [1] і направлення хворого на консультації суміжних фахівців.
Біопсія шкіри – «золотий стандарт» діагностики УВ. В біоптатах шкіри, забарвлених гематоксиліном і еозином, зазвичай відзначаються характерні гістопатологічні особливості УВ, до складу яких входить більшість ознак лейкоцитокластичний васкуліту:
- пошкодження і набухання ендотеліальних клітин, руйнування або оклюзія судинної стінки;
- вихід еритроцитів із судинного русла в навколишні тканини (екстравазація), лейкоклазія або каріорексис (дезінтеграція ядер зернистих лейкоцитів, що призводить до утворення ядерної «пилу»), відкладення фібрину в і навколо судин, фібриноїдний некроз венул;
- периваскулярная інфільтрація, що складається в основному з нейтрофілів, хоча в «старих» висипаннях можуть домінувати лейкоцити і еозинофіли. Іноді спостерігається збільшення кількості ТК.
лікування
Лікування УВ підбирається в залежності від наявності / відсутності системних симптомів, поширеності та тяжкості перебігу шкірного процесу і попереднього відповіді на терапію. Метою терапії є досягнення тривалого контролю із застосуванням мінімально токсичних доз препаратів. Єдиний стандартизований підхід до лікування захворювання поки відсутня. Ми спробували систематизувати дані по терапії, наведені далі, в єдиний алгоритм для практичного застосування (рис. 2).
симптоматична терапія
У хворих УВ з ізольованим шкірним поразкою можуть бути ефективні антигістамінні препарати 1-го і 2-го поколінь (особливо при вираженому свербінні) [13, 15] і нестероїдні протизапальні засоби (НПЗЗ). Основне призначення останніх – купірування болю в суглобах (ефективні не більше ніж в 50% випадків). У окремих хворих НПЗП призводять до загострення УВ [10]. Можливе застосування ібупрофену до 800 мг 3 або 4 рази на день, напроксен 500 мг 2 рази на день або індометацину 25 мг 3 рази на день зі збільшенням дози по потребі до максимальної – 50 мг 4 рази на день. Прийом НПЗЗ може викликати появу ерозивно-виразкових уражень шлунково-кишкового тракту і головні болі.
Уртикарний васкуліт легкої або середньої тяжкості
Для початкової терапії хворих УВ легкого або середнього ступеня тяжкості при відсутності системних симптомів і жизнеугрожающих маніфестацій захворювання (наприклад, ураження нирок і легень), а також при неефективності лікування антигістамінними препаратами і НПЗЗ застосовуються глюкокортикостероїди (ГКС) в монотерапії або в комбінації з дапсоном або колхицином . Доза ГКС різниться в залежності від тяжкості УВ. Рекомендується починати лікування з 0,5-1 мг / кг в день (з можливим збільшенням дози до 1,5 мг / кг на добу) з оцінкою відповіді на лікування через 1 тиждень. Ефект від терапії в більшості випадків відзначається вже на 1-2 день терапії. При досягненні контролю захворювання дозу ГКС слід поступово знижувати протягом декількох тижнів до мінімально ефективної для підтримання контролю УВ.
При тривалій терапії ГКС (більше 2-3 місяців) існує ризик побічної дії, що обумовлює необхідність додавання стероїд-зберігаючих агентів для зниження дози кортикостероїдів [10], таких як дапсон. Останній успішно застосовувався в якості монотерапії або в комбінації з ГКС в дозі 50-100 мг в день для лікування шкірного процесу при УВ і синдромі гіпокомплементарного УВ [11, 21, 22]. Побічними ефектами дапсона є головний біль, негемолітична анемія і агранулоцитоз, що вимагає оцінки загального аналізу крові в процесі лікування. У хворих з дефіцитом глюкозо-6-фосфатдегідрогенази застосування ліків може викликати важкий гемоліз. У таких пацієнтів слід вимірювати рівень ферменту перед початком терапії дапсоном [23].
В якості альтернативи дапсону і при протипоказання до його призначення застосовується колхіцин в початковій дозі 0,5-0,6 мг в день перорально. При відсутності ефекту протягом декількох тижнів доза колхіцину може бути збільшена до 1,5-1,8 мг в день. Після початку лікування потрібно оцінити результати загального аналізу крові через можливого розвитку цитопенії, пов’язаних із застосуванням препарату [23].
Важкий перебіг уртикарний васкуліт
У хворих важким УВ і рефрактерними, системними і / або жізнеугрожающімі симптомами ГКС застосовуються в комбінації з іншими препаратами (в порядку переваги): мікофенолату мофетилу, метотрексат, азатіоприн та циклоспорин. Циклофосфамід призначається рідко через потенційну токсичність і недостатній ефективності. Протягом останніх років з’являється все більше доказів на користь застосування біологічних агентів: ритуксимабу, анакінри і канакінумаба [2, 24-26].
Мікофенолату мофетилу виявився ефективним у лікуванні синдрому гіпокомлементарного УВ в якості підтримуючої терапії після досягнення контролю хвороби за допомогою ГКС і циклофосфаміду [24]. Рекомендовані дози: 0,5-1 г два рази на день.
Метотрексат був корисний як стероїд-зберігаючою агента в одному випадку [25] і викликав загострення УВ – в іншому [27].
Азатіоприн ефективно застосовували в стартовій дозі 1 мг / кг в день в комбінації з преднізолоном при УВ з ураженням нирок і шкіри [28, 29]. При відсутності ефекту протягом декількох тижнів доза може бути збільшена до максимальної рекомендованої (2,5 мг / кг в день).
Циклоспорин А був ефективний при синдромі гіпокомплементарного УВ, особливо при ниркових і легеневих ускладненнях синдрому [30], а також в якості стероїд-зберігаючою агента [31]. Початкова доза препарату становить 2-2,5 мг / кг в день. При відсутності ефекту протягом декількох тижнів доза може бути збільшена до 5 мг / кг в день. Препарат нефротоксічен і може викликати підвищення артеріального тиску.
Ритуксимаб застосовували у декількох хворих важким УВ з різною ефективністю [26, 32]. Анакінри була ефективна у пацієнтів з УВ, що погано піддається інший терапії [33]. Канакінумаб призначали 10 хворим УВ, у всіх було відзначено виражене поліпшення перебігу захворювання, зниження рівня запальних маркерів і відсутність важких побічних ефектів [34].
Інтерферон А виявився ефективний як в монотерапії, так і в комбінації з рибавірином при поєднанні УВ з гепатитом С або А [14, 35]. Ефективність інших препаратів, таких як циклофосфамід, внутрішньовенний імуноглобулін і резерпін, вивчена мало і показана лише в окремих клінічних випадках [36-38].
висновок
УВ має хронічний і непередбачуване протягом із середньою тривалістю 3-4 роки, а в окремих випадках – до 25 років [39]. В одному дослідженні у 40% пацієнтів настала повна ремісія захворювання протягом 1 року [15]. Смертність низька, якщо відсутні ниркові або легеневі ускладнення. При спостереженні групи пацієнтів протягом 12 років у більшості з них не було відзначено розвитку пов’язаних з УВ захворювань (онкологічних, сполучної тканини та ін.). В окремих випадках повідомили про еволюцію УВ в системний червоний вовчак [12, 40] і синдром Шегрена [41]. При виявленні захворювання, що стало можливою причиною УВ, перебіг і прогноз васкуліту залежать від лікування основної патології. До летального результату у пацієнтів з УВ може призводити набряк гортані, хронічна обструктивна хвороба легень, дихальна недостатність, сепсис, ниркова недостатність та інфаркт міокарда [15].
Існує потреба в добре спланованих рандомізованих плацебо-контрольованих дослідженнях для кращого розуміння етіології і патогенезу захворювання, уточнення течії і прогнозу при різних формах УВ, а також у вивченні ефективності і безпеки вже існуючих засобів і пошуку нової високоефективної терапії.
література
- Zuberbier T., Aberer W., Asero R., Bindslev-Jensen C., Brzoza Z., Canonica GW, Church MK, Ensina LF, Gimenez-Arnau A., Godse K., Goncalo M., Grattan C., Hebert J., Hide M., Kaplan A., Kapp A., Abdul Latiff AH, Mathelier-Fusade P., Metz M., Nast A., Saini SS, Sanchez-Borges M., Schmid-Grendelmeier P., Simons FE , Staubach P., Sussman G., Toubi E., Vena GA, Wedi B., Zhu XJ, Maurer M. The EAACI / GA (2) LEN / EDF / WAO Guideline for the definition, classification, diagnosis, and management of urticaria: the 2013 revision and update // Allergy. 2019. Т. 69. № 7. С. 868-887.
- Колхір П. В., Олисова О. Ю., Кочергін Н. Г. Синдром гіпокомплементарного уртикарний васкуліт в дебюті системного червоного вовчака // Вісник дерматології і венерології. 2013. № 2. С. 53-61.
- Zuberbier T., Henz BM, Fiebiger E., Maurer D., Stingl G. Anti-FcepsilonRIalpha serum autoantibodies in different subtypes of urticaria // Allergy. 2000. Т. 55. № 10. С. 951-954.
- Natbony SF, Phillips ME, Elias JM, Godfrey HP, Kaplan AP Histologic studies of chronic idiopathic urticaria // J Allergy Clin Immunol. 1983. Т. 71. № 2. С. 177-183.
- Monroe EW Urticarial vasculitis: an updated review // J Am Acad Dermatol. 1981. Т. 5. № 1. С. 88-95.
- Warin RP Urticarial vasculitis // Br Med J (Clin Res Ed). 1983. Т. 286. № 6382. С. 1919-1920.
- Saigal K., Valencia IC, Cohen J., Kerdel FA Hypocomplementemic urticarial vasculitis with angioedema, a rare presentation of systemic lupus erythematosus: rapid response to rituximab // J Am Acad Dermatol. 2003. Т. 49. № 5 Suppl. С. S283-285.
- Davis MD, Daoud MS, Kirby B., Gibson LE, Rogers RS, 3 rd. Clinicopathologic correlation of hypocomplementemic and normocomplementemic urticarial vasculitis // J Am Acad Dermatol. 1998. Т. 38. № 6. Pt 1. С. 899-905.
- Jachiet M., Flageul B., Deroux A., Le Quellec A., Maurier F., Cordoliani F., Godmer P., Abasq C., Astudillo L., Belenotti P., Bessis D., Bigot A., Doutre MS, Ebbo M., Guichard I., Hachulla E., Heron E., Jeudy G., Jourde-Chiche N., Jullien D., Lavigne C., Machet L., Macher MA, Martel C., Melboucy-Belkhir S., Morice C., Petit A., Simorre B., Zenone T., Bouillet L., Bagot M., Fremeaux-Bacchi V., Guillevin L., Mouthon L., Dupin N., Aractingi S., Terrier B. The clinical spectrum and therapeutic management of hypocomplementemic urticarial vasculitis: data from a French nationwide study of fifty-seven patients // Arthritis Rheumatol. 2015. Т. 67. № 2. С. 527-534.
- Mehregan DR, Hall MJ, Gibson LE Urticarial vasculitis: a histopathologic and clinical review of 72 cases // J Am Acad Dermatol. 1992. Т. 26. № 3. Pt 2. С. 441-448.
- Wisnieski JJ, Baer AN, Christensen J., Cupps TR, Flagg DN, Jones JV, Katzenstein PL, McFadden ER, McMillen JJ, Pick MA et al. Hypocomplementemic urticarial vasculitis syndrome. Clinical and serologic findings in 18 patients // Medicine (Baltimore). 1995. Т. 74. № 1. С. 24-41.
- Bisaccia E., Adamo V., Rozan SW Urticarial vasculitis progressing to systemic lupus erythematosus // Arch Dermatol. 1988. Т. 124. № 7. С. 1088-1090.
- Callen JP, Kalbfleisch S. Urticarial vasculitis: a report of nine cases and review of the literature // Br J Dermatol. 1982. Т. 107. № 1. С. 87-93.
- Hamid S., Cruz PD, Jr., Lee WM Urticarial vasculitis caused by hepatitis C virus infection: response to interferon alfa therapy // J Am Acad Dermatol. 1998. Т. 39. № 2. Pt 1. С. 278-280.
- Sanchez NP, Winkelmann RK, Schroeter AL, Dicken CH The clinical and histopathologic spectrums of urticarial vasculitis: study of forty cases // J Am Acad Dermatol. 1982. Т. 7. № 5. С. 599-605.
- Davis MD, Brewer JD Urticarial vasculitis and hypocomplementemic urticarial vasculitis syndrome // Immunol Allergy Clin North Am. 2004. Т. 24. № 2. С. 183-213.
- Wisnieski JJ Urticarial vasculitis // Curr Opin Rheumatol. 2000. Т. 12. № 1. С. 24-31.
- Misiani R., Bellavita P., Fenili D., Borelli G., Marchesi D., Massazza M., Vendramin G., Comotti B., Tanzi E., Scudeller G. et al. Hepatitis C virus infection in patients with essential mixed cryoglobulinemia // Ann Intern Med. 1992. Т. 117. № 7. С. 573-577.
- Pawlotsky JM, Roudot-Thoraval F., Simmonds P., Mellor J., Ben Yahia MB, Andre C., Voisin MC, Intrator L., Zafrani ES, Duval J., Dhumeaux D. Extrahepatic immunologic manifestations in chronic hepatitis C and hepatitis C virus serotypes // Ann Intern Med. 1995. Т. 122. № 3. С. 169-173.
- Ferri C., La Civita L., Cirafisi C., Siciliano G., Longombardo G., Bombardieri S., Rossi B. Peripheral neuropathy in mixed cryoglobulinemia: clinical and electrophysiologic investigations // J Rheumatol. 1992. Т. 19. № 6. С. 889-895.
- Eiser AR, Singh P., Shanies HM Sustained dapsone-induced remission of hypocomplementemic urticarial vasculitis – a case report // Angiology. 1997. Т. 48. № 11. С. 1019-1022.
- Muramatsu C., Tanabe E. Urticarial vasculitis: response to dapsone and colchicine // J Am Acad Dermatol. 1985. Т. 13. № 6. С. 1055.
- Venzor J., Lee WL, Huston DP Urticarial vasculitis // Clin Rev Allergy Immunol. 2002. Т. 23. № 2. С. 201-216.
- Worm M., Sterry W., Kolde G. Mycophenolate mofetil is effective for maintenance therapy of hypocomplementaemic urticarial vasculitis // Br J Dermatol. 2000. Т. 143. № 6. С. 1324.
- Stack PS Methotrexate for urticarial vasculitis // Ann Allergy. 1994. Т. 72. № 1. С. 36-38.
- Mukhtyar C., Misbah S., Wilkinson J., Wordsworth P. Refractory urticarial vasculitis responsive to anti-B-cell therapy // Br J Dermatol. 2009. Т. 160. № 2. С. 470-472.
- Borcea A., Greaves MW Methotrexate-induced exacerbation of urticarial vasculitis: an unusual adverse reaction // Br J Dermatol. 2000. Т. 143. № 1. С. 203-204.
- Moorthy AV, Pringle D. Urticaria, vasculitis, hypocomplementemia, and immune-complex glomerulonephritis // Arch Pathol Lab Med. 1982. Т. 106. № 2. С. 68-70.
- Ramirez G., Saba SR, Espinoza L. Hypocomplementemic vasculitis and renal involvement // Nephron. 1987. Т. 45. № 2. С. 147-150.
- Soma J., Sato H., Ito S., Saito T. Nephrotic syndrome associated with hypocomplementaemic urticarial vasculitis syndrome: successful treatment with cyclosporin A // Nephrol Dial Transplant. 1999. Т. 14. № 7. С. 1753-1757.
- Renard M., Wouters C., Proesmans W. Rapidly progressive glomerulonephritis in a boy with hypocomplementaemic urticarial vasculitis // Eur J Pediatr. 1998. Т. 157. № 3. С. 243-245.
- Mallipeddi R., Grattan CE Lack of response of severe steroid-dependent chronic urticaria to rituximab // Clin Exp Dermatol. 2007. Т. 32. № 3. С. 333-334.
- Botsios C., Sfriso P., Punzi L., Todesco S. Non-complementaemic urticarial vasculitis: successful treatment with the IL-1 receptor antagonist, anakinra // Scand J Rheumatol. 2007. Т. 36. № 3. С. 236-237.
- Krause K., Mahamed A., Weller K., Metz M., Zuberbier T., Maurer M. Efficacy and safety of canakinumab in urticarial vasculitis: an open-label study // J Allergy Clin Immunol. 2013. Т. 132. № 3. С. 751-754, e755.
- Matteson EL Interferon alpha 2 a therapy for urticarial vasculitis with angioedema apparently following hepatitis A infection // J Rheumatol. 1996. Т. 23. № 2. С. 382-384.
- Worm M., Muche M., Schulze P., Sterry W., Kolde G. Hypocomplementaemic urticarial vasculitis: successful treatment with cyclophosphamide-dexamethasone pulse therapy // Br J Dermatol. 1998. Т. 139. № 4. С. 704-707.
- Berkman SA, Lee ML, Gale RP Clinical uses of intravenous immunoglobulins // Ann Intern Med. 1990. Т. 112. № 4. С. 278-292.
- Demitsu T., Yoneda K., Iida E., Takada M., Azuma R., Umemoto N., Hiratsuka Y., Yamada T., Kakurai M. Urticarial vasculitis with haemorrhagic vesicles successfully treated with reserpine // J Eur Acad Dermatol Venereol. 2008. Т. 22. № 8. С. 1006-1008.
- Soter NA Chronic urticaria as a manifestation of necrotizing venulitis // N Engl J Med. 1977. Т. 296. № 25. С. 1440-1442.
- Soylu A., Kavukcu S., Uzuner N., Olgac N., Karaman O., Ozer E. Systemic lupus erythematosus presenting with normocomplementemic urticarial vasculitis in a 4-year-old girl // Pediatr Int. 2001. Т. 43. № 4. С. 420-422.
- Aboobaker J., Greaves MW Urticarial vasculitis // Clin Exp Dermatol. 1986. Т. 11. № 5. С. 436-444.
П. В. Колхір1, кандидат медичних наук О. Ю. Олисова, доктор медичних наук, професор
ГБОУ ВПО Перший МГМУ ім. І. М. Сеченова МОЗ, Київ
1 Контактна інформація
Купити номер з цією статтею в pdf
профілактика
Васкуліт – не заразна і не інфекційна хвороба, а фізичні вправи і дієта також не мають значення в її профілактиці.
Причини хвороби остаточно невідомі. Вчені працюють над виявленням генів, які могли б вказувати на підвищений ризик розвитку захворювання, щоб вчасно розпізнавати його.
Сучасна медицина ще не здатна запобігти розвитку васкуліту. Однак рання діагностика і відповідне лікування дають хворому всі шанси домогтися ремісії і уникнути ускладнень.
Як проявляється васкуліт
За зовнішніми ознаками васкуліт нагадує класичну форму кропив’янки – та ж висип, та ж локація, але якщо при гострій формі вона зникає вже на другу добу, то при васкуліті вона пропадає, потім знову з’являється, але вже більш інтенсивна. Основні симптоми виглядають так:
- на руках, передпліччях, шиї, животі, внутрішній поверхні стегон і під колінами з’являються червоні висипання, схожі на великі плоскі пухирі з прозорим вмістом;
- при пальпації плям виникають хворобливі відчуття, печіння і свербіж;
- на 2-3 день починає сильно боліти хребет, причому весь – в цей момент руйнуються капіляри сполучної тканини, що і призводить до таких наслідків;
- в цей же період у багатьох пацієнтів спостерігається пронос і блювота – настала черга порушень в органах шлунково-кишкового тракту;
- при відсутності адекватного лікування васкуліту протягом тижня настає ураження ЦНС – хворий відчуває запаморочення, втрачає свідомість, підвищується внутрішньочерепний тиск, відзначаються галюцинації.
Головне, що відрізняє уртикарний висип при васкуліті від крапивной – щільність папул. Якщо при звичайних алергічних висипаннях шкіра в місці пухирів м’яка, злегка гаряча, то васкулітная. Навпаки, дуже щільна, а пухирі з чіткими контурами.
Етіологія захворювання
Шкірний васкуліт є поліморфним захворюванням. Однак етіологія його до цих пір не вивчена до кінця. Але є кілька наукових теорій, які розглядають природу виникнення даного захворювання:
- Причина розвитку васкуліту – перенесені вірусні та інфекційні захворювання. При цьому виникає неприродна реакція імунітету на збудника, що, в свою чергу, призводить до розвитку даної патології. Досить часто васкуліт виникає після перенесеного вірусного гепатиту.
- Аутоіммунна теорія. Захисна система організму (імунітет) в певний момент починає сприймати клітини судин власного організму як сторонні елементи і намагається їх знищити. Це призводить до великих поразок судин.
- Генетична теорія. При поєднанні несприятливих факторів зовнішнього середовища і обтяженої спадковості ризик захворювання збільшується в рази. Якщо в роду у когось був зафіксований цей діагноз, то ризик розвитку патології великий.
Виділяють дві основні групи причин розвитку даного патологічного процесу:
- віруси, бактерії, мікобактерія туберкульозу, грибки, коки;
- сенсибілізація (підвищена чутливість) організму до медичних препаратів (дуже часто сенсибілізація проявляється по відношенню до антибактеріальних препаратів).
Фактори ризику, що сприяють виникненню патології:
- Вік. Найчастіше захворювання вражає дітей і людей похилого віку.
- Вплив низьких температур на організм.
- Часте і тривале перебування під відкритим сонцем.
- Надмірні фізичні навантаження.
- Нервове перенапруження.
- Травматизація.
- Перенесені оперативні втручання.
- Захворювання внутрішніх органів (печінки, серцево-судинної системи).
- Ендокринні захворювання (цукровий діабет).
види васкуліту
Основою систематизації захворювання обрані: діаметр ураженої судини, вид зміненої тканини, виявлення імуноглобулінів.
Виділяють два основних види васкуліту:
- Первинний – самостійна хвороба, що протікає з руйнуванням стінок судин. Зміна артерій і вен, їх некроз є початковими літерами недуги. Проблеми, що виникають навколо трансформованих артерій і вен, відносяться до ускладнень, вони вторинні.
- Вторинний – виникає як супутній основному захворюванню, частіше інфекційного. Сироватковий васкуліт розвивається при високочутливому імунітет. Онкологія народжує паранеопластический васкуліт.
Причини васкуліту судин шкіри
Серед чинників, що провокують васкуліт шкіри:
- Інфекції. Це як бактерії (Стрептококкус, Стафілококкус, Мікобактеріум, Ентерококкус, іерсіній), так і віруси (Епштейна-Барр, герпесу, грипу, гепатиту). У рідкісних випадках хвороба виникає на тлі грибкової інвазії (Сandida, Aspergillum).
- Медикаменти. Прийом антибактеріальних засобів, сульфаніламідів, похідних барбітурової кислоти, сечогінних і противоподагрических може стати причиною запалення.
- Важкі метали. Інтоксикація свинцем призводить до появи Васкулітно висипань.
- Злоякісне новоутворення. Процес появи характерних висипань при раку називається паранеопластический синдромом. Пухлини синтезують специфічні протеїни, проти яких реагує імунна система.
- Супутні ендокринні хвороби. Серед таких – цукровий діабет, підвищена або знижена функція щитовидної залози.
- Кліматичні чинники. Вплив занадто високих або низьких температур запускає патологічні механізми в імунній системі.
- Дистрес. Якщо фізичні та емоційні перевантаження перевищують граничний рівень, це може запустити аутоімунний каскад.
Особливості та характерні відмінності
Основною відмінністю шкірного васкуліту від інших форм цього системного захворювання є те, що ураження піддаються виключно кровоносні судини, внутрішні органи в даному випадку не будуть зачіпатися.
Несвоєчасне лікування підвищує шанси на розвиток ускладнень у вигляді тромбозів, ниркової та печінкової недостатності, інфарктах і т.д.
Васкуліт первинної форми не є заразним, однак при інфекційній формі ризик передачі іншому людині дуже великий. Шкірний васкуліт особливо небезпечний для вагітної жінки, так як може спровокувати викидень або передчасні пологи.
Симптоми геморагічного васкуліту за формами
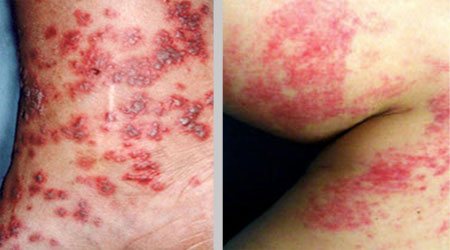
Геморагічний васкуліт фото у дорослих
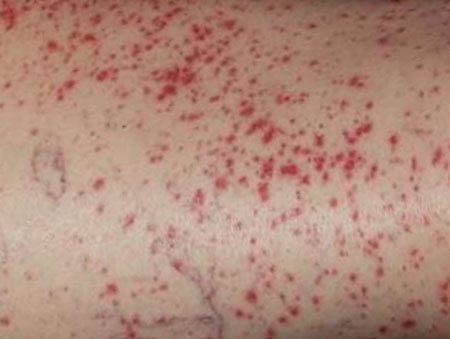
Клінічні прояви геморагічного васкуліту обумовлені безліччю форм:
- Шкірної – при якій патологічний процес розвивається тільки в шкірному покриві.
- Шкірно-суглобової, обумовленої приєднанням до шкірних поразок ознак суглобових запалень.
- Шкірно-абдомінальної, що виявляється не тільки шкірними змінами, але і функціональними порушеннями шлунково-кишкового тракту.
- Ниркової, яка характеризується судинним ураженням нирок і порушенням фільтрації і сечовиділення.
- Комбінованої – з ознаками періодичних проявів різних форм хвороби.
Перебіг геморагічного васкуліту у дітей і дорослих може проявлятися по-різному: блискавичною, гострої, підгострої, затяжний, рецидивуючий і хронічну форму.
Особливості загальних і шкірних ознак
Ознаки та симптоми геморагічного васкуліту виявляються несподівано без будь-яких провісників – наростання симптомів відбувається швидко. Температура може бути субфебрильною, але частіше дуже високою, особливо у дорослих пацієнтів. Відзначаються початкові інтоксикаційні ознаки. Такий стан властиво багатьом захворюванням, що ускладнює діагностику.
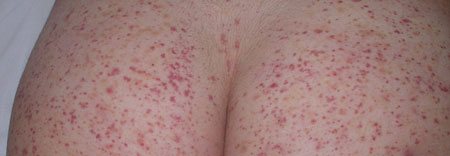
геморагічний васкуліт фото висипання на сідницях
Відмітною ознакою геморагічного васкуліту, є симетричні шкірні висипання на тильних сторонах стоп, шкірному покриві гомілок і поверхні сідниць. На спині, животі і руках, висип рідкісне явище, а долоньках, шкірі обличчя, підошов і шийної зони – висипання зовсім не характерні. Їм властиво прояв різній колірній палітрою:
- яскраво червоними дрібними пухирями;
- вузликові папулами, бліднуть при легкому натисканні;
- папульозними пурпуровими вузлами і синього кольору підшкірними петехіями;
- геморрагически червоною висипкою на слизовому покритті глотки і рота.
Розміри елементів висипу варіюються і можуть досягати 1 см. Вона тримається на тілі до 4-х днів, блідне і зникає. Наступна хвиля шкірних висипань з’являється через одну, півтора тижні.
Початкові ознаки шкірної форми геморагічного васкуліту проявляються у вигляді дрібних підшкірних геморагій (петехій), що локалізуються на верхніх частинах стоп і гомілках. Іноді, вони виступають на шкірному покриві рук, спини і живота. У зоні ураження – під волоссям на голові, навколо очниць, відзначається сильна зудить симптоматика і біль.
Губи, щоки, зона промежини набрякають. Після зникнення висипів, на їх місці залишається пігментація, яка дає лущення в періоді рецидиву. Можливі рубцеві освіти при злитті і некрозі окремих ділянок висипки, і приєднання вторинних інфекцій.
При геморагічному васкуліті характерно прояв різних синдромів (комплексу симптомів), властивих багатьом патологічним процесам. Наприклад:
Суглобовий синдром геморагічного васкуліту проявляється майже у половини дорослих пацієнтів. Запальним процесам піддаються великі суглобові групи ніг. Іноді, запальні реакції вражають ліктьові і променезап’ясткових суглобів і можуть розвиватися на протязі тижня і навіть передувати кожному поразки.
При цьому відзначаються: набряклість і почервоніння ніг, мігруюча хворобливість в кінцівках і прояв миалгий (м’язових болів). Інтенсивний больовий синдром з сильним запаленням і набряком можуть привести до зміни ходи. Суглобових деформацій і порушення рухових функцій, як правило, не відбувається.
Читати також: Гіпоалергенна дієта при васкуліті
Синдром шлунково-кишкового тракту (абдомінальний) характеризується короткочасними коліками, нудотою, блювотою. Виявляється одночасно з шкірним поразкою або трохи пізніше. Значні порушення в стані пацієнта не відбуваються. Якщо при симптомах геморагічного васкуліту лікування не своєчасно, з’являються ознаки кишкового і шлункової кровотечі – блювота з домішками крові і пронос з кров’ю.
При важких ураженнях можливі прояви кишкової інвагінації (непрохідність), перфорації (прорив кишки) і перитоніту (запалення очеревини). Симптоми даного синдрому проявляються: слабкістю, відчуттями шуму в голові і мерехтінням перед очима, запамороченням, тахікардією та непритомним станом.
Прояв ниркового синдрому відзначається у більшої половини пацієнтів вже після тижневого терміну шкірних висипань. Ізольовано проявляється дуже рідко. Викликає розвиток гострої форми гломерулонефриту аутоаллергических природи з запальними процесами в усьому нирковому апараті, і різке зниження тонусу судинних русел.
У сечі відзначаються домішки крові, обумовлені ослабленням запалених стінок артеріол, через які вільно просочуються еритроцити.
Легеневі зміни проявляються внаслідок ураження дихального шляху і легеневих часточок пацієнта. Виявляються кашлем і задишкою, домішками крові в мокроті через підвищену капілярної кровоточивості.
Серцево-судинних змін характерні ознаки вираженої тахікардії і схильність до аритмії.
Синдром ураження нервової системи вважається несприятливим наслідком геморагічного васкуліту. Обумовлений поширенням запального процесу за межі судинного ураження, залучаючи до процесу оболонки мозку. Тому симптоматика проявляється ознаками енцефаліту і менінгіту – сильними мігренню, атаксією (порушення в координації), судомами.
Клінічна картина захворювання
Васкуліти шкіри проявляються по-різному, в залежності від форми патології. Загальні симптоми поверхневого (шкірного) ураження такі:
- раптова поява шкірного висипу, яка дуже швидко поширюється по тілу. Найчастіше висипання починаються на животі і ягідниця;
- при важкій формі хвороби виникають некрози покривів, які можуть перерости в гангрену;
- локація висипу симетрична;
- висип не зникає при натисканні, а згодом змінює свій колір;
- в рідкісних випадках з’являється набряклість кистей рук, стоп.
Гемороїдальний васкуліт лейкокластіческого типу (синдром Мішера-Шторка) проявляється появою висипу на ногах. Вона проявляється через загострення осередкової інфекції. Самопочуття пацієнта з цією хворобою стабільний. Тільки іноді можливе підвищення температури тіла, занепад сил.
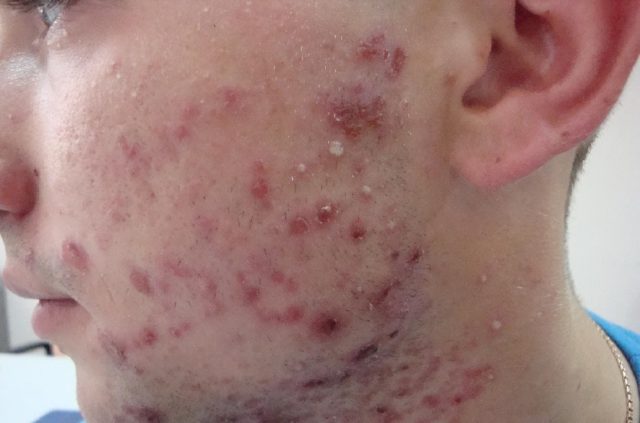
Це захворювання носить хронічний характер перебігу і супроводжується висипаннями у вигляді незначних геморагічних-еритематозних і еритематозних плям
Основні ланки патогенезу
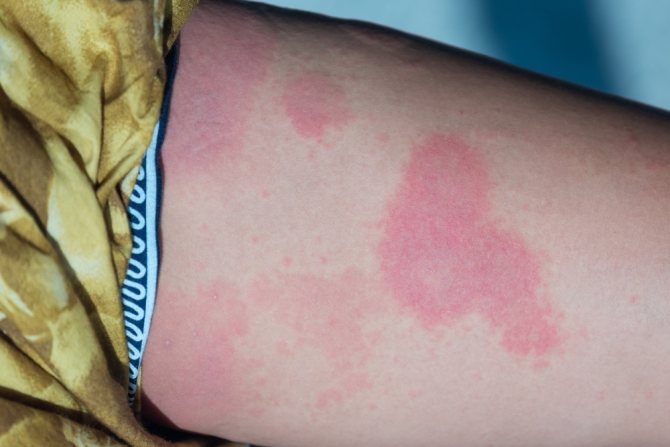
У стінках дрібних судин (капілярів і венул) відкладаються імунні комплекси, відбувається активація системи комплементу і виділення огрядними клітинами біологічно активних речовин.
Лікарі виділяють наступні варіанти патології:
- гіпокомплементарний (в сироватці відзначається знижена концентрація комплементу, ця форма протікає важче);
- нормокомплементарний (супроводжується нормальною концентрацією комплементу, зазвичай супроводжує кропив’янку, має тенденцію до самостійного лікуванню);
- синдром гіпокомплементарного уртикарний васкуліт (окремими авторами відноситься до варіантів такої аутоімунної патології як системний червоний вовчак).
Запалення дрібних судин може розвиватися самостійно (первинний – ідіопатичний – васкуліт) або супроводжувати будь-яке хронічне захворювання (вторинний уртикарний).
Наступні захворювання можуть привести до розвитку судинної патології:
- злоякісні новоутворення;
- інфекційні процеси;
- гломерулонефрит.
Крім того, провокуючим фактором може стати необхідність тривалого прийому протизапальних препаратів.
Прояви і симптоми
Уртикарний васкуліт, як правило, симулює клінічну картину рецидивуючої кропив’янки. Основні симптоми:
- Пухирі і вузлики різної величини, які утворюються на різних ділянках шкіри. Тримаються пухирі добу і більше, висипання мають чіткі контури і щільну структуру.
- Після дозволу пухирів на місці їх утворення з’являється геморагічний висип.
- При проведенні диаскопии (знекровлення ділянки шкіри шляхом натискання на нього предметним склом) пухирі бліднуть, а виникла на їх місці висип не змінює свого кольору.
Крім шкірних проявів, уртикарний васкуліт проявляється ураженням інших органів.
- Запалення суглобів відзначається у 70% хворих.
- Поразки шлунково-кишкового тракту, що виражається порушеннями травлення, болями, нудотою – у 30%.
- Кон’юнктивіт відзначається у 10% хворих.
- Ураження ЦНС, що виражаються в головних болях, деякому підвищенні внутрішньочерепного тиску, парезами – у 10%.
- Приблизно у 5% хворих можна помітити збільшення лімфатичних вузлів.
Внекожние прояви уртикарний васкуліт відзначаються не у всіх випадках, іноді єдиним симптомом залишаються пухирі на шкірі. Тому при діагностиці важливо диференціювати уртикарний васкуліт від кропив’янки.
Відмінними рисами пухирів при уртикарний васкуліті є наявність вираженої пурпура та ущільнення. Однак в деяких випадках, симптоми нічим не відрізняються від висипу при кропивниці. Іноді відзначаються і інші шкірні прояви – висипання у вигляді булл, елементи мультиформної еритеми, ангіотекі тощо.
лікування хвороби
Церебральний васкуліт – рідкісне і небезпечне захворювання. При появі перших симптомів, потрібно негайно звернутися до невропатолога. Лікар збере анамнез хвороби, проведе найбільш інформативні методи діагностики і призначить лікування. Щоб вилікувати васкуліт ЦНС фахівець призначить медикаменти і дієтичне харчування. Застосовувати самостійно будь-які препарати або інші методи терапії не можна, так як це призводить до погіршення стану хворого.
терапія медикаментами
При появі симптомів хвороби, фахівці призначають ліки, представлені в таблиці:
Основні принципи лікування
Лікування васкуліту призначається залежно від активності прогресування патологічного процесу, ступеня ураження шкірних покривів, оцінки системності прояви захворювання. Якщо лікарям вдалося встановити першопричину прояви патології, обов’язково призначається терапія щодо усунення провокуючих чинників.
Обов’язково вживаються заходи для купірування запальних процесів і якнайшвидшого заживання пошкоджених ділянок шкірного покриву. На фото можна ознайомитися з різними формами прояву патології. І чим раніше було вжито заходів лікування, тим більше шансів повністю очистити шкіру, швидко вилікувати запалення, усунути супутні симптоми. Висип, якій проявляється геморагічний васкуліт, періодично обробляють аплікаціями «Димексиду», змащують спеціальними мазями ( «Актовегін», «максидекс», «Ируксол»).
Читати також: Геморагічний васкуліт у дітей фото
Для лікування патології, що поширилася на внутрішні органи, застосовуються лікарські препарати групи НПЗЗ ( “Диклофенак», «Аспірин»), антикоагулянти і нікотинова кислота. Якщо терапія із застосуванням цих препаратів виявилася неефективною, лікарі рекомендують пройти процедуру плазмоферезу. Лікування недуги – це комплексний підхід, що усуває шкірні прояви хвороби, причину і симптоми.
терапія
Приблизно у половини пацієнтів шкірне запалення пов’язане з інфекцією, запальним або злоякісним захворюванням. У таких випадках призначається лікування основної патології. При вірусному гепатиті В і С призначаються противірусні засоби.
Лікування шкірного васкуліту включає такі загальні заходи:
- спокій і тепло для ураженої кінцівки;
- високе становище;
- усунення тертя об одяг і інших механічних впливів.
При обмежених шкірних ураженнях призначається колхіцин. При його неефективності використовуються імунодепресанти, пульс-терапія глюкокортикоїдами. У важких випадках застосовується метотрексат, азатіоприн, циклоспорин.
При неефективності такого лікування або протипоказання до нього використовується внутрішньовенне введення імуноглобулінів і плазмаферез.
Засоби для зовнішнього лікування
- З зовнішніх коштів для лікування шкірного васкуліту показано застосування мазі «Солкосерил». Цей препарат сприяє відновленню нормального епітелію, зміцненню капілярної стінки. Мазь застосовують при сухих пошкодженнях, а гель можна використовувати для загоєння трофічних виразок, завдаючи на уражену область тонким шаром двічі на день до повного загоєння.
- Синафлан сприяє зняттю запалення і набряку судинної стінки, перешкоджає її некрозу. Мазь наносять на осередки ураження 1-2 рази на день.
- З зовнішніх коштів також корисні компреси з димексидом. Цей розчин змішують з водою в рівних частках, примочку тримають 15 хвилин 1-2 рази на день. Димексид має протизапальну, дезинфікуючу, ранозагоювальну дію.
- Надалі показано застосування засобів з пантенолом, що знімають залишкову запальну реакцію і захищають шкіру.
Будь-які препарати повинен призначити лікар. Це серйозне захворювання, і при неправильному лікуванні воно вражає внутрішні органи, приводячи до незворотних змін їх функції.
Як лікувати шкірний васкуліт народними засобами?
Рецепти народної медицини можна використовувати тільки як доповнення до основного лікування після консультації з дерматологом і ревматологів. Можуть застосовуватися такі засоби:
- прийом всередину настою з суміші м’яти, хвоща і деревію з додаванням тополиного нирок, квіток календули і бузини; сировину беруть в рівних частках, наполягають, як чай, п’ють по столовій ложці 5-6 разів на день;
- якщо приготувати відвар з цих же рослин і залишити його на 12 годин, з отриманою рідиною добре робити компреси на 20 хвилин 1-2 рази на день.
Гістопатологія
Після проведення обстеження:
- клітини внутрішньої вистилки (ендотелій) дрібних судин набряклі, їх структура пошкоджена;
- еритроцити виявляються поза судинного русла в тканинах, прилеглих до судин (вихід червоних кров’яних клітин за межі судинного русла називається екстравазацією);
- ядра зернистих лейкоцитів розпадаються, на їх місці визначається ядерна пил (лейкоклазія, каріорексис);
- фібриноїдний некроз дрібних вен;
- відкладення фібрину біля судин і всередині них;
- інфільтрація лімфоцитів близько судин.
лікування
Лікування буде залежати від форми хвороби, воно спрямоване на поліпшення загального стану пацієнта, усунення причини розвитку патології і відновлення організму. Всім пацієнтам без винятку призначається постільний режим і дотримання дієти, яка виключає вживання їжі, здатної дратувати організм (жирна, смажена, гостра, солона, копчена їжа, цитрусові, напої з кофеїном, шоколад і консервовані вироби).
Лікування геморагічної форми хвороби:
- Для полегшення стану при шкірних і суглобових зміни показаний прийом гормональних препаратів – глюкокортикостероїдів (преднізолон).
- НПЗП (нестероїдні протизапальні препарати) зменшують запалення і больові відчуття.
- Для розрідження крові і профілактики утворення тромбів призначаються антикоагулянти і антиагреганти. Їх прийом повинен бути тривалим, до п’яти тижнів. При цьому необхідно постійно контролювати показники крові.
- Плазмаферез призначається при неефективності лікування перерахованими лікарськими препаратами.
- Чи не призначаються вітаміни, протиалергічні засоби і препарати, що містять кальцій.

Лікування інших форм шкірних васкулітів:
- Нестероїдні протизапальні препарати: Ібупрофен, Диклофенак, Ортофен та інші.
- Препарати, що містять кальцій.
- Саліцилати.
- Вітаміни, що володіють антиоксидантним ефектом.
- Йодид калію 2%. Приймати його слід при вузловий еритемі тричі на день по одній столовій ложці.
- Антиагреганти.
- Антикоагулянти.
- Внутрішньовенні інфузії при наявності симптомів інтоксикації (фізіологічний розчин, Полиглюкин).
- Цитостатики призначаються у важких випадках з множинними ускладненнями.
- Показано застосування гормональних засобів протягом 10 днів (глюкокортикоїди).
- Фізіотерапевтичне лікування.
Зовнішнє лікування необхідно при появі виразок і некротизованих ділянок шкіри:
- Антисептики: анілінові барвники 1-2% розчин.
- Мазі, що сприяють епіталізаціі тканин (наприклад, Солкосерил).
- Глюкокортикостероїди для зовнішнього застосування в вигляді мазей.
- Протеолітичні ферменти у вигляді мазей або примочок.
- Димексид у вигляді аплікацій.
При наявності вузлів показано сухе тепло. Лікування не можна припиняти після зникнення симптомів хвороби. Воно проводиться до нормалізації показників лабораторних досліджень. Підтримуючу терапію проводиться тривалий час після одужання, воно спрямоване на попередження рецидивів.
методи діагностики
Діагностика захворювання полягає в проведенні лабораторних досліджень біологічного матеріалу, вилученого у пацієнта, а також на підставі проведення обстеження його фізичного стану. Серед найпопулярніших методів обстеження є біопсія і спеціальні тести, що дозволяють уточнити причину розвитку патології. Якщо лікарі підозрюють васкуліт, обмежений шкірою, проводяться додаткові аналізи для виключення прояви запальних процесів і патологій на внутрішніх органах. Серед додаткових заходів обстеження основними є:
- дослідження дихальної системи. Особливо якщо проявилися симптоми, що насторожують – кашель, задишка, відхаркування мокротиння з домішкою крові;
- набряки є одним із сигналів для ретельного обстеження стану нирок;
- нервову систему обстежують, якщо виявляється асиметрична слабкість, швидка стомлюваність;
- геморагічний васкуліт, який вразив ШКТ, проявляється у вигляді діареї, появою слідів крові в калі, болем і дискомфортом в області живота.

Ретельна діагностика важлива для того, щоб вивчити, а потім і усунути інфекцію і не допустити розвитку вторинного васкуліту
Обов’язково проводяться аналізи сечі і крові, а також рентгенографії грудної клітини (при підозрі лікарів на можливе альвеолярне кровотеча). Біопсія – це один з методів діагностики, що дозволяє визначити ступінь і глибину уражених патологією ділянок епідермісу. Найбільш інформативними вважаються результати досліджень, проведені з зразком, вилученим, не пізніш як через 48 годин після першої появи висипу. Для аналізу беруть фрагмент шкіри разом з підшкірної клітковиною (біоптат повинен містити судини малого і середнього калібру). Поверхнева біопсія не є ефективною.
Часто люди, які зіткнулися з цією хворобою обличчям до обличчя, не знають, до якого лікаря звернутися за допомогою, хто лікує васкуліт. Підтвердженням попереднього діагнозу і призначенням лікування займається лікар-ревматолог. У цього фахівця є специфічні навички для діагностики та призначення терапії системних захворювань сполучної тканини і кровоносних судин. З огляду на область ураження тіла, ревматолог може призначити додаткову консультацію у суміжного фахівця (пульмонолога, імунолога, хірурга, уролога, інфекціоніста, нефролога).

Варто відзначити, що найкращим обстеженням для підтвердження діагнозу є біопсія
симптоми
Васкуліт ЦНС – підступне захворювання, оскільки на перших етапах дуже схожий на застуду або грип. Виникають ознаки розсіяного склерозу. І навіть після проведення рентгенологічного дослідження ситуація не прояснюється, оскільки судинні сплетення за зовнішнім виглядом нагадують новоутворення.
Запалення судин головного мозку: симптоми:
- підвищення температури тіла;
- поява мурашок;
- посилення потовиділення (особливо в нічний час);
- адинамія;
- зниження чутливості шкіри;
- погіршення слуху і зору;
- непритомність;
- нервозність, дратівливість, можливі напади і психози;
- мимовільні м’язові скорочення;
- у дітей: млявість, безпричинні капризи;
- зниження маси тіла;
- гострий головний біль.
Умови виникнення хвороби
Щодо умов появи хвороби існує думка, що виникає порушення роботи імунітету і відбувається збій в системі (аутоімунний процес). Наш організм виробляє специфічні тіла, які йдуть в атаку на судинне русло. Процес запалення потихеньку виключає із системи артерію або вену. На тлі порушення харчування проблемної ділянки тканини організму, відбуваються крововиливи, зменшується ширина зміненого протоки, починається його розпад. Клітини не отримують харчування і гинуть.
Порушення роботи кровотоку можуть викликати будь-які з перерахованих причин:
- Патогенна мікрофлора. Відомо вміння бактеріофагів керувати нашими клітинами і їх роботою.
- Глистові інвазії, грибкові захворювання, проблеми імунітету, що не переносяться організмом ліки, неконтрольований прийом вітамінів, препарати для лікування туберкульозу, протизаплідні засоби внутрішнього прийому. Побутова хімія та хімія з нафтопродуктів, препарати для знищення комах.
- При переохолодженні організму в крові людини утворюється білок кріоглобуліни. Цей білок здатний перекривати стінку судини і сприяти розвитку васкуліту.
- При курінні розвивається підвищена чутливість до компонентів інгредієнтів тютюну. В результаті зловживання курінням розвивається облітеруючий тромбангіїт – один з видів васкуліту.
- Генетична схильність до аутоімунних захворювань.
Останні дослідження показали, що ключем хвороби є грампозитивні і грамнегативні бактерії. Доведено присутність в досліджуваному матеріалі специфічних складових обстежених пацієнтів.
