Все про гіпертонічну хворобу: види, симптоми, ускладнення та лікування
Гіпертонічна хвороба – найпоширеніша патологія серцево-судинної системи, що призводить до інсультів, інфарктів і ниркової недостатності. Від нестабільного артеріального тиску страждає третина всього населення планети. Згідно медичної статистики, 5% випадків закінчуються летальним результатом.
Поширеність захворювання серед чоловіків і жінок приблизно однакова. Після 40 річного віку, синдроми, викликані на гіпертонічну хворобу, проявляються у кожної другої людини. Крім того, останнім часом почастішали випадки виявлення гіпертонії у підлітків і дітей.
Гіпертонія з медичного визначення має на увазі підвищення тонусу судин зі збільшенням артеріального тиску на кілька одиниць ртутного стовпа. Хвороба пов’язана з патологією серця, судин, нирок, реологічних властивостей крові.

Що таке гіпертонічна хвороба
Одне з основних проявів захворювання – високий артеріальний тиск (артеріальний тиск), снижающееся тільки після прийняття спеціальних і сильних медикаментів.
До гіпертонії відносять тиск від 140/90 мм.рт.ст. і вище, якщо воно підтверджується протягом двох лікарських оглядів.
Ділиться гіпертонічна хвороба на кілька типів:
- Есенціальна артеріальна гіпертонія,
- Симптоматична артеріальна гіпертонія,
- Хронічна гіпертонія,
- Судинна гіпертонія.
Симптоматична або вторинна гіпертонія становить лише 10% від усіх зафіксованих випадків захворювання. Гіпертонічний синдром – друга назва захворювання – найчастіше супроводжує червону системну вовчак, сечокам’яну хворобу, аномалію і пухлини нирок, ішемію, токсикоз на пізніх термінах вагітності, нирковий туберкульоз. Незважаючи на те що гіпертонічний синдром не має власних ознак і особливостей, він серйозно обтяжує основне захворювання.
Есенціальна гіпертонія – самостійна форма хвороби.
Хронічна гіпертонія зазвичай викликана надлишком кальцію в крові, інфекційними захворюваннями (які перейшли в хронічні), цукровий діабет і спадковістю. Виявляється у вигляді нервозності, неуважності, втоми і слабкості, частому оніміння рук і ніг, порушення мови, гіпертрофії лівого шлуночка і частих болях в області серця.

види

Типи гіпертонії дають повну картину захворювання. Вони діляться на дві великі групи, схожі за прояву, але різняться за принципом лікування.
- Первинна артеріальна гіпертонія – лікарі не можуть визначити причини підвищення артеріального тиску. Найчастіше її діагностують у людей похилого віку, вказуючи стадію прояви:
- Перша ступінь – легка, тиск крові становить від 140 до 99 мм рт. ст. Гіпертонічний криз і ураження життєво важливих органів (серце, нирки, мозок) відсутні.
- Друга ступінь – помірна, тиск перевищує 179-109 мм рт. ст. Часто трапляються кризи, працездатність порушена, у внутрішніх органах відзначаються поразки.
- Третя ступінь – важка, тиск крові перевищує 180 мм рт. ст. Кризи супроводжуються нирковою та серцевою недостатністю.
Перші два ступені артеріальної гіпертонії часто не дають про себе знати тривалий час. Хворий вперше звертається за допомогою після настання кризи. Іноді патологія виявляється випадково – під час профогляду.
2. Вторинна артеріальна гіпертонія – проявляється як наслідок інших захворювань або є побічним ефектом на лікарські препарати. Тиск крові у хворого сильно підвищений, причому терапевтичне зниження дає незначні результати і короткочасний ефект.
Вторинна артеріальна гіпертензія може бути викликана наступними змінами в організмі:
- ендокринними патологіями (збій в роботі надниркових залоз і щитовидної залози);
- захворюваннями нирок (пієлонефрит, сечокам’яна хвороба, гломерулонефрит, новоутворення, нефропатії);
- обтяженої спадковою гіперхолестеринемією;
- серцевою недостатністю (пороки, атеросклеротичні ураження аорти);
- хвороби і травми тканин головного мозку;
- неправильний прийом лікарських препаратів (гормони, стимулятори ЦНС).
Нестабільний тиск може бути викликано вагітністю, коли навантаження на нирки збільшена. Але після народження дитини, все приходить в норму.
При атеросклерозі ниркових артерій на тлі утрудненого кровообігу виникає реноваскулярная гіпертензія.
Цей вид гіпертонії може проявитися у будь-якої людини після випитої чашки міцної кави або енергетичного напою.
Як розвивається гіпертонія
Механізм розвитку гіпертонічної хвороби наступний: у відповідь на стресовий фактор виникає порушення в периферичних судинах регуляції тонусу. Результат – спазм артеріол, і формування дисциркуляторного і дискинетического синдрому. Секреція нейрогормонів в альдостероновой системі значно збільшується. Це викликає затримку в судинному руслі натрію і води, що збільшує обсяг циркуляції крові і підвищує тиск. Під час захворювання зростає і в’язкість крові, що призводить до зниження швидкості процесу обміну речовин в тканинах. Стінки судин збільшуються в розмірах, просвіт між ними звужується, що позначається на кровотоці. Високий рівень опору в периферії робить захворювання незворотнім. В результаті підвищеної проникності і просочування стінок судин плазмою крові відбувається розвиток артеріосклерозу і елластофіброза, а це веде до серйозних змін в тканинах деяких органів.
Спонтанно гіпертонія не може з’явитися у людини. Зазвичай гіпертонії передує вегето-судинна дистонія (СВД), частим супутником якої є варикозне розширення вен.
Варикоз і гіпертонія пов’язані між собою: підвищена активність стінок судин при СВД призводить до зменшення їх діаметра. Опір стінки судини потоку крові збільшується, що підвищує артеріальний тиск. Варикоз відрізняється потовщенням сосудной стінки, освіти всередині кишень і звужень, які перешкоджають нормальному току крові. Хворі вени вже не справляються з кровотоком, що веде до утворення в тканинах отках і хронічного застою в венах. Обернутися це може розвитком гангрени, сепсисом і навіть летальним результатом.
Які ліки призначають
Ліки від гіпертонічної хвороби потрібно почати приймати негайно, якщо у вас тиск 160/100 мм рт. ст. або вище. Тому що ризик інфаркту або інсульту занадто високий, одним тільки переходом на здоровий спосіб життя тут не обійтися. При артеріальному тиску 140 / 90-160 / 100 мм рт. ст. лікарі призначають ліки, якщо у хворого є інші фактори ризику, крім гіпертонії. Наприклад, цукровий діабет або захворювання нирок.
Групи ліків від гіпертонії
| Група препаратів | опис | Побічні ефекти |
| сечогінні ліки | Ці препарати також називаються діуретики. Найчастіше призначають тіазидні (гідрохлортіазид) або петльові (фуросемід, торасемід) сечогінні ліки. Перші – слабше, другі – сильніше. Препарат индапамид (Арифон) – це споріднені діуретики, але фактично використовується як судинорозширювальний засіб. | Створюють дефіцит вітамінів і мікроелементів в організмі, через що може бути слабкість, запаморочення. Підвищують ризик цукрового діабету та подагри. Хворому, що приймає діуретики, можливо, знадобиться частіше ходити в туалет. |
| Бета-блокатори | Адреналін і деякі інші гормони «розганяють» серце. Бета-блокатори – ліки, що ослабляють дію цих гормонів. Вони зменшують пульс і об’єм крові, який перекачує серце. Знижують ризик повторного інфаркту. Небіволол (Небілет) – бета-блокатор, які володіє додатковим судинорозширювальну дію. | Слабкість, низький пульс, погіршена переносимість фізичних навантажень. Устаревшніе бета-блокатори шкідливо впливають на обмін речовин, знижують чоловічу потенцію. Нові препарати таких побічних ефектів не викликають. |
| інгібітори АПФ | Ці ліки блокують вироблення ангіотензину-II – речовини, яке стискає стінки кровоносних судин. Завдяки такій дії, судини розслаблюються, просвіт в них розширюється, потік крові поліпшується. Інгібітори АПФ знижують ризик першого і повторного інфаркту, гальмують розвиток ниркової недостатності. | Викликають нестерпний сухий кашель у 10-20% пацієнтів. Чи не роблять шкідливого впливу на обмін речовин. Чи не погіршують чоловічу потенцію. |
| Блокатори рецепторів ангіотензину-II | Препарати, які діють так само, як інгібітори АПФ, але не викликають сухий кашель. Можливо, вони трохи слабкіше. Їх часто призначають при непереносимості інгібіторів АПФ. Це більш нові ліки, вони коштують дорожче. | Побічні ефекти – не частіше, ніж від прийому плацебо. |
| антагоністи кальцію | Розслаблюють стінки кровоносних судин, покращують потік крові. Одні антагоністи кальцію знижують пульс, інші – ні. Інша назва препаратів цієї групи – блокатори кальцієвих каналів. Вони знижують ризик інфаркту та інсульту. | Частий побічний ефект – набряки на ногах, а також висип. Деякі антагоністи кальцію (верапаміл, дилтіазем) не поєднуються з бета-блокаторами. Приймати їх разом небезпечно. За інформацією зверніться до лікаря, який призначає вам ліки. |
Сечогінні ліки призначають найчастіше і в першу чергу. Подивіться відео про ці таблетках від відомого доктора Олени Малишевої. Дізнайтеся, які особливості їх прийому, з якими продуктами вони не поєднуються, про що ще потрібно запитати лікаря.
Класифікація захворювання
Гіпертонічна хвороба різниться з причин підйому тиску, поразці органів, рівню артеріального тиску і течією. Хвороба може бути доброякісною, або прогресуючої повільно, або швидко прогресуючої – злоякісної. Більш важливою є класифікація за рівнем і стабільності тиску. розрізняють:
- нормальну ГБ (до 129/85 мм.рт. ст.),
- прикордонну (до 140/90 мм.рт.ст.),
- гіпертензію 1 ступеня (до 160/100 мм.рт.ст.),
- 2 ступеня (до 180/110 мм.рт.ст.),
- 3 ступеня (понад 180/110 мм.рт.ст.).
Доброякісна гіпертонія має три стадії. Перша або легка характеризується підйомами тиску до 180 на 104 мм.рт.ст., але після нетривалого відпочинку воно нормалізується. Деякі люди скаржаться на головні болі, проблеми зі сном, стомлюваність і зниження працездатності. Разом із тим у більшості випадків легка стадія протікає без виражених окремих симптомів.

Друга або середня стадія відрізняється тиском до 200 на 115 мм.рт.ст. в стані спокою. Її супроводжують сильні і пульсуючі болі голови, запаморочення, болі в області серця. Під час обстеження виявляють ураження серця. Іноді виявляється субендокардіальних ішемія. Можливі мозкові інсульти, транзиторна ішемія мозку.
Третя або важка стадія супроводжується стабільними і сильними підвищеннями тиску. На початку стадії підвищений тиск носить непостійний характер, і зазвичай проявляється після фізичних навантажень, а також перепадів атмосферного тиску, емоційних потрясінь. Нормалізація можлива після інфаркту міокарда або інсульту. Після інфаркту часто виникає обезголовлена гіпертонія. Тобто, стан, коли знижується тільки систолічний або пульсовий тиск.
симптоми
Гіпертонічна хвороба проявляється у кожної людини по-різному, в залежності від стадії. Іноді яскраво-виражені симптоми виникають на ранньому етапі розвитку хвороби, а буває, що ознаки патології практично відсутні при хронічній формі.
Основні ознаки початкової артеріальної гіпертензії та хронічної гіпертонічної хвороби:
- Головні болі – виникають при зміні погоди, після фізичних навантажень, при недосипанні і перевтомі, після сильного стресу і загострення будь-якого захворювання. Характер болю – тяжкість і здавлювання в області потилиці, що посилюються при повороті голови, кашлі, чханні. У деяких хворих розвиваються набряки на обличчі. Сильний біль, що виникла вранці після пробудження, свідчить про гіпертонічний криз.
- Біль в грудях – локалізується в лівій верхній частині, що не знімається серцевими препаратами, може тривати від декількох хвилин до декількох годин. Виникає в результаті перевантажень, стресів.
- Задишка – дихання порушується в основному в результаті фізичного навантаження. При захворюванні судин і гіпертонії спостерігається навіть в стані спокою.
- Носові кровотечі – виникають як самостійно, так і при головному болю. У деяких випадках після втрати крові хворі відчувають полегшення.
- Набряки кінцівок – можуть свідчити про серцевої недостатності.
- Порушення зору – «мушки» перед очима, помутніння, відсутність чіткості, двоїння предметів.
- Підвищена емоційність – раптові спалахи гніву, дратівливість, підвищена чутливість до звуків і світла.
Повна клінічна картина гіпертонічної хвороби представлена і іншими симптомами, зустрічаються рідше. У деяких хворих при підвищенні артеріального тиску відбувається рясне потовиділення, виникає шум у вухах, пальці рук і ніг німіють, сон порушується. Всі симптоми хвороби гіпертонія перерахувати неможливо. Однак при уважному ставленні до змін в організмі, запідозрити захворювання можна на початковій стадії розвитку.
Щоб дізнатися все про гіпертонії і методи лікування, необхідно звернутися до лікаря. Багато хворих плутають захворювання з патологіями інших органів.
Причини розвитку захворювання
Причини гіпертонії криються в порушенні регуляторної діяльності головних відділів центральної нервової системи, які контролюють роботу всіх внутрішніх органів. До розвитку можуть привести часті перенапруги і перевтоми, як фізичного, так і розумового характеру, тривалі, постійні і сильні хвилювання, стреси.
Робота по ночах, часте перебування в галасливій обстановці також можуть спровокувати захворювання.
До групи ризику входять любителі солоної їжі. Сіль викликає спазми артерій і перешкоджає виведенню рідини. Важливу роль відіграє і спадковість. Імовірність появи захворювання зростає, якщо гіпертонія є у двох і більше родичів.
Деякі захворювання також провокують розвиток гіпертонічної хвороби. До них відносять:
- Хвороби надниркових залоз і нирок,
- Захворювання залози щитовидної,
- ожиріння,
- Діабет цукровий,
- тонзиліт,
- Атеросклероз.
Серед жінок в групі максимального ризику ті, хто перебуває в клімактеричному віці. Пов’язано це з гормональними перебудовами в організмі, емоційними загостреннями, нервовими реакціями. Саме на період клімаксу припадає близько 60% всіх захворювань у жінок.
У чоловіків визначає підвищений ризик вік і статева приналежність. Гіпертонія в 20 років і 30 років розвивається приблизно у 9% чоловіків. У віці від 40 років відсоток збільшується до 35, а після 65 років – уже 50%. Гіпертонічна хвороба зустрічається частіше у представників чоловічої статі у віці до 40 років, ніж у жінок. У більш старшій віковій групі співвідношення змінюється – пояснюється це великим відсотком чоловічої смертності від ускладнень.
Причини гіпертонії криються в гіподинамії і шкідливі звички. Складові тютюнового диму провокують спазми судин і ушкоджують тонкі стінки артерій. Гіподинамія супроводжується уповільненим обміном речовин, а в разі підвищення навантаження нетреноване серце втомлюється в рази швидше.
Ризик 4 при артеріальній гіпертензії 2 ступеня
Це явище характерне для ускладненою клінічної картини, яка відповідає рівню небезпеки більше 30%. Структурні зміни внутрішніх органів мають виражену симптоматику, а скачки артеріального тиску стають тривалими по інтервалу і систематичними. При ризику 4 при артеріальній гіпертензії 2 ступеня діяти потрібно негайно, інакше серед ускладнень не виключені інвалідність, летальний результат.
Клінічні ознаки характерного недуги прогресують стрімко, приковують пацієнта до ліжка під час чергового нападу. Перш ніж приймати самовільно гіпотензивні засоби, належить звернутися до фахівця з характерними скаргами на загально самопочуття. Звернути особливу увагу потрібно на такі симптоми гіпертонії 2 ступеня, які залежать від стану організму:
- відчуття пульсації, біль у скронях;
- в очах темніє;
- в вухах шум в ранковий час;
- відчуття тиску в потиличній області;
- висока збудливість;
- обличчя і повіки набряклі;
- оніміння верхніх кінцівок;
- капілярна сітка на очних білках;
- часте запаморочення;
- мелькають мошки перед очима;
- прискорене серцебиття;
- ознаки тахікардії;
- розширення судин склер очей;
- набряки нижніх кінцівок;
- гіперемійовані шкірні покриви;
- проблеми з сечовипусканням;
- плаксивість, апатія, млявість;
- надмірна дратівливість;
- проблеми з пам’яттю;
- емоційна нестабільність.
ul
симптоматика
Клініка гіпертонічної хвороби на початкових стадіях може бути неяскраво вираженою. Людина тривалий час може навіть не підозрювати про підвищений тиск і розвиваються в судинах процесах. Ранні і перші ознаки гіпертоніі- дратівливість без видимих причин і підвищена стомлюваність.
Симптоми гіпертонії на ранніх стадіях: невротичні порушення, слабкість, порушення сну, шум і дзвін у вухах і запаморочення, прискорене серцебиття.
Люди відзначають зниження працездатності, втрату концентрації. З’являється задишка. Головний біль при гіпертонії з’являється частіше вранці в скроневій і потиличній області. До кінця дня і в положенні лежачи може посилюватися. Пов’язані вони з порушенням тонусу венул і артеріол. Симптоми гіпертонії включають в себе і хворобливі відчуття в області серця. Пов’язано це з посиленням роботи серцевого м’яза для подолання зростаючого опору. В результаті між потребами і можливостями міокарда виникає дисоціація, яка веде до стенокардії.

Ознаки гіпертонічної хвороби на більш пізніх термінах – пелена і миготіння «мушок» перед очима, а також інші фотопсии. Пояснюються вони спазмами артеріол сітківки ока. Злоякісна гіпертонія може супроводжуватися крововиливами в сітківці, які ведуть до сліпоти. У рідкісних випадках симптоми гіпертонії проявляються блювотними позивами, набряком рук і онімінням пальців, ознобом, вранці – вагою в століттях і одутлість особи, підвищену пітливість.
профілактика
Профілактика гіпертонічної хвороби полягає в тому, щоб контролювати чинники ризику. Причому чим старше стає людина, тим більше уваги потрібно приділяти здоровому способу життя. Сили і час, які раніше йшли на побудову кар’єри і матеріального достатку, потрібно перенаправляти на підтримку здоров’я.
Профілактичні заходи:
- споживати солі не більш 2-3 г на добу, навіть здоровим людям;
- займатися фізкультурою 5-6 разів на тиждень – хоча б ходьбою, а якщо здоров’я дозволяє, то бігом підтюпцем;
- споживати алкоголь помірно – в перерахунку на чистий спирт не більше 24 г на добу для чоловіків і 12 г для жінок;
- збільшити частку рослинної їжі – зелених овочів, які знаходяться в списку дозволених для низько-вуглеводної дієти.
Потрібно прагнути схуднути і стабільно підтримувати нормальну вагу. Однак, на сьогодні ще не винайшли спосіб, щоб гарантовано досягти цієї мети. Проте, профілактичні заходи надійно захищають від гіпертонії навіть людей, у яких надмірна вага або клінічне ожиріння.
Від ускладнень гіпертонії страждають в основному люди, які не знають, що у них підвищений тиск і тому не лікуються. На рівні національної охорони здоров’я профілактика полягає в тому, щоб регулярно вимірювати тиск всім дорослим людям. У кого воно виявиться підвищеним – направляти до лікаря, призначати лікування. Це називається скринінгові обстеження. Бажано охопити ними якомога більший% дорослого населення.
Ускладнення під час гіпертонії
Ускладнення гіпертонічної хвороби:
- Гіпертонічний криз,
- Порушення зору,
- Порушення кровообігу в головному мозку,
- нефросклероз,
- Крововилив субарахноїдального характеру,
- Аневризма аорти,
- Брадікадія,
- Поразка органів-мішеней (нирок, серця, мозку, вени і артерії, судини очного дна),
- Гіпертонічна кардіоміопатія (ГЛШ, гіпертонія лівого шлуночка)
- Ангіодистонія за гіпертонічним типом.
Як лікувати вегетосудинну дистонію за гіпертонічним типом
Деякі доктора дотримуються думки, що ВСД за гіпертонічним типом лікування не вимагає. Насправді, неприємні прояви дистонії не пройдуть самі по собі, вони вимагають ретельно підібраною терапії. В іншому випадку, велика ймовірність розвитку супутніх захворювань, які порушать роботу багатьох систем організму.
Саме тому необхідно комплексне лікування ВСД, що дозволяє налагодити роботу органів, в яких відбуваються порушення.
Діагностувати дистонію за гіпертонічним типом важко, через те, що багато симптомів цієї патології перегукуються зі звичайною гіпертензією.
Застосовувані способи діагностики:
- Усне опитування людини, із з’ясуванням його скарг і опис характерних симптомів.
- Вимірювання показників артеріального тиску (як правило, відвідування лікаря у пацієнтів, які страждають дистонією, вже викликає сильний стрес, тому ці цифри напевно будуть високими).
- Ведення пацієнтом щоденника показників артеріального тиску, в який він протягом дня записує цифри, виміряні тонометром, через рівні проміжки часу (люди з істинною гіпертензії мають високі показники протягом тривалого часу, у хворих ВСД, тиск постійно змінюється).
- Зняття електрокардіограми.
- Проведення клінічного аналізу крові.
- Огляд очного дна.
- Консультування лікарем – неврологом, кардіологом і психотерапевтом, для виключення супутніх захворювань.

Фізичні вправи при гіпертонії
ліки
Дистонія лікується як медикаментозними, так і немедикаментозними засобами. Перші, як правило, використовують у випадках, коли стандартна терапія не дає результатів. Засоби, що застосовуються при гипертензивной ВСД, мають на меті зняття неприємних симптомів.
Доктор призначає таким пацієнтам такі ліки:
- гіпотензивні препарати;
- бетаблокатори;
- анальгетики;
- ноотропи;
- транквілізатори;
- антидепресанти;
- нейропротектори;
- антиоксиданти;
- вітамінні комплекси.

гіпотензивні препарати
Для зниження рівня артеріального тиску, фахівець призначає такі кошти (з урахуванням статі, віку і індивідуальних особливостей пацієнта):
- анаприлин;
- метопролол;
- Бісопролол.
Заспокійливі таблетки
Під час стресу, який постійно доводиться випробовувати людині, корисно приймати таблетки, а також настоянки (найкраще мають рослинне походження). Такі препарати дозволять заспокоїтися, усунути почуття безпричинного страху і дратівливості:
- пустирник;
- Ново-пасив;
- валеріана;
- Персен;
- Седафітон.
ноотропні препарати
У випадках, коли у пацієнта присутній неуважність, сплутаність свідомості, спостерігаються погіршення пам’яті, фахівець може призначити ноотропи. Ці препарати мають здатність нормалізації психічного стану, усунення болю в голові і додання тонусу людині.
Найчастіше призначають:
- пірацетам;
- гліцин;
- ноотропил;
- пантогам;
- Ноофен.
Народні засоби
Грамотна терапія і відновлення при ВСД гіпертонічного типу включає в себе і народні методи, що дозволяють впоратися з хворобами серця, позбутися від порушень сну і інших проявів дистонії.
Найбільш ефективні такі народні засоби лікування ВСД:
- Заварювання чаю із суданської троянди, в пропорції 400 мл води на 2-3 пелюстки. Вживати такий чай потрібно двічі на день.
- Застосування заспокійливого збору, що включає по 10 гр кмину, валеріани, кропу і календули. Суміш заварюється в склянці окропу, потім настоюється, відціджують і вживається протягом 1 місяця по 3 ст. л. тричі на день.
- Ухвалення в їжу ялівцевих ягід протягом 24 діб, починаючи з 1 на добу і збільшуючи їх кількість до 12, а потім поступово знижуючи щоденну дозу до 1 ягоди.
- Втирання в віскі і шкіру голови суміші меду, прополісу і вершкового масла (цей народний спосіб дозволяє знизити частоту проявів головного болю).
- Вживання відвару, для приготування якого змішують по 100 гр шипшини, оману, березових бруньок, звіробою і ромашки. Після приготування відвару його наполягають, відціджують і змішують зі столовою ложкою меду. Застосовують такий відвар по 100 мл вранці та ввечері протягом 30 діб.
- Приготування настою з коріння валеріани, заварених в окропі. Такий засіб п’ють тричі на день, до їди, по 30 мл.

Як боротися з вегето-судинною дистонією немедикаментозними засобами
Для позбавлення від неприємних симптомів дистонії гипертензивной спрямованості важливий не стільки прийом лікарських препаратів, скільки дотримання наступних правил:
- Ведення здорового способу життя, який передбачає відмову від сигарет і алкоголю, регулярні заняття спортом (фізичне напруження дозволить позбутися негативної енергії і розслабитися), здоровий сон протягом 8 годин (що надзвичайно важливо при наявності захворювань серця).
- Відхід від стресів і ситуацій, їх провокують. Для дотримання цього правила іноді потрібно відмовитися від шкідливої виду трудової діяльності, крім того важливий щоденний відпочинок без телевізора або комп’ютера і регулярні зустрічі з близькими друзями.
- Організація правильного харчування, що включає в себе дієту з низьким вмістом вуглеводів, багатою вмістом клітковини і свіжих овочів і фруктів.
- Відвідування психолога, який допоможе в усуненні причин виникнення панічних атак.
- Заняття медитацією, необхідної для розслаблення, відмови від дійсності і відновлення моральних сил.
- Проведення курсового санаторного лікування, яке має загальнозміцнювальну дію на організм.
- Використання фізіотерапії, показання при наявності патологій судин: електрофорез, парафінові аплікації, магнітолазерна терапія, гальванізація.
- Для профілактики ВСД особливо корисно курсове проведення масажів (особливо комірцевої зони), рефлексо і голкотерапії.
Гіпертонічний тип дистонії – не таке страшне захворювання, як може здатися на перший погляд. Щоб тримати його під контролем слід відмовитися від шкідливих звичок, приймати призначені лікарем медикаменти і уникати від стресових ситуацій.
Гіпертонічний криз
Для початку потрібно розібратися, що таке гіпертонічний криз. Даним терміном називають гострий і значний підйом АТ, який супроводжується характерною для захворювання симптоматикою. Крім гіпертонії, його можуть спровокувати:
- Хронічний і гострий гломерулонефрит,
- Токсикоз на пізніх термінах вагітності,
- Реноваскулярна гіпертензія,
- Доброякісні пухлини головного мозку,
- Отруєння важкими металами,
- Ниркова недостатність.
Кризи можуть бути викликані порушенням гормонального фону і різкими змінами погоди. Одна з найчастіших причин – травми психоемоційного характеру. Симптоми: сильна і різкий головний біль, нудота з позивами до блювоті, запаморочення, непритомність, короткочасна сліпота та інші порушення зору, адинамія, різкі перепади настрою, плаксивість. Прояви симптомів з боку мозку:
- Спазм судин,
- Порушення проникності сосудних стінок,
- Попадання плазми крові в мозкову речовину, яке веде до набряку.
На початкових стадіях захворювання кризи протікають легко і мають короткочасний характер.
Небезпека кризу в можливий розвиток:
- Відшарування сітківки,
- інсульту,
- Гострого набряку легенів,
- Серцевої астми,
- Інфаркту міокарда,
- Стенокардії.
Ускладнення гіпертонії викликають серйозну загрозу життю людини, і вимагають регулярного спостереження у лікаря.
Можливі ускладнення і наслідки
При тривалому перебігу гіпертонічної хвороби за відсутності лікування або в разі злоякісної форми захворювання у пацієнтів пошкоджуються кровоносні судини органів-мішеней (головного мозку, серця, очей, нирок). Нестабільне кровопостачання цих органів призводить до розвитку стенокардії, порушень мозкового кровообігу, геморагічного або ішемічного інсульту, енцефалопатії, набряку легенів, серцевої астми, відшарування сітківки, розшарування аорти, судинної деменції та ін.
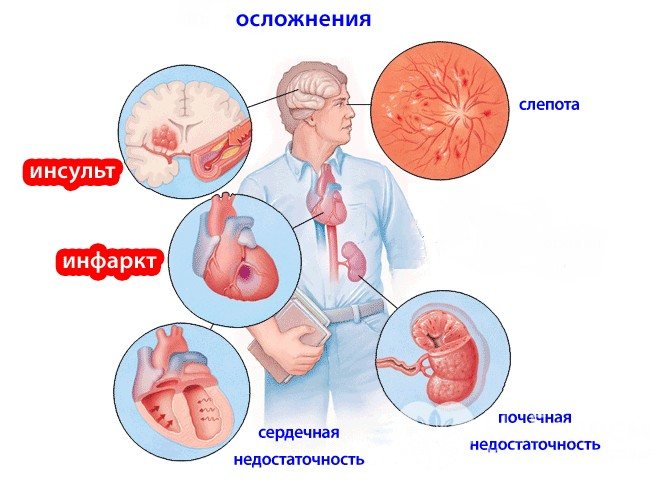
Джерело: centr-zdorovja.com
Брадікадія
Часте і небезпечне ускладнення гіпертонічного захворювання. Виявляється воно в залежності від форми. Легка форма може протікати непомітно. Сильне, часто і тривалий запаморочення при гіпертонії може говорити про вираженій формі захворювання. Також до симптомів відносять – стан напівнепритомності і часті непритомності, різкі перепади тиску. Важка форма супроводжується непритомністю і короткостроковими зупинками серця. Лікування брадикардії при гіпертонії може відбуватися гомеопатичними і медикаментозними засобами. Зазвичай призначають сечогінні препарати, альфа-адреноблокатори, ніфедіціпін. З гомеопатії призначають календулу, звіробій, ягоди суниці, трясунка.
До ускладнень відносять і наступні синдроми при гіпертонічній хворобі:
- Ураження міокарда,
- Ураження нирок,
- Судинної енцефалопатії,
- Синдром артеріальної гіпертензії.
Асоційовані клінічні стани: ішемічний інсульт, ХСН, коронарна реваскуляція, ниркова недостатність, ураження артерій, набряк дисків зорових нервів.
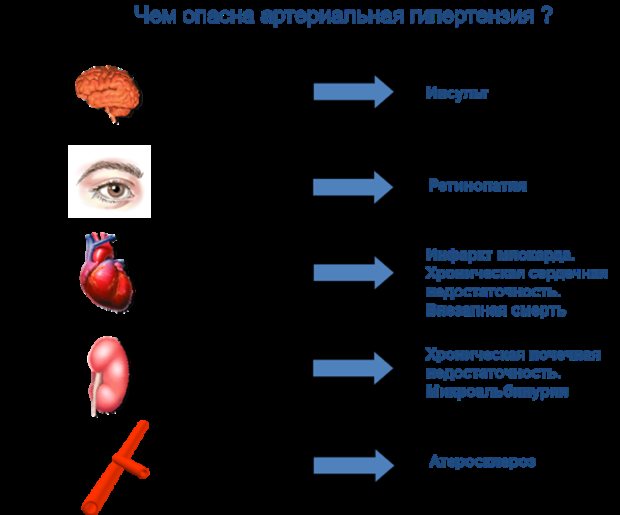
висновки
Гіпертонія – хронічне захворювання, яке потрібно лікувати щодня. Це проблема не з тих, які можна один раз вирішити і забути. Діагноз гіпертонічна хвороба не знімається до кінця життя, навіть якщо людина добре тримає свій артеріальний тиск під контролем. Якщо у вас є стимули прожити довше, то старанно ведіть здоровий спосіб життя.
| Щодня приймайте ліки | Не відмовляйтеся від прийому таблеток самовільно, навіть якщо виникають побічні ефекти, які можна терпіти. Сходіть до лікаря і запитайте його, на що можна замінити препарати, які викликають побічні ефекти. Якщо артеріальний тиск занадто знижується – допомагає зменшення дози. |
| Регулярно відвідуйте лікаря | Потрібно здавати аналізи і проходити обстеження раз в декілька місяців, щоб оцінити ефективність лікування. Постарайтеся знайти лікаря, який вміє поєднувати “хімічні” ліки і натуральні добавки – магній, коензим Q10, риб’ячий жир і інші. |
| Виробляйте здорові звички | Дієта при гіпертонії, фізична активність, відмова від куріння, обмеження споживання алкоголю – все це докладно описано вище. |
| Контролюйте стрес | Уникайте перевантажень, поспіху і конфліктних ситуацій. Навчіться мислити позитивно. Виробляйте в собі оптимізм і терпіння. Знайдіть однодумців, які теж ведуть здоровий спосіб життя, і частіше спілкуйтеся з ними. |
Якщо гіпертонічна хвороба не викликає симптомів, то щодня вести здоровий спосіб життя і відмовлятися від спокус може бути важко. Щоб зміцнити вашу мотивацію, ще раз перерахуємо ускладнення, які викликає неконтрольована гіпертонія. Це інфаркт, інсульт, рідше – ниркова недостатність або сліпота. Дотримуючись здоровий режим, ви можете гарантовано уникнути серцево-судинних захворювань до глибокої старості, навіть якщо не вийде нормалізувати масу тіла.
Поразка органів-мішеней
серце
Найчастіше розвивається гіпертрофія лівого шлуночка. Відбувається це тому, що серцевому м’язі доводиться з великим зусиллям проштовхувати кров в деформовані судини. Така робота призводить до потовщення м’язової стінки і брак кровообігу. Небезпечно це розтягнення м’язів і уставаніе серця. Ще одна патологія – порушення діастолічної фунцкіі ЛШ. Наростаюча втома серцевого м’яза призводить до моменту, коли воно не може прийняти розслаблене положення. Стовщена стінка не може розслабитися в діастолічну фазу, в якій зазвичай відбувається насичення киснем. Все це призводить до третьої патології – хронічній недостатності. Розвивається вона в результаті постійного кисневого голодування. Лікувати захворювання дуже складно, а в поєднанні з іншими патологіями воно призводить до летального результату.
судини
Артеріальні судини при гіпертонічній хворобі знаходяться в постійному судженого стані через скорочення м’язового шару. Призводить це до того, що судини перестають розслаблятися, а м’язова тканина замінюється сполучною. Називається це ремоделирование судинного русла. З цим складним і незворотнім наслідком пов’язана втрата зору, периферичний атеросклероз кінцівок і інші захворювання.
Головний мозок
Крововилив стає причиною майже 25% всіх інсультів. А гіпертонія – основна причина крововиливів, які мають великий відсоток смертей. Недостатнє кровопостачання головного мозку призводить до ішемічного інсульту. На частку цього ускладнення припадає понад 70% випадків. Викликаний він звуженням мозкових артерій або закупоркою каналу тромбом. Ще одна патологія – гіпертонічна енцефалопатія. Це екстрено стан, що супроводжується сильним головним болем, підвищеним артеріальним тиском, невролгіческой симптоматикою. Якщо запустити гіпертонію, то є шанс розвитку когнітивних порушень і деменції. Це зміни подкорного речовини і атрофії мозку, які відповідають за порушення розумових процесів.
нирки
Одне з найпоширеніших ускладнень – мікроальбумінурія. Найбільш рання ознака ураження нирок і розвитку ниркової недостатності. Хронічна форма ниркової недостатності характеризується втратою нирками здатності виводити з крові продукти обміну речовин.
ускладнення
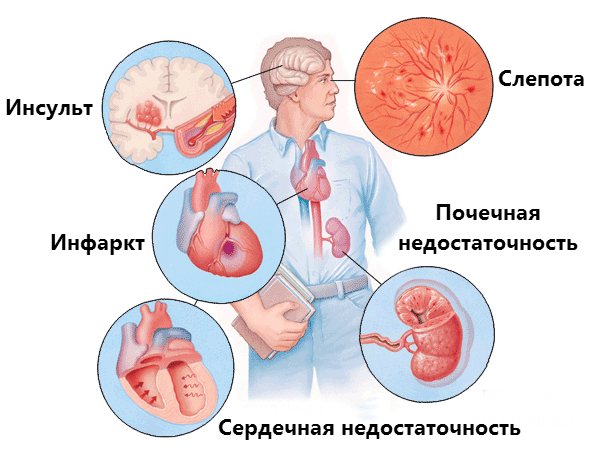
Основна маса населення не до кінця розуміє, що таке гіпертонія і до яких наслідків може призвести відсутність лікування. Насправді, в результаті захворювання нерідко розвиваються серйозні ускладнення, що загрожують життю хворого:
- Інсульт – в історії хвороби деяких хворих цей діагноз записаний як порушення мозкового кровообігу. При цьому ускладненні відбувається ураження головного мозку внаслідок перекриття судини або його розриву. В результаті у хворого порушуються багато життєво важливі функції, а у важких випадках настає летальний результат.
- Набряк мозку – патофізіологія цього стану має на увазі реакцію на спазм судин. В процесі омертвіння дрібних судин уражаються довколишні тканини головного мозку.
- Інфаркт – відбувається в результаті розлади кровообігу, внаслідок чого некротизируется невелику ділянку серцевого м’яза. Інфаркт в 30% випадків закінчується раптовою смертю хворого.
- Стенокардія – найпоширеніше ускладнення артеріальної гіпертензії. Характеризується сильними болями в грудях, що віддають в лопатку і шийний відділ. Стенокардію вважають передінфарктним станом.
Запобігти гіпертензивні ускладнення можна. Для цього потрібен регулярний медичний огляд і своєчасна профілактика захворювань серцево-судинної системи.
діагностика захворювання
Ефективне лікування гіпертонії можливо тільки при ранній діагностиці і дотриманні всіх правил і рекомендацій. Не завжди підвищений тиск є показником гіпертонії, воно може мати ситуаційний характер. І при повторних зверненнях до лікаря не виявлятися. Одноразове вимірювання тиску може не виявити хворобу: при повторюваних симптомах необхідно вимірювати артеріальний тиск в динаміці. Після постановки діагнозу лікарі проводять диференціальну діагностику на визначення симптоматичної форми захворювання.
Симптоматична гіпертонія виявляється найпростіше за допомогою обстеження і мінімальних лабораторних методик. Нефрогенна гіпертонія найчастіше супроводжує хронічним захворюванням нирок. Тахікардія, розширення зіниць, підвищений вміст цукру в крові говорить про наявність центрально-нервової гіпертонічної хвороби. Діагноз підтверджується виявленням в період чергового кризу підвищеної концентрації катехоламінів в сечовини та крові. Транзиторна гіпертонія діагностується складно. Для підтвердження діагнозу призначаються рентгеноскопія і УЗД серця, огляд у офтальмолога, біохімічний аналіз крові і ФКГ.
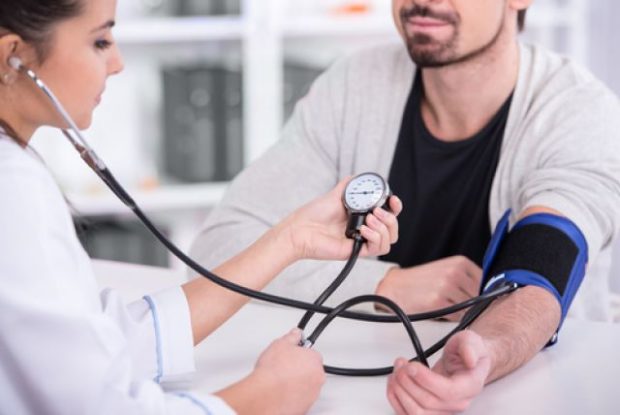
Вимірювання тиску
Для визначення ступеня і наявності захворювання використовують динамічне вимірювання тиску. Проводять його в такий спосіб: обстановка повинна бути комфортною і спокійною. Вимірювати починають не раніше, ніж через десять хвилин після початку прийому пацієнта. За годину перед візитом виключають куріння, прийом будь-якої їжі і міцних напоїв (чай, кава, алкоголь), будь-які фізичні навантаження, застосування очних або назальних крапель. Під час першого звернення свідчення АТ знімають з двох рук пацієнта, з повторним вимірюванням через 2 хвилини.
При різниці в показаннях більше 5 мм.рт.ст. продовжують вимірювання на руці з великим тиском.
діагностика
Обстеження хворих з підозрою на гіпертонічну хворобу направлено на підтвердження стабільного підйому артеріального тиску, виняток вторинної гіпертензії, визначення стадії захворювання і виявлення пошкоджень органів-мішеней. Воно включає в себе такі діагностичні дослідження:
ретельний збір анамнезу;- заміри артеріального тиску (на обох руках, вранці і ввечері);
- біохімічні аналізи крові (на цукор, креатинін, тригліцериди, загальний холестерин, рівень калію);
- аналізи сечі по Нечипоренко, Земніцкого, на пробу Реберга;
- ЕКГ;
- Відлуння-КГ;
- дослідження очного дна;
- магнітно-резонансна томографія головного мозку;
- УЗД черевної порожнини;
- УЗД нирок;
- урографія;
- аортография;
- ЕЕГ;
- комп’ютерна томографія нирок і надниркових залоз;
- аналізи крові на рівень кортикостероїдів, альдостерону та активності реніну;
- аналіз сечі на катехоламіни і їх метаболіти.
Лікування гіпертонічної хвороби
Як лікувати гіпертонію -залежить від стадії захворювання, ускладнень, віку та багатьох інших параметрів. Медикаментозні шляхи лікування підбирає лікар. Бажання боротися самостійно з захворюванням може обернутися плачевними наслідками. Сучасне лікування гіпертонічної хвороби починається з немедикаментозних методів, які в кілька разів підвищують ефективність ліків. Почати потрібно з встановлення денного режиму, виключення будь-яких стресів, не забувати про фізичні вправи і тривалих прогулянках. Важливий пункт у тому, як впоратися з гіпертонією, дієта. Хворому слід відмовитися або в значній мірі зменшити споживання солоного, менше пити, повністю виключити алкогольні напої та кава. Якщо дотримуватися всіх рекомендацій, то можна уникнути медикаментозного лікування захворювання.
У лікуванні важливо не тільки як боротися з гіпертонією, а й як усунути причини підвищеного артеріального тиску.
Зазвичай для лікування використовують препарати:
- сечогінні,
- інгібітори,
- Антагоністи рецепторів другого типу,
- Блокатори кальцієвих каналів.
Мета медикаментозного лікування – зниження ризику утворення ускладнень. Лікарі намагаються підібрати комплекс ліків, який би однаково ефективно знижував тиск, і дозволяв «захистити» органи-мішені. Для початкового лікування молодим і літнім хворим найчастіше призначаються інгібітори АПФ і блокатори кальцієвих каналів. Вони нормалізують тиск, мають яскраво виражені захисними діями. Діуретики також популярні, а при супутньої серцевої патології призначають бета-адреноблокатори.
У рідкісних і складних випадках призначають кровопускання. Кровопускання при гіпертонії – древній, але спірний спосіб лікування. Сьогодні для нього використовують п’явок. Плюси терапії – короткострокове поліпшення стану. Мінуси – немає доведених даних про позитивний вплив на захворювання.
Ліки від тиску – тільки за призначенням лікаря
гомеопатичне лікування
Розглядаючи питання, як позбутися від гіпертонії, варто приділити увагу і гомеопатичним препаратам. Зазвичай їх рекомендують, коли вже вражені органи-мішені. Гомеопатія при гіпертонії має важливу перевагу: м’який вплив. Ліки не мають протипоказань або побічних ефектів. Недолік – лікування гомеопатичними препаратами досить повільне. При виборі цього методу необхідно враховувати:
- Гомеопатичні препарати призначаються одночасно з медикаментами,
- Поєднання прийому ліків і здорового способу життя,
- При середньому ступені ризику цей вид часто є єдино можливим.
Що приймати в домашніх умовах для зниження тиску на початкових стадіях захворювання:
- корвалол,
- капотен,
- Енап,
- Диротон,
- Кардосал,
- Атаканд,
- верапаміл,
- Локрен.
Стаціонарне лікування гіпертонії
На стаціонарне лікування зазвичай надходять з ускладненим гіпертонічним кризом:
- Гострої гіпертонічної енцефалопатією,
- Серцевою астмою,
- Набряком легенів,
- Гострим коронарним синдромом (нестабільною стенокардією та інфарктом міокарда),
- Аневризмом аорти,
- Важким артеріальною кровотечею,
- Еклампсією.
Діагностика ускладнень: раптовий початок нападу, підвищений рівень пекло (підвищені показники систолічного тиску і діастолічного), нудота і блювота, протягом з носа крові, сильні головні болі, судоми, парестезія кінчиків пальців, щік і губ, минущі порушення мови і геміпарези, гіпергідроз, кардиальная дисфункція, порушення роботи нирок.
При надходженні лікарі клініки починають проводити основні діагностичні дії:
- Кожен 15 хвилин вимір динаміки АТ,
- електрокардіографія,
- Загальний аналіз крові і сечі,
- ехокардіографія,
- Аналіз біохімічний на виявлення калію, натрію, сечовини, кальцію, креатиніну, фібриногену, коагулограма,
- Офтальмоскопія.
Також хворому обов’язково призначається прийом у невропатолога, проба Реберга і реоенцефалографія, а також визначення виду мозкової гемодинаміки. Під час перебування в стаціонарі, стаціонарне лікування залежить від наявності ускладнень, тяжкості нападу та інших захворювань. Перша допомога спрямована на зниження активності роботи лівого серцевого шлуночка і усунення таких симптомів, як:
- Переферическое вазоконстракція,
- Ішемія мозку,
- Серцева недостатність.
Велике значення при лікуванні ускладненого нападу має введення гіпетензівних медикаментів, госпіталізація до ВІТ і регулярна перевірка АТ.
Немедикаментозне лікування гіпертензивного стану включає в себе підвищення імунітету, очищення організму, масаж, гімнастику, дієту. Важливо дотримуватися приписи лікарів, і не порушувати встановленого режиму.

причини
У більшості випадків лікарі не можуть або скоріше не хочуть встановити причину гіпертонічної хвороби. Вони пишуть діагноз есенціальна гіпертонія. Це означає, що причина захворювання невідома. Насправді, причина найчастіше пов’язана з надмірною вагою (ожирінням). Про неї детально розказано нижче.
Фактори ризику гіпертонічної хвороби:
- захворювання нирок;
- цукровий діабет (ускладнення на нирки і судини);
- куріння;
- зловживання алкоголем;
- випадки гіпертонії у близьких родичів;
- надмірне споживання солі;
- нестача магнію в організмі;
- дефіцит вітаміну Д;
- хронічний стрес;
- отруєння ртуттю, свинцем, кадмієм, миш’яком (робота на шкідливому виробництві);
- нічне апное;
- сидячий образ життя;
- гормональні контрацептиви (для жінок, у яких є інші фактори ризику).
Як впоратися з цими факторами ризику – читайте в статті «Причини гіпертонії і як їх усунути«.
Ендокринні захворювання – причини гіпертонії у 1% хворих:
- недолік або надлишок гормонів щитовидної залози;
- феохромоцитома;
- первинний гіперальдостеронізм;
- синдром Кушинга;
- первинний гіперпаратиреоз.
Про лікування цих захворювань читайте в статті «Ендокринні причини гіпертонії«.
Якщо причину вдається встановити, то гіпертонічна хвороба називається вторинною, а якщо немає, то первинною (есенціальною).
Рослинні засоби від гіпертонії:
- глід
- Собача
- часник
- валеріана
Що таке есенціальна гіпертонія
Діагноз есенціальна гіпертонія означає, що лікарі не змогли встановити причину підвищеного артеріального тиску. Це звичайно не заважає їм призначати лікування – дієту, ліки і, можливо, ще фізкультуру. Якщо у хворого тиск 160/100 мм рт. ст., то йому, як правило, відразу призначають комбіновані таблетки, які містять 2-3 діючі речовини.
У більшості випадків причиною гіпертонії є підвищений рівень інсуліну, який викликаний надмірною вагою (ожирінням). Ви, напевно, знаєте, що інсулін – це гормон, завдяки якому тканини засвоюють глюкозу. Він знижує рівень цукру в крові, змушуючи глюкозу проникати в клітини. Однак, мало хто з людей, далеких від медицини, знає про інші дії, які надає цей гормон.
Інсулін регулює обмін глюкози. Крім цього, він блокує розпад жирових тканин, гальмує схуднення, а головне – викликає спазм судин і затримку рідини в організмі. Коли людина товстішає, чутливість тканин до інсуліну знижується. Потрібно більш висока його концентрація в плазмі, щоб глюкоза проникала в клітини. Чим більше зайвого жиру в організмі, тим нижче чутливість і вище концентрація інсуліну в крові.
Інсулін – наш друг і ворог одночасно. Без нього ми б загинули від голоду, втративши можливість засвоювати глюкозу. З іншого боку, цей же гормон заважає схуднути і викликає гіпертонію, збільшуючи опір судин кровотоку.Знижена чутливість тканин до інсуліну викликає не тільки гіпертонію, а й інші проблеми – зайва вага, погані аналізи крові на холестерин, високий ризик серцево-судинних і онкологічних захворювань. Все це разом називається метаболічний синдром.
Класифікація гіпертонічної хвороби за ступенем тяжкості
| Систолічний «верхнє» тиск, мм рт. ст. | Діастолічний «нижнє» тиск, мм рт. ст. | |
| норма | 90-119 | 60-79 |
| нормальне підвищений | 120-139 | 81-89 |
| Гіпертонія I ступеня | 140-159 | 90-99 |
| Гіпертонія II ступеня | ≥160 | ≥100 |
| Ізольована систолічна гіпертонія | ≥140 | <90 |
Від гіпертонії людям, які мають зайву вагу, допомагає низько-вуглеводна дієта. Вона швидко нормалізує рівень інсуліну в крові. З організму виходить зайва рідина, завдяки чому вже через кілька днів тиск знижується. Детально дієта описана тут. Там же наведені списки дозволених і заборонених продуктів. Низько-вуглеводна дієта, прийом магнію та інших натуральних добавок – це ваш шанс обходитися без шкідливих «хімічних» ліків від гіпертонії.
Все ендокринологи знають, як діє інсулін. Лікарі інших спеціальностей, якщо вони не прогулювали лекції в інституті, теж це знають. Знижена чутливість до цього гормону називається інсулінорезистентність. Про неї відомо з 1980-х років або раніше. Чому до сих пір лікарі пишуть в діагнозах есенціальна гіпертонія, а не вказують причиною інсулінорезистентність? Причиною є їх інерція, бюрократія і небажання змін.
Все більше українськомовних хворих гіпертонією і цукровим діабетом 2 типу дізнаються про інсулінорезистентності – справжню причину їх захворювань. Низько-вуглеводна дієта – ефективний і безпечний засіб, щоб виправити порушений обмін речовин.
Як жити з гіпертонією
Скільки живуть з гіпертонією – важливе питання для тих, кому поставлений діагноз. Наслідки хвороби залежать від стадії і характеру її протікання. Важка форма, ураження судин, третя стадія захворювання і порушення роботи органів-мішеней погіршують прогнози. Передчасна смерть настає від інфарктів та інсультів, гострої серцевої недостатності. Несприятливі прогнози і для тих, хто захворів у ранньому віці.
Тривалість життя гіпертоніків залежить не тільки від правильності прийому ліків і регулярного відвідування лікаря, але і від особистого настрою, і дотримання основних правил. До них відносяться:
- Психологічний клімат,
- дієта,
- Фізичні вправи,
- Відсутність шкідливих звичок.
Ще одна важлива умова – розуміти, що це за хвороба, як вона розвивається і які наслідки має на весь організм. Для того щоб розібратися в особливостях перебігу хвороби необов’язково мати медичну освіту. Є багато хороших книг і посібників, написаних для простих людей. Одна з них – «Пропедевтика внутрішніх хвороб» Яковлєва А. В книзі коротко і доступно викладено основні положення про гіпертонії, а також найбільш популярні схеми лікування гіпертонії.
психологічний клімат
Усвідомивши, як лікувати гіпертонічну хворобу і вибравши метод лікування, потрібно перейти до не менш важливого питання – здорового способу життя. Він неможливий при роботі в нічну зміну, частих сварках, постійних і далеких відрядженнях, сильних емоційних навантаженнях, негативних емоціях, страхах, злості. Всі ці стани супроводжуються виробництвом адреналіну в великих кількостях, що веде до порушення роботи кровоносної і нервової системи. Важливо контролювати свої емоції, більше думати про позитивне, виключити зі свого оточення будь-які джерела стресу. Допоможуть в цьому трав’яні чаї, медитації, прогулянки, заняття улюбленою справою.
Створюючи навколо себе максимально комфортні умови, людина підвищує шанси на своє одужання.
дієта
Зайва вага і гіпертонія несумісні. Навіть якщо зайвих кілограмів немає, лікування починається з корекції харчування. На початкових стадіях цього буває достатньо для того, щоб контролювати тиск і не допускати його підвищення. Є кілька способів, як схуднути при гіпертонії. І основний з них – обмеження калорій. Домогтися цього можна за рахунок виключення або зменшення в денному раціоні солодкої і жирної їжею, борошняних виробів. Дієту для схуднення не варто плутати з голодуванням: воно заборонено для гіпертоніків. Для втрати ваги і нормалізації тиску варто також стежити за кількістю тваринних жирів в їжі. Варто максимально виключити багаті на холестерин продукти, а також перейти на нежирні сорти риби, фрукти і овочі, натуральні рослинні масла. Повністю відмовитися коштує від ковбас, сала, смажених котлет і жирного м’яса, вершкового масла, жирних сирів.
Протипоказання при гіпертонії – будь-які напої і продукти, що збуджують нервову систему. До них відносять не тільки чай, каву і алкоголь, а й газовані напої, гострі прянощі, пахучі спеції.
Важливо включити в раціон продукти, багаті калієм і магнієм. Ці елементи надають гарний вплив на серцевий м’яз, зміцнюють стінки судин і нервову систему. Багато калію міститься в:
- чорносливі,
- абрикосах,
- капусті,
- гарбузі,
- Бананах.
Магнієм багаті:
- Гречана, вівсяна і пшоняна крупа,
- морква,
- Буряк,
- Чорна смородина,
- Зелень петрушки і листя салату
- Грецькі горіхи.
Важливе правило: дані продукти не слід поєднувати з молоком. Кальцій негативно впливає на засвоюваність елементів.

Фізичні вправи
Ускладнення артеріальної гіпертонії і саме захворювання не означають, що пацієнтові варто відмовитися від будь-якої активності. Гімнастика, нескладні вправи, йога або тривалі прогулянки, плавання – показані гіпертонікам. Рух не тільки несе заряд позитивних емоцій, а й допомагає боротися із зайвою вагою.
Починати слід з найпростіших тренувань, поступово збільшуючи час і складність занять. Це відноситься також до плавання і ходьбі.
Реабілітація при гіпертонічній хворобі третьої стадії, а також з такими ускладненнями, як гіпертонічний інсульт, ішемічна хвороба серця, стенокардія, повинна проходити тільки під наглядом лікарів. Зазвичай для проходження реабілітації пацієнтів відправляють на спеціальний курорти, на санаторно-курортне лікування. Яке включає в себе повний комплекс заходів: дотримання правильного харчування, фізичні навантаження, медикаментозні препарати.
Дієта при гіпертонії
Традиційно хворим на гіпертонію рекомендується дієта з обмеженням тваринних жирів і калорійності. Однак, вона практично нікому не допомагає з наступних причин:
- Знежирені продукти, перевантажені вуглеводами, приносять не користь, а шкоду. Вони посилюють інсулінорезистентність – саму часту причину гіпертонічної хвороби.
- Багато продуктів, які традиційно вважаються здоровими, насправді шкідливі. Продукти з цільного зерна містять глютен, а фрукти і ягоди – фруктозу.
- Пацієнти не бажають терпіти постійний голод, навіть під страхом смерті від інфаркту або інсульту. Вони зриваються з дієти, і наслідки цього катастрофічні.
Глютен – це білок, який міститься в продуктах з пшениці. Його непереносимість – проблема 50-70% людей. Симптоми – часті болі в животі, метеоризм, хронічна діарея або запор, болі в суглобах, проблеми з концентрацією уваги, шкірні потім оціните, чи відчуєте ви себе краще.
Фруктоза, що міститься у фруктах і ягодах, гальмує схуднення і підсилює ожиріння. Ті, хто має зайву вагу, продукти, багаті фруктозою, приносять більше шкоди, ніж користі. Замість того, щоб їсти фрукти, ви можете отримувати необхідні вітаміни із зелені і овочів, які містять мінімум вуглеводів.
З причин, зазначені вище, сайт Centr-Zdorovja.Com рекомендує при гіпертонічній хворобі перейти на низько-вуглеводну дієту. Вивчіть списки дозволених і заборонених продуктів. Низько-вуглеводна дієта допомагає хворим на гіпертонію огрядного і стрункої статури, але не худорлявим. Уже через 2-3 дня нормалізується рівень інсуліну в крові, організм позбудеться від зайвої рідини і тиск знизиться. Дієта не вимагає обмеження калорійності, не доведеться випробовувати хронічний голод.
Замініть у своєму харчуванні вуглеводи на білки і корисні натуральні жири. Крім цього, потрібно обмежити сіль – не більше 2-3 грамів на добу. Враховуйте сіль, яку вже додали в блюда при приготуванні. Будьте непитущим або споживайте алкоголь помірно – в перерахунку на чистий спирт не більше 24 г на добу для чоловіків і 12 г для жінок. Вибирайте алкогольні напої, що не містять цукру.
лікування
При цьому захворюванні необхідний комплексний підхід. Пацієнтам слід не тільки приймати ліки, а й змінити спосіб життя, почати правильно харчуватися і більше рухатися.
Спосіб життя
Це є ключовим моментом в лікуванні ВСД різного типу. В першу чергу, важливо більше рухатися. Ранкова зарядка не тільки подарує бадьорість, але і дозволить підтримувати судини в тонусі.
Також необхідно щодня здійснювати піші прогулянки на свіжому повітрі. Як збільшення рухової активності рекомендовано кататися на велосипеді, плавати, кататися на лижах.
дієта
Правильне харчування також відноситься до важливих моментів в боротьбі з будь-якими захворюваннями, в тому числі і ВСД. При вегетосудинної дистонії за гіпертонічним типом важливо дотримуватися наступних рекомендацій:
- Вживати їжу невеликими порціями, але часто.
- Пити більше води.
- Вживати овочі та фрукти.
- Ввести в раціон продукти, багаті калієм.
При встановленому захворюванні необхідно приділити особливу увагу таким продуктам як капуста і цитрусові, так як вони містять вітамін С в достатній кількості.
Корисні вівсянка, гречка, рис, банани і бобові. До їх складу входить вітамін В6. У раціоні повинні бути присутніми яловичина, рослинне масло, яйця курячі, сир.
З меню слід виключити або значно знизити кількість консервованої їжі, солі, паштети, ковбаси, мариновані і смажені страви, кава, спиртні напої, смажені пиріжки і булочки.
Медикаменти

Всі препарати при ВСД можуть бути призначені тільки лікарем, який визначити їх дозування і тривалість прийому. Призначаються такі групи ліків:
- Седативні. Мають заспокійливий ефект. Найпопулярнішими вважаються настоянка валеріани, пустирника.
- Транквілізатори. Також мають заспокійливий ефект, але використовуються в важких випадках. Відпускаються тільки за рецептом.
- Антидепресанти. Призначаються, коли у пацієнта встановлена депресія, є суїцидальна думки.
- Ліки для поліпшення кровообігу в мозку.
- Вітамінні комплекси для підтримки імунітету.
Приймають ліки тільки за вказівкою фахівця. Самолікування може стати причиною серйозних наслідків.
фізіотерапія
При виявленні ВСД за гіпертонічним типом крім зміни способу життя і прийому лікарських засобів рекомендовані методи фізіотерапевтичного впливу. Найефективнішими вважаються масаж і обливання. Вони дозволяють значно поліпшити кровообіг в організмі.
Використовуються рефлексотерапія, дарсонвалізація, обгортання і бальнотерапія. Але все методи призначаються виключно лікарем після виявлення наявності або відсутності протипоказань. Фахівець також визначає кількість сеансів і їх тривалість.

Ефективні профілактичні заходи
Чи є способи запобігти розвитку такого захворювання, як артеріальна гіпертензія? Клінічні рекомендації в даному випадку досить прості. При наявності погану спадковість людям варто ретельно стежити за тиском, періодичні проходити медичні огляди. Вкрай важливо відмовитися від усіх шкідливих звичок, включаючи прийом наркотиків і алкоголю, куріння.
Позитивно на стані кровоносної системи позначаються регулярні фізичні вправи. Одним з факторів ризику є стрес – варто уникати нервових перенапруг, займатися медитацією, дотримуватися нормального режиму роботи і відпочинку, проводити час на свіжому повітрі. Важливим елементом профілактики є харчування – лікарі рекомендують зменшити кількість цукру, жирів і кухонної солі в раціоні. У меню повинні бути присутніми продукти, що містять ненасичені жирні кислоти і вітаміни. Варто відмовитися від кави.
Що робити людям, у яких вже діагностовано артеріальна гіпертензія? Допомога лікаря в даному випадку необхідна. Чим раніше буде виявлено хворобу, тим легше з нею впоратися. Профілактика в даному випадку спрямована на запобігання ускладнень. Схема включає в себе прийом лікарських препаратів і здоровий спосіб життя.
Показання для госпіталізації
Гіпертонія у важких формах небезпечна ускладненнями, тому в ряді випадків необхідна госпіталізація:
- Діагностовано гіпертонічний криз. Це призводить до різкого погіршення загального стану пацієнта, становить загрозу для його життя, великий ризик розвитку інфаркту або інсульту. Рекомендується термінова госпіталізація.
- Виявляються часті скачки артеріального тиску, причина виникнення яких неясна і вимагає комплексного обстеження пацієнта і виявлення діагнозу. Протоколом до госпіталізації подібні випадки не передбачаються, але великий ризик загострення супутніх захворювань.
- У пацієнта, крім високих показників артеріального тиску, є підозри на захворювання серця, наприклад, стенокардія.
Підвищений артеріальний тиск – це привід для виклику швидкої допомоги. Лікарі швидкої приймають ефективні терапевтичні заходи, в результаті яких показники тиску і роботи серця приходять в норму. В цьому випадку показань для госпіталізації пацієнта немає, далі він може лікуватися амбулаторно для стабілізації стану. В інших випадках, якщо поліпшення домогтися не вдалося, його госпіталізують.
Фази протікання розлади
Віднесемо їх більш до літературних, оскільки у кожного цього відбувається якось по-своєму. Але щось спільне виділити все ж можна.
початок
Незрозумілий почуття, яке вибиває людину з життя і навіть простору. Зайдіть до такого – у нього вдома найчастіше безлад. Особливо, якщо його тип характеру – шизоид. Дуже легко переплутати з негативними симптомами шизофренії. Різниця в тому, що при шизофренії він рік тому був іншим, а при розладі особистості хворий зберігає стабільні особливості. Тільки в період загострення все це доводиться на переживання, яке нагадує ті, що виникають при активізації істерики.
Розвиток, наростання
Первинний накат посилюється. Пропадає сон, змінюється апетит. Хтось відмовляється від їжі, а хтось використовує її занадто багато. Може виникнути тремор кінцівок. Якщо людина ще й п’є, то ми ніколи не відрізнити все це від психозу Корсакова. Ноги підкошуються, сну немає, але і галюцинацій теж.
Далі починається часткова втрата скептичного аналізу. Не так сильно, як це буває при маревному розладі, але критика все ж втрачається. Припустимо, що в квартирі на самоті знаходиться жінка 50 років. Раптом у неї б’ється серце, вона навіть не розуміє, де знаходиться. Вона саме «під атакою». Але це не паніка як така, а тотальне нерозуміння. Це щось найчастіше відчувається в області серця, звідси і гіпертонічний тип. Але може на шлунок, шкіру. Відбувається щось, що змушує за себе зачепитися. І починається в обов’язковому порядку поведінковий «відлуння» цього стану. Наша хвора може дзвонити «03», своїм родичам, подругам. За кого встигне зачепитися.
Відбуваються переживання чітко вписуються в структуру розладів особистості. Продукція психіки, яка розгортається в сторону тілесних відчуттів. Це фабрикація ілюзії, яку не можна навіть віднести до галюцинацій. Між базовим компонентом свідомості та оціночними судженнями виникає щось стороннє. Психіка поводиться так, ніби вона вже брала якийсь інформаційний сигнал, і це породжує ефект помилкового сприйняття. Саме тому відокремлюють псевдогаллюцинации від реальних галюцинацій. Щось подібне автоматизмам відбувається і з усвідомленням свого тіла при соматоформних розладах. І точно так само ілюзія перетворюється в майже реальність. Про неї ні в якому разі не можна говорити, що вона помилкова. Вона існує в рамках загальної реальності конкретної людини і є частиною його світу.
Методи народної медицини

Для лікування артеріальної гіпертензії і проблем серця застосовують народні засоби. Всім відомо, що знизити тиск можна за допомогою таких лікарських трав, як ромашка, м’ята, валеріана, меліса. Цілющі зілля готують з використанням шипшини, меду, цитрусових.
Лікувальний збір Для приготування цілющого рослинного збору потрібно взяти в рівних кількостях подрібнені сухі плоди глоду, корінь валеріани, гірську арніки, квіти волошки польової, деревій, хвощ. Всі лікарські рослини можна купити в найближчій аптеці. 1 столову ложку сухої суміші залити склянкою гарячої води і томити на повільному вогні 10 хвилин.
Остуджене і процеженное засіб приймають після їди по півсклянки.
При різкому підвищенні тиску можна собі допомогти наступними способами:
- Потримати стопи ніг в гарячій воді. На область шиї в цей час можна прикласти гірчичник. АТ приходить в норму вже через чверть години.
- У пропорції 1: 1 розвести оцтову есенцію (70%) з холодною водою. У цьому складі потрібно змочити х / б шкарпетки, віджати і одягнути на ноги. Тепер потрібно прилягти і полежати, поки тиск не прийде в норму.
У чому криється небезпека?
Головна небезпека цього захворювання – негативний вплив практично на всі системи життєзабезпечення людини. Порушується нормальна робота серця, нервової системи, головного мозку. Непрямим чином страждають травна і видільна система, а загальний стан судин погіршується, що може привести до розвитку інших небезпечних патологій.
Успішність проведеного лікування багато в чому залежить від того, як далеко зайшли зміни, а також індивідуальних особливостей організму. Зазвичай такий недуга не виліковується повністю і при несприятливих факторах проявляється знову. Разом з тим, комплексні заходи, спрямовані на усунення ВСД, дають хороший результат і допоможуть забути про проблему на довгі роки.
механізм виникнення
Гіпертензійного синдром – це патологічний стан, що характеризується збільшеною виробленням ліквору (спинномозкової рідини) в межах мозкових оболонок і шлуночків. Наслідком є підвищення внутрішньочерепного тиску (ВЧД) зі зміною мозкової гемодинаміки. ВЧД завжди – ознака серйозного захворювання.
Мозок має максимально розвинену судинну мережу. Усередині шлуночків формується ліквор, який потім циркулює між мозковими оболонками. Сталість системи підтримується лімфоорбразованіем і лімфовідтоку: стара рідина замінюється постійно нової. Але якщо процес відтоку порушений, або відбувається гіперсінтез ліквору при некоректному всмоктуванні, він накопичується в шлуночках, провокуючи підвищення внутрішньочерепного тиску. Виникає гіпертензіонний, небезпечний своїми наслідками синдром, що дебютує в будь-якому віці.
Наскільки небезпечно стан?
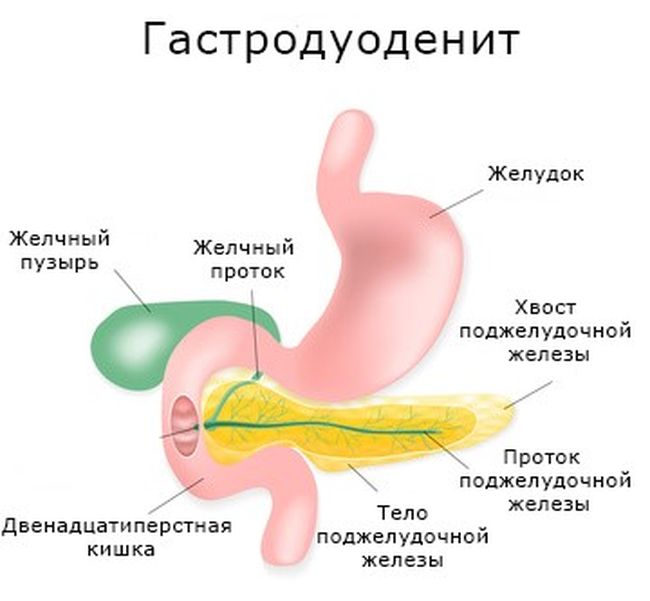
На тлі такої хвороби може ускладнюватися протягом гастродуоденита.
Вчасно непомічені ознаки гіпертонічного типу ВСД спричиняють тяжкі ускладнення, до яких відносяться:
- розвиток гіпертонії і стенокардії;
- інсульт;
- ішемічне захворювання серця;
- інфаркт міокарда;
- прогресування гастродуоденита;
- слабкий кишковий тонус;
- запальні реакції в органах шлунково-кишкового тракту;
- часті судоми і панічні атаки;
- нетримання урини в нічні і денні години;
- ранній прояв менопаузи.
У чоловіків негативним наслідком ВСД стає порушена еректильна функція.
Лікування хворих з ВСД
Лікування ВСД за гіпертонічним типом вимагає комплексного підходу. Проводиться обстеження. Потрібно виключити органічну патологію. При підозрі на наявність вегетосудинної або нейроциркулярними дистонії знадобляться наступні дослідження:
- повний неврологічний огляд;
- вимірювання артеріального тиску;
- електрокардіографія;
- аналізи крові та сечі;
- ехокардіографія;
- оглядова рентгенографія;
- електроенцефалографія;
- ортостатична і фармакологічна проби.
Стан вегетативної нервової системи визначається лікарем в спокої. При ВСД і НЦА виявляються функціональні порушення. Потрібна консультація відразу декількох фахівців: кардіолога, невролога та ендокринолога. В ході опитування визначаються фактори ризику розвитку дистонії.

Яким має бути лікування вегето-судинної дисфункції за гіпертонічним типом, відомо не кожному. Найбільш часто застосовуються такі методи терапії:
- рефлексотерапія;
- масаж;
- водні процедури;
- нормалізація трудового процесу і сну;
- дієта;
- фізіопроцедури;
- психотерапія.
У разі, якщо циркулярний тип дистонії не зникає, то застосовуються лікарські препарати. Важливим аспектом терапії є позбавлення хворої людини від хронічних захворювань. Необхідно уникати стресу. При ньому порушується робота нервової системи. Всі хворі повинні дозувати фізичні навантаження і нормалізувати режим дня.
Вставати треба рано, а лягати не пізніше 23 годин вечора. Не можна займатися розумовою працею в нічний час. Як лікувати ВСД у людини, знає кожен досвідчений невролог. При цій патології важливо нормалізувати рухову активність. Боротьба з гіподинамією передбачає регулярні прогулянки пішки, гімнастику, заняття спортом і йогою. Хороший засіб – фізіотерапія. Нерідко проводиться електрофорез комірцевої зони. Наявність вираженої неврологічної симптоматики є показанням до проведення аутотренінгу і гіпнозу.
Застосування лікарських препаратів
При ВСД застосовуються найрізноманітніші лікарські препарати. Найбільш часто призначаються седативні, бета-адреноблокатори, ноотропи, засоби, що поліпшують роботу мозку. При необхідності використовуються антидепресанти і транквілізатори. Лікування триває до півроку. Додатково призначаються антиоксидантні препарати і вітаміни. Хороший ефект при ВСД надає Гліцин і Глутаминовая кислота. При розвитку кризу препарати можуть вводитися ін’єкційним способом.
При підвищенні артеріального тиску призначаються бета-адреноблокатори (обзидан). За такими хворими встановлюється диспансерне спостереження. При необхідності лікування повторюється. Додатково при ВСД використовуються народні кошти. Всі вони узгоджуються з лікарем. Прогноз при дистонії сприятливий. Таким чином, ВСД поширена дуже широко серед людей різного віку. При підвищенні артеріального тиску потрібно негайно відвідати лікаря.
Відео по темі:
sosudyinfo.ru
ВСД за гіпертонічним типом розвивається в разі, коли парасимпатична нервова система не в змозі впоратися з навантаженнями на організм. При цьому у хворих відзначається підвищення артеріального тиску і інші симптоми.
↑
Методи лікування та можливі ускладнення
На даній стадії кожного пацієнта потрібно медикаментозне лікування – хворі приймають всі ті ж препарати, що і при гіпертонії першої стадії. До прийому таблеток потрібно ставитися відповідально (лікарі рекомендують приймати їх в один і той же час). Зрозуміло, важливо стежити за дієтою, уникати жирної їжі, повністю відмовитися від кави, звести до мінімуму кількість кухонної солі.
При відсутності лікування можливий розвиток небезпечних ускладнень. До числа найпоширеніших відносять атеросклероз (що лише погіршує ситуацію), енцефалопатію, аневризму аорти (патологічне випинає стінок посудини), стенокардію, тромбоз судин мозку.
психотерапія
При ВСД гіпертонічного типу з вираженими панічними атаками показана психотерапія, спрямована на роботу зі страхами. Також пацієнтів вчать контролювати свій стан і не піддаватися нападам паніки.
Для цього використовують дихальну гімнастику, різні методики розслаблення, відволікання і так далі.
Показані когнітивно-поведінкова, сімейна психотерапія або гіпноз.
Немедикаментозні методи лікування
Серед немедикаментозних методів великою популярністю користуються фізіотерапевтичні методи:
- масаж;
- лікувальні обгортання;
- голкорефлексотерапія;
- дарсонваль-терапія;
- бальнеотерапія.
Крім медикаментозного і терапевтичного лікування велике значення має загальна зміна способу життя хворого: це і відмова від шкідливих звичок, і нормалізація режиму дня, і правильне харчування, і багато іншого. Найважливішим вважається: спати не менше 7-8 годин на добу, обов’язково займатися фізичною активністю і знизити рівень стресу у своєму житті.
Автор статті: лікар-психіатр Шаймерденова Дана Серіковна
Підберіть безкоштовно лікаря-психотерапевта в вашому місті онлайн: depressio.ru
ступеня
Діагностуючи ВСД, більшість лікарів використовують класифікацію вегетосудинної дистонії В.І. Маколкін, запропоновану в 1985 році. Згідно є причини виникнення, виділяють наступні види ВСД:
- інфекційно-токсична – виникає внаслідок отруєння отрутами різного походження,
- інтоксикації при деяких бактеріальних і вірусних і захворюваннях, травмах, опіках;
- спадково-конституційна – пов’язана з генетичною схильністю;
- психогенна – розвивається після стресу або перенапруження;
- дисгормональная – є наслідком порушення гормонального фону;
- посттравматична – викликана наслідками черепно-мозкової травми;
- професійна – пов’язана з видом діяльності пацієнта;
- змішана.
Ступінь нападу визначається частотою та інтенсивністю проявів ознак цієї хвороби. виділяють:
- Легкий ступінь. Неврастенічні прояви зустрічаються рідко, слабко виражені. Період відновлення після нападу досить тривалий. Загострення не викликають порушень в повсякденній діяльності хворого.
- Середня ступінь. Характеризується більш вираженою симптоматикою. Ознаки загострення тривають довго. Часто виникають панічні розлади.
- Важка ступінь. Виявляється різко зниженою працездатністю пацієнта. На першому місці стоїть значна гіпертонія з усіма супутніми проявами. Вегетативні кризи часті, протікають дуже болісно. Нерідко на тлі ВСД можуть проявлятися і інші недуги. Зазвичай це судинні ураження, збої в роботі серця, всілякі неврози. Стан таких хворих тяжкий, тому часто працездатність втрачається повністю.
труднощі інформування
Вкажіть свій тиск
130
на
90
Йде поіскНе знайдено
Хворі не марять, але переконати їх в тому, що хвороби серця з цим станом не пов’язані виявиться майже неможливим.
Звідси з’являється і неможливість інформування. Це одна з «аксіом» Крепеліна – маячня не піддається інформаційній корекції. Точно так само марно пояснювати людині, який відчуває панічні атаки то, що її немає. Це неправильний підхід – вона цілком існує і виражається так явно, що її не можна було б не помітити.
Однак стан таких хворих все ж більш м’яке, ніж при інших розладах. Точно так же, як можна жити творчої та повноцінним життям при розладі поведінки і особистості, так само можна жити і при цьому феномені соматоформних розладів, які ближче до дисфункції нервової системи.
Гіпертензія другого ступеня: симптоми і особливості
Артеріальна гіпертензія другого ступеня супроводжується більш вираженим підвищенням тиску – 160-179 / 100-109 мм рт. ст. Пацієнтам доводиться стикатися з постійним дискомфортом – симптоми гіпертонії рідко зникають повністю. До їх переліку можна віднести:
- хронічну втому;
- періодично виникає нудоту, пульсацію в голові;
- звуження артеріол, гіперемія;
- нечіткість зору, прогресуючі патології очного дна;
- набряклість тканин обличчя;
- підвищену пітливість;
- присутність альбумінів в сечі;
- оніміння пальців.

Періодично з’являються гіпертонічні кризи, які супроводжуються різким стрибком артеріального тиску (іноді навіть на 50-60 мм рт. Ст.).
Вегетативно – судинна дистонія.

Вегетативно-судинна дистонія – функціональні порушення вегетативної нервової системи, яка іннервує всі внутрішні органи, всі залози, кровоносні і лімфатичні судини, регулює обмін речовин (скелетних м’язів, рецепторів і ЦНС). При ВСД система саморегуляції порушена, організм не встигає адаптуватися до умов, що змінюються, що і виражається поганим самопочуттям.
Вегетативна нервова система підпорядковується гіпоталамусу, який пов’язаний з усіма центрами головного мозку, в тому числі і з гіпофізом, контролюючим гормональну систему організму. Тому симптоми при функціональних порушеннях вегетативної нервової системи дуже різноманітні, так як при ВСД присутні ще і порушення гормональної системи, що посилює функціональні порушення роботи органів.
Причина розладу гіпоталамуса і вегетативної нервової системи полягає в нереалізованості накопичилися в підкіркових центрах головного мозку реакцій на стресовий подразник. По суті це невроз.
Невроз – функціональний розлад вищої нервової діяльності, що виражається в неадекватній поведінці, зниження розумової та фізичної працездатності;
поєднується з вегетативними порушеннями організму, а також порушеннями чутливості, рухів та трофічних функцій;
є причиною поганої адаптації до постійно змінюваних умов і до впливу стресових подразників;
створює передумови для виникнення соматичних захворювань: гіпертонічної хвороби, виразкової хвороби, базедової хвороби, стенокардії та багатьох інших.
Людина відчуває страх перед життєвими труднощами і або впадає у відчай і депресію, або стає агресивним і неприємним для інших людей через вираженого егоїзму. Вихід є: не можна змінити закони природи, а все інше можна (всередині себе).
Читайте статтю «Наведіть нерви в порядок», де запропоновано дихальну вправу із заспокійливим ефектом.
Продовжимо далі про ВСД.
Вегетативна нервова система складається з двох відділів: симпатичної і парасимпатичної нервової системи. У нормі вони знаходяться в стані рівноваги і регулюють пристосування організму до мінливих внутрішніх і зовнішніх умов і подразників. Симпатична нервова система активізує організм, парасимпатична – «заспокоює» і грає захисну роль з метою економії сил і енергії.
причини появи
Вегетосудинна дистонія, що має гіпертонічний тип, має кілька причин появи. Найчастіше діють вони комплексно. Серед провокуючих чинників виділяють:
- Сидяча робота, малорухливий спосіб життя. Перебуваючи довгий час в одному положенні, людина провокує застій кров’яного струму, що і призводить до кисневого голодування мозку і внутрішніх органів.
- Стреси, неврози, депресії. Регулярне перебування в подібному стані і стає причиною виникнення ВСД за гіпертонічним типом.
- Порушення нормального функціонування судинної системи організму, коли спостерігаються тромби, бляшки, истонченность стінок судин і інші проблеми.
- Схильність, обумовлена генетичним фактором. У більшості пацієнтів близькі родичі страждали подібними патологіями.
- Порушення рівня гормонів. Фахівці стверджують, що дистонія виникає найчастіше при гормональної перебудови організму. Це відбувається в період вагітності, при перехідному віці або розвитку хвороб ендокринної системи.
- Великі і регулярні фізичні навантаження, так як вони чинять негативний вплив на нервову і судинну системи.
- Наявність шкідливих звичок. На роботу судин впливають куріння, постійне і надмірне вживання спиртних напоїв.
Розвиток дистонії, що супроводжується різким підвищенням показників артеріального тиску, може спостерігатися після деяких захворювань або стрімкого зниження імунітету під впливом певних факторів. Також фахівці стверджують, що ВСД є результатом неправильного способу життя.
Терапія при третього ступеня розвитку недуги
Медикаментозна терапія визначається в залежності від стану пацієнта і наявності супутніх захворювань. Як правило, пацієнтам призначаються бета-адреноблокатори ( «Атенолол», «Надолол», «Бетаксолол»), сечогінні засоби ( «Гипотиазид», «Ксипамід», «Індапамід»), інгібітори АПФ ( «Рамиприл», «Фозиноприл», « Енаоапріл »), антагоністи кальцію (« Пленділ »,« Верапаміл »,« Ніфедипін »). Додатково можуть призначатися препарати, покликані підтримувати нормальну роботу нирок, ендокринних залоз, головного мозку, органів зору.

Які прогнози для пацієнтів, яким поставлений діагноз «артеріальна гіпертензія»? Лікування, препарати, правильна дієта, гімнастика – все це, безумовно, допомагає впоратися з деякими симптомами недуги. Проте на третій стадії недугу погано піддається терапії – пацієнтам присвоюється інвалідність першого ступеня, так як вони практично непрацездатні.
Між психікою і тілом
Отже, ці симптоми можуть припадати на соматичні хвороби, але безпосередньо ними не забезпечуються. Виявилася неспроможною і гіпотеза про те, що ВСД є наслідком неконтрольованої нічим активізації автономної нервової системи, що відповідає за працездатність органів, як таких. У подібних гіпотез є одна спільна риса. Людина дуже навіть активно скаржиться на те, що у нього щось відбувається з нервовою системою, а медики це описують, створюючи опис переважно того, як взагалі працює якась система. Спочатку слово «судини» потрапило в назву того, що тоді вважали синдромом. Все звелося до спроб пояснення феномена якимись вродженими, ядерними патологіями. Але суть їх так ніхто визначити і не зміг.
З психіатрією ж це було складно пов’язати з-за того, що незрозуміло, до якої області відносити. Немає ніякого сенсу в заявах «Це все від психіки!». Припустимо, а до чого це відноситься конкретно? Тепер уже дуже мало лікарів говорять про гепертоніческій криз при ВСД. А колись це було модним визначенням. Виходила дивна гіпертонія на 15-20 хвилин, після якої людина приходить в відносну норму. Тепер це все частіше називають панічними атаками. Короткостроковий нападоподібний вид вираження тривожного розладу. Звичайне тривожний розлад йде за схемою багатоденних фаз і в чомусь нагадує инверсную депресію або біполярний-афективний розлад. З фізичних відчуттів переважає тільки якась дивна тривога, яку хворі відчувають саме фізично і характеризують як тяжкості в області передсердя. Тривога, але її відчувають якось майже тілесно.
Етіологія і причини
Етіологія гіпертонічної хвороби серця являє собою складну взаємодію різних гемодинамічних, структурних, нейроендокринних, клітинних і молекулярних факторів. Дані фактори відіграють ключову роль у розвитку гіпертонії, а також її ускладнень, але підвищений артеріальний тиск саме по собі може модулювати такі чинники.
Ожиріння має зв’язок з гіпертонією і ГЛШ, причому до у 50% осіб, які страждають на ожиріння, була деяка ступінь гіпертонії і у до 60-70% осіб з гіпертонією є ожиріння.
Підвищений артеріальний тиск призводить до того, що в структурі та функціонуванні серця відбуваються несприятливі зміни. Це відбувається двома способами: безпосередньо, через підвищену навантаження поста (міра напруги стінки лівого шлуночка під час систоли), і побічно, в результаті асоційованих нейрогормональних і судинних змін. Підвищений хронічне кров’яний тиск більш тісно пов’язане з різноманітними патологіями серця. Патофізіологія різних серцевих ефектів гіпертонії різна.
Гіпертрофія лівого шлуночка
У 15-20% з артеріальною гіпертензією розвивається гіпертрофія лівого шлуночка. Ризик виникнення ГЛШ збільшується вдвічі при супутньому ожирінні. Клінічні дослідження показали прямий зв’язок між ступенем і тривалістю підвищеного артеріального тиску і розвитком ГЛШ.
ГЛШ, що визначається як збільшення маси лівого шлуночка, зумовлена реакцією міоцитів на різні подразники, які супроводжують підвищення артеріального тиску. Гіпертрофія міоцитів може виникати як компенсаторний відповідь на підвищену постнагрузку. Механічні і нейрогормональні стимули, які супроводжують гіпертонію, можуть призводити до активації росту клітин міокарда, експресії генів (деякі з яких відбуваються в основному в кардіоміоцитах плода) і, в підсумку, до ГЛШ. Крім цього, активація системи ренін-ангіотензин завдяки дії ангіотензину II на рецептори ангіотензину I призводить до зростання компонентів інтерстицію і клітинного матриксу. Таким чином, розвиток ГЛШ характеризується гіпертрофією міоцитів і дисбалансом міоцитів і интерстиция структури скелета міокарда.
Існують різні моделі гіпертрофію лівого шлуночка, в тому числі концентричне ремоделювання, концентричну ГЛШ і ексцентричну ГЛШ.
Концентрична ГЛШ є збільшення товщини і маси лівого шлуночка зі збільшенням діастолічного тиску і обсягу, що, як правило, спостерігається у осіб з гіпертонією. На відміну від концентричної форми ГЛШ, при ексцентричній ГЛШ товщина лівого шлуночка збільшується не рівномірно, а в певних місцях, зокрема в перегородці.
Незважаючи на те, що розвиток ГЛШ спочатку грає захисну роль у відповідь на підвищене навантаження на стінку шлуночка для підтримки адекватного серцевого викиду, в подальшому це призводить до розвитку діастолічної і, в кінцевому рахунку, до систолічної дисфункції міокарда.
Аномалії лівого передсердя
Часто недооцінюється структурні і функціональні зміни лівого передсердя дуже часто зустрічаються в осіб з гіпертонією. Підвищена постнагрузка, яка припадає на ліве передсердя внаслідок підвищеного кінцевого діастолічного тиску лівого шлуночка, вторинного по відношенню до підвищеного артеріального тиску, призводить до погіршення функції лівого передсердя, а також до збільшення його розміру і товщини.
Збільшення розміру лівого передсердя, яке супроводжує артеріальну гіпертензію при відсутності пороку серця або систолічної дисфункції, як правило, має на увазі хронічну артеріальну гіпертензію і може бути пов’язаним з виразністю діастолічної дисфункції лівого шлуночка.
На додаток до структурних змін передсердя, у таких хворих є схильність до фібриляції передсердь. Миготлива аритмія при наявності діастолічної дисфункції може призводити до явної серцевої недостатності.
Клапанна хвороба серця
Хоча клапанна хвороба не є причиною гіпертонічної хвороби серця, хронічна і важка гіпертензія можуть призводити до розширення кореня аорти, що призводить до значної аортальнийнедостатності.
Деяка ступінь гемодинамически незначною аортальнийнедостатності часто виявляється у осіб, що мають артеріальну гіпертензію. Гостре підвищення артеріального тиску може збільшити ступінь аортальної недостатності з поверненням до вихідного рівня, якщо відбувається контроль артеріального тиску. Вважається, що крім розвитку аортальної регургітації гіпертонія може прискорювати процес аортального склерозу і приводити до мітральної регургітації.
Серцева недостатність
Серцева недостатність є поширеним ускладненням хронічно підвищеного артеріального тиску.
Артеріальна гіпертензія як причина ХСН часто недооцінюється, багато в чому тому, що в той час як розвивається серцева недостатність дисфункціональних лівий шлуночок не може генерувати високий тиск, і це приховує етіологію серцевої недостатності.
Поширеність безсимптомної діастолічної дисфункції у осіб, що мають артеріальну гіпертензію (без гіпертрофії лівого шлуночка) може досягати 33%. Хронічна підвищена постнагрузка, а також виникла ГЛШ можуть погіршувати активної ранньої релаксації і фазу пізньої комплаентности шлуночкової діастоли.
діастолічна дисфункція
Діастолічна дисфункція часто зустрічається у осіб з гіпертонією. Часто, але не у всіх випадках, супроводжується ГЛШ. Крім підвищеної постнагрузки, інші чинники, що сприяють розвитку діастолічної дисфункції, включають в себе співіснуюче захворювання коронарних артерій, систолічну дисфункцію і структурні порушення, наприклад фіброз і ГЛШ.
Рання діастолічна діссінхронія ЛШ може мати зв’язок з ремоделюванням ЛШ і сприяти розвитку діастолічної дисфункції. Ступінь діастолічної дисфункції, ймовірно, корелює зі збільшенням тяжкості гіпертонії, і пікова швидкість систолічною деформації міокарда може бути незалежним фактором в ступеня ремоделювання ЛШ та діастолічної функції.
дисфункція систоли
Пізніше при розвитку гіпертрофії ЛШ для підтримки збільшення серцевого викиду на тлі підвищеного артеріального тиску порожнину ЛШ починає розширюватися. У міру того як захворювання переходить в кінцеву стадію, систолічна функція шлуночка продовжує знижуватися, що призводить до подальшого збільшення активації нейрогормональної і ренінангіотензинової систем, що викликає до збільшення затримки солі і води і посилення периферичної вазоконстрикції. У підсумку, функція ЛШ перевантажена, і хворий переходить в стадію симптоматичної систолічної дисфункції.
декомпенсація
Апоптоз, або запрограмована загибель клітин, викликана гіпертрофією міоцитів і дисбалансом між його стимуляторами і інгібіторами, грає важливу роль при переході від компенсованій до декомпенсированной стадії хвороби. Хворий може стати симптоматичним внаслідок змін в умовах постнагрузки або наявності інших уражень міокарда (наприклад, ІХС, інфаркту). Раптове підвищення тиску може призвести до гострого набряку легенів без необхідності зміни фракції викиду ЛШ.
Крім дисфункції ЛШ, в результаті потовщення перегородки та дисфункції ЛШ також розвиваються потовщення правого шлуночка і діастолічна дисфункція.
ішемія міокарда
Особи зі стенокардією мають високу поширеність гіпертонії. Гіпертонія є основним фактором ризику розвитку ішемічної хвороби серця. Розвиток ішемії у осіб з гіпертонією є багатофакторним.
Слід зазначити, що у хворих з артеріальною гіпертензією стенокардія може розвиватися за відсутності епікардіального захворювання коронарної артерії. Причина має двоякий характер. Підвищена постнагрузка, вторинна по відношенню до гіпертонії, призводить до збільшення напруги стінки ЛШ і трансмурального тиску, порушуючи коронарний кровотік під час діастоли. Також мікроциркуляторного русла за межами епікардіальних коронарних артерій є дисфункціональним у осіб з гіпертонією, і вона може не справлятися з компенсацією підвищеної метаболічної і кисневої потреби.
Прогресування артеріосклерозу, ознаки ішемічної хвороби серця, посилюється в тих артеріях, які хронічно схильні до підвищеного артеріального тиску. Напруга зсуву в результаті гіпертонії і виникає в результаті ендотеліальної дисфункцією, призводить до порушення синтезу і вивільнення потужного вазодилататора оксиду азоту. Зниження рівня оксиду азоту, в свою чергу, сприяє розвитку атеросклерозу і утворенню бляшок. Морфологічні ознаки бляшки ідентичні тим, які спостерігаються у осіб не мають артеріальної гіпертензії.
серцеві аритмії
Серцеві аритмії, зазвичай спостерігаються у пацієнтів з гіпертонією, діляться на миготливу аритмію, включаючи передчасні скорочення шлуночків і шлуночкову тахікардію. При цьому ризик раптової серцевої смерті збільшується. Різні механізми, які відіграють роль при патогенезі аритмій, включають в себе зміну структури клітин і метаболізму, неоднорідність міокарда, погану перфузію, фіброз міокарда і коливання постнагрузки. Це може призводити до підвищення ризику розвитку шлуночкових тахіаритмій.
Миготлива аритмія (пароксизмальна, хронічна рецидивуюча або хронічна персистуюча) часто спостерігається у осіб з гіпертонією. Фактично, підвищений артеріальний тиск є найбільш поширеною причиною миготливої аритмії. Хоча точні причини не відомі, в якості можливих сприяючих факторів можуть виступати структурні аномалії лівого передсердя, супутнє захворювання коронарної артерії і ГЛШ. Розвиток фібриляції передсердь може викликати декомпенсацію систолічної та діастолічної дисфункції внаслідок втрати удару передсердя, а також збільшує ризик тромбоемболічних ускладнень, особливо інсульту.
Спробуємо подивитися на феномен очима психіатрів
Далі ми спробуємо розглядати це з точки зору психіатрії. Просто з тієї причини, що всі ефективні і використовуються на практиці схеми терапії до неї і ставляться. До якого розладу це ближче, якщо говорити про інших рубриках розділу V МКБ, де і зібрані всі психіатричні розлади і пов’язаний з ними хвороби? Це не шизофренія, хоча для крайніх випадків цих «чудес» психосоматики передбачений діагноз «іпохондрична шизофренія». Він спірне, є тільки в адаптованому для СНД варіанті МКБ, але все ж є. Це має деякі відтінки обсесивно-компульсивного розладу. Навіть в ті періоди, коли з хворими нічого не відбувається – вони все одно чекають свого особливого стану. Звичайно це якось пов’язано з емоціями, але не можна виділити явні ознаки біполярно-афективного розладу.
Якщо більше нічого не підходить, то дивимося на поведінку …
Цілком реальний випадок. Хвора за одну ніч викликає швидку допомогу 6 разів. В кінці-кінців до неї приїхала спеціалізована бригада, і її відвезли в психіатрію, в психіатричну лікарню. Що ми маємо? Вона скаржилася, звичайно ж, не на психіку, а на серцебиття, перепади пульсу, гадана зміна тиску, відчуття браку повітря. При вона людина з вищою освітою, інженер-проектувальник. Здається, що повинен же включитися логічний аналіз. Якщо вже чотири різу приїжджала швидка, чотири рази лікарі почули «Врятуйте, я вмираю!», То пора заспокоїтися, випити седативні засоби і лягти спати. Але вона не може, і вже знаходиться на межі … Психозу.
Це будь-який стан людини, в якому переважають психотичні симптоми. При шизофренії це були б «голосу» в голові, псевдогаллюцинации або психічні автоматизми. При ипохондрическом розладі психотичного типу хворі придумують фантастичні симптоми. А тут – активність психіки є, але справа не доходить до фантастичного марення, оскільки це і не потрібно. З якихось причин не вистачає сил і виникає декоордінація в просторі, яку в даний час називають почуттям дереалізації-деперсоналізації. Хворим дуже погано, а паралельно з серцево-кардіологічними проблемами у них починається розлад сну. А далі нам доведеться описувати розлад поведінки в зрілому віці. ВСД завжди межує з тим іпохондричним розладом, коли люди нападами беруть кабінети самих різних фахівців. Вони вже готові звинувачувати всіх лікарів, які нічого не можуть вдіяти.
На жаль, далеко не тільки звичайні соматичні, а й психотерапевти. З тієї причини, що ми маємо справу з розладом, яке називають розладом особистості і поведінки в зрілому віці, а раніше його називали психопатією. Цей термін штучно придумали лікарі 19 століття. Шизофренія тоді вже була описана і визнана стараннями Блейером, а був і ще один тип розладу. Їм страждав літературний герой Достоєвського – князь Мишкін. Взяли слова «психіка» і «патологія» і вийшов загальний термін. Це повністю інкурабельного розлад, яке сягає своїм корінням в особистість і тип характеру. Чи не лікувати не вміють, а лікувати нічого. Не можна лікувати особистість, оскільки це результат детерменіческого впливу соціуму на самість індивіда. Інкурабельного – це не означає, що воно не лікується. Воно майже немедичне, більш духовне, але з ним цілком успішно працюють деякі клінічні психологи.
За всіма ознаками ВСД за гіпертонічним типом варто узагальнююче стан, яке радянський академік А. В. Снежневский назвав «уповільненої» на шизофренію. Його через такого «відкриття» висміяли на Заході і не зрозуміли багато лікарів і вчені в СРСР. Шизофренія без симптомів. Не тільки марення, але взагалі нічого явного немає. Не виключено, що Снежневский даремно «приклеїв» до цього ярлик «шизофренія». А зробив він так, тому що не хотів маніпулювати неточним терміном «психопатія». Розлад найчастіше відноситься до змішаного типу. Психіатри не люблять питань про те, що з чим змішано в розладах особистості і поведінки. Вони такі складні, що навіть спроби описати завжди виглядали б схожими на марення.
Медикаментозне лікування
Як правило, лікар призначає комплексну терапію, що включає різні групи лікарських засобів:
- Препарати групи діуретиків, що виводять зайву рідину і солі з організму: «Триамтерен», «Фуросемід», «Клопамід», «Хлорталідон», «Торасемід», «Верошпирон».
- Інгібітори ангіотензинперетворюючого ферменту: «Лізиноприл», «Каптоприл», «Еналаприл», «Рамиприл», «Зофеноприл».
- Бета-блокатори продовженого дії: «Атенолол», «Пропранолол», «Небілет», «Анаприлин».
- Препарати групи сартанів: «Валсартан», «Ірбесартан».
- Антиагреганти: «Аспірин», «Клопідогрель».
- Статини: «Аторвастатин», «Розувастатин».
- Блокатори імпульсів кровоносних судин: «Доксазозин», «Теразозин».
- Ліки по зниженню ризику тромбозу: «Аспікор», «Аспірин кардіо», вітамін Е.
- Судинорозширювальні засоби: «Папазол», «Но-шпа».
Але якийсь діагноз все ж ставити потрібно
Якщо ж такий діагноз «вегето-судинна дистонія» ставиться лікарями, то в силу помилкового їхнього ставлення до ситуації з хворим. Але не будемо поспішати з обвинуваченнями. Все дуже складно, і поки ще не має чіткої і обґрунтованої етіології. Саме тому неможливо провести паралелі між діагнозами в МКБ і тим, що в традиційній медицині України та країн СНД вважалося і вважається ВСД.
Зазвичай в якості найбільш підходящого нагоди виділяється діагноз F45.3 «Соматоформная дисфункція вегетативної нервової системи». Однак критерії діагностики в СРСР, за часів активного діагностування та лікування ВСД, від тих, що використовуються при діагнозі СДВ відрізняються досить сильно. Абсолютний аналог ВСД в сучасній діагностичній системі ВООЗ відсутня.
У чому основна складність? В даний час лікування ВСД може стати застосуванням схем декількох лікарських напрямків. Описувані симптоми можна не тільки віднести, але і вважати ознаками цілком соматичних хвороб органів або кровоносної системи. Якщо у всіх випадках іпохондричних розладів нам необхідно розділяти соматику і психіку, а під психосоматичними розладами розуміти переважно психічні явища, то у випадку з ВСД це не зовсім так.
причини недуги
Лікарі виділяють цілий ряд обставин, що ведуть до гіпертонії серця:
- Атеросклеротичні ураження, що провокують серцеві спазми.
- Наслідки захворювань важкими інфекціями.
- Зараження бактеріями, згубно впливають на роботу серця, або грибковими захворюваннями.
- Патології серця, що виникають із-за неправильної його роботи у віці 25-55 років.
- Захворювання кардиосклерозом.
- Розвиток гіпертонії.
- Запальний процес міокарда або розвиток злоякісного міокардиту.

Лікування артеріальної гіпертензії
Всі методи лікування, які спрямовані на лікування артеріальної гіпертонії, можна розділити на групи: медикаментозні, немедикаментозні, народні, комплексні. Будь-який з обраних способів лікування спрямований не тільки на приведення в норму показників тиску в артеріях. Це терапевтичні заходи, які запобігають незворотні зміни в м’язовій тканині серця і артерій, покликані забезпечити захист органів-мішеней, передбачають усунення факторів ризику, які сприяють розвитку патологічного стану.
Принципи лікування гіпертонічної хвороби
При початкових проявах хвороби і з метою її профілактики потрібно дотримуватися загальних принципів лікування, які допоможуть скорегувати стан і уникнути загострення:
- зниження вживання кухонної солі, воно не повинно перевищувати 5 г на добу (при важких станах повне знесолення);
- корекція маси тіла при наявності зайвих кілограмів, ожиріння;
- посильна рухова активність;
- відмова від куріння, вживання алкогольних і тонізуючих напоїв;
- застосування заспокійливих трав’яних зборів, препаратів на рослинній основі при надмірній емоційної збудливості;
- обмеження впливу стресових факторів;
- нічний сон 7, а краще 8 годин;
- вживання їжі, багатої калієм.
стандарт лікування
При діагностованою артеріальної гіпертонії запорукою успішної стабілізації стану пацієнта – постійний лікарський контроль. Неприпустимо самостійне застосування таблеток для зниження тиску. Необхідно знати силу і механізм дії препарату. При прояві м’якої гіпертонії або прикордонної лікування стандарт лікуванні обмежується зменшенням кількості солі в раціоні.
При важких формах гіпертензії призначають лікарську терапію. Сильні препарати – це Атенолол і Фуросемид. Атенолол – засіб з групи b-селективних блокаторів, дієвість якого перевірена часом. Це засіб відносно безпечно для хворих з бронхіальною астмою, хронічним бронхітом і іншими захворюваннями легенів. Препарат ефективний за умови повного виключення солі з раціону. Фуросемід – перевірений діуретик. Доза ліків визначається лікарем.

лікування гіпертонії
Щоб уникнути важких наслідків ГБ, необхідно лікувати патологію відразу після її виявлення. Цілі терапії зводяться до наступного:
- привести показники артеріального тиску в норму;
- захистити органи, які найчастіше страждають від судинних захворювань;
- знизити вплив факторів ризику.
При появі нічний гіпертонії або при класичному транзиторном підвищенні АТ, необхідно проконсультуватися з лікарем. У більшості випадків призначають такі групи препаратів:
- тіазидні сечогінні, що зменшують обсяг рідини в організмі і тим самим нормалізують показники;
- антагоністи кальцію, які нормалізують серцеву роботу і запобігають ризик виникнення стенокардії, аритмії і атеросклерозу;
- бета-адреноблокатори, які нормалізують частоту серцевих скорочень;
- альфа-адрено-блокатори, дбайливо розширюють периферичні судини.
Як при первинній, так і при вторинної гіпертонії самостійно призначати собі препарати для лікування захворювання забороняється. Навіть якщо таблетки радить родич або знайомий, слід пам’ятати, що кожен організм – індивідуальність і дозування слід підбирати з урахуванням цих унікальних особливостей.
Варто враховувати, що судинні препарати для досягнення хорошого ефекту слід приймати тривалий час. Якщо розвинулася юнацька гіпертонія, потрібна консультація фахівця. Застосовувати ліки, призначені комусь із членів сім’ї, забороняється.
Немедикаментозне лікування включає в себе регулярне вживання лимона, перетертого з цукром, ягід шипшини і журавлини, настою ріпчастої цибулі і води.
Особливості харчування при гіпертонічній формі ВСД

Корекція харчування запобіжить стійку артеріальну гіпертензію. Уникайте частого і рясного вживання продуктів і напоїв, що підвищують показники артеріального тиску і надають збудливу дію на нервову систему:
- міцну каву або чай;
- наваристі бульйони з м’яса, риби;
- холодець;
- копченості;
- соління.
рекомендації:
- Зменшіть споживання звичайної кухонної солі до 4 г / сут. Використовуйте гіпонатріевую сіль або її калієві замінники, наприклад “Санасол”.
- Збільште споживання продуктів з високим вмістом калію – банани, печена картопля, баклажани, сир, виноград, абрикоси, мандарини і ін.
- Вибирайте страви з вмістом листової зелені, кропом, селерою – ефірні масла цих рослин містять речовини, що розширюють просвіт кровоносних судин і знижують показники тонометра.
- Корисно пити какао, так як цей напій містить флавонол, який знижує тиск.
Що можна їсти при ВСД?
Обмежте вживання м’яса до 3-4 разів на тиждень. Вибирайте пісні і дієтичні види м’яса і птиці – курку, кролика, нутрію, яловичину, баранину.
Перевага способи обробки їжі:
- приготування на пару;
- варіння;
- гасіння;
- запікання.
Вибирайте продукти, багаті клітковиною:
- бобові (квасоля, горох, боби);
- овочі, фрукти, ягоди, горіхи;
- зернові в недробленого вигляді або грубого помелу, висівки;
- пророщена пшениця;
- листова зелень (салат, зелена цибуля, кріп, кінза та ін);
- морська капуста.
шкідливі продукти
Якщо розглядати загальні рекомендації щодо харчування при ВСД, то необхідно виключити жирні, пересоленние, копчені страви, продукти з вмістом шкідливого холестерину і алкоголь. Від споживання такої їжі стан хворого ВСД може погіршитися. У будь-якому випадку необхідно прислухатися до реакції організму на споживані продукти.
До забороненим або небажаним при вегето-судинній дистонії продуктів відносяться:
- ковбасні вироби;
- паштети;
- смажене м’ясо і риба;
- фастфуд;
- жирні бульйони;
- підсилювачі смаку, ароматизатори;
- газовані напої, енергетики;
- консервовані продукти;
- алкоголь;
- міцний чай;
- бісквіти, млинчики.
важливі поради
Ось кілька загальних порад, що стосуються харчування при вегето судинної дистонії:
- Слід подбати про те, щоб раціон був, по можливості, різноманітним, а прийоми їжі – регулярними.
- Переїдати ні в якому разі не можна.
- Необхідно щоденне вживання перших страв, свіжих соків, свіжих і фруктів з овочами. А ось їжу, що містить консерванти, краще уникати.
- Щотижня повинен бути хоча б один рибний день.
- Повне виключення солі, алкоголю, цукру і продукції, що містить натрій, не рекомендоване. У помірних дозах все це може бути вельми корисним для кровообігу, енергетичного потенціалу і так далі.
- Порції повинні бути невеликими (дробовими), але їжу приймати при цьому потрібно часто. Слідкуйте за збалансованістю раціону.
Не забувайте також про важливість повноцінного сну, який повинен тривати не менше восьми годин.
З навантаженнями теж не «перегинати палицю». Багато людей занадто багато життєвого часу приділяють роботі, внаслідок чого тільки погіршують власне здоров’я.
Способи лікування патології
Ефективність лікування безпосередньо залежить від того, наскільки рано хвороба була діагностована. У будь-якому випадку це захворювання не потрібно намагатися вилікувати самостійно. Тут необхідна кваліфікована допомога фахівця. Тільки лікар може провести повне обстеження і призначити ефективне лікування.
Воно може обмежитися щоденним медикаментозним втручанням, а може знадобитися і стаціонарне лікування в лікарні. Не останнє місце в лікуванні займає дієта. Можуть допомогти і народні засоби, домашня терапія. Але якщо всі ці методи вже не зможуть виправити ситуацію, важким хворим призначають оперативне лікування.
діагностика гіпертонії
Симптоматика допоможе визначити, що зі здоров’ям є проблеми, але діагностувати захворювання може тільки фахівець. Для цього йому необхідно зібрати весь комплекс аналізів.
Під час промацування серця фахівець повинен відчути зсув поштовху вліво і вниз у верхній частині органу, а також зміщення вліво кордону серцевого м’яза. Аускультація допоможе йому виявити шуми і почастішання ритму.
Основний діагноз лікар зможе поставити тільки після проведення аналізів сечі і крові, визначення титру АТ до стрептококів, ЕКГ, ЕхоКГ, рентгенографії і холтерівського моніторингу.
Народні засоби
- Для лікування вегето-судинної дистонії застосовують і методи нетрадиційної медицини, які полягають в застосуванні цілющих трав курсами по 2-3 тижні. Перед початком терапії необхідно переконатися у відсутності алергічної реакції на використовувані сировину.
- Заспокійливий ефект, зняття напруги і головного болю при вегето-судинної дистонії дають відвари таких трав, як собача кропива, меліса, валеріана, м’ята. Необхідно залити 2 ст. л.сировини склянкою окропу і настояти протягом години. Вживати протягом дня.
- Плоди глоду допоможуть знизити тиск при вегето-судинному кризі. Відвар готується з 1 ст. л.ягід і склянки окропу. Вживається по 20 мл 3 рази на добу.
- Людям, що страждають панічними атаками при вегето-судинної дистонії, хороший ефект дає застосування ванн з заспокійливими травами. На 500 мл води необхідно взяти 2 ст. л.валеріани або пустирника, варити на слабкому вогні 15 хвилин. Готовий фітоотвар процідити і додати у ванну. Тривалість процедури не більше 30 хвилин.
Треба пам’ятати, що для лікування вегето-судинної дистонії необхідний комплексний підхід.
Хвороби, що викликають зростання тиску
Список цих патологій досить великий (більше 50). В основному це захворювання нирок, судин і серця, нервової і ендокринної систем:
Можете також почитати: Причини підвищення артеріального тиску у жінок
- гломерулонефрити (гострі і хронічні);
- полікістоз нирок;
- гідронефроз;
- туберкульоз нирки;
- стенози артерій нирок;
- мочекам’яна хвороба;
- амілоїдоз нирок;
- пієлонефрити;
- нефропатія при дифузних хворобах сполучної тканини (червоний вовчак, склеродермії, вузликовому периартеріїт і ін.)
- діабетична нефропатія;
- феохромоцитома;
- гиперкортицизм;
- патології щитовидної залози;
- хвороби надниркових залоз;
- метаболічний діагноз (або метаболічний синдром), що характеризується порушеннями ліпідного, пуринового та вуглеводного обміну;
- гіпоксія;
- коарктация аорти;
- пороки серця;
- порфірія;
- еритремія;
- пізній токсикоз при вагітності.
Механізми підвищення і утримання тиску відрізняються при різних захворюваннях.
Особливо високих значень досягає тиск при феохромоцитомі. При двосторонньому ураженні наднирників гіпертензія має злоякісний перебіг з високою ймовірністю розвитку кризів.
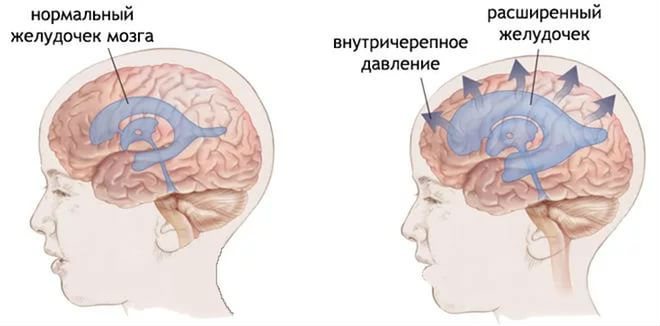
У деяких випадках, найчастіше при захворюваннях центральної нервової системи, може підніматися не тільки артеріальний тиск, але і внутрішньочерепний
Клінічні прояви ВЧД отримали назву «гіпертензійного синдром», а основні причини його розвитку наступні:
- травми голови (черепно-мозкові);
- інфекційні хвороби центральної нервової системи;
- ендокринні патології;
- наслідки деяких інфекцій (бронхіту, отиту);
- важкий токсикоз при вагітності, затяжні пологи;
- гідроцефалія, або лікворна гіпертензія (водянка в голові);
- пухлини, гематоми, набряки мозку;
- шийний остеохондроз;
- менінгіт;
- тривалий прийом контрацептивів, антибіотиків.
На думку більшості медиків, основна причина гіпертензійного синдрому – це порушення відтоку спинномозкової рідини (ліквору) і її застій в мозку.
Прояви гіпертензійного синдрому
- Часто турбують головні болі розпирала характеру. Починаються, як правило, в нічний або ранковий час з тяжкості в голові.
- Скаче тиск, при цьому є скарги на прискорене серцебиття і підвищену пітливість.
- Нервозність, швидка збудливість без причин.
- Нудота незалежно від прийому їжі, яка іноді переходить в блювоту.
- Швидко настає втома навіть при невисокій фізичної або розумового навантаження.
- Труднощі при вдиху, задишка.
- Болі в хребті.
- Бігання мурашок по шкірі.
- М’язова слабкість.
- Поява синіх кіл під очима.
- Залежність самопочуття від погодних умов.
Наслідки гіпертонічної хвороби зміни артеріол мозку і інсульт
Зміни в артеріолах мозку при гіпертонічній хворобі розвиваються по тим же причинам і тим же принципом, що і в інших органах-мішенях. Склероз мозкових артерій порушує кровопостачання клітин центральної нервової системи, приводячи до їх гіпоксії. Без кисню вони не можуть існувати і нормально працювати, тому зміни всіх мозкових функцій і в першу чергу вищої нервової діяльності можуть розвинутися задовго до явних ознак інсульту.
У початковому періоді розвитку мозкової патології (енцефалопатії) відзначаються неспецифічні симптоми, властиві багатьом захворюванням, – дратівливість, емоційна нестійкість, зниження пам’яті, шум у вухах, розлади сну, запаморочення, головний біль. Цьому періоду відповідає перша стадія гіпертонічної хвороби. Органічних порушень в нервовій системі ще немає, на очному дні відзначається початкова ступінь звуження артерій сітківки.
При відсутності адекватного контролю над рівнем артеріального тиску ці симптоми посилюються, стають більш стійкими. При обстеженні у невропатолога можна виявити негрубі органічні порушення центральної нервової системи, що виражаються в розходженні рефлексів, м’язового тонусу на різнойменних кінцівках та ін. Цьому періоду відповідає початок другої стадії гіпертонічної хвороби, коли виникають гіпертонічні кризи.
Після купірування нападу високого тиску нерідко прояви неврологічних порушень посилюються (так звані «сліди»). Працездатність пацієнта вже помітно знижується. Можуть відзначатися зміни в психіці – невпевненість в собі, схильність до депресії і іппохондріі, невмотивовані страхи або, навпаки, підвищена безглуздого, егоцентризм, що змінюються потім слабодухістю. Розлади пам’яті в цей період значно збільшуються, особливо на поточні події.
При переході на гіпертонічну хворобу в третю стадію порушення діяльності центральної нервової системи ще більше наростають
Пам’ять і увагу різко знижені, коло інтересів пацієнта звужується, і поступово прогресує слабоумство (деменція). Ці зміни відбуваються на тлі повторних гіпертонічних кризів, нерідко посилюються виникненням інсультів
Інсульт – це гостро розвинуте порушення мозкового кровообігу, при якому значно страждає як весь організм, так і центральна нервова система. Розрізняють інсульт геморагічний і інсульт ішемічний. При першому виді інсульту в тканини мозку утворюються крововиливи різних розмірів, і нервові клітини не можуть виконувати свої функції. При ішемічному інсульті внаслідок припинення крвоснабженія ділянки мозку виникає вогнище ішемії, який також перешкоджає нормальному функціонуванню мозкових клітин.
Клінічні прояви інсульту як наслідки гіпертонічної хвороби різноманітні і залежать як від ступеня вираженості порушень кровопостачання, так і від локалізації вогнища. Геморагічний інсульт відрізняється більш важким перебігом з втратою свідомості, можливими судомами. Якщо порушені області розташування життєво важливих регуляторних центрів, нерідко настає смерть.
Ішемічний інсульт часто буває тимчасовим завдяки активному лікуванню, відновлював кровообіг в ураженій ділянці мозку. Симптомами інсульту є випадання мови, зорових функцій, паралічі кінцівок (однієї або декількох), порушення чутливості (відчуття оніміння, поколювання в різних частинах тіла) та інші неврологічні симптоми, які зазвичай мають стійкий характер.
Геморагічний інсульт може розвинутися на фоні гіпертонічного кризу, тоді як для ішемічного більш характерно непомітне початок. При виникненні будь-якого порушення свідомості, мовних або рухових розладів у хворого на гіпертонічну хворобу слід негайно викликати машину «Швидкої допомоги», бажано з неврологічною бригадою. Лікування інсультів здійснюється в спеціалізованих клініках і на дому під постійним наглядом лікарів терапевта і невропатолога.
