Все про причини, лікуванні та профілактиці чоловічого безпліддя
Чоловічим безпліддям називають нездатність організму чоловіка до запліднення. Такий діагноз ставиться тоді, коли пара безуспішно намагається зачати дитину протягом 1 року і більше. За статистикою від 10 до 15% сімейних пар не можуть стати батьками. І в 40% таких сімей причиною ненастання бажаної вагітності є саме порушення в роботі чоловічого організму. Чи можна вилікувати безпліддя у чоловіків? Розберемося в сьогоднішній статті.
Що мають на увазі під безпліддям у чоловіків
На частку чоловічого безпліддя в даний час відводиться близько 50% від усіх випадків неможливості зачаття.
На активність і життєздатність чоловічих статевих гамет впливають кілька факторів, головними з яких є відхилення у функціонуванні зовнішніх і внутрішніх статевих органів чоловіка.
Пеніс виведений у чоловіка для зручності введення сперматозоїдів в статеві органи жінки.
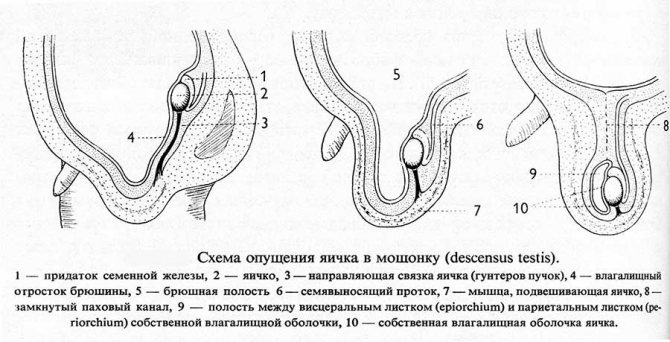
А чоловік або хлопчика спостерігається патологія «Не опущення яєчок в мошонку», то останні відчувають температурний дискомфорт в порожнині тіла.
При тривалому перебуванні яєчок всередині черевної порожнини у немовляти збільшується ризик виникнення безпліддя у майбутнього чоловіка.
Оптимальний термін дозрівання нормальних сперматозоїдів – 3 доби. При наявних патологіях процес формування чоловічої статевої клітини порушується найчастіше на ранніх стадіях, приводячи до зупинки в розвитку і подальшої нездатності до запліднення яйцеклітин.
Про чоловічому безплідді починають підозрювати, якщо протягом тривалого ведення статевого життя без використання презервативів (за умови збереження жінкою здатності до запліднення) бажаного зачаття не відбувається.
Крайній термін вичікування результатів спроб до зачаття – 1 рік. Чоловікові бажано знати, що запліднили властивості сперми після статевого акту зберігаються в жіночому організмі протягом 3 діб. Найкращим часом для зачаття вважається другий день після овуляції (13-й або 14-й день після початку менструації).
Функціонування чоловічої репродуктивної системи
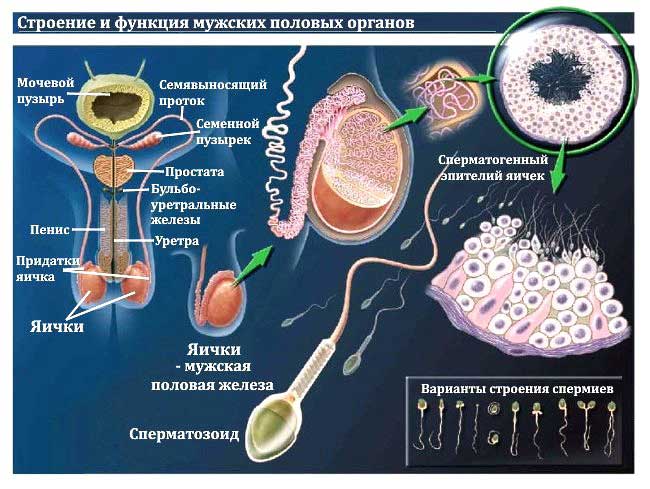
Спермій, або сперматозоїд, – чоловіча статева клітина (гамета), яка несе генетичну інформацію про чоловіка. Формування гамет відбувається в тестикулах (яєчках), звідки вони проникають в придатки по звивистих канальців. Саме там відбувається дозрівання сперміїв. У момент сім’явиверження вони проникають в піхву і рухаються в напрямку фаллопієвих (маткових) труб.
Чоловічий фактор безпліддя в половині випадків пов’язаний зі змінами в еякуляті (спермі). Іноді сперміїв дуже мало або вони малоактивні, щоб досягти яйцеклітини і запліднити її. У 35% випадків сім’явиверження не відбувається через звуження сім’явивідних канальців.
Види безпліддя у чоловіків
Чоловіче безпліддя поділяється на 2 великі групи:
- ВІДНОСНЕ. Коли повного виключення ймовірності запліднення сперматозоїдами немає, але для зачаття потрібно створення додаткових умов.
- АБСОЛЮТНЕ. При якому сперматогенний тканину повністю стерильна, тобто не може виробляти чоловічі гамети.
При іншої класифікації виділяють первинне і вторинне чоловіче безпліддя:
- Термін «ПЕРВИННЕ» вживається при відсутності настання вагітності у всіх жінок, що мали статевий зв’язок з досліджуваним чоловіком.
- При «ВТОРИННОМУ» допускається наступ хоча б однієї вагітності з усіх статевих партнерок чоловіки.
За фізіологічної класифікації виділяють кілька форм чоловічого безпліддя.
ВАЖЛИВО ЗНАТИ: Що таке азооспермия.
Секреторна безплідність
Найбільш поширений вид патології, при якому сперматогенний тканину порушує секрецію сперматозоїдів. Чисельність сперматозоїдів, їх якісний склад, рухливість може порушуватися внаслідок патогенних процесів.
Серед причин, що викликають секреторное безпліддя, лідируючі позиції займають варикоцеле і гідроцеле.
При варикоцеле венозна система насінники чоловіки має більший просвіт, ніж при нормі. Результатом розширення яєчкові вен є застій крові в статевих залозах, повільний відтік її в нижню порожнисту і ниркову вени.
Недостатня циркуляція крові в сім’яниках призводить до часткової загибелі або інактивації сперматозоїдів.
Секреторна форма здатна розвинутися при гідроцеле – наповненні оболонок яєчок серозними рідинами.
Здавлення кровоносних судин, сім’явиносних проток призводить до порушення секреції сперматозоїдів і показників якості сперми. Такий патогенний ефект розвивається при пахових грижах, що мають здавлюють ефект.
Секреторна чоловіче безпліддя розвивається при крипторхізмі у хлопчиків, якщо хірургічним способом яєчка до 7 років не опущені в мошонку з черевної порожнини.
Запалення слинних залоз, іменоване в народі свинкою, а в медицині – ендемічним паротит, загрожує для сперматогенной тканини високою температурою протягом тривалого періоду. Небезпечно також для чоловіка і хлопчика любов до гарячій ванні, яка уражує секреторні клітини яєчок.
Серія захворювань також може надати на секреторну функцію сім’яників негативний вплив.
До числа патогенних попередників для клітин статевих залоз відносять:
- туберкульоз;
- Прийом препаратів протиепілептичного, антибактеріального, протипухлинної дії;
- сифіліс;
- тиф,
- Гормональні відхилення і прийом гормональних засобів, особливо стероїдного типу.
До числа факторів, що негативно впливають на секрецію сперматозоїдів, відносять:
- Білково-вітамінний дефіцит в раціоні харчування;
- Несприятлива екологічна обстановка;
- Тривалий психоемоційний стрес;
- куріння;
- Часте вживання спиртних напоїв і наркотичних речовин.
Правильно лікування повинно включати виняток негативного фактора, після чого приступають до медикаментозного лікування, у тому числі, при необхідності, гормональної терапії.
обтураційне
Обтурационная різновид неможливості запліднення сперми полягає у виникненні перешкод на шляху руху сперматозоїдів по сім’явиносних протоках. Перешкоди виникають внаслідок фізичних і хімічних чинників.
Дану форму захворювання ще називають екскреторно-обтураційне безпліддя. Воно буває, як придбаним, так і вродженим.
До числа фізичних факторів відносять рубці, що залишилися після операції, новоутворення у вигляді пухлин або кіст.
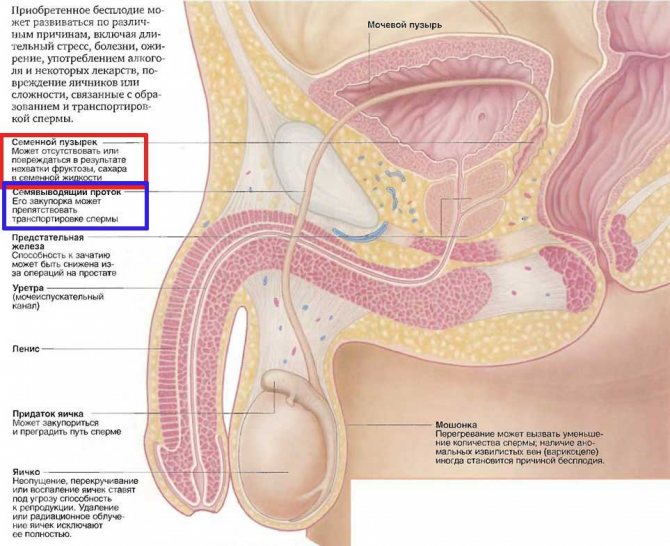
При утворенні патологій з одного боку каналу кількість сперматозоїдів в спермі значно знижується, при розвитку двосторонньої патології кількість сперматозоїдів практично відсутній у виділенні з уретрального отвору.
Нерідко виділення насінної рідини з пеніса стає неможливим.
Екскретоно-токсичний
Небезпечним для чоловічого здоров’я стає перенесений простатит або запальний процес в придатках яєчка (епідидиміт).
ПОПУЛЯРНЕ У ЧИТАЧІВ: Астенозооспермія – причини розвитку та лікування патології
Після запальних процесів порушується фізико-хімічний склад слизової проток придатків, внаслідок чого вони стають легко уразливими для склеювання, створюючи перепону для нормального виведення насінної рідини.
Іноді під час обстеження чоловіка виявляється, що придатки яєчка відсутні врожденно, що негативно позначається на оплодотворяющих властивості сперматозоїдів.
Нерідкі випадки пошкодження придатків яєчка при операційних втручаннях в органи малого тазу. Наслідки перенесених туберкульозу та сифілісу виражаються в здатності сім’явиносних проток до склеювання.
Подолати обтураційне безпліддя можливо в ході призначеного операційного впливу.
імунологічне
Деякі фактори (перенесені фізичні ушкодження органів статевої системи) здатні викликати появу антитіл до клітин яєчка або іншим статевим цитологічним структурам. При лабораторному підтвердженні причини безпліддя призначається імунологічне лікування в комплексі.
відносне
Ця форма захворювання не має фізіологічних причин. На пацієнта виявляється психотерапевтичний вплив при виявленні психоемоційних стресів або психологічних проблем.
Інші форми хвороби
- Ретроградна еякуляція. Надходження насінної рідини не в уретру, а в сечовий міхур;
- Поєднувати. Інфекційно-токсичні фактори поєднуються з гормональними.
- ІМУННИЙ КОНФЛІКТ. Чоловік і жінка повністю здорові, але через несумісність на імунній рівні запліднення яйцеклітини не відбувається.
Класифікація безпліддя
Виділяють такі види чоловічого безпліддя:
- Секреторное.
- Аутоімунне.
- Екскреторна.
- Одночасне.
- Відносне.
Секреторна
Даний вид безпліддя пов’язаний з гіпогонадизмом, в результаті якого знижується функціональність яєчок. Виділяють первинну і вторинну секреторні форми безпліддя.
Про захворювання гипогонадизм розповідає лікар уролог-андролог Микола Костянтинович Соловйов:
Первинний гіпогонадизм пов’язаний з патологією в тканинах органу. До цього може призвести крипторхізм, вроджене порушення розвитку яєчок, інфекція або травма. При такій патології спостерігається підвищене вироблення гонадотропних гормонів.
Вторинний гіпогонадизм можливий при ураженні органів ендокринної системи, гіпоталамуса або гіпофіза. Він нерідко виникає після різних травм головного мозку, пухлинних процесів або нейроінфекцій, які призводять до зниження продукування гонадотропіну. Причиною недостатності яєчок можуть стати ураження сім’яних пухирців, передміхурової залози (аденома, простатит) або залоз ендокринної системи.
аутоімунне
Можливо в разі імунологічного конфлікту, який буває між жінкою і чоловіком. Розвивається такий стан при попаданні сперми, яка виступає антигеном, в жіноче піхву. Спровокувати такий стан можуть несумісність груп крові, порушення в роботі імунної системи і інші фактори.
Екскреторна
Виникає в результаті захворювання або порушення в розвитку статевих залоз, уретри, закупорки сім’явивідних проток. В такому випадку еякулят повністю втрачає властивості, змінюється його склад або він не здатний потрапити в жіноче піхву.
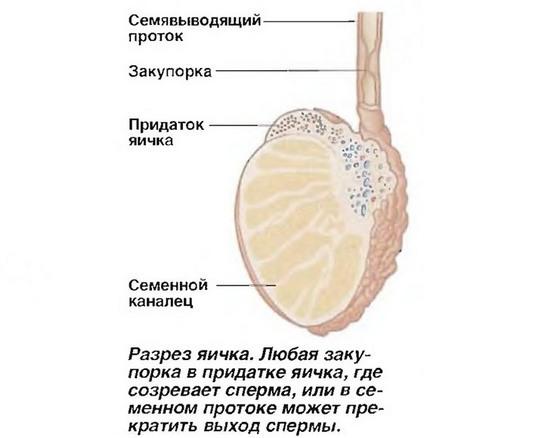
Ще одна причина екскреторної форми безпліддя – асперматизм. У такому випадку під час статевого акту не відбувається сім’явиверження. Виникнути такий стан може в результаті порушень в роботі нервової системи.
Одночасне
Дана форма об’єднує в собі ознаки екськреторного і гормонального видів безпліддя.
відносне
Діагноз відносне безпліддя ставиться в тому випадку, коли обстеження пари не виявило ніяких порушень або патологій у них.
Причини безпліддя у чоловіків
Всі негативні фактори на запліднюючі здатності сперматозоїдів можна об’єднати в кілька груп:
- СТАТЕВА ІНФЕКЦІЯ. Викликає патології в статевих органах і залозах. У цю групу зараховуються збудники венеричних хвороб і інфекція статевої системи, що передається неконтактним способом. Деякі венеричні збудники здатні трансформувати структуру статевих клітин. Хламідіози, що розвиваються на слизових оболонках, мають негативний вплив на біохімічні показники сперми. Після перебування хламідій та іншої інфекції протоки сім’яних залоз виявляються непрохідними. Потрібне лікування медикаментозного або оперативного характеру.
- ІНФЕКЦІЯ сечостатевих шляхів. Є неспецифічної, однак імовірність зачаття при запаленнях в уретрі і передміхуровій залозі знижується.
- ЗАХВОРЮВАННЯ, НЕ ПОВ’ЯЗАНІ З СЕЧОСТАТЕВОЇ СФЕРОЮ і перебігає з високою ТЕМПЕРАТУРОЮ. Порушують процеси проліферації статевих клітин в сперматогенной тканини. Відновлення проліфераціонних властивостей сперматоцитов і сперматід відбувається через кілька місяців при сильних простудних захворюваннях. Відновлення тканини після свинки (епідемічного паротиту) має сумнівний характер.
- Розлади психоемоційної сфери ЧОЛОВІКИ. Несприятливо впливає на статеві функції репродуктивної системи, в тому числі якість секреції сперми. Явище носить тимчасовий характер: при відновленні тривалості сну, повноцінний відпочинок і зміні способу життя на здоровий тягне за собою поліпшення статевого життя чоловіки і ймовірності зачаття дитини.
- Бензинові ПАРИ. Погіршення хімічного стану навколишнього середовища, робота, пов’язана з шкідливим хімічним виробництвом, впливають на репродуктивну систему чоловіка.
- Стероїдних препаратів. При регулярному прийомі стероїдних препаратів з метою нарощування м’язової системи організм «звикає» до гормональної підживлення, наслідком чого є зниження секреції тестикулами власних андрогенів. За ланцюгової реакції в яєчках слідом за дефіцитом вироблення статевих гормонів починається зниження секреції сперматозоїдів. Тривалий курсової прийом анаболічних стероїдів призводить до повної атрофії сім’яників.
Призначення лікування після виявлення проблеми із заплідненням безпосередньо пов’язане із з’ясуванням причини захворювання в ході діагностичного обстеження.
У процентному співвідношенні на підставі досліджень, проведених ще в 2005 році професором, доктором медичних наук, президентом асоціації сексологів і андрологів України Горпинченко Ігор Івановичем частими причинами безпліддя є:
- Обтурационная аспермия – 6-10%;
- Хронічний простатит – 40,65%;
- Крипторхізм – 4-5%;
- Епідидиміт – 10,5%;
- Варикоцеле – до 21%.
тригерні фактори
За даними епідеміології, в 2006 році в зафіксувався різкий стрибок числа чоловіків із захворюваннями статевої системи, і до сих пір спостерігається тенденція зростання цього показника. Це пов’язано не тільки з індивідуальним анамнезом, а й масштабною дією тригерних факторів на чоловіче населення. Серед них слід відзначити:
- вживання наркотичних речовин, алкоголю і тютюнових виробів;
- стреси;
- відсутність фізичних навантажень;
- часта зміна статевих партнерів;
- часте відвідування сауни або лазні;
- серйозне лікування (хіміотерапія, променева терапія, хірургічне втручання);
- неправильне і незбалансоване харчування, що викликає авітаміноз;
- погана екологічна обстановка;
- робота в важких промислових умовах.
Ознаки та симптоми
Чоловіче безпліддя не носить яскравий симптоматичний характер. Причина, яка викликала недостатню активність сперматозоїдів, проявляє себе з різним ступенем інтенсивності.
Нерідко чоловіки, які ведуть активне сексуальне життя, до певного моменту не здогадуються про можливе власному безплідді.
Чи не грають ролі в здатності сперми до зачаття сексуальна конституція чоловіки, частота статевих відносин.
Часто відсутні фізіологічні симптоми хвороби у вигляді нездужання, зміни показників біохімічних аналізів крові і сечі, достовірних фізіологічних розладів будь-якої системи органів.
Лише через кілька років, при спільному плануванні дитини з партнеркою, виявляється неможливим процес запліднення, якщо партнери не користувалися протизаплідними засобами.

Якщо жінка після перевірки виявляється повністю здоровою і не має психофізіологічних перешкод до запліднення, безсимптомний чоловіче безпліддя діагностується з метою визначення його причин.
Але небезпека може полягати в небажанні чоловіка звертатися з приводу обстеження і можливого призначення лікування.
При психологічних комплексах у представника сильної статі патологія розвивається до небезпечного незворотного стану, коли лікування може займати досить тривалий термін і не мати гарантій до успішного відновлення повноцінної здатності до зачаття.
10% патологій статевої системи, що призводять до безпліддя, протікають з тими чи іншими ознаками, що розділяються на 2 групи.
Патології з яскравими морфологічними або фізіологічними ознаками
До них відносять вроджені аномалії розташування насінників (НЕ опущене в мошонку яєчко, патології яєчкові вен). Розв’язання проблеми можливе тільки хірургічним шляхом.
При відхиленнях в гормональному балансі чоловічих і жіночих статевих гормонів у чоловіків з’являється надлишкова маса тіла, порушення розвитку сперматогенной тканини (занадто маленькі яєчка), молочні залози збільшеного розміру.
Якщо після статевого акту сперма виділялася не в достатньому обсязі або була відсутня зовсім, в результаті сеча стає каламутною від міститься в ній еякуляту.
Неясні і неяскраві ознаки
Можуть вказувати на проблеми в освіті статевих клітин. Зменшення еректильної функції, частий дискомфорт і болі в області мошонки і яєчок, хворобливі відчуття під час статевого акту і після його закінчення, зниження обсягу, що виділяється еякуляту повинні послужити сигналом для звернення до лікаря і можливої перевірки на якість сперми.
ПОПУЛЯРНЕ У ЧИТАЧІВ: Що таке Азооспермія, в чому підступність захворювання, способи діагностики та лікування
діагностика
У більшості випадків вилікувати безпліддя можна, для цього потрібно звернутися до лікаря і пройти обстеження.
Обсяг діагностичних заходів включає в себе:
- збір анамнезу;
- загальне обстеження;
- дослідження сперми;
- діагностику видільної функції яєчок і інших залоз;
- біопсію тестикул;
- генітографія.
Розглянемо докладніше.
анамнез
Оскільки причин чоловічого безпліддя безліч, виявити їх допоможе лише ретельно зібраний анамнез. Мають значення:
- вік пацієнта (чим чоловік старший, тим нижче запліднююча здатність сперми);
- професія (умови праці: гіпертермія, промислові отрути і інші токсичні речовини);
- шкідливі звички (алкоголь, куріння);
- хронічні інфекційні або інші хвороби головного мозку та інших органів;
- травматичні ушкодження та інфекційні процеси в області статевих органів;
- оперативні втручання на статевих органах;
- прийом деяких лікарських препаратів;
- сидячий, малорухливий спосіб життя.
Також важлива тривалість шлюбу, використання контрацептивів, факт наявності дітей.
загальне обстеження
Тут лікар звертає пильну увагу на фізичний розвиток, статура чоловіки, характер оволосіння, стан шкірних покривів, м’язово-скелетної системи, розвиток зовнішніх статевих органів.
При нестачі в організмі чоловічого статевого гормону – тестостерону – порушується зовнішній вигляд чоловіка: погано ростуть вуса і борода, слабо розвинені м’язи, погіршується потенція.
При огляді зовнішніх статевих органів можуть бути виявлені аномалії їх розвитку, запальні процеси, наслідки травм, пухлини і інша патологія.
дослідження еякуляту

Цей метод дослідження дуже важливий в діагностиці. Отримують еякулят, як правило, шляхом мастурбації, рідше – використовуючи перерваний статевий акт. Потім проводять макро- і мікроскопічні дослідження, а також оцінюють біохімічні та імунологічні показники. Перед тим, як здавати аналіз, чоловікові рекомендують утримуватися від статевих стосунків протягом 4-6 днів. Необхідно, щоб еякулят був зібраний повністю, так як в різних його працях міститься різна кількість сперматозоїдів.
Протягом приблизно півгодини після отримання еякулят розріджується, тому приступають до дослідження під мікроскопом тільки після закінчення цього часу.
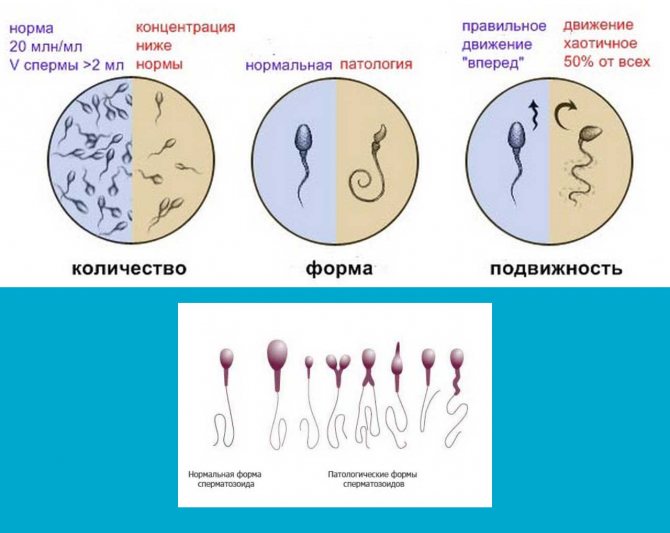
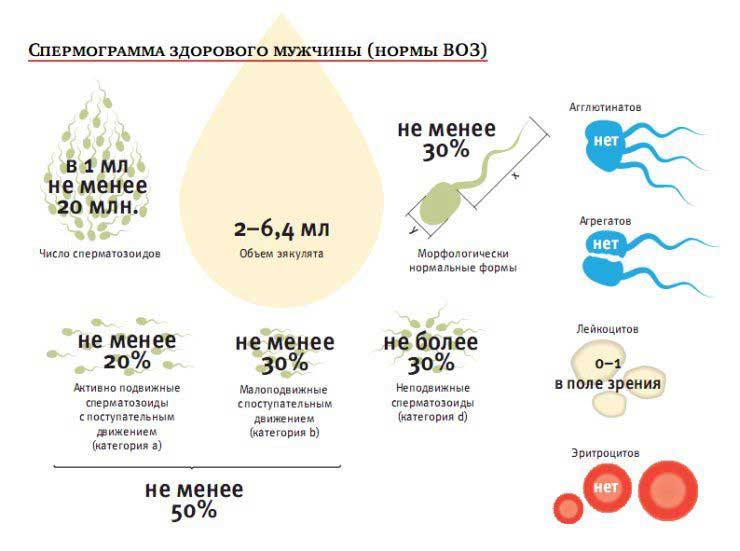
При макроскопічному дослідженні оцінюють обсяг, колір, запах, в’язкість, рН еякулята. У нормі його кількість – 2-5 мл, запах нагадує такий квітів каштана, колір – молочний, в’язкість – 0,1-0,5 см нитки, що утворюється між поверхнею еякуляту і скляної палички, яку дістають з нього, рН – 7.3-7.7 .
При дослідженні під мікроскопом оцінюють агглютинацию (склеювання) сперматозоїдів, їх якісний і кількісний склад, а також склад додаткових клітин еякуляту.
Особливе значення при оцінці якості еякуляту грає рухливість сперматозоїдів, оскільки зменшення її призводить до зниження ймовірності настання вагітності. Здорові, нормальні сперматозоїди рухаються прогресивно поступально і обертаються ніби по спіралі навколо своєї осі. Таких клітин має бути не менше 75-80%.
Щоб визначити загальне число сперматозоїдів, використовують спеціальну формулу. Нижня межа норми – 50-60 млн. Клітин в 1 мл еякуляту. Все, що нижче за це значення, називають олігозооспермією, якої виділяють 3 ступеня:
- I – легка ступінь; число сперматозоїдів – 60-30 * 109 / л; здатність до запліднення знижена;
- II – середня ступінь; число сперматозоїдів – 29-10 * 109 / л; здатність до запліднення істотно знижена;
- III – важка ступінь; число сперматозоїдів – менше 10 * 109 / л; запліднення неможливо.
Якщо в 1 мл еякуляту виявляється більш, ніж 200 млн сперматозоїдів, це називають полізоосперміей. При цьому, як правило, основним його компонентом є сперматозоїди з низькою здатністю до запліднення.
Якщо в еякуляті виявляються виключно мертві сперматозоїди і оживити їх неможливо, це некроспермія.
Азооспермія – якщо в еякуляті є клітини сперматогенезу, а сперматозоїди не виявляються.
Аспермія – якщо в еякуляті немає ні сперматозоїдів, ні клітин сперматогенезу.
Тератозооспермія – стан еякуляту, при якому більше третини сперматозоїдів складають дегенеративні їх форми.
Астенозооспермія – стан, при якому число недостатньо рухомих форм сперматозоїдів складає більше третини.
Асперматизм – стан, що характеризується відсутністю виділення сперми при статевому акті.
Оцінюють і морфологію сперматозоїдів, визначають відсоток нормальних і змінених форм. Можуть бути виявлені юні форми цих клітин, форми зі зміненою головкою, шийкою, хвостом, а також старі форми. У нормі відсоток морфологічно змінених форм не повинен перевищувати 24%.
Клітин сперматогенезу та інших клітинних елементів в нормі не більше 10%.
Біохімічне дослідження еякуляту
У складі насінної рідини здорового чоловіка є вуглеводи, ліпіди, білки, амінокислоти, гормони, ферменти, вітаміни і інші речовини. Від концентрації кожного з них також залежить здатність сперматозоїдів до запліднення. Найбільшу значимість в даному відношенні мають фруктоза і лимонна кислота.
Фруктоза утворюється в насінних бульбашках. Концентрація її в еякуляті становить в нормі 14 ммоль / л. Зниження рівня цієї речовини є ознакою нестачі в організмі пацієнта чоловічих статевих гормонів (андрогенів).
Лимонна кислота синтезується в простаті. У спермі здорового чоловіка її концентрація становить 2-3 ммоль / л.
імунологічні дослідження
Допомагають виявити в еякуляті антитіла до сперматозоїдів. Виділяють 3 їх види: сперматоагглютінірующіе, сперматоіммобілізірующіе і Сперматогенні. Вони викликають аглютинацію (склеювання один з одним), іммобілізацію (знерухомлення) сперматозоїдів, а також руйнують тканину, що виробляє компоненти сперми.
біологічні проби
При підозрі на несумісність сперми і слизу шийки матки проводять пробу на сумісність і пенетраціонную здатність сперматозоїдів.
Дослідження секрету простати
Має особливе значення число в поле зору лейкоцитів (норма – 6-8) і лецитинових зерен. При наявності в простаті запального процесу кількість цих елементів в секреті зменшується.
Визначення характеру кристалізації секрету простати
Дозволяє оцінити ендокринну функцію яєчок (при недостатності андрогенів структура кристалів порушується або вони зовсім відсутні).
дослідження гормонів
Визначають рівень в крові і сечі тестостерону і естрадіолу, а також гонадоліберину.
біопсія яєчок
Дослідження будови тканини яєчок дозволяє визначити характер патологічного процесу і / або ступінь дегенеративних змін в ній.
Як правило, використовують відкриту біопсію яєчка (під місцевою анестезією розрізають шкіру мошонки розкривають лезом білкову оболонку яєчка і січуть частина його паренхіми, дефект вшивають). Проводять таку операцію в умовах амбулаторії.
генітографія
Так називають рентгеноконтрастное дослідження семявиносящіх шляхів. З його допомогою можна оцінити рівень і ступінь звуження сім’явивідної протоки, а також стан його початкового відділу, хвоста придатка і насіннєвих пухирців.
Проводять дослідження під місцевою анестезією. Пунктируют сім’явивіднупротоку і вводять в його просвіт контрастну речовину, після чого досліджують його поширення по сім’явиносних шляхах в рентгенівських променях.
На підставі результатів перерахованих вище досліджень лікар встановлює остаточний діагноз і визначається з планом лікувальних заходів.
Чи лікується захворювання?
Більшість причин безпліддя у чоловіків усуваються класичної та народної медициною. Кожен негативний фактор хвороби повинен усуватися якомога раніше, тільки в цьому випадку можливо відновити нормальну якість сперми.
Якщо час упущено або причина не піддається усуненню, доктор радить партнерам пройти через штучне запліднення.
Перед проведенням лікувального курсу пацієнту призначаються діагностичні методи. Якщо джерело патології має бактеріальний характер, лікар підбирає групу антибактеріальних засобів.
Покращують якість сперми комплексним прийомом вітамінів. При гормональному дисбалансі пацієнт отримує штучні препарати з гормональним компонентом для нормалізації балансу.
Найбільш складними ситуаціями при визначенні можливості зачаття є проблеми з Сім’явивідні каналами.
Навіть хірургічні втручання в протоки залишають після себе рубцеву тканину різної морфології, яка зможе стати вторинної причиною безпліддя у чоловіків.
Патології слабкою або середньої інтенсивності успішно виліковуються методами народної медицини, але консультація лікаря в цьому випадку обов’язкова.
порушення еякуляції
Ретроградна еякуляція – це порушення, що приводить до закидання сперми в сечовий міхур при еякуляції. Іноді з уретри під час еякуляції сперма взагалі не виходить або її виходить дуже мало. Ця патологія може бути вродженою, і може бути присутнім у чоловіків з діабетом, розсіяним склерозом, з травмою шийки сечового міхура, і у чоловіків, які перенесли операцію на передміхуровій залозі. Це також може бути побічним ефектом від прийому певних медикаментів, таких як антидепресанти та препарати для зниження високого артеріального тиску.
Як визначити безпліддя у чоловіків?
Де можна перевіритися?
Ризик безпліддя чоловікові можна виключити, звернувшись до лікаря-андролога в муніципальній або приватній клініці.
З огляду на анамнез, андрологів призначаються діагностичні методики. У муніципальній клініці частина аналізів виконуються безкоштовно для пацієнта, але останньому доведеться оплатити вартість окремих аналізів.
У приватній клініці або центрі репродукції діагностичні процедури повністю оплачуються.

Які здають аналізи?
Самостійне призначення на лабораторну діагностику причини безпліддя проводити не рекомендується в зв’язку з недостатньою кваліфікацією. Тільки лікар-андролог зможе грамотно інтерпретувати клінічну картину, призначивши комплекс аналізів.
Доктором заводиться на обстежуваного чоловіка карта фертильності, куди заносяться результати діагностики, скарги, прописується курс лікування.
Аналіз, який призначається при кожному підозрі на безплідність – здача сперми і розшифровка її стану (спермограма).
При аналізі секрету простати враховують його обсяг, який не повинен бути нижче 1,5 мл. У спермі не повинні бути присутніми вкраплення іншого кольору, весь секрет повинен бути молочного кольору, однорідний.
Важливо досліджувати свіжу сперму на запах, різкі відтінки не повинні бути присутніми.
Показник кислотно-лужного балансу не повинен знижуватися менше 7,2. Патологія секрету підозрюється прі не розрідженні консистенції більше години або, навпаки, занадто низькою в’язкості.
Сперма вважається здатною до запліднення хоча б при 35% активних сперматозоїдів, з них 90% мають бути правильної структури (морфологічний аналіз по Крюгеру).
Більш достовірний аналіз сперми отримують при дослідженні її під електронним мікроскопом. Аномалії хромосомного рівня сперматозоїдів вивчаються за допомогою сучасних методик (ТUNЕL, SСSА та ін.).
Структурні зміни в тканинах, органах і залозах статевої системи чоловіка виявляють методом ультразвукового дослідження простати, включаючи трансректальний спосіб, а також органів мошонки.
Відхилення в венозної структурі і відтоку виявляють дослідженням просвіту судин – доплерографіческое кольорове дослідження.
Виявлення великої кількості лейкоцитів в спермі є підставою для посіву еякуляту з подальшою диференціюванням збудника, що викликав патологічні процеси.
Біопсію яєчок проводять у виняткових випадках, коли необхідний генетичний аналіз сперматозоїдів.
Раніше, ніж через 18 місяців, повторну біопсію проводити небезпечно. Тільки за вказаний термін відбувається повне відновлення сперматогенной тканини після втручання.
Також проводяться інші лабораторні дослідження:
- Генітографія – виявлення непрохідності сім’явивідних проток і рівня їх облітерації (зараження);
- Бактериоскопия – аналіз урогенітального мазка на інфекції;
- Цитогенетичні дослідження – аналіз крові на виявлення порушень хромосомного набору.
- Бактеріологічний посів сперми;
- Іммунограмма – імунологічні дослідження крові на імуноглобуліни (IgA, IgM, IgG, IgE) та інші показники (їх більше десятка);
- Визначення естрадіолу, тестостерону та інших гормонів;
- Посткоїтальний тест – сумісність статевих партнерів, проводиться через 4-6 годин після статевого акту.
Тести на безпліддя у чоловіків
Імунологічний тест (MAR – тест) враховує наявність антитіл до статевих клітин чоловіка, які розглядають сперматозоїди як чужорідні агенти.
Акросомальної тест враховує здатність сперматозоїдів проникнути в жіночу статеву клітину.
У нормі сперматозоїд має акросому – органоид, що містить ферменти та інші речовини для розчинення оболонки яйцеклітини. У патологічному стані хімічний комплекс акросоми не забезпечує розчинення жіночої гамети.
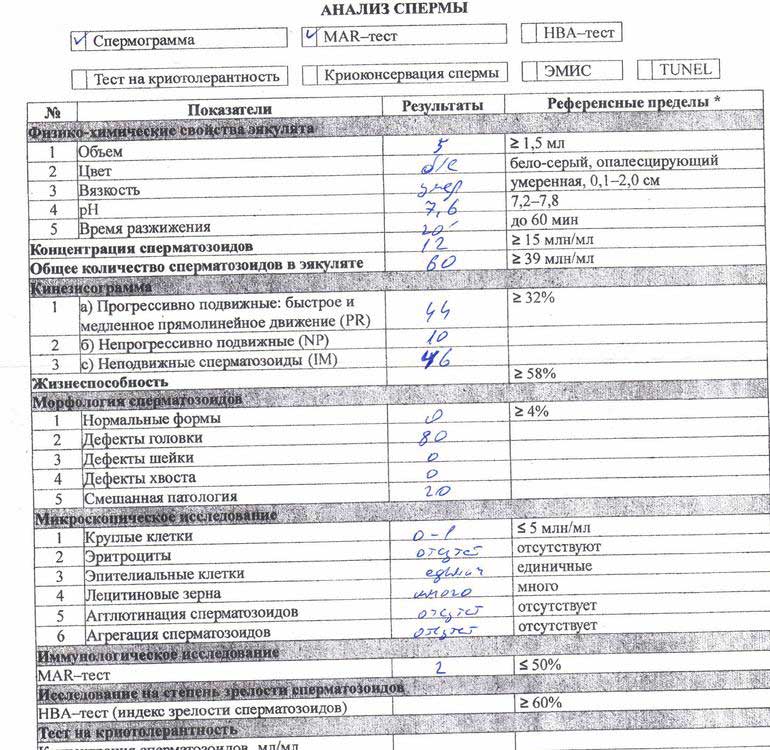
Як визначити безпліддя у чоловіків в домашніх умовах
У домашніх умовах до недавнього часу можна було лише припустити безпліддя за консистенцією, кольором і обсягом еякуляту.
Сучасна медицина пропонує для чоловіків, які відчувають психологічні проблеми з візитом до андролога, 3 види тестерів для визначення якості сперми:
- ТЕСТЕР FERTIL MARQ. Чи не діагностує безпліддя, але показує відхилення від нормальних параметрів в еякуляті, що побічно вказує на можливі проблеми із зачаттям. Тестер являє собою паперову смужку, при нанесенні на яку сперми, вона набуває один з трьох видів забарвлення, тільки одна з яких вказує на норму.
- ТЕСТЕР VAS MARQ. Також вказує на проблеми з хімічним складом сперми, відхиляючись в колірній гамі від нормального зеленого до помаранчевого. При наявності патології помаранчевий колір показує зміщення кислотно-лужного балансу або кількість живих сперматозоїдів.

- Тестерон BABYSTART. Визначає, як жіноче, так і чоловіче безпліддя. В обох випадках відзначаються проблеми з активністю статевих клітин партнерів. Крім активності гамет, тестер здатний показати защелачивание або закислення еякуляту.
Незважаючи на візуальні параметри і показання тестера, пацієнт не повинен на 100% довіряти домашнім способам перевірки якості еякуляту. Тільки уважний огляд андролога і здача призначених їм лабораторних аналізів можуть гарантувати достовірність результатів.
Складність домашнього використання тестерів для визначення безпліддя чоловіки пов’язано з відсутністю широкої поширеності їх в фармацевтичних торгових точках в країні.
Перевірка фертильності (здатності до природного зачаття)
За допомогою до лікаря найчастіше звертаються пари, які безуспішно кілька років не можуть стати батьками. Пройти всебічне обстеження повинні обидва партнери. Вважається, що інфертильності у чоловіків становить від 40 до 50%. Спермограма – це перший тест на безпліддя у чоловіків. Для отримання достовірних результатів пацієнту рекомендують до здачі аналізу за чотири дні:
- утриматися від статевих актів;
- не вживати алкоголь і пиво;
- зменшити використання тютюнових виробів;
- не відвідувати сауну і лазню;
- не брати гарячу ванну.

Збір аналізу сперми з симптомами безпліддя у чоловіків проводить сам пацієнт в спеціально відведеному приміщенні лабораторії. Зібраний матеріал поміщається в стерильний посуд і здається на дослідження.
Аналіз не рекомендується здавати, якщо у пацієнта:
- підвищена температура тіла;
- бактеріальна або вірусна інфекція;
- загострення хронічного захворювання сечовидільної системи;
- в день здачі великі фізичні навантаження;
- стресовий стан.
Видаються результати аналізу через добу після їх здачі. При отриманні сумнівних даних, він перездає через дві-три тижні.
Лікування безпліддя у чоловіків
Лікувальні процедури починаються з точного визначення причин проблеми. При гормональних відхиленнях (гіпотиреоз, відхилення в секреції стероїдних гормонів) призначається замісний курс гормональної терапії.
ПОПУЛЯРНЕ У ЧИТАЧІВ: Астенозооспермія – причини розвитку та лікування патології
Тривалість і частота проведення декількох курсів визначає лікар-андрологів, а при супутніх патологіях – вузькими лікарями-фахівцями (ендокринологом, терапевтом, урологом і ін.). До якого лікаря краще звернутися андролога або уролога дізнайтеся, перейшовши за посиланням.
При склерозі сім’яних протоків, патологіях судинного русла сім’яників грамотне лікування безпліддя передбачає інтеграцію консервативного і хірургічного методів.
При порушеннях венозного відтоку перев’язують або склерозуючий венную артерію яєчка. Зниження надходження крові покращує венозний відтік і сприяє усуненню набряклості.
Крипторхізм успішно виліковується хірургічним шляхом. Для 100% -й ймовірності чоловічої фертильності хлопчикам проводять операцію до досягнення ними віку 3 роки. Операція пов’язана з фіксацією яєчок в зоні мошонки.
Хірургічний шлях показаний при пахових і яєчкові грижах, вроджених дефектах проток для виведення сперми і її компонентів, відхиленнях в анатомії органів сечостатевої системи.
Також, курс лікувальної терапії безпосередньо залежить від форми безпліддя у пацієнта.
Лікування секреторного безпліддя
Як правило здійснюєте за допомогою гормональних препаратів, які підбираються індивідуально кожному пацієнту, дозування і тривалість лікування призначає лікар-андролог. Ефективність лікування не перевищує 20%.
Лікування обтураційної (екскреторно-токсичної) форми захворювання
Полягає в лікуванні хронічних захворювань сечостатевої системи, що протікають в запальній формі, наприклад, епідидиміт або хронічний простатит.
Проведені нижче заходи дозволяють підвищити ефективність лікування безпліддя до 40-60%.
- Після проведених аналізів на основі їх результатів призначають ліки мають протигрибкову, противірусну, антибактеріальну спрямованість дії.
- Мікроциркуляцію в репродуктивних органах покращують спеціально призначені для цього препарати.
- Для біологічної стимуляції призначають свічки Витапрост і їх аналоги.
- Призначаються вітамінні комплекси, а також дієтотерапія з вмістом вітамінів А, Е, В, а також мікроелементів (селен, цинк);
- Призначають стимулятори сперматогенезу – Доппельгерц Спермактів, Спермстронг, Простатінол і інші.

- Гормонотерапія нетривалим курсом.
- Ферментів рослинного і тваринного походження – Вобензим, Генферон і інші.

- Протизапальні препарати та коригувальні імунітет.
- Фізіотерапія та санаторно-курортне лікування. Санаторії спеціалізуються на даній проблематиці – «Родник» і «Парус» м Анапи, «М.В. Фрунзе »м.Сочі,« Червона Галка »м Геленджика,« П’ятигорський нарзан »,« Родник »м П’ятигорськ,« Вятичі » і інші.
Лікування імунологічного безпліддя
- Призначаються глюкокортикоїдних гормони для посилення імуносупресії – Кортизон (природний), Бетаметазон, Триамцинолон, Дексаметазон (синтетичні) та інші.
- Препарати від алергії – Цитрин, тавегіл, супрастин, Кестин, Зіртек, Зодак і інші.
- Імуномодулятори – Ликопид, Кагоцел, Деринат, Иммунал, Тимоген, Протефлазид та інші.
- Інші допоміжні методи, які стосуються репродуктивної технології: біотехнологічні методи, внутрішньоматкова інсемінація спермою чоловіка.
В якості комплексної терапії може призначатися Правенор Форте.
До якого лікаря звернутися
Лікуванням чоловічого безпліддя займається лікар-андролог. Також пацієнту необхідна консультація уролога. При порушеннях роботи залоз внутрішньої секреції показано лікування у ендокринолога. У випадках, коли безпліддя пов’язане з патологією мозку, слід обстежитися у невролога і нейрохірурга.
Перший канал, програма «Жити здорово» з Оленою Малишевої, рубрика «Про медицину», тема випуску «Лікування чоловічого безпліддя» (з 32:20):
Лікар уролог-андролог Нісанбаев К. Д. розповідає про чоловіче безпліддя:
Лікар уролог-андролог Жівов А. В. говорить про причини чоловічого безпліддя:
Рейтинг: (голосів – 1, середнє: 5,00 з 5)
Народні способи лікування
Народна медицина зробила багато позитивних методик на усунення проблеми із зачаттям дитини у чоловіків і жінок. Будь-яка методика лікування повинна бути схвалена лікарем-андрологів.
Метою народної медицини при лікуванні безпліддя у чоловіків є підбір таких засобів, які містили б біологічно активні речовини, що стимулюють секрецію тестостерону і його аналогів.
Суріпиці звичайної: в формі відвару здатна як самостійно, так і в суміші з подорожником, морквою, петрушкою і коріандром поліпшити якість сперми і усунути проблему зачаття. З цією метою використовуються насіння зазначених рослин для приготування відвару.

При наповненні двох великих ложок насінням рослин і їх подрібненні в чашці ступкою, слід заварити їх 0,5 літрами гарячої кип’яченої води.
Відвар настоюється дві години на термосі, після чого приймається чотири рази на добу, перед кожною трапезою прийому їжі. Бажано приймати засіб за 15-30 хвилин до трапези.
НАСТІЙ БОРОВИЙ МАТКИ АБО ГВОЗДИКИ: для поліпшення «статевої сили» чоловіки приймаються настій даних рослин. Борова матка настоюється на гарячій воді, а гвоздика – на спирті. Співвідношення в грамах рослини і гарячої води – 1:20, рослини і спирту – 1:17.
ХУРМА: серед смачних коштів для підвищення чоловічої фертильності відзначають хурму.
З цією метою на ніч один великий фрукт подрібнюють блендером і додають до нього, добре розмішуючи, ісландський мох, вершки і трохи кориці. Суміш залишають на ніч в прохолодному місці, а вранці в якості сніданку з’їдають повністю.
профілактичні заходи
Профілактикою слід займатися з дитячого віку: відвідувати хірурга, уролога, щоб уникнути проблем. Необхідні помірні фізичні заняття, піші прогулянки на свіжому повітрі, повноцінний сон, розмірений працю і відпочинок. Якість майбутньої інтимної сфери життя, репродуктивної системи та загальний стан здоров’я чоловіка залежить від раціону харчування. Меню не обходиться без овочів, зелені, горіхів, яєць, риби і м’яса. Недостатнє споживання білка робить вегетаріанців більш уразливими до виникнення безпліддя, як у чоловіків, так і у жінок. Лікарі категорично не рекомендують носіння обтягуючого вузького нижньої білизни. Для здоров’я тіла і духу слід відмовитися від шкідливих звичок, а також мати регулярні статеві акти тільки з одним партнером.
Яка сперма вважається якісною
Сперматозоїд має голівку, шийку і хвостик. Для прискорення зустрічі з яйцеклітиною сперматозоїди також прямолінійно рухаються.
Нормальний еякулят повинен містити не менше 60% рухливих повноцінних сперматозоїдів. При цьому в мілілітрі сперми може міститися 40 -120 мільйонів сперматозоїдів.
Кількість сперми у чоловіків може відрізнятися і залежати від його статевої активності, віку, спадковості та інших факторів. Нормальний об’єм еякуляту зазвичай становить близько 1-1,6 мл. Активне статеве життя зменшує кількість сперми. І лише через 2-3 дня її обсяг відновлюється.
Важливий показник сперми – лужна реакція (рН від 7 до 7,6). Луг в складі еякулята зберігає якість сперматозоїдів і не дає їм втрачати свою рухливість в кислому середовищі піхви. Особливо важливо зберегти свою якість сперматозоїдів при їх попаданні в матковий цервікальний канал. Далі шлях сперматозоїдів лежить в матку і далі – в маткові труби.
профілактика
З підліткового віку слід уникати паління сигарет, вживання алкоголю, оперативно лікувати венеричні захворювання, відмовитися від щільного нижньої білизни і вживання анаболічних стероїдів.
Чоловікам, які мають контакти на роботі зі шкідливими речовинами, важливо носити захисний одяг і дотримуватися всіх правил гігієни та безпеки праці. Які намагаються завагітніти парам рекомендується уникати впливу будь-яких шкідливих хімічних речовин.
Щорічно слід відвідувати андролога і уролога для проведення діагностичних тестів. Правильне харчування, виконання фізичних вправ і повноцінний сон також допоможуть уникнути проблем зі здоров’ям.
Середня вартість лікування
Залежно від характеру процедури і типу лікування варіюється і їх вартість. Також на ціноутворення багато в чому впливає регіон, в якому проживає чоловік. Але щоб зорієнтуватися і зрозуміти скільки коштів знадобиться на позбавлення від безпліддя, зверніть увагу на даний приблизний прайс:
| Тип процедури | вартість |
| Аналізи і обстеження | від 15000 до 20000 гривень |
| Курс лікування субфертильна запального походження | від 21000 гривень |
| Курс лікування безпліддя гормонального генезу | від 22000 гривень |
| Курс лікування субфертильна змішаного походження | від 21000 гривень |
| Спеціалізовані препарати і БАДи | від 400 до 2000 гривень |
Перш ніж застосовувати будь-які препарати і види лікування, проконсультуйтеся з фахівцем.

Домашній тест
З приводу того, як перевірити чоловіка на безпліддя в домашніх умовах, можна сказати, що з 2008 року продається спеціальний тест «SpermCheck fertility», який визначає фертильність сперматогенезу. Їм так само легко користуватися, як і тестом на вагітність, тільки знадобиться кілька крапель сперми. Коштує він близько 25 $. Спочатку він розроблявся для визначення ефективності вазектомію, але зараз його застосовують і для оцінки якості насіння в домашніх умовах, після чого чоловік приймає рішення, чи варто звертатися до лікаря. За запевненням розробників, ефективність цього тесту складає 96%.
Трохи про чоловічу анатомію
Про безпліддя лікарі починають говорити, якщо пара живе нормальним статевим життям протягом одного року (або довше), не захищаючись, але вагітність не наступає. Від чого ж залежить чоловіча здатність до дітородіння, і які анатомо-фізіологічні особливості, дані природою, дозволяють чоловікові стати батьком?
У чоловіків статеві органи розташовані і всередині, і зовні малого таза. За нормальне чоловічий статевий розвиток відповідає тестостерон (чоловічий гормон), який виробляється в яєчниках. Там же в яєчниках виробляється і сперма, яка змішується секретом передміхурової залози, утворюючи еякулят (насінну рідину). Дозріла сперма зберігається в чоловічому сім’явивідні каналі. Для гарної плодючості чоловіча сперма повинна бути повноцінною і відповідати певним характеристикам.
идиопатические причини
Идиопатическими називаються ті причини, які встановити не вдалося. В цьому випадку не виходить з’ясувати, чому знижується якість еякуляту. Така форма безпліддя присутній у кожного 4-го пацієнта.
Провокуючими факторами можна вважати неправильне харчування, нездоровий спосіб життя, екологічна обстановка в місці проживання людини. Яка б причина не викликала представлене патологічний стан, з ним ніжно боротися, поки зміни ще можна звернути.
Штучне запліднення
Використання допоміжних репродуктивних технологій допомагає парам зачати дитину при наявності низької активності і з аномальними ознаками сперматозоїдів. Також штучне запліднення показано особам з не виявленими причинами безпліддя, чоловікам старше 45 років і при порушенні фертильності в обох статей.
внутрішньоматкова інсемінація
Внутрішньоматкова інсемінація (ВМІ) – збереження і обробка сперматозоїдів для подальшого введення в порожнину матки в обхід цервікальногослизу. Показник успішної імплантації досягає 17% в разі проведення стимуляції овуляції і опускається до 4% якщо процедура була відсутня.
Старший вік чоловіка пов’язаний з низькими показниками вагітності і високим відсотком наступних мимовільних викиднів у партнерки. Якщо внутрішньоматкова інсемінація виявилася безуспішною в 3-5 випадках, репродуктолог рекомендує парі розглянути можливість переходу до запліднення за допомогою ЕКЗ.
екстракорпоральне запліднення
ЕКО – процес приміщення в лабораторних умовах сперматозоїда в яйцеклітину для подальшого запліднення, зростання і перенесення ембріона в порожнину матки. Показаннями до призначення процедури є патологічний стан сперми, віковий фактор і відсутність вагітності після ВМІ.
Для проведення ЕКО потрібно мінімум 50 000 – 500 000 рухливих сперматозоїдів. Перед процедурою жінка починає приймати препарати для стимуляції овуляції, збільшуючи шанси за одну пункцію витягти до 20 здатних до запліднення яйцеклітин. Фолікулярної розвиток контролюється за допомогою УЗД і перевіркою рівня естрогену і прогестерону в організмі.
Після проведення стимуляції вдається зібрати 12-15 яйцеклітин, які досліджуються і поміщаються в підготовлену живильне середовище.
Після інкубаційного періоду приблизно 1 000 000 рухливих сперматозоїдів змішують з яйцеклітинами. Протягом 2-3 днів отримані в ході запліднення ембріони починаються активно ділиться, досягаючи до моменту імплантації 3-8 клітин. Зазвичай в матку переміщається 2-4 ембріона, інші заморожуються для майбутнього використання.
Вагітність і народження дитини після проведення ЕКО досягається в 10-45% випадків.
Інтрацитоплазматична ін’єкція сперматозоїда
ІКСІ – технологія лікування важкої форми чоловічого безпліддя, рекомендується при низькій кількості або якості сперми. На відміну від ЕКО лаборант ручним способом за допомогою крихітної голки і мікроскопа імплантує сперматозоїд в яйцеклітину. Імовірність успішного зачаття становить 80-90%.
токсичні причини
Погіршення екологічної обстановки, постійний контакт з хімікатами або іншими шкідливими речовинами на виробництві негативним чином впливає на організмі людини. Збільшується число ендокринних патологій, сперма чоловіка стає неякісною, порушується сам процес її утворення.
Дуже небезпечні для чоловіка такі речовини:
- свинець;
- фосфор;
- ртуть;
- марганець;
- аміак.
Зловживання деякими медикаментозними препаратами, алкоголем теж призводить до патологій репродуктивної системи, внаслідок яких розвивається безплідність. Сперматозоїди стають менш рухливими, збільшується кількість пошкоджених одиниць, їх патологічних форм.
Читати також Гіперплазія і безпліддя
безсимптомний недуга
Симптом у чоловічого безпліддя один: жінка не може завагітніти.
Безпліддя – не самостійне захворювання, а один із проявів якого-небудь недуги:
- патології головного мозку (пухлини, травми, запальні процеси);
- психічні захворювання (невроз, депресія);
- хвороби ендокринної системи (щитовидки, підшлункової залози);
- запальні захворювання яєчок і придатків, травмування статевого члена;
- хвороби печінки, нирок;
- інфекції (паротит, гонорея, сифіліс);
- захворювання серця і судин (гіпертонія, атеросклероз);
- вживання наркотиків, алкоголізм, нікотинова залежність;
- застосування деяких ліків;
- вплив токсичних речовин (погана екологія, шкідливе виробництво);
- наслідки після операцій органів малого таза (прямої кишки, яєчок, передміхурової залози);
- фізичний стан (перевтома, стрес, недосипання).
Практично в багатьох випадках після усунення основного недуги фертильність чоловіка поступово відновлюється.
