Хронічний гломерулонефрит: як жити з захворюванням
Гломерулонефрит – це аутоімунна, або вірусна постинфекционная патологія. В ході розвитку захворювання клубочки нирок можуть пошкоджуватися власними імунними комплексами, які надходять з крові. В результаті пошкоджень виникають запалення.
Під впливом запалень клубочків нирки набувають вигляду, який називають зморщена нирка. Йде заміна функціональної ниркової тканини сполучною, яка не може виконувати потрібних функцій.
В результаті спочатку організм по можливості компенсує виникають пошкодження, але здатність концентрувати сечу у нирок поступово зменшується.
Надалі настає стадія декомпенсації. На цій стадії нирки не в змозі якісно очищати кров, в якій починають накопичуватися надлишки сечовини і креатиніну. Це призводить до все більшої інтоксикації з можливим переходом в термінальну стадію.
причини
У 15% випадків ХГН розвивається на тлі гострого запального процесу.
Важливу роль в появі захворювання грають інфекційні збудники, а саме стрептококи, вірус гепатиту В, Коксакі, грипу, парагрипу, цитомегаловірусу. Сприятливі фактори хронізації хвороби:
- вроджені аномалії розвитку, наприклад, дисплазія нирок;
- генетичні особливості імунної системи, наприклад, дефект в системі клітинного імунітету;
- паразитарні, бактеріальні та вірусні захворювання;
- хронічні інфекційні хвороби, наприклад, тонзиліт, гайморит або фарингіт;
- надмірні фізичні навантаження;
- переохолодження;
- безконтрольний прийом лікарських засобів, зокрема, препаратів золота та пінеціллінов;
- алкогольна інтоксикація, отруєння хімічними сполуками;
- алергія на вакцину;
- злоякісні новоутворення;
- гіперфільтрація;
- протеїнурія, трансферрінурія;
- клубочковая і артеріальна гіпертензія;
- важкі системні захворювання, наприклад, системний червоний вовчак, геморагічний васкуліт, ревматоїдний артрит, вузликовий періартеріїт, ревматизм, септичний ендокардит.
У групі ризику ХГН знаходяться чоловіки у віці до 40 років.
Етіологія і провокуючі фактори
Етіологія ХГН наступна:
– Інфекційні агенти – бактеріальні (Str, Staf, Tbs і ін.), Вірусні (гепатит В, С, цитомегаловірус, ВІЛ)
– Токсичні агенти – алкоголь, наркотики, органічні розчинники, ртуть
Причина в більшості випадків – бета-гемолітичний стрептокок групи А.
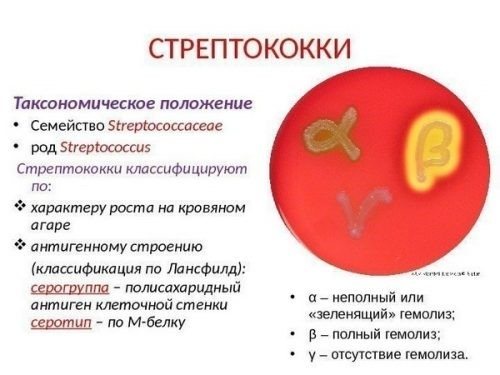
Захворювання, що сприяють розвитку патології:
• Ангіна і хронічний тонзиліт, • Скарлатина, • Інфекційні хвороби серця, • Сепсис, • Запалення легенів, • паротит, • Ревматологічні хвороби, • Аутоіммунна патологія.
типи
Класифікація:
- латентний гломерулонефрит;
- гематурический гломерулонефрит;
- гіпертонічний гломерулонефрит;
- нефротичний
- змішана форма.
Для кожного різновиду характерні свої ознаки і наслідки.
латентний
Для латентної форми гломерулонефриту властива слабовираженная симптоматика. Хвороба зустрічається часто, більш ніж у 40% пацієнтів. Для хронічного гломерулонефриту з ізольованим сечовим синдромом притаманні тільки сечові ознаки. Загальне погіршення самопочуття виникає рідко.
Латентний гломерулонефрит може виявлятися такими симптомами:
- набряклість;
- підвищення артеріального тиску.
За результатами обстеження в сечі виявляється підвищений рівень білка, лейкоцитів і еритроцитів.
нефротичний
Нефротичний форма хронічного гломерулонефриту також зустрічається часто, у 25% пацієнтів. симптоми:
- підвищення артеріального тиску;
- набряклість;
- зниження виділяється добової сечі.
За результатами аналізу сечі видно підвищення білка, за аналізом крові виявляється підвищення рівня холестерину.
При даній формі з сечею виводиться з організму до 20 г білка в добу.
гіпертонічний
Зустрічається у 20% пацієнтів, переважає гіпертензивний синдром. симптоми:
- постійне високий артеріальний тиск;
- часті нічні позиви до сечовипускання;
- підвищення добової кількості сечі.
В аналізі урини підвищений білок і еритроцити.
змішаний
Хронічний дифузний гломерулонефрит проявляється симптомами гіпертонічної і нефротической форми.
гематуричний
Гематурична форма гломерулонефриту зустрічається дуже рідко, менше ніж у 5% пацієнтів. Основною ознакою є кров у сечі, сеча набуває червоного або рожевого відтінку. За результатами аналізів виявляється підвищена кількість еритроцитів.
Механізм роботи нирок
Для розуміння суті розглянутого розлади необхідно мати базове розуміння фізіологічного механізму фільтрації крові нирками. Як це працює?
Робота нирки залежить від злагодженого і правильного функціонування трьох підсистем:
- Ниркові клубочки.
- канальці;
- Боуменова капсула.
Ці три структури разом утворюють нефрон – систему очищення крові.
Що підлягає очищенню від токсинів кров надходить до органів шляхом ниркової артерії. Остання поділяється на безліч дрібних судин, які пронизують нирки і виходять в клубочок – структуру, що відповідає за первинне очищення.
Тут швидкість течії крові сповільнюється, і відбувається перший етап очищення: її частина, яка містить в собі органіку та інші елементи (крім клітинних), просочується в так звану боуменовой капсулу. Цю відфільтровану частина лікарі і біологи називають первинної сечею.
Отриманий розчин підлягає подальшій обробці, оскільки, крім токсинів, він все ще містить і корисні речовини, які організм повинен повернути собі. Для цього первинна сеча проходить через систему ниркових канальців, де з розчину забираються потрібні організму елементи. Потім сеча з канальців потрапляє в ниркову миску, звідти – в сечовий міхур, і далі назовні.
Класифікація за морфологічними ознаками
Форми хронічного гломерулонефриту відповідно до морфологічними ознаками:
- Мембранозний (мембранозная нефропатія). Призводить до потовщення капілярних стінок. Найбільш частою причиною захворювання стає вірус гепатиту В, злоякісні пухлини та лікарські препарати. До цієї форми більше схильний чоловіки. Прогноз сприятливіші у жінок. Менш ніж у половини пацієнтів розвивається ниркова недостатність.
- Мезангіального-проліферативний. Зустрічається найчастіше. Виявляється розширенням мезангії, а також відкладенням в ній і під ендотелієм імунних клітин. Наслідки цієї форми – гематурія і протеїнурія, рідко виникає гіпертонія і нефротичний синдром.
- Фокально-сегментарний гломерулосклероз. Найчастіше є наслідком ВІЛ інфекції, виявляється скупченням сКлЕрОзНоЙ утворень в капілярних петлях. Прогноз найбільш несприятливий з усіх морфологічних форм ХГН. Хвороба супроводжується нефротичним синдромом, протенуріей, еритроцитурією або артеріальною гіпертензією.
- Мезангіокапілярний. Прогноз вкрай несприятливий, захворювання практично не піддається терапії. При цій формі відбувається проліферація клітин мезангії з проникненням їх в ниркові клубочки. Існує взаємозв’язок між цією формою і гепатитом С. Наслідки – гіпертонія, нефротичний синдром, хронічна ниркова недостатність.
- Фібропластичний (склерозуючий). Включає в себе прояви попередніх форм, але доповнюється склеротичних поразкою гломерункул.
Всі форми вимагають негайного обстеження і лікування.
Що являє собою хронічний гломерулонефрит
Хронічна форма гломерулонефриту – це прогресуюче запальне ураження ниркових клубочків, що приводить до їх склерозу (рубцювання) і втрати функціональних можливостей. Згодом розвивається хронічна ниркова недостатність.
Захворювання має відносно високу поширеність, при цьому може виникнути в будь-якому віці, але частіше за все перші ознаки ураження гломерул (клубочків) діагностують у 25-40 років. Хворіють частіше чоловіки. Відмінність хронічного процесу від гострого в тривалому (більше року) перебіг запально-деструктивних змін і великому (дифузному) двосторонньому ураженні нирок.
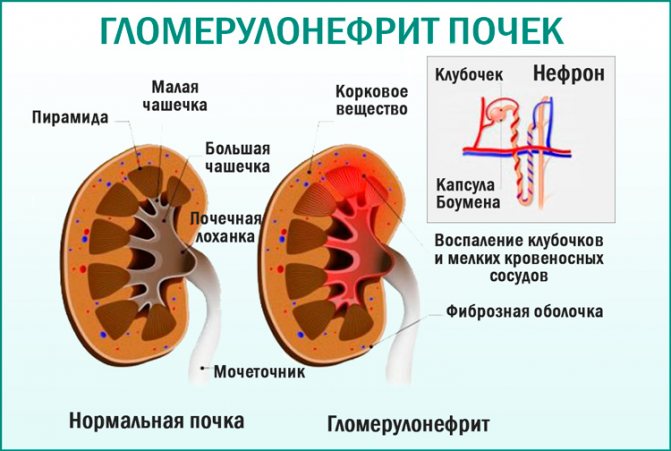
У будові кожної нирки є складна структурна система, що включає в себе нефрони, що складаються з клубочків (капілярних переплетень) в капсулах і дрібних трубочок-канальців, в яких відбувається безперервний процес фільтрації крові з утворенням сечі, що містить непотрібні організму речовини. Необхідні елементи залишаються в кровоносній руслі.
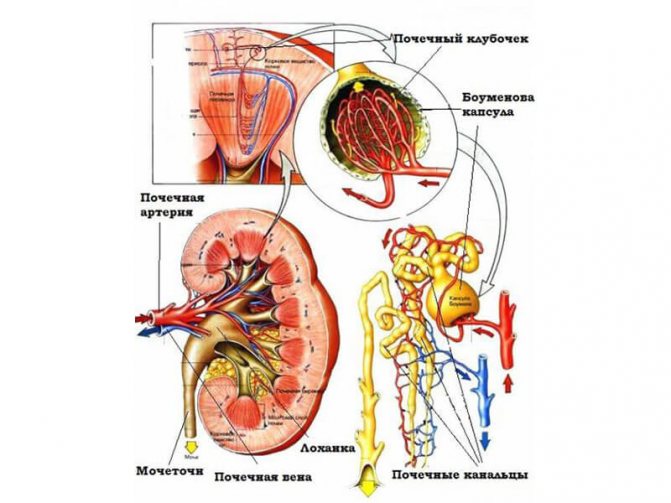
У ниркових клубочках (гломерулах) відбувається безперервний процес фільтрації крові
При гломерулонефриті в нирках відбуваються такі зміни:
- через запального процесу стінки клубочкової судин стають проникними для кров’яних клітин;
- в просвіті капілярів клубочків утворюються дрібні тромби, що закупорюють їх просвіт;
- в уражених гломерулах сповільнюється або зовсім припиняється потік крові;
- кров’яні клітини закупорюють просвіт боуменовой капсули (оболонки, що покриває клубочок) і ниркові канальці;
- в ураженому нефроне порушується весь послідовний процес фільтрації;
- відбувається заміщення тканини клубочкової капілярів, ниркових канальців, а потім і цілого нефрона рубцевої тканиною – розвивається нефросклероз;
- загибель нефронів призводить до значного зниження обсягу фільтрованої крові, внаслідок чого і розвивається синдром ниркової недостатності;
- функціональна недостатність нирок призводить до накопичення в крові шкідливих речовин і виведенню з сечею потрібних організму елементів.
Хронічне запалення ниркових клубочків частіше буває результатом гострого иммуновоспалительного процесу в нирках, але може бути і первинно-хронічний.
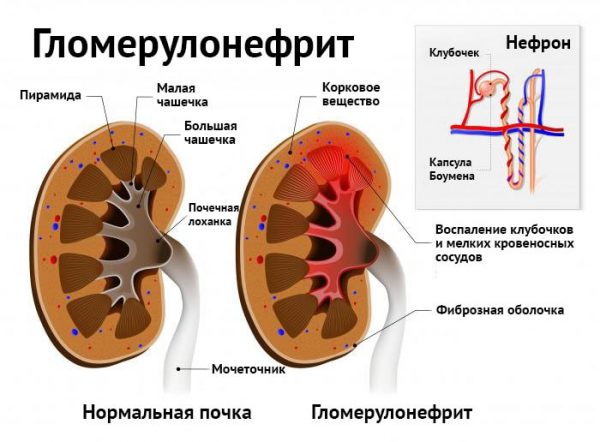
При гломерулонефриті відбувається запалення і деструкція ниркових клубочків
симптоми
Для ХГН характерні періоди загострення і ремісії. Хвороба розвивається дуже повільно. Клінічні прояви залежать від перебігу захворювання. Існує 2 форми:
- типовий – гострий початок, симптоматика виражена;
- латентний (прихований) – клінічна картина стерта, ознаки слабо помітні.
Симптоми також залежать від стадії і типу захворювання (наприклад, при гематурической формі хронічного гломерулонефриту переважає гематурический синдром, а при гіпертонічній формі – симптоматика гіпертензії).
Спільними ознаками є зменшення добової сечі, білок і кров у урине, набряклість, високий артеріальний тиск, слабкість, сонливість, підвищення температури тіла.
Симптоматика, відповідно до стадії хронічного гломерулонефриту:
- Початкова стадія (компенсації). Функція нирок не порушена, тому симптоми виражені слабо. Може незначно підвищуватися артеріальний тиск, а також з’являтися набряки. Якщо на даному етапі пройти обстеження, то виявляється зниження концентрації сечі, змінюється щільність, підвищується білок.
- Стадія декомпенсації. Порушується робота нирок і розвивається хронічна ниркова недостатність. За результатами аналізу сечі видно підвищення білка і еритроцитів, зниження щільності урини і поява циліндрів. На підставі даних змін ставиться діагноз «хронічний гломерулонефрит». Скарги пацієнта наступні – нудота, блювота, головний біль, сухість шкіри, значне підвищення артеріального тиску, поліурія, спрага, слабкість, біль в області попереку.
- Уремія. Найважча стадія. Характерні симптоми ниркової недостатності, а саме слабкість, головний біль, галюцинації, кома.
дієта

Для лікування гломерулонефриту лікар призначає медикаменти, фізіопроцедури, без солі дієту – лікувальний стіл №7. вона:
- сприяє мочеотделению;
- є антиалергічною;
- покращує обмінні процеси в ниркової тканини.
дозволені продукти
Харчування при гломерулонефриті має складатися з:
- кісломолочку;
- якомога більшої кількості овочів і фруктів;
- пісних риби і м’яса;
- круп;
- відварених яєць;
- свіжих соків, фруктових компотів і морсів;
- рослинних масел.
Існує ряд продуктів, який може несприятливо позначитися на перебігу хвороби і привести до її поглиблення, викликавши ниркову недостатність. Пацієнтам строго не рекомендується вживати наступне під час дієти при гломерулонефриті:
- жирне;
- копчене;
- консервоване;
- гостре;
- солоне;
- алкоголь.
Меню на день при гломерулонефриті
| 1-й сніданок |
|
| 2-й сніданок |
|
| обід |
|
| Полудень |
|
| вечеря |
|
| На ніч |
|
діагностика
Діагноз ставиться на підставі огляду пацієнта, визначення скарг, а також лабораторних та інструментальних методик діагностики. Хронічний гломерулонефрит за симптоматикою схожий з іншими захворюваннями. Наприклад, латентна і гіпертензивна форма за ознаками схожі з пієлонефритом. Гематурической форму хронічного гломерулонефриту необхідно диференціювати з онкологічними хворобами сечостатевої системи.
Лабораторне обстеження включає загальний аналіз крові і сечі, імунологічне та біохімічне дослідження крові, проби урини за Зимницьким
Інструментальна діагностика хронічного гломерулонефриту передбачає УЗД нирок або біопсію. Додатково може проводитися урографія, пієлографія, нефросцінтіграфія, ЕКГ, ЕхоКГ, а також огляд очного дна.
Лікувальне харчування

Зменшити кількість кухонної солі в раціоні
У зв’язку з розладом роботи нирок, відбувається зміна водно-електролітного балансу крові. При цьому організм втрачає необхідні поживні речовини, в той час як продукти метаболізму і токсини накопичуються в його тканинах. Через це необхідно дотримання адекватної дієти, яка дозволяє знизити негативний вплив на тіло людини, пов’язане з дисфункцією ниркового апарату через гломерулонефриту. Найбільш популярною схемою дієти при подібному захворюванні вважається стіл номер 7, відмітними рисами якого є наступні пункти:
Рекомендуємо за темою:
дифузний гломерулонефрит
- зменшення кількості кухонної солі в раціоні;
- обмеження споживаної за добу рідини;
- прийом в їжу продуктів, збагачених калієм і кальцієм, але при цьому практично без натрію;
- зниження кількості що надходить в організм білка тваринного походження;
- введення в щоденне меню підвищених обсягів рослинних жирів і складних вуглеводів.
При використанні іншої дієти слід дотримуватися загальних рекомендацій, які є однаковими для будь-якого виду хронічного гломерулонефриту. Перш за все, варто обмежити (або повністю виключити) прийом кухонної солі, гострої, смаженої, копченої та солоної їжі, а також спиртних напоїв. Рекомендується вживати більше продуктів, багатих на вітаміни, а найбільш корисними для прийому в їжу вважаються кавун, диня, гарбуз і виноград. У випадках, коли у людини спостерігається протеїнурія, необхідно збільшити кількість білка в раціоні.
лікування
Чим раніше діагностувати хворобу, тим простіше терапія. Лікування хронічного гломерулонефриту залежить від форми захворювання і наявності ускладнень.
Основні рекомендації під час терапії:
- постільний режим;
- відсутність фізичних навантажень, стресів і переохолодження;
- дієтичне харчування стіл №7 (виключення солі, алкоголю, гострої їжі, а також збільшення споживання рослинної білкової їжі);
- лікування хронічних інфекцій (видалення каріозних зубів, гаймориту, тонзиліту).
Одночасно зі зміною способу життя і харчування проводиться медикаментозне лікування.
Лікування хронічного гломерулонефриту направлено на усунення симптоматики, попередження розвитку ниркової недостатності і продовження життя пацієнту.
Пацієнту призначаються такі ліки:
- Антикоагулянти і антиагреганти. Застосовуються для профілактики тромбів. Підійде Дипиридамол, Гепарин, Тиклопидин.
- НПЗЗ. Необхідні для придушення імунної ураження нирок. Ефективні Ібупрофен і Індометацин.
- Імуносупресори. Застосовуються для придушення імунної реакції. Підходять цитостатики (Циклофосфамід, Циклоспорин або Хлорамбуцил) і глюкокортикоїди (преднізолон).
- Препарати для зниження артеріального тиску. Це Рамиприл, Каптоприл.
- Сечогінні засоби. Застосовується Фуросемид, Урегід, Альдактон.
Для лікування хронічних інфекційних захворювань проводиться антибактеріальна терапія. Вибір препарату здійснюється індивідуально для кожного випадку.
Гломерулонефрити в життя
Гострі і хронічні гломерулонефрити відносяться до поширеним патологій ниркових структур. У структурі захворювань нирок і МВП (сечовивідні шляхи) дане захворювання посідає третє місце (після пієлонефритів і сечокам’яної хвороби).
Довідково. Основною причиною розвитку гломерулонефритів є захворювання стрептококового генезу. У зв’язку з цим, гострі гломерулонефрити у дітей зустрічається набагато частіше, ніж у дорослих. Жінки хворіють на гломерулонефрит рідше ніж чоловіки і, як правило, переносять захворювання в більш легкій формі.
Слід зазначити, що гострі гломерулонефрити відрізняються більш сприятливими прогнозами на одужання, оскільки при хронічному гломерулонефриті відзначається прогресуюче ураження ниркових структур, що приводить до розвитку ниркової недостатності.
Увага. При відсутності своєчасного лікування гломерулонефрит супроводжується розвитком важких ускладнень і призводить до інвалідизації хворого.
прогноз
Прогноз невтішний, багато в чому залежить від терапії. При цьому захворюванні нирки довгий час зберігають свою працездатність, але захворювання поступово призводить до некрозу ниркових клубочків (гломерункул), в результаті чого розвивається ниркова недостатність.
Хронічний дифузний гломерулонефрит вражає обидві нирки. Без лікування хвороба може прогресувати роками (тривалість досягає 15 років), але завжди прогноз однаковий – зморщування нирок і смерть хворого.
Інші ускладнення хронічного гломерулонефриту:
- гіпертонія і артеріальна гіпертензія;
- порушення функціонування серцево-судинної системи;
- гостра ниркова і серцева недостатність;
- ураження ЦНС;
- гостра ниркова гипертензивная енцефалопатія;
- вторинно зморщена нирка;
- збільшення печінки;
- крововилив у мозок;
- погіршення зору.
Найбільша вірогідність ускладнень при дисплазії нирок.
Формування захворювання і його відмінні риси
Гломерулонефрит – це аутоімунне захворювання нирок, яке супроводжується двостороннім ураженням ниркових клубочків. У меншій мірі в процес втягується інтерстиціальна тканина і канальці. На тлі запальних змін відбувається порушення кровопостачання, що тягне за собою затримку в організмі солей і рідини. Відсутність лікування у чоловіків і жінок може привести до важких осложненіям.В МКБ 10 захворювання має наступний код: гостра форма – N00, хронічний синдром -N03.
Причини і патогенез
Таке захворювання нирок, як гломерулонефрит, може протікати самостійно або розвиватися на тлі системних поразок. Запалення ниркових клубочків виникає внаслідок неадекватної імунної реакції організму на етіологічні фактори. В якості останніх найчастіше виступають інфекційні агенти, хоча можуть бути й інші причини:
- Генетичне порушення будови клубочкового апарату.
- Інфекції: бактеріальні (стрептодермія), вірусні, паразитарні.
- Аутоімунні: системний червоний вовчак, васкуліти, хвороба Шёнлейна-Геноха.
- Токсична дія: алкоголь, наркотики, радіаційне опромінення.
- Введення сироваток, вакцин.
- Тривале переохолодження і застуда – порушення кровотоку внаслідок перебування в умовах підвищеної вологості і низьких температур (позиційний нефрит).
- Цукровий діабет – ураження судин.
Медики виділяють ряд факторів, що збільшують ризик розвитку гломерулонефриту. Це надмірне перебування на сонці, часті алергічні реакції, наявність хронічних запалень, прийом препаратів без призначення лікаря. Характерна особливість патології: симптоми виникають через 7-14 днів після перенесеної інфекції.
Особливу роль у виникненні захворювання відіграють захисні механізми, точніше їх пошкодження. Всі патогенні мікроби залишають в крові антигени, при виявленні яких імунна система починає виробляти білки, покликані виводити чужорідні клітини. При наявності даного дефекту відбувається зворотна реакція, тобто зв’язування цих компонентів і утворення комплексів антиген-антитіло. Вони не виводяться, як годиться, а осідають на стінках капілярів гломерул, викликаючи порушення мікроциркуляції. Поганий кровообіг призводить до загибелі ниркової тканини, в результаті чого знижується фільтруюча здатність клубочків.
критерії класифікації
Запальне ураження практично завжди розвивається з двох сторін, тобто вражає обидві нирки. Сучасна класифікація гломерулонефриту досить різноманітна. Його визначають за низкою ознак і, відповідно, при постановці діагнозу він може мати кілька уточнюючих характеристик.
Залежно від етіології:
- Первинний. Ниркова тканина уражається ізольовано внаслідок впливу патогенного фактора.
- Вторинний. Запальний процес розвивається на тлі наявного захворювання.
За характером перебігу:
- Гострий. Виникає спонтанно, розвивається бурхливо, протікає циклічно. Піддається швидкому лікуванню, але при його відсутності переходить в хронічну форму.
- Підгострий (швидко прогресуючий). Характеризується злоякісним процесом, оскільки погано реагує на медикаментозне вплив. В результаті ускладнюється станами, які загрожують життю пацієнта.
- Хронічний. Патологічні зміни спостерігаються при розвилася ЗПН. Тривале безсимптомний перебіг з періодами загострення призводить до заміщення ниркової тканини сполучною.
Гострий гломерулонефрит має два варіанти перебігу:
- Типовий (циклічний). Характеризується бурхливою течією і виразністю симптоматики.
- Латентний (ациклический). Відрізняється поступовим початком, слабо вираженими ознаками. Представляє певний ступінь небезпеки в силу пізньої діагностики і збільшення ризику хронізації процесу.
Хронічний клубочковий нефрит також може мати кілька форм:
| нефротична | Переважають сечові симптоми, спостерігається набряклість, тиск зберігається в нормі |
| гіпертонічна | Відзначається підвищення артеріального тиску, сечовий синдром виражений слабо |
| змішана | Основна ознака визначити важко, оскільки спостерігається поєднання перших двох синдромів |
| латентна | Відзначається нормальне самопочуття на тлі відсутності набряків і артеріальної гіпертензії, нефротичний симптоми виражені незначно |
| гематурична | Всі симптоми не характерні в силу їх слабких проявів, в крові виявляється наявність еритроцитів |
У деяких випадках захворювання є наслідком аутоімунних процесів. Це обумовлено викидом в кров великої кількості антитіл, які атакують власні клітини організму. Окремою формою виділяють мезангіопроліферативний гломерулонефрит.
Детально про симптоми гломерулонефриту
Клінічні прояви гломерулонефриту виникають через 1-4 тижні після перенесеного захворювання, викликаного зазвичай стрептококком.В залежності від форми ураження клубочкового аппаратаі стадії перебігу, можуть переважати ті чи інші симптоми.
У гострій і підгострій формах
Симптоми гострої форми залежать від ступеня ураження клубочкової системи нирок і стадії захворювання.
Самопочуття пацієнта різко погіршується, і спостерігаються такі стани.
- Гіпертермія. Температура тіла підвищується до 39-40 ° С, супроводжується ознобом і лихоманкою.
- Підвищення артеріального тиску. Відбувається внаслідок збільшення об’єму крові через затримку рідини.
- Розвиток набряків. З’являється одутлість особи, набухання повік, збільшуються в ранкові години і спадають до вечора.
- Олігурія. Спостерігається зменшення кількості виділеної урини, аж до її повного припинення. Через кілька днів обсяг збільшується знову, але при цьому знижується її щільність.
- Зміна кольору урини. Вона набуває брудно бурий, коричневий і навіть чорний відтінок і носить назву «м’ясних помиїв».
- Ознаки інтоксикації. З’являється головний біль, нудота, блювота, зниження апетиту, болі в попереку, сплутаність свідомості.
При латентному перебігу симптоми виражені слабо, відзначається невелике погіршення самопочуття, незначне скорочення кількості сечі і розвиток микрогематурии. Це призводить до прогресування процесу і необоротного ураження клубочкової системи.
Найбільш складною вважається подострая форма гломерулонефриту. Вона супроводжується серйозними змінами в сечі, набряками і стійкою гіпертонією. Симптоми і ознаки аналогічні гострій фазі заболеванія.Отлічітельной рисою можна назвати помірну температуру, а також більш швидке формування ускладнень.
Важливо знати! При запізнілому лікуванні вже через кілька тижнів нирки повністю втрачають свою працездатність, що вимагає призначення діалізу і трансплантації органу.
Прояви хронічного захворювання
Хронічний гломерулонефрит в 20% є ускладненням гострого, в інших може бути діагностований випадково під час планового огляду. Він негативно позначається на стані пацієнта, що вимагає терапії.
Симптомами затяжний форми недуги вважаються наступні прояви:
- Зміна кольору і характеру сечі. Вона стає каламутною і темною з домішками крові і білка, що робить її «пінистої».
- Набряки. Відзначаються на обличчі, кінцівках. Тіло стає пухким і одутлим, збільшується маса.
- Артеріальний тиск. Зберігається тривалий час і з працею купірується медикаментами.
- Симптоми хронічної ниркової недостатності. Відзначається нудота, блювота, головний біль, скорочення діурезу, свербіж і сухість шкірних покривів, наявність пігментації.
Симптоми наростають поступово і непомітно. Пацієнт не звертає уваги на погіршення самопочуття, не пред’являє скарг і не звертається до лікаря. Це сприяє подальшому розвитку процесу і руйнування ниркових клубочків.
ускладнений гломерулонефрит
Клубочковий нефрит займає одне з провідних місць серед ниркових патологій, що призводять до зморщування нирок і розвитку хронічної ниркової недостатності.
На тлі ускладнень у пацієнта можуть відзначатися симптоми гломерулонефриту:
- гостра серцева недостатність;
- еклампсія;
- внутрішньомозковий крововилив;
- порушення зору;
- хронічний дифузний гломерулонефрит.
Даний тип патології частіше переходить у хронічний, і чинником, що підсилює цей процес, вважається гипопластическая дисплазія нирки, коли ниркова тканина розвивається із значним відставанням.
Поняття про нефротическом і нефрітіческом синдромах
Коли у пацієнта розвивається захворювання нирок, йому часто доводиться чути такі терміни, як нефритичний і нефротичний синдром.
Ці два поняття, незважаючи на схожість, мають суттєві відмінності.
- Нефритичний синдром. Результат запалення нирок. Характеризується появою набряклості, гіпертензії, ознак серцевої недостатності. Хворий скаржиться на слабкість, підвищену стомлюваність, нудоту, що закінчується блювотою, головні болі. У нього змінюється склад сечі, з’являються домішки крові, білок.
- Нефротичний синдром. Виникає, як відповідь організму на розвиток таких захворювань, як гломерулонефрит, злоякісні пухлини шлунка, товстої кишки, легенів, молочної залози, хвороби системного або аутоімунного характеру. Проявами цієї патології є ослаблення імунного захисту, розвиток ниркової недостатності, зменшення діурезу, зниження кров’яного тиску, слабкість, загальне нездужання.
Порівняльний аналіз двох ниркових синдромів важливий для постановки діагнозу, оскільки в клінічній практиці зустрічаються випадки, коли у пацієнта обидва цих патологічних стану об’єднуються. При підозрі на дані процеси лікар призначає додаткові дослідження.
небезпека наслідків
Хронічна патологія характеризується чергуванням гострих періодів і тимчасового затишшя. Однак цей процес поступово призводить до розростання сполучної тканини, зморщування нирок і повної втрати функціональності. Крім цього, лікарі вказують і на інші можливі наслідки:
- набряк легенів на тлі серцевої недостатності, артеріальної гіпертензії;
- еклампсія ниркового типу, судоми епілептичні припадки при підвищенні артеріального тиску;
- уремічна кома.
Важливо знати! У більшості випадків розвивається тяжка інтоксикація – уремія, що супроводжується накопиченням в крові критичної кількості сечовини, ураженням різних органів і систем, в тому числі і головного мозку.
профілактика
Профілактика хронічного гломерулонефриту полягає в лікуванні гострої форми. Пацієнти з ХГН повинні стати на облік до уролога.
Оскільки до незворотних наслідків в нирках частіше призводять стрептококові і вірусні інфекції, то важливо вчасно лікувати тонзиліти, стоматити та інші інфекційні захворювання. При хронічних хворобах варто спостерігатися у стоматолога, ЛОРа, кардіолога, ревматолога та інших фахівців.
Для попередження загострення гломерулонефриту важливо уникати переохолоджень, зміцнювати імунітет і дотримуватися всіх рекомендацій лікаря. Вакцинація проводиться за індивідуальним планом.
Несвоєчасна діагностика ХГН може коштувати життя пацієнтові, тому за лікуванням потрібно звертатися при найменших порушеннях.
Автор: Оксана Білокур, лікар, спеціально для Nefrologiya.pro
Скільки живуть з гломерулонефритом
У 8 з 10 випадків хвороба прогресує повільно, але віддалений прогноз невтішний для все пацієнтів. Тривалість життя залежить від форми ХГН:
- більше 70% хворих долають десятирічний поріг виживання;
- в разі усунення фонової хвороби при мембранозному нефриті прогноз на виживання суттєво покращується;
- у 80% хворих протягом 6-7 років виникає хронічна недостатність нирок.

При дотриманні лікарських рекомендацій пацієнти з латентним гломерулонефрит живуть більше 25-30 років.
симптоматична терапія
До подібного виду лікування вдаються переважно в тих випадках, коли виникають ускладнення (найчастіше у вагітних жінок). Наприклад, при ускладненні після лікування глюкокортикоїдами проводиться симптоматична терапія із застосуванням лугів, Вікалін, гіпотензивних і сечогінних засобів, а також цукрознижувальних препаратів. Якщо подібний метод не показує ефективність, слід негайно припинити застосування кортикостероїдів, так як в іншому випадку є шанс розвитку виразки шлунка, що супроводжується проривом і кровотечею. Іноді у пацієнтів фіксується посилення гематурії (таке також відбувається при скасуванні прийому лікарського препарату).
Симптоматична терапія, що призначається конкретно в разі розвитку нефротичного гломерулонефриту, являє собою застосування препаратів, що мають сечогінні властивості. До них відносяться Діхлотіазід, Фуросемид, етакринова кислота, Полиглюкин, Маннит, Спіронолактон, Альдактон, Верошпирон. Якщо спостерігаються несильно виражені набряки, можливо вживання сечогінних засобів рослинного походження (наприклад, ниркового чаю з листя ортосифона, березового соку та іншого).
Рекомендуємо за темою:
Гострий гломерулонефрит з нефротичним синдромом
Хронічна ниркова недостатність
Підсумком хронічного гломерулонефриту є утворення хронічної ниркової недостатності. Найперший симптом – зниження відносної щільності сечі (изостенурия) і збільшення кількості сечі, що виділяється за добу (поліурія). Збільшується діурез в нічний час (ніктурія). З’являються ознаки уремії. Відбувається отруєння організму азотистими речовинами, розвивається уремія.

ознаки уремії
Постійна нудота, блювота, сильна спрага. З рота відчувається запах аміаку. Шкіра і слизові зневоднені. Настає уремічна кома.
Проба за Зимницьким
Для оцінки здатності нирок до розведення та концентрування сечі проводиться проба за Зимницьким. Сеча збирається протягом доби через кожні 3 години кожен раз в окрему ємність. Через добу все баночки віддаються в лабораторію, де за допомогою урометра визначається відносна щільність сечі в кожній окремій порції, вважається окремо денний і нічний діурез, а також добовий.
Всі види хронічного гломерулонефриту мають фазу ремісії і загострення. Загострення найчастіше бувають навесні і восени, і наступають найчастіше після контакту з інфекцією (зазвичай стрептококової). За часом перебігу буває медленнотекущих (від 10 років) і швидко прогресуючим (2-5 років).

ускладнення
Основні ускладнення гломерулонефриту виникають, при ураженні нирок наступні:
- набряк легенів;
- набряк головного мозку;
- анасарка;
- серцева недостатність;
- судоми;
- ДВС-синдром;
- гіповолемічний шок.
Всі ускладнення вимагає негайного втручання лікарів, так як можуть загрожувати життю хворого.

Як ставлять діагноз
Гломерулонефрит визначається нефрологом або урологом. Діагноз ставлять на підставі таких типів обстеження:
- імунний аналіз плазми крові;
- біохімічний і загальний аналіз сечі;
- УЗД нирок;
- радіоізотопне дослідження системи кровообігу.

Якщо порушення в роботі імунної системи були викликані хронічною інфекцією, буде потрібна додаткова консультація інфекціоніста.
Щоб уточнити форму хвороби, проводять біопсію нирок. За результатами діагностики гломерулонефрит відрізняють від патологій зі схожими симптомами.
Як лікувати клубочковий нефрит
Лікування гламірованного нефриту нирок проводять в стаціонарі. Схема терапії залежить від:
- причини запалення гломерул;
- вираженості клінічної картини;
- супутніх ускладнень.
Щоб зменшити навантаження на нирки і зняти симптоми інтоксикації, вдаються до фізіотерапевтичних процедур і дієті.
препарати
Медикаментозне лікування проводиться ліками декількох груп:
- Пеніцилінові і макролідні антибіотики (оксацилін, еритроміцин, Ампіцилін) – знищують патогенні бактерії, які провокують збої в роботі імунної системи;
- гормональні засоби (преднізолон, Нутропін) – купируют запалення в нирках, полегшуючи відтік сечі в сечовід;
- антигістамінні засоби (Астемізол, Ебастін) – усувають набряклість і алергічні реакції, викликані отруєнням азотисті речовини;
- антикоагулянти (Гепарин, Варфарин) – зменшують в’язкість крові, покращуючи її мікроциркуляцію в нирках.
Антибіотики при гломерулонефриті призначає тільки лікар з урахуванням даних біохімічного аналізу крові, так як ці препарати сильно навантажують нирки. При виражених болях додатково використовуються ненаркотичні анальгетики (Ібупрофен).
дієта
Загострення гломерулонефриту вимагає дотримання дієтотерапії. Щоб зменшити навантаження на нирки, дотримуються столу №7. У перший тиждень з раціону виключають сіль і обмежують споживання білкових продуктів. Після поліпшення самопочуття рекомендується дотримуватися таких правил:
- їдять невеликими порціями 4-5 разів на добу;
- перед вживанням овочі готують на пару або варять;
- виключають смажені і жирні страви;
- відмовляються від алкоголю, кави і міцного чаю;
- в день вживають до 3 г солі.

На час лікування основу харчування повинні складати овочеві супи і пюре, дієтичне м’ясо, баштанні культури, свіжі фрукти і морси.
питний режим
Гломерулонефрит нирок супроводжується сильною інтоксикацією організму. Щоб прискорити виведення азотистих речовин з крові, вживають до 2 л рідини на добу. Віддають перевагу:
- почечному чаю;
- журавлинному морсу;
- столово-лікувальної води;
- зеленому чаю;
- фруктовому компоту.
Залежно від ступеня набряку кінцівок, кількість споживаної рідини регулюють.
Санаторно-курортне лікування
Відвідування лікувально-профілактичних установ рекомендовано при стиханні симптомів гломерулонефриту. Щоб відновити роботу нирок і інших органів сечовидільної системи, пацієнтам призначають:
- водолікування;
- лазеротерапію;
- повітряні ванни;
- лікувальну фізкультуру;
- припарки;
- грязелікування.
Хворим з уповільненим запаленням нирок показані приморські курорти. Солоне повітря і сонячні ванни стимулюють роботу імунної системи.
народні методи
Для боротьби з набряками і гіпертонією використовують такі рецепти народних засобів:
- Настій. Змішують по 1 ч. Л. хвостиків черешні і кукурудзяних рилець. Запарюють ½ л окропу. Через 4 години настій проціджують і вживають по 150 мл чотири рази на добу.
- Трав’яний збір. У рівних кількостях змішують листя суниці, берези і лляні насіння. 4-5 ст. л. суміші проварюють на маленькому вогні в 1.5 л води. Профільтрований відвар приймають по 100 мл до їди тричі на добу.

Небажано використовувати кошти альтернативної медицини при підвищеній чутливості до лікарських травах.
Загальна симптоматика
Симптоми хронічного гломерулонефриту варіюються в залежності від різновиду проблеми. При цьому виділяють ряд загальних ознак розвитку недуги:

- Больові відчуття в поперековій зоні. Захворювання вражає одночасно дві нирки, тому біль локалізована по обидва боки. Вона пов’язана зі збільшенням органів в розмірах і розтягуванням фіброзних капсул.
- Розлад сечовипускання. Залежно від форми хронічного гломерулонефриту може проявлятися дизурія або олігурія. В особливих випадках відзначається анурія – повна відсутність відділення урини.
- Артеріальна гіпертензія. Це відбувається внаслідок застою рідини в організмі, зниження синтезу простагландинів E і А.
- Задишка. При гломерулонефриті підвищується кількість натрію в організмі, відзначається накопичення рідини в легенях, зниження концентрації альбуміну в крові. Результатом цього стають проблеми з диханням і поява задишки.
- Набряклість. Обґрунтовано накопиченням великої кількості води в тканинах.
- Загальна слабкість, зниження працездатності, нездужання. Ці ознаки пов’язані з інтоксикацією організму, яка відбувається при порушенні функціонування нирок.
Такі симптоми можуть проявлятися не тільки при гломерулонефриті, але і при інших захворюваннях сечовидільної системи. Тому поставити точний діагноз можна тільки в ході лабораторних аналізів і інструментального огляду пацієнта.
До яких наслідків може призвести несвоєчасне лікування гломерулонефриту?
Несвоєчасне або неправильне лікування захворювання може призвести до появи серйозних ускладнень:
- Ниркова недостатність в гострій формі. Вона розвивається в результаті раптового порушення функціонування нирок. Причина найчастіше криється в недостатності кровопостачання тканин нирок через наявність великої кількості імунних комплексів. Ниркова недостатність супроводжується значними набряками, а також отруєнням організму токсичними речовинами.
- Нефротична еклампсія. З’являється на тлі раптового підвищення тиску. Її основними симптомами є: сильні довго не проходять головні болі, порушення зору, поява чорних крапок перед очима. В особливо важких випадках пацієнт може періодично втрачати свідомість, битися в судомах.
- Лівошлуночкова серцева недостатність в гострій формі. Розвивається в результаті серйозного підвищення навантаження на серце. Серед головних симптомів виділяються: задишка, сильний кашель з пінистої мокротою, хрипи в легенях. Нерідко в результаті захворювання розвивається набряк легенів.
Хвороби нирок, будь то пієлонефрит або гломерулонефрит, несуть серйозну небезпеку для життя людини. Тому, як тільки ви виявили у себе тривожні симптоми, негайно зверніться за консультацією до грамотного фахівця. Тільки після ретельного огляду і ряду аналізів можна вірно визначити діагноз і розробити методику лікувальних заходів. Ніколи не намагайтеся позбутися від захворювання самостійно. Це може привести до непоправних наслідків для вашого здоров’я.
Сучасна схема терапії гломерулонефриту
Так як при розвитку хронічного типу цього захворювання в переважній кількості випадків відбувається розлад процесу згортання крові, що приводить до появи тромбів і порушення кровообігу в нирках, в сучасних методиках лікування гломерулонефриту велика увага приділяється використанню антиагрегантов і антикоагулянтів. До них відносяться Гепарин (не більше 20 тисяч одиниць на добу), Дипиридамол і Пентоксифілін. При цьому процес медикаментозного лікування таких пацієнтів в обов’язковому порядку повинен бути комплексним і складатися з застосування лікарських засобів з різних фармакологічних груп. Однією з найпопулярніших методик (а існує їх величезна кількість) подібної терапії є чотирьохкомпонентної лікування, яке в подробицях виглядає наступним чином:
- Преднізолон, що вводиться в кількості 1 мг на 1 кг ваги пацієнта в день;
- Циклофосфамід, дозування якого становить 2-3 мг / кг на добу;
- Гепарин (не більше 20000 одиниць);
- Курантил (400-600 мг).
Курс подібного лікування становить близько 6-8 тижнів, а в разі необхідності можливе його збільшення. Потім дозування препаратів поступово знижується до значень, необхідних для підтримки здоров’я пацієнта в порядку.
наслідки
Найбільш поширеними варіантами ускладнень патології є:
- Уремічна кома.
- Гостра ниркова недостатність, яка часто є наслідком стрімкого виникнення хвороби.
- Ниркові кольки. Приступ хворобливих відчуттів може виникнути на тлі закупорки просвітів сечовивідних шляхів великими згустками гемолімфи.
- Порушення діяльності серцевого м’яза.
- Порушення діяльності інших систем і органів внаслідок вираженої набряклості тканин.
Негативні наслідки ураження нирок, найчастіше є наслідком не проведеного своєчасно лікування або застосуванням так обраної терапевтичної схеми, можуть бути носити як оборотний, так і незворотний характер. В особливо важких випадках пацієнту може знадобитися довічне проведення процедур гемодіалізу або трансплантація донорської нирки.
Загальний опис
Гломерулонефрит – що це таке, які характерні особливості, специфіка та клінічні прояви даного захворювання, і які основні його небезпеки? Для початку необхідно розглянути механізм розвитку хвороби нирок. Група патологій, об’єднаних назвою, наведеним вище, характеризується розвитком запальних процесів, що вражають ниркові клубочки, функціональним навантаженням яких є вироблення первинної урини і фільтрація гемолімфи.
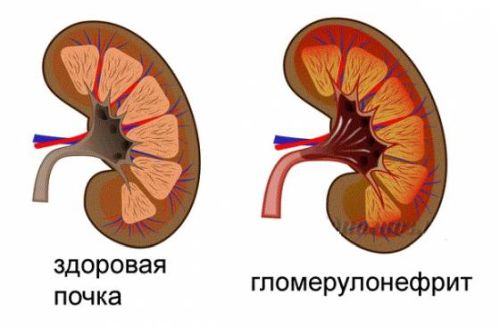
Патогенез гломерулонефриту допускає як самостійне виникнення захворювання, так і розвиток його в якості вторинної патології, що є наслідком ураження організму основними системними недугами. Негативний вплив захворювання тягне порушення процесів очищення крові, освіти і виведення сечі, затримку в організмі рідини. У сукупності наведені процеси можуть стати причиною розвитку гострої ниркової недостатності.
