Як лікувати кандидоз піхви по проявах і формам захворювання
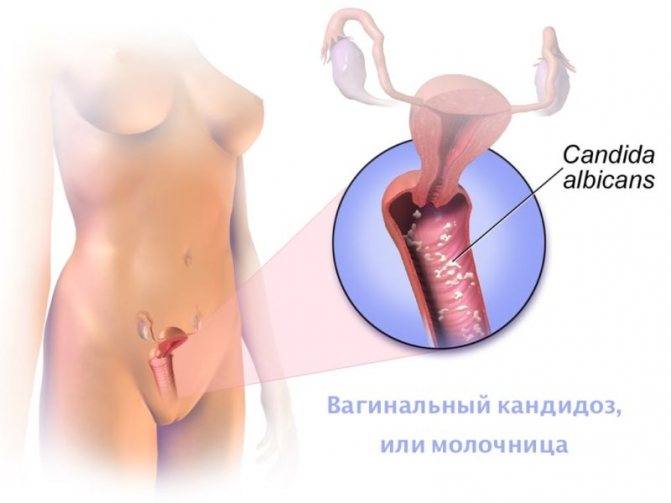
Вагінальний кандидоз, або простою мовою молочниця, є досить поширеним захворюванням жіночої статевої сфери. У нашій статті ми розглянемо, які способи лікування цього неприємного стану існують, а також можливих заходів профілактики.
Багато хто з нас чули про молочниці, і приблизно 3 жінки з 4 хоч раз у житті стикалася з цією проблемою. Що ж вона собою являє?
Вагінальний кандидоз – це грибкова інфекція, при якому найчастіше відбувається нешкідливе заселення піхви дріжджовими грибками (в більш ніж 90% – роду Candida albicans) в результаті ослаблення захисної функції організму. Поряд з С.albicans рідше зараження можуть викликати Candida glabrata та Candida tropicalis.
За статистикою, приблизно кожна п’ята жінка, а серед вагітних – кожна третя, в репродуктивному віці заселена в піхву дріжджовими грибками. Навпаки, у дівчаток до статевого дозрівання це зустрічається рідше, оскільки вони знаходять тут несприятливу для себе середовище існування.
Кандидоз генітальної області зустрічається як у жінок, так і чоловіків, і передається насамперед при незахищеному статевому контакті. При цьому у чоловіків порушені головка пеніса і крайня плоть, що часто призводить до розвитку баланита.
У чоловіків і жінок гриби часто заселяють шкіру геніталій і їх слизову оболонку, не викликаючи жодних неприємних симптомів і входять до складу нормальної мікрофлори. Це обумовлено тим, що вони здатні існувати з іншими мікроорганізмами в стані природної рівноваги і контролюються роботою імунної системи.
Вагінальний кандидоз у жінок
Захворювання вражає 75% жінок в певний момент життя. Багато переносять його більш ніж один раз.
Незважаючи на те, що кандидоз не рахується сексуально трансмісивних захворюванням, передача грибка все ж можлива при оральному контакті зі статевими органами. Інфекція добре піддається медикаментозному лікуванню. При рецидивуючій формі захворювання (> 4 разів за рік) може знадобитися більш тривалий курс лікування.
Жінок фертильного віку частіше вражають дріжджоподібні інфекції. Рідше вони можуть зустрічатися в період менопаузи, які не беруть замісну естрогенну терапію і зовсім рідко у дівчаток, неімевшіх менструацій.
www.mayoclinic.org
www.uptodate.com
Чи можна провести самостійний тест?
Дуже важливо, особливо для вагітних жінок, виявити кандидоз якомога раніше. Адже як бактеріальний вагіноз, так і молочниця можуть нести небезпеку для плода. Бактерії висхідним шляхом можуть потрапити в порожнину матки і викликати передчасні пологи або інфікування дитини.
З метою раннього виявлення інфекційного процесу в аптеках можна зустріти тестові смужки, які визначають зміну величини pH внутрішніх статевих органів. Однак необхідно враховувати, що деякі чинники, наприклад, сексуальний контакт, можуть змінювати величину pH. Якщо значення pH підвищено, вагітні повинні обов’язково відвідати лікаря!
Увага: деякі гриби можуть розмножуватися також при нормальній величині pH, тому тест повністю не виключає грибкове ураження піхви.
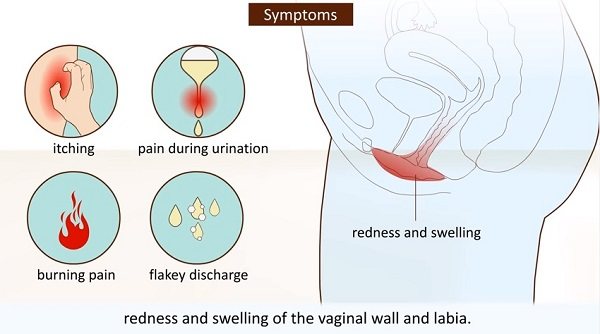
Ознаки та симптоми
Ознаки вагінального кандидозу:
- свербіж і роздратування в області зовнішніх статевих органів і навколо вагінального отвори;
- біль під час сечовипускання;
- сухість і роздратування на рівні геніталій;
- болючий статевий акт;
- почервоніння і набряклість статевих органів;
- виділення у деяких жінок можуть бути відсутніми, або купувати водянистий / сирнистий характер.
Симптоми вагінального кандидозу часто нагадують такі при бактеріальному вагінозі, трихомоніазі і дерматиті. Не можна точно визначити викликаний свербіж кандидозом або іншим захворюванням, ознаки хвороби зможе підтвердити фахівець після обстеження.
Зв’яжіться з вашим лікарем, якщо ви виявили у себе ці симптоми. Вони можуть клінічно нагадувати інші вагінальні інфекції, від чого можуть знадобитися інші ліки. Лікар скаже вам, якщо у вас дійсно молочниця і випише необхідне лікування.
www.uptodate.com
www.cdc.gov
Ознаки вагінального кандидозу
Грибок піхви – це проблема, яка «яскраво» дає про себе знати, і характеризується сильним дискомфортом, який виражається в постійному свербінні.
Симптоми, які говорять про присутність хвороби:
- Висипання на шкірі (мова йде не тільки про інтимній зоні жінок).
- Виділення з піхви – вони мають білу консистенцію і неприємний запах.
- Набряклість статевих органів, їх почервоніння.
- Дискомфорт під час ходьби.
- Сильний свербіж під час сечовипускання і статевого акту.
Молочниця – це не небезпечне захворювання, але воно приносить масу неприємних відчуттів, з якими самостійно впоратися неможливо. Щоб вирішити проблему, досить відвідати доктора – він призначить грамотне лікування, яке вже через пару днів принесе свої плоди.
✚
Важливо! Якщо жінка вже раніше стикалася з молочницею і лікувалася одними препаратами, то в подальшому ці ж ліки можуть не надати належного ефекту.
Подібне пов’язано з тим, що грибок в піхву швидко адаптується до діючого компоненту і надалі не реагує на нього, продовжуючи розвиватися.
Якщо у жінки є сексуальний партнер, з яким вони не вживають запобіжних засобів, то лікування піддаються обидва, незалежно від носія інфекційного захворювання.
форми захворювання
Діагностують 3 форми вагінального кандидозу:
- Гостра. Її відмінність від інших в тому, що симптоми посилюються в ранковий і вечірній час доби, а також після сексу. Якщо хворобу не лікувати, то вона буде доставляти дискомфорт близько двох місяців, після чого перейде в іншу форму.
- Хронічна. Ситуація практично така ж, як і в першому випадку, але симптоматика не настільки яскрава. Крім цього, неприємні відчуття то з’являються, то також різко пропадають. Цей етап може тривати роками.
- Прихована. Її небезпека в тому, що захворювання ніяк себе не проявляє і жінка може навіть не здогадуватися про наявність у неї кандидозу.
Якщо помічені якісь неприємні моменти однієї з форм захворювання, то слід негайно звернутися до лікаря. Це в першу чергу стосується жінок, що мають підозри на молочницю під час вагітності. Хвороба на ранніх етапах швидко усувається.
Препарати для лікування – мазь, гель крем і інші ліки
На які препарати від вагінального кандидозу звернути увагу? Ефективним є короткий курс лікування засобами для місцевого застосування (одноразовими дозами і по 1-3 дні). Місцеве застосування препаратів з групи імідазолу, переважно ністатину. У 80-90% випадках лікування групами імідазолу знімає симптоматику і бактеріальний зростання.
Мазь від вагінального кандидозу: тіоконазол 6.5% 5г вагінально.
Гель: метронідазол (metrogel-вагінальний) 0,75% у жінок з рецидивуючим бактеріальним вагінозом.
Крем, застосовуваний інтравагінально:
- клотримазол 1% 5 г, 7-14 днів;
- клотримазол 2% 5 г, 3 дня;
- міконазол 2% 5 г, 7 днів;
- міконазол 4% 5 г, 7 днів;
- міконазол 2% 5 г, 7 днів;
- бутоконазол 2% 5 г, один раз;
- терконазол 0.4% 5 г, 7 днів;
- терконазол 0,8% 5 г, 3 дня.
таблетки:
- флуконазол 150 мг всередину, один раз;
- клотримазол 100 мг вагінальні таблетки (гине-лотрімін, міцелекс-7) одна таблетка вводиться в піхву протягом 7 днів, або 2 таблетки – 3 дні;
- клотримазол 500 мг вагінальні таблетки – одну таблетку, один раз.
свічки:
- міконазол 100 мг, свічки вводити один раз на добу, 7 днів;
- міконазол 200 мг, вводити раз в 3 дня;
- міконазол 1200 мг, вводиться один раз;
- терконазол 80 мг, одну свічку – 3 дні.
Зазначені вище крему і свічки розроблені на масляній основі і можуть зменшувати ефективність презервативів і вагінальних діафрагм. Уважно вивчіть інструкцію презервативів для додаткової інформації. Інтравагінальні препарати з вмістом клотримазолу, міконазолу і тіоконазолу відпускаються без рецепта.
Не варто займатися самолікуванням, навіть якщо ви раніше перехворіли цим захворюванням.
Всі жінки, у яких спостерігається повернення симптомів протягом 2 місяців після лікування повинні бути клінічно обстежені. Неправильне використання даних препаратів широко поширене і може привести до затримки в лікуванні і побічних ефектів.
www.cdc.gov
Що призводить до кандидозу?

Збудник хвороби – умовно-патогенний грибок роду кандида, який включає в себе різні види. У нашій країні переважна кількість випадків кандидозу викликає Candida albicans, однак, існують і інші різновиди грибка: glabrata, tropicalis, crusei. Нетипові грибки часто стійкі до поширених протигрибкових препаратів, з чим пов’язані невдачі терапії.
Дріжджоподібні грибки в нормі живуть на шкірі, в порожнині рота, шлунково-кишковому тракті людини. У той же час піхві здорової жінки надійно захищене від проникнення різних мікроорганізмів ззовні. У його будові відзначають ряд особливостей, що створюють бар’єр на шляху будь-якої інфекції:
- щільне змикання стінок піхви;
- міцний багатошаровий епітелій, що вистилає стінки вагіни;
- молочнокислая мікрофлора піхви, яка перешкоджає розмноженню будь-яких інших мікроорганізмів в його порожнини;
- секреторний захисний білок імуноглобулін піхвових;
- кисле середовище, згубна для більшості мікробів і грибків.
Епітелій піхви чутливий до жіночих статевих гормонів. Під впливом естрогенів в епітеліоцитах накопичується велика кількість глікогену – вуглеводу, який служить живильним субстратом для молочнокислих бактерій. Вони розщеплюють глікоген і виділяють назовні молочну кислоту, завдяки чому значення рН у піхву не піднімається вище 5-ти. Таке середовище гальмує ріст і розвиток багатьох мікроорганізмів, тому випадкове потрапляння в піхву бактерій або грибків у здорової жінки не призводить до захворювання.
Проблеми починаються тоді, коли змінюється гормональний статус або знижується імунний захист організму. Причини виникнення вагінального кандидозу різноманітні і включають в себе:
- вагітність;
- аборт, викидень;
- травми промежини і піхви після пологів;
- цукровий діабет;
- тривалий прийом гормональних контрацептивів;
- ВІЛ-інфекцію та інші імунодефіцитні стани;
- лікування антибіотиками;
- прийом глюкокортикоїдів або цитостатиків;
- хіміо- та променеву терапію.
Кількість сексуальних партнерів і незахищений секс не впливають на частоту виникнення грибкового вагініту, тобто, його не можна віднести до інфекцій з статевим шляхом передачі. Певну роль відіграє інтенсивність фрікцій, так як механічне пошкодження стінок піхви може привести до загострення хронічно поточного кандидозу.
Причини вагінальної патології
Захворювання викликається дрожжеподобним грибком роду Candida. У нормі в піхві міститься збалансоване поєднання мікроорганізмів, включаючи грибки і бактерії. Лактобактерії продукують кислоту, яка стримує зростання дріжджового грибка.
Цей баланс може порушуватися і приводити до зростання дріжджовий інфекції. Занадто багато дріжджів в піхву викликає свербіж, печіння і інші класичні прояви такої інфекції.
Причини вагінального кандидозу:
- використання антибіотиків, які знижують кількість лактобактерій в піхві і зменшують кислотність;
- вагітність;
- неконтрольований діабет;
- порушення імунної системи;
- застосування оральних контрацептивів або гормональної терапії, що збільшує рівень естрогенів.
Candida albicans є найбільш поширеним грибком, відповідальним за розвиток дріжджових інфекцій. Іноді можуть брати участь і інші представники роду Candida, проти яких може знадобитися більш агресивне лікування.
Дріжджова інфекція частіше пов’язана з деякими сексуальними діями, особливо під час орально-генітальних контактів. Проте, грибок не відноситься до захворювань передаються статевим шляхом. Така інфекція може розвинутися навіть у жінок, які не ведуть статеве життя.
www.mayoclinic.org
способи лікування
Захворювання прекрасно піддається лікуванню, тому не варто панікувати, якщо воно було вчасно виявлено. У той же час, визначивши у себе ряд симптомів, що вказують на недугу, не варто самостійним чином усувати хвороба. Тільки лікар, проаналізувавши аналізи, зможе призначити найбільш правильний спосіб для лікування кандидозу.
Найчастіше призначають ряд ліків, які приберуть дискомфорт, а також дозволять підвищити імунітет. Крім цього, медикаментозні препарати нормалізують організм, і дадуть можливість протистояти різним бактеріям і грибків.
В процесі лікування призначають:
- Імуномодулятори. Це може бути Генферон або Віферон.
- Прибуток. Найпопулярнішими є Бифидумбактерин і Лінекс.
- Вітаміни та мікроелементи.
- Протимікробні засоби. Серед них великий попит має Нистатин, Кетоконазол, Натамицин, Клотримазол, Флуканазол і Еконазол.
вагінальний кандидоз
✚
Важливо! Призначати собі ліки самостійно заборонено, тому що це може перевести захворювання в хронічну форму.
Тривалість терапії буде залежати безпосередньо від ступеня занедбаності проблеми.
Під час лікування важливо не тільки приймати ліки, але також вести здоровий спосіб життя і дотримуватися певної дієти. Багато лікарів рекомендують відмовитися від мучного та солодкого. Позитивно впливають на організм овочі, фрукти і кисломолочні продукти. Саме вони мають в своєму арсеналі запас необхідних лактобактерій з наявністю надзвичайно потрібних і корисних функцій для організму. Щоб підвищити імунітет, можна звернутися до народної медицини, попити відвари з трав, які продаються в аптеці.
Виконуючи всі приписи доктора можна позбутися молочниці в піхву, при цьому не дати хворобі перерости в хронічну форму.
Хвороба при вагітності – чим лікувати інфекцію
Кандидоз, який часто називають дріжджовий інфекцією, вражає 3 з 4 жінок протягом життя. Більше 40% хворих перенесуть його ще раз. Частіше схильні саме вагітні.
Вважається, що збільшення кількості естрогенів і глікогену в вагінальних виділеннях під час вагітності підвищує ризик розвитку вульвовагініту. Так як хворіють саме жінки дітородного віку, важливо розуміти механізм цього захворювання, а також ризики пов’язані з прийомом ліків під час вагітності.
Існує безліч безпечних засобів для лікування кандидозу у вагітних. Місцеві антигрибкові засоби з групи імідазолу (бутоконазол, клотримазол, міконазол, флуконазол, терконазол) добре вивчені, доступні у продажу і не потребують рецепту лікаря.
Альтернативою місцевим протигрибкових препаратів служать ністатин і оральний флуконазол. Вони застосовуються в разі, якщо неможливо застосування препаратів з групи імідазолу.
Для зняття симптомів свербіння і почервоніння під час вагітності, безпечним вважається короткострокове застосування місцевих глюкокортикоїдів слабкої дії.
www.ncbi.nlm.nih.gov
Як розвивається кандидоз?
Як було сказано вище, грибки кандида мешкають на шкірі, а піхву добре захищене від проникнення мікроорганізмів з зовнішніх покривів. При зниженні захисних сил статевого тракту збудники безперешкодно потрапляють в порожнину вагіни під час сексу, процедур особистої гігієни, розчісуванні промежини або висхідним шляхом. Грибки закріплюються на клітинах верхнього шару епітелію і починають інтенсивно розмножуватися.
Кількість лактобактерій при перерахованих провокують факторах хвороби істотно знижується. Вони звільняють значні території і не заважають розмноженню грибків. Кількість грибкових тілець поступово наростає, вони виділяють продукти своєї життєдіяльності і руйнують клітини слизової. Фрагменти зруйнованих клітин запускають цикл реакцій, що призводять до розвитку запалення. Слизова вагіни набрякає, стає гиперемированной і болючою.
На цій стадії підключаються клітини імунітету: вони активно виходять в тканини піхви з кровоносних судин. Однак, вони не настільки агресивні по відношенню до дрожжеподобним грибків, як до патогенних бактерій і не можуть знищити їх остаточно. Це пов’язано з особливостями збудника: грибки живуть в багатьох порожнинах і на шкірі жінки, тому імунні клітини розпізнають частина білків кандиди, як безпечні. У такому випадку розвивається збочений імунну відповідь: він або занадто слабкий, або приймає вид уповільненої алергічної реакції.
Великі скупчення грибків разом з відмерлими клітинами епітелію склеюються між собою і виводяться назовні зі слизом. Так формуються типові прояви молочниці – сирний білий наліт, виділення і біль в піхві. Серед продуктів метаболізму грибків присутні речовини, дратівливі чутливі нервові закінчення і викликають нестерпний свербіж.
Профілактика жіночої проблеми
У жінок з ослабленим імунітетом частіше за інших виникають дріжджові інфекції. Це може виникати при онкологічних захворюваннях із застосуванням хіміотерапії, лікуванням стероїднимипрепаратами і діабеті.
Вагітні жінки і приймають оральні контрацептиви також в зоні ризику. Профілактика їм необхідна для збереження власного здоров’я та нормального розвитку плода.
Прийом антибіотиків може порушувати нормальну бактеріальну флору в піхву, створюючи сприятливе середовище для росту дріжджів. Будь-яка грибкова інфекція слизової піхви повинна лікуватися комплексно.
Дії, спрямовані на зменшення вологості в області геніталій, можуть допомогти зменшити ризик розвитку грибкової інфекції. Для цього необхідно носити спідню білизну з бавовни, вільні штани і уникати довгого контакту з вологою одягом, як наприклад, після занять спортом і купання.
www.medicinenet.com
У чому причини
Будь-яка представниця прекрасної статі повинна розуміти, що проблему інфекційного недуги повинно було щось спровокувати. Перш за все мова йде про хвороботворні грибки, завдання якого проникнути в слизові статевих шляхів. Ослаблений імунітет є відмінною підмогою, щоб патологічний процес почав розвиватися далі.
Хворобу можуть спровокувати такі фактори:
- Гормональний дисбаланс (він може виникнути в період виношування плоду, під час менопаузи).
- Використання різних гігієнічних засобів.
- Переохолодження.
- Наявність хвороби у партнера (передається під час незахищеного статевого акту).
- Неправильна антибактеріальна терапія.
- Слабкий імунітет (після хвороби, наприклад).
- Дисбактеріоз.
- Захворювання крові.
- Онкологія.
- Недотримання правил особистої гігієни.
- Зайва пітливість.
- Використання синтетичного нижньої білизни.
- Орально-генітальний секс.
- Цукровий діабет.
- Спринцювання піхви.
- Постійні стреси.
- Неправильне харчування (нестача вітамінів в організмі).
Всі ці причини в однаковій мірі можуть привести до розвитку молочниці.
Рецидивуючий вид захворювання
Під рецидивуючим вульвовагінальним кандидозом (РВВК) зазвичай мають на увазі 4 і більше епізодів захворювання на рік. Зустрічається рідко, не більше ніж у 5% жінок.
C. glabrata та інші грибки зустрічаються у 10-20% жінок з рецидивуючим вульвовагінальним кандидозом. Звичайні протигрибкові засоби не так ефективні проти цих видів, як при C. albicans. Захворювання особливо небезпечно при вагітності.

Лікування: основні медикаментозні засоби. У разі якщо патологія викликана вірусом C. albicans, вона легко піддається швидкому лікуванню оральними або місцевими препаратами з групи імідазолу.
Проте, з метою клінічного і мікологічного контролю деякі фахівці рекомендують триваліше лікування (7-14 днів місцевими засобами або оральне застосування флуконазолу 100 мг, 150 мг, або 200 мг, один раз в день, на 1, 4 і 7 день) для ініціювання мікологічної ремісії перед початком підтримуючої терапії.
При проведенні підтримуючої терапії використовують оральний флуконазол (100, 150 або 200 мг) щотижня, протягом 6 місяців.
Якщо цей режим неможливий, варто розглянути варіант застосування місцевих препаратів з перервами. Підтримуюча терапія довела свою ефективність у зменшенні частоти зараження.
Однак в разі переривання лікування, у 30-50% жінок спостерігається повернення інфекції. Якщо після проведення курсу підтримуючої терапії залишається симптоматика захворювання і позитивний бак посів, необхідно звернутися за консультацією фахівця.
www.cdc.gov
можливі ускладнення
Є жінки, які не поспішають лікувати хворобу, вважаючи, що її розвиток не може принести великої шкоди для здоров’я. Ця думка тільки погіршить ситуацію навіть при наявності хвороби в інкубаційному періоді.
Топова стаття: Як уникнути молочницю під час вагітності: лікування по триместрах, народні засоби від кандидозу
Недуга в стані:
- Привести до інфікування нирок і сечовивідних шляхів.
- Перейти в хронічну форму, вилікувати на цьому етапі хвороба не просто.
- Привести до проблем під час виношування плоду. Майбутній малюк може народитися з патологіями.
- Привести до поширення грибка на внутрішні органи.
Неприємна симптоматика – це привід звернутися до лікаря. Кандидоз піхви можна усунути лише за один тиждень, але при комплексному і грамотному підході.
Бактеріальний вагіноз як запалення
Бактеріальний вагіноз – це одна з форм вагінального запалення, викликана розростанням бактерій, в нормі містяться в піхву.
Жінки репродуктивних років найбільш схильні до цього захворювання, проте захворіти можна абсолютно в будь-якому віці. Причини патології не до кінця зрозумілі, проте ризик зростає при незахищеному сексі і частому спринцюванні.
Чим лікувати бактеріальний вагіноз:
- Метронідазол (Прапори, Метрогел-вагинал). Відпускається у вигляді таблеток для прийому всередину (орально). Також доступний у вигляді гелю для введення в піхву. Для зменшення ризику розвитку симптомів з боку шлунково-кишкового тракту, слід уникати вживання алкоголю під час прийому ліків і хоча-б один день після.
- Кліндаміцин (Клеоцін, Кліндес). Крем для введення в піхву. Може зменшувати ефективність використання презервативів під час лікування і як мінімум 3 дні після.
- Тинідазол (Тіндамакс). Оральний шлях введення. Також як і при використанні метронідазолу може викликати побічні ефекти з боку шлунково-кишкового тракту при вживанні алкоголю.
Застосовувати ці кошти слід згідно з приписами лікаря, навіть якщо симптоми зникнуть завчасно. Також лікар може виписати мазь, яка усуває симптоми. Переривання лікування підвищує ризик рецидиву інфекції.
www.mayoclinic.org
Чи небезпечна молочниця для вагітних?
Вагітність сприяє порушенню гормонального балансу в організмі жінки і зростання дріжджових грибів в піхву. Приблизно у 30% майбутніх матерів знаходять їх в генітальної області в кінці вагітності. При відсутності лікування і пологах в 80% випадків вони потраплять на шкіру новонародженої дитини і потім – в організм дитини. Тому дуже важливо перелічити мати. Недоношені діти можуть захворіти навіть кандидозним сепсисом (приблизно 4%), який може бути смертельний.
Приблизно з 2004 року з’явилися перші вказівки на зв’язок між вагінальним кандидозом і передчасними пологами.
До сих пір профілактика під час вагітності не проводиться в плановому порядку, а носить рекомендаційний характер. Для цього гінеколог на 34-му тижні вагітності бере мазки на наявність зараження незалежно від того, пред’являє жінка скарги чи ні. При підтвердженні їх в мазках призначається місцеве лікування антимікотичними препаратами переважно імідазолового ряду, для цього найкраще підходять клотримазол, еконазол, міконазол і фентиконазол. Вони є досить ефективними і можуть застосовуватися у всіх триместрах вагітності. Пероральні і внутрішньовенні засоби під час вагітності не призначаються.
Новонародженим дітям, а також недоношеним з масою тіла менше 1500г і з кандидозним ураженням ротової порожнини і шлунково-кишкового тракту проводять терапію системними антимікотиками (у вигляді таблеток або внутрішньовенних інфузій), наприклад, ністатин.
Кандидоз вульви і вагіни
Факторами ризику в розвитку кандидозу є: недавнє використання антибіотиків, неконтрольований цукровий діабет, ВІЛ-інфекція. Незважаючи на те, що причиною є саме вірус Candida albicans, інші види, такі як C. glabrata та C. tropicalis також діагностуються.
Пацієнтки з кандидозом вульви і вагіни зазвичай скаржаться на свербіж (50%), набряк (24%), порушення сечовипускання (33%). Вагінальні виділення зазвичай сирнисті, білого кольору. Однак подібні прояви можуть проявитися і при інших захворюваннях, що потрібно також мати на увазі.
Остаточний діагноз грунтується на мікроскопічному дослідженні мазка з бічної стінки піхви.
Всі стандартні методи лікування досить ефективні. Засоби для місцевого застосування доступні без рецепта. Тим не менше, більшість жінок вважають за краще одну дозу 150 мг флуконазолу (Дифлюкан) для прийому всередину, через простоту використання.
Таке лікування було доведено, як аналогічне семиденному прийому клотримазола вагінально. Однак варто мати на увазі, що на даний момент існує недостатньо досліджень безпеки застосування флуканазола при вагітності.
www.aafp.org
способи діагностики
Для діагностики потрібно звернутися до гінеколога. Спочатку лікар збирає всі скарги і симптоми у пацієнтів, визначає давність характерних ознак і проводить візуальний огляд. Найчастіше для визначення типових форм патології, складнощів не виникає.
Під час огляду гінеколог може побачити змінену і набряклу слизову. На самому початку запального процесу на ній з’являється білий наліт і щільні спайки. Після видалення їх залишається невелика ерозія, яка може злегка кровоточити. Чим пізніше виявлено захворювання, тим простіше видаляється наліт, а наслідків від процедури майже не виникає.
Основний метод діагностування – мазок і його подальше дослідження. Для цього проводять забір слизу із стінок піхви за допомогою тампона, після чого вона передається в лабораторію, де під мікроскопом вивчається біоматеріал.
Другим важливим методом буде бактеріологічне дослідження, при якому матеріал поміщається в живильне середовище для швидкого росту колоній. Всього за кілька днів вони виростають і можна визначити вид грибів, їх кількість і сприйнятливість до медикаментів. На додаток для діагностики використовують такі методи:
- ПЛР-діагностика для визначення другорядних хвороб, що передаються статевим шляхом.
- Аналіз крові на цукор і гормони.
- Аналіз калу на дисбактеріоз та гельмінти.
За результатами обстеження лікарі призначають коректну терапію, яка за короткий термін позбавить від патогенних бактерій і нормалізує мікрофлору.
Гострий вид недуги
Діагноз ставиться жінкам на підставі симптомів вагініту і мікроскопії вагінальних виділень, що підтверджують зростання дріжджоподібних грибків, або ж інших досліджень, на яких проявляється позитивний результат. Кандидозний вагініт як правило з’являється при нормальній кислотності в піхві. (PH <4.5)
Мікроскопічне дослідження з гідроксидом калію показано всім жінкам з симптомами кандидозного вульвавагініта. Вагінальна молочниця – вкрай неприємна хвороба. Запущена форма може викликати ряд ускладнень.
www.cdc.gov
як діагностувати
Діагноз «молочниця піхви» може поставити тільки лікар після проведення ряду маніпуляцій, а також отримання результатів з лабораторії. «На око» хвороба ніхто не виявляє, тому що за схожими симптомами може бути присутнім інша прихована інфекція.
Щоб переконатися в первинному діагнозі, слід в обов’язковому порядку пройти ряд діагностичних заходів:
- кольпоскопія;
- УЗД малого таза;
- мазок з піхви;
- клінічний аналіз сечі;
- лабораторне дослідження крові на ІПСШ (біохімічний аналіз).
Дана перевірка входить в набір стандартних досліджень, в результаті чого доктор може переконатися в наявності кандидозної інфекції, і призначити найбільш правильне лікування.
Корисне відео
Про лікування вагінального кандидозу дивіться в цьому відео:
Схожі статті
- Кращі вагінальні свічки від молочниці
Застосовувати вагінальні свічки від молочниці – це зручно і просто. Розібратися, які серед них найкращі та ефективні, які допоможуть і можна при вагітності, а також які необхідно додати таблетки, самостійно неможливо. Читати далі - Кров’янисті виділення при молочниці Через запаленої слизової досить часто жінка може спостерігати кров’янисті виділення при молочниці. Також їх провокують внутрішні патології. Читати далі
- Молочниця при місячних Досить часто виникає молочниця при місячних. Пов’язано це як зі зміною гормонального фону, так і зі зниженням загального імунітету. Що робити з молочницею при місячних? Читати далі
- Відновлення мікрофлори після молочниці Проводити відновлення мікрофлори після молочниці досить непросто. Від жінки потрібно дотримання способу життя, дієта, спеціальні свічки. Читати далі
лікування
Показанням для лікування кандидозного ураження піхви є наявність клінічних симптомів захворювання і лабораторного підтвердження. Терапія включає в себе досягнення трьох цілей:
- Лікування неприємних клінічних симптомів захворювання.
- Відновлення нормальної мікрофлори піхви – розмноження лактобацил і загибель патогенних грибків.
- Профілактика можливих ускладнень вагінального кандидозу.
Основним методом терапії гострого і хронічного кандидозу піхви є використання антигрибкових засобів широкого спектра дії. Існують різні форми випуску даної групи препаратів.
Лікарі часто перевага віддається місцевим лікарських засобів. Вони не всмоктуються в системний кровотік, тому препарати не надають загального токсичної дії на організм. Також місцеві медикаменти можуть використовуватися серед вагітних жінок.
До найбільш ефективних препаратів у формі вагінальних свічок відносять Натамицин і Миконазол. Лікарські засоби використовуються раз на добу протягом одного тижня.
Місцевими препаратами від кандидозу піхви є вагінальні таблетки Клотримазол. Тривалість їх прийому становить від трьох до семи днів. Також в аптеках продається вагінальний крем Кетодин. Його застосовують протягом одного-двох тижнів.
Альтернативною місцевих антигрибкових засобів для лікування кандидозу є системні препарати. Вони більш зручні в застосуванні, однак можуть надавати токсичну дію на організм жінки. Також медикаменти небажані для використання під час вагітності і періоду лактації.

флуконазол
– одне з найвідоміших засобів для лікування молочниці. Препарат випускається у формі таблеток. Для купірування симптомів захворювання досить прийому однієї дози лікарського засобу. Флуконазол може використовуватися для терапії хронічного кандидозу піхви, стійкого до місцевих препаратів. В такому випадку лікарський засіб застосовують тричі з інтервалом в декілька днів.
При наявності супутньої патологічної мікрофлори лікування кандидозу слід доповнити антибіотиком широкого спектра дії. Гель Розамет і Метрогил з метронідазолом забезпечує загибель шкідливих бактерій.
Гострий кандидоз добре піддається терапії. При її своєчасному початку жінці вдається досягти повного лікування.
Рецидивуючі вагінальні кандидози є проблемою багатьох пацієнток гінекологів. Раціональна і тривала антигрибкова терапія дозволяє позбутися від захворювання. Однак досить часто хронічна інфекція важко піддається лікуванню, жінці доводиться міняти кілька препаратів.

Молочниця піхви: перші ознаки
Як правило грибкове запалення протікає легко. Симптоми молочниці піхви виражені мінімально.
У легкій або середньотяжкій формі інфекція протікає в 85% випадків. Лише 15% припадає на важку форму.
Першими симптомами зазвичай стає:
- свербіж
- почервоніння вульви і піхви
- набряк слизової
Потім формуються білі нальоти.
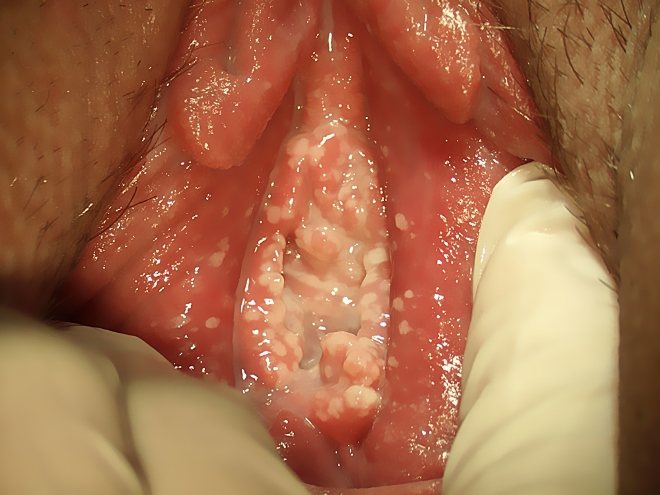
Виділення з піхви при молочниці виглядають як густі, сливкообразной консистенції маси. Вони легко знімаються тампоном.
Але при тривалому перебігу молочниці можуть щільно спаюватися з тканинами. Вони набувають сіруватий колір. Таке виділення знімається з працею. Під ним можуть оголюватися ерозійні поверхні.
Запах у виділень може бути відсутнім. В інших випадках він кислий.
Кров’янисті виділення можуть спостерігатися в разі виражених клінічних проявів кандидозу або поєднання цієї інфекції з бактеріальною флорою. Кров виділяється в разі формування ерозій або виразок у піхву. Однак для більшості клінічних форм цей симптомом не характерний. Кров’янисті виділення часто з’являються при поєднанні кандидозу з хламідіозом або трихомоніазом.
Крім піхви, основним джерелом кандидозної інфекції може стати:
- уретра – в 9% випадків
- пряма кишка – у 6% пацієнток
При хронічній формі кандидозу можлива многоочаговость поразки.
Існують такі варіанти перебігу хвороби цієї інфекції:
- латентний кандидоз – в мазку виявляються брунькуються клітини, але виділень і суб’єктивних симптомів немає
- Кандідозоносітельство – виявлення кандид з використанням ПЛР при відсутності загострень цієї інфекції
- персистирующий кандидоз – симптоми і лабораторні ознаки молочниці зберігаються після лікування
- рецидивний кандидоз – ознаки виявляються через не більше ніж 3 місяці після завершення терапії
- хронічний рецидивний – загострення у жінки виникають 4 рази на рік або частіше
Носійство кандид не рахується показанням до призначення терапії.
Коли слід звертатися до лікаря
Негайний візит до гінеколога необхідний в разі:
- відсутність результату після тижневого самолікування;
- кровотечі з піхви;
- болів внизу живота;
- більше 2 рецидивів недуги за 6 місяців;
- появи побічних ефектів при терапії протигрибковими засобами.
Вагітні, щоб попередити внутрішньоутробне зараження плода, повинні лікувати це захворювання під медичним контролем.

Що робити, якщо у вас вагінальна молочниця
Якщо у вас раніше вже була молочниця, і ви вважаєте, що вона виникла знову, для лікування ви можете використовувати ті ж ліки, що і в попередній раз. Однак, в деяких випадках вам слід звернутися за медичною консультацією до вашого гінеколога. Вам слід звернутися до лікаря якщо:
- ви відчуваєте молочницю в перший раз
- вам немає ще 16 років або ви старше 60
- ви вагітні або годуєте грудьми
- у вас присутні незвичайні симптоми, такі як кольорові або ганебні виділення, або виразки на шкірі навколо піхви
- у вас спостерігається аномальне вагінальна кровотеча або біль в нижній частині живота
- у вас було два епізоди молочниці протягом останніх шести місяців
- ваш організм погано переносив протигрибкову терапію в минулому, або вона не принесла результат
- ви або ваш партнер раніше мали інфекцію, що передається статевим шляхом (ІПСШ), і ви підозрюєте, що, можливо, у вас вона знову виникла
- ваші симптоми не проходять після 7-14 днів лікування
У деяких випадках ваш лікар може взяти мазок з піхви, щоб підтвердити діагноз і / або направити вас на діагностичні процедури, щоб виявити основну причину вагінальної молочниці. Лікар також може рекомендувати вам найбільш підходящий метод лікування і виписати вам рецепт, якщо це необхідно.
причини розвитку
До причин, які призводять до активізації та зростанню грибків, відносяться всі ті стану і фактори, під дією яких пригнічується життєдіяльність нормальної мікрофлори:
- наявність хронічних захворювань, що також сприяє ослабленню захисних сил організму (ВІЛ-інфекція, хронічний гепатит, тонзиліт, карієс, цироз печінки, хронічна патологія нирок та інше);
- прийом лікарських засобів, на тлі яких пригнічується імунітет (антибіотики, цитостатики, кортикостероїди);
- нестача вітамінів;
- вагітність;
- гормональні контрацептиви;
- дисбактеріоз кишечника;
- переохолодження, перегрівання, часта зміна часового поясу, стресові ситуації – ці чинники є додатковими і можуть посилювати або давати старт проявам вагінального кандидозу при «сприятливих» умовах;
- гормональні порушення (цукровий діабет, розлад роботи яєчників, патологія щитовидної залози, пременопауза і менопауза, надмірна вага).
Крім того, привертають до розвитку захворювання і місцево діючі фактори:
- носіння вологої білизни (після купання, тренувань);
- зневага або, навпаки, надмірне захоплення особистою гігієною;
- засоби інтимної гігієни (дезодоруючі прокладки, тампони);
- безладне статеве життя;
- використання місцевої контрацепції;
- носіння синтетичного і / або тісного нижньої білизни.
Молочниця, як правило, розвивається у жінок дітородного віку, проте не виключається можливість виникнення захворювання у жінок в постменопаузі, у дівчаток-підлітків і навіть дітей.
Контрольні аналізи після лікування молочниці піхви
Після курсу терапії призначається клініко-лабораторний контроль.
Лікар оглядає пацієнтку. Він бере у неї мазок на флору. Якщо симптомів немає, псевдомицелий і почкующиеся клітини відсутні, лікування вважається успішним. Повна елімінація кандид не потрібно.
Можуть бути присутніми грибка на статевих органах в невеликих кількостях. Іноді після лікування молочниця виявляється повторно.
Основні причини:
- хвороба викликана атиповими кандидами
- є стійкість грибків до застосовуваних препаратів
- жінка не повністю дотримувалася лікарські призначення
При виключення людського фактора (відмова від призначених лікарем препаратів) слід думати про резистентності кандиди до антимікотиками. Тоді потрібно повторний курс іншими препаратами.
Але перед цим необхідні додаткові діагностичні процедури. Призначається ПЛР або посів. ПЛР дозволяє визначити вид грибка. Це особливо важливо при атипових кандидозах.
Адже різні види кандид чутливі до різних лікарських засобів. До традиційно застосовується флуконазолу вони часто резистентні.
Ще більше інформації лікаря дає посів. Вирощування кандид на поживних середовищах дозволяє не тільки провести видову ідентифікацію. Але також оцінити чутливість грибкової флори до антимікотиками.
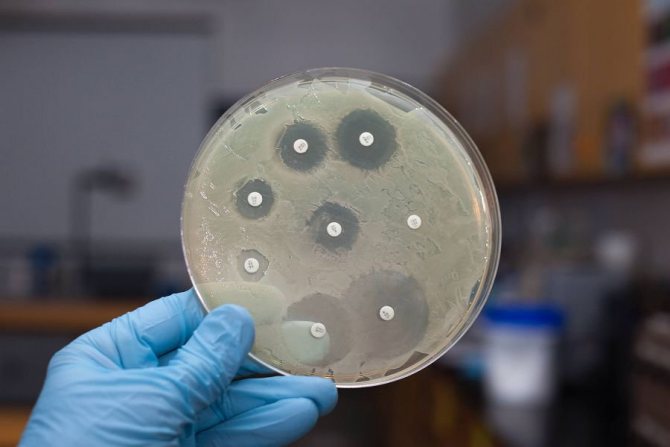
За результатами дослідження буде підібрано ефективне лікування. Лікар призначить саме ті препарати, до яких кандида гарантовано має чутливість. Тому з високою ймовірністю хвороба буде вилікувана при наступному курсі.
У разі рецидивуючого кандидозу терапію бажано проводити довше – вона може тривати до 2 тижнів. Потім ще через 2 тижні проводиться контрольне дослідження.
альтернативне лікування
При наявності симптомів молочниці жінці не рекомендується застосовувати народні засоби без дозволу лікаря. Навіть якщо пацієнтка вдається до їх використання, домашні методи лікування захворювання не повинні замінювати медикаментозні препарати.
Найбільш відомим методом зняття неприємних симптомів кандидозу є використання соди. Жінці рекомендується взяти склянку чистої води, додавши і розмішавши в ній чайну ложку засобу. Потім їй слід змочити ватний тампон в отриманому розчині і обробити статеві органи.
Також популярним народним засобом є відвар з ромашки та інших лікарських рослин. Жінці потрібно взяти столову ложку сушеної трави, залити її склянкою окропу і дати відстоятися протягом години. Потім їй слід підмити статеві органи отриманим відваром.
патогенез
Патогенез даного захворювання наступний – гриби прикріплюються до стінок епітелію, і відбувається колонізація ними слизової піхви. При цьому в місці розвитку грибкових колоній утворюються вогнища запалення.
Зазвичай уражається лише зовнішній шар слизового епітелію, з розвитком виключно місцевих реакцій, оскільки гриби не можуть подолати епітеліальний бар’єр. Але в деяких випадках вони проникають в кров і розносяться по кров’яному руслу, вражаючи різні внутрішні органи і викликаючи серйозні порушення в роботі організму.
збудник
Являє собою невеликий організм округлої або овальної форми. При розмноженні клітини утворюють псевдоміцелій.
Комфортні умови для збудника молочниці – кисле середовище (ph в межах 2.5- 4,5), температура 21-37 градусів Цельсія і підвищена вологість.
При зміні ph середовища в лужну або зміні температури, розмноження грибка сповільнюється або повністю припиняється аж до повної загибелі.
Для знезараження предметів гігієни, білизни, пустушок, сосок, іграшок, досить кип’ятіння протягом кількох хвилин.
Це повинна знати і пам’ятати кожна жінка, а особливо молоді мами, які можуть зіткнутися з проблемою молочниці у новонародженого малюка – банальне кип’ятіння дозволить не тільки перемогти вже наявну, але і запобігти розвитку молочниці.
Кращі рецепти народної медицини
З вуст в уста наші дорогоцінні дами передають способи лікування молочниці вже досить давно. Сучасні методи лікування народні засоби тільки доповнять, поліпшивши проведену терапію.
Поцікавтеся, коли правильніше заготовити трави або не “заморочуючись» купите їх в найближчій аптеці. Ще крутіше, якщо приготувати збір з лікарських трав, комплектуючи, наприклад: шипшина, евкаліпт, деревій.
Настої, відвари, чаї допоможуть прибрати свербіж, болючість, заспокоять травмовану слизову і шкіру, знімуть набряк. Їх застосовують як зовнішньо, так і внутрішньо.
Лікувальна дія трав – доступно, безпечно, а головне побічних дій практично не викликає.
Кращими вважаються:
- ромашка – надає відмінне протизапальну, заспокійливу і ранозагоювальну дію;
- низка – подарує дезінфікуючий і протизапальний ефект;
- календула – має бактерицидну дію;
- звіробій – допоможе зажити ураженим тканинам і знешкодить кандиду.
Незамінний при молочниці «чудодійний бальзам» у вигляді настою, приготований з квіток ромашки, а як же календули (в народі – нігтики).
Сухі квіти – приблизно одну столову ложку, заливайте однією склянкою окропу, дайте постояти двадцять хвилин, укривши рушником. Процідіть, використовуйте для підмивання і ополіскування зовнішніх статевих органів.
Ще один спосіб зупинити «неприємності» – саморобні ватяні кульки, обкручені бинтом. Виходять дуже схожими на тампони, тільки круглі і з довгими нитками. Можна, звичайно, купити магазинний варіант, але це дорого. Не робіть їх великими, тому що «тампончики» ще потрібно вмочити в цілющий «зілля».
Зілля для «тампончиками»:
- Мед першого року. Він повинен мати рідку консистенцію, що б легше було завдано і вбирався. Підмивання перед «процесом» – обов’язково!
- Настій дубової кори. До речі, він призупинить грибок не тільки в піхву, але і в роті.
- Масло обліпихи – просто «супер»! Регенерує постраждалі клітини піхви, відновлює мікрофлору, очищає. До того ж зовсім не дорого. Тампон закладайте один раз на ніч приблизно тиждень.
- Подрібнене листя каланхое. Помістіть їх в тампон замість вати. Вводите в піхву годин на п’ять або шість.
- Суміш меду і розведеного з кип’яченою водою (навпіл) цибулевого соку. Застосовувати на ніч, теж приблизно цілий тиждень (не забуваючи про гігієну).
Важливо!Натуральні засоби припускають натуральні тканини в нижній білизні. Чим менше синтетики, тим краще. Особиста гігієна тільки вітається! Утримайтеся від любовних утіх.
Лікування супутніх патологій при молочниці
Більш ніж у половині випадків молочниця поєднується з іншою інфекцією. Вона теж потребує лікування.
Проводиться обстеження пацієнтки на статеві інфекції. Для цього використовуються ПЛР.
В ході цієї реакції виявляється ДНК збудників інфекційних захворювань піхви.
Необхідно також лікування патологічних процесів, які є сприятливими факторами для кандидозу. У разі цукрового діабету необхідна компенсація вуглеводного обміну. Рівень цукру натщесерце повинен бути не більше 5,5 ммоль на л в крові.
Для корекції метаболізму глюкози застосовуються препарати інсуліну або цукрознижувальні засоби.
Призначають дієту і фізичні тренування. При виявленні ВІЛ-інфекції потрібно антиретровірусна терапія. Проводиться иммунокоррекция.
Поки рівень клітинного імунітету залишається низьким, флуконазол приймають постійно. Тому що у жінки високим залишається ризик інвазивного кандидозу.
У разі сильного потовиділення з’ясовується його причина. Вона може полягати як в способі життя, так і захворюваннях.
Серед патологічних причин пітливість може викликати туберкульоз, тиреотоксикоз, ожиріння. Додатково призначаються антигістамінні засоби. Тому що при молочниці піхви часто виникають алергічні реакції.

Пацієнтам бажано оцінити стан імунітету. Тому що рецидиви молочниці відбуваються зазвичай на тлі його зниження.
Від рецидивуючої форми патології можна позбутися, якщо відновити нормальну функцію імунної системи.
Причини і фактори ризику патології
Вагінальний кандидоз або молочниця викликається мікроскопічним дрожжеподобним грибком з роду Candida (Кандида). Заразитися можна через загальні лазневі, постільні приналежності, при статевому акті і навіть внаслідок перенесеного стресу.
Грибкове зараження статевих органів найчастіше зустрічається у жінок репродуктивного віку. Хвороба формується, коли грибок починає бурхливо розмножуватися.
Розвитку вагінального кандидозу сприяє:
- зниження імунітету при переохолодженні, вагітності, нераціональному харчуванні;
- безконтрольне лікування антибіотиками, кортикостероїдами;
- урогенітальні інфекції;
- гормональна контрацепція;
- порушення інтимної гігієни;
- застосування тампонів замість прокладок;
- гіпергідроз;
- цукровий діабет;
- нетрадиційні статеві контакти.
симптоми молочниці
Народна назва вагінального кандидозу точно описує його головна ознака, а саме характер виділень. При молочниці вони ніколи не бувають прозорими. Білі, іноді з жовтим відтінком згустки мають щільну структури, яка за зовнішнім виглядом нагадує сир. З кожним днем їх обсяг збільшується, а також починають проявлятися інші симптоми.
Найбільший дискомфорт при вагінальному кандидозі жінці доставляє свербіж. Він локалізується як всередині піхви, так і зовні. А під час сидіння зі схрещеними ногами – посилюється. Це впливає на емоційний стан. Представниці прекрасної статі під час вагінального кандидозу стають дратівливими і погано сплять.
Чи не приносить задоволення і інтимне життя, оскільки захворювання робить акт близькості неприємним. Інфіковані кандидозом ділянки піхви і статевих губ (куди теж потрапляє грибок) стають набряклими і роздратованими. Тому в цих місця нерідко виникає хворобливість. Відчуття стають більш вираженими після сечовипускання, оскільки контакт з солоною рідиною завдає додаткових мікротравми слизової.
Додатковий симптом – запах виділень. На самому початку вагінального кандидозу він майже непомітний. Але потім сирнисті пластівці починають виділяти дуже неприємний кислий запах, який в запущеному випадку можуть помітити навіть оточуючі.
Про причини і симптоми молочниці дивіться в цьому відео:
Що таке кандидоз піхви
Активізація умовно-патогенної мікрофлори на слизовій піхви призводить до розвитку відповідних запальних реакцій. Зниження функціональності імунітету провокує кандидоз піхви з дискомфортними відчуттями і сирнистий виділеннями.
Кандидоз вульви у дівчаток
У маленьких дітей молочниця з’являється при антибіотикотерапії – антибактеріальні засоби знищують корисну мікрофлору. Ознаки кандидозу вульви:
- гіперемія і набряклість;
- скупчення виділень між статевими губами зеленуватого відтінку.
Проблеми діагностики пов’язані зі схожістю симптомів з плівковим дерматитом.
Ступеня тяжкості молочниці піхви
При легкій формі молочниця піхви проходить без виділень. Зазначається лише свербіж, який посилюється перед менструаціями.
При огляді клініки вираженого вагініту немає. При середньотяжкій формі виявлені класичні ознаки кольпіту. При огляді піхви під час молочниці виявляється набряк, почервоніння слизової, білі нальоти.
В нативному препараті можуть бути виявлені бластоспори або псевдоміцелій грибка. При посіві кандиди виростають в кількості не менше 10 в 4 ступеня КУО.
У разі важкого запалення з’являються папули, пустули, ерозії, виразки, болючі тріщини. Вони заповнені білим нальотом. Приєднується бактеріальне запалення. Збільшуються лімфатичні вузли.
Народні методи боротьби з кандидою
На жаль, занадто багато жінок сподіваються разовим використанням трав-муравок назавжди позбутися від молочниці. Лікарі в цьому питанні непохитні – до теперішнього часу в природі не існує такого рослини, каменю або частини тіла тварини, яке мало б вираженим протигрибковим ефектом. Можна замазувати кандидоз у жінок медом, можна намагатися виполіскувати його з організму відварами трав – полегшення буде тимчасовим, так як всі ці кошти працюють тільки проти симптомів.

Далеко не всі трави допомагають вилікувати кандидоз
Нормальна мікрофлора
У піхві новонародженої дівчинки своєї власної мікрофлори немає, вона залишається в стерильному стані близько трьох тижнів після народження, потім:
- естрогени материнського організму впливають на організм дівчинки протягом першого місяця її життя;
- поступово відбувається заселення певної флорою і до підліткового віку склад мікрофлори наближається до такого як у дорослої жінки.
Нормальний вміст мікроорганізмів у жінки має певну норму:
- число лактобактерій має становити до 98% всіх мікроорганізмів;
- інші 2% припадають на представників умовно-патогенної флори, таких як стафілококи і стрептококи, мікоплазми та інші. Їх незначна кількість не здатна надати негативну дію на жіночий організм.
Молочниця піхви: діагностика
У більшості випадків для виявлення молочниці у жінок досить:
- мазка з урогенітального тракту з його мікроскопічним дослідженням
- оцінки клінічних симптомів
Якщо в мазку виявлені почкующиеся клітини і псевдоміцелій, а у жінки присутні симптоми кандидозу, встановлюється відповідний діагноз. Бувають спірні ситуації. Наприклад, симптоми молочниці у жінки є, а ознак грибкової інфекції в мазку немає.
Тоді потрібні додаткові діагностичні заходи. Призначається ПЛР або посів на грибки.

Ці методи також застосовуються в разі неефективності терапії молочниці або при рецидивах цієї інфекції.
Обидва способи дозволяють визначити точний вид грибка. Це важливо для вибору способу терапії.
Погана реакція на лікування або важкий перебіг молочниці, часті рецидиви з високою ймовірністю вказують, що хвороба викликана атиповими кандидами (НЕ альбіканс).
Класифікація
Фахівці виділяють три основні форми молочниці:
- носійство – кандидоз піхви протікає без виражених симптомів, хворий є переносником патогенної мікрофлори;
- гострий перебіг – триває близько одного-двох місяців;
- хронічне – триває більше одного кварталу, супроводжується періодичними рецидивами при зниженні рівня імунітету.
Підготовка до огляду
Для якісної діагностики захворювання необхідно дотримуватися наступних рекомендацій:
- Статевий спокій кілька днів до обстеження.
- Напередодні ввечері здійснити інтимну гігієну з милом, вранці утриматися від водних процедур в області статевих органів.
- Одягти на ніч білизну з натуральних тканин, краще – вільну нічну сорочку без нижньої білизни.
- Чи не мочитися пару годин перед здачею аналізів.
- Відмовитися від алкоголю і гострих страв у період підготовки.
Українські рекомендації (2013)
Рекомендації українських фахівців трохи відрізняються від закордонних. Основні їх відмінності:
- 1Включеніе базову терапію молочниці ще одного препарату з групи полієнів – натамицина (Пімафуцин).
- 2Прімененіе натамицина при хронічній рецидивуючій молочниці і інфекції, обумовленої С. non-albicans.
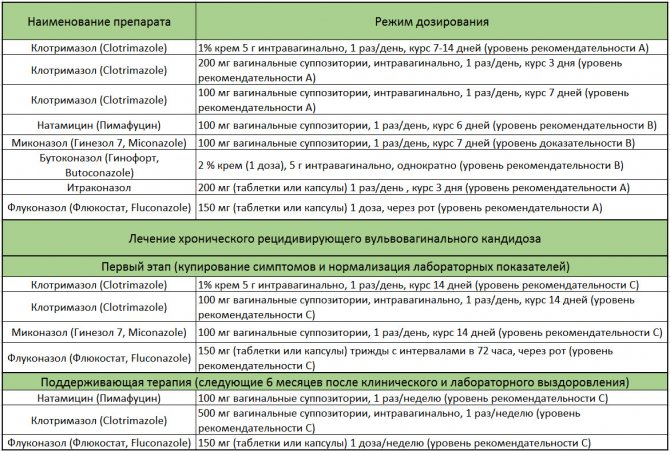
Таблиця 3 – Схеми лікування гострої і хронічної молочниці у невагітних жінок згідно Федеральним клінічним рекомендаціям. Для перегляду клікніть по таблиці
методи діагностики
Практично всі захворювання інтимного характеру мають схожу симптоматику. Діагностувати конкретно щось одне чітко і виразно, просто оглянувши пацієнта, нелогічно і в корені невірно.
Основною ознакою наявності вагінального кандидозу можна назвати подібну сиру субстанцію, яка присутня як у чоловіків, так і у жінок, заражених грибком. Але для того щоб бути впевненим на 100% в правильності діагнозу, грамотний доктор обов’язково призначить пацієнтові аналіз.
Як правило, цим тестом на присутність дріжджовий інфекції буде мазок з піхви у жінки, і головки статевого члена в чоловіка. Важко відповісти на питання, чому часом у пацієнтів, яким був поставлений правильний діагноз, і вони успішно пройшли курс лікування, трапляються рецидиви.
Іноді це пов’язують з двоякою природою захворювання. Адже молочницю можна назвати не тільки інфекцією, але і свого роду алергією на гриби Candida, які при ослабленій імунній системі, посилено розмножуються в організмі людини.
профілактика
Вагінальної молочниці можна уникнути, якщо дотримуватися правил профілактики:
- виконувати гігієну інтимної зони спеціальним милом, без парфумерних ароматів;
- раціонально харчуватися;
- уникати стресів;
- під час антибіотикотерапії відвідати гінеколога, приймати протигрибкові препарати;
- зволожувати піхву при сексі лубрикантами.

Як протікає хвороба?
Гострий вагінальний кандидоз – це перший епізод захворювання. Зазвичай він протікає з типовою клінічною картиною з сверблячкою, дискомфортом в промежині і виділеннями. Гострий процес повністю проходить менш ніж за 2 місяці. При неправильному лікуванні або його повної відсутності відбувається хронизация хвороби.
Хронічний вагінальний кандидоз – це стан, при якому запалення в піхві або протікає безперервно, або переривається на кілька місяців і виникає знову. Він може бути ускладненим і неускладненим. В останньому випадку кандидоз поєднується з цукровим діабетом та іншими соматичними захворюваннями. До ускладненого перебігу також відносять інфекцію, викликану кандидами non-albicans (glabrata, tropicalis, crusei), яка важко піддається лікуванню.
Рецидивуючий вагінальний кандидоз діагностується при 4-х і більше епізодах хвороби протягом одного року. Він протікає по типу ремісій і загострень, причому запалення в гостру стадію менш виражено, ніж при першому прояві молочниці. Виділення помірні, свербіж виражений слабо або відсутній, хворобливість в промежині незначна.
діагностика
Найпростіший і доступний метод діагностики молочниці – мікроскопія мазка. На предметне скло наноситься зішкріб слизової, мазок висушується і після спеціального фарбування вивчається під мікроскопом. При гострому процесі в мазку виявляються скупчення клітин, при хронічному – псевдомицелий.

Посів культури клітин на поживні середовища для виявлення конкретного збудника і визначення чутливості до антимікотиками і антибіотиків.
Широко застосовується для диференціальної діагностики – уточнення, хто ж конкретно викликав запальний процес, а також для підбору індивідуальної схеми лікування при відсутності ефекту від стандартної терапії.
Метод відносно не дорогий, високоінформативний. Недоліки: потрібна наявність спеціального обладнання (живильне середовище разом зі збудником поміщається в термостат, в якому підтримуються сприятливі умови для росту і розмноження мікроорганізмів), і тривалий час очікування відповіді.
ПЛР діагностика – полімеразна ланцюгова реакція – високоінформативний метод, який дозволяє виявити збудника по невеликому фрагменту його клітини. Для діагностики конкретно молочниці використовується рідко, так як є дорогим і дає позитивну відповідь навіть при кандидоносійства, що не вимагає лікування.
Ще один метод, доступний на цьому етапі – експрес-тести. Придбати їх можна в аптеці без рецепта і, дотримуючись інструкції, виконати забір матеріалу, помістити його в пробірку і протягом доби отримати достовірну відповідь – є у вас молочниця чи ні.
Як правильно лікувати кандидоз піхви
У стандартну схему терапії включають місцеві медикаментозні засоби – вагінальні супозиторії або таблетки. Лікування молочниці проводиться:
- ізоконазол;
- клотримазолом;
- міконазолом;
- натаміцину;
- нистатином;
- пимафуцин;
- Циклопірокс.
Крім препаратів з протигрибковим спектром дії пацієнтам рекомендується прийом імуномодуляторів, полівітамінних комплексів для підвищення функціональності імунної системи.
У додаткові медикаменти включені пробіотики – ліки з лактобактеріями, що дозволяють відновити рівновагу мікрофлори в організмі.
Можливі ускладнення і наслідки
Вагінальний кандидоз, особливо в разі розвитку хронічної форми захворювання, може ускладнюватися поширенням патологічного процесу на прилеглі структури з розвитком цервицита, уретриту, циститу, в важких випадках здатний ставати причиною безпліддя.

Тривало протікає хронічний вагінальний кандидоз може ставати причиною безпліддя
Ускладненнями вагінального кандидозу під час вагітності та в пологах є загроза переривання вагітності, хориоамнионит, передчасне відходження навколоплідних вод, внутрішньоутробне інфікування плода, народження дитини з малою масою тіла, розвиток ранової інфекції родових шляхів, а також ендометриту в післяпологовому періоді. Інфікування плода може відбуватися як на пренатальному етапі розвитку, так і при проходженні через родові шляхи. За останні десятиліття частота народження кандидозу у доношених новонароджених зросла з 2 до 16%.
