Звідки береться мокрота в горлі і яких хвороб вона властива: бронхіт, пневмонія, туберкульоз?
Мокрота складається переважно з слизу, що виділяється епітелієм трахеї і бронхів.
У здорової людини слиз також виділяється, але в незначних кількостях (близько 100 мілілітрів на добу). За допомогою слизу відбувається очищення дихальних шляхів. У нормі слиз без проблем евакуюється з дихальної системи за допомогою мукоциліарного транспорту (так називається переміщення за допомогою коливань війок, що покриває епітелій). Слиз доставляється від низу до верху по дихальних шляхах в глотку; ми її ковтає, як правило, не помічаючи цього.
При патологічної ситуації відбувається різке збільшення вироблюваної слизу (до 1500 мілілітрів на добу). Мокрота заповнює просвіт трахеї і бронхів, заважаючи диханню. Її евакуація відбувається за допомогою кашлю (мокроту доводиться відкашлювати). Кашльовий рефлекс – це нормальна реакція організму на відчуття перешкоди в дихальних шляхах.
Іноді пацієнти скаржаться на мокроту, але у них відсутня кашель. Наприклад, вранці відчувається, що горло забито мокротою, – зазвичай так буває при хронічних запальних захворюваннях носа. Густий слиз стікає по задній стінці і накопичується під час сну.
Звідки береться кашель і мокрота в горлі?
Внутрішня порожнина дихальних шляхів представлена війчастим епітелієм. Основне його завдання – безперервна транспортування секрету, що виділяється бронхами в верхні дихальні шляхи, в горло, для подальшого виведення назовні.
Основна мета – не допустити осідання в дихальній системі пилу, бактерій, вірусів, алергенів і інших подразників. В’язке прозора речовина несе в собі ряд корисних функцій:
- зволожує слизову оболонку;
- створює захисний шар;
- перешкоджає попаданню вірусів в органи дихання, за допомогою які входять до складу слизу імунних клітин.
У звичайних умовах бронхи виробляють слиз в малих кількостях, необхідних для очищення дихальних шляхів. Вона не заподіює людині ніяких незручностей і проковтує разом зі слиною.
Причина, чому з’являється мокрота, проста. При наявності запального процесу слизові виділення стають рясними, так як імунні клітини активують систему додаткового захисту. В горлі починає утворюватися клубок, який являє собою скупчення мокротиння. Вона складається з наступних компонентів:
- вода (95%);
- протеїни;
- вуглеводи;
- мінеральні солі.
Організм, бажаючи полегшити процес дихання, провокує кашель. Це відбувається через подразнення слизової оболонки, яке викликає легке першіння. Мокрота з носа і глотки виводиться через ротову порожнину.
Якщо слизові виділення стають занадто в’язкими і не відхаркувальний, то вони починають завдавати шкоди всьому організму. Створюється сприятливе середовище для розмноження бактерій і вірусів. Наявність носіїв інфекції ускладнює роботу легенів.
Як вивести мокроту. Що потрібно робити?
Перше, що потрібно зробити при появі неприємного відчуття в глотці, це записатися до отоларинголога, адже тільки доктор здатний встановити справжню причину його виникнення і призначити адекватне обставинам лікування. Проте до відвідування ЛОРа можна зробити кілька заходів, щоб поліпшити свій стан і вивести слиз, що скупчився.
- Проводити інгаляції з відварами або настоями трав, мінералкою або фізіологічним розчином. Цей засіб допоможе пом’якшити слизові і полегшити виведення виділень.

- Приймати гомеопатичні препарати. Якщо хворий підозрює наявність гаймориту або риніту будь-якого походження можна почати прийом Синупрету або іншого аналогічного медикаменту. Вони допоможуть прибрати набряк і поліпшити носове дихання, завдяки чому слиз буде виводитися більше через ніс і в менших кількостях стікати по носоглотці.
- Пити не менше 2 л очищеної води в день, оскільки скупчення виділень часто є результатом нестачі води в організмі.
- Відмовитися від куріння.

до змісту?
Захворювання бронхів і легенів як основна причина
Причина присутності мокротиння в горлі найчастіше криється в наявності гострих або хронічних захворювань органів дихання. Іноді, крім густих слизових виділень, ніщо не вказує на наявність прихованих патологій.
Однак необхідно брати до уваги, що в нормальних умовах бронхи виділяють негусто прозору рідину. Вона зволожує і обволікає внутрішню поверхню горла, не завдаючи незручностей.
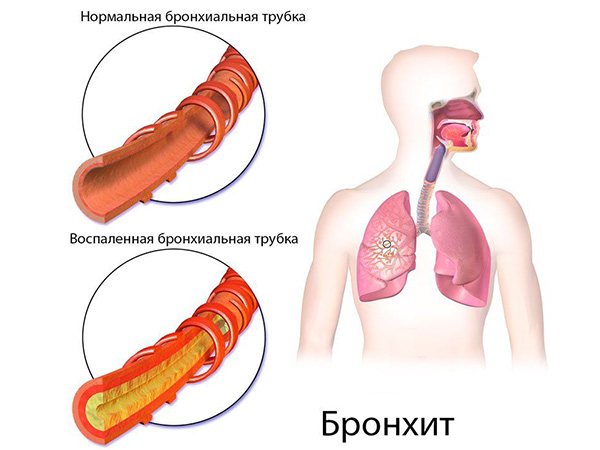
бронхіт
Бронхіт – це запальний процес, в результаті якого відбувається роздратування і набряк слизової оболонки бронхів. Це пов’язано з підвищеним виробленням імуноглобулінів, які борються з інфекцією. Захворюванню супроводжують важкі напади кашлю. Коли набряк сильно прогресує, відбувається закупорка бронхів. У таких випадках, має місце обструктивне перебіг хвороби. Є дві основні групи причин, що сприяють розвитку цього захворювання:
- інфекційні (бактерії, віруси і грибки, які потрапляють в нижні дихальні шляхи);
- фізико-хімічні (вплив навколишнього середовища).
Бронхіт може набувати різних форм, кожна з яких має свої симптоми і прояви.
- Гостра. Характерна для холодного періоду в році. Первинні симптоми нагадують звичайну застуду. На тлі запального процесу відбувається сильне підвищення температури. Спочатку кашель сухий, викликаний легким першением в горлі. Мокрота в горлі з’являється пізніше.
- Хронічна. Якщо симптоми бронхіту зберігаються більше двох місяців, то йому надається статус хронічного захворювання. Воно може проявлятися в один і той же час року, але кожен раз гостра фаза хронічної хвороби буде подовжуватися. Постійний вплив подразників провокує розвиток запалення в дихальній системі, які ускладнюють надходження кисню в організм. Хронічний бронхіт в запущеній формі може стати першою сходинкою на шляху до емфіземи легенів.
Аналіз мокротиння при бронхіті допомагає визначити стадію розвитку хвороби і її форму. Колір відхаркувальні слизових виділень розкриває деяку інформацію про процеси, що йдуть всередині організму.
- Біла або прозора. Має місце при хронічному перебігу хвороби;
- Жовта. Наявність виділень такого кольору характерно для всіх форм бронхіту. Так дихальна система бореться із запаленням.
- Зелена. Таке мокротиння свідчить про застійних процесах в органах дихання. Вони з’являються на тлі застарілої інфекції. У гострій формі захворювання можливе утворення гнійних мас.
пневмонія
Захворювання являє собою запальний процес, локалізований в легеневих тканинах. Збудниками пневмонії вважаються інфекційні агенти:
- грибки;
- бактерії;
- віруси.
Найбільш частий спосіб зараження – повітряно-крапельний, рідше – поширення інфекції відбувається по кровоносній системі. Мікроорганізми, під дією яких запалюється легенева тканина, в певній кількості завжди є в організмі людини. У нормальних умовах імунітет веде успішну боротьбу проти них, але при ослабленні захисних функцій, організм не справляється з навантаженням – починають розвиватися запальні реакції.
Найчастіше пневмонія з’являється на тлі переохолодження і має наступні симптоми:
- різкий підйом температури;
- слабкість;
- головні болі;
- сухий кашель, що з’явився в перші дні, стає вологим;
- в горлі накопичується мокрота;
- біль в грудині під час кашлю та дихання;
- хрипи;
- задишка, починається дихальна недостатність.
Виділення мокротиння при пневмонії представляється абсолютно нормальним явищем. Її колір вказує на тяжкість інфекції і її збудників. Зелене забарвлення говорить про прогресуюче бактеріальному запаленні.
Гостра форма пневмонії супроводжується слизовими виділеннями білого, жовтого або зеленого кольору. Жовто-зелене забарвлення свідчить про бактеріальної причиною запалення легеневих тканин.
туберкульоз
Причина виникнення хвороби – ураження легень певним видом бактерій (паличкою Коха). Шкідливі мікроорганізми потрапляють в тіло людини протягом усього його життя. Запалення розвивається в тих випадках, коли є сприятливі умови для його прогресування. Слабкий імунітет не зможе протидіяти паличці Коха.
Легеневий туберкульоз відноситься до відноситься до тривало персистуючої інфекції, яка більшу частину часу перебуває в латентному стані. Його зовнішні симптоми можуть не проявлятися тривалий час. Ознаками загальної інтоксикації організму служать:
- гіпертермія;
- слабкість;
- пітливість;
- втрата апетиту.
На початкових стадіях туберкульозу виділення мокротиння мінімальне. У міру розвитку хвороби її кількість збільшується, а колір слизових виділень може змінюватися.
- Біла. Характерна для перших стадій туберкульозу. Такий відтінок обумовлений підвищеним вмістом білка.
- Зелена. Свідчить про утворення гною і наявності застояної слизу.
- Кровянистая.
Ураження легень туберкульозними бактеріями супроводжується сильним кашлем і виділенням мокроти. Нічні та ранкові години вважаються найважчими. У запущених випадках має місце кровохаркання, яке загрожує відкриттям легеневої кровотечі, що нерідко призводить до летального результату.
Коли слід звернутися до лікаря
Мокрота може бути ознакою інфекції, яка в деяких випадках потребують медичної допомоги.
Той, хто підозрює у себе туберкульоз, повинен звернутися за медичною допомогою і отримати лікування.
Якщо хворий думає, що у нього пневмонія, йому слід поговорити з лікарем. Хвороба часом буває важко діагностувати, оскільки симптоми збігаються з іншими поширеними інфекціями дихальних шляхів. Легка пневмонія може лікуватися вдома антибіотиками, відпочинком і великою кількістю рідини.
Більшість інших ИДП будуть лікуватися самі по собі. Лікарі рекомендують приймати болезаспокійливі засоби, пити багато рідини і відпочивати.
Детальніше про рецепти імбирного чаю читайте тут.
Однак можливі моменти, коли краще звернутися за медичною допомогою. Ці випадки включають, коли у хворого має місце важкий кашель, який триває більше 3 тижнів. Якщо спостерігається висока температура протягом більше 3 днів, це може бути ознакою пневмонії, тому важливо звернутися до лікаря.
Якщо людина кашляє слизом містить згустки крові, швидко дихає, скаржиться на біль в грудях або сонливість, рекомендується терміновий візит до лікаря. Те ж саме можна сказати і про тих, хто має захворювання серця, ХОЗЛ або відчував повторювані епізоди бронхіту.
колір відхаркувальні
Мокрота, що виділяється в процесі відхаркування, буває різної за кольором. Це обумовлено тим, що компоненти, що входять до її складу, можуть відрізнятися, при наявності тих чи інших захворювань і причин скупчення слизу в горлі.
Прозора або біла
Прозора мокрота вважається природною і, як правило, супроводжує захворювання, що не несуть небезпеки для життя пацієнта. Виняток становлять випадки, коли вона має склоподібну структуру. Виділення такої слизу супроводжують стеноз бронхів, викликаючи сильні напади задухи.
Піниста біла мокрота може з’являтися у літніх пацієнтів через вікових змін в дихальній системі. Лікарі оцінюють це явище як норму.
жовта
Такий колір мокротиння обумовлений підвищеним виробленням нейтрофілів. Збільшення їх кількості пов’язане з посиленим опором імунної системи мікроорганізмів, що атакують організм. Виділення такої слизу під час кашлю свідчить про наявність інфекції в нижніх відділах дихальної системи. Жовта мокрота найбільш характерна для наступних захворювань:
- бронхіт;
- запалення легенів;
- астма.
Зелена (з гноєм)
Слизові виділення такого типу свідчать про наявність великого вогнища бактеріального та вірусного ураження в області бронхів або легенів. Причини мокротиння з гноєм – бактеріальне інфекційне запалення.
Зелений колір мокротиння свідчить про завершення гострої фази захворювання і його перетікання в хронічну стадію. Таке забарвлення слизу зумовлена наявністю в її складі таких компонентів:
- нейтрофіли;
- епітелій, що відокремився від стінок бронхів;
- мертві мікроорганізми, збудники інфекції (стрептокок, стафілокок).
Мокрота має вузький структурою. Вона важко отхаркивается і застоюється в різних відділах дихальної системи, посилюючи запальний процес.
З кров’ю
Мокрота з кров’ю вказує на присутність ушкоджень легеневої тканини, а також на патологічні зміни в бронхах. Таким способом організм подає сигнал, повідомляючи про великому інфекційному зараженні нижніх дихальних шляхів. Постійні кров’яні виділення, під час відхаркування, можуть бути наслідком розвитку смертельних хвороб. Пацієнти з такими симптомами підлягають негайній госпіталізації.
При натужному кашлі іноді відбуваються розриви дрібних судин на внутрішній поверхні дихальних шляхів. В цьому випадку в мокроті можна виявити короткочасні кров’яні включення. У них немає небезпеки для життя людини.
коричнева
Виділення мокротиння з коричневим відтінком часто свідчить про наявність важких захворювань нижніх дихальних шляхів. Поява такої слизу пов’язане з застійними процесами, в ході яких відбуваються короткочасні кров’яні виділення. Основними причинами утворення коричневої мокроти служать:
- бактеріальна інфекція;
- вірус;
- внутрішня кровотеча;
- розриви капілярів;
- надлишкове осідання пилу в бронхах і легенях;
- куріння.
Коричнева мокрота має в’язку структуру і погано отхаркивается, тому при її появі треба виключити прийом препаратів проти кашлю. Це обумовлено тим, що такі ліки провокують появу застоїв і перешкоджають відходженню слизу.
Захворювання, що приходять з білою мокротою
Є кілька хвороб, при яких у дорослого виявляється кашель з білою мокротою без температури:
- Зміни вікового характеру. Проблеми з кровообігом, не велика активність можуть породжувати проблеми в роботі ворсинчатого епітелію органів дихання. В результаті виділення погано відходять, скупчуються в бронхах.
- Порушення роботи серця, особливо при ішемічній хворобі серця (патологічний стан, що характеризується абсолютним або відносним порушенням кровопостачання міокарда). При кашлі отхаркивается білі виділення.
- Набряк легень – стан, при якому вміст рідини в легкому перевищує нормальний рівень. При цьому вона густа, з гнійним запахом.
- При запаленні бронхів отхаркивается трохи білого слизу.
- При туберкульозі легенів виникає слизова харкотиння білого відтінку, потім з’являються прожилки крові.
- Захворювання, що має інфекційне походження і які характеризуються запальними пораженіемі мигдалин глоткового кільця. Вона прозора, однак, з грудочками білого відтінку.
Окремі види симптому
Буває, що поява надлишкової слизу в горлі не супроводжується типовими ознаками інфекційних захворювань і має абсолютно інше походження. Недуги такого виду можуть супроводжуватися рясним утворенням слизу тільки в нічні та ранкові години і не доставляти людині незручностей протягом решти дня. Чому виходить мокрота в таких випадках?
Щоранку
Напади кашлю вранці пов’язані з бажанням організму позбутися накопиченої за ніч слизу. Її локалізація в області горла пов’язана з положенням тіла людини під час сну і відсутністю глотательного процесу. Причини утворення мокротиння в горлі вранці, в цьому випадку, такі:
- застуда;
- туберкульоз;
- куріння;
- наявність в спальні алергенів і інших подразників.
від куріння
Потрапляючи в організм, тютюновий дим приносить з собою різні смоли і кіптява, які осідають на поверхні легенів. Вплив цих речовин сприяє роздратуванню і набухання внутрішньої поверхні дихальних шляхів, що призводить до звуження бронхіального просвіту.
Навантаження на війчасті клітини епітелію збільшується, і з часом вони перестають справлятися зі своїми функціями. Мокрота, що утворилася від куріння, починає накопичуватися і застоюється в бронхах і легенях. Рясні слизові виділення збираються в горлі під час сну і викликають сильні напади кашлю після пробудження.
без температури
Відсутність підвищення температури при відділенні мокроти може знизити пильність хворого. Основні причини:
- Алергія.
- Попадання в воздухопроводящіе канали частинок стороннього походження, наприклад, деревної або металевої стружки.
- Хімічне отруєння.
- Хронічні захворювання дихальної системи.
лікування
Відновити роботу органів дихання, позбутися від білої мокроти можна тільки знищенням головною хвороби. Лікування та препарати повинен призначити лікар:
- коли в процесі діагностики виявлено труднощі з серцево-судинною системою, лікування проводиться під контролем лікаря;
- при хворобах запального характеру терапію призначає лікар, що займається діагностикою, лікуванням і профілактикою хвороб дихальної системи або фахівець, який займається лікуванням туберкульозу;
- коли виявлено запалення піднебінних мигдалин, терапію призначає лор.
Щоб пацієнту було набагато легше відкашлятися необхідно, приймати препарати муколітики та відхаркувальні медикаменти.
Розглянемо найефективніші препарати, які відносяться до групи лікарських препаратів, що знижує в’язкість в, не збільшуючи при цьому її кількість:
- Мукосол
- Бронхикум;
- Гербіон;
- Геломиртол;
- Аброл;
- Лазолангін.
Для пацієнтів з рясним відходженням слизу, представлені відхаркувальні речовини. До подібних препаратів належать:
- БРОНХОФІТ;
- Лібексін;
- АЦЦ;
- Багно.
Не варто використовувати інгаляції з ефірними маслами, оскільки вони дратують слизову органів дихання.
Призначати фармацевтичні речовини, навіть на природній основі повинен тільки лікар, адже будь-який препарат може викликати алергію та інші побічні ефекти. Як бачите її поява може вказувати на наявність різних захворювань, головне вчасно розпізнати недугу і приступити до терапії.
Доктор призначити лікарські засоби з урахуванням віку пацієнта, а також випише препарати, які сприяють поліпшенню роботи імунної системи і для усунення запального процесу в організмі.
Хворий повинен точно пояснити доктору, які виділення і симптоми у нього з’явилися, адже від цього залежить призначення препаратів і процес одужання. У будь-якому випадку можна провести аналіз. Дослідження в лабораторії допоможе виявити патогенні бактерії, присутність клітин пухлин, наявність в слизу кров’яних виділень і гною. За допомогою такого аналізу можна також визначити чутливість бактеріальної флори до антибіотиків.
Чи можна ковтати те, що відкашлюється?
З огляду на низку обставин відхаркування скопилася в горлі слизу не завжди естетично. Що робити в таких випадках? Чи можна ковтати мокротиння, і які наслідки цього?
Потрапляючи в шлунок, слиз з носа і горла піддається впливу травних ферментів, а також соляної кислоти. Мікроорганізми під впливом такої суміші зникають без сліду. Єдиний виняток – це кислотостійкі бактерії, але луг і ензими, які виділяються дванадцятипалої кишкою, не залишають їм жодних шансів.
Таким чином, ковтайте або отхаркивать мокроту з горла – особиста справа кожного. Вона не завдає жодної шкоди організму людини в обох випадках.
можливі ускладнення
Якщо мокрота постійно накопичується в гортані, і причина її виникнення не лікується, можуть виникнути такі ускладнення:
- запалення легенів;
- серцеві патології;
- виразки стравоходу, езофагіт;
- набряк гортані, утруднення дихання;
- гнійний отит, лабіринтит;
- погіршення слуху, вушні шуми;
- менінгіт;
- зараження крові.
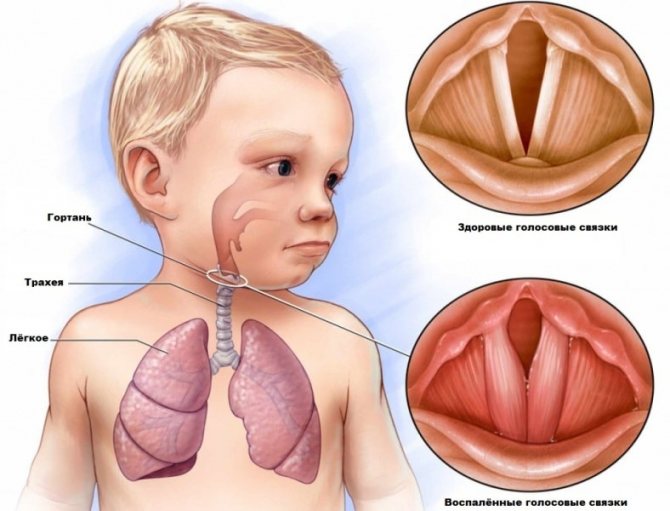
Набряк гортані як ускладнення постійного скупчування мокротиння
Поява цих наслідків може завершитися летальним результатом.
Як позбутися?
Поява рясної мокроти в горлі завжди має причину. Це наслідок патологічних змін в організмі. Мета лікування полягає в усуненні факторів, внаслідок наявності яких організм посилив свій захист.
Чи потрібні відхаркувальні засоби?
Відхаркувальні препарати застосовуються для розрідження мокротиння. Ліки такого типу дозволяють уникнути утворення застійних явищ в бронхах і легенях. В результаті локалізація запального процесу зменшується, а чисельність інфекційних агентів скорочується. Спрямовану дію відхаркувальних засобів буває двох видів:
- збільшує вироблення мокротиння в бронхах;
- розрідження вже наявної слизу.
Препарати для лікування
Вибір лікарських препаратів залежить від клінічної картини захворювання. Самолікування в випадку з мокротою неефективно, тому що вона – лише симптом основного захворювання. Після повного обстеження лікар визначить причину виділення надлишкової слизу і призначить правильне лікування.
Препарати, засновані на натуральних компонентах і витяжках рослин (наприклад, солодки, подорожника), мають найбільшу популярність. Це обумовлено тим, що вони мають меншу кількість побічних ефектів, ніж синтетичні ліки. Найпоширенішими серед рослинних препаратів вважаються:
- Геделікс;
- настоянка кореня солодки;
- Гербіон.
Відхаркування сприяє виведенню мокротиння з організму. Серед представлених на фармацевтичному ринку засобів, фахівці відзначають ефективність наступних:
- амброгексал;
- Бронхосан;
- Доктор МОМ (сироп);
- Травісил;
- бромгексин;
- Лазолван (сироп і таблетки);
- Гедерін;
- Стоптусин (сироп і таблетки).
Муколітичні ліки сприяють підвищеного вироблення бронхіальної слизу, за рахунок якої відбувається розрідження мокроти, що призводить до її швидкого відділенню:
- АЦЦ;
- Флавамед (розчин);
- Амброксол (розчин);
- Мукалтин;
- Мукобене;
- Амбробене (сироп і таблетки);
- Амброгексал (розчин).
Якщо хвороба бактеріального походження або в ході обстеження збудник інфекції не визначений, медичні працівники призначають антибіотики.
- Сумамед.
- Амоксілав
- Амоксицилін.
Якщо протягом трьох діб ефект з початку прийому антибіотиків не спостерігається, то необхідно звернутися в поліклініку. Використання таких ліків здійснюється згідно з графіком призначеного лікарем з чітким дотриманням часових інтервалів прийому.
Масаж для маленьких дітей
Масаж, який полегшує відходження мокроти у дітей, робиться регулярно протягом п’яти днів. Він особливо ефективний при бронхітах і трахеїтах. Однак не варто сильно старатися, якщо у дитини висока температура, краще дочекатися припинення лихоманки.
Перед процедурою хворому необхідно вжити відхаркувальний засіб. Це збільшить ефективність масажу. Спочатку проводиться обробка спини, а потім і грудної клітини. Тиск повинен бути середньої сили. Такі маніпуляції не зашкодять дитині, а матимуть виключно позитивний ефект.
Як вивести у дитини?
Перше, що варто робити при поганому відділенні мокроти у дитини – це давати йому більше теплої рідини. Хороший ефект надає застосування сиропів на трав’яній основі. У складі таких ліків актуально присутність таких компонентів:
- солодка;
- мати й мачуха;
- материнка;
- календула;
- шавлія;
- алтея.
При медикаментозному лікуванні мокротиння у дітей допускається застосування муколітичних препаратів:
- флуімуціл;
- амброксола гідрохлорид;
- ацетилцистеїн.
Для збільшення показників ефективності можна комбінувати різні методи лікування. Часті провітрювання, а також недовгі прогулянки на свіжому повітрі допоможуть уникнути кисневого голодування. Використання вітамінних коктейлів також дуже корисно при лікуванні мокротиння в горлі. Вони можуть містити в собі ряд корисних компонентів, що сприяють підтримці імунітету.
- Паста з меду і горіхів.
- Водний розчин йоду (2 – 4 краплі на склянку теплої води).
- Гаряче молоко з інжиром.
- Мед у поєднанні з соком антисептичних рослин (малина, журавлина, калина або цибуля).
Масаж грудної клітки сприяє полегшенню виведення мокротиння з нижніх дихальних шляхів. Застосування борсукового жиру або ефірних масел збільшують дієвість процедури. Використання інгаляцій теж не буде зайвим.
Засоби проти мокротиння: природні і препарати
Лікування надлишкового освіти мокротиння передбачає лікування основного захворювання, і, якщо це можливо, його викорінення. Коли вилікується хвороба – зникне і мокрота.
Симптоматичне лікування (тобто перешкоджає накопиченню мокротиння) ґрунтується на активних розріджувачів і відхаркувальних засобах в разі глибоких дихальних шляхів. Якщо ж запалення зачіпає високі дихальних шляхів, таких як порожнини носа, то використовують активні протинабрякові засоби.
Лікування запалення, яке призводить до надмірного утворення мокротиння, залежить від патології, що викликала його:
- Якщо причиною є вірусна інфекція: то рекомендується відпочинок в теплому приміщенні з хорошим зволоженням (щоб зволожити слизові оболонки), вживання великої кількості рідини (для розрідження мокроти).
- Якщо причиною є бактеріальна інфекція: то вдаються до допомоги антибактеріальної терапії, яку слід призначати після аналізу мокротиння та виявлення бактерій, відповідальних за запалення.
природні засоби
Щоб допомогти дії лікарської терапії, можна використовувати протинабрякові фумігації парами киплячої води, в якій розчиняються ефірні масла:
- Евкаліпт багатий ефірними маслами (евкаліптол), що надають бальзамічний, розріджує і відхаркувальний дії.
- Чебрець, також багатий ефірними маслами, смолами і дубильні речовини, що мають протизапальну і навіть трохи антибиотическое дії.
- Сосна, багата ефірними маслами і смолами, надає бальзамічний і антисептичну дії.
Також відвари, настої і сиропи на основі цих трав можуть полегшити симптоми хвороб дихальних шляхів і послабити мокротиння.
аналіз мокротиння
Дослідження мокротиння дає можливість отримати інформацію про патологічні зміни, що відбуваються в дихальній системі. Особливу увагу при оцінці якостей слизових виділень приділяється наступними показниками:
- колір;
- запах;
- структура;
- консистенція;
- вид інфекційної, бактеріальної та вірусної навантаження.
Аналіз мокротиння – один з основних факторів, що впливають на постановку діагнозу. Дані, отримані в результаті лабораторних маніпуляцій, допомагають спрогнозувати подальший розвиток патології і підібрати правильне лікування.
Що вважається нормою
У здорових людей епітелій дихальних шляхів покритий слизом (трахеобронхіальна секретом). Секретують його залози, розташовані в слизовій оболонці. Функції слизу:
- захищає слизову від висихання, роздратування і травмування;
- вбиває хвороботворні мікроорганізми;
- володіє очищує дією – забезпечує видалення дуже дрібних чужорідних частинок, продуктів обміну клітин епітелію та інших непотрібних речовин.
Обсяг секрету, що виділяється епітелієм дихальних шляхів, коливається від 10 до 100 мл на добу. Здорова людина ці виділення просто проковтує.

висновки
- Мокрота може розглядатися як елемент захисної реакції організму, сприяє деактивації мікроорганізмів і виведення їх за межі дихальних шляхів.
- Її ключові характеристики: середній добовий обсяг, колір і структура. Ці параметри допомагають визначити наявність в організмі людини патологій дихальних шляхів, стадію їх розвитку і швидкість течії хвороби.
- З огляду на характер і результати загального і бактеріологічного аналізу мокротиння, призначається більш ефективне лікування. Воно може поєднувати в собі прийом мокроторазжіжающіх коштів, антибактеріальних і антивірусних препаратів, бронходилататоров.
профілактика бронхіту
Велика частина бронхітів розвивається через вдихання повітря, яке не відповідає санітарним нормам, – занадто сухого або надмірно забрудненого.
При постійному вдиханні сухого повітря пересушується слизові оболонки дихальних шляхів, організм в цілому зневоднюється, і виникає бронхіт з в’язкою, погано відходить мокротою.
Забруднене повітря нерідко служить причиною алергічного бронхіту. Часті застуди, хронічний нежить провокують кашель вірусного або бактеріального генезу.
Щоб не допускати запалення в бронхах, слід уникати всіх цих небезпечних факторів, зміцнювати імунітет, вести здоровий і фізично активний спосіб життя.
діагностика
Діагностикою займаються фахівці-пульмонологи та фтизіатри, якщо має місце передбачуваний туберкульозний процес. У випадку з раком не обійтися без консультації лікаря-онколога. На первинному прийомі фахівець опитує хворого на предмет скарг, їх характеру, тривалості, давності. Проводиться збір анамнезу, тобто, лікар визначає, якими хворобами страждав пацієнт протягом життя.

Важливо виявити наявність вогнища хронічного інфекційного ураження в організмі, контакт з туберкульозними хворими та інші важливі чинники. Щоб поставити крапку в питанні походження симптому проводиться ряд інструментальних та лабораторних досліджень, спрямованих на диференціювання окремих діагнозів.
Відповідно потрібні:
- Бронхоскопія. Абсолютно необхідне дослідження, спрямоване на виявлення патологій бронхів. Лікар може своїми очима оцінити стан анатомічних структур.
- Рентгенографія легенів. Проводиться в першу ж чергу.
- Флюорографія. Виявляє лише найбільш грубі зміни стану органів грудної клітини.
- МРТ / КТ-діагностика. Здатна замінити більшість досліджень, дозволяє дати вичерпну картину хвороботворного стану.
- Біопсія з наступним гістологічним та морфологічним дослідженням.
- Загальний аналіз крові.
- Біохімія крові.
У комплексі даних досліджень досить для постановки діагнозу.
Засоби народної медицини
Не варто скидати з рахунків народні засоби при кашлі з білими прожилками в флегме:
- У рівних пропорціях змішати тепле молоко, сік редьки, моркви і буряка. Приймати по 1 ст.л. до 6 раз в день.
- Приготувати кашку з 2 свіжих жовтків, 1 ч.л. борошна, 2 ст.л. вершкового масла і 2 ч.л. меду. Вживати по 2 ст.л. протягом дня незалежно від прийому їжі.
- Заварити свіжі ягоди калини, додати трохи меду і крохмалю, щоб вийшов кисіль. Пити протягом дня замість чаю.
- 1 лимон проварити протягом 10 хвилин в 1 літрі води. Трохи остудити фрукт, видавити з нього сік, і додати 2 ст.л. гліцерину і пару ложок меду, щоб в цілому вийшов склад об’ємом 200 мл. Приймати по 1 ст.л. 3 рази на день перед їдою.

Блідо пофарбована слизова субстанція далеко не так нешкідлива, як може здатися на перший погляд. При гіперсекреції слизового секрету, зміні його забарвлення, щільності і консистенції необхідно відразу ж звертатися до лікаря.
Поділіться з друзями
Оцініть статтю: Завантаження …
Корисні поради
Як прибрати неприємні відчуття? Корисні поради:
- при тривалому скупченні патологічних виділень в горлі варто подумати про алергію і звільнити квартиру від пилу (регулярне вологе прибирання) і алергенів тваринного походження (прибрати подушки з пір’я, акваріум і домашніх тварин);
- якщо причиною стало куріння, то поки не пізно, слід позбутися цієї шкідливої звички;
- всі симптоми можуть посилюватися при прийомі алкоголю, солоної і гострої, дратівливою глотку їжі; приймати ці продукти не варто;
- при густих в’язких виділених слід вживати більше рідини – це сприятиме їх розрідженню.
Стадії крупозної пневмонії
Крупозна пневмонія виступає однією з найбільш поширених причин відділення іржавої мокроти при кашлі.
У своєму розвитку захворювання проходить декілька стадій:
Перша стадія. Триває кілька днів. Симптоматика повністю відсутня. Друга стадія. Триває 4-5 діб і характеризується активною виробленням іржавої мокроти з поступовим наростанням ступеня дихальної недостатності. Третя стадія. Характеризується появою лейкоцитозу. Четверта стадія. Дозвіл захворювання. Триває близько 2 тижнів. Настає через 7-10 днів від початку перебігу недуги.
симптоматика
Характерні симптоми патології включають в себе:
- Інтенсивну гіпертермію.
- Вихід великої кількості мокротиння рожевого або червонуватого відтінку (при активному процесі).
- Болі за грудиною.
- Задишку.
- Задуха.
- Кашель.
- Посиніння обличчя і носогубного трикутника через гіпоксії.
- Головні болі і симптоми загальної інтоксикації організму.
Відмежувати крупозную пневмонію від інших її форм без рентгенографії та інших досліджень неможливо.
Іржава мокротиння – тривожний симптом, який вказує на безліч захворювань небезпечних для життя. Потрібна обов’язкова консультація фахівця.
Пневмонія на знімку
Про що сигналізує іржава мокротиння?
Мокрота є ексудат, який має слизовий або інший характер.
Вона поступово накопичується в структурах бронхіального дерева в процесі розвитку будь-якої патології органів дихальної системи.
За медичною статистикою, виділення, має коричневий колір, спостерігається приблизно у 5-8% пацієнтів, які проходять обстеження у пульмонолога.
Увага! Мокрота виходить іржавої в прямому сенсі, адже кров піддається окисленню при взаємодії зі слизових речовиною, а також атмосферним повітрям.
При проведенні диференціальної діагностики захворювання особливе значення має характер хвороботворного стану людини.
Це обумовлюється тим, що за кольором виділень і прояву супутньої симптоматики фахівець може точно визначити захворювання.
У курця
Люди, які щодня викурюють по кілька сигарет, відносяться до групи ризику. Адже їх організми частіше піддаються розвитку патогенного симптому.
Зазвичай пульмонологи пояснюють появу іржавої мокроти під час кашлю розривами дрібних кровоносних судин, а також капілярів, в результаті чого виділяється незначна кількість крові.
Її обсяг незначний, тому в разі відсутності в бронхах великої кількості слизового секрету, гематологічна рідина швидко проходить процес окислення, перетворюючись в оксид заліза (іржу).
Важливо! Лікарі нерідко визначають ще одну причину, по якій може виділятися харкотиння невластивого кольору. У багатьох курців з часом підвищується проникність капілярів, через що кров проходить через їх стінки і потрапляє в секрет бронхів, а потім при кашлі виходить назовні. [/ Wpmfc_cab_si
при пневмонії
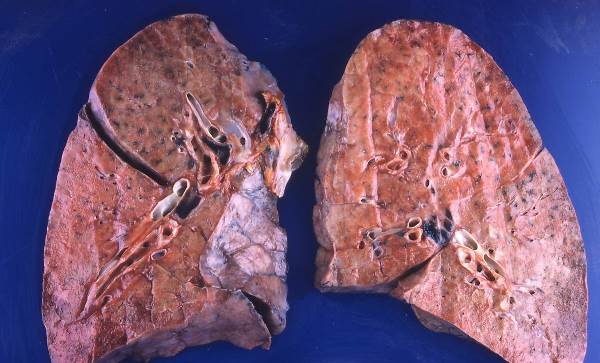
Пневмонія – запалення легенів, що протікає на ранній стадії.
Інтенсивний кашель часто є причиною розриву одночасно декількох дрібних кровоносних судин і капілярів і, відповідно, виділення в тканини бронхів незначної кількості гематологічної рідини.
Занепокоєння у людини викликає те, що кров швидко окислюється, знаходячи коричневий відтінок, що нагадує іржу.
Увага! Крупозний тип пневмонії часто супроводжується цим явищем на ранніх стадіях розвитку.
Види патологічних виділень
Мокрота – це змінився при захворюванні трахеобронхіальний секрет, який починає виділятися у великому обсязі. До трахеобронхіальному секрету в області носоглотки домішуються слина, виділення з носової порожнини. Мокротиння буває:
- слизова, безбарвна; після бронхоспазму – в’язка; рідкий серозний характер буває при ГРВІ;
- слизисто-гнійна, жовтуватого кольору, густа, іноді дуже густа; характерна для бактеріального запалення;
- гнійна, жовта, з неприємним запахом; з’являється при розтині гнійників в органах дихання;
- кровянистая Пов’язані з руйнуванням кровоносної судини (наприклад, при пухлини).
Очищення дихальних шляхів
Взагалі, виведення секреції на поверхню бронхів відбувається постійно, даний фізіологічний процес вважається природним і нормованим, процесом очищення, якщо скупчилася рідина встигає як годиться своєчасно вийти і разом з собою вивести патогенні мікроорганізми, частинки пилу, ворсинки, які потрапили на органи разом з вдихуваним потоком повітря.
При цьому в активну роботу включаються імунні клітини організму, підвищуючи стійкість до виникнення патологій. Виведені назовні речовини просто непомітно ковтає. При порушеною роботі ворсинок, що знаходяться на поверхні бронхів, змін правильного процесу виведення, відбувається збій. Такий стан обов’язково щось провокує. Вироблення слизу при цьому прискорюється в 10 – 15 разів.
Можлива терапія мокротиння при кашлі
Медикаментозне лікування захворювань, для яких характерна біла, або прозора мокрота з бульбашками або без, що відходить при кашлі, зводиться до застосування наступних груп лікарських препаратів:

- Муколитики (сприяють розрідженню густого слизу) і відхаркувальні (полегшують її виведення) препарати, активні діючі речовини яких можуть бути рослинного або синтетичного походження: «Синупрет» (драже, краплі);
- «Флавамед» (шипучі таблетки, розчин для прийому всередину);
- «Коделак Бронхо»
- «АЦЦ» (шипучі таблетки, гранули або порошок для приготування напою);
- сиропи «Амброксол», «Амбробене», «амброгексал», «Лазолван»;
- «Бромгексин» (таблетки, сироп, розчин для прийому всередину);
- «Доктор МОМ» (сироп, пастилки від кашлю);
- «Доктор Тайсс» (сироп).
- Антибіотики – призначаються при бактеріальних інфекціях, що супроводжуються кашлем (пневмоніях, туберкульозі, бронхітах) – «Амоксиклав», «Сумамед», «Цефтріаксон».
- Для терапії захворювань, викликаних вірусами або грибками, антибіотики неефективні, тому потрібно призначення відповідно противірусних (препарати інтерферону) або протигрибкових (кетоконазол, амфотерицин B, флуконазол) лікарських засобів.
Також лікарем для полегшення стану пацієнта можуть бути призначені інгаляції з фізіологічним розчином, відварами лікарських трав (ромашка, шавлія, евкаліпт, календула), розведеними у воді ефірними маслами (чайне дерево, кедр, туя), спеціальними розчинами для застосування в небулайзере ( «Лазолван» , «Амброксол», «Мукоміст» і ін.).
