Алгоритм невідкладної допомоги при травматичному шоці в статті лікаря-реаніматоло
Загальні відомості
Травматична хвороба протікає в кілька періодів. Першим з них є травматичний шок (код за МКХ-10 T79.4). Це важке, критичний стан, що характеризується вираженими порушеннями життєво важливих функцій, перш за все кровообігу – розвивається критичне зниження кровотоку в тканинах. Також порушується легеневий і тканинної газообмін, метаболізм в тканинах, наростає ендотоксикозу (отруєння організму продуктами розпаду тканин).
Порушення гемодинаміки виникають у зв’язку з розвинулася на тлі крововтрати гіповолемії (зменшення об’єму циркулюючої крові). У хворих з важкою формою шоку зменшується обсяг рідкої частини крові також за рахунок переходу її в тканини (інтерстиціальні набряки). У зв’язку з чим різко згущується кров, знижується тиск, і в цих умовах майже в два рази зменшується функція серця, як насоса (синдром малого викиду). Таким чином, при шоці на перше місце виступає синдром гіпоціркуляціі з порушенням перфузії тканин у відповідь на механічне пошкодження. Різновидом травматичного шоку є опіковий шок. Вони мають багато спільного в патогенезі та основних підходах до лікування.
За періодом гострого шоку слід період поліорганної недостатності тривалістю 3-7 доби. Потім слід період інфекційних ускладнень (до 1 місяця) і період сповільненою реконвалесценції. Таким чином, порушення важливих функцій організму, викликані травмою, мають тривалий характер. Якщо при шоці всі заходи спрямовані на порятунок життя (усувають причини шоку, проводять корекцію кровообігу і дихання), то в подальшому травматична хвороба вимагає тривалого лікування до результату.
Процеси, що відбуваються в пізні періоди, пов’язані з початковими годинами хвороби. Актуальність проблеми полягає в тому, що шоковий стан представляє не тільки загрозу для життя при неправильно і несвоєчасно наданої допомоги, але також має несприятливі наслідки, що стосуються фізичного та психічного здоров’я людини.
механізм шоку
[ADSBLOCK]
Швидка крововтрата призводить до різкого зниження крові в організмі. У хворого падає тиск, тканини недоотримують кисень та інші поживні речовини, зростає інтоксикація. Організм пацієнта намагається самостійно стабілізувати тиск і компенсувати крововтрату, в кров викидаються речовини, які звужують судини (дофамін, кортизол, адреналін). В результаті відбувається спазм периферичних судин. Це дозволяє деякий час підтримувати тиск на нормальному рівні. Але периферичні тканини забезпечуються необхідними речовинами погано, завдяки чому посилюється інтоксикація. Кров в першу чергу йде в серце, легені, головний мозок, а органи, що знаходяться в черевній порожнині, шкіра і м’язи недоотримують поживні речовини.
Але цей механізм через деякий час перестає працювати. При майже повній відсутності кисню судини розширюються знову, і сюди надходить частина крові. В результаті серце не отримує необхідний обсяг крові і нормальний кровообіг порушується. Тиск падає. Якщо воно опускається нижче критичного рівня, відбувається збій роботи нирок (знижується фільтрація сечі), а потім і кишкової стінки, і печінки. Це веде до того, що безліч мікробів і їх токсинів потрапляють в кров, починається токсемия. Ситуацію ускладнюють численні осередки відмерлих тканин, що виникають від нестачі кисню, а також загальне порушення обміну речовин і закислення крові.
патогенез
Патогенез травматичного шоку можна представити таким чином: дефіцит циркулюючої крові і плазми за рахунок крововтрати і виходу рідкої частини крові в тканини, що призводить до зменшення венозного повернення і зниження ударного обсягу серця з розвитком змін в життєво важливих органах і з порушенням їх функції.
Пусковий механізм будь-якого шоку – невідповідність об’єму циркулюючої крові обсягом судинного русла. В результаті цього знижується тиск, на що реагують барорецептори судинної стінки. Імпульси від них надходять у головний мозок і активується симпатоадреналовая система: з синапсів вивільняються адреналін і норадреналін і накопичуються в них. Катехоламіни, впливаючи на серце і судини викликають почастішання і посилення серцевих скорочень, спазм судин (шкіри, нирок, шлунково-кишкового тракту). Відбувається централізація кровообігу. Катехоламіни з впливають на судини головного мозку. Цим механізмом тиск підтримується на достатньому рівні до тих пір, поки не вичерпується запас катехоламінів. Ці явища відповідають еректильної фазі шоку.
Коли запаси катехоламінів вичерпані, розвивається друга фаза шоку (торпидная). Все спазаговірні судини втрачають тонус (розширюються) і знижується хвилинний об’єм серця. У пошкоджених тканинах до цього часу накопичилися неокислені продукти, які надходять в кровоносне русло, що погіршує ситуацію. В результаті різноманітних впливів і патологічних реакцій швидко розвивається поліорганна недостатність.
Причини травматичного шоку
Травматично стан виникає в результаті важких ушкоджень організму людини:
- обширних опіків;
- вогнепальних поранень;
- черепно-мозкових травм (падіння з висоти, аварій);
- сильної крововтрати;
- оперативного втручання.
Інші причини травматичного шоку:
- інтоксикація;
- перегрів або переохолодження;
- ДВС-синдром;
- голодування;
- спазм судин;
- алергія на укуси комах;
- перевтома.
Класифікація
За етіології (причини) травматичний шок буває:
- В наслідок механічних травм (переломи, важкі поранення, здавлення тканин).
- В результаті опіків.
- Від впливу низької температури.
- В результаті впливу електрики.
За часом виникнення:
- Первинний – розвивається відразу після травми (через 1 -2 години) і є результатом травми.
- Вторинний – з’являється через 5-24 години в результаті додаткової травматизації.
Якщо розглядати клінічні стадії травматичного шоку, то виділяються дві фази:
- Еректильна фаза. При травмі імпульсація, що надходить в ЦНС, викликає короткочасне збудження.
- Торпидная фаза. Короткочасне збудження змінюється гальмуванням і розвивається істинний шок з пригніченням всіх функцій. Превалюють порушення гемодинаміки – падіння артеріального і венозного тиску, зменшення серцевого викиду, порушення газообміну в тканинах і порушення обміну. В результаті циркуляторной і дихальної гіпоксії страждають всі органи.
Істинний шок класифікується за тяжкістю проявів. Виділяють наступні ступені травматичного шоку:
- Перша ступінь (це компенсований шок). Потерпілий трохи загальмований, шкіра бліда, можливо похолодання кінцівок, дихання і серцева діяльність прискорені. Тахікардія до 100 ударів. Систолічний тиск 100-90 мм рт. ст.
- Друга ступінь (або субкомпенсований шок). Потерпілий загальмований, не рухається. Відзначається блідість і похолодання шкіри, а також мармуровий малюнок шкіри. ЧСС збільшується до 110-120, а тиск знижується до 80-75 мм рт. ст. Також відзначається зниження діурезу. Перші два ступені мають успішний результат, оскільки захисно-пристосувальні реакції і надання допомоги не допускають розвитку гіпоксії клітин і поглиблення шоку.
- Третя ступінь (декомпенсація). В результаті тривалого спазму дрібних судин при затримці надання допомоги настає гіпоксія і пошкодження клітин. Хворий загальмований, не реагує на зовнішні подразники, шкіра землистого відтінку. ЧСС ще більше зростає (130-140 ударів), тиск прогресивно знижується (60 мм рт. Ст. І нижче), а діастолічний частіше не визначається. У хворого розвивається анурія. Такий стан характерний для тривалого (на годинник) травматичного шоку. Проте, правильно проведені реанімаційні заходи часто бувають ефективними і хворого виводять зі стану шоку. Однак після виведення хворих з цього стану у 70% розвиваються важкі ускладнення, лікування яких більш складне, ніж виведення з шоку.
- Четверта ступінь (термінальна, необоротна). Зміни в організмі досягають того рівня, коли всі проведені заходи виявляються безуспішними. Тривають руйнівні процеси в організмі, відзначається глибока декомпенсація гомеостазу і потерпілий гине.
Опіковий шок – це одна з різновидів травматичного, який розвивається при глибоких опіках, що займають більше 15% тіла. Він є першою стадією опікової хвороби. На тяжкість його впливає загальна площа опіку і глибина. Патогенез опікового шоку пов’язаний з больовим вліяніяем із зони опіку, який викликає перезбудження ЦНС, а потім виникають розлади гемодинаміки і мікроциркуляції. Генералізований спазм артерій на периферії в найближчі 1-2 години підтримує тиск і функції органів життєзабезпечення, але після цього знижується об’єм циркулюючої крові через втрату плазми, яке наростає протягом двох діб. У постраждалих відзначається підвищена коагуляція крові і тромбози. З’являється олігурія, пов’язана зі спазмом артерій.
Велика втрата плазми, згущення крові і утворення токсичних речовин в зоні некрозу після опіку веде до порушень кислотно-лужного стану та електролітного рівноваги. Відзначається своєрідна клінічна картина: спочатку хворий збуджений, говорить, метушлів, неадекватно оцінює стан. Після цього збудження змінюється загальмованістю, оскільки у хворого наростає гіповолемія – ступінь її залежить від тяжкості опіку. Також розрізняють 4 ступеня тяжкості, які залежать від площі опіків.
- Легка ступінь розвивається при поверхневих опіках або глибоких, площа яких становить до 10% поверхні. Свідомість збережена, бліда шкіра, м’язове тремтіння, нудота, буває блювота. Помірна тахікардія, тиск в межах норми. Постраждалих до кінця доби вдається вивести з шоку.
- Середній ступінь тяжкості шоку зустрічається при поверхневих опіках, що займають 20-40% поверхні. Ця стадія характеризується порушенням, перехідним в загальмованість. Свідомість у хворого зберігається, шкіра бліда і холодна. Постраждалого турбує спрага і нудота, дихання прискорене, тиск знижений, відзначається олігурія і порушується функція нирок (підвищується залишковий азот, з’являється кров і білок в сечі). Постраждалих вдається вивести з цього стану за дві доби.
- Важка ступінь супроводжує поверхневі опіки 40-60% поверхні. Стан хворого вкрай важкий, відзначається сплутаність свідомості і загальмованість. Хворі блідо-сірого кольору, у них сильна спрага, блювота, судоми, тахікардія і задишка. Відзначається олігурія, а у хворих у віці розвивається анурія. Зростає рівень залишкового азоту до 51-56 ммоль / л. Лікування не завжди ефективно.
- Вкрай важкий ступінь спостерігається при опіках з ураженням 60% поверхні. Стан дуже важкий, відсутня свідомість. Температура у потерпілого знижена, виражена задишка, пульс ниткоподібний. Турбує блювота «кавовою гущею», прогресує парез кишечника, посилюється метаболічний ацидоз. У хворих відзначається анурія, визначаються кров і білок в сечі, залишковий азот крові вище 60 ммоль / л. Постраждалі в такому стані гинуть в першу-другу добу.
У клінічній практиці зустрічається не тільки посттравматичний шок, пов’язаний з різними травмами, а й шок, що розвивається на тлі різних захворювань, наприклад, серцево-судинної системи. Так, арітміческій шок (інша назва «кардіогенний») зустрічається у 4-5% пацієнтів з великовогнищевим трансмуральний інфаркт міокарда. Розвиток його пов’язано зі зниженням хвилинного об’єму серця через порушення частоти серцевих скорочень. Протікає у вигляді тахісістоліі (прискорене скорочення серця) або брадисистолии (надмірне уражень скорочень).
Тахісистолічний шок, розвивається у хворих з фібриляцією передсердь. При цьому стані коротшає діастола, тому зменшується наповнення серця і зменшується його хвилинний обсяг. Однак провідне значення в розвитку шоку відводиться шлуночкової тахісістоліі, при якій він розвивається в перші години захворювання. Стан хворих тяжкий, оскільки значно знижується тиск і знижується діурез. Хворим проводиться адекватне знеболювання (наркотичні анальгетики), вводяться антиаритмічні препарати.
При некупирующейся тахісістоліі розвивається застій в легенях і недостатність правого шлуночка. Прогноз при тахісістоліческая шоці несприятливий. Летальність становить 40% і основною її причиною є прогресуюча серцева недостатність. Брадисистолической шок розвивається при атріовентрикулярній блокаді, вузловому ритмі і синдромі Фредеріка. Перебіг важкий, а летальність досягає 60%.
Серед ускладнень гострого панкреатиту слід назвати панкреатогенний шок, який зустрічається у 20% хворих. Найбільш часто він розвивається при некротичному панкреатиті і характеризується нестабільною гемодинамікою. Причиною розвитку цього виду шоку є ендотоксикозу в зв’язку з некротичним ураженням великих обсягів тканини підшлункової залози. Обсяг панкреанекроз визначає ймовірність виникнення ендотоксичного шоку. Терміни його появи різні, в зв’язку з чим виділяється ранній (з’являється в перший тиждень хвороби) і пізній (розвивається на третьому тижні) шок.
Основною причиною шоку цієї природи є зменшення об’єму циркулюючої крові. Це може відбуватися за рахунок набряку тканини залози, просочування рідиною заочеревинного простору, скупчення геморагічної рідини в черевній порожнині і петлях кишечника, а також за рахунок застою крові в портальній системі печінки. Такі втрати позаклітинної рідини призводять до гіповолемії і шоку.
При ранньому шоці у хворого відзначається тахікардія (або брадикардія), ознаки перитоніту, зниження тиску, похолодання кінцівок і ціаноз особи. Пізній шок протікає на тлі генералізованого сепсису (підвищена температура, лейкоцитоз), до якого приєднується нестабільність гемодинаміки, що, власне, і є шок.
Ступеня травматичного шоку
З урахуванням тяжкості стану потерпілого виділяють 4 ступені травматичного шоку:
- Легка. може розвиватися на тлі переломів (тазових ушкоджень);
- хворий переляканий, контактний, але при цьому трохи загальмований;
- шкіра стає білою;
- рефлекси знижені;
- з’являється холодний липкий піт;
- свідомістьясне;
- виникає тремор;
- пульс досягає 100 ударів в хвилину;
- прискорене серцебиття.
- Середньої тяжкості. розвивається при множинних переломах ребер, трубчастих довгих кісток;
- пацієнт загальмований, млявий;
- зіниці розширені;
- пульс – 140 уд / хв;
- відзначається ціаноз, блідість шкірних покривів, адинамія.
- Важка ступінь. формується при пошкодженні скелета і опіках;
- свідомість збережена;
- відзначається тремтіння кінцівок;
- синюшні ніс, губи, кінчики пальців;
- шкіра землисто-сіра;
- хворий глибоко загальмований;
- пульс становить 160 уд / хв.
- Четверта ступінь (може називатися термінальної). потерпілий знаходиться без свідомості;
- артеріальний тиск нижче 50 мм рт. ст .;
- для пацієнта характерні синюшні губи;
- шкірний покрив сірого кольору;
- пульс ледь відчутний;
- поверхневе прискорене дихання (тахіпное);
- необхідно надати першу невідкладну допомогу.
симптоми
Симптоми больового шоку відрізняються в еректильної фазі і торпідній. Перша дуже коротка, вона настає відразу після травми, буває не у всіх постраждалих і характеризується порушенням симпатоадреналової системи. У хворого збережена свідомість, відзначається порушення (рухове і мовне), дихання прискорене, пульс задовільного наповнення, не прискорений, тиск в нормі або підвищений. Поведінка потерпілого нагадує стан алкогольного сп’яніння.
У торпідній фазі ознаки травматичного шоку включають загальмованість, на перший план виступає пригнічення психіки, байдуже ставлення до всього, відсутність реакції на біль. Температура знижена, шкіра холодна, липкий піт, дихання часте, пульс прискорений, тиск знижений, порушення сечовиділення, вираженість якого залежить від стадій шоку.
- При першого ступеня (розцінюється як легкий ступінь) загальний стан задовільний, хворий в свідомості, може бути легка загальмованість, пульс до 100 ударів, тиск 95-100 мм рт. ст. Прогноз сприятливий. Якщо допомога не надана або сталася додаткова травматизація, шок цього ступеня може перейти в другу ступінь.
- У другій ступеня відзначається виражена загальмованість, знижується тиск (90-75 мм рт. Ст.) І температура, пульс 110-120 ударів, дихання прискорене. Блідість шкіри з синюшним відтінком. Прогноз при цьому ступені серйозний. Виведення з шоку можливо, але вимагає тривалої (можливо кілька діб) протишокової терапії.
- Больовий шок 3 ступеня є важким. При загальному важкому стані потерпілого з’являється різка загальмованість, зниження тиску 70 мм рт. ст. (Нижче критичного рівня), почастішання пульсу, який має дуже слабке наповнення та напруга. Зниження діурезу і анурія. При несвоєчасному усуненні причин і ненаданні допомоги переходить в термінальний стан.
- Шок 4 ступеня є Предагональное станом. У хворого не визначається тиск і пульс на променевих артеріях, однак на великих артеріях ще визначається слабка пульсація, серцеві тони ледь прослуховуються, відзначається рідкісне поверхневе дихання. Рефлекси не викликаються, анурія. При агональному стані більш виражені дихальні порушення (дихання Чайн-Стокса). Клінічна смерть вважається з моменту зупинки серця і останнього подиху. Функції центральної нервової системи повністю відсутні, але обмінні процеси в мозку тривають ще 5-6 хвилин.
Травма будь-якої локалізації супроводжується крововтратою. Між нею і вагою шоку є взаємозв’язок. При першого ступеня крововтрата 500 мл, при другій 1 000 мл, а при третій – 1 500 мл і більше.
У хворих, які перенесли важку травму і стрес, розвивається посттравматичний синдром, який характеризується змінами в психоемоційної сфері. У пацієнта з’являється невмотивована пильність, він стежить за тим, що відбувається навколо і його не покидає відчуття загрозливої небезпеки. У пацієнтів з’являється вибухова реакція, коли вони при несподіваних гучних звуках кидаються на землю. Таким хворим стає важко встановлювати контакти з оточуючими і у них відзначається притуплення емоцій. Періодично виникає агресивність і прагнення вирішувати всі проблеми за допомогою сили, домагаючись свого.
Найважливішим симптомом є непрохані спогади. Саме вони дають право говорити про те, що у хворого є посттравматичний синдром. В його пам’яті спливають сцени, пов’язані з травмою, катастрофою, пожежею або іншою подією. Спогади виникають уві сні, а при стані з’являються у випадках, коли обстановка чимось нагадує те що (це може бути запах, звук або видовище). Пацієнта турбує тривожність, постійне занепокоєння, відчуття страху, боязнь переслідування, постійна заклопотаність. Важливим в цьому стані є депресія, коли людині здається, що все марно, присутній негативне ставлення до життя і апатія. Також можлива поява схильності до зловживання алкоголем і наркотичними речовинами. У деяких пацієнтів посттравматичний синдром дуже виражений і вимагає психіатричної корекції.
Ознаки травматичного шоку
Часто симптоми больового синдрому можна визначити візуально. Очі у потерпілого стає тьмяним, запалими, зіниці розширюються. Відзначається блідість шкіри, цианотичность слизових (носа, губ, кінчиків пальців). Хворий може стогнати, кричати, скаржитися на біль. Шкіра стає холодною і сухою, зменшується пружність тканин. Температура тіла знижується, при цьому пацієнта б’є озноб. Інші основні симптоми травматичного шоку:
- сильний біль;
- масивна крововтрата;
- психічний стрес;
- судоми;
- поява плям на обличчі;
- тканинна гіпоксія;
- рідко може бути мимовільне виділення сечі і калу.
- Надання першої допомоги при непритомності – що необхідно зробити і алгоритм дій
- Дипроспан – інструкція із застосування, склад і форма випуску, показання, побічні ефекти і ціна
- САК – субарахноїдальний крововилив головного мозку
Еректильна фаза шоку
При різкому одномоментному порушення нервової системи, спровоковане травмою, виникає еректильна фаза шоку. Потерпілий в цій стадії зберігає свідомість, але при цьому недооцінює всю складність свого становища. Він збуджений, може адекватно відповідати на питання, але орієнтація в просторі і часі порушена. Погляд неспокійний, очі блищать. Тривалість еректильної стадії коливається від 10 хвилин до декількох годин. Травматологічна фаза характеризується наступними ознаками:
- хеканням;
- блідою шкірою;
- вираженою тахікардією;
- дрібним сіпанням м’язів;
- задишкою.
Торпидная фаза шоку
У міру наростання недостатності кровообігу розвивається торпидная фаза шоку. У потерпілого спостерігається різко виражена загальмованість, при цьому він має блідий вигляд. Шкіра набуває сірого відтінку або мармуровий малюнок, який свідчить про застій в судинах. На цій стадії кінцівки стають холодними, а подих поверхневим, прискореним. З’являється страх смерті. Інші симптоми больового шоку в торпідній фазі:
- сухість шкіри;
- цианотичность;
- слабкий пульс;
- розширені зіниці;
- інтоксикація;
- знижена температура тіла.

Аналізи і діагностика
В діагностиці шоку основне значення мають огляд, фізикальне обстеження та інструментальні методи обстеження. Пацієнту проводять постійний моніторинг життєво важливих функцій, що дозволяє стежити за вагою шоку і ефективністю лікування.
- Фізикальне обстеження дає загальне уявлення про тяжкість стану.
- Загальний стан – від середньої тяжкості до дуже важкого. Порушення свідомості від сплутаності до коми.
- Характерний зовнішній вигляд: бліде обличчя, холодний липкий піт, ціаноз кінцівок, зниження температури.
- Частий слабкий пульс, знижений тиск, прискорене і поверхневе дихання.
- Пошкодження внутрішніх органів.
- Переломи, розтрощення тканин.
На госпітальному рівні обстеження в залежності від станів і показань включають:
- Оглядову рентгенографію (кінцівок, черепа, таза, грудної клітки, черевної порожнини).
- УЗД черевної і плевральної порожнини.
- Проведення лапароскопії.
- Вимірювання центрального венозного тиску.
- Проведення торакоскопії і бронхоскопії.
- Комп’ютерну томографію.
- МРТ.
Що таке травматичний шок
Багатьох людей цікавить питання: що таке больовий шок і чи можна від нього померти? Згідно патогенезу, він являє собою найвищу потрясіння, синдром або патологічний стан, що загрожує життю людини. Його можуть спровокувати важкі травми. Стан часто супроводжується сильною кровотечею. Нерідко наслідки від пошкоджень можуть виникнути через деякий час – тоді говорять про те, що настав посттравматичний шок. У будь-якому випадку, це явище становить загрозу для життя людини і вимагає негайних відновлювальних заходів.
Травматичний шок – класифікація
Залежно від причин розвитку травматичного стану, існують його різні класифікації. Як правило, больовий синдром може виникати в результаті:
- накладення джгута;
- хірургічного втручання;
- опіків;
- ендотоксіновий агресії;
- роздроблення кісток;
- впливу повітряної ударної хвилі.
- Надання первинної допомоги при ударах і гематомах в домашніх умовах – алгоритм дій і лікування
- Надання першої медичної допомоги в екстрених ситуаціях – основні правила та алгоритм дій
- Енцефалопатія головного мозку – що це таке: лікування і симптоми
Також широко застосовується класифікація травматичного шоку по Кулагіну, згідно з якою є наступні його види:
- операційний;
- турнікетний;
- рановий. Виникає через механічну травми (в залежності від місця пошкодження, ділиться на церебральний, пульмональний, вісцеральний);
- геморагічний (розвивається при зовнішніх і внутрішніх кровотечах);
- гемолітичний;
- змішаний.

Фази травматичного шоку
Виділяють дві фази (стадії травматичного шоку), які характеризуються різними ознаками:
- Еректильна (збудження). Потерпілий на даному етапі знаходиться в тривожному стані, він може кидатися, плакати. Відчуваючи сильні больові відчуття, пацієнт сигналізує про це всіма способами: мімікою, криком, жестами. При цьому людина може бути агресивним.
- Торпидная (гальмування). Потерпілий в цій фазі стає депресивним, апатичним, млявим, відчуває сонливість. Хоча больовий синдром не проходить, він вже перестає про нього сигналізувати. Починає знижуватися артеріальний тиск, частішає серцебиття.
дієта
Харчування хворого залежить від його стану і наявності або відсутності травм органів черевної порожнини, з приводу яких проводилися операції. Якщо потерпілі перебувають у важкому стані після опіків або в коматозному стані на тлі політрами їм організується парентеральне харчування, яке включається в комплекс лікувальних заходів. До його проведення стан потерпілого повинно бути стабілізовано, а гіпоксія усунена. У зв’язку з чим при термінальних станах і шоці в перші години застосовуються тільки розчини глюкози з інсуліном. Після інфузії глюкози додають амінокислотний препарат або білковий гідролізат. Амінокислотні суміші: Поліамін, Панамін, Левамін-80, Левамін-нормо, альвезін, Аміноплазмал, Амінофузін, Моріамін, Трофізан, Охамін, Фріамін. Білковий гідролізат: Гідролізат казеїну, Амінофузін, Амінонорм, Аміноплазмал, Аміномел, Аміновеноз, Аміноне, аміго, Ізовак.
Потім амінокислотні суміші або гідролізат білка вводять з вітамінами, електролітами та глюкозою. Жирові емульсії переливають разом з амінокислотними сумішами і гідролізатами. Їх не можна вводити з електролітами, так як електроліти укрупнюють жирові частинки, в зв’язку з чим значно підвищується ризик жирової емболії. З жирових емульсій можна назвати Ліпофундин 10%, Інтраліпід, Ліпомул 15%, Ліпофундин 15%, Ліпіфізан 15%. Випускаються також препарати на основі масла сої: Ліпофундин-С 20%, Емульсан, Веноліпід, Інфузоліпол. Основні компоненти парентерального харчування розподіляються наступним чином: білки складають від загальної добової калорійності 10-15%, вуглеводи – 50%, а жири – 35-40%. Вітаміни також невід’ємний компонент парентерального харчування, їх вводять по-окремо, а також існують полівітамінні комплекси для парентерального введення – це Вітафузін, Протавіт, Солувіт, які містять добову норму основних вітамінів.
У міру поліпшення стану пацієнта переводять на ентеральне харчування сумішами. Особливо це показано якщо були травми живота з пошкодженням органів шлунково-кишкового тракту або якщо проводилися операції на цих органах. Полуелементние суміші повністю збалансовані нутрієнти, в них білки представлені пептидами і білковими гідролізатами. Найчастіше використовуються Пептамен і Нутріен Елементали – це спеціалізовані харчові продукти лікувального харчування, які можна використовувати як єдине джерело живлення. Випускається у вигляді порошку, який розлучається теплою кип’яченою водою і приймається всередину.
При переході на звичайне харчування хворий повинен поступово розширювати харчове навантаження, починаючи з Дієтичного столу №1 з переходом на стандартну Дієту №15 з фізіологічним вмістом білків, жирів і вуглеводів, вітамінними і мінеральними речовинами.
Особливу увагу харчуванню приділяється при опікової хвороби, при якій відзначається посилений розпад м’язових і вісцеральних білків. Таким хворим застосовується схема: парентеральне харчування – перехід на ентеральне харчування – сіпінг (споживання спеціалізованих сумішей маленькими ковтками) – перехід на спеціалізовані дієти з підвищеним вмістом білка.
Лікування травматичного шоку
Для лікування травматичного шоку в стаціонарі виділяється 5 напрямків:
- Терапія для безпечних пошкоджень. Перші життєзабезпечуючі заходи носять, як правило, тимчасовий характер (транспортна іммобілізація, накладення джгута і пов’язки), здійснюються безпосередньо в місці події.
- Переривання імпульсації (противоболевая терапія). Досягається при поєднанні трьох методів: місцевої блокади;
- иммобилизацией;
- використання нейролептичних засобів і аналгетиків.
- Нормалізація реологічних властивостей крові. Досягається за рахунок введення кристалоїдних розчинів.
- Корекція метаболізму. Медичне лікування починається з усунення респіраторного ацидозу та гіпоксії за допомогою інгаляції киснем. Можна зробити штучну вентиляцію легенів. Крім того, внутрішньовенно за допомогою інфузійного насосу вводяться розчини глюкози з інсуліном, натрію бікарбонату, магнію і кальцію.
- Профілактика шоку. Передбачає сестринський догляд, відповідне лікування дихальної гострої недостатності (синдром шокової легені), змін з боку міокарда і печінки, ниркової гострої недостатності (синдром шокової нирки).
профілактика
Наступні профілактичні заходи можуть запобігти розвитку шоку або зменшити його вагу:
- Своєчасна зупинка кровотеч.
- Надійна іммобілізація при переломах.
- Проведення аналгезії (знеболення).
- Знання правил надання само- і взаємодопомоги і вміння їх застосувати в потрібній обстановці.
- Оскільки важкі травми часто отримують на робочому місці, підвищена пильність працюючого і контроль за технікою безпеки з боку керівництва можуть значно знизити травматизм і пов’язані з ним ускладнення.
Чого не слід робити?
- Якщо в рані є сторонні предмети, їх чіпати не можна. Допускається промивання рани та антисептичні заходи.
- Переміщення хворого дозволено тільки з тих місць, де йому може загрожувати небезпека (траса, залізничні колії).
- Давати анальгетики людині при зниженій температурі тіла і масової втрати крові заборонено. Може трапитися зниження тиску і прискорення переходу однієї стадії шоку в іншу.
- Також неприпустимо давати потерпілому будь-які лікарські препарати при долікарської допомоги, так як вони можуть згладити симптоми.
Не варто забувати, що при настанні шоку виживаність падає. Іноді стадії змінюються швидко, і порятунок людини значно ускладнюється. Після виявлення потерпілого відразу викликають швидку допомогу і застосовують всі можливі методи для порятунку.
Наслідки і ускладнення
Серед ускладнень шоку слід назвати:
- Наростаючу дихальну недостатність (респіраторний дистрес-синдром).
- Коагулопатіческіе розлади з можливим переходом в дисеміноване внутрішньосудинне згортання.
- Травматичний ендотоксикозу. Ендогенна інтоксикація розвивається в зв’язку з накопиченням продуктів руйнування тканин, викликається бактеріальними токсинами і вазоактивними речовинами. Дія цих факторів проявляється через 48-72 год після травми.
- Розвиток жирової емболії при пораненнях кісток і великих руйнування м’яких тканин.
- Печінково-ниркову недостатність (розвиток «шокової нирки» і «шокової печінки»).
- Серцеву недостатність і розлади центральної гемодинаміки.
- Інфекційні та септичні ускладнення.
- Затримку репаративних процесів в осередку ушкодження.
Наслідком травм і шоку є посттравматичний синдром. Він розвивається у осіб, що пережили загрожують їхньому життю події (транспортні аварії, авіакатастрофи, стихійне лихо) і отримали травми в результаті цього. Ці події глибоко зачіпають психіку людини, і він втрачає відчуття безпеки, з’являється тривожність, страх, виникають порушення сну, схильність до суїциду та зловживанню алкоголем або наркотиками. Якщо травма і перенесений при цьому стрес були сильними, хвороблива реакція психіки може зберегтися на багато років.
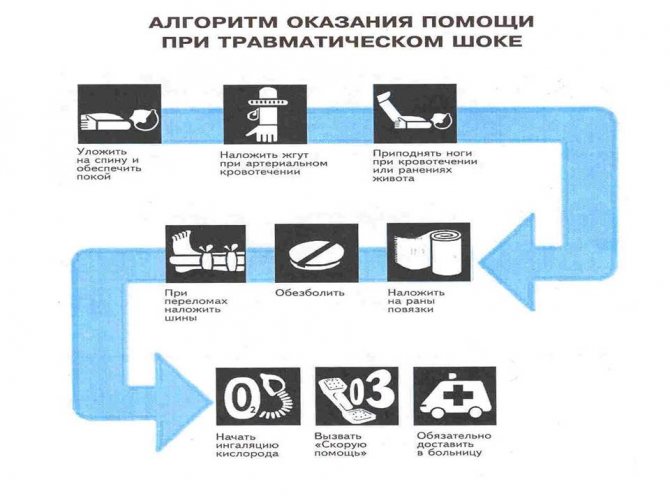
Алгоритм долікарської допомоги
У випадку з травматичним шоком для пацієнта діє правило «золотого» години, коли грамотно виконаний алгоритм лікувальних заходів може допомогти врятувати хворому життя. У чому полягає перша допомога потерпілому з травматичним шоком?
ВАЖЛИВО! Насамперед необхідно переконатися у власній безпеці і по можливості залучити до допомоги інших людей.
| Дія | опис |
 |
Обов’язково слід попросити викликати швидку медичну допомогу, або, в разі відсутності інших людей поблизу, викликати її самостійно. |
 |
При збереженні фізичної активності потерпілого, допоможіть йому покинути зону ураження на безпечну відстань. |
 |
При грубих ушкодженнях не варто самостійно займатися транспортуванням потерпілого. |
 |
Дуже важливо! У разі тривалого знаходження потерпілого під завалом, ні в якому разі не можна прибирати давить на кінцівку предмет, в іншому випадку травматичний синдром перейде в ще більш важку форму. Так званий краш-синдром, при якому токсини і продукти метаболізму потраплять з постраждалої кінцівки в загальний кровотік. |
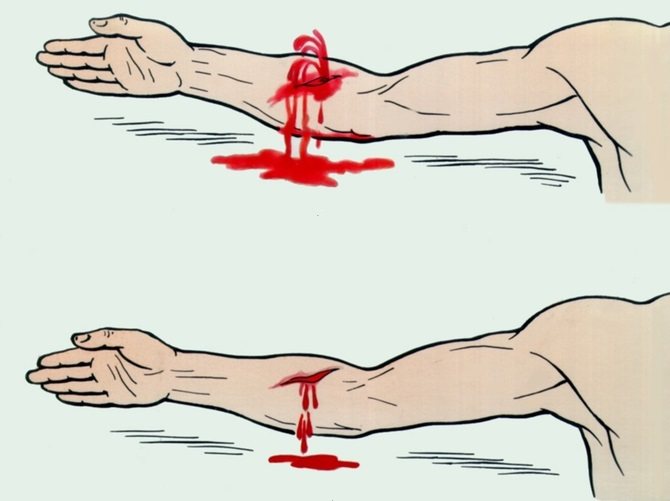 |
Заходи щодо зупинки кровотечі необхідно проводити за однаковим алгоритмом незалежно від фази шокового стану у потерпілого: – Як зупинити артеріальну кровотечу. – Як зупинити венозна кровотеча. – Що робити при внутрішній кровотечі. |
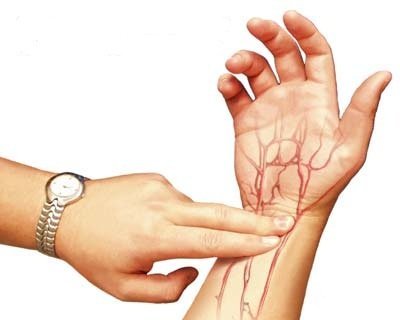 |
Якщо людина при свідомості, підрахуйте пульс на променевої артерії передпліччя будь-якої руки потерпілого. Пульс вважається в проекції великого пальця на зап’ясті. |
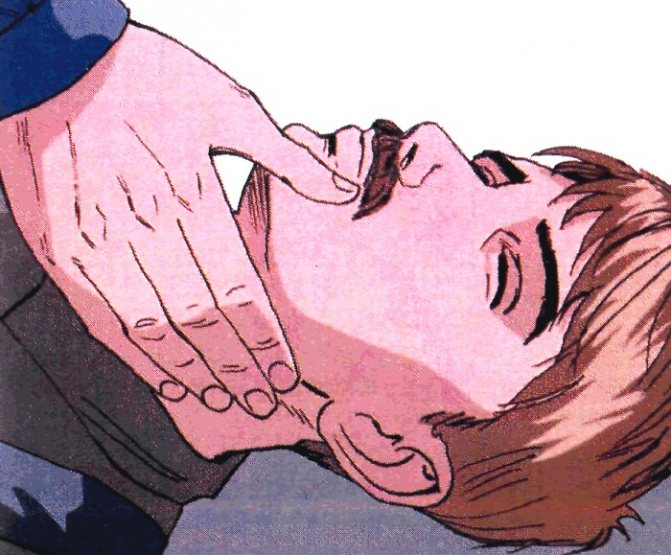 |
При відсутності свідомості пульс перевіряється на сонних артеріях з обох сторін. Спробуйте легко потрясти потерпілого за надключичную область і голосно запитати, що сталося. Крім даних дій перевірте екскурсію грудної клітки на предмет відсутності або наявності дихання. |
 |
При наявності анальгетических препаратів варто запропонувати випити ліки потерпілому, це зможе полегшити больовий синдром. |
 |
Якщо потерпілий знаходиться в несвідомому стані, його артеріальний тиск низький, застосовувати знеболюючі препарати в таблетованій формі не рекомендується. |
 |
Обов’язково укрийте постраждалого будь підручній тканиною, або так як для компенсації травми організм споживає велику кількість енергії, відповідно потерпілий може швидко охолонути. |
Якщо травма була отримана шляхом тривалого здавлення кінцівок, скористайтеся алгоритмом допомоги при краш-синдромі щоб допомогти людині без загрози сумних наслідків.
прогноз
Прогноз залежить від ступеня шоку: при першого ступеня він сприятливий, при другій – сумнівний, при інших – не сприятливий. Незважаючи на вдосконалення методів протишокової терапії, летальність при важких травмах зменшилася незначно. Як зазначалося вище, шок – це загрозливе життя стан, але смерть від больового шоку не настає. Основною причиною смерті при травмах є втрата крові при відсутності медичної допомоги. Біль посилює шок, не є його основною причиною і тим більше причиною смерті.
Смерть може наступити і після виведення з шоку на тлі поліорганної недостатності. Безпосередньою причиною смерті стає серцева, ниркова та печінкова недостатність, наростаюча дихальна недостатність і коагулопатіческіе розлади.
Якщо летальний результат протягом першого тижня попереджено, то визначальне значення в стані хворого має загроза генералізації ранової інфекції (рани сепсис, пневмонія). Саме інфекційні ускладнення, що відбуваються в більш пізні терміни, впливають на виживаність хворих. Ця загроза зберігається протягом декількох тижнів, оскільки у постраждалих на тлі перенесеної травми виникають важкі метаболічні розлади і порушення імунітету.
Перша медична допомога

Перша допомога при травматичному шоці в першу чергу має на увазі усунення причин, що викликали його. Тому необхідно зняти біль або її зменшити, зупинити яке виникло кровотеча і провести заходи щодо поліпшення дихальної та серцевої діяльності. До приїзду лікарів самостійно можна провести ряд процедур, які здатні поліпшити стан потерпілого:
- Накрити людини ковдрою або пальто, щоб підтримати оптимальну температуру, але уникати перегріву. Особливо цей захід важливо в холодну пору року;
- Укласти на рівну поверхню. Тулуб і голова повинні бути на одному рівні. Якщо є підозра на пошкодження хребта, то людину чіпати не можна;
- Ноги рекомендується підняти, це поліпшить кровообіг важливих органів. Цього робити не можна, якщо у потерпілого травма шиї, голови, гомілки, стегна, підозра на інсульт або інфаркт;
- Потерпілому слід дати знеболююче. В крайньому випадку, можна дати трохи спирту або горілки;
- Щоб забезпечити вільне дихання необхідно розстебнути одяг, видалити заважають сторонні тіла з дихальних шляхів. Якщо дихання відсутнє, то приступити до штучної вентиляції легенів (рот в ніс або рот в рот);
- Зовнішня кровотеча потрібно постаратися зупинити за допомогою пов’язки, що давить, джгута, тампонади рани і т. Д. Необхідно врахувати, що діти відрізняються особливою чутливістю до втрати крові;
- Наявні рани закрити первинної пов’язкою;
- Поговорити, заспокоїти постраждалого, не давати йому рухатися;
- Забезпечити дбайливу транспортування до лікувального закладу.
Якщо пацієнт знаходиться в свідомості, і при цьому у нього відсутні травми черевної порожнини, то можна дати невелику кількість алкоголю (150 р), солодкий чай, рясне пиття (половина ложка питної соди, одна чайна ложка звичайної солі на один літр води).
Список джерел
- Багненко С. Ф., Лапшин В. Н., Шах Б. Н. Депресія гемодинаміки у постраждалих з поєднаною травмою в гострому періоді травматичної хвороби – основа подальших гіпоксичних змін і реперфузійних пошкоджень // Еферентна терапія, 2004. Т. 1, №5 . С. 23-34.
- Шестопалов А. Е., Пасько В. Г. об’емозамещающіх терапія гострої крововтрати у постраждалих з тяжкою поєднаною травмою // Важкий пацієнт. 2005. №4. С. 17-23.
- Гураль К.А., Ключевський В.В., Дамбаев Г.Ц. Травматичний шок людини // Міжнародний журнал експериментального освіти. – 2011. – № 12. – С. 15-16.
- Сингаївський, А.Б. Актуальні проблеми сучасної важкої травми // Тези Всеукраїнській науковій конференції. – СПб., 2001. – С. 106-107.
- Шейко В.Д. Хірургія пошкоджень при політравмі мирного і воєнного часу / Навчальний посібник. – Полтава ТОВ «АСМІ». – 2019. 558 с.
Стадії і ознаки шокового стану
Першу допомогу потерпілому надають тільки після визначення стадії шокового стану. У кожного ступеня є свої ознаки і прогноз. Виділяють 4 варіанти:
| стадія | ознаки | небезпека |
| I (компенсація) |
|
Прогноз сприятливий, госпіталізація пацієнта не обов’язкова |
| II (субкомпенсация) |
|
Небезпечна стадія, потребує медикаментозного лікування |
| III (декомпенсація) |
|
Небезпечна стадія шоку, вимагає реанімаційних заходів |
| IV (необоротна) |
|
Прогноз несприятливий, можливий летальний результат |
механізм розвитку
Механізм розвитку цієї патології досить складний, його можна порівняти з ланцюговою реакцією, де попередній процес запускає і посилює наступний. У розвитку травматичного шоку головну роль відіграють два фактори – це швидка втрата крові (якщо вона є) і виражений больовий синдром. І іноді важко сказати, який з них є провідним.
При отриманні важкої травми, яка супроводжується сильним болем, в головний мозок відправляється сигнал, який є для нього надсильних подразником. У відповідь на цей сигнал відбувається потужний викид гормону стресу – адреналіну. Це призводить спочатку до спазму дрібних судин, а потім розвивається їх атонія. В результаті з кровообігу вимикається дуже великий об’єм крові, який «застряг» в дрібних капілярах. Загальний обсяг кровотоку падає, дефіцит кровообігу відчувають серце, головний мозок, легені, печінку і інші органи.
Наступні сигнали головного мозку, «вимагають» додаткового викиду гормонів, які звужують судини, для того щоб підняти артеріальний тиск, призводять до виснаження компенсаторних можливостей організму. Тканини в умовах гіпоксії (нестачі кисню через порушення кровопостачання) накопичують різні речовини, що призводять до інтоксикації організму.
Якщо в механізмі травми має місце пошкодження кровоносних судин, особливо великих, то це подвійно погіршує ситуацію, оскільки порушення кровотоку і падіння артеріального тиску будуть розвиватися набагато швидше. Чим швидше відбувається втрата крові, тим важче стан людини і менше шансів на успішний результат, оскільки в таких екстремальних умовах організм не встигне адаптуватися і включити компенсаторні механізми.
Іноді при легкого або середнього ступеня тяжкості шоку його розвиток може зупинитися мимовільно. Це означає, що організм все ж зміг компенсувати описані вище патологічні процеси. Однак такому потерпілому все одно потрібна серйозна невідкладна медична допомога.
непритомність

Якщо потерпілий дихає і є слабкий пульс, то він втратив свідомості. Необхідно забезпечити приплив крові до голови.
Кращим способом буде підняти ноги пацієнта. Необхідно розстебнути здавлюючу одяг, протерти віскі і дати подихати нашатирним спиртом або аміаком. Також слід забезпечити додатковий приплив повітря.
У разі якщо непритомність, ви підозрюєте, настав після алкогольної інтоксикації, то потерпілого потрібно укласти на бік і виконати ті ж дії.
Допомога при шоці
Першу допомогу при шоці повинен вміти надавати кожна людина, так як в більшості ситуацій рахунок йде на хвилини:
- Найголовніше, що необхідно зробити, спробувати усунути причину, що викликала патологічний стан. Наприклад, при кровотечі потрібно перетиснути артерії вище місця пошкодження. А при укусі комахи, спробувати не дати поширитися отрути.
- У всіх випадках, за винятком кардіогенного шоку, бажано підняти ноги потерпілого вище голови. Це допоможе поліпшити кровопостачання мозку.
- У випадках великих травм і підозрі на перелом хребта, не рекомендується переміщати пацієнта до приїзду швидкої допомоги.
- Для заповнення втрат рідини, можна дати пацієнту попити, бажано теплою, води, так як вона швидше всосется в шлунку.
- Якщо у людини виражені больові відчуття, він може прийняти анальгетик, але використовувати седативні препарати не бажано, так як при цьому змінитися клінічна картина захворювання.
Лікарі швидкої допомоги у випадках шоку використовують або розчини для внутрішньовенних вливань, або судинозвужувальні препарати (допамін, адреналін). Вибір залежить від конкретної ситуації і визначається поєднанням різних чинників. Медикаментозне та хірургічне лікування шоку безпосередньо залежить від його типу. Так, при геморагічному шоці необхідно терміново заповнити об’єм циркулюючої крові, а при анафілактичному ввести антигістамінні і судинозвужувальні препарати. Постраждалого потрібно негайно доставити в спеціалізований стаціонар, де лікування проводитимуть під контролем життєвих показників.
Прогноз при шоку залежить від його виду і ступеня, а також своєчасності надання допомоги. При легких проявах і адекватної терапії практично завжди настає одужання, тоді як при декомпенсованому шоці висока ймовірність летального результату, незважаючи на зусилля лікарів.
методи лікування
На місці і під час транспортування лікарі виконують наступне:
- Знеболення за допомогою алкалоїдів опію (морфін гідрохлорид) і опіоїдних анальгетиків (фентаніл, трамадол), новокаїнові блокад;
- Відновлення доступу повітря по дихальних шляхах шляхом усунення аспіраційного синдрому, інтубації трахеї, накладення ларингеальной маски, підключення ШВЛ та ін .;
- Зупинка кровотечі тимчасовими методами;
- Переливання плазмозамінних, глюкозно-сольових розчинів з метою підтримки систолічного тиску не нижче 75 мм рт. ст .;
- Застосування препаратів, що стимулюють серцево-судинну діяльність;
- Профілактика жирової емболії за допомогою певних ліків.
Після надходження в стаціонар методи лікування вибираються на підставі патогенезу травми (перелом, ЧМТ, розтрощення м’яких тканин, розриви внутрішніх органів, опік і ін.).
можливі ускладнення
Важким наслідком травматичного шоку стає відмова внутрішніх органів. Іноді він відбувається не відразу, а через кілька годин / днів після виведення пацієнта з гострого шокового стану. Тобто розвивається посттравматичний синдром. Виділяють наступні ускладнення:
- Шокова легеня. Через втрату крові знижується кровотік в дрібних судинах. Вони різко скорочуються. Проникність капілярних стінок підвищується, що призводить до просочування плазми в тканини легенів. Розвивається набряк. Альвеоли легенів через гіпоксії пошкоджуються і спадаються, перестають наповнюватися повітрям – виникає ателектаз. Згодом розвивається пневмонія, некроз частини тканин.
- Шокова нирка. Через гіпоксії в цьому органі розвиваються структурні порушення. Ниркові клубочки втрачають здатність фільтрувати кров, порушується утворення сечі (анурія). В результаті гострої ниркової недостатності наростає інтоксикація.
- Шоковий кишечник. Через дефіцит харчування і кисню відмирає і відшаровується слизова оболонка. Підвищується проникність тканин, бар’єрна функція кишечника знижується, і в кров надходять кишкові токсини.
- Шокова печінку. Гепатоцити, чутливі до нестачі кисню, частково гинуть. Порушується детоксикационная і протромбінобразующей функція. Розвивається билирубинемия.
- Шоковий серце. Викид катехоламінів в кров призводить до різкого звуження судин. Харчування міокарда порушується, формуються вогнища некрозу. Через зростання концентрації калію в крові (наслідок ниркової недостатності) порушується серцевий ритм. В результаті знижується серцевий викид, падає АТ.
- ДВС-синдром. В результаті спазму, зниження швидкості кровотоку і підвищення згортання крові у відповідь на травматизацію в капілярах починає згортатися кров. Кровопостачання тканин ще більше погіршується.
- Жирова емболія. Закупорка судин дрібними частинками ліпідів. Розвивається блискавично, гостро (через 2-3 години) або підгостро (через 12-72 години після травми). Закупорюються судини легких, головного мозку, нирок та інших органів, що призводить до їх гострої недостатності. Причини точно неясні. Одні пов’язують емболію з травмами великих кісток або підвищенням тиску всередині них, що призводить до потрапляння частинок кісткового мозку в кров. Інші вважають причиною зміни біохімічного складу крові.
лікування
Лікування може включати в себе захист дихальних шляхів через інтубацію, якщо це необхідно для захисту від зупинки дихання. Також застосовуються кисневі добавки, внутрішньовенні рідини, пасивне підняття ніг (не в положенні Тренделенбурга). При серйозної крововтраті, робиться переливання крові.
Важливо тримати людину в теплі, а також спробувати допомогти впоратися з болем і тривогою, тому що подібні стани можуть збільшити споживання кисню.
рідини
Внутрішньовенні рідини рекомендуються при більшості типів шоку (наприклад, 1-2 літра нормального сольового розчину протягом 10 хвилин).
Питання про те, яка саме внутрішньовенна рідина краще, колоїди або кристалоїди, до сих пір залишається відкритим. Найчастіше використовують кристалоїди так як вони економніше в ціні. Якщо після початкової реанімації пацієнт прибуває в шоковому стані, слід вводити упаковані еритроцити, щоб гемоглобін перевищував 100 г / л.
Для пацієнтів з геморагічним шоком, сучасні дані підтверджують ефективність обмеженого використання рідин для підтримки легкої гіпотонії (відомої як роздільна гіпотензія).
ліки
Вазопресори можуть бути використані, якщо артеріальний тиск не поліпшується за допомогою Рідин. Немає доказів істотної переваги одного вазопресори над іншим. Однак використання допаміну призводить до збільшення ризику розвитку аритмії в порівнянні з норепінефрином. Виявлено, що вазопресори не впливають на успішний результат при лікуванні геморагічного шоку викликаного травмою, але можуть бути корисні при нейрогенном шоці.

Було виявлено, що активоване білок С (Xigris), при його активному використанні для лікування септичного шоку, не впливає на виживаність і пов’язаний з рядом ускладнень. Xigris був знятий з ринку в 2011 році, і клінічні випробування були припинені.
Використання бікарбонату натрію є спірним, тому що не було прямих доказів поліпшення стану пацієнта при його застосуванні. Його використання рекомендовано, тільки якщо pH становить менше 7,0.
Клінічна смерть
Якщо людина знаходиться без свідомості перш за все варто переконатися, що це не непритомність, а клінічна смерть.
Ознаки клінічної смерті:
- відсутнє дихання;
- немає пульсу;
- зіниці не реагують на світло.
Важливо! Якщо клінічна смерть наступила більш ніж 3 хвилини назад, реанімаційні дії можуть вже не допомогти. Максимально їх виконувати можна протягом 30-50 хвилин. Постарайтеся залучити ще одного очевидця, якщо такі є.
Насамперед необхідно злегка закинути голову назад, підняти ноги. Розстебніть ремінь, гудзики і розслабте краватку.
Як не нашкодити потерпілому
Деякі дії можуть тільки погіршити ситуацію. Якщо поруч знаходиться людина в шоковому стані, головне не панікувати і не робити з відчаю невірних дій.
Чого не можна робити:
- Міняти положення тіла в просторі, якщо є підозра на переломи, пошкодження хребта.
- Намагатися вправляти вивихи, виймати з ран знаходяться там уламки, осколки, здирати залишки одягу з обпаленої людини.
- Давати потерпілому алкоголь, енергетики.
- Намагатися дати ліки або напоїти людини без свідомості.
- Накладати джгут на голу кінцівку або тримати його більше 40 хвилин.
- Переміщати потерпілого без попередньої іммобілізації, намагатися посадити його або підняти на ноги.
артеріальний кровотеча
При сильній крововтраті виникає травматичний шок. Але в разі артеріальної кровотечі приоритетнее його зупинити. При такому вигляді кровотечі кров яскраво-червона, «б’є фонтаном». Необхідно накласти джгут на 10-20 см. Вище рани, на артерії. Затягувати потрібно так сильно, щоб на цій артерії не відчувався пульс.
Зробивши джгут, необхідно вказати на ньому час накладення, так як перетримувати його небезпечно. Поки ви будете готувати джгут, нехай друга людина буде здавлювати артерію.
венозна кровотеча
При такому кровотеча кров темна, тече повільно. Перша допомога полягає в накладенні пов’язки, що давить на саму рану.
Що робити
Травматичний шок – вкрай небезпечна патологічна реакція організму, що вимагає надання першої медичної допомоги, алгоритм якої незмінний від спровокували кризу факторів.
Крок 1. Основна дія, яку потрібно зробити максимально швидко при наданні невідкладної долікарської допомоги при травматичному шоці: зупинити кровотечу для запобігання значної крововтрати.
Увага! Спосіб переривання сильної кровотечі обирається в залежності від його різновиду. При зовнішній кровотечі, викликаному пошкодженням аорти, слід накласти гумовий джгут або туго перетиснути травмований посудину вище місця поранення. Якщо виникло венозна кровотеча, затискання потерпілого судини відбувається нижче місця пошкодження. У разі якщо є підозри про розвиток внутрішнього паренхіматозної кровотечі, на передбачувану область поранення слід локально докласти будь-яку підручну ємність, наповнену крижаною водою.
Крок 2. Основне завдання: подолати больовий шок, що виникає при травматичних ушкодженнях організму. Для цих цілей до приїзду лікарської бригади використовують будь-який ненаркотичний анальгетик, наприклад, анальгін.
Увага! Знеболювання із застосуванням наркотичних анальгетиків і сильних транквілізаторів шляхом ін’єкційного введення проводиться виключно медичними працівниками після оцінки тяжкості стану хворого.
Крок 3. Невідкладна допомога при травматичному шоці повинна бути спрямована на підтримку температури тіла потерпілого. Щоб не допустити переохолодження, необхідно вкрити хворого теплою ковдрою.
Крок 4. Якщо у потерпілого візуально не спостерігаються зовнішні травми і відкриті переломи важлива міра в долікарської допомоги при травматичному шоці: додати тілу потерпілого протишокову положення. Хворого укладають спиною вниз на рівну жорстку поверхню і піднімають нижні кінцівки на 25-30 см, підклавши під ноги твердий валик.
Крок 5. Викликати швидку і контролювати рівень тиску у потерпілого.
Якщо відзначається критичне падіння значень кров’яного тиску, в разі збереження свідомості у хворого, людині необхідно дати випити трохи теплої рідини.
При травматичному шоці вкрай важливо оперативно викликати лікарську бригаду для надання кваліфікованої першої допомоги. Якщо немає можливості виклику карети швидкої, постраждалого необхідно транспортувати для найближчого лікувального закладу.
Лікування критичного стану проводиться у відділенні реанімації. В першу чергу задіють фармакологічний арсенал для стабілізації кров’яного тиску. З цією метою проводять інфузійно-трансфузійної терапії із застосуванням розчинів колоїдів і кристалоїдів. При рясної втрати крові вдаються до кровозамінників та препаратів плазми. Інтенсивна терапія при травматичному шоці, включає максимальну допомогу щодо усунення больового синдрому. Дуже часто в таких ситуаціях єдиний вихід – введення пацієнта в медикаментозну (штучну) кому для виключення свідомості.
Провокуючі фактори і симптоматика
Травматичний шок може розвинутися внаслідок:
- переломів кісток таза, верхніх і нижніх кінцівок;
- перелому хребетного стовпа;
- черепно-мозкової травми;
- сильних опіків;
- ушкодження внутрішніх органів;
- сильної кровотечі.
Викликати патологічний стан може будь-який чинник, який негативно впливає на організм
Викликати патологічний стан може будь-який чинник, який негативно впливає на організм, в числі: яких голодування, отруєння, переохолодження. Якщо у поруч знаходиться людини розвинулося небезпечне патологічний стан, то діяти потрібно миттєво, не втрачаючи ні секунди, так як в разі травми починається тканинна гіпоксія. Вона призводить до накопичення токсичних речовин і сполук, які викликають інтоксикацію і некроз тканин.
Фази травматичного шоку розрізняються симптоматикою, яку необхідно знати, щоб надати ефективну допомогу. Виділяють 2 фази: торпидную, еректильну. У разі настання еректильної фази у потерпілого з’являється психоемоційне збудження, відчуття тривоги, сильні болі, про які він сигналізує різними способами. Він може проявляти агресію, надавати спроби опору.
Торпидная фаза характеризується млявістю, апатичність і сонливістю. Потерпілий перестає відчувати болю, але вони не вщухають. Якщо в цей момент йому не надати допомогу, то травмованій людині загрожує смерть.
