Аритмія серця. Чим небезпечна, причини, симптоми, як лікувати в домашніх умовах
Аритмія – одне з найчастіших кардіологічних захворювань, при якому збільшується або скорочується ритм серця під дією зовнішніх несприятливих чинників. До цих факторів можна віднести застуду, перевтома, прийом алкоголю та інше. У цьому випадку навіть у здорових людей зрідка виявляються симптоми захворювання. Серед серцево-судинних захворювань особливе місце займає порушення ритму, яке в медичній термінології позначається як “аритмія серця”. Найчастіше ця хвороба не є небезпечною, але іноді можуть бути небажані наслідки у вигляді оперативного втручання, яке дозволяє поліпшити якість життя хворого.
У нормальному стані серце скорочується ритмічно, приблизно з однаковою частотою, яка в спокої повинна визначатися в межах від 60 до 90 уд / хв. Подібний показник характерний для дорослих, оскільки у дітей в нормі визначається більш висока ЧСС, приблизно 70-140 залежно від віку (чим менша дитина, тим вище частота серцевих скорочень, що знаходиться у новонароджених в межах 110-140 уд / хв.).
Вікіпедія відзначає, що “аритмія – будь-який ритм серця, що відрізняється від нормального синусового ритму (ВООЗ, 1978)”.
Іноді таке порушення може розглядатися як варіант норми, і тоді говорять про фізіологічну аритмії. При її наявності навіть армія не протипоказана. В інших ситуаціях розлад ритму є патологією, яка при відсутності адекватного лікування може призвести до серйозних ускладнень.
Відео: Як влаштовано серце. Серцева аритмія: симптоми, причини і лікування
Нормальна серцева діяльність
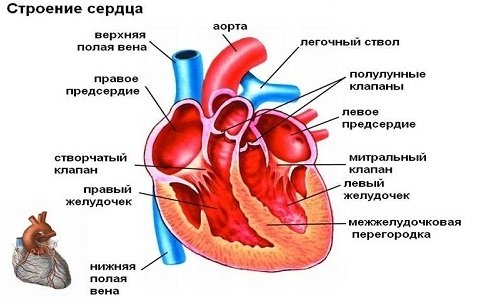
Забезпеченням своєчасних скорочень серця займається провідна система. Її головний водій – синусовий вузол, розташований у верхньому правому куті правого передсердя (точніше, біля вушка передсердя). Згенерований в цій ділянці невеликою групою кардіоміоцитів електричний імпульс передається по волокнах лівого передсердя і далі по нижче розташованому атріовентрикулярному вузлу, проходить по пучку Гіса і волокнам Пуркіньє до шлуночків. Таким чином, спочатку скорочуються передсердя, а потім – шлуночки.
Треноване серце, наприклад у людей, які люблять спорт, може скорочуватися менш часто, ніж у звичайної людини. Це пов’язано зі збільшеною масою міокарда за рахунок постійних спортивних вправ. Подібне дозволяє серцю робити сильніші викиди в кровоносне русло. Тому в таких випадках ЧСС може становити 50 уд / хв і менш, при цьому буде вважатися варіантом норми оскільки не викликає негативні наслідки.
У випадку з розладом ритму Вікіпедія вказує, що “термін” аритмія “об’єднує різні за механізмом, клінічними проявами і прогностичним порушень освіти і проведення електричного імпульсу”.
нетрадиційні ліки
Аритмія серця піддається лікуванню також за допомогою нетрадиційних методик, спрямованих на загальне оздоровлення організму. Лікувати в домашніх умовах це порушення можна за методикою Болотова.
Вона виконується в кілька етапів:
- Очищення шлунково-кишкового тракту. Протягом 10-50 днів приймають овочеві макухи, отримані з чорної редьки і білокачанної капусти. Для їх приготування овочі пропускають через соковижималку, а з решти волокон скачують невеликі кульки розміром з таблетку, щоб можна було проковтнути їх цілком, не розжовуючи. Їх вживають двічі на день за 20 хв. до їди, по 2 ст. л. Для тих, у кого є захворювання шлунково-кишкового тракту, рекомендується прийом морквяного макухи.
- Виведення зайвих солей і шлаків з організму за допомогою ферментних квасів. Для приготування квасу на чистотілі в 3-літрову банку наливають кип’ячену воду, розводять в ній 1 ч. Л. сметани і 1 ст. цукру. Подрібнену траву чистотілу поміщають в полотняний мішок і опускають його в банку. Склад настоюють 2 тижні, після чого п’ють по 1 ст. л. тричі на день до їди. Курс лікування – 2 тижні.
- Потогінні процедури. Потогінний квас готують аналогічно, але замість чистотілу кладуть 1 ст. малинового варення або свіжих ягід. Його п’ють за 15 хв. до прийому сауни, де паряться 5-10 хв., а потім обтираются оцтовими настоянками оману або шавлії.
- Загальний масаж і фізичні навантаження для поліпшення кровообігу.

Зняти напад аритмії можна за допомогою дихальних вправ:
- Лягти на спину, покласти ліву долоню на груди, а праву – в області пупка. Зробити глибокий вдих животом, намагаючись не підключати грудну клітку. Так само повільно видихнути. Дихати потрібно через ніс. Вправа повторюють протягом 5 хв. В подальшому, коли виробиться звичка дихати «животом», його можна буде виконувати в будь-якій позі (стоячи або сидячи).
- Глибоко вдихнути, затримати дихання на 2 с. Видихнути і також затримати дихання на 2 с. Якщо при цьому немає дискомфорту, то тривалість паузи можна збільшити до 5 с.
Перед фізичними навантаженнями рекомендується випивати гарячий солодкий чай і вживати їжу з «швидкими» вуглеводами (наприклад, бутерброд).
причини
Захворювання часто пов’язано з кардіологічними патологіями, для яких характерна зміна структури органу (деструкція, ішемія, гіпотрофія та ін.). Розлад ритму найчастіше виступає в ролі ускладнення при недостатній діяльності серця, ішемічної хвороби, кардіологічних міопатіях, вроджених і набутих вадах, запаленні міокарда.
При впливі деякими лікарськими речовинами також виникає аритмія. Зокрема, неправильне використання серцевих глікозидів, діуретиків, симпатоміметиків, антиаритмічних засобів з проаритмічної дією здатне привести до порушення ритму різного ступеня вираженості.
У деяких випадках наслідки простий брак тих чи інших мікроелементів виражаються розвитком аритмії. Подібне найчастіше зустрічається при гіпокаліємії, гіпомагніємії, гіперкаліємії і гіперкальціємії.
Варто пам’ятати про явне шкоду поганих звичок таких як куріння, прийом алкоголю і наркотичних речовин. Подібні речовини здатні надавати токсичну дію на серце і судини. В результаті – небажані наслідки у вигляді не тільки аритмії, але і більш важких захворювань.
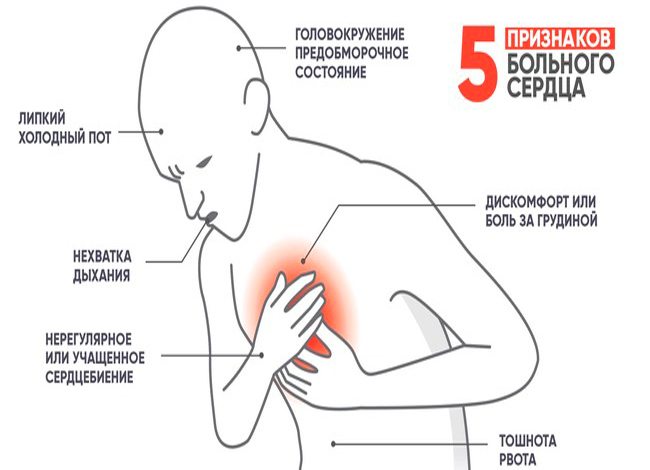
Симптоми аритмії серця
Досить довгий період часу патологія може не показувати себе, але частіше за все аритмія показує себе негативною симптоматикою, яка заважає нормально жити:
- Відчуття борсання серця і прискорене, або занадто повільне серцебиття.
- Напади запаморочення і задишка – вони можуть вражати пацієнта раптово і так само раптово припинятися. Основний симптом – їх частота.
- Біль давить характеру в області грудини, відчуття того, що земля йде з-під ніг. Це обумовлено збоєм в роботі ритміки серцевого м’яза і забезпечення нормального кровотоку, що негативно позначається на загальному стані і координації рухів.
- Напади нудоти і блювоти, а також короткочасні помутніння перед очима і втрата свідомості.
Для постановки точного діагнозу лікарі, перш за все, збирають анамнез перебігу хвороби і вислуховують скарги пацієнта, прослуховують периферичний тип пульсу.
Для підтвердження або ж спростування попереднього діагнозу – лікарі направляють пацієнта на додаткове обстеження:
- ЕКГ – запис роботи серця, скорочень, що відображається графічно, дозволяючи оцінити саму ритміку і стан окремих відділів серця.
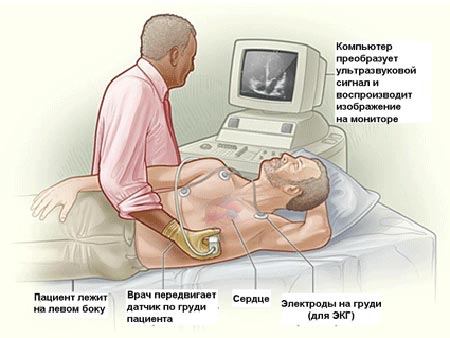
- УЗД і ЕХО-кардіограма – за допомогою ультразвуку можна на моніторі побачити серце, оцінити його стан, роботу клапанів і діагностувати рубці після раніше перенесеного інфаркту.
- Добовий моніторинг по Холтеру – допомагає діагностувати аритмію в період звичного для пацієнта розпорядку дня. Сам пацієнт веде щоденник симптоматики загального свого стану, симптомів.
- ЕФД – точний і досить інформативний метод діагностики патологій, вражаючих серцевий м’яз. Суть методу полягає в тому, що в організм пацієнта вводять катетер з електродами, безпосередньо в саму серцеву вену – далі застосовують теплове радіочастотне вплив. Це дозволяє не тільки діагностувати тип аритмії, але і її лікування.
Фактори ризику
З кожним роком діагноз “аритмія” все частіше виставляється хворим різних вікових категорій, що в першу чергу пов’язано з факторами ризику. Аритмією хворіють дорослі і діти. Виявлення тієї чи іншої причини хвороби лежить в основі різних методів діагностики і скринінг-тестів. Також грамотне їх використання дозволяє проводити ефективну профілактику.
- Генетична схильність. Деякі аритмії, по типу синдрому Вольфа-Паркінсона-Уайта, є спадковими захворюваннями. Інші пов’язані з вродженими вадами.
- Патології щитоподібної залози. Цей ендокринний орган серйозно впливає на роботу серця. Щитовидна залоза виробляє гормони, що прискорюють або сповільнюють метаболічні процеси в організмі. Відповідно, при тиреотоксикозі виникає тахікардія, а при недостатній роботі органу – брадикардія.
- Артеріальна гіпертензія. Підвищений тиск в судинах загрожує ішемічну хворобу серця, яка в свою чергу нерідко ускладнюється порушенням ритму.
- Епізоди гіпоглікемії. Тимчасове зниження концентрації глюкози в крові може сприяти розвитку аритмії. При декомпенсованому цукровому діабеті виникає гіпертонія і ІХС, а подібне також призводить до розладу серцевої діяльності.
- Надмірна вага тіла. Подібний стан часто ставати причиною розвитку гіпертонії, ІХС та інших патологічних порушень. До того ж підвищена маса тіла сама по собі надає додаткове навантаження на серце, тим самим сприяючи прискореного серцебиття.
- Підвищений холестерин в крові. Цей показник повинен особливо ретельно перевірятися у людей 55 років і старше, коли підвищується ризик розвитку серцево-судинних хвороб, в тому числі аритмії.
- Анемія – недолік заліза провокує розвиток гіпоксії різних тканин, в тому числі серцевої. Подібне в свою чергу призводить до розладу ритму.
- Гормональний дисбаланс – при клімаксі у жінок найчастіше спостерігаються позачергові скорочення і інші прояви аритмії.
- Остеохондроз – порушення будови хребетного стовпа призводить до здавлення нервових корінців, що в свою чергу сприяє розвитку розлади вегетативних регуляцій (включає блукаючий нерв і симпатичну нервову систему). Від подібного в першу чергу страждає серцева діяльність.
Чому розвивається патологія
Серцева аритмія може розвинутися з багатьох причин.

Всіх їх умовно поділяють на 2 групи:
- серцеві;
- внесердечние.
Щоб грамотно відновити серцевий ритм, важливо розглянути, що може впливати на цей показник і спочатку усунути причину проблеми.
Серцеві причини патології
Провокують аритмію наступні стани і захворювання:
- оперативні втручання на серці;
- гіпертонічна хвороба;
- вікові склеротичні зміни;
- міокардит;
- серцева недостатність;
- атеросклеротична хвороба серця;
- пороки;
- вроджені аномалії розвитку серця.
Коли серце б’ється нерівномірно, важливо визначити причину і провести повноцінне лікування.
внесердечние причини
Однак перш ніж приймати при аритмії серцеві препарати, варто перевірити, чи дійсно існуючі проблеми викликані збоями в роботі серця або лікувати необхідно зовсім інший орган. Є ряд факторів, через які розвивається аритмія:
- різні ураження нервової системи;
- важкі фізичні навантаження;
- сильні емоційні стреси;
- отруєння алкоголем або нікотином;
- порушення балансу гормонів щитовидної залози;
- передозування кави;
- застосування препаратів, які підсилюють і частішають ритм серцевих скорочень;
- зневоднення при отруєннях;
- підвищення температури тіла;
- пухлинні зміни в надниркових залозах;
- укуси отруйних комах;
- травми;
- ураження електричним струмом;
- передменструальний синдрому жінок;
- генетична схильність до неправильного ритму серця.
Як видно, причин розвитку патології, чимало. Нерідко розвивається аритмія від нервів. Щоб застосовуються ліки приносили тільки користь і не шкодили іншим органам і системам важливо вміти правильно виявляти чинники, що провокують виникнення патології.
симптоми
Аритмія виявляється в різних формах, тому і клініка залежить від специфіки перебігу хвороби. Все ж є загальні прояви, характерні для всіх видів порушення ритму:
- Відчуття перебою серцевої діяльність.
- Зміна частоти серцевих скорочень.
- Вегетативні розлади (слабкість, відчуття жару, похолодання кінцівок).
- Поява страху і занепокоєння.
У важких випадках до перерахованих ознак додаються серцеві болі, переднепритомні і запаморочення. Також може визначатися збліднення шкірних покривів, підвищений або знижений артеріальний тиск.
Характерні ознаки окремих форм аритмії:
- При різних видах тахікардії, коли навіть армія протипоказана, визначається збільшення частоти серцевих скорочень. Зокрема, підвищення ЧСС від 150 уд / хв властиво для миготливої аритмії, а при поєднанні ЧСС від 400 уд / хв з втратою свідомості нерідко діагностують фібриляцію шлуночків.
- Брадикардія характеризується уповільненням ритму, тобто у дорослих діагностується ЧСС нижче 50 уд / хв.
- Екстрасистолія виявляється завмиранням серця і позачерговими серцевими скороченнями.
- Серцеві блокади виражаються важкими порушеннями загального стану хворого. Зокрема, визначаються судоми, непритомність, відсутність пульсу.
Відео: Перші симптоми проблем з серцем, які не варто ігнорувати
Причини розвитку патології
Появі аритмії сприяють такі чинники:
- ураження тканин серця при ішемічній хворобі, вроджених або придбаних пороках, порушення функцій мітрального клапана, запаленні міокарда (в результаті інфекційних захворювань, токсичного або алергічного впливу), патологіях нервової системи, порушення водно-сольового балансу.
- передозування ліків – серцевих глікозидів, бета-блокаторів, діуретиків, Верапамила, теофіліну, Аміодарону, Резерпина, Дилтіазему, Еритроміцину, антидепресантів;
- атеросклероз;
- травми серця і легенів, шок;
- інтоксикації різного характеру (лікарські, хімічні, отруєння рослинами, грибами).
До метаболічних порушень, що викликають аритмію, відносяться наступні:
- Недолік калію. Причини – внутрішньовенне харчування, анорексія, великі опіки, алкогольна інтоксикація, гостра ниркова недостатність, зневоднення при блювоті і рідкому стільці, цироз печінки, прийом ліків (Добутамин, Тербуталін, інсулін, бікарбонат натрію та інші).
- Надлишок калію. Причинами гіперкаліємії можуть бути: тривалий прийом препаратів калію, ацидоз при гарячкових станах, захворюваннях кишечника, голодуванні; ниркова і серцева недостатність, тривале лікування з використанням НПЗП, бета-блокаторів, гепарину, імунодепресантів.
- Недолік магнію в організмі, що з’являється в результаті таких станів, як хронічний алкоголізм, цироз печінки, тривале голодування, серцева недостатність, зневоднення, порушення процесу всмоктування в кишечнику, цукровий діабет, дефіцит вітаміну B6, прийом інгібіторів протонної помпи.
- Підвищення активності щитовидної залози або надниркових залоз.

Це явище може короткочасно виникнути і у здорових людей на тлі сильного перевтоми, при простудних захворюваннях, в період відновлення після важких хвороб або після прийому алкоголю. До факторів ризику відноситься також надлишкова маса тіла, куріння, вживання наркотиків, похилий вік, постменопаузі у жінок, вагітність.
види аритмії
Аритмією можуть вважатися різні види порушення ритму, тому в більшості класифікацій сьогодні виділяють наступні групи:
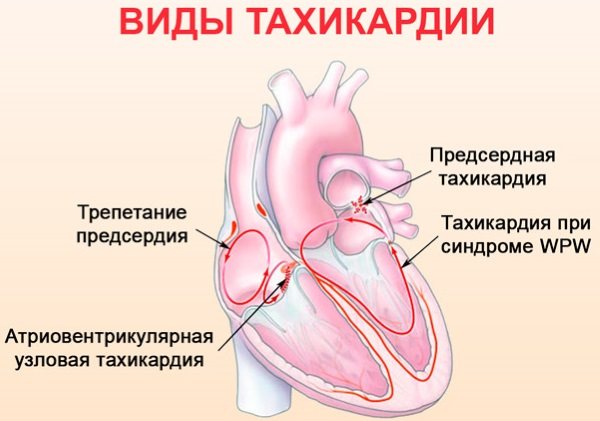
- Розлад автоматизму – виділяють кілька підгруп: Номотопние, коли водієм ритму є синусовий вузол (синусова тахікардія, дихальна і не дихальних синусовааритмія, синусова брадикардія, синдром слабкості синусового вузла) і гетеротопние, коли визначається інший водій ритму, ніж синусовий вузол (ідіовентрікулярний, ніжнепредсердний і атріовентрикулярний ритм).
- Розлад збудливості – найчастіше з нею пов’язана пароксизмальнатахікардія (може бути шлуночкової, атріовентрикулярної і надшлуночкової) і екстрасистолія (розглядається окрема класифікацій по джерелу, кількості джерел, часу появи, частоті і впорядкованості).
- Розлад провідності – розглядаються варіанти збільшення провідності (зустрічається при WPW синдром), а також її зменшення (характерно для блокад різних локалізацій).
Залежно від тяжкості перебігу тієї чи іншої аритмії армія або протипоказана, або молода людина допускається до строкової служби.
У деяких випадках зустрічаються змішані аритмії, коли крім екстрасистолії діагностується такий стан, як миготлива аритмія. Або ж тріпотіння передсердь поєднується з тріпотінням шлуночків.
Причини виникнення аритмій
Причини аритмій вельми різноманітні, але всі їх можна поділити на дві великі групи: порушення провідної системи серця і первинні захворювання, які сприяють появі аритмії. Тому причини аритмій ми розглянемо в розрізі цих груп чинників.
Порушення провідної системи серця. Нормальний ритм серця забезпечує правильне кровообіг в організмі, тим самим даючи можливість правильно працювати всім органам і системам. Цей ритм забезпечує провідна система серця, яка утворюється з мережі спеціалізованих вузлів. Кожен такий вузол складається з скупчення високоспеціалізованих клітин, які створюють і проводять електричні імпульси по певним пучків і волокнам. Саме ці імпульси змушують м’язи передсердь скорочуватися, задаючи необхідну частоту, синхронності та рівномірність їх роботи.
Головний вузол провідної системи серця розташовується у верхній частині правого передсердя. Його називають синусовим вузлом або вузлом Кіс-фляк. Він контролює серцеві скорочення в залежності від активності людини, часу доби, його нервового збудження. Імпульси, що виникають в синусовому вузлі, проходять через передсердя, викликаючи їх скорочення до передсердно-шлуночкового вузла. Цей вузол носить назву атріовентрикулярного вузла і розташовується на кордоні передсердь і шлуночків. Він також при необхідності може створювати імпульси, але при нормальній роботі провідної системи цей вузол уповільнює імпульси, поки передсердя скоротяться, перегнавши кров в шлуночки. Після чого передає їх по проводять тканинам, званим пучком Гіса далі в шлуночки, викликаючи їх скорочення. Пучок Гіса поділяється на два відгалуження складаються з волокон Пуркіньє провідних кожен до свого шлуночку, забезпечуючи синхронність їх роботи. Після скорочення серце відпочиває і знову цикл повторюється.
Ритм в межах 60-80 ударів в хвилину називають синусовим ритмом і це є нормальною роботою серця і провідної системи. Будь-який інший ритм, що відрізняється від нормальної кількості ударів, називають – аритмією. Це може відбуватися при порушенні імпульсів в одному з вузлів або порушенням провідності на будь-якій ділянці. Зупинка серця спостерігається в 17% порушень ритму, але частіше спрацьовує захисна функція провідної системи і роботу серця задає інший вузол.
Захворювання, що сприяють аритмій. Часто аритмії виникають внаслідок порушень в організмі людини або захворювання провокують ці порушення. Підвищення в крові рівня адреналіну, гормону підшлункової залози або падіння рівня цукру в крові може сприяти порушенням ритму серця. Порушення водно-сольового обміну, при якому в крові змінюється рівень калію, натрію, кальцію і магнію, кислотно-лужного балансу, коли змінюється рівень кисню і вуглекислого газу в крові, також провокують захворювання.
Аритмії виникають при захворюваннях серцево-судинної системи – атеросклерозі, серцевій недостатності, пороках серця. Свій внесок в порушення ритму серця так само вносить і спосіб життя. Аритмія стає наслідком інтоксикації при зловживанні алкоголем, курінні, вживанні наркотиків, частому і безглуздому прийомі ліків. Останній фактор часто спостерігається у людей займаються самолікуванням і тим більше самодіагностикою захворювань.
Скринінг і діагностика
Порушенням серцевого ритму займається лікар-кардіолог, який на прийомі в першу чергу проводить опитування хворого і зовнішній огляд. Далі призначається інструментальне обстеження, лабораторні аналізи, консультацій суміжних фахівців.
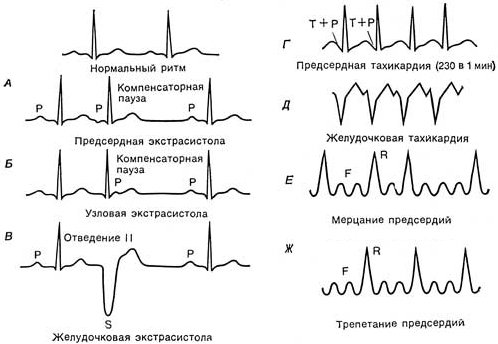
Практично всім без винятку кардіологічним хворим призначається електрокардіографія, яка в більшості випадків дозволяє визначити багато форм аритмії. Для кожного випадку характерні свої ЕКГ-ознаки:
- Синусова тахікардія – крім збільшення частоти серцевих скорочень інші зміни ритму не визначаються.
- Синусова брадикардія – спостерігається зменшення частоти серцевих скорочень щодо вікової норми.
- Синусовааритмія – частота серцевих скорочень збільшується, зменшується або залишається нормальною, при цьому ритм ставати неправильним.
- Синдром слабкості синусового вузла – спостерігається постійне зменшення ЧСС синусового типу, іноді синусовий ритм зникає, при цьому періодично реєструються Синоаурикулярна блокади. Також на ЕКГ може діагностуватися синдром тахікардії-брадикардії.
- Гетеротопние аритмії – проявляються зміною частоти серцевих скорочень і правильністю ритму, які найчастіше є несінусовимі. При идиовентрикулярного ритмі ЧСС становить 20-40 уд / хв, а при атріовентрикулярному 40-60 уд / хв.
- Екстрасистолія – визначається при виникненні на ЕКГ позачергових скорочень, які можуть бути поодинокі, парні, множинні. Також для цієї форми аритмії характерна неповна компенсаторна пауза. Залежно від джерела збудження зміни можуть відзначатися в передсердях, атріовентрикулярному вузлі, шлуночках.
- Пароксизмальна тахікардія – з’являється раптово, при цьому ЧСС може досягати 150 уд / хв і вище.
- Серцеві блокади – визначаються по випаданню комплексів відповідної локалізації, при слабкій виразності патології може спостерігатися лише уповільнення ритму.
- Тріпотіння передсердь – ЧСС становить за хвилину 150-160 уд., При цьому шлуночкові комплекси не змінюються, а ритм стає несінусовим.
Крім електрокардіографії використовують інші пасивні методи дослідження. Це може бути холтерівське моніторування, УЗД серця (ехокардіографія). Якщо напади аритмії виникають рідко і вони на ЕКГ не фіксуються, тоді застосовуються індукують тести:
- Проби з фізичним навантаженням – для цього використовується велотренажер або бігова доріжка, при цьому паралельно записується ЕКГ.
- Тест з похилим столом – часто застосовується при частих і безпідставних відпереднепритомний і непритомних станах. Для цього хворого фіксують на столі, який після зняття показників в горизонтальному положенні перекладається в вертикальне і знову записує серцевий ритм і артеріальний тиск.
- Електрофізіологічне дослідження – проводиться з метою визначення аритмогенного вогнища, також при можливості проводиться його ліквідація. Найчастіше застосовується при фібриляції передсердь.
Симптоми і ознаки
Розглядати симптоми аритмії слід конкретно для того чи іншого типу патології, оскільки кожен її вид характеризується наявністю своїх ознак. Але, в ряді випадків, може спостерігатися схожа симптоматика, що істотно ускладнює постановку первинного діагнозу, і вимагає дообстеження. Людині без медичної освіти нижченаведені симптоми різних видів аритмій повинні служити сигналом до звернення за медичною допомогою, але ніяк не до самолікування.
Прояви синусової тахікардії і брадикардії
У більшості випадків синусова тахікардія не викликає у хворих скарг, тому запідозрити її модно тільки на пізніх етапах. Основним проявом синусової тахікардії вважається прискорення серцебиття, що відчувається хворим. Також пацієнти можуть скаржитися на занадто частий пульс, дискомфорт, жар і біль за грудиною, невмотивоване почуття страх, слабкість. При брадикардії симптоматика виражена значно слабшими. Хворі можуть скаржитися на зниження працездатності, слабкість, сонливість, відчуття браку повітря. Рідше вони відзначають дискомфорт за грудиною і «уповільнений хід» серця, його «завмирання».
Важливо! Симптоматика синусової тахікардії і брадикардії подібна до проявами синусової аритмії, тому немає сенсу розглядати її окремо.
Як проявляються серцеві екстрасистолії
Екстрасистолія є найбільш поширеним типом серцевих аритмій. Для неї характерна наявність таких ознак:
- почуття перебоїв в роботі серця;
- відчуття «завмирання» серця або сильного поштовху в груди, відчуття «гойдалок», «повітряної ями» в області серця і ін .;
- дискомфорт, важкість у грудях;
- виникнення хворобливості або поколювання в проекції серця;
- почуття «нахлинула хвилі» крові;
- відчуття раптового припливу тепла або холоду в грудях, по всьому тілу;
- прискорення пульсу або різкий пульсової поштовх.
Увага! Симптоматика проявляється або посилюється при виконанні фізичних навантажень, стресі, переживанні сильних негативних або позитивних емоцій. На ранніх етапах хвороба може ніяк не виявлятися.
Прояви пароксизмальної серцевої тахікардії
Розлад функціонування серця може заявляти про себе такими ознаками:
- раптовим нападом серцебиття, який також раптово проходить;
- відчуттям «прискорення» серця;
- раптовим зростанням пульсу і такий же його нормалізацією;
- появою задишки внаслідок недостатності кровообігу в малому колі (не завжди);
- при наявності ряду супутніх патологій може різко впасти тиск;
- виникненням болю в проекції серця;
- біль може віддавати в інші ділянки;
- запамороченням;
- шумом у вухах;
- появою «мушок» перед очима;
- рідко – порушеннями свідомості, аж до втрати;
- тремтінням;
- пітливістю;
- нудотою;
- почуттям страху;
- частим сечовипусканням;
- психічним збудженням.
Важливо! Стан може сприяти у виконанні цього при глибокому вдиху і / або затримці дихання.
Прояви миготливих аритмій і тріпотіння
Тріпотіння і миготлива аритмія виявляється подібними симптомами, але при тріпотіння симптоматика виражена слабше, ніж при мерехтінні. Миготливі аритмії проявляються такими симптомами:
- дискомфортом або болем, поколюванням за грудиною, які можуть віддавати в інші ділянки тіла;
- відчуттям нестачі повітря;
- задишкою;
- слабкістю;
- почуттям страху;
- невмотивованим психічним збудженням або пригніченням свідомості;
- прискореним пульсом;
- почуттям постійних ударів в області серця;
- відчуттям неправильного ритму роботи серця;
- вагою в правому боці;
- головними болями;
- запамороченням;
- тремтінням;
- зайвою пітливістю;
- частим або мимовільним сечовипусканням.
Важливо! У жінок частіше спостерігають катехоламінзавісімий тип захворювання. Для нього характерне виникнення симптоматики в денний час, після стресу або фізичного навантаження, вживання алкоголю. У чоловіків же частіше розвивається вагусіндуцірованний тип хвороби, що виявляється слабше і в нічний час.
Як проявляються серцеві блокади
Прояви атріовентрикулярної серцевої блокади залежать від її ступеня. Тому розглядати симптоматику захворювання будемо для конкретного типу блокади:
- блокада I-II ступеня: часто симптоматика відсутня, але можуть виникати запаморочення, відчуття слабкості, страху, головні болі, болі і дискомфорт в області серця, задишка, відчуття здавлювання ребер, рідко – втрата свідомості;
- важкі блокади проявляються відчуттям зупинки серця, значним порушенням його роботи (втрата свідомості, болі в проекції, пригнічення дихання та ін.) Часто хворі помирають протягом короткого часу.
Прояви синдрому слабкості синусового вузла
Прояви синдрому слабкості синусового вузла залежать від варіанту його перебігу:
- для стану І типу характерно розвиток такої симптоматики: слабкості, непритомності, неприємних відчуттів і болю в проекції серця, пітливість, почуття страху;
- при синдромі ІІ типу спостерігають слабкість, запаморочення, зниження працездатності, відчуття жару і нудоти, втрату свідомості, задишку. Часто хворих турбують болі за грудиною, які можуть віддавати в плече, руку, шию. Виникають проблеми з травленням: запори, здуття, болі в животі. Відзначають зниження частоти сечовипускання і об’єму сечі. Хворі скаржаться на слабкість в руках і ногах;
- ІІІ-й тип течії характеризується наявністю ознак, що відзначаються при ІІ типі, але з додаванням скарг на напади серцебиття. При цьому у ІІІ-А типу відзначаються лише напади серцебиття, тоді, як при III-Б типі їх доповнюють напади тахікардії (ненормально висока частота серцевих скорочень), змінювані брадикардією (станом, коли серце скорочується надто повільно);
- для IV типу перебігу синдрому характерна наявність схожою з III-А типом симптоматики, але з рідкими приступами брадикардії.
Симптоми зупинки синусового вузла
Стан частіше спостерігається у чоловіків, ніж у жінок. Для зупинки вузла характерні симптоми, властиві для предсердно-шлуночкової серцевої блокади. Однак при зупинці вузла частіше, ніж при блокаді, в роботу «включаються» водії ритму нижчого порядку, наприклад атріовентрикулярний. В такому випадку серце буде функціонувати, але часто спостерігається дискоординація між роботою передсердь і шлуночків. Часом синусовий вузол може знову самостійно «включатися» в роботу, в такому випадку стан нормалізується і патологічна симптоматика проходить.
Як проявляється передсердна асистолія
Стан розвивається в разі відмови синусового вузла і синоаурикулярной блокаді протягом 1 або більше циклів скорочення серця. Передсердна асистолія загрожує розвитком асистолії шлуночків у разі відсутності їх автоматизму. Але в 80% ситуацій шлуночки скорочуються завдяки запуску механізму їх автоматичного скорочення. Для стану характерна наявність симптоматики тріпотіння передсердь, яка, при «запуску» шлуночків проходить або помітно слабшає. Нерідко присутній сильне психічне збудження, швидко переходить в пригнічення свідомості. В іншому випадку стан погіршується, і хворі можуть померти протягом короткого часу.
Прояви синдрому передчасного збудження шлуночків
Для стану характерно надмірна концентрація електричного імпульсу в провідних шляхах шлуночків серця. Синдром виявляється такою симптоматикою:
- відчуттям надзвичайно сильних серцевих скорочень – найбільш поширене прояв;
- рідше пацієнти скаржаться на задишку, нестачу повітря;
- запамороченням;
- дискомфортом в області грудей і за грудиною;
- вкрай рідко виникає почуття дуже частого скорочення серцевого м’яза, через що у пацієнтів порушується свідомість або вони втрачають його;
- ще рідше хворі можуть раптово померти – стан раптової серцевої смерті.
консервативне лікування
При наявності важкого перебігу аритмії використовуються антиаритмічної терапії. Їх прийом можливий тільки за згодою лікуючого лікаря, оскільки в іншому випадку можуть виникнути небажані наслідки.
Групи антиаритмічних засобів, що використовуються при аритмії:
- Препарати, що впливають на провідну систему серця. До цієї групи належать серцеві глікозиди, бета-адреноблокатори. За рахунок подібної дії сповільнюється серцевий ритм, тому їх частіше використовують при тахікардії і миготливої аритмії.
- Прямі антиаритмічні засоби – впливають на проникність іонних каналів, що в свою чергу зменшує частоту серцевих скорочень. У списку препаратів з цієї групи знаходиться аміодарон, аллапенін, ритмонорм і інші.
Загальні рекомендації включають таке:
- При схильності до утворення тромбів намагаються лікувати тромболітичними препаратами, включаючи кардіологічний аспірин, клопідогрель і інші подібні ліки, які призначаються лікарем. Також включення в харчування насіння льону, часнику, селери, петрушки сприяє розрідженню крові.
- Серцевий м’яз здатні зміцнити милдронат, рибоксин, АТФ. Лікарем можуть призначатися і інші препарати, широко використовувані в кардіологічній практиці. У тому числі корисно вживати насіння, горіхи, сухофрукти, рибу.
- Якщо аритмія є ускладненням іншого захворювання, в першу чергу проводиться його лікування, тим самим дозволяючи без використання кардіологічних препаратів усунути напади аритмії.
Тривале лікування аритмії передбачає ретельне виконання лікарських рекомендацій, тим самим знижуючи ймовірність появи повторних нападів. У складних випадках, коли консервативними засобами неможливо досягти бажаного ефекту, вдаються до імплантації електрокардіостимулятора або радіочастотної катетерной абляції.
Що це
Аритмії серця або ж порушення серцевого ритму є збій в провідній системі серця, через якого орган скорочується в неправильному ритмі або ж втрачає здатність до скорочення.

Розвиток аритмії призводить до того, що серце стає нездатним переганяти кров у необхідній кількості, через що в органах розвиваються патологічні процеси. Такий стан називається серцевою недостатністю. У разі тяжкої аритмії вкрай високий ризик летального результату.
Увага! Детальніше про те, що таке аритмія ви можете дізнатися у лікаря-кардіолога, у якого також можна пройти всі необхідні дослідження.
Корисно: Лікування набряку після укусу мошки
Народні методи лікування аритмії
Нетрадиційна різновид терапії може використовуватися в поєднанні з консервативною схемою терапії. У деяких випадках, коли напади порушення ритму не сильно виражені і немає інших кардіологічних порушень, намагаються лікувати тільки рослинними препаратами. У будь-якому випадку лікування народними засобами попередньо узгоджується з лікарем, інакше можуть бути плачевні наслідки.
- Адоніс весняний – серед великої різноманітності препаратів зеленої аптеки показав свою високу ефективність, єдине, його використовують з обережністю і не більше двох тижнів, потім на такий же період роблять перерву. Для лікування беруть настойку, яку приймають по 15 крапель тричі на день. Адоніс є серцевим гликозидом, тому його приймають спільно з діуретиками.
- Фіалка триколірна – відома ще під назвою “братки”. Для використання придатна висушена трава, яку в кількості 2 ч. Л. заварюють склянкою кип’яченої води. Після настоювання протягом декількох годин настій готовий до прийому по 2 ст. л. до трьох разів на день. Важливо не передозувати ліки, оскільки може розвинутися нудота і блювота.
- Суцвіття кислиці – використовуються для терапії порушення ритму у вигляді настою, який готується з склянки окропу і столової ложки рослини. Ліки повинні настоятися, вважається готові до вживання після охолодження.
- Спаржа – мало кому відома, хоча за допомогою її пагонів і кореневищ можна заспокоїти серцеву діяльність і нормалізувати ритм. Зазначені складові повинні бути дрібно подрібнені, із загальної кількості береться столова ложка суміші і заливається склянкою окропу. Далі близько трьох годин ліки настоюється в теплі і потім приймається в невеликій кількості кілька разів за день. Таким чином можна лікується кілька місяців, але з перервами на 10 днів через кожні три тижні прийому.
- Глід – це рослина широко себе зарекомендувало в лікуванні серцево-судинних захворювань. В основному беруться квітки, але можуть бути використані і плоди рослини. На склянку окропу береться кілька столових ложок квіток або плодів. На заварювання зазвичай достатньо 20 хвилин, потім можна пити по типу чаю.

У деяких випадках від аритмії рекомендують приймати часник, але цей продукт далеко не всім підходить, особливо тим, у кого болить шлунок. Вагітність само не протипоказана до прийому свіжого часнику, але все повинно бути в міру. Мед також може мати позитивну дію на серце, але тільки якщо немає алергії.
Народними засобами можуть вважатися суміші трав, які мають заспокійливу, загальнозміцнюючу, вітамінізуючу дією. Яке б ліки не було вибрано, важливо приймати його за згодою лікуючого лікаря, інакше можуть виявитися побічні ефекти.
лікування
Лікувати аритмії коштує відносно конкретного виду. Однак, з огляду на схожість патогенетичних механізмів розвитку станів, лікування може збігатися. У терапії широко використовуються препарати з груп антагоністів кальцієвих рецепторів, Бета-блокаторів, нітратів, глікозидів наперстянки. Для пересічної людини головним завданням є своєчасне звернення до лікаря. Лікуванням же повинен займатися тільки кваліфікований медичний фахівець. В іншому випадку існує вкрай високий ризик завдати істотної шкоди здоров’ю або спровокувати летальний результат.
Увага! Детально про те, як боротися з порушеннями серцевого ритму, найкраще запитати у лікаря відповідного профілю. У багатьох випадках лікування є суто індивідуальним і підбирається протягом тривалого часу.
Алгоритм надання першої медичної допомоги
Від своєчасності і правильності надання першої медичної допомоги багато в чому залежить прогноз для життя пацієнта. Однак перша допомога при різних видах аритмій може істотно відрізнятися. Тому ми розглянемо її для кожного типу патології. Надавати першу медичну допомогу повинен тільки людина, що володіє необхідними навичками, інакше можна суттєво нашкодити здоров’ю хворого. Вкрай важливо якомога швидше викликати бригаду швидкої медичної допомоги та постійно стежити за станом пацієнта. При необхідності потрібно повторити весь алгоритм невідкладної допомоги.
Невідкладна допомога при екстрасистолії
При розвитку стану слід діяти відповідно до такого алгоритму:
- Переконатися в прохідності дихальних шляхів і при необхідності відновити її;
- Забезпечити приплив до пацієнта свіжого повітря, розстебнути сорочку або зняти її;
- Ввести внутрішньовенно (краще) або внутрішньом’язово 2-4 мл 2% розчину (р / р) Лідокаїну або 4-6 мл 5% розчину Аміодарону (інша назва Аритміл, Кардіодарон, Кордарон, Міоритміл і т.д.);
- Чекати приїзду бригади швидкої допомоги;
- Якщо не вдається усунути стан – ввести внутрішньовенно-крапельно на 200 мл фізіологічного розчину (0,9% натрію хлорид), 4-6 мл 5% розчину Аміодарону або 2-4 мл 2% розчину лідокаїну.
Увага! У легких випадках можуть допомогти заспокійливі препарати – Корвалол, Реланіум і ін. Для відновлення мінерального балансу можна використовувати поляризується суміш, Магнію сульфат.
Перша допомога при тахікардіях
Починати надавати допомогу варто з спроби рефлекторно впливати на блукаючий нерв. Гарного ефекту можна домогтися при напруженні пацієнта на висоті вдиху. Також результативно вплив на зону сонного (каротидного) синуса – лежачому на спині пацієнтові натискають на сонну артерію (краще справа). Також можна натиснути на очі, але цей метод вважається найменш ефективним. Також можна поєднувати одночасно кілька способів.
Якщо методи фізичного впливу виявляються неефективними потрібно діяти за таким алгоритмом:
- Ввести внутрішньовенно (в / в) струменево 4 мл 0,25% р-ра Верапамила (можна замінити изоптин, Фіноптином);
- Ввести в / в 10 мл 10% розчину новокаїнаміду з 0,3 мл 1% розчину Мезатону;
- При неефективності ввести повільно в / в струменево 10 мл 10% розчину Аденозінфосфата на 10 мл 5% розчину глюкози або фізіологічного розчину;
- Якщо нічого не допомагає, вдаються до електростимуляції серця.
Увага! Замінити вищевказані препарати можна 6 мл 5% розчину Аміодарону (Кордарону ®), 4 мл 2,5% розчину аймаліном, 0,1% пропранолол (Індералом, обзиданом) в дозі 5 мл розчину.
Як діяти при аритміях
Лікування відрізняється від форми аритмії (персистуюча форма і пароксизмальна). Діяти потрібно так:
- При персистуючої формі: Використовувати серцеві глікозиди (Дигоксин, Целанід, і т.д.);
- Застосувати препарати групи антагоністів кальцію (Верапаміл, Верогаліду, Изоптин, Фіноптин і ін.);
- Дати блокатори бета-блокатори (пропранолол, Бісопролол, Конкор, Коронал і т.д.)
- Надалі застосовуються засоби з груп препаратів, що поліпшують харчування серця (Панангин, Аспаркам), дезагреганти (Аспірин, Трентал і т.д.), антикоагулянтів (Варфарин, Гепарин);
- При пароксизмальній формі діють так: Вводять антиаритмічні засоби (Аміодарон, Ротарітміл, Прокаїнамід);
- Використовують кальцієві антагоністи;
- Бета-адреноблокатори;
- Надалі діють як при аритмії персистирующего типу.
Блокади і зупинка синусового вузла
Принцип лікування зводиться до відновлення провідності електричного імпульсу по провідних шляхах серця. Для цього слід діяти так:
- Переконатися в прохідності дихальних шляхів і, якщо потрібно, відновити її;
- Ввести в / в 0,1% р-р Атропіну в дозуванні 1 мл;
- При погіршенні стану потрібно негайно приступити до непрямого масажу серця і ввести в / в крапельно новодрін (Ізопреналін сульфат) в дозі 2 мл 0,05% р-ра на 250 мл 5% розчину глюкози. Спочатку ліки вливають зі швидкістю 15-30 кап / хв, потім її збільшують кожні 10 хв. Вводити препарат потрібно до того моменту, поки серце не почне працювати з частою 50 ударів / хв;
- Обов’язково потрібно викликати бригаду швидкої допомоги.
Дії при слабкості синусового вузла
У разі розвитку синдрому слабкості синусового вузла, діяти потрібно згідно з таким алгоритмом:
- Переконатися в прохідності дихальних шляхів і, якщо потрібно, відновити її;
- Приступити до виконання непрямого масажу серця;
- Ввести в / в 0,1% р-р Атропіну в дозуванні 1 мл;
- При неефективності вводять в / в повільно 0,05% Алупент в дозі 1 мл на 10 мл 0,9% розчину натрію хлориду;
- Викликати бригаду швидкої допомоги і чекати її приїзду, постійно контролюючи стан пацієнта.
Допомога при розвитку брадикардії
Стан помірної брадикардії можна усунути прийомом кави або енергетика, зробити фізичні вправи, прийняти теплу ванну. У разі тяжкої брадикардії, слід діяти так:
- Укласти хворого на спину з піднятим головним кінцем;
- Упевнитися в прохідності дихальних шляхів, якщо потрібно відновить її;
- Дати таблетку Нітрогліцерину під язик для розсмоктування або накапати 5 кап розчину на кубик цукру. Препарат починає діяти через 5 хв. При необхідності його можна використовувати ще 2 рази з інтервалом по 5 хв;
- Якщо стан розвивається постійно, застосовують Ізадрин під язик. Ефект розвивається через 10 хв;
- Якщо хворий не дихає потрібно здійснювати штучне дихання;
- При відсутності пульсації, зупинці серця, негайно переходять до проведення непрямого масажу серця в поєднанні зі штучним диханням.
Препарати для лікування аритмій
У терапії використовують такі засоби:
- Антагоністи кальцієвих рецепторів. Перешкоджають проникненню кальцію в клітину, що дозволяє знизити частоту скорочень серця. До них відносяться Амлодипін (20-40 р), Коринфар (230-300 р), Фармадипін (80-130 р), Изоптин (800-900 р), Верапаміл (40-60 р);
- Бета-адреноблокатори. Блокують однойменні рецептори, що знижує навантаження на серце, частоту його скорочень, нормалізує ритм. Використовують такі ліки: Бісопролол (50-70 р), Метопролол (60-80 р), Атенолол (20-40 р);
- Нітрати. Нормалізують серцевий ритм, знижують навантаження на орган, покращують кровотік. Застосовують Нітрогліцерин (20-50 р), Нітрогранулонг (140-180 р), Нітромінт (250-300 р);
- Глікозиди наперстянки. Дозволяють стабілізувати серцевий ритм. Призначають Дигоксин (20-30 р), Целанід (50-80 р).
- Вітаміни та мінерали – перешкоджають розвитку стану. Призначають Аскорутин (50-70 р), комплекси Доппельгерц (200-400 р), Вітрум Кардіо (600-800 р) та ін.
ускладнення
У більшості випадків аритмія не відчувається або викликає незначний дискомфорт, але при відсутності адекватного лікарського впливу хвороба небезпечна не тільки для здоров’я, але і життя людини. Ризик підвищується при поєднанні аритмії з іншими кардіологічними захворюваннями. Зокрема, можуть розвиватися такі патології:
- Декомпенсована серцева недостатність. Тривалий перебіг тахікардії або брадикардії у важких випадках призводить до застою крові в порожнинах серця. При своєчасному контролі частоти серцевих скорочень можна помітно поліпшити стан здоров’я.
- Інсульт. Подібне ускладнення більш характерно для тріпотіння передсердь, які не здатні передавати шлуночків необхідну порцію крові. Якщо в передсерді порушений нормальний потік крові, тоді підвищується ризик утворення згустків крові, які можуть потрапляти в загальний кровотік. Найчастіше тромби потрапляють в мозкові судини, згодом викликаючи ішемію структур мозку.
- Зупинка серцевої діяльності – саме грізне ускладнення, яке нерідко стає причиною фібриляції шлуночків. Якщо при цьому стані вчасно не надається медична допомога, людина гине.
діагностичні заходи
Щоб вилікувати аритмію, необхідно провести якісну діагностику. Допоможуть такі заходи:
- ЕКГ;
- Холтерівське дослідження;
- тилт-тест;
- стрес-ЕКГ;
- ЕхоКГ;
- ВЕФІ.
ЕКГ проводиться при будь-яких порушеннях ритму. Дана процедура не займає багато часу, не потребує спеціальної підготовки. Як правило, будь-які додаткові дослідження серця призначаються після проведення електрокардіограми.
Іноді діагноз допомагає встановити добове дослідження серця за Холтером. Наприклад, якщо виникає аритмія в положенні лежачи, під час спорту або вранці, визначити це можна тільки якщо поспостерігати за пацієнтом тривалий час. За кілька хвилин проведення класичного ЕКГ повної інформації не отримати. На тіло пацієнта закріплюється невеликий електрокардіограф, який протягом 24 годин записує всі показники.
Тілт-тест – порівняльне нове дослідження в кардіології. Під час процедури пацієнта закріплюють на спеціальному столі. Потім положення столу змінюють і проводять вимірювання життєвих показників пацієнта. За допомогою даної методики можна визначити препарати, протипоказані при аритмії для даної людини. Також можна точно визначити причини порушення частоти серцевих скорочень. Тривалість дослідження може досягати 2 годин.
Стрес-ЕКГ проводиться на велотренажері або біговій доріжці. Дослідження показують, що організм реагує на зростаючі навантаження, і в який момент навантаження на праве передсердя зростає настільки, що розвиваються порушення. Метод ефективний, якщо помічена аритмія при підвищеному навантаженні, і коли в стані спокою симптомів немає.
ЕхоКГ – це ультразвукове дослідження серця, яке дозволяє визначити наявність вроджених аномалій розвитку, структурних змін та причини збоїв роботи органу.
ВЕФІ проводять вкрай рідко тільки при найскладніших видах захворювання. Для дослідження в порожнину серця вводиться невеликий спеціальний катетер. Процедура вважається інвазивної і тому має ряд протипоказань.
У більшості випадків встановити причину розвитку патології вдається, але і трапляється ідіопатичне порушення ритму серця. Все ж чим раніше пацієнт звернеться до фахівця, тим більше шансів позбутися від сильної аритмії.
профілактика
Існує ряд профілактичних заходів, які дозволяють не допустити розвиток аритмії або знизити ймовірність повторних нападів.
- При наявності інфекційних захворювань потрібно якісно і невідкладно проводити їх лікування.
- Супутні захворювання у вигляді кардіологічних патологій, захворювань щитовидної залози та артеріальної гіпертензії повинні своєчасно лікуватися.
- Харчування має повноцінним і збалансованим.
- При наявності посиленої фізичної тренування потрібно її зменшити, але при цьому не переходити до іншої крайності – гіподинамії.
- Неприпустимо мати шкідливу звичку на кшталт куріння, також потрібно відмовитися від алкоголю.
- Стресові ситуації повинні бути зведені до мінімуму, а ще краще – зовсім виключені.
- Деякі показники по типу глюкози в крові, маси тіла і холестерину повинні перебувати під постійним контролем.
Ускладнення при аритмії
Деякі види аритмій супроводжуються гострою або хронічною серцевою недостатністю, при яких відбувається різке падіння артеріальний тиск, набряк легенів. Це шлуночкові тахікардії, миготлива аритмія, тріпотіння передсердь. Повна АВ блокада і фібриляція шлуночків призводять до зупинки серця і клінічної смерті.
Раптова серцева смерть – природна смерть внаслідок патології серця. Цьому передує гостра симптоматика захворювання серця, втрата свідомості протягом години. Але при цьому час настання смерті несподіване.
У 83% випадків раптової серцевої смерті пов’язані з ішемічною хворобою серця та інфарктом міокарда. Впливають на розвиток ускладнень і в подальшому призводять до летального результату фібриляція шлуночків, шлуночкова тахікардія, захворювання коронарних судин.
До якого лікаря звернутися
Вивченням природи аритмії, її діагностикою, лікуванням і профілактикою займається лікар-аритмології. При цьому в більшості клінік немає окремої спеціалізації з аритмології, тому хворих з порушенням ритму приймає кардіолог.
Функціональної діагностикою розладів серцевого ритму займає лікар відповідної спеціалізації. З його допомогою проводитися УЗД, електрокардіографія, а при необхідності – холтерівське моніторування.
Наявність супутньої патології може зажадати додаткової консультації лікарів суміжних спеціальностей. Це може бути лікар-ендокринолог, який займається лікуванням щитовидної залози, або гінеколог, допомагає при патологічному перебігу клімаксу. Успішне лікування основного захворювання нерідко дозволяє справитися з нападами аритмії.
Неефективність консервативної терапії є показанням до напрямку хворого на консультацію до кардіохірурга, який вирішує питання про необхідність радіочастотної абляції патологічного вогнища. Також може проводиться операція по імплантації кардіостимулятора.
4.22 avg. rating (84% score) – 23 votes – оцінок
Миготлива аритмія серця
Відносно лікування мерехтливого типу аритмії – тут важливо враховувати її форму і правильно налаштувати ритміку роботи серця.
Купірування у пацієнта нападів аритмії можливо за допомогою призначення таких препаратів:
- Алапінін і Етацизин.
- З урахуванням тяжкості аритмії – призначають Новокаинамид, а такий препарат як Дизопірамід варто приймати обережно, оскільки він протипоказаний при розвивається аденомі простати і глаукомі.
- Банкор або ж Хінідин – зокрема останній має багато протипоказань і тому приймають його строго під контролем медиків.
Щоб уникнути розвитку гострої форми патології – призначають курс прийому глікозидів, наприклад Коргликон, якщо ж діагностовано тріпотіння передсердя – вводять внутрішньовенно Фіноптин, Изоптин.
У разі розвитку хронічної форми патології – призначають курс прийому блокаторів. А для радикального лікування миготливої аритмії все частіше лікарі застосовують радіочастотну ізоляцію вогнища потенційно небезпечного порушення.
Про симптоми і особливості лікування аритмії Ви можете також дізнатися з наступного відео:
Основні принципи лікування
Перш ніж приступати до лікування такої недуги, потрібно розібратися, що таке аритмія і на тлі чого вона виникає.
Будь-який фахівець скаже, що це не просто своєрідна реакція організму, а патологія, яка може бути пов’язана з рядом інших захворювань. Тому перш за все лікар з’ясовує основну причину, яка і спровокувала порушення роботи серця. Спочатку лікування буде базуватися на боротьбі з головним фактором, що вплинув на появу аритмії. При цьому додатково будуть призначені наступні рекомендації:
- налагодження правильного харчування;
- прийом ліків, що борються з утворенням тромбів;
- використання препаратів, що зміцнюють серце;
- вживання вітамінів, що містять магній.
У деяких випадках рекомендується виконувати легкі фізичні вправи, що сприяють збагаченню організму додаткової дозою кисню. Багато фахівців намагаються вилікувати аритмію серця без використання медикаментозних препаратів, які не завжди позитивно впливають на загальний стан організму. Тоді терапія грунтується на таких методах, як:
- рецепти народної медицини;
- дотримання спеціальної дієти;
- ін’єкції на основі рослинних компонентів;
- дихальна гімнастика;
- гомеопатія;
- точковий масаж.
Іноді використовується хірургічне втручання, що має на увазі під собою припікання тканин серцевого м’яза
Вилікувати аритмію можна за півгодини. Без скальпеля і розрізів
Аритмія – порушення серцевого ритму – найпоширеніший серцевий недуга. За статистикою, їм страждає кожен третій житель земної кулі – незалежно від віку, статі та місця проживання. І найнебезпечніший – аритмія нерідко закінчується раптовою смертю.
Тільки в України від раптової зупинки серця щорічно вмирає чверть мільйона чоловік.
Сьогодні кардіологи навчилися усувати цю патологію – швидко, успішно і абсолютно безболісно. Пацієнт одужує вже на операційному столі і назавжди забуває про своє захворювання.
Чи не збитися з ритму
– Визначити у себе наявність аритмії просто – для цього потрібно порахувати свій пульс, -розповідає Лео БОКЕРІЯ, директор Наукового центру серцево-судинної хірургії ім. Бакулєва, член президії РАМН, академік. – Якщо він рідкісний (менше 60 ударів в хвилину) або занадто частий (більше 100) – вам слід насторожитися. Але заздалегідь не лякайтеся. Тахікардія (частий ритм) може виникнути як реакція на фізичні навантаження або емоційне збудження, як відповідна дія на прийом ліків або на високу температуру навколишнього середовища. Посилене серцебиття – неодмінний супутник інфекційно-запальних захворювань, що протікають з підвищенням температури. Брадикардія (рідкісний ритм) часто спостерігається при різних патологічних процесах в організмі – отруєння, перегрів, захворюваннях щитовидної залози і т. П. Рідкісний ритм через високу тренованості серцево-судинної системи – звичайне явище у спортсменів, в тому числі і колишніх.
– Патологічна аритмія зазвичай супроводжується іншими ознаками, – пояснює Сергій НІКОНОВ, лікар-кардіолог, професор. – При будь-якому порушенні серцевого ритму серце не прокачує достатню кількість кисню, тому пацієнти скаржаться на слабкість, запаморочення, потемніння в очах, брак повітря і відчуття наближення втрати свідомості.
При постійному рідкісному ритмі у людини нерідко складається враження, що у нього зупиняється серце. Найнебезпечніше прояв брадикардії – раптова втрата свідомості. Вірний і часто єдина ознака тахікардії – часте серцебиття при нормальному тиску.
Нерідко аритмія протікає безсимптомно – розпізнати її можна тільки за допомогою сучасних методів дослідження, які дозволяють не тільки «зловити» епізодичну аритмію, точно діагностувати її вид, а й визначити її місце розташування. Найнадійніший метод – холтерівське моніторування – реєстрація електрокардіограми протягом доби.
Раніше ляжеш …
Будь-який вид аритмії вимагає негайного лікування, адже, з’явившись раптово, вона ніколи не зникає спонтанно. Порушення серцевого ритму небезпечно не тільки погіршенням якості життя, а й високим ризиком розвитку серйозних ускладнень – виникненням гострої серцевої недостатності, зупинкою серця і клінічною смертю.
– Страждати і мучитися немає потреби – сьогодні лікарі навчилися усувати цю патологію на 100%, – стверджує Лео Бокерія.
Брадикардія лікується єдиним, але дуже надійним методом – пацієнтам під місцевим наркозом під шкіру нижче ключиці імплантується кардіостимулятор, який забезпечує серцю правильний ритм приблизно на 10 років. Причому існують кардіостимулятори, які можуть працювати в режимі дефібрилятора – тобто здатні самостійно запускати зупинилося серце.
Існує і універсальний метод, що дозволяє раз і назавжди позбавити людину від будь-якого виду аритмії. Цю передову технологію, яка стала справжньою сенсацією в науковому світі, розробили і впровадили в Науковому центрі серцево-судинної хірургії ім. Бакулєва.
Під контролем рентгена пацієнтові через вену або артерію вводять катетер. За допомогою картографії внутрішніх поверхонь передсердя з точністю до десятих часток міліметра встановлюється вогнище аритмії. Потім хворе місце припікає радіочастот. Процедура абсолютно безболісна (всередині серця немає нервових закінчень), а її проведення не вимагає загального наркозу, що дозволяє робити її літнім людям, які мають букет супутніх захворювань. Пацієнт встає на ноги вже на наступний день після операції, ще через пару днів виписується додому.
ФАКТИ
■ Найпоширеніший вид аритмії – миготлива. на яку страждає близько 0,5% населення земної кулі. У України такий діагноз у 1,5 млн чоловік. Миготлива аритмія дає найважчі ускладнення. За її вини відбувається більше 35% церебральних інсультів.
ВИДИ АРИТМІЇ
■ Брадикардия – уповільнений ритм.
■ Тахікардія – швидкий ритм.
Група ризику
Існує також група ризику, в яку входять наступні випадки:
- зловживання алкогольними напоями та тютюнопалінням;
- часті стреси;
- схильність до частих інфекційних хвороб;
- спадкова схильність;
- часте вживання кави, чорного чаю, енергетиків та інших стимуляторів;
- безконтрольне лікування медикаментозними препаратами.

У деяких випадках аритмія залишається непоміченою пацієнтом, і це буває внаслідок станів, які пов’язані з серцем і його патологіями. Причинами аритмії серця в таких випадках можуть бути хронічні захворювання інших внутрішніх органів.
прогноз
Для життя і здоров’я прогноз сприятливий при ранній діагностиці і лікуванні. Якщо присутні ускладнення і супутня патологія, то його оцінюють виходячи зі ступеня тяжкості, форми аритмії, динаміки стану після терапії.
Пацієнти з ризиком порушення ритму серця повинні пам’ятати про це і уникати провокуючих такий стан факторів. При появі неприємних симптомів, про які говорилося вище, необхідно пройти комплексне обстеження. Ранній початок лікування дозволить зберегти здоров’я і уникнути ускладнень.
Чим ще можна допомогти будинку?
Хворим аритмією в будь-який момент може знадобитися негайна перша допомога, яку необхідно надати до приїзду швидкої. потрібно:
- в першу чергу посадити або укласти хворого;
- розслабити або зняти краватку, ремінь, розстебнути комір, забезпечивши тим самим організм киснем;
- накапати в воду і дати випити розчин настоянки валеріани, корвалолу, пустирника.
Хворому ні в якому разі не давати антиаритмики і інші серцеві препарати. Всі маніпуляції при терапії аритмії проводить тільки лікар, прийом препаратів повинен знаходиться під його наглядом, так як застосування сильних медикаментів без попереднього діагнозу і призначення може привести до непередбачуваних побічних дій, а помилка з дозуванням – викликати важкі ускладнення.
Перша допомога
При виникненні нападу аритмії дуже важливо знати, яким чином можна надати хворому першу допомогу, щоб уникнути виникнення серйозних наслідків для здоров’я, а також не допустити смерті пацієнта до приїзду швидкої допомоги.
Хворий повинен прийняти горизонтальне положення, з трохи піднятою головою. Можна прийняти краплі корвалолу для того, щоб заспокоїтися.
Якщо всі ці дії неефективні, то можна:
- натиснути на очі пальцями і залишатися в такому положенні протягом декількох хвилин;
- викликати блювоту;
- натиснути на праву сонну артерію;
- занурити обличчя в холодну воду на кілька секунд.
Зона розташування сонної артерії
Можна включити в приміщенні, в якому знаходиться хворий, аромалампу з додаванням таких ефірних олій:
- м’ятна;
- анісова;
- евкаліптова;
- чебрецю;
- ялицеве і т. д.
види
Зміна серцевого ритму порушує оптимальне функціонування органів і систем, створює серйозну небезпеку здоров’ю, аж до загрози життю. Погіршене самопочуття, песимістичний настрій.
Перш ніж боятися, варто звернутися до лікаря за точним діагнозом.
Спосіб лікування аритмії серця, ступінь її небезпеки здоров’ю визначає конкретний вид патологічного стану.
Розрізняють такі види аритмії:
- миготлива;
- синусова;
- екстрасистолія.
Незалежно від конкретного виду організму періодично недостатньо надходження крові до окремих органів. Страждає головний мозок, система кровообігу, центральна нервова система, що може послужити причиною розвитку порушення ритму.
Терапія Варфаріном і новими антикоагулянтами
На тлі фібриляції передсердь всі пацієнти, за винятком осіб старше 65 років і пацієнтів з низьким ризиком (не більше 2 балів) повинні отримувати пероральну антикоагулянтну терапію.
В принципі, це може бути і парентеральная терапія нефракціонованим гепарином, але на етапі амбулаторного лікування доцільніше прийом таблетованих засобів.
Розроблений в 1924 році як банальний щурячу отруту, Варфарин на сьогодні зайняв лідируючі позиції серед пероральних антикоагулянтів. Призначення його і прийом повинні супроводжуватися контролем МНО, і це кілька прив’язує пацієнта до лабораторії або клініці. Детально про МНО і варфарином см. Антикоагулянти.
Стартова доза препарату повинна становити від 2.5 до 5 мг, які приймаються одноразово ввечері в перерві між 17 і 19 годинами після їжі. При підборі дозування МНО контролюють в перший тиждень через день або щодня вранці (краще з 9 до 11), з другого тижня контроль проводиться двічі на тиждень, потім одноразово в місяць. Також один раз в місяць пацієнт здає загальний аналіз сечі для виключення микрогематурии (макрогематурию він може побачити і сам по рожевому фарбування сечі).
У порівнянні з дезагрегантну терапією Аспірином (в дослідженні BAFTA пацієнти брали 75 мг) Варфарин на 52% знижував ризики інсультів.
В цілому ж, подвійна дезагрегантну терапія Аспірином і Клопідогрелем може скласти альтернативу варфарином тільки в разі, якщо у пацієнта відсутня можливість конгтроля МНО. При цьому ризики кровотеч як на дезагрегантами. Так і на варфарином приблизно рівні. Але Варфарин ефективніше на 40% (дані дослідження ACTIVE W).
Нові антикоагулянти вже не так нові і швидше повинні бути віднесені до прямих пероральним антикоагулянтів. Це дабігатран (Прадакса) – прямий інгібітор тромбіну, а також Рівароксаюан (Ксарелто) і апіксабан (Еклівіс) – прямі оборотні інгібітори фактора згортання Xa. До останніх відносять і Едоксабан, що пройшов 3 фазу клінічних досліджень, але ще не зареєстрований.
За матеріалами дослідження RE-LY:
Дабігатран в дозі 150 мг двічі ефективніше Варфарина щодо зниження ризику інсульту, але настільки ж часто може ускладнитися кровотечею. Дозування ж 110 мг при дворазовому прийомі дорівнює по ефективності варфарином, але безпечніше щодо кровотеч. Дорівнює по ефективності варфарином та Ривароксабан в дозі 20 мг на добу.
Апіксабан знижує смертність, дає трохи менше кровотеч, не вимагає скасування або зниження дози при нирковій недостатності (зниження швидкості клубочкової фільтрації).
Таким чином, альтернативою варфарином у осіб без клапанних протезів і мітральногостенозу і зниження швидкості клубочкової фільтрації може вважатися дабігатран.
Чи можна зняти напад аритмії таблетками?
Антиаритмічні препарати приймати самостійно категорично не рекомендується, так як вони самі можуть спровокувати важкий напад аритмії, в результаті якого значно підвищується ризик інсульту з летальним результатом. Зазвичай вперше їх починають пити в стаціонарі під наглядом лікаря.
Якщо переносимість хороша, то цей лікарський засіб продовжують приймати в амбулаторних умовах.
Існує також такий спосіб профілактики нападу аритмії:
- Під час їжі прийняти 1 таблетку панангина. Він забезпечує серце калієм і магнієм, які необхідні для нормалізації структур міокарда, що відповідають за провідність електричних імпульсів. Порушення калієвого балансу призводить до погіршення скоротливої здатності.
- Прийом 2 таблеток анаприліном, активною речовиною якого є Пропранолол. Він надає антиаритмічний ефект, знижує артеріальний тиск і зменшує потребу серця в кисні.
- Прийом 1 таблетки фенозепама, реланіум або седуксен перед сном для заспокоєння нервової системи і зниження тонусу скелетної мускулатури.
Аритмія серця, лікувати в домашніх умовах яку можна вищеописаним способом, вимагає постійного контролю з боку лікаря, так як ці препарати викликають побічні ефекти. Наприклад, Анаприлин може привести до бронхоспазму.
Якщо стан погіршується, то потрібно звернутися за швидкою медичною допомогою. Найчастіше для купірування нападів лікарі застосовують Кордарон, Новокаинамид, Пропафенон. Слід враховувати, що серцевий ритм може відновитися тільки протягом декількох годин від початку лікування.
дієта
Необхідно також коротко розповісти про специфіку харчування при аритмії серця. Раціон повинен відрізнятися від звичайного – пацієнт зобов’язаний активно вживати продукти з підвищеним вмістом кальцію, калію, магнію, а також з іншими мікроелементами, необхідними для роботи серця.

Також, підкоригувавши харчування, можна погасити рецептори блукаючого нерва. Адже саме він блокує або пригнічує функцію синусового вузла, тим самим провокуючи збої в роботі серцевого системи.
Крім того, здорове харчування – це спосіб боротьби із зайвою вагою і налагодження обмінних процесів. Дані фактори також відносяться до основних провокаторам серцевих збоїв.
Як вилікувати аритмію серця в домашніх умовах? Повне одужання – це суто індивідуальне питання, але ось що точно потрібно зробити кожній людині, яка страждає на цю недугу, так це включити в своє меню наступні продукти:
- Фрукти, багаті мікроелементами і вітамінами. Це груші, сливи, банани, малина, яблука, апельсини і смородина.
- Овочі: капусту, помідори, гарбуз, огірки, картопля, квасоля, буряк, червоний перець.
- Відварене м’ясо (індичку, куряче філе і кролика) і нежирну рибу (на пару, бажано).
- Мед.
- Молочні продукти – йогурт і нежирний сир.
- Розмарин, так як він зміцнює судини.
- Брокколі, бо в ньому міститься безліч мікроелементів і вітамінів (клітковина, залізо, фосфор в тому числі).
- Авокадо, тому що в ньому містяться мідь і залізо в величезній кількості, а також ферменти, купирующие розвиток аритмії.
- Грейпфрут, оскільки він вважається найціннішим джерелом глікозидів і рослинної клітковини. Його регулярне поїдання сприяє зміцненню серцевого м’яза і нормалізації обмінного процесу.
- Петрушку, адже вона є прекрасним сечогінним засобом, незамінним при аритмії.
Заборонені продукти також потрібно перерахувати, раз мова йде про те, чим можна вилікувати аритмію серця. Назавжди рекомендується відмовитися від копченостей, субпродуктів, жирного м’яса, маринованих і солоних виробів, жирної кісломолочку, напівфабрикатів, консервів, яєць (можна лише паровий омлет і всмятку) і спецій.
лікування захворювання

Аритмія усувається через комплексне лікування. Як відомо, первинними джерелами відхилення ритму серця виступають хронічні захворювання кровоносної органу, включаючи ішемію або артеріальну гіпертонію, пацієнтові призначають цілий ряд засобів, для стимуляції повноцінної діяльності.
Серед ефективних і популярних ліків, якими лікується аритмія і її наслідки числяться:
- Інгібітори ангіотензинперетворюючого ферменту (і-АПФ). Відновлюють серцевим ритм, усувають аритмію і її симптоматику. Призначаються для тривалого терапевтичного курсу. Препарати, які стосуються цій групі, створені для одиночного прийняття. Комбіноване лікування категорично забороняється;
- Сартана. Стимулюючі препарати. Усувають відхилення ритму серця, застосовуються в якості профілактики при ішемії;
- Блокатори бета-блокатори. Сильнодіючі серцеві препарати, які насичують кровоносну м’яз необхідними поживними елементами, включаючи кисень. Запобігають миготливу аритмію. Призначаються для короткого курсу, так як тривале застосування лікарських засобів може обернутися серйозними наслідками;
- Діуретичні засоби. Призначаються для профілактики, якщо є відхилення в міокарді.
Решта препарати для серцево-судинної системи призначають в індивідуальному порядку, при необхідності або факторі ризику рецидиву хвороби. Лікування аритмії всіх видів повинно бути комплексним, так як захворювання має серйозні наслідки. Призначаються препарати, за винятком інгібіторів ангіотензинперетворюючого ферменту, вживаються пацієнтом протягом 2-3 тижнів.
На жаль, не завжди можна обмежитися прийомом лікарських засобів, тому лікування всіх видів аритмії серця проводиться хірургічним шляхом.
Класифікація аритмій
Оскільки стаття загальноосвітня, не буду перевантажувати вас науковими термінами, патофізіології та іншими характеристиками, а в загальних рисах поясню, на які основні групи поділяються аритмії.
За джерела (топографічно) вони бувають надшлуночкові (все, що виникає вище атріовентрикулярного вузла) і шлуночковими. За частотою ритму виділяють тахікардії (з ЧСС більше 90-100 в хвилину) і брадикардії (уповільнення ритму до 50-60 ударів і менше). Тахікардії в свою чергу поділяються на надшлуночкові і шлуночкові, пароксизмальні і непароксізмальние.
В основі брадикардий лежить порушення провідності імпульсу – блокада, яка може бути синоатріальної, атріовентрикулярної, міжпередсердної і внутрішньошлуночкової. Це найбільш часто зустрічаються аритмії, і подібна класифікація дає уявлення про те, як потрібно їх лікувати.
Таблиця 1. Класифікація аритмій.
За локалізацією:
|
За частотою серцебиття:
|
тахікардії:
|
блокади:
|
Окремо виділю екстрасистолію – «королеву» серед аритмій. Переважна кількість пацієнтів звертаються до мене саме з цією проблемою. Екстрасистоли – позачергові скорочення серця. Вони зустрічаються у всіх – як у здорових, так і у осіб з різними захворюваннями – і нерідко забирають спокій і сон у пацієнтів з-за обтяжливих відчуттів, які вони відчувають під час перебоїв ритму.
З цим типом порушення ритму пов’язаний цікавий парадокс: у здорових осіб вони не становлять небезпеки для життя, незважаючи на яскраві прояви симптомів. У людей же з серйозними органічними захворюваннями екстрасистоли можуть протікати безсимптомно і бути випадковою знахідкою на електрокардіограмі або добове моніторування ЕКГ.
Якщо не лікувати

Аритмія без лікування загрожує важкими ускладненнями:
- Ослаблення і зношування міокарда, м’язи, що живить серце;
- Недостатнє харчування внутрішніх органів, мозку за рахунок ослаблення насосної функції серця;
- Ризик утворення тромбів і закупорки кровоносних судин
Аритмія може виникнути на тлі повного здоров’я, як відповідь на важке фізичне навантаження, нервове виснаження, внутрішню хворобу. Раптовість ознак, різке погіршення стану вимагають негайного виклику бригади швидкої допомоги. При повторних нападах необхідно обстеження і призначення лікування, оскільки ускладнення аритмії можуть бути фатальними.
Зміна способу життя
Аритмія серця, лікувати в домашніх умовах яку можна вищевказаними травами, часто буває спровокована шкідливими звичками. Для того, щоб напади не повторювалися, необхідно змінити спосіб життя.
Рекомендується виконувати наступні поради:
- уникати стресів, емоційної, розумової та фізичної перенапруги;
- дотримуватися дієти – виключити тваринні жири, гостру їжу, консерви і страви з цукром, кофеїн-містять і алкогольні напої; більше вживати каші, овочі та фрукти, продукти, багаті калієм (картопля, абрикоси, квасоля, морська капуста, родзинки, петрушка та інші) і магнієм (халва, кавун, петрушка, морська капуста, вівсяна, гречана і пшоняна каша, чорнослив, курага );
- займатися помірними фізичними навантаженнями, які потрібно збільшувати поступово, з 10 до 30 хв. щодня;
- дотримуватися режиму дня, не працювати в нічні години, висипатися;
- відмовитися від куріння та інших шкідливих звичок.

Так як аритмія серця найчастіше є вторинним ознакою основного захворювання, то для її профілактики необхідно своєчасне виявлення і лікування гострих або хронічних патологій, наявних у пацієнта.
Лікувати в домашніх умовах цей стан можна із застосуванням засобів народної медицини. Якщо лікар призначив протиаритмічний препарат, не можна різко припиняти його прийом або змінювати на інші ліки, тому що це може привести до важкої форми стенокардії, аритмії, гіпертонії і навіть до смерті.
Як її виявити у хворого?
| метод діагностики | Що виявляє при даної хвороби |
|
|
| Ехокардіографія (чрезпищеводная або зовнішнім датчиком) | За допомогою цієї методики можна виявити зміна анатомії серця (пороки клапанів), вторинне збільшення передсердь і шлуночків і витончення їх стінок, тромби всередині серця |
| Дослідження тропонинов, креатинкінази | можуть бути підвищені при постійній або персистуючої формі аритмії |
| Визначення рівня гормонів щитовидної залози (тироксин, трийодтиронін, тиреотропний гормон) | Якщо розвиток хвороби пов’язане з гіперфункцією щитовидної залози, то виявляється підвищення рівня її гормонів |
| Коагулограма, включаючи МНО | Дослідження допомагає виявити зміни системи згортання крові і запобігти утворенню тромбів |
| Визначення змісту електролітів крові (калій, натрій, хлор) | Визначаються для діагностики серцевої недостатності і застою рідини в організмі |
| Дослідження шлаків крові (сечовина, креатинін, залишковий азот) |
Радіочастотна катетерних аблація
Радіочастотна абляція стала на сьогоднішній день найбільш дієвим методом лікування фібриляції передсердь. Суть методики полягає в руйнуванні джерела додаткових електричних імпульсів в серце без відкритого втручання. Проводиться операція проводиться тільки в спеціалізованому медичному закладі.
Перед проведенням маніпуляції лікар за допомогою спеціальних пристроїв виявляє патологічно змінений ділянку серцевого м’яза. Потім в стегнову вену вводиться особливий катетер, який з потоком крові досягає серця. Цей катетер здатний виділяти радіочастотні електричні імпульси, що руйнують патологічний осередок. Після проведення маніпуляції катетер витягується.
Аритмія у дитини
Аритмія у дитини – часто зустрічається кардіологічний діагноз, який зазвичай виявляють випадково, адже діти не відчувають порушення серцевого ритму і не скаржаться на нього. Особливо це актуально для немовлят. Батьки можуть запідозрити недобре, якщо у малюка спостерігається задишка, шкіра періодично блідне або синіє, він турбується, відмовляється від їжі або мляво смокче, погано додає у вазі, неважливо спить і багато плаче.
У старшому дитячому віці батьки можуть звернути увагу на яскраві симптоми аритмії серця:
- слабкість,
- непритомність,
- погане самопочуття після фізичних навантажень.
Особливо тривожні непритомність – раніше їх вважали ознакою неврологічного розладу і відносили до симптомів епілепсії. Тепер же виявлено, що непритомний стан викликано різким падінням тиску, а воно, у свою чергу, зумовлено порушенням серцевого ритму.
Причиною аритмії у дитини буває порушення обміну калію, магнію і натрію, збій в нервовій регуляції, вроджені та набуті серцеві патології, ендокринні хвороби. Порушення може з’явитися після важких інфекційних хвороб (ангін, пневмоній), кишкових інфекцій і отруєнь з втратою рідини і порушенням обміну калію, магнію, натрію.
Аритмія може мати спадковий характер і передаватися генетично. Є й фізіологічне пояснення збоїв в роботі серця: нервова і вегетативна система в дитячому віці ще незріла, а тому синусовий вузол не завжди спрацьовує коректно. Дослідження показали, що є кілька небезпечних періодів, коли можливий розвиток аритмії у дитини: в 4-8 місяців, потім 4-5 років, 7-8 років і початок підліткового періоду. Тому дуже важливо провести планове диспансерне обстеження зі зняттям електрокардіограми саме в цей час.
Як зрозуміти, що це аритмія?
Прояви аритмій залежать від їх виду, впливу на роботу серця і системну гемодинаміку (рух крові, забезпечення киснем життєво важливих органів). Порушення ритму серця можуть нічим себе не проявляти. Іноді це тільки неприємні відчуття його «власника».
Найчастіша різновид аритмій – екстрасистолія. Причини її невідомі, вона зустрічається у 80% здорових людей. Абсолютно нешкідлива аритмія для здорового серця в одиничному і груповому варіанті. Її відчувають не всі люди, тільки невротики, що пов’язано з особливостями сприйняття «шерехів» в організмі.
Вона відчувається, як коротка зупинка серця, «перекидання», особливо сильного удару або скорочення серця. Якщо не звертати на це уваги, сприйняття притупляється, стає непомітним. В іншому випадку, коли їх появи надається невиправдано підвищена увага, вони починають сприйматися особливо барвисто. З’являється страх зупинки серця, раптової смерті, приєднуються напади слабкості, запаморочення, пітливість, похолодання кінцівок.
Екстрасистолія з синусовою тахікардією зустрічається особливо часто у молодих людей, як ознака неврозу, фізичної натренованістю. Невроз, який є причиною таких відчуттів, прогресує до панічних атак, які потребують серйозних вольових зусиль для їх подолання. Ці прояви аритмій – найчастіша причина звернень молодих чоловіків до кардіолога.
При наявності серйозної патології серця цей вид аритмії вимагає уваги, спостереження, іноді – додаткового лікування. Мають значення умови появи екстрасистол. У спокої вони з’являються при неврозах, при фізичному навантаженні (як правило, не відчуваються при цьому) причина їх може бути серйозною.
Іншими ознаками аритмії є напади серцебиття різної тривалості: від декількох хвилин до декількох годин, діб. Вони з’являються в будь-які періоди життя. Зустрічаються у чоловіків дещо частіше жінок.
Причини нападів серцебиття:
- наявність додаткових провідних шляхів в серце (коли відсутня функція синаптичної затримки атріовентрикулярного вузла);
- алкогольна інтоксикація;
- тиреотоксикоз;
- ішемічна хвороба серця;
- кардіоміопатія;
- якщо причину приступів серцебиття знайти не вдається, її називають ідіопатичною (невідомої).
Рідко зустрічаються приступообразні запаморочення, слабкість, непритомність (так звані синкопальні стани), причиною яких є арі зазвичай люди солідного віку (або дуже маленькі діти з вродженими вадами серця). Це блокади серця високих ступенів, що дають паузи в роботі більше 3 секунд або занадто високу частоту скорочень серця (близько 300 за хвилину). Такі стани не забезпечують повноцінного кровопостачання головного мозку.
Народні засоби при порушенні серцевого ритму
У народній медицині існує багато рецептів, спрямованих на поліпшення роботи серця.
Суть більшості з них зводиться до 3 аспектам:
- Розчинення солей кальцію, які накопичуються в кровоносних судинах і хребті. Для цього застосовуються кислоти, які є в складі рослин. Особливо корисний в цих цілях сік лимона (якщо немає захворювань шлунково-кишкового тракту), який рекомендується приймати щодня.
- Усунення неврозів, які є причиною аритмії.
- Розчинення тромботичних бляшок і профілактика їх утворення. У цьому плані особливо ефективні омега-кислоти, які містяться в морепродуктах. Замість риби можна вживати аптечний риб’ячий жир.
- Насичення серця мікроелементами, які сприяють нормалізації провідності електричних сигналів в його тканинах і відновленню нормального ритму. Найбільш важливими з них є магній, калій і вітаміни групи B.
валеріана
Екстракти, отримані з валеріани, входять до складу седативних лікарських засобів. Біоактивні речовини цієї рослини сприяють усуненню неврозу, при якому виникає прискорене серцебиття і спазм коронарних судин. Подрібнені коріння рослини заливають 1 ст. гарячої води і томят на водяній бані 15 хв.

Після цього необхідно помістити розчин в тепле місце і настояти його 1 ч. Так як він концентрований, то пити його досить по 1 ст. л. тричі на день. Можна також приготувати настій в холодному вигляді. 1 ст. л. валеріанових коренів заливають ½ ст. кип’яченої води і витримують протягом 1 доби.
Чорна редька
У народній медицині чорна редька відома більше як протимікробний засіб, ефективне при захворюваннях дихальної системи. Однак її використовують також в якості натурального ліки, що перешкоджає тромбоутворення.
Для цього коренеплід подрібнюють на тертці і віджимають сік. Його п’ють по 1 ст. л. тричі на день. У сік рекомендується додавати мед. Так як рослина має гострий смак (завдяки наявності аллілгорчічное масла), даний продукт не рекомендується при запальних патологіях ШКТ.
глід
Плоди глоду містять біоактивні компоненти, які мають стимулюючий вплив на серце і в той же час зменшують збудливість його м’язи. Концентровані препарати, одержувані шляхом витяжки, сприяють розширенню периферичних кровоносних судин. Урсолова і олеановая кислота покращують кровообіг у мозку і знижують артеріальний тиск.

Готову настоянку глоду можна придбати в аптеці. Тим хворим, які не можуть застосовувати ліки на основі спирту, можна зробити водний настій. Для його приготування необхідно 1/3 ст. ягід розім’яти так, щоб стала видна м’якоть. Заварити їх в 1 ст. окропу і потримати на слабкому вогні близько 10 хв. Відвар остудити, процідити і випити цю кількість в декілька прийомів протягом дня.
шипшина
Для лікування аритмії в народній медицині застосовують пелюстки шипшини. Так само, як і плоди рослини, вони містять вітамін С, який має антиоксидантні властивості і перешкоджає тромбоутворення. Дана частина рослини також багата глікозидами і ефірними маслами.
Квітки можна придбати в аптеці в упаковці або зібрати свіжі. Настій готують наступним способом: 1 ст. л. сировини заливають 1 ст. кип’яченої води, витримують на водяній бані 10 хв., проціджують. П’ють настій шипшини по 1 ст. л. тричі на день до прийняття їжі.
Мелісса
Мелісса володіє широким спектром лікувальної дії. Вона має седативний, протимікробний, спазмолітичний і антиоксидантний ефект. У кардіології це рослина застосовується при гіпертонічній і ішемічній хворобі, при аритмії, пов’язаної з почастішанням пульсу.
Для приготування лікарського настою 2 ст. л. свіжої або сухої подрібненої меліси заливають 1 ст. окропу. Її витримують на водяній бані 15 хв. Мелісу п’ють по 1/3 ст. в 3 прийоми за день. Загальна тривалість лікування – 3-4 тижні.
калина
Плоди калини містять велику кількість пектинів, каротину, аскорбінової кислоти і вітаміну B в пов’язаної формі. У їх складі є також валериановая кислота, яка застосовується для лікування гіпертонії, неврозів під час клімаксу і при синдромі хронічної втоми.

Плоди калини в лікувальних цілях можна вживати як в свіжому вигляді, так і в формі відвару. У першому випадку їх прокручують через м’ясорубку. Робити це потрібно з насінням, так як в них багато жирних кислот, які перешкоджають тромбоутворення.
Отриману масу змішують з рівною кількістю меду. Зберігають калину в холодильнику. Як натурального консерванту можна додати до складу подрібнений лимон. Пюре калини вживають в їжу по 1 ст. л. 2-3 рази на день. Загальна тривалість прийому – 1,5-2 міс.
календула
Хімічні дослідження показують, що в складі наземної частини календули, або «нагідок», міститься більше 400 речовин, серед яких виявлені і глікозиди, що сприяють відновленню роботи серця. У дослідах на щурах також було виявлено, що ця рослина надає нейропротективное дію.
Щоб приготувати настій, потрібно взяти 1 ст. л. сухих квіток календули (можна і свіжих), залити 0,5 л окропу. Краще помістити їх в термос, так як трава повинна настоятися півгодини. Якщо його немає, то рекомендується обернути каструлю махровим рушником. Настій приймають по ½ ст. за 20 хв. до прийому їжі тричі на день. Тривалість прийому – 2 тижні.
Яблуко і цибулю
Солі яблучної кислоти (Малатья) сприяють поліпшенню обміну речовин і кровообігу. Вони утворюються в організмі людини під впливом ферментів, при цьому виділяється енергія, необхідна для клітин і тканин. Ріпчасту цибулю здавна застосовується в народній медицині як вітамінного і протимікробного засобу.

Препарати на його основі використовуються також для лікування атеросклерозу і гіпертонії.
Для приготування кошти на основі лука і яблука потрібно натерти 1 велику цибулину на дрібній тертці. Те ж саме необхідно зробити з 1 зеленим яблуком (або подрібнити його в блендері).
Обидва компоненти змішати в чашці. Отримане пюре беруть по 1 ст. л. двічі на день протягом місяця. Даний рецепт можна застосовувати тим людям, які страждають захворюваннями шлунково-кишкового тракту (виразка, гастрит, коліт та інші патології), так як суміш може викликати подразнення слизової.
синій волошка
У синьому волошку містяться глікозиди і сапоніни, які здатні зв’язуватися з холестерином і підвищувати ефективність роботи серцевого м’яза. Квітки рослини багатодітній родині і слабку седативну і спазмолітичну дію.
Для приготування лікувального засобу з волошки 1 ст. л. квіток заварюють 1 ст. окропу і настояти 1 год. П’ють його по 1/3 ст. в 3 прийоми протягом дня. Краще готувати цей склад щодня і вживати в свіжому вигляді. Волошка не можна використовувати тим людям, у яких є схильність до кровотеч.
сухофрукти
При захворюваннях серця рекомендується повністю відмовитися від цукру і замінити його на сухофрукти, які містять велику кількість мікроелементів, які покращують роботу серця: калій, фосфор, залізо, вітаміни групи B і інші речовини.

Для приготування живильної суміші родзинки, курагу, інжир, чорнослив, фініки промивають і заливають окропом на 10 хв. Туди ж поміщають волоські горіхи. Ці інгредієнти беруть по 200 г (можна варіювати їх зміст за смаком). Після замочування сухофрукти підсушують на рушник і видаляють з них кісточки. 1 лимон промивають, нарізають шматками разом з цедрою.
Потім всі інгредієнти прокручують через м’ясорубку або подрібнюють в блендері. Вийде густа паста. У неї додають 1 ст. меду і все перемішують. Пасту розкладають по скляних банках і зберігають в холодильнику. Їдять її по 1 ст. л. 2 рази на день. Цю пасту можна вживати просто як десерт.
блокади серця
Так називаються збої в ритмі скорочень, які відбуваються через проблеми, пов’язаних з проходженням нервових імпульсів через провідну систему м’язи. Лікування завжди залежить від ступеня тяжкості перебігу блокади. Ось короткі принципи:
- Друга ступінь 2-го типу має на увазі проведення постійної стимуляції зовнішнім кардіостимулятором. На ранньому етапі дана недуга можна купірувати, але тільки якщо причина криється не в спадковості. Часто це захворювання розвивається в результаті зловживання наркотиками або медикаментами.
- Якщо блокада викликана іншою серцевою патологією, то людині можуть встановити кардіостимулятор.
- Третя ступінь захворювання не лікується. Терапія направлена на полегшення симптомів і поліпшення якості життя. Мета лікування – не допустити зупинки серця. Так що кардіостимулятор встановлюється у всіх випадках.
Неповні блокади другого і першого ступеня є безсимптомними, а тому вимагають лише спостереження і планових оглядів. Хоча для початку їх треба виявити, а виявляються вони тільки при проведенні ЕКГ.
Найбільший ризик для життя людини представляють блокади високих ступенів, а також швидко прогресуючі захворювання. Тому що в таких випадках спостерігаються порушення кровотоку і серцева недостатність.
Операція по установці кардіостимулятора завжди проводиться екстрено. Процедура виконується із застосуванням «Атропіну», «Адреналіну», «теофіліну» і «допаміну». Реабілітація передбачає обов’язкове приймання м-холіноблокаторів, бета-адреностимуляторов і симпатоміметиків.
Захворювання, при яких виникають порушення ритму
Не тільки патологія серцево-судинної системи призводить до розладу функцій серця. Поява ознак хвороби можливо при наявності у пацієнта:
- атеросклерозу;
- міокардиту;
- вроджених аномалій будови;
- дистрофічних процесів в міокарді;
- інфаркту;
- сердечнаой недостатності;
- феохромоцитоми;
- артеріальної гіпертензії;
- грижі в стравохідного отвору діафрагми;
- кардіоміопатії.
Серед пацієнтів частіше зустрічається аритмія, основна причина якої – розлад функції з боку серцево-судинної системи.
міокардит
При міокардиті відбувається запалення м’яза. Це виникає після поразки кардіоміоцитів інфекцією. Порушення серцевого ритму відбувається під впливом токсичних речовин, що виділяються мікроорганізмами.
Клінічна картина залежить від ступеня зміни стінок органу і тяжкості процесу. Початок може бути безсимптомним. Виходячи з даних патофізіології, навіть незначно уражені клітини серця стають причиною аритмії.
Інфаркт міокарда
Порушення кровообігу коронарних судин призводить до некрозу міокарда. На локальному ділянці формуються осередки, які перестають бути активними. У ряді випадків при спазмі артерій виникає такий же результат. Правильно підібраний алгоритм невідкладної допомоги знижує ризик розвитку ускладнень.
Одним з наслідків постинфарктного стану є порушення ритму серця. Некротизовані ділянки в міокарді можуть бути великими і дрібними.
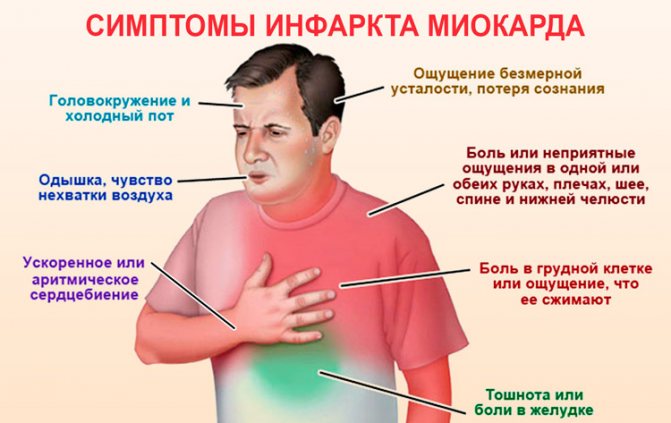
феохромоцитома
Освіта являє собою пухлину з локалізацією в мозковій речовині надниркових залоз. Вона виявляється в ранньому, підлітковому та дорослому віці. Клітини починають продукувати в великій кількості катехоламіни. До них відносять адреналін і норадреналін. У рідкісних випадках пухлина перетворюється в злоякісну. Такий вид клітин поширюється по кровотоку в інші органи.
Феохромоцитома завжди протікає з підвищенням артеріального тиску. Під час кризу, спровокованого катехоламинами, воно різко збільшується. У період між нападами стабільно тримається на високих цифрах, або може знижуватися. При формуванні навіть невеликої пухлини ритм серця змінюється. На догоспітальному етапі надається допомога для нормалізації тиску. Пацієнт доставляється в стаціонар і після обстеження оперується.
Коротенько про патологію
Перш ніж розповісти про те, як вилікувати аритмію серця, потрібно коротко обговорити специфіку даного порушення. Взагалі даним терміном позначаються різні за проявами і механізму виникнення розлади серця, що стосуються його ритму.
Аритмії здатні викликати важкі порушення діяльності даної м’язи і інших органів. Часто цей розлад виявляється ускладненням або наслідком серйозних патологій.
Симптоми аритмій можна виділити в такий перелік:
- Виразне відчуття серцебиття.
- Слабкість.
- Запаморочення.
- Перебої і завмирання серця.
- Болі і тиск в грудях.
- Непритомність.
- Задишка.
Якщо не лікувати аритмію, то захворювання почне прогресувати. А це загрожує нападами стенокардії, тромбоемболією, набряком легенів, гострою серцевою недостатністю або і зовсім смертю.
Від чого буває аритмія серця? Взагалі дана патологія може бути або наслідком серцево-судинної патології, або самостійним явищем. Тобто причина криється або в пошкодженні серцевого м’яза, або в інших змінах організму: проблеми з ЦНС, захворювання щитовидної залози або шлунково-кишкового тракту, порушення електролітного рівноваги, травми грудної клітини і т. Д.
навантаження
Обговорюючи, як виявляється аритмія серця і що взагалі необхідно для лікування цієї недуги, треба пару слів сказати і про спосіб життя, якого повинен дотримуватися кожна людина, що зіткнувся з цією патологією.

Необхідно відмовитися від швидкого бігу, ходьби, фізичного перенапруження, підйому тяжкості, а також виключити зі свого життя всі фактори, що провокують хвилювання, переживання і стрес. Будь-які перераховані навантаження при аритмії серця небезпечні.
Рекомендується частіше гуляти на свіжому повітрі, відпочивати на море і в лісі, а також виконувати при хорошому самопочутті короткі комплекси вправ з метою загального зміцнення.
Прояви на кардіограмі
Розглянемо ознаки аритмії на електрокардіограмі на прикладі екстрасистолії, тахікардії та блокади проведення імпульсу.
Якщо у пацієнта є екстрасистолія, наприклад передсердна, його ЕКГ буде виглядати наступним чином: на тлі синусового правильного ритму, де між шлуночковими комплексами однакові інтервали, з’являється позачергове скорочення, після якого слід пауза різної тривалості залежно від виду екстрасистоли.
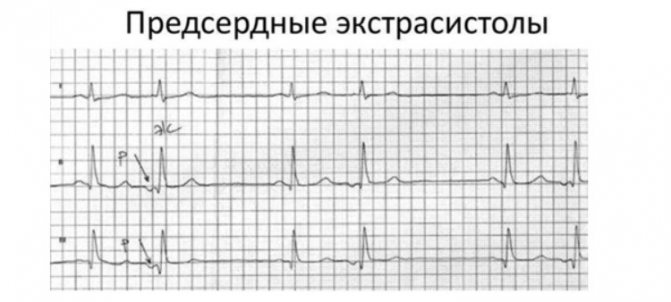
Тахікардію розберемо на двох прикладах: пароксизмальна АВ-вузлова і шлуночкова. При першому типі аритмії на ЕКГ зафіксовано епізод ритму з високою частотою, при цьому вона зберігається незмінною протягом усього нападу. Комплекси на кардіограмі вузькі і не буде видно зубці Р, характерні для синусового ритму.
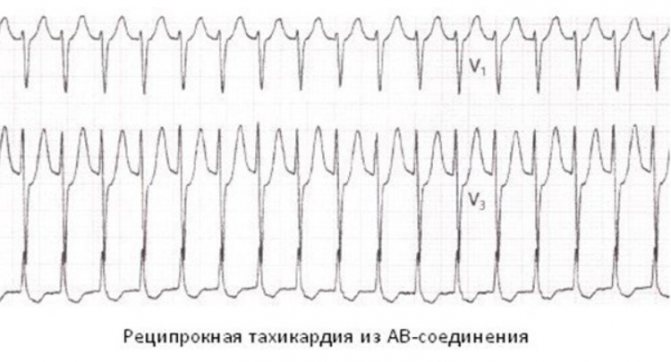
При шлуночкової тахікардії реєструються розширені деформовані комплекси, що нагадують блокади ніжок пучка Гіса, ЧСС – більше 120 ударів в хвилину.
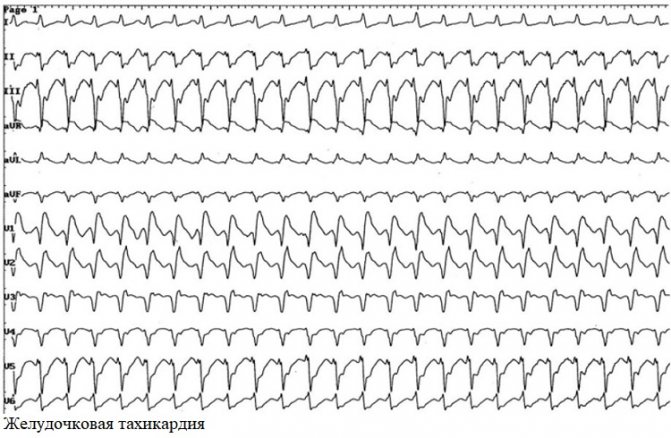
У разі розвитку блокади, наприклад АВ-блокади 1 ступеня, на ЕКГ ми бачимо подовження інтервалу PQ більш, ніж на 0,2 сек, що відображає порушення проведення імпульсу від передсердь до шлуночків. При АВ-блокаді 2 ступеня Мобитц 2 виникає раптове випадання комплексу, при цьому інтервал PQ або подовжений, або нормальний.
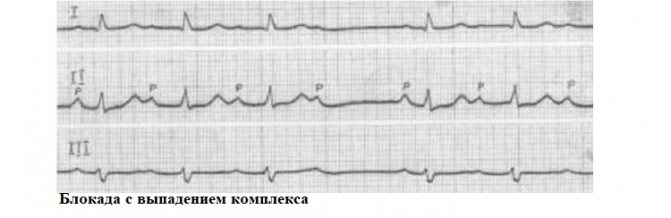
Як правильно лікувати аритмію в домашніх умовах?
Медикаментозне лікування аритмії включає в себе наступні етапи:
- Прийом антикоагулянтів (Аспірин, Варфарин, Синкумар, Фенилин, Еліквіс і інші) для профілактики тромбоемболічних ускладнень. У домашніх умовах з цією метою можна використовувати відвари трави буркуну, листя і плодів глоду, настій шишок хмелю, риб’ячий жир.
- Прийом антиаритмічнихзасобів (тільки за призначенням лікаря).
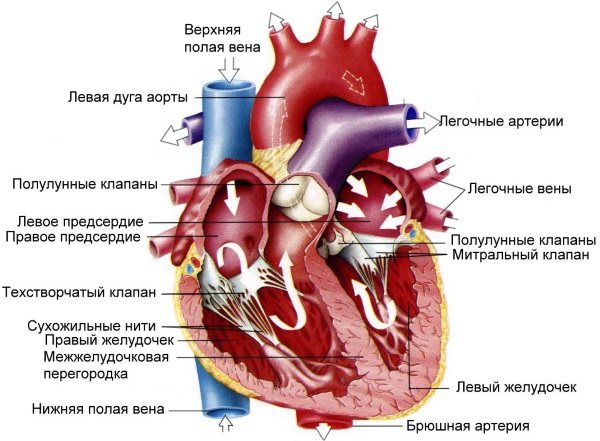
- Зміцнення серцевого м’яза, поліпшення метаболізму в ній (Рибоксин, Милдронат, АТФ). Альтернативою медикаментів є глід, часник, сухофрукти, банани.
- Лікування основної причини – неврозів, ендокринних, інфекційних та інших захворювань. Підбір ліків і трав проводиться індивідуально.
Чим небезпечне захворювання: можливі наслідки
При серцевої аритмії в аорті знижується об’єм крові, тому в головному мозку утворюється недолік кисню. Людина відчуває різке запаморочення, при якому іноді втрачає свідомість. А якщо в цей час він працює на висоті, веде автомобіль або переходить проїзну частину з дитиною? Наслідки збоїв в серці бувають сумними. Деякі види патології призводять до розвитку гострої серцевої недостатності, нападу стенокардії, набряку легенів, коли хворому потрібна термінова операція.
Кожен шостий інсульт настає після діагностики серцевої аритмії. Особливо у пацієнтів з хронічною екстрасистолією, коли відсутність скорочення передсердь провокує застій крові або формування згустків, які переміщаються з кров’ю по судинах і зупиняються, закупорюючи їх. Нерідко мішенню такого тромбу є головний мозок, внаслідок чого настає інсульт.

тахікардія
Тепер можна поговорити про те, як вилікувати аритмію серця. Тахікардія – тип патології, при якому ритм перевищує 90 ударів в хвилину.
Лікування передбачає прийом седативних препаратів, найбільш дієвими з яких є «Реланіум», «Фенобарбітал» і «Діазепам». Часто лікарі призначають медикаменти рослинного походження: «Ново-Пасит», «Персен», екстракти валеріани і пустирника, настоянку глоду.
Обов’язковий прийом бета-блокаторів. Вони регулюють вплив на організм норадреналіну і адреналіну. Ось які засоби рекомендовані:
- Бісопролол ( «Бісомор», «Коронал», «Конкор»).
- Метопролол ( «ВАЗОКАРДИНУ», «Логімакс», «Беталок»).
- Атенолол ( «Тенолол» і «Прінорм»).
- Небіволол ( «Бінелол» і «Небілет»).
- Тимолол ( «Окумед» і «Арутимол»).
- Пропранолол ( «Анаприлин», «Пропамін» і «Нолотен»).
- Надолол ( «коргард»).
- Окспренолол ( «тразікор» і «Коретал»).

Розповідаючи про те, як вилікувати аритмію серця, потрібно зробити застереження, що при тахікардії найбільш ефективними є медикаменти на основі бісопрололу і пропранололу.
профілактика тромбоутворення
- введення гепарину в дозуванні 4000-5000 ОД внутрішньовенно;
- застосування НМГ – Фленокс, клексан, Цібор, фраксипарин в дозуванні 0,2-0,4 мл підшкірно;
- після купірування гострого нападу аритмії перехід на варфарин по 5 мг / добу;
- пероральний інгібітор тромбіну – дабігатран (прадакса) – використовується як альтернатива варфарину по 150 мг 2 рази на добу.
- антиагреганти – ацетилсаліцилова кислота (Кардіомагніл, аспекард по 75 мг на добу), клопідогрель (плавікс, Тромбонет по 75 мг / добу).
Фактори, що провокують аритмію
Причиною дисфункції роботи серця може бути саме різне вплив на наш організм. Існує цілий список факторів, які, головним чином, залежать від виду аритмії. Також виділяють загальні причини, які в значній мірі підвищують ризик виникнення хвороби. До даних чинників відносять:
- наявність діабету;
- виникнення психічного перенапруження;
- діагноз дисфункції щитовидної залози;
- високі показання артеріального тиску (гіпертонія);
- будь-які зміни в фізіології серця, викликані перенесеним захворюванням;
- вплив сильного електричного удару;
- постійне вживання нікотину;
- надмірне споживання алкоголю;
- побічний ефект від прийому ліків;
- перенесення гострого серцевого нападу або утворення внаслідок нього рубців.
Причиною аритмії можуть стати самі різні події, починаючи від непомірного споживання алкоголю, збою в гормональному балансі організму і закінчуючи дуже великими навантаженнями фізичного або емоційного плану.
Лікування аритмії проходить часом дуже складно і вимагає хірургічного втручання. Тому рекомендується змолоду вести здоровий спосіб життя.
Більш докладно можна розписати причини захворювання по кожному типу аритмії.
Аритмія серця – чим лікувати, щоб більше не хворіти?
зміст
Наше серце завжди працює безперервно, оскільки покликане підтримувати регулярний і нормальний кровотік, пропускаючи через себе головну робочу рідину, щоб забезпечувати діяльність всіх життєво важливих органів і систем.
У природному спокійному стані частота серцевого ритму коливається в районі 60-80 ударів в хвилину, а якщо спостерігається порушення даного показника в більшу або меншу сторону. Такі відхилення називаються аритмической, оскільки збивається серцевий ритм, а саме явище багато в чому носить патологічний характер. І тут виникає питання, як лікувати аритмію, щоб знову бути здоровим, сильним і активним. У медичній практиці таке захворювання носить назву миготливої аритмії, яка проявляється в різних формах, кожна з яких характеризується своїми особливостями та ознаками.
Миготлива аритмія може спричинити за собою безліч серйозних наслідків, якщо вчасно не вжити відповідних заходів лікування та профілактики. Через порушення нормального серцебиття наш кровотворний орган відчуває стреси і напруги, а це негативно впливає на весь організм.
аритмія серця ніж лікувати
Якщо ви відчуваєте больові спазми в грудях, у вас починається крутитися голова, виникає задишка, а також ви відчуваєте ненормальне серцебиття, значить, це високий ризик аритмической реакції, яка вимагає термінового лікування і реанімаційних дій. Якщо бути в курсі, чим лікувати аритмію серця, ви зможете швидко поправити своє здоров’я, перешкоджаючи подальшому розвитку серцевого захворювання.
Багато хто задається питанням, чи можна вилікувати аритмію серця? Це залежить від ступеня тяжкості і від виду самої патології, оскільки далеко не завжди лікування обіцяє бути прогресивним і результативним. Звичайно, хвороба легше попередити, ніж викорінювати її першоджерело, що засів усередині, але якщо вже має місце друга ситуація, тоді необхідно спрямувати всі сили на те, щоб поправити своє здоров’я, відновитися після болісної патології, яка може привести до інших ризиків і навіть до летального результату.
Які ризики несе аритмія
Наслідки аритмії:
- розвиток тромбоемболії, коли на передсердних стінках формуються тромби. Такі тромб можуть відпадати, закупорюючи інші органи, а найчастіше вони потрапляють в головний мозок, і це найвищий ризик настання інсульту;
- недостатність серцевої діяльності, через яку орган працює в прискореному режимі, а на тілі з’являється набряклість і просто виникає задишка.
Щоб знати, як вилікувати аритмію, важливо розрізняти кілька її типів, кожен з яких характеризується своїми ознаками і симптомами:
- тахікардія – коли серцевий ритм частішає, а частота перевищує 100 ударів;
- брадикардія – коли серцевий ритм сповільнюється, а частота менше 60 ударів;
- нерегулярні серцеві скорочення.
Як уберегти своє серце
Первинні і найпростіші способи, як вилікувати аритмію серця, полягають в тому, що при підозрі або явному прояві збільшення серцевого ритму слід виконувати такі вправи:
- натиснення на очні яблука;
- стимуляція блювання;
- глибокі вдихи і максимальні виходи, при цьому рот і ніс повинні бути затиснуті.
Це вагусні прийоми, і якщо вони не допомагають, тоді вдаються до медикаментозного і електроімпульсної лікування серцевої аритмії.
Якщо аритмія виявляється в формі брадикардії, слід приймати такі лікувальні методи, які спрямовані на основне захворювання. Якщо ж ситуація вкрай важка, тоді необхідно застосовувати електростимуляцію.
При легкому аритмической стані рекомендується приймати такі лікарські препарати:
- настройки на основі валеріани, пустирника;
- Алталекс;
- антарес 120;
- Саносан, Персен;
- ново-пасив.
- заспокійливі настоянки: валокордин, корвалол, беллоид;
- транквілізатори: валіум, сибазон, ксанакс, нозепам, еленіум та ін.
Лікувальна фізкультура
Допускається проводити лікування аритмії фізичними вправами, при цьому важливо порадитися з лікарем, який зможе прописати прийнятні навантаження і спортивну програму, щоб хворий зміг її виконувати регулярно і тим самим стимулювати витривалість і оптимізацію роботи свого серця.
Якщо вас цікавить найкраще і ефективне відновлення здоров’я, тоді тільки лікування аритмії в Ізраїлі здатне повернути вам ваші сили, бадьорість духу і хорошу роботу серця, щоб ви більше не переживали щодо здоров’я своїх органів.
Профілактика і лікування
Фізична активність під час аритмії повинна бути узгоджена з лікарем-кардіологом, щоб грамотно і безпечно спланувати курс ваших тренувань. Спочатку ви будете займатися з реабілітологом, а потім зможете перейти в режим індивідуальних занять.
Регулярні фізичні навантаження сприяють рефлекторному розширенню кровоносних судин, стимуляції кровообігу, завдяки чому підвищується стійкість організму і серця до різних навантажень.
У вашому розпорядку дня має бути присутня ранкова зарядка, яка дозволяє «включити» серце на цілий день, зарядити його тонусом і силами до подальших активних дій. Залежно від тяжкості аритмії підбирають тип навантаження на організм.
Цікаво! Дуже корисна ходьба на невеликі відстані. Ритм рухів повинен бути повільний, щоб адаптувати організм до таких заходів, а поступово ви зможете збільшувати пройдену відстань.
Якщо ваш організм дозволяє, ви зможете практикувати легкий біг, а для регулювання показників використовується спеціальний прилад у вигляді шагомера або пульсоміра, на екрані якого висвічується ваше серцебиття, частота, пульс, пройдена кількість кроків.
Ізраїльський лікар розповів, як назавжди позбутися від аритмії серця
Якщо аритмія застала вас зненацька, це не привід опускати руки і панікувати, тому що цінні поради і корисна інформація, як лікувати серцеву аритмію допоможуть вам швидко і точно знайти відповідь на питання, що цікавлять, щоб відновити своє здоров’я.
Діагностика серцевої аритмії

лабораторні методи
В діагностиці аритмії серця використовують ряд лабораторних аналізів:
- Загальний аналіз крові (ОАК) – по ньому судять про стан організму в цілому. ОАК дає можливість виявити запалення серцевих оболонок, анемію, пневмонію та інші захворювання, що сприяють аритмії.
- Загальний аналіз сечі.
- Біохімія крові дозволяє виявити причину захворювання. Так, якщо у хворого підвищений холестерин, це може вказувати на атеросклероз, коли просвіт судини частково або повністю перекривається холестеринової бляшкою. Велике значення для діагностики серцевої аритмії має також визначення рівня електролітів (магнію, натрію і калію), глюкози крові, креатиніну, ферментів печінки.
- Гормони щитовидної залози (ЩЗ) – таке дослідження необхідно для виявлення захворювань ЩЗ, які, в свою чергу, можуть бути причиною фібриляції передсердь.
- Коагулограма – аналіз, який показує роботу системи згортання крові. По ній можна судити про ризик розвитку тромбозу і, як наслідок, інсульту або інфаркту. Крім того, якщо хворий лікується антикоагулянтами, йому потрібно регулярно здавати аналіз МНО (міжнародне нормалізоване відношення), за яким визначається ефективність проведеної терапії.
ЕКГ
Найбільш простий і бюджетний спосіб діагностики серцевої аритмії – зняття електрокардіограми (ЕКГ). ЕКГ дає можливість оцінити скорочення серця, виявити фибрилляцию передсердь і ішемію міокарда. Для запису кардіограми на кінцівки і грудну клітку хворого прикріплюють електроди або надягають спеціальні манжети.
Електрична активність серця фіксується електродами і передається на папір, де самописці викреслюють спеціальну криву лінію. Розшифровку ЕКГ проводить кардіолог – за формою і розташуванням окремих частин кривої робиться висновок про роботу серця.
Так, при аритмії можна побачити хвилі фібриляції передсердь замість нормальних зубців Р, які бувають при звичайних скорочення. Якщо виявлена фібриляція, за допомогою ЕКГ перевіряють кількість шлуночкових скорочень. Нерегулярне поява зубців R вказує на те, що кількість скорочень передсердь і шлуночків не відповідає один одному. Крім того, на електрокардіограмі можна побачити прояви інших видів аритмій і ознаки недостатнього кровопостачання серця.
ЕХО-КГ
ЕХО-КГ (ехокардіографія) при аритмії серця дає можливість виявити структурні зміни: збільшені порожнини, потовщені стінки, області некрозу м’язових клітин. Ехокардіографія заснована на властивостях ультразвуку проникати крізь тканини і відбиватися в них. Сигнал виходить від датчика, що прикладається в область серця, і повертається до датчика в зміненому вигляді. По змін можна судити про патологію. Найважливіші показники, які можна оцінити за допомогою ЕХО-КГ, такі:
- Розмір серцевих порожнин (особливо лівого передсердя)
- товщина міокарда
- Скорочувальна функція лівого шлуночка
- Дефекти серцевого м’яза і клапанів
- Зміни в перикарді
- пороки серця
Діагностичні функціональні навантажувальні проби
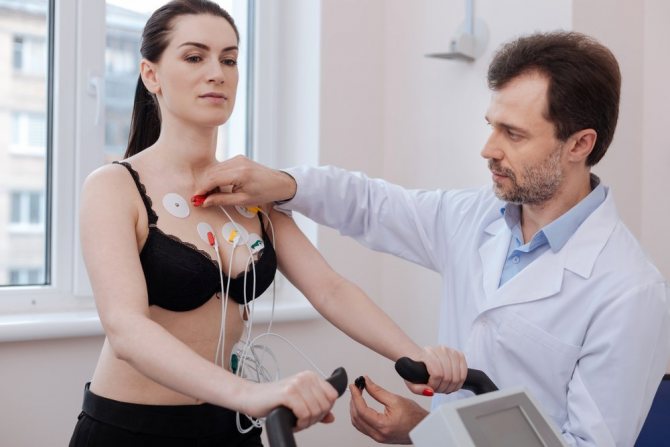
Для діагностики серцевої аритмії застосовують функціональні проби навантажень – велоергометрію (на велотренажері) або тредміл-тест (на біговій доріжці). В обох випадках необхідне призначення лікаря. Стан пацієнта в ході навантажувальних тестів контролюють за допомогою електрокардіограми, підрахунку пульсу, вимірювання тиску і візуальної оцінки зовнішнього вигляду.
Дослідження можна проводити тільки за відсутності фібриляції передсердь. З його допомогою виявляють, як пацієнт переносить фізичне напруження, виникає у нього блокада, стенокардія напруги або ішемія міокарда, коли до серця надходить недостатньо крові внаслідок звуження просвіту живильної артерії. Тести необхідні для оцінки ефективності проведеного лікування, якщо у пацієнта є симптоми миготливої аритмії хронічного виду. Крім того, вони потрібні перед призначенням будь-якого виду антиаритмічної терапії.
Холтерівське моніторування ЕКГ
Холтерівське (добове) моніторування ЕКГ винайшов американський біофізик Н. Холтер. Запис електрокардіограми триває від 1 до 3 діб, що дає більш широкі можливості для діагностики серцево-судинних захворювань. На відміну від стандартної короткостроковій ЕКГ, холтер дозволяє виявити епізоди короткого або минущого збою в ритмі, який неможливо помітити при одноразовому зняття показань.
Для проведення дослідження до тіла хворого прикріплюють електроди і з’єднують їх з пишучим пристроєм. Людина повинна вести звичайний спосіб життя і фіксувати в щоденнику час фізичної активності, відпочинку і сну, записувати свої відчуття. Після закінчення процедури електроди знімають, а інформацію з записуючого пристрою переносять на комп’ютер і розшифровують за допомогою певної програми.
Порівнюючи дані кардіограми з записами зі щоденника пацієнта, лікар може виявити, наприклад, напади аритмії, що виникли як наслідок фізичного навантаження. Крім того, холтерівське моніторування дозволяє виявити і оцінити:
- Середню ЧСС протягом доби.
- Швидкість і якість відновлення нормального серцевого ритму (синусового).
- Кількість епізодів фібриляції передсердь, які відбуваються непомітно для пацієнта.
- Факти скороминущої серцевої ішемії і порушень провідності серця.
За допомогою холтерівського дослідження проводять контроль ефективності лікування, вирішують питання про доцільність подальшої терапії або зміні препаратів.
Аритмія у дорослих
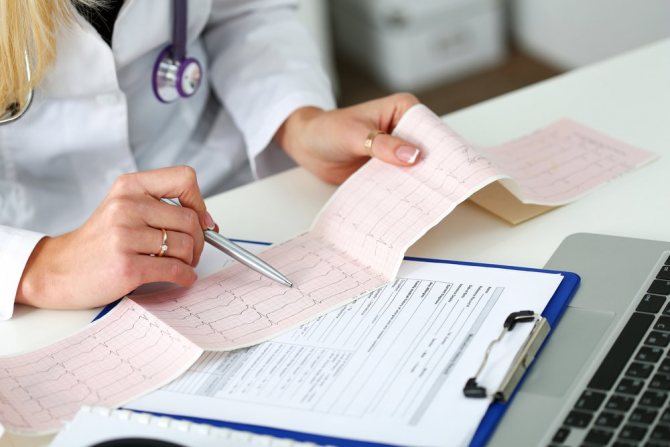
Аритмія у жінок
Аритмія при вагітності
При вагітності в організмі відбуваються серйозні зміни, що стосуються серцево-судинної системи – їй доводиться працювати набагато активніше, забезпечуючи життєдіяльність мами і малюка. Тому бувають випадки, коли серце не може впоратися з навантаженням, і виникають різні патології. Причиною аритмії серця в цьому випадку є зміни на гормональному рівні і порушення електролітного обміну. Важкі форми патології загрожують життю і здоров’ю матері і дитини. Порушення прогресують зі зростанням терміну вагітності, тому потрібен нагляд у грамотного кардіолога і правильне лікування аритмії.
Які збої серцебиття бувають у вагітних?
Естрасістолія – формування додаткових електричних імпульсів паралельно з нормально функціонуючим синусовим вузлом правого передсердя. Вони бувають поодинокими або множинними. Причиною екстрасистолії є інтоксикація і порушення калієвого обміну внаслідок токсикозу, отруєння, гострої інфекції, хвороб нирок і щитовидної залози.
Миготлива аритмія – патологічне скорочення шлуночків через неправильне проведення імпульсів передсердь. Розрізняють два види порушення: тріпотіння – зростання числа скорочень передсердь до 350 в хвилину; мерехтіння – хаотичне і дуже швидке (до 700 в хвилину) скорочення волокон. Симптомами миготливої аритмії можуть виступати: задишка, панічний страх, запаморочення, тремтіння в тілі, відчуття тріпотіння і «вистрибування» серця.
Ще один вид порушення – аритмії, пов’язані з блокадою нервового імпульсу, коли електросігнал з синусового вузла не може пройти по нервових волокнах. В цьому випадку майбутній мамі потрібна установка кардіостимулятора, розродження можливо тільки за допомогою кесаревого розтину.
Шлуночковатахікардія, як правило, супроводжує вже наявні до вагітності ішемічні порушення. Причиною аритмії є почастішання шлуночкових скорочень до 200 разів на хвилину. Воно відбувається несподівано, і так само несподівано закінчується. Прогноз при цій патології вкрай несприятливий (можлива раптова смерть), тому вимагає серйозного лікування аж до радіочастотної абляції та установки дефібрилятора.
Аритмія у чоловіків
Симптоми аритмії серця спостерігаються у чоловіків в 1,7 рази частіше, ніж жінки. Причиною є шкідливі звички (куріння, зловживання спиртним), неправильне харчування, різкий перехід від інтенсивних спортивних навантажень до гіподинамії, хронічний стрес, важкі умови праці.
У підлітковому віці у юнаків спостерігаються синусові тахікардії, безпечні для здоров’я і з’ясовні слабкою фізичною підготовкою: серце з нетренованим міокардом відгукується на будь-яке навантаження збільшенням пульсу.
Аритмія у дорослих чоловіків може бути наслідком захворювань серцево-судинної системи або інших хвороб (артеріальної гіпертензії, діабету, патологій щитовидної залози, ІХС). Деякі з різновидів порушення ритму небезпечні тим, що викликають раптову смерть – це стосується, перш за все, шлуночкової тахікардії і фібриляції.
© 2020 Все про здоров’я
Аритмия сердца.
