Дисциркуляторна енцефалопатія 2 ступеня: чому з’являється, як виявляється, ніж лікувати
Дисциркуляторна енцефалопатія 2 ступеня – процес ішемічного ураження мозку, що протікає в хронічній формі. Патологія пов’язана з органічним ураженням мозкової речовини. Це одне з найпоширеніших судинних захворювань мозку. Входить до числа провідних факторів ризику, які провокують розвиток інсульту ішемічного типу.
Що таке дисциркуляторна енцефалопатія головного мозку 2 ступеня
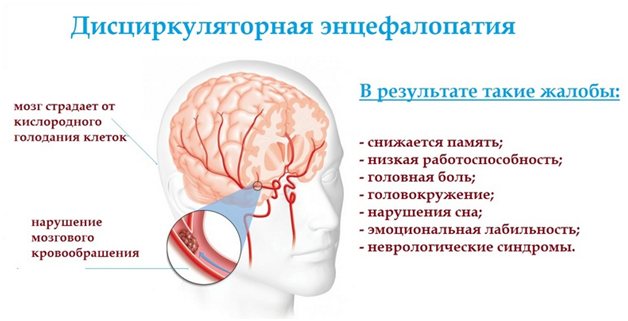
Правильніше буде відносити ДЕП не до окремих хвороб, а до синдромів – групам симптомів, викликаних однією причиною. Від повноцінного захворювання відрізняється відсутністю конкретних причин і точних методів діагностики, тому і повноцінного лікування теж не існує.
Дисциркуляторна енцефалопатія 2 ступеня – середній по тяжкості варіант хвороби. Від першого ступеня відрізняється більш вираженими проявами:
- порушення сну;
- загальномозкові симптоми (головний біль, нудота, слабкість, запаморочення, шум у вухах та інші);
- порушення координації;
- більш виражені порушення свідомості і поведінки.
Особливості ДЕП 2-го ступеня
У коді МКБ немає діагнозу «дисциркуляторна енцефалопатія», але за симптоматикою до даного діагнозу близькі: гіпертензивна енцефалопатія, ішемія, церебральний атеросклероз та інші. Це захворювання небезпечно тим, що його розвиток відбувається повільно (на відміну, наприклад, від інсульту). Для ДЕП 2 ступеня характерно активне прогресування симптоматики першого ступеня з додаванням до вже наявних порушень нових, що в результаті створює високий ризик інвалідності. Хвороба набула широкого поширення у людей середнього віку, діяльність яких пов’язана переважно з розумовими навантаженнями.

Друга ступінь дисциркуляторної енцефалопатії – проміжний стан. При першій симптоми настільки слабо виражені, що їх можна легко прийняти за ознаки інших захворювань. При третій стадії ДЕП ураження нервової тканини призводить до повної втрати працездатності.
Своєчасне виявлення цереброваскулярної патології на початку 2-й стадії і подальше грамотне комплексне лікування допоможе не тільки зупинити розвиток хвороби, але і (в деяких випадках) повернути її назад.
Причини виникнення та фактори ризику
Корисна інформація
Термін «дисциркуляторна» в перекладі з латині означає «пов’язана з порушенням циркуляції крові». У розвиток хвороби залучаються дрібні артерії головного мозку – судини, по яких кров надходить до мозку.
«Енцефалопатія» з латини перекладається як «хвороба головного мозку». Порушення припливу крові призводить до погіршення харчування нейронів. Отримуючи менше кисню і поживних речовин, клітини починають працювати менш ефективно.
Причин розвитку патології дрібних артерій безліч:
- артеріальна гіпертензія (гіпертонічна хвороба), яка тривалий час продовжується;
- атеросклероз загальний і судин голови;
- порушення відтоку венозної крові від мозку;
- системні васкуліти (загальні запальні захворювання кровоносних судин);
- системні захворювання сполучної тканини (наприклад, системний червоний вовчак);
- цукровий діабет та інші ендокринні порушення;
- куріння;
- спадковість і інші причини.
Ці ж причини є факторами ризику розвитку ДЕП або її погіршення. Головні ризики куріння, алкоголь, надлишкова маса тіла, малоактивний спосіб життя. З ними можна боротися і усувати, запобігаючи появі енцефалопатії.
Основна причина з не до кінця з’ясованим впливом – вік. ДЕП – захворювання, яке в більшості випадків вражає літніх.
Ускладнення і інвалідність
Для другої стадії ДЕП характерна висока ймовірність розвитку ускладнень: набряк головного мозку, тромбоз кровоносних судин, передінсультному стані та інші. Якщо лікування відсутній або виконується через раз, настає третя стадія, при якій людина повністю втрачає здатність до будь-яких дій.
Пацієнту можуть дати третю групу інвалідності при ДЕП 2 ступеня, якщо йому стає важко виконувати професійну діяльність. У більш важких випадках, якщо пацієнт не може працювати, він отримує другу групу інвалідності. При 3 ступені ДЕП дають 1 групу інвалідності, оскільки більшість таких хворих не в змозі самостійно обслужити себе.
Класифікація хвороби
Застосовуються дві основні класифікації: за ступенем і з основної причини, якщо вона з’ясована.
ступеня:
- перша
- друга
- третя
Перша ступінь – незначні зміни в поведінці: агресивність, забудькуватість, зміни настрою, «скачки думок» – непослідовне мислення.
Друга ступінь – більш виражені зміни поведінки. До вищеописаного додадуться різкі коливання настрою, порушення сну, погані сновидіння, зниження інтелекту, іноді – дрібні галюцинації. Крім розумових порушень з’являються і проблеми рухів: тремор, атаксія (порушення координації), хиткість ходи.
Третя ступінь – найбільш важкі прояви. Значне зниження інтелекту, неможливість виконувати основні дії по догляду за собою.
Форми (з причини виникнення):
- атеросклеротична;
- артериально гипертензивная;
- флеботіческая (патологія вен);
- комбінована (кілька факторів).
При можливості виділити основну причину, лікар вказує її в діагнозі і підбирає відповідне лікування. Так, при атеросклерозі призначають гіполіпідемічні препарати, при гіпертензії – знижують тиск. Зазвичай ці дві форми доповнюють один одного.
Механізми виникнення захворювання ДЕП
В результаті зниження кровопостачання мозку з вищенаведених причин настає гіпоксія – хронічна нестача кисню в клітинах мозку.
В умовах кисневого голодування особливо чутливі нервові клітини мозку гинуть, а на їх місці залишаються осередки розрідження – порожнечі по своїй суті, їх називають німими інфарктами.
В першу чергу відмирають клітини білої речовини і підкірки.
Порушуються і поступово зникають зв’язку між різними відділами мозку, через що і починаються розлади мислення, пам’яті, емоційної стабільності.
Потім змінюються структури, відповідальні за координацію рухів.
Таким чином, судинна недостатність є причиною відмирання клітин мозку і руйнування нейронних зв’язків.
В результаті розвивається стійке неврологічне порушення – дисциркуляторна енцефалопатія.
симптоми
Прояви дисциркуляторної енцефалопатії 2 ступеня неспецифічні. Немає особливих проявів, які зустрічаються тільки при ДЕП.
Симптоми розвиваються поступово. Одна з проблем діагностики – слабка вираженість симптомів на початку і, звичайно, повільне погіршення. Часто родичі пацієнтів пояснюють незвичайну дивну поведінку літнім віком. Виходить, що захворювання, якщо і діагностують, то на пізніх стадіях, де лікування не поліпшить стан.
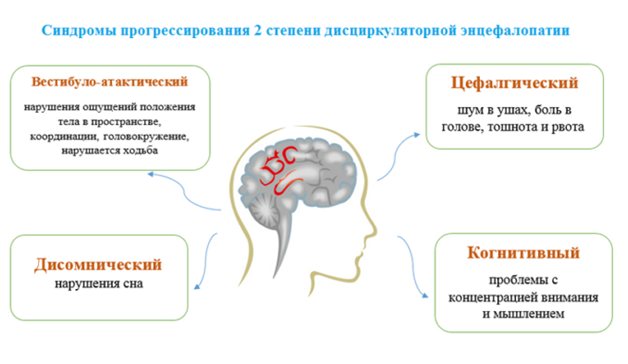
Симптоми дисциркуляторної енцефалопатії 2 ступеня поділяють на:
- загальномозкові;
- когнітивні (розумові);
- моторні (рухові).
Також до ознак ДЕП часто відносять схожі прояви супутніх захворювань.
До загальних відносять запаморочення, головний біль, загальну слабкість, шум у вухах, «миготіння мушок» і «пелену» перед очима, нудоту (рідко – блювота).
Когнітивні зміни, в основному, впливають на емоційну сферу, інтелект і пам’ять. Поєднання таких порушень ще більше посилює прояви патології. Так, пацієнт стає агресивний до оточуючих, забудькуватим. Порушується звичне логічне мислення, здатність робити висновки. Часто з’являються невиправдані страхи, що заважають жити і пацієнту, і його оточуючим.
Рухові порушення стосуються координації, точності дрібних рухів. З’являється хиткість ходи, дрібний тремор пальців рук, мімічних м’язів. Сила кінцівок знижується, амплітуда рухів суглобів зменшується. Обмеження фізичної активності згубно впливає на розвиток захворювання, погіршуючи його перебіг.
Важлива інформація
Зазвичай ДЕП викликає рівномірні зміни у всьому речовині головного мозку. Але вогнищеві ураження конкретних ділянок будуть викликати точні симптоми.
Так, зміни в області предцентральной звивини з одного боку викличуть порушення усвідомлених рухів з протилежного боку. Ішемія (нестача надходження крові) в області зорової кори дадуть порушення зору, і так далі.
профілактика
Для лікування ДЕП, запобігання її виникнення і переходу на більш важкі стадії рекомендується вести здоровий спосіб життя. Хворому радять відмовитися від алкоголю і куріння. З харчування необхідно виключити напівфабрикати, смажену їжу, замінити жирне м’ясо на пісне, їсти більше овочів, фруктів, морську нежирну рибу. Рекомендується контролювати свою вагу, гуляти, займатися спортом з урахуванням загального стану, віку.
Важливо забезпечувати собі нормальний відпочинок, спати не менше восьми годин на день. За необхідності приймати вітаміни.
діагностика
Діагностикою дисциркуляторної енцефалопатії 2 ступеня повинен займатися лікар. Для постановки остаточного діагнозу потрібен повноцінний огляд лікаря-терапевта, консультація невролога, лікарів діагностики.
Постановка будь-якого діагнозу починається з спілкування з пацієнтом і його супроводжуючих. Бажано, щоб поруч були близькі родичі, які знають пацієнта і які проживають разом з ним. Їхня думка та скарги з їх боку допоможуть поставити точний діагноз.
Після отримання скарг, схожих на описані вище симптоми, лікар вже може запідозрити ДЕП і поставити попередній діагноз. Для його підтвердження потрібно до кінця зібрати анамнез хвороби (історія її розвитку від самого початку до поточного моменту), анамнез життя (короткий опис життя пацієнта, його батьків і близьких родичів).
Після лікар повинен перейти до об’єктивного огляду – перевірити наявність загальномозковою і осередкової симптоматики, порушення роботи інших органів і систем (серцево-судинна, дихальна, ендокринна, кістково-м’язова, ендокринна та інші). Повноцінний огляд допоможе в диференціальної діагностики – виявлення відмінностей від інших хвороб.
Обов’язковою буде лабораторно-інструментальне обстеження. Для діагностики дисциркуляторної енцефалопатії 2 стадії бажані:
- клінічний (загальний) аналіз крові;
- клінічний (загальний) аналіз сечі;
- ліпідограмма (рівні холестерину, ліпопротеїнів крові);
- вимір рівня глюкози крові;
- вимірювання артеріального тиску;
- електроенцефалограма (ЕЕГ);
- комп’ютерна томографія (КТ) голови;
- магнітно-резонансна томографія (МРТ) голови;
- ангіографія церебральних судин (візуалізація судин головного мозку);
- офтальмоскопія;
- дослідження коронарних судин (артерії серця);
- інші методи.
Деякі з описаних методів дослідження вважаються обов’язковими для діагностики будь-якого захворювання, інші – специфічні. Так, офтальмоскопія – дослідження очного дна (внутрішня поверхня очного яблука), що проводиться лікарем-офтальмологом для виявлення зміни в судинах. Артерії і вени очі майже завжди змінюються так само, як і аналогічні судини мозку, тому можна провести попередню неінвазивну діагностику стану судин головного мозку.
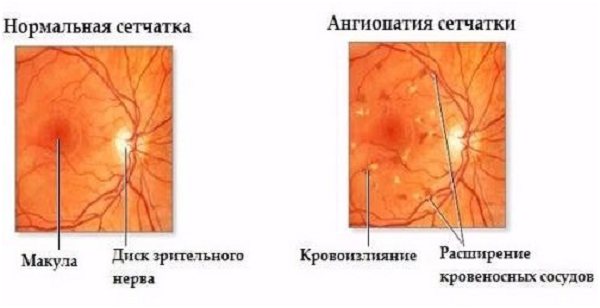
Ангіографія покаже зміни в судинах мозку, але вимагає використання рентгенологічних установок і тягне за собою радіаційне навантаження. МРТ може дати менш точні результати, але без опромінення пацієнта.
Механізм розвитку, відмінності від початкової стадії
Дисциркуляторна енцефалопатія (скорочено ДЕП) в цілому – це найближчий «родич» інсульту не рахуючи транзиторної ішемічної атаки.
Процес характеризується ідентичними явищами з тією лише різницею, що відхилення в харчуванні не стрімке і відбувається не в один момент.
Енцефалопатія наростає і формується поступово, поволі. Часом десятиліттями, поки не досягне певної фази і не спровокує порушення роботи церебральних структур.
В основі механізму, як і випливає з назви, лежить ослаблення мозкового кровообігу ( «дисциркуляторна» – вказівка на дистрофічні процеси).
Чому воно виникає – це питання індивідуальне. Основне фактор – атеросклероз.
Тобто звуження артерій через відкладення ліпідних сполук, холестерину. Або ж спазму, патологічного напруги гладкої мускулатури судини.
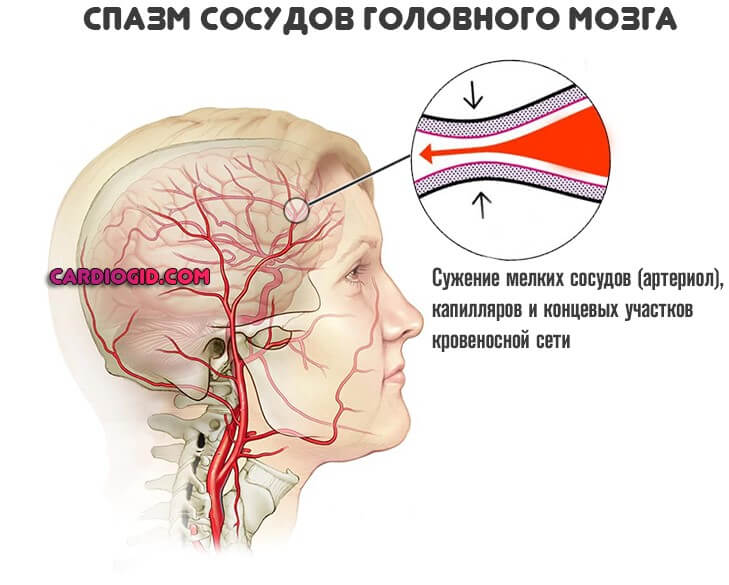
Незалежно від причини, суть залишається тією ж: просвіт артерії зменшується, зростає тиск, харчування та забезпечення киснем слабшає.
Інший можливий варіант – вроджені аномалії формування живлять структур, але це відносно рідкісне явище.
Також зустрічаються фактори, на зразок пухлин, судинних проблем, мальформаций, аневризм. Варіантів безліч.
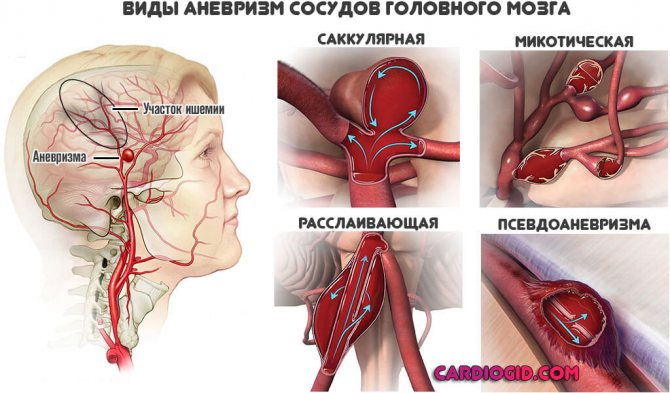
Так чи інакше, підсумок завжди ідентичний. Порушення церебрального кровотоку супроводжується спочатку компенсацією стану за рахунок зростання тиску і збільшення частоти серцевих скорочень.
Це перша стадія. Формально інтенсивність харчування поки що в нормі. А потім організм перестає справлятися в належній мірі. Спочатку хвороба «еволюціонує» до 2 стадії, а потім переходить у термінальну, 3-ю, повністю декомпенсована фазу.
Починаючи з другого етапу, виявляються структурні зміни в головному мозку: розширення шлуночків і інші.
У перспективі деякого часу цілком можливий розвиток гострого порушення церебрального кровотоку – інсульт. Навіть якщо його немає, неврологічні дисфункції поступово, але невблаганно зростають і швидкість формування дефіциту зростає в міру прогресування порушення.
На другій стадії ефективність відновлення знижується, повного лікування вже домогтися неможливо. Однак шанси на компенсацію стану медикаментозними методами все-таки присутні.
Чим відрізняється перша стадія дисциркуляторної енцефалопатії від другої?
Пізній етап характеризується рядом специфічних рис:
- Більш виражена клінічна картина. Інтенсивність симптомів вище, їх тривалість також. Присутні додаткові ознаки.
- Загальна тяжкість стану пацієнта. Самопочуття заважає реалізації професійних навичок. Але дієздатність все ще збережена.
- Наявність виражених структурних змін.
- Перспективи повного відновлення туманні. Можливості лікування вже немає, як було сказано. На першому ж етапі є всі шанси домогтися усунення порушення.
Зі зрозумілих причин, відрізняються і прогнози.
методи лікування
Дисциркуляторна енцефалопатія 2 ступеня – необоротне зміна судин мозку, але за допомогою лікування можна призупинити розвиток патології, запобігти її ускладнення.
медикаментозні засоби
Лікарські засоби повинні бути спрямовані на лікування основної причини. При наявності у пацієнта артеріальної гіпертензії потрібні антигіпертензивні засоби, які зможуть знижувати тиск і підтримувати його на нормальному рівні – не більше 130/90 мм.рт.ст.
Антихолестеринемічну кошти знизять рівень холестерину і ліпопротеїнів крові, тим самим зупинять розвиток атеросклерозу і допоможуть бляшкам зменшитися. Обов’язково лікування супутнього цукрового діабету при його наявності.
Часто призначаються неврологами «судинні» препарати, ноотропи, метаболіка не мають доведеної ефективності, тому сучасна медицина не рекомендує їх застосування.
дієтотерапія
Правильне харчування важливо не тільки для лікування ДЕП, але і її запобігання. Особливостей харчування немає. Воно повинно бути повноцінним, постійним, містити менше жирної, смаженої їжі. Потрібна регидратация – постійне пиття рідин в вікових кількостях, з урахуванням інших захворювань.
Народні засоби
Для лікування ДЕП 2 стадії є простий народний рецепт, який підійде людям, які проживають в регіонах зростання конюшини. Висохлі листя поміщають в банку, заповнюючи її на третину. Решта обсяг – гаряча вода, але не окріп. Настоянку пити не більше, ніж по одній столовій ложці після 3-х днів настоювання.
Як лікувати
При ДЕП 2 ступеня лікування підбирається з урахуванням індивідуальних особливостей організму. На даній стадії захворювання пацієнти можуть бути нездатними виконувати призначення лікаря, тому їм потрібна допомога родичів.
Немедикаментозні терапія
Поліпшити кровообіг в головному і шийної областях допомагають фізіотерапевтичні процедури. Залежно від причин виникнення захворювання застосовуються:
- електросон;
- вплив гальванічних струмів;
- ударно-хвильова терапія;
- лазерне вплив.
Лікарі рекомендують переглянути образ свого життя. Одужання пацієнта прискорюють наступні заходи:
- виключення стресових і конфліктних ситуацій;
- регулярні прогулянки на свіжому повітрі;
- введення в режим легких фізичних навантажень (невролог підбирає комплекс вправ, які потрібно виконувати щодня);
- відмова від куріння і вживання спиртних напоїв;
- нормалізація маси тіла.
Медикаментозне лікування
Для усунення причин і симптомів захворювання використовуються такі препарати:
- Ноотропи (Ноотропил, Пірацетам). Засоби цієї групи нормалізують кровообіг, відновлюють зв’язку між нейронами, підвищують стійкість мозку до гіпоксії.
- Стимулятори обміну речовин (Церебролізин). Відновлюють процеси транспортування поживних речовин в нервову систему.
- Нейропротектори (Глиатилин). Перешкоджають руйнуванню нервових клітин, сповільнюючи розвиток енцефалопатії.
- Статини (ловастатин). Призначаються при атеросклерозі судин головного мозку. Препарати знижують рівень ліпопротеїнів низької щільності, пригнічуючи утворення холестеринових бляшок.
- Інгібітори АПФ (Фозиноприл). Застосовуються при енцефалопатії гіпертонічного походження. Регулярний прийом таблеток допомагає підтримувати артеріальний тиск в межах нормальних значень.
- Антиагреганти (Дипіридамол). Призначаються при наявності тромбів в мозкових і сонних артеріях.
- Цукрознижувальні засоби (Метформин). Використовуються при діабетичної дисциркуляторної енцефалопатії.
- Глюкокортикоїди (преднізолон). Показані пацієнтам із запальними захворюваннями судин.
Важлива інформація: Як лікувати облітеруючий ендартеріїт судин нижніх кінцівок (ніг)
Народні засоби
Для лікування захворювання використовують такі народні рецепти:
- Настій глоду. Засіб допомагає зміцнити судини, позбутися головного болю і запаморочення. Для приготування настою 2 ст. л. ягід заливають 0,5 л окропу і залишають на ніч. Готове засіб приймають по 50 мл 3 рази на день.
- Настій конюшини. Допомагає при шумі у вухах, часто виникає на тлі енцефалопатії. 50 г квіток вміщують в термос і заливають 300 мл гарячої води. Засіб настоюють 2 години, проціджують і вживають по 100 мл перед кожним прийомом їжі.
- Шипшина. Ягоди використовують для приготування відвару. 100 г плодів заливають 1 л води, кип’ятять 15 хвилин. Перед вживанням відвар розбавляють водою.
- Збір з ромашки, кореня валеріани і цедри лимона. Інгредієнти змішують в рівних пропорціях. 1 ст. л. збору заварюють в склянці окропу. Через півгодини настій проціджують. Засіб приймають по 200 мл вранці та ввечері.
дієта
Спеціальна дієта підвищує ефективність лікарських засобів і запобігає повторному виникненню захворювання. Необхідно відмовитися від їжі, що сприяє розвитку атеросклерозу. У список заборонених продуктів входять:
- жирні і смажені страви;
- спиртні напої;
- міцний чай і каву;
- солодкі газовані напої;
- напівфабрикати;
- жирні м’ясні та молочні продукти.
У раціон вводять свіжі овочі і фрукти, цибуля і часник, дієтичне м’ясо, зелень, морепродукти.
депресія
Наприклад, у понад 65% пацієнтів на початковій стадії патології діагностують депресію. При цьому депресивний стан майже ніколи не супроводжується пригніченістю. Його симптоми більше схожі з ознаками ипохондрического неврозу, так як пацієнти скаржаться на різні розлади, які мають виражений соматичний характер.
А саме, найчастіше у пацієнтів діагностують такі симптоми, як болі в спині, шум і дзвін у вухах, артралгії, головний біль, болі в різних частинах тіла. На початковій стадії захворювання у багатьох пацієнтів депресія виникає на тлі абсолютно незначною психотравмуючої ситуації. Більш того, вона може виникнути навіть без вираженої причини. Лікарі відзначають, що депресія при дисциркуляторній енцефалопатії дуже погано піддається медикаментозної терапії та психотерапії.
поширеність
Сумна статистика надає невтішні дані – приблизно 6% від чисельності світового населення має діагноз ДЕП.
Серед груп населення особи, які страждають ДЕП 2 ступеня, виявлені серед 35-55-річних громадян. Імовірність виникнення ДЕП багаторазово збільшується у літніх людей старше 60 років.
Виявлена залежність захворювання з професією – більше число хворих виявилося з числа людей, що займаються розумовою працею. Це пов’язано і з вимушеним положенням тіла, нестачею рухової активності протягом дня – і, як наслідок, розвитком шийного остеохондрозу, провокуючого ДЕП.
Здебільшого хвороби піддаються люди похилого віку.
Абсолютна відсутність будь-якого лікування сприяє повільному її прогресування, і, в кінцевому рахунку, призводить до таких смертельно небезпечних ускладнень, як інсульт.
При 2 ступеня, на відміну від ДЕП 1 ступеня яскравіше проявляються рухова дисфункція, погіршення адаптованості до соціуму.
стадії захворювання
Згідно з даними НДІ неврології РАМН, виділяють 3 стадії дисциркуляторної енцефалопатії.
I стадія. Є оборотною, характеризується локальними органічними ураженнями головного мозку. Клінічні ознаки слабо виражені, соціальна адаптація не порушується.
Важливо! Часто ДЕП I стадії зустрічається у дітей і молодих людей, але через неявних ознак діагностика стає скрутної, можна сплутати з іншим захворюванням.
Причини появи розлади:
- відсутність здорового сну,
- неправильне харчування,
- порушення екологічної обстановки,
- недостатня рухова активність.
II стадія. Прогресуюча. Рухові і розумові порушення стають більш очевидними, соціальна і професійна адаптації страждають.
Людина стає непрацездатним, але ще в змозі виконувати найпростіші дії за власним обслуговування (переодягнутися, поїсти, сходити в туалет). Однак часто пацієнт може заподіяти собі травму. У цьому випадку можливе присвоєння 2 або 3 груп інвалідності.
Інвалідність на 2 стадії
3-ю категорію інвалідності присвоюється пацієнтам з енцефалопатією, здатним виконувати елементарні дії в побуті або на роботі з труднощами. Життя з такою хворобою можлива без регулярного контролю з боку лікарів або родичів. Кожна окрема ситуація вимагає персонального розгляду.
Друга категорія присвоюється пацієнтам з іншими розладами, цроме цефалгічного синдрому. Через проблеми з пам’яттю, тремором кінцівок вони не можуть підтримувати працездатність. Пацієнти можуть самі за собою доглядати.
рухові розлади
Якщо на початковій стадії захворювання рухові розлади майже непомітні і не турбують хворого, то в подальшому вони стають більш помітними для оточуючих. Характерні ознаки таких порушень – уповільнена ходьба і шаркающая хода. Пацієнтам зазвичай досить складно буває почати ходьбу і так само непросто зупинитися. Всі ці рухові порушення дуже схожі з ознаками хвороби Паркінсона. Дисциркуляторна енцефалопатія відрізняється від цього захворювання відсутністю рухових порушень в руках.
На останній стадії у хворих спостерігаються такі важкі симптоми, як парези, порушення мови, тремор, нетримання сечі, псевдобульбарний синдром. Можливі також рідкісні епілептичні напади. Через рухових порушень хворі часто падають, особливо при повороті і зупинці. Під час таких випадкових падінь вони можуть отримати сильний удар або зовсім перелом кінцівки.
Етіологія
Дисциркуляторна енцефалопатія головного мозку у літніх і людей працездатного віку, розвивається не як самостійне захворювання, а на тлі ряду патологічних змін в організмі. До них можна віднести захворювання:
- стійко підвищений артеріальний тиск (гіпертензія);
- схильність до різкого зниження артеріального тиску;
- порушення стінок судин (атеросклероз);
- наявність васкуліту або ревматизму;
- остеохондроз шийного відділу;
- феохромоцитома (пухлина надниркових залоз);
- вегето-судинна дистонія;
- гіпокоагуляція (порушення згортання крові);
- тромбоз;
- цукровий діабет.

Крім перерахованих захворювань, виникнути дисциркуляторна енцефалопатія може на тлі побутових причин:
- неправильне харчування (осідання на судинах холестеринових бляшок);
- вживання алкогольних напоїв;
- фізичні навантаження;
- неповноцінний сон;
- нервове перенапруження, стреси.
Але, сама часто зустрічається причина, при діагностуванні дисциркуляторної енцефалопатії, це запущена форма атеросклерозу і артеріальна гіпертензія у одного пацієнта.
Народні засоби і лікувальна дієта
На питання, скільки можна прожити при ДЕП, лікарі відповідають, що багато чого залежить і від самого пацієнта. Медики дають рекомендації, і якщо хворий їм слід, у нього є всі шанси впоратися з патологією, нормалізувати стан і поліпшити якість життя. Якщо ж нехтувати лікарськими рекомендаціями, результат буде невтішним.
У лікуванні ДЕП 1 і 2 ступеня можна ефективно застосовувати рецепти нетрадиційної медицини. Швидкого ефекту чекати не треба – така терапія націлена на м’яке тривалий вплив. Хорошими засобами вважають:
- суміш з меду і ягід журавлини;
- спиртову настойку червоної конюшини;
- відвар з м’яти, хмелю, пустирника і кореня валеріани;
- відвар з плодів глоду.

Народні засоби стануть відмінними помічниками в лікуванні
Рецепт приготування подібних зілля можна знайти в іншій статті, якщо лікуючий лікар схвалить застосування будь-якого з них або дасть інші рекомендації.
Лікувальне харчування відіграє не менш важливу роль в одужанні хворих. Щоб поліпшити стан і запобігти погіршенню здоров’я, рекомендується виключити з раціону:
- смажене і жирне м’ясо, копченості та сало;
- маргарин, вершкове масло і вироби з їх застосуванням;
- яйця;
- здобну випічку і макарони;
- майонез, сіль, гострі спеції;
- спиртні напої.

У раціоні хворого обов’язково має бути присутня риба і морепродукти
Основу лікувального раціону складають такі продукти:
- варена риба і різні морепродукти;
- коричневий рис;
- нежирні види сиру;
- кукурудзяна олія;
- кисломолочні продукти з низьким% жирності;
- сезонні овочі і фрукти в будь-якому вигляді, ягоди і свіжу зелень.
Якщо немає інших вказівок, то в день потрібно випивати не менше 1,5 рідини. Вечеряти не пізніше ніж за 2 години до сну.
симптоматика
Хвороба не відрізняється однаковими симптомами. Багато ознак на першій стадії такі, як у інших видів патологій. Тому прогноз зробити непросто.
Перерахуємо симптоми:
- Нервові розлади на 2 стадії. На 1-й вони не виникають.
- Проблеми з пам’яттю.
- Апатія, млявість.
- Голова болить.
- Погана концентрація.
- Важко запам’ятовувати багато інформації.
- Нудота, паморочиться голова.
Потрібно враховувати, що симптоматика починається у вечірній час після тривалого дня або складних навантажень. Якщо тривалість таких ознак відповідає 6 місяців. Значить розвивається 2-я стадія хвороби. Терапевтична методика визначається після постановки діагнозу.
прогноз
При повільно поточному захворюванні прогноз більш сприятливий, ніж при швидко прогресуючому. Чим старше вік пацієнта, тим більше виражені симптоми судинної енцефалопатії. На тривалий термін призупинити перебіг хвороби можна лише на першій стадії розвитку дисциркуляторних змін мозку. Друга ступінь захворювання теж нерідко дозволяє домогтися ремісії. Найбільш несприятливий прогноз – третя стадія енцефалопатії. Хворий вже повністю не відновлюється, а терапія спрямована на симптоматичне лікування.
Види другої і третьої стадії ДЕП
Після стадії початкових проявів енцефалопатія протікає з декількома синдромами, їх виявлення допомагає поставити правильний діагноз.
Дисциркуляторна енцефалопатія з цефалгічного синдромом
При цефалгіческом синдромі провідною скаргою хворого дисциркуляторною енцефалопатією стає головний біль. Вона має постійний або нападоподібний характер і такі властивості:
- розпирає, що давить, що стискає;
- супроводжується биттям крові в скронях;
- відчувається в скроневій або потиличній області.
При нападі можливо запаморочення, нудота, блювота, погіршення зору.

диссомнические синдром
Діссомнія – це порушення сну. Синдром виявляється у вигляді таких скарг:
- труднощі при засипанні;
- чуйний, переривчастий сон;
- часті пробудження;
- відсутність відчуття відпочинку після сну;
- денна сонливість.
Згодом заснути без снодійного стає майже неможливо. Хронічне безсоння посилює порушення пам’яті, емоційного фону, знижує працездатність.
Дисциркуляторна енцефалопатія з вестибуло-атактіческім синдромом
На 2 стадії з’являється вестибуло-атактический синдром – порушення координації рухів і рівноваги. При дисциркуляторній енцефалопатії він має відмінності від мозочкових вестибулярних розладів. Головна ознака – всі симптоми бувають тільки при ходьбі, зникають в спокої:
- запаморочення;
- хиткість;
- напади нудоти;
- труднощі визначення положення тіла в просторі (наприклад, складно оцінити відстань до предмета, зачіпання кутів, спотикання).
ДЕП з вестибулопатія особливо небезпечна для літніх пацієнтів, так як призводить до падінь. На тлі розвивається остеопорозу при цьому ймовірні переломи кісток зі стійкою втратою здатності до пересування.

когнітивний синдром
Порушення пізнавальної функції мозку – це найголовніша група ознак ДЕП. Типові прояви:
- забудькуватість;
- неуважність;
- повільність мислення;
- швидка втома при розумової діяльності;
- складно організувати або спланувати свої дії;
- події минулого життя відтворити легше, ніж поточні.
Згодом ці симптоми наростають, а хворий втрачає здатність до виконання будь-якого роду інтелектуальної роботи. Причому він не усвідомлює свої проблеми, відсутня критика до свого стану, переоцінює можливості. Поступово втрачається орієнтація в просторі і часі, професійні навички, а потім і самообслуговування.
Дивіться на відео про порушення когнітивних функцій:
емоційні розлади
Типові ознаки змін настрою:
- дратівливість;
- напади плачу без особливого приводу;
- агресія до людей, в тому числі і близьким;
- відсутність інтересу до навколишнього, колишніх захоплень.
При декомпенсації дисциркуляторної енцефалопатії пацієнти основний час нічим не зайняті, проявляють повну байдужість до подій і людям.
порушення рухів
Спочатку рухові розлади проявляються у вигляді дрібної, семенящей ходи і човгання ніг. Це пов’язано з тим, що хворому важко піднімати стопу. В подальшому порушення мозкового кровообігу супроводжуються труднощами на початку ходьби і складнощами при зупинці. Така ж симптоматика буває і при хворобі Паркінсона, але при ДЕП руки не тремтять.
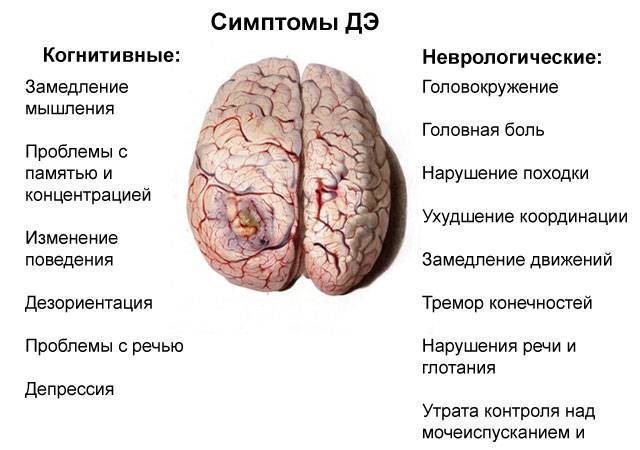
На чому грунтується діагноз ДЕП
Якщо розглядати це питання то варто відзначити, що порушення, а вірніше уповільнення припливу крові до голови зустрічається у кожної третьої людини. Людини похилого віку. Так як з процесом старіння і відбуваються всілякі зміни в організмі. Які саме? Запитаєте ви. Спробуємо виділити основні:
- Лейкоареоз – ураження субкортикального білої речовини в корі головного мозку.
- Множинні інфаркти – відбуваються в глибинах мозку. Людина навіть може і не знати про ці інфарктах.
- Мікрогеморагії – пов’язана зі зниженням міцності стінок мікросудин.
Всі ці процеси відповідно відбуваються в головному мозку людини похилого віку. І це зрозуміло. Найчастіше старі бабусі, погано пам’ятають, втрачають дійсність, марять, не можуть дізнаватися близьких людей. Мають проблеми зі слухом і зором. Всі ці ознаки і є судинна енцефалопатія, голодування клітин кори головного мозку.
На чому грунтується діагноз дисциркуляторної енцефалопатії? Безумовно, найважливіше – це клінічна картина хвороби. Про основні ознаки розповімо нижче. В Європі критерії діагностики не можуть базуватися тільки на оповіданні пацієнта і спостереженнях лікаря. Тут важливий інструментальний підхід. Тому для діагностики церебральної мікроангіопатії використовують МРТ в режимі T2-ВІ. В цьому режимі видно зміни на рівні клітин.
Що видно на томограмах? При зниженні надходження кисню в нейронах йдуть процеси дегенерації. В глибинних структурах білої речовини з’являються неповні інфаркти з демиелинизацией волокон, відмирають олігодендроціти, руйнуються частини клітин – аксони.
Перша ступінь – м’який лейроареоз; Друга ступінь – помірний лейкоареоз; Третя ступінь – важкий лейкоареоз.
Симптоми і стадії
Дисциркуляторна енцефалопатія – це повільно прогресуюча хвороба. Клінічна картина наростає з роками за відсутності лікування і профілактики. Спочатку ДЕП протікає непомітно. Виявляється легким когнітивним зниженням. Його можна прийняти за дію стресу або втома. У міру розвитку мікроангіопатії в клініку додаються нові синдроми:
- Пірамідні проблеми (спастичність м’язів);
- Когнітивна дисфункція (втрата пам’яті, уваги, мислення);
- Афективні розлади (депресія, марення, психоз);
- Екстрапірамідні симптоматика (тремор спокою, ригідність м’язів, порушення стояння і ходьби);
- Псевдобульбарние порушення (погане жування, ковтання, зміна голосу);
- Мозочкові атаксії (тремтіння при русі, хитання, розлади координації);
- Залучення вегетативної нервової системи (пітливість, зниження артеріального тиску, запаморочення, нетримання сечі і калу).
Чіткі критерії 1 ступеня енцефалопатії – це порушення пам’яті, мови, запаморочення, проблеми з координацією (астенія). Вони повинні спостерігатися у хворого протягом 6 місяців. Крім того, лікаря треба виключити всі інші причини (пухлини, транзиторні атаки, гідроцефалію).
субкомпенсація
При ДЕП 2 ступеня порушення прогресують у всіх сферах. Першою страждає когнітивна функція і зникає професійна пам’ять. Пацієнт непрацездатний і йому необхідна група інвалідності. З’являються псевдобульбарние порушення і рухові розлади. Хворий говорить повільно, нечітко. З труднощами справляється з їжею. При ходьбі зазначає хиткість. Вона нерідко призводить до падінь і травм.
У побуті зберігається деяка самостійність. Але складні дії (складання договору, оплата рахунків, управління технікою), даються йому важко або викликають безпорадність. Інші порушення вдається лікувати медикаментозною терапією.
декомпенсація
На цій стадії формується деменція. Прогресують рухові, координаційні, псевдобульбарние розлади. Хворий залежимо від оточуючих. Не може самостійно себе обслуговувати. Терапія не дає вираженого поліпшення функцій.
Декомпенсація ДЕП не призводить до смерті. Летальний результат наступає при травмах, розвитку інфекційних захворювань у лежачого хворого (пролежні, пневмонія). Часто формується серйозна серцева недостатність.
У 2007 році професор неврології О.С. Левін у своїй статті опублікував останній перегляд критеріїв ДЕП. Нагадаємо, що європейська і американська асоціації неврологів не використовують подібний діагноз у своїй практиці.
- У пацієнта є зміни в психічної і неврологічної сфері, які визначають об’єктивно на прийомі у лікаря;
- Є фактори ризику ЦВБ (цукровий діабет, артеріальна гіпертензія) та / або анамнестичні та / або дані інструментальних досліджень, які підтверджують патологію церебральних судин;
- Є зв’язок між ангиопатией і клінікою;
- Визначається тенденція до прогресування симптомів без лікування, стабілізації і регресу при проведенні терапії;
- КТ / МРТ картина відповідає проявам;
- Виключені інші нейродегенеративні захворювання.
постановка діагнозу
- При наявності симптомів астенії (втома, запаморочення, порушення координації) більше 6 місяців слід пройти обстеження у лікаря. Він проведе огляд, виконає необхідні проби. Призначить дообстеження.
- Проведення нейровізуалізації (КТ / МРТ). Для якісної діагностики необхідний саме другий вид дослідження в режимі T2. На томограмах виявляється лейкоареоз, відсутні інші осередкові або дифузні ураження.
- Обстеження у вузьких фахівців. Проходження кардіолога, ендокринолога, ревматолога та інших лікарів для виключення супутньої патології. Виняток пухлин, аутоімунних процесів, прихованих інфекцій, генетичних захворювань.
гальванотерапія
У лікуванні патології активно застосовується гальванотерапія, яка передбачає вплив слабкими струмами на комірцеву зону. За рахунок цього розширюються капіляри і поліпшується в них рух крові. Дана процедура дозволяє усунути біль, поліпшити харчування клітин і обмінні процеси.
УВЧ
Ще однією ефективною методикою лікування вважається УВЧ. Цей метод передбачає вплив на організм електромагнітного поля високої частоти через що в крові з’являється іонний струм. Завдяки цьому кров починає активніше рухатися по дрібних капілярах, поставляючи в клітини набагато більше кисню.
фізіотерапія
Велике значення в лікуванні захворювання грає фізіотерапія, яка передбачає терапевтичний вплив на організм за рахунок фізичних факторів. Зазвичай фізіотерапевтичні процедури проводять курсами по 10-20 процедур. Для лікування хвороби добре підходить така методика, як електросон. Вона дозволяє стимулювати роботу мозку шляхом впливу на нього струмів низької частоти і сили. Проводиться процедура наступним чином: електроди накладають на повіки, після чого струм проникає в мозок через пучки судин. Електросон активізує обмінні процеси в білому і сірій речовині, а також встановлює нові зв’язки між нервовими клітинами.
Які симптоми вказують на те, що є порушення кровообігу мозку
Звернути увагу слід ось на що. Як було сказано вище, якщо у вас проявляються болі в спині та інших органах, порушення функцій пам’яті, а також нестійкість при ходьбі, значить, не виключений варіант того, що у вас розвивається дисциркуляторна енцефалопатія
Більш повний список симптомів виглядає наступним чином:
- Зниження розумової працездатності
- роздратованість
- Головні болі
- безсоння
- депресія
- Мимовільне виділення сечі
- Порушення стійкості при ходьбі
- Запаморочення і нудота
- Коливання артеріального тиску
- Швидка втомлюваність
- зниження лібідо
- Порушення рухової системи
- Порушення функцій пам’яті
- Болі в спині і інших органах
Таким чином, якщо частина або всі, присутні в списки симптоми, проявляються у вас, значить, пора зайнятися своїм здоров’ям.
Пам’ятайте, хвороба простіше і швидше лікувати на ранніх етапах, коли вона ще не пустила коріння глибоко в ваш організм.
Не заводьте її і не залишайте на волю випадку або на «авось саме пройде». Безперечно, ресурси організму великі. І тибетська медицина за те, щоб організм сам справився з хворобою.
Однак в умовах нашого сучасного життя і, не знаючи справжніх причин хвороби, слід звернутися до фахівця і пройти безкоштовну діагностику в нашій клініці. По крайней мере, ви будете знати свій точний діагноз, причину хвороби і рекомендації по швидкому відновленню.
Продовжимо дослідження, і для початку давайте з’ясуємо, звідки беруться коріння всіх захворювань, зокрема і дисциркуляторна енцефалопатія.
