Дисфагія – порушення ковтання, викликане нейрогенної і фізіологічною природою
Про таку проблему, як дисфагія (утруднене ковтання), говорять в разі, коли проблемою стає проковтування не тільки їжі твердої, але і рідкої.
Якщо раптом чомусь стало важко ковтати, занепокоєння може викликати не тільки саме виникло розлад, але і супутні йому відчуття: задуха, нудота із запамороченням або без оного. І тоді вже відразу стає не до такої дрібниці, як сумнівна свіжість повітря, що видихається.
Слід пам’ятати, що ковтання це не просто процес транспортування їжі через стравохід. Це ще й ритуал масажу харчовим грудкою інтимно прилягає до нього трахеї і потужних судинно-нервових пучків.
Пучки – назва офіційне, що припускає проходження в одному каналі великого нерва, такого ж калібру артерії і однієї або двох вен. При розладі механізму просування по стравоходу це благотворний вплив на них припиняється.
Розладнати акт ковтання може не тільки зростаюча в стравоході пухлина або грижа його стінки – дивертикул, а й тиск, який чиниться зовні, і інші причини.
Але крім підстав механічного властивості існують і нейрогенні причини дисфагії, в побуті звично позначаються як «на нервовому грунті».
Дисфагія стравоходу: симптоми
Гостра пищеводная дисфагія виникає в результаті:
- алергічного набряку (набряк Квінке);
- обтурації чужорідним тілом.
Причини стравохідної дисфагії:
- Звуження просвіту стравоходу викликає рак стравоходу (так само проявляється рак шлунка з локалізацією в кардії), ГЕРБ. Рубцеві звуження виникають після хімічних опіків, променевої терапії при торакальної онкології.
- При стисненні стравоходу пухлинами органів грудної клітини (рак легені, бронхів), збільшеними лімфовузлами середостіння, параезофагеальной грижею стравохідного отвору діафрагми, патологією серця з вираженою гіпертрофією міокарда.
- Порушення координованого скорочення м’язів стравоходу може бути ознакою ахалазії, тотального спазму стравоходу, цукрового діабету, склеродермії.
- До порушення перистальтики стравоходу можуть привести інфекційні хвороби (туберкульоз), неконтрольованим прийомом деяких препаратів (антагоністи кальцію, нітрати).

Симптоми дисфагії стравоходу:
- в початковій стадії захворювання хворі скаржаться на труднощі при ковтанні сухої, твердої їжі;
- з’являються ретростернальние болю, слинотеча, нерідко печія, сухий кашель, осиплість голосу;
- в міру прогресування симптоми наростають, виникають труднощі при ковтанні м’якої їжі, а потім і рідин.
причини
Залежно від причин, які спровокували прогресування даної хвороби, вона може бути наступних видів:
- функціональна дисфагія. Спостерігається в тому випадку, якщо ніяких механічних перешкод для проходження їжі немає, але спостерігаються тільки розлади ЦНС;
- істинна;
- дисфагія, яка виникає через органічних уражень (при патологіях верхніх відділів шлунково-кишкового тракту).
На окрему увагу заслуговує парадоксальна дисфагія. У цьому випадку спостерігається більш легке проходження твердої їжі через стравохід, ніж рідкої. Людині набагато простіше ковтати цілі і великі шматки їжі, ніж пережовувати все це.
Для того щоб їжа могла повноцінно і безперешкодно переміщатися з ротоглотки в шлунок, м’язи стравоходу повинні постійно перебувати в тонусі. Але є деякі чинники, під впливом яких даний фізіологічний процес може порушуватися.
Найбільш часта причина розвитку дисфагії – нездатність м’язів і розташованих в них нервових закінчень виконувати свою основну функцію – переміщати харчова грудка по стравоходу. Дане патологічний стан провокують:
- інсульт;
- травма хребта або ж голови;
- спазмування стравоходу;
- розсіяний склероз;
- ахалазія;
- м’язова дистрофія;
- склеродермія, в результаті прогресування якої відбувається посилення тканин стравоходу;
- деякі недуги імунної системи, які сприяють прогресуванню пухлинних і запальних процесів. До таких захворювань можна віднести поліміозит, дерматоміозит.
Друга причина розвитку дисфагії – це повна або часткова блокування стравоходу. Дане патологічний стан розвивається у людини під дією декількох факторів:
- пухлини стравоходу, що носять доброякісний або злоякісний характер;
- розшарування тканин стравоходу. Це патологічний стан найчастіше буває вродженим, але також не рідкісні випадки, коли патологія була придбаної протягом життя;
- дивертикул стравоходу;
- гастроезофагеальний рефлюкс;
- пухлини, які чинять тиск на стравохід з боку інших органів. Наприклад, збільшені лімфатичні вузли;
- вік. Найчастіше саме вікове старіння організму є основною причиною розвитку дисфагії у літніх людей.
види дисфагии
Всі захворювання, що протікають з синдромом дисфагії, в залежності від анатомічного рівня порушення ковтання ділять:
- Орофарингеальная (ротоглоточная) дисфагія – порушення формування харчового кома і просування його в глотку, в цьому випадку порушуються початкові ковтальні руху.
Причинами можуть бути неврологічна патологія, тіреомегалія, лімфаденопатія, онкологічні захворювання голови і шиї, дегенеративні процеси хребта. Основні симптоми:
- кашель;
- носова регургітація;
- напади задухи.
Лікування залежить від причин, що викликали цей синдром.
- Езофагеальна (пищеводная) дисфагія – порушення просування їжі з глотки в шлунок. Причинами захворювання є звуження або здавлення стравохідної трубки, а також порушення його моторики.
Крім того, всі дисфагии ділять на:
- гострі;
- хронічні
За характером перебігу:
- інтермітуючий;
- постійні;
- прогресуючі, з наростаючою клінікою.
харчування
Дотримання хімічно, механічно і термічно щадить дієти є важливою частиною терапії дисфагии. Харчування пацієнта, що страждає дисфагией, мав би підпорядковуватися наступним принципам:
- Воно повинно бути дробовим: тобто пацієнт повинен їсти потроху, але часто (не менше п’яти разів протягом доби).
- Вживана їжа повинна бути протертою, теплою і слабосоленої. При її приготуванні необхідно використовувати оливкову або вершкове масло. Застосування свинячого жиру категорично протипоказано.
- Хворому забороняється харчуватися всухом’ятку і наспіх. Будь-яку їжу слід пережовувати дуже ретельно.
- Щоб уникнути регургітації (стравохідної блювоти) пацієнту необхідно утримуватися від будь-яких (особливо вперед) нахилів корпусу протягом двох годин після їжі.
- Остання трапеза повинна відбутися як мінімум за пару годин до відправлення на нічний спокій.
Раціон людини, що страждає дисфагией, повинен бути наступним:
- Оптимальним способом приготування їжі є варіння, запікання і приготування на пару.
- Копчені, жирні, смажені, солоні, гострі і консервовані страви повністю виключаються з щоденного раціону. Під таким же суворим забороною знаходиться вживання фастфуду, будь-яких газованих і алкогольних напоїв, продуктів, що містять велику кількість грубої рослинної клітковини, а також міцної кави і чаю.
- Дієта повинна бути переважно яєчно-молочно-рослинною, що містить каші (манну, вівсяну, гречану, рисову) і слизові супи.
- Пацієнту корисно вживання молочних і кисломолочних продуктів, м’яса (переважно білого) і риби пісних сортів, відварних або приготованих на пару овочів.
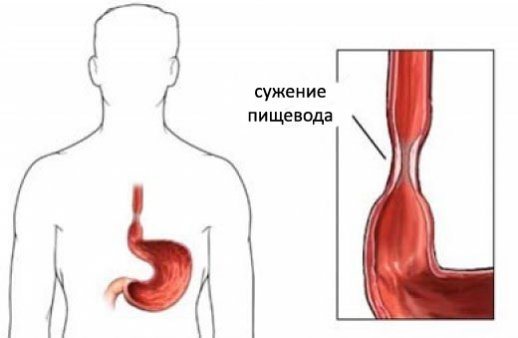
Дисфагія – що це таке
Dysphagia (грец. Dys – заперечення, phagein – є) – це загальна назва розлади ковтання.
Дисфагія – синдром (комплекс симптомів), що виявляється порушенням акту ковтання.
орофарингеальная дисфагія
Орофарингеальная дисфагія називається ще «верхній», при цій формі дисфункції порушується ротова і ротоглоточная фази ковтання.
У синдром ротоглоточной дисфагии входять наступні симптоми:
- труднощі на самому початку ковтання;
- зворотний хід їжі через носові ходи;
- кашель;
- напад задухи;
- неврологічні захворювання, що призводять до орофарингеальной дисфагии, часто протікають з дизартрією (порушення артикуляції і вимови) і диплопией (порушення функції зорових м’язів);
Причини орофарингеальной дисфагии:
- Обструкція стравохідних шляхів.
- різні інфекційні процеси (ангіни, фарингіти, абсцеси);
- збільшення щитовидної залози (тіреомегалія);
- різні лімфаденіти;
- дивертикул Ценкера;
- різного виду міозити і фібрози;
- шийний остеохондроз;
- ротоглоточная малигнизация;
- Порушення проведення нервових імпульсів до м’язових волокон:
- захворювання центральної нервової системи (пухлини мозку, інсульт, хвороба Паркінсона);
- розлад проведення нервового імпульсу до гладкої мускулатури (дисфункція ВПС).
- Психосоматичні розлади (неврози, різні функціональні порушення).
Лікування орофарингеальной дисфагии залежить від етіології захворювання.
Дисфагія при інсульті
Ковтання – це складна рефлекторна реакція.
Периферична іннервація м’язів, що беруть участь в акті ковтання, здійснюється парами черепно-мозкових нервів, їх аферентних і еферентних волокнами (трійчастий нерв, лицевий нерв, язикоглоткового нерв, поворотний, підязиковий нерв).
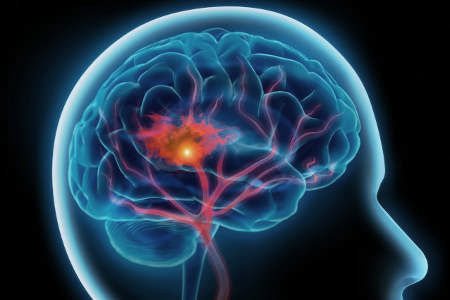
Центральні ядра регуляції акту ковтання розташовуються в ретикулярної формації стовбура головного мозку. Коркові центри ковтання розташовані в задніх відділах лобових часток.
При кортикальних інсультах, з’являється клініка псевдобульбарного синдрому:
- в результаті центрального парезу жувальних м’язів стає неможливим пережовування їжі, нижня щелепа відвисає;
- за рахунок центрального парезу м’язів мови і щік, порушується просування їжі до кореня язика.
При стовбурових інсультах розвивається клініка бульбарного синдрому, обумовлена центральним паралічем ЧМН:
- поперхивание при ковтанні рідкої їжі, в результаті її потрапляння в дихальні шляхи;
- утруднення і неможливість проковтування твердої їжі в результаті парезу м’язів глотки;
- гугнявий відтінок голосу;
- Афоня внаслідок парезу голосових зв’язок;
- дизартрія, внаслідок паралічу артикуляційних м’язів;
- кардиальная патологія (аритмії).
У лікуванні дисфагії після інсульту, крім невропатолога, активну роль відіграє логопед. Він, перш за все, оцінює тяжкість дисфагії, дизартрії і дисфонии, так як при цьому страждають одні й ті ж групи м’язів. Для цього використовується шкала Л.І. Вассермана, шкала оцінки дисфагії, тест трьох ковтків, протокол, де докладно фіксується стан мімічної мускулатури, артикуляційного апарату, стан м’якого піднебіння.
Логопед дає рідним хворого пам’ятку:
- як правильно здійснювати догляд за неврологічним пацієнтом, як годувати хворого;
- які продукти можна використовувати, і в якому вигляді, як правильно використовувати загущувач для їжі;
- як самостійно проводити мімічну гімнастику.
В період реабілітації, хворий страждає дисфагией після інсульту, заново вчиться ковтати.
Якщо ж функція ковтання відключена повністю, хворий не в змозі нічого проковтнути, ставлять назогастральний зонд.
парадоксальна дисфагія
Парадоксальна дисфагія – це особливий вид зміни акту ковтання, коли хворий здатний ковтати тверду їжу, але відбувається затримка рідкої їжі.

Парадоксальна дисфагія (синдром Ліхтенштейну), характерна для:
- ахалазии кардії;
- дивертикулу стравоходу;
- опіків стравоходу;
- ГПОД;
- езофагітов;
- пухлини стравоходу.
У механізмі виникнення синдрому головну роль грає гипермоторная дискінезія стравоходу.
сідеропеніческая дисфагія
Сідеропеніческая дисфагія (синдром Пламмер-Вінсона) виникає при нестачі заліза в організмі і гіповітаміноз B₂ і B₉. Захворювання зустрічається частіше у жінок.
Це системне захворювання характеризується наступними симптомами:
- дисфагией, яка може бути постійною і супроводжуватися неприємними відчуттями по ходу стравоходу;
- гіпохромною анемією;
- атрофією слизових оболонок (атрофічний глосит, фарингіт, езофагіт, гастрит);
- трофічними змінами нігтів, волосся, шкіри;
- порушення смаку, нюху, зору.
нейрогенная дисфагія
Різні неврологічні захворювання часто ускладнюються дисфагией. Акт ковтання – це складна рефлекторна реакція, що вимагає злагодженої роботи багатьох м’язів, що забезпечується роботою всіх рівнів ЦНС і периферичних нервів.
Стан може виникнути при органічних захворюваннях головного мозку, підкіркових утворень, стовбура мозку, мозочка. Часто буває психогенна дисфагія, що має чисто функціональний характер, розвивається на тлі різних неврозів.
Причиною периферичної нейрогенної дисфагії є ураження язикоглоткового (IX пара ЧМН), під’язикової (XII пара ЧМН) і поворотного (X пара) нервів.
Найчастішою причиною нейрогенної дисфагії є інсульт.
Разом з органічною патологією нервової системи, дисфункція ковтальних м’язів є частим проявом психогенних, функціональних розладів. На тлі тривалих психічних навантажень, перевтоми, емоційного виснаження, з’являються різного роду неврози, що супроводжуються відчуттям страху, неусвідомлюваної агресії, схильністю до істерик.
симптоми:
- скарги на утруднення при ковтанні;
- свербіж;
- першіння в горлі;
- осиплість голосу.
Лікування нейрогенної дисфагії здійснює невропатолог, при необхідності хворого консультує психіатр.
Дисфагія у літніх людей
Дисфагія – це поширена патологія людини, однак частіше за інших страждають люди похилого віку. Це пов’язано з тим, що з віком м’язи втрачають еластичність і пружність, виникає вікове ослаблення м’язів, і як наслідок, виникає дисфагія.
Крім того, сприяють розвитку дисфагії у літніх людей:
- дегенеративні захворювання ЦНС;
- перенесені захворювання (інсульти, травми голови, захворювання шлунково-кишкового тракту);
- онкологічне захворювання;
- наявність важких хронічних хвороб (цукровий діабет, ІХС, гіпертонічна хвороба).
Дисфагія у дітей
Дисфагія у дітей має деякі особливості. Перш за все, це пов’язано із захворюваннями, що викликають цей синдром.
Причинами є такі патології:
- ДЦП – це загальна назва великої групи хвороб, загальним для яких є пошкодження структур головного мозку, що відповідають за довільні рухи.
- Атетоз (гіперкінез) – мимовільні рухи в окремих групах м’язів, виникає при ураженні підкіркових структур. Виявляється відразу після народження, є результатом родових травм, ядерної жовтяниці.
- Різні вроджені патології ротової порожнини і носоглотки.
- Інфекційні ураження глотки, гортані, стравоходу.
- Наслідки хірургічного втручання.
- Онкологічна патологія.
Зусилля лікарів спрямовані на лікування захворювання, що викликало дисфагию і на усунення або зменшення вираженості даного синдрому.
Особлива увага приділяється неврологічної патології, так як ці хвороби мають не тільки медичну, а й соціальну значимість. Розроблена ціла програма реабілітації хворих з ДЦП. Реабілітаційні заходи починають практично з перших днів життя (проводять медикаментозну терапію, масаж, ЛФК, фізіотерапевтичні процедури). З трьох років до лікування підключається логопед.
Дисфагія після фундопликации
При важких формах ГЕРБ проводять операцію фундопликации – це антірефлюксная операція, яка полягає в тому, що з дна шлунка формують навколо стравоходу особливу манжету, що перешкоджає ввезенню рефлюктата в стравохід (фундоплікація по Ниссену). Операція добре зарекомендувала себе і дає хороші результати. Однак після фундопликации в ранні терміни після операції, часто спостерігається дисфагія і помірні болі в епігастрії. Це обумовлено тим, що формується «новий» клапан стравоходу і йде адаптація організму до нього. Ці неприємні відчуття проходять без будь-якого лікування.
функціональна дисфагія
Функціональні дисфагии – це прояв різних неврозів. Ця форма патології може проявлятися в будь-якому віці. Люди, які страждають кадіоспазмом, мають особливу психологічну характеристику – вони:
- недовірливі;
- тривожні;
- схильні до різного роду фобій.
У дітей функціональна дисфагія стравоходу і глотки може бути присутнім з самого раннього віку. Часто вона супроводжується такими симптомами:
- поганим апетитом;
- частим відрижкою, блювотою
- поганим нічним сном.
Без лікування до 7 років у дітей спостерігається дистрофія, підвищена стомлюваність, погана переносимість фізичних і психічних навантажень.
Найважливіше
Дисфагія – це порушення акту ковтання. Проблеми виникають при вживанні твердої і м’якої їжі. Це не самостійне захворювання, а наслідок якогось вже існуючого в організмі патологічного процесу. У дорослих дисфагія часто виникає на тлі інсульту. У дитячому віці порушення ковтання часто діагностується поряд з церебральним паралічем.
Є випадки раптової появи дисфагии, але частіше розлад виникає поступово, на тлі патологічних процесів. Розлад ковтання може виявитися смертельно загрозою. Проблеми під час проковтування їжі є серйозним приводом звернення до фахівця. Можливо, що причина дисфагії потребують екстреної допомоги.
діагностика дисфагии
Сам синдром дисфагії діагностичних труднощів зазвичай не викликає. Всі зусилля лікарів спрямовані на виявлення захворювання, що викликало дисфагию. У плані діагностики проводять такі обстеження:
- Фарингоскопия – це метод дозволяє виявити причини ротоглоточной дисфагии: глоссіти, тонзиліти, новоутворення, чужорідні тіла. Фарингоскопия доповнюється непрямий ларингоскопії, метод дозволяє виявити патологію надгортанника.
- Рентгеноскопія з контрастуванням стравоходу дозволяє виявити порушення моторики стравоходу, дивертикули.
- ЕФГС виявляє вогнища запалення, ділянки підозрілі на онкопатологію. При необхідності проводять біопсію тканини для морфологічного дослідження.
- Тривале вимір рН середовища всередині стравоходу – це найбільш вірогідний метод для виявлення ГЕРБ, проводять пищеводную манометр (для визначення порушень в роботі НСП).
- Лабораторні методи дослідження неспецифічні:
- в периферичної крові може визначатися невеликий лейкоцитоз, анемія, підвищення ШОЕ;
- в венозної крові найчастіше спостерігається зниження загального білка, диспротеїнемія;
- тестування калу на приховану кров.
З метою виявлення неврологічної патології проводять поглиблене неврологічне обстеження. Якщо клінічна діагностика викликає сумніву, проводиться інструментальна діагностика:
- КТ головного мозку;
- МРТ;
- ЕЕГ.
При підозрі на кардиальную і пульмональную патологію проводять:
- рентгенографію грудної клітини;
- ЕКГ;
- ехокардіографію.
Лікування дисфагии проводять після остаточної постановки діагнозу.
форми захворювання
Залежно від місця протікання процесу виділяють наступні форми дисфагии:
- ротоглоточную (утруднене просування їжі в стравохід, порушена довільна фаза ковтання);
- глоткової-стравоходу (ускладнене надходження в стравохід їжі, порушена швидка мимовільна фаза ковтання);
- пищеводную (ускладнене проходження по стравоходу їжі, порушена повільна мимовільна фаза ковтання).
Терапія синдрому дисфагії повинна спиратися на диференційований підхід, тому що має як функціональні, так і органічні прічіни.Прі функціональної дисфагії хворому слід пояснити причину патології, умови сприятливого прогнозу, дати рекомендації щодо попередження тригерних факторів, правильного харчування (ретельно пережовувати їжу) і зміни будь-яких психологічних ситуацій, здатних провокувати синдром дисфагії.
У хворих з дисфагією, що виникла на нервовому грунті, рекомендовано використання препаратів групи антидепресантів, психотерапевтичних методов.Есть можливість застосування емпіричного розширення. При спастичних розладах, що викликали розвиток дисфагії, рекомендовано застосування м’язових релаксантів, ботулотоксину в ін’єкціях, розширення стравоходу пневматичним методом.
Першим кроком в лікуванні дисфагії органічної етіології є вплив на порушену моторику і усунення причинних факторів.
Корекцію моторики проводять за допомогою медикаментозних засобів, що надають стимулюючу або гальмівну дію на м’язовий апарат стравоходу.
- Лікування за допомогою препаратів, що мають збудливу дію (прокинетики): селективний – домперидон і неселективний препарат – метоклопрамід. Метоклопрамід підсилює м’язовий тонус нижнього сфінктера стравоходу, його перистальтику, обумовлює найшвидший пасаж їжі з шлунка і по всьому кишечнику. Середня дозування метоклопрамида 10 мг. тричі на добу, препарат приймають за півгодини до їжі. Іноді можна додати четвертий прийом метоклопраміду. Якщо препарат призначений парентерально, то доза складе 10 мг. 1-2 рази на добу. Іншим препаратом, у яких селективний механізм дії, є домперидон. Ефекти препарату такі ж, крім впливу на товстий і тонкий кишечник. Побічних ефектів набагато менше, ніж у метоклопрамида. Дозування 10 мг. тричі на добу, приймати за 30 хвилин до прийому їжі або перед сном.
- Якщо у хворого дисфагія супроводжується гіпермоторіке травної системи, доцільно почати лікування протиспастичних медикаментами. До них відносять неселективні антихолінергічні, блокатори кальцієвих каналів, нітрати і міотропної спазмолітики. Кращим ефектом володіє селективний холіноблокатор М 1 рецепторів – гастроцепін. Приймають по 50 мг. двічі на добу. З блокаторів кальцієвих каналів найбільш часто застосовують дицетел в дозі 50-100 мг тричі на добу. З нітратів перевага віддається пролонгованим – ізосорбіду мононітрат (0,01- 0,02 м двічі на день), ізосорбіду динітрат (0,005- 0,01 три або чотири рази на добу). З міотропних спазмолітичних засобів досить ефективною виявляється но шпа (0,04 г), таблетка нікошпана, Дуспаталін 0,2 м двічі на добу.
- Лікування кожного виду дисфагии має певні тонкощі, наприклад, основне лікування ахалазії стравоходу – балонний пневмокардіоділятаціонний метод. Рідше застосовують методику на основі ботулотоксину – його вводять в товщу нижнього сфінктера стравоходу. Якщо консервативне лікування виявилося неефективним, вдаються до оперативного методу, частіше це операції миотомии.
Лікування дисфагии в більшості випадків неможливо без призначення дієти. Цього вимагають такі захворювання: гастроезофагального рефлюксна хвороба, стравохід Баррета, езофагіти. Хіатальной грижі при безсимптомному перебігу не потребують лікування, при наявності ознак обмеження лікування гриж оперативне. Якщо у пацієнта виявлена обсеменація слизової Helicobacter pylori, лікування має починатися з елімінації інфекції.
При ускладненому перебігу основного захворювання (рецидивні шлунково-стравоходу кровотечі, наявність стриктур), а також при недостатньому ефекті від консервативних методів лікування показано хірургічне втручання (резекція) або ендоскопічні методи терапії (метод лазерної та фотодинамічної коагуляції метаплазірованном ділянок слизової).
лікування
Тактика лікаря при лікуванні дисфагії визначається причиною виникнення захворювання і ступенем вираженості синдрому. Зусилля лікарів спрямовані на якнайшвидше відновлення акту ковтання і попередження аспіраційних ускладнень.
Гострі випадки дисфагии вимагають термінової допомоги:
- чужорідне тіло терміново видаляється.
- терміново проводиться десенсибілізуюча терапія.
При тривалому перебігу захворювання, ускладнилися дисфагией, проводять повний курс етіопатогенетичної лікування. З медикаментозних препаратів застосовують:
- Засоби для поліпшення нейрорегуляціі акту ковтання. При дегенеративних захворюваннях призначають агоністи і попередники дофаміну, центральні Н-холіноблокатори. При інсультах широко використовують мембранні стабілізатори, нейро репаранти, нейропротектори.
- Антагоністи кальцію. Ліки знижує концентрацію внутрішньоклітинного кальцію, за рахунок цього усувається спазм м’язових волокон (дифузний езофагеальний спазм, ахалазія), тим самим поліпшується проходження їжі.
- Антисекреторні препарати. Ці препарати використовуються при ГЕРХ і еозинофільному езофагіті з дисфагією. Застосовуються антациди, ІПП, ІГОР.
- При інфекційної етіології захворювання (ангіни, абсцеси, фарингіти), показана антибактеріальна терапія.
- При лікуванні функціональних розладів ковтання широко використовуються засоби народної медицини.
У деяких випадках усунення дисфагії можливо тільки хірургічним шляхом. При неоплазіях, що закривають просвіт стравоходу, або здавлюють його, проводиться резекція або видалення патологічно зміненого органа (видалення шлунка, легені) з подальшим проведенням променевої та хіміотерапії.
Так само хворих при дивертикулі Ценкера можна лікувати тільки в хірургії, проведена вчасно крікофарінгеальная міотомія практично виліковує дисфагию.
При рубцевих звуженнях стравоходу, що перешкоджають просуванню харчової грудки, застосовують:
- бужирование;
- ендоскопічне розсічення стриктур;
- стентування.
Якщо дисфагию усунути не вдається, хворому ставлять назогастральний зонд або роблять гастростому.
Основні клінічні рекомендації стосуються корекції раціону харчування, заміни твердої їжі на їжу м’якої консистенції.
При гіперсекреторних розладах потрібне дотримання дієти і особливого способу життя.
При неврологічної патології розроблений цілий ряд технік для поліпшення орального ковтання. Підбором індивідуальних методик для кожного окремого хворого займається логопед в період реабілітації.
Про наслідки і профілактиці
В екстрених випадках необхідно надання невідкладної медичної допомоги, або ж проводиться екстрена госпіталізації пацієнта. Медична допомога зводиться до заходів зі звільнення дихальних шляхів від потрапила в них їжі і відновлення прохідності стравоходу при застряванні в ньому харчового кома,
При ігноруванні причин, що ведуть до дисфагії в повсякденному житті, наслідки можуть бути дуже сумними: прорив дивертикула, що веде до медіастиніту, розрив аневризми аорти, здатний викликати смерть протягом лічених хвилин, повільне згасання від раку стравоходу.
Звідси випливає необхідність профілактики патології, що призводить до описаного стану. Здійснюється вона шляхом диспансерного спостереження лікарями: педіатром, онкологом, ЛОР-лікарем, невропатологом та іншими фахівцями.
Не менш важливим є виконання батьками малолітніх пацієнтів і пацієнтами-дорослими приписів лікарів по дієті, режиму і дотримання правил прийому призначених медикаментів.
логопедичний масаж
Лікувальний масаж широко застосовується в медицині, як у дорослих, так і у дітей. У неврології його застосовують при патології центральної і периферичної нервової системи.
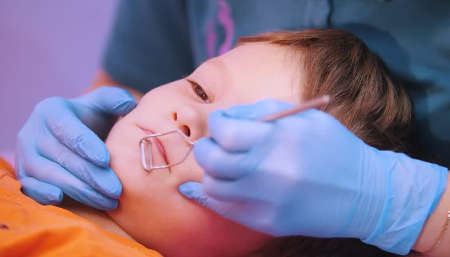
Логопедичний масаж – це один з різновидів лікувального масажу. Проводиться він за допомогою спеціального зонда з різними насадками. З розроблені спеціальні прийоми для даного виду масажу. Зусилля логопатов спрямовані:
- на нормалізацію м’язового тонусу, зняття спазму мімічної і жувальної мускулатури;
- поліпшення кровообігу, обмінних процесів, нервової провідності.
Класифікація
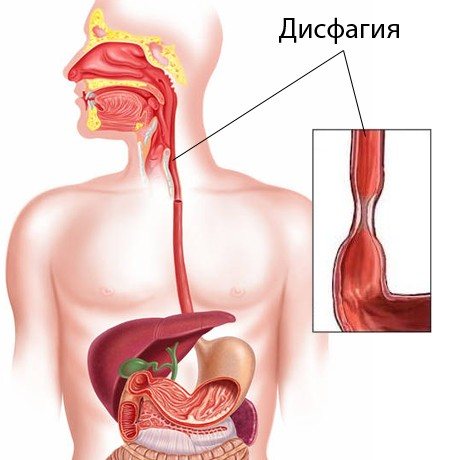
дисфагія
Хвороба, в залежності від локалізації патологічного процесу може бути:
- ротоглоточной або орофарингеальной. В цьому випадку харчова грудка важко переміщається з глотки в сам стравохід;
- стравохідної або ж езофагеальному. Прогресує в разі перекриття просвіту стравохідного тракту або через порушення роботи його м’язових структур. Клініцисти умовно ще поділяють її на верхню, середню і нижню;
- крікофарінгеальная дискоординація.
можливі ускладнення
Іноді дисфагія тягне за собою розвиток раку стравоходу.
При несвоєчасному або неправильному лікуванні дисфагія стравоходу може спричинити такі ускладнення:
- порушення дихання аж до задухи або його повної зупинки;
- езофагіт;
- рак горла, стравоходу та / або початкового відділу шлунка;
- аспіраційна пневмонія;
- абсцес легені;
- пневмосклероз;
- зневоднення;
- кахексія.
поняття
Дисфагія – це складне становище або повне виключення проходження їжі по стравоходу. Порушення ковтання призводить до дискомфорту і хворобливих відчуттів в горлі. В даному випадку змінюється координація м’язів харчових шляхів, і харчова грудка не здатний вільно переміщатися через горло.
Порушення глотательного рефлексу з’являється при ковтанні сильно великого шматка їжі. Ще це відбувається при порушенні перистальтики. Це призводить до ускладнень дихальної функції, зниження ваги, виснаження організму, тому необхідно термінове звернення до лікаря.
симптоматика
Симптоми дисфагії вказують на те, що мало місце порушення просування харчової грудки по стравоходу в порожнину шлунка. При цьому сам акт ковтання проводиться повноцінно і болю у пацієнта при цьому не виникають. Найчастіше пацієнти пред’являють лікаря скарги на те, що відчувають «застрявання» грудки, а також розпирання в задній частині грудини. При цьому хворобливих відчуттів практично не виникає. Єдино виняток – дифузний спазм стравоходу. В такому випадку пацієнт починає жалувати на інтенсивні болі.
Основні симптоми:
- просування їжі порушується на рівні ротоглотки. Цей процес супроводжується занедбаністю проковтнутого грудки в порожнину носа або ж рота;
- підвищена салівація (слиновиділення);
- відчуття задухи;
- кашель;
- неможливість ковтати їжу.
Найчастіше зазначені симптоми розвиваються в тому випадку, якщо пацієнт вживає тверду їжу, особливо на початкових етапах розвитку патології. Процес прийняття їжі значно спрощується, якщо кожен харчова грудка людина запиває великою кількістю рідини. Але при прогресуванні важкої стадії патології симптоми проявляються навіть у тому випадку, якщо пацієнт буде вживати рідину.
У дітей
Виникає порушення ковтального рефлексу і у новонароджених. В даному випадку потрібна допомога педіатра. Дисфагія у дітей зазвичай з’являється через розладів в нервовій системі. Даний факт пов’язаний з незрілістю даної системи або вродженими і набутими недугами. Часто ця патологія з’являється у дітей з дитячим церебральним паралічем.
Підвищений ризик патології у дітей виникає при:
- атетозі;
- вродженої аномалії в глотці і стравоході;
- синдромі Россолімо-Бехтерева і аномалії Арнольда-Кіарі.
Батьки можуть виявити протягом недуги за такими симптомами:
- Дитина їсть маленькими порціями.
- Малюк довго смокче груди або соску.
- Виникає кашель і гіперемія обличчя після миття або їжі.
- Кашель і складність дихання не виникає, якщо буде годування невеликими порціями.
- Дитина повертає голову в незвичайну позу перед годуванням.
- Виконується затікання молока або молочної суміші в ніс.
Такі симптоми з’являються при частих бронхітах і пневмонії, а також бронхіальній астмі.
Народні засоби
Лікування за допомогою народних засобів допускається лише при легкому ступені патології, яка викликана від нервового напруження, запалення горла або стравоходу, гиперацидного гастриту.
Для розслаблення мускулатури, заспокоєння нервів використовується збір з буркуну, материнки, кропиви, ламінарії, хмелю, м’яти. Сухі трави беруть по 1 ч. Л. і змішують. Суміш (1 ст. Л.) Заварюється окропом (300 мл) в термосі. Через 30 хвилин виконується проціджування, засіб приймають по 100 мл теплого відвару 3 рази на день.
Загальнозміцнюючий і протизапальну дію має збір на основі ягід шипшини, квіток календули і ромашки, м’яти, солодки, шавлії, рути. Рослинні компоненти треба змішати в однаковій кількості. Збір (2 ст. Л.) Заварюють окропом (1 літр) в термосі і настоюють годину. Приймати треба через 40 хвилин після їди по ½ склянки відвару.
Для зниження тиску, нормалізації роботи шлунка використовується збір з трави пустирника, квіток глоду, листя м’яти, кореня лепехи. По 1 ч. Л. кожного сухої сировини змішують в скляній банці. Буде потрібно 1 ст. л. суміші, яку заварюють окропом (500 мл). Вранці за 20 хвилин до сніданку випивають 150 мл відвару, а потім повторюють перед обідом і вечерею.
Лікування виразкової хвороби виконується з використанням в комплексній терапії цілющого збору з однакових частин плодів фенхеля, квіток ромашки, коренів солодки і алтея, кореневищ пирію, трави деревію. Суміш (1 ст. Л.) Заливається окропом (200 мл). Наполягання виконується півгодини, а потім треба приймати по ½ склянки 3 рази на день.
Лікування за допомогою трав’яних зборів треба виконувати 10 днів, а потім потрібно перерву на 2 тижні. При бажанні фітотерапія поновлюється, змінивши склад лікувального збору. Якщо при лікуванні з’явилася нудота, головний біль, шкірні висипання, розлади стільця і інші симптоми, то терапія скасовується.
Домашня терапія
Проводити його потрібно тільки під наглядом лікаря. Дія медикаментів направлено на усунення запалення, м’язових спазмів, заспокоєння нервової системи:
- «Атропін» – сприяє розслабленню м’язів стравоходу, усуває спазм і біль.
- «Бускопан» – це ректальні свічки, які застосовуються для позбавлення від спазмів гладкої мускулатури і зниження секреції травних ферментів.
- «Гастроцепін». Засіб на час блокує блукаючий нерв, усуває надмірну секрецію соляної кислоти.
- «Мотилиум». Препарат стимулює моторику шлунка, з ним прискорюється проходження харчового грудки по органам шлунково-кишкового тракту.
- «Платифиллин». З ним заспокоюється нервова система, усувається гіпертонус судин.
- «Никошпан». Має розслаблюючу дію на мозкові судини, покращує кровообіг у мозку.

У препаратів є протипоказання і побічні дії. Тому лікуватися ними потрібно тільки після консультації з лікарем.
дієта
Найчастіше дотримуватися особливої дієти не потрібно, крім виняткових випадків. Потрібно харчуватися правильно, невеликими порціями. Їду потрібно добре прожовувати, щоб не міг застрягти шматок. Потрібно відокремлювати кістки в рибі. Не можна їсти всуху і на ходу. Після їжі краще не нахилятися зайвий раз. Важливо забути про їжу перед сном.
Шкідливості і тверду їжу необхідно відкласти до повного одужання. Також потрібно вчинити з чаєм, кавою і газованою водою.
Про присутність в раціоні навіть мінімальних доз алкоголю потрібно забути. Корисно вживати молочку, рідкі каші і суп.
