Гестоз у вагітних: симптоми, лікування і ступінь небезпеки для плода і матері
Більше 30% жінок, після 20-го тижня вагітності стикаються з таким поняттям як гестоз. Це патологічний стан зазвичай супроводжує жінку до самого розродження.
Гестози, або, як їх ще називають, пізні токсикози йдуть рука об руку з порушеннями функції крові, нервової системи, системи регуляції гормонів, а також серця і судин. Спочатку, це патологічний стан зачіпає систему крові, що може привести до серйозних наслідків для життя плода так і життя матері. У цій статті ми розповімо, що таке гестоз вагітних, розберемо причини розвитку гестозу і навчимося розпізнавати ознаки цього патологічного стану.
Особливо важко протікає гестоз при вагітності, коли є такі захворювання як:
- Запалення нирок і сечовивідних шляхів;
- Порушення відтоку жовчі;
- Запалення печінки;
- Підвищений артеріальний тиск;
- Гормональні порушення;
- Порушення жирового обміну.
Актуальність проблеми
Гестоз у вагітних розвивається в 12-15% випадків. Це головна причина смерті жінок в третьому триместрі вагітності. При розвитку цього ускладнення на пізніх термінах і
під час пологів гине до третини всіх дітей. У жінок після перенесеного ускладнення страждають нирки, розвивається хронічна артеріальна гіпертензія.
Чим небезпечний гестоз для плода? Він викликає внутрішньоутробну гіпоксію (брак кисню) і затримку росту. Наслідки гестозу для дитини – відставання у фізичному і розумовому розвитку.
У сучасних умовах все частіше зустрічаються атипові гестози. Вони характеризуються переважанням одного симптому, раннім початком, раннім формуванням недостатності плаценти. Недооцінка тяжкості стану при цьому призводить до запізнілої діагностики, несвоєчасного лікування і пізнього розродження.
ознаки гестозу
Починаючи з другого триместру вагітності можливий розвиток пізнього гестозу. Як правило, він з’являється вже в третьому триместрі (з 28-го тижня). При даній патології можливі дуже серйозні негативні наслідки не тільки для здоров’я майбутньої матері і плоду, а й для їх життя. Відбуваються глибокі розлади життєво важливих органів і систем. Найчастіше розвивається спазм судин, серйозні зміни в складі крові, порушення водно-електролітного балансу в організмі.
Через всього перерахованого вище тканини органів перестають правильно харчуватися, утворюється дистрофія, а в складних випадках можливий навіть некроз.
У материнської смертності гестоз вагітних посідає друге місце, поступаючись тільки кровотеч на останніх термінах вагітності і під час пологів.
Існує 4 стадії розвитку пізнього гестозу: водянка вагітних, нефропатія вагітних, прееклампсія та еклампсія. Про це більш детально поговоримо нижче.
Класифікація
Класифікація гестозу розроблена недостатньо. У України найчастіше користувалися розподілом захворювання на наступні види:
- водянка вагітних (з переважанням набряків);
- нефропатія легкого, середнього та тяжкого ступеня;
- прееклампсія;
- еклампсія.
Основним недоліком цієї класифікації є нечіткість терміна «прееклампсія», що не дозволяє уточнити тяжкість стану.
Сьогодні гестоз ділять на форми відповідно до Міжнародної класифікації хвороб 10 перегляду:
- О10: гіпертензія (високий тиск), що існувала до вагітності і ускладнила протягом виношування, пологів, післяпологового періоду;
- О11: існувала раніше високий тиск з приєднанням протеїнурії (білка в сечі);
- О12: поява при вагітності набряків і білка в сечі при нормальному тиску;
- ПРО13: розвиток при вагітності високого тиску при відсутності білка в сечі;
- О14: виникла при вагітності гіпертонія в поєднанні з великою кількістю білка в сечі;
- О15: еклампсія;
- О16: неуточнена гіпертензія.
Ця класифікація вирішує деякі робочі моменти діагностики і лікування, однак не відображає процесів, що протікають при цьому в організмі.
При «чистому» гестозе патологія виникає у раніше здорової жінки. Цей вид спостерігається лише у 10-30% жінок. Поєднані форми протікають важко. Вони розвиваються на тлі наявних раніше захворювань: гіпертонічної хвороби, патології нирок і печінки, метаболічного синдрому (ожиріння, інсулінорезистентність), ендокринної патології (цукровий діабет, гіпотиреоз та інші).
Цей стан характерно тільки для періоду виношування плоду. Гестоз після пологів проходить, за винятком важких ускладнень. Це говорить про те, що джерело проблем – саме плід і плацента. Гестоз буває тільки у людини. Це захворювання не зустрічається у тварин, навіть у мавп, тому його не можна вивчити в експерименті. З цим пов’язана велика кількість теорій і питань щодо природи цього стану.
Схильність до розвитку
Розвиток негативних змін частіше спостерігається у пацієнток під час першого зачаття. Ознаки починають проявлятися після 20 тижня після запліднення і можуть завершуватися через кілька діб після пологів. При багатоплідній вагітності пізній гестоз протікає набагато складніше. У цьому варіанті ознаки посилюються, що відповідним чином позначається на здоров’ї, а також самопочутті жінки.
Друга і наступні вагітності рідше супроводжуються гестозом. Чим легше протікало патологічний стан під час першої вагітності, тим менша кількість шансів для повторного розвитку негативних ознак. Знижує ймовірність повтору ускладнень, якщо гестоз при першому виношуванні розвинувся за кілька днів до пологів.
Якщо негативні симптоми розвивалися у пацієнтки на 20-28 тижні, і протікали важко, то ризик повторення ускладнень при наступних вагітностях збільшується. Ризик повтору ускладнень високий і в тих випадках, якщо через розвиток «пізнього токсикозу» жінці було проведено кесарів розтин.
Підвищена схильність до розвитку ускладнень спостерігається в наступних випадках:
- в першу вагітність;
- якщо жінка до зачаття страждала хронічними патологіями (захворювання нирок або печінки, інфекції, гіпертонія);
- при багатоплідній вагітності;
- якщо вагітна часто була схильна до негативного впливу стресів, нервових потрясінь, депресій;
- жінка належить до групи соц. ризику (відчуває дефіцит харчування, проживає в неблагополучних умовах);
- раніше у пацієнтки в анамнезі були присутні викидні або аборти.
Ризик розвитку ускладнень збільшується, якщо родички вагітної страждали гестозом (спадковий фактор).
Ускладнення розвиваються частіше у вагітних, молодше 20 років або ж старше 35 років.
Якщо ускладнень при виношуванні первістка у жінки не було, то ймовірність їх розвитку при подальшому зачатті малоймовірна.

Чому виникає гестоз
Розглянемо основні сучасні теорії розвитку цього стану:
- Кортико-вісцеральна теорія. Відповідно до неї, гестоз дуже схожий на невротичний стан з порушенням роботи кори мозку і подальшим підвищенням судинного тонусу. Підтвердженням такої теорії є збільшення частоти захворювання у вагітних після психічних травм, а також дані, отримані за допомогою електроенцефалографії.
- Ендокринна теорія розглядає неправильно протікає вагітність як хронічний стрес, який викликає перенапруження і виснаження всіх ендокринних систем організму, в тому числі регулюють тонус судин.
- Імунологічна теорія стверджує, що тканину трофобласта (зовнішньої оболонки плоду, яка формує плаценту) є слабким антигеном. Організм виробляє відповідні антитіла, які також взаємодіють з клітинами нирок і печінки жінки. В результаті уражаються судини цих органів. Однак аутоімунні процеси фіксуються не у всіх жінок з гестозом.
- Генетична теорія заснована на тому факті, що у жінок, чиї матері перенесли гестоз, патологічний стан розвивається в 8 разів частіше, ніж в середньому. Вчені активно шукають «гени еклампсії».
- Плацентарна теорія основне значення відводить порушення формування плаценти.
- Тромбофілія і антифосфоліпідний синдром можуть бути причиною поразки судинних стінок у всьому організмі, а також вони ведуть до порушення формування плаценти.
Вчені вважають, що єдиної теорії походження гестозу поки не вироблено. Найбільш перспективними визнані імунологічна і плацентарна версії.
Значно підвищують ризик гестозу наступні фактори:
- Екстрагенітальні захворювання, а саме гіпертонічна хвороба, метаболічний синдром, хвороби нирок і шлунково-кишкового тракту, часті простудні захворювання і ендокринна патологія.
- Багатоплідна вагітність.
- Перенесений раніше гестоз.
- Вік жінки молодше 18 і старше 30 років.
- Погані соціальні умови.
причини гестозів
Фактори, що призводять до появи даної патології при вагітності, як правило, – наслідок екстрагенітальних захворювань жінки. Особливо схильні до виникнення гестозу ті майбутні мами, які до вагітності страждали:
- захворюваннями шлунково-кишкового тракту (гастрит, виразкова хвороба шлунка або дванадцятипалої кишки, хвороби печінки жовчного міхура);
- серцево-судинна недостатність (різні пороки серця, вегето-судинна дистонія, гіпертонічна хвороба, аритмії);
- хвороби дихальної системи (бронхіальна астма, хронічний бронхіт, хронічна обструктивна хвороба легень);
- ендокринопатії (цукровий діабет, тиреотоксикоз, порушення роботи наднирників і яєчників);
- ураження центральної нервової системи (різні захворювання головного мозку);
- психічні порушення (депресія, апатія, шизофренія, нав’язливі стани).
Також розвиток гестозу часто провокують вік вагітної жінки (старше 35 років), наявність шкідливих звичок (тютюнопаління, алкоголізм, наркоманія) і резус-конфлікт (у жінки негативний резус-фактор крові, а у чоловіка-батька позитивний).
Як розвивається захворювання
Початок хвороби виникає ще в найбільш ранні терміни вагітності. При імплантації (впровадження) зародка в стінку матки артерії, розташовані в м’язовому шарі, не змінюються, а залишаються в «добеременное» стані. Виникає їх спазм, уражається внутрішня оболонка судин – ендотелій. Ендотеліальна дисфункція – найважливіший пусковий фактор гестозу. Вона призводить до викиду потужних судинозвужувальних речовин. Одночасно підвищується в’язкість крові, в спазаговірних судинах утворюються мікротромби. Розвивається синдром дисемінованого внутрішньосудинного згортання (ДВС-синдром).
Спазм судин веде до зниження обсягу крові, що циркулює в організмі. В результаті рефлекторно збільшується тонус периферичних судин. Знижується інтенсивність кровотоку в усіх органах, в тому числі в нирках, печінці, серці, головному мозку і плаценті. Ці порушення викликають клінічну картину гестозу.
Причини і механізми розвитку гестозу
Причини виникнення гестозу досить різноманітні. У зв’язку з цим запропоновано кілька теорій розвитку цього ускладнення. Так, за однією з теорій, гестоз обумовлений порушенням взаємин між корою головного мозку і підкірковими утвореннями, що виражається рефлекторними змінами в судинній системі і порушенням кровообігу.
Важливе значення для розвитку гестозів має порушення гормональної регуляції функцій життєво важливих органів і систем. Значна роль у розвитку гестозу відводиться імунологічної несумісності тканин матері і плода. Ряд учених дотримується думки про можливість спадкової схильності у виникненні гестозу. Однак більшість дослідників вважають, що не існує єдиного механізму розвитку гестозу, а має місце комбінований вплив різних факторів у розвитку даної патології.
З точки зору можливих механізмів розвитку гестозу важливе значення відведено спазму всіх судин, що призводить до порушення кровообігу в органах і тканинах і розладу їх функції. Відображенням спазму судин є підвищення артеріального тиску. Не менш важливе значення відводиться ураження внутрішнього шару судин – ендотелію. Пошкодження ендотелію призводить до зменшення в ньому синтезу речовин, що впливають на тонус судин і на систему згортання крові, і зміни чутливості до них з боку судинної стінки.
В організмі також синтезується цілий ряд інших речовин, що регулюють тонус судин. Під дією факторів порушується баланс між речовинами, які забезпечують розширення і звуження судин на користь останніх, що призводить до спазму судин. На тлі змін, активується процес внутрішньосудинного згортання крові, порушуються властивості плинності крові, підвищується її в’язкість. Утруднюється циркуляція крові в судинах, що супроводжується утворенням тромбів, і відбувається зниження постачання тканин матері і плода киснем.
Поряд зі змінами знижуються показники функції серцево-судинної системи вагітної. У зв’язку з підвищеною проникністю судинної стінки на тлі поразки ендотелію судин відбувається вихід рідкої частини крові в тканини, що проявляється у вигляді набряків.
Гестоз супроводжується тяжким порушенням функції нирок, що має різні прояви, починаючи від появи білка в сечі і закінчуючи гострою нирковою недостатністю – станом, при якому нирки не справляються зі своєю роботою. При гестозі також порушується і функція печінки, що супроводжується розладом кровообігу в її тканинах, вогнищевими некрозами (ділянками омертвіння) і крововиливами. Відзначаються також функціональні і структурні зміни в головному мозку: порушення мікроциркуляції, поява тромбів в судинах з розвитком дистрофічних змін нервових клітин, мелкоточечние або дрібновогнищеві крововиливи, набряк з підвищенням внутрішньочерепного тиску. При гестозі у вагітних мають місце і виражені зміни в плаценті, які є причиною розвитку хронічної гіпоксії і затримки розвитку плода. Ці зміни супроводжуються зниженням плодово-плацентарного кровотоку.
Як виявляють гестоз?
Діагностика гестозу заснована на оцінці анамнестичних даних (даних про захворювання жінки, перебігу даної вагітності), скаргах пацієнтки, результати клінічного об’єктивного дослідження та лабораторних даних. Для уточнення ситуації та об’єктивної оцінки стану пацієнтки обов’язково оцінюють:
- згортають властивості крові;
- загальний аналіз крові;
- біохімічні показники крові;
- загальний і біохімічний аналіз сечі;
- співвідношення споживаної і виділеної рідини;
- величину артеріального тиску;
- зміна маси тіла в динаміці;
- концентрационную функцію нирок;
- стан очного дна.
При підозрі на гестоз проводять ультразвукове дослідження, допплерометрию. Необхідні також додаткові консультації терапевта, нефролога, невропатолога, окуліста.
До змісту
симптоми гестозу
Зовнішніми ознаками зазвичай проявляється гестоз другої половини вагітності. Однак ми з’ясували, що захворювання розвивається значно раніше. Ранній гестоз вважають доклінічній стадією, яку можна виявити за допомогою спеціальних тестів:
- вимірювання тиску з інтервалом 5 хвилин в положенні жінки лежачи на боці, на спині, знову на боці. Тест позитивний, якщо діастолічний ( «нижній») тиск змінюється більше ніж на 20 мм рт. ст .;
- порушення матково-плацентарного кровотоку за даними доплерографії;
- зниження числа тромбоцитів менше 160 × 109 / л;
- ознаки підвищеної згортання крові: підвищення агрегації тромбоцитів, зниження активованого часткового тромбопластинового часу, збільшення концентрації фібриногену в крові;
- зменшення концентрації антикоагулянтів, зокрема, власного гепарину;
- зменшення відносного числа лімфоцитів до 18% і нижче.
Якщо у жінки знаходять два-три з перерахованих ознак, їй необхідне лікування з приводу гестозу.
Класичні ознаки гестозу, що з’являються в другій половині вагітності і особливо в 3 триместрі:
- набряки;
- артеріальна гіпертензія;
- протеїнурія.
Гестоз характеризується різноманіттям варіантів його перебігу. Класична тріада зустрічається лише у 15% жінок, а один з трьох симптомів – у третини пацієнток. Більше половини хворих страждають затяжними формами захворювання.
Один з найбільш ранніх ознак захворювання – надмірна приріст маси тіла. Зазвичай він починається з 22 тижня гестації. У нормі будь-яка жінка в терміні до 15 тижнів повинна щотижня додавати не більше 300 м Потім у пацієнток молодше 30 років ця надбавка повинна становити не більше 400 грамів на тиждень, у більш старших жінок – 200-300 грамів.
Підвищення артеріального тиску зазвичай виникає на 29 тижні. Для більш точного діагнозу слід дотримуватися всіх правил вимірювання, реєструвати тиск на обох руках, правильно підбирати розмір манжети.
Набряки при гестозі пов’язані із затримкою натрію, зниженням концентрації білків в крові, накопиченням в тканинах недоокислених продуктів обміну. Набряки можуть бути тільки на ногах, поширюватися на стінку живота або охоплювати все тіло. Ознаки прихованих набряків:
- виділення основного обсягу сечі в нічні години;
- зменшення кількості сечі в порівнянні з обсягом спожитої рідини;
- надлишковий приріст маси тіла;
- «Симптом кільця» – жінці стає мало її обручки або інше звичне кільце.
Протеїнурія – виділення білка з сечею. Воно викликано пошкодженням ниркових клубочків в результаті нестачі кисню і спазму судин. Виділення більше 1 грама білка в будь-який порції сечі – небезпечний ознака. Одночасно знижується рівень білка в крові.
Що таке гестоз?
В останні роки гестоз при вагітності діагностується у 15% жінок. Причини його розвитку різні. Але у всіх випадках цей стан є серйозним ускладненням, яке різко збільшує ризик смерті плоду і становить загрозу для здоров’я вагітної. Практично у всіх пацієнток з таким діагнозом розвиваються ускладнення в процесі пологів.
В процесі виношування функціональність організму змінюється. У здорового організму, який захищений від впливу негативних зовнішніх і внутрішніх факторів, ускладнення розвиваються рідко. Для майбутніх мам з хронічними патологіями та інфекційними хворобами ризик розвитку ускладнень збільшується.
У майбутніх мам часто активізуються симптоми хронічних хвороб. Ослаблений хворобливими симптомами організм не здатний справлятися з ще більшим навантаженням, функціональність найважливіших органів помітно погіршується. Все це стає першопричиною розвитку ускладнень.
Гестоз часто діагностується у вагітних після 20 тижнів. Але основні (приховані) патологічні порушення починають розвиватися вже на 17 тижні після зачаття.
Гестоз порушує нормальний перебіг вагітності. Патологічний стан важливо своєчасно лікувати. При важкій формі, коли спостерігається загроза для здоров’я і життя малюка, жінці показана стимуляція дострокового розродження або проведення кесаревого розтину.
Важкі форми захворювання
Особливу небезпеку для матері і дитини представляє порушення функції нервової системи – прееклампсія і еклампсія.
Симптоми прееклампсії:
- головний біль в потилиці і скронях;
- «Пелена», «мушки» перед очима;
- болю у верхній половині живота і в правому підребер’ї;
- нудота і блювота, жар, свербіж шкіри;
- закладеність носа;
- сонливість або підвищена активність;
- почервоніння обличчя;
- сухий кашель і осиплість голосу;
- плаксивість, неадекватна поведінка;
- погіршення слуху, утруднення мови;
- озноб, задишка, лихоманка.
При прогресуванні цього стану розвивається еклампсія – судомний припадок, що супроводжується крововиливами і набряком мозку.
діагностика патології
При підозрі на розвиток ускладнень, вагітній жінці призначаються наступні діагностичні обстеження:
- Аналіз сечі. Визначення присутності патогенних бактерій, білка і кетонових тіл і лейкоцитів. За результатами аналізу сечі можна відрізнити гестоз від розвитку запальних захворювань сечовидільної системи.
- Аналіз крові. При розшифровці аналізу враховується гемоглобін, кількість лейкоцитів і тромбоцитів у крові. Визначається аналіз згортання крові. Різкі зміни нормальних показників вказує на розвиток ускладнень.
- УЗД з допплерометрией. На УЗД оцінюється стан матки і плода. Дослідження допомагає виявити затримку розвитку плода, позначити наявність запальних процесів, оцінити стан кровотоку. Допплер виявляє приблизний прогноз розвитку ускладнень: чим гірше стан кровотоку, тим вище ймовірність наявності гестоза.
- КТГ плода. Дослідження призначається жінкам після 28 тижня вагітності. За результатами КТГ визначається рухливість малюка, функціональність його сердечка, виявляється наявність або відсутність розвитку гіпоксії (кисневе голодування плоду).
Так як багато симптомів гестозу схожі з ознаками інших ускладнень або захворювань, які нерідко виявляються у вагітних жінок, то самостійно виявити гестоз практично неможливо. Діагноз здатний поставити лікар після оцінки і розшифровки результатів аналізів і апаратних досліджень вагітної жінки.

ускладнення
Пізній гестоз може викликати важкі ускладнення, які можуть привести навіть до смерті матері і дитини:
- еклампсія і кома після неї;
- внутрішньомозковий крововилив;
- гостра ниркова недостатність;
- дихальна недостатність;
- відшарування сітківки і втрата зору у вагітної;
- передчасне відшарування плаценти;
- геморагічний шок і ДВС-синдром.
Зустрічаються більш рідкісні форми, які ускладнюють гестоз. Це так званий HELLP-синдром і гострий жировий гепатоз вагітних.
HELLP-синдром включає в себе гемоліз (розпад еритроцитів), зниження числа тромбоцитів, що відповідають за згортання крові, і порушення роботи печінки з підвищенням в крові її ферментів. Це ускладнення виникає переважно після 35 тижня вагітності, особливо на тлі нефропатії, і часто викликає загибель жінки і плоду.
Симптоми розвиваються швидко. Жінка починає скаржитися на головний біль, блювоту, біль в животі або в правому підребер’ї. З’являється жовтяниця, кровоточивість, пацієнтка втрачає свідомість, у неї починаються судоми. Виникає розрив печінки з кровотечею в черевну порожнину, відшарування плаценти. Навіть якщо жінку терміново прооперувати, через порушення згортання крові вона може загинути в післяопераційному періоді від сильної кровотечі.
Гострий жировий гепатоз вагітних розвивається переважно при першій вагітності. Протягом 2-6 тижнів жінку турбують слабкість, відсутність апетиту, болю в животі, нудота і блювота, зниження ваги, свербіж шкіри. Потім розвивається недостатність печінки і нирок, яка проявляється жовтяницею, набряками, маточним кровотечею і загибеллю плоду. Часто виникає печінкова кома з порушенням роботи головного мозку.
Чим токсикоз відрізняється від гестозу?
Гестози бувають ранніми і пізніми.
Ранній гестоз називається токсикозом. Даний стан спостерігається в першому триместрі вагітності і, як правило, повністю проходить до 12 – 13-му тижні. При токсикозі жінка найчастіше скаржиться на нудоту і блювоту. Зазвичай це трапляється вранці на голодний шлунок.
За статистикою, 60% вагітних мають подібні скарги. Але діагноз «токсикоз» ставиться лише деяким дамам. Давайте розберемося, чому? Нудота і блювання іноді є абсолютно нормальним явищем при вагітності. Справа в тому, що організм матері таким чином звикає до розвивається в ньому маляті.
Плід формується з чоловічої та жіночої статевих клітин. Чоловіча половина чужорідна для майбутньої мами. Організм сприймає її як антиген, тобто об’єкт, щодо якого потрібно вести боротьбу. У підсумку, імунна система вагітної починає виробляти захисні речовина – антитіла.
Це призводить до того, що організм відчуває певний стрес і реагує на нього вегетативними порушеннями. Але це не відбивається негативно на здоров’я майбутньої матері і малюка.
При токсикозі ж відбуваються патологічні зміни: зниження маси тіла, сильні запаморочення, втрата свідомості, різке зниження працездатності, депресивні стани, порушення в роботі серцево-судинної і нервової системи, дисбаланс обміну речовин, загострення хронічних захворювань (особливо пов’язаних з функцією нирок – пієлонефрит, гломерулонефрит та інше).

Найчастіше токсикози розвиваються у вагітних з екстрагенітальні захворювання (патологіями, які були ще до цікавого положення). До них відносяться: гастрити, виразкова хвороба шлунка та дванадцятипалої кишки, бронхіальна астма, артеріальна гіпертензія, проблеми з печінкою і нирками, порушення роботи ендокринних залоз (щитовидної, підшлункової, наднирників).
Також до групи ризику входять жінки, які працюють на підприємствах з підвищеною шкідливістю (хімічні заводи, радіаційних підприємствах, в запорошених приміщеннях). Токсичні речовини ще до настання вагітності скупчуються в організмі і викликають отруєння. Виявляються токсикози не тільки нудотою і блювотою.
Вагітна жінка відчуває підвищений слинотеча, металевий присмак у роті. Їй неприємно відчувати навіть слабкі запахи. Іноді можливий розвиток м’язової слабкості і болю в кістках і суглобах, тетанії (хворобливе мимовільне скорочення різних груп м’язів). Також бувають шкірні захворювання (дерматити, дерматози тощо).
Механізм розвитку токсикозу полягає в тому, що під час вагітності від майбутнього малюка виходять патологічні імпульси в центральну нервову систему (головний мозок). Або імпульс посилається нормальним, але поки він йде по нервових закінченнях – змінюється і стає збоченим.
Ще буває так, що нормальний імпульс неправильно розпізнає сама центральна нервова система. Дуже важливу роль в патогенезі розвитку токсикозу відіграє гормональна перебудова під час вагітності, особливо, якщо вона пов’язана з недоліком головних жіночих статевих гормонів – естрогенів.
Часта блювота в результаті призводить до втрати організмом рідини і мінеральних солей, настає небезпечний стан – зневоднення (дегідратація). В результаті цього порушується обмін речовин і електролітів. Що в підсумку дуже згубно може позначитися на здоров’ї майбутньої матері і подальший розвиток вагітності.
Ранній гестоз при вагітності (токсикоз) має кілька ступенів тяжкості.
- Легка блювота вагітних. Особливо нічим не відрізняється від блювоти при неускладненому перебіг вагітності. При такій формі токсикозу жінку практично завжди супроводжує почуття нудоти. Сама по собі блювота буває від 1 до 5 разів на добу. При цьому велика частина їжі перетравлюється організмом і не виходить назовні. Жінка втрачає у вазі не більше 5% від початкової маси (1 – 3 кг). Лабораторні показники (кров, сеча) найчастіше відповідають нормі. Серцево-судинна система працює як належить. Єдине, чим він може супроводжуватися дана стадія токсикозу – це поганий настрій, втому і нервозність. Що в принципі цілком з’ясовно при такому самопочутті. Легка блювота не є небезпечною для здоров’я вагітної жінки і майбутньої дитини. Вона, як правило сама проходить до кінця 12-го тижня від зачаття, а іноді і набагато раніше. Лікування при даній патології не призначається. Лікар-гінеколог тільки прописує рекомендації щодо ведення здорового способу життя та дотримання збалансованого раціону харчування.
- Помірна блювота вагітних. При такому патологічному стані нудота також мучить протягом усього дня, а блювота буває до 10 разів на добу. Жінка помітно втрачає у вазі. При кожній явці в жіночу консультацію акушер-гінеколог реєструє це в обмінній карті. Схуднення як правило становить 4 – 6 кг (близько 6% від початкової маси тіла). Також вагітна страждає від яскраво виражених вегето-судинних розладів. Починається тахікардія (прискорене серцебиття), артеріальний тиск як правило падає (гіпотонія), з’являються запори, рясне слинотеча. Можливе підвищення температури тіла до субфебрильних цифр.В ході цього жінка втрачає масу живильних речовин і рідини. Шкірний покрив стає сухим, волосся ламким. Психічний стан вагітної залишає бажати кращого: розвивається сильна апатія і слабкість. Виконувати роботу в такому стані стає дуже складно. У лабораторних дослідженнях можливі такі зміни: низький гемоглобін (анемія), зміна кислотно-лужного балансу крові, в сечі іноді присутній ацетон. При своєчасному лікуванні даного виду токсикозу прогноз для майбутньої матері і плоду сприятливий.
- Надмірна блювота вагітних.При цьому патологічному процесі відбуватися найсильніша інтоксикація і зневоднення організму майбутньої матері. Внаслідок цього навіть можливі дистрофічні зміни в органах і тканих жінки. Блювота буває до 20 разів на добу. Нудота мучить хвору цілодобово. Температура тіла може підніматися до досить високих цифр. Також вагітна страждає від вираженої тахікардії (до 150 ударів в хвилину). Артеріальний тиск сильно знижується. Жінка відчуває сильне запаморочення, також можливі втрати свідомості (непритомність). Через рясний слюнотечения втрачається багато рідини. Шкіра майбутньої мами стає сухою і в’ялою. Мова обкладений білим нальотом. Спостерігається дефіцит маси тіла. Вага знижується на 3 – 5 кг в тиждень. Огидне самопочуття і апатія не те, щоб заважають вагітної продовжувати роботу, вони не дають нормально існувати. Лабораторні показники свідчать про сильних порушеннях в організмі. Ацетон міститься в таких кількостях, що їм починає пахнути з ротової порожнини хворий. При такому токсикозі життєво необхідно екстрене медичне втручання і відповідна грамотна терапія. Лікування, як правило, проводиться в гінекологічному стаціонарі під чітким наглядом лікарів. Прогноз для матері та плоду при відсутності лікування вкрай несприятливий. Можливий розвиток важких ускладнень в жіночому організмі, а також внутрішньоутробна загибель майбутнього малюка. Але при своєчасному медичному втручанні все може закінчитися дуже благополучно.

Оцінка тяжкості стану
Згідно з українською класифікації, тяжкість захворювання визначається станом нирок.
Гестоз 1 ступеня зазвичай супроводжується набряками гомілок, невеликою протеїнурією, підвищенням артеріального тиску до 150/90 мм рт. ст.При цьому плід розвивається нормально. Такий стан виникає зазвичай в 36-40 тижнів.
Гестоз 2 ступеня характеризується появою набряків на животі, протеїнурією до 1 г / л, підвищенням тиску до 170/110 мм рт. ст.Може відзначатися гіпотрофія плода 1 ступеня. Така форма виникає в 30-35 тижнів.
Діагностика важкої форми заснована на таких ознаках:
- підвищення артеріального тиску до 170/110 мм рт. ст. і вище;
- виділення білка в кількості більше 1 грама на літр сечі;
- зменшення об’єму сечі до 400 мл на добу;
- поширені набряки;
- порушення кровотоку в артеріях матки, головного мозку і нирок;
- затримка розвитку плода;
- порушення згортання крові;
- підвищення активності печінкових ферментів;
- розвиток в термін до 30 тижнів.
При такому важкому стані необхідне лікування в стаціонарі.

прояви гестозу
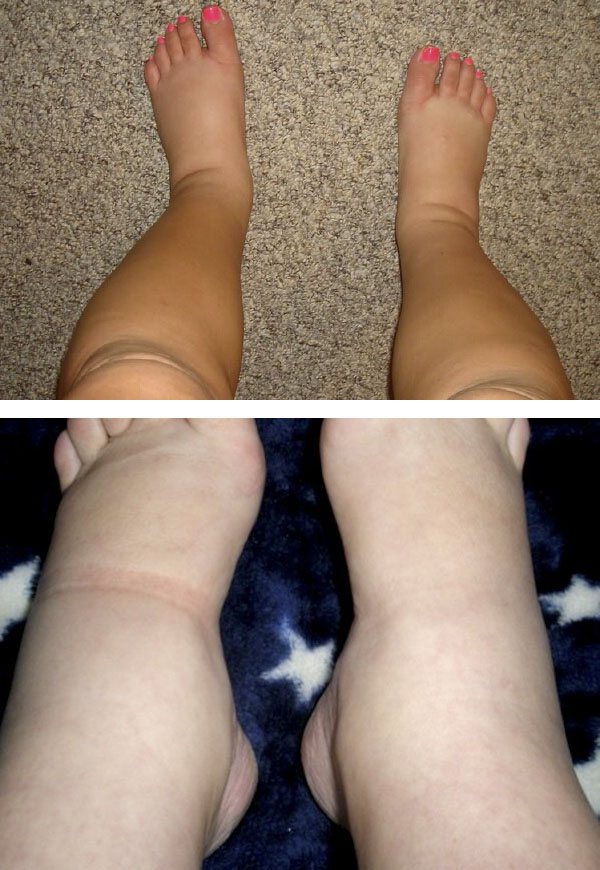
Водянка вагітних характеризується стійкими набряками внаслідок затримки рідини в організмі і є одним з ранніх симптомів гестозу. Розрізняють приховані і явні набряки. Про прихованих набряках свідчить патологічна (більше 300-400 г за тиждень) або нерівномірна щотижнева надбавка маси тіла.
Внаслідок зниження виділення сечі і затримки рідини в організмі швидко наростає маса тіла, відзначається переважання нічного сечовиділення над денним. Зазвичай набряки починають утворюватися в області щиколоток і поступово поширюються вгору. У деяких випадках одночасно починає набрякати і особа. Вранці набряки менш помітні, тому що під час нічного відпочинку рідина рівномірно розподіляється по всьому тілу. За день набряки спускаються на ноги і низ живота. Навіть при виражених набряках загальний стан і самопочуття вагітних, як правило, залишається хорошим. Діагностика водянки вагітних грунтується на виявленні набряків, результати зважування, зіставленні кількості бугая тієї та виділеної рідини за добу – жінка повинна виділяти не менше, ніж випиває.
Нефропатія характеризується поєднанням трьох симптомів: набряки, підвищення артеріального тиску, наявність білка в сечі. Також можуть зустрічатися і два симптоми в різних поєднаннях. Нефропатія вагітних зазвичай розвивається на тлі попередньої їй водянки. Підвищення артеріального тиску до 135/85 мм рт. ст.і вище є одним з важливих клінічних ознак нефропатії. Важливе значення мають вихідні показники артеріального тиску. Про артеріальної гіпертензії вагітних свідчить підвищення систолічного артеріального тиску (перша цифра) на 30 мм рт. ст. від вихідного, а діастолічного (друга цифра) – на 15 мм рт. ст. і вище. Особливе значення має збільшення діастолічного тиску, яке прямо пропорційно зниженню плацентарного кровотоку і зменшення постачання плода киснем.
Нефропатія становить небезпеку для здоров’я вагітних, породіль і породіль у зв’язку з тим, що вона може перейти в еклампсію (судомний напад з порушенням функції всіх органів і систем), викликати важкі порушення функції життєво важливих органів, а також створює передумови для таких ускладнень, як передчасне відшарування нормально розташованої плаценти, передчасні пологи, кровотечі, гіпоксія плода (недостатнє надходження кисню), смерть плоду.
Важкі ускладнення гестозу (кровотеча, передчасне відшарування нормально розташованої плаценти, загибель плода) в більшій мірі обумовлені не високим артеріальним тиском, а його різкими коливаннями.
Наявність білка в сечі (протеїнурія) – один з найбільш характерних ознак гестозу. Прогресуюче збільшення білка в сечі свідчить про погіршення перебігу захворювання. Одночасно з наявністю перерахованих симптомів у вагітних зменшується обсяг виділеної сечі. Добова кількість сечі знижується до 400-600 мл і менше. Чим менше виділяється сечі, тим гірше прогноз захворювання. Чим довший протікає нефропатія, тим гірше прогноз стану вагітних і результати вагітності.
Прееклампсія проявляється переважним порушенням мікроциркуляції в центральній нервовій системі. Цей різновид гестозу, крім типової тріади симптомів, характеризується відчуттям важкості в потилиці, головними болями, болями в області шлунка, в правому підребер’ї, нудотою, блювотою, порушенням зору. Одночасно з перерахованими ознаками можуть мати місце порушення пам’яті, безсоння або сонливість, дратівливість, байдужість, млявість. Відзначається також ослаблення зору, миготіння «мушок» або іскор, «пелена» перед очима, що є наслідком порушення кровообігу в потиличній частині кори головного мозку і ураження сітківки.
Для прееклампсії характерні такі ознаки: систолічний артеріальний тиск 160 мм рт. ст. і вище; діастолічний артеріальний тиск 110 мм рт. ст. і вище; вміст білка в сечі 5 г на добу і більше); зменшення об’єму сечі (менше 400 мл); мозкові і зорові порушення, нудота, блювота, зменшення кількості тромбоцитів (клітин крові, що відповідають за згортання крові), зниження активності системи згортання крові, порушення функції печінки.
Еклампсія – найважча стадія гестозу, при якій, крім симптомів, характерних для нефропатії і прееклампсії, розвиваються напади судом. Поява судомного нападу еклампсії найчастіше провокується зовнішніми подразниками (яскравим світлом, різким звуком, болем, стресовою ситуацією). Напад судом, як правило, триває 1-2 хвилини.
Після нападу пацієнтка лежить без свідомості. Через деякий час свідомість повертається, але вона нічого не пам’ятає про те, що трапилося, скаржиться на головний біль і загальну розбитість. У ряді випадків несвідомий стан не переривається і переходить через деякий час в наступний припадок. Нападів може бути кілька. Прогноз несприятливий при розвитку після нападу глибокої коми (стану, при якому відсутня свідомість, частково втрачається координує функція головного мозку), що свідчить про набряк мозку, а також про можливі крововиливах. У ряді випадків може мати місце бессудорожная форма еклампсії. При цьому пацієнтка скаржиться на сильний головний біль, потемніння в очах. Несподівано вона впадає в коматозний стан на тлі високого артеріального тиску.
ступеня набряків
Явні видимі набряки по їх поширеності розрізняються за ступенями:
- I ступінь – набряки гомілок;
- II ступінь – набряки гомілок і живота;
- III ступінь – набряки ніг, передньої стінки живота і особи;
- IV ступінь – генералізовані – поширені на ноги, тулуб, руки, обличчя.
До змісту
лікування гестозу
Основні напрямки терапії:
- лікувально-охоронний режим;
- розродження;
- відновлення функцій внутрішніх органів.
Жінці призначаються такі препарати:
- заспокійливі, седативні (валеріана, пустирник), в важких випадках – транквілізатори і нейролептики (Реланіум, Дроперидол), барбітурати, засоби для наркозу;
- антигіпертензивні засоби (переважно антагоністи кальцію – амлодипін, бета-блокатори – Атенолол, а також Клофелін, Гидралазин і інші);
- сульфат магнію, що володіє гіпотензивною, протисудомну, заспокійливу дію;
- заповнення обсягу цікрулірующей крові за допомогою внутрішньовенних вливань;
- дезагреганти (курантил) і антикоагулянти (фраксипарин) під суворим контролем згортання крові;
- антиоксиданти (вітаміни С, Е, Ессенціале).
Медикаментозне лікування при легкому ступені можна проводити протягом 10 днів, при середній тяжкості – до 5 днів, при важкому стані – до 6 годин. При неефективності лікування необхідно термінове розродження.
Розродження при гестозі проводять через природні родові шляхи або за допомогою операції кесаревого розтину. Жінка може народити сама при легкому ступені хвороби, хорошому стані плода, відсутності інших захворювань, ефект від медикаментів. У більш важких випадках застосовують планову операцію. При важких ускладненнях (еклампсія, ниркова недостатність, відшарування плаценти і так далі) проводять екстрене кесарів розтин.
Після кесаревого розтину медикаментозне лікування продовжують до повного відновлення всіх функцій організму. Жінок виписують додому не раніше ніж через 7-15 днів після пологів.
ускладнення гестозу
При даній патології, якщо вчасно не вжити заходів, ускладнення неминучі. У вагітної жінки можуть початися: епілепсія, крововилив в головний мозок, ішемічний інсульт, ниркова недостатність, інфаркт міокарда, цукровий діабет, порушення роботи щитовидної залози і надниркових залоз).
На вагітність гестоз впливає також вкрай негативно. Це може означати відшарування плаценти, гіпоксія плода, асфіксія. Все вище перераховане може призвести до передчасних пологів (до 37 тижнів, раніше вважалося, що до 38), або до загибелі плоду (в такому випадку екстрене розродження зробити доведеться в будь-якому випадку).
Профілактика гестозу при вагітності
Вагітна жінка повинна уникати нервових і фізичних перевантажень, повноцінно відпочивати, не приймати медикаменти без призначення лікаря. Харчування має бути повноцінним, по можливості гіпоалергенним. Різке обмеження рідини і дієта зі зниженим вмістом солі не показані. Лише в важких випадках ниркової недостатності пацієнтці рекомендують зменшити кількість уживаного з їжею білка.
Застава попередження гестозу – регулярне спостереження у лікаря, контроль ваги, артеріального тиску, аналізів крові і сечі. При необхідності проводиться госпіталізація жінки в денний стаціонар або в санаторій, де проводиться профілактичне лікування.
При погіршенні стану, появі набряків, головного болю, болю в правому підребер’ї пацієнтка повинна якомога швидше звернутися до лікаря. Самолікування при цьому неприпустимо. Не лікувалися гострий гестоз – безпосередня загроза життю матері і дитини.
діагностика гестозу
Визначити початок хвороби можна (і потрібно) самостійно. Всі свої підозри необхідно повідомити лікаря, який, зіставивши анамнез і дані досліджень, встановить точний діагноз.
Що потрібно від вагітної:
- Постійне вимірювання артеріального тиску і відстеження своїх індивідуальних показників;
- Відстеження показників згортання крові;
- Регулярна здача аналізу сечі;
- Регулярна здача загального аналізу крові і крові на біохімію;
- Відвідування очного лікаря;
- Постійне відстеження кількості випитої і виділеної рідини;
- Відстеження появи набряків;
- Відвідування всіх планових ультразвукових обстежень;
- Регулярне відвідування свого акушер-гінеколога.
Виконання цих простих правил допоможуть вам і вашому доктору легко і вчасно запідозрити поява початкових ознак гестозу.
Гестоз: що відбувається в організмі?
Основою виникнення гестозу при вагітності є судинний спазм. В результаті підвищується тиск, зменшується загальний об’єм циркулюючої в руслі судин крові, порушується живлення органів і клітин. Це веде до того, що вони погано починають справлятися зі своєю роботою.

В першу чергу, від недостатнього кровопостачання страждають клітини головного мозку, а також нирки і печінку. Катастрофою така ситуація обертається і для плаценти. Вона не може нормально функціонувати, що загрожує плоду гіпоксією і, відповідно, затримкою розвитку.
Фактори ризику розвитку пізнього гестозу вагітних
Цукровий діабет є фактором ризику розвитку пізнього гестозу вагітних
Підвищення артеріального тиску у вагітних жінок зустрічається набагато частіше, ніж у не вагітних. Гестоз за даними останніх років займає 4 місце, як причина материнської смертності. Також ця патологія може призвести до інвалідизації породіль і їх дітей. Тому проблема пізнього гестозу актуальна до сих пір.
Що є основним фактором ризику розвитку пізнього гестозу вагітних? Факторів ризику розвитку цієї патології дуже багато. Ось основні з них:
- Гестоз у вагітних в анамнезі.
- Передчасні пологи (від 22 до 34 тижнів вагітності) в анамнезі.
- Хронічна патологія нирок.
- Антифосфоліпідний синдром і системний червоний вовчак у вагітної.
- Тромбофілія, що передається у спадок.
- Цукровий діабет 1 і 2 типів.
- Хронічна артеріальна гіпертензія у вагітної.
- Перша вагітність.
- Якщо між наступними вагітностями часу пройшло більше 10 років.
- Інший чоловік у жінки.
- Медичні технології, що застосовуються при безплідді – екстракорпоральне запліднення, сурогатне материнство, використання сперми донора.
- Якщо пізній гестоз був у родичів (у мами, сестри).
- Зайва надбавка маси тіла під час вагітності.
- Інфекційні захворювання вагітної жінки.
- Велика кількість вагітностей в анамнезі.
- Старонароджуюча (40 років і старше).
- Етнічна приналежність: південноазійський, чорношкірий, скандинавський, тихоокеанський регіони.
- Поставлено діагноз «ожиріння» при першому відвідуванні гінеколога (ІМТ 35 кг / м2 і більше).
- Артеріальний тиск вище 130/80 мм рт ст.
- Перевищено допустимий рівень тригліцеридів в аналізі крові при плануванні вагітності.
- Серцево-судинні захворювання у близьких родичів – матері, батька, братів, сестер.
Навіть низький соціально-економічний рівень життя вагітної може призвести до гестозу. Тому майбутня мати повинна міститися в хороших умовах, якісно харчуватися і багато гуляти на свіжому повітрі.
профілактика токсикозів
Жінкам, які входять до групи ризику прееклампсії, дуже важливо планувати вагітність так, щоб її розвиток припадало на літньо-осінній період. Потрібно оглядатися у лікаря 1 раз в 2 тижні в першій половині вагітності і 1 раз в тиждень на другий. Повинна бути спокійна обстановка в побуті, на роботі, важливо дотримуватися принципів збалансованого харчування, так як під час вагітності підвищується потреба у вітамінах та мікроелементах.
Збільшення артеріального тиску на 30-40% від початкового рівня і маси тіла, особливо після 30 тижня, більше ніж на 400 грам – фактор ризику, який вимагає особливої уваги. При появі хоча б одного симптому прееклампсії потрібно терміново госпіталізувати жінку в акушерське відділення.
Увага!
Дана стаття розміщена виключно в ознайомлювальних цілях і ні за яких обставин не є науковим матеріалом або медичним радою і не може служити заміною очної консультації з професійним лікарем. За діагностикою, постановкою діагнозу і призначенням лікування звертайтеся до кваліфікованих лікарів!
Кількість прочитань: Дата публікації: 02.11.2017
діагностика
Головною умовою народження здорової дитини та зведення до мінімуму появи різних ускладнень при вагітності є своєчасна постановка на облік і регулярні відвідування гінеколога. В цьому випадку гестоз не залишиться непоміченим.
Зараз майбутні матусі регулярно здають аналізи і проходять огляд у фахівця. На основі цих досліджень і процедур виявляються симптоми, які вказують на розвиток патологічного процесу, завдяки чому із захворюваннями можна впоратися на початкових стадіях.
Як визначити гестоз? Підозри на його наявність виникають в разі виявлення відхилень від норми при таких медичних заходах:
- дослідження очного дна;
- загальний аналіз крові;
- вимірювання кров’яного тиску;
- аналіз на згортання крові;
- аналіз сечі;
- аналіз співвідношення випитої і виділеної рідини;
- зважування вагітної – якщо за тиждень прибавка в вазі склала від 0,4 кг, то це є приводом для детальної перевірки. У той же час, все залежить від індивідуальних особливостей організму і терміну вагітності.
При постановці точного діагнозу потрібно контроль стану плода, який здійснюється за допомогою спільної методики УЗД і доплера. На 29-30 тижні використовують КТГ. Додатково пацієнтка спостерігається у офтальмолога, невролога, нефролога.

Вагітна на прийомі у лікаря
Що робити при гестозі вагітних?
При виявленні у вагітної гестозу потрібно негайно приступити до терапії, яка включає в себе дотримання дієти і вживання лікарських препаратів.
Дієта і харчування для першої половини вагітності
Під час першої половини вагітності, при виявленні гестозу, потрібно вживати якомога більше продуктів харчування, що містять фолієву кислоту (вітамін В9). Завдяки цьому вітаміну значно поліпшується загальний стан хворої, знижується ймовірність розвитку анемії.
Фолієва кислота міститься в рибі, м’ясі, сирих фруктах і овочах, молочної продукції.
Важливо вживати фосфор і кальцій, вони теж присутні в молочній продукції. Рекомендується пити якомога більше кефіру і живого йогурту.
В обов’язковому порядку потрібно стежити за водним балансом. При цьому, не варто взагалі відмовлятися від вживання води, від подібного утримання відбувається ще більший застій рідини.
Оптимальною кількістю вважається 30 мл рідини на кожен кілограм ваги. Потрібно постійно контролювати функціонування видільної системи і стежити, щоб кількість випитої рідини не стало менше виділеної.
Корисні продукти для другої половини терміну
У число корисних продуктів для вагітних, які страждають від гестозу і знаходяться в другій половині терміну, входять наступні:
- житній хліб;
- всілякі крупи;
- свіжі овочі і фрукти;
- сухофрукти – курага, фініки;
- натуральні соки;
- м’ясні і рибні страви;
- молочна та кисломолочна продукція;
- рослинне і вершкове масло;
- сир;
- яйця.
Які продукти варто повністю виключити з раціону?
У разі діагностування у вагітної гестозу, з раціону виключаються такі продукти:
- виноград і банани;
- їжа швидкого приготування;
- гостре, копчене, солоне, смажене і жирне;
- кавові напої, газована вода, міцний чай;
- всі види грибів;
- солодке – печиво, цукерки, пироги;
- консерви, ковбаса і сосиски;
- продукти з ГМО і різними харчовими добавками.
Профілактика ускладнень вагітності
Вагітних, що потрапляють в групу ризику, слід заздалегідь подумати про профілактичні заходи від гестозу. І подбати про це необхідно ще на стадії планування малюка.
До зачаття необхідно:
- пройти повне медичне обстеження (мета – виявлення і подальше лікування хронічних хвороб);
- відмовитися від шкідливої залежності (куріння, вживання алкоголю);
- нормалізувати харчування;
- приймати комплекс вітамінів і мінералів (тільки за призначенням лікаря).
Після зачаття жінка повинна якомога раніше встати на облік до гінеколога. Якщо стан жінки буде постійно перебувати під наглядом лікаря, то країни, що розвиваються відхилення і ускладнення зможуть бути усунені на ранніх стадіях розвитку.
Вагітним важливо регулярно відвідувати жіночу консультацію, здавати сечу на аналіз, проходити у фахівця огляд (вимірювання артеріального тиску, зважування).
Профілактикою «пізнього токсикозу» служать прості, але важливі заходи:
- обмежити вживання солі;
- виключити з раціону вживання жирних, пересолених страв, а також солодощі та випічку;
- дотримуватися рекомендований лікарем питний режим;
- спати не менше 8 годин;
- займатися легкою фізичною розминкою;
- виключити пасивний спосіб життя;
- регулярно гуляти (краще в парках або в сосновому бору);
- уникати будь-яких нервових розладів;
- дотримуватися збалансованого та повноцінного раціону (вагітним рекомендовано додатково приймати вітамінно-мінеральні комплекси, які обов’язково повинні бути призначені лікарем);
За індивідуальними показаннями жінці може бути призначена терапевтична профілактика
Гестоз не зможе залишитися непоміченим, якщо вагітна жінка вчасно постане на облік до гінеколога, чи не буде пропускати візити до лікаря і стане неухильно дотримуватися всі його рекомендації. Майбутня мама повинна регулярно здавати призначені лікуючим гінекологом аналізи, а на огляді у лікаря – завжди зважуватися.
висновок
Під час вагітності важливо, щоб ви і ваша дитина були здорові. Це включає в себе вживання здорової їжі, прийом пренатальних вітамінів з фолієвою кислотою і регулярні огляди допологової допомоги. Але навіть при належному догляді іноді можуть виникати неминучі стану, такі як прееклампсія. Це може бути небезпечно як для вас, так і для вашої дитини. Поговоріть зі своїм лікарем про те, що ви можете зробити, щоб знизити ризик розвитку гестозу при вагітності.
Прееклампсія і еклампсія
Основними ускладненнями в розвитку гестоза є прееклампсія і еклампсія, це важкі, прогресуючі і становлять загрозу для життя вагітної стану.
При прееклампсії розвивається прогресуюче порушення кровообігу в дрібних судинах органів і тканин, особливо в нервовій системі. На тлі виявлення білка в сечі, підвищеного тиску і набряків, прееклампсія дає відчуття тяжкості в потилиці, болі в шлунку, головні болі, нудоту, болі в правому боці, блювоту і розлади зору. Крім цих симптомів можуть виникати сонливість або безсоння, проблеми з пам’яттю, байдужість або дратівливість, різка млявість, можуть спостерігатися ослаблення зору з миготінням мушок або іскрами в очах, пеленою перед очима, що викликано проблемами з кровообігом в області сітківки і стовбура головного мозку.
При прееклампсії характерно підвищення тиску понад 160/110 з появою в сечі білка більше 5 г / л, з різким зменшенням обсягу сечі до 400 мл і менше, і важким загальним станом. Прееклампсія дає важкі порушення роботи головного мозку, порушення зору і проблеми згортання крові, що викликає кровотечі, страждають функції печінки.
Еклампсія – це крайній прояв гестозу, що загрожує життю стан, при якому проявляються всі ті симптоми, що описані вище, і до них додаються напади виражених і тривалих судом. Зазвичай виникнення судомних нападів провокують зовнішні подразники – яскраве світло, біль, різкі звуки; зазвичай судоми при таких нападах тривають не більше двох хвилин. Після нападу вагітна перебуває без свідомості, і воно поступово повертається з втратою пам’яті на час нападу. Виникають сильні головні болі і загальна слабкість. У ряді випадків несвідомий стан залишається незмінним до наступного нападу судом, а таких нападів може бути багато.
Прогноз при подібному стані вкрай несприятливий, так як напади судом можуть привести до розвитку коматозного стану – відсутність свідомості з частковою втратою контролю за функціями організму з боку головного мозку. Можуть при судомах розвиватися крововиливи в мозок або набряк і набухання головного мозку. Іноді еклампсія може бути безсудорожной з головним болем, темнотою в очах і поступовим формуванням коматозного стану на тлі різко підвищеного тиску.
Чим небезпечні гестози?
Ранні гестози рідко представляють якусь небезпеку для матері або плода. Але якщо блювота довгострокова і не піддається лікуванню, можуть наступити незворотні зміни в організмі аж до летальності. Але таке трапляється дуже нечасто. Слід зазначити, що багаторазова і тривала блювота вагітних може привести до загрози переривання вагітності, прееклампсії, гіпоксії плода, підвищення крововтрати під час пологів і слабкості родової діяльності. Також загроза переривання вагітності може виникнути при непіддатливого лікування слиновиділенню і пригніченні психічного стану вагітної.
Пізні гестози представляють високий ризик для матері і плоду – розвивається ниркова, надниркова і печінкова недостатність, відзначається затримка розвитку плода і його внутрішньоутробна загибель. При відсутності лікування еклампсії розвивається еклампсіческая кома.
профілактика
Щоб не допустити гестоз при вагітності, потрібно подбати про його профілактиці ще до його настання. При наявності хронічних захворювань проконсультуватися з фахівцями, провести лікування або підтримуючу терапію. Відмова від шкідливих звичок, повноцінне харчування і турбота про своє здоров’я ще до вагітності значно знизить ризик гестозу.
У період виношування малюка жінка повинна приділяти увагу повноцінному сну і відпочинку, уникати стресів. Прогулянки на свіжому повітрі і заняття відповідними видами спорту повинні стати звичкою. Протягом всієї вагітності потрібно повноцінно харчуватися, виключивши або зменшивши вживання мучного, смаженого, жирного і копченостей.
Планове відвідування лікаря в жіночій консультації, регулярне вимірювання артеріального тиску, контроль ваги і своєчасна здача аналізів сечі допоможе вчасно виявити наявність патології і вжити заходів.
Як виявити пізній гестоз і чим він небезпечний?
Для того, щоб достовірно визначити наявність пізньогогестозу, вагітної слід перебувати під пильною увагою акушера-гінеколога. Лікарем проводиться динамічна оцінка стану жінки. При кожному відвідуванні медичний фахівець проводить вимірювання артеріального тиску, підраховує пульс і оцінює масу тіла. Показники артеріального тиску понад 135/85 можуть вказувати на розвиток пізньої форми гестозу.
Інформувати про розвиток патологічного стану можуть набряки нижніх кінцівок, збільшення маси тіла, а також зниження частоти сечовипускань.
Пізніше розвиток важкої форми токсикозу загрожує такими наслідками:
- відшарування і зміщення плаценти, що несе за собою загибель плода;
- передчасні пологи;
- печінкова кома і нирково-печінкова недостатність;
- набряк мозку і легенів, інсульт і серцева недостатність;
- відшарування сітківки ока і крововиливи;
- кисневе голодування (гіпоксія), з подальшою загибеллю плоду.
Постійна і неприборкана блювота провокує зневоднення жіночого організму, а кисневе голодування викликає затримки внутрішньоутробного розумового і фізичного розвитку плода. Діти, народжені від матерів з ознаками гестозу, можуть мати різні пороки розвитку і низьку масу тіла.
У рідкісних випадках важкий токсикоз може закінчитися смертю жінки. Щоб цього уникнути, лікарі ставлять питання про термінове пологах.
Відгуки
Олександр, гінеколог
Гестоз – недуга, який загрожує життю вагітної і плода. Якщо серед близьких родичів вагітної були ті, хто страждав гестозом, про це потрібно обов’язково повідомити свого лікаря.
Єлизавета, терапевт
Як проявляється гестоз при вагітності на пізніх термінах? Самий явна ознака – це набряклість, скачки артеріального тиску, а особливо його підвищення, а також загальне погіршення самопочуття. Про таких симптомах потрібно відразу повідомити лікаря.
Стефанія, 28 років, директор магазину
При другій вагітності я раптово зіткнулася з таким захворюванням, як гестоз, хоча моя перша вагітність була легкою. Захворювання мені було діагностовано в першому триместрі, а весь другий і третій триместр я провела в стаціонарі. Пологи пройшли за допомогою кесаревого розтину, дитина народилася здоровою, а ось мені довелося довго відновлюватися.
Жанна, 36 років, перукар
Під час вагітності у мене був діагностований гестоз. Так як лікування було несвоєчасно проведено, недуга перейшов в еклампсію, дитини я втратила.
Мирослава, 29 років, дієтолог
Я завжди думала, що моя вагітність буде легкою. Але вже в другому триместрі спостерігала у себе ознаки гестозу, лікування якого практично відразу було розпочато. Лікувалася амбулаторно і в стаціонарі, народжувала сама.
При виявленні у себе перших ознак гестоза потрібно якомога швидше повідомити про це лікаря. Патологія сама по собі не пройде, а це означає, що ваше життя і дитини знаходиться під загрозою. Бережіть себе і легкої вам вагітності!
Симптоми в 3 триместрі
Гестоз супроводжується розвитком поліорганної недостатності, тому визначити його симптоматику на пізньому терміні не складає труднощів. Патологія проявляється розвитком одного або декількох симптомів. Найбільш ранньою ознакою стає набряклість. Набряк захоплює кінцівки, передню черевну стінку або все тіло.
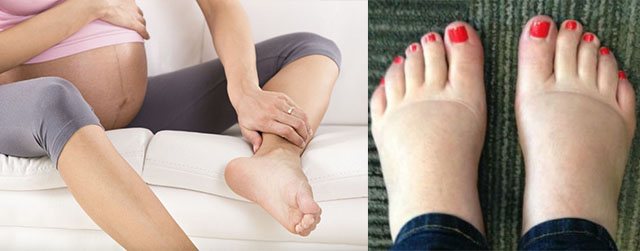
Ще одним частим симптомом є стійке підвищення артеріального тиску. Воно пов’язане з порушенням мікроциркуляції. Виявляється такий стан стомлюваністю, головними болями, мушками перед очима.
Найважчим ознакою гестозу на пізніх термінах вагітності є HELLP-синдром. Виявляється зазвичай на терміні 35 тижнів. Симптоми наростають дуже швидко:
- виражене нездужання;
- головний біль;
- блювота;
- біль в області печінки;
- жовтяниця;
- аналізи сечі показують високий рівень білка.
Результатом стає судомний напад, що переходить в кому.
Виділяють кілька рідкісних форм гестозу, що мають атипову клінічну картину.
- Жовтяниця. Розвивається, якщо жінка хворіє або раніше перенесла вірусний гепатит. Шкірні покриви і слизові жовтіють, починається сильний свербіж, можливі кровотечі.
- Дерматози. Характерні для жінок з високою алергенність. Виявляються сухістю, лущенням шкіри, сильним свербінням.
- Тетанія вагітності. Розвивається при патології ендокринної системи. Виявляється судомами внаслідок нестачі кальцію.
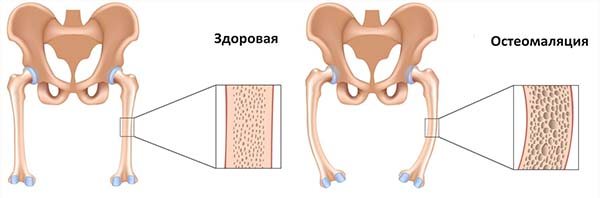
- Остеомаляція – розм’якшення кісткової тканини. Обумовлена нестачею вітаміну Д.
- Хорея. Формується при органічному ураженні головного мозку, проявляється мимовільними рухами, утрудненням ковтання.
Рекомендуємо додатково прочитати Які сечогінні таблетки, трави і засоби від набряків можна приймати при вагітності
Атипові форми важко діагностуються, що підвищує ризик розвитку ускладнень.
Ранні гестози зазвичай розвиваються у жінок, вагітних в перший раз. Протікають вони легше, ніж у повторнородящих.
Загальні відомості
Гестоз – це стан, який характерний виключно для вагітних жінок. Дане ускладнення вагітності порушує роботу ряду систем і органів в організмі вагітної жінки. Подібний стан зникає через кілька днів після народження дитини. Згідно з дослідженнями фахівців, гестоз в тій чи іншій мірі характерний для третини вагітних жінок. Захворювання часто проявляється в період між шістнадцятою і двадцятої тижнем вагітності, але найбільш характерним для виникнення гестозу є третій триместр вагітності. Причина прояву даної патології – характерні зміни в організмі майбутньої матері, через які в плаценті відбувається утворення речовин, які проробляють мікросокопіческіе дірочки в судинах. Саме через ці отвори в тканині з крові потрапляє білок плазми, а також рідину. Це сприяє утворенню набряків. На самому початку захворювання набряки ще не можна побачити, проте при зважуванні вже спостерігається значне зростання ваги.
Аналогічні мікроответрстія утворюються також в судинах нирок, через них білок потрапляє в сечу. Загальний аналіз сечі, який вагітна жінка повинна проходити регулярно, полегшує діагностику і дає можливість почати лікувати гестоз відразу ж після початку захворювання.
Гестози вагітних – клінічні рекомендації: дієта, меню, лікувальний протокол

Гестози вагітних – дієта, меню
Найголовніше при гестозі вагітних – їжа повинна легко засвоюється в шлунку у майбутньої матері. Не допускається вживання смажених, жирних страв і солодкого у великій кількості. Їжа повинна бути різною, і в своєму складі містити велику кількість вітамінів. Щоб організм жінки був насичений білками, в раціон харчування повинні входити такі продукти як:
- Нежирні сорти м’яса – птиці, кролика, телятини
- Риба червона і біла
- Курине яйце
- Молоко, сир та інша кисломолочна продукція
Варто пам’ятати: Якщо в аналізах сечі вагітної жінки є білок, то вживання всіх вищеописаних продуктів, потрібно звести до мінімуму. Слід з приводу необхідної дієти проконсультуватися з фахівцем.
Великий позитивний вплив надає застосування морських продуктів. До них можна віднести такі продукти, як: мідія, креветка, кальмар, морська капуста, жир риби. Вони в своєму складі містять розширений спектр з мікроелементами і вітамінами. До їх складу входять масла вищої категорії. Насичення вітамінами досягається за рахунок включення в меню овочів і фруктів, в сирому вигляді, так і у вигляді після обробки. Можна зробити з них напої.
Нижче ви знайдете ще декілька клінічних рекомендацій. Вагітним зі свого меню треба виключити, вживання такої їжі:
- Хліб білого кольору
- Випічка з тіста
- Бульйони на основі жирного м’яса
- Сорти м’яса з наявністю жирів – свинина, сало
- Консервну і копчену продукцію
- ковбасну продукцію
- Жирні сорти риби
- Види гострих і копчених сирів
- Продукцію швидкого перекусу
- Згущене молоко
- Плавлені та солодкі сирки
Ось зразкове меню на один день:
- Сніданок – 2-3 столові ложки вареної вівсяної каші на молоці без цукру, 1 яйце пашот або варене всмятку, стакан чаю.
- Другий сніданок – 1 яблуко.
- Обід – суп на курячому бульйоні з картоплею і овочами, макарони – 2 ст. ложки, котлета з курячого фаршу, компот зі свіжих або заморожених ягід.
- Полудень – 1 яблуко.
- Вечеря – 2-3 ложки гречаної каші, сир – 100 грам, кавовий напій з молоком.
- Друга вечеря – 1 стакан кефіру.
Якщо гестоз протікає з серйозними ускладненнями, тоді доктора можуть призначити вагітній харчування з лікувального протоколу. В цьому випадку заборонена:
- Вся молочна продукція
- Жирні сорти м’яса
- Цукор і всі продукти з нього
- копченості
- Біла мука в будь-якому вигляді
Можна в необмеженій кількості:
- Овочі та фрукти
- Каші, крім манної
- М’ясо птиці або кролика
- Корисно пити несолодкі компоти, трав’яні чаї та інші напої, крім кави
Точне меню з лікувального протоколу призначає тільки лікар, з урахуванням особливостей захворювання і самопочуття вагітної жінки.
водянка вагітних
При розвитку у жінки водянки вагітних проявляються перш за все стійкі і виражені набряки. Вони походять з-за патологічної затримки рідини в організмі, і зазвичай набряки вважаються найпершою ознакою насувається гестозу. Набряки можуть бути прихованими і явними, при цьому прихованим набряком називають патологічну прибавку маси тіла за тиждень (більше 500 г) або нерівномірні збільшення маси тіла по тижнях. Це відбувається через зниження кількості сечі, затримки рідини тканинами організму і як результат, наростанням ваги тіла за рахунок води. Крім того, може відзначатися ніктурія (коли вночі сечі виділяється набагато більше, ніж днем).
Перш за все, набряклість починає формуватися в області щиколоток і гомілок, поступово набряк піднімається вгору по тілу, але в деяких випадках одночасно з ногами можуть формуватися набряки на обличчі. Вранці набряки не так помітні, так як при нічному сні рідина відносно рівномірно розподіляється по тілу жінки. Протягом дня за рахунок вертикального положення тіла набряк зазвичай опускається на кінцівки і низ живота з промежиною.
За ступенем тяжкості і поширеності набряки можна розділити на чотири ступені:
- перша ступінь, при якій набряки виражені тільки на стопах і гомілках,
- друга ступінь, при якій набряки виражені на гомілках і внизу живота,
- третя ступінь набряків, при якій набряки розташовані на ногах, обличчі і передньої черевної стінки,
- четверная ступінь набряків з поширенням їх по всьому тілу.
Однак навіть при досить сильних набряках загальний стан і самопочуття вагітних залишається задовільним. Лікар визначає наявність водянки вагітних при візуальному виявленні набряків, проведенні пальпації в області гомілок, при зважуванні і фіксації збільшень маси, а також при зіставленні кількості випивається і виділюваної рідини. У нормі у жінки має виділятися як мінімум 3/4 від рідини, що випивається.
Як лікувати гестоз після пологів
Жінка, що перенесла токсикоз вагітності, після пологів передається під спостереження в жіночу консультацію. У 98% жінок гестоз після пологів проходить самостійно, тому спеціального лікування не потрібно. Скільки триває гестоз після пологів і коли він проходить у інших 2% пацієнток, залежить від тяжкості їх стану.

Жінці рекомендується утримуватися від вагітності протягом наступних 3-5 років. Як лікувати гестоз після пологів, залежить від того, як він протікав під час вагітності. При зберігаються набряках призначають сечогінні препарати. Якщо протягом двох місяців продовжує виділятися білок з сечею, потрібно консультуватися з нефрологом і урологом.
Чим небезпечний гестоз вагітних: хто знаходиться в групі ризику?

Гестоз вагітних небезпечний як для матері, так і для дитини
Розвивається гестоз негативно відбивається на здоров’ї жінки і на стані майбутньої дитини. Чим небезпечне таке захворювання у вагітних? Ось кілька важливих аспектів:
- Тривала блювота при токсикозі може привести до дегідратації організму вагітної.
- При пізньому гестозі майбутня мама може страждати від порушення в роботі нирок і нервової системи, може погіршитися зір.
- Спазм кровоносних судин, порушення циркуляції крові, утворення дрібних тромбів можуть спровокувати інсульт, з подальшим розвитком коматозного стану.
- Гестоз загрожує можливістю розвитку серцевої недостатності, розвитку набряку легенів у вагітної.
- При цьому явище висока ймовірність відшарування плаценти, початку передчасних пологів, кисневого голодування майбутньої дитини.
До групи ризику по розвитку гестозів входять:
- Вагітні жінки з надлишковою вагою, цукровим діабетом, артеріальною гіпертензією, хворобами печінки, нирок.
- Вагітність не одним плодом.
- Вагітні молодше 18-ти і старше 30-ти років.
- Жінки зі спадковою схильністю до гестозам.
- Дівчата, які народжують вперше.
- Народжували часто, з короткими проміжками між пологами.
Небезпека гестозу вагітної полягає в тому, що продукти обміну речовин дитини проникають в кров майбутньої матері. Тому важливо і для здоров’я матері, і дитини, своєчасно поставити діагноз і почати лікування. Про ознаки та симптоми даної патології читайте нижче.
Рідкісні форми патологічного стану
Рідкісні форми патології під час вагітності зустрічаються нечасто, але їх важливо вчасно визначити і своєчасно почати лікування.

Малопоширені форми гестозу:
- Жовтяниця – патологічний стан, що сприяє виникненню кровотеч і мимовільного переривання вагітності. Виникає у жінок, які перенесли гепатит.
- Шкірні патології – це різні екземи та кропив’янка на тлі нефропатії, що доставляють величезні страждання майбутнім породіллям. Шкіра свербить і горить, жінка втрачає спокій і сон, стає дратівливою.
- Тетанія рук і ніг – судомні скорочення м’язів кінцівок на тлі порушення засвоєння кальцію в відділах кишечника. Викликано порушенням кровообігу через спазмування судин.
- Хорея – порушення психіки, розлад функцій ковтання і мови. Виникає через некрозу тканин у відділах головного мозку на стадії прееклампсії.
- Остеомаляція – патології кісток скелета внаслідок порушення кровообігу. З кісток вимиваються корисні речовини, виникає перфорація кісткової тканини. Порушується хода, виникає больовий синдром в тазових кістках і тазостегнових суглобах. Висока ймовірність інвалідності після пологів.
- Жирова дистрофія клітин печінки – виникає на тлі постійної блювоти. Білкові і жирові клітини печінки перероджуються в патологічну тканину, розвивається некроз печінки.
ЧИТАЕМ ТАКОЖ: причини і способи усунення судом в ногах при вагітності: що робити при виникненні спазмів м’язів вночі?

Як діагностують гестози?
Постановка діагнозу раннього токсикозу не складає труднощів. Характерна клініка (блювота певну кількість разів, слиновиділення), виникнення симптомів в першій половині вагітності, можуть бути присутніми фактори ризику. У крові підвищений рівень білірубіну, лейкоцитів, знижений рівень білка, кількість сечі, що виділяється на добу, в сечі присутня ацетон, порушений водно-електролітний баланс – гіпокаліємія, гіпернатріємія.
З пізніми гестозами є деякі труднощі. До прояву симптомів поставити діагноз важко. Потрібно звертати увагу на фактори ризику виникнення і виявляти ранні ознаки (підвищення тиску більш ніж 140/90, набряки, білок в сечі більше 1 г / л., Збільшення маси тіла). Основна роль відводиться постійному спостереженню за вагітними, при якому систематично вимірюють тиск, білок в сечі, масу тіла і спостерігають при появі набряків.
Для лікування дуже важливо визначити ступінь тяжкості прееклампсії. Існують 3 ступеня:
- Легка форма. Характерне артеріальний тиск від 130 до 150, білка в сечі мало (до 0.3 г / л), спостерігаються набряки тільки на нижніх кінцівках, нормальна кількість тромбоцитів (ознака нормального згортання крові) і креатиніну (показник функції нирок).
- Середня форма. Тиск від 150 до 170, білок в сечі може підніматися до 5 г / л, набряки вже і на обличчі, тромбоцити нижче норми, креатинін підвищується (порушується робота нирок).
- Важка форма. Тиск від 170 і вище, білка більше 5 г / л, набряки по всьому тілу (особливо в районі носових ходів, що ускладнює дихання), болить голова, живіт, в області печінки, в очах мушки, сильно зменшується кількість сечі, що виділяється, тромбоцитів ( ризик кровотечі), порушується робота нирок аж до їх недостатності.
ранній гестоз
Це прояви різного роду симптомів (нудота, блювота, слиновиділення) в першій половині вагітності. Вони виникають через порушення всіх видів обміну речовин, адаптації організму жінки, зміни імунітету і функціонування головного мозку. При цьому спостерігається максимальне підвищення ХГЧ (гормону вагітності). Найважче проявляється ранній гестоз при багатоплідній вагітності і міхурово заметі. До факторів ризику відносяться:
- Порушення роботи систем, що відповідають за адаптацію організму (нейроендокринні порушення, високий або низький тиск, ревматичні пороки серця).
- Захворювання печінки, нирок (гепатит, нефрит, пієлонефрит).
- Цукровий діабет.
- Психічні порушення.
- Ожиріння.
- Інфекційні захворювання.
- Шкідливі звички (алкоголь, куріння, наркотики).
- Алергії.
- Перенесені захворювання статевих органів.
Патогенез і класифікація гестозів вагітних: ступеня

Патогенез і класифікація гестозів вагітних
Під час вагітності органи і системи жінки працюють, як то кажуть «на межі». Нерідко у вагітної загострюються хронічні хвороби минулих років. Однак ще частіше у майбутніх мам діагностують гестоз. Класифікація гестозів враховує час появи характерних симптомів.
- Ранній гестоз притаманний початкового періоду вагітності. Жінку турбує нудота, іноді блювота, рясне слинотеча.
- Пізній гестоз вперше заявляє про себе в середині вагітності класичної тріадою: набряки, гіпертензія, нефропатія.
Стан хворої прийнято оцінювати за ступенями тяжкості гестозу:
- Легкий.
- Середньої тяжкості (стабільний).
- Важкий (прогресуючий).
- Прееклампсія – виникнення різних неврологічних відхилень і водянки і набряків різних частин тіла.
- Еклампсія – поява судомних нападів і набряків всього тіла.
Крім цього гестоз поділяють на:
- Чистий, не обтяжений хронічними захворюваннями.
- Одночасний, ускладнює перебіг захворювання, які були у вагітної до процесу зачаття і виношування дитини – гіпертонія, патологія нирок, ожиріння.
Як говорилося вище, патогенез виникнення цієї патології до кінця не вивчений. Професора медицини усього світу продовжують висувати теорії, що проливають світло на механізм формування даного захворювання. Достовірно відомо наступне: при гестозі ті чи інші порушення фіксуються в кожному органі жінки.
