Гострий вагініт: лікування, причини, симптоми, ознаки, фото
Гострий вагініт – це запальний процес, які виникає в слизовій оболонці піхви. Він може бути викликаний багатьма причинами і виявлятися у жінок різних вікових категорій. Симптоми вагініту неспецифічні і можуть нагадувати інші захворювання жіночої статевої сфери.
А тепер зупинимося на цьому докладніше.
Причини і фактори ризику захворювання
- трихомонадами;
- гонококками;
- микоплазмой;
- уреаплазмою;
- грибами роду “Candida”;
- хламідіями;
- вірусами герпесу і папіломи людини.
Всі ці інфекції входять в групу захворювань, що передаються статевим шляхом. Інфікування піхви відбувається під час статевого контакту від зараженого партнера (клінічно він може бути здоровим).
Неспецифічний процес виникає внаслідок активації умовно патогенної флори піхви, яка присутня в статевих шляхах кожної жінки, не викликаючи ніякої клінічної симптоматики. До цієї флорі відносяться стафілококи, стрептококи, гемофільна, кишкова паличка та інші бактерії. Вони можуть викликати клініку вагініту в певних умовах, які є факторами ризику:
- при механічному пошкодженні слизової оболонки піхви (внаслідок перенесених оперативних втручань, пологів, абортів);
- безконтрольному прийомі антибіотиків, переважній нормальну флору піхви;
- недостатнє кровопостачання слизової піхви, що є віковими особливостями організму (атрофічний вагініт);
- порушення гормонального фону при захворюваннях яєчників, наднирників, клімаксі;
- алергії на презервативи, інтимні гелі і креми, тампони або свічки;
- недотриманні особистої гігієни.
Методи лікування хронічного бактеріального вагініту
Терапія бактеріального вагініту хронічної форми течії здійснюється за допомогою лікарських препаратів, народних засобів, а також фізіотерапевтичних процедур.
Лікарські засоби
Консервативне лікування бактеріального вагініту є найбільш ефективним, оскільки дозволяє домогтися позитивного результату і запобігти рецидиву хвороби. У гінекологічній практиці використовуються такі лікарські засоби.
Тержинан
Протимікробні таблетки, які вводяться в порожнину піхви. Показані до застосування при бактеріальному і грибковому вагините. Рекомендоване дозування – 1 таблетка 1 раз на добу. Перед введенням в середину вагіни таблетку необхідно потримати 20 сек. в воді. Курс лікування триває 10 днів і не припиняється під час менструації. Ціна препарату – 480 грн.
метронідазол
Антибактеріальний препарат широкого спектра дії, який особливо ефективний при бактеріальних захворюваннях сечостатевої системи. Призначається до прийому по 250 мг вранці і ввечері.

Тривалість лікування – 10 діб. З обережністю призначається жінкам, які мають важкі захворювання печінки у вигляді цирозу, вірусного гепатиту в стадії загострення, онкології. Ціна медикаменту – 55 грн. за пластинку з 10 таблеток.
хлоргексидин
Це песарії, які містять протимікробний розчин хлоргексидину 20% концентрації. Для досягнення стійкого антисептичний ефекту необхідно вводити всередину піхви по 1 песарії 1-2 рази на добу. Тривалість лікування – 10 днів. У разі необхідності курс лікування може бути продовжений до 20 діб. Вартість упаковки з 5 песаріїв – 110 грн.
Бетадин
Вагінальні супозиторії, які надають антибактеріальну та протигрибкову дію. Вводяться в середину вагіни 1-2 рази на день протягом 10 діб. Чи не застосовується на 2 і 3 триместрі вагітності, а також в період годування дитини грудьми. Ціна препарату – 270 грн.
Лактагель
Препарат призначений для відновлення порушеної лактофлори піхви, створення природної кислого середовища, яка перешкоджає розвитку хвороботворних мікробів. Рекомендоване дозування при активній терапії становить 1 тюбик гелю, який вводиться в порожнину піхви 1 раз в день.

Тривалість лікування – 7 діб. Для профілактики рецидиву хронічного вагініту використовують 1-2 тюбика гелю в тиждень. Вартість медикаменту – 1200 грн. (В упаковці 7 тюбиків з ліками).
народні методи
Нетрадиційна медицина пропонує альтернативні методи лікування бактеріального вагініту без використання аптечних препаратів. Для цього рекомендується використовувати такі рецепти:
спринцювання ромашкою
Знадобитися взяти 1 ст. л. сушеної ромашки. Лікарська рослина висипають в металеву ємність, а потім заливають 1 л проточної води. Відвар готується на повільному вогні протягом наступних 15 хв. Після охолодження його використовують для спринцювання запаленого піхви.
Досягається антибактеріальний і протизапальний ефект. Процедура спринцювання відваром піхви проробляється 1-2 рази на день протягом 10 діб.
Аплікації соком алое
Для приготування цього засобу від бактеріального вагініту буде потрібно 2-3 листочка кімнатної квітки алое. Вони подрібнюються до стану кашки, з якої віджимається сік. Зелена маса викидається.

В отриманому соку рясно змочується стерильний ватний тампон, який вводиться в порожнину піхви, де знаходиться наступні 45 хв. Лікувальні маніпуляції виконуються 2 рази на добу протягом 10-15 днів.
спринцювання марганцівкою
Протизапальну і антибактеріальний засіб, яке легко приготувати в домашніх умовах. Необхідно взяти 1 кристал перманганату калію (марганцівки), а потім розчинити його в 1 л теплої кип’яченої води.
Отриманий розчин повинен мати блідо-рожевий колір без насиченого відтінку. Жінка повинна виконувати спринцювання піхви 1 раз в день перед сном. Середня тривалість лікування – 7-10 днів.
Інші методи
У комплексі з препаратами медикаментозної терапії, а також народними засобами, використовується фізіотерапевтичний метод прогрівання органів жіночої репродуктивної системи за допомогою електрофорезу. Процедура показана жінкам з великим запаленням слизової оболонки піхви, де є присутнім ризик поширення патологічного процесу на шийку матки і яєчники.
Лікувальна процедура виконується в фізіотерапевтичному кабінеті поліклініки. На нижню частину живота встановлюється спеціальний пристрій, що генерує сухе тепло, одержуване від електричного струму.
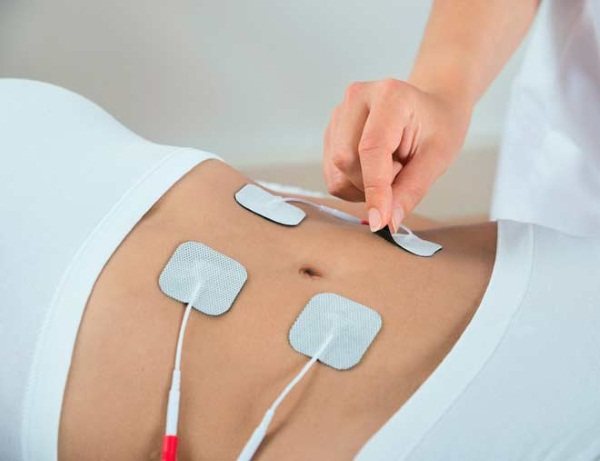
Для зняття запального процесу можуть використовуватися розчини антибактеріального спектра дії, які призначаються лікарем. В середньому досить 7-10 прогрівань електрофорезом, щоб жінка відчула позитивний терапевтичний ефект.
види вагініту
За тривалістю перебігу запального процесу, він поділяється на кілька видів:
- гострий вагініт. Запальний процес розвивається швидко, частіше – після незахищеного статевого акту; проявляється бурхливої симптоматикою, але при правильно призначеної схемою терапії виліковується протягом двох тижнів;
- підгострий вагініт – розвивається на тлі гострого запалення, при відсутності лікування або неправильно підібраного схемою антибіотикотерапії. Симптоми стають менш вираженими, але продовжують спостерігатися протягом більше двох тижнів;
- хронічний вагініт діагностується в тих випадках, коли симптоми запалення відзначаються довше двох місяців. Також він є наслідком неправильного лікування або, частіше, результатом порушеного імунітету.
Вагинит у жінок, коли треба йти до лікаря, відео
Лікар-акушер, гінеколог Тетяна Семенівна Кузнєцова про вагините. Джерело – Клініка Київський Доктор
джерела:
- Неспецифічні вагіни: СУЧАСНІ ПРИНЦИПИ ЛІКУВАННЯ. Лисакова Н.В. // Вісник хірургії Казахстану. – 2012. – №4. – С. 67-69.
- Бактеріальний вагіноз І БАКТЕРІАЛЬНИЙ вагіни: КЛІНІКО-МІКРОБІОЛОГІЧНІ ВАРІАНТИ ПЕРЕБІГУ. Захарова Т.В. // Вісник нових медичних технологій. – 2008. – №2. – С. 192-194.
- Неспецифічний вагініт. Анкирская А.С. // Гінекологія.- 2005.- № 4.- С.15-18.
- Неспецифічний вагініт і його вплив на репродуктивне здоров’я жінки. Кіра Е.Ф., Муслімова С.З. // Проблеми репродукціі.-2008.- № 5.- С.8-14.
- Змішані вульвовагінальні інфекції – проблеми терапії та екстреної профілактики. Буданов П.В. // Питання гінекології, акушерства та перінатологіі.-2005.- Т.4, № 4.- С.13-16.
- https://www.nichd.nih.gov/health/topics/vaginitis/conditioninfo/symptoms
- https://www.aafp.org/afp/2018/0301/p321.html
- https://www.medicalnewstoday.com/articles/189406.php
- https://www.verywellhealth.com/what-is-vaginitis-3132919
гонорейний вагініт
Інфекційний вагініт у жінок, викликаний гонококом, відкрито проявляється в 50% випадків. У інших жінок інфекція має приховане латентний перебіг. Інкубаційний період складає від 3 до 7 днів, тобто перші симптоми після статевого контакту з партнером можуть проявитися лише через тиждень. Характерні специфічні симптоми захворювання такі:
- гнійні виділення з піхви біло-жовтого або зеленуватого кольору;
- виражена болючість, набряк і гіперемія слизової оболонки. Їх можна бачити й без спеціального обстеження;
- часті помилкові позиви до сечовипускання, що є результатом гонорейного запалення уретри.
Цей вид характеризується частим переходом захворювання в хронічну форму, що пов’язано зі стійкістю бактерій до поширених антибіотиків.
Профілактика хронічного бактеріального вагініту
Щоб лактофлора піхви збереглася в нормі, а його слизова оболонка не піддалася інвазії небезпечних інфекційних мікроорганізмів, рекомендується щодня дотримуватися простих заходів профілактики.
Полягають вони в виконанні наступних правил:
- повноцінно харчуватися, не зловживати дієтами, стежити за тим, щоб в раціоні завжди були свіжі фрукти, овочі, кисломолочні продукти, риба, м’ясні страви, злакові каші (насичення організму необхідною кількістю вітамінів, мінералів, білків, вуглеводів і амінокислот, забезпечує високий імунний статус і опірність хвороботворним інфекціям);
- проводити гігієну статевих органів, омиваючи їх теплою водою і гіпоалергенним милом;
- щодня міняти нижню білизну, не допускаючи його тривалого носіння без прання;
- не зловживати спиртними напоями, відмовитися від тютюнопаління, прийому наркотичних засобів;
- зміцнювати імунну систему шляхом загартовування організму, питвом відварів і компотів на основі шипшини, чорної смородини, малини;
- вести впорядковану статеве життя, мати тільки одного партнера, або ж користуватися засобами бар’єрної контрацепції;
- відмовитися від самовільного прийому лікарських препаратів, які мають антибактеріальні властивості, або ж містять в своєму складі синтетичні статеві гормони;
- використовувати тільки якісні косметичні засоби, призначені для догляду за жіночими статевими органами;
- своєчасно лікувати запальні захворювання внутрішніх органів і тканин, щоб не допустити виникнення вогнища хронічної інфекції, яка систематично послаблює імунітет;
- не допускати переохолодження організму, завжди одягатися відповідно до погодними умовами, а також уникати сидіння на холодних поверхнях.

Виконання перерахованих вище заходів профілактики істотно мінімізує ризик розвитку бактеріального вагініту з хронічною формою перебігу. Особливо це стосується жінок репродуктивного віку, які ведуть активне статеве життя.
тріхомонадний вагініт
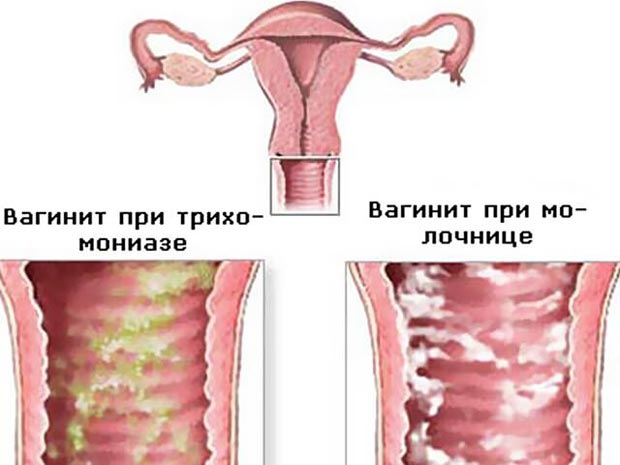
Іноді інкубаційний період триває до одного місяця. Істотно ускладнює пошук і усунення первинного джерела інфекції відсутність постійного статевого партнера. Гострий процес проявляється характерною симптоматикою:
- виділення з піхви: пінисті жовтого, сірого або зеленуватого кольорів. Специфічною ознакою інфекції є наявність бульбашок газу в виділяється секреті;
- запах виділень – солодкуватий, неприємний;
- постійне печіння, що посилюється після сечовипускання або під час сексу.
Цей вид вагініту може переходити в хронічну форму. Причиною цього є той факт, що переважна кількість трихомонадних вагінітів викликано змішаної інфекцією, для якої важко підібрати оптимальну схему антибіотикотерапії.
причини
Вагинит може виникнути в будь-якому віці. У більшості випадків у формуванні патологічного процесу бере участь одночасно кілька чинників. Специфічний тип розвивається при венеричних захворюваннях. При незахищених статевих відносинах патогенна мікрофлора проникає в піхву.
Якщо говорити про неспецифічної формі, то каталізатором його появи служать чинники, які призводять до погіршення біоценозу піхви. В результаті умовно-патогенна мікрофлора виходить з-під контролю, починає активно розмножуватися, викликаючи вагініт.
Розглянемо популярні причини неспецифічного вагініту:
- тривалі стресові ситуації. Не дарма кажуть, що всі проблеми від нервів. Цікаво, що і гормон стресу, і прогестерон утворюються з однієї речовини, саме тому стрес може привести до гормонального дисбалансу;
- погане дотримання правил інтимної гігіє. Це створює сприятливі умови для розмноження хвороботворних мікроорганізмів;
- аутоімунні процеси, переохолодження, простудні захворювання – все це призводить до ослаблення імунної системи. В результаті зниження захисної функції піхви патогенні мікроорганізми відчувають себе «господарями становища», що призводить до вагінітом;
- безконтрольний або тривалий прийом антибактеріальних або цитостатичних препаратів. Як відомо, антибіотики впливають не тільки на шкідливі, але і на корисні бактерії, але ж саме вони контролюють ріст і розмноження патогенної мікрофлори;
- цукровий діабет, ожиріння, полікістоз яєчників. В основу всіх цих захворювань лягає порушення метаболізму, це зачіпає і обмін речовин жіночих гормонів;
- вагітність, при якій приходить перебудова жіночого організму;
- менопауза;
- бурхливий статевий акт, спринцювання, травма піхви, аборт, вишкрібання – все це може привести до пошкодження піхви. Через порушення цілісності слизової оболонки ризики занесення інфекції в рази збільшуються.
кандидозний вагініт
Серед жінок цей вид вагініту є найпоширенішим. Гостре грибкове запалення характеризується білими виділеннями творожистого характеру і має кислий запах. Свербіж, біль і роздратування посилюється після сексу і теплових процедур, іноді набуваючи нестерпний характер больових відчуттів.
Незважаючи на відому причину захворювання і великий спектр протигрибкових препаратів, до лікування все ж збудник є резистентним; тоді захворювання переходить в хронічну стадію, проявляючись невираженими симптомами, що посилюються після сексуального акту або під час менструацій.
профілактика вагініту
Засоби інтимної гігієни проти вагініту
До профілактичних заходів, що допомагають уникнути кольпіту, відноситься своєчасне лікування захворювань, регулярне відвідування лікаря і здача мазка на флору. Це дозволить контролювати стан мікрофлори і вчасно вживати заходів щодо її нормалізації.
Незайвим в профілактиці кольпита буде і дотримання дієти. Для загального зміцнення імунітету варто повністю відмовитися від шкідливих звичок, зайнятися активними видами спорту, стежити за якістю харчування і приймати вітаміни при необхідності, наприклад, в зимово-весняний період, коли дефіцит вітамінів виражений найбільш яскраво.
Необхідно щодня проводити гігієнічні процедури: приймати душ і підмиватися. При цьому не рекомендується користуватися звичайним милом (навіть дитячим) або гелем для душу, так як ці кошти можуть порушити баланс мікрофлори в піхві. Замість них краще користуватися спеціальними засобами для інтимної гігієни, що мають відповідний pH. Миючі гелі для інтимної гігієни Гінокомфорт були створені фахівцями фармацевтичної компанії ВЕРТЕКС; ці гелі мають всі необхідні документи і сертифікати якості.
Не рекомендується зловживати використанням щоденних прокладок. Користуйтеся цими засобами гігієни виключно в міру необхідності дотримуючись терміни заміни. Слід правильно індивідуально підбирати прокладки і тампони для критичних днів, здійснювати гігієнічні заходи при їх зміні, стежити за тривалістю використання.
Для профілактики такого захворювання, як вагініт, у жінок повинно бути більше білизни з натуральних матеріалів, ніж з синтетичних. Адже природні матеріали (бавовна, льон, шовк) набагато краще пропускають повітря, дозволяючи інтимній зоні «дихати».
Також рекомендується відмова від вузьких і тісних трусиків на користь більш просторого білизни.
атрофічний вагініт
Незворотний процес старіння організму жінки відображається і на здоров’я її зовнішніх статевих органів. З настанням клімаксу істотно погіршується кровообіг слизової оболонки піхви. Значно зменшується кількість живлячих судин, на противагу чому розвивається рясна капілярна сітка як компенсаторний механізм. Це призводить до комплексу клінічних симптомів, який має назву “атрофічного вагініту”. Його прояви:
- зменшення вагінального секрету, що виявляється патологічної сухістю статевих шляхів і підвищеною сприйнятливістю до статевих інфекцій;
- кровоточивість після сексуальних відносин, обумовлена пошкодженням тонкостінних капілярів, близько розташованих до поверхні слизової оболонки піхви;
- діаспорян – болісний статевий акт, викликаний недостатнім кровопостачанням і дефіцитом вагінального секрету.
Атрофічний вагініт має повільне, поступово прогресуючий перебіг. Він є одним з ознак, ознаменовує закінчення репродуктивного періоду життя жінки.
Коли необхідно звернутися до лікаря
Звернення до лікарні має відбутися на наступний день після того, як жінка виявить у себе ознаки бактеріального вагініту. Діагностикою та лікуванням захворювання займається лікар-гінеколог.
Тільки фахівець даного профілю може встановити форму поточного запалення, відібрати мазки слизового вмісту піхви, провести їх дослідження і виділити штам патогенної інфекції.

Жінка може звернутися до гінеколога в приватній клініці, або ж пройти консультацію у фахівця державної лікарні. В останньому закладі охорони здоров’я процес огляду і обстеження є безкоштовним.
У приватній клініці діагностика хронічного бактеріального вагініту обійдеться в 2500-3500 грн. У вартість медичних послуг включена консультація гінеколога, огляд внутрішніх статевих органів, проведення інструментального та лабораторного обстеження.
неспецифічний вагініт
Порушення нормальної мікрофлори піхви веде до активізації умовно-патогенних бактерій, які присутні в статевих шляхах, але не викликають клінічної симптоматики. Особливості даного виду захворювання:
- початок хвороби характеризується наявністю одного з факторів: пологи, аборт, операції, гормональні зрушення та інше;
- вагінальні виділення рідкі і водянисті, без патологічних домішок і неприємного запаху. Останні можуть приєднуватися у випадках тривалого перебігу процесу, відсутності лікування і недостатньої гігієни;
- неспецифічний вагініт не характеризується болем і порушенням загального стану. Він протікає у вигляді місцевого запального процесу.
Вагинит при вагітності
Вагинит у вагітних – не рідкість: хвороба діагностується у 65% жінок, що знаходяться в положенні. Захворювання вимагає ретельного лікування, так як воно здатне завдати шкоди не тільки організму матері, але і дитині.
Причиною виникнення і розвитку хвороби зазвичай стають бактерії, так як жіноча імунна система в період виношування плоду піддається великому навантаженні. Це ж можна сказати і про гормональний фон. Через це кількість одних мікроорганізмів в піхві стає недостатнім, тоді як інших – надмірною.
діагностика
Клінічна картина і з’ясування історії захворювання істотно спрощують лабораторну діагностику захворювання. Основний діагностичної завданням є пошук збудника, щоб пізніше призначити специфічне лікування. Існує три основних методики визначення мікроорганізмів:
- бактериоскопия – візуалізація вагінального секрету під мікроскопом багаторазового збільшення. Методика поширена на рахунок своєї практичності, простоти у використанні і невисокою вартістю. Недоліком дослідження є низька специфічність. У багатьох випадках метод дозволяє побачити мікроорганізми, але не дає можливості точно диференціювати їх;
- бактеріологічний метод, відомий багатьом як «посів». Вагінальний секрет розміщують в спеціальних умовах на живильному середовищі, де відбувається зростання мікроорганізмів. Процедура має досить високу специфічність, але для її проведення нерідко потрібно до 7 днів. В умовах прогресуючого захворювання така тривала вичікувальна тактика є неприпустимою;
- ПЛР – високоінформативний метод діагностики, який дозволяє швидко встановити збудника захворювання. Недоліки – висока вартість. Проводити дослідження «наосліп», просто визначаючи все найбільш часті статеві інфекції, задоволення не з дешевих. Є методику грамотний підхід, при якому проводиться виборче дослідження лише на певні інфекції, обґрунтовані клінічною картиною захворювання.
Популярні питання
У мене бак вагініт, тепер під питанням приєднання грибка, чи можна при молочниці використовувати миючий гель і гель відновлює?
Дані кошти можуть бути використані разом з основною терапією БВ, наприклад в поєднанні зі свічками Ельжіна. Основний препарат використовується на ніч, лікувально-профілактичні засоби вранці.
Флора кокко-бацилярної, аналізи в нормі, атрофічний вагініт, що робити?
З метою лікування атрофічного вагініту при відсутності протипоказань до місцевої гормонотерапії використовується крем Орніона по 1 дозі 1 раз в день 10 днів, далі 2 рази на тиждень тривало. В іншому випадку підійде негормональний засіб – гель Гінокомфорт з екстрактом мальви в аналогічному режимі застосування.
Доброго дня. Лікар поставив діагноз вагініт і прописав мирамистин 7 днів, свічки метромікон і лактожіналь 14 днів. Я не запам’ятала подробиці одночасно все це застосовувати або по черзі. Буду вдячна за підказку.
Добридень! Зрошення розчином мірамістину і перші свічки проводять одночасно. Лактожіналь служить для відновлення балансу мікрофлори і застосовується другим етапом лікування.
Доброго дня. Лікар діагностував атрофічний вагініт. Початок менопаузи. Почала користуватися пластиром Клімара за рекомендацією лікаря. Але дуже боюся гормональні засоби. Скажіть, Гінокомфорт Клімафемін + Інтимний гель зволожуючий – можуть замінити гормоносодержащіх препарати? або Клімафемін теж містить гормони, якщо так, то що все ж є менш безпечним? Спасибі.
Добридень! Фітоестрагени і місцеве зволожуючий засіб не замінять і не рівнозначні за дією з гормональної менопаузальних терапією. Тому не взаємозамінні, а доповнюють один одного або використовуються при індивідуальних протипоказання. На жаль, ефективність методу, можливість комбінації засобів може визначити тільки лікар після проведення огляду і трактування отриманих результатів обстежень, анамнезу пацієнта.
Для точної діагностики звертайтеся до фахівця
лікування вагініту
Терапевтична тактика визначається гінекологом, грунтуючись на результати клінічної картини, об’єктивного обстеження та специфічні методи діагностики.
З точки зору вибірковості набагато простіше лікувати специфічний вагініт, для чого використовуються антибактеріальні, протигрибкові або противірусні засоби, до яких збудник свідомо чутливий.
Основні засоби терапії специфічних вагінітів:
- трихомоніаз – використовуються препарати, ефективні щодо одноклітинних мікроорганізмів (метронідазол, тинідазол, орнідазол). При гострій формі захворювання досить 7-денного курсу лікування, при хронічній – 10-денного. Препарати можна приймати у вигляді таблеток або, частіше, вагінальних супозиторіїв;
- гонококові інфекції – застосовують антибактеріальні препарати пеніцилінового ряду, цефалоспорини та фторхінолони (цефтриаксон, цефіксим, пеніцилін, офлоксацин та інші). Найбільша ефективність лікування відзначається при внутрішньовенному або внутрішньом’язовому введенні препаратів;
- хламідіоз і мікоплазменної інфекція – антибіотики групи доксицикліну, фторхінолони і макроліди (еритроміцин, джозаміцин, левофлоксацин, моксифлоксацин). Курс лікування при неускладнених формах захворювання не перевищує 10 днів. Шлях введення ліків – пероральний;
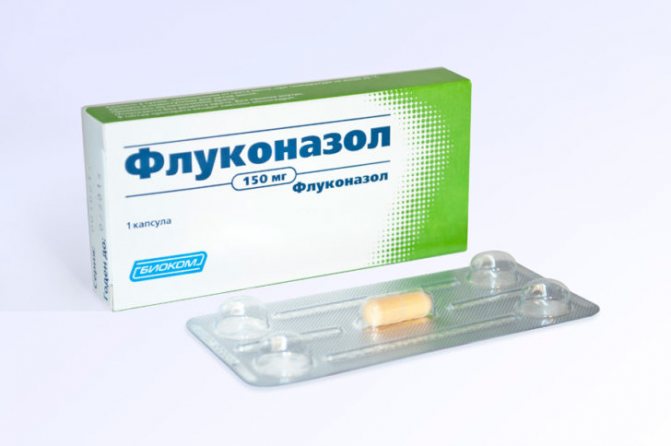
- кандидоз – ефективне лікування протигрибковими препаратами. При гострій формі захворювання призначається флуконазол в дозі 150 мкг (1 таблетка) одноразово або дві дози (по 200 мкг) ітраконазолу. Хронічні та рецидивуючі форми вимагають 7-денного, а іноді і двотижневого курсу лікування.
Більш складним завданням є лікування неспецифічного вагініту, яке повинно мати на меті винищення патогенних мікроорганізмів і збагачення статевих шляхів жінки доброякісними бактеріями. Нерідко для цього потрібен тривалий курс багатокомпонентної терапії:
- препарати, ефективні по відношенню до анаеробних бактерій (метронідазол, тинідазол, орнідазол);
- антибіотики групи лінкозамідов, що покривають великий спектр умовно-патогенних мікроорганізмів. Такі препарати як кліндаміцин, далацін і інші можуть призначатися у вигляді таблеток, свічок і вагінальних кремів;
- антисептики. Важливою складовою лікування неспецифічного вагініту є інтимна гігієна з використанням антисептичних препаратів. Хлоргексидин та інші антисептики можуть використовуватися у вигляді вагінальних свічок або спринцювань;
- вагінальні супозиторії, що містять «корисні мікроорганізми».
Додатковим компонентом лікування неспецифічного вагініту є усунення “фактора ризику”. У нього входить вітамінотерапія, корекція порушень гормонального фону, прийом протиалергічних препаратів та інше.
Частий жіноче питання – чим лікувати вагініт без сильнодіючих ліків?
На жаль, будь-який комплекс заходів щодо усунення симптомів вагініту включає курс антибактеріальної терапії. Однак в якості додаткових коштів, які допомагають поліпшити перебіг хвороби і наблизити одужання, сучасна медицина пропонує фізіотерапевтичні процедури, протизапальні і для загального зміцнення організму препарати.

Запущена стадія вагініту
Особливу роль в лікуванні і профілактиці захворювання, особливо, якщо воно викликано умовно-патогенною флорою типу Candida, грає дієта. Тут надзвичайно важливим є максимально можливе виключення жирів і вуглеводів, гострої та солоної їжі.
ускладнення
З піхви інфекція по висхідному шляху може потрапляти на шийку матки, в саму матку і викликати інфікування труб і яєчників. Пізнє виявлення, неадекватне лікування і відсутність заходів по профілактиці рецидиву можуть закінчуватися ускладненнями. До найбільш поширених ускладнень відносять:
- запалення шийки матки, її внутрішньої оболонки і маткових труб. Ця група ускладнень особливо небезпечна під час вагітності. Піднімаючись до плодовому яйцю, інфекція може спровокувати викидень, передчасні пологи або за рахунок інфікування навколоплідних вод важку патологію у новонародженого. Також це ускладнення може стати причиною післяпологового ендометриту, який, у важких випадках, вимагає видалення матки;
- інфікування сечовивідних шляхів. Сечовипускальний канал у жінок має короткий широкий просвіт і відкривається напередодні піхви. Ці чинники сприяють досить легкому проникненню бактерій в порожнину сечового міхура, сечоводів і нирок, викликаючи запалення даних органів;
- важкі випадки ускладненого вагініту, при відсутності лікування, закінчуються бактериемией ( «зараженням крові») і септичним станом. Летальність в подібній ситуації перевищує кількість сприятливих результатів захворювання.
Наслідки недолікованого вагініту піхви
Сучасна медицина наполягає на серйозному лікуванні даного захворювання, з яким не варто затягувати. Вся справа в тому, що нелікована запалення може легко перейти на інші ділянки і органи: цервікальний канал, матку або придатки. Запущені стадії легко провокують ускладнення -восходящую інфекцію не тільки статевий, а й сечовидільної систем.
Кольпіт може розвиватися не тільки у дорослих жінок, а й у дітей. Така ситуація особливо небезпечна, так як при відсутності своєчасної діагностики та початку терапії хвороба може призвести до появи синехий, виразок, рубців і поліпів. Це відбувається через специфічний будови статевих органів у маленьких дівчаток (зазвичай до 10 років), що характеризується тонкою слизовою. Тому при виявленні у дитини перших ознак захворювань необхідно терміново звернутися до дитячого гінеколога.
лікування захворювання
Терапія хронічного специфічного вагініту
Призначати лікування хронічного вагініту повинен тільки лікар після ретельного обстеження хворої.
При діагнозі «хронічний вагініт» лікування повинно включати застосування протівомікозних, антибактеріальних і противірусних препаратів. Вибір ліки в даному випадку залежить від типу мікроорганізму, що викликав патологію, і від його чутливості до діючих речовин ліки. Зробити такий вибір деколи дуже складно, так як сьогодні віруси навчилися «маскуватися» і адаптуватися до ліків.
Так, хламідії і уреоплазми досить часто «ховаються» в трихомонадах, в результаті чого їх стає складно знищити. У цьому випадку спочатку лікують трихомоніаз і тільки потім проводять лікування антибактеріальними ліками. Але і це не завжди легко, так як інфекції можу дуже швидко адаптуватися до препаратів.
У цьому випадку фахівці можуть призначити речовини, які «струшують» організм, в результаті чого всі патогенні мікроорганізми активуються і хронічний процес загострюється, а лікувати гострий вагініт завжди легше, ніж хронічний.
Після того як лікування буде завешено, жінка ще кілька менструальних циклів повинна здавати аналізи на ЗПСШ і проходити огляд у дзеркалах. Це потрібно для того, щоб виявити симптоми вагініту на самих ранніх стадіях.
Після проведення антибактеріальної терапії в обов’язковому порядку призначаються ліки для відновлення мікрофлори. Дані препарати, як правило, містять лактобацили.
Терапія неспецифічного хронічного вагініту
Хронічний неспецифічний вагініт провокують умовно-патогенні мікроорганізми, які постійно живуть в жіночих статевих шляхах. Однак для їх активного розмноження і, як наслідок, розвитку захворювання потрібні несприятливі умови, наприклад, збої в ендокринній системі або зниження захисних сил організму. Тому перед лікуванням вагініту пацієнткам часто призначають аналіз на гормони або імунограму. У разі будь-яких відхилень у цих сферах проводитися їх корекція.
Препарати системної дії для лікування вагінітів неспецифічної форми практично не використовуються. Найбільш часто в цьому випадку застосовується комбінація декількох ліків місцевої дії. Це пов’язано з тим, що неспецифічний вагініт часто викликають відразу декілька збудників, наприклад, бактерії і грибки.
Так, досить часто для лікування вагініту хронічного перебігу застосовуються вагінальні таблетки, що складаються відразу з декількох антибактеріальних засобів. Обов’язковою також є призначення протизапальних ліків і препаратів, які усувають неприємні симптоми.
Після того як лікування буде завершено, проводиться терапія пробіотиками для відновлення нормальної мікрофлори піхви.
Лікування хронічних вагінітів завжди займає багато часу і сил, але при дотриманні всіх рекомендацій лікаря прогноз захворювання позитивний.
Лікування гострого вагініту: таблетки, свічки та інші
Після того, як отримані результати аналізів, гінеколог визначає схему терапії. Залежно від збудника вагініту процес лікування гострого стану може становити від 7 до 10 – 15 днів. Потім жінці знову доведеться здати контрольні аналізи.
Сучасна фармацевтична продукція дозволяє призначати різні групи препаратів під час лікування вагініту. Їх дія спрямована на:
- усунення збудника;
- підвищення загального імунітету;
- нормалізацію мікрофлори слизової піхви і кишечника.
Якщо причиною кольпіту стали бактерії – без антибіотиків не обійтися. Їх потрібно буде пити курсом, тривалість якого визначить лікар. Самостійно вносити корективи в схему прийому таких препаратів можна, оскільки це може знизити ефективність лікування вагініту.
Орієнтовна схема лікування бактеріального вагініту
Традиційно необхідно використовувати медикаменти місцево. Фахівець може призначити вагінальні таблетки, свічки або креми, які позбавлять жінку від джерела запалення і знімуть неприємні симптоми. Під час їх застосування доведеться обмежити сексуальне життя і ретельно проводити особисту гігієну. Рекомендується відмовитися на час лікування вагініту від звичної інтимної косметики – не тільки дезодорантів, але і гелів.
Корисним для відновлення жіночої мікрофлори буде прийом пробіотиків. Залежно від масштабів проблеми це можуть бути лікарські форми або кисломолочні продукти, термін придатності яких не перевищує трьох днів, а також спеціальні імуномодулятори та вітаміни. Нерідко дамам, які зіткнулися з вагінітом в період менопаузи, гінекологи призначають гормональні препарати на основі естрогенів.
Про діагностиці та лікуванні вагініту дивіться в цьому відео:
симптоми
Клінічна картина безпосередньо залежить від причини, що призвела до розвитку захворювання.
бактеріальний
Бактеріальний кольпіт інакше називають «неспецифічний», так як викликають його умовно-патогенні бактерії, що мешкають на шкірі і в деяких порожнинах людини в нормі. Свою агресію вони здатні проявити лише в разі зниження імунного захисту або травмування слизової оболонки піхви. Симптоми з’являються раптово, нерідко можна простежити зв’язок захворювання з попереднім статевим актом. Жінка відчуває печіння і свербіж у піхві, почуття розпирання, спека в малому тазу. Виділення зі статевих шляхів стають рясними, гнійними, слизисто-гнійними, в них можуть спостерігатися прожилки крові при ерозивно процесі на слизовій. Запах їх варіює від слабкого до вираженого гнильного, вони можуть бути рідкими, пінистими. Велика домішка гною і епітелію надає виділенням мутно-білий або жовтий колір, консистенція їх стає густою.

Гострий вагініт нерідко ускладнюється вульвітов, цервицитом, ендометрит. Запалення легко переходить на вище розташовані відділи статевих шляхів, а стікають виділення дратують вульву, викликаючи болісний свербіж. Жінка розчісує зовнішні статеві органи, ніж посилює захворювання: додатково травмує тканини і заносить нові порції умовно-патогенної мікрофлори. Болі в піхві можуть бути помірними і сильно вираженими, статеве життя під час гострого запалення стає неможливою.
Загальний стан страждає рідко, в деяких випадках відзначається помірний підйом температури (до 38 градусів С). Патогенна мікрофлора при попаданні в лімфатичні судини призводить до збільшення пахових лімфовузлів, іноді вони запалюються. В останньому випадку в області пахової зв’язки з однієї або обох сторін спостерігаються кулясті освіти щільно-еластичної консистенції до 1,5-2 см в діаметрі, чутливі при пальпації, рухливі. У міру стихання симптомів бактеріального вагініту розмір їх нормалізується.
кандидозний
Збудник захворювання – дріжджовий грибок Candida, який відноситься до умовно-патогенної мікрофлори і в нормі заселяє шкіру, порожнини, слизові оболонки людини. У піхві мікроорганізм потрапляє з прямої кишки або з інфікованими предметами. Роль статевої передачі кандиди невелика, так як чоловіки рідко переносять достатню кількість грибка для зараження.
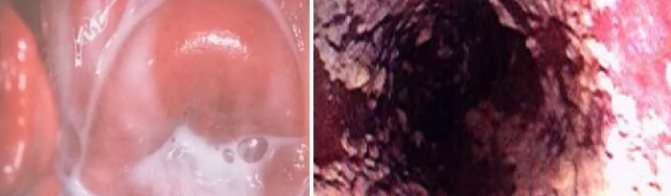
ураження слизової оболонки піхви грибками роду Candida
Захворювання починається гостро: з’являються печіння, сухість, виражений свербіж у піхві. Нерідко симптоми кольпіту розвиваються перед менструацією або під час неї, після інтенсивного статевого акту, прийому антибіотиків. Через кілька днів з’являються сирнистий виділення зі статевих шляхів, вони білого кольору і мають кислий запах. Такий характерний симптом дав ще одну назву кандидозному кольпіту – молочниця. Хоча, деякі форми захворювання протікають без подібних виділень, обмежуючись болісним сверблячкою в області вульви, інтенсивним болем і відчуттям печіння в піхву. Подібне перебіг хвороби пояснюють виділенням клітинами кандиди органічних кислот в якості продуктів життєдіяльності. Вони дратують чутливі нервові закінчення, якими рясно забезпечена нижня третина піхви. Постійні розчухи шкіри промежини і вульви веде до її витончення, заміщенню сполучною тканиною і до втрати еластичності. Прояви кольпита посилюються до вечора, особливо після ходьби або фізичної активності. Нерідко до перерахованих симптомів приєднується алергічний компонент у вигляді елементів висипу червоного кольору на шкірі вульви і промежини.
Кандидозний кольпіт легко переходить в хронічну форму і носійство навіть на тлі лікування протигрибковими препаратами, особливо при наявності у жінки цукрового діабету або лікування іммуносупрессорнимі препаратами (цитостатиками, глюкокортикоїдами). У цьому випадку він періодично рецидивує або проявляється постійно, стихаючи лише під час проведення протигрибкової терапії.

Загальний стан жінки не страждає, температура тіла залишається нормальною. Виражений свербіж може порушувати сон і повсякденну діяльність, але симптомів інтоксикації – головний біль, зниження апетиту, загальної слабкості не спостерігається. Пахові лімфовузли не реагують або незначно збільшуються в розмірі.
тріхомонадний
Трихомонадний кольпіт – одне з найбільш поширених захворювань, що передаються статевим шляхом. Викликає його Trichomonadavaginalis, що мешкає в уретрі інфікованих чоловіків. Внеполовое зараження зустрічається вкрай рідко і в основному пов’язано з проходженням дитини по родових шляхах матері, хворої трихомоноз. Трихомонада – рухливий мікроорганізм, тому легко проникає з піхви в вищележачі статеві шляхи, викликаючи цервіцит, ендометрит і в сечовивідні шляхи з розвитком уретриту, циститу. Збудник знижує активність сперматозоїдів як в чоловічих, так і в жіночих статевих органів, тому в разі безсимптомного перебігу інфекції головною скаргою хворих стає безпліддя.
Інкубаційний період трихомонозу триває від 5-ти до 15-ти днів, в цей час збудник впроваджується в слизову і інтенсивно розмножується. Гострий трихомонадний кольпіт проявляється вираженим свербінням, печіння в піхві, рідкими пінистими виділеннями з неприємним запахом. Нерідко приєднуються симптоми ураження сечовивідних шляхів – різь під час сечовипускання, болісні позиви помочитися, часте виділення сечі невеликими порціями, ниючий біль в надлобковій області. Слизова піхви набрякла і болюча, тому статеве життя в цей період неможлива. Сверблячка в деяких випадках настільки виражений, що порушує нічний сон, жінка розчісує вульву і промежину до крові. Реакція пахових лімфовузлів відсутній або помірна, загальний стан не порушується.
Без належного лікування трихомоноз переходить в підгостру, а потім і в хронічну стадію. Він може довго протікати без симптомів, загострюючись під час інфекційних хвороб, вагітності, зниження загальної імунного захисту. Під час ремісії у більшості жінок наголошуються білі і слабке свербіння вульви.
атрофічний
Атрофічний кольпіт розвивається на тлі нестачі жіночих гормонів – естрогенів
Атрофічний кольпіт розвивається при нестачі жіночих статевих гормонів – естрогенів. Йому передують менопауза, операція з видалення одного або обох яєчників, гіпофункція яєчників. У клітинах епітелію, чутливих до гормонального фону зменшується кількість зерен глікогену, які служать живильним субстратом для лактофільних бактерій. В результаті кількість молочно-кислих паличок знижується, а рН піхви зміщується в нейтральну сторону. Відбувається колонізація слизової оболонки неспецифічного умовно-патогенною мікрофлорою, яка підтримує в ній хронічне запалення. Поряд з описаними процесами знижується активність росткового шару слизової оболонки в результаті чого вона стоншується, втрачає свою еластичність і стає ламкою.
Симптоми кольпіту розвиваються поступово, починаючись з невеликою сухості в піхві, печіння під час статевого акту, недостатньою вироблення змазки. Можуть з’являтися мізерні слизові або молочно-білі білі, незначний свербіж вульви. Згодом ознаки хвороби наростають, статеве життя стає неможливою через неприємних відчуттів. Кольпіт носить хронічний характер з наполегливою течією, не завжди піддається терапії. Загальний стан жінки не порушується, температура тіла залишається нормальною, пахові лімфовузли не реагують.
Відео: атрофічний вагініт, “Жити здорово”
Вагинит у дів
Розглянемо фактори, що привертають до виникнення захворювання:
- місцева захист піхви і загальний імунітет знаходяться ще на стадії формування;
- недостатній рівень естрогенів;
- недостатнє дотримання правил інтимної гігієни;
- недостатня кислотність піхви.
Наступні захворювання також можуть бути попередниками вагініту у дівчаток:
- порушення з боку ендокринної системи;
- глистяні інвазії;
- фурункульоз;
- нетримання сечі;
- гайморит;
- ангіна.
Якщо говорити про специфічну форму захворювання, то вона виникає у дів досить рідко. Зараження може відбутися через предмети загального користування, наприклад, брудну білизну.
Варто відзначити той факт, що трихомонади і гонококи – це та інфекція, яка у зовнішньому середовищі швидко гине. З цієї причини багато фахівців не сприймають контактно-побутовий шлях передачі як гідний уваги, а зараження через воду взагалі виключений.
Вагинит навіть може бути діагностований у новонароджених дівчаток, зараження в цьому випадку відбувається при проходженні по родових шляхах. Крім того, заразитися дитина може і під час внутрішньоутробного розвитку, так як збудники захворювання здатні проникати через плацентарний бар’єр.
Ми рекомендуємо! Від чого може бути молочниця і де її можна заразитися ?.
профілактика ускладнень
Під час терапії при кольпіті необхідно дотримуватися заходів профілактики, які допоможуть швидше позбутися від захворювання і уникнути ускладнень захворювання:
- слід утриматися від статевого життя до повного позбавлення від захворювання;
- терапія призначається для обох партнерів, а не тільки для жінки;
- при вагините слід щодня міняти білизну, підмиватися після кожного відвідування туалету;
- під час кольпіту слід дотримуватися спеціальної дієти з високим вмістом вітамінів;
- при менструації слід користуватися м’якими прокладками без ароматизаторів;
- якщо діагностований вагініт, треба використовувати тільки натуральне, м’яке нижню білизну.
Лікування підгострого кольпіту
Головними завданнями лікування вагініту є:
нормалізація мікрофлори піхви;- усунення симптомів;
- стимуляція імунітету;
- попередження ускладнень;
- усунення провокуючих чинників.
Терапія підгострого вагініту консервативна. Госпіталізації підлягають жінки з ускладненою формою хвороби. Підгострий кольпіт вимагає комплексного підходу до лікування. При даній патології знадобиться:
- застосування протимікробних ліків;
- лікування статевого партнера;
- використання еубіотиків;
- усунення вогнищ хронічної інфекції;
- дотримання дієти;
- фізіопроцедури;
- застосування народних засобів;
- спринцювання.

Якщо кольпіт викликаний неспецифічної мікрофлорою, то призначаються системні антибіотики в формі таблеток, капсул або розчину для ін’єкцій. Подібне лікування краще проводити після визначення чутливості до антибіотиків збудника інфекції. При вагините застосовуються пеніциліни, макроліди, фторхінолони і цефалоспорини.
Лікування починають з місцевих ліків. Добре допомагають свічки і спринцювання. При трихомонадном вагініті призначаються супозиторії Метрогил, Нео-Пенотран Форте або Гексикон. З системних ліків при трихомоніазі застосовуються Прапори, Кліон-Д 100 і Трихопол. При неспецифічному вагініті перевага віддається таким препаратам, як Тержинан і Полижинакс.
Добре зарекомендував себе Гіналгін. Цей препарат ефективний при грибковому, трихомонадному, змішаному і неспецифічному вагінітах. При запаленні піхви герпетичної природи в схему лікування включають Ацикловір-Акрихин або Зовіракс, альфа-інтерферон і Віферон. Добре допомагає мазь Бонафтон. Якщо у жінки діагностовано гарднерельоз, то можливе застосування Далацину в формі гелю, свічок або капсул.

Лікування грибкового кольпіту включає використання Ністатину, Пімафуціна, Кандида або Канестен. При мікоплазмовій вагините препаратами вибору є макроліди. При запаленні піхви ефективні спринцювання. Застосовуються розчин перманганату калію, трав’яні відвари, Хлоргексидин, Мірамістин, Риванол, Гексикон і содовий розчин.
Після антибіотикотерапії призначаються препарати для відновлення мікрофлори піхви. До них відносяться Ацилакт і Біфікол. Додатково призначається молочнокислая дієта. Рекомендується їсти йогурти з біфідобактеріями і сир. Дієта при вагините передбачає відмову від гострої і жирної їжі. При кандидозі потрібно обмежити споживання простих вуглеводів. Прискорити одужання при підгострому кольпіті дозволяє фізіотерапія (УФО, електрофорез). При хламидийном запаленні і імунодефіцит призначаються імуностимулятори.
Що це таке – вагініт?
Проникнення інфекцій в мікрофлору піхви провокує різні захворювання. Що таке вагініт? Це запалення слизової піхви, в якому розмножуються бактерії. Разом з ним також виділяють вульвовагініт (запалення слизової піхви і зовнішніх органів) і вульвіт (запалення зовнішніх статевих губ і клітора). Інфекція може переходити з однієї частини до іншої або протікати в одному місці.
У нормі піхву є «колонізувати» численними корисними і шкідливими бактеріями. Їх кількість регулюється віком і роботою яєчників, щоб підтримувати потрібну мікрофлору. Якщо якимось чином дана норма порушується, тоді і виникають різні захворювання статевих органів, в число яких входить вагініт.
перейти наверх
народні рецепти
Запалення слизової піхви лікують тільки під контролем гінеколога. Прискорити одужання допоможуть деякі домашні методи, які використовують як доповнення до медикаментозної терапії:
- Спринцювання ромашкою: 1 ст. л. сухих квіток заливають 1 л окропу;
- настоюють протягом 30 хвилин;
- проціджують, використовують для спринцювань.
- Настій шипшини. Усуває свербіж та печіння. Засіб можна приймати всередину натщесерце щодня або використовувати для спринцювань тричі на день. Для приготування настою: 2 ст. л. шипшини подрібнюють і заливають 0,5 л окропу;
- настоюють протягом 2 годин.
- Мед. Розчиняють бджолиний мед у воді (1: 2). Цим розчином просочують тампон і вводять глибоко в піхву на добу. Після цього його замінюють новим. Процедуру повторюють 2 тижні щодня.
- Настій календули. Аптечну настоянку (2 ч. Л.) Розводять кип’яченою водою (0,5 склянки). Розчин використовують для спринцювань.
- Лікувальні ванни. У воду додають кілька ложок меду і настій ромашки (1 літр). Процедуру проводять перед сном.
Народні засоби для лікування гострого кольпіту – галерея

Відвар ромашки використовують для спринцювань

Настій шипшини усуває свербіння і печіння

Мед знімає запалення

Настоянка календули усуває неприємні симптоми
профілактичні заходи
Роль профілактики складно переоцінити, з її допомогою можна запобігти появі багатьох захворювань або хоча б знизити до мінімуму ризики їх виникнення. Найважливішим елементом профілактики при вагините є захищений статевий контакт і розбірливість в статевих партнерів. Важливу роль відіграють регулярні підмивання, що особливо важливо в період критичних днів, коли знижуються захисні сили.
Важливу роль відіграє вибір нижньої білизни. Вибирайте натуральне білизна, синтетичний матеріал підвищує ризики виникнення різного роду захворювань статевих органів.
На час лікування важливо виключити вживання алкогольних напоїв. Справа в тому, що вони не сумісні з лікарськими препаратами і це може викликати розвиток алергічних реакцій. Гостра, смажена, солона, копчена їжа – все це навантажує травний тракт і організм в цілому, а значить відсуває процес одужання.
Також краще відмовитися під час лікувальної терапії від статевих контактів. Якщо це неможливо, використовуйте латексні презервативи. При специфічному типі вагініту лікування проводяться обом партнерам навіть при відсутності клінічних симптомів.
Варто уникати використання ароматизованих тампонів і прокладок, це легко може привести до розвитку алергічної реакції. Якщо ви хочете бути здоровими, ведіть правильний спосіб життя, відмовтеся від шкідливих звичок і нормалізує харчування, збагативши його вітамінами і мікроелементами.
Окремо хочеться відзначити особливості харчування. Краще відмовитися від солодкого і мучного. Рекомендованими продуктами при вагините є: кисломолочні продукти, овочі, фрукти, нежирні сорти риби і м’яса і т.д.
Прогноз і наслідки: чи можна позбутися від проблеми повністю?
Хронічний процес вилікувати набагато складніше, ніж гострий. Інфекція, яка існує кілька років, встигає адаптуватися під існуючі умови. Місцевий імунітет і загальний не спрацьовують. Імунні клітини, відповідальні за розпізнавання і знищення чужорідних агентів, перестають на них реагувати. Тому саме від стану імунітету залежить прогноз повного лікування.
При правильній діагностиці, адекватному лікуванні і сумлінному дотриманні рекомендацій лікаря щодо способу життя і харчування, хронічний кольпіт можна тримати під контролем, не допускаючи рецидивів і можливих ускладнень.
Особливо ретельно за станом вагінальної флори потрібно стежити тим жінкам, які планують вагітність. Саме цей стан з великою часткою ймовірності спровокує загострення захворювання.
Це чревате наслідками:
- Загроза викидня і передчасних пологів.
- Ризик внутрішньоутробного інфікування плода і пороків розвитку.
- Інфікування плода в пологах.
- Післяпологові запальні захворювання матки і сепсис.
Поза вагітністю хронічний вагініт небезпечний поширенням інфекції вище, в порожнину малого таза. Тоді виникає ризик запалення матки і придатків, тазової очеревини з розвитком передаються статевим шляхом, наступним безпліддям і позаматковими вагітностями.
типологія захворювання
Основні типи захворювання мають в основі інфекційних збудників. Класифікуються вони по роду їх походження:
- вагініт бактерицидний;
- вагініт грибковий;
- вагініт вірусний;
- вагініт трихомонадний;
- вагініт хламідіозний.
Поряд з ключовими типами захворювання вагініт може відрізнятися за:
- клінічними ознаками – гострий, підгострий, хронічний;
- віковими ознаками – патологія у дівчаток дитячого, підліткового віку; жінки з активною репродуктивною функцією; після клімактеричного віку;
- збудливим ознаками – стандартний і нестандартний;
- контекстуальних ознаками – післяопераційний період, перенесені пологи, наслідок аборту, алергічна реакція.
Народні засоби
Найчастіше тільки травами вилікувати це захворювання не виходить, але саме вони здатні чинити додатковий вплив, необхідне для того, щоб закріпити отриманий ефект. Народні засоби використовуються як антисептики при легкому перебіг захворювань, особливо у дітей. Для цього можна використовувати аптечну ромашку. Крім того, сьогодні є зручні і надійні фітотампони і фітопрокладкі. Просочені спеціальними складами, вони дуже ефективно боротися з цією недугою. У їх складі більше 25 лікарських трав, вони одночасно вбивають мікроби і вбирають в себе токсини. Цей метод лікування є ефективним і не мають протипоказань. Однак потрібно пам’ятати, що народні засоби не дають 100% гарантії лікування. Вони призначені для полегшення болю і основний симптоматики, але тільки в комплексі з лікарськими засобами можуть допомогти повністю вилікувати недугу. Якщо лікується тільки травами, то можна отримати тимчасове полегшення, а тим часом хвороба перейде в хронічну фазу. Потім впоратися із захворюванням буде набагато складніше, лікування обійдеться набагато дорожче, та й час ви витратите набагато більше.
Підводячи підсумок, хочеться ще раз підкреслити: будь-яке лікування вимагає розумного підходу, правильної діагностики та призначення якісних і ефективних препаратів. Всього цього можна досягти, тільки звернувшись за допомогою до лікаря. Тому не займайтеся самолікуванням.
Як лікувати кольпіт?
Терапія хронічних вагінітів тривала, не завжди від захворювання вдається позбутися остаточно. Важливо розуміти, що хронічний процес виникає в організмі через безліч факторів, що пригнічують місцевий і загальний імунітет. Тому терапія повинна бути комплексною.
У лікуванні дотримуються принципів:
- усунення факторів, що сприяють підтримці хронічного запалення;
- ліквідація збудника з урахуванням чутливості до антибактеріальних препаратів.
Усунення чинників, що підтримують запалення, включає в себе:
- Повноцінне харчування. Перевагу потрібно віддавати «живим» продуктам, тобто переважно сирим овочам і фруктам. М’ясо і рибу краще виключити зовсім, але, якщо не виходить відразу – обмежити до 1-2 разів на тиждень. Молочні продукти використовувати не фабричного, а домашнього виробництва. Алкоголь, гостру і солону їжу, копченості потрібно виключити з раціону повністю.
- Ліквідація зайвої ваги, особливо це стосується пацієнток з ендокринними захворюваннями.
- Виняток тих засобів особистої гігієни, на які можливо роздратування і алергічні реакції з боку зовнішніх статевих органів.
- Виявлення і санація інших вогнищ інфекції – карієс, хронічний тонзиліт, синусит і пієлонефрит, гельмінтози.
Лікування безпосередньо інфекції проводиться місцевими і загальними способами.
Призначаються такі види препаратів (форму і дозування визначає лікуючий лікар):
- Антибіотики – при специфічних вагінітах, трихомонадних, хламідійних і інших (Трихопол, Цефазолин та інші). Призначаються не тільки жінці, але і її партнерові.
- Гормони естрогени – при атрофічних вагінітах у жінок клімактеричного віку (Фемостон, Клімонорм).
- Антигістамінні препарати (супрастин, Еріус).
- Вітаміни груп В і С.
- Імуномодулятори (Головата, Інтерферон).
- Протигрибкові засоби (Флуконазол, Дифлюкан).
Місцеве лікування також направлено на ліквідацію збудника і підвищення місцевого імунітету.
використовують:
- Зрошення піхви розчинами антисептиків – Мірамістин, Нітрофурал.
- Місцеві антибіотики і антисептики у вигляді свічок або вагінальних таблеток, наприклад, Тержинан, Гексикон. Свічки з естрогенами призначають жінкам після 40 років з урахуванням гормонального статусу. Для лікування кандидозного вагініту використовують Еконазол або Клотримазол.
- Еубіотики і пробіотики (Вагілак, ЛАКТАЦИД) для відновлення кількості лактобактерій і підтримки нормального рівня рН.
Препарати, які використовуються при хронічному вагініті – фотогалерея

Вагілак відновлює мікрофлору піхви

Головата сприяє підвищенню імунітету Клімонорм призначається при атрофічному вагініті Мірамістин – усуває місцеві прояви
Супрастин – протиалергічний засіб Тержинан – місцевий антибіотик
Трихопол необхідний при специфічних вагінітах
Флуконазол -протівогрібковое засіб
Народні засоби
У природі існує багато лікарських трав для лікування запалення піхви. Всі вони мають величезну цінність, але тільки в поєднанні з традиційною терапією, яку може призначити лікар.
Спроби самостійного лікування з допомогою настоїв і відварів трав підвищують ризик висхідної інфекції – розвитку запалення внутрішніх статевих органів.
Для прискорення процесів відновлення слизової піхви застосовують:
- Аптечну ромашку. Використовують сидячі ванночки і спринцювання з ромашкою. Для приготування відвару: 2 ст. л. сухих квіток потрібно залити літром гарячої води;
- витримати на водяній бані 15 хвилин;
- після охолодження до температури тіла можна отриманим відваром робити спринцювання або використовувати його для сидячої ванни. Ромашка добре знімає набряк тканин і прискорює загоєння пошкоджених ділянок слизової оболонки.
- Суміш звіробою і золототисячника звичайного. Застосовується всередину при сильному свербінні і печінні. Для приготування відвару: взяти по столовій ложці кожної з трав;
- залити склянкою гарячої води;
- витримати на водяній бані 10 хвилин;
- після охолодження отриманий відвар потрібно застосовувати по столовій ложці перед їжею.
- Шипшина. Ефективний при виражених набряках піхви. Настій шипшини використовують для спринцювань. Для його приготування: 100 г сухих плодів залити 500 мл окропу;
- витримати в термосі протягом двох годин;
- спринцюватися таким настоєм потрібно після його попереднього охолодження двічі в день.
Народні засоби проти кольпіту – фотогалерея

Шипшина добре знімає набряк слизової

Ромашка сприяє швидкому загоєнню

Звіробій допомагає впоратися з сверблячкою і печінням
Класифікація
Існує кілька класифікацій захворювання: за характером і часу розвитку патологічного процесу розрізняють гострий вагініт, виділяють підгострий і також часто зустрічається хронічний вагініт. За віком хворих розрізняють кольпіт дівчаток, дівчат і жінок в період клімаксу, а також старечий вагініт. Цю патологію престарілих пацієнток ще називають атрофічний вагініт, що пов’язують із запаленням слизової на фоні її атрофії. Зазвичай патологія наздоганяє жінок клімактеричному віці і після нього, оскільки порушується вироблення слизової піхви кислот і глікогену.
За попереднім факторів можна виділити постабортний, післяпологовий, післяопераційний і алергічний вагініт. Остання форма захворювання може бути викликана алергією на презерватив, тампони, нижню білизну, щоденні прокладки або засоби гігієни. Такі вагініти усунути найпростіше шляхом припинення дії алергену.
За характером збудника виділяють специфічний і неспецифічний вагініт. Остання класифікація є найбільш затребуваною, оскільки вона дозволяє не тільки виділити причину, а й почати будувати правильну схему лікування захворювання.
Специфічні і неспецифічні вагініти
Категорії специфічних типів грунтуються на принципі виділення збудника в секреті піхви. У багатьох випадках патогенна мікробіота не так однозначна і вона носить змішаний характер, тобто в наявності інші бактерії, грибки або віруси.
Розвиток неспецифічного захворювання спровоковано умовно-патогенними мікробіоти, тобто тими, які в нормі не провокують у жінки ознак захворювання. Але якщо вони виходять за межі своєї норми, то розвиваються так звані бактеріальний вагініт, вірусний, грибковий вагініт і змішаний. Оскільки більшість таких збудників не вимагають присутності кисню, то таке захворювання ще називають аеробний вагініт. Дріжджовий вагініт викликається грибковими організмами.
Обидва різновиди захворювання мають схожі ознаки, але принципова відмінність лежить в терапії цих захворювань. При виникненні у жінки специфічного типу недуги необхідно лікувати не тільки її, але і інтимного партнера. При вагінітах змішаної форми, коли приєднується умовно-патогенна мікробіота, вона вимагає ретельної діагностики та терапії. Для кожної пацієнтки призначаються обстеження в лабораторії на наявність ЗПСШ. Найбільш інформативними на даний момент є:
- дослідження мазка з піхви під мікроскопом;
- бактеріальний посів вагінального виділення;
- дослідження аналізу крові (полімеразно ланцюгова реакція);
- паркан биоптата для дослідження на наявність папіломавірусу.
В процесі цих досліджень вдається виявити, який саме збудник став причиною вагініту.
Вилікувати захворювання необхідно в будь-якому випадку, навіть якщо прояви патології несуттєві. В іншому випадку це може привести до сходження інфекції, наприклад, гонорейний вагініт провокує безпліддя.
Що являє собою це захворювання
Симптоми вагініту дуже яскраві в першу чергу тому, що недуга має на увазі запалення статевих органів, а саме піхви. Якщо ви чули таке поняття, як кольпіт, це те ж саме. Наскільки часто зустрічається дане захворювання? Приблизно 70% жінок стикалися з ним, і як мінімум 30% всієї прекрасної половини людства страждає від його хронічної форми.
Симптоми вагініту можуть відрізнятися один від одного, тому що існує кілька його різновидів. Перша – це специфічна. Її збудниками є гонококи, хламідії, мікоплазми, трихомонади, віруси, кандиди або уреплазми. Друга форма – неспецифічна, її викликають стафілококи, стрептококи, кишкову або синьогнійної палички. Тут, звичайно, не обійтися без здачі мазка, щоб визначити природу вашої проблеми, поставити діагноз вагініт. Симптоми і лікування сильно залежать від тих мікроорганізмів, з якими доведеться мати справу.
що турбує
Ознаки залежать від форми, стадії і причини патологічного процесу. Загальні симптоми бактеріального вагініту наступні.
- Виділення. Це головний індикатор запалення. Їх кількість істотно збільшується, вони стають рідшими. При трихомонадном кольпіті – це пінисті, неприємно пахнуть білі, іноді з прожилками гною. При кандидозі мають сирнистий характер і пахнуть кислим молоком. При атрофічному кольпіті виділення жовтуваті, нерясні. При хламідіозі, уреаплазмоз і мікоплазмоз характер виділень змінюється несуттєво.
- Запах. Неприємний запах з статевих шляхів, який жінка відзначає протягом дня і навіть після душу. Він буває кислим, сирним, тухлим або гнійним. У будь-якому випадку при запаленні він змінюється і перестає бути нейтральним.
- Дискомфорт. Відчуття печіння і вагінального сверблячки може з’явитися раптово, особливо часто після тривалої активності.
- Болі. Вони локалізуються внизу живота, посилюються при походах в туалет, під час і після статевого контакту.
- Набряк. Зовнішні статеві органи набрякають і червоніють при подразненні виділеннями.
Найбільш частими ознаками бактеріального вагініту є патологічні виділення і вагінальний свербіж.
профілактика захворювання
Профілактика вагініту включає в себе:
- припинення шляхів передачі патогенних бактерій – використання презервативів при випадкових статевих контактах, Мірамістин для спринцювань після сексу з новим партнером;
- дотримання особистої гігієни – використання м’яких засобів для догляду за промежиною, помірне спринцювання тільки при необхідності, зміну прокладок під час місячних не менше, ніж раз на 4 години;
- корекцію гормонального фону при патології яєчників або в період менопаузи.
Вагинит становить небезпеку тільки для вагітних жінок, якщо він протікає важко і часто рецидивує. В цьому випадку інфекція може проникати через плодові оболонки і інфікувати малюка. Необхідне своєчасне і адекватне лікування для запобігання подібного результату кольпіту.
Артофіческій вагініт
Це захворювання властиве жінкам у віці. З роками наш організм втрачає свої репродуктивні функції, вироблення естрогену зменшується. Це є головною причиною того, що стоншується вагінальний епітелій.
Так розвивається атрофічний вагініт. Симптоми його своєрідні, найчастіше це кров’янисті виділення. Рівень естрогену падає, зменшується кількість лактобактерій, що призводить до збоїв вагінального PH, а також зниження рівня молочної кислоти. Це призводить до того, що виникає запальний процес. Тобто це захворювання, яке своєю причиною має гормональну природу, а саме брак естрогену. Вирішується ця проблема комплексно, за рахунок використання гормональних засобів, а також місцевих препаратів.
Чому розвивається хвороба?
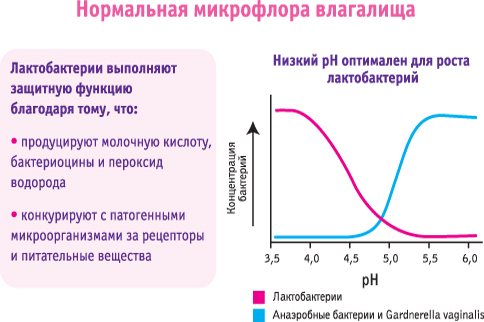
Піхву пристосоване для фрікцій членом і служить для прийняття сперми і її проведення в матку. Воно являє собою м’язову трубку, вистелену зсередини досить міцним багатошаровим епітелієм. Верхній шар клітин слизової оболонки містить велику кількість глікогену в якості запасу вуглеводів. Вони необхідні для харчування нормальної мікрофлори піхви – паличок Дедерляйна або молочнокислих паличок.
Бактерії розщеплюють глікоген і виділяють в порожнину піхви молочну кислоту. Така система створює подвійний захист від інфекцій: палички Дедерляйна рясно покривають слизову оболонку і не залишають місця для розмноження інших мікроорганізмів, а кисле середовище згубна для більшості бактерій. Крім того, слизова щодня самоочищається. Її клітини виробляють невелику кількість слизу, яка стікає вниз по стінках і забирає з собою слущенний епітелій, загиблу нормальну мікрофлору і представників патогенної.
Кількість глікогену в клітинах слизової залежить від концентрації статевих стероїдів в крові. Естроген викликає посилене його відкладення, а прогестагени, навпаки, знижують концентрацію вуглеводів в епітелії. Концентрація прогестагенів найбільш висока перед менструацією, тому на цей час припадає більшість гострих вагінітів і рецидивів хронічного.
Таким чином, піхву надійно захищене від впливу патогенних агентів. Однак захворювання щорічно вражає велику кількість жінок. Сприяють цьому провокуючі фактори вагініту:
- травми промежини після пологів і операцій, через які стінки піхви перестають щільно замикатися і його отвір зяє;
- вагітність, пологи, аборти, гіпофункція яєчників, клімакс – будь-які стани, пов’язані зі зниженням концентрації естрогену в крові;
- важкі хвороби, інфекції, виражений стрес, психоемоційний потрясіння – всі ці фактори призводять до істотного зниження імунного захисту жінки;
- недотримання правил особистої гігієни – патогенні бактерії інтенсивно розмножуються в виділеннях, менструальної крові і можуть викликати запалення в піхві;
- порушення обміну речовин (цукровий діабет) – призводить до надмірного відкладенню вуглеводів в слизовій, свербіння промежини, погіршення процесів загоєння;
- зневага презервативом при випадковому сексі нерідко закінчується вагінітом, викликаним збудниками венеричних хвороб.
особливості патології
Вагіна є анатомічний канал. Зсередини він вистелений міцним епітелієм, які мають багатошарову, губчасту структуру. Саме за допомогою цієї порожнини повідомляється пеніс і матка. Під час незахищеного статевого акту з піхви відбувається переміщення еякуляту в порожнину жіночого дітородного органу.
На верхньому шарі слизового покриву вагіни міститься значний обсяг глікогену. Резерв вуглеводів забезпечує підживлення молочнокислих паличок. Ці речовини становлять природну мікрофлору піхви.
діагностика вагінітів
Щоб призначити грамотну терапію, необхідний правильний діагноз. Точно діагностувати захворювання може тільки кваліфікований фахівець, до якого необхідно звернутися при першій підозрі на вагініт. Самолікування може погіршити перебіг хвороби.
Комплексне обстеження, яке проводить гінеколог, включає в себе візуальний огляд статевих органів з урахуванням скарг і анамнезу пацієнтки. Після чого, для діагностування вагініту, необхідно здати аналізи. У разі, якщо підозри на вагініт виникли у дівчаток, які не живуть статевим життям, гінекологічне дзеркало при огляді не застосовується.
- При підозрі на вагініт береться мазок з піхви і шийки матки, вміст якого досліджується на предмет урогенітальних інфекцій в лабораторних умовах.
- Бактеріальний посів дозволяє виявити збудника захворювання за допомогою посіву матеріалу на штучні поживні середовища. Біоматеріал для аналізу береться з сечовипускального каналу або каналу шийки матки. Перевагою методу є можливість виявити не тільки збудника захворювання, але і визначити його чутливість до певних груп антибіотиків. Це допомагає лікареві в призначенні терапії.
- Полімеразна ланцюгова реакція – дуже точний метод аналізу, який дозволяє визначити навіть мала кількість хвороботворних організмів. Матеріал для дослідження береться з просвіту уретри і з каналу шийки матки. При хронічному перебігу хвороби метод ПЛР представляє особливу цінність.
- Визначення антитіл при захворюваннях, що передаються статевим шляхом, дозволяє виявити в матеріалі білки, які виробляє імунна система у відповідь на появу в організмі збудника хвороби. Недоліком даного методу є ймовірність хибнопозитивних і помилково негативні результати.
схема лікування
Фахівці використовують наступний підхід в лікуванні вагініту:
- застосування протигрибкових і протимікробних лікарських засобів;
- імуномодулюючі препарати;
- анальгезирующие і протизапальні ліки;
- вітаміни і пробіотики;
- лікування основного захворювання, наприклад, в період менопаузи проводиться гормональна терапія.
Свічки від вагініту
Залежно від конкретного збудника і етапу лікувального процесу підбираються свічки. Для початку поговоримо про комбінованому типі. Вони можуть використовуватися як у вигляді монотерапії, так і додаються до основного лікування.
Виділимо популярні комбіновані свічки:
- Тержинан. Використовується в лікування специфічного і кандидозного вагініту. Одну вагинальную таблетку вводять перед сном протягом однієї-трьох тижнів. Що входять до складу тержинан ністатин і тернідазол усувають грибкову інфекцію, неоміцин – це антибіотик широкого спектру дії, а дексаметазон – гормональне речовина, що усуває печіння, свербіж і больові відчуття;
- Гіналгін. Засіб відновлює природний баланс мікрофлори. Застосовується при лікуванні трихомонадного і неспецифічного вагініту. Зазвичай курс лікування становить від семи до десяти днів. До складу ГІНАЛГІН входять потужні протимікробні компоненти, а лимонна кислота створює ідеальні умови для розвитку лактобактерій;
- Полижинакс. Що входять до складу неоміцин і поліміксин В чинять виражену антимікробну дію, а ністатин впливає на грибкову інфекцію.
Також застосовуються свічки з лактобактеріями, які нормалізують кислотність піхви, відновлюють мікрофлору і розчиняють біологічну плівку зі стінок піхви. Зазвичай їх застосовують після закінчення основного лікування. Яскравим представником цієї групи лікарських засобів є Гінофлор, який містить молочнокислі бактерії, лактозу, що сприяє розмноженню лактобактерій, а також жіночий статевий гормон, що прискорює процес регенерації слизової оболонки.
антибіотики
Антибіотики при вагините призначаються не завжди і тільки на підставі результатів лабораторного обстеження. Іноді усунути захворювання можна шляхом виключення провокуючого фактора, наприклад, зниженого імунітету і порушення гормонального фону.
Підбором антибактеріальних засобів займається лікар. Для початку розглянемо антибіотики системного призначення:
- Амоксиклав. До складу препарату входить не тільки антибактеріальну речовину амоксицилін, але і клавуланова кислота, яка виконує захисну функцію. Справа в тому, що хвороботворні мікроорганізми виробляють ферменти, здатні зруйнувати антибактеріальну речовину, а ця кислота перешкоджає такому негативному впливу.
- Доксициклін. Це антибіотик широкого спектру дії, що володіє бактеріостатичний ефект.
- Клацид. Це препарат останнього покоління, що відноситься до групи макролідів. Ефективний відносно хламідій, мікоплазм, уреаплазм.
Ми рекомендуємо! Лактофільтрум при молочниці: інструкція, лікування, відгуки.
Якщо говорити про антибіотиках місцевої дії, то найчастіше вони випускаються у вигляді комбінованих препаратах Полижинакс і Тержинан. Вони діють безпосередньо у вогнищі патологічного процесу і рідше викликають побічні ефекти.
Лікування дітей має ряд своїх особливостей. Препарати застосовуються в дозуванні виходячи з вікових показників. В першу чергу проводиться боротьба з основним лікуванням: цукровий діабет, гостриками і т.д. Вживаються заходи по зміцненню імунітету. Для повного усунення захворювання проводиться етіологічна терапія.
Народні засоби
Народні рецепти, якщо вони грамотно застосовуються, можуть сприяти прискоренню процесів одужання. Не варто замінювати медикаментозне лікування народним, це лише допоміжна терапія, яка бореться з неприємними клінічними симптомами. Застосовувати ці рецепти моно після проходження обстеження і встановлення точного діагнозу.
Розглянемо три варіанти для проведення сидячих ванночок:
- ромашка, календула і шавлія. Суху сировину подрібнюється і ретельно змішується. Досить взяти дві столові ложки лікарських рослин і залити їх однією склянкою окропу. Далі протягом півгодини тримаємо засіб на водяній бані. Після того, як засіб охололо, його профільтровивают, додають потрібну кількість води і використовують у вигляді сидячих ванночок;
- настій. Знадобиться трава чистотілу. Для приготування настою беремо дві столові ложки подрібненої трави і заливаємо їх літром окропу. Протягом трьох годин засіб настоюється в термосі, його проціджують і використовують для ванн;
- польовий хвощ. Точно також беремо дві столові ложки подрібненої трави, наполягаємо і проціджуємо.
Використовувати ці настої для проведення спринцювань при вагините категорично неприпустимо. Тільки сидячі ванночки! Це може привести до травм слизової оболонки піхви, а також дисбіозу.
Якщо причиною вагініту послужив недостатньою рівень жіночих гормонів, застосовують лікарські рослини, до складу яких входять фітоестрогени. Розглянемо два ефективних рецепта:
- корінь солодки містить рослинні естрогени і зміцнює імунну систему. Одну столову ложку подрібненого кореня заливають склянкою окропу і залишають на двадцять хвилин на водяній бані. Після проціджування настій готовий до вживання. Приймати слід засіб по одній столовій ложці за півгодини до їди;
- червона конюшина. Також містить фітоестрогени, аскорбінову кислоту, ефірні масла. Готують настій так само, тільки приймати слід по третій частині склянки за півгодини до їди.
симптоми вагініту
Існують симптоми, характерні абсолютно для всіх видів захворювання. До ознак вагініту відноситься зміна запаху виділень, їх кольору і кількості, відчуття свербіння і печіння, подразнення вульви. Також для хвороби характерна біль при сечовипусканні і в процесі статевого акту, невеликі контактні кровотечі.
Незважаючи на загальні для всіх видів хвороби ознаки, вони можуть відрізнятися один від одного своїм характером. Наприклад, при кандидозної вагініті, виділення з піхви творожистого характеру і білого відтінку, в той час як вагініт, викликаний трихомонадами, сприяє появі жовто-зелених пінистих виділень. У разі поразки організму гарднереллами, виділення з піхви прозоре і має неприємний рибний запах. Якщо організм уражений гонококовою інфекцією – виділення густі, жовтуваті, гнійного характеру.
- Для гострого вагініту характерна висока інтенсивність ознак: виділення відрізняються своєю багатством, для статевих органів характерна гіперемія, набряк, місцеве підвищення температури статевих органів.
- Хронічна форма проявляється більш помірковано: запах при хронічному вагините слабший, хворобливі відчуття не настільки інтенсивні, можуть бути відсутні взагалі. Печіння при вагините може не спостерігатися, якщо захворювання не в періоді загострення. Самопочуття пацієнта краще, ніж при гострій або підгострій стадії вагініту. Така форма хвороби може існувати довгі роки і проявлятися в разі пригнічення роботи імунної системи (застуда, ГРВІ), зловживання алкогольними напоями. Зміни в гормональному балансі організму також здатні викликати загострення хронічного кольпіту – таке відбувається у жінок під час вагітності або менструації.
- Подострая форма кольпита характеризується відсутністю яскраво виражених ознак хвороби протягом півроку після закінчення проявів гострої стадії.
Симптоми і ознаки
Гострі прояви вагініту виникають стрімко, інтенсивність дискомфорту наростає в короткі терміни. Спільними для всіх форм хвороби є такі симптоми:
- зудить роздратування в піхву;
- відчуття здавлювання, припухлість і хвороблива чутливість статевих органів;
- рясні виділення різної консистенції;
- біль і дискомфорт під час сечовипускання і при статевому акті;
- больові відчуття внизу живота;
- слабкість і підвищення температури.
За консистенцією і іншим характеристикам виділень лікар може визначити вид патогенних мікроорганізмів, які спровокували запалення. При ураженнях грибкового характеру, що виділяється матиме творожистую структуру і молочно-білий колір. Пінисті жовтуваті виділення з неприємним запахом характерні для трихомонадного вагініту. Запалення, викликане гонококом, супроводжується густими гнійними виділеннями.

Запальний процес при вагините викликає тягнуть болі внизу живота
профілактика
Щоб уникнути бактеріального вагініту або його рецидивів, слід дотримуватись таких правил:
- регулярно відвідувати гінеколога;
- стежити за інтимною гігієною;
- уникати самостійного прийому антибіотиків;
- упорядкувати статеве життя;
- усунути алергічні подразники;
- зміцнювати імунітет.
Лікування бактеріального вагініту просте – достатньо лише правильно встановити причину його розвитку і своєчасно вжити заходів. Але не варто забувати про прості заходи профілактики, а під час терапії також проводити санацію статевого партнера.
Причина захворювання – грибок Candida
Це найпоширеніша причина виникнення даного захворювання. Приблизно 25% жінок хоча б раз лікували кандидозний вагініт. Симптоми його відомі. Це незначний свербіж і печіння, а також білі виділення, зазвичай з кислуватим запахом. Викликає це захворювання згаданий грибок. Дуже часто це захворювання супроводжує вагітних жінок, а також розвивається в період прийому антибіотиків і використання внутрішньоматкових контрацептивів. Лікується ця форма досить легко, найголовніше – повинні бути задіяні обидва партнера, а сама терапія виконується за допомогою спеціальних кремів і мазей.

Менш поширені причини
На тлі чого ще може розвинутися бактеріальний вагініт? Симптоми дуже часто виявляються після гінекологічних операцій, абортів. Можуть сприяти розвитку захворювання різноманітні захворювання шлунково-кишкового тракту, а також серйозні алергічні реакції. Неконтрольований прийом гормональних препаратів і антибіотиків – вірний крок назустріч цьому захворюванню. Сприяє розвитку кольпіту променева хвороба і хіміотерапія, а також стан зниженого імунітету, найчастіше при ВІЛ. Хронічна нестача вітамінів теж може стати причиною зниження опірності організму і розвитку захворювання.
Особливості протікання гострого вагініту
Розвивається він стрімко, правда, якщо причиною послужила статева інфекція, то пройде інкубаційний період, перш ніж з’являться перші симптоми. При гонорейному вагините це може бути 1-3 дні, при трихомоніазі – від 5 днів, а при хламідіозі – до місяця. Практично відразу після появи перших відчутних симптомів розвивається загальна слабкість і нездужання, якщо запальний процес протікає важко, то можливо сильне підвищення температури. Якщо додаються часті і хворобливі сечовипускання, то це вірна ознака того, що вражені інфекцією і нижні відділи сечовивідних шляхів.
Ускладнення при вагините
Нехтувати лікування категорично не можна, так як наслідки захворювання можуть бути досить серйозними. Запущені форми вагініту призводять до постійного дискомфорту, знижується якість сексуального життя, порушується робота репродуктивної функції, погіршується емоційний стан.
З огляду на те, що вагініт послаблює імунітет, підвищуються ризики виникнення інших соматичних захворювань. Хронічний вагініт може призводити до мимовільного аборту, передчасних пологів, а також інфікування плода. Після пологів є ймовірність виникнення у жінки ендометріозу.
Виділимо ускладнення, до яких може привести вагініт:
- розвиток хронічної форми;
- ерозійні зміни шийки матки;
- ендометрит;
- розвиток інфекційного процесу аж до зараження нирок;
- синехии;
- перитоніт;
- метрит;
- зараження крові;
- безпліддя.
профілактичні заходи
Велика кількість сильнодіючих препаратів навряд чи «сподобаються» печінки. Полегшити процес лікування гострого вагініту допоможе щадна дієта. Щоб не посилювати положення, під час терапії краще обмежити в своєму меню смажені і жирні страви. Уникати варто і продуктів, які провокують алергію. Але особливо строго слід дотримуватися заборони на алкоголь.
А щоб захворювання не повернулося знову, варто уникати факторів, які можуть призвести до запалення. Піклуючись про своє здоров’я, важливо:
- користуватися бар’єрними методами контрацепції;
- цуратися безладних статевих контактів;
- не експериментувати з «підозрілою» продукцією з секс-шопів;
- зміцнювати імунітет правильним харчуванням і помірною фізичною активністю;
- позбутися від шкідливих звичок;
- кожні шість місяців відвідувати гінеколога для профілактичного огляду.

Крім цього, рекомендується адекватно дотримуватися інтимну гігієну. Порушити баланс чутливої мікрофлори піхви можуть, наприклад, часті спринцювання. Особливо важливо не старатися з використанням інтимної косметики при підмиванні дівчаток. У цьому випадку «золотим» має стати правило: то засіб, яким користується мама, не може застосовувати її маленька дочка.
Рекомендуємо прочитати про гострий аднекситі. Ви дізнаєтеся про причини розвитку гострого аднекситу, симптоми захворювання, методи діагностики, лікування в стаціонарі і вдома, профілактиці. А тут докладніше про прояви і лікуванні гострого бартолинита.
Вагинит, навіть в самій легкій формі – неабияка захворювання. Воно може завдати чимало клопоту і відняти у жінки можливість стати матір’ю. Тому при появі перших підозрілих симптомів варто відвідати гінеколога. Чим раніше почнеться правильна терапія вагініту, тим менше ризик того, що недуга спровокує ускладнення.
Як передається вагініт
Багато що залежить від виду збудника. Так, наприклад, трихомонадний вагініт є венеричним захворюванням, а бактеріальний – немає. Збудники цього захворювання передаються через статеві контакти.
Якщо мова йде про бактеріальному або кандидозному вигляді, то в цих випадках виключена передача збудника від однієї жінки до іншої, тому що умовно-патогенна мікрофлора є частиною природної мікрофлори жіночого організму.
Все ж незахищені статеві зв’язки і часта зміна статевого контакту можуть вплинути на розвиток захворювання. І справа тут не в зараженні, а порушення природного біоценозу.
Що відбувається при запаленні?
Вагинит – це захворювання запальне, але причиною запалення не завжди є патогенні мікроорганізми. До нього приводять будь пошкоджують фактори, що травмують стінки піхви. Наприклад, грубий статевий акт, неакуратне спринцювання, застосування агресивних миючих засобів для інтимної гігієни. Причиною запалення може стати і алергічна реакція на мастило, засіб для контрацепції, тампони.
Інфекція потрапляє в піхву двома шляхами:
- висхідним – з промежини, з малих і великих статевих губ, через переддень піхви, з заднього проходу або уретри;
- низхідним – з вогнищ хронічної інфекції в організмі разом з кровотоком або струмом лімфи (каріозні зуби, хронічний тонзиліт, пієлонефрит).
З зруйнованих клітин епітелію виділяються біологічно активні речовини. Вони розширюють судини, викликаючи місцевий застій крові. Збільшується проникність судинної стінки і через неї в тканини виходять імунні клітини – лейкоцити і рідка кров’яна плазма. Розвивається набряк слизової оболонки піхви, а при сильному пошкодженні він захоплює і м’язовий, і зовнішній шар органу.
Продукти розпаду впливають на чутливі нервові рецептори, що знаходяться в слизової. Імпульсація з них стає більш інтенсивної і жінка відчуває дискомфорт. Здавлення рецепторів набряклими тканинами трансформує його в свербіж або біль.
Секреторні клітини епітелію починають посилено виробляти слиз, щоб змити з поверхні слизової патогенних бактерій і продукти розпаду клітин. Клінічно цей процес проявляється виділеннями з піхви. Якщо значна частина лейкоцитів гине і розвивається гнійне запалення, то в слизу з’являється домішка гною. Руйнування дрібних судин слизової надає виділенням кров’янистий характер. Збудники ІПСШ викликають специфічне запалення з характерним виділенням з статевих шляхів.
лікування
Лікування кольпіту проводять в амбулаторних умовах, госпіталізують тільки жінок з вираженим гнійним запаленням і вагітних із загрозою викидня. Тактику ведення та лікарські препарати доктор підбирає з урахуванням основної причини захворювання, супутньої патології і стану пацієнтки.

У гострий період запалення жінці показаний статевий спокій, гіпоалергенна дієта з виключенням спецій, копченостей, маринадів, цитрусових, шоколаду. Слід уникати переохолодження, перегрівання, відмовитися від відвідування парних, сауни, басейну, не брати ванну. Під час менструації можна використовувати гігієнічні тампони, а прокладки змінюють не рідше ніж один раз на 4 години. Якщо причиною кольпіту послужив збудник ІПСШ, чоловік-партнер повинен пройти курс антибіотикотерапії навіть при відсутності у нього симптомів хвороби.
При бактеріальному вагініті мета лікування – санація піхви і подальша нормалізація його мікрофлори. Для цього призначають
- Спринцювання місцевим антисептиком – хлоргексидином, мирамистином, фурацилліном (не більше 3-4 днів);
- Антибактеріальні вагінальні свічки – поліжінакс, Гексикон на 7-14 днів;
- Підмивання та сидячі ванни із слабким розчином перманганату калію, відварами календули, ромашки, листя суниці;
- Свічки з лакто-і біфідобактеріями – Вагілак, ацілакт на 7-10 днів;
- Протизапальні свічки при вираженому больовому синдромі – індометацин.
Для закріплення позитивного ефекту призначають курс полівітамінів після основного курсу лікування.
Грибковий вагініт важливо перелічити в повному обсязі на гострій стадії і не допустити його переходу в затяжний перебіг. З цією метою призначають:
- Протигрибкові препарати системної дії – капсули флуконазолу 150 мг внутрішньо одноразово;
- Місцеві антімікотікі у вигляді свічок, таблеток, мазей – пимафуцин, ністатин, нітазол. Свічки Тержинан володіють протигрибковим, протимікробну і протизапальну дію, їх призначають при виражених симптомах запалення;
- Антигістамінні засоби для усунення свербежу – тавегіл, супрастин, зодак;
- Імуномодулятори для нормалізації імунної відповіді – тималін.
При трихомонадном кольпіті ефективні препарати:
- Антибіотики системної дії – метронідазол, фасіжін;
- Місцеве лікування антибактеріальними свічками – Клион Д;
- Підмивання і сидячі ванночки з антисептиками – розчином перманганату калію, відваром ромашки, календули.
Контроль лікування виконують протягом 2-3 менструальних циклів. Відсутність трихомонад в мазках, взятих після місячних на протязі цього часу говорить про повне вилікування жінки.
При атрофічному кольпіті доктор підбирає замісну гормональну терапію у вигляді естроген-гестагенних препаратів для застосування всередину (фемостон) і місцево (дівігель). При необхідності проводиться корекція мікрофлори піхви препаратами молочно-кислих бактерій (Вагілак, ацилак).
Лікувати кольпіт під час вагітності переважно місцевими препаратами, безпечними для дитини – Гексикон, тержинан, ністатин. Необхідність в інших препаратах визначає акушер-гінеколог, оцінюючи вираженість запалення і мікрофлору піхви.
кольпоскопія
Кольпоскопія – сучасний метод прицільної візуалізації вульви, слизової піхви і піхвової частини шийки матки. Кольпоскопію виконують за допомогою інструменту під назвою кольпоскоп. Простою мовою, це мікроскоп і потужний, освітлювач, які мають у своєму розпорядженні в 15-20 см від піхви. При кольпоскопії піхву розширено за допомогою гінекологічних дзеркал.
Сучасні кольпоскоп дозволяють збільшити даний об’єкт в 30 разів і виявити дрібні дефекти слизової оболонки. Додаткова перевага кольпоскопії – прицільна біопсія шийки матки з цитологією.
Кольпоскопія корисна не тільки при вагините, але і при інших гінекологічних розладах:
- порушення менструального циклу;
- маткові кровотечі;
- ендометріоз;
- ерозія шийки матки;
- атрофія слизової;
- підозра на доброякісні та злоякісні пухлини, поліпи;
Кольпоскопія буває проста – без застосування медикаментозних препаратів і розширена – з використанням хімічних сполук і фармпрепаратів: 3% розчину оцтової кислоти, тріхлортетразоля, адреналіну, пр.
