Гострий холецистит: характер і локалізація болю, класифікація
Гострий холецистит – це запалення жовчного міхура, що характеризується раптовим початком, швидким наростанням і виразністю симптоматики. Це захворювання, що виникло у пацієнта вперше і при адекватному лікуванні закінчується одужанням. У тому ж випадку, якщо прояви гострого холециститу повторюються неодноразово, це розцінюється як загострення хронічного холециститу, для якого характерно хвилеподібний перебіг.
У жінок гострий холецистит діагностується частіше, ніж у чоловіків. З віком частота захворюваності збільшується. У зв’язку з цим фахівці висловлюють припущення про можливий вплив на розвиток гострого холециститу змін гормонального фону. У зоні підвищеного ризику перебувають люди, які страждають ожирінням, які приймають гормональні препарати і вагітні жінки.
Гострий холецистит – гостре, швидко розвивається запалення жовчного міхура
Види гострого холециститу
- Калькульознийхолецистит, що характеризується наявністю каменів у жовчному міхурі (лат. Calculus означає камінчик).
- Безкам’яний холецистит. Щодо рідкісна форма (5-10% випадків), що протікає без утворення конкрементів.
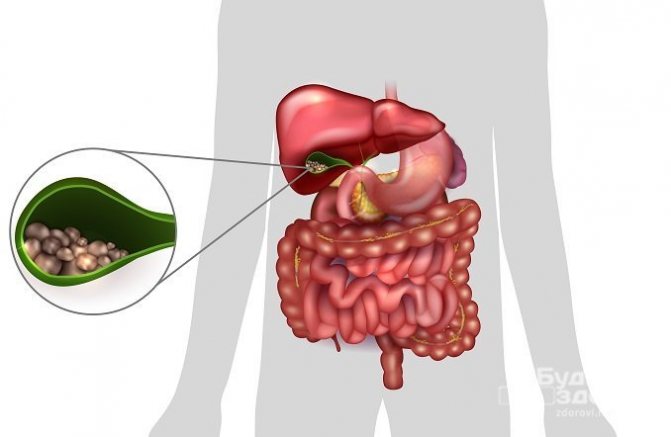
КАЛЬКУЛЬОЗНИМ форма, в свою чергу, підрозділяється на наступні види.
- Простий, або катаральний холецистит. Характерною ознакою є обмежене запалення слизової оболонки жовчного міхура без залучення глибоких шарів стінки.
- Флегмонозна форма. Запалення жовчного міхура в гнійної формі з ураженням всіх шарів стінки і інфільтрацією. Можлива ексудація рідини в околопузирное простір.
- Гангренозная форма. Характеризується загальним або частковим некрозом стінки міхура. Можлива перфорація з закінченням вмісту в черевну порожнину.
За характером запалення гострий холецистит може мати наступну форму:
- проста, коли запалення не виходить за межі міхура, порушення цілісності стінки відсутня;
- деструктивна, що супроводжується руйнуванням стінки жовчного міхура, частковим або повним омертвлянням тканин. Приклад деструктивної форми – гангренозний холецистит.
Можливі наслідки і ускладнення
Гострий холецистит – це небезпечне захворювання, яке за відсутності кваліфікованої допомоги може призводити до розвитку таких ускладнень:
- емпієма (гостре гнійне запалення) жовчного міхура;
- перфорація стінки жовчного міхура з формуванням околопузирного абсцесу або перитоніту;
- жовчнокам’яна непрохідність кишечника (перекриття просвіту тонкої кишки мігруючих з жовчного міхура конкрементом значного розміру);
- емфізематозний холецистит (розвивається в результаті інфікування жовчі газотвірними бактеріями – клостридії).
Після видалення жовчного міхура у незначної частини пацієнтів розвивається постхолецистектомічний синдром, що виявляється частим рідким стільцем. Швидко домогтися нормалізації в цьому випадку допомагає дотримання дієти. Тільки у 1% прооперованих хворих діарея носить стійкий характер і вимагає медикаментозного лікування.
Причини гострого холециститу
Причини розвитку гострого холециститу різноманітні.
- Жовчнокам’яна хвороба. Є основною причиною хвороби (80-90% всіх випадків). Камені пошкоджують слизову оболонку міхура, обтурують жовчовивідний канал, викликаючи закупорку протоки, застій жовчі, набряк стінки і розвиток запалення.
- Гіпертензія жовчовивідних шляхів. Причиною підвищення тиску може бути стриктура жовчної протоки, перекриття його великими одиничними камінням, порушення функціональності сфінктерів, що супроводжується спазмами. В результаті гіпертензії розвивається холестаз, холецистохолангит, обтураційна жовтяниця.
- Інфікування жовчовивідних шляхів.
- Дисхолия.
- Зниження резистентності організму.
- Атеросклероз судин жовчовивідних шляхів.
- Паразитози – гельмінтози, лямбліоз та ін.
- Неправильне харчування. Найчастіше саме нездорова їжа провокує початок хвороби. Жирні та гострі страви викликають інтенсивне жовчоутворення, що приводить до гіпертензії жовчовивідних шляхів. Харчові алергени дратують сенсибилизированную оболонку міхура, приводячи до спазмів.
Безкам’яний холецистит виникає, як правило, внаслідок бактеріальної інфекції. Може розвиватися при травмах, сальмонельозі, сепсисі, опіках, поліорганних захворюваннях.
Симптомом прободного холециститу є біль, поширена з правого підребер’я на весь живіт.
Причини і фактори ризику
Основною причиною гострого холециститу є порушення відтоку жовчі з жовчного міхура і інфікування її патогенної мікробної флорою (кишкова паличка, сальмонели, стрептококи, стафілококи). При збереженій дренажної функції, т. Е. При непорушеному відтоку, інфікування жовчі не призводить до розвитку захворювання.
У 90-95% пацієнтів до обструкції жовчної протоки призводить зрощення (камінь). В інших випадках порушення відтоку жовчі відбувається через набряк стінок жовчної протоки, викликаного запальним процесом або закупоркою його паразитами, пухлиною. Найчастіше бескаменний гострий холецистит розвивається вдруге, на тлі сепсису, сальмонельозу, травматичних ушкоджень.
До факторів, що підвищує ризик захворюваності на гострий холецистит, відносяться:
- вік старше 40 років;
- малорухливий спосіб життя;
- неправильне харчування з високим вмістом жирної їжі в раціоні;
- жіноча стать;
- європейська раса;
- вагітність;
- гормональна контрацепція;
- ожиріння;
- тривале голодування;
- сальмонельоз;
- серповидноклітинна анемія;
- цукровий діабет;
- сепсис;
- гастрит зі зниженою кислотністю;
- порушення реологічних властивостей крові.

У більшості випадків причиною гострого холециститу стає камінь в жовчному протоці
Симптоми гострого холециститу
Напад хвороби виникає зазвичай після прийому гострої, жирної їжі, стресу, вживання алкоголю. Виділяють наступні симптоми гострого холециститу.
- Колікоподібний біль. Це основний симптом, який вказує на гострий холецистит. Найчастіше біль локалізується праворуч в підребер’ї і / або в епігастрії. Може іррадіювати в область правої ключиці або шию, спину (в нижній кут правої лопатки). При супутньому панкреатиті больові відчуття можуть поширюватися в зону лівого підребер’я. При гангренозний формі гострота болю може знижуватися через загибель нервових закінчень стінки міхура.
- Нудота, блювота з жовчю в блювотних масах. Після блювоти полегшення не настає.
- Гіркота в роті.
- Підвищена температура – від субфебрильних значень до 40 ° C.
- Симптом Мерфі. Мимовільна затримка вдиху при натисканні на зону правого підребер’я.
- Симптом Кера. Хворобливе відчуття на вдиху при пальпації правій підреберній зони.
- Симптом Ортнера. Болі при постукуванні по нижніх ребер правої сторони.
- Симптом де Мюссе – Георгієвського. Хворобливість при тиску пальцями в області правої грудинно-ключично-соскоподібного м’яза.
- Жовтяниця. Спостерігається в 20% випадків, обумовлена обструкцією жовчної протоки набряком або закупоркою камінням.
- Збільшення жовчного міхура (при наявності жовтяниці).
- Тимпаніт.
Симптоми гострого холециститу в деструктивній фазі.
- Неминуща біль в правому підребер’ї – в 100% випадків.
- Блювота – в 70% випадків.
- Температура 38-40 ° C – у 65% випадків.
- Жовтяниця – у 40% випадків.
Симптомом прободного холециститу є біль, поширена з правого підребер’я на весь живіт.
патогенез
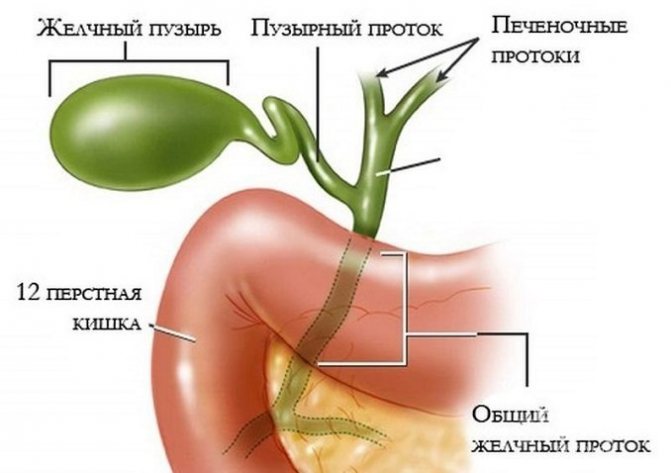
Процес травлення складається з декількох етапів: переробка продуктів у роті, шлунку, кишечнику. Найважливіше місце в ньому займає дванадцятипала кишка, де на химус (харчова грудка) впливає підшлункової сік і жовч. Остання виробляється печінкою і накопичується в жовчному міхурі. Звідти при необхідності вона виділяється в кишечник. Довільно оттекать з міхура їй заважають кілька сфінктерів.
Сфінктер Люткенса перегороджує відходить безпосередньо від міхура проток, перешкоджаючи її виділенню поза травного циклу. Закид жовчі в печінковий протік перешкоджає сфінктер Міріцці. Ще один м’язовий жом розташований в місці з’єднання жовчної протоки і кишечника (сфінктер Одді). З ним же з’єднаний проток підшлункової залози.
Просування жовчі по протоках забезпечується завдяки скороченню їх стінок і жовчного міхура. Скорочувальна функція органів біліарної системи регулюється різними механізмами. Якщо який-небудь з них не спрацьовує, то виникає затримка евакуації або застій жовчі. Проблеми з виведенням жовчі в дванадцятипалу кишку можуть стати результатом численних функціональних (дискінезія) або обмінних (холелітіаз) порушень, погрішностей в харчуванні, інфекцій, захворювань травного тракту, атеросклерозу, травм черевної порожнини, серйозних порожнинних операцій, пухлинних процесів (якщо пухлина тисне на протоки), анатомічних особливостей будови або деформацій органів гепатобіліарної системи та інших дисфункцій.
Гострий холецистит в чотири рази частіше діагностується у представниць прекрасної статі. Така статева схильність пояснюється деякими особливостями жіночого організму. Так, жінки частіше за чоловіків захоплюються дієтами, що негативно позначається на скорочувальної здатності жовчного міхура, а в період виношування дитини останній піддається здавлення через що збільшується в розмірах матки. Крім того, стан міхура погіршується під впливом прогестерону, а адже саме цей гормон відповідальний за процес імплантації плоду і виношування вагітності. Також часто як засіб контрацепції жінки вибирають гормональні протизаплідні засоби, основним діючим компонентом яких є прогестерон.
Як і у випадку з будь-яким іншим запальним захворюванням виділяють хронічний і гострий холецистит. Симптоми гострого холециститу розвиваються повільно і проявляється в основному болем у правому підребер’ї, спровокувати яку може стрес або порушення дієти.
діагностика
Діагностика гострого холециститу включає апаратні та лабораторні методи.
Інструментальна діагностика:
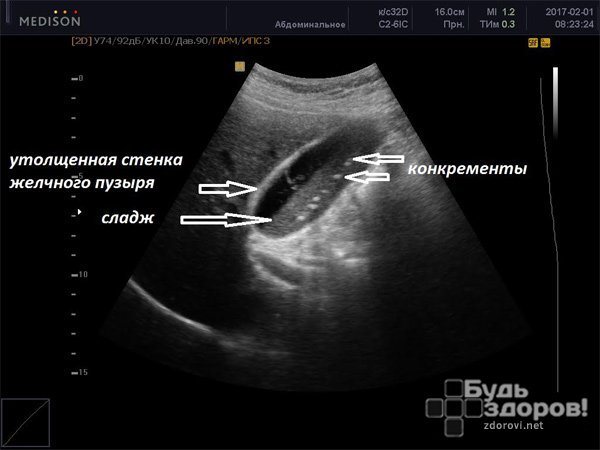
- УЗД жовчного міхура. Основний вид апаратної діагностики гострого холециститу. Дозволяє встановлювати наявність і розміри конкрементів, товщину стінки жовчного міхура, консистенцію його вмісту, виявляти околопузирний інфільтрат.
- Рентгенографія. У більшості випадків малоинформативна. Лише 10-15% каменів містить достатню кількість кальцію, щоб проявлятися на рентгенівських знімках. Але вона може проводитися при диференціальної діагностики для виключення деяких захворювань, симптоматика яких схожа з проявами гострого холециститу.
Лабораторна діагностика:
- Загальний аналіз крові – лейкоцитоз, зрушена вправо лейкограма, підвищена ШОЕ.
- Біохімічний аналіз крові – спостерігається підвищення рівня амілази, білірубіну, лужної фосфатази (в 23% випадків).
Диференціальна діагностика спрямована на виключення таких захворювань:
- гострий панкреатит;
- гепатит А;
- гострий апендицит;
- проривна виразка дванадцятипалої кишки і шлунку;
- грижа стравоходу.
Діагностика дозволяє підвищити достовірність
Крім процедур, спрямованих на уточнення явних симптомів і зі слів пацієнта, медицина вдається до використання інструментального та лабораторного досліджень. Не можна лише за аналізом крові визначити гострий холецистит в жовчному міхурі.
Лабораторне дослідження є допоміжною діагностикою і дозволяє зробити висновок про ступінь тяжкості захворювання. Воно повинно в себе включати:
- загальний аналіз крові;
- біохімічний;
- визначення глюкози;
- білірубіну;
- креатиніну;
- амілази крові;
- АЛТ, АСТ, лужної фосфотаза;
- групи крові і резус-фактор.

Ультразвукове дослідження
До інструментальної діагностики відносять УЗД органів черевної порожнини, яке показує високу ефективність в певній вибірці.
Ультразвукове дослідження дозволяє при збігу кількох факторів повідомити лікаря про високу ймовірність гострого холециститу і визначити його тип: деструктивний або обструктивний. Для цього повинні бути інформативними такі дані:
- Поздовжній розмір збільшений на 8 см.
- Поперечний – на 4 см.
- Потовщення стінки не менше ніж на 3 мм.
- Стінка має ознаки набряку та порушення ехоструктури (подвійний контур, шаруватість, неоднорідність.
- Наявність блокуючого конкременту в підставі жовчного міхура.
- Скупчення чужорідної (для органу) рідини.
Тільки поєднання цих параметрів дозволяє зробити твердження, оскільки потовщення стінки може зустрічатися і при інших порушеннях, наприклад, при захворюваннях печінки, серцевої або ниркової недостатності.
Деструктивний гострий холецистит може означати гангренозне стан, при якому всередині органу присутні плаваючі мембрани, вогнища затемнення при наявності газів всередині стінки. Також про це свідчить порушення оболонки жовчного міхура і околопузирний абсцес.
У деяких випадках навіть УЗД не можна використовувати в повній мірі, оскільки при підозрі на камені в жовчних протоках його роль закінчиться тільки визначенням тиску всередині органу.
Найнадійніший з візуалізуючих методів – радіоізотопне сканування. На жаль, у багатьох установах оснащення не дозволяє його провести. Варто лише згадати, що дані такого роду найбільш точно співвідносяться з діагностичною операцією.
Диференціальна діагностика
Ще один додатковий неінвазивний метод дозволяє шляхом виключення інших захворювань допомогти поставити діагноз. Це так звана диференціальна діагностика, яка дозволяє виключити такі патології, як:
- Правостороння ніжнедолевая пневмонію;
- гострий апендицит;
- інфаркт міокарда;
- гепатит;
- гостру кишкову непрохідність;
- оперізуючий хворобливий лишай;
- загострення виразки шлунка або дванадцятипалої кишки;
- гострий панкреатит.

Якщо виключити всі ці захворювання, можна з більшою впевненістю говорити про наявність гострого холециститу. Больовий синдром від зазначених патологій не відрізняється від болів у верхній частині живота.
Лапароскопія і лапаротомія
Кінцевим акордом, якщо у лікаря залишилися сумніви, але вичерпані всі можливості для постановки точного діагнозу, є відеолапароскопія, а при її неможливості – лапаротомія. Ці два способи доступу до нутрощів людини розрізняються розміром шва, тривалістю реабілітації і шансами на успішний результат операції. При лапаротомії розріз більше.
Чи знаєте ви? Смертність від операції з видалення жовчного міхура (холіцістектоміі) становить 1,5%. Низький рівень летальності досягнутий завдяки виявленню проблеми в більш ранньому віці і впровадження малоінвазивних втручань.
Виявити гострий холецистит для сучасної медицини не становить труднощів. В крайньому випадку хворий буде прооперований, і хірург зможе точно визначити стан жовчного міхура. Від цього залежить успішність подальшої терапії.
лікування
Лікування гострого холециститу може бути консервативним і оперативним.
Прогноз гострого холециститу умовно сприятливий. При своєчасному діагнозі та адекватному лікуванні здоров’я повністю відновлюється.
Консервативне лікування спрямоване на:
- придушення інфекції за допомогою антибіотиків широкого спектру дії;
- відновлення нормального відтоку жовчі спазмолітиками і жовчогінними засобами.
Основним способом терапії при наявності каменів і ускладненнях (перфорація жовчного міхура, перитоніт) є хірургічне втручання. У більшості випадків проводиться видалення жовчного міхура (холецистектомія). Може застосовуватися порожнинної або лапароскопічний метод.
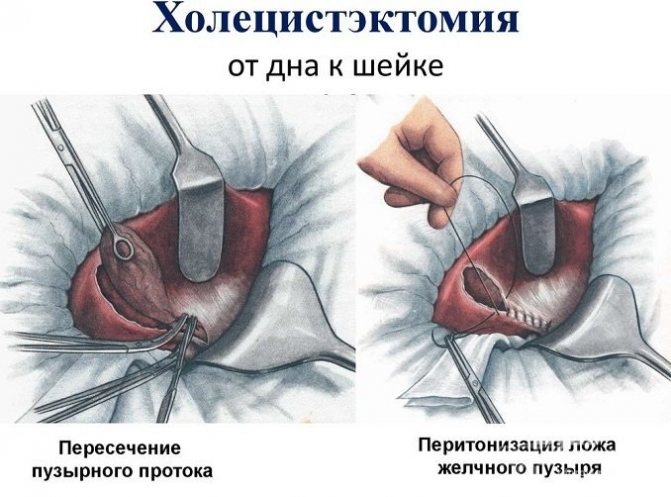
Якщо холецистектомія неможлива (через вік пацієнта або супутніх захворювань), проводиться холецістостомія.
Спеціальна дієта при гострому холециститі сприяє посиленню відтоку жовчі і зниження гостроти прояву хвороби.
профілактика
Звичайно ж, замість того, щоб займатися лікуванням гострого холециститу, краще його просто не допускати. Профілактика гострого холециститу відповідає профілактичним принципам безлічі хвороб:
- правильне харчування, з збалансованим рівнем солі, жирів, спецій, дотримання режиму прийому їжі;
- достатнє вживання рідини;
- регулярні фізичні навантаження;
- відмова від шкідливих звичок;
- підтримка нормальної ваги;
- мінімізація стресу;
- своєчасне лікування захворювань шлунково-кишкового тракту.
Особливості гострого холециститу у вагітних
Вагітність є одним з факторів ризику, оскільки збільшена матка тисне на жовчний міхур, викликаючи в ньому застій і запалення. На клініку гострого холециститу сам факт вагітності мало впливає. Хвороба зазвичай розвивається у жінок, які страждають на жовчнокам’яну хворобу, і є найчастіше наслідком закупорки каменями протоки.
У більшості випадків консервативне лікування гострого холециститу проводиться, якщо стан вагітної дозволяє це зробити (відсутні сильні болі, немає небезпеки ускладнення). Призначають спазмолітики, болезаспокійливі, антибактеріальні та дезінтоксикаційні засоби. При відсутності поліпшення протягом кількох днів незалежно від терміну вагітності показано хірургічне втручання.
Необхідність в оперативному лікуванні вагітних визначається індивідуально. Тактика вичікування виправдана при катаральному холециститі. При кольках або обструкції жовчних шляхів показана холецистектомія.
Класифікація.
За механізмом розвитку:
- калькульозний
- бескаменний
За морфологічними змінами:
- катаральний
- Деструктивний: флегманозний і гангренозний.
За наявністю ускладнень:
- оклюзионной (обтураційний): інфікована водянка, флегмона, емпієма, гангрена.
- проривної з явищами перитоніту.
- гострий, ускладнений ураженням жовчних проток: холедохолетіаз, холангіт.
- гострий холецистопанкреатит
- гострий холецистит, ускладнений жовчним перитонітом.
профілактичні заходи
Основне завдання профілактики некалькульозних форми гострого холециститу полягає в недопущенні холелитиаза (каменеутворення) в жовчному міхурі. А якщо конкременти утворилися – то в виключення розвитку заповнення. Заходи профілактики включають такі заходи.
- Своєчасне лікування патологій гепатобіліарної системи – жовчнокам’яної хвороби, порушень відтоку жовчі.
- Правильне харчування. Дієта при гострому холециститі передбачає обмеження їжі, багатої холестерином, тваринними жирами (наваристі супи і бульйони, жирне м’ясо, смажені і копчені м’ясні продукти, здоба). Перевага віддається молочним стравам, вегетаріанським супів, рослинних масел, каш.
- Контроль маси тіла.
- Своєчасне лікування інфекцій.
- Фізично активний спосіб життя.
- Профілактичні тюбажи для підвищення жовчовиділення у людей, що входять до групи ризику.
Відео з YouTube по темі статті:
прогноз
Прогноз при неускладнених формах гострого холециститу за умови надання своєчасної медичної допомоги в цілому сприятливий. Гострий некалькульозний холецистит зазвичай закінчується повним одужанням і лише в невеликому відсотку випадків переходить в хронічну форму, ймовірність хронізації гострого холециститу значно вище.
Прогноз різко погіршується при розвитку ускладнень (перитоніт, околопузирний абсцес, емпієма). Імовірність летального результату в цьому випадку становить, за різними даними, 25-50%.
Чим небезпечне захворювання?
Прогресування запалення в стінках жовчного без медичної допомоги призводить до виникнення загрозливих для життя патологій. Серед найбільш поширених ускладнень гострого холециститу розрізняють:
- розриви органу;
- гнійні холангіти;
- механічні жовтяниці;
- поширені перитоніти;
- освіту періпузирних інфільтратів або абсцесів;
- формування жовчних Свищева ходів.
В післяопераційному періоді у деяких пацієнтів виникає постхолецистектомічний синдром. Дане порушення пов’язане з адаптацією організму на зміну функціонування жовчовидільної системи. Синдром проявляється больовими нападами, порушеннями травлення і зміною характеру стільця. Лікування здійснює лікар-гастроентеролог, підбираючи відповідну дієту і медикаменти.
калькульознийхолецистит
Наявність конкрементів (щільних утворень) – причина 90% усіх різновидів запалення жовчного міхура. Камені при калькульозному холециститі (жовчнокам’яної хвороби), поступово збільшуючись, заважають роботі органу. Нерідко конкременти приходять в рух і мігрують в протоки, перекриваючи їх і перешкоджаючи відтоку жовчі. Ознаки калькулезного виду патології:
- печіння в правому підребер’ї, глухий біль у животі, «сонячному сплетінні» або без точної локалізації з іррадіацією ( «віддачею») в лопатку, плече, шию;
- жовчні коліки – гострі хворобливі сутички під правим ребром;
- ознаки жовтяниці: пожовтіння шкіри, склер очей, слизових оболонок, свербіж, потемніння кольору сечі, знебарвлення калу;
- ознаки отруєння клітин жовчними кислотами: падіння тиску, брадикардія (рідкісний пульс), головні болі, безсоння;
- ознаки розладу травлення: відрижка, гірко-металевий присмак, пересихання ротової порожнини, нудота, нестійкі випорожнення.
УЗД дає докладну картину захворювання і виявляє наявність каменів. Частий ехопрізнакі хвороби – набряклі (товщі 3 мм) стінки органу. Максимально інформативний метод діагностики недуги – комп’ютерна томографія. Якщо камені виявлені в гострій стадії хвороби, жовчний орган видаляється екстрено. При хронічному перебігу патології така операція може бути проведена і пізніше.
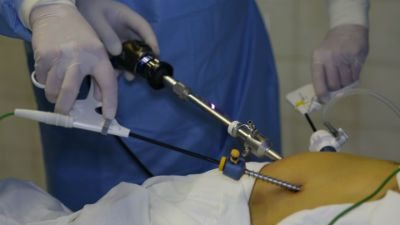
Відеолапароскопіческая холецистектомія
Якщо хворий звернувся вчасно, великі розрізи не потрібні. Видалення міхура проводиться за допомогою ендоскопа, тобто щупа з камерою.
На жаль, цей прогресивний метод не можна застосовувати при ожирінні 4й ступеня і на пізніх термінах вагітності.

лапароскоп
У тому випадку, якщо виникають будь-які підозри, або лікар констатує поширений процес – операція миттєво припиняється і починають стандартну процедуру з прямим доступом.
Якщо лікар пропонує вам нізкотравматічную ендоскопічну маніпуляцію, а прокидаєтеся ви зі швами і ознаками класичного хірургічного доступу – не гнівайтесь. Це просто означає, що лікар в ваших же інтересах розширив операційне поле, чим врятував вас від гнійних ускладнень, що можуть призвести летальним результатом.
Відео: лапараскопічної холецистектомія
профілактичні заходи
Вони діляться на три етапи і існують для повного контролю за одужанням пацієнта. Контрольні обстеження:
- Після виписки з лікарні, зазвичай на третій день, до спостереження за пацієнтом підключаються лікар-хірург і терапевт. Вони проводять огляд, який повторюється через 1 і 3 тижні.
- Через 2 тижні після виписки пацієнт здає кров на біохімічний аналіз. Повторити це слід ще через рік.
- Якщо того вимагають свідчення, призначається УЗД протягом першого місяця з повтором через рік.
Лікувально-оздоровчий етап:
- Для відновлення мускулатури черевного преса рекомендовані вправи «ножиці» і «велосипед».
- Через деякий час від прогулянкового темпу ходьби необхідно перейти до більш інтенсивного з поступовим збільшенням тривалості.
- Виконувати дихальну гімнастику.

Вправа «Велосипед»

Вправа «Ножиці»
дієтотерапія:
- Протягом 2 місяців видужуючому організму знадобиться обмежена дієта, але збалансована по жирах, білків і вуглеводів.
- Виключаються пряні страви, концентровані, смажені, жирні, замість цього в раціон входить приготування на пару, запікання, відварювання.
- Прийом їжі слід дробити на 3 підходи невеликими порціями.
- Кожен прийом їжі протягом 2 годин повинен обмежити людини від роботи в нахилі. Не допускається і вертикальне положення.
- Останній прийом повинен бути не менше ніж за 1,5 години до сну.
Основний страх, пов’язаний з гострим калькульозним холециститом – боязнь операції. На ділі ж (наприклад, в США) проводиться до 500 тисяч таких процедур щорічно.
Не бійтеся потурбувати лікаря. Відраховуючи податки, страхові внески, ви вже оплатили всі відвідування лікаря, термінову госпіталізацію, лабораторні та інструментальні обстеження. Якщо у кого-то з близьких або у вас спостерігаються симптоми, про які розказано в матеріалі, слід негайно звертатися до лікаря.
дієта
Як уже згадувалося, в перші пару діб після нападу холециститу їсти не можна. Призначають тепле питво: воду, відвар шипшини, несолодкий чай. Далі пацієнту дають невелику кількість протертою їжі: манний, вівсяний, рисовий супи, рідкі каші, соки, муси, желе, компоти. Потрібно обов’язково пити 2 літри / добу, а режим харчування – до 6 разів на день маленькими порціями. Дробний прийом їжі і рясне пиття підсилює відтік жовчі.
Далі рекомендується протизапальна дієта, розроблена для загостреного холециститу. Це щадний раціон, при якому дається тільки протерта не гостра їжа без солі, фізичних і хімічних подразників. В меню включають протертий сир, пшеничні сухарі, парові страви з овочів, нежирного м’яса, риби. Щоденна калорійність страв не повинна перевищувати 1600 ккал. Самостійно вводити нові продукти в раціон небажано, краще порадитися з лікарем.

Етіологія
Ускладнення гострого холециститу або хронічної форми хвороби мають свої причини для виникнення. Таким чином, викликати формування наслідків гострого запалення можуть:
- приєднання вторинного інфекційного процесу в жовчному міхурі;
- зараження крові гнійним вмістом, яке накопичується в цьому органі;
- запалення в підшлунковій залозі;
- згущення жовчі;
- прорив стінки ураженого органу;
- ігнорування симптомів захворювання;
- пізня діагностика;
- несвоєчасно розпочата терапія.
Причини ускладнень хронічного холециститу:
- порушення правил лікувального харчування, яке необхідно дотримуватися кожного пацієнта з подібним діагнозом. У всіх випадках призначається дієтичний стіл номер п’ять і його варіації;
- ведення нездорового способу життя, зокрема пристрасть до розпивання алкогольних напоїв;
- наявність інфекційних або запальних процесів.
операція
Ускладнений холецистит можна спробувати скоригувати консервативною терапією, фізіопроцедурами і спеціальною дієтою. Якщо всі заходи безуспішні або стан хворого погіршується, то лікар направляє на холецистектомію або холецистотомию (операції з видалення жовчного міхура). У першому випадку відбувається повна резекція органу. Проводиться холецистектомія двома способами:
- Лапароскопія. Здійснюється за допомогою декількох проколів черевної порожнини спеціальним обладнанням. Методика сама щадна, оскільки на тулуб не залишається слідів, а реабілітація проходить швидко.
- Відкрита операція. Класичний хірургічний метод, який практикується в особливо важкому випадку холециститу або при екстреному стані пацієнта. Хірург робить на черевній стінці широкий розріз, щоб до жовчного міхура був вільний доступ.
Холецистостомія – це процедура по дренированию жовчного міхура, під час якої видаляється жовч. Показана вона пацієнтам, яким через супутніх патологій не можна провести резекцію або є інші протипоказання. В даний час холецистотомию при холециститі проводять рідко, так як переваг холецистектомії набагато більше:
- видаляють жовчний міхур, тому розвиток каменів більше не загрожує людині;
- ліквідується вогнище інфекції;
- попереджається рецидив холециститу;
- усувається небезпека розвитку слизових і жовчних свищів;
- запобігає ризик розвитку онкології жовчного міхура.
Безкам’яний холецистит: симптоми
Для того щоб починати лікування, потрібно знати, яке саме захворювання необхідно ліквідувати. І погодьтеся, що больові відчуття в правому підребер’ї можуть характеризувати значна кількість хвороб. Тому важливо знати, які саме симптоми супроводжують такого захворювання, як безкам’яний холецистит. Не варто забувати і про те, що тільки лікар зможе комплексно оцінити симптоми і встановити діагноз.
Отже, до симптомів відносять:
- Наявність постійної тупий біль в області правого підребер’я. Варто звернути увагу на те, що болі виникають або стають гостріше через півтори-дві години після прийому їжі;
- нудота;
- печія;
- Гірка відрижка.
Звернути увагу потрібно і на атипові форми захворювання і їх симптоми:
Кардіалгіческіх. В цьому випадку відбувається імітація болю в серці. Крім того, може виникати аритмія;- Езофагіческая. З’являється відчуття ускладнення проходження їжі по стравоходу, виникають приносить полегшення відрижка і біль за грудиною;
- Кишкова. Виникають біль і здуття живота. Характерною ознакою в цьому випадку може бути чергування діареї та запору.
Якщо ви виявили у себе подібні симптоми, то вам варто негайно звернутися до гастроентеролога. Пам’ятайте, що чим більше часу ви упустите, тим складніше і дорожче буде лікування.
Більш того, є ризик виникнення хронічного захворювання. Тому не затягуйте з зверненням до фахівця.
Причини бескаменного холециститу
Причинами виникнення подібних симптомів можуть бути:
- Загин, перетяжка або перекручування жовчного міхура;
- Наявність в організмі інфекційних збудників. До них відносять стафілокок, ентерокок, кишкову паличку та інші мікроорганізми;
- Скупчення газів в просвіті жовчного міхура;
- Порушення процесу желчеотведенія;
- Холестаз – зменшення надходження жовчі в дванадцятипалу кишку.
Варто відзначити і той факт, що сприятиме появі гострого і хронічного холециститу може і неправильний спосіб життя (переїдання, сидячий спосіб життя, відсутність фізичних навантажень і інше). Звернути увагу потрібно і на те, що посилення болю при патології можливо після підняття важких предметів або занадто інтенсивних фізичних навантажень. Тому якщо ви не займалися шейпінгом до захворювання, то і починати так активно качати м’язи під час лікування не варто.
Лікування бескаменного холециститу традиційними методами
У запущених випадках можливе лікування з використанням традиційних медикаментозних методів. Пам’ятати потрібно про те, що їх повинен призначати тільки лікар. Адже самолікування може призвести до негативних наслідків.
В цілому, що стосується медикаментозної терапії, в більшості випадків призначають антибіотики широкого спектру дії. Їх використання обумовлено тим, що в більшості випадків холецистит виникає в результаті попадання інфекції в організм. А за допомогою антибіотиків ви можете ліквідувати збудник з організму.
Важливо при гострій і запущеної хронічній формі приймати і жовчогінні препарати. З їх допомогою жовч швидше виводиться з організму, не утворюється її застій і запалення поступово проходить.
З огляду на той факт, що виникнення бескаменного холециститу виникає при порушеннях процесів травлення, їх теж важливо нормалізувати. Для цього застосовуються ферментні препарати.
Увага! Повторюємо ще раз: ніяке лікування не повинно вибиратися самостійно. Пам’ятайте, для того щоб підібрати адекватне лікування, спочатку потрібно пройти відповідне обстеження. І тільки після цього можливе лікування. Варто звернути увагу і на те, що при неправильному лікуванні захворювання може прогресувати і виникне необхідність видалення жовчного міхура.
Лікування бескаменного холециститу народними засобами
Якщо ж захворювання тільки в початковій стадії, можна обійтися дієтою і народними засобами.
До ефективних народних засобів відносять:
- Суміш соків. Для її приготування вам знадобиться по половині літра соків червоного буряка, моркви і чорної редьки. До цієї суміші додаємо трохи свіжовичавленого соку алое. Увага! Видавлювати сік можна тільки з листочків алое, яким не більше трьох років. В отриману суміш потрібно додати по півлітра меду і якісної горілки. Всі інгредієнти ретельно перемішують і переливають в скляну банку. Банку потрібно звернути в пластиковий пакет і поставити в темне місце на два тижні. Через два тижні настій можна вживати. Робити це потрібно таким чином: приймайте по одній столовій ложці безпосередньо перед прийомом їжі;
- Трав’яний настій. Для його приготування вам потрібно змішати одну столову ложку чистотілу, по дві столові ложки м’яти, льнянки звичайної і квіток пижма. До такої сухої суміші додають ще по чотири столові ложки кореневища перстачу і кульбаби. Всі інгредієнти в сухому вигляді ретельно перемішують і заливають гарячою водою. Пропорція така: на одну столову ложку готової трав’яної суміші доводиться один стакан окропу. Засіб має настоятися протягом півгодини. Проціджують його через ситечко і приймають по одній столовій ложці два-три рази на добу перед їдою.

- Відвар з листя берези. Для приготування засобу вам потрібно зібрати перші листочки, які з’являються на березі. Зверніть увагу на те, що листочки повинні бути клейкими. Зібрану сировину потрібно розкласти на папері в теплому місці і залишити на просушку. Заварювати сухі листочки потрібно таким чином: одну столову ложку сухого листя берези заливають склянкою окропу. Засіб настоюється протягом доби. Приймати засіб потрібно по одній столовій ложці перед їдою протягом місяця.
клінічна картина

Гостра форма холециститу завжди супроводжується болем. Однак відчуватися вона може не справа, де розташовується жовчний, а, зліва або внизу живота. Через неспецифічної локалізації болю, пацієнту може здатися, що це напад стенокардії, апендициту.
Характерною ознакою НЕ ускладненої хронічної патології являє різка або тупа ниючий біль справа під ребрами, яка турбує:
- регулярно:
- час від часу (з чергуванням загострень і періодів затишшя);
- після вживання важкої їжі.
На ранніх стадіях хвороба часто протікає в безсимптомній формі.
До додаткових ознаками холециститу відносяться:
- тяжкість в районі печінки, посилюється при погрішності в харчуванні;
- жовтушність шкіри, склер та слизових;
- нудота, періодична блювота;
- проблеми зі стільцем (діарея, запор, їх комбінації);
- підвищене газоутворення;
- печія;
- неприємний запах з рота;
- сухість і свербіж шкірних покривів;
- загальна слабкість, тривожність, апатія;
- порушення сну;
- підвищення температури тіла, лихоманка;
- пітливість;
- тахікардія;
- білий наліт на мові;
- сухість в роті;
- постійний присмак гіркоти.
Кожен орган виконує свою функцію в переробці їжі. Коли один виходить з ладу, страждає вся травна система, порушуються всмоктування поживних речовин, виведення шлаків і токсинів.
З’ясувати причину нездужань допоможуть лікарі, які вже на етапі огляду можуть припустити локалізацію патологічного процесу. Для цього проводять ряд маніпуляцій, які полягають у фізичному впливі на окремі зони живота і оцінці реакції.
Більшість захворювань шлунково-кишкового тракту проявляються схожими ознаками, тому самостійна діагностика неінформативна.
причини ускладнень
Наслідки гострого і хронічного холециститу численні. Можуть бути передумовами супутніх ускладнених захворювань. Виникнення ускладнень може бути викликано:
- Інфікування жовчного міхура;
- Зараження тканин желчетворного органу продуктами життєдіяльності шкідливих мікроорганізмів;
- Запалення в області очеревини, освіта свища;
- Запалення підшлункової залози.
Стадію гострого холециститу необхідно вчасно діагностувати, не дозволити їй перерости в хронічну стадію. Обстеження проводить лікар. Ускладнення здатні протікати стрімко. При гострому холециститі відсутність дій хворого щодо запобігання захворювання призводить до небажаних наслідків. При хронічному холециститі недотримання дієти провокує виникнення перелічених симптомів. Можливий паразитарний холецистит.
Наші послуги
Адміністрація АТ «ЦЕЛТ» регулярно оновлює розміщений на сайті клініки прейскурант. Проте, щоб уникнути можливих непорозумінь, просимо вас уточнювати вартість послуг по телефону: +7
| Назва послуги | Ціна в рублях |
| УЗД органів черевної порожнини (печінка, жовчний міхур, підшлункова залоза, селезінка) | 3 800 |
| УЗД органів черевної порожнини з функціональною пробою | 4 000 |
| Гастроскопия (відеоезофагогастродуоденоскопія) | 6 000 |
всі послуги
Запишіться на прийом через заявку або по телефону +7 +7 Ми працюємо кожен день:
- Понеділок-п’ятниця: 8.00-20.00
- Субота: 9.00-18.00
- Неділя: 9.00-17.00
Найближчі до клініки станції метро і МЦК:
- Шосе ентузіастів або Перово
- партизанська
- Шосе Ентузіастів
Схема проїзду
види захворювання
Сучасна класифікація гострого холециститу передбачає існування наступних форм захворювання:
- Катаральна. Ця форма патології характеризується сприятливим прогнозом. Захворювання призводить до збільшення органу в розмірах, потовщення стінок. Холецистит провокує виникнення больового синдрому, нападів блювоти;
- Флегмозние. Захворювання викликає поява гною в тканинах органу, супроводжується вираженим болем. Пацієнти відзначають наступні симптоми гострого холециститу: нестримне блювання, що не приносить полегшення, підвищена температура, ознаки інтоксикації;
- Гангренозная. Найбільш небезпечна форма, яка веде до некротичних змін тканин органу. Може спровокувати прорив стінок, виникнення перитоніту.
Відповідно до класифікації гострого холециститу по тяжкості хвороби, виділяють легку, помірну і важку форму захворювання.
Фактори впливу, провокують ускладнення
Щоб всі зазначені вище наслідки холециститу було можливо попередити, фахівці виділяють ряд факторів, які є причинами ускладнень. Передумовами ускладнень гострого холециститу можуть бути наступні причини:
- інфекція в жовчному міхурі вторинного характеру;
- інфікування крові через гнійних процесів;
- запальний процес підшлункової залози;
- загущення консистенції жовчі;
- недбале ставлення до виражених симптомів холециститу;
- прорив стінки жовчного міхура і проток;
- несвоєчасна діагностика хвороби;
- несвоєчасне лікування.
Передумовами наслідків хронічного холециститу можуть бути багато факторів, що стосуються гострої форми хвороби, а також такі фактори:
- відмова від лікувального харчування або недотримання деяких його пунктів (дієтичний стіл №5);
- нездоровий спосіб життя і надмірне вживання алкоголю;
- запальні процеси і інфекції без своєчасної терапії.
Практично всі існуючі ускладнення холециститу загрожують життю пацієнта, тому потребують кардинальних способах лікування. Доцільніше буде почати лікування холециститу при перших проявах його ознак, ніж лягати під ніж хірурга при наявних тяжкі наслідки. Оперативне лікування холецистектомія також є ризикованою процедурою, що має свої ризики ускладнень.
Інструментальні методи дослідження.
Існує кілька способів інструментальної діагностики захворювань жовчних проток, переважно це УЗД і рентгенологічні методи (ХПГ, інтраопераційна холангіографія і післяопераційна фістулохолангіографія). Метод комп’ютерної томографії для дослідження жовчних проток використовується рідко. Детально про це написано в Методичних вказівках присвячених ЖКХ і методам дослідження жовчних проток. Треба відзначити, що для діагностики ЖКБ і захворювань, пов’язаних з порушенням відтоку жовчі, зазвичай використовують, як УЗД так і рентген. методи, а ось для діагностики запальних змін в жовчному міхурі і оточуючих тканинах – тільки УЗД.
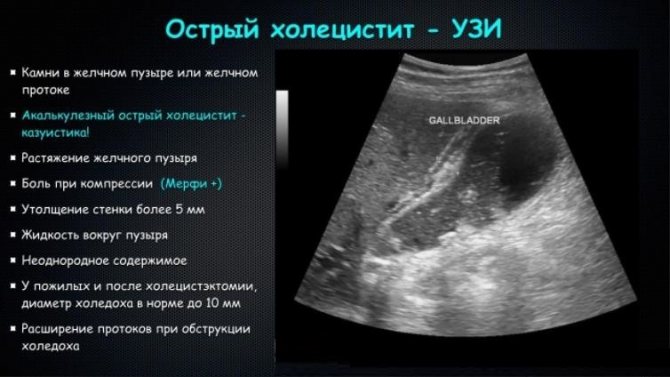
При гострому холециститі УЗ-картина наступна
. Найчастіше гострий холецистит виникає на тлі ЖКХ, тому в більшості випадків непрямою ознакою холециститу є наявність каменів в жовчному міхурі, або жовчного сладжа або гною, які визначаються у вигляді зважених дрібних частинок без акустичної тіні.
Часто гострий холецистит виникає на тлі обструкції шийки жовчного міхура, такий холецистит називається – обтураційна, на УЗД його видно у вигляді збільшення в поздовжньому (більше 90-100 мм) і поперечному напрямку (до 30 мм і більше). Нарешті прямими УЗ-ознаками деструктивного холециститу
є: потовщення стінки міхура (в нормі 3 мм) до 5 мм і більше, розшарування (подвоєння) стінки, наявність смужки рідини (випіт) поряд з жовчним міхуром під печінкою, ознаки запальної інфільтрації навколишніх тканин.
Гострий холецистит – це запальний процес в жовчному міхурі тривалістю не більше трьох місяців. Виявляється колікоподібні болями справа в підребер’ї, диспепсією, лейкоцитозом, підвищеною температурою. 13-18% гострих захворювань черевної порожнини, що вимагають оперативного втручання, доводиться на гострий холецистит. Хвороби більшою мірою схильні жінки, ніж чоловіки.
Холецистит – лікування і профілактика
холецистектомія
- Вартість: 90 000 – 130 000 грн.
- Тривалість: 25-30 хвилин
- Госпіталізація: 3 дня в стаціонарі
Детальніше
При характерні ознаки гострого холециститу необхідно максимально оперативно звернутися за кваліфікованою медичною допомогою. Самолікування або відкладання візиту лікаря може привести до серйозних ускладнень. До прибуття швидкої допомоги можна прийняти прості заходи:
- лягти в ліжко, прийнявши зручне положення, обмежити руху;
- пити рідину невеликими порціями, щоб уникнути зневоднення внаслідок блювоти і діареї;
- не вживати їжу;
- не брати лікарських препаратів, особливо анальгетиків – це може змінити клінічну картину і утруднити постановку попереднього діагнозу при огляді.
Не можна приймати жовчогінні препарати або приймати гарячу ванну, щоб зняти біль – це може стати причиною розвитку гнійних процесів або перитоніту.
Гостра форма і загострення хронічного холециститу вимагають, як правило, негайної госпіталізації. Лікування проводиться спочатку консервативно, при цьому призначають:
- антибіотики з метою купірування запального процесу;
- спазмолітики для стабілізації жовчовиділення, усунення застійних явищ;
- гепатопротектори для захисту функції печінки;
- жовчогінні засоби – прибескаменном холециститі.
При відсутності ефекту від медикаментозного лікування холециститу показана консультація хірурга для вирішення питання про проведення хірургічного втручання. При наявності показань проводиться повне видалення міхура – холецистектомія. У клініці ЦЕЛТ ця операція виконується ендоскопічним способом і в плановому, і в екстреному порядку (лапароскопічна холецистектомія).
Ускладнення і реабілітація
В даному випадку під ускладненнями розглядаються тільки наслідки оперативного втручання. За статистикою, травматизм жовчних проток становить до 47 випадків на кожні 10 тис. Хворих – при малоінвазивних доступі. При широкому надрізі – до 29 в тій же пропорції.
З цього випливає, що ризик зростає при використанні сучасних методів. Однак при ранній стадії частота пошкоджень жовчних шляхів не перевищує 1%. Щоб цей рівень залишався низьким, необхідно процедури виконувати своєчасно.
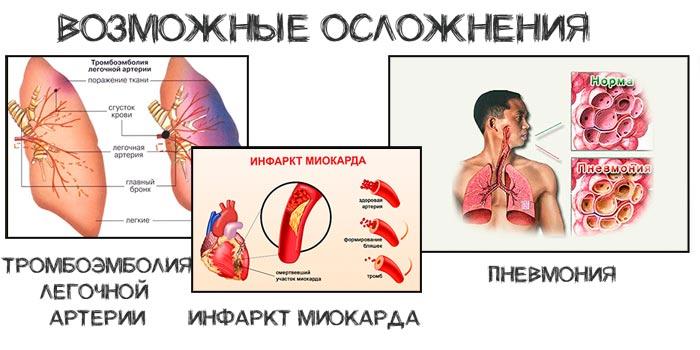
Інші післяопераційні ускладнення:
- пневмонія і пластинчастий ателектаз – відсутність повітря в альвеолах легені;
- інфаркт міокарда – недолік кровопостачання серцевого м’яза;
- тромбоемболія легеневої артерії.
Імовірність всього перерахованого можна знизити малоінвазивним методом.
Що стосується реабілітації, головне її правило – тимчасова зміна ритму життя пацієнта. Всього етапів відновлення чотири:
- У перші дві доби проходить ранній стаціонарний етап, при якому очікується максимальне прояв змін після операції і наркозу.
- Під час пізнього стаціонарного етапу відновлюється дихальна система, шлунково-кишкового тракту адаптується до роботи без жовчного міхура, відбувається регенерація в місці видалення. Для лапароскопії цей термін 3-6 діб, для лапаротомії до 14.
- Амбулаторне відновлення триває від 1 до 3 місяців в залежності від типу втручання і індивідуальних особливостей. У цей період повинна повністю відновитися травна і дихальна системи, а також рухова активність.
- На 6-8-й місяць рекомендовано санаторно-курортне лікування.
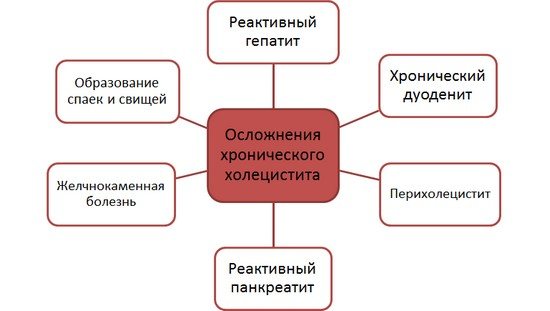
Ускладнення хронічного холециститу
Хронічний перебіг запального процесу характеризується чергуванням періоду ремісії і загострення захворювання. Ускладнень хронічного холециститу не так багато, як при гострій формі, але всі вони вимагають оперативного лікування. До них можна віднести:
- реактивний гепатит;
- хронічний дуоденіт;
- перихолецистит;
- реактивний панкреатит;
- хронічний застій жовчі;
- жовчнокам’яну хворобу;
- деформацію ураженого органу;
- утворення спайок і свищів.
Ускладнення хронічного холециститу
Реактивний панкреатит – це гострий запальний процес асептичного характеру, який локалізується в підшлунковій залозі. Відрізняється швидким розвитком симптоматики:
- печії;
- нудоти і блювоти;
- сильною оперізує болю в животі;
- підвищеного газоутворення;
- лихоманки;
- ознак інтоксикації організму.
Реактивний гепатит – являє собою вторинне дифузне ураження печінки. Виражається помірними ознаками, такими, як:
- підвищена слабкість;
- швидка стомлюваність;
- зниження або повна відсутність апетиту;
- тяжкість і дискомфорт в проекції жовчного міхура, т. е. в зоні під правими ребрами;
- збільшення розмірів печінки;
- жовтяниця.
Перихолецистит – це запалення, яке локалізується в очеревині, що покриває жовчний міхур. Серед симптомів виділяють сильний больовий синдром в області під правими ребрами, а також поява гіркого присмаку в роті.
Жовчнокам’яна хвороба – це патологічний процес, який супроводжується формуванням конкрементів різних розмірів в жовчному міхурі або жовчовивідних протоках. Захворювання супроводжується:
- жовчної колькою;
- інтенсивними болями в проекції ураженого органу;
- желтушностью шкіри і слизових оболонок.
безкам’яний холецистит
Причина цього виду патології – хвороботворна флора або анормальний склад жовчі. Некалькульозний холецистит, симптоми якого можуть вимотувати хворого від одного-двох днів до 2-3 тижнів, розвивається теж внаслідок порушення відтоку жовчі. Однак запалення викликають не конкременти, а інфекція або паразити (гепатити, панкреатит, лямблії та інші).
Ознаки некалькульозних форми хвороби:
- сильна тупий біль, але не приступообразная, а постійна;
- гіркувато-металевий присмак у роті;
- часта відрижка;
- нудота після їжі, блювота;
- метеоризм;
- рідкий стілець або запори;
- суглобові, головні болі;
- підйом температури;
- іноді – свербіж;
- крайня слабкість.

- Дексаметазон – для чого призначають
- Корисні властивості полину
- Диня – користь і шкода
Клінічні ознаки
Початок недуги пацієнти характеризують як гостре, раптове. Їх починає мучити різка, ріжучий, інтенсивний біль, яка переважно локалізується в правому боці, верхній частині живота з прострілом в плече, шию, нижню щелепу. Біль може посилюватися, коли хворий вдихає повітря.
При захворюванні часто пацієнти скаржаться на біль в області серця, лівої частини тулуба, лівій руці. Використовуйте цей статус для поплутати зі стенокардією або інфарктом міокарда, а називається це симптомом Боткіна, або ж холецисто-кардіальним синдромом. Провокатором виникнення болю є недавно з’їдена жирна, смажена, гостра їжа. Крім того, у людини з’являються скарги на відчуття тяжкості в епігастрії, нудоту, блювоту, яка не приносить полегшення, гіркота і сухість у роті з відрижкою і гірким присмаком.
Апетит різко знижується, хворий відчуває виражену слабкість. Температура тіла піднімається і коливається в районах 37-39 градусів.
З боку стільця можна спостерігати затримку газів, здуття живота, запор, але це в основному при ускладненні-перитоніті.
Зовнішній вигляд пацієнта може змінитися. На початківців етапах розвитку процесу обличчя червоніє, пізніше блідне, пітніє, особливо при деструктивних холециститах. А при закупорці холедоха або більшого сосочка дванадцятипалої кишки, шкіра і склери стають жовтого кольору, кал біліє, сеча темніє.
При огляді м’язи передньої стінки живота, особливо в правому підребер’ї, напружені. Перкутіруя живіт чутно тимпанит по всій його поверхні.
Можливі ускладнення хвороби:
- Перфорація жовчного міхура;
- Емпієма жовчного міхура;
- Гостра водянка жовчного міхура;
- Обтураційна жовтяниця;
- холедохолітіаз;
- Абсцес печінки;
- Перівезікальний інфільтрат, абсцес;
- Гострий гепатит;
- пілефлебіт;
- Біліарний сепсис;
- перитоніт;
- Біліарний панкреатит;
- Печінково-ниркова недостатність;
- Жовчні нориці (Білі-біліарние, білеарно-кишкові);
- Гостра жовчнокам’яна кишкова непрохідність.
Видалення жовчного міхура при деструктивних варіантах гострого холециститу
Холецистектомія в багатьох випадках є єдиною альтернативою перитоніту, тому якщо почався гнійний процес і лікар наполягає на операції – не чинити опір.
Відсутність жовчного міхура не означає катастрофи і не призводить до інвалідизації – це не нирка і не серце. Строго кажучи – крім деяких змін в дієті відсутність міхура ні на що не вплине.
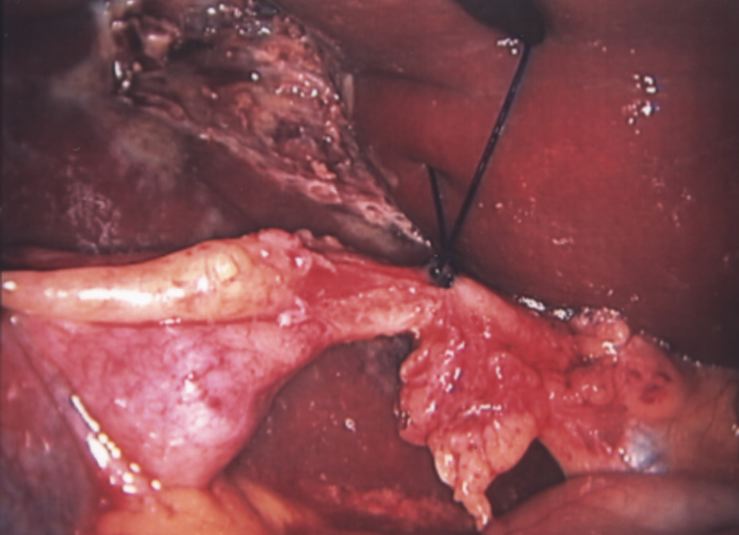
холецистектомія
Якщо процес запущений – операція проводиться класичним, “відкритим способом”. Пацієнт лежить на спині, хірург виробляють розріз по Кохеру, все відбувається досить швидко, цей вид операцій дає можливість лікарям максимально ретельно видалити сам міхур і наслідки запального процесу.
Іноді до жовчному міхурі “підпаяні” шлунок, сальник і ободова кишка. Без нормального доступу лікар просто не зможе розплутати цей кошмар, тому класична операція досі є актуальною в важких клінічних ситуаціях.
ускладнення
Емпієма жовчного міхура
При такому наслідку недуги відбувається накопичення гнійного ексудату в порожнині жовчного міхура через закупорювання протоки і інфекції бактеріального походження. Через таких процесів у хворого:
- піднімається температура до високих показників;
- виникають інтенсивні болі;
- розвиваються симптоми інтоксикації.
Емпієма жовчного міхура може виявлятися за допомогою наступних досліджень:
- клінічний аналіз крові;
- бактеріальний посів крові;
- УЗД печінки і жовчовивідних шляхів.
Для лікування такого ускладнення гострого холециститу пацієнтові призначаються:
- антибактеріальні препарати до і після хірургічного втручання з холецистектомії, що вводяться внутрішньовенно, а після стабілізації стану – перорально;
- дезінтоксикаційну терапію до операції.
У деяких клінічних випадках, коли стан хворого важкий, операцію відкладають до стабілізації пацієнта, а як тимчасовий захід проводять декомпресію жовчного міхура. Для цього необхідна установка чреспеченочную дренажу, яка виконується під рентгенологічним контролем.
Без своєчасно проведеного хірургічного лікування емпієма жовчного міхура може призводити до настання летального результату. Такий прогноз багато в чому залежить від наявності ускладнень і стадії патологічного процесу. У тих випадках, коли дане ускладнення виявлено вчасно і у хворого не були виявлені ознаки перфорації або зараження крові, результат може бути сприятливим.
Для попередження розвитку емпієми плеври повинно проводитися своєчасне лікування жовчнокам’яної хвороби або хронічного холециститу. Хворим з станами імунодефіциту, цукрового діабету або гемоглобінопатіями слід проводити регулярні профілактичні огляди, що включають такі дослідження, як УЗД печінки або органів черевної порожнини.
околопузирний абсцес
Це ускладнення гострого холециститу може розвиватися через 3-4 діб після початку запалення жовчного міхура. У хворого навколо цього органу формується запальний інфільтрат, який спочатку виглядає як нещільно прилягає до тканин конгломерат. На цьому етапі патологічного процесу абсцес може легко віддалятися хірургічним шляхом. На більш запущених стадіях сформувався інфільтрат збільшується в розмірах, проростає в навколишні тканини і його лікування стає більш складним.
При виникненні околопузирного абсцесу у хворого виникають такі симптоми:
- болі в животі;
- блювота і нудота;
- сухість в роті;
- підвищення температури з ознобом;
- болю при русі.
Якщо на тлі виникає ускладнення пацієнт приймає антибактеріальні засоби, то абсцес може не проявлятися відчутними симптомами. У таких випадках для виявлення патологічного процесу може не вистачити фізикального огляду та необхідним є дотримання динамічного УЗ-дослідження.
Перфорація жовчного міхура
При такому ускладненні відбувається розрив стінки органу. Інформація, що міститься в жовчному міхурі рідина може потрапляти в черевну порожнину. Згодом у хворого можуть утворюватися спайки, абсцес черевної порожнини, підпечінковий абсцес і місцевий перитоніт. Крім цього, можуть розвиватися внутрішньопечінкові абсцеси і печінкова недостатність.
Найбільша вірогідність появи такого ускладнення гострого холециститу спостерігається у хворих похилого віку з камінням в жовчному міхурі з нападами кольок і пацієнтів з атеросклерозом, серповидно-клітинної та гемолітична анемія, важкими системними захворюваннями, цукровим діабетом.
При розвитку перфорації у хворого виникають такі симптоми:
- довго не усуває больовий синдром у правому боці, який чи в лопатку і праве плече;
- появі симптомів гострого живота;
- висока лихоманка;
- блювота жовчю;
- нудота;
- ознаки печінкової недостатності і гепаторенального синдрому;
- пригнічення дихальної і серцево-судинної діяльності;
- парез кишечника і його непрохідність.
При несвоєчасності лікування дане ускладнення може викликати настання летального результату.
Для виявлення перфорації жовчного міхура лікар призначає УЗ-дослідження, що дозволяють виявити камені і випіт навколо органу або розвиток перитоніту, внутрипеченочного або міжпетльових абсцесу. При необхідності отримання більш детальної клінічної картини проводиться КТ або МСКТ досліджуваних областей.
Для лікування прориву жовчного міхура хворого негайно переводять в палату відділення реанімації або операційну. На етапі підготовки до майбутнього хірургічного втручання пацієнтові проводиться антибактеріальна, інфузійна і знеболювальна терапія. Такі заходи необхідні для часткового усунення поліорганної недостатності, а після стабілізації стану хворого хірург проводить операцію.
Гнійний розлитий перитоніт
При початковому розвитку такої форми перитоніту, що виникає на тлі гострого холециститу, в черевній порожнині формується серозно-гнійний ексудат. Спочатку майже у всіх хворих з’являються болі в області живота і виникає блювота і нудота. Однак при блискавичному або нехарактерному перебігу недуги такі скарги пацієнта можуть бути відсутні.
Через сильний біль хворому доводиться займати в ліжку вимушене положення, а у деяких пацієнтів з’являються ознаки лихоманки. При огляді лікар може помітити помірну напруженість живота і його неучасть в процесі дихання. При тому, що промацує живота спочатку визначається більш активна перистальтика кишечника, але з часом вона слабшає.
Через 1-3 діб стан хворого погіршується через наростання запалення. У нього з’являється нестримне блювання, що призводить до появи фекальних мас у виділеннях з порожнини рота. Дихання хворого стає поверхневим, порушується діяльність судин і серця, живіт здувається, стає помірно напруженим, відділення газів і калових мас з кишечника припиняється.
На необоротної стадії гнійного перитоніту шкіра хворого набуває землистий відтінок і стає холодною на дотик. Свідомість порушується до проявів «зборів в дорогу» (пацієнт збирає уявні предмети, не реагує на навколишнє, ловить мошок перед очима і т. П.), А показники артеріального тиску і пульсу майже не визначаються.
Перехід до стадії розлитого перитоніту може бути блискавичним, і тоді відокремити один етап розвитку патологічного процесу від іншого неможливо.
Для виявлення ознак і симптомів гнійного перитоніту лікар призначає проведення аналізів крові, УЗД, ЕКГ та оглядову рентгенографію. При виникають труднощі в діагностиці хворому виконується діагностична лапароскопія. При такому дослідженні лікар може провести забір запального ексудату для проведення посіву на чутливість збудника до антибактеріальних препаратів. Якщо діагностична лапароскопія не виконується, то ступінь інтенсивності запалення визначається за показниками рівня лейкоцитів в крові.
Для усунення гнійного перитоніту повинно проводитися тільки хірургічне лікування. Перед втручанням здійснюється медикаментозна підготовка хворого, спрямована на усунення анемії, порушення балансу електролітів, дезинтоксикацию і придушення патогенної флори.
Для знеболення операцій проводиться загальний наркоз, а саме втручання може виконуватися за класичними методиками або за допомогою Відеолапароскопіческая операції.
Гангрена жовчного міхура
При цьому ускладненні в порожнині жовчного міхура накопичується гнійний вміст в великих кількостях. Таке наслідок гострого холециститу викликається обтурацией міхура просвіту, яка провокується інфекційним процесом бактеріального характеру.
При виникненні такого ускладнення виникають болі в правому підребер’ї, підвищується температура і розвивається інтоксикація. Крім цього, у хворого може спостерігатися жовтушність склер.
При тому, що промацує живота визначається збільшений жовчний міхур, розміри якого не змінюються з часом. У будь-який момент він може розриватися і призводити до перитоніту. Надалі, якщо інфекція потрапила в кров, то у хворого розвивається сепсис, який здатний приводити до тяжких наслідків.
Для виявлення гангрени жовчного міхура лікар призначає пацієнтові ряд обстежень, які дозволяють оцінити ступінь запального процесу, інтоксикації організму і обструкції органу. Для цього проводяться такі дослідження: УЗД, клінічні аналізи і біохімія крові. Надалі для вибору тактики терапії після операції призначається аналіз для визначення чутливості до патогенної мікрофлори.
Для лікування гангрени жовчного міхура має проводитися хірургічне лікування, спрямоване на видалення ураженої гнійним процесом органу. Крім цього, хворому призначаються антибіотики, що пригнічують бактеріальне запалення. Якщо в найближчі години хірургічне втручання не може виконуватися, то на тлі медикаментозної підготовки пацієнтові проводять декомпресію жовчного міхура встановленим в печінку дренажем.
панкреатит

Гострий холецистит може призводити до розвитку запалення в тканини пожелудочной залози.
Виникає на тлі гострого холециститу панкреатит може провокуватися активированием підшлункової ферментів. Цей процес призводить до запалення тканин залози. При легкому процесі уражений орган піддається лікуванню, а при важкому – в залозі відбуваються виражені руйнівні процеси або місцеві ускладнення, які полягають в омертвінні, інфікуванні або капсулізаціі. При тяжкому перебігу недуги навколишні залозу тканини некротизируются і капсуліруются абсцесом.
При розвитку гострого панкреатиту у хворого з’являються болі інтенсивного характеру, вони постійні і при спробах лягти на спину стають сильнішими. Крім цього, больовий синдром інтенсивніше після прийому їжі (особливо жирної, смаженої або гострої) і алкоголю.
Хворий відчуває нудоту і у нього може виникати нестримне блювання. Температура тіла підвищується, а склери і шкірні покриви стають жовтяничними. Також при гострому панкреатиті у хворого можуть з’являтися ознаки порушення травлення:
- здуття живота;
- печія;
- крововиливи на шкірі в області пупка;
- синюшні плями на тілі.
Для виявлення гострого запального процесу в підшлунковій залозі хворому проводиться дослідження показників крові і сечі. Для виявлення структурних змін виконуються інструментальні дослідження: УЗД, МРТ і МСКТ.
Лікування гострого панкреатиту полягає в купірування болю і призначення постільного режиму. Для усунення запальних процесів призначаються:
- постільний режим і спокій;
- голод;
- дезактиватори ферментів;
- антибактеріальна терапія.
Болі можуть усуватися шляхом виконання новокаїнові блокад і спазмолітичних препаратів. Крім цього, проводиться дезінтоксикаційна терапія. При необхідності – появі каменів, накопиченні рідини, некротизации і абсцедировании – хворому виконується хірургічна операція.
Успішність лікування панкреатиту залежить від тяжкості патологічних змін в тканинах залози. Тривалість терапії так само залежить від цих показників.
У деяких випадках гострий панкреатит може викликати розвиток наступних ускладнень:
- шокова реакція;
- некроз залози;
- поява абсцесів;
- псевдокісти і виникає згодом асцит.
жовчні свищі
Свищ жовчного міхура при гострому холециститі може утворюватися в рідкісних випадках при тривалому перебігу жовчнокам’яної хвороби. Така патологія виникає при несвоєчасному виконанні хірургічної операції і виявляється приблизно у 1,5% хворих з калькульозним холециститом і конкрементами в жовчному міхурі.
Доопераційне виявлення свищів часто буває утруднено відсутністю явних клінічних проявів. Іноді першою ознакою такого патологічного процесу стає поява великих каменів в калі або блювотних масах. Найчастіше потрапляння конкременту в травні органи призводить до виникнення кишкової непрохідності.
Розвиток холангіту може викликатися переміщенням інфекції по свищу. Клінічно така патологія супроводжується виникненням слабкості, ознобу, проносів і посилення болів. У віддаленому часу симптоми проявляються жовтяницею і токсичним холангитом.
При зовнішньому свище жовчного міхура на передній черевній стінці з’являється відкритий свищевой хід, з якого випливає жовч, слизові виділення і невеликі конкременти. У витіканнях може спостерігатися гній, диспепсичні явища і стеаторея, що призводять до схуднення.
У деяких випадках жовчні свищі викликають виникнення гострого болю, шок, дихальні порушення, виділення крові і поява наполегливої кашлю. При неможливості виконання хірургічної операції такі зміни здатні привести до тяжких наслідків і летального результату.
Виявлення свища можливо за допомогою оглядової рентгенографії і фістулографії. У деяких випадках виконується холедохоскопія. Іноді виникає обтураційна непрохідність може визначатися за допомогою рентгенографії із застосуванням контрасту (ЕГДС). Для отримання більш детальної клінічної картини виконуються аналізи для виявлення гипопротеинемии, гіпербілірубінемії і гіпокоагуляції.
Позбавлення від жовчного свища може досягатися тільки шляхом операції. Для цього усувається сполучення між жовчним міхуром і прилеглими тканинами, тим самим забезпечується нормальний відтік жовчі в просвіт дванадцятипалої кишки. Крім цього, доктор проводить холецистектомію.
холангит
При неспецифічному запаленні жовчних проток на тлі гострого холециститу виникає холангіт. Він може провокуватися бактеріальними агентами, роздратуванням стінок жовчних проток активованими панкреатическими соками і склерозуючий холангітом. Також запалення може викликатися холестазом.
Гострий холангіт починається з лихоманки і різкого підйому температури до високих значень. У хворого з’являються сильні болі, що віддають в шию або лопатку. На тлі цих симптомів спостерігаються ознаки загальної інтоксикації, прогресує слабкість, виникають головні болі, пронос, блювота і нудота. При виникненні жовтяниці з’являється свербіж, який сильніше відчувається в нічний час.
Холангит може виявлятися за допомогою аналізування даних біохімії крові, УЗ-дослідження, ультрасонографії та КТ. Лікування виникає ускладнення полягає в проведенні дезінтоксикаційної і протизапальної терапії. Хворий повинен дотримуватися постільного режиму і відмовитися від прийому їжі. Крім цього, виконується декомпресія жовчовивідних шляхів.
Після проведення операції пацієнту слід продовжувати прийом призначених лікарем медикаментозних засобів. Деяким хворим призначається фізіотерапія. Іноді для нормалізації виділення жовчі проводиться хірургічна операція.
Як зняти напад холециститу в домашніх умовах?
Що робити, якщо у людини виник гострий напад холециститу? Важливо негайно викликати бригаду швидкої допомоги. Долікарська невідкладна допомога при гострому холециститі передбачає виконання наступного алгоритму:
- Укласти пацієнта на ліжко, виключити будь-які види фізичної активності.
- Покласти міхур з льодом на область живота.
- Щоб усунути біль, можна використовувати спазмолітичні препарати (Дротаверин, Баралгин, Папаверин).
- Для усунення блювоти слід випити м’ятний чай, негазовану воду, медикаменти (Трімедат, Церукал). Під час нападу потрібно стежити, щоб мова пацієнта не западала.
Перша допомога при холециститі повинна виключати прийом анальгетиків і наркотичних засобів. Такі препарати здатні лише змастити прояви холециститу у дорослих. Тому лікування та діагностика гострого холециститу можуть ускладнитися.
Важливо! При запаленні жовчного міхура потрібно відмовитися від прийому спиртних напоїв, очищення кишечника за допомогою клізм, накладення теплою грілки на область живота.
особливості лікування
Ускладнений холецистит обов’язково повинен бути проліковано, найчастіше в умовах стаціонару. При лікуванні ускладнень гострого холециститу основний акцент робиться на прийом антибіотиків, які допомагають придушити бактеріальну флору, а також є хорошим засобом профілактики інфікування жовчі. Для того щоб позбавити пацієнта від больового синдрому і розширити жовчні протоки призначають прийом спазмолітиків, а до допомоги дезінтоксикаційної терапії вдаються при сильній інтоксикації організму.
Хірургічні методи лікування передбачають дотримання дієтичних приписів щодо невживання в їжу продуктів, що надають механічне і хімічне роздратування. Необхідно відмовитися від жирних, гострих і смажених страв, а для профілактики запорів рекомендується уникати вживання продуктів з великим вмістом клітковини.
При розвитку тяжких ускладнень гострого холециститу вдаються до хірургічного лікування, яке може проходити в наступних варіантах:
- Проведення лапароскопічної холіцістотоміі;
- Виконання чрезкожной холецістостоміі;
- Використання відкритої холіцістотоміі.
Після проведеного хірургічного втручання можуть розвиватися післяопераційні ускладнення, вираженість яких залежить від віку пацієнта, наявності супутніх захворювань, а також присутності сприятливих чинників для розвитку інфекції. Особливу групу ризику становлять літні пацієнти, які страждають хронічними або серцево – судинними захворюваннями.
Гострий холецистит є складним захворюванням, несвоєчасне лікування якого може стати причиною розвитку важких ускладнень і навіть привести до летального результату. Відвідування лікаря при перших ознаках захворювання дозволить запобігти розвитку важких патологій, а також підвищить ймовірність сприятливого прогнозу після проведеного лікування.
Автор: Глушакова Тетяна Володимирівна, спеціально для сайту Moizhivot.ru
До якого лікаря звернутися
Для попередження розвитку ускладнень гострого холециститу хворому відразу ж після виникнення ознак цього захворювання слід звернутися до гастроентеролога. При необхідності виконання операції пацієнтові потрібно консультація абдомінального хірурга.
Ускладнення гострого холециститу можуть виникати при відсутності своєчасного лікування або інших супутніх патологіях. Запобігти таким наслідкам може вчасно проведена діагностика і постійне спостереження у лікаря, який вчасно може виявляти поява перших тривожних симптомів і їх комплексів.
У програмі «Жити здорово!» з Оленою Малишевої про симптоми гострого холециститу (див. с 32:55 хв.):
Рейтинг: (голосів – 1, середнє: 2,00 з 5)
Ознаки запалення на рентгені і УЗД
Для правильності постановки діагнозу дорослим і дітей проводять ультразвукове та рентгенологічне обстеження. Вони дозволяють не тільки визначити тяжкість патологічного процесу, а й диференціювати захворювання з іншими недугами шлунково-кишкового тракту. УЗД показує наступні зміни:
- стінки ураженого органу потовщені і ущільнені;
- хворий скаржиться на появу больового синдрому при введенні датчика ультразвукового апарату;
- розміри міхура більше вікової норми;
- навколо ураженої області спостерігається скупчення патологічної рідини;
- наявність конкрементів, абсцесів і т.д.
Рентгенологічний метод проводиться в поєднанні з холецистографія, тобто пацієнтові дають випити контрастну речовину, яка забарвлює органи біліарного тракту, а потім виконують рентгенівські знімки. Лікар визначає зміна розмірів, наявність деформацій і конкрементів в жовчному міхурі та жовчовивідних протоках. Знижується концентраційна здатність ураженого органу, що характеризується зменшенням інтенсивності появи тіні на знімках.
© 2020 Все про здоров’я
Острый холецистит: характер и локализация болей, классификация
