Інсульт, перенесений на ногах: особливості та наслідки
Гостре порушення мозкового кровообігу (ГПМК), або інсульт, призводить до масової загибелі клітин головного мозку. Навіть при сприятливому розвитку ситуації це загрожує серйозними негативними наслідками для організму. Ускладнення інсульту можуть бути спровоковані патологічним процесами в головному мозку або вимушеним тривалим перебуванням потерпілого в нерухомо стані. Правильна організація раннього і пізнього реабілітаційних періодів дозволяє уникнути багатьох проблем.

Передумови, які можуть вказувати на інсульт
До таких ознак можна віднести:
- частий головний біль;
- порушення пам’яті;
- шуми у вухах;
- оніміння кінцівок і м’язів обличчя;
- розлад в координації рухів.
Схильність до подібних порушень спостерігається у гіпертоніків, курців зі стажем, осіб, які страждають від цукрового діабету, захворювань серця і судин, ожиріння, а також у тих, чий рівень показників холестерину в крові перевищує норму.
При появі одного або декількох симптомів, які передують інсульту, слід негайно звертатися за медичною допомогою.

Ознаки у чоловіка
Якщо говорити про симптоми мікроінсульту у чоловіків, то вони швидше за стандартні, не мають специфічних і нетипових проявів, як у жінок. Тому при настанні захворювання спостерігається:
- головний біль та запаморочення;
- втрата свідомості;
- проблеми з координацією рухів;
- проблеми з промовою і зором;
- оніміння кінцівок і судоми;
- підвищення тиску;
- блювота і нудота;
Дізнатися про розвиток мікроінсульту можна заздалегідь, якщо відчувається головний біль, втома, різка зміна настрою, блювота. Особливо, коли цьому передувала стрес, фізичне навантаження або присутні хвороби серця.
У міру збільшення ділянки ураження і поширення мікроінсульту на мозкові тканини і судини, ознаки патології посилюються і доставляють хворому найсильніший дискомфорт. Також стрімко прогресує м’язова слабкість, відзначається втрата чутливості окремих ділянок тіла.
В цей час швидку допомогу необхідно викликати терміново, навіть якщо спостерігаються лише деякі з вищезазначених ознак.
Однак, у людей з хронічними захворюваннями, які проявляють аналогічними симптомами, встановити факт мікроінсульту в домашніх умовах досить важко. Але лікарська допомога тим більше потрібна, щоб підтвердити, або спростувати наявність даної небезпечної патології.
Особливості проявів у жінок
Унаслідок фізіологічних особливостей, ознаки наближається інсульту у чоловіків і жінок дещо відрізняються, хоча загальна картина схожа. Передвісники можливого інсульту у жінок:
- без видимих причин з’являються сильні головні болі;
- німіють верхні і нижні кінцівки справа або зліва;
- порушується зір, нерідко спостерігається поява двоїння в очах;
- періодично виникає нудота, блювота і Ікан;
- мімічні м’язи слабшають, спостерігаються ознаки оніміння;
- ускладнені жестикуляція і мова;
- порушується чутливість до болю і перепадів температури;
- хвора на короткий час втрачає свідомість;
- виникають напади сильного запаморочення;
- з’являються судоми (не в кожному випадку).
Крім того, відбуваються зміни і в емоційному стані жінки, депресивний стан змінюється нападами дратівливості без причин.
Наслідки порушення мозкового кровообігу
Деякі ускладнення після перенесеного інсульту виникають практично в 100% випадків. Якщо знати, чого очікувати від розвитку певної форми патології, можна вчасно почати профілактичні дії. Прості заходи знизять потенційні ризики, зведуть до мінімуму вираженість негативних наслідків і підвищать ефективність реабілітаційного періоду.
Ішемічний інсульт
На нього припадає близько 80% випадків ГПМК. У плані відновлення – це найсприятливіша форма екстреного стану. При своєчасному виявленні проблеми і проведенні профільної терапії можна розраховувати на усунення виниклих ускладнень і повернення пацієнта до активного життя.
Після ішемічного інсульту можуть розвинутися такі явища:
- парез або параліч руки, ноги, обох кінцівок з одного боку тіла;
- порушення координації, складності з орієнтацією в просторі;
- проблеми зі сприйняттям і розумінням почутого;
- зниження рухової активності, втрата контролю над тілом;
- порушення артикуляції;
- втрата або зниження сприйнятливості до болю, холоду, тепла;
- відсутність елементарних побутових навичок;
- вчинення неадекватних дій, які можуть завдати шкоди самому пацієнту або оточуючим;
- апатія, пасивність, депресія;
- недоумство і втрата пам’яті.
Перераховані стани розвиваються протягом 3-4 тижнів після ішемічного інсульту. Вони можуть з’являтися окремо або в комплексі. Їх вираженість і стійкість залежать від ступеня ураження тканин головного мозку.

геморагічний інсульт
Розвивається в 20% випадків. Третина пацієнтів помирає від крововиливу в мозок і наступних за ним ускладнень. Велика частина постраждалих навіть не встигає отримати екстрену допомогу. Навіть при сприятливому прогнозі через підвищену агресивність стану мова тут йде про більш серйозні наслідки.
Часті результати інсульту геморагічного типу:
- ураження життєво важливих центрів, яке призводить до смерті пацієнта навіть за умови вчасно розпочатого профільного лікування;
- сопор, що переходить в кому;
- параліч або парез рук і ніг аж до повного знерухомлення;
- втрата глотательного рефлексу;
- больовий синдром;
- відсутність здатності логічно мислити і адекватно реагувати на те, що відбувається;
- розвиток вегетативного стану або глибока інвалідність;
- втрата здатності говорити і сприймати інформацію.
Імовірність негативного результату геморагічного інсульту у чоловіків і жінок приблизно однакова, але пані набагато гірше переносять критичний і відновний періоди хвороби. У них частіше виникають ускладнення на тлі удару, високий ризик розвитку повторного ГПМК.

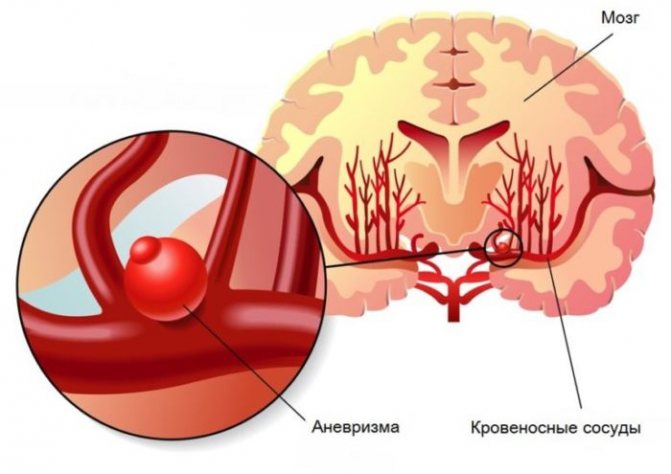
Крововилив в субарахноїдальний простір
Інсульт, який вражає підпавутинного простору головного мозку, найчастіше стає результатом травми голови. Це ще одне вкрай небезпечний стан. Воно характеризується високим відсотком смертності та практично завжди супроводжується розвитком додаткових проблем.
Потенційні ускладнення і наслідки субарахноїдального крововиливу:
- спазм судин головного мозку з подальшим розвитком їх ішемії;
- скупчення рідини в головному мозку;
- патологічні процеси в органах і системах в результаті ураження життєво важливих центрів;
- головний біль і нудота, що переходять в епілептичні припадки;
- погіршення пам’яті, порушення уваги, відсутність здатності зосереджуватися на якихось моментах;
- ризик формування аневризми і її подальшого розриву.
Смертність при даному типі інсульту спостерігається в 60% випадків. Якщо надана допомога дозволила вивести постраждалого з критичного стану, ймовірність розвитку у нього ускладнень становить 100%.
Чоловікам варто знати
Передвісники інсульту у чоловіків багато в чому схожі з жіночими симптомами, але при цьому мають свої особливості. Отже, слід насторожитися, якщо спостерігаються такі ознаки наближення інсульту:
- поява м’язової слабкості в кінцівках ( «ватяні» ноги і руки);
- порушується зір в одному з очей;
- з’являється задишка незрозумілого походження;
- німіє яку-небудь ділянку тіла (верхня або нижня кінцівка, половина особи або мова);
- порушується мова;
- виникають локальні головні болі, або ж біль поширюється по всій голові;
- з’являються напади запаморочення;
- порушується координація рухів;
- без особливих причин виникає нудота і блювота.
Про основну симптоматиці
Вже було зазначено, що подібне захворювання може взагалі не мати ніяких ознак або де вони будуть проявлятися досить слабо. Однак, буває так, що ознаки протікання недуги можуть мати досить яскравий характер. Якщо ж говорити про симптоми інсульту, які носять загальний характер, то вони наступні:
- абсолютно несподівано виникає сильний біль в голові, при цьому голова починає сильно паморочиться, людини починає раптово нудити;
- починається чутливість до світла, яка носить підвищений характер, те ж саме можна сказати про сприйняття людиною різких звуків і запахів;
- кінцівки починають німіти, виникає таке відчуття, ніби по шкірі починають бігати мурашки;
- руки і ноги починають слабшати, кінцівки стають менш чутливими;
- зір починає порушуватися, в очах змінюються чорні і білі крапки, може в очах двоїться;
- мовні функції починають зазнавати порушень, людина може почати шепелявити або гаркавити, таке складається враження, що мова розбухає і стає виключно неповоротким;
- особа починає піддаватися асиметрії, наприклад, може опуститися одне повіку;
- в горлі утворюється клубок, які абсолютно неможливо проковтнути;
- координація порушується поряд з ходою, тобто людина ходить так, як ніби добряче випив;
- людина може на короткий час втратити свідомість;
- артеріальний тиск різко підвищується;
- людина починає без будь-якої причини сильно втомлюватися, відчуває сильну втому.
Цікаво відзначити, що є такі ознаки, які багато в чому залежать від того, яка область мозку вражена. При ураженні лівої півкулі, ознаки можуть відображатися на правій частині тіла, якщо уражається права півкуля, то страждає ліва частина тіла. Якщо людина знайшла у себе 3 вищеописаних симптому, то можна з упевненістю говорити про те, що почалася ішемічна атака
Однак, є такі ознаки, які люди просто не беруть до уваги, списуючи їх на різні обставини, наприклад, що просто були перевантажені за робочий тиждень або банально втомилися
Особливо, якщо такі симптоми не проявляються дуже яскраво. Однак, ігнорувати такі ознаки ні в якому разі не можна, так як організм таким чином дає сигнали про те, що є певні порушення і потрібно вживати відповідних заходів. Мікроінсульт має симптоми не завжди типові, тому мікроінсульт має наслідки також різні, часом дуже негативні.
ішемічний удар
Провісниками ішемічного інсульту можуть бути такі ознаки:
- виникнення оніміння в кінцівках або однієї зі сторін тіла;
- запаморочення;
- нудота і блювота;
- сильні головні болі;
- порушення або утруднення мови;
- розвиток хиткості.
Ці ознаки вказують на початок процесу і необхідно зрізу ж вживати необхідних заходів.
У міру прогресування патологічних процесів в мозку з’являються і інші симптоми, які можна розділити на три основних види:
- симптоми гострого типу, для яких характерні неврологічні прояви (частіше виникають у хворих з аритмією);
- прояви ундулирующий типу, з наростаючими симптомами миготливого характеру;
- пухлиноподібні симптоми, що виникають тоді, коли поразкою зачеплені магістральні артерії мозку.
Також ішемічний інсульт характеризується появою набряку головного мозку та високим внутрішньочерепним тиском.
Ранні ускладнення ГПМК
Ускладнення ішемічного інсульту і геморагічної форми хвороби розвиваються за одним сценарієм. Ступінь і агресивність проявів залежать від розміру ділянки уражених тканин і якості наданої першої допомоги. Багато з цих наслідків представляють додаткову небезпеку для життя і здоров’я пацієнта.
Сопор і кома
Сопор – стан глибокого пригнічення – характеризується сильною пригніченістю пацієнта. Він не йде на контакт, його зіниці погано реагують на світло. Людина не відчуває болю, апатичний. Найчастіше явище виявляється результатом поразки правої півкулі головного мозку.
Якщо вчасно не почати лікувальні заходи, розвивається кома. Тонус судин порушується, потерпілий непритомніє, не реагує на подразники. У разі важкого ураження тканин мозку настає смерть.
набряк мозку
Супроводжується блювотою і нудотою, сильним головним болем, порушенням ходи, провалами в пам’яті. З’являються проблеми з артикуляцією, тремтіння в руках змінюється судомами і ступором. Пацієнт втрачає свідомість, у нього порушується дихання. Стан розвивається протягом двох діб після удару, пік симптоматики доводиться на 3-5 добу. На початкових стадіях проблема вирішується шляхом проведення консервативного лікування, в запущених випадках потрібне хірургічне втручання.
пневмонія
Існує дві причини розвитку ускладнення. У першому випадку через порушення ковтання шматочки їжі потрапляють в дихальні шляхи і порушує природний плин процесів. У другому – збої в роботі органів дихання розвиваються на тлі застою крові через вимушений тривалого положення тіла пацієнта. Профілактика явищ полягає в дотриманні правил годування хворого і проведенні дихальної гімнастики.
параліч
Порушення рухової активності буває повним і частковим. Найчастіше воно зачіпає половину тіла, протилежну ураженої півкулі головного мозку. Запобігти такому розвитку подій практично неможливо. Відразу після виходу пацієнта з критичного стану починаються відновні заходи.
повторний інсульт
У період відновлення після ішемічного інсульту може розвинутися геморагічний форма хвороби. Ці ризики підвищуються в разі підвищеного тиску, гіпертонусу судин, інфекційних захворювань і патологій серця у потерпілого. Недбале ставлення людини до свого здоров’я також становить небезпеку.
пролежні
Відсутність фізичної активності призводить до збою біологічних процесів в тілі людини. Це може стати причиною змертвіння тканин, хрящів і кісток. Профілактика патології полягає в регулярній зміні положення тіла хворого, опрацювання проблемних ділянок камфорним спиртом і їх легкому масажі.
Психічні розлади
Такі проблеми часто виникають при ураженні лобових часток головного мозку. Вони виражаються примхливістю, агресивністю, дратівливістю або тривожністю потерпілого. Багато пацієнтів після ГПМК страждають від порушень сну. У деяких відзначається загострення якихось рис характеру, розвиваються ознаки слабоумства.
стресові порушення
Різке підвищення рівня стресових гормонів загрожує розвитком інфаркту міокарда і виразки шлунка. У багатьох пацієнтів відзначається порушення серцевого ритму, яке посилюється через збої мінерального обміну. Ще одним наслідком реакцій стає зниження функціональності імунної системи, що збільшує ймовірність розвитку сепсису.
Ознаки інсульту геморагічного
До особливостей розвитку геморагічного інсульту можна віднести такі прояви:
- поколювання й оніміння в одній зі сторін особи;
- спонтанна втрата рівноваги;
- труднощі в сприйнятті мови;
- різкі болі в очах і часткова втрата зору.
Ці симптоми з’являються перед нападом, але не завжди є провісниками порушення геморагічного типу.
У разі порушення проявляються і такі наростаючі симптоми:
- підвищується артеріальний тиск, в результаті чого на обличчі виникає почервоніння;
- збої в диханні;
- парези (паралічі) рук або ніг з одного боку тіла;
- «Плаваючі» і хаотично рухаються зіниці, неприродне положення очей;
- в’ялість щоки, вона стає ніби обвислій;
- протилежно стороні, з якої був вражений ділянку мозку, вивертається стопа носком назовні.
При наявності будь-якого із зазначених симптомів необхідно відразу ж викликати «швидку допомогу».
Лікування, яке пропонує сучасна медицина
Лікування мікроінсульту проводиться в умови стаціонару. Щоб уникнути ускладнень або повторного нападу, перша кваліфікована допомога повинна бути надана в перші три години після мікроінсульту. Якщо після того, як людина переніс мікроінсульт, лікування починається через 6 годин або пізніше, то ефективність всіх терапевтичних процедур буде в рази знижена.
Після того як хворий буде доставлений до лікувального закладу, обов’язково проводиться діагностика мікроінсульту:
- лікар обов’язково проводить візуальний огляд, щоб відрізнити ішемічну атаку від мікроінсульту;
- обов’язково проводиться рентгенографія шийного відділу хребта в динаміці і спокої;
- УЗД сонної артерії;
- МРТ або КТ судин головного мозку;
- обов’язково досліджуються на біохімію і загальні показники кров і сеча.
Всі ці дані нададуть чітку відповідь на питання, як лікувати мікроінсульт, які схеми впливу для пацієнта будуть оптимальними.
Схема медикаментозного впливу буде пов’язувати між собою симптоми і лікування. Терапія буде переслідувати наступні цілі:
- Зниження і нормалізація артеріального тиску. Для цих цілей підійдуть Папаверин, Магнію сульфат, Дибазол, препарати гіпотензивної групи.
- Відновлення кровообігу в усіх відділах головного мозку. Лікарі в такому випадку використовують: Кавинтон, Еуфелін, Ніктіновую кислоту, Актовегін.
- При прискореному серцебитті можуть використовуватися Дигоксин, Кордіамін, Корлікон.
- Розрідження крові, нормалізація її показників. Лікування може складатися з: Аспірину, гепарину або Пентоксифіліну.
- Якщо у хворого існує ризик розвитку набряку головного мозку, можуть використовувати антигістамінні препарати, кортикостероїди.
- Обов’язково детально вивчається у хворого причина мікроінсульту, після чого проводиться її симптоматичне лікування.
Якщо у хворого діагностовано мікроінсульт, симптоми, лікування, діагностика – це все, чим повинен займатися тільки лікар. Він сам вибирає схему прийому медикаментів, може скасовувати або коректувати дози.
Передвісники і симптоми мікроінсульту
Мікроінсульт (або міні інсульти) проявляються у вигляді точкових пошкоджень або крововиливів в головному мозку.
Тривалість такого порушення становить від 2-3 хвилин до 1 доби.
Мікроінсульт супроводжуються такими симптомами:
- відчуття слабкості і розбитості;
- головний біль;
- відчуття оглушення.
Потім до цих ознак додаються різкий біль в лобній ділянці і в скронях, поява нудоти і порушення рухових функцій. Нерідко наслідки мікроінсульту проходять самостійно і функції мозку повністю відновлюються.
Соснові шишки після мікроінсульту
Американські вчені прийшли до цікавого висновку: звичайні соснові шишки є відмінним ліками, що прискорює процес відновлення головного мозку після мікроінсульту.
У шишках містяться вітаміни і корисні ефірні масла. Вони багаті і танинами: ці речовини здатні зупиняти процес відмирання клітин мозку.
Настій із соснових шишок не рекомендується пити при наявності важких патологій нирок, індивідуальної чутливості до компонентів засобу.
Для приготування настою потрібно ретельно промити п’ять соснових шишок. Їх заливають 400 мл води і тримають на повільному вогні протягом п’яти хвилин. Потім суміш охолоджують і проціджують. Потрібно пити по 50 мл кошти один раз на добу після прийому їжі. Тривалість курсового лікування становить два тижні.
Спинний мозок в небезпеці
Спинальні інсульти є гострими порушеннями системи кровообігу спинного мозку. Такий вид порушення може бути викликаний ішемічним або геморагічним інсультом. Найчастіше трапляється в літньому і старечому віці.
До провісників такого типу порушення можна зарахувати появу наступних симптомів:
- біль в області шиї, попереку, руках і ногах;
- відчуття тяжкості в голові;
- шум у вухах;
- нетривалий запаморочення;
- головний біль;
- порушення пам’яті;
- оніміння ніг після тривалої ходьби;
- постійне відчуття втоми.
Залежно від ділянки локалізації порушення до перерахованих симптомів можуть додаватися й інші ознаки.
профілактика мікроінсультів
Для запобігання тяжкого порушення мозкового кровообігу потрібно усунути або максимально скорегувати основні фактори ризику його розвитку. При стійкому підвищенні тиску потрібно довічна гіпотензивна терапія. Також триває застосування антиагрегантів і гіпохолестеринемічних засобі протягом року.
Вкрай важливо відмовитися від куріння і зловживання алкоголем, контролювати показники холестерину, цукру в крові, артеріальний тиск
Потрібно відмова від контрацептивів в таблетках, обережне використання знеболюючих, терапія супутніх захворювань. Необхідно нормалізувати вагу тіла, мінімум 30 хвилин в день відводити для фізичної активності
Потрібно переглянути харчування:
Необхідно нормалізувати вагу тіла, мінімум 30 хвилин в день відводити для фізичної активності. Потрібно переглянути харчування:
- включити не менше 400 г овочів і фруктів в день;
- частіше їсти відварну рибу, ніж м’ясо (дозволені виключно нежирні сорти);
- відмовитися від напівфабрикатів, маргарину, покупних соусів, консервів, субпродуктів.
До профілактичних заходів також відноситься своєчасне проходження оперативного лікування при порушенні прохідності артерій мозку.
Мікроінсульт відбувається, якщо мозковий кровотік порушується короткочасно і в дрібній артерії. Приступ транзиторної ішемічної атаки може бути коротким, ліквідуватися самостійно або при прийомі медикаментів протягом доби. Тому ознаки ішемії мозку залишаються поза увагою, а пацієнт продовжує вести свій звичайний спосіб життя, переносячи мікроінсульт на ногах.
При підозрі на судинні порушення потрібно обов’язково пройти повне обстеження і профілактичний медикаментозний курс, іноді потрібна операція для запобігання інсульту.
Завдання – зупинити на підступах до мозку!
При появі передумов до розвитку інсульту не можна займатися самолікуванням і відкладати візит до лікаря. Як правило, при подібних симптомах призначається медикаментозна терапія, яка включає в себе прийом препаратів для захисту судин і головного мозку.
У процесі попередньої терапії показаний прийом таких препаратів:
- протиаритмічних препаратів;
- інгібітори тромбіну;
- препарати для зниження рівня цукру в крові;
- препарати для розрідження крові і запобігання утворенню тромбів;
- антикоагулянти;
- препарати для зниження артеріального тиску;
- седативні препарати.
Крім прийому лікарських препаратів потрібно виконувати деякі рекомендації:
- відмовитись від шкідливих звичок;
- контролювати артеріальний тиск;
- стежити за показниками цукру в крові;
- дотримуватися дієти, суть якої полягає у виключенні жирних продуктів, кави і міцного чаю.
- більше бувати на свіжому повітрі.
Ці заходи допоможуть запобігти розвитку інсульту і поява серйозних порушень аж до летального результату.

Медикаментозні засоби при мікроінсульт
Лікарські засоби потрібно прийняти не пізніше, ніж через три години після появи перших ознак мікроінсульту. Через 6 годин будь-які медикаментозні засоби можуть виявитися марними. Головна мета лікування зводиться до відновлення нормального кровотоку в ураженої частини головного мозку.

При мікроінсульт застосовують такі лікарські засоби:
- Судинорозширювальні медикаменти. Вони сприяють поліпшенню кровотоку. Дані лікарські засоби потрібно приймати тільки за призначенням лікаря.
- Ноотропи. Ці ліки допомагають поліпшити діяльність головного мозку.
- Метаболічні ліки. Вони сприяють насиченню крові киснем.
При даній патології використовують також Ангіопротектори. Вони активізують метаболізм судинної стінки, покращують мікроциркуляцію крові. При мікроінсульт призначають і антиагреганти. При вживанні цих медикаментів знижується ймовірність утворення тромбів.
Хворому необхідно відмовитися від спиртних напоїв, дотримуватися правильного режиму дня, приймати вітамінні комплекси. Слід захищати себе від хвилювань і обмежити фізичне навантаження.
Головне-не впадати в паніку!
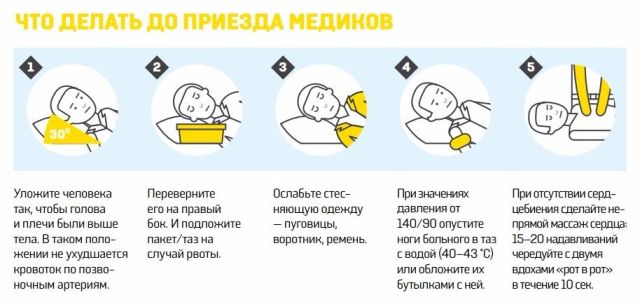
Багато людей, особливо похилого віку, бояться того, що при появі будь-яких нездужань нікого не виявиться поруч. Що робити, якщо ви відчули себе погано і помітили ознаки наближається інсульту тоді, коли немає можливості покликати на допомогу близьких?
Не слід чекати, що нездужання пройде само по собі, слід відразу ж викликати бригаду «швидкої» допомоги. Саме від того, як скоро буде надано медичну допомогу, залежить результат захворювання. До приїзду медиків не діяти не можна, пам’ятайте, що тут важлива кожна хвилина.
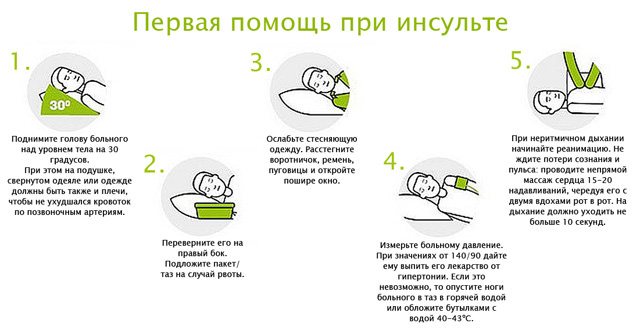
- відкрийте вікна, щоб в приміщення надходив свіже повітря, розстебніть гудзики на комірі;
- виміряйте артеріальний тиск, і якщо його показник перевищує норму, прийміть ліки;
- в разі, коли необхідних ліків у вас немає, занурте ноги в таз з гарячою водою;
- масажуйте голову легкими рухами, від скронь до потилиці, потім від тімені у напрямку до плечей;
- краще прилягти, підклавши під голову подушку таким чином, щоб плечі і голова були у піднесеному стані;
- голову краще повернути вбік, це допоможе уникнути потрапляння блювотних мас в дихальні шляхи в разі блювоти.
Намагайтеся зберігати спокій і не панікувати, це призведе до погіршення вашого стану.
Інсульт є серйозним захворюванням, яке загрожує важкими наслідками, а в особливо важких випадках загибеллю хворого. У більшості випадків цього порушення можна було уникнути. Але багато хто з нас занадто легковажно ставляться до свого здоров’я, ігноруючи сигнали, які посилає наш організм, відкладаючи візити до лікаря в надії, що «саме пройде».
Така позиція часто призводить до серйозних, а часом і трагічних наслідків для людини. Пам’ятайте, що будь-яке захворювання легше всього лікувати в початковій стадії.
При перших ознаках нездужання, пов’язаного з порушеннями кровообігу, і появою перерахованих симптомів, слід негайно звернутися за медичною допомогою. Це значно підвищить шанси на одужання і повернення до нормального способу життя.
Інсульт в ногах. Якщо закупорені судини, не працює мозок, серце, а ще не ходять ноги.
Ми – народ, звичайно, грамотний. І багато чого вже знаємо. Навіть в медицині розбираємося. Якщо, наприклад, атеросклероз закупорив судини в серце – значить, це інфаркт, а якщо в голові – це інсульт. Але мало хто знає, що від атеросклерозу страждають судини не тільки голови і серця, але і ніг. А чи не чули ми про цю проблему тому, що її мало хто може усунути без складної хірургічної операції. На жаль, саме тому лікарі вважають за краще атеросклероз в ногах замовчувати.
Саме про закупорки судин ніг ми і поговоримо сьогодні, бо не знати про хвороби або не звертати на неї уваги, не означає, цю хворобу не мати, і, як кажуть в юриспруденції, від відповідальності незнання не звільняє.
Спочатку кілька слів про те, як ця хвороба проявляється. Якщо у хворого закупорені судини ніг, то у нього з’являється так звана кульгавість. Це основний симптом. Тобто людина йде по вулиці і через певну кількість кроків змушений зупинитися, тому що у нього раптом виникла біль. Крім того, хворий відчуває відчуття похолодання, часом з’являється відчуття оніміння в ногах.
А тепер увазі чоловіків! Інсульт в ногах у багатьох представників сильної статі викликає імпотенцію. Тому будьте пильні, панове. Якщо у вас є перераховані вище симптоми разом з сексуальною проблемою, обов’язково обговоріть це з лікарем. Не виключено, що вам потрібно не репродуктивні функції відновлювати, а з атеросклерозом боротися.
Позбавлятися від інсульту в ногах обов’язково потрібно. Якщо не усунути причину, не відновити кровотік, то з часом людина починає «спотикатися» все частіше. А потім може статися біда.
На початковій стадії хвороби поки що страждає лише якість життя – людині просто боляче ходити. Але це не смертельно. Проблеми, і дуже серйозні, виникають на кінцевій стадії хвороби. Розвивається некроз. тобто омертвіння тканин. На ногах з’являються трофічні виразки і некроз пальців, – все це хірурги називають давно відомим всім словом «гангрена«. А результат – як мінімум втрата кінцівок. Тому що якщо вже з’явилася гангрена, то зберегти ноги вдається тільки половині хворих. Але і першу половину навряд чи можна назвати щасливчиками, тому що коли вже уражені всі судини, то по ним неможливо пустити кров. А в результаті через рік-два все одно доводиться їх ампутувати. Звідси неважко зробити висновок, що з хворобою потрібно починати боротьбу в самому початку.
Деякі лікарі з часткою скепсису намагаються відмахнутися від проблеми, мовляв, це рідкість, і нічого в зв’язку з цим довго голову ламати. Це не правда.Зустрічається ця хвороба, у всякому разі, не рідше, ніж атеросклероз судин голови і серця. Просто діагноз правдивий у нас не ставлять.
Найоптимальніший варіант боротьби з інсультом в ногах – зробити ендоскопічну операцію. Цей метод також відомий під іменами: малоінвазивна або катетернаяхірургія. За допомогою цього методу операція робиться без розрізу, всього лише через невеликі проколи в тілі. Катетер вводиться в посудину, він доходить до місця закупорки і за допомогою спеціальної технології розплющує атеросклеротичної бляшки. При необхідності в це місце ставлять спеціальний протез, який не дозволяє бляшці вирости знову. Цей метод настільки щадний, що його витримують практично всі пацієнти, навіть незважаючи на такі ускладнення, як дуже похилий вік і важкі хронічні захворювання. Малоінвазивної операцію можна робити без загального наркозу. Тому вона може бути застосована практично до будь-якого хворого. Дійсно, відмовляють в такій операції зовсім трохи – за статистикою, приблизно 5% хворим.
Але!Як я вже говорила, багато пацієнтів не отримують таку кваліфіковану медичну допомогу. По-перше, необхідні інструменти для ендоскопічної медицини, за допомогою яких можна було б прибрати атеросклеротичної бляшки в судинах і тим самим відновити кровообіг в ногах, у української медицини з’явилися лише на початку 90-х років. Зараз вони в принципі в країні є. Але це тільки в принципі, кажуть, є все. Насправді нові технології у нас впроваджуються повільно і не скрізь однаково. Малоінвазивної або катетерного хірургію можна виявити далеко не в кожній районній лікарні. Тому районки діють по-старому – роблять відкриту операцію, після якої і шкоди організму наноситься набагато сильніше, і гояться нанесені рани значно довше.
По-друге, бувають випадки, коли через дуже важкий стан хворого відкриту операцію йому робити ризиковано. Він може не витримати загальної анестезії. І з цієї причини багато лікарень теж відмовляються від таких хворих. Загалом, наші лікарні такі операції не люблять і намагаються з ними не зв’язуватися.
Взагалі-то без хірургічного втручання можна було б і обійтися. Але для цього хворий повинен потрапити до лікаря вчасно, тобто на початковій стадії хвороби, коли впоратися з нею можна за допомогою всього лише медикаментозного лікування. Навіть якщо все-таки доведеться проводити операцію, то саме на перших стадіях хвороби хірург робить мінімум маніпуляцій. Тобто чим раніше хворого почати лікувати, тим простіше і дешевше. А цього якраз і не відбувається.
Люди спотикаються при ходьбі, терплять біль, але до лікаря не йдуть. Вже дуже ми любимо лікувати себе самі. Перша думка, яка приходить в голову: якщо ноги болять – значить, це відкладення солей. Фахівці проводили дослідження і з’ясували, що 80 відсотків хворих з атеросклерозом в ногах спочатку йдуть не до лікаря, а в аптеку за маззю. До фахівців хворі потрапляють, коли вже ноги зовсім віднімаються. Хоча, здавалося б, чого простіше? Якщо у тебе атеросклероз – ну почему не піти і не перевірити судини ще й на ногах, навіть не чекаючи переміжної кульгавості? А раптом?
Оскільки наші лікарі цю хворобу замовчують, доведеться нам самим брати ноги в свої руки.
Лікування судин нижніх кінцівок
Головна »Статті від експерта» Мозок
Інсульт на ногах – це недбале ставлення до власного здоров’я. Навіть при банальну застуду необхідно відкласти всі справи, дотримуватися постільного режиму, пити багато теплої рідини і приймати медикаменти. Інакше є ризик отримати серйозні ускладнення і сумні наслідки. При інсульті все набагато серйозніше.
Інсульт – різке порушення харчування тканин мозку, яке розвивається в зв’язку з патологічними змінами в судинах голови. Симптоми розвиваються різко протягом доби. Основні причини інсульту – ускладнення гіпертонічної хвороби або атеросклеротичні зміни в судинах голови. Інсульт може бути наслідком стресу, фізичним перенапруженням, перевтомою. Він може розвинутися після затяжного інфекційного процесу. При масивних крововиливах, які супроводжуються патологічними змінами в роботі серцево-судинної і дихальної системи, реальний летальний результат. Чи можна перенести інсульт на ногах?
Що робити якщо болить паралізована рука після інсульту
Багато років безуспішно боретеся з ГІПЕРТОНІЄЮ?
Глава Інституту: «Ви будете вражені, наскільки просто можна вилікувати гіпертонію приймаючи кожен день.
Що робити якщо болить паралізована рука після інсульту, як полегшити стан? Біль при інсульті є точною ознакою чутливості тканин. Це дуже добре, тому що є надія на відновлення рухової здатності руки. Причиною такого стану є порушення передачі нервових імпульсів. Розтиранням, спеціальними надавливаниями на лінії проходження нервових волокон пацієнти домагаються повного повернення до нормального життя – вже через місяць можуть робити примітивні руху, задіюючи обидві руки. Консультує з даного питання невропатолог. До нього необхідно звертатися, якщо з’являються болі після інсульту.
Процес появи болів після перенесеного інсульту

Для лікування гіпертонії наші читачі успішно використовують ReCardio. Бачачи, таку популярність цього засобу ми вирішили запропонувати його і вашій увазі. Детальніше тут …
Так як при захворюванні мозку страждають його клітини, то обов’язково перестає функціонувати права чи ліва сторона тіла.
Живі клітини сірої речовини починають відновлювати передачу імпульсів через ті нервові закінчення, які проходять через пальці рук (в тому числі).
Симптомами ураження руки є:
- відчуття холоду при дотику здорової руки до хворої;
- брати предмети стає ще неприємніше;
- тривалість відчуттів. Боліти рука після інсульту може протягом кількох тижнів і навіть років;
- поряд з неврологічними проблемами з’являються інші: печіння і сильна ниючий біль;
- нечутливість до дуже низьких температур (до мінус п’ятдесяти) і чутливість до тепла;
- знерухомлення плечового суглоба, підвивих.
При появі найменшої підозри на болі в м’язах слід відвідати невролога. Стойко виносити муки будинку вкрай несерйозно. Більш того, існує небезпека погіршення, виникнення оніміння.
Лікар може виписати тільки антидепресанти або препарати для запобігання конвульсій. Болезаспокійливі засоби тут не мають ефекту. Фізіотерапія включає: голковколювання, масаж. Застосовуються також розслаблюючі м’язові спазми препарати. Курс триває два місяці.
Залежно від зосередження і симптоматики болі класифікуються на:
Перші характеризуються поколюванням, другі – більш інтенсивні і пекучі. Паретична складова відчуттів з’являється вже через десять днів після інсультного нападу, потребує особливого контролю з боку пацієнта. Її наявність говорить про прогрес у лікуванні, але зупинятися не можна.
реабілітаційні заходи
Такі заходи можна розділити на кілька основних груп:
- Медикаментозні.
- Немедикаментозні (фітотерапія).
- Фізіотерапевтичні.
- Лікувально-гімнастичні.
Медикаментозно лікують руку при паралічі. Перед цим пацієнта оглядають, роблять висновок про стан кінцівки. Застосовують тільки ті заспокійливі, які впливають на центральну нервову систему, а не периферичну. Наприклад, прийом таблеток і ін’єкції Амітриптиліну надають виражений седативний ефект. Найбільш ефективно внутрішньом’язове введення препарату при сильних болях. Фінлепсин знімає конвульсії після паралізації, а Мидокалм усуває скоротливу здатність мускулатури руки.
Лікування трав’яними відварами, ваннами із застосуванням ефірних масел шавлії, шипшини проводять на додаток до основного лікування. Воно не скасовує таблетки і уколи. Воно сприяє зниженню тиску, розслабленню м’язів, зняття напруги в передпліччя.
Фізіотерапевтичне вплив впливає на нервову систему, підсилює чутливість руки. Роботу з голками проводить професійний майстер, який має сертифікат на такі процедури. На тілі існують певні точки, встромивши спеціальну довгу голку в які людина не відчує болю і не отримає кровотеча. Ці точки проводять енергію через все тіло. Так як локалізація їх знаходиться на руці, то вони цілеспрямовано впливають на цю частину тіла, відновлюють рух рецепторів і крові.
Розробляються пальці і кисті руки спочатку масажем, потім – спробами стиснути кисть в кулак і розтиснути її. Вібромасажер впливає більш інтенсивно за рахунок великої частоти повторень. У комплекті є кругла насадка, яка діє хвилеподібно.
Кожна група впливу на кінцівку має взаємодоповнюючим ефектом. Тобто без застосування одного виду не працює інший.
Вітаміни при болях в руці
Ліки, спрямовані на корекцію центральної нервової системи після реабілітації, можуть давати побічні ефекти. Тому необхідно підтримувати достатню кількість магнію, кальцію і натрію, щоб забезпечити нормальне функціонування нервових клітин.
На консультації лікар може призначити наступні профілактичні препарати:
- магній В6 (або інші вітаміни з магнієм);
- кальмаг (магній плюс кальцій). Діє на розслаблення нервової системи в цілому і нормалізує передачу інформації від одних рецепторів до інших;
- кальцій необхідний для відновлення нервовими клітинами здатності передачі і прийому імпульсних сигналів;
- В12 забезпечує хорошу роботу серця і стан судин;
- залізо в поєднанні з аскорбіновою кислотою підвищує гемоглобін, підсилює кисневий обмін, покращує роботу всіх органів і систем, включаючи забезпечення мозкових клітин поживними елементами;
- глюкоза також активізує роботу всіх відділів мозку;
- вітамінні комплекси (мультивітаміни). Містять багато елементів і мінералів, діють швидше і краще засвоюються організмом.
Має значення щоденний раціон харчування, який повинен включати морепродукти, білу рибу, квасолю, темний шоколад, апельсини (цитрусові), банани. Виключити варто алкогольні напої та настоянки.
ускладнення мікроінсульту
При розриві або закупорки судин мозку порушується живлення нервових клітин. У підсумку вони відмирають або серйозно пошкоджуються, у пацієнта з’являються неврологічні порушення. Якщо закупорка спостерігається у відділі, який відповідає за рух кінцівок, у хворого виникає відчуття оніміння в області ніг. Досить часто закупорка судин призводить до паралічу кінцівок.
Існують і інші наслідки мікроінсульту:
- Запаморочення.
- Роздвоєння предметів перед очима.
- Дратівливість, агресивність.
- Погіршення пам’яті.
Людина втрачає контроль над емоціями, стає схожим на примхливу серпанковою панночку. Проблеми в емоційній сфері зазвичай виникають через відмирання нервових клітин на тлі дефіциту поживних речовин.
Статистика невблаганна: через кілька днів після точкового крововиливу у людини розвивається інсульт, заподіює серйозної шкоди організму. Хворий може померти або залишитися нерухомим до кінця свого життя.
Німіють руки при тиску
- 1 Чому виникає оніміння рук при тиску?
- 1.1 Остеохондроз
- 1.2 Оніміння при інсульті
- 1.3 Інші причини
-
- 2 Діагностика
- 3 Лікування при оніміння
Така проблема, як оніміння рук (парестезія), поширена серед людей похилого віку, які страждають від стрибків тиску, і у молодого населення, ведучого малорухливому способі життя. Оніміння кінцівок може відбуватися вночі під час сну і вдень, особливо якщо людина тривалий час не змінює положення тіла і підвищився тиск.
Чому виникає оніміння рук при тиску?
Найчастіше оніміння виникає через защемлення нерва, що призводить до порушення кровообігу, стрибка тиску. Причиною служить некомфортне положення тіла під час сну або на роботі. Тривале використання комп’ютерної миші, нерухома поза, неправильно підібрана подушка викликають затікання руки, ноги або шиї. Проблему вирішують за допомогою легкої зарядки, масажу або прогулянки. Якщо проблема в защемлением нерва, симптоми швидко проходять.
Повернутися до списку
остеохондроз
Остеохондроз впливає на загальний стан організму.
Крім головного болю, хрускоту і запаморочення, шийний остеохондроз викликає затікання і поколювання в районі кінцівок, підвищення артеріального тиску. Захворювання позначається на матеріальному обміні в хребті: диски, що знаходяться між хребцями, позбавляються міцності. Погіршення стану призводить до висування міжхребцевого диска за межі хребта. При збільшенні розвивається міжхребцева грижа.
Повернутися до списку
Оніміння при інсульті
Небезпечною причиною оніміння в руках або ногах є збій в системі обігу крові в головному мозку, критичний стрибок тиску всередині черепної коробки. Ознака свідчить про розвиток інсульту. На тлі частого затікання кінцівок з’являються слабкість, порушення зору, високий тиск, запаморочення. Ситуацію ускладнюють часті стреси, неправильне харчування і брак сну.
Повернутися до списку
інші причини
Відчуття оніміння лівої руки може говорити про підвищений тиск.
Виникнення парестезії пов’язано з травмами, авітамінозом, атеросклерозом. Після травми шиї, рук або голови можлива поява оніміння, свербіння, печіння і поколювання в верхніх кінцівках. Якщо німіє ліва рука, підвищується тиск, болить серце, можливий розвиток захворювань серцево-судинної системи. Затікання в лівій руці після перенесеного ушкодження викликане:
- зменшенням обсягів і видозміною м’язової тканини через носіння гіпсу;
- зміною в кровообігу через знерухомлених м’язів.
Проблеми з обміном речовин через авітамінозу чреваті пошкодженням стінок нервів, через що німіє шия, нога або рука. Авітаміноз виражається в порушенні роботи органів шлунково-кишкового тракту, частих застудах, погіршенні стану волосся і нігтів. Атеросклероз викликає оніміння лівої руки або інших кінцівок через відкладення на стінках кровоносних судин «поганого» холестерину. Так як освічені холестерином бляшки можуть перебувати в будь-якій частині судин, з’являються оніміння і біль в лівій або правій кінцівки.
Повернутися до списку
діагностика
Ехокардіограма або УЗД серця дозволяє діагностувати стан серцевих клапанів.
Перед початком терапії лікар повинен провести дослідження, що дозволяють виявити походження симптомів. При первинному огляді визначають низький тиск або, навпаки, високе. Авітаміноз діагностують за допомогою аналізів крові і сечі. Для дослідження серцево-судинної системи застосовують:
- електрокардіограму;
- холтерівське моніторування;
- навантажувальні тести;
- ехокардіограму.
Для виключення атеросклерозу призначають здачу венозної крові, рентген для оцінки стану аорти, ангіографію для спостереження за рухом крові, ультразвукове дослідження для оцінки швидкості кровотоку. Магнітно-резонансна томографія визначає порушення кровообігу головного мозку.
Повернутися до списку
Лікування при оніміння
Якщо оніміння не є симптомом гіпертонічної або іншої хвороби, допоможуть регулярні заняття спортом, відмова від алкоголю і куріння, вживання здорової їжі.
Атеросклероз лікують за допомогою дієти, препаратів статинів ( «Симвастатин», «Розувастатин»), судинорозширювальних препаратів. Терапія серцево-судинних захворювань складається з комплексного лікування на основі медикаментів, представлених в таблиці:
| Лікарська група | препарат |
| Нітрати і нітратоподобние кошти | «Нітромінт», «Ізомонат» |
| антиагреганти | «Коплавікс», «Кардіомагніл» |
| антиагреганти антикоагулянти | «Ксарелто», «Цибор» |
| Бета-блокатори | «Бісопролол», «Корбіс» |
Причин для виникнення оніміння рук безліч – від нестачі вітамінів і проблем в хребті до інсульту. У цій статті ми розглянемо симптом оніміння рук внаслідок ішемії мозку. Дізнаємося, як розпізнати перші ознаки інсульту (порушення мозкового кровообігу) і що при цьому слід зробити. Розглянемо види ішемії мозку і схему лікування.

Парестезія – це розлад чутливості, що характеризується відчуттям оніміння і почуттям повзання мурашок
Порушення кровообігу в судинах ніг – все про даному виді інсульту
Всі ми вважаємо себе досить грамотними і практично всі знають. Всі ми розуміємо – якщо, атеросклеротична бляшка (інший тромб) закупорює судини, відповідальні за кровопостачання серця – після цього, може бути виставлений діагноз, який буде звучати як інфаркт, якщо ж закупорені судини, що забезпечують кров’ю головний мозок – після цього розвинеться патологічний стан інсульту .
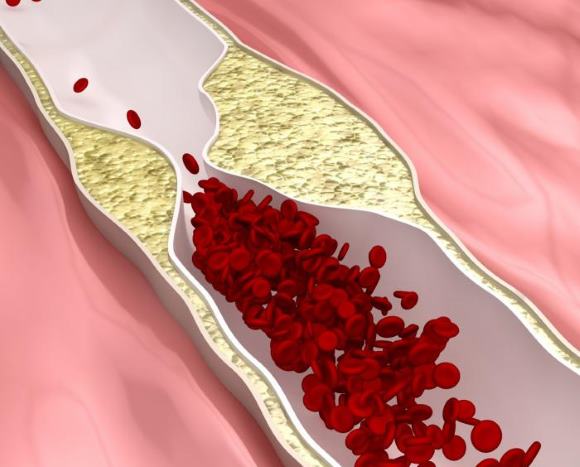
Закриття просвіту судини атеросклеротичної бляшкою в нижніх кінцівках
Проте, на сьогодні мало хто чув, що при закупорювання атеросклеротичної бляшкою можуть страждати не тільки кровоносні судини розташовані в голові і серці.
Іноді, цієї проблеми схильні судини в наших ногах. На жаль, мало знаємо ми про цю проблему тільки тому, що захворювання неймовірно складно усунути без проведення найскладніших хірургічної операцій.
Власне, про закупорці судинного русла в ногах (або про стан інсульту на ногах, як його часто називають в народі), про те чому, після первинного стану інсульту можуть відмовляти ноги, ми і хочемо поговорити сьогодні в даній статті.
А все тому, що не здогадуватися про дане захворювання або не звертати на нього ніякої уваги, зовсім не означає, що дане захворювання ви не будите мати.
Якщо інсульт починається з істотною болю в нижніх кінцівках?
Як усі ми пам’ятаємо з курсу шкільної біології, кровоносні судини в людському організмі є замкнуту систему, нерозривно зв’язує серце, верхні і нижні кінцівки і, звичайно, головний мозок.
Буквально кожна клітинка нашого організму перебуває в тісному контакті з тими чи іншими кровоносними судинами, а за допомогою дрібних капілярів наші клітини отримують все необхідне їм для життєдіяльності.
Кровоносна система людини
Важливість кровоносноїрусла людини полягає насамперед у тому, що буквально кожен наш орган, будь то мозок, серце, руки або ноги потребують своєчасного надходження до них крові по судинах.
А ось, більш за все, (якщо порівнювати з іншими органами людського організму), потребує повноцінно насиченої киснем, а разом з ним і різними живильними речовинами або мікроелементами, крові, звичайно ж, наш мозок.
При стані інсульту, позбавлені життєво необхідного кисню мозкові клітини поступово починають голодувати, після чого, можуть протягом досить короткого періоду просто відмирати.
Треба сказати, що ті чи інші захворювання нашої серцево-судинної системи, які, до речі сказати, в наслідку можуть призвести до діагнозу, інсульт мозку, вважаються справжнім Дамокловим мечем для сучасного людства, особливо для індивідів досягають середнього та похилого віку.
Причому іноді, це захворювання первинно вражають судини на наших ногах, а тільки потім, що добираються до судин серця або мозку.
А все тому, що багато людей, які тривалий час страждаючи від захворювань судин на ногах можуть навіть не підозрювати про це, оскільки на самих ранніх стадіях клінічні прояви недуги (або симптоми) захворювання можуть, практично, відсутні або походити на симптоми інших хвороб.
Медики переконані, що розвитку стану, званого мозковий інсульт нерідко можуть передувати ті чи інші захворювання судин на ногах, симптоми яких досить специфічні.
Клінічні прояви закупорки судин ніг
Для початку, хочеться сказати кілька слів про прояви хвороби, яку в народі називають «інсульт ніг», і яка часто передує діагнозу інсульт мозку. Коли у конкретного пацієнта відбувається закупорка судин нижніх кінцівок, основні симптоми захворювання проявляються:
У так званої переміжною кульгавості. Крім того, такі хворі часто стикаються з поняттям набряк в нижніх кінцівках. Пацієнти відчувають відчуття холоду, часом у них може з’являтися відчуття оніміння або слабкість в кінцівках. Крім цього, інсульт в нижніх кінцівках у представників сильної половини людства може викликати стійку імпотенцію!
Звичайно ж позбавлятися від закупорки судин ніг необхідно, оскільки не усуваючи причин недуги (скажімо, атеросклероз судин), не виконуючи повне відновлення кровотік в кінцівках, з часом можна дізнатися не тільки, що є набряк і хворобливість ніг, але і що являє собою більш грізне стан зване інсульт мозку.
Боляче стати на ногу
На початкових стадіях хвороби нижніх кінцівок, поки не надто страждає якість життя людини, коли хвороба – це не більше ніж набряк, кульгавість і болючість в ногах – людині важливо звернутися до лікаря за консультацією і обстеженнями.
Адже в іншому випадку, після довготривалою закупорки судин в нижніх кінцівках проблема може придбати зовсім інші масштаби. Найбільш явні сигнали, пов’язані з закупоркою судин ніг, що передують діагнозу інсульт мозку можуть полягати в наступному:
Якщо після прогулянок або під час них в нижніх кінцівках з’являється сильний біль. Якщо пацієнта мучать часті судоми, сильна втома або слабкість ніг. Набряк нижніх кінцівок, який здається практично ніколи не зникає. Поява не гояться виразок нижніх кінцівок. Надалі атрофія і некроз кінцівок.
До речі сказати, набряк нижніх кінцівок може бути характерний не тільки для інсульт-патології але і для серцевої недостатності, інших застійних явищ.
Природно, якщо мозкового удару передує захворювання пов’язане з ураженням судин нижніх кінцівок, то і після перенесеної апоплексії пацієнти можуть спостерігати набряк, оніміння і парези кінцівок. Іноді, в такому випадку паралізована нога набрякає настільки сильно, що практично збільшується овдовіле.
Як лікується дане стан?
Частина лікарів може з деяким скепсисом відмахуватися від проблеми, кажучи, що це рідкість і, що в більшості випадків, після проблем з судинами ніг (набряк і хворобливість) рідко виникає мозкової удар.
Це правда лише на половину, оскільки такий розвиток хвороби дійсно рідкість, але і виникнути мозковий удар на тлі атеросклерозу судин нижніх кінцівок все-таки може.
Оптимальним варіантом лікування закупорки судин нижніх кінцівок вважається високоточна ендоскопічна операція, яка досить швидко зніме, і набряк, і хворобливість і інші прояви недуги. Також цю методику можуть називати малоінвазивної або катетер-використовує хірургії. На жаль, іншими способами усунути закупорку судин ніг не вийде.
Причини розлади чутливості рук
Оніміння рук (парестезія) – це один із симптомів ГПМК (порушення мозкового кровообігу). Порушення чутливості кінцівок на одній стороні тіла супроводжується іншими вогнищевими, мозковими і вегетативними симптомами. Причина оніміння рук після інсульту в молодому віці – запалення стінки судин або закупорка тромбом. У старшому віці оніміння рук після інсульту пов’язують частіше з атеросклерозом, артеріальною гіпертензією, цукровим діабетом, абдомінальним ожирінням, курінням. Фактори ризику для ГПМК і парестезії рук – куріння і алкоголь. Генетичний фон розвитку ішемії мозку – схильність до інсультів у родичів.
Етіологія
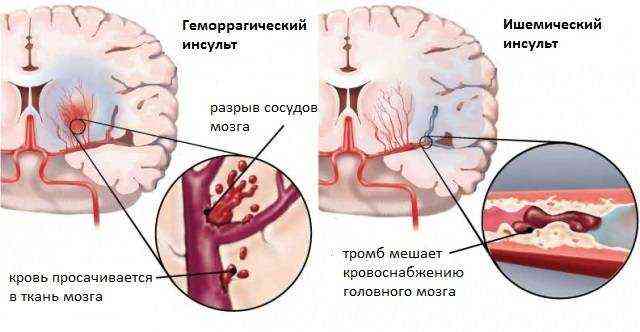
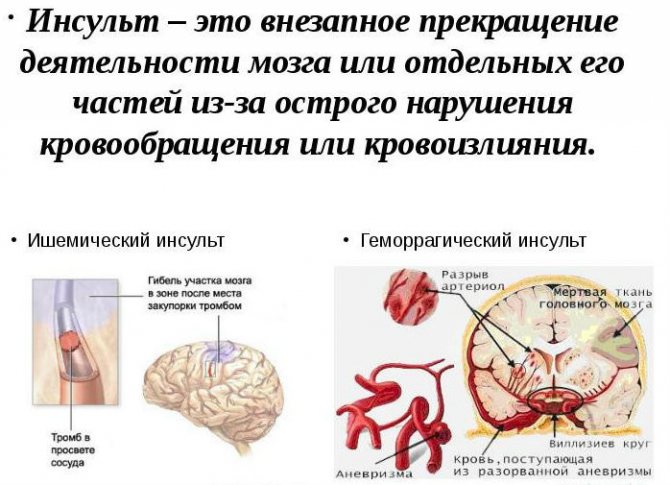
Інсульт є гострою зупинку кров’яного русла мозку внаслідок тромбозу, атеросклерозу або крововиливу. Деякий ділянку позбавляється кровопостачання через спазм, закупорки або розриву живлять його судин. Загибель клітин ураженої частини неминуча, і наслідки безпосередньо залежать від поширеності інсульту, його характеру – геморагічний або ішемічний, – якості і швидкості наданої допомоги. Чим більший ділянку задіяний патологією, тим очевидніше яскравіше симптоматика.
Перебіг захворювання гострий. Через 3-6 годин від моменту порушення мозкового кровообігу запускається процес ексайтотоксічності з подальшим накопиченням кальцію всередині клітин, що в свою чергу призводить до стимуляції вироблення ферментів і оксидантного стресу. Стрес провокує запальний процес в ураженій зоні, руйнує гематоенцефалічний бар’єр (якщо це не відбулося раніше, як при геморагічному перебігу патології) і запускає апоптоз приблизно через 12 годин від початку інсульту. При відсутності лікування апоптоз завершується через добу, що означає безповоротну загибель клітин мозку. Залежно від того, на якому з етапів була підключена медична допомога, можна оцінювати ризик віддалених наслідків – відповідно, чим раніше було зроблено фармакологічне втручання, тим вище ймовірність уникнути апоптозу, повної втрати чутливості і смерті.
Що таке інсульт
Вкрай бажано надати кваліфіковану допомогу до того, як почнеться ексайтотоксічность, так як накопичення кальцію і посилена ферментація вважаються ключовими моментами для безповоротної загибелі мозку.
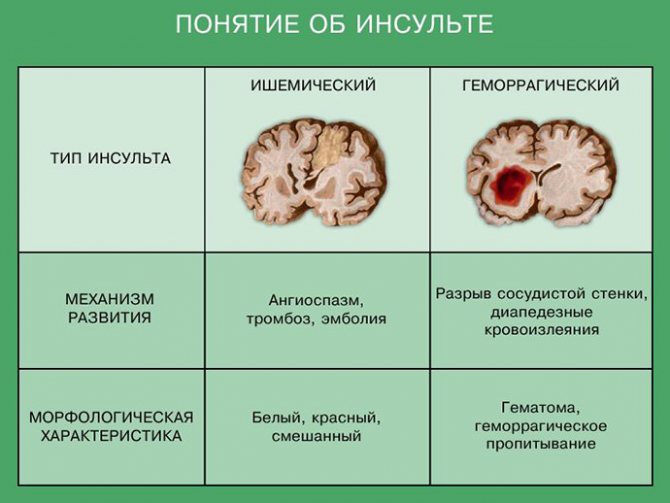
геморагічний інсульт
Геморагічний інсульт характеризується внутрішньомозковим або субарахноїдальним крововиливом внаслідок розриву судин головного мозку. Патофізіологічно причинами геморагії виступає ламкість судин, підвищений артеріальний тиск, наслідки турбулентності кровоносноїрусла і новоутворення головного мозку. Попередником мозкового крововиливу також може виступати великий спазм судин, при якому вони втрачають не тільки свою еластичність і міцність, але і перестають саморегулюватися під впливом високого тиску. У цьому випадку після спазмування спостерігається різке розширення судинного русла і диапедез.
Завжди при геморагічному виявленні спостерігається порушення функцій кровотворення – відбувається збій в системі згортання і протизгортаючої системи, тому до групи високого ризику можна віднести і особи, які беруть ряд антикоагулянтів або психотропних препаратів.
Поняття про інсульт
Ішемічний інсульт
Ішемія головного мозку виникає внаслідок спазму без діапедезу, повного або значного порушення просвіту судин атеросклеротичної бляшкою або тромбом. Патофізіологічно ішемічний інсульт підрозділяється на кілька типів, в числі яких:
- Кардіоемболічний, схильними до якого вважаються особи з пошкодженими клапанами серця, фібриляцією передсердь і гіпертонією. Більш схильні до вікові жінки, і цей фактор обумовлений впливом гормональної системи на гемостатическую, – розлад в гемостазі через гормональних перебудов приводить до емболії і потім – до інсульту.
- Гемодинамический, що характеризується зниженням кровотоку внаслідок ортостатікі, падіння артеріального тиску, передозування деяких препаратів, ішемії серцевого м’яза.
- Атеротромботичний – найбільш популярний інсульт внаслідок атеросклерозу судин. Спостерігається у осіб із зайвою вагою або дислипидемией.
- Лакунарний – інсульт пенетрирующих артертій, зазвичай супроводжується монопарезом без порушення основних функцій організму.
Відмінності ішемічного інсульту від геморагічного
Механізм порушення чутливості при ішемії мозку
Мозок регулює відбуваються в організмі процеси нейрогуморальним шляхом. Кожна ділянка мозку відповідає за певну функцію: рухову, сенсорну, зорову і слухову. Після порушення кровотоку у відповідній ділянці мозку гинуть нейрони, і як наслідок, втрачається його функція. Після поразки центру мозку, що відповідає за сенсорну функцію рук і ніг, з’являється парестезія кінцівок.
Ішемія мозку відбувається з наступних причин:
- тривалий спазм судин при атеросклерозі;
- закупорка тромбом церебрального судини;
- закупорка церебрального судини тромбом, принесеним з потоком крові з порожнини серця, аорти або великих судин;
- крововилив в мозок або субарахноїдальний простір (вторинна ішемія).
У ряді випадків сама атеросклеротична бляшка перекриває просвіт судини, в результаті чого відбувається ішемія з виникненням парестезії кінцівок. У деяких випадках формування тромбу відбувається на місці атеросклеротичної бляшки в церебральних судинах. При аритмії тромб утворюється в порожнині серця, а потім з потоком крові надходить в судини мозку і викликає закупорку. Тромби, що утворилися в аорті і сонної артерії, іноді відриваються і потрапляють в мозковій посудину. Якщо при закупорці постраждав сенсорний ділянку мозку, відбувається порушення чутливості, оніміння рук і ніг на одній стороні тулуба.
Оніміння кінцівок нерідко відбувається при гіпертонічного кризу або цукровому діабеті. У цьому випадку розвивається транзиторна ішемія мозку. Вона триває від 2 хвилин до 24 годин. На початку мозкового удару клінічно неможливо визначити, яка це ішемія. Якщо після закінчення 24 годин ішемія прогресує, то вона діагностується як інсульт. Ішемія, прекратившаяся раніше 24 годин, розцінюється як транзиторна (минуща).
Інсульт починається з болю в ногах
інсульт починається з болю в ногах
Кровоносні судини нашого тіла – це замкнута система, нерозривно зв’язує між собою серце, кінцівки і мозок. Всі клітини організму знаходяться в контакті з кровоносними судинами і за допомогою капілярів отримують необхідні для життя речовини.
Є три види судин, які забезпечують рух крові в організмі, – артерії, вени і капіляри.
Артерії – це сильні еластичні судини, що несуть кров від серця.
Відня, судини, які повертають кров назад до серця, менш «активні» і еластичні, ніж артерії. У венах є «клапани», які відкриваються, щоб пропустити кров в напрямку відтоку, і закриваються, щоб не дати їй накопичуватися в ногах під дією сили тяжіння. Капіляри, тонкі, як павутинки, пронизують все тканини тіла. Вони настільки малі, що кров’яні клітини проходять через них буквально одна за одною.
Але більш, ніж будь-який інший орган, потребує насиченої киснем і живильними речовинами крові наш мозок. Позбавлені кисню клітини мозку починають голодувати і протягом декількох хвилин відмирають.
Захворювання судинної системи – справжній Дамоклів меч сучасної людини, особливо в середньому і літньому віці.
Адже багато людей, вже страждаючи захворюванням судин, навіть не підозрюють про це, тому що на ранніх стадіях симптоми хвороби, практично, відсутні або схожі на симптоми якоїсь іншої хвороби.
Явним сигналом того, що пора впритул зайнятися лікуванням судин, є деякі типові ознаки.
Це можуть бути біль в ногах під час прогулянок, судоми, втома або слабкість ніг не загоюються виразки на ногах, тимчасова втрата зору, нечіткість, двоїння, втрата координації або балансу, слабкість однієї половини тіла, утруднена мова, високий кров’яний тиск, погана робота нирок . Набряки на ногах можуть вказувати на наявність серцевої недостатності і застою крові в венах великого кола кровообігу.
Скарги на туман, пелену або миготіння «мушок» перед очима, зниження темнової адаптації, що давить біль за очним яблуком, каламутне пляма в центрі поля зору, раптове зникнення зору на кілька секунд – все це може означати проблеми з судинами очного дна.
Медиками проводилися дослідження того, наскільки по змінам і пошкоджень кровоносних судин в очах м Дані показали, що люди з дегенерацією сітківки при відсутності своєчасного лікування судинної системи з 70-відсотковою ймовірністю «зустрінуться» також і з інсультом. ожно передбачити ймовірність інсульту.
Так звані «типові» головні болі, емоційна нестійкість, загальмованість, нудота, блювота, мимовільні рухи очей можуть бути результатом зниження тонусу відповідних вен і порушення відтоку крові з порожнини черепа.
Так як судинні захворювання можуть зачіпати одночасно кілька систем організму, їх перші ознаки можуть виявити лікарі різних спеціальностей. Тому фахівці судинних центрів взаємодіють з терапевтами, неврологами, хірургами, офтальмологами, кардіологами міських амбулаторних медичних закладів.
Першим кроком до одужання може стати ваш візит до будь-якого з перерахованих фахівців районної поліклініки. Але іноді захворювання судин можуть бути не помічені навіть при первинному медогляді.
Тільки детальне дослідження судин тіла, очного дна, головного мозку, ангіографія, ультразвукова доплерографія і комп’ютерна томографія допомагають впевнено локалізувати захворювання.
Якщо є підозра на наявність судинних проблем, наступним кроком має стати відвідування спеціалізованого медичного центру, лікарі якого зможуть провести комплексну діагностику і призначити найбільш підходящі методи медикаментозного або хірургічного лікування.
Спеціалізований судинний центр в порівнянні з районною поліклінікою володіє цілим набором методик безболісною і надійною діагностики.
Для комплексної діагностики використовуються такі методи як ангіографія, ультразвукове дуплексне сканування, комп’ютерна томографія, ренография і ряд інших.
Залежно від стадії захворювання судин стан можна поліпшити хірургічним або лікарським шляхом. Початкові стадії непогано піддаються медикаментозному лікуванню сучасними лікарськими препаратами.
У більш складних випадках неминуче хірургічне втручання. В арсеналі судинних хірургів зараз є цілий спектр відповідних методик.
При трофічних виразках це склеротерапія під ультразвуковим контролем, яка допомагає «заклеїти» основні патологічні венозні скидання, а при гігантських трофічних виразках застосовується шкірна пластика.
При варикозі можливі пластика клапанів і перев’язка глибоких вен, «склерозування» вен, при якому в просвіт вени вводиться особлива речовина, що викликає її звуження.
При тромбофлебіті великих варикозних вузлів можливе видалення тромбів через проколи.
У літніх пацієнтів і у тяжкохворих при загрозі тромбоемболії виконується установка спеціальної пастки, кава-філь-тра, яка не пропускає вітром-ботіческіе маси в легені.
Для розширення звужених або блокованих судин може застосовуватися ангіопластика – малотравматичная процедура, при якій тонка трубка – катетер – з надувним балоном вводиться в звужену ділянку судини. Потім балон надувається, ущільнюючи бляшки на стінках посудини і розширюючи посудину так, що кровотік в ньому відновлюється. Після цього балон здувається і разом з катетером видаляється. Малотрав-матичного процедури означає, що шви від операції є майже непомітними.
Якщо звуження протяжне, використовується шунтування, коли посудину з іншої ділянки тіла або синтетичний замінює заблокований ділянку.
При патологічному розширенні судини – аневризмі – найбільш технологічним методом є протезування, коли через невеликі розрізи на бід ре під місцевою анестезією встановлюється штучний судинний протез і, таким чином, повністю виліковується це потенційно смертельне захворювання. Протезування аневризми дозволяє істотно розширити контингент оперованих пацієнтів у зв’язку з малотравматичних методики.
ультразвукова томографія (узі експертного класу) -сучасний метод діагностики
Для пацієнта – безпечний і безболісний. Для лікаря – високоінформативний і доступний
У нашому відділенні проводять всі відомі види УЗД з використанням датчиків високої роздільної здатності на апаратах експертного класу. УЗД експертного рівня по інформативності можна порівняти з комп’ютерної та магнітно-резонансної томографії, але не має протипоказань.
Лікарі нашого відділення проводять унікальні малоінвазивні втручання під сонографически контролем – всі види лікувальних і діагностичних пункцій (патологічні утворення молочних, щитовидної залоз, простати, внутрішніх органів – печінки, підшлункової залози). Гістологічні ув’язнення – від
провідних морфологів міста.
У Центрі судинної хірургії КБ №122 на найвищому рівні проводиться лікування захворювань судин, в тому числі при різній патології сонних артерій, при трофічних виразках, аневризмах, атеросклерозі, варикозному розширенні вен нижніх кінцівок.
Технології, що застосовуються в нашому Центрі, дозволяють мінімізувати терміни перебування в стаціонарі. Проте, комфортабельні палати оснащені за останнім словом техніки. У стандартній палаті два ліжка, в палаті-люкс – одна ліжко. У кожній палаті є телевізор, холодильник, санвузол з душовою кабіною.
Меню і програма харчування пропонуються з урахуванням стану і звичок пацієнта.
У післяопераційний період лікар продовжує спостерігати за самопочуттям хворого, призначає лікувальні та загальнозміцнюючі процедури. перев’язки. Можливе відвідування пацієнта на дому для огляду і проведення необхідних процедур. Для післяопераційної реабілітації пацієнтів застосовуються фізіотерапія і медикаментозна терапія.
Можуть бути різні форми оплати. Це готівковий розрахунок, безготівкова оплата за прямим договором з підприємством і оплата за полісом страхової компанії добровільного медичного страхування.
У виняткових випадках в межах квот можливо безкоштовне обслуговування пацієнта. У нас є можливість запросити для консультації не тільки будь-якого фахівця Клінічної лікарні №122, а й (в особливо складних випадках) звернутися до нашим зарубіжним колегам
При яких видах ішемії мозку порушується чутливість кінцівок?
Оніміння верхніх або нижніх кінцівок під час порушення мозкового кровообігу супроводжується руховими, зоровими, слуховими порушеннями. Перебіг інсульту непередбачувано. Симптоми апоплексії розгортаються в залежності від місця і ступеня ураження ділянки мозку. Розглянемо ступеня пошкодження при гострому порушенні мозкового кровообігу (ГПМК).
Минуще порушення мозкового кровообігу
Симптоми транзиторної атаки:
- оніміння, «мурашки» і поколювання кінцівок;
- раптове запаморочення;
Запаморочення при ТІА виникає гостро. без видимих причин
- розлад вимови слів;
- мушки або двоїння в очах;
- нудота і блювота;
- свідомість збережена, однак можливий марення і втрата орієнтації.
Минуще порушення мозкового кровообігу частіше відбувається при гіпертонічній хворобі, цукровому діабеті та аритмії серця. Після закінчення транзиторної атаки, яка триває від 2 хвилин до 24 годин, оніміння кінцівок припиняється.
інсульт
- оніміння рук, ніг з частковою або повною втратою чутливості;
- втрата або розлад мови, порушення артикуляції;
- парез руки або обох кінцівок на одній стороні тіла;
- порушення зору;
- почервоніння і пітливість особи;
- порушення ковтання;
- сплутаність свідомості.
Розвиток симптомів після даного типу інсульту непередбачувано, вони можуть зберігатися до 21 дня. Комплекс симптомів складається в залежності від ступеня і локалізації ушкоджень. При прогресуванні ішемії до симптомів оніміння рук приєднуються зорові, рухові порушення.
Чим раніше хворий після мозкової катастрофи надійде в лікарню, тим ефективніше лікування і менше наслідків.
Лікування та профілактичні заходи
Якщо є симптоми мікроінсульту, то не можна ігнорувати стан і переносити його на ногах. Повноцінна допомогу лікарів – запорука мінімізації наслідків. Необхідно викликати швидку допомогу, погодитися на госпіталізацію і виконувати всі вимоги медичних працівників.
Головний мозок – центр управління всіма функціями організму, і порушення живлення клітин цього відділу може привести до непоправного розбалансування на все життя.
Лікування мікроінсульту проводиться тими ж лікарськими препаратами, що і класичного. Якщо викликати швидку допомогу, то потерпілому запропонують госпіталізацію в кардіологічне відділення стаціонару. У лікарні проведуть обстеження: зроблять ЕКГ і рентген, візьмуть кров і сечу для аналізу. МРТ дозволяє діагностувати мікроінсульт, при дослідженні доктор бачить змінені зони тканин мозку у вигляді затемнених ділянок.
Схема лікування зазвичай включає наступні препарати:
Ангіопротектори – речовини, які активізують мікроциркуляцію крові в судинах і оптимізують метаболізм; судинорозширювальні ліки; засоби проти утворення тромбів – антиагреганти; ноотропи для відновлення діяльності клітин мозку.
Профілактичні заходи:
відмова від прийому алкоголю і сигарет; нормалізація режиму дня; регулярний повноцінний відпочинок; фізична активність; прийомів вітамінів і БАДів; мінімізація стресів.
Ряд захворювань – гіпертонія, атеросклероз, цукровий діабет – можуть спровокувати мікроінсульт, тому їх не можна запускати, варто вживати всіх заходів для лікування. Регулярна диспансеризація – це обов’язковий захід, що дозволяє виявити і вчасно пролікувати патологію. Навіть під час стандартного огляду лікарями на робочому місці діагностували серйозні гострі розлади мозкового кровообігу, а термінова госпіталізація допомогла зберегти життя і здоров’я обстежуваних.
Уважне ставлення до власного здоров’я – запорука його збереження. Ніякі робочі моменти, бажання заробити гроші і «невідкладні» справи не варті того, щоб ігнорувати своє погане самопочуття і перенести мікроінсульт в звичайному режимі на ногах. Різкий біль в потилиці, оніміння кінцівок і обличчя, порушення мови, нудота і блювота – особливо небезпечні симптоми, що вимагають негайної медичної допомоги. Якщо щось подібне відчуває близький – викличте швидку. Інсульт, перенесений на ногах – вкрай небезпечне явище. Людина затребуваний, поки він здоровий і благополучний. Звучить жорстоко, але людина-рослина, знерухомлених, з невиразною мовою, швидко втрачає соціальний коло спілкування і робоче місце, не дивлячись на всі колишні виробничі досягнення.
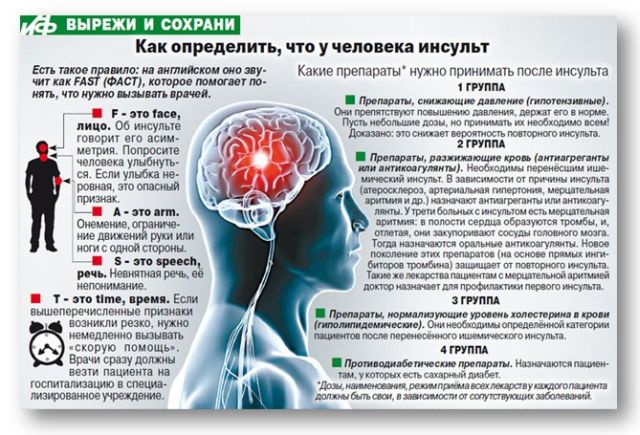
Як розпізнати інсульт і що робити?
Раннє розпізнавання ГПМК вирішує результат захворювання. Надходження хворого в лікарню не пізніше 1,5 години після інсульту позбавить від оніміння кінцівок і інших важких симптомів. Тому кожному слід знати, як розпізнати симптоми інсульту. Якщо людині раптово стало погано, зробіть 3 тесту:
- Попросіть людини посміхнутися. Якщо при цьому одна половина особи нерухома, а кут рота опущений, передбачається інсульт.
- Попросіть підняти обидві руки. Якщо при цьому одна рука опускається, це ознака інсульту.
- Запитайте у людини, як його звуть. Якщо пацієнт невиразно вимовляє слова або не розуміє питання, з великою ймовірністю передбачається апоплексія мозку.
Якщо виявлено хоча б один з ознак, викликайте швидку допомогу або відвезіть потерпілого в лікарню.
Короткий опитування в 90% випадків дозволяє поставити діагноз інсульту і госпіталізувати хворого. Втрата часу після початку інсульту – втрата життя!
Що робити при виявленні перших ознак
При появі перших ознак мікроінсульту у жінок необхідно викликати швидку допомогу. Не варто намагатися самостійно боротися з симптомами. Якщо полегшення і настане, воно буде тимчасовим. При цьому клінічна картина змаститься і не дозволить фахівцеві адекватно оцінити ситуацію.
діагностика
Нерідко оточуючим більш помітні зміни, які відбуваються, ніж самому хворому. Для підтвердження діагнозу досить попросити жінку з підозрою на мікроінсульт виконати кілька простих дій. Нехай вона посміхнеться – крива гримаса через підключення до процесу лише половини рота підтвердить діагноз. Ще вона може висунути язик – при ураженні головного мозку його кінчик кинеться в бік проблемного півкулі. Також при наявності мікроінсульту жінці не вдасться підняти обидві руки вгору через м’язової слабкості або вимовити що-небудь членороздільне.

Ознаки мікроінсульту у жінок, на які потрібно звернути увагу:
- раптова зміна настрою, поява незв’язної мови;
- неадекватна реакція на питання чи відсутність розуміння сенсу сказаного;
- людина виглядає втраченим, дезорієнтованим, що не координовані;
- жінка упускає предмет, який до цього міцно тримала і не може його підняти з першої спроби;
- дії особи з підозрою на мале ГПМК нагадують поведінку п’яної людини.
Перша допомога при мікроінсульт
Незважаючи на незначність ушкоджень судин і тканин головного мозку при малому ГПМК, проведення терапевтичних маніпуляцій необхідно. На ефективність лікування і швидкість відновлення пацієнта здатні вплинути будь-які дрібниці. Як мінімум необхідно забезпечити потерпілому повний спокій. Пацієнта укладають на подушки так, щоб верхня частина тулуба була піднята на 30 ° по відношенню до тіла.
При підозрі на мікроінсульт рекомендується зробити наступне:
- звільнити пацієнта від стягивающей одягу;
- забезпечити доступ свіжого повітря, якщо людина знаходиться в приміщенні;
- повернути голову потерпілого на бік, якщо у нього почалася блювота або є напади нудоти;
- виміряти артеріальний тиск – при підвищених цифрах дати жінці гіпотензивний засіб, яке вона приймає;
- прикласти лід до потилиці для полегшення болю;
- дати натуральне заспокійливе на основі глоду, собачої кропиви, валеріани або меліси;
- по можливості зробити гарячу ванночку для ніг;
- зробити легкий масаж голови.
При підозрі на мікроінсульт категорично заборонено давати людині спазмолітики. Якщо після проведених маніпуляцій потерпілому помітно полегшало, це не означає, що він може повертатися до звичного життя і відмовитися від консультації лікаря. У будь-якому випадку його повинен оглянути фахівець. Необхідно пройти профільне лікування і зайнятися профілактикою рецидивів.
лікування мікроінсульту
Навіть мала порушення мозкового кровообігу вимагає проведення комплексної терапії. Спочатку проводяться заходи, спрямовані на усунення причини стану. Це може бути прийом тромболітиків та антикоагулянтів. Хворим призначають засоби, що стимулюють кровообіг і відновлення пошкоджених тканин. У ряді випадків показаний прийом гіпотензивних засобів, нейропротекторів, заспокійливих, натрапив.
Лікування мікроінсульту не обмежується прийомом медикаментів. Для профілактики ускладнень, боротьби з ними та попередження повторних нападів хворому показані масаж і лікувальна фізкультура. У ряді випадків потрібне відвідування занять з логопедом, психологом або психотерапевтом.
можливі ускладнення
Протягом 12 годин після настання мікроінсульту ускладнення у вигляді ГПМК розвивається в 10% випадків. У 20% пацієнтів такі наслідки проявляються в наступні 3 місяці. Ще у 10% людей цієї групи опитаних ризику протягом року трапляється інфаркт міокарда. Майже у третини потерпілих інсульт діагностується протягом 5-6 років після нападу.
Навіть легка форма недуги може привести до погіршення у жінки уваги, спровокувати проблеми з пам’яттю, стати причиною дратівливості або безпричинної агресії. У випадку з чоловіками наслідки мікроінсульту можуть проявитися у вигляді зниження статевої функції. Якщо джерело проблеми знаходиться в правій півкулі мозку, існує ймовірність паралічу кінцівок з лівого боку. У людей, які перенесли малий ГПМК нерідко з’являються дефекти мови, знижується якість зору.
До чого призводить ішемія?
Ішемічний інсульт розвивається більш повільно, з незначним наростанням і наступним регресом ознак. При такому вигляді інсульту без паралізації можливо швидке зцілення і повернення до повноцінного життя.
Більш важкі випадки захворювання залишають після себе грізні ускладнення:
- парези, паралічі лівої половини тіла (може западати язик);
- порушення сечовипускання після інсульту;
- порушення сприйняття і відчуття;
- втрата пам’яті на поточні події;
- ігнорування лівої половини простору;
- когнітивні розлади;
- порушення емоційно-вольової плану.
Після ішемічного інсульту правої півкулі мають місце патологічні синдроми з появою депресивних станів, порушень поведінки. Хворі стають розв’язаними, розгальмованими, не відчувають такт і міру. Їм властива якась придуркуватих, схильність до плоских жартів. Присутність подібних розладів емоційно-вольової сфери значно подовжують і обтяжують зцілення. Пацієнти не сприймають реальність об’єктивно, тому вимагають консультації психіатра.
перинатальні стани
Цереброваскулярна патологія, включаючи крововилив, вражає дітей перинатального віку. У більш старших дітей і підлітків недуга діагностується рідше. Церебральні інсульти розвиваються при судинних мальформаціях, аневризмах мозку. Спровокувати крововилив можуть васкуліти, різні ангіопатії, важкі ураження серця і судин (пороки, аритмії, блокади, ендокардити).
Доведено: перинатальне крововилив виникає при травматичному ураженні черепа. Воно розвивається на тлі наступних явищ:
- невідповідність розмірів плода і родового каналу;
- стрімка родова діяльність;
- виражена ригідність шийки матки;
- використання вакуумного екстрактора.
Важливим фактором розвитку недуги вважають недоношеність. Несформований череп надмірно податливий і м’який, тому збільшує ризик інсульту. Які наслідки перинатальних інсультів правої півкулі?
Клініка внутрішньошлуночкових інсультів має кілька варіантів перебігу. Ускладнення і наслідки інсульту головного мозку залежать від масивності крововиливу, ступеня гідроцефалії, вираженості вогнищевих порушень і тяжкості супутньої патології. Нерідко після перинатальних інсультів має місце дитячий церебральний параліч різної тяжкості, розлади зору (страбизм, амбліопія) і когнітивних функцій.
Ускладнення після інсульту ішемічного генезу обумовлені синдромом «гіпоксії-ішемії». Розвиваються рухові порушення, деяка мозкова дисфункція, розумова відсталість. Все частіше після ішемії у діток спостерігають одиничний епілептичний припадок.
Діагностика болю і методи лікування
Таламічна і паретическая болю в паралізованою руці після інсульту безпосередньо пов’язані з основним захворюванням, варто диференціювати їх від болів іншої етіології, так як це в корені міняє лікування, і попереджає застосування непотрібних препаратів.
Причини болю іншої етіології:
- Плексопатии (ураження шийних нервових сплетінь).
- Остеохондроз шийного відділу хребта.
- Невропатія нервів руки.
- Міозит.
- Посттравматичні зміни.
- Атеросклероз судин верхніх кінцівок.
- Полінейропатія (пов’язана з супутніми захворюваннями, такими як цукровий діабет, артеріальна гіпертензія).
- Зміни в суглобах (артрит, артроз і так далі).
- Поява трофічних виразок.
- Психогенний біль.
Необхідно налаштувати особа, яка доглядає за пацієнтом, і самого пацієнта, що лікування наслідків інсульту як основних, так і супутніх вимагає наполегливої і тривалої праці. Одужання залежить не тільки від препаратів, призначених лікарем, а й від самого пацієнта.
Пропонуємо ознайомитися: РЕГ судин головного мозку – що це таке і коли призначається
Якщо у пацієнта виникає біль в руці після інсульту, ні в якому разі не можна посилатися на те, що вона пройде сама, при відвідуванні лікуючого невролога необхідно повідомити про це, щоб провести діагностику виникнення болю, встановити причину, отримати адекватне лікування і поліпшити якість життя пацієнта .
Додатково може знадобитися проведення додаткових лабораторних та апаратних досліджень. Підходи спрямовані на оцінку структури і стану кори головного мозку, виявлення вогнищ проблем. Підвищеної інформативністю відрізняються такі підходи, як МРТ і КТ.
Підбором лікарських препаратів при будь-якому вигляді болів в кінцівках після перенесеного інсульту займається невролог. Спроби заглушити неприємні відчуття за допомогою анальгетиків, спазмолітиків і НПЗЗ загрожують розвитком у хворого побічних ефектів і посилюванням ситуації. Одними лише ліками профільна терапія не обмежується. Вона повинна бути різноспрямованою і повною.
Медикаментозне лікування центральних болів:
- антиконвульсанти – знімають больові відчуття, підвищують якість життя хворих ( «Прегалбін»);
- антидепресанти – знімають напругу, повинні бути призначені відразу після появи болів ( «амітриптилін», «Сімбалта»);
- опіоїдні анальгетики – при крайньому ступені вираженості больового синдрому.
Перераховані групи препаратів застосовуються в комплексі. Тривалість терапії залежить від специфіки ситуації та ефективності підібраних засобів. Профільний курс може становити від 3-4 тижнів до 2 місяців і навіть довше.
При паретичних болях лікування також має бути комплексним і систематичним. Порушення схеми прийому препаратів або відмова від якихось моментів терапії загрожує переходом м’язів в спастичний стан, виправити яке практично неможливо. При такому діагнозі антиконвульсанти і антидепресанти доповнюються прийомом міорелаксантів. Це дозволить привести м’язи в розслаблений стан і зменшити больовий синдром.
Народні засоби
Методи купірування болів зі сфери нетрадиційної медицини здатні дати стійкий позитивний ефект. Вони також повинні бути узгоджені з лікарем. Прийом продуктів і проведення маніпуляцій необхідно виконувати строго по графіку. Тривалість курсів в середньому становить від 2 до 6 місяців.
Рецепти народної медицини при болях в кінцівках після ГПМК:
- настойка конюшини – взяти склянку суцвіть лугового конюшини, промити і просушити, викласти в літрову банку. Залити масу горілкою або 40% медичним спиртом, герметично закрити. Заготівлю настоювати 2 тижні в темному прохолодному місці. Процідити склад, віджати густу частину і розмішати. Приймати по чайній ложці в день після одного з прийомів їжі. Потрібно пройти 3 курсу по 30 днів, з перервою між ними в 10 днів;
- спиртова мазь – на 2 частини нерафінованої олії взяти 1 частину горілки або 40% медичного спирту. Змішати компоненти і використовувати як мазь при проведенні масажу ураженої кінцівки до 2 разів на добу. За такою ж схемою можна застосовувати лаврове масло в чистому вигляді;
- лікувальні ванни – взяти 3 склянки шавлії, чистотілу, хвої або шипшини (на вибір), викласти в банку обсягом 3 л. Залити заготовку окропом і настояти в теплому місці під кришкою 1 годину. Склад процідити, віджати густу частину. Рідина влити в ванну для купання потерпілого від інсульту. Маніпуляцію проводити протягом 10 купань хворого, після чого зробити перерву в 3-5 купань і повторити курс.
Підходи, засновані на застосуванні натуральних компонентів, здатні стати причиною алергічних реакцій. По ходу їх застосування рекомендується стежити за загальним станом пацієнта і при необхідності вносити корективи в схему терапії.
ЛФК та масаж
Максимальний ефект при лікуванні болів у кінцівках можливий тільки за умови включення в схему прийомів фізіотерапії. Для отримання сеансів ЛФК та масажу пацієнта не обов’язково відвозити до профільних фахівців. Значну частину заходів можна проводити в домашніх умовах зусиллями близьких людей потерпілого. Прийоми ЛФК складаються з ряду простих вправ, кожне з яких слід виконувати щодня, роблячи не менше 50 повторів.
Пропонуємо ознайомитися: Препарати для підвищення гемоглобіну в крові
Для проведення гімнастики потерпілий від ГПМК повинен перебувати в положенні лежачи на спині:
- плавне згинання та розгинання рук в ліктьових суглобах;
- згинання рук в ліктях і їх витягування над головою;
- випрямлення рук і їх розведення в сторони, підйом над головою;
- згинання та розгинання кистей;
- стискання і разжимание куркулів;
- обертальні рухи великими пальцями рук;
- підйом рук, витягнутих уздовж тіла;
- згинання та розгинання ніг в гомілковостопних, колінних і тазостегнових суглобах.
Масаж рук і ніг показаний при підвищеному тонусі мускулатури. Працювати необхідно не тільки з ураженої частиною тіла, але і зі здоровою. Це прискорить розвиток позитивної динаміки, позбавить від неприємних відчуттів, підвищить функціональність кінцівок і наблизить момент максимального відновлення організму.
Правила проведення масажу при болях в руках і ногах:
- до процедур приступають не пізніше, ніж на 4-у добу після ішемічного удару і на 7-е після геморагічного;
- мінімальна тривалість курсу – 15 сеансів. Після закінчення лікування показано ще не менше 1-2 профілактичних підходів;
- по можливості сеанси проводять щодня. Виняток становлять дні, коли больовий синдром сильно виражений і не дозволяє пацієнтові розслабитися.
На початковому етапі ступінь впливу на уражену кінцівку повинна бути мінімальною. Навантаження збільшують поступово, підвищуючи інтенсивність занять, їх тривалість, коректуючи набір вправ. Відсутність позитивної динаміки в перші дні після початку терапії не є сигналом до перегляду схеми лікування. Іноді доводиться витратити не один тиждень, щоб домогтися позитивних зрушень.
Біль в кінцівках після інсульту – серйозне і неприємне ускладнення. Воно здатне доставити потерпілому чимало неприємних хвилин і стати провокатором психоемоційних порушень. Боротьбу з такими проявами слід починати якомога раніше і вести під контролем професіонала. Неправильне лікування паралізованих кінцівок загрожує перманентним зниженням функціональності частин тіла або їх повною бездіяльністю.
Види болю, їх причини та характеристики
Існують наступні види болю після інсульту:
- центральний;
- периферичний;
- місцевий (болі в такому випадку мають несвязанное з інсультом походження).
Центральна
Нейропатическая біль при інсульті виникає на тлі порушення кровопостачання деяких структур головного мозку. Неприємні відчуття мають різну ступінь вираженості і характер. У паралізоанних кінцівках після інсульту з’являються поколювання, печіння, що тягнуть болі або парестезії. Тривалість нападу також буває різною.
периферична
Больові відчуття в руці периферичного характеру виникають через 4-5 тижнів. Болі вважаються ознакою відновлення функцій м’язів кінцівки. Чому з’являються неприємні відчуття: при інсульті порушується передача імпульсів в м’язово-зв’язкові структури, а в відновлювальний період мозкові сигнали починають надходити знову. М’язові скорочення супроводжуються інтенсивним болем.
повторні інсульти
Головна небезпека транзиторної атаки – це високий ризик подальшого інсульту. У 25% пацієнтів в найближчі 3 місяці розвивають серйозні ускладнення. У рідкісних випадках з’являються серцеві проблеми: аритмія, серцева недостатність, стенокардія.
Існує шкала оцінки тяжкості ТІА. По ній можна оцінити ризик розвитку повторної судинної катастрофи.
| вік | Старше 60 років |
| анамнез | Повторна атака або цукровий діабет |
| Артеріальна гіпертензія | понад 140/90 |
| клініка | Односторонній парез верхньої кінцівки або ізольована втрата мови або тривалість симптомів понад 10 хвилин |
| нейровізуалізація | Зміни на КТ і МРТ |
| Етіологія | Атеросклероз великих магістральних судин |
Кожна ознака з таблиці оцінюють в один бал. Чим їх більше, тим вище ймовірність розвитку повторної атаки або інсульту. Достовірних способів зменшення цього ризику не існує. Як показують сучасні дослідження, корекція ліпідного спектра, артеріальної гіпертензії, цукру не дає гарантій. Можливість рецидиву залишається високою.
Як уникнути інсульту?
Попередження інсульту (і його повторення) полягає в правильному режимі праці та відпочинку, раціональне харчування і врегулювання сну, нормальному психологічному кліматі в сім’ї і на роботі, своєчасному лікуванні атеросклерозу, ішемічної хвороби серця, гіпертонічної хвороби.
Суттєву допомогу можуть надати ліки, що поліпшують мікроциркуляцію судин, а також попереджають гіпоксію (кисневе голодування) головного мозку. Одним з таких засобів є болюси Хуато – сучасний ноотропний фітопрепарат, що володіє клінічно підтвердженою здатністю ефективно відновлювати обмін в ділянках мозку, пошкоджених в результаті інсульту, ішемії судин, перевтоми або травми.
Отже, основні напрямки профілактики і лікування судинних патологій мозку – усунення причин недостатнього кровопостачання, медикаментозне вплив на мозковий метаболізм і, нарешті, індивідуальне симптоматичне лікування (лікувальна фізкультура; фізіо- та психотерапія).
Комплексні профілактичні заходи зменшують захворюваність інсультом майже наполовину, а своєчасне і правильне лікування значно підвищує шанси хворого повернутися до повноцінного життя.
Юлія Мікоян, сайт «Інсульт.ру».
Роль занять ЛФК

В результаті інсульту наслідки можуть бути непередбачуваними. У цей самий період можуть спостерігатися не тільки порушення мови і зниження розумових функцій, але і тремор під час рухів. Ні ймовірності того, що хворий, не отримуючи додаткової допомоги, зможе самостійно відновити втрачені ним до хвороби функцій.
Тому під час лікування, важливим, значенням для багатьох пацієнтів стає застосування препаратів для зниження згортання, контролю тиску, в тому числі і фізичні заняття, що покращують рухливість суглобів рук і ніг. Не приступайте до виконання вправ без консультації фізіотерапевта. Адже тремор і оніміння рук у кожного проявляється по-різному.

Після інсульту потерпілий ще протягом тривалого часу може відчувати, як у нього трясеться ліва або права рука. У тому числі і слабке оніміння рук, і тремор в ногах при його пересуванні.
Щоб знизити парез з паралізованою боку тіла, для хворих, які перебувають в комі вправи не протипоказані. Вони не повинні бути надто інтенсивними, а проходити в більш пасивній формі. Вправи сприяють усуненню пролежнів і атрофії нижніх кінцівок.
Якщо сталася біда
Лікування інсульту – справа рук лікарів: невропатологів, реаніматорів, іноді нейрохірургів. Від того, як швидко воно розпочато, часто залежить життя хворого.
Негайно викликайте швидку медичну допомогу в разі інсульту!
Неврологічна бригада швидкої медичної допомоги проведе комплекс лікувальних заходів, спрямованих на підтримку серцево-судинної системи, органів дихання.
У перші три-п’ять днів після інсульту бажано перебування хворого в нейрореанімаціі, відділенні інтенсивної неврології або гострому інсультному відділенні. Тут буде ретельно контролюватися стан серцево-судинної і дихальної систем організму, лікарі відкоригують водно-електролітний баланс, будуть боротися з набряком мозку, що виникають навколо інсультного вогнища.
У спеціалізованому стаціонарі хворий проводить перші два-чотири тижні.
На першій-другій тижня, з дозволу лікаря починають робити хворому масаж, займатися з ним лікувальною гімнастикою, дихальними вправами, заняттями з відновлення мови. Ранній початок реабілітаційної терапії дуже важливо, так як в цьому випадку хворі не звикають перебувати в залежності від оточуючих, вчасно набувають навичок самообслуговування.
Після виписки хворий повинен спостерігатися дільничним неврологом за місцем проживання. Медиками розроблено програму поетапної адаптації людини, яка пережила інсульт, до домашніх умов. Слідуючи їй, можна допомогти пацієнтові поступово повернутися до нормального активного життя.
До змісту
Запобіжні заходи для дачників
У літні спекотні дні небезпека отримати інсульт зростає. Особливо це стосується тих, хто багато часу проводить на садовій ділянці. Для того щоб захистити себе від можливого інсульту, фахівці радять:
- Виключити перебування в нахиленому положенні, вниз головою.
- Для робіт на землі сідати на лавочки, синтетичні подушки, землю, вибирати положення на колінах / на корточках – до речі, продаються комфортні наколінники саме для таких випадків.
- Чи не перегріватися на сонці. У спекотну погоду вибирати для робіт в саду ранок і вечір, тобто час до 11 і після 16 годин.
- Чи не нехтувати головними уборами.
Крім інформаційної та медичної допомоги, фонд ОРБИ надає людям, які перенесли інсульт, та членам їх сімей психологічну підтримку. Серед родичів популярні групові скайп-консультації, на яких людина не тільки отримує допомогу фахівця, а й спілкується з людьми, які потрапили в таку ж життєву ситуацію.
У діалозі в скайпі Ніна, Галина та Сергій обговорюють погоду в своїх містах, діляться фотографіями домашніх вихованців, квітів на балконі і улюбленими віршами класиків, часто сумними – під настрій.
– Само собою так відбувається, що коли в родині таке горе трапляється, скорочується коло спілкування. З тими людьми, з якими раніше спілкувалися, не виходить продовжувати спілкування, тому що все змінилося. А тут люди дуже добре тебе розуміють і сам психолог знає нашу ситуацію. Багато моральної підтримки, ситуації скрупульозно розбираємо, просто навіть маємо можливість висловитися – це теж важливо, – розповідає Галина Удоденко.
Чоловік Галини переніс інсульт двічі – в 2009 і в 2010 році. Відновити рухові функції вдалося, але виникли проблеми з пам’яттю, і з кожним роком ситуація погіршується.
– Раніше я була з цим один на один, а тепер є група і я розумію, що не одна. Психологічна підтримка особливо потрібна родичам. Люди, які перенесли інсульт, не завжди усвідомлюють наслідки. У мене є знайома, яка 18 років тому перенесла інсульт, у неї погано працюють руки, ноги, але відмінна пам’ять і вона все розуміє.
Отримати психологічну допомогу у звичайній лікарні невеликого міста практично неможливо, тим цінніше для Галини, Сергія, Ніни та десятків інших людей можливість, яку надає фонд ОРБИ.
Чим небезпечний мікроінсульт?
За світовою статистикою захворюваність мікроінсультом становить 50-100 чоловік на 100 тисяч населення. У України в обласному місті кількість реєстрованих патологій наближається 25-27 на 100 тисяч. Варто припустити, що реальна цифра набагато більше. Чим небезпечне ігнорування симптомів ТІА?
Віддалені наслідки хвороби виражаються в зміні самопочуття і погіршення якості життя. Після атаки може бути порушений сон, з’являються незрозумілі головні болі і запаморочення. Для мікроінсульту не характерні паралічі і парези. Але м’язи на кінцівках стають млявими і погано слухаються. ТІА чревата ускладненим перебігом соматичної патології (артеріальної гіпертензії, цукрового діабету).
Серйозні наслідки хвороби:
- Ризик повторного інсульту в перші 48 годин;
- Небезпечна ситуація може спостерігатися ще 3 місяці;
- Після атаки можуть розвиватися інфаркти, важкі аритмії, тромбоемболічнізахворювання.
Чи може інсульт пройти непомітно?
На жаль, зберігається висока ймовірність «німого» інсульту. При цьому пацієнти похилого віку відзначали у себе схожі з ТІА симптоми, перенесені в минулому, в 50% випадків. Крім того, при випадковому МРТ скануванні виявляють вогнищеві ураження мозку без анамнезу в 10% випадків.
Які симптоми характерні для «німих» інсультів?
- Втрата зору на одне око (тривалістю менше 5 хвилин);
- Короткочасний параліч м’язів обличчя або кінцівок;
- Провали в пам’яті, амнезія;
- Порушення мови терміном не більше 30 хвилин.
Як видно, симптоми короткочасні. Крім того, клінічна картина не призводить до серйозного зниження функцій, тому хворі можуть не звернути на це увагу. Однак, фахівці не повинні ігнорувати такі короткочасні симптоми. Обов’язкова госпіталізація і подальше обстеження.
Мікроінсульт на МРТ
В першу чергу проводять сканування головного мозку. На МРТ транзиторні атаки тривалістю менше 60 хвилин непомітні. Короткочасні порушення кровопостачання не призводять до загибелі клітин. А це означає, що томограма буде без змін.
Але от якщо ТІА триває до доби, можна виявити дрібні інфаркти в мозковій речовині. Як правило, вони розташовуються в басейні артерії, в якій відбулися змін. МРТ з контрастуванням судин дає можливість встановити більш точний діагноз і запобігти наслідкам інсульту.
Зміни вітальних функцій
Чи може мікроінсульт вкорочувати життя? Безумовно, лікарі відзначають негативний вплив ТІА на ці терміни. Є безліч чинників, від яких залежить прогноз:
- Вік пацієнта (група ризику – особи старше 50 років);
- Високий рівень холестерину;
- Артеріальна гіпертензія (з цифрами вище 140/90);
- Погано контрольований цукровий діабет.
Ризик повторного інсульту особливо великий при наступному протіканні ТІА:
- З цефалгией;
- З мігренню і аурою;
- Що триває більше однієї години;
- З паралічем або парезом верхньої кінцівки.
Скільки живуть після мікроінсульту?
Тривалість життя після ТІА – це невірний критерій. Слід оцінювати можливість розвитку подальших подій (великого інсульту, тромбоемболічних змін). На ці загрози лікарі можуть вплинути, призначаючи медикаментозне лікування, а сам пацієнт повинен поміняти спосіб життя. У цьому випадку прогноз буде сприятливим.
А ось після гострого порушення мозкового кровообігу (ГПМК) життя хворого коротшає. З 100 чоловік близько 40 помирає в перший місяць після ГПМК. Більше половини стають інвалідами. Після року 30% хворих помирають, які перенесли ГПМК, 25% непрацездатні. І тільки 45% повертається до нормального життя.
Що можна або не можна робити після мікроінсульту?
Транзиторна ішемічна атака – це «червоний прапор». Наш організм сигналізує про те, що є проблема. І вона може закінчитися фатально. Чого не можна робити після мікроінсульту?
- Думати, що «якщо пройшло – то це не серйозно»;
- Під час нападу залишатися вдома;
- Відмовлятися від госпіталізації після огляду лікаря;
- Ігнорувати хронічні захворювання;
- Продовжувати жити зі шкідливими звичками, ожирінням;
- Починати щоденні тренування без консультації лікаря;
- Відмовлятися від медикаментозної терапії.
Що потрібно робити відразу після ТІА?
- Пройти обстеження у профільному відділенні;
- Відвідати фахівців з хронічним соматичним захворюванням (кардіолога, ендокринолога) для корекції лікування;
- Відмовитись від шкідливих звичок;
- Збільшити фізичну активність;
- Скинути зайву вагу;
- Переглянути режим харчування;
- Зменшити рівень стресу.
Популярні питання і відгуки
У цьому розділі розберемо актуальні теми, які хвилюють пацієнтів після хвороби. Адже в умовах сучасної медицини лікар не завжди встигає дати всю необхідну інформацію. Тим часом ТІА – це загрозливий стан. Воно вимагає корекції побуту і поведінки.
Чи можна народжувати після мікроінсульту?
Якщо мова йде про самостійні пологи, то немає. Адже організм матері відчуває колосальний стрес. Тому якщо атака сталася під час вагітності, то лікарі рекомендують операцію «кесарів розтин». Це програмований втручання, при якому загроза для мами і малюка зведена до мінімуму.

Факт! Найчастіше мікроінсульт при вагітності трапляється на тлі антифосфоліпідного синдрому. Жінка повинна бути додатково обстежена. Весь термін їй проводиться терапія НМГ (фрагмін).
Чи можна працювати після мікроінсульту в нічну зміну?
Безсонна ніч – це стрес для організму. Адже природа задумала нас «денними тваринами». І значить, все гормони нашого тіла працюють в залежності від активності сонячного світла. Тому після важкої хвороби, якою і є транзиторна атака, не слід створювати зайве навантаження. Робота по ночах – це те, чому слід відмовитися в найкоротші терміни після мікроінсульту.
Чи видається лікарняний при мікроінсульт і на який термін?
Ішемічна атака є гострим станом і вимагає термінової госпіталізації. Лист непрацездатності буде виданий на весь час перебування в стаціонарі. Після обстеження і купірування симптомів пацієнта виписують під спостереження дільничного невролога. Лікарняний до цього моменту закривають, адже ознаки атаки оборотні і не призводять до неврологічного дефіциту.
Але саме лікуючий лікар оцінює тяжкість стану пацієнта після виписки. Якщо зберігаються несприятливі симптоми, які не дозволяють виконувати роботу, то лікарняний може бути продовжений.
Увага! Лист непрацездатності не видається для проведення обстежень.
інвалідність
Функції організму повністю відновлюються після 24 годин після атаки. В іншому випадку слід переглянути діагноз пацієнта. Тому про призначення групи інвалідності не йдеться.
Гострі стани не є показанням для направлення на медико-соціальну експертизу. Однак, часте їх повторення повинно бути відображено в посильному аркуші, коли хворого здійснюють огляд по супутнім хвороб.
Чи можна після мікроінсульту літати на літаку?
Будь-яке перевантаження і стрес небажані для пацієнта в гострому періоді. Зазвичай він триває 3-4 дні. Це час краще провести в стаціонарі під наглядом лікарів. А через тиждень після виписки хворий може повернутися до повсякденних справах і зробити переліт (при стабільному стані).
Після мікроінсульту скільки тримають в лікарні?
Тривалість госпіталізації залежить від стану пацієнта. Якщо напад короткочасний, а лікарі провели комплекс обстежень протягом доби, то чи не хворого не будуть затримувати довше 48 годин. Але в реаліях сучасних лікарень госпіталізація займає 3-5 днів.
Транзиторна атака – це починається інсульт.Саме так слід оцінити цей стан. А ось як вона закінчиться, залежить тільки від хворого. Не нехтуйте госпіталізацією і будьте уважні до свого здоров’я!
Лікування ішемічного інсульту та його наслідків
Лікування ішемічного інсульту після стабілізації стану пацієнта комплексне, включає медикаментозну терапію, оксигенотерапію, дієтотерапію, масаж, пасивну і активну лікувальну гімнастику, профілактику пролежнів.
Можливість відновлення втрачених або порушених внаслідок ішемічного інсульту функцій залежить від того, наскільки пошкоджений мозок.
Терапія направлена на відновлення пошкоджених функцій і запобігання розвитку ускладнень (пневмонії, інфекційних захворювань сечовидільної системи, тромбоутворення і ін.).
Захворювання вимагає обов’язкового проведення заходів реабілітації, що підвищує можливість уникнути рецидивів патології. Реабілітаційні заходи починають з того моменту, як життя пацієнта виявляється поза небезпекою. Реабілітація можлива як в домашніх умовах, так і в спеціалізованих центрах. Якщо вдома немає можливості здійснювати постійний догляд, рекомендується віддавати перевагу останнім.
Незалежно від того, де проходить реабілітація, її план підбирається кожному пацієнту індивідуально, він вимагає неухильного виконання всіх приписів і щоденної роботи над відновленням втрачених функцій.
Адекватна реабілітаційна програма, корекція способу життя, дозволяють з максимальною швидкістю і ефективністю усунути ускладнення ішемічного інсульту.
причини
ТІА (код за МКХ-10 – G45.9) – це стан, який можна назвати «тимчасовим інсультом», оскільки його симптоми зникають протягом 24 годин після початку хвороби. Розлад викликається серйозними гострими дефектами в певних частинах мозку. Найчастіше мова йде про емболізації шматочка згорнутої крові в артерії, що призводить до звуження просвіту. ТІА – це короткочасний стан, що проходить після відновлення кровотоку в усіх артеріальних гілках. Отже, людина може не помічати або не надавати особливого значення симптомам інсульту на ногах.
Причини мікроінсульту:
- атеросклероз;
- серцево-судинні захворювання;
- високий кровяний тиск;
- часті мігрені;
- високий рівень холестерину;
- діабет;
- зайва вага;
- куріння;
- відсутність руху, фізичної активності;
- надмірне вживання алкогольних напоїв.
Причини і провокуючі фактори інсульту
Причини інсульту загальновідомі і в більшості випадків їх можна запобігти або контролювати чинники способу життя або захворювання їх викликають. Фактори ризику включають в себе:
- хвороби серця;
- захворювання сонних артерій;
- гіпертонія і злоякісна гіпертонія;
- високий рівень холестерину, жиру і тригліцеридів;
- цукровий діабет;
- розлади згортання крові і інфекції;
- обструктивного апное уві сні;
- надмірна вага або ожиріння;
- сидячий образ життя;
- надмірне напруження (стрес);
- зловживання наркотиками або алкоголем.
Профілактика інсульту вимагає коригування способу життя, а також хорошою медичної допомоги, спрямованої на виявлення і регулювання станів здоров’я, які, як відомо, призводять до захворювання.
Пошкодження головного мозку в наслідок інсульту є результатом ряду біологічних подій, що відбуваються, коли не вистачає достатнього кровопостачання області мозку. Приплив крові до мозку життєво важливий, тому що кров містить кисень і поживні речовини, необхідні для нормальної роботи кожної клітини мозку.
Навіть декількох хвилин перерваного кровотоку досить, щоб викликати пошкодження мозку.
Як відновитися після інсульту?
Які рекомендації дає лікар після транзиторної атаки? Людини з ТІА виписують з лікарні на 3-4 добу. Але тільки в разі низького ризику повторного нападу. Що необхідно для повноцінного відновлення?
- Пройти дообстеження, якщо в стаціонарі все не виконали. Обсяг дослідження підкаже лікуючий лікар;
- Відмовитись від шкідливих звичок. Це важливий фактор ризику, від якого пацієнт здатний позбутися самостійно;
- Нормалізувати харчування. Виключити з раціону жирне і оброблене м’ясо, додати овочі і фрукти. Відмовитися від їжі поза домом;
- Додати фізичної активності (щоденні прогулянки, ЛФК та гімнастика, заняття в тренажерному залі);
- Нормалізувати психічний стан. При необхідності звернутися до психотерапевта;
- Навчитися справлятися зі стресом (йога, медитація, творчість, спілкування).
Спорт після мікроінсульту
Спортивний режим незв’язаних з фізичним здоров’ям. Тому пацієнту після нападу рекомендується обмежити активні тренування. Однак, не варто забороняти ходити в тренажерний зал і давати навантаження. Для цього важливо ретельно стежити за самопочуттям. Актуально використовувати допомогу інструктора або тренера з досвідом роботи при такій патології.
Отже, навантаження після мікроінсульту повинна бути легкою. Вправи спрямовані на розробку кінцівок, якщо була втрата функції. Поступово вводяться кардіотреніровки. Але умовою є строгий моніторинг пульсу і артеріального тиску. На заняттях неприпустимо надмірне стомлення. Після роботи в тренажерному залі пацієнт відчуває приємну втому, але не занепад сил.
Крім залу для відновлення, підходить плавання, скандинавська ходьба, велосипед. Звичайно, варто віддавати перевагу улюбленому виду активності. Але перед заняттям необхідно проконсультуватися з лікарем про наявність протипоказань.
зарядка
Зарядка – це прекрасний спосіб для початку дня. При перенесеному мікроінсульт така активність принесе масу користі. Комплекс вправ покращує циркуляцію крові, сприяє швидкому пробудженню і піднімає настрій. Для зарядки підходять будь-які стандартні вправи. Основні принципи:
- Щоденне їх виконання;
- Контроль самопочуття;
- Обмеження за часом (не більше 10-15 хвилин).
Закріпити корисну звичку допоможе музика, спільні заняття (з близькими або друзями), довгострокова оцінка результату.
дієта
Як правило, мікроінсульт – це показник неправильного харчування. Які харчові продукти варто прибрати з раціону, а які треба додати? Розповімо про це докладніше.
| Можна, можливо | Не можна або обмежити |
| Хліб з висівками (покращує травлення, містить вітаміни групи В) | Здобу краще мінімізувати |
| Молоко і кисломолочні продукти (джерело кальцію і білка) | Солодкі йогурти, десерти (містять багато калорій) |
| Рибу червону і білу | Не варто захоплюватися жирними сортами, використовувати рибу в засоленном вигляді |
| Овочі, фрукти, ягоди, зелень | Краще сезонну, не варто захоплюватися картоплею |
| Індичка, кролик, курка, телятина | Баранина, яловичина, свинина, перероблене м’ясо (копчення, ковбаси, сосиски) – неконтрольований джерело солі |
| Солодощі – пастила, зефір, домашні джеми, пісне печиво | Шоколад, випічка, кондитерські вироби |
| Крупи, горох, сочевиця, квасоля |
приклади меню
Покажемо, як правильно і різноманітно харчуватися після мікроінсульту.
сніданок
- яйце
- Каша з фруктами
- Чай з молоком
обід
- Суп-пюре з гарбузом
- Салат із капусти
- Запечена грудка індички з соусом
- Компот із сухофруктів
вечеря
- відвареної судак
- Часточки картоплі, запечені з травами
- Морс з ягід
- Алкоголь, кава
Після транзиторної ішемічної атаки слід дотримуватися деяких обмежень. Але напад не повинен робити життя нестерпним. Тому відмова від улюблених напоїв досить умовний. Кава і алкоголь – це речовини, які здатні підвищити тиск. Крім того, вони мають дегидратирующим дією – зменшують кількість води в організмі.
Чи варто відмовлятися від кави? Виняток напою з раціону не потрібно. Але необхідно серйозно обмежити його тим, хто випиває по 6 кухлів за день. Після мікроінсульту діє принцип «розумного споживання». Одна-дві кружки еспресо вранці нікому не шкодить. Важливо пам’ятати, що після кави варто випити склянку чистої негазованої води.
Факт! А ось від алкоголю слід утриматися. Особливо від міцних і солодких напоїв. Припустимо вживати не більше 100 мл червоного сухого вина кілька разів на тиждень.
Народні засоби
Людям, у яких після нападу погано регулюється тиск, підходить чай з плодами калини. Напій краще готувати зі свіжих ягід, а й сухі також використовуються для заварки. Чайну ложку сировини залийте окропом. Через 20 хвилин теплий настій слід пити. Бажано використовувати в другій половині дня.

При апатії і депресії після мікроінсульту підходить мордовник. У ньому міститься речовина ехінопсин, який служить стимулятором нервової системи. Беремо подрібнене насіння рослини (1 чайну ложку) і в термосі заливаємо 300 мл окропу. Після 2 години відстоювання розчин п’ють по 2 столові ложки в день. Курс лікування не менше 14 днів.
ліки
Терапію гострої фази при ішемічній атаці проводять в стаціонарі. Це лікування, спрямоване на поліпшення реологічних властивостей крові, контроль тиску, для захисту головного мозку. Після обстеження та виписки пацієнт отримує рекомендації від лікуючого лікаря. Список препаратів залежить від тяжкості стану.
В домашніх умовах
Що приймати після транзиторної ішемічної атаки будинку? Як довго слід проводити таку терапію? Докладно розповімо про режим дозування і прийому лікарських засобів. Але слід пам’ятати, що терапію призначає тільки лікар після дообстеження. Самолікування неприпустимо.
- Антиагреганти і коагулянти. При ішемічної атаки людині зі стенозами судин шиї і мозку рекомендують пити Кардіомагніл (ацетилсаліцилову кислоту). При ускладненою патології серця (фібриляція передсердь) йому рекомендують антикоагулянти (варфарин, ривароксабан, прадакса). Дозу встановлює лікар;
- Високий рівень холестерину і ліпопротеїнів низької щільності змушує терапевта призначати статини (аторвастатин, розувастатин). Зазвичай препарат п’ють один раз в день;
- Після ТІА у гіпертоніків слід переглянути схему лікування артеріальної гіпертензії;
- Обов’язкова цукрознижувальна терапія при діабеті.
Захист мозку від ішемічного впливу – це спірне розділ в медицині. Більшість препаратів не мають доказової бази. Але вітчизняна медицина активно використовує Емоксипін, церебролізин, мексидол, пірацетам. Якщо лікар рекомендує продовжити їх прийом в таблетованій формі, слід виконувати його інструкції.
зниження ризиків
Харчування у людей, що знаходяться в групі ризику по інсульту, має бути насичене овочевими стравами, щоб знижувати рівень холестерину в крові і можливість їх відкладення на стінках судин. Ягоди і фрукти знижують ймовірність повторного нападу на 25% за рахунок міститься в них калію, який корисний і для роботи серця.
М’ясні страви краще замінити рибними. Спосіб приготування – гасіння або варіння з невеликою кількістю солі.
Білу муку не використовувати, так як вона гірше перетравлюється організмом. Цільнозерновий хліб або розпарені висівки – альтернатива білому хлібу. Можна використовувати кукурудзяну або вівсяну муку.
Важкі фізичні навантаження після інсульту потрібно виключити. Корисними будуть піші прогулянки і легка гімнастика на повітрі.
Для лікування захворювань обміну речовин звертаються до профільних фахівців. Отримані рекомендації дозволять підтримувати інші органи і системи, які впливають на стан судин і їх прохідність.
Причини зниження рухливості
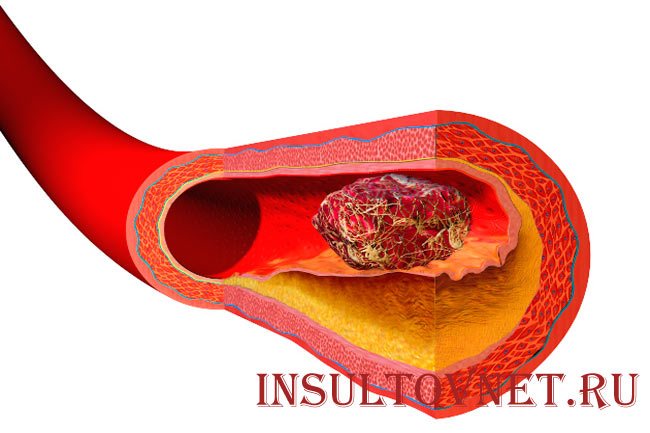
Різкий тремор і оніміння в тілі, насторожують кожного, особливо якщо це стосується близьких людей. Такі причини можуть бути пов’язані з виникненням транзиторної ішемічної атаки або настанням ішемічного інсульту, які лікар визначає за такими ознаками:
- Атеросклероз артерій головного мозку.
- Утворення тромбів в крові серця.
- Розширення вен нижніх кінцівок, є ймовірність фрагментації, що відокремилися нарости на кровоносних судинах можуть потрапити в загальний кровотік, не дозволяючи крові нормально пересуватися по судинному руслу.
- Післяопераційного втручання в районі сонної артерії або травм шийного відділу, а також внаслідок остеохондрозу.
- Нестабільність в показниках артеріального тиску.
- Висока тромбоутворення.
Основні ознаки
Варто розуміти, що самостійно розпізнати інсульт досить непросто, тому як він відрізняється досить слабкими симптомами. Нерідко люди переносять хворобу на ногах, а негативні прояви пояснюють втомою і загальною слабкістю організму. При цьому важливо пам’ятати, що чим раніше вдасться розпізнати патологію, тим швидше вдасться позбутися від негативних наслідків.

Перші симптоми виникають після того, як пройде близько п’яти хвилин після ураження мозку. При цьому негативні прояви можуть тривати близько доби. При цьому конкретні прояви залежать від того, в якій частці голови відбулося порушення кровотоку.
Головні симптоми, які відзначаються в лобній ділянці мозку. По-перше, загальна слабкість, невпевненість рухів, значне зниження м’язової сили. Людині може здаватися, то під час ходьби його похитує, при цьому складно будь-яким чином виправити ситуацію.
Мовні труднощі, які проявляються незначно. Може бути складно підібрати конкретні слова, щоб описати ситуацію або виразити будь-яку іншу думку. Іноді жінка може використовувати неправильні відмінки і відмінювання слів.

Зміна моделі поведінки: пацієнтка може бути занадто веселою, жартівливою або навпаки відчувати напади люті. Також вона може страждати від апатії і бути байдужою до оточуючих подією. Проблеми з нюхом. Може значно порушитися сприйнятливість до запахів. При цьому, як правило, страждає тільки одна ніздря.
Якщо порушена буде тім’яна частка, тоді можна побачити такі негативні зміни:
- Труднощі з читанням і письмом, через які жінки стає важко займатися звичними справами. Також стає важко вважати числа, тому як втрачається подібна здатність.
- Може значно втратитися чутливість, тобто, пацієнтці не вдасться з закритими очима на дотик визначити, яким є предмет, холодним або гарячим, гладким або шорстким і т.д.
Буває і таке, що удар доводиться на скроневу частку. Тоді відбуваються провали в пам’яті. Людина може не пам’ятати те, що було зовсім недавно. Також може часто спостерігатися відчуття дежавю. Нерідко присутній шум або дзвін у вухах. Може з’явитися глухота при тому, що раніше не було проблем зі слухом. Також нерідко порушення зачіпає тільки одну сторону, яка буде протилежна області порушення.
Симптоми пошкодження домінуючого півкулі
У правшів, в більшості випадків домінуючим є ліва півкуля, у лівшів – праве. У домінуючому півкулі знаходяться центри мови, т.зв. центри Брока і Верніке. Отже, пошкодження домінуючого півкулі розвиває різноманітні порушення мови. При пошкодженні центру Брока хворий розуміє мову, але йому важко говорити. При порушенні центру Верніке він не розуміє мову, вільно говорить, але його мова зазвичай незрозуміла.
Мовні розлади часто супроводжуються порушеннями читання, письма, розуміння, орієнтації.
Перша допомога і основна терапія
Якщо людині вдалося перенести на ногах, це зовсім не говорить про те, що він не потребує сторонньої допомоги. Хоч симптоми хвороби і проходять досить швидко, але при цьому вони значно погіршують загальне самопочуття. Не у всіх ознаки проходять протягом декількох хвилин, у деяких людей вони можуть зберігатися протягом доби.
При виникненні порушення мозкового кровообігу важливо відразу надати людині першу допомогу, щоб поліпшити його стан.

Варто дотримуватися наступних порад лікарів:
- Важливо забезпечити людині спокій. Його слід покласти на рівну поверхню, при цьому голова має знаходитися вище кінцівок.
- Відчинити вікно. Хворий повинен вільно дихати, тому варто попросити розійтися всіх оточуючих людей. Це дозволить збільшити приплив свіжого повітря до пацієнта.
- Якщо потрібно, варто розстебнути верхні гудзики на сорочці, або розрізати занадто тугий одяг. Це потрібно для того, щоб було простіше дихати на повні груди.
- Не можна дозволяти хворій людині рухатися, навіть якщо йому стало краще. Адже подібні зміни можуть бути тимчасовими і оманливими.
Не потрібно давати людині будь-які препарати, особливо спазмолітики. Вони можуть погіршити стан пацієнта, тому до приїзду швидкої не варто застосовувати медикаменти. Самолікування завжди призводить до негативних наслідків, поетом важливо відразу звертатися до лікарів.

Інсульт – це не обов’язково різкий біль, втрата свідомості і «швидка допомога», не завжди подібні ураження головного мозку ведуть до негайної смерті, як вважають деякі. Іноді вони протікають майже безсимптомно, чоловік або жінка можуть і не підозрювати про свій стан. У той час як інсульт, перенесений на ногах, призводить до серйозних ускладнень.
Як далі розвивається хвороба
Для мікроінсульту характерно те, що симптоми здатні зникати через певний час. Саме тому людині поступово стає краще, а стан повертається в норму протягом декількох хвилин або годин. Максимально напад може тривати одну добу.
Незважаючи на те, що симптоми зникають, все одно зберігаються негативні зміни в головному мозку. Пов’язано це з тим, що залишається пошкодження області, викликане порушенням кровообігу.

Людина може скаржитися на такі проблеми:
- Хронічні головні болі. Вони виникають постійно, можуть навіть з’являтися кожен день. При цьому позбутися від них за допомогою звичайних медикаментів вкрай складно.
- Проблеми з пам’яттю. Людина може забути деякі події, особливо ті, які відбулися напередодні. Також буде складніше запам’ятовувати нову інформацію, втрачається здатність до навчання.
- Запаморочення. Вони з’являються досить часто, мають нападоподібний характер.
- Труднощі у вираженні своїх думок. Людині може бути непросто підбирати синоніми, а також характеризувати дії і предмети. Також стає складно вимовляти конкретні слова, може спостерігатися заїкання.
- Підвищена неуважність і проблеми з концентрацією. Через це значно погіршується працездатність.

Якщо у людини виникають вищеописані проблеми, тоді це може говорити про інсульт, перенесеному на ногах. Не всі люди можуть однозначно сказати, чи довелося їм стикатися з нападом. Адже його нерідко плутають зі звичайним нездужання, гіпертонічним кризом, мігренню і алкогольним сп’янінням. При цьому не можна ігнорувати негативні ознаки, які з’явилися досить несподівано.
Такий вразливий мозок
Мозок – унікальний орган, найскладніші функції якого – мислення, пам’ять, мова – власне, і роблять людину людиною. Від зовнішніх впливів ця святая святих надійно захищена черепної кісткою, і тим не менш мозок залишається найбільш уразливим органом людини.
Справа в тому, що для роботи йому абсолютно необхідно безперебійне надходження кисню. Саме тому при зупинці дихання мозок вмирає першим. Вже через 5-6 хвилин клінічної смерті в ньому відбуваються незворотні зміни; перестає існувати особистість.

Мало хто знає про те, що мозок і старіє першим. Вікові зміни обмінних процесів в його тканинах починаються приблизно з 25-30 років. Недарма після тридцяти багато, на щастя, не всі втрачають колишню здатність до навчання і креативність.
Практично кожен стикається і з іншими симптомами старіння мозку. Кому з цілком молодих людей не знайоме тимчасове ослаблення пам’яті, уваги, зосередження; дратівливість і сонливість, викликані, наприклад, стресом в сім’ї або авралом на роботі?
З плином років функціонування мозку поступово сповільнюється: падає швидкість реакції, погіршується координація рухів, йде ясність думки. Заключну стадію цього процесу ми називаємо старечим маразмом і сподіваємося уникнути його або не дожити. Але, на жаль, нерідко робота мозку порушується найнесподіванішим і драматичним чином.
До змісту
Біль у правій руці
Якщо болить права рука після інсульту, це є ознакою центрального больового синдрому і поразки периферійних нервів. Такі наслідки набагато легше повного паралічу і обширного ураження мозку, але вимагають не менше часу на лікування. При інсульті легкого та середнього ступеня тяжкості болю проходять через пару днів. Але якщо больові відчуття залишаються на протязі місяця, то людині потрібно реабілітація та профілактика щоб уникнути повторного нападу.
Симптоми і причини виникнення болю
Основними симптомами ураження кінцівок є біль (ниючий, різка, спазмолітичну), тремтіння, оніміння, параліч, втрата чутливості, проблеми з моторикою і координацією рухів, зниження тонусу м’язів, млявість і відсутність реакції на больові подразники. Больові відчуття можуть розвиватися через ураження центральної нервової системи або периферійних нервів в корі головного мозку. Від тяжкості і області поразки буде залежати складність наслідків. Іноді пацієнти стикаються з паралічем всього тіла, а не тільки кінцівок.
Причини виникнення
Фактори ризику виникнення інсульту і передінсультному стані:
- Гіпертонічна хвороба. Повільно впливає на судини, так як вони постійно піддаються підвищеному тиску, від цього втрачають еластичність і не витримують при черговому стрибку.
- Серцева недостатність. Порушення серцевого ритму сприяють утворенню згустків крові, які, проходячи по кров’яному руслу, блокують судини мозку. Чим більше тромб, тим ширше посудину при закупорці, і тим більше область поразки.
- Порушення процесу розщеплення жирів, утворення холестеринових бляшок і пошкодження ними судин.
- Цукровий діабет, при якому судини стають крихкими і легко пошкоджуються.
- Аневризма. Потоншення стінок судин. При скачках тиску посудину може лопнути, і кров виллється в мозкову речовину.
- Формування згустків через порушення процесу згортання крові.
- Надмірне споживання їжі, яке провокує утворення холестеринових згустків.
- Шкідливі звички – куріння, алкоголь – роблять судини ламкими, сприяють підвищенню тиску і гіпертонії.
- Травми голови, при яких головною причиною є механічне пошкодження судин.
- Стеноз (звуження) артерій головного мозку і шийних артерій.
- Зупинка дихання уві сні більш ніж на 10 секунд.
Похилий вік є обтяжливим фактором при будь-якої причини.
переломи
Найбільш поширені і важкі переломи стегна. Протягом першого року після інсульту вони зустрічаються в 7 разів частіше, ніж у здорових людей того ж віку. Фактори ризику переломів стегна:
- похилий вік;
- остеопенія;
- жіноча стать;
- антикоагулянтна терапія;
- висока ступінь функціонального обмеження.
Переломи найчастіше відбуваються у пацієнтів з такими проблемами, як:
- когнітивні розлади;
- порушення рівноваги;
- судоми;
- синдром одностороннього просторового ігнорування;
- рухові розлади.
Важливо попередити пацієнта про необхідність повідомляти лікаря про будь-яких травмах, поданих. Майже 1/3 хворих повідомляють про наявність болю в перші 3 місяці після інсульту. Біль локалізується в хребті, суглобах і їх оточенні, супроводжується гематомами, головними болями.
Внаслідок травми може також виникнути центральна нейрогенна біль типу геміалгіі.
Центральний прозопареза.

Рис.1. Центральний парез лицьової мускулатури (центральний прозопареза)
Наступним, одним з найбільш частих наслідків є так званий центральний прозопареза, при якому страждає мімічна мускулатура, в результаті чого спостерігається асиметрія особи, як на малюнку 1. При цьому зниження сили спостерігається не в усій половині особи, а тільки в нижній її частині, захоплюючи рот, щоку, губи.
Повіки і очі при цьому паралічі мімічної мускулатури залишаються непорушними, не дивлячись на це перекіс досить помітний і доставляє дискомфорт не тільки під час прийому їжі або рідини. Центральний прозопареза регресує у міру відновлення після інсульту.
При центральному прозопареза утруднені прийом їжі і вживання рідини. Людина відчуває явний дискомфорт при виконанні якихось дій мімічної мускулатурою. Звичні емоції висловлювати складніше, через зниження сили в мімічних м’язах порушується звукообразование і починає страждати мова.
Відчутна незручність приносить сам дефект чисто з косметичної боку. Перекіс особи викликає великий емоційний дискомфорт, особливо при спілкуванні з іншими людьми. Це може стати причиною замкнутості і відреченості від спілкування з іншими і викликати глибоку депресію.
профілактика хвороби
Профілактика мікроінсульту у чоловіків повинна проводитися обов’язково, після нападу, лікування і реабілітації. Також це необхідно для тих, хто відноситься до групи ризику і старше 60 років. Зазвичай мова йде про такі правила і рекомендації:
- правильне харчування і дієта;
- помірні фізичні навантаження, гімнастика;
- масаж;
- прийом медикаментів;
- постійні обстеження у лікаря;
- відмова від куріння і алкоголю;
- відсутність стресів;
- лікування хвороб серця, суглобів і судин;
- нормалізація тиску, цукру в крові;
Зазвичай курс профілактики триває не менше трьох місяців, проводиться під наглядом лікаря і може включати диференційовані методи, які приносять позитивний результат в 80% випадків.
Крім того, схильні до мікроінсульт люди, які зловживають жирною, важкої і солодкою їжею і мають велику кількість зайвої ваги. Тому не зайвим буде переглянути свій раціон і вжити заходів щодо зниження маси тіла.
Особлива обережність важлива для людей, у яких будь-хто з рідних переніс інсульт або інфаркт. Їм слід вкрай уважно поставитися до профілактичних правилам попередження мікроінсульту
Поради різних фахівців з профілактики інсультів сходяться з багатьох аспектів.
Кращий спосіб захисту – це напад. Щоб знизити ризик захворювання цією страшною недугою, необхідно своєчасно проводити ряд профілактичних заходів:
- Контроль артеріального тиску – головне з ряду профілактичних дій. Основна причина мікроінсульту – високий кров’яний тиск, або його різкий стрибок. Тому необхідно стежити за рівнем тиску, щоб не провокувати негативні наслідки;
- Відмова від шкідливих звичок допомагає істотно знизити ризики захворювання;
- Правильне харчування, що не сприяє ожирінню, також входить в число профілактичних заходів;
- Постійні помірні фізичні навантаження допоможуть не тільки зробити тіло сильним і підтягнутим, а й зберегти здоров’я судин головного мозку;
- Зниження факторів, що викликають стреси, і здоровий сон – ще одна запорука успіху в профілактиці мікроінсультів.
реабілітація

Людині після інсульту необхідна постійна допомога з боку медичного колективу, і близьких людей.
Знаючи особливості перебігу інсульту, починайте з найпростіших і нескладних занять. Наприклад, згинання та розгинання рук і ніг в суглобах вгору, вниз, проти годинникової стрілки, так і в протилежну сторону.

Варто враховувати, якщо є надмірне оніміння рук, що супроводжується болем при рухах, то фізичні вправи слід зменшити або ж поміняти на менш активні.
Необхідно постійно хвалити потерпілого за виконане ним заняття, навіть незначні рухи пальців руки. Після відновлення деяких рухів, не потрібно думати, що хворий буде самостійно виконувати зазначені йому вправи. Тому, щоб оніміння рук стало відчуватися в менш вираженій формі, хворому щодня протягом наступних років реабілітації необхідно виконувати будь-які посильні йому вправи.
Медикаментозне лікування больових відчуттів
З огляду на різні механізми виникнення болю, тактика їх лікування буде теж різною. Відповідно до рекомендацій Європейської федерації неврологічних товариств (EFNS), найкращою є фармакотерапія.

При центральній болю в якості препаратів першого ряду (тобто основних) ефективним вважається призначення протиепілептичних засобів і трициклічнихантидепресантів, в якості препаратів другого і третього рядів – наркотичні болезаспокійливі засоби.
Прості болезаспокійливі (парацетамол, аспірин) і нестероїдні протизапальні засоби (диклофенак, індометацин та ін.) При невропатичної болю не призначаються з урахуванням їх неефективності.
Щоб полегшити стан пацієнта при паретичних болях, в першу чергу призначаються міорелаксанти, як додаткові кошти – антидепресанти, протиепілептичні та нестероїдні протизапальні засоби.
Іноді застосовують місцеве знеболення (блокади нервових стовбурів і сплетінь).
Мікроінсульт і його відмінність від інсульту
Важливо не плутати інсульт і мікроінсульт, тому що вони мають загальну природу, але різну симптоматику, наслідки і час перебігу. Зазвичай при інсульті відбувається глобальне і серйозної поразки кори головного мозку, крововилив і розрив судин
Тоді мовна, рухова і психічна функція може бути втрачена безповоротно. Перебіг нападу займає від 24 до 6 годин, а від наслідків можна позбутися без допомоги лікарів.
Важливо і те, що страждають інсультом люди похилого віку або ті, хто схильний до хронічних хвороб серця. Мікроінсульт ж може трапитися навіть у підлітків, при цьому нейрони і нервова система буде порушена лише поверхово, без яскравої симптоматики і серйозних наслідків
Часто хвороба плутають з втомою або ослабленим імунітетом, а прояви зникають самостійно без допомоги лікарів
Мікроінсульт ж може трапитися навіть у підлітків, при цьому нейрони і нервова система буде порушена лише поверхово, без яскравої симптоматики і серйозних наслідків. Часто хвороба плутають з втомою або ослабленим імунітетом, а прояви зникають самостійно без допомоги лікарів.
Але це не означає, що захворювання зникло, тому протягом трьох-шести місяців хворий стикається з парою нових нападів.
Факт: щорічно в України діагностують понад 400 000 випадків інсульту. З них 35% обертаються летальним результатом.
Мікроінсульт є окремим випадком прояву ураження судин мозку. Приставка «мікро» в даному випадку вказує на те, що руйнування зазнали дрібні судини, або ділянки їх скупчення невеликого розміру.
Нерідкі випадки, коли у людини стався мікроінсульт, але залишився непоміченим і недіагностованим вчасно. Але в той же час, оскільки пошкодження при мікроінсульт не є настільки великими, шанси на повне одужання і відновлення при своєчасному лікуванні дуже високі.
періоди відновлення

Реабілітація для хворих на інсульт обов’язково проходить в кілька етапів. Це застосування різних препаратів, що сприяють розщепленню наростів на стінках кровоносних судинах і поліпшення кровообігу в півкулях головного мозку. Також входять різні види застосовуваних вправ для повернення рухів і підвищення чутливості в правій або лівій руці.
Фізична реабілітація після інсульту включає наступні етапи:
- Попросіть хворого подумки з закритими очима уявити стан до хвороби, спробувати подумати про тих рухах, які раніше виконувалися руками без проблем. Пацієнт буде намагатися самостійно рухати кінцівками, потім пензлем, вчитися згинати, розгинати і піднімати руки.
- Слідкуйте за тим, щоб потерпілий виконував вправи якомога точніше.
- Хід вправ можна періодично замінювати на більш складні в залежності від динаміки поліпшення рухливості суглобів. Заняття повинні бути призначені не тільки для розроблення ліктьового суглоба, але і лучезапястного відділу паралізованою руки.
- Вправи протягом дня повинні бути регулярними, особливо з боку парезу.
- Слідкуйте, щоб хворий намагався працювати в основному тією рукою, яка після інсульту погано працює. Перекладаючи все на здорову кисть, він не навчиться рухати двома руками.
Корисними заняттями для людини, яка пережила інсульт, застосування саморобних тренажерів. Ручний велотренажер, еластичні ремені з поручнями, виконання вправ з гумовими м’ячами допомагають позбутися від оніміння рук і ніг.
Спільно з усіма фізичними розминки для посилення ефекту лікарі рекомендують щодня по кілька хвилин виробляти розтираючий масаж кінцівок. Додатково електростимуляція, а також фізіотерапевтичні процедури, в залежності від виду розвиваються наслідків.
Читати також: Геморагічний інсульт відновний період
серцеві ускладнення
Симптоми і наслідки інсульту мають багато спільних чинників ризику з порушеннями серцевих функцій. Ряд захворювань серця (клапанна хвороба, миготлива аритмія, застійна серцева недостатність, інфаркт міокарда) є значними факторами ризику або навіть прямою причиною інсульту. З іншого боку, інсульт може провокувати серцеву дисфункцію (напр., Аритмію) і інші ускладнення. Він пов’язаний з високою частотою серцевих розладів, характеризується високою смертністю.
Серцеві ускладнення найчастіше зустрічаються в гострій стадії інсульту. Найбільшому ризику піддаються люди з такими проблемами, як:
- важкий інсульт;
- цукровий діабет;
- застійна хвороба серця;
- ниркова недостатність;
- подовжений інтервал QT на ЕКГ.
традиційна медицина
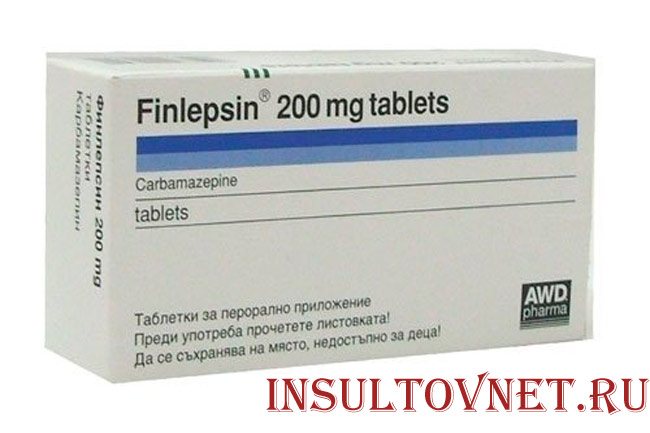
Оніміння після інсульту призводить до того, що періодично виникає тремор. Якщо патологія виявляється з лівої частини голови, то паралізованою виявляється права нога і рука. І навпаки.
Для порятунку хворого лікар призначає протисудомні препарати, наприклад, финлепсин або Карбамазепін по 200 мг протягом доби.
Важливо дотримуватися обережності: допускати підвищення порції финлепсина не варто, є небезпека викликати крихкість кісток через вимивання з організму кальцію. Препарат Карбамазепіну викликає звикання, якщо користі буде мало і лікар замість цих ліків може виписати рецепт на придбання топірамату, Левітарацітама або габапентин.
Читати також: Причини виникнення ішемічного інсульту
легеневі ускладнення
Найбільш серйозне ускладнення інсульту – пневмонія, найчастіше виникає в перші 48 годин після події і яка веде до триразового збільшення смертності. Симптоми включають:
- жар;
- кашель;
- задишку;
- загальне погіршення стану організму;
- іноді стан марення.
Маячні стану також виникають при легеневої емболії і інших септичних станах.
У терапії пневмонії важлива достатня оксигенація, часто за допомогою штучної вентиляції легенів, застосування антибіотиків і муколитиков.
Аспіраційна пневмонія обумовлена вдиханням виділень глотки і слизової оболонки порожнини рота. Аспірація кислого шлункового вмісту призводить до стерильної пневмонії – пневмонітом.
Фактори ризику, що сприяють розвитку пневмонії:
- тяжкість інсульту;
- похилий вік (понад 65 років);
- дисфагія;
- розлад мови;
- когнітивний дефіцит;
- розлад свідомості;
- штучна вентиляція легенів;
- важкий параліч центральної мімічної м’язи.
Небезпека мікроінсульту для здоров’я
Непомічені напади мікроінсульту несуть безліч негативних наслідків, інтенсивність яких залежить від деяких причин:
- Місцезнаходження крововиливи;
- Величина ураженої судини;
- Що було зроблено для усунення симптомів;
- Вік, стан організму і супутні захворювання.
Симптоми мікроінсульту дуже важливо не залишити без уваги і виявити їх якомога швидше. У лікарській практиці існує визначення «золотого вікна» або так званого «терапевтичного години». Під цим поняттям маються на увазі перші 3-4 години від початку прояву перших ознак інсульту, наприклад, слабкості в кінцівках. Це той часовий відрізок, який здатний перенести мозок при порушенні кровопостачання, надходження кисню і харчування.
Після закінчення даного періоду в мозкових клітинах наступають незворотні зміни, які тягнуть їх повне відмирання. Це виражається найтяжчими ускладненнями неврологічного характеру. Таким чином, параліч кінцівок може прикувати людини до ліжка без можливості відновлення.
Лікувальна терапія спрямована в даному випадку на зниження тромбоутворення і усунення наслідків ГПМК. Для цього призначають:
- Ліки, що розріджують кров, для попередження подальшого розвитку тромбозу;
- Знищення тромбу, який викликав напад інсульту, за допомогою препаратів-тромболітиків;
- Видалення тромбу за допомогою оперативного втручання. Для цього застосовують особливий катетер, необхідність проведення автор маніпуляцій такого роду оцінює лікар.
Якщо почати лікування вчасно, в перші години після нападу, то цілком можливо повне позбавлення від симптомів інсульту за кількох днів.
Інсульти геморагічного характеру проявляються як гематоми всередині головного мозку. При цьому скупчилася кров робить сильний тиск на мозкові тканини, тому в даному випадку і необхідна термінова допомога лікарів-нейрохірургів, так як кожна хвилина має значення.
Зарубіжні медичні джерела дуже часто говорять, що «час – це мозок». І цей вислів якнайкраще характеризує важливість вчасно наданій лікарської допомоги і купірування підозрілої симптоматики в разі нападів інсульту. На жаль, в лікарській практиці існує безліч прикладів, коли людина списував оніміння кінцівок на втому, чекаючи, що все само пройде. Однак при інсульті це обертається сумними наслідками, а в деяких випадках людина може залишитися інвалідом на все життя.

Лікувальні процедури та профілактика
Ознаки події нападу інсульту можна залишати без уваги і продовжувати вести свою звичайну життєдіяльність. Щоб уникнути можливих ускладнень, необхідно обов’язково звернутися за допомогою до лікарів. Швидше за все, стан хворого потребує госпіталізації, від якої не можна відмовлятися.
Головний мозок є головним органом, який здійснює управління всіма системами організму. Порушення в кровопостачанні і харчуванні мозкових клітин киснем навіть на кілька хвилин тягнуть за собою небезпечні і незворотні наслідки для здоров’я і життя.
діагностика
Раптова головний біль і запаморочення не завжди вказують на розвиток мікроінсульту. Щоб остаточно розпізнати мале ГПМК, необхідно виконати ряд простих дій. Застосування базового діагностичного алгоритму є для всіх людей і не вимагає наявності медичної освіти.
Щоб провести швидкий тест на мікроінсульт і підтвердити стан, треба попросити потерпілого:
- посміхнутися – це призведе до появи на обличчі людини гримаси через те, що підніметься лише один куточок рота;
- підняти руки – хворий зможе підняти тільки одну кінцівку, сила м’язів другий буде помітно знижена;
- сказати своє ім’я – неясність мови і проблеми з артикуляцією – це перші симптоми мікроінсульту;
- висунути язик – при ураженні судин мозку він звісив на одну сторону.
Навіть коли ознаки мікроінсульту у чоловіків очевидні, проведення профільної діагностики необхідно. Методи МРТ, КТ, УЗД судин головного мозку дозволяють виявити осередки і площа ураження тканин, ступінь їх пошкодження. Вимірювання артеріального тиску необхідно для виявлення артеріальної гіпертензії. Лабораторні методи дослідження крові дозволять оцінити в’язкість біологічного речовини, його схильність до утворення тромбів.
Мікроінсульт у жінок симптоми і перші ознаки
Вік даного захворювання знижується з кожним роком. Якщо оцінювати результати статистики, то це патологічний стан все частіше розвивається у людей у віці молодше 30 років. Багато з цих людей не підозрюють про розвиток мозкової катастрофи невеликого масштабу. Саме тому, медичним фахівцям доводиться мати справу з мікроінсультом, перенесеним на ногах.
Несвоєчасна діагностика і відсутність належного лікування призводить до збільшення ризику рецидивування даного стану
Для того щоб не допустити важких ускладнень, важливо знати, як розпізнати мікроінсульт, як виявляється цей стан і які симптоми для нього характерні
Відмінність від інсульту
При розвитку інсульту в глобальних масштабах, у людини розвивається стан, чревате такими симптомами, як повна або часткова втрата мовної функції, параліч і втрата зору. Не менш ніж у третини пацієнтів, які перенесли інсульт, розвивається інвалідизація або летальний результат.
Для цього стану характерне часткове ураження дрібних кровоносних судин. Це патологічний стан відрізняється малою тривалістю. Тривалість мікроінсульту варіює від декількох хвилин до 24 годин, після чого головний мозок на половину або в повній мірі повертає втрачені функції.
причини
В основі даного захворювання лежить спазм дрібнокаліберних судин головного мозку. Результатом такого процесу стає порушення роботи деяких структур головного мозку.
Сприятливий розвиток подій при мікроінсульт можливо тільки в разі звернення за медичною допомогою протягом перших 6 годин з моменту формування клінічної картини.
Послужити причиною даного стану можуть такі чинники:
- Вживання алкоголю і тютюнопаління;
- Надлишкова маса тіла;
- Атеросклеротичні зміни в судинах;
- Раніше перенесені операції на серці;
- Підвищена емоційна і фізичне навантаження;
- Зміна кліматичних умов.
До групи ризику по захворюваності потрапляють люди, які перенесли злоякісні пухлиноподібні освіти, і які страждають на цукровий діабет.
