Лейшманіози: причини, симптоми, діагностика, лікування та профілактика
Лейшманіози – захворювання, які викликають найпростіші роду Leishmania. Паразити потрапляють в організм при укусах москітів. Хвороби цієї групи поширені в тропіках і субтропіках. У людини зустрічається шкірний і вісцеральний лейшманіоз.
Лейшманіози – захворювання, які викликають найпростіші роду Leishmania.
визначення
Мікроорганізми потрапляють в клітини шкіри або внутрішніх органів, і там паразитують. Незважаючи на те, що лейшманіоз вважається забутим захворюванням, випадки зараження регулярно відзначаються в 88 країнах світу. Велика частина країн відноситься до країн, 13 зі списку – найбідніші країни світу.
Цикл розвитку лейшманий
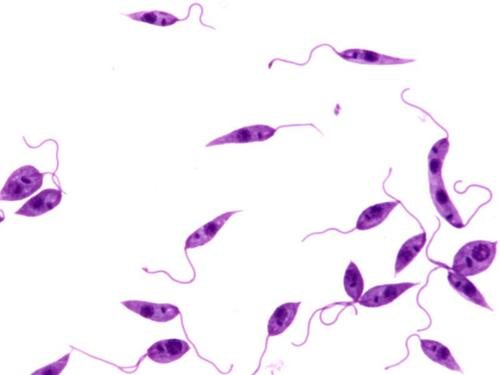
Лейшмании за свій життєвий період два рази змінюють місце проживання. Перший господар – хребетні тварини (лисиці, собаки, гризуни, ховрахи) або людина. В їх організмі протікає безжгутіковая (амастіготная) стадія. Другий господар – москіт. У ньому лейшмании проходять жгутиковую (промастіготную) стадію.
Зверніть увагу: амастіготи живуть в клітинах крові і органах кровотворення.
шляхи зараження
Переносниками лейшманий є москіти, які інфікуються, коли кусають хвору тварину або людину. Тобто, якщо москіт, що укусив зараженої людини, вкусить здорового, відбудеться зараження.
Носії найпростіших мікроорганізмів (Leishmania) іменуються резервуарами. Резервуаром можуть бути будь-які хребетні, наприклад, тварини – псові (лисиці, шакали, собаки), гризуни (піщанки, ховрахи).
Причому в резервуарах лейшмании знаходяться в незрілої жгутиковой формі, потім в горлі москіта переходять в активну рухливу форму. Коли москіт жалить людину, зрілі найпростіші лейшмании потрапляють в рану, проникають в організм і паразитують в клітинах, вражаючи шкіру або внутрішні органи.
Інфіковані москіти залишаються заразними протягом усього життя і можуть передати захворювання великої кількості людей і тварин.

опис
Лейшмании існують в двох формах: промастіготи і амастіготи. Переносник відправляє в ранку людини або тварини промастіготи зі джгутиком для руху, а в організмі господаря вони перетворюються в нерухомі амастіготи.
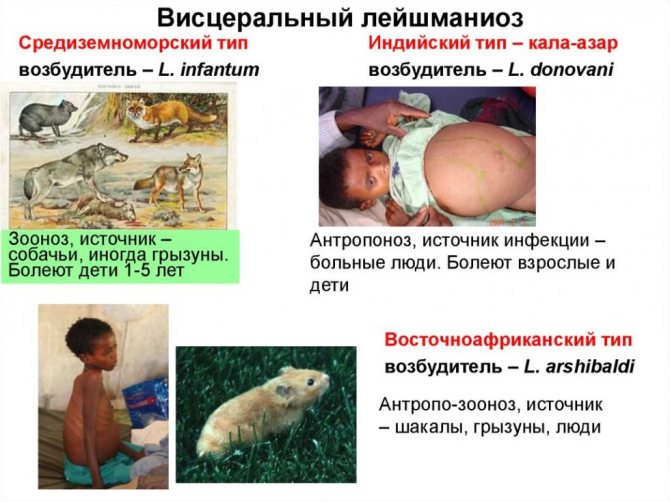
Лейшманіози діляться на дві групи – вісцеральний і шкірний лейшманіоз.
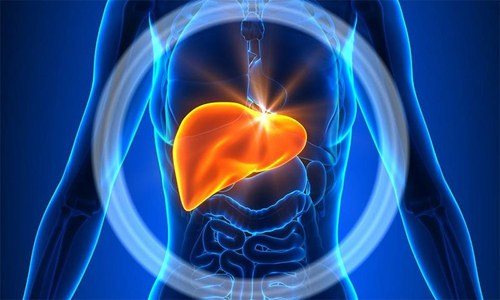
Вісцеральний лейшманіоз вражає органи ретикуло-ендотеліальної системи. При цій хворобі збільшуються печінка і селезінка. У хворого зменшується вага, виникає анемія і лихоманка. Лейшмании потрапляють в клітини головного мозку людини.
Майже 90% випадків захворювання зустрічаються в:
- Індії;
- Судані;
- Бангладеші;
- Непалі;
- Бразилії;
- Ефіопії.
При лейшманіоз у людини збільшуються печінка.
Вісцеральний лейшманіоз – причина смерті близько 50000 чоловік щорічно. У рік реєструють до півмільйона випадків цієї хвороби.
Причини піків захворюваності пов’язують з великою кількістю москітів і низьким рівнем життя в цілому.
Вісцеральний лейшманіоз можна отримати повторно, тому що ця хвороба не формує імунітет.
Шкірний лейшманіоз має кілька синонімів:
- Пендики;
- пендинская виразка;
- хвороба Боровського;
- багдадська виразка;
- каучукова виразка.
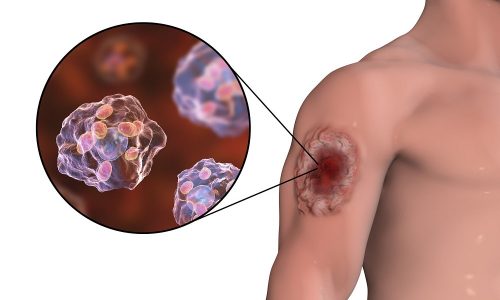
Лейшманіоз вражає шкіру.
Хвороба вражає:
- шкіру;
- слизові оболонки;
- підшкірні тканини.
У рідкісних випадках шкірний лейшманіоз впливає на дихальні шляхи, але таке ускладнення може виявитися смертельним для людини. Захворювання формує стійкий імунітет, тому повторно звичайно не зустрічається.
Вісцеральний лейшманіоз вражає внутрішні органи, тому його лікування вимагає особливої уваги.
різновиди
Підвидів лейшманіозу безліч, в залежності від регіону розповсюдження. Виділяють три основних клінічних виду:
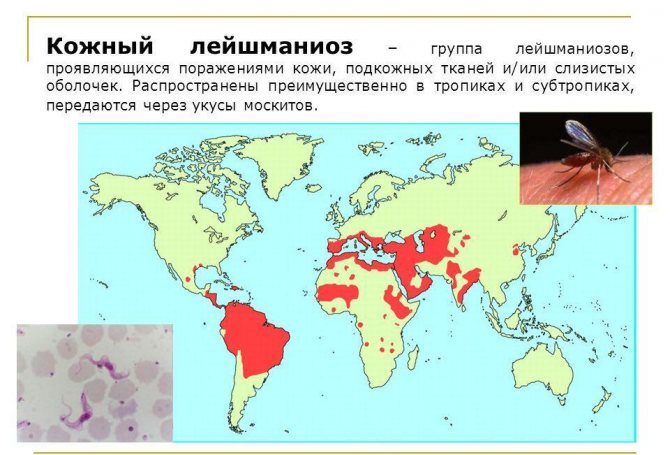
- Шкірний. Також хвороба називають тропічної виразкою, каучукової виразкою, виразкою Алеппо, мексиканським лейшманіозом, виразкою Делі. У південноєвропейських країнах, Африці і Азії шкірні прояви провокують види лейшманій major і tropica. Вид лейшманій braziliensis поширений в Америці та Мексиці. Часто факт інфікування фіксується серед жителів Афганістану або Іраку. Хвороби піддаються туристи Ізраїлю та Південної Америки.
- Шкірно-слизовий. Викликає підвид braziliensis та інші види лейшманій. Паразити впроваджуються в лімфовузли.
- Лейшманіоз внутрішніх органів. Також називається Калк-азар, лихоманка Думдумі. Збудник – donovani, infantum / chagasi. Такий вид відзначається в Індії, Америці, Африці, країнах Середземномор’я, Центральної Азії і навіть в Китаї.
Історія вивчення захворювання
Вперше науковий опис шкірної форми лейшманіозу в XVIII столітті дав британський лікар Покок. Через століття були написані праці з клініці хвороби. У 1897 році П.Ф. Боровський відкрив збудника шкірної форми з пендинской виразки.
У 1900-03 рр. в Індії визначили лейшмании, що викликають вісцеральний форму хвороби. Через 20 років була знайдена зв’язок передачі лейшманіозу з москітами. Подальші дослідження довели наявність вогнищ в природі і роль тварин, як резервуари мікроба.
симптоми лейшманіозу
Перший час після зараження лейшманіоз може залишитися непоміченим, інкубаційний період, коли симптоматика відсутня, триває від 3 місяців до 1 року. Помітити можливо тільки фурункул, який виникає на місці укусу комахи. Далі хвороба розвивається в залежності від різновиду. Розглянемо їх нижче.
Як відрізнити лейшманіоз від простого фурункула і правильно почати лікування? На це питання вам відповість дана стаття, де ви знайдете інформацію про те, що таке фурункул і карбункул. Зрозумієте, в чому їх відмінності між собою, а також чим вони відрізняються від лейшманіозу.
вісцеральний лейшманіоз
Симптоми такого виду виникають через 3 5 місяців з моменту зараження.
Найчастіше хвороба проявляється поступово: виникає слабкість, загальне нездужання, пропадає апетит. Потім розвивається лихоманка, температура піднімається до 39 – 40 градусів, жар може спадати і з’являтися знову. Збільшуються лімфовузли.
Але першою ознакою, що виникають практично відразу після укусу, є папула, покрита лусочками.

При такого різновиду хвороби уражаються внутрішні органи – збільшується селезінка та печінка.
Згодом ураження печінки стає критичним, аж до асциту (випоту в черевній порожнині). Уражається кістковий мозок.
Найчастіше такій формі схильні діти. У зв’язку зі збільшенням внутрішніх органів, характерний збільшений живіт.
шкірний лейшманіоз
Симптоматика даного різновиду починається з первинного вогнища ураження – лейшманіоми.
Це специфічна гранульома на шкірі, складається з клітин епітелію (сполучної тканини), плазматичних клітин (які продукують антитіла) і лімфоцитів (клітин імунної системи).
Також можливий некроз (відмирання) тканин. Тут інкубаційний період більш короткий – від 10 до 40 днів. Первинне ураження починає швидко збільшуватися, досягає 1,5 см.
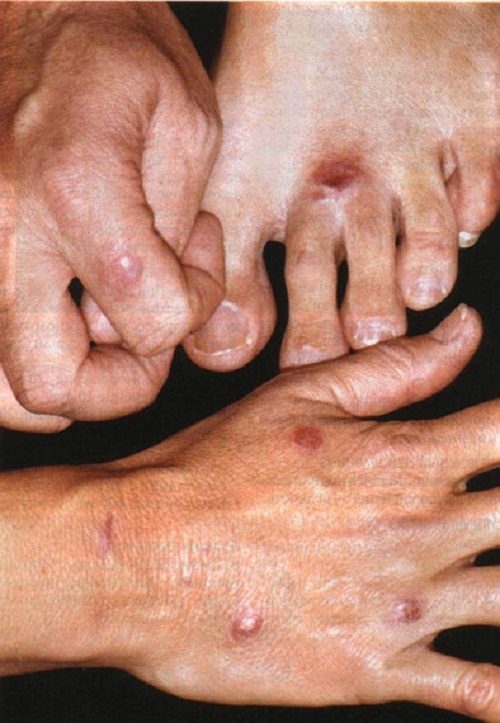
Через кілька днів з’являється виразка з тонкою скоринкою. Потім скоринка відпадає, оголюючи рожеве дно виразки.
Спочатку в виразці присутній серозна рідина, потім з’являється гній. Через пару днів дно виразки висихає, гній йде, відбувається рубцювання.
Гранулема шкіри – це запалення на шкірних покривах, яке можна сплутати з лейшманіозом.
Шкірний вид захворювання ділиться на кілька підвидів:
- Послідовна форма. Поруч з первинної гранулемою з’являється безліч дрібних поразок, які проходять вищеописані стадії.
- Туберкулоідная форма. Навколо рубця первинного ураження і навіть на самому рубці з’являються горбки, які збільшуються і зливаються один з одним. Іноді горбки розкриваються і перетворюються на виразки.
- Дифузно-інфільтративна форма. Характеризується потовщенням шкіри і інфільтратами (скупченням клітин з домішкою крові і лімфи). Може дивуватися значна частина шкірного покриву. Згодом інфільтрат розсмоктується самостійно. При такого різновиду виразки з’являються вкрай рідко.
- Дифузна форма. У такій формі хвороба протікає у людей зі зниженим імунітетом, наприклад ВІЛ-позитивних. Характерно широке поширення виразок по всьому тілу, причому процес цей хронічний.
лейшманіоз слизових
Дана форма також виникає при наявності первинних специфічних гранульом шкіри. Спочатку виникають великі виразки на тілі, частіше на руках і ногах.
Потім уражаються слизові оболонки носа, щік, гортані, глотки. Там з’являються некрози (відмирає тканину) і виразки. Поразки руйнують хрящову тканину, тому можлива деформація особи.
Детальніше про шляхи зараження лейшманіозом і різновидах захворювання розповість лікар-інфекціоніст:
шкірний лейшманіоз
Розрізняють декілька форм шкірного лейшманіозу:
- Зоонозний шкірний лейшманіоз Старого Світу (пендинская виразка, багдадська виразка).
- Зоонозний шкірний лейшманіоз Нового Світу (мексиканський, бразильський і перуанський).
- Антропонозний або міський лейшманіоз (хвороба Боровського).
- Шкірний дифузний лейшманіоз Нового Світу.
- Шкірно-слизовий лейшманіоз Нового Світу (Американський, носоглотковий, еспундія, хвороба Бреди).
90% випадків шкірного лейшманіозу реєструється в Ірані, Саудівській Аравії, Сирії, Афганістані, Перу і Бразилії.
Зоонозний шкірний лейшманіоз Старого Світу
Зоонозний шкірний лейшманіоз старого Світу або пустельний (пендинская виразка, сартская виразка, багдадський, Алеппський, східний або делійський фурункул і ін.) Поширений, в основному, в регіонах Середньої і Малої Азії, Північній і Західній Африці, Туркменістані та Узбекистані.
збудники
Захворювання викликається близько 20 видами лейшманій, основними з яких є Leishmania tropica major і Leishmania aethiopica.
резервуар паразитів
Резервуаром паразитів є дрібні гризуни: щури, миші, піщанки.
переносники
Переносниками лейшманий є москіти роду Phlebotomus (P. papatasi і ін.).
Сезонність
Максимальна активність москітів відзначається в осінні місяці – період літа комах. Захворювання характеризується повзучим характером поширення.
вражаючий контингент
Хворіють люди різного віку. Серед місцевого населення – частіше діти, так як дорослі перенесли захворювання раніше.
клініка захворювання
Класична форма шкірного лейшманіозу. Інкубаційний період захворювання складає 1 – 4 тижні (в середньому 10 – 20 днів). Спочатку на шкірі з’являється папула, яка швидко збільшується в розмірах до величини лісового горіха, в центрі якого з’являється некротичний ділянку. Ділянка некрозу швидко перетворюється в глибоку виразку. Іноді формуються дочірні ділянки ураження. Виразки бувають «мокрими» (при ураженні L. tropica підвид tropica) або «сухими» (при ураженні L. tropica підвид major), завжди безболісні. Іноді виразка на перших порах розвитку нагадує фурункул. Типова виразка при лейшманіоз з подритимі краями, потужним обідком інфільтрації. Виділення зазвичай серозно-гнійне або кров’янисті-гнійне. Часто навколо формуються вторинні горбки.
Виразки утворюються на відкритих ділянках тіла, бувають поодинокими і множинними. Захворювання супроводжується розвитком безболісного лимфангита і лімфаденіту.
Через 3 – 6 місяців виразки епітелізіруются і рубцюється. Рубець грубий, пігментований ( «друк диявола»).
При ураженні L.tropica підвид tropica іноді реєструються рецидивні форми захворювання, які характеризуються інтенсивним утворенням гранульом і чергуванням ділянок ураження з ділянками загоєння. Захворювання тривати роками. Ознак лікування не спостерігається тривалий час.
Інші форми шкірного лейшманіозу.
- Дифузно-інфільтрірующая форма. Характеризується великою ділянкою ураження і загоєнням без сліду. Реєструється, в основному, у літніх людей.
- Туберкулоідний (люпоідний) тип найчастіше реєструється у дітей. Навколо рубців або на них формуються горбки, які ніколи не покривається виразками і завжди залишають рубці. Процес протікає тривало, роками і десятиліттями.
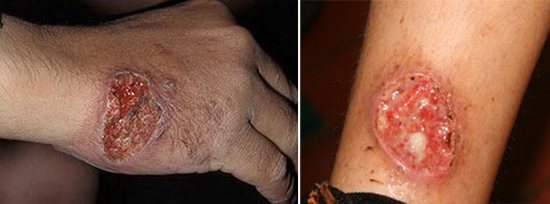
Рис. 3. Вид виразки при шкірному лейшманіоз.
Зоонозний шкірний лейшманіоз Нового Світу
Захворювання поширене в південних регіонах Сполучених Штатів, Центральній і Південній Америці. Воно носить назву бразильський, мексиканський і перуанський шкірний лейшманіоз.
збудники
L. mexicana підвид amazonensis, L. mexicana підвид venezuelensis, L. mexicana підвид pifanoi і L. mexicana підвид garnhami.
резервуар збудників
Гризуни і численні домашні й дикі тварини.
Пік захворюваності відзначається в сезон дощів, в основному, серед жителів сільських місцевостей.
переносники інфекції
Москіти роду Lutzomyia.
клінічна картина
Подібна до такої при африканських і азіатських типах шкірних лейшманіозів, за винятком «каучукової виразки». Дане захворювання викликається L.mexicana підвид mexicana, які переносяться москітами Lutzomyia olmeca, реєструється в Мексиці, Белізі і Гватемалі. Хворіють, в основному, збирачі каучуку і лісоруби. Виразки, що виникли частіше на шкірі шиї і вухах безболісні, існують кілька років. Захворювання призводить до грубої деформації вушних раковин. У народі це зветься «вухо чіклеро» (чіклеро – складальник каучуку). Без лікування виразка заживає самостійно протягом півроку.
Антропонозний шкірний лейшманіоз
Епідеміологія
Антропонозний або міський шкірний лейшманіоз (хвороба Боровського першого типу, східна виразка, Ашхабадская виразка) викликається L. tropica підвид minor. Захворювання поширене, в основному, в містах країн Близького і Середнього Сходу, Середземномор’я і західній частині півострова Індостан.
клінічна картина
Інкубаційний період при захворюванні становить від 2 місяців до 2 років. У ряді випадків він подовжується до 5 років. Захворювання починається з появи на шкірі горбка – папули 2 – 3 мм в діаметрі злегка бурого кольору. У центрі папули можна помітити (через лупу) ямку, закриту пробочкой з лусочок, легко віддаляється кінчиком скальпеля. Папула згодом збільшується до 1 см в діаметрі і повністю покривається лускатої кіркою. При видаленні кірки оголюється округла виразка, покрита гнійним нальотом. Дно виразки або гладке, або зморшкувате. По краях виразки утворюється інфільтрат, який поступово розпадається, збільшуючи діаметр пошкодження. Без лікування виразка рубцюється в середньому через рік. У ряді випадків рубцювання затягується до 1,5 – 2 років. Свіжий рубець має рожеве забарвлення, далі блідне і на місці виразки утворюється атрофічний рубець. Залежно від кількості укусів число виразок буває від 1 до 10. Знаходяться вони на відкритих місцях тіла – обличчя, руки.
Іноді відзначається велика зона ушкодження (кисті, стопи). Шкіра над укусами застійно-червона. Поверхня злегка лущиться, гладка або злегка горбиста. Виразки відсутні. Іноді на поверхні інфільтрату з’являються окремі виразки.
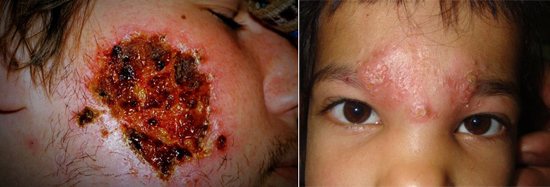
Рис. 4. Виразка при шкірному лейшманіоз на обличчі дорослого і дитини.
Шкірно-слизовий лейшманіоз
Шкірно-слизовий лейшманіоз ще називають лейшманіозом Нового Світу, носоглотковим або американським, хворобою Бреди або еспундія. У цю групу входить ряд захворювань, які відрізняються варіабельності плином.
Етіологія
Шкірно-слизовий лейшманіоз викликають L. braziliensis підвид braziliensis, L. braziliensis підвид panamensis, L. braziliensis підвид guyanensis. L. peruviana викликає шкірно-слизові ураження в ендемічних районах високогір’я.
Епідеміологія
Захворювання поширене в регіонах вологих лісів Південної і Центральної Америки. Хворіють, як правило, робочі, зайняті на дорожніх і лісових роботах і жителі лісових селищ. Носіями інфекції є великі гризуни. Переносниками – москіти роду Lutzomyia.
клініка
Захворювання починається з укусу інфікованої москіта. Після інкубаційного періоду тривалістю 1 – 4 тижні з’являються перші ознаки захворювання, подібні з такими при шкірної формі лейшманіозу. У ряді випадків захворювання на цьому і закінчується. Але частіше хвороба прогресує. Після рубцювання шкірних виразок з’являються безболісні виразки на мові, слизової носа і щік, метастази, ерозійні або грибоподібні. Хворого турбує лихоманка, знижується маса тіла, приєднуються бактеріальні інфекції. Виразкові ураження призводять до руйнування носової перегородки, хрящів гортані і глотки, м’якого і твердого неба. При залученні дихальних шляхів хвороба може закінчитися смертю хворого. Захворювання іноді зникає спонтанно, іноді через кілька років можливі рецидиви.
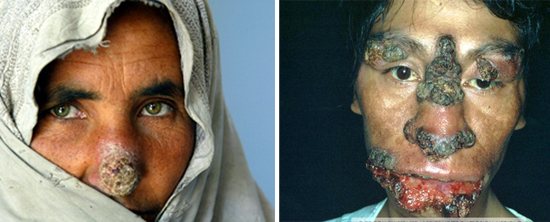
Рис. 5. Шкірно-слизовий лейшманіоз.
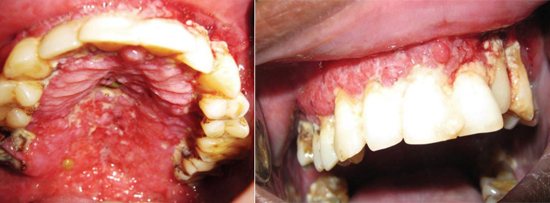
Рис. 6. При шкірно-слизовому лейшманіоз нерідко уражається слизова оболонка порожнини рота. На фото зліва виразкові ураження твердого та м’якого піднебіння. На фото праворуч – ураження слизової оболонки ясен.
діагностика
При діагностиці лейшманіозу спочатку проводиться ретельний опитування, збирається анамнез. Виявляється, чи була людина в епідеміологічно небезпечних по лейшманиозу зонах. Потім проводять такі діагностичні процедури:
- При шкірному або шкірно-слизовому лейшманіоз беруть мазки з горбків або виразок. Потім зразки відправляють на бактеріологічне дослідження.
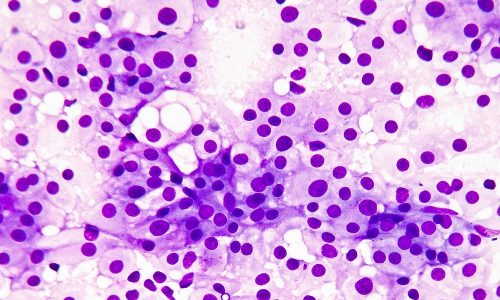
- Проводяться мікроскопічні дослідження. Спочатку роблять забір матеріалу при шкірних ураженнях з виразок, при вісцеральному типі роблять пункцію (прокол з забором матеріалу) кісткового мозку, лімфовузлів, селезінки. Далі зразки фарбують за Романовським-Гімзою. Лейшмании – це найпростіші мікроорганізми, при такому фарбуванні вони набувають блакитний колір, а ядра стають червоно-фіолетовими.
- Проводять серологічні дослідження крові. Для цього беруть кров з вени і аналізують вміст антитіл до лейшманиозу. Якщо титр антитіл високий, це підтверджує наявність захворювання. Відсутні антитіла у людей із захворюваннями імунної системи (СНІД).

До яких лікарів звертатися
Ніхто не буде сперечатися з тим, що вісцеральний лейшманіоз або шкірна форма захворювання досить небезпечні для людського організму. Тому надання своєчасної кваліфікованої допомоги медиків гранично важлива. Але у багатьох людей може виникати питання, до кого саме варто звертатися для того, щоб провести діагностику і якомога швидше вилікувати це захворювання. Найбільш кваліфіковану допомогу в цьому питанні надають дерматологи та інфекціоністи. Тому в разі найменших підозр на прогрес лейшманіозу варто звертатися саме до цих лікарів.
лікування
Лікування призначається виходячи з різновиду і поширеності хвороби. При вісцеральному та шкірно-слизовому застосовується системна терапія. При шкірному лейшманіоз з невеликою площею поразок можливо місцеве лікування (мазями).
Лікування вісцерального типу
Традиційна терапія проводиться медичними препаратами на основі сурми. Призначають такі медикаменти:
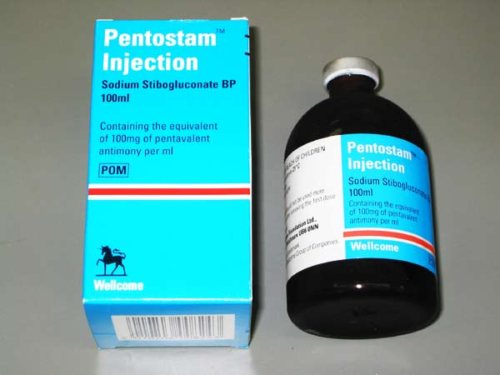
- “Пентостам” – діюча речовина натрію стібоглюконат або з’єднання пятивалентной сурми і глюконовой кислоти. Аналог “солюсурьмін”.
- “Глюкантім” – діюча речовина пентакарінат, це специфічне протипротозойну засіб, тобто ліки, яке позбавляє від найпростіших.

- “Амфотерицин В” призначають при резистентності (стійкості) до перерахованих вище препаратів. Це протигрибковий засіб, клінічно ефективне при лейшманіоз.

Пацієнту показаний постільний режим. При приєдналися бактеріальних інфекціях застосовують антибіотики.
Необхідно посилене харчування. Можливе додаткове симптоматична терапія.
Наприклад, при ураженнях печінки дають гепатопротектори ( “Гептралу”, “Ессенціале”). У складних випадках проводять хірургічне втручання – спленектомію (видалення селезінки).
Лікування шкірного лейшманіозу
При невеликих ураженнях шкіри можна обійтися місцевої обробкою виразки:
- Безпосередньо під шкіру в область лейшманіоми вводять ін’єкційно стібоглюконат натрію.
- Застосовується теплова терапія або кріодеструкція – заморожування ділянки шкіри рідким азотом з наступним відмиранням ураженої тканини.
При великих ураженнях терапія ідентична лікування вісцеральної форми. Також для невеликих шкірних поразок ефективні антимікозні кошти – протигрибкові системні препарати тривалим курсом (до 8 тижнів) – “Флуконазол”, “Ітраконазол”.
Лікування шкірно-слизової форми
Тут застосовують описану вище системну терапію, однак лікування набагато складніше, з огляду на те, що уражаються всі слизові і навіть спотворюється особа за рахунок руйнування хрящової тканини.
діагностика лейшманіозу
Діагноз встановлюється на підставі:
- наявного вогнища хвороби;
- специфічних клінічних проявів;
- даних лабораторної діагностики.

При вісцеральний лейшманіоз в крові – явища анемії (різко знижені гемоглобін, еритроцити, кольоровий показник), зменшено кількість лейкоцитів, нейтрофілів, тромбоцитів. У клінічному аналізі спостерігається патологічна мінливість форм клітин крові. Згортання крові знижена. ШОЕ різко підвищується, іноді досягаючи рівня 90 мм на годину.
В біохімічному аналізі – підвищення гамма-глобулінів.
У більшості випадків проводиться:
- паразитологічний аналіз пунктатов кісткового мозку для виявлення в ньому лейшманий;
- дослідження товстої краплі і мазка крові – є додатковими методами, так як в них мікроорганізми визначаються не так часто;
- посів крові на середу NNN;
- серологічна діагностика. Використовується метод визначення флуоресцентних антитіл (ІФА-Ніф), реакція зв’язування комплементу (РСК), реакція латекс-аглютинації з білком, виділеним з виявлених лейшманий (РЛА), проводяться біологічні проби з використанням лабораторних тварин.
Для діагностики вісцерального лейшманіозу роблять посів крові. Рідше застосовується біопсія лімфатичних вузлів, тканини печінки і селезінки.
Діагностика шкірних варіантів лейшманіозу доповнюється дослідженням вмісту виразок. Забираються зіскрібки і біоптати шкіри, що дозволяють виявити збудника.
Видужалою хворим проводять профілактичні проби (реакція Монтенегро з лейшманіном).
Народні засоби
Народна медицина в відношенні лейшманий безсила, проте при шкірної формі є ефективні рецепти, які в поєднанні з медикаментозною терапією сприяють загоєнню виразок і лейшманіом.
відвар дурнишника
Як приготувати: 10 грам сухої трави нетреби залийте склянкою води. Доведіть до кипіння, кип’ятіть на повільному вогні 3 хвилини. Потім дайте настоятися протягом години.
Як використовувати: протирайте уражені місця відваром двічі на день протягом місяця. Трава нетреби чудово позбавляє від вторинних бактеріальних і грибкових інфекцій, знімає запалення. Особливо відвар ефективний при гнійних виразках.

Мазь з кореня оману
Інгредієнти:
- Корінь оману сушений 50 гр.
- Вазелін 200 гр.
Як приготувати: подрібніть корінь оману, змішайте з вазеліном до однорідної маси.
Як використовувати: змащуйте уражені місця, виразки і горбки отриманим складом на ніч. Мазь застосовується тривалим курсом до декількох місяців. Корінь оману містить натуральні смоли, віск, ефірні масла, вітамін Е, полісахарид інуліну. Такий склад прекрасно справляється з різного роду запаленнями і прискорює загоєння.

Причини і збудник лейшманіозу
Лейшманія – облігатний паразит, який має двох господарів, один з яких ссавець (в тому числі осіб), другий – москіт. З кров’ю інфікованої тварини або людини москіт всмоктує паразитів, які заселяють середню кишку комахи з утворенням так званої перітрофіческой матриці. Приблизно за тиждень промастіготи розмножуються в кількості, достатній для того, щоб клубочок з їхніх тіл закупорив просвіт кишки, в результаті чого москіт не може проковтнути чергову порцію висотаних крові. У нього виникає блювотний позив, що виштовхує скупчення промастіготи в ранку, щойно виконану хоботком москіта в шкірі ссавця, так відбувається зараження нового господаря.
Як будь-який шкірне ушкодження, ранка від укусу викликає відповідну реакцію організму – до цього місця спрямовуються нейтрофіли, здатні «проковтнути» збудника, тобто, що мають властивості фагоцитів. Однак знищити лейшманий фагоцити можуть не завжди, від цього і буде залежати, чи виникне у людини лейшманіоз. Якщо промастіготи залишаються в цих клітинах, то якийсь час живуть в них без подальшого розвитку і розмноження, до тих пір, поки фагоцити не досягають фази апоптозу (частина природного циклу клітини). На цьому етапі відмирають нейтрофіли з збудником всередині поглинаються макрофагами, при цьому організм не реагує на паразитів, оскільки йде процес утилізації власних клітин, в результаті імунна реакція на збудника не розвивається. Подальше перетворення лейшманий вже в клітинах-макрофагах призводить до метаболічних і морфологічних змін, вкорочення джгутика і трансформації в амастіготи.
Амастіготи зливаються з лізосомами, утворюючи «паразитарну вакуоль», що забезпечує Лейшману харчування і захист, збудник починає розмноження.
Первісна класифікація лейшманий виділяла лише два види: Leishmania donovani як збудник вісцерального лейшманіозу і Leishmania tropica – збудник шкірного лейшманіозу. Надалі виділялися все нові різновиди лейшманий, їх довго вважали підвидами Leishmania tropica, і тільки з розвитком серологічної діагностики і методу ізоелектричного фокусування було розпізнано 20 самостійних видів.
Переносники лейшманіозу – самки москітів Рhlebotomine sandflies. При окремих видах цієї інфекції тільки людина може служити джерелом хвороби, в таких випадках лейшманіоз буде суто антропонозной інфекцією, так переносяться Leishmania tropica і Leishmania donovani. В інших випадках резервуаром і джерелом бувають гризуни (піщанкові), лейшманіоз носить характер зоонозів, таким шляхом передається Leishmania major. Вид Leishmania infantum москіти роздобувають від собачих (шакалів, койотів), лінивців, дикобразів. На австралійському континенті лейшманіоз реєструвався у кенгуру. Оскільки москіти Рhlebotomine sandflies – переносники лейшманіозу – мають обмежене поширення, то і лейшманіоз реєструється переважно на тих же територіях, зустрічаючись в 88 країнах, чверть яких – держави Старого Світу, три чверті – Нового Світу. Інфекція властива економічно слаборозвиненим регіонам, до того ж тільки 33 з 88 країн законодавчо реєструють всі форми лейшманіозу, тому дані про поширення хвороби (1,3 млн. Хворих на рік) достовірними визнати складно. Активні дослідження в районах-ендеміки фіксують значно більше випадків хвороби, ніж вказується в статистичних зведеннях. Кількість інфікованих взагалі не підлягає реєстрації, оскільки не у всіх осіб, заражених лейшманиями при укусах москітів, згодом розвивається захворювання.
профілактика
У широкому сенсі профілактика лейшманіозу полягає в заходах по боротьбі з тваринами-носіями і комахами переносниками. Для цього в небезпечних районах ліквідовують пустирі і звалища, осушують підвальні приміщення, позбавляються від гризунів, проводять інсектицидні обробку. Рекомендують населенню використовувати репеленти (речовини, що відлякують комах, зокрема москітів).
В окремих випадках для запобігання зараження лейшманіозом, наприклад, туристам, що збираються в місцевість, де хвороба широко поширена, рекомендують вакцинацію. Існує жива вакцина штаму L. major, яка ефективно запобігає зараженню.
профілактичні заходи
В якості профілактики спалахів лейшманіозу проводиться комплекс заходів, що включає:
- лікування або знищення хворих тварин;
- благоустрій місць проживання з усуненням пустельних територій та звалищ;
- осушення приміщень;
- застосування відлякують коштів від комарів;
- механічний захист від укусів;
- виявлення та лікування носіїв і хворих людей;
- імунопрофілактику, особливо серед виїжджають у вогнища лейшманіозу.
Лотіни Олександр, лікар-фітотерапевт
18, всього, сьогодні
(167 голос., Середній: 4,63 з 5)
Схожі записи
-
діагностика гельмінтозів
-
Малярія: причини, симптоми, діагностика, лікування та профілактика
Питання відповідь
Чи можна заразитися на лейшманіоз від хворої людини? Як убезпечити себе, якщо доводиться перебувати серед хворих на лейшманіоз людей?
Заразитися лейшманіозом безпосередньо від резервуара (людини, тварини) неможливо. В організмі хребетних лейшмании знаходиться в незрілої жгутиковой формі і не можуть передаватися побутовим, повітряно-крапельним та іншими шляхами.
Лейшманіоз передається через укус зараженого москіта, в глотці комахи лейшмании переходять в активну форму і потрапляють в організм людини або тварини через ранку від укусу.
Мені належить відрядження в Африку, попередили, що там вирує лейшманіоз. Як убезпечитися?
Запобігти зараженню лейшманіозом допоможе вакцина з живим штамом лейшманий.
Нещодавно відпочивали в Мексиці, мене вкусив москіт. Тепер на цьому місці дивний горбок, це стандартна реакція, або слід звернутися до лікаря?
Мексика відноситься до регіонів, де поширений лейшманіоз. Якнайшвидше звернетеся до лікаря інфекціоніста і здайте мазок або зішкріб тканин на бактеріологічне та мікроскопічне дослідження.
При лейшманіоз шкіри чи можна обійтися місцевим лікуванням і не труїти організм токсичними уколами?
При одиничних виразках на шкірі, викликаних лейшманіозом, можна обійтися місцевим лікуванням. Для цього під шкіру вводять препарати сурми ( “Пентостам”, “солюсурьмін”). Також можна вдатися до кріодеструкції і посікти освіту.
Подруга заразилася лейшманіозом в Африці. У неї вісцеральна форма. Лікарі пропонують видалити селезінку, це допоможе вилікуватися?
Спленектомія – видалення селезінки, виконується в запущених випадках. Так як вісцеральна форма характерна ураженням внутрішніх органів і селезінки в першу чергу. Однак це не скасовує системної терапії препаратами і не є панацеєю.
профілактичні заходи
Заходи, що вживаються для профілактики такого захворювання, як лейшманіоз, мають досить широкий спектр. В першу чергу проводиться благоустрій населених пунктів, які знаходяться в регіоні осередку ураження лейшманіозом. Також здійснюється усунення тих місць, які москіти вважають сприятливими для свого життя. Це можуть бути затоплені підвали, звалища і пустирі. Також в заходи масової профілактики входить дезінсекція приміщень, призначених для проживання.
Профілактичні заходи індивідуального напрямку включають в себе використання коштів, що надають захист людини від москітів і їх укусів. Якщо хворого на лейшманіоз вдалося виявити, варто негайно провести колективну профілактику хімічними речовинами, а саме піриметаміном.
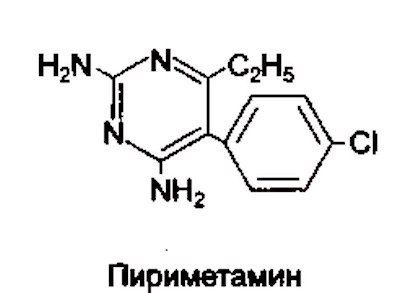
Хімічна будова піриметаміном
Вакцинація, що вважається специфічною профілактичним заходом, здійснюється щодо осіб, які збираються відвідувати місця, де можливий розвиток даного захворювання. Також її проводять у ставленні населення вогнищ ураження лейшманіозом, у яких ослаблена імунна система організму.
Що запам’ятати:
- Лейшманіоз викликають найпростіші мікроорганізми – лейшмании.
- Зараження відбувається через укус москіта.
- Інфікування від хворої людини або тварини – неможливо.
- Лейшманіоз буває трьох форм – вісцеральної (з ураженням внутрішніх органів), шкірної і шкірно-слизової.
- Діагностика лейшманіозу проводиться за допомогою мікроскопічного дослідження матеріалу (ексудату з виразок, мазків кісткового мозку і т. П.), Вісцеральний тип можна визначити за допомогою серологічних тестів венозної крові на наявність антитіл до лейшманиозу.
- Для лікування використовують препарати пятивалентной сурми, якщо захворювання не запущено, то прогноз сприятливий.
- Поодинокі ураження шкірного лейшманіозу лікуються місцево внутрішньошкірним ін’єкціями.
- Запобігти зараженню можна за допомогою спеціалізованої живої вакцини.
Зміни в організмі при хворобі
Шкірний лейшманіоз з вогнища поширюється по лімфатичних судинах до лімфовузлів, викликаючи в них запалення. На шкірі виникають специфічні освіти, звані фахівцями лейшманіоми.
Зустрічаються форми (в Південній Америці) з ураженням слизових оболонок ротової порожнини і гортані, при розвитку яких утворюються поліпозні структури, що руйнують хрящі і тканини.
При лейшманіоз внутрішніх органів (вісцеральний) мікроорганізми з лімфовузлів проникають в органи. Найбільш часто – в печінку і селезінку. Рідше їх метою стає кістковий мозок, кишечник, тканину нирок. Рідко вони проникають в легені. На цьому тлі розвивається клінічна картина захворювання.
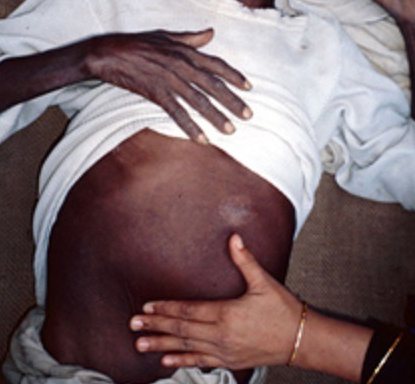
Заражений організм відповідає реакцією імунної системи уповільненої типу, поступово знищує збудників. Хвороба переходить в приховану форму. І при ослабленні захисних сил, виявляється знову. Лейшмании можуть в будь-який момент почати активне розмноження, і затихла клініка хвороби розгорається з новою силою, викликаючи лихоманку і виражену інтоксикацію, зумовлену продуктами життєдіяльності лейшманий.
Особливо піддаються руйнуванню клітини печінки і селезінки, що призводить до розвитку недокрів’я у пацієнта. Цьому сприяє і поразки паразитами кісткового мозку.
Лейшмании паразитують переважно всередині клітин, що робить їх малодоступними для чинників захисту організму.
У видужали зберігається стійкий вид імунітету.
Коли це не лейшманіоз?
Діагностика лейшманіозу, особливо його вісцеральної форми, представляє великі труднощі. Пов’язано це з тим, що прояви хвороби сильно віддалені за часом від моменту зараження і можуть маскуватися під багато захворювань. Тому при будь-якій підозрі на лейшманіоз слід негайно звернутися до лікаря, самодіагностика і самолікування – марна трата часу, сил і, найголовніше, здоров’я.
Представлені нижче хвороби дозволяють оцінити не пов’язаному з медициною людині масштаб маскування лейшманіозу.
- Інфекційні захворювання. З огляду на поїздки в країни з широким спектром інфекційних захворювань, слід пам’ятати, що, крім лейшманіозу, людина може заразитися зовсім іншим захворюванням. Так, слід уточнювати давність поїздки в тропічні країни, проведення профілактики лейшманіозу і малярії перед, після і під час поїздки, жовтої лихоманки, місце роботи хворого (бактеріологічні лабораторії, інфекційні відділення лікарень, бійні, зоопарки, цирки, ветеринарія, м’ясопереробні заводи, участь в похованнях худоби, мисливська і рибальська діяльність), присмоктування кліщів, вживання парного молока, випадки венеричних хвороб (особливо сифілісу) в сім’ї протягом двох років.
Проявити настороженість необхідно при появі симптомів ураження верхніх відділів респіраторного тракту (кашель, нежить, біль у горлі), лихоманки в холодну пору року, випадків подібного стану в сім’ї; при тривалій лихоманці, болях в животі, зміні свідомості, нетривалому розладі травлення на початку хвороби; при незадовільних побутових умовах, вошивості в сім’ї, дитячому організованому колективі.
Також необхідно ретельне обстеження пацієнта на предмет туберкульозного ураження, особливо якщо є дані про перенесеному процесі, перебування в місцях позбавлення волі, роботі з хворими на туберкульоз, контактах в сім’ї. Потрібно звертати увагу на згадування про ВІЛ-інфекції, ін’єкційної наркоманії, частій зміні статевих партнерів, особливо одностатевих, незахищених сексуальних контактах з ними.
- Терапевтичні патології. Зміни на шкірі можуть бути обумовлені травмами, опіками, обмороженнями, змінами харчування тканин за рахунок ураження судин при цукровому діабеті і виникненням так званих трофічних виразок. Ураження судин з утворенням виразкових дефектів, але без поїздок в небезпечні по захворюванню райони, без тривалої лихоманки і збільшення селезінки і печінки викликають сумніви при постановці діагнозу і вимагають детального вивчення можливих причин (атеросклероз, звуження просвіту судин через надлишок сполучної тканини, тромбів і тощо). Збільшення печінки і селезінки слід розглядати в ключі онкологічної патології, генетичних, лікарських, радіаційно-обумовлених поразок кровотворних клітин, печінки, кісткового мозку, системних захворювань сполучної тканини та ін. Тривалі підвищення температури тіла можуть бути симптомами злоякісного процесу в кровотворної тканини, лімфатичної системи.
Як розвивається хвороба?
Існують дві вивчені форми захворювання у людини – шкірний лейшманіоз і вісцеральний лейшманіоз. Перша форма характеризується тим, що в місці укусу москіта відбувається впровадження, розмноження і накопичення паразитів в шкірі, в результаті утворюється вузол або інфільтрат, що містить клітини імунної системи людини.
Після укусу комахи на шкірі утворюється виразка
В подальшому відбувається некроз, утворюється виразка з набряком навколишніх тканин, після загоєння її формується рубцева тканина (шрам). В інтернеті часто зустрічаються фото шкірного лейшманіозу з виразками в різних ділянках тіла. При вісцеральної формі захворювання в місці укусу також утворюється вузликовий елемент, в подальшому збудник з первинного вогнища розмноження з кровотоком розноситься по різним органам і тканинам.
Вторинні вогнища розташування паразитів формуються в печінкової паренхіми, селезінці, кістково-мозкової тканини і лімфовузлах, що призводить до збільшення і подальшого розвитку дистрофії і некрозу уражених органів.
механізм передачі
Лейшманіоз викликають сімнадцять видів паразитів роду Leishmania.
Переносниками інфекції є москіти. Вогнища лейшманіозу частіше зустрічаються в Африці і Південній Америці.
Москіти інфікуються, харчуючись кров’ю хворих тварин, а потім переносять її людям.
Виділяють дві основні форми захворювання:
- Шкірний лейшманіоз – уражаються шкіра і підшкірні тканини;
- Вісцеральний лейшманіоз – уражається ретикуло-ендотеліальна система.
Кожна з цих форм, в свою чергу, підрозділяється на зоонози і антропонози.
Шкірний лейшманіоз представлений хворобою Боровського, ашгабатської, пендинской виразками, ефіопським шкіряним лейшманіоз, багдадським фурункулом.
Зоонозні вісцеральні лейшманіоз: лихоманка дум-дум, дитячий кала-азар, носоглотковий лейшманіоз.
Антропонозний вісцеральний лейшманіоз – індійський кала-азар.
Основні засоби при вісцеральний лейшманіоз – препарати пятивалентной сурми. Серед них Глюкатім, солюсурьмін, Неостібозан і ряд інших найменувань. Ліки вводять щодня внутрішньовенно протягом 7-10 днів, поступово нарощуючи дозу.
Якщо лікування не дає результату, призначають довгострокову терапію амфотерицином B. Ліки потрібно повільно вводити внутрішньовенно через день протягом тривалого терміну – до двох місяців.
Велике значення має одночасна профілактика приєднання бактеріальних інфекцій.
Лікування шкірного лейшманіозу
| стадія | Класифікація препаратів | спосіб лікування |
| рання | Акрихін, Мономицин, Сульфат Берберин, Уротропин | обколювання уражених ділянок (горбків) розчином зазначених препаратів, накладання мазей і примочок. |
| Виражена (мають місце сформувалися виразки) | Мономицин, Амінохінол | внутрішньом’язовіін’єкції, лікування лазером |
| Важкий перебіг захворювання | Препарати пятивалентной сурми, Амфотерицин B | внутрішньовенні вливання |
Лейшманіоз не завжди добре піддається лікуванню, тому лікарі використовують різні схеми і комбінації препаратів. При відсутності позитивної динаміки, наприклад, в разі високої резистентності (стійкості до дії препаратів) лейшманий, застосовують рекомбінантний гамма-інтерферон з вбудованим людським геном.
морфологічні форми
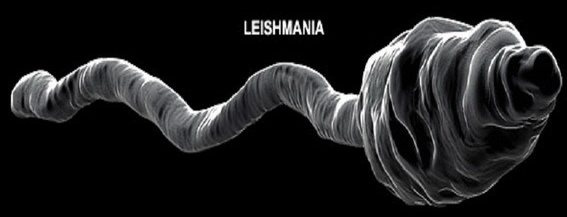
У лейшманий існують дві основні морфологічні форми -амастіготи і промастіготи, що мають різну будову і відповідають особливостям циклу розвитку лейшманий. Початкова лейшманіальная стадія мікроорганізму – амастіготи – мають округлу форму розміром 3-5 × 1-3 u, добре помітну під мікроскопом (зазвичай це саме її показують на фото лейшмании) при дослідженні біологічного матеріалу носія (шкірних або епітеліальних клітин). Промастіготи – це лептомонадная форма мікроорганізму, що відрізняється рухливістю і наявністю джгутики. Промастіготи – веретеновидную форму паразита – досить складно розрізнити під час лабораторного аналізу, т. К. Вона зустрічається тільки в організмі комахи-переносника або штучному середовищі.
Ускладнення лейшманіозів і прогноз
У 3-10% лікованих пацієнтів розвиваються зміни шкірних покривів у вигляді знебарвленого плям і бородавкообразних вузликів на обличчі і розгинальної поверхні кінцівок. У пацієнтів зі слизисто-шкіряним лейшманіоз можливі ураження слизової носоглотки.
При ранній діагностиці лейшманіозу і своєчасному лікуванні одужують більше 90% хворих. При відсутності лікування 95% дорослих і 85% дітей гинуть протягом 3-20 місяців.
У даній статті використані матеріали Медичної енциклопедії
Профілактика і прогноз
Якщо інфекція має легкий перебіг, хвороба іноді проходить самостійно. Своєчасна діагностика лейшманіозу теж має сприятливий прогноз. При важких формах або інфікуванні людини з ослабленим імунітетом прогноз менш оптимістичний. Шкірні висипання залишають на поверхні тіла шрами.
У загальну профілактику включено благоустрій міст і ліквідація москітів-переносників інфекції. До індивідуальної профілактики можна віднести застосування спеціальних засобів від укусів комах, щоб збудник вісцерального лейшманіозу не потрапив в організм. Якщо виявлений інфікована людина, в колективі проводиться хіміопрофілактика. Особам, що збираються відвідати ендемічні райони, проводять вакцинацію.
Морфологія лейшмании
Лейшмании є внутрішньоклітинними паразитами деяких ссавців, в тому числі людини, не здатні до життя поза організмом господаря (облігатні паразити). Існують в 2-х видах. У москітів (переносчиках захворювання) паразити існують в жгутиковой формі (промастіготи), в організмі ссавців – безжгутиковой формі (амастіготи). Амастіготи, заселяючись в макрофаги і клітини ретикулоендотеліальної системи, викликають ураження шкіри, слизових оболонок і внутрішніх органів.
таксономія
Існує близько 20 видів лейшманій, 17 з яких були виявлені у людини. Паразити належать до роду Leishmania, сімейству класу Trypanosomidae Mastigophora.
Історія відкриття
Вперше збудники шкірного лейшманіозу були відкриті П. Ф. Боровським в 1898 році в Ташкенті. У 1900 році У. Лейшману і в 1903 році Ч. Донованом паразити, ідентичні за описом П. Ф. Боровським, були виявлені в селезінці хворого.
Групи збудників
Морфологічна ідентичність всіх видів лістерій ускладнює їх класифікацію. Виділяють чотири групи паразитів:
- Група Leishmania tropica (Leishmania tropica minor, Leishmania tropica major, Leishmania aethiopica). Лейшмании цієї групи є причиною розвитку шкірних форм лейшманіозів в країнах Африки і Азії (Старого Світу). Вперше відкриті П. Ф. Боровським в 1898 році.
- Група Leishmania mexicana (Leishmania mexicana підвид mexicana, Leishmania mexicana підвид amazonensis, Leishmania mexicana підвид pifanoi, Leishmania mexicana підвид venezuelensis, Leishmania mexicana підвид garnhami, Leishmania peruviana, Leishmania uta). Лейшмании цієї групи є причиною розвитку шкірних і дифузних шкірних форм лейшманіозів Нового Світу.
- Група Leishmania braziliensis (Leishmania braziliensis підвид braziliensis, Leishmania braziliensis підвид guyanensis, Leishmania braziliensis підвид panamensis). Лейшмании цієї групи є причиною розвитку шкірно-слизових форм лейшманіозів Нового Світу.
- Група Leishmania donovani (Leishmania donovani підвид donovani, Leishmania donovani підвид infantum, Leishmania donovani підвид archibaldi). Лейшмании цієї групи є причиною розвитку вісцеральних форм лейшманіозів Старого Світу. Паразити вперше описані в 1900 році У. Лейшману і в 1903 році Ч. Донованом.
будова лейшманий
У своєму розвитку лейшмании проходять 2 стадії. У тілі москіта паразити знаходяться в жгутиковой, рухомий формі (лептомонадная форма), в організмі ссавців – в безжгутиковой формі, внутрішньоклітинно (лейшманіальная форма).
Промастіготи (жгутикові форми) рухливі, мають веретеноподібне тіло від 10 до 20 мкм в довжину. Джгутики довжиною від 15 до 20 мкм. Розмножуються шляхом поздовжнього поділу.
Амастіготи (безжгутіковие форми) мають овальне тіло від 2 до 6 мкм в довжину. 1/3 об’єму клітини займає округле ядро. Розмножуються шляхом простого поділу.
культивування
Лейшмании легко виростити в лабораторних умовах. У культурах клітин лейшмании мають овальну форму, джгутик відсутня (аманзігота). У безклітинних середовищах паразити мають веретеноподібну форму і джгутик у переднього кінця (промастіготи).
Лейшманія не проявляє чутливості до антибіотиків.
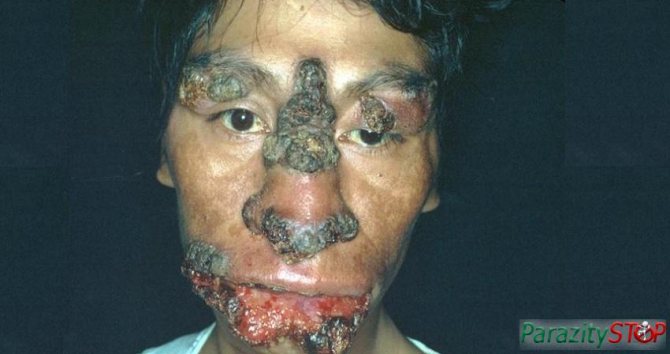
Найнебезпечніші прояви захворювання
Лейшманіоз небезпечний тим, що паразити проникають всередину клітин організму і всередину спинного мозку. Через анемії шкірні покриви стають блідими, іноді з землистим або порцеляновим відтінком. Якщо імунітет знаходиться в ослабленому стані, у пацієнта можуть виникати серйозні ускладнення. Пневмонія розвивається від вторинного інфікування і ще більше ускладнює перебіг хвороби.
В термінальній стадії захворювання відбувається повне виснаження організму, аж до кахексії і летального результату. Крововиливи під шкіру і в паренхіму життєво важливих органів – найважче прояв вісцерального лейшманіозу. Прогноз при таких проявах хвороби сумнівний, а без вчасно розпочатого лікування стає негативним.
Особливо яскраво виражається клінічна картина при шкірному лейшманіоз: в області укусів і проникнення інфекції утворюється припухлість червоного кольору. Протягом перших декількох тижнів відбувається її збільшення в розмірах, а зверху горбка утворюється виразка. Всі ці прояви супроводжуються гіперемією і набряком тканин. Потім з’являються ознаки інтоксикації, а лімфатичні вузли збільшуються.
Щоб повністю вилікуватися від цієї хвороби потрібно кілька місяців інтенсивної терапії, а в деяких випадках лікування затягується на рік, так як виникають рецидиви. При шкірному лейшманіоз після одужання у людини на все життя залишаються рубці на тілі, в місці проникнення інфекції. Також з’являється стійкий імунітет до цієї хвороби.
Етіологія
Як вже було сказано вище, переносником збудника є самки москітів. Під час укусу в тіло людини разом зі слиною проникає від 100 до 1000 збудників. Лейшмании мають специфічну здатність – вони безперешкодно проникають в макрофаги, не провокуючи при цьому імунної реакції. У них вони трансформуються у внутрішньоклітинну форму і починають активно розмножуватися, провокуючи патологічні реакції з боку внутрішніх органів людини.
Захворювання може передаватися безпосередньо від переносника до людині, а також від людини до москітів (в такому випадку говорять про прогресуванні антропонозного лейшманіозу). Варто зазначити, що для недуги характерна сезонність. Найчастіше його діагностують в період з травня по листопад. Такі тимчасові рамки обумовлені життєдіяльністю москітів.
лікування лейшманіозів
Антибіотики: мономицин, солюсурьмін, акрихін, Амінохінол, пентамідину ізотіонат. Симптоматична терапія домінуючих станів. Також ефективно місцеве лікування, тобто обколювання вищевикладеними препаратами або використання примочок. Т.к для наших широт це захворювання не характерно, то доводиться більше посилатися на досвід зарубіжних авторів, що мають досвід в лікуванні лейшманіозу, а саме, не мала частина з них посилається на вибір мономицина і амінохінолу як найбільш ефективних препаратів проти даного збудника. При неефективності цих препаратів застосовують 5-валентну сурму, якщо не допомагає і цей препарат, то вдаються до пентамідином ізотіонат – але ця ступінчаста схема підходить більше для вісцеральної форми. Ефективна лазеротерапія, особливо на стадії горбка. Терміни лікування в середньому 2 тижні. Як бачите, ліки специфічні і ні про яке самолікування і самодіагностики мови бути не може.
ознаки паразитування
Симптоми лейшманий в різних географічних місцях можуть бути різними. Але слід виділити основні для всіх регіонів ознаки паразитування організму.
Хвороба може початися поступово або гостро. Найхарактерніший симптом – тривала интермиттирующая лихоманка, яка супроводжується жаром, ознобом, частими перепадами температури тіла. При цьому спостерігається збільшення і ущільнення селезінки, ураження кишечника. Крім того, спостерігається тромбоцитопенія, а також анемія. Перераховані вище ознаки вказують на ураження кісткового мозку. На шкірі виникає висип.
- Згодом може приєднатися гнійна інфекція, сформуватися сепсис, в ротовій області виникнути виразки, будуть спостерігатися геморагічний синдром або тромбоутворення.
- Найчастіше вісцеральна форма недуги може проявитися через 3-10 місяців після зараження.
- Рання стадія характеризується хворобливістю в м’язах, втомою і слабкістю.
- У нічний час у пацієнта спостерігається підвищене потовиділення, симптоми анемії, патології травлення.
Важливо! Хвороба у дітей зазвичай протікає у важкій формі і в деяких випадках через кілька місяців після інфікування може призвести до смерті дитини. У дорослих же дане захворювання може протікати роками.
Шкірний рід паразитів зазвичай розвивається через півроку після інфікування. На шкірі спочатку формується невеликий вузол, який потім переростає в виразку. Вони гояться досить повільно, протягом декількох місяців, а на їх місці утворюються рубці.
Що це таке?
Лейшманіоз вісцеральний – загальне інфекційне захворювання, викликане особливим видом найпростіших. У тілі лейшманий є велике ядро. Воно оточене блакитною протоплазми. Паразит має палочкообразной тільце.
На особливої живильному середовищі з додаванням крові кролика лейшмании утворюють біченосную форму. Для виділення чистої культури проводиться посів стерильних пробірок. Після закінчення двох діб утворюються круглі колонії.
У тілі москіта лейшмании приймають певну форму. Зазвичай форма нагадує сигару. Тобто з цього випливає, що паразит пристосовується до будь-якого місця проживання, приймаючи відповідну форму.
Відзначається сезонність захворювання. Тобто найчастіше зараження відбувається в травні місяці. Зазвичай хвороба поширюється в місцевостях з жарким кліматом. Даними районами по поширенню інфекції є:
- Середня Азія;
- Закавказзі.
перейти наверх
вісцеральний лейшманіоз
Вісцеральний лейшманіоз – найгрізніша форма інфекції, при якій лейшмании проникають в кровотік і розносяться по тканинах ретикуло-ендотеліальної системи. Зустрічається по всій території Індостану, в Ефіопії, Туреччини, Судані, Південному Кавказі, Південно-Східній Європі. Поза азіатсько-африканського та європейського вогнищ реєструється тільки в Бразилії. Бразильський збудник вісцерального лейшманіозу – виключно Leishmania infantum, в Старому Світі інфекцію викликають Leishmania infantum і Leishmania donovani.
Від проникнення лейшманий в шкірну ранку до розвитку проявів інфекції може пройти більше року. Симптоматика наростає непомітно, спочатку людина може відчувати тільки стомлюваність, іноді тяжкість в черевній порожнині. Далі посилюється слабкість, втрачається апетит, тривожитися за своє стан хворої починає зазвичай лише тоді, коли відбувається помітне збільшення живота. Підйом температури тіла виникає періодично, то до субфебрильних значень, то вище, але будь-якої закономірності немає.
Первинний афект – місце укусу, знайти вдається не завжди, але у частини пацієнтів це вузлик жовтуватого забарвлення або невелике виразка. На шкірі можуть бути дрібні геморагії, добре помітні на ранніх етапах, коли шкірні покриви бліді. При розгорнутій симптоматиці шкіра лущиться, стає темніше, у пацієнта ламаються і випадають волосся аж до утворення дрібних лисин. Лімфатичні вузли частіше промацати не вдається, оскільки їх збільшення незначне. Характерна ознака – різке збільшення селезінки, яка може досягати маси 2 кг, і печінки, край якої опускається до пупка, але пальпація цих органів безболісна. Розпал хвороби зазвичай протікає з лихоманкою, иктеричностью склер, накопиченням в черевній порожнині асцитичної рідини.
(Adsbygoogle = window. Adsbygoogle || []). Push ({});
Лабораторна діагностика лейшманіозу фіксує суттєві порушення факторів, що згортають крові, ферментну недостатність, анемію, підвищений рівень білірубіну в крові.
Всі ці прояви – результат ураження ретикуло-ендотеліальної системи під впливом збудника. Лейшмании мешкають в макрофагах, які в різних тканинах мають свої специфічні функції. Так, в печінці збудник розвивається в зірчастих ретикулоендотеліоцитах (купферовских клітинах), в легких вражає альвеолярнихмакрофагів, в кістках – остеокласти, в нервової тканини – мікроглію, а також макрофаги лімфатичної, синовіальної, селезінкової, кістково-мозкової тканини. В результаті імунної відповіді відбуваються істотні зміни в органах, в першу чергу в печінці, що проявляється не тільки недостатністю її функції, але і портальною гіпертензією. Запущений вісцеральний лейшманіоз призводить до комплексного імунної ураження нирок, розвитку гломерулонефриту.
ускладнення лейшманіозу
Не завжди хворі (особливо в бідних країнах світу) вчасно звертаються до лікарів, тому інфекція все більше вражає їх організм і призводить до ряду ускладнень і до летального результату.
У людей, які постраждали від лейшманіозу, розвиваються малярія, ентероколіт, бактеріальна пневмонія, пієлонефрит.
Прогноз при лейшманіозах завжди неоднозначний.
Незважаючи на те, що вісцеральна форма протікає завжди важче і представляє для життя пацієнта велику загрозу, при своєчасному лікуванні він проходить абсолютно безслідно.
Шкірна форма, особливо її дифузний варіант, здатні залишити після себе значні косметичні дефекти у вигляді рубців або шрамів.
В окремих, особливо запущених випадках можливе зміни і деформація кісткового скелета.
Тяжкість ускладнень визначається формою і перебігом захворювання. Чим пізніше виявлений патологічний процес і розпочато лікування, тим більше зростає ризик серйозних ускладнень. Вісцелярна форма лейшманіозу може ускладнитися наступними станами:
- печінкова недостатність з цирозом і асцитом
- важка анемія і ДВС-синдром
- амілоїдоз нирок
- виразкові ураження слизової оболонки травного тракту
При шкірній формі лейшманіозу ускладнення пов’язані головним чином з приєднанням вторинної бактеріальної інфекції, що проявляється флегмонами і місцевими абсцесами. Але при відсутності адекватної терапії може розвиватися і важкий септичний стан.
Залежно від форми і вибору тактики лікування, а саме наскільки рано воно розпочато. Так, наприклад, при шкірній формі на місці лейшманий залишається гіпер / депигментация, невеликі шрами або, при ранній діагностиці і лікуванні все може пройти безслідно.
Найбільш небезпечна в прогностичному плані шкірно-слизова форма, т. К залишає після себе інвалідизуючих в косметичному плані шрами на місці виразок і збільшує ризик вторинних бактеріальних і септичних ускладнень.
Прогноз при своєчасному початку лікування досить сприятливий, летальність дуже низька і частіше причиною є вторинні ускладнення.
методи діагностики
У постановці діагнозу керуються візуальними ознаками наявності первинних осередків хвороби і уточненням можливого відвідування потенційним пацієнтом ендемічних регіонів.
На основному етап досліджень проводиться діагностика, дифференцирующая лейшманіоз від захворювань зі схожими симптомами:
- злоякісних новоутворень;
- саркоїдозу;
- сифилидов вторинного і третинного періоду;
- вовчака туберкульозної;
- хронічної виразкової піодермії.
Також для пацієнта проводиться шкірне тестування на присутність лейшманіном за методом Монтенефо. Для підтвердження діагнозу береться зішкріб з краю виразки. Наявність тілець Боровського в макрофагах служить обгрунтуванням для підтвердження діагнозу.
причини
Слід зазначити, що найчастіше хвороба спостерігається у дітей. При цьому причини лейшманіозу вісцерального пов’язані з певними резервуарами інфекції в природі. В даному випадку резервуарами інфекції є:
- собаки;
- москіти.
Як же відбувається дане зараження? Від собак інфекція передається до людини. Передача здійснюється за допомогою москітів, їх називають проміжними господарями. Тобто причинами хвороби є укус москітів, в результаті якого заражається людина.
перейти наверх
Ознаки лейшманіозу різних форм
Інкубаційний період захворювання складає близько 9 тижнів. Ознаками вісцеральної форми лейшманіозу є:
- Висип у вигляді папул або виразок по тілу.
- Різке зниження ваги інфікованого, відмова від їжі.
- Зміна в роботі шлунково-кишкового тракту, розлади.
- Збільшення печінки і лімфатичних вузлів.
- Збільшення селезінки в розмірах.
- Погіршення загального самопочуття пацієнта, слабкість, патологічна стомлюваність.
- Зниження рівня гемоглобіну, анемія.
- Іноді – кровотечі.
- Лихоманка з різким підвищенням температури.
Риси захворювання на дермі зазвичай починають проявлятися через кілька тижнів після укусу. Шкірний лейшманіоз у людини можна розпізнати за такими симптомами:
- Зниженню апетиту, відмови від їжі.
- Підвищенню температури тіла, лихоманці.
- Деформації слизових оболонок носоглотки, які не викликають хворобливих реакцій.
- При лейшманіоз Ута – по виразок на дермі, що має в більшості випадків одиничний характер і рубців на протязі 12 місяців.
- Виникненню на слизових оболонках носоглотки і щоках необшірний виразок.
- Поступового руйнування хрящів в перегородці носа, верхньої частини неба, рідше – глотки.
При слизисто-шкірної формі уражається дерма, а потім і слизові оболонки.
Симптоми слизисто-шкірної форми лейшманіозу: на місці проникнення збудника з’являється папула рожевого кольору діаметром 2 – 3 см, яка потім покривається виразками, навколо неї з’являються осередки обсіменіння. Через пару тижнів в такому фурункули формується некротичний вогнище. Оточує виразки инфильтрированная дерма, на якій спостерігаються серозно-гнійні або геморагічні прояви.
Пізніше навколо виразок і гнійників виникають вторинні «горбки обсіменіння», прогресуючі у новоутворені фурункули, і об’єднуються в цілі ділянки виразок. Даний симптом слизисто-шкірного лейшманіозу носить назву послідовної лейшманіоми. У багатьох випадках такі новоутворення покривають відкриті ділянки дерми, а чисельність їх може варіювати від 1 гнійника до декількох десятків. Часто такі прояви відбуваються разом зі збільшенням регіонарних лімфатичних вузлів і лімфангітом, в основному безболісним. Через декілька місяців гнійники гояться, рубцюються. Потрібно бути готовим до того, що хвороба може тривати приблизно близько 0,5 року.
Як лікується патологія
Препаратом вибору при лікуванні кала-Азаров є з’єднання пятивалентной сурми (Sb (V)). Як ліків другої черги використовуються Амфотерицин В, дезоксихолат і Пентамідин.
Лікування кала-азар в ідеалі приводить до повного зцілення. При адекватної терапії як мінімум знижується ризик появи рецидивів і можливість перенесення паразитів.
Основною проблемою в лікуванні захворювань є стійкість до ліків корінного населення, що проживає в осередках лейшманіозу. До 60% хворих в Індії та Непалі ніяк не реагують на медикаментозне лікування. При відсутності реакції на лікування проводиться екстремальна терапія инфузиями високих доз дезоксихолат амфотерицину В або ліпосомальної амфотерицин В.
Про успішність терапії можна говорити при усуненні лихоманки і нормалізації формули крові. Клінічні поліпшення свідчать про початковий успіх, але для повної регресії потрібно кілька місяців. Про остаточне лікуванні від вісцерального лейшманіозу можна говорити при відсутності рецидиву протягом 6 місяців.
Отже, в світі існує три типи лейшманіозу, з них вісцеральний – найважчий. Захворювання викликається одноклітинним паразитом лейшмания, який потрапляє в організм людини при укусі москіта. Хвороба загрожує найбіднішим людям планети, які страждають від нестачі харчування і поразки імунної системи.
Відео про збудника, симптоми і лікування лейшманіозу:

У дорослих
Вісцеральний лейшманіоз у дорослих спостерігається значно рідше. Однак якщо розвивається дане захворювання у дорослих людей, то перебіг хвороби хронічний. При цьому тривалість захворювання до одного року.
У деяких випадках у дорослих людей спостерігається субклінічний перебіг хвороби. В даному випадку хвороба проявляється не відразу. Тільки під впливом провокуючих чинників, наприклад, при ВІЛ інфекції.
Хвороба саме тому вважають пов’язаною з формами ВІЛ інфекції. Без належного лікування хворий вісцеральним лейшманіозом гине. Тобто летальність діагностується від ускладнень.
Тільки правильне лікування захворювання сприяє одужанню. Хвороба частіше спостерігається у молодих людей. При цьому значно частіше у дорослих пубертатного періоду. Однаково у чоловіків і жінок.
Слід зазначити, що хронічний перебіг хвороби пов’язане з відсутністю явної симптоматики. При цьому зміни помітні в картині крові. При наявності анемії у дорослих людей відзначаються наступні ознаки:
- слабкість;
- зниження працездатності;
- втрата сил;
- запаморочення;
- блідість.
Якщо хвороба пов’язана з ВІЛ інфекцією, то хвора людина найбільш ослаблений. Тобто у дорослих людей до даної хвороби можуть бути приєднані інші захворювання. При цьому наслідки плачевні.
перейти наверх
симптоми
Інкубаційний період досить тривалий. Він триває від п’ятнадцяти днів до шести місяців. Хвороба починається з продромальних симптомів:
- нездужання;
- втрата апетиту;
- дратівливість;
- субфебрильна температура тіла.
З п’ятого або шостого дня захворювання значно підвищується температура тіла. Хоча короткочасно. При кожному падінні температури тіла хворий потіє. Для захворювання характерна температурна крива неправильного типу.
Між окремими показниками температури можливий субфебрилітет. При подальшому перебігу хвороби наростає схуднення і недокрів’я. Це особливо помітно з третього або четвертого дня захворювання. Прогресує анемія. При цьому відзначаються наступні ознаки:
- падіння кількості еритроцитів;
- падіння кількості гемоглобіну.
Незабаром виявляється анізоцитоз. У тому числі токсична зернистість еритроцитів, еритробластоз. Збільшення селезінки відбувається з перших днів хвороби. Надалі вона ще швидше збільшується і досягає величезних розмірів.
Вісцеральний лейшманіоз частіше протікає в субхронічних і хронічних формах. При хронічному перебігу хвороби спостерігається різка кахексія. Зовнішній вигляд хворого в цьому періоді наступний:
- виснаження;
- землисто-сірі шкірні покриви;
- підшкірно-жировий шар погано виражений.
На нижніх кінцівках хворого утворюються набряки. Живіт різко здутий. Селезінка значно збільшується. Характерний виснажливий пронос з виділенням слизу і крові, можливі геморагії.
Більш детально вивчіть на сайті: bolit.info
Даний сайт є ознайомчим!
перейти наверх
Заходи попередження захворювання
Профілактика є кращим лікуванням будь-якого захворювання, лейшманіоз не став винятком. Який основний фактор обмежує поширення інфекції? Щоб захиститися від розвитку недуги людина повинна дотримуватися нескладних правил:
- заражених тварин необхідно лікувати або приспати;
- забезпечувати будинку чистоту і усувати вологість;
- переносниками є комарі, тому потрібно використовувати ефективні засоби для відлякування комах;
- встановлювати москітні сітки або інші предмети;
- своєчасне діагностування та лікування захворювання;
- підвищувати імунітет, особливо тим, хто виїжджає в небезпечні зони.
Перераховані вище правила допоможуть захистити організм від зараження лейшманіозом. Однак якщо інфікування все ж сталося, необхідно негайно звернутися до лікаря і почати своєчасне лікування. Бережіть себе і будьте здорові!
Тривалість життя
Тривалість життя залежить від стану хворого. При важкої анемії і кахексії стан хворого погіршується. Тривалість життя при цьому скорочується.
На тривалість життя впливає лікувальна терапія. При комплексному підході важких наслідків вдається уникнути. Однак важлива і своєчасність.
Своєчасність важлива для того щоб запобігти наростанню симптомів. Стерта форма вісцерального лейшманіозу має несприятливий перебіг. У цьому випадку тривалість життя знижується.
Історія відкриття
Факсиміле ілюстрації зі сторінки 935 зі статті Боровського «Про сартовской виразці». Малюнки поміняні місцями: перший на місці другого, і навпаки
Перше точний опис лейшмании в зрізах шкірних виразок було опубліковано українським хірургом П. Ф. Боровським в «Військово-медичному журналі» в 1898 році в статті «Про сартовской виразці». Боровський вірно описав структуру паразитів і їх відношення до тканин господаря. Спостереження Боровського підтвердив його колега по Ташкентського військовому госпіталю Костянтин Якович Шульгин в журналі «Русский врач» в 1902 р У 1903 р американський лікар Райт опублікував незалежне опис паразитів в шкірної виразці у дівчинки з Вірменії, яке принципово не відрізнялося від опису Боровського, але містило якісні ілюстрації. Райт запропонував для відкритого організму назву Helcosoma tropicum
. Мабуть, Райт не знав про роботу Боровського, а також про який з’явився в тому ж році описі паразитів, що викликають кала-азар, або не пов’язаної опис збудника кала-Азаров зі своїм.
У 1904 р Марциновський і Богров опублікували українською та німецькою опис збудника східної виразки, забезпечене мікрофотографіями, для якого вони запропонували назву Ovoplasma orientale
, Причому, як видно, працювали вони, не знаючи про роботи Райта, хоча були знайомі з публікацією Боровського. У згаданій статті вони применшують заслуги Боровського і невірно приводять його спостереження. Хоча спостереження Марциновського і Богрова опубліковані через кілька місяців після Райта, їх дослідження було проведено на кілька місяців раніше.
Життєвий цикл
Лейшмании – представниці сімейства трипаносоматиди і є облігатними паразитами.
Стадії життєвого циклу визначаються присутністю наступних господарів:
- Проміжний господар (комахи).
- Остаточний (хребетний) господар.
Коротко розглянемо, яка схема життєвого циклу даних мікроорганізмів. Комахи заражаються інфекцією, висмоктуючи кров носія. Разом з кров’ю в травний орган даного комахи проникають і паразити. Ці мікроорганізми за добу перетворюються з безжгутіковая в жгутикові, а вже приблизно через тиждень вони приступають до розмноження. Паразитарні мікроорганізми накопичуються в глотці безхребетного і перекривають його травний орган. Коли заражене комаха кусає тварина або людини, жгутикові мікроорганізми з глотки старого господаря потрапляють в шкірний покрив нового. У шкірі відбувається їх зміна в безжгутіковую форму.
Шляхи зараження лейшманіозом різноманітні: люди, дикі тварини, собаки, гризуни, укуси комарів.
Увага! Собака, заражена паразитами, відрізняється виснаженістю, видимими виразками на тілі, на голові, спостерігається лущення шкіри. У деяких випадках ця хвороба може призвести до смерті тварини.
Епідеміологія
Епідеміологія
Кожнийлейшманіоз у людини-найпоширеніша форма захворювання, що щорічно спостерігається у одного мільйона жителів планети, тридцять тисяч з яких помирають в результаті хвороби. Найчастіше недуга вражає людей з бідного класу, які не мають достатнього харчування, нормальних умов для проживання, мають слабкий імунітет. Розвиток захворювання відбувається тільки у невеликої кількості людей, які інфіковані. Після перенесеної патології у людини виробляється стійкий імунітет.
Зверніть увагу! У 95% випадків розвиток хвороби спостерігається в країнах Середземномор’я, Середньої і ближнього Азії, Африки.
геноміка
Геноми трьох видів (L. major, L. infantum
і
L. braziliensis
) Були отсеквеніровани, при цьому було виявлено понад 8300 генів білків і 900 генів РНК. Майже 40% білок-кодують генів були розподілені по 662 родин, що містить від 2 до 500 генів. Невеликі сімейства в основному представлені генами, що утворюють тандемні повтори в різних локусах по всьому геному. Кожна з 35 або 36 хромосом організована в невелике число кластерів з 10-100 генів, розташованих на одного ланцюга ДНК. Ці кластери можуть бути розташовані «голова до голови» (розходяться) або хвіст до хвоста (що сходяться). В останньому випадку вони можуть бути розділені генами рРНК, тРНК або мяРНК. Транскрипція білок-кодірущіх генів починається в області розбіжності кластерів і триває поліцістронной до області перемикання ланцюгів між сходяться кластерами.
Теломери лейшманий зазвичай відносно короткі і складаються з декількох типів повторюваних послідовностей.
У 2009 році було показано, що в організмі комахи у лейшманий відбувається процес обміну генетичною інформацією, що передбачає мейоз.
Виділяють три типи хвороби.
1 тип (поздноіз’язвляющійся, «годовик») в даний час практично ліквідовано. Викликається Leischmania tropica var. minor. Інкубація -2-8 місяців. Джерело збудника -боль¬ной людина. Характерно поява гладкого горбка червоного кольору. Протягом багатьох місяців (5-6) горбок повільно збільшується в розмірах до 1-2 см, потім – із’язвляется. Утвориться виразка неглибока, з обривистими краями. Дно виразки зернисте, виділення – убоге серозно-гнійне. Рубцювання відбувається повільно. Весь цикл займає близько року.
2 тип (гостро некротизуючим, пендинская виразка, Ашхабадская виразка). Збудник – Leischmania tropica var. major. Інкубація – 1-4 тижні (до 2 місяців), весь цикл займає 3-6 місяців. Природним резервуаром збудника в природі є гризуни- піщанки. При цьому варіанті захворювання на відкритих ділянках шкіри розвивається запальний вузол.
Розміри вузла досить швидко збільшуються, наростає набряк.
3 тип (туберкулоідний лейшманіоз) частіше виникає на обличчі, на місцях колишніх вогнищ. За кордоном зустрічаються назви «рецидивний лейшманіоз», «живі рубці». Розвивається після загоєння первинної лейшманіоми. Протікає тривало. Періоди загострень змінюються періодами неповних ремісій. Виявляється висипанням невеликих жовтуватих горбків, як правило, без схильності до виразки. При диаскопии – позитивний симптом «яблучного желе», характерний також для туберкульозної вовчака.
осушення приміщень
Сприятливі умови для життя і розмноження москітів створюються в умовах підвищеної вологості. Щоб жити ближче до джерела живлення, людині, комахи заселяють підвальні приміщення. Для профілактики епідемій лейшманіозу проводять осушення місць проживання москітів. Використовуються побутові або промислові осушувачі повітря. Перед осушенням приміщення по необхідності обробляють парадихлорбензол, емульсією ДДТ або гексахлораном. Це потужні інсектициди, здатні вбити велику популяцію москітів.
Також важливо знищити місця проживання гризунів, закрити тріщини в підлозі і стінах.
Симптоми і діагностика
Лейшманіоз проявляється в декількох формах. Всі вони протікають по-різному і тягнуть за собою різні наслідки. Також прояв тієї чи іншої форми може залежати від конкретного виду лейшманій, які вразили організм, і стану імунітету у пацієнта. Форми захворювання поділяються на такі:
- Шкірна. Виражається в появі на місці укусу гранульоми з високою фагоцитарної активністю. Мікроорганізми вражають найближчі лімфовузли, викликаючи в них запальні процеси. Характеризується появою рубців на шкірному покриві.
- Шкірно-слизова. Хвороба прогресує і застрагівает слизові оболонки гортані, стравоходу, ротової порожнини і носоглотки, в результаті чого з’являються виразкові ураження цих зон.
- Вісцелярна. Йде вглиб, вражає печінку і селезінку, іноді нирки, кишечник і кістковий мозок. Майже ніколи хвороба не зачіпає легені й серце.
Щоб визначити лейшманіоз у пацієнта, потрібно мати певних досвід в діагностиці інших інфекційних захворювань на кшталт бруцельозу, малярії, а також онкологічних хвороб типу лімфогранулематозу і лейкемії. У України ця недуга майже не поширений і якщо зустрічається, то в основному в регіонах Південного Скандинавії.
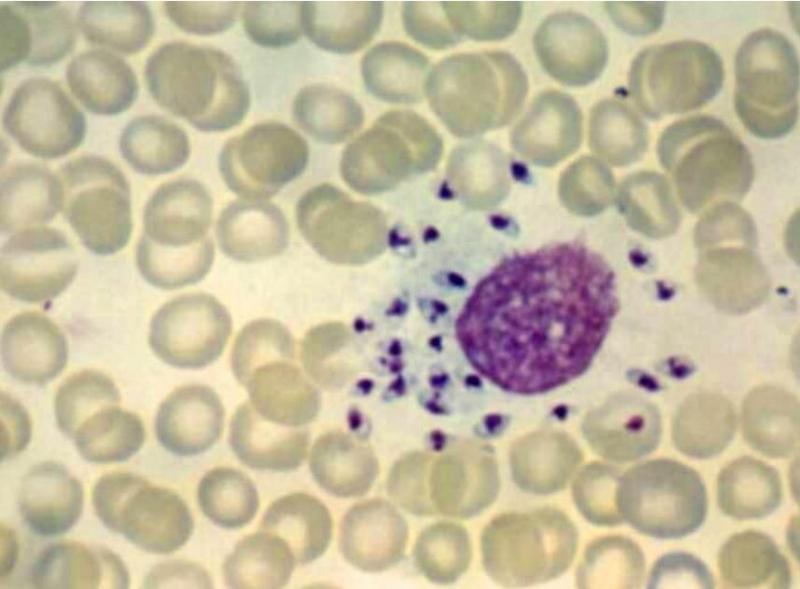
Лейшмании заражають клітини крові, руйнуючи лейкоцити
Набагато частіше хвороба можна зустріти в країнах Середньої Азії, особливо в найбільш посушливих районах Казахстану. При подорожі в Казахстан слід зробити необхідні вакцини, а нагадування про можливу хвороби ви зможете зустріти в кабінетах місцевих лікарів на плакатах з наступним написом: лейшманіоз ауру.
Щоб виявити збудників хвороби, слід провести ряд діагностичних процедур, серед яких можуть бути аналізи взятого за допомогою мазка або біопсії біологічного матеріалу та мікроскопічні дослідження крові.
Лейшманіоз піддається лікуванню при добірці відповідних препаратів при розробці терапевтичного курсу. Крім використання медикаментозної терапії може бути застосовано і хірургічне втручання.
Більш докладно про використовувані препарати та методи лікування можна дізнатися в статті, присвяченій терапії даного захворювання.
Лікування шкірної патології
Лікування лейшманіозу в основному відбувається за допомогою медикаментозної терапії:
- «Мономицин» призначається у формі внутрішньом’язових ін’єкцій тричі на добу через кожні 8 годин на дозуванні по 250000 ОД.
- Ін’єкції «Глюкантімом» проводяться в дозуванні 60 міліграм на кілограм маси тіла.
- «Секнідазол» використовують по 500 міліграм чотири рази на добу протягом 3 тижнів. Після цього періоду частоту прийомів знижують до 2 разів на добу протягом 3 тижнів.
- Для обробки фурункулів застосовується «солюсурьмін», «Метациклин», «Доксициклін», можуть бути застосовані й інші протималярійні медикаментозні засоби.
У деяких випадках може бути призначена кріодеструкція або лазеротерапія.
лейшманіози
Існує кілька видів лейшманіозу.
Захворювання, характерні для Європи, Азії, Африки:
- індійський вісцеральний (кала-азар),
- середземноморсько-середньоазіатський,
- дитячий вісцеральний,
- зоонозних (сільський) шкірний,
- антропонозний (міський) шкірний,
- мексиканський шкірний.
Для Америки характерні свої види лейшманіозу:
- мексиканський (виразка Чіклеро),
- перуанський (Ута),
- Гвіанський (лісова фрамбезия),
- панамський,
- шкірно-слизовий (еспундія).
Перша допомога при підозрі на лейшманіоз
Запідозривши дане захворювання, в першу чергу слід звернутися до лікаря. Допускається проведення наступних заходів (до прибуття кваліфікованої допомоги).
- Зниження температури тіла. Нормальний перебіг лейшманіозу не припускав високих підйомів температури тіла, проте при таких слід знати, що дозволяється застосування жарознижуючих засобів (Найз, Нурофен, Колдрекс і інші). Важливо пам’ятати, що при тривалому самостійному прийомі дані препарати пригнічують кровотворення, яке при лейшманіоз також страждає (оскільки лейшмании можуть перебувати і в кістковому мозку). Рекомендується тепле рясне пиття (вода, неміцні чай і морси, компоти), дробове харчування (бажано виключити жирне, смажене, приправи, маринади), а також комфортний одяг і умови перебування хворого. Необхідно стежити, щоб рукава і інші частини одягу не натирали виразкові дефекти.
- Умови перебування. Якщо пацієнт продовжує перебувати на території, небезпечній по зараженню лейшманіозом, слід забезпечити протимоскітні заходи, а саме сітки, штори, навіси над ліжком хворого на весь період лікування. Однак, з огляду на, що москіти мешкають практично на всій території Євразії, дані заходи необхідно застосовувати в будь-якому випадку. Важливо забезпечити комфортну температуру і вологість в приміщенні.
- Обробка шкіри та слизових. Допускається обережне промивання виразки, особливо в ротовій порожнині після кожного прийому їжі (щоб уникнути бактеріального вторинного запалення). Можна застосовувати розчини хлоргексидину, Фурациліну, ромашки, календули, кип’ячену воду. Не можна припікати виразку, терти, розколупувати, застосовувати агресивні рідини. При неможливості обробки виразки краще акуратно заклеїти бактерицидним пластиром, пропускає повітря, або стерильним бинтом і регулярно міняти на новий.
Терапія і профілактика лейшманіозу
Лікування різних форм лейшманіозу переважно місцеве. Застосовують примочки з «фурациліну», «Граміцидин»; мазі: акріхіновую, Вишневського.
Лікують висцеральную форму недуги за допомогою 5-валентної сурми. Це повинні бути щоденні внутрішньовенні введення препарату з збільшуються дозуванням (починати вводити потрібно від 0,05 г / кг). Терапія хвороби таким чином проводиться протягом 1 – 1,5 тижнів. У разі, коли використання зазначеного медикаменту недостатньо, прописують повільне введення ліків «Амфотерицин В» по 0,25 – 1 мг / кг у вену, розчиненого в 5% глюкози. Лікування таким засобом здійснюють протягом 8 тижнів.
Базою для позбавлення від шкірного недуги на сьогоднішній день вважається застосування хіміотерапії. У ранній період хвороби лейшманіоми рекомендується присипати або під шкіру обколювати «акрихін», «мономицина», «Берберин сульфатом» або «гексаметилентетрамін».
При лікуванні шкірного типу лейшманіозу можливе призначення кріодеструкції і лазерної терапії. В останні роки застосовують лазерну терапію, перевага якої – в загоєнні виразок без рубцювання. Призначається застосування препарату «Амінохінол». Зовнішньо застосовується мономіціновая мазь для місцевого застосування. Можливо також введення «мономицина» внутрішньом’язово. Якщо ж на вказане лікарський засіб спостерігається алергічна реакція, можна використовувати аналоги. У разі множинних виразок зі значними інфільтратами призначають парентерально «Мономицин» по 0,25 г 3 рази на добу протягом 10 – 14 днів, «Амінохінол» по 0,2 г 3 рази на день. Можливе застосування «Глюкантіма» – 60 мг / кг внутрішньом’язово №15, «секнідазол» 500 мг кожні 6 год. (Застосування – 3 тижні, а після цього ще 3 тижні використовувати кожні 12 год.). Широко застосовують стимулюючий і загальнозміцнюючий лікування, полівітамінні препарати. Можна використовувати протималярійні засоби навіть для обробки не встигли розкритися лейшманіом
Важливо для пацієнтів також дотримання постільного режиму, ретельний догляд за порожниною рота, гарне калорійне харчування
Як і будь-яке інше захворювання, лейшманіоз краще запобігти, ніж лікувати. Тим більше що лікування його займає досить багато часу. Для успішності профілактичні дії необхідно проводити комплексно. Заходи профілактики різних форм лейшманіозу включають в себе стратегії, спрямовані на:
- Боротьбу з переносниками (розбризкування інсектицидів, застосування спеціальних сіток, особистий захист).
- Боротьбу з тваринами-резервуарами (залежить від умов навколишнього середовища).
- Раннє діагностування та ефективне лікування виникають хвороб.
- Ефективність епідемічного нагляду за недугою.
Чим раніше буде проведена діагностика і встановлений діагноз, тим швидше можна буде вилікувати пацієнта. Це дозволить не допустити випадків інвалідності і смертності, а також запобігти новим спалахам захворювання. Завдяки оперативному інформуванню про ризик зараження з’являється можливість запобігти епідемії і уникнути летальних випадків хвороби.
Дотримуючись основних заходів профілактики та максимально виключаючи можливі контакти з джерелами і переносниками хвороби, можна запобігти можливості інфікування та розвитку недуги.
Успіху і будьте здорові!
Стаття прочитана 1 189 раз (a).
