Міастенічні синдром: розвиток, ознаки, діагностика, лікування, прогноз
Міастенія – захворювання нервово-м’язового апарату з хронічним, рецидивуючим або прогресуючим перебігом, яке відноситься до класу різнорідних за клінічними проявами аутоімунних процесів. Патологічна вироблення аутоантитіл відбувається в результаті порушення функцій власної імунної системи в цілому або її окремих компонентів, що призводить до руйнування органів і тканин організму. Міастенічні синдром проявляється цілим комплексом клінічних ознак: опущеними нижньої повіки, гугнявий голосу, дисфонія, дисфагією і проблемами з жуванням. Порушення нервово-м’язової передачі призводить до слабкості поперечно-смугастих м’язів очей, обличчя, шиї. Подібні процеси і визначають характерну для міастенії симптоматику.
Термін «міастенія» в перекладі з давньогрецької мови означає «безсилля або слабкість м’язів». Це класична аутоиммунная патологія, в основі якої лежить самознищення клітин організму. Звичайна реакція імунітету змінює спрямованість з чужорідних клітин на свої власні.
Вперше недуга був описаний ще в 16 столітті. В даний час міастенія зустрічається у 6 чоловік на кожні 100 тисяч. Жінки страждають патологією набагато частіше чоловіків. Пік захворюваності припадає на осіб у віці 20-40 років. Відомі також вроджені форми міастенії. Дана хвороба реєструється не тільки у людей, але і у кішок, собак.
М’язова слабкість може бути самостійною нозологій – міастенією, або проявом інших психосоматичних хвороб – міастенічним синдромом. Але незалежно від основної клінічної форми симптоми патології динамічні і лабільні. Вони посилюються при рухової активності або емоційному напруженні, особливо в жарку пору року. Після відпочинку відбувається швидке відновлення сил. Міастенія може тривало протікати у хворого. При цьому він сам навіть не підозрює про наявний недугу. Рано чи пізно прогресуюча хвороба все одно заявить про себе.
Лікування міастенії направлено на відновлення нервово-м’язової передачі. Оскільки в основі недуги лежить аутоімунний процес, хворим призначають гормональні препарати.
причини міастенії
Головною патогенетичною особливістю даного захворювання виступає дисфункція нервово-м’язової передачі, яка і обумовлює характерні клінічні прояви. Синаптичних блок взаємопов’язаний зі збоєм в синтезі ацетилхоліну. У сироватці крові визначаються антитіла до скелетних м’язів і епітеліальних клітин вилочкової залози, це дає підстави для зарахування міастенії до аутоімунних захворювань.
Результати дослідження причин розвитку міастенії доводять, що недостатній рівень калію в організмі, гіперфункція щитовидної залози і гормональний дисбаланс значно підвищують ризики даного захворювання.
Етіологія і патогенез

В даний час етіопатогенетичні чинники миастенического синдрому до кінця не визначені.
Можливі причини міастенії:
- Спадкова схильність – відомі сімейні випадки захворювання. Вроджена форма міастенії обумовлена генною мутацією, яка порушує нормальну роботу міоневральних синапсів і перешкоджає процесу взаємодії нерва з м’язом.
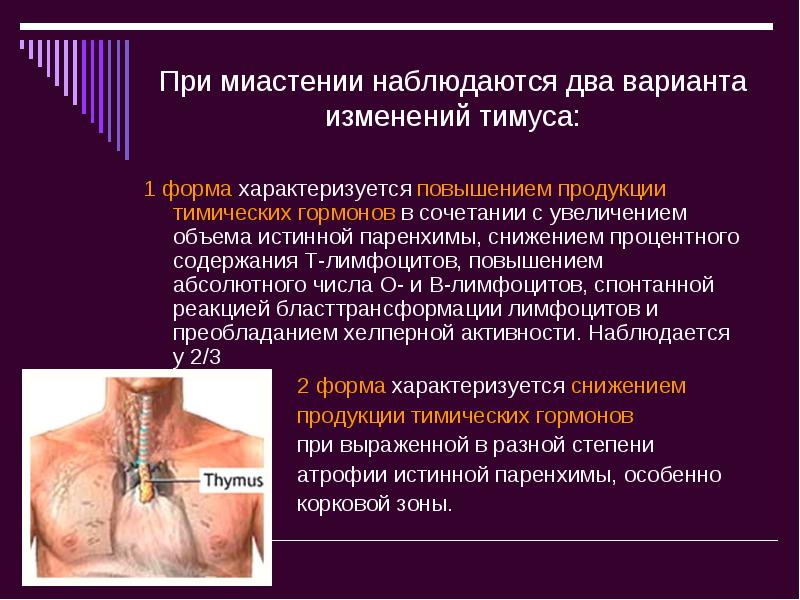
- Пухлина або доброякісна гіперплазія тимуса – тимомегалия.
- Органічне ураження нервової системи.
- Системні захворювання – васкуліти, дерматоміозит, системний червоний вовчак.
- Доброякісні і злоякісні новоутворення внутрішніх органів.
- Гіпертиреоз – посилення функції щитовидної залози.
- Сонна хвороба.
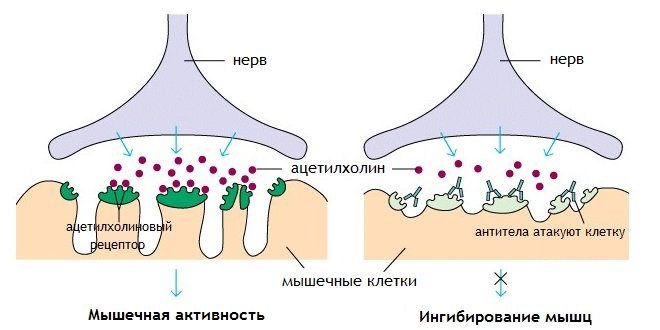
При міастенії порушується взаємозв’язок між нервовими і м’язовими тканинами. Провокуючими факторами розвитку патології є: стреси, інфекції, імунодефіцит, травми, тривалий прийом нейролептиків або транквілізаторів, хірургічні втручання. Саме вони запускають складний аутоімунний процес, при якому в організмі утворюються антитіла до власних клітин організму – ацетилхолінових рецепторів.
Патогенетичні ланки синдрому:
- вироблення аутоантитіл до рецепторів ацетилхоліну;
- ураження нейром’язового синапсу;
- руйнування постсинаптичної мембрани;
- порушення синтезу, обміну і викиду ацетилхоліну – особливого хімічної речовини, що забезпечує передачу нервового імпульсу від рухового нерва до м’яза;
- утруднення нервово-м’язової провідності – недостатнє надходження імпульсу до м’яза;
- складності з виконанням рухів;
- повна знерухомлених м’язів.
В даний час вчені-медики зацікавилися міастенію через високу частоту її появи серед дітей і молодих людей. У даній категорії осіб хвороба часто закінчується інвалідизацією.
симптоми міастенії
Слабкість і різка стомлюваність можуть вразити будь-які м’язи в організмі людини. Найчастіше – м’язи обличчя і шиї.
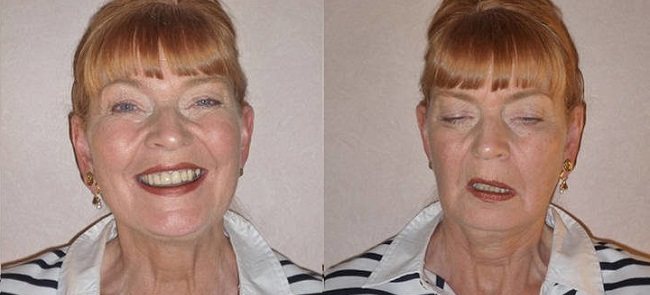
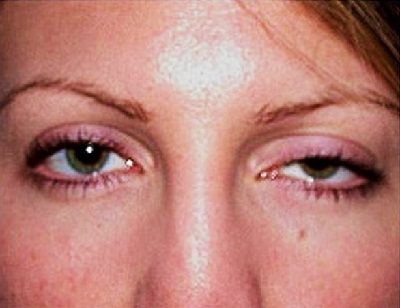
Характерними симптомами міастенії (див. Фото) є:
- птоз (опущення століття);
- двоїння в очах;
- гугнявість голосу і порушення мови;
- утруднене ковтання, стомлюваність жувальних м’язів;
- стомлюваність м’язів шиї (складно утримувати голову прямо);
- слабкість в руках і ногах.
Симптоми проявляються після навантаження, причому навіть після самої мінімальної. Чим більше навантаження, тим гірше стан хворого. Наприклад, спочатку порушення мови мінімальні – людина злегка гугнявить, але слова вимовляє досить чітко, потім починає «ковтати» окремі звуки, а потім і зовсім не може говорити. Відпочинок здатний зменшити ці прояви. Особливо сильно симптоми проявляються через 3-4 години після пробудження.
Залежно від проявів виділяють наступні форми захворювання:
- очна (хвороба проявляється тільки опущеними століття, двоїнням в очах; для таких хворих достатньою зазвичай є терапія антіхолінестеразнимі препаратами);
- бульбарна (порушення мови, жування, ковтання, дихання – небезпека цієї форми полягає в тому, що труднощі з диханням можуть наростати стрімко);
- генералізована (ураження всіх м’язів, саме таку форму міастенії мають на увазі, коли говорять про міастенії гравіс або хвороби Ерба-Гольдфлама; хвороба зачіпає всі м’язи, починаючи з мімічних і м’язів шиї і закінчуючи м’язами рук і ніг);
- блискавична (найбільш небезпечна форма, так як призводить до інвалідизації і навіть смерті, вона викликається зазвичай злоякісною пухлиною вилочкової залози, уражаються всі м’язи, включаючи кісткову мускулатуру, при цьому терапія просто не встигає надати свою дію, запобігти небезпечні наслідки міастенії просто неможливо).
Найчастіше зустрічається генералізована форма, яка зазвичай починається зі слабкості мімічних м’язів.
Чому виникає захворювання?
Поширеність даної патології становить 4 випадки на 100 тис. Населення. Примітно, що в молодому віці хвороба частіше вражає жінок і дівчаток-підлітків, в літньому віці і чоловіки, і жінки хворіють з гендерної частотою 1: 1.
Причина, по якій розвивається міастенія гравіс, ще до кінця не вивчена. На сьогоднішній день спровокувати розвиток хвороби можуть такі чинники:
- Патологія вилочкової залози або тимуса, а також інших залоз (надниркових залоз, гіпофіза, щитовидної).
- Мутації в генах, що кодують роботу нервово-м’язових синапсів.
- Екзогенні причини (переохолодження, часті стреси, фізичне перенапруження, інфекції, аутоімунні захворювання).
Більш ніж у 60% пацієнтів з виявленою міастенію спостерігається патологія тимуса (вилочкової залози) – гіперплазія або Тімом.
Основні симптоми хвороби виникають через те, що рецептори поперечно-смугастих м’язів перестають зв’язуватися з ацетилхоліном – медіатором, який продукують нервові закінчення. Рецептор не отримує «паливо», через що м’язова активність відсутня.
Це відбувається через:
- вироблення власних антитіл до ацетилхолінових рецепторів;
- недостатньої вироблення ацетилхоліну;
- надмірної активності ацетилхолінестерази, яка руйнує медіатор.
При гіперплазії тимуса виникає надлишкове виділення в кров гормону тиміну, який запускає каскад аутоімунних реакцій, що призводять до руйнування м’язових рецепторів через підвищеного вироблення холінестерази і антитіл.
Механізм розвитку хвороби відбувається на рівні нервово-м’язового синапсу: блокується імпульс, що проходить від нейрона до міоцитів – скорочення м’язів не відбувається. Найчастіше уражаються м’язи століття, тулуба і кінцівок, жувальні м’язи.
Симптоматика у дітей
Особливе місце займає міастенія у дітей, ранні симптоми розвитку якої мають деякі свої особливості:
1) Вроджена міастенія. Швидку стомлюваність м’язової системи можна запідозрити ще внутрішньоутробно під час проведення УЗД. При міастенії руху плода менш активні, а то і зовсім можуть бути відсутні. Після народження симптоми даної міастенії схожі на міастенію новонароджених. Загибель настає через порушення самостійного дихання.
2) Міастенія новонароджених. Зустрічається у тих дітей, матері яких самі страждають міастенію. Починається вона вже з перших днів життя і може тривати близько 2 місяців. Її основними симптомами можуть стати такі:
- дитина більш млявий, ніж інші новонароджені,
- дихає поверхнево,
- періодично поперхивается,
- крик у нього слабкий, більш нагадує писк,
- також він погано смокче груди і швидко втомлюється,
- рот його відкритий,
- погляд практично нерухомий,
- в деяких випадках ковтання теж може бути ускладнене.
Дитина частіше гине від задухи.
- Рання дитяча міастенія. За даними фахівців зустрічається у віці до 2 років, коли на тлі повного здоров’я починають з’являтися проблеми із зором: мимоволі опускаються повіки, розвивається параліч погляду, косоокість. У деяких випадках малюк може відмовлятися ходити, бігати, йому важко підніматися або спускатися по сходах, часто проситься на руки. Відмова від їжі може статися в тому випадку, якщо в процес залучаються жувальні м’язи.
- Юнацька і дитяча міастенія. Розвивається від 2 до 10 років або в підлітковому віці переважно у дівчаток. Серед ранніх ознак необхідно звертати увагу на скарги дитини на інформацію, що з’явилася раптом втому, порушення зору, труднощі із заняттями бігом, ходьбою на великі відстані, присіданнями, виконанням фізичної роботи по дому.
Класифікація
Класифікація проводиться за принципом основних симптомів міастенії і їх локалізації, а також за критерієм вродженості або віку маніфестації.
Вроджена форма зустрічається досить рідко, як правило, носить генетично-успадковані характер, у більшості пацієнтів з таким типом захворювання виявляються близькі родичі, також страждали від цього захворювання.
Вроджена форма майже завжди виявляється летальною, тому що такі немовлята нездатні самостійно дихати.
Набагато частіше перші симптоми міастенії починають проявлятися у віці 13-15 років або від 30 до сорока. Статистично доведено, що жінки частіше страждають від хвороби, ніж чоловіки. Вроджена міастенія майже завжди передається від матері до дитини.
За критерієм локалізації виділяють такі форми:
бульбарная міастенія
Зачіпає дихальні, жувальні, мімічні м’язи. Пацієнт не може пережовувати їжу, утруднюється дихання. Бульбарная міастенія, особливо якщо вона прогресує, небезпечна для життя за рахунок виникнення паралічів і парезів дихальної системи. Ще одна характерна ознака: людина не може говорити або розмовляє дуже тихо через неможливість повноцінно задіяти голосові зв’язки.
очна міастенія
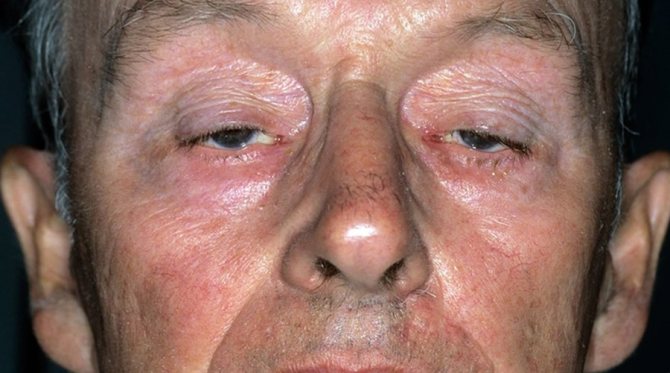
очна міастенія
В першу чергу, торкається зорову мускулатуру. Зовні проявляється птозом: опущеними одного або обох повік. Людина відчуває труднощі з концентрацією зору, швидко втомлюється при зорової активності. Найчастіше саме з очей починається симптоматика, згодом зачіпає і інші м’язові структури.
генералізована міастенія
Починається як бульбарна міастенія або у вигляді очної форми, але поступово під вплив патологічного процесу потрапляють всі м’язи. Хворий відчуває труднощі з будь-фізичною активністю, диханням, ковтанням. Ця форма не завжди протікає у важкій формі, особливо з урахуванням терапії.
Миастенические кризи
Виділяють як окремий підтип захворювання. Симптоматика наростає постійно, а розвивається протягом короткого періоду часу. Бульбарні паралічі особливо небезпечні у вигляді кризу, оскільки людина може задихнутися через парез дихальної мускулатури.
За типом перебігу найчастіше зустрічається міастенічний стан – це форма, яка не погіршується або незначно погіршується протягом багатьох років.
Сучасна терапія дозволяє повністю прибрати всі клінічні ознаки. Найрідше з’являється злоякісна міастенія, яка не реагує на терапію і протягом короткого періоду часу закінчується летальним результатом.
міастенічні криз
Міастенія – це захворювання хронічне, воно постійно прогресує. Якщо хворий не отримує правильного лікування, його стан погіршується. Важка форма хвороби може супроводжуватися настанням миастенического кризу. Він характеризується тим, що хворий відчуває різку слабкість м’язів, що відповідають за ковтання і рух діафрагми. Через це його дихання утруднене, прискорене серцебиття частішає, часто спостерігається слинотеча. Внаслідок паралічу дихальних м’язів може настати смерть хворого.
При передозуванні антихолінестеразних препаратів може наступити холінергічний криз. Він виражається в уповільненні серцебиття, слинотеча, судомах, посилення перистальтики кишечника. Цей стан теж загрожує життю пацієнта, тому йому потрібна медична допомога. Антіхолінестеразних препарат необхідно відмінити, а внутрішньом’язово ввести його антітод – розчин «Атропіну».
Загальні відомості. Міастенія- що це за хвороба?
Міастенія – це хвороба, що вражає м’язи і нерви. Головною характерною особливістю даного стану є м’язова слабкість. Міастенію ще називають астенічним бульбарним паралічем. В першу чергу при даному захворюванні уражаються м’язів обличчя, очей, губ, язика, шиї, глотки. Однак процес ураження може наздогнати будь-яку м’яз тіла.
Розвивається дана недуга через труднощі передачі від нервів сигналу, який повинен приводити м’язи в рух. Виникає патологія внаслідок порушення в організмі обміну ацетилхоліну. Якщо розглядати організм людини в загальному, то він представляє досить складний електрохімічний механізм, який рухається за допомогою роботи м’язів. Так, роботу кінцівок людини забезпечує скелетні м’язи, діяльність внутрішніх органів і судин – гладка мускулатура. Для м’язів скелетної мускулатури сигнали передаються через рухові нерви. Електричний імпульс в місці, де нерв приєднаний до м’язі, передається за допомогою ацетилхоліну – особливого хімічної речовини. Ацетилхолін потрапляє з нерва в щілину між нервом і м’язом, внаслідок чого відбувається електричний розряд, який забезпечує скорочення м’язи. У разі прояву міастенії в організмі відбуваються зміни в системі синтезу і викиду цієї хімічної речовини. Внаслідок цього наступний імпульс кожен раз складніше підходить до м’язі, тому здійснювати рух людині стає важче. Пізніше руху м’язи припиняються повністю. Подібний стан прийнято називати синдромом патологічної м’язової стомлюваності.
діагностика
Необхідно звернутися до лікаря-невролога. Насамперед лікар проведе огляд пацієнта, запитає про скарги та інших виявлених симптомах. При первинному огляді пацієнта виявити міастенію досить важко, адже її симптоми схожі з симптомами багатьох інших захворювань. Тому проводиться комплексне обстеження.
Найпростіший і найцінніший метод діагностики міастенії – проведення прозеріновий проби. При виконанні даної проби пацієнту підшкірно вводиться розчин прозерину (0,05%, 1-2 мл), потім через 20-30 хвилин невролог повторно оглядає пацієнта, визначаючи реакцію організму на пробу. Прозерін блокує холіноестеразу, підвищена активність якої призводить до порушення нервово-м’язових з’єднань, тому симптоми міастенії швидко відступають, а людина відчуває себе абсолютно здоровим. Варто відзначити, що ефект від прозерина хоча і потужний, але короткочасний, тому для лікування він не використовується, а ось для діагностики незамінний.
Також для діагностики проводять такі дослідження:
- Електроміографія (декремент-тест) – реєстрація біоелектричних потенціалів в скелетних м’язах. Електроміографію доцільно проводити двічі: спочатку перед проведенням прозеріновий проби, потім через 30-40 хвилин після неї, оскільки так можна виявити порушення нервово-м’язової передачі.
- Електронейрографія – дослідження швидкості імпульсів, що проходять по нервах.
- Аналіз крові на специфічні антитіла, іноді також потрібно біохімічний аналіз крові.
- Генетичні дослідження – проводяться для виявлення вродженої міастенії.
- Комп’ютерна томографія органів середостіння – для дослідження вилочкової залози на її збільшення в обсязі або наявність пухлини (Тімом).
Для діагностики міастенії розроблені спеціальні проби (тести), які дозволяють невролога виявити захворювання на початкових стадіях. Хоча такі тести ви можете виконати і самостійно в домашніх умовах:
- Швидко відкривати і закривати рот протягом 40 секунд – в нормі ви повинні встигнути зробити 100 циклів таких рухів, а при м’язової слабкості набагато менше.
- Потрібно лягти на спину, трохи підняти голову і тримати її на вазі 1 хвилину.
- Зробіть 20 присідань з однаковою амплітудою.
- Швидко стискати і розтискати кисті – часто в зв’язку з м’язовою слабкістю при міастенії таку вправу призводить до опущення століття.
Диференціальна діагностика проводиться з захворюваннями зі схожими симптомами: бульбарним синдромом, енцефалітом, менінгітом, гліомою головного мозку, гемангіобластома, синдромом Гієна-Барре і ін.
Список літератури
- МКБ-10 (Міжнародна класифікація хвороб)
- Юсуповская лікарня
- Винниченко А.Г., Живолуп Є.Г., Щербаков Ю.М. та ін. Інструментальні методи діагностики новоутворень вилочкової залози: Метод, рекомендації МОЗ СРСР. Харків, 1976. – С. 25.
- Гехт Б.М. Про клінічних варіантах і нозологическом єдності міастенії. // В кн .: Миастенические расстройства.- Л., 1965. З 147-155.
- Зайцев В.Т., Нечитайло П.Є., Журов Ю.Е., Климова Е.М. Зміни иммунореактивности у хворих генералізованою міастенією після тімектоміі // Клин. хір. 1988. – № 12. – С. 25-27.
лікування міастенії
Головне завдання лікування міастенії – це збільшити кількість ацетилхоліну. Синтезувати цей компонент досить складно, тому в лікуванні використовуються препарати, що запобігають його руйнування. З цією метою в неврології застосовуються медикаменти, що містять неостигмін.
Якщо захворювання швидко прогресує, призначаються медикаменти, які блокують імунну відповідь, в цьому полягає лікування в такому випадку.
При виборі препаратів потрібно враховувати, що міастенікам протипоказані медикаменти з вмістом фтору. Людям старше 70 років видаляють вилочкової залози. Крім цього, підбираються препарати для блокування окремих симптомів – посмикування століття, зупинки слюнотечения і т.д.
Поліпшити стан хворого допомагає «пульсотерапія». Таке лікування передбачає вживання гормональних препаратів. Спочаткувиписується велика доза штучних гормонів, але поступово вона знижується і зводиться на «ні». Якщо трапився миастенического кризу, може знадобитися госпіталізація. Хворим в такому стані призначають плазмофероз і вентиляцію легенів для лікування симптомів.
Відносно новий метод лікування міастенії – кріофероз. Лікування передбачає використання низьких температур, які допомагають позбавити кров від шкідливих компонентів. Корисні речовини, що містяться в плазмі, повертаються в кров хворого. Метод є безпечним, оскільки відсутня ймовірність передачі інфекції і появи алергічної реакції. Кріофероз покращує загальний стан хворого. Через 5-6 процедур встановлюється хороший стійкий результат.
Часто при лікуванні лікарі призначають Калімін – антихолінестеразних засіб, так само відомий, як Местінон, Піридостигмін. Як і при будь-якому аутоімунному захворюванні призначають кортикостероїди, зокрема Преднізолон для лікування.
Опис клінічної картини (фото)
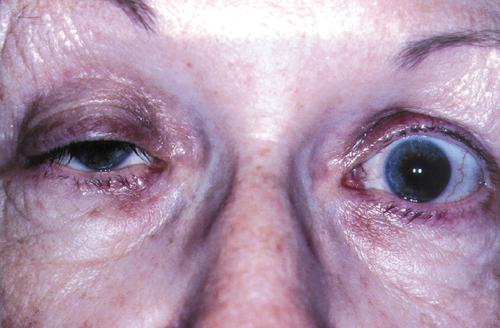
Симптоми міастенії зазвичай призводять до серйозних фізичних обмежень у хворих людей.
Поступово клінічна картина проявляється все більш виражено. Через час скарги посилюються навіть після найменшої фізичного навантаження.
Основні ознаки захворювання – це загальна слабкість м’язів і підвищена стомлюваність. Такі прояви відзначаються, як у дітей, так і у дорослих (дивіться фото нижче).
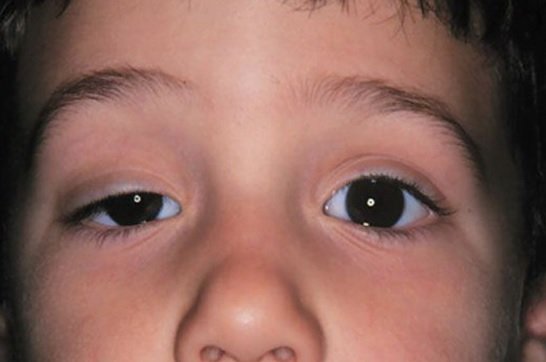
У малюків також спостерігаються такі скарги:
- надмірно низька рухливість;
- прояв слабкості;
- відсутність апетиту і навіть неможливість порушення смоктання молочних залоз, в результаті чого багато дітей страждають виснаженням;
- атрофія м’язів, яка спостерігається візуально.
Перераховані вище скарги проявляються не відразу. Клінічна картина розвивається поступово, причому відсутність лікування тільки ускладнює стан здоров’я.
У молодих людей спочатку відзначається наявність наростаючою втоми. До стомлюваності призводять навіть прості рухи, в тому числі ходьба і рухи руками. Через патології м’язів відбуваються серйозні зміни ходи, зумовлені необхідністю пристосуватися до ослаблення м’язової активності. Незабаром змінюється вираз обличчя, що позначається на очах і століттях, міміки.
Цікавлячись, що це за захворювання, пов’язане з м’язами, слід зазначити додаткові проблеми діагностування у літніх людей. Багато скарг можуть бути пояснені віковими змінами, в результаті чого патологія залишається не виявленою до різкого погіршення стану здоров’я.
У літніх людей діагноз зазвичай ставиться тільки після прояву серйозної симптоматики:
- ослаблення загального тонусу м’язів всього організму;
- відсутність можливості чітко сфокусувати очей;
- поява відчуття тяжкості в століттях;
- ослаблення глотательного рефлексу;
- зменшення дзвінкості голосу;
- порушення дихання, яке стає утрудненим і надмірно частим;
- фізичне виснаження;
- розвиток пневмонії аспіраційної форми.
Незважаючи на ступінь прояву клінічної картини, наголошується на необхідності своєчасної постановки точного діагнозу. В іншому випадку міастенія призводить до незворотних наслідків та інвалідності.
Народні засоби
Поряд з медикаментозною терапією, можливе лікування міастенії в домашніх умовах народними засобами з метою прискорення одужання і полегшення стану. Однак, будь-які народні методи лікування повинні узгоджуватися з спостерігає фахівцем.
Ефективні засоби:
- Овес. Зерна ретельно промивають, заливають водою в обсязі 0,5 л. Далі ємність поміщають на вогонь, склад доводять до кипіння, і пропарюють протягом не менше півгодини. Далі, для приготування настою слід почекати ще 2 години, знявши овес з вогню. Отриманий відвар приймають за годину до їжі, не рідше 4 разів на добу. Тривалість терапії – 3 місяці з перервою на 1 місяць і ще один курсовим прийомом.
- Ріпчаста цибуля. Продукт в обсязі 200 грам (очищений) змішують з 200 грамами цукру і заливають водою в обсязі 0,5 літра. Склад поміщають на повільний вогонь і варять протягом 1,5 години. Далі масу остуджують, додають дві столові ложки меду і приймають по дві чайні ложки тричі на день.
- Часник в кількості трьох головок подрібнюють і змішують з чотирма лимонами, літром меду і лляною олією (200 гр.). Всі інгредієнти потрібно ретельно перемішати і приймати щодня по одній чайній ложці три рази в день.
Які ознаки не характерні для міастенії
Для визначення захворювання потрібно знати, що міастенія симптоми має досить симетричні. Для неї не характерно ураження м’язів, наприклад, однієї руки або однієї ноги. Правда, опущення одного століття – це часто зустрічається прояв даної хвороби.
А ось головні болі, запаморочення, проблеми з сечовипусканням, оніміння рук або ніг, а також болі в м’язах кінцівок не мають до ознак міастенії ніякого відношення.
При описуваної патології, до речі, дистальні відділи м’язів (кисті рук, стопи ніг) зберігають свою силу, а хворому важко, наприклад, піднімати і утримувати в такій позі руки, підніматися навпочіпки або йти по сходинках.
Правила поведінки при міастенії
Якщо діагноз поставлений вчасно, і хворий виконує всі розпорядження лікаря, його працездатність і спосіб життя майже не змінюються. Лікування міастенії полягає в постійному прийомі спеціальних препаратів і дотриманні деяких правил.
Заборонено таким хворим засмагати, виконувати важку фізичну роботу і пити лікарські препарати без рекомендації лікаря. Пацієнти обов’язково повинні знати, які протипоказання при міастенії є для прийому ліків. Багато препаратів можуть викликати ускладнення перебігу захворювання або розвиток миастенического кризу. Це такі ліки:
- всі препарати магнію і літію;
- міорелаксанти, особливо курареподібні;
- транквілізатори, нейролептики, барбітурати та бензодіазепіни;
- багато антибіотиків, наприклад, «Неомицин», «Гентамицин», «Норфлоксацин», «Пеніцилін», «Тетрациклін» та інші;
- всі сечогінні препарати, крім «Верошпірону»;
- «Лідокаїн», «Хінін», оральні контрацептиви, антациди, деякі гормони.

профілактичні заходи
Профілактики міостеніі як такої не існує. Можна лише дотримуватися рекомендацій, що виключають ускладнені варіанти перебігу хвороби і включають такі правила:
- уникати важких фізичних зусиль на роботі і в побуті;
- не займатися спортом;
- не перебувати під прямими сонячними променями (носити сонцезахисні окуляри);
- включити в раціон молочні продукти, фрукти, овочі;
- відмовитися від куріння, вживання алкогольних напоїв;
- регулярно приймати вітаміни;
- твердо засвоїти, що під категоричною забороною знаходиться прийом засобів, що містять магній нейролептики, антибіотики, сечогінні, седативні препарати;
- вести здоровий спосіб життя;
- уникати стресових ситуацій;
- вчасно лікувати різні захворювання.
ускладнення
За допомогою ацетилхоліну, як описано вище, функціонують і дихальні м’язи людини. Тому внаслідок проблем з роботою цих м’язів може виникнути різке порушення дихання, аж до його зупинки. Внаслідок цього може наступити летальний результат.
Особливу увагу дорослі повинні завжди проявляти до скарг дитини. При розвитку дитячої міастенії часто дитина скаржиться на те, що він не може крутити педалі велосипеда, піднятися на узвишшя і т.п. Важливо розібратися в причинах такого стану, адже при міастенії у дітей дихальна недостатність розвивається раптово.
Особливості протікання у вагітних
Передбачити, як позначиться вагітність на міастенії, важко. Згідно з наявними клінічними даними, приблизно в третині випадків вагітність не робить істотного впливу на перебіг хвороби, в третині випадків – підсилює симптоматику, а ще в третини стан жінки, навпаки, поліпшується. Незалежно від цього, всі вагітні з міастенією повинні перебувати під особливим акушерським наглядом на всьому протязі гестації і в пологах, а після пологів настільки ж пильне спостереження педіатра необхідно новонародженим, поки з їх крові не зникнуть материнські антитіла.
прогноз
Спрогнозувати точну результат даного захворювання практично неможливо, оскільки він залежить від безлічі факторів: часу початку, клінічної форми, статі і віку пацієнта, а також наявності або відсутності терапевтичних заходів. Найсприятливіший протягом буває в разі очної форми міастенії, а саме важкий перебіг захворювання супроводжує генералізовану форму.
При грамотному лікуванні і постійного медичного контролю, практично всі форми даного захворювання мають сприятливий прогноз.
Правець у людини Хвороба Паркінсона Артроз колінного суглоба Неврастенія Емфізема легких Діабетична стопа – лікування препаратами і догляд за ногами в домашніх умовах
особливості діагностування
Зазвичай діагностування починається з консультації та уточнення скарг у пацієнтів. Якщо лікар правильно інтерпретує клінічні прояви, підвищується шанс на проведення ефективного лікування. Досвід доктора грає одну з вирішальних ролей, так як наявні скарги можуть бути помилково приписані іншого захворювання і навіть синдрому хронічної втоми.
Один з найефективніших способів діагностування – це магнітно-резонансне томографію (МРТ). При цьому отримані результати повинні бути правильно витлумачені, так як від цього залежить, наскільки правильне лікування вдасться провести.
При відсутності можливості встановити діагноз за наявними скаргами проводиться фармакологічний тест. Головне завдання – це ретельне вивчення реакції людського організму на додаткові подразники.
рекомендації
Рекомендується консультація невролога, прозериновая проба, електронейроміографія.
| • | Провідні фахівці та установи з лікування даного захворювання в України: |
| доктор медичних наук, завідувач кафедрою РГМУ, професор, академік РАМН Гусєв Є.І. | |
| • | Провідні фахівці та установи з лікування даного захворювання в світі: |
| G. AVANZINI, Італія. |
Причини захворювання і механізм його розвитку
На жаль, фахівці не можуть точно сказати, чому розвивається міастенія. Передбачається, що певна роль належить спадковості. При опитуванні хворого на консультації нерідко з’ясовується, що така патологія була діагностована у близьких родичів раніше.
Іноді міастенія протікає не самостійно, а в комбінації з пухлиною тимуса або на тлі захворювань сполучної тканини, недуг онкологічної природи (рак легені, молочної залози), супроводжує басу. Якщо патологія розвивається в поєднанні з вищеописаними захворюваннями, її розглядають не як самостійний недугу, а як синдром.
Під впливом деяких факторів (стреси, вплив інфекційних агентів) організм починає безперервно продукувати антитіла до власних тканин, а точніше до рецепторів постсинаптичної мембрани. Головна функція синапсу – передача нервового імпульсу з одного нейрона на інший. Під впливом антитіл мембрана починає послідовно руйнуватися, передача імпульсу втрачає силу, а потім остаточно припиняється.
При дослідженні ЦНС змін, характерних для міастенії, частіше за все не спостерігається. У 30% випадків лікарі діагностують збільшену в розмірах або з наявністю пухлинного новоутворення вилочкової залози. Що стосується м’язових волокон, то в них при мікроскопічному дослідженні виявляють ознаки атрофії.
Кілька слів наостанок
Як ви, напевно, вже переконалися, міастенія – серйозне, а часто і важко протікає захворювання, яке потребує обов’язкового контролю фахівця і постійного прийому ліків.
При діагнозі «міастенія» інвалідність – це, на жаль, найчастіший доля хворих. Однак дисципліновані пацієнти можуть довгі роки жити без погіршення стану і повністю себе обслуговувати. Необхідно лише пам’ятати про лікарські засоби, які потрібно приймати за складеним лікарем графіком.
Головне, вчасно звернути увагу на стан здоров’я, на незвичну слабкість в окремих групах м’язів і встигнути звернутися до досвідченого лікаря, тоді хворобу можна надовго призупинити. Будьте здорові!
Як визначається захворювання
Крім скарг хворого і збору анамнезу, діагностика міастенії включає в себе різні тести, апаратне обстеження та аналізи.
Електроміографія допомагає визначити реакцію м’язів на навантаження, а КТ або МРТ виявляють відсутність захворювань, які могли б викликати схожі симптоми. Адже міастенічний синдром спостерігається при енцефаліті, менінгіті, ракових захворюваннях, ботулізм, тиреотоксикозі. Але відмінності в цьому випадку від міастенії в тому, що рідко уражаються лицьові м’язи, а при проведенні електроміографії спостерігається не уповільнення, а збільшення потенціалу м’язів при повторній стимуляції.
Слід також вчасно відрізнити міастенію від м’язової дистрофії Дюшена, хоча симптоми у них різні. М’язова дистрофія зустрічається в основному у хлопчиків і починається ще в дитинстві.
Найчастіше для постановки діагнозу роблять імунологічний тест для визначення антитіл до ацетилхоліну і проводять прозеріновий пробу. Сенс її в тому, що після введення внутрішньом’язово 1 мл препарату «прозерином» стан пацієнта через 30 хвилин значно поліпшується, а по закінченні 2-3 годин симптоми повертаються.
Дуже важливим методом діагностики міастенії є різні проби, що дозволяють виявити ступінь слабкості м’язів, а також те, які з них більше вражені. Так як стомлюваність зростає після повторюваних рухів, ефективними можуть бути такі тести:
- якщо попросити хворого не менше 30 секунд дивитися в бік або вгору, проявляється птоз і двоїння в очах;
- щоб спровокувати дизартрію і зниження сили голосу, потрібно попросити пацієнта прочитати що-небудь вголос;
- виявити слабкість м’язів шиї можна, якщо хворий ляже на спину і підніме голову, він не зможе втримати її на вазі більше хвилини;
- іноді при міастенії проявляється феномен М. Волкер – багаторазово повторюється стискання і разжимание кистей викликає посилення птозу.
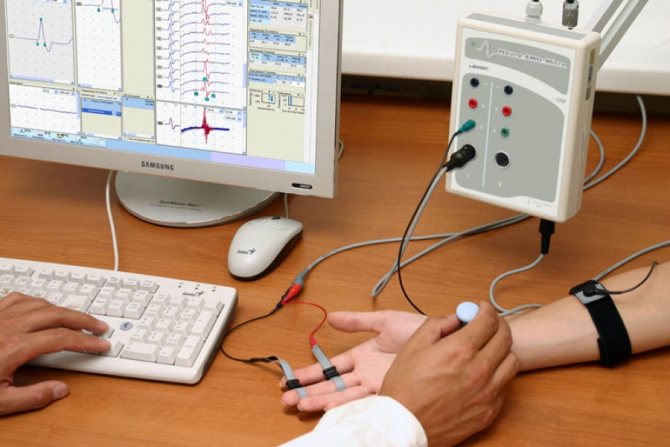
Електроміографія допомагає визначити реакцію м’язів на навантаження
бульбарная форма
Патологічна стомлюваність області лицьовій і жувальної мускулатури призводить до змін в голосі, проблемам при прийомі їжі. Звичайна розаговір може настільки втомити, що хворому потрібно кілька годин на повне відновлення. Жування твердої їжі для людей з таким діагнозом може виявитися непосильним завданням. Вони намагаються розподілити прийоми їжі протягом доби таким чином, щоб використовувані антибіотики при міастенії в цей час діяли максимально сильно. Навіть в моменти незначного поліпшення самопочуття пацієнти з таким діагнозом за краще їсти в першій половині доби, так як до вечора клінічна картина зазвичай посилюється.
Перебіг хвороби
Міастенія різноманітна у своїх проявах. За перебігом захворювання розрізняють:
- миастенические епізоди (симптоми виникають вкрай рідко, міастенія може проявитися і зовсім один раз в житті і потім ніяк себе не проявляти);
- міастенічний стан (хвороба проявилася, але не прогресує);
- прогресуюча форма (стан хворого без терапії повільно, але постійно погіршується);
- злоякісна форма (стрімкий розвиток хвороби).
Прогресуюча і злоякісна форми дуже небезпечні, тому що можуть розвинутися серйозні порушення дихання, що загрожує життю.
необхідне обстеження
Існує кілька способів підтвердження діагнозу «міастенія». Неврологія активно вивчає це захворювання, пропонуючи різні варіанти дослідження пацієнтів з такого роду патологією.
- Клінічний огляд.
- Електроміографія.
- Аналіз крові на антитіла.
- Прозеріновая проба.
- КТ вилочкової залози.
Найбільш вірогідною визнається прозериновая проба. Пацієнту підшкірно вводять «Прозерін», після якого настає короткострокове поліпшення стану.
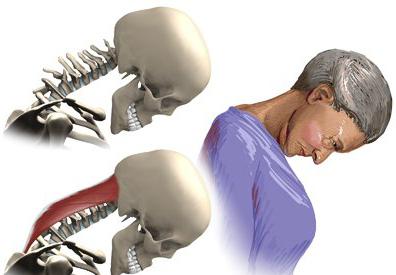
Як міастенія зачіпає м’язи кінцівок і шиї
При ураженні міастенію м’язів шиї хворого досить важко тримати голову рівно. До речі, як правило, ці зміни найбільше характерні для пацієнтів похилого віку. Вони при цьому приймають зігнуту позу, а голова звисає вперед (через ослаблення потиличних м’язів шиї).
А для хворих з локалізацією патології на кінцівках навіть нетривала прогулянка може виявитися непосильним.
Причому, як помітили дослідники, при фізичному навантаженні змінюється загальний стан хворого. Так, наприклад, після десятикратного присідання, у пацієнта може з’явитися слабкість не тільки в ногах, а й в м’язах рук, птоз і навіть бульбарні порушення.
До речі, описувана хвороба при будь-якої локалізації прогресує, але при цьому очна міастенія може розвиватися набагато повільніше, ніж інші форми захворювання, – протягом декількох років. Проте подібні симптоми сильно ускладнюють життя пацієнта, а значить, йому потрібна термінова лікарська консультація.
Захворюваність (на 100 000 чоловік)
| чоловіки | жінки | |||||||||||||
| Вік, років | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + |
| Кількість хворих | 0.5 | 2 | 5 | 8 | 8 | 6 | 6 | 0.5 | 2 | 5 | 10 | 10 | 7 | 7 |
Як проявляється генералізована міастенія
Якщо у пацієнта однаково порушені всі м’язи тіла, то ця недуга визначається медиками як міастенія генералізована. Вона спочатку не має конкретних симптомів, і хворі скаржаться на стан постійної втоми і слабкості. Фахівці, спираючись на дані лабораторних досліджень (а вони не мають якихось значних змін), найчастіше ставлять таким пацієнтам діагноз «невроз». І лише через деякий час, коли симптоми стають явними, а рефлекси хворого виснажуються, діагноз переглядається.
Небезпекою даного виду захворювання є те, що при ньому розвивається слабкість м’язів грудної клітки і діафрагми, що призводить до дихальної недостатності, що серйозно загрожує життю хворого.
посилання
- Офіційний сайт Українського миастенического центру
| Імунні захворювання: гіперчутливість і аутоімунні захворювання | |
| Атопічний дерматит · Алергічна кропив’янка · Набряк Квінке · Сінна лихоманка · Екзогенна бронхіальна астма · Анафілактичний шок · Харчова алергія | |
| Аутоімунна гемолітична анемія · Пухирчатка · бульозний пемфігоїд · Ревматизм (Гостра ревматична лихоманка) · Синдром Гудпасчера · Дифузний токсичний зоб · Міастенія | |
| Геморагічний васкуліт · ангиит гіперчутливості · Реактивний артрит · Ревматоїдний артрит · Легке фермера · постстрептококовий гломерулонефрит · Сироваткова хвороба · Реакція Артюса · Системний червоний вовчак · Підгострий бактеріальний ендокардит | |
| Контактний дерматит · Реакція Манту · Реакція “трансплантат проти господаря» · Цукровий діабет 1-го типу · Тиреоидит Хашимото · Хвороба Гієна-Барре · Розсіяний склероз · Целіакія · Скроневий артеріїт | |
| Інші алергічні реакції | Хвороба Шегрена · гіперсенсітівность пневмоніт (Алергічний бронхолегеневий аспергільоз) · Аутоімунний гепатит · Реакція відторгнення трансплантата |
© 2020 Все про здоров’я
Миастенический синдром: развитие, признаки, диагностика, лечение, прогноз
